Пароксизмальные нарушения ритма сердца (тахикардии, тахиаритмии)
Пароксизмальные (внезапно возникающие) нарушения ритма сердца (НРС) являются наиболее распространенными формами аритмий.
Данные НРС могут быть самостоятельными или осложнять течение заболеваний сердечно-сосудистой системы и других органов и систем. Пароксизмальные тахиаритмии характеризуются внезапным началом (а также возможно, и окончанием) с развитием приступа учащения сердечных сокращений более 100 уд./мин, возможным развитием острой недостаточности кровообращения и требуют неотложного лечения.
Тахиаритмии могут возникать в любой части сердца.
В зависимости от расположения очага, тахиаритмии чаще всего бывают:
- предсердные (наджелудочковые),
- желудочковые,
- синусовые,
- узловые,
- атриовентрикулярные.
Механизм возникновения тахиаритмий может быть различным. Выделяют механизм re-entry (риэнтри) — повторный вход волны возбуждения, эктопический, триггерный и др. Отдельно выделяют тахиаритмии с широким или узким комплексом QRS, что определяет дальнейшую тактику лечения.
Выделяют механизм re-entry (риэнтри) — повторный вход волны возбуждения, эктопический, триггерный и др. Отдельно выделяют тахиаритмии с широким или узким комплексом QRS, что определяет дальнейшую тактику лечения.
Наиболее часто в популяции встречаются:
- наджелудочковые тахиаритмии (синусовые, предсердные, атриовентиркулярные re-entry, трепетание предсердий, фибрилляция предсердий и др.)
- синдром преждевременного возбуждения желудочков (синдром WPW – Вольфа-Паркинсона-Уайта),
- желудочковые тахиаритмии.
Основные симптомы проявления тахиаритмий (см. нарушения ритма сердца и проводимости)
Диагностика тахиаритмий
Обычно диагностика тахиаритмий осуществляется врачом поликлиники, кардиологом, врачом скорой помощи. Важным является сбор анамнеза, физикальное обследование, и различные инструментально-диагностические методы. Особенно необходима регистрация приступа тахиаритмии на ЭКГ (для предъявления аритмологу). В Клинике есть все возможные способы диагностики и лечения тахиаритмий.
В Клинике есть все возможные способы диагностики и лечения тахиаритмий.
К основным из них относят:
-
1. ЭКГ в 12 отведениях. -
2. Суточное, трехсуточное и семисуточное мониторирование ЭКГ. -
3. Эндокардиальное электрофизиологическое исследование сердца (эндо-ЭФИ) – проводят в стационаре.
Эндокардиальное ЭФИ сердца осуществляется в рентгеноперационной. Этот метод позволяет произвести оценку функционального состояния проводящей системы сердца и выяснить механизм возникновения аритмии, определить показания к проведению радиочастотной катетерной аблации (РЧА) дополнительных путей проведения и аритмогенных зон.
Лечение тахиаритмий
При любом нарушении ритма следует учитывать и исключать влияние таких состояний как: наличие тиреотоксикоза, злоупотребление алкоголя, курение, нарушение водно-электролитного баланса и др.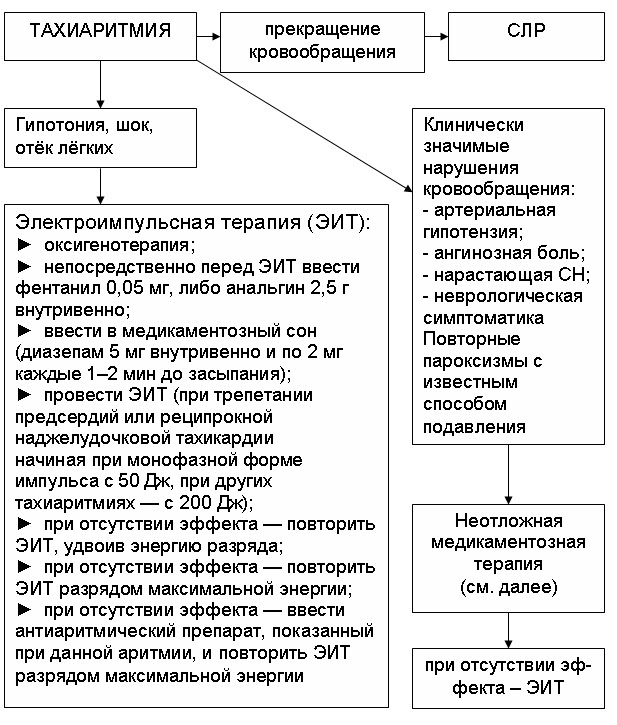 , а также наличие заболеваний сердца, которые могут вызывать и поддерживать тахиаритмии.
, а также наличие заболеваний сердца, которые могут вызывать и поддерживать тахиаритмии.
Существует несколько способов лечения тахиаритмий:
1. Антиаритмическая терапия (при постоянном приеме медикаментов).
2. Электрофизиологические методики:
-
кардиоверсия/дефибрилляция; -
электрокардиостимуляция; -
катетерная аблация очага аритмии.
Достаточно эффективным и радикальным методом лечения является катетерная аблация (деструкция) очага аритмии. Операция, в среднем, длится около 1 часа, и через сутки пациент может быть выписан из стационара.
Выбор способа лечения пациента осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и рекомендаций Всероссийского научного общества аритмологов, Всероссийского научного общества кардиологов.
Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным с учетом неизвестного характера, механизма и причин тахикардий.
В кабинете рентгенэндоваскулярной диагностики и лечения Клиники высоких медицинских технологий им. Н. И. Пирогова. проводится диагностика данного вида НРС и катетерная аблация при всех видах тахикардий.
Записаться на консультацию Вы можете по тел. 676-25-25 или на сайте.
Фибрилляции Предсердий — Лечение Мерцательной Аритмии
Отделение кардиологии клиники Ихилов занимается диагностикой, лечением и мониторингом пациентов с фибрилляцией предсердий — мерцательной аритмией верхних отделов сердца.
Медикаментозное лечение фибрилляции предсердий
Лечение мерцательной аритмии в Израиле варьируется в зависимости от типа фибрилляции предсердий. При наличии нескольких факторов риска пациентов с фибрилляцией предсердий лечат лекарственными препаратами или антикоагулянтами (типа варфарин) для восстановления синусового ритма и профилактики инсульта.
Медикаментозное лечение для замедления частоты сердечных сокращений и частоты ритма, при котором применяются бета-блокаторы и кальциевые блокаторы.
Пациентам, которые постоянно страдают от фибрилляции предсердий, несмотря на лечение, с целью восстановления и поддержания синусового ритма можно сделать радиочастотную абляцию сердца.
Хирургическое лечение фибрилляции предсердий
К хирургическим методам лечения фибрилляции предсердий относятся:
- «Лабиринт» — хирургическая операция, при которой на нескольких участках предсердий наносят разрезы. Операция проводится под общим наркозом на открытом сердце.
- «Коридорный» – хирургическая операция, при которой левое и правое предсердия изолируют от межпредсердной перегородки. Операция также проводится под общим наркозом.
- Метод радиочастотной катетерной деструкции (абляции) – проводится в особо тяжелых случаях фибрилляции предсердий.
 Абляция является самым перспективным современный малоинвазивный методом лечения мерцательной аритмии, нейтрализующим крошечные области сердечной ткани, которые создают аномальные электрические сигналы, вызывающие фибрилляцию предсердий.
Абляция является самым перспективным современный малоинвазивный методом лечения мерцательной аритмии, нейтрализующим крошечные области сердечной ткани, которые создают аномальные электрические сигналы, вызывающие фибрилляцию предсердий.
Абляция – это прижигание очага мерцательной аритмии внутри полости сердца, которая проводится с помощью компьютерной системы навигации, управляющей специальным гибким катетером. Составляется карта электрической активности сердца, на которой указываются точки (очаги), вызывающие фибрилляцию предсердий. Катетер вводится через вену в паху или на шее. Вся процедура длится около 3 часов.
Фокальный, круговой, нодальный (узловой) методы радиочастотной катетерной абляции применяются для эффективного лечения фибрилляции предсердий. Это безболезненные, малотравматичные методы восстановления правильного ритма сердца при мерцательных аритмиях.
В Израиле с целью контроля ритма сердца в некоторых случаях в желудочки сердца устанавливается кардиостимулятор, способствующий созданию нормальный сердечный ритма.
Обратиться в отдел медицинского туризма больницы Ихилов можно несколькими способами: отправив заявку на почту [email protected] или оставить заявку на официальном сайте больницы Ихилов. После получения заявки врачи больницы проведут ревизию результатов диагностических исследований, проведенных на родине, и в течении 24, максимум 48 часов, дадут ответ, можем ли мы помочь пациенту в условиях пандемии и предоставят предварительный прайс-лист, чтобы заранее понимать стоимость обследования/лечения.
Это позволяет избежать ненужных проверок по приезде, а также существенно экономит время и деньги пациента, прибывшего на лечение.
Аритмологический центр — ФГБУ «Национальный медицинский исследовательский центр хирургии имени хирургии им. А.В. Вишневского»
В отделение аритмологии Института им. Вишневского выполняется эндоваскулярное лечение всего спектра нарушений ритма сердца: наджелудочковых тахиаритмий (узловая тахикардия, синдромы предвозбуждения, предсердные тахикардии, трепетание предсердий, фибрилляции предсердий), желудочковых нарушений ритма, а также аритмий после операций на открытом сердце.
Для устранения очагов нарушения ритма используются не только широко практикуемые в мире технологии радиочастотной аблации и криоаблации, но также инновационная система нефлюороскопического навигационного картирования, основанная на трёхмерной технологии получения изображения очага аритмии в реальном времени.
При брадиаритмиях и жизнеугрожающих нарушениях ритма пациентам Центра имплантируются искусственные водители ритма (электрокардиостимуляторы), которые обеспечивают нормальную частоту сердечных сокращений, устройства профилактики внезапной сердечной смерти (кардиовертеры-дефибрилляторы) и устройства для лечения хронической сердечной недостаточности (приборы для ресинхронизирующей терапии и кардиомодулирующей терапии).
Оснащение Центра и опыт наших специалистов позволяют успешно лечить больных даже в самых сложных случаях, в частности, когда у пациента не только нарушение ритма, но ещё и врождённый или приобретённый порок сердца, патология клапанов сердца, опухолевое заболевание. В этих случаях выполняются сочетанные (гибридные) операции.
В этих случаях выполняются сочетанные (гибридные) операции.
Сотрудники отделение аритмологии ИХВ — это не просто опытные кардиологи и аритмологи, а ведущие специалисты данной отрасли медицины, имеющие международное признание своей научной и клинической работы.
Руководитель отделения аритмологии Института хирургии им. А.В.Вишневского, академик РАН А. Ш.Ревишвили является Президентом Российского научного общества аритмологов https://vnoa.ru
И что ещё очень важно — мы создали для наших пациентов комфортные условия пребывания в стационаре.
Современные технологии лечения тахиаритмий и сердечной недостаточности Текст научной статьи по специальности «Клиническая медицина»
ри-ентри. вид поверхностной ЭКГ мог бы ошибочно трактоваться как типичное трепетание.
Проведенный анализ показал, что эффективность устранения типичного TI1 в условиях павигацпонпого картирования достоверно превышает стандартный флюороскопический подход, эффективность которого составляет62% у этой категории пациентов. Манифестация новых кругов ри-ентри оправдывает более агрессивный подход к РЧА всех возможных кругов ри-ентри.
Манифестация новых кругов ри-ентри оправдывает более агрессивный подход к РЧА всех возможных кругов ри-ентри.
Таким образом, трехмерная навигационная техника картирования позволяет не только определить механизм тахикардии, но и выявить сложные виды ТП, включая двухцикличные круги ри-ентри. Все это, является залогом успешного устранения аритмии, а «профилактическая» абл а ци я возможных кругов в правом предсердии, обеспечивает низкую вероятность рецидивироваиия тахикардии в послеоперационном периоде.
Литература
1. Shah D.,Jais P., Takahashi A. et al. Dual-loop intra-alrial reentry in humans. // Circulation — 2000. — Vol. 101. — P.631-639)
2. Fournet D, Zimmermann M, Campanini C. Atrial tachycardia with recipient-to-donoratrioatrial conduction and isthmusdependenl donor atrial flutter in a patient after orthotopic heart transplantation. Successful treatment by radiofrequency catheter ablation.// J. Heart. Lung .Transplant. — 2002. — Vol.21. — P.923-927.
Successful treatment by radiofrequency catheter ablation.// J. Heart. Lung .Transplant. — 2002. — Vol.21. — P.923-927.
3. Kalman J.M.. VanHare G.F., Olgin J.E. et al. Ablation of «incisional» reentrant atrial tachycardia complication surgery for congenital heart disease.// Circulation — 199G. — Vol. 93. -P.502-512.
4. Gelatt M„ Hamilton R..M., McCrindle B.W., et al. Arrhythmia and mortality alter the Mustard procedure: a 30-year single- center experience.// J. Am. Coll. Cardiol. — 1997. — Vol. 29,-P. 194-201.
5. Dorostkar P., Cheng J., Scheinman M. Electroanatomical mapping and ablation of the substrate supporting intraatrial reentrant tachycardia after palliaton for complex congenital heart disease. //’ PACE — 1998. — Vol. 21. — P.1810-1819.
(i. Waldo A. L. // I leart Rhytm — 2004. — N. I. — P.94-106.
— N. I. — P.94-106.
7. Lucet V. Arrhythmias after surgery for congenital heart disease. // Arch. Mal. Coeur. Vaiss. — 2002. — Vol.95. N.I I. -P. 1035-1039.
8. Li W.. Somervillo J., Gibson DG. et al. Disturbed atrioventricular electromechanical function long after Mustard operation for l ransposition of great arteries: a potential contributing fac tor to atrial flutter. //J. Am. Soc. Echocardiogr. — 2001. — Vol. 14. — P. 1088 1093.
9. Puley (J., Siu S., Connelly M. et al. Arrhythmia and survival in patients >18 years of age after the mustard procedure for complete transposition of the great arteries.// Am. J. Cardiol.
— 1999. — Vol. 83. — P. 1080 -1084.
К). Ревишвили A.III., Р.чаеп Ф.Г.. Джетыбаева С.К.. 11нтер-вешшониое лечение мнциаиопных предсердных тахикардии у больных после коррекции врожденных пороков сердца е использованием трехмерной навигационной системы Carlo. //Вестник аритмологии — 2004.-№3(>.-с.42-47
//Вестник аритмологии — 2004.-№3(>.-с.42-47
I 1. Anne W„ van Rensburg П., Adams J. et al. Ablation of post-surgical intra-alrial reentrant tachycardia.// Eur. Heart. J.
— 2002. — Vol. 23. — P. 1609-1616.
12. Gepstein L., I Iavam G., Ben-Ilaim SA. A novel method for non fluoroscopic cat heter-based «»lect roanatomical mapping oft he heart. In vitro and in vivo accuracy results.//Circulation — 1997. -Vol. 95.-P.1611 1622.
13. Shah D.C, I laissaguerre M. Takahashi A, el al., Atrial flutter: contemporary elect rophysiologv and cat heter ahlat ion. // Pacing Clin. Llectrophysiol. — 1999. — Vol. 22. — P.344 359.
11. Ардашев A.B.. Трепетание предсердий — Над. Экономика. 2001.
Современные технологии лечения тахиаритмий и сердечной недостаточности
Д. С. Лебедев
С. Лебедев
ФГУ «Федеральный центр сердца, крови и эндокринологии им. В.А. Алмазова Росмедтехпологий», Городская многопрофильная больница №2, Сапкт-11етербург
Резюме
Клиническая лекция посвящена основным вопросам диагностики н лечения как медикаментозного, так и хирургического основных видом нарушений ритма: наджелудочковых тахикардии, синдрома Вольфа -11аркипеона-Уайта, атриовен грикулярных узловых и предсердных тахикакардий, желудочковых тахиаритмий. Последит»! вид аритмии обсуждается в связи с высоким риском внезапной смерти и современными возможностями хирургического лечения: радиочастотной кате герной аблации, имплантации кардиовертеров-дефибрилляторов. Также обсуждаются возможности имплантируемых устройств влечении различных нарушений ритма и сердечной недостаточности. Отдельное место отведено использованию современных хирургических технологий в лечении фибрилляции предсердий.
Ключевые слова: фибрилляция предсердий, желудочковая тахикардия, радиочастотная катетерная аблация, имплантируемый кардиовертер-дефибриллятор, бивентрикулярная кардиостимуляция.
Нарушения ритма сердца являются одной из важнейших проблем современной кардиологии и кардиохирургии. Рефрактерность многих аритмий к медикаментозному лечению, нередкое развитие осложнений антиаритмической терапии и неудовлетворительная ее
эффективность привели к появлению и бурному развитию немедикаментозных методов лечения. Методы электрокардиостимуляции все шире внедряются в лечение больных с брадиаритмиями. Аритмии являются нерешенной проблемой, как в кардиологии, так и в
АРТЕРИАЛЬНАЯ ГИ11ЕРТЕНЗИЯ ТОМ М № 1 2008 (>9
кардиохирургии, в большом числе случаев существенно утяжеляя состояние пациента, ухудшая его прогноз.
[3 1981 впервые метод катетерной деструкции проводящих путей сердца с использованием катетера-электрода, введенного в камеры сердца, для подачи высокоэнергитического разряда дефибриллятора был использован в эксперименте и уже в 1982 использован в клинике. Появление этого метода лечения открыло новые перспективы немедикаментозных методов лечения нарушений ритма сердца. За прошедшие годы метод в ряде случаев заме! I ил антиаритм 11 ческу ю терап и ю, давая лучшие непосредственные и отдаленные результаты. Переходе 1985 года на использование радиочастотного тока позволил избежать таких нежелательных эффектов как общеповреждаюшее действие, необходимость общей анестезии и других, что значительно расширило показания и эффективность применения метода. Итак катетерная аблация — это современный метод лечения с использованием современнойц регистрирующей и навигационнай аппаратуры и сложных управляемых электродов, которые вводятся в полости сердца п позволяют точно выявить очаг аритмии и при помощи высокочастотного электровоздействия «прижечь» очаг, отвечающий за развитие тахикардии.
Наджелудочковые тахикардии
Наличие при синдроме Вольфа-Парки неона-Уайта анатомического субстрата в виде микроскопического добавочного пучка, соединяющего предсердия и желудочки, предполагает возможность радикального излечения при устранении этого добавочного «электрического» соединения. Различия в электрофизиоло-гнческих свойствах добавочных атриовентрикулярных соединений определяют различия клинической картины и электрокардиографической характеристики синдрома. Выделяют манифестирующий, скрытый и интермнтти-рующий синдром ВГ1У. Наиболее частым клиническим проявлением синдрома является пароксизмальная наджелудочковая тахикардия. В ряде случаев, при манифестирующем синдроме и короткой рсфрактериости добавочного пучка существует риск внезапной смерти, особенно при сочетании с фибрилляцией предсердий. Многие годы методом выбора было хирургическое разрушение добавочных путей, па смену которому пришел метод катетерной аблации. Добавочный путь может быть точно локализован при картировании атриовентрикулярных колец (митрального и трикусиидальиого), п воздействие радиочастотным током током может прекратить проведение по добавочному пути (рисунок 1) и избавить больного от пароксизмов тахикардии.
Добавочный путь может быть точно локализован при картировании атриовентрикулярных колец (митрального и трикусиидальиого), п воздействие радиочастотным током током может прекратить проведение по добавочному пути (рисунок 1) и избавить больного от пароксизмов тахикардии.
В целом эффективность устранения добавочных II Vч ков дост! п ает более чем 95% сл учаев с ми 11 и малы I ы м риском. Эффективность аблации зависит от локализации ДАВС. Для устранения левосторонних пучков требуется транссептальный доступ или ретроградный трансаортальный доступ. При транс.септалыгой пункции существует риск перфорации сердца или аорты. При ретроградном трансаортальном доступе возможно повреждение аортального клапана с развитием его недостаточности. При всех видах катетеризации левых камер существует риск артериальной эмболии, поэтому вмешательства проводятся в условиях системной гепа-
АРТЕРИЛЛЬНЛЯ ГИПКРТКПЗИЯ ТОМ 14 № I 2008
Рис. 1. Катетерная аблация при синдроме ВПУ. Введены катетеры в правое предсердие (HRA) и желудочек (RV), зону пучка Гиса (His), коронарный синус (КС). Электрод для аблации (тар) введен тран-саортально и установлен в зоне локализации ДАВС. Воздействие в этой зоне привело к исчезновению предвозбуждения у больного с манифестирующим синдромом ВПУ
1. Катетерная аблация при синдроме ВПУ. Введены катетеры в правое предсердие (HRA) и желудочек (RV), зону пучка Гиса (His), коронарный синус (КС). Электрод для аблации (тар) введен тран-саортально и установлен в зоне локализации ДАВС. Воздействие в этой зоне привело к исчезновению предвозбуждения у больного с манифестирующим синдромом ВПУ
рнипзацпп. Риск серьезных осложнений при устранении ДАВС не превышает0.3-0.5%. Аблация правосторонних ДАВС не требует катетеризации левых камер и может быть выполнена доступом через бедренную пли яремную вену. Воздействие с целью устранения ссптальных ДАВС требуют особой осторожности для того, чтобы избежать повреждения атриовентрикулярного (АВ) узла и пучка Гиса и развития полной АВ блокады. В 2-5% возможно разви тие раннего восстановлении проведения по ДАВС, вероя тно связанное с разрешением отека в зоне воздействия РЧ энергии. 11овторное вмешательство в большинстве случаев оказывается успешным. В последние годы катетерная аблация при синдроме ВПУ практически вытеснила медикаментозные и хирургические методы лечения в силу высокой ее эффективности и низкого риска осложнений, став реальной альтернативой анти-ар итм и ч ее ко i i те ранни.
Атриовептрикулярная узловая реципрокная тахикардия (АВУРТ) является наиболее частой парок-сизмальнон тахикардией, встречающейся у взрослых пациентов. В основе тахикардии лежит механизм тесину, с участием двойных путей проведения АВ узле — медленного и быстрого пути.
Во время пароксизма «типичной» узловой тахикардии возбуждение проводится антероградно по «медленному» пути и возвращается на предсердия по «быстрому» пути. Активация предсердий наблюдается очень быстро после возбуждения пучка Гиса, поэтому зубец Р на электрокардиограмме может быть даже перед комплексом QRS пли скрыт в желудочковом комплексе. Узловое реентри может быть прервано аблацией как «быстрого», так п «медленного» пути. Однако аблация «быстрого» пути приводит к удлинению PQ (АВ блокада I степени) и, в около 8- 10% случаев, может привести к развитию полной АВ блокады. Поэтому предпочтительнее абла-
ция «медленного» пути. Эффективность катетер ной аблации при АВУРТ более 95%. Частота рецидивов не превышает 5-10%. Суммарн ы й риск осложнен ий, в том числе полной AB блокады не более 1%.
Эффективность катетер ной аблации при АВУРТ более 95%. Частота рецидивов не превышает 5-10%. Суммарн ы й риск осложнен ий, в том числе полной AB блокады не более 1%.
Эктопическая предсердная тахикардия обычно вызывается небольшим фокусом с аномальным автоматизмом. Встречаются пациенты, как с приступообразной формой, так пс непрерывной тахикардией. Эти тахикардии плохо поддаются антиаритмической терапии, часто приводят к аритмогенпой кардиомиопатии. Катетер пая аблация является методом выбора в лечении многих пациентов с этой аритмией. Чаще фокус находится в правом предсердии в области пограничной борозды, вблизи устья легочных вен или ушках обоих предсердий. Эффективность категерной аблации с использованием современных систем навигационного картирования достигает 80-90%.
Трепетание предсердий так же относится к группе предсердных реентри тахикардии с формированием круга циркуляции возбуждения в правом предсердии. Типичное трепетание предсердий с характерной ЭКГ в виде пилы и инвертированными волнами F в отведениях II,III,AVF обусловлено циркуляцией возбуждения в перегородке, стенки правого предсердия в направлении против часовой стрелки во фронтальной плоскости. Катетерная аблация является эффективным методом лечения трепетания предсердий. Показано, что кри тической точкой в круге реентри является перешеек между кольцом трехстворчатого клапана и устьем нижней полой вены. Создание двунаправленной блокады проведения в этой зоне прерывает круг трепетания с часто той рецидивов не более 10%.
Типичное трепетание предсердий с характерной ЭКГ в виде пилы и инвертированными волнами F в отведениях II,III,AVF обусловлено циркуляцией возбуждения в перегородке, стенки правого предсердия в направлении против часовой стрелки во фронтальной плоскости. Катетерная аблация является эффективным методом лечения трепетания предсердий. Показано, что кри тической точкой в круге реентри является перешеек между кольцом трехстворчатого клапана и устьем нижней полой вены. Создание двунаправленной блокады проведения в этой зоне прерывает круг трепетания с часто той рецидивов не более 10%.
Поскольку трепетание предсердий чаще возникает на фоне измененных предсердий возможно сохранение фибрилляции предсердий после радикального устранения трепетания предсердий. У 25% больных подвергнувшихся успешной аблации трепетания предсердий имеют эпизоды фибрилляции предсердий, частота фибрилляции может быть и больше у больных, у которых отмечались эти эпизоды до операции. Большинство больных, у которых фибрилляция индуцировалась трепетанием предсердий, после аблации могут избавиться как от трепетания, так и от фибрилляции предсердий.
Большинство больных, у которых фибрилляция индуцировалась трепетанием предсердий, после аблации могут избавиться как от трепетания, так и от фибрилляции предсердий.
Таким образом, катетерная аблация сегодня является методом выбора в лечении пациен тов с наджелудочко-выми тахиаритмиями. Эффективность метода достигает 95-98%, а риск операции не превышает 0,1-0,2%. Длительная многолетняя антиаритмическая терапия с высоким риском проаритмического действия и побочных эффектов уходит в прошлое в этой группе больных. Двухчасовая процедура под местной анестезией позволяет полностью избавить больного от мучительных п опасных приступов тахикардии.
Фибрилляция предсердий — наиболее частый вид среди нарушений ритма сердца. За последние годы значительно расширились представления о механизмах фибрилляции предсердий. Показана ключевая роль эктопической активности легочных вен. Этот механизм является основным у молодых больных, и важным у больных старших возрастных групп. Для него характерна ранняя предсердная экстрасистолия, гак называемый
Для него характерна ранняя предсердная экстрасистолия, гак называемый
феномен Р на Т, который выявляется при суточном мои иторирова i \ и и Э К Г.
Для лечения этих больных разработано два вида операций: сегментарная изоляция и линейная изоляция легочных вен. Первая выполняется с помощью циркулярных катетеров типа Lasso, вторая с помощью системы электроанатомического картирования С ARTO (Biosense, J&J).
Обе техники имеют сходную эффективность у молодых больных с «идиопатической» фибрилляцией предсердий. Однако, у больных с патологией сердца, с атриомегалией, старших возрастных групп, с персис-тирующей формой аритмии линейная аблация левого предсердия более эффективна, а при постоянной форме ари тмии является единственным методом лечения.
Важным моментом подготовки больных к категерной аблации фибрилляции предсердий является антикоа-гулянтная подготовка с целыо снижения риска эмболических осложнений при работе в левом предсердии. Подготовка проводится в течение А недель под контролем MHO, который должен быть в пределах от 2 до 3. Перед операцией в обязательном порядке выполняется чрес пищеводное ЭХ О-кардиографическое исследование для исключения тромбов в левом предсердии. Компьютерная томография с объемной реконструкцией левого предсердия и легочных вен позволяет оценить наличие анатомических особенностей, использовать возможности системы CARTO MERGE в качестве анатомического шаблона для картирования (рис. 2).
Подготовка проводится в течение А недель под контролем MHO, который должен быть в пределах от 2 до 3. Перед операцией в обязательном порядке выполняется чрес пищеводное ЭХ О-кардиографическое исследование для исключения тромбов в левом предсердии. Компьютерная томография с объемной реконструкцией левого предсердия и легочных вен позволяет оценить наличие анатомических особенностей, использовать возможности системы CARTO MERGE в качестве анатомического шаблона для картирования (рис. 2).
Рис. 2. Линейная изоляция легочных вен с помощью системы CARTO
I млр > Л! Pom,»
Г
W • жк. I 7#> m
# 1
Л-
Послеоперационное ведение этих пациентов в ранние сроки требуе т продолжения антикоагулянтной и, часто, анти ар и тм и чес ко й те рай и и.
Эффективность операций обнадеживает. У боль-пых с пароксизмальиой фибрилляцией без увеличения левого предсердия эффективность категерной аблации достигает 80% и более.
К немедикаментозному лечению фибрилляции предсердий в настоящее время приковано внимание всего мира. Находится место и имплантируемым устройствам в лечении этот) самой распространенной аритмии. Основные пап ра вл е п и я и с 11 ол ьзо ва п и я эл е ктрон пых имплантатов при фибрилляции — это профилактика приступов, их купирование н коррекция симптоматики, связанной с аритмией.
АРТЕРИАЛЬНАЯ ГИПЕРТЕ11311Я ТОМ 11 № I 2008 71
Профилактика приступов фибрилляции предсердий
Известно антиаритмическое действие предсердпой стимуляции у больных с синдромом слабости сииусового узла. Современные устройства располагают более широкими возможностями. Изучение механизмов инициации эпизодов фибрилляции показало, что наиболее часто индукция аритмии связана с резким падением частоты после физической нагрузки, появлением предсердпых экетраспстол. пауз. Разработаны следующие основные профилактические алгоритмы:
Современные устройства располагают более широкими возможностями. Изучение механизмов инициации эпизодов фибрилляции показало, что наиболее часто индукция аритмии связана с резким падением частоты после физической нагрузки, появлением предсердпых экетраспстол. пауз. Разработаны следующие основные профилактические алгоритмы:
— постнагрузочный ответ — ограничение резкого снижения частоты после нагрузки;
— подавление предсердпой экстрасистол и и — предупреждение появления парных и групповых экстрасистол после одиночной путем более час той стимуляции;
— постэкстрасистолнческпй ответ — устранение пос-тэ кстрас и тол и ч ее к<) й 11 a vзы;
— предупреждение раннего рецидива фибрилляции путем учащения ритма после купирования эпизода фибрилляции;
— кондиционирование сердечного ритма — длительная подавляющая стимуляция в стандартном или сглажен пом режи ме.
Эффективность этих алгоритмов достигает 50 70%. Разработка новых алгоритмов позволяет программировать имплантируемое устройство без его извлечения.
Купирование фибрилляции предсердий
Кардпоиерспя является самым эффективным способом купирования фибрилляции предсердий. Разработки предсердпого кардповертера активно веду тся. Однако, чаще данный алгоритм включается в имплан тируемый кардиовертер-дефибриллятор, имеющий возможность электротерапии и желудочков, поскольку фибрилляция предсердий является частым спутником пациентов, имеющих показания к ИКД. Сегодня аппарат, имеющий функцию предсердпой кардиовсрсии, может быть запрограммирован либо на ручной режим с активацией его врачом на фоне аналгезии, либо на автоматическое срабатывание в ночные часы во время сна пациента. Также было показано, что купирование аритмии возможно при воздействии на предсердия переменным током с частотой 50 Гц. Преимуществом является безболезненность этого способа, но. к сожалению, эффективность его не столь высока как кардиовсрсии.
Преимуществом является безболезненность этого способа, но. к сожалению, эффективность его не столь высока как кардиовсрсии.
Коррекция симптоматики
Стоит упомянуть п алгоритм, активно используемый многими и рои з вод ител я м 11 эл е ктр<) ка рд и ост им у л я то -ров — это режим сглаживания или стабилизации ритма на фоне фибрилляции предсердий. Аппарат на фоне аритмии проводит стимуляцию желудочков с несколько более высокой частотой. Это приводит к уменьшению длительности и количества пауз па фоне фибрилляции и, с<ютветствен но, с 11 м п томов а ритм и и, с вязан н ых с и и м и. Улучшение кардиогемодинамикп, некоторое успокоение пациента приводят к снижению средней частоты желудочковых ответов, лучшей переносимости приступа.
Жел удочковые та х ика рд и и
Желудочковые тахикардии и экстрасистол и и относятся к потенциально опасным аритмиям, особенно на фоне патологии сердца. Выделение больных высокого риска и активная тактика являются залогом успешного
Выделение больных высокого риска и активная тактика являются залогом успешного
72 АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ TOM М № I 2008
лечения, сохранения жизни пациента. В диагностическом арсенале современного аритмолога находится метод эндокардиального электрофизиологического иссл е до ва и и я, м етод э н до м и о ка р д иал ьно й б ио п с 11 и. Выполнение ангиокоронарографии также часто является необходимым методом исследования у больного с желудочковой тахикардией. Мономорфный характер тахикардии позволяет применить метод катетерпой аб-лации для разрушения локального эктопического очага, круга реентри. Эффективность аблации желудочковых тахиаритмий у больных без выраженной патологии
сердца дост игает 90% и более.
Более сложной задачей является аблация у больных с поражением миокарда, особенно после перенесенного н нфар кта ми ока рда. Ге мод и нами чес кая пен ереиос 11 -мость тахикардии сводит к нулю шансы успешного проведения картирования сердца. Однако сегодня мы рас 11 ола гаем воз м о ж i юстя м 11 эл е ктроа 11 атом 11 чес кого картирования с помощью системы CARTO (Biosense, J&J). Система позволяет проводить картирование постинфарктного рубца, определять локализацию очага тахикардии и, соответственно, успешно ее устранять радиочастотной аблацией.
Ге мод и нами чес кая пен ереиос 11 -мость тахикардии сводит к нулю шансы успешного проведения картирования сердца. Однако сегодня мы рас 11 ола гаем воз м о ж i юстя м 11 эл е ктроа 11 атом 11 чес кого картирования с помощью системы CARTO (Biosense, J&J). Система позволяет проводить картирование постинфарктного рубца, определять локализацию очага тахикардии и, соответственно, успешно ее устранять радиочастотной аблацией.
Однако различие видов ЖТ и, в первую очередь, их этиологических факторов определяют различия, как в прогнозе, гак и в результатах лечения.
Идиопатическая тахикардия выходного тракта право/о желудочка (ЖТ-ВТПЖ) в большинстве случаев встречается у больных со структурно нормальным сердцем. Тахикардия имеет морфологию блокады левой ножки пучка Гиса и отклонение электрической оси вниз п вправо. Механизм тахикардии — треггерный автоматизм. Хотя тахикардия часто вызывает сип копал ьные состояния, случаи внезапной смерти неописаны. В случаях ЖТ-ВТПЖ важно исключитьаритмогеинуюднеплазню правого желудочка, при которой наличие ЖТ сходной морфологии является прогностически неблагоприятным. Окончательный диагноз помогает установить вентрикулографпя, выполняемая как первых этап входе операции. Эидокарднальнос картирование проводится на фоне тахикардии путем регистрации наиболее ранней систолической активности, а при отсутствии ЖТ помогает метод стимуляциоиного карт ирования. Кате-терпая аблация эффективна в около 90% случаев. Редко фокус аритмии находится глубоко в толще миокарда и труднодостижим для локального воздействия РЧ тока. Осложнения катетерпой аблации крайне редки.
В случаях ЖТ-ВТПЖ важно исключитьаритмогеинуюднеплазню правого желудочка, при которой наличие ЖТ сходной морфологии является прогностически неблагоприятным. Окончательный диагноз помогает установить вентрикулографпя, выполняемая как первых этап входе операции. Эидокарднальнос картирование проводится на фоне тахикардии путем регистрации наиболее ранней систолической активности, а при отсутствии ЖТ помогает метод стимуляциоиного карт ирования. Кате-терпая аблация эффективна в около 90% случаев. Редко фокус аритмии находится глубоко в толще миокарда и труднодостижим для локального воздействия РЧ тока. Осложнения катетерпой аблации крайне редки.
Идиопатическая левожелудочковая тахикардия (ИЛЖТ) также известна как «верапамил-чувствитель-иая» ЖТ, поскольку часто купируется внутривенным введением верапамила. Этот вид тахикардии часто ошн-боч I ю трактуется как 1оджелудочконая тахикардия с аберрацией желудочкового комплекса. При этой тахикардии характерна морфология комплекса QRS типа блокады правой ножки с отклонением электрической осп кверху. Прогноз благоприятен, но часто выражена симптоматика, вплоть до синкопальных эпизодов. ИЛЖТ вызывается микрореептри с участием дистальиых разветвлений системы 11уркпнье в пижнеперегородочной области Л Ж. При картировании определяется потенциал Пуркинье, предшествующий комплексу QRS на фоне тахикардии. Эффективность аблации составляет около 80%.
Прогноз благоприятен, но часто выражена симптоматика, вплоть до синкопальных эпизодов. ИЛЖТ вызывается микрореептри с участием дистальиых разветвлений системы 11уркпнье в пижнеперегородочной области Л Ж. При картировании определяется потенциал Пуркинье, предшествующий комплексу QRS на фоне тахикардии. Эффективность аблации составляет около 80%.
Желудочковые тахиаритмии у больных ИБС о тносятся к группе жизнеонасных аритмий, существенно ухудшающих качество жизни, прогноз. Вопросы диагностики, стратификации риска внезапной сердечной смерти у больных с этими нарушениями ритма остаются открытыми. Принципы лечения желудочковых аритмий у больных пшемичсской болезнью сердца в последнее десятилетие претерпели существенные изменения. Появление новых аспектов медикаментозного лечения, появление и широкое клиническое внедрение имплантируемых кардиовертеров-дефибрилляторов, успехи хирургического лечения, первый опыт использование метода катетериой аблацпи требуют пересмотра диагностических п лечебных подходов в згой группе больных. Однако остается неясным вопрос о выборе тактики, лечебно-диагностических стандартов в группе больных ИБС осложненной ЖТА.
Однако остается неясным вопрос о выборе тактики, лечебно-диагностических стандартов в группе больных ИБС осложненной ЖТА.
В последнее время отмечено появление и клиническое изучение новых аитпарптмических препара тов, отрабатываются способы пх тестирования у больных с ИБС.Так проведен ряд рандомизированных исследований посвященных амиодароиу (кордарону), соталолу, Р-блокаторам, I классу аитиаритмпческих препаратов (ААИ). Показана высокая частота проаритмического эффекта ( и повышение частоты внезапной смерти) препаратов I класса у коронарных больных с желудочковой экстрасистолией, низкая эффективность при желудочковой тахикардии. Большие1 надежды связывались с использованием кордарона и соталола, однако, частота внезапной смерти, связанная с рецидивом ЖТ, в течение 2 лет превышала 30%. Остается открытым вопрос о способе контроля эффективности ЛАП. При желудочковой экстрасистолпи очевидна информативность метода Холтеровского моииторпровапия (24, 48 и 72 часового). Однако у больных с желудочковой тахикардией (синкопе, эпизоды внезапной смерти) по-прежнему ведущим остается метод программируемой стимуляции желудочков (11СЖ). Стандартный протокол включает использование до 3 экстрастпмулов на фоне как минимум двух базовых частот в двух точках правого желудочка. Серийное тестирование AAII методом 11СЖ позволяет определить препарат, подавляющий индукцию тахикардии. Длительный прием этого препарата позволяет в 85-95% предупредить рецидив тахикардии в течение 2 лет.
Однако у больных с желудочковой тахикардией (синкопе, эпизоды внезапной смерти) по-прежнему ведущим остается метод программируемой стимуляции желудочков (11СЖ). Стандартный протокол включает использование до 3 экстрастпмулов на фоне как минимум двух базовых частот в двух точках правого желудочка. Серийное тестирование AAII методом 11СЖ позволяет определить препарат, подавляющий индукцию тахикардии. Длительный прием этого препарата позволяет в 85-95% предупредить рецидив тахикардии в течение 2 лет.
Появление и начало клинического применения в 1980 году имплантируемых кардиовертсров-дефибрнл-ляторов (И КД) открыло новую эру в лечении желудочковых тахнаритмий. Техническое совершенствование имплантируемых устройств, клинический опыт применения позволили существенно расширить возможност и лечения больных с желудочковыми тахикардиями, пересмотреть тактику лечения ЖТ у больных ИБС. Традиционными показаниями к использованию ИКД являются: желудочковая тахпаритмия, являвшаяся хотя бы однократно причиной остановки кровообращения: спонтанная или индуцирован пая гемодннамичеекп значимая ЖТ при безуспешности или невозможности медикаментозной терапии. Наш четырехлетний опыт показывает высокую эффективность имплантируемых устройств влечении ЖТ, в том числе и у больных ИБС. Существенное уменьшение размеров этих устройств при
Наш четырехлетний опыт показывает высокую эффективность имплантируемых устройств влечении ЖТ, в том числе и у больных ИБС. Существенное уменьшение размеров этих устройств при
Рис. 3. Жизнеспасающий разряд имплантированного кардиовертера-дефибриллятора
сохранении и даже расширении набора диагностических и лечебных алгоритмов, одноэлсктродпые системы, возможность пскторальпой имплантации, сходной с имплантацией обычного электрокардиостимулятора, расширяют возможности клинического их использования (рис. 3).
В настоящее время автоматический имплантируемый кардповертср-дефибриллятор представляет собой муль-тнпрограммируемый прибор, имеющий возможность осуществлять дефибрилляцию разрядами высокой энергии, кардиоверсию низкоэнергетическими разрядами. купировать желудочковую тахикардию аититахи-карднтической электростимуляцией (АТР), проводить терапию брадиаритмий одно- и двухкамерной (а подчас и трехкамерной) элсктростимуляцией. ИКД — это аппарат объемом менее «SO смэлектрод которого имплантируется трансвепозно, практически так же как при обычной элекгрокардиостимуляции. Основные части ИКД: блок электроники, источник питания, конденсатор, блок памяти. Работоспособность системы определяется мпкро-11роцессором. Батарея обеспечивает электростимуляцию с амплитудой 1 -7 Вольт 11 разряды до 750В. Срок службы батареи от 3 до 10 лет, который в наибольшей степени определяется частотой высокоэнергетических разрядов. Для адекватной детекции низко амплитудных волн во время фибрилляции желудочков и для исключения детекции Т волны пли экстракардиальных сигналов аппарат имеет функцию автоматической подстройки чувствительности. Транс венозные электроды имеют сложную конструкцию, позволяющую комбинировать функции детекции,стимуляции п дефибрилляции. Фиксация электродов в сердце осуществляется либо пассивно, л ибо актив! ю с использован нем фиксирующих элементов.
ИКД — это аппарат объемом менее «SO смэлектрод которого имплантируется трансвепозно, практически так же как при обычной элекгрокардиостимуляции. Основные части ИКД: блок электроники, источник питания, конденсатор, блок памяти. Работоспособность системы определяется мпкро-11роцессором. Батарея обеспечивает электростимуляцию с амплитудой 1 -7 Вольт 11 разряды до 750В. Срок службы батареи от 3 до 10 лет, который в наибольшей степени определяется частотой высокоэнергетических разрядов. Для адекватной детекции низко амплитудных волн во время фибрилляции желудочков и для исключения детекции Т волны пли экстракардиальных сигналов аппарат имеет функцию автоматической подстройки чувствительности. Транс венозные электроды имеют сложную конструкцию, позволяющую комбинировать функции детекции,стимуляции п дефибрилляции. Фиксация электродов в сердце осуществляется либо пассивно, л ибо актив! ю с использован нем фиксирующих элементов.
Проведена серия крупных рандомизированных исследований, среди которых можно выделить исследования MADIT (Miilticenter Automatic Defibrillator Implantation Trial) и AVID (Antiarrhythmics Versus Implantable Defibrillator), продолжаются исследования MADIT II. SCD UFT (Sudden Cardiac Death in Heart Failure Trial) и ряд других.
SCD UFT (Sudden Cardiac Death in Heart Failure Trial) и ряд других.
В исследова! nie АVID включены iтциенты с эпизода-MII устойчивой ЖТе синкопами, или устойчивой ЖТс ФВ ЛЖ <40% и гипотепзией, или с фибрилляцией желудочков. Включено 1016 пациентов. Показано снижение
АРТЕРИАЛЬНАЯ ПШЕРТЕНЗИЯ ТОМ 14 № 1 2008 73
■ •И: .
смертности и группе ИКД на 38% в первым год, на 25% во 2-ой м 3-ий год. Исследование прекращено досрочно и больным из группы медикаментозного лечения была рекомендована имплантация ИКД. В исследовании также была показана экономическая эффективность испол ьзоваиия И КД.
В исследование М ADIT включены пациенты с неустойчивой желудочковой тахикардией, перенесших инфаркт миокарда с фракцией выброса левого желудочка (ФВ ЛЖ) менее 35% (I — III функциональный класс по NYIIA). Пациентам проводилась ПСЖ, по результатам проводилась рандомизация. При подавлении индукции тахикардии AAI1 проводилось медикаментозное лечение, при отсутствии подавления индукции использовались ИКД. Исследование показало снижение на 54% смертности в группе ИКД и было прекращено досрочно, ввиду достоверного преимущества 11КД по сравнению с традиционным медикаментозным лечением. Iкжазано, что 85% пациентов потребовали хотя бы одного «жиз-неспасающего» разряда в течение 5 лет. Результаты кли11ических исследований показывак>т необходимость и оправданность «профилактического« использования ИКД в группе больных перенесших нп<[)аркт миокарда с ФВ ЛЖ менее 35% и неустойчивой ЖТ, у которых при ПСЖ индуцируется устойчивая ЖТ без эффекта подавления индукции антиаритмиками. К сожалению, высокая стоимость этих имплантируемых устройств, существенно ограничивает возможности пх широкого использования в нашей стране.
Пациентам проводилась ПСЖ, по результатам проводилась рандомизация. При подавлении индукции тахикардии AAI1 проводилось медикаментозное лечение, при отсутствии подавления индукции использовались ИКД. Исследование показало снижение на 54% смертности в группе ИКД и было прекращено досрочно, ввиду достоверного преимущества 11КД по сравнению с традиционным медикаментозным лечением. Iкжазано, что 85% пациентов потребовали хотя бы одного «жиз-неспасающего» разряда в течение 5 лет. Результаты кли11ических исследований показывак>т необходимость и оправданность «профилактического« использования ИКД в группе больных перенесших нп<[)аркт миокарда с ФВ ЛЖ менее 35% и неустойчивой ЖТ, у которых при ПСЖ индуцируется устойчивая ЖТ без эффекта подавления индукции антиаритмиками. К сожалению, высокая стоимость этих имплантируемых устройств, существенно ограничивает возможности пх широкого использования в нашей стране.
Электрофизиологические механизмы желудочковой тахикардии и известные преимущества катетерных методов лечения аритмий открывают перспективы использованию катетерной аблации в лечении ЖТ у больных ИБС. Однако первый клинический опыт, полученный при использовании фулгурацпи высоко-эиергитическими разрядами постоянного тока, оказался I (едостаточ но убедител ы i ы м. Внедрен не радиочастотного тока в практику катетерного лечения нарушений ритма сердца позволило снизить травматичность метода, расширить возможности его применения у больных И ВС со сниженной фракцией выброса ЛЖ. С увеличением опыта применения радиочастотной аблации, пониманием электрофизиологических механизмов ЖТ растет клиническая эффективность метода у больных ИБС. Эффективность катетерной аблации у больных ИБС в настоящее время составляет60 70%. I lain собственный первый опыт показывает эффективность устранения ЖТ в 75% наблюдений. Частота осложнений этого метода лечения невысока и в крупных сериях не превышает 1 2%. Одна из основных трудностей эффективного устранения ЖТ возможнос ть существования нескольких морфологических типов тахикардии у пациента, ввиду сложности строения зоны возникновения тахикардии с возможностью образования нескольких разнонаправленных кругов реептри.
Однако первый клинический опыт, полученный при использовании фулгурацпи высоко-эиергитическими разрядами постоянного тока, оказался I (едостаточ но убедител ы i ы м. Внедрен не радиочастотного тока в практику катетерного лечения нарушений ритма сердца позволило снизить травматичность метода, расширить возможности его применения у больных И ВС со сниженной фракцией выброса ЛЖ. С увеличением опыта применения радиочастотной аблации, пониманием электрофизиологических механизмов ЖТ растет клиническая эффективность метода у больных ИБС. Эффективность катетерной аблации у больных ИБС в настоящее время составляет60 70%. I lain собственный первый опыт показывает эффективность устранения ЖТ в 75% наблюдений. Частота осложнений этого метода лечения невысока и в крупных сериях не превышает 1 2%. Одна из основных трудностей эффективного устранения ЖТ возможнос ть существования нескольких морфологических типов тахикардии у пациента, ввиду сложности строения зоны возникновения тахикардии с возможностью образования нескольких разнонаправленных кругов реептри. Однако, в ряде случаев, даже неполное устранение всех морфологических типов тахикардии дает существенный клинический эффект, особенно в сочетании с AAII, чувствительность к которым может восстанавливаться после катетерной аблации.
Однако, в ряде случаев, даже неполное устранение всех морфологических типов тахикардии дает существенный клинический эффект, особенно в сочетании с AAII, чувствительность к которым может восстанавливаться после катетерной аблации.
Существенп ым огран ичей нем использоваи ия катетерного картирования и аблации ЖТ является гемоднпамическая непереносимость тахикардии, так
74 АРТЕРИАЛЬНАЯ ПШКРТННЗИЯ TOM И М 1 2008
как катетериый мэшшнгтребует многократного перемещения электродов, регистрации электрограмм на фоне тахикардии. Методы «стимуляциоиного» картирования, развитие катетерной техники, появление новых систем регистрации в значительной мере ускоряют процесс картирования и, тем самым, расширяют возможности применения этого метода у больных ИБС с выраженной д и астол и ч ее ко й д исфу нкцп с 11.
Выбор метода лечения желудочковой тахиаритмни у больного ИБС сложен и подчас занимает длительное времени. Попытки выбораантиаритмнческого препарата. использование катетерной аблации, имплантируемых устройств, хирургических методов лечения имеют свои ограничения, требую т времени. Первый вопрос, который должен бы ть решен это необходимость реваскуляриза-ции миокарда. Именно поэтому, мы считаем необходимым включение ангиокоронарографии в комплекс обследования. Вторым решается вопрос о выборе тактики лечения собственно аритмии. Антиаритмическая терапия, тестируемая при ПСЖ, имеет высокую эффективность при длительном применении. Отсутствие подавления индукции ЖТ ААП или пх комбинациями при ПСЖ требует выбора метода немедикаментозного лечения. Определяющими в этом выборе являются: выраженность дисфункции Л Ж, частота и гемоднпамическая переносимость тахикардии, частота приступов аритмии, воспроизводимость тахикардии, ее механизм, пал и ч и е требу юте й х 11 ру р г и чес ко го в м еш ател ьства патологии сердца, а также предпочтения пациента (рис. 3). Пациенты с относительно медленной (или ставшей медленной при приеме ААП) гемодииамичеекп переносимой реептри тахикардией вероятнее всего будут I кандидатами на катетериуюаблацию.
Попытки выбораантиаритмнческого препарата. использование катетерной аблации, имплантируемых устройств, хирургических методов лечения имеют свои ограничения, требую т времени. Первый вопрос, который должен бы ть решен это необходимость реваскуляриза-ции миокарда. Именно поэтому, мы считаем необходимым включение ангиокоронарографии в комплекс обследования. Вторым решается вопрос о выборе тактики лечения собственно аритмии. Антиаритмическая терапия, тестируемая при ПСЖ, имеет высокую эффективность при длительном применении. Отсутствие подавления индукции ЖТ ААП или пх комбинациями при ПСЖ требует выбора метода немедикаментозного лечения. Определяющими в этом выборе являются: выраженность дисфункции Л Ж, частота и гемоднпамическая переносимость тахикардии, частота приступов аритмии, воспроизводимость тахикардии, ее механизм, пал и ч и е требу юте й х 11 ру р г и чес ко го в м еш ател ьства патологии сердца, а также предпочтения пациента (рис. 3). Пациенты с относительно медленной (или ставшей медленной при приеме ААП) гемодииамичеекп переносимой реептри тахикардией вероятнее всего будут I кандидатами на катетериуюаблацию. Больной с низкой фракцией выброса ЛЖ п быстрой гемодинамнчески непереносимой тахикардией нуждается в имплантации дефибриллятора, так же как и пациент с эпизодами фибрилляции желудочков. В ходе операции аортокоронарного шунтирования, резекции аневризмы возможно выполнение антиаритмического этапа эндокардиаль-иой резекции, крио — или электродеструкции. Прогреди-ептпое течение ИБС в ряде случаев требует изменения тактики при динамическом наблюдении пациента. Так, рецидив или появление новой тахикардии после катетерной аблации может потребовать имплантации ИКД. II наоборот, после имплантации ИКД при учащении приступов ЖТ/ФЖ, частых включениях устройства больной может потребовать изменения медикаменте;)- I иого лечения, катетерной аблации.
Больной с низкой фракцией выброса ЛЖ п быстрой гемодинамнчески непереносимой тахикардией нуждается в имплантации дефибриллятора, так же как и пациент с эпизодами фибрилляции желудочков. В ходе операции аортокоронарного шунтирования, резекции аневризмы возможно выполнение антиаритмического этапа эндокардиаль-иой резекции, крио — или электродеструкции. Прогреди-ептпое течение ИБС в ряде случаев требует изменения тактики при динамическом наблюдении пациента. Так, рецидив или появление новой тахикардии после катетерной аблации может потребовать имплантации ИКД. II наоборот, после имплантации ИКД при учащении приступов ЖТ/ФЖ, частых включениях устройства больной может потребовать изменения медикаменте;)- I иого лечения, катетерной аблации.
Сердечная недостаточность
синдром, который получил широкое распространение в наши дни у кардиологических пациентов. Известно, что более 30% больных 111—IV функционального класса по N¥11А имеют нарушения внутрижелудочко-вого проведения и этот фактор является независимым предиктором высокого риска летальности. У больных с I расширенным за счет этих нарушений комплексом ()К$ относительный риск был в5 раз выше, чем с у больных с узким. Диагностическим уровнем мы считаем 120-130 мсек. 11арушеппя синхронизации сокращения отдельных сегментов левого желудочка сердца приводят к прегрессированию сердечной недостаточности, увеличению
У больных с I расширенным за счет этих нарушений комплексом ()К$ относительный риск был в5 раз выше, чем с у больных с узким. Диагностическим уровнем мы считаем 120-130 мсек. 11арушеппя синхронизации сокращения отдельных сегментов левого желудочка сердца приводят к прегрессированию сердечной недостаточности, увеличению
риска смерти. Определенные эхокардиографические критерии позволяют более точно выявить эти нарушения, но длительность комплекса QRS коррелирует с ними н с успехом может быть использована как скринингов ын метод. Эффективным методом лечения этих больных является метод ресинхронизации работы сердца или бивеитрикуляркая э.тектрокардиостимуляция. Технически это более сложная имплантация, требующая введения дополнительного электрода через вены сердца для стимуляции левого желудочка. Операция хорошо переносится больными даже с тяжелой сердечной недостаточностью, а эффект оказывается выраженным. Многочисленные исследования показали, что рееппх-ронизацнонпая терапия улучшает качество жизни, переносимость нафузок, функциональный статус (в сроки бо. тее 3 лет), снижает летальность у больных сердечной недостаточностью и улучшает функцию и структуру сердца. Использование комбинированных устройств, таких каккардиовертер-дефибриллятор с бивентрпкулярным кардиостимулятором, имеет еще более высокий эффект благодаря возможности электротерапии желудочковых тахиарнтмий.
тее 3 лет), снижает летальность у больных сердечной недостаточностью и улучшает функцию и структуру сердца. Использование комбинированных устройств, таких каккардиовертер-дефибриллятор с бивентрпкулярным кардиостимулятором, имеет еще более высокий эффект благодаря возможности электротерапии желудочковых тахиарнтмий.
Таким образом, возможности немедикаментозных методов в лечении тахиаритмпй, электротерпаипп сердечной недостаточности довол1>по широки п непрерывно растут. Высокая эффективность п низкий риск осложнений делают эти методы достойной альтернативой медикаментозным методам .течения у больных с устойчивыми к лечению тахпкардиямп, существенно улучшают функциональный статус и прогноз больных с сердечной недостаточностью.
Литература
1. Abraham WT, Fisher WG, Smith AL, ct al. Cardiac | {«synchronization in chronic heart failure. //N Engl J Med. — 2002.
//N Engl J Med. — 2002.
— V.346, N. 24 — p. 1845 -1853.
2. Bard у Gil, Lee KL, Mark DB. et al.. for the Sudden Cardiac Death in Heart Failure Trial (SCD-I leFT) Invest igators. Amiodarone or an Implantable Cardioverter-Defibrillator for Congestive Heart. Failure// N Engl J Med. — 2005. — V. 352. N.3.
I — p.225-237.
3. Bax JJ, Molhoek SG, van Erven L, el al. Usefulness of myocardial tissue Doppler echocardiography to evaluate left ventricular dyssvnehrony before and after bivent ricular pacing in patients with idiopat hie dilated cardiomyopat by. // Am J Cardiol. -2003.-V.91.-p.94-97.
4. Bode-Schnurbus L, Bocker 1).. Block M.et al. QRS duration: a simple marker for predict ing cardiac mortality in ICD patients with heart failure. // Heart — 2003. — V. 89. — p. 1157 1102.
// Heart — 2003. — V. 89. — p. 1157 1102.
5. Bristow MR, Saxon LA, Boehtner J, et al. Cardiac-resynchronizalion therapy with or without an implantable defibrillator in advanced chronic heart failure.// N Engl J Med. -2004.-V. 350.-p.2140-2150.
(). Brugada J., Aquinaqa L., Mont L„ et al. Coronary artery revasculari/.ation in palients with sustained ventriculararrhyt lunias in the chronic phase of a myocardial infarction: effects on the electrophysiologic substrate and outcome// J. Am. Coll. Cardiol. -2001. — V.37(2). — P.529 33.
7.Calkins H., BmgadaJ.. Packer D.Lel al. 11RS/I H RA/ECAS Expert Consensus Statement on Catheter and Surgical Ablation of Atrial Fibrillation: Recommendations for Personnel. Policy, Procedures and Follow-Up: A report of the Heart Rhythm Society (MRS) Task Force on Catheter and Surgical Ablation of Atrial Fibrillation // I learl Rhythm. synchronisation in heart failure study): rationale, design and end-points.// Eur J Heart Fail. — 2001. — V. 3. — p.481 489.
synchronisation in heart failure study): rationale, design and end-points.// Eur J Heart Fail. — 2001. — V. 3. — p.481 489.
10. Duckcck W„ Kuck K.I I. Atrial fibrillat ion in Wolff-Parkinson-White sindroine: Development and therapy. I Ierz. 1993.
Vol. 18, No. 1, pp.60 66.
1 I. l-‘uster V. Ryden LE. Cannom DS. et al. ACC/AHA/ ESC 2000 guidelines for the management of patients with atrial fibrillation: a report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines and the European Society of Cardiology Committee for Practice Guidelines (Writing Committee to Revise the 2001 Guidelines for the Management of Patients Willi Atrial Fibrillation) // J. Am. Coll. Cardiol. — 2006. — V.48. — P. 149-246.
12. Garrigue S, Renter S, LabequeJN, et al. Usefulness of biventricular pacing in patients with congestive heart failure and right bundle branch block.// Am J Cardiol. — 2001. — V. 88. -p. 1436 1441.
Usefulness of biventricular pacing in patients with congestive heart failure and right bundle branch block.// Am J Cardiol. — 2001. — V. 88. -p. 1436 1441.
13. Guiraudon GM, Thakur RK. Klein G|, Yee R, Guitaudon CM. Sharma A. Encircling endocardial cryoablat ion for ventricular tachycardia after myocardial infarction: experience with 33 patients// Am. Heart. J. — 1994. — V. 128(5). — P.982-9.
14.1 Iaissaguerre MJais P.Shah DC. etal. Spontaneous initial ion of atrial fibrillation by ectopic beats originating in the pulmonary veins// N. Engl.J. Med. — 1998. — V.339. — P.659-666.
15.Josephson M.. Horovvotz LN.,Waxman IIL,et al.Sustained Ventricular Tachycardia: role of 12-lead Electrocardiogram in Localizing Site of Origin. Circulation 1981 V. 64., pp.257-272
l(j. Linde C, Leclerq C, Rex S, et al. Long-term benefits of biventricular pacing in congestive heart failure: results from the Multislice Stimulation in Cardiomyopathy (MUSTIC) study. // J Am Coll Cardiol. — 2002. — V. 40. -> 111-118.
Long-term benefits of biventricular pacing in congestive heart failure: results from the Multislice Stimulation in Cardiomyopathy (MUSTIC) study. // J Am Coll Cardiol. — 2002. — V. 40. -> 111-118.
17. Marchlinski FE, Callans DJ, Gottlieb CD, Zado E. Linear ablat ion lesions for control of unmappable vent ricular tachycardia in patients with ischemic and nonischemic cardiomyopathy// Circulation. — 2000. — V. 21,101(11). — P. 1288-96.
18. Moss AJ, Zareba W. Hall WJ.et al. Multicenter Automatic Defibrillator Implantation Trial II Investigators. Prophylactic implantation of a defibrillator in patients with myocardial infarct ion and reduced ejection fraction.// N Engl J Med. — 2002. — V. 346, N. 12. — p. 877-883
19. Nademanee K. McKenzieJ, Kosar E. et al A new-approach for cathelcr ablation of atrial fibrillation: mapping of the electrophysiologic substrate//J. Am. Coll. Cardiol. — 2004.
Am. Coll. Cardiol. — 2004.
— V.43. — P.2044-2053.
20. PachonJ.C., Paction E.I., PachonJ.C. ct al. A new treatment for atrial fibrillat ion based on spectral analysis to guide t he cat heler RF-ablation // Europace. — 2004. — V.6. -P.590-601.
2 I. Pappone C, Augello G, Sala S. et al. A randomized trial of circumferential pulmonary vein ablation versus antiarrhythmic drug therapy in paroxysmal atrial fibrillation: the APAF Study // J. Am. Coll. Cardiol. — 2006 — V.48. — P.2340 2317,
22. Pappone C, Rosanio S, Oreto G. et al. Circumferential radiofrequency ablation of pulmonary vein ostia: a new anatomic approach for curing atrial fibrillation //Circulation. — 2000. — V. 102.
— 2619-2628.
23. Pappone C„ Santinelli V., Manguso I». el al. Pulmonary vein denervation enhances long-term benefit aftercircumferential ablat ion for paroxysmal atrial fibrillation // Circulation. — 2004. -V. 109. — P.327 334.
Pappone C„ Santinelli V., Manguso I». el al. Pulmonary vein denervation enhances long-term benefit aftercircumferential ablat ion for paroxysmal atrial fibrillation // Circulation. — 2004. -V. 109. — P.327 334.
24. Reithmann C. Hoffmann E, Steinbeck G. Radiofrequency catheter ablation of atrial flutterand atrial fibrillation. I Ierz li)98 Jun:23(4):209- 18
25. Rouleau l:. Merheb M. Gelfroy S. et al. Echocardiographic assessment of the interventricular delay of activation and correlal ion l<> I he QRS w idt li in dilated cardiomyopat liy.,. Pacing Clin Elect rophysiol. — 2001. — V. 24. — p. 150(1 1506.
.\PTk!Jl IA.’I Ы 1ЛЯ I IIПНРТЫ 1311Я TOM 11.V’ 1200« 7
26. Saxon LA, Boehmer JP, Hummel J, et al. Biventricular pacing in patients with congestive heart failure: two prospective randomized trials: the VIGOR CHF and VENTAK CHF Investigators. // Am J Cardiol. — 1999. — V. 83. — p.120D-123D.
// Am J Cardiol. — 1999. — V. 83. — p.120D-123D.
27. Scanavacca M., Pisani C.F., 1 inch u I D. et al. Selective atrial vagal denervation guided by evoked vagal reflex to treat patients with paroxysmal atrial fibrillation //Circulation. — 2006. — V.l 11
— P.876-885.
28. Schilling R.J. Can catheter ablation cure post-infarction ventricular tachycardia? // Eur. I lean .J. — 2002. — V.23. — P.352 354.
29. Schilling RJ, et al Simultaneous endocardial mapping in the human left ventricle using a noneontact catheter: comparison of contact and reconstructed electrograms during sinus rhythm. Circulation. 1998 Sep l;98(9):887-98.
30. Stevenson W., Khan H., Sager P., et al. Identification of Reentry Circuit Sites during catheter Mapping and Radiofrequency Ablation of Ventricular tachycardia Late after Myocordial Infarction. Circulation 1993 v.88: pp.1647 1670
Circulation 1993 v.88: pp.1647 1670
31. Stevenson WG, et al. Radiofrequency catheter ablation of ventricular tachycardia after myocardial infarction. Circulation. 1998 Jul 28:98(4):308-14.
32. Sutton SJ. Plappert T, Abraham WT, et al. Effect of cardiac resynchronization therapy on left ventricular size and function in chronic heart failure. // Circulation. — 2003. — V. 107.
— p. 1985-1990.
33. Sweidan R, McClellandJ.il., Beckman K.J. et al. Low reccurence of atrial fibrillation following radiofrequency catheter
ablation of accessory at no-ventricular pathways. J.Ain.Coll. Cardiol. 1994; 23 (Suppl.): 83A.
34. Tan A.Y., Li 11.. Wachsmann-I login S. et ill. Autonomic innevation and segmental muscular disconnections at the human pulmonary vein-atrial junction: implicat ions for catheter ablation of atrio-pulmonaiy vein junction //J. Am. Coll. Cardiol. — 2006. — V.48. — P. 132-143.
Am. Coll. Cardiol. — 2006. — V.48. — P. 132-143.
35. Verma A, MarroucheNF, Natale A. Pulmonary vein antrum isolât ion: intracardiac echocardiograph v-guided technique // J. Cardiovasc. Electrophysiol. — 2004. — V.15. — P.1335-1340.
36. VVazni OM, MarroucheNF, Martin DO.et al. Radiofrequency ablation vs antiarrhythmic drugs as first-line treatment of symptomatic atrial fibrillation:a randomized trial //JAMA. — 2005. -V.293. — P.2634-2640.
37. VVellens I IJJ, Lau CP. Lu.deritz B. Akhtar M, Waldo AL, Camm AJ, Timmermans C. Tso HF. Jung W, Jordaens L, Avers G for the Metrix Investigators. The Atrioverter, an implantable device for treatment of atrial fibrillation.// Circulation. — 1998.
— V. 98. -p. 1651-1656.
38. Young J V, Abraham WT, Smith AL, et al. Combined cardiac resvnchronication and implantable cardioversion defibrillation in advanced chronic heart failure: the MIRACLE ICDtrial. //JAMA.
Combined cardiac resvnchronication and implantable cardioversion defibrillation in advanced chronic heart failure: the MIRACLE ICDtrial. //JAMA.
— 2003. — V. 289. — p.2685-2694.
39. Yu CM, Chan I£. Sanderson JE, et al. Tissue Doppler echocardiographic evidence of reverse remodeling and improved synchronicitv bv simultaneously delaying regional contraction after biventricular pacing therapy in heart failure. // Circulation.
— 2002. — V. 105. — p.438-445.
Анатомо-функциональные особенности левого предсердия у пациентов с сердечной недостаточностью
Е.Б. Лунева, Б.А. Татарский
ФГУ «Федеральный центр сердца, крови и эндокринологии им. 13.А. Алмазова Росмедтехнологнй», г. Санкт-Петербург
Резюме
Фибрилляция предсердий распространенное нарушение ритма у пациентов с сердечной недостаточностью, которое зачастую приводит к ухудшению состояния таких пациентов. 11астоящая работа посвящена оценке ана-томо-фуикциональных особенностей левого предсердия с помощью эхокардиографии у пациентов с сердечной недостаточностью, выявляющиеся у пациентов с развивающейся фибрилляцией предсердий на фоне сердечной недостаточности.
11астоящая работа посвящена оценке ана-томо-фуикциональных особенностей левого предсердия с помощью эхокардиографии у пациентов с сердечной недостаточностью, выявляющиеся у пациентов с развивающейся фибрилляцией предсердий на фоне сердечной недостаточности.
Ключевые слова: фибрилляция предсердий, сердечная недостаточность, эхокардиография.
Фибрилляция предсердий (ФИ) является одним из наиболее распространенных нарушений ритма сердца и сопряжена с увеличением заболеваемости, смертности п затрат на лечение 111. Сердечная недостаточность (СИ) также вносит свой значимый вклад в увеличение этих показателей. В настоящее время распространенность СИ в общей популяции составляет 1 -2% [2]. Сочетание СИ н ФП значительно ухудшает прогноз пациентов в сравнении с теми, у кого присутствует только одно из указанных заболеваний, увеличивая риск тромбоэм-болпческих осложнений, ухудшая качество жизни и прогноз пациентов. Большой интерес в настоящее время вызывают методики, позволяющие предсказать развитие (1)11 у пациентов с СИ, а также способные предот вратить или отсрочит ь развитие ФП на фойе СИ [3, 4 |.
Большой интерес в настоящее время вызывают методики, позволяющие предсказать развитие (1)11 у пациентов с СИ, а также способные предот вратить или отсрочит ь развитие ФП на фойе СИ [3, 4 |.
11апболее часто для прогнозирования развития фибрилляции предсердий в повседневной практике оценивается размер левого предсердия (ЛИ) измеренный ври зхокардпографпческом обследовании. Исследования, использующие диаметр Л П как предиктор показали, что увеличение диаметра ЛИ возникает у всех пациентов с сердечно-сосудистыми заболеваниями и коррелируете повышенным риском развития осложнений [5, 6]. Однако необходимо учитывать, что с течением времени, а также на фоне текущих заболеваний ЛИ становится менее сферическим, поэтому рутинное измерение его диаметра в М-режиме не дает полное представление реальных размерах этой камеры сердца. Более точную оценку размеров Л11 можно произвести, используя объемы ЛИ |6|. Учитывая отсутствие в литературе данных
7« АРТЕРИАЛЬНАЯ ГППЕРТЕНЗПЯ TOM 1А № I 2008
Аритмии сердца у детей — причины, симптомы, диагностика и лечение аритмии у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ
КОНСУЛЬТАЦИЮ
Содержание:
Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Профилактика
Аритмии — одно из самых распространенных заболеваний сердечно-сосудистой системы среди детей и подростков. Проявляются они в нарушении работы сердца. Для аритмии характерны изменения частоты, регулярности и последовательности сокращений сердца. В более широком понимании аритмия — это любое отклонение ритма сердца от нормы.
Проявляются они в нарушении работы сердца. Для аритмии характерны изменения частоты, регулярности и последовательности сокращений сердца. В более широком понимании аритмия — это любое отклонение ритма сердца от нормы.
Часто аритмии у детей являются следствием врожденных или приобретенных заболеваний сердечно-сосудистой системы. Выявить аритмии в детском возрасте без инструментальной диагностики достаточно сложно, поскольку ребенок может не обращать внимание на дискомфорт, вызываемый заболеванием и не предъявлять жалоб. Именно поэтому крайне важно своевременно посещать врачей и проходить плановые обследования.
Аритмии у детей делятся на две основные группы – заболевания, характеризующиеся повышенной частотой сердечных сокращений (тахиаритмии), и заболевания, основным проявлением которых является редкий ритм сердца (брадиаритмии).
Симптомы аритмии
Проявления аритмии у ребенка могут иметь различную специфику. Для каждой возрастной группы характерны свои особенности.
У новорожденных и грудных детей аритмия может проявляться в следующих симптомах:
- Отказ от еды.
-
Замедленный рост. -
Прерывистый сон. -
Бледность. -
Одышка.
Порядка половины всех случаев аритмии у детей школьного возраста и подростков проходят бессимптомно и выявляются при плановой диспансеризации. В остальных случаях признаком аритмии может быть повышенная утомляемость, непереносимость физических нагрузок, бледность, сниженный аппетит, апатичность или наоборот легкая возбудимость.
При редкой частоте сердечных сокращений могут наблюдаться головокружения, боли в области сердца, обмороки. Такие проявления требуют немедленного вмешательства специалистов и госпитализации ребенка.
Если вы обнаружили у своего ребенка подобные симптомы, запишитесь на прием к специалистам нашей клиники. Телефон для записи: +7 (495) 292-59-86.
Причины аритмии
Причины аритмии у ребенка объединяют в несколько групп:
- Связанные с работой сердца (кардиальные причины).
 К ним относятся врожденные и приобретенные пороки сердца, кардиты и кардиомиопатии, артериальная гипертензия, миокардиты и др. Также в эту группу можно отнести последствия тяжело перенесенных инфекционных заболеваний, таких как ангина, пневмония, дифтерия.
К ним относятся врожденные и приобретенные пороки сердца, кардиты и кардиомиопатии, артериальная гипертензия, миокардиты и др. Также в эту группу можно отнести последствия тяжело перенесенных инфекционных заболеваний, таких как ангина, пневмония, дифтерия. - Экстракардиальные причины. К ним можно отнести заболевания центральной нервной системы, травмы и опухоли головного мозга, наследственные заболевания, недоношенность, осложненное течение родов и т.д. Условно к этой группе относится аритмия у подростков, которая является следствием быстрого роста организма в условиях, когда сердце и сосуды не успевают за ростом мышц и скелета.
Диагностика аритмии
Для постановки точного диагноза необходима консультация детского аритмолога или детского кардиолога. Первичный осмотр специалиста включает:
- Изучение истории болезни.
-
Проведение полного осмотра (пальпация, перкуссия, аускультация).
При подозрении на аритмию врач направит ребенка на инструментальную диагностику:
- Электрокардиография – универсальный метод позволяющий оценить работу сердца в конкретный временной период.

- Суточное холтеровское мониторирование. Более точный метод по сравнению с обычной электрокардиографией, так как фиксирует работу сердца в течении продолжительного времени (суток), включая сон, физические нагрузки, различные периоды активности и т.д.
- Нагрузочные тесты. Это анализ сердечной активности при физических нагрузках различной интенсивности.
Применение этого метода возможно только с детьми старшего возраста.
После постановки диагноза аритмолог или детский кардиолог может назначить обследования, нацеленные на выявление причин заболевания:
- ЭхоКГ (эхокардиография или УЗИ сердца). Позволяет выявить органические причины заболевания, например, пороки сердца, опухоли и т.д.
- Рентгенография. Данный метод нацелен на выявление экстракардиальных причин появлении аритмии, например, патологии позвоночника, крупных сосудов.
- ЭЭГ. Электроэнцефалография показана в случаях подозрения на связь аритмии с заболеваниями головного мозга.

Клиника для детей и подростков «СМ-Доктор» оснащена только современным диагностическим оборудованием, что позволяет нашим специалистам поставить точный диагноз и назначить своевременное лечение заболевания.
Лечение аритмии
Методы лечения аритмии у детей зависят от причин и варианта выявленных нарушений. Только врач аритмолог (кардиолог детский) принимает решение о необходимости лечения аритмии.
Категорически запрещается самостоятельное лечение заболевания. Это грозит ребенку осложнениями и развитием опасных симптомов.
Однако, учитывая нередкий бессимптомный характер течения многих нарушений ритма, в том числе жизнеугрожающих, большое внимание к проблеме должны проявлять сами родители.
Чтобы записаться на прием к детскому аритмологу в «СМ-Доктор», заполните онлайн-форму или позвоните нам по телефону +7 (495) 292-59-86.
Врачи:
Детская клиника м. Марьина Роща
Марьина Роща
Детская клиника м.Новые Черемушки
Черенкова Ольга Сергеевна
Детский аритмолог, врач функциональной диагностики
Записаться
на прием
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Операция криоабляция для лечения фибрилляции предсердий и левопредсердных тахиаритмий
Подготовительный этап, этап доступа в левое предсердие сходные для обеих процедур. Процесс электрической изоляции легочной вены отличается. При криобаллонной изоляции баллон подводится к устью вены на специальном диагностическом проводнике-катетере. Раздувается, полностью перекрывая на время воздействия кровоток по вене. Наноситься холодовое (крио) воздействие (рис 3). Жидкий сжатый N2O поступает из криоконсоли к катетеру, происходит испарение N2O и абсорбция тепла из окружающих тканей, теплый газ отводится обратно в консоль, многочисленные системы безопасности контролируют утечку газа. По окончанию воздействия баллон сдувается, восстанавливается кровоток по вене. С помощью специального циркулярного катетера оценивается эффект воздействия (рис 4), при необходимости процедура повторяется.
Рис. 4. Электрическая изоляция легочной вены после нанесения крио воздействия. Сохраняется активность в легочной вене (регистрация на каналах «Ach2-2» и «Ach6-7»), проведение на предсердие отсутствует: синусовый ритм по данным поверхностной ЭКГ и данным внутрисердечной регистрации (CS5-1).
В ходе процедуры проводится последовательная изоляция всех легочных вен. В отличие от метода поточечной радиочастотной абляции, циркулярное повреждение вокруг устья легочной вены происходит за одно воздействие. Это позволяет получить равномерное повреждение с ровными границами. По окончании процедуры удаляются все электроды, интродьюсеры. Пациент переводится в палату, на ближайшие часы рекомендуется постельный режим. Длительность госпитализации составляет 3-4 дня.
Методика криобаллонной абляции устьев легочных вен эффективна, хорошо переносима, длительность процедур меньше, чем при радиочастотной изоляции. К недостаткам метода можно отнести невозможность адаптировать криобаллон ко всем анатомическим вариантам строения левого предсердия и легочных вен, невозможность наносить воздействия вне устьев легочных вен, более высокая рентгенологическая нагрузка на медицинский персонал и пациента.
Решение о выборе метода лечения принимается врачом индивидуально, исходя из данных инструментальных обследований (ЭхоКГ, компьютерная томография левого предсердия в показанных случаях).
ВАЖНО!
Операция проводится на фоне приема пациентом антикоагулянтов. Обязателен прием антикоагулянтов не менее трех недель до операции и не менее трех месяцев после. Решение об отмене антикоагулянтов принимается врачом. Основанием для принятия решения является не результат операции, а индивидуальные риски тромбоэмболических осложнений конкретного пациента.
Сергей Термосесов рассказал о современной сердечно-сосудистой хирургии и особенностях детской кардиохирургии
Отделение хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции Детского научно-практического центра нарушений сердечного ритма, работающего в Научно-исследовательском клиническом институте педиатрии имени академика Ю.Е. Вельтищева РНИМУ имени Н.И. Пирогова — единственное специализированное детское учреждение федерального значения, занимающееся хирургическим лечением аритмий у детей. Оно было создано 15 лет назад в Центре лечения нарушений ритма сердца Минздрава России. Это отделение уникально — оно единственное в стране специализированное детское отделение такого профиля. За время его существования прооперировано более 6 тысяч детей из различных регионов России и ближнего зарубежья. Врачи отделения владеют уникальными методиками и имеют наибольший опыт в России, а по ряду направлений — по хирургическому и интервенционному лечению аритмий — и в Европе.
Оно было создано 15 лет назад в Центре лечения нарушений ритма сердца Минздрава России. Это отделение уникально — оно единственное в стране специализированное детское отделение такого профиля. За время его существования прооперировано более 6 тысяч детей из различных регионов России и ближнего зарубежья. Врачи отделения владеют уникальными методиками и имеют наибольший опыт в России, а по ряду направлений — по хирургическому и интервенционному лечению аритмий — и в Европе.
Более 15 лет отделением заведует детский кардиохирург Сергей Артурович Термосесов.
Сергей Артурович Термосесов — практикующий сердечно- сосудистый хирург и интервенционный аритмолог, автор новейших методов лечения аритмий у юных пациентов. Им была внедрена методика трехмерного картирования аритмий (2005), впервые в стране выполнена одномоментная сочетанная операция у ребенка с врожденным пороком сердца и аритмией (2006), впервые в России проведена и внедрена в практику операция эндокардиальной фокусной криоабляции аритмий у детей (2007), осуществлены первые операции внеплевральной левосторонней симпатэктомии (2008).
В 2016 году он первые в мире провел операции эндоваскулярной криобаллонной абляции фокусной аритмии и торакоскопической видеоассистированной симпатэктомии у детей с угрожающими жизни аритмиями, а в 2017 году также впервые в мире выполнил торакоскопическую видеоассистированную имплантацию эпикардиального желудочкового электрода у ребенка. Любовь к своей профессии, желание помочь больному и стремление к познанию нового позволили Сергею Артуровичу Термосесову стать ведущим специалистом нашей страны в хирургическом лечении аритмий у детей.
Характеризуя современные тенденции сердечно-сосудистой хирургии и особенности детской кардиохирургии, Сергей Артурович отметил, что общая тенденция развития хирургии – это минимизация инвазивности. Она четко прослеживается в сердечно-сосудистой хирургии. Сейчас уже можно успешно протезировать клапан, выполнять стентирование или протезирование магистрального или периферического сосуда, окклюзировать открытый артериальный проток или септальный дефект либо выполнить паллиативное вмешательство, используя эндоваскулярный малоинвазивный доступ. Наиболее отчетливо эта тенденция заметна в хирургической и интервенционной аритмологии, включающей в себя множество разделов, таких как электрокардиостимуляция при брадикардитических нарушениях ритма сердца, хирургия тахиаритмий, лечение угрожающих жизни аритмий. Это направление выросло на стыке кардио, торакальной и эндоваскулярной хирургии и кардиологии и начало бурно развиваться с 90-х годов. Ведущие мировые разработчики и производители медицинского высокотехничного оборудования подключились к решению задач, поставленными перед ними лидерами этого направления. Были созданы специальные инструменты и оборудование. Если первые операции имплантации электрокардио- стимулятора, дефибриллятора, устранения дополнительных путей проведения выполнялись на открытом сердце, то сейчас подавляющее большинство таких вмешательств проводится эндокардиально и лишь у маленьких пациентов с весом менее 10–15 килограммов используется эпикардиальная имплантация электродов для электрокардиостимуляции. Но и тут на помощь приходят новые технологии: мы недавно начали применять торакоскопическую методику имплантации электродов у детей, страдающих полной атриовентрикулярной блокадой сердца.
Наиболее отчетливо эта тенденция заметна в хирургической и интервенционной аритмологии, включающей в себя множество разделов, таких как электрокардиостимуляция при брадикардитических нарушениях ритма сердца, хирургия тахиаритмий, лечение угрожающих жизни аритмий. Это направление выросло на стыке кардио, торакальной и эндоваскулярной хирургии и кардиологии и начало бурно развиваться с 90-х годов. Ведущие мировые разработчики и производители медицинского высокотехничного оборудования подключились к решению задач, поставленными перед ними лидерами этого направления. Были созданы специальные инструменты и оборудование. Если первые операции имплантации электрокардио- стимулятора, дефибриллятора, устранения дополнительных путей проведения выполнялись на открытом сердце, то сейчас подавляющее большинство таких вмешательств проводится эндокардиально и лишь у маленьких пациентов с весом менее 10–15 килограммов используется эпикардиальная имплантация электродов для электрокардиостимуляции. Но и тут на помощь приходят новые технологии: мы недавно начали применять торакоскопическую методику имплантации электродов у детей, страдающих полной атриовентрикулярной блокадой сердца. Впервые в мире такая операция ребенку была выполнена в нашей клинике. Эта методика является хорошей альтернативой обычной торакотомии, сопряженной с большей травматичностью и высокими рисками. При этом маленькие пациенты легче переносят это вмешательство, сокращается срок их пребывания в стационаре. Для лечения тахиаритмий сегодня применяются катетерные методы лечения. В полость сердца под контролем рентгеноскопии, внутрисердечных электрограмм или с использованием электроанатомической навигационной 3D-системы через бедренные сосуды вводится специальный катетер. Его позиционируют в зоне аритмогенного фокуса или в проекции дополнительного аномального проводящего пути, затем производится точечное радиочастотное или криовоздействие на аритмогенный субстрат. Методика катетерной абляции тахиаритмий позволяет вылечить ребенка с высокой эффективностью и минимальным риском осложнений. У детей с угрожающими жизни желудочковыми аритмиями с целью первичной или вторичной профилактики внезапной сердечной смерти имплантируются специальные приборы — кардиовертеры-дефибрилляторы, которые в автоматическом режиме купируют разрядом возникший эпизод желудочковой тахиаритмии.
Впервые в мире такая операция ребенку была выполнена в нашей клинике. Эта методика является хорошей альтернативой обычной торакотомии, сопряженной с большей травматичностью и высокими рисками. При этом маленькие пациенты легче переносят это вмешательство, сокращается срок их пребывания в стационаре. Для лечения тахиаритмий сегодня применяются катетерные методы лечения. В полость сердца под контролем рентгеноскопии, внутрисердечных электрограмм или с использованием электроанатомической навигационной 3D-системы через бедренные сосуды вводится специальный катетер. Его позиционируют в зоне аритмогенного фокуса или в проекции дополнительного аномального проводящего пути, затем производится точечное радиочастотное или криовоздействие на аритмогенный субстрат. Методика катетерной абляции тахиаритмий позволяет вылечить ребенка с высокой эффективностью и минимальным риском осложнений. У детей с угрожающими жизни желудочковыми аритмиями с целью первичной или вторичной профилактики внезапной сердечной смерти имплантируются специальные приборы — кардиовертеры-дефибрилляторы, которые в автоматическом режиме купируют разрядом возникший эпизод желудочковой тахиаритмии. Эти больные нуждаются в постоянной антиаритмической терапии и наблюдении кардиолога. Дополнительно с целью уменьшения количества эпизодов аритмии внедрена и успешно применяется методика малоинвазивной торакоскопической левосторонней селективной симпатэктомии — частичной денервации сердца.
Эти больные нуждаются в постоянной антиаритмической терапии и наблюдении кардиолога. Дополнительно с целью уменьшения количества эпизодов аритмии внедрена и успешно применяется методика малоинвазивной торакоскопической левосторонней селективной симпатэктомии — частичной денервации сердца.
Тахикардия — Лечение в клинике Майо
Лечение тахикардии в клинике Мэйо
Совместная работа по тахикардии в клинике Мэйо
В клинике Мэйо междисциплинарная команда экспертов по тахикардии работает вместе, чтобы обеспечить внимательный, комплексный уход.
- Персонал клиники Мэйо. В клинике Мэйо объединенная команда врачей, обученных сердечным заболеваниям, нарушениям сердечного ритма и кардиохирургии (кардиологи, электрофизиологи, кардиохирурги и сердечно-сосудистые хирурги), работает вместе, чтобы предоставить вам медицинское обслуживание.В кампусах клиники Мэйо в Аризоне, Флориде и Миннесоте есть клиники сердечного ритма, в которых работают кардиологи, обученные оценке и лечению нарушений сердечного ритма.

- Расширенная диагностика и лечение. Mayo Clinic имеет одну из крупнейших клиник абляции сердца. Наши специалисты используют передовые системы картирования, включая многоэлектродное картирование и трехмерное картирование сердца, для лечения тахикардии и других нарушений сердечного ритма.
- Инновационные исследования.Исследователи Mayo Clinic разработали несколько инноваций в лечении тахикардии и активно занимаются изучением способов улучшения результатов тахикардии. Вы можете иметь право на участие в клиническом исследовании в рамках лечения в клинике Mayo Clinic.
Экспертиза и рейтинг
Лечение тахикардии в клинике Мэйо
Кампусы
Mayo Clinic признаны на национальном уровне своими знаниями в области кардиологии и сердечно-сосудистой хирургии.
Отделения сердечно-сосудистой хирургии и сердечно-сосудистой медицины
Mayo Clinic неизменно признаются внешними организациями за выдающийся уход за пациентами. Эти одобрения подтверждают нашу приверженность оказанию квалифицированной комплексной помощи всем, кто нуждается в исцелении.
Эти одобрения подтверждают нашу приверженность оказанию квалифицированной комплексной помощи всем, кто нуждается в исцелении.
Кардиологи и сердечно-сосудистые хирурги
Mayo Clinic имеют большой опыт диагностики и лечения тахикардии. Ежегодно врачи клиники Мэйо лечат около 20 000 человек с тахикардией.
Национально признанный опыт
Кампусы Mayo Clinic признаны на национальном уровне за опыт в области кардиологии и сердечно-сосудистой хирургии: Mayo Clinic в Рочестере, Миннесота, и Mayo Clinic в Фениксе / Скоттсдейле, Аризона, входят в число лучших больниц для кардиохирургии от US News & World Report. Детский центр клиники Мэйо в Рочестере, штат Миннесота, вошел в число лучших детских больниц по кардиохирургии по версии U.S.News & World Report.
Клиника
Mayo в Рочестере, штат Миннесота, вошла в число лучших больниц для кардиохирургии по версии U.S. News & World Report. Клиника Майо также входит в число лучших детских больниц по кардиохирургии.
Mayo Clinic также признана множеством национальных организаций за высококачественную медицинскую помощь, исследования и обучение в области кардиологии и кардиохирургии:
- Межобщественная комиссия по аккредитации Эхокардиография.Клиника Mayo была аккредитована Межсоциальной аккредитационной комиссией по эхокардиографии в области трансторакальной, чреспищеводной и стресс-эхокардиографии взрослых. Кампус Mayo Clinic в Миннесоте также аккредитован в педиатрической трансторакальной, детской чреспищеводной и фетальной эхокардиографии.
- Комиссия по аккредитации смежных программ санитарного просвещения. Кампус Mayo Clinic в Миннесоте был аккредитован Комиссией по аккредитации смежных программ санитарного просвещения в области катетеризации сердца.
Узнайте больше об опыте и рейтингах отделений сердечно-сосудистой хирургии и сердечно-сосудистой медицины Mayo Clinic.
Расположение, проезд и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, Аризона; Джексонвилл, Флорида; и Рочестер, Миннесота.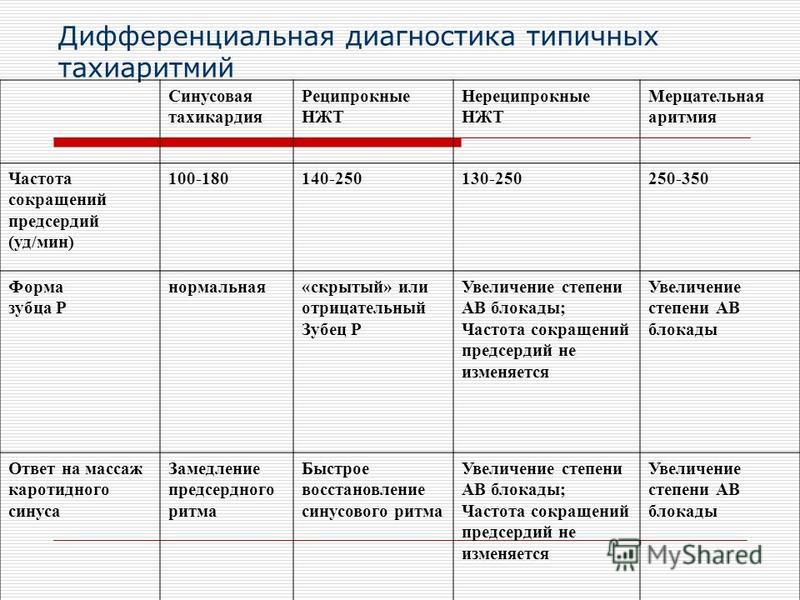 Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Мэйо выберите свое местоположение ниже:
Расходы и страхование
Mayo Clinic работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховые компании требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания. Приоритет всех посещений зависит от медицинских потребностей.
Узнайте больше о приемах в клинику Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы подтвердить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Мэйо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
30 октября 2020 г.
Предсердная тахикардия | Johns Hopkins Medicine
Предсердная тахикардия (АТ) — это разновидность нарушения сердечного ритма или аритмии. Это происходит, когда электрический сигнал, контролирующий сердцебиение, начинается из необычного места в верхних камерах (предсердиях) и быстро повторяется, заставляя предсердия биться слишком быстро.
Что происходит при предсердной тахикардии?
Нормальное сердцебиение начинается с электрического импульса от синусового узла , единственной точки в правом предсердии сердца (правая верхняя камера). Во время предсердной тахикардии электрический импульс за пределами синусового узла возникает многократно, часто из-за короткого замыкания — кругового электрического пути.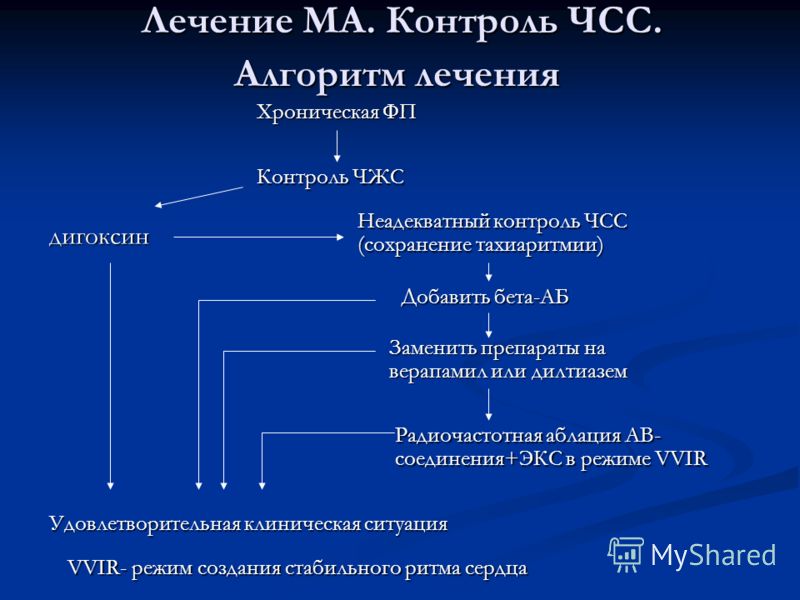 Электричество вращает предсердия снова и снова, заставляя верхние камеры сжиматься более 100 раз в минуту. (Нормальная частота пульса составляет от 60 до 100 ударов в минуту.) Быстрые сокращения сердца препятствуют полному заполнению камер между ударами.
Электричество вращает предсердия снова и снова, заставляя верхние камеры сжиматься более 100 раз в минуту. (Нормальная частота пульса составляет от 60 до 100 ударов в минуту.) Быстрые сокращения сердца препятствуют полному заполнению камер между ударами.
Аритмия, сосредоточенная в верхних камерах сердца, называется суправентрикулярной тахикардией (СВТ) — буквально, быстрое «сердцебиение над желудочками» (нижние камеры). Предсердная тахикардия обычно возникает непродолжительное время и начинается и прекращается спонтанно. Это называется пароксизмальным AT . Если он продолжается, он называется постоянным AT
Каковы симптомы предсердной тахикардии?
Предсердная тахикардия может не вызывать никаких симптомов или вызывать одно из следующих событий:
- Сердцебиение (трепетание в груди)
- Обморок
- Боль в груди
- Одышка
- Усталость
- Сердечная недостаточность
Что вызывает предсердную тахикардию?
Предсердная тахикардия чаще всего встречается у пожилых пациентов и людей с другими типами сердечных заболеваний, хотя иногда она появляется у детей, молодых людей и людей со здоровым сердцем. Причины включают:
Причины включают:
- «Растянутое» предсердие в результате высокого кровяного давления (гипертонии) или кардиомиопатии
- Предыдущий инфаркт
- Чрезмерное употребление алкоголя, кокаина и других стимуляторов
- «Раздражающий фокус», когда клетки вне синусового узла начинают автоматически генерировать электрический импульс самостоятельно.
Иногда предсердная тахикардия бывает идиопатической, то есть врачи не могут найти конкретную причину.
Каковы осложнения предсердной тахикардии?
- Непрерывная (продолжительная) предсердная тахикардия может привести к кардиомиопатии (ослаблению сердечной мышцы) и сердечной недостаточности.Этот тип кардиомиопатии часто обратим, если можно контролировать предсердную тахикардию.
- Иногда предсердная тахикардия может привести к другому, более серьезному типу аритмии, называемому фибрилляцией предсердий.
Как диагностируется предсердная тахикардия?
Предсердная тахикардия иногда может быть диагностирована в кабинете врача с помощью электрокардиограммы (ЭКГ или ЭКГ). Но когда предсердная тахикардия случается нечасто, офисная ЭКГ может быть нормальной. Если это так, ваш врач может дать вам монитор ЭКГ для ношения дома, который будет записывать ваш сердечный ритм с течением времени.К ним относятся:
Но когда предсердная тахикардия случается нечасто, офисная ЭКГ может быть нормальной. Если это так, ваш врач может дать вам монитор ЭКГ для ношения дома, который будет записывать ваш сердечный ритм с течением времени.К ним относятся:
- Монитор Холтера : портативный ЭКГ, который вы носите непрерывно от одного до семи дней для записи сердечного ритма с течением времени
- Монитор событий : переносная ЭКГ, которую вы носите в течение одного или двух месяцев, которая записывает, только когда запускается ненормальным сердечным ритмом или когда вы активируете ее вручную
- Имплантируемый монитор : крошечный монитор событий, вставленный под кожу, который носят несколько лет для записи событий, которые случаются редко
Однако решения о лечении основаны на более точном исследовании того, где и как генерируются электрические сигналы.Ваш врач может порекомендовать электрофизиологическое исследование вашего сердца, во время которого узкая гибкая трубка, называемая катетером, проходит через вену к вашему сердцу под легким седативным действием. Тонкие проволоки внутри катетера могут помочь определить источник ошибочного электрического сигнала. Электрофизиологическое обследование обычно сочетается с катетерной аблацией — процедурой, направленной на излечение аритмии путем прижигания ее источника.
Тонкие проволоки внутри катетера могут помочь определить источник ошибочного электрического сигнала. Электрофизиологическое обследование обычно сочетается с катетерной аблацией — процедурой, направленной на излечение аритмии путем прижигания ее источника.
Как лечится предсердная тахикардия?
- Лечение любых сопутствующих заболеваний
- Катетерная абляция для разрушения определенных участков сердечной мышцы, которые неправильно производят электрические сигналы; обычно выполняется одновременно с электрофизиологическим исследованием
- Лекарства для контроля сердечного ритма , включая бета-блокаторы, блокаторы кальциевых каналов или антиаритмические препараты, такие как флекаинид, пропафенон или амиодарон
Для получения дополнительной информации об аритмиях, их тестах и лечении посетите страницу «Аритмии» или в Службе электрофизиологии и аритмии Джонса Хопкинса.
Рекомендации по подходу, кардиоверсия, фармакологическое лечение
Автор
Бхарат К. Кантария, доктор медицины, FRCP, FAHA, FACC, FESC, FHRS Профессор клинической медицины, Медицинская школа Икана на горе Синай; Кардиолог-электрофизиолог, система здравоохранения Mount Sinai, пресвитерианская система здравоохранения Нью-Йорка, медицинский центр Монтефиоре, больница Леннокс-Хилл
Кантария, доктор медицины, FRCP, FAHA, FACC, FESC, FHRS Профессор клинической медицины, Медицинская школа Икана на горе Синай; Кардиолог-электрофизиолог, система здравоохранения Mount Sinai, пресвитерианская система здравоохранения Нью-Йорка, медицинский центр Монтефиоре, больница Леннокс-Хилл
Бхарат К. Кантария, доктор медицины, FRCP, FAHA, FACC, FESC, FHRS является членом следующих медицинских обществ: American College кардиологии, Американская кардиологическая ассоциация, Общество кардиологической электрофизиологии, Европейское общество сердечной аритмии, Европейское общество кардиологов, Общество сердечного ритма, Медицинское общество штата Нью-Йорк, Королевский колледж врачей Эдинбурга, Королевский колледж врачей Ирландии, Королевский колледж врачей Лондона, Королевское медицинское общество, Техасская медицинская ассоциация
Раскрытие информации: раскрывать нечего.
Соавтор (ы)
Муниш Шарма, MBBS Врач-резидент, отделение внутренней медицины, больница Истон
Муниш Шарма, МББС является членом следующих медицинских обществ: Американский колледж врачей, Медицинское общество Пенсильвании
Раскрытие информации: не раскрывать.
Арти Н Шах, доктор медицины, магистр медицины, FACC, FACP, CEPS-AC, CEDS Доцент медицины Медицинской школы Mount Sinai; Директор по электрофизиологии, больничный центр Элмхерст и больничный центр Квинс
Арти Н Шах, доктор медицинских наук, FACC, FACP, CEPS-AC, CEDS является членом следующих медицинских обществ: Американской ассоциации кардиологов индийского происхождения, Американского колледжа Кардиология, Американский колледж врачей, Американская кардиологическая ассоциация, Общество кардиоэлектрофизиологии, Европейское общество сердечного ритма, Европейское общество кардиологов, Общество сердечного ритма, Нью-Йоркская медицинская академия
Раскрытие: нечего раскрывать.
Главный редактор
Джеффри Н. Роттман, доктор медицины Профессор медицины, Департамент медицины, Отделение сердечно-сосудистой медицины, Медицинская школа Университета Мэриленда; Кардиолог / электрофизиолог, Медицинская система Университета Мэриленда и Система здравоохранения штата Мэриленд
Джеффри Н. Роттман, доктор медицины, является членом следующих медицинских обществ: Американская кардиологическая ассоциация, Общество сердечного ритма
Роттман, доктор медицины, является членом следующих медицинских обществ: Американская кардиологическая ассоциация, Общество сердечного ритма
Раскрытие информации: не раскрывать.
Дополнительные участники
Адам С. Будзиковски, доктор медицинских наук, FHRS Доцент кафедры сердечно-сосудистой медицины, отделение электрофизиологии, Медицинский центр нижнего штата Нью-Йорка, Университетская больница Бруклина
Адам Будзиковски, доктор медицинских наук, FHRS член следующих медицинских обществ: Европейское общество кардиологов, Общество сердечного ритма
Раскрытие информации: Получил консультационные услуги от Boston Scientific за выступления и преподавание; Получены гонорары из Санкт-Петербурга.Jude Medical за выступления и обучение; Получал гонорары от Золля за выступления и преподавание.
Christine S Cho, MD, MPH, MEd Доцент кафедры педиатрии и неотложной медицины, Калифорнийский университет, Сан-Франциско, Школа медицины
Christine S Cho, MD, MPH, MEd является членом следующих медицинских общества: Академическая педиатрическая ассоциация, Американская академия педиатрии, Общество академической неотложной медицины
Раскрытие информации: нечего раскрывать.
Благодарности
Mirna M Farah, MD Доцент педиатрии медицинского факультета Пенсильванского университета; Лечащий врач отделения неотложной медицины Детской больницы Филадельфии
Мирна М. Фарах, доктор медицины, является членом следующих медицинских обществ: Американская академия педиатрии
Раскрытие: Ничего не раскрывать.
Дариуш Михалкевич, MD Заведующий кафедрой электрофизиологии Военно-медицинского института, Польша
Раскрытие: Ничего не нужно раскрывать.
Брайан Ольшанский, доктор медицины Профессор медицины, кафедра внутренней медицины, Медицинский колледж Университета Айовы
webmd.com»> Брайан Ольшанский, доктор медицинских наук, является членом следующих медицинских обществ: Американского автономного общества, Американского кардиологического колледжа, Американского колледжа грудных врачей, Американского колледжа врачей, Американского колледжа спортивной медицины, Американской федерации клинических исследований, Американской кардиологической ассоциации, Общество кардиологической электрофизиологии, Общество сердечного ритма и Нью-Йоркская академия наукРаскрытие информации: Guidant / Boston Scientific Honoraria Выступление и преподавание; Medtronic Honoraria Выступление и обучение; Гонорар Guidant / Boston Scientific Consulting Консультации; Novartis Honoraria Выступление и обучение; Гонорар Novartis Consulting Consulting
Дэвид А. Пик, доктор медицины Помощник директора резидентуры Гарвардской резидентуры неотложной медицины, лечащий врач, Массачусетская больница общего профиля; Консультант, Отделение гипербарической медицины, Массачусетский глазной и ушной лазарет
webmd.com»> Дэвид А. Пик, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации, Общества академической неотложной медицины и Общества подводной и гипербарической медициныРаскрытие информации: Pfizer Salary Employment
Джастин Д. Перлман, доктор медицины, доктор медицинских наук, магистр медицины Директор по расширенной визуализации сердечно-сосудистой системы, профессор медицины, профессор радиологии, адъюнкт-профессор, Thayer Bioengineering and Computer Science, Медицинский центр Дартмут-Хичкок
Джастин Д. Перлман, доктор медицины, доктор медицинских наук, магистр медицины и медицины, является членом следующих медицинских обществ: Американского колледжа кардиологии, Американского колледжа врачей, Американской федерации медицинских исследований, Международного общества магнитного резонанса в медицине и Радиологического общества Севера.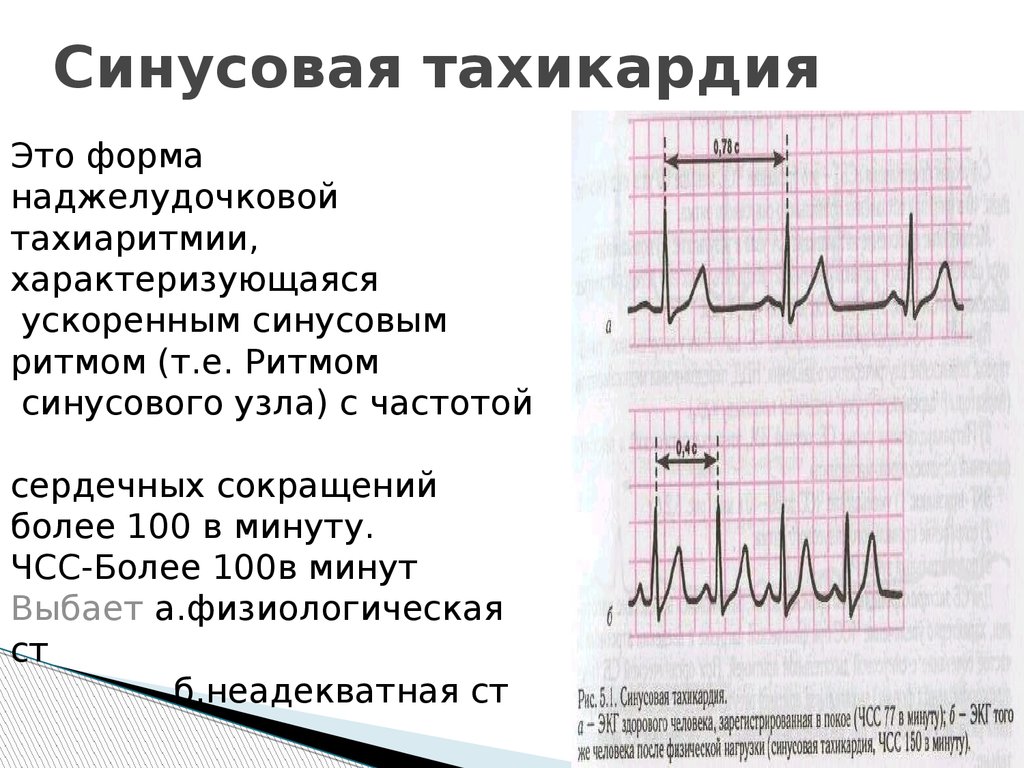 Америка
Америка
Раскрытие: Ничего не нужно раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Мэри Л. Виндл, PharmD Адъюнкт-профессор фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Ничего не нужно раскрывать.
Грейс М. Янг, доктор медицины Доцент кафедры педиатрии, Медицинский центр Университета Мэриленда
Грейс М. Янг, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии и Американского колледжа врачей скорой помощи
webmd.com»> Раскрытие: Ничего не нужно раскрывать.Тахикардия: учащенное сердцебиение | Американская кардиологическая ассоциация
Тахикардия — это слишком высокая частота сердечных сокращений. Это определение может зависеть от вашего возраста и физического состояния.
Обычно для взрослых частота сердечных сокращений более 100 ударов в минуту (ударов в минуту) считается слишком высокой.
Просмотрите анимацию тахикардии.
Типы тахикардии
Предсердная или суправентрикулярная тахикардия (СВТ)
Предсердная или суправентрикулярная тахикардия (СВТ) — это учащенное сердцебиение, которое начинается в верхних камерах сердца.Некоторые формы этой конкретной тахикардии — это пароксизмальная предсердная тахикардия (ПАТ) или пароксизмальная наджелудочковая тахикардия (ПСВТ).
При предсердной или наджелудочковой тахикардии электрические сигналы в верхних камерах сердца возникают ненормально. Это мешает электрическим импульсам, исходящим от синоатриального (СА) узла, естественного водителя ритма сердца.
Нарушение приводит к более высокой, чем обычно, частоте сердечных сокращений. Такое учащенное сердцебиение не дает сердечным камерам полностью заполняться между сокращениями, что затрудняет приток крови к остальным частям тела.
Профиль для предсердия или SVT
В целом, предсердная или наджелудочковая тахикардия наиболее высока:
- Дети (СВТ — самый распространенный вид аритмии у детей)
- Женщины в большей степени, чем мужчины
- Тревожная молодежь
- Люди с физическим утомлением
- Люди, употребляющие кофе (или вещества, содержащие кофеин) в больших количествах
- Люди, злоупотребляющие алкоголем
- Люди, которые много курят
Предсердия или СВТ реже связаны с сердечным приступом или серьезным заболеванием митрального клапана.
Симптомы и осложнения
Некоторые люди с предсердной или наджелудочковой тахикардией могут не иметь заметных симптомов. Другие могут испытать:
- Обморок (обморок)
- Дремота или головокружение
- Учащенное сердцебиение или учащенное сердцебиение
- Дрожание в груди
- Ограничивающий импульс
- Давление, стеснение или боль в груди (стенокардия)
- Одышка
- Усталость
В крайних случаях пациенты, страдающие предсердной или СВТ, также могут испытывать:
Лечение предсердий или СВТ
Если у вас есть предсердия или СВТ, возможно, вам не понадобится лечение.
Но если эпизоды продолжаются или часто повторяются, ваш врач может порекомендовать лечение, в том числе:
- Массаж каротидного синуса: врач может слегка надавить на шею, где сонная артерия разделяется на две ветви.
- Слегка надавливая на глазные яблоки с закрытыми глазами. Осторожно: эту процедуру должен тщательно контролировать врач.
- Маневр Вальсальвы: удерживает ноздри закрытыми и продувает воздух через нос.
- Использование рефлекса ныряния: Рефлекс ныряния — это реакция организма на внезапное погружение в воду, особенно в холодную.
- Седация
- Сокращение употребления кофе или кофеинсодержащих веществ
- Сокращение употребления алкоголя
- Прекращение употребления табака
- Больше отдыхать
У пациентов с синдромом Вольфа-Паркинсона-Уайта для контроля пароксизмальной суправентрикулярной тахикардии (ПСВТ) могут потребоваться лекарства или абляция.
Синусовая тахикардия
Синусовая тахикардия — это нормальное учащение пульса. В этом состоянии естественный кардиостимулятор сердца, синоатриальный (SA) узел, посылает электрические сигналы быстрее, чем обычно.
Пульс быстрее, чем обычно, но сердце бьется правильно.
Причины синусовой тахикардии
Учащенное сердцебиение может быть реакцией вашего организма на такие распространенные состояния, как:
- Беспокойство
- Страх
- Сильный эмоциональный стресс
- Физические нагрузки
- Лихорадка
- Некоторые лекарственные и уличные наркотики
Другие, менее частые причины могут включать:
Тактика лечения
Ваш врач должен рассмотреть и устранить причину синусовой тахикардии, а не просто лечить ее.Простое снижение частоты сердечных сокращений может причинить больше вреда, если ваше учащенное сердцебиение является симптомом более серьезной или долгосрочной проблемы.
Желудочковая тахикардия
Желудочковая тахикардия — это учащенное сердцебиение, которое начинается в нижних камерах сердца (желудочках). Этот тип аритмии может быть либо хорошо переносимым, либо опасным для жизни, требуя немедленной диагностики и лечения.
Серьезность во многом зависит от наличия другой сердечной дисфункции и степени желудочковой тахикардии.
Объяснение проблемы
При желудочковой тахикардии электрические сигналы в нижних камерах сердца возникают ненормально. Это мешает электрическим импульсам, исходящим от синоатриального (СА) узла, естественного водителя ритма сердца.
Нарушение приводит к более высокой, чем обычно, частоте сердечных сокращений. Такое учащенное сердцебиение не дает сердечным камерам полностью заполняться между сокращениями, что затрудняет приток крови к остальным частям тела.
Причины желудочковой тахикардии
Желудочковая тахикардия чаще всего связана с расстройствами, нарушающими работу системы электропроводности сердца.Эти расстройства могут включать:
- Недостаток кровотока в коронарной артерии, лишающий ткани сердца кислорода
- Кардиомиопатия, нарушающая структуру сердца
- Побочные эффекты лекарств
- Незаконные наркотики, например кокаин
- Саркоидоз (воспалительное заболевание, поражающее кожу или ткани тела)
Симптоматика
Симптомы желудочковой тахикардии различаются. Общие симптомы включают:
- Головокружение
- Сердцебиение
- Одышка
- Тошнота
- Легкомысленность
- Без сознания
- Остановка сердца, в крайних случаях
Варианты лечения
Причина желудочковой тахикардии определит варианты лечения.Возможные подходы включают:
Предсердная тахикардия: диагностика и лечение
I. Предсердная тахикардия: что нужно знать каждому врачу.
Предсердная тахикардия — это быстрое нарушение сердечного ритма, при котором электрический импульс возникает в ткани предсердия, отличной от синоатриального узла. Электрическая активация предсердий во время предсердной тахикардии в основном регулярная и по определению со скоростью выше 100 ударов в минуту, хотя иногда частота может колебаться и быть медленнее.
Предсердная тахикардия — наименее частая форма наджелудочковой тахикардии среди населения в целом. Механизмом аритмии может быть аномальный автоматизм, инициированная активность или повторный вход, который ограничен тканью предсердия.
Классификация
Предсердная тахикардия представляет собой форму наджелудочковой тахикардии и может быть классифицирована как фокальная или макрореентрантная, в зависимости от их происхождения и распространения электрического импульса. Их также можно классифицировать по механизму аритмии.Часто предполагается, что фокальные предсердные тахикардии вызваны автоматизмом, хотя микровентри и триггерная активность возможны и их трудно продемонстрировать на практике.
Макро-возвратные предсердные тахикардии вовлекают возвратный контур внутри предсердий. Ни компактный узел атриовентрикулярного узла (АВ), ни дополнительные пути не участвуют в механизме этой аритмии. Предсердные тахикардии также можно классифицировать по анатомической структуре предсердий, откуда они происходят или которая участвует в контуре повторного входа (т.e., crista terminalis, трикуспидальное кольцо, придатки предсердий, непрерывность митрального кольца и аорты, а также связанный с рубцом или вход в митральное кольцо).
Клиническая картина
Клиническая картина этой аритмии значительно варьируется от коротких, довольно спорадических, пароксизмальных пробежек до непрерывной тахикардии. Предсердную тахикардию часто ошибочно принимают за панические атаки и беспокойство, как и любую наджелудочковую тахикардию. Аритмия обычно регистрируется на поверхностной электрокардиограмме как узкая комплексная тахикардия и обычно диагностируется как суправентрикулярная тахикардия.
Окончательный диагноз предсердной тахикардии может быть возможен только на основании конкретных клинических или электрофизиологических признаков аритмии, требующих электрокардиографии, а иногда даже внутрисердечных записей. Иногда непрекращающиеся предсердные тахикардии могут проявляться как застойная сердечная недостаточность, вторичная по отношению к дилатационной кардиомиопатии. Диагноз кардиомиопатии, вызванной тахикардией, и адекватное лечение предсердной тахикардии могут спасти жизнь и привести к полному разрешению кардиомиопатии.Гемодинамическая нестабильность возможна, но довольно редко при предсердной тахикардии.
II. Диагностическое подтверждение: вы уверены, что у вашего пациента предсердная тахикардия?
Диагностическое подтверждение предсердной тахикардии требует подробного анализа записей электрокардиографии или внутрисердечной электрограммы. Можно заподозрить окончательный диагноз, но не подтвердить его только на основании клинических данных.
Клиническое подозрение на предсердную тахикардию обычно вызывают симптомы, совместимые с наджелудочковой тахикардией.
Внезапное возникновение и смещение тахикардии с регулярным узким комплексом (QRS <120 мс), совпадающее с имеющимися симптомами, очень наводит на мысль о наджелудочковой тахикардии.
Короткие вспышки тахикардии между устойчивыми эпизодами могут указывать на диагноз предсердной тахикардии, но могут наблюдаться при любой другой форме наджелудочковой тахикардии. Во время предсердной тахикардии интервал P – R обычно нормален, хотя при наличии поражения АВ-узла интервал P – R может быть увеличен.
Редким, но потенциально фатальным проявлением является кардиомиопатия, вызванная тахикардией, с набором симптомов, вызванных прогрессирующей систолической сердечной недостаточностью, включая отек, одышку при физической нагрузке, ортопноэ и пароксизмальную ночную одышку с документально подтвержденной депрессией систолической функции левого желудочка на фоне стойкой тахикардии.
A. История, часть I: Распознавание образов:
Ключевые симптомы: сердцебиение, дискомфорт в груди, одышка в покое или при физической нагрузке, головокружение, утомляемость, близость к обморокам, редко обмороки или могут протекать бессимптомно.
Основные физические признаки: регулярная тахикардия, необычное артериальное давление (выше или ниже исходного уровня), бледность или приливы крови, быстрые волны периферической пульсации сосудов, признаки сердечной недостаточности могут присутствовать, когда тахикардия связана с сердечной недостаточностью.
Фокальные и возвратные предсердные тахикардии имеют частично совпадающие характеристики, но могут иметь различную клиническую картину и распространенность среди разных групп пациентов. И то, и другое может привести к кардиомиопатии, вызванной тахикардией, если она продолжается в течение нескольких недель или месяцев.
Фокальные предсердные тахикардии
Фокальные предсердные тахикардии встречаются довольно редко и чаще всего наблюдаются у здоровых сердец и более молодых пациентов, хотя они могут развиться в любом возрасте. Они могут проявляться в виде непрерывной тахикардии, облегчающей диагностику, или в виде эпизодов периодического учащенного сердцебиения, как и любые другие пароксизмальные наджелудочковые тахикардии с внезапным началом и смещением. Фокальные предсердные тахикардии могут проявлять ускорение и замедление в ответ на изменения вегетативного тонуса с небольшими колебаниями частоты.Их происхождение было описано из множества предсердных и сосудистых структур внутри предсердий, в том числе crista terminalis, вдоль трехстворчатого и митрального кольца, легочных вен, овальной ямки, коронарного синуса, соединения митрального кольца и аорты, вены Маршалла и придатков предсердий (рис. ,
Рисунок 2).
Рисунок 1.
Электрокардиограмма пациента 6 лет с непрекращающейся предсердной тахикардией и кардиомиопатией, вызванной тахикардией. Электрофизиологическое исследование продемонстрировало очаговую предсердную тахикардию, возникающую в переднем крае овальной ямки.Радиочастотная абляция привела к устранению тахикардии и разрешению кардиомиопатии в дальнейшем.
Рисунок 2.
Трехмерная нефлуороскопическая карта активации фокальной предсердной тахикардии, возникающей в непрерывности митрального кольца и аорты. И правое, и левое предсердия показаны с цветовым обозначением временных интервалов. Красная область представляет собой раннюю активацию, а сплошной кружок — самую раннюю область активации, где радиочастотная абляция привела к прекращению тахикардии.ЛАО: левая передняя косая. ТА: трикуспидальное кольцо. МА: митральное кольцо. RSPV: правая верхняя легочная вена. LSPV: левая верхняя легочная вена. LIPV: левая нижняя легочная вена.
Макро входящие предсердные тахикардии
Макро-реентерабельные предсердные тахикардии чаще встречаются у пациентов со структурным заболеванием сердца в анамнезе, предшествующими кардиохирургическими операциями, хронической обструктивной болезнью легких, легочной гипертензией, предшествующими процедурами абляции предсердий или любым другим клиническим состоянием, приводящим к дилатации предсердий или рубцеванию предсердий .Макро-реентерабельные предсердные тахикардии могут напоминать типичное трепетание предсердий, зависящее от кавотрикуспидального перешейка (с использованием пуристического определения тахикардия предсердий само по себе может рассматриваться как форма макрореентрантной предсердной тахикардии) и часто являются стойкими, хотя они также могут быть пароксизмальными (Рисунок 3, Рисунок 4 ).
Рисунок 3.
Электрокардиограмма мужчины 68 лет с бессимптомной тахикардией. Электрокардиограмма свидетельствует об атипичном трепетании предсердий с переменной атриовентрикулярной проводимостью.Электрофизиологическое исследование продемонстрировало макро-реентерабельную предсердную тахикардию вокруг митрального кольца с областью медленной проводимости медиальнее ушка левого предсердия на переднем митральном кольце. Сплошные стрелки указывают на волны предсердной тахикардии в отведении V1.
Рисунок 4.
Трехмерная нефлуороскопическая карта активации макро-реентерабельной предсердной тахикардии, изображенной на рисунке 3. Область медленной проводимости на переднем митральном кольце медиальнее отростка левого предсердия составляет перешеек возвратного контура.Красные сплошные круги соответствуют очагам абляции. Сплошные стрелки указывают направление активации тахикардии через перешеек. Цветовая кодировка соответствует времени активации. Красно-желтые области соответствуют ранней активации и сине-фиолетовой поздней активации. Анатомическое расположение, где рано встречается с поздним, соответствует перешейку тахикардии. МА: митральное кольцо. RSPV: правая верхняя легочная вена. LSPV: левая верхняя легочная вена. ЛАА: отросток левого предсердия.
Б.История, часть 2: Распространенность:
Предполагается, что предсердные тахикардии, за исключением трепетания предсердий, составляют от 5% до 15% устойчивых наджелудочковых тахикардий у взрослых и чаще встречаются в педиатрической популяции. Короткие, самоустанавливающиеся серии предсердной тахикардии довольно часто встречаются при амбулаторных записях монитора сердечного ритма; но бессимптомные и спорадические они часто отклоняются как случайные находки и не рассматриваются как клиническая сущность.
Предсердные тахикардии становятся более распространенными с возрастом за счет более высокого представительства макро-реентерабельных предсердных тахикардий в пожилом населении, в то время как фокальные предсердные тахикардии становятся довольно редкими.Фокальные предсердные тахикардии чаще встречаются у молодых пациентов с нормальным сердцем. Гендерные различия в распространенности этих аритмий неясны, хотя сообщалось о более высокой распространенности фокальных автоматических предсердных тахикардий у женщин.
C. История, часть 3: конкурирующие диагнозы, которые могут имитировать предсердную тахикардию
Другие формы наджелудочковой тахикардии с клинической точки зрения очень трудно отличить от предсердной тахикардии:
Типичная атриовентрикулярная возвратная тахикардия (медленная-быстрая AVNRT): волны пушки A, которые оцениваются при физикальном осмотре во время тахикардии, указывают на типичную AVNRT.Неразличимые зубцы P (одновременно с QRS), характер RSr ’во время тахикардии в отведении V1, который отсутствует во время нормального синусового ритма, или зубцы P с верхней осью сразу после QRS на поверхностной электрокардиограмме, наводят на мысль о типичной AVNRT.
Атриовентрикулярная реентрантная тахикардия (AVRT): во время тахикардии зубцы P обычно близки к предыдущему QRS при AVRT, что приводит к довольно длинному интервалу P – R, что предполагает диагноз, отличный от предсердной тахикардии, но все же возможен при предсердной тахикардии с длительным P -Р.Для постановки окончательного диагноза может потребоваться электрофизиологическое исследование.
Постоянная переходная реципрокная тахикардия (уникальная форма реентрантной AV тахикардии с использованием медленного проводящего ретроградного дополнительного пути): из-за участия медленно проводящего дополнительного пути в качестве ретроградной конечности тахикардии эта аритмия имеет ретроградные зубцы P с верхней осью близко к следующему QRS, что приводит к относительно нормальному интервалу P – R и его очень трудно отличить от предсердной тахикардии.Непрерывный характер этой аритмии, более молодой возраст обращения и частые проявления как кардиомиопатия, вызванная тахикардией, помогают подвести клинический дифференциальный диагноз к этому состоянию.
Узловая эктопическая тахикардия: довольно редко и чаще встречается у детей. Как очаговая тахикардия, происходящая из ткани АВ-узла, она клинически проявляется аналогично фокальной предсердной тахикардии, но записи электрокардиографии аналогичны записям типичной возвратной АВ-узловой тахикардии, которые обычно показывают отсутствие зубцов P, которые одновременно и скрыты QRS.Для постановки окончательного диагноза необходимо электрофизиологическое исследование с кардиостимуляторами.
Желудочковая тахикардия: любая наджелудочковая тахикардия, которая ведет к желудочку с аберрантностью, приводящей к широкой сложной тахикардии, вызванной блокадой ножки пучка Гиса или задержкой внутрижелудочковой проводимости (лежащей в основе на исходном уровне или развивающейся во время тахикардии), может напоминать желудочковую тахикардию. Клинические условия, характеристики аритмии и AV-взаимосвязь полезны для установления диагноза, хотя нередко требуется электрофизиологическое исследование с внутрисердечными записями.
Дифференциальная диагностика
При дифференциальной диагностике суправентрикулярной тахикардии может быть полезным внутривенное болюсное введение аденозина (6, 12 или 18 мг, вводимое быстро с последующим большим болюсным промыванием солевым раствором). Если внутривенное введение аденозина не прекращает тахикардию и приводит к AV-блокаде с продолжением тахикардии в предсердии, диагноз предсердной тахикардии подтверждается.
Если тахикардия прекращается внутривенным введением аденозина, механизм тахикардии можно заподозрить как возвратный и, возможно, с участием АВ-узла, но окончательного вывода сделать нельзя, поскольку некоторые фокальные предсердные тахикардии, а также макрореентрантные предсердные тахикардии могут прекратиться. с внутривенным введением аденозина.
Другой диагноз
Прочие условия:
Трепетание предсердий: характерная электрокардиографическая картина и частота предсердий около 300 ударов в минуту позволяют установить дифференциальный диагноз. Тем не менее, на практике макрореентрантная предсердная тахикардия и трепетание предсердий частично совпадают.
По механизму типичное трепетание предсердий (контур повторного входа в правое предсердие с использованием каво-трикуспидального перешейка в качестве критического перешейка) представляет собой форму макрореентрантной предсердной тахикардии, и многие макрореентрантные предсердные тахикардии можно рассматривать как формы атипичных. трепетание предсердий и проявляется клинически и на электрокардиограмме как трепетание предсердий.Окончательный диагноз можно поставить только в лаборатории электрофизиологии с характеристикой цепи тахикардии.
Несоответствующая синусовая тахикардия: часто трудно отличить от предсердной тахикардии. Симптомы, клинические проявления и популяция пациентов очень похожи. Электрокардиограмма во время тахикардии показывает зубцы P, идентичные зубцам P при более медленных частотах. Наложение зубца P на предыдущий зубец T может затруднить сравнение зубцов P.Часто требуется амбулаторный монитор сердечного ритма для регистрации прогрессирующего ускорения и замедления несоответствующей синусовой тахикардии без внезапного появления или изменения морфологии зубца Р.
Синдром постуральной ортостатической тахикардии (POTS): зубцы P идентичны зубцам P в синусовом ритме. Характерное развитие тахикардии и симптомов при вертикальном положении тела и исчезновение симптомов помогает дифференцировать этот синдром от других форм наджелудочковой тахикардии.
Физиологическая синусовая тахикардия: зубцы P во время тахикардии идентичны зубцам P с меньшей частотой. Основная причина тахикардии в конечном итоге становится очевидной, включая анемию, истощение объема, гипоксию, боль, беспокойство или лекарственный эффект (например, дофамин, альбутерол).
D. Результаты физикального осмотра.
Знаковым соматическим признаком предсердной тахикардии является сама тахикардия, при которой частота сердечных сокращений превышает 100 ударов в минуту и редко опускается ниже, но быстрее основного синусового ритма.Часто у пациентов нет других физических признаков, связанных с аритмией, и, пока они не страдают тахикардией, их физикальный осмотр может быть полностью нормальным. В зависимости от физиологических эффектов и частоты тахикардии, как и при любой другой наджелудочковой тахикардии, во время аритмии у пациента могут быть следующие симптомы:
Изменение артериального давления
Диафорез
Бледность
Промывка
Холодные конечности
Основные состояния, которые могут предрасполагать к развитию предсердной тахикардии, могут иметь более специфические соматические признаки.Шум в сердце при пороках клапанов сердца, гипертрофической кардиомиопатии и врожденных пороках сердца; устойчивый апикальный импульс в случае гипертрофии левого желудочка, цилиндрической грудной клетки, тахипноэ или придаточных звуков легких у пациентов с основным заболеванием легких.
E. Какие диагностические тесты следует провести?
Медицинское обследование не дает конкретных результатов, подтверждающих диагноз предсердной тахикардии. Подозрение вызывает тахикардия (частота сердечных сокращений> 100 ударов в минуту) без правдоподобного физиологического объяснения.Блуждающие маневры, такие как Вальсальва, массаж каротидного синуса (только для пациентов без подозрения на окклюзию сонной артерии) и холодные напитки, среди прочего, могут остановить тахикардию и предложить диагноз суправентрикулярной тахикардии, но не имеют значения для конкретного диагноза предсердной тахикардии. .
Синусовая тахикардия замедляется с помощью блуждающих маневров с постепенным замедлением / ускорением частоты сердечных сокращений. Другие результаты медицинского осмотра могут объяснить физиологическую синусовую тахикардию, включая гипотонию, гипоксию, признаки воспаления / инфекции, бледность, вздутие живота или болезненность и т. Д.
1. Какие лабораторные исследования (если таковые имеются) необходимо заказать для установления диагноза? Как следует интерпретировать результаты?
Лабораторные исследования могут быть полезны при диагностике основных или сопутствующих состояний, а также при дифференциальной диагностике синусовой тахикардии, но ни один лабораторный анализ не пригоден для конкретной диагностики предсердной тахикардии. Лабораторные анализы крови должны основываться на клиническом заключении врача после оценки сопутствующих заболеваний, жалоб и физических данных пациента.
Например, общий анализ крови помогает в диагностике анемии или потенциальных основных инфекций; функциональные тесты щитовидной железы помогают устранить клинические подозрения на заболевание щитовидной железы; анализ газов крови определяет наличие и тяжесть гипоксии в предрасполагающих легочных состояниях; сывороточный уровень натрийуретического пептида мозга дополняет оценку ассоциированной сердечной недостаточности; функциональные тесты почек и клиренс креатинина влияют на выбор антиаритмического препарата.
Диагноз суправентрикулярной тахикардии и, в частности, предсердной тахикардии, устанавливается с помощью документации и характеристики сердечного ритма, как описано в разделе II E 2 ниже.
2. Какие визуализирующие исследования (если таковые имеются) следует назначить для установления диагноза? Как следует интерпретировать результаты?
Документирование тахикардии и оценка основного сердечного состояния имеют основополагающее значение для диагностики и лечения этой аритмии:
ЭКГ: электрокардиограмма в 12 отведениях, записанная при синусовом ритме и тахикардии.Зубцы P во время тахикардии, показывающие ось, отличную от ожидаемой для синусовой тахикардии, и нормальный или короткий интервал P – R совместимы с диагнозом предсердной тахикардии. Аналогичную электрокардиограмму можно увидеть с так называемыми атипичными (быстро-медленными или медленными-медленными) вариантами реентрантной AV-узловой тахикардии и при стойкой переходной реципрокной тахикардии (атриовентрикулярная реентрантная тахикардия с использованием медленно проводящего ретроградного дополнительного пути).
Длинный интервал P – R во время тахикардии не исключает предсердную тахикардию, поскольку предсердные тахикардии, проводимые либо по медленному пути АВ-узла, больного АВ-узла или АВ-узла, замедленного лекарствами, либо повышенного тонуса блуждающего нерва могут привести к длительному P – R интервал при аритмии.Пароксизмальные предсердные тахикардии часто неуловимы, и их трудно зарегистрировать на электрокардиограмме в 12 отведениях (рисунок 1, рисунок 3).
Мониторы сердечного ритма: если электрокардиограмма в 12 отведениях не была записана во время тахикардии, корреляция симптомов пациента с аритмией должна быть сделана с помощью стационарного или амбулаторного монитора сердечного ритма. Амбулаторные мониторы сердечного ритма включают традиционный монитор Холтера (обычно ограниченный 24-48 часами записи сердечного ритма), портативные непрерывные телемониторы с непрерывной передачей и записью сердечного ритма, регистраторы моментальных снимков и регистраторы петель событий, которые могут быть переносными или имплантируемыми .
Частота симптомов, доступность и предпочтения пациента / врача определяют выбор метода мониторинга. Эти мониторы могут быть одноканальными или многоканальными, и регистрация внезапного возникновения и смещения тахикардии с морфологией зубца P, отличной от таковой при синусовом ритме, позволяет предположить диагноз наджелудочковой тахикардии.
Электрофизиологическое исследование: окончательное подтверждение диагноза предсердной тахикардии лучше всего проводить в электрофизиологической лаборатории.Внутрисердечные записи и реакция на кардиостимуляторы во время тахикардии, а также характеристики карт индукции и активации тахикардии обеспечивают окончательный диагноз механизма тахикардии, а также возможность окончательного лечения посредством абляции.
Современные нефлуороскопические системы трехмерного картирования с компьютеризированным представлением камер сердца, в которых могут отображаться характеристики активации и сигналов, доступны сегодня для облегчения диагностики и лечения в электрофизиологической лаборатории (Рисунок 2, Рисунок 4).
Эхокардиограмма: показана для оценки потенциального или известного основного структурного заболевания сердца.
III. Управление.
Лечение предсердной тахикардии направлено на контроль ритма и предотвращение рецидивов аритмии. Стойкие тахикардии с нарушением гемодинамики необходимо немедленно купировать с помощью электрической кардиоверсии.
В случае стойких фокальных предсердных тахикардий и часто при лечении предсердных тахикардий с макрореентрантными формами, которые напоминают трепетание предсердий, начальное лечение может быть направлено на контроль частоты сердечных сокращений, но для более окончательного лечения и разрешения клинических симптомов обычно требуется восстановление нормального синуса. ритм.
Лечение может быть фармакологическим или катетерной абляцией. Пациент должен участвовать в принятии решения о том, какую стратегию использовать, если он или она могут быть кандидатом на обе. Пациенты с множественными сопутствующими заболеваниями и противопоказаниями к применению антиаритмических препаратов должны получать инвазивную стратегию, а пациенты с проблемами сосудистого доступа, противопоказаниями к седативным препаратам и неспособностью безопасно переносить процедуру абляции должны лечиться консервативно, пока они не станут кандидатами на лечение. инвазивная процедура.
Фармакологическая терапия
Фармакологическая терапия включает бета-адреноблокаторы, блокаторы кальциевых каналов и антиаритмические препараты. Среди антиаритмических препаратов класс IC особенно эффективен при фокальных предсердных тахикардиях, но его применение ограничено пациентами без рубца миокарда и, соответственно, пациентами без ишемической болезни сердца или серьезных структурных заболеваний сердца.
Также можно использовать
Соталол, амиодарон и дофетилид. Сообщалось, что дофетилид более эффективен при лечении трепетания предсердий и, следовательно, считается более эффективным при макро-реентерабельной предсердной тахикардии, но ограничен QTc и клиренсом креатинина.
Катетерная абляция
Лечение посредством катетерной абляции является предпочтительным подходом, учитывая его высокий уровень успеха и потенциальную свободу от аритмий без необходимости продолжения медикаментозной терапии. Процедура катетерной абляции — это чрескожное инвазивное вмешательство, при котором требуется доступ к сосудам через бедренные, а иногда и подключичные вены. Катетеры с электродами вводятся в сердце при рентгеноскопии и используются для регистрации внутрисердечных сигналов и стимуляции сердца.
С помощью кардиостимуляторов и фармакологических вмешательств можно вызвать тахикардию (если она отсутствует во время процедуры) и охарактеризовать ее, установив окончательный диагноз предсердной тахикардии и проведя различие между фокальной и макрореентрантной. Радиочастотная энергия или криоабляция доставляются через наконечник катетера для удаления ткани, в которой возникает фокальная предсердная тахикардия, или ткани, которая имеет решающее значение для контура повторного входа (Рисунок 4, Рисунок 5).
Рисунок 5.
Записи поверхностной и внутрисердечной электрограммы во время абляции и прекращения макро-реентерабельной предсердной тахикардии, показанной на рисунках 3 и 4. Сверху вниз показаны отведения I, II и V1, за которыми следуют записи из проксимального (MAP P) и дистального (MAP D) электроды катетера абляции, катетера коронарного синуса (CS 4,5 и D) и катетера правого желудочка (RV). Звездочками отмечены двойные потенциалы, соответствующие области медленной проводимости, функционирующей как перешеек возвратной тахикардии.Как только радиочастотная абляция устраняет проводимость в перешейке, во время прекращения тахикардии регистрируется только один компонент двойного потенциала. Блок проводимости создается в области медленной проводимости, что делает тахикардию не индуцируемой.
Для процедуры может потребоваться доступ к левому предсердию с проведением транссептальной пункции или ретроградной через аорту. Современный подход к катетерной абляции с использованием нефлуороскопических систем картирования, внутрисердечной эхокардиографии и катетеров с орошаемым концом позволяет повысить безопасность во время процедуры.Уровень успеха близок к 90%, а частота рецидивов низка.
Макрореентрантная предсердная тахикардия, связанная с обширным фиброзом предсердий у пациентов с пороком клапанов сердца, множественными обширными абляциями предсердий или хирургическими вмешательствами, может быть особенно трудно контролировать как лекарственными средствами, так и аблацией, и в конечном итоге может потребоваться агрессивная стратегия контроля частоты сердечных сокращений с аблацией AV-соединения и имплантация постоянного кардиостимулятора.
A. Немедленное управление.
Во время тахикардии в острых условиях гемодинамическая поддержка и восстановление адекватной перфузии должны оставаться приоритетом, как предписано протоколами ACLS.Когда есть доказательства нарушения гемодинамики, необходимо немедленно восстановить нормальный синусовый ритм и перфузию с помощью СЛР, электрической кардиоверсии и вазоактивных препаратов.
Внутривенное введение жидкости рекомендуется при тахикардии при отсутствии признаков и симптомов застойной сердечной недостаточности. Если артериальное давление не критически снижено, болюс внутривенного введения аденозина может помочь в установлении диагноза или прекращении тахикардии.
Блуждающие маневры, включая массаж каротидного синуса, также полезны либо для прекращения наджелудочковой тахикардии, либо для возникновения транзиторной блокады AV-узла, что позволяет диагностировать предсердную тахикардию, когда предсердная тахикардия продолжается, несмотря на блокаду проводимости в желудочек.
Антиаритмические препараты в острых случаях также можно использовать для фармакологического лечения непрекращающейся тахикардии или для контроля частоты сердечных сокращений и облегчения симптомов. Бета-адреноблокаторы являются терапией первой линии, особенно если артериальное давление стабильно. Другие антиаритмические препараты включают антиаритмические препараты класса Ic, принимаемые перорально (флекаинид от 200 до 300 мг, пропафенон 600 мг), внутривенный амиодарон и ибутилид. Внутривенные блокаторы кальциевых каналов или дигоксин могут быть использованы для контроля частоты сердечных сокращений, особенно при более быстрых тахикардиях (предсердные тахикардии с макро-реентерацией, напоминающие трепетание предсердий), при которых можно ожидать, что агенты, блокирующие атриовентрикулярные узлы, замедлят желудочковый ответ.
Прокаинамид, дизопирамид и хинидин используются редко. Антиаритмические препараты класса Ic (флекаинид, пропафенон, прокаинамид и дизопирамид) следует назначать только пациентам с макро-реентерабельной предсердной тахикардией и трепетанием предсердий, когда они вводятся вместе с агентами, блокирующими атриовентрикулярные узлы, чтобы предотвратить замедление продолжительности цикла тахикардии и АВ-1: 1. проведение, которое может привести к гемодинамической нестабильности.
B. Советы по медицинскому осмотру для руководства.
Артериальное давление и частоту пульса следует контролировать во время лечения аритмии в острых условиях, хотя монитор сердечного ритма или электрокардиограмма имеют наибольшее значение.Когда тахикардия сопровождается признаками сердечной недостаточности, головокружения или обморока, необходимо контролировать частоту дыхания, пульсоксиметрию, массу тела, шумы легких, вздутие яремных вен, периферический отек, диурез, неврологический и психический статус, чтобы предотвратить ухудшение те состояния, которые могут быть следствием сосуществования с тахикардией.
C. Лабораторные тесты для мониторинга реакции на управление и корректировок в нем
Непрерывный мониторинг сердечного ритма и электрокардиограммы в 12 отведениях для документирования и анализа изменений ритма имеют наибольшее значение для отслеживания реакции на терапию.
Лабораторные тесты обычно не нужны, если они не используются для определения ответа на сопутствующую терапию при других сопутствующих состояниях или осложнениях аритмии:
Рентгенограмма грудной клетки, BNP, электролиты и функция печени при сердечной недостаточности.
Функция печени и почек при артериальной гипотензии.
Функция щитовидной железы при заболевании щитовидной железы.
Функция почек для корректировки или дозирования лекарств, таких как соталол и дофетилид.
D. Долгосрочное управление.
Катетерная абляция — это терапевтическая стратегия, которая, скорее всего, обеспечит долгосрочное устранение аритмии. Для поддержания синусового ритма можно использовать антиаритмические препараты. Пациенты могут реагировать на бета-адреноблокаторы и блокаторы кальциевых каналов, но обычно требуют добавления более мощных антиаритмических препаратов, таких как блокаторы каналов натрия (флекаинид, пропафенон) или калия (соталол, амиодарон, дронедарон, дофетилид).Рецидивы возможны при использовании обоих методов лечения.
E. Распространенные ошибки и побочные эффекты управления
Отсутствие распознавания аритмии. Непрерывные предсердные тахикардии могут быть ошибочно приняты за синусовую тахикардию. Если непрекращающиеся предсердные тахикардии не распознаются, они могут прогрессировать до развития кардиомиопатии, вызванной тахикардией, и сердечной недостаточности. При пароксизмальной предсердной тахикардии может потребоваться длительное использование амбулаторных мониторов сердечного ритма, поскольку рецидивы могут быть спорадическими и отсутствовать в течение 24–48 часов при амбулаторных записях.
Предупреждение рецидивов. После прекращения тахикардии в остром периоде пациента необходимо проинформировать о рецидивирующем характере аритмии, и следует рассмотреть возможность лечения для предотвращения рецидива. Пациенты, выписанные без специальной терапии или плана лечения рецидивов, вероятно, будут повторно госпитализированы или доставлены в отделение неотложной помощи или амбулаторную клинику с рецидивом тахикардии и ее симптомов.
Сопутствующие условия. Оценка и лечение предсердной тахикардии должны включать своевременную диагностику и лечение сопутствующих состояний, которые могут предрасполагать, усугублять или сосуществовать с тахикардией.Следует рассмотреть возможность скрининга на заболевания щитовидной железы, легких и ишемической болезни сердца. Злоупотребление психоактивными веществами, лекарственные препараты, отпускаемые по рецепту и без рецепта (стимуляторы и противоотечные средства), могут быть предрасполагающими или отягчающими факторами. Следует рекомендовать избегать идентифицированных триггеров, таких как напитки с кофеином или упражнения, до тех пор, пока не будет назначена эффективная терапия.
Побочные эффекты медикаментозной терапии. Побочные эффекты характерны для каждой группы или агента. К наиболее частым побочным эффектам относятся:
Бета-адреноблокаторы: брадикардия, утомляемость, эректильная дисфункция, депрессия, гипотензия и бронхоспазм
Блокаторы кальциевых каналов: отек нижних конечностей, гипотензия и запор
Флекаинид: кошмары, головные боли, парестезии и проаритмии
Пропафенон: брадикардия и проаритмия.
Соталол: брадикардия, удлинение Q – T и проаритмия
Дофетилид: удлинение Q – T и проаритмия
Амиодарон: брадикардия и тошнота, краткосрочные и долгосрочные риски нейропатии, токсичность для щитовидной железы, легких и печени
Дронедарон: брадикардия, тошнота и диарея
Риски катетерной абляции. Электрофизиологическое исследование и процедура катетерной абляции — это инвазивная чрескожная процедура, которая включает сосудистый доступ и часто доступ к левому предсердию.Для постановки диагноза и проведения лечения тахикардия должна присутствовать или быть индуцируемой. Если аритмию нельзя вызвать во время процедуры, ни диагностическое подтверждение, ни абляция не могут быть выполнены.
Может потребоваться абляция вблизи жизненно важных структур, таких как коронарные артерии, атриовентрикулярный узел, синусовый узел, диафрагмальный нерв и т. Д. Осложнения процедуры включают радиационное облучение, кровотечение, повреждение сосудов, гематому, артериовенозную фистулу, венозный тромбоз, пневмоторакс, инсульт и т. Д. перфорация сердца, тампонада сердца, атриовентрикулярная узловая блокада, паралич диафрагмального нерва, инфаркт миокарда и смерть.
Срочно, быстрое болюсное введение аденозина в / в (6, 12 или 18 мг) может использоваться как для дифференциальной диагностики, так и для прекращения предсердной тахикардии. Лишь небольшая группа предсердных тахикардий чувствительна к аденозину. Внутривенные болюсы или непрерывные инфузии бета-адреноблокаторов, блокаторов кальциевых каналов, прокаинамида или амиодарона могут помочь остановить и / или предотвратить рецидив тахикардии. Один миллиграмм ибутилида внутривенно, вводимый в течение 10 минут в условиях монитора с возможностью поддержания жизнедеятельности сердца взрослого, также может использоваться для быстрого прекращения и подавления аритмии.
Препараты, используемые для длительного лечения предсердной тахикардии, включают бета-блокаторы, блокаторы кальциевых каналов, блокаторы натриевых (класс IC) и калиевых (класс III) каналов.
Бета-адреноблокаторы
Наиболее часто используемые пероральные бета-адреноблокаторы:
Атенолол 12,5-200 мг в сутки
Метопролол 12,5-100 мг два раза в день
Метопролол пролонгированного высвобождения 12,5-200 мг в сутки
Бисопролол 5-20 мг в сутки
Карведилол 3.125-25 мг 2 раза в день
Карведилол с контролируемым высвобождением 10-80 мг в сутки
Блокаторы кальциевых каналов
Наиболее часто используемые пероральные блокаторы кальциевых каналов:
Дилтиазем 30-120 мг четыре раза в день
Дилтиазем пролонгированного / пролонгированного действия 120-420 мг в сутки
Верапамил 40-120 мг три раза в день
Верапамил с замедленным / пролонгированным высвобождением 100-360 мг в день
Антиаритмические препараты класса IC (блокаторы натриевых каналов)
Антиаритмические препараты класса IC противопоказаны пациентам с рубцом миокарда, гипертрофией левого желудочка, структурным заболеванием сердца и ишемической болезнью сердца.
Флекаинид 50-150 мг два раза в день
Пропафенон 150-300 мг три раза в день
Пропафенон с замедленным высвобождением 225-425 мг два раза в день
Антиаритмические препараты III класса (блокаторы калиевых каналов)
Соталол 40–160 мг два раза в день — рекомендуется мониторинг интервала QTc во время нагрузки в течение пяти периодов полураспада (3 дня)
Дофетилид 125-500 мкг два раза в день — только для сертифицированных врачей, назначающих лекарства, требует корректировки дозы на почки и мониторинга интервала QTc во время нагрузки в течение пяти периодов полураспада (3 дня)
Амиодарон 200-800 мг в день — не рекомендуется для длительной терапии из-за возможных побочных эффектов
Дронедарон 400 мг б.i.d. — может использоваться не по назначению, но нет опубликованной литературы относительно использования дронедарона для лечения наджелудочковой тахикардии
IV. Лечение сопутствующих заболеваний
Заболевание щитовидной железы. У пациентов с известным заболеванием щитовидной железы, получающих дополнительную терапию, или у пациентов с неконтролируемым гипертиреозом частота предсердной тахикардии может быть выше. Может потребоваться контроль гипертиреоза, включая хирургическое удаление или радиоактивную абляцию щитовидной железы.У пациентов, получающих дополнительную терапию, иногда снижение дополнительной дозы может способствовать возникновению рецидивов. Катетерная абляция, если она не противопоказана, может быть альтернативой менее агрессивному лечению заболевания щитовидной железы.
Ишемическая болезнь сердца. Пациентам с ишемической болезнью сердца требуется агрессивное лечение наджелудочковой тахикардии для предотвращения стенокардии, сердечной недостаточности или инфаркта миокарда от ишемии по требованию во время тахикардии. Бета-адреноблокаторы показаны при ишемической болезни сердца, особенно после инфаркта миокарда.Антиаритмические препараты класса IC следует избегать при ишемической болезни сердца, и они противопоказаны пациентам с инфарктом миокарда.
Сердечная недостаточность. Как систолическая, так и диастолическая сердечная недостаточность может декомпенсироваться во время тахикардии. Бета-адреноблокаторы показаны при лечении сердечной недостаточности. Как обсуждалось ранее, систолическая сердечная недостаточность может быть следствием непрекращающейся предсердной тахикардии. В случае кардиомиопатии, вызванной тахикардией, контроль тахикардии часто приводит к нормализации функции левого желудочка.Антиаритмические препараты класса IC и дронедарон в целом противопоказаны пациентам с сердечной недостаточностью.
Врожденный порок сердца. Предсердные тахикардии довольно часто встречаются у пациентов с врожденными пороками сердца. Обычно тахикардия плохо переносится из-за развития симптомов сердечной недостаточности или нарушения гемодинамики. Предсердные тахикардии обычно являются макрореентрантными, связанными с рубцами от предыдущей корректирующей операции. Как антиаритмические препараты, так и катетерная абляция могут быть эффективными для подавления аритмии.Множественные предсердные тахикардии часто встречаются в этой популяции пациентов.
Гипертрофическая кардиомиопатия. Предсердные тахикардии плохо переносятся пациентами с гипертрофической кардиомиопатией из-за тяжелой степени диастолической сердечной недостаточности. Тахикардия может привести к декомпенсации сердечной недостаточности с отеком легких. Множественные предсердные тахикардии также нередки из-за сильной дилатации предсердий, которая часто встречается у этих пациентов. Противопоказаны антиаритмические препараты класса IC и соталол.Дронедарона следует избегать, поскольку он противопоказан пациентам с симптоматической сердечной недостаточностью, и именно так у этих пациентов обычно возникают предсердные тахикардии.
Хроническая обструктивная болезнь легких. Предсердные тахикардии являются обычным явлением и часто плохо переносятся пациентами с хроническими заболеваниями легких. Бета-адреноблокаторы могут усугубить компонент реактивного заболевания дыхательных путей, если они присутствуют. Следует избегать применения амиодарона, поскольку легочная токсичность может быть фатальной у пациентов с исходной плохой функцией легких.
Почечная недостаточность. При почечной недостаточности следует избегать применения соталола и дофетилида. Если безопасная альтернатива недоступна или невозможна, необходимо тщательно наблюдать за пациентом и корректировать дозу в соответствии с клиренсом креатинина. Дофетилид противопоказан пациентам с клиренсом креатинина <20 мл / мин.
Тромбоз глубоких вен. Тромбоз обеих бедренных вен или нижней полой вены препятствует доступу сосудов для электрофизиологического исследования и катетерной абляции.Тем не менее окклюзия нижней полой вены или двусторонних бедренных вен встречается крайне редко. Наличие фильтра нижней полой вены (НПВ) не препятствует продвижению катетеров, чего следует избегать только после недавно установленного имплантата фильтра НПВ, чтобы предотвратить его смещение. Фармакологическое подавление должно быть методом выбора для пациентов с недавно имплантированными фильтрами НПВ или острым / подострым тромбозом бедренной вены.
V. Меры безопасности и качества пациентов
А.Соответствующая профилактика и другие меры предотвращения реадмиссии.
Лучшая мера для предотвращения повторной госпитализации и рецидива предсердной тахикардии — эффективное лечение. Наибольшая вероятность устранения предсердной тахикардии достигается при катетерной абляции. Антиаритмические препараты классов IC и III обычно более эффективны, чем бета-адреноблокаторы и блокаторы кальциевых каналов. Тем не менее рецидивы возможны как после аблации, так и после фармакологической терапии.
Обучение пациентов распознаванию симптомов и самостоятельному определению частоты сердечных сокращений имеет большое значение. Должен иметься план ведения рецидивов, включая альтернативное дозирование текущих лекарств или дополнительный рецепт на препараты для контроля частоты, которые можно было бы использовать по мере необходимости в случае рецидива. Пациент должен уметь определять тревожные признаки и симптомы, требующие неотложной помощи, такие как обморок, близкое к обмороку, снижение диуреза, сильная одышка или боль в груди.
Понимание того, что рецидивы обычно можно лечить в амбулаторных условиях, путем корректировки или изменения лечебного режима или планирования плановой процедуры абляции, может помочь снизить беспокойство пациента и снизить вероятность обращения за ненужной неотложной помощью. Также крайне важно обеспечить адекватный доступ и своевременное реагирование со стороны поставщика медицинских услуг, способного помочь справиться с постоянной или часто повторяющейся тахикардией в амбулаторных условиях.
B. Каковы доказательства для конкретных рекомендаций по ведению и лечению?
Blomstrm-Lundqvist, C.«Рекомендации ACC / AHA / ESC по ведению пациентов с суправентрикулярными аритмиями — краткое содержание. отчет рабочей группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям и комитета Европейского общества кардиологов по практическим рекомендациям (комитет по написанию рекомендаций по ведению пациентов с наджелудочковыми аритмиями), разработанный в сотрудничестве с NASPE-Heart Rhythm Общество». J Am Coll Cardio. т. 42. 2003.С. 1493-1531. (Основанные на фактических данных руководящие принципы ведения пациентов с наджелудочковыми аритмиями, включая конкретные рекомендации и вспомогательные ссылки по лечению предсердной тахикардии в острых условиях, предотвращению рецидивов и долгосрочному лечению. Включает таблицы с уровнями доказательности и ссылки на поддержите рекомендации, если таковые имеются.)
Кумар, ООН, Рао, РК, Шейнман, ММ. «Электрокардиограмма в 12 отведениях при наджелудочковой тахикардии». Cardiol Clin. т. 24. 2006. С. 427–37. (Авторы рассматривают характерные электрокардиографические данные наджелудочковой тахикардии, включенные в дифференциальный диагноз предсердной тахикардии.)
Кистлер, PM, Робертс-Томсон, KC, Хаккани, HM. «Морфология зубца P при фокальной предсердной тахикардии: разработка алгоритма для прогнозирования анатомического места происхождения». J Am Coll Cardiol. т. 48. 2006. С. 1010-7. (Представлен комплексный подход к электрокардиографической диагностике и классификации очаговых предсердных тахикардий.Подсказки о происхождении предсердной тахикардии можно найти на поверхностной электрокардиограмме.)
Робертс-Томсон, KC, Kistler, PM, Kalman, JM. «Фокальная предсердная тахикардия I: клиника, диагностика, механизмы и анатомическая локализация». Pacing Clin Electrophysiol. т. 29. 2006. С. 643-52. (Превосходный, очень полный обзор, расширяющий фокальные предсердные тахикардии. Хороший источник ссылок.)
Робертс-Томсон, KC, Kistler, PM, Kalman, JM. «Фокальная предсердная тахикардия II: управление». Pacing Clin Electrophysiol .. vol. 29. 2006. С. 769–78. (Хорошо написанный обзор лечения фокальной предсердной тахикардии. Отличный источник ссылок.)
Medi, C, Kalman, J, Haqqani, H. «Опосредованная тахикардией кардиомиопатия, вторичная по отношению к фокальной предсердной тахикардии». J Am Coll Cardiol. т. 53. 2009. С. 1791-7. (Авторы определили 10% -ную частоту кардиомиопатии, вызванной тахикардией, среди 345 пациентов с фокальными предсердными тахикардиями. В статье описаны связанные клинические факторы риска и восстановление сердечной функции у 97% пациентов через три месяца после успешной катетерной аблации.Эта рукопись помогает понять риск и лечение кардиомиопатии, вызванной тахикардией, что также относится к макро-реентерабельным предсердным тахикардиям и другим клиническим тахикардиям.)
Спектор, П., Рейнольдс, М.Р., Калкинс, Х. «Мета-анализ устранения трепетания предсердий и наджелудочковой тахикардии». Am J Cardiol. т. 104. 2009. С. 671-7. (В этом хорошо проведенном метаанализе были оценены 18 исследований по устранению трепетания предсердий (макро-реентерабельной предсердной тахикардии).Выявлены высокий процент успеха (91,7%) и низкий риск летальности (0,6%) и нежелательных явлений (0,5%).)
Feld, GK, Chen, PS, Nicod, P. «Возможные предсердные проаритмические эффекты антиаритмических препаратов класса IC». Am J Cardiol. т. 66. 1990. pp. 378–83. (Потенциальный риск облегчения АВ-узловой проводимости 1: 1 и риск проаритмии с использованием антиаритмических препаратов класса IC раскрывается в этой статье.)
Morady, F, Oral, H, Chugh, A. «Диагностика и устранение атипичной тахикардии и трепетания предсердий, осложняющих аблацию фибрилляции предсердий». Ритм сердца. т. 6. 2009. С. S29-32. (Обзор, в котором исследуются механизм, диагностика и лечение увеличивающейся макрореентрантной предсердной тахикардии. С увеличением продолжительности жизни пациентов с клапанными и коронарными заболеваниями катетерная аблация фибрилляции предсердий и хирургические процедуры лабиринта стали более частыми, что приводит к более высокой частоте возникновения макро-реентерабельных предсердных тахикардий после процедуры, которые обычно носят непрекращающийся характер.)
C. Коды DRG и ожидаемая продолжительность пребывания.
Лечение предсердной тахикардии в стационаре классифицируется в диагностическую группу (DRG) в зависимости от клинической картины и диагноза / цели госпитализации. Продолжительность пребывания варьируется в зависимости от клинических проявлений и сопутствующих заболеваний, а также от причины госпитализации.
Разница между плановым госпитализацией для процедуры и новым обращением с постоянной потребностью в управлении и диагностическом тестировании. Ожидаемая продолжительность пребывания составит от 23 часов до 4 дней.
Согласно окончательному правилу стационарной будущей платежной системы 2011 года, коды DRG, которые соответствуют госпитализации по поводу предсердной тахикардии, следующие:
308 Сердечная аритмия и нарушение проводимости с серьезными осложнениями / сопутствующими заболеваниями
309 Сердечная аритмия и нарушение проводимости с осложнениями / сопутствующими заболеваниями
310 Сердечная аритмия и нарушение проводимости без серьезных осложнений / сопутствующих заболеваний
При госпитализации пациента для катетерной абляции применяются следующие коды DRG:
250 Чрескожные сердечно-сосудистые процедуры без коронарной артерии
Стент или острый инфаркт миокарда с серьезными осложнениями / сопутствующими заболеваниями
251 Чрескожные сердечно-сосудистые процедуры без стентирования коронарной артерии или острый инфаркт миокарда без серьезных осложнений / сопутствующих заболеваний
Если при поступлении диагноз — обморок, боль в груди или сердечная недостаточность, соответствующие коды:
291 Сердечная недостаточность и шок с серьезными осложнениями / сопутствующими заболеваниями
292 Сердечная недостаточность и шок с осложнениями / сопутствующими заболеваниями
293 Сердечная недостаточность и шок без серьезных осложнений / сопутствующих заболеваний
311 Стенокардия
312 Обморок и коллапс
313 Боль в груди
Предсердная тахикардия может быть сопутствующей патологией, а не основным диагнозом, составляющим осложнение / сопутствующую патологию.Соответствующий код осложнения / сопутствующей патологии (CC) может быть:
.
427,0 Пароксизмальная суправентрикулярная тахикардия
427.32 Трепетание предсердий
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
ACLS Алгоритм тахикардии для управления стабильной тахикардией
Последнее обновление: 20 декабря 2020 г.
Обновленные рекомендации 2020 г. были опубликованы Американской кардиологической ассоциацией ® , записавшись на наши курсы, вы получите наши курсы ACLS и BLS, которые соответствуют рекомендациям Американской кардиологической ассоциации ® 2020 г. по СЛР и неотложной помощи при сердечно-сосудистых заболеваниях, курс PALS соответствует 2016 AHA Рекомендации по CPR и ECC.Обратите внимание, что наша компания обычно внедряет новые правила обучения за год до того, как AHA выпустит свои обновления.
Использование алгоритма тахикардии ACLS для управления стабильной тахикардией
Шаги к ведению пациента с любой тахикардией — это оценить, присутствует ли пульс, решить, есть ли у пациента
стабильный или нестабильный, а затем лечите пациента в зависимости от состояния и ритма пациента. Если пациент
нет импульса, следуйте алгоритму ACLS Pulseless Arrest.Если у пациента есть пульс, управляйте пациентом с помощью
алгоритм тахикардии ACLS.
Версия PDF
Заказать полный комплект распечатанных карточек аварийной тележки
Заказать сейчас $ 40
Определение стабильной тахикардии
У пациента диагностируется стабильная тахикардия, если он соответствует следующим критериям:
- Частота сердечных сокращений пациента превышает 100 ударов в минуту.
- У пациента нет серьезных признаков или симптомов в результате учащенного сердечного ритма.
- У пациента имеется основная сердечная электрическая аномалия, которая вызывает аритмию.
Обзор
Узнайте, присутствуют ли серьезные симптомы. Оцените симптомы и решите, вызваны ли они
тахикардия или другие системные состояния. Используйте эти вопросы для руководства своей оценкой:
- Есть ли у пациента симптомы?
- Вызывает ли симптомы тахикардия?
- Пациент стабилен или нестабилен?
- Комплекс QRS узкий или широкий?
- Ритм регулярный или нерегулярный?
- Ритм синусовой тахикардии?
Указания
| Ситуация | Оценка и действия |
|---|---|
У пациента есть значительные признаки или симптомы тахикардии, И они вызваны аритмией. | Тахикардия нестабильная. Показана немедленная кардиоверсия. |
У больного желудочковая тахикардия без пульса. | Следуйте алгоритму безимпульсной остановки. Создавайте несинхронизированные электрические разряды. |
У пациента полиморфная желудочковая тахикардия, нестабильность. | Считайте ритм фибрилляцией желудочков. Создавайте несинхронизированные электрические разряды. |
Этапы управления стабильной тахикардией
Есть ли у пациента пульс?
Да, у пациента пульс. Выполните следующее:
- Оцените пациента с помощью первичного и вторичного обследований.
- Проверьте дыхательные пути, дыхание и кровообращение.
- Дайте кислород и следите за его насыщением.
- Сделайте ЭКГ.
- Определите ритм.
- Проверьте артериальное давление.
- Выявление и лечение обратимых причин.
Состояние пациента стабильно?
Обратите внимание на изменение психического состояния, продолжающуюся боль в груди, гипотонию или другие признаки шока.
Помните: Симптомы, связанные с ЧСС, возникают редко, если ЧСС <150 уд / мин.
Да, состояние пациента стабильное. Выполните следующие действия:
- Начните IV.
- Получите ЭКГ в 12 отведениях или полосу ритма.
Комплекс QRS широкий или узкий?
| Пациент | Уход |
|---|---|
QRS пациента узкий, ритм правильный. | Попробуйте блуждающие маневры. Быстро введите 6 мг аденозина внутривенно. Если у пациента не происходит конверсии, быстро введите аденозин 12 мг. |
Преобразуется ли ритм пациента? Если да, то, вероятно, это была повторная наджелудочковая тахикардия. На этой точке
вам нужно следить за повторением. Если тахикардия возобновляется, назначьте аденозин или блокировку АВ-узлов длительного действия.
агенты, такие как дилтиазем или бета-адреноблокаторы.
| Пациент | Уход |
|---|---|
QRS пациента узкий (<0,12 с). | Рассмотрим консультацию специалиста. |
Ритм пациента нерегулярный. | Контролировать частоту пациентов с помощью дилтиазема или бета-адреноблокаторов.С осторожностью применяйте бета-адреноблокаторы пациентам с |
Если паттерн ритма представляет собой нерегулярную тахикардию с узкими комплексами, это, вероятно, фибрилляция предсердий, возможно
трепетание, или мультифокальная предсердная тахикардия.
| Пациент | Уход |
|---|---|
Ритм пациента широкий (> 0.12 сек) Комплекс QRS И Ритм пациента нормальный. | Рекомендуется консультация специалиста. |
У пациента желудочковая тахикардия или неуверенный ритм. | Амиодарон 150 мг внутривенно в течение 10 мин; при необходимости повторите до максимальной дозы 2,2 г через 24 часа. Подготовьтесь к факультативу |
У больного наджелудочковая тахикардия с аберрантностью. | Аденозин 6 мг, быстрое внутривенное введение Если конверсия отсутствует, введите 12 мг аденозина быстро внутривенно; можно повторить дозу 12 мг один раз. |
Ритм пациента с широким (> 0,12) комплексом QRS И ритм пациента нерегулярный. | Обратитесь за консультацией к специалисту. |
При предварительном возбуждении фибрилляции предсердий (фибрилляция предсердий при синдроме Вольфа-Паркинсона-Уайта) | Избегайте блокаторов AV-узлов, таких как аденозин, дигоксин, дилтиазем, верапамил. Рассмотрите возможность применения амиодарона 150 мг внутривенно. |
Пациент рецидивирующий полиморфный ЖТ | Обратиться за консультацией к специалисту, |
Если у пациента ритм torsades de pointes на ЭКГ | Дайте магний (загрузите 1–2 г в течение 5–60 мин, затем настаивайте. |
Осторожно: Если тахикардия имеет широкий комплекс QRS и стабильна, проконсультируйтесь со специалистом. Управление
и лечение стабильной тахикардии с широким комплексом QRS и регулярным или нерегулярным ритмом.
в условиях стационара с возможностью консультации специалиста. Ведение требует глубоких знаний ЭКГ и ритма.
интерпретация и антиаритмическая терапия.
Рекомендации:
- Возможно, вы не сможете отличить суправентрикулярный широкий комплексный ритм от желудочкового широкого комплекса.
ритм.Наиболее сложные тахикардии возникают в желудочках. - Если состояние пациента становится нестабильным, немедленно приступайте к лечению. Не медлите, пытаясь проанализировать ритм.
- Если состояние пациента становится нестабильным, немедленно приступайте к лечению. Не медлите, пока пытаетесь проанализировать ритм.
Примечание: Посетите эту страницу, чтобы получить информацию о сердечных аритмиях на испанском языке.
Тахиаритмия — обзор | Темы ScienceDirect
Тахиаритмии
Тахиаритмии также могут возникать у детей грудного и раннего возраста и вызывать сердечную недостаточность.Самый распространенный вид тахиаритмии — наджелудочковая тахикардия. Частота пароксизмальной наджелудочковой тахикардии составляет от 1 на 250 до 1000 детей. 4 Чаще всего встречается у мужчин младше 4 месяцев и часто даже присутствует у плода. Патологический механизм, лежащий в основе тахикардии, обычно является результатом синдрома Вольфа-Паркинсона-Уайта (WPW) (дополнительный путь между предсердиями и желудочками) или атриовентрикулярного узлового повторного входа (пути двойного проведения внутри атриовентрикулярного узла).Если суправентрикулярная тахикардия сохраняется, сердечная недостаточность, скорее всего, наступит в течение 24–48 часов. Лечение наджелудочковой тахикардии, независимо от причины, аналогично. Если у младенца развивается ацидоз или гипотензия, следует немедленно выполнить синхронизированную кардиоверсию постоянным током в дозе от 1 до 2 ватт-секунд / кг. 52 Если младенец стабильный и относительно бессимптомный, то в большинстве ситуаций любое вмешательство, повышающее рефрактерность АВ-узла, вероятно, сработает.У младенца прикладывание льда или мешка с ледяной водой непосредственно к центру лица младенца активирует рефлекс ныряния и останавливает тахикардию. Быстрая внутривенная инфузия аденозина также очень эффективна для купирования наджелудочковой тахикардии. 53 Обычная доза составляет болюс 100 мкг / кг, увеличиваясь с шагом 100 мкг до максимального значения 400 мкг / кг. Несколько серьезных побочных эффектов, связанных с введением аденозина, включали фибрилляцию предсердий, желудочковую тахикардию, асистолию, апноэ и бронхоспазм.Из-за этих потенциальных побочных эффектов аденозин следует вводить в зоне, где можно проводить кардиоверсию и сердечно-легочную реанимацию.
Детям с наджелудочковой тахикардией и застойной сердечной недостаточностью от легкой до умеренной степени можно сначала лечить аденозином; однако другие фармакологические средства, такие как дигоксин, амиодарон и прокаинамид, могут быть полезны, если аденозин не может преобразовать тахикардию. В Таблице 9-3 перечислены многие из часто используемых антиаритмических средств и текущие рекомендации по дозировке.У младенцев предпочтительным методом введения дигоксина является внутривенный путь введения. Интервал оцифровки дозы можно давать каждые 2–4 часа. Если тахикардия сохраняется после трех доз, может быть назначена еще одна доза, эквивалентная одной четвертой общей дозы оцифровки. Если тахикардия все еще не преобразовалась, стимуляция блуждающего нерва или аденозин могут быть эффективными для прекращения тахикардии после дигитализации. Поддерживающая доза дигоксина должна определяться в соответствии с общей дигитализирующей дозой, необходимой для купирования тахикардии, и составлять одну восьмую от общей дигитализирующей дозы два раза в день.Дигоксина следует избегать у пациентов с тахикардией с широким QRS и когда синдром WPW рассматривается как возможная причина. Дигоксин в присутствии WPW с фибрилляцией предсердий может привести к ускорению желудочковой реакции и, как следствие, к фибрилляции желудочков.
Эсмолол или пропранолол, которые могут еще больше угнетать сердечную функцию, следует использовать с осторожностью у детей в критическом состоянии с застойной сердечной недостаточностью. После прекращения тахикардии и контроля застойной сердечной недостаточности бета-блокаторы могут использоваться в качестве эффективной долгосрочной антиаритмической терапии у младенцев с наджелудочковой тахикардией.
Амиодарон в настоящее время все чаще используется для неотложной терапии наджелудочковой тахикардии, особенно у послеоперационных пациентов. Сообщалось, что внутривенное введение амиодарона прекращает тахикардию в течение 2 часов после начального болюсного введения более чем у 40% пациентов. 54, 55 Основные побочные эффекты амиодарона включают гипотензию, снижение функции желудочков и брадикардию.
Внутривенный прокаинамид может быть очень эффективным у пациентов с рефрактерной наджелудочковой тахикардией.Комбинация прокаинамида и бета-блокатора особенно эффективна при лечении рефрактерного трепетания предсердий у новорожденных.
Верапамил, хотя и является эффективным средством для лечения наджелудочковой тахикардии у взрослых, противопоказан младенцам с застойной сердечной недостаточностью.

 Абляция является самым перспективным современный малоинвазивный методом лечения мерцательной аритмии, нейтрализующим крошечные области сердечной ткани, которые создают аномальные электрические сигналы, вызывающие фибрилляцию предсердий.
Абляция является самым перспективным современный малоинвазивный методом лечения мерцательной аритмии, нейтрализующим крошечные области сердечной ткани, которые создают аномальные электрические сигналы, вызывающие фибрилляцию предсердий. К ним относятся врожденные и приобретенные пороки сердца, кардиты и кардиомиопатии, артериальная гипертензия, миокардиты и др. Также в эту группу можно отнести последствия тяжело перенесенных инфекционных заболеваний, таких как ангина, пневмония, дифтерия.
К ним относятся врожденные и приобретенные пороки сердца, кардиты и кардиомиопатии, артериальная гипертензия, миокардиты и др. Также в эту группу можно отнести последствия тяжело перенесенных инфекционных заболеваний, таких как ангина, пневмония, дифтерия.

