отличия от эрозии, причины после родов, опасно ли, как лечить эрозированный эктропион
Эктропион – это выворот слизистой оболочки шейки матки, которая в норме должна скрываться в глубине цервикального канала. Причины формирования связаны с травмами во время родов. Глубокие разрывы и последующее их не совсем корректное заживление приводит к формированию патологии. Дополнительно провоцируют возникновение такие обстоятельства:
- Ненадлежащее сопоставление тканей, что в дальнейшем ведет к нарушению анатомии и механическому выворачиванию внутренней слизистой оболочки.
- Применение при ушивании быстро рассасывающегося шовного материла, например, кетгута. Уже на 3-4 сутки такие нитки самостоятельно исчезают, а ткани, которые они удерживали, расходятся. Получается, что разрыв в родах был ушит, но дальше шов буквально развалился.
- Сопутствующие воспалительные процессы во влагалище.
 Они замедляют заживление тканей шейки матки, приводят к осложнениям, несостоятельности швов.
Они замедляют заживление тканей шейки матки, приводят к осложнениям, несостоятельности швов.
В этих случаях эктропион всегда сочетается с рубцовыми изменениями шейки: она деформируется, имеет некрасивую форму даже при осмотре в обычных гинекологических зеркалах, что является следствием разрывов в родах.
К формированию эктропиона шейки матки могут привести грубые действия при различных оперативных вмешательствах. Чаще всего патология возникает после:
- диагностических выскабливаний полости матки, гистероскопий;
- абортов, выкидышей, замерших беременностей;
- биопсий.
Риск формирования эктропиона шейки матки повышается при увеличении количества проведенных манипуляций, а также при грубых, неаккуратных действиях врача.
Наличие эктропиона не приносит прямую угрозу здоровью женщины. Однако подобные изменения на шейке матки повышают риски следующих изменений:
- воспаления.
 Эктропион ̶ это как рана, здесь создаются благодатные условия для размножения патогенных микроорганизмов, женщину начинают беспокоить выделения, боли, присоединяются другие симптомы;
Эктропион ̶ это как рана, здесь создаются благодатные условия для размножения патогенных микроорганизмов, женщину начинают беспокоить выделения, боли, присоединяются другие симптомы; - формирования дисплазии – хронического воспаления, особенно на фоне вирусной инфекции, приводит к серьезным изменениям на шейке с формированием фоновых для рака состояний;
- проблемы с зачатием и вынашиванием. Воспаление может приводить к бесплодию, непосредственно рубцовые изменения могут стать механическим препятствием на пути движения сперматозоидов, может нарушаться замыкательная функция шейки матки.
Сам по себе эктропион чаще всего не беспокоит женщину. Жалобы возникают, когда к данному состоянию присоединяются другие осложнения, носящие неспецифический характер. Женщина может отмечать следующее:
- появление слизистых или другого характера выделений – желтоватых, мутных и т.п.;
- периодические тянущие боли внизу живота;
- мажущие кровянистые выделения после половых контактов, физических нагрузок;
- бесплодие;
- боли во время месячных, которых ранее не было.

Эрозия и эктропион шейки матки – во многом схожие понятия. Оба состояния могут иметь одинаковые первопричины. Эрозия – это небольшой дефект слизистой, как правило, на фоне травм или половых инфекций. Эктропион – это выворот слизистой, повреждения эпителия здесь нет, просто он не на своем месте. Часто отличить визуально два состояния достаточно сложно, для более детальной диагностики используются следующие методы:
- сдача анализов крови на половые инфекции по необходимости;
- кольпоскопия – это осмотр эпителия шейки матки под увеличением с помощью специального прибора наподобие микроскопа;
- биопсия – забор участка слизистой шейки матки для гистологического исследования. Позволяет установить наиболее достоверный диагноз.
В некоторых случаях повреждение может формироваться на поверхности выворота слизистой, тогда речь идет об эрозированном эктропионе шейки матки – сочетанном состоянии.
Этапы лечения эрозированного эктропиона:
- Противовоспалительное и ранозаживляющее.
 Обнаружение патогенов или признаков инфекционного процесса – прямое показание для местного противовоспалительного лечения или антибиотиков внутрь. В дополнение могут применяться различные свечи, кремы, мази, которые ускоряют эпителизацию слизистой оболочки. Так можно избавиться от небольших по размерам эктропионов.
Обнаружение патогенов или признаков инфекционного процесса – прямое показание для местного противовоспалительного лечения или антибиотиков внутрь. В дополнение могут применяться различные свечи, кремы, мази, которые ускоряют эпителизацию слизистой оболочки. Так можно избавиться от небольших по размерам эктропионов. - Контроль эффективности. После окончания курса лечения необходимо пройти повторно кольпоскопию, сдать мазки на онкоцитологию, при необходимости выполнить биопсию шейки матки. Наличие изменений – показание для хирургического вмешательства.
- Оперативное вмешательство. При небольших эктропионах без значимых деформаций шейки матки может использоваться лазерное воздействие, криодеструкция в амбулаторных условиях. Выраженные деформации шейки матки в сочетании с эктропионом лучше подвергать радиоволновой конизации или хирургическому иссечению тканей в пределах здоровых тканей.
Выбор метода лечения необходимо осуществлять с учетом того, планирует ли женщина в ближайшем будущем беременность. Если да, стоит использовать максимально щадящие способы устранения патологии.
Если да, стоит использовать максимально щадящие способы устранения патологии.
Читайте подробнее в нашей статье об эктропионе шейки матки.
📌 Содержание статьи
Причины возникновения эктропиона, в том числе после родов
Эктропион ̶ это выворот слизистой оболочки шейки матки, которая в норме должна скрываться в глубине цервикального канала. Иногда понятие используют для описания эктопии, в этом случае говорят о врожденном эктропионе, хотя это не совсем верно.
После родов
Причины формирования подобного выворота слизистой оболочки связаны с травмами шейки матки во время родов. Глубокие разрывы и последующее их не совсем корректное заживление приводит к формированию патологии.
Дополнительно провоцируют возникновение эктропиона следующие обстоятельства:
- Не надлежащее сопоставление тканей, что в дальнейшем ведет к нарушению анатомии и механическому выворачиванию внутренней слизистой оболочки.
- Применение при ушивании быстро рассасывающегося шовного материла, например, кетгута.
 Так можно достигнуть хорошего гемостаза, но уже на 3-4 сутки такие нитки самостоятельно лизируются, а ткани, которые они удерживали, расходятся. Получается, что разрыв в родах был ушит, но дальше шов буквально развалился.
Так можно достигнуть хорошего гемостаза, но уже на 3-4 сутки такие нитки самостоятельно лизируются, а ткани, которые они удерживали, расходятся. Получается, что разрыв в родах был ушит, но дальше шов буквально развалился. - Сопутствующие воспалительные процессы во влагалище. Они замедляют заживление тканей шейки матки, приводят к осложнениям, несостоятельности швов.
В этих случаях эктропион всегда сочетается с рубцовыми изменениями шейки: она деформируетс, имеет некрасивую форму даже при осмотре в обычных гинекологических зеркалах, что является следствием разрывов в родах.
Рекомендуем прочитать о лечении цервикальной эктопии шейки матки с хроническим цервицитом. Из статьи вы узнаете о причинах и симптомах эктопии шейки матки с хроническим цервицитом, диагностике и терапии патологии.
А здесь подробнее о том, когда лучше прижигать эрозию.
После гинекологических манипуляций
К формированию эктропиона шейки матки могут привести грубые действия при различных оперативных вмешательствах.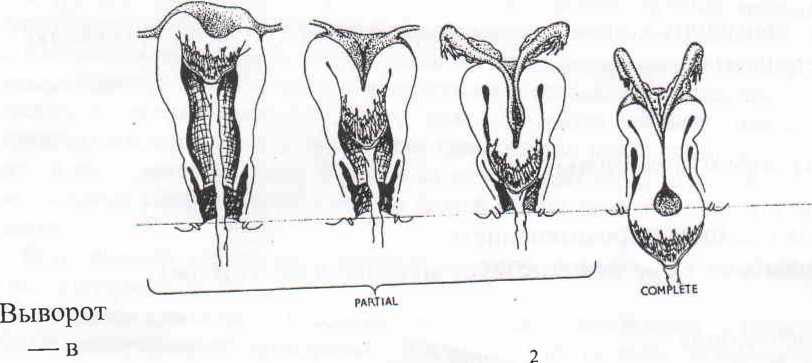 Чаще всего патология возникает после:
Чаще всего патология возникает после:
- диагностических выскабливаний полости матки, гистероскопий;
- абортов, выкидышей, замерших беременностей;
- биопсий.
Риск формирования эктропиона шейки матки повышается при увеличении количества проведенных манипуляций, а также при грубых, неаккуратных действиях врача.
Опасно ли состояние
Наличие эктропиона не приносит прямую угрозу здоровью женщины. Однако подобные изменения на шейке матки повышают риски следующих изменений:
- воспаления. Эктропион, как рана, здесь создаются благодатные условия для размножения патогенных микроорганизмов, женщину начинают беспокоить выделения, боли, присоединяются другие симптомы;
- формирования дисплазии ̶ хронического воспаления, особенно на фоне вирусной инфекции, приводит к серьезным изменениям на шейке с формированием фоновых для рака состояний;
- проблемы с зачатием и вынашиванием.
 Воспаление может приводить к бесплодию, а также непосредственно сами рубцовые изменения могут приводить к механическому препятствию на пути движения сперматозоидов, помимо этого может нарушаться замыкательная функция шейки матки, что чревато бесплодием.
Воспаление может приводить к бесплодию, а также непосредственно сами рубцовые изменения могут приводить к механическому препятствию на пути движения сперматозоидов, помимо этого может нарушаться замыкательная функция шейки матки, что чревато бесплодием.
Симптомы патологии
Сам по себе эктропион чаще всего не беспокоит женщину. Жалобы возникают, когда к данному состоянию присоединяются другие осложнения, например, воспаление, и они носят неспецифический характер. Женщина может отмечать следующее:
- появление слизистых или другого характера выделений ̶ желтоватых, мутных и т.п.;
- периодические тянущие боли внизу живота;
- мажущие кровянистые выделения после половых контактов, физических нагрузок;
- бесплодие;
- боли во время месячных, которых ранее не было.
Отличия от эрозии
Эрозия и эктропион шейки матки ̶ во многом схожие понятия. Оба состояния могут иметь одинаковые первопричины. Эрозия ̶ это небольшой дефект слизистой, как правило, на фоне травм (например, после половых контактов, неудачных спринцеваний) или половых инфекций.
Эрозия ̶ это небольшой дефект слизистой, как правило, на фоне травм (например, после половых контактов, неудачных спринцеваний) или половых инфекций.
Эктропион ̶ это выворот слизистой, повреждения эпителия здесь нет, просто он находится не на своем месте. Часто отличить визуально два состояния достаточно сложно, для более детальной диагностики используются следующие методы:
- Кольпоскопия ̶ это осмотр эпителия шейки матки под увеличением с помощью специального прибора наподобие микроскопа. Он позволяет подробно разглядеть ткани, выявить места с наиболее выраженными отклонениями. При помощи кольпоскопии можно отличить истинную эрозию от эктропиона.
- Биопсия ̶ забор участка слизистой шейки матки для последующего гистологического исследования. Позволяет установить наиболее достоверный диагноз.
В некоторых случаях повреждение слизистой может формироваться на поверхности выворота слизистой, тогда речь идет об эрозированном эктропионе шейки матки ̶ сочетанном состоянии.
Лечение эрозированного эктропиона
Приступать лечить эктропион шейки матки можно только после тщательного обследования и установления степени изменения тканей. В некоторых случаях удается справиться только консервативными методами, в других же приходится использовать хирургические вмешательства. Этапы лечения следующие:
- Противовоспалительное и ранозаживляющее. После тщательного обследования становится понятным, есть ли на измененной слизистой участки дисплазии, воспаления.
При необходимости проводится сдача анализов на половые инфекции. Обнаружение патогенов или признаков инфекционного процесса ̶ прямое показание для назначения местного противовоспалительного лечения или антибиотиков внутрь.
В дополнение могут применяться различные свечи, кремы, мази, которые ускоряют эпителизацию слизистой оболочки. Так можно избавиться от небольших по размерам эктропионов.
- Контроль эффективности. После окончания курса лечения необходимо пройти повторно кольпоскопию, сдать мазки на онкоцитологию, при необходимости ̶ выполнить биопсию шейки матки.
 Наличие изменений ̶ показания для хирургического вмешательства.
Наличие изменений ̶ показания для хирургического вмешательства. - Оперативное вмешательство. Выбирается, исходя из имеющихся изменений. При небольших эктропионах без значимых деформаций шейки матки могут использоваться лазерное воздействие, криодеструкция. Они проводятся в амбулаторных условиях. Выраженные деформации шейки матки в сочетании с эктропионом лучше подвергать радиоволновой конизации или хирургическому иссечению тканей в пределах здоровых тканей.
Мнение эксперта
Дарья Широчина (акушер-гинеколог)
Выбор метода лечения необходимо осуществлять с учетом того, планирует ли женщина в ближайшем будущем беременность. Если да, стоит использовать максимально щадящие способы устранения патологии
Эктропион ̶ результат травматического повреждения слизистой оболочки шейки матки. Имеет сходства с эрозией, поэтому для установления точного диагноза необходимо использование дополнительных методов диагностики. Только после этого можно сказать, насколько опасно данное состояние. Лечение может быть как консервативным, так и оперативным в зависимости от объема пораженных тканей.
Лечение может быть как консервативным, так и оперативным в зависимости от объема пораженных тканей.
Полезное видео
Смотрите в этом видео о причинах, диагностике и лечении эктропиона шейки матки:
основные причины, симптомы, выделения, чем опасна, если появилась, лечение
Многие гинекологи говорят об эрозии шейки матки для описания практически любых изменений в виде покраснения. Это не всегда верно, часто пугает девушек, особенно молодых. Под эрозией могут скрываться следующие состояния:
- Истинная эрозия шейки матки. Это участок измененных тканей, в буквальном смысле небольшая язва. Причины ее формирования – воспалительные процессы специфической природы (трихомонады, гонококки и т.
 п.), либо неспецифической (результат активации кишечной палочки, стрепто- и стафилококков), травмы. После родов формированию такого типа язв (эрозий) способствует иммунодефицит, раннее начало половой жизни без предохранения.
п.), либо неспецифической (результат активации кишечной палочки, стрепто- и стафилококков), травмы. После родов формированию такого типа язв (эрозий) способствует иммунодефицит, раннее начало половой жизни без предохранения. - Псевдоэрозия. Это истинная эрозия, которая уже начала заживать и покрываться эпителием (сама эрозия в виде язвы существует всего 7-10 дней). Если она приходилась на область наличия наботовых желез, могут формироваться ретенционные кисты. Такие образования – доказательство, что женщина когда-то перенесла эрозию.
- Эктопия. Это та часть шейки матки, которая еще не успела укрепиться в силу молодого возраста или гормональных нарушений. Это участок здоровых тканей шейки, в норме должен быть внутри цервикального канала, а расположение его снаружи при обычном освещении дает ложный эффект эрозии. Если такие изменения были до родов, то и после они остаются, как правило. Эктопия выглядит как покраснение правильной округлой формы, иногда ее сравнивают с монетой.

- Эктропион (выворот шейки матки). Именно с такими изменениями приходится сталкиваться чаще всего после родов у женщин. Возникает эктропион после разрывов шейки, при не совсем тщательном сопоставлении тканей во время ушивания травм, а также после расхождения швов. Выглядит при осмотре как округлое, неправильной формы покраснение. Сама шейка при этом часто деформирована.
Причины появления эрозии шейки матки после родов:
- травмы во время прохождения ребенка по родовым путям;
- использование некачественного шовного материала для ушивания разрывов;
- ненадлежащее сопоставление тканей после травм, что приводит к нарушению анатомии шейки матки;
- половые инфекции при раннем начале интимных отношений и отказе от презервативов;
- наличие эктопии до родов.
Долгое время эрозивные изменения на шейке матки могут не беспокоить женщину и только через 2-3 года при плановом осмотре такие дефекты выявляются. В части случаев молодые мамы после родов отмечают симптомы заболевания, которые не являются специфическими.
В части случаев молодые мамы после родов отмечают симптомы заболевания, которые не являются специфическими.
Выделения при эрозии шейки матки могут беспокоить через 2-3 месяца после родов. Бывают:
- Обильные слизистые. Их сравнивают с яичным белком. На протяжении всего цикла их количество не изменяется, в то время как в норме умеренные слизистые выделения допускаются только в дни овуляции.
- Водянистые. Это более жидкие выделения, часто бывают при присоединении инфекции.
- Желтые появляются при неспецифическом воспалении, нарушении флоры во влагалище. Могут быть с примесью слизи.
- Кровянистые мажущие появляются после половых контактов, травм, сильного физического переутомления. Связано это с повышенной ранимостью эрозивной поверхности на шейке.
- Белые могут чередоваться с желтоватыми, слизистыми, могут указывать на молочницу.
Женщину могут тревожить периодические боли внизу живота тянущего характера. Как правило, в подобных ситуациях обнаруживается воспалительный процесс в шейке, полости матки или придатках. Боли могут возникать и во время половых контактов.
Как правило, в подобных ситуациях обнаруживается воспалительный процесс в шейке, полости матки или придатках. Боли могут возникать и во время половых контактов.
Эрозия на шейке матки – это раневая поверхность. Последствия, с которыми можно столкнуться:
- Затяжной воспалительный процесс, что сопровождается болями, выделениями, нарушениями в интимных отношениях, проблемами с последующими беременностями.
- Озлокачествление тканей – появление дисплазии, лейкоплакии и даже начальных форм рака.
- Бесплодие, особенно характерно в тех случаях, когда эрозия возникает на фоне половых инфекций, значительных деформаций шейки матки.
Насколько опасна эрозия шейки матки, можно судить не ранее, чем через 3-6 месяцев после родов. Прогноз зависит от степени изменения тканей и площади поражения.
Обследоваться у врача на предмет наличия эрозии шейки матки и необходимости какого-то лечения необходимо не ранее, чем через 6-8 недель после родов. До этого момента происходит заживление тканей, восстановление организма. Методы диагностики:
До этого момента происходит заживление тканей, восстановление организма. Методы диагностики:
- Осмотр и взятие мазков. Обследование в зеркалах покажет, есть эрозия или нет. Для обнаружения воспаления, атипичных клеток врач проведет забор клеток на онкоцитологию (мазок по Папаниколау), на флору из влагалища. При обнаружении воспаления необходимо также будет ПЦР-обследование для исключения инфекций.
- Кольпоскопия. Кольпоскоп увеличивает изображение в несколько десятков и даже сотен раз. С помощью кольпоскопии можно обнаружить наиболее атипичные (измененные) участки, предположить наличие дисплазии, обнаружить границы измененных тканей. Проводится простая и расширенная кольпоскопия. В последнем случае эпителий шейки матки обрабатывается раствором уксусной кислоты и затем йодом для повышения информативности исследования.
- Биопсия шейки матки. Оптимально проводить забор тканей для последующего гистологического исследования под контролем кольпоскопа.
 Так можно взять наиболее измененные ткани, чтобы выявить максимальную степень поражения.
Так можно взять наиболее измененные ткани, чтобы выявить максимальную степень поражения.
Мазок по Папаниколау
Необходимость лечения зависит от степени изменения тканей, площади поражения, возраста женщины, наличия других изменений на шейке матки.
В некоторых случаях достаточно наблюдения, а именно:
- если нет дисплазии клеток в мазках на онкоцитологию;
- если это эктопия;
- нет рубцовых изменений на шейке матки;
- площадь поражения небольшая.
В таких ситуациях достаточно регулярного наблюдения у врача с проведением кольпоскопии и забора мазков из цервикального канала.
Лечение эрозии в целом может быть консервативным или хирургическим. В первом случае проводится:
- противовоспалительное лечение с использованием антибиотиков внутрь или только местно, особенно при обнаружении половых инфекций;
- иммуномодулирующие препараты, а также лекарства, которые усиливают восстановление тканей (местно).

Посев мазка на флору и чувствительность к антибиотикам перед назначением антимикробной терапии
После этого оценивается скорость заживления и необходимость проведения дальнейшего хирургического лечения. Однозначно не следует лечить эрозию методом диатермокоагуляции, если женщина планирует беременности. Рубцы, которые останутся на шейке, могут привести к проблемам с зачатием, вынашиванием и даже с родами.
Другие современные методы (криодеструкция, лазерное воздействие, радиоволновое лечение, обработка эрозии кислотами) допускаются, но не ранее, чем через 3-5 месяцев после родов.
Читайте подробнее в нашей статье об эрозии шейки матки после родов.
📌 Содержание статьи
Особенности эрозии, виды образования
Диагноз эрозия шейки матки может скрывать в себе множество состояний. Нет единой общеупотребляемой классификации, многие гинекологи используют это название для описания практически любых изменений на шейке матки в виде покраснения.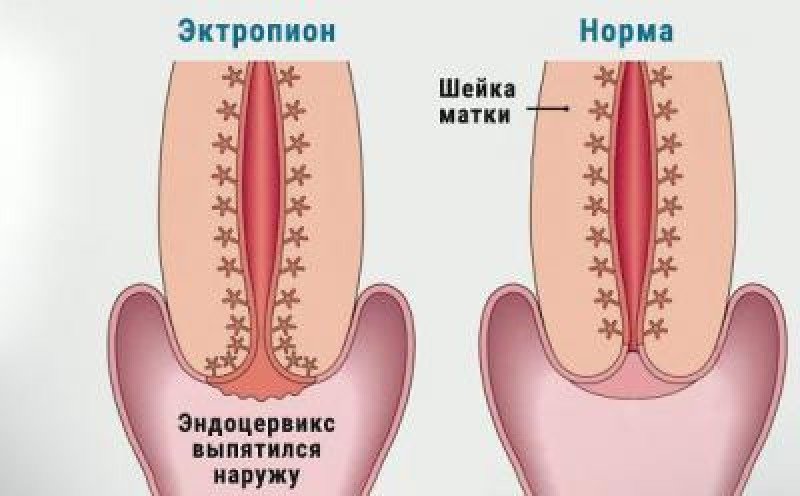 Это не всегда верно, часто пугает девушек, особенно молодых. Под эрозией могут скрываться следующие состояния:
Это не всегда верно, часто пугает девушек, особенно молодых. Под эрозией могут скрываться следующие состояния:
- Истинная эрозия шейки матки. Это участок измененных тканей, в буквальном смысле небольшая язва. Причины ее формирования ̶ воспалительные процессы специфической природы (трихомонады, гонококки и т.п.), либо неспецифической (результат активации кишечной палочки, стрепто- и стафилококков), травмы.
После родов формированию такого типа язв (эрозий) способствует иммунодефицит, раннее начало половой жизни без барьерного предохранения, что увеличивает шансы на передачу половых инфекций.
- Псевдоэрозия. Это истинная эрозия, которая уже начала заживать и покрываться эпителием. Именно с таким видом чаще приходиться сталкиваться врачу, так как сама эрозия в виде язвы существует всего 7-10 дней, после чего организм начинает пытаться ее устранить. Если эрозия приходилась на область наличия наботовых желез, могут формироваться ретенционные кисты.
 Такие образования ̶ доказательство того, что женщина когда-то перенесла эрозию шейки матки.
Такие образования ̶ доказательство того, что женщина когда-то перенесла эрозию шейки матки.
- Эктопия. Так принято называть ту часть шейки матки, которая еще не успела как следует сформироваться в силу молодого возраста девушки или каких-то гормональных нарушений. Это по сути участок здоровых тканей шейки, в норме должен быть внутри цервикального канала, а расположение его снаружи при обычном освещении дает ложный эффект эрозии.
Поэтому многие гинекологи не углубляются или же не хотят подробно все объяснять женщине, называют это не эктопией, а эрозией. Если такие изменения были до родов, то и после них они остаются, как правило. Эктопия выглядит как покраснение правильной округлой формы, поэтому иногда ее сравнивают с монетой.
- Эктропион. По-другому можно описать это заболевание как выворот шейки матки. Именно с такими изменениями приходится сталкиваться чаще всего после родов. Возникает эктропион после разрывов шейки, при не совсем тщательном сопоставлении тканей во время ушивания травм, а также после расхождения швов.
 Эктропион выглядит при осмотре как округлое, неправильной формы покраснение. Сама шейка матки при этом часто деформирована.
Эктропион выглядит при осмотре как округлое, неправильной формы покраснение. Сама шейка матки при этом часто деформирована.
Таким образом, эрозия (эктопия и т.п.) может присутствовать у женщины как до родов, так и сформироваться уже после них. В последнем случае речь идет, как правило, об эктропионе. Лечение в каждом случае индивидуальное, во многом зависит от того, есть ли сопутствующие изменения на шейке, планирует ли женщина рожать и как скоро.
Рекомендуем прочитать о том, когда лучше прижигать эрозию. Из статьи вы узнаете о причинах возникновения эрозии, способах ее удаления, плюсах и минусах каждого метода, восстановлении после процедуры.
А здесь подробнее о возможных последствиях после прижигания эрозии шейки матки.
Причины появления эрозии шейки матки после родов
Среди основных причин формирования эрозии шейки матки у женщин после родов можно выделить следующе факторы:
- травмы во время прохождения ребенка по родовым путям;
- использование некачественного шовного материала для ушивания разрывов;
- ненадлежащее сопоставление тканей после травм, что приводит к нарушению анатомии шейки матки;
- половые инфекции при раннем начале интимных отношений и отказе от презервативов;
- наличие эктопии до родов.

Симптомы у молодой мамы
Долгое время эрозивные изменения на шейке матки могут не беспокоить женщину и только через 2-3 года при плановом осмотре такие дефекты выявляются. В части же случаев молодые мамы вскоре после родов отмечают симптомы заболевания, которые не являются специфическими.
Выделения
Выделения при эрозии шейки матки могут носит разный характер, начинают беспокоить через 2-3 месяца после родов. Возможны следующие:
| Выделения при эрозии шейки матки | |
| Обильные слизистые | Их сравнивают при этом с яичным белком. На протяжении всего цикла их количество не изменяется, в то время как в норме умеренные слизистые выделения допускаются только в дни овуляции |
| Водянистые | Это более жидкие слизистые выделения, часто при присоединении какой-то инфекции, например, уреаплазменной |
| Желтые | Появляются при неспецифическом воспалении, нарушении флоры во влагалище. Могут быть с примесью слизи Могут быть с примесью слизи |
| Кровянистые мажущие | Появляются после половых контактов, травм, сильного физического переутомления. Связано это с повышенной ранимостью эрозивной поверхности на шейке матки |
| Белые | Могут чередоваться с желтоватыми, слизистыми, также могут свидетельствовать о молочнице |
Боли
Женщину могут тревожить периодические боли внизу живота тянущего характера. Как правило, в подобных ситуациях обнаруживается воспалительный процесс в шейке, полости матки или придатках. Боли могут возникать и во время половых контактов.
Чем опасна эрозия после родов
Эрозия на шейке матки ̶ это раневая поверхность. Постоянное раздражение тканей может приводить к:
- Затяжному воспалительному процессу, что сопровождается болями, неприятными выделениями, нарушениями в интимных отношениях, проблемам с последующими беременностями.
- Озлокачествлению тканей ̶ появлению дисплазии, лейкоплакии и даже начальных форм рака.

- Бесплодию. Особенно характерно в тех случаях, когда эрозия возникает на фоне половых инфекций, значительных деформаций шейки матки.
Насколько опасна эрозия шейки матки, можно судить не ранее, чем через 3-6 месяцев после родов. Прогноз напрямую зависит от степени изменения тканей и площади поражения.
Смотрите в этом видео о том, в чем опасность эрозии шейки матки:
Методы диагностики
Обследоваться у врача на предмет наличия эрозии шейки матки и необходимости какого-то лечения необходимо не ранее, чем через 6-8 недель после родов. До этого момента происходит заживление тканей, восстановление организма. Необходимы следующие диагностические процедуры:
- Осмотр и взятие мазков. Обследование в зеркалах покажет, есть эрозия или нет.
 Для обнаружения воспаления, атипичных клеток врач проведет забор клеток на онкоцитологию (мазок по Папаниколау), а также на флору из влагалища. При обнаружении воспаления необходимо также будет ПЦР-обследование для исключения половых инфекций.
Для обнаружения воспаления, атипичных клеток врач проведет забор клеток на онкоцитологию (мазок по Папаниколау), а также на флору из влагалища. При обнаружении воспаления необходимо также будет ПЦР-обследование для исключения половых инфекций. - Кольпоскопия. Это обследование с помощью специального прибора кольпоскопа. Он увеличивает изображение в несколько десятков и даже сотен раз. С помощью кольпоскопии можно обнаружить наиболее атипичные (измененные) участки, предположить наличие дисплазии, обнаружить границы измененных тканей.
Проводится простая и расширенная кольпоскопия. В последнем случае эпителий шейки матки обрабатывается раствором уксусной кислоты и затем йодом для повышения информативности исследования.
- Биопсия шейки матки. Оптимально проводить забор тканей для последующего гистологического исследования под контролем кольпоскопа. Так можно взять наиболее измененные ткани, чтобы выявить максимальную степень поражения.
 Биопсия может проводится специальным инструментом (гинекологическим конхотомом) или петлей, скальпелем, конечно, на усмотрение врача и с учетом возможностей медицинского учреждения.
Биопсия может проводится специальным инструментом (гинекологическим конхотомом) или петлей, скальпелем, конечно, на усмотрение врача и с учетом возможностей медицинского учреждения.
Лечение, если эрозия появилась у мамы
До сих пор существует множество споров о том, как и когда нужно лечить эрозию шейки матки, нужно ли это делать вообще, особенно если женщина планирует еще беременность и роды. Все зависит от степени изменения тканей, площади поражения, возраста женщины, наличия других изменений на шейке матки.
В некоторых случаях достаточно наблюдения, а именно:
- если нет дисплазии клеток в мазках на онкоцитологию;
- если это эктопия;
- нет рубцовых изменений на шейке матки;
- площадь поражения небольшая.
В таких ситуациях достаточно регулярного наблюдения у врача с проведением кольпоскопии и забора мазков из цервикального канала.
Лечение эрозии в целом может быть консервативным или хирургическим. В первом случае проводится следующее:
В первом случае проводится следующее:
- противовоспалительное лечение с использованием антибиотиков внутрь или только местно, особенно при обнаружении половых инфекций;
- иммуномодулирующие препараты, а также лекарства, которые усиливают восстановление тканей (местно).
После этого оценивается скорость заживления и необходимость в проведении дальнейшего хирургического лечения. Однозначно не следует лечить эрозию методом диатермокоагуляции, если женщина планирует беременности. Рубцы, которые останутся на шейке, могут привести к проблемам с зачатием, вынашиванием и даже с родами.
Другие современные методы (криодеструкция, лазерное воздействие, радиоволновое лечение, обработка эрозии кислотами) допускаются, но не ранее, чем через 3-5 месяцев после родов.
Обнаружение эрозии во время беременности ̶ показание для более тщательного наблюдения женщины и обследования ее на половые инфекции. При необходимости проводится санация очагов воспаления, если они обнаруживаются по результатам мазков. Однако всегда сопоставляются риски для здоровья мамы и малыша. Хирургическое лечение во время беременности не проводится, даже если есть подозрение на выраженную дисплазию. Иначе высока вероятность невынашивания.
Однако всегда сопоставляются риски для здоровья мамы и малыша. Хирургическое лечение во время беременности не проводится, даже если есть подозрение на выраженную дисплазию. Иначе высока вероятность невынашивания.
Рекомендуем прочитать о том, когда можно забеременеть после прижигания эрозии. Из статьи вы узнаете о восстановительном периоде после прижигания эрозии, возможности забеременеть в зависимости о способа удаления эрозии, особенностях вынашивания ребенка.
А здесь подробнее о том, какие свечи можно применять после прижигания эрозии.
Под знакомым всем понятием эрозия может скрываться несколько состояний. Подобные изменения на шейке матки могут возникнуть у женщины еще до беременности или уже после родов. В последнем случаев провоцируют эрозию (эктропион) травмы, некачественный используемый шовный материал. Лечение эрозии после родов необходимо начинать не ранее, чем после 6-8-ми недель.
Полезное видео
Смотрите в этом видео о симптомах, диагностике и лечении эрозии шейки матки:
Эктропион шейки матки: лечение эрозии после родов
Эктропион шейки матки – это распространенное состояние, характеризующееся выходом границы плоского и цилиндрического эпителия во влагалищную зону из цервикального канала. Патология бывает врожденной и приобретенной. Методика лечения определяется характером течения болезни, выраженностью клинической картины и результатами дифференциальной диагностики.
Эктропион: что это такое?
Природой предусмотрено особое анатомическое строение женского организма. В полости малого таза расположена матка. Она соединяется с влагалищем при помощи канала, который представлен мышечной тканью. Внутренняя часть шейки выстлана цилиндрическим эпителием. Он выполняет секреторную функцию, защищает матку от проникновения инфекции, помогает продвижению менструальных выделений.
Граница между цилиндрическим и плоским эпителием у здоровых женщин точно обозначена. Она называется зоной трансформации, которая в норме располагается на выходе из цервикального канала и не контактирует с вагинальной микрофлорой. Об эктропионе шейки матки говорят тогда, когда граница между цилиндрическим и плоским эпителием смещается. Цервикальный канал «выворачивается» наружу, образуя на поверхности шейки характерное красное пятно.
Эрозированный участок также называют псевдоэрозией, эндоцервикозом, эктопией. Основная опасность этого состояния в том, что оно может сохраняться длительно и не иметь характерной клинической картины. Постоянный контакт с кислой влагалищной средой приводит к нарушению функции цилиндрического эпителия. В результате патологические изменения могут привести к тому, что клетки переродятся в раковые.
Эктропион шейки матки
Причины
Для установления причин изменений в эпителиальной ткани необходимо определить их характер:
- врожденная эрозия – процесс, возникающий у девушек в пубертатном периоде и у молодых нерожавших женщин.
 Причиной нарушений становятся изменения гормонального фона и сопутствующие патологии эндокринного аппарата;
Причиной нарушений становятся изменения гормонального фона и сопутствующие патологии эндокринного аппарата; - приобретенная эрозия – состояние, которое возникает в результате повреждения тканей шейки. Чаще всего спровоцировано механическим воздействием, например, во время родов.
Эрозированный участок на шейке матки может появиться при следующих обстоятельствах:
- аборт;
- диагностический кюретаж – выскабливание полости матки;
- расширение цервикального канала для проведения диагностических процедур, например, гистеросальпингографии;
- неправильная техника поведения после родов – наложение швов при двустороннем повреждении мышечной ткани;
- использование травматичных методик родоразрешения – наложение щипцов, вакуумное извлечение плода;
- гормональные перестройки – переходный возраст, период беременности, менопауза;
- инфекционные и воспалительные поражения органов малого таза.
Часто изменение слизистой шейки матки сопровождается следующими патологиями: эндометриоз, цервицит, эндоцервицит, эндометрит.
Симптомы
На начальных этапах изменение строения слизистой может никак не проявлять себя. Эрозия у женщин обычно выявляется случайно во время гинекологического осмотра. Тяжелые формы нарушений, осложненные дополнительными патологическими процессами, могут сопровождаться:
- безрезультатными длительными попытками забеременеть;
- болезненными ощущениями в области малого таза и промежности;
- дискомфортом при половом контакте;
- увеличением объема слизистых выделений;
- изменением свойств влагалищного секрета;
- длительными лохиями после родов;
- нарушением менструального цикла;
- появлением прорывных кровотечений, не имеющих циклической зависимости;
- выделением крови при механическом воздействии – после интимной близости, использования тампонов и влагалищных средств.
Кровотечение – это не единственное, чем опасен патологический процесс на шейке матки. Смещение пограничной зоны эпителиальной ткани грозит тем, что у женщины в будущем появится лейкоплакия – состояние, при котором происходит утолщение и ороговение слизистого слоя.
Так выглядит эктропион шейки матки
Диагностический минимум
Чтобы поставить пациентке правильный диагноз, необходимо выполнить комплексное обследование, включающее в себя аппаратные, инструментальные и лабораторные виды диагностики.
Когда женщина обращается к гинекологу, врач проводит опрос и бимануальное исследование. На основании имеющихся жалоб поставить верный диагноз невозможно. Во время осмотра на кресле с помощью зеркал специалист может увидеть, что влагалищная часть цервикального канала имеет вид красного пятна и как будто вывернута наружу. Сказать сразу, эритроплакия это или другая форма предракового состояния, не получится. Для уточнения назначается инструментальная диагностика.
Кольпоскопия является высокоточным методом определения заболеваний шейки матки. Процедура безболезненная и не занимает много времени. Во время манипуляции специалист рассматривает ткани шейки под многократным увеличением. Врожденный эктропион характеризуется ровными контурами пограничной зоны. При приобретенной форме патологии они располагаются хаотично.
При приобретенной форме патологии они располагаются хаотично.
Во время процедуры гинеколог использует различные химические растворы, например уксусную кислоту, йод. Они наносятся на шейку и вызывают особую реакцию, по которой можно определить зоны, требующие особого внимания. С участков, вызывающих сомнение, берется биопсия для дальнейшего исследования. После изучения тканей можно точно установить происхождение клеток и сделать прогноз.
ПАП-тест рекомендуется делать женщинам любого возраста для исключения такого опасного состояния, как формирование атипичных клеток. Цитологическое исследование предполагает взятие мазка с шейки матки для дальнейшего изучения под микроскопом количественного состава эпителия. Обнаружение атипичных клеток является поводом для беспокойства.
Мазок на цитологию с шейки матки рекомендуется делать женщинам не позднее, чем через три года после начала половой жизни. В репродуктивном возрасте анализ выполняется через каждые два-три года, а после наступления менопаузы – не реже одного раза в пять лет.
Ориентируясь на общую клиническую картину, гинеколог может рекомендовать пациентке сдать анализы: бактериологический посев, кровь для определения гормонального статуса, мазок на скрытые инфекции, а также пройти функциональные обследования.
Лечение эрозированной шейки
Лечение
Коррекция патологического изменения поверхности шейки матки выполняется несколькими способами. При обнаружении инфекционно-воспалительных заболеваний назначаются антибактериальные, противопротозойные, противовирусные и иммуномодулирующие средства. Изменение влагалищной микрофлоры требует использования препаратов, направленных на ее восстановление. Медикаментозное лечение считается предварительным и позволяет подготовить половые органы к хирургическому вмешательству.
Каждой пациентке гинеколог объясняет, чем опасен эктропион, и что его нельзя игнорировать.
Врожденная форма изменения эпителия шейки матки зачастую не требует коррекции. Лечение назначается, если имеются гормональные нарушения. После восстановления гормонального статуса состояние шейки матки обычно самостоятельно приходит в норму.
Лечение назначается, если имеются гормональные нарушения. После восстановления гормонального статуса состояние шейки матки обычно самостоятельно приходит в норму.
Операция при эктропионе назначается пациентке индивидуально. При выборе радикального метода врач учитывает возраст женщины, состояние слизистой, наличие сопутствующих патологий, желание забеременеть в будущем. Операция выполняется следующими способами:
- прижигание азотом;
- обработка лазерным лучом;
- воздействие током;
- выпаривание ультразвуком;
- радиоволновая конизация;
- эксцизия.
Если в процессе вмешательства получены ткани, они направляются на гистологическое исследование. Изучение клеток под микроскопом позволяет подтвердить поставленный диагноз.
Реабилитация
В зависимости от исходного состояния шейки матки и выбранной методики коррекции пациентке даются индивидуальные рекомендации для восстановления:
- операция требует отказаться от интимных отношений на срок до четырех недель;
- необходимо исключить купания в общественных водоемах и не принимать ванну;
- нельзя посещать сауны, бани или загорать на солнце;
- надо исключить физические нагрузки и занятия спортом на срок до месяца;
- через 2 недели после лечения необходимо посетить гинеколога для оценки результатов.

После завершения реабилитационного периода женщине следует не реже двух раз в год посещать врача. Регулярные осмотры позволят исключить или своевременно обнаружить различные патологии шейки: полип, кисту, атипичные клетки.
Чем опасен эктропион – дисплазия слизистой шейки матки
Прогноз
Если заболевание обнаружено вовремя, а методы коррекции оказались эффективными, прогноз благоприятный. Женщина может в будущем забеременеть и родить естественным путем. Если есть такие планы, о них необходимо обязательно уведомить врача, так как в этом случае будут выбираться самые щадящие методики хирургического лечения.
При отсутствии коррекции и стремительном прогрессировании эктропион приводит к деформации тканей, в результате чего у женщин появляется дисплазия шейки. Увеличение степени поражений вызывает малигнизацию клеток.
Вывод
Эктропион при своевременном лечении эффективно устраняется, не оставляя следа. Во избежание осложнений женщинам следует регулярно проводить профилактику заболеваний шейки матки – предохраняться от нежелательной беременности во избежание абортов, рожать в специализированных медицинских учреждениях, регулярно обследоваться у гинеколога и не принимать самостоятельно гормональных препаратов.
Читайте также: причины и лечение эктопии шейки матки
симптомы, причины, лечение, профилактика, осложнения
Беременность и роды всегда является сложным периодом для жизни каждой женщины. Организм женщины все это время испытывает сильные нагрузки, которые провоцируют развитие каких-либо недугов. Эктропион шейки матки у кормящей мамы это неправильное положение слизистой оболочки цервикального канала у женщины. Данное заболевание часто идет в совокупности с эрозией шейки матки о общим воспалением. При эктропионе шейки матки часть влагалища и слизистой цервикального канала может входить в матку, занося в нее микрофлору. Таким образом кислая среда влагалища попадает на нее и может начаться воспаление. Существует много причин эктропиона шейки матки, рассмотрим их ниже:
- После какие-то хирургических вмешательств, при удалении опухолей или кист в виде осложнения
- Искусственное прерывание беременности, аборты, которые были до беременности.
 Особенно, если они проводились на достаточно поздних сроках
Особенно, если они проводились на достаточно поздних сроках - После насильственного расширения шейки матки медицинскими приборами
- Сложные роды, при которых плод доставали хирургическими щипцами. Также роды, при которых произошел разрыв шейки матки. На разрыв накладывают швы, которые могут потом давать такое осложнение
- Нарушение гормонального фона при беременности и после родов во время грудного вскармливания. Пролактин и прогестерон, вырабатываемый все это время в избыточном количестве может вызывать нарушения в мочеполовой сфере.
Кормящая мама может не сразу заметить и распознать симптомы эктропиона шейки матки. В некоторых случаях все симптомы вялотекущие, либо скрытые и идут в совокупности с симптомами каких-то других заболеваний. Но есть общие признаки, которые могут указывать на эктропион шейки матки у кормящей мамы:
Тянущие боли в пояснице. Чаще всего они усиливаются после сна, а в течение дня или к вечеру пропадают или затихаютТянущие боли в нижней части живота, как при менструальных кровотеченияхОстрая боль внизу живота, как прострел\Неприятные ощущения во влагалище, зуд или жжение, сухостьИзбыточные выделения белого или желтого цвета, могут иметь неприятных запахКровянистые выделенияСбой менструального циклаКровянистые выделения после полового актаОбщее недомогание и слабостьПовышение температуры тела до субфебрильных отметок
Диагностика эктропиона шейки матки у кормящей мамы
В послеродовой период кормящая мама обязательно должна посещать врача гинеколога, который будет проводить осмотр половых органов и влагалища. При таком осмотре на гинекологическом кресле и диагностируется эктропион шейки матки у кормящей мамы. Также гинеколог спросит о беспокоящих симптомах. При осмотре сразу видно, что шейка матки изменила цвет и стала более яркой, также могут быть заметны обильные выделения и воспаление слизистой оболочки. Для диагностики врач может прибегать к следующим исследованиям:
При таком осмотре на гинекологическом кресле и диагностируется эктропион шейки матки у кормящей мамы. Также гинеколог спросит о беспокоящих симптомах. При осмотре сразу видно, что шейка матки изменила цвет и стала более яркой, также могут быть заметны обильные выделения и воспаление слизистой оболочки. Для диагностики врач может прибегать к следующим исследованиям:
- Кольпоскопия с биопсией шейки матки. Она делается для того, чтобы исключить наличие метастаз или злокачественной опухоли
- Анализ соскоба из шейки матки на серологическое и бактериологическое обследование
- Анализ крови на содержащиеся в ней гормоны, чтобы исключить диагноз врожденный эктропион шейки маткиУЗИ малого таза
- Мазки слизистой оболочки влагалища на вирусы герпеса, ВПЧ и различных других инфекций передающихся половым путем
Одними из самых распространенных осложнений эктропиона шейки матки являются различные инфекционные заболевания, так как слизистая оболочка шейки матки вывернута наружу и соприкасается с кислой средой влагалища. Тем самым микрофлора влагалища может попасть в стерильную матку и вызвать там воспаление. Также к осложнениям относят следующие заболевания:
Тем самым микрофлора влагалища может попасть в стерильную матку и вызвать там воспаление. Также к осложнениям относят следующие заболевания:
- Рак шейки матки или предраковое состояние
- Эндометрит и эндометриоз, андексит
- Молочница, которая может очень часто появляться из-за повреждения слизистой оболочки шейки матки
- Невозможность последующей беременности и родов
Однако если во время вылечить данное заболевание, прижечь эктропион и эрозию, то прогноз для дальнейшей жизни и репродуктивной функции благоприятный.
Что можете сделать вы
После родов кормящей маме можно спринцеваться антибактериальными растворами или использовать специальные спреи для интимной гигиены и обеззараживания. Если во время родов женщине накладывали швы на шейку матки, то эта процедура является обязательной для того, чтобы не пошло воспаление шейки матки.
Что делает врач
После постановки диагноза врачом гинекологом, будущей маме назначат следующее лечение:
- Применение различных препаратов для коррекции микрофлоры влагалища
- При обнаружении каких-то сопутствующих болезней применяется антибактериальная терапия.
 Однако она противопоказана при кормлении грудью, поэтому кормящей маме необходимо будет на время прекратить лактацию.
Однако она противопоказана при кормлении грудью, поэтому кормящей маме необходимо будет на время прекратить лактацию. - Радиохирургия. Является самым безболезненным и эффективным методом лечения. После него не остается последствий и кормящая мама может вести обычный образ жизни, не отказывая себе ни в чем.Обработка пораженного участка шейки матки электрическим током. Однако этот метод является очень болезненным. После него идет долгий период восстановления. Есть противопоказания.
- Химическая коагуляция. Это метод представляет собой обработку эктропиона химическими препаратами, которые прижигают его. После этого остается корочка, которая через 3-4 недели отваливается.
- Термокоагуляция. Этот метод характеризуется воздействием горячей температуры точечно на эктропион. Однако этот метод стоит использовать только в том случае, если кормящая мама не планирует еще беременность.
- Прижигание эктропиона жидким азотом. Он замораживается и через некоторое время цервикальный канал приходит в свой нормальный вид и состояние.

- Прижигание лазером. Является одним из самых распространённых методов, является эффективным и недорогим. Эктропион прижигается лазером, остаётся корочка, которая достаточно быстро отваливается.
Профилактикой эктропиона у кормящей мамы к сожалению не существует. Однако стоит соблюдать щелочную диету и поддерживать нормальную микрофлору влагалища. В послеродовой период выполнять все процедуры для скорейшего заживления ран и швов после родов.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании эктропион шейки матки у кормящих мам. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг эктропион шейки матки у кормящих мам, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.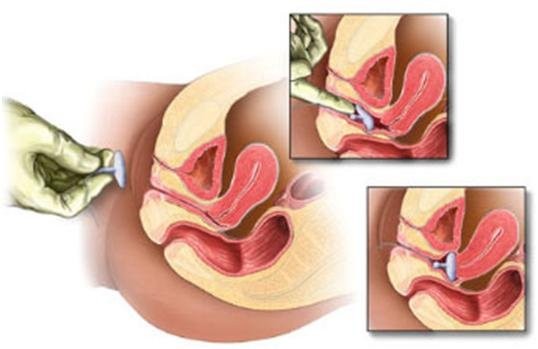
В статье вы прочтёте всё о методах лечения такого заболевания, как эктропион шейки матки у кормящих мам. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга эктропион шейки матки у кормящих мам, и почему так важно избежать последствий. Всё о том, как предупредить эктропион шейки матки у кормящих мам и не допустить осложнений. Будьте здоровы!
Разрыв шейки матки при родах – лечение и последствия
Разрыв шейки матки – глубокое или поверхностное нарушение целостности тканей, которое происходит из-за прохождения плода по родовому каналу. Частота возникновения разрывов значительно выше у женщин, рожающих впервые.
Мы рассмотрим основные причины патологического процесса, возможные последствия и способы лечения.
Разрывы матки происходят по причине сильного истончения стенок маточного зева.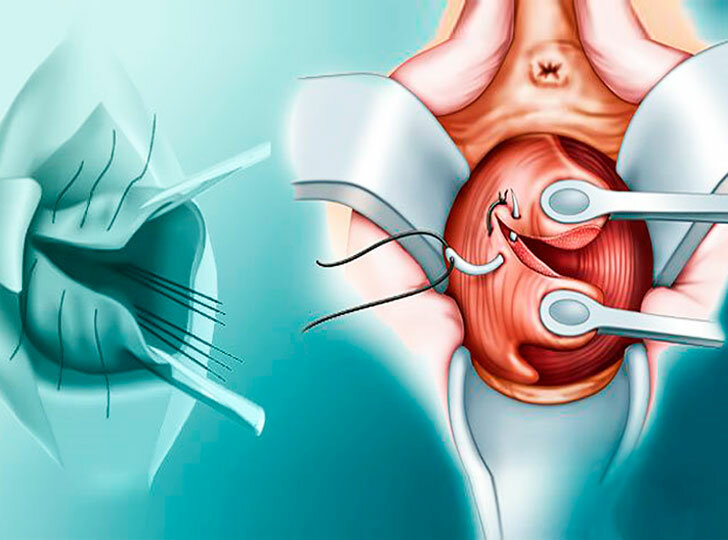 Это, в свою очередь, существенно увеличивает вероятность повреждения тканей в процессе родов.
Это, в свою очередь, существенно увеличивает вероятность повреждения тканей в процессе родов.
Специалисты выделяют несколько причин возникновения травмы:
- Низкая эластичность тканей. Роженицы после 30 лет значительно чаще страдают от появления микротрещин и надрывов, чем женщины младшего возраста;
- Аномалии. При прохождении плода по родовому каналу не всегда происходит полное раскрытие матки, что также чревато повреждениями;
- Воспаления. Воспалительные процессы, а также рубцы делают ткани менее эластичными;
- Быстрые роды. Стремительно прохождение плода по родовому пути приводит к повреждению цервикального канала, соединяющего влагалище с маткой;
- Большие размеры головки. Слишком большая головка плода способствует растяжению и как следствие, нарушению целостности гладкомышечного органа;
- Оперативное вмешательство. При искусственном извлечении новорожденного используются металлические щипцы, которые травмируют и без того истонченные стенки родового канала;
- Неправильное акушерство.
 Некомпетентность врача также приводит к образованию трещин в гладкомышечном органе.
Некомпетентность врача также приводит к образованию трещин в гладкомышечном органе.
К сожалению, идентифицировать проблему не всегда легко. В некоторых случаях микроразрывы никак не дают о себе знать. Однако повреждение органов может привести к воспалительным процессам.
Как понять, что разрыв шейки матки при родах все-таки произошел?
- Появляются кровянистые выделения ярко-красного цвета;
- Женщина испытывает головокружение;
- Кожные покровы становятся более бледными;
- Выступает холодный пот.
Также следует отметить, что трещинки размером до 0.5 см не доставляют роженице никакого дискомфорта. Но после родов специалист должен сделать соответствующее обследование, чтобы определить наличие микроразрывов на внутренних стенках родовых путей.
Патологическое изменение состояние тканей может происходить как самопроизвольно, так и насильственно.
С чем связано самопроизвольное образование разрывов?
- Ригидностью тканей.
 Нередко в процессе беременности оболочки гладкомышечного органа теряют свою эластичность и становятся более рыхлыми и подверженными повреждениям;
Нередко в процессе беременности оболочки гладкомышечного органа теряют свою эластичность и становятся более рыхлыми и подверженными повреждениям; - Сдавливанием шейки органа. Часто встречается у рожениц с узким тазом. Из-за этого происходит недостаточное кровоснабжение тканей и их истончение;
- Активностью плода. Внутри утробы плод может поворачиваться, что приводит к чрезмерному растяжению органов и потере ими эластичности.
Патологии, вызванные насильственным образом, возникают при родоразрешающих операциях:
- применении щипцов;
- использовании вакуумэкстрактора;
- надрезе промежности.
В зависимости от глубины и протяженности трещин, выделяют 3 степени повреждений шейки матки:
- Разрывы маточной шейки 1 степени могут быть с одной или двух сторон. Протяженность повреждений варьируется в пределах от 3 до 20 мм;
- Разрывы маточной шейки 2 степени не доходят до свода, но достигают 20 мм и более;
- Более глубокие и длинные надрывы, достигающие свода влагалища.

Наиболее опасной считается родовая патология третей степени. В данном случае нарушение целостности тканей может достигать не только свода, но и маточного зева. Это чревато обильными кровоизлияниями в область параметральной (околоматочной) клетчатки.
Не менее опасны и старые залеченные разрывы шейки матки, которые образуются после неправильной реабилитации. «Старые раны» зачастую проявляют себя, как эрозии и могут кровоточить после полового акта или тяжелых физических нагрузок. Игнорирование проблемы приводит к появлению эктропиона, который существенно повышает риск развития онкологий.
Могут ли возникнуть последствия у патологии? К сожалению, травмы родовых путей нередко вызывают осложнения, тем более без прохождения адекватного курса реабилитации.
С какими последствиями могут столкнуться роженицы?
- Сильные кровоизлияния;
- Геморрагический шок;
- Рубцовые деформации;
- Истмико-цервикальная недостаточность;
- Эндометрит и бесплодие;
- Выворот шейки;
- Выкидыш при последующей беременности;
- Послеродовые язвы.

Стоит отметить, что рубцовые образования существенно снижают эластичность гладкомышечного органа. Это увеличивает вероятность аномальных явлений при следующих родах. Очевидно, что последствия разрыва шейки матки при сложных родах достаточно серьезные, поэтому при обнаружении проблемы необходимо пройти лечение.
Прежде чем приступить к лечению, необходимо пройти обследование, которое позволит определить глубину и протяженность надрывов.
Как это происходит?
- Анализ жалоб пациентки. Специалист уточняет наличие жалоб, характер болевых ощущений и длительность кровотечения при его наличии;
- Осмотр. Врач ощупывает живот и матку, что позволяет определить наличие патологии;
- Анализ акушерского анамнеза. Специалист оценивает степень трудности родов, наличие дородовых проблем со здоровьем, физиологические особенности пациентки, что позволяет выбрать адекватный курс лечения;
- Наружное обследование. Пальпированием врач определяет размер и наличие деформаций в матке, а также степень мышечного напряжения.
 Это позволяет установить факт внутреннего кровотечения;
Это позволяет установить факт внутреннего кровотечения; - Осмотр с широкими зеркалами. Для диагностики незначительных надрывов врач осматривает влагалище и матку с помощью специального инструмента.
И только после выяснения общей клинической картины может назначаться лечение. В таком случае негативные последствия после прохождения реабилитации будут минимальными.
Для лечения разрывов шейки матки при тяжелых родах врачи прибегают к двум основным методам:
- Ушивание. Кровоточащие трещины зашивают, что существенно ускоряет процесс регенерации тканей;
- Чревосечение. При сложных патологиях с образованием глубоких и протяженных разрывов совершают полостную операцию со вскрытием брюшины. Таким образом, удается устранить кровотечение в параметрии и исключить возможность образования гематом.
После совершения всех необходимых манипуляций, врач назначает щадящие препараты, повышающие иммунную защиту организма.
Благодаря этому существенно снижается риск возникновения гнойных воспалений и эрозии поврежденных органов.
Родовые патологии, связанные с надрывом шейки матки и влагалища чреваты серьезными осложнениями. Для устранения проблемы и возможных последствий необходимо пройти лечение и только после предварительной диагностики.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
сколько дней восстанавливается матка? Как ее быстро и полностью восстановить?
Женский репродуктивный орган устроен природой мудро: после того как беременность завершается родами, в матке начинаются особые восстановительные процессы, которые названы «инволюцией». Эти процессы необходимы для того, чтобы женщина в итоге смогла снова забеременеть и подарить жизнь очередному ребенку.
Эти процессы необходимы для того, чтобы женщина в итоге смогла снова забеременеть и подарить жизнь очередному ребенку.
Как проходит восстановление и как ему поспособствовать, мы расскажем в этой статье.
Сроки и нормы
Пока в утробе рос малыш, матка стала единственным органов в женском организме, который изменился до неузнаваемости: она увеличилась в размерах, ее связочный аппарат растянулся и истончился. Поэтому не стоит думать, что сразу после родов репродуктивный орган приобретает обычные размеры. Матка остается увеличенной, но уже пустой. Инволюция стартует сразу после того, как ее полость покинут малыш и плацента.
В первые сутки после родов весит матка около килограмма, имеет объем около 5000 мл. В длину орган — 23–24 см, а поперечный размер -13–14 см. Она находится не в малом тазу, а пока еще в брюшной полости. За 6–8 недель, которые в среднем и восстанавливается репродуктивный женский орган после рождения ребенка, матке предстоит достичь первоначальных параметров, которые были ей свойственны до зачатия ребенка (5 мл в объеме и 65 граммов в весе), то есть сократиться полностью.
Восстановление начинается с сокращения количества волокон маточных мышц. Миометрий в первые несколько суток избавляется от лишних волокон, мышцы постепенно уменьшаются за счет закрытия кровеносных сосудов, и избыточные волокна отмирают. Они выходят в кровяных сгустках вместе с лохиями — послеродовыми выделениями из половых путей.
Каждый день матка постепенно опускается. Раньше женщина следила за ее ростом, а после родов происходит обратное развития. В среднем на сантиметр в сутки матка перемещается ниже, и уже через десять дней после родов она полностью вернется на свое законное место — в малый таз.
Восстановление шейки матки протекает дольше, даже при условии, что никаких родовых травм не было. В первые сутки она старательно закрывается, ей за день удается преодолеть около пяти сантиметров, полное закрытие шейки матки происходит через 7–8 недель.
Несколько больше времени на восстановление может потребоваться женщинам, которые уже несколько раз рожали, поскольку мышцы их репродуктивного органа растянуты.
Сколько по времени будут идти выделения, от количества родов не зависит. Кровит плацентарная рана на стенке матки, именно она остается на месте отделения последа, с которым матка срослась надежной сеткой кровеносных сосудов. В первые 3–4 дня кровяные выделения более сильные, со сгустками. Матка сокращается, болят живот и поясница. Потом плацентарная рана начинает затягиваться, к пятому дню выделения становятся сукровично-слизистыми, а потом — слизистыми, слабоокрашенными.
В норме лохии должны прекратиться тогда же, когда завершается процесс обратного развития матки — на 6–8 неделе.
Если женщине было проведено кесарево сечение, то сроки восстановления матки могут быть более долгими, ведь на стенке репродуктивного органа есть не только плацентарная рана, но и ушитый хирургический разрез. В среднем процесс восстановления занимает от четырех месяцев до полугода.
Также сроки восстановления могут быть продлены по естественным причинам, если в родах возникли разрывы шейки матки.
Отклонения
Примерно в 1–2% всех родов ранний послеродовой период сопровождается аномальным поведением матки — субинволюцией. При ней сокращение происходит неполное, матка сокращается слишком медленно, что чревато развитием тяжелого воспаления. Довольно часто сама субинволюция связана с уже стартовавшим воспалительным процессом.
Причин может быть множество: от нарушения сократительной способности мышц маточной ткани из-за некоторых индивидуальных особенностей или перерастяжения (крупный плод, многоплодие) до инфекционного поражения внутренних оболочек полости матки.
Вероятность, что сокращение и восстановление будут протекать с нарушениями и аномалиями, повышается, если у женщины есть неполное отхождение плаценты (частицы «детского места»), а также плодных оболочек, которые могут остаться в матке и стать причиной воспалительного процесса, мешающего нормальной сократительной способности. Также слабость сокращений может зависеть от крупности малыша, от многоплодия, от количества родов (чем их было больше, тем хуже может инволюционировать репродуктивный орган после рождения очередного малыша).
Влияют на сокращение и наследственность, и характер родового процесса (при стремительных и быстрых родах вероятность последующей субинволюции выше). У невысоких женщин матка может сокращаться хуже, чем у женщин высокого роста, также восстановление может быть затруднено у женщин, которым меньше 19 лет и более 35 лет.
Если женщина не кормит малыша грудью по каким-то причинам в первые дни после его рождения, то в ее организме возникает недостаток окситоцина — гормона, необходимого для сокращений репродуктивного органа (его инволюции). В этом случае родильница обязательно должна получать этот гормон в уколах.
Как быстрее восстановить?
Ускорить инволюцию матки после родов можно только в одном случае — если появились нарушения ее протекания. В этом случае женщине оказывается лечение, применяются антибактериальные препараты для лечения воспалительного процесса, назначается окситоцин в инъекциях для стимуляции сокращений матки.
Если процесс сокращения и восстановления матки протекает без особенностей, то и необходимости, и возможности ускорять его нет. Всем женщинам, которые попадают в группу риска по возможной субинволюции, в родильном доме делают уколы окситоцина после родов для профилактики неприятных последствий.
Женщина, которая родила малыша, должна помнить, что нормальное восстановление репродуктивного органа — залог ее женского здоровья в будущем, ее фертильности и возможности снова забеременеть и выносить ребенка, когда придет время. Поэтому вопрос о том, как быстро восстановить матку, который так любят задавать докторам представительницы прекрасного пола, неуместен. Матка будет восстанавливаться в течение нормальных сроков (6–8 недель) в том случае, если женщина будет соблюдать рекомендации.
В первую очередь важно помнить, что при кормлении малыша грудью в организме вырабатывается достаточно окситоцина для того, чтобы обеспечить сократительную способность миометрия. Именно поэтому важно как можно раньше приложить кроху к материнской груди.
Впоследствии лактацию нужно наладить так, чтобы малыш мог получать необходимое ему материнское молоко каждые 3–4 часа. Такой режим пойдет на пользу и матери: ее репродуктивный орган под действием естественного окситоцина будет сокращаться через равные промежутки времени.
Важно не поднимать тяжестей, не начинать интимной жизни до того, как полость матки полностью самоочистится, то есть завершится процесс выделения лохий и закроется шейка матки. Именно поэтому врачи и рекомендуют половое воздержание после родов в течение 7–8 недель.
Подмываться после родов нужно так, чтобы во влагалище не попадала сырая вода. От спринцевания также лучше отказаться, ведь вместе с водой в половые пути могут попасть вирусы и болезнетворные бактерии, которые станут причиной воспалительного процесса.
Женщина должна быть особо внимательной в первый месяц после родов. Если выделения слишком обильны после истечения первой недели, если они длятся слишком долго, меняют цвет на желто-зеленый, становятся неприятно пахнущими, появляются зуд, боли в нижней части живота, поднимается температура тела, открывается кровотечение — важно незамедлительно обратиться за помощью к врачу. Не исключено, что стартовал эндометриоз, а это очень опасное послеродовое осложнение.
дочерей DES — канал «Лучшее здоровье»
Диэтилстильбоэстрол (DES) был лекарством, которое обычно назначали для предотвращения выкидыша в период с 1946 по 1971 год в Австралии. Если ваша мать принимала DES, когда была беременна вами, то вы — дочь DES или сын DES. Теперь мы знаем, что воздействие DES в утробе матери может вызвать ряд репродуктивных изменений и проблем с фертильностью в более позднем возрасте.
Эстроген — один из женских половых гормонов, регулирующий менструальный цикл. DES был синтетическим препаратом эстрогена, продаваемым под разными торговыми марками.
Врачи и акушеры обычно назначают DES женщинам с проблемами фертильности или с риском выкидыша, обычно в виде таблеток. Иногда врачи давали лекарства вместе с витаминными добавками, и некоторые женщины могли не осознавать, что они принимают какие-либо лекарства.
Любой, кто подвергся воздействию DES, нуждается в особой медицинской помощи, даже если у него нет явных проблем со здоровьем.
Как узнать, подвергались ли вы воздействию DES
DES обычно назначали женщинам, у которых в анамнезе были проблемы с беременностью, такие как кровотечения, выкидыши, преждевременные роды, мертворождения или диабет.Некоторые женщины не знали, что им прописали гормональные таблетки.
Если вы считаете, что принимали DES во время беременности, или ваша мать принимала его во время беременности вместе с вами, важно проверить свою медицинскую карту. В соответствии с Законом о свободе информации 1982 года вы имеете право просматривать свои записи врачей, больниц и фармацевтов.
Если вы не можете узнать наверняка, но подозреваете, что подвергались воздействию DES, вам следует пройти проверку DES, чтобы устранить любые сомнения.
DES матери
Если вам дали DES во время беременности, вы являетесь матерью DES.Воздействие DES увеличивает риск развития определенных заболеваний, таких как рак груди (особенно если вам больше 70 лет).
Специальная медицинская помощь матерям DES включает:
- ежемесячный самообследование груди (BSE)
- Ежегодный рентген груди (маммография)
- ежегодных гинекологических осмотров, включая скрининг шейки матки.
DES сыновья
Если вы мужчина, мать которого приняла DES, когда была беременна вами, вы — сын DES.Воздействие DES повысило риск развития определенных проблем с репродуктивной системой и мочевыводящими путями, и вам следует ежемесячно проверять яички на наличие шишек.
Некоторые общие проблемы, вызванные DES в сыновьях DES, включают:
- неопущенные яички
- Недоразвитые яички
- кисты на яичках
- пониженное количество сперматозоидов.
DES Дочери — гинекологические изменения
Дочери DES могут испытать множество изменений в репродуктивных органах — одни безвредные, другие серьезные.Даже если у дочери DES нет явных проблем со здоровьем, ей все равно нужна особая медицинская помощь. Это включает в себя регулярные медицинские осмотры на всю жизнь.
Важно сообщить любому медицинскому работнику, что вы подвергались воздействию DES. Если вам рекомендуется операция на влагалище, шейке матки, фаллопиевых трубах или матке, всегда обращайтесь за консультацией к врачу, имеющему опыт ухода за женщинами, подвергшимися воздействию DES. Это связано с тем, что некоторые изменения, связанные с DES, можно ошибочно принять за другие гинекологические заболевания.
Аденоз влагалища у дочерей DES
Воздействие
DES обычно вызывает аденоз, при котором часть влагалища и шейки матки выделяет слизь (становится «железистой»). Увеличение выделений из влагалища обычно является единственным симптомом, и в остальном ткань здорова. Нет необходимости в лекарствах или другом лечении. Фактически, ненужная операция по удалению аденоза может затруднить врачи интерпретацию результатов будущих обследований DES.
Изменение формы матки у дочерей DES
Воздействие
DES может изменить форму матки, как правило, без вредного воздействия.Иногда это может сказаться на фертильности женщины, и требуется операция для исправления формы ее матки.
Изменение формы шейки матки у дочерей DES
Воздействие
DES может изменить форму шейки матки (шейки матки). Для врача, незнакомого с гинекологическими изменениями, связанными с DES, эти изменения могут быть очень похожи на полипы шейки матки, которые являются обычным и безвредным образованием. Этот неправильный диагноз может привести к ненужной операции.
Изменения клеток шейки матки у дочерей DES
Дисплазия или цервикальная интраэпителиальная неоплазия (ЦИН) — это изменение клеток шейки матки или влагалища.Женщины, подвергшиеся воздействию DES, имеют более высокий риск развития клеточных изменений. Иногда аденоз влагалища можно ошибочно принять за CIN.
Рак и дочери DES
У дочерей
DES более высокий риск развития некоторых видов рака шейки матки и влагалища и предраковых состояний. Вы должны проходить специальное обследование DES каждый год, наряду с ежегодным клиническим обследованием груди и маммографией, когда вам исполнится 40 лет.
Светлоклеточный рак и дочери DES
C
Рыхлая шейка матки: симптомы, причины и лечение
Рыхлая шейка матки возникает, когда шейка матки, которая является отверстием между влагалищем и маткой, становится более чувствительной, чем обычно.
Термин «рыхлая» относится к ткани, которая легко раздражается, что делает ее более склонной к воспалению, кровотечению или разрыву. Человек с хрупкой шейкой матки может заметить боль или кровотечение после полового акта.
Существует несколько причин, по которым у человека может быть чрезмерно чувствительная шейка матки, включая инфекции, передаваемые половым путем (ИППП) или физическое раздражение. Лечение будет зависеть от причины.
В этой статье мы исследуем симптомы, причины, диагностику, лечение и перспективы хрупкой шейки матки.
Поделиться на Pinterest Раздражение и боль во влагалище — частые симптомы хрупкости шейки матки.
Симптомы рыхлой шейки матки могут различаться в зависимости от ее причины. Общие симптомы, указывающие на хрупкость шейки матки, включают:
- кровотечение между менструациями или после полового акта
- боль или дискомфорт во время секса
- необычные выделения из влагалища
- раздражение, которое ощущается внутри влагалища
В некоторых случаях у человека может быть хрупкая шейка матки без каких-либо симптомов, что означает, что она может остаться незамеченной.
Если человек замечает симптомы хрупкости шейки матки, ему следует поговорить со своим врачом, чтобы исключить другие причины, которые имеют похожие симптомы, такие как беременность, инфекция или разрастание матки или шейки матки.
Есть несколько факторов, которые могут вызвать чрезмерно чувствительную шейку матки. К ним относятся:
Цервицит
Цервицит — это название любого воспаления шейки матки. Это может быть вызвано различными инфекциями, в том числе:
- Инфекции, передающиеся половым путем (ИППП) .ИППП могут вызывать раздражение и воспаление шейки матки. ИППП включают хламидиоз, гонорею, трихомониаз и генитальный герпес.
- Бактериальный вагиноз . Бактериальный вагиноз — это состояние, которое возникает при дисбалансе бактерий во влагалище. Это может повлиять на шейку матки.
Физическое раздражение
Рыхлая шейка матки также может быть вызвана физическим раздражением или аллергической реакцией. Например, побочная реакция в шейке матки может быть вызвана спермицидами, латексными презервативами или женскими противозачаточными средствами, такими как диафрагмы и пессарии.
Беременность
Гормоны беременности могут сделать шейку матки более чувствительной, чем обычно. Это связано с усилением кровоснабжения тканей, окружающих шейку матки.
Эта повышенная чувствительность означает, что любое раздражение шейки матки, такое как половой акт или внутренний осмотр, может привести к появлению пятен или кровотечений.
Рыхлая или чувствительная шейка матки сама по себе не представляет опасности для беременности. Тем не менее, женщина должна немедленно обратиться к врачу, если во время беременности возникнет кровотечение.
Полипы шейки матки
Полипы шейки матки — это небольшие образования, которые развиваются на шейке матки. Большинство из них являются доброкачественными, но могут вызвать кровотечение после полового акта или между менструациями.
Выворот шейки матки
Выворот шейки матки возникает, когда тонкий слой железистых клеток, которые обычно находятся внутри цервикального канала, выходит за пределы шейки матки. Это доброкачественное состояние.
Симптомы включают выделения из влагалища и кровотечение после полового акта. Обычно они не нуждаются в лечении.
Цервикальная интраэпителиальная неоплазия (CIN)
Это состояние возникает, когда клетки шейки матки со временем претерпевают аномальные изменения и потенциально могут стать злокачественными, если их не лечить.
Рак шейки матки
Рак шейки матки — это тип рака, поражающий клетки шейки матки. На ранних стадиях рак шейки матки часто не имеет видимых симптомов.
Если есть признаки, наиболее частым из них является вагинальное кровотечение, которое человек может заметить после полового акта или между менструациями.
Большинство случаев рака шейки матки вызывается вирусом папилломы человека (ВПЧ), вирусом, который может передаваться половым путем.
Поделиться на Pinterest Лечение зависит от первопричины. Чтобы предотвратить проблемы с фертильностью или другие осложнения, рекомендуется своевременное лечение.
Лечение состояний, вызывающих рыхлость шейки матки, может варьироваться в зависимости от основных причин.
Цервицит можно вылечить, как только будет выявлена причина инфекции, обычно ИППП.Если не лечить цервицит, он может вызвать воспалительное заболевание органов малого таза (ВЗОМТ), которое, в свою очередь, может вызвать проблемы с фертильностью.
ИППП, такие как хламидиоз, гонорея и трихомониаз, можно лечить антибиотиками.
Хотя не существует лекарства от вирусных инфекций, таких как герпес и ВПЧ, существуют методы лечения, которые могут облегчить их симптомы.
Врачи могут удалить полипы шейки матки с помощью инструмента, называемого щипцами для полипов. Они также могут удалить ткань CIN с помощью небольшой электрически заряженной проволочной петли, называемой LEEP.
Выворот шейки матки обычно проходит самостоятельно без лечения. Но если это вызовет проблемы, врач может прижечь или сжечь его.
Лечение рака шейки матки будет зависеть от того, насколько далеко распространился рак. К ним относятся:
Некоторые исследования показывают, что употребление зеленого чая и йогурт или прием пробиотических добавок могут облегчить гинекологические расстройства. Однако их следует использовать только в качестве дополнения, а не вместо лечения.
Существует несколько способов диагностики состояний, вызывающих хрупкость шейки матки:
- Тесты на ИППП .Для этих тестов обычно требуется мазок из инфицированной области или образец мочи.
- Пап-тест . Пап-тест, также называемый мазком, включает сбор клеток с поверхности шейки матки для обнаружения аномальных клеток или определения типов ВПЧ, которые могут привести к раку.
- Биопсия . Биопсия включает в себя удаление небольшого образца ткани из шейки матки и его тестирование на наличие аномальных или предраковых клеток или рака шейки матки.
- Кольпоскопия .Кольпоскопия — это исследование шейки матки с помощью увеличительного устройства, называемого кольпоскопом.
Есть несколько способов снизить риск развития состояний, которые в первую очередь вызывают рыхлость шейки матки. К ним относятся:
- Прививка от ВПЧ . Эта вакцинация защищает от заражения штаммами ВПЧ, вызывающими рак шейки матки, другие виды рака половых органов и большинство остроконечных кондилом. Вакцины можно делать в возрасте от 11 до 45 лет.
- Регулярное обследование шейки матки .Скрининг шейки матки, также называемый Пап-мазком, является лучшим способом выявления аномальных изменений в клетках шейки матки на ранней стадии.
- Использование барьерной защиты во время секса . Использование презервативов во время полового акта, чтобы снизить вероятность развития ЗППП.
- Регулярное обследование на ИППП . Эти тесты рекомендуются людям, ведущим половую жизнь, тем более что многие симптомы не видны сразу.
- Отказ от курения . У курящих людей меньше шансов избавиться от инфекции ВПЧ, которая может прогрессировать и перерасти в рак.
Рыхлая шейка матки может исчезнуть сама по себе. Многие из состояний, вызывающих его симптомы, можно легко вылечить, особенно если они обнаружены на ранней стадии.
Однако, если их не лечить, некоторые инфекции, такие как хламидиоз, могут привести к бесплодию или воспалительным заболеваниям органов малого таза (ВЗОМТ). Инфекция ВПЧ может привести к раку шейки матки, если ее не лечить на ранней стадии.
Если у человека наблюдаются симптомы хрупкости шейки матки, ему следует обратиться к врачу для точного диагноза и лечения.
Как проверить, изменения в течение всего цикла, Подробнее
Ваша шейка матки меняет положение много раз на протяжении менструального цикла.
Например, он может повышаться во время овуляции, чтобы подготовиться к зачатию, или снижаться, чтобы позволить менструальной ткани пройти через влагалище.
Каждое изменение положения связано с определенной фазой менструального цикла или другим гормональным изменением, например беременностью.
Проверка положения и текстуры шейки матки, а также цервикальной слизи может помочь вам определить, на каком этапе цикла вы находитесь.
Эта информация может оказаться особенно полезной, если вы отслеживаете овуляцию или пытаетесь зачать ребенка.
Ваша шейка матки находится довольно глубоко внутри вашего тела. Он действует как канал, соединяющий нижнюю часть матки с влагалищем.
Врачи обычно вводят во влагалище специальные инструменты, например зеркало, для доступа к шейке матки.
Хотя вы можете безопасно попробовать это дома пальцами, не всегда легко нащупать или определить местонахождение шейки матки.
Есть ряд причин, по которым вы не можете сделать это, и ни одна из них не является поводом для беспокойства.Например:
- у вас может быть длинный вагинальный канал, что затрудняет доступ к шейке матки
- у вас может быть овуляция, поэтому ваша шейка матки выше, чем обычно
- ваша шейка матки может занять более высокое положение во время беременности
Вы можете определить местонахождение шейки матки, выполнив следующие действия:
1. Прежде чем начать, опорожните мочевой пузырь. Полный мочевой пузырь может приподнять шейку матки, из-за чего его будет труднее найти и почувствовать.
2.Тщательно вымойте руки теплой водой с антибактериальным мылом. Если вы этого не сделаете, вы можете вытолкнуть бактерии из пальцев или влагалища глубже в свое тело.
3. Расположитесь так, чтобы у вас был наиболее удобный доступ к шейке матки. Некоторые люди считают, что положение с приподнятой ногой, например на табурете, обеспечивает более легкий доступ. Другие предпочитают сидеть на корточках.
4. Если вы действительно хотите увидеть свою шейку матки, поместите зеркало на пол под тазом. Возможно, вам придется разделить половые губы не доминирующей рукой для облегчения визуализации.
Pro-TIP
Перед тем, как перейти к шагу 5, может оказаться полезным нанести смазку на пальцы, которые вы собираетесь вставить. Это позволит вашим пальцам скользить внутрь без трения и сопутствующего дискомфорта.
5. Введите указательный или средний палец (или оба) ведущей руки во влагалище. Обратите внимание на то, как ваша кожа меняет текстуру, когда вы приближаетесь к шейке матки.
Вагинальный канал обычно более мягкий, губчатый на ощупь. Шейка матки обычно более твердая и может казаться более гладкой. Тем не менее, эта текстура может варьироваться в зависимости от того, где вы находитесь в течение менструального цикла.
Существует множество аналогий ощущения шейки матки, от «кончика носа» до «сморщенных в поцелуе губ».
6. Нащупайте в середине шейки матки небольшую вмятину или отверстие. Врачи называют это зевом шейки матки. Обратите внимание на структуру шейки матки и на ощущения, что шейка матки слегка приоткрыта или закрыта.Эти изменения могут указывать на ваш менструальный цикл.
7. Возможно, вам будет полезно записать свои наблюдения. Вы можете записать их в специальный журнал или записать в приложении, например, в Kindara: Fertility Tracker. Хотя это приложение в первую очередь предназначено для отслеживания фертильности, оно позволяет регистрировать изменения шейки матки.
Альтернативный подход
Вы также можете приобрести набор для самообследования от Beautiful Cervix Project, который содержит многоразовые зеркала, зеркало, фонарик и дополнительные инструкции.На этом сайте также есть реальные фотографии шейки матки в различные моменты среднего цикла.
Не следует проверять шейку матки, если…
Не следует проверять шейку матки, если у вас активная инфекция. Это включает инфекцию мочевыводящих путей или дрожжевую инфекцию.
Вы также не хотите проверять шейку матки, если вы беременны и у вас отошла вода. Это может повысить риск заражения вас и вашей беременности.
Следующая таблица объясняет некоторые изменения, которые происходят в шейке матки в течение менструального цикла или беременности.
Хотя эти характеристики отражают среднюю шейку матки, небольшие отклонения — это нормально.
Также важно отметить, что люди с перевернутой маткой могут обнаружить, что их шейные характеристики полностью противоположны тем, что указаны в этой таблице.
Если ощущения от шейки матки отличаются от ожидаемых, обратитесь к врачу или другому поставщику медицинских услуг. Они должны быть в состоянии ответить на любые ваши вопросы.
Во время фолликулярной фазы ваше тело подготавливает слизистую оболочку матки для прикрепления оплодотворенной яйцеклетки.
Уровень эстрогена сейчас низкий, поэтому ваша шейка матки обычно тверже. Эстроген сделает его более мягким по мере развития менструального цикла.
Во время овуляции уровень эстрогена начинает повышаться. Это приводит к утолщению слизистой оболочки матки, делая ее более мягкой.
В это время вы также начнете замечать больше слизи из шейки матки и влагалища. Слизь имеет жидкую скользкую консистенцию.
Если вы принимаете противозачаточные таблетки, подавляющие овуляцию, вы можете не заметить этих изменений, потому что у вас нет овуляции.
Во время лютеиновой фазы уровень эстрогена снижается, но прогестерон остается, чтобы поддерживать толщину слизистой оболочки матки на случай имплантации оплодотворенной яйцеклетки.
Вы заметите, что шейка матки все еще остается мягкой. При этом цервикальная слизь станет гуще и обычно становится липкой и немного мутной.
Ваша шейка матки обычно открыта во время менструации, что позволяет менструальной крови и тканям матки покидать ваше тело.
Шейка матки обычно расположена ниже по телу, поэтому ее легче прощупать во время менструации.
Во время вагинального полового акта шейка матки может менять положение с более высокого на более низкое. Это не показатель вашего статуса овуляции, а просто естественное изменение, происходящее во время секса.
Если вы отслеживаете овуляцию, врачи не рекомендуют проверять шейку матки во время или после секса, потому что вы не получите наиболее точных результатов.
Иногда шейка матки может слегка кровоточить после секса. Хотя это не редкость, вам следует поговорить с врачом, если это больше, чем легкие пятна.
В некоторых случаях посткоитальное кровотечение может быть признаком основного заболевания. Ваш врач может определить основную причину и посоветовать вам дальнейшие действия.
Хотя вы можете использовать проверку шейки матки, чтобы определить, когда у вас овуляция, это не покажет, беременна ли вы.
Некоторые люди сообщают об изменении цвета шейки матки — на синий или фиолетовый, но это ненадежный способ подтвердить беременность.
Если вы подозреваете, что беременны, сделайте домашний тест на беременность в первый день задержки менструации.
Если у вас нерегулярные менструации, стремитесь к трем неделям после предполагаемой даты зачатия.
Если вы получили положительный результат, запишитесь на прием к врачу или другому поставщику медицинских услуг. Они могут подтвердить ваши результаты и обсудить следующие шаги.
На ранних сроках беременности вы можете заметить, что ваша шейка матки стала более мягкой.
Шейка матки может казаться более открытой (хотя и не полностью). Другие люди могут сообщать, что их шейка матки полностью закрыта.
Некоторые люди также сообщают, что их шейка матки выглядит «опухшей» или увеличенной, что может быть связано с нарастанием гормональных изменений.
По мере приближения к родам шейка матки начинает открываться или расширяться. Ткани там тоже начинают истончаться. Это известно как «стирание».
У некоторых людей шейка матки расширяется на ранних сроках беременности, но остается в таком расширении до начала родов.
Если вы планируете роды через естественные родовые пути, ваш поставщик медицинских услуг может провести осмотр шейки матки, когда вы приближаетесь к родам, чтобы определить, не расширена ли ваша шейка матки или нет.
Ваша шейка матки должна быть полностью раскрыта — обычно примерно на 10 сантиметров — чтобы ребенок мог пройти через вагинальный канал.
По мере того, как ваша матка начинает возвращаться к своему размеру перед беременностью, шейка матки может оставаться немного открытой в течение некоторого времени.
Некоторые люди обнаруживают, что их шейка матки остается более открытой, чем это было раньше после вагинальных родов.
Шейка матки обычно постепенно поднимается вверх, пока не достигнет своего наиболее распространенного положения после родов. Со временем он также начнет укрепляться.
Если вы регулярно проверяете шейку матки и замечаете изменения, такие как кисты, полипы или другие образования, обратитесь к врачу или другому поставщику услуг.
Хотя это могут быть нормальные изменения шейки матки, они требуют дальнейшего обследования.
То же самое верно, если вы используете зеркало, чтобы осмотреть шейку матки и заметить видимые изменения, такие как красные, синие или черные поражения на шейке матки.
Это может быть признаком основного заболевания, например эндометриоза.
Причины, симптомы, методы лечения и многое другое
Шейка матки — это нижний конец матки, расположенный в верхней части влагалища. Она может быть закрытой или открытой, высокой или низкой, мягкой или твердой, в зависимости от таких факторов, как:
У большинства людей шейка матки обычно закрытая и плотная.Он открывается для выхода крови во время менструации и выхода яйцеклетки во время овуляции.
Во время родов шейка матки открывается, чтобы ребенок мог пройти. Для этого ваша шейка матки естественным образом становится мягче во время беременности.
Мягкая шейка матки — это то, на что это похоже — она мягкая на ощупь. Когда шейка матки плотная, она будет ощущаться как незрелый фрукт. Когда он становится мягким, он больше похож на спелый фрукт. Вы также можете услышать, что твердая шейка матки ощущается как кончик вашего носа, а мягкая шейка матки ощущается как ваши губы.
На ранних сроках беременности шейка матки станет мягкой и находится высоко во влагалище. Это одно из первых, что происходит после оплодотворения. После этого шейка матки затвердеет, но останется высокой.
По мере того, как беременность прогрессирует, шейка матки снова становится мягче, что способствует родам. По мере того как шейка матки размягчается, она также истончается (стирается) и раскрывается (расширяется).
Это нормальный период беременности. Однако, если шейка матки открывается или слишком рано становится слишком мягкой, это может привести к преждевременным родам.Это состояние называется цервикальной недостаточностью или несостоятельностью шейки матки. Причина цервикальной недостаточности обычно неизвестна. Однако наличие в прошлом травмы шейки матки и определенных состояний, таких как заболевания соединительной ткани, может подвергнуть вас более высокому риску.
У вас могут не наблюдаться симптомы цервикальной недостаточности на раннем этапе, поэтому важно регулярно получать дородовой уход. Это поможет вашему врачу обнаружить и вылечить это заболевание на ранней стадии, если оно у вас есть.
Симптомы
Симптомы могут включать:
Лечение
Лечение доступно для шейки матки, которая раскрывается и размягчается слишком рано.Это включает:
- постельный режим
- прививки прогестерона
- частое ультразвуковое наблюдение
- шейный отдел шейки матки, когда врач накладывает шов, чтобы удерживать шейку матки закрытой, пока вы не приблизитесь к полному сроку
Лечение будет зависеть от того, насколько далеко вы беременны, и других факторов здоровья.
Ваш гинеколог мог сказать вам, что у вас мягкая шейка матки. Или вы, возможно, почувствовали это, если использовали определенные методы фертильности, такие как метод слизистой шейки матки.В любом случае шейка матки может быть мягкой от природы.
Это не повод для беспокойства, если вы не беременны. Это может стать проблемой, если вы забеременеете, но не обязательно вызовет проблемы для всех, у кого шейка матки от природы мягкая.
Ваша шейка матки также становится мягче в разные моменты менструального цикла. Во время овуляции шейка матки поднимается выше и часто становится мягче. Он создает больше слизи и открывается, чтобы сперма могла встретиться и оплодотворить яйцеклетку. Обратите внимание, что большинство методов гормонального контроля рождаемости предотвращают овуляцию.
После овуляции шейка матки опускается и затвердевает. Он может быть низким, но оставаться мягким по мере приближения к менструации. Если оплодотворение не произошло во время овуляции, шейка матки откроется, чтобы позволить менструации произойти, но останется низкой и твердой.
Мягкая шейка матки может повысить риск преждевременных родов. Если вы беременны, ваш врач может назначить лечение, которое поможет шейке матки оставаться твердой и закрытой и снизит риск преждевременных родов.
Если в настоящее время вы не беременны, но у вас в анамнезе была цервикальная недостаточность во время беременности, ваша шейка матки может просто казаться мягче, чем раньше.Это не проблема, если вы не беременны, но расскажите своему врачу о своей истории болезни, если вы снова забеременеете.
В большинстве случаев врач обнаружит у вас мягкую шейку матки. При необходимости они могут порекомендовать лечение.
Однако, если вы регулярно проверяете свою шейку матки и начинаете замечать, что она мягче, чем обычно в определенное время месяца, или у вас есть другие изменения шейки матки, вам следует обратиться к врачу. Хотя сама по себе мягкая шейка матки обычно не о чем беспокоиться, обычно рекомендуется проверить изменения в своем теле.
Мягкая шейка матки обычно не о чем беспокоиться. Фактически, ваша шейка матки естественным образом становится мягче во время овуляции. Он также становится мягче по мере развития беременности.
Однако, если вы беременны, мягкая шейка матки, когда вы не приблизились к доношенному сроку, может повысить риск преждевременных родов. Если вы знаете, что у вас мягкая шейка матки и вы беременны, поговорите со своим врачом о вариантах лечения.
Выворот матки — StatPearls — Книжная полка NCBI
Введение
Выворот матки — одно из самых серьезных осложнений при родах.Выворот матки — это коллапс дна матки в полость матки. Хотя это случается нечасто, он несет в себе высокий риск смерти из-за кровотечения и шока [1].
Этиология
Чрезмерная тракция пуповины с прикреплением дна плаценты и давление на дно матки при расслабленной матке — это 2 наиболее распространенные предлагаемые этиологии инверсии матки.
К другим возможным факторам риска инверсии матки относятся быстрые роды, инвазивная плацентация, ручное удаление плаценты, короткая пуповина, использование расслабляющих матку средств, чрезмерное растяжение матки, макросомия плода, нерожание, предлежание плаценты, нарушения соединительной ткани (синдром Марфана и др.) Синдром Элерса-Данлоса) и инверсия матки при предыдущей беременности в анамнезе.Однако в большинстве случаев факторы риска не выявляются, что делает это состояние непредсказуемым. [2] [3] [4]
Степени инверсии матки
Неполное: Грыжа глазного дна перевернута, но не грыжа на уровне внутреннего зева
Завершено: Внутренняя выстилка шейного дна пересекает дно без пальпируемого глазного дна брюшной полости
Выпадение: Выпадение всей матки через шейку матки с выходом дна из внутреннего отверстия
C классификация
Двадцать четыре часа меньше после родов
Подострое Более 24 часов после родов)
- Хроническое: Более 1 месяца послеродового периода [1] [5]
Эпидемиология
Выворот матки — редкое событие, осложняющее около 1 в 2000 г. — 1 из 23 000 родов.По иронии судьбы, большинство из них связано с поставками «с низким уровнем риска». Заболеваемость в Индии в 3 раза выше, чем в США. Частота инверсии матки снизилась в 4 раза после введения активного лечения на третьем этапе.
Патофизиология
Три возможных события объясняют патофизиологию острой инверсии матки:
Часть стенки матки выпадает через расширенную шейку матки или отступает вперед
Расслабление части стенки матки одновременно вниз
тракция дна матки, ведущая к инверсии матки
Анамнез и физика
Инверсия матки — это клинический диагноз, и его следует подозревать, когда глазное дно не пальпируется в брюшной полости наряду с внезапным началом обильного вагинального кровотечения, которое приводит к гемодинамической нестабильности в животе. мать.Традиционно шок считался непропорциональным кровопотере, которая, возможно, опосредована парасимпатической стимуляцией, вызванной растяжением тканей. Однако следует провести тщательную оценку необходимости переливания крови, поскольку кровопотеря является значительной и сильно недооценивается. Другие симптомы — это, в основном, сильная боль внизу живота с сильным ощущением давления вниз, хотя большинство женщин могут не жаловаться из-за сильного шока. Это может произойти до или после отслойки плаценты.[1] [6]
Оценка
Диагноз часто ставится клинически с помощью бимануального исследования, во время которого дно матки пальпируется в нижнем сегменте матки или во влагалище. Если клиническое обследование сомнительно, то для подтверждения диагноза можно использовать УЗИ. [7] [1] [8]
Лечение / ведение
После постановки диагноза инверсии матки требуется немедленное вмешательство для остановки кровотечения и восстановления гемодинамической стабильности у матери, потому что отсрочка приведет к значительному увеличению уровня смертности.Срочно и одновременно необходимо выполнить следующие действия:
Обратиться за помощью и немедленно вызвать анестезиолога.
Гемодинамическая стабильность достигается за счет использования канюли с большим отверстием и сдачи кристаллоидов и крови для борьбы с гиповолемией.
Недавняя инверсия матки с уже отделенной от нее плацентой часто может быть заменена вручную надавливанием ладонью на глазное дно
Чего ожидать и как ускорить процесс
Создано для Greatist экспертами в Линия здоровья.Подробнее
Беременность означает, что вы ближе познакомитесь с женскими частями, особенно с шейкой матки. Так что расслабьтесь и давайте начнем с основ.
Могучая шейка матки
Шейка матки представляет собой трубчатую нижнюю часть матки. Он узкий, волокнистый и обычно плотно закрытый, так что на нижнем конце есть небольшое отверстие.
Шейка матки способствует оттоку менструальной жидкости и поступлению спермы внутрь, как коридор между влагалищем и маткой.(Вроде как Чуннель в будний день, много машин на входе и выходе.)
Расширение шейки матки, что?
Давайте представим, что один из тех маленьких пловцов прошел через это, а ребенок уже на подходе. Woohoo!
Когда тело готово родить ребенка, начинаются роды. Шейка матки расширяется, или шейка матки, и начинается процесс родов.
Эти надоедливые схватки, которые будущие мамы испытывают на протяжении всей беременности, не только заставляют вас усомниться в своем жизненном выборе, они предназначены для постепенного растяжения шейки матки.
Для того, чтобы этот крошечный человечек появился, шейка матки должна расшириться до 10 сантиметров. (Кто-нибудь на флюме?)
Достойное упоминание: сглаживание шейки матки
Мы понимаем, беременность — это не «все это и баночка соленых огурцов». Но можно ли ускорить раскрытие шейки матки и сократить роды? Ответ однозначный: возможно. Различные методы могут ускорить процесс .
Прежде чем пытаться переключить дилатацию на турбо-режим, посоветуйтесь со своим врачом, чтобы убедиться, что это безопасно для вас и ребенка.
Сделай сам подход к «стретч-апалуза»
Попробуйте эти методы, не выходя из дома:
- Мягкие движения. Встряхните свой ритм. Или просто прогуляйтесь немного. Умеренная активность может стимулировать кровообращение, что помогает ускорить расширение. Кроме того, изменение давления (привет, там ребенок толкается!) На шейку матки может стимулировать процесс родов.
- Стабилизатор . Подходит не только для сбора пыли, этот большой надувной отсос в углу может быть ответом.Плавно перекатываясь по телу, можно расслабить мышцы таза.
- Расслабление. Ключ здесь — снятие стресса. Такие занятия, как медитация или дыхательные упражнения, могут снять напряжение и дать мышцам сигнал расслабиться. Смех также снимает стресс и физическое напряжение.
- Пол . Сексуальная активность не вызывает ранние роды. Однако его применение на последней неделе беременности может ускорить схватки и помешать родам после родов.
- Стимуляция сосков . Когда соски возбуждены, ваше тело высвобождает окситоцин, гормон, вызывающий сокращения.
- Разное. По слухам, острая пища, иглоукалывание и акупрессура стимулируют роды, но им не хватает научной поддержки.
Тактика врача
Если врач считает, что это правильный шаг, можно использовать один из этих методов.
- Механические устройства. Самый популярный и успешный механический подход — использование лампы Фолея.Ваш врач вставляет это похожее на баллон устройство в матку и заполняет ее физиологическим раствором. Возникающее давление должно заставить шейку матки расшириться.
- Лекарства. Гормон простагландин можно наносить на шейку матки или во влагалище. Это вызывает размягчение шейки матки и схватки. Если это не поможет, ваш врач может попробовать капельницу окситоцина.
- Удаление мембраны . Этот метод используется, если амниотический мешок не поврежден. Ваш врач проведет пальцем по мембранам, прикрепленным к мешочку, что побуждает матку выделять простагландин.
Предупреждение:
Не пытайтесь торопиться с расширением, если срок платежа еще приближается. Позвольте матери-природе творить чудеса. Ваше тело занято подготовкой к предстоящим родам.
Что бы вы ни пытались, шейка матки не перейдет с 0 на 10 мгновенно. Разрыхление и расширение происходит с течением времени.
Итак, большой день настал!
Вот несколько основных фактов, о которых следует помнить:
- Работа состоит из трех этапов.На каждом этапе есть ключевые вехи.
- Продолжительность и характер (читай: уровень боли) родов у каждой женщины разные.
- У уже родивших женщин роды могут быть более быстрыми, легкими или менее болезненными.
Этап 1 состоит из двух частей: латентной фазы и активной фазы. В этой части представления шейка матки будет стираться и расширяться.
Скрытая фаза
На этой фазе может ничего не происходить. Что вы можете ожидать:
- Схватки могут быть слабыми или нерегулярными.
- Могут быть кровянистые, слизистые выделения.
- Вы можете испытывать судороги или боль в спине.
- Возможно, у вас отошла вода.
По сути, ваша шейка матки начинает готовиться (растягиваться и смягчаться) к лучшему времени. Многие женщины тусуются дома во время разогрева.
Активная фаза
С таким названием, как «активная фаза», вы знаете, что эта часть программы будет интересной. Это не разочаровывает.
В этой фазе схватки становятся более частыми и интенсивными.Расширение шейки матки увеличивается на несколько ступеней, от 3 до 4 сантиметров до 10 сантиметров. При скорости расширения от 0,5 до 0,7 сантиметра в час шейка матки не расслабляется.
К этому моменту большинство женщин уже спустились в больницу. Приятно устроиться до того, как начнется заголовок.
Как долго длится этап 1?
Обычно длится от 12 до 19 часов, это самый продолжительный период родов. Однако нередко ранние роды (латентная фаза) занимают от нескольких часов до недель.Да, это недель с буквой «s»…
Мамы, впервые впервые появившиеся на свет, могут проходить этот этап медленнее, чем мамы с выводком, ожидающим дома. С точки зрения врача, этот этап заканчивается, когда шейка матки расширяется на 10 сантиметров.
Доставка ребенка
Это та часть, которую вы ждали долгие месяцы: доставка. В конце этого этапа ваш партнер в утробе выйдет из этого мира как собственное существо. Интересный материал!
На этапе 2 ребенок готовится к настоящему рождению.Схватки помогают ребенку опускаться к тазу. Когда ребенок достаточно низок и готов к путешествию по родовым путям, пора подталкивать.
Многие женщины чувствуют побуждение к толчкам на этом этапе, даже до того, как ребенок готов к рождению. Поэтому важно принимать во внимание рекомендации врача, чтобы убедиться, что толкание проводится в нужное время. Давление на прямую кишку и ощущение жжения или покалывания во влагалище также очень распространены во время родов.
Эпидуральная анестезия может предотвратить или притупить эти прекрасные ощущения.Также могут помочь расслабление и дыхательные упражнения.
Как долго длится 2 этап?
Проще говоря: он длится столько, сколько длится.
Срок доставки очень широкий диапазон. Заботливые младенцы могут появиться на свет уже через несколько минут. Другие могут выбрать неспешную многочасовую доставку.
На стадии 2 схватки разделены на несколько минут и длятся от 1 до 1,5 минут каждое. Во время схватки врач может только толкаться, но может оценить, насколько быстро продвигаются ваши роды.Новичкам и тем, кто выбрал эпидуральную анестезию, обычно требуется больше времени.
Послед
Поздравляю! Вы прошли масштабное шоу, и у вас родился ребенок. Вы сейчас на стадии 3, возможно, на стадии родов с наименьшим пиаром.
Когда у вас выйдет ребенок из матки, вы сможете присутствовать на мероприятии «бис». Ваше тело родит послед. Это включает плаценту и оболочки, которые защищали и питали плод.
Как долго длится 3 этап?
Вскоре после того, как ваше потомство вырастет из ваших чресл, начинается второй раунд схваток.Радость! Это должно случиться. Ваш врач научит вас избавляться от последа.
Этап 3 занимает от 5 до 30 минут. Кормление новорожденного может ускорить его. Этот этап — и весь процесс родов — завершаются после того, как вы родили послед.
Детство в зеркале заднего вида. Воспитание идет полным, бессонным размахом. Наслаждайся этим временем. Бонд как семья. Пусть ваше тело восстановится.
Беременность и роды — важные изменения в организме.После родов требуется 6 недель — плюс-минус — для того, чтобы матка и шейка матки вернулись к размеру, форме и положению до беременности.
Шейка матки, фиброзная цилиндрическая часть в нижней части матки, является дивой женской репродуктивной системы. Она называет многие уколы, например, когда расширять, насколько и с какой скоростью.
Роды делятся на три фазы:
- Этап 1: сглаживание и расширение шейки матки
- Этап 2: роды
- Этап 3: роды плаценты
Чаще всего шейка матки расширяется как естественная часть родов процесс.

 Они замедляют заживление тканей шейки матки, приводят к осложнениям, несостоятельности швов.
Они замедляют заживление тканей шейки матки, приводят к осложнениям, несостоятельности швов. Эктропион ̶ это как рана, здесь создаются благодатные условия для размножения патогенных микроорганизмов, женщину начинают беспокоить выделения, боли, присоединяются другие симптомы;
Эктропион ̶ это как рана, здесь создаются благодатные условия для размножения патогенных микроорганизмов, женщину начинают беспокоить выделения, боли, присоединяются другие симптомы;
 Обнаружение патогенов или признаков инфекционного процесса – прямое показание для местного противовоспалительного лечения или антибиотиков внутрь. В дополнение могут применяться различные свечи, кремы, мази, которые ускоряют эпителизацию слизистой оболочки. Так можно избавиться от небольших по размерам эктропионов.
Обнаружение патогенов или признаков инфекционного процесса – прямое показание для местного противовоспалительного лечения или антибиотиков внутрь. В дополнение могут применяться различные свечи, кремы, мази, которые ускоряют эпителизацию слизистой оболочки. Так можно избавиться от небольших по размерам эктропионов. Так можно достигнуть хорошего гемостаза, но уже на 3-4 сутки такие нитки самостоятельно лизируются, а ткани, которые они удерживали, расходятся. Получается, что разрыв в родах был ушит, но дальше шов буквально развалился.
Так можно достигнуть хорошего гемостаза, но уже на 3-4 сутки такие нитки самостоятельно лизируются, а ткани, которые они удерживали, расходятся. Получается, что разрыв в родах был ушит, но дальше шов буквально развалился. Воспаление может приводить к бесплодию, а также непосредственно сами рубцовые изменения могут приводить к механическому препятствию на пути движения сперматозоидов, помимо этого может нарушаться замыкательная функция шейки матки, что чревато бесплодием.
Воспаление может приводить к бесплодию, а также непосредственно сами рубцовые изменения могут приводить к механическому препятствию на пути движения сперматозоидов, помимо этого может нарушаться замыкательная функция шейки матки, что чревато бесплодием. Наличие изменений ̶ показания для хирургического вмешательства.
Наличие изменений ̶ показания для хирургического вмешательства. п.), либо неспецифической (результат активации кишечной палочки, стрепто- и стафилококков), травмы. После родов формированию такого типа язв (эрозий) способствует иммунодефицит, раннее начало половой жизни без предохранения.
п.), либо неспецифической (результат активации кишечной палочки, стрепто- и стафилококков), травмы. После родов формированию такого типа язв (эрозий) способствует иммунодефицит, раннее начало половой жизни без предохранения.
 Так можно взять наиболее измененные ткани, чтобы выявить максимальную степень поражения.
Так можно взять наиболее измененные ткани, чтобы выявить максимальную степень поражения.
 Такие образования ̶ доказательство того, что женщина когда-то перенесла эрозию шейки матки.
Такие образования ̶ доказательство того, что женщина когда-то перенесла эрозию шейки матки. Эктропион выглядит при осмотре как округлое, неправильной формы покраснение. Сама шейка матки при этом часто деформирована.
Эктропион выглядит при осмотре как округлое, неправильной формы покраснение. Сама шейка матки при этом часто деформирована.

 Для обнаружения воспаления, атипичных клеток врач проведет забор клеток на онкоцитологию (мазок по Папаниколау), а также на флору из влагалища. При обнаружении воспаления необходимо также будет ПЦР-обследование для исключения половых инфекций.
Для обнаружения воспаления, атипичных клеток врач проведет забор клеток на онкоцитологию (мазок по Папаниколау), а также на флору из влагалища. При обнаружении воспаления необходимо также будет ПЦР-обследование для исключения половых инфекций. Биопсия может проводится специальным инструментом (гинекологическим конхотомом) или петлей, скальпелем, конечно, на усмотрение врача и с учетом возможностей медицинского учреждения.
Биопсия может проводится специальным инструментом (гинекологическим конхотомом) или петлей, скальпелем, конечно, на усмотрение врача и с учетом возможностей медицинского учреждения.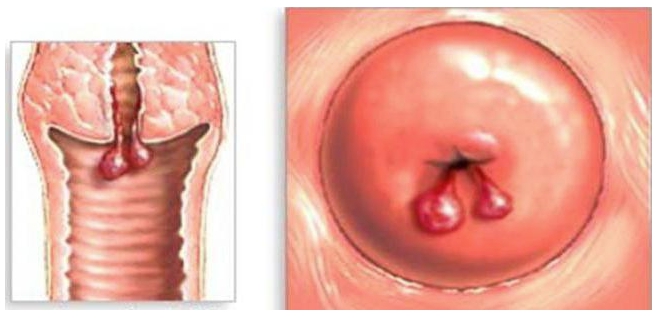 Причиной нарушений становятся изменения гормонального фона и сопутствующие патологии эндокринного аппарата;
Причиной нарушений становятся изменения гормонального фона и сопутствующие патологии эндокринного аппарата;

 Особенно, если они проводились на достаточно поздних сроках
Особенно, если они проводились на достаточно поздних сроках Однако она противопоказана при кормлении грудью, поэтому кормящей маме необходимо будет на время прекратить лактацию.
Однако она противопоказана при кормлении грудью, поэтому кормящей маме необходимо будет на время прекратить лактацию.
 Некомпетентность врача также приводит к образованию трещин в гладкомышечном органе.
Некомпетентность врача также приводит к образованию трещин в гладкомышечном органе. Нередко в процессе беременности оболочки гладкомышечного органа теряют свою эластичность и становятся более рыхлыми и подверженными повреждениям;
Нередко в процессе беременности оболочки гладкомышечного органа теряют свою эластичность и становятся более рыхлыми и подверженными повреждениям;

 Это позволяет установить факт внутреннего кровотечения;
Это позволяет установить факт внутреннего кровотечения;