1ЫА3, PhD in medicine, I.D. MAIKOVA2, PhD in medicine, N.V. KOROID2, M.V. MOZZHUKHINA1, Yu.I. IVAKHNENKO12, PhD in medicine, N.I. MELNIKOVA1, MD, Prof., E.S. OBLOGINA1
1 Russian Medical Academy of Continuing Postgraduate Education of the Ministry of Health of Russia, Moscow
2 Bashlyaeva Children’s City Clinical Hospital of the Moscow Department of Healthcare
3 Khanty-Mansiysk State Medical Academy, Khanty-Mansiysk
ACUTE OBSTRUCTIVE LARYNGITIS IN CHILDREN: EMERGENCY PRE-HOSPITAL MANAGEMENT (IN A TABULAR AND DIAGRAM FORM) Acute obstructive laryngitis is a life-threatening upper respiratory tract disease of various aetiologies that is characterized by laryngostenosis and manifests itself by barking cough, dysphonia and inspiratory dyspnoea [8]. A child showing these clinical symptoms needs urgent medical care. Delay in emergency treatment of a child with acute obstructive laryngitis may lead to serious complications and even to an unfavourable outcome [1-15].
Keywords: acute obstructive laryngitis, barking cough, laryngostenosis, emergency pre-hospital management.
В Международной классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ-10) острый обструктивный ларингит (ООЛ) выделен в качестве самостоятельной нозологической формы — J05.0 [16]. При этом следует отметить, что в повседневной клинической практике острый обструктивный ларингит по-прежнему нередко называют ложным крупом и стенозирующим ларингитом, а в случае присоединения воспаления нижних дыхательных путей -стенозирующим ларинготрахеитом или стенозирующим ларинготрахеобронхитом [1-10].
Наиболее часто ООЛ развивается у детей раннего возраста.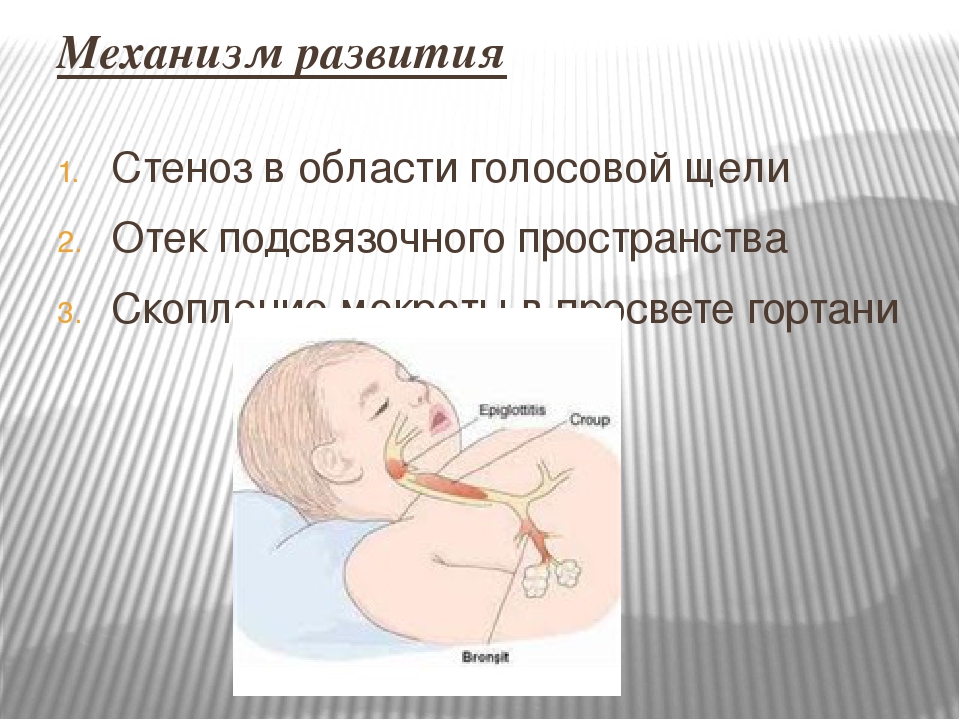 При этом основными причинами ООЛ являются острые респираторные вирусные инфекции (ОРВИ), особенно парагриппозной этиологии. Предрасполагающими факторами при этом являются возрастные анатомо-физи-ологические особенности детей первых лет жизни (малый диаметр преддверия и воронкообразная форма гортани; высокорасположенные и непропорционально короткие голосовые складки; гипервозбудимость мышц-аддукторов, замыкающих голосовую щель; обилие лимфоидной ткани и сосудов при недостаточном развитии эластических волокон в слизистой оболочке и подслизистом слое; податливость хрящей, гиперпарасимпатикотония). Кроме этого, к развитию ООЛ могут предрасполагать аллергиче-
При этом основными причинами ООЛ являются острые респираторные вирусные инфекции (ОРВИ), особенно парагриппозной этиологии. Предрасполагающими факторами при этом являются возрастные анатомо-физи-ологические особенности детей первых лет жизни (малый диаметр преддверия и воронкообразная форма гортани; высокорасположенные и непропорционально короткие голосовые складки; гипервозбудимость мышц-аддукторов, замыкающих голосовую щель; обилие лимфоидной ткани и сосудов при недостаточном развитии эластических волокон в слизистой оболочке и подслизистом слое; податливость хрящей, гиперпарасимпатикотония). Кроме этого, к развитию ООЛ могут предрасполагать аллергиче-
ский фенотип, избыточная прибавка массы тела, недоношенность и другие факторы [8].
Учитывая серьезность прогноза ООЛ, лечебная тактика должна быть четко отработана на всех этапах оказания медицинской помощи. При этом следует отметить особую важность терапии на догоспитальном этапе, адекватность и своевременность которой не только обеспечивает быстрое улучшение состояния, но и предупреждает дальнейшее прогрессирование заболевания. В связи с этим считаем целесообразным в первую очередь обсудить тактику участкового врача-педиатра при ООЛ.
Появление у ребенка с ОРВИ дисфонии и/или «лающего» кашля, даже при отсутствии на ранних сроках заболевания стридорозного дыхания и инспираторной одышки, позволяет участковому врачу-педиатру диагностировать ООЛ и выбрать в каждом конкретном случае оптимальную терапевтическую тактику. Для этого на основании клинических проявлений проводится оценка состояния ребенка, определяется степень стеноза гортани и выраженность дыхательной недостаточности. Объективизации анализа полученных клинических данных помогают традиционные подходы (табл. 1) или использование балльной оценки по шкале ШеБиу (табл. 2) [3-10].
Так, в тех случаях, когда у ребенка с ОРВИ отмечаются удовлетворительное или среднетяжелое состояние, осип-
шии голос, периодическим «лающии» кашель при отсутствии в покое одышки и стенотического дыхания, констатируют стеноз гортани 1-й степени. Суммарная оценка по шкале ШеБНу при этом не превышает 2 баллов. Стеноз гортани 2-й степени характеризуется средне-тяжелым или тяжелым состоянием, ребенок беспокоен, возбужден. При этом имеют место частый «лающий» кашель, стеноти-ческое дыхание с втяжением уступчивых мест грудной клетки и тахикардия в покое, цианоз носогубного треугольника, а при беспокойстве, плаче — появление акро-цианоза. Тяжесть состояния по шкале ШеБиу оценивается в 3-7 баллов.
Суммарная оценка по шкале ШеБНу при этом не превышает 2 баллов. Стеноз гортани 2-й степени характеризуется средне-тяжелым или тяжелым состоянием, ребенок беспокоен, возбужден. При этом имеют место частый «лающий» кашель, стеноти-ческое дыхание с втяжением уступчивых мест грудной клетки и тахикардия в покое, цианоз носогубного треугольника, а при беспокойстве, плаче — появление акро-цианоза. Тяжесть состояния по шкале ШеБиу оценивается в 3-7 баллов.
Для стеноза гортани 3-й степени характерно тяжелое или очень тяжелое состояние. Сознание спутанное, у ребенка отмечается чувство страха, нехватки воздуха, эпизоды беспокойства сменяются заторможенностью. Голос резко осипший, кашель, инспираторная одышка резко выражена, в акте дыхания участвует вся вспомогательная мускулатура. Грубый, громкий кашель и шумное стенотическое дыхание при нарастании степени стеноза гортани становятся тихими, поверхностными. Имеет место постоянный акроцианоз. Пульс учащенный, нитевидный, выпадающий на вдохе. При этом суммар-
ная оценка тяжести состояния по шкале ШеБНу превышает 8 баллов.
При стенозе гортани 4-й степени состояние крайне тяжелое или агональное. Сознание отсутствует, развивается глубокая кома, могут отмечаться судороги. Дыхание поверхностное, аритмичное, эпизоды апноэ. Тоны сердца глухие. Артериальная гипотония. Пульс значительно учащен, нитевидный, выпадающий; при дальнейшем про-грессировании — брадикардия, асистолия [3-10].
Появление у ребенка с ОРВИ дисфонии и/или «лающего» кашля, даже при отсутствии на ранних сроках заболевания стридорозного дыхания и инспираторной одышки, позволяет участковому врачу-педиатру диагностировать ООЛ и выбрать в каждом конкретном случае. оптимальную терапевтическую тактику
Для принятия решения о выборе адекватной тактики при ООЛ врач-педиатр, помимо оценки состояния ребенка, обязательно уточняет наличие факторов риска тяжелого течения и неблагоприятного прогноза (табл. 3). При
3). При
Таблица 1. Степени выраженности стеноза гортани при ООЛ (на основе клинических данных) [5-10]
Степень стеноза Оценка сознания и поведения ребенка. Характер дыхания Оценка состояния ребенка. Выраженность дыхательной недостаточности
1-я степень Сознание ясное. Периодически «лающий» кашель. Осипший голос. При возбуждении, беспокойстве, плаче появляется стенотическое дыхание Состояние удовлетворительное или средней тяжести. Одышка появляется только при возбуждении, беспокойстве, плаче
2-я степень Сознание ясное. Беспокойство, возбуждение, выражение испуга на лице. «Лающий» кашель. Стенотическое дыхание в покое Состояние средней тяжести или тяжелое. Цианоз носогубного треугольника; при беспокойстве, плаче — акроцианоз. Одышка с втяжением уступчивых мест грудной клетки в покое. Тахикардия
3-я степень Сознание спутанное. Беспокойство сменяется заторможенностью. Нарушение сна. Чувство страха, нехватки воздуха. Дисфония, грубый «лающий» кашель. Учащенное стенотическое дыхание, слышимое на расстоянии. Дыхание может быть поверхностным Состояние тяжелое или очень тяжелое. Акроцианоз, мраморность кожи, похолодание конечностей. Резко выраженная инспираторная одышка, участие всей вспомогательной мускулатуры в акте дыхания (при поверхностном дыхании может отсутствовать). Пульс — значительное учащение, нитевидный, выпадающий на вдохе
4-я степень Сознание отсутствует. Могут отмечаться судороги Состояние крайне тяжелое или агональное. Дыхание поверхностное, аритмичное. Тоны сердца глухие. Пульс значительно учащен, нитевидный, выпадающий; при дальнейшем прогрессировании — брадикардия, асистолия. Артериальная гипотония
Таблица 2.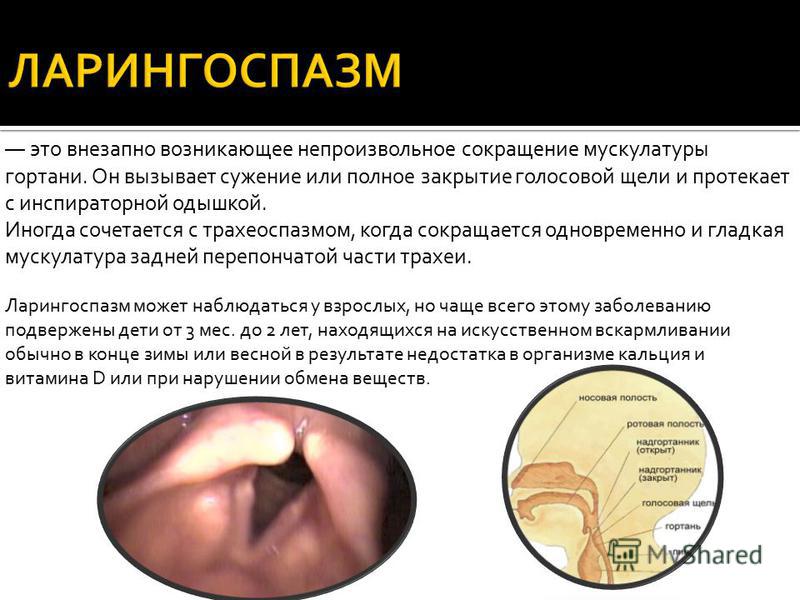 Шкала ШеэИу [8] (балльная оценка тяжести острого обструктивного ларингита)
Шкала ШеэИу [8] (балльная оценка тяжести острого обструктивного ларингита)
Признаки Баллы
0 1 2 3 4 5
Втяжение уступчивых мест грудной клетки Нет Легкое Умеренное Выраженное
Стридор Нет При беспокойстве В покое
Цианоз Нет При беспокойстве В покое
Сознание Ясное Дезориентация
Дыхание N Затруднено Значительно затруднено
Таблица 3. Факторы риска тяжелого и осложненного
течения острого обструктивного ларингита у детей [8]
Анализируемые данные Факторы риска
Возраст ребенка • Первый год жизни ребенка
Предшествующая терапия • Отсутствие эффекта от проводимой терапии • Предшествующее применение системных глюкокортикостероидов
Сопутствующие заболевания • Врожденные аномалии развития гортани • Тяжелые врожденные и приобретенные заболевания сердца и легких • Наследственные заболевания обмена • Тяжелые неврологические заболевания • Недоношенность
Социальные, бытовые, материальные факторы • Неблагоприятные социальные, материально-бытовые условия
этом к факторам риска относятся: первый год жизни ребенка, отсутствие эффекта от проводимой терапии, применение системных глюкокортикоидов, наличие сопутствующей патологии (недоношенность, врожденные аномалии развития гортани, тяжелые врожденные и приобретенные заболевания сердца и органов дыхания, тяжелая неврологическая патология, наследственные нарушения обмена и др. ), а также неблагоприятные социальные, эпидемиологические и материально-бытовые условия [7-10]. Проанализировав все клинико-анамне-стические данные (состояние ребенка, степень стеноза гортани, выраженность дыхательной недостаточности, наличие факторов риска), участковый врач-педиатр принимает решение о выборе терапевтической тактики. При
), а также неблагоприятные социальные, эпидемиологические и материально-бытовые условия [7-10]. Проанализировав все клинико-анамне-стические данные (состояние ребенка, степень стеноза гортани, выраженность дыхательной недостаточности, наличие факторов риска), участковый врач-педиатр принимает решение о выборе терапевтической тактики. При
этом следует помнить, что лечение ребенка в амбулаторных условиях может проводиться только при легкой форме ООЛ (стеноз гортани 1 ст., по шкале ШеБиу суммарное количество не превышает 2 баллов) и отсутствии факторов риска [8]. Во всех остальных случаях, в том числе и при легком варианте ООЛ и имеющихся факторах риска, ребенок после оказания ему неотложной помощи должен быть госпитализирован (рис. 1).
Объем неотложной помощи при ООЛ зависит от тяжести состояния ребенка, степени стеноза гортани и выраженности у него дыхательной недостаточности. Основной целью догоспитальной неотложной терапии при ООЛ является стабилизация и улучшение состояния ребенка, а также предупреждение дальнейшего прогрессирования заболевания, что достигается благодаря своевременному и адекватному применению глюкокортикостероидов [8]. Указанные препараты обладают выраженной противовоспалительной активностью, снижают проницаемость капилляров, благодаря чему уменьшается отек гортани. При этом отмечено, что ингаляционное применение микронизиро-ванной суспензии будесонида при ООЛ не уступает по эффективности парентеральному введению глюкокорти-костероидов. Так, установлено, что уже через 15-30 мин после применения микронизированной суспензии будесонида отмечается положительная клиническая динамика, а максимальный эффект — через 3-6 ч [17]. Особо следует отметить, что в исследовании, проведенном профессором С.А. Царьковой (2014), микронизированная суспензия будесонида показала более высокую эффективность при ООЛ по сравнению с генерическими препаратами будесонида [18]. В связи с этим, а также учитывая высокий профиль безопасности препарата ингаляция через небулайзер микронизированной суспензии будесонида является первой линией оказания неотложной терапии при ООЛ [1-11].
В связи с этим, а также учитывая высокий профиль безопасности препарата ингаляция через небулайзер микронизированной суспензии будесонида является первой линией оказания неотложной терапии при ООЛ [1-11].
Рисунок 1. Острый обструктивный ларингит: тактика участкового врача-педиатра
Анализ анамнестических данных
Оценка клинических данных
Лечение в амбулаторных условиях
1. Оказание неотложной помощи на догоспитальном этапе
2. Обязательная госпитализация
Неотложную терапию детям с легким вариантом ООЛ (стеноз гортани 1 ст., по шкале ШеБиу суммарное количество не превышает 2 баллов) проводят в виде ингаляции микронизированной суспензии будесонида в дозе 1 мг. При получении положительного эффекта (оценку проводят через 15-20 мин после ингаляции) и отсутствии факторов риска ребенка оставляют под амбулаторным наблюдением. Если же эффекта от проведенной терапии нет, то повторяют ингаляцию микронизированной суспензии будесонида в той же дозе — 1 мг. При отсутствии положительной клинической динамики через 15-20 мин необходимо внутримышечно ввести преднизолон в дозе 2-5 мг/кг или дексаметазон в дозе 0,15-0,6 мг/кг (рис. 2).
При среднетяжелых и тяжелых форма ООЛ (стеноз гортани 2-3 ст.; по шкале ШеБНу: 3-7 баллов — при средней тяжести и более 8 баллов — при тяжелом состоянии) инга-
Рисунок 2. Острый обструктивный ларингит (стеноз l ст.):
неотложная помощь на догоспитальном этапе [S]
Срочно!!! Ингаляция: микронизированный будесонид суспензия — 1 мг
1 ч/з 15-20 мин контроль ЧД, ЧСС
Улучшение Эффект отсутствует
i Продолжить лечение 1
амбулаторно* Повторить ингаляцию: будесонид
Эффект отсутствуе г ч- суспензия — 1 мг
i 1
— вызов скорой помощи Улучшение
— в/м:
п р едн изолон 2-5 мг/кг или дексаметазон 0,15-0,6 мг/кг
Продолжить лечение амбулаторно*
* Нет факторов риска
Рисунок 3. Острый обструктивный ларингит (стеноз 2-3 ст.):
Острый обструктивный ларингит (стеноз 2-3 ст.):
неотложная помощь на догоспитальном этапе [S]
Сроч но!!!
Вызов скорой помощи
Срочно! ! ! Ингаляция: микронизированный будесонид суспензия — 2 мг
ч/з 15-20 мин контроль ЧД, ЧСС
Эффект отсутствует
I
дексаметазон 0,6 мг/кг в/м или
преднизолон 2-5 мг/кг в/м
ляцию микронизированной суспензии будесонида назначают в дозе 2 мг. Одновременно с этим необходимо вызвать скорую помощь, т. к. независимо от эффекта проведенной терапии ребенок при указанных вариантах ООЛ должен быть госпитализирован [8]. В том случае, если через 15-20 мин эффект от ингаляции будесонида отсутствует, внутримышечно вводят преднизолон в дозе 2-5 мг/кг или дексаметазон в дозе 0,6 мг/кг (рис. 3). При этом участковый врач-педиатр должен дождаться приезда бригады скорой помощи для передачи пациента с рук на руки.
В заключение считаем необходимым еще раз подчеркнуть, что острый обструктивный ларингит относится к ургентным состояниям, при которых задержка с проведением адекватной неотложной помощи может привести к развитию серьезных осложнений и летальному исходу. Внедрение представленных алгоритмов в практику врачей-педиатров позволит уже на догоспитальном этапе своевременно и эффективно оказывать неотложную терапию детям с ООЛ.
ЛИТЕРАТУРА
1. Царькова С.А., Ваисов Ф.Д., Старикова М. Г Принципы неотложной терапии крупа у детей на догоспитальном и госпитальном этапах. Здравоохранение Урала, 2002, 2: 19-25.
Г Принципы неотложной терапии крупа у детей на догоспитальном и госпитальном этапах. Здравоохранение Урала, 2002, 2: 19-25.
2. Намазова Л.С., Вознесенская Н.И., Верткин
A.Л. Круп. Лечащий врач, 2003, 3: 61-65.
3. Блохин Б.М. Принципы оказания неотложной и скорой догоспитальной помощи детям и подросткам. Педиатрия. Национальное руководство. Под. ред. акад. А.А. Баранова. 2009.
4. Савенкова М.С., Богомильский M.R, Фомина В.Л. и др. Круп у детей. Метод. реком. М.: МЗ РФ, 2009.
5. Клиническая аллергология детского возраста с неотложными состояниями. Рук-во для врачей. Под ред. И.И.Балаболкина,
B.А.Булгаковой. М.: Медицинское информационное агентство, 2011, 264 с.
6. Зайцева О.В. Острые обструктивные состояния дыхательных путей у детей. М.: МГМСУ 2013, 79 с.
7. Геппе Н.А., Колосова Н.Г. Острый стенозирую-щий ларинготрахеит у детей, Фарматека. 2013, 15(268): 40-43.
8. Круп у детей (острый обструктивный ларингит): клинические рекомендации. М., 2014, 68 с.
9. Геппе Н.А., Колосова Н.Г, Малахов А.Б., Волков И.К. Острый обструктивный ларингит (круп) у детей: диагностика и лечение (по материалам клинических рекомендаций). РМЖ, 2014, 14: 1006.
10. Царькова С.А. Острый стенозирующий ларинготрахеит у детей. Российский вестник перинато-логии и педиатрии, 2016, 61(1): 96-103.
11. Заплатников А.Л. Острый обструктивный ларингит: тактика врача-педиатра. Участковый педиатр, 2016, 5: 2-3.
Участковый педиатр, 2016, 5: 2-3.
12. Berkowitz’s Pediatrics: A Primary Care Approach, 5th Edition Copyright. American Academy of Pediatrics, 2014, 360 р.
13. Emergency Management in Children. [Электронный ресурс], URL: https://www.chUd-rens.health.qld.gov.au/wp-content/ uploads/2016/03/Guide_00702.pdf (Обращение: 09.08.2017).
14. Clinical Guidelines for the Management of Viral Laryngo-Tracheobronchitis (Croup). [Электронный ресурс], URL: http://www.rcht.nhs.uk/ DocumentsLibrary/ RoyalCornwallHospitalsTrust/ Clinical/Paediatrics/iralLaryngoTracheobron-
chitisCroupManagementOf.pdf (Обращение: 09.08.2017).
15. Best evidence statement (BESt). Children with croup and the use of steroids in the emergency department. [Электронный ресурс], URL: https://www.guidelines.gov/summaries/sum-mary/35120 (Обращение: 09.08.2017).
16. Международная классификация болезней и проблем, связанных со здоровьем; 10-й пересмотр. Всемирная Организация Здравоохранения, Женева, 1995. Пер. с анг.,
в 3 томах. М.: Медицина, 1995.
17. Пульмикорт®. Инструкция по медицинскому применению препарата. Государственный реестр лекарственных средств РФ. [Электронный ресурс], URL: http//grls. rosminzdrav.ru/Grls_View_v2. aspx?routingGuid=d4e69839-7f9f-4938-8321-7d771cefae4e&t=3608c39a-84c8-4c12-b48e-af8406f638e2. (Обращение: 09.08.2017).
18. Царькова С.А. Оценка терапевтической эквивалентности и безопасности оригинального и дженерикового небулизированного будесонида у детей с острым обструктивным ларингитом. Лечащий врач, 2014, 9: 85-88.
Лечащий врач, 2014, 9: 85-88.
ll3
Стеноз гортани острый | Неотложная помощь
- Подробности
- Категория: Неотложная помощь
Стеноз гортани острый — значительное уменьшение или полное закрытие просвета гортани при различных заболеваниях и травмах. Клиническая картина зависит от степени нарушения нормального поступления воздуха в дыхательные пути и причин, вызывающих стеноз (сужение) гортани. К острым стенозам относятся те состояния при которых сужение просвета гортани наступает внезапно, молниеносно или в течение короткого времени (нескольких часов). Характерно быстро нарастающее и выраженное затруднение дыхания. Острые стенозы гортани вызываются различными причинами, наиболее частыми из них являются острые респираторно-вирусные инфекции (ларинготрахеит у детей), аллергические реакции (отек гортани), инфекционные болезни (дифтерия), травмы (механические, химические, термические). Острый стеноз может быть следствием нарушения двигательной иннервации гортани периферического (сдавление и механическое повреждение возвратного нерва) и центрального (например, бульбарный процесс) характера, а также возникновения патологического процесса по соседству с гортанью и трахеей (глубокая флегмона шеи, новообразование щитовидной железы, опухоль средостения и др.).
Симптомы. Характерным симптомом острого стеноза гортани является инспираторная одышка. В зависимости от степени нарушения дыхания различают четыре стадии острого стеноза гортани. Учитывать эти стадии необходимо для того, чтобы при оказании неотложной помощи выбрать адекватное лечение. Стадия компенсированного стеноза ropтани: вдох удлиняется пауза между вдохом и выдохом укорачивается частота дыхания увеличивается В стадии субкомпенсации наблюдаются глубокие дыхательные экскурсии с участием вспомогательной дыхательной мускулатуры. Стадия декомпенсации характеризуется выраженной инспираторной одышкой, длительным звучным вдохом, вынужденным сидячим положением больного с запрокинутой головой, напряжением всех вспомогательных мышц и втяжением кожи в области надгрудинной и подключичных ямок, подложечной области и межреберных промежутков. Лицо больного покрыто холодным потом, выражает страх. Губы цианотичны, пульс ускорен. В стадии асфиксии возбуждение больного переходит в апатию, сонливость, синюшность кожи сменяется бледностью. Зрачки расширены, появляются судороги. На этой стадии — потеря сознания экзофтальм, непроизвольные дефекация и мочеиспускание.
Стадия декомпенсации характеризуется выраженной инспираторной одышкой, длительным звучным вдохом, вынужденным сидячим положением больного с запрокинутой головой, напряжением всех вспомогательных мышц и втяжением кожи в области надгрудинной и подключичных ямок, подложечной области и межреберных промежутков. Лицо больного покрыто холодным потом, выражает страх. Губы цианотичны, пульс ускорен. В стадии асфиксии возбуждение больного переходит в апатию, сонливость, синюшность кожи сменяется бледностью. Зрачки расширены, появляются судороги. На этой стадии — потеря сознания экзофтальм, непроизвольные дефекация и мочеиспускание.
Дифференциальный диагноз. Следует проводить с бронхиальной астмой, уремией, истерией, сердечной и легочной одышкой, бульбарными нарушениями.
Неотложная помощь. Зависит от тяжести состояния больного и степени стеноза. При стенозе в стадии компенсации и субкомпенсации проводится медикаментозное дестенозирование: преднизолон — 30—120 мг в/в, димедрол — 1—2 мл 1% раствора или дипразин (пипольфен) — 1 мл 2,5% раствора, раствор эуфиллина 2.4% — 5—10 мл (разведенного в 10—20 мл 20 или 40% раствора глюкозы) в/в медленно, фуросемид (лазикс) — 2 мл 1% раствора в/в. При воспалительном генезе острого стеноза гортани назначают также антибиотики широкого спектра действия и сульфаниламидные препараты, дезинтоксикационные средства (гемодез). При остром стенозе стадии декомпенсации и асфиксии показана коникостомия или трахеостомия (см. трахеостомию).
Госпитализация в оториноларингологическое или реанимационное отделение. Больных при транспортировке обязательно сопровождает врач, которому надлежит иметь медикаменты и инструментарий для оказания срочной помощи при внезапной асфиксии.
Стеноз гортани | ЛОР | Заболевания
Стеноз гортани – это частичное либо же полное закрытие её просвета. Недуг может носить острую или хроническую форму. В первом случае приступ наступает в течение минимального периода времени (моментально или на протяжении примерно нескольких часов) и может грозить пациенту даже летальным исходом без оказания неотложной медицинской помощи.
Причины возникновения:
-
отек гортани; -
истинный либо же ложный круп; -
хондроперихондрит; -
флегмонозный ларингит; -
ларинготрахеобронхит; -
двухсторонний паралич задней перстнечерпаловидной мышцы; -
инородное тело, попавшее в горло; -
травмы.
Хронический стеноз развивается из-за рубцовых деформаций в горле, появляющихся после травмирования, склеромы, дифтерии и пр.
Симптоматика, диагностика
При постановке диагноза доктор должен будет исключить схожий по симптоматике стеноз трахеи и расстройства дыхания, сопровождающие заболевания лёгких или сердца. Симптомы стеноза зависят непосредственно от стадии недуга:
-
I стадия – она носит название «компенсация», удлинение вдоха, хрипота, появление стенотического шума; -
II стадия – называется «декомпенсация», появляются первичные признаки кислородного голодания, постепенно усиливается отдышка, кожа приобретает синюшный оттенок, пациент мечется и периодически сильно потеет; -
III стадия – асфиксии (характеризуется удушьем), у больного наблюдается падение деятельности сердца, возможна длительная потеря сознания, периодически происходит непроизвольное отхождение мочи, стойкая остановка дыхания.
Методики современного лечения
Стеноз с выраженным сужением дыхательных путей лечится с применением ларингопластики. Используется имплантат, полученный из реберного хряща. Резекция гортани и хирургическое вмешательство выполняется при асфиксии. Детям с I и II стадией заболевания операция не назначается.
Лечение и диагностика стеноза гортани в Липецке проводят в Клинике «Андромеда». Рекомендуем не затягивать с записью на приём к доктору, поскольку данный недуг очень опасен и при остром течении часто заканчивается летальным исходом. Врачи отоларингологи (ЛОР) предложат правильное и качественное лечение на современном оборудовании.
Врачи отоларингологи (ЛОР) предложат правильное и качественное лечение на современном оборудовании.
Острый стеноз гортани – неотложная помощь ✓ Клиника Подологии Москва
Острый стеноз гортани может быть вызван следующими причинами:
- острые инфекционные заболевания;
- травмы шеи;
- аллергические заболевания;
- ожоги глотки и гортани;
- заболевания внутренних органов;
- хронические инфекционные заболевания.
В клинической картине стеноза гортани различают четыре стадии, которые проявляются следующим образом.
1-я стадия — компенсации:
- пациент спокоен;
- затруднение дыхания появляется при физической нагрузке, плаче;
- дыхание шумное, одышка инспираторная.
2-я стадия — субкомпенсации:
- беспокойство;
- шумное дыхание в покое — продолжительный вдох, резкий выдох;
- участие в дыхании вспомогательной мускулатуры;
- тахикардия, повышение артериального давления;
- вынужденное положение больного — сидя с запрокинутой головой;
- акроцианоз.
3-я стадия — декомпенсации:
- резкое беспокойство, страх;
- дыхание поверхностное, учащенное;
- тахикардия и повышение артериального давления имеют более выраженный характер;
- кожа лица багрово-синюшная, покрыта холодным, липким потом;
- цианоз губ и ногтей;
- голос и кашель становятся беззвучными.
4-я стадия — асфиксии:
- помрачение или потеря сознания;
- дыхание типа Чейн-Стокса;
- зрачки резко расширены;
- выраженная бледность кожных покровов;
- артериальное давление резко снижено, пульс отсутствует;
- наступает летальный исход.
Выбор способа оказания неотложной помощи при остром стенозе гортани определяется причиной заболевания, стадией стеноза и состоянием пациента. Необходимо помнить, что отек, возникший в любом месте гортани, может быстро распространиться на область голосовых складок. Поэтому при оказании неотложной помощи следует предусмотреть возможность немедленной госпитализации в лор-отделение, где может быть оказана помощь в полном объеме.
Неотложная помощь:
- голосовой покой
- возвышенное положение;
- горчичные ножные ванны;
- обеспечение в помещении свежего прохладного воздуха;
- экстренная госпитализация.
Об утверждении стандарта скорой медицинской помощи детям при стенозе гортани, Приказ Минздрава России от 20 декабря 2012 года №1281н
Об утверждении стандарта скорой медицинской помощи детям при стенозе гортани
В соответствии со статьей 37 Федерального закона от 21 ноября 2011 года N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, N 48, ст.6724; 2012, N 26, ст.3442, 3446)
приказываю:
Утвердить стандарт скорой медицинской помощи детям при стенозе гортани согласно приложению.
Министр
В.И.Скворцова
Зарегистрировано
в Министерстве юстиции
Российской Федерации
19 февраля 2013 года,
регистрационный N 27203
Приложение. Стандарт скорой медицинской помощи детям при стенозе гортани
Приложение
к приказу
Министерства здравоохранения
Российской Федерации
от 20 декабря 2012 года N 1281н
Категория возрастная: дети
Пол: любой
Фаза: острое состояние
Стадия: любая
Осложнения: вне зависимости от осложнений
Вид медицинской помощи: скорая медицинская помощь
Условия оказания медицинской помощи: вне медицинской организации
Форма оказания медицинской помощи: экстренная
Средние сроки лечения (количество дней): 1
Код по МКБ X*
_______________
* Международная статистическая классификация болезней и проблем, связанных со здоровьем, X пересмотра.
Нозологические единицы J38.6 Стеноз гортани
1. Медицинские мероприятия для диагностики заболевания, состояния
Прием (осмотр, консультация) врача-специалиста | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
_______________ | |||
В01.044.001 | Осмотр врачом скорой медицинской помощи | 0,5 | 1 |
В01.044.002 | Осмотр фельдшером скорой медицинской помощи | 0,5 | 1 |
2. Медицинские услуги для лечения заболевания, состояния и контроля за лечением
Немедикаментозные методы профилактики, лечения и медицинской реабилитации | |||
Код медицинской услуги | Наименование медицинской услуги | Усредненный показатель частоты предоставления | Усредненный показатель кратности применения |
А11.02.002 | Внутримышечное введение лекарственных препаратов | 0,9 | 1 |
А11.08.011 | Установка воздуховода | 0,3 | 1 |
A11.09.007 | Ингаляторное введение лекарственных препаратов и кислорода | 0,3 | 1 |
А11.12.002 | Катетеризация кубитальной и других периферических вен | 0,5 | 1 |
А11.12.003 | Внутривенное введение лекарственных препаратов | 0,9 | 4 |
А16.08.022 | Кониотомия | 0,05 | 1 |
А16.09.011 | Искусственная вентиляция легких | 0,3 | 1 |
3. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, с указанием средних суточных и курсовых доз
Код | Анатомо- | Наименование лекарственного препарата** | Усред- | Единицы изме- | ССД*** | СКД**** |
_______________ *** Средняя суточная доза. **** Средняя курсовая доза. | ||||||
А03ВА | Алкалоиды белладонны, третичные амины | 0,2 | ||||
Атропин | мг | 1 | 1 | |||
В05СХ | Другие ирригационные растворы | 0,5 | ||||
Декстроза | мл | 20 | 20 | |||
С03СА | Сульфонамиды | 0,3 | ||||
Фуросемид | мг | 30 | 30 | |||
Н02АВ | Глюкокортикоиды | 1 | ||||
Дексаметазон | мг | 15 | 15 | |||
Преднизолон | мг | 30 | 30 | |||
R03BA | Глюкокортикоиды | 0,2 | ||||
Будесонид | мг | 1 | 1 | |||
V03AN | Медицинские газы | 0,9 | ||||
Кислород | мл | 120000 | 120000 | |||
V07AB | Растворители и разбавители, включая ирригационные растворы | 0,9 | ||||
Вода для инъекций | мл | 5 | 5 | |||
Примечания:
1. Лекарственные препараты для медицинского применения, зарегистрированные на территории Российской Федерации, назначаются в соответствии с инструкцией по применению лекарственного препарата для медицинского применения и фармакотерапевтической группой по анатомо-терапевтическо-химической классификации, рекомендованной Всемирной организацией здравоохранения, а также с учетом способа введения и применения лекарственного препарата. При назначении лекарственных препаратов для медицинского применения детям доза определяется с учетом массы тела, возраста в соответствии с инструкцией по применению лекарственного препарата для медицинского применения.
2. Назначение и применение лекарственных препаратов для медицинского применения, медицинских изделий и специализированных продуктов лечебного питания, не входящих в стандарт медицинской помощи, допускаются в случае наличия медицинских показаний (индивидуальной непереносимости, по жизненным показаниям) по решению врачебной комиссии (часть 5 статьи 37 Федерального закона от 21 ноября 2011 года N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, N 48, ст.6724; 2012, N 26, ст.3442, 3446)).
Электронный текст документа
подготовлен ЗАО «Кодекс» и сверен по:
официальный сайт Минюста России
www.minjust.ru (сканер-копия)
по состоянию на 28.02.2013
Карта сайта
Страница не найдена. Возможно, карта сайта Вам поможет.
-
Главная -
Университет-
Об университете -
Структура -
Нормативные документы и процедуры -
Лечебная деятельность -
Международное сотрудничество -
Пресс-центр-
Новости -
Анонсы -
События -
Объявления и поздравления -
Online конференции -
Фотоальбом-
День открытых дверей-2021 -
Управление личными финансами (встреча с представителями «БПС-Сбербанк») -
Весенний «Мелотрек» -
Праздничный концерт к 8 Марта -
Диалоговая площадка с председателем Гродненского облисполкома -
Расширенное заседание совета университета -
Гродно — Молодежная столица Республики Беларусь-2021 -
Торжественное собрание, приуроченное к Дню защитника Отечества -
Вручение свидетельства действительного члена Белорусской торгово-промышленной палаты -
Новогодний ScienceQuiz -
Финал IV Турнира трех вузов ScienseQuiz -
Областной этап конкурса «Студент года-2020″ -
Семинар дистанционного обучения для сотрудников университетов из Беларуси «Обеспечение качества медицинского образования и образования в области общественного здоровья и здравоохранения» -
Студент года — 2020 -
День Знаний — 2020 -
Церемония награждения лауреатов Премии Правительства в области качества -
Военная присяга -
Выпускной лечебного факультета-2020 -
Выпускной медико-психологического факультета-2020 -
Выпускной педиатрического факультета-2020 -
Выпускной факультета иностранных учащихся-2020 -
Распределение — 2020 -
Стоп коронавирус! -
Навстречу весне — 2020 -
Профориентация — 18-я Международная специализированная выставка «Образование и карьера» -
Спартакиада среди сотрудников «Здоровье-2020″ -
Конференция «Актуальные проблемы медицины» -
Открытие общежития №4 -
Встреча Президента Беларуси со студентами и преподавателями медвузов -
Новогодний утренник в ГрГМУ -
XIX Республиканская студенческая конференция «Язык. Общество. Медицина» -
Alma mater – любовь с первого курса -
Актуальные вопросы коморбидности сердечно-сосудистых и костно-мышечных заболеваний в амбулаторной практике -
Областной этап «Студент года-2019″ -
Финал Science Qiuz -
Конференция «Актуальные проблемы психологии личности и социального взаимодействия» -
Посвящение в студенты ФИУ -
День Матери -
День открытых дверей — 2019 -
Визит в Азербайджанский медицинский университет -
Семинар-тренинг с международным участием «Современные аспекты сестринского образования» -
Осенний легкоатлетический кросс — 2019 -
40 лет педиатрическому факультету -
День Знаний — 2019 -
Посвящение в первокурсники -
Акция к Всемирному дню предотвращения суицида -
Турслет-2019 -
Договор о создании филиала кафедры общей хирургии на базе Брестской областной больницы -
День Независимости -
Конференция «Современные технологии диагностики, терапии и реабилитации в пульмонологии» -
Выпускной медико-диагностического, педиатрического факультетов и факультета иностранных учащихся — 2019 -
Выпускной медико-психологического факультета — 2019 -
Выпускной лечебного факультета — 2019 -
В добрый путь, выпускники! -
Распределение по профилям субординатуры -
Государственные экзамены -
Интеллектуальная игра «Что? Где? Когда?» -
Мистер и Мисс факультета иностранных учащихся-2019 -
День Победы -
IV Республиканская студенческая военно-научная конференция «Этих дней не смолкнет слава» -
Республиканский гражданско-патриотический марафон «Вместе — за сильную и процветающую Беларусь!» -
Литературно-художественный марафон «На хвалях спадчыны маёй» -
День открытых дверей-2019 -
Их имена останутся в наших сердцах -
Областной этап конкурса «Королева Весна — 2019″ -
Королева Весна ГрГМУ — 2019 -
Профориентация «Абитуриент – 2019» (г. Барановичи) -
Мероприятие «Карьера начинается с образования!» (г. Лида) -
Итоговое распределение выпускников — 2019 -
«Навстречу весне — 2019″ -
Торжественная церемония, посвященная Дню защитника Отечества -
Торжественное собрание к Дню защитника Отечества — 2019 -
Мистер ГрГМУ — 2019 -
Предварительное распределение выпускников 2019 года -
Митинг-реквием у памятника воинам-интернационалистам -
Профориентация «Образование и карьера» (г.Минск) -
Итоговая коллегия главного управления здравоохранения Гродненского областного исполнительного комитета -
Спартакиада «Здоровье — 2019» -
Итоговая научно-практическая конференция «Актуальные проблемы медицины». -
Расширенное заседание Совета университета. -
Научно-практическая конференция «Симуляционные технологии обучения в подготовке медицинских работников: актуальность, проблемные вопросы внедрения и перспективы» -
Конкурс первокурсников «Аlma mater – любовь с первого курса» -
XVI съезд хирургов Республики Беларусь -
Итоговая практика -
Конкурс «Студент года-2018» -
Совет университета -
1-й съезд Евразийской Аритмологической Ассоциации (14.09.2018 г.) -
1-й съезд Евразийской Аритмологической Ассоциации (13.09.2018 г.) -
День знаний -
День независимости Республики Беларусь -
Церемония награждения победителей конкурса на соискание Премии СНГ -
День герба и флага Республики Беларусь -
«Стань донором – подари возможность жить» -
VIII Международный межвузовский фестиваль современного танца «Сделай шаг вперед» -
Конкурс грации и артистического мастерства «Королева Весна ГрГМУ – 2018» -
Окончательное распределение выпускников 2018 года -
Митинг-реквием, приуроченный к 75-летию хатынской трагедии -
Областное совещание «Итоги работы терапевтической и кардиологической служб Гродненской области за 2017 год и задачи на 2018 год» -
Конкурсное шоу-представление «Мистер ГрГМУ-2018» -
Предварительное распределение выпускников 2018 года -
Итоговая научно-практическая конференция «Актуальные проблемы медицины» -
II Съезд учёных Республики Беларусь -
Круглый стол факультета иностранных учащихся -
«Молодежь мира: самобытность, солидарность, сотрудничество» -
Заседание выездной сессии Гродненского областного Совета депутатов -
Областной этап республиканского конкурса «Студент года-2017» -
Встреча с председателем РОО «Белая Русь» Александром Михайловичем Радьковым -
Конференция «Актуальные вопросы инфекционной патологии», 27.10.2017 -
XIX Всемирный фестиваль студентов и молодежи -
Республиканская научно-практическая конференция «II Гродненские аритмологические чтения» -
Областная научно-практическая конференция «V Гродненские гастроэнтерологические чтения» -
Праздник, посвящённый 889-летию города Гродно -
Круглый стол на тему «Место и роль РОО «Белая Русь» в политической системе Республики Беларусь» (22.09.2017) -
ГрГМУ и Университет медицины и фармации (г.Тыргу-Муреш, Румыния) подписали Соглашение о сотрудничестве -
1 сентября — День знаний -
Итоговая практика на кафедре военной и экстремальной медицины -
Квалификационный экзамен у врачей-интернов -
Встреча с Комиссией по присуждению Премии Правительства Республики Беларусь -
Научно-практическая конференция «Амбулаторная терапия и хирургия заболеваний ЛОР-органов и сопряженной патологии других органов и систем» -
День государственного флага и герба -
9 мая -
Республиканская научно-практическая конференция с международным участием «V белорусско-польская дерматологическая конференция: дерматология без границ» -
«Стань донором – подари возможность жить» -
«Круглый стол» Постоянной комиссии Совета Республики Беларусь Национального собрания Республики Беларусь по образованию, науке, культуре и социальному развитию -
Весенний кубок КВН «Юмор–это наука» -
Мисс ГрГМУ-2017 -
Распределение 2017 года -
Общегородской профориентационный день для учащихся гимназий, лицеев и школ -
Праздничный концерт, посвященный Дню 8 марта -
Конкурсное шоу-представление «Мистер ГрГМУ–2017» -
«Масленица-2017» -
Торжественное собрание и паздничный концерт, посвященный Дню защитника Отечества -
Лекция профессора, д.м.н. О.О. Руммо -
Итоговая научно-практическая конференция «Актуальные проблемы медицины» -
Меморандум о сотрудничестве между областной организацией Белорусского общества Красного Креста и региональной организацией Красного Креста китайской провинции Хэнань -
Визит делегации МГЭУ им. А.Д. Сахарова БГУ в ГрГМУ -
«Студент года-2016» -
Визит Чрезвычайного и Полномочного Посла Королевства Швеция в Республике Беларусь господина Мартина Оберга в ГрГМУ -
Конкурс первокурсников «Аlma mater – любовь с первого курса» -
День матери в ГрГМУ -
Итоговая практика-2016 -
День знаний -
Визит китайской делегации в ГрГМУ -
Визит иностранной делегации из Вроцлавского медицинского университета (Республика Польша) -
Торжественное мероприятие, посвященное профессиональному празднику – Дню медицинского работника -
Визит ректора ГрГМУ Виктора Александровича Снежицкого в Индию -
Республиканская университетская суббота-2016 -
Республиканская акция «Беларусь против табака» -
Встреча с поэтессой Яниной Бокий -
9 мая — День Победы -
Митинг, посвященный Дню Государственного герба и Государственного флага Республики Беларусь -
Областная межвузовская студенческая научно-практическая конференция «1941 год: трагедия, героизм, память» -
«Цветы Великой Победы» -
Концерт народного ансамбля польской песни и танца «Хабры» -
Суботнiк ў Мураванцы -
«Мисс ГрГМУ-2016» -
Визит академика РАМН, профессора Разумова Александра Николаевича в УО «ГрГМУ» -
Визит иностранной делегации из Медицинского совета Мальдивской Республики -
«Кубок ректора Гродненского государственного медицинского университета по дзюдо» -
«Кубок Дружбы-2016» по мини-футболу среди мужских и женских команд медицинских учреждений образования Республики Беларусь -
Распределение выпускников 2016 года -
Визит Министра обороны Республики Беларусь на военную кафедру ГрГМУ -
Визит Первого секретаря Посольства Израиля Анны Кейнан и директора Израильского культурного центра при Посольстве Израиля Рей Кейнан -
Визит иностранной делегации из провинции Ганьсу Китайской Народной Республики в ГрГМУ -
Состоялось открытие фотовыставки «По следам Библии» -
«Кубок декана» медико-диагностического факультета по скалолазанию -
Мистер ГрГМУ-2016 -
Приём Первого секретаря Посольства Израиля Анны Кейнан в ГрГМУ -
Спартакиада «Здоровье» УО «ГрГМУ» среди сотрудников 2015-2016 учебного года -
Визит Посла Республики Индия в УО «ГрГМУ» -
Торжественное собрание и концерт, посвященный Дню защитника Отечества -
Митинг-реквием, посвященный Дню памяти воинов-интернационалистов -
Итоговое заседание коллегии главного управления идеологической работы, культуры и по делам молодежи Гродненского облисполкома -
Итоговая научно-практическая конференция Гродненского государственного медицинского университета -
Новогодний концерт -
Открытие профессорского консультативного центра -
Концерт-акция «Молодёжь против СПИДа» -
«Студент года-2015» -
Открытые лекции профессора, академика НАН Беларуси Островского Юрия Петровича -
«Аlma mater – любовь с первого курса» -
Открытая лекция Регионального директора ВОЗ госпожи Жужанны Якаб -
«Открытый Кубок по велоориентированию РЦФВиС» -
Совместное заседание Советов университетов г. Гродно -
Встреча с Министром здравоохранения Республики Беларусь В.И. Жарко -
День города -
Дебаты «Врач — выбор жизни» -
День города -
Праздничный концерт «Для вас, первокурсники!» -
Акция «Наш год – наш выбор» -
День знаний -
Открытое зачисление абитуриентов в УО «Гродненский государственный медицинский университет» -
Принятие военной присяги студентами ГрГМУ -
День Независимости Республики Беларусь -
Вручение дипломов выпускникам 2015 года -
Республиканская олимпиада студентов по педиатрии -
Открытие памятного знака в честь погибших защитников -
9 мая -
«Вторая белорусско-польская дерматологическая конференция: дерматология без границ» -
Мистер университет -
Мисс универитет -
КВН -
Гродненский государственный медицинский университет -
Чествование наших ветеранов -
1 Мая -
Cовместный субботник
-
-
Наши издания -
Медицинский календарь -
Университет в СМИ -
Видео-презентации
-
-
Общественные объединения -
Комиссия по противодействию коррупции -
Образовательная деятельность
-
-
Абитуриентам -
Студентам -
Выпускникам -
Слайдер -
Последние обновления -
Баннеры -
Иностранному гражданину -
Научная деятельность -
Поиск
ОТДЕЛЕНИЕ ЛОР
Отоларингологическое отделение имеет в своем составе 40 коек круглосуточного и 8 коек дневного стационара.
Заведующий отделением – врач-оториноларинголог Кочетов Николай Сергеевич
ЛОР отделение специализируется на диагностике и лечении заболеваний и нарушений функций уха, горла и носа и связанных с ними структур головы и шеи. Наши специалисты обеспечат максимально качественное лечение при помощи современных медицинских технологий.
В отделении работают 5 врачей-оториноларингологов (из них 1 врач высшей квалификационной категории). Из среднего медицинского персонала 3 сотрудника имеют высшую квалификационную категорию, 2 сотрудника — первую.
На базе отделения оказывается плановая и экстренная помощь взрослому населению (с 18 лет) с ЛОР-заболеваниями в соответствии с порядками оказания помощи по профилю «оториноларингология» и маршрутизации пациентов по указанному профилю.
В отделении производится плановое лечение следующих заболеваний:
Заболевания носа и околоносовых пазух
-
искривление носовой перегородки, сопровождающееся нарушением носового дыхания -
хронический полипозный риносинусит -
кисты и инородные тела околоносовых пазух -
гипертрофия носовых раковин -
хирургическое лечение больных, страдающих храпом и остановкой дыхания во время сна (обструктивное апноэ сна), обусловленных патологией ЛОР-органов
Вмешательства выполняются с соблюдением принципов функциональной эндоскопической риносинусохирургии (малотравматичные щадящие эндоскопические операции с одномоментной коррекцией внутриносовых структур, участвующих в патологическом процессе), удаление полипов из полости носа выполняется при помощи шейвера (микродебридера).
Консервативное лечение острого и обострений хронического синусита (гайморита, фронтита, этмоидита, сфеноидита) синус катетером ЯМИК-3. Процедура позволяет успешно проводить лечение беспункционным способом (без повреждения стенки пазухи) при наличии показаний и при условии с достаточной проходимости естественных соустий пазух.
Заболевания глотки
-
Эндоскопическая диагностика заболеваний носоглотки. Консервативное лечение хронического тонзиллита и хронического аденоидита. -
Удаление аденоидов и небных миндалин с использованием эндоскопического и электрохирургического оборудования -
Заболевания гортани -
Удаление доброкачественных новообразований гортани под общей анестезией с применением микрохирургических методик
Заболевания уха
-
Хирургическое лечение острых и хронических гнойных средних отитов -
Шунтирование и дренирование барабанной полости при экссудативных отитах -
Микрохирургическое удаление экзостозов и доброкачественных опухолей наружного слухового прохода.
Хирургические манипуляции на костной ткани выполняются при помощи моторной системы, оснащенной борами с целью максимальной точности вмешательства и щажения тканей.
В отделении отказывается не только плановая, но и экстренная медицинская помощь. Круглосуточно производятся хирургические вмешательства по поводу стенозов гортани, гнойно-воспалительных заболеваний ЛОР органов, внутричерепных осложнений ото- и риногенного характера. Производится удаление инородных тел из полости носа, глотки, гортани, наружного слухового прохода, остановка носовых кровотечений.
Плановые консультации осуществляются по направлению врача-отоларинголога или терапевта из медицинского учреждения по месту жительства в будние дни с 9 до 15 часов.
Экстренная помощь пациентам с заболеваниями и травмами ЛОР-органов оказывается круглосуточно.
Острый стридор и дыхательная недостаточность из-за загрудинного стеноза подсвязочного канала неизвестного происхождения
Дыхательная недостаточность из-за стеноза подсвязочного канала является редким, но серьезным заболеванием. Мужчина 22 лет обратился в отделение неотложной помощи с одышкой, стридором и изменением тона голоса. Пациент не жаловался на B-симптомы (лихорадка, похудание, ночная потливость). За неделю до этой презентации у него была диагностирована инфекция верхних дыхательных путей с сопутствующим бронхоспазмом, и он был выписан на пероральные антибиотики и безрезультатно вдохнул сальбутамол.У него развилась гиперкапническая дыхательная недостаточность в отделении неотложной помощи после приступа кашля. Нормальное назофарингоскопическое исследование и незначительная аномалия средостения на рентгенограмме грудной клетки приводят к рабочему диагнозу загрудинной подсвязочной непроходимости. Обсуждаются сложности его управления проходимостью дыхательных путей и предложения по междисциплинарному подходу.
1. Введение
Дыхательная недостаточность из-за стеноза подсвязочного канала — редкое, но серьезное заболевание. Нет никаких рекомендаций по поводу стеноза дистальных, загрудинных дыхательных путей.
2. История болезни
22-летний мужчина средиземноморского происхождения, доставленный машиной скорой помощи в отделение неотложной помощи, с жалобами на прерывистый кашель, связанный с сильной одышкой, стридором и изменением тона голоса. Два эпизода изменения уровня сознания, связанные с недержанием мочи и цианозом, были зарегистрированы на догоспитальном этапе перед осмотром фельдшера. По прибытии в отделение неотложной помощи он был в состоянии бодрствования: сатурация кислорода в воздухе помещения составила 88%, а частота дыхания — 60. Дальнейший анамнез показал, что за последние две недели его обследовали в двух других отделениях неотложной помощи и выписали с рабочим диагнозом верхних дыхательных путей инфекция тракта с сопутствующим бронхоспазмом.Он был выписан за 4 дня до этого, получая рокситромицин внутрь и ингаляционный сальбутамол. С тех пор не было улучшения симптомов, и у него были приступы пароксизмального кашля, вызвавшие тяжелую одышку. У него не было серьезной истории болезни и он не принимал никаких регулярных лекарств. Он был некурящим и отрицал употребление запрещенных наркотиков. Он учился в аптеке без соответствующего семейного анамнеза.
После первоначальной оценки в отделении неотложной помощи его респираторные параметры улучшились до 99% насыщения кислородом воздуха в помещении и частоты дыхания 26 / мин; однако повторный приступ кашля снова приводит к потоотделению, стридору и частоте дыхания 60 / мин с сатурацией кислорода 88% в воздухе помещения.Был введен высокопоточный кислород и взят газ артериальной крови, что показало острую гиперкапническую дыхательную недостаточность (PH: 7,17, PCO 2: 77, PO 2: 102 и HCO 3: 27).
Пациенту вводили небулайзерный адреналин, и у регистратора уха, носа и горла (ЛОР) была проведена срочная назофарингоскопия, которая не смогла обнаружить никаких препятствий на голосовой щели или над ней. Обзор рентгенограммы грудной клетки (CXR) побудил рассмотреть стеноз трахеи выше киля (рис. 1).
Поскольку локализация стеноза была загрудинной и этиология и точный размер подозреваемого сужения трахеи были неопределенными, управление проходимостью дыхательных путей у этого пациента требовало тщательного планирования и многопрофильного обсуждения (ED, ICU, анестетики, ЛОР и торакальная хирургия). Хотя оптоволоконная интубация в бодрствующем состоянии обсуждалась и рассматривалась, наблюдалось значительное сопротивление интубации пациента, поскольку сужение могло быть либо сильно сосудистым, либо рыхлым по своей природе с последующими осложнениями.Кроме того, оптоволоконный эндотрахеальная трубка потенциально может вызвать полную непроходимость с ограниченной способностью «перемещать по дороге» эндотрахеальную трубку. Было решено, что перед окончательной обработкой дыхательных путей желательно провести компьютерную томографию (для определения местоположения и характера образования), что привело к испытанию неинвазивной вентиляции (НИВ) с использованием двухуровневого положительного давления в дыхательных путях (BiPAP) с пациентом в положении лежа на спине для 10 минут в ЕД. Пациент перенес это хорошо, и пациенту, находящемуся на НИВЛ, была проведена компьютерная томография.
КТ показала окружное образование, окружающее трахею, вызывающее стеноз на 3–6 см выше киля с минимальным диаметром просвета 2–3 мм (рис. 2). Масса возникла из средостения, и ее точные размеры было трудно измерить, и они оценивались в сантиметрах. Впоследствии пациент был интубирован в операционной под действием газовой индукции (пациент самопроизвольно дышал и садился) с использованием микроларингоскопической трубки (MLT) размера 6 в присутствии хирурга-ЛОР и торакального хирурга.После правой эндобронхиальной интубации возникла преходящая гипоксия, которая была быстро устранена регулировкой глубины трубки. Была взята хирургическая биопсия новообразования средостения, сдавливающего трахею. Гистология соответствовала узловой склерозирующей лимфоме Ходжкина. Терапия высокими дозами дексаметазона (40 мг внутривенно в день) в ОИТ не улучшила стеноз дыхательных путей. На 3-й день в ОИТ пациент получил свою первую дозу химиотерапии адриамицином, блеомицином, винбластином и дакарбазином (ABVD) при интубации и вентиляции на воздухе помещения.Это привело к быстрому улучшению стеноза дыхательных путей, что привело к утечке из манжеты, что позволило сначала ввести эндотрахеальную трубку большего размера, а затем провести экстубацию через шесть дней после химиотерапии. Пациент прошел четыре цикла химиотерапии ABVD и консолидирующей лучевой терапии для увеличения массы тела. Через четырнадцать месяцев после первоначального обращения у пациента была ремиссия, и он возобновил учебу.
3. Обсуждение
Этот случай подчеркивает проблемы, связанные с обеспечением проходимости дыхательных путей у пациента с дыхательной недостаточностью из-за загрудинного подсвязочного стеноза неизвестного происхождения.Для дальнейшей оценки и диагностики дыхательных путей требовалась компьютерная томография, но ее было сложно выполнить без окончательного контроля проходимости дыхательных путей. Междисциплинарное обсуждение среди консультантов по задействованным специальностям привело к описанному курсу действий.
Одна из самых сложных ситуаций в неотложной медицинской помощи — это сценарий «не могу интубировать, не могу вентилировать». Существует несколько алгоритмов [1–4], помогающих клиницисту подойти к трудным дыхательным путям, которые включают хирургическое удаление дыхательных путей или крикотиреоидотомию.Однако в нашем случае хирургическое удаление дыхательных путей вряд ли принесет пользу, поскольку предполагается, что стеноз находится ниже вырезки грудины (в средостении). Для этого сценария нет консенсусного подхода или руководства. Неопределенность в отношении этиологии подсвязочного образования и последующих возможных осложнений затрудняла принятие консенсусного решения относительно обеспечения проходимости дыхательных путей. В участвующих дисциплинах обсуждались относительные преимущества и недостатки (волоконно-оптической) интубации перед КТ или использование НИВ для облегчения получения дополнительной информации (т.е., компьютерная томография). Было решено выбрать последний вариант, хотя они признали, что этот подход не был идеальным, поскольку риск потенциальной потери проходимости дыхательных путей в неконтролируемой среде нельзя было пренебречь. Пациента сопровождали квалифицированные консультанты и оборудование к сканеру компьютерной томографии.
Нет никаких алгоритмов очистки дыхательных путей для (подозреваемого) дистального или загрудинного подсвязочного стеноза неизвестного происхождения. Наиболее распространенные алгоритмы сложных дыхательных путей [4, 5] рекомендуют интубацию быстрой последовательности, если стандартный алгоритм не работает; однако в этом случае, когда местоположение и природа образования не определены, а пациент все еще бодрствует и находится в сознании, необходимо рассмотреть другие стратегии.
Большая часть литературы (ЛОР и анестетики) по лечению и подходу к подсвязочному стенозу относится к ранее известным и врожденным стенозам [6–8]. Подход к лечению стеноза подсвязочного канала в условиях неотложной помощи часто включает крикотиродотомию [9]. Это полезно только в том случае, если стеноз подсвязочного канала находится выше перстневидно-щитовидной железы или, по крайней мере, выше нижнего трахеального кольца над вырезом грудины. У нашего пациента этого не было.
4. Предлагаемый подход
Мы предлагаем, чтобы у пациента с подсвязочным стенозом неизвестной этиологии, который находится в состоянии дистресса, стратегия должна определяться опытом имеющегося персонала и имеющегося оборудования (см. Рисунок 3 — блок-схема).Предлагаемые стратегии включают (1) оптоволоконную оценку бодрствования — если риск интубации после визуализации новообразования считается низким, это можно попробовать с помощью прямой или видеоларнигоскопии или оптоволоконной интубации. Если риск является средним или высоким, когда опухоль явно высока по васкуляризации или рыхлая, для защиты дыхательных путей можно использовать индукцию спонтанного дыхания с газом или жесткую бронхоскопию; (2) испытание НИВЛ в положении лежа на спине в отделении неотложной помощи — если пациент переносит это в течение 10–15 минут, КТ может быть проведена на НИВЛ при наличии соответствующего персонала и оборудования.Оба сценария должны иметь междисциплинарный подход, включая ЭД, ЛОР, анестетики, ОИТ и торакальную хирургию.
5. Заключение
Врачи скорой помощи должны сформулировать тактику лечения (загрудинного) подсвязочного стеноза как часть сложного алгоритма проходимости дыхательных путей.
Авторские права
Авторские права © 2013 Tharindu Vithanage et al. Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Стеноз гортани — Отделение дыхательных путей, Служба оторино-ларингологии
Стеноз гортани означает сужение дыхательных путей на любом уровне, от надгортанника до трахеи. Сужение голосовых связок называется стенозом голосовой щели , а сужение чуть ниже голосовых связок — стенозом подвязки . Сужение может затрагивать один или несколько уровней гортани.
Голосовая перепонка представляет собой мембрану разной толщины и может включать голосовые связки разной длины.Стеноз задней (задней) части голосовой щели с фиксацией суставов голосовых связок или без нее называется стенозом задней голосовой щели . Сужение гортани на всех уровнях называется трансглоточным стенозом.
Ребенок может родиться с врожденной аномалией перстневидного хряща (врожденный стеноз подсвязочного канала). Очень недоношенный ребенок может иметь предрасположенность к такой патологии. Часто такого младенца интубируют в течение нескольких недель, что приводит к приобретенной форме стеноза (в данном случае смешанной форме: приобретенной по врожденной причине).Врожденный стеноз подсвязочного канала будет иметь диаметр менее 4,0 мм у доношенного новорожденного и 3,0 мм у недоношенного ребенка.
Случайное удушение, травмы шеи, проглатывание едких продуктов — некоторые другие причины стеноза дыхательных путей. Может быть ассоциированный стеноз глотки и пищевода (пищевода).
Симптомы
Стеноз гортани с респираторными и голосовыми жалобами. Проблемы с задней голосовой щелью влияют на дыхание.Голосовые жалобы связаны с передней голосовой щелью. Легкий стеноз подсвязочного канала может иметь незначительные симптомы. Умеренное сужение может вызвать шумное дыхание (стридор) и ограничить активность, поскольку у ребенка возникает одышка. У малышей могут быть проблемы с кормлением. При тяжелом стенозе подсвязочного канала и сращении голосовых связок требуется введение трахеотомической трубки, чтобы ребенок мог дышать. Голос обычно нормальный, если стеноз не очень серьезный или полный.
Дети и младенцы со стенозом подсвязочного канала могут иметь другие сопутствующие проблемы и сопутствующие заболевания, такие как сложные заболевания легких (бронхолегочная дисплазия), сердечные и неврологические заболевания, гастроэзофагеальный рефлюкс, проблемы с глотанием и кормлением.Чтобы получить наилучшие результаты при лечении стеноза дыхательных путей, важно, чтобы все связанные с этим проблемы и сопутствующие заболевания лечила многопрофильная бригада. Это позволит создать наилучшие условия до того, как мы исправим стеноз дыхательных путей. Также может быть несколько синдромов (например, трисомия 21 или синдром Дауна), которые требуют комплексного подхода и особого ухода для достижения оптимальных результатов.
Уход
Есть лечение всех видов стеноза гортани.В общих чертах, лечение может быть эндоскопическим или внешним хирургическим вмешательством. Это решение принимается во время эндоскопической оценки. Иногда может быть несколько уровней стеноза. В таком случае мы никогда не сможем думать о деканюляции (удалении трахеостомической канюли), если все уровни не были обработаны оптимальным образом.
Для коррекции стеноза подсвязочного канала используются две основные операции: ларинготрахеальная реконструкция (LTR) и крикотрахеальная резекция (CTR). Обе эти операции могут проводиться в один или два этапа, и это решение зависит от каждого конкретного случая.
- Реконструкция гортани и трахеи (LTR) — это процедура расширения дыхательных путей, выполняемая путем введения хрящевых трансплантатов (взятых из ребра, уха или гортани). Со временем расширительный хрящ интегрируется в стенки трахеи и подсвязочного пространства и становится частью дыхательных путей.
Одноэтапный LTR в ближайшем послеоперационном периоде потребует, чтобы ребенку установили назальную эндотрахеальную трубку и поместили в реанимацию на 5-7 дней. Операции, выполняемые в 2 этапа, будут иметь стент (Laryngotracheal LT Mold Монье) и трахеостомию.Форма LT используется для калибровки расширенных дыхательных путей и стабилизации реконструкции хряща. Форма LT хранится от нескольких недель до месяцев в зависимости от каждого конкретного случая. Для удаления стента требуется отдельная эндоскопическая процедура. После успешных испытаний деканюляции трахеостома удаляется (значение ниже ).
Третья разновидность хирургии — это расширенный CTR , который сочетает в себе принципы расширения дыхательных путей с трансплантатом хряща и резекцией крикотрахеального отдела.
Следует помнить, что при проведении хирургических вмешательств на дыхательных путях это всегда компромисс между ДЫХАТЕЛЬНЫМ ПУТИ и ГОЛОСОМ. Приоритет отдается деканюляции (удалению канюли трахеостомы), которая меняет качество жизни пациента и позволяет избежать множества проблем, связанных с трахеостомией.
Решение о типе операции зависит от точного места стеноза, длины стеноза, поражения голосовых связок в стенозирующем сегменте и сопутствующих заболеваний.
Комбинированный аэро-пищеварительный стеноз требует поэтапного лечения и включает ЛОР плюс педиатрических или пищеварительных хирургов.
Важно отметить, что наилучшие результаты реконструкции дыхательных путей и возможной деканюляции (удаления трахеостомы) достигаются при первой операции.
Рост трахеи нормальный и не изменяется после этих вмешательств. У ребенка нормальное развитие, и качество его жизни значительно улучшилось.
Информация о подсвязочном стенозе — Отделение дыхательных путей, Оторино-ларингологическая служба
Гортань или голосовой аппарат находится на пересечении дыхательной и пищевой трубок. Гортань состоит из голосовых связок, которые позволяют петь, а также защищают легкие во время кормления. Под голосовым каналом располагается чуть ниже голосовых связок. Голосовые связки представляют собой самую узкую часть дыхательных путей взрослого человека , а подсвязочную часть — дыхательных путей ребенка .
Подсвязочный стеноз — это сужение подсвязочного дыхательного пути.Сужение может варьироваться от незначительного (50% обструкции просвета дыхательных путей) до сильного закрытия (100% обструкция просвета дыхательных путей). Даже незначительное сужение может иметь катастрофические последствия для дыхательных путей маленького ребенка по сравнению с более крупными дыхательными путями взрослого.
Причины
Причин, приводящих к сужению подсвязочного аппарата, может быть много. Причины разные у младенцев и взрослых. Как правило, существует 3 возможных причины: врожденная, приобретенная и смешанная.
У маленьких детей сужение возникает вторично по отношению к существующему врожденному заболеванию перстневидного хряща (хряща под голосового канала).При рождении перстневидный хрящ может быть маленьким, эллиптическим или очень толстым. У всех трех типов подсвязочное пространство очень узкое. Большинство приобретенных случаев стеноза подсвязочного канала возникает в первые несколько месяцев жизни и может быть результатом необходимости введения дыхательной трубки в дыхательные пути (интубация), особенно когда ребенок рождается преждевременно или имеет другие сопутствующие заболевания сердца и легких. В смешанной категории к уже существующей деформации хряща добавляется интубация.
У взрослых субгортальный стеноз может возникать после длительных / многократных интубаций (в отделениях интенсивной терапии), трахеостомии, травмы шеи, дорожно-транспортного происшествия, удушения и гранулематоза Вегенера.
Презентации пациентов
Совершенно очевидно, что основная картина пациента с подсвязочным стенозом — затрудненное дыхание. Дыхание шумное, резкое (стридор), у пациента возникает одышка, особенно при повышенной активности. Голос может стать ненормальным при увеличении сужения дыхательных путей. Очень часто ребенок утомляется во время игры. Взрослому человеку может быть трудно подниматься по увеличивающимся лестничным пролетам или утомляться во время упражнений.
Сильное сужение дыхательных путей потребует осмотра всего дыхательного пути и, возможно, установки трахеостомы (искусственное отверстие через кожу в трахею). Трахеостомия размещается ниже суженного участка, что позволяет избежать стеноза и дать пациенту возможность дышать. Затем планируется фактическое лечение стеноза, и с пациентом обсуждаются различные варианты.
Диагностика
Обязательно осмотр пациента у специалиста.Иногда повторяющиеся эпизоды респираторных инфекций (круп, бронхиальная астма) могут фактически имитировать стеноз дыхательных путей. Родители и лечащий врач должны знать об этом состоянии и проявлять бдительность.
Анамнез пациента позволяет поставить диагноз. Подтверждение стеноза дыхательных путей выполняется с помощью процедуры, называемой трансназальной гибкой ларингоскопией и бронхоскопией. Эндоскопия позволяет врачу осмотреть дыхательные пути пациента (нос, горло, спинку языка, гортань, трахею и бронхи) с помощью небольшого телескопа и света.
Требуется ли неотложная помощь при диагностировании стеноза подсвязочного канала?
Совершенно верно. Для лечащего врача важно знать об этом состоянии, потому что состояние ухудшится за очень короткое время, особенно у очень маленьких детей. Экстренное лечение проходимости дыхательных путей при известном стенозе должно выполняться только опытной командой врачей. Подсвязочный стеноз классифицируется от одного до четырех, начиная от легкой до наиболее тяжелой формы непроходимости.
Помните, что даже небольшая простуда может вызвать набухание тканей гортани (часто бывает у маленьких детей с маленькими дыхательными путями), и это может вызвать серьезный респираторный дистресс. Это очень типично для стеноза малой степени, когда у пациента проявляются только легкие симптомы.
Уход
При выборе правильного хирургического метода следует учитывать несколько факторов. Они зависят от тяжести и локализации стеноза, длины стенозирующего сегмента и сопутствующих состояний, таких как сердечно-легочные состояния, неврологический статус и сопутствующие коморбидиты.Все это играет важную роль в конечном результате.
Большинство детей с тяжелыми коморбидитами уже перенесли трахеостомию. У них может быть введен питательный зонд в желудок (ПЭГ-чрескожная эндоскопическая гастростомия), и их развитие может быть отложено. Множественный стеноз дыхательных путей и сопутствующие заболевания усложняют конечный результат. Все это будет обсуждаться между семьей и лечащими врачами, которые дадут реальное представление о том, чего ожидать после лечения.
Резекция стенозирующего сегмента с тиреотрахеальным анастомозом
Голосовой исход после операции по стенозу дыхательных путей
Одним из моментов, которые необходимо учитывать при лечении подсвязочного стеноза, является голос. У большинства пациентов после операции должен быть общительный голос, хотя это может быть не совсем нормально. Голос становится лучше со временем и логопедом, и может приблизиться к до нормального. Следует помнить, что при проведении хирургических вмешательств на подсвязочных дыхательных путях всегда существует компромисс между ДЫХАТЕЛЬНЫМ ПУТИ и ГОЛОСОМ.Приоритет отдается деканюляции (удалению канюли трахеостомы), которая меняет качество жизни пациента и позволяет избежать множества проблем, связанных с трахеостомией.
Для улучшения голоса после окончательного удаления трахеостомы могут быть выполнены различные эндоскопические процедуры.
Послеоперационный период
После операции пациенты находятся под тщательным наблюдением, выполняя эндоскопию через регулярные промежутки времени (1, 3 месяца). В этот период пациентам необходимо сохранять согнутую шею и избегать тяжелых нагрузок и занятий спортом.Полное заживление после удовлетворительного вмешательства занимает 3 месяца. Окончательная эндоскопия проводится через 1 год после реконструктивной операции дыхательных путей.
Когда можно будет окончательно удалить трахеостому (деканюляцию)?
Для пациентов, находящихся за пределами Швейцарии, составляется систематический план последующего наблюдения с учетом дальних поездок и страховых полисов отдельных стран.
Стеноз гортани и трахеи | Johns Hopkins Medicine
Что такое стеноз гортани и трахеи?
Хотя большинство проблем с дыханием вызвано проблемами с легкими, иногда возникает проблема с прохождением воздуха через голосовой аппарат или трахею в легкие.В этой ситуации пациенты часто издают высокий шум во время дыхания, называемый стридором. Этот высокий звук дыхания часто путают с хрипом.
Что вызывает стеноз гортани и трахеи?
Существует ряд проблем, которые могут вызвать обструкцию дыхательных путей, приводящую к стридору, включая рубцовую ткань в гортани или трахее, неподвижность голосовых связок или, что реже, образование, затрудняющее дыхательные пути.
Когда рубцы или воспалительные ткани образуются в голосовом аппарате или трахее, это может сузить ваш дыхательный путь.Это может произойти после установки дыхательной трубки, травмы горла, в результате аутоиммунного заболевания или по неизвестной причине. Если обе ваши голосовые связки не двигаются, значит, они не открываются во время дыхания и могут ограничивать поток воздуха через голосовой ящик. Доброкачественная или злокачественная опухоль, воспалительный или инфекционный рост могут вызвать обструкцию дыхательных путей.
Лечение стеноза гортани
Если во время обследования у вас возникли проблемы с дыханием, для обеспечения вашей безопасности может потребоваться срочное вмешательство, такое как прием лекарств или даже госпитализация.
В зависимости от результатов вашего обследования вам может потребоваться дополнительное обследование в виде рентгенологических исследований, анализа крови или биопсии.
В зависимости от вашего диагноза доступно множество различных вариантов лечения.
- Рубцовая ткань в голосовом аппарате и / или трахее: часто требуется хирургическое вмешательство, чтобы открыть дыхательные пути, чтобы улучшить ваше дыхание. Реже для замедления воспалительного процесса, вызывающего непроходимость, иногда можно использовать лекарства.
- Неподвижность голосовых связок: лечение зависит от причины неподвижности голосовых связок, но часто требует хирургического вмешательства для открытия дыхательных путей.
- Массовая закупорка дыхательных путей: часто требуется биопсия, и лечение зависит от диагноза.
Антероградная катетеризация тяжелого стеноза трахеи как сложный вариант лечения проходимости дыхательных путей с последующей экстренной трахеостомией (отчет о клиническом случае) | Journal of Cardiothoracic Surgery
55-летняя женщина с Ближнего Востока с внешностью от избыточного веса до умеренного ожирения была переведена в отделение неотложной медицинской помощи. Она была возбуждена и вспотела, у нее наблюдалась сильная одышка и тахипноэ.Хотя она была в сознании, она не могла нормально говорить. Одышка усиливалась при переходе из положения сидя в положение лежа на спине, и вспомогательные дыхательные мышцы явно задействовались. Основные показатели жизнедеятельности, зарегистрированные в отделении неотложной помощи, были следующими: артериальное давление 145/80 мм рт. частота пульса 120 / мин; частота дыхания 40 уд / мин; и SpO 2 , 60%. Ее товарищи не заявляли о серьезных заболеваниях в ее прошлой истории болезни, за исключением приема астмы и отделения интенсивной терапии (ОИТ) после тяжелого астматического приступа в предыдущем месяце, в течение которого она оставалась интубированной оротрахеально в течение приблизительно 5 дней.
Оксигенация резервуарной маски с пульсоксиметрией и мониторингом сердца не увеличила SpO 2 более чем на 70%. Таким образом, в отношении стойкой гипоксемии и надвигающейся дыхательной недостаточности было принято клиническое решение выполнить быструю последовательную интубацию (RSI).
Принимая во внимание прединтубационные оценки, включая подвижность шеи, вес пациента и класс III по Маллампати, автор, как лечащий врач скорой помощи, ожидал, что ему предстоит ларингоскопия средней сложности [1].На этом этапе оценки он не обнаружил ни анатомических аномалий, связанных с возможностью сложной установки внеглоточного устройства (EGD), ни новообразования, ни лучевой терапии, ни хирургического вмешательства, связанных с возможностью сложной крикотиротомии [2]. Однако вентиляция мешком-клапаном-маской (BVM) для преоксигенации показала сопротивление и плохую вентиляцию. Поэтому врач заменил RSI единственным применением внутривенного мидазолама (0,2 мг / кг) плюс сукцинилхолин (1 мг / кг) в качестве нервно-мышечных блокаторов [3].Это облегчило ларингоскопию, которая выявила стеноз подсвязочного канала с отверстием примерно 2 мм в диаметре на 3–4 см каудальнее голосовых связок. На тот момент оротрахеальная интубация считалась невозможной. SpO 2 упал до 50%, поэтому была использована ларингеальная маска размера 4 (LMA). Как и ожидалось, возникли сопротивление, утечка и плохая вентиляция, а вентиляция LMA не смогла увеличить SpO 2 более чем на 70%. Иглу вводили через перстнещитовидную мембрану, и последующее быстрое ларингоскопическое исследование показало, что кончик иглы находится над стенозом.Это указывало на то, что крикотиротомия была бы бесполезной, и единственным способом обеспечить безопасную проходимость дыхательных путей была бы трахеостомия.
Трахеостомия обычно не считается неотложной процедурой в большинстве центров. Получение компетентного врача и установка соответствующего оборудования отнимают много времени, поэтому либо пациента переводят в операционную, либо в отделении неотложной помощи необходимо установить трахеостомию. Трахеостомия, при которой втягиваются мышцы ремня и щитовидная железа, не является простой процедурой, такой как крикотиротомия.Даже в лучших руках и в наиболее организованных центрах время, необходимое для установки трахеостомической трубки на место, составляет более минут, а дополнительные 4–5 минут необходимы для увеличения SpO 2 с 50 до 90%; эта задержка может привести к необратимому повреждению пирамидных клеток гиппокампа и неокортекса, нейронов полосатого тела и клеток Пуркинье [4]. Таким образом, до тех пор, пока запрошенная установка экстренной трахеостомии не была готова, врач применял «Стандарт наилучших интересов» и решил применить следующую инновационную стратегию:
Как показано на рис.1 был выбран двухпросветный центральный венозный катетер 12 F длиной 20 см. В отличие от техники Сельдингера, прямой конец проволочного проводника вставлялся в синюю втулку катетера и продвигался вперед до тех пор, пока он не вышел примерно на 2 см от кончика катетера. При прямой ларингоскопии проецируемый проводник вводили в отверстие стеноза. Затем катетер продвигали по проволоке, как это выполнялось во время техники Сельдингера, до тех пор, пока боковые отверстия на синей линии полностью не прошли сквозь стриктуру.Направляющий провод был втянут. Коннектор детской эндотрахеальной трубки (ЭТТ) с размером, подобным ступицам катетера (размер 3), был вставлен в синюю ступицу (на рис. 1 он показан в красной ступице для демонстрационных целей). Катетер фиксировали на соответствующей глубине лентами. К системе подключили БВМ и запустили вентиляцию. Инфузия фентанила (50 мкг / кг / мин) была начата после интубации. Двусторонний умеренный подъем груди считался приемлемой вентиляцией. Чтобы обеспечить достаточный дыхательный объем (Vt) в этой системе с высоким сопротивлением, врач должен был закрыть предохранительный клапан мешка.Таким образом, чтобы избежать потенциальной баротравмы из-за увеличения внутреннего положительного давления в конце выдоха (iPEEP) после нескольких циклов, чего опасались при любом обструктивном состоянии, врач попытался выделить как можно больше времени для каждого цикла выдоха, пока мешок не будет полностью повторно расширен [ 5–7]. Этим циклам пассивного выдоха активно помогало мягкое ручное сжатие с обеих сторон грудной клетки. Когда установка трахеостомы была готова, процедура выполнялась после соответствующей подготовки, дезинфекции и введения местной анестезии.Трахеостомическая трубка 6-го размера была размещена и зафиксирована в трахее между 5-м и 6-м кольцами. Объясненная модель успешно улучшила SpO 2 до 80% и поддерживала его до создания трахеостомы. Последний дефинитивный дыхательный путь обеспечил желаемое насыщение 95%, и пациент был помещен в хирургическое отделение интенсивной терапии для дальнейшего лечения.
Рис. 1
Модифицированная техника Сельдингера для выполнения «антероградной катетеризации трахеи»
Стеноз гортани и трахеи Артикул
Непрерывное образование
Стеноз гортани и трахеи (LTS) — это сужение верхних дыхательных путей между гортани и трахеей с потенциально разрушительными последствиями, включая дыхательную недостаточность, остановку сердечно-сосудистой системы и смерть.Верхние дыхательные пути состоят из гортани, голосовой щели, подсвязочного пространства и трахеи. Трахея представляет собой трубку цилиндрической формы с передней хрящевой стенкой, образованной с-образными кольцами и задней перепончатой стенкой. Трахея ответвляется на правый и левый главные бронхи на киле, который расположен на уровне четвертого грудного позвонка (Т4). В этом упражнении рассматриваются этиология, патофизиология, клинические проявления, диагностика, лечение и осложнения стеноза гортани и трахеи.Он также охватывает роль межпрофессиональной группы по уходу за этими пациентами.
Цели:
- Определите этиологию стеноза гортани и трахеи.
- Просмотрите соответствующую оценку стеноза гортани и трахеи.
- Опишите доступные варианты лечения стеноза гортани и трахеи.
- Опишите стратегии межпрофессиональной команды для улучшения координации оказания медицинской помощи и коммуникации с целью развития стеноза гортани и трахеи и улучшения результатов.
Введение
Стеноз гортани и трахеи (LTS) — это сужение верхних дыхательных путей между гортани и трахеей с потенциально разрушительными последствиями, включая дыхательную недостаточность, остановку сердечно-сосудистой системы и смерть.Верхние дыхательные пути состоят из гортани, голосовой щели, подсвязочного пространства и трахеи. Трахея представляет собой трубку цилиндрической формы с передней хрящевой стенкой, образованной с-образными кольцами и задней перепончатой стенкой. Трахея ответвляется на правый и левый главные бронхи на киле, который находится на уровне четвертого грудного позвонка (Т4).
Стеноз гортани может возникнуть в результате травмы, связанной с интубацией трахеи, новообразованием, аутоиммунным или инфекционным процессом.Это может протекать бессимптомно или приводить к симптомам обструкции верхних дыхательных путей.
Сужение гортани по любой причине требует мультидисциплинарного подхода к лечению, включая, помимо прочего, пульмонологов, реаниматологов, отоларингологов и гастроэнтерологов, а также патологов речи и языка и кардиоторакальных хирургов. Определение этиологии стеноза гортани и трахеи имеет решающее значение, поскольку оно может стимулировать лечение и предоставить пациенту прогностическую информацию.
Этиология
Некоторые этиологии связаны с развитием стеноза гортани и трахеи (LTS). [1] К признанным причинам стеноза гортани относятся: ятрогенные (например, осложнение эндотрахеальной интубации), аутоиммунные, инфекционные, неопластические, травматические и идиопатические. Аутоиммунные заболевания, такие как системная красная волчанка, ревматоидный артрит, васкулит, саркоидоз и склеродермия, среди прочего, могут вызывать стеноз гортани и трахеи.Инфекционные причины включают бактериальный трахеит, вирусный папилломатоз и туберкулез. Новообразование на уровне гортани или трахеи также может вызывать сужение дыхательных путей, причем плоскоклеточный рак и аденома являются наиболее частыми злокачественными новообразованиями в этом случае. [2] Прямое повреждение трахеи в результате травмы, ингаляционных ожогов или облучения — несколько причин травматического стеноза гортани и трахеи [3].
Острое повреждение гортани было описано как потенциальный компонент синдрома после интенсивной терапии.[4] Общие постинтубационные осложнения включают преходящую дисфонию, дисфагию и боль в горле у пациентов, перенесших операцию. Однако эти осложнения более выражены у пациентов в критическом состоянии. Эндотрахеальные трубки (ЭТТ) могут привести к повреждению гортани в результате прямого компрессионного повреждения слизистой оболочки задней голосовой щели, которое может в конечном итоге прогрессировать до фиброза и рубца, что приводит к стенозу.
Эпидемиология
Нет четких данных относительно эпидемиологии стеноза гортани и трахеи, поскольку трудно рассматривать это заболевание как единое целое, учитывая диапазон различных причин.Стеноз трахеи может возникать почти у 30% пациентов с трахеостомией, хотя есть много факторов, которые могут этому способствовать, в зависимости от сопутствующих заболеваний, показаний и продолжительности трахеотомии [5].
Патофизиология
Самая узкая часть дыхательных путей взрослого человека находится в подсвязочном пространстве на уровне перстневидного хряща, который простирается от нижней части голосовых связок до нижней части перстневидного хряща.[3] Эта область имеет длину всего несколько сантиметров, но обычно может быть повреждена во время интубации трахеи, так как эндотрахеальная трубка контактирует с задней частью подсвязочного пространства во время интубации. Длительная интубация также может вызвать стеноз гортани и трахеи, когда давление в манжете превышает давление перфузии капилляров слизистой оболочки (примерно 35 мм рт. Что касается пациентов с основными аутоиммунными заболеваниями, гранулематоз с полиангиитом (ранее известный как гранулематоз Вегенера) чаще всего связан со стенозом гортани и трахеи, о чем свидетельствует некротическое гранулематозное воспаление верхних дыхательных путей с васкулитом, сохраняющим фиброзные изменения и стеноз.[7]
История и физика
Обследование пациента с подозрением на стеноз гортани и трахеи включает подробный анамнез и физикальное обследование. В анамнезе должны быть указаны все предыдущие интубации трахеи и их продолжительность, история инфекции, аутоиммунного заболевания, васкулита, травмы, хирургического вмешательства, а также текущие симптомы. Наиболее частые симптомы LTS любой этиологии включают одышку, стридор, охриплость голоса и кашель.В условиях неотложной помощи врачу может не хватить времени для получения такой подробной информации, и в этом случае медицинский осмотр становится решающим. Необходимо уметь идентифицировать инспираторный стридор, который чаще всего встречается на шее, связанный с кашлем и одышкой. Если у пациента внегрудной стеноз, он может проявлять охриплость голоса, хрипы на вдохе, стридор и непродуктивный кашель. Внутригрудной стеноз проявляется с затруднением выдоха и лежа в положении лежа.Может быть снижение способности очищать секреты, а также свистящее дыхание, имитирующее астму, без ответа на бронходилататоры. [8] Локализация стеноза затруднена только по клиническим причинам.
Оценка
Стеноз гортани и трахеи можно оценить с помощью ларингоскопии или бронхоскопии. Врач может провести компьютерную томографию (КТ) шеи в тяжелых случаях, когда обструкция не позволяет провести прямую ларингоскопию, или у пациентов с травматическим повреждением трахеи и при планировании хирургического лечения.Компьютерная томография может продемонстрировать искусственный внетрахеальный стеноз, например, при массивном зобе, из-за зависимого положения трахеи при получении таких изображений [2]. Выполнение спирометрии у этих пациентов помогает установить исходный уровень и отслеживать их статус с течением времени. [9]
Существует три системы классификации, основанные на анатомических характеристиках, полученных на основе интраоперационных результатов. Классификация Коттона-Майера основана на проценте стеноза (I = <50% обструкции; II = от 51% до 70% обструкции; III = от 71% до 99% обструкции; IV = полная обструкция).Классификация Lano основана на вовлечении субсайта (I = вовлечение одного субсайта; II = вовлечение двух субпунктов; III = вовлечение трех субсайтов, при этом субсайт означает голосовую щель, подъязычный канал и трахею). Классификация McCaffrey основана на длине стеноза (I = подсвязочная часть или трахея <1 см; II = подсвязочная часть> 1 см; III = подсвязочная часть и трахея> 1 см; IV = любое поражение голосовой щели). Процент стеноза важен с точки зрения прогноза, индивидуального планирования лечения и стратификации риска трахеостомической зависимости.Пациенты со стенозом III и IV степени по классификации Cotton-Myer оказались зависимыми от трахеостомии по сравнению с пациентами со стенозом I и II степени. Согласно классификации Lano, более крупное поражение подсистемы было связано с более высоким риском трахеостомической зависимости, а также с более высокими стадиями по классификации McCaffrey. Для взрослых LTS классификации Лано и Маккаффри более точны, чем шкала Коттона-Майера [1].
Лечение / менеджмент
Обзор
Ведение ларинготрахеального стеноза является сложным, поскольку может потребовать нескольких процедур с возможностью рестеноза в некоторых случаях.Цели лечения — поддержание проходимости дыхательных путей, сокращение количества необходимых процедур и деканюляция у пациентов с трахеостомией. К сожалению, на данный момент нет стандартных руководящих принципов для подхода и управления LTS. Большинство методов лечения были описаны в различных исследованиях медицинской литературы по разным специальностям.
Варианты лечения LTS включают эндоскопическую дилатацию, хирургическое вмешательство, установку стента, лазерную терапию или иммуносупрессию для восстановления проходимости дыхательных путей, в зависимости от основной этиологии, а также степени и сложности стеноза.[10]
Бронхоскопический доступ
Бронхоскопия может использоваться для механической дилатации, лазерной терапии и стентирования для лечения стеноза гортани и трахеи. Эти методы лечения могут иметь ограниченное применение при стенозе подсвязочного канала из-за анатомических проблем. Расширение или лазерное лечение — варианты стриктур или гранулем; однако они подвержены риску рецидива. Установка стента может сместиться и вызвать более серьезное повреждение дыхательных путей. Лазер используется с осторожностью при стенозе подсвязочного канала из-за риска повреждения перстневидного хряща, в котором проходят гортанные нервы и которые играют роль в функции голосовых связок.Несколько исследований показали, что эффективность лазера и стентирования составляет менее 20% [3]. Бронхоскопическая терапия использовалась в случаях, когда пациент не является кандидатом на хирургическое вмешательство для облегчения симптомов.
Эндоскопическая механическая дилатация
Дилатация под эндоскопическим контролем выполняется с помощью нескольких устройств, включая бужи с кончиками десен, эндотрахеальные трубки или баллонные катетеры. Это может быть выполнено в амбулаторных условиях для выбранной группы пациентов. Этот способ дает более благоприятные результаты в отношении сохранения голоса по сравнению с пациентами со стенозом менее 2 см от голосовых складок или пациентами со стенозом на нескольких уровнях.Эндоскопическая дилатация должна быть лечением первой линии при простом стенозе, тогда как более сложные стенозы требуют межпрофессионального подхода и возможной хирургической оценки. Среднестатистический пациент может прожить около одного года, не требуя последующих дилатаций. [11]
Стентирование трахеи
Стентирование трахеи — паллиативный вариант для пациентов с прогрессирующей и неоперабельной обструкцией дыхательных путей, вызывающей рак. Как указывалось выше, стентирование — это сложный и рискованный подход, требующий беседы с пациентом о риске и пользе.Более высокий статус работоспособности перед операцией коррелирует с лучшими результатами для пациентов. Японское исследование Matsuo et al. направлена на прояснение показаний к установке стента, которые включают: 1) тяжелую обструкцию центральных дыхательных путей с одышкой и ограничением потока на кривой объем-поток, 2) прогноз будет продлен после установки стента, и 3) периферические дыхательные пути и легкие не повреждены. [ 12]
Предоперационная оценка
Несколько предоперационных оценок могут помочь в прогнозировании и выборе подходящего метода лечения.Пациента следует обследовать на предмет колонизации метициллин-резистентного золотистого стафилококка (MRSA) как минимум за две-три недели до возможной операции, поскольку инфекция может привести к большему количеству послеоперационных осложнений. Если у пациентов положительный результат теста на MRSA, их следует лечить профилактически с помощью трехдневного курса триметоприм-сульфаметоксазола двойной силы перорально и мупироцина интраназально, а также четырнадцати дней послеоперационного внутривенного введения ванкомицина, пока не будут удалены все дренажи. Перед тем, как продолжить лечение, пациенты также должны пройти оценку глотания с помощью волоконно-оптической эндоскопической оценки глотания (FEES) или модифицированного исследования глотания с барием (MBS), чтобы определить идеальный режим послеоперационного питания при родах.FEES также оценивает подвижность голосовых связок и степень стриктуры. [13]
Открытая операция
Открытая операция предлагается пациентам с III или IV степенью по Майер-Коттон, потерей хряща или стенозом более 1 см. Открытая операция возможна в случаях, когда длина твердых и рубцовых тканей превышает 1 см. Хирургические случаи имеют больше успехов, тогда как эндоскопические процедуры требуют большего количества повторных вмешательств. Открытая операция может быть разделена на 1) ларинготрахеальную резекцию с реанастомозом или 2) ларинготрахеопластику с использованием нативной и тканевой пластики.[13]
Резекция гортани и трахеи с реанастомозом
Систематический обзор Lewis et al. обнаружили, что ларинготрахеальная резекция с анастомозом была связана с уменьшением потребности в дополнительных операциях и увеличением скорости деканюляции по сравнению с эндоскопическими процедурами. Они также обнаружили, что пациентам с идиопатическим стенозом требуется меньше дополнительных операций по сравнению с пациентами со стенозом гортани и трахеи из-за травмы или интубации. [14]
Ларинготрахеопластика
Лариготрахеопластика включает в себя различные хирургические методы, которые включают одноэтапный или многоэтапный подход с использованием различных типов просветных трансплантатов или стентирования трахеи.[15] Результаты обычно благоприятные, с высоким процентом деканюляции. У них также мало послеоперационных осложнений, включая грануляционную ткань и отек голосовой щели. Их можно лечить коротким курсом дексаметазона от 24 до 48 часов, а также диурезом и подъемом изголовья кровати. [16] [17]
Т-трубка Монтгомери
Т-трубка Монтгомери вводится через переднюю стенку трахеи дистальнее анастомоза. Он обеспечивает стабильную проходимость дыхательных путей в течение длительных периодов (не менее шести месяцев) до рассмотрения возможности деканюляции или навсегда в неоперабельных случаях.[2] [9] [18]
Дополнительное лечение
В настоящее время для лечения LTS используются несколько вариантов дополнительного лечения. Обзор литературы предлагает использование дополнительных методов лечения, таких как митомицин С, стероиды и ингибиторы протонной помпы.
Митомицин C
Митомицин C — химиотерапевтическое средство, которое применяется местно в течение четырех минут после разреза. Он работает как алкилирующий агент, который подавляет деление клеток, синтез белка и пролиферацию фибробластов, в конечном итоге уменьшая образование рубцовой ткани.Сообщалось, что это может быть терапевтическим вариантом для более тонких стенозов; тем не менее, рестеноз может возникать с той же частотой через пять лет с повторным применением или без него. [19]
Стероиды
Для пациентов, подвергающихся дилатации, кортикостероиды, вводимые местно или системно в пероральной форме, имеют положительные доказательства в текущих данных, с большим успехом, отмеченным при стенозах толщиной более 1 см [20] [21].
Дифференциальная диагностика
Некоторые дифференциальные диагнозы, которые необходимо учитывать при оценке стеноза гортани и трахеи, включают следующее: [22]
- Ангионевротический отек
- Астма
- Эпиглоттит
- Опухоль пищевода
- Аспирация инородного тела
- Гастроэзофагеальная рефлюксная болезнь
- Масса средостения
- Загрудинный зоб
- Подсвязочное полотно
- Трахеомаляция
- Дисфункция голосовых связок
Прогноз
Общий прогноз для пациентов с идиопатическим СНС, перенесших радикальную операцию, отличный.Прогноз при другой этиологии зависит от клинического течения основного заболевания, вызывающего LTS.
Осложнения
Острый LTS (например, LTS после экстубации) может привести к остановке дыхания, если своевременно не идентифицировать его правильно. При идиопатической СНС осложнения включают изменения голоса, зависимость от трахеостомии без возможности деканюляции и необходимость многократных процедур.
Деканюляция трахеостомы является целевой целью открытой хирургии.Приблизительно от 63 до 95% пациентов, перенесших открытую операцию, успешно деканюлируют. Однако пациенты со стенозом III или IV степени (шкала Майера-Коттона), диабетом, гастроэзофагеальной рефлюксной болезнью, диабетом и / или индексом массы тела (ИМТ) выше 30 могут иметь более высокий уровень трахеостомической зависимости.
Кроме того, открытая операция может осложняться дисфагией из-за повреждения возвратных гортанных нервов или использования стента для поддержания проходимости дыхательных путей. [9]
Проспективное исследование Bibas et al.в Journal of Thoracic Disease обнаружено, что качество жизни пациентов со стенозом трахеи доброкачественного происхождения (например, интубация трахеи, не поддающаяся хирургическому лечению) серьезно ухудшается [23]. Качество жизни, связанное со здоровьем, влечет за собой физическое и психическое благополучие пациента и его семьи. Это исследование включало пациентов с Т-образными трубками Монтгомери, эндотрахеальными силиконовыми стентами или трахеостомией, а также способность заполнять анкету. Они исключили пациентов с хроническими сопутствующими заболеваниями, такими как хроническая обструктивная болезнь легких, тяжелая сердечная недостаточность и почечная недостаточность.
Консультации
Пациентам с LTS, как правило, требуется несколько специалистов в зависимости от клинической стадии, на которой они находятся. В острых случаях, например, когда у пациента отмечается постэкстубационный стридор, врач-реаниматолог обычно является основным консультантом по этому случаю с дополнительной помощью анестезиолога в том случае, если пациенту требуется повторная интубация трудных дыхательных путей. Также может потребоваться вмешательство специалистов по ушному носу и горлу (ЛОР), хирургов-травматологов и интервенционных пульмонологов (IP).Специалисты по IP будут необходимы для установки стентов, тогда как кардиоторакальные хирурги могут потребоваться для хирургического доступа в хронических или повторяющихся случаях. Когда таким пациентам проводятся интервенционные процедуры, очень важна координация с бригадой анестезиологов, поскольку обычно требуются усовершенствованные методы лечения проходимости дыхательных путей, такие как техника апноэ или струйная вентиляция. [1]
Сдерживание и обучение пациентов
Часто пациенты не могут быть осведомлены о необходимости эндотрахеальной интубации и возможных осложнениях, таких как LTS, из-за экстренной ситуации, в которой это происходит.В случаях, когда пациенты имеют в анамнезе аутоиммунные заболевания и у них может быть LTS, их врач должен проконсультировать их относительно того, какие признаки и симптомы им не следует игнорировать, и немедленно обратиться за медицинской помощью, особенно если у них был предыдущий эпизод LTS. Кроме того, пациенты, страдающие LTS, особенно с идиопатической этиологией, могут получить пользу от онлайн-форумов, где они могут связаться с другими пациентами, которые страдают аналогичным образом, чтобы поделиться информацией, опытом и эмоциональной поддержкой.[24]
Улучшение результатов команды здравоохранения
Стеноз гортани и трахеи — редкое заболевание, которое может быть вызвано различной этиологией и иметь серьезные последствия для здоровья. Врачам необходимо учитывать это у пациентов с одышкой, стридором, хрипом и / или изменениями голоса. Постановка диагноза имеет решающее значение для привлечения необходимых бригад для лечения пациента, включая врача интенсивной терапии, если есть опасения по поводу проходимости дыхательных путей и острой защиты дыхательных путей.В более коварных или хронических ситуациях целесообразно привлечь интервенционного пульмонолога и / или отоларинголога для проведения бронхоскопии или ларингоскопии для дальнейшего обследования. Ревматолог может помочь, если установлено, что LTS имеет аутоиммунную этиологию. Кардиоторакальный хирург должен быть на борту, если требуется операция, или общая хирургия в случаях, связанных с трахеостомией. Пациентам с изменениями речи может быть полезна помощь логопедов. У госпитализированных пациентов респираторные терапевты обычно оказывают помощь при трахеостомии по мере необходимости.
Подсвязочный стеноз — обзор
Подсвязочный стеноз
SGS может быть врожденным или приобретенным. Врожденный SGS у новорожденного определяется как просвет диаметром 4,0 мм или меньше на уровне перстневидного хряща. Считается, что SGS является результатом неспособности реканализации просвета гортани и является одним из континуума эмбриологических неудач, который включает атрезию гортани, стеноз и перепонки. Врожденный SGS часто связан с другими врожденными поражениями и синдромами головы и шеи (например,г., малая гортань у больного с синдромом Дауна). Приобретенный SGS встречается гораздо чаще и, как правило, является следствием длительной интубации новорожденных, часто с несоответствующим образом большой эндотрахеальной трубкой (такой, которая не допускает утечки воздуха при давлении воды менее 20 см). Другие кофакторы для развития приобретенного SGS включают рефлюкс и EoE.
Уровни серьезности SGS классифицируются в соответствии с системой оценок Майер-Коттон (см. Рис. 79.1). В своей самой легкой форме (отсутствие преграды до 50% непроходимости) врожденный SGS выглядит как нормальный перстневидный рубец с диаметром меньше среднего, обычно эллиптической формы.Легкая СГС может проявляться рецидивирующими инфекциями верхних дыхательных путей (часто диагностируемыми как круп), при которых минимальный отек подсвязочного пространства вызывает обструкцию дыхательных путей. У маленьких детей самая большая обструкция обычно находится на 2–3 мм ниже настоящих голосовых связок. Более тяжелые случаи могут проявляться острым нарушением дыхательных путей во время родов. Если эндотрахеальная интубация прошла успешно, пациенту может потребоваться вмешательство перед экстубацией. Когда интубация не может быть достигнута, установка трахеотомии во время родов может спасти жизнь.Важно отметить, что у младенцев обычно на удивление мало симптомов. Даже у пациентов с SGS III степени (обструкция 71–99%) симптомы могут отсутствовать в течение недель или месяцев.
Дети с легкой формой приобретенного СГС могут протекать бессимптомно или с минимальными симптомами. Таким образом, может быть целесообразным наблюдение, а не вмешательство. Это часто бывает у детей с SGS I или II степени. Тем не менее, пациенты с более тяжелым SGS (степени III и IV) часто проявляются симптоматикой либо с зависимостью от трахеотомии, либо с непереносимостью стридора и физической нагрузки.
Радиологическая оценка дыхательных путей, которые не были интубированы, может дать клиницисту информацию о месте и длине стеноза. Полезные методы визуализации включают снимки боковых мягких тканей шеи на вдохе и выдохе, рентгеноскопию для демонстрации динамики трахеи и гортани, а также рентген грудной клетки. Тем не менее, наиболее важным исследованием является высокое напряжение в дыхательных путях. Эти снимки делаются не только для выявления классического «уклонения», наблюдаемого у пациентов с СГС, но и для выявления возможного стеноза трахеи.Последнее состояние обычно вызывается сплошными кольцами трахеи, которые могут предрасполагать пациента к опасной для жизни ситуации во время жесткой эндоскопии или даже во время интубации.
Независимо от того, является ли SGS врожденным или приобретенным, для обследования требуется эндоскопическое обследование, которое считается золотым стандартом. Эндоскопия необходима для диагностики стеноза гортани. Следует провести точную оценку эндоларинкса, включая оценку SGS. Стеноз, вызванный рубцеванием, грануляционной тканью, утолщением подслизистой оболочки или врожденным аномальным перстневидным кольцом, можно отличить от SGS с нормальным перстневидным кольцом, но для точной оценки требуется эндоскопическое измерение с помощью эндотрахеальных трубок или бронхоскопов.
У пациента с врожденным SGS гортань будет расти по мере роста пациента. Таким образом, после первоначального лечения SGS пациенту может не потребоваться дополнительное хирургическое вмешательство. Однако, если первоначальное лечение требует интубации, риск развития приобретенного SGS в дополнение к лежащему в основе врожденному SGS является значительным.
В отличие от врожденного SGS, приобретенный SGS вряд ли разрешится спонтанно и, следовательно, требует вмешательства. Реконструкция подсвязочного дыхательного пути — сложная процедура, и перед операцией необходимо оптимизировать общее состояние пациента.У детей с легкими симптомами и незначительной степенью SGS эндоскопическое вмешательство может быть эффективным. Эндоскопические варианты включают радиальные разрезы (холодным оружием или лазером) через стеноз, дилатацию гортани, применение местных или инъекционных стероидов и местного митомицина. Более тяжелые формы SGS лучше поддаются восстановлению дыхательных путей на открытом воздухе. Реконструкция гортани и трахеи с использованием трансплантатов реберного хряща, помещенных через расщепленную пластинку перстневидного хряща, надежна и выдержала испытание временем. 24,25 Трансплантаты реберного хряща могут быть размещены через переднюю пластинку перстневидного хряща, заднюю пластинку перстневидного хряща или через обе. Эти процедуры могут выполняться в два этапа: поддержание трахеальной трубки и временное размещение супрастомального гортанного стента над трахеальной трубкой. В качестве альтернативы, в отдельных случаях может быть выполнена одноэтапная процедура с удалением трахеальной трубки в день операции и с ребенком, требующим интубации в течение 1–14 дней.
