лишний вес, мышцы, сон и секс. Как убрать живот после родов
Содержание:
После родов многие женщины, поглощенные уходом за новорожденным, почти забывают о себе. Других, наоборот, не оставляют в покое изменения, произошедшие с телом. И тем, и другим будет полезен «путеводитель» по восстановлению после родов. Когда можно начать делать упражнения для того, чтобы подтянуть мышцы? Должны ли еще болеть швы после эпизиотомии и кесарева сечения? Почему через 6 недель после родов женщине еще не до секса? Отвечаем на самые распространенные вопросы молодых мам.
4 неделя после родов
Во время беременности мышцы живота у вас могли разойтись в середине, чтобы оставить место для ребенка. Это случается более чем у двух третей женщин. После родов эти мышцы остаются в таком же состоянии. Вы даже можете нащупать щель между ними, нажимая пальцами в области выше пупка. Сейчас лучший способ укрепить мышцы брюшного пресса — это втягивать живот каждый раз, когда вы поднимаете ребенка.
Не делайте никаких упражнений, по крайней мере пока не пройдете осмотр у врача через шесть недель после родов, потому что, если вы начнете заниматься слишком рано, это расстояние между мышцами может увеличиться. Кроме того, мышцы корпуса тоже ослаблены, и лишняя нагрузка на них может повредить спине.
Если у вас было кесарево сечение, вы также можете пробовать сокращать мышцы брюшного пресса, когда поднимаете ребенка, но не делайте этого, если вам больно. И не поднимайте ничего тяжелого хотя бы до полутора месяцев после родов. Просто помните, что ваша мышечная ткань была рассечена во время операции, и это еще больше ослабляет мышцы.
На этой неделе вы можете почувствовать настоящее переутомление. Прилив энергии после родов, возможно, дал вам сил на первые пару недель, но сейчас уже сказывается недосыпание. Есть две вещи, которые могут помочь. Во-первых, постарайтесь спать днем хотя бы полтора часа. Попросите родственников или друзей взять на это время ребенка, чтобы вы могли закрыть дверь в спальню и отдохнуть по настоящему.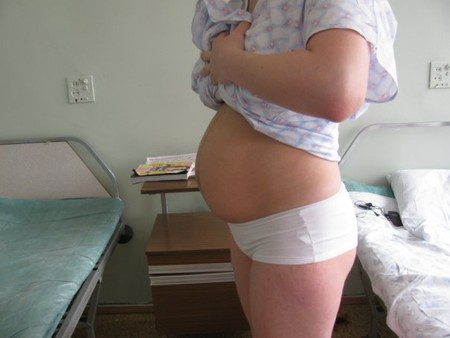 Делайте так хотя бы два дня подряд, и вы уже почувствуете себя гораздо лучше.
Делайте так хотя бы два дня подряд, и вы уже почувствуете себя гораздо лучше.
Во-вторых, ночью постарайтесь проспать четыре часа подряд. Даже один четырехчасовой сон будет иметь большое значение для вашего психического состояния. Это может означать, что вы отправитесь спать в восемь вечера, оставив вашего партнера с малышом — с бутылочкой и пачкой подгузников. Делайте все, что может понадобиться, но добейтесь этого четырехчасового сна.
5 неделя после родов
Сейчас вы перестанете быстро сбрасывать вес. Теперь, чтобы продолжать терять килограммы, вам придется выработать режим питания и физических упражнений, но если вы кормите грудью, то не худейте больше чем на 500 г в неделю, иначе это плохо скажется на выработке молока. Избегайте тяжелых физических нагрузок (это бег, игра в сквош, подъем большого веса в тренажерном зале), потому что ваши связки еще ослаблены, и вы можете получить травму.
Гормоны беременности ослабили связки мышц тазового дна, чтобы вы могли родить ребенка, но они действуют не избирательно, поэтому ослабли все связки в организме.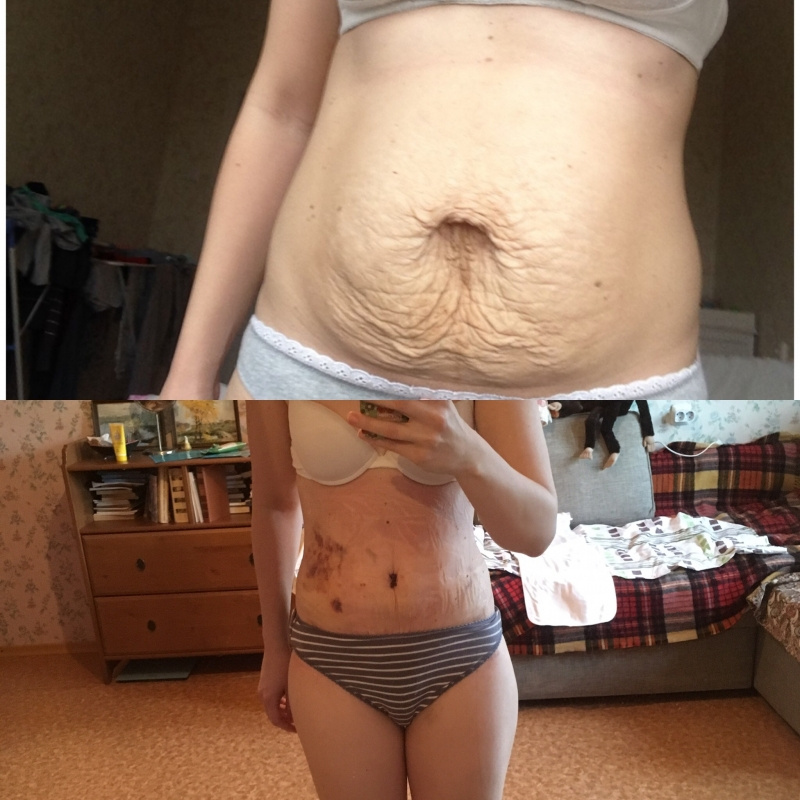 Примерно через три месяца они станут достаточно плотными, чтобы риск получить травму заметно снизился, но понадобится пять месяцев, чтобы они окончательно вернулись к нормальному состоянию. Лучшее упражнение на данный момент — это катать коляску с малышом: ходьба сжигает около 350 калорий в час.
Примерно через три месяца они станут достаточно плотными, чтобы риск получить травму заметно снизился, но понадобится пять месяцев, чтобы они окончательно вернулись к нормальному состоянию. Лучшее упражнение на данный момент — это катать коляску с малышом: ходьба сжигает около 350 калорий в час.
Важно также следить за своей осанкой, особенно когда поднимаете и укачиваете малыша, а также во время кормления грудью. В это время очень легко начать сутулиться, особенно когда чувствуете себя очень уставшей, но неправильная осанка может привести к болям в пояснице. Во время беременности изгиб вашего позвоночника изменился так, чтобы выдерживать вес ребенка. Теперь позвоночник постепенно возвращается к прежнему состоянию, и полное восстановление может занять до трех месяцев.
Послеродовая депрессия затрагивает одну из десяти женщин, и если в прошлом вы уже страдали от депрессий, то риск еще выше. Женщина может стать плаксивой, не радоваться ребенку, раздражаться; также у нее может начаться бессонница, пропасть аппетит, она может излишне тревожиться о малыше или считать себя плохой матерью. Удивительно, что только одна из четырех мам обращается за помощью, но если вы чувствуете себя подавленно большую часть времени в течение недели и дольше, поговорите с вашим врачом.
Удивительно, что только одна из четырех мам обращается за помощью, но если вы чувствуете себя подавленно большую часть времени в течение недели и дольше, поговорите с вашим врачом.
6 недель после родов
Если у вас нет никаких осложнений, то в шесть недель вы пройдете последний послеродовый осмотр у гинеколога. Доктор обследует ваш живот, чтобы убедиться, что матка возвращается к своему нормальному состоянию. Также у вас возьмут анализ мочи и измерят давление. Наконец, врач проверит шов от эпизиотомии, если он у вас есть.
На осмотре можете сообщить врачу, если вы все еще плохо чувствуете себя после родов в психологическом плане, потому что это может указывать на послеродовую депрессию. Также вы можете пожаловаться врачу, если швы все еще болят, потому что они уже не должны быть чувствительными, и сообщите, если вам больно заниматься сексом или вы даже не можете и думать об этом из за боли.
Если у вас еще не было секса, то вы, конечно, не исключение, потому что многие женщины предпочитают подождать несколько месяцев после родов, отчасти потому что они боятся, что им будет больно. Но вообще секс уже не должен быть болезненным, если только у вас не слишком много швов, поэтому поговорите с врачом, если вам все еще больно после нескольких первых раз.
Но вообще секс уже не должен быть болезненным, если только у вас не слишком много швов, поэтому поговорите с врачом, если вам все еще больно после нескольких первых раз.
Перспектива снова забеременеть тоже может быть причиной, по которой женщины не хотят заниматься сексом после родов, поэтому поговорите с вашим врачом о контрацепции. Также женщины часто беспокоятся, что секс уже не будет таким приятным, потому что влагалище стало «больше». Но это напрасное опасение, так как влагалище очень эластично и через шесть недель после родов оно возвращается к своим прежним размерам. Кроме того, вы можете продолжать делать упражнения для мышц тазового дна, чтобы подтянуть их.
Некоторые женщины опасаются, что просто не смогут наслаждаться сексом, как раньше, — и это тоже миф. Скорее всего, все будет как прежде, а многие говорят, что становится даже лучше, потому что они начинают чувствовать особую близость со своим партнером из за того, что у них есть общий ребенок. Некоторые женщины признаются даже, что после родов им стало легче достигать оргазма. Считается, что это происходит потому, что кровоснабжение половых органов после родов улучшается.
Считается, что это происходит потому, что кровоснабжение половых органов после родов улучшается.
Но главная причина, по которой вы можете не хотеть секса, — это обычная усталость в сочетании с гормональными скачками, которые снижают либидо. Наберитесь терпения, ваша сексуальная жизнь вернется, а пока не смущайтесь и посоветуйтесь с врачом, если вас что-то беспокоит. Врачам постоянно приходится помогать людям с такими проблемами. Также важно поговорить с вашим партнером о том, что вы чувствуете: объясните ему, что многие женщины какое то время воздерживаются от секса, но сексуальная жизнь вернется довольно скоро. Чем больше терпения и понимания он проявит, тем быстрее вы захотите секса.
Ох, особенно весело после второй беременности. Если после первой я пришла в себя довольно быстро, то вторая… Это целый веер. Во-первых, вторая беременность у меня прошла через кесарево. Во-вторых, кожа оказалась еще более растянутой. В-третьих, практически сразу после родов у меня адски начала болеть спина. Бандаж не помогал. Вообще. Ко всему, он дико раздражал шов. Я потела в нем, было некомфортно. Ко всему, он сползал. На очередном приеме у врача, он осмотрел мой шов и сказал, что такими темпами я буду заживать еще очень и очень долго. Пришлось искать замену бандажу. Нашла умное корректирующее белье, которое рекомендовалось для ношения после родов и кесарева. Оказалось в разы удобнее бандажа. Самая прелесть в том, что это белье — шортики. Которые от середины бедра и заканчиваются где-то под грудью. То есть, поддерживалось все, что надо — и живот, и шов.
Бандаж не помогал. Вообще. Ко всему, он дико раздражал шов. Я потела в нем, было некомфортно. Ко всему, он сползал. На очередном приеме у врача, он осмотрел мой шов и сказал, что такими темпами я буду заживать еще очень и очень долго. Пришлось искать замену бандажу. Нашла умное корректирующее белье, которое рекомендовалось для ношения после родов и кесарева. Оказалось в разы удобнее бандажа. Самая прелесть в том, что это белье — шортики. Которые от середины бедра и заканчиваются где-то под грудью. То есть, поддерживалось все, что надо — и живот, и шов.
А самое прекрасное — перестала болеть спина. Это я уже потом прочитала, что это белье умное не просто потому что оно там теорему Ферма решает, а потому что, оно помогает решать проблему болей в спине.
2015-03-16, МэриДжейн
Перепробовала много методик по вумбилдингу, но все было не интересно и в конце концов забрасывалось.
Одна из наших девочек посоветовала новый тренажер Magic Kegel Master ( вот тут нашла [ссылка-1] ). Самое крутое что он работает вместе со смартфоном на котором программа тренировок, результаты и т.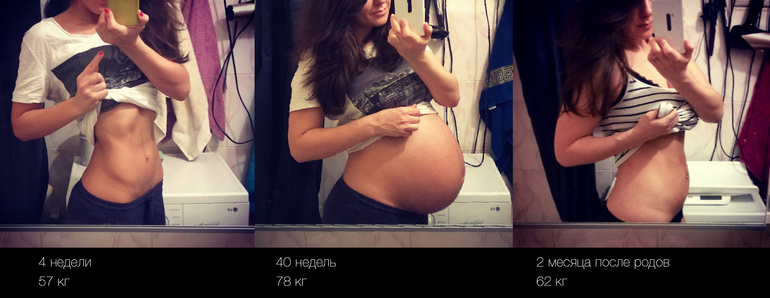 д.
д.
Получается личный тренер, все интересно и совсем не скучно. Занимаюсь уже 3й месяц, очень довольна, советую!
2015-10-26, Селезнева Алиса (2)
А я набрала порядочно, но поскольку родила весной сразу же взялась за себя. Стала питаться по системе май боди лав и упражнения делать прямо дома, всего по 15 минут. Во-первых, поборола депрессию и всякие дурацкие мысли. Всё тело словно у железного дровосека было. Легче только от движений стало. [ссылка-1]
2015-10-06, eva_fox
Я с первым ребенком вообще как пушинка летала, бабки няньки как говорится были рядом и помогали.А второго ребенка родила после 30 лет.И сами роды тяжелей проходили и возраст давал о себе знать и так в принципе хоть и спокойный ребенок, но уставала гораздо больше.Вес так вообще у меня на 20 кг лишним прибавился.А скидывала его два года, при чем очень тяжело уходил.Но я справилась
2015-10-28, Алла Санькова
Вот уж точно, после первых родов вообще не вопрос, а после вторых, да еще и с большим перерывом после первых — ох как непросто.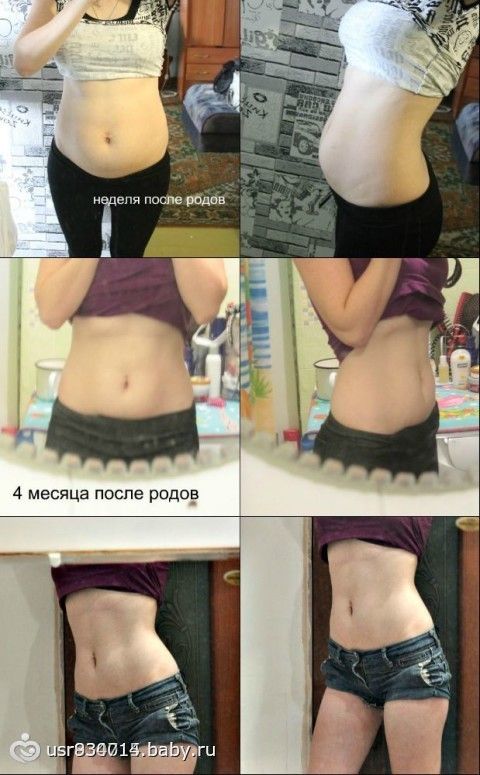 Но я сейчас начинаю разумно ограничивать себя в еде и делаю упражнения, а еще гуляю с коляской помногу. Посмотрим, достаточно ли будет этого .
Но я сейчас начинаю разумно ограничивать себя в еде и делаю упражнения, а еще гуляю с коляской помногу. Посмотрим, достаточно ли будет этого .
2015-09-25, Латина
ДД, а фирму белья не подскажите?
2015-03-16, RossoR
Всего 6 отзывов Прочитать все отзывы.
самочувствие, вес + Фото… — 37 ответов на Babyblog
Вот и 2 недельки прошло, аж не верится…
Лейлочка моя растет не по дням, а по часам… Каждый раз беру ее и чувствую, что потяжелела ;)) Такой пухляш ;)) Это хорошо, молока хватает! Ттт, пусть так и будет дальше ;))
Обо мне…
Мое самочувствие улучшается с каждым днем! Сегодня вот уже силы появились для домашних дел (раньше муж и мама помогали). Первую неделю, конечно, вообще было амебное состояние… А сейчас скачу, как сайгак ;)) Будто и не рожала.
И вообще, у меня такое ощущение, что это было не со мной… Какбудто просто страшный сон… Странно… Думала, я не забуду никогда эти мучения. .. А сейчас даже ту боль вспомнить не могу…
.. А сейчас даже ту боль вспомнить не могу…
Почти уже ничего не болит. Лишь иногда возникает дискомфорт… А первые дни болело все — и матка, и кишки, и промежность… Ходила, прихрамывая… Щас нормалек уже ;)) Выделения только все еще идут, не сильные, конечно… Но врач сказала, что месяц-полтора могут быть… Ладно… Ждем… Это уже мелочи 😉
За беременность я набрала 9 кг. Точнее после токсикоза. Набор веса пошел с 20-ой недели…
Из РД приехала, было -5кг. Потом за неделю ушло еще 2кг.(думаю это лишняя жидкость была). За вторую неделю -1кг. Итого: -8кг. Сейчас добеременный вес ;)) Но внешне все выглядит, конечно, не так как раньше… Особенно, если спереди смотреть… Сбоку еще ничего…
Я же раньше фитнесом занималась. А всю беременность, считай пролежала… И мышцы уже не в том состоянии… Жду недождусь, когда пройдут 2 мес.и буду делать дома разные упражнения, а потом может и в зал вернусь со временем! Пока только делаю растяжку ;))
Ну и надеюсь, что когда начнем много гулять, хотьба поможет похудеть. Я же перед тем, как начала планировать беременность, была на 10 кг.меньше, чем сейчас. Потом гормональные таблетки (неправильно назначенные) за 2 мес.подарили мне вот такой привес… Он меня совсем не радует… Буду стараться вернуть форму ;))
Я же перед тем, как начала планировать беременность, была на 10 кг.меньше, чем сейчас. Потом гормональные таблетки (неправильно назначенные) за 2 мес.подарили мне вот такой привес… Он меня совсем не радует… Буду стараться вернуть форму ;))
Восстановление после родов
Акушеры-гинекологи называют периодом после родов (послеродовым) время, в течение которого заканчивается обратное развитие (инволюция) тех органов и систем, которые подвергались изменениям в связи с беременностью и родами. Этот период обычно длится 6—8 недель. За это время функции практически всех органов постепенно восстанавливаются, за исключением функции гормональной системы и молочных желез, которым еще предстоит «работать» в измененном режиме весь период лактации.
Матка после родов
Сразу после отделения последа, происходит значительное сокращение матки, она обретает шаровидную форму. После родов матка весит около 1 кг, через неделю — 500 г, а к концу периода после родов она обретает прежние (дородовые) размеры и вес — около 50 г.
Эти изменения не проходят незамеченными женщиной: новоявленная мама периодически ощущает ноющие боли внизу живота, особенно ощутимые во время кормления. Это связано с тем, что в момент сосания груди выделяется гормон окситоцин, который оказывает сокращающее воздействие на матку.
Возвращение шейки матки в прежнее состояние происходит несколько медленнее. Ее окончательное формирование завершается примерно на 13-й неделе после родов. Однако первоначальная (круглая) форма наружного зева не восстанавливается (исключение составляют женщины после кесарева сечения). Маточный зев — отверстие шейки матки — приобретает щелевидную форму. И сама шейка матки уже будет иметь не коническую (как до родов), а цилиндрическую форму. Впрочем эти изменения никак не отражаются на здоровье женщины, и их заметит только ваш врач.
В роддоме для ускорения процесса сок ращения матки при необходимости назначают внутримышечные инъекции окситоцина. Для противников лекарственного воздействия на организм кормящей мамы можно предложить довольно простой массаж матки: лежа на спине, с расслабленным животом, нащупав дно матки (дном матки называется самая верхняя ее часть, которая сразу после родов находится чуть ниже пупка), начинайте легонько «сгребать» ее от периферии к центру и вверх. Только делайте это очень нежно! Ваша матка так трудилась и заслуживает деликатного обращения!
Для противников лекарственного воздействия на организм кормящей мамы можно предложить довольно простой массаж матки: лежа на спине, с расслабленным животом, нащупав дно матки (дном матки называется самая верхняя ее часть, которая сразу после родов находится чуть ниже пупка), начинайте легонько «сгребать» ее от периферии к центру и вверх. Только делайте это очень нежно! Ваша матка так трудилась и заслуживает деликатного обращения!
Месячные после родов
Кровянистые выделения из половых путей после родов периоде называются лохиями. Они обильнее обычных месячных и имеют специфический (прелый) запах. Лохии меняют свой характер, со временем становясь более прозрачными, и к 6-й неделе после родов периода имеют такой же характер, что и выделения до беременности.
В первые 6 недель, пока матка и шейка матки еще не сократились, болезнетворные микроорганизмы легко могут попасть в матку, поэтому следует тщательно соблюдать гигиену наружных половых органов. Для этого периода идеально подходят специальные послеродовые прокладки — они имеют размер, удовлетворяющий потребностям послеродовых выделений. Прокладки, вне зависимости от наполненности, нужно менять каждые 2 часа.
Для этого периода идеально подходят специальные послеродовые прокладки — они имеют размер, удовлетворяющий потребностям послеродовых выделений. Прокладки, вне зависимости от наполненности, нужно менять каждые 2 часа.
Восстановление менструальной функции у мам, отказавшихся от грудного вскармливания, происходит примерно через полтора месяца, а у кормящих грудью женщин — через шесть месяцев. Но эти цифры среднестатистические. Организм каждой женщины индивидуален, поэтому допускаются изменения сроков прихода первой после родов менструации. Постепенно месячные становятся регулярными и, как отмечают многие мамы, менее болезненными. Это связано с нормализацией обменных процессов в гипоталамусе — железе внутренней секреции, расположенной в головном мозге. Ведь роды — это стресс, а стрессовые ситуации не всегда вредны для организма человека. И роды — самый наглядный тому пример. Если они проходят нормально, без осложнений, в гипоталамусе восстанавливается обмен особых веществ, уменьшающих восприимчивость к боли.
Влагалище после родов
Его объем постепенно уменьшается. Несмотря на то что влагалище не возвращается к своему дородовому состоянию, через 6—8 недель, за счет восстановления тонуса мышц промежности, просвет влагалища будет максимально приближен к дородовому.
Врачи рекомендуют подождать с сексуальными отношениями после родов 1,5-2 месяца. Именно это время требуется женской половой системе для восстановления. Но если во время родов были травмы шейки матки, влагалища и промежности, срок воздержания устанавливается врачом индивидуально. В любом случае, если вы еще морально не готовы к возобновлению интимных отношений, лучше подождать.
Вне зависимости от сроков прихода менструации у кормящих женщин овуляция (выход яйцеклетки из яичника), а значит, и оплодотворение возможны и в первые месяцы материнства. Будьте бдительны!
Контрацепция, основанная на сроках физиологической аменореи, то есть рассчитанная на то, что при отсутствии менструации в период грудного вскармливания, беременность не наступит, у женщин, кормящих грудью, возможна при соблюдении ряда условий:
-
Возраст ребенка не старше 6 месяцев.
-
Отсутствие докорма, прикорма и допаивания ребенка водой. -
Кормление по требованию. -
Обязательные подутренние кормления (с 3 до 8 часов утра).
Если эти условия не соблюдаются, то при возобновлении половой жизни необходимо использовать средства контрацепции. Например, презерватив, спермицидные средства, специальные оральные контрацептивы для кормящих мам. Вместе с врачом подберите приемлемый для вас способ предохранения от беременности. Помните, что ваш организм будет готов к следующим родам только через два года.
Сердечно-сосудистая система после родов
Не менее значимые изменения претерпевает сердечно-сосудистая система. Постепенно снижается повышенный во время беременности объем циркулирующей крови, возвращаясь к исходному в течение недели. Иногда может наблюдаться учащение сердечных сокращений.
В связи с тем, что после родов обязательно имеет место кровотечение, свертывающая система крови активно работает. В первые две педели отмечается повышение количества тромбоцитов (кровеостанавливающих телец).
В первые две педели отмечается повышение количества тромбоцитов (кровеостанавливающих телец).
В этот период врачи внимательно следят за состоянием родильницы, особенно если женщина перенесла кесарево сечение, дабы предотвратить такое грозное осложнение периода после родов, как тромбоэмболию — образование тромбов, закрытие ими просвета сосудов.
Мочевой пузырь после родов
В связи с понижением тонуса мускулатуры мочевого пузыря в первые дни после родов женщина может не ощущать позывов к мочеиспусканию. Такое состояние мочевого пузыря усугубляется затяжными родами.
В первые несколько дней после родов женщина должна каждые 2 часа ходить в туалет, даже если позывов на мочеиспускание нет. В противном случае мочевой пузырь может переполняться, что препятствует нормальному сокращению матки, отхождению послеродовых выделений, а это, в свою очередь, способствует возникновению воспалительных осложнений.
Запоры и геморрой после родов
Следствием снижения тонуса мускулатуры в желудочно-кишечном тракте являются запоры.
Запоры, пожалуй, самая частая проблема молодых мам. Их причиной может быть недостаточная сократимость мышц матки. Кроме того, стенки кишечника, в течение девяти месяцев испытывавшие на себе давление, после родов расширяются, кишечник занимает гораздо больший объем. А мышцы тазового дна, уставшие в родах, никак не хотят работать.
Справиться с запором вам помогут теплый душ, который снимет напряжение, массаж живота, который заставит мышцы кишечника работать, и разумная диета. Массаж заключается в круговом поглаживании живота по часовой стрелке. На вдохе нажим ослабляем, на выдохе — усиливаем. А диета, богатая клетчаткой (зеленые яблоки, тыква, кабачки, чернослив), поможет вам в борьбе с запором. В первые дни после родов возможно применение слабительных свечей (например, глицериновых), но после выписки из роддома постарайтесь обходиться без них.
Еще одна неприятность, встречающаяся после родов, — геморрой, или варикозное расширение вен прямой кишки. К сожалению, у большинства женщин после родов наблюдается выпадение геморроидальных узлов.
Небольшие узелки уменьшаются в течение первой недели, не причиняют особого дискомфорта и не требуют специального лечения. Если геморрой причиняет вам неудобства и боль, обратитесь к проктологу. Он поможет вам в выборе наиболее эффективного способа борьбы с этим недугом.
Грудь после родов
Наибольшим изменениям после родов подвергается молочная железа. Уже во время беременности в молочных железах происходят изменения, подготавливающие их к выработке молока. В первые дни после родов из сосков выделяется только молозиво — уникальная субстанция, защищающая ребенка от вредных бактерий, обеспечивающая заселение кишечника ребенка нормальными микроорганизмами и полностью удовлетворяющая потребность маленького человечка в питательных веществах.
Молозиво — жидкость желтого цвета, она более густая, чем молоко. Молозива идеально соответствует потребностям новорожденного. Так, оно содержит мало жидкости, что предохраняет неразвившиеся почки новорожденного от непосильной нагрузки, имеет слабительные свойства и помогает ребенку легко избавиться от первородного стула — мекония. Молозиво содержит большое количество питательных и иммунных веществ, оно богато факторами роста. Молозива вполне хватит новорожденному, пока нет молока.
Выработка молока начинается в первую неделю после родов. Молоко вырабатывается в ответ на сосательные движения ребенка (при условии правильного захвата соска). Поэтому первым правилом успешного грудного вскармливания является кормление по требованию, а не по часам. При таком кормлении отпадает необходимость в сцеживании. кормление грудью позволяет матери и ребенку установить друг с другом тесные отношения.
Если в организации кормления малыша все идет не так гладко, как хотелось бы, то обратитесь к консультантам по грудному вскармливанию. Сейчас центры поддержки грудного вскармливания есть во многих городах России.
Осложнения после родов
К сожалению, после родов могут возникнуть ситуации, требующие врачебного вмешательства. Следите за своим самочувствием, хотя бы в первую неделю после родов измеряйте температуру тела, так как почти все осложнения проявляют себя повышением температуры.
Частым осложнением после родов является эндометрит — воспаление внутренней оболочки матки. Он начинается с повышения температуры тела до 38 — 38,5° С. Никаких других изменений вы можете и не почувствовать. Иногда возникает боль внизу живота. Для эффективной борьбы с этим недугом необходимо срочное врачебное вмешательство. Вы должны обратиться в женскую консультацию или медицинское учреждение, где вы наблюдались по беременности, а лучше — в роддом, где вы рожали. Врач сделает ультразвуковое исследование, назначит антибиотик.
Следите за состоянием швов, если таковые имеются. Наличие сукровичных пятен на повязке, резкие боли, покраснение кожи в области шва — поводы для обращения к врачу.
Послеродовый мастит — последствие лактостаза (застоя молока в дольках грудных желез). Лучшая профилактика лактостаза — правильное прикладывание ребенка к груди. Если вы почувствовали болезненное уплотнение в молочной железе, у вас поднялась температура — срочно вызывайте врача. Серозный (негнойный) мастит не является противопоказанием к грудному вскармливанию, но при нем назначают антибиотики и физиотерапевтические процедуры. При гнойном мастите необходимо хирургическое вмешательство.
Выделения после родов
Если вас смущает характер выделений из половых путей (они стали обильнее, появился неприятный запах) не надейтесь на «авось», а пожалуйтесь своему врачу. Вероятно, это признак нарушений в микрофлоре половых путей, возможно — воспаления.
Конечно, лучше всего, если молодая мама в течение первого месяца после родов придет в женскую консультацию с выпиской из роддома для осмотра и беседа врачом. Сделайте это, если даже не ради себя, то ради вашего малыша, ведь он такой маленький и беззащитный. Вашему ребенку нужна постоянная забота, а обеспечить ее может только здоровая и спокойная мама.
причины и возможные осложнения ~ Блог о детях
Содержание:
Послеродовой период очень опасный на различные осложнения, в это время могут развиваться различные инфекции и воспалительные процессы. И первым предвестником возникших заболеваний, может стать повышенная температура после родов. В период, когда новорожденный на руках, важно беречь себя от болезней также, как и во время беременности, поскольку вы не просто контактируете со своим ребенком, но, в случае кормления грудью, являетесь его питанием и иммунитетом. Далее будем рассматривать основные причины повышения температуры после родов.
к содержанию ↑
Причины повышения температуры после родов
Роды являются сильным стрессом для женского организма. Нередко такой перенесенный организмом стресс сопровождается после родов повышением температуры тела. Среди причин повышения температуры, различают как физиологические процессы (естественные), так и развившиеся осложнения (патологические).
к содержанию ↑
Физиологические причины повышенной температуры тела
- В родовом периоде и после них женщина теряет большое количество жидкости, среди которой кровь, околоплодная жидкость, а также лишняя жидкость, которая накопилась за беременность. Такое изменение жидкостного баланса в организме приводит к снижению давления, что непосредственно влияет на деятельность всех органов и систем, главным образом на сердечно-сосудистую и выделительную.
- Сразу же после родов быстро изменяется гормональный фон, поскольку организм возвращается к своему обычному состоянию. Этот процесс проходит стремительно, в течение 1-2 суток, и может вызвать однократное понижение температуры до 35º или ее повышение до 37 – 38º.
- Иногда на 2-4 сутки у женщины может наблюдаться повышение температуры до 37-38° из-за активной выработки молока, которое может не совпадать с потребностями ребенка — молока вырабатывается больше, чем нужно малышу. В таком случае, появляется риск развития застоя молока (лактостаза), которое сопровождается подъемом температуры. Для профилактики лактостаза, женщина должна массажировать и при необходимости сцеживать гррудь до облегчения. Для того, чтобы измерить температуру правильно, необходимо делать это после кормления, когда грудь не переполнена. Кроме того, для получения достоверной температуры, врачи рекомендуют пользоваться ректальным методом или измерять температуру в локтевом сгибе. Поскольку в подмышечной впадине температура из-за набухших молочных желез будет не верной.
- После родов многие женщины отмечают мышечную дрожь, когда сокращаются мышцы всего тела. Во время такой работы мышц освобождается энергия тепла, что ведет к подъему температуры тела до 39º. При гормональной перестройке или при послеродовой депрессии также часто отмечается повышение температуры тела.
Если температура после родов поднимается незначительно (37-37,5°), то следует тщательно наблюдать за своим состоянием. В случае, если причины такого повышения будут физиологическими, то она вскоре температура снизится. Если кроме повышения температуры мамочка отмечает и другие настораживающие симптомы или болевые ощущения, то речь уже может идти о патологических послеродовых причинах.
к содержанию ↑
Патологические причины повышенной температуры тела
Если температура тела после родов поднимается резко и до высоких значений, то, вероятнее всего, это симптом возникновения послеродовых осложнений. В таких случаях опасно заниматься самолечением, необходимо посетить врача, который поставит точный диагноз. Чаще всего это может быть:
- Мастит молочной железы
Мастит – представляет собой воспалительный процесс молочной железы. Такое заболевание вызвано попаданием инфекции в млечные протоки из других инфицированных очагов через кровь. Симптомами заболевания являются резкое повышение высокой температуры до 39° и выше, сильный озноб, покраснение и уплотнения в груди, сильная боль в молочной железе, капельки гноя при сцеживании. При выявлении симптомов важно как можно скорее начать лечение, поскольку запущенный мастит может перерасти в перитонит или сепсис.
- Послеродовой эндометрит – представляет собой воспаление слизистой оболочки матки, возникающее после родов. Появляется в первые 2 недели после родов. Заболевание начинается с повышения температуры тела до 38-39°С и появления недомогания. Отмечается болезненность матки, а выделения из матки длительное время остаются кровянистыми, в тяжелых случаях приобретают гнойный характер.
- Метроэндометрит – воспаление внутренней поверхности матки. Симптомы данного заболевания следующие: температура тела повышается до 38-39°, появляется озноб, пропадает аппетит и появляется бессонница. При таком осложнении после родов в маточной полости происходит скопление кровянистых выделений. Такое осложнение происходит в следствии не вышедших частей оболочки или плаценты полностью из матки, а так же, когда из влагалища инфекция попадает в матку.
- Пельвеоперионит – это воспаление в брюш
Природа послеродовых болей в животе: норма и опасности
Патологию можно определить по типу боли в животе и сопутствующим симптомам
Послеродовой период наполнен множеством новых ощущений. Спутниками первых дней после родов становятся боли в животе. Они могут быть вызваны различными факторами и представлять высокую степень опасности. Боль может быть связана с восстановительными процессами после родов или же свидетельствовать о развитии патологического состояния.
Почему появляются боли
Ощущать схватки после родов женщина может из-за сокращения матки. Этот процесс обусловлен выделением окситоцина. Действие гормона направлено на сокращение гладкой мускулатуры. Его концентрация в организме увеличивается сразу после родов и поддерживается на протяжении всего периода лактации. В первые 3-5 суток интенсивность сокращения матки высока, поэтому молодую маму часто беспокоят схваткообразные спазмы. Особенно ярко проявляются боли при кормлении грудью.
На причину боли в животе так же влияет способ родоразрешения, например, после естественных происходит перестройка организма и органов, после кесарева накладываются швы, которые долго заживают и все это время болят
Причинами болей внизу живота после родов также могут стать:
- Послеоперационный шов. Заживление рубца после кесарева сечения длится около 2-х месяцев. В это время возможны проявления ноющих болей
- Наполнение мочевого пузыря. Проявление болевых ощущений возможно при сдавливании матки переполненным мочевым пузырем
- Хирургическая чистка. После рождения последа в полости матки могут остаться частицы эпителия или плаценты. При таком осложнении требуется маточное выскабливание. После операции женщину могут беспокоить тянущие боли внизу живота
- Повреждение лобковой кости. Боль от повреждения не требует лечения и со временем исчезает сама
Сколько болит живот после родов
На протяжении двух недель присутствие болезненных ощущений в животе после родов считаются нормой. Процесс заживления шва после кесарева сечения занимает немного больше времени. Поэтому болевой синдром может проявляться до 3-х недель, но со снижением интенсивности. Если же по истечении недели после родов интенсивность болей нарастает, возможно развитие патологического процесса.
Признаки патологического процесса
Иногда схваткообразные боли сопровождаются другими симптомами. Их проявление свидетельствует о развитии скрытого заболевания.
Важно! Патологические боли нельзя оставлять без внимания. Это может вызвать серьезные осложнения
Эндометрит
Как после естественных родов, так и после кесарева сечения существует риск развития инфекционного осложнения – эндометрита. Он возникает при задержке частиц плаценты и плодной оболочки в матке. Наличие частиц мешает сокращению органа, что способствует развитию воспаления. Кроме нарушения сократимости матки развивается процесс гниения оставшихся частиц. Особенности воспаления эндометрия после родов:
- Болит живот как при месячных
- Температура повышается до 39 градусов
- Влагалищные выделения содержат примеси гноя
- Нарушается сердечный ритм
- Замедляется восстановление матки
Запущенный процесс может перерасти в более сложную форму и спровоцировать воспалительные заболевания околоматочной клетчатки и брюшной полости.
Симфизит
При подготовке к родовой деятельности организм вырабатывает прогестерон. Действие гормона направлено на размягчение костей таза, для облегчения родов. Под действием прогестерона расходится лонное сочленение. Если в естественный процесс вмешиваются патологические факторы, смещение превышает норму и становится причиной болевых ощущений.
При расхождении сустава отмечается резкая стреляющая боль в тазобедренной области и осложнение передвижения. Трудности возникают при попытке поднять ноги или развести их в стороны. Признаки симфизита проявляются на 2-3 сутки после родов.
Проблемы ЖКТ
Диагностировать нарушение работы кишечника можно, если белее месяца после родов болит низ живота, и возникают проблемы с опорожнением. Восстановление функций ЖКТ после родов занимает довольно длительное время.
В некоторых случаях запор обусловлен страхом женщины за швы в промежности. Вследствие длительного застоя, жидкость из кала обратно всасывается в кишечник, что еще больше усложняет дефекацию.
Застой кала в этот период сдавливает матку и провоцирует тянущую, ноющую и распирающую боль. Кроме того, нарушается отток послеродовых выделений, что мешает естественному сокращению матки. Поэтому запор следует лечить при первых проявлениях. Безопасными средствами для опорожнения кишечника считаются глицериновые свечи.
Сальпингоофорит — воспаление придатков
Сальпингоофоритом называется воспаление маточных труб и придатков. Очень часто происходит тандемное поражение органов. Реже воспаление локализуется только в маточных трубах (сальпингит) или только придатках (оофорит). Развитие заболевания провоцируют болезнетворные микроорганизмы – стафилококки, гонококки, кишечная палочка и стрептококки.
В течение заболевания выделяют острую, хроническую и латентную формы. Латентная форма протекает бессимптомно. При хронической форме выделяются периоды обострения и ремиссии. При этом симптоматика смазана. Признаки послеродового воспаления придатков ярко выражены только в острой форме.
Заболевание проявляется:
- Повышением температурных показателей
- Обильными пенистыми выделениями
- Ноющими ощущениями внизу живота
Обычно болит левый бок или правый. Реже встречается двустороннее воспаление придатков.
Нагноение швов после кесарева сечения
Некорректный послеоперационный уход или инфицирование шва запускают процесс нагноения. Наряду с высокой температурой при нагноении швов проявляются боли как при месячных. Их интенсивность выше после вторых родов, которые прошли методом кесарева сечения.
Плацентарный полип
Остатки плаценты из полости матки обычно исторгаются в виде кровотечения в первые дни после родов. Но если размеры частиц незначительны, матка может полноценно сократиться и осложнение проявится спустя 4-5 недель, что вызывает такую болезнь как плацентарный полип.
Патология не характеризуется болевыми ощущениями. Главным ее признаком является кровотечение, при котором снижается гемоглобин, появляется слабость, головокружение и нарушается сердечный ритм. Боли проявляются после присоединения инфекции, при прогрессирующем воспалении матки.
Остеохондроз
Увеличение веса при беременности и его смещение в область живота способствует изменению осанки. Если женщина не носит поддерживающий бандаж, боли будут ярко выраженными. После родоразрешения дискомфорт проходит. Но защемление нервных окончаний после родов может проявиться в виде заболевания поясничного отдела позвоночника.
Данное заболевание сопровождается многими неприятными моментами: резкой болью при ходьбе, нарушениями в пищеварительной и мочеполовой системах. Также часто спутником остеохондроза становится запор.
Перитонит
Данная патология представлена инфекционным заболеванием, которое возникает вследствие расхождения маточного шва после кесарева сечения. В результате происходит инфицирование брюшной полости. Осложнение проявляется острой болью и стремительным повышением температурных показателей.
Смещение позвонков
О травме позвоночника можно судить, если после родов без видимой причины болит поясница. Такому диагнозу больше подвержены женщины, страдающие от лишнего веса. Также нередко смещение позвонков происходят при родах с обезболиванием.
Болевые ощущения проявляются во время ходьбы или при выполнении физических упражнений. Дискомфорт внизу могут ощущаться даже спустя несколько 4-5 месяцев после родов.
Когда нужно обращаться к врачу
Если боли вызваны вследствие физиологических процессов, то к концу второй недели после родов они перестают проявляться. Матка полностью сокращается, а послеродовые швы и микротравмы затягиваются. Нарастание интенсивности неприятных ощущений и проявление других симптомов, требует немедленного медицинского диагностирования.
О патологических процессах можно судить по:
- Высокой температуре тела
- Ознобу
- Снижению аппетита
- Болям, напоминающим схватки после родов, с выделением сгустков крови
- Изменчивому характеру влагалищных выделений
- Запорам более двух дней
- Неспособности поднять ноги, лежа на кровати
- Обильному кровотечению
- Постоянным ощущениям, когда тянет низ живота
Несмотря на то, что кровотечение возникает через 1-1,5 месяца, отличить его от месячных несложно. При менструации характер кровотечения меняется, его интенсивность снижается. При патологии выделения имеют яркий цвет и постоянно усиливаются.
Если боли усиливаются и присутствуют другие симптомы. то это сигнализирует патологию, которая обязательно требует скорейшего лечения во избежания осложнений
Физиологические изменения после родов вполне естественно сопровождаются болями внизу живота. При отсутствии патологий дискомфорт исчезает через две недели. Если же болевой синдром только усиливается и клиническая картина дополняется рядом тревожных симптомов, это указывает на развитие воспалительных заболеваний. При первых проявлениях сопутствующих симптомов, следует сообщить об этом врачу и пройти медицинское обследование. Игнорирование признаков патологии приводит к развитию более сложного заболевания.
Разлука в роддоме: что делать, если у мамы с ковидом после родов забирают малыша
История 1
В палату роддома вошли люди в защитных костюмах со словами: «плохие новости»
Ольга родила дочку четвертого октября в Москве. Накануне, при поступлении в роддом, сдала экспресс-тест на COVID-19 — таков сейчас обязательный порядок для всех поступающих рожениц. Тестов на антитела в роддоме не было.
Роды были платные, по специальному контракту с роддомом. Все прошло хорошо, сутки после родов мама с ребенком лежали в одной палате. На следующее утро в палату вошла бригада Роспотребнадзора в защитных костюмах со словами:
— Плохие новости: у вас положительный тест. Ребенок – контактный, его мы забираем. Вас переводим пока в изолятор, потом – в инфекционную. А ребенка — в детскую инфекционную, в ковидное отделение.
Никакого информированного согласия Ольге подписать не предложили. Спорить с группой людей в спецкостюмах было сложно, да и было не до споров: сейчас главное – здоровье дочки.
Чувствовала себя Ольга вполне здоровой, никаких симптомов ОРВИ у нее не было. Когда она предложила пересдать тест, в ответ услышала фразу: «Ложноположительных тестов не бывает».
Час, отведенный на сборы, Ольга потратила на звонки в Минздрав, в Роспотребнадзор, на московскую горячую линию по COVID-19. Результатов обзвон не принес – операторы в лучшем случае перепосылали друг к другу.
Палату Ольга, как просили, освободила, ребенок лежал там один и заходился криком – покормить девочку с утра маме уже не разрешили, а смесь из бутылочки, как рассказала позже врач, дочка есть не стала.
Ольга перешла в изолятор, продолжая звонить в Минздрав и Роспотребнадзор, и тут одна из врачей шепнула, что, в ожидании теста, дочку можно и не отправлять в больницу, все-таки, инфекционная, а отдать мужу, если он… принесет свежесданный тест ПЦР.
«Да, он был на родах вчера, но тест нужен свежий, сегодняшний, – подтвердила заведующая. – Нет, вы пересдать тест в коммерческой лаборатории не можете. Мы же не знаем, кто их там делает и из какого материала».
«Значит, мужу принести тест из сторонней организации можно, а мне нельзя? – удивилась Ольга. – Кажется, это какие-то двойные стандарты».
Поиск лаборатории, в которой результаты тестирования сообщат сразу, занял около часа. Он был отрицательным и «контактного» ребенка отдали папе.
Убедившись, что ребенок в безопасности, Ольга, рыдая, осталась в изоляторе ждать перевозку. Ожидание затянулось до вечера, никаких проявлений болезни Ольга по-прежнему не ощущала. Осмотрев ее еще раз, врачи изолятора сказали, что Ольга «болеет бессимптомно», и разрешили дальше болеть дома, но при условии, — ребенок должен находиться по другому адресу.
При этом доехать до дома на своей машине пациентке не разрешили, вечером ее отвезла специальная перевозка с водителем, но без врачебной бригады. К этому времени муж с детьми уже переехал к своим родителям.
На следующий день Ольга вызвала на дом две независимые лаборатории и еще раз сдала тест ПЦР, а также, по совету юриста, тесты на два вида антител. Через день все анализы пришли отрицательные – Ольга была здорова и не болела коронавирусной инфекцией в прошлом.
Параллельно тесты сделала вся семья, вместе с бабушкой и дедушкой, и даже, еще раз, новорожденная дочь – и все были здоровы. К тому времени пришел результат текста из роддома, еще раз подтвердивший, что новорожденная здорова.
Только вот малышка отказывалась от смесей и постоянно кричала. «Во всей этой ситуации нас очень выручило то, что муж – опытный папа, нашему старшему сыну – уже три года.
Сразу после родов муж долго держал дочку на руках, мы тогда специально накрыли ее его футболкой, так что она знала его запах, – говорит Ольга. – Если бы такого опыта не было, ситуация была бы еще печальней.
Сама я эти три дня постоянно сцеживала молоко и все равно в конце уже просто на стену лезла от боли. Не помогали ни крема, ни капуста, ни другие народные средства – грудь была каменная, начинался мастит».
В это время домой бесконечно звонили из всяких контрольных организаций. Ольга отвечала на звонки, но от приезда и обследования инфекционной скорой с боем отказалась.
«У меня есть несколько анализов, подтверждающих, что я здорова, так что это вы, общавшиеся с зараженными, представляете для меня опасность, а не я для вас», – заявила она. Врачи перестали настаивать, только услышав, что предполагаемая пациентка просто не откроет им дверь.
На четвертый день пришла участковый педиатр, чтобы поставить новорожденную на учет и решить, с кем из взрослых и где ее изолировать, так как ребенок «числился контактным». Но, посмотрев на ворох отрицательных тестов, врач велела не мучить младенца и отдать его маме. После чего Ольга с дочкой на всякий случай честно отсидели дома две недели.
«Когда муж привез мне малышку, она, наконец, перестала кричать. Грудь взяла жадно, в первые дни никак не могла отпустить меня и переедала. Сейчас дочка полностью здорова, за первый месяц прибавила 1100 граммов
Если у мамы ковид: протоколы Роспотребнадзора
Если у роженицы подтвержден COVID-19, ребенок, находившийся совместно с ней, считается «контактным». У него должны взять тесты ПЦР, известны случаи, когда делались также анализы других сред (не только мазок со слизистой, но и анализ кала).
Результатов анализа контактный ребенок может дожидаться либо в «жёлтом» отделении инфекционной больницы (где лежат дети с подозрением на ковид), либо дома со здоровым родителем (если ребенок не имеет признаков ОРВИ). Второе — безопаснее, так как круг контактов в этом случае меньше.
Находящегося дома ребенка с подозрением на COVID-19 должен поставить на учет участковый педиатр. Ребенок и ухаживающий родитель должны соблюдать условия самоизоляции вплоть до уточнения диагноза.
Если тест ПЦР положительный — ребенок заболел COVID-19 — решение о его госпитализации принимают в зависимости от состояния ребенка. При тяжелых симптомах — температура, воспаление легких – ребенка положат в детскую инфекционную больницу. При легком (температура нормальная или субфебрильная, нет пневмонии) или бессимптомном течении — оставят болеть дома под контролем участкового педиатра.
При этом родитель, ухаживавший за ребенком с диагнозом «ковид», считается контактным и должен соблюдать правила самоизоляции.
Шанс родителя заразиться от ребенка, даже если тот болел бессимптомно, существует.
«Внутриутробно ребенок от мамы ковидом не заразится, но воздушно-капельным путем такое возможно»
Лилия Казакова. Фото: Евгений Глобенко
Комментирует Лилия Казакова, врач-педиатр «Центра Материнства, естественного развития и здоровья ребенка»
– Возможна ли ситуация, когда роженица с COVID-19 рожает не инфицированного ребенка?
– Вполне возможна. У нас нет данных о том, что бывает внутриутробное инфицирование, так что с ребенком таким путем вряд ли что-то случится. И добавлю, положительный мазок на COVID на последних неделях беременности – не показание к досрочному родоразрешению ни в коем случае.
Так что ребенок, когда он только родился, новым вирусом заражен не будет, поскольку путь распространения этого вируса – преимущественно воздушно-капельный, а сам ребенок в этом мире еще почти не дышал.
Более того, у новорожденного болеющей мамы, возможно, будет даже какой-то иммунитет, поскольку часть маминых антител через плаценту попали в его кровь. Вот такая система защиты: антитела через плацентарный барьер проходят, а вирус – нет. К сожалению, до сих пор не очень понятно, будут ли у ребенка антитела, если мама – бессимптомная носительница вируса. В отношении детей такие исследования пока ведутся.
– Мама болеет, ребенок – здоров. Разлука неизбежна?
– По российским стандартам помощи – да. С целью – «прервать цепочку заражений», хотя на самом однозначных сведений о большом риске заразиться для здоровых новорожденных у нас нет.
Ребенка либо положат отдельно от мамы в роддоме, либо выпишут домой. Маму переведут сначала в обсерватор в роддоме, потом в инфекционное отделение больницы. Пациентку с легким или бессимптомным течением могут отправить болеть домой, при условии, что отвезет ее туда специальная перевозка, и дальше она будет находиться отдельно от ребенка. Сегодня именно такой порядок действий в Москве и Московской области. Хотя, повторюсь, стопроцентной уверенности в том, что такое разделение мамы и младенца необходимо, в мире нет.
Разлученные Роспотребнадзором
Согласно рекомендациям ВОЗ, при соблюдении всех мер предосторожности мама, заболевшая COVID-19, должна по возможности продолжать грудное вскармливание. То есть, разлучать маму с новорожденным не нужно. Однако в России действует система мер, предписанных Роспотребнадзором, по которой маму и ребенка разлучат обязательно.
При условии ношения маски и соблюдения гигиены такая мама может заботиться о ребенке и его кормить, так как существуют данные о противовирусных свойствах грудного молока.
При этом по закону, на все манипуляции, в том числе госпитализацию мамы или ребенка, у нас подписывается добровольное информированное согласие, здесь оно тоже нужно.
Насколько мне известно, от нынешней практики обязательной изоляции мамы в случае положительного теста, сами сотрудники роддомов, вынужденные выполнять предписание Роспотребнадзора, совершенно не в восторге.
Правда, случаи, когда мама отказывается от изоляции, а через месяц заболевает вся семья, во врачебной практике тоже были. И нельзя однозначно сказать, как произошло инфицирование.
– В какой мере отсутствие мамы смогут восполнить другие родственники?
– Тот же контакт «кожа к коже» вполне может быть не только с мамой, но с папой или с бабушкой. Например, существует метод выхаживания недоношенных «кенгуру», когда ребенок со всеми трубками, к которым он подключен, лежит не в кювезе, а в специальном слинге на теле у родителя; он прекрасно работает не только с мамой, но и с папой.
Более того, при использовании этого метода, в России пока не очень популярного, ребенка надо носить на себе 24/7; одна мама с такой задачей просто не справится.
Но контакт с новорожденным не обязательно должен быть «кожа к коже» буквально. Контакт «одежка малыша – папина рубашка» тоже подойдет, главное, чтобы ребенок чувствовал тепло тела взрослого, его дыхание, движение. Поэтому, если, например, мама в больнице по поводу COVID-19, а ребенок дома, папе стоит побольше держать его на руках.
Родственникам хорошо почаще разговаривать с малышом, гладить, обнимать, целовать. Если ребенок в этот момент не слышит мамин голос, а слышит папин, бабушкин, дедушкин, родного человека – это замечательно!
– А есть еще представление, что ребенок должен слышать стук именно материнского сердца – он его девять месяцев слушал и теперь узнает.
– Ребенок действительно с самых первых дней узнает маму – по биению сердца, по запаху. Но если во время маминого отсутствия ребенок будет постоянно чувствовать запах и слышать сердце кого-то другого, ничего страшного не случится.
История 2
Пусть мама услышит, пусть мама придет!
Алла родила сына 18 июня 2020 года в Новосибирске. Роды прошли нормально, потом сын начал покашливать, врачи успокоили: это аллергия новорожденного на присыпку или пеленки.
В день выписки родственники не смогли встретить Аллу из роддома, и она попросилась остаться еще на сутки. Очень хотелось красивую выписку – с цветами, шариками и фотографом. Но, как хотелось, не получилось.
Вечером у Аллы поднялась температура. Прямо в роддоме ей сделали КТ, показавшее воспаление легких. У женщины взяли тест и повезли ее в инфекционную больницу – сначала в «желтую» зону, где лежат те, чей диагноз под вопросом, а когда тест оказался положительным, в «красную». В первые три-четыре дня у Аллы держалась температура сорок.
Ребенок остался в роддоме. По закону, забрать его оттуда могут только мама или папа, но мужа Аллы к моменту родов не было в стране. Чтобы ребенка отдали бабушке, надо писать нотариальную доверенность, – лежа в красной зоне, это сделать невозможно.
Через несколько дней сына Аллы перевезли в детскую больницу. На вопрос: «Почему мой ребенок лежит в больнице, если он не болен?», – в справочной ей ответили: «Так положено. Выпишетесь – и заберете сына».
Когда бабушка подъехала к больнице, по телефону умоляя врачей хотя бы издалека показать внука, те вызвали милицию.
К десятому дню выяснилось, что у ребенка тоже COVID-19. КТ показало пневмонию. Через две недели Алла выписалась и легла в больницу к сыну.
«В больнице я увидела, что ребенок грязный. Подмышки красные под мощным слоем присыпки. Понос. А еще – абсолютно бессмысленный, куда-то внутрь, взгляд. Весь вялый, как не в себе.
Где-то с час я проплакала. Испугалась, что он таким и останется. Немного молока у меня сохранилось, но грудь сын не взял. Он не видел меня больше двух недель и отвык!
Но уже через дня три после того, как мы оказались вместе, взгляд стал совсем другой, будто сын узнал меня, и тогда я догадалась, что ребенка все это время, скорее всего, не брали на руки, с ним не разговаривали – медсестрам было просто некогда».
Радовало, что, оказавшись, с мамой, малыш начал усиленно есть. «Отобрать у него бутылочку было невозможно. Я поняла, что ребенок не наедается, и попросила у медсестер добавки детской смеси. В ответ услышала: «Смесь по норме высчитывает врач. Если завтра он пересчитает вам норму, мы добавим».
Вопрос, «а сегодня ребенок пусть остается голодным?» – медсестер не заинтересовал. Тогда я долила в бутылочку немного кипяченой воды, ополоснула ею следы смеси на стенках. Только выпив эту жижицу, сын успокоился».
Алла с сыном пролежали в больнице еще около двух недель. При выписке месячный малыш весил ровно столько, сколько он весил при родах (!). Дома он еще некоторое время продолжал вздрагивать и плакать, когда мама поправляла на нем одеяло.
Сейчас четырехмесячный парень догнал сверстников, рядом родители, дедушки и бабушки, у него все хорошо.
Последствия разлуки с мамой – ближайшие и отдаленные
Лилия Казакова. Фото: Евгений Глобенко
Комментирует Лилия Казакова:
– Чем как минимум двухнедельная разлука с мамой в таком раннем возрасте грозит ребенку?
– Разлука сразу после родов чаще всего грозит потерей грудного вскармливания, нарушением психоэмоционального контакта. Мама будет страдать без малыша, эмоциональное развитие малыша будет нарушено, ведь он будет совсем один много дней. За ним будет осуществляться уход и, при необходимости, лечение руками медперсонала и больше ничего. Окружающая больничная микробная среда может повлиять на ребенка не лучшим образом.
Нередко последствием разлучения мамы и малыша оказывается потеря грудного вскармливания даже в тех случаях, когда женщина сохранила лактацию, регулярно, хотя бы 6–8 раз в сутки, сцеживая молоко во время разлуки.
Малыш, привыкнув к бутылочке, может потом грудь не взять. На ощупь твердая пластиковая бутылочка не похожа на теплую мягкую грудь, кроме того, механика движений, которыми молоко извлекается из соски, иная, нежели при грудном вскармливании. Привыкнув к одному, ребенок нередко не может перестроиться на другое.
При искусственном вскармливании отсутствии контакта «кожа к коже» микробиом ребенка будет формироваться по-другому. Для нормального начала жизни ребенку нужно сначала молозиво, потом – материнское молоко. Ребенок с неправильно сформированным микробиомом рискует в дальнейшем быть более подверженным инфекциям (ОРВИ и, кстати, и тому же COVID–19).
– Каковы могут быть последствия для нервной системы малыша? Почему ребенок, воссоединившись с мамой в больнице, демонстрировал отсутствующий взгляд?
– Все это – признаки сенсорной депривации. Когда ребенок лежит в больнице, там нет любящего взрослого, который бы о нем заботился. Ребенок не видит около себя постоянного, знакомого ему человека (а он различает маму по ощущениям и запаху с рождения, а к возрасту двух недель уже постепенно учится различать лица), никто не реагирует на его потребности вовремя. И ребенок «замораживается», перестает подавать сигналы вовне.
Последствия этого могут быть самые разные, но, если вскоре мама появляется рядом и начинает разговаривать с ребенком, много держать его на руках, реагировать на его проявления, «замороженность» малыша проходит. Разумеется, вместо мамы могут быть и другие родственники, как мы говорили выше, главное – чтобы люди были постоянные и любящие.
Здесь можно посмотреть подробный разбор ситуации разделения мамы с ребенком с точки зрения юриста.
А как в других странах?
Порядок содержания детей, рожденных от матерей с подозреваемым или подтвержденным диагнозом COVID-19 в мире различается.
Например, Центры по контролю и профилактике заболеваний США (Федеральное агентство министерства здравоохранения США) рекомендуют оставлять вопрос о месте размещения младенца, рожденного от такой матери, на усмотрение клиники.
При этом рекомендуется учитывать, что
1) младенец, рожденный от зараженной матери, здоров, но возможно его дальнейшее заражение воздушно-капельным путем в процессе общения с матерью;
2) грудное вскармливание, несомненно, полезнее искусственного;
3) дальнейшее содержание младенца, контактировавшего с заболевшей матерью, вместе с другими детьми (в том числе в палатах интенсивной терапии) может привести к их заражению.
В случае, если ребенок остался в палате матери, в качестве меры профилактики предписано ношение ею маски, а также соблюдение расстояния в 6 футов и более вне кормлений.
В Великобритании Королевский колледж акушеров и гинекологов предлагает матерям жить в одной комнате со своими младенцами и кормить грудью, если они хотят, но с соответствующими мерами предосторожности.
«UAB Medicine» – один из крупнейших роддомов Алабамы – в своем внутреннем протоколе рекомендует однозначно разлучать с младенцем мать, имеющую активные симптомы COVID-19, в частности, жар и кашель. При этом такой роженице следует заранее сообщить, что с ребенком после родов они будут разлучены.
Иллюстрации Ольги Сутемьевой
Послеродовые мамы через две недели после родов
Bundoo Expert
Доктор Джен Линкольн
Bundoo акушерство и гинекология
Доктор Дженнифер Линкольн — сертифицированный акушер-гинеколог и лечащий врач общего профиля в Портленде, штат Орегон.
Через две недели после родов для мамы нормально иметь много противоречивых вещей: вы очень довольны своим ребенком, но в то же время вы устали и все еще испытываете симптомы, оставшиеся после рождения.Хотя большинство из этих ощущений являются нормальными, некоторые из них должны вызвать вызов вашего врача. Доктор Джен Линкольн, акушер-гинеколог Bundoo, здесь, чтобы помочь вам узнать, что в порядке и что требует дальнейшего изучения.
Bundoo: Это нормально, что молодые мамы не чувствуют себя самими собой после родов, но какие индикаторы, по вашему мнению, являются симптомами «красного флажка»?
Д-р Джен Линкольн: Это самые важные из них, которые я выделяю для молодых мам. По любому из них следует немедленно позвонить вашему врачу или акушерке:
- Кровотечение, при котором обычная прокладка замачивается в течение одного часа в течение двух часов подряд, через нее проходят большие сгустки, или кровотечение, вызывающее головокружение или обморок.
- Боль, которая не проходит при приеме лекарств или лишает вас способности функционировать.
- Температура выше 100,4 градусов по Фаренгейту.
- Неравномерный отек ног, боль в груди или одышка, которые могут быть признаками потенциально опасного для жизни состояния, известного как тромбоз глубоких вен .
- Выделения из влагалища со связанным с ними неприятным запахом или чрезмерным / неприятным запахом или цветными выделениями из кесарева сечения.
- Если разрез кесарева сечения стал красным, твердым или отделяется.
- Постоянное выделение большого количества мочи или стула или полная неспособность опорожняться.
- Любые проблемы с грудным вскармливанием, включая мучительную боль, которая продолжается в течение всего кормления, красные полосы на груди, уплотнения груди, поврежденные соски, нагрубание груди или невозможность захвата.
- Чувство печали, отчаяния или суицидальных мыслей . Это могут быть признаки послеродовой депрессии / тревоги или послеродового психоза.Вы абсолютно не должны страдать в одиночестве и должны немедленно сообщить об этом кому-нибудь.
Могут ли партнеры что-нибудь сделать, чтобы помочь молодым мамам избавиться от раздражающих послеродовых симптомов?
Да! Прежде всего, они могут знать, что нормально, а что нет, поэтому будьте внимательны, когда ваш партнер находится в больнице и получает инструкции по выписке. Помогите успокоить ее, если она обеспокоена, и обратитесь за помощью, если она ей понадобится. Многие мамы хотят справиться с трудностями, потому что они просто хотят сосредоточиться на своем ребенке, но внимательный партнер должен позаботиться и о маме.Совершайте любые необходимые походы в аптеку, постарайтесь максимально предугадать ее потребности и обязательно помогите убедиться, что она ест, пьет и отдыхает, когда это возможно.
А как насчет домашних средств и лекарств? Какие из них вы рекомендуете?
В общем, избегайте их, если только ваш врач или акушерка не дал на это одобрения. Это не значит, что вы не можете попробовать что-то дома, например, принимать ибупрофен или использовать безрецептурные салфетки из гамамелиса — все, что должно быть в ваших инструкциях по выписке из больницы, — но многие женщины неправильно используют определенные средства. и добавки, которые приводят к задержке оказания помощи и более сложным проблемам.Например, избегайте спринцеваний, пытайтесь самостоятельно лечить инфекции и наносите кремы на разрез кесарева сечения. Если сомневаетесь, просто позвоните и сначала спросите!
С точки зрения эмоционального и психического стресса, на что следует обратить внимание новым родителям, чтобы выявить послеродовую депрессию?
Совершенно нормально иметь хорошие и плохие дни, но когда количество плохих моментов превышает количество хороших, это предупреждающий знак того, что у нормального ребенка-блюза может прогрессировать до послеродовой депрессии .Любые мысли о причинении вреда себе, своему ребенку или партнеру, чрезмерно тревожные мысли, ощущение, что вам нужно избегать своего ребенка, потому что вы можете причинить ему боль, ощущение, что вы не можете встать с постели, или слышание голосов — все это возможные признаки послеродовой депрессии или психоза. Это неотложная медицинская помощь, и вы должны как можно скорее обратиться за помощью — при необходимости в отделение неотложной помощи.
Как долго нужно ждать и использовать противозачаточные средства
Если вы недавно родили ребенка, о том, чтобы родить еще одного ребенка, возможно, меньше всего, о чем вы думаете.На самом деле, вы бы очень хотели вернуть менструальный цикл, просто чтобы не забеременеть слишком рано.
Распространено мнение, что шансы забеременеть вскоре после родов невелики. Но это просто неправда. Женщина может забеременеть уже через пару недель после рождения ребенка, даже до ее первого менструального цикла после родов.
Здесь Momjunction расскажет вам о возможности зачатия вскоре после родов и о том, как можно предотвратить нежелательную или преждевременную беременность.
.
Когда фертильность возвращается после родов?
Вне зависимости от того, рожаете ли вы естественным путем или через кесарево сечение, фертильность может вернуться в первые недели после родов. Однако период овуляции у разных женщин может быть разным.
Первый послеродовой менструальный цикл может протекать без овуляции (что означает, что у вас может произойти кровотечение без выхода яйцеклетки. Овуляция в середине цикла может произойти без лютеиновой способности (при которой слизистая оболочка матки не сможет поддерживать имплантацию), либо вы можете овулировать без кровотечения.Однако вероятность овуляции в первые шесть недель после родов у женщины менее вероятна, если в это время она кормит исключительно грудью. Если вы не кормите исключительно грудью, вы можете забеременеть.
Вернуться к началу
Как скоро можно забеременеть после родов?
Вы можете забеременеть уже через три недели после родов, даже если у вас еще не начались месячные. Хотя для вас типично менструация через пять-шесть недель после родов, ваша способность забеременеть также может зависеть от того, как часто вы кормите новорожденного грудью, как упоминалось выше (1).
[Прочитано: Периоды после кесарева сечения ]
Грудное вскармливание и фертильность
Грудное вскармливание является естественным противозачаточным средством. Если вы кормите исключительно грудью, то секреция лютеинизирующего гормона, вызывающего овуляцию, подавляется. Таким образом, частое исключительно грудное вскармливание может отсрочить начало менструации от первых шести недель до шести месяцев после родов (2).
Многие женщины испытывают кровотечение или кровянистые выделения, которые позже уменьшаются через 2–3 недели после родов, что указывает на заживление места прикрепления плаценты к матке.В других случаях периоды могут возобновиться только после прекращения грудного вскармливания, но все же могут быть нерегулярными.
Кормите грудью или нет, вы должны использовать противозачаточные средства, чтобы предотвратить нежелательную беременность. Поговорите со своим врачом, чтобы узнать, как скоро вы сможете начать прием противозачаточных средств после родов. Доступно несколько форм контроля рождаемости, многие из которых совместимы с грудным вскармливанием.
Вернуться к началу
Как долго вы должны ждать, прежде чем снова забеременеть после родов?
Американский конгресс акушеров и гинекологов (ACOG) рекомендует парам подождать от 18 месяцев до пяти лет, чтобы родить следующего ребенка.Тем не менее, женщинам старше 35 лет и женщинам с проблемами фертильности может быть полезно более короткий интервал между беременностями (4). Если вы считаете, что вам следует забеременеть раньше, чем позже, обсудите свои планы со своим акушерским врачом, чтобы определить наилучшее время.
Правильный интервал между беременностями позволяет матке достаточно восстановиться. Кроме того, это дает организму достаточно времени, чтобы восполнить потерянные питательные вещества, необходимые для поддержки следующей беременности.
Забеременеть раньше рекомендованного срока, особенно в течение шести месяцев после родов, может вызвать различные осложнения (5), особенно если вы родили через кесарево сечение.
Вернуться к началу
Каковы риски забеременеть вскоре после родов?
Риски забеременеть вскоре после родов включают (6):
- Разрыв или расхождение матки, особенно у женщин, пытающихся родить через естественные родовые пути после кесарева сечения.
- Преждевременные роды
- Малый вес при рождении или маленький для гестационного возраста ребенок
- Анемия
- Отслойка плаценты
- Преэклампсия
Вернуться к началу
[Читать: Когда лучше всего забеременеть ]
Контрацептивы Можно использовать после беременности
Вот список противозачаточных средств, которые могут предотвратить зачатие вскоре после родов:
1.Метод лактационной аменореи (МЛА) (2)
Исследования доказывают, что грудное вскармливание является наиболее эффективным и естественным методом контрацепции. Однако этот метод может быть эффективным, если:
- Ваш менструальный цикл не вернулся
- Вашему ребенку меньше шести месяцев
- Вы кормите ребенка исключительно грудью, без больших перерывов между кормлениями.
Частота отказов для этого метода составляет 0,45% при соблюдении условий.
2. Противозачаточные средства короткого действия
Если вы планируете завести еще одного ребенка в течение года после родов, выберите противозачаточные средства короткого действия, такие как:
i.Комбинированные оральные контрацептивы (КОКП)
Эти таблетки, представляющие собой комбинацию прогестерона и эстрогена, предотвращают овуляцию. Он считается безопасным, поскольку имеет мало побочных эффектов, а также предотвращает сильное кровотечение. В упаковке 21 таблетка, которые следует принимать каждый день в одно и то же время до тех пор, пока вы не хотите забеременеть. После прекращения приема таблеток вы сможете восстановить фертильность.
Есть противопоказания к приему комбинированных гормональных контрацептивов. Рекомендуется обсудить со своим акушером-гинекологом, подходит ли вам гормональная контрацепция.
ii. Таблетка, содержащая только прогестоген (POP)
Эта противозачаточная таблетка содержит только прогестерон. Таблетки POP предотвращают зачатие, утолщая слизь шейки матки, чтобы предотвратить попадание сперматозоидов в женские половые пути. Кроме того, это снижает вероятность имплантации за счет истончения слизистой оболочки матки. При правильном приеме эффективность этой таблетки составляет 99% (7).
Эти таблетки следует принимать каждый день в одно и то же время, независимо от вашей сексуальной активности, так как они могут вызвать нерегулярные периоды.
iii. Противозачаточный пластырь
Поставляется в форме пластыря и по составу аналогичен КОП. Этот трансдермальный пластырь при нанесении на кожу высвобождает в организм синтетический эстроген и гормон прогестин. Как и противозачаточные таблетки, пластырь предотвращает зачатие, предотвращая овуляцию, уплотняя цервикальную слизь и истончая слизистую оболочку матки.
Противозачаточный пластырь удобнее таблеток и при правильном использовании более чем на 99% эффективен (8).
[Читать: Когда женщины легко забеременеют? ]
iv. Барьерные методы
Барьерные методы могут заключаться в использовании мужских или женских презервативов, предотвращающих попадание сперматозоидов в матку. Они безопасны в использовании и не влияют на фертильность. Единственная проблема заключается в том, что эти противозачаточные средства не так надежны, как другие.
2. Противозачаточные средства длительного действия
Если вы не планируете заводить еще одного ребенка, пока ребенку не исполнится два-три года, купите эти противозачаточные средства.
и. Противозачаточные инъекции
Противозачаточные инъекции — это инъекции прогестерона, подавляющие овуляцию. Это также известно как депо-инъекция медроксипрогестерона ацетата депо, которая вводится один раз в 12 недель.
Если вы хотите забеременеть, прекратите делать прививку хотя бы на несколько месяцев (обычно восемь месяцев или один год), поскольку организму требуется много времени, чтобы избавиться от действия этого противозачаточного средства (9).
Инъекция может привести к нерегулярным менструациям и потере плотности костной ткани со временем.
ii. Противозачаточный имплант
Имплант — это небольшая гибкая трубка, которая вводится под кожу на плече и медленно высвобождает прогестерон в тело для предотвращения овуляции. Он также сгущает цервикальную слизь и вызывает истончение слизистой оболочки матки. Срок службы имплантата составляет три года, а его эффективность составляет более 99% при правильной имплантации (10).
Имплантация должна выполняться врачом, медсестрой или квалифицированным специалистом. Нерегулярные месячные — один из его недостатков.
iii. ВМС (внутриматочная спираль)
ВМС — это Т-образное устройство, вводимое в матку для предотвращения попадания сперматозоидов в яйцеклетку. Если случайно сперма встречается с яйцеклеткой, то это устройство предотвратит имплантацию яйцеклетки на стенку матки. ВМС может быть медной или гормональной ВМС. Этот метод контрацепции эффективен примерно на 99%, и его можно вводить через шесть недель после родов (11). ВМС действует до десяти лет.
Как правило, ВМС сопряжена с небольшим риском (около 1%) инфицирования, а также с риском для матки (около 1 из 1000 женщин).Медная ВМС может вызвать сильное кровотечение или, в редких случаях, аллергическую реакцию, тогда как гормональная ВМС может вызвать нерегулярное или легкое кровотечение.
Вы можете прекратить использование противозачаточных средств, когда будете готовы к следующей беременности. Поговорите со своим врачом, чтобы узнать правильное время. Поскольку во время родов организм подвергается сильному стрессу, важно дать ему время, чтобы восстановить стабильность и плодовитость.
Вернуться к началу
[Читать: Советы по повышению шансов на беременность ]
Если вы хотите вступить в половую связь вскоре после рождения ребенка, но без риска забеременеть, используйте подходящий метод контроля рождаемости. вы.
Есть ли у вас опыт, которым можно поделиться? Дайте нам знать в комментариях ниже.
Рекомендуемые статьи:
FedEx Delivery Manager® и ответы на часто задаваемые вопросы о запросе на получение самовывоза
Что такое диспетчер доставки FedEx?
Сколько стоит регистрация в FedEx Delivery Manager?
Какие опции доступны в FedEx Delivery Manager?
У меня дверная бирка.Что я делаю?
Нужно ли мне загружать мобильное приложение FedEx ® , чтобы использовать FedEx Delivery Manager?
Какая информация необходима для регистрации в FedEx Delivery Manager?
Какие варианты доставки FedEx требуют дополнительной оплаты?
Комиссия за изменение маршрута доставки
Доставьте посылку по более удобному адресу.
Более 120 миль:
- 33,50 долл. США за упаковку (доставка через 1 день после первоначально запланированной даты доставки)
- 22,50 долл. США за упаковку (доставка через 3 дня после первоначально запланированной даты доставки)
- 14,50 долларов США за упаковку (через FedEx Ground или FedEx Home Delivery ® )
Плата за запрос конкретной даты / времени доставки
Получайте посылки по расписанию.
- 5,55 $ за посылку при доставке в определенный день
В определенное время между 17:00. и 8 часов вечера в запланированный день доставки:
В определенное время в течение предпочтительного 2-часового окна и в конкретную дату в течение 7 календарных дней с исходной даты доставки:
Что такое запрос к FedEx ® Hold for Pickup?
Каков крайний срок подачи запроса в FedEx Hold for Pickup?
Почему моя посылка была доставлена в пункт доставки FedEx для получения покупателем?
Как долго место будет хранить мою посылку для получения?
Почему мне недоступны некоторые варианты доставки?
Какой крайний срок для доставки посылки по другому адресу?
Почему моя посылка находится здесь, в этом конкретном магазине?
Как я могу предотвратить кражу моих пакетов?
Как действует отпуск?
Предоставляет ли FedEx Delivery Manager возможность получать уведомления в виде текстовых сообщений?
Что такое исключение доставки?
Как я могу отказаться от доставки FedEx?
Если требуется подпись:
- Отказаться в подписи необходимого пакета, указав водителю, что вы не хотите получать пакет, и отказавшись подписать его
- Для большинства предприятий отказ от посылок может быть сделан регистратором или привратником
- Помните, не подписывайте квитанцию, если вы отказываетесь от посылки.
- Если вы пропустите три попытки доставки, пакет с обязательной подписью будет автоматически возвращен отправителю
Если подпись не требуется:
- Если подпись не требуется, вы все равно можете отказаться от доставки после доставки посылки
- Позвоните в службу поддержки по телефону 1.800.GoFedEx 1.800.463.3339 и предоставьте представителю отдела обслуживания клиентов ваш номер отслеживания
- Представитель либо поможет запланировать получение, либо направит вас к месту возврата FedEx для завершения возврата
.
Chloe Ting — 2 Weeks Shred Challenge
+
—
Сколько видео я должен снимать каждый день?
Рекомендуется снимать ВСЕ видео на каждый день.Например. если в день три видео, вы должны делать все три. Если видео указано дважды, вам следует сделать это дважды. Если у вас возникли проблемы с их выполнением, придерживайтесь версий с низким уровнем воздействия, пока не станете сильнее.
При этом видео разминки и восстановления не являются обязательными, а в некоторые дни включают другие дополнительные видео. Это рекомендуется делать, но это не обязательно. Помните, что эти расписания — мое рекомендуемое руководство — пожалуйста, не стесняйтесь вносить изменения по мере необходимости в соответствии с вашими потребностями.
+
—
Должен ли я следить за видео в определенном порядке?
Я рекомендую порядок, в котором я их перечислял. Вы можете разделить их и выполнять в течение дня, но стоит сделать все за один сеанс, если вы можете.
+
—
Это слишком сложно! Какие-нибудь советы?
Это должно быть сложно! Если бы это было не сложно, вы бы не получили результатов.Не ощущайте давления на 100% в начале. Идите в своем собственном темпе, это нормально и ожидаемо. Главное — следить за своим прогрессом, замедляться и сосредотачиваться на дыхании и форме и стремиться делать лучше каждый день. Вскоре вы поймете, что стали намного сильнее, и вскоре вы будете прогрессировать и сможете идти дальше.
+
—
Могу ли я взять больше выходных или изменить график?
Да, не стесняйтесь вносить изменения по мере необходимости и отдыхать, когда чувствуете, что вашему телу это нужно.Не существует единого решения, подходящего для всех, и этот график — всего лишь моя рекомендация. Для женщин, в ваш особенный день месяца, не стесняйтесь брать выходной или выполнять вариант с низким уровнем воздействия, если можете.
+
—
Как задействовать ядро?
+
—
Что я могу сделать, чтобы получить желаемый результат?
Это полностью зависит от того, какие результаты вы ищете.В общем, тренировки — это лишь полдела. Вам необходимо вести здоровый образ жизни, включая упражнения и (в основном) здоровую диету — вам не обязательно постоянно есть чистую / здоровую пищу, но в долгосрочной перспективе это определенно будет полезно. Если вы ищете варианты здорового питания, у меня есть масса идей по питанию и видео о том, что я ем, которые содержат полезные рецепты и (что наиболее важно) ВКУСНУЮ. Здоровая еда тоже может быть вкусной!
+
—
Что мне делать после завершения программы?
Это зависит от ваших целей.Телосложение у всех разное, и вы можете увидеть результаты, которых ожидали, а можете и не увидеть. Я рекомендую полностью отдохнуть в течение одной недели после программы, так как отдых очень важен.
Не измеряйте свой прогресс, основываясь на весах на ваших весах! Это не точное представление о вашем прогрессе, так как необходимо учитывать набор мышечной массы, вес воды и другие факторы. У некоторых из вас может быть оптимальный вес, и весы покажут лишь такую разницу.Я бы порекомендовал делать фотографии прогресса, тот же ракурс, начало дня, одно и то же время, делать это один раз в неделю. В конце программы посмотрите на свое физическое изменение, а также на то, как вы ЧУВСТВУЕТЕ. Ощущение силы, уверенности и счастья имеет огромное значение в вашей повседневной жизни, и люди часто забывают об этом.
Что происходит с ребенком после рождения? Уход за новорожденными и оценка
Хьюстон, у нас есть ребенок!
Вскоре после рождения ребенка, будь то вагинальные роды или кесарево сечение, ребенок будет оценен на предмет его способности адаптироваться и нормально переходить к жизни за пределами матки.Чтобы помочь в этом процессе, ребенка переносят в обогреватель с источником лучистого тепла. Младенец (теперь официально именуемый новорожденный ) высушен от всей влаги, что помогает минимизировать потерю его внутренней температуры.
Подробнее: После рождения ребенка: подробности после родов
Нос и рот ребенка отсасываются, чтобы очистить ребенка от всех выделений и помочь в его первых попытках дыхания. Ребенок должен начать плакать в течение первых 30 секунд — одной минуты жизни.Для этого обычно требуется мягкая стимуляция, которая достигается растиранием спины ребенка или осторожной стимуляцией его ножек.
Висячие младенцы
Некоторые из вас могут быть знакомы со старыми фильмами или книгами, в которых врач, принимавший роды, описывал или изображал, как врач, держащий ребенка за ноги в воздухе, шлепает его по заднице (перевод: голая задница), чтобы заставить ребенка плакать. Эта процедура больше не выполняется, потому что в ней нет необходимости. По словам доктора Джона, это была общепринятая практика, потому что врачи просто не знали ничего лучшего и немного переборщили.Сегодняшние врачи знают, что в агрессивной стимуляции нет необходимости, и она потенциально может навредить ребенку. Например, ребенка можно уронить или слишком сильно ударить в уязвимое место, что может привести к его травмам.
Неонатальная бригада принимает более
Обычно, когда приближаются роды, медсестра пациента вызывает дополнительный персонал для управления переходом ребенка. Эти люди называются NRP (неонатальные реаниматологи). Это могут быть врачи, медсестры или фельдшеры, но все они имеют специальную подготовку по первичной оценке и реанимации новорожденных.И рейтинг … Введите оценку по шкале Апгар
Сопровождающие ребенка начнут свою первоначальную оценку через одну и пять минут после рождения, используя систему оценок по шкале Апгар. Цель шкалы Апгар — быстро оценить состояние новорожденного и определить, необходимы ли дополнительные меры реанимации.
баллов по шкале Апгар варьируется от нуля до 10. Как правило, низкий показатель по шкале Апгар позволяет определить детей, которым может потребоваться дополнительное внимание и уход. Пятиминутная оценка по шкале Апгар обычно используется для оценки эффективности любых реанимационных мероприятий.
Таблица Апгар состоит из пяти областей, по которым ребенок получит оценку. Эти области включают частоту сердечных сокращений ребенка, мышечный тонус, дыхательное усилие, рефлексивную реакцию на стимуляцию и цвет ребенка.
Подробнее: Встреча с малышом и выздоровление: первые 12 часов
Система подсчета очков APGAR
Каждой категории присваивается значение 0, 1 или 2, и это дает ребенку общий балл из 10.Как правило, оценка по шкале Апгар от 7 до 10 позволяет предположить, что ребенку не требуются дополнительные реанимационные мероприятия; тем не менее, оценка от 4 до 7 считается показателем того, что ребенок может находиться в состоянии слабого или умеренного расстройства (требует внимания). У детей с оценкой менее 4 оценка обычно указывает на то, что ребенку может потребоваться кислород и дополнительное внимание медицинского персонала. (По словам доктора Джона, медики шутят и говорят, что ни один ребенок никогда не получит идеальную 10 баллов, если только он не ребенок педиатра.
Хотя не по шкале Апгар, другой цвет может быть желтым. Это признак желтухи у новорожденных. Он может развиться в течение двух-трех недель после рождения.
My Perfect «10»
Рождение моего третьего ребенка (и первой дочери) было чем-то вроде моего собственного фиаско. Я был в клинической больнице, но не понимал, что это значит, когда меня спросили, не возражаю ли я, чтобы за родами наблюдали «несколько» медсестер. Когда меня привезли в комнату типа амфитеатра, протестовать было поздно.Хорошо, 15 медсестер (некоторые мужчины — я забыл, что существует такая вещь, как медсестры-мужчины) собрались вокруг, чтобы посмотреть под прожекторами. Вот и все, что касается интимных личных доставок с приглушенным светом. Если бы я не был так озабочен рождением ребенка, я был бы огорчен.
Единственное, что было хорошо, это то, что они хлопали, когда я рожала, и моя дочь получила идеальные «10» по шкале Апгар — через 1 минуту и через 5 минут. (Думаю, это как-то связано с фильмом «10», популярным несколькими годами ранее.Оглядываясь назад, можно сказать, что это был единственный способ для моей дочери-королевы драмы выйти на сцену жизни.
Теперь, когда родился ваш новорожденный, пора приступить к делу и убедиться, что у вас есть все необходимое для успешного и счастливого первого года вместе:
Женщина, спасенная через две недели после осложненных родов
Баджура, 24 сентября
Новую мать Нанидеви Малла, 30 лет, из Dhainkot VDC-9, Taliwadi, в Баджура, спасли на зафрахтованном вертолете в зональную больницу Бери через 14 дней после сложных родов.
Малла родила ребенка по дороге в медпункт и вернулась домой. Однако пуповина ребенка была прикреплена к плаценте, которая все еще находилась внутри ее тела, и как ее ребенок, так и ее здоровье быстро ухудшились. Муж Маллы Дханрадж сказал, что младенец умер четыре дня спустя.
Поскольку здоровье Маллы продолжало ухудшаться, ее отправили на лечение в медпункт Ругин в Баджура. Медпункт направил ее в другое медицинское учреждение. Дханрадж занял 3000 рупий у своих друзей, чтобы через двенадцать дней отвезти жену в центр первичной медицинской помощи в Кольти для лечения.Там, пытаясь извлечь пуповину, врач случайно запутал пуповину внутри матки, и Маллу снова направили в Непалгандж.
Однако Малла нужно было быстро доставить в более качественное медицинское учреждение, а у семьи не было финансовых средств, чтобы арендовать вертолет. Д-р Викал Ламичхейн из Центра первичной медико-санитарной помощи обратился в районное управление здравоохранения Баджура с просьбой нанять вертолет.
Начальник районного управления здравоохранения Баджура Д-р Мохан Натх сказал, что тогда региональное управление здравоохранения предоставило 4 миллиона рупий за вертолет, а вчера Малла была доставлена по воздуху в зональную больницу Бхери.
Малла сейчас проходит лечение в зональной больнице Бери. Сообщается, что ее состояние улучшается.
По данным управления, в этом году на спасение молодых матерей было выделено 5 лакхов из бюджета, которого недостаточно.

