Техника выполнения подкожной инъекции гепарина. — Студопедия
Цель: введение лекарств, минуя желудочно-кишечный тракт.
Показания:
1. Введение небольших объемов лекарственных веществ.
2. Введение масляных растворов.
3. Выполнение профилактических прививок.
4. Оказание экстренной помощи.
Противопоказания:
1. Аллергия к препарату.
2. Нарушение целостности кожи в местах инъекции.
Места подкожных инъекций:
Подкожные инъекции проводят в те участки тела, где нет магистральных вен и артерий. Это наружная поверхность плеча (средняя треть), подлопаточная область, переднебоковая поверхность живота, переднебоковая поверхность бедра.
Оснащение:
1. Стерильный шприц, игла для набирания лекарства.
2. Стерильная игла длиной 2-3 см для подкожной инъекции пациентам с нормально развитым жировым слоем и 4-5 см при чрезмерно развитом жировом слое.
3. Три ватных шарика, смоченных 70 % спиртом или АХД-2000.
4. Лоток с маркировкой «Для стерильного материала».
5. Стерильная пеленка или полотенце.
6. Лоток с маркировкой «Для использованных инструментов», если инъекцию предстоит выполнить в палате.
7. 0,5 % спиртовой раствор хлоргексидина.
Гепарин — это противосвертывающее средство.
ГЕПАРИН — вводится парентерально, в 1 мл гепарина содержится 5000 ЕД., во флаконе 5 мл.
Вводится гепарин под контролем ВСК (время свертывания крови) и в СТРОГО ОПРЕДЕЛЕННОЕ время в кожу передней брюшной стенки или в/м, в/в.
При ВСК от 5 мин. до 8 мин. — 10 тыс. ЕД;
от 8 мин. до 12 мин. — 5 тыс. ЕД;
от 12 мин.до 15 мин. — 2,5 тыс. ЕД;
более 15 мин. НЕ ВВОДИТСЯ!
1) Подготовьте руки к инъекции,
2) Соберите шприц емкостью от 1 до 5 мл, приготовьте две иглы, одну для набора лекарств (с широким просветом), другую — длиной 20-30 мм, для инъекции.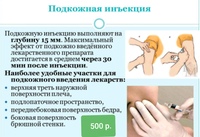 Надеть на шприц иглу с широким просветом.
Надеть на шприц иглу с широким просветом.
3) Обработайте шейку ампулы спиртом, надпилите пилочкой и, зажав ваткой, смоченной спиртом, отломите.
4) Наберите лекарство из ампулы или флакона, придерживая ампулу или флакон на игле пальцем. Набрать от 1 до 5 мл (по назначению врача),
5) Смените иглу и, подняв шприц вертикально на уровне глаз, освободите его от лишнего лекарства и пузырьков воздуха, проверив ее проходимость.
6) Приготовьте два ватных шарика, смоченных спиртом.
7) Предложите пациенту освободить место инъекции (боковые поверхности передней брюшной стенки, отступив на 2 см от пупка). Обработать место инъекции спиртом, сначала одним ватным шариком большую поверхность, затем другим — непосредственно место инъекции. Второй шарик не выбрасывайте, а зажмите в руке мизинцем.
8) Левой рукой соберите кожу в складку, а правой, держа шприц под острым углом (около 45º), введите иглу на глубину 2/3 длины, срез иглы должен быть направлен вверх. Не перекладывая шприц в другую руку, введите лекарство. Вторую ватку со спиртом приложить к месту инъекции и, придерживая иглу пальцем, резким движением извлеките ее из мягких тканей.
9) Левой рукой с ватным шариком слегка помассируйте место введения лекарства, чтобы оно лучше распределялось в подкожно-жировой клетчатке.
При подкожных инъекциях возможны осложнения: инфильтрат, абсцесс, оставление обломка иглы в мягких тканях, масляная эмболия, аллергические реакции, ошибочное введение под кожу другого медикамента вместо назначенного.
Техника инъекций и средства введения инсулина
Сегодня рассмотрим как правильно выбрать место для введения инсулина
Диагноз «сахарный диабет» больше не так настораживает, поскольку не является приговором. Правильный образ жизни, грамотная инсулинотерапия, рациональные питание, постоянный самоконтроль помогут продлить жизнь и сохранить хорошее самочувствие. Соблюдение техники введения инсулина – это не только подбор дозы, но и правильная поставка гормона в организм. Существует много нюансов, которые должен знать больной сахарным диабетом.
Существует много нюансов, которые должен знать больной сахарным диабетом.
Алгоритм введения инсулина
Препарат вводят в подкожно-жировую клетчатку, соблюдая ряд особенностей:
· Меняют места введения инъекций. В противном случае появятся уплотнения, которые не только создадут дискомфорт, но и затруднят всасывание препарата. Это приведет к резкому повышению уровня сахара в крови.
· После каждой инъекции меняют инсулиновые иглы. Повторное их использование увеличивает риск возникновения липодистрофий, а также приводит к усилению болезненности инъекций.
Как выбрать место для введения гормона?
Врачи рекомендуют вводить инъекции в живот, бедра, верхнюю часть ягодиц. Колят инсулин, предварительно сформировав кожную складку.
Стоит знать: препарат должен попасть под кожу (в жировую клетчатку). Более глубокое введение способствует быстрому всасыванию препарата и резкому падению уровня глюкозы в крови.
Внутрикожное введение приводит к медленному всасыванию средства. Требуемый сахароснижающий эффект достигнут не будет.
Гормон быстрее всего всасывается из области живота, медленнее – из области бедер и ягодиц.
Введение инсулина без формирования кожной складки
Так вводить препарат можно, но только детям и взрослым с большой толщиной подкожно-жировой клетчатки. Для инъекции выбирают иглу длиной 5 мм. При формировании складки применяют иголки длиной 8 и 12,7 мм.
Чем грозит многократное использование одноразовых игл?
Согласно рекомендациям, шприц-ручки предназначены для однократного применения. В чем опасность повторного использования?
· Современные иглы предназначают для одноразового введения препарата. На поверхности есть маркировка, предупреждающая об этом. Только тогда производитель гарантирует безопасность использования.
Только тогда производитель гарантирует безопасность использования.
· После первого применения кончик «разлохмачивается». Повторное использование приводит к усиленному травмированию кожных тканей.
· После первого введения в просвете остается инсулин. После высыхания он образует кристаллы, сужающие просвет иглы. Чтобы ввести, требуется больше усилий. Это приводит к быстрой поломке шприц-ручки.
Стоит знать! Не оставляют шприц-ручку с иглой. Так сохраняется просвет, через который вытекает инсулин. Нужный эффект достигнут не будет.
Повторное использование одноразовых игл продиктовано экономией. При большой частоте инъекций расходы на приобретение материалов возрастают.
Однако диабет – это не простое заболевание. Пациент должен изменить образ жизни, рацион и внимательно относиться к каждой мелочи. Своевременная замена иглы – обязательное требование.
Одноразовые расходники заказывают только у проверенных продавцов. Они могут гарантировать стерильность
и безопасность. При покупке на определенную сумму клиентам могут быть
предоставлены скидки. Таким образом, будет достигнута желанная экономия. МедМаг
много лет продает товары для диабетиков в Санкт-Петербурге. Изделия
отправляются по всей России. Стоит детально изучить ассортимент и условия
спецпредложений.
1.19. Выполнение внутривенных инъекций. Скорая помощь. Руководство для фельдшеров и медсестер
1.19. Выполнение внутривенных инъекций
Цель
Ввести лекарственное вещество в вену с помощью шприца.
Показания
Необходимость быстрого действия лекарственного вещества, невозможность использовать другой путь введения для данного вещества и др.
Противопоказания
1. Плохое состояние вен.
2. Психическое возбуждение пациента.
Оснащение
1. Стерильный лоток.
2. Стерильные шарики – 4–5 штук.
3. Стерильные салфетки – 2 шт. или шарики 4–5 штук.
4. Стерильные перчатки.
5. Полотенце.
6. Этиловый спирт 70%-ный.
7. Маска.
8. Жгут венозный.
9. Подушечка клеенчатая для выравнивания локтевого сгиба.
10. Шприц 10–20 мл.
11. Игла для в/в введения.
12. Емкости для дезинфекции.
13. Дезинфицирующие средства.
14. Набор «Анти-СПИД».
15. Противошоковая укладка.
16. Лейкопластырь бактерицидный 2 – 3 см.
Возможные проблемы пациента
1. Отказ пациента от инъекции.
2. Страх перед инъекцией.
Последовательность действий м/с для обеспечения безопасности
1. Информируйте пациента о предстоящей манипуляции и ходе ее выполнения.
2. Выясните наличие аллергических реакций на лекарства.
3. Усадите или уложите пациента так, чтобы рабочая рука была в разогнутом состоянии ладонью вверх (гипотензивные препараты водить в положении лежа).
4. Вымойте руки, наденьте перчатки.
5. Прочитайте название, срок годности и дозировку препарата.
6. Наберите лекарственное вещество в шприц.
7. Смените иглу, которой набирали лекарство, на иглу для инъекций, выпустите воздух.
8. Положите под локоть пациента клеенчатую подушечку
9. Наложите жгут в средней трети плеча через полотенце или одежду пациента, пульс на лучевой артерии должен сохраниться.
10. Попросите пациента поработать кулаком.
11. Обследуйте локтевой сгиб, найдите подходящую для пункции вену.
12. Обработайте локтевой сгиб широко, 10 x 10 см, шариком, смоченным кожным антисептиком, в одном направлении сверху вниз, от центра к периферии.
13. Обработайте вторым шариком в той же последовательности.
14. Высушите место обработки сухим стерильным шариком.
15. Обработайте перчатки шариком со спиртом.
16. Убедитесь в том, что в шприце нет воздуха, а игла хорошо держится на подыгольном конусе.
17. Фиксируйте вену локтевого сгиба натяжением кожи, с помощью большого пальца левой руки.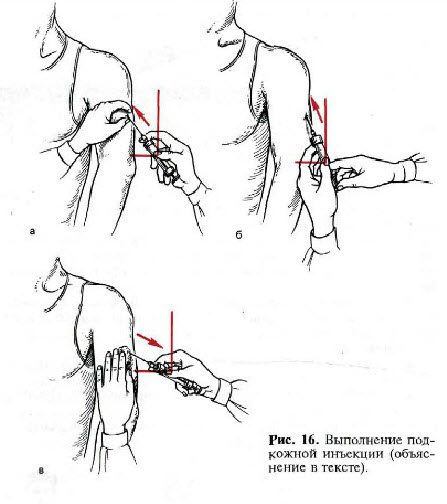
18. Взять канюлю иглы правой рукой, фиксируя указательным пальцем.
19. Пунктируйте вену осторожно, при попадании в вену ощущается «попадание в пустоту».
20. Введите иглу срезом вверх, осторожно, параллельно вене, не более чем на 1/2 длины.
21. Оттяните поршень на себя левой рукой по поступлению крови в шприц, убедитесь, что вы находитесь в вене.
22. Снимите левой рукой жгут, попросите пациента разжать кулак.
23. Введите лекарственное вещество, соблюдая необходимую скорость, в кровяное русло, надавливая на поршень левой рукой, оставив в шприце 0,1–0,2 мл лекарственного вещества (препятствует попаданию пузырьков воздуха).
24. Закончив введение, приложите к месту введения шарик со спиртом и обратным быстрым, но аккуратным движением удалите иглу из вены. Держать салфетку у места инъекции 5 – 7 мин.
25. Убедитесь в прекращении кровотечения.
26. Наложите давящую асептическую повязку на место инъекции, если пациент слаб или без сознания.
27. Снимите перчатки.
28. Поместите шприц, иглы, перчатки, использованный перевязочный материал в маркированные емкости с дезраствором.
Оценка результатов
Назначенное лекарственное веществе введено в вену с помощью шприца.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРес
Поперечное исследование толщины мышц и подкожно-жировой клетчатки и алгоритм, включающий демографические и антропометрические данные для прогнозирования исхода инъекции
Предыстория Как места для внутримышечных инъекций, так и вентроглютеальные, используются в клинической практике; тем не менее, не было установлено, у кого то или другое должно быть предпочтительным направлением или избеганием. Существует потребность в научно обоснованном подходе к выбору места для успешного результата внутримышечной инъекции и во избежание нежелательных результатов инъекции в результате непреднамеренной подкожной инъекции или контакта с костью.Результат инъекции зависит от толщины подкожного жира в месте инъекции и толщины мышц; они, вероятно, зависят от пола и антропометрии.
Существует потребность в научно обоснованном подходе к выбору места для успешного результата внутримышечной инъекции и во избежание нежелательных результатов инъекции в результате непреднамеренной подкожной инъекции или контакта с костью.Результат инъекции зависит от толщины подкожного жира в месте инъекции и толщины мышц; они, вероятно, зависят от пола и антропометрии.
Цели Определить, различаются ли толщины подкожно-жировой клетчатки, мышц и общей толщины тканей на дорсоглютеальном и вентроглютеальном участках, и можно ли предсказать теоретический результат инъекции (внутримышечный, подкожный или контакт с костью) с помощью демографических и антропометрических данных и описать с помощью алгоритма.
Дизайн Дизайн поперечного исследования.
Установочный университет в Австралии.
Участники 145 добровольцев (57% женщины) в возрасте не менее 18 лет, набранных через университетское сообщество.
Методы Были собраны антропометрические данные, а толщина подкожного жира и мышц была определена с помощью ультразвукового исследования. Антропометрические различия между теоретическими группами результатов инъекций (контакт с костью по сравнению с внутримышечным или подкожным в вентроглютеальном и дорсоглютеальном участках) определяли для каждого пола (ANOVA).Для определения влияния демографических и антропометрических данных на теоретический результат внутримышечной инъекции был проведен множественный регрессионный анализ. Для каждого пола был разработан алгоритм выбора места проведения инъекции, основанный на антропометрических показателях, позволяющих лучше всего различать результаты инъекций.
Результаты Подкожно-жировая клетчатка, мышцы и вся ткань были значительно толще в дорсоглютеальном участке, чем вентроглютеальный участок, а подкожный жир был значительно толще у женщин, чем у мужчин на обоих участках (все p
Выводы. Алгоритм на основе легко получаемых антропометрических данных описывает, когда каждый из вентроглютеальных и дорсоглютеальных участков является подходящим или их следует избегать.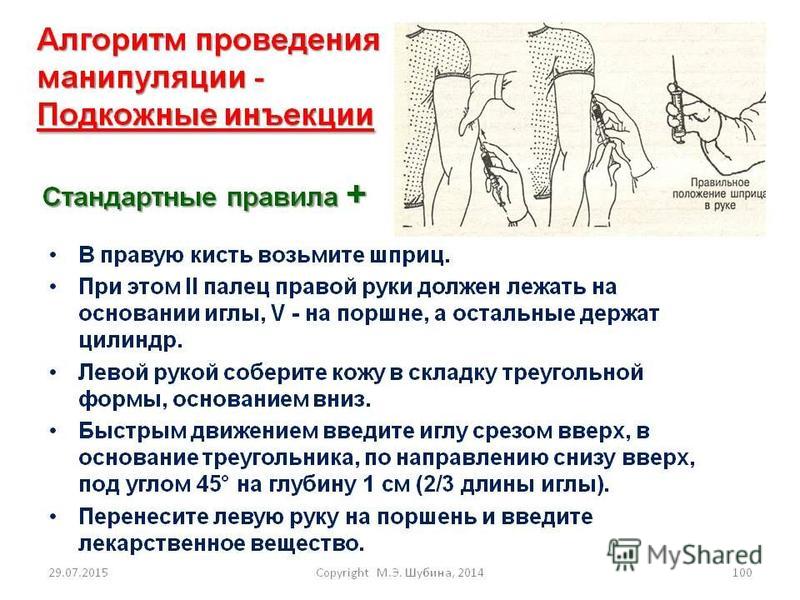 Это имеет прямое отношение к клинической практике при выборе места для внутримышечных инъекций в ягодичную область, основанного на фактических данных, для получения оптимальных лекарств и результатов для здоровья.
Это имеет прямое отношение к клинической практике при выборе места для внутримышечных инъекций в ягодичную область, основанного на фактических данных, для получения оптимальных лекарств и результатов для здоровья.
Введение инсулина | Уход за диабетом
Инсулин необходим для нормального метаболизма углеводов, белков и жиров. Люди с сахарным диабетом 1 типа не вырабатывают достаточно этого гормона для поддержания жизни и поэтому зависят от экзогенного инсулина для выживания. Напротив, выживание людей с диабетом 2 типа не зависит от экзогенного инсулина.Однако со временем у многих из этих людей будет наблюдаться снижение выработки инсулина, поэтому им потребуется дополнительный инсулин для адекватного контроля уровня глюкозы в крови, особенно во время стресса или болезни.
Режим инсулина часто требуется при лечении гестационного диабета и диабета, связанного с определенными состояниями или синдромами (например, заболеваниями поджелудочной железы, лекарственным или химическим диабетом, эндокринопатиями, нарушениями рецепторов инсулина, некоторыми генетическими синдромами). Во всех случаях использования инсулина дозировка инсулина должна быть индивидуальной и сбалансированной с лечебным питанием и физическими упражнениями.
В этом заявлении о позиции рассматриваются вопросы, касающиеся использования обычного введения инсулина (например, с помощью шприца или ручки с иглой и картриджем) при самообслуживании пациента с диабетом. В нем не рассматривается использование инсулиновых помп. (См. Заявление о позиции Американской диабетической ассоциации «Непрерывная подкожная инфузия инсулина» для дальнейшего обсуждения этого вопроса.)
ИНСУЛИН
Инсулин получают из поджелудочной железы свинины или делают его химически идентичным человеческому инсулину с помощью технологии рекомбинантной ДНК или химической модификации инсулина свинины.Аналоги инсулина были разработаны путем модификации аминокислотной последовательности молекулы инсулина.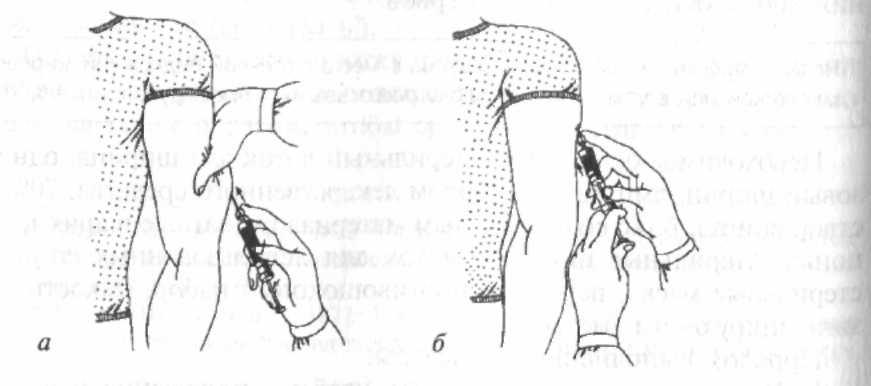
Доступен инсулин быстрого, короткого, промежуточного и длительного действия, который можно вводить отдельно или смешивать в одном шприце. Доступны аналоги инсулина быстрого действия (инсулин лизпро и инсулин аспарт), а другие аналоги находятся в стадии разработки. Регулярный — это инсулин короткого действия. Инсулины промежуточного действия включают ленте и НПХ. Ультраленте и инсулин гларгин — это инсулины длительного действия.Препараты инсулина с заранее определенной долей инсулина средней продолжительности действия, смешанного с инсулином короткого или быстрого действия (например, 70% НПХ / 30% обычного, 50% НПХ / 50% обычного и 75% НПЛ / 25% инсулина лизпро) являются доступный.
Различные компании приняли разные названия для одних и тех же типов инсулина короткого, среднего или длительного действия или их смеси. Инсулины человека имеют более быстрое начало и более короткую продолжительность активности, чем инсулины свинины.
Инсулин коммерчески доступен в концентрациях 100 или 500 единиц / мл (обозначенных U-100 и U-500, соответственно; 1 единица равна ~ 36 мкг инсулина).U-500 используется только в редких случаях инсулинорезистентности, когда пациенту требуются очень большие дозы. U-500, инсулин лизпро, инсулин аспарт, инсулин гларгин и 75% НПЛ / 25% инсулин лизпро требуют рецепта. Препараты инсулина иногда разрабатываются индивидуально для использования у младенцев (например, U-10) с разбавителями, предоставляемыми производителем. В этих случаях необходимо соблюдать особую осторожность, чтобы гарантировать, что правильная доза разбавленного инсулина вводится с помощью обычного инсулинового шприца.
Различные типы и разновидности инсулина обладают разными фармакологическими свойствами. Человеческий инсулин предпочтителен для беременных женщин, женщин, планирующих беременность, лиц с аллергией или иммунной резистентностью к инсулину животного происхождения, лиц, начинающих терапию инсулином, и тех, кто, как ожидается, будет использовать инсулин только с перерывами.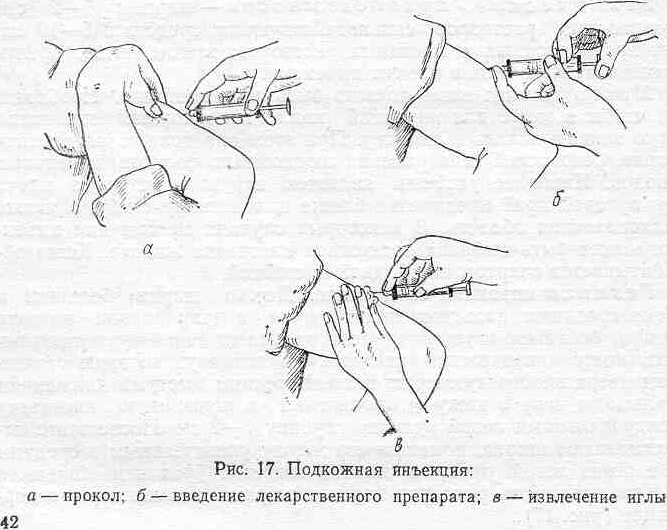 Тип и разновидности инсулина, техника инъекции, антитела к инсулину, место инъекции и индивидуальная реакция пациента могут повлиять на начало, степень и продолжительность активности инсулина.Изменение вида инсулина может повлиять на контроль уровня глюкозы в крови и должно производиться только под наблюдением медицинского работника, имеющего опыт лечения диабета. Человеческий инсулин, произведенный с использованием технологии рекомбинантной ДНК, заменяет инсулин, выделенный из свиней. Доступность животного инсулина в будущем остается неопределенной.
Тип и разновидности инсулина, техника инъекции, антитела к инсулину, место инъекции и индивидуальная реакция пациента могут повлиять на начало, степень и продолжительность активности инсулина.Изменение вида инсулина может повлиять на контроль уровня глюкозы в крови и должно производиться только под наблюдением медицинского работника, имеющего опыт лечения диабета. Человеческий инсулин, произведенный с использованием технологии рекомбинантной ДНК, заменяет инсулин, выделенный из свиней. Доступность животного инсулина в будущем остается неопределенной.
Фармацевты и поставщики медицинских услуг не должны обмениваться видами или типами инсулина без разрешения врача, выписывающего рецепт, и без информирования пациента о типе производимой замены инсулина.Если человек попадает в больницу, не следует непреднамеренно менять тип инсулина, который он использовал. Если есть сомнения относительно основного вида, следует вводить человеческий инсулин до тех пор, пока не будет доступна соответствующая информация. При покупке инсулина пациент должен убедиться, что его тип и вид правильный, и что инсулин будет использован до истечения срока годности.
Хранилище
Неиспользуемые флаконы с инсулином следует хранить в холодильнике. Следует избегать экстремальных температур (<36 или> 86 ° F, <2 или> 30 ° C) и чрезмерного перемешивания, чтобы предотвратить потерю активности, комкование, обледенение или выпадение осадков.Следует соблюдать особые правила хранения, предоставленные производителем. Используемый инсулин можно хранить при комнатной температуре, чтобы ограничить местное раздражение в месте инъекции, которое может возникнуть при использовании холодного инсулина.
У пациента всегда должен быть запасной флакон для каждого типа используемого инсулина. Хотя срок годности указан на каждом флаконе с инсулином, потеря активности может произойти после того, как флакон использовался более 1 месяца, особенно если он хранился при комнатной температуре.
Лицо, вводящее инсулин, должно проверять флакон перед каждым использованием на предмет изменений (т. Е. Комкования, инея, выпадения осадков или изменения прозрачности или цвета), которые могут указывать на потерю активности. Визуальный осмотр должен выявить инсулины быстрого и короткого действия, а также инсулин гларгин, который должен быть прозрачным, а все другие типы инсулина должны быть однородно мутными. Человек с диабетом всегда должен пытаться связать любое необъяснимое повышение уровня глюкозы в крови с возможным снижением активности инсулина.Если вы не уверены в эффективности флакона с инсулином, пациенту следует заменить флакон, о котором идет речь, другим такого же типа.
Смешивание инсулина
Введение смесей инсулинов быстрого или короткого, а также промежуточного или длительного действия вызывает у некоторых пациентов более нормальную гликемию, чем прием одного инсулина. Составы и гранулометрический состав продуктов инсулина различаются. При смешивании в смеси могут происходить физико-химические изменения (сразу или со временем).В результате физиологический ответ на смесь инсулина может отличаться от реакции на введение инсулинов по отдельности. Следовательно, при смешивании инсулинов необходимо соблюдать следующие правила:
Пациенты, которые хорошо контролируются определенной схемой смешанного инсулина, должны придерживаться стандартной процедуры приготовления своих доз инсулина.
Никакие другие лекарства или разбавители нельзя смешивать с любым продуктом инсулина, если они не одобрены лечащим врачом.
Инсулин гларгин не следует смешивать с другими формами инсулина из-за низкого pH его разбавителя.
Можно использовать коммерчески доступные предварительно приготовленные инсулины, если соотношение инсулина соответствует потребностям пациента в инсулине.
Имеющиеся в настоящее время составы НПХ и инсулина короткого действия в смешанном виде можно использовать немедленно или хранить для будущего использования.

При смешивании инсулина быстрого действия и инсулина ультраленте не происходит притупления начала действия инсулина быстрого действия.Небольшое снижение скорости абсорбции, но не общей биодоступности, наблюдается при смешивании инсулина быстрого действия и инсулина, стабилизированного протамином (НПХ). Однако в клинических испытаниях постпрандиальный ответ глюкозы в крови был аналогичным, когда инсулин быстрого действия смешивали с НПХ или ультраленте. Когда инсулин быстрого действия смешивается с инсулином среднего или длительного действия, смесь следует вводить за 15 мин до еды.
Смешивание инсулинов короткого действия и инсулина ленте не рекомендуется, за исключением пациентов, которые уже в достаточной степени контролируют такую смесь.При смешивании Zn 2+ , присутствующий в инсулинах lente (например, lente и ultralente), связывается с инсулином короткого действия и задерживает начало его действия. Степень и скорость связывания зависят от соотношения и вида двух инсулинов; связывающее равновесие не может быть достигнуто в течение 24 часов. Если используются смеси короткого действия и ленте, пациенту следует стандартизировать интервал между смешиванием и инъекцией.
Инсулины с фосфатным буфером (например, инсулин НПХ) не следует смешивать с инсулинами ленте.Фосфат цинка может выпасть в осадок, и инсулин длительного действия превратится в инсулин короткого действия в непредсказуемой степени.
Составы инсулина могут изменяться; поэтому следует проконсультироваться с производителем в тех случаях, когда его рекомендации противоречат рекомендациям Американской диабетической ассоциации.
ШПРИЦЫ
Обычное введение инсулина включает подкожную инъекцию шприцами с маркировкой единиц инсулина.Могут быть различия в способе обозначения единиц в зависимости от размера шприца и производителя. Инсулиновые шприцы производятся емкостью 0,3, 0,5, 1 и 2 мл.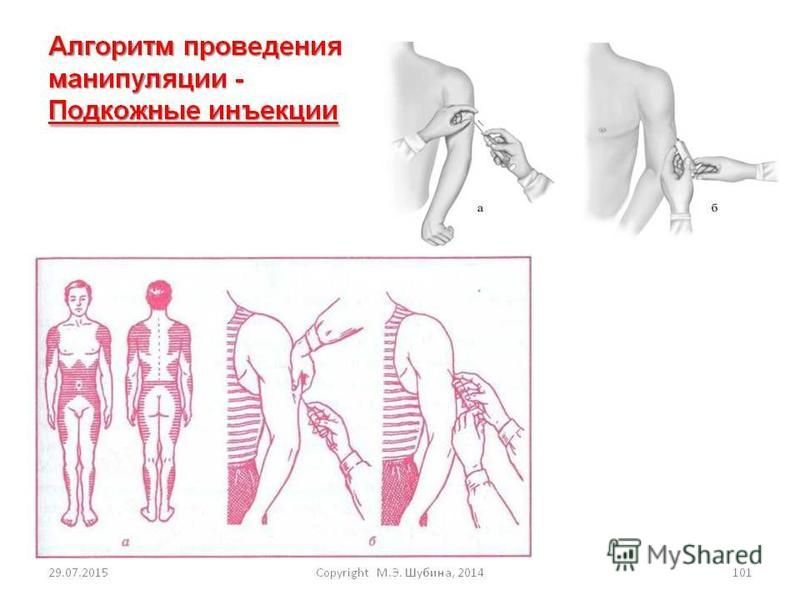 Доступны иглы разной длины. При переходе с одной длины на другую следует контролировать уровень глюкозы в крови, чтобы оценить вариабельность всасывания инсулина. Правила, регулирующие покупку шприцев, сильно различаются от штата к штату.
Доступны иглы разной длины. При переходе с одной длины на другую следует контролировать уровень глюкозы в крови, чтобы оценить вариабельность всасывания инсулина. Правила, регулирующие покупку шприцев, сильно различаются от штата к штату.
Шприцы нельзя передавать другим лицам из-за риска заражения вирусной инфекцией, передающейся через кровь (например,g., синдром приобретенного иммунодефицита или гепатит).
Путешественникам следует знать, что инсулин доступен в концентрации U-40 за пределами США. Чтобы избежать ошибок дозирования, необходимо использовать шприцы, соответствующие концентрации инсулина U-40.
Утилизация
Правила в некоторых штатах требуют уничтожения использованных инсулиновых шприцев и игл. Повторение колпачка, сгибание или поломка иглы увеличивает риск травмы от укола иглой. Если шприц не будет использоваться повторно, его следует поместить в устойчивый к проколам контейнер для утилизации или устройство для клипсования иглы, которое удерживает обрезанную иглу в недоступном отсеке.В районах, где действуют программы утилизации контейнеров, запрещается размещение контейнеров с использованными шприцами, иглами и ланцетами с материалами, подлежащими утилизации. Следует проконсультироваться с местными органами по утилизации мусора, чтобы определить надлежащую утилизацию таких контейнеров. Вероятность повторного использования шприца другим человеком уменьшается, если поршень отделен от цилиндра во время утилизации. Доступны одноразовые ручки с инсулином, которые содержат ограниченную емкость (например, 150 или 300 единиц) инсулина.Пользователи выбирают дозу, вводят инсулин, а затем выбрасывают иглу в соответствии с местными правилами. После того, как весь инсулин был использован, шприц-ручку можно выбросить в мусорное ведро вместе с обычным мусором.
Повторное использование иглы
Производители одноразовых шприцев и игл для ручек рекомендуют использовать их только один раз. Одна потенциальная проблема, которая возникает при повторном использовании шприцев или игл, — это невозможность гарантировать стерильность.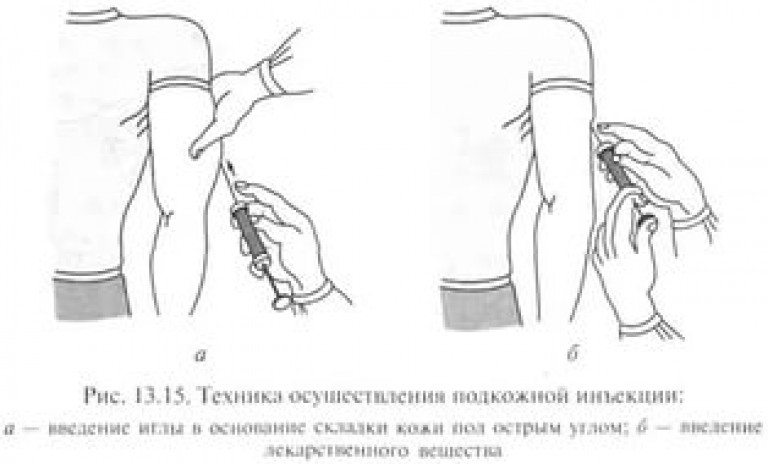 Большинство препаратов инсулина содержат бактериостатические добавки, подавляющие рост бактерий, обычно встречающихся на коже.Тем не менее, повторное использование шприца / иглы может нести повышенный риск заражения для некоторых людей. Пациентам с плохой личной гигиеной, острым сопутствующим заболеванием, открытыми ранами на руках или пониженной резистентностью к инфекции по какой-либо причине не следует повторно использовать шприц или иглу для ручки.
Большинство препаратов инсулина содержат бактериостатические добавки, подавляющие рост бактерий, обычно встречающихся на коже.Тем не менее, повторное использование шприца / иглы может нести повышенный риск заражения для некоторых людей. Пациентам с плохой личной гигиеной, острым сопутствующим заболеванием, открытыми ранами на руках или пониженной резистентностью к инфекции по какой-либо причине не следует повторно использовать шприц или иглу для ручки.
Другая проблема возникла с появлением новых игл меньшего размера (30 и 31 калибра). Даже после одной инъекции кончик иглы может изогнуться, образуя крючок, который может порезать ткань или отломиться, оставив фрагменты иглы внутри кожи.Медицинские последствия этих результатов неизвестны, но могут усиливать липодистрофию или иметь другие побочные эффекты.
Некоторые пациенты считают целесообразным повторно использовать иглы. Разумеется, от иглы следует отказаться, если она заметно потускнела или деформирована, или если она соприкасалась с какой-либо другой поверхностью, кроме кожи. Если планируется повторное использование иглы, иглу необходимо повторно закрывать после каждого использования. Пациенты, повторно использующие иглы, должны осматривать места инъекции на предмет покраснения или припухлости и должны проконсультироваться со своим лечащим врачом перед началом практики и при обнаружении признаков воспаления кожи.
Перед тем, как рассматривать возможность повторного использования шприца, необходимо определить, способен ли пациент безопасно закрыть шприц. Для правильного перепросмотра требуется хорошее зрение, ловкость рук и отсутствие явного тремора. Пациент должен быть проинструктирован о технике повторного набора, которая поддерживает шприц в руке и заменяет колпачок прямым движением большого и указательного пальцев. Не рекомендуется использовать технику совмещения иглы и колпачка в воздухе, поскольку это часто приводит к травмам от укола иглой.
Повторно используемый шприц можно хранить при комнатной температуре.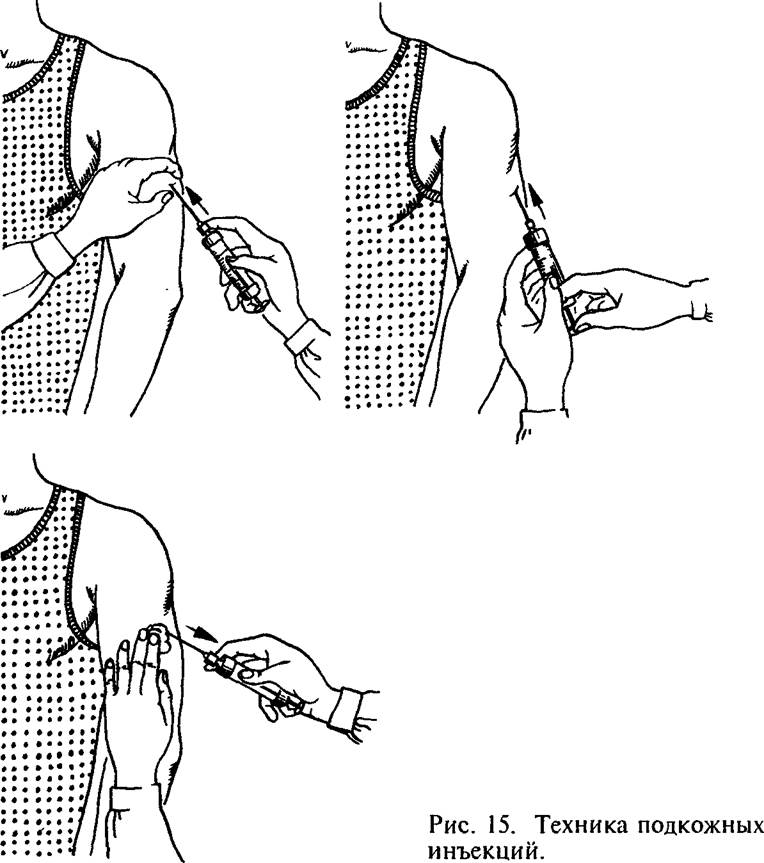 Потенциальные преимущества или риски, если таковые имеются, охлаждения шприца при использовании или использования спирта для очистки иглы шприца неизвестны. Очищение иглы спиртом может быть нежелательным, поскольку он может удалить силиконовое покрытие, которое сделает прокол кожи менее болезненным.
Потенциальные преимущества или риски, если таковые имеются, охлаждения шприца при использовании или использования спирта для очистки иглы шприца неизвестны. Очищение иглы спиртом может быть нежелательным, поскольку он может удалить силиконовое покрытие, которое сделает прокол кожи менее болезненным.
АЛЬТЕРНАТИВЫ ШПРИЦЕВ
Инсулин можно вводить с помощью струйных инъекторов, которые вводят инсулин тонкой струйкой в кожу.Эти инъекторы являются преимуществом для пациентов, не умеющих пользоваться шприцами или страдающих фобией иглы. Потенциальным преимуществом может быть более быстрое всасывание инсулина короткого действия. Однако первоначальная стоимость этих инъекторов относительно высока, и они могут травмировать кожу. Их не следует рассматривать как рутинный вариант использования у пациентов с диабетом.
Доступно несколько устройств типа ручки и картриджей с инсулином, которые вводят инсулин подкожно через иглу.Было продемонстрировано, что у многих пациентов (например, особенно у пациентов с неврологическими нарушениями и тех, кто использует режимы многократных ежедневных инъекций) точность введения инсулина и / или соблюдения режима лечения.
Также доступны ручки с низкой дозой, которые могут вводить инсулин с шагом в половину единицы.
Средства для доставки инсулина (например, невидимые устройства для измерения инсулина, лупы для шприцев, направляющие для игл и стабилизаторы флаконов) доступны для людей с нарушениями зрения.Информация об этих продуктах доступна в ежегодном справочнике по диабету Американской диабетической ассоциации.
ТЕХНИКА ВПРЫСКА
Препарат
Перед каждой инъекцией руки и место инъекции должны быть чистыми. Верхнюю часть флакона с инсулином следует протереть 70% изопропиловым спиртом. Для всех препаратов инсулина, за исключением инсулина быстрого и короткого действия и инсулина гларгина, флакон или ручку следует осторожно перекатывать в ладонях (не встряхивать), чтобы ресуспендировать инсулин. Сначала необходимо набрать количество воздуха, равное необходимой дозе инсулина, и ввести во флакон, чтобы избежать создания вакуума. Для смешанной дозы важно подать достаточное количество воздуха в оба флакона перед составлением дозы. При смешивании инсулина быстрого или короткого действия с инсулином среднего или длительного действия сначала в шприц следует набрать чистый инсулин быстрого или короткого действия.
Сначала необходимо набрать количество воздуха, равное необходимой дозе инсулина, и ввести во флакон, чтобы избежать создания вакуума. Для смешанной дозы важно подать достаточное количество воздуха в оба флакона перед составлением дозы. При смешивании инсулина быстрого или короткого действия с инсулином среднего или длительного действия сначала в шприц следует набрать чистый инсулин быстрого или короткого действия.
После втягивания инсулина в шприц следует проверить жидкость на наличие пузырьков воздуха.Один или два быстрых удара указательным пальцем по вертикальному шприцу должны позволить пузырькам выйти. Сами по себе пузырьки воздуха не опасны, но могут привести к снижению вводимой дозы.
Инъекционные процедуры
Уколы производятся в подкожную клетчатку. Большинство людей могут легко захватить складку кожи и сделать инъекцию под углом 90 °. Худые люди или дети могут использовать короткие иглы или, возможно, придется ущипнуть кожу и ввести инъекцию под углом 45 °, чтобы избежать внутримышечной инъекции, особенно в области бедер.Обычная аспирация (повторное нажатие на введенный шприц для проверки крови) не требуется. В частности, при использовании инсулиновых шприцов игла должна быть введена в кожу на 5 секунд после полного нажатия на поршень, чтобы обеспечить полную доставку дозы инсулина.
Пациенты должны знать, что пузырьки воздуха в инсулиновой ручке могут снизить скорость потока инсулина из ручки; Недостаточная подача инсулина может происходить при наличии пузырьков воздуха, даже если игла остается под кожей в течение 10 с после нажатия на поршень.Воздух может попасть в резервуар инсулиновой ручки во время производства или наполнения, если игла остается на ручке между инъекциями. Чтобы предотвратить эту потенциальную проблему, не оставляйте иглу на ручке между инъекциями и заправляйте иглу 2 единицами инсулина перед инъекцией.
Если инъекция кажется особенно болезненной или если после извлечения иглы видна кровь или прозрачная жидкость, пациенту следует приложить давление в течение 5–8 с, не теряя.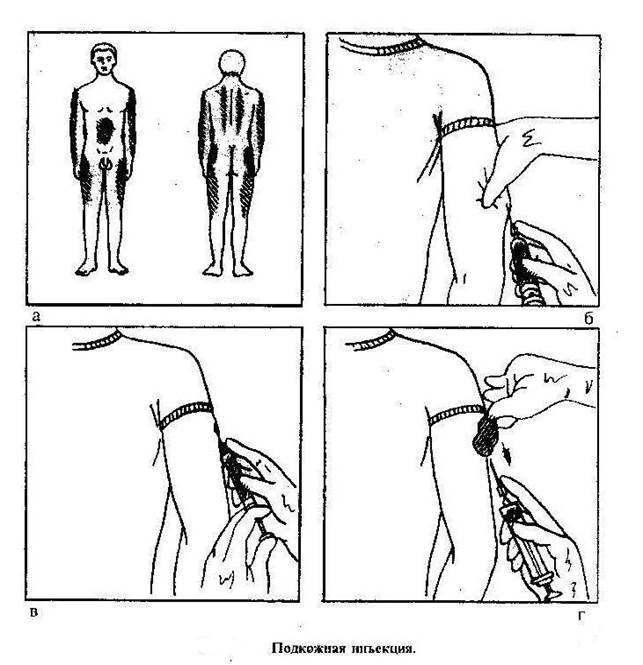 Мониторинг уровня глюкозы в крови следует проводить чаще в тот день, когда это происходит.Если пациент подозревает, что значительная часть дозы инсулина не была введена, следует проверить уровень глюкозы в крови в течение нескольких часов после инъекции. Если в месте инъекции появляются синяки, болезненные ощущения, рубцы, покраснение или боль, врач или инструктор по диабету должен изучить технику инъекции пациента. Болезненные инъекции можно уменьшить следующими способами:
Мониторинг уровня глюкозы в крови следует проводить чаще в тот день, когда это происходит.Если пациент подозревает, что значительная часть дозы инсулина не была введена, следует проверить уровень глюкозы в крови в течение нескольких часов после инъекции. Если в месте инъекции появляются синяки, болезненные ощущения, рубцы, покраснение или боль, врач или инструктор по диабету должен изучить технику инъекции пациента. Болезненные инъекции можно уменьшить следующими способами:
Введение инсулина комнатной температуры.
Перед инъекцией убедитесь, что в шприце не осталось пузырьков воздуха.
Подождите, пока алкоголь для местного применения (если используется) полностью испарится, перед инъекцией.
Удерживать мышцы в области инъекции расслабленными, а не напряженными во время инъекции.
Быстро проникает в кожу.
Не меняет направление иглы во время введения или извлечения.
Иглы повторно не используются.
Некоторым людям может быть полезно использовать предварительно заполненные шприцы (например,g., инвалиды по зрению, те, кто зависит от других в получении инсулина, или те, кто путешествует или ест в ресторанах). Предварительно заполненные шприцы стабильны до 30 дней при хранении в холодильнике. По возможности шприцы следует хранить в вертикальном положении иглой вверх, чтобы взвешенные частицы инсулина не забивали иглу. Предварительно набранный шприц следует перекатывать между руками перед введением. Некоторое количество шприцев может быть предварительно смешано и храниться. Влияние предварительного смешивания инсулинов на гликемический контроль должен оценивать врач на основании результатов измерения уровня глюкозы в крови, полученных пациентом.Когда требуется предварительное смешивание, особенно важны последовательность техники и тщательный мониторинг уровня глюкозы в крови.
Место инъекции
Инсулин можно вводить в подкожную клетчатку плеча, а также в переднюю и боковую части бедра, ягодиц и живота (за исключением круга с радиусом 2 дюйма вокруг пупка). Внутримышечные инъекции не рекомендуются для обычных инъекций. Вращение места инъекции важно для предотвращения липогипертрофии или липоатрофии.Рекомендуется чередование внутри одной области (например, систематическое чередование инъекций в брюшной полости), а не вращение в другую область с каждой инъекцией. Эта практика может уменьшить вариабельность усвоения изо дня в день. При выборе площадки следует учитывать переменную абсорбцию между площадками. Самая высокая скорость абсорбции наблюдается в животе, за ним следуют руки, бедра и ягодицы. Физические упражнения увеличивают скорость всасывания из мест инъекций, вероятно, за счет увеличения притока крови к коже, а также, возможно, за счет местного воздействия.Области липогипертрофии обычно показывают более медленное всасывание. Скорость всасывания также различается между подкожными и внутримышечными сайтами. Последний действует быстрее и, хотя и не рекомендуется для повседневного использования, может применяться при других обстоятельствах (например, при диабетическом кетоацидозе или обезвоживании).
Внутримышечные инъекции не рекомендуются для обычных инъекций. Вращение места инъекции важно для предотвращения липогипертрофии или липоатрофии.Рекомендуется чередование внутри одной области (например, систематическое чередование инъекций в брюшной полости), а не вращение в другую область с каждой инъекцией. Эта практика может уменьшить вариабельность усвоения изо дня в день. При выборе площадки следует учитывать переменную абсорбцию между площадками. Самая высокая скорость абсорбции наблюдается в животе, за ним следуют руки, бедра и ягодицы. Физические упражнения увеличивают скорость всасывания из мест инъекций, вероятно, за счет увеличения притока крови к коже, а также, возможно, за счет местного воздействия.Области липогипертрофии обычно показывают более медленное всасывание. Скорость всасывания также различается между подкожными и внутримышечными сайтами. Последний действует быстрее и, хотя и не рекомендуется для повседневного использования, может применяться при других обстоятельствах (например, при диабетическом кетоацидозе или обезвоживании).
Прочие соображения
По возможности пациент должен вводить инсулин самостоятельно. В случае детей подходящий возраст для начала зависит от индивидуального уровня развития ребенка, а также от семейных и социальных обстоятельств.Его не следует откладывать после подросткового возраста. Для слабовидящих доступны механические средства обеспечения точности. Если этого недостаточно, шприцы могут периодически наполняться родственником, другом, помощником по домашнему здоровью или посещающей медсестрой, и доза может вводиться самостоятельно. Последняя стратегия также может быть применена к некоторым людям с пограничной ловкостью или арифметическими навыками. Пациентам, которые полностью независимы в применении инсулина, все же рекомендуется иметь члена семьи, знающего эту технику в экстренных случаях.
ВЕДЕНИЕ ПАЦИЕНТА
Дозирование
Подходящая доза инсулина зависит от гликемической реакции человека на прием пищи и режимы физических упражнений. Практически для всех пациентов с диабетом 1 типа и многих пациентов с диабетом 2 типа время действия инсулина требует трех или более инъекций в день для достижения целевых показателей гликемии. Пациентам с диабетом 1 типа и некоторым пациентам с диабетом 2 типа также могут потребоваться инсулины быстрого или кратковременного и длительного действия. Алгоритм дозировки, соответствующий индивидуальным потребностям и целям лечения, должен разрабатываться в сотрудничестве с пациентом.Время инъекции зависит от уровня глюкозы в крови, потребления пищи, физических упражнений и типов используемого инсулина. Необходимо учитывать переменные в действии инсулина (например, начало, пик и продолжительность).
Практически для всех пациентов с диабетом 1 типа и многих пациентов с диабетом 2 типа время действия инсулина требует трех или более инъекций в день для достижения целевых показателей гликемии. Пациентам с диабетом 1 типа и некоторым пациентам с диабетом 2 типа также могут потребоваться инсулины быстрого или кратковременного и длительного действия. Алгоритм дозировки, соответствующий индивидуальным потребностям и целям лечения, должен разрабатываться в сотрудничестве с пациентом.Время инъекции зависит от уровня глюкозы в крови, потребления пищи, физических упражнений и типов используемого инсулина. Необходимо учитывать переменные в действии инсулина (например, начало, пик и продолжительность).
Аналоги инсулина быстрого действия следует вводить за 15 мин до еды или сразу после еды. Наиболее часто рекомендуемый интервал между инъекцией инсулина короткого действия (обычного) и приемом пищи составляет 30 мин. Не рекомендуется принимать пищу в течение нескольких минут после (или до) инъекции инсулина короткого действия, поскольку это существенно снижает способность этого инсулина предотвращать быстрое повышение уровня глюкозы в крови и может увеличить риск отсроченной гипогликемии.Врач должен установить рекомендуемые интервалы между инъекцией инсулина и приемом пищи на основе таких факторов, как уровень глюкозы в крови, место инъекции и ожидаемая активность в течение этого интервала.
Самоконтроль
По возможности, пациенты, принимающие инсулин, должны практиковать самоконтроль уровня глюкозы в крови (SMBG). Корректировка дозировки инсулина должна основываться на измерениях уровня глюкозы в крови. SMBG чрезвычайно важен для пациентов, принимающих инсулин, потому что они ежедневно изменяются в уровнях глюкозы в крови.На эту изменчивость влияют различия в скорости всасывания инсулина, чувствительности к инсулину, упражнениях, стрессе, скорости всасывания пищи и гормональных изменениях (например, половое созревание, менструальный цикл, менопауза и беременность).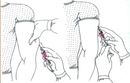 Болезни, путешествия и любые изменения в распорядке дня (например, усиление физических упражнений и изменение диеты во время отпуска) могут потребовать более частого проведения SMBG под руководством врача. Путешествие через три или более часовых пояса требует особого совета относительно введения инсулина. Во время болезни важно продолжать прием инсулина, даже если пациент не может есть или его рвет.При гипергликемии положительный анализ мочи или крови на кетоны во время болезни указывает на потребность в дополнительном, а не меньшем количестве инсулина. Медицинские работники должны получать информацию о значениях глюкозы в крови всякий раз, когда пациенты нуждаются в помощи в борьбе с болезнью или стрессом.
Болезни, путешествия и любые изменения в распорядке дня (например, усиление физических упражнений и изменение диеты во время отпуска) могут потребовать более частого проведения SMBG под руководством врача. Путешествие через три или более часовых пояса требует особого совета относительно введения инсулина. Во время болезни важно продолжать прием инсулина, даже если пациент не может есть или его рвет.При гипергликемии положительный анализ мочи или крови на кетоны во время болезни указывает на потребность в дополнительном, а не меньшем количестве инсулина. Медицинские работники должны получать информацию о значениях глюкозы в крови всякий раз, когда пациенты нуждаются в помощи в борьбе с болезнью или стрессом.
Гипогликемия
Избыточный инсулин — частая причина гипогликемии. Гипогликемия также может быть результатом отложенного или пропущенного приема пищи, снижения содержания углеводов в еде, повышенной физической активности или увеличения скорости всасывания инсулина (например,g., в результате повышения температуры кожи из-за солнечных ванн или воздействия горячей воды). Все люди, нуждающиеся в инсулине, должны иметь при себе не менее 15 г углеводов, которые можно есть или принимать в жидкой форме в случае гипогликемической реакции. Члены семьи, соседи по комнате, школьный персонал и коллеги должны быть проинструктированы об использовании глюкагона в ситуациях, когда человеку нельзя давать углеводы перорально. Все пользователи инсулина должны иметь при себе медицинское удостоверение личности (например, браслет или карточку бумажника), которое предупреждает других о том, что пользователь использует инсулин.
СВОДКА
Инъекция инсулина необходима для лечения пациентов с диабетом 1 типа и может потребоваться пациентам с диабетом 2 типа для периодического или постоянного контроля гликемии. Виды и дозировка используемого инсулина должны быть согласованными, а техника инъекции пациента должна периодически пересматриваться с бригадой по лечению диабета. Эффективное использование инсулина для достижения наилучшего метаболического контроля требует понимания продолжительности действия различных типов инсулина и взаимосвязи уровня глюкозы в крови с упражнениями, приемом пищи, интеркуррентными заболеваниями, некоторыми лекарствами и стрессом; SMBG; и научиться регулировать дозировку инсулина для достижения индивидуальных целевых целей, установленных пациентом, семьей и бригадой по лечению диабета.
Эффективное использование инсулина для достижения наилучшего метаболического контроля требует понимания продолжительности действия различных типов инсулина и взаимосвязи уровня глюкозы в крови с упражнениями, приемом пищи, интеркуррентными заболеваниями, некоторыми лекарствами и стрессом; SMBG; и научиться регулировать дозировку инсулина для достижения индивидуальных целевых целей, установленных пациентом, семьей и бригадой по лечению диабета.
Сноски
Первоначально утвержден в 1989 г. Последний обзор / редакция, 2001 г.
Сокращения: SMBG, самоконтроль уровня глюкозы в крови.
Библиография
Американская диабетическая ассоциация: Непрерывная подкожная инфузия инсулина (Заявление о позиции). Уход за диабетом 25 (Приложение 1): S116, 2002
Американская диабетическая ассоциация: Справочник ресурсов 2001. Прогноз диабета (январь): 33–110, 2001
Дозировка и введение сезонной вакцины против гриппа
Могу ли я предварительно заполнить шприцы в клинике для вакцинации против гриппа? Если да, то за какое время до клиники я могу предварительно заполнить шприцы?
CDC рекомендует готовить и составлять вакцины только непосредственно перед введением.Шприцы общего назначения предназначены для немедленного введения, а не для хранения. Заражение и рост микроорганизмов могут происходить в шприцах с предварительно набранной вакциной, особенно с вакциной, не содержащей консерванта. Кроме того, компоненты вакцины могут со временем взаимодействовать с полимерами в пластиковом шприце, потенциально снижая эффективность вакцины.
В качестве альтернативы предварительному розыску вакцин CDC рекомендует использовать шприцы, заполненные производителем, для крупных клиник вакцинации.
Однако, если вакцина должна быть предварительно получена:
- Не оформляйте вакцины до прибытия в клинику.
 Составление доз за дни или даже часы до клиники недопустимо.
Составление доз за дни или даже часы до клиники недопустимо. - Каждый человек, вводящий вакцину, должен набрать не более одного многодозового флакона или 10 доз за один раз.
- Следите за потоком пациентов, чтобы избежать ненужных доз.
- Выбросьте оставшуюся вакцину в предварительно набранных шприцах в конце рабочего дня.
- Если будут доступны разные вакцины (например, вакцины против гриппа и пневмококка), создайте отдельную станцию введения для каждого типа вакцины, чтобы предотвратить ошибки при приеме лекарств.
Дополнительную информацию о хранении вакцин и обращении с ними можно найти в Руководстве CDC по хранению и обращению с вакцинами .
Какое расписание подходит для детей?
Ежегодная вакцинация против гриппа рекомендуется лицам в возрасте 6 месяцев и старше. Некоторым детям потребуется 2 дозы вакцины против гриппа за один сезон. Следующим детям потребуется 2 дозы вакцины против гриппа с интервалом не менее 4 недель в сезоне 2020–2021 гг .:
- Дети в возрасте от 6 месяцев до 8 лет, которые никогда не получали вакцину от сезонного гриппа или у которых история вакцинации неизвестна
- Дети в возрасте от 6 месяцев до 8 лет, которые не получили как минимум 2 дозы * вакцины против сезонного гриппа (трехвалентной или четырехвалентной) до 1 июля 2020 г.
Следующим детям потребуется 1 доза вакцины против гриппа в сезоне 2020–2021 гг .:
- Дети в возрасте от 6 месяцев до 8 лет, получившие не менее 2 доз * вакцины от сезонного гриппа (трехвалентной или четырехвалентной) до 1 июля 2020 г.
- Дети от 9 лет и старше
* Дозы , а не , должны быть получены в течение одного или последующих сезонов гриппа.
Какова правильная дозировка (объем) вакцины?
Количество инактивированной (инъекционной) вакцины, которое следует вводить внутримышечно, зависит от возраста пациента и вакцины, которую вы используете.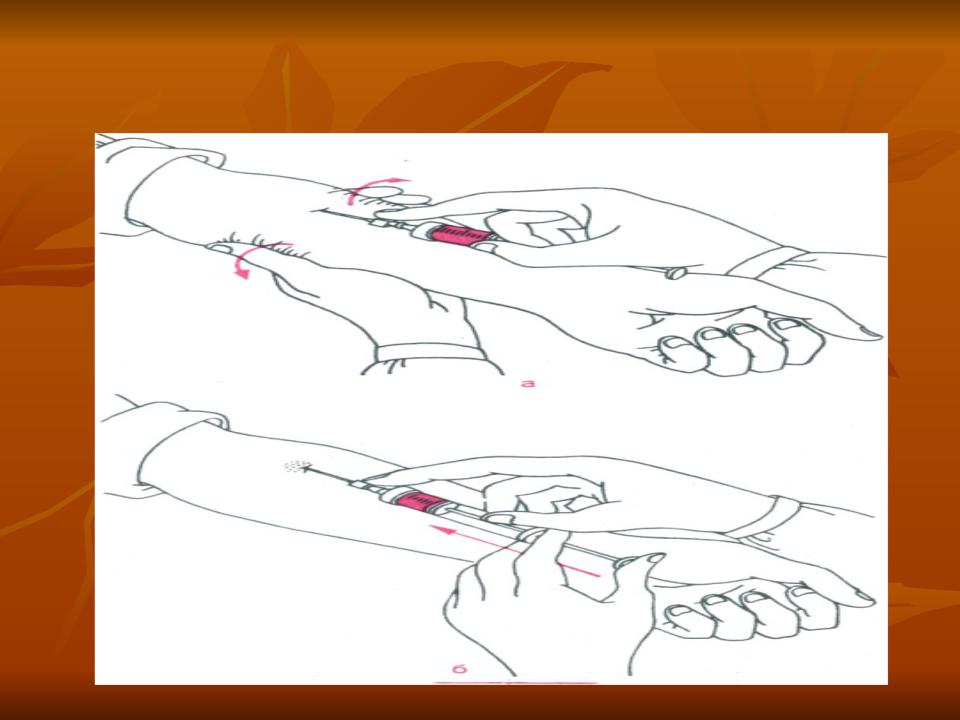
- Для детей от 6 до 35 месяцев правильная дозировка (объем) составляет:
- 0,25 мл для Afluria Quadrivalent
- 0,5 мл для Fluarix Quadrivalent
- 0,25 мл или 0,5 мл для Fluzone Quadrivalent
- 0,5 мл для FluLaval Quadrivalent
- Для лиц от 3 лет и старше правильная дозировка — 0.5 мл для большинства инактивированных вакцин против гриппа. Fluzone High-Dose Quadrivalent предназначен для людей в возрасте 65 лет и старше, правильная доза составляет 0,7 мл.
Каковы рекомендуемые место и длина иглы для введения вакцины против гриппа взрослым путем внутримышечной инъекции?
Решение о размере иглы и месте инъекции при введении вакцины путем внутримышечной инъекции должно приниматься для каждого человека в зависимости от размера мышцы, толщины жировой ткани в месте инъекции и техники инъекции.Для взрослых в возрасте 19 лет и старше предпочтительным местом является дельтовидная мышца плеча, хотя можно использовать латеральную широкую мышцу переднебоковой мышцы бедра, если дельтовидная мышца не может быть использована. Вакцины против гриппа не обладают высокой вязкостью, поэтому можно использовать иглу тонкого калибра (от 22 до 25).
- Используйте иглу от до 1 дюйма для мужчин и женщин, которые весят менее 130 фунтов (60 кг). Вставьте иглу под углом 90 градусов и растяните кожу между большим и указательным пальцами.
- Используйте иглу диаметром 1 дюйм для мужчин и женщин весом 130–152 фунтов (60–70 кг).
- Используйте иглу от 1 до 1½ дюйма для женщин весом 152–200 фунтов (70–90 кг) и мужчин весом 152–260 фунтов (70–118 кг).
- Используйте иглу диаметром 1½ дюйма для женщин весом более 200 фунтов (90 кг) и мужчин весом более 260 фунтов (118 кг).
CDC располагает ресурсами для введения вакцины для врачей, вводящих вакцину против гриппа, включая таблицу длины и толщины иглы, а также демонстрационные видеоролики для внутримышечных инъекций и интраназального введения.
Дополнительную информацию о применении вакцины и безопасных методах инъекций можно найти в следующих ресурсах:
Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин («Розовая книга») , глава «Применение вакцины » (обновлено 11/2020)
ACIP Общие рекомендации по передовой практике иммунизации
CDC Безопасность впрыска
Одна и единственная кампания
Следует ли проводить аспирацию перед введением вакцины?
Нет, поскольку в рекомендуемых участках нет крупных кровеносных сосудов, аспирация (т.(например, оттягивание поршня шприца после введения иглы, но перед инъекцией) не требуется перед введением вакцины. В «Общем руководстве по передовой практике иммунизации » Консультативного комитета по практике иммунизации № указано, что аспирация не требуется перед введением вакцины.
Можно ли вводить инактивированную вакцину против гриппа одновременно с другими вакцинами, такими как вакцины против пневмококкового полисахарида (PPSV23) или против опоясывающего лишая (RZV)?
Да — если показаны другие вакцины, их можно вводить во время того же клинического приема, что и инактивированная вакцина против гриппа.При проведении нескольких инъекций за одно посещение вводите каждую вакцину в отдельное место инъекции. По возможности, места инъекции должны быть разделены на 1 дюйм или более, чтобы можно было различить любые местные реакции.
Можно ли вводить живую аттенуированную вакцину против гриппа одновременно с другими вакцинами?
Живую аттенуированную вакцину против гриппа можно вводить одновременно с другими живыми или инактивированными вакцинами. Однако, если две живые аттенуированные вакцины (инъекционная и интраназальная) не вводятся во время одного и того же клинического визита, их следует разделять минимум на 4 недели (28 дней), чтобы свести к минимуму потенциальный риск вмешательства.Например, если была введена живая аттенуированная вакцина против гриппа (LAIV), до введения MMR должно пройти не менее 4 недель.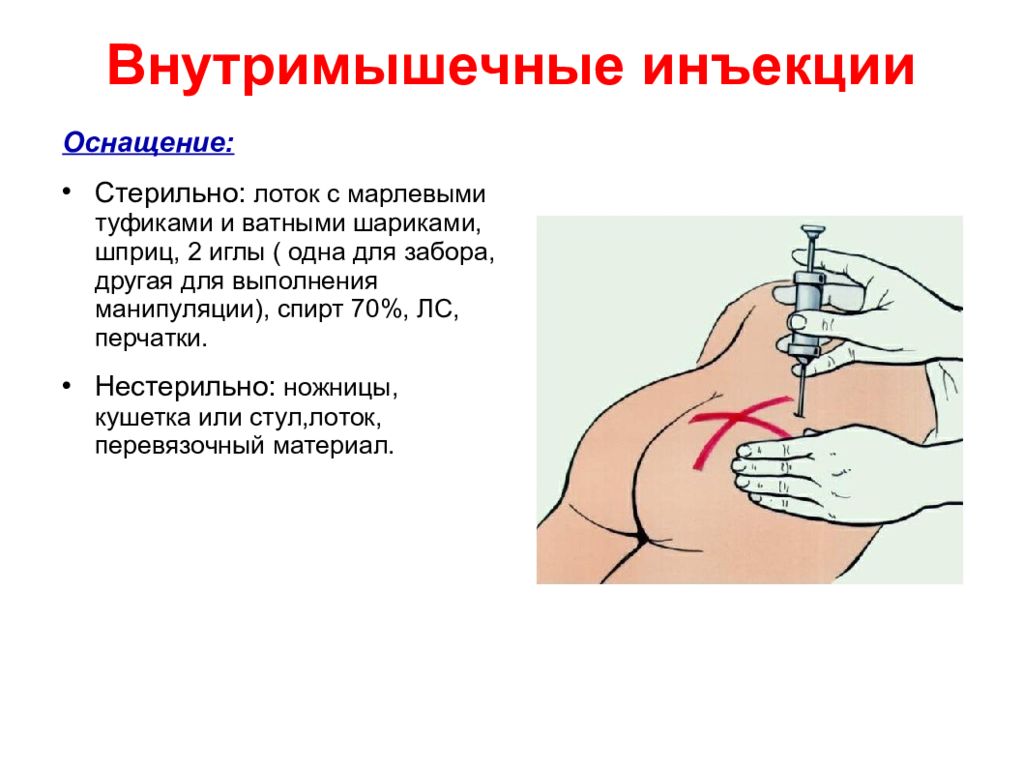
Каковы текущие рекомендации для людей с аллергией на яйца? Могут ли они получить вакцину против гриппа?
Консультативный комитет по практике иммунизации недавно обновил свои рекомендации по введению противогриппозной вакцины людям с аллергией на яйца. Самые актуальные рекомендации можно найти у вакцины против гриппа и у людей с аллергией на яйца.
Если инактивированная вакцина против гриппа, одобренная для использования взрослыми, случайно вводится ребенку, считается ли это допустимой дозой?
Если инактивированный препарат от гриппа, одобренный для взрослых, случайно введен ребенку, это следует считать разовой действующей дозой для ребенка. Однако это считается ошибкой введения вакцины. Медицинский персонал должен предпринять шаги, чтобы определить, как произошла ошибка, и разработать стратегии, чтобы предотвратить ее появление в будущем.Кроме того, мы рекомендуем поставщикам сообщать обо всех ошибках введения вакцин — даже тех, которые не связаны с побочным эффектом — на внешний значок Системы сообщений о побочных эффектах вакцин (VAERS). Обсуждение стратегий предотвращения ошибок можно найти в главе «Введение в вакцины» документа «Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин, » («Розовая книга»). Дополнительные ресурсы можно найти на веб-странице CDC по администрированию вакцин.
Следует ли мне повторить введение инъекционной вакцины против гриппа неправильным путем (например, внутрикожным)?
Да — если препарат, предназначенный для внутримышечной инъекции, вводится подкожным или внутрикожным путем, его следует повторить.Доза может быть введена как можно скорее. Не требуется минимального интервала между недействительной дозой (подкожным или внутрикожным путем) и повторной дозой.
Введение вакцины неправильным путем считается ошибкой введения вакцины. Медицинский персонал должен предпринять шаги, чтобы определить, как произошла ошибка, и разработать стратегии, чтобы предотвратить ее появление в будущем.
Кроме того, мы рекомендуем поставщикам сообщать обо всех ошибках введения вакцин — даже тех, которые не связаны с побочными эффектами — на внешний значок Системы сообщений о побочных эффектах вакцин (VAERS).Обсуждение стратегий предотвращения ошибок можно найти в главе «Введение в вакцины» документа «Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин, » («Розовая книга»). Дополнительные ресурсы можно найти на веб-странице CDC по администрированию вакцин.
Сотрудник случайно ввел неправильную дозировку (количество) противогриппозной вакцины. Как это исправить?
Если случайно введена доза (объем) любого инактивированного продукта гриппа, меньшая, чем рекомендованная, следует ввести дополнительную вакцину, чтобы пациент получил полную дозу.Количество вакцины, которое следует ввести, зависит от того, когда пациент готов к ревакцинации. Например:
- Если вводится частичная доза продукта инактивированной вакцины против гриппа и ревакцинация может быть произведена в тот же день клиники, пациент должен получить оставшийся объем, чтобы получить правильную дозировку. Например, если правильная доза для пациента составляет 0,5 мл, и он получил только 0,25 мл, следует дать дополнительные 0,25 мл (всего 0.5 мл), если возможна ревакцинация в тот же день.
- Если пациент не может быть ревакцинирован до следующего дня или позже, полную дозу инактивированной вакцины против гриппа следует ввести, как только пациент сможет вернуться.
- Если была случайно введена большая доза (объем) вакцины против гриппа, считайте эту дозу действительной. Ревакцинация дополнительной вакциной не требуется.
Введение неправильной дозы считается ошибкой при введении вакцины. Медицинский персонал должен предпринять шаги, чтобы определить, как произошла ошибка, и разработать стратегии, чтобы предотвратить ее появление в будущем.
Кроме того, мы рекомендуем поставщикам сообщать обо всех ошибках введения вакцин — даже тех, которые не связаны с побочными эффектами — на внешний значок Системы сообщений о побочных эффектах вакцин (VAERS). Обсуждение стратегий предотвращения ошибок можно найти в главе «Введение в вакцины» документа «Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин, » («Розовая книга»). Дополнительные ресурсы можно найти на веб-странице CDC по администрированию вакцин.
Обсуждение стратегий предотвращения ошибок можно найти в главе «Введение в вакцины» документа «Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин, » («Розовая книга»). Дополнительные ресурсы можно найти на веб-странице CDC по администрированию вакцин.
Начало страницы
Алгоритм внутримышечной манипуляции.Установка клизм
Каждому человеку на протяжении всей жизни приходится иметь дело с приемом лекарств. В большинстве случаев препараты назначают в таблетках, капсулах, суппозиториях и порошках. Именно в таком виде пациенту комфортно их принимать самостоятельно. Однако бывают более серьезные и серьезные ситуации, когда врач назначает введение препарата в вену. Об этом мы поговорим позже. Вы узнаете алгоритм. Особенности такой процедуры будут описаны ниже.Также стоит сказать, как делается внутривенное капельное введение. Алгоритм будет описан позже.
Виды инъекций в вену
Алгоритм внутривенного введения может незначительно отличаться, все зависит от типа инъекции. Довольно часто пациентам назначают анализ крови. Материал берется из вены специальным насосным устройством или обычным шприцем.
Инъекции также довольно популярны. В этом случае при внутривенном введении вводится конкретный препарат.Такая схема позволяет лекарству быстрее распространиться по организму и начать свое действие.
Укол может иметь форму капельницы. В этом случае алгоритм настройки также будет иметь свои особенности. Если такая манипуляция проводится очень часто, то пациенту в вену вводится специальный катетер, который помогает избежать постоянного прокола кожи. В этом случае инфузия препарата производится по-другому. Рассмотрим алгоритм
Забор крови
Какой алгоритм внутривенного введения при анализе? Довольно часто пациентам приходится сдавать кровь на исследования.Это позволяет более точно поставить диагноз и назначить правильное и своевременное лечение. Как действовать в этом случае?
- В первую очередь нужно вымыть руки.
 Если нет возможности провести гигиеническую процедуру, то стоит воспользоваться стерильными перчатками или смазать ладони и пальцы антибактериальным гелем. Далее берем поршневое устройство и открываем полиэтиленовый пакет. Именно с таким прибором проще всего взять кровь на анализ.
Если нет возможности провести гигиеническую процедуру, то стоит воспользоваться стерильными перчатками или смазать ладони и пальцы антибактериальным гелем. Далее берем поршневое устройство и открываем полиэтиленовый пакет. Именно с таким прибором проще всего взять кровь на анализ. - Следующий шаг — подготовка пациента.Возьмите жгут или специальный ремешок. Наденьте на руку и поднесите к предплечью, перетащите выделенный участок руки. Подготовьте полотенце или подушку, сложенную в несколько раз, поместите устройство под локоть человека. Помните, что при взятии крови из вены пациент должен сесть или лечь. Попросите человека несколько раз сжать кулак и накачать вену.
- Возьмите ватный тампон или бинт, смоченный спиртом, и протрите место, в которое вы собираетесь ввести иглу.Направление мазка должно быть от периферии к центру инъекции. В правую руку возьмите поршень с иглой, а левой нащупайте венозные стволы и выберите наиболее опухший.
- Аккуратным, но уверенным движением введите иглу в вену. Как только вы почувствуете себя пустым, снимите колпачок с капсулы и наберите необходимое количество крови.
- Удалите иглу из вены, перед этим снимите жгут. Наложите стерильную повязку на место инъекции и попросите пациента согнуть руку.
Внутривенное введение
Алгоритм внутривенного введения лекарства в чем-то похож на схему забора крови. Однако эти манипуляции все же отличаются друг от друга. Стоит отметить, что введение медикаментов в кровоток следует доверить профессионалам. Только в этом случае у вас есть гарантия, что манипуляция будет проведена правильно.
- Продезинфицируйте руки или наденьте стерильные перчатки. Вынуть шприц из упаковки и вскрыть ампулы с лекарством.При необходимости смешайте лекарства и перенесите их в инъекционный прибор.
- Наденьте жгут или стягивающую ленту на предплечье пациента. Попросите прокачать вену кулаком.
- Протрите область выделенного канала спиртовым составом снизу вверх.
 Пальцем левой руки потяните кожу локтя вниз. В правую руку поместите шприц срезом вверх и проткните кожу веной. Вставьте иглу на несколько миллиметров и потяните поршень шприца на себя.Если его полость начинает наполняться кровью, то это говорит о том, что игла находится в вене.
Пальцем левой руки потяните кожу локтя вниз. В правую руку поместите шприц срезом вверх и проткните кожу веной. Вставьте иглу на несколько миллиметров и потяните поршень шприца на себя.Если его полость начинает наполняться кровью, то это говорит о том, что игла находится в вене. - Далее алгоритм внутривенного введения предполагает снятие жгута. Также попросите пациента расслабить руки и разжать кулак. Медленно большим пальцем правой руки начните нажимать на поршень. Ввести лекарство и убедиться, что в нем нет пузырьков воздуха.
- Выньте шприц из вены по окончании инъекции. Прижмите рану ватой и наложите повязку.
Алгоритм настройки внутривенного введения (капельного) очень похож на инъекцию шприцом. Отличия только во введении иглы и способе доставки препарата.
- Вымойте и откройте системный мешок. Для установки капельницы понадобится специальная вышка. Именно на ней расположены баночки с лекарствами.
- Подготовьте систему, вставив один из ее концов в ампулу. Повесьте препарат на штангу.Затем наложите жгут на руку пациента и протрите выбранную вену по направлению к плечу.
- Откройте систему и проверьте, нет ли в ней воздуха. Также убедитесь, что лекарство получено правильно. Закройте систему и возьмите иглу в правую руку.
- Большим пальцем левой руки надавите на ствол вены сверху, чтобы зафиксировать ствол. Проколите кожу, а затем аккуратно введите иглу в вену на один сантиметр. Помните, что разрез должен располагаться отверстием вверх, а игла должна располагаться параллельно сосуду.Снимите жгут с руки пациента.
- Наклейте пластырь на основание шприца, чтобы зафиксировать его, и откройте пипетку. По окончании процедуры извлеките иглу и зажмите рану.
Установка катетера
Вы знаете алгоритм выполнения внутривенной инъекции. Однако не всегда его производят один раз. Если нужно делать такие уколы несколько раз в день, то следует использовать катетер — это приспособление позволяет не прокалывать кожу постоянно. Такую манипуляцию нужно проделать только один раз.
Такую манипуляцию нужно проделать только один раз.
- Вымойте руки и извлеките катетер из индивидуальной упаковки. Наложите жгут на предплечье и продезинфицируйте вену.
- Введите иглу катетера под кожу под углом 75 градусов. После этого измените направление и сгладьте угол до 15 градусов. В этом положении продвиньте иглу на несколько миллиметров вперед.
- Затем проткните вену и введите в нее иглу на всю длину. В этом положении заблокируйте катетер.Сделать это можно с помощью специальных тканевых лоскутков.
- Если нужно поставить укол или капельницу, нужно просто открыть подходящую лунку и ввести лекарство. Катетер может находиться в вене долгое время. После его удаления следует приложить к ране лед.
Алгоритм выполнения внутривенного введения с кровью
Некоторые препараты требуют предварительного смешивания с кровью. В этом случае алгоритм внутривенного введения будет следующим.
- Вымойте руки и проведите подготовительные процедуры. Наложите жгут на руку пациента и протрите вену спиртовым составом.
- Проколите кожу и вену, чувствуя пустоту. Потяните поршень шприца на себя и наберите от двух до пяти миллилитров крови. После этого снимите жгут и введите содержимое шприца.
- Снимите иглу и повязку.
Особые ситуации
Часто сосуд при внутривенной инъекции раздувается.В этом случае необходимо немедленно прекратить манипуляции и удалить иглу. Подождите, пока кровь свернется, и повторите процедуру.
Если после укола образовался синяк, то стоит нанести или использовать рассасывающиеся мази.
Наконец…
Теперь вы знаете алгоритм действия внутривенного введения. Если вам назначены такие процедуры, то вам стоит обратиться к профессионалам. Самостоятельное вмешательство в кровоток может закончиться катастрофой.
Клизма (от греческого слова «клизма» — лаваж) — процедура введения различных жидкостей с лечебно-диагностической целью в нижний сегмент толстой кишки с помощью некоторых приспособлений (приведите схему атласа)
В лечебных целях, клизмы используются очень давно. В древнеиндийских рукописях описаны промывочные клизмы, есть упоминания о таком лечении в египетских источниках. Гиппократ разработал метод очистки клизм от вредных соков путем промывания желудка, слабительных и очистительных клизм.Особенно широкое распространение клизмы в лечении получили в 16-18 веках, когда больным ставили до десятка клизм подряд. Накопленный и обобщенный опыт применения очистительных клизм свидетельствует о том, что очистительная клизма не безобидная процедура. Эта процедура является важным вмешательством в работу толстой кишки и всего тела. Неоправданное бесконтрольное использование таких клизм может привести к серьезным заболеваниям.
В древнеиндийских рукописях описаны промывочные клизмы, есть упоминания о таком лечении в египетских источниках. Гиппократ разработал метод очистки клизм от вредных соков путем промывания желудка, слабительных и очистительных клизм.Особенно широкое распространение клизмы в лечении получили в 16-18 веках, когда больным ставили до десятка клизм подряд. Накопленный и обобщенный опыт применения очистительных клизм свидетельствует о том, что очистительная клизма не безобидная процедура. Эта процедура является важным вмешательством в работу толстой кишки и всего тела. Неоправданное бесконтрольное использование таких клизм может привести к серьезным заболеваниям.
«Очищение организма» клизмами сегодня широко пропагандируется во многих системах альтернативной медицины.Вы должны знать, что главные идеологи этого лечения — фанатично увлеченные люди, зачастую не имеющие достаточных знаний в фундаментальных разделах медицины. Они пытаются грубо приспособить имеющиеся научные медицинские знания к своей теории, часто значительно искажая ее. Как правило, для получения грамотных рекомендаций нужно обратиться к врачу, который хорошо знаком с этой конкретной проблемой.
Толстая кишка ( рис. 1 ) выполняет две основные функции: всасывание питательных веществ и образование кала с его последующим выведением.
Рис. 1. A — Рентгенограмма (1 — S-образная кишка, 2 — расширение прямой кишки (начальный разрез), 3 — расширение прямой кишки (конечный разрез). B — Мышечная оболочка . AT — Слизистая оболочка.
Пищеварение в этом отделе кишечника осуществляется при участии микрофлоры толстой кишки и активного всасывания питательных веществ из просвета кишечника.Микрофлора толстой кишки способствует всасыванию углеводы и белки, благодаря чему организм получает до 10% суточной потребности в энергии.Ежедневно в слепую кишку из тонкой кишки попадает 1000-1500 мл воды вместе с кишечным содержимым. С калом в сутки выделяется не более 100-150 мл воды, то есть всасывается 90% жидкости.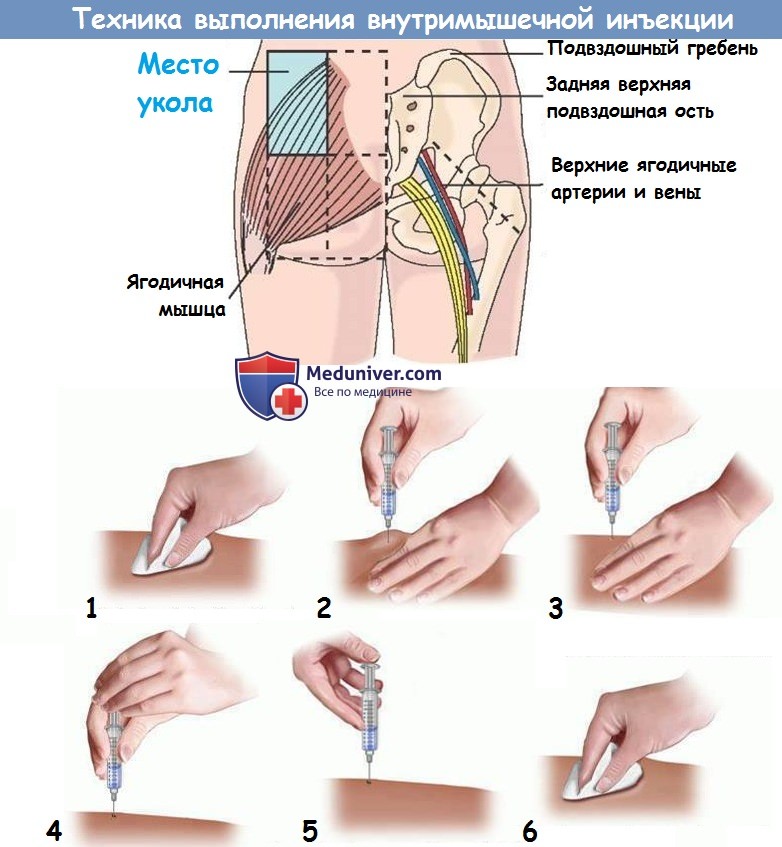 Угнетение микробной флоры при использовании очистительных клизм и антибиотиков широкого спектра действия приводит к нарушению работы толстой кишки и дефициту необходимых веществ.
Угнетение микробной флоры при использовании очистительных клизм и антибиотиков широкого спектра действия приводит к нарушению работы толстой кишки и дефициту необходимых веществ.
Функционирование толстой кишки — очень сложный процесс. Грубо вмешиваясь в механизмы его регуляции в молодом возрасте, скорее всего, вы столкнетесь с серьезными проблемами со здоровьем позже.
Виды клизм:
Очистительные
Капельные
Сифонные
Рентгеноконтрастные
Лечебные
Питательные
В общей практике наиболее распространены очистительные и лечебные (лечебные) клизмы.
Противопоказаниями для использования клизм являются:
Необъяснимая боль в животе
Острые воспалительные заболевания заднего прохода,
Ректальное кровотечение,
Геморрой,
Опухоли прямой кишки и кишечника в стадии
кариеса 2, кровотечение.
Особые меры предосторожности , принимаемые с:
Недавняя колоректальная или гинекологическая операция;
Злокачественные новообразования промежности;
Тромбоцитопения.
Очищающая клизма — Это введение в толстую кишку жидкости объемом около 1,5 литров с целью опорожнения толстой кишки от кала и газов. Для этого необходимо подготовиться к исследованию прямой кишки:
Проктолог;
Перед рентгенологическим исследованием толстой кишки, почек, позвоночника;
Перед операциями;
Аборт
Перед введением лечебных клизм.
В больницах клизмы делают в специально приспособленных для этих целей помещениях или в палате, если больной прикован к постели. В комнате должен быть туалет ( рис. 2 ), туалетная бумага ( рис. 3 ), умывальник ( рис. 4 ), одноразовое полотенце ( рис. 5 ), топчан (кушетка). ) с поручнем ( рис. 6 ), который поможет пациенту занять нужное положение и удерживать его.
Рис. 2. Унитаз, расположенный непосредственно в клизме.
Рис. 3: Емкость с туалетной бумагой, расположенная в непосредственной близости от туалета.
Рис. 4: Раковина для мытья рук расположена рядом с туалетом.
Рисунок 5: Емкость с одноразовым полотенцем.
Рис. 6. Кушетка с поручнем, закрепленным на стене.
Рис. 7. Использование одноразовых трусов не мешает процессу постановки клизмы.
В настоящее время промышленность выпускает специальные одноразовые трусы ( рис.7 ), чтобы пациенты чувствовали себя максимально комфортно во время этой процедуры. Оптимальное использование одноразовых предметов:
Лист;
Влагопоглощающие подкладки
Халаты;
Фартуки;
Перчатки;
Наконечники для клизм.
Рис. 8. Наполнение водой Резиновая кружка Эсмарха.
Для постановки клизмы в основном используют кружку Эсмарха ( рис. 8 ), которая представляет собой резервуар (стеклянный, эмалированный, резиновый) емкостью 1-2 литра.На дне чашки находится ниппель, на который надевается толстостенная резиновая трубка длиной 1,5 м и диаметром 1 см. С помощью крана на конце трубки регулируется поступление жидкости в кишечник. На свободный конец трубки надевается стеклянный, эбонитовый или пластиковый наконечник длиной 8-10 см. Наконечник должен быть целым, с ровными краями. После использования наконечник замачивают в дезинфицирующем растворе, затем хорошо промывают с мылом под струей теплой воды и стерилизуют. Для постановки очистительной клизмы помимо кружки Эсмарха необходимо иметь штатив для ее подвешивания, градусник для измерения температуры вводимой жидкости (вода комнатной температуры, раствор ромашки и т. Д.), клеенку, таз (ведро), совок, если клизма проводится в комнате у лежачего больного.
Медсестра или подготовленная младшая медсестра ставят клизму в соответствии с предписаниями врача. Пациенту необходимо объяснить суть предстоящей процедуры, ожидаемый эффект от нее и получить согласие пациента на эту процедуру.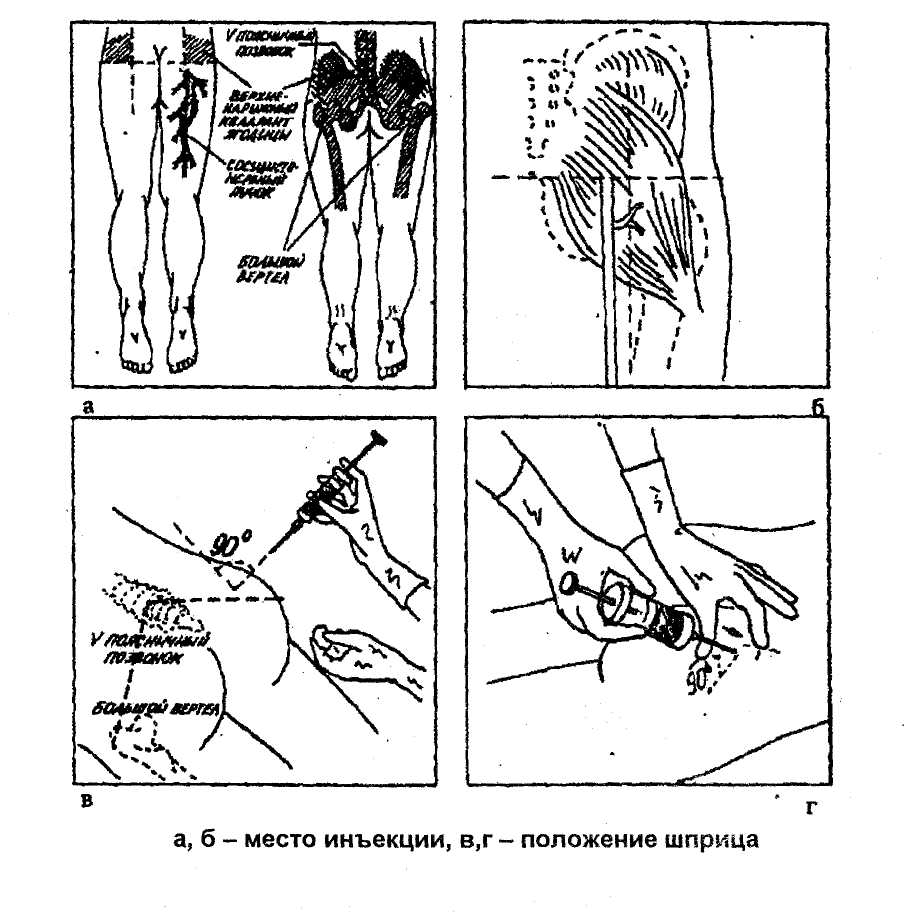 Перед тем, как поставить клизму, необходимо тщательно проверить перианальную область на наличие геморроя, анальных трещин и свищей, выпадения прямой кишки. С помощью цифрового исследования прямой кишки определяется, заполнена ли она калом, есть ли кровь, непроходимость или боль.Пациента укладывают на топчан или кровать ближе к краю с левой стороны ( рис. 9 ), ноги согнуты в коленях, а ноги поджаты к животу, что значительно облегчает введение насадки в прямую кишку.
Перед тем, как поставить клизму, необходимо тщательно проверить перианальную область на наличие геморроя, анальных трещин и свищей, выпадения прямой кишки. С помощью цифрового исследования прямой кишки определяется, заполнена ли она калом, есть ли кровь, непроходимость или боль.Пациента укладывают на топчан или кровать ближе к краю с левой стороны ( рис. 9 ), ноги согнуты в коленях, а ноги поджаты к животу, что значительно облегчает введение насадки в прямую кишку.
Рис. 9. Поза больного для постановки клизмы.
Рис. 10. По плоскому концу клеенки в ведро течет вода.
Если пациента нельзя переместить, его кладут на спину.Под ягодицами кладут совок и клеенку, свободный край ( рис. 10 ) опускают в ведро на случай, если пациент не удерживает воду.
Налейте 1–1,5 л воды комнатной температуры в кружку Эсмарха, поднимите ее и опустите кончик вниз, чтобы выпустить небольшое количество воды и вместе с ней доступный воздух. Заполните систему (удалите жидкость из трубки), а затем, не опуская кружку, закройте кран на резиновой трубке. Проверьте, не сломан ли наконечник, смажьте стерильным вазелином и, раздвинув ягодицы пациента, введите ( рис.одиннадцать ) кончик клизмы в анус (по направлению к пупку и под углом 45 ° к оси прямой кишки). Если есть препятствия и трубка упирается в стенку кишечника или в твердые фекалии, трубку удаляют на 1-2 см и открывают кран. Кружка Эсмарха поднимается (закрепляя ее на прилавке или, если есть помощник, последний поднимает емкость) на высоту 1–1,5 м, и вода под давлением поступает в толстую кишку.
Рис. 11. Введение наконечника в задний проход.
Рис. 12. Установка клизмы с ассистентом.
Когда наконечник забивается фекалиями, его удаляют, очищают и снова вводят. Если прямая кишка заполнена калом, попробуйте промыть ее струей воды. Иногда кал бывает настолько твердым, что поставить клизму невозможно. В таких случаях кал удаляют из прямой кишки пальцем в резиновой перчатке, смазанной вазелином. Если есть газы и пациент чувствует себя сытым, необходимо немедленно опустить кружку под кровать и, после того, как газы уйдут, снова постепенно поднять ее.Оставив на дне немного воды, чтобы воздух не попал в кишечник, закройте клапан, регулирующий поток жидкости, и снимите наконечник.
Желательно, чтобы у пациента оставалась вода не менее 10 минут. Для этого он должен лечь на спину и глубоко дышать. Клизма из простой воды не всегда приводит к дефекации. Чтобы усилить его действие, можно добавить в воду 1/2 чайной ложки порошкового детского мыла, либо 2-3 столовые ложки глицерина, либо 1-2 столовые ложки поваренной соли, либо 1 стакан настоя или отвара ромашки и т. Д.Если клизма не подействовала, через несколько часов ее можно повторить. Устанавливая очистительную клизму, нужно следить за тем, чтобы одновременно вводилось не более 1,5-2 литров жидкости.
Сифонные клизмы
В случаях, когда обычные очистительные клизмы не дают эффекта, при кишечной непроходимости, а также при удалении продуктов брожения, гниения из кишечника, отравления и удаления ядов лучше всего промыть кишечник. сифонный метод (многократное промывание кишечника).Используется принцип сообщающихся сосудов: один из них — кишечник, другой — воронка на внешнем конце резиновой трубки, вводимой в прямую кишку. Для сифонной клизмы требуется стерилизованная трубка длиной 75 см и диаметром 1,5 см с воронкой на внешнем конце, содержащей около 0,5 литра жидкости, кувшин, 10-12 литров дезинфицирующей жидкости (слабый раствор перманганата калия. , раствор гидрокарбоната натрия) или кипяченую воду, нагретую до 38 ° С, а также ведро для слива воды.Больного кладут на левый бок или на спину, под ягодицы кладут клеенку, а возле кровати ставят ведро для слива и кувшин с жидкостью. Конец трубки, вводимый в прямую кишку, обильно смазывают вазелином и продвигают на 20-30 см вперед. Необходимо следить за тем, чтобы трубка не сворачивалась в ректальной ампуле, контролируя ее положение при необходимости пальцем. Воронку следует держать немного выше тела пациента в наклонном положении.Затем, постепенно наполняя жидкостью, поднимают над телом на высоту 1 м. Вода начинает попадать в кишечник. Как только уровень убывающей воды достигает сужения воронки, последнюю опускают на таз, не переворачивая, пока вода из кишечника не заполнит воронку. При таком положении воронки хорошо видны пузырьки воздуха и комки кала. Все это содержимое переливается в таз, воронка снова наполняется водой и процедура повторяется несколько раз, пока газ не перестанет течь и в воронку не потечет чистая вода.Для сифонной клизмы может потребоваться до 10-12 литров воды. После процедуры воронку удаляют, промывают и кипятят, а резиновую трубку оставляют в прямой кишке на 10-20 минут, опуская ее внешний конец в таз, чтобы слить оставшуюся жидкость и отвести газы.
Гипертонические клизмы
Обладают хорошим слабительным действием без резкой перистальтики кишечника. Обычно используют 5-10% раствор хлорида натрия, 20-30% раствор сульфата магния или сульфата натрия.100-200 мл теплого раствора вводят в прямую кишку с помощью резинового баллона — «груши», который промышленность выпускает в различных размерах и модификациях. (фото) Противопоказания — воспалительные и язвенные процессы в нижнем отделе толстой кишки.
Масляные клизмы
Применяют при упорных запорах. Для этого используют растительные масла: подсолнечное, оливковое, конопляное, вазелин. На одну клизму берут 50-100 мл нагретого до 37-38 ° С масла. Масло обычно вводят с помощью резинового баллона, шприца или катетера, продвигая его на 10 см в прямую кишку.Масло распространяется по стенке кишечника, обволакивает кал, расслабляет мышцы кишечника и способствует выведению фекалий. Пациенту следует полежать неподвижно 10-15 минут, чтобы масло не вытекло из прямой кишки самостоятельно.
Эмульсионные клизмы
Заранее приготовьте 2 стакана настоя ромашки (1 столовая ложка ромашки на 1 стакан кипятка), затем взбейте желток одного яйца с 1 чайной ложкой гидрокарбоната натрия и залейте настоем ромашки, добавьте 2 столовые ложки вазелина или глицерина.Полученную эмульсию обычно вводят резиновым баллоном, продвигая его в прямую кишку на 10 см. Эмульсия растекается по стенке кишечника, обволакивает кал, расслабляет мышцы кишечника и тем самым способствует выведению каловых масс. Пациенту следует лежать неподвижно 10-15 минут, чтобы эмульсия не вытекла самостоятельно из прямой кишки.
Лечебные клизмы
Если введение лекарств через рот невозможно или противопоказано, их можно ввести через прямую кишку, где они всасываются и по геморроидальным венам быстро попадают в кровоток, минуя печень.Лечебные клизмы делятся на местные и общие. Первые используются при воспалительных процессах в толстом кишечнике, а вторые — для введения в организм лечебных или питательных веществ.
За 30-40 минут до лечебной клизмы ставят очистительную клизму и только после опорожнения кишечника вводят лекарство. Лечебные клизмы — это в основном микроклизмы, так как их содержимое не должно превышать 50-100 мл. Лекарственные вещества собирают в 20-граммовый шприц, шприц Жане или в резиновый баллончик вместимостью от 50 до 100 г.Температура лекарственного вещества должна быть не менее 40 ° С, так как при более низкой температуре возникает позыв к дефекации и лекарство не успевает всасываться. Пациент лежит на левом боку, ноги согнуты в коленях и подтянуты к животу. Разводя левой рукой ягодицы, правыми вращательными движениями в прямую кишку вводят смазанный стерильным парафиновым маслом катетер 15-20 см. Затем катетер присоединяют к шприцу или баллону, содержащему лекарственное вещество, и этот раствор медленно выдавливают в катетер небольшими порциями под низким давлением.Затем, удерживая и сжимая внешний конец катетера, чтобы жидкость не вернулась из него, осторожно извлеките шприц или баллон из катетера, втяните в него воздух, снова вставьте его в катетер и продуйте, чтобы протолкнуть оставшуюся жидкость внутрь. Это. Чтобы не вызывать механического, термического и химического раздражения кишечника, необходимо вводить в него препараты в относительно небольшой концентрации, разведенные в теплом изотоническом растворе натрия хлорида или с обволакивающим веществом (50 г крахмального отвара). .Чаще всего в микроклизмах вводятся обезболивающие, успокаивающие средства и снотворное.
Клизмы с крахмалом
Используется для уменьшения перистальтики и как обволакивающее смягчающее средство при остром колите. Для этого 5 г крахмала (картофельного, рисового, кукурузного, пшеничного) разводят в 100 мл прохладной воды и при помешивании постепенно добавляют 100 мл кипятка. Затем раствор охлаждают до 40 ° С и вводят в прямую кишку.
Клизмы с хлоралгидратом
Назначают при судорогах и внезапном возбуждении.Хлоралгидрат (1 г) разводят в 25 мл дистиллированной воды и добавляют 25 мл сваренного крахмала (из расчета 1:50), поскольку хлоралгидрат оказывает раздражающее действие на слизистую оболочку прямой кишки.
Капельные клизмы
Используются для компенсации потери крови или жидкости. Обычно 5% раствор глюкозы с изотоническим раствором натрия хлорида вводят по каплям. Для капельной клизмы используют те же приспособления, что и для очистительной клизмы, только в резиновую трубку, соединяющую наконечник с кружкой Эсмарха, вставляется капельница с зажимом.Его вкручивают таким образом, чтобы жидкость из трубки попадала в прямую кишку не струйкой, а каплями. Частота капель также регулируется зажимом (чаще всего 60-80 капель в минуту, т.е. 240 мл в час). В сутки можно вводить до 3 литров жидкости. Кружка с раствором подвешивается на высоте 1 м над грядкой. Медсестра должна внимательно следить за тем, чтобы пациент лежал, чтобы трубка не перегибалась, а поток жидкости не прекращался. Вводимый раствор должен иметь температуру 40-42 ° C.Для этого прикрепите грелку к задней стенке кружки Esmarch и следите, чтобы она все время была теплой.
Nutritional Enema
В случаях, когда невозможно ввести питательные вещества через рот, их можно вводить через прямую кишку, что является одним из видов искусственного питания. Использование питательных клизм очень ограничено, так как только вода, изотонический раствор натрия хлорида, растворы глюкозы и спирт всасываются в нижнем отделе толстой кишки, куда попадает содержимое, введенное с помощью клизмы.Частично всасываются белки и аминокислоты. Питательные клизмы могут быть лишь дополнительным методом введения питательных веществ. За 30-40 минут до питательной клизмы ставится очистительная клизма (до полного опорожнения кишечника). Объем питательной клизмы не должен превышать 1 стакан. Теплые растворы собирают в резиновый баллончик, смазывают вазелином сопло баллончика, в нем выпускают воздух и сопло вводят в прямую кишку. Нажимайте баллончик медленно, чтобы жидкость постепенно попадала в кишечник и не раздражала слизистую.После этого пациенту следует лежать спокойно, чтобы не было позывов к дефекации.
I. Подготовка к процедуре.
1. Убедитесь, что пациент получил информированное согласие на предстоящую процедуру введения лекарства. В случае его отсутствия уточнить дальнейшие действия у врача.
2. Вымойте и высушите руки (с мылом или антисептиком)
3. Подготовьте шприц.
4. Набрать лекарство в шприц.
5. Предложите или помогите пациенту принять удобное положение.Выбор позиции зависит от состояния пациента; вводимый препарат.
6. Выберите и осмотрите / пальпируйте область предполагаемой инъекции, чтобы избежать возможных осложнений.
7. Наденьте перчатки.
II. Выполнение процедуры.
8. Обработать место укола антисептиком в одном направлении.
9. Плотно стянуть кожу большим и указательным пальцами одной руки (у ребенка и пожилого человека за мышцу в складке), что увеличит массу мышцы и облегчит введение иглы.
10. Возьмите шприц другой рукой, придерживая мизинцем канюлю иглы.
11. Вставьте иглу быстрым движением под углом 90 ° на 2/3 ее длины.
12. Потяните поршень на себя, чтобы убедиться, что игла не находится в сосуде.
13. Медленно введите препарат в мышцу.
III. Конец процедуры.
14. Прижмите салфетку или ватный диск с кожным антисептиком к месту укола.
15. Утилизируйте шприц и использованный материал.
16. Снимите перчатки, поместите их в емкость для дезинфекции.
17. Вымойте и высушите руки (с мылом или антисептиком).
18. Сделайте соответствующую запись результатов в медицинской документации.
При инъекции в мышцы бедра или плеча держите шприц в правой руке, как пишущую ручку, под углом, чтобы не повредить надкостницу.
При назначении инъекций на длительный курс через 1 час приложите грелку к месту укола или сделайте йодную сетку.
Через 15-30 минут после инъекции обязательно узнать у пациента о его здоровье и реакции на лекарство (выявление осложнений и аллергических реакций). Пациенту необходимо уточнить, появилось ли головокружение, тошнота, сыпь, гиперемия в месте укола. Если у вас есть жалобы, вы должны сообщить об этом своему врачу.
4. Особенности введения масляных растворов.
Масляные растворы вводят подкожно и внутримышечно.Не допускайте попадания масляного раствора в кровеносный сосуд, так как это приведет к осложнению — масляной эмболии.
При введении масляных растворов ампулу необходимо предварительно нагреть до 38 ° С на водяной бане (90 ° С в воде, ампулу в сухом стакане).
При введении ненагретых масляных растворов возможно образование инфильтрата.
При назначении инъекций на длительный курс, после введения масляных растворов через 1 час положить на место инъекции грелку или сделать йодную сетку.
Окончание работы —
Эта тема относится к разделу:
PM Сестринский пациент
СРЕДНЕЕ ПРОФЕССИОНАЛЬНОЕ ОБРАЗОВАНИЕ РЕСПУБЛИКИ ТАТАРСТАН … КАЗАНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ … Специальности …
Если вам понадобился дополнительный материал по данной теме, или вы не нашли то, что искали, рекомендуем воспользоваться поиском по нашей базе работ:
Что будем делать с полученным материалом:
Если этот материал оказался для вас полезным, вы можете сохранить его на своей странице в социальных сетях:
Все темы раздела:
Заполнение экстренного сообщения
Экстренное сообщение составляется врачами и средним медицинским персоналом УЗИ при выявлении у пациента педикулеза, инфекционного заболевания (подозрения на него), питания, острой профессии
Оформление документации при выписке из больницы
Цель.Задокументируйте исход болезни. Показания. Завершение пребывания пациента в больнице. Материальные ресурсы: 1. Медицинская карта
Определение массы тела пациента.
Регулярное взвешивание пациента — надежный метод борьбы с отеками. Масса тела имеет большое значение для клинической практики, в частности для диагностики некоторых заболеваний: ожирения,
Алгоритм измерения массы тела пациента.
Подготовка к процедуре: 1. Проверьте исправность и точность медицинских весов в соответствии с инструкциями по их использованию.2. Положите салфетку на платформу весов. 3. В
г.
Определение роста пациента.
При поступлении, если состояние пациента позволяет, принято определять рост специальным деревянным ростомером в положении стоя или сидя. Если у пациента нарушение слуха, используйте
.
Алгоритм измерения роста
Подготовка к процедуре 1. Объясните пациенту цель и ход предстоящей процедуры и получите его согласие 2. Вымойте и высушите руки (с мылом или антисептиком) 3.
Алгоритм выполнения
Подготовка к процедуре. 1. Надеть дополнительный халат, фартук, перчатки. 2. Объяснить пациенту необходимость и последовательность предстоящей процедуры и получить согласие на
Алгоритм исполнения.
Подготовка к процедуре 1. Объяснить пациенту ход мытья и получить его согласие. 2. Наполните ванну, измерьте температуру воды (35-37 ° C). 3. Предупредить пациента о возможности
Алгоритм исполнения.
Подготовка к процедуре 1. Объясните ход предстоящей процедуры и получите согласие (если возможно). 2. Опустите изголовье кровати до горизонтального уровня (или максимум
Транспортировка пациентов.
Способ доставки больного из приемной в специализированное отделение определяет врач в зависимости от тяжести состояния пациента: на носилках или на каталке, на каталке, на руках, пешком.
Аппарат для определения артериального давления.
Аускультативный метод измерения артериального давления был предложен в 1905 г. Н.С. Коротков. Существуют ручные (тонометры), полуавтоматические и автоматические типы приборов для измерения артериального давления. Тонометр
Измерение артериального давления (приказ Минздрава России от 24.01.03 № 4), регистрация показателей. Информация о пациенте.
Для правильного измерения артериального давления необходимо соблюдение ряда условий. 1. Условия измерения артериального давления.Измерение следует проводить в спокойной комфортной обстановке.
Алгоритм исследования плечевого артериального давления
Подготовка к процедуре: 1. Представьтесь пациенту, объясните цель и ход процедуры. 2. Вымойте и высушите руки (с мылом или антисептиком). 3. Дайте пациенту
Ошибки измерения артериального давления. Обучение пациентов самоконтролю артериального давления.
Во избежание ошибок при изменении артериального давления необходимо строго придерживаться определенных правил.Эти универсальные правила следует соблюдать независимо от типа снаряжения: — в течение 30 минут d
Алгоритм исполнения.
Подготовка к процедуре 1. Сообщите пациенту, что вы учите его измерять артериальное давление. 2. Определите мотивацию и способность пациента учиться. 3. Посоветуйтесь с пациентом, согласны ли они.
Определение NPV, регистрация.
Сочетание вдоха и выдоха после него считается одним дыхательным движением.Количество вдохов в минуту называется частотой дыхания (ЧПС) или просто частотой дыхания. Дыхание нормальное
Глоссарий.
Акроцианоз — это голубоватая окраска дистальных частей тела из-за увеличения количества восстановленного гемоглобина в крови из подкожно
Определение пульса, расположение пульса, регистрация.
Исследование пульса можно проводить не только на лучевой артерии, но и на сонной, височной, бедренной артериях, а также артериях стопы и т. Д.Исследование пульса следует проводить на обеих конечностях.
Алгоритм сердечного ритма
Подготовка к процедуре 1. Представьтесь пациенту, объясните ход и цель процедуры исследования пульса. Получите согласие пациента на процедуру. 2. Обработайте руки гигиеническими
Алгоритм измерения температуры тела в подмышечной впадине
Подготовка к процедуре: 1. Вымойте и высушите руки (с мылом или антисептиком). 2. Приготовить градусник (стеклянный ртутный): проверить целостность, при необходимости
Подготовка к процедуре: 1.Вымойте и высушите руки (с мылом или антисептиком). 2. Подготовьте термометр: проверьте его целостность, при необходимости протрите насухо
Алгоритм измерения температуры в прямой кишке
Подготовка к процедуре: 1. Вымойте и высушите руки (с мылом или антисептиком), наденьте перчатки. 2. Подготовить термометр: проверить целостность, при необходимости —
Регистрация температуры в температурном листе.
Для графического представления суточных колебаний температуры составляются температурные листы, в которых указывается имя пациента, заносятся результаты измерения температуры тела.Его приносят в приемную
Уход за пациентом в каждый период лихорадки.
Повышение температуры тела выше 37 ° C называется лихорадкой. Повышение температуры тела при инфекционных заболеваниях и определенных состояниях, сопровождающихся нарушением терморегуляции
Второй период — стабилизация высокой температуры тела.
Это может длиться от нескольких часов до нескольких дней. Сосуды кожи расширяются, теплоотдача увеличивается в соответствии с выделением тепла, поэтому дальнейшее повышение температуры тела прекращается
Третий период лихорадки — понижение температуры.
Температура может упасть критически, то есть очень быстро — с высоких цифр до низких, например, с 40 до 36 ° C за час. Это сопровождается резким падением тонуса сосудов, снижением артериального давления,
Составление порционной заявки.
Лечебное питание — диетотерапия является важным элементом комплексной терапии. Его назначают в сочетании с другими видами терапии (фармакологические препараты, физиотерапевтические процедуры). Лечебная яма
ХАРАКТЕРИСТИКА ДИЕТЫ
Диета No.0. Назначают: после операций на пищеварительной системе, при черепно-мозговой травме, нарушении мозгового кровообращения. Назначение: обеспечить едой при
Раздача продуктов питания.
Непосредственно перед подачей еды следует приготовить столы, накрыть их чистыми скатертями, скатерти из клеенки хорошо вымыть. Следует подчеркнуть, что для патсов
это очень важно.
Кормление тяжелобольной ложкой
Назначение: кормление больного. Показания: невозможность самостоятельно принимать пищу.Подготовка к процедуре: 1. Проконсультируйтесь с
.
Питание тяжелобольного с поилкой
Назначение: кормление больного. Показания: невозможность самостоятельно принимать твердую и мягкую пищу. Оборудование: поилка; салфетка
Глоссарий.
Порционист — лист, содержащий информацию о количестве различных диетических столов, типах разгрузки и индивидуальных диетах.
Порядок выполнения
4. Вымыть и высушить руки. Носить перчатки. 5. Обильно обработайте глухой конец зонда глицерином (или другой водорастворимой смазкой).6. Попросите пациента слегка оттолкнуться.
Алгоритм питания тяжелобольного через назогастральный зонд
I. Подготовка к процедуре. 1. Представьтесь пациенту (если он в сознании), сообщите о предстоящем кормлении, составе и объеме пищи, способе кормления. 2. Промыть и слить
Питьевой режим; помогая пациенту получать достаточно жидкости.
Питьевой режим — самый рациональный прием питьевой воды в течение дня.При этом питьевой режим напрямую завязан на правильное питание, так как помимо еды для человека
Определение водного баланса
Цель: диагностика скрытых отеков. Оборудование: медицинские весы, мерная стеклянная мерная емкость для сбора мочи, водный баланс.
Подготовка и смена постельного белья для тяжелобольных.
Функциональное назначение простой медицинской услуги: профилактика пролежней, обеспечение личной гигиены пациента.Материальная база: набор чистый белый
Приготовление и смена белья и одежды для тяжелобольных.
Функциональное назначение простой медицинской услуги: профилактика пролежней, обеспечение личной гигиены пациента. Материальная база: перчатки нестерильные
Подготовка к процедуре.
1. Представьтесь пациенту, объясните цель и ход процедуры (если пациент в сознании). Убедитесь, что пациент получил информированное согласие на предстоящую процедуру.2. Процесс ru
Уход за полостью рта для тяжелобольного пациента.
Функциональное назначение простой медицинской услуги: обеспечение личной гигиены пациента. Материальная база: ванночка, пинцет, пинцет, вакуум электрический
Удаление корок из носовой полости тяжелобольного.
Функциональное назначение простой медицинской услуги: профилактика нарушений носового дыхания, обеспечение личной гигиены пациента. Материальные ресурсы:
Офтальмология для тяжелобольного.
Функциональное назначение простой медицинской услуги: обеспечение личной гигиены пациента. Материальная база: лоток стерильный, пинцет, марлевые шарики,
III. Завершение процедуры.
13. Снимите полотенце. Уложите пациента в удобное положение. 14. Собрать средства ухода и доставить в специальное помещение для дальнейшей обработки. 15. Аренда
Симптомы опрелостей.
Опрелостей проявляется в виде эритемы (покраснения) кожных складок.В дальнейшем, если не начать лечение, в глубине складки появляются поверхностные трещины, в запущенных случаях происходит кровотечение
Доставка сосуда тяжелобольному.
Функциональное назначение простой медицинской услуги: личная гигиена. Материальная база: совок, клеенка, туалетная бумага, белье
Доставка писсуара тяжелобольному.
Функциональное назначение простой медицинской услуги: личная гигиена. Материальная база: вкладыш (женский) или писсуар (за
)
Смена подгузников.
Функциональное назначение простой медицинской услуги: профилактика пролежней, обеспечение личной гигиены пациента. Материальная база: окуни нестерильные
Алгоритм манипуляции
I. Подготовка к процедуре. 1. Представьтесь пациенту, объясните ход и цель процедуры. 2. Отгородите пациента экраном (при необходимости). 3. Обработайте руки гигиеническими
Волосы, ногти, бритье тяжелобольного.
Функциональное назначение простой медицинской услуги: обеспечение личной гигиены пациента.Материальная база: водяной термометр, жидкое мыло, шампунь. cr
Применение горчичников.
Показания: 1. Воспалительные заболевания дыхательных путей. 2. Стенокардия. 3. Гипертонический криз. 4. Миозит. 5. Невралгия. 6. Остеохондроз.
II. Выполнение процедуры.
6. Погрузить горчицу в воду температурой 40-45 ° С. 7. Плотно нанесите горчицу на кожу стороной, покрытой горчицей. 8. Повторите пункты 6-7, положив нужное количество горчицы
.
Использование консервных банок.
Показания: 1. Воспалительные заболевания дыхательных путей. 2. Межреберная невралгия. 3. Ишиас. 4. Миозит. 5. Повышенное артериальное давление. Противопоказание
II. Выполнение процедуры.
8. Нанесите на кожу тонкий слой вазелина. 9. Смочите фитиль в спирте и отожмите его. Закройте крышку бутылки и отложите в сторону. Руки вытри. 10. Зажгите фитиль. 11. Вес
Использование грелки.
Показания: 1. Боль, вызванная спазмом гладкой мускулатуры.2. Кишечные колики. 3. Боль при хроническом гастрите. 4. Печеночная и почечная колика
III. Конец процедуры.
11. Снимите грелку. 12. Осмотреть кожу пациента, помочь ему принять удобное положение, укрыться. 13. Вымойте, высушите руки, наденьте перчатки. 14. Откройте пробку электрогрелки
.
III. Конец процедуры.
9. Снимите компресс по истечении установленного времени. 10. Протрите кожу пациента. 11. Вымойте руки. 12. Запишите выполненную процедуру и ответ пациента в медицинской карте
.
III.Завершение процедуры.
12. Снимите компресс по истечении установленного времени. 13. Протрите кожу и наложите сухую повязку. 14. Вымойте руки. 15. Запишите выполненную процедуру и реакцию пациента в медицине
.
III. Конец процедуры.
13. Снимите компресс по истечении установленного времени. 14. Протрите кожу и наложите сухую повязку. 15. Вымойте руки. 16. Запишите процедуру и выполненную реакцию.
III. Конец процедуры.
18.По окончании процедуры удалите катетер, поместите его в дезинфицирующий раствор. 19. Снимите перчатки, вымойте руки. 20. Сделайте запись о выполненной медицинской помощи.
Глоссарий.
Спазм вазоконстрикция Некроз некроз инфильтрат стягивающий воспалительный
Монтаж газоотводной трубы. Наблюдение и уход за пациентом после процедуры.
Повышенное газообразование в кишечнике с нарушением его двигательной функции называется метеоризмом.Если выделение газов из кишечника при очистительной клизме нежелательно,
Алгоритм действий
Подготовка к процедуре: 1. Представьтесь пациенту, объясните цель и ход предстоящей процедуры. 2. Отгородите пациента экраном (если процедура проводится разными способами
ВРАГИ.
Клизма — лечебно-диагностическая медицинская услуга, которая представляет собой введение в нижний сегмент толстой кишки различных жидкостей.Лечебные клизмы применяют:
Подготовка пациента и установка очистительной клизмы.
Цель: опорожнить кишечник. Процедура проводится в отдельном помещении (клизма). Глубина введения насадки в прямую кишку зависит от возраста и колеблется от 2–3 см у новорожденного
Алгоритм действий
Алгоритм действий
Подготовка к процедуре: 1. Представьтесь пациенту, объясните цель и ход процедуры. 2. Отгородить пациента экраном, обеспечив его изоляцию.3. Поставить фары
Алгоритм действий
Алгоритм действий
Подготовка к процедуре: 1. Представьтесь пациенту, объясните цель и ход предстоящей процедуры. 2. Подготовьте все необходимое оборудование для выполнения этой услуги.
Подготовка пациента и постановка лекарственной клизмы. Наблюдение и уход за пациентом после процедуры.
Лечебные клизмы — лечебные клизмы с введением различных лекарственных веществ.Чаще всего это микроклизмы, их объем составляет 50-100 мл. Показания:
Алгоритм действий
Подготовка к процедуре: 1. Представьтесь пациенту, объясните цель и ход предстоящей процедуры. 2. Подготовьте все необходимое оборудование для выполнения этой услуги.
Типы катетеров, размеры.
Уретральный катетер используется для катетера мочевого пузыря (трубки, которая проходит через уретру в мочевой пузырь). Катетеры могут быть: 1) резиновыми (мягкими
).
Катетеризация мочевого пузыря мягким катетером у женщин и мужчин (на фантоме).
Оборудование: стерильный катетер, 1 пара стерильных перчаток, стерильные салфетки, стерильный глицерин, антисептический раствор, емкость для сбора мочи, стерильные лотки.
Надевайте стерильные перчатки.
6. Оберните половой член стерильными салфетками. 7. Потяните за крайнюю плоть (если есть), обхватите пенис сбоку левой рукой и вытяните его на максимальную длину перпендикулярно
Надевайте стерильные перчатки.
8. Закройте вход во влагалище стерильными салфетками. 9. Развести малые половые губы левой рукой.Правой рукой возьмите стерильную салфетку, смоченную в растворе антисептика, и обработайте
.
Уход за промежностью пациента (ей) с помощью мочевого катетера
Оборудование: махровые рукавицы, полотенце, перчатки, впитывающий подгузник (клеенка и обычный подгузник), емкость для воды, ватные шарики. Обучение в
Типы, использование съемных писсуаров. Уход за катетерами и писсуарами.
Системы сбора мочи — съемные писсуары, изготовленные из резины, полимерного материала (нейлон, нейлон).Писсуар состоит из катетера и дренажного мешка. Используется для нарушений ЕС
Типы желудочных зондов.
Тип зонда Характеристика Назначение Тонкий желудок диаметром 5-9 мм Фракционное исследование
Алгоритм действий
Промывание желудка (пациент в сознании) Подготовка к процедуре: 1. Представьтесь пациенту, объясните ход и цель процедуры. 2. Усы
Материальная база
1. Зонд желудочный стерильный толстый диаметром 10-15 мм, длиной 100-120 см с отметками на расстоянии 45, 55, 65 см от глухого конца — 1 шт.2. Трубка резиновая длиной 70 см (для удлинения
Алгоритм действий
Подготовка к процедуре: 1. Измерьте артериальное давление, посчитайте пульс. 2. Снимите зубные протезы с пациента (если есть). 3. Медицинский работник
Алгоритм действий
Подготовка к процедуре: 1. Сообщите врачу. 2. Наденьте перчатки. 3. Если у пациента есть зубные протезы, их следует удалить. 4. Установите пациента на
.
Алгоритм действий
Алгоритм действий
Подготовка к процедуре: 1.Срочно вызовите врача. 2. Наденьте перчатки. 3. Если у пациента есть зубные протезы, их следует удалить. 4. Снимаем подушки
Дезинфекция, предстерилизационная очистка и стерилизация датчиков.
1. Предварительно продезинфицировать в 3% растворе хлорамина. Слейте промывочную воду в канализацию. 2. Поместите датчики в 3% раствор хлорамина на 1 час. 3. Промыть под проточной водой.
Лечебная ведомость
Название стационара Название отделения Имя пациента ___ Сидоров А.P ._______ № истории болезни __1256 _______________ ДИАГНОСТИКА: ___________________________________ Поступила ____ 16.0
Оформление требований к лекарственным средствам и порядок их получения в аптеке.
В соответствии с потребностями отделения медсестра выписывает и получает лекарства в аптеке. Для назначения лекарств в аптеке есть специальные
.
У старших медсестер, на посту, процедурных кабинетах.
Название препарата _______________________________________________________________________ Концентрация, дозировка, единица измерения ______________________
Раздача лекарств пациентам в лечебном отделении
Цель: Обеспечить своевременное лечение пациентов.Оборудование: лекарства, рецепты, пипетки стерильные, ложки, мензурки, емкость с кипяченой водой
.
Сублингвальный способ введения (sublinqua)
При сублингвальном и суббуккальном введении (пероральном применении) препарат не подвергается действию пищеварительных и микробных ферментов, быстро всасывается
Ректальный способ введения (per rectum)
Введение лекарственного средства через прямую кишку (ректально) относится к кишечному способу введения. Жидкие лекарственные формы вводят через прямую кишку: отвары, растворы, слизь в виде микроклизм и
.
Возможные проблемы пациентов и медсестринские вмешательства с ними.
При проведении медикаментозной терапии могут возникнуть проблемы, связанные с отказом пациента от приема назначенных медикаментов. Как правило, пациенты могут мотивировать свои
Наружный путь введения
Наружный путь введения — это нанесение лекарственных средств на кожу и слизистые оболочки глаз, носа, влагалища и ушей. Этот способ администрирования в первую очередь предназначен для местных деис
.
Пудра для аппликации
Пудра или присыпка порошкообразными лекарственными веществами (тальком) используются для сушки кожи с опрелостями и потоотделением.Поверхность, на которую наносится порошок, должна быть чистой.
Путь вдыхания
Введение лекарств в организм путем ингаляции называется ингаляцией. Препарат находится во флаконе в форме аэрозоля. Использование ингаляционного лекарственного средства с
II. Обучение
4. Отдайте пациенту и принимайте на себя пустой баллончик из-под спрея. Не распылять препарат в воздухе. Это опасно для вашего здоровья. 5. Предложите пациенту сесть во время тренировки,
II. Обучение
4.Дайте пациенту и возьмите себе пустой баллончик из-под спрея. 5. Предложите пациенту сесть во время тренировки. 6. Продемонстрировать пациенту выполнение процедуры с использованием ингалятора
.
Виды шприцев и игл, их устройство. Подготовка одноразового шприца к использованию.
Инъекция (в переводе с латинского — «инъекция») — парентеральное введение лекарств (попадание лекарств в организм, минуя пищеварительный тракт). Выполнить
Выбор иглы зависит от типа инъекции.
Тип инъекции Длина иглы, мм Диаметр иглы, мм Внутрикожно 0,4 Подкожно
Набор лекарства из ампулы и флакона.
Материальная база: рабочий стол, шприц (необходимого объема, для определенного вида инъекции), лоток, пинцет, антисептик этиловый спирт 70 °, лекарства
Расчет и селекция антибиотиков.
Антибиотики вводятся внутримышечно или внутривенно. Развести антибиотики можно двумя способами: 1: 1 и 1: 2.При разведении 1: 1 в 1 мл раствора должно содержаться 100 000 единиц антибиотика.
Техника внутрикожного, подкожного и внутримышечного введения.
План: 1. Анатомические области и техника внутрикожного введения. 2. Анатомические области и техника подкожного введения. 3. Анатомические области и техника
Алгоритм внутрикожного введения лекарственных средств
Анатомические области и техника подкожного введения.
В связи с тем, что подкожно-жировой слой хорошо снабжен кровеносными сосудами, для более быстрого действия лекарственного вещества используются подкожные инъекции.Анатомические области:
Алгоритм подкожного введения препарата
I. Подготовка к процедуре. 1. Убедитесь, что пациент получил информированное согласие на предстоящую процедуру введения лекарства. В случае отсутствия укажите да
Анатомические области и техника внутримышечных инъекций.
Мышечная ткань имеет разветвленную сеть кровеносных и лимфатических сосудов, что создает условия для быстрого и полного всасывания лекарств. Для внутримышечного введения выберите
.
Расчет и правила введения инсулина.
Инъекции инсулина и гепарина вводятся подкожно. Инсулин выпускается во флаконах по 5 мл, в 1 мл содержится 40 единиц или 100 единиц. Инсулин вводится специальным одноразовым шприцем, учитывая, что около
Расчет и правила введения гепарина.
Флаконы с раствором гепарина выпускаются по 5 мл, 1 мл может содержать 5000 МЕ, 10000 МЕ, 20 000 МЕ. Оборудование: флакон с гепарином, шприц и 2 иглы, пинцет, спирт, стерильный ватный диск
.
Техника внутривенного введения.Система наполнения для внутривенного капельного введения жидкостей.
План: 1. Анатомические области и техника внутривенного введения. 2. Система наполнения жидкостей для внутривенного капельного введения. 3. Техника внутри
Анатомические области и техника внутривенных инъекций.
Анатомические области: внутривенное введение препаратов осуществляется в периферические вены (вены локтя, тыльной стороны кисти, запястий, стоп), а также в центральные вены. Внутри
Алгоритм внутривенного введения препаратов (струйный)
I.Подготовка к процедуре. 1. Убедитесь, что пациент получил информированное согласие на предстоящую процедуру введения лекарства. В случае отсутствия таких
Система наполнения для капельного введения жидкостей.
Материальная база: кушетка, манипуляционный стол, лоток стерильный почковидный, лоток нестерильный, венозный жгут, анатомические стерильные пинцеты, пинцет анатомический
Алгоритм внутривенного введения препарата
(капельное с использованием инфузионной системы инфузионных растворов) I.Подготовка к процедуре. 1. Убедитесь, что пациент дал информированное согласие на предстоящий
Алгоритм взятия крови из периферической вены
I. Подготовка к процедуре. 1. Убедитесь, что пациент получил информированное согласие на предстоящую процедуру. В случае его отсутствия уточнить дальнейшие действия у врача.
Соблюдайте универсальные меры предосторожности при инъекциях и обращении с использованными инструментами и материалами.
1. Провести гигиеническую обработку рук до и после процедуры.2. Во время процедуры используйте перчатки, защитные очки, маску, фартук, халат, головной убор. 3. Используйте непирсинг
.
Универсальные меры предосторожности при взятии и транспортировке биологического материала в лабораторию.
Медицинский персонал, допущенный к работе по сбору и транспортировке биологического материала, прошел специальную подготовку по технике работы и технике безопасности. При приеме биологического
Методика взятия содержимого глотки, носа и носоглотки на бактериологическое исследование.
Мазок из глотки и носа позволяет высеять его на питательную среду, выявить возбудителя, а также определить его чувствительность к антибиотикам. Функционал простой мед
Материал носа
ЭТАПЫ ПРИМЕЧАНИЕ ПОДГОТОВКА К ПРОЦЕДУРЕ 1. Объясните пациенту значение и необходимость предстоящего исследования.
Сбор мочи на общий анализ
Цель — диагностика заболеваний и наблюдение за течением болезненного процесса Показания — болезни почек, мочевыводящих путей, сердечно-сосудистой системы, болезни обмена веществ, беременность
Сбор мочи по Зимницкому
Целью является изучение функционального состояния почек (определение дневного, ночного, суточного диуреза, а также количества и относительной плотности мочи в каждой из 8 порций).Нормальный суточный диурез до
Сбор мочи на сахар
Целью является определение глюкозы в моче (в нормальной моче глюкоза присутствует в виде следов и не превышает 0,02%). Появление сахара в моче — глюкозурия может быть физиологической из-за приема пищи с
Сбор мочи для бактериологического исследования
Бактериологическое и бактериоскопическое исследование мочи позволяет определить возбудителя при инфекционном заболевании мочевыделительной системы, произвести количественный и качественный состав микрофлоры
Правила хранения полученного материала.Сопроводительный документ
Мочу следует доставить в лабораторию не позднее, чем через 1 час после ее сбора, в противном случае заражение из окружающей среды может привести к щелочной ферментации. Для исследования
Сбор кала для копрологического исследования, на скрытую кровь, на наличие гельминтов, простейших, для исследования на энтеробиоз.
Соберите кал в чистую сухую стеклянную посуду. Он не должен содержать примесей мочи и других веществ. Известно, что в кале содержится огромное количество микроорганизмов (миллиарды!).И хотя большой
Сбор кала на скрытую кровь
Цель — обнаружить скрытое кровотечение из пищеварительного тракта. Показания — язвенная болезнь желудка и двенадцатиперстной кишки, рак желудка, гастрит и др. Результат
Взятие фекалий для исследования яиц гельминтов, энтеробиоза
В фекалиях обнаруживаются яйца гельминтов: трематоды или двуустки (печеночные двуустки, ланцетные двуустки), цестоды или ленточные черви, нематоды или круглые черви (круглые черви, острицы, острицы, власоглавы,
Оформление подтверждающего документа.Правила хранения полученного материала.
Мокрота может храниться в лаборатории не более 1-2 часов до исследования в холодильнике при температуре 40С, поэтому нужно как можно скорее доставить материал в лабораторию, предоставив в ней
Желудочное зондирование.
Функциональное назначение простой медицинской услуги: исследование секреторной и двигательной функций желудка. Содержимое желудка принимают натощак и после «проба
».
Дуоденальное зондирование.
Функциональное назначение простой медицинской услуги: прием желчи для диагностики заболеваний желчного пузыря, желчевыводящих путей и в лечебных целях — для стимуляции оттока
Рентгенологическое исследование толстой кишки (ирригоскопия) обычно проводится после введения суспензии бария в толстую кишку с помощью клизмы. Для этого пациенту необходимо выполнить определенные требования
.
Подготовка к рентгенологическому исследованию.
Рентгенологическими методами исследования определяют форму, размер и моторику желудка, выявляют язву, опухоль и другие патологические изменения.Медсестра должна подготовить патчи
Подготовка к эндоскопическому исследованию.
Эндоскопическое исследование пищевода, желудка и двенадцатиперстной кишки в настоящее время является одним из важнейших диагностических методов, позволяющих визуализировать локализацию с большой точностью
Подготовка к рентгенологическому исследованию печени и желчевыводящих путей.
Данное исследование основано на способности печени выводить йодсодержащие препараты с желчью, что позволяет получить изображение желчных путей (внутривенное и инфузионное холангиохолецистогра
Препарат к рентгенологическому исследованию почек и мочевыводящих путей.
При рентгенологическом исследовании почек чаще всего применяют панорамную рентгенографию почек и мочевыводящих путей и внутривенную (экскреторную) урографию, в которой контрастирую препарат
Препарат для исследования почек, мочевого пузыря, органов малого таза и предстательной железы.
Ультразвуковое исследование почек не требует специальной подготовки. Однако ультразвуковое исследование матки, яичников (если трансвагинальное исследование невозможно), мочевого пузыря, предстательной железы,
Алгоритм действий.
1. Вызовите бригаду скорой помощи через третьего лица. 2. Встаньте позади пострадавшего и обхватите руками грудь. 3. Пальцы одной руки сожмите
Алгоритм действий.
Алгоритм действий.
1. Вызовите бригаду скорой помощи через третьего лица. 2. Уложить больного на жесткую основу, расстегивая тесную одежду, подложить валик под плечи пострадавшего на уровне лопаток.
Алгоритм действий.
Вариант 1: Сожмите одну руку в кулак и поместите ее в эпигастральную область под грудиной.
C. Косвенный массаж сердца (НМС).
9. Пальпируйте нижние ребра по направлению к грудины.
Сердечно-легочная реанимация двумя спасателями.
Один спасатель обеспечивает искусственную вентиляцию легких, другой — непрямой массаж сердца, движения у них скоординированные, четкие, энергичные. Обязательное состояние —
Алгоритм действий.
1. Снимите одежду с тела и лягте на спину без подушки. 2. Снять с умершего существующие ценности в отделении в присутствии лечащего или дежурного врача, о чем вместе с врачом составить акт и
Измерение и моделирование временной разницы между концентрациями глюкозы в крови и подкожно у крыс после инъекции инсулина
Реферат
Кинетика падения концентрации глюкозы в подкожной жидкости у анестезированных крыс ( n = 7) после внутривенного введения инсулина (0.5 единиц / кг) изучали с использованием 5 × 10 –4 см 2 активной области, <150 секунд 10–90% времени отклика, амперометрических датчиков глюкозы. Начало снижения подкожной концентрации глюкозы было отсроченным и статистически отличалось ( P <0,001) от такового в крови (8,9 ± 2,1 мин против 3,3 ± 0,5 мин). Точно так же скорость падения концентрации глюкозы между 6 и 20 минутами после инъекции инсулина была различной для подкожной ткани (3,9 ± 1,3 мг⋅дл -1 ⋅ мин -1 ) и крови (6.8 ± 2,0 мг⋅дл −1 min −1 ) ( P = 0,003). Низкий уровень гипогликемии в подкожной жидкости наступил через 24,5 ± 6,8 мин после этого в крови ( P <0,001). Были получены «прямая» модель массопереноса, предсказывающая концентрацию подкожной глюкозы из концентраций глюкозы в крови, и «обратная» модель, предсказывающая концентрацию глюкозы в крови из подкожной концентрации глюкозы. Благодаря использованию алгоритма, основанного на последнем, среднее расхождение между измеренной концентрацией глюкозы в крови и оценкой из подкожных измерений в течение всего 4-часового эксперимента было уменьшено с 22.От 9% до 11,1% ( P = 0,025). Максимальное расхождение в течение 40-минутного периода после инъекции инсулина уменьшилось с 84,1% до 29,3% ( P = 0,006).
Мы стремимся избежать клинической ошибки при лечении диабета, когда концентрация глюкозы контролируется не в крови, а в подкожной интерстициальной жидкости, где могут быть размещены амперометрические датчики, работающие непрерывно. Концентрации глюкозы в крови хорошо коррелируют с подкожными концентрациями глюкозы в стабильном состоянии (1–5).Однако, когда концентрация глюкозы в крови быстро увеличивается (3, 4, 6–9) или снижается (7, 9, 10), возникает временная задержка, приводящая к временной разнице между концентрациями глюкозы в крови и подкожно. Благодаря недавно разработанной активной области 5 × 10 -4 см 2 , времени отклика <150 секунд гибких глюкозных электродов, достаточно малых для имплантации не только подкожно, но и в яремную вену крыс, стало возможным непрерывное и одновременно отслеживать две концентрации и лучше разрешить их во времени (11, 12).Здесь мы сообщаем о существенных временных различиях между ними, достаточно больших, чтобы привести к клинической ошибке, после инъекции обычного инсулина. Мы также показываем, что эту переходную разницу можно смоделировать, и вывести алгоритм, который корректирует большую часть переходной разницы.
МАТЕРИАЛЫ И МЕТОДЫ
Глюкозные электроды.
Электроды конструктивно аналогичны ранее описанным (12). Их активная область 5 × 10 −4 см 2 состояла из трех слоев.Из этих слоев «зашитый» слой трансдукции глюкозооксидазы и биосовместимый слой были идентичны тем, которые описаны в ссылке. 12. Слой, ограничивающий поток глюкозы, однако был модифицирован последовательным заполнением углубления глубиной 90 мкм и диаметром 250 мкм и отверждением (при комнатной температуре в течение 20 мин) дважды 1% -ным раствором ацетата целлюлозы в циклогексаноне; однократно 0,5% раствором Нафиона (Aldrich) в 1-пропаноле; и один раз со свежеприготовленным раствором поли (винилпиридин) ацетата (25 мг / мл в воде) и полифункционального азиридина (XAMA-7, E.ЭТО. Inc., Lakewilie, SC) (30 мг / мл в воде) в объемном соотношении 1: 2, при этом этот слой отверждается в течение не менее 8 часов.
Время отклика.
Время отклика in vitro глюкозных электродов было измерено как для увеличения, так и для уменьшения ступенчатых изменений концентрации глюкозы перед имплантацией. Измерения проводили при 37 ± 0,5 ° C в быстро перемешиваемой электрохимической ячейке с рубашкой, содержащей PBS с pH 7,4. Трехэлектродная ячейка имела насыщенный каломельный электрод сравнения (SCE), платиновый противоэлектрод и глюкозный электрод, и он был уравновешен на 200 мВ по сравнению сSCE. Ступенчатые изменения, увеличивающие концентрацию глюкозы (от 90 мг / дл до 180 мг / дл), производились путем введения в быстро перемешиваемый раствор аликвоты концентрированной водной глюкозы (2 М). Ступенчатые изменения, снижающие концентрацию глюкозы (от 180 мг / дл до 90 мг / дл), производились путем инъекции PBS в клетку.
In vivo Эксперименты.
крыс-самцов Sprague-Dawley (380–520 г) предварительно анестезировали галотаном (Halocarbon Laboratories, Северная Огаста, Южная Каролина) и анестезировали внутрибрюшинной инъекцией (0.3 мл) равного объема смеси малеата ацепромазина (10 мг / мл), кетамина (100 мг / мл) и ксилазина (20 мг / мл). Затем животных брили вокруг шеи, живота и области между лопатками, затем закрепляли на системе гомеотермического одеяла (Harvard Apparatus). Сначала была обнаружена правая наружная яремная вена и очищена от посторонних тканей. Дистальная сторона правой вены перевязана шелком 4–0, в вене сделан небольшой разрез. В проксимальную часть правой яремной вены вставили медицинскую силиконовую трубку диаметром 0,0375 дюйма и закрепили шелком 4–0.Затем вводили дозу раствора гепарина 100 единиц / кг веса тела, а затем равный объем физиологического раствора, чтобы очистить линию. Затем кожа крысы была зашита. Затем крысу перекатывали на живот, следя за тем, чтобы линия в яремной вене не выдергивалась, и вводили электрод в подкожную ткань между лопатками животного с помощью вводящей катетерной иглы калибра 22 (PER- Q-Cath, Джеско, Сан-Антонио, Техас). Затем животное возвращали на спину и повторно лечили.Затем была обнаружена левая наружная яремная вена и очищена от посторонних тканей. Затем перевязали дистальную сторону левой яремной вены и в вене сделали небольшой разрез. В проксимальную сторону в качестве направляющей вставляли силиконовую трубку длиной ≈1,5 см, а внутрь направляющей трубки вводили глюкозный электрод. Трубка и датчик были закреплены шелком 4–0, при этом изолирующая золотая проволока электрода выступала за конец направляющей трубки. Затем место разреза увлажняли и закрывали марлей.Затем ионопроводящий гель наносили на кожный электрод сравнения (Ag / AgCl), и электрод помещали на живот крысы. Имплантированные электроды, а также электрод сравнения были подключены к биопотенциостату (13), выход которого регистрировался регистратором данных. После того, как выход имплантированных электродов достиг стабильного исходного уровня (0,5–1 час), через правую яремную вену вводили внутривенную инъекцию 0,5 единиц / кг обычного инсулина (RU-100, Eli Lilly). Образцы крови были собраны через t = −20, −10, −1, 3, 6, 9, 12, 15, 20, 25, 30, 35, 40, 45, 60, 75 и 90 минут после введения инсулина. инъекция.Образцы цельной крови получали из левой яремной вены и сразу же помещали в пробирки, содержащие гепарин и фторид натрия, и держали на льду до анализа. Все образцы крови анализировали в двух экземплярах с использованием анализатора глюкозы YSI Model 2300 (Yellow Springs Instruments). Доза инсулина вводилась через инфузионный катетер и очищалась гепаринизированным физиологическим раствором. В конце эксперимента крысу умерщвляли путем внутрибрюшинной инъекции пентобарбитала натрия. или удушение CO 2 , в соответствии с рекомендациями комиссии по эвтаназии Американской ветеринарной ассоциации.Все эксперименты с in vivo и были одобрены Комитетом по использованию и уходу за животными Техасского университета.
In Vivo Калибровка сенсора.
Имплантированные электроды были достаточно селективными по глюкозе (12), чтобы их можно было откалибровать путем взятия единственного образца крови и анализа его концентрации глюкозы («одноточечная калибровка in vivo »). После стабилизации токового выхода сенсора, через 20–40 мин после имплантации и электрического подключения к бипотенциостату, был взят один образец крови, и его концентрация глюкозы была определена с помощью анализатора глюкозы YSI.На основе этого измерения был рассчитан коэффициент преобразования тока в концентрацию глюкозы (мг / дл на нА) для имплантированного электрода. Этот коэффициент использовался для получения всех оценок глюкозы за оставшуюся часть тестового периода.
Анализ данных.
Начало снижения концентраций венозной и подкожной глюкозы после инъекции инсулина определяли графически с использованием графиков зависимости концентрации от времени и метода, используемого в управлении технологическим процессом для расчета задержек по времени (14).Касательная линия в точке перегиба была проведена (см. Рис. 1), а линия, отслеживающая базальную концентрацию глюкозы перед инъекцией инсулина, была продлена. Пересечение двух линий определило точку начала спада. Время начала относилось ко времени инъекции инсулина. Скорость снижения концентрации глюкозы в период от 6 до 20 минут после инъекции инсулина рассчитывалась с помощью анализа линейной регрессии для периодически отбираемых образцов крови из вены, в которую вводили инсулин; контралатеральная яремная вена, в которую был имплантирован электрод; и для подкожной интерстициальной жидкости, куда был имплантирован второй электрод.Значения представлены как средние ± стандартное отклонение вместе с их статистической значимостью, оцениваемой при необходимости с помощью теста Стьюдента t для парных данных, при этом P <0,05 считается статистически значимым.
Рисунок 1
Определение начала снижения концентрации глюкозы после внутривенного введения инсулина ( t начало = t inter — t инсулин ).
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
In Vitro Измерение времени отклика.
Собственное время реакции на возрастающие и убывающие ступенчатые изменения концентрации глюкозы составляло 2,59 ± 1,17 мин и 1,55 ± 0,79 мин ( n = 14), соответственно.
Внутривенные тесты на инсулин.
На рис. 2 показан типичный выходной сигнал электродов для подкожной и яремной вены во время эксперимента in vivo . После инъекции инсулина средняя концентрация глюкозы в венозной крови крыс ( n = 7) снизилась с 207 ± 67 мг / дл до 59 ± 12 мг / дл.Минимум концентрации глюкозы в крови был достигнут через 36,6 ± 7,2 мин после введения инсулина. В таблице 1 приведено среднее время задержки между самыми низкими показаниями подкожного сенсора и точкой самой низкой концентрации глюкозы в концентрациях в крови, взятой из вены, куда вводился инсулин, а также между самыми низкими показаниями сенсора, имплантированного в контралатеральную яремную вену. вена и образцы, взятые из инъецированной яремной вены. Начало снижения относительно времени инъекции инсулина, измеренное в инъецированной яремной вене, контралатеральной яремной вене и подкожной жидкости, показано в таблице 1 вместе со скоростью снижения в период от 6 до 20 лет. мин после инъекции инсулина.На рис. 3 показана средняя разница между оценками подкожных концентраций глюкозы и фактическими концентрациями глюкозы в крови как функция времени.
Рисунок 2
Сравнение расчетных концентраций глюкозы подкожно имплантированного сенсора (пунктирная линия) и внутрисосудистого имплантированного сенсора (сплошная линия) с концентрациями глюкозы в венозной крови (•), измеренными с помощью анализатора YSI после внутривенного введения. болюс инсулина.
Таблица 1
Снижение показателей глюкозы
Рисунок 3
График средней разницы ( n = 7) оценок подкожной глюкозы относительно фактических измерений глюкозы в крови.% Разницы = 100 × (подкожно — кровь) / кровь.
Надир подкожной глюкозы статистически отличался от надира глюкозы в крови ( P <0,001) и наступил через 24,5 ± 6,8 мин. Точно так же начало снижения подкожного уровня глюкозы (8,9 ± 2,1 мин после инъекции инсулина) статистически отличалось ( P <0,001) от начала снижения уровня глюкозы в крови (3,3 ± 0,5 мин после инъекции инсулина). Скорость падения уровня глюкозы через 6–20 минут после инъекции инсулина была медленнее в подкожной жидкости (3.9 ± 1,3 мг⋅дл −1 ⋅min −1 ), чем в крови (6,8 ± 2,0 мг⋅дл −1 min −1 , P = 0,003).
В контралатеральной яремной вене минимальная концентрация глюкозы была достигнута через 3,7 мин после того, как она была достигнута в инъецированной вене (36,6 против 40,3 мин, P = 0,06). Темпы снижения в течение периода от 6 до 20 минут были почти идентичны в двух противоположных яремных венах (6,8 и 7,0 мг дл -1 мин -1 , P = 0.59). Начало снижения концентрации глюкозы было статистически различным для противоположных вен (3,3 против 5,6 мин, P = 0,01).
Связь между подкожной концентрацией глюкозы и глюкозы в крови и ее математическое моделирование.
Прямая модель: прогнозирование подкожной концентрации глюкозы по концентрации глюкозы в крови. Взаимосвязь между концентрациями глюкозы определяется сопротивлением массопереносу из крови в подкожную область рядом с датчиком и поглощением глюкозы окружающей подкожной тканью.Согласно материальному балансу, скорость накопления глюкозы в сенсорном объеме V определяется чистой скоростью массопереноса глюкозы в область за вычетом поглощения глюкозы окружающими клетками. Математически это соотношение между концентрацией глюкозы в подкожной ткани S и в крови B выражается выражением, 1, где A — площадь поверхности чувствительного объема, k m — коэффициент массопереноса, а k r — константа скорости поглощения глюкозы подкожной тканью.Хотя константа скорости реакции также может зависеть от локальной концентрации инсулина I (15), мы обнаружили, что соответствующая коррекция не требуется из-за этого небольшого значения k r . Деление уравнения. 1 на объем области датчика V , находим, что 2, где β = k m A / V и является обратной величиной постоянной времени для массопереноса с единицами min −1 .Эта модель, названная прямой моделью, предсказывает подкожную концентрацию глюкозы в крови.
Результаты модели представлены в таблицах 2 и 3. В этих таблицах различия в столбце прямой модели были рассчитаны путем усреднения ( S p — S m ) / S m по всему набору данных, где S обозначает концентрацию глюкозы в подкожной области, m обозначает измеренное значение, а P обозначает прогнозируемое значение из прямой модели.Различия в столбце без модели были рассчитаны по формуле ( B м — S м ) / S м . B представляет собой концентрацию глюкозы в крови.
Таблица 2
Средние различия между измеренными подкожными концентрациями глюкозы и прогнозируемыми подкожными концентрациями глюкозы
Таблица 3
Максимальные различия между измеренными подкожными концентрациями глюкозы и прогнозируемыми подкожными концентрациями глюкозы в течение 40-минутного периода после инъекции инсулина
Типичный график прогноза подкожной концентрации глюкозы с учетом концентрации глюкозы в крови по датчику яремной вены показан на рис.4, где единственным подобранным параметром был β = 0,04 мин −1 . Срок восприятия модели оказался незначительным для большинства наборов данных и был установлен на ноль для всех наборов. Это открытие неудивительно, потому что датчик был помещен между соединительной тканью и гладкой мышечной тканью, где скорость поглощения глюкозы низка по сравнению со скоростью поглощения жировой тканью или скелетными мышцами (15).
Рисунок 4
Сравнение подкожной концентрации глюкозы у крыс №4, определенная датчиком (сплошная линия) и предсказанная прямой моделью (пунктирная линия) с β = 0,04 мин -1 . Данные яремного датчика (не показан) были использованы в качестве входных данных для модели.
Значения β были определены путем минимизации средней ошибки методом наименьших квадратов для каждого отдельного набора данных и находились в диапазоне от 0,04 до 0,11 мин. -1 , за исключением одного случая, когда β равнялось 0,22 мин. -1 . Наши результаты на крысах показывают, что β относительно постоянен.Если это постоянство подтверждается также и у людей, тогда, возможно, нет необходимости определять β для каждого пациента или для разных участков подкожного введения у конкретного пациента. В таблице 2 приведены статистические данные для сравнения прогноза прямой модели с данными подкожного датчика. В среднем прямая модель предсказывала показания подкожного сенсора от показаний в крови с разницей в 8,9 ± 7,8%. Если бы подкожная концентрация глюкозы была оценена равной концентрации, измеренной яремным датчиком (т.е., если бы модель не использовалась), средняя разница составила бы 18,2 ± 14,5%. Значения, полученные с помощью модели, и измеренные значения различались, и разница была статистически значимой ( P = 0,001). В 40-минутном интервале после инъекции инсулина, период времени, который больше всего нуждается в коррекции, среднее значение максимальных различий было уменьшено с помощью модели с 30,7% до 11,1% (таблица 3, P = 0,01). .
Обратная модель: прогнозирование концентрации глюкозы в крови из подкожной концентрации глюкозы.
Чтобы предсказать концентрацию глюкозы в крови B с учетом данных подкожного датчика S , необходимо решить обратную транспортную задачу с помощью уравнения. 2. Это создает проблему, заключающуюся в том, что производная, dS / dt , должна быть вычислена численно — операция, которая усиливает шум. Чтобы обойти эту проблему, уравнение. 2 был переписан в виде интегрального уравнения Вольтерра, обе части уравнения. 2, пренебрегая членом, представляющим поглощение клетками, умноженный на функцию 3, чтобы получить 4 Если взять определенный интеграл уравнения.4 между моментами времени θ и t , и делит обе стороны на φ ( t ), затем 5, где переменная θ — начальное время для текущего окна вычислений, а t — последнее время для этого окна. Для данного окна B вычисляется в момент времени t . Теперь нужно решить интегральное уравнение для B (τ), учитывая значения S μ = S ( t μ ), в дискретные моменты времени t μ .Если бы модель была идеальным представлением взаимосвязи между концентрацией глюкозы в крови и в подкожной клетчатке, и если бы экспериментальные данные были идеальными, тогда этого лечения было бы достаточно. Однако данные зашумлены, а модель хоть и хороша, но не идеальна. Решение уравнения. 5 чувствителен к шуму, его применение без дальнейшей доработки приводит к высокочастотным колебаниям концентраций глюкозы (рис. 5). Чтобы обеспечить гладкость решения B (τ), помимо того, что оно точно удовлетворяет уравнению.5 с экспериментальными измерениями S ( t ), функционал f [ B ], заданный как, 6 был минимизирован по окнам точек данных, где 7 и 8 с θ = t i и N — количество точек в окне вычисления. Функционал χ 2 представляет соответствие между предсказанием модели и экспериментальными данными, а функционал указывает на гладкость предсказания. Последний член в формуле.8 — конечная разностная оценка интеграла, где Δτ — разница во времени между точками данных. Переменная λ представляет собой вес, уравновешивающий степень сглаживания и согласования данных, и в принципе может варьироваться от 0 до ∞ (16). Уравнение 6 был дискретизирован и минимизирован путем установки df / dB равным 0, чтобы получить линейный набор алгебраических уравнений для концентрации глюкозы в крови. Она решалась для каждого момента измерения в эксперименте. Условие сглаживания минимизирует большие первые производные в пределах окна вычислений.
Рисунок 5
Сравнение концентраций в крови крысы №
1, определенная датчиком (сплошная линия) и предсказанная обратной моделью (пунктирная линия) без регуляризации и для β = 0,09 мин −1 . Любые небольшие неточности в данных или модели усиливаются при использовании этого метода.
В дополнение к обеспечению относительно гладкого решения для B (τ) этот метод регуляризации позволил избежать задержки в выводе результатов.Прямое применение уравнения. 2 потребовало бы сглаживания показаний датчика перед обработкой данных. Однако применение инверсии в реальном времени подразумевает, что будущие данные неизвестны. Используя метод регуляризации, можно сгладить в реальном времени.
Значение B (τ) в уравнениях. 6- 8 определяли стандартными методами (16). Весовой коэффициент λ сначала был оценен методом, описанным в ссылке. 16. Начальное условие B (0) = S (0) затем было выполнено в пределах 10%, чтобы найти более точное значение λ на основе первоначального предположения.Дальнейшее уточнение значения λ мало повлияло на результаты. Время t = 0 для целей моделирования было принято за 20 минут до инъекции инсулина.
В среднем, обратная модель предсказывала во всех экспериментах эффективность концентраций глюкозы в крови, измеряемых в яремных венах, даже когда концентрации глюкозы в крови и подкожной клетчатке падали быстро и от стабильного состояния в пределах 11,1 ± 10,6% (Таблица 4). Если бы подкожная концентрация глюкозы считалась равной той, которую дает яремный датчик (т.е., если бы не использовалась обратная модель), средняя разница была бы больше 22,9 ± 14,4% ( P = 0,025). Кроме того, в течение 40-минутного периода после инъекции инсулина, когда динамическая разница была наибольшей, максимальная разница между концентрацией глюкозы в крови и подкожной глюкозой составляла 84,1 ± 36,1%. При использовании обратной модели максимальная разница между рассчитанной концентрацией глюкозы в крови и фактической концентрацией была уменьшена до 29,3 ± 8,4% (таблица 5, P = 0.006). Графики прогнозов обратной модели показаны на рис. 6.
Таблица 4
Средние различия между измеренными концентрациями глюкозы в крови и концентрациями глюкозы в крови, предсказанными на основе подкожных измерений
Таблица 5
Максимальные различия между измеренными концентрациями глюкозы в крови и концентрациями глюкозы в крови, предсказанными на основе подкожных измерений в течение 40-минутного периода после инъекции инсулина
Рисунок 6
Сравнение концентрации глюкозы в крови, определенной датчиком (сплошная линия) и предсказанной обратной моделью (пунктирная линия) с регуляризацией для крыс 1–7.
ВЫВОДЫ
После инъекции инсулина в яремную вену крысы концентрации глюкозы в подкожной жидкости отличались от таковых в контралатеральной яремной вене тремя способами. Во-первых, начало снижения концентрации глюкозы в подкожной жидкости было отложено по сравнению с таковым в крови; во-вторых, максимальная скорость уменьшения подкожной интерстициальной жидкости была медленнее, чем у крови; в-третьих, минимальная концентрация глюкозы в подкожной жидкости достигается значительно позже, чем в крови.Эти различия можно объяснить сопротивлением массопереносу между кровью и подкожной жидкостью. Из-за различий оценка концентраций глюкозы в крови на основе измерений концентраций глюкозы в подкожной жидкости требует применения модели, на которой может быть основан алгоритм коррекции. В данной статье представлена эта модель и искомый алгоритм.
Применение алгоритма уменьшило временные расхождения между кровью и подкожной концентрацией глюкозы после инъекции инсулина крысе.Это вселяет надежду, что соответствующие исследования на людях также покажут, что вероятность серьезной клинической ошибки может быть снижена путем применения того же или подобного алгоритма. На крысах модель предсказывала концентрацию глюкозы в крови на основе подкожных измерений даже в те периоды, когда концентрация глюкозы в крови быстро падала (рис. 6) с ошибкой, которая была ниже общей системной ошибки современных домашних мониторов глюкозы в крови (17–17). 19). Как видно из таблиц 4 и 5, модель позволяет более точно прогнозировать концентрации глюкозы в крови на основе подкожных измерений, при этом среднее расхождение между измеренной и прогнозируемой концентрацией глюкозы в крови снижается с 22.От 9% до 11,1% для 4-часовых экспериментов и максимальные различия от 84,1% до 29,3% для 40-минутных периодов после инъекции инсулина (Таблица 5).
Результаты представляют особый клинический интерес в контексте опасности быстро развивающейся гипогликемии у пациентов с диабетом I типа. Хотя исследования по контролю диабета и его осложнениям показали, что интенсивная инсулинотерапия снижает вероятность развития вторичных осложнений диабета, таких как нефропатия, невропатия и ретинопатия, (20) она также приводит, из-за поддерживаемой более низкой средней концентрации глюкозы, к 3-кратное увеличение частоты тяжелых гипогликемий (21).Каковы потенциальные клинические последствия этих результатов? Если бы нескорректированные измерения подкожной концентрации глюкозы использовались для оценки фактической концентрации глюкозы в крови после внутривенной инъекции болюса инсулина, это привело бы к завышению концентрации глюкозы в крови, что привело бы к клинической ошибке (рис. 3). Модель и алгоритм, основанный на ней, улучшают способность правильно определять по измерениям подкожной концентрации глюкозы фактическую гипогликемию, а по измерению скорости падения концентрации глюкозы в подкожной жидкости также прогнозировать надвигающуюся гипогликемию.
Благодарности
Мы благодарим доктора Масахико Исикава за его полезные комментарии при разработке экспериментов с инсулином, доктора Криса Куинна за бипотенциостаты и доктора Джо Цина за его помощь в анализе некоторых данных. Национальные институты здравоохранения поддержали эту работу грантом DK42015.
- Получено 22 июля 1997 г.
- Принято 23 октября 1997 г.
- Copyright © 1998, Национальная академия наук
Aging-US: Старение и омоложение — модульная модель эпигенома
ИЗОБРАЖЕНИЕ: Морфологические изменения, вызванные долгосрочным действием гена OSKM в периваскулярных клетках пуповины человека (HUCPVC).(A) HUCPVC инкубировали в течение 7 дней с аденовектором, экспрессирующим полисцистрон, несущий OSKM и …
посмотреть еще
Кредит: Для корреспонденции: Родольфо Г. Гойя электронная почта: [email protected]
Aging-US опубликовал «Старение и омоложение — модульная модель эпигенома», в котором сообщается, что взгляд на старение развивается параллельно с достижениями в биомедицинских науках.
Долгое время считавшийся необратимым процессом, вмешательство которого было направлено только на замедление его прогрессирования, прорывные открытия, такие как клонирование животных и перепрограммирование клеток, глубоко изменили наше понимание постнатального развития, породив зарождающееся мнение о том, что эпигеном является движущей силой старения.Идея была значительно усилена конвергентным открытием, что метилирование ДНК в определенных сайтах CpG можно использовать в качестве высокоточного биомаркера возраста, определяемого алгоритмом, известным как часы Horvath (также опубликованным в Aging-US здесь).
Именно в этот момент эпигенетическое омоложение вступило в игру как стратегию, позволяющую выявить, до какой степени биологический возраст может быть снижен, если часы тикают назад.
Первоначальные данные свидетельствуют о том, что когда часы вынуждены идти в обратном направлении in vivo , они способны только перетащить фенотип в частично обновленное состояние.
Это http: // www.
Aging-US. исследование сообщает, что эпигенетическое омоложение, по-видимому, является ключом к остановке или даже обращению вспять старения организма.com
Доктор Родольфо Г. Гойя из Института биохимических исследований Национального университета Ла-Платы сказал: «Более актуальным понятием, чем хронологический возраст, является биологический возраст, который относится к функциональному и структурному состоянию организма в данном возрасте».
Ситуация изменилась с относительно недавним открытием, что уровень возрастного метилирования набора цитозингуаниновых динуклеотидов, расположенных в определенных положениях ДНК по всему геному, представляет собой высоконадежный биомаркер старения, определяемый математическим алгоритмом, множественным -предсказатель возраста тканей, также известный как эпигенетические часы, разработанный Стивеном Хорватом в 2013 году.
Были разработаны и другие эпигенетические часы, но поскольку большинство из них основано на профилях метилирования ДНК, то, что будет обсуждаться здесь для часов Хорватса, применимо ко всем из них.
Особенности эпигенетических часов широко обсуждались в литературе и не будут здесь рассматриваться.
Мы обсудим различные взгляды на старение, рассматриваемое как эпигенетический механизм, роль, которую эпигенетические часы могут играть в этом процессе, и омоложение как интервенционный подход, способный замедлить эпигенетический возраст.
Исследовательская группа Гойи пришла к выводу в своих результатах исследований Aging-US , что большинство теорий нацелено не только на выяснение механизма старения, но и на обеспечение эффективных вмешательств для замедления старения.
На самом деле, область эндокринологии зародилась в результате экспериментов, направленных на проверку теории старения, о которых в конце XIX века сообщил Чарльз Э. Браун-Секар, который 10 раз вводил себе подкожные инъекции в течение 3 лет. — недельный период с экстрактами яичек собак и морских свинок в попытке противодействовать эффектам старения.
Гипотеза, предполагающая, что эпигеном является движущей силой старения, была значительно усилена конвергентным открытием, что метилирование ДНК в определенных сайтах CpG может использоваться в качестве высокоточного биомаркера возраста, определяемого часами Хорватии.
Сильная корреляция между динамикой профилей метилирования ДНК и скоростью биологического старения приводит к идее, что эпигенетические часы на самом деле могут быть водителем ритма старения или, по крайней мере, его компонентом.
Что кажется очевидным, так это то, что эпигенетическое омоложение посредством циклического частичного репрограммирования или альтернативных стратегий неперепрограммирования является ключом к обоим, понимая механизм, с помощью которого эпигеном управляет процессом старения и останавливает или даже обращает вспять старение организма.
###
Подпишитесь на бесплатную подписку Altmetric оповещения об этой статье
DOI — https: /
Полный текст — https: /
Для корреспонденции: Родольфо Г. Гойя электронная почта: [email protected]
Ключевые слова: старение, метилирование ДНК, эпигенетические часы, омоложение, репрограммирование клеток
О компании Aging-US
Запущенный в 2009 году, Aging-US публикует статьи, представляющие общий интерес и биологическое значение во всех областях исследований старения, а также по темам, выходящим за рамки традиционной геронтологии, включая, помимо прочего, клеточную и молекулярную биологию, заболевания, связанные с возрастом человека, патология в модельных организмах, рак, пути передачи сигнала (например,g., p53, sirtuins и PI-3K / AKT / mTOR среди других), а также подходы к модуляции этих сигнальных путей.
Чтобы узнать больше о Aging-US , посетите сайт http: // www.
Aging-US опубликовано Impact Journals, LLC, пожалуйста, посетите http: // www.
Контактная информация для СМИ
18009220957×105
MEDIA @ IMPACTJOURNALS.COM
Заявление об ограничении ответственности: AAAS и EurekAlert! не несут ответственности за точность выпусков новостей, размещенных на EurekAlert! участвующими учреждениями или для использования любой информации через систему EurekAlert.
АЙЫЛДИЗ ТИМ | Sessizce Nöbetteyiz!
КИМ БУ АЙЫЛДИЗ ТИМ?
Айылдыз Тим 2002 yılında kurulmus olup,
Turkiye ye karsı internet uzerinden karsıt gucler tarafından yapılan ve yapılacak olan siber saldırılara karsı gonullu olarak lobi faaliyeti surduren bir organizationasyondur.Ayyıldız Тим бу faaliyetlerinde, özellikle ülkemizi hedef alan ülke ve unsurları belirleyerek, planlanan veya yapılacak olan herhangi bir saldırıya karsı cevap vermeyi kendine gorev edinmistir.
Kurulus amacımızın en onemli unsuru Devletcilik olmusur. ulkemizin kurumlarına, devlet adamlarına, manevi degerlerimize yapılan saygısızlıkları ulkemizin butunlugune yapılan бир saldırı olarak goruruz ve ona gore adımlarımızı belirleriz.
Basta istihbarat Birimlerimiz olmak uzere, Emniyet teskilatımıza, Askeri ordumuza karsı yapılmıs olan herhangi бир hareketi kabullenmemiz mumkun degildir.
КТО ТАКОЕ АЙЫЛДИЗ ТИМ?
Ayyıldız Tim была создана в 2002 году против Турции в Интернете и будет создана противоборствующими силами, поскольку волонтерская организация против кибератак продолжает лоббирование.
Айылдыз Тим определит наши целевые страны, особенно страны и элементы в этой деятельности, чтобы отреагировать на любое нападение на запланированное, и взял на себя задачу, которая должна быть выполнена. Самым важным элементом нашей цели было установление этатизма.Государственные учреждения нашей страны к человеку, мы видим, что как посягательство на целостность нашей страны неуважение к нашим моральным ценностям, и мы соответствующим образом строим свои шаги.
В частности, наши службы безопасности, включая наши спецслужбы, мы признаем, что любое движение против нашей военной армии невозможно.
Ayyıldız Tim и продолжил свое существование как профсоюзная солидарность, все любят нашу страну, так далеко от Эдирне до Карса расизм стремится объединить под одной крышей.
.


 Составление доз за дни или даже часы до клиники недопустимо.
Составление доз за дни или даже часы до клиники недопустимо. Если нет возможности провести гигиеническую процедуру, то стоит воспользоваться стерильными перчатками или смазать ладони и пальцы антибактериальным гелем. Далее берем поршневое устройство и открываем полиэтиленовый пакет. Именно с таким прибором проще всего взять кровь на анализ.
Если нет возможности провести гигиеническую процедуру, то стоит воспользоваться стерильными перчатками или смазать ладони и пальцы антибактериальным гелем. Далее берем поршневое устройство и открываем полиэтиленовый пакет. Именно с таким прибором проще всего взять кровь на анализ.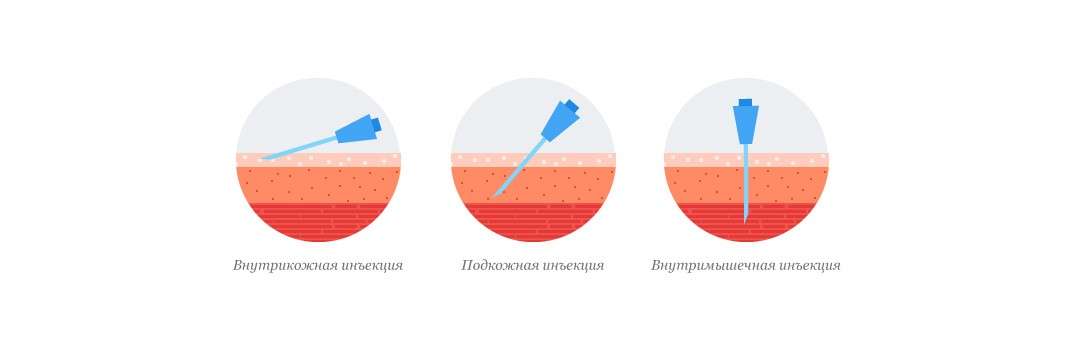 Пальцем левой руки потяните кожу локтя вниз. В правую руку поместите шприц срезом вверх и проткните кожу веной. Вставьте иглу на несколько миллиметров и потяните поршень шприца на себя.Если его полость начинает наполняться кровью, то это говорит о том, что игла находится в вене.
Пальцем левой руки потяните кожу локтя вниз. В правую руку поместите шприц срезом вверх и проткните кожу веной. Вставьте иглу на несколько миллиметров и потяните поршень шприца на себя.Если его полость начинает наполняться кровью, то это говорит о том, что игла находится в вене.