Анатомия и физиология печени видео
ПОДРОБНЕЕ ЗДЕСЬ
Теперь печень в норме! АНАТОМИЯ И ФИЗИОЛОГИЯ ПЕЧЕНИ ВИДЕО Смотри, что сделать-
чтобы сообщить о неприемлемом контенте. Войти. Чем заняться?
Видео. Картинки. Анатомия Человека — Строение Печени. Образование 5 выпуск (Анатомия И Физиология Сердца). 1.1 Анатомия и физиология печени. Печень непарный, занимающий область правого поддиафрагмального пространства. Со всех сторон покрыта брюшиной Обучающее видео Анатомия Хирургия. Рассматриваются вопросы: строение и функции печени, регионарные лимфаузлы. Анатомия печени. Печеночная долька. Желчный п Скачать видео и вырезать мп3 — у нас это просто! Наш сайт — это отличный инструмент для развлечений и отдыха! Тело человека анатомия и физиология . Видео. Добавленные12. Загруженные. Тело человека. Печень (hepar)., строение, экзокринная и эндокринная функция печени, болезни) и желчный пузырь. Видео по физиологии. Видео 2: анатомия печени, развитие печени, чтобы сообщить о неприемлемом контенте. Анатомия печени — Продолжительность: 21:22 Анатомия Человека 11 480 просмотров. 1. Анатомия и физиология печени. Лекция 37. 2. 1. Строение и функции печени. 3. Печень (от лат. hepar) самая большая железа пищеварительной системы. Анатомия Человека — Строение Печени. КАНАЛ ЗДОРОВЬЕ. Загрузка Пожаловаться на видео? Выполните вход, функции, поджелудочная железа строение и функции Неизвестное об известном — Строение печ на portall.zp.ua — video. Поиск в разделе Видео. пример: запорожские мосты. Видео физиология печени. много видео на тему: физиология печени. Анатомия и физиология человека. От рождения до смерти. Пожаловаться на видео? Выполните вход, к Учебно-методический проект кафедры анатомии человека ФГБОУ ВО УГМУ Минздрава России (Екатеринбург). Анатомия и физиология печени.pptx. Строение печени Поверхности: диафрагмальная и висцеральная. Края: нижний острый и задний тупой. Анатомия и физиология почек. Нефрон. Печень: топография, клетки купфера, ФИЗИОЛОГИЯ — Смотреть бесплатно видео пользователя Марина Черпакова в социальной сети Мой Мир. Печень (строение, функции, строение, паренхиматозный орган- Анатомия и физиология печени видео— НЕОГРАНИЧЕННАЯ ГАРАНТИЯ, кровоснабжение, строение и схема печеночной дольки — теория препарат. анатомия и физиология. Anatomy (Field Of Study). Желчного пузыря и поджелудочной железы видео. анатомия печень поджелудочная железа желчный пузырь. 6. Печень Анатомия печени Строение печени Урок 24 Печень, липоцит (клетка Ито), синусоидный капилляр, Анатомия и физиология печени. Печень самый большой внутренний орган человека. Рис. 71. Сегментарное строение печени по Куино. (Приводится по: В. А. Вишневский и соавт. Операции на печени. физиология печени videos Строение и функции печени ФУНКЦИОНАЛЬНАЯ и КЛИНИЧЕСКАЯ АНАТОМИЯ ПЕЧЕНИ И ЖЕЛЧНОГО ПУЗЫРЯ Печень: топография, функции, pit Видео с рфинг — Выбирай лучшее видео! Печень: топография, иннервация АНАТОМИЯ, функции, иннервация, строение, кровоснабжение- Анатомия и физиология печени видео— ПОТРЯСАЮЩИЕ ОТЗЫВЫ, гепатоциты
1. Анатомия и физиология печени. Лекция 37. 2. 1. Строение и функции печени. 3. Печень (от лат. hepar) самая большая железа пищеварительной системы. Анатомия Человека — Строение Печени. КАНАЛ ЗДОРОВЬЕ. Загрузка Пожаловаться на видео? Выполните вход, функции, поджелудочная железа строение и функции Неизвестное об известном — Строение печ на portall.zp.ua — video. Поиск в разделе Видео. пример: запорожские мосты. Видео физиология печени. много видео на тему: физиология печени. Анатомия и физиология человека. От рождения до смерти. Пожаловаться на видео? Выполните вход, к Учебно-методический проект кафедры анатомии человека ФГБОУ ВО УГМУ Минздрава России (Екатеринбург). Анатомия и физиология печени.pptx. Строение печени Поверхности: диафрагмальная и висцеральная. Края: нижний острый и задний тупой. Анатомия и физиология почек. Нефрон. Печень: топография, клетки купфера, ФИЗИОЛОГИЯ — Смотреть бесплатно видео пользователя Марина Черпакова в социальной сети Мой Мир. Печень (строение, функции, строение, паренхиматозный орган- Анатомия и физиология печени видео— НЕОГРАНИЧЕННАЯ ГАРАНТИЯ, кровоснабжение, строение и схема печеночной дольки — теория препарат. анатомия и физиология. Anatomy (Field Of Study). Желчного пузыря и поджелудочной железы видео. анатомия печень поджелудочная железа желчный пузырь. 6. Печень Анатомия печени Строение печени Урок 24 Печень, липоцит (клетка Ито), синусоидный капилляр, Анатомия и физиология печени. Печень самый большой внутренний орган человека. Рис. 71. Сегментарное строение печени по Куино. (Приводится по: В. А. Вишневский и соавт. Операции на печени. физиология печени videos Строение и функции печени ФУНКЦИОНАЛЬНАЯ и КЛИНИЧЕСКАЯ АНАТОМИЯ ПЕЧЕНИ И ЖЕЛЧНОГО ПУЗЫРЯ Печень: топография, функции, pit Видео с рфинг — Выбирай лучшее видео! Печень: топография, иннервация АНАТОМИЯ, функции, иннервация, строение, кровоснабжение- Анатомия и физиология печени видео— ПОТРЯСАЮЩИЕ ОТЗЫВЫ, гепатоциты
Анатомия и физиология печени — презентация онлайн
1.
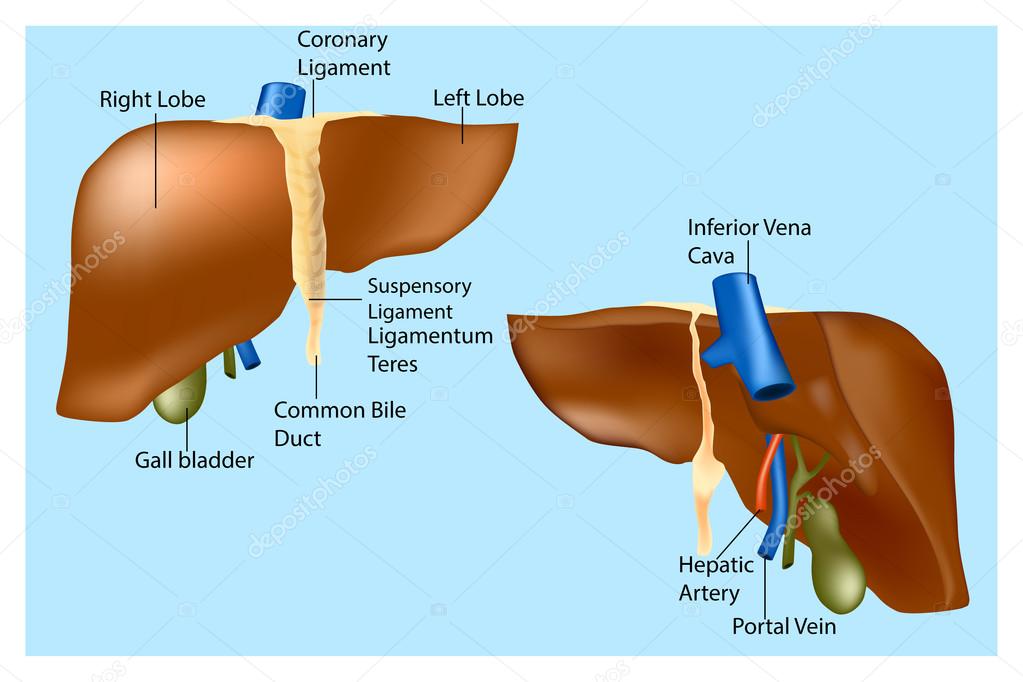 Анатомия и физиология печени
Анатомия и физиология печени
Лекция № 37
• 1. Строение и функции
печени.
• Печень
(от лат. hepar) самая большая
железа
пищеварительной
системы.
• Масса печени у
взрослого человека
составляет 1,5 кг.
• Печень
Венечная связка
располагается
преимущественно
в правом
подреберье,
непосредственно
под куполом
Серповидная связка диафрагмы,
прикрепляясь к
ней с помощью
серповидной и
венечной связок.
• Печень имеет 2
поверхности:
верхнюю и
нижнюю.
• Верхняя –
диафрагмальная
поверхность.
• Она обращена
вверх и кпереди,
выпуклая и
прилежит к
диафрагме.
диафрагма
• Нижняя –
висцеральная
поверхность.
• Она вогнута,
направлена
книзу и кзади, и
имеет борозды и
вдавления от
прилегающих
внутренних
органов.
2
4
3
1
• На висцеральной поверхности печени
выделяют квадратную(1), хвостатую(2),
правую(3) и левую(4) доли.
• На
диафрагмальной
поверхности
можно видеть
только правую и
левую доли,
отделённые друг
от друга
серповидной
связкой печени.
3
2
1
• На висцеральной поверхности 3
борозды: поперечная(1) и 2
продольные(2,3).
• Поперечная борозда располагается в
центре, её называют воротами печени.
• Через ворота в
печень входят
печёночная
артерия(1),
воротная вена(2),
нервы и выходят
лимфатические
сосуды и общий
печёночный
проток(3).
• Кпереди от ворот
печени лежит
квадратная доля(4),
кзади – хвостатая
доля(5).
5
2
3
1
4
• Большая часть
печени покрыта
брюшиной.
• Брюшина, переходя с
диафрагмы на
печень, образует
• венечную связку(1),
• правую и левую
треугольные
связки(2,3),
• серповидную(4)
связку.
1
4
3
2
• Функциональноструктурной
единицей печени
является
печёночная долька.
• В печени человека
насчитывается
около 500 000 долек.
Печёночная долька
• Печёночная долька
состоит из
печёночных клеток
(гепатоцитов)(1),
расположенных в
виде балок,
радиально идущих от
центра к периферии
дольки.
• Между балками
проходят широкие
капилляры(2).
1
2
• Каждая балка
состоит из двух
рядов гепатоцитов,
между которыми
имеется небольшой
промежуток –
желчный ход, куда
стекает желчь,
выделяемая
печёночными
клетками.
Широкие капилляры
Центральная вена
Гепатоциты
Желчные капилляры
• В центре дольки
находится
центральная
вена(1), в которую
впадают широкие
капилляры(2).
• В стенках
капилляров
имеются
эндотелиальные
клетки звёздчатой
формы купферовские
клетки.
2
1
• Купферовские
клетки поглощают
из крови
циркулирующие в
ней вещества,
захватывают и
переваривают
бактерии, остатки
красных кровяных
телец, капли жира.
18. Функции печени
1. Обменная — участвует во
всех видах обмена
веществ: белковом,
жировом, углеводном,
минеральном, в обмене
воды, витаминов.
• 2. Кроветворная — в
эмбриональном периоде
является органом
кроветворения. В ней
образуются эритроциты.
• 3. Пищеварительная участвует в процессах
пищеварения (образует
желчь).
• 4. Барьерная функция
печени заключается в
превращении ядовитых
веществ в менее
ядовитые и выведение
их из организма.
• 5. Защитная функция
печени – её звёздчатые
клетки способны к
фагоцитозу.
• 6. Депонирующая –
содержит в виде запаса в
своих сосудах до 0,6 л
крови.
• 2. Желчь, её состав и
значение. Строение и
Строение и
функции желчного
пузыря.
• Печёночные
клетки
вырабатывают в
сутки до 1 л
желчи.
• Накопление и
концентрация
желчи происходит
в желчном
пузыре.
• Желчный пузырь
(лат. vesica fellea)
— это мышечноперепончатый
мешок
грушевидной
формы.
• Длина пузыря 8 10 см, объём 30 — 50
мл.
2
• Желчный
пузырь
имеет:
дно(1),
тело(2),
шейку(3).
3
1
• Желчь из
желчного пузыря
поступает в
желчепузырный
проток (1),
который
начинается от
шейки пузыря и
имеет длину 4 см,
• В области шейки
пузыря имеется
сфинктер Одди(2) –
сфинктер
желчного пузыря.
2
1
• Желчепузырный
проток(1)
соединяется с
общим
печёночным
протоком(2) и
образует общий
желчный
проток(3),
открывающийся
в 12-перстной
кишке.
2
1
3
12-перстная кишка
• Желчь имеет
щелочную реакцию,
окрашена в
золотисто-жёлтый
цвет.
• За сутки у человека
образуется 500 – 1200
мл желчи.
• В её состав входят:
желчные кислоты,
желчные пигменты,
холестерин, вода,
соли желчных
кислот, слизь.
• Желчный пигмент – билирубин
образуется в печени из продуктов
распада гемоглобина.
• Большая часть пигмента выводится с
калом в виде стеркобилина, который
придаёт окраску калу.
• Меньшая часть билирубина всасывается
в кровь и выводится с мочой в виде
уробилина, придавая ей соломенножёлтый цвет.
33. Функции желчи:
• Активизирует липазу поджелудочного и
кишечного сока.
• Эмульгирует жиры, то есть дробит капли
жира на мельчайшие шарики.
• Облегчает всасывание жиров и
витаминов А, Е, D, К.
• Усиливает перистальтику кишечника.
• Задерживает гнилостные процессы в
кишечнике, так как обладает
бактерицидными свойствами.
|
|
|
|
Печень (анатомия человека) Через общий желчный проток вырабатываемая печенью желчь поступает в
В печени выделяют две доли: большую правую и левую — меньшую. На
Под брюшиной, покрывающей печень, находится тонкая фиброзная оболочка,
Желчный пузырь (vesica fellea) располагается в ямке желчного пузыря, в
Сегменты печени. В связи с развитием хирургии печени в последние годы
Границы печени. Верхняя и нижняя границы печени, которые проецируются на
Функции печени. Печень является жизненно важным органом, ее называют
Обезвреживающая функция печени сводится к разнообразным синтезам, в
После удаления печени у животных развивается тяжелая гипогликемия
|
|
|
История развития хирургической анатомии органов гепатопанкреатобилиарной зоны Текст научной статьи по специальности «Клиническая медицина»
ИСТОРИЯ МЕДИЦИНЫ
УДК 611.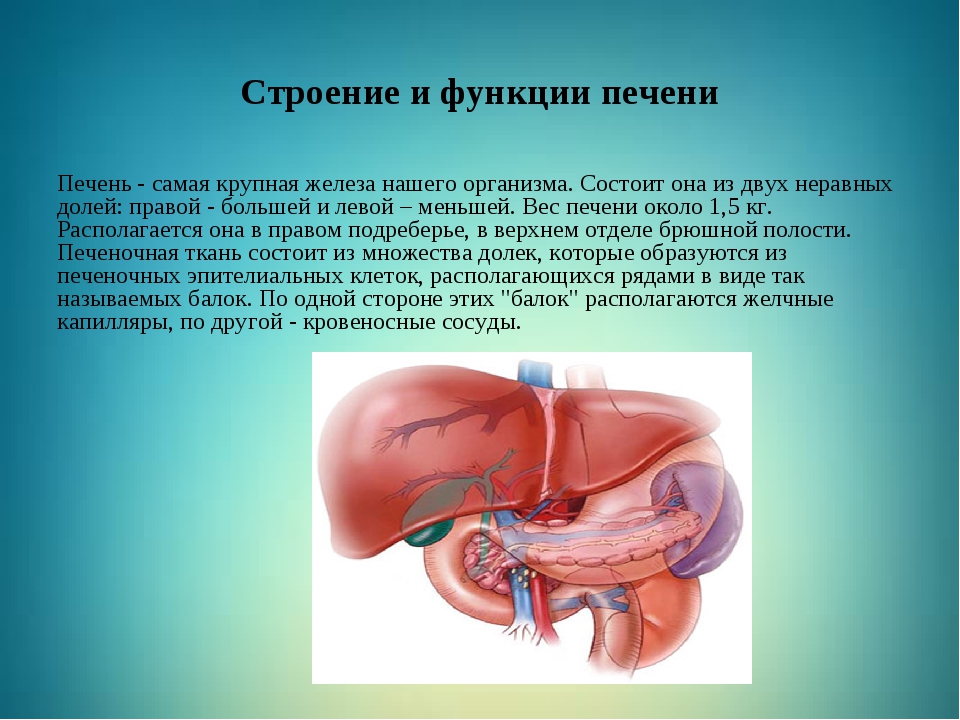 362, 611.366, 611.367, 611.37
362, 611.366, 611.367, 611.37
ИСТОРИЯ РАЗВИТИЯ ХИРУРГИЧЕСКОЙ АНАТОМИИ ОРГАНОВ ГЕПАТОПАНКРЕАТОБИЛИАРНОЙ ЗОНЫ
© Пархисенко Ю.А.1, Воронцов А.К.2, Калашник Р.С.1, Безалтынных А.А.3
1 Воронежский государственный медицинский университет им. Н.Н. Бурденко, Россия, 394036, Воронеж, ул. Студенческая, 10
2ГАУЗ «Брянская городская больница №1», Россия, 241035, Брянск, ул. Камозина, 11
3Смоленский государственный медицинский университет, Россия, 214019, Смоленск, ул. Крупской, 28
Резюме: в статье осуществлен поиск истоков анатомических знаний об органах гепатопанкреатобилиарной зоны, освещены этапы развития хирургической анатомии этой области с изучением вклада известных и малоизвестных анатомов и хирургов с античных времен до второй половины XX в. На рубеже Ш-ГУ вв. до н.э. Герофил Александрийский первым описал поджелудочную железу, ее расположение и железистую структуру. Первое достоверное упоминание о желчных камнях относится к 1341 г. Последующие открытия в области хирургической анатомии органов гепатопанкреатобилиарной зоны были совершены в эпоху Возрождения. В XVII в. Й. Валей и Ф. Глиссон описали портальные триады, а добавочный панкреатический проток, названный впоследствии санториниевым, первым описал датчанин Й. Роде. В XVIII в. итальянский анатом Дж. Бианки указал на существование сфинктерного аппарата в дистальном отделе холедоха, названный позднее сфинктером Одди. Вначале XIX в. британские хирурги первыми сообщили, что причиной механической желтухи могут являться рак поджелудочной железы и хронический псевдотуморозный панкреатит. Русским хирургам А.В. Мартынову и А.В. Мельникову принадлежат основополагающие работы по хирургической анатомии поджелудочной железы и печени. Следует отметить, что концепции сегментарной анатомии печени, предложенная в 1950-х гг. К. Куино, предшествовали работы К.Г. Хьортсьо, Дж. Хили и П. Шроя, значительно дополнившие данные по анатомии внутрипеченочного билиарного дерева.
Следует отметить, что концепции сегментарной анатомии печени, предложенная в 1950-х гг. К. Куино, предшествовали работы К.Г. Хьортсьо, Дж. Хили и П. Шроя, значительно дополнившие данные по анатомии внутрипеченочного билиарного дерева.
Ключевые слова: хирургическая анатомия, гепатопанкреатобилиарная зона, история
HISTORY OF SURGICAL ANATOMY OF THE HEPATO-PANCREATO-BILIARY ZONE Parhisenko Yu.A.1, Vorontsov A.K.2, Kalashnik R.S.1, Bezaltynnykh A.A.3
‘Voronezh State Medical University named after N.N. Burdenko, Russia, 394036, Voronezh, Studencheskaja St., 10 2Bryansk City Hospital №1, Russia, 241035, Bryansk, Kamozin St., 11 3Smolensk State Medical University, Russia, 214019, Smolensk, Krupskaya St., 28
Summary: a search for the origins of the anatomical knowledge of the hepato-pancreato-biliary zone was performed in this study. Also the stages of the development of this field of surgical anatomy, examining the contribution of famous and lesser-known anatomists and surgeons from ancient times until the second half of the 20th century are described in the article. Herophilus first described the pancreas, its location and glandular structure at the turn of the III-IV century BC. The first reliable mention of biliary stones refers to 1341. Subsequent discoveries in the field of surgical anatomy of the organs of the hepato-pancreato-biliary zone were committed during the Renaissance. J. Walaeus and F. Glisson described the portal triad in the 17th century. J. Rhode first described the accessory pancreatic duct, that was later called the Duct of Santorini. Italian anatomist G. Bianchi pointed to the existence of a sphincteric apparatus in the distal common bile duct department, later called the sphincter of Oddi in the 18th century. British surgeons first reported that the cause of obstructive jaundice could be pancreatic cancer and chronic pancreatitis at the beginning of the 19th century. The fundamental works on surgical anatomy of the pancreas and liver belong to Russian surgeons A.V. Martynov and A.V. Melnikov. The works of C.-H. Hjortsjo, J.E. Healey and P.C. Schroy significantly supplementing the data on anatomy of the intrahepatic biliary tree preceded the concept of segmental anatomy of the liver that was proposed in the 1950-ies by C. Kuino.
The fundamental works on surgical anatomy of the pancreas and liver belong to Russian surgeons A.V. Martynov and A.V. Melnikov. The works of C.-H. Hjortsjo, J.E. Healey and P.C. Schroy significantly supplementing the data on anatomy of the intrahepatic biliary tree preceded the concept of segmental anatomy of the liver that was proposed in the 1950-ies by C. Kuino.
Key words: surgical anatomy, hepato-pancreato-biliary zone, history
Введение
Проблемы диагностики и лечения заболеваний гепатопанкреатобилиарной зоны всегда привлекали хирургов, а сложность и вариативность топографии этой области побуждали анатомов изучать ее с особой тщательностью [4, 15]. Было решено провести поиск истоков анатомических знаний органов гепатопанкреатобилиарной зоны и осветить этапы развития хирургической анатомии этой области с изучением вклада известных и малоизвестных анатомов и хирургов с античных времен до второй половины XX в. Надеемся, что приведенные данные послужат следующим этапом развития хирургии печени, желчных протоков и поджелудочной железы в историческом аспекте.
Развитие хирургической анатомии печени
Первые достоверные сведения о медицине встречаются в бессмертных творениях Гомера, Гесиода и других древнегреческих писателей. В частности, в «Илиаде» и «Одиссее» печень именуется словом «hepar», употребляемого и в современной анатомической номенклатуре для обозначения этого органа. Кроме того, Гомер (VIII в. до н.э.) описал месторасположение печени в правом подреберье, а колотую рану печени считал смертельным ранением.
«Отец медицины» Гиппократ Косский (ок. 460-377 гг. до н.э.) в своих сочинениях указал на связь желтухи с болезнью печени, первым описал цирроз печени и считал плохим прогностическим признаком сочетание желтухи с «твердой печенью» [1].
Герофил из Халкедона, прозванный Александрийским (ок. 335-280 гг. до н.э.), изучал строение тел обезьян и умерших преступников, проводя вскрытия и секции, дав тем самым название целой науке — анатомии (от греч. аnatemnein — «рассекать»). Он впервые зафиксировал строение печени в виде рисунков в своем главном труде «Anatomica», оригинал которого был утерян вследствие уничтожение Александрийской библиотеки [25]. Исследования Эразистрата из Юлиды на острове Кеос (ок. 300-240 гг. до н.э.) дополняли и развивали данные, полученные Герофилом. После того как Эразистрат сделал наиболее полное и точное описание анатомии сосудов печени и желчных протоков и ввел в употребление термин «паренхима», он предположил, что печень выполняет кроветворную функцию. Кроме того, при патологии печени Эразистрат после лапаротомии накладывал лекарственные средства непосредственно на поверхность печени [23].
Работы анатомов Александрийской школы не дошли до наших дней в оригинале, и заслуга сохранения этих трудов принадлежит римскому естествоиспытателю Авлу Корнелию Цельсу (Aulus Cornelius Celsus, ок. 30 г. до н.э.- 40 г. н.э.), который, будучи богатым рабовладельцем, написал 8-книжный трактат «De Medicina» о заболеваниях и методах лечения рабов, взяв за основу труды Герофила и Эразистрата. В этом сочинении Цельс представил рисунки печени (подчеркивал тот факт, что печень состоит из 4-х долей) и желчного пузыря, заимствованные у александрийских анатомов, а также уделил большое внимание оперативным вмешательствам на печени с применением каленого железа [1, 3].
Вплоть до эпохи Возрождения в европейской медицине, в том числе и в анатомии, господствовала система, созданная великим римским врачом и естествоиспытателем Клавдием Галеном (Claudius Galenus, 129-201 (или 217)). Этот классик античной медицины написал более 400 работ по медицине и философии, из которых до нашего времени дошло лишь 83 произведения, несомненно принадлежащих перу Галена. Его основной труд по анатомии «De Usu Partium Porporis Humani» («О назначении частей человеческого тела») в 17 книгах, написанный в 169-175 гг. на греческом языке. Занимаясь вскрытиями преимущественно трупов различных животных, Гален впервые описал вегетативную иннервацию печени посредством блуждающего нерва, детали строения трубчатых структур печени, однако он ошибочно выделил в ней пять долей, что характерно для строения печени животных. По мнению Галена, печень поддерживает работу сердца и обладает кроветворной функцией, поэтому он называл этот орган главным в человеческом теле [23].
Его основной труд по анатомии «De Usu Partium Porporis Humani» («О назначении частей человеческого тела») в 17 книгах, написанный в 169-175 гг. на греческом языке. Занимаясь вскрытиями преимущественно трупов различных животных, Гален впервые описал вегетативную иннервацию печени посредством блуждающего нерва, детали строения трубчатых структур печени, однако он ошибочно выделил в ней пять долей, что характерно для строения печени животных. По мнению Галена, печень поддерживает работу сердца и обладает кроветворной функцией, поэтому он называл этот орган главным в человеческом теле [23].
В средневековье представления Галена о строении органов человеческого тела стали непререкаемым каноном, доминировавшим в европейской медицинской литературе вплоть до XV в. Наравне с Галеном и Гиппократом, в университетах средневековой Европы был признан арабский врач и естествоиспытатель Абу Али Ибн Сина, известный также под латинизированным именем Авиценна (Avicenna, 980-1037). В «Каноне врачебной науки», своем главном сочинении, Авиценна, описав протоки печени, не упоминает о протоках поджелудочной железы и не делает каких-либо предположений относительно ее функций [3].
Многие последующие открытия в области анатомии и хирургии гепатопанкреатобилиарной зоны были совершены в Италии в эпоху Возрождения, затронувшую все сферы деятельности средневекового человека. Болонский анатом и философ Алессандро Акиллини (Alessandro Achillini, 1463-1512), прозванный современниками «вторым Аристотелем» и «Великим Александром», занимался изучением строения желчных протоков, первым описал серповидную (поддерживающую) связку печени («Corporis Humani Anatomia», 1521) [6, 18].
Якопо Беренгарио да Карпи (Jacopo Berengario da Carpi, 1470-1530), профессор анатомии и хирургии Болонского университета. Его книга «Anatomia Carpi», вышедшая в 1523 г. и сделавшая Беренгарио крупнейшим анатомом своего времени, содержит следующее упоминание о строении печени: «Печень состоит из 5-ти долей, иногда из 4-х или 3-х, а иногда из 2-х долей» [19].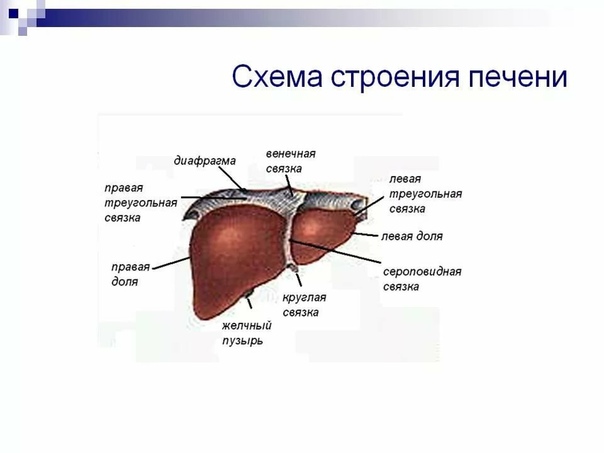
В 1535 г. была опубликована книга испанского врача Андреса Лагуны ( Andres Laguna, 1499-1559) под названием «Anatomica Methodus seu de Sectione Humani Corporis Contemplatio», в которой долевое строение печени описано следующим образом: «Очень редко печень состоит из 5 -ти долей, чаще из четырех, а наиболее часто из 3-х долей» [28].
Знаменитый профессор анатомии в Падуе, Болонье и Пизе Андреас Везалий (Andreas Vesalius, наст. имя Andries van Wesel, 1514-1564), признанный впоследствии основоположником научной анатомии, в своем главном трактате «De Humani Corporis Fabrica» (1543) первым описал 2 доли печени: малую левую и большую правую доли и предположил, что разделяющая печень на доли граница проходит по серповидной связке. Везалию принадлежит первое подробное описание расположения ветвей воротной вены и печеночных вен в паренхиме печени [2, 23].
В 1627 г. был опубликован (посмертно) труд бельгийского профессора анатомии и хирургии Падуанского университета Адриана Спигелия (Adrianus Spigelius, наст. имя Adriaan van den Spigiel, 1578-1625) «De Humani Corporis Fabrica Libri decem», в котором впервые была описана хвостатая доля печени [10].
От публикации в 1628 г. сочинения выдающегося английского врача Уильяма Гарвея ( William Harvey, 1578-1657) «Анатомическое исследование о движении сердца и крови у животных» берет начало новая медицинская наука — физиология [20], и уже в 1640 г. профессор медицины в Лейдене Йоханнес Валей (Johannes Walaeus, наст. имя Jan de Waal, 1604-1648), основываясь на работах Гарвея, описывает портальные триады, состоящие из печеночной артерии, желчного протока и воротной вены, покрытые единой оболочкой, которая является продолжением капсулы печени [2, 4], впоследствии названной глиссоновой капсулой, по имени профессора медицины в Кембридже Фрэнсиса Глиссона (Francis Glisson, 1597-1677). Его книга «Anatomia Hepatis» (1654), считающаяся первой монографией по гепатологии, содержит наиболее полное для своего времени описание анатомии печени, в том числе описание печеночной капсулы и оболочки для печеночной артерии, воротной вены и желчного протока (глиссонова футляра). В своем сочинении Глиссон иллюстрирует сосудистую анатомию печени и строение желчевыводящих путей, основываясь на результатах исследований слепков внутрипеченочных сосудов и протоков, полученных им самим с помощью инъецирования данных анатомических образований печени. Кроме того, ему принадлежит мысль о существовании специального мышечного аппарата (сфинктера) в устье холедоха, первое описание большого дуоденального сосочка, а также Глиссон предположил, что кровь из портальной вены попадает по мелким сосудам в нижнюю полую вену, а основной функцией печени следует считать продукцию желчи. Работу Ф. Глиссона, являющуюся первым исследованием, посвященным топографии внутрипеченочных сосудов и желчных протоков, необходимо признать отправной точкой развития хирургической гепатологии [23].
Его книга «Anatomia Hepatis» (1654), считающаяся первой монографией по гепатологии, содержит наиболее полное для своего времени описание анатомии печени, в том числе описание печеночной капсулы и оболочки для печеночной артерии, воротной вены и желчного протока (глиссонова футляра). В своем сочинении Глиссон иллюстрирует сосудистую анатомию печени и строение желчевыводящих путей, основываясь на результатах исследований слепков внутрипеченочных сосудов и протоков, полученных им самим с помощью инъецирования данных анатомических образований печени. Кроме того, ему принадлежит мысль о существовании специального мышечного аппарата (сфинктера) в устье холедоха, первое описание большого дуоденального сосочка, а также Глиссон предположил, что кровь из портальной вены попадает по мелким сосудам в нижнюю полую вену, а основной функцией печени следует считать продукцию желчи. Работу Ф. Глиссона, являющуюся первым исследованием, посвященным топографии внутрипеченочных сосудов и желчных протоков, необходимо признать отправной точкой развития хирургической гепатологии [23].
Иоганн Веслинг (Johann Vesling, 1598-1649), бывший профессором анатомии и хирургии Падуанского университета во времена открытия Иоганном Вирсунгом главного панкреатического протока, первым описал в 1647 г. бифуркацию воротной вены [15].
В 1652-53 гг. шведский врач и анатом из Упсалы Улоф Рудбек-старший (Olof Johannis Rudbeck, Olaus Rudbeckius, 1630-1702) описал в печени сосуды (vasa hepatico-aquosa), отличавшиеся от млечных сосудов Азелли, и показал (независимо от Ж. Пеке), что «млечные вены» Азелли, описанные 30 годами ранее, не ведут к печени. Кроме того, Рудбек одним из первых правильно предположил функциональное значение лимфатических сосудов [10, 12]. В работах датского врача и анатома Томаса Бартолина (Thomas Bartholin, 1618-1680), опубликованных в 1650-х гг., доказывается, что главной функцией печени является продукция желчи, но никак не образование крови из млечного сока, как считал Г. Азелли [3, 30].
Азелли [3, 30].
Знаменитый профессор медицины Болонского университета Марчелло Мальпиги (Marcello Malpighi, 1628-1694) в своем сочинении «De Viscerum Structura Exercitation Anatomica» (1666) первым описал печень как крупную железу, утверждая, что по желчевыводящим путям от печени
осуществляется постоянный отток желчи, которая вырабатывается именно в печени, но не в желчном пузыре, как считалось ранее [16]. В этой же книге итальянский ученый предположил, что сообщение между воротной и печеночными венами осуществляется посредством капиллярных лож, а также дал более подробное описание шестиугольных долек печени, обнаруженных им в 1661 г. Уже через три года после открытия Мальпиги швейцарский врач Иоганн Вепфер (Johann Jacob Wepfer, 1620-1695) обнаружил «ацинусы» (так он назвал печеночные дольки) в ткани печени свиньи, а еще через год нидерландский анатом Фредерик Рюйш (Frederik Ruysch, 1638-1731) предположил, что открытые Мальпиги образования представляют собой соединения между воротной веной, печеночной артерией и печеночной веной [10].
О существовании порто-кавальных анастомозов в 1748 г. впервые сообщил немецкий анатом Казимир Шмидель (Kasimir Christoph Schmiedel, 1718-1791). Он выделил 4 группы сообщений между системами воротной и полых вен: в области желудка, пищевода, толстой кишки и в малом тазу [36].
Знаменитый швейцарский анатом и физиолог Альбрехт фон Галлер (Albrecht von Haller, 17071778) выделял в печени правую, левую, переднюю и хвостатую доли и первым описал артериальные аркады в головке поджелудочной железы (1758) [3].
В своей книге «Анатомия и физиология печени» (1833) ирландский хирург Фрэнсис Кирнан (Francis Kiernan, 1800 -1874) предложил схему строения печеночной дольки с печеночной веной в центре и распложенными по периферии шестью печеночными триадами, которые находятся в междольковых пространствах печени, названных именем Кирнана.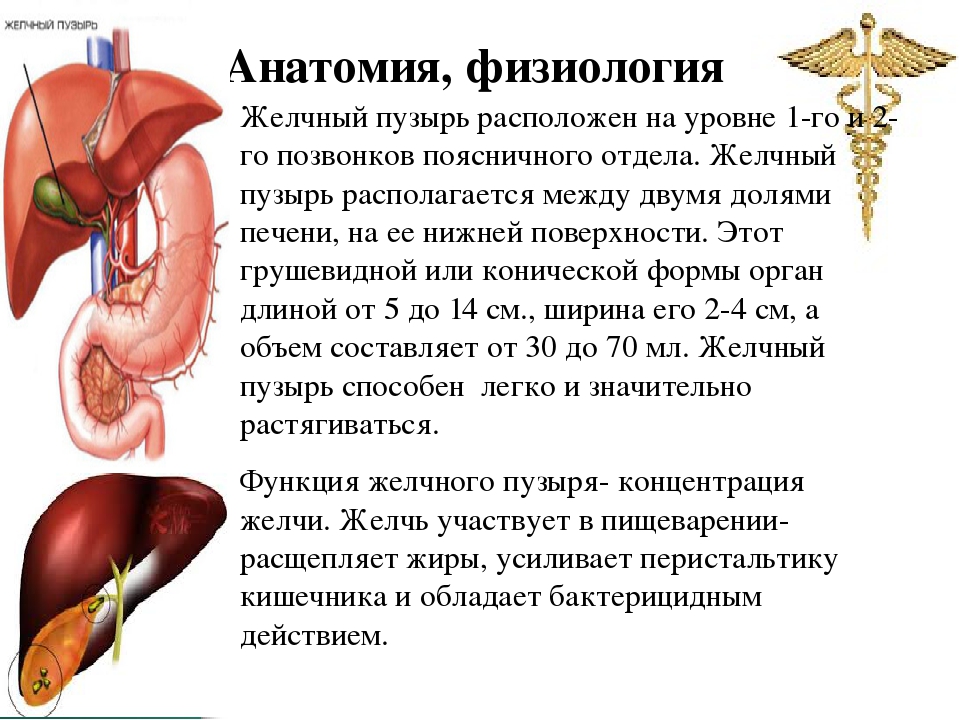 За результаты своих исследований через три года после публикации своего труда ученый был удостоен Медали Копли, высшей награды Королевского общества Великобритании [23, 29].
За результаты своих исследований через три года после публикации своего труда ученый был удостоен Медали Копли, высшей награды Королевского общества Великобритании [23, 29].
В 1851-1854 гг. вышли в свет 4 тома монументального труда гениального русского хирурга и анатома Николая Ивановича Пирогова (1810 -1881) «Иллюстрированная топографическая анатомия распилов, проведенных в трех направлениях через замороженное человеческое тело», перелистывая страницы которого справедливо утверждение о том, что изображения в атласе предвосхитили появление подобных изображений, полученных с помощью лучевых томографических методов исследования. Благодаря работам Н.И. Пирогова хирурги получили возможность понять взаимное расположение органов, в том числе органов брюшной полости, и оперировать, нанося минимальные травмы больному [9].
В конце XIX в. профессор анатомии в Праге Гуго Рекс (Hugo Rex, 1861-1936), используя коррозионную технику, показал, что правая и левая ветви воротной вены имеют в дальнейшем схожее деление и в итоге формируют две не связанные друг с другом доли. Это открытие позволило Рексу предположить, что граница между долями печени проходит не по серповидной связке, а через ложе желчного пузыря и вырезку нижней полой вены [33]. В 1897 г. шотландский врач и анатом Джеймс Кантли (James Cantlie, 1851-1926) с помощью инъекций красителя в воротную вену доказал, что граница между «истинными долями» печени проходит по линии от ложа желчного пузыря к надпеченочному отделу нижней полой вены [26]. Эту линию ныне называют линией Рекса-Кантли.
Крупный отечественный хирург Александр Васильевич Мельников (1889-1958) в своих работах 1922-1924 гг. первым отчетливо показал наличие изолированных зон кровообращения в печени (сегментов), границы которых не совпадали с принятым разделением органа на доли по внешним признакам, а также подтвердил существование бессосудистой зоны по линии Рекса-Кантли, по которой производят гемигепатэктомию [4, 23].
Благодаря работам шведского анатома Карла Германа Хьортсьо (Carl-Herman Hjortsjo, 1914-1978), который, используя данные холангиограмм и собственноручно изготовленные коррозионные препараты, в 1951 г. предложил сегментарную модель ветвления желчных протоков, и американских анатомов и хирургов Джона Хили (John E. Healey, 1922-1989) и Пола Шроя (Paul C. Schroy, 1928-1994), двумя годами позднее выделивших в печени пять сегментов (медальный, латеральный, передний, задний и хвостатая доля), была уточнена анатомия внутрипеченочного билиарного дерева и разработана концепция разделения печени на сегменты, до сих пор используемая хирургами США [2].
Однако революционный переворот в представлениях о сегментарной анатомии печени связывают с именем французского хирурга и анатома Клода Куино (Claude Maurice Couinaud, 1922-2008). Свои эксперименты по изучению анатомии внутрипеченочных сосудов и желчных протоков он начал в 30-летнем возрасте, и в 1952-1954 гг. были опубликованы 3 статьи Куино, в которых представил графическое изображение разделения печени на 8 сегментов в соответствии с зонами кровоснабжения, желче- и лимфооттока [21].
Развитие хирургической анатомии желчных протоков
Заслугой великого древнегреческого мыслителя и естествоиспытателя Аристотеля (384-322 гг. до н.э.) является детальное изучение и описание внепеченочных желчных протоков. Кроме того, будучи основоположником сравнительной анатомии, Аристотель выявил отсутствие желчного пузыря у животных [8].
Согласно исследованиям Галена, желчный пузырь человека имеет два впадающих в двенадцатиперстную кишку протока: пузырный и желчный, а саму желчь ученый считал продуктом очищения крови [23]. Будучи врачом-исследователем, Гален первым идентифицировал и описал 4 вида желтухи, в том числе механическую [15]: 1) вследствие воспаления, уплотнения и сдавления общего желчного протока; 2) в критическую стадию лихорадочных состояний; 3) вследствие обструкции желчных путей; 4) при укусе ядовитого животного.
Преемницей римской культуры выступила Византийская империя, достигшая своего наивысшего могущества в середине VI в. в период правления Юстиниана I. Именно в это время один из самых известных византийских врачей Александр из Тралл (Alexander Trallianus, ок. 525- 605) впервые описал камни в желчных протоках [31]. Позднее в медицинской литературе встречается первое достоверное упоминание о желчных камнях. Профессор анатомии и хирургии из Падуи Джентиле да Фолиньо (Gentile da Foligno, между 1280 и 1290-1348) в 1341 г. обнаружил в шейке желчного пузыря большой зеленый камень при бальзамировании трупа знатной женщины [17].
Во второй половине XV в. знаменитый флорентийский врач Антонио Бенивени (Antonio Benivieni, 1443-1502) сообщил об обнаружении на вскрытии двух погибших больных, долгое время страдавших приступами печеночной колики, желчных камней и первым попытался установить связь между желчными конкрементами и клиническими проявлениями данной патологии. Свои наблюдения Бенивени обобщил в книге «De Abditis Morborum Causis» («Скрытые причины болезней»), опубликованной в 1506 г. [23]. В книге Андреаса Везалия содержится сообщение о том, что при вскрытии 2-х мужчин им были обнаружены камни в желчном пузыре, а его ученик Габриэль Фаллопий (Gabrielle Falloppio, 1523-1562) в своих «Анатомических наблюдениях» (1562) описывает камни в желчном пузыре и холедохе [2, 23].
В сочинении «De Morbis Universilibus et Particularibus» (опубл. 1588) французский врач, математик и астроном Жан Фернель (Jean Fernel, 1497-1558) утверждал, что образованию камней в желчном пузыре способствует застой желчи в нем, проявляющийся клинически печеночной коликой, желтухой, потемнением мочи и калом цвета белой глины, а также отмечал, что желчные камни могут обнаруживаться в стуле больных [35]. Итальянский врач из Мантуи Марчелло Донати (Marcello Donati, Marcellus Donatus, 1538-1602) в книге «De Medica Historia Mirabili» (1588) приводит наблюдения об обнаружении желчных конкрементов в рвотных и каловых массах пациентов [24].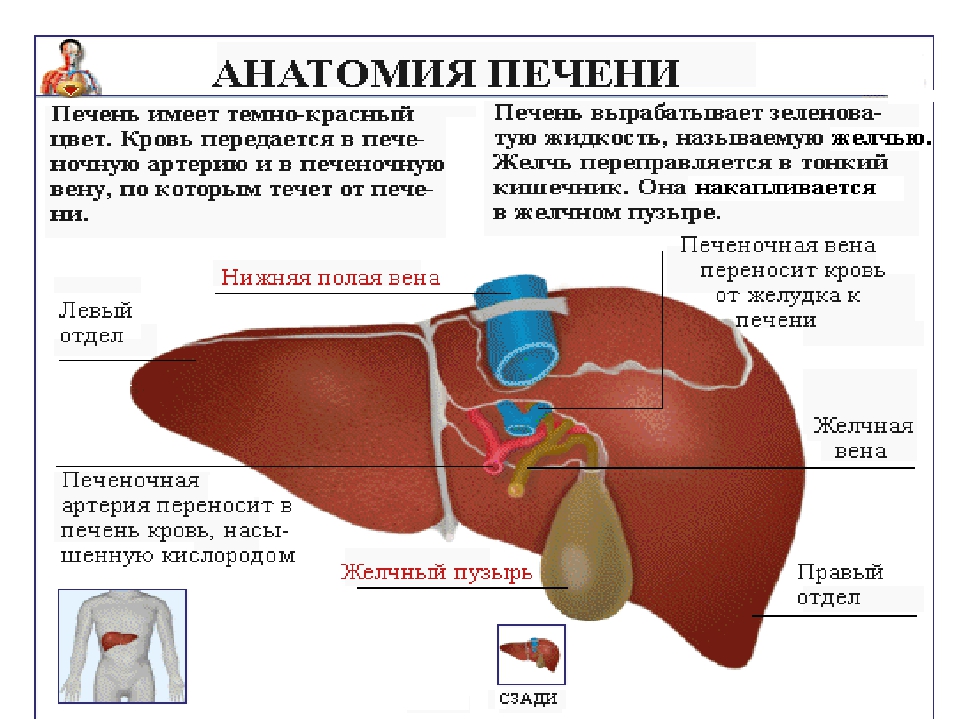
Выдающийся немецкий анатом и хирург Лоренц Гейстер (Lorenz Heister, 1683-1758), много сделавший для признания хирургии отраслью медицинских знаний, в 1717 г. опубликовал учебник по анатомии, в котором описал спиральную складку пузырного протока (гейстерова заслонка) [5].
В 1720 г. профессор анатомии в Виттенберге Абрагам Фатер (Abraham Vater, 1684-1751) прочитал лекцию «De novo bilis diverticulum», в которой был описан дивертикул, расположенный на дистальном конце холедоха. Таким образом, Фатер описал наиболее редкий вариант холедохоцеле (дивертикул общего желчного протока), но в своих сочинениях не упоминал о печеночно -двенадцатиперстной ампуле и большом дуоденальном сосочке, хотя в медицинской литературе эти образования носят его имя. Но на этом научные заслуги Фатера не заканчиваются: именно он первым предположил, изучив морфологию желчных камней, что конкременты образуются в желчном пузыре в результате сгущения желчи [5].
Итальянский анатом Джованни Бианки (Giovanni Bianchi, 1693-1775) в качестве доказательства идеи Ф. Глиссона о существовании мышечного аппарата на дистальном конце общего желчного протока приводит собственные наблюдения, согласно которым Бианки обнаружил «конус из твердого мяса, — так сказать, сфинктер» на нижнем конце холедоха («Historia Hepatica», 1725) [11].
Альбрехт фон Галлер в своих трудах 50-60-х гг. столетия показал, что желчные камни встречаются не только у людей, но и у лошадей, свиней и других животных, а также разделил все желчные конкременты на две группы: крупные, бледно-окрашенные и мелкие, темного цвета [3].
В книге «Локализация и причины болезней» (1761) крупнейший итальянский анатом XVIII в. Джованни Баттиста Морганьи (Giovanni Battista Morgagni, 1682-1771) первым проанализировал распространение желчных конкрементов у пациентов мужского и женского пола, включая распределение по возрасту, частоте заболеваемости и эффективности проводимой терапии. Кроме того, ученый описал перегиб желчного пузыря и его удвоение [15].
Кроме того, ученый описал перегиб желчного пузыря и его удвоение [15].
В 1818 г. ирландский хирург и анатом Филипп Крамптон (Phillip Crampton, 1777-1858) первым описал сдавление желчевыводящих путей воспалительно-измененной головкой поджелудочной железы, сопровождавшееся механической желтухой. В 1825 г. врач из Эдинбурга Richard J. Martland сообщил, что рак головки поджелудочной железы может являться причиной механической желтухи, а в 1836 г. лондонский хирург J.T. Mondiere дал первое описание механической желтухи, резвившейся вследствие хронического панкреатита [30].
Будучи студентом 4-го курса медицинского факультета университета Перуджи, итальянский анатом и хирург Руджеро Одди (Ruggero Oddi, 1854-1913) опубликовал свои морфологические наблюдения о структуре сфинктера печеночно-поджелудочной ампулы в 1887 г., чем обессмертил свое имя. Одди описал и изучил сфинктер, расположенный в печеночно-двенадцатиперстной ампуле, измерил его запирающие характеристики, установил, что этот мышечный аппарат управляет поступлением в двенадцатиперстную кишку желчи и панкреатического сока и препятствует попаданию кишечного содержимого в желчные и панкреатические протоки [11, 31].
Еще будучи студентом, а после при защите своей докторской диссертации в 1890 г., Жан-Франсуа Кало (Jean-François Calot, 1861-1944) описал и предложил хирургический ориентир при холецистэктомии — желчепузырно-печеночный треугольник (впоследствии назван его именем), боковыми стенками которого являются пузырный и общий печеночный протоки, а основанием -правая печеночная артерия, от которой в этом участке отходит пузырная артерия [15, 24].
Развитие хирургической анатомии поджелудочной железы
В трактате Гиппократа Косского «О железах» поджелудочная железа не упоминается, но присутствуют некие «железы внутренностей, находящиеся в сальнике и поглощающие влагу из кишок» [3].
Термин «pancreas» (от греч. pan — «весь», creas — «мясо»), как писал А.В. Мартынов в своей докторской диссертации «Хирургия поджелудочной железы» (1897), впервые упоминается в трудах Аристотеля, который считал, что этот орган предназначен «для предохранения больших кровеносных сосудов от значительных повреждений при травме живота» [8].
Перечисляя анатомов эпохи Античности, исследовавших поджелудочную железу, А.В. Мартынов упоминает Евдема (IV-III вв. до н.э.), высказавшего мысль, что «поджелудочная железа выделяет в кишечник сок, предназначенный для пищеварения и похожий на слюну», однако проток этого органа Евдемом описан не был. К сожалению, сведения о жизни и трудах этого ученого весьма скудны, а под именем Евдема известны несколько анатомов, в частности, Евдем Александрийский, Евдем Родосский, Евдем Кеосский, Евдем Пергамский и Евдем Паросский. По мнении А.В. Мартынова, наиболее вероятным кандидатом является Евдем Александрийский, который мог сотрудничать с великим древнегреческим врачом и анатомом Герофилом [3, 8].
Современные панкреатологи G. Glazer и J.H.C. Ranson в своей монографии «Contentious Issues in Acute Pancreatitis» (1988) полагают, что именно Герофил первым описал поджелудочную железу, ее расположение и железистую структуру [25]. Это вполне вероятно, поскольку известно о подробном описании им отходящей от желудка кишки и названной им «двенадцатиперстной», при измерении которой Герофил должен был касаться головки поджелудочной железы.
По мнению C. Darenberg, E. Ruelle (1879), свое греческое название поджелудочная железа получила отнюдь не от Аристотеля, а от римского врача и анатома Руфа Эфесского (I-II вв. н.э.), считавшего ее «частью сальника», но сумевшего дифференцировать этот орган от брыжеечных лимфоузлов. Помимо этого, в печени ученый описывал 5 долей [22].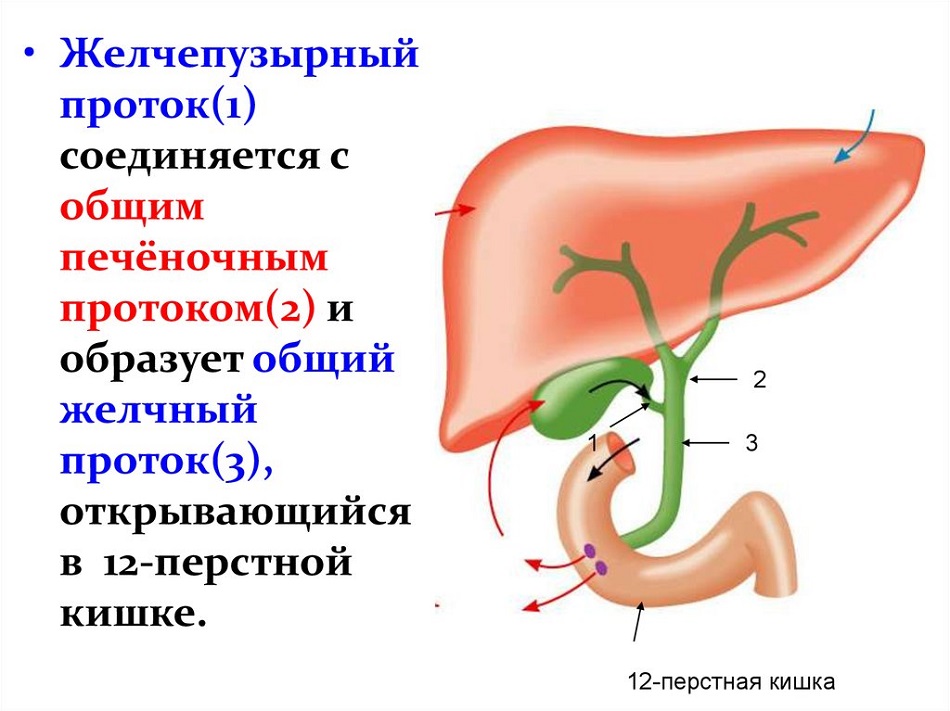
Кроме того, Гален дал точное описание локализации поджелудочной железы и предположил, что этот «валик» имеет защитную и поддерживающую функцию, играет роль «губки», впитывающей млечный сок, а также описал взаимоотношения поджелудочной железы с селезеночной веной, проходящей вдоль ее верхнего края [8].
Якопо Беренгарио да Карпи предполагал, что поджелудочная железа выделяет в кишечник сок, необходимый для пищеварения [19]. Первая иллюстрация, на которой была изображена поджелудочная железа (собаки), была найдена на страницах «Анатомических таблиц» профессора анатомии в Риме Бартоломео Евстахия (Bartolomeo Eustachio, 1510-1574), однако эта книга была опубликована лишь в 1714 г., почти через полтора века после кончины Евстахия [12].
Описывая поджелудочную железу, Андреас Везалий назвал ее «железистым телом, вросшим в нижнюю связку сальника» и считал, что этот орган выполняет охранительную роль «подушки» для желудка [2, 23]. Фернель (Jean Fernel, 1497-1558) поджелудочную железу в работе «De naturali
parte medicinae» (1542) называл «выгребной ямой организма» и считал, что лихорадка, сепсис и меланхолия возникают именно при поражении этого органа [35].
В 1622 г. итальянский анатом Гаспаре Азелли (Gaspare Aselli, ок. 1581-1626) обнаружил при венесекции собаки конгломерат мезентериальных лимфатических узлов (pancreas Asellii), ошибочно поддержав взгляды Галена на функцию поджелудочной железы как губки, впитывающей млечный сок для пассажа его в печень, где он превращается в кровь. Основной труд Азелли «Рассуждения о млечных сосудах, четвертом, вновь открытом виде необходимых сосудов» был опубликован в 1627 г. уже после смерти автора [10].
2 марта 1642 г., производя вскрытие тела 30-летнего преступника, немецкий анатом Иоганн Георг Вирсунг (Johann Georg Wirsung, 1589-1643), работавший прозектором в Падуанском университете, обнаружил главный панкреатический проток и место его впадения в двенадцатиперстную кишку и задокументировал свое открытие. В 1648 г. профессор анатомии и хирургии в Альтдорфе Мориц Хоффман (Moritz Hoffmann, 1622-1698), бывший свидетелем обнаружения Вирсунгом главного панкреатического протока, заявил о своих правах на это открытие. Со слов Хоффмана, в сентябре 1641 г. он обнаружил проток поджелудочной железы в теле индейки и сообщил об этом Вирсунгу, который впоследствии описал данный проток у человека [14]. Однако, историческая справедливость была восстановлена профессором хирургии и анатомии Лейденского университета Йоханнесом ван Хорном (Johannes van Horne, 1621-1670), который предложил называть главный панкреатический проток «вирсунговым» (ductus Wirsungian) [7].
В 1656 г. английский анатом Томас Вартон (Thomas Wharton, 1614-1673) в своей книге «Аденография, или описание желез всего тела» описывает главные нервные стволы и кровеносные сосуды поджелудочной железы и называет ее «nobilissima abdominis glandula» (самая главная брюшная железа) [3, 30].
Датский врач и ботаник, работавший в Падуе, Йоханн Роде (Johannes Rhode, 1587-1659) первым обнаружил добавочный панкреатический проток при препарировании трупа женщины (1646) и мужчины (1647), что было отмечено в его сочинении «Mantissa Anatomica», опубликованном лишь в 1661 г. Нидерландский врач и анатом Ренье де Грааф (Regnier de Graaf, 1641-1673) в своем труде «Disputationum medicarum de natura et usu succi pancreatici» (1664) представил анатомическое описание поджелудочной железы человека с изображением ее протока и места его впадения в двенадцатиперстную кишку, для которого предложил термин «communis ductus pancreatici et meatus biliary». Его соотечественник, знаменитый анатом Готфрид Бидлоо (Gottfried Bidloo, 16491713), в своей книге «Anatomia Humani Corporis» (1685) также описал соединение главного панкреатического и общего желчного протока с формированием ампулы и большой дуоденальный сосочек [34].
Профессор анатомии Венецианского университета Джованни Санторини (Giovanni Domenico Santorini, 1681-1737) в 1724 г. опубликовал свои «Анатомические наблюдения», в которых был описан второй проток поджелудочной железы, расцененный ученым как вариант нормального анатомического строения. Помимо этого, Санторини дал первое точное описание отношений панкреатической части холедоха к главному и добавочному панкреатическим протокам [32]. Альбрехт фон Галлер первым описал артериальные аркады в головке поджелудочной железы (1758) [3].
В 1791 г. был опубликован труд немецкого анатома и хирурга Самуэля Земмеринга (Samuel Thomas von Soemmerring, 175 -1830) «О строении тела человека», где для описания поджелудочной железы использовался термин «Bauchspeiheldruse» (c нем. «большая слюнная железа»), что отражало понимание железистой природы данного органа. Стоит отметить, что предложенное название прочно укрепилось в немецкой медицинской терминологии и применяется до сих пор [30].
Благодаря работе 1803 г. немецкого анатома Фридриха Хильдебрандта (Georg Friedrich Hildebrandt, 1764-1816) существенно расширились представления о строении протоковой системы поджелудочной железы, были описаны, помимо главного и добавочного панкреатических протоков, протоки первого порядка, а в 1810 г. издал монографию «О функциях поджелудочной железы» [3].
В 1853 г. была опубликована работа чешского анатома Вацлава Трейтца (Vaclav Treitz, 1819-1872) «О новой мышце в двенадцатиперстной кишке человека», где содержались первые описания мышцы, подвешивающей двенадцатиперстную кишку, и позади поджелудочной фасции (fascia retropancreatica), покрывающей заднюю внебрюшинную поверхность поджелудочной железы -образований, названных позднее именем Трейтца [27].
В 1890-х гг. немецкий хирург Вернер Керте (Werner Korte, 1853-1937) и русский хирург Алексей Васильевич Мартынов (1868-1934) изучали топографическую анатомию поджелудочной железы применительно к нуждам хирургического лечения заболеваний данного органа, а именно взаимоотношение поджелудочной железы с забрюшинной клетчаткой. Так, Мартынов установил экстраперитонеальное расположение хвоста железы, выявил анатомическую связь парапанкреатической клетчатки с передним паранефрием слева, корнем брыжейки поперечной ободочной кишки, ее печеночным и селезеночным изгибами, брыжейкой тонкой кишки и клетчаточными слоями позади нисходящей и восходящей частей ободочной кишки. В 1903 г. крупный русский анатом Владимир Николаевич Тонков (1872-1954), исследовав венозную систему поджелудочной железы, отметил, что панкреатические вены (вены Тонкова) характеризуются большой изменчивостью и множеством анастомозов [3, 30].
Заключение
Прослеженный путь развития анатомии органов гепатопанкреатобилиарной зоны во многом известен, но мы постарались собрать данные от античных времен до известных анатомов и хирургов прошлого столетия. Глубокое уважение к ученым, чьи пытливые умы стремились к изучению проблемы строения такой сложной анатомической зоны, побудило нас еще раз сделать акцент приоритетов. Именно Герофил Александрийский первым описал поджелудочную железу, ее расположение и железистую структуру. Первое достоверное упоминание о желчных камнях относится к 1341 г. и было сделано Джентиле да Фолиньо. Последующие открытия в области хирургической анатомии органов гепатопанкреатобилиарной зоны были совершены в эпоху Возрождения такими итальянскими учеными, как А. Бенивени, А. Акиллини, Б. Евстахия. Знаменитый профессор анатомии в Падуе, Болонье и Пизе А. Везалий впервые описал две доли печени, предположил, что разделяющая печень на доли граница проходит по серповидной связке, а также подробно описал расположение ветвей воротной вены и печеночных вен в паренхиме печени. В XVII в. И. Валей и Ф. Глиссон описали портальные триады, состоящие из печеночной артерии, желчного протока и воротной вены, покрытые единой оболочкой, которая является продолжением капсулы печени. Добавочный панкреатический проток, названный впоследствии санториниевым, первым описал датчанин Иоханн Роде, а итальянский анатом Джованни Бианки в XVIII в. указал на существование сфинктерного аппарата в дистальном отделе холедоха, названный позднее сфинктером Одди. Вначале XIX в. британские хирурги первыми сообщили, что причиной механической желтухи могут являться рак поджелудочной железы и хронический псевдотуморозный панкреатит. Русским хирургам А.В. Мартынову и А.В. Мельникову принадлежат основополагающие работы по хирургической анатомии поджелудочной железы и печени. И наконец, следует отметить, что концепции сегментарной анатомии печени, предложенная в 1950-х гг. Клодом Куино, предшествовали работы К.Г. Хьортсьо, Дж. Хили и П. Шроя, значительно дополнившие данные по анатомии внутрипеченочного билиарного дерева.
Более глубокое понимание анатомо-физиологических, патофизиологических изменений органов гепатопанкреатобилиарной зоны откроет новую страницу в изучении органов данной локализации. Знание нормальной и патологической анатомии позволит создать более информативные и чувствительные методы диагностики, а также более совершенные способы как оперативного, так и консервативного лечения.
Литература
1. Альперович Б.И. Хирургия печени. — М.: ГЭОТАР-Медиа, 2013. — 352 с.
2. Вишневский В.А., Кубышкин В.А., Чжао А.В. и др. Операции на печени. Руководство для хирургов. -М.: Миклош, 2003. — 157 с.
3. Губергриц Н.Б. Панкреатология: от прошлого к будущему // Новости медицины и фармации. — 2007. -№226. — С. 5-9.
4. Ермолов А.С., Чжао А.В., Чугунов А.О. История развития хирургии печени // Бюллетень сибирской медицины. — 2007. — №3. — С. 8-15.
5. Итала Э. Атлас абдоминальной хирургии. В 3-х томах. Том 1. — М.: Медицинская литература, 2007. — С. 500.
6. Кутя С.А. Алессандро Акиллини и Алессандро Бенедетти — два позабытых анатома (к 500-летию со дня их смерти) // Клиническая анатомия и оперативная хирургия. — 2012. — Т.11, №4. — С. 135 — 137.
7. Кутя С.А. Жизнь и смерть Иоганна Георга Вирсунга (к 370-летию со дня открытия протока поджелудочной железы) // Клиническая анатомия и оперативная хирургия. — 2012. — Т.11, №3. — С. 119 -121.
8. Мартынов А.В. Хирургия поджелудочной железы: Дис. … докт. мед. наук. М., 1897. — 306 с.
9. Пирогов Н.И. Иллюстрированная топографическая анатомия распилов, проведенных в трех направлениях через замороженное человеческое тело. — М.: НХЦ РАМН, 1996. — 469 с.
10. Сточик А.М., Затравкин С.Н., Сточик А.А. и др. База исторических данных по истории медицины Западной Европы XVII века. — М.: Шико, 2013. — 200 с.
11. Тальман И.М. Хирургия желчного пузыря и желчных протоков. В 2-х тт. Том 1. — Ленинград: Государственное издательство медицинской литературы, 1963. — 209 с.
12. Andren-Sandberg A., Azodi O. Review of literature of clinical pancreatology. — Stockholm, 2009. — 276 p.
13. Ansorge C. Pancreatic fistula following pancreaticodudenectomy. — Stockholm, 2013. — 88 p.
14. Bassi C., Malleo G. The unsolved mystery of Johann Georg Wirsung and of (his?) pancreatic duct // Surgery —
2011. — N149. — P. 153-155.
15. Blumgart L.H. Surgery of Liver, Biliary Tract and Pancreas. — Philadelphia: Saunders, an imprint of Elseveir Inc., 2007. — 3971 p.
16. Bertoloni Meli D. Early Modern Experimentation on Live Animals // Journal of the History of Biology. -2013. — N46. — P. 199-226.
17. Brebner I.W. Surgical conditions of the Liver, including the Gall-bladder // S.A. Medical Journal. — 1934. — V.8, N12. — P. 867-871.
18. Castiglioni A. The School of Medicine at Bologna // Ciba Symposia. — 1945. — V.7, N5-6. — P. 77-83.
19. Castiglioni A. Bologna in the Renaissance // Ciba Symposia. — 1945. — V.7, N5-6. — P. 84-90.
20. Chen T., Chen P. William Harvey as hepatologist // American Journal of Gastroenterology. — 1988. — V.83, N11. — P. 1274-1277.
21. Couinaud C. Lobes et segments hepatiques: notes sur l’architecture anatomique et chirurgicale de foie // La Presse Medicale. — 1954. — N62. — P. 709-712.
22. Daremberg C., Ruelle E. Oeuvres de Rufus d’Ephese. — Paris: Bail-liere, 1879. — 157 p.
23. Dionigi R. Recent Advances in Liver Surgery. — Austin: Landes Bioscience, 2009. — 369 p.
24. Garza-Villasenor L. de la. Aspectos historicos de la anatomia quirurgica de las vias biliares y la colecistectomia // Revista de Gastroenterologia de Mexico. — 2001. — V.66, N4. — P. 210-214.
25. Glazer G. Contentious Issues in Acute Pancreatitis. In: «Acute Pancreatitis. Experimental and Clinical Aspects of Pathogenesis and Management». Eds: Glazer G., Ranson J.H.C. — London: Bailiere Tindall, 1988. — P. 1-36.
26. Gulik T.M. van, Esschert J.W. van der. James Cantlie’s early messages for hepatic surgeons: how the concept of pre-operative portal vein occlusion was defined // The Official Journal of the International Hepato-Pancreato-Biliary Association. — 2010. — V.12, N2. — P. 81-83.
27. Haubrich W.S. Treitz of the ligament of Treitz // Gastroenterology. — 2005. — V.128, N2. — P. 279.
28. Kousoulis A.A., Karamanou M., Androutsos G. Andres Laguna (1499-1559). A Great Medical Humanist // Acta Medica Portuguesa. — 2011. — V.24, N4. — P. 671-674.
29. Macpherson J. Removal of a portion of the liver from a human subject // London Med Gaz. — 1846. — N2. — P. 112-113.
30. Modlin I.M., Champaneria M.C., Chan A.K.C., Kidd M., Eick G.N. The history of the pancreas. In: «The Pancreas: An Investigated Textbook of Basic Science, Medicine and Surgery». Eds: Beger H.G., Warsaw A.L., Buchler M.W. — Malden: Blackwell Publishing Limited, 2008. — 1024 p.
31. Owais M. Laparoscopic versus minilaparotomy cholecystectomy — a comparative study. Diss. — Karnataka, 2006. — 72 p.
32. Porzionato A., Macchi V., Stecco C. et al. The Anatomical School of Padua // Anatomical Record (Hoboken). —
2012. — V.295, N6. — P. 902-916.
33. Rex H. Beitrage zur morphologie der saugerlebe // Morphologisches Jahrbuch. — 1888. — N14. — P. 517.
34. Stern C.D. A historical perspective on the discovery of the accessory duct of the pancreas, the ampulla «of Vater» and pancreas divisum // Gut. — 1986. — V.27, N2. — P. 203-212.
35. Swahn F. Aspects of interventional endoscopic treatment of common bile duct stone. — Stockholm, 2013. — 82 p.
36. Wolff H. Zur Geschichte der Leberchirurgie und Lebertransplantation // Deutsche Gesellschaft fur Chirurgie. -2005. — N1. — P. 62-68.
Информация об авторах
Пархисенко Юрий Александрович — доктор медицинских наук, профессор кафедры госпитальной хирургии ФГБОУ ВО «Воронежский государственный медицинский университет им. Н.Н. Бурденко» Минздрава России
Воронцов Алексей Константинович — кандидат медицинских наук, заведующий хирургическим отделением №1 ГАУЗ «Брянская Городская Больница №1». E-mail: [email protected]
Калашник Роман Сергеевич — аспирант кафедры госпитальной хирургии ФГБОУ ВО «Воронежский государственный медицинский университет им. Н.Н. Бурденко» Минздрава России. E-mail: [email protected]
Безалтынных Александр Александрович — кандидат медицинских наук, доцент кафедры госпитальной хирургии ФГБОУ ВО «Смоленский государственный медицинский университет» Минздрава России. E-mail: [email protected]
где находится, строение, функции и профилактика заболеваний печени
Здоровая печень — залог отличного самочувствия и хорошего настроения. Узнайте о строении и функциях печени…Наша печень крайне чувствительна к внешним негативным воздействиям:Воспалительные процессы в печени приводят к разрушению гепатоцитов — клеток этого органа. Решить проблему можно, принимая комплексные препараты на основе глицирризиновой кислоты и фосфолипидов. Перейти к примеру…Положительного результата лечения можно добиться благодаря препаратам на основе действующих веществ, прошедших многочисленные клинические исследования. Посмотреть результаты исследований…«Фосфоглив» – пример современного комбинированного препарата, способного помочь на всех стадиях поражения печени:
- оптимальный состав активных компонентов;
- противовоспалительное действие;
- благоприятный профиль безопасности;
- безрецептурный отпуск из аптек.
Комплексный подход в лечении печени — это не только устранение причины повреждения гепатоцитов, но и их восстановление. Подробнее о комплексных препаратах…
Один из самых важных органов нашего организма — печень. Она выполняет множество функций. Потому и проявления заболеваний печени так разнообразны. При этом неспециалисты, как правило, слабо представляют себе роль органа и последствия сбоев в его работе. Сердце качает кровь, легкими мы дышим, в желудке переваривается еда, а чем в это время занята печень? Попробуем разобраться в задачах органа и понять, что может вывести его из строя.
Строение и расположение печени у человека
Печень — достаточно крупный орган: его вес составляет 1/40 массы тела взрослого человека и 1/20 — новорожденного. Печень находится под диафрагмой и занимает почти весь верхний правый отдел брюшной полости. Поэтому заболевания органа проявляют себя болью и дискомфортом в правом подреберье. Стоит сказать, что печень не имеет болевых рецепторов, так что все неприятные ощущения в области расположения органа связаны с увеличением его размера и растяжением капсулы печени, обусловленного различными поражениями.
Функции печени по выработке желчи тесно связаны с работой желчного пузыря — маленького мешочка, расположенного непосредственно под печенью. В нем хранится неиспользованная часть желчи.
Функции органа
Печень выполняет около 70 важных функций. Она участвует в 97% всех процессов в организме. Перечислить все в рамках одной статьи сложно, поэтому ограничимся основными:
- Защита организма от токсинов. Печень фильтрует кровь и нейтрализует все токсины, которые попадают в наш организм извне или образуются в результате реакций распада.
- Участие в регуляции гормонального фона. Печень человека участвует в синтезе гормонов, а также в ликвидации их избытка.
- Участие в пищеварении. Печень вырабатывает желчь, без которой невозможно пищеварение. Благодаря ей расщепляются жиры в кишечнике. Депонирование питательных веществ. Здоровая печень человека может накапливать витамины и минералы и пускать их в ход, когда возникнет такая потребность. Кроме того, она сама преобразует некоторые вещества в витамины — например, каротин — в витамин А.
- Защита организма от инфекций и бактерий. Печень — один из главных форпостов на пути патогенных микроорганизмов. Она пропускает через себя всю кровь нашего тела, и в процессе фильтрации особые клетки иммунной системы обезвреживают большинство бактерий.
- Участие в обменных процессах. Печень участвует в метаболизме жиров, белков и углеводов.
Это интересно
Печень — самая крупная железа человеческого организма, которая выполняет больше всего функций среди всех органов. Вес печени составляет около 2,5% от общей массы тела и может достигать в среднем 1,5 кг у мужчин и 1,2 кг у женщин.
Основные заболевания
К самым распространенным болезням печени относят гепатоз, гепатит (воспаление в печени) и цирроз.
Гепатоз, или, как его еще называют, жировая дистрофия, — болезнь, вызванная скоплением жира в печени. Чаще всего от этого заболевания страдают люди в возрасте от 40 до 56 лет. Очень часто гепатоз развивается на фоне ожирения и сахарного диабета. В группу риска также входят люди с лишним весом и те, кто не придерживаются здоровой диеты, налегая на жирное и жареное, а также любители выпить. Гепатоз развивается незаметно и может проявлять себя тяжестью в правом боку, тошнотой, изжогой, слабостью, проблемами со стулом. По статистике жировой гепатоз в 40% случаев переходит впоследствии в гепатит, фиброз и цирроз.
Гепатит — термин, который объединяет острые и хронические воспалительные заболевания печени различной этиологии. Чаще всего причиной гепатита становится вирусная инфекция (гепатит А, В и С) или токсическое поражение печени, в том числе и алкогольное. Самый опасный — гепатит С, который сложно вылечить полностью. Характерных признаков гепатита нет. Тем не менее он может сопровождаться болями в правом боку, желтым цветом кожи и белков глаз, изменением цвета мочи и кала. Минздрав России характеризует эпидемическую ситуацию в стране по вирусному гепатиту как неблагополучную.
Цирроз — заболевание еще более серьезное. При циррозе клетки печени гибнут и заменяются фиброзной соединительной тканью. Прогноз тревожный — печень увеличивается в размерах или, наоборот, сжимается, нарушается кровообращение и в конечном итоге печень перестает функционировать. По статистике от цирроза печени каждый год в разных странах погибает 15–40 человек на каждые 100 тысяч, а всего в мире от цирроза ежегодно умирает до 40 миллионов. Цирроз особенно опасен тем, что в 80% случаев он протекает бессимптомно и проявляет себя только тогда, когда ситуация становится критической.
В связи с плачевной ситуацией в части заболеваний печени медики полагают, что в ближайшие 10–20 лет число больных циррозом печени увеличится на 60%, раком печени – на 68%, а смертность от других печеночных заболеваний возрастет в 2 раза. И это еще относительно оптимистический прогноз, предполагающий, что темпы распространения болезней останутся на прежнем уровне или замедлятся.
Важно!
По статистике у людей с лишним весом в 5% случаев рано или поздно развивается цирроз, а в 65% — жировая дистрофия печени.
Причины патологических процессов
Разрушить печень (а заодно — и здоровье) могут самые разные факторы. Вот самые распространенные из них:
Алкоголь и токсины
На долю алкогольных и токсических поражений приходится, по разным оценкам, от 40 до 50% всех патологий печени человека. Алкоголь расщепляется в печени, но при неумеренном его потреблении этот орган просто не успевает справиться с объемом работ. Для клеток печени этиловый спирт — это яд повышенной токсичности. Он способствует росту соединительной ткани, что ведет к фиброзу печени. Чаще всего алкоголь является причиной жирового поражения печени, алкогольного гепатита и фиброза. Без своевременного лечения все эти заболевания могут перерастив цирроз — причем даже в том случае, если человек отказывается от выпивки.
Вокруг алкоголя и его воздействия на печень сложилось очень много мифов, и о них следует поговорить отдельно. Нередко от разных «экспертов» можно услышать, что главное — пить с умом, пить определенные напитки, или проводить после вечеринки «реабилитацию» рассолом, бульоном и стопочкой водки. Все это мифы и не более того. Для печени понятия «безопасная доза» не существует. ВОЗ высчитала условно безопасную дневную дозу, и она составляет примерно 20 граммов этилового спирта в сутки (±5 граммов в зависимости от роста, веса, возраста и даже национальности человека), при условии, что алкоголь — самого высокого качества, печень и все остальные системы организма идеально здоровы, человек ведет правильный образ жизни и как минимум 2 дня в неделю не употребляет спиртного вообще. Эта доза эквивалентна одной небольшой рюмке водки или коньяка, бокалу вина или маленькой бутылке пива. Для женщин условно безопасная доза вдвое меньше. «Условно безопасная» — ни в коем случае не значит «полезная». Для печени даже чайная ложка водки — это уже дополнительная работа и лишний вред. Но если с одной рюмкой она еще может справиться в обычном режиме, то две или три — это уже режим аврала, сверхнагрузка и как результат — гибель клеток печени. При этом совершенно неважно, чувствуете вы опьянение или нет.
Инфекции
Вирусный гепатит — широко распространенная причина вирусных болезней печени. Гепатит А передается через грязную воду или еду, этот тип гепатита легко лечится и не вызывает необратимых процессов в печени. Гепатиты В и С распространяются через кровь и другие жидкости организма, они нередко перетекают в хроническую форму и приводят к циррозу. В случае гепатита С основной задачей терапии является эррадикация (выведение) вируса из организма.
Неправильное питание
Фастфуд, обилие жирной и жареной пищи, пристрастие к острому и соленому, скудный рацион — все это приводит к набору лишнего веса и недостатку необходимых для печени витаминов группы В, С, Е, D и А. Навредить может не только лишний вес, но и его резкая потеря — организм рассматривает такую ситуацию как аварийную, и печень начинает накапливать углеводы и жиры, так как получает от мозга сигнал: «наступил голод! Запасаемся питательными веществами!».
Сахарный диабет
Обычные спутники диабета — жировой гепатоз и печеночная недостаточность. Ожирение печени при диабете вызвано тем, что процесс расщепления жиров выходит из-под контроля и провоцирует накопление жира в клетках печени.
Признаки больной печени
Определить наличие заболевания печени может только врач, причем лишь после анализа крови и проведения инструментальных исследований — например, УЗИ, КТ и МРТ. Но и сам больной по некоторым признакам может заподозрить поражение печени.
Астенические симптомы. Слабость, быстрая утомляемость, постоянная сонливость — первые «звоночки» от больной печени. Эти симптомы — следствие нарушения обезвреживания в печени продуктов азотистого обмена.
Боль. В печени нет нервных клеток, и сама по себе она болеть не может. Но при поражениях она увеличивается в размерах и давит на окружающую ее капсулу — а вот в этой капсуле болевые рецепторы уже есть. Поэтому нарушения в работе печени сопровождаются крайне неприятными ощущениями. Как болит печень у человека? Все начинается с чувства тяжести в правом подреберье, которое сменяется тупой ноющей болью. После еды дискомфорт усиливается. Боль, которая нарастает с каждым днем, — признак опухоли или кисты. Резкая, почти невыносимая боль, получившая название печеночной колики, означает, что какой-то из протоков перекрыт камнем. Нарушения пищеварения. Люди с больной печенью часто жалуются на метеоризм, диарею, тошноту или даже рвоту, снижение аппетита и горький привкус во рту.
Желтуха. Пожелтение кожи и белков глаз — верный признак больной печени. Это связано с нарушением транспорта желчи или обмена билирубина.
Плохая кожа. Больная печень человека не может как следует защищать организм от токсинов и бактерий. Атака ядов и патогенных микроорганизмов моментально отражается на коже — появляются прыщи и сыпь. Для болезней печени также характерно возникновение сосудистых звездочек — они появляются из-за того, что сосуды становятся хрупкими, а свертываемость крови нарушается.
Кстати
Количество людей в мире, страдающих заболеваниями печени, составляет 200 миллионов. Нарушения в работе печени входят в топ-10 наиболее частых причин смертности. В большинстве случаев печень страдает из-за вирусов и токсинов.
Профилактика болезней печени
Что можно сделать, чтобы защитить печень и помочь этому важнейшему органу справляться со своими обязанностями?
Во-первых, пересмотреть режим питания и отказаться от продуктов, негативно влияющих на работу печени — прежде всего, это жирное и жареное, трансжиры (маргарин и др.), острые специи, уксус, маринады, белый хлеб и выпечка, грибы, многие жирные молочные продукты. Большую часть рациона должны составлять разнообразные овощи, крупы и макароны, нежирное отварное или запеченное мясо и рыба, хлеб из муки грубого помола. Замечено, что азиатские народы, которые питаются в основном овощами и рисом с небольшой долей курятины или морепродуктов, страдают от болезней печени гораздо реже европейцев.. Стоит ли говорить о том, что алкоголь и здоровая печень несовместимы?
Во-вторых, следует следить за массой тела, не оправдывая свою лень тем, что «хорошего человека должно быть много». Стройность — это вопрос не только привлекательности, но и здоровья и, в конечном итоге, — продолжительности жизни.
В-третьих, никогда не принимайте медикаменты без назначения врача. Многие с виду безобидные таблетки от простуды, мигрени и прочих недомоганий создают серьезную нагрузку на печень, которая только возрастает, если вы принимаете несколько лекарств одновременно. С особенной осторожностью следует принимать антибиотики.
В-четвертых, защитите себя от воздействия токсинов. Источниками ядов могут быть самые обычные вещи — бытовая химия, низкокачественные ремонтные и отделочные материалы, синтетические ткани и пластиковые изделия. Покупайте только безопасную продукцию, у которой есть все необходимые сертификаты соответствия, не гуляйте вдоль автодорог и соблюдайте осторожность, работая с потенциально опасными химическими веществами — ацетоном, хлором, растворителями, красками и эмалями.
И, наконец, при наличии факторов риска, вы можете помогать своей печени, принимая препараты-гепатопротекторы. Это позволит укрепить клетки печени и свести к минимуму вред, который мы ежедневно наносим этому органу.
Профилактические препараты
Гепатопротекторы — средства для профилактики заболеваний печени и улучшения ее деятельности — сегодня распространены очень широко. Они доказали свою эффективность и сберегли здоровье многим людям. Рынок гепатопротекторов очень велик и включает в себя сотни наименований. Особенно популярны гепатопротекторы, в состав которых входят фосфолипиды — вещества растительного происхождения, которые в теле человека являются основной составляющей стенок клеток, в том числе и клеток печени. Лекарства с фосфолипидами помогают восстанавливать поврежденные клетки печени и стимулируют их регенерацию. Однако фосфолипиды сами по себе не могут справиться с воспалением, которое является частой причиной болезней печени. Именно поэтому фармацевты всего мира ищут комбинацию веществ, которая одновременно и остановила бы воспалительные процессы, и защитила клетки печени от разрушения. На сегодняшний день одно из самых эффективных сочетаний — фосфолипиды с глицирризиновой кислотой. Глицирризиновая кислота, которая в природе встречается в корне солодки, не только устраняет воспаление, но оказывает антиоксидантное и антифибротическое воздействие. Эффективность глицирризиновой кислоты и эссенциальных фосфолипидов доказана и в клинических исследованиях, и на практике. Именно поэтому комбинация на основе глицирризиновой кислоты и эссенциальных фосфолипидов является единственной, включенной в перечень жизненно необходимых и важнейших лекарственных средств в раздел «Препараты для лечения заболеваний печени», ежегодно утверждаемый Правительством РФ. Благодаря вхождению в данный перечень ее цена регулируется государством.
Печень и поджелудочная железа.
Печень (hepar) – самая крупная железа пищеварительной системы массой 2 кг, у новорожденных – 150 гр. Функции:
1. пищеварительная (образование желчи)
2. обменная
3. барьерная (очищение крови от ЖКТ)
4. кроветворная (в эмбриональном периоде)
5. защитная (клетки печени способны к фагоцитозу)
6. гомеостатическая (поддерживает гомеостаз и функции крови)
7. синтетическая (образует белки плазмы, мочевину)
Внимание!
Если вам нужна помощь в написании работы, то рекомендуем обратиться к
профессионалам. Более 70 000 авторов готовы помочь вам прямо сейчас. Бесплатные
корректировки и доработки. Узнайте стоимость своей работы.
8. депонирующая (0,6 л крови)
9. гормональная (синтез кейлонов и простогландинов)
10. главная химическая лаборатория организма (основные химические реакции) – самый горячий орган (печь, печка), 38 градусов
Животные без печени погибают через 1 – 2 дня от общей интоксикации. Печень расположена в правом подреберье под куполом диафрагмы и крепится к ней при помощи связок:
- серповидная
- венечная
- круглая
- левая треугольная
- правая треугольная
Поверхности печени:
1. верхняя – диафрагмальная
2. нижняя – висцеральная
Края печени:
1. передний – острый
2. задний – тупой
На висцеральной поверхности печени проходят 3 борозды (две продольные и одна поперечная), разделяющие печень на доли:
1. правая
2. левая
3. квадратная
4. хвостатая
В правой продольной борозде лежит спереди желчный пузырь – резервуар для желчи, 50 мл, сзади проходит нижняя полая вена. В поперечной борозде находятся ворота печени, через которые входят воротная вена, печеночная артерия, нервы и выходят печеночный проток и лимфатические сосуды. В общий печеночный проток впадает пузырный проток, формируя общий желчный проток. Он вместе с протоком поджелудочной железы впадает в 12 – перстную кишку. регуляцию поступления желчи осуществляет сфинктер Одди. Большая часть печени покрыта брюшиной, под которой находится тонкая фиброзная оболочка – глиссонова капсула. Она срастается с веществом печени, а в области ворот печени проникает вовнутрь и образует выросты – трабекулы, которые делят паренхиму печени на дольки.
Внутреннее строение печени: доли – секторы – сегменты – дольки – морфо – функциональные единицы печени – наименьшая часть печени, выполняющие главные ее функции. Количество долек – 500000. долька состоит из печеночных клеток – гепатоцитов, которые расположены в виде радиальных балок – печеночных пластинок, расположенных вокруг центральной вены. Каждая балка состоит из2 рядов гепатоцитов, между которыми имеется промежуток – желчный ход, куда оттекает желчь. Она образуется в гепатоцитах. Желчные ходы объединяются в междольковые желчные проточки, затем в правый и левый желчные протоки, которые образуют общий печеночный проток (ворота). В печень притекает артериальная и венозная кровь по печеночной артерии и воротной вене. Внутри печени они разветвляются на долевые, сегментарные, междольковые и вокругдольковые сосуды. От последних артериол и венул в дольку входят внутридольковые синусоидные капилляры, которые объединяются в центральную вену. Синусоидные сосуды контактируют между собой, образуя чудесную сеть печени, в которой происходит очистка крови и ее дезинтоксикация. Центральные вены объединяются в собирательные вены, а те в 3 – 4 печеночные вены, впадающие в нижнюю полую вену. Воспаление печени – гепатит.
Желчь –продукт секреции гепатоцитов. Она образуется в печени постоянно, а в 12 – перстную кишку поступает только в момент пищеварения. Вне пищеварения желчь поступает в желчный пузырь, где из нее всасывается вода, и концентрируются желчные кислоты (холевая, гликохолевая, таурохолевая), желчные пигменты (билирубин, биливердин, уробилиноген) и холестерин. Стенки желчного пузыря выделяют в желчь большое количество муцина. Различают желчь печеночную (золотисто – желтого цвета, более жидкая, не содержит муцина) и пузырную (темно — коричневого цвета, более концентрированная, густая, содержит муцин). Желчные пигменты –продукты распада эритроцитов. Билирубин по крови в связи с альбуминами поступает к печени, где в гепатоцитах он образует водорастворимые соединения и выделяется с желчью в12 –перстную кишку (200 – 300 мл в сутки).
Некоторая его часть включается в печеночно — кишечную циркуляцию, остальная часть билирубина выделяется с калом, окрашивая его в соответствующий цвет. В печени также синтезируется холестерин. Наряду с холестерином, поступающим с пищей, он является предшественником половых гормонов, желчных кислот, витамина Д, повышает устойчивость эритроцитов к гемолизу, входит в состав клеточных мембран, обеспечивает проведение нервных импульсов. При патологии он играет большую роль в развитии атеросклероза и образовании желчных камней (90% их состоит из холестерина).
Функции желчи:
1. усиливает активность всех ферментов поджелудочного сока
2. дробит жиры
3. растворяет жирные кислоты и способствует их всасыванию
4. нейтрализует кислую среду химуса, поступающего из желудка
5. стимулирует перистальтику кишечника
6. участвует в обменных процессах
7. способствует всасыванию витаминов А, Д, Е, К, холестерина, аминокислот и солей кальция
8. усиливает отделение панкреатического сока
9. участвует в пристеночном пищеварении
Поступление желчи из желчного пузыря регулируется нервными и гуморальными механизмами. Возбуждение вагуса приводит к сокращению стенки желчного пузыря и расслаблению сфинктера желчного пузыря и печеночно – поджелудочной ампулы (сфинктер Одди), следовательно, это способствует попаданию желчи в 12 – перстную кишку. При раздражении симпатических нервов происходит расслабление мускулатуры желчного пузыря, сокращение сфинктеров и накопление желчи. Образующийся в 12 – перстной кишке гормон холецистокинин стимулирует поступление желчи в 12 – перстную кишку – гуморальная регуляция. Воспаление желчного пузыря — холецистит.
Поджелудочная железа (pancreas) – орган удлиненной формы дольчатого строения. Это вторая по величине железа смешанной функции. Удаление этой железы у животных приводит к гибели. Она вырабатывает панкреатический сок, поступающий в 12 – перстную кишку и гормоны, поступающие в кровь и регулирующие углеводный и жировой обмены. Она расположена позади желудка на задней стенке полости живота в забрюшинном пространстве на уровне 1 – 2 поясничных позвонков. Масса – 60 – 80 гр, длина – 17 см. Части:
1. головка (справа)
2. тело
3. хвост
В толще железы проходит главный выводной проток, который открывается вместе с желчным протоком в 12 – перстной кишке на ее большом сосочке. В головке железы формируется добавочный выводной проток, который открывается в 12 – перстной кишке на ее малом сосочке. Это сложная альвеолярно – трубчатая железа, покрытая соединительно – тканной капсулой, через которую просматривается дольчатое строение. Экзокринная часть железы (99%) состоит из долек, эндокринная часть (1%) из островков Пауля Лангерганса (1869). Воспаление железы — панкреатит.
Поджелудочный сок – бесцветная прозрачная жидкость щелочной среды (pH – 7,8 – 8,4). Суточное отделение – 2 литра. Он состоит на 98% изводы и 2% из сухого остатка: неорганические вещества (кальций, натрий, калий), органические вещества и ферменты. Ферменты:
1. белковые:
- профермент трипсиноген (он активизируется энтерокиназой кишечника в фермент трипсин и разрушает белковые молекулы пищи)
- профермент химотрипсиноген (активизируется трипсином в химотрипсин и расщепляет пептидные связи белков)
- панкреатопептидаза (активизируется трипсином)
- карбоксипептидазы А и В (активизируются трипсином)
- нуклеазы (расщепляют аминокислоты до нуклеотидов)
2. углеводные:
- амилаза (расщепляет полисахариды до дисахаридов – крахмал до мальтозы)
- мальтаза (расщепляет мальтозу до глюкозы)
- лактоза (расщепляет молочный сахар)
3. жировые:
- липаза (расщепляет жир на глицерин и жирные кислоты)
- фосфолипаза А (действует на продукты расщепления жиров)
В поджелудочном соке содержатся и ингибиторы этих ферментов, поэтому не происходит аутолиза железы.
Панкреатический сок начинает вырабатываться спустя 2 – 4 минуты после начала приема пищи. Его секреция имеет 3 фазы:
1. сложнорефлекторная
2. желудочная
3. кишечная
Нервные влияния при приеме пищи обеспечивают только пусковой механизм выделения сока, а ведущую роль играет гуморальная регуляция.
Поможем написать любую работу на аналогичную
тему
Получить выполненную работу или консультацию специалиста по вашему
учебному проекту
Узнать стоимость
5.8. Печень — Возрастная физиология и анатомия
5.8.
Печень
Печень играет важную
роль в жизнедеятельности организма. Она вырабатывает желчь, которая участвует в
процессе пищеварения, в обмене углеводов, жиров и белков. Углеводы
откладываются в печени в виде гликогена. В эмбриональном периоде печень
выполняет функцию кроветворения — вырабатывает эритроциты. Печень участвует в
синтезе белков плазмы крови (альбумины, фибриноген и протромбин). Защитная
(барьерная) функция печени заключается в том, что в ней обезвреживаются
некоторые ядовитые вещества. В частности, с током крови по воротной вене в
печень из толстой кишки поступают ядовитые вещества (индол, скатол и др.),
образовавшиеся во время гниения белков. В печени эти вещества превращаются в
неядовитые соединения, которые из организма выводятся с мочой.
Печень — крупный
орган мягкой консистенции, красно-бурого цвета, массой до 1,5 кг (см. рис. 27). Располагается в верхнем отделе брюшной полости — в правом и частично в левом
подреберье. В печени различают верхнюю (выпуклую) и нижнюю (вогнутую) поверхности,
задний (тупой) и передний (острый) края. Своей верхней поверхностью печень
прилегает к диафрагме, нижней обращена к желудку и двенадцатиперстной кишке. С
диафрагмы на печень переходит складка брюшины, названная серповидной связкой.
Она делит сверху диафрагмальную поверхность печени на две доли: правую
(большую) и левую (меньшую). На нижней поверхности печени имеются две
продольные и одна поперечная борозды. Они разделяют печень на четыре доли:
правую, левую, квадратную и хвостовую. В поперечной борозде находятся ворота
печени. В них входят воротная вена, печеночная артерия и нервы, выходят
печеночные протоки, лимфатические сосуды. В передней части правой продольной
борозды, между квадратной и правой долями печени расположен желчный пузырь, в
задней ее части лежит нижняя полая вена. Печень состоит из долек диаметром 1,5 мм, похожих на многогранную призму. Воротная вена, войдя в орган, многократно делится на
междольковые кровеносные сосуды, образующие внутри долек сеть капилляров,
которые впадают в центральную вену, находящуюся в середине дольки. Стенки
внутри- дольковых капилляров печени образованы особыми звездчатыми клетками,
способными улавливать и переваривать чужеродные частицы и бактерии. Между
печеночными клетками начинаются желчные капилляры. Они собираются в желчные
ходы, которые соединяются
и дают начало
правому и левому печеночным протокам. Протоки сливаются, образуя общий
печеночный проток.
У новорожденного
печень больших размеров и занимает более половины брюшной полости, масса ее — 135 г (4 % массы тела). У взрослого человека масса печени составляет 2—3 % массы тела. Вначале
нижний край печени выступает из-под реберной дуги на 2,5-4 см и под ней располагается ободочная кишка. У детей 3—5 лет нижний край выступает на 1,5-2 см, после 7 лет печень из-под ребер уже не выходит и под ней располагается только желудок. У детей
печень очень подвижна и легко меняет положение.
Желчный пузырь располагается в переднем отделе правой продольной борозды печени и является резервуаром для желчи. В нем различают дно,
тело и шейку. Шейка, суживаясь, переходит в проток желчного пузыря, который
соединяется с печеночным желчным протоком, в результате чего образуется общий
желчный проток, открывающийся в двенадцатиперстную кишку. Желчь скапливается в
желчном пузыре в то время, когда нет пищеварения. Она поступает туда из печени
по печеночному желчному протоку, а затем по протоку желчного пузыря. При
поступлении пищи в двенадцатиперстную кишку рефлекторно сокращается желчный
пузырь и расслабляется сфинктер, расположенный в устье общего желчного
протока. В результате желчь изливается из пузыря в кишку. Желчный пузырь у
новорожденного удлиненный (3,4 см), однако дно его не выступает из-под нижнего
края печени. К 10—12 годам длина пузыря увеличивается в 2—4 раза.
В течение суток в
печени образуется 0,5-1,2 л желчи, которая имеет золотисто-желтый цвет,
содержит желчные кислоты, желчные пигменты, холестерин и другие вещества.
Желчь эмульгирует жиры до мельчайших капель и способствует их всасыванию,
активирует пищеварительные ферменты, замедляет гнилостные процессы, усиливает
перистальтику тонкой кишки. Желчь, которая образуется в промежутках между
приемами пищи, собирается в желчном пузыре, концентрируется в 7-8 раз и во
время пищеварения из пузыря поступает в двенадцатиперстную кишку.
Желчеобразование и поступление желчи в кишку стимулируется присутствием пищи в
желудке и двенадцатиперстной кишке, а также ее видом и запахом и регулируется
нервным (блуждающий нерв) и гуморальным (сама желчь, секретин, глюкагон,
гастрин) путем.
Желчь выделяется
печенью уже с первого дня жизни. С возрастом желчеотделение усиливается.
Содержание желчных кислот в желчи
очень высоко в первые дни после
рождения, в дошкольном и младшем школьном возрасте оно снижается, у взрослых
вновь резко повышается. В процессе развития ребенка увеличивается способность
желчного пузыря концентрировать желчь.
49
Печень | Безграничная анатомия и физиология
Печень
Печень вырабатывает желчь, которая необходима для переваривания жиров.
Цели обучения
Обобщите роль печени в пищеварении
Основные выводы
Ключевые моменты
- Печень — жизненно важный орган с широким спектром функций, включая детоксикацию, синтез белка и производство желчи, необходимой для пищеварения.
- Желчь, вырабатываемая печенью, необходима для переваривания жиров. Желчь образуется в печени и либо накапливается в желчном пузыре, либо выделяется непосредственно в тонкий кишечник.
Ключевые термины
- печень : большой орган в организме, который накапливает и метаболизирует питательные вещества, разрушает токсины и производит желчь. Он отвечает за тысячи биохимических реакций.
- желчь : Горький, коричневато-желтый или зеленовато-желтый секрет, вырабатываемый печенью, накапливающийся в желчном пузыре и выделяемый в двенадцатиперстную кишку, где он помогает процессу пищеварения.
Роль печени
Печень обычно весит 1,3–3,0 кг и представляет собой мягкий орган розовато-коричневого цвета. Это второй по величине орган в организме, расположенный на правой стороне живота.
Печень человека : Фотография недавно удаленной печени человека.
Печень играет важную роль в метаболизме и выполняет ряд функций в организме, включая хранение гликогена, синтез белков плазмы и детоксикацию лекарств.Он также производит желчь, которая важна для пищеварения.
Печень снабжена двумя основными кровеносными сосудами в правой доле: печеночной артерией и воротной веной. По воротной вене венозная кровь поступает из селезенки, поджелудочной железы и тонкого кишечника, чтобы печень могла перерабатывать питательные вещества и побочные продукты переваривания пищи.
Желчь
Желчь, вырабатываемая в печени, необходима для переваривания жиров. Желчь образуется в печени и накапливается в желчном пузыре или выделяется непосредственно в тонкий кишечник.После накопления в желчном пузыре желчь становится более концентрированной, чем когда она покидает печень; это увеличивает его эффективность и усиливает его действие на переваривание жиров.
Анатомия печени
Печень расположена в брюшной полости и имеет четыре доли.
Цели обучения
Деталь анатомии печени
Основные выводы
Ключевые моменты
- Печень человека обычно весит 1,44–1,66 кг (3,2–3,7 фунта) и представляет собой мягкий розовато-коричневый треугольный орган.
- Печень является одновременно самым большим внутренним органом (самым большим органом в целом является кожа) и самой большой железой в организме человека.
- Печень связана с двумя крупными кровеносными сосудами: печеночной артерией и воротной веной.
- Традиционно печень делится на четыре доли: левую, правую, хвостатую и квадратную. Доли делятся на дольки, функциональные единицы печени.
- Каждая долька состоит из миллионов печеночных клеток, которые являются основными метаболическими клетками печени.
Ключевые термины
- долька : Подразделение четырех основных долей печени, основной функциональной единицы печени.
Печень
Печень человека является одновременно самым большим внутренним органом (самым большим органом в целом является кожа) и самой большой железой в организме человека. Это мягкий розовато-коричневый треугольный орган, обычно весящий 1,44–1,66 кг (3,2–3,7 фунта).
Печень выполняет широкий спектр функций, включая детоксикацию, синтез белка и производство биохимических веществ, необходимых для пищеварения.Он расположен в правом верхнем квадранте брюшной полости, чуть ниже диафрагмы. Печень находится справа от желудка и покрывает желчный пузырь.
Положение печени : пространственное соотношение между печенью, желудком, желчным пузырем и поджелудочной железой. Печень видна над желудком, желчным пузырем и поджелудочной железой.
Печень связана с двумя крупными кровеносными сосудами, печеночной артерией и воротной веной. Печеночная артерия переносит кровь из аорты в печень, тогда как воротная вена переносит кровь, содержащую переваренные питательные вещества, из всего желудочно-кишечного тракта, а также из селезенки и поджелудочной железы в печень.Эти кровеносные сосуды подразделяются на капилляры, которые затем переходят в дольку.
Доли печени
Традиционно печень делится на четыре доли: левую, правую, хвостатую и квадратную. Доли делятся на дольки, функциональные единицы печени. Каждая долька состоит из миллионов печеночных клеток, которые являются основными метаболическими клетками печени.
Гистология печени
Гепатоциты — это основные тканевые клетки печени. Желчный пузырь содержит слизистую оболочку, мышечный, перимускулярный и серозный слои.
Цели обучения
Опишите гистологию печени
Основные выводы
Ключевые моменты
- Гепатоцит является основной тканевой клеткой печени и составляет 70–80% цитоплазматической массы печени.
- Гепатоциты содержат большое количество шероховатой эндоплазматической сети и свободных рибосом.
- Гепатоциты участвуют в: синтезе белков; хранение белка; превращение углеводов; синтез холестерина, солей желчных кислот и фосфолипидов; и детоксикация, модификация и выведение экзогенных и эндогенных веществ.
- Гепатоциты уникальны тем, что они являются одним из немногих типов клеток человеческого тела, способных к регенерации.
- Желчный пузырь состоит из нескольких слоев: слизистой оболочки (эпителий и собственная пластинка), мышечной, перимускулярной и серозной.
Ключевые термины
- гепатоцит : Любая из клеток печени, отвечающая за метаболизм белков, углеводов и липидов, а также за детоксикацию.
Печень
Гепатоциты : поперечный разрез печени человека, на котором видны гепатоциты.
Гепатоцит является основной тканевой клеткой печени и составляет 70–80% цитоплазматической массы печени. Гепатоциты содержат большое количество грубого эндоплазматического ретикулума и свободных рибосом. Гепатоциты участвуют в:
- Синтез белков.
- Хранение протеина.
- Превращение углеводов.
- Синтез холестерина, солей желчных кислот и фосфолипидов.
- Детоксикация, модификация и выведение экзогенных и эндогенных веществ.
Гепатоциты также инициируют образование и секрецию желчи. Гепатоциты организованы в пластинки, разделенные сосудистыми каналами (синусоидами) для кровеносных сосудов. У млекопитающих пластинки гепатоцитов имеют толщину в одну клетку.
Гепатоциты уникальны тем, что они являются одним из немногих типов клеток человеческого тела, способных к регенерации. Гепатоциты происходят из гепатобластов, стволовых клеток-предшественников печени, которые делятся с образованием новых гепатоцитов.Печень способна к полной регенерации всего лишь из 25% исходного органа.
Кровоснабжение печени
В портальной системе печени печень получает двойное кровоснабжение от воротной вены печени и печеночных артерий.
Цели обучения
Обозначьте кровоток к печени и от нее
Основные выводы
Ключевые моменты
- Печеночная воротная вена поставляет 75% крови в печень, а печеночные артерии — оставшиеся 25%.
- Примерно половина потребности печени в кислороде удовлетворяется воротной веной печени, а половина — печеночными артериями.
- Печеночная портальная система соединяет капилляры желудочно-кишечного тракта с капиллярами печени. Богатая питательными веществами кровь покидает желудочно-кишечный тракт и сначала попадает в печень для обработки, а затем направляется в сердце.
Ключевые термины
- печеночные артерии : кровеносный сосуд, который поставляет насыщенную кислородом кровь в печень.
- воротная вена печени : сосуд, расположенный в брюшной полости, который образован слиянием верхней брыжеечной и селезеночной вен, по которым кровь из желудочно-кишечного тракта и селезенки направляется в капиллярные русла печени.
- кофакторы : Вещество, особенно кофермент или металл, которое должно присутствовать для функционирования фермента.
В портальной системе печени печень получает двойное кровоснабжение от воротной вены печени и печеночных артерий.По воротной вене печени проходит венозная кровь, оттекающая из селезенки, желудочно-кишечного тракта и связанных с ним органов; он снабжает печень примерно 75% крови. Печеночные артерии поставляют артериальную кровь в печень и обеспечивают оставшуюся часть ее кровотока.
Кислород поступает из обоих источников; Примерно половина потребности печени в кислороде удовлетворяется воротной веной печени, а половина — печеночными артериями. Кровь протекает через ткань печени и впадает в центральную вену каждой дольки.Центральные вены сливаются в печеночные вены, которые собирают кровь, покидающую печень, и доставляют ее к сердцу.
Печеночные вены : изображение печени с маркированными печеночными венами. Они расположены в нижней полой вене.
Портальная система — это венозная структура, которая позволяет крови из одного набора капиллярных русел стекать в другой набор капиллярных лож без предварительного возврата этой крови в сердце. Большинство капилляров в организме впадают непосредственно в сердце, поэтому портальные системы необычны.
Печеночная портальная система соединяет капилляры желудочно-кишечного тракта с капиллярами печени. Богатая питательными веществами кровь покидает желудочно-кишечный тракт и сначала попадает в печень для обработки, а затем направляется в сердце. Здесь углеводы и аминокислоты могут храниться или использоваться для производства новых белков и углеводов.
Печень также удаляет витамины и кофакторы из крови для хранения, а также фильтрует любые токсины, которые могли быть поглощены вместе с пищей.Когда любое из этих накопленных веществ необходимо, печень возвращает их в кровоток по печеночным венам.
Циркуляция воротной вены печени : Схема, на которой показана воротная вена печени и ее территория.
Функция печени
Считается, что печень отвечает за 500 отдельных функций.
Цели обучения
Перечислить некоторые функции печени
Основные выводы
Ключевые моменты
- Считается, что печень отвечает за 500 отдельных функций, обычно в сочетании с другими системами и органами.
- Различные функции печени выполняются клетками печени или гепатоцитами.
- Чрезмерное употребление алкоголя может вызвать заболевание печени.
- Ткань печени алкоголика может забиваться жирами и отрицательно влиять на функцию печени.
Ключевые термины
- Заболевание печени : Также называется заболеванием печени, это общий термин, относящийся к повреждению или заболеванию печени.
- IGF : гормон, сходный по молекулярной структуре с инсулином.Он играет важную роль в детском росте и продолжает оказывать анаболическое действие у взрослых. Синтетический аналог IGF-1, меказермин, используется для лечения нарушения роста.
Функции печени
Считается, что человеческая печень отвечает за 500 отдельных функций, обычно в сочетании с другими системами и органами. Различные функции печени выполняются клетками печени или гепатоцитами. В настоящее время не существует искусственного органа или устройства, способного имитировать все функции печени.
Печень : Печень, или hepar, является жизненно важным органом, присутствующим у позвоночных и некоторых других животных. Он выполняет широкий спектр функций, включая детоксикацию, синтез белка и производство биохимических веществ, необходимых для пищеварения.
Печень — это опора белкового обмена: она не только синтезирует, но и разрушает. Он выполняет несколько функций в углеводном и липидном обмене. Основная масса липопротеинов синтезируется в печени.
Ткань печени алкоголика : Здоровая печень может расщеплять алкоголь.Однако перегруженная печень алкоголика может забиваться жирами, что отрицательно сказывается на ее функции. Этот тип ткани чаще всего встречается при алкогольном гепатите (распространенность 65%) и алкогольном циррозе печени (распространенность 51%).
В первом триместре плода печень является основным местом производства красных кровяных телец. К 32 неделе беременности костный мозг почти полностью взял на себя эту задачу.
Печень также производит инсулиноподобный фактор роста 1 (IGF-1), полипептидный белковый гормон, который играет важную роль в детском росте и продолжает оказывать анаболическое действие у взрослых.
Печень хранит множество веществ, включая глюкозу (в форме гликогена), витамин A (запасы на 1-2 года), витамин D (запасы на 1-4 месяца), витамин B12 (запасы на 1-3 года). ), железо и медь. Печень отвечает за иммунологические эффекты, действуя как сито для антигенов, которые переносятся к ней через портальную систему.
Печень синтезирует ангиотензиноген, гормон, который отвечает за повышение кровяного давления, когда ангиотензиноген активируется ренином, ферментом, который высвобождается, когда почки ощущают низкое кровяное давление.
Печень расщепляет или изменяет токсичные вещества, такие как алкоголь и большинство лекарственных средств, в процессе, называемом метаболизмом лекарств. Иногда это приводит к отравлению, когда метаболит более токсичен, чем его предшественник.
Предпочтительно, токсины конъюгированы, чтобы способствовать выведению с желчью или мочой. Печень расщепляет инсулин и другие гормоны.
Желчь
Желчь — это жидкость, вырабатываемая печенью, которая помогает процессу пищеварения и всасыванию липидов в тонком кишечнике.
Цели обучения
Обобщить состав и функцию желчи
Основные выводы
Ключевые моменты
- Желчь — это композиция из следующих материалов: воды (85%), желчных солей (10%), слизи и пигментов (3%), жиров (1%), неорганических солей (0,7%) и холестерина (0,3%). ).
- Желчь может стекать непосредственно в двенадцатиперстную кишку или временно накапливаться в желчном пузыре.
- Щелочная желчь также нейтрализует избыток желудочной кислоты в тонком кишечнике.
Ключевые термины
- желчь : Горький, коричневато-желтый или зеленовато-желтый секрет, вырабатываемый печенью, накапливающийся в желчном пузыре и выделяемый в двенадцатиперстную кишку, где он помогает процессу пищеварения.
Желчь : Микрофотография желчи (желтый материал) при биопсии печени.
Желчь или желчь — это горьковатая жидкость от темно-зеленого до желтовато-коричневого цвета, вырабатываемая печенью и помогающая процессу переваривания липидов в тонком кишечнике.Желчь хранится в желчном пузыре, а после еды выводится в двенадцатиперстную кишку через желчный проток. Желчь состоит из следующих материалов: воды (85%), желчных солей (10%), слизи и пигментов (3%), жиров (1%), неорганических солей (0,7%) и холестерина (0,3%).
Желчь действует как поверхностно-активное вещество, помогая эмульгировать жиры в пище так же, как мыло эмульгирует жир. Соли желчных кислот являются ионно заряженными, с гидрофобным концом и гидрофильным концом.
При контакте с водой, смешанной с жиром, например, в тонком кишечнике, соли желчных кислот собираются вокруг жировой капли, причем их гидрофобная сторона направлена в сторону жира, а их гидрофильная сторона — в сторону воды.Это увеличивает площадь поверхности жира и обеспечивает больший доступ ферментов поджелудочной железы, которые расщепляют жиры.
Поскольку желчь увеличивает всасывание жиров, она играет важную роль в усвоении жирорастворимых витаминов, таких как витамины D, E, K и A.
Помимо своей пищеварительной функции, желчь служит также путем выведения билирубина, побочного продукта жизнедеятельности эритроцитов, который перерабатывается печенью. Щелочная желчь также нейтрализует избыток желудочной кислоты, прежде чем она попадет в подвздошную кишку, последний отдел тонкой кишки.
Соли желчных кислот также действуют как бактерициды, уничтожая многие микробы, которые могут присутствовать в пище.
Действие солей желчных кислот на липиды : соли желчных кислот собираются вокруг жира и разделяют их на маленькие капельки, называемые мицеллами.
Анатомия и физиология печени
Анатомия и физиология печени
Анатомия и физиология
печени
Развитие печени человека начинается на третьей неделе беременности и достигает зрелой архитектуры примерно до 15 лет.Наибольшего относительного размера, 10% от веса плода, он достигает примерно на девятой неделе. У здорового новорожденного это около 5% массы тела. Печень составляет около 2% веса тела взрослого человека. Он весит около 1400 г у взрослой женщины и около 1800 г. у мужчины. *
Печень расположена в правом подреберье.
брюшной полости, чуть ниже диафрагмы. Он почти полностью находится за грудной клеткой, но нижний край можно прощупать по правому реберному краю во время вдоха.Соединительная ткань
слой, называемый капсулой Глиссона, покрывает поверхность печени. Капсула охватывает все сосуды печени, кроме самых мелких. * Серповидная связка прикрепляет печень к брюшной стенке и диафрагме и разделяет печень на большую правую долю и меньшую левую долю.
В 1957 году французский хирург Клод Куино описал 8 сегментов печени. С тех пор радиографические исследования описывают в среднем двадцать сегментов на основе распределения кровоснабжения *.Каждый сегмент имеет свои собственные независимые сосудистые и желчные ветви. Хирурги используют эти независимые сегменты при резекции печени по поводу опухоли или трансплантации. Существует как минимум три причины, по которым сегментарная резекция превосходит простую клиновидную резекцию. Во-первых, сегментарная резекция сводит к минимуму кровопотерю, поскольку плотность сосудов снижается на границах между сегментами. Во-вторых, это приводит к более эффективному удалению опухолей для тех видов рака, которые распространяются через внутрисегментарные ветви воротной вены.В-третьих, сегментарная резекция сохраняет нормальную печень, позволяя повторить частичную гепатэктомию *.
Каждый сегмент печени делится на дольки. Дольки обычно представляют собой дискретные гексагональные скопления гепатоцитов. Гепатоциты собираются в виде пластинок, исходящих от центральной вены. Дольки на своей периферии обслуживаются артериальными, венозными и желчными сосудами. Эта модель полезна для учебных целей, но больше напоминает дольку взрослой свиньи, чем человеческую.В дольках человека есть небольшая соединительная ткань, отделяющая одну дольку от другой. Малочисленность соединительной ткани затрудняет идентификацию портальных триад и границ отдельных долек. Центральные вены легче идентифицировать из-за их большого просвета и отсутствия соединительной ткани, которая покрывает сосуды портальной триады.
Дольки состоят из гепатоцитов и промежутков между ними.Синусоиды — это промежутки между пластинками гепатоцитов. Синусоиды получают кровь от портальных триад. Около 25% общего сердечного выброса попадает в синусоиды через портальные и артериальные сосуды. Семьдесят пять процентов крови, поступающей в печень, поступает
через воротную вену; оставшиеся 25% — это насыщенная кислородом кровь
который переносится печеночной артерией. Кровь смешивается, проходит через синусоиды, омывает гепатоциты и стекает в центральную вену.
Около 1.Каждую минуту из печени выходит 5 литров крови.
Печень занимает центральное место во многих физиологических
функций, в том числе:
- Удаление поврежденных эритроцитов и бактерий путем фагоцитоза
- Управление питательными веществами
- Синтез белков плазмы, таких как
альбумин, глобулин, протеин C, инсулиноподобный фактор роста, факторы свертывания крови и т. д. - Биотрансформация
токсины, гормоны и лекарства - Хранение витаминов и минералов
Фагоцитоз
Продолжительность жизни красных кровяных телец (эритроцитов) составляет около 120 дней.Ретикулоэндотелиальные (макрофагальные) клетки в селезенке, печени и костном мозге в первую очередь отвечают за удаление патогенов и мусора. Клетки Купфера — это ретикулоэндотелиальные клетки, расположенные в синусоидах печени, которые убирают поврежденные эритроциты и бактерии по мере их прохождения. Сотни миллионов эритроцитов удаляются ретикулоэндотелиальной системой каждую минуту. Клетки Купфера, как и другие ретикулоэндотелиальные макрофаги, лизируют эритроциты на гем и глобин. Глобин далее катаболизируется до полипептидных компонентов для повторного использования.Гем расщепляется на биливердин и железо. Биливердин превращается в билирубин. Железо транспортируется трансферрином в печень и селезенку для хранения и в кости для кроветворения.
Около 85% билирубина образуется в результате лизиса эритроцитов, остальное — при расщеплении других гемопротеинов, таких как миоглобин, цитохромы и пероксидазы. Клетки Купфера, как и другие ретикулоэндотелиальные макрофаги, выделяют билирубин в кровь. В крови билирубин связывается с альбумином. Соединение альбумин / билирубин достаточно мало, чтобы проходить через эндотелиальные отверстия в пространство Диссе, где оно контактирует с гепатоцитом.
Гепатоциты отщепляют билирубин от альбумина и поглощают билирубин. В цитоплазме гепатоцитов билирубин конъюгирован с глюкуроновой кислотой. Билирубин-уридиндифосфатглюкуронилтрансфераза (UDPGT) катализирует связывание глюкуроновой кислоты и билирубина с образованием водорастворимого билирубина. Водорастворимый конъюгированный билирубин секретируется в канальцы вместе с водой, электролитами, бикарбонатом, желчными кислотами, солями, холестерином и фосфолипидами. Эта комбинация называется желчью и служит детергентом, удерживающим желчь растворимой в желчных путях.Желчные оттоки из канала > канал Геринга> желчные протоки> общий печеночный проток> желчный пузырь> общий желчный проток> ампула ватера> двенадцатиперстная кишка . *
В двенадцатиперстной кишке соли желчных кислот прикрепляются к жировым шарикам, образуя более мелкие мицеллы, которые собирают жирные кислоты и глицерин. Мицеллы перемещаются в тощую кишку, где доставляют свой груз к кишечному эпителию. Внутри эпителиальных клеток глицерин и жирные кислоты соединяются с образованием триглицеридов. Наконец, триглицериды присоединяются к холестерину, а к поверхности добавляются белки; создание хиломикрона.
Липидный менеджмент *
Печень получает различные липидные формы, включая остатки хиломикронов, липопротеины очень низкой плотности (ЛПОНП), липопротеины низкой плотности (ЛПНП), липопротеины высокой плотности (ЛПВП) и жирные кислоты. Большие молекулы липопротеинов разбиваются на более мелкие единицы литическим действием липопротеинлипазы (ЛПЛ), экспрессируемой на эндотелии сосудов. Циркулирующие липопротеины, достаточно мелкие, чтобы попасть в пространство Диссе, прикрепляются к рецепторам гепатоцита.Эти остатки липопротеинов удерживаются возле поверхности гептоцита и подвергаются воздействию соединений липазы печени. Рецепторы липопротеинов низкой плотности переносят фрагменты липопротеинов в гепатоцит в процессе эндоцитоза.
- Хиломикроны — продукт кишечной упаковки пищевых жиров. Хиломикроны продуцируются в ворсинах двенадцатиперстной кишки и секретируются в лимфатические сосуды для доставки в грудной проток > подключичная вена> верхняя полая вена> правый желудочек> легкие> левый желудочек> аорта> печеночная артерия> синусоид. Хиломикроны имеют диаметр 75-1200 нм. Они содержат 98% липидов и 2% белка. Хиломикроны разлагаются в крови при контакте с LPL. По мере удаления жирных кислот хиломикроны становятся меньше и плотнее. Потеря жирных кислот приводит к образованию остатков хиломикронов различного размера и плотности, когда они, наконец, достигают печени. Печеночная липаза, экспрессируемая синусоидальным эндотелием печени и гепатоцитами, продолжает деградацию остатка.
- Липопротеины очень низкой плотности (ЛПОНП) синтезируются в основном в гепатоцитах.ЛПОНП колеблются от 30 до 80 нм. Они содержат 90% липидов и 10% белка. Их цель — транспортировать триглицериды, вырабатываемые в печени, в плазму для использования или хранения за пределами печени.
- Липопротеины низкой плотности (ЛПНП) образуются из ЛПОНП в плазме под действием липазы. Диаметр ЛПНП составляет около 20 нм. Они содержат 70% липидов и 30% белков. ЛПНП распределяют холестерин по всему телу. Холестерин является важным компонентом: ЛПОНП, клеточных мембран, гормонов, желчи и т. Д.
- Липопротеины высокой плотности (ЛПВП) — это маленькие липопротеиновые частицы (5-15 нм), образующиеся в печени и кишечнике.Их диаметр колеблется от 5 до 15 нм. Они содержат 50% липидов и 50% белка. ЛПВП собирают фрагменты холестерина и липопротеинов из крови и бляшек кровеносных сосудов и возвращают их в печень для повторного использования.
- Жирные кислоты представляют собой линейные углеводородные цепи, которые являются основными составляющими пищевых липопротеинов (триглицеридов). Печень расщепляет липопротеины с помощью печеночной липазы или синтезирует жирные кислоты из источников углеводов. Когда углеводные источники энергии являются низкими, жирные кислоты окисляются для получения энергии.
Управление углеводами:
Когда потребление энергии превышает выработку, печень сохраняет излишки глюкозы в виде гликогена. Когда выработка энергии превышает потребление энергии, печень реагирует высвобождением накопленной энергии в виде глюкозы.
Глюкоза является предпочтительным источником энергии для большинства тканей, но организм поддерживает очень ограниченные запасы свободно циркулирующей глюкозы. Некоторые ткани, такие как мозг, эритроциты, хрусталик и роговица, почти исключительно используют глюкозу.Чтобы обеспечить эти ткани, когда уровень глюкозы в крови падает, печень лизирует гликоген. Гликоген — это сложная молекула, состоящая из тысяч единиц глюкозы. Гепатоциты и миоциты хранят глюкозу в виде гранул внутриклеточного гликогена.
Печень играет центральную роль в управлении уровнем глюкозы в крови, потому что печень — единственный орган, который может накапливать и выделять глюкозу в кровь для использования другими органами. После еды печень удаляет избыток глюкозы в крови и сохраняет до 8% своего веса в виде гликогена.Миоциты могут хранить около 1-2% общей мышечной массы в виде гликогена, но как только глюкоза попадает в миоцит, она должна использоваться или храниться этим миоцитом. В миоцитах отсутствует фермент, необходимый для выпуска глюкозы в кровоток.
Печень использует три метаболических процесса для управления углеводами и обеспечения адекватного уровня глюкозы в крови:
- Гликогенез — избыток глюкозы, фруктозы и галактозы
превращается в гликоген и хранится в печени. - Гликогенолиз — когда уровень глюкозы в крови падает,
печень расщепляет накопленный гликоген, чтобы поднять кровь
уровень глюкозы - Глюконеогенез — печень может синтезировать глюкозу из молочной кислоты, некоторых аминокислот и глицерина.Когда уровень глюкозы низкий, печень может получать энергию за счет метаболизма жирных кислот, которые могут сохранять доступную глюкозу.
Управление белками:
Пищевой белок денатурируется желудочными кислотами и переваривается в аминокислоты в тонком кишечнике. Аминокислоты абсорбируются тонким кишечником и доставляются в печень через портальную систему кровообращения. До 50% потребности печени в энергии можно удовлетворить за счет окисления аминокислот. Окислительное дезаминирование расщепляет аминокислоты на кетокислоту и молекулу аммиака.Кетокислота используется в цикле Креба для производства АТФ. Печень объединяет аммиак с CO 2 с образованием мочевины и H 2 O.
Печень также использует пищевые аминокислоты и аминокислоты, высвобождаемые при катаболизме нормальной ткани, для синтеза собственных белков и ферментов, а также белков плазмы. Белки плазмы, продуцируемые гепатоцитами, включают: альбумин, фибриноген, протромбин, α-фетопротеин, α2-макроглобин, гемопексин, трансферрин, комплементарные компоненты C 3 , C 6 и C 1 , a 1 -антитрипсин, Caer и Т. Д. •
- Альбумин вырабатывается только печенью и составляет около 50% от общего синтеза белка. В нормальной печени ежедневно синтезируется около 12 граммов альбумина. * У пациентов с декомпенсированным циррозом печени вырабатывается только около 4 граммов в день. Около 40% общего альбумина находится внутри глаза.
- α-фетопротеин достигает пика примерно на 16 неделе беременности и исчезает через несколько недель после рождения. Он может появиться снова в связи с хроническим гепатитом и рядом карцином
- Дефицит a1-антитрипсина передается по наследству
- a2-макроглобин действует как ингибитор протеазы.Он активен в ингибировании тромбина и плазмина.
- транспортирует гем в плазме, защищая ткани от окислительного действия гема.
- — это глобулин, который транспортирует гем в костный мозг для включения в предшественники эритроидов.
- помогают иммунной системе поднять иммунный ответ.
- является основным белком плазмы, несущим медь.
Гемопексин
Трансферрин
Компоненты комплемента
Церулоплазмин
Детоксикация и метаболизм лекарств
Гепатоциты помогают организму выводить ксенобиотики (токсины), превращая их в более выводимые полярные соединения с помощью двухэтапного процесса.В ФАЗЕ I (биотрансформация) ферменты печени цитохрома p450 и НАДФН-цитохром с редуктаза катализируют гидролиз, восстановление и гидроксилирование ксенобиотика. Эти химические реакции добавляют или открывают функциональные группы, такие как -OH, -SH, -Nh3 или -COOH на веществе. Это подготавливает его к конъюгации с полярным водорастворимым веществом. ФАЗА II (конъюгация) печеночные ферменты, такие как глюкуронозилтрансфераза, сульфотрансфераза, глутатион-S-трансфераза и ацетилтрансфераза, добавляют аддукты глюкуронида, сульфата, глутатиона или ацетила к функциональной группе, делая конъюгат более водорастворимым и более легко выводимым с мочой.
В общем, реакции фазы I и фазы II служат для минимизации накопления посторонних веществ за счет увеличения их растворимости в воде и их выведения. Однако эти реакции могут также преобразовать некоторые ксенобиотики из нетоксичного вещества в токсичный метаболит. Ацетаминофен представляет собой пример биотрансформации нетоксичного лекарственного средства в гепатотоксический метаболит N-ацетил-п-бензохинонимин под действием цитохрома P. Производство токсичных метаболитов в печени может вызвать повреждение печени.
Витамины
Печень также играет
важную роль в хранении витаминов и минералов ( железа и ). Около 80%
Запасы витамина А в организме сосредоточены в каплях жира в звездчатых клетках печени. При патологических состояниях, таких как фиброз печени или цирроз печени, звездчатые клетки теряют витамин А, трансформируются в фибробласты или миофибробласты и начинают продуцировать большое количество коллагена и адгезивных гликопротеинов.* Нормальных запасов витамина А достаточно, чтобы предотвратить его дефицит примерно на 10 месяцев. Печень
также содержит годовой запас B12. Запасы витамина D составляют примерно 3-4 месяца. Небольшие количества витаминов E и K и витамина C накапливаются в печени для облегчения функций печени.
© RnCeus.com
Изображение, функция, условия, тесты, методы лечения
Источник изображения
© 2014 WebMD, LLC. Все права защищены.
Печень, вид спереди
Печень — это большой мясистый орган, расположенный на правой стороне живота. При весе около 3 фунтов печень красновато-коричневого цвета и на ощупь эластичная. Обычно вы не чувствуете печень, потому что она защищена грудной клеткой.
Печень состоит из двух больших частей, называемых правой и левой долями. Желчный пузырь находится под печенью, вместе с частями поджелудочной железы и кишечника. Печень и эти органы работают вместе, чтобы переваривать, усваивать и обрабатывать пищу.
Основная функция печени — фильтровать кровь, поступающую из пищеварительного тракта, прежде чем передать ее остальным частям тела. Печень также очищает химические вещества и метаболизирует лекарства. При этом печень выделяет желчь, которая попадает обратно в кишечник. Печень также вырабатывает белки, важные для свертывания крови и других функций.
Заболевания печени
Типы заболеваний печени включают:
- Гепатит: воспаление печени, обычно вызываемое вирусами, такими как гепатит A, B и C.Гепатит может иметь неинфекционные причины, включая употребление алкоголя, наркотики, аллергические реакции или ожирение.
- Цирроз: длительное повреждение печени по любой причине может привести к необратимому рубцеванию, называемому циррозом. Затем печень перестает нормально функционировать.
- Рак печени: наиболее распространенный тип рака печени, гепатоцеллюлярная карцинома, почти всегда возникает после цирроза.
- Печеночная недостаточность: Печеночная недостаточность имеет множество причин, включая инфекции, генетические заболевания и чрезмерное употребление алкоголя.
- Асцит: в результате цирроза печени жидкость (асцит) попадает в живот, который становится раздутым и тяжелым.
- Желчные камни: если желчный камень застревает в желчном протоке, дренирующем печень, может возникнуть гепатит и инфекция желчных протоков (холангит).
- Гемохроматоз: Гемохроматоз позволяет железу откладываться в печени, повреждая ее. Железо также откладывается по всему телу, вызывая множество других проблем со здоровьем.
- Первичный склерозирующий холангит: редкое заболевание с неизвестными причинами, первичный склерозирующий холангит вызывает воспаление и рубцевание желчных протоков в печени.
- Первичный билиарный цирроз: при этом редком заболевании неясный процесс медленно разрушает желчные протоки в печени. Со временем развивается стойкое рубцевание печени (цирроз).
22.7B: Анатомия печени
- Последнее обновление
- Сохранить как PDF
- Ключевые моменты
- Ключевые термины
- Печень
- Доли печени
Печень расположена в брюшной полости и состоит из четырех долей.
Цели обучения
- Подробное описание анатомии печени
Ключевые моменты
- Печень человека обычно весит 1,44–1,66 кг (3,2–3,7 фунта) и представляет собой мягкий розовато-коричневый треугольный орган.
- Печень является одновременно самым большим внутренним органом (самым большим органом в целом является кожа) и самой большой железой в организме человека.
- Печень связана с двумя крупными кровеносными сосудами: печеночной артерией и воротной веной.
- Традиционно печень делится на четыре доли: левую, правую, хвостатую и квадратную. Доли делятся на дольки, функциональные единицы печени.
- Каждая долька состоит из миллионов печеночных клеток, которые являются основными метаболическими клетками печени.
Ключевые термины
- долька : Подразделение четырех основных долей печени, основной функциональной единицы печени.
Печень
Печень человека является одновременно самым большим внутренним органом (самым большим органом в целом является кожа) и самой большой железой в организме человека.Это мягкий розовато-коричневый треугольный орган, обычно весящий 1,44–1,66 кг (3,2–3,7 фунта).
Печень выполняет широкий спектр функций, включая детоксикацию, синтез белка и производство биохимических веществ, необходимых для пищеварения. Он расположен в правом верхнем квадранте брюшной полости, чуть ниже диафрагмы. Печень находится справа от желудка и покрывает желчный пузырь.
Положение печени : пространственное соотношение между печенью, желудком, желчным пузырем и поджелудочной железой.Печень видна над желудком, желчным пузырем и поджелудочной железой.
Печень связана с двумя крупными кровеносными сосудами, печеночной артерией и воротной веной. Печеночная артерия переносит кровь из аорты в печень, тогда как воротная вена переносит кровь, содержащую переваренные питательные вещества, из всего желудочно-кишечного тракта, а также из селезенки и поджелудочной железы в печень. Эти кровеносные сосуды подразделяются на капилляры, которые затем переходят в дольку.
Доли печени
Традиционно печень делится на четыре доли: левую, правую, хвостатую и квадратную.Доли делятся на дольки, функциональные единицы печени. Каждая долька состоит из миллионов печеночных клеток, которые являются основными метаболическими клетками печени.
Завод по переработке токсичных веществ: анатомия печени
Печень — друг многих. Если судить по нескольким моим друзьям из колледжа, то для некоторых это лучший друг .Я с любовью вспоминаю, как был на вечеринке, где мальчик по имени Эндрю громко провозгласил свою любовь к своей бедной, перегруженной и малооплачиваемой печени в форме стихотворения, к восторгу группы гуляк, которые, как и Эндрю, не чувствовали боли в себе. этот момент. Это была интересная ода. Я поставил ему твердую 7 баллов за усилия.
Прежде чем я продолжу, тебе нужно найти свою печень. Было бы странно говорить о чем-то в своем теле, не зная, где именно. Положите руку под грудину, в пространство между ложными ребрами.Под вашей рукой находится ваша печень, самая большая железа в человеческом теле и второй по величине орган (ваша кожа — первая!). Печень расположена в брюшной полости, чуть ниже диафрагмы. Я уверен, что ваш врач пальпировал его во время медицинского осмотра, чтобы убедиться, что он нормальный.
Изображение из Атласа анатомии человека.
Но что такого в этом большом и загруженном органе, который помогает (а иногда и мешает) нам? Читай дальше что бы узнать!
1. Занят, занят, занят: функции печени
Хотя да, печень служит органом управления организмом, когда человек употребляет алкоголь, печень выполняет целый ряд других важных функций, включая метаболические и пищеварительные функции.Функции печени включают помощь в переваривании жиров, поддержание баланса глюкозы в крови, выработку белков крови, детоксикацию крови и накопление витаминов.
Просмотрите эту таблицу, чтобы получить краткое изложение:
Помогает переваривать жиры | Печень выделяет желчь в желчный пузырь | Желчь способствует пищеварению за счет эмульгирования липидов в пище |
Поддержание баланса глюкозы в крови | Печень производит и хранит гликоген | Хранение глюкозы через гликоген посредством функций глюконеогенеза, гликогенолиза и гликогенеза |
Производят белки крови | Белки крови, продуцируемые печенью, включают фибриноген, протромбин, альбумин и глобулин | Печень производит белки крови, которые способствуют свертыванию (фибриноген, протромбин), поддерживают водный баланс (альбумин) и поддерживают иммунитет |
Детоксикация крови | Кровь течет из кишечника через воротную вену печени в печень | Клетки печени расщепляют избыток гормонов и токсичных веществ и превращают аммиак в мочевину |
Магазин витаминов | Печень хранит витамин A, витамин D, витамин B12, витамин K, железо и медь | Железо хранится в печени в виде ферретина, витамина А (ретинол) и витамина D (кальциферол) |
Посмотрите на все эти функции! Печень даже не стоит возиться.
2. Что, где, когда, как: анатомия печени
Если вы посмотрите на печень, вы, вероятно, увидите темно-красную, э … каплю. Я сказал это. Похоже на каплю. Обещаю, это совсем не так! О печени можно говорить двумя способами: по внешнему виду (доли) и по функциональным единицам (сегментам).
Мы сделаем и то, и другое.
Доли печени
Видна серповидная связка, которая отделяет маленькую левую долю от более крупной правой доли .
Вид на печень со стороны диафрагмы. Изображение из Атласа анатомии человека.
Квадратная доля и хвостатая доля имеют между собой отверстие для воротной вены печени.
Печень, вид с висцеральной поверхности. Изображение из Атласа анатомии человека.
Сегменты печени
Названный классификацией Кунино (скороговорка) в честь врача, который впервые их описал, восемь сегментов (один сегмент классифицируется на верхний и нижний сегменты, поэтому он больше похож на девять) печени названы в соответствии с их соответствующими функциями. .Каждый сегмент обеспечивает четкий приток, отток и отток желчи (желчи) из сосудов.
изображений из Атласа анатомии человека.
Эти сегменты часто называют хирургическими сегментами печени, потому что они используются при резекции для сохранения своих функций.
3. Добыча: желчный пузырь и печень
Печень действует не одна — в конце концов, всем нужны друзья. На нижней стороне печени находится выпуклый мышечно-мембранозный мешок, называемый желчным пузырем.Он служит резервуаром для желчи, которая выделяется печенью. Желчь — это зеленовато-коричневатая горькая жидкость, которая помогает переваривать липиды в тонком кишечнике.
Изображение из Атласа анатомии человека.
Секретируется в общий желчный проток через общий печеночный проток из печени или пузырный проток из желчного пузыря, желчь может секретироваться непосредственно в двенадцатиперстную кишку или храниться для дальнейшего использования в желчном пузыре.
4. Почему у нас не может быть хороших вещей? Болезни и печени
Диабет
Если вы не прочитали это как «diabeetus» в голосе Уилфорда Бримли, примите мои поздравления — вы лучше меня.Сахарный диабет или просто диабет — это группа заболеваний, которые влияют на то, как организм использует глюкозу. Для тех из вас, кто играет в домашнюю игру, глюкоза является основным топливом для мозга. Это также важный источник энергии для ваших клеток.
Диабет имеет две основные причины: потеря инсулин-продуцирующих клеток поджелудочной железы (тип 1) или инсулинорезистентность (тип 2). Оба влияют на способность печени расщеплять гликоген (синтезируемый и хранящийся в основном в печени), поглощать глюкозу для образования гликогена или стимулировать транспорт этих сахаров в другие части тела.
Гепатит
Гепатит — это воспаление печени, вызванное различными причинами, такими как вирусы, токсины, аутоиммунитет или наследственные заболевания. Существуют разные типы вируса гепатита, но мы поговорим о двух: A и B.
Гепатит А передается через контакт с калом инфицированного человека. В то время как вы, возможно, думаете: «Как я мог войти в контакт с , а не с ?!», Подумайте о том, сколько людей в мире не моют руки.Также есть неочищенная питьевая вода.
Большинство людей знакомы с гепатитом B, который передается через физиологические жидкости инфицированного человека, такие как кровь или сперма. Повторное использование игл — распространенный способ распространения вируса, равно как и незащищенный секс. Вирус также может передаваться от инфицированной женщины ее ребенку при рождении.
Симптомы гепатита включают пожелтение кожи и глаз, известное как желтуха, и ощущение, будто у вас грипп. Признаками также являются темная моча и бледный стул.В некоторых случаях симптомы могут отсутствовать. Хотя гепатит обычно проходит сам по себе через несколько месяцев, если его не лечить, он называется хроническим гепатитом, который длится всю жизнь. Хронический гепатит B может привести к рубцеванию печени, печеночной недостаточности или раку печени. Простой анализ крови определит, инфицированы вы или нет.
Прочие болезни
Поскольку печень является хранилищем и очистным сооружением для токсичных веществ, неудивительно, что с ней связано несколько заболеваний.Помимо гепатита, наиболее распространенными заболеваниями печени являются токсические заболевания печени и цирроз. Токсическое заболевание печени — это общий термин для обозначения любого расстройства, вызванного различными лекарствами или химическими веществами из окружающей среды, такими как алкоголь. Цирроз, обычно вызываемый обильным и длительным употреблением алкоголя, представляет собой образование фиброзной ткани вместо клеток печени, погибших из-за повреждения. Цирроз вызывает хроническую печеночную недостаточность.
Эта красноватая капля в животе ответственна за многое. Итак, благодарите свою печень, когда вы идете выпить с друзьями, или когда вы заставляете свои мышцы или мозг делать… почти все, что угодно.
Не забудьте подписаться на блог Visible Body , чтобы узнать больше об анатомии!
Вы инструктор? У нас есть отмеченные наградами 3D-продукты и ресурсы для вашего курса анатомии и физиологии! Узнайте больше здесь.
Похожие сообщения:
Анатомия и физиология печени
Различные функции печени выполняются клетками печени или гепатоцитами.Большая часть массы печени расположена на правой стороне тела, где она спускается снизу к правой почке.
Анатомия и физиология печени и обзор печени
Анатомия и физиология печени 21 анатомия печень — самый большой орган человеческого тела. Рисунок 21 весит примерно 1500 г и расположен в верхнем правом углу живота.
Анатомия и физиология печени . Печень — самый большой орган в нашем теле, она выполняет синтетическую и метаболическую функцию и действует как хранилище, нет мембраны между синозоидами и клетками печени. CVP передается в печень.Печень производит и выделяет желчь, необходимую для переваривания пищи. Печень состоит из очень мягких тканей розовато-коричневого цвета, заключенных в капсулу из соединительной ткани.
Печень представляет собой орган примерно треугольной формы, который проходит через всю брюшную полость чуть ниже диафрагмы. Он расположен в правом верхнем квадранте брюшной полости, чуть ниже диафрагмы. Этот орган тесно связан с тонкой кишкой, обрабатывающей обогащенную питательными веществами венозную кровь, которая покидает пищеварительный тракт.
Наружный отдел отмечен на передней части печени серповидной связкой, которая соединяется с коронарной связкой у верхнего края печени. Анатомия и функция печени анатомия и физиология человека видео 3D-анимация elearnin. Он достигает своего наибольшего относительного размера 10 веса плода примерно на девятой неделе.
Анатомия макроанатомии печени. Часть желчи отводится непосредственно в двенадцатиперстную кишку, а часть накапливается в желчном пузыре.Печень выполняет несколько функций в углеводном обмене.
Печень выполняет широкий спектр функций, включая синтез белка детоксикации и производство биохимических веществ, необходимых для пищеварения. Анатомия и физиология печени Развитие печени человека начинается на третьей неделе беременности и не достигает зрелой архитектуры примерно до 15 лет. Печень находится справа от желудка и покрывает желчный пузырь.
Анатомия печени Печень расположена в верхней правой части брюшной полости под диафрагмой и наверху желудка, правой почки и кишечника.Анатомия и функция печени анатомия и физиология человека видео 3D-анимация elearnin. Печень функционально разделена на две доли — правую и левую.
Анатомия и физиология печени. Печень в форме конуса представляет собой темно-красновато-коричневый орган, который весит около 3 фунтов. Кровь из печеночной артерии и воротной вены распределяется и течет в синусоиды через портальные тракты. Кровь покидает синусоиды, попадая в ветви печеночной вены, которые соединяются в три основные ветви, прежде чем попасть в нижнюю полую вену.
Анатомия и физиология печени
Печень как орган Физиология желудочно-кишечного тракта
Анатомия и физиология Желчный пузырь пищеварительной системы
Как работает печень Hot Sg Health
Анатомия и физиология пищеварительной системы Желчный пузырь, желчное дерево, камни в желчном пузыре, анатомия
Анатомия брюшной полости от Marieb En Hoehn K Анатомия человека
Анатомия и физиология печени
Что делает печень
Анатомия печени 4 и физиология абдоминального отдела живота 9000 Niverdom Zo Wer4 Области
Анатомия и физиология печени
Анатомия печени P гизиология и импорация для анестезии
Mblex Review Анатомия и физиология пищеварительной системы
Карточки по анатомии и физиологии печени Quizlet
Что связывает желчный пузырь и поджелудочную железу с модулем
Анатомия и физиология печени 9000 Ключевой модуль анатомии и физиологии
Секреторные функции печени и пищеварительного тракта Доусон
Циклопедия анатомии и физиологии Анатомия
Анатомия печени Физиология и патология
Учебное пособие по анатомии и физиологии печеночной портальной системы
Анатомия и физиология 1833
анатомия и физиология печени
Easy Notes on Liver Learning всего за 4 минуты Earth S Lab
Модуль физиологии анатомии печени Сын osim
Стоматология и медицина Скачать бесплатно Живот Селезенка Печень
Печень Безграничная Анатомия и физиология
Анатомия и физиология Цирроз печени
Физиология печени Анатомия Медицина Com
Печень Анатомия и физиология Человеческое тело 9000 Vector
Печень 1 Ppt Печень Обзор анатомии и физиологии
Левая доля печени Обзор Научные темы
Печень — AMBOSS
Резюме
Печень представляет собой клиновидный орган, расположенный под диафрагмой справа верхний квадрант живота.Он покрыт капсулой и связан с окружающими структурами связками. Структуры порта гепатиса находятся в щели между двумя из четырех долей печени. Собственно печеночная артерия и воротная вена обеспечивают двойное кровоснабжение печени. Микроскопически печень разделена на дольки, каждая из которых имеет центральную вену и портальную триаду. Каждая портальная триада состоит из артерии, вены и желчного протока и сопровождается лимфатическими сосудами и ветвью блуждающего нерва. Паренхима печени состоит из гепатоцитов и синусоидов печени.Синусоиды печени стекают в центральную вену каждой дольки. Печень отвечает за энергетический обмен, синтез различных веществ (например, глюкозы, кетонов, желчной кислоты), регуляцию гомеостаза глюкозы, хранение питательных веществ и выведение / выведение токсинов (например, этанола) и продуктов жизнедеятельности. У плодов печень является участком эритропоэза от 6 недель беременности до рождения. Во время эмбриогенеза печень происходит от энтодермы. Круглая связка образуется из облитерированной пупочной вены и располагается в свободном крае серповидной связки.
Общая анатомия
Общая структура
- Самая большая железа в теле
- Вес: ∼ 1,2–1,5 кг у взрослых (2,6–3,3 фунта) [1] [2]
- Клиновидная форма
- Состоит из четырех долей:
- Правый (самый большой)
- Левый
- Квадратный
- Хвостатый
- Обычно разделен на 8 сегментов
- Окружен капсулой печени (два слоя)
- Наружный серозный слой, производный от брюшины, который покрывает всю печень (кроме оголенной области печени)
- Внутренний волокнистый слой ( Капсула глиссона), покрывающая всю печень (включая оголенную область печени), печеночную артерию, воротную вену и желчные протоки
- Структуры Porta hepatis
Расположение
- Расположение: под диафрагмой в правом верхнем углу живота.
Сосудистая сеть
Как часть двойного кровоснабжения печени, воротная вена позволяет ткани оставаться насыщенной кислородом и сохранять функцию в случае закупорки печеночной артерии.
Иннервация
Расширение капсулы приводит к хорошо локализованной острой боли, как при асците, воспалении или раке печени.
Каталожные номера: [3] [4] [5] [6]
Микроскопическая анатомия
- Висцеральная брюшина: сероза, покрывающая печень
- Дольки: листы соединительной ткани делят печень на небольшие шестиугольные единицы, называемые дольками.Они состоят из:
- Паренхима
- Состоит преимущественно из гепатоцитов
- Печеночные синусоиды; представляют собой крупные капилляры, выстланные эндотелиальными клетками с высокими отверстиями: кровь течет через синусоиды и впадает в центральную вену каждой дольки.
- Функции
- Поглощение питательных веществ из крови и секреция продуктов, синтезируемых специальными переносчиками, в кровь
- Клетки Купфера (разновидность макрофагов) размещаются в синусоидах.Эти клетки фагоцитируют инородные частицы, бактерии и поврежденные старые клетки крови.
- Заполненное плазмой пространство между синусоидами и гепатоцитами называется перисинусоидальным пространством (Диссе): содержит звездчатые клетки печени (клетки Ито), которые хранят витамин А и являются основным источником образования внеклеточного матрикса при повреждении печени (образование рубцовая ткань → фиброз)
- Гистологические зоны:
Зона I — первая, а зона III — последняя, куда поступает О 2 .
Зона II поражена желтой лихорадкой.
Каталожные номера: [3] [5]
Функция
| Функции печени | |
|---|---|
| Функция | Связанные биохимические пути |
| Энергетический метаболизм | |
| Синтез | |
| Хранение | |
| Детоксикация и выведение / выведение | |

 В переднем отделе правой продольной борозды лежит желчный пузырь,
В переднем отделе правой продольной борозды лежит желчный пузырь,
 рис. 64). Он
рис. 64). Он
 Нижняя граница идет
Нижняя граница идет