Атеросклероз грудной аорты — причины, симптомы, диагностика и лечение
Атеросклероз грудной аорты — это хроническое системное заболевание, которое характеризуется отложением липидных бляшек на участке аорты, расположенном в грудной полости. Патология клинически проявляется болями в грудной клетке некоронарного происхождения, парестезиями верхних конечностей, головокружениями и обмороками. Для диагностики применяют рентгенографию ОГП, КТ грудной аорты, УЗИ, селективную ангиографию. Лечение предполагает модификацию образа жизни, назначение гиполипидемических и антиагрегантных препаратов. При прогрессирующем атеросклерозе рекомендованы экстракорпоральные или оперативные методы лечения.
Общие сведения
Атеросклероз — самое распространенное кардиологическое заболевание, на долю которого приходится около 90% смертей от сердечно-сосудистых причин. Поражение грудной части аорты и отходящих от него артерий встречается у 40% пациентов с атеросклерозом. В последние годы наметилась тенденция к «омоложению» болезни: первые клинические и морфологические нарушения зачастую возникают в возрасте 45-50 лет. Патология чаще поражает мужчин, у женщин уровень заболеваемости повышается после наступления менопаузы.
В последние годы наметилась тенденция к «омоложению» болезни: первые клинические и морфологические нарушения зачастую возникают в возрасте 45-50 лет. Патология чаще поражает мужчин, у женщин уровень заболеваемости повышается после наступления менопаузы.
Атеросклероз грудной аорты
Причины
Атеросклеротические изменения грудной аорты, как и другие формы атеросклероза, имеют полиэтиологическое происхождение. Развитию болезни способствует ряд независимых причин, при сочетании нескольких из них риск атеросклероза возрастает в 2-4 раза. В современной кардиологии существует разные теории, объясняющие процесс формирования липидных бляшек:
- Рецепторная теория. В основе обменных нарушений лежит дислипидемия, характеризующаяся повышением ЛПНП и холестерина. Она способствует накоплению липидов в цитоплазме клеток внутренней оболочки артерий — образуются «пенистые» клетки. Дислипидемия чаще всего возникает на фоне ожирения.
- Тромбогенная теория.
 Атеросклеротическая бляшка намного быстрее формируется в участке сосуда, где расположен пристеночный или интрамуральный тромб. Тромбообразование наблюдается как реакция на локальное воспаление артерий, так и в результате системных сдвигов в свертывающей способности крови.
Атеросклеротическая бляшка намного быстрее формируется в участке сосуда, где расположен пристеночный или интрамуральный тромб. Тромбообразование наблюдается как реакция на локальное воспаление артерий, так и в результате системных сдвигов в свертывающей способности крови. - Гемодинамическая теория. Артериальная гипертензия — основная причина раннего начала атеросклеротических изменений грудной аорты. Риск появления атеросклероза увеличивается при длительном гипертоническом анамнезе и отсутствии медикаментозного контроля артериального давления.
- Нервно-метаболическая теория. Частые стрессовые и конфликтные ситуации вызывают нарушения нейроэндокринной регуляции, которые негативно влияют на жировой обмен. Ситуация усугубляется при расстройствах вегетативной иннервации сосудов.
Фактор риска
Вероятность заболеваемости атеросклерозом возрастает при наличии факторов риска. К необратимым предрасполагающим факторам относят:
- пожилой возраст;
- мужской пол;
- наличие в семейном анамнезе случаев раннего начала заболевания.

Негативное влияние оказывает курение: никотин провоцирует сосудистые спазмы и снижает эластичность артерий. Риск атеросклеротических изменений в аорте у страдающих сахарным диабетом в 3-4 раза выше, чем в популяции. Появлению атеросклероза способствует гипотиреоз.
Патогенез
Атеросклеротическая бляшка проходит 3 стадии формирования. На первой стадии атеросклероза появляются липидные полоски и пятна, которые не выступают в просвет аорты и не вызывают клинических симптомов. Под действием факторов риска болезнь переходит во вторую стадию — образование фиброзной бляшки. В участках скопления липидов разрастается соединительная ткань, и бляшка перекрывает часть сосудистого просвета.
Наиболее опасна третья стадия атеросклероза, когда формируется осложненная (нестабильная) бляшка. Происходит резкое увеличение содержания липидов, покрышка и фиброзная капсула образования истончаются. Сохраняется высокий риск эмболии более мелких сосудов детритом, вышедшим из бляшки в аортальный просвет. Поврежденная поверхность атероматозной язвы становится основой для тромбообразования. На отдаленных этапах болезни наступает кальциноз грудной аорты.
Поврежденная поверхность атероматозной язвы становится основой для тромбообразования. На отдаленных этапах болезни наступает кальциноз грудной аорты.
Симптомы
Основным проявлением аортального атеросклероза является аорталгия — давящая или жгучая боль за грудиной. Болевые ощущения возникают без видимой причины, не связаны с физической нагрузкой. Боль продолжается от нескольких часов до нескольких дней, периодически усиливается или ослабевает, но не исчезает полностью. Типична иррадиация болевого синдрома в шею, спину или верхние отделы живота.
У 5-10% больных наблюдается атипичный болевой синдром, когда неприятные ощущения изначально локализованы в спине или по боковым сторонам грудной клетки. Часто беспокоят парестезии кожи рук — ощущения ползания мурашек, покалывания или небольшого жжения. При длительном течении атеросклероза грудного отдела аорты отмечается охриплость голоса, беспокоят затруднения при проглатывании твердой пищи.
При поражении атеросклерозом начальных отделов аорты бывают приступы головокружения и обмороки.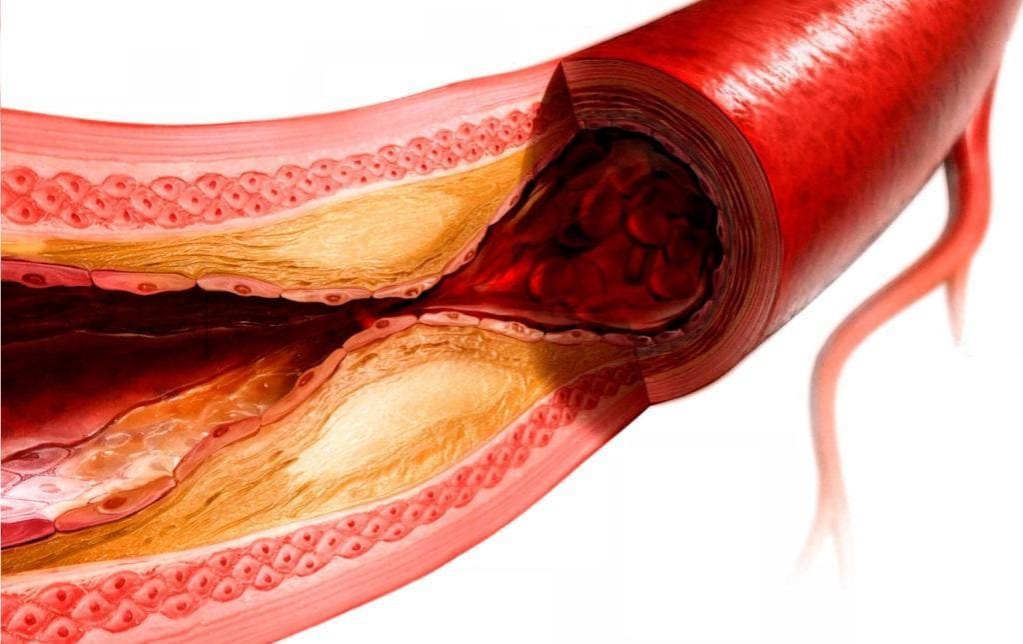 Самочувствие ухудшается при резких поворотах и наклонах головы. Характерны проявления дислипидемии — ксантомы и ксантелазмы. Они выглядят как небольшие бледно-желтые образования, располагаются преимущественно на верхнем веке. Пожилые пациенты замечают сероватую полоску по краю радужки глаза (корнеальная дуга).
Самочувствие ухудшается при резких поворотах и наклонах головы. Характерны проявления дислипидемии — ксантомы и ксантелазмы. Они выглядят как небольшие бледно-желтые образования, располагаются преимущественно на верхнем веке. Пожилые пациенты замечают сероватую полоску по краю радужки глаза (корнеальная дуга).
Осложнения
Длительно нелеченый атеросклероз приводит к дегенеративным изменениям в грудной аорте. У 25% больных со временем формируется аневризма аорты — патологическое расширение сосуда более, чем на ½ от нормы. При этом нарушается работы других органов грудной полости, которые сдавливаются расширенным и уплотненным сосудом. Грозное осложнение — расслаивающая аневризма аорты, которая в 80% случаев заканчивается летально.
Атеросклероз аорты постепенно распространяется на артериальные сосуды, отходящие от нее. Типично поражение подключичных и сонных артерий. Снижается кровоснабжение головы, шеи и верхних конечностей. Из-за хронической гипоксии головного мозга возникает энцефалопатия. При повреждении или разрывы атероматозной бляшки есть вероятность эмболии коронарных сосудов с развитием инфаркта.
При повреждении или разрывы атероматозной бляшки есть вероятность эмболии коронарных сосудов с развитием инфаркта.
Диагностика
Обследованием пациента с подозрением на атеросклероз аорты занимается терапевт-кардиолог, для исключения других причин торакальной боли могут привлекать сосудистого хирурга или пульмонолога. Типичные физикальные данные: расширение зоны притупления перкуторного звука над проекцией аорты, изменение силы и характеристики сердечных тонов, появление патологических шумов. Для постановки диагноза необходимы лабораторные и инструментальные методы:
- Рентгенологические исследования. На стандартной рентгенограмме ОГК обнаруживают расширение поперечника грудной аорты, участки отложения солей кальция. При рентгеноскопии видна усиленная пульсация. КТ позволяет обнаружить морфологические изменения аорты.
- УЗИ. Двухмерное ультразвуковое исследование грудной аорты показывает утолщение и уплотнение ее стенок, области кальциноза.
 При детальном осмотре видны неровности внутреннего контура и наличие атеросклеротических бляшек.
При детальном осмотре видны неровности внутреннего контура и наличие атеросклеротических бляшек. - Аортография. Селективная ангиография — наиболее информативный метод для распознавания атеросклеротического процесса в аорте. Исследование с контрастом помогает выявить даже незначительные изменения сосудистой стенки. Инвазивная диагностика в основном применяется на этапе подготовки к хирургической операции.
- Лабораторные анализы. Для верификации диагноза атеросклероза назначают липидный профиль. Характерно повышение в сыворотке крови общего холестерина и атерогенных липидов ЛПНП. Измеряется уровень гомоцистеина как независимого фактора риска сердечно-сосудистых поражений.
Лечение атеросклероза грудной аорты
Консервативная терапия
До начала медикаментозной терапии всем больным рекомендуют антиатеросклеротическую диету, которая предусматривает сокращение животных жиров в рационе и ограничение потребления соли. Показаны дозированные физические нагрузки и нормализация массы тела. Для замедления прогрессирования атеросклероза применяется несколько групп лекарственных препаратов:
Показаны дозированные физические нагрузки и нормализация массы тела. Для замедления прогрессирования атеросклероза применяется несколько групп лекарственных препаратов:
- Статины. Являются основными в лечении атеросклероза. Имеют мощную доказательную базу, снижают вероятность смерти от болезней сердца и сосудов на 40%. Статины не оказывают влияния на другие виды обмена, поэтому могут приниматься при сопутствующем сахарном диабете.
- Фибраты. Этот класс гиполипидемических препаратов эффективно снижает уровень ЛПНП, увеличивает количество антиатерогенных ЛПВП. Лекарства также обладают антитромботическим, антиоксидантым и противовоспалительным эффектом.
- Другие гиполипидемические средства. Для усиления фармакологического действия фибратов и статинов в терапии атеросклероза используют секвестранты желчных кислот и ингибиторы абсорбции холестерина в кишечнике. Современная группа медикаментов — препараты омега-3 кислот, которые нормализуют липидный обмен.

- Антиагреганты. Производные ацетилсалициловой кислоты и тиенопиридины назначаются на длительный срок или пожизненно для профилактики тромбоза и других грозных осложнений атеросклероза. Препараты нормализуют реологические свойства крови.
При недостаточной эффективности консервативного лечения прибегают к экстракорпоральным методам. В большинстве клиник проводят процедуру ЛНП-афереза, который помогает очистить кровь от избыточного количества атерогенных фракций липидов. Инновационный вариант терапии атеросклероза — иммуносорбция липопротеинов, которая снижает риск смерти от сердечно-сосудистой патологии.
Хирургическое лечение
При локальных поражениях аортальной стенки целесообразно выполнить эндартерэктомию. Методика предполагает удаление липидной бляшки вместе с измененной интимой сосуда для восстановления гемодинамики. Для расширения просвета грудной аорты также применяют эндоваскулярные вмешательства — постановку стента или чрескожную транслюминальную ангиопластику.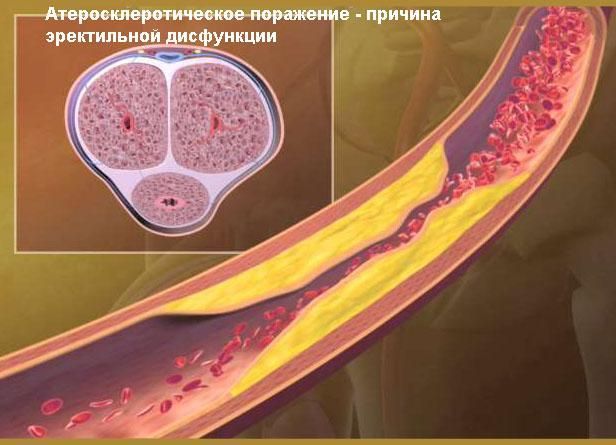
Прогноз и профилактика
При раннем выявлении атеросклероза и правильном подборе комплексной гиполипидемической терапии прогноз благоприятный. Прогрессирование заболевания замедляется, клинические проявления исчезают. При использовании современных экстракорпоральных и хирургических методик улучшение наблюдается даже у больных с запущенными поражениями грудной аорты. Первичная профилактика направлена на ослабление или устранение факторов риска.
Атеросклероз нижних конечностей: симптомы и лечение, стадии
Содержание статьи
- Клинические проявления и симптоматика
- Виды и стадии
- Как диагностировать и лечить атеросклероз нижних конечностей
- Восстановление больного после радикального вмешательства
- Профилактические действия
- Выводы
Для нас жизненно необходима правильная работа сердечно-сосудистой системы (ССС), так как от этого зависит не только здоровье, но и сама жизнь. По данным ВОЗ от инсультов и инфарктов ежегодно погибает людей на всей планете больше, чем от других заболеваний. Кроме того, закупорка кровотока может привести куда к более серьезному осложнению – гангрене ног. Поэтому давайте вместе разбираться, что такое атеросклероз вен, сосудов, артерий нижних конечностей, каковы признаки, симптомы, какие бывают стадии недуга и методы лечения.
По данным ВОЗ от инсультов и инфарктов ежегодно погибает людей на всей планете больше, чем от других заболеваний. Кроме того, закупорка кровотока может привести куда к более серьезному осложнению – гангрене ног. Поэтому давайте вместе разбираться, что такое атеросклероз вен, сосудов, артерий нижних конечностей, каковы признаки, симптомы, какие бывают стадии недуга и методы лечения.
Клинические проявления и симптоматика
У здорового человека кровь в ССС циркулирует свободно, при этом ткани питает поступающий кислород. При возникновении холестериновых бляшек на внутренних стенках сосудов сильно сужается просвет, через который проникает кровяной поток.
Из-за этого начинается отмирания тканей, так как им недостаточно питательных веществ. В свою очередь наслоения могут полностью перекрыть отверстия, что приведет к необратимому процессу и необходимости ампутации пораженной части ноги.
Вы должны знать, что при своевременном обращении в медицинское учреждение, при правильно поставленном диагнозе можно полностью избежать хирургического вмешательства. Лечащий врач назначает медикаментозную комплексную терапию по результатам обследования.
Лечащий врач назначает медикаментозную комплексную терапию по результатам обследования.
Остались вопросы?
Отправьте заявку и мы с радостью ответим на них
Типичные признаки поражения ног
При хроническом нарушении кровотока развиваются следующие симптомы ревматизма суставов у взрослых людей:
-
В любом положении хоть вы сидите, стоите или двигаетесь, возникает ощущение, как будто вы отсидели ножку. При этом она немеет, в ней появляется зуд, покалывание. -
Даже если на улице жаркое лето, вы все равно мерзнете, так как чувство холода вас преследует постоянно. -
Из-за того, что ткани кожи испытывают дефицит снабжения кровью, то покровы дермы остаются бледными.
-
Ваши бедра, голени, стопы, даже если у вас большой вес, все равно начинают уменьшаться в объеме независимо от остальных частей фигуры. -
Опять-таки из-за недостатка кислорода страдают луковицы волос. Они просто начинают выпадать без последующего восстановления. -
При ходьбе можете испытывать болезненные ощущения. Далее боли усиливаются, если совершаете прогулки на длительные расстояния, и при прогрессирующей форме патологии они будут вас преследовать постоянно даже во сне. Не помогают обезболивающие препараты, и наступает полная окклюзия. -
Отсутствует или сильно понижается пульс лодыжек. -
Самым опасным симптомом является синюшный цвет кожи пальцев и стоп. Это говорит уже об отмирании тканей и развитии гангрены. -
У мужчин при поражении аорто-подвздошного отдела наступает импотенция.
-
Изменяется форма и структура ногтей. -
«Трофические» язвы характерны для критической ишемии. -
Последняя стадия – некроз и ампутация.
Не тяните с визитом к терапевту, если у вас возникли эти симптомы, иначе опасное заболевание приведет вас к инвалидности, а чего еще хуже, к летальному исходу.
В чем особенность проявления недуга у пожилого человека
У женщин болезнь диагностируется как правило, в период менопаузы. До гормональной перестройки у них на постоянной основе вырабатывается гормон эстроген, который и защищает организм от развития тяжелой патологии. Поэтому в большей степени заболевание выявляется у мужчин. Кроме того, во время старения чаще всего страдают (истощаются) адаптационные и компенсаторные механизмы. Протяженность и степень атеросклероза нижних конечностей у таких пациентов зависит от отягощающих факторов: наличия сопутствующих заболеваний, например, сахарного диабета, табакокурения, принятия спиртосодержащих напитков на постоянной основе, сидячего образа жизни.
Особенности болезни заключаются в следующем:
-
Наступают сильные прогрессирующие боли в области ступней и лодыжек. -
Человек резко худеет. -
Нервная система истощается и могут возникнуть психические расстройства. -
Атрофируются мышцы. -
Возникают язвы, которые не поддаются консервативному лечению. -
И в 30 процентах случаев диагностируется гангрена или сепсис. При этом почти половине таких больных назначается ампутация.
К сожалению, очень трудно выявить недуг на ранней стадии и назначить эффективную терапию из-за возрастных изменений сердца, почек и хронических патологий других органов.
Виды и стадии
Облитерирующий атеросклероз возникает из-за поражения стенок артериальных сосудов во время нарушения белкового и липидного обмена.
Медики различают болезнь и пользуются классификацией по мере возникновения конкретных жалоб:
-
Первая степень. Быстрая уставаемость и слабость при небольших физических нагрузках или ходьбе на один километр. При этом проявляется незначительная хромота. А давление лодыжек при обследовании составляет 50 и более единиц ртутного столба. -
Вторая. Наступает незначительная боль в ступнях и голени при прохождении дистанции от 200 метров. По всей длине ног уменьшается жировая и мышечная масса, ногти и стопы утолщаются и изменяют форму. Умеренная хромота. Давление такое же, как и в первом случае. -
Третья. Постоянная боль даже в состоянии покоя. Для уменьшения синдрома пациент опускает ноги на пол, и они приобретают багрово-синюшный цвет. Выраженная перемежающаяся хромота. Пульс лодыжек менее 50 мм.рт.ст. -
Четвертая. Болевые ощущения не снимаются даже сильными обезболивающими лекарствами. Появляются трофические язвы. Наступает ишемия стопы, некроз или гангрена.
Болевые ощущения не снимаются даже сильными обезболивающими лекарствами. Появляются трофические язвы. Наступает ишемия стопы, некроз или гангрена.
Остались вопросы?
Отправьте заявку и мы с радостью ответим на них
Как выглядят ноги на разных стадиях
Степень поражения можно определить по внешнему виду лодыжек, ступней и ногтей:
-
На первом этапе практически невозможно диагностировать патологию, так как нарушение кровотока можно приписать другим заболеваниям, при которых также происходит покалывание в пальцах, онемение, бледность и холодность кожных покровов; -
На второй фазе явные признаки начинают отчетливо проявляться: снижается эластичность кожи и появляется ее сухость. Пораженный участок по объему намного меньше, чем здоровый. Ногти ломаются, приобретают желтоватый оттенок. На подошве образуются огрубевшие мозоли;
Ногти ломаются, приобретают желтоватый оттенок. На подошве образуются огрубевшие мозоли;
-
Третий этап характеризуется декомпенсацией, при которой кожные покровы истончаются. Во время малейшего травмирования возникают незаживающие язвочки и трещины; -
При терминальной фазе происходит дистрофическое изменение, при котором может возникнуть некроз или гангрена. Здесь уже необходимо срочное хирургическое вмешательство для предотвращения заражения крови.
Как диагностировать и лечить атеросклероз нижних конечностей
Если у вас возникли хоть малейшие подозрения на развитие патологии, то обратитесь в медицинское учреждение. Прежде чем назначат комплексное лечение, вам проведут полное обследование. По результатам которого и будет прописана схема терапии (лекарственные препараты или операция).
К кому необходимо обратиться
На приеме ваш терапевт выслушает жалобы, проведет визуальный осмотр, отправит на сдачу необходимых анализов.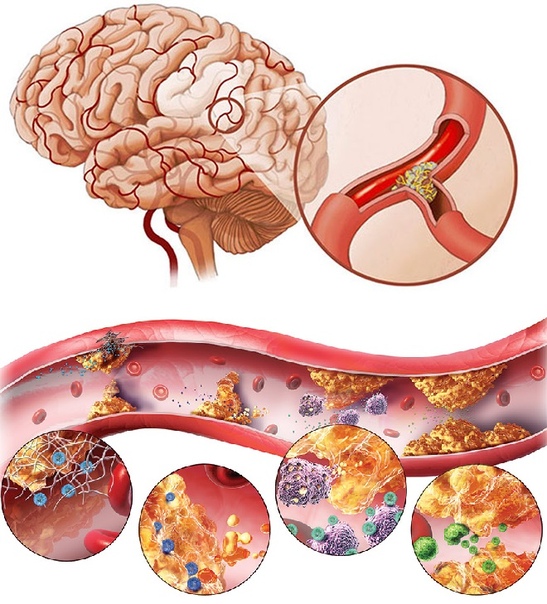 Кроме этого, вам будет приписано пройти следующих врачей:
Кроме этого, вам будет приписано пройти следующих врачей:
-
Если у вас сахарный диабет, то в первую очередь вы должны получить консультацию эндокринолога. -
Кардиолог определит работу вашего сердца. -
Сосудистый хирург диагностирует патологии венозного русла. -
Интервенционный радиолог использует контрастные методы для определения заболевания.
Какие исследования вам назначат
Изначально проводят физикальный осмотр, при котором измеряют окружность талии. Если она превышает допустимые пределы (у женщин и мужчин они разные), то это говорит о нарушении метаболического процесса.
Далее проводят ультразвуковое обследование на наличие пульсации в разных частях тела. Если колебания не прослушиваются под коленкой, то проблема в этой области, а изменения ритма в бедре говорит о закупорке вен подвздошных артерий.
При визуальном осмотре выясняется степень изменения кожных покровов. Врач узнает, какой у вас стаж курения (если имеется вредная привычка), сколько в день вы употребляете алкоголя, имеются ли родственники с похожей проблемой.
Далее он отправит вас на лабораторное исследование крови, где будут показаны: уровень холестерина, триглицеридов, с-реактивного белка, количество ЛПНП, ЛПВП и показатели аполипопротеина А1, В.
Если существует вероятность быстрой прогрессии недуга, то проводятся функциональные пробы и тесты по методикам Бурденко, Шамово/Ситенко и Мошковича.
Для уточнения предполагаемого диагноза и выявления степени поражения тканей сосудов назначают лабораторные методы диагностики при помощи МРТ, реографии и осциллографии.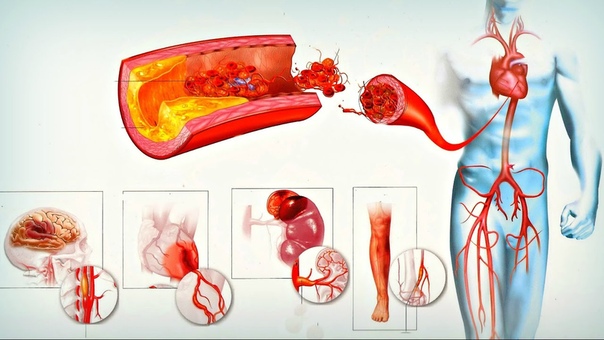
Лечение атеросклероза сосудов ног
По результатам обследования и изучения анализов, консилиум разноплановых врачей приходит к единому мнению, что либо использовать лекарственную комплексную терапию, либо без операции тут не обойтись.
Консервативная методика предполагает назначение следующих препаратов:
-
Статины необходимо пить пожизненно всем пациентам с разной фазой заболевания для того, чтобы блокировать жиры. Их назначают и больным, входящим в группу риска, то есть гипертоникам, инфарктникам. -
Никотиновая кислота снижает уровень холестерина, расширяет просвет пораженной артерии, растворяет тромбы и нормализует артериальное давление. -
Секвестры желчных кислот предназначены для изолирования кишечника от жировых отложений. -
Миорелаксанты необходимы для правильной работы нервных импульсов.
-
Витамины группы В поднимают иммунитет, препятствуют формированию атеросклеротических бляшек. -
Ангиопротекторы блокируют возникновение застойных явлений в артериях. -
Антикоагулянты прописываются, чтобы понизить свертываемость крови.
Помимо применения лекарств в домашних условиях пациентам в стационаре делают капельницы и ставят внутримышечные уколы. Поэтому нельзя игнорировать предписание врача, так как изменение лекарственного препарата, его дозировку и перерывы в лечении могут привести к ухудшению здоровья и осложнениям.
Как избавиться от болевых ощущений
Назначаются обезболивающие нестероидные препараты, направленные на втирание средства пораженного участка: мазь «Диклофенак», гель «Нимид», «Долобене» на основе гепарина. Для облегчения ходьбы и лучшей циркуляции крови прописываются «Цилостазол», «Пентоксифиллин». Уменьшают болевые спазмы таблетки «Но-шпа», «Дротаверина гидрохлорид».
Уменьшают болевые спазмы таблетки «Но-шпа», «Дротаверина гидрохлорид».
Хирургические методы
Если лекарственная терапия уже не приносит положительного результата и пациенту грозит летальный исход, то назначается операция.
Наиболее успешными являются:
-
Протезирование. На пораженном участке удаляется негодный сосуд, а на его место устанавливается современный технологичный протез. На практике доказано, что он приживается в 100% случаев, и помогает пациенту вести со временем активный образ жизни. -
Ангиопластику используют тогда, когда все-таки существует хоть один шанс на спасение артерии. Процесс заключается в том, что хирург при помощи микроскопа делает небольшой надрез на бедренной части, вводит туда катетер, и с помощью специальных инструментов расширяет место сужения или удаляет холестериновые наслоения. В большинстве случаев во время операции устанавливается стенд, который также с успехом приживается.
-
Лазеротерапия – новый современный подход, при котором сфокусированным лучом происходит облучение клеток крови. Это дает возможность улучшить кровоток, уменьшить размер бляшек и снизить ишемические изменения в тканях артерии.
Остались вопросы?
Отправьте заявку и мы с радостью ответим на них
Восстановление больного после радикального вмешательства
На больничной койке по Российскому законодательству оперируемый может находиться не более 14 дней. Далее реабилитационный период он проходит дома. Очень важным моментом является обязательный прием лекарственных препаратов на постоянной основе, занятия лечебной физкультурой, прохождение курса массажа, использование природной грязи, глины, эфирных масел, прохождение физиопроцедур. Если пожилой человек находится в кругу семьи, то восстановление проходит очень быстро, так как за всеми необходимыми процедурами ведется строгий контроль со стороны родственников.
Если пожилой человек находится в кругу семьи, то восстановление проходит очень быстро, так как за всеми необходимыми процедурами ведется строгий контроль со стороны родственников.
Труднее с одинокими стариками. В таком случае необходимо направить его на реабилитацию в учреждение, которое оказывает данную услугу. Например, в пансионатах для престарелых людей «Забота» созданы все условия для восстановления здоровья после операций. Очень важно для больного принять себя, успокоиться, сохранить веру в людей и адаптироваться к новой жизни. Поэтому с такими гостями работают психологи и психиатры, за ними ведется круглосуточный уход. Палаты оснащены кроватями с необходимым оборудованием. Кроме того им не дадут находиться в одиночестве. Общение со сверстниками, прогулки на свежем воздухе, праздничные концерты, занятия по интересам, ежедневные развлекательные мероприятия вернут их к жизни.
Какая должна быть интенсивность и длительность дозированной ходьбы
После хирургического вмешательства очень важно для быстрейшего выздоровления заниматься два-три раза в неделю на специальном тренажере – беговой дорожке.
Изначально необходимо устанавливать минимальную скорость. По мере уменьшения хромоты при ходьбе ее постепенно увеличивают. Первое время – 30 минут. Далее длительность тренировки постепенно увеличивается до одного часа.
Очень важно! Занятия должны проходить в пансионате или санатории под наблюдением врача, который оценивает самочувствие по пульсу, одышке и не дай бог, боли в области груди.
Профилактические действия
Во избежание развития патологии необходимо вести здоровый образ жизни и правильно питаться.
Исключите из каждодневного рациона жареную, жирную пищу, солености и маринады, копчености, фастфуд, майонез, продукты с большим содержанием сахара и жиров, макаронные изделия, торты, пирожные, газированные напитки.
Рекомендуется к употреблению:
-
Блюда из низкокалорийного мяса индейки, кролика, курицы и телятины, приготовленные на пару или в отварном виде.
-
Фрукты, овощи и разнообразная зелень. -
Морская и речная рыба, запеченная в фольге. -
Супы на овощном бульоне. -
Морепродукты. -
Крупы всех видов. -
Компоты и отвары из сухофруктов, травяные чаи, морсы и соки из свежевыжатых фруктов. -
Только оливковое или подсолнечное масло. -
Отварные яйца. -
Обезжиренные молочные продукты.
Помимо диеты вам придется отказаться от табачной продукции и употребления напитков с высоким содержанием спирта. Можно выпить стакан красного или сухого вина перед едой.
Также вам придется сменить тесную обувь на высоком каблуке и кроссовки на более комфортную. В зимнее время года не допускайте переохлаждения ног.
В зимнее время года не допускайте переохлаждения ног.
Не жалейте себя, и старайтесь по мере своих сил заниматься посильными физическими упражнениями.
Для этого подходит посещение бассейна, прогулки по типу «скандинавской ходьбы», йога для начинающих, езда на велосипеде и аквааэробика.
Выводы
В нашей статье мы подробно рассказали вам, что такое атеросклероз, причины возникновения, симптоматику, и как лечить ревматизм суставов ног и рук. Если будете следовать нашим рекомендациям, то вас ожидает прекрасная и безоблачная старость!
Дата создания статьи:
26 Ноября 2019
Дата обновления статьи:
25 Сентября 2020
Остались вопросы?
Отправьте заявку и мы с радостью ответим на них
Атеросклероз нижних конечностей: симптомы, диагностика и лечение
Атеросклероз нижних конечностей – это заболевание сосудов нижних конечностей, при котором на сосудистых стенках появляются холестериновые отложения (атеросклеротические бляшки), постепенно перекрывающие просвет и мешающие нормальному току крови.
У здоровых людей просвет сосудов остается чистым, поэтому кровь без препятствий следует к тканям, снабжая их кислородом. Мышцы получают достаточно питательных веществ для нормального функционирования. При атеросклерозе на стенках сосудов происходит отложение холестерина, которое и само по себе сужает просвет, и вызывает воспаление стенки, что провоцирует образование тромбов.
Со временем количество холестерина нарастает и образуется холестериновая бляшка. Иногда она может отрываться, вместе с током крови попадать в более мелкие сосуды, закупоривая их просвет. Со временем бляшки из-за отложения солей кальция становятся твердыми и могут вызывать полную закупорку сосудов (окклюзию).
Обычно атеросклероз ног развивается медленно. Просвет сосудов закрывается постепенно, поэтому сначала симптомы могут быть выражены неярко. Однако по мере того как сужается их просвет, ткани все хуже снабжаются кислородом и питательными веществами. Симптоматика нарастает и становится более выраженной.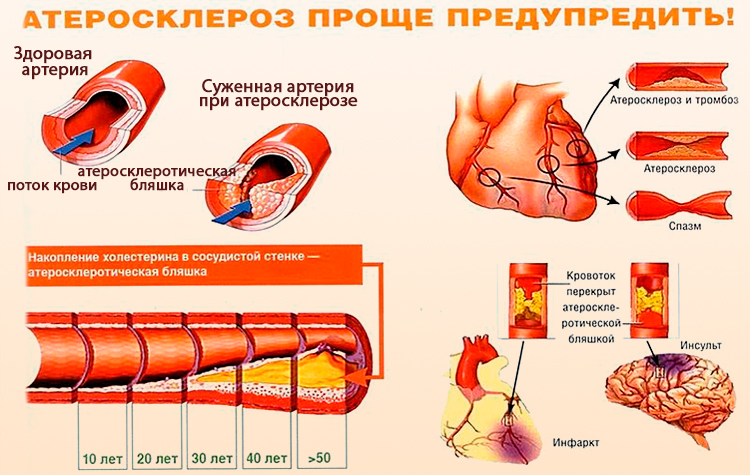 Если атеросклероз развивается достаточно медленно, то в окружающие ткани успевают прорастать мелкие сосуды, которые берут на себя функцию пораженной артерии. Если же он развивается быстрее, чем сосуды успевают расти, компенсировать поражение на хорошем уровне они не могут.
Если атеросклероз развивается достаточно медленно, то в окружающие ткани успевают прорастать мелкие сосуды, которые берут на себя функцию пораженной артерии. Если же он развивается быстрее, чем сосуды успевают расти, компенсировать поражение на хорошем уровне они не могут.
Виды
Существует несколько стадий развития атеросклероза нижних конечностей. Разные исследователи делят их по-разному. Рассмотрим одну из самых подробных классификаций по А. В. Покровскому:
- 1 стадия – доклиническая. Она возникает, когда в организме происходит нарушение липидного обмена. На этой стадии выраженных симптомов еще нет. Боль в ногах возникает лишь после того, как человек прошел длительное расстояние.
- 2а стадия – уже появляются признаки атеросклероза. Ноги начинают болеть после прохождения небольших расстояний, от двухсот до тысячи метров. Появляется симптом так называемой перемежающейся хромоты: человек часто останавливается из-за боли, чтобы отдохнуть, однако, стоит ему продолжить движение, как ноги начинают болеть снова.

- 2б стадия – боли в ногах появляются на очень коротких расстояниях, человек не может пройти больше двухсот метров без остановки.
- 3 стадия – на этой стадии боль появляется на совсем маленьких расстояниях, а иногда даже в покое.
- 4 стадия – боль в ногах носит постоянный характер, развиваются трофические язвы и некроз тканей.
В зависимости от того, где именно происходит сужение просвета, атеросклероз сосудов нижних конечностей делят на следующие виды:
- Окклюзия высокого уровня – поражаются крупные сосуды ног, такие как аорта, подвздошные артерии, бедренные артерии;
- Окклюзия среднего уровня – поражаются подколенные артерии, а также кровеносные сосуды голеней;
- Окклюзия низкого уровня – при этом виде атеросклероза поражается одна из артерий голени или стопы.
Причины и предрасполагающие факторы
Основная причина атеросклероза – это нарушение липидного обмена, повышение уровня холестерина в крови, а также поражение стенок сосудов.
Существует множество факторов, провоцирующих возникновение данного заболевания:
- Важную роль для возникновения атеросклероза играет наследственность. Люди, которые имеют близких родственников с данным заболеванием, подвержены ему чаще, чем те, у которых наследственность хорошая.
- Мужчины болеют чаще женщин.
- Опасность возникновения атеросклероза увеличивается с возрастом.
- Атеросклероз сосудов ног часто поражает курильщиков, поскольку никотин, содержащийся в сигаретах, провоцирует сужение сосудов, а также поражает их внутренние стенки, вызывая воспаление. На воспаленном участке холестерин откладывается быстрее.
- Спровоцировать данное заболевание может и избыточный вес.
- Неправильное питание, когда человек употребляет в пищу много жирного, жареного, соленого. Продукты, содержащие избыточное количество холестерина, провоцируют его повышение в крови;
- Гипертоническая болезнь.
- Сахарный диабет.
- Малоподвижный образ жизни, при котором организм не получает достаточную физическую нагрузку.
 Стенки сосудов становятся слабыми и не могут противостоять заболеванию.
Стенки сосудов становятся слабыми и не могут противостоять заболеванию. - Частые стрессы.
- Повышает риск развития заболевания употребление алкогольных напитков, кофе.
Симптомы
Атеросклероз сосудов нижних конечностей симптоматически может проявляться уже в самом начале заболевания, поэтому важно знать основные симптомы и вовремя обращать на них внимание.
Основным и самым ярким симптомом атеросклероза является боль. Поскольку движение – это физическая нагрузка для ног, мышцам требуется больше кислорода и питательных веществ, чтобы справиться с ней. По суженному просвету сосудов ток крови затрудняется, а значит, мышцы не получают достаточного количества кислорода. Появление боли и ее интенсивность зависит от стадии заболевания, от того, как сильно сужен просвет. С развитием заболевания боль появляется даже в покое, иногда по ночам. Пациенты свешивают больную ногу с кровати, тем самым улучшая приток крови книзу и облегчая болезненные ощущения.
Поскольку атеросклероз артерий ног чаще встречается в пожилом возрасте, когда для людей характерны и различные заболевания суставов, нужно уметь отличать боль в суставах от боли при атеросклерозе. При артрозе и других заболеваниях суставов боль появляется обычно вначале движения, а затем исчезает или уменьшается. Пациенты говорят, что им нужно «расходиться». При атеросклерозе боль усиливается с увеличением нагрузки. Это важно знать для правильной диагностики, поскольку для лечения атеросклероза нижних конечностей применяются совершенно другие методы, чем для лечения заболеваний суставов.
При артрозе и других заболеваниях суставов боль появляется обычно вначале движения, а затем исчезает или уменьшается. Пациенты говорят, что им нужно «расходиться». При атеросклерозе боль усиливается с увеличением нагрузки. Это важно знать для правильной диагностики, поскольку для лечения атеросклероза нижних конечностей применяются совершенно другие методы, чем для лечения заболеваний суставов.
Кроме боли, для атеросклероза характерен ряд других признаков:
- Онемение стоп, чувство зябкости в них;
- Объективно температура пораженной нижней конечности меньше, чем здоровой. Стопа прохладная на ощупь;
- Кожа бледная, на более поздних стадиях может становиться синюшной;
- Пациенты отмечают ощущения мурашек на коже, как будто по ней кто-то ползает;
- Голени уменьшаются в объеме;
- На пораженной конечности выпадают и плохо растут волосы;
- Пальцы ног отекают, с развитием заболевания начинают синеть;
- На более поздних стадиях на коже появляются раны и трофические язвы;
- Ногтевая пластина становится тонкой и хрупкой;
- Заканчивается заболевание омертвением конечности.

Диагностика
Для назначения правильного лечения атеросклероза сосудов нижних конечностей, важное значение имеет его диагностика. Для этого проводят следующие диагностические процедуры:
- Сбор анамнеза. Пациента расспрашивают о начале заболевания, принципах появления боли и других симптомов;
- Внешний осмотр. Здесь можно заметить изменения в цвете, объеме конечностей, отметить отсутствие волос на голени, тонкую ногтевую пластинку – признаки, характерные для плохого питания тканей;
- Важным диагностическим критерием является отсутствие пульса в подколенных или бедренных артериях. Это зависит от локализации сужения сосуда;
- Биохимический анализ крови;
- Исследование крови на свертываемость;
- Ультразвуковая допплерография сосудов нижних конечностей – она позволяет не только выявить атеросклероз, но и примерно предположить, где именно находится сужение просвета;
- Ультразвуковое ангиосканирование – оно информативнее предыдущего метода и позволяет не только обнаружить локализацию патологии, но и определить степень сужения, а также его протяженность;
- Реовазография;
- Рентгеноконтрастная ангиография.

Лечение
Лечение атеросклероза сосудов нижних конечностей зависит от стадии заболевания, локализации патологического процесса, степени сужения просвета. Начинать лечение нужно как можно раньше, поэтому так важно вовремя диагностировать болезнь.
Лечение включает в себя правильный образ жизни со стороны пациента, медикаментозную терапию, физиотерапию, а также хирургическое вмешательство.Человек, страдающий атеросклерозом, должен отказаться от вредных привычек, наладить правильное питание, больше двигаться и на достаточном уровне лечить заболевания, провоцирующие атеросклероз.
Медикаментозное лечение атеросклероза нижних конечностей включает в себя назначение следующих лекарственных препаратов:
- Антитромбоцитарные средства, самым известным из которых является Аспирин – они способствуют разжижению крови и препятствуют образованию тромбов;
- Антикоагулянты (Гепарин, Варфарин) – предотвращают свертывание крови внутри сосудов и образование тромбов;
- Спазмолитики и анальгетики призваны облегчить болевой синдром, что при атеросклерозе очень важно.
 Иногда, особенно на последних стадиях, боль может быть такой интенсивной, что ее снимают даже наркотическими анальгетиками;
Иногда, особенно на последних стадиях, боль может быть такой интенсивной, что ее снимают даже наркотическими анальгетиками; - Сосудорасширяющие средства;
- Статины – это препараты, снижающие уровень холестерина в крови, поскольку его отложение на стенках сосудов является важным фактором в развитии атеросклероза.
При необходимости и сопутствующих заболеваниях назначаются другие группы препаратов, например, понижающие артериальное давление при гипертонии, снижающие уровень сахара при сахарном диабете и др.
Физиотерапевтическое лечение играет важную роль в терапии атеросклероза. Это может быть:
- электрофорез;
- УВЧ;
- массаж нижних конечностей;
- гипербарическая оксигенация;
- магнитотерапия;
- различные ванны: сероводородные, радоновые, хвойные, жемчужные.
Отдельно следует выделить баллонную ангиопластику, поскольку она не является хирургической операцией в полном смысле. Для ее проведения нет необходимости в общем наркозе, используют только местное обезболивание.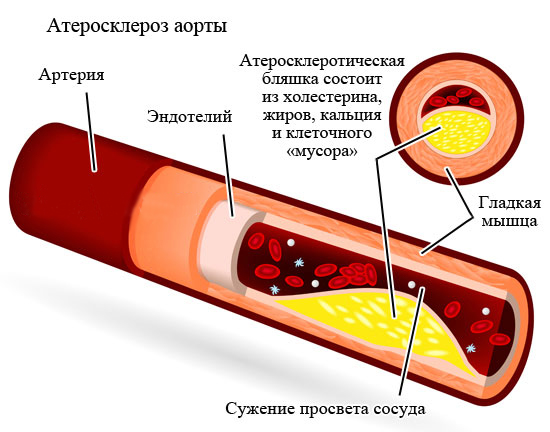 В просвет сосуда вводят тонкий катетер со специальным баллоном на конце. В месте сужения сосуда баллон раздувают, увеличивая просвет.
В просвет сосуда вводят тонкий катетер со специальным баллоном на конце. В месте сужения сосуда баллон раздувают, увеличивая просвет.
Обычно ангиопластику используют в тех случаях, когда медикаментозная терапия не показала должного результата. При этом способе лечения осложнения возникают крайне редко, обычно пациент уже в скором времени покидает стационар и возвращается к нормальной жизни. К сожалению, проведение ангиопластики возможно лишь в тех случаях, когда сосуд сужен на небольшом протяжении. Если артерии поражены во многих местах, или атеросклероз возник в мелких сосудах, проведение ангиопластики невозможно.
Отдельной формой баллонной ангиопластики является криопластика. При этом способе лечения просвет сосуда расширяется с помощью жидкой закиси азота. Соприкасаясь с атеросклеротической бляшкой через стенки баллона, хладореагент разрушает ее.
Показанием для хирургического лечения атеросклероза сосудов нижних конечностей являются симптомы и диагностика множественного поражения сосудистого русла или сужение сосуда на длинном протяжении, когда невозможна ангиопластика.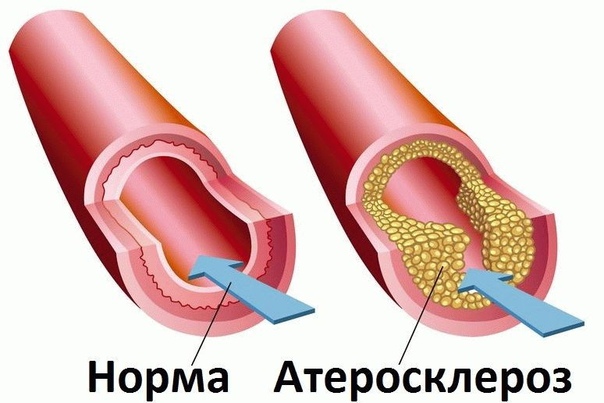 Виды хирургического лечения:
Виды хирургического лечения:
- Шунтирование. Для этого используют либо собственные вены пациента, либо специальные синтетические протезы. Концы шунта вшивают в сосуд выше и ниже места сужения, таким образом направляя ток крови в обход пораженного места.
- Стенирование. В пораженный сосуд вводится специальная распорка, которая поддерживает просвет на необходимом уровне.
- Эндартерэктомия. При этом хирург удаляет пораженную внутреннюю стенку сосуда вместе с бляшкой.
- Тромбоэктомия. Удаляется только тромб, перекрывающий просвет сосуда.
- Протезирование. Пораженный сосуд заменяется веной или синтетическим протезом.
- Ампутация конечности. Ее проведение необходимо на четвертой стадии атеросклероза, когда уже началась гангрена.
Профилактика
Профилактика атеросклероза заключается в первую очередь в соблюдении правильного образа жизни:
- необходимо полностью отказаться от курения, поскольку даже уменьшение количества выкуренных сигарет недостаточно для предупреждения развития заболевания;
- уменьшить потребление кофе, кофеинсодержащих напитков, алкоголя;
- по возможности избавиться от лишнего веса;
- организовать правильное питание, уменьшить потребление продуктов, содержащих много холестерина;
- много гулять, давать организму достаточную физическую нагрузку;
- важно правильно выбирать обувь, она не должна быть узкой;
- избегать длительных эмоциональных нагрузок, стресса;
- следить за артериальным давлением;
- вовремя лечить такие заболевания, как гипертония, сахарный диабет;
- регулярно проходить медицинские обследования, следить за самочувствием.
 При появлении симптомов атеросклероза сразу же обращаться к врачу;
При появлении симптомов атеросклероза сразу же обращаться к врачу; - выполнять все врачебные назначения.
Атеросклеротических бляшек | определение атеросклеротических бляшек в Медицинском словаре
Атеросклероз
Определение
Атеросклероз — это образование воскового налета внутри кровеносных сосудов. По-гречески здесь означает gruel , а skleros означает hard . Атеросклероз часто называют атеросклерозом. Артериосклероз (от греческого arteria , что означает артерия ) — это общий термин для обозначения затвердевания артерий.Артериосклероз может проявляться в нескольких формах, включая атеросклероз.
Описание
Атеросклероз, прогрессирующий процесс, ответственный за большинство сердечных заболеваний, представляет собой тип артериосклероза или затвердевания артерий. Артерия состоит из нескольких слоев: внутренней оболочки, называемой эндотелием, эластичной мембраны, которая позволяет артерии расширяться и сокращаться, слоя гладких мышц и слоя соединительной ткани. Артериосклероз — это широкий термин, включающий затвердение внутреннего и среднего слоев артерии.Это может быть вызвано нормальным старением, высоким кровяным давлением и такими заболеваниями, как диабет. Атеросклероз — это тип артериосклероза, который поражает только внутреннюю выстилку артерии. Он характеризуется отложениями зубного налета, которые блокируют кровоток. Он состоит из жирных веществ, холестерина, продуктов жизнедеятельности клеток, кальция и фибрина, вязкого материала, который помогает свертыванию крови. Процесс образования бляшек стимулирует клетки стенки артерии производить вещества, которые накапливаются во внутреннем слое.Жир накапливается внутри этих клеток и вокруг них, и они образуют соединительную ткань и кальций. Внутренний слой стенки артерии утолщается, диаметр артерии уменьшается, кровоток и доставка кислорода уменьшаются.
Артерия состоит из нескольких слоев: внутренней оболочки, называемой эндотелием, эластичной мембраны, которая позволяет артерии расширяться и сокращаться, слоя гладких мышц и слоя соединительной ткани. Артериосклероз — это широкий термин, включающий затвердение внутреннего и среднего слоев артерии.Это может быть вызвано нормальным старением, высоким кровяным давлением и такими заболеваниями, как диабет. Атеросклероз — это тип артериосклероза, который поражает только внутреннюю выстилку артерии. Он характеризуется отложениями зубного налета, которые блокируют кровоток. Он состоит из жирных веществ, холестерина, продуктов жизнедеятельности клеток, кальция и фибрина, вязкого материала, который помогает свертыванию крови. Процесс образования бляшек стимулирует клетки стенки артерии производить вещества, которые накапливаются во внутреннем слое.Жир накапливается внутри этих клеток и вокруг них, и они образуют соединительную ткань и кальций. Внутренний слой стенки артерии утолщается, диаметр артерии уменьшается, кровоток и доставка кислорода уменьшаются. Бляшки могут разрываться или раскрываться, вызывая внезапное образование тромба (тромбоз). Атеросклероз может вызвать сердечный приступ, если он полностью блокирует кровоток в сердечных (коронарных) артериях. Он может вызвать инсульт, если полностью заблокирует мозговые (сонные) артерии.Атеросклероз также может возникать в артериях шеи, почек, бедер и рук, вызывая почечную недостаточность или гангрену и ампутацию.
Бляшки могут разрываться или раскрываться, вызывая внезапное образование тромба (тромбоз). Атеросклероз может вызвать сердечный приступ, если он полностью блокирует кровоток в сердечных (коронарных) артериях. Он может вызвать инсульт, если полностью заблокирует мозговые (сонные) артерии.Атеросклероз также может возникать в артериях шеи, почек, бедер и рук, вызывая почечную недостаточность или гангрену и ампутацию.
Причины и симптомы
Атеросклероз может начаться в позднем подростковом возрасте, но обычно для появления симптомов требуются десятилетия. Некоторые люди испытывают быстро прогрессирующий атеросклероз в возрасте тридцати лет, другие — в возрасте пятидесяти или шестидесяти лет. Атеросклероз сложен. Его точная причина пока неизвестна. Считается, что атеросклероз вызывается реакцией на повреждение эндотелия высоким уровнем холестерина, высоким кровяным давлением и курением сигарет.Вероятность развития атеросклероза у человека, у которого есть все три фактора риска, в восемь раз выше, чем у человека, у которого его нет. Низкая физическая активность, диабет и ожирение также являются факторами риска атеросклероза. Высокий уровень аминокислотного гомоцистеина и аномальные уровни жиров, покрытых белком, называемых липопротеинами, также повышают риск ишемической болезни сердца. Эти вещества являются объектами многих современных исследований. Роль триглицеридов, другого жира, циркулирующего в крови, в формировании атеросклеротических бляшек неясна.Высокий уровень триглицеридов часто связан с диабетом, ожирением и низким уровнем липопротеинов высокой плотности (холестерина ЛПВП). Чем больше ЛПВП («хорошего») холестерина в крови, тем меньше вероятность ишемической болезни сердца. Все эти факторы риска можно изменить. Немодифицируемыми факторами риска являются наследственность, пол и возраст.
Низкая физическая активность, диабет и ожирение также являются факторами риска атеросклероза. Высокий уровень аминокислотного гомоцистеина и аномальные уровни жиров, покрытых белком, называемых липопротеинами, также повышают риск ишемической болезни сердца. Эти вещества являются объектами многих современных исследований. Роль триглицеридов, другого жира, циркулирующего в крови, в формировании атеросклеротических бляшек неясна.Высокий уровень триглицеридов часто связан с диабетом, ожирением и низким уровнем липопротеинов высокой плотности (холестерина ЛПВП). Чем больше ЛПВП («хорошего») холестерина в крови, тем меньше вероятность ишемической болезни сердца. Все эти факторы риска можно изменить. Немодифицируемыми факторами риска являются наследственность, пол и возраст.
Факторы риска, которые можно изменить:
- Сигаретный дым / табачный дым Курение увеличивает как шанс развития атеросклероза, так и шанс умереть от ишемической болезни сердца.Пассивное курение также может увеличить риск.

- Высокий уровень холестерина в крови. Холестерин, мягкое воскообразное вещество, поступает из таких пищевых продуктов, как мясо, яйца и другие продукты животного происхождения, и вырабатывается в печени. Возраст, пол, наследственность и диета влияют на холестерин. Общий холестерин в крови считается высоким при уровнях выше 240 мг / дл и пограничным на уровне 200-239 мг / дл. Уровни высокого риска липопротеинов низкой плотности (холестерина ЛПНП) начинаются с 130–159 мг / дл.
- Высокое содержание триглицеридов. Большая часть жиров в пище и в организме принимает форму триглицеридов.Уровни триглицеридов в крови выше 400 мг / дл у некоторых людей связаны с заболеванием коронарной артерии. Однако триглицериды не так опасны, как холестерин ЛПНП.
- Высокое кровяное давление — кровяное давление 140, более 90 или выше заставляет сердце работать тяжелее, а со временем ослабляет сердце и вредит артериям.
- Отсутствие физической активности — Отсутствие физических упражнений увеличивает риск атеросклероза.

- Сахарный диабет. Риск развития атеросклероза у диабетиков серьезно увеличивается, и его можно снизить, если держать диабет под контролем.Большинство диабетиков умирают от сердечных приступов, вызванных атеросклерозом.
- Ожирение — Избыточный вес увеличивает нагрузку на сердце и увеличивает риск развития атеросклероза, даже если отсутствуют другие факторы риска.
Факторы риска, которые нельзя изменить:
- Наследственность — Люди, родители которых страдают ишемической болезнью сердца, атеросклерозом или инсультом на ранней стадии. Прогрессирование атеросклероза.
(Иллюстрация Hans & Cassady.) Возраст
лет находится в группе повышенного риска. Высокий уровень тяжелой гипертонии среди афроамериканцев подвергает их повышенному риску.
- Секс — Мужчины до 60 лет чаще страдают сердечными приступами, чем женщины. После 60 лет риск одинаков для мужчин и женщин.
- Возрастной риск выше у мужчин в возрасте 45 лет и старше и женщин в возрасте 55 лет и старше.

Симптомы различаются в зависимости от локализации атеросклероза.
- В коронарных (сердечных) артериях: боль в груди, сердечный приступ или внезапная смерть.
- В сонных (мозговых) артериях: внезапное головокружение, слабость, потеря речи или слепота.
- В бедренных артериях (артериях ног): заболевание кровеносных сосудов внешних частей тела (заболевание периферических сосудов) вызывает спазмы и утомляемость в икрах при ходьбе.
- В почечных (почечных) артериях: высокое кровяное давление, которое трудно поддается лечению.
Диагноз
Врачи могут поставить диагноз атеросклероза во время физического осмотра с помощью стетоскопа и осторожного прощупывания артерий рукой (пальпация).Более точные тесты — это электрокардиография, эхокардиография или ультразвуковое исследование артерий (например, сонных артерий), радионуклидное сканирование и ангиография. Электрокардиограмма показывает активность сердца. На тело пациента помещают электроды, покрытые токопроводящим желе. Они посылают импульсы сердца на регистратор. Тест занимает около 10 минут и проводится в кабинете врача. Электрокардиография с нагрузкой (стресс-тест) проводится, когда пациент тренируется на беговой дорожке или велотренажере.Оно проводится в кабинете врача или в лаборатории упражнений и занимает 15-30 минут.
Они посылают импульсы сердца на регистратор. Тест занимает около 10 минут и проводится в кабинете врача. Электрокардиография с нагрузкой (стресс-тест) проводится, когда пациент тренируется на беговой дорожке или велотренажере.Оно проводится в кабинете врача или в лаборатории упражнений и занимает 15-30 минут.
Эхокардиография, ультразвуковое исследование сердца, использует звуковые волны для создания изображения камер и клапанов сердца. Техник наносит гель на переносной датчик, прижимает его к груди пациента, и изображения отображаются на мониторе. Этот метод не может напрямую оценить коронарные артерии. Они слишком малы и движутся сердцем. Однако тяжелая ишемическая болезнь сердца может вызывать аномальные движения сердца, обнаруживаемые с помощью эхокардиографии.Тест проводится в амбулаторно-диагностической лаборатории кардиологии, занимает 30-60 минут. Ультрасонография также используется для оценки артерий шеи и бедер.
Радионуклидная ангиография и сканирование таллием (или сестамиби) позволяют врачам видеть кровоток в коронарных артериях и камерах сердца. Радиоактивный материал попадает в кровоток. Устройство, которое использует гамма-лучи для получения изображения радиоактивного материала (гамма-камера), записывает изображения сердца.Радионуклидная ангиография обычно проводится в отделении ядерной медицины больницы и занимает 30-60 минут. Сканирование таллием обычно проводится после теста с физической нагрузкой или после инъекции вазодилататора, лекарства для расширения кровеносных сосудов, такого как дипиридамол (персантин). Вводится таллий, и сканирование проводится снова и снова через четыре часа (а, возможно, и через 24 часа). Сканирование таллием обычно выполняется в отделении ядерной медицины больницы. Каждое сканирование занимает 30-60 минут. Коронарная ангиография — самый точный диагностический метод и единственный, требующий проникновения в организм (инвазивная процедура).Кардиолог вводит катетер со смотровым устройством в кровеносный сосуд на ноге или руке и направляет его в сердце. Пациенту введен контрастный краситель, который делает сердце видимым для рентгеновских лучей.
Радиоактивный материал попадает в кровоток. Устройство, которое использует гамма-лучи для получения изображения радиоактивного материала (гамма-камера), записывает изображения сердца.Радионуклидная ангиография обычно проводится в отделении ядерной медицины больницы и занимает 30-60 минут. Сканирование таллием обычно проводится после теста с физической нагрузкой или после инъекции вазодилататора, лекарства для расширения кровеносных сосудов, такого как дипиридамол (персантин). Вводится таллий, и сканирование проводится снова и снова через четыре часа (а, возможно, и через 24 часа). Сканирование таллием обычно выполняется в отделении ядерной медицины больницы. Каждое сканирование занимает 30-60 минут. Коронарная ангиография — самый точный диагностический метод и единственный, требующий проникновения в организм (инвазивная процедура).Кардиолог вводит катетер со смотровым устройством в кровеносный сосуд на ноге или руке и направляет его в сердце. Пациенту введен контрастный краситель, который делает сердце видимым для рентгеновских лучей. Съемка движущихся изображений контрастного красителя, проходящего по артериям. Бляшки и закупорки, если они есть, хорошо видны. Пациент не спит, но ему дали успокоительное. Коронарная ангиография проводится в лаборатории катетеризации сердца и занимает от 30 минут до двух часов.
Съемка движущихся изображений контрастного красителя, проходящего по артериям. Бляшки и закупорки, если они есть, хорошо видны. Пациент не спит, но ему дали успокоительное. Коронарная ангиография проводится в лаборатории катетеризации сердца и занимает от 30 минут до двух часов.
Лечение
Лечение включает изменение образа жизни, прием гиполипидемических препаратов, чрескожную транслюминальную коронарную ангиопластику и операцию коронарного шунтирования. Атеросклероз требует пожизненного ухода.
Пациенты с менее тяжелым атеросклерозом могут достичь адекватного контроля за счет изменения образа жизни и лекарственной терапии. Многие изменения образа жизни, которые предотвращают прогрессирование заболевания — диета с низким содержанием жиров и холестерина, похудание (при необходимости), физические упражнения, контроль артериального давления и отказ от курения — также помогают предотвратить болезнь.
Ключевые термины
Артериосклероз — Затвердение артерий. Он включает атеросклероз, но эти два термина часто используются как синонимы.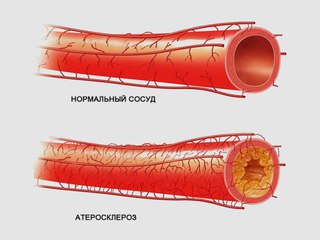 Холестерин — жироподобное вещество, которое вырабатывается человеческим организмом и употребляется в пищу с продуктами животного происхождения. Холестерин используется для образования клеточных мембран и выработки гормонов и витамина D. Высокий уровень холестерина способствует развитию атеросклероза. Холестерин ЛПВП — Около одной трети или четверти всего холестерина составляет холестерин липопротеинов высокой плотности.Высокий уровень ЛПВП, называемого «хорошим» холестерином, снижает риск атеросклероза. Холестерин ЛПНП — Холестерин липопротеидов низкой плотности является основной молекулой холестерина. Высокий уровень ЛПНП, прозванного «плохим» холестерином, увеличивает риск атеросклероза. Зубной налет — Отложение жировых и других веществ, которые накапливаются в слизистой оболочке стенки артерии. Триглицерид — жир, который поступает с пищей или производится из других источников энергии в организме. Повышенный уровень триглицеридов способствует развитию атеросклероза.
Холестерин — жироподобное вещество, которое вырабатывается человеческим организмом и употребляется в пищу с продуктами животного происхождения. Холестерин используется для образования клеточных мембран и выработки гормонов и витамина D. Высокий уровень холестерина способствует развитию атеросклероза. Холестерин ЛПВП — Около одной трети или четверти всего холестерина составляет холестерин липопротеинов высокой плотности.Высокий уровень ЛПВП, называемого «хорошим» холестерином, снижает риск атеросклероза. Холестерин ЛПНП — Холестерин липопротеидов низкой плотности является основной молекулой холестерина. Высокий уровень ЛПНП, прозванного «плохим» холестерином, увеличивает риск атеросклероза. Зубной налет — Отложение жировых и других веществ, которые накапливаются в слизистой оболочке стенки артерии. Триглицерид — жир, который поступает с пищей или производится из других источников энергии в организме. Повышенный уровень триглицеридов способствует развитию атеросклероза. Большинство лекарств, назначаемых при атеросклерозе, направлены на снижение холестерина. Многие популярные гиполипидемические препараты могут снизить уровень холестерина ЛПНП в среднем на 25-30% в сочетании с диетой с низким содержанием жиров и холестерина. Гиполипидемические препараты включают смолы желчных кислот, «статины» (препараты, влияющие на HMG-CoA-редуктазу, фермент, контролирующий переработку холестерина), ниацин и производные фиброевой кислоты, такие как гемфиброзил (лобид). Аспирин помогает предотвратить тромбоз, а для лечения последствий атеросклероза можно использовать множество других лекарств.
Большинство лекарств, назначаемых при атеросклерозе, направлены на снижение холестерина. Многие популярные гиполипидемические препараты могут снизить уровень холестерина ЛПНП в среднем на 25-30% в сочетании с диетой с низким содержанием жиров и холестерина. Гиполипидемические препараты включают смолы желчных кислот, «статины» (препараты, влияющие на HMG-CoA-редуктазу, фермент, контролирующий переработку холестерина), ниацин и производные фиброевой кислоты, такие как гемфиброзил (лобид). Аспирин помогает предотвратить тромбоз, а для лечения последствий атеросклероза можно использовать множество других лекарств.
Чрескожная транслюминальная коронарная ангиопластика и шунтирование — это инвазивные процедуры, улучшающие кровоток в коронарных артериях. Чрескожная транслюминальная коронарная ангиопластика (коронарная ангиопластика) — это нехирургическая процедура, при которой катетер с баллоном вводится из кровеносного сосуда бедра в заблокированную артерию. Баллон надувается, сжимает бляшку, чтобы увеличить кровеносный сосуд, и открывает заблокированную артерию.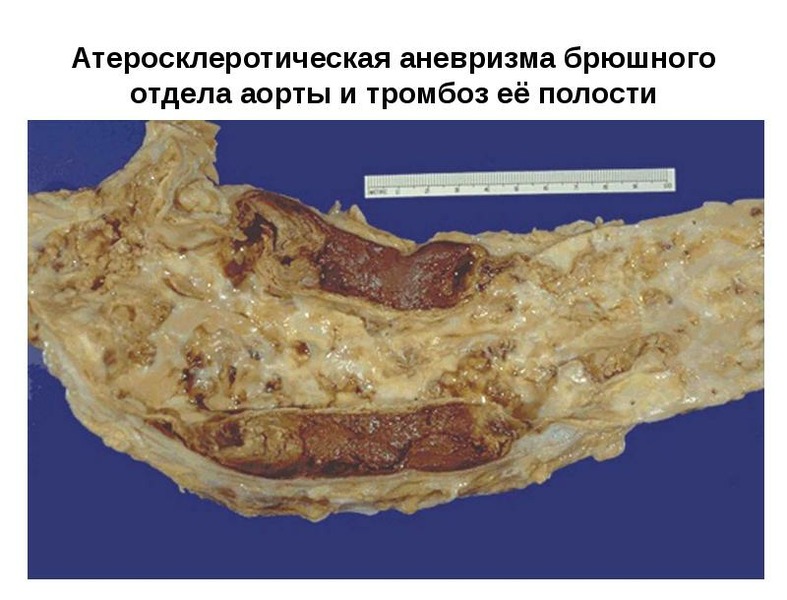 Коронарная ангиопластика выполняется кардиологом в больнице и обычно требует пребывания в больнице в течение одного или двух дней.Примерно в 90% случаев это удается, но у одной трети пациентов артерия снова сужается в течение шести месяцев. Его можно повторить, и в артерию можно установить «стент», чтобы помочь сохранить ее открытой (см. Ниже).
Коронарная ангиопластика выполняется кардиологом в больнице и обычно требует пребывания в больнице в течение одного или двух дней.Примерно в 90% случаев это удается, но у одной трети пациентов артерия снова сужается в течение шести месяцев. Его можно повторить, и в артерию можно установить «стент», чтобы помочь сохранить ее открытой (см. Ниже).
При операции по шунтированию коронарной артерии (операция по шунтированию) создается обходной путь вокруг закупорки здоровой вены или артерии, которая затем поставляет богатую кислородом кровь к сердцу. Это серьезное хирургическое вмешательство, подходящее для пациентов с закупоркой двух или трех крупных коронарных артерий или сильно суженными главными левыми коронарными артериями, а также для тех, кто не ответил на другие виды лечения.Он проводится в больнице под общим наркозом и с использованием аппарата искусственного кровообращения. Около 70% пациентов испытывают полное облегчение; около 20% частичного облегчения.
Для лечения атеросклероза можно использовать три другие полуэкспериментальные хирургические процедуры. При атерэктомии кардиолог сбривает и удаляет полоски налета из закупоренной артерии. При лазерной ангиопластике вставляется катетер с лазерным наконечником, чтобы сжечь или разрушить бляшку. Металлическая спираль, называемая стентом, может быть имплантирована навсегда, чтобы заблокированная артерия оставалась открытой.
При атерэктомии кардиолог сбривает и удаляет полоски налета из закупоренной артерии. При лазерной ангиопластике вставляется катетер с лазерным наконечником, чтобы сжечь или разрушить бляшку. Металлическая спираль, называемая стентом, может быть имплантирована навсегда, чтобы заблокированная артерия оставалась открытой.
Альтернативное лечение
Альтернативные методы лечения, основанные на диете и образе жизни, могут помочь предотвратить, замедлить или обратить вспять атеросклероз. Терапевтические препараты, которые могут быть полезны, включают: боярышник ( Crataegus laevigata ), корень нотогинсенг ( Panax notoginseng ), чеснок ( Allium sativum ), имбирь ( Zingiber officinale ), острый красный перец или перец чили (9000). Achillea millefolium ) и люцерна ( Medicago sativum ).Техники релаксации, включая йогу, медитацию, управляемые образы, биологическую обратную связь, а также консультирование и другие «разговорные» методы лечения, также могут быть полезны для предотвращения или замедления развития болезни. Модификации диеты направлены на употребление в пищу продуктов с низким содержанием жиров (особенно насыщенных), холестерина, сахара и животных белков и с высоким содержанием клетчатки и антиоксидантов (содержащихся в свежих фруктах и овощах). Рекомендуется обильно употреблять лук и чеснок, а также есть сырую и вареную рыбу, особенно холодноводную рыбу, такую как лосось.Следует избегать курения, алкоголя и стимуляторов, таких как кофе. Хелаты терапия, которая использует антикоагулянты и питательные вещества для растворения зубного налета и промойте его через почку, является спорной. Специалисты по аюрведической медицине могут назначить долгосрочные лекарства, сочетающие диету, лечебные травы, расслабление и физические упражнения, и гомеопатию, которая лечит болезнь небольшими дозами лекарства, вызывающего симптомы заболевания.
Модификации диеты направлены на употребление в пищу продуктов с низким содержанием жиров (особенно насыщенных), холестерина, сахара и животных белков и с высоким содержанием клетчатки и антиоксидантов (содержащихся в свежих фруктах и овощах). Рекомендуется обильно употреблять лук и чеснок, а также есть сырую и вареную рыбу, особенно холодноводную рыбу, такую как лосось.Следует избегать курения, алкоголя и стимуляторов, таких как кофе. Хелаты терапия, которая использует антикоагулянты и питательные вещества для растворения зубного налета и промойте его через почку, является спорной. Специалисты по аюрведической медицине могут назначить долгосрочные лекарства, сочетающие диету, лечебные травы, расслабление и физические упражнения, и гомеопатию, которая лечит болезнь небольшими дозами лекарства, вызывающего симптомы заболевания.
Прогноз
Атеросклероз можно успешно вылечить, но нельзя вылечить.Недавние клинические исследования показали, что атеросклероз можно отсрочить, остановить и даже обратить вспять путем агрессивного снижения уровня холестерина ЛПНП. Новые диагностические методы позволяют врачам выявлять и лечить атеросклероз на самых ранних стадиях. Новые технологии и хирургические процедуры продлили жизнь многим пациентам, которые в противном случае умерли бы. Исследования продолжаются.
Новые диагностические методы позволяют врачам выявлять и лечить атеросклероз на самых ранних стадиях. Новые технологии и хирургические процедуры продлили жизнь многим пациентам, которые в противном случае умерли бы. Исследования продолжаются.
Профилактика
Здоровый образ жизни — правильное питание, регулярные упражнения, поддержание здорового веса, отказ от курения и контроль гипертонии — могут снизить риск развития атеросклероза, помочь предотвратить прогрессирование болезни, а иногда и вызвать ее регресс.
- Правильное питание. Здоровая диета снижает избыточный уровень холестерина ЛПНП и триглицеридов. Он включает в себя разнообразные продукты с низким содержанием жиров и холестерина и высоким содержанием клетчатки; много фруктов и овощей; и ограниченный натрий. Согласно Американской кардиологической ассоциации, жиры должны составлять не более 30%, а насыщенные жиры — не более 8-10% от общей суточной калорийности. Уровень холестерина должен быть ограничен примерно 300 миллиграммами в день, а натрия — примерно 2400 миллиграммами.
 Пирамида «Food Guide», разработанная У.S. Департамент сельского хозяйства и здравоохранения и социальных служб предоставляет ежедневные рекомендации: 6-11 порций хлеба, крупы, риса и макаронных изделий; 3-5 порций овощей; 2-4 порции фруктов; 2-3 порции молока, йогурта и сыра; и 2-3 порции мяса, птицы, рыбы, сушеных бобов, яиц и орехов. Жиры, масла и сладости следует использовать экономно. Мононенасыщенные масла, такие как оливковое и рапсовое (канола), являются хорошей альтернативой для приготовления пищи.
Пирамида «Food Guide», разработанная У.S. Департамент сельского хозяйства и здравоохранения и социальных служб предоставляет ежедневные рекомендации: 6-11 порций хлеба, крупы, риса и макаронных изделий; 3-5 порций овощей; 2-4 порции фруктов; 2-3 порции молока, йогурта и сыра; и 2-3 порции мяса, птицы, рыбы, сушеных бобов, яиц и орехов. Жиры, масла и сладости следует использовать экономно. Мононенасыщенные масла, такие как оливковое и рапсовое (канола), являются хорошей альтернативой для приготовления пищи. - Регулярно выполняйте физические упражнения. Аэробные упражнения могут снизить кровяное давление, помочь контролировать вес и повысить уровень холестерина ЛПВП («хорошего»).Это может сделать кровеносные сосуды более гибкими. По данным Центров по контролю и профилактике заболеваний и Американского колледжа спортивной медицины, рекомендуется от умеренных до интенсивных аэробных упражнений продолжительностью около 30 минут (или трех периодов упражнений по 10 минут) четыре или более раз в неделю. К аэробным упражнениям относятся ходьба, бег трусцой и езда на велосипеде, активное садоводство, подъем по лестнице или быстрая работа по дому. Перед тренировкой следует проконсультироваться с врачом, если у человека есть атеросклероз или у него повышенный риск.
- Поддержание желаемой массы тела. Снижение веса может помочь снизить общий холестерин и холестерин ЛПНП, снизить уровень триглицеридов и повысить уровень холестерина ЛПВП. Это также может снизить кровяное давление. Правильное питание и упражнения — два ключевых компонента в поддержании желаемой массы тела.
- Не курите и не употребляйте табак. Курение оказывает множество неблагоприятных воздействий на сердце, но отказ от курения может исправить повреждения. Бывшие курильщики сталкиваются с таким же риском сердечных заболеваний, как и некурящие, в течение 5-10 лет после отказа.Курение — худшее, что человек может сделать со своим сердцем и легкими.
- Обращайтесь за лечением от гипертонии. Высокое кровяное давление можно контролировать с помощью изменения образа жизни, уменьшения содержания натрия и жира, физических упражнений, управления стрессом, отказа от курения и умеренного употребления алкоголя и приема лекарств. Лекарства, обеспечивающие эффективное лечение: диуретики, бета-блокаторы, ингибиторы симпатических нервов, вазодилататоры, ингибиторы ангиотензинпревращающего фермента и антагонисты кальция. Гипертония обычно протекает бессимптомно, поэтому ее необходимо проверить.Как и холестерин, гипертонию называют «тихим убийцей».
Ресурсы
Периодические издания
Морган, Пегги. «Что ваше сердце хочет, чтобы вы знали о холестерине». Профилактика (сентябрь 1997 г.): 96.
Организации
Американская кардиологическая ассоциация. 7320 Гринвилл авеню Даллас, Техас 75231. (214) 373-6300. http://www.americanheart.org .
Национальный институт сердца, легких и крови. Почтовый ящик 30105, Bethesda, MD 20824-0105.(301) 251-1222. http://www.nhlbi.nih.gov .
Техасский институт сердца. Информационная служба сердца. Почтовый ящик 20345, Хьюстон, Техас 77225-0345. http://www.tmc.edu/thi .
Медицинская энциклопедия Гейла. Copyright 2008 The Gale Group, Inc. Все права защищены.
ath · er · o · scle · ro · sis
(ath’er-ō-skler-ō’sis),
Артериосклероз, характеризующийся неравномерным распределением липидных отложений в интиме крупных и средних артерий, вызывающим сужение просветы артерий и переходящие в конечном итоге к фиброзу и кальцификации.Поражения обычно очаговые и прогрессируют медленно и с перерывами. Ограничение кровотока является причиной большинства клинических проявлений, которые зависят от распространения и тяжести поражения. У низших животных атеросклероз свиней и птиц очень похож на атеросклероз человека.
[Г. athērē, gruel, + sclerosis]
Атеросклероз, наиболее распространенная форма артериосклероза, представляет собой сложный процесс, который начинается с появления холестериновых макрофагов (пенистых клеток) в интиме артерии.Современные теории рассматривают атеросклероз как воспалительный, а не дегенеративный процесс. Более вероятно, что это начнется в зонах турбулентности сосудов, а биохимические медиаторы воспаления все чаще распознаются как маркеры атеросклероза. Гладкомышечные клетки реагируют на присутствие липидов пролиферацией под влиянием факторов тромбоцитов. Циркулирующие моноциты и лимфоциты прикрепляются к поверхности интимы и проникают в эндотелий, опосредуя местный воспалительный процесс.На участке, состоящем из фибробластов, лейкоцитов и дальнейшего отложения липидов, образуется бляшка. Со временем налет становится фиброзным и может кальцифицироваться. Расширение атеросклеротической бляшки приводит к постепенному нарастанию закупорки артерии и ишемии кровоснабжаемых ею тканей. Изъязвление, тромбоз или эмболизация бляшки или кровотечение и расслоение интимы могут вызвать более острое и серьезное нарушение кровотока с риском инфаркта. Это основные механизмы ишемической болезни сердца (артериосклеротическая болезнь сердца с сердечной недостаточностью или без нее, стенокардия, инфаркт миокарда), заболевания периферических сосудов (особенно окклюзионного заболевания нижней конечности, вызывающего перемежающуюся хромоту или гангрену) и инсульта (инфаркт мозга, вызванный до окклюзии сонных или внутричерепных артерий).Независимыми факторами риска атеросклероза являются мужской пол, пожилой возраст, состояние в постменопаузе, семейный анамнез атеросклероза, курение сигарет, гипертония, сахарный диабет, повышенный уровень холестерина ЛПНП в плазме, повышенный гомоцистеин в плазме, избыточный вес и малоподвижный образ жизни. Растущие данные свидетельствуют о том, что наличие в анамнезе инфекции Chlamydia pneumoniae и повышение уровня триглицеридов, инсулина натощак, фибриногена, С-реактивного белка, амилоида А, интерлейкина-6 и липопротеина Lp (a) в плазме также являются независимыми факторами риска.Диагноз атеросклероза обычно основывается на анамнезе и физическом обследовании и подтверждается ангиографией, ультразвуковой допплерографией и другими методами визуализации. Лечение в основном механическое: растяжение баллона, лазерная абляция или хирургическое удаление бляшек, а также различные процедуры шунтирования и трансплантации. Профилактика атеросклероза — важнейшая задача современной медицины. Профилактические меры включают регулярные энергичные упражнения, диету с низким содержанием жиров и холестерина, поддержание здорового веса, отказ от табака и использование фармакологических средств, указанных для контроля гипертонии, сахарного диабета и повышенного холестерина.
Farlex Partner Medical Dictionary © Farlex 2012
Количественная оценка атеросклероза у мышей
Сердечно-сосудистые заболевания являются основной причиной смерти в мире, при этом ишемическая болезнь сердца и инсульт являются причиной каждой четвертой смерти 1 . Большинство случаев вызвано атеросклерозом, заболеванием, характеризующимся медленным накоплением липидных бляшек с признаками хронического воспаления в артериях большого и среднего размера 2 . Заболевание обычно остается незамеченным в течение нескольких десятилетий, пока разрыв или эрозия бляшки не вызовет артериальный тромбоз, который приводит к ишемическому повреждению ткани.
Нормальная артерия состоит из слоя интимы с эндотелиальными клетками и редко распределенными гладкомышечными клетками, среднего слоя с гладкомышечными клетками и эластичными пластинками и окружающего адвентициального слоя с рыхлой соединительной тканью 3 . Удержание в интиме ЛПНП компенсирует развитие атеросклероза 4 . Накопление и модификация липопротеинов приводят к агрегации и захвату в интиме артерии 5 . Воспалительный ответ вызывается захваченными и модифицированными липопротеинами 6 .Эндотелиальные клетки начинают экспрессировать молекулы адгезии, такие как VCAM-1, на участках артериального дерева с турбулентным кровотоком, что приводит к привлечению циркулирующих моноцитов и других лейкоцитов 7 . Инфильтрирующие моноциты дифференцируются в макрофаги, которые поглощают липид, с последующей трансформацией в пенистые макрофагальные клетки 8 .
Атеросклероз изучается на моделях мышей с возрастающей частотой с середины 1980-х годов. C57BL / 6 является наиболее часто используемым инбредным штаммом мышей для этих исследований, и он используется в качестве генетического фона для большинства генетически модифицированных штаммов 9 .Этот штамм был создан в 1920-х годах 10 , а его геном был опубликован в 2002 году 11 . Эксперименты на моделях мышей имеют несколько преимуществ: колонии быстро размножаются, жилье занимает мало места, а инбридинг снижает экспериментальную изменчивость. Модель также допускает генетические манипуляции, такие как целевые делеции генов и вставки трансгенов. Это привело к новому патофизиологическому пониманию болезни и новым терапевтическим целям 12 .
Мыши C57BL / 6 дикого типа обладают естественной устойчивостью к атеросклерозу.У них большая часть циркулирующего холестерина содержится в ЛПВП, и сложные атеросклеротические поражения не образуются даже при соблюдении диеты с высоким содержанием жиров и высоким содержанием холестерина 13 . Поэтому мышей с гиперхолестеринемией, таких как Apoe — / — на фоне C57BL / 6, используют в качестве экспериментальных моделей атеросклероза 14 , 15 . Недостаток ApoE ухудшает захват остаточных липопротеинов печенью и серьезно нарушает липидный обмен. У мышей Apoe — / — циркулирующий холестерин преимущественно находится в частицах VLDL, и у мышей развиваются сложные атеросклеротические бляшки на регулярной диете.
Ldlr — / — мыши имитируют развитие атеросклероза, наблюдаемого у людей с семейной гиперхолестеринемией 16 . Мыши Ldlr — / — нуждаются в диете западного типа для развития атеросклероза 17 . Западная диета имитирует потребление пищи человеком и обычно содержит 0,15% холестерина. Рецептор LDL распознает ApoB100 и ApoE и опосредует захват частиц LDL посредством эндоцитоза. Рецепторы ЛПНП являются основополагающими для выведения печенью ЛПНП из кровообращения, в то время как экспрессия рецепторов ЛПНП в гемопоэтических клетках не влияет на этот процесс.Это открывает возможность для трансплантации костного мозга Ldlr + / + клеток гиперхолестеринемическим реципиентам Ldlr — / — и оценки развития атеросклероза. Химеры костного мозга обычно используются для изучения участия гемопоэтических клеток в экспериментальном атеросклерозе. Однако трансплантация костного мозга может повлиять на размер и состав атеросклеротических бляшек, что делает интерпретацию результатов неоднозначной.
Различные варианты Apoe — / — и Ldlr — / — мышей с дополнительными генетическими изменениями были разработаны для изучения специфических процессов заболевания 18 . Одним из примеров является человеческая APOB100 -трансгенная Ldlr — / — ( HuBL ) мыши, несущие полноразмерный человеческий ген APOB100 19 , 20 . У этих мышей на регулярной диете развивается гиперхолестеринемия и атеросклероз.Однако развитие сложных атеросклеротических бляшек занимает не менее шести месяцев, и в более коротких экспериментальных протоколах обычно используется западная диета 21 . Большая часть холестерина плазмы циркулирует в частицах ЛПНП, что дает мышам HuBL более похожий на человеческий профиль дислипидемических липопротеинов по сравнению с Apoe — / — и Ldlr — / — мышей. Мыши HuBL также позволяют проводить исследования человеческого апоВ в качестве аутоантигена 22 .
На мышиных моделях атеросклероза развиваются сложные атеросклеротические бляшки с общими чертами человеческого заболевания. Однако бляшки довольно устойчивы к разрыву с последующим инфарктом миокарда. Атеротромбоз выявляется только спорадически и экспериментально сложно оценить 23 , 24 , 25 . Были разработаны специальные модели разрыва зубного налета, но в экспериментальной области отсутствует надежная и воспроизводимая модель для оценки агентов, стабилизирующих зубной налет.
Количественная оценка атеросклероза неоднократно описывалась в литературе. Недавние усилия были направлены на стандартизацию экспериментального дизайна, проведения и отчетности исследований на животных 26 . У исследователей разные предпочтения и разные методы, адаптированные к их лабораториям. Большинство исследовательских проектов также уникальны тем, что требуют некоторых модификаций протокола. Из-за многофакторности заболевания оптимальные меры контроля варьируются от проекта к проекту. Местные условия и отсутствие стандартизации могут стать причиной наблюдаемых различий в развитии болезней, что препятствует продвижению в области исследований.Различия в экспериментальной изменчивости также означают, что статистические расчеты мощности должны основываться на экспериментальных исследованиях в местных условиях.
Количественное определение атеросклероза рекомендуется в нескольких местах сосудистого дерева. Этот протокол описывает, как получить результаты от корня аорты, дуги аорты и брахиоцефальной артерии у одной мыши, в дополнение к оставлению остальной части торакоабдоминальной аорты для других анализов. Препараты для лица позволяют быстро определить количество липидных бляшек в дуге аорты.Бремя болезни в брахиоцефальной артерии также можно определить количественно, если образцы будут тщательно отображены. Из-за более трудоемкого поперечного сечения корня аорты остается несколько срезов, доступных для детальной оценки состава бляшки.
Атеросклеротическая бляшка как инфицированная биопленка | GreenMedInfo
Авторские права на эту статью принадлежат GreenMedInfo LLC, 2016
Первоначально опубликовано на JeffreyDachMD.com
Главный недостаток большей части западной медицины — неправильный диагноз.Вы не можете успешно бороться с тем, чего не понимаете
Я впервые встретился со Стивеном Фраем, доктором медицины, пару лет назад на его стенде на встрече ACAM в отеле Diplomat в Голливуде, и мне понравился интересный разговор о его работе. Мы встретились второй раз в прошлом месяце снова у его будки на медицинском собрании. Доктор Стивен Фрай руководит своей собственной микробиологической лабораторией, где он исследует высокоэффективные виды биопленок в материале атеросклеротических бляшек, полученных из хирургических образцов.(1-2) Эти биопленки колонизированы множеством бактериальных, грибковых и протозойных организмов, идентифицированных с помощью секвенирования ДНК и рибосомной РНК. Настоящий пионер в этой области, доктор Фрай идентифицировал новый организм, не внесенный в базу данных генов, и назвал его « Protomyxzoa Rheumatica ».
Дырявый кишечник и LPS
С недавними открытиями Аллезио Фазано и др. О повышенной проницаемости стенки кишечника под названием « Leaky Gut », которая позволяет бактериальным организмам и непереваренным частицам пищи попадать в кровоток, следующая логическая мысль в этой последовательности: Что происходит со всеми этими микроорганизмами, которые попадают в кровоток?
Несомненно, существует иммунный ответ с высвобождением маркеров воспаления, цитокинов, миелопероксидазы и т. Д.Кроме того, это может вызвать аутоиммунное заболевание благодаря чудесам «молекулярной мимикрии». Некоторые из этих микробных организмов обладают сходными аминокислотными последовательностями, присущими нашим собственным тканям, тем самым вызывая аутоиммунное заболевание . Однако мой вопрос: Что происходит, когда эти микроорганизмы расселяются по дому? Куда они идут и чем занимаются?
Эндотелий как невинный наблюдатель
Конечно, вся кровь из кишечника попадает в систему воротной вены, которая идет непосредственно в печень и селезенку.Ретикулоэндотелиальная система печени и селезенки служит гигантской системой фильтрации для всей этой «слизи», просачивающейся в кровоток из проницаемого тонкого кишечника. Это защитное. Однако, если предположить, что эта система фильтрации была перегружена, позволяя комку слизистых микроорганизмов проникнуть в кровоток, куда он денется? Нетрудно представить себе создание дома в эндотелии. Эндотелий — это внутренняя оболочка наших кровеносных сосудов, и этот слой находится в прямом контакте с нашим злым комом микроорганизмов.
Травма, ведущая к инфекции
Если на минуту задуматься о кожных инфекциях у детей, кожа кажется невосприимчивой к инфекциям до тех пор, пока не появится травма, царапина, разрыв или какой-то разрыв кожного барьера. Эта травма допускает проникновение микроорганизмов, которые затем образуют инфекцию с обычными признаками гноя и воспаления . То же самое можно сказать и о сосудистой системе. Формирование атеросклеротической бляшки имеет тенденцию происходить в местах повреждения, таких как бифуркации, где силы сдвига максимальны, и в местах движения, таких как коронарные артерии, встроенные в движущуюся поверхность левого желудочка.Таким образом, представление об атеросклеротической бляшке как инфицированной биопленке, безусловно, соответствует структуре наиболее часто поражаемых участков артериального дерева.
Уффе Равнсков и Киллмер МакКулли
Уффе Равнсков и Киллмер МакКалли пишут об этом уже не менее 8 лет. (5-6) В нескольких публикациях, перечисленных ниже, два доктора перечисляют исследования, явно фальсифицирующие холестериновую теорию атеросклеротического заболевания, в то же время свидетельство того, что атеросклеротическая бляшка представляет собой инфицированную биопленку, колонизированную разнообразной флорой бактериальных, грибковых и протозойных организмов.
Доктор Равнсков напоминает нам об исследовании, проведенном доктором Хехтом по шкале кальция в коронарных артериях, у 930 последовательных бессимптомных пациентов, не принимавших лекарства и не болевших в анамнезе. Он обнаружил, что показатели кальция в коронарных артериях не показали корреляции с уровнем холестерина в сыворотке, что дает убедительные доказательства против холестериновой теории сердечных заболеваний.
Конец статинов?
Если это правда, то это представляет собой сдвиг парадигмы в наших представлениях об этиологии атеросклеротического заболевания сосудов и конец эры антихолестериновых статинов.Упс! Фармацевтическая промышленность не обрадуется этому.
Статьи по теме
Пищевые добавки тигровые орехи ослабляют атеросклеротические поражения
Это результаты исследования, проведенного Мохамедом Лабибом Салемом (Отделение хирургии Медицинского университета Южной Каролины, Чарльстон, Южная Каролина), Мохсеном Зоммара ( Департамент молочных наук сельскохозяйственного факультета Университета Танта, Кафр-эль-Шейх, Египет) и К. Имаидзуми (Департамент биологических наук и биотехнологии, Университет Кюсю, Фукуока, Япония).
«Пищевая добавка тигровых орехов ослабляет атеросклеротическое поражение у мышей с нокаутом аполипопротеина Е, связанное с ингибированием воспалительных клеточных реакций».Это исследование было опубликовано в 2005 году Американским журналом иммунологии, страницы 60–67, с ISSN 1553-619X. Атеросклероз — это патологический процесс, который приводит к образованию жировых полосок внутри артерий, которые представляют собой очаги образованных макрофагами (Mo) пенистых клеток, захваченных под выстилкой из эндотелиальных клеток артерии.
Было показано, что большее количество растений и их изолированные компоненты модулируют иммунитет.
Было показано, что некоторые лекарственные растения обладают противовоспалительным, антистрессовым и противораковым действием, модулируя иммунные функции. Cyperus esculentus L, известный как тигровый орех или чуфа, растение является членом семейства трав Cyperaceae, к которому также принадлежат сорняки ореховой осоки. Клубни чуфы — ежедневные ингредиенты рациона многих жителей Испании. В Испании клубни употребляют в основном в виде напитка, который в местном масштабе называется «орчата де чуфа» (молоко чуфы).
Клубни этого растения известны под несколькими названиями, такими как тигровый орех, земляной орех, земляной миндаль, камыш и чуфа.
Клубни содержат около 25% масла, устойчивого к перекисному окислению, 50% усвояемых углеводов, 4% белка и 9% сырой клетчатки.
В ходе исследования они обнаружили, что кормление мышей ApoE — / — целым клубнем тигрового ореха значительно ингибировало атеросклеротические поражения у этих мышей.
Результаты этого исследования кажутся первыми, показавшими, что тигровый орех может модулировать количество, пролиферацию и активацию воспалительных клеток, улучшая воспалительные реакции.
Эти результаты открывают новые возможности для лечения воспалительных заболеваний, таких как атеросклероз, на основе природных средств с помощью активных ингредиентов этого растения.
«Резюме исследования: Атеросклероз — это патологический процесс, при котором привлечение мононуклеарных клеток приводит к росту фибро-жировых бляшек. Аполипопротеин Е (ApoE) — это легенда о поглощении липопротеинов, а дефицит ApoE приводит к накоплению липопротеинов низкой плотности. С использованием мышей ApoE — / -, у которых спонтанно развивается атеросклероз на диетах с низким содержанием жиров, настоящее исследование показало, что кормление этих мышей диетой, дополненной целыми клубнями Cyperus esculentus L (тигровый орех), приводило к ослаблению развития атеросклеротического поражения.
 Атеросклеротическая бляшка намного быстрее формируется в участке сосуда, где расположен пристеночный или интрамуральный тромб. Тромбообразование наблюдается как реакция на локальное воспаление артерий, так и в результате системных сдвигов в свертывающей способности крови.
Атеросклеротическая бляшка намного быстрее формируется в участке сосуда, где расположен пристеночный или интрамуральный тромб. Тромбообразование наблюдается как реакция на локальное воспаление артерий, так и в результате системных сдвигов в свертывающей способности крови.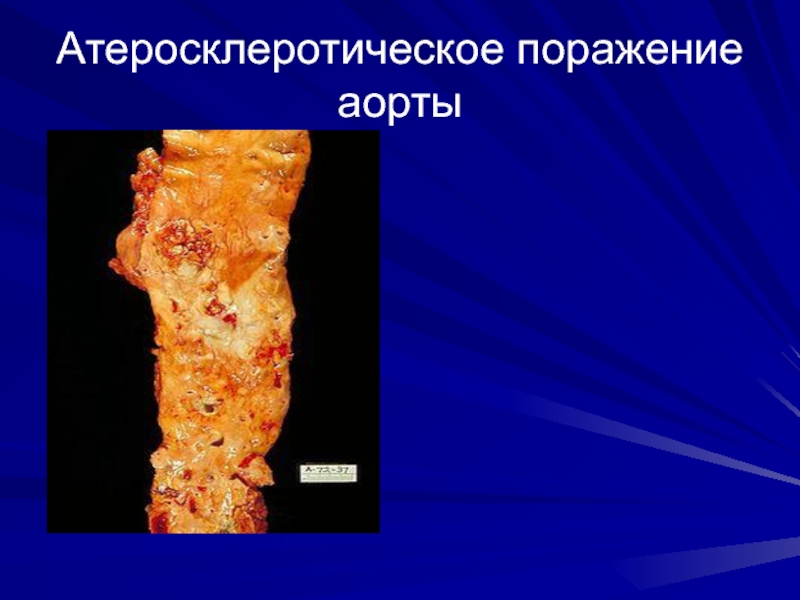
 При детальном осмотре видны неровности внутреннего контура и наличие атеросклеротических бляшек.
При детальном осмотре видны неровности внутреннего контура и наличие атеросклеротических бляшек.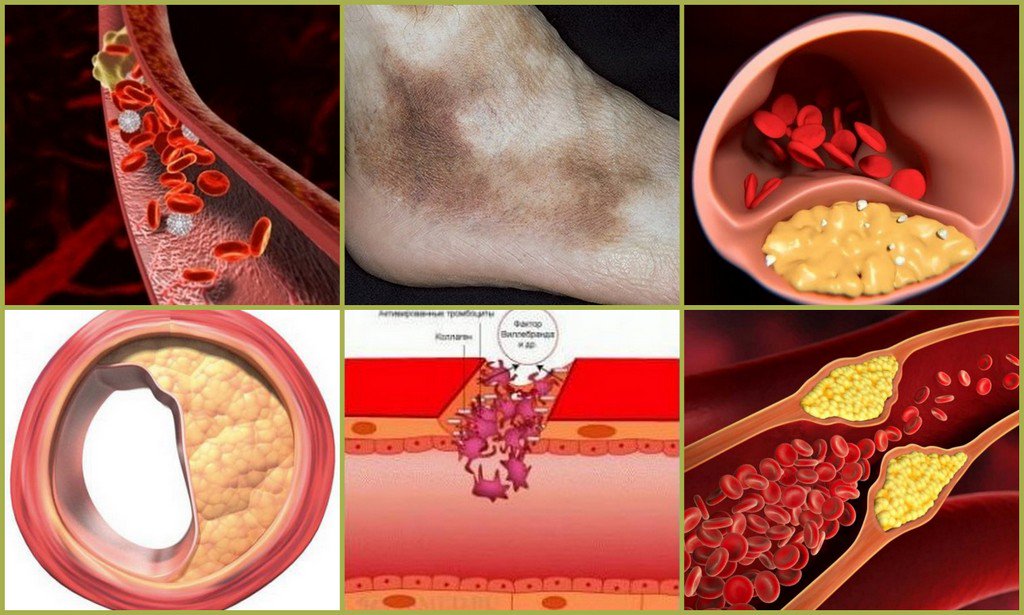

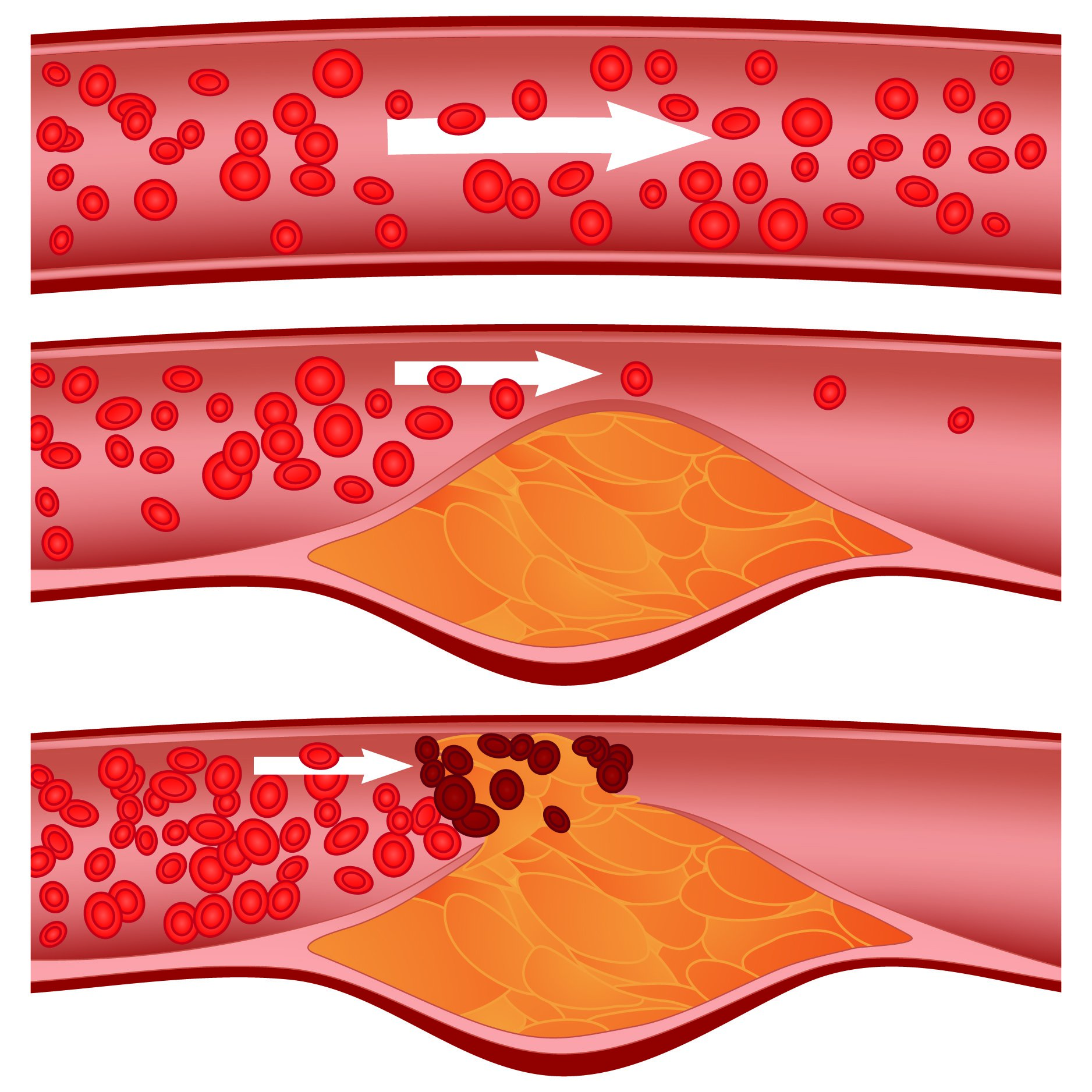
 Болевые ощущения не снимаются даже сильными обезболивающими лекарствами. Появляются трофические язвы. Наступает ишемия стопы, некроз или гангрена.
Болевые ощущения не снимаются даже сильными обезболивающими лекарствами. Появляются трофические язвы. Наступает ишемия стопы, некроз или гангрена.
 Ногти ломаются, приобретают желтоватый оттенок. На подошве образуются огрубевшие мозоли;
Ногти ломаются, приобретают желтоватый оттенок. На подошве образуются огрубевшие мозоли;

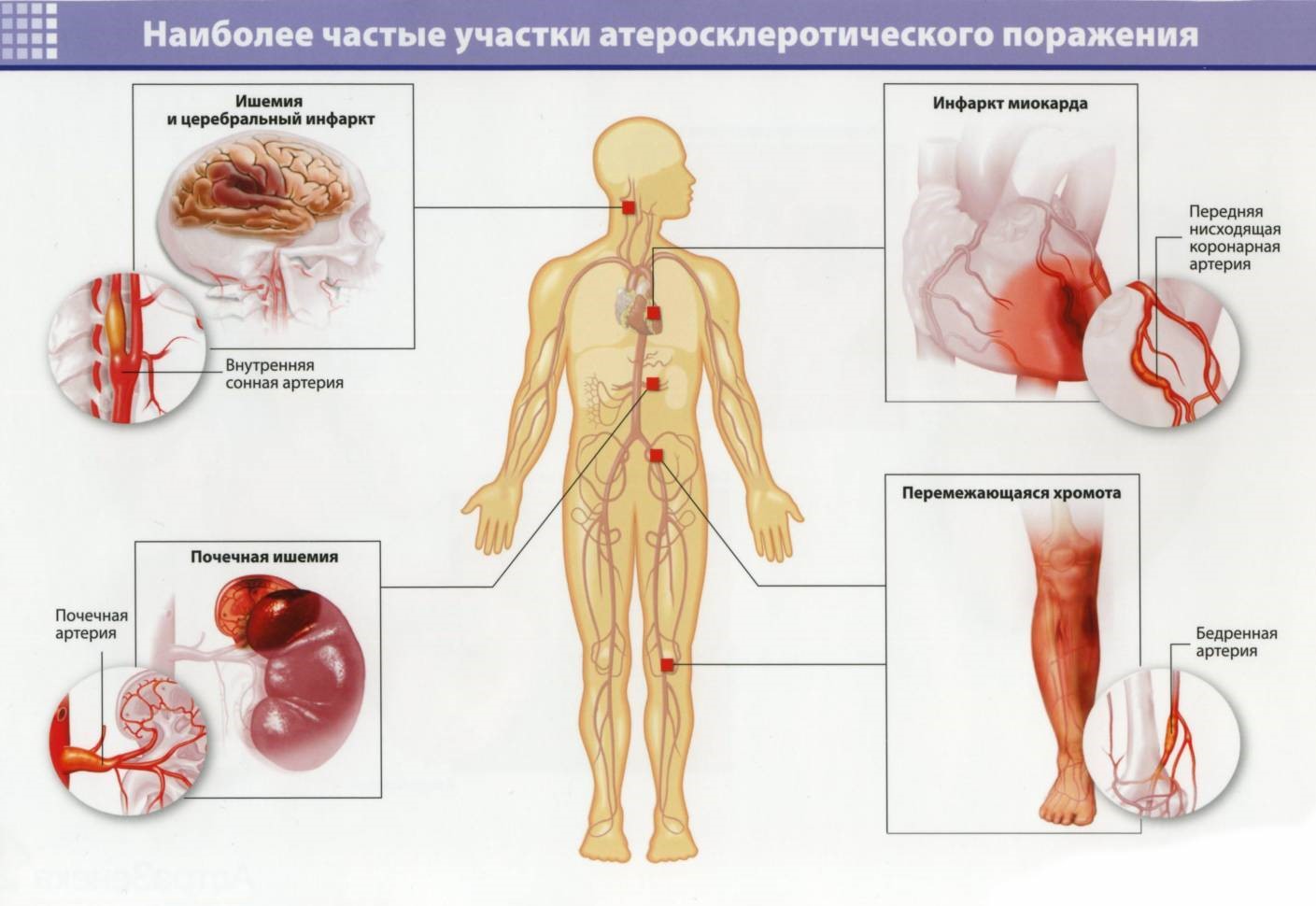


 Стенки сосудов становятся слабыми и не могут противостоять заболеванию.
Стенки сосудов становятся слабыми и не могут противостоять заболеванию.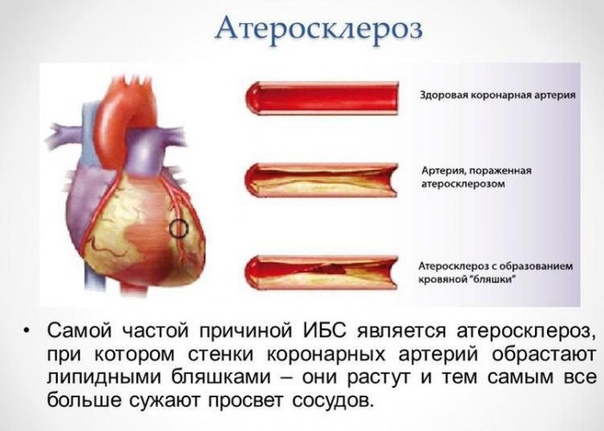
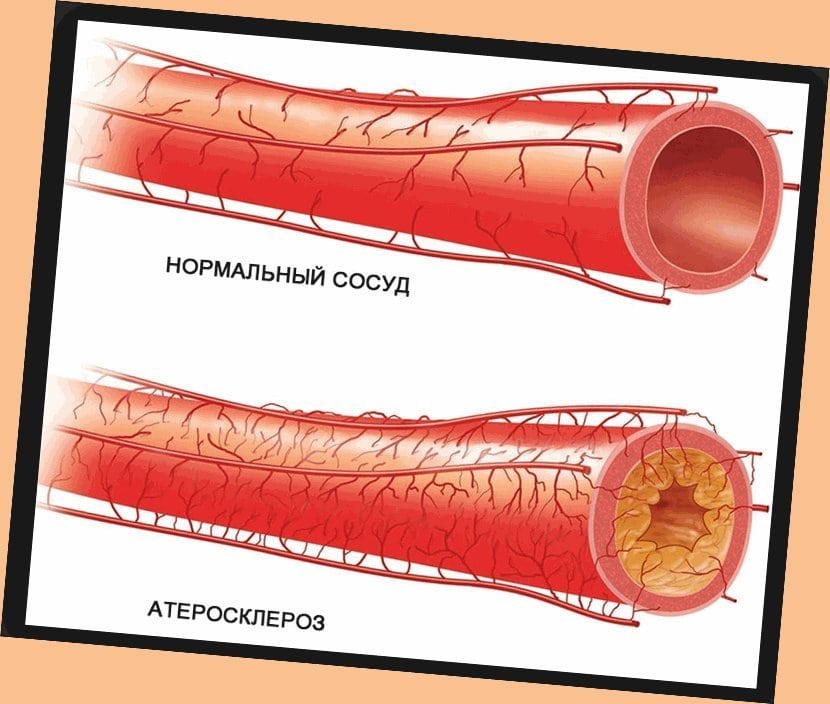
 Иногда, особенно на последних стадиях, боль может быть такой интенсивной, что ее снимают даже наркотическими анальгетиками;
Иногда, особенно на последних стадиях, боль может быть такой интенсивной, что ее снимают даже наркотическими анальгетиками; При появлении симптомов атеросклероза сразу же обращаться к врачу;
При появлении симптомов атеросклероза сразу же обращаться к врачу;
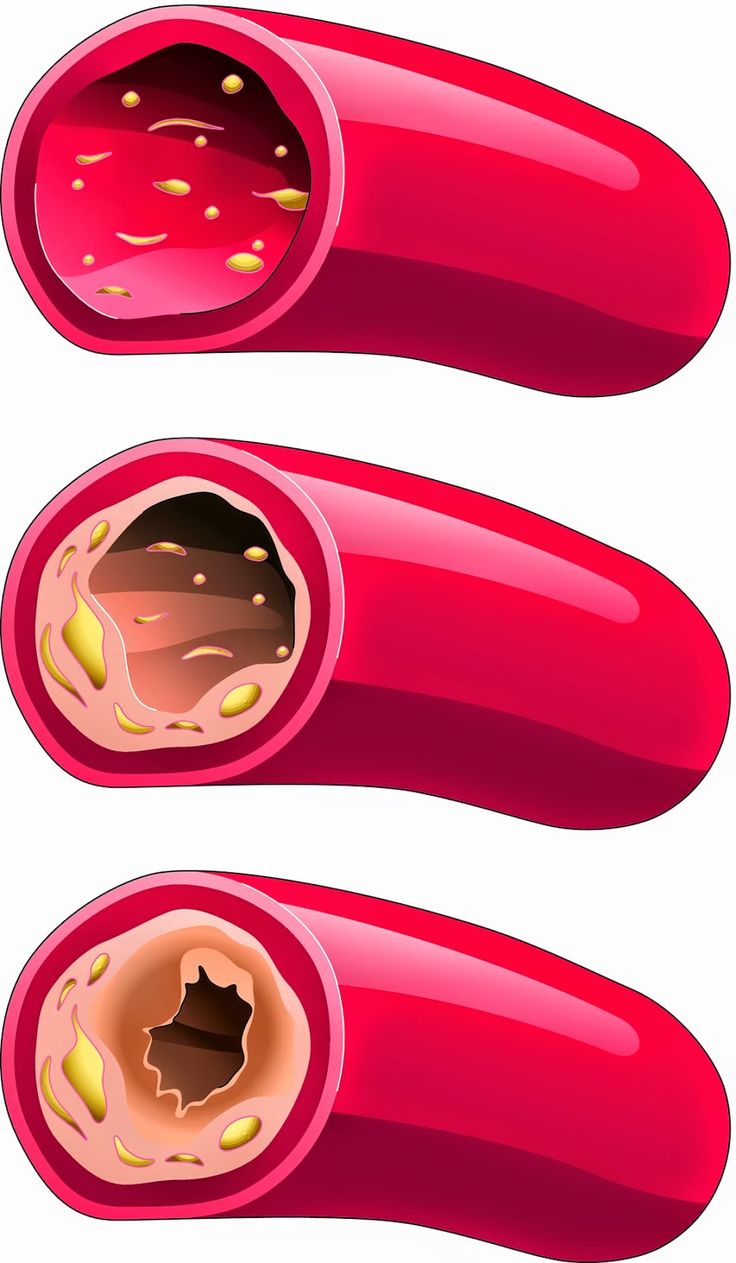

 Пирамида «Food Guide», разработанная У.S. Департамент сельского хозяйства и здравоохранения и социальных служб предоставляет ежедневные рекомендации: 6-11 порций хлеба, крупы, риса и макаронных изделий; 3-5 порций овощей; 2-4 порции фруктов; 2-3 порции молока, йогурта и сыра; и 2-3 порции мяса, птицы, рыбы, сушеных бобов, яиц и орехов. Жиры, масла и сладости следует использовать экономно. Мононенасыщенные масла, такие как оливковое и рапсовое (канола), являются хорошей альтернативой для приготовления пищи.
Пирамида «Food Guide», разработанная У.S. Департамент сельского хозяйства и здравоохранения и социальных служб предоставляет ежедневные рекомендации: 6-11 порций хлеба, крупы, риса и макаронных изделий; 3-5 порций овощей; 2-4 порции фруктов; 2-3 порции молока, йогурта и сыра; и 2-3 порции мяса, птицы, рыбы, сушеных бобов, яиц и орехов. Жиры, масла и сладости следует использовать экономно. Мононенасыщенные масла, такие как оливковое и рапсовое (канола), являются хорошей альтернативой для приготовления пищи.