2504.2020 По постановлению Постановление №9 от 24.04.2020 главного государственного санитарного врача по городу Санкт-Петербург №9 от 24.04.2020 г. Центр начинает работу с 28.04.2020 г. в обычном режиме. Записаться и задать интересующие вас вопросы можно задать по телефону: +7(965) 028-20-10 Мария, +7(906) 270-64-45 Елена |
* Выбрать конкретную марку вакцины, сроки проведения прививки и осуществить вакцинацию может только квалифицированный специалист.
При нарушении срока начала прививок последние проводят по схемам, предусмотренным настоящим календарем и инструкциями по применению препаратов. |
🧬 Прививки детям и новорожденным, вакцинация детей, календарь прививок
Прививка от гепатита В
Прививка от гепатита В — это самая первая прививка, которую получает новорожденный. Она делается через 12 часов после рождения ребенка. Почему? Дело в том, что вирус, вызывающий гепатит В, чрезвычайно широко распространен в мире.
Вторую и третью прививки от гепатита ребенку делают по достижении им возраста 1 месяца и 6 месяцев соответственно. Те же, кто по каким-либо причинам не прививался в младенчестве, должны сделать прививку от гепатита В по достижении 13 лет.
Прививка БЦЖ и проба Манту
Туберкулез — грозное заболевание, его лечение —длительное и не всегда успешное. Вот почему мы настоятельно рекомендуем делать прививки вакциной БЦЖ и периодически проводить пробы/прививки Манту. Нужно быть уверенными, что организм обладает активным иммунитетом в отношении туберкулеза.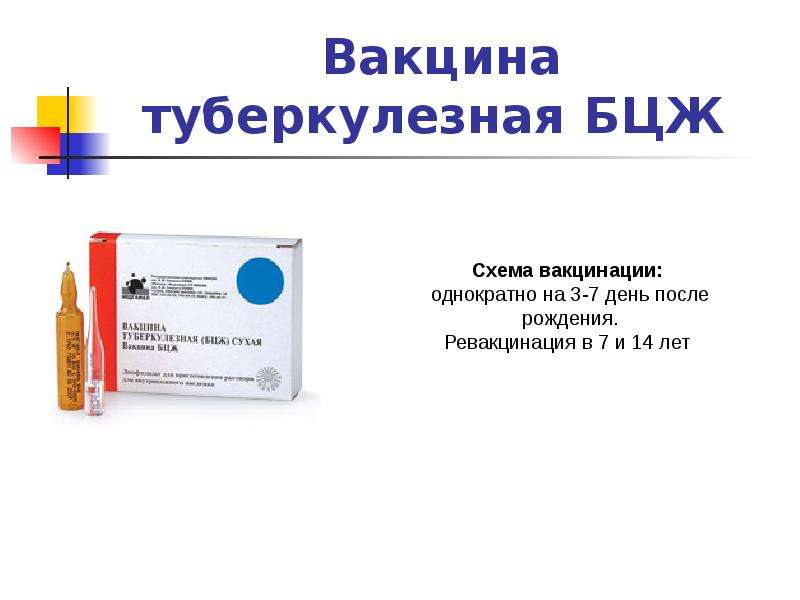
Вакцина БЦЖ состоит из живых, но искусственно ослабленных штаммов бактерий, введение которой вызывает у ребенка иммунитет к туберкулезу. Первичное вакцинирование проводится (конечно, если ребенок здоров и нет противопоказаний) в течение первой недели жизни, еще в родильном доме. Прививку БЦЖ делают новорожденным внутрикожно (то есть это маленький и безболезненный укол).
Как правило, осложнения после этих прививок связаны с неправильным (подкожным или внутримышечным) введением вакцины.
Прививка АКДС
Это комплексная вакцина сразу от нескольких заболеваний — дифтерия, коклюш, столбняк, полиомиелит. Делается эта прививка в три приема. Новорожденным в возрасте 3, 4,5 и 6 месяцев.
Ревакцинации проводят при достижении ребенком возраста 18 месяцев, затем в 7 и в 14 лет. Взрослым также нужно повторять прививку АДС каждые 10 лет с момента предыдущего введения вакцины.
Прививка от ветрянки
Ветряная оспа относится к так называемым детским болезням. Ею болеют, как правило, дети младшего возраста, до 7-8 лет. Ветряной оспой болеют только один раз в жизни — заболевание оставляет устойчивый иммунитет. Именно поэтому у взрослых людей ветрянка встречается редко.
Ею болеют, как правило, дети младшего возраста, до 7-8 лет. Ветряной оспой болеют только один раз в жизни — заболевание оставляет устойчивый иммунитет. Именно поэтому у взрослых людей ветрянка встречается редко.
Полиомиелит, или детский спинномозговой паралич
Эта вирусная инфекция, попадающая в организм в основном через пищу, через загрязненные руки, реже —воздушно-капельным путем. Она вызывает отмирание нервных клеток спинного мозга, атрофию иннервируемых мышц, парезы и параличи (частичные или полные двигательные расстройства), приводит к инвалидности.
Прививка от полиомиелита делается младенцам в три приема: в 3, 4,5 и 6 месяцев с момента рождения ребенка. Затем, в более старшем возрасте, проводят несколько ревакцинаций: в 18 и 20 месяцев, а также в 14 лет.
Для прививки используются два вида вакцин от полиомиелита: инактивированная (содержащая убитые бактерии), для внутримышечного введения, и живая, для приема внутрь. Обе вакцины для прививки от полиомиелита вызывают в организме ребенка стойкий к нему иммунитет.
Прививка от краснухи
Это заболевание, которым обычно болеют в детском возрасте, оставляет после себя стойкий иммунитет. На теле ребенка появляется сыпь красного цвета (откуда, собственно, болезнь и получила название). Также краснуха чревата серьезными осложнениями — менингит, поражение глаз и др.
Если краснухой заболевает беременная женщина (не переболевшая в детстве и не получившая прививку в подростковом возрасте), то возникает серьезный риск развития врожденных уродств у плода. Несмотря на то что краснуха матери представляет опасность для будущего ребенка только в первые три, максимум четыре месяца беременности.
Прививка от рака шейки матки
Рак шейки матки, к сожалению, является достаточно распространенным заболеванием в наше время. И большинство заболевших — женщины в возрасте от 30.
Поскольку рак шейки матки — заболевание, имеющее инфекционную природу, ученые разработали специальную вакцину против вируса папилломы человека. Сделанная до начала половой жизни вакцинация с очень высокой степенью вероятности защищает от рака шейки матки, предотвращая развитие вирусов в организме. Прививку выполняют в три приема. Вторую и третью дозы необходимо ввести через 2 и через 6 месяцев после введения первой.
Сделанная до начала половой жизни вакцинация с очень высокой степенью вероятности защищает от рака шейки матки, предотвращая развитие вирусов в организме. Прививку выполняют в три приема. Вторую и третью дозы необходимо ввести через 2 и через 6 месяцев после введения первой.
В GMS Clinic вы можете проконсультироваться с опытными врачами-гинекологами по поводу вакцинации и при необходимости сделать прививку.
Ротавирусная инфекция
До 5 лет практически каждый ребенок хотя бы раз в жизни заболевает ротавирусом в той или иной степени. Главная опасность этой болезни — потеря жидкости, поэтому болезнь особенно опасна для малышей до года.
Первую прививку нужно сделать до 12 недель.
Менингит
Менингит — очень опасное заболевание. Оно опасно грозными последствиями — глухота, судороги, нарушение умственного развития, параличи и даже — летальным исходом.
От главных возбудителей менингитов — менингококковой инфекции А и С, пневмококка и гемофильной палочки группы В есть вакцины. Менингококковая вакцина в настоящий момент не входит в число обязательных прививок, вводится по желанию или когда в окружении человека есть заболевшие. Основываясь на опыте других стран, можно утверждать, что массовая вакцинация резко снижает (до 80%) количество случаев менингококковой инфекции, которая вызывает очень тяжелый менингит. Сначала вакцина вводилась только детям старше 2 лет, но в связи с изменениями в ее составе с 2015 года она может вводиться ребенку уже с 9 месяцев.
Менингококковая вакцина в настоящий момент не входит в число обязательных прививок, вводится по желанию или когда в окружении человека есть заболевшие. Основываясь на опыте других стран, можно утверждать, что массовая вакцинация резко снижает (до 80%) количество случаев менингококковой инфекции, которая вызывает очень тяжелый менингит. Сначала вакцина вводилась только детям старше 2 лет, но в связи с изменениями в ее составе с 2015 года она может вводиться ребенку уже с 9 месяцев.
Подробные данные об ошибке IIS 10.0 — 404.0 — Not Found
Ошибка HTTP 404.0 — Not Found
Разыскиваемый вами ресурс был удален, было изменено его имя или он временно недоступен.
Наиболее вероятные причины:
- Указанный каталог или файл не существует на данном веб-сервере.
- URL-адрес содержит орфографическую ошибку.
- Специальный фильтр или модуль, такой как URLScan, ограничивает доступ к файлу.

Возможные решения:
- Создайте содержимое на веб-сервере.
- Проверьте URL-адрес веб-браузера.
- Создайте правило трассировки с целью отслеживания невыполненных запросов для данного кода состояния HTTP и определите, какой модуль вызывает SetStatus. Чтобы получить дополнительные сведения о создании правила трассировки для невыполненных запросов, щелкните здесь.
Подробные сведения об ошибке:
| Модуль | nbsp; IIS Web Core |
|---|---|
| Уведомление | MapRequestHandler |
| Обработчик | StaticFile |
| Код ошибки | 0x80070002 |
| Запрошенный URL-адрес | https://gkb3-iv.ru:443/documents/516314/539377/%d0%92%d0%b0%d0%b6%d0%bd%d0%be%d0%b5+%d0%bf%d0%be+%d0%b2%d0%b0%d0%ba%d1%86%d0%b8%d0%bd%d0%b0%d1%86%d0%b8%d0%b8.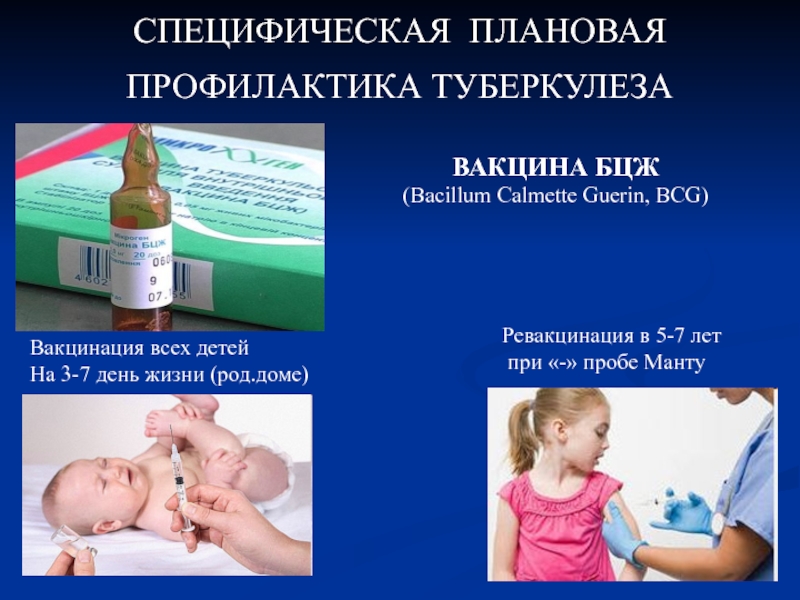 pdf/bb38422a-0a5d-002a-278c-cce03ae036cf?version=1.1&t=1565176973296 pdf/bb38422a-0a5d-002a-278c-cce03ae036cf?version=1.1&t=1565176973296 |
|---|---|
| Физический путь | C:\proxy\liferay 7\documents\516314\539377\%d0%92%d0%b0%d0%b6%d0%bd%d0%be%d0%b5+%d0%bf%d0%be+%d0%b2%d0%b0%d0%ba%d1%86%d0%b8%d0%bd%d0%b0%d1%86%d0%b8%d0%b8.pdf\bb38422a-0a5d-002a-278c-cce03ae036cf?version=1.1&t=1565176973296 |
| Метод входа | Анонимная |
| Пользователь, выполнивший вход | Анонимная |
Дополнительные сведения:
Эта ошибка означает, что данный файл или каталог не существует на этом сервере. Создайте нужный файл или каталог и вновь направьте запрос.
Просмотреть дополнительные сведения »
Памятка по вакцинации — КГБУЗ «Саянская районная больница»
Памятка по вакцинации новорожденного
Уважаемые мамы!
Для выработки у вашего ребенка специфического иммунитета против туберкулеза в родильном доме проводится прививка вакциной БЦЖ. Прививку БЦЖ осуществляют здоровым доношенным детям в первые четыре дня жизни и недоношенным по достижении массы тела 2,5кг. Прививка проводится одноразовыми шприцами строго внутрикожно на границе верхней и средней трети наружной поверхности левого плеча. К прививкам БЦЖ допускаются новорожденные после осмотра врача-педиатра с оформлением допуска к прививки в истории новорожденного.
Прививку БЦЖ осуществляют здоровым доношенным детям в первые четыре дня жизни и недоношенным по достижении массы тела 2,5кг. Прививка проводится одноразовыми шприцами строго внутрикожно на границе верхней и средней трети наружной поверхности левого плеча. К прививкам БЦЖ допускаются новорожденные после осмотра врача-педиатра с оформлением допуска к прививки в истории новорожденного.
Вакцинацию новорожденным проводит медицинская сестра прививочного кабинета, имеющая допуск к проведению прививок, на основании врачебного назначения, в присутствии мамы ребенка. Полученные прививки, данные о вакцине (производитель, серия, доза, срок годности, дата проведения прививки) заносятся в историю новорожденного и обменную карту, которая после выписки ребенка из родильного дома передается в лечебное учреждение по месту жительства.
При правильной технике введения вакцины должна образоваться папула (бугорок беловатого цвета), через 15-20 минут папула исчезает. Как правило, на месте внутрикожного введения вакцины БЦЖ у новорожденных через 4-6 недель развивается специфическая реакция в виде уплотнения размером 5-10 мм в диаметре с небольшим узелком внутри и образованием корочки. В ряде случаев отмечается образование пузырька с гнойным содержимым. Такие реакции считаются нормальными и заживают без всякого лечения.
В ряде случаев отмечается образование пузырька с гнойным содержимым. Такие реакции считаются нормальными и заживают без всякого лечения.
Cледует избегать механического раздражения измененного участка кожи на месте прививки во время купания. Заживление на месте прививки обычно происходит в течении 2-4 месяцев ,а у части детей в более длительные сроки, после чего на месте остается поверхностный рубчик размером от 2 до 10 мм. У 90-95% привитых детей образуются рубчики, что говорит о развитии специфического иммунитета против туберкулеза, который сохраняется до 6-7 лет. Если же отечность, краснота и выделения на месте введения вакцины длительно не проходят или же увеличиваются, а также если увеличиваются лимфоузлы – необходимо обратиться к врачу фтизиопедиатру противотуберкулезного диспансера по месту жительства.
Все о вакцинации. Виды вакцин
СОДЕРЖАНИЕ
Что такое вакцинопрофилактика? Это система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путем проведения профилактических прививок. Вакцины защищают людей от очень тяжелых инфекционных болезней.
Вакцины защищают людей от очень тяжелых инфекционных болезней.
Еще несколько десятилетий назад врачам приходилось неустанно бороться с такими инфекциями, как натуральная оспа, полиомиелит, дифтерия, коклюш, корь, эпидемический паротит, краснуха. Многих больных спасти не удавалось, многие оставались инвалидами.
Все радикально изменилось с появлением вакцин. Мир полностью избавлен от натуральной оспы, во многих странах ликвидирован полиомиелит, резко сократилось число и тяжесть течения дифтерии, коклюша, кори, краснухи, эпидемического паротита. С помощью прививок врачи научились бороться с такой инфекцией, как гепатит В, который чрезвычайно опасен возможностью формирования хронического поражения печени (цирроз, рак).
Человеку свойственно быстро забывать неприятные для него вещи: вот и вспышки инфекционных заболеваний, уносившие тысячи, а иногда и миллионы, человеческих жизней, забылись. По мнению некоторых, эпидемии инфекций – это пройденный этап в человеческой истории.
К сожалению – нет!
При снижении порога вакцинации возможна новая вспышка инфекций.
Например:
1973-1974 года – натуральная оспа в Стокгольме;
1990-1999 года – дифтерия в СССР;
Вспышка кори в г. Екатеринбурге в 2016-17 годах у непривитых от кори лиц.
Благодаря вакцинопрофилактике появилась возможность защиты от 40 инфекционных заболеваний. Часть из этих прививок ставят всему населению, часть – по эпидемическим показаниям. Это зависит от опасности распространения инфекции на данной территории.
Обязательными на всей территории России являются прививки против туберкулеза (БЦЖ), коклюша, дифтерии, столбняка, кори, эпидемического паротита, краснухи, пневмококковой и гемофильной (ХИБ) инфекций. На территории Свердловской области в календарь прививок включены прививки против клещевого энцефалита (вся территория области является опасной по возможности инфицирования клещевым энцефалитом), ветряной оспы (велика заболеваемость этой инфекцией), гепатита А.
Дети, организм которых ослаблен в силу разных причин врожденного или приобретенного характера, особенно подвержены инфекции, болеют тяжело, часто с осложнениями и возможным неблагоприятным исходом. Такие дети нуждаются в защите от инфекционных болезней в первую очередь.
КАЛЕНДАРЬ ПРИВИВОК
|
Возраст
|
Наименование прививки
|
|
Новорожденные в первые 24 часа жизни
|
Первая вакцинация против гепатита В
|
|
Новорожденные (при выписке из родильного дома)
|
Вакцинация против туберкулеза
|
|
1 месяц
|
Вторая вакцинация против гепатита В
|
|
2 месяца
|
Первая вакцинация против пневмококковой инфекции
Первая вакцинация против ротавирусной инфекции
|
|
3 месяца
|
Первая вакцинация против дифтерии, коклюша, столбняка
Первая вакцинация против полиомиелита
Первая вакцинация против гемофильной инфекции
Вторая вакцинация против ротавирусной инфекции
|
|
4,5 месяца
|
Вторая вакцинация против дифтерии, коклюша, столбняка
Вторая вакцинация против полиомиелита
Вторая вакцинация против гемофильной инфекции
Вакцинация против пневмококковой инфекции
Третья вакцинация против ротавирусной инфекции
|
|
6 месяцев
|
Третья вакцинация против гепатита В
Третья вакцинация против дифтерии, коклюша, столбняка
Третья вакцинация против полиомиелита
Третья вакцинация против гемофильной инфекции
|
|
9 месяцев
|
Первая вакцинация против менингококковой инфекции
|
|
11 месяцев
|
Вторая вакцинация против менингококковой инфекции
|
|
12 месяцев
|
Четвертая вакцинация против гепатита В
Вакцинация против кори, краснухи, эпидемического паротита
Вакцинация против ветряной оспы
|
|
15 месяцев
|
Ревакцинация против пневмококковой инфекции
Первая вакцинация против клещевого энцефалита
|
|
18 месяцев
|
Первая ревакцинация против дифтерии, коклюша, столбняка
Первая ревакцинация против полиомиелита
Ревакцинация против гемофильной инфекции
|
|
20 месяцев
|
Вторая ревакцинация против полиомиелита
Первая вакцинация против гепатита
|
|
21 месяц
|
Вторая вакцинация против клещевого энцефалита
|
|
26 месяцев
|
Вторая вакцинация против гепатита А
|
|
2 года 6 месяцев
|
Первая ревакцинация против клещевого энцефалита
|
|
6 лет
|
Ревакцинация против кори, краснухи, эпидемического паротита
Вторая вакцинация против ветряной оспы
|
|
6-7 лет
|
Вторая ревакцинация против дифтерии, столбняка
Ревакцинация против туберкулеза
|
|
13 лет (обоего пола)
|
Вакцинация против папилломавирусной инфекции
|
|
14 лет
|
Третья ревакцинация против дифтерии, столбняка
Третья ревакцинация против полиомиелита
|
АКДС
– это вакцина, защищающая от трех тяжелых инфекций – от коклюша, дифтерии и столбняка.

Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы.

От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: коклюшная убитая вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Вакцинация проводится с трехмесячного возраста трехкратно с интервалом в 1,5 месяца, затем в 1 год 6 месяцев проводится первая ревакцинация. Вакцины АКДС и инфанрикс взаимозаменяемые. АКДС вводится глубоко внутримышечно в передненаружную область бедра.
Зачем нужна ревакцинация?
С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ИНФАНРИКС
– это вакцина, защищающая от трех тяжелых инфекций – от коклюша, дифтерии и столбняка.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: коклюшная бесклеточная вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание). За счет того, что коклюшная вакцина, входящая в состав вакцины «инфанрикс» не имеет поверхностной оболочки, тяжелые реакции и осложнения встречаются после ее введения много реже, чем после АКДС.
За счет того, что коклюшная вакцина, входящая в состав вакцины «инфанрикс» не имеет поверхностной оболочки, тяжелые реакции и осложнения встречаются после ее введения много реже, чем после АКДС.
Вакцинация проводится с трехмесячного возраста трехкратно с интервалом в 1,5 месяца, затем в 1 год 6 месяцев проводится первая ревакцинация. Вакцины АКДС и инфанрикс взаимозаменяемые. Учитывая сложную эпид. обстановку по коклюшу на территории Свердловской области, МЗ Свердловской области рекомендована 2 ревакцинация против коклюша вакциной «инфанрикс» в возрасте 6 лет. Инфанрикс вводится глубоко внутримышечно в передненаружную область бедра.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом
АДС
– это вакцина, защищающая от двух тяжелых инфекций – от дифтерии и столбняка.

Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: дифтерийный и столбнячный анатоксины, (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Так как в состав вакцины не входит коклюшная вакцина, АДС применяется для вакцинации против дифтерии и столбняка у детей младше 6 лет при наличии противопоказаний к введению вакцины АКДС и Инфанрикс. Вакцина в этом случае вводится двукратно с интервалом 1,5 месяца. АДС вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко (много реже, чем при АКДС) встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
АДС-М
– это вакцина, защищающая от двух тяжелых инфекций – от дифтерии и столбняка.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: дифтерийный и столбнячный анатоксины, (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Так как содержание дифтерийного и столбнячного анатоксинов в вакцине АДС-М уменьшено по сравнению с вакцинами АКДС, инфанрикс, АДС, вакцина АДС-М не годится для вакцинации детей до 6 лет и применяется только для вакцинации и ревакцинации детей старше 6 лет и взрослых. Хотя в крайне редких случаях, когда все названные вакцины противопоказаны, вакцина АДС-М применяется и для вакцинации против дифтерии и столбняка детям до 6 лет, которая проводятся двукратно с интервалом в 1,5 месяца.
Ревакцинации вакциной АДС-М проводятся в 7 лет, 14 лет и далее 1 раз в 10 лет пожизненно. АДС-М детям раннего и дошкольного возраста вводится внутримышечно в передненаружную область бедра, старшим детям и взрослым ее можно вводить глубоко подкожно.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко(много реже, чем при АКДС) встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ПОЛИОМИЕЛИТНЫЕ ВАКЦИНЫ
Полиомиелит — это острая вирусная инфекция. Вызывается вирусами полиомиелита трех типов. Поражается в основном спиной мозг, но иногда и головной. Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Схема вакцинации: трехкратно с интервалом в 1,5 месяца на первом году жизни, ревакцинации в 1 год 6 месяцев, 1 год 8 месяцев и в 14 лет.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Крайне редко после введения инактивированной (неживой) вакцины против полиомиелита может быть местная реакция. Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей. Могут быть аллергические реакции при наличии аллергии к стрептомицину.
Введение живой полиомиелитной вакцины реакции обычно не вызывает. Очень редко, с частотой 1 на 1 000 000 доз, у детей с иммунодефицитным состоянием возможно развитие вакциноассоциированного паралитического полиомиелита.
Для профилактики этого осложнения все дети получают комбинированную схему вакцинации – первые 2 прививки проводятся инактивированной полиомиелитной вакциной, а третья вакцинация и все ревакцинации – живой. При этом инактивированная полиомиелитная вакцина создает хороший общий иммунитет к полиомиелиту, на его фоне живая полиомиелитная вакцина создает местный иммунитет, надежно защищающий от вируса полиомиелита. При такой схеме вакцинации вакциноассоциированный паралитический полиомиелит не возникает.
Вакцины для профилактики полиомиелита:
- Живая полиомиелитная вакцина – БиВак полио. Вакцину закапывают в рот.
- Имовакс – инактивированная полиомиелитная вакцина
- Полиорикс — инактивированная полиомиелитная вакцина.
- Полимилекс — инактивированная полиомиелитная вакцина
Инактивированные полиомиелитные вакцины вводятся внутримышечно в передненаружную область бедра. Живая полиомиелитная вакцина – в виде капель на корень языка ребенка.
Живая полиомиелитная вакцина – в виде капель на корень языка ребенка.
ВАКЦИНА ПРОТИВ КОРИ
Корь — острое, чрезвычайно заразное вирусное заболевание, встречающееся только у людей. При контакте с вирусом вероятность развития болезни близка к 100%. Заболевание характеризуется высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, отечностью век, светобоязнью, гнойными выделения из глаз и сыпью. Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Для вакцинации против кори используется отечественная живая коревая вакцина
Вакцинация против кори проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина против кори малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых, начиная с 4-5 дня после прививки может подняться температура, с 8-го по 12-й день даже до высоких цифр (выше 39,00С), появиться насморк, кашель, единичные элементы сыпи. Это является допустимой (обычной) реакцией организма на введение живой коревой вакцины, и на 13-14-й день состояние ребенка нормализуется. Реакции на вторую дозу возникают еще реже.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНА ПРОТИВ ЭПИДЕМИЧЕСКОГО ПАРОТИТА («свинки»)
Эпидемический паротит – острая вирусная инфекция, при которой в основном поражаются слюнные железы. Они распухают, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение поджелудочной железы (панкреатит), а также головного мозга (менингит, менингоэнцефалит). У 20-30% заболевших мальчиков-подростков воспаляются яички (орхит), что может послужить причиной бесплодия. У 5% заболевших девочек могут быть воспалены яичники (оофорит).
Для вакцинации против эпидемического паротита используется отечественная живая паротитная вакцина
Вакцинация против эпидемического паротита проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см.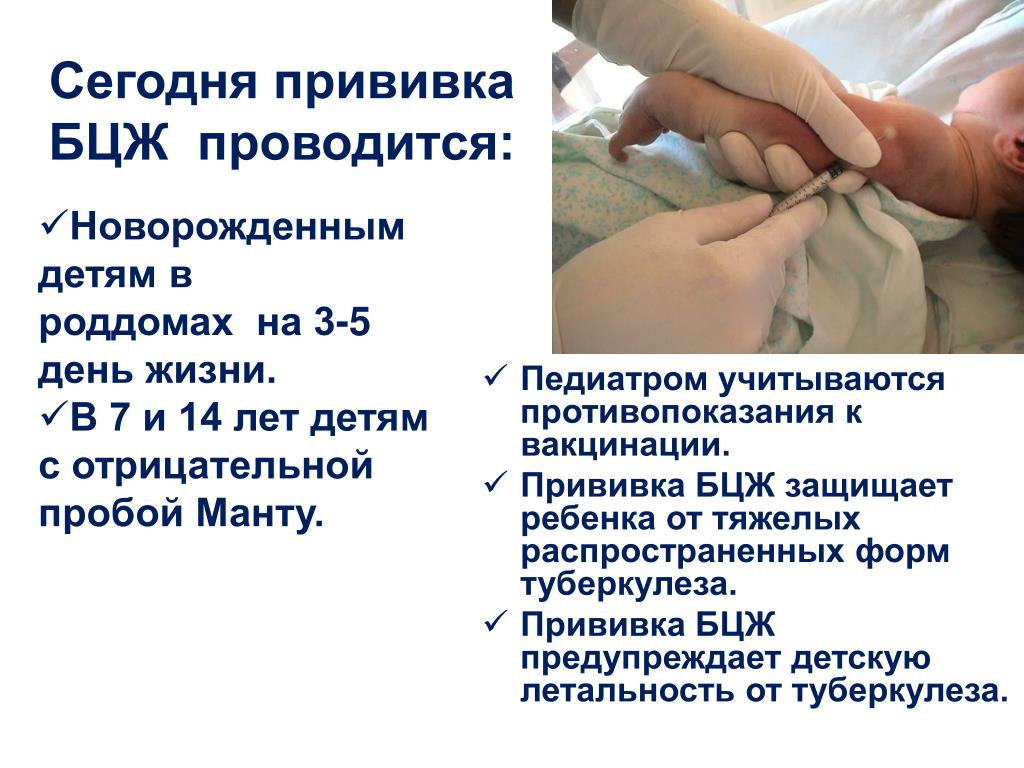 в диаметре и более.
в диаметре и более.
Вакцина против эпидемического паротита малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день и очень редко – на один-два дня припухание слюнных желез. Это является допустимой (обычной) реакцией организма на введение живой паротитной вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНА ПРОТИВ КРАСНУХИ
Краснуха – острая вирусная инфекция, характеризующаяся невысоким подъемом температуры, увеличением лимфатических узлов, особенно на затылке, и мелкопятнистой сыпи. Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.

Заболевание опасно для беременных женщин. Если беременная заболевает краснухой, особенно в первые три месяца беременности, то нередко беременность заканчивается выкидышем, рождением мертвого ребенка или ребенка с синдромом врожденной краснухи (врожденный порок сердца, слепота, глухота, в последствии – умственная отсталость), при заражении на поздних сроках беременности у ребенка может возникнуть энцефалит.
Для вакцинации против краснухи используется живая краснушная вакцина
Вакцинация против краснухи проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина против краснухи малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморка, а у взрослых – болей в суставах. Это является допустимой (обычной) реакцией организма на введение живой краснушной вакцины, и на 13-14-й день состояние ребенка нормализуется.
У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморка, а у взрослых – болей в суставах. Это является допустимой (обычной) реакцией организма на введение живой краснушной вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ПРИОРИКС
Это вакцина, защищающая сразу от трех вирусных инфекций – кори, эпидемического паротита, краснухи.
Корь — острое, чрезвычайно заразное вирусное заболевание, встречающееся только у людей. При контакте с вирусом вероятность развития болезни близка к 100%. Заболевание характеризуется высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, отечностью век, светобоязнью, гнойными выделения из глаз и сыпью.
 Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Эпидемический паротит – острая вирусная инфекция, при которой в основном поражаются слюнные железы. Они распухают, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение поджелудочной железы (панкреатит), а также головного мозга (менингит, менингоэнцефалит). У 20-30% заболевших мальчиков-подростков воспаляются яички (орхит), что может послужить причиной бесплодия. У 5% заболевших девочек могут быть воспалены яичники (оофорит).
Краснуха – острая вирусная инфекция, характеризующаяся невысоким подъемом температуры, увеличением лимфатических узлов, особенно на затылке, и мелкопятнистой сыпи.
 Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.
Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.
В состав вакцины «приорикс», производства ГлаксоСмитКляйн, Бельгия, входят живые вакцины против кори, эпидемического паротита и краснухи.
Вакцинация проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Вакцина альтернативная, т.е. приобретается за счет средств родителей и по желанию родителей. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморк, очень редко – на один-два дня припухание слюнных желез. Это является допустимой (обычной) реакцией организма на введение живой вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНЫ ПРОТИВ ТУБЕРКУЛЕЗА
Туберкулез – бактериальная инфекция, вызываемая микобактериями туберкулеза человека или животного.
 Поражаются легкие, кости, кожа, мочеполовая система, нервная система, глаза, лимфатические узлы. Туберкулез не поражает только волосы и ногти! Наиболее тяжелой формой заболевания является туберкулезный менингит (воспаление мозговых оболочек).
Поражаются легкие, кости, кожа, мочеполовая система, нервная система, глаза, лимфатические узлы. Туберкулез не поражает только волосы и ногти! Наиболее тяжелой формой заболевания является туберкулезный менингит (воспаление мозговых оболочек).
В наши дни в мире ежегодно заболевают туберкулезом более 9 млн. человек и 3-4 млн. умирают от него.
В России заболеваемость туберкулезом ( в том числе детей) за последние годы выросла более, чем в 2 раза и продолжает расти.
Для туберкулеза характерно постепенное, часто незаметное начало заболевания. Клинические проявления туберкулезной инфекции могут быть разные. Но всегда это сопровождается явлениями интоксикации. И всегда требует лечения.
Для вакцинации против туберкулеза существует две вакцины: БЦЖ и БЦЖ-М
Вводят вакцины внутрикожно в наружную верхнюю треть руки. Кожу после введения вакцины не обрабатывают, повязку не накладывают. В месте введения вакцины в течение 3-6 месяцев последовательно развиваются пятно, гнойничковый элемент, корочка и рубчик. Наличие рубчика свидетельствует о правильном проведении прививки. Подъема температуры, ухудшения общего состояния не бывает.
Наличие рубчика свидетельствует о правильном проведении прививки. Подъема температуры, ухудшения общего состояния не бывает.
Вакцинацию против туберкулеза проводят новорожденным в роддоме на 3-7 сутки жизни вакциной БЦЖ, или при наличии при наличии временных противопоказаний – после их отмены дома вакциной БЦЖ-М. До 2-х месячного возраста прививки против туберкулеза проводятся без предварительной реакции Манту, после 2-х месяцев жизни – при отрицательном результате р. Манту. Ревакцинацию вакциной БЦЖ (повторное введение) проводят при отрицательном результате туберкулиновой пробы в 7 лет и в 14 лет.
Возможные осложнения после введения вакцины БЦЖ и БЦЖ-М: лимфаденит, инфильтрат, холодный абсцесс, язва, келоидный рубец, остеит, генерализованный БЦЖ-ит. Осложнения встречаются не часто, но при появлении у ребенка каких-либо симптомов, жалоб необходимо обратиться к врачу.
ВАКЦИНЫ ПРОТИВ ГЕПАТИТА В
Гепатит В – вирусная инфекция, широко распространенная во всем мире, вызывающая поражение печени, вплоть до цирроза (гибели клеток печени с образованием рубцовой ткани) или рака печени.
 Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной ) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной ) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
Вакцины против гепатита В не содержат вирус, созданы генно-инженерным путем, содержат белок пищевых дрожжей.
Первую прививку против гепатита В проводят в роддоме в первый день жизни ребенка, через 1 месяц – вторую вакцинацию, в 6 месяцев – третью. Детям, родившимся от матерей-носителей вируса гепатита В или больных гепатитом В, вакцинацию проводят 4-х кратно: в первый день жизни, в 1 месяц, в 2 месяца, в 12 месяцев. Все вакцины против гепатита В вводят внутримышечно: детям до 2 лет – в бедро, старше – в дельтовидную мышцу (высоко в руку).
На месте введения вакцины могут появиться уплотнение и краснота, которые проходят через несколько дней. Небольшое повышение температуры бывает редко и быстро проход.
Теоретически возможна аллергическая сыпь на вакцину при наличии аллергической реакции на пекарские дрожжи, но т.к. аллергическая реакция на пекарские дрожжи встречается крайне редко, аллергическая сыпь на вакцину тоже почти не регистрируется в мире.
БУБОКОКК
Это вакцина против коклюша, дифтерии, столбняка, гепатита В.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
Гепатит В – вирусная инфекция, широко распространенная во всем мире, вызывающая поражение печени, вплоть до цирроза (гибели клеток печени с образованием рубцовой ткани) или рака печени. Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
В состав вакцины входят: коклюшная убитая вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание), а также рекомбинантная вакцина против гепатита В.
Вакцина применяется в том случае, если ребенку необходимо сделать АКДС и вакцинацию против гепатита В, вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
МОНОВАКЦИНЫ ПРОТИВ ГЕМОФИЛЬНОЙ ТИПА b ИНФЕКЦИИ (ХИБ-ИНФЕКЦИИ)
Гемофильная типа b (Хиб) инфекция является причиной 40% всех гнойных менингитов у маленьких детей, умирает 5 – 25% всех заболевших, 40% переболевших инвалидизируется в результате поражения нервной системы, зрения, слуха (развивается глухота). Инфекция вызывает также воспаление легких, суставов, полости рта, является причиной повторных гнойных отитов, респираторных заболеваний. Болеют в основном дети от 2 месяцев до 5 лет и дети с нарушением иммунитета в любом возрасте.
Схема вакцинации против гемофильной типа b (Хиб) инфекции:
— дети, начинающие получать прививки против Хиб-инфекции с 3 до 6 месяцев прививаются трехкратно с интервалов в 1,5 месяца с ревакцинацией в 1 год 6 месяцев;
— дети, начинающие получать прививки против Хиб-инфекции с 6 до 12 месяцев прививаются двукратно с интервалов в 1,5 месяца с ревакцинацией в 1 год 6 месяцев;
— дети старше года прививаются однократно
Для вакцинации против гемофильной типа b (Хиб) инфекции используются две вакцины: Хиберикс (ГласкоСитКляйн, Бельгия) и Акт-хиб (Санофи Пастер, Франция). Вакцины против гемофильной типа b (Хиб) инфекции вводятся внутримышечно или подкожно.
Вакцины против гемофильной типа b (Хиб) инфекции вводятся внутримышечно или подкожно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у менее 10 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С (до 1% привитых детей).
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцины не имеют специальных противопоказаний, кроме гиперчувствительности к ее компонентам и сильной реакцией на предыдущую дозу. ВИЧ-инфекция не является противопоказанием.
ПЕНТАКСИМ
Это вакцина против коклюша (бесклеточная), дифтерии, столбняка, полиомиелита (инактивированная) и гемофильной инфекции типа b.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
Полиомиелит — это острая вирусная инфекция. Вызывается вирусами полиомиелита трех типов. Поражается в основном спиной мозг, но иногда и головной. Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Гемофильная типа b (Хиб) инфекция является причиной 40% всех гнойных менингитов у маленьких детей, умирает 5 – 25% всех заболевших, 40% переболевших инвалидизируется в результате поражения нервной системы, зрения, слуха (развивается глухота). Инфекция вызывает также воспаление легких, суставов, полости рта, является причиной повторных гнойных отитов, респираторных заболеваний. Болеют в основном дети от 2 месяцев до 5 лет и дети с нарушением иммунитета в любом возрасте.
Вакцина вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНЫ ПРОТИВ ГЕПАТИТА А
Гепатит А – острое вирусное заболевание, поражающее печень.
 Проявляется заболевание слабостью, снижением аппетита, рвотой, желтой окраской кожи, обесцвеченным стулом, темной окраской мочи. Бывает затяжное и осложненное течение гепатита А. Наиболее тяжело болеют люди с хроническими заболеваниями печени, у них возможен смертельный исход.
Проявляется заболевание слабостью, снижением аппетита, рвотой, желтой окраской кожи, обесцвеченным стулом, темной окраской мочи. Бывает затяжное и осложненное течение гепатита А. Наиболее тяжело болеют люди с хроническими заболеваниями печени, у них возможен смертельный исход.
Для профилактики гепатита А применяются убитые отечественные (ГЕП-А-ин-ВАК, с 3-х лет) и зарубежные (Хаврикс, с 1 года, и Аваксим, с2 лет) вакцины.
Схема вакцинации две прививки с интервалом 6 – 18 месяцев. Вакцина вводится внутримышечно (предпочтительно) или подкожно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие. Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВЕТРЯНАЯ ОСПА
Ветряная оспа -это острое инфекционное заболевание, передающееся воздушно-капельным путем. Инфекция крайне заразна. Она характеризуется лихорадкой, умеренно выраженной интоксикацией и распространенной везикулезной сыпью. Кроме часто встречающейся легкой формы ветряная оспа может протекать в виде среднетяжелой и тяжелой форм, когда резко выражены симптомы интоксикации, может быть поражение головного мозга. А также бывают геморрагическая форма (могут быть кровоизлияния в кожу, слизистые, носовые кровотечения, кровавая рвота), гангренозная форма (некрозы и глубокие язвы на месте пузырьков). Осложнения при ветряной оспе встречаются редко. К ним относятся пневмонии, круп, энцефалиты, менингоэнцефалиты, миелиты, невриты. Возможно присоединение бактериальной инфекции.
Осложнения при ветряной оспе встречаются редко. К ним относятся пневмонии, круп, энцефалиты, менингоэнцефалиты, миелиты, невриты. Возможно присоединение бактериальной инфекции.
Для вакцинации против ветряной оспы используются следующие живые вакцины:
- Варилрикс (ГласкоСмитКляйн, Бельгия)
- Окавакс ( Институт Бикен, Япония)
Схема вакцинации: вакцинация в год и ревакцинация в 6 лет, при вакцинации против ветряной оспы детей старше 6 лет – прививки проводятся двукратно с интервалом в 6 небель. Вакцины против ветряной оспы вводятся подкожно.
У детей, перенесших ветряную оспу, вакцина уменьшает частоту опоясывающего лишая.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи. Это является допустимой (обычной) реакцией организма на введение живой вакцины, и на 13-14-й день состояние ребенка нормализуется.
В исключительно редких случаях (частота 1:1 000 000) в период от нескольких дней до трех недель после вакцинации может развиться идеопатическая тромбоцитопеническая пурпура.
ВАКЦИНЫ ПРОТИВ ПНЕВМОКОККОВОЙ ИНФЕКЦИИ
Пневмококковая инфекция – вызывается бактериями и характеризуется тяжелыми заболеваниями ушей (отит), легких, других органов, заражением крови (сепсис), поражением мозговых оболочек (менингит). Пик заболеваемости наблюдается на 1 – 2 году жизни и у пожилых людей. Иммунизация рекомендуется детям первых лет жизни, пожилым людям, пожилым людям, пациентам в учреждениях постоянного пребывания, больным при отсутствии селезенки, онкологических заболеваниях, сахарным диабетом, хронической почечной патологией, ВИЧ. Вакцина показана часто болеющим, детям с увеличением аденоидов, с бронхолегочной патологией, инфицированным туберкулезом.
Для вакцинации против пневмококковой инфекции используется три вакцины: превенар и синфлорикс, разрешенные к применению с 2-х месячного возраста, и пневмо-23, разрешенная к применению с 2-х летнего возраста.
Схема вакцинации:
Вакцинация проводится двукратно (в 2 мес. и 4,5 мес.) с ревакцинацией в 1 год 3 месяца. Если ребенок прививается на втором году жизни – двукратно без ревакцинации. У лиц старше 2 лет – однократно.
Вакцины против пневмококковой инфекции вводятся внутримышечно, детям первых лет жизни в передненаружную поверхность бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5% привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
К редко встречающимся осложнениям при использовании вакцины «превенар» относятся отек Квинке, бронхоспазм, судороги, дерматит, зуд, крапивница.
ВАКЦИНЫ ПРОТИВ КЛЕЩЕВОГО ЭНЦЕФАЛИТА
Клещевой энцефалит – природно-очаговое (характерно только для определенных территорий) вирусное заболевание с преимущественным поражением центральной нервной системы. Переносчиками и резервуарами клещевого энцефалита являются иксодовые клещи. Заражение возможно при употреблении в пищу сырого коровьего или козьего молока. Вирус сохраняется в клещах в течение всей их жизни и передается от поколения к поколению, что делает клещей природным очагом инфекции. Заражение клещевым энцефалитом может произойти и без посещения леса – клещ может быть принесен домой с ветками, цветами, на шерсти домашних животных, на одежде людей. При заболевании вирус поражает головной и спиной мозг, характерны упорные головные боли, судороги, параличи. Заболевание никогда не проходит бесследно, у переболевших на всю жизнь остаются осложнения различной степени тяжести.
Наша область является эндемичной по этому заболеванию, т.е. опасность инфицирования клещевым энцефалитом на территории Свердловской области (в т.ч. и в нашем городе) довольно велика.
Для вакцинации детского населения применяются следующие вакцины:
- «ФСМЕ-ИММУН Инжект» Австрия, разрешенная к применению с годовалого возраста;
- «ЭНЦЕПУР» Германия, разрешенная к применению с годовалого возраста;
- Вакцина против клещевого энцефалита культуральная очишенная концентрированная инактивированная сухая (г. Москва), разрешенная к применению с 4-х летнего возраста;
- КлещЭвак (г. Москва), разрешенная к применению с годовалого возраста.
- «ЭнцеВир Нео детский» (Россия)
Схема вакцинации: вакцинация двукратно с интервалом для отечественной вакцины 1-6 месяцев, для импортной 1-2 месяца; первая ревакцинация для всех вакцин через год после вакцинации, отдаленные ревакцинации 1 раз в 3 года. Вакцины вводятся внутримышечно, а отечественная для старших возрастов может быть введена подкожно в подлопаточную область.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5% привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
После первой дозы иногда наблюдается кратковременное повышение температуры, головная боль, боли в конечностях, тошнота и рвота. На следующие дозы эти симптомы наблюдаются еще реже.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редки аллергические реакции.
ВАКЦИНЫ ПРОТИВ ГРИППА
Грипп – это острое инфекционное вирусное заболевание, передающееся воздушно-капельным путем, поражающее верхние дыхательные пути.
По своей социальной значимости он находится на первом месте среди всех болезней человека. Заболеваемость гриппом и ОРВИ превышает суммарную заболеваемость всеми остальными инфекциями: даже вне эпидемии грипп и ОРВИ составляют до 40% всех заболеваний взрослых и более 60% заболеваний среди детей. Ежегодно по всему земному шару фиксируется ни одна сотня тысяч смертей. Каждые 2-3 года возникают эпидемии. Во время эпидемии каждый пятый россиянин болеет гриппом.
Случаются и пандемии, когда заболевает большинство населения по всему земному шару. Такое массовое инфицирование населения происходит при возникновении нового типа вируса, имеющего незнакомые для иммунной системы человека антигены, т.е. когда у всего населения земного шара нет иммунитета к данному вирусу. Пандемии опасны из-за своего масштаба, из-за тяжести заболевания у многих. Так пандемия 1918-1919 гг. унесла 20 миллионов жизней.
Иммунитет после перенесенного гриппа кратковременный, типоспецифический (т.е. только к тому типу вируса, который вызвал заболевание). Повторные заболевания, вызванные этим же типом вируса возможны через 2-5 лет.
Наиболее частым осложнением гриппа является вторичная бактериальная пневмония. Именно от нее погибает большинство детей младшего возраста, пожилых людей и больных, страдающих хроническими заболеваниями. Пневмония развивается спустя 4-14 дней после исчезновения симптомов гриппа.
Кроме пневмонии встречаются и другие респираторные осложнения: круп (ларинготрахеит), средний отит, синусит, ринит. Грипп также может спровоцировать обострение хронических заболеваний легких (астма, бронхит), декомпенсацию сердечно-сосудистых заболеваний (миокардит, перикардит), почечной недостаточности или эндокринных расстройств (сахарный диабет).
Для профилактики гриппа используются живые, инактивированные, субъединичные и сплит-вакцины.
В Свердловской области преимущественно для вакцинации против гриппа используются субъединичные и сплит-вакцины.:
- Гриппол и Гриппол-плюс. Применяется с 6-ти месячного возраста.
- Совигрипп. Применяется с 6-ти месячного возраста.
- Ультрикс. Применяется с 6 лет.
- Флюарикс (Бельгия) Применяется с 12-ти месяцев.
- Инфлювак (Нидерланды) Применяется с 6-ти месяцев.
- Агриппал (Италия) Применяется с 6-ти месяцев.
- Бегривак (Германия) Применяется с 6-ти месяцев.
- Ваксигрип (Франция) Применяется с 12-ти месяцев.
Инактивированные вакцины вводят внутримышечно или глубоко подкожно в верхнюю треть наружной поверхности плеча.
Говоря обо всех этих вакцинах, хотелось бы отметить, что в состав данных вакцин не входит вирус ни в живом, ни в убитом виде. Все перечисленные вакцины содержат только поверхностные антигены вируса, на которые и вырабатывается иммунитет. Заболевание они вызывать не могут. Наличие же симптомов вирусной инфекции после прививки у некоторых людей связано с тем, что прививки против гриппа делаются в период роста респираторной инфекции. Это просто ОРВИ, которая была бы и без прививки. Это случайное совпадение. От гриппа же прививки эти защищают очень надежно, даже если иммунитет после прививки формируется на фоне ОРВИ. При этом не утяжеляется течение респираторной инфекции. Прививки против гриппа лучше делать до начала эпидемического сезона гриппа.
Прививочные реакции и осложнения. Живые вакцины в течение 3 суток после вакцинации у 2% привитых могут вызывать повышение температуры до 37,50С, легкое недомогание, головную боль, катаральные явления. При подкожном введении убитых вакцин допускается кратковременное повышение температуры выше 37,50С или инфильтратов до 50 мм не более, чем у 3% привитых. При впрыскивании вакцины в нос также возможно кратковременное повышение температуры. Субъединичные и сплит-вакцины дают слабые кратковременные реакции.
Возможны аллергические реакции при наличии анафилактической реакции на куриный белок. В этом случае прививки против гриппа противопоказаны.
ВАКЦИНЫ ПРОТИВ ПАПИЛЛОМАВИРУСНОЙ ИНФЕКЦИИ
В настоящее время известно более 120 типов вируса паппиломы человека, некоторые из них вызывают бородавки на коже, но более 30 типов инфицируют половой тракт. Инфицирование женщин вирусом паппиломы человека является важнейшим фактором канцерогенеза шейки матки. Этот вирус был выявлен в 99,7% биоптатов у женщин с раком шейки матки. Рак шейки матки занимает второе место среди злокачественных опухолей репродуктивных органов у женщин и уступает только раку молочной железы.
По региональному календарю прививки против папилломавирусной инфекции рекомендованы девушкам с 13 летнего возраста.
Для иммунопрофилактики используется две вакцины:
- Гардасил (Мерк Шарп и Доум) – 1 доза (0,5 мл) содержит белок L1 типов 6 и 18 (по 20 мкг), 11 и 16 (по 40 мкг), сорбент –маморфный алюминия гидроксифофатсульфат. Схема введения: 0-2-6 мес.
- Церварикс (ГласкоСмитКляйн) — 1 доза (0,5 мл) содержит белок L1 типов 6 и 18 (по 20 мкг), 50 мкг 3-О-дезацил 1-4-монофосфорил липид А, алюминия 0,5 мг, 0,624 мг дигидрофосфат-динидрата. Схема введения: 0-1-6 мес.
Вакцины вводятся внутримышечно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины.
Из всех реакций на вакцину чаще регистрируется боль в месте инъекции и головная боль, кратковременное повышение температуры, тошнота, рвота, боли в мышцах и суставах. Крайне редко могут быть сыпи, зуд, воспаление органов малого таза.
ВАКЦИНЫ ПРОТИВ РОТОВИРУСНОЙ ИНФЕКЦИИ
Ротовирусная инфекция – основная причина острого гастроэнтерита, к возрасту 5 лет ею переболевают практически все дети. Эпидемии наблюдаются в зимне-весенний период. В мире ротовирус уносит более 600000 детских жизней в год.
Инкубационный период составляет до пяти суток, при этом острый период начинается с третьего-седьмого дня. Для восстановления после перенесённой болезни ребёнку требуется до пяти суток.
Для данного заболевания характерно острое начало. Основными его признаками являются рвота, резкое повышение температуры тела, часто возникает понос. Стул при данном патологическом состоянии довольно характерный. В первый день он жидкий, желтый, затем приобретает глинообразную окраску. Обычно среди заболевших отмечается появление насморка, покраснение горла и болезненные ощущения при глотании. Для острого периода характерно отсутствие аппетита, а также состояние упадка сил. Ротовирусная инфекция у детей имеет следующее течение: утром отмечается вялость, капризность, тошнота, возможна рвота (иногда со слизью). Аппетит значительно снижен, после принятия пищи рвота характеризуется присутствием кусочков непереваренной еды, также она возникает при употреблении жидкости в объёме свыше пятидесяти миллилитров. В течение дня повышается температура тела, причём к вечеру она может достигать тридцати девяти градусов. Длительность состояния с повышенной температурой может составлять пять дней.
Самолечение грозит развитием осложнений и более тяжёлым течением заболевания. К таким осложнениям относят присоединение к вирусу бактериальной инфекции, отмирание клеток головного мозга (при значительном повышении температуры). В тяжёлых случаях может отмечаться летальный исход.
В Российской Федерации зарегистрировано две вакцины против ротовирусной инфекции:
- Роторикс (Англия)
- РотаТек (Швецария)
Реактогенность обеих вакцин низкая. Вакцины живые в виде капель в рот. Крайне редко в поствакцинальный период может быть повышение температуры, разжижение стула, иногда – рвота.
Первую прививку против ротовирусной инфекции необходимо поставить в возрасте с 6 до 12 недель, все три – до 32 недель. Вакцинация проводится трехкратно с интервалом между прививками в 1 месяц.
Поликлиника №5
ВАКЦИНОПРОФИЛАКТИКА
1. ПРИВИВКИ ДЕТЯМ
Прививки детям начинают делать с самого рождения. Маленький малыш, попадая в наш мир, сталкивается с целой армией болезнетворных микробов, которые могут погубить его или причинить вред здоровью. Известно, что иммунитет человека имеет две автономные формы — специфическую и неспецифическую.
Прививки для детей формируют именно устойчивость организма к вирусным инфекциям, тем самым, формируя дополнительную защиту от болезней. Плановые прививки имеют законодательное основание и не являются коммерческим беспределом фармацевтов, как утверждают некоторые противники вакцинаций.
Значение вакцинации
Какие прививки для детей делают в нашей стране? За исключением серьезных противопоказаний к вакцинации малышам ставят прививки от самых опасных заболеваний, которые чреваты осложнениями. Помимо основных прививок педиатр может предложить родителям дополнительную вакцинацию, учитывая особенности развития крохи.
Дополнительная вакцинация оплачивается самими родителями, лишь частично финансируясь страховыми компаниями. Дополнительная вакцинация не считается обязательной и производится по согласованию с родителями крохи. К обязательным относятся прививки:
- АКДС;
- полиомиелит;
- гепатит В;
- манту;
- гемофильная инфекция В.
Вакцинация формирует искусственный иммунитет к определенным видам инфекций, создавая дополнительную защиту организма и способность сопротивляться внедренным вирусам.
Для создания постоянной активной защиты от вирусов вводят вакцины, для формирования пассивной защиты — сыворотки и иммуноглобулины. К иммуноглобулинам относятся концентрированные сыворотки на основе крови человека.
Существуют разовые прививки (туберкулез, паротит, корь) и многоразовые (АКДС, полиомиелит). Для поддержания выработанного искусственного иммунитета проводят ревакцинацию (повторную прививку) через строго выверенное время.
Важно! Вакцинация детей — часть государственной программы по заботе о здоровье населения. Родители имеют право отказаться от вакцин, но в будущем появятся препятствия с оформлением ребенка в дошкольные учреждения и школу.
Календарь вакцинации
Приказ Министерства здравоохранения Российской Федерации от 21 марта 2014 года № 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» (с изменениями на 13 апреля 2017 года)
Читать далее:
Важно! Календарь прививок может изменяться в соответствии с самочувствием ребенка. Вакцинация должна быть согласована с участковым педиатром.
Схема вакцинации малышей до года выглядит так:
- Гепатит В: первые сутки после рождения, 1 и 6 месяцев;
- БЦЖ (туберкулез): первая неделя после рождения;
- АКДС: 3-5 месяцев;
- Полиомиелит: 3-5 месяцев;
- Гемофильная инфекция: 3-5 месяцев;
- ККП (краснуха, корь, паротит): 12 месяцев.
Детские прививки после года (название):
- БЦЖ: 7 и 14 лет;
- АКДС: 1,5 года;
- АДС (столбняк, дифтерия): 6, 14 и 18 лет;
- Полиомиелит: 1,5 годика, 6 лет и 14;
- Гемофильная инфекция: 1,5 года;
- ККП (краснуха, корь, паротит): 1,5 года.
Индивидуальный календарь вакцинации
Недоношенным деткам составляют индивидуальный календарь, который в своей основе совпадает с общенациональным прививочным календарем. Например, вакцинация от гепатита В полностью совпадает по срокам с общепринятыми нормами. Для прививки используется отечественная вакцина, которая хорошо переносится грудничками.
Детские прививки БЦЖ противопоказаны недоношенным детям из-за несовершенства природного иммунитета: в организм вводят живые штаммы микробов. БЦЖ разрешается вводить при массе тела от двух килограмм. Прививка АКДС делается недоношенным детям частично: убирают коклюшную составляющую. При поражении центральной нервной системы АКДС откладывается на неопределенный срок.
Прививки при недоношенности детей (название):
- краснуха;
- паротит;
- корь;
- гепатит А;
- ветряная оспа.
Также недоношенным деткам вводят вакцину от гриппа после шести месяцев. Помимо младенца, вакцинируют всех членов семьи. Остальные положенные по плану прививки либо производят в срок, либо откладывают на некоторое время.
Важно понимать, что вакцинация детей, которые родились раньше срока — единственное спасение. В условиях, когда собственная иммунная система еще не сформирована, искусственный иммунитет после вакцинаций сможет спасти жизнь крохе.
Подготовка к вакцинации
Если доношенные детки получили от матери все необходимые иммунные тела и продолжают получать с грудным молочком, то родившиеся раньше срока дети недополучили иммунные тела для защиты от микробов.
Перед вакцинацией мама недоношенного ребенка должна выполнить все требования доктора по подготовке к приему инъекций. Индивидуальный календарь формируется на основании:
- самочувствия грудничка;
- наличия/отсутствия заболевания;
- массы тела;
- доступности вакцины;
- влияния предыдущих инъекций на организм.
Если есть препятствия в проведении вакцинации, прививки переносят на другой срок.
Вакцинация может производиться как однокомпонетными (от одной инфекции), так и многокомпонентными вакцинами (от нескольких инфекций).
В нашей поликлинике можно вакцинироваться бесплатно детей против коклюша, столбняка, дифтерии, полиомиелита, кори, краснухи, паротита, гемофильной инфекции, гепатита В, туберкулеза, пневмококковой инфекции; взрослых против дифтерии, столбняка, кори, краснухи, гепатита В.
По интересующим вас вопросам вакцинопрофилактики детей вы можете обратиться:
- к врачу привитологу Сенниковой Нине Петровне
— по адресу: г. Тюмень, ул. Московский тракт, 35а, каб. 201
— по телефону: 560 – 231 или 560 – 005 (многоканальный)
- к участковому врачу педиатру.
По интересующим вас вопросам вакцинопрофилактики взрослого населения вы можете обратиться:
1. по адресу: г. Тюмень, ул. Московский тракт, 35а,
-к врачу инфекционисту Замятиной Любви Леонидовне каб. № 148,
— в прививочные кабинеты № 340 и № 344,
— по телефону: 560 – 005 (многоканальный),
— к врачам терапевтам участковым.
2. по адресу: г. Тюмень, ул. Червишевский тракт, 68/1
— к врачу инфекционисту Михолап Марии Николаевне, каб. № 26,
— в прививочный кабинет № 29,
— по телефону: 560 – 250,
— к врачам терапевтам участковым.
Календарь прививок: национальные особенности
Ежегодно в последнюю неделю апреля отмечается Всемирная неделя иммунизации. В этом году она проходит под лозунгом Vaccines Work for All (За всеобщий доступ к эффективным вакцинам), а в центре внимания – специалисты, которые разрабатывают вакцины.
В России единственным поставщиком для Национального календаря профилактических прививок (НКПП) выступает принадлежащая Госкорпорации Ростех компания «Нацимбио». Даже в эти дни, несмотря на чрезвычайные обстоятельства, холдинг не приостанавливает производство и поставки вакцин.
О том, почему вакцинация так важна, как и чем прививаются в России, а также о новинках для отечественного НКПП – в нашем материале.
Лучшая борьба – профилактика
Всемирная неделя иммунизации проводится каждый год в конце апреля. В самом начале эта акция ВОЗ охватывала только страны Европы и называлась, соответственно, Европейская неделя иммунизации, но позже к инициативе присоединились и другие континенты.
Всемирная неделя иммунизации призвана еще раз напомнить о том, что вакцинация – одно из самых величайших изобретений медицины и ежегодно спасает миллионы жизней. По данным ВОЗ, каждый год прививки предотвращают до 3 млн смертельных случаев только от дифтерии, столбняка, коклюша, кори, свинки и краснухи. Вакцинация сократила смертельность от кори во всем мире на 84% за период с 2000 до 2016 года. Некоторые инфекции и вовсе удалось искоренить, например смертельно опасную натуральную оспу.
Фото: Christine McNab / WHO
Вопросы вакцинопрофилактики регулируются на высоком государственном уровне. В России перечень профилактических прививок, которые делаются бесплатно в рамках программы обязательного медицинского страхования, формирует Министерство здравоохранения. Этот список называется Национальный календарь профилактических прививок.
Более 95% россиян охвачены вакцинами в рамках Национального календаря профилактических прививок. Этот показатель соответствует рекомендациям ВОЗ и позволяет сохранять заболеваемость инфекциями на низком уровне.
Нацкалендарь прививок: прошлое и настоящее
Вакцинопрофилактика в России ведет свою историю с 1786 года. Тогда первую вакцину использовала императрица Екатерина II – она привилась от натуральной оспы методом инокуляции. Материал для прививки был взят у больного мальчика Александра Маркова. Позже императрица пожаловала ему дворянство с присвоением второй фамилии Оспенный. Обязательное массовое прививание от оспы в России началось в 1919 году и проводилось вплоть до 1980 года. Таким образом, оспа вошла в первый отечественный список рекомендуемых прививок, который был разработан в 1958 году, – аналог сегодняшнего Национального календаря профилактических прививок. Изначально, помимо натуральной оспы, он включал вакцины от туберкулеза, коклюша, дифтерии и полиомиелита.
Старшая сестра одного из родильных домов И. Елизарова вводит противотуберкулезную вакцину грудному ребенку. Автор М. Селимханов. 1967 год. Главархив Москвы
Вакцинология развивалась, а календарь прививок совершенствовался. Какие-то инфекции были побеждены и исключены из Нацкалендаря, такие как оспа, а что-то, наоборот, добавилось. Так, в 1966 году в этом списке появилась прививка от столбняка, с 1973 года введена вакцинация от кори, в 1980-м – от паротита, в 1997 году – вакцинация против краснухи, а также началось поэтапное внедрение иммунопрофилактики гепатита В среди детей. Вакцина от гепатита В окончательно обосновалась в Нацкалендаре в 2000 году. Тогда этой смертельно опасной инфекцией в России заражалось около 62 тыс. человек ежегодно, а сегодня – менее тысячи. С 2006 года в список обязательных прививок включена вакцина от гриппа, с 2014 года – от пневмококковой инфекции. В 2011 году для групп риска стала доступна вакцинация от гемофильной инфекции.
На сегодняшний день человечеству известно более 1,5 тыс. инфекционных заболеваний. Примерно три десятка, самых опасных из них, удается предотвращать с помощью вакцинации. Национальный календарь профилактических прививок России включает вакцины против 12 инфекций, а еще 23 опасных заболевания включены в Национальный календарь по эпидемическим показаниям.
НКПП включает вакцинацию против кори, краснухи, паротита, коклюша, гриппа, туберкулеза, гепатита В, дифтерии, столбняка, полиомиелита, гемофильной инфекции типа b и пневмококковой инфекции. Национальный календарь по эпидемическим показаниям включает прививки от природно-очаговых инфекций – таких как клещевой энцефалит. К профилактическим прививкам по эпидпоказаниям относят и вакцины против гепатита А, брюшного тифа, холеры, бешенства и другие.
Особенности национальной вакцинации
Собственный Национальный календарь профилактических прививок существует в каждой стране-участнице ВОЗ. НКПП может отличаться в сравнении с программами всеобщей вакцинации других стран, но основной набор прививок у всех примерно одинаковый. Тем не менее в российском НКПП не хватает нескольких прививок. Например, вакцин против гепатита А, менингококковой инфекции, вируса папилломы человека, ветряной оспы, ротавирусной инфекции, прививки от которых включены в календари в некоторых странах.
С другой стороны, в рамках многих национальных календарей профилактических прививок нет противотуберкулезной вакцины (БЦЖ), которая проводится у нас. Кроме России, против туберкулеза прививают примерно в 60 странах, в которых риск заражения этой болезнью считается высоким. В других странах эта прививка просто рекомендована, как, например, в Италии, Нидерландах и Бельгии, а некоторые и вовсе отказались от вакцинации. К примеру, США никогда не использовали туберкулезную вакцину массово. Кстати, именно этот факт сегодня используется в теории о связи прививки БЦЖ и коронавируса – в странах, где население не прививается от туберкулеза, COVID-19 свирепствует больше.
Еще одно заболевание, о котором «забыли» государства ЕС и США, – это полиомиелит. С 2002 года там не было зафиксировано ни одного случая заболевания этой страшной инфекцией, поэтому в этих странах сейчас применяется исключительно инактивированная (не живая) вакцина против полиомиелита. Россия не отказывается от живой полиовакцины не только по экономическим соображениям, но и в связи с существующим риском заноса дикого возбудителя полиомиелита. Сегодня в российском НКПП сочетаются два типа полиовакцины: инактивированная – для младенцев и живая – для детей постарше.
Россия – одна из немногих европейских стран, где в НКПП включена прививка против гриппа. В большинстве государств ЕС бесплатно против гриппа либо не прививают вовсе, либо только тех, кто входит в группы высокого риска. Например, в Великобритании, Франции, Германии, Нидерландах противогриппозной вакциной прививают пожилых людей старше 60-65 лет. При этом в США, напротив, с 2010 года иммунизация от гриппа доступна всем категориям населения, начиная с 6-месячного возраста.
Противогриппозные вакцины для российского Нацкалендаря профилактических прививок поставляет «Нацимбио». В прошлом году к известным на рынке препаратам «Совигрипп», «Флю-М», «Ультрикс» присоединилась новинка – первая российская четырехвалентная вакцина «Ультрикс Квадри». Она содержит четыре (а не три, как у более распространенных трехвалентных вакцин прошлого поколения) штамма вируса гриппа, что с 2017 года является стандартом вакцинопрофилактики гриппа в соответствии с рекомендациями ВОЗ. Четырехвалентные вакцины против гриппа выпускаются помимо России в шести странах мира.
Новые мишени: ротавирус, ветрянка, ВПЧ
Конечно, каждое государство самостоятельно решает, какие именно прививки включать в национальные программы всеобщей вакцинации. В России о планах расширить НКПП в начале года заявлял Минздрав. В рамках Гайдаровского форума, в частности, были озвучены намерения ведомства ввести до 2025 года прививки от гемофильной инфекции, папилломовирусной инфекции, менингококковой инфекции, ветряной оспы и ротавирусной инфекции.
Предполагается, что первыми в календарь войдут прививки от ветряной оспы и ротавирусной инфекции. Ежегодно в России регистрируется около 800 тыс. случаев от первой инфекции и свыше 100 тыс. случаев – от второй.
Разумеется, «Нацимбио» следит за планами по расширению НКПП. Так, завод «ФОРТ» (входит в Marathon Group и «Нацимбио») с прошлого года вместе с зарубежным производителем приступили к локализации выпуска вакцин против ротавирусной инфекции, ветряной оспы и вируса папилломы человека (ВПЧ).
Мировой тренд: от моно- к многокомпонентным вакцинам
Один из главных вопросов, который обсуждается при создании Национального календаря профилактических прививок в любой стране, – как за оптимальный срок защитить от большего количества инфекций без ущерба для здоровья. Ответ здесь очевиден, считают эксперты: расширять и развивать НКПП нужно за счет современных комбинированных вакцин. Сегодня на производство многокомпонентных вакцин переходят все развитые страны. Первые шаги к достижению этих целей сделаны и в России. Холдинг «Нацимбио» в прошлом году представил первую отечественную комбинированную вакцину для профилактики кори, краснухи и паротита у детей.
Схема вакцинации против этих инфекций в России такая же, как и везде, но за рубежом применяют главным образом трехкомпонентные вакцины. В настоящее время в рамках Нацкалендаря профилактических прививок для защиты от трех заболеваний используются моновакцины от кори, краснухи и паротита, а также дивакцина паротитно-коревая. Новая отечественная вакцина «Вактривир» от «Нацимбио» действует по принципу «три укола в одном». Серийное производство препарата начнется в 2020 году.
В некоторых странах уже на протяжении 15 лет применяются и комбинированные вакцины «пять-в-одном». До недавнего времени в России сделать прививку одновременно от пяти заболеваний можно было только иностранными препаратами. В апреле прошлого года регистрацию Минздрава РФ получила новая отечественная пентавакцина аАКДС–ГепB+Hib разработки «Нацимбио». Это препарат комбинированного действия, который способен защитить организм ребенка от пяти инфекций: дифтерии, столбняка, коклюша, гепатита B и гемофильной инфекции.
Создание таких вакцин позволит совершенствовать Национальный календарь прививок, эффективно защищая детей и взрослых от опасных инфекций качественными современными препаратами. Этим планам может помешать разве что активность сторонников антипрививочного движения. Многочисленные домыслы о негативных последствиях вакцинации были уже не раз опровергнуты научными исследованиями. Наверное, даже фанатично настроенный противник вакцинации не сможет отрицать тот факт, что есть заболевания, с которыми не справится самый сильный иммунитет.
При этом отказ от прививок – решение не только индивидуальное. Без поддержания на определенном уровне показателей иммунизации – коллективного иммунитета – страшные заболевания, которые прекратили свое распространение благодаря вакцинации, могут вернуться. Например, в случаях массовых отказов от прививок могут возобновиться эпидемии кори или полиомиелита. Сегодня пандемия новой коронавирусной инфекции наглядно демонстрирует исключительную значимость вакцинации в противостоянии с вирусами. Это как нельзя лучше понимают в «Нацимбио». Холдинг не прерывает свою деятельность даже в связи с ограничениями по коронавирусу. Компания продолжает поставки вакцин по контрактам, заключенным в 2020 году с Минздравом РФ в рамках Национального календаря профилактических прививок – до 27 апреля были переданы в регионы миллионы доз девяти наименований вакцин. Последующие этапы поставок запланированы с начала мая и будут завершены в декабре этого года.
Страница не найдена | ЗдоровьеEd
Ключевое слово или код ресурса:
Ключевое слово или код ресурса:
Ресурсы
Сайт
Тема здоровья:
Тема здоровьяАстмаКоррекции здоровьяЗдоровье детейДети и младенцыДети (3 года +) Программа Well ChildДиабетЗдоровье окружающей средыЗдоровое питаниеСлышаниеHPA — Агентство по укреплению здоровьяHPA — Сведение к минимуму вреда от азартных игрHPA — Питание и физическая активностьHPA — Профилактика рака кожи — иммунизация детей SunSmart 6 месяцев (вакцинация на 6 месяцев) –12 лет) Вакцина против рака шейки матки (девочки, 12–18 лет) Национальный регистр иммунизацииИнфекционные заболевания и вирусыМужское здоровьеПсихическое здоровьеФундация психического здоровьяНациональные программы скринингаНациональная программа скрининга кишечникаПрограмма скрининга шейки матки Скрининг шейки матки Скрининг AotearoaБеременность и скрининг новорожденныхЗдоровье молодых мигрантовЗдоровье здоровьяПоддержка здоровьяФизическая активность здоровье — прочее
Предпочтительный язык:
ЯзыкАмхарскийАрабскийБурманскийКамбоджийский — КхмерскийКитайский, УпрощенныйКитайский, Традиционный, Маори Островов Кука, Английский, Фиджийский, Гуджарати, Хинди, Японский, Кирибати (Гильбертский), Корейский, Маори, Ниуэский, Язык жестов NZ, Персидский (Фарси), Пенджаби, Пушанто, Афганистан, Тайский (Фарси), Пенджаби, Пушанто, Афганистан
Предпочтительный формат:
Формат A3, сложенный в блокнот A4, 25 дубликатов листов, блокнот A4 из 20 листовок, блокнот A4 из 50 листовок, блокнот A5 из 100 листовок, блокнот A5 из 20 листовок, блокнот A5 из 25 листовок, блокнот A5 из 50 листовок, Буклет 150 x 148 мм, буклет A4, буклет A5, буклет размера компакт-диска SizeCard, размер кредитной карты с магнитомDVDДокумент ExcelFlip chartСложенная карта, размер кредитной картыЛистец A4Листец A4 (только онлайн) Leaflet A5Leaflet DLEOnline onlyPack из шести листовокБрошюра 275 мм x 145 ммБрошюра A4Pamphlet A5Pamphlet CDLEPamphlet 4Pamphlet CDLEPamphlet A6 A2Poster A3Poster A4Sign A4Стандартный знак 60 мм x 70 мм Наклейка 200 мм x 50 мм Наклейка 210 мм x 100 мм Наклейка 80 мм x 53 мм Наклейка A5 Наклейка A6 Наклейка: листВидеоКарточка размером с кошелекСлово документ
Организация:
Организация Фонд астмы и респираторных заболеванийИзменение для наших детей Департамент исправительных учрежденийАгентство по продвижению здоровьяКомиссия по качеству и безопасности здравоохранения Новой Зеландии Фонд психического здоровьяМинистерство здравоохраненияНациональное подразделение скринингаОтправить запросSANDSStarship
Поиск
BCG
Формулировка международных требований к производству вакцины БЦЖ и контролю за ней была впервые рассмотрена Комитетом экспертов ВОЗ по биологической стандартизации в его тринадцатом отчете.В своем четырнадцатом докладе Комитет просил ВОЗ как можно скорее принять меры для формулирования таких требований. Эти требования были одобрены Комитетом экспертов ВОЗ по биологической стандартизации на его восемнадцатом совещании и представлены в Приложении 1 к его отчету.
Mycobacterium tuberculosis (Mtb), этиологический возбудитель туберкулеза (ТБ), является основной причиной заболеваний и смерти людей, особенно в развивающихся странах. В глобальном контексте туберкулез неразрывно связан с бедностью, и борьба с туберкулезом в конечном итоге является вопросом справедливости и прав человека.В некоторых районах с высоким бременем туберкулеза существующие стратегии борьбы с туберкулезом в настоящее время подавлены растущим числом случаев туберкулеза, возникающих одновременно с пандемией ВИЧ / СПИДа. Возникающая микобактериальная лекарственная устойчивость еще больше усложняет ситуацию. После десятилетий устойчивого снижения заболеваемость туберкулезом также растет в промышленно развитых странах, в основном в результате вспышек среди особо уязвимых групп.
Вакцина против бациллы Кальметта-Герена (БЦЖ) существует уже 80 лет и является одной из наиболее широко используемых из всех современных вакцин, охватывая более 80% новорожденных и младенцев в странах, где она является частью национальной программы иммунизации детей.Вакцина БЦЖ имеет подтвержденный защитный эффект против менингита и диссеминированного туберкулеза у детей. Он не предотвращает первичную инфекцию и, что более важно, не предотвращает реактивацию латентной легочной инфекции, основного источника распространения бактерий в обществе. Таким образом, влияние вакцинации БЦЖ на передачу Mtb ограничено.
Биологическое взаимодействие между Mtb и человеческим хозяином сложное и изучено лишь частично. Недавние достижения в таких областях, как микобактериальная иммунология и геномика, стимулировали исследования многочисленных новых экспериментальных вакцин, но маловероятно, что какие-либо из этих остро необходимых вакцин будут доступны для рутинного использования в течение следующих нескольких лет.Тем временем рекомендуется оптимальное использование БЦЖ.
Отсроченная вакцинация БЦЖ — время делать прививку | Журнал инфекционных болезней
(См. Основную статью Toukam Tchakoute et al. На стр. 338–46.)
Вакцину БЦЖ часто высмеивают из-за ее недостаточной эффективности в предотвращении инфекции Mycobacterium tuberculosis и легочных заболеваний у взрослых. Однако вакцина БЦЖ остается высокоэффективным и экономичным средством профилактики туберкулезного менингита и милиарного туберкулеза у младенцев, снижая частоту этих опасных для жизни и изнурительных инфекций примерно на 75% [1, 2].Кроме того, уровень охвата вакциной БЦЖ обычно превышает охват другими вакцинами, поскольку ее можно вводить при рождении как однократную вакцинацию [3].
Однако такая сильная сторона стратегии вакцинации БЦЖ стала помехой из-за рисков введения вакцины БЦЖ младенцам, инфицированным вирусом иммунодефицита человека (ВИЧ). Диагноз ВИЧ обычно ставится только на втором или третьем месяце жизни в условиях ограниченных ресурсов, и вакцинация БЦЖ в этой популяции приводит к неприемлемо высоким показателям диссеминированной болезни БЦЖ — 417–992 случая на 100 000 вакцинаций, со смертностью примерно 75% [4–6].Для сравнения: этот уровень диссеминированного заболевания БЦЖ превышает уровень диссеминированного заболевания, вызванного M. tuberculosis в той же южноафриканской популяции ВИЧ-инфицированных младенцев, что, по оценкам, составляет 241 случай на 100 000 [7] . В свете этого значительного риска причинения вреда вакциной Всемирная организация здравоохранения (ВОЗ) в настоящее время определяет известную ВИЧ-инфекцию у младенцев или контакт с ВИЧ и симптомы, связанные с ВИЧ, как противопоказания к вакцинации БЦЖ [8, 9].Обоснование этой рекомендации дополняется неизвестной клинической эффективностью вакцинации БЦЖ у ВИЧ-инфицированных младенцев и иммунологическими данными, предполагающими, что вакцинация БЦЖ при рождении вряд ли будет эффективна в этой популяции [10].
Примечательно, что были достигнуты значительные успехи в педиатрической помощи при ВИЧ, такие как более своевременные диагностические тесты для младенцев и универсальная антиретровирусная терапия для всех инфицированных младенцев, поскольку были рассчитаны многие оценки распространенности диссеминированной болезни БЦЖ.Неизвестно, как эти изменения в уходе влияют на риск диссеминированного заболевания БЦЖ у ВИЧ-инфицированных младенцев, но есть данные, свидетельствующие о том, что раннее начало антиретровирусной терапии снижает частоту аденита восстановления иммунной системы БЦЖ [11]. Необходимы новые стратегии вакцинации и постоянная оценка заболеваемости БЦЖ у ВИЧ-инфицированных младенцев, потому что уровень заражения туберкулезом и заболеваемость в этой популяции остается чрезвычайно высоким [7, 12, 13], а также потому, что другие вмешательства, такие как профилактика изониазидом перед контактом, имеют не доказали свою эффективность в профилактике туберкулеза у ВИЧ-инфицированных младенцев [14].
В то же время успехи в предотвращении передачи ВИЧ от матери ребенку значительно снизили уровень младенческой инфекции и, таким образом, риск серьезных осложнений после введения вакцины БЦЖ во многих странах Африки к югу от Сахары за последнее время. несколько лет [15, 16]. Эти успехи одновременно увеличили популяцию младенцев, контактировавших с ВИЧ, но не инфицированных (ВОУ), что подняло очень важные вопросы о рисках и преимуществах вакцинации БЦЖ для младенцев, контактировавших с ВИЧ.ВОЗ дает более подробные рекомендации для этой группы младенцев, подвергшихся облучению. Текущие рекомендации ВОЗ по лечению туберкулеза указывают на охват и успех местных программ профилактики передачи от матери ребенку, возможность отсрочки вакцинации БЦЖ на основании своевременности соответствующих диагностических тестов на ВИЧ и предоставление ранней антиретровирусной терапии в качестве факторов, влияющих на соотношение риска и пользы вакцинации БЦЖ младенцев, контактировавших с ВИЧ [9]. Эти факторы направлены на снижение риска непреднамеренной вакцинации БЦЖ ВИЧ-инфицированным младенцам; однако не менее важно и неизвестное, что связано с иммуногенностью и клинической эффективностью этой вакцины у младенцев, контактировавших с ВИЧ.
Младенцы с ВОУ иммунологически отличаются от младенцев, не подвергавшихся облучению [17–19], и для них характерны более высокие показатели клинически тяжелых инфекций и младенческой смертности [20–22]. Имеются противоречивые данные об иммунитете, вызванном вакцинацией, в этой популяции, хотя гуморальные реакции, по-видимому, относительно сохраняются [23, 24]. Данные относительно клеточного иммунного ответа на вакцинацию БЦЖ были менее обнадеживающими, поскольку у младенцев с ВОУ после вакцинации снижалась продукция БЦЖ-специфического интерферона γ (IFN-γ) [25, 26] и полифункциональность Т-клеток [27].Хотя иммунные корреляты защиты от туберкулеза неизвестны, мощные цитокин-секретирующие Т-клетки имеют решающее значение для иммунитета к туберкулезу [28, 29]. Таким образом, эти данные позволяют предположить, что вакцина БЦЖ может быть менее эффективной в этой группе населения при введении при рождении. Несомненно, эти данные служат стимулом для попытки применить стратегии отсроченной вакцинации новорожденных, контактировавших с ВИЧ, как для повышения иммуногенности БЦЖ, так и для предотвращения непреднамеренной вакцинации БЦЖ ВИЧ-инфицированных младенцев.
В этом выпуске журнала The Journal of Infectious Diseases , Tchakoute et al рассматривают этот очень важный вопрос, определяя, влияет ли введение вакцины БЦЖ в возрасте 8 недель вместо рождения ребенка на БЦЖ-специфические Т-клеточные ответы у населения Южной Африки. с высокими показателями ВИЧ-инфекции и туберкулеза.Из более крупного рандомизированного исследования 149 инфицированных ВИЧ младенцев, которым была назначена вакцинация при рождении или в возрасте 8 недель, 28 младенцев в каждой группе были случайным образом отобраны для интенсивного изучения BGG-специфических Т-клеточных ответов. Авторы не нашли доказательств того, что отсроченная вакцинация снижает иммунный ответ. Через 6 недель после вакцинации не было серьезных различий в пролиферативных ответах Т-клеток на БЦЖ между младенцами, вакцинированными при рождении, и детьми, вакцинированными в возрасте 8 недель. Фактически, БЦЖ-специфическая продукция Т-клеточного IFN-γ CD4 + и полифункциональность Т-клеток были выше на 14 неделе жизни в группе отсроченной вакцинации по сравнению с группой, вакцинированной при рождении.Таким образом, отсроченная вакцинация ничем не уступает и, по сути, может даже повысить иммунитет, поскольку в младенчестве возрастает риск заражения туберкулезом, что потенциально делает 14-недельный период более актуальной мерой.
Эти данные особенно интересны, если рассматривать их в контексте существующих, хотя и противоречивых, данных из Южной Африки и Гамбии о отсроченной вакцинации БЦЖ у младенцев, не подвергавшихся воздействию ВИЧ [30, 31]. Кагина и др. Ранее продемонстрировали, что младенцы, не подвергавшиеся воздействию ВИЧ, в Южной Африке, которым вводили вакцину БЦЖ в возрасте 10 недель, имели более высокую частоту БЦЖ-специфичных полифункциональных Т-клеток CD4 + в возрасте 1 года по сравнению с младенцами, вакцинированными при рождении.В отличие от этого, Burl et al. Оценили БЦЖ-специфические цитокиновые ответы в культурах мононуклеарных клеток периферической крови (PBMC) через 18 недель после вакцинации БЦЖ при рождении и в возрасте 18 недель и обнаружили снижение продукции IFN-γ и интерлейкина 17 в группе отсроченной вакцинации, но не обнаружили. различия в ответах, когда обе группы оценивались в возрасте 36 недель. Интересно, что в этом исследовании авторы объясняют реакцию на предвакцинацию на очищенные производные белка антигенами в группе отсроченной вакцинации с интервальным воздействием нетуберкулезных микобактерий из окружающей среды (НТМ).
Считается, что такое воздействие НТМ из окружающей среды до вакцинации БЦЖ снижает иммунный ответ на вакцину, что, возможно, объясняет повышенную эффективность вакцины БЦЖ в местах, удаленных от экватора, где виды НТМ менее многочисленны, и у новорожденных с ограниченными возможностями окружающей среды. экспозиции [2, 32]. В конечном итоге эти противоречивые данные предполагают необходимость проведения исследований в нескольких географических точках. Также неясно, способствовал ли увеличенный интервал в 18 недель в исследовании в Гамбии по сравнению с 8 и 10 неделями в исследованиях в Южной Африке увеличению воздействия НТМ в окружающей среде.Хотя разница в 8 недель кажется относительно небольшой, она может быть значительной в свете резких изменений орально-моторных возможностей, которые происходят у младенцев в течение этого интервала.
Tchakoute et al. Установили, что вакцинация БЦЖ вызывает равные или усиленные Т-хелперные цитокиновые ответы типа 1 у новорожденных, подвергшихся воздействию ВИЧ, при задержке до достижения 8-недельного возраста. Это убедительно свидетельствует о том, что эту стратегию следует дополнительно изучить как более безопасную альтернативу вакцинации при рождении. Важное соображение заключается в том, что все исследования на сегодняшний день измеряли иммунологические ответы, и хотя обычно предполагается, что более сильные БЦЖ-специфические Т-клеточные ответы являются маркерами более успешного иммунного ответа на вакцинацию БЦЖ, неизвестно, какой порог является клинически существенный.Несомненно, эти данные необходимо соотносить с клиническими исходами, несмотря на проблемы с оценкой клинических конечных точек туберкулеза у младенцев [33] и большую когорту, которая потребуется для изучения различий в исходах, таких как туберкулезный менингит и милиарный туберкулез.
Еще одно важное соображение, поднятое Tchakoute et al, заключается в том, что клиническая эффективность — не единственный показатель изменения графика иммунизации. Вакцина БЦЖ является одной из наиболее широко используемых в мире вакцин и обычно имеет самый высокий охват вакцинацией среди тех, которые включены в расширенную программу иммунизации [34].Несмотря на улучшение показателей удержания в программах вакцинации, показатели выбытия из них остаются неприемлемо высокими на большей части территории Африки к югу от Сахары [35]. Снижение охвата всего на несколько процентных пунктов может оказать значительное влияние на смертность от туберкулеза среди младенцев, контактировавших с ВИЧ. Кроме того, хотя Tchakoute и др. Предполагают, что заражение туберкулезом у младенцев в возрасте до 2 месяцев является редкостью, это не всегда может быть верно в отношении контактировавших с ВИЧ младенцев, живущих в районах с высокой распространенностью туберкулеза.Исследование младенцев, контактировавших с ВИЧ, в Южной Африке подтвердило контакт с источниками туберкулеза у 10,1% детей в возрасте 3–4 месяцев [12]. В Кении у 10,9% 6-месячных младенцев, контактировавших с ВИЧ, были обнаружены положительные результаты анализа высвобождения IFN-γ в Т-точке [13]. Таким образом, риск заражения туберкулезом до отсроченной вакцинации БЦЖ может быть нетривиальным.
Несмотря на риски, эта работа Tchakoute et al. Развивает аргумент в пользу строгих клинических исследований, направленных на оценку воздействия отсроченной вакцинации БЦЖ на младенцев с ВОУ.Возможность повышения эффективности и безопасности этой важной вакцины для всех младенцев, контактировавших с ВИЧ, должна быть исследована в полной мере.
Банкноты
Финансовая поддержка. Эта работа была поддержана Национальными институтами здравоохранения (награда директора за новаторство DP2 AI11219301, выданная C.A.B.).
Возможный конфликт интересов. Оба автора: о конфликтах не сообщалось.
Оба автора подали форму ICMJE для раскрытия информации о потенциальных конфликтах интересов. Выявлены конфликты, которые редакция считает относящимися к содержанию рукописи.
Список литературы
1
Trunz
BB
,
Fine
P
,
Краситель
C
.
Влияние вакцинации БЦЖ на детский туберкулезный менингит и милиарный туберкулез во всем мире: метаанализ и оценка экономической эффективности
,
Lancet
,
2006
, vol.
367
(стр.
1173
—
80
) 2
Mangtani
P
,
Abubakar
I
,
Ariti
C
и др.
Защита вакциной БЦЖ от туберкулеза: систематический обзор рандомизированных контролируемых исследований
,
Clin Infect Dis
,
2014
, vol.
58
(стр.
470
—
80
) 3
Ндирангу
J
,
Bärnighausen
T
,
Tanser
F
,
L
Mell
Новый
Уровни охвата вакцинацией детей и влияние ВИЧ-статуса матери на вакцинационный статус детей в сельских районах провинции Квазулу-Натал, Южная Африка *
,
Trop Med Int Health
,
2009
, vol.
14
(стр.
1383
—
93
) 4
Hesseling
AC
.
Распространенная бацилла болезни Кальметта-Герена у ВИЧ-инфицированных младенцев в Южной Африке
,
Bull World Health Organ
,
2009
, vol.
87
(стр.
505
—
11
) 5
Hesseling
AC
,
Caldwell
J
,
Cotton
MF
и др.
Вакцинация БЦЖ младенцев, контактировавших с ВИЧ в Южной Африке — риски и преимущества
,
S Afr Med J
,
2009
, vol.
99
(стр.
88
—
91
) 6
Hesseling
AC
,
Marais
BJ
,
Gie
RP
и др.
Риск диссеминированной бациллы Кальметта-Герена (БЦЖ) у ВИЧ-инфицированных детей
,
Vaccine
,
2007
, vol.
25
(стр.
14
—
8
) 7
Hesseling
AC
,
Cotton
MF
,
Jennings
T
и др.
Высокая заболеваемость туберкулезом среди ВИЧ-инфицированных младенцев: данные исследования населения Южной Африки подчеркивают необходимость в улучшенных стратегиях борьбы с туберкулезом
,
Clin Infect Dis
,
2009
, vol.
48
(стр.
108
—
14
) 8
Всемирная организация здравоохранения
Пересмотренное руководство по вакцинации БЦЖ младенцев из группы риска заражения ВИЧ
,
Wkly Epidemiol Rec
,
2007
, vol.
82
стр.
193
9
Руководство для национальных программ борьбы с туберкулезом по ведению туберкулеза у детей
,
2014
2-е изд.
Женева
Всемирная организация здравоохранения
10
Мансур
N
,
Scriba
TJ
М
и др.
Инфекция ВИЧ-1 у младенцев серьезно нарушает иммунный ответ, индуцированный бацилльной вакциной Кальметта-Герена
,
J Infect Dis
,
2009
, vol.
199
(стр.
982
—
90
) 11
Раби
H
,
Violari
A
,
Duong
T
и др.
Раннее антиретровирусное лечение снижает риск бактериального восстановительного аденита иммунной системы Кальметта-Герена
,
Int J Tuberc Lung Dis
,
2011
, vol.
15
(стр.
1194
—
200
) 12
Хлопок
MF
,
Schaaf
HS
,
Lottering
G
и др.
Воздействие туберкулеза у младенцев, контактировавших с ВИЧ, в условиях высокой распространенности
,
Int J Tuberc Lung Dis
,
2008
, vol.
12
(стр.
225
—
7
) 13
Cranmer
LM
,
Kanyugo
M
,
Jonnalagadda
SR
и др.
Высокая распространенность туберкулезной инфекции среди младенцев, подвергшихся воздействию ВИЧ-1 в Кении
,
Pediatr Infect Dis J
,
2014
, vol.
33
(стр.
401
—
6
) 14
Мадхи
SA
,
Nachman
S
,
Violari
A
и др.
Первичная профилактика туберкулеза изониазидом у детей, контактировавших с ВИЧ
,
N Engl J Med
,
2011
, vol.
365
(стр.
21
—
31
) 15
Barron
P
,
Pillay
Y
,
Doherty
T
и др.
Устранение передачи ВИЧ от матери ребенку в Южной Африке
,
Bull World Health Organ
,
2012
, vol.
91
(стр.
70
—
4
) 16
van Schalkwyk
C
,
Mndzebele
S
,
Hlophe
T
, et al.
Результаты и влияние программ профилактики ВИЧ, АРТ и ТБ в Свазиленде — ранние данные триангуляции общественного здравоохранения
,
PLoS One
,
2013
, vol.
8
стр.
e69437
17
Kuhn
L
,
Meddows-Taylor
S
,
Gray
G
,
Tiemessen
C
.
Специфические клеточные иммунные реакции на вирус иммунодефицита человека (ВИЧ) у новорожденных, подвергшихся воздействию ВИЧ в утробе матери
,
Clin Infect Dis
,
2002
, vol.
34
(стр.
267
—
76
) 18
Clerici
M
,
Saresella
M
,
Colombo
F
и др.
Нарушения созревания Т-лимфоцитов у неинфицированных новорожденных и детей с вертикальным контактом с ВИЧ
,
Кровь
,
2000
, т.
96
(стр.
3866
—
71
) 19
Афран
L
,
Garcia Knight
M
,
Nduati
E
,
Urban
BC
, RS
,
,
Роуленд-Джонс
SL
.
Неинфицированные дети, контактировавшие с ВИЧ: растущее население с уязвимой иммунной системой?
,
Clin Exp Immunol
,
2014
, т.
176
(стр.
11
—
22
) 20
Shapiro
RL
,
Lockman
S
,
Kim
S
и др.
Детская заболеваемость, смертность и иммунологические профили грудного молока среди кормящих грудью ВИЧ-инфицированных и ВИЧ-неинфицированных женщин в Ботсване
,
J Infect Dis
,
2007
, vol.
196
(стр.
562
—
9
) 21
Маринда
E
,
Хамфри
JH
,
Iliff
PJ
и др.
Детская смертность согласно ВИЧ-статусу матери и ребенка в Зимбабве
,
Pediatr Infect Dis J
,
2007
, vol.
26
(стр.
519
—
26
) 22
Brahmbhatt
H
,
Kigozi
G
,
Wabwire-Mangen
F
и др.
Смертность среди ВИЧ-инфицированных и неинфицированных детей ВИЧ-инфицированных и неинфицированных матерей в сельской местности Уганды
,
J Acquir Immune Defic Syndr
,
2006
, vol.
41
(стр.
504
—
8
) 23
Рейки
BA
,
Naidoo
S
,
Ruck
CE
и др.
Антительный ответ на вакцинацию среди неинфицированных младенцев, контактировавших с ВИЧ и не подвергавшихся воздействию ВИЧ, в течение первых 2 лет жизни
,
Clin Vaccine Immunol
,
2013
, vol.
20
(стр.
33
—
8
) 24
Jones
CE
,
Naidoo
S
,
De Beer
C
,
Esser
000 Kampmann B
,
,
Hesseling
AC
.
Материнская ВИЧ-инфекция и ответы антител против болезней, которые можно предотвратить с помощью вакцин, у неинфицированных младенцев
,
JAMA
,
2011
, vol.
305
(стр.
576
—
84
) 25
Маццола
TN
,
да Силва
MTN
,
Абрамчук
BM
и др.
Нарушение клеточного иммунного ответа бациллы Кальметта – Герена у неинфицированных младенцев, контактировавших с ВИЧ
,
AIDS
,
2011
, vol.
25
(стр.
2079
—
87
) 26
Ван Ри
A
,
Мадхи
SA
,
Heera
JR
и др.
Продукция гамма-интерферона в ответ на антигены Mycobacterium bovis BCG и Mycobacterium tuberculosis у младенцев, рожденных от матерей, инфицированных вирусом иммунодефицита человека
,
Clin Vaccine Immunol
,
2006
, vol.
13
(стр.
246
—
52
) 27
Kidzeru
EB
,
Hesseling
AC
,
Passmore
J-AS
и др.
Внутриутробное воздействие материнской ВИЧ-инфекции изменяет Т-клеточный иммунный ответ на вакцинацию у ВИЧ-неинфицированных младенцев
,
AIDS
,
2014
, vol.
28
(стр.
1421
—
30
) 28
Флинн
JL
,
Chan
J
,
Triebold
KJ
,
Dalton
9000
0003
DK2
Блум
BR
.
Существенная роль интерферона гамма в устойчивости к инфекции Mycobacterium tuberculosis
,
J Exp Med
,
1993
, vol.
178
(стр.
2249
—
54
) 29
Reed
SG
,
Coler
RN
,
Dalemans
W
и др.
Определенная противотуберкулезная вакцина, Mtb72F / AS02A, доказательства защиты у яванских макак
,
Proc Natl Acad Sci U S A
,
2009
, vol.
106
(стр.
2301
—
6
) 30
Кагина
BMN
,
Abel
B
,
Bowmaker
M
и др.
Отсрочка вакцинации БЦЖ от рождения до возраста 10 недель может привести к усилению Т-клеточного ответа CD4
,
Vaccine
,
2009
, vol.
27
(стр.
5488
—
95
) 31
Burl
S
,
Adetifa
UJ
,
Cox
M
и др.
Отсрочка вакцинации против бациллы Кальметта-Герена от рождения до 4 1/2 месяцев снижает поствакцинальные ответы Th2 и IL-17, но приводит к сопоставимым ответам микобактерий в возрасте 9 месяцев
,
J Immunol
,
2010
, vol.
185
(стр.
2620
—
8
) 32
МакШейн
H
.
Редакционный комментарий: понимание BCG — ключ к его улучшению
,
Clin Infect Dis
,
2014
, vol.
58
(стр.
481
—
2
) 33
Hatherill
M
,
Verver
S
,
Mahomed
H
.
Целевая группа по вопросам клинических исследований, Рабочая группа Партнерства «Остановить туберкулез» по противотуберкулезным вакцинам
Заявление о консенсусе по диагностическим конечным точкам испытаний вакцины против туберкулеза у детей
,
Clin Infect Dis
,
2012
, vol.
54
(стр.
493
—
501
) 34
Fadnes
LT
,
Jackson
D
,
Engebretsen
IM
и др.
Охват вакцинацией и своевременность в трех регионах Южной Африки: проспективное исследование
,
BMC Public Health
,
2011
, vol.
11
стр.
404
35
Мачингаидзе
S
,
Wiysonge
CS
,
Hussey
GD
.
Укрепление расширенной программы иммунизации в Африке: перспективы после 2015 года
,
PLoS Med
,
2013
, vol.
10
стр.
e1001405
© Автор, 2014 г. Опубликовано издательством Oxford University Press от имени Общества инфекционистов Америки. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected].
Вакцина с бациллой Кальметта-Герена (БЦЖ) — прецизионные вакцинации
Описание вакцины БЦЖ
Вакцина с бациллами Кальметта-Герена (БЦЖ) представляет собой аттенуированный препарат живой культуры штамма Bacillus of Calmette and Guerin (БЦЖ) Mycobacterium Bovis.Штамм TICE®, используемый в этом препарате вакцины БЦЖ, был разработан в Университете штата Иллинойс из штамма Института Пастера.
БЦЖ — это вакцина (VPM1002) против туберкулеза, обладающая защитным неспецифическим действием против других инфекций дыхательных путей, а также исследования in vivo, а также зарегистрированное снижение заболеваемости и смертности на 70%. Mycobacterium tuberculosis (Mtb), этиологический возбудитель туберкулеза (ТБ).
Многие иностранцы были вакцинированы БЦЖ.Например, в 1948 году Индия ввела вакцину БЦЖ для массовой иммунизации с самым высоким бременем туберкулеза.
ТБ является основной причиной смерти от инфекционных заболеваний во всем мире, вызывая около 1,3 миллиона смертей в год, в основном в развивающихся странах. Согласно недавнему исследованию, опубликованному CDC в мае 2020 года, респираторный вирус M tuberculosis передается воздушно-капельным путем и чаще поражает мужчин, на долю которых приходится 60% всех случаев.
Новорожденные и младенцы получают наибольшую пользу от вакцинации БЦЖ.ВОЗ рекомендует плановую вакцинацию новорожденных в странах с умеренной и тяжелой распространенностью туберкулеза. Снижение детской смертности может быть связано с эпигенетическим перепрограммированием рецептора нуклеотид-связывающего домена олигомеризации.
Это связано с предположением, что вакцина БЦЖ имеет другие положительные эффекты на иммунную систему, которые могут защитить от других инфекций. Наблюдательное исследование 2019 года показало, что вакцина связана с меньшим количеством смертей от определенных инфекций, кроме туберкулеза, в странах с низким уровнем дохода.
Биологическое взаимодействие между Mtb и человеком-хозяином сложное и изучено лишь частично, заявляет ВОЗ.
Национальный институт здравоохранения США заявляет, что вакцина БЦЖ достаточно безопасна и не вызывает серьезных осложнений.
Версия организма TICE® BCG от Merck, выращенная для приготовления лиофилизированного жмыха, состоит из следующих ингредиентов: глицерин, аспарагин, лимонная кислота, фосфат калия, сульфат магния и цитрат аммония железа. Последний препарат перед сублимационной сушкой также содержит лактозу.Лиофилизированный препарат БЦЖ поставляется во флаконах, каждый из которых содержит от 1 до 8 x 108 колониеобразующих единиц БЦЖ, что эквивалентно приблизительно 50 мг сырого веса. Определение активности in vitro достигается путем подсчета колоний, полученного в результате анализа серийных разведений. Внутрикожное тестирование на морских свинках также используется как косвенная мера активности.
История вакцины БЦЖ
И недавно не прошедшее экспертную оценку исследование, опубликованное 12 июня 2020 года, показало, что обязательная БЦЖ была связана со значительно более медленным ростом как подтвержденных случаев, так и смертей в течение первого 30-дневного периода вспышки.
Кроме того, исследование, опубликованное 31 июля 2020 года, показало, что линейные смешанные модели выявили значительное влияние обязательной политики BCG на темпы роста как случаев заболевания, так и смертности после учета медианного возраста, валового внутреннего продукта на душу населения, плотности населения, численности населения. , коэффициент чистой миграции и различные культурные аспекты.
В отсутствие доказательств ВОЗ рекомендует вакцинацию БЦЖ для предотвращения заболевания COVID-19. ВОЗ рекомендует неонатальную вакцинацию БЦЖ в странах или регионах с высокой заболеваемостью туберкулезом.
Тем не менее, в США, Австралии и Нидерландах проходят 3 и 4 активные клинические испытания, оценивающие потенциальные защитные преимущества вакцинации БЦЖ в отношении профилактики заболевания COVID-19.
Вакцина БЦЖ обычно не рекомендуется для использования в США из-за низкого риска заражения Mycobacterium tuberculosis, сообщает CDC. БЦЖ следует рассматривать только для очень избранных людей, которые соответствуют определенным критериям и проконсультируются со специалистом по ТБ.
BCG Atlas — это база данных с открытым исходным кодом о глобальной политике и практике вакцинации БЦЖ, основанная в 2011 году.Регистрационный номер наркобанков — DB12768; UNII: 8VJE55B0VG; Код УВД: J07AN01.
Показание вакцины БЦЖ
БЦЖ используется во многих странах для профилактики детского туберкулеза, менингита, рака мочевого пузыря и других заболеваний. Вакцина БЦЖ также помогает бороться с другими вирусами, такими как респираторные инфекции. Туберкулез — серьезная инфекция, поражающая легкие и другие части тела, такие как кости, суставы и почки. БЦЖ была одним из самых успешных методов иммунотерапии и с 1977 года является «стандартом лечения пациентов с раком мочевого пузыря».
Например, одно исследование, проведенное в Западной Африке, показало, что вакцинированные дети с БЦЖ снизили общую смертность примерно на 50%, в основном потому, что это уменьшило респираторные инфекции, сепсис или заражение крови.
В исследовании, опубликованном 2 мая 2019 года, сообщается, что было продемонстрировано влияние БЦЖ на экспериментальную вирусную инфекцию у людей. Считается, что эти эффекты опосредуются индукцией врожденной иммунной памяти и активацией гетерологичных лимфоцитов, что приводит к усилению выработки цитокинов, активности макрофагов, Т-клеточных ответов и титров антител.
6 апреля 2020 года исследователи из Колледжа общественного колодца Блумберга Джонса Хопкинса обнаружили, что плата за смертность от COVID-19 в странах, использующих вакцинацию против бациллы Кальметта-Герена (БЦЖ), на восемь раз ниже, чем в тех, которые этого не делают.
В США вакцинация БЦЖ должна рассматриваться для отдельных лиц, которые соответствуют определенным критериям, и проконсультироваться со специалистом по ТБ, говорит CDC. Кроме того, вакцинация БЦЖ не должна проводиться лицам с ослабленным иммунитетом (например, лицам, инфицированным ВИЧ) или лицам, у которых может развиться иммунитет (например.г., кандидаты на трансплантацию органов).
Вакцинацию
БЦЖ следует рассматривать только для детей с отрицательным результатом туберкулиновой кожной пробы и постоянно контактирующих с вакциной. Его нельзя отделить от нелеченных или неэффективно пролеченных взрослых больных туберкулезом или туберкулезом, вызванным штаммами, устойчивыми к изониазиду и рифампицину.
Кроме того, вакцинацию БЦЖ нельзя проводить во время беременности. Несмотря на то, что никаких вредных последствий вакцинации БЦЖ для плода не наблюдалось, необходимы дальнейшие исследования, чтобы доказать ее безопасность.
Вакцинация БЦЖ также может быть рекомендована детям старшего возраста с повышенным риском развития туберкулеза, например детям, недавно прибывшим из стран с высоким уровнем заболеваемости туберкулезом, включая страны Африки, Индийского субконтинента, некоторых регионов Юго-Восточной Азии, некоторых регионов. Южная и Центральная Америка, а также часть Ближнего Востока. По словам CDC, дети, которые вступили в тесный контакт с кем-то, инфицированным респираторным туберкулезом.
Разовая доза иммунотерапии M. Bovis bacillus Calmette-Guérin имеет большое терапевтическое преимущество при лечении неинвазивной формы рака мочевого пузыря.Его вводят внутрипузырно, и доказанные преимущества включают задержку злокачественного новообразования и профилактику прогрессирования.
В клиническом исследовании фазы 3 BRACE, последнее обновление которого состоялось 22 октября 2020 г., планируется привлечь около 10 000 медицинских работников в Великобритании, Австралии, Нидерландах, Испании и Бразилии.
Вакцина БЦЖ и рак
Bacillus Calmette-Guerin — это наиболее распространенная внутрипузырная иммунотерапия для лечения рака мочевого пузыря на ранней стадии. «Он используется, чтобы предотвратить рост рака и его повторное развитие», — говорит Рак.орг. БЦЖ — это микроб, связанный с возбудителем туберкулеза (ТБ), но обычно он не вызывает серьезных заболеваний.
БЦЖ вводится прямо в мочевой пузырь через катетер. Он достигает раковых клеток и «включает» иммунную систему. Клетки иммунной системы притягиваются к мочевому пузырю и атакуют раковые клетки мочевого пузыря. БЦЖ должен контактировать с раковыми клетками, чтобы работать.
Вакцина БЦЖ и COVID-19
В апреле 2020 года ВОЗ заявила: «Нет никаких доказательств того, что вакцина с бациллами Кальметта-Герена (БЦЖ) защищает людей от заражения вирусом COVID-19.’
20 ноября 2020 года исследование компании Cedars-Sinai в Лос-Анджелесе, штат Калифорния, показало, что вакцина БЦЖ может помочь предотвратить коронавирусные инфекции или снизить тяжесть заболевания. В новом исследовании, опубликованном в The Journal of Clinical Investigation, исследователи проверили кровь более 6000 медицинских работников в системе здравоохранения Сидарс-Синай на наличие антител к SARS-CoV-2, вирусу, вызывающему COVID-19, и также спросили их об их истории болезни и вакцинации.
Они обнаружили, что рабочие, которые в прошлом получали вакцинацию БЦЖ — почти 30% обследованных — имели значительно меньшую вероятность получить положительный результат теста на антитела к SARS-CoV-2 в крови или сообщить о наличии инфекций, вызванных коронавирусом или связанными с коронавирусом. симптомы за последние шесть месяцев, чем у тех, кто не принимал БЦЖ, что уже одобрено Управлением по контролю за продуктами и лекарствами США.
Дозировка вакцины БЦЖ
Комитет экспертов ВОЗ впервые рассмотрел формулировку международных требований к производству и контролю вакцины БЦЖ по биологической стандартизации в своем тринадцатом отчете.
Утвержденная доза: вакцину БЦЖ можно вводить кожно или внутрикожно. В настоящее время проводятся исследования респираторного введения после естественного заражения, и сенсибилизация к Mycobacterium tuberculosis у людей, как правило, происходит в респираторной системе.
Неповрежденные флаконы BCG VACCINE следует хранить в холодильнике при 2–8 ° C (36–46 ° F). Этот агент содержит живые бактерии и должен быть защищен от прямого воздействия.
Новости вакцины БЦЖ
17 февраля 2021 г. — The Lancet опубликовал новое «Неспецифическое воздействие БЦЖ на гетерологичные инфекционные заболевания у новорожденных в Уганде: слепое рандомизированное контролируемое исследование».В этом исследовании изучали, влияет ли БЦЖ на заболеваемость всеми причинами инфекционных заболеваний у здоровых младенцев в условиях другой высокой смертности (Западная Африка), и выясняли, опосредованы ли эти изменения тренированным врожденным иммунитетом. Интерпретация исследования: вакцинация БЦЖ защищает от нетуберкулезных инфекционных заболеваний в неонатальном периоде, а также оказывает специфическое воздействие на туберкулез. Приоритет БЦЖ в первый день жизни в условиях высокой смертности может иметь значительные преимущества для общественного здравоохранения за счет снижения общей инфекционной заболеваемости и смертности.
17 февраля 2021 г. — В «Ланцетных инфекционных заболеваниях» Сара Прентис и ее коллеги сообщают, что противотуберкулезная вакцина БЦЖ защищает от нетуберкулезных инфекционных заболеваний.
11 февраля 2021 г. — Исследовательская группа Университета Сегеда обнаружила 802 общих фрагмента белка между вакциной БЦЖ и вирусом SARS-CoV-2, вызывающим инфекцию COVID-19, которая может играть роль в иммунном ответе против вируса. . Результаты статьи, опубликованной в престижном журнале Clinical and Translational Immunology , могут быть важны для выяснения иммунологической связи между вакцинацией БЦЖ и заболеванием COVID-19.
19 января 2021 г. — По словам доктора Камиллы Лохт, директора по исследованиям Inserm в Институте Пастера де Лилль, механизм вакцины БЦЖ связан с врожденной иммунной системой. «БЦЖ может тренировать клетки врожденной иммунной системы, чтобы сделать их более приспособленными и активными для борьбы с другими заболеваниями. Вот почему мы думаем, что тренировка иммунной системы с помощью БЦЖ будет иметь защитный эффект от организмов, не имеющих ничего общего с туберкулезом или БЦЖ », -Локт сообщил RFI.
31 декабря 2020 г. — Индия отправила Мале 2400 флаконов вакцины БЦЖ, чтобы восполнить дефицит Национальной программы иммунизации Мальдив. Министерство здравоохранения и Министерство иностранных дел правительства Индии закупили вакцину и координировали ее отправку с Высшей комиссией Мальдивских Островов в Дели, Почетным консулом Мальдивских островов в Мумбаи, Министерством иностранных дел Мальдив.
21 декабря 2020 г. — ImmunityBio, Inc.объявила о положительных данных первой когорты основного исследования фазы 2/3 (QUILT 3.032) по немышечно-инвазивному раку мочевого пузыря при карциноме высокого риска in situ (CIS). Данные показали, что 51 из 71 оцениваемого пациента (72%) имели полный ответ (в любое время) на внутрипузырную вакцину БЦЖ плюс N-803 (Anktiva), с вероятностью 59%, что эти пациенты сохранят полный ответ в течение как минимум 12 месяцев. при средней продолжительности полного ответа на сегодняшний день 19,2 месяца. При наблюдаемой эффективности и только 1% пациентов, сообщающих о серьезных нежелательных явлениях, возникших в связи с лечением, но ни одно из которых не было связано с лечением, данные подтверждают потенциал Anktiva в сочетании с БЦЖ как нового варианта лечения CIS, не отвечающего на лечение, — терапевтически сложного заболевания.Пациентам с заболеванием CIS, не отвечающим на БЦЖ, необходимо хирургическое удаление мочевого пузыря, процедура чревата высокой заболеваемостью и смертностью.
11 декабря 2020 г. — БЦЖ давно известна своими неспецифическими полезными эффектами, которые, скорее всего, объясняются эпигенетическим и метаболическим перепрограммированием клеток врожденного иммунитета, называемым тренированным иммунитетом. В этом выпуске JCI Ривас и др. Добавьте к этим аргументам, показав, что поставщики медицинских услуг, вакцинированные БЦЖ, из медицинской организации Лос-Анджелеса имели меньше диагнозов и серологических тестов на COVID-19, чем у невакцинированных лиц.Таким образом, необходимы проспективные клинические испытания для изучения эффектов БЦЖ при COVID-19. Мы полагаем, что помимо COVID-19 вакцины, которые вызывают выработанный иммунитет, такие как БЦЖ, могут смягчить воздействие новых патогенов в будущих пандемиях. Почти треть добровольцев, участвовавших в исследовании, ранее были вакцинированы БЦЖ, что сопровождалось заметным снижением (примерно на 30-40%) самооценок диагнозов COVID-19, положительных результатов тестов ОТ-ПЦР на COVID19 и специфическая серология против SARS-CoV-2.Вакцинация БЦЖ была связана с более низкой заболеваемостью COVID-19, хотя вакцинированная группа была немного старше и имела больше сопутствующих заболеваний.
11 декабря 2020 г. — Политическая декларация совещания высокого уровня ООН по борьбе с туберкулезом, подписанная в октябре 2018 г. более чем 100 правительствами и 360 представителями гражданского общества, обязалась вылечить к 2022 г. 3 · 5 миллионов детей с туберкулезом. необходимо диагностировать больше детей. Хотя примерно 12% всех заболеваний туберкулезом приходится на детей младше 15 лет, в 2019 г. только 8% уведомлений касались детей, что еще ниже в некоторых странах с высоким бременем туберкулеза, и 16% случаев смерти от туберкулеза произошло именно в этой стране. возрастная группа.В целом, эти цифры указывают на наличие серьезных препятствий для диагностики и своевременного лечения детского туберкулеза, а также недостаточную отчетность из-за трудностей с определением случая.
9 декабря 2020 г. — На основании способности БЦЖ (1) снизить частоту инфекций дыхательных путей у детей и взрослых; (2) проявляют противовирусные эффекты в экспериментальных моделях; и (3) уменьшить виремию в экспериментальной модели вирусной инфекции человека, мы предполагаем, что вакцинация БЦЖ может вызвать (частичную) защиту от восприимчивости и / или тяжести инфекции SARS-CoV-2.Это рандомизированное контролируемое исследование фазы III обеспечивает наиболее достоверный ответ на этот вопрос исследования. Учитывая непосредственную угрозу эпидемии SARS-CoV-2, испытание было разработано как прагматическое исследование с вполне достижимой первичной конечной точкой, которую можно постоянно измерять. Это позволяет наиболее быстро идентифицировать благоприятный исход, который позволит другим лицам из группы риска, включая контрольную популяцию, получить пользу от вмешательства, если и как только оно продемонстрирует эффективность и безопасность.
9 декабря 2020 г. — Исследование: эти данные показывают, что вакцинация БЦЖ безопасна и может защитить пожилых людей от инфекций. В настоящее время в Нидерландах и Австралии проводятся рандомизированные контролируемые испытания, чтобы оценить, снижает ли вакцина БЦЖ заболеваемость и тяжесть COVID-19 у медицинских работников. Тем не менее, исследование ACTIVATE дает некоторую надежду на то, что БЦЖ может защитить пожилых людей от COVID-19.
4 декабря 2020 г. — Исследование: В отличие от многих адъювантов, БЦЖ снижает частоту лимфоидных злокачественных новообразований, а ее влияние на различные аутоиммунопатии различно, не обязательно вредно.Своеобразный характер эффекта вакцинации БЦЖ может быть связан с ее ранним воздействием на незрелую иммунную систему и симбиотическим характером взаимодействий хозяин-БЦЖ. Приведены геоэпидемиологические данные о взаимосвязи исторической практики применения вакцинации БЦЖ в разных странах и текущей заболеваемости новой коронавирусной инфекцией и смертностью от нее. Исторически рассматриваются медицинские и социальные причины различий в национальной политике органов здравоохранения в отношении использования вакцины БЦЖ.’
20 ноября 2020 г. — Широко применяемая противотуберкулезная вакцина снижает вероятность заражения COVID-19 (коронавирус). Полученные данные повышают вероятность того, что вакцина, уже одобренная Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США, может помочь предотвратить коронавирусные инфекции или снизить тяжесть заболевания. Вакцина, известная как Bacillus Calmette-Guérin (BCG), была разработана между 1908 и 1921 годами и ежегодно вводится более чем 100 миллионам детей во всем мире.В США он одобрен FDA в качестве препарата для лечения рака мочевого пузыря и в качестве вакцины для людей с высоким риском заражения туберкулезом. Вакцина БЦЖ в настоящее время проходит множество клинических испытаний по всему миру на предмет эффективности против COVID-19.
19 ноября 2020 г. — Журнал клинических исследований опубликовал исследование системы здравоохранения Cedars-Sinai для доказательств наличия антител к SARS-CoV-2 и обнаружило, что работники, которые ранее получали вакцинацию БЦЖ, — почти 30% опрошенных. — значительно реже имели положительный результат теста на антитела к SARS-CoV-2 в крови или сообщали о наличии инфекций, вызванных коронавирусом, или симптомов, связанных с коронавирусом, в течение последних 6 месяцев, чем те, кто не получил вакцину БЦЖ.«Похоже, что люди, вакцинированные БЦЖ, либо были менее больны и, следовательно, вырабатывали меньше антител против SARS-CoV-2, либо у них мог быть более эффективный клеточный иммунный ответ против вируса», — сказал Ардити, профессор педиатрии и Биомедицинские науки. «Мы были заинтересованы в изучении вакцины БЦЖ, потому что давно известно, что она обладает общим защитным действием против целого ряда бактериальных и вирусных заболеваний, кроме туберкулеза, включая неонатальный сепсис и респираторные инфекции.«
17 ноября 2020 г. — Новое исследование, опубликованное The Lancet, показало: «Пациенты с неинвазивными мышечно-инвазивными опухолями высокого риска, которые не реагируют на адъювантную терапию стандартной иммунотерапией, Bacille Calmette-Guérin (BCG). ), представляют собой сложную группу пациентов для лечения, и многие альтернативные методы лечения изучаются. В то время как внутрипузырная БЦЖ оставалась основой терапии неинвазивного рака мочевого пузыря с промежуточным и высоким риском, терапевтические возможности для мышечно-инвазивного и запущенного заболевания расширились и включают иммунотерапию с ингибированием контрольных точек, таргетную терапию и лекарственные препараты с антителами. конъюгаты.’
5 ноября 2020 г. — Исследователи исследования Parel’s Haffkine Research Institute и BJ Medical College, Пуна, проведенного на 60 пациентах Covid, госпитализированных с одышкой и пневмонией, утверждали, что обнаружили снижение потребности в кислороде с третьего или четвертого дня и улучшенные рентгеновские снимки и компьютерная томография на 7-15 день. В группе, получившей прививку БЦЖ, смертей не было, в то время как в группе, получавшей стандартную помощь, было два случая смерти.
11 октября 2020 г. — Университет Эксетера возглавляет британское подразделение исследования под названием вакцинация БЦЖ для снижения воздействия COVID-19 на исследование медицинских работников (BRACE).Великобритания присоединилась к исследовательским центрам в Австралии, Нидерландах, Испании, Южной Африке и Бразилии в крупнейшем исследовании такого рода. «Доказано, что БЦЖ повышает иммунитет в целом, что может обеспечить некоторую защиту от COVID-19», — заявил профессор Джон Кэмпбелл из Медицинской школы Университета Эксетера.
3 октября 2020 г. — Техасские исследователи A&M изучают потенциальную вакцину, которая может помочь при COVID-19. В дополнение к медицинским работникам, которые участвовали в исследовании вакцины БЦЖ, теперь больше лиц, оказывающих первую помощь, таких как пожарные и полицейские, могут узнать, имеют ли они право на участие в исследовании.
24 сентября 2020 г. — Вакцина БЦЖ может быть потенциальным, безопасным, доступным и легкодоступным вмешательством-кандидатом для снижения высокого бремени болезней, связанных с инфекцией ВПГ и рецидивами, но необходимы должным образом контролируемые рандомизированные испытания. У животных введение БЦЖ приводило к увеличению выживаемости в 1,9–5,5 раз после заражения HSV (вагинальная, роговичная или внутрибрюшинная инокуляция).
24 сентября 2020 г. — Fiocruz и Детский научно-исследовательский институт Мердока в Австралии объявили, что они начнут тестирование вакцины БЦЖ на 3000 медицинских работников, чтобы проверить защиту иммунизатора от Covid-19.Судебное разбирательство, которое первоначально предполагалось провести только в Мату-Гросу-ду-Сул, будет распространено на Рио-де-Жанейро. Национальный комитет, координируемый в Бразилии исследователями Fiocruz Хулио Крода и Маргарет Далкольмо, одобрил исследование «Этика в исследованиях».
21 сентября 202 г. 0 — Гарвардская медицинская школа обновила исследование фазы 3: цель этого исследования — оценить эффективность вакцинации бациллами Кальметта-Герена (БЦЖ) по сравнению с плацебо в снижении тяжелой формы заболевания Covid-19 среди пожилых жителей. учреждений квалифицированного сестринского ухода.
21 сентября 2020 г. — Обычно нерандомизированные исследования могут предоставить доказательства только корреляций, но не фактической причинной связи. Но тип анализа, который применяли Chaisemartins, был другим. «Метод прерывности регрессии, который мы использовали, считается почти таким же надежным, как и рандомизированное контролируемое исследование, с точки зрения исключения корреляции из причинно-следственной связи».
23 августа 2020 г. — Исследование: Используя информацию Шведского агентства общественного здравоохранения, исследователи определили, что «хотя эффект недавней вакцинации необходимо оценить, мы предоставляем убедительные доказательства того, что вакцинация БЦЖ при рождении не имеет защитных свойств. эффект против COVID-19 среди людей среднего возраста.’
22 августа 2020 г. — BMC проведет испытание вакцины БЦЖ среди 250 пожилых людей в Индии в соответствии с рекомендациями Индийского совета медицинских исследований.
19 августа 2020 г. — В этом выпуске JCI Кукен и де Бри и др. сообщают, что БЦЖ снижает циркулирующие воспалительные маркеры у мужчин, но не у женщин, в то время как de Bree and Mouritis et al. описать, как суточные ритмы влияют на степень врожденной памяти, вызванной БЦЖ. Эти исследования дополнительно определяют факторы, которые влияют на величину ответа на БЦЖ и могут иметь решающее значение для использования ее потенциальных преимуществ.
17 августа 2020 г. — «В течение многих лет было известно, что некоторые вакцины могут обеспечивать защиту от болезней, против которых они не нацелены. Лучшим примером является вакцина БЦЖ, используемая для предотвращения туберкулеза. Она может предотвратить заражение людей малярией. «, — сказал Эндрю Брэдли, председатель рабочей группы по исследованию COVID клиники Мэйо. Брэдли говорит, что лучшая теория называется иммунной тренировкой, то есть ваше тело, готовясь защитить себя от одной болезни, непреднамеренно защищает ее от другой.
11 августа 2020 г. — Наши результаты продемонстрировали потенциальную эффективность бустерной вакцины БЦЖ, в частности, бустерной вакцины в профилактике инфекций Covid-19 среди населения с повышенным риском.
5 августа 2020 г. — Новый анализ показывает, что обязательная вакцинация БЦЖ может эффективно бороться с COVID-19.
28 июля 2020 г. — В этом эпидемиологическом исследовании оценивалась глобальная связь между вакцинацией БЦЖ и смертностью от COVID-19.Сигналы о влиянии вакцинации БЦЖ на смертность от COVID-19 зависят от социальных, экономических и демографических различий между странами. После смягчения воздействия нескольких мешающих факторов было обнаружено несколько значительных ассоциаций между вакцинацией БЦЖ и снижением смертности от COVID-19. В различных европейских странах вакцинация БЦЖ показала, что каждые 10% увеличения индекса БЦЖ были связаны со снижением смертности от COVID-19 на 10,4%. Однако эти результаты не подтверждают нулевую гипотезу об отсутствии связи между вакцинацией БЦЖ и смертностью от COVID-19 и предполагают, что БЦЖ может иметь защитный эффект.
20 июля 2020 г. — ICMR изучает эффективность противотуберкулезной вакцины БЦЖ против COVID-19 среди пожилых людей. Примерно 1500 здоровым добровольцам старше 60 лет будут вводить одну дозу 0,1 мл вакцины БЦЖ внутрикожно под тщательным наблюдением в течение шести месяцев.
18 июля 2020 г. — Национальный институт исследований туберкулеза в Ченнаи начал многоцентровое исследование, чтобы выяснить, может ли вакцина Бациллы Кальметта Герена (БЦЖ) предотвращать и / или снижать тяжесть заболевания COVID-19 среди пожилых людей лица в возрасте 60 лет и старше, проживающие в горячих точках SARS-CoV2.
9 июля 2020 г. — Исследователи из Национального института аллергии и инфекционных заболеваний NIH США определили «ассоциированную» связь между древней бациллой Кальметта-Герена (БЦЖ) и снижением заболеваемости COVID-19 после сравнения уровней смертности. во всем мире.
3 июля 2020 г. — Исследователи из Сиднейского университета и Centenary Institute перепрофилируют существующую противотуберкулезную вакцину Bacille Calmette-Guérin (BCG) с основными компонентами вируса SARS-CoV-2, создавая новую вакцину-кандидат под названием BCG: CoVac .В BCG: CoVac вакцина BCG используется как средство доставки отличительных белков, происходящих от поверхности вируса SARS-CoV-2. Цель иммунной системы человека — развить память о SARS-CoV-2 и развить иммунитет.
17 июня 2020 г. — Последние результаты опроса программ, поддерживаемых Глобальным фондом, в 106 странах показывают широко распространенные сбои в предоставлении услуг по вакцинации против туберкулеза из-за пандемии COVID-19: 78% противотуберкулезных программ сообщили о сбоях в предоставлении услуг по вакцинации БЦЖ (17% с большими или очень сильными сбоями).
12 июня 2020 г. — Исследование, не прошедшее экспертную оценку, показало, что обязательная БЦЖ была связана со значительно более медленным ростом как подтвержденных случаев, так и смертей в течение первых 30 дней вспышки. Этот анализ показывает, что обязательная вакцинация БЦЖ может эффективно бороться с COVID-19.
11 июня 2020 г. — The Washington Post написала: «Могут ли старые вакцины из научной аптеки предотвратить коронавирус? … Известные исследователи надеются протестировать вакцину против коронавируса.’
28 мая 2020 г. — Болгарские ученые предполагают, что высокий уровень вакцинации БЦЖ в балканской стране, а также ранняя изоляция помогли ей избежать самой ужасной пандемии. «БЦЖ создает мощную иммунную стимуляцию.
27 мая 2020 г. — Фаза III, двухгрупповое многоцентровое рандомизированное контролируемое исследование с участием до 10 078 медицинских работников для определения того, снижает ли вакцинация БЦЖ заболеваемость и тяжесть заболевания COVID-19.
26 мая 2020 г. — Национальный институт здоровья опубликовал резюме Bacillus Calmette Guerin (BCG), подготовленное Чикой Н.Окафор; Айесан Реване; Ифеани И. Момоду.
25 мая 2020 г. — Вакцина, разработанная Индийским институтом сыворотки Пуны (SII), в настоящее время проходит испытания в нескольких больницах Пуны, таких как — Руби Холл, КЕМ Пуна, Госпиталь Джехангир. Согласно отчетам, сыворотка проходит 3-ю фазу клинических испытаний рекомбинантной вакцины БЦЖ в 30 странах по всей стране.
20 мая 2020 г. — Исследователи из Медицинского колледжа Бейлора и четырех других учреждений по всему миру работают над тем, чтобы определить, может ли он также работать против COVID-19.Сейчас они набираются для клинических испытаний вакцины. «Эпидемиологические исследования показывают, что если вы вакцинированы БЦЖ, у вас снизится уровень других инфекций», — сказал д-р Эндрю ДиНардо, доцент кафедры медицины — инфекционные болезни в Бейлор.
19 мая 2020 г. — Может ли вакцина БЦЖ защитить от COVID-19?
13 мая 2020 г. — Исследование, опубликованное в JAMA, не поддерживает идею о том, что вакцинация БЦЖ в детстве оказывает защитное действие против COVID-19 в более зрелом возрасте.В этой когорте взрослых израильтян в возрасте от 35 до 41 года вакцинация БЦЖ в детстве была связана с аналогичным показателем положительных результатов тестов на SARS-CoV-2 по сравнению с отсутствием вакцинации.
7 мая 2020 г. — В среду исследователи Техасского университета A&M вакцинировали более 50 медицинских работников, которые начали клинические испытания вакцины, которая, по их мнению, может смягчить последствия COVID-19. Вакцинация БЦЖ, проведенная в Медицинском центре Брайана, была первой в США.С. Клиническое испытание. BCG не защитит людей от заражения COVID-19. Тем не менее, исследователи считают, что это может позволить иммунному ответу человека убить практически любой тип инфекции, а это означает, что он существенно усиливает иммунный ответ человека.
4 мая 2020 г. — Исследователи из Медицинского колледжа Бейлора и 4 других учреждений по всему миру работают над тем, чтобы определить, может ли вакцина БЦЖ работать против COVID-19. Сейчас они набираются для клинических испытаний вакцины.
30 апреля 2020 г. — В статье, опубликованной в The Lancet, говорится: «Если вакцина БЦЖ или другой индуктор тренированного иммунитета обеспечивает неспецифическую защиту для преодоления разрыва до разработки вакцины против конкретного заболевания, это будет важным инструментом. в ответ на COVID-19 и будущие пандемии.’
29 апреля 2020 г. — Это исследование фазы 3 оценивает эффективность вакцины БЦЖ для улучшения клинического течения инфекции Covid-19 и предотвращения прогулов для обеспечения непрерывного ухода за пациентами.
28 апреля 2020 г. — Доктор Джеффри Чирилло из Техасского центра медицинских наук A&M возглавляет группу всемирно известных учреждений в клинических испытаниях вакцины, которая может предотвратить случаи заболевания COVID-19 всего за шесть месяцев. В этом 4-м этапе исследования вакцины примут участие 1800 участников и исследователей из Гарвардской школы общественного здравоохранения, Онкологического центра доктора медицины Андерсона Техасского университета в Хьюстоне, медицинского центра Cedars Sinai в Лос-Анджелесе и Медицинского колледжа Бейлора в Хьюстоне.
8 апреля 2020 г .: Исследование, не прошедшее экспертную оценку, обнаружило значительную разницу в CFR между двумя странами. Наши данные также подтверждают мнение о том, что универсальная вакцинация БЦЖ оказывает защитное действие на течение COVID-19, вероятно, предотвращая прогрессирование до тяжелого заболевания и смерти.
7 апреля 2020 г .: Исследование фазы 3 представляет собой открытое рандомизированное контролируемое исследование с двумя группами с участием до 4170 медицинских работников для определения того, снижает ли вакцинация БЦЖ заболеваемость и тяжесть заболевания COVID-19, пандемии 2020 года. .
6 апреля 2020 г. — Исследователи из Колледжа общественного колодца Блумберга Джонса Хопкинса обнаружили, что плата за смертность от COVID-19 в странах, использующих вакцинацию против бациллы Кальметта-Герена (БЦЖ), была на восемь раз ниже, чем в странах, которые ее не использовали .
март 2020 г .: Страны с национальной программой вакцинации всего населения БЦЖ, по-видимому, имеют более низкий уровень заболеваемости и смертности от COVID-19. Это может быть связано с известными иммунологическими преимуществами вакцинации БЦЖ.
12 марта 2020 г .: Наши результаты показывают, что BCG и BCGΔBCG1419c защищают мышей T2D от туберкулеза за счет разного участия T- и B-лимфоцитов, дендритных клеток и провоспалительных цитокинов.
Декабрь 2019 г. — Наблюдательное исследование показало, что вакцина связана с меньшим количеством смертей от определенных инфекций, кроме туберкулеза, в странах с низким уровнем дохода.
25 сентября 2019 г .: Этот ретроспективный обзор представлял собой 60-летнее наблюдение за клиническим испытанием вакцины БЦЖ, в котором участвовали 2963 участника, вакцинированных в среднем возрасте 8 лет.
2 мая 2019 г. — Открытие врожденной иммунной памяти значительно улучшило наше понимание механизмов, лежащих в основе неспецифических эффектов, вызванных вакцинацией БЦЖ. Однако полное понимание молекулярных механизмов, лежащих в основе этого явления, все еще развивается. Многочисленные эпидемиологические, клинические и иммунологические исследования демонстрируют, что вакцинация БЦЖ влияет на иммунный ответ на последующие инфекции, что приводит к снижению заболеваемости и смертности. Важные доказательства того, что БЦЖ защищает от вирусных патогенов, получены из экспериментальных исследований на мышах, показывающих, что БЦЖ обеспечивает защиту от различных ДНК и РНК-вирусов, включая вирусы герпеса и гриппа.Недавно было продемонстрировано действие БЦЖ на экспериментальную вирусную инфекцию у людей. Считается, что эти эффекты опосредуются индукцией врожденной иммунной памяти и активацией гетерологичных лимфоцитов, что приводит к усилению выработки цитокинов, активности макрофагов, Т-клеточных ответов и титров антител.
29 декабря 2018 г .: При СД1 вакцинация БЦЖ восстановила уровень сахара в крови почти до нормального даже у пациентов с запущенным заболеванием продолжительностью более 20 лет. Этот клинически важный эффект может быть вызван сбросом иммунной системы и сдвигом метаболизма глюкозы от сверхактивного окислительного фосфорилирования, состояния минимального использования сахара, аэробного гликолиза и высокого использования глюкозы для производства энергии.
30 мая 2017 г .: Исследования на мышах показали положительный эффект вакцины БЦЖ против аллергической астмы, рассеянного склероза и диабета. Однако понимание его механизма все еще фрагментарно и требует дальнейшего углубленного исследования. Некоторые наблюдательные или интервенционные исследования на людях также показали положительный эффект, но окончательные доказательства этого требуют подтверждения в тщательно проведенных проспективных исследованиях.
сентябрь 1995 г .: Этот отчет CDC обновляет и заменяет предыдущие рекомендации относительно использования вакцины Bacillus of Calmette and Guerin (BCG) для борьбы с туберкулезом (TB) в Соединенных Штатах (MMWR 1988; 37: 663-4, 669-75 ).
1995 — Образование оксида азота и клиренс гамма-интерферона после инфицирования БЦЖ нарушены у мышей, у которых отсутствует рецептор гамма-интерферона.
1994 — Эффективность вакцины БЦЖ в профилактике туберкулеза: метаанализ опубликованной литературы.
Клинические испытания вакцины БЦЖ
BCG в настоящее время участвует в 102 активных клинических испытаниях, охватывающих различные состояния. Щелкните здесь, чтобы просмотреть различные текущие клинические испытания.Активные клинические испытания вакцины БЦЖ, направленные на предотвращение развития инфекции SARS-CoV-2 от COVID-19, включают следующее:
- Клиническое исследование NCT04327206 : Вакцинация БЦЖ для защиты медицинских работников от COVID-19 (BRACE) — последнее обновление 22 октября 2020 г.
- Клиническое испытание NCT04328441: Снижение количества прогулов медицинских работников при пандемии Covid-19 с помощью вакцины БЦЖ (BCG-CORONA) — последнее обновление 19 августа 2020 г.
- Клиническое испытание NCT04348370: Вакцина БЦЖ для медицинских работников в качестве защиты от COVID 19 (BADAS) — последнее обновление 27 мая 2020 г.
Влияние низкой массы тела при рождении на своевременную вакцинацию БЦЖ в городском бедном поселении в Найроби, Кения: обсервационное когортное исследование | BMC Pediatrics
Место проведения исследования
Исследование проводилось в двух неформальных поселениях Найроби (Вивандани и Корогочо), где Африканский центр исследований населения и здоровья (APHRC) управляет Системой городского здравоохранения и демографического надзора Найроби (NUHDSS). NUHDSS действует с 2002 года и по состоянию на декабрь 2012 года насчитывает около 81 129 зарегистрированных жителей почти в 31 977 домашних хозяйствах.В этих двух густонаселенных общинах высокий уровень безработицы, бедности, преступности, плохие санитарные условия и в целом более низкие показатели здоровья по сравнению с Найроби в целом [15,16]. Однако между двумя общинами есть заметные различия: Вивандани граничит с промышленной зоной и привлекает рабочих-мигрантов с относительно более высоким уровнем образования, в то время как население в Корогочо более стабильно и показывает больше совместного проживания супругов. Кроме того, в Корогочо меньше диспропорций в отношении половозрастного распределения населения по сравнению с Вивандани.
Население исследования
В этом исследовании использовались данные о здоровье матери и ребенка, собранные в NUHDSS за два периода исследования: Первый период 2007–2010 гг. В рамках проекта «Урбанизация, бедность и динамика здоровья» (UPHD), финансируемого Wellcome Trust, в котором приняли участие все младенцы, родившиеся с сентября 2006 г. и второго периода 2011–2013 гг., финансируемые Датским агентством развития (DANIDA) через сеть INDEPTH, и набирались младенцы, рожденные с января 2010 г. В дополнение к наблюдению за младенцами первого периода.В течение обоих периодов набирались пары мать-ребенок, и их посещали каждые четыре месяца, в зависимости от обстоятельств. Одинаковая анкета заполнялась во время каждого посещения обученными интервьюерами. Информация о месте родов, весе ребенка при рождении была собрана во время первого посещения, а история иммунизации детей, включая вакцину БЦЖ, сделанную при рождении, была собрана во время первых трех посещений. Всего за период исследования было набрано 8 756 младенцев и 34 969 посещений.Не все младенцы наблюдались во время последующих посещений из-за множества причин, включая смерть, миграцию, временный выезд и другие. Разбивка отобранной пробы для анализа представлена на Рисунке 1. В этом исследовании участвовало 3602 младенца (1668 и 1934 от первого и второго периодов), которым карта иммунизации с действительной датой вакцинации БЦЖ была осмотрена хотя бы один раз через 90 дней после вакцинации. были включены возраст и вес при рождении, зарегистрированные во время первого посещения. В исследование были включены только младенцы, прошедшие иммунизацию БЦЖ и прожившие более 90 дней, поскольку у них было по крайней мере две дополнительные возможности, когда ребенок мог пройти иммунизацию БЦЖ в возрасте 6 и 10 недель во время посещения ребенка для первой и второй доз. иммунизации против полиомиелита и пятивалентной вакцины.
Рисунок 1
Получение выборки младенцев, включенных в исследование, из NUHDSS.
Переменные
Нашей интересующей переменной результата является возраст при иммунизации БЦЖ. Вес ребенка при рождении (записанный из медицинской карты) использовался в качестве переменной первичного воздействия. Мы определили низкий вес при рождении (LBW) и нормальный вес при рождении (NBW) как младенцев с массой тела менее 2500 граммов и более или равной 2500 граммов соответственно [17,18]. Для целей этого анализа мы разделили детей с низкой массой тела при рождении на детей с массой тела менее 2000 граммов и детей с массой тела от 2000 до 2499 граммов.Другие переменные, такие как; Уровень образования матери (неполное / без образования, законченное начальное образование или средняя школа или выше), место рождения (государственное или частное), этническая принадлежность (кикую, лухья, луо, камба или другие), район поселения (Корогочо или Вивандани), детский Пол (мужской или женский) и намерение к беременности индексного ребенка (хотел ребенка в то время, хотел ребенка позже или не хотел ребенка вообще) использовались в качестве контрольных переменных.
Анализ данных
Описательная статистика, частота, пропорции и медиана всех интересующих зависимых и независимых переменных были получены для обобщения данных.Основная цель заключалась в том, чтобы оценить возраст, в котором ребенку сделают вакцинацию БЦЖ, и сравнить детей с низкой массой тела и новорожденными с нормальной массой тела при рождении. Примерно 1% младенцев в исследовании получали БЦЖ через 90 дней; они были подвергнуты цензуре в возрасте 90 дней. Таким образом, методы анализа выживаемости были использованы для оценки времени до иммунизации БЦЖ до 90 дней. Кривые Каплана-Мейера использовались для описания возрастного распределения получателей БЦЖ в группе с тремя массами при рождении. Позднее регрессия Кокса была использована для оценки влияния низкой массы тела при рождении на сроки иммунизации БЦЖ и определения факторов риска задержки иммунизации БЦЖ; Модели Кокса предполагают пропорциональность функции риска во времени.Предположение о пропорциональности не соблюдалось для наших данных, это было выведено с использованием кривых Каплана-Мейера (рис. 2) и проверено статистически с использованием остатков Шенфельда. Поэтому мы применили методы модели параметрической регрессии, которые позволяют варьировать исходные риски для разных категорий для независимой переменной, и функция рисков не обязательно должна быть пропорциональной. Были рассмотрены различные распределения для исходных опасностей (экспоненциальное, Weibull, Gompertz, логнормальное, логистика и гамма).Информационный критерий Акаике (AIC) был использован для выбора наилучшего распределения (модели), которое хорошо соответствует нашим данным. AIC предложил модель обычного ускоренного отказа (AFT). Таким образом, для оценки связи между LBW и временем до иммунизации БЦЖ использовали логарифмическую нормальную параметрическую модель.
Рис. 2
Кривые Каплана-Мейера, Кокса и логнормальные кривые для различных категорий веса ребенка при рождении.
Не скорректированные (, модель 1, ) и скорректированные (, модель 2, ) временные отношения (TR) использовались для оценки связи между массой тела при рождении и временем проведения БЦЖ.Коэффициент времени сравнивает изменение времени выживания, связанное с изменением значений данной ковариаты. В модели AFT каждый субъект имеет одинаковую «базовую» кривую выживаемости, эффекты ковариант служат для ускорения течения времени.
Модели взаимодействия ( Модель 3 и 4 ) были приспособлены, чтобы увидеть, как вес при рождении взаимодействует с полом ребенка и местом родов (государственное или частное учреждение здравоохранения) соответственно.
Этические соображения
Исследование было одобрено комитетом по этике Кенийского научно-исследовательского института (KEMRI) с ежегодным обновлением во время второй фазы исследования.Ассистенты-исследователи прошли обучение этике исследования и получили письменное и устное информированное согласие от всех респондентов исследования. NUHDSS, в который было вложено исследование, также получил этическое одобрение от Совета по этике KEMRI.
(PDF) Временная доза вакцинации БЦЖ для младенцев по оценке поствакцинальной туберкулиновой чувствительности
AGGARWAL AND DUTTA
10-12 недель после вакцинации БЦЖ
использовалась как мера аллергии после вакцинации
количество исследований
в Индии и за рубежом (8,9,11,12).Вопрос о том, является ли
поствакцинальной аллергии показателем
иммунитета, индуцированного БЦЖ, все еще остается открытым (13).
Средняя туберкулиновая реакция с использованием 1 TU
PPD оказалась равной 5,98 мм по данным
Thaper et al. (14) и 7,5 мм по данным Das et al.
fl /. (9), что согласуется с
настоящее исследование. Как IIdrim et al, (15), так и
Das et al. (9) наблюдали лучшую реакцию на туберкулин
, если БЦЖ была назначена в возрасте 3 месяцев
, что отличается от настоящего исследования
, в котором нет разницы в средних значениях. tu-
реакция беркулина наблюдалась при 0.При рождении была назначена 1 мл
БЦЖ.
Хотя средний диаметр рубца
используется для сравнения различных вакцин БЦЖ, это измерение
не имеет никакого отношения к индуцированному
иммунитету (16). Размер рубца обычно составляет
в зависимости от размера волдыря и, следовательно, от дозы
вакцины. Это объясняет более низкий средний размер рубца
в группе А, получавшей 0,05 мл вакцины
БЦЖ при рождении.
При сравнении положительности туберкулина в различных исследованиях
, наши результаты
из 50.98% положительных результатов после 0,05 мл
БЦЖ при рождении совпадали с
другими (8,17), которые наблюдали положительные результаты в
49,3% и 44,6% соответственно. В сравнении
trast, Das et al. (9) показали 86,3 версии con-
с использованием 1 TU PPD и только
19,20% в исследовании Dabral et al (11).
Это изменение конверсии туберкулина
после вакцинации БЦЖ могло быть связано
с различными факторами: (i) разницей в количестве использованных вакцин
; (ii) сила туберкулина
, используемого для тестирования; (iii) экзамен по возрастным группам —
ined; (iv) время туберкулиновой пробы после
БЦЖ; (v) микобактерии окружающей среды;
638
СРОКИ И ДОЗЫ ВАКЦИНАЦИИ БЦЖ
(vi) неправильное хранение и транспортировка вакцины
; и (vii) метод вакцинации —
.
Никаких локорегиональных побочных эффектов не наблюдалось.
использовалось в настоящем исследовании, по сравнению с
от 0,76% до 2,42%, о которых сообщили другие
(11,12,14). При введении вакцины
при рождении наблюдается повышенная частота побочных эффектов
по сравнению с вакциной
в возрасте 3 месяцев (9,15). ВОЗ (18)
сообщила, что средний риск
локорегиональных осложнений составляет 0,38 /
1000, хотя он варьируется от страны к стране
и только 76% осложнений
наблюдаются в первые 6 месяцев.
Сделан вывод о том, что существующая практика введения 0,1 мл БЦЖ при рождении с использованием датского штамма 1331 должна быть продолжена. Для подтверждения или опровержения
настоящего исследования следует провести аналогичные исследования с большим числом детей
и более длительным периодом наблюдения.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
1. Центральное бюро медицинской разведки,
Главное управление здравоохранения,
Министерство здравоохранения и благополучия семьи —
тариф.Карманный справочник статистики здравоохранения
Индии. Нью-Дели, правительство
Индия, 1991.
2. Клеменс Дж. Д., Чуонг Дж. Х., Файнштейн А. Р..
Противоречие BCG: методологическая
и статистическая переоценка. JAMA 1983,
249: 2362-2369.
3. Паунгчан С., Конджанарт С., Касиратта С.,
Дарамас, Дам Тен Х. Эффективность вакцинации БЦЖ
новорожденных —
рожденных против детского туберкулеза в
Бангкоке.Bull WHO 1986, 64: 247-258.
4. Packe GE, Innes JA. Защитная эффективность
вакцинации БЦЖ у младенцев из Азии. Исследование случай-контроль
. Arch Dis Child
1988, 63: 277-281.
Следует ли вакцинировать детей с низкой массой тела при рождении вакциной БЦЖ при рождении в развивающихся странах? — Просмотр полного текста
Критерии проверки: 1 600 младенцев с низкой массой тела при рождении набраны в национальной больнице и местных медицинских центрах и включены в рандомизированное испытание вакцинации БЦЖ при рождении по сравнению с более поздней вакцинацией; информация о возможных побочных эффектах после ранней вакцинации БЦЖ младенцев с низким весом; наблюдение за детьми до 12 месяцев с посещением на дому в 2, 6 и 12 месяцев; оценка туберкулиновой реакции и рубцевания в возрасте 2, 6 и 12 месяцев; оценка охвата вакцинацией БЦЖ в младенчестве; и оценка смертности от всех причин в младенчестве.
Набор: Всем маловесным детям, родившимся в родильном отделении национальной больницы в местном центре здоровья, будет предложено участие в исследовании. Кроме того, все дети, родившиеся дома в исследуемой зоне, будут взвешены и как можно быстрее направлены на вакцинацию БЦЖ в медицинские центры. Для матерей маловесных детей будут разъяснены текущая политика и цель исследования. Если она согласится на участие, она нарисует номер рандомизации, показывающий, будут ли дети вакцинированы БЦЖ раньше или нет.При зачислении в школу дети будут проходить клиническое обследование с помощью антропометрических параметров, и будут задокументированы основные факторы риска (включая заражение туберкулезом дома, недавние инфекции, доступ к лекарствам от малярии, этническая группа, школьное образование, жилищные условия, недавнее употребление наркотиков матерью). Новорожденные будут включены в исследование только в том случае, если они будут сочтены достаточно здоровыми для выписки из больницы или по прибытии в поликлинику, если родились дома. Близнецы будут значительной частью детей с низкой массой тела, поскольку в изучаемой области распространено двойное образование (около 2% рождений).Они будут распределены в одну группу, так как мать может не понять, кто был вакцинирован. Как и в настоящее время, матерям детей, не получивших вакцинацию при рождении, рекомендуется обратиться в местный поликлинику, как только ребенок наберет вес. По этическим причинам будет невозможно использовать плацебо, поскольку это может означать, что некоторые дети не будут вакцинированы БЦЖ, если мать считает, что ребенок действительно был вакцинирован. Дети, которые изначально не были вакцинированы, впоследствии будут вакцинированы в ограниченном количестве медицинских центров в столице, где проводится вакцинация БЦЖ.Будет контролироваться техника внутрикожной вакцинации и хранение вакцины, а также будет отслеживаться, сходны ли образование рубцов и реактивность PPD у детей, вакцинированных в разных центрах, чтобы гарантировать, что вакцинация проводилась одинаково.
Последующие действия: Для обеспечения надлежащей идентификации детей мать и новорожденного ребенка отвезут домой, чтобы документально зафиксировать местонахождение дома. Детей, включенных в исследование, будут посещать в возрасте 2, 6 и 12 месяцев, чтобы определить последующие вакцинации БЦЖ путем проверки карты вакцинации, взвесить ребенка и измерить окружность руки, оценить рубцевание БЦЖ и зарегистрировать заболеваемость. , госпитализации и выживаемость.Больные дети, выявленные во время этих посещений, будут направлены на лечение в соответствующее учреждение здравоохранения. Если ребенок все еще не был вакцинирован, матери будет рекомендовано привести ребенка для вакцинации. Если ребенок умер, будет проведено словесное вскрытие. Дети будут отслеживаться на предмет заболеваемости, госпитализаций и смертности до 12 месяцев. В пределах изучаемой области за ними можно следить дольше. Чтобы обеспечить выявление возможных осложнений вакцинации БЦЖ, детям с низким весом, включенным в исследование, будет предоставлена карта, идентифицирующая ребенка, а матери будет сказано привести ребенка на консультацию в местный центр здоровья, где будут проводиться консультации и лечение.



