Болезнь Шегрена > Клинические рекомендации РФ (Россия) 2013-2017 > MedElement
Диагноз БШ устанавливается на основании жалоб, анамнестических данных, клинико-лабораторного и инструментального обследования пациента, при исключении других заболеваний.
Клинические признаки, повышающие вероятность диагноза БШ
Поражение секретирующих эпителиальных желёз (аутоиммунный эпителиит).
· Слюнные железы поражаются у всех больных по типу рецидивирующего паренхиматозного сиаладенита (чаще паротита), реже субмаксиллита в сочетании с сиалодохитом у четверти больных, или наблюдается постепенное увеличение околоушных/поднижнечелюстных слюнных желёз, крайне редко малых слюнных желёз слизистой полости рта.
· Различной степени тяжести сухой коньюнктивит/кератоконъюнктивит (снижение слёзовыделения по стимулированному тесту Ширмера < 10мм/ за 5 минут, дистрофия эпителия конъюнктивы и роговицы I-III cтепени, нитчатый кератит, ксероз роговицы) присутствует у всех больных в зависимости от длительности течения и определяемой стадии развития заболевания. Язва с возможной перфорацией роговицы является серьезным осложнением текущего сухого кератоконъюнктивита.
· Хейлит, рецидивирующий афтозный/грибковый стоматит, сухой субатрофический/атрофический ринофаринголарингит являются основными проявлениями поражений слизистой оболочки полости рта.
· Поражение эпителия желчевыводящих путей и канальцевого аппарата почек с формированием билиарных поражений печени и канальцевого ацидоза.
Внежелезистые системные проявления
· Артралгии наблюдаются у 70% больных. У трети больных встречается рецидивирующий неэрозивный артрит, преимущественно мелких суставов кистей.
· Гипергаммаглобулинемическая пурпура, являющаяся клиническим признаком лимфоцитарного васкулита, и криоглобулинемическая пурпура, как проявление лейкоцитокластического (нейтрофильного, деструктивного) васкулита, наблюдаются у трети больных. При втором типе васкулита нередко образуются язвы, преимущественно на голенях, реже на верхних конечностях и слизистой оболочке полости рта.
· Интерстициальный нефрит, значительно реже наблюдается гломерулонефрит мезангиопролиферативного, мембранопролиферативного типа с развитием в некоторых случаях нефротического синдрома.
· Поражение периферической нервной системы (сенсорная, сенсорно-моторная полинейропатия, множественная мононевропатия, мононеврит, радикулоневропатия, туннельная невропатия (редко)) наблюдается у трети больных с длительным течением заболевания и генерализованным васкулитом.
Методы диагностики
Для диагностики паренхиматозного сиаладенита используют
· сиалографию околоушной слюнной железы с омнипаком (обнаружение полостей >1 мм в диаметре характерно для паренхиматозного паротита)
· биопсию малых слюнных желёз нижней губы (обнаружение 100 и более клеток в поле зрения в среднем при просмотре не менее 4-х малых слюнных желёз является диагностичным).
· биопсию увеличенных околоушных/поднижнечелюстных слюнных желез (с целью диагностики MALT-лимфомы)
· сиалометрию (снижение стимулированной секреции слюны <2,5 мл/5 мин используют для обьективизации степени ксеростомии)
· УЗИ и МРТ слюнных желез (для оценки структуры, размеров и локализации внутрижелезистых лимфоузлов и паренхимы желез)
Для диагностики сухого кератоконъюнктивита используют
· тест Ширмера (снижение слёзовыделения после стимуляции нашатырным спиртом менее 10 мм за 5 мин свидетельствует о гипофункции слезных желез)
· окрашивание эпителия конъюнктивы и роговицы флюоресцеином и лиссаминовым зеленым (позволяет диагностировать повреждение эпителия коньюнктивы и роговицы)
· определение стабильности слезной пленки по времени образования «сухих пятен» на роговице (в норме составляет более 10 сек). Время разрыва слезной пленки – это временной интервал между последним морганием и появлением первого «сухого пятна» разрыва в слёзной плёнке, окрашенной 0,1% раствором флюоресцеина
Лабораторные исследования
· Лейкопения является характерным признаком заболевания, часто ассоциирована с высокой иммунологической активностью и наличием антилейкоцитарных антител в крови.
· Высокие цифры СОЭ выявляются у половины больных и, как правило, связаны с диспротеинемическими нарушениями (высокими цифрами общего белка и гипергаммаглобулинемией). Воспалительный характер СОЭ может быть следствием генерализованного васкулита, серозита, развития лимфом или присоединения вторичной инфекции.
· Увеличение СРБ не характерно для БШ. Высокие цифры наблюдаются только при выпотном серозите, гломерулонефрите, деструктивном васкулите с развитием язвенно-некротических поражений, демиелинизирующей невропатии и агрессивных лимфом.
· Ревматоидный и антинуклеарный фактор определяются у 95-100% больных БШ. Высокие цифры РФ характерны для больных, имеющих криоглобулинемический васкулит и морфологические признаки формирования MALT-ткани в слюнных/слёзных железах и легких. Наиболее характерным типом свечения АНФ является крапчатый, реже выявляется гомогенный и периферический тип, антицентромерный и крайне редко встречается NUMA тип свечения.
· Антитела к Ro/SS-A и La/SS-B ядерным антигенам при использовании иммуноферментного метода выявляются у 85-100% больных. Одновременное обнаружение Ro и La антител наиболее специфично для БШ, но наблюдается у 40-50% больных, в остальных случаях обнаруживаются только Ro и крайне редко только La антитела. Ro антитела часто выявляются у больных с различными вариантами СШ (РА, СКВ, ССД, ПБЦ, ХАГ), что затрудняет дифференциальную диагностику и требует дополнительных методов исследования. La антитела более специфичны для заболевания.
· Криоглобулины выявляются у трети больных БШ, и у 40% из них определяется II тип криоглобулинемии (смешанная моноклональная криоглобулинемия). В отличие от больных с криоглобулинемическим васкулитом, ассоциированным с HCV инфекцией, у больных БШ отсутствует связь с вирусами гепатита В и С.
· Снижение С4 компонента комплемента является прогностически неблагоприятным признаком, влияющим на выживаемость больных при этом заболевании, и отражает активное течение криоглобулинемического васкулита, также как и является предиктором возможного развития лимфопролиферативного заболевания.
· Поликлональная гипергаммаглобулинемия, преимущественно за счёт увеличения IgG и IgA, реже IgM, встречается у 50-60% больных. Моноклональные иммуноглобулины, чаще М класса, в сыворотке крови и их легкие цепи в моче (белок Бенс-Джонса) выявляются у 20% больных БШ. У 50-60% больных при обнаружении моноклональной секреции иммуноглобулинов удаётся диагностировать НХЛ.
Диагностика БШ основана на выявлении у больных одновременного поражения глаз и слюнных желёз, а также лабораторных признаков аутоиммунного заболевания (ревматоидный/антинуклеарный фактор, антитела к Ro/La ядерным антигенам).
Отечественные критерии диагноза БШ (ФГБУ НИИР РАМН, 2001г)
I. Сухой кератоконъюнктивит
1) снижение слезовыделения по тесту Ширмера < 10мм за 5 минут
2) окрашивание эпителия роговицы/конъюнктивы флюоресцеином (I-IIIст.)
3) снижение времени разрыва прекорнеальной слёзной плёнки < 10 секунд
II. Паренхимотозный сиаладенит
1) Сиалометрия стимулированная < 2,5 мл за 5 мин
2) Сиалография — обнаружение полостей > 1 мм
3) Очагово-диффузная лимфогистиоцитарная инфильтрация в биоптатах
малых слюнных желез ( ≥ 2 фокусов* в 4 мм²)
III. Лабораторные признаки аутоиммунного заболевания
1) Положительный РФ или
2) Положительный АНФ или
3) Наличие анти-SSA/Ro и (или) анти-SSB/La антиядерных антител
*Фокус — скопление не менее 50 лимфоидных клеток в 4мм2 поверхности слюнной железы. Средний фокус оценивается по 4 малым слюнным железам.
Диагноз определенной БШ может быть поставлен при наличии первых двух критериев (I, II) и не менее одного признака из III критерия, при исключении СКВ, ССД, РА и аутоиммунных гепатобилиарных заболеваний. СШ может быть поставлен при наличии чётко верифицированного аутоиммунного заболевания и одного из первых двух критериев.
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Ревматоидный артрит | Сухой синдром, суставной синдром, конституциональные симптомы | РФ, АЦЦП, СРБ, рентгенография суставов кистей | Сухой синдром, нестойкий. Поражение суставов носит стойкий, прогрессирующий характер, развитие эрозивного артрита. АЦЦП позитивный. |
| Системная красная волчанка | Сухой синдром, поражение кожи, синдром Рейно, полиорганная патология, суставной синдром, конституциональные симптомы | антитела к двуспиральной ДНК, Анти-Sm, антифосфолипидные антитела, АНФ, РФ | Выраженная системность поражения. Наличие АФС, быстрый регресс сухого синдрома на фоне лечения ГКС Дискоидная эритемы на лице, груди и конечностях, энантема на твердом небе Неэрозивный артрит. Позитивность по антителам к двуспиральной ДНК, Анти-Sm, антифосфолипидным антителам |
| Системная склеродермия | Сухой синдром синдром Рейно, полисерозит, суставной синдром, конституциональные нарушения | Антицентромерные антитела (АЦА), антитела к Scl-70, АНФ, биопсия кожно-мышечного лоскута | Типичные изменения кожи и подкожной клетчатки (уплотнение, атрофия, нарушение пигментации), суставов (преобладание фиброзных изменений), ЖКТ. Рентгенологические признаки (остеолиз, резорбция концевых фаланг), кальциноз мягких тканей, позитивность по АЦА, анти- Scl-70, результат биопсии кожно-мышечного лоскута характерен для ССД |
| Первичный билиарный цирроз печени, аутоиммунный гепатит | Сухой синдром, поражение печени, суставной синдром, конституциональные нарушения | Антимитохондриальные антитела, иммунологические маркеры аутоиммунных гепатитов, биопсия печени | Клиника печеночной недостаточности. Сухой синдром нестойкий. Позитивность по антимитохондриальным антителам, иммунологическим маркерам аутоиммунных гепатитов; результат биопсии печени характерен для ПБЦП, аутоиммунного гепатита |
| Лимфопролиферативные заболевания (лимфомы) | Сухой синдром, увеличение слезных, слюнных желез, генерализованная лимфаденопатия, инфильтраты в легких | Моноклональные иммуноглобулины, белок Бенс-Джонса в моче, пункционная биопсия слюнных/слезных желез, лимфоузлов | Признаки избыточной пролиферации: лимфаденопатия, гепатоспленомегалия, инфльтраты в легких, почечная недостаточность, пурпура, лейкопения. Псевдотумар орбит. Позитивность по моноклональным иммуноглобулинам, белку Бенс-Джонса в моче; пункционная биопсия слюнных/слезных желез, лимфоузлов характерна для лимфом |
| Мультифокальный фиброз, гранулематозные заболевания, поражения слюнных желез при сахарном диабете, гипоменструальный синдром, алкогольный цирроз печени, амилоидоз, саркоидоз, хронический рецидивирующий паренхиматозный и интерстициальный сиалоденит, бактериальные и вирусные паротиты, опухоли слюнных, слезных желез, ВИЧ, туберкулез | Сухой синдром, увеличение слёзных, слюнных желез, образование инфильтратов в легких | Маркеры аутоиммунного заболевания, биохимические показатели (глюкоза, трансаминазы, билирубин, креатинин), биопсия околоушных, слезных, слюнных желез, серологические анализы вирусной инфекции, кровь на ВИЧ, кожные и лабораторные тесты на туберкулез, осмотры узких специалистов | Отсутствие содружественного поражения экзокринных желез, характерных сиалографических изменений, результатов биопсии, нетипичные внежелезистые проявления, особенности изменений лабораторных показателей, отрицательные иммунологические маркеры аутоиммунного заболевания. |
симптомы, лечение, прогноз — Онлайн-диагностика
Медучреждения, в которые можно обратиться
- Общее описание
- Анализы и исследования
Общее описание
Синдром Шегрена (СШ), его еще называют «сухим синдромом» — это аутоиммунное заболевание с преимущественным поражением экзокринных желез. Это приводит к возникновению сухости слизистых оболочек глаз, ротовой полости, носа, гортани, трахеи, бронхов, женских половых органов, желудка. Заболевание довольно редкое, им страдают, в основном, лица женского пола. Из десяти заболевших девять — женщины молодого и зрелого возраста. Часто СШ сочетается с другими системными заболеваниями и СПИДом.
Природа заболевания на сегодняшний день неизвестна, но известны причины, способствующие ее возникновению. Ими являются:
- генетическая детерминация;
- стрессовое состояние;
- переохлаждение организма;
- хроническое переутомление;
- хронические вирусные инфекции.
Как считается, сочетание этих факторов приводит к активации T и B лимфоцитов, которая, в конечном счете, заканчивается лимфоцитарной и плазмоклеточной инфильтрацией всех экзокринных желез, что является основным гистоморфологическим признаком СШ. Причем страдают все железы, независимо от их размера.
СШ не является жизнеугрожающим состоянием, однако существенно ухудшает качество жизни. Отсутствие адекватного лечения приводит к возникновению осложнений и инвалидизации пациентов.
Симптомы синдрома Шегрена
- ощущение сухости во рту, глотке, носу;
- затруднение проглатывания пищи, особенно сухой;
- образование язв в ротовой полости;
- частые носовые кровотечения;
- жжение, зуд, ощущение присутствия инородного тела в глазах;
- светобоязнь;
- покраснение конъюнктивы;
- увеличение околоушных слюнных желез;
- сухость кожного покрова;
- болезненность вагины во время коитуса у женщин;
- лихорадка;
- артралгии и скованность в суставах;
- миалгии;
- алопеция.
Диагностика синдрома Шегрена
Клиническая картина СШ весьма специфична, однако требует дополнительных лабораторно-инструментальных исследований. К ним относятся:
- ОАК: анемия, лейкопения, ускоренная СОЭ.
- ОАМ: протеинурия.
- Биохимический анализ крови: гиперпротеинемия, повышение уровней γ-глобулинов, фибрина, серомукоида, сиаловых кислот, ревматоидного фактора в максимальных титрах.
- Иммунологическое исследование: повышение уровней иммуноглобулинов IgG и IgM; наличие антител к ДНК, LE-клеток, антител к эпителию экзокринных желез, увеличение количества В-лимфоцитов, уменьшение количества Т-лимфоцитов.
- Тест Ширмера: уменьшение слезной продукции (менее 10 мм за 5 мин.).
- Сиалография (контрастная Р-графия слюнных желез): визуализация полостей не менее 1 мм в диаметре.
- УЗИ слюнных желез.
- Биопсия слюнных желез для гистоморфологической верификации диагноза: лимфоплазмоклеточная инфильтрация из более чем одного очага, состоящего более чем из 50 лимфоцитов.
Диагноз СШ считается установленным, если соответствует 2-м из 3-х критериев, а именно: ксерофтальмия, ксеростомия, наличие у больного любого другого системного заболевания соединительной ткани.
Лечение синдрома Шегрена
Основная роль в патогенетическом лечении СШ принадлежит глюкокорткоидным гормонам и цитостатическим препаратам. Их назначение хорошо сочетается с эфферентной терапией: плазмаферезом и гемосорбцией.
Местная заместительная (симптоматическая) терапия проводится с целью устранения сухости слизистых и предупреждения вторичного инфицирования.
При адекватной поддерживающей терапии и отсутствии тяжелых осложнений прогноз для жизни благоприятный.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Преднизолон (синтетический глюкокортикоидный препарат). Режим дозирования: в начальной стадии болезни Шегрена при отсутствии признаков системных проявлений и умеренных нарушениях лабораторных показателей целесообразно длительное лечение преднизолоном внутрь в малых дозах (5–10 мг/день). Пульс-терапия высокими дозами преднизолона 1000 мг метилпреднизолона внутривенно ежедневно в течение трех дней подряд с последующим переводом на умеренные дозы преднизолона (30–40 мг/день). Курс лечения длительный.
- Циклофосфамид (Циклофосфан, Эндоксан) — цитостатический препарат. Режим дозирования: пульс-терапия высокими дозами преднизолона и циклофосфана (1000 мг метилпреднизолона внутривенно ежедневно в течение трех дней подряд и однократное внутривенное введение 1000 мг циклофосфана) с последующим переводом на умеренные дозы преднизолона (30–40 мг/день) и циклофосфамида 200 мг внутримышечно 1–2 раза в неделю при отсутствии воздействия на печень, является наиболее эффективным методом лечения больных с тяжелыми системными проявлениями болезни Шегрена, как правило, хорошо переносится больными и позволяет избежать многих осложнений, связанных с длительным приемом высоких доз преднизолона и цитостатиков. Курс лечения длительный. Пациентам не рекомендуется употреблять в пищу грейпфрут или пить сок из грейпфрута, поскольку в грейпфруте содержится соединение, которое может нарушать активацию циклофосфамида в организме.
Рекомендации
Рекомендуется консультация ревматолога.
Что нужно пройти при подозрении на синдром Шегрена
Общий анализ крови
Отмечается анемия, лейкопения, ускоренная СОЭ.
Анализ мочи общий
Характерна протеинурия.
Биохимический анализ крови
Выявляются гиперпротеинемия, повышение уровней γ-глобулинов, фибрина, серомукоида, сиаловых кислот, ревматоидного фактора в максимальных титрах.
Иммунологические исследования
Отмечаетя повышение уровней иммуноглобулинов IgG и IgM; наличие антител к ДНК, LE-клеток, антител к эпителию экзокринных желез, увеличение количества В-лимфоцитов, уменьшение количества Т-лимфоцитов.
Исследование биопсийного материала
Биопсия слюнных желез для гистоморфологической верификации диагноза: лимфоплазмоклеточная инфильтрация из более чем одного очага, состоящего более чем из 50 лимфоцитов.
Анализ крови на антитела к тиреоглобулину
Повышена концентрация антител к тиреоглобулину в 35% случаев.
Анализ на ревматоидный фактор
Титр РФ может быть понижен.
Анализ крови на маркеры системной красной волчанки
При синдроме Шегрена наблюдается высокая концентрация антител класса IgG к двуспиральной ДНК.
Синдром Шегрена | Симптомы и лечение синдрома Шегрена
Диагностика синдрома Шегрена
Синдром Шегрена должен быть заподозрен у больного, имеющего экскориации, сухость глаз и полости рта, увеличение слюнных желез, пурпуру и канальцевый ацидоз. Такие пациенты нуждаются в дополнительном обследовании, включающем исследование глаз, слюнных желез и серологические тесты. Диагностика основывается на 6 критериях: наличие изменений со стороны глаз, полости рта, изменения при офтальмологическом исследовании, поражение слюнных желез, наличие аутоантител и характерных гистологических изменений. Диагностика вероятен при соответствии 3 и более критериям (включая объективные) и достоверен при соответствии 4 и более критериям.
Признаками ксерофтальмии являются: сухость глаз в течение минимум 3 месяцев или использование искусственных слез минимум 3 раза в день. Возможно также подтверждение сухости глаз при обследовании в свете щелевой лампы. Ксоростомию диагностируют при наличии увеличения слюнных желез, ежедневных эпизодов сухости во рту в течение минимум 3 месяцев, необходимости ежедневного использования жидкости с целью облегчения глотания.
Для оценки выраженности сухости глаз используется тест Ширмера, в котором оценивают количество слезной жидкости, выделяющейся в течение 5 минут после раздражения путем помещения полоски фильтровальной бумаги под нижнее веко. В молодом возрасте длина увлажненной части полоски в норме составляет 15 мм. У большинства больных синдромом Шегрена данный показатель составляет менее 5 мм, хотя приблизительно у 15 % могут иметь место ложноположительные и еще у 15 % — ложноотрицательные реакции. Высокоспецифичным тестом является окрашивание глаз при закапывании глазных капель, содержащих раствор бенгальского розового или лиссамина зеленого. При исследовании в свете щелевой лампы в пользу данного диагноза свидетельствует время разрыва флуоресцирующей слезной пленки менее 10 секунд.
Поражение слюнной железы подтверждается аномально низкой продукцией слюны (менее 1,5 мл в течение 15 минут), что оценивается путем непосредственной регистрации, сиалографии или сцинтиграфии слюнных желез, хотя эти исследования используются менее часто.
Серологические критерии имеют ограниченные чувствительность и специфичность и включают определение антител к антигену синдрома Шегрена (Ro/SS-A) или к ядерным антигенам (обозначаемым как La или SS-B), антиядерных антител или антител против гамма-глобулина. Ревматоидный фактор присутствует в сыворотке более чем 70 % больных, у 70 % отмечается увеличение СОЭ, у 33 % — анемия и у более чем 25 % — лейкопения.
При неясном диагнозе необходимо выполнение биопсии малых слюнных желез слизистой щеки. Гистологические изменения включают большие скопления лимфоцитов с атрофией ацинарной ткани.
[8], [9], [10], [11], [12], [13], [14]
Синдром Шегрена: развитие, симптомы, лечение, прогноз
Синдром Шегрена — аутоиммунная воспалительная патология, проявляющаяся признаками поражения экзокринных желез — слезных, слюнных, сальных, потовых, пищеварительных. Синдром впервые был описан в конце 19 века офтальмологом из Швеции Х. Шегреном, в честь которого он и получил свое название. Шегрен наблюдал на пациентами, которые жаловались на сухость в глазах и во рту, а также на боль в суставах. Спустя некоторое время данным недугом заинтересовались ученые смежных медицинских областей.
Факторы, способствующие развитию патологии – наследственность и аутоиммунный ответ на вирусную инфекцию. Синдром Шегрена развивается при снижении иммунитета. Иммунная система воспринимает собственные клетки организма как чужеродные и начинает вырабатывать против них антитела. Иммуноагрессивные реакции сопровождаются лимфоплазматической инфильтрацией протоков экзокринных желез. Воспаление распространяется на все органы и ткани больного. При поражении желез слизистых полостей возникает их дисфункция, и снижается выработка секрета. Так происходит развитие «сухого синдрома». Гипофункция экзокринных желез обычно сочетается с системными иммуновоспалительными заболеваниями: периартериитом, васкулитом, дерматомиозитом. Генерализованная форма патологии характеризуется поражением почек с развитием интерстициального асептического нефрита, сосудов с развитием васкулита, легких с развитием пневмонии.
Патология развивается преимущественно у женщин климактерического возраста, относится к наиболее распространенным аутоиммунным патологиям и требует проведения комплексной терапии. Синдром имеет код по МКБ-10 M35.0 и наименование «Сухой синдром Шегрена».
Синдром Шегрена проявляется сухостью во рту, жжением во влагалище, резью в глазах, першением в горле. Внежелезистые проявления патологии — артралгия, миалгия, лимфадениты, полиневриты. Диагностика синдрома основывается на клинических данных, результатах лабораторных исследований и функциональных тестов. Своевременное лечение патологии глюкокортикостероидами и цитостатиками делает прогноз заболевания благоприятным.
Классификация
Формы патологии:
- Хроническая — отличается медленным течением без выраженных клинических проявлений, с преимущественным поражением желез, нарушением их функций.
- Подострая — возникает внезапно и сопровождается признаками воспаления, лихорадкой, поражением не только железистых структур, но и внутренних органов.
Степени активности синдрома:
- Высокая степень активности недуга проявляется симптомами паротита, кератита, конъюнктивита, гингивита, лимфаденопатии, гепатоспленомегалии.
- Умеренное течение – уменьшение воспалительных явлений и иммунологической реактивности, частичное разрушение железистой ткани.
- Минимальная активность патологии — склероз и дистрофия слюнных желез приводят к их дисфункции и развитию сухости во рту.
Этиология и патогенез
Этиопатогенетические факторы синдрома Шегрена в настоящее время остаются неизвестными. Данный синдром относят к аутоиммунным заболеваниям. Многолетними исследованиями ученых было установлено, что недуг развивается под воздействием негативных факторов на организм человека, предрасположенного к синдрому.
Факторы, способствующие развитию синдрома:
- повышение иммунологической реактивности,
- наследственность,
- эмоциональные стрессы — нервно-психическое перенапряжение, депрессии, психозы,
- физические стрессы – переохлаждение или перегрев организма,
- биологические стрессы — вирусная, бактериальная, грибковая, микоплазменная, протозойная инфекция,
- химические стрессы – передозировка лекарственных средств, различные интоксикации,
- гормональный сбой в организме.
Патогенетические звенья синдрома:
- активация иммунитета,
- нарушение регуляции В-лимфоцитов в крови,
- продукция Т-лимфоцитами цитокинов – интерлейкина-2, интерферона,
- воспаление экзокринных желез,
- лимфоцитарная и плазмоцитарная инфильтрация выводных протоков,
- пролиферация железистых клеток,
- повреждение экскреторных путей,
- возникновение дегенеративных процессов,
- некроз и атрофия ацинарных желез,
- снижение их функциональности,
- замещение железистой ткани соединительнотканными волокнами,
- пересыхание полостей.
Лимфоидные инфильтраты возникают не только в экзокринных железах, но и во внутренних органах, суставах, мышцах, приводя к их дисфункции и появлению соответствующей симптоматики. Постепенно очаги воспаления утрачивают свой доброкачественный характер, приобретают полиморфность и начинают распространяться вглубь окружающих тканей.
Синдром Шегрена — тяжелая патология, требующая незамедлительного проведения лечебно-диагностических процедур.
Клиническая картина
Железистые симптомы обусловлены поражением эпителиоцитов секретирующих желез, которое сопровождается их дисфункцией.
Патология проявляется следующими клиническими признаками:
- Ксерофтальм – «сухой глаз», проявляющийся у больных чувством жжения, рези и «песка» в глазах. Острая и режущая боль в глазах усиливается при работе за компьютером и сопровождается жаждой. По мере развития недомогания ухудшается зрение, появляется светобоязнь. Веки гиперемированы и зудят. В уголках глаз периодически скапливается белый секрет, на конъюнктиве появляются точечные инфильтраты и геморрагии, глазная щель сужается. Глубокая сухость роговицы приводит к ее помутнению и изъязвлению. У больных режет в глазах при попытке посмотреть на светящийся предмет. Облегчение приносит вынужденное положение — лежа с закрытыми глазами.
- Ксеростомия или «сухой рот» – признак уменьшенного слюноотделения, характерного для хронического гингивита, стоматита, кариеса. Больные предъявляют жалобы на сухость во рту, «заеды», трудности при разговоре, осипший голос, дисфагию. Из-за сухости языка становится невозможно глотать слюну. На пересохшей кайме гуд появляются участки шелушения и язвочки. Заболевания зубов связаны с повреждением эмали и кариесом. Со временем они расшатываются и выпадают.
- Воспаление околоушной слюнной железы проявляется ее увеличением в размерах, отечностью, выделением гноя из протоков, лихорадкой, невозможностью открыть рот. При остром паротите увеличенные околоушные железы изменяют контуры лица, которое начинает напоминать «мордочку хомячка».
- Слизистая оболочка носоглотки пересыхает, на ней появляются корки. Больных часто мучают носовые кровотечения, хронические риниты, отиты, синуситы. Через несколько недель пропадает голос, ухудшаются обонятельные и вкусовые ощущения. При развитии серозного среднего отита возникает боль в ухе, и снижается слух со стоны поражения.
- Сухость кожи связана со снижением или отсутствием потоотделения. Она зудит и шелушится, на ней появляются язвочки. Подобная симптоматика часто сопровождается лихорадкой больного. На коже нижних конечностей и живота появляются точечные кровоизлияния и пигментные пятна.
- Поражение пищеварительной системы проявляется признаками атрофического гастрита, гипокинезии желчевыводящих путей, панкреатита, цирроза печени. У больных возникает отрыжка, изжога, тошнота, рвота, горечь во рту, боль в правом подреберьи и в эпигастрии. Аппетит ухудшается из-за болезненного приема пищи.
Внежелезистые проявления патологии свидетельствуют о поражении внутренних органов и не являются специфическими для данного синдрома:
- Артралгия — характерный признак синдрома Шегрена. У больных развивается артрит мелких суставов кисти: они отекают, болят, плохо двигаются. Воспаление крупных суставов – коленных и локтевых протекает не тяжело, симптомы часто регрессируют самостоятельно. Пациенты жалуются на утреннюю скованность и ограничение движений в мелких суставах.
- У женщин возникает зуд, жжение и боль во влагалище. От повышенной сухости слизистых страдает сексуальная жизнь больных. У них не выделяется смазка при половом контакте. Отек, гиперемия и сухость во влагалище приводит к развитию хронического кольпита и снижению либидо.
- Поражение органов дыхательной системы проявляется симптомами трахеита, бронхита, пневмонии. Возникает одышка, кашель, хрипы. В тяжелых случаях развивается фиброз легких, хроническая интерстициальная пневмония, плевриты.
- Аутоиммунный воспалительный процесс в почках приводит к развитию гломерулонефрита, почечной недостаточности, протеинурии, дистального почечного тубулярного ацидоза.
- Признаки синдрома Рейно характерны для данного недуга – гиперчувствительность к холоду, неприятные ощущения в дистальных отделах конечностей, пятнистая и точечная сыпь на коже, зуд, жжение, образование язв и очагов некроза.
- У больных часто возникают признаки полинейропатии, неврита лицевого и тройничного нервов, менингоэнцефалита, гемипарезов. Характерным клиническим симптомом воспаления периферических нервов является потеря чувствительности по типу «носков» и «перчаток».
- Упадок сил, слабость, артралгия и миалгия прогрессируют и переходят в неактивность мышц, их болезненность. Возникают сложности при сгибании и разгибании конечностей.
- На месте поврежденных желез могут образовываться опухоли, в том числе и злокачественные. Рак кожи приводит к трагическому исходу.
При отсутствии своевременной диагностики и рациональной терапии у больных развиваются тяжелые осложнения и негативные последствия.
Причинами смерти больных являются:
- васкулит,
- лимфомы,
- рак желудка,
- эритропения, лейкопения, тромбоцитопения,
- присоединение бактериальной инфекции с развитием гайморита, трахеита, бронхопневмонии,
- почечная недостаточность,
- нарушение мозгового кровообращения.
Диагностика
Диагностика синдрома Шегрена начинается с выявления основных клинических признаков патологии. Специалисты выясняют жалобы больных, собирают анамнез жизни и болезни, проводят объективное обследование. Заключение о недуге специалисты делают после получения результатов дополнительных методов исследования:
- общего и биохимического анализов крови,
- биопсии слюнных желез,
- теста Ширмера,
- сиалографии,
- сиалометрии,
- иммунограммы,
- осмотра глаз,
- УЗИ слюнных желез.
Основные диагностические методики:
- ОАК — тромбоцитопения, лейкопения, анемия, высокая СОЭ, наличие ревматоидного фактора.
- В биохимическом анализе крови – гипергаммаглобулинемия, гиперпротеинемия, гиперфибриногенемия.
- Иммунограмма — антитела к ядрам клеток, ЦИК, иммуноглобулины G и М.
- Тест Ширмера – за нижнее веко больного закладывают специальную бумагу на 5 минут, а затем измеряют длину мокрого участка. Если он меньше 5 мм, синдром Шегрена подтверждается.
- Маркирование роговицы и конъюнктивы красителями проводят с целью выявления эрозий и очагов дистрофии.
- Сиалографию проводят с помощью рентгена и специального вещества, которое вводят в протоки слюнных желез. Затем проводят серию рентгеновских снимков, на которых обнаруживают частки расширения протоков или их деструкцию.
- Сиалометрия — стимуляция слюноотделения аскорбиновой кислотой для выявления ее выделения за единицу времени.
- УЗИ и МРТ слюнных желез – неинвазивные и безопасные методы диагностики, позволяющие обнаружить в паренхиме железы гипоэхогенные участки.
Своевременная диагностика и ранее лечение помогут справиться с данным недугом. В противном случае значительно возрастает риск развития тяжелых осложнений и смертельного исхода.
Лечение
Специфическое лечение синдрома Шегрена в настоящее время не разработано. Больным проводят симптоматическую и поддерживающую терапию.
- «Офтагель», «Слеза натуральная», «Систейн», «Видисик» и прочие глазные капли применяют для уменьшения симптомов ксерофтальмии.
- «Пилокарпин» – препарат, способствующий оттоку слюны и предназначенный для борьбы с ксеростомией. Больным рекомендуют пить много жидкости мелкими глотками или жевать резинку, стимулирующую слюноотделение.
- В нос закапывают физраствор, орошают слизистую «Аквамарисом», «Аквалором».
- Лубриканты позволяют устранить сухость во влагалище.
- НПВС применяют для лечения мышечно-скелетных симптомов.
- Кортикостероиды «Преднизолон», «Бетаметазон», иммуносупрессоры «Метотрексат», «Циклофосфан» и иммуноглобулины помогают больным с тяжелыми осложнениями.
- Аппликации «Димексида» с «Гидрокортизоном» или «Гепарином» на область желез помогают справиться с их воспалением.
- Дополнительно больным назначают ингибиторы протеаз «Контрикал», «Трасилол», прямые антикоагулянты «Гепарин», ангиопротектооры «Солкосерил», «Вазапростан», иммуномодуляторы «Спленин».
- Предупредить проявление сухости бронхов позволяет прием отхаркивающих средств – «Бромгексин».
- При присоединении бактериальной инфекции назначают антибиотики широкого спектра.
- Ферментные препараты применяют при пищеварительной дисфункции.
- Витаминотерапия предназначена для общего укрепления организма.
- Масла облепихи и шиповника, метилурациловая и солкосериловая мази смягчают пораженные слизистые и стимулируют процессы регенерации.
- Для полоскания рта применяют отвары шалфея, коры дуба, ромашки, подорожника. Сухую кожу смазывают питательными кремами с добавлением эфирных масел: розы, лаванды, апельсина, кокоса, льна.
В запущенных случаях проводят экстракорпоральное лечение – плазмаферез, гемосорбцию, ультрафильтрацию плазмы.
Отсутствие своевременного и правильного лечения может стать причиной инвалидизации больных. Адекватная терапия, назначенная специалистом-ревматологом, останавливает дальнейшее развитие патологии, предотвращает тяжелые осложнения и сохраняет трудоспособность.
Профилактика
Специфической профилактики болезни Шегрена не разработано. Профилактические мероприятия, позволяющие предупредить обострение и прогрессирование болезни:
- Постоянный прием назначенных врачом медикаментов.
- Предупреждение вторичного инфицирования.
- Защита глаз от негативного воздействия факторов окружающей среды.
- Предупреждение стрессов и конфликтных ситуаций.
- Исключение иммунизации и облучения.
- Обеспечение стабильного нервно-психического состояния.
- Увлажнение воздуха в помещении.
- Добавление в рацион лимона, горчицы, лука, пряностей, стимулирующих слюноотделение.
- Исключение жирной и копченой пищи для облегчения работы желудка.
- Тщательный уход за полостью рта и регулярное посещение стоматолога.
Синдром Шегрена — хроническая патология с частой сменой периодов обострения и ремиссии. Из-за постоянного упадка сил, мышечной слабости и суставной боли снижается качество жизни пациентов. Острая пневмония, почечная недостаточность или онкопатология — частые причины смерти больных. Сочетание синдрома Шегрена с другим аутоиммунным заболеванием существенно ухудшает прогноз на выздоровление.
Видео: синдром Шегрена, программа “Жить здорово”
Болезнь и синдром Шегрена – Ревматология
Сегодня поговорим о болезни и синдроме Шегрена, вы еще могли слышать такое название как «сухой синдром». Но некоторые до сих пор путают болезнь и синдром Шегрена.
Болезнь Шегрена – это системное заболевание, характерной чертой которого является хроническое аутоиммунное поражение слюнных и слезных желез.
Синдром Шегрена – аналогичное болезни Шегрена поражение слюнных и слёзных желёз, развивающееся у 5-25% больных с системными заболеваниями соединительной ткани, чаще ревматоидным артритом, у 50-75% больных с хроническими аутоиммунными поражениями печени (хронический аутоиммунный гепатит, первичный билиарный цирроз печени) и реже при других аутоиммунных заболеваниях.
Заболевание считается довольно редким, заболеваемость колеблется от 4 до 250 случаев на 100000 населения. Пик заболеваемости приходится на 35-50 лет. Женщины болеют в 8-10 раз чаще мужчин.
Диагноз болезни Шегрена устанавливается на основании жалоб, данных истории болезни, клинико-лабораторного и инструментального обследования пациента, и обязательно при исключении других заболеваний, о которых речь пойдет дальше.
Клинические признаки, повышающие вероятность болезни Шегрена.
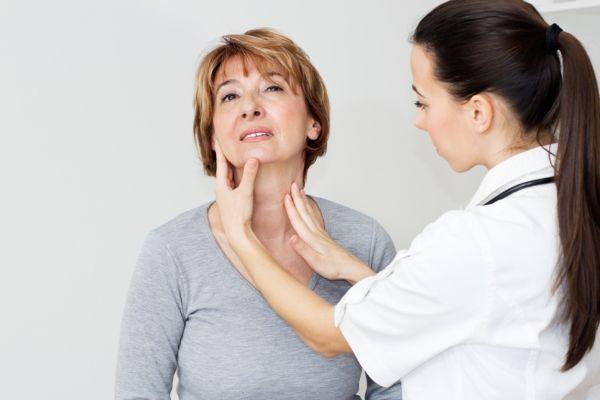
Поражение секретирующих эпителиальных желёз (аутоиммунный эпителиит).
- Слюнные железы: сиаладенит (чаще паротит), субмаксиллит или постепенное увеличение околоушных/поднижнечелюстных слюнных желёз, редко — малых слюнных желёз слизистой полости рта.
- Сухой коньюнктивит/кератоконъюнктивит наблюдается у всех больных в зависимости от длительности течения и стадии развития заболевания.
- Поражение красной каймы губ — хейлит, рецидивирующий стоматит, сухой субатрофический/атрофический ринофаринголарингит.
- Поражение эпителия желчевыводящих путей и канальцевого аппарата почек.
Внежелезистые системные проявления
- Боли в суставах (артралгии) наблюдаются у 70% больных. У трети больных встречается рецидивирующий неэрозивный артрит, преимущественно мелких суставов кистей.
- Васкулит: язвы, преимущественно на голенях, реже на верхних конечностях и слизистой оболочке полости рта.
- Поражение почек: интерстициальный нефрит, гломерулонефрит, нефротический синдром.
- Поражение периферической нервной системы: полинейропатия, множественная мононевропатия, мононеврит, радикулоневропатия, туннельная невропатия.
Методы диагностики.
Для диагностики поражения слюнных желез используют:
- сиалографию околоушной слюнной железы с омнипаком,
- биопсию малых слюнных желёз нижней губы,
- биопсию увеличенных околоушных/поднижнечелюстных слюнных желез,
- сиалометрию (измерение стимулированной секреции слюны),
- УЗИ и МРТ слюнных желез.
Для диагностики поражения глаз (сухого кератоконъюнктивита) используют:
- тест Ширмера (снижение слёзовыделения после стимуляции нашатырным спиртом),
- окрашивание эпителия конъюнктивы и роговицы флюоресцеином и лиссаминовым зеленым,
- определение стабильности слезной пленки по времени образования «сухих пятен» на роговице (в норме составляет более 10 сек).
Лабораторные исследования:
- Снижение уровня лейкоцитов (лейкопения) — является характерным признаком заболевания, часто связано с высокой иммунологической активностью болезни.
- Повышение СОЭ — выявляются примерно у половины больных.
- Увеличение СРБ — НЕ характерно для болезни Шегрена. Высокие цифры наблюдаются при тяжелом течении болезни и развитии осложнений.
- Ревматоидный (РФ) и антинуклеарный фактор (АНФ) определяются у 95-100% больных.
- Антитела к Ro/SS-A и La/SS-B ядерным антигенам при использовании иммуноферментного метода выявляются у 85-100% больных. Одновременное обнаружение Ro и La антител наиболее специфично для болезни Шегрена, но наблюдается только у 40-50% больных. La антитела более специфичны для заболевания.
- Криоглобулины выявляются у трети больных.
- Снижение С4 компонента комплемента является неблагоприятным признаком, влияющим на выживаемость больных при этом заболевании.
- Увеличение IgG и IgA, реже IgM.
Критерии диагноза болезни Шегрена:
- Поражение глаз — сухой кератоконъюнктивит
- Поражение слюнных желез — паренхимотозный сиаладенит
- Лабораторные признаки: положительный ревматоидный фактор или положительный антинуклеарный фактор (АНФ) или наличие анти-SSA/Ro и (или) анти-SSB/La антиядерных антител
Диагноз определенной болезни Шегрена может быть поставлен при наличии первых двух критериев (1 и 2) и не менее одного признака из 3 критерия, при исключении аутоиммунных заболеваний (СКВ, ССД, РА, аутоиммунных гепатобилиарных заболеваний).
Синдром Шегрена может быть поставлен при наличии чётко верифицированного аутоиммунного заболевания и одного из первых двух критериев.
Дифференциальная диагностика
Симптомы болезни Шегрена не уникальны: сухость глаз и полости рта могут встречаться при различных заболеваниях и состояниях.
Сухость глаз: сухой кератоконъюнктивит, гиповитаминоз А, химические ожоги, блефарит, поражение V черепного нерва, ношение контактных линз, врожденные и приобретенные заболевания слезных желез, саркоидоз, ВИЧ-инфекция, реакция «трансплантат против хозяина», паралич лицевого нерва и др.
Сухость рта: лекарственные препараты (диуретики, антидепрессанты, нейролептики, транквилизаторы, седативные, антихолинергические), тревожное состояние, депрессия, саркоидоз, туберкулёз, амилоидоз, сахарный диабет, панкреатит, лимфомы, дегидратация, вирусные инфекции, облучение, постменопауза и др.
Лечение.
Цели лечения: достижение ремиссии заболевания, улучшение качества жизни больных, предотвращение развития опасных для жизни проявлений заболевания.
Нефармакологические подходы к «сухому» синдрому:
- Избегать ситуаций, усиливающих сухость слизистых оболочек: сухой или кондиционированный воздух, сигаретный дым, сильный ветер, длительная зрительная (особенно компьютерная), речевая или психоэмоциональная нагрузка.
- Ограничить применение препаратов, усиливающих сухость и определенных раздражающих веществ (кофе, алкоголь, никотин).
- Частое употребление небольших количеств воды или не содержащей сахара жидкости облегчает симптомы сухости рта.
- Полезна стимуляция выделения слюны с использованием жевательной резинки и леденцов без сахара.
- Тщательная гигиена полости рта, использование зубной пасты и ополаскивателей с фторидами, тщательный уход за зубными протезами, регулярное посещение стоматолога.
- Терапевтические контактные линзы для дополнительной защиты эпителия роговицы, однако их ношение должно сопровождаться адекватным увлажнением.
Лечение железистых проявлений болезни Шегрена.
- Для замещения объема слезы пациентам следует 3-4 и более раз в день использовать «искусственные слезы». При необходимости интервал между закапыванием слез может быть сокращен до 1 часа. Для усиления эффекта возможно использование препаратов искусственной слезы большей вязкости, но такие препараты лучше применять на ночь из-за возникновения эффекта помутнения зрения.
- Обязательно использование антибактериальных капель.
- Использование препаратов-заменителей слюны на основе муцина и карбоксиметилцеллюлозы восполняет её смазывающие и увлажняющие функции, особенно во время ночного сна (Oral balance гель, Biotene ополаскиватель, Salivart, Xialine).
- Учитывая высокую частоту развития кандидозной инфекции при наличии «сухого синдрома», показано локальное и системное противогрибковое лечение.
- Офтальмологическая эмульсия Циклоспорина А (Restasis) рекомендуется для лечения сухого кератоконъюнктивита.
- Локальное применение НПВП уменьшает дискомфортные ощущения в глазах, однако, может провоцировать повреждения роговицы.
- Приемлемым считается местное применение глюкокортикостероидов короткими курсами (до двух недель) при обострении сухого кератоконъюнктивита.
- Для стимуляции секреции слюнных и слезных желез применяются пилокарпин (Salagen) или цевимелин (Evoxac).
- Облегчение сухости верхних дыхательных путей (ринит, синусит, ларингит, бронхит) достигается при приеме бромгексина или ацетилцистеина в терапевтических дозах.
- При возникновении болезненных ощущения во время полового акта (диспареунии) рекомендуется местное использование лубрикантов, а в постменопаузальном периоде показано локальное и системное применение эстрогенов.
Лечение внежелезистых системных проявлений болезни Шегрена.
Для лечения системных проявления болезни Шегрена используются глюкокортикоиды, алкилирующие цитостатические (лейкеран, циклофосфан) и биологические (ритуксимаб) препараты.
- Больным с минимальными системными проявлениями назначают глюкокортикоиды в малых дозах либо НПВП.
- При значительном увеличении больших слюнных желёз (после исключения лимфомы), отсутствии признаков тяжёлых системных проявлений, умеренных и значительных сдвигах показателей лабораторной активности необходимо назначение малых доз глюкокортикоидов в сочетании с лейкераном в течение нескольких лет.
- При лечении васкулита назначается циклофосфан.
- Тяжелые системные проявления требуют более высоких доз глюкокортикоидов и цитостатических средств в сочетании с интенсивными методами терапии.
Интенсивная терапия должна использоваться при тяжелых и угрожающих жизни проявлениях болезнью с целью купирования высокой иммуновоспалительной активности, изменения характера течения и улучшения прогноза заболевания.
Применение генно-инженерных биологических препаратов позволяет контролировать системные внежелезистые проявления болезни и уменьшать функциональную железистую недостаточность.
Профилактика.
Первичная профилактика невозможна ввиду неясной этиологии заболевания. Вторичная профилактика направлена на предупреждение обострения, прогрессирования заболевания и своевременное выявление развивающихся лимфом. Она предусматривает раннюю диагностику и своевременно начатую адекватную терапию. Некоторые больные нуждаются в ограничении нагрузки на органы зрения, голосовые связки и исключении аллергенов. Больным противопоказана вакцинация, лучевая терапия и нервные перегрузки. С большой осторожностью должны применяться электропроцедуры.
что это такое, причины, симптомы, лечение и профилактика
Синдром Шегрена – комплекс симптомов невыясненной этиологии. Относится к системным (поражающим многие органы и системы) патологиям. Характеризуется протеканием хронического аутоиммунного процесса и развитием лимфопролиферативного синдрома с такими проявлениями, как хроническое увеличение размеров лимфатических узлов, внутренних органов (печень, селезенка) и повышением концентрации иммуноглобулинов (антитела) в крови.


Определение
Синдром Шегрена – это болезнь, которая характеризуется поражением желез внешней секреции – слезных, слюнных, что приводит к развитию патологических состояний и симптомов. Заболевание преимущественно распространено среди женщин в возрасте 30-50 лет. Болезнь Шегрена – это такая патология, которая затрагивает эпителиальные ткани, что провоцирует дисфункцию желез внешней секреции, состоящих из клеток миоэпителия.
У больных развиваются нарушения – паренхиматозный сиаладенит (воспаление слюнных желез), проявляющееся ксеростомией (ощущение чрезмерной сухости во рту из-за недостатка слюны) и кератоконъюнктивит (воспаление конъюнктивы и роговой оболочки глаза – роговицы), коррелирующий с гиполакримией (недостаточность секреции слезных желез, приводящая к дефициту слез).
При сиаладените в слюнных протоках нередко образуются камни, что приводит к обструкции (непроходимости) выводящих путей. Синдром Шегрена рассматривается в МКБ-10 под кодом «M35.0». Болезнь Шегрена представлена в МКБ-10 в разделе под названием «Сухой синдром».
Болезнь Шегрена диагностируется приблизительно у 25% пациентов с патологиями соединительной ткани хронического течения, чаще обусловленного системными заболеваниями, к примеру, ревматоидным артритом. Синдром Шегрена выявляется у 75% больных с патологиями печени, коррелирующим с аутоиммунным заболеванием (гепатит аутоиммунного генеза, билиарный цирроз). Реже синдром встречается при других хронических аутоиммунных нарушениях.
Классификация
Болезнь Шегрена – это такое состояние, которое характеризуется лимфоцитарной инфильтрацией желез экзокринной системы, что сопровождается нарушением их функций. При отсутствии ассоциирующихся с сухим синдромом заболеваний, классифицируют первичную форму. Вторичная форма диагностируется при наличии взаимосвязанных патологий, на фоне которых происходят нарушения, типичные для СШ.
В числе первичных заболеваний, провоцирующих развитие СШ, стоит отметить системный склероз (склеродермия), ревматоидный артрит, красная волчанка. С учетом характера течения выделяют хроническую и подострую форму болезни Шегрена. В зависимости от длительности течения и характера повреждений выделяют раннюю, развернутую, позднюю стадии.
Причины возникновения
Синдром Шегрена – это такое состояние, которое развивается под воздействием многих факторов, что обуславливает трудности при точном выявлении его причины. В патогенезе участвуют наследственные факторы, генетические мутации, гормональные нарушения. Механизм развития нарушений: Т-лимфоциты инициируют продукцию цитокинов (клетки иммунной системы), которые повреждают экскреторные протоки и приводят к сужению протоков околоушной железы, что коррелирует с развитием атрофических процессов в области поражения.

Симптоматика
На ранних стадиях признаки проявляются после физического и нервного перенапряжения. В ходе офтальмологического осмотра выявляются симптомы – утолщение, гиперемия (прилив крови) кожи век, отек в зоне конъюнктивы, нарушение целостности рогового слоя глаза. Слизистые оболочки ротовой полости окрашены в интенсивный розовый цвет, подвержены повреждениям. Для болезни Шегрена типичны симптомы, которые определяют тактику диагностического обследования и лечения. Основные признаки:
- Отсутствие слез, постоянное чувство сухости в зоне глаз, ощущение жжения и присутствия песка.
- Покраснение слизистой оболочки органов зрения.
- Ощущение зуда, раздражение кожи век.
- Постоянное чувство сухости в области рта, губ, горла, носа.
- Возникновение трещин, эрозии на губах.
- Сухая поверхность языка.
- Изменение формы лица вследствие увеличения размеров околоушных желез, вырабатывающих слюнную жидкость.
- Сухой кашель.
- Затруднение при дыхании, одышка.
- Сухость кожных покровов.
- Повышенная чувствительность к световым раздражителям.
- Болезненность в мышцах и суставах.
- Кожные высыпания в виде мелких точек с локализацией в зоне бедер, голеней, живота.
- Повышение показателей температуры тела.
В числе других проявлений синдрома Шегрена стоит отметить ухудшение аппетита, на фоне чего происходит снижение веса и развивается состояние астении. На фото пациентов видны специфические изменения поверхности языка, который покрывается бороздками эрозии, как будто образующими складки.
Отмечаются эффекты ангулярного стоматита, спровоцированного грибками (чаще из рода Кандида) или бактериями (чаще стрептококками). На поздних стадиях чрезмерная сухость слизистой рта, ведущая к расстройствам глотания, вызывает сложности во время принятия пищи. Больные вынуждены запивать еду, чтобы проглотить.
Они не могут разговаривать, часто страдают от адентии (отсутствие зубов), спровоцированной множественными очагами кариеса преимущественно в пришеечных отделах зубов. Кожные высыпания нередко представлены фотодерматозом (появление гиперпигментированных пятен) или узловатой эритемой (появление болезненных подкожных узлов). У 20% пациентов выявляются нарушения в работе щитовидной железы (чаще гипотериоз).
Поражение мышечной ткани проявляется симптомами миалгии (болезненность в области мышц), реже миозита (воспаление тканей скелетной мускулатуры). У 70% больных отмечается артралгия (болезненность в области суставов). В 30% случаев диагностируется рецидивирующая форма артрита (воспаление тканей суставов), которая проявляется множественным поражением мелких суставов чаще дистальных отделов верхних конечностей.

Диагностика
Диагностика болезни Шегрена предполагает изучение симптомов и анамнеза. Развернутое диагностическое обследование проводится, если обнаружен один из симптомов – избыточная сухость во рту или в области глаз. Диагностика синдрома Шегрена предполагает тестирование пациента, который отвечает на вопросы. В ходе тестирования выявляются признаки, позволяющие поставить диагноз. Критерии:
- Ежедневное ощущение вызывающей дискомфорт сухости в зоне глаз на протяжении не меньше 3 месяцев.
- Постоянное ощущение присутствия песка в органах зрения.
- Регулярное (не реже 3 раз ежедневно) применение фармацевтических препаратов, имитирующих натуральные слезы.
- Ежедневное ощущение избыточной сухости во рту на протяжении не меньше 3 месяцев.
- Ежедневное употребление жидкости во время еды, чтобы запивать сухую пищу.
Дифференциальная диагностика проводится в отношении системных аутоиммунных заболеваний (красная волчанка, ревматоидный артрит, склеродермия). Подтверждающим критерием является диагностированный лимфоцитарный сиаладенит очагового типа. Критерии не используются при диагностике синдрома у пациентов с выявленными заболеваниями и состояниями:
- Проведение лучевой терапии в зоне шеи и головы.
- Гепатит C активного типа, подтвержденный методом ПЦР (полимеразная цепная реакция).
- СПИД (иммунодефицитное состояние).
- Саркоидоз (образование гранулем в тканях).
- Амилоидоз (отложение в тканях белкового соединения – амилоида).
- Реакция отторжения после процедуры имплантации.
Болезнь Шегрена лечат врачи разной специализации в зависимости от того, какие органы поражены. Показаны консультации докторов – терапевта и ревматолога, офтальмолога, стоматолога (лечение стоматита, кариеса), гастроэнтеролога (лечение заболеваний органов ЖКТ), пульмонолога (лечение патологий органов дыхательной системы).
Диагностические мероприятия включают офтальмологическое окрашивание роговой оболочки органов зрения флуоресцеином, лиссаминовым зеленым, выполнение пробы Ширмера (определение функций слезной железы, уровня продукции слезной жидкости). Уровень саливации (слюноотделение) у больных составляет меньше 0,1 мл в минуту.
Проба Ширмера представляет собой тест, в ходе которого пациенту в оба глаза помещают полоски мягкой, фильтровальной бумаги. Бумажные полоски вкладывают в область конъюнктивальных мешков на 5 минут. По истечении заданного периода в норме полоски смочены жидкостью на длину 15 мм, длина смоченного участка у пациентов с сухим синдромом не превышает 5 мм. Методы инструментального исследования:
- Электрокардиография (определение функциональности сердца).
- Рентгенография легких (с целью выявления патологий).
- УЗИ внутренних органов, расположенных в брюшной полости, и почек.
- Гастроскопия (с целью выявления патологий желудка – гастрит атрофического типа, язва).

Результаты анализа крови (общий, биохимический) показывают повышенные показатели СОЭ и СРБ (C-реактивный белок), выявляются патологические состояния – анемия (дефицит гемоглобина), лейкопения (уменьшение концентрации лейкоцитов). Для болезни Шегрена характерны тромбоцитопения (понижение концентрации тромбоцитов) и гипергаммаглобулинемия (повышение концентрации иммуноглобулинов), что учитывается при выборе программы лечения.
Лечение и профилактика
Лечение синдрома Шегрена назначают с учетом причин и симптомов, параллельно на ранней стадии развития проводится профилактика прогрессирования нарушений. Если не выявлены серьезные патологии органов зрения, почек, легких, опорно-двигательного аппарата, нервной системы, госпитализация не требуется. Лечение синдрома Шегрена предполагает применение медикаментозных и немедикаментозных методов. Чтобы успешно лечить синдром, прибегают к немедикаментозным способам:
- Поддерживать благоприятные условия для больного, создать оптимальный климатический режим. Избегать стрессовых ситуаций, пересушенного, кондиционированного воздуха, сигаретного дыма, длительных нагрузок на зрение (работа за компьютером, чтение текста, написанного мелким шрифтом, просмотр телепередач). Стоит воздержаться от пребывания под сильным ветром, сокращать объем речевых нагрузок.
- Отказаться от приема препаратов, усиливающих ощущение сухости слизистых оболочек (как побочный эффект). К ним относят антидепрессанты трициклического типа, диуретики (мочегонные), бета-блокаторы, антигистаминные средства.
- Ограничить употребление веществ, стимулирующих нервную возбудимость и оказывающих раздражающее действие (кофе, алкоголь, курение).
- Отказаться от длительного пребывания под прямыми солнечными лучами во избежание развития фотодерматоза.
- Пить воду часто в небольших количествах для предотвращения развития дискомфортных ощущений. Для стимуляции саливации целесообразно жевать жевательную резинку или рассасывать леденцы, не содержащие сахар.
- Поддерживать гигиену ротовой полости, регулярно посещать врача-стоматолога. Эти меры помогут предотвратить развитие кариеса, пульпита, периодонтита.
- Носить контактные линзы, обеспечивающие терапевтическое действие, для предотвращения повреждений роговой оболочки органов зрения. Регулярно проводить антибактериальную обработку линз и увлажнять их при помощи специальных средств.
Чтобы комплексно лечить болезнь Шегрена, применяют такие методы, как диетотерапия и окклюзия (нарушение проходимости) носослезного протока. Искусственная точечная окклюзия проводится для уменьшения оттока слезной жидкости, что обеспечивает лучшую увлажненность слизистой глаз. Постоянная окклюзия выполнятся хирургическим способом или методом прижигания.
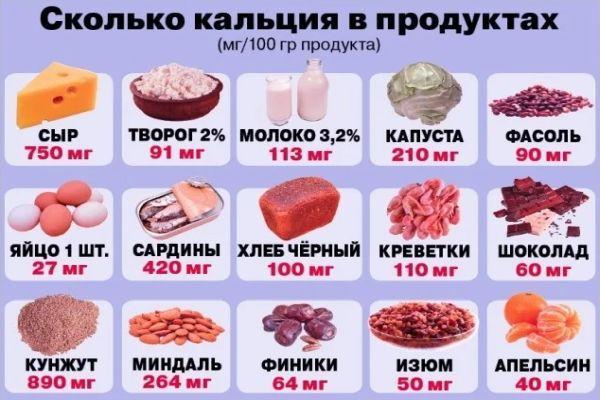
Временной окклюзии достигают при помощи силиконовых, коллагеновых заглушек, установленных в носослезный проток в зоне входного отверстия. Больным показана диета питания, богатая витаминами, включающая продукты, провоцирующие усиленное слюноотделение (фрукты, особенно цитрусовые, пряности). Для профилактики развития остеопороза (уменьшение плотности костной ткани) в рацион включают продукты с высоким содержанием кальция.

Медикаментозная терапия
Синдром преимущественно лечится кортикостероидами (Преднизолон), цитостатиками (Хорамбуцил, Циклофосфамид), противоопухолевыми средствами из группы моноклональных антител (Ритуксимаб). Для обеспечения системного действия в качестве альтернативы цитостатикам нередко применяют аминохинолиновые средства. Чтобы вылечить болезнь Шегрена, применяют фармацевтические препараты:
- Иммуномодулирующие.
- Стимуляторы продукции эндогенных желез (для наружного, местного применения).
- Искусственные слезы, содержащие в составе Гиалуронат натрия, Карбоксиметилцеллюлозу, Декстран.
- Глазные капли антибактериального действия и на основе аутологичной сыворотки.
- Иммунодепрессанты (местного действия, к примеру, Циклоспорин в виде офтальмологической эмульсии).
- Противовоспалительные средства нестероидного типа (для местного применения с целью устранения дискомфортных ощущений в области органов зрения) – Индометацин, Диклофенак. Препараты НПВП применяют с осторожностью из-за вероятного повреждения роговой глазной оболочки.
- Препараты, имитирующие слюнную жидкость, содержащие в составе Муцин, Карбоксиметилцеллюлозу.
Прием препарата Ацетилцистеина с муколитическим (секретолитическим), отхаркивающим действием устраняет избыточную сухость в зоне верхних дыхательных путей. Учитывая высокий риск развития вторичных грибковых (кандидозных) инфекций при синдроме Шегрена, для профилактики назначают терапию противогрибковыми средствами (Нистатин, Флуконазол).
Пациентам с симптомами поражения мышечной и суставной ткани прописывают препараты Гидроксихлорохин, Азатиоприн (иммуносупрессоры, оказывают противовоспалительное действие при системных заболеваниях), Метотриксат (цитостатик), Лефлуномид (противоревматическое средство), Сульфасалазин (сульфаниламидный, противовоспалительный препарат).
Оперативное вмешательство
Хирургическое вмешательство проводится на поздних стадиях при наличии осложнений – прободение роговицы на фоне длительно текущего сухого кератоконъюнктивита, развитие очага абсцесса в области околоушной железы на фоне прогрессирующего гнойного паротита (воспаление околоушной железы).
При остеонекрозе (очаговый некроз, отмирание ткани кости или сустава) проводится эндопротезирова
Синдром Шегрена Симптомы, диагностика, методы лечения и причины
Синдром Шегрена: введение
Синдром Шегрена — распространенное аутоиммунное заболевание, которое поражает железы тела, производящие слизь и влагу, такие как железы, производящие слезы и слюну. При аутоиммунном заболевании иммунная система организма ошибочно принимает здоровые ткани за чужеродных и потенциально опасных захватчиков и атакует их. Это вызывает воспаление желез, вырабатывающих влагу, и влияет на их способность нормально функционировать.
Синдром Шегрена может поражать железы, вырабатывающие влагу в глазах, рту, горле, носу, дыхательных путях, коже, пищеварительной системе и влагалище. У некоторых людей синдром Шегрена может поражать органы по всему телу, такие как легкие, почки, суставы, кровеносные сосуды и нервную систему.
Симптомы синдрома Шегрена возникают из-за аномальной сухости пораженных органов. Симптомы синдрома Шегрена включают сухость глаз, помутнение зрения, сухой кашель, сухость во рту и плохое состояние полости рта и зубов.Другие симптомы включают кожную сыпь и боль в суставах. При синдроме Шегрена могут возникать серьезные симптомы и осложнения, включая пневмонию. Дополнительные симптомы и дополнительную информацию об осложнениях см. В разделе «Симптомы синдрома Шегрена».
Существует два типа синдрома Шегрена. Первичный синдром Шегрена возникает сам по себе. Вторичный синдром Шегрена обычно более серьезен, потому что он возникает вместе с другими аутоиммунными заболеваниями, такими как волчанка и ревматоидный артрит. Вторичный синдром Шегрена с большей вероятностью, чем первичный синдром Шегрена, приведет к осложнениям.Около половины людей с синдромом Шегрена имеют первичный синдром Шегрена, а половина — вторичный синдром Шегрена.
Что именно вызывает синдром Шегрена, неизвестно. Считается, что синдром Шегрена может быть спровоцирован вирусной или бактериальной инфекцией. Также может быть генетическая связь с развитием синдрома Шегрена. Подавляющее большинство людей с синдромом Шегрена — женщины. Обычно это проявляется, когда человек за 40. Синдром Шегрена поражает все расы.
Диагностика синдрома Шегрена начинается с тщательного сбора анамнеза, включая симптомы, и завершения медицинского осмотра. Диагностическое обследование включает биопсию слюнной железы. При биопсии слюнной железы удаляются одна или несколько слюнных желез, вырабатывающих слюну. Затем их исследуют под микроскопом, чтобы найти характерные белые кровяные тельца, которые борются с инфекцией, типичными для синдрома Шегрена.
Глаза и рот также проверяются на сухость и степень сухости с помощью теста, который проверяет образование слезы.Сюда также входит осмотр глаз, который может включать в себя различные тесты, например, тест на остроту зрения для проверки остроты зрения. Тест на остроту зрения заключается в чтении диаграммы зрения, расположенной на определенном расстоянии в комнате. Тест поля зрения проверяет зрение в периферических (боковых) областях зрения.
Специальные глазные капли также могут использоваться для расширения зрачка глаза, чтобы врач мог смотреть прямо в глаза с помощью инструмента, называемого офтальмоскопом, и оценивать состояние сетчатки и зрительного нерва.Для выявления сухих пятен и повреждений роговицы (ссадина роговицы или язва роговицы) можно использовать специальные красители.
Неврологическое обследование проводится для оценки мышц, нервов и нервной системы, а также таких функций, как рефлексы, ощущения и боль, движение, равновесие, координация, зрение и слух. Кроме того, необходим тщательный стоматологический осмотр, чтобы оценить здоровье зубов и полости рта.
Диагностическое обследование может включать анализ крови, который определяет уровень антител, вырабатываемых организмом при синдроме Шегрена.Медицинское обследование может включать в себя широкий спектр тестов, включая тест на ревматоидный фактор (RF), полный анализ крови (CBC), C-реактивный белок и скорость оседания эритроцитов (ESR). Другие тесты проводятся для оценки общего состояния здоровья и помогают определить степень синдрома Шегрена и поражены ли другие органы, такие как почки или легкие. Они могут включать рентген грудной клетки, анализ мочи и функциональные тесты щитовидной железы.
Вполне возможно, что диагноз синдрома Шегрена может быть пропущен или отложен, потому что симптомы аналогичны симптомам других состояний, таких как ревматоидный артрит.Для получения дополнительной информации о заболеваниях и состояниях, которые могут имитировать синдром Шегрена, см. Неправильный диагноз синдрома Шегрена.
Лечение синдрома Шегрена различается в зависимости от типа и тяжести симптомов, наличия осложнений, возраста и истории болезни человека, а также других факторов. Синдром Шегрена нельзя вылечить, но можно лечить, чтобы уменьшить симптомы и осложнения. Лечение может включать в себя прием лекарств, хорошую гигиену полости рта и, возможно, операцию.Дополнительные сведения о лечении см. В разделе «Лечение синдрома Шегрена». …Больше »
Синдром Шегрена:
Синдром Шегрена — это аутоиммунное заболевание, при котором
иммунные клетки атакуют и разрушают железы, производящие слезы и слюну.
Синдром Шегрена — это тоже … больше о синдроме Шегрена.
Синдром Шегрена: Аутоиммунное заболевание, поражающее слезные протоки и другие железы.
Более подробная информация о симптомах,
причины и методы лечения синдрома Шегрена доступны ниже.
Синдром Шегрена: симптомы
Типы и тяжесть симптомов синдрома Шегрена различаются в зависимости от человека и типа синдрома Шегрена. Однако симптомы обычно развиваются медленно. Степень тяжести симптомов может варьироваться от легкой до тяжелой, а в некоторых случаях симптомы могут оставаться постоянными, ухудшаться или переходить в ремиссию. Вторичный синдром Шегрена с большей вероятностью, чем первичный синдром Шегрена, приведет к… другим симптомам »
Синдром Шегрена: лечение
Синдром Шегрена неизлечим, но при раннем выявлении и лечении можно уменьшить симптомы и минимизировать риск осложнений, а также вести нормальную и активную жизнь, насколько это возможно.Лечение синдрома Шегрена варьируется в зависимости от типа синдрома Шегрена, тяжести симптомов, наличия осложнений, возраста человека и истории болезни, а также других … больше методов лечения »
Синдром Шегрена: неправильный диагноз
Диагноз синдрома Шегрена может быть отложен или пропущен, поскольку не существует специального теста, который мог бы обнаружить это расстройство. Диагноз синдрома Шегрена может быть трудным и требует многочисленных анализов и оценок, прежде чем диагноз будет поставлен.Диагноз часто ставит специалист-иммунолог, который называется ревматологом.
Кроме того, симптомы являются общими для многих других … больше ошибочных диагнозов »
Симптомы синдрома Шегрена
См. Полный список из 68
симптомы синдрома Шегрена
Лечение синдрома Шегрена
См. Полный список из 75
лечение синдрома Шегрена
Домашняя диагностика
Домашнее медицинское обследование, связанное с синдромом Шегрена:
Синдром Шегрена поставлен неверно?
Синдром Шегрена: связанные истории пациентов
- Частота мочевого пузыря, жжение в глазах, сухость во рту, небольшая диарея
- Синдром Шегрена ?? / апс (антифосфолипидный синдром) ?? / фибромиалгия ?? / эндометриоз ??
- сухость глаз и усталость — долгая история болезни
- Сухие глаза, распад липидов и ветви деревьев
- Сухие глаза
- Сухие глаза, сухой нос, сухая кожа, постоянная жажда — поможет?
- Усталость, сухая кожа, кольца для глаз (обезвоживание?)
- Помогите! Без зуда, сухости, красных шишек!
- Синдром Шегрена
- MS или Sjogrens
- ВИЧ / ЗППП от сухого движения?
- Сухие глаза / Проблемы с желудком?
- Сухие зудящие пятна
- HELPLESS, проблемы с деснами, сухость во рту, сухие глаза.
- Красные пятна на языке, сухие и царапающие глаза
- Одышка, сухость во рту и глазах, усталость, кожный зуд, спазмы в животе и т. Д.
- Шегренс, фибромиалгия и хирургия
- сухой слизи каждый день в течение года
- Помогите пожалуйста? Шегрена ???
- Красные глаза уже несколько лет — Сухие глаза причина?
Синдром Шегрена: смертельные случаи
Узнайте больше о смертях и синдроме Шегрена.
Альтернативные методы лечения синдрома Шегрена
Альтернативные методы лечения или домашние средства, которые были перечислены в различных источниках как потенциально полезные при синдроме Шегрена, могут включать:
Типы синдрома Шегрена
Подробнее о Типах синдрома Шегрена
Диагностические тесты для синдрома Шегрена
- Тест Ширмера 1 — тест на влажность век
- Тест Ширмера 2 — тест на влажность носа
- Тесты окрашивания пятен для глаз
- Роза бенгальская
- Лиссаминовый зеленый
- еще тесты… »
См. Полный список из 18
диагностические тесты для синдрома Шегрена
Синдром Шегрена: осложнения
Просмотрите возможные медицинские осложнения, связанные с синдромом Шегрена:
Причины синдрома Шегрена
См. Полный список из 16
причины синдрома Шегрена
Дополнительная информация о причинах синдрома Шегрена:
Болезни, связанные с синдромом Шегрена
Изучите причины этих заболеваний, которые похожи на синдром Шегрена или связаны с ним:
Синдром Шегрена: недиагностированные состояния
Часто недиагностируемые болезни по смежным медицинским категориям:
Синдром Шегрена: врачи-исследователи и специалисты
Врачи и специалисты в области научных исследований:
Другие услуги врача, терапевта и специалиста по исследованию:
Доказательные медицинские исследования синдрома Шегрена
Медицинские исследовательские статьи, связанные с синдромом Шегрена, включают:
Щелкните здесь, чтобы найти больше доказательных статей о базе данных TRIP
Синдром Шегрена: анимации
Больше анимаций и видеороликов о синдроме Шегрена
Прогноз при синдроме Шегрена
Прогноз для синдрома Шегрена:
Не опасно для жизни.Не сокращает жизнь. Пожизненное лечение.
Подробнее о прогнозе синдрома Шегрена
Исследование синдрома Шегрена
Посетите наши исследовательские страницы, чтобы узнать о текущих исследованиях по лечению синдрома Шегрена.
Клинические испытания синдрома Шегрена
На веб-сайте ClinicalTrials.gov, расположенном в США, приводится информация о федеральных
и частные клинические испытания с участием людей-добровольцев.
Некоторые из клинических испытаний, перечисленных в ClinicalTrials.gov для синдрома Шегрена включают:
См. Полный список из 28
Клинические испытания синдрома Шегрена
Статистика синдрома Шегрена
Синдром Шегрена: общие темы по теме
Типы синдрома Шегрена
Доски сообщений о синдроме Шегрена
Связанные форумы и медицинские истории:
Интерактивные форумы с пользователем
Прочтите о другом опыте, задайте вопрос о синдроме Шегрена или ответьте на чей-нибудь вопрос на наших досках сообщений:
Выдержки из статьи о синдроме Шегрена
Страница информации о синдроме Шегрена NINDS: NINDS (Отрывок)
Синдром Шегрена — это аутоиммунное заболевание, при котором
иммунные клетки атакуют и разрушают железы, производящие слезы и слюну.Синдром Шегрена также связан с ревматическими заболеваниями, такими как
ревматоидный артрит.
(Источник: выдержка со страницы информации о синдроме Шегрена NINDS: NINDS)
Вопросы и ответы о синдроме Сджгрена: НИАМС (выдержка)
Синдром Шегрена (ШОУ-ухмылка) — это аутоиммунный
болезнь — то есть болезнь, при которой иммунная система противостоит
собственные клетки организма. При синдроме Шегрена иммунная система нацелена на
железы, производящие влагу, и вызывают сухость во рту и глазах.Могут быть затронуты и другие части тела, в результате чего
спектр возможных симптомов.
(Источник: отрывок из книги «Вопросы и ответы о синдроме Сджгрена»: NIAMS)
Заболевания соединительной ткани: NWHIC (Выдержка)
Синдром Сджгрена (также называемый
болезнь «) — хроническая, медленно прогрессирующая неспособность секретировать
слюна и слезы. Это может произойти самостоятельно или при ревматоидном артрите.
склеродермия, или системная красная волчанка. Девять из 10 случаев
возникают у женщин, чаще всего в среднем возрасте или около него.(Источник: выдержка из книги «Заболевания соединительной ткани: NWHIC»)
Старение и ваши глаза — Страница возраста — Информация о здоровье: NIA (Выдержка)
Сухие глаза возникают, когда слезные железы не производят достаточно слез или
слезы низкого качества. Сухие слезы могут вызывать дискомфорт, вызывать зуд,
жжение или даже потеря зрения. Ваш глазной врач может предложить использовать
увлажнитель воздуха
.
Симптомы синдрома Шегрена — RightDiagnosis.com
Симптомы синдрома Шегрена: Введение
Типы и тяжесть симптомов синдрома Шегрена различаются в зависимости от человека и типа синдрома Шегрена. Однако симптомы обычно развиваются медленно. Степень тяжести симптомов может варьироваться от легкой до тяжелой, а в некоторых случаях симптомы могут оставаться постоянными, ухудшаться или переходить в ремиссию. Вторичный синдром Шегрена с большей вероятностью, чем первичный синдром Шегрена, приведет к осложнениям.Симптомы обычно появляются у взрослых в возрасте от 40 лет.
Симптомы возникают из-за повреждения желез, вырабатывающих влагу, и могут поражать глаза, рот, горло, нос, дыхательные пути, кожу, пищеварительную систему и влагалище. У некоторых людей симптомы синдрома Шегрена могут поражать органы по всему телу, такие как легкие, почки, суставы, кровеносные сосуды и нервную систему.
Симптомы, поражающие глаза, включают сухие красные и зудящие глаза. Также могут возникать нечеткое зрение и светобоязнь (чувствительность к свету).Симптомы, поражающие нос, рот, горло и дыхательные пути, включают сухость во рту, сухой кашель, затрудненное глотание и изменение вкуса. Сухость во рту может привести к таким осложнениям, как кариес, а также к развитию молочницы. Из-за сухости носа также могут возникать носовые кровотечения.
Синдром Шегрена также вызывает дополнительные распространенные симптомы. К ним относятся кожная сыпь, боль в суставах, онемение и покалывание в лице, пальцах рук и ног и усталость. Симптомы также могут включать проблемы с почками, пищеварением и щитовидной железой, а также сухость влагалища.
Серьезные осложнения синдрома Шегрена могут включать развитие синдрома запястного канала, пневмонии и лимфомы …. подробнее о синдроме Шегрена »
Симптомы синдрома Шегрена
Список признаков и симптомов, упомянутых в различных источниках
для синдрома Шегрена включает 68
симптомы, перечисленные ниже:
Симптомы исследования и диагностика синдрома Шегрена:
Синдром Шегрена: проверка симптомов
Просмотрите доступные средства проверки этих симптомов синдрома Шегрена:
Синдром Шегрена: анкеты для оценки симптомов
Просмотрите доступные анкеты для оценки симптомов синдрома Шегрена:
Синдром Шегрена: осложнения
Просмотрите медицинские осложнения, возможно связанные с синдромом Шегрена:
Диагностическое тестирование
Диагностическое обследование заболеваний, связанных с синдромом Шегрена:
.
Диагностика синдрома Шегрена — RightDiagnosis.com
Список диагностических тестов для синдрома Шегрена:
Перечень медицинских анализов
упоминается в различных источниках как
используется в диагностике синдрома Шегрена
включает:
Обсуждение тестов и диагностики синдрома Шегрена:
Врач сначала подробно изучит историю болезни,
что включает в себя вопросы об общем состоянии здоровья, симптомах, семье
история болезни, употребление алкоголя, курение или употребление наркотиков или
лекарства.Врач также проведет полный медицинский осмотр, чтобы проверить
для других признаков Sjgren’s.
У вас тоже могут быть тесты. Сначала врач захочет
чтобы проверить свои глаза и рот, чтобы увидеть, не вызывает ли болезнь Сджгрена ваше
симптомы и насколько серьезна проблема. Затем врач может сделать другие
тесты, чтобы увидеть, есть ли болезнь в других частях тела.
Обычные тесты для глаз и рта
Тест Ширмера — Этот тест измеряет слезы, чтобы увидеть
как работает слезная железа.Это можно сделать двумя способами:
Ширмер I, врач подкладывает тонкие бумажные полоски под нижние веки
и измеряет количество влаги на бумаге через 5 минут.
Люди с синдромом Сигрена обычно производят менее 8 миллиметров
слезы. Тест Ширмера II аналогичен, но врач использует ватную
мазок для стимуляции слезоточивого рефлекса в носу.Окрашивание жизненно важными красителями (бенгальская роза или лиссамин
зеленый) — Испытания показывают, сколько повреждений нанесла сухость
поверхность глаза.Врач капает каплю жидкости, содержащей
краска в нижнее веко. Эти капли окрашивают поверхность
глаз, выделяя любые участки травмы.Исследование щелевой лампы — Этот тест показывает, насколько серьезны
сухость есть и воспаляется ли внешняя часть глаза. An
офтальмолог (окулист) использует оборудование, увеличивающее до
внимательно осмотрите глаз.Осмотр рта — Врач будет искать во рту
признаки сухости и посмотреть, есть ли какие-либо из основных слюнных желез
опухшие.Признаки сухости включают сухость и липкость во рту; полости;
густая слюна или ее отсутствие; гладкий вид на язык; покраснение в
рот; сухие потрескавшиеся губы; и язвочки в уголках рта.
Врач также может попытаться взять образец слюны, чтобы узнать, сколько
железы производят и проверяют его качество.Биопсия губы слюнной железы — Этот тест
лучший способ узнать, вызвана ли сухость во рту болезнью Сджгрена.
синдром. Врач удаляет крошечные второстепенные слюнные железы из
внутренняя часть нижней губы и исследует их под микроскопом.Если
железы содержат лимфоциты определенного образца, тест
положительный результат на синдром Шегрена.
Поскольку существует множество причин сухости глаз и сухости во рту,
врач примет во внимание другие возможные причины. Как правило, вы
считаются имеющими определенную болезнь Сигрена, если у вас сухие глаза, сухие
рта и положительный результат биопсии губы. Но врач может решить сделать
дополнительные тесты, чтобы увидеть, затронуты ли другие части тела.
Эти тесты могут включать
Стандартные анализы крови — Врач возьмет кровь
образцы для проверки анализа крови и уровня сахара в крови, а также чтобы увидеть, как
печень и почки работают.Иммунологические тесты — Эти анализы крови проверяют наличие
антитела, обычно обнаруживаемые в крови людей с болезнью Сигрена.
синдром. Например:Антитиреоидные антитела образуются при
антитела мигрируют из слюнных желез в щитовидную железу.
Антитиреоидные антитела вызывают тиреоидит (воспаление
щитовидная железа), распространенная проблема у людей с болезнью Сигрена.Иммуноглобулины и гамма-глобулины являются
антитела, которые есть у всех в крови, но люди с синдромом Сигрена
обычно их слишком много.Ревматоидные факторы (РФ) обнаружены в крови
людей с ревматоидным артритом, а также людей с
Sjgren’s. Могут быть обнаружены вещества, известные как криоглобулины; эти
указывают на риск лимфомы.Аналогичным образом наличие антинуклеарных антител
(ANA) может указывать на аутоиммунное заболевание, включая
Sjgren’s.антитела Сигрена, называются SS-A (или
SS-Ro ) и SS-B (или SS-La ), являются специфическими
антинуклеарные антитела, распространенные у людей с болезнью Сигрена.Однако вы
может иметь Sjgren без этих ANA.Рентген грудной клетки — болезнь Шигрена может вызвать воспаление в
легкие, поэтому врач может сделать рентген, чтобы проверить
их.Общий анализ мочи — Врач, вероятно, проверит
образец мочи, чтобы увидеть, насколько хорошо работают почки.
(Источник: отрывок из книги «Вопросы и ответы о синдроме Сджгрена»: NIAMS)
Диагностика синдрома Шегрена: обзоры медицинских новостей:
Следующие медицинские новости
имеют отношение к вопросам диагностики и неправильного диагноза синдрома Шегрена:
»Следующая страница: Признаки синдрома Шегрена
Медицинские инструменты и изделия:
Инструменты и услуги:
Медицинские изделия:
Форумы и доски сообщений
- Задайте или ответьте на вопрос в досках:
.
Ошибочный диагноз синдрома Шегрена — RightDiagnosis.com
Неправильный диагноз синдрома Шегрена
Диагноз синдрома Шегрена может быть отложен или пропущен, потому что нет специального теста, который мог бы обнаружить это расстройство. Диагноз синдрома Шегрена может быть трудным и требует многочисленных анализов и оценок, прежде чем диагноз будет поставлен. Диагноз часто ставит специалист-иммунолог, который называется ревматологом.
Кроме того, симптомы являются общими для многих других болезней и расстройств.К ним относятся ревматоидный артрит, волчанка, фибромиалгия, синдром хронической усталости и побочные эффекты лекарств …. подробнее о синдроме Шегрена »
Синдром Шегрена ошибочный диагноз:
Синдром Шегрена может быть трудно диагностировать, потому что основные симптомы, сухость во рту и сухость глаз, могут быть вызваны множеством других факторов, включая многие распространенные лекарства …. подробнее о синдроме Шегрена »
Список альтернативных диагнозов синдрома Шегрена:
Для диагностики синдрома Шегрена:
следующий список условий
были упомянуты в источниках
как возможные альтернативные диагнозы
следует учитывать в процессе диагностики синдрома Шегрена:
Заболевания, для которых синдром Шегрена может быть альтернативным диагнозом
Другие заболевания, при которых синдром Шегрена
указан как возможная альтернатива
Диагностика в их списки включают:
Синдром Шегрена: скрытые причины ошибочно диагностированы?
Причины синдрома Шегрена могут включать следующие заболевания:
Синдром Шегрена: недиагностированные состояния
Обычно недиагностируемые состояния в связанных областях могут включать:
Резюме медицинских новостей о неправильном диагнозе синдрома Шегрена:
Следующие медицинские новости
имеют отношение к ошибочной диагностике синдрома Шегрена:
Общие статьи о неправильном диагнозе
Прочтите эти общие статьи с обзором ошибочной диагностики.
О ошибочном диагнозе:
При проверке ошибочного диагноза синдрома Шегрена
или подтверждение диагноза синдрома Шегрена,
полезно рассмотреть какие еще
медицинские условия могут быть возможны неправильный диагноз или другая альтернатива
условия, относящиеся к диагностике.
Эти альтернативные диагнозы синдрома Шегрена могут уже иметь
был рассмотрен вашим доктором или может быть рассмотрен как возможный
альтернативные диагнозы или кандидаты на неправильный диагноз синдрома Шегрена.Для общего обзора вопросов, связанных с неправильной диагностикой всех заболеваний,
см. Обзор ошибочного диагноза.
.
