Лечение гипогонадизма в Екатеринбурге — записаться к эндокринологу клиники «УРО-ПРО»
Классификация и причины развития гипогонадизма
Синтез мужских половых гормонов и тестостерона в частности – это сложный процесс, который регулируется различными механизмами. В зависимости от конкретных нарушений выделяют несколько видов гипогонадизма.
При первичном гипогонадизме нарушается процесс выработки тестостерона в яичках. Причинами данного состояния могут быть:
- Генетические аномалии (синдром Кляйнфельтера, врожденная анорхия, синдром маскулинизации).
- Анатомические особенности (неопущение или эктопия яичек).
- Сопутствующие заболевания (вирусные или бактериальные орхиты, травмы яичек, опухоли, перекрут, аутоиммунные процессы и др.).
- Проведенное лечение (хирургическое удаление яичек, длительный прием некоторых групп лекарственных препаратов).
- Прием некоторых лекарственных препаратов, применение химиотерапии, лучевой терапии и др.
При вторичном гипогонадизме изменения затрагивают гипоталамус и гипофиз. Данные органы регулируют процесс выработки тестостерона посредством лютеинизирующего гормона, фолликулостимулирующего гормона, рилизинг-гормона и других веществ. Причинами вторичного гипогонадизма могут быть:
- Опухоли гипофиза.
- Травмы головного мозга.
- Генетические мутации (синдром Калмана и др.).
- Пустое «турецкое седло».
- Дефицит рилизинг-гормона.
- Дефицит лютеинизирующего гормона.
- Гиперпролактинемия.
Кроме того, выделяют смешанный гипогонадизм, при котором нарушается процесс синтеза тестостерона в яичках и изменяется активность гипофиза и гипоталамуса. Данная форма часто встречается у пожилых людей, а также у пациентов, которые страдают ожирением.
Еще одним видом гипогонадизма является состояние, при котором отмечается нечувствительность органов-мишеней к мужским половым гормонам. Эта разновидность заболевания встречается достаточно редко и характерна для таких заболеваний, как синдром Рейфенштейна, болезнь Кеннеди и др.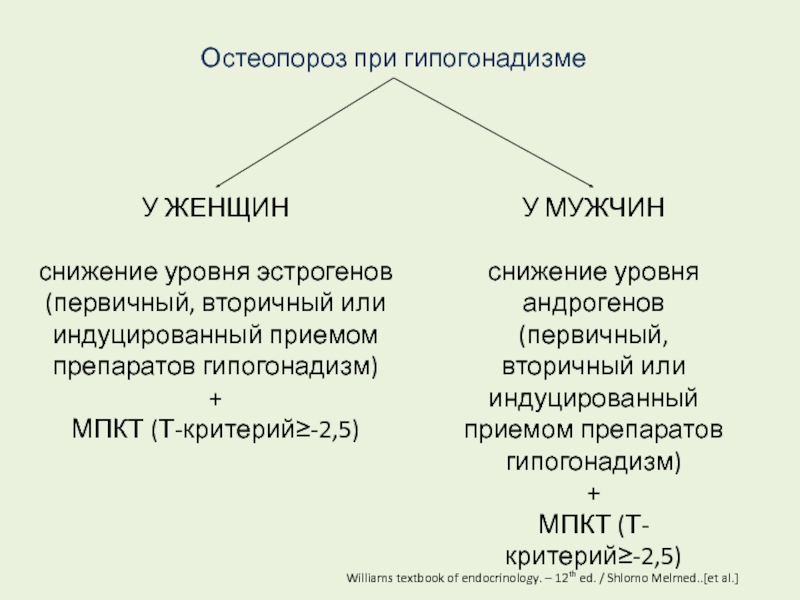
Клинические проявления
Симптомы гипогонадизма не всегда являются специфичными и могут сильно варьировать у каждого пациента. В большинстве случаев среди ранних клинических проявлений отмечается снижение либидо, резкие перепады настроения, плохой сон, быстрая утомляемость, раздражительность. Однако при постановке диагноза врач ориентируется на три главных признака:
- Снижение сексуальной активности (либидо).
- Снижение силы эрекции.
- Снижение количества утренних эрекций.
Также в клинической картине могут отмечаться такие симптомы, как небольшой размер яичек, нарушение полового созревания, ожирение, снижение мышечной массы, приливы, повышенная хрупкость костей.
Методы диагностики и лечения
Ведущим методом в выявлении гипогонадизма является лабораторная диагностика, а именно определение уровня тестостерона в крови. Дополнительно врач может назначить анализы и на другие гормоны, которые могут изменяться при данном заболевании. При постановке диагноза учитываются жалобы пациента, анамнез, сопутствующая патология, результаты антропометрических изменений. В некоторых случаях требуется применять более сложные методы диагностики, например, МРТ гипофиза с целью исключения опухолей данной локализации.
Лечение гипогонадизма проводится консервативными методами. В зависимости от клинической картины и причин заболевания могут применяться различные группы гормональных препаратов. Наибольшее распространение получила тестостерон-заместительная терапия — с ее помощью удается восстановить нормальный уровень гормона и устранить тем самым проявления гипогонадизма. Такое лечение требует регулярного контроля и коррекции дозы при необходимости.
Кроме того, врач может назначать препараты из группы модуляторов рецепторов эстрогена, ингибиторов ароматазы, ХГЧ и др. Важное значение в лечении гипогонадизма имеют мероприятия по снижению массы тела и устранение сопутствующей патологии, которая влияет на процессы синтеза тестостерона.
Осложнения
Если пациент не обращается за медицинской помощью, то с большой долей вероятности гипогонадизм приведет к развитию серьезных осложнений, среди которых:
Аналогичные осложнения могут развиваться и в тех случаях, когда пациент занимается самолечением. Терапия гипогонадизма требует квалифицированного подхода, четкого контроля, подбора оптимального препарата и его дозировки. Именно поэтому при появлении симптомов заболевания необходимо сразу обратиться к врачу и следовать всем его рекомендациям.
Гипогонадизм у мужчин и женщин, лечение гипогонадизма в Самаре и Тольятти. Гипогонадотропный гипогонадизм.
Гипогонадизм – патологическое состояние, вызванное недостаточностью функций половых желез, которая обусловлена их эндокринными нарушениями. Эта патология характеризуется недоразвитием репродуктивных органов и вторичных половых признаков. Гипогонадизм сопровождается нарушениями обменных процессов, сердечно-сосудистыми патологиями и нарушениями строения скелета.
Классификация гипогонадизма
Гипогонадизм может быть первичным или вторичным.
Диагноз первичный гипогонадизм ставится в случае непосредственного поражения половых желез (яичек или яичников). Это может произойти вследствие генетических отклонений, нарушений внутриутробного развития, травмы, воспалительного или опухолевого процесса.
Вторичный гипогонадизм связан с нарушениями функций гипоталамо-гипофизарной системы вследствие врожденной патологии, травматического поражения, опухолевого или воспалительного процесса. Вторичный гипогонадизм у женщин часто развивается как следствие массивной кровопотери при родах.
Врожденные формы первичного гипогонадизма проявляются уже в детском возрасте и сопровождаются психическим инфантилизмом. У больных с вторичным гипогонадизмом отмечаются сопутствующие психические расстройства.
Гипогонадизм у мужчин может быть гипогонадотропным, нормогонадотропным или гипергонадотропным. Первичное поражение тканей яичек в сочетании с повышенной секрецией гонадотропных гормонов приводят к развитию гипергонадотропной формы заболевания. Нормогонадотропный гипогонадизм вызывается ослабленной эндокринной функцией яичек в сочетании с нормальным уровнем гонадотропина. На фоне пониженной секреции гонадотропных гормонов развивается гипогонадотропный гипогонадизм.
Симптомы гипогонадизма
Симптомы гипогонадизма и степень их выраженности зависят от возраста, в котором возникло заболевание и степени гормональной недостаточности. Патологии, возникшие в детском возрасте сопровождаются недоразвитием внешних и внутренних половых органов. Формирование скелета, вторичного волосяного покрова, голосового аппарата и жировой ткани приближается к типу, характерному для противоположного пола.
Гипогонадизм, возникший во время и после полового созревания характеризуется сохранением сформировавшихся половых признаков с их последующей регрессией и атрофией половых желез. Приобретенный гипогонадизм у мужчин приводит к эректильной дисфункции, бесплодию, сопровождается общей слабостью и уменьшением мышечной силы. Женский гипогонадизм, приобретенный в репродуктивным возрасте проявляется нарушениями менструального цикла до его полного угасания. На более поздних стадиях развития отмечается регрессия вторичных половых признаков и атрофия яичников.
Среди основных причин развития гипогонадизма – генетические аномалии, химико-токсические воздействия, травмы, инфекционные заболевания, радиоактивное облучение, хирургическая кастрация, опухолевые процессы.
Диагностика гипогонадизма
Для постановки диагноза производится сбор и анализ данных анамнеза, исследование общего статуса, обследование гениталий, оценка степени полового созревания и определение костного возраста. В обязательном порядке необходимо изучение кариотипа, исследование гормонального фона, МРТ головного мозга.
Лечение гипогонадизма
Пациентам, у которых выявлен гипогонадизм назначается постоянное лечение гормональными препаратами. В зависимости от формы заболевания пациенту назначается заместительная гормональная терапия препаратами половых гормонов или гонадотропинов. Своевременное выявление и правильное лечение гипогонадизма приводит к улучшению самочувствия пациентов, постепенному восстановлению половой функции. Лечение гипогонадизма должно осуществляться под контролем уролога и эндокринолога. При некоторых формах вторичного гипогонадизма у мужчин возможно восстановление нормального сперматогенеза.
Синдром гипогонадизма у мужчин: взгляд уролога
| Дмитрий Геннадьевич Курбатов Д.м.н., проф., руководитель отделения андрологии и урологии ФГУ «Эндокринологический научный центр Росмедтехнологий» [email protected] | |
| Роман Викторович Роживанов К.м.н., врач эндокринолог-андролог, ст. науч. сотр. отделения андрологии и урологии ФГУ «Эндокринологический научный центр Росмедтехнологий» |
С давних времен известно, что для нормальной работы мужского организма необходимо наличие сохранной функции яичек, ведь при нарушении их деятельности или удалении органа развиваются тяжелые соматические заболевания, не только ухудшающие половую функцию и снижающие качество жизни, но и сокращающие ее продолжительность. Так, у евнухов отмечается выраженное ожирение, дислипидемия, увеличивается риск развития атеросклероза, ишемической болезни сердца и многих других грозных заболеваний. Кроме того, все больше внимания уделяется урологическим проявлениям снижения функции яичек, в том числе эректильной дисфункции, бесплодию, недоразвитию наружных половых органов (микропенис), а в последние годы – и заболеваниям предстательной железы (ПЖ).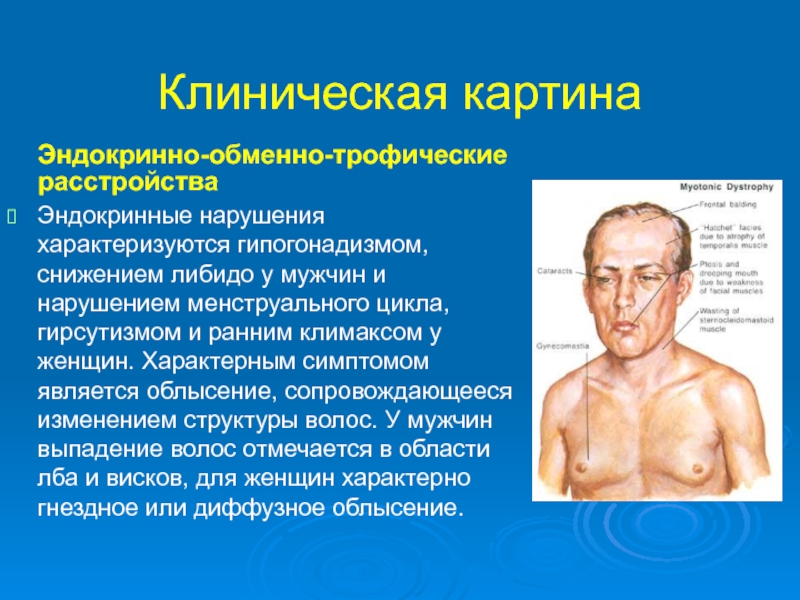
Для описания данного состояния используется множество определений: андрогенный дефицит, тестикулярная недостаточность, но наиболее удачным и принятым международными сообществами эндокринологов и урологов определением является синдром гипогонадизма у мужчин – клинический и/или лабораторный синдром, обусловленный снижением секреции половых гормонов яичками.
В зависимости от патогенеза синдром гипогонадизма у мужчин разделяют на:
- гипергонадотропный или первичный (типичным примером является анорхизм),
- гипогонадотропный или вторичный (типичный пример – синдром Каллмана или состояния, возникающие вследствие удаления опухолей гипофиза),
- нормогонадотропный (как правило, это смешанная форма гипогонадизма), типичным примером является гипогонадизм, развивающийся у мужчин с ожирением или по мере увеличения возраста.
Данные по частоте встречаемости как первичного, так и вторичного гипогонадизма у мужчин базируются на распространенности основных причин его развития. Так, анорхизм встречается у 3–5% мальчиков с отсутствием яичек в мошонке. Синдром Клайнфельтера (генетическое заболевание, для которого характерен первичный гипогонадизм) встречается у 1 из 500 мальчиков, а синдром Каллмана (заболевание гипофиза, при котором развивается вторичный гипогонадизм) – у 1 из 5000. Распространенность возрастного гипогонадизма колеблется в пределах 10–50% в зависимости от возрастной группы. В Массачусетском исследовании пожилых мужчин (1994) было установлено, что уровень биодоступного тестостерона начинает снижаться уже с 30–35 лет со скоростью около 2–3% в год, а общего – с 50–55 лет на 0,8–1,6% в год. Схожие изменения получены и в других исследованиях. Распространенность гипогонадизма при ожирении точно не установлена, но по данным ФГУ «Эндокринологический научный центр» она достигает 30–50%.
Гипергонадотропный гипогонадизм обусловлен снижением или полным отсутствием андрогенсекретирующей функции яичек, вследствие их поражения патологическим процессом, а гипогонадотропный гипогонадизм – снижением или полным выпадением гонадотропной стимуляции яичек. При возрастном гипогонадизме происходит снижение продукции тестостерона яичками вследствие ухудшения их функции, апоптоза клеток Лейдига, ишемических изменений паренхимы яичек и, возникающих на фоне увеличения возраста, гипоталамо-гипофизарных нарушений.
При возрастном гипогонадизме происходит снижение продукции тестостерона яичками вследствие ухудшения их функции, апоптоза клеток Лейдига, ишемических изменений паренхимы яичек и, возникающих на фоне увеличения возраста, гипоталамо-гипофизарных нарушений.
В зависимости от времени возникновения выделяют: препубертатный и постпубертатный гипогонадизм. Следует отметить, что для препубертатного гипогонадизма характерны высокий рост, евнухоидные пропорции тела, распределение жира по женскому типу, гинекомастия, отсутствие оволосения, высокий тембр голоса и недоразвитие половых органов (микропенис). Для постпубертатного гипогонадизма характерно снижение половой функции и тургора яичек, развитие соматических синдромов.
К развитию первичного гипогонадизма приводят: синдром Клайнфельтера, анорхизм, травмы, облучение, химиотерапия по поводу рака, а также другие токсические поражения яичек, поздно леченый крипторхизм. К развитию вторичного – синдромы Каллмана (дефицит ЛГ и ФСГ в сочетании с аносмией), «фертильного евнуха» (изолированный дефицит ЛГ), опухоли гипофиза и гипоталамуса, их хирургическое лечение или лучевая терапия, кровоизлияния в опухоли.
Учитывая, что биологически активной является фракция свободного тестостерона, полноценная оценка андрогенного статуса пациента, особенно в спорных ситуациях, должна включать в себя не только определение в крови уровней ЛГ, ФСГ и общего тестостерона, но и глобулина, связывающего половые гормоны, или свободного тестостерона.
Диагноз заболевания и его конкретной формы устанавливают на основании характерной клинической картины, подтвержденной данными лабораторного обследования (схема 1).
Схема 1. Диагностический алгоритм синдрома гипогонадизма
Основная симптоматика гипогонадизма хорошо известна и подробно описана в литературе. Необходимо лишь подчеркнуть, что, к сожалению, нет какого-либо одного-двух строго специфических симптомов данного состояния, поэтому клиническая картина часто вовремя не распознается или замаскировывается другими соматическими проявлениями. К урологам больные чаще обращаются с жалобами сексуального характера. При этом известно, что эректильная дисфункция (ЭД) и снижение либидо могут быть единственным проявлением гипогонадизма, а при скрининговых обследованиях дефицит тестостерона выявляется у 18,3–30% больных с ЭД (Schulman С. и соавт., 2006; Yassin и соавт., 2006; Дедов И.И., 2006).
К урологам больные чаще обращаются с жалобами сексуального характера. При этом известно, что эректильная дисфункция (ЭД) и снижение либидо могут быть единственным проявлением гипогонадизма, а при скрининговых обследованиях дефицит тестостерона выявляется у 18,3–30% больных с ЭД (Schulman С. и соавт., 2006; Yassin и соавт., 2006; Дедов И.И., 2006).
Основными задачами терапии синдрома гипогонадизма у мужчин являются: полное устранение дефицита тестостерона – восстановление или развитие вторичных половых признаков, либидо и эрекции, повышение мышечной силы, лечение или профилактика остеопороза, устранение сопутствующих соматических синдромов, депрессии, восстановление фертильности.
Согласно рекомендациям ISA, ISSAM, EAU, EAA и ASA по выявлению, лечению и мониторированию гипогонадизма у мужчин (2008), его устранение достигается назначением терапии препаратами тестостерона. Основными различиями между препаратами служат особенности их фармакокинетики, а также спектр фармакодинамической активности.
На сегодняшний день в России представлены следующие препараты: пероральная и инъекционная форма тестостерона ундеканоата, смеси эфиров тестостерона для парентеральной терапии и гелевая форма тестостерона. Ранее широко использовавшийся метилтестостерон, который является алкилированным препаратом тестостерона, разработанным для пероральной терапии, в настоящее время не применяется в связи с высокой гепатотоксичностью. Тестостерона ундеканоат для перорального приема лишен гепатотоксичности и в терапевтических дозах не угнетает эндокринную функцию яичек и сперматогенез. Однако недостатками препарата служат его относительно слабое андрогенное действие, а так же многократность приема. Препараты смесей эфиров тестостерона для парентеральной терапии являются наиболее распространенными, так как их состав позволяет добиться быстрого и продолжительного эффекта. Обычная схема их применения – по 1 мл внутримышечно 1 раз в 3 нед. Недостаток этих препаратов заключается в возникновении супрафизиологических пиков концентрации тестостерона в первые несколько дней после инъекции. Препарат тестостерона ундеканоат для парентерального введения не дает подобных пиков концентрации тестостерона и применяется путем внутримышечных инъекций 1 раз в 3 мес. Гель, содержащий тестостерон, наносится непосредственно на кожу ежедневно.
Препарат тестостерона ундеканоат для парентерального введения не дает подобных пиков концентрации тестостерона и применяется путем внутримышечных инъекций 1 раз в 3 мес. Гель, содержащий тестостерон, наносится непосредственно на кожу ежедневно.
Для устранения гипогонадизма (за исключением гипергонадотропного) при необходимости репродуктивной реабилитации возможно так же применение терапии препаратами гонадотропинов. Для этих целей используются препараты хорионического гонадотропина, лютеинизирующего и фолликулостимулирующего гормонов, которые назначаются курсом на период до 3–6 мес. Дозу препаратов выбирают исходя из результатов серийных определений уровня тестостерона в сыворотке крови и контрольных исследований спермограммы. Мужчины с исходным объемом яичек более чем 4 см3 имеют лучший прогноз для восстановления фертильности.
Наряду с препаратами тестостерона и гонадотропинов потенциальными кандидатами на роль средств для устранения гипогонадизма являются антиэстрогены, а также препараты дигидротестостерона и дегидроэпиандростерона, однако к настоящему времени проведено недостаточное число клинических исследований.
На фоне терапии у больных с гипогонадизмом устраняются основные проявления данного состояния, развиваются и поддерживаются вторичные половые признаки. Доказано, что терапия тестостероном эффективно восстанавливает эректильную функцию у большинства пациентов с ЭД, обусловленной гипогонадизмом, при этом лечение тестостероном может рассматриваться как терапия 1-й линии. Эффективность лечения обусловлена тем, что тестостерон оказывает комплексное действие: нормализует функцию эндотелия и стимулирует секрецию оксида азота, улучшает артериальный приток к кавернозным артериям, усиливает сократимость бульбокавернозных мышц и увеличивает интракавернозное давление. Кроме того, по нашим данным, а также данным некоторых зарубежных исследователей было доказано, что применение тестостерона восстанавливает веноокклюзионную функцию у мужчин с гипогонадизмом и веногенной ЭД.
Что касается ПЖ, основного «фактора страха» для специалистов, то в настоящее время отсутствуют данные о том, что терапия андрогенами стимулирует развитие доброкачественной гиперплазии или рака ПЖ (РПЖ) (Лоран О.Б., Сегал А.С., 1999; Hermann M., Berger P., 1999; Morales A., Lunenfeld B., 2002; Dean J.D. и соавт., 2004; Rhoden E.L., Morgentaler A., 2005; Wang C. и соавт., 2007). Так, установлено, что распространенность, как доброкачественной гиперплазии, так и РПЖ увеличивается с возрастом, при этом уровень тестостерона снижается. Отсутствует связь между объемом ПЖ и уровнем тестостерона в крови, как у эугонадных мужчин, так и при гипогонадизме.
В работе, проведенной группой по изучению эндогенных половых гормонов и РПЖ (2008), были проанализированы результаты 18 проспективных исследований у 3886 больных с РПЖ и 6438 здоровых мужчин.
Были исследованы уровни большинства половых гормонов (тестостерона, дигидротестостерона, дегидроэпиандростерона сульфата, андростендиона и эстрадиола), что позволило прийти к выводу об отсутствии связи этих гормонов с риском развития рака.
Заместительная терапия андрогенами не влияет на объем ПЖ и уровень простатического специфического антигена (ПСА) в крови, и не ухудшает максимальную скорость потока мочи (Роживанов Р.В., 2010). Так же установлено, что терапия тестостероном не увеличивает риск развития рака в железе, в связи с повышением индекса апоптоза и атрофии и снижением соотношения эпителиальных/ стромальных клеток в периферических зонах ПЖ, основных зонах развития злокачественного процесса (Efesoy O., 2010).
Однако низкий уровень тестостерона в крови ассоциируется с более злокачественным течением и худшим прогнозом РПЖ (Schatzl G. и соавт., 2000; Liu C.C., 2006), и взаимосвязан с подтвержденным диагнозом РПЖ (GarciaCruz E., 2010). Мужчины с уровнем тестостерона ниже 200 нг/дл (7 нмоль/л) в 3 раза чаще умирают от РПЖ (Massengill J.C., 2003; Kratzik C., 2006), нежели чем пациенты без гипогонадизма. Наличие манифестного РПЖ является абсолютным противопоказанием к назначению терапии андрогенами, кроме того, тестостерон может стимулировать прогрессирование субклинического РПЖ (Hermann M., Berger P., 1999; Morales A., Lunenfeld B., 2002; Rhoden E.L., Morgentaler A., 2004; Lunglmayr G., 2006; Лоран О.Б. и соавт., 2007). Поэтому больные, получающие терапию андрогенами, должны подвергаться периодическому мониторингу: клиническим осмотрам и лабораторным тестам. Частота периодического наблюдения зависит от возраста больного. У молодых мужчин эти тесты могут выполняться с ежегодными интервалами, у пожилых – каждые 3–6 мес. Мониторированию подлежит концентрация тестостерона, гемоглобина, гематокрита и уровень ПСА у мужчин старше 40 лет, а так же пальцевое ректальное обследование ПЖ. Следует отметить, что уровень ПСА может быть ниже при гипогонадизме, чем у здоровых мужчин, и терапия тестостероном может повышать его уровень, но не до уровня эугонадных мужчин. Рост ПСА не более 0,5 нг/мл в год является безопасным и не требует отмены терапии.
Наличие манифестного РПЖ является абсолютным противопоказанием к назначению терапии андрогенами, кроме того, тестостерон может стимулировать прогрессирование субклинического РПЖ (Hermann M., Berger P., 1999; Morales A., Lunenfeld B., 2002; Rhoden E.L., Morgentaler A., 2004; Lunglmayr G., 2006; Лоран О.Б. и соавт., 2007). Поэтому больные, получающие терапию андрогенами, должны подвергаться периодическому мониторингу: клиническим осмотрам и лабораторным тестам. Частота периодического наблюдения зависит от возраста больного. У молодых мужчин эти тесты могут выполняться с ежегодными интервалами, у пожилых – каждые 3–6 мес. Мониторированию подлежит концентрация тестостерона, гемоглобина, гематокрита и уровень ПСА у мужчин старше 40 лет, а так же пальцевое ректальное обследование ПЖ. Следует отметить, что уровень ПСА может быть ниже при гипогонадизме, чем у здоровых мужчин, и терапия тестостероном может повышать его уровень, но не до уровня эугонадных мужчин. Рост ПСА не более 0,5 нг/мл в год является безопасным и не требует отмены терапии.
С другой стороны, было установлено, что, используемая в лечении распространенного РПЖ, постоянная андрогенная депривация сопровождается манифестацией сахарного диабета или метаболического синдрома и повышает смертность от сердечно-сосудистых заболеваний (снижение уровня тестостерона на 6 нмоль/л повышает смертность на 14%). Интермиттирующая андрогенная супрессия идентична по выживаемости, но превосходит по улучшению качества жизни больных, т. е. является возможной альтернативой постоянной андрогенной блокаде (Maggi и соавт., 2007; Kwah и соавт., 2007; Conti и соавт., Cochrane Database Syst Rev., 2007).
В последнее время были предприняты исследования, направленные на изучение возможности применения андрогенов после радикального лечения РПЖ. Так, O. Nabulsi и соавт. (2008), назначая заместительную терапию гелевой формой тестостерона в течение 2 лет 22 мужчинам с гипогонадизмом, перенесшим радикальную простатэктомию, отметили возникновение лабораторных признаков рецидива (повышение ПСА) только у 1 пациента через 17 мес после операции.![]() Это позволило исследователям сделать вывод о возможности проведения такой терапии под строгим медицинским контролем.
Это позволило исследователям сделать вывод о возможности проведения такой терапии под строгим медицинским контролем.
Следует отметить, что в последние годы накапливается все больше данных об эффективности и безопасности терапии гипогонадизма у пациентов с другими урологическими заболеваниями и синдромами. Так, примерно у 20% пожилых мужчин с симптомами нижних мочевых путей (СНМП) имеются проявления гипогонадизма, при этом симптомы могут быть его первичным проявлением (Schatzl G. и соавт., 2000). По данным И.А. Корнеева и С.Ю. Глазневой (2008) у 78 мужчин (средний возраст 57,7 лет) с возрастным гипогонадизмом были обнаружены более выраженные жалобы на расстройства мочеиспускания, чем в контроле.
Развитие гипогонадизма усугубляет тяжесть состояния у больных с синдромом хронической тазовой боли (СХТБ), для которых, по данным Д.Г. Курбатова и соавт. (2007), в сравнении с эугонадными пациентами характерны: более выраженный болевой синдром, низкое качество сексуальной функции, повышенный уровень тревожности, депрессии и астении. Доказанные анаболическое и антиишемическое действие андрогенов, как и остальные положительные эффекты, позволяют с успехом их использовать при лечении обсуждаемых состояний (СХТБ и СНМП). Кроме того, у пациентов достоверно улучшаются настроение и общее самочувствие.
К сожалению, по доступным статистическим данным, необходимое лечение получают лишь 10–20% больных гипогонадизмом из общей популяции, что обусловлено низкой осведомленностью пациентов и врачей. Кроме того, симптомы заболевания часто не различаются, игнорируются или относятся к возрастным изменениям, а методы диагностики и цели лечения недостаточно понимаются специалистами. Так же весьма часто встречается факт «гормонофобии» не только среди урологов, но даже среди эндокринологов.
В отделении андрологии и урологии ФГУ «Эндокринологический научный центр» МЗ и СР РФ, первом в России уроандрологическом отделении, открытом на базе эндокринологического учреждения, накоплен огромный опыт безопасного лечения мужчин с синдромом гипогонадизма, что позволяет быстро и эффективно устранить любые его проявления, и, как следствие, улучшить качество и увеличить продолжительность жизни пациентов.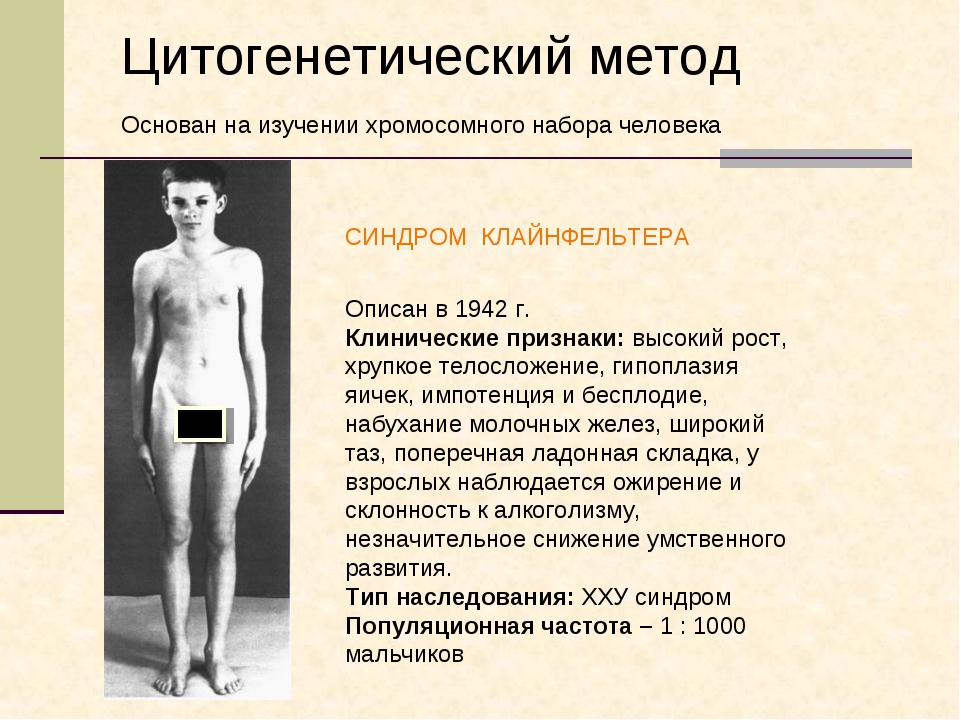
Средняя оценка:
Ваша оценка: Нет Средняя оценка: 5 (1 vote)
эпидемиология, патогенез, диагностика — Репродуктивное здоровье семьи
Клинические проявления гипогонадизма у мужчин известны весьма хорошо, как и его этиологические факторы, а анализы, демонстрирующие функцию гипоталамо-гипофизарно-гонадной оси, позволяют точно установить диагноз большинству пациентов.
Гипогонадизм у мужчин проявляется как нарушение одной или обеих основных функций яичек: сперматогенеза и синтеза тестостерона. Причиной этого может являться поражение самих яичек (первичный гипогонадизм) или нарушение функции гипоталамуса или гипофиза (вторичный гипогонадизм). Эти состояния дифференцируются с помощью определения концентрации лютеинизирующего и фолликулостимулирующего гормонов в сыворотке крови:
- Если у пациента снижена концентрация тестостерона в крови и/или количество сперматозоидов в эякуляте, и при этом концентрация ЛГ и/или ФСГ превышает норму, можно вести речь о первичном гипогонадизме.
- Если у пациента снижена концентрация тестостерона в крови и/или количество сперматозоидов в эякуляте, и при этом концентрация ЛГ и/или ФСГ находится в пределах нормы или ниже её, то, вероятнее всего, это вторичный гипогонадизм.
Диагностика гипогонадизма у мужчин основана на обнаружении его симптомов и двукратном лабораторном подтверждении снижения уровня тестостерона в образцах сыворотки крови, взятой с 8 до 10 часов утра.
Мужчин с острыми или подострыми заболеваниями не следует обследовать на предмет гипогонадизма, так как с большой вероятностью у них будет обнаружен транзиторный вторичный гипогонадизм функционального характера, не требующий отдельного лечения.
Осмотр пациента и сбор анамнеза должны быть нацелены на выявление конкретных причин гипогонадизма. Например, гинекомастия, небольшой объём яичек и когнитивные нарушения в анамнезе могут позволить врачу заподозрить синдром Кляйнфельтера, что потребует определения кариотипа. Нарушения обоняния (аносмия или гипосмия) позволяют заподозрить синдром Каллмана, который сопровождается гипогонадотропным гипогонадизмом. Нарушения периферического зрения у пациентов с гипогонадизмом требуют дообследования на предмет наличия опухоли гипофиза. Некоторые лекарственные препараты, такие как химиотерапевтические средства, кетоконазол или опиоиды, могут провоцировать длительную супрессию гипоталамо-гипофизарно-гонадной оси.
Вторичный гипогонадизм требует дальнейшего обследования для исключения дефицита других гормонов, активность которых регулируется гипофизом. В частности, для этого определяют утреннюю концентрацию кортизола и тироксина в крови. Иногда нужно также исключать гиперпролактинемию.
Отмечено, что с возрастом концентрация тестостерона в сыворотке крови у мужчин снижается. Это явление иногда называют «андропаузой» или «возрастным андрогенным дефицитом». В отличие от менопаузы, при которой наблюдается абсолютный дефицит эстрогенов с чётким комплексом клинических проявлений, снижение уровня половых гормонов у мужчин обычно является постепенным и умеренным, а его клинические проявления могут варьировать. Сохраняет свою актуальность вопрос о том, следует ли рутинно назначать тестостерон пожилым мужчинам, так как не доказано, в какой степени экзогенный тестостерон может обратить возрастные изменения и как такая терапия может повлиять на течение заболеваний, в патогенезе которых важен уровень половых гормонов, в частности, заболеваний простаты.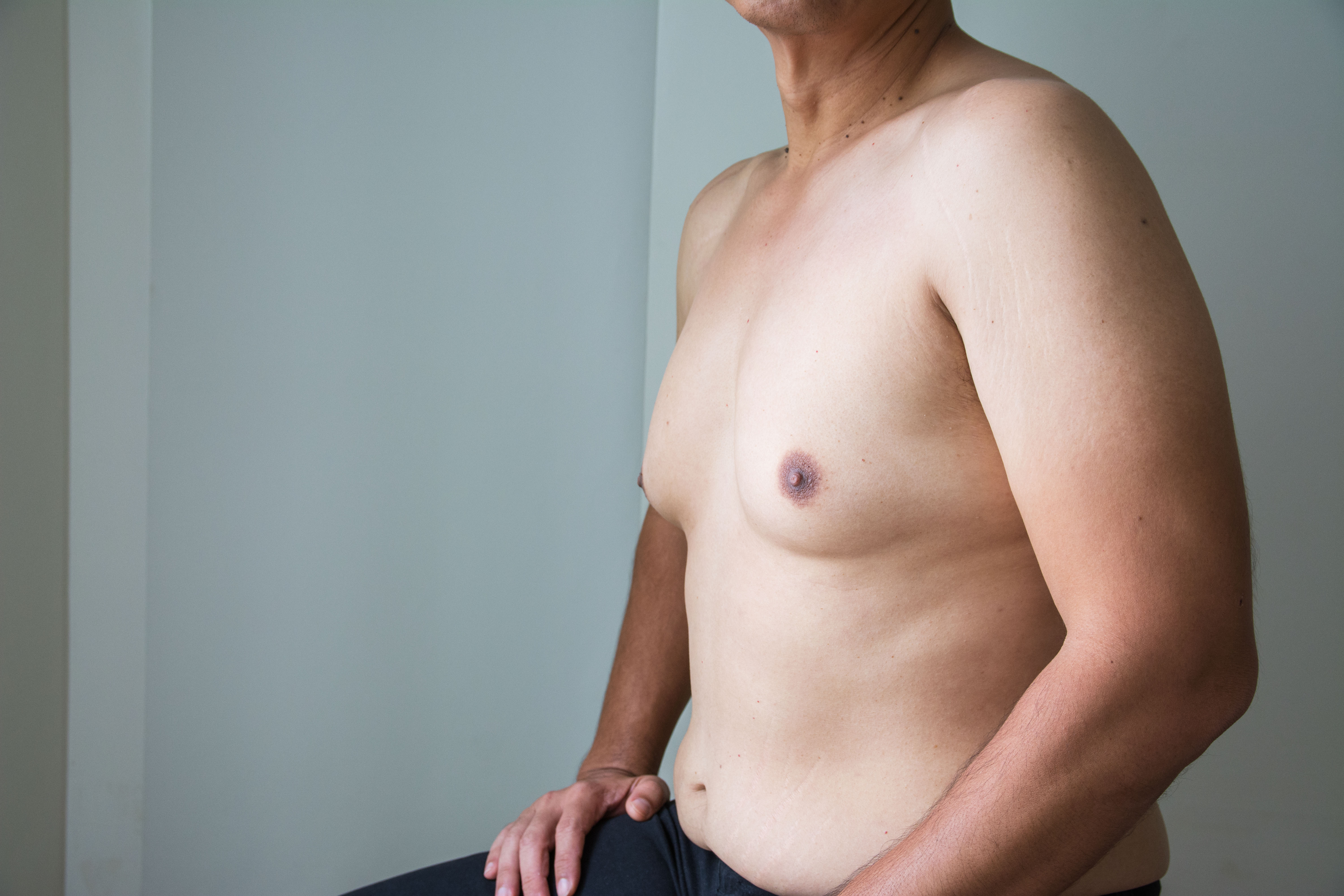
ПОСЛЕДНИЕ НОВОСТИ ПО ТЕМЕ
Опубликовано: 25.06.2019
Уровень тестостерона у мужчины оказался независимым предиктором результата внутриматочной инсеминации. Цель Определить, есть ли у мужчин с необъяснимым бесплодием и низким уровнем общего тестостерона (ОТ) аномальный сперматогенез и сниженная плодовитость. Дизайн Вторичный анализ проспективного рандомизированного многоцентрового клинического исследования «Assessment of Multiple Intrauterine Gestations from Ovarian Stimulation» (AMIGOS). Условия проведения Репродуктологические клиники. Пациент(ы) Девятьсот пар с…
Записи не найдены
ТАКЖЕ ПО ТЕМЕ
Записи не найдены
Синдром гипогонадизма у мужчин | Rozhivanov
1. Андрология. Мужское здоровье и дисфункция репродуктивной системы Под ред. Э. Нишлага, Г.М. Бере. М., 2005. 554 с.
2. Дедов И.И., Семичева Т.В., Петеркова В.А. Половое развитие детей: норма и патология. М., 2002. 232 с.
3. Роживанов Р.В., Шурдумова Б.О., Парфенова Н.С., Савельева Л.В. Комплексный подход к лечению ожирения и метаболического синдрома у мужчин. Ожирение и метаболизм. 2009;4:38-41.
4. Роживанов Р.В. Эндокринные нарушения половой функции у мужчин / в. кн. Рациональная фармакотерапия заболеваний эндокринной системы и нарушений обмена веществ. 2-е издание. под. ред. Дедова И. И., Мельниченко Г.А. 2013:754-770.
5. Савельева Л.В., Роживанов Р.В., Шурдумова Б.О., Фадеев В.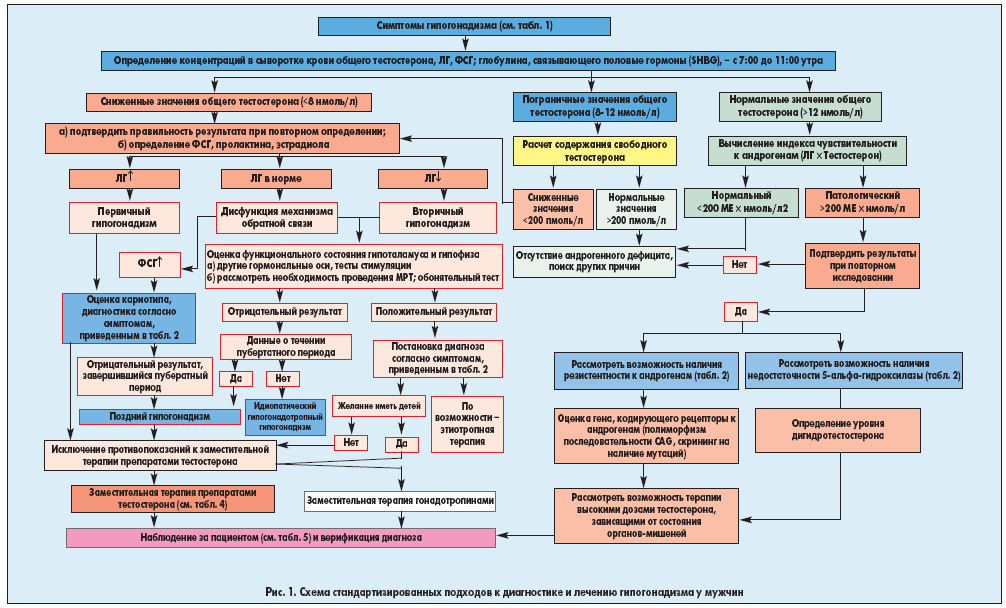 В. Нормогонадотропный гипогонадизм у мужчин с ожирением. Ожирение и метаболизм. 2009;3(20):39-42.
В. Нормогонадотропный гипогонадизм у мужчин с ожирением. Ожирение и метаболизм. 2009;3(20):39-42.
6. Heufelder А, Gooren L, Bunck M, Saad F. Testosterone Treatment Enhances the Favorable Effects of Exercise and Diet on Inflammation, Metabolism and Coagulation Markers in Hypogonadal Men with the Metabolic Syndrome. Presented at The Endocrine Society Annual Meeting, Toronto, Canada, June 2-5, 2007. ENDO Abstracts 2007: OR35-2.
7. Heufelder А, Gooren L, Bunck M, Saad F. Treatment with Diet and Exercise Plus Transdermal Testosterone Reverses the Metabolic Syndrome and Improves Glycemic Control in Hypogonadal Men with Newly Diagnosed Type 2 Diabetes. Presented at The Endocrine Society Annual Meeting, Toronto, Canada, June 2-5, 2007. ENDO Abstracts 2007:P2-272.
8. Kershaw EE, Flier JS. Adipose tissue as an endocrine organ. // J Clin Endocrinol Metab. 2004 Jun;89(6):2548-56.
9. Morales A, Lunenfeld B. Investigation, treatment and monitoring of late-onset hypogonadism in males. The Aging Male. 2002;5:74-86.
10. Svartberg J et al. Waist circumference and testosterone levels in community dwelling men. The Tromsø study. Europ J Epidemiol. 2004;19(7):657-63.
11. Tsai EC, Boyko EJ, Leonetti DL, Fujimoto WY. Low serum testosterone level as predictor of increased visceral fat in Japanese-American men. Int J Obes Relat Metab Disord. 2000;24:485-91.
заболевание, симптомы, лечение, причины, диагностика
Гипогонадизм – это патологическое состояние, в результате которого в организме мужчины снижается выработка половых гормонов — особых веществ, вырабатываемых органами эндокринной системы и гипофизарно-гипоталамической системой человека.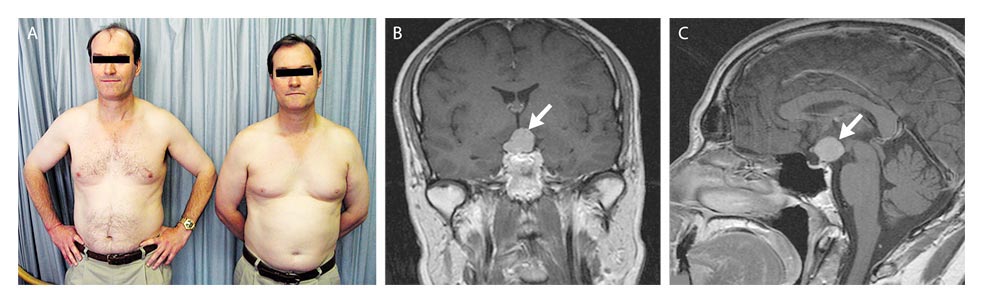
Основные мужские гормоны – андрогены, стероидные гормоны, производимые половыми железами, преимущественно яичками, а также в небольшом количестве надпочечниками. При их сниженной выработке возникает такое патологическое состояние, как гипогонадизм.
Почему возникает гипогонадизм? Причин довольно много, основные из них — врожденное недоразвитие половых желез, токсическое, инфекционное, лучевое их поражение, нарушение функции гипоталамо-гипофизарной системы и другие.
Симптомы гипогонадизма
Как проявляется гипогонадизм? В основном это зависит от возраста пациента и степени андрогенной недостаточности. Выделяют допубертатные (до начала полового созревания) и постпубертатные формы гипогонадизма, которые могут развиться в более зрелом возрасте. При допубертатной форме, т.е. при поражении яичек до полового созревания развивается типичный евнухоидный синдром со слабым развитием скелетной мускулатуры и распределением подкожной жировой клетчатки по женскому типу. Очень часто допубертатную форму сопровождает истинная гинекомастия – увеличением молочных желез у мужчин. Кожные покровы при гипогонадизме имеют бледную окраску, вторичные половые признаки развиты слабо: оволосение на лице и теле отсутствует, на лобке — по женскому типу, недоразвитие гортани, высокий тембр голоса. Также наблюдается недоразвитие половых органов, маленькие размеры полового члена, сформированность мошонки, гипоплазия яичек – т.е. их недоразвитость, недоразвитость также предстательной железы, которая может не определяться при пальпации (т.е. не прощупываться).
Кроме признаков андрогенной недостаточности, часто наблюдаются ожирение, гипофункция других желез внутренней секреции (гипотиреоз – заболевание, обусловленное недостатком гормонов щитовидной железы, гипокортицизм – надпочечниковая недостаточность, возможен гипопитуитаризм – недостаточность выработки гипофизарных гормонов). Половое влечение и потенция, как правило, отсутствуют.
Вторичный постпубертатный гипогонадизм характеризуется истончением кожи, утратой ее эластичности, уменьшением степени оволосения, отложением жира по женскому типу (живот и бедра), нарушением половой функции, бесплодием.
Если вторичный постпубертатный гипогонадизм возникает в то время, когда костно-мышечная система уже сформировалась, то симптомы заболевания выражены меньше. Наблюдается уменьшение яичек в размерах, оволосение лица и тела развивается по женскому типу, кожа истончается и утрачивает эластичность, развивается ожирение по женскому типу, половые функции нарушаются, развивается бесплодие. Возможны вегетативно-сосудистые расстройства.
Первичный приобретенный гипогонадизм у мужчин
Мужской гипогонадизм бывает первичным и вторичным. Первичный приобретенный гипогонадизм у мужчин затрагивает мужские семенные железы (яички) в результате различных патологических процессов. Следствием этого является снижение функции половых желез и недостаток выработки мужских половых гормонов.
Гипогонадизм у мальчиков получил название евнухоидизма — эндокринного заболевания, характеризующегося снижением функции половых желез, недоразвитием половых органов, диспропорцией скелета и ожирением, чаще по женскому типу. Евнухоидизм также может сопровождаться удлинением конечностей, недоразвитием грудной клетки и плечевого пояса. В этом случае вторичные мужские половые признаки (усы, борода, кадык и т.д.) не формируются.
При первичном гипогонадизме у взрослого мужчины постепенно уменьшается выраженность мужских половых признаков: выпадают волосы на теле, возникает ожирение, постепенно развивается импотенция, снижается либидо – половое влечение, что напрямую влияет на количество эрекций и объем спермы. Самым частым осложнением первичного гипогонадизма является бесплодие. Основной причиной первичного приобретенного гипогонадизма являются не леченные воспалительные процессы в яичках и придатках яичек – орхит, эпидидимит, везикулиты и т. д.
д.
Инфекционный паротит (свинка) — вирусное заболевание, поражающее преимущественно слюнные железы, передаваемое воздушно-капельным путем, очень часто поражает мальчиков в допубертатный период и является основной причиной развития гипогонадизма, однако он может возникнуть и при развитии других инфекционных процессов (ветряная оспа, врожденный сифилис, вирус Коксаки).
Двухсторонний крипторхизм — также причина первичного гипогонадизма. Заболевание представляет собой аномалию развития у мальчиков, при которой яичко не опускается в мошонку до рождения ребенка или в течение первого года жизни, как это происходит в норме, а задерживается в брюшной полости или в паховом канале. Диагноз ставится при визуальном осмотре, когда при прощупывании яичко в мошонке отсутствует, однако должен обязательно подтверждаться данными УЗИ-исследования.
Аутоиммунные заболевания, при которых возникает «поломка» в иммунной системе, в результате чего организм начинает воспринимать клетки тканей и систем человека как чужеродные и вырабатывает антитела, разрушающие не только собственные клетки, но и клетки яичек, продуцирующие мужские половые гормоны и сперматозоиды, также многократно усиливают вероятность развития гипогонадизма.
Среди причин, которые могут вызывать развитие первичного гипогонадизма, выделяют идиопатические, т.е. необъяснимые причины – например, идиопатическую олигоспермию (снижение количества спермы) или азооспермию (нежизнеспособные сперматозоиды). Облучение яичек или прием каких-либо медикаментозных препаратов также могут косвенно быть причастны к развитию первичного гипогонадизма.
Вторичный приобретенный гипогонадизм
Вторичный гипогонадизм возникает при поражении гипоталамуса или гипофиза различными патологическими процессами — чаще всего воспалительными процессами в головном мозге (менингит, энцефалит, менингоэнцефалит, арахноидит). Эти изменения сопровождаются нарушениями сна и бодрствования, терморегуляции, аппетита.
Диагностика гипогонадизма
Диагноз ставится на основании данных рентгенологического и лабораторного исследования. При допубертатном гипогонадизме (развившемся до периода полового созревания) наблюдается отставание «костного» возраста от биологического на несколько лет.
Данные клинико-лабораторного обследования выявят пониженное содержание тестостерона в крови, повышенное – гонадотропинов в крови (ФСГ, ЛГ), которое при вторичном гипогонадизме будет, наоборот, снижено. Экскреция с мочой 17-КС может быть в пределах нормы или ниже ее. При анализе спермограммы – снижение количества спермы и сперматозоидов в ней; в некоторых случаях эякулят на анализ получить не удается вследствие уменьшения его объемов.
Лечение гипогонадизма
Лечение гипогонадизма – это, прежде всего, нормализация уровня тестостерона в организме, что проводится с помощью гормонокорректирующей терапии. Лечение, как правило, проводится в 2 этапа: заместительная гормональная терапия препаратами, содержащими тестостерон и стимулирующая терапия, направленная на стимуляцию выработки собственного тестостерона.
Решение о применении конкретной методики лечения, длительности курса, дозировках принимается непосредственно лечащим врачом, который учитывает особенности протекания заболевания у конкретного пациента.
Доктор также обращает внимание на наличие в анамнезе больного других заболеваний, его возраст, а также клиническую симптоматику, дополнительные обстоятельства. Тактика и схема заместительной терапии подбираются индивидуально для каждого пациента и зависят от клинических проявлений возрастного гипогонадизма, уровня тестостерона, а также поставленных целей терапии и возможных побочных эффектов. Как правило, при своевременно начатом лечении прогноз благоприятный, если удается решить проблемы, вызванные возрастным андрогендефицитом.
Как и любая терапия, заместительная гормональная имеет свои показания и противопоказания. Так, абсолютными противопоказаниями являются рак молочной и предстательной железы, относительными — нарушения сна в виде апноэ (остановка дыхательных движений), дислипидемия (избыток липопротеинов в крови), обструктивные бронхолегочные заболевания, интенсивное курение и др.
Статистические данные по лечению гипогонадизма в клинике урологии, показывают благоприятный результат комплексного лечения – совместного использования с заместительной гормональной терапией физиотерапии, соблюдения индивидуально разработанной диеты.
Лечить гипогонадизм или нет – не вопрос. Заболевание подлежит лечению в любом случае, независимо от степени развития заболевания, возраста и клинической симптоматики. Это важно, прежде всего, для самого мужчины.
Даже небольшая нормализация уровня тестостерона и стимуляция естественной выработки гормона способны вернуть мужчине уверенность в своих силах, потребность вести насыщенную жизнь – как общественную, так и сексуальную, реализовывать себя в карьере и обществе, любить и быть любимым, быть заботливым отцом и внимательным мужем. А не это ли самое главное для любого мужчины?
Преимущества услуги
Удобный график работы
Работаем до позднего вечера, чтобы вам было удобно заняться своим здоровьем после работы
Отсутствие очередей
Система записи пациентов отлажена за много лет работы и действует так, что вас примут точно в выбранное время
Уютный интерьер
Нам важно, чтобы пациенты чувствовали себя комфортно в стенах клиники, и мы сделали все, чтобы окружить вас уютом
Внимание к пациенту
К вашим услугам – внимательный персонал, который ответит на любой вопрос и поможет сориентироваться
Гипогонадизм: Причины, симптомы и лечение
Гипогонадизм – синдром, сопровождающийся недостаточностью функций половых желез и нарушением синтеза половых гормонов. Гипогонадизм, как правило, сопровождается недоразвитием наружных или внутренних половых органов, вторичных половых признаков, расстройством жирового и белкового обмена (ожирением или кахексией, изменениями костной системы, сердечно-сосудистыми нарушениями).
Различают мужской и женский гипогонадизм.
Причины
Среди врожденных форм гипогонадизма основная роль отводится хромосомным и генетическим аномалиям, среди приобретенных форм — травмам и токсическим воздействиям, а также опухолям головного мозга.
Вторичный гипогонадизм возникает вследствие снижения секреции гонадотропных гормонов и недостаточной стимуляции ими половых желез. Вторичный гипогонадизм может развиться также при болезни Иценко-Кушинга, микседеме, опухолях коры надпочечников и других эндокринных заболеваниях. Признаки гипогонадизма могут появиться и при некоторых неэндокринных заболеваниях, например при циррозе печени. Гипогонадизм может возникнуть при пороке развития половой системы у мужчин — крипторхизме.
Симптомы
Симптомы гипогонадизма зависят не только от степени недостаточности в организме половых гормонов, но и от возраста (включая внутриутробный период жизни), в котором возникло заболевание. Различают эмбриональные, допубертатные и постпубертатные формы гипогонадизма.
Если дефицит андрогенов возник в раннем эмбриональном периоде (до 20-й недели), то это приводит к тяжелой патологии – гермафродитизму (одновременное наличие у организма мужских и женских половых признаков и репродуктивных органов).
Допубертатные, так же как и эмбриональные, формы гипогонадизма сопровождаются отсутствием (или слабой выраженностью) вторичных половых признаков и формированием евнухоидного синдрома.Больные с этим синдромом, как правило, отличаются высоким ростом, непропорциональным телосложением (длинные конечности, относительно укороченное туловище). Скелетная мускулатура развита слабо, часто наблюдается отложение подкожно-жировой клетчатки по женскому типу.
Постпубертатные формы гипогонадизма характеризуются исчезновением вторичных половых признаков у исходно здоровых половозрелых мужчин. У них уменьшается оволосение на лице и теле, волос на голове становится тоньше, половые функции нарушаются. У некоторых больных наблюдаются вегетативно-сосудистые расстройства, повышенная утомляемость.
Симптомы женского гипогонадизма: аменорея (отсутствие менструации более 6 месяцев), нарушение менструального цикла (нерегулярность менструального цикла, скудные менструации и т.д.), узкий таз, недоразвитие внутренних половых органов, недоразвитие вторичных половых признаков (гипоплазия молочных желез, скудное оволосение на лобке, в подмышечных впадинах, нарушено отложение жировой клетчатки по женскому типу), полное отсутствие вторичных половых признаков в случае, если заболевание возникло в раннем детском возрасте.
Диагностика
При диагностике гипогонадизма, помимо общего осмотра, необходимо провести гормональное обследование и выполнить МРТ головного мозга. Также информативным методом является УЗИ органов малого таза.
Наиболее простым и доступным косвенным способом диагностики гипогонадизма является определение так называемого костного возраста с помощью рентгенологического метода. Дефицит андрогенов, имеющийся при гипогонадизме, приводит к торможению процессов окостенения хряща и остеопорозу. Поэтому почти у всех таких больных отмечаются изменения костно-суставной системы. Поскольку созревание скелета зависит от насыщенности организма половыми гормонами, то костный возраст непосредственно отражает степень половой зрелости организма.
Стандартный хромосомный анализ должен быть проведен всем пациентам с первичным врожденным гипогонадизмом для исключения возможных хромосомных нарушений.
Лечение
Если гипогонадизм является проявлением другой эндокринной патологии, необходимо проводить лечение основного заболевания (пролактинома, гипотиреоз, тиреотоксикоз, болезнь Иценко-Кушинга и др.). В дополнительном назначении андрогенных препаратов такие пациенты не нуждаются.
Если гипогонадизм является самостоятельным заболеванием, пациенты нуждаются в проведении постоянной заместительной терапии препаратами андрогенов (первичный, вторичный гипогонадизм), либо препаратами гонадотропинов (вторичный гипогонадизм), т.е. назначение препаратов носит пожизненный характер.
Оперативное лечение гипогонадизма состоит в трансплантации яичка, низведение яичка в случае крипторхизма, при недоразвии полового члена — фаллопластике. В косметических целях проводится имплантация синтетического яичка (при отсутствии неопустившегося яичка в брюшной полости). Операции осуществляются с использованием микрохирургической техники.
Мужской гипогонадизм: симптомы, причины и лечение
Мужской гипогонадизм, также известный как дефицит тестостерона, — это неспособность яичек вырабатывать мужской половой гормон тестостерон, сперму или и то, и другое.
Это может быть вызвано заболеванием яичек или результатом болезненного процесса, затрагивающего гипоталамус и гипофиз.
Гипогонадизм может повлиять на многие функции органов и отрицательно сказаться на качестве жизни.
Признаки и симптомы зависят от того, когда он начинается, насколько серьезен дефицит и есть ли снижение основных функций яичек.
Краткие сведения о мужском гипогонадизме
Вот несколько ключевых моментов о мужском гипогонадизме. Более подробно в основной статье.
- Гипогонадизм может возникнуть в любом возрасте, а последствия различаются в зависимости от того, когда он начинается.
- Если гипогонадизм возникает до полового созревания, половая зрелость не прогрессирует. Если это происходит после полового созревания, возможно бесплодие и сексуальная дисфункция.
- У взрослых мужчин симптомы появляются в течение нескольких недель после начала дефицита тестостерона.
- Гипогонадизм может повышать риск сердечно-сосудистых заболеваний, диабета 2 типа, метаболического синдрома, преждевременной смерти у пожилых мужчин и болезни Альцгеймера.
Поделиться на Pinterest Когда гипогонадизм развивается во взрослом возрасте, эректильная дисфункция может быть заметным симптомом у мужчин.
Недостаток тестостерона может вызвать широкий спектр симптомов.
Они зависят от:
- возраста начала
- степени дефицита тестостерона
- как долго происходит потеря
Подростки и молодые люди, которые еще не завершили половое созревание, выглядят моложе своего хронологического возраста.
У них также могут быть маленькие гениталии, отсутствие растительности на лице, нарушение голоса и трудности с набором мышечной массы даже при выполнении упражнений.
Гипогонадизм в начале полового созревания может привести к:
- нарушению полового развития
- уменьшению размера яичек
- увеличению груди
Симптомы гипогонадизма у взрослых включают:
- эректильную дисфункцию
- пониженное настроение
- снижение либидо
- летаргия
- нарушения сна
- снижение мышечной массы и силы
- потеря волос на теле (лобковых, подмышечных, лицевых)
- остеопороз и снижение минеральной плотности костей
- увеличение жировых отложений
- дискомфорт и увеличение груди
- приливы
- потливость
- низкая концентрация и снижение энергии
Гипогонадизм у мужчин означает снижение одной или обеих основных функций яичек: выработки спермы и выработки тестостерона.
Это может произойти по ряду причин.
Поделиться на Pinterest Первичный мужской гипогонадизм вызван дисфункцией яичек, которая может быть врожденной или развиться в более позднем возрасте.
При первичном гипогонадизме яички не реагируют на гормональную стимуляцию. Это может быть связано с врожденным заболеванием, таким как синдром Клайнфельтера, или приобретенным в результате лучевой терапии, химиотерапии, эпидемического паротита, опухолей или травмы яичек.
При вторичном гипогонадизме болезненное состояние влияет либо на гипоталамус, либо на гипофиз, главные железы, вырабатывающие гормоны, стимулирующие выработку тестостерона яичками.
Ситуации, которые могут вызвать вторичный гипогонадизм, включают:
Андропауза иногда используется для описания снижения тестостерона из-за нормального процесса старения. Уровень тестостерона у мужчин повышается до 17 лет. Затем, начиная примерно с 40 лет, уровень тестостерона начинает снижаться на 1,2–2 процента в год.
Факторы риска гипогонадизма включают диабет 2 типа, ожирение, почечную недостаточность, ВИЧ, гипертензию, хроническую обструктивную болезнь легких (ХОБЛ) и прием глюкокортикоидов (стероидов), опиоидов или антипсихотических препаратов.
Поделиться на PinterestЗаместительная терапия тестостероном может улучшить настроение и общее качество жизни мужчин с гипогонадизмом.
Заместительная терапия тестостероном (ЗТТ) — это рекомендованное лечение мужского гипогонадизма.
Обычно он вводится в виде геля для местного применения, трансдермального пластыря или путем инъекции. Пероральные формы тестостерона не используются из-за высокого риска побочных эффектов, таких как расстройство желудка.
ЗТТ может устранить многие, если не все, признаки и симптомы мужского гипогонадизма.
Преимущества включают:
- повышение либидо
- улучшение настроения
- повышение минеральной плотности костей
- общее улучшение качества жизни
Однако есть несколько рисков, связанных с этим.
Это может привести к обострению доброкачественной гиперплазии предстательной железы (ДГПЖ), ускорению ранее существовавшего рака простаты и ухудшению как апноэ во сне, так и застойной сердечной недостаточности. TRT не следует начинать, не уделив внимания этим условиям.
Всем мужчинам, принимающим ТЗТ, требуется постоянное медицинское обследование для определения адекватного ответа на лечение. Это будет включать регулярные анализы крови и периодические пальцевые ректальные исследования.
ЗТТ противопоказана мужчинам с эритроцитозом, состоянием, при котором в крови присутствует высокий процент эритроцитов.
Ответ на ЗТТ индивидуален, и уровень тестостерона не является показателем того, кто будет реагировать на ЗЗТ, а кто нет. Также стоит отметить, что, хотя ЗТТ может облегчить симптомы гипогонадизма, она не восстанавливает фертильность.
Гипогонадизм также может поражать женщин. У женщин с гипогонадизмом яичники вырабатывают низкий уровень женских половых гормонов. Это влияет на работу яичников и репродуктивной системы.
Симптомы включают задержку полового созревания и отсутствие менструации или нерегулярные менструации. Грудь может развиться не полностью, и это может повлиять на рост. Это может быть связано с генетической проблемой, аутоиммунным заболеванием или рядом факторов окружающей среды.
После полового созревания широкий спектр факторов может привести к гипогонадизму, включая опухоли, расстройства пищевого поведения, генетические проблемы и хирургическое вмешательство, такое как гистерэктомия.
Симптомы включают приливы, изменения настроения, изменения уровня энергии и прекращение менструации.
Некоторые изменения образа жизни могут помочь повысить уровень тестостерона.
К ним относятся:
- похудание
- упражнения
- управление стрессом
- получение полноценного сна
- отказ от алкоголя
- отказ от курения.
Эти меры могут помочь поддерживать нормальный уровень тестостерона.
Если человек подвержен риску гипогонадизма или может иметь его, врач тщательно соберет медицинский анамнез и проведет медицинский осмотр, включая анализы крови.
Два основных анализа крови должны быть выполнены для подтверждения наличия гипогонадизма:
- общая сыворотка
- свободный тестостерон
Нормальный диапазон этих анализов крови имеет некоторую вариабельность, но значение составляет от 300 до 1000 нанограмм на децилитр (нг / дл) считается нормальным. У человека с гипогонадизмом уровни будут ниже нормального диапазона.
Для точности анализ крови следует брать между 7.00 и 11.00 утра как минимум два раза.Для подтверждения диагноза гипогонадизма может потребоваться дополнительное обследование.
Takeaway
Осведомленность о мужском гипогонадизме растет, но многие взрослые мужчины с этим заболеванием остаются недиагностированными и не получают лечения. Это может негативно повлиять как на качество их жизни мужчин, так и на продолжительность их жизни.
Любой мужчина, который думает, что у него может быть низкий уровень тестостерона, должен обратиться за медицинской помощью, поскольку лечение может обратить вспять большинство симптомов и рисков мужского гипогонадизма.
Однако перед началом лечения ЗТТ все мужчины должны обсудить риски и преимущества со своим врачом.
Мужской гипогонадизм: симптомы, причины и лечение
Мужской гипогонадизм, также известный как дефицит тестостерона, — это неспособность яичек вырабатывать мужской половой гормон тестостерон, сперму или и то, и другое.
Это может быть вызвано заболеванием яичек или результатом болезненного процесса, затрагивающего гипоталамус и гипофиз.
Гипогонадизм может повлиять на многие функции органов и отрицательно сказаться на качестве жизни.
Признаки и симптомы зависят от того, когда он начинается, насколько серьезен дефицит и есть ли снижение основных функций яичек.
Краткие сведения о мужском гипогонадизме
Вот несколько ключевых моментов о мужском гипогонадизме. Более подробно в основной статье.
- Гипогонадизм может возникнуть в любом возрасте, а последствия различаются в зависимости от того, когда он начинается.
- Если гипогонадизм возникает до полового созревания, половая зрелость не прогрессирует. Если это происходит после полового созревания, возможно бесплодие и сексуальная дисфункция.
- У взрослых мужчин симптомы появляются в течение нескольких недель после начала дефицита тестостерона.
- Гипогонадизм может повышать риск сердечно-сосудистых заболеваний, диабета 2 типа, метаболического синдрома, преждевременной смерти у пожилых мужчин и болезни Альцгеймера.
Поделиться на Pinterest Когда гипогонадизм развивается во взрослом возрасте, эректильная дисфункция может быть заметным симптомом у мужчин.
Недостаток тестостерона может вызвать широкий спектр симптомов.
Они зависят от:
- возраста начала
- степени дефицита тестостерона
- как долго происходит потеря
Подростки и молодые люди, которые еще не завершили половое созревание, выглядят моложе своего хронологического возраста.
У них также могут быть маленькие гениталии, отсутствие растительности на лице, нарушение голоса и трудности с набором мышечной массы даже при выполнении упражнений.
Гипогонадизм в начале полового созревания может привести к:
- нарушению полового развития
- уменьшению размера яичек
- увеличению груди
Симптомы гипогонадизма у взрослых включают:
- эректильную дисфункцию
- пониженное настроение
- снижение либидо
- летаргия
- нарушения сна
- снижение мышечной массы и силы
- потеря волос на теле (лобковых, подмышечных, лицевых)
- остеопороз и снижение минеральной плотности костей
- увеличение жировых отложений
- дискомфорт и увеличение груди
- приливы
- потливость
- низкая концентрация и снижение энергии
Гипогонадизм у мужчин означает снижение одной или обеих основных функций яичек: выработки спермы и выработки тестостерона.
Это может произойти по ряду причин.
Поделиться на Pinterest Первичный мужской гипогонадизм вызван дисфункцией яичек, которая может быть врожденной или развиться в более позднем возрасте.
При первичном гипогонадизме яички не реагируют на гормональную стимуляцию. Это может быть связано с врожденным заболеванием, таким как синдром Клайнфельтера, или приобретенным в результате лучевой терапии, химиотерапии, эпидемического паротита, опухолей или травмы яичек.
При вторичном гипогонадизме болезненное состояние влияет либо на гипоталамус, либо на гипофиз, главные железы, вырабатывающие гормоны, стимулирующие выработку тестостерона яичками.
Ситуации, которые могут вызвать вторичный гипогонадизм, включают:
Андропауза иногда используется для описания снижения тестостерона из-за нормального процесса старения. Уровень тестостерона у мужчин повышается до 17 лет. Затем, начиная примерно с 40 лет, уровень тестостерона начинает снижаться на 1,2–2 процента в год.
Факторы риска гипогонадизма включают диабет 2 типа, ожирение, почечную недостаточность, ВИЧ, гипертензию, хроническую обструктивную болезнь легких (ХОБЛ) и прием глюкокортикоидов (стероидов), опиоидов или антипсихотических препаратов.
Поделиться на PinterestЗаместительная терапия тестостероном может улучшить настроение и общее качество жизни мужчин с гипогонадизмом.
Заместительная терапия тестостероном (ЗТТ) — это рекомендованное лечение мужского гипогонадизма.
Обычно он вводится в виде геля для местного применения, трансдермального пластыря или путем инъекции. Пероральные формы тестостерона не используются из-за высокого риска побочных эффектов, таких как расстройство желудка.
ЗТТ может устранить многие, если не все, признаки и симптомы мужского гипогонадизма.
Преимущества включают:
- повышение либидо
- улучшение настроения
- повышение минеральной плотности костей
- общее улучшение качества жизни
Однако есть несколько рисков, связанных с этим.
Это может привести к обострению доброкачественной гиперплазии предстательной железы (ДГПЖ), ускорению ранее существовавшего рака простаты и ухудшению как апноэ во сне, так и застойной сердечной недостаточности. TRT не следует начинать, не уделив внимания этим условиям.
Всем мужчинам, принимающим ТЗТ, требуется постоянное медицинское обследование для определения адекватного ответа на лечение. Это будет включать регулярные анализы крови и периодические пальцевые ректальные исследования.
ЗТТ противопоказана мужчинам с эритроцитозом, состоянием, при котором в крови присутствует высокий процент эритроцитов.
Ответ на ЗТТ индивидуален, и уровень тестостерона не является показателем того, кто будет реагировать на ЗЗТ, а кто нет. Также стоит отметить, что, хотя ЗТТ может облегчить симптомы гипогонадизма, она не восстанавливает фертильность.
Гипогонадизм также может поражать женщин. У женщин с гипогонадизмом яичники вырабатывают низкий уровень женских половых гормонов. Это влияет на работу яичников и репродуктивной системы.
Симптомы включают задержку полового созревания и отсутствие менструации или нерегулярные менструации. Грудь может развиться не полностью, и это может повлиять на рост. Это может быть связано с генетической проблемой, аутоиммунным заболеванием или рядом факторов окружающей среды.
После полового созревания широкий спектр факторов может привести к гипогонадизму, включая опухоли, расстройства пищевого поведения, генетические проблемы и хирургическое вмешательство, такое как гистерэктомия.
Симптомы включают приливы, изменения настроения, изменения уровня энергии и прекращение менструации.
Некоторые изменения образа жизни могут помочь повысить уровень тестостерона.
К ним относятся:
- похудание
- упражнения
- управление стрессом
- получение полноценного сна
- отказ от алкоголя
- отказ от курения.
Эти меры могут помочь поддерживать нормальный уровень тестостерона.
Если человек подвержен риску гипогонадизма или может иметь его, врач тщательно соберет медицинский анамнез и проведет медицинский осмотр, включая анализы крови.
Два основных анализа крови должны быть выполнены для подтверждения наличия гипогонадизма:
- общая сыворотка
- свободный тестостерон
Нормальный диапазон этих анализов крови имеет некоторую вариабельность, но значение составляет от 300 до 1000 нанограмм на децилитр (нг / дл) считается нормальным. У человека с гипогонадизмом уровни будут ниже нормального диапазона.
Для точности анализ крови следует брать между 7.00 и 11.00 утра как минимум два раза.Для подтверждения диагноза гипогонадизма может потребоваться дополнительное обследование.
Takeaway
Осведомленность о мужском гипогонадизме растет, но многие взрослые мужчины с этим заболеванием остаются недиагностированными и не получают лечения. Это может негативно повлиять как на качество их жизни мужчин, так и на продолжительность их жизни.
Любой мужчина, который думает, что у него может быть низкий уровень тестостерона, должен обратиться за медицинской помощью, поскольку лечение может обратить вспять большинство симптомов и рисков мужского гипогонадизма.
Однако перед началом лечения ЗТТ все мужчины должны обсудить риски и преимущества со своим врачом.
Низкое половое влечение (гипогонадизм): симптомы, лечение
Обзор
Что такое гипогонадизм?
Гипогонадизм возникает, когда половые железы, называемые гонадами, производят мало половых гормонов, если вообще производят их. Поражает подростков и взрослых всех полов. Состояние вызывает снижение полового влечения или либидо.Гипогонадизм иногда называют недостаточностью гонад.
Что такое половые железы и половые гормоны?
Яички (семенники) мужской репродуктивной системы вырабатывают тестостерон, главный мужской гормон. Гипогонадизм у мужчин — результат низкого тестостерона.
Яичники женской репродуктивной системы вырабатывают эстроген, прогестерон и тестостерон. Женщины с гипогонадизмом часто имеют низкий уровень эстрогена и прогестерона.
Какие бывают типы гипогонадизма?
Две железы в вашем мозгу, гипоталамус и гипофиз, посылают сигналы половым железам.Эти сигналы говорят вашему телу вырабатывать половые гормоны. Когда у вас гипогонадизм, что-то в головном мозге или половых железах мешает выработке гормонов.
Медицинские работники изучают причину гипогонадизма:
- Первичный гипогонадизм: Проблема с половыми железами замедляет или останавливает выработку гормонов.
- Вторичный (центральный) гипогонадизм: Проблема с сигналами мозга влияет на выработку гормонов.
У кого может быть гипогонадизм?
Начиная с 40-50 лет, у всех снижается количество половых гормонов.В результате снижается половое влечение. Эти изменения ожидаются. Это не обязательно признак гипогонадизма. У молодых людей, которые практически не интересуются сексом, может быть гипогонадизм.
Состояния и методы лечения, повышающие риск первичного гипогонадизма, включают:
Факторы риска вторичного гипогонадизма включают:
Симптомы и причины
Что вызывает гипогонадизм?
Непонятно, почему у некоторых людей развивается гипогонадизм.По неизвестным причинам проблема с половыми железами или мозгом влияет на выработку организмом половых гормонов.
Каковы симптомы гипогонадизма?
Симптомы гипогонадизма различаются в зависимости от причины и пола человека. Подросткам может быть поставлен диагноз вторичного гипогонадизма, если у них вовремя не наступит период полового созревания. Например, у девочек-подростков с гипогонадизмом могут не начаться месячные или не развиться грудь. У мальчиков могут не расти волосы на лице или быть недоразвитыми яичками.
Взрослые могут испытывать пониженное половое влечение (сексуальная дисфункция), а также выпадение волос и приливы.Другие частые жалобы включают усталость и трудности с концентрацией внимания.
Признаки гипогонадизма у женщин включают:
Признаки гипогонадизма у мужчин включают:
Диагностика и тесты
Как диагностируется гипогонадизм?
Ваш лечащий врач оценит ваши симптомы и проведет физический осмотр.Женщины также могут пройти обследование органов малого таза.
Вы можете пройти один или несколько из следующих тестов:
- Анализ крови: В анализе крови можно проверить уровни половых гормонов, гормонов щитовидной железы, пролактина (гормона гипофиза) и железа. Вы сдадите этот тест утром, когда уровень гормонов достигнет максимума.
- Визуализирующие тесты: МРТ или компьютерная томография позволяют выявить опухоли в гипофизе или головном мозге. Ультразвук может выявить такие проблемы, как кисты яичников или синдром поликистозных яичников (СПКЯ).
- Анализ спермы: Этот тест измеряет количество сперматозоидов.
Ведение и лечение
Каковы осложнения гипогонадизма?
Гипогонадизм может вызывать:
Как лечить или лечить гипогонадизм?
Лечение гипогонадизма зависит от причины.При первичном гипогонадизме заместительная гормональная терапия может повысить уровень гормонов. Мужчинам может назначаться терапия тестостероном, а женщинам — гормональной терапией эстрогеном и прогестероном. Эти методы лечения представлены гелями, имплантатами, таблетками, инъекциями и кожными пластырями. Терапия женскими гормонами может немного повысить риск рака матки (эндометрия), образования тромбов и инсультов.
Если проблема с гипофизом, например опухоль, вызывает вторичный гипогонадизм, вам могут потребоваться лекарства, лучевая терапия или операция.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с гипогонадизмом?
Первичный гипогонадизм может быть хроническим заболеванием, требующим постоянного лечения. Если вы прекратите заместительную гормональную терапию, уровень гормонов может резко упасть, и симптомы вернутся.
Если излечимое заболевание, такое как опухоль гипофиза, вызывает гипогонадизм, уровень гормонов должен вернуться в норму после того, как ваш лечащий врач вылечит опухоль.
Жить с
Когда мне позвонить врачу?
Вам следует позвонить своему врачу, если у вас возникли проблемы:
- Эректильная дисфункция или увеличение груди (у мужчин).
- Низкое половое влечение.
- Менструальные изменения (у женщин).
- Выделение из соска.
- Медленное начало полового созревания (у подростков).
- Приливы без объяснения причин.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего поставщика медицинских услуг:
- Почему я заболел гипогонадизмом?
- Какой у меня тип гипогонадизма?
- Как лучше всего лечить этот тип гипогонадизма?
- Каковы риски лечения и побочные эффекты?
- Какой вид последующего ухода мне потребуется после лечения?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Низкий уровень половых гормонов может негативно повлиять на ваше физическое и психическое здоровье.Подростки могут стесняться своей неразвитой внешности. Многие взрослые с возрастом теряют интерес к сексу. Но внезапное падение или полное прекращение любого сексуального влечения может указывать на гипогонадизм. Не стесняйтесь рассказывать своему врачу, что происходит (или не происходит) в спальне. Лечение может вернуть уровень гормонов в норму.
Низкое половое влечение (гипогонадизм): симптомы, лечение
Обзор
Что такое гипогонадизм?
Гипогонадизм возникает, когда половые железы, называемые гонадами, производят мало половых гормонов, если вообще производят их.Поражает подростков и взрослых всех полов. Состояние вызывает снижение полового влечения или либидо. Гипогонадизм иногда называют недостаточностью гонад.
Что такое половые железы и половые гормоны?
Яички (семенники) мужской репродуктивной системы вырабатывают тестостерон, главный мужской гормон. Гипогонадизм у мужчин — результат низкого тестостерона.
Яичники женской репродуктивной системы вырабатывают эстроген, прогестерон и тестостерон. Женщины с гипогонадизмом часто имеют низкий уровень эстрогена и прогестерона.
Какие бывают типы гипогонадизма?
Две железы в вашем мозгу, гипоталамус и гипофиз, посылают сигналы половым железам. Эти сигналы говорят вашему телу вырабатывать половые гормоны. Когда у вас гипогонадизм, что-то в головном мозге или половых железах мешает выработке гормонов.
Медицинские работники изучают причину гипогонадизма:
- Первичный гипогонадизм: Проблема с половыми железами замедляет или останавливает выработку гормонов.
- Вторичный (центральный) гипогонадизм: Проблема с сигналами мозга влияет на выработку гормонов.
У кого может быть гипогонадизм?
Начиная с 40-50 лет, у всех снижается количество половых гормонов. В результате снижается половое влечение. Эти изменения ожидаются. Это не обязательно признак гипогонадизма. У молодых людей, которые практически не интересуются сексом, может быть гипогонадизм.
Состояния и методы лечения, повышающие риск первичного гипогонадизма, включают:
Факторы риска вторичного гипогонадизма включают:
Симптомы и причины
Что вызывает гипогонадизм?
Непонятно, почему у некоторых людей развивается гипогонадизм.По неизвестным причинам проблема с половыми железами или мозгом влияет на выработку организмом половых гормонов.
Каковы симптомы гипогонадизма?
Симптомы гипогонадизма различаются в зависимости от причины и пола человека. Подросткам может быть поставлен диагноз вторичного гипогонадизма, если у них вовремя не наступит период полового созревания. Например, у девочек-подростков с гипогонадизмом могут не начаться месячные или не развиться грудь. У мальчиков могут не расти волосы на лице или быть недоразвитыми яичками.
Взрослые могут испытывать пониженное половое влечение (сексуальная дисфункция), а также выпадение волос и приливы.Другие частые жалобы включают усталость и трудности с концентрацией внимания.
Признаки гипогонадизма у женщин включают:
Признаки гипогонадизма у мужчин включают:
Диагностика и тесты
Как диагностируется гипогонадизм?
Ваш лечащий врач оценит ваши симптомы и проведет физический осмотр.Женщины также могут пройти обследование органов малого таза.
Вы можете пройти один или несколько из следующих тестов:
- Анализ крови: В анализе крови можно проверить уровни половых гормонов, гормонов щитовидной железы, пролактина (гормона гипофиза) и железа. Вы сдадите этот тест утром, когда уровень гормонов достигнет максимума.
- Визуализирующие тесты: МРТ или компьютерная томография позволяют выявить опухоли в гипофизе или головном мозге. Ультразвук может выявить такие проблемы, как кисты яичников или синдром поликистозных яичников (СПКЯ).
- Анализ спермы: Этот тест измеряет количество сперматозоидов.
Ведение и лечение
Каковы осложнения гипогонадизма?
Гипогонадизм может вызывать:
Как лечить или лечить гипогонадизм?
Лечение гипогонадизма зависит от причины.При первичном гипогонадизме заместительная гормональная терапия может повысить уровень гормонов. Мужчинам может назначаться терапия тестостероном, а женщинам — гормональной терапией эстрогеном и прогестероном. Эти методы лечения представлены гелями, имплантатами, таблетками, инъекциями и кожными пластырями. Терапия женскими гормонами может немного повысить риск рака матки (эндометрия), образования тромбов и инсультов.
Если проблема с гипофизом, например опухоль, вызывает вторичный гипогонадизм, вам могут потребоваться лекарства, лучевая терапия или операция.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с гипогонадизмом?
Первичный гипогонадизм может быть хроническим заболеванием, требующим постоянного лечения. Если вы прекратите заместительную гормональную терапию, уровень гормонов может резко упасть, и симптомы вернутся.
Если излечимое заболевание, такое как опухоль гипофиза, вызывает гипогонадизм, уровень гормонов должен вернуться в норму после того, как ваш лечащий врач вылечит опухоль.
Жить с
Когда мне позвонить врачу?
Вам следует позвонить своему врачу, если у вас возникли проблемы:
- Эректильная дисфункция или увеличение груди (у мужчин).
- Низкое половое влечение.
- Менструальные изменения (у женщин).
- Выделение из соска.
- Медленное начало полового созревания (у подростков).
- Приливы без объяснения причин.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего поставщика медицинских услуг:
- Почему я заболел гипогонадизмом?
- Какой у меня тип гипогонадизма?
- Как лучше всего лечить этот тип гипогонадизма?
- Каковы риски лечения и побочные эффекты?
- Какой вид последующего ухода мне потребуется после лечения?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Низкий уровень половых гормонов может негативно повлиять на ваше физическое и психическое здоровье.Подростки могут стесняться своей неразвитой внешности. Многие взрослые с возрастом теряют интерес к сексу. Но внезапное падение или полное прекращение любого сексуального влечения может указывать на гипогонадизм. Не стесняйтесь рассказывать своему врачу, что происходит (или не происходит) в спальне. Лечение может вернуть уровень гормонов в норму.
Низкое половое влечение (гипогонадизм): симптомы, лечение
Обзор
Что такое гипогонадизм?
Гипогонадизм возникает, когда половые железы, называемые гонадами, производят мало половых гормонов, если вообще производят их.Поражает подростков и взрослых всех полов. Состояние вызывает снижение полового влечения или либидо. Гипогонадизм иногда называют недостаточностью гонад.
Что такое половые железы и половые гормоны?
Яички (семенники) мужской репродуктивной системы вырабатывают тестостерон, главный мужской гормон. Гипогонадизм у мужчин — результат низкого тестостерона.
Яичники женской репродуктивной системы вырабатывают эстроген, прогестерон и тестостерон. Женщины с гипогонадизмом часто имеют низкий уровень эстрогена и прогестерона.
Какие бывают типы гипогонадизма?
Две железы в вашем мозгу, гипоталамус и гипофиз, посылают сигналы половым железам. Эти сигналы говорят вашему телу вырабатывать половые гормоны. Когда у вас гипогонадизм, что-то в головном мозге или половых железах мешает выработке гормонов.
Медицинские работники изучают причину гипогонадизма:
- Первичный гипогонадизм: Проблема с половыми железами замедляет или останавливает выработку гормонов.
- Вторичный (центральный) гипогонадизм: Проблема с сигналами мозга влияет на выработку гормонов.
У кого может быть гипогонадизм?
Начиная с 40-50 лет, у всех снижается количество половых гормонов. В результате снижается половое влечение. Эти изменения ожидаются. Это не обязательно признак гипогонадизма. У молодых людей, которые практически не интересуются сексом, может быть гипогонадизм.
Состояния и методы лечения, повышающие риск первичного гипогонадизма, включают:
Факторы риска вторичного гипогонадизма включают:
Симптомы и причины
Что вызывает гипогонадизм?
Непонятно, почему у некоторых людей развивается гипогонадизм.По неизвестным причинам проблема с половыми железами или мозгом влияет на выработку организмом половых гормонов.
Каковы симптомы гипогонадизма?
Симптомы гипогонадизма различаются в зависимости от причины и пола человека. Подросткам может быть поставлен диагноз вторичного гипогонадизма, если у них вовремя не наступит период полового созревания. Например, у девочек-подростков с гипогонадизмом могут не начаться месячные или не развиться грудь. У мальчиков могут не расти волосы на лице или быть недоразвитыми яичками.
Взрослые могут испытывать пониженное половое влечение (сексуальная дисфункция), а также выпадение волос и приливы.Другие частые жалобы включают усталость и трудности с концентрацией внимания.
Признаки гипогонадизма у женщин включают:
Признаки гипогонадизма у мужчин включают:
Диагностика и тесты
Как диагностируется гипогонадизм?
Ваш лечащий врач оценит ваши симптомы и проведет физический осмотр.Женщины также могут пройти обследование органов малого таза.
Вы можете пройти один или несколько из следующих тестов:
- Анализ крови: В анализе крови можно проверить уровни половых гормонов, гормонов щитовидной железы, пролактина (гормона гипофиза) и железа. Вы сдадите этот тест утром, когда уровень гормонов достигнет максимума.
- Визуализирующие тесты: МРТ или компьютерная томография позволяют выявить опухоли в гипофизе или головном мозге. Ультразвук может выявить такие проблемы, как кисты яичников или синдром поликистозных яичников (СПКЯ).
- Анализ спермы: Этот тест измеряет количество сперматозоидов.
Ведение и лечение
Каковы осложнения гипогонадизма?
Гипогонадизм может вызывать:
Как лечить или лечить гипогонадизм?
Лечение гипогонадизма зависит от причины.При первичном гипогонадизме заместительная гормональная терапия может повысить уровень гормонов. Мужчинам может назначаться терапия тестостероном, а женщинам — гормональной терапией эстрогеном и прогестероном. Эти методы лечения представлены гелями, имплантатами, таблетками, инъекциями и кожными пластырями. Терапия женскими гормонами может немного повысить риск рака матки (эндометрия), образования тромбов и инсультов.
Если проблема с гипофизом, например опухоль, вызывает вторичный гипогонадизм, вам могут потребоваться лекарства, лучевая терапия или операция.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с гипогонадизмом?
Первичный гипогонадизм может быть хроническим заболеванием, требующим постоянного лечения. Если вы прекратите заместительную гормональную терапию, уровень гормонов может резко упасть, и симптомы вернутся.
Если излечимое заболевание, такое как опухоль гипофиза, вызывает гипогонадизм, уровень гормонов должен вернуться в норму после того, как ваш лечащий врач вылечит опухоль.
Жить с
Когда мне позвонить врачу?
Вам следует позвонить своему врачу, если у вас возникли проблемы:
- Эректильная дисфункция или увеличение груди (у мужчин).
- Низкое половое влечение.
- Менструальные изменения (у женщин).
- Выделение из соска.
- Медленное начало полового созревания (у подростков).
- Приливы без объяснения причин.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего поставщика медицинских услуг:
- Почему я заболел гипогонадизмом?
- Какой у меня тип гипогонадизма?
- Как лучше всего лечить этот тип гипогонадизма?
- Каковы риски лечения и побочные эффекты?
- Какой вид последующего ухода мне потребуется после лечения?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Низкий уровень половых гормонов может негативно повлиять на ваше физическое и психическое здоровье.Подростки могут стесняться своей неразвитой внешности. Многие взрослые с возрастом теряют интерес к сексу. Но внезапное падение или полное прекращение любого сексуального влечения может указывать на гипогонадизм. Не стесняйтесь рассказывать своему врачу, что происходит (или не происходит) в спальне. Лечение может вернуть уровень гормонов в норму.
Низкое половое влечение (гипогонадизм): симптомы, лечение
Обзор
Что такое гипогонадизм?
Гипогонадизм возникает, когда половые железы, называемые гонадами, производят мало половых гормонов, если вообще производят их.Поражает подростков и взрослых всех полов. Состояние вызывает снижение полового влечения или либидо. Гипогонадизм иногда называют недостаточностью гонад.
Что такое половые железы и половые гормоны?
Яички (семенники) мужской репродуктивной системы вырабатывают тестостерон, главный мужской гормон. Гипогонадизм у мужчин — результат низкого тестостерона.
Яичники женской репродуктивной системы вырабатывают эстроген, прогестерон и тестостерон. Женщины с гипогонадизмом часто имеют низкий уровень эстрогена и прогестерона.
Какие бывают типы гипогонадизма?
Две железы в вашем мозгу, гипоталамус и гипофиз, посылают сигналы половым железам. Эти сигналы говорят вашему телу вырабатывать половые гормоны. Когда у вас гипогонадизм, что-то в головном мозге или половых железах мешает выработке гормонов.
Медицинские работники изучают причину гипогонадизма:
- Первичный гипогонадизм: Проблема с половыми железами замедляет или останавливает выработку гормонов.
- Вторичный (центральный) гипогонадизм: Проблема с сигналами мозга влияет на выработку гормонов.
У кого может быть гипогонадизм?
Начиная с 40-50 лет, у всех снижается количество половых гормонов. В результате снижается половое влечение. Эти изменения ожидаются. Это не обязательно признак гипогонадизма. У молодых людей, которые практически не интересуются сексом, может быть гипогонадизм.
Состояния и методы лечения, повышающие риск первичного гипогонадизма, включают:
Факторы риска вторичного гипогонадизма включают:
Симптомы и причины
Что вызывает гипогонадизм?
Непонятно, почему у некоторых людей развивается гипогонадизм.По неизвестным причинам проблема с половыми железами или мозгом влияет на выработку организмом половых гормонов.
Каковы симптомы гипогонадизма?
Симптомы гипогонадизма различаются в зависимости от причины и пола человека. Подросткам может быть поставлен диагноз вторичного гипогонадизма, если у них вовремя не наступит период полового созревания. Например, у девочек-подростков с гипогонадизмом могут не начаться месячные или не развиться грудь. У мальчиков могут не расти волосы на лице или быть недоразвитыми яичками.
Взрослые могут испытывать пониженное половое влечение (сексуальная дисфункция), а также выпадение волос и приливы.Другие частые жалобы включают усталость и трудности с концентрацией внимания.
Признаки гипогонадизма у женщин включают:
Признаки гипогонадизма у мужчин включают:
Диагностика и тесты
Как диагностируется гипогонадизм?
Ваш лечащий врач оценит ваши симптомы и проведет физический осмотр.Женщины также могут пройти обследование органов малого таза.
Вы можете пройти один или несколько из следующих тестов:
- Анализ крови: В анализе крови можно проверить уровни половых гормонов, гормонов щитовидной железы, пролактина (гормона гипофиза) и железа. Вы сдадите этот тест утром, когда уровень гормонов достигнет максимума.
- Визуализирующие тесты: МРТ или компьютерная томография позволяют выявить опухоли в гипофизе или головном мозге. Ультразвук может выявить такие проблемы, как кисты яичников или синдром поликистозных яичников (СПКЯ).
- Анализ спермы: Этот тест измеряет количество сперматозоидов.
Ведение и лечение
Каковы осложнения гипогонадизма?
Гипогонадизм может вызывать:
Как лечить или лечить гипогонадизм?
Лечение гипогонадизма зависит от причины.При первичном гипогонадизме заместительная гормональная терапия может повысить уровень гормонов. Мужчинам может назначаться терапия тестостероном, а женщинам — гормональной терапией эстрогеном и прогестероном. Эти методы лечения представлены гелями, имплантатами, таблетками, инъекциями и кожными пластырями. Терапия женскими гормонами может немного повысить риск рака матки (эндометрия), образования тромбов и инсультов.
Если проблема с гипофизом, например опухоль, вызывает вторичный гипогонадизм, вам могут потребоваться лекарства, лучевая терапия или операция.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с гипогонадизмом?
Первичный гипогонадизм может быть хроническим заболеванием, требующим постоянного лечения. Если вы прекратите заместительную гормональную терапию, уровень гормонов может резко упасть, и симптомы вернутся.
Если излечимое заболевание, такое как опухоль гипофиза, вызывает гипогонадизм, уровень гормонов должен вернуться в норму после того, как ваш лечащий врач вылечит опухоль.
Жить с
Когда мне позвонить врачу?
Вам следует позвонить своему врачу, если у вас возникли проблемы:
- Эректильная дисфункция или увеличение груди (у мужчин).
- Низкое половое влечение.
- Менструальные изменения (у женщин).
- Выделение из соска.
- Медленное начало полового созревания (у подростков).
- Приливы без объяснения причин.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего поставщика медицинских услуг:
- Почему я заболел гипогонадизмом?
- Какой у меня тип гипогонадизма?
- Как лучше всего лечить этот тип гипогонадизма?
- Каковы риски лечения и побочные эффекты?
- Какой вид последующего ухода мне потребуется после лечения?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Низкий уровень половых гормонов может негативно повлиять на ваше физическое и психическое здоровье.Подростки могут стесняться своей неразвитой внешности. Многие взрослые с возрастом теряют интерес к сексу. Но внезапное падение или полное прекращение любого сексуального влечения может указывать на гипогонадизм. Не стесняйтесь рассказывать своему врачу, что происходит (или не происходит) в спальне. Лечение может вернуть уровень гормонов в норму.
Причины, симптомы, диагностика и лечение
Обзор
Что такое низкий уровень тестостерона (мужской гипогонадизм)?
Низкий уровень тестостерона (мужской гипогонадизм) — это состояние, при котором яички (яички, мужские половые железы) не вырабатывают достаточного количества тестостерона (мужского полового гормона).
У мужчин тестостерон помогает поддерживать и развиваться:
- Половые признаки
- Мышечная масса
- Достаточный уровень эритроцитов
- Плотность костей
- Чувство благополучия
- Сексуальная и репродуктивная функция
Насколько распространен низкий уровень тестостерона?
Низкий уровень тестостерона поражает почти 40% мужчин в возрасте 45 лет и старше. Трудно определить нормальный уровень тестостерона, потому что уровни меняются в течение дня и зависят от индекса массы тела (ИМТ), питания, употребления алкоголя, некоторых лекарств, возраста и болезни.
Симптомы и причины
Что вызывает низкий уровень тестостерона?
С возрастом количество тестостерона в его организме постепенно падает. Это естественное снижение начинается после 30 лет и продолжается (около 1% в год) на протяжении всей его жизни.
Существует множество других потенциальных причин низкого уровня тестостерона, в том числе следующие:
Каковы симптомы низкого тестостерона?
Симптомы низкого уровня тестостерона зависят от возраста человека и включают следующее:
- Низкое половое влечение
- Эректильная дисфункция
- Снижение самочувствия
- Подавленное настроение
- Затруднения с концентрацией и памятью
- Усталость
- Настроение и раздражительность
- Потеря мышечной силы
Другие изменения, возникающие при низком уровне тестостерона, включают:
- Снижение гемоглобина и легкая анемия
- Уменьшение волос на теле
- Истончение костей (остеопороз)
- Увеличение жировых отложений
- Развитие груди (гинекомастия)
- Бесплодие
Диагностика и тесты
Как диагностируется низкий уровень тестостерона?
Низкий уровень тестостерона диагностируется путем измерения количества тестостерона в крови с помощью анализа крови.Чтобы определить, имеет ли пациент низкий уровень тестостерона, может потребоваться несколько измерений, поскольку уровни имеют тенденцию меняться в течение дня. Самый высокий уровень тестостерона обычно бывает утром, около 8 часов утра. Вот почему врачи предпочитают измерять уровень тестостерона рано утром.
Ведение и лечение
Как лечится низкий уровень тестостерона?
Низкий уровень тестостерона лечится заместительной терапией тестостероном, которую можно назначать несколькими способами:
- Внутримышечные инъекции (в мышцу), обычно каждые 10–14 дней;
- Пластыри с тестостероном, которые используются каждый день и наносятся на разные части тела, включая ягодицы, руки, спину и живот
- Гели тестостерона, которые наносятся каждый день на чистую сухую кожу верхней части спины и рук (гели требуют осторожности, чтобы не допустить случайной передачи гормона другому человеку или партнеру).
- Пеллеты, имплантируемые под кожу каждые два месяца
(Пероральный тестостерон не одобрен для использования в США.)
Каковы преимущества заместительной терапии тестостероном?
Возможные преимущества заместительной терапии тестостероном могут включать:
- У мальчиков, как избежать проблем, связанных с задержкой полового созревания
- Потеря жира
- Повышение плотности костей и защита от остеопороза
- Улучшение настроения и хорошего самочувствия
- Улучшение половой функции
- Повышенная психическая резкость
- Повышение мышечной силы и физической работоспособности
Каковы побочные эффекты заместительной терапии тестостероном?
Побочные эффекты заместительной терапии тестостероном включают:
- Акне или жирная кожа
- Отек лодыжек из-за умеренной задержки жидкости
- Стимуляция простаты, которая может вызвать симптомы мочеиспускания, такие как затрудненное мочеиспускание
- Увеличение или болезненность груди
- Ухудшение апноэ во сне (нарушение сна, приводящее к частым ночным пробуждениям и дневной сонливости)
- Яички меньшего размера
- Раздражение кожи (у пациентов, получающих местную заместительную терапию тестостероном)
Лабораторные отклонения, которые могут возникнуть при заместительной терапии тестостероном, включают:
- Повышение уровня простатоспецифического антигена (ПСА)
- Увеличение количества эритроцитов
- Уменьшение количества сперматозоидов, приводящее к бесплодию (невозможности иметь детей), что особенно важно для молодых мужчин, желающих зачать ребенка
Если вы принимаете заместительную гормональную терапию, важно регулярно посещать врача.
Рекомендации
предлагают обсудить потенциальный риск и пользу оценки риска рака простаты и мониторинга простаты. Врач и пациент вместе примут решение о мониторинге рака простаты. Для пациентов, которые выбирают мониторинг, клиницисты должны оценить риск рака простаты до начала лечения тестостероном и через 3–12 месяцев после начала приема тестостерона:
- Уровни ПСА следует проверять через 3, 6 и 12 месяцев в течение первого года, а затем каждый год после этого.
- Пальцевое ректальное исследование простаты следует проводить через 3-6 месяцев и 1 год после начала терапии, а затем через год после этого. Это рекомендуется даже для мужчин, которые не проходят заместительную терапию тестостероном, в качестве скрининга на рак простаты, связанного с возрастом. Обычно это начинается в возрасте 50 лет.
- Уровень гематокрита будет проверяться перед началом терапии тестостероном, а затем на регулярной основе, чтобы убедиться, что уровень эритроцитов остается нормальным.
Кому нельзя принимать заместительную терапию тестостероном?
Заместительная терапия тестостероном может вызвать рост простаты.Если у мужчины ранний рак простаты, есть опасения, что тестостерон может стимулировать рост рака. Поэтому мужчинам с раком простаты не следует принимать заместительную терапию тестостероном. Для всех мужчин, рассматривающих заместительную терапию тестостероном, важно пройти обследование простаты перед началом этой терапии.
К другим мужчинам, которым не следует принимать заместительную терапию тестостероном, относятся:
- Увеличение простаты с симптомами мочеиспускания (затрудненное начало мочеиспускания)
- Шишка на простате, которая не была исследована
- Измерение PSA выше 4
- Рак груди
- Повышенный уровень гематокрита (количество эритроцитов выше нормы)
- Застойная сердечная недостаточность тяжелой степени
- Обструктивное апноэ во сне, которое не лечилось
Профилактика
Можно ли предотвратить низкий уровень тестостерона?
Не существует известных способов предотвратить низкий уровень тестостерона, вызванный генетическими условиями или повреждением яичек или гипофиза.
