Артроскопическое лечение разрыва вращательной манжеты плеча
Повреждения вращательной манжеты плеча.
Плечевой сустав – наиболее подвижный сустав человеческого организма. Он позволяет нам поднять руку, завести ее за спину, дотянуться до собственного затылка. Считается, что именно благодаря труду и своим рукам человек стал человеком, но не будет преувеличением сказать, что все многообразие функции человеческой руки основано как раз на потрясающей подвижности плечевого сустава. Движения в плечевом суставе осуществляются во всех трех плоскостях, но за увеличение объема движений в суставе нам приходится расплачиваться уменьшением его стабильности и высоким риском повреждения его струтур, к которым относится и ротаторная (вращательная) манжета плеча.
Анатомическое строение нормального плечевого сустава.
Плечевой сустав образован тремя костями: головкой плечевой кости, суставной впадиной лопатки и ключицей, не связанной с суставом анатомически, но значительно влияющей на его функцию.
Головка плечевой кости соответствует по форме суставной впадине лопатки, называемой также гленоидальной впадиной (от латинского термина cavitas glenoidalis – суставная впадина). По краю суставной впадины лопатки имеется суставная губа – хрящевой валик, который удерживает головку плечевой кости в суставе.
Прочная соединительная ткань, образующая капсулу плечевого сустава, по сути, является системой связок плечевого сустава, которая помогает головке плечевой кости оставаться в правильном положении относительно суставной впадины лопатки. Связки прочно срастаются с тонкой капсулой сустава. К ним относятся клювовидно-плечевая и суставно-плечевая связки (имеет три пучка: верхний, средний и нижний). Также плечевой сустав окружен мощными мышцами и сухожилиями, которые активно обеспечивают его стабильность за счет своих усилий. К ним относятся надостная, подостная, малая круглая и подлопаточная мышцы, которые образуют вращательную манжету.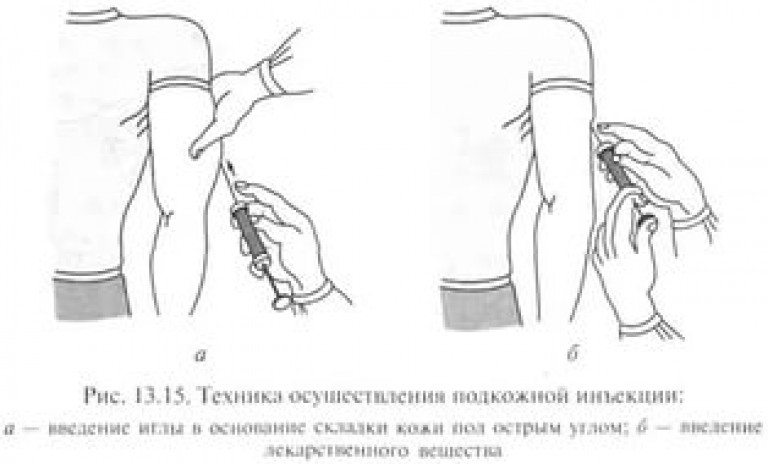 Каждая из этих мышц выполняет свою функцию: подлопаточная вращает руку внутрь, надостная — поднимает плечо и «приякоривает» его, т.е. вжимает головку плечевой кости в суставную впадину лопатки при отведении плеча вбок. При этом основная сила отведения определяется дельтовидной мышцей, а надостная мышца работает как командир, направляющий усилия дельтовидной мышцы. Подостная мышца вращает плечо наружу, а малая круглая — тоже вращает наружу и приводит руку к туловищу.
Каждая из этих мышц выполняет свою функцию: подлопаточная вращает руку внутрь, надостная — поднимает плечо и «приякоривает» его, т.е. вжимает головку плечевой кости в суставную впадину лопатки при отведении плеча вбок. При этом основная сила отведения определяется дельтовидной мышцей, а надостная мышца работает как командир, направляющий усилия дельтовидной мышцы. Подостная мышца вращает плечо наружу, а малая круглая — тоже вращает наружу и приводит руку к туловищу.
Все вместе функционируют как вращательная (ротаторная) манжета плеча.
Вращательная (ротаторная) манжета плеча
Выше всех в ротаторной манжете расположена надостная мышца, при этом ее сухожилие проходит в узком пространстве между акромиальным отростком лопатки и головкой плечевой кости, что определяет склонность к травмированию сухожилия.
Вращательная (ротаторная) манжета плеча: общий вид, тенопатия и ущемление сухожилий вращательной манжеты в подакромиальном пространстве (импинджемент — синдром)
Подробнее об анатомии вращательной манжеты и об анатомии плечевого сустава вы можете узнать на нашем сайте (кликните мышкой, чтобы перейти к статьям об анатомии).
Причины заболеваний и повреждений ротаторной манжеты
Сухожилия мышц вращательной манжеты плеча, как и все другие сухожилия, имеют относительно плохое кровоснабжение. Недостаточное кровоснабжение сухожилий вращательной манжеты приводит к частому развитию дегенеративных изменений: возникает так называемая тенопатия. Стоит отметить, что развитию тенопатии способствует не только недостаточное кровоснабжение (ряд ученых вообще отрицают роль кровоснабжения в развитии тенопатии). Еще одна причина развития тенопатии — наследственная патология соединительной ткани. Сухожилия в основном состоят из особого белка — коллагена, который бывает 4 типов.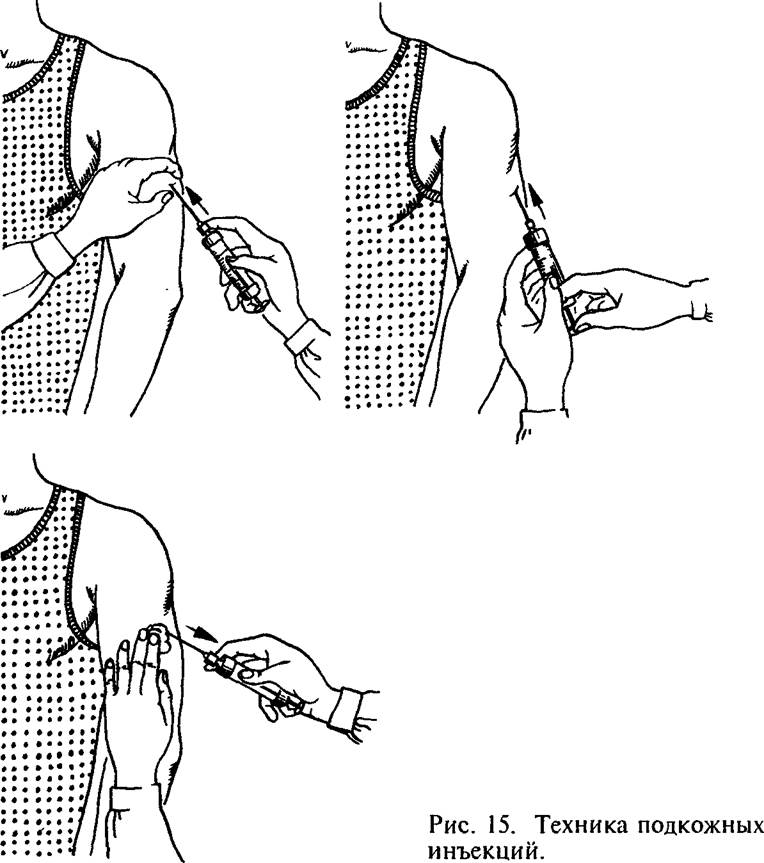 При ненормально высоком процентом содержании коллагена 3 и 4 типов тенопатия развивается чаще. Вообще тенопатия может развиться в любом из сухожилий ротаторной манжеты (и в нескольких сухожилиях одновременно), что может приводить к боли в области плечевого сустава при движениях, в которых учавствует соответствующая мышца. Например, при тенопатии сухожилия надостной мышцы боль услиливается при отведении руки вбок, при тенопатии подлопаточной мышцы — при поднесении ложки или вилки ко рту, при причесывании, при заведении руки за спину. Часто эти тенопатии называют плечелопаточным периартритом, но это абсолютно неграмотный диагноз, от которого во всем мире уже отказались несколько десятилетий назад. «Плечелопаточный периартрит», проявляющийся болью в плече, может являться на самом деле не только тенопатией того или иного сухожилия вращательной манжеты, но и рядом других заболеваний, что заслуживает рассмотрения в отдельной статье. Кроме того, развитию тенопатии способствует прием некоторых антибиотиков (фторхинолонов).
При ненормально высоком процентом содержании коллагена 3 и 4 типов тенопатия развивается чаще. Вообще тенопатия может развиться в любом из сухожилий ротаторной манжеты (и в нескольких сухожилиях одновременно), что может приводить к боли в области плечевого сустава при движениях, в которых учавствует соответствующая мышца. Например, при тенопатии сухожилия надостной мышцы боль услиливается при отведении руки вбок, при тенопатии подлопаточной мышцы — при поднесении ложки или вилки ко рту, при причесывании, при заведении руки за спину. Часто эти тенопатии называют плечелопаточным периартритом, но это абсолютно неграмотный диагноз, от которого во всем мире уже отказались несколько десятилетий назад. «Плечелопаточный периартрит», проявляющийся болью в плече, может являться на самом деле не только тенопатией того или иного сухожилия вращательной манжеты, но и рядом других заболеваний, что заслуживает рассмотрения в отдельной статье. Кроме того, развитию тенопатии способствует прием некоторых антибиотиков (фторхинолонов).
Наиболее частая причина, способствующая развитию тенопатии — хроническая травматизация сухожилий, которая возможна при двух принципиальных вариантах:
Три типа анатомической формы акромиального отростка (вид сбоку). Крючкообразная форма акромиального отростка способствует травматизации сухожилий вращательной манжеты
С возрастом дегенеративные изменения в сухожилии прогрессируют, тенопатия становится все более выраженной, сухожилие ослабевает и может произойти его разрыв. Наиболее часто разрыв сухожилия встречается в возрасте 35-55 лет. Однако при достаточно сильной травме (переломы большого бугорка плечевой кости, другие переломы проксимальной части плечевой кости, вывихи в плечевом суставе и т.д.) разрыв может произойти и без предшествующей тенопатии, т.е. у относительно молодых людей.
Полный разрыв сухожилия надостной мышцы и частичный разрыв сухожилия подлопаточной мышцы
Симптомы
Как мы уже отмечали, чаще всего разрыв сухожилий вращательной манжеты плеча из-за травмы происходит на фоне предшествоваших дегенеративных изменений (тенопатии). Разрыв характеризуется резким усилением боли и ослаблением руки, вплоть до полной невозможности подвигать рукой. Разрывы бывают частичными или полными, когда сухожилие той или иной мышцы полностью отрывается от места прикрепления к плечевой кости. Интенсивность боли зависит от объема разрыва — как правило, чем больше разрыв, тем сильнее боль, и тем больше огранничение движений. При частичных разрывах возможность движений рукой сохраняется.
Разрыв характеризуется резким усилением боли и ослаблением руки, вплоть до полной невозможности подвигать рукой. Разрывы бывают частичными или полными, когда сухожилие той или иной мышцы полностью отрывается от места прикрепления к плечевой кости. Интенсивность боли зависит от объема разрыва — как правило, чем больше разрыв, тем сильнее боль, и тем больше огранничение движений. При частичных разрывах возможность движений рукой сохраняется.
Локализация боли зависит от того, какое сухожилие вращательной манжеты повреждено. Чаще всего повреждается сухожилие надостной мышцы, что обычно проявляется полной неспособностью отвести руку вбок (при полном разрыве) либо усилением боли при отведении руки вбок в амплитуде от 30 до 60 градусов. Многие пациенты отмечают, что не могут спать на стороне больного плечевого сустава.
Диагностика
Для постановки диагноза доктор расспросит Вас о механизме травмы, о давности повреждения, о характере болей в плече, о том,болело ли и как долго плечо до травмы. Еще раз напомним, что при значительной тенопатии разрыв сухожилия может произойти вообще без травмы.
Далее врач проводит осмотр, в ходе которого он проводит специальные тесты (двигает вашу руку или просит пациента сделать особое движения), в ходе которых уже с высокой долей вероятности можно выяснить, какое именно сухожилие повреждено.
Как правило, при полном разрыве сухожилия (или отрыве его от места прикрепления к кости) движение, за которое отвечает эта мышца, невозможно.
При частичных разрывах способность двигать рукой сохраняется, но движения болезненны.
Обязательно выполнение рентгенографии, на которой при разрывах сухожилий вращательной манжеты можно обнаружить характерные признаки на нижней поверхности акромиального отростка — так называемый субхондральный склероз. Он образуется как защитная реакция кости от многократного соударения головки плечевой кости и нижней поверхности акромиона (импинджемент синдром), и эти соударения приводят к повреждению сухожилий вращательной манжеты, вызывают их тенопатию, и, в конечном итоге, разрыв. Конечно же, отсутствие на рентгенограмме этих признаков не говорит о том, что сухожилия вращательной манжеты не повреждены, но наличие этих рентгенологических признаков с высокой долей вероятности говорит о проблемах с сухожилиями ращательной манжеты. На рентгенограмме важно оценить и акромиально-ключичное сочленение: артрит этого сустава может служить причиной похожих болей.
Конечно же, отсутствие на рентгенограмме этих признаков не говорит о том, что сухожилия вращательной манжеты не повреждены, но наличие этих рентгенологических признаков с высокой долей вероятности говорит о проблемах с сухожилиями ращательной манжеты. На рентгенограмме важно оценить и акромиально-ключичное сочленение: артрит этого сустава может служить причиной похожих болей.
Рентгенограмма: соударение головки плечевой кости (синие стрелки) и нижней поверхности акромиального отростка (рыжие стрелки) приводит к повреждению проходящего между ними сухожилия надостной мышцы.
В случае неясного диагноза и с целью уточнения объема повреждения выполняется ультразвуковое исследование или магнитно-резонансная томография, которая позволяет при помощи магнитных волн увидеть и запечатлеть мягкие ткани и кости в виде послойных срезов.
Магнитно-резонансная томограмма, показывающая полный разрыв сухожилия надостной мышцы
Лечение
Начальное лечение при остром, случившемся недавно разрыве сухожилий вращательной манжеты состоит в уменьшении боли. Как правило, используются нестероидные противовоспалительные препараты, такие как аспирин, вольтарен, ксефокам и др. Также в остром периоде необходимо соблюдать покой для больной руки — руку обездвиживают на косыночной повязке или на специальной отводящей шине. Для уменьшения боли и отека эффективно прикладывание пакетов со льдом, завернутых в полотенце, к плечу.
Правила наложения косыночной повязки
Специальная отводящая шина, используемая для лечения разрывов сухожилий мышц вращательной манжеты. Чаще всего происходит отрыв сухожилий надостной мышцы от места его прикрепления к плечевой кости. Обездвиживание руки положении отведения сближает конец оторванного сухожилия с местом его крепления к плечевой кости. Такая же отводящая шина используется и после операций по поводу разрывов сухожилий вращательной манжеты
Такая же отводящая шина используется и после операций по поводу разрывов сухожилий вращательной манжеты
Полный разрыв сухожилия надостной мышцы и частичный разрыв сухожилия подлопаточной мышцы. При отведении руки вбок разорванные концы сухожилия сближаются. Рыжей стрелкой показана ось плечевой кости. Слева — плечо приведено к туловищу, справа — плечо отведено вбок.
Консервативная терапия. При тенопатиях и незначительных, небольших разрывах, когда движения в плечевом суставе сохранены, назначается консервативная терапия. После уменьшения боли назначаются легкие физические упражнения для разработки сустава. В более позднем периоде к этим упражнениям добавляются силовые упражнения, направленные на укрепление мышц верхней конечности. Это позволит постепенно возвратить больной руке прежний объём движений. Обычно длительность консервативной терапии составляет от 6 до 8 недель. В течение этого времени полностью прекращаются боли в плече, и происходит частичное восстановление силы в мышцах руки.
Оперативное лечение. При значительных разрывах консервативное лечение бесперспективно, поскольку разорванные концы попросту не могут срастись. Впрочем размер разрыва и сам факт наличия разрыва вовсе не являются критериями, по котороым оценивают необходимость операции, так как иногда даже при полных разрывах движения в плечевом суставе сохранены или практически безболезненны за счет того, что функцию разорванного сухожилия частично берут на себя соседние сухожилия. Однако, при полных разрывах такое встречается не часто.
Операция показана, если:
- имеется полный разрыв, который делает движения в плечевом суставе невозможными или ограничивает некоторые движения;
- имеется частичный разрыв, который ограничивает движения, служит причиной боли;
- консервативное лечение оказалось безуспешным.
В ходе операции оторванное сухожилие натягивают, возвращая его к месту прикрепления и подшивают его.
Суть операции состоит в том, что разрыв сшивают, а если произошел отрыв сухожилия от места фиксации, то выполняю шов с использованием специальных «якорных» фиксторов. На первом этапе операции проводится удаление всех нежизнеспособных, дегенеративно измененных тканей вращательной манжеты. Затем область плечевой кости, где произошел разрыв или отрыв вращательной манжеты, очищается от остатков мягких тканей для того, чтобы сухожилие приросло. Разрывы бывают разными по своей форме. Чаще всего встречаются U-образные и Г-образные разрывы.
Достаточно часто для фиксации оторванного сухожилия требуются 2-3 уже упоминавшихся якорных фиксатора. Этот фиксатор состоит из якоря и нитей. Якорь крепится к кости, а нитями в свою очередь прошивается сухожилие. Выбор конкретного вида якорного фиксатора осуществляется оперирующим хирургом, но в целом пациент также должен быть проинформирован о том, какой фиксатор планируется к использованию в его случае. Мы рекомендуем использовать фиксаторы фирм с мировым именем, которые давно зарекомендовали себя. В первую очередь можно выделить фиксаторы FASTIN®, PANALOK , VERSALOK™, BIOKNOTLESS™, GII, HEALIX™ фирмы DePuy Mitek (подразделение Johnson and Johnson), PushLock® Knotless Anchor фирмы Arthrex и TWINFIX™ фирмы Smith&Nephew.
Восстановление разрыва сухожилий вращательной манжеты является достаточно сложной операцией. Реконструкция вращательной манжеты может быть выполнена как открытым способом через разрез, так и артроскопическим методом, т.е. без традиционного разреза. Через один прокол длиной 1-2 сантиметра в сустав вводят видеокамеру (артроскоп) и осматривают все повреждения изнутри. Через 1-2 других маленьких прокола в сустав вводят специальные инструменты, которыми и выполняют шов сухожилий.
Восстановление разорванного сухожилия возможно не во всех случаях. Если между моментом травмы и операцией прошел достаточно длительный период времени, то может наступить рубцовое перерождение мышцы и сухожилия, в результате чего на операции будет невозможно подтянуть это сухожилие для закрепления к кости. В других случаях в сухожилии могут отмечаться выраженные дегенеративные процессы, что ведет к значительному снижению разрывной нагрузки. В этом случае даже после удачной реконструкции сухожилия в ближайшем будущем вероятен рецидив заболевания. В этих случаях на операции хирург проводит удаление всех поврежденных тканей и старается ликвидировать все другие проблемы, которые могут вызывать или усиливать боль в плече.
В других случаях в сухожилии могут отмечаться выраженные дегенеративные процессы, что ведет к значительному снижению разрывной нагрузки. В этом случае даже после удачной реконструкции сухожилия в ближайшем будущем вероятен рецидив заболевания. В этих случаях на операции хирург проводит удаление всех поврежденных тканей и старается ликвидировать все другие проблемы, которые могут вызывать или усиливать боль в плече.
Реабилитация
После операции руку обездвиживают в положении отведения на несколько недель с помощью специальной шины, о которой мы уже писали ранее. Такая иммобилизация снижает натяжение сухожилий и уменьшает риск повторного разрыва. Длительность иммобилизации определяется хирургом, который выполнял операцию, так как только он может оценить состояние сухожилий и прочность выполненного шва. Обычно шину (ортез) накладывают на 3-6 недель.
После этого приступают к реабилитационным упражнениям, интенсивность и очередность которых вам подберет врач. В целом после операционный и реабилитационный период можно разделить на три периода:
1) период защиты сухожилий. Руку обездвиживают, чтобы разрыв сросся;
2) период восстановления амплитуды движений;
3) период восстановления силы.
Вакцинация медиков от коронавируса началась в Новосибирской области
Процедура иммунизации совершенно обычна и занимает не больше 10 секунд – укол в дельтовидную мышцу, в плечо. Как сообщила главный специалист по вакцинопрофилактике Новосибирской области Татьяна Ивлева, пока в регион вакцина поступает небольшими партиями, это связано с особенными условиями транспортировки и хранения. До конца года в области планируют привить несколько тысяч медиков.
«В первую очередь планируем защищать медицинских работников, потому что это люди, которые первыми встречаются с коронавирусной инфекцией и рискуют каждый день. Будут вакцинироваться не только сотрудники ковидных госпиталей, но и медработники поликлиник, потому что они тоже контактируют с пациентами, и сотрудники скорой помощи. У нас нет ограничений по месту работы. Доктор, который работает в плановом отделении, тоже может столкнуться с коронавирусом, и сам заразиться, и заразить других пациентов», – отметила Татьяна Ивлева.
У нас нет ограничений по месту работы. Доктор, который работает в плановом отделении, тоже может столкнуться с коронавирусом, и сам заразиться, и заразить других пациентов», – отметила Татьяна Ивлева.
Тем, кто недавно привился против гриппа, придется подождать не меньше 30 дней. Таким должен быть перерыв между вакциной против коронавируса и против любой другой инфекции. Это единственное ограничение, кроме медицинских противопоказаний. Вакцинация добровольная.
В министерстве здравоохранения Новосибирской области обратили внимание, что после процедуры даже медикам нужно 30 минут провести в поликлинике под наблюдением врачей. В настоящий момент ни у кого побочных эффектов не появилось. Если и дальше все будет в порядке, то через три недели добровольцам поставят второй компонент вакцины.
Вакцина относится к совершенно новому поколению вакцин – векторным. В таких вакцинах в качестве транспорта используются безопасные вирусы, которые не могут размножаться и наносить ущерб организму, чтобы доставить тот антиген – тот белок, к которому должен наработать защиту организм человека. Вакцина «Спутник V» хранится при температуре не выше -18 градусов. Из морозильной камеры дозу для каждого пациента вынимают только после того, как терапевт осмотрит его и убедится, что противопоказаний нет. Вакцину нельзя взбалтывать.
Артроз, разрыв сухожилий или воспаления?
- Боли в плече после травматических повреждений:
Ушиб, растяжение, травма акромиально-ключичного сочленения, вывих, перелом - Болезненное воспаление в плече:
Кальциноз предплечья, бурсит, синдром «замороженного плеча» (плечелопаточный периартериит), ревматизм, артрит - Дегенеративные изменения плечевого сустава:
Артроз, импиджмент-синдром плеча, разрыв двуглавой мышцы плеча (бицепс), стеноз шейного отдела позвоночника, - Неспецифическая боль плечевого сустава: Стресс, неправильная осанка, лопатка, шейный отдел позвоночника
Зачастую плечо начинает болеть вследствие внезапных травм: Падение или удар могут стать причиной повреждения сухожилий и мягких тканей.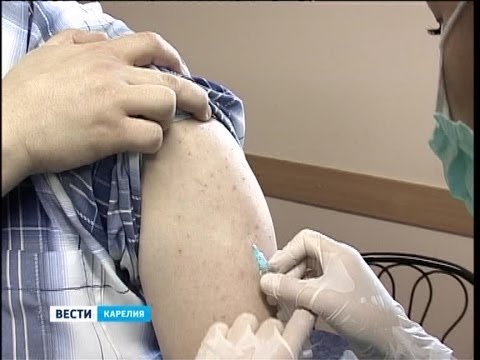 Как правило, травмируется не только одна структура. В большинстве случаев у пациентов диагностируются растяжения или разрывы сухожилий, синовиальной сумки, суставной капсулы и мышц, окружающих плечевой сустав. Кроме того, подобные потрясения могут повлечь за собой повреждения костных структур: Перелом головки плечевой кости или разрыв акромиально-ключичного сочленения может иметь длительные последствия и вызвать артроз плечевого сустава. Для предотвращения контрактур и болезненности, возникающих после травм необходимо добросовестное целенаправленное лечение.
Как правило, травмируется не только одна структура. В большинстве случаев у пациентов диагностируются растяжения или разрывы сухожилий, синовиальной сумки, суставной капсулы и мышц, окружающих плечевой сустав. Кроме того, подобные потрясения могут повлечь за собой повреждения костных структур: Перелом головки плечевой кости или разрыв акромиально-ключичного сочленения может иметь длительные последствия и вызвать артроз плечевого сустава. Для предотвращения контрактур и болезненности, возникающих после травм необходимо добросовестное целенаправленное лечение.
Плечо — это сложная конструкция, состоящая из связочного аппарата, сухожилий и суставной капсулы. Травмированое плечо мложет привести к перерастяжению и даже разрыву этих соединительнотканных структур. Каждая деформация плечевого сустава может повлечь за собой тяжелые последствия, восстановительный период затягивается. Воспаления, подкожные кровоизлияния, болезненные отеки являются источниками колющей боли в плече и ограничений подвижности. © Sebastian Kaulitzki / fotolia
Помимо травматических деформаций боль плечевого сустава появляется из-за нарушений метаболизма метаболизма: Кальциноз предплечья и наслоения солей кальция в сухожилии надостной мышцы или воспаление суставной капсулы (синдром «замороженного плеча») могут и без внешнего воздействия привести к сильным болям и дискомфорту в плече. Вследствие частых повторений стрессовых ситуаций, проблемы обмена веществ не всегда можно отличить от перенагрузки плечевого сустава. Такие действия, как например поднятие рук над головой во время работы либо занятия спортом могут вызвать воспаление синовиальной сумки (бурсит) плеча или воспаления сухожильного влагалища. Как и в других суставах, износ суставного хряща (артроз) может стать причиной хронических болей и контрактуры плечевого сустава. Для каждого источника болевых ощущений в плече существует консервативное лечение. В сложных случаях рекомендуется хирургическое лечение. Опытные специалисты-ортопеды клиники Gelenk Klinik в Германии проведут квалифицированное обследование, после которого предложат пациенту лечение в зависимости от поставленного диагноза.
Боль в плече после травмы: Повреждение плечевого сустава
Чаще всего на боль в плече после травм и силовых нагрузок жалуются спортсмены: Перерастяжения, деформации и падения вызывают травматические боли в плече.
Ушиб плечевого сустава (контузия плеча)
- Стреляющая боль
- Гематомы и посинение на коже
- Щадящее положение плеча
- Ограничения подвижности
- Ссадины на плече
Ушибы в области плеча возникают после падения, ударов и столкновений, вследствие чего происходит сдавление мягких тканей, мышц и сухожилий плечевого сустава. Причины ушиба плеча как правило очевидны, так как человек сознательно испытал травму.
После ушиба плеча ситуация может усложниться по причине уже существовавших ранее дефектов сухожилий (напр. вращательной манжеты и сухожилия двуглавой мышцы). Удар плечевого сустава может привести к дегенеративным частичным разрывам поврежденных ранее сухожилий.
Ушиб плечевого сустава почти сразу вызывает сильную боль. Данный факт является причиной неоднократного подкожного кровоизлияния и появления гематом. Важным аспектом обследования является своевременное исключение либо подтверждение дегенеративных изменений в сухожилиях и костях при помощи таких визуализационных методик как рентген, УЗИ и магнитно-резонансная томография.
Как проводится лечение ушиба плеча?
- Иммобилизующая повязка, фиксирующий бандаж
- НПВП — нестероидные противовоспалительные препараты (напр. Ибупрофен)
- Физиотерапия и прежде всего биологическое регуляционное лечение на основе клеточных технологий
Симптомы ушиба плечевого сустава без последствий пропадают в течение нескольких дней или максимум двух недель. Если жалобы продолжаются дольше, чем обычно, необходимо провести дополнительное обследование на присутствие структурных мутаций в области плеча. Лечение данной травмы проводится при помощи иммобилизации, специальных фиксирующих повязок и снятия нагрузки.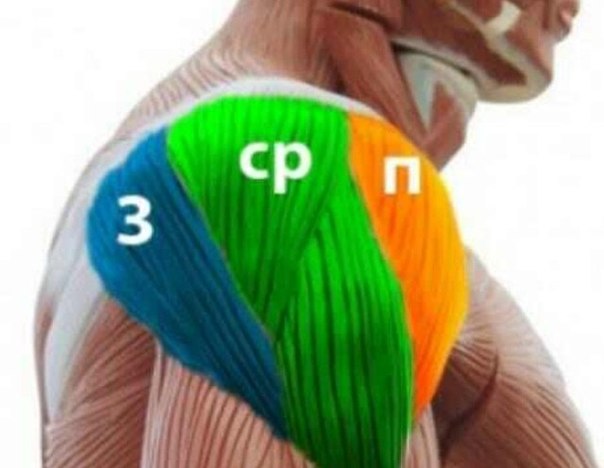
Растяжение связок плечевого сустава — причина колющей боли в плече
- Стреляющая боль в плече
- Кровоизлияния и гематомы)
- Ограничения подвижности и щадящее положение
Расширение связок в плече – это феномен, при котором по разным причинам длина связок становится больше нормы. Очень часто данная патология появляется вследствие чрезмерных нагрузок либо после силовых спортивных тренировок, а иногда это происходит после падения на вытянутую руку. Растяжение связок плечевого сустава — это довольно болезненная травма, ограничивающая подвижность плеча, после которой необходимо держать руку в щадящем положении и не перенагружать. В самых сложных случаях у больных диагностируется еще и воспаление мягких тканей плечевого сустава, сопровождающееся подкожным кровоизлиянием (гематома).
Как правило, причины растяжения связок плеча очевидны, так как пациенты переживают травму, находясь при полном сознании и сразу ощущают типичные боли. С целью исключения структурных повреждений мышц, сухожилий и костных структур, в дополнение к клиническому исследованию рекомендуется проведение визуализационного исследования при помощи УЗИ, рентгена и МРТ..
Данное заболевание опасно быстрым переходом от простого растяжения к таким серьёзным патологиям плеча, как например, разрыв вращательной манжеты и сухожилия двуглавой мышцы, а также SLAP – синдром плечевого сустава (повреждение верхней части суставной губы лопатки)..
Как проводится лечение растяжения связок плечевого сустава?
- Обездвиживание фиксирующими бандажами
- Физический покой
Процесс заживления данного недуга протекает довольно быстро и просто: Боль в плече проходит через 2-4 недели. Если плечо болит дольше указанного срока, высококвалифицированные ортопеды медицинского центра Gelenk Klinik в г. Фрайбург проведут дополнительную диагностику на наличие возможных структурных деформаций и назначат подходящее лечение.
Ушиб надкостницы («Bone Bruise»)
- Острая и тупая боль на протяжении нескольких месяцев
- Иногда ссадины на плече
- Кровоизлияние (гематома)
Bone Bruise — это сдавливание или ушиб надкостницы плечевого сустава с повреждением хрящевой поверхности и накоплением избыточной жидкости (отёки) в нижележащих костных структурах.
Боли в плече, вызванные этим заболеванием длятся очень долго и проходят довольно медленно. Нередко Bone Bruise плечевой кости появляется в сочетании с растяжением связок плечевого сустава или ушибом плеча.
Достаточно часто после травматических ситуаций предполагаются лишь поверхностные повреждения мягких тканей. Процесс выздоровления пациентов, страдающих этой болезнью может продолжаться несколько месяцев. Типичное для Bone Bruise скопление излишней жидкости может быть установлено только при проведении визуализационного диагностического обследования МРТ. .
Как проводится лечение ушиба костей?
- Щадящее положение, обездвиживание сустава
- НПВП — нестероидные болеутоляющие медикаменты (Ибупрофен, Диклофенак)
- При сопутствующих повреждениях: артроскопия плечевого сустава
Лечение ушиба надкостницы «Bone Bruise» будет наиболее эффективным если Вы наберетесь терпения, прекратите на какое-то время занятия спортом и ограничить физические нагрузки. Хирургическое лечение после ушиба кости при помощи артроскопии плечевого сустава необходимо только при сопутствующих повреждениях сухожилий или хрящевой ткани. Нестероидные болеутоляющие препараты способствуют смягчению боли в плече после травмы костей.
Вывих плеча: Колющие боли и неподвижность руки
Рентген плечевого сустава после вывиха. При нарушении конгруэнтности в плече головка плечевой кости выскакивает из капсулы сустава, после чего меняет свое положение и находиться далеко от акромиона. Сложившаяся ситуация приводит к повреждениям мягких тканей: Происходит разрыв хрящевидной суставной губы гленоидальной впадины плеча. Онемение в руке, а также стреляющие боли являются последствиями. Вывих должен быть вправлен врачом как можно быстрее. Затем необходимо провести детальную диагностику суставных структур, для того, чтобы исключить дегенеративные изменения сухожилий, связок и хрящевой ткани. © Gelenk-Klinik
- Нарушение мобильности плечевого сустава: Свисание руки вдоль туловища
- Стреляющие боли
- При повреждениях нервных окончаний: Расстройство чувствительности с боковой стороны плеча
- При сопутствующих травмах двуглавой мышцы: Боль и ослабление сгибателя руки
При вывихе плеча головка плечевой кости выскальзывает из суставной впадины.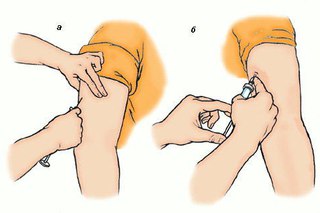 Как правило, причиной этому служат внешние факторы или аварии. Данная травма нередко сопровождается повреждением суставной губы (labrum) или капсульно-связочного аппарата.
Как правило, причиной этому служат внешние факторы или аварии. Данная травма нередко сопровождается повреждением суставной губы (labrum) или капсульно-связочного аппарата.
После вывиха плечевого сустава рука и плечо теряют свои исходные функции. Пока пациент не обратится к специалисту, который вправит вывих, рука будет оставаться неподвижной и сильно болеть.
Резкие интенсивные боли, характерные для вывиха плеча, а также неподвижность в руке способствуют быстрой постановке диагноза. Более сложной является диагностика сопутствующих травм в плече: Например, разрыва суставной губы и капсульно-связочного аппарата.
Наиболее точно распознать вывих удается при помощи рентгенологического исследования. УЗИ и КТ помогают установить сопровождающие травматические нарушения суставной губы и других мягких тканей.
Как проходит лечение вывиха плечевого сустава?
- Вправление вывиха
- Обезболивающее лечение
- Физиотерапия
- Хирургическая репозиция
- Артроскопия плечевого сустава при отрыве суставной губы и капсульно-связочного аппарата
Смещение головки плечевой кости лечится при помощи простого вправления вывиха. Врачи рекомендуют сделать данную процедуру сразу после травмы, а именно спустя несколько минут. Ситуация усложняется при дополнительных повреждениях мягких тканей: Лечение подобных осложнений возможно только при проведении артроскопии плеча.
Разрыв связок акромиально-ключичного сочленения плеча: Колющая боль в плече, ночная боль и онемение
При разрыве акромиально-ключичного сочленения повреждаются связки, кости и суставные поверхности. Степень нарушений измеряется в зависимости от объема деформаций костных структур. Устаревший тип классификации тяжести травмы акромиально-ключичного сустава по методу Тосси лежит в основе данного изображения. В настоящее время травмы классифицируются по пятиступенчатой схеме Роквуда. Нарушения подвижности, колющие боли плечевого сустава, а также ограничения в движениях являются следствием указанной болезни.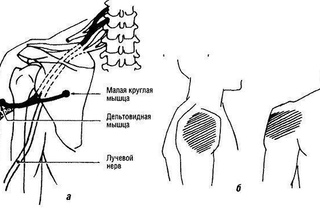 При данном недуге пациент не может лежать на плече, так как чувствует сильную боль. В медицинской терминологии упоминаются несколько степеней повреждения акромиально-ключичного сустава, для лечения которых чаще всего используются фиксирующие бандажи. В редких случаях клиники проводят оперативную реконструкцию связок. © Alila Medical Media / fotolia
При данном недуге пациент не может лежать на плече, так как чувствует сильную боль. В медицинской терминологии упоминаются несколько степеней повреждения акромиально-ключичного сустава, для лечения которых чаще всего используются фиксирующие бандажи. В редких случаях клиники проводят оперативную реконструкцию связок. © Alila Medical Media / fotolia
- Ограниченная подвижность плечевого сустава
- Стреляющие боли
- Ночные боли во время сна
- Эффект клавиши (выступание акромиального конца ключицы)
- Отечность и кровоподтек
В медицинской терминологии плечевой сустав так же называют акромиально-ключичное сочленение, которое соединяет акромион с грудинным концом ключицы (Clavicula). Причиной разрыва связок акромиально-ключичного сочленения плечевого сустава являются зачастую падения во время катания на лыжах и езды на велосипеде. Как правило, пострадавший падает с высоты прямо на плечо так, что большая часть удара приходится на плечо. Характерным явлением подобного ушиба являются сильные боли плечевого сустава, ограниченная подвижность в плече, а также гематомы. Во время обследования опытный специалист сразу замечает выступ ключицы плечевого сустава и назначает пациенту подходящее лечение.
После четкой визуальной диагностики врачи проводят рентген плечевого сустава, который окончательно подтверждает диагноз. Иногда рентгеновские снимки делают под нагрузкой. Для получения информации о изменениях функциональности плечевого сустава, на поврежденной руке фиксируют тяжести.
Как проводится лечение разрыва связок акромиально-ключичного сустава?
- Иммобилизация сустава фиксирующими бандажами
- Хирургическое лечение (рефиксация акромиально-ключичного сустава)
- Трансплантация сухожилий
При разрыве связок акромиально-ключичного сочленения в нашем медицинском центре в основном предлагают консервативное лечение стабилизирующими повязками. Хирургическое лечение проводится лишь в тяжелых случаях, например, если руки и плечи пациента ежедневно подвержены тяжелым нагрузкам.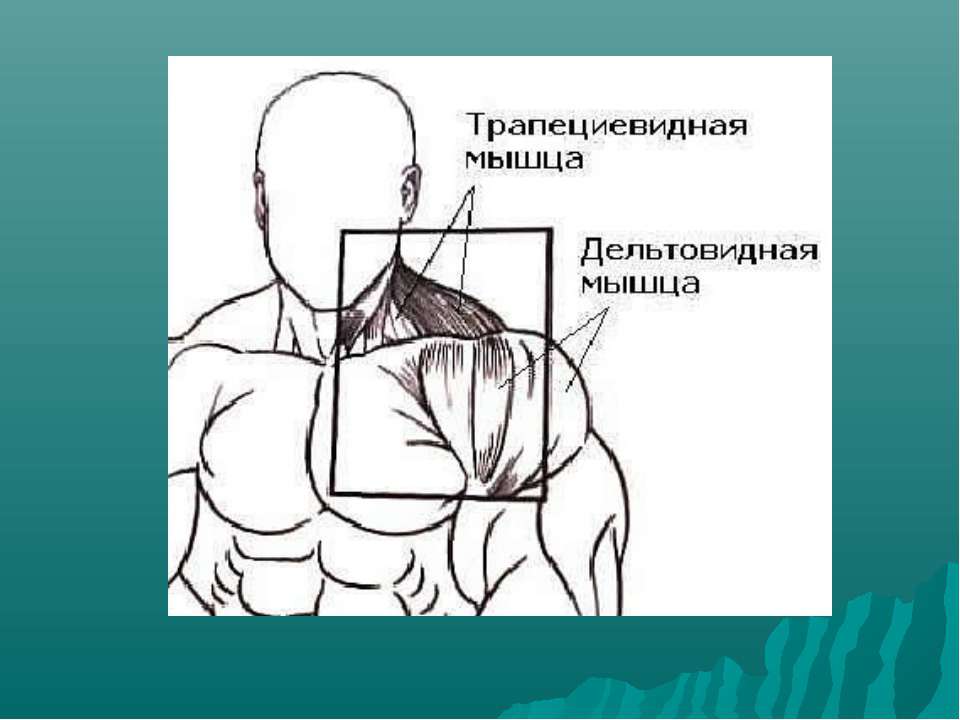 При помощи специальных фиксаторов и винтов хирург снова соединяет отделившиеся фрагменты. Так же, работоспособность плеча помогают восстановить методы пересадки сухожилий.
При помощи специальных фиксаторов и винтов хирург снова соединяет отделившиеся фрагменты. Так же, работоспособность плеча помогают восстановить методы пересадки сухожилий.
Неподвижность суставов в плече и колющие боли как следствие перелома головки плечевой кости
- Глубокая, стреляющая или тупая боль в плече
- Нарушение подвижности плечевого сустава
- Гематомы и отеки
Перелом головки плечевой кости — это довольно частое явление. Как правило этот вид перелома встречается после падений, ударов или аварий. Особенно часто данная травма возникает если человек упал на вытянутую руку, например, во время верховой езды, катания на лыжах или же после падения с велосипеда..
Вследствие перелома плечевой кости пациенты постоянно чувствуют сильные боли и не больше не могут пошевелить плечом как раньше. При помощи рентгенологического исследования устанавливается категория перелома и положение отделившихся фрагментов. Компьютерная томография (КТ) предоставляет трехмерное изображение плечевого сустава и позволяет распознать более тяжелые переломы.
Как проводится лечение перелома плечевой кости?
- Иммобилизация плечевого сустава
- Реконструкция и рефиксация при переломах со смещением
- В сложных случаях — эндопротезирование плечевого сустава
Если после травмы костные фрагменты остаются в стабильном положении и не смещаются относительно друг друга хирургическое лечение проводить не обязательно. В данном случае более эффективным и щадящим способом является обездвиживание плечевого сустава плечевым бандажом в течение нескольких недель. При переломе плечевой кости со смещением либо с повреждением суставных поверхностей требуется оперативное лечение, во время которого хирург стабилизирует костные фрагменты при помощи специальных пластин и винтов. Таким образом отделенные фрагменты заживают в нужном положении, после чего образуется ровная суставная поверхность. Помимо полного восстановления функций плечевого сустава каждый опытный врач старается сделать все возможное, чтобы избежать артроз плечевого сустава (омартроз).
Повреждение или разрыв суставной капсулы плеча (HAGL-повреждения или отрыв плечегленоидальных связок от плечевой кости)
- Резкие боли плечевого сустава
- Нарушенная подвижность в плече
- Отечность
- Сопутствующие травматические повреждения плечевого сустава
По причине высокой подвижности плечевого сустава суставной капсуле отделена очень важная функция. Она не только участвует в обмене веществ суставного хряща, но и способствует стабилизации плеча при помощи гленохумеральных связок. Растяжение либо ушиб может повлечь за собой травмы и даже разрывы этих связок.
Данная патология нередко сопровождается другими деформациями в плече: Иногда у пациентов наблюдается вывих плечевого сустава.
Лечение HAGL-повреждений в плече
- Иммобилизация и щадящее положение
- Хирургическое лечение: Артроскопия плечевого сустава
Сначала лечение разрыва суставной капсулы, то есть отрыва гленоидальных связок от плечевой кости, проводят при помощи обездвиживания плечевого сустава. Кроме того, необходимо снизить физические нагрузки и по возможности держать сустав в щадящем положении. Если травмы оказываются более серьёзными и консервативное лечение не приносит желаемых результатов, требуется оперативное лечение, а именно артроскопия плечевого сустава.
Боль в плече после физических нагрузок и воспалений
У физически активны людей, профессиональных спортсменов, а также рабочих воспалительные процессы плечевого сустава вследствие перенагрузки и одностороннего перенапряжения наблюдаются чаще чем у других. Прежде всего поднятие руки над головой, как например это делают маляры или монтажники, вызывает сильные боли вследствие чрезмерной напряженности плеча, мягких тканей и сухожилий. Дегенеративные изменения у пациентов более зрелого возраста также являются причиной воспалений мягких тканей и сухожилий.
Кальциноз предплечья: колющие боли вследствие отложений солей кальция в сухожилии надостной мышцы
Рентген плечевого сустава: Визуализация отложений солей кальция в сухожилии надостной мышцы (в красном кругу). При кальцинозе предплечья данные отложения, а также связанные с ними дегенеративные повреждения и воспалительные изменения вращательной манжеты приводят к болезненным ощущениям и ограничениям подвижности в плече. © Gelenk-Klinik
При кальцинозе предплечья данные отложения, а также связанные с ними дегенеративные повреждения и воспалительные изменения вращательной манжеты приводят к болезненным ощущениям и ограничениям подвижности в плече. © Gelenk-Klinik
- Стреляющая боль
- Ночная боль лежа на плече
- Трудности при поднятии руки над головой и расчёсывании волос
Нарушения метаболизма могут вызвать кальциноз вращательной манжеты и кальциоз предплечья (Tendinosis calcarea) образованию отложений кальция в сухожилии надостной мышцы. В некоторых случаях данный факт может остаться безболезненным. Однако чаще всего отложения солей кальция вызывает стреляющие боли и нарушают подвижность плечевого сустава. Как правило осадки кальция, которые являются причиной болевого синдрома в плече, рассасываются в течение примерно трех лет. Проблемы при поднятии руки над головой, а также сильная болевая симптоматика ночью ограничивают пациента в движениях. В таком случае необходимо незамедлительно обратиться к врачу и начать лечение болезни.
Точная диагностика кальциноза предплечья возможна при помощи рентгена. Если пациент не ощущает дискомфорта в плече, операцию делать необязательно. В таком случае лечение заболевания можно провести консервативно..
Лечение кальциноза предплечья
- Физиотерапия и специальные упражнения
- Ударно-волновая терапия
- Биологическая регуляционная терапия на основе клеточных технологий
- Редко: Хирургическое лечение (артроскопия) с удалением отложений кальция
Успешное лечение симптомов кальциноза плечевого сустава зачастую проводят консервативно. Экстракорпоральная ударно-волновая терапия может ускорить процесс распада выше названной патологии. Кальциноз предплечья основан на нарушении обмена веществ, что приводит к некрозу теноцитов (сухожильные клетки) и их замене на осадки кальция. Биологическая регуляционная терапия на основе клеточных технологий способствует активации метаболизма и быстрому рассасыванию кальковых отложений. Хирургическое лечение данного заболевания проводится лишь в тех случаях, когда консервативное лечение осталось безуспешным.
Хирургическое лечение данного заболевания проводится лишь в тех случаях, когда консервативное лечение осталось безуспешным.
Бурсит (воспаление слизистых сумок): Отечность и колющие боли в плече
- Резкая боль плечевого сустава
- Боли в плече ночью и бессонница
- Давящая боль
- Дискомфорт при поднятии руки
- Редко: Покраснения и перенагревание
Бурсит плечевого сустава является болезненным воспалением синовиальных сумок. Слизистые сумки (лат. bursa=сумка) — это наполненные жидкостью соединительные ткани, выполняющие функцию амортизатора и служащие смазкой между перенапряженными сухожилиями и мышцами. Синовиальные сумки находятся между мягкими тканями организма и костями, а именно в месте перемещения сухожилия через расположенную рядом мышцу или кость. Таким образом происходит устранение либо смягчение процесса трения. Чаще всего бурсит затрагивает слизистую сумку плеча под акромионом, так как данный отросток ключицы наиболее подвержен нагрузкам. Ревматизм и другие воспалительные процессы также могут стать причиной деформации бурсы. Порой бурсит приводит к отечности и перенагреаванию плечевого сустава. Так как синовиальные сумки находятся в глубине плечевого сустава, внешние симптомы заболевания отсутствуют вовсе. При бурсите у пациента отмечаются заметные нарушения подвижности плеча, в особенности процесса поднятия руки над головой.
Лечение бурсита плечевого сустава
- Криотерапия
- Биологическое регуляционное лечение на основе клеточных технологий
- НПВП — нестероидные противовоспалительные препараты
- Артроскопия плечевого сустава
Острое и болезненное воспаление плеча уменьшается посредством охлаждающих компрессов. При это, пациенту рекомендуется учесть предписания врача и снизить нагрузки на плечо. Лечение воспалительных процессов в слизистой сумке плечевого сустава можно провести помощи нестероидных противовоспалительных препаратов. Кроме того, существуют таблетки, которые помогают избавиться от боли. Хирургическое лечение, а именно артроскопия воспаленной синовиальной сумки проводится в редких случаях. Как правило ткани слизистой сумки плечевого сустава восстанавливаются в течение короткого времени снова.
Хирургическое лечение, а именно артроскопия воспаленной синовиальной сумки проводится в редких случаях. Как правило ткани слизистой сумки плечевого сустава восстанавливаются в течение короткого времени снова.
Синдром «замороженного плеча» (адгезивный капсулит)
- Резкие боли в плече
- Чувство онемения и ограничение подвижности
- Ночная боль лежа на плече
- Дискомфорт в плече в состоянии покоя
- Ограниченная мобильность плечевого сустава
Адгезивный капсулит (синдром «замороженного плеча») является причиной ограничения подвижности плечевого сустава путем сокращения суставной капсулы. Сначала клиническая картина заболевания прогрессирует довольно медленно. В течение нескольких недель или месяцев пациенту стает все сложнее двигать рукой. После этого начинаются резкие колющие боли ночью, которые мешают спать. Привычные занятия спортом и повседневные движения даются все тяжелее и тяжелее. Причиной данной патологии могут послужить как ушибы, так и удары плеча, после которых пациенту настоятельно рекомендуется на долгое время отказаться от тренировок и держать плечо в щадящем положении. Нарушения метаболизма, например, диабет, также способствуют появлению синдрома «замороженного плеча». Стоит отметить, что данная болезнь иногда проходит сама по себе. Несмотря на это, при продолжительности болевого синдрома и ограниченной мобильности более трех лет Вам необходимо обратиться к врачу и срочно начать лечение недуга.
Лечение синдрома «замороженного плеча»
- Физиотерапия
- Медикаментозное обезболивающее лечение
- Биологическое регуляционное лечение на основе клеточных технологий
- Поэтапное обезболивание таблетками
- Хирургическая мобилизация плечевого сустава под наркозом
- Оперативное расщепление суставной капсулы плеча
В большинстве случаев лечение данного синдрома происходит при помощи физиотерапевтических процедур (напр. охлаждающие компрессы). Особенно успешным является биологическое регуляционное лечение на основе клеточных технологий. Реактивация метаболизма плечевого сустава значительно сокращает продолжительность чувства онемения в плече.
Реактивация метаболизма плечевого сустава значительно сокращает продолжительность чувства онемения в плече.
Медикаментозное лечение также помогает побороть недуг. Так называемое поэтапное обезболивание кортизоном укорачивает продолжительность боли и чувства онемения в плече.
Нестероидные противовоспалительные препараты смягчают симптомы заболевания, однако не сокращают длительность синдрома. Если консервативное лечение остается безуспешным, специалисты по ортопедии медицинского центра Gelenk Klinik в г. Фрайбург проводят хирургическую мобилизацию плечевого сустава под наркозом. В это же время хирург может провести артроскопическое лечение плеча.
Ревматический артрит: болезненное воспаление плечевого сустава и нарушение структуры сухожилий
- Резкие боли в плече
- Отечность
- Перенагревание
- Боль при давлении на плечо
- Покраснения
- Ограничения подвижности
Ревматизм плечевого сустава начинается с тупой и глухой боли в плече. На прогрессирующей стадии ревматический артрит разрушает хрящевую поверхность плечевого сустава и приводит к артрозу. Данное заболевание также поражает вращательную манжету плечевого сустава. Ревматизм имеет множество причин, которые на сегодняшний день еще не были исследованы до конца.
Лечение ревматизма или артрита плечевого сустава
- Антиревматические лекарства
- Радиосиновэктомия (противовоспалительное рентгеновское облучение)
- Артроскопическое удаление воспаленной синовиальной оболочки сустава
- Эндопротезирование плечевого сустава
При ревматическом воспалении плечевого сустава на первом плане находится регулярное наблюдение патологии и боли. Как правило контролировать болезнь помогают различные противоревматические препараты. Вследствие воспаления и разрушения суставных структур может понадобится и хирургическое лечение. В нашем медицинском центре пациенту предлагаются несколько методик, например, артроскопическое удаление воспаленных синовиальных оболочек и слизистых сумок либо эндопротезирование плечевого сустава.
Износ плечевого сустава: Артроз и дегенеративные разрывы сухожилий
Кроме чрезмерной физической нагрузки причиной боли в плече безусловно является и возрастной фактор: Чем старше пациент, тем чаще у него наблюдаются износ костных структур, хрящей и сухожилий вращательной манжеты. В тоже время износ сложного по строению плечевого сустава лечиться при помощи физиотерапевтических процедур. Так как в одном движении могут быть задействованы множество мышц и сухожилий, заболевание может перейти и на соседние структуры плеча, которые тоже могут потерять свои исходные функции. В данном случает помогает физиотерапевтическое лечение. Поэтому, консервативное лечение дегенеративных изменений в плече является наиболее успешным.
Артроз плечевого сустава (омартроз): Износ суставов в плече
Для артроза плечевого сустава характерно постепенное изнашивание суставного хряща. Кости плеча больше не скользят по водянистой хрящевой поверхности, а сталкиваются друг с другом. На поверхностях суставов образуются костные шпоры (остеофиты), которые делают их шероховатыми и ускоряют процесс износа суставного хряща. © Viewmedica
- Онемение
- Отечность
- Тупая боль
- Стреляющая боль
- Перенагревание
- Дискомфорт в ночное время
- Хрустящий звук в плече (крепитация)
- Боли в начале ходьбы после отдыха
Артроз плечевого сустава (омартроз) -это состояние плеча после износа и истирания хрящевых поверхностей. Медики отмечают несколько причин омартроза плеча: Чрезмерные физические нагрузки, нарушение биомеханики плечевого сустава путем нарушений структуры сухожилий, генетическая слабость суставного хряща, воспаления, повреждения суставной поверхности вследствие переломов и многое другое. Сначала деформации хряща проявляются ввиду тупой и глубокой боли. Артроз взывает очень дискомфорт в плече, особенно утром после пробуждения и начала ходьбы. По мере развития заболевания пациент не может двигать рукой как раньше.
Как и в случаях поражения других суставов, подтвердить диагноз «Артроз плечевого сустава » может рентгенологическое обследование: Степень сужения суставной щели определяет стадию износа суставной поверхности.
Лечение артроза плечевого сустава
- НПВП — нестероидные противовоспалительные препараты
- Физиотерапия (центрирование плеча)
- Биологическое регуляционное лечение на основе клеточных технологий
- Аутологичная трансплантация хрящевых клеток
- Консультация по вопросам питания
- Эндопротезирование (артропластика)
Лечение артроза в плече проводится по нескольким методикам, которые также используются для стабилизации других суставов. Другими словами, лечение этого заболевания подразумевает не только медикаментозное облегчение боли и улучшение функциональности сустава физиотерапией, но и хирургическое суставосохраняющее лечение. К последнему относится пересадка хрящевых клеток при помощи как аутогенных, так и полученных в лаборатории хрящевых клеток. В случае полного износа плечевого сустава единственным выходом является эндопротезирование. Этот хирургический метод избавляет пациента от болей и восстанавливает подвижность в плече. Стоит отметить, что эндопротезирование плеча проводится намного реже чем, например, эндопротезирование нижних конечностей).
Импиджмент-синдром: Сужение, дегенерация и разрыв вращательной манжеты плечевого сустава
Разрыв вращательной манжеты — это повреждение сухожилия надостной мышцы, которая проходит под акромионом и охватывает головку плечевой кости сверху. Как правило, повреждается только часть широко сухожилия, что несмотря на сильную боль частично сохраняет функции вращательной манжеты. © Viewmedica
- Колющие боли при отведении руки в сторону в горизонтальном положении (Painful Arc — синдром болезненной дуги под углом от 45 до 160° к продольной оси тела)
- Боль в плече под нагрузкой
- Болезненные ощущения при поднятии руки над головой
- Потеря силы в руке
Определение «импиджмент» (англ.: to impinge= защемить или ударить) описывает ненамеренное столкновение двух костных структур. Во время импиджмент синдрома sплечевого сустава головка плечевой кости сталкивается с костными структурами акромиального отростка ключицы.При этом наблюдается постоянное сдавливание сухожилий, проходящих через эту субакромиальную полость (область под акромионом). Так, данная патология затрагивает сухожилие надостной мышцы, охватывающее головку плечевой кости сверху и длинное сухожилие бицепса. Этот факт приводит к дегенеративному износу сухожилий вращательной манжеты. Даже после самой незначительной травмы, например, падения на локоть, ослабленное сухожилие может полностью разорваться и потерять свою начальную функцию.
У пациентов более зрелого возраста причиной разрыва надостной мышцы является дегенеративный износ плечевого сустава, а у молодых людей — травматические воздействия.
Если сухожилие надостной мышцы перестает работать частично либо полностью, головка плечевой кости продвигается в направлении акромиона. Рентгенологическое обследование определяет ее точное положение. Состояние вращательной манжеты показывает УЗИ.
Для импиджмент-синдрома плечевого сустава характерен Painful Arc — угол от 60 до 120° в котором рука отведена по отношению к продольной оси тела. © Gelenk-Klinik
Консервативное лечение импиджмент-синдрома плечевого сустава
- Пауза между нагрузками, иммобилизация плечевого сустава
- Изменение манеры действий: Избегайте ситуации, требующих поднятия руки над головой
- НПВП — нестероидные противовоспалительные препараты
- Физиотерапевтическое лечение и лечебная физкультура
- Физиотерапия (охлаждение, УЗИ)
- Инъекционное лечение кортизоном и местными анестетиками (местная анестезия)
- Рентгеновское облучение и лечение хронических воспалений надостной мышцы плеча
- Ударно-волновая терапия, прежде всего при кальцинозе предплечья
Хирургическое лечение импиджмент-синдрома плечевого сустава
- Акромиопластика: Расширение субакромиального туннеля путем удаления кости
- Наложение узловых швов на вращательную манжету
- Биодеградируемый имплантат InSpace™ для восстановления функциональности сухожилия надостной мышцы путем центрирования плечевого сустава.
На прогрессирующей стадии дегенерации вращательной манжеты, артроскопическое лечение уже не помогает. В данном случае представляется возможность центрирования головки плечевой кости при помощи имплантации биодеградируемого баллона на срок то одного года до двух лет. Имплантат InSpace™ помещается под акромион во время артроскопической операции плечевого сустава. Во время процедуры балоновидный имплантат наполняют раствором поваренной соли для того, чтобы он оставался эластичным и стабильным.
Биодеградируемый имплантат InSpace™ может заменить поврежденную вращательную манжету плеча и выполнять функцию фиксатора, способствуя центрированию головки плечевой кости. После этого боль в плече проходит, а другие мышцы ротаторной манжеты могут перенять часть функций сухожилия надостной мышцы. © Orthospace ltd, Israel, Exactech, Germany
Деструкция, болезненное воспаление и разрыв сухожилия бицепса
- Колющая боль при поднятии руки
- Тянущая боль в бицепсе
- Ограниченная подвижность
Бицепс — это мышца, находящаяся с передней стороны плеча, которая отвечает за процесс сгибания руки. Двуглавую мышцу плечевого сустава образуют длинная и короткая головки. Первая начинается с суставного бугорка (выступа) на лопатке. Короткая головка проходит через внутреннюю область плечевой кости и вместе с длинной головкой создает толстое сухожилие бицепса, входящее в лучевую кость предплечья. Проксимальная часть двуглавой мышцы плеча соединяется с верхним краем суставной впадины. Эта часть — сухожилие длинной головки двуглавой мышцы плеча — подвержена травматическим повреждениям и воспалительным процессам. Другая, с медицинской точки зрения почти незаметная часть бицепса срастается с коракоидом лопатки (клювовидный отросток лопатки).
Чрезмерные нагрузки и постоянное напряжение плечевого сустава вызывают болезненные воспаления, разрушения плечевых структур и даже разрыв двуглавой мышцы плеча. . Более вероятным воспаление сухожилия длинной головки двуглавой мышцы плеча становится при импиджмент-синдроме плечевого сустава, то есть при сужении пространства под акромиальным отросток ключицы.
Боль бицепса становится особенно заметной при разгибании руки вверх: Действия, требующие поднятия руки над головой, например, монтажные работы, покраска потолка, а также плавание кролем ускоряют процесс дегенерации.
Таким образом, другие заболевания плечевого сустава могут распространиться на двуглавую мышцу плеча.
При падении на локоть повреждается бицепс, находящийся под акромионом. При частичном либо полном разрыве длинного бицепсовогосухожилия пациенты ощущают сильные боли и не могут двигать рукой как раньше. Тотальный разрыв приводит к оседанию мышечного брюшка — выступа между между местом крепления сухожилия и локтевым сгибом. Существовавшие ранее травмы увеличивают вероятность разрыва двуглавой мышцы плеча.
Многофакторность является причиной того, что разрывы или повреждения в плече могут наступить в любом возрасте. У более молодых пациентов разрыв сухожилия двуглавой мышцы плеча возникает после травматических повреждений и перенагрузок. У пожилых пациентов данный недуг появляется на фоне дегенеративных дефектов, существующих ранее.
Консервативное и хирургическое лечение дегенеративных изменений и разрывов сухожилия двуглавой мышцы плеча
- Анальгетические и противовоспалительные препараты
- Физиотерапия (лечение холодом))
- Биологическое регуляционное лечение на основе клеточных технологий
- Лечебная гимнастика
- Снижение нагрузок и щадящее положение плечевого сустава
- Тенотомия бицепса (отсечение сухожилия длинной головки двуглавой мышцы плеча))
- Хирургическая рефиксация сухожилия длинной головки бицепса
Воспаления или частичные разрывы двуглавой мышцы плеча вызывают продолжительные жалобы. Последние требуют некоторого времени, чтобы определиться с методом терапии. В таком случае врачам необходимо решить будет ли целесообразным консервативное лечение и сможет ли оно восстановить прежние функции мышцы. Другим вариантом может быть хирургическое лечение с рефиксацией бицепса для возобновления его работоспособности. Болевой синдром, а также потеря силы указывают на необходимость проведения операции. Так как после хирургического вмешательства пациенту понадобиться длительная реабилитация врачам необходимо хорошо взвесить все за и против.
При разрыве двуглавой мышцы плечевого сустава врачи прибегают к такой методике как тенотомия бицепса. При необходимости проводится тенодез двуглавой мышцы плеча.
Неспецифическая боль в плече: Стрессовые ситуации, осанка, лопаточная часть, шейный отдел позвоночника
Невралгическая боль часто отдает от шейного отдела позвоночника в плечо. Боли в шее и плече могут появиться ввиду стрессовых обстоятельств или после нарушения функций шейного отдела позвоночника. Такие заболевания как например, грыжа и дегенерация межпозвоночного диска, а также стеноз (сужение) позвоночного канала способствуют сужению спинномозговых нервов. © blackday / fotolia
Плечевой сустав принимает непосредственное участие в работе мускулатуры туловища, спины груди, а также затылочной мускулатуры. Поэтому травмы в данной области негативно влияют на здоровье плеча. Очень часто симптомы, воспринимающиеся нами как боль в плече, появляются не в области самого плеча, а в других структурах плечевого сустава. Данные травматические повреждения вызывают сужение и напряжение мышечных структур, а также ущемление нервов. Именно поэтому эта боль отдает в плечо..
Напряжение и затвердение мускулатуры
- Онемение в шее и плече
- Затвердение мышц
- Колющие боли
Чаще всего боли плечевого сустава возникают вследствие напряжений и затвердений мышц плеча и шеи. В медицине отмечают несколько причин данных повреждений. Стресс, например, приводит к скованности мускулатуры. Вследствие недостатка подвижности и сидячей работы укорачиваются мышцы в отдельных областях плечевого сустава: Спина округляется, лопатка вытягивается, а туловище прогибается вперед. В дополнение укорачивается грудинная мускулатура и сужается пространство под акромионом, что приводит к дегенерации и воспалению сухожилий плечевого сустава.
Как проводится лечение боли в плече вследствие затвердения и сокращения мышц?
Физиотерапевтическое лечение и специальные упражнения, направленные на восстановление шейной мускулатуры, а также мышц плеча, спины и груди помогают избавится от боли, возникшей из-за неправильной осанки и недоставка движений.
Боль в плече: Грыжа межпозвоночного диска и стеноз позвоночного канала
- Боль в шее
- Отдающие боли в руку и плечо
- Нарушения чувствительности и покалывания
- Мышечная слабость в руке, кисти и плече
Боль в плече не всегда наступает вследствие нарушений функций плечевого сустава: Сужение нервов после грыжи межпозвоночного диска диска или стеноз спинного мозга в области шейного отдела позвоночника также влияют на состояние плеча и вызывают сужения и потерю силы в мышцах. Иногда определить причину боли плечевого сустава довольно сложно. Поэтому специализированные клиники рекомендуют нейрохирургическую дифференциальную диагностику, во время которой проводится клиническое визуализацонное обследование шейного отдела позвоночника. Диагноз Грыжа межпозвоночного диска помогает поставить магнитно-резонансная томография (МРТ).
Как проводится лечение ущемления нервов в шейном отделе позвоночника?
- Физиотерапия и массаж
- Нуклеотомия (удаление грыжи)
- Хирургическое лечение (артродез шейного отдела позвоночника)
- Эндопротезирование
Межпозвоночная грыжа шейного отдела позвоночника, то есть выступ амортизирующего межпозвоночного диска из позвоночного канала или стеноз спинного мозга лечатся при помощи физиотерапии. Если данное лечение окажется безуспешным врачи проводя хирургическое лечение, а именно оперативное освобождение нервов. Во время этой операции опытный хирург удаляет грыжу из позвоночного канала. Подобная методика способствует удалению сужения в точке выхода нерва из спинного мозга. На последних стадиях заболевания помочь может только эндопротезирование.
Болезненные нарушения подвижности лопатки (лопаточная дискинезия, «плечо метателя»)
- Нарушения в подвижности лопатки
- Изменения положения лопатки
- Хронические боли плечевого сустава
- Недостаток силt
Боль плечевого сустава иногда объясняется нарушениями подвижности лопатки, а именно лопаточной дискинезией. Неитенсивность движений лопатки имеет множество причин. Так, данная болезнь может появиться вследствие импиджмент-синдрома, травм вращательной манжеты либо из-за нестабильности плечевого сустава. Кроме того, существуют и общие факторы, приводящие к лопаточной дискинезии: Если туловище пациента сильно наклонено вперед, лопатка тянется кверху. Сокращение грудинной мускулатуры (дельтовидная мышца) способствует хронизации данного факта. По этой причине дифференциальная диагностика лопаточной дискинезии является непростой процедурой. Важно знать, что лопатка играет решающую роль при передаче энергии между рукой и туловищем.
Как проводится лечение лопаточной дискинезии?
При первом подозрении на лопаточную дискинезию необходимо провести дифференциальное обследование боли плечевого сустава. В таком случае необходимо обследовать все: Мышцы, сухожилия, невралгию, костные структуры, а также взаимодействие мышц туловища, плечевого сустава и шеи. В большинстве случаев проводится физиотерапевтическое лечение либо биологическое регуляционное лечение на основе клеточных технологий.
Вакцинация детей
3. Внутрикожный способ вакцинации предусмотрен для определенных видов вакцин, в числе которых: вакцина против туберкулеза (BCG), туляремийный вид препарата и вакцина против оспы. Другие разновидности вакцины по данной методике не вводятся.
Вакцинация производится по следующей технике:
- согласно классическому способу, областью введения препарата служит плечо в области дельтовидной мышцы. Не реже укол совершается в область предплечья (промежуток между сгибом локтя и кистью). С этой целью нужно применять специальный шприц с иглой, толщина которой несколько меньше традиционной. Укол нужно делать срезом кверху, сохраняя параллель с поверхностью кожи;
- нужно внимательно следить за тем, чтобы игла не погрузилась в кожу слишком глубоко. Индикатором корректного введения препарата служит белесая кожа в области прокола – кожа должна побелеть непосредственно по ходу процедуры введения вакцины.
Подкожная вакцинация предполагает введение значительного числа как живых, так и неактивных препаратов. Все же предпочтительнее прибегать к подобной вакцинации против таких инфекций, как корь, паротит, краснуха, желтуха и ряда смежных заболеваний. Подобная методика введения вакцины довольно проста, но все же имеет существенные минусы: сниженные темп и интенсивность выработки иммунных клеток ввиду депонирования препарата (в особенности, если он не активен), показанного пациентам, страдающим пониженной свертываемостью крови. Подкожный способ не подходит для больных гепатитом группы B и С, а также противопоказан лицам, страдающим кожными заболеваниями в фазе обострения.
Вакцинация производится по следующей технике:
– препарат можно вводить ниже лопатки (среднебоковая область плеча, передняя сторона бедра). Кожу следует обхватить пальцами, немного сжав, после чего проколоть складку. Если сравнивать данный метод с внутрикожной вакцинацией и пероральным способом, следует отметить повышенную точность дозировки. Доза препарата может быть существенно больше, чем при внутрикожной методике.
4. Интраназальный способ – предполагает введение аэрозоля через нос, но не реже представлен в виде гелей, мази или различных жидкостей. Данная методика вакцинации не вызывает общего поднятия иммунитета, но образует надежный щит для защиты от вредоносных микроорганизмов. Время действия вакцины непродолжительное, область применения – слизистая оболочка. Вакцина предусмотрена для борьбы с инфекциями, передача которых возможна воздушно-капельным путем (грипп, корь и т.д.).
Вакцину вводят по следующим правилам:
- вводить лекарство следует в нос согласно дозировке, указанной в инструкции;
- форма вакцины – аэрозоль или жидкость, вводимая при помощи пипетки;
- если речь идет о гелях и мазях, наносить их следует обычным ватным диском, равномерно распределяя тонким слоем по слизистой носа;
- методика имеет существенный минус: определенная доля препарата неминуемо попадает в желудочно-кишечный тракт, от чего сложно угадать с дозировкой.
Дельтовидная мышца
Пользователи также искали:
дельтовидная мышца бедра,
дельтовидная мышца болит,
дельтовидная мышца функции,
дельтовидная мышца иннервация,
дельтовидная мышца как накачать,
дельтовидная мышца плеча упражнения,
дельтовидная мышца укол,
дельтовидная мышца упражнения,
Дельтовидная,
дельтовидная,
мышца,
Дельтовидная мышца,
упражнения,
дельтовидная мышца функции,
дельтовидная мышца как накачать,
дельтовидная мышца упражнения,
дельтовидная мышца укол,
дельтовидная мышца иннервация,
иннервация,
укол,
дельтовидная мышца бедра,
болит,
бедра,
функции,
накачать,
плеча,
дельтовидная мышца болит,
дельтовидная мышца плеча упражнения,
дельтовидная мышца,
мышцы верхней конечности. дельтовидная мышца,
…
4 важные прививки осени
Все родители знают, что прививаться нужно зимой и весной, но, врачи убеждены, именно осенью необходимо позаботиться о здоровье ребенка, чтобы в зимние и весенние месяцы малыш не заразился простудным заболеванием.
Какие же вакцины нужно сделать уже сейчас? Подробности в статье заведующей эпидотделом краевого центра охраны материнства и детства № 2 г.Ачинск», М.В. Яровой.
Вакцина от гриппа
Про то, что эпидемия гриппа обычно бывает в феврале и начале марта, знают практически все. Однако ранней осенью кажется, что зима еще далеко, и думать о простудных болезнях совершенно не хочется. И, тем не менее, о защите от этого недуга стоит начать беспокоиться уже сейчас — в сентябре. Крайне важно сделать прививку уже сейчас, ведь хотя для формирования иммунитета против инфекции достаточно всего двух недель, эпидемия уже на пороге. Делать ее в январе будет не только бесполезно, но и опасно. Главным условием успешности процедуры является состояние абсолютного здоровья: насморк и кашель должны быть предварительно пролечены.
В отличие от большинства вирусных инфекций, грипп является тем недугом, против которого существует реальная лекарственная терапия, но он все равно продолжает быть смертельно опасным заболеванием. Коварство заключается в его стремительном течении и нередком развитии тяжелых осложнений (в том числе пневмонии и энцефалита). Причина часто заключается в том, что родители недооценивают риск этого заболевания, предпочитают методы самолечения на дому. Это совершенно недопустимо!
Вакцина от клещевого энцефалита
Казалось бы, период активных прогулок по лесу, походов и отдыха с палатками подходит к концу. Зачем сейчас осенью думать о защите от клещей, если в ближайшие полгода они практически никому не угрожают. И, тем не менее, об этом необходимо позаботиться уже в сентябре, особенно людям, проживающим в регионах, эндемичных по клещевому энцефалиту (Сибирь, Дальний Восток, Европейский север и др.).
Однократное введение вакцины, которое было проведено незадолго до укуса зараженного клеща (менее чем через 2 недели), не защищает от заболевания. По этой причине вакцинация проводится в несколько этапов и в конечном итоге степень эффективности против возбудителя инфекции достигает 99%, то есть максимально возможная. В нашей стране существует определенный график прививок от клещевого энцефалита:
1-я вакцинация проводится осенью.
-
1-я ревакцинация проводится через 1-7 месяцев (чем позже — тем лучше). Оптимально, чтобы она была в конце весны: таким образом будет вырабатываться оптимальный иммунитет против инфекции. -
2-я ревакцинация проводится через 12 месяцев после второй прививки, то есть весной следующего года.
Далее рекомендуют проводить ревакцинации через каждые 3 года.
Именно такая схема позволяет максимально полно защититься от этой крайне опасной инфекции. Данная прививка сочетается с остальными, входящими в Национальный календарь, однако ее следует вводить внутримышечно в другую область от остальных вакцин. Причем место укола — это дельтовидная мышца плеча (в ягодицу инъекции не проводятся). Доказана безопасность ее у детей, начиная с трехлетнего возраста, однако данных о влиянии на плод у беременных и на здоровье малыша, который находится на грудном вскармливании, нет, поэтому возможность вакцинации данной категории лиц находится под вопросом.
Прививка от ротавирусной инфекции
Осень — пора кишечных инфекционных заболеваний. Особенно это касается детей, которые посещают детские сады, и учеников младших классов школ. Одной из наиболее частых причин кишечных инфекционных болезней является ротавирус. Никакого специфического лечения, которое бы уничтожило вирусные частицы, не существует: терапия сводится к скорейшему прекращению рвоты, диареи и восполнению объема потерянной жидкости. Защититься от него тоже практически невозможно: если один ребенок принес в группу детского сада эту инфекцию, можно с уверенностью утверждать: уже через 2-3 дня большинство малышей будут сидеть по домам.
Несмотря на то, что пик заболеваемости этим недугом, который крайне опасен для малышей и людей с ослабленным иммунитетом, приходится на зиму и раннюю осень, о защите от нее нужно подумать заранее. А именно осенью. Ведь единственным надежным способом не допустить инфицирование является вакцинация. Она проводится в 2 этапа, между которыми должно пройти 4-6 недель. Только после этого у человека сформируется хороший иммунный ответ.
Вакцина от пневмококковой инфекции
Пневмококк — одна из ведущих причин развития пневмонии, отита и в редких случаях — менингита. Эти заболевания очень часто возникают осенью и зимой, протекают достаточно тяжело.Вакцина от пневмококка внесена в Национальный календарь прививок.
Для детей существуют различные варианты схем вакцинации в зависимости от того, в каком возрасте была сделана первая прививка. Самым оптимальным вариантом является трехразовая, которая делается на первом году жизни, помимо этого, есть двухразовая — на втором, и после 2-х лет она вводится однократно. Конечно родители, которые не желают лишний раз доставлять страдания своему малышу, могут быть заинтересованы в последнем варианте: зачем колоть трижды, если можно сделать всего одну прививку? Действительно, если малышу удастся не встретиться с пневмококком до 2 лет (скорее всего, для этого ему придется не ходить в детский сад), то конечный результат будет одинаковым. Однако эта инфекция опасна именно для малышей в первые 2 года жизни.
Не стоит отказываться от возможности защитить себя и своих близких от тяжелых болезней. Вакцина — это современный и эффективный способ избавиться от лишних проблем со здоровьем.
По информации краевого центра охраны материнства и детства (информация заведующей эпидотделом КГБУЗ » ККЦОМД № 2 г.Ачинск», М.В. Яровой).
В Новосибирской области началась вакцинация медиков от COVID-19 :: Новосибирск :: РБК
Фото: nso.ru
В Новосибирской области началась вакцинация медиков от коронавируса, сообщили в региональном правительстве. Первые прививки поставили врачам и медсестрам инфекционного госпиталя больницы № 12 30 сентября.
Процедура иммунизация представляет собой укол в дельтовидную мышцу, в плечо. Процесс занимает не более 10 секунд. После процедуры человеку необходимо провести 30 минут в поликлинике под наблюдением врачей. На данный момент ни у кого не были замечены побочные эффекты. Если так и будет продолжаться, то через три недели добровольцам поставят второй компонент вакцины
Как отметила главный специалист по вакцинопрофилактике Новосибирской области Татьяна Ивлева, пока в регион вакцина поступает небольшими партиями. Это связано с особенными условиями транспортировки и хранения. До конца года в области планируют привить несколько тысяч медиков. Единственные ограничение — тем, кто недавно привился от гриппа, необходимо подождать не менее 30 дней.
«В первую очередь планируем защищать медицинских работников, потому что это люди, которые первыми встречаются с коронавирусной инфекцией и рискуют каждый день. Будут вакцинироваться не только сотрудники ковидных госпиталей, но и медработники поликлиник, потому что они тоже контактируют с пациентами, и сотрудники скорой помощи. У нас нет ограничений по месту работы. Доктор, который работает в плановом отделении, тоже может столкнуться с коронавирусом, и сам заразиться, и заразить других пациентов», — сказала Ивлева.
Как отметили в пресс-службе, в вакцине используются безопасные вирусы, которые не могут размножаться и наносить ущерб организму, чтобы доставить тот антиген — тот белок, к которому должен наработать защиту организм человека. Вакцина «Спутник V» хранится при температуре не выше -18 градусов. Из морозильной камеры дозу для каждого пациента вынимают только после того, как терапевт осмотрит его и убедится, что противопоказаний нет.
Дельтовидный фиброз: история вопроса, анатомия, патофизиология
Автор
Брайан Дж. Котерн Государственный университет Райта, Медицинская школа Буншофта
Брайан Дж. Котерн является членом следующих медицинских обществ: Американская медицинская ассоциация, Американская ассоциация студентов-медиков / Фонд
Раскрытие информации: не раскрывать.
Соавтор (ы)
Джедедия Х. Мэй, доктор медицины Врач-резидент, кафедра ортопедии, Государственный университет Райта, медицинская школа Буншофт
Джедедия Х. Мэй, доктор медицины, является членом следующих медицинских обществ: Американская медицинская ассоциация
Раскрытие информации: не подлежит разглашению.
Мэтью Дж. ДиПаола, доктор медицины Доцент кафедры ортопедии, Государственный университет Райта, Медицинская школа Буншофт; Директор лаборатории обслуживания плечевого и локтевого суставов и имитационной ортопедической хирургии, Дейтонский медицинский центр по делам ветеранов
Мэтью Дж. ДиПаола, доктор медицины, является членом следующих медицинских обществ: Американская академия хирургов-ортопедов, Ассоциация американских врачей и хирургов
Раскрытие информации: ничего расскрыть.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу.для: Medscape.
Пекка А. Моар, доктор медицины Профессор, кафедра ортопедической хирургии, медицинский факультет университета Темпл
Пекка А. Моар, доктор медицинских наук, является членом следующих медицинских обществ: Американская академия хирургов-ортопедов
Раскрытие: Ничего не разглашать.
Главный редактор
С. Ашфак Хасан, доктор медицины Адъюнкт-профессор, заведующий отделением плечевого и локтевого суставов, кафедра ортопедии, Медицинская школа Университета Мэриленда
С. Ашфак Хасан, доктор медицины, является членом следующих медицинских обществ: Американской академии хирургов-ортопедов, Американские хирурги плечевого и локтевого суставов
Раскрытие информации: нечего раскрывать.
Дополнительные участники
Като Т. Лауренсин, доктор медицинских наук Профессор университета, Заслуженный профессор ортопедической хирургии Альберта и Вильды Ван Дюзен и профессор химии, материалов и биомолекулярной инженерии, Медицинский факультет Университета Коннектикута
Като Т. Лауренсин, доктор медицинских наук, Доктор философии является членом следующих медицинских обществ: Американская академия хирургов-ортопедов
Раскрытие информации: нечего раскрывать.
Благодарности
Марк Бродерсен, доктор медицины Доцент кафедры ортопедической хирургии, Медицинская школа Майо
Марк Бродерсен, доктор медицины, является членом следующих медицинских обществ: Американской академии хирургов-ортопедов, Американского ортопедического общества спортивной медицины, Клинического ортопедического общества, Флоридской медицинской ассоциации и Среднеамериканской ортопедической ассоциации
.
Раскрытие: Ничего не нужно раскрывать.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookie
Этот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.
Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie. - Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г.,
браузер автоматически забудет файл cookie.Чтобы исправить это, установите правильное время и дату на своем компьютере. - Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.
Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Диагностическая и терапевтическая инъекция в область плеча
АЛЬФРЕД Ф. ТАЛЛИЯ, доктор медицины, магистр здравоохранения, и ДЕННИС А. КАРДОНЕ, доктор медицинских наук, CAQSM, Университет медицины и стоматологии Нью-Джерси — Медицинская школа Роберта Вуда Джонсона, Нью-Брансуик, Нью-Джерси
Am Fam Physician. 15 марта 2003 г .; 67 (6): 1271-1278.
Плечо — это место множественных травм и воспалительных состояний, которые поддаются диагностическим и терапевтическим инъекциям. Совместные инъекции следует рассматривать после того, как были опробованы другие терапевтические вмешательства, такие как нестероидные противовоспалительные препараты, физиотерапия и изменение активности. Показания к инъекции в плечевой сустав включают остеоартрит, адгезивный капсулит и ревматоидный артрит. В акромиально-ключичный сустав инъекция может использоваться для диагностики и лечения остеоартрита и дистального остеолиза ключицы.Субакромиальные инъекции полезны при ряде состояний, включая адгезивный капсулит, субдельтовидный бурсит, синдром соударения и тендиноз вращательной манжеты плеча. Инъекции в лопаточно-грудной отдел используются при воспалении пораженной сумки. Постоянная боль, связанная с воспалительными состояниями длинной головки двуглавой мышцы, хорошо поддается инъекции в эту область. Правильная техника, выбор и количество фармацевтических препаратов, а также соответствующее наблюдение имеют важное значение для достижения эффективных результатов.
Эта статья, третья из серии, посвященной диагностическим и лечебным инъекциям, посвящена области плеча.Обоснование, показания, противопоказания и общий подход к этой технике описаны в первой статье1 этой серии, опубликованной в номере от 15 июля 2002 года. Плечо — это место множественных травм и воспалительных состояний, которые поддаются диагностической и терапевтической инъекции.2–4 В этой статье рассматриваются анатомия, патология, диагностика и техника инъекций в наиболее распространенные места, в которых применимо это умение.
Плечевой сустав
Плечевой сустав представляет собой сочленение плечевой кости с суставной ямкой и является наиболее подвижным суставом в организме.Плечевой сустав не является шаровидным суставом. Артикуляция стабилизируется конфигурацией мягких тканей ряда связок и мышц, включая четыре мышцы вращающей манжеты (надостной, подостной, малой круглой и подлопаточной), которые служат динамическими стабилизаторами сустава. Статические стабилизаторы включают суставную капсулу, суставную губу и плечевые связки.
ПОКАЗАНИЯ И ДИАГНОСТИКА
Совместные инъекции в эту область следует рассматривать только после того, как будут опробованы другие подходящие терапевтические вмешательства.К ним относятся использование нестероидных противовоспалительных препаратов (НПВП), физиотерапия и другие средства, модифицирующие заболевание, при ревматоидном артрите. Существует три основных показания для инъекции в плечевой сустав: остеоартрит, адгезивный капсулит (замороженное плечо), 5–14-й период и ревматоидный артрит.11
Остеоартрит плеча обычно возникает у пожилых людей или после травм у молодых людей. Пациенты обычно жалуются на хроническую боль, уменьшение диапазона движений и сопутствующую слабость.Хотя рентгенограммы могут помочь в диагностике, результаты не всегда коррелируют с клиническими симптомами или функционированием. Адгезивный капсулит — это состояние, обычно возникающее у людей среднего и пожилого возраста, и оно обычно связано с травматическим повреждением или неиспользованием плеча вследствие боли, дискомфорта или длительной иммобилизации. Заболевание чаще встречается у женщин и людей с диабетом.12 Часто сопровождается тендинозом или бурситом. Ревматоидный артрит — системное воспалительное заболевание аутоиммунной природы, которое включает воспаление синовиальной оболочки плечевого сустава.
Диагноз патологии плечевого сустава подозревается клинически, и при физикальном осмотре врач может обнаружить болезненные ощущения и снижение амплитуды движений, общую слабость и пальпируемую крепитацию с движением плеча.15 Рентгенограммы могут быть полезны для подтверждения диагноза. Исторические факторы также указывают на диагноз: остеоартрит имеет более коварное начало, а ревматоидный артрит, будучи хроническим по своей природе, перемежается периодическими обострениями, вторичными по отношению к воспалению.При адгезивном капсулите прогрессирующее усиление боли происходит с потерей движения и устойчивой болезненной конечной точкой в диапазоне движений во время физического обследования.
МЕТОДИКА
В плечевой сустав можно ввести инъекцию из переднего, заднего или верхнего доступа. Здесь описаны наиболее часто применяемые передний и задний доступы. В каждом случае сустав наиболее легко доступен, когда пациент сидит, рука пациента удобно лежит сбоку, а плечо повернуто наружу.Основные ориентиры, которые необходимо прощупать перед выполнением этой инъекции, включают головку плечевой кости, клювовидный отросток и акромион.
Необходимо соблюдать стерильность. Фармацевтические препараты и оборудование перечислены в таблицах 1 и 2.16
Просмотреть / распечатать таблицу
ТАБЛИЦА 1
Оборудование и фармацевтические препараты
| Зона | Шприц | Игла | Анестетик Гидравлический эквивалент | ||||||
|---|---|---|---|---|---|---|---|---|---|
Плечевой сустав | 10 мл | 25 калибр, 1.5 дюймов | От 5 до 7 мл 1% лидокаина (ксилокаина) | От 1 до 2 мл бетаметазона, фосфата натрия и ацетата (Celestone Soluspan) | от 150 до 300 | или | |||
0,25% или 0,5% бупивакаин (маркаин) | Метилпреднизолон (Депо-Медрол) от 1 до 2 мл (Депо-Медрол), от 40 мг / мл 03 03 03 03 | ||||||||
Акромиально-ключичный сустав | от 3 до 5 мл | Размер 25, от 1 до 1.5 дюймов | 0,5 мл 1% лидокаина | От 0,25 до 0,5 мл бетаметазона натрия фосфата и ацетата | 37,5-75 | ||||
| 9163 или 80 9163 или | |||||||||
0,25% или 0,5% бупивакаин | 0,25-0,5 мл метилпреднизолон, 40 мг / мл | 50-100 | |||||||
от 5 до 7 мл 1% лидокаина | от 1 до 2 мл бетаметазона натрия фосфата и ацетата | от 150 до 300 | |||||||
| 9162 или | |||||||||
0,25% или 0,5% бупивакаин | 1–2 мл метилпреднизолон, 40 мг / мл | 200–400 | |||||||
мл | 25 калибр, 1.5 дюймов | 1-2 мл 1% лидокаина | 0,5-1 мл бетаметазона натрия фосфата и ацетата | 75-150 | |||||
| 9162 или | |||||||||
0,25% или 0,5% бупивакаин | Метилпреднизолон от 0,5 до 1 мл, 40 мг / мл | 100-200 | |||||||
25 калибр, 1 к 1.5 дюймов | 0,5 мл 1% лидокаина | 0,25 мл бетаметазона натрия фосфата и ацетата | 37,5 | ||||||
или 03 | 3 | 3 или | 3 | 0,25% или 0,5% бупивакаин | 0,25 мл метилпреднизолона, 40 мг / мл | 50 | |||
ТАБЛИЦА 1
Оборудование и фармацевтические препараты
| Шприц | Шприц | Шприц | Кортикостероид * | Эквиваленты гидрокортизона на инъекцию (мг) | ||||
|---|---|---|---|---|---|---|---|---|
Плечевой сустав | 10 мл | 25 калибр, 1.5 дюймов | От 5 до 7 мл 1% лидокаина (ксилокаина) | От 1 до 2 мл бетаметазона, фосфата натрия и ацетата (Celestone Soluspan) | от 150 до 300 | или | ||
0,25% или 0,5% бупивакаин (маркаин) | Метилпреднизолон (Депо-Медрол) от 1 до 2 мл (Депо-Медрол), от 40 мг / мл 03 03 03 03 | |||||||
Акромиально-ключичный сустав | от 3 до 5 мл | Размер 25, от 1 до 1.5 дюймов | 0,5 мл 1% лидокаина | От 0,25 до 0,5 мл бетаметазона натрия фосфата и ацетата | 37,5-75 | |||
| 9163 или 80 9163 или | ||||||||
0,25% или 0,5% бупивакаин | 0,25-0,5 мл метилпреднизолон, 40 мг / мл | 50-100 | ||||||
от 5 до 7 мл 1% лидокаина | от 1 до 2 мл бетаметазона натрия фосфата и ацетата | от 150 до 300 | ||||||
| 9162 или | ||||||||
0,25% или 0,5% бупивакаин | 1–2 мл метилпреднизолон, 40 мг / мл | 200–400 | ||||||
мл | 25 калибр, 1.5 дюймов | 1-2 мл 1% лидокаина | 0,5-1 мл бетаметазона натрия фосфата и ацетата | 75-150 | ||||
| 9162 или | ||||||||
0,25% или 0,5% бупивакаин | Метилпреднизолон от 0,5 до 1 мл, 40 мг / мл | 100-200 | ||||||
25 калибр, 1 к 1.5 дюймов | 0,5 мл 1% лидокаина | 0,25 мл бетаметазона натрия фосфата и ацетата | 37,5 | |||||
или 03 | 3 | 0,25% или 0,5% бупивакаин | 0,25 мл метилпреднизолона, 40 мг / мл | 50 | ||||
ТАБЛИЦА 2
Кортикостероидные препараты для терапевтических инъекций
Права на воспроизведение не были предоставлены электронные СМИ.Сведения об отсутствующем элементе см. В исходной печатной версии данной публикации.
Передний доступ
Игла (рис. 1) должна располагаться медиальнее головки плечевой кости и на 1 см латеральнее клювовидного отростка. Игла направлена назад, немного вверх и сбоку. Если игла попадает в кость, ее следует отвести и направить под немного другим углом.
Просмотр / печать Рисунок
РИСУНОК 1.
(слева) Передний доступ к плечевому суставу. (Справа) Задний доступ к плечевому суставу.
РИСУНОК 1.
(слева) Передний доступ к плечевому суставу. (Справа) Задний доступ к плечевому суставу.
Задний доступ
Игла (рис. 1) вводится на 2–3 см ниже заднебокового угла акромиона и направляется вперед по направлению клювовидного отростка.Как и при любой инъекции, аспирацию следует проводить, чтобы убедиться, что игла не попала в кровеносный сосуд. Инъекцию следует производить медленно, но с постоянным давлением.
Последующее наблюдение должно включать следующие рекомендации. Пациенты должны оставаться в сидячем или лежачем положении в течение нескольких минут после инъекции. Чтобы убедиться, что фармацевтические препараты были доставлены в соответствующее место, сустав или область можно подвергнуть пассивному движению.Пациент должен оставаться в офисе для наблюдения в течение 30 минут после инъекции, и пациент должен избегать физических нагрузок, затрагивающих область инъекции, по крайней мере, в течение 48 часов. Пациентов следует предупредить, что они могут испытывать ухудшение симптомов в течение первых 24-48 часов, что связано с возможной стероидной обострением, которую можно лечить льдом и НПВП. Контрольное обследование должно быть назначено в течение трех недель.
Акромиально-ключичный сустав
Акромиально-ключичный (АК) сустав — это диартродиальный сустав, который соединяет акромион с дистальным отделом ключицы.Связка AC слабая и обеспечивает небольшую стабильность суставов. Скорее, клювовидно-ключичная связка (трапециевидная и коноидальная связки) обеспечивает основную структурную поддержку сустава и является основной связкой, поврежденной при растяжении связок переменного тока, иначе известном как отделенное плечо.
ПОКАЗАНИЯ И ДИАГНОСТИКА
Терапевтическая инъекция в сустав переменного тока должна выполняться только после испытания других терапевтических средств, таких как относительный отдых, изменение активности и НПВП. Показания для инъекции в сустав переменного тока включают остеолиз дистального отдела ключицы и остеоартрит.17 Остеолиз дистального отдела ключицы — это дегенеративный процесс, который приводит к хронической боли, особенно при приводящих движениях плеча. Остеолиз дистального отдела ключицы обычно наблюдается на фоне травматической травмы или у людей, которые выполняют повторяющиеся силовые тренировки с вовлечением плеча. Остеоартрит также может развиваться в суставе переменного тока и обычно развивается вторично по отношению к предыдущей травме или травме.
Анамнез и физикальное обследование важны для диагностики остеолиза дистального отдела ключицы или остеоартрита.В каждом состоянии у пациентов обычно возникает незаметная боль. При физикальном осмотре при пальпации сустава переменного тока болезненность, а также боль с активным или пассивным приведением (достигающим руки поперек тела) плеча. Боль может усилиться, если пациент держится за противоположное плечо и, преодолевая сопротивление, толкает локоть к потолку. Рентгенограммы сустава переменного тока подтвердят диагноз остеолиза или остеоартрита.
В некоторых случаях бывает трудно отличить боль от патологии AC-сустава от другой патологии плеча, особенно синдрома соударения вращающей манжеты плеча.Полезно провести инъекцию 5 мл 1-процентного лидокаина (ксилокаина) в субакромиальное пространство, чтобы устранить это как источник боли. Если боль все еще присутствует, тест определяет AC-сустав как вероятный источник боли. Пациенты с остеолизом или артритом сустава переменного тока не будут иметь временного облегчения симптомов после инъекции.
ТЕХНИКА
Пациентов помещают в положение лежа на спине или сидя, при этом пораженная рука удобно лежит на боку. Чтобы идентифицировать сустав переменного тока, пальпируйте ключицу дистально до ее окончания, в этот момент будет ощущаться небольшое углубление в суставе.Соблюдается асептическая техника. Фармацевтические препараты и оборудование перечислены в таблицах 1 и 2.16. Игла вводится из верхнего и переднего доступа в сустав переменного тока и направляется снизу (рис. 2). Фармацевтический раствор вводится равномерно и медленно. Последующее наблюдение такое же, как и для плечевого сустава.
РИСУНОК 2.
Акромиально-ключичный сустав.
Субакромиальное пространство
Важные структуры, определяющие субакромиальное пространство, включают акромион, поддельтовидную сумку, коракоакромиальную связку и сухожилие надшипной мышцы, которое входит в больший бугристость плечевой кости.Форма акромиона влияет на субакромиальное пространство и способствует развитию синдрома соударения. Восприимчивость к синдрому соударения увеличивается по мере увеличения степени искривления акромиона.
ПОКАЗАНИЯ И ДИАГНОСТИКА
Обычно субакромиальную инъекцию проводят после пробной более консервативной терапии.18 Для пациентов с сильной болью и острым началом симптомов, соответствующих субдельтовидному бурситу, лучшим планом лечения может быть инъекция в первый визит.Постоянная боль, не поддающаяся лечению, включая инъекционную терапию, должна побудить врача рассмотреть другие причины, такие как синдром Парсонажа-Тернера, редкое заболевание неизвестной причины, которое включает хроническую боль в плече.
Четыре распространенных показания для терапевтических инъекций в эту область: субдельтовидный бурсит, ущемление вращающей манжеты, тендиноз вращательной манжеты и адгезивный капсулит.19 Субдельтовидный бурсит (или субакромиальный бурсит) может быть результатом травматического повреждения или хронического перенапряжения и часто сопровождает его. другие проблемы с плечом.Наличие в анамнезе боли в боковом плече и болезненности при пальпации вдоль акромиальной границы указывает на диагноз субдельтовидного бурсита.
Тендинит, более правильно называемый тендинозом, возникает в результате острого или хронического напряжения сухожилий вращательной манжеты плеча. Удар вращающей манжеты возникает в результате многократного раздражения вращательной манжеты под акромиальной дугой.20 Повторяющиеся тяги над головой и силовые тренировки часто приводят к тендинозу и соударению вращательной манжеты. Тендиноз вращательной манжеты плеча диагностируется путем выявления боли или слабости при нагрузочном тестировании мышц вращательной манжеты.Для диагностики импинджмента используются два общих теста. Тест Хокинса выявляет боль при пассивном сгибании плеча на 90 градусов и повороте внутрь.21 Тест Нера выявляет боль при пассивном отведении плеча на 180 градусов.22 Рентгенограммы, если они получены, могут показать отложения кальция в субакромиальном пространстве или прикрепление сухожилия надостной мышцы к большему бугорку. В случае соударения можно увидеть искривление отростка акромиона.
Адгезивный капсулит также можно лечить с помощью субакромиальной инъекции.В большинстве случаев адгезивного капсулита поражается субакромиальная сумка. При адгезивном капсулите субакромиальные инъекции кортикостероидов следует сочетать с другими методами лечения, включая физиотерапию.
Иногда бывает трудно дифференцировать диагноз боли в плече. Субакромиальную инъекцию можно использовать в диагностических целях. Введение 5 мл 1% лидокаина в субакромиальное пространство может помочь дифференцировать тендиноз или ущемление вращательной манжеты плечевого сустава от других заболеваний плеча, таких как остеоартрит плечевого или акромиально-ключичного суставов и разрыв лабральной или вращательной манжеты.У пациентов с тендинозом или импинджментом будет временное облегчение симптомов, а также увеличится диапазон движений и сила после инъекции.
МЕТОДИКА
Пальпируются дистальный, латеральный и задний края акромиона. Фармацевтические препараты и оборудование перечислены в таблицах 1 и 2.16. При использовании асептических методов игла вводится чуть ниже заднебокового края акромиона (рис. 3). Игла направлена к противоположному соску. Фармацевтический материал должен свободно течь в пространство без какого-либо сопротивления или значительного дискомфорта для пациента.Последующее наблюдение такое же, как описано ранее.
РИСУНОК 3.
Субакромиальное пространство.
Лопатко-грудное сочленение
Это не настоящий сустав, а скорее представляет положение лопатки на задней грудной клетке, по которой она свободно перемещается. Латеральнее нижнего медиального края лопатки находится бурса, которая может воспаляться.
ПОКАЗАНИЯ И ДИАГНОСТИКА
Инъекция проводится после испытания других методов, включая НПВП, укрепление вращательной манжеты и мышц-стабилизаторов лопатки.Эта область является очагом воспаления, связанного с различными видами деятельности, включая метание, поднятие тяжестей и повседневными занятиями, включающими толкание или тянущее усилие.24 Диагностировать помогает сбор анамнеза боли при любом из вышеперечисленных действий, которые часто вызывают ощущение хлопка или захвата при неправильном движении. Пальпация этой области может выявить болезненность на нижнем медиальном крае лопатки, а также крепитацию при движении или сдавливании лопатки о грудную стенку.
ТЕХНИКА
Пациента помещают в положение лежа на животе, кладя ипсилатеральную руку на ягодицу, чтобы открыть лопаточно-грудное пространство. Затем пальпируется нижний медиальный край лопатки. Применяется асептическая техника. Фармацевтические препараты и оборудование перечислены в таблицах 1 и 2.16. Игла вводится вдоль нижней медиальной границы лопатки и направляется параллельно плоскости нижней поверхности лопатки, а не к грудной стенке (Рисунок 4). Последующее наблюдение такое же, как описано ранее.
РИСУНОК 4.
Лопаточно-грудное сочленение.
Длинная головка сухожилия двуглавой мышцы
Длинная головка сухожилия двуглавой мышцы проходит через двуглавую борозду и входит в головку плечевой кости.25 Это место воспаления при любых повторяющихся движениях, связанных с сгибанием плеча. Особому риску подвержены штангисты, каменщики и скалолазы. Боль и болезненность длинной головки сухожилия двуглавой мышцы обычно возникают при тендинозе вращающей манжеты плеча.
ПОКАЗАНИЯ И ДИАГНОСТИКА
Эту инъекцию следует выполнять только после того, как пациенту не удалось выполнить все консервативные методы лечения, включая НПВП, избегание провоцирующих действий и курс физиотерапии. Следует избегать повторных инъекций из-за возможности разрыва сухожилия. Перед инъекцией необходимо лечить лежащие в основе патологии вращательной манжеты плеча.
Постоянная боль, вызванная воспалением сухожилия двуглавой мышцы, является показанием для терапевтических инъекций.Диагноз обычно ставится по выявлению боли при пальпации сухожилия вдоль двуглавой борозды до ее начала. Положительный тест Спида — это возникновение боли при сгибании плеча пациента до 60 градусов, вытянутого локтя до 150–160 градусов, супинации ладони и отталкивания от сопротивления.
МЕТОДИКА
Пациент должен сидеть или лежать на спине, сухожилие двуглавой мышцы идентифицируется в канавке и отмечается точка введения. Фармацевтические препараты и оборудование перечислены в таблицах 1 и 2.16 Для инъекции в область длинной головки сухожилия двуглавой мышцы игла вводится непосредственно в наиболее уязвимую область над двуглавой бороздой. Игла должна входить в кожу под углом 30 градусов и быть направлена параллельно бороздке (рисунок 5). Цель состоит в том, чтобы проникнуть в область внутри и вокруг бороздки, а не в сухожилие. Интрандинозная инъекция была связана с разрывом. Внутривенное размещение иглы можно оценить по повышенному сопротивлению потоку фармацевтического препарата.Последующее наблюдение такое же, как описано ранее.
РИСУНОК 5.
Область сухожилия двуглавой мышцы плеча.
Дельтовидная мышца — обзор
Задний перенос дельтовидной мышцы
Перенос дельтовидной мышцы на трицепс является наиболее часто используемым методом восстановления разгибания локтя 111 и стал стандартным методом лечения за последние 10 лет, когда дельтовидная мышца имеет минимум M4 прочности. 50 Различные техники различаются типом материала, используемого для прикрепления дельтовидной мышцы к трицепсу. 52 Большинство хирургов предпочитают трансплантат сухожилия нижней конечности или широкую фасцию, хотя консенсуса по поводу оптимального межпозиционного трансплантата не достигнуто. 79 Новая техника, описанная Менненом и Бунзайером 103 , включает использование костной вставки дельтовидной мышцы, которая прикрепляется стальной проволокой к костной вставке трицепса в олекранон, отражается краниально с помощью 10-миллиметровой ширины. центральный отдел сухожилия трехглавой мышцы и апоневроз. Дальнейшее использование этого метода в литературе не описано.Ряд исследователей нашли адекватную силу и ход для разгибания локтя после этого переноса. 51,83,106 Эта процедура показана пациентам с тетраплегией с хорошим пассивным ROM (с точностью до 30 градусов полного разгибания) в локте и с достаточной силой в задней части дельтовидной мышцы. Недостаточная сила при мануальном мышечном тестировании дельтовидной мышцы является абсолютным противопоказанием, а фиксированная контрактура более 30–45 градусов является относительным противопоказанием к этой процедуре. 50,66
В 1949 году D’Aubigne 36 упомянул возможность переноса задней части дельтовидной мышцы на трицепс как метод восстановления активного разгибания локтя. Первая процедура была проведена у пациента с тетраплегией в 1975 году Мобергом, который мобилизовал отдельно иннервируемую заднюю часть дельтовидной мышцы, расширив ее с помощью нескольких трансплантатов сухожилий разгибателей пальца стопы, вставленных в апоневроз трехглавой мышцы. 105 Преобразование перенесенной дельтовидной мышцы из односуставной в двухсуставную мышцу позволило добиться разгибания локтя без создания какой-либо обнаруживаемой дисфункции плеча.Предотвращение растяжения трансплантата требует тщательного послеоперационного наложения шины и был изменен таким образом, чтобы его можно было выполнять без какого-либо промежуточного трансплантата. 28,68 Freehafer и соавторы 53 использовали сухожилие передней большеберцовой кости в качестве промежуточного трансплантата у пациентов с параличом нижних конечностей или, альтернативно, широкую фасцию для улучшения результатов.
Анатомия
Дельтовидная мышца снабжена двумя концевыми ветвями подмышечного нерва. Задняя ветвь снабжает заднюю часть мышцы, отходящую от лопатки.Передняя ветвь иннервирует акромиальную и ключичную части. 16
Фриден и др. 54 обнаружил, что площадь поперечного сечения задней дельтовидной мышцы достаточна для обеспечения только 20% максимального изометрического напряжения трицепса. Его более длинная длина волокна и, следовательно, его больший ход, улучшают его характеристики, объясняя клинические наблюдения его в целом хорошей функции. 54,75
Методика
Эта процедура основана на методе Моберга (рис.117.22). Пациент может лежать на спине или в положении лежа на боку. Разрез следует по задней границе дельтовидной мышцы, открывая ее заднюю половину для ее прикрепления. Естественный раскол в этой точке позволяет разделить тупым рассечением. Поскольку в дельтовидной мышце отсутствует большое прикрепляемое сухожилие, прикрепляемое сухожилие мобилизуется вместе с окружающей надкостницей и прямоугольной полосой прилегающей плечевой кости. Его мобилизуют проксимально для достижения амплитуды 3 см. Соблюдают осторожность, чтобы не повредить ветви подмышечного нерва на его глубокой поверхности.
Апоневроз трехглавой мышцы обнажается через отдельный продольный разрез проксимальнее локтевого отростка. Используется трансплантат сухожилия, проходящий между двумя разрезами. Моберг использовал соединенные сухожилия разгибателей второго, третьего и четвертого пальцев стопы (нефункционирующие у пациентов с тетраплегией), полученные с помощью стриппера для сухожилий Брэнда. В качестве альтернативы можно использовать широкую фасцию (см. Рис. 117.22B), сухожилие передней большеберцовой мышцы, 53 или центральную треть сухожилия трехглавой мышцы 111 .Проксимально трансплантат продевают петлей через сухожилие дельтовидной мышцы и любую сопутствующую фасцию и надкостницу, по крайней мере, дважды, сшивая трансплантат с соседними структурами. Затем трансплантат вводится дистально. При полном разгибании локтя и отведении плеча на 30 градусов трансплантат дважды продевают петлей и подшивают к апоневрозу трехглавой мышцы. Он проходит проксимально и снова прикрепляется к дельтовидной мышце.
Задняя дельтовидная мышца инфильтрируется 20 мл 1% лидокаина с адреналином 1: 200 000 для предотвращения разрыва сухожилия во время немедленного выхода из наркоза.
Процедура может выполняться одновременно с другими пересадками сухожилий для реанимации руки, такими как пересадка плечевого сустава на длинный сгибатель большого пальца руки при защемлении ключа. 119
Последующий уход
Повязку на длинную руку, накладываемую от верхней части плечевой кости до проксимальной части запястья с локтем, согнутым на 10 градусов, носят в течение 6 недель. Затем пациент приступает к активным упражнениям на разгибание. Однако, чтобы предотвратить растяжение вновь перенесенного мышечно-сухожильного блока, сгибание в локтевом суставе увеличивается только на 10 градусов в неделю.Полезна полицентрическая регулируемая шина на локоть, которая позволяет полностью разгибать мышцы, но блокирует сгибание в любом желаемом положении. 67 Электрическая инвалидная коляска может быть дополнительной защитой в течение первых 3 месяцев. 50
Результаты
Задний перенос дельтовидной мышцы во многих клинических сериях дал удовлетворительные результаты, позволяя самостоятельно выполнять перенос у большинства пациентов с параличом нижних конечностей. 20,28,37,106 Сообщалось, что модификация с использованием проксимального лоскута сухожилия трехглавой мышцы с прикрепленным лоскутом надкостницы локтевого сустава, повернутым назад и пришитым к месту прикрепления дельтовидной мышцы, сокращает начальный период иммобилизации. 28 Предоперационная сгибательная контрактура или спастичность сгибателей могут ухудшить результаты.
Прочность 3 класса обычно достигается. Полученная в результате способность полностью разгибать локоть против силы тяжести позволяет выполнять упражнения над головой, а также значительно улучшать выполнение депрессорных отжиманий и переходов с кровати на стул.
Даже когда сила разгибания недостаточна для полного разгибания локтя, контроль локтя в повседневной деятельности, как правило, улучшается, что полезно для улучшения функции рук и положения рук на уровне глаз или выше. 109 С течением времени произошла потеря прочности, предположительно в результате растяжения передачи. 102 Однако сравнение краткосрочных и долгосрочных результатов не продемонстрировало какой-либо существенной потери функции. 147
Улучшаются скорость и стабильность сгибания и разгибания в локтевом суставе с параллельным увеличением скорости сгибания и разгибания плеча. 121
Осложнения
Растяжение и разрыв проксимального или дистального анастомоза может потребовать повторной операции.Во многих случаях эти проблемы возникают в результате быстрой и ранней мобилизации и ослабления с течением времени, 111 , а также отказа трансплантата, контрактур сгибания локтя, 107 спастичности двуглавой мышцы, 53 и трудностей, связанных с переносимостью длительного послеоперационного периода. курс иммобилизации. 69,107–109
Сообщалось о других потенциальных проблемах, включая неправильное напряжение мышц во время операции, образование послеоперационных рубцов и прогрессирующую слабость донорских мышц. 79,81,119
Избегайте травм плеча во время COVID-19 и других внутримышечных вакцинаций
В октябре 2020 года Министерство здравоохранения и социальных служб США (HHS) разрешило квалифицированным фармацевтам и стажерам в аптеке вводить детские вакцины и вакцины против новой коронавирусной болезни 2019 (COVID-19). HHS определило, что во время чрезвычайной ситуации в области общественного здравоохранения, связанной с COVID-19, аптеки могут помочь потребителям получить доступ к жизненно важным вакцинам, особенно в районах, где слишком мало педиатров и других поставщиков первичной медико-санитарной помощи.
Вакцины против COVID-19 и большинство детских вакцин вводятся путем инъекции в мышцу (внутримышечно, внутримышечно). Для взрослых и маленьких детей старше 1 года дельтовидная мышца (верхняя часть руки) часто является предпочтительным местом для внутримышечной вакцинации. Для медицинских работников, которые вводят вакцины, критически важно знать, как правильно вводить внутримышечную вакцину, чтобы избежать предотвратимой и инвалидизирующей травмы плеча, называемой «травмой плеча, связанной с введением вакцины» (SIRVA).«Это особенно важно сейчас, когда наша страна начинает крупномасштабную кампанию иммунизации от COVID-19, поскольку для оказания помощи могут быть вызваны медицинские работники, которые обычно не вводят вакцины.
Женщина недавно сообщила, что она пошла в местную аптеку, чтобы получить вакцину против гриппа 2020–2021 годов вместе с вакциной Shingrix (опоясывающий лишай) для предотвращения опоясывающего лишая. Фармацевт ввел по одной вакцине в каждое плечо. Когда он ввел вакцину Шингрикса в ее правое плечо, женщина испытала сильную боль — больше, чем она когда-либо чувствовала при предыдущих вакцинациях.Вечером того же дня боль в правом плече стала невыносимой. Наконец она смогла заснуть после того, как приложила лед к плечу. Спустя два месяца женщина сообщила, что у нее все еще есть проблемы с плечом. Например, она не могла дотянуться до вещей или двигать плечом определенным образом, не испытывая боли и дискомфорта. Итак, что это могло быть? SIRVA может быть одним из объяснений.
SIRVA — это травма плеча, вызванная неправильным введением вакцины в плечевой сустав, а не в дельтовидную мышцу.Это происходит, когда медицинские работники неправильно определяют местонахождение дельтовидной мышцы в плече и вместо этого вводят вакцину в плечевой сустав и вокруг него. Это (и / или травма от иглы) может вызвать воспаление и травму плечевых сухожилий, связок или бурсы (небольших заполненных жидкостью мешочков, которые уменьшают трение при движении плеча) .1-3
Симптомы SIRVA включают постоянную боль в плече, слабость и неспособность двигать рукой без боли. Эти симптомы развиваются в течение нескольких часов или нескольких дней после вакцинации и не улучшаются с помощью безрецептурных обезболивающих.Возникающая в результате хроническая боль в плече и невозможность выполнять повседневные действия, которые были возможны до вакцинации, часто побуждают потребителей обращаться за медицинской помощью. Пациентам часто ставят диагноз воспалительных травм плеча (например, бурсит, разрывы вращающей манжеты, синдром замороженного плеча, адгезивный капсулит), которые не отличаются от обычных травм плеча, за исключением того, что симптомы плеча начались в течение нескольких часов или дней после IM дельтовидная вакцинация.1
Ключом к тому, чтобы избежать SIRVA, является обеспечение того, чтобы медицинские работники могли идентифицировать дельтовидную мышцу и использовали правильную технику для введения вакцины в / м.Это означает, что медицинский работник должен определить верхнюю и нижнюю границы безопасной зоны внутримышечного введения (рисунок 1). Чтобы им помочь, вам нужно полностью обнажить плечо при внутримышечной вакцинации. Если вы не можете снять рубашку, вам следует полностью закатать рукав или убрать руку с рукава. Если потянуть воротник рубашки через плечо, плечо и рука может оказаться недостаточно обнаженным, чтобы правильно определить безопасную зону внутримышечного введения.
Рис. 1: Место внутримышечной инъекции для детей и взрослых.Вакцины следует вводить в центральную и самую толстую часть дельтовидной мышцы (плеча) — выше уровня подмышки и примерно на 2–3 пальца (около 2 дюймов) ниже костной выпуклости (отростка акромиона) плечевого сустава. Чтобы избежать травм, вакцину не следует вводить слишком высоко (рядом с отростком акромиона) или слишком низко. Адаптировано с сайта www.ismp.org/ext/622 с благодарностью Коалиции действий по иммунизации. |
Чтобы инъекция была сделана ниже плечевого сустава, убедитесь, что медицинский работник отмерил 2–3 пальца от костной выпуклости (акромиона) наверху вашей руки (над дельтовидной мышцей), чтобы определить верхнюю границу зоны инъекции. (Фигура 1).Нижняя граница отмечается подмышкой, чтобы инъекция не вводилась ниже дельтовидной мышцы. «Осматривать» место инъекции недопустимо. Не бойтесь говорить, если вы не видите, что медицинский работник измеряет на 2–3 пальца ниже вашей костной выпуклости в верхней части руки, чтобы найти безопасное место для инъекции.
Ваш медицинский работник может затем большим и указательным пальцами сделать V, чтобы очертить дельтовидную мышцу и сделать зону инъекции видимой, прежде чем вводить вакцину.Игла шприца должна быть введена под углом 90 градусов прямо в мышцу. Инъекции слишком близко к плечевому суставу могут привести к SIRVA, как отмечалось выше. Инъекции ниже или слишком далеко от дельтовидной мышцы могут повредить нерв, что может привести к его повреждению и даже параличу.1
Обратите внимание, что в настоящее время вакцина Pfizer-BioNTech COVID-19 показана только лицам от 16 лет и старше, а вакцина Moderna COVID-19 показана только лицам от 18 лет и старше.
Список литературы
1. Bancsi A, Houle SKD, Grindrod KA. Травма плеча, связанная с введением вакцины и другими событиями в месте инъекции. Может Фам Врач. 2019; 65 (1): 40-2. www.ismp.org/ext/611
2. Векслер Д. С технической точки зрения: предотвращайте травмы плеча, вызванные отсутствием дельтовидной мышцы при инъекции вакцины! Коалиция действий по иммунизации. Обновлено 19 ноября 2020 г. www.ismp.org/ext/613
3. Векслер Д. С технической точки зрения: давайте сделаем это правильно! Как избежать травмы плеча при внутримышечных инъекциях в дельтовидную мышцу.Коалиция действий по иммунизации. Обновлено 8 ноября 2018 г. www.ismp.org/ext/614
Инъекции кортизона вокруг плеча, хирурги-ортопеды
Инъекции кортизона составляют очень важную часть лечения травм плеча. В сочетании с активной программой реабилитации они могут значительно снизить потребность в хирургическом вмешательстве при синдроме импинджмента плеча.
Кортизон — сильнодействующее противовоспалительное средство. Он был открыт только в 1950 году (он получил Нобелевскую премию по медицине для Хенча и его сотрудников) и был доступен в инъекционной форме с 1951 года.Он действует как на острую, так и на хроническую фазы воспаления, уменьшая отек тканей и последующее образование рубцов.
Инъекции кортизона полезны при лечении различных опорно-двигательного аппарата, особенно острого воспаления (например, острый бурсит), и дегенеративных суставов и сухожилий условий.
В плечевом суставе они особенно полезны при лечении:
- Болезни вращательной манжеты плеча (дегенеративный тендоноз, импинджмент, частичные разрывы и субакромиальный бурсит)
- Адгезивный капсулит (или «замороженное плечо»)
- Гленоплечевой остеоартроз
- Акромиально-плечевой артрит заболевание суставов (остеоартрит или остеолиз)
Инъекции кортизона следует выполнять только при постановке соответствующего диагноза, основанного на точном анамнезе, проведении клинического обследования и обычных исследованиях.Они должны включать в себя рентгеновский снимок в качестве обязательного, а также могут включать ультразвуковое или МРТ сканирование, в зависимости от показаний. Как правило, они будут использоваться после неудачных 4-6-недельных испытаний относительного отдыха, противовоспалительных средств и лекарств, а также программы физиотерапии, основанной на упражнениях.
Распространенные заблуждения и часто задаваемые вопросы
Инъекции кортизона болезненны: большинство пациентов ожидают, что инъекция будет очень болезненной, но большинство приятно удивлены, что это не так.В момент укола он должен болеть не больше, чем обычная игла для иммунизации. Примерно 1:20 пациенты могут испытывать боль, которая усиливается после инъекции. Обычно это происходит не более 2-3 дней и связано с раздражением ткани, вводимой самим кортизоном. Эта «инъекционная вспышка» сейчас встречается гораздо реже, поскольку современные инъекции кортизона более растворимы в воде. Лучше всего лечить его местными пакетами со льдом и простыми анальгетиками.
У вас должно быть только 3 инъекции: Нет никаких научных доказательств, подтверждающих это утверждение, но похоже, что оно было где-то в бетоне.Здравый смысл подсказывает, что если 3 инъекции с интервалами в 4-6 недель оказались бесполезными, то дальнейшие инъекции будут менее полезными, но еще одна инъекция, если наблюдается прогресс, не является неуместным или действительно опасным.
Инъекции кортизона сделают меня толстым и ослабят кости: Пероральный прием кортизона (или преднизона) в течение длительного времени, безусловно, может иметь побочные эффекты, которые ограничивают использование этого очень эффективного препарата. К ним относятся увеличение веса, остеопороз, диабет и высокое кровяное давление.Небольшое количество кортизона всасывается после инъекции, но быстро выводится в течение 2-3 дней. При повторных местных инъекциях кортизона долгосрочных побочных эффектов нет.
Разве эта инъекция не болеутоляющее ?: Инъекция кортизона — это не только обезболивающее или обезболивающее. Он снижает воспаление и, таким образом, уменьшает боль. Таким образом, он лечит патологию, а не только боль. Важно, чтобы после инъекции была проведена соответствующая реабилитация (см. Ниже).
Побочные эффекты
Местные инъекции кортизона могут вызывать некоторые побочные эффекты.
Сюда входят:
Системная абсорбция. Следует проявлять осторожность у диабетиков, так как уровень сахара в крови может повыситься
Инфекция. Медицинская литература предполагает, что это происходит менее чем в 1: 20 000 случаев. Этого можно избежать, используя стерильную технику «без прикосновения» с иглой и спиртовым тампоном.
Кристаллический блик — как уже упоминалось ранее, возникает у пациентов 1:20, и его можно лечить льдом и парацетамолом
Изменения кожи — Вокруг места инъекции может произойти атрофия кожи и потеря пигмента.Как правило, это незначительная косметическая проблема и встречается менее чем у 1: 100 пациентов
Кровотечение (особенно, если у пациента есть склонность к кровотечениям)
Неврит — Кортизон может вызвать незначительное раздражение нервов при введении вокруг них
Неудача инъекций кортизона
Инъекции кортизона составляют важную часть лечения различных заболеваний плеча. Однако это не единственный метод лечения, а часть общей программы управления.Инъекции кортизона не излечивают заболевание, но обеспечивают временное облегчение симптомов за счет уменьшения воспаления. Это затем позволяет выполнять безболезненные реабилитационные упражнения, улучшая подвижность суставов, силу и функцию мышц, что в конечном итоге предотвращает повторение состояния в дальнейшем. В идеале, все инъекции кортизона должны сопровождаться программой физиотерапии, включая мануальную терапию и предписания физических упражнений.
Отказ от инъекций кортизона может произойти по разным причинам.Наиболее важным фактором, который следует учитывать, является правильный диагноз. Инъекция ротаторной манжеты не поможет решить проблему с акромиально-ключичным суставом. Лучше всего решить эту проблему путем тщательного сбора анамнеза и обследования, а также подтверждения диагноза с помощью тестов. Также важно правильное размещение иглы. В некоторых случаях для подтверждения положения иглы может использоваться подставка для визуализации (например, рентгеновский снимок). Неадекватная последующая реабилитация и изменение активности — еще одна частая причина неудач или ограниченного успеха инъекций кортизона.Иногда спортсмены лениваются с реабилитацией или просто не хотят отдыхать!
Дельтовидная мышца: начало, прикрепление, иннервация, функция
Дельтовидная мышца: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое».
—
Читать далее.
Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Эгле Пири
•
Рецензент:
Роберто Груичич, доктор медицины
Последний раз отзыв: 29 октября 2020 г.
Время чтения: 9 минут.
Дельтовидная мышца (Musculus deltoideus)
Дельтовидная мышца — это толстая треугольная мышца плеча .Свое название он получил из-за того, что по форме похож на греческую букву «дельта» (Δ). Мышца имеет широкое начало, охватывающее ключицу, акромион и ость лопатки. Он проходит снизу, окружая плечевой сустав со всех сторон, и прикрепляется к плечевой кости.
Дельтовидная мышца состоит из акромиальной, ключичной и лопаточной частей позвоночника. Акромиальная часть (средние волокна) отводит руку , в то время как ключичная и лопаточная части позвоночника играют важную роль в стабилизации, обеспечивая устойчивую плоскость отведения.Кроме того, ключичная часть (передние волокна) может действовать как сгибатель и внутренний ротатор руки, в то время как лопаточная часть позвоночника (задние волокна) может расширять и вращать руку наружу.
| Происхождение | Боковая 1/3 C lavicle (ключичная часть), A cromion (акромиальная часть), S сосна лопатки (позвоночная часть) Mnemonic : ‘Дельтовидная мышца помогает носить SACS ‘ |
| Вставка | Дельтовидный бугорок плечевой кости |
| Иннервация | Подмышечный нерв (C5, C6) |
| Кровоснабжение | Дельтовидная и акромиальная ветви торакоакромиальной артерии, подлопаточная артерия, передняя и задняя огибающая плечевые артерии, дельтовидная ветвь глубокой плечевой артерии |
| Функция | Ключичная часть : сгибание и внутреннее вращение руки, Акромиальная часть: отведение руки за пределы начальных 15 ° Спинная часть: разгибание и внешнее вращение руки. |
В этой статье будут рассмотрены анатомия и функция дельтовидной мышцы.
Конструкция
Дельтовидная мышца состоит из трех функционально и анатомически различных частей. акромиал часть , иногда также известная как средний или центральный, является самым большим и самым сильным. Это многоплодная мышца. Он возникает в виде четырех внутримышечных перегородок, которые пересекаются с тремя сухожилиями в месте прикрепления (по одному для передней, задней и средней частей).Четыре перегородки соединены короткими прочными мышечными волокнами.
ключица (передняя) и лопатка спинная (задняя) части обе однонитчатые и сходятся непосредственно на вставляющемся сухожилии.
Истоки и вставки
Дельтовидная мышца имеет очень широкое начало и узкое основание, что придает ей треугольную форму. Каждая из трех частей дельтовидной мышцы имеет разное происхождение:
- Ключичная (передняя) часть начинается от верхней поверхности и передней границы боковой трети ключицы .
- Акромиальная (средняя) часть начинается от латерального края и верхней поверхности акромиона лопатки .
- Спинальная (задняя) часть лопатки начинается от латеральной 1/3 ости лопатки , на гребне.
Чтобы легко запомнить три источника дельтовидной мышцы, вы можете использовать простую мнемонику !
Deltoid помогает носить с собой SACS :
- C Лавик
- А хромион
- S сосна S capula
Затем мышечные волокна идут вниз по направлению к диафизу плечевой кости и сходятся в узкое сильное сухожилие.Он вставляется в бугорок дельтовидной мышцы , расположенный примерно на полпути вниз по боковой поверхности диафиза плечевой кости.
Отношения
Дельтовидная мышца — это поверхностная мышца плеча, поэтому она лежит глубоко только до вышележащей фасции, мышцы платизмы и кожи. Благодаря своему поверхностному характеру дельтовидная мышца легко просматривается и пальпируется.
Дельтовидная мышца покрывает ряд других мышечных структур: мышцы вращающей манжеты (надостной, подостной, малой круглой, подлопаточной), большую грудную мышцу и сухожилие малой грудной мышцы, а также сухожилия coracobrachialis, обе головки двуглавой мышцы плеча и длинные мышцы. и боковые головки трехглавой мышцы плеча.Дельтовидная мышца также покрывает коракоакромиальную связку, субакромиальную сумку, костные структуры (клювовидный отросток и проксимальный отдел плечевой кости) и сосудисто-нервные структуры (подмышечный нерв и передние и задние огибающие плечевые сосуды) плечевой области.
Если какие-либо структуры, с которыми вы столкнулись здесь, кажутся сложными, почему бы не взглянуть на следующие учебные блоки, полные полезных видео и викторин!
Иннервация
Дельтовидная мышца иннервируется одной из основных ветвей плечевого сплетения, подмышечным нервом (C5, C6).
Кровоснабжение
Поскольку дельтовидная мышца довольно велика, она получает богатое кровоснабжение из различных источников:
Все артерии, снабжающие дельтовидную мышцу, являются ветвями подмышечной артерии , за исключением глубокой плечевой артерии (profunda brachii), которая является ветвью плечевой артерии , которая является продолжением подмышечной артерии внутри рука.
Функция
Дельтовидная мышца (акромиальная часть) является основным отводящим звеном руки в плечевом суставе.Однако это возможно только тогда, когда рука уже отведена под углом более пятнадцати градусов. Эта начальная часть отведения производится надостной мышцей. Ключичные и лопаточные спинномозговые волокна мышцы направляют руку во время отведения.
Вместе с мышцами вращающей манжеты дельтовидная мышца участвует в стабилизации плечевого сустава . При переносе тяжелых предметов, когда рука полностью приведена, мышца создает силовую линию (статическое сокращение), которая предотвращает нижнее смещение плечевого сустава.Дельтовидная мышца также подвергается эксцентрическому сокращению при опускании или приведении руки. Это позволяет управлять рукой.
Ключичные (передние) волокна дельтовидной мышцы действуют вместе с большой грудной мышцей, вызывая сгибание руки во время ходьбы или бега. Эти волокна также активны во время внутреннего (медиального) вращения плечевой кости.
Знаете ли вы, что наша таблица анатомии мышц верхней конечности перечисляет действия дельтовидной и всех мышц верхней конечности в удобном для просмотра таблицах? Получите прямо сейчас!
В отличие от передних волокон, лопатные спинномозговые (задние) волокна дельтовидной мышцы действуют вместе с широчайшей мышцей спины, производя разгибание руки во время ходьбы на единиц.Кроме того, эти волокна будут способствовать внешнему (или боковому) вращению плечевой кости. Это важно с функциональной точки зрения, поскольку укрепление задних волокон дельтовидной мышцы может помочь компенсировать тенденцию плеча к внутреннему вращению из-за плохой осанки.
Изучите основные мышцы верхней конечности с помощью следующей викторины.
Клинические записи
Тестирование мышц
Невероятно важно правильно проверить функцию дельтовидной мышцы, чтобы точно определить мышечную или нервную травму.Невозможность отвести руку из положения, в котором рука лежит сбоку от тела, не указывает на повреждение дельтовидной мышцы или подмышечного нерва. Неспособность инициировать отведение руки (примерно до 15 градусов отведения) указывает на поражение надостной мышцы мышцы или иннервирующего ее нерва, надлопаточного нерва .
Чтобы правильно проверить функцию дельтовидной и подмышечной нервов, рука должна иметь отведение более 15 градусов.Как только рука находится в этом положении, пациент начинает сопротивляться. Если мышца функционирует должным образом, сокращение мышцы должно ощущаться возле акромиона лопатки.
Повреждение подмышечного нерва
Поскольку подмышечный нерв проходит кзади в подмышечной впадине, он проходит вокруг хирургической шейки плечевой кости. Следовательно, переломы в этой области плечевой кости могут повлиять на функционирование нерва и, следовательно, дельтовидной мышцы.Кроме того, подмышечный нерв также может быть поврежден при вывихе плечевого сустава или сдавлен при неправильном использовании костылей. Симптомы могут включать атрофию дельтовидной мышцы, приводящую к слабости и потере мышечного тонуса, из-за чего плечо выглядит уплощенным, а не округлым. Кроме того, может наблюдаться потеря чувствительности кожи над дельтовидной мышцей.
Понимание расположения подмышечного нерва спереди также важно во время внутримышечных инъекций в дельтовидную мышцу и во время хирургических доступов к плечу, чтобы избежать повреждения нерва.
Субакромиальный / поддельтовидный бурсит
Боль в дельтовидной мышце может указывать на травмы других мышц, которые стабилизируют плечевой сустав и другие связанные с ним структуры. Субакромиальная / поддельтовидная сумка лежит глубоко в дельтовидной мышце, между акромионом и сухожилием надостной мышцы.
При движении руки над головой большой бугорок плечевой кости приближается к акромиону, особенно когда рука вращается внутрь. Подакромиальная / поддельтовидная сумка может раздражаться и опухать, поскольку ее можно неоднократно защемлять между акромионом и большим бугорком плечевой кости.
