уход за дренажной трубкой Hemovac
Вас выписали с установленной дренажной трубкой Hemovac. Трубка установлена в рану для удаления жидкости и крепится к камере дренирования или к коллектору. Это поможет восстановлению и снизит риск заражения. Не бойтесь увидеть в камере жидкость с кровью. Возможно, вы почувствуете некоторое жжение и тянущую боль в области шва, который фиксирует трубку. Дренажная трубка извлекается, когда объем отделяемой жидкости менее двух столовых ложек в день. В месте выхода трубки накладывается повязка. Она защищает открытую рану от попадания инфекции. Швы снимаются через 7–14 дней после операции. Правила ухода за дренажной трубкой Hemovac.
Общие указания
Не спите на стороне установленной трубки.
Закрепите трубку и камеру под одеждой. Это предохранит трубку от выпадения.
Обтирайте тело губкой, чтобы избежать намокания повязки и места введения трубки, если врач не указал иное.
Спросите врача, когда можно принять душ или ванну.

Узнайте у врача, как лучше всего сохранить место сухим во время принятия душа или ванны.
Опорожнение камеры
Опорожняйте камеру не менее двух раз в день. При необходимости опорожняйте ее чаще.
Вымойте руки. Если кто-то помогает вам, пусть этот человек надевает чистые нестерильные перчатки после мытья рук.
Поднимите заглушку. Не касайтесь отверстия. Камера расправится.
Переверните камеру вверх дном.
Слейте жидкость в мерный стакан.
Каждый раз, когда вы сливаете жидкость, записывайте ее объем. Подсчитывайте объем ежедневно. Покажите записи лечащему врачу во время следующего посещения.
Поместите опорожненную камеру на твердую поверхность и сдавите ее, чтобы она стала плоской.
Верните заглушку на место.
Вымойте руки еще раз.
Замена повязки
Меняйте повязку вокруг трубки каждый день.
Вымойте руки.
Снимите старую повязку.

Вымойте руки еще раз.
Смочите ватный тампон и очистите место вокруг раны и трубки. Для смачивания используйте обычный физиологический раствор (вода и соль).
Наложите новую повязку на рану и место выхода трубки. Повязка должна быть достаточно большой, чтобы закрыть всю область вокруг операционной раны.
Зафиксируйте повязку.
Вымойте руки еще раз.
Последующее наблюдение
Проходите последующее наблюдение у врача согласно указаниям.
Когда вызывать врача
Немедленно вызывайте врача, если у вас наблюдаются какие-либо из следующих симптомов:
Боль, отёк или выделение жидкости из места проведения трубки
Покраснение, выделения или повышение температуры в области операционной раны
Тошнота и рвота
Температура выше 38 °C (100,4 °F) ил озноб либо по указанию врача
Незаживающий, инфицированный или ослабленный шов
Выпадение трубки
Неприятный запах из места раны
Цвет отделяемой жидкости поменялся со светло-розового на темно-красный
Увеличение количества выделений после первоначального уменьшения
Уход за дренажной системой Jackson-Pratt
Эта информация поможет вам узнать, как ухаживать за дренажной системой Jackson-Pratt® после выписки из больницы. Вам также будет полезен просмотр следующего видеоролика.
Вам также будет полезен просмотр следующего видеоролика.
Вернуться к началу
О дренажной системе Jackson-Pratt
Рисунок 1. Дренажная система Jackson-Pratt
Дренажная система Jackson-Pratt состоит из гибкой трубки, присоединенной к мягкому пластиковому сосуду с пробкой (см. рисунок 1). Конец дренажной трубки, который имеет плоскую форму и окрашен в белый цвет, вводится в тело через небольшое отверстие недалеко от хирургического разреза. Этот участок называется местом введения. Кетгут (шов) удерживает конец дренажа на месте. Остальная часть трубки выступает из вашего тела и прикреплена к сосуду.
Когда вы сжимаете (сдавливаете) сосуд с закрытой пробкой, создается равномерное слабое давление всасывания. Сосуд должен всегда находиться в сжатом состоянии, помимо того момента, когда вы опорожняете дренаж.
Длительность использования дренажной системы Jackson-Pratt зависит от проведенной вам операции и от количества жидкости, выделяемой через дренаж. Для различных людей эта величина различна. У некоторых людей количество выделяемой через дренаж жидкости большое, у некоторых — нет. Систему Jackson-Pratt обычно снимают, когда количество выделяемой через дренаж жидкости составляет 30 мл или менее за 24 часа. Вы будете записывать количество выделяемой жидкости в журнал дренажа, он приводится в конце этого материала. Важно приносить журнал с собой на приемы к врачу для последующего наблюдения.
Для различных людей эта величина различна. У некоторых людей количество выделяемой через дренаж жидкости большое, у некоторых — нет. Систему Jackson-Pratt обычно снимают, когда количество выделяемой через дренаж жидкости составляет 30 мл или менее за 24 часа. Вы будете записывать количество выделяемой жидкости в журнал дренажа, он приводится в конце этого материала. Важно приносить журнал с собой на приемы к врачу для последующего наблюдения.
Вернуться к началу
Уход за дренажной системой Jackson-Pratt
После выписки из больницы вы будете ухаживать за дренажной системой Jackson-Pratt следующим образом:
- очищайте трубку, сжимая ее, чтобы вывести сгустки;
- дважды в день опорожняйте дренажную систему и записывайте количество выделяемой через дренаж жидкости в журнал дренажной системы Jackson-Pratt, который приводится в конце этого материала;
- при наличии более 1 дренажной системы выполняйте измерения и ведите записи для каждой из них отдельно, не суммируйте показания;
- ухаживайте за местом введения трубки в кожу;
- проверяйте на наличие проблем.

Очистка трубки
Выполнение перечисленных ниже действий поможет очистить трубку от сгустков и возобновить поток через дренажную систему.
Очищайте трубку перед опорожнением системы и измерением количества выделяемой жидкости. Кроме того, выполните очистку трубки, если вы заметили подтекание жидкости вокруг места введения.
- Вымойте руки.
- Для этого намочите руки водой, намыльте их, мойте в течение 15 секунд, затем сполосните. Вытрите руки полотенцем и закройте с помощью того же полотенца водопроводный кран.
- При использовании спиртосодержащего антисептика для рук нанесите его на всю поверхность кистей рук и втирайте до полного высыхания.
- Посмотрите на трубку в зеркало. Это поможет понять, где должны быть ваши руки.
- Зажмите трубку большим и указательным пальцами одной руки как можно ближе к участку ее введения в кожу. Продолжайте удерживать трубку таким образом в процессе ее очистки. Так вы убедитесь в том, что не потянете себя за кожу, вызывая болезненные ощущения.

- Большим и указательным пальцами другой руки сожмите трубку прямо под пальцами первой руки. Продолжая сжимать пальцы, проведите ими вниз по трубке, продвигая сгустки к сосуду. Чтобы пальцам было легче скользить по трубке, можно воспользоваться спиртовыми салфетками.
- Повторите действия 3 и 4 столько раз, сколько потребуется, чтобы обеспечить отток сгустков из трубки в сосуд. Если вы не можете удалить сгусток в сосуд или если количество выделяемой жидкости мало либо она отсутствует, сообщите об этом врачу или медсестре/медбрату.
Опорожнение дренажа
Опорожнять дренажную систему Jackson-Pratt нужно два раза в день — утром и вечером. При опорожнении дренажной системы Jackson-Pratt следуйте приведенным ниже инструкциям.
Для этого вам понадобятся:
- мерный контейнер, который вам дала медсестра/дал медбрат;
- журнал дренажной системы Jackson-Pratt;
- ручка или карандаш.
Инструкции
- Подготовьте чистую рабочую поверхность.
 Можно использовать ванную комнату или другое помещение, где есть сухая незагроможденная поверхность.
Можно использовать ванную комнату или другое помещение, где есть сухая незагроможденная поверхность. - Подготовьте все необходимое. Вам потребуется:
- мерный контейнер, выданный вам медсестрой/медбратом;
- журнал дренажной системы Jackson-Pratt;
- ручка или карандаш.
- Вымойте руки.
- Для этого намочите руки водой, намыльте их, мойте в течение 15 секунд, затем сполосните. Вытрите руки полотенцем и закройте с помощью того же полотенца водопроводный кран.
- При использовании спиртосодержащего антисептика для рук нанесите его на всю поверхность кистей рук и втирайте до полного высыхания.
Рисунок 2. Опорожнение сосуда
- Снимите дренажный сосуд, если он прикреплен к хирургическому лифу или повязке.
- Извлеките пробку из верхней части сосуда. Благодаря этому сосуд распрямится. Не касайтесь внутренней стороны пробки или внутренней части отверстия сосуда.

- Поверните сосуд вверх дном и слегка сдавите его. Вылейте жидкость в мерную емкость (см. рисунок 2).
- Поверните сосуд правильным отверстием вверх.
- Сдавите сосуд так, чтобы пальцы вашей руки коснулись ладони.
- Продолжая сжимать сосуд, вставьте пробку на место.
- Убедитесь в том, что сосуд остается полностью сжатым, обеспечивая равномерное слабое всасывание.
- Не позволяйте дренажной системе свободно висеть.
- Если вы носите хирургический бюстгальтер, он будет снабжен пластиковой петлей или пришитой снизу липкой застежкой Velcro®. Закрепите дренажный сосуд на бюстгальтере.
- Если вы носите повязку, закрепите дренажный сосуд на ней.
- Возможно, вам будет удобно носить дренажную систему в поясной сумке или в мешочке.
- Проверьте количество и цвет жидкости в мерном контейнере. В первые пару дней после операции жидкость может иметь темно-красный оттенок. Это нормально. По мере заживления раны жидкость может становиться розовой или бледно-желтой.

- Записывайте количество и цвет выделяемой через дренаж жидкости в журнал дренажной системы Jackson-Pratt.
- Слейте жидкость в унитаз и сполосните мерный контейнер водой.
- В конце каждого дня подсчитывайте суммарное количество жидкости, собранной за сутки, и записывайте его в последний столбец журнала дренажной системы. При наличии более 1 дренажной системы выполняйте измерения и ведите записи для каждой из них отдельно.
Вернуться к началу
Уход за местом введения системы
Следите за появлением признаков инфекции
После опорожнения дренажной системы снова вымойте руки и осмотрите зону вокруг места введения дренажа на наличие следующих признаков:
- чувствительность;
- отек;
- выделение гноя;
- ощущение теплоты;
- более выраженное, чем обычно, покраснение. Иногда в месте введения дренажа образуется покраснение размером с десятицентовую монету. Это нормально.
Если у вас имеются какие-либо из этих признаков или симптомов или температура поднимается до 101 °F (38,3 °C) или выше, позвоните своему врачу. Это может означать наличие инфекции.
Это может означать наличие инфекции.
Если на место введения дренажа следует наложить бандаж, медицинский сотрудник сообщит вам об этом.
Поддерживайте чистоту кожи вокруг места введения дренажа
Поддерживайте чистоту и сухость места введения дренажа, промывая его водой с мылом, а затем бережно промакивая полотенцем.
Вернуться к началу
Возможные проблемы при использовании дренажной системы
Проблема
| Причина
Решение
|
Проблема У меня:
| Причина
Решение
|
Проблема
| Причина
Решение
|
Проблема
| Причина
Решение
|
Ознакомившись с информацией о том, как ухаживать за дренажной системой Jackson-Pratt, вы сможете делать это самостоятельно. В первый раз медсестра/медбрат будет наблюдать за вашими действиями по опорожнению дренажной системы, чтобы убедиться в том, что вы все делаете правильно. Даже после того, как вы начнете ухаживать за системой самостоятельно, можно всегда обратиться за помощью. При возникновении проблем позвоните своему врачу.
Даже после того, как вы начнете ухаживать за системой самостоятельно, можно всегда обратиться за помощью. При возникновении проблем позвоните своему врачу.
Вернуться к началу
Уход за кожей после снятия дренажной системы
Дренажная система снимается в кабинете врача. На место введения дренажа накладывается бандаж.
Важно держать место введения дренажа и соседние участки кожи чистыми и сухими. Это поможет предотвратить развитие инфекций и ускорит заживление кожи. Уход за кожей после снятия дренажной системы отличается в том случае, если вам была сделана реконструктивная операция.
Уход за кожей в случаях, если реконструктивная операция не проводилась
Если вы перенесли операцию без реконструкции, после снятия дренажной системы выполняйте следующие рекомендации.
- Снимите бандаж спустя 24 часа.
- После снятия бандажа можно принять душ, но не принимайте ванну и не погружайте рану в воду (например в ванне или бассейне), пока она полностью не затянется и не прекратится дренирование раны.

- Осторожно промойте участок мылом и сполосните теплой водой. Промокните полотенцем.
- Осмотрите участок, при необходимости используйте зеркало. Считается нормальным, если у вас наблюдается:
- небольшое покраснение;
- слабо выраженная припухлость;
- чувствительность;
- небольшое количество прозрачной или кровянистой жидкости на марлевом тампоне.
Уход за кожей в случаях, когда проводилась реконструктивная операция
Если вы перенесли операцию с реконструкцией, после снятия дренажной системы выполняйте следующие рекомендации.
- При необходимости меняйте повязки каждые 12 часов.
- Хирург скажет вам, когда можно будет принимать душ после снятия дренажной системы.
- Не принимайте ванну и не погружайте рану в воду (например в ванне или бассейне), пока не прошло 6 недель после реконструктивной операции.
- Осторожно промойте участок мылом и сполосните теплой водой. Промокните полотенцем.

- Осмотрите участок, при необходимости используйте зеркало. Считается нормальным, если у вас наблюдается:
- небольшое покраснение;
- слабо выраженная припухлость;
- чувствительность;
- небольшое количество прозрачной или кровянистой жидкости на марлевом тампоне.
Вернуться к началу
Немедленно сообщите врачу или медсестре/медбрату, если у вас наблюдается:
- дренаж ярко-красного цвета;
- температура 101 °F (38,3 °C) или выше;
- в месте введения дренажа увеличивется покраснение, чувствительность, припухлость, ощущение давления или выделяется гной;
- кожа вокруг участка хирургического вмешательства горячая на ощупь;
Вернуться к началу
Позвоните врачу или медсестре/медбрату в рабочее время, если:
- количество выделяемой через дренаж жидкости внезапно уменьшилось или увеличилось на 100 мл за последние 24 часа;
- трубка выпадает из места введения;
- вы не можете сжать сосуд.

Вернуться к началу
Журнал дренажной системы Jackson-Pratt
Дренаж JP № _________
| Дата | Примечания | Утро | Вечер | Всего |
|---|---|---|---|---|
Вернуться к началу
Журнал дренажной системы Jackson-Pratt
Дренаж JP № _________
| Дата | Примечания | Утро | Вечер | Всего |
|---|---|---|---|---|
Вернуться к началу
Силиконовый дренаж / Хирургическая дренажная продукция / Каталог товаров
Назначение
Инновационные круглые и плоские силиконовые дренажи имеют 4 дренирующих канала, что обеспечивает безупречное дренирование широкого спектра послеоперационных ран в течение длительного времени.
Особенности
- 4 непрерывных канала значительно увеличивают площадь контакта дренажа с окружающими тканями.
- Обладают повышенной прочностью и гибкостью, обеспечивая эффективный отток жидкости, даже при сильном скручивании.
- Выпускаются различной формы (круглые и плоские), имеют широкий размерный ряд, могут быть снабжены троакарами.
- Дренажи можно присоединить к силиконовому резервуару и проводить активное дренирование раны. Наличие невозвратного клапана и дренажного порта позволяет не рассоединять систему в момент опорожнения и избежать обратного заброса содержимого резервуара в дренаж.
- Безопасное дренирование.
- Профилированная часть дренажей полностью рентгенопрозрачна, что позволяет, при необходимости, четко визуализировать его положение в ране.
- Специальный профиль дренажей предотвращает инвагинацию тканей в просвет дренажа и связанный с этим риск повреждения тканей в момент заживления раны при удалении дренажной трубки.

- Наличие невозвратного клапана в силиконовом резервуаре позволяет избежать рассоединения системы и рефлюкса содержимого дренажа в момент опорожнения резервуара, предупреждая риск инфицирования дренажа и послеоперационной раны.
- Дренажи изготовлены из 100% силикона и не содержат латекса.
- Экономное дренирование
- Отсутствие врастания тканей, безболезненная длительная установка дренажа в ране и постоянное высокоэффективное дренирование, благодаря применяемым технологиям и материалам, позволяет отказаться от частой смены дренажей и манипуляций, направленных на борьбу с закупоркой дренажных отверстий, что в конечном итоге значительно экономит время медицинского персонала, финансовые средства отделения, и приводит к более раннему восстановлению пациента в послеоперационном периоде.
- Новые возможности дренирования в хирургии:
- Надежное, атравматичное длительное дренирование ран
- Высокая эффективность при нестандартном расположении дренажа или при его сильном перегибе.

- Отсутствует проблема окклюзии или коллапса в ране
- Мягкий и гибкий дренаж создает комфорт пациентам и обеспечивает быстрое заживление раны.
Спецификация
- Метод стерилизации — Этилен оксид
- Дренажи и резервуар — 100% силикон
| Плоские дренажи | Артикул |
|---|---|
| Закрытая система для дренирования ран | |
| Плоский дренаж, белый, 7 мм + резервуар 100 мл | 205100110190 |
| Плоский дренаж с троакаром, белый, 7 мм + резервуар 100 мл | 205100210190 |
| Плоский дренаж. белый, 10 мм + резервуар 100 мл | 205100310190 |
| Плоский дренаж с троакаром, белый, 10мм + резервуар 100 мл | 205100410190 |
| Дренажи с троакаром | |
| Плоский дренаж с троакаром, белый, 7 мм | 207101310190 |
| Плоский дренаж с троакаром, белый, 10 мм | 207101410190 |
| Дренажи без троакара | |
| Плоский дренаж, белый, 7 мм | 207101110390 |
| Плоский дренаж, белый, 10 мм | 207101210190 |
| Круглые дренажи | |
| Закрытая система для дренирования ран | |
| Круглый дренаж с троакаром, белый, 10СН + резервуар 100 мл | 205100510190 |
| Круглый дренаж с троакаром, белый, 15СН + резервуар 100 мл | 205100610190 |
| Круглый дренаж с троакаром, белый, 19СН + резервуар 100 мл | 205100710190 |
| Дренажи с троакаром | |
| Круглый дренаж с троакаром, белый, 10СН | 207100710190 |
| Круглый дренаж с троакаром, белый, 15СН | 207100910190 |
| Круглый дренаж с троакаром, белый, 19СН | 207101010190 |
| Дренажи без троакара | |
| Круглый дренаж, белый, 10СН | 207100210190 |
| Круглый дренаж, белый, 15СН | 207100410190 |
| Круглый дренаж, белый, 19СН | 207100510190 |
| Резервуары | |
| Силиконовый резервуар 100 мл | 205100810190 |
| Силиконовый резервуар 400 мл | 205100910190 |
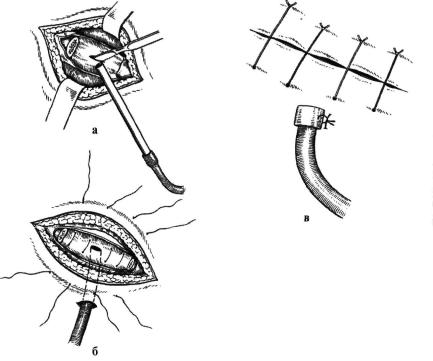
ВОПРОСЫ ДРЕНИРОВАНИЯ РАНЫ ПРИ ПЕРВИЧНОМ ЭНДОПРОТЕЗИРОВАНИИ ТАЗОБЕДРЕННОГО СУСТАВА
статья в формате PDF
DOI:
10. 17238/issn2226-2016.2018.1.28-33
УДК 611.728.2
© Лычагин
17238/issn2226-2016.2018.1.28-33
УДК 611.728.2
© Лычагин
А.В., Грицюк А.А., Гасымов А.Ш., 2018
А.В. Лычагинa, А.А. Грицюкb, А.Ш. Гасымовc
ФГАОУ ВО
Первый МГМУ им. И.М. Сеченова (Сеченовский университет) Минздрава РФ, Москва,
119991, Россия
резюме: Аспирационное
дренирование операционных ран является достаточно распространенной
медицинской манипуляцией, цель которой – удаление из операционной раны
жидкости (в основном крови). Считается, что аспирационное дренирование
уменьшает вероятность развития гематом и инфекций области хирургического
вмешательства. В свою очередь аспирация раневой жидкости из операционной раны
по дренажу уменьшает диапедез раневой жидкости сквозь сшитые слои раны и
способствует ее заживлению по первичному типу. Экономическая целесообразность
использования дренажей определяется тем, что они уменьшают число необходимых
перевязок в послеоперационном периоде. С другой стороны, аспирационное
С другой стороны, аспирационное
дренирование имеет ряд потенциальных недостатков. Установлено, что дренаж
является фактором риска инфекционных осложнений, а удаление дренажа может быть
проблематичным при эндопротезировании тазобедренного сустава. Повторные операции
еще больше повышают риск инфекционных осложнений. Дренирование препятствует
самостоятельному гемостазу за счет постоянного уменьшения давления и
механической травматизации тканей, что, приводит к увеличению
послеоперационной кровопотери. Проведен анализ литературных данных с 1988 по
2017 годы, рассмотрены различные аспекты данной проблемы, определены
актуальность представленных исследований и перспективы дальнейшего изучения
проблемы дренирования послеоперационной раны после первичного эндопротезирования
тазобедренного сустава.
ключевые слова: первичное
тотальное эндопротезирование тазобедренного сустава, дренирование
послеоперационной раны.
QUESTIONS FOR DRENING AFTER TOTAL HIP ARTHROPLASTY
Lychagin A.V.A, Gritsyuk A.A.B, Gasimov A.Sh.C
I.M. Sechenov
First Moscow State Medical University (Sechenov University), Ministry of Health
of Russia, Moscow, 119991, Russia
summary: Aspiration
drainage of operating wounds is a fairly common medical manipulation, the
purpose of which is the removal of uid from the operating wound (mainly blood).
It is believed that aspiration drainage reduces the likelihood of development
of hematomas and infections of the area of surgical intervention. In turn,
aspiration of wound uid from the surgical wound through drainage reduces the
diapedesis of the wound uid through the sewn layers of the wound and promotes
its healing by the primary type. e economic feasibility of using drains is
determined by the fact that they reduce the number of necessary dressings in the
postoperative period. On the other hand, aspiration drainage has a number of
On the other hand, aspiration drainage has a number of
potential drawbacks. It has been established that drainage is a risk factor for
infectious complications, and the removal of drainage can be problematic in hip
replacement. Repeated surgeries further increase the risk of infectious
complications. Drainage is inhibited by independent hemostasis due to a
constant decrease in pressure and mechanical traumatization of tissues, which
leads to an increase in postoperative blood loss. e literature data were
analyzed from 1988 to 2017, various aspects of this problem were examined, the
relevance of the presented studies and the prospects for further study of the
problem of draining the postoperative wound a er primary total hip arthroplasty
were determined.
key words: primary total
hip arthroplasty, draining the postoperative wound.
Описанные
плюсы и минусы аспирационного дренирования обосновали научный интерес к этой
проблеме со стороны многих исследователей. Еще в 1988 году Willet K.M. и
Еще в 1988 году Willet K.M. и
соавт. установили, что дренаж является фактором риска инфекционных осложнений
при эндопротезировании тазобедренного сустава [1].
Изучение
эффективности аспирационного дренирования в сравнении с недренированием при
первичном тотальном эндопротезировании тазобедренного сустава (ПТЭТС) изучалось
Murphy B. (1993 г, 40 пациентов), Widman J. (2002 г., 22 пациента), Johansson
T. (2005 г. 105 пациентов), Kim Y.H. (1998 г., 48 пациентов с билатеральным
эндопротезированием с одной стороны выполнялось дренирование , а с
контралатеральной – нет), Walmsley P.J. (2005 г., 552 пациента, 577
эндопротезирований), Ravikumar R.J.(2001 г., 23 пациента, 25
эндопротезирований) и Gonzalez D.V. (2004 г., 102 пациента, 104 операции)
[2,3,4,5,6,7,8].
Помимо этих
исследований были и другие, однако именно эти работы являлись
рандомизированными или квазирандомизированными, что позволило экспертам
доказательной медицины включить их в систематический обзор (мета-анализ)
кокрановской библиотеки, опубликованный Parker M. J. в 2007 году [9].
J. в 2007 году [9].
Tetreault M.W.
с соавт. (2013) показали необходимость бактериологического исследования
отделяемого и самих дренажей при оценке частоты возникновения глубокой
перипротезной инфекции. Пятьдесят пять пациентов с дренированием раной после
ПТЭТС находились в исследовании, они не получали антибиотики в течение двух
недель. Посевы с кожи и раны (поверхностные культуры раны) сравнивали с
внутрисуставными культурами, которые выделялись из дренажа. Поверхностные
культуры совпадали с глубокими культурами в 26 из 55 случаев (47,3%), что с
большой долей вероятности обусловлено наличием системы дренирования, однако в
23 случаях назначение антибактериальной терапии купировало инфекцию и развития
нагноения не было, в остальных случаях выполняли повторные хирургические
вмешательства. В группе отсутствия дренажа поверхностные культуры приводили к
бактериальному росту в 8 из 10 случаев (80%), тогда как признаки и проявления
глубокой инфекции отсутствовали. Таким образом была показана связь
Таким образом была показана связь
инфицирования раны с дренированием раны после артропластики тазобедренного
сустава [10].
Hou N. с
соавт. в 2017 году изучили безопасность и эффективность послеоперационного
ведения раны с дренированием и без него при тотальном эндопротезировании
тазобедренного сустава. В анализ было включено двадцать семь рандомизированных
контролируемых исследований, включающих 3 603 операции по эндопротезированию
тазобедренного сустава. Метаанализ показал, что применение дренажа повышает
частоту переливания крови (OR=1,98, 95%CI: 1,49-2,64, P=0,01) и
продолжительность пребывания пациента в стационаре (OR=0,66, 95% CI:-0.01-1,33,
P=0,05). Никакой значительной разницы авторы не нашли в частоте возникновения
поверхностной или глубокой перипротезной инфекции, образования гематомы в
ране, частоте глубокого венозного тромбоза. Авторы сделали вывод, что при ПТЭТС
в легких случаях отказ от дренирования может иметь преимущества, однако
подчеркнули, что при сложностях (ожирение и т. п.) хирург-ортопед всегда должен
п.) хирург-ортопед всегда должен
взвесить, за и против дренажной методики ведения раны [11].
Kim Y.H.
(1998) использовал ультрасонографическое исследование для оценки
послеоперационной гематомы на 6-7 сутки после операции. Большие гематомы были
обнаружены у 13/48 (27,1%) пациентов в группе дренирования и у 26/48 (54,2%) в
группе недренирования (P<0,05) [5]. Widman J. (2002) для оценки гематомы
использовал эритроцитную сцинтиграфию. Было выяснено, что средний
относительный объем гематомы при дренировании составляет 330 мл и 623 мл при
недренировании, однако, различия были статистически незначимыми [3].
При
эндопротезировании тазобедренного сустава Crevoisier x.M. (1998) использовал
«шкалу гематом» для оценки степени экхимоза и отека (0-19 баллов, 0нет).
Среднее значение по шкале при дренировании после эндопротезирования
тазобедренного и коленного суставов составило 2,5 и 3,7 соответственно, а
группе недренирования 2,6 и 3,0 соответственно (P=0,39). Оперативная эвакуация
Оперативная эвакуация
гематомы была выполнена у 2/33 пациентов, перенесших эндопротезирование
тазобедренного сустава. При этом в группе без дренирования эвакуация гематомы
не выполнялась ни в одном случае. Аспирация гематомы пункционной иглой была
выполнена у 1/33 пациента после эндопротезирования тазобедренного сустава в
группе дренирования по сравнению с 2/33 в группе недренирования [12].
После
эндопротезирования тазобедренного сустава отмечалось статистически значимо
большая площадь экхимоза при недренировании по сравнению с недренированием.
Holt B.T. (1997) обнаружил, что средняя площадь экхимоза составила 28 см2 в
группе дренирования и 91 см2 в группе недренирования (P<0,0001) [13].
При ПТЭТС
Gonzalez D.V. (2004) сообщает, что увеличение длины окружности бедра составило
в среднем 1,6 см в группе дренирования и 1,7 см в группе недренирования,
различия были незначимыми [8].
Mengal B.
(2001) отметил, что увеличение окружности в верхней трети бедра при ПТЭТС в
группе недренирования было хоть и большим, но незначимо [14]. Ovadia D. (1997)
обнаружил, что значительный отек имелся у одного из 18 пациентов в группе
дренирования и ни у одного пациента в группе недренирования после эндопротезирования
тазобедренного сустава [15].
Cao J.G. с
соавт. (2015) оценили влияние зажатого дренажа на кровопотерю и заживление ран
после тотальной артропластики тазобедренного сустава. 44 пациента с
остеоартритом тазобедренного сустава или некрозом головки бедренной кости,
которым планировалось тотальное эндопротезирование тазобедренного сустава, были
рандомизированы на две группы: одна с 6-часовым послеоперационным зажатым
дренажем и открытым аспирационным дренажем. Дренажная потеря крови и
рассчитанные объемы кровопотери были выше для группы без зажима, примерно на
100 мл кровопотери. Не было существенной разницы в случаях неблагоприятного
Не было существенной разницы в случаях неблагоприятного
заживления раны и необходимости переливания крови. Авторы сделали вывод об
отсутствии разницы и необходимости дальнейших исследований для определения
критического периода перекрытия дренажа, может помочь сократить кровопотерю,
избавить от осложнений заживления раны и от образования гематомы [16].
Ravikumar K.J.
с соавт. (2001) в сообщении о ПТЭТС приводят данные о выполнении повторной
операции у одного пациента в группе дренирования, что в последующем привело к
необходимости ревизионного эндопротезирования. В группе без дренирования
повторная операция была выполнена у трех пациентов (две операции – дебридмент
раны и одна – эвакуация гематомы) [7].
Kim Y.H.
(1998) выполнил две реоперции по поводу инфекционных осложнений в группе
дренирования [5], Mengal B. (2001) сообщает об одной операции по поводу
удаления оторванной части дренажа [14].
Jahng K.H. с
соавт. (2016) выявили два важнейших фактора, влияющих на частоту повторных
операций: ожирение и сахарный диабет. При анализе 671 случая ПТЭТС у 75
пациентов (11,5%) имели место осложнения раны, требующие дополнительного
вмешательства, из которых 13 (1,9%) случаев потребовали повторной операции.
Статистически значимые результаты дали именно два вышеперечисленных фактора, а
дренирование раны различий в частоте осложнений не дало [17].
Измеряя гематокрит
и уровень гемоглобина при эндопротезировании тазобедренного сустава Ravikumar
K.J. (2001) и Walmsley P.J. (2005) не смогли обнаружить статистически значимых
различий между группами дренирования и недренирования [7,6]. Gonzalez D.V.
(2004) сообщил о большем снижении гематокрита в группе дренирования [8].
Mengal B.
(2001) и Ritter M.A. (1994) не обнаружили различий между группами по уровню
гемоглобина [14; 18]. Niskanen R.O. (2000) не обнаружил различий по снижению
Niskanen R.O. (2000) не обнаружил различий по снижению
гематокрита [19]. Ovadia D. (1997) изучал уровни гемоглобина через 2 и 7 суток
после операции. Оказалось, что различий между группами не было (99 г/л и 102
г/л после эндопротезирования тазобедренного сустава [15]. Crevoisier x.M.
(1998) также не смог обнаружить различий по снижению уровня гематокрита до и
после операции между группами [12].
Johansson T.
(2005) подсчитал общую кровопотерю при ПТЭТС, которая оказалась равной в
группах с применением дренажа и без него [4]. Murphy J.P. (1993) обнаружил, что
кровопотеря в группе дренирования равнялась 1455 мл и 1134 мл в группе
недренирования (р<0,05) [2]. Widman J. (2002) сообщил о кровопотере в 1759
мл в группе дренирования и 624 мл в группе недренирования (P< 0.0001) [3].
Mengal B.
(2001) в своем исследовании приводит данные, что общая кровопотеря после
эндопротезирования тазобедренного сустава составила 1942 мл и 1766 мл в группах
дренирования и недренирования соответственно. Большая кровопотеря в группе
Большая кровопотеря в группе
дренирования была статистически значимой [14].
При ПТЭТС
Gonzalez D.V. (2004) установил, что среднее количество перелитой крови
составило 1.6 единиц в группе дренирования и 1.5 в группе недренирования [8].
Widman J. (2002) сообщил, что средний объем перелитой крови в группе
дренирования составил 823 мл по сравнению с 235 мл в группе недренирования
(P=0,03) [3].
Crevoisier
x.M. (1998) сообщил, что средний объем перелитой крови в группах дренирования
и недренирования после эндопротезирования тазобедренного сустава был равным и
составил 700 мл Mengal B. (2001) выяснил, что средний объем перелитой крови
равнялся 540 мл и 585 мл при эндопротезировании тазобедренного сустава при
дренировании и без него соответственно, различия не были статистически
значимыми [12; 14]. Niskanen R.O. (2000) сообщил, что среднее количество
перелитой крови при эндопротезировании тазобедренного сустава было одинаковым
и равнялось 1,8 единицам [19]. Nixon J. (2000) без детального описания данных
Nixon J. (2000) без детального описания данных
сообщает, что необходимость в трансфузиях была большей в группе дренирования
[20]. Ovadia D. (1997) также установил, что общее число перелитых единиц крови
составило 13 и 21 после 50 случаев эндопротезирования тазобедренного сустава
при дренировании по сравнению с 3 и 5 единицами в аналогичных группах
недренирования (P<0.005) [15]. Ritter M.A. (1994) обнаружил, что средний
объем перелитой крови равнялся 118 и 93 мл после эндопротезирования
тазобедренного сустава при дренировании и недренировании соответственно [18].
Suarez J.C. с
соавт. (2016) исследовали применение транексамовой кислоты при ПТЭТС, чтобы
управлять хирургическим кровотечением и аспирином для профилактики венозной
тромбоэмболии. В доступной литературе нет исследований о дренировании и
недренировании у пациентов с применением данных препаратов. Однако авторы не
нашли каких бы то ни было существенных различий между группами в частоте
гемотрансфузии, послеоперационного снижения уровня гемоглобина, средняя
расчетная кровопотеря, частоты осложнений, и продолжительность пребывания в
больнице.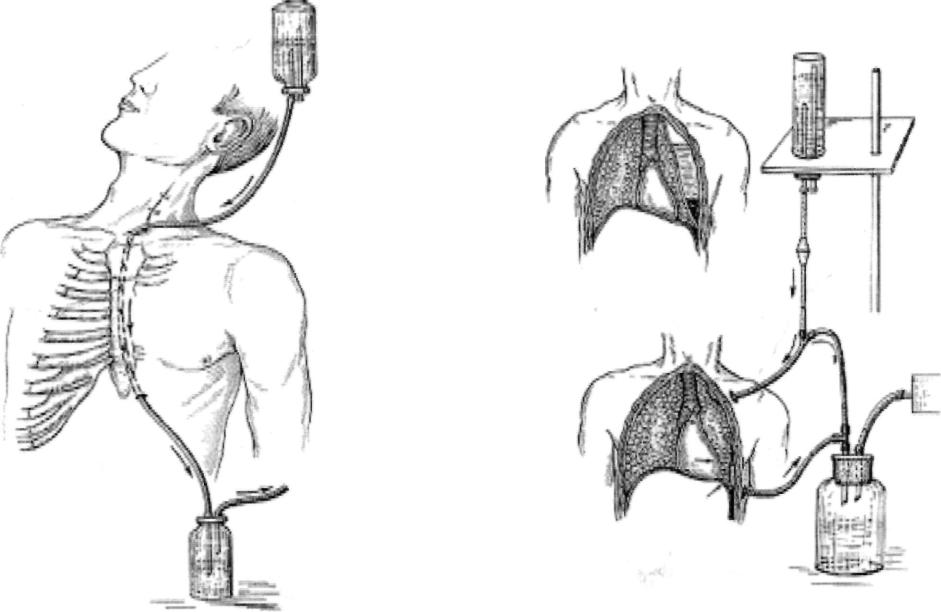 Образования гематомы не наблюдалось ни у одного пациента в обеих
Образования гематомы не наблюдалось ни у одного пациента в обеих
группах. Таким образом, исследование не выявило клинической выгоды или
недостатков к аспирационному дренированию раны при тотальной артропластике
тазобедренного сустава с использованием транексамовой кислоты для
хирургического гемостаза и аспирина для профилактики тромбоэмболии [21].
Li N. с соавт.
(2014) провели метаанализ рандомизированных контролируемых исследований (РКИ)
и сравнили объем кровопотери, частоту послеоперационной гемотрансфузии и
уровень гемоглобина в 24-48 ч после ПТЭТС в группах с дренированием
послеоперационной раны и без дренирования в первичном заживлении раны и
восстановлении гомеостаза пациента, а также сравнить показатели
послеоперационных осложнений в течение первого года, чтобы определить
наибольшую безопасность. Выявили, что аспирационный дренаж приводил к большей
кровопотере, и более низкому уровню поверхностной инфекции, но статистических
различий в послеоперационной боли, гематоме, уровнях гемоглобина,
длительности госпитализации и других осложнениях между группами не наблюдалось,
т. е. обе группы имели сходную клиническую эффективность и безопасность в
е. обе группы имели сходную клиническую эффективность и безопасность в
отношении исходов и осложнений [22].
Kleinert K., с
соавт. (2012) исследовали кровопотерю, частоту переливания компонентов крови,
болевой синдром, образование гематомы, длительность госпитального периода в
течение 3 мес. после ПТЭТС безцементным протезом. 120 пациентов были
рандомизированы на две группы: в одной группе дренирование не применяли, во
второй применяли дренирование с послеоперационной реинфузией крови, в обоих
случаях для протезирования применяли передний доступ. В группе пациентов с
дренажами значительного снижения послеоперационного уровня гемоглобина и
гематокрита, а также увеличения частоты переливания крови отмечено не было.
Пациенты, получившие реинфузию крови, не нуждались в переливании гомологичной
крови в послеоперационном периоде, большая часть пациентов имела (до 60%)
слишком малый объемы дренажной аутокрови для реинфузии и которые в
дальнейшем не нуждались в переливании гомологичной крови. Группа пациентов
Группа пациентов
без дренирования имела больший отек бедра, что сопровождалось большим болевым
синдромом в течение первого послеоперационного дня, но это не влияло на
клинический и рентгенологический результат через 3 месяца. Уход за раной и
длительность пребывания в больнице были меньше в группе без дренирования.
Авторы сделали вывод: возможность реинфузии крови не является аргументом в
пользу использования дренажей и, соглашаясь с большим отеком бедра и болью,
они прекратили использовать дренажи в простых случаях безцементного ПТЭТС при
прямом переднем доступе [23].
xie J., с
соавт. в 2016 году был выполнен метаанализ исследований данной проблемы.
Извлечены девять рандомизированных контролируемых исследований в сумме 1 824
пациентов, 913 пациентов в группе с дренажной системой для реинфузии и 911
пациентов контрольной группы без дренирования раны. Результаты показали, что
Результаты показали, что
использование реинфузионной системы может снизить потребность в переливании
аллогенной крови (RR=0,61, 95% ДИ=0,47-0,79), но преимуществ, в сравнении с
группой без дренажа, найдено не было (RR=1,07, 95% ДИ = 0,67-1,71). Уровень
послеоперационного гемоглобина был выше в группе с реинфузией, но не было
выявлено существенной разницы в отношении индекса переливания крови,
продолжительности пребывания в больнице, частоты возникновения температурной
реакции и осложнений, связанных с раной. Авторами был сделан вывод, что
применение дренажа и реинфузии крови являются эффективным и безопасным по
сравнению с обычным вакуумным дренажем, но никаких преимуществ не найдено по
сравнению с отсутствием дренажа [24].
При
эндопротезировании тазобедренного сустава Kim Y.H. (1998), Mengal B. (2001) и
Walmsley P.J. (2005) не обнаружили различий между группами по шкалам оценки функции
нижней конечности [5,14,6].
Chen Z.Y., с
соавт. (2014) также исследовали преимущества и побочные эффекты закрытых
всасывающих дренажных систем при артропластике тазобедренного сустава. В анализ
были включены 16 исследований с участием 1 663 пациентов после ПТЭТС с
использованием и без использования дренажа. Результаты показали, что
переливание крови требовалось чаще у пациентов с применением дренажа. Никаких
существенных различий в распространенности раневой гематомы, или тромбоза
глубоких вен не было обнаружено между группами. Глубокая инфекция и объем
движения сустава после операции были также сходными. Авторы отметили, что,
исходя из имеющихся данных, недостаточно доказательств в поддержку рутинного
использования закрытого всасывающего дренажа при артропластике тазобедренного
сустава. В то же время в работе показано, что использование закрытого
всасывающего дренажа при ПТЭТС увеличивает потребность в послеоперационном
переливании крови. Однако, из-за ограниченного числа исследований, для повышения
Однако, из-за ограниченного числа исследований, для повышения
надежности доказательств необходимы более качественные рандомизированные
исследования [25].
При
эндопротезирование тазобедренного сустава болевой синдром достаточно
выраженный, исследую данный вопрос в разрезе применения дренажных систем Kim
Y.H. (1998) не обнаружил различий между группами по интенсивности боли [5].
Ravikumar K.J. (2001) сообщил (без статистического анализа), что боль была
большей в группе дренирования при оценке через 2 и 4 суток после операции [7].
Nanni M. с
соавт. (2013) проанализировали данные, представленные в литературе относительно
эффективности использования ранних вакуумных всасывающих дренажей в
ортопедической хирургии после тотальной эндопротезирования тазобедренного
сустава. Оценивали следующие параметры: кровотечение, необходимость переливания
крови, количество обезболивающих лекарственных препаратов в послеоперационном
периоде, продолжительность госпитализации, функциональные результаты,
перипротезная и поверхностная раневая инфекция, послеоперационная гематома. Данные
Данные
исследования не показали какого-либо значимого преимущества от использования
раневых дренажей при тотальной артропластике тазобедренного сустава. Более
того, в некоторых исследованиях было выявлено возможное осложнение, связанное с
их применением, особенно с повышением частоты переливания крови. Несмотря на
отсутствие статистически выраженного положительного влияния на результат
заживления раны при использовании всасывающих дренажей. Многие ортопеды все
еще рекомендуют использовать дренажи только потому, что нет доказанного
отрицательного эффекта [26].
Продолжительность
стационарного лечения изучалась в четырех исследованиях (, Holt B.T. (1997),
Crevoisier x.M.(1998) esler C.N. (2003) Walmsley P.J. (2005)). Различий между
группами обнаружено не было. В результате мета-анализа этих исследований было
выяснено, что нет оснований для рутинного дренирования при ПТЭТС.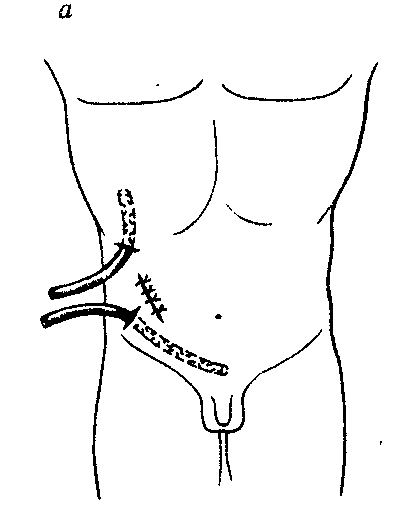 При этом
При этом
аспирационное дренирование требует достоверно большего гемотрасфузиологического
пособия. Дренирование и недренирование в целом не влияет на частоту
инфекционных осложнений и гематом. Недренирование достоверно увеличивает
необходимость послеоперационных перевязок. Стоит отметить, что большая часть
этих исследований включала в себя небольшое количество пациентов, а данные по
многим критериям были неоднородными, ввиду этого эксперты кокрановского
общества рекомендовали проводить новые рандомизированные исследования,
сравнивающие дренирование и недренирование [13,12,27,6].
В других,
более поздних систематических обзорах (Sun и соавторы, 2009 г.), также была
высказано мнение о необходимости дальнейших исследований в этом направлении
[28].
Kelly e.G. с
соавт. (2014) утверждают, что регулярное использование дренажей в хирургии
было догматически установлено в некоторых дисциплинах. Ортопедическая хирургия
Ортопедическая хирургия
– одна из таких суб-специальностей. Использование послеоперационного закрытого
всасывающего дренажа в тотальном эндопротезировании тазобедренного сустава
становится все более противоречивым с несколькими рандомизированными контрольными
исследованиями. Гипотеза этого систематического обзора заключается в том, что
закрытый всасывающий дренаж не дает преимуществ и увеличивает потребности в
переливании пациентов с первичным тотальным эндопротезированием тазобедренного
сустава. Систематический обзор и метаанализ проводились с соблюдением
руководящих принципов PRISMA. Поиск доступной литературы проводился на PubMed,
Кокрановском центральном регистре контролируемых испытаний, MeDLINe (OVID) и
eMBASe, используя комбинацию терминов MeSH и булевых операторов. Весь анализ
данных был выполнен с использованием диспетчера обзора Cochrane Collaboration
5. 1. В анализ были включены 16 исследований (n = 2705). Обнаружено, что
1. В анализ были включены 16 исследований (n = 2705). Обнаружено, что
послеоперационный закрытый всасывающий дренаж увеличивает общие потери крови
и потребности в переливании крови (р <0,05). Инфекция хирургической раны не
показала существенной разницы между двумя группами (p = 0,82). Не было
выявлено существенной разницы в образовании гематомы между группами (p =
0,19). Этот метаанализ не поддерживается рутинным использованием закрытых
всасывающих дренажных систем после первичной артропластики тазобедренного
сустава. Однако гетерогенность между исследованиями ограничивает точность
метаанализа [29].
В доступной
отечественной литературе работ посвященных проблеме изучения эффективности
послеоперационного дренирования при ПТЭТС мы не нашли, на фоне множества работ
посвященных проблемам планирования первичного эндопротезирования [30,31] и
функциональным нарушениям при коксартрозе [32], ревизионном протезировании,
встречаются от дельные мнения или высказывания по данной проблеме, но они не
являются рандомизированными исследованиями и не носят систематизирующего
характера [32,33,34,35,36].
Таким образом,
качественное проспективное рандомизированное исследование, сравнивающее
аспирационное дренирование с недренированием, является актуальным. Особую
ценность представляют рандомизированные исследования с большим объемом
пациентов, что значительно превышающие объем ранее выполненных исследований, и
поможет решить данную проблему.
Список литературы/References
1. Willett K.M.,
Simmons C.D., Bentley G. e e ects of suction drains a er total hip replacement.
Journal of Bone and Joint Surgery. British Volume 1988;70(4):607–10.
2. Murphy J.P.,
Scott J.E. e e ectiveness of suction drainage in total hip arthroplasty.
Journal of the Royal Society of Medicine 1993;86(7):388–9.
3. Widman J.,
Jacobsson H., Larsson S.A., Isacson J. No e ect of drains on the
postoperative hematoma volume in hip replacement surgery: a randomized study
using scintigraphy. Acta Orthopaedica Scandinavica
2002;73(6):625–9.
Acta Orthopaedica Scandinavica
2002;73(6):625–9.
4. Johansson T.,
Engquist M., Pettersson L.G., Lisander B. Blood loss a er
total hip
replacement; a prospective randomized study between wound
compression
and drainage. Journal of Arthroplasty 2005;20 (8):967–71.
5. Kim Y.H., Cho
S.H., Kim R.S. Drainage versus nondrainage in simultaneous bilateral total
hip arthroplasties. Journal of Arthroplasty
1998;13(2):156–61.
6. Walmsley P.J.,
Kelly M.B., Hill R.M.F., Brenkel I. A prospective, ran
domised,
controlled trial of the use of drains in total hip arthroplasty. Jour
nal of Bone
and Joint Surgery. British Volume 2005;87-B (10):1397–401.
7. Ravikumar
K.J., Alwan T., Fordyce M.J.F., Tuson K.W.R. Drainage versus non-drainage in
total hip arthroplasty. A prospective randomized
study. Hip
International 2001;11(1):49–54.
8. Gonzalez В.,
Della Valle A., Slullitel G., Vestri R., Comba F., Buttaro M.,
Piccaluga F. No need for
routine closed suction drainage in elective ar
throplasty of
the hip. Acta Orthopaedica Scandinavica 2004;75(1): 30–3.
9. Parker M.J.,
Livingstone V., Cli on R., McKee A. Closed suction surgical wound drainage
a er orthopaedic surgery. Cochrane Database Syst
Rev. 2007 Jul
18;(3):CD001825. Review.
10.
Tetreault M.W., Wetters N.G., Aggarwal V.K., Moric M.,
Segreti J.,
Huddleston J.I. 3rd, Parvizi J., Della Valle C.J. Should
draining wounds and sinuses associated with hip and knee arthroplasties be
cultured? J Arthroplasty. 2013 Sep;28(8 Suppl):133-6.
11.
Hou N., Jing F., Rong W., He D.W., Zhu J.J., Fang L., Sun
C.J. Metaanalysis of the e cacy and safety of drainage a er total hip
arthroplasty. Zhonghua Yi xue Za Zhi. 2017 Jun 6;97(21):1668-1672.
Zhonghua Yi xue Za Zhi. 2017 Jun 6;97(21):1668-1672.
12.
Crevoisier X.M., Reber P., Noesberger B. Is suction
drainage necessary a er total joint arthroplasty? A prospective study. Archives
of Orthopaedic and Trauma Surgery 1998;117(3):121–4.
13.
Holt B.T., Parks N.L., Engh G.A., Lawrence J.M. Comparison of
closedsuction drainage and no drainage a er primary total hip arthroplasty.
Orthopedics 1997;20(12):1121–4.
14.
Mengal B., Aebi J., Rodriguez A., Lemaire R. A prospective
randomized study of wound drainage versus non-drainage in primary total hip or
knee arthroplasty [Drainage ou non-drainage postoperatoire dans les
arthroplasties totales primaires de hanche et de genou: etude prospective
randomisee]. Revue de Chirurgie Orthopedique et Reparatrice de Appareil Moteur
2001;87(1):29–39.
15.
Ovadia D., Luger E., Bickels J., Menachem A., Dekel S. efficacy of
closed wound drainage a er total joint arthroplasty: A prospective randomized
study. Journal of Arthroplasty 1997;12(3):317–21.
16.
Cao J.G., Wang L., Liu J. e use of clamped drainage to
reduce blood loss in total hip arthroplasty. J Orthop Surg Res. 2015 Aug 25;
10:130. DOI: 10.1186/s13018-015-0259-8
Jahng K.H.,
Bas M.A., Rodriguez J.A., Cooper H.J. Risk Factors for Wound Complications A
er Direct Anterior Approach Hip Arthroplasty. J. Arthroplasty. 2016
Nov;31(11):2583-2587.
17.
Ritter M.A., Keating E.M., Faris P.M. Closed wound
drainage in total hip or total knee replacement. A prospective, randomized study.
Journal of Bone and Joint Surgery. American Volume 1994;76(1):35–8. Niskanen
Niskanen
R.O., Korkala O.L., Haapala J., Kuokkanen H.O., Kaukonen J.P., Salo S.A. Drainage
is of no use in primary uncomplicated cemented hip and knee arthroplasty for
osteoarthritis; a prospective randomized study. Journal of Arthroplasty
2000;15(5):567–9.
18.
Nixon J. Wound drainage – the long-term results
a er primary hip and knee arthroplasty [abstract]. Journal of Bone and Joint
Surgery. British Volume 2000;82 Suppl 2:125.
Suarez J.C.,
McNamara C.A., Barksdale L.C., Calvo C., Szubski C.R., Patel P.D. Closed Suction
Drainage Has No Bene ts in Anterior Hip Arthroplasty: A Prospective, Randomized
Trial. J Arthroplasty. 2016 Sep;31(9):1954-8. DOI: 10.1016/j.arth.2016.02.048
19.
Li N., Li P., Liu M., Wang D., Xia L. Comparison
between autologous blood transfusion drainage and no drainage/closed-suction
drainage in primary total hip arthroplasty: a meta-analysis. Arch Orthop Trauma
Arch Orthop Trauma
Surg. 2014 Nov;134(11):1623-31. DOI: 10.1007/s00402-014-2090-9 Kleinert K.,
Werner C., Mamisch-Saupe N., Kalberer F., Dora C. Closed suction drainage
with or without re-transfusion of ltered shed blood does not o er advantages in
primary non-cemented total hip replacement using a direct anterior approach.
Arch Orthop Trauma Surg. 2012 Jan;132(1):131-6. DOI: 10.1007/s00402-011-1387-1
20.
Xie J., Xu B., Kang P., Zhou Z., Shen B., Yang J., Pei F. e e cacy and
safety of postoperative retransfusion drain following total hip arthroplasty:
Meta-analysis. Zhonghua Wai Ke Za Zhi. 2016 Feb 1;54(2):108-13. doi:
10.1186/s12891-016-1301-7
21.
Chen Z.Y., Gao Y., Chen W., Li X., Zhang Y.Z. Is wound
drainage necessary in hip arthroplasty? A meta-analysis of randomized
controlled trials. eur J Orthop Surg Traumatol. 2014 Aug;24(6):939-46. DOI:
eur J Orthop Surg Traumatol. 2014 Aug;24(6):939-46. DOI:
10.1007/s00590-013-1284-0
22.
Nanni M., Perna F., Calamelli C., Donati D., Ferrara O.,
Parlato A., D’Arienzo M., Faldini C. Wound drainages in total hip
arthroplasty: to use or not to use? Review of the literature on current
practice. Musculoskelet Surg. 2013 Aug;97(2):101-7.
23.
Esler C.N., Blakeway C., Fiddian N.J. e use of a
closed-suction drain in total hip arthroplasty. A prospective, randomised
study. Journal of Bone and Joint Surgery. British Volume 2003; Vol. 85-B, issue
2:215–7.
24.
Sun J.G., Zhai S., Yuan H. Systematic
review of the earlier safety of closed suction drainage for knee arthroplasty.
Zhonghua Wai Ke Za Zhi. 2009 Oct 15;47(20):1544-9.
Kelly E.G.,
Cashman J.P. , Imran F.H., Conroy R.3., O’Byrne J. Systematic
, Imran F.H., Conroy R.3., O’Byrne J. Systematic
review and meta-analysis of closed suction drainage versus nondrainage in
primary hip arthroplasty. Surg Technol Int. 2014 Mar; 24:295-301.
25.
Крюков Е.В., Брижань Л.К., Буряченко Б.П., Варфоломеев Д.И. Опыт
использования цифрового планирования при эндопротезировании тазобедренного
сустава в ортопедическом отделении ГВКГ им. Н.Н. Бурденко МО РФ.// Кафедра
травматологии и ортопедии. 2017.No3(23). с.95-99 [Kryukov E.V., Brizhan
L.K., Buryachenko B.P., Varfolomeev D.I. e use of digital planning for hip
replacement in the orthopedic department of the “Main military clinical
hospital named of N.N. Burdenko” Ministry of Defense of the Russian
Federation// e Department of Traumatology and Orthopedics. 2017.No3(23).
p.95-99. In Russ]
26.
Гисмалла Н. М., Ивашкин А.Н., Загородний Н.В., Хассан М.Ю. Преимущества
М., Ивашкин А.Н., Загородний Н.В., Хассан М.Ю. Преимущества
применения метода двойной мобильности при первичном эндопротезировании
тазобедренного сустава// Кафедра травматологии и ортопедии. 2017.No3(23).
с.82-86 [Gismalla N.M., Zagorodniy N.V., Hassan M.Y. e advances of use
dual mobility method in total hip replacement // e Department of Traumatology
and Orthopedics. 2017.No3(23). p.82-86. In Russ]
27.
Терновой К.С., Бобров Д.С., Черепанов В.Г., Белякова А.М. Диагностика и
ортопедическая коррекция структурно-функциональных нарушений
пояснично-тазовой области перед эндопротезированием тазобедренного сустава//
Кафедра травматологии и ортопедии. 2017.No2(22). с.5-9 [Ternovoy K.S.,
Bobrov D.S., Cherepanov V.G., Belyakova A.M. Orthopedic correction the
functional disorders in the lumbar-pelvic region before the total hip
arthroplasty// e Department of Traumatology and Orthopedics. 2017.No2(22).
2017.No2(22).
p.5-9. In Russ]
28.
Шестерня Н.А., Лазарев А.Ф., Иванников С.В., Жарова Т.А.,
Солод Э.И., Абдул А.М. Эндопротезирование тазобедренного сустава: нестабильность
вертлужного компонента// Кафедра травматологии и ортопедии. 2016.No3(19).
с.39-44 [Shesternya N.A., Lazarev A.F., Ivannikov S.V., Zharova T.A., Solod
E.I., Abdul A.M. Hip arthroplasty: the instability of the acetabular
component// e Department of Traumatology and Orthopedics. 2016.No3(19).
p.39-44. In Russ]
29.
Кавалерский Г.М., Мурылев В.Ю., Рукин Я.А., Елизаров П.М.,
Музыченков А.В. Ревизионная хирургия тазобедренного сустава: роль
индивидуальных артикулирующих спейсеров // Кафедра травматологии и ортопедии.
2014.No 4(12). с.4-8 [Kavalersky G.M., Murylev V.Y., Rukin Y.A., Elizarov
P.M., Muzichenkov A. V., // e Department of Traumatology and Orthopedics.
V., // e Department of Traumatology and Orthopedics.
2014.No 4(12). p.4-8. In Russ]
30.
Бут-Гусаим А.Б., Сиротин И.В., Пименов А.А. Локальная
антибиотикопрофилактика препаратом COLLATAMP eG при бесцементном
эндопротезировании тазобедренного сустава // Кафедра травматологии и ортопедии.
2013.No 2(6). с.13-15 [But-Gusaim A.B., Sirotin I.V., Pimenov A.A., // e
Department of Traumatology and Orthopedics. 2013.No 2(6). p.13-15. In Russ]
31.
Мурылев В.Ю., Петров Н.В., Рукин Я.А., Елизаров П.М.,
Калашник А.Д. Ревизионное эндопротезирование вертлужного компонента
эндопротеза тазобедренного сустава // Кафедра травматологии и ортопедии.
2012.No1(1). с.20-25 [Murylev V.Y., Petrov N.V., Rukin Y.A., Elizarov P.M.,
Kalashnik A.D., // e Department of Traumatology and Orthopedics.
2012. No1(1). p.20-25. In Russ]
No1(1). p.20-25. In Russ]
Информация об
авторах
Лычагин Алексей Владимирович – кандидат
медицинских наук, доцент, заведующий кафедрой травматологии, ортопедии и
хирургии катастроф ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России
(Сеченовский Университет). e-mail: dr.lychagin@mail.ru
Грицюк Андрей Анатольевич – доктор
медицинских наук, доцент, профессор кафедры травматологии, ортопедии и хирургии
катастроф лечебного факультета ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Минздрава России (Сеченовский Университет). Тел. 8-916-614-76-66,e-mail: drgaamma@gmail.com
Гасымов Азер
Шахлар-Оглы – аспирант кафедры травматологии, ортопедии и хирургии катастроф ФГАОУ
ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет).
e-mail:
az3701521@mail.ru
Information about authors
Lychagin Alexey Vladimirovich – Sechenov
University, MD, PhD, head of department of Traumatology, Orthopedics and Disaster
Surgery, Director of Traumatology and orthopedics Clinic, Moscow, Bolshaya
Pirogovskaya 6, b. 1, Phone: +7 (499) 246-12-17, e-mail: dr.lychagin@mail.ru
1, Phone: +7 (499) 246-12-17, e-mail: dr.lychagin@mail.ru
Gritsyuk Andrey Anatolyevich – MD, PhD, the
associate professor, professor of department of Traumatology, Orthopedics and
Disaster Surgery, Sechenov University, Phone 8-916-614-76-66, e-mail:
drgaamma@gmail.com
Gasymov Azer Shakhlar-Ogly – postgraduate
doctor of department of Traumatology, Orthopedics and Disaster Surgery,
Sechenov University, e-mail: az3701521@mail.ru
Финансирование:
Исследование не имело спонсорской поддержки.
Funding: e study had no sponsorship.
Конфликт
интересов: Авторы заявляют об отсутствии конфликта
интересов.
Con ict of
interests: e authors declare no con ict of
interest.
Для цитирования:
Лычагин А.В.,
Грицюк А.А., Гасымов А. Ш., ВОПРОСЫ ДРЕНИРОВАНИЯ РАНЫ ПРИ
Ш., ВОПРОСЫ ДРЕНИРОВАНИЯ РАНЫ ПРИ
ПЕРВИЧНОМ ЭНДОПРОТЕЗИРОВАНИИ ТАЗОБЕДРЕННОГО СУСТАВА (Литературный обзор)//
Кафедра травматологии и ортопедии. 2018.No1(31). с. 28-33. [Lychagin A.V.,
Gritsyuk A.A., Gasimov A.S., QUeSTIONS FOR DReNING AFTeR TOTAL HIP
ARTHROPLASTY (Literature review) // e Department of
Traumatology and Orthopedics. 2018.No1(31). p. 28-33. In Russ]
Силиконовые емкости и дренажи — Дренирующие устройства для послеоперационного дренирования от производителя
Наличие невозвратного клапана в конструкции системы позволяет избежать рассоединения системы и рефлюкса содержимого дренажа в момент опорожнения резервуара, что предупреждает риск развития восходящей хирургической инфекции.
Отсутствие врастания тканей, возможность длительной установки дренажа в ране и безболезненное извлечение, а также постоянное высокоэффективное дренирование, благодаря применяемым технологиям и материалам, создает благоприятные комфортные условия для реабилитации пациента, экономит время медицинского персонала, улучшает показатели стационара по ИСМП (инфекции, связанные с оказанием медицинской помощи), снижает дополнительную финансовую нагрузку на ЛПУ.
Дренажные силиконовые емкости:
Емкость резервуара: 100 мл, 400 мл
Шаг шкалы на резервуаре: 25/50
Тип коннектора: Луер
Дренажные силиконовые катетеры:
• Могут быть снабжены троакарами
• Размер катетера дренажного, круглого в сечении(профилированного участка) по Шарьеру: 10, 15, 19
• Ширина катетера дренажного плоского в сечении (профилированного участка): 7, 10 мм
• Длина рентгеноконтрастной профилированной части дренажа: не менее 200 мм
• Длина прозрачной (трубчатой) части дренажа: не менее 830 мм
• Круглые и плоские силиконовые дренажи имеют четыре дренирующих канала, что обеспечивает безупречное дренирование широкого спектра послеоперационных ран в течение длительного времени с минимальным риском блокировки
Отличительные особенности дренажных силиконовых емкостей:
• Эргономичная округлая форма
• Возможность фиксации устройства (специальная клипса)
• Малый вес устройства
• Доступность визуального контроля (прозрачный материал)
• Минимальное количество манипуляций по уходу за системой (создание/воссоздание вакуума и опорожнение системы проводятся одномоментно)
• Малая емкость (100 мл) для установки одного дренажа, большая (400 мл) для двух дренажей
• Соединение большой емкости (400 мл) как с двумя дренажами, так и с возможностью последующего перехода на одноканальное дренирование
Отличительные особенности дренажных
катетеров:
• 4 непрерывных канала значительно увеличивают площадь контакта дренажа с окружающими тканями
• Повышенная прочность и гибкость, обеспечивающая эффективный отток раневого отделяемого, даже при сильном скручивании
• Профилированная часть дренажей полностью рентгенопрозрачна, что позволяет при необходимости четко визуализировать его положение в ране
• Специальный профиль дренажей предотвращает инвагинацию тканей в просвет дренажа и связанный с этим риск повреждения тканей в момент заживления раны, а также при удалении дренажной трубки
• Надежное, атравматичное, длительное (до 30 суток) дренирование ран
• Высокая эффективность при нестандартном расположении дренажа
• Минимизация риска окклюзии или коллапса катетерав ране
В соответствии с Директивой 93/42/ЕЕС в отношении медицинских изделий на всю продукцию нанесена СЕ-маркировка.
РУ № ФСЗ 2008/02334 от 04.04.2014, РУ №ФСЗ 2008/02337 от 19.06.2013 (Российская Федерация)
Дренирование абсцесов | Vetmax
В ветеринарную клинику ВетМакс Вы можете обратиться с различными проблемами, в том числе, если вы обнаружили у Вашего питомца абсцесс.
Владельцы животных не всегда вовремя замечают раны на своих любимцах. А инфицированные раны и укусы могут привести к образованию абсцесса.
Что такое абсцесс?
Абсцесс- это полость, заполненная гноем. Он может возникать при укусах других животных, при инфицировании ран бактериальной инфекцией, полученных вследствие различных травм.
Чем опасен абсцесс?
Сам по себе абсцесс имеет воспалительную природу и может вызывать у животного повышение температуры тела, болевые ощущения. Если вовремя не заняться лечением абсцесса, он может привести к тяжелым последствиям, вплоть до смерти. Часто владельцы не замечают небольшие укусы и раны у собак и котов, которые быстро заживают сверху, но являются уже инфицированными патогенной микрофлорой, которая содержится в слюне животных, предметах, которым нанесена травма. Именно это и приводит к образованию абсцесса.
Именно это и приводит к образованию абсцесса.
Когда стоит подозревать абсцесс у Вашего питомца?
Если Вы обнаружили уплотнения на коже животного, при пальпации которых ваш питомец испытывает дискомфорт, они горячие, могут быть немного мягкими, и, при длительном процессе, могут прорывать с выделением гноя на поверхность.
Если ваше животное часто вылизывает определенное место, плохо ест, стало более вялое — это в таком случае Вам срочно необходимо обратиться к ветеринарному врачу.
Как происходит лечение животного с абсцессом?
В первую очередь назначаются антибиотики широкого спектра действия, при больших полостях проводиться дренирование раны.
Что же такое дренирование?
Дренирование- это установка специального дренажа для избегания преждевременного затягивания раны.
Для чего необходимо дренировать рану?
Дренирование проводится для того, чтобы гной не скапливался в полости, а выходил наружу. Дренированную рану необходимо промывать и правильно обрабатывать для того, чтобы избежать повторного образования абсцесса.
Как происходит дренирование абсцесса?
Эта процедура может быть произведена как под местным обезболиванием, так и под общим наркозом. Все зависит от размера и тяжести процесса, общего состояния животного на момент поступления в клинику. Если абсцесс большой и имеет карманы(полости, где кожа отслоилась от подкожного слоя), возможно установление нескольких дренажей. Процедура асептическая(не стерильная), но все равно требует использования правил септики и антисептики. Только специалист может правильно разместить дренажи и оценить состояние раны.
На сколько дней ставиться дренаж?
Это все очень индивидуально, но, как правило, это 3-5 дней. Это дни, на протяжении которых необходимо усиленно промывать рану. После этого срока дренаж нужно изъять, так как сам по себе он уже будет вызывать воспалительные процессы в тканях, потому что является инородным предметом.
Удалять дренаж должен только ветеринарный специалист!
Если вы обнаружили абсцесс у вашего питомца, не занимайтесь самолечением! Специалисты клиники ВетМакс смогут правильно оценить состояния животного и назначить терапию, которая будет способствовать быстрому выздоровлению животного.
Обработка ран | «ЗООВЕТСЕРВИС» — сеть ветеринарных клиник и аптек в Великом Новгороде
Одной из частых хирургических патологий у животных являются раны.
Раны представляют собой механическое повреждение кожи, мышцы, иногда сосудов и органов, сопровождающиеся нарушением их целостности. Клинически раны подразделяются на асептические (чистые) и загрязненные инфицированные или воспалившиеся.
Причинами возникновения раны могут быть:
- Укусы или повреждения нанесенные другими животными;
- Автотравмы;
- Повреждение острыми предметами;
- Операционные.
При возникновении раны требуется провести ряд хирургических мероприятий с целью предотвратить развитие патогенной микрофлоры в ране, исключить попадание инфекции в кровь, а также способствовать заживлению и восстановлению кожного покрова.
Хирургическая обработка раны может включать или состоять из нескольких этапов:
- Очистка и промывание
Для начала необходимо удалить шерстный покров в районе раны. В качестве жидкости для промывания может быть использован слабый раствор марганцовки или фурацилина, хлоргексидин или перекись водорода. Промывать следует в направлении от раны, если она свежая, и по направлению к ране, если имеет место воспалительный процесс. Рану требуется промыть так, чтоб удалить из нее грязь и другие инородные тела.
В качестве жидкости для промывания может быть использован слабый раствор марганцовки или фурацилина, хлоргексидин или перекись водорода. Промывать следует в направлении от раны, если она свежая, и по направлению к ране, если имеет место воспалительный процесс. Рану требуется промыть так, чтоб удалить из нее грязь и другие инородные тела.
В нашей клинике для дезинфекции мы используем современные препараты, имеющие ветеринарное направление – монклавит и спреи – террамицин, алюминиум, септонекс. Они обладают широким спектром действия: антисептическое, дезинфицирующее, противоотечное, ранозаживляющее.
- Остановка кровотечения
Для предотвращения кровотечения можно использовать те же препараты, плотно прижимая смоченный в них тампон к ране. Если повреждены артерии и кровь изливается сильными толчками, врач останавливает кровотечение хирургически – зажимая сосуды кровоостанавливающими пинцетами или лигатурным швом, а также назначает специальные препараты, свертывающие кровь.
- Наложение швов или повязки
В том случае, если рана небольшая наложение швов не требуется, достаточно первичной обработки и тугой повязки с ранозаживляющим лекарством. Используются только стерильные бинты или марля. Обрабатывать рану мазями и менять повязку необходимо ежедневно.
Если же рана глубокая и обширная или с повреждением сосудов нужно стянуть края раны, когда края раны соприкасаются друг с другом, процесс заживления проходит намного быстрее. Однако это требует определенных навыков. Не обладая ими можно зашить рану неровно, не зацепить дно раны, оставив внутри полость, не заметить в ране инородное тело. Поэтому лучше, если накладывать швы будет опытный врач – ветеринар. После того как рана зашита, она обрабатывается ранозаживляющими и противомикробными мазям и гелями, содержащими антибиотики, а затем накладывается повязка.
- Дренирование при воспалительных процессах
При наличии абсцессов делается дренирование раны, чтобы дать отток гною и препятствовать заживлению раны до того, как она очистится. В качестве дренажа используется кусочек бинта или резиновая полоска, которая вставляется в рану. Дренаж пропитывается любым антисептическим препаратом. Дренирование продолжается до тех пор, пока в ране не остановится воспалительно-гнойный процесс.
В качестве дренажа используется кусочек бинта или резиновая полоска, которая вставляется в рану. Дренаж пропитывается любым антисептическим препаратом. Дренирование продолжается до тех пор, пока в ране не остановится воспалительно-гнойный процесс.
Любую рану нужно держать закрытой, не позволять животному беспокоить повязку, расчесывать или лизать ее, чтоб не содрать швы и не занести инфекцию. Желательно носить защитный воротничок, прикрывать рану попоной или комбинезоном.
Снятие дренажей осуществляется врачом, также как и назначение дальнейшего необходимого лечения, включая инъекции.
Записаться на прием можно по телефону в Великом Новгороде: Тел. 8(8162)62-19-19, 8(8162)600-500
Виды дренирования хирургической раны
Caiaimage / Мартин Барро / Getty Images
Если вы или ваш близкий недавно перенесли операцию, вас может беспокоить место хирургического разреза — как за ним ухаживать, как он выглядит и правильно ли заживает. Одна вещь, о которой следует знать, — это дренаж из этого места, известный как экссудат . Хотя появление дренажа из хирургической раны может вызывать тревогу, обычно это совершенно нормально и даже ожидаемо.
Хотя появление дренажа из хирургической раны может вызывать тревогу, обычно это совершенно нормально и даже ожидаемо.
Тем не менее, в некоторых случаях дренаж может быть признаком инфекции — что довольно легко предотвратить, предприняв простые шаги, такие как правильное мытье рук.Также важно следить за ранними признаками инфекции, поскольку чем раньше выявлена инфекция, тем быстрее ее можно вылечить, что сокращает время заживления.
Нормальный дренаж раны против ненормального
Экссудат из хирургической раны может многое сказать о том, заживает ли место правильно или нет. Вот некоторые различия между нормальным и ненормальным дренированием раны, которые могут помочь вам оценить, следует ли вам предупреждать врача о том, что что-то не так.
Нормальный дренаж раны
Экссудат прозрачный, слегка желтый или с розовым оттенком
Жидкость жидкая и водянистая; может привести к отсыреванию повязки
Дренаж без запаха
Очень небольшое кровотечение
Отечность, покраснение, болезненность со временем проходят
Аномальный дренаж раны
Экссудат содержит большое количество крови
Дренаж содержит гной и имеет желтый, серый, зеленый, розовый или коричневый цвет
Дренаж имеет неприятный запах, даже если он чистый
Кровь фонтанирует из раны
Рана становится все более красной, болезненной и опухшей
Типы нормального дренирования ран
Вот более подробный взгляд на различные типы нормального экссудата.
Серозный экссудат
Этот тип жидкости является нормальным из раны на ранних стадиях заживления, обычно в первые 48–72 часа после разреза. Серозная жидкость нормальна в небольших количествах, но большое количество прозрачной жидкости выходит из разреза. требует вызова вашего хирурга.
В некоторых случаях серозная жидкость может действительно вытекать из кожи, даже если нет травмы или разреза. Обычно это происходит в ответ на сильный точечный отек из-за заболевания или после введения большого количества жидкости, например, во время лечения тяжелой травмы.
Серокровный дренаж
Этот жидкий водянистый дренаж состоит как из крови, так и из сыворотки и может казаться слегка розовым из-за небольшого количества присутствующих эритроцитов. Эти выделения являются нормальным явлением на ранних стадиях заживления, поскольку кровь присутствует в небольших количествах. . Из-за очень небольшого процента крови в жидкости сыворотка может выглядеть розовой.
Типы аномального дренирования ран
Эти описания экссудата, указывающие на то, что может возникнуть проблема с заживлением хирургической раны, могут помочь вам понять, следует ли вам обратиться к хирургу.
Кровавый / кровавый дренаж
Это патологический дренаж раны, при котором обычно присутствует большее количество крови, чем в серозно-кровавом дренаже . Этот кровянистый дренаж не типичен для заживающей раны.
Это может указывать на то, что рана не была обработана достаточно бережно во время ухода за разрезом, пациент слишком быстро ведет себя после операции или другой тип стресса влияет на место разреза. Сообщите об этом типе дренажа своему хирургу.
В основном / Вся кровь
Кровоизлияние — это термин, обозначающий сильное кровотечение из раны. Это может быть опасно для жизни, в зависимости от количества кровопотери, от того, насколько сложно контролировать кровотечение, как долго кровотечение не останавливается, и от других травм.
Термин «кровоизлияние » конкретно относится к быстрой потере крови. Медицинская помощь абсолютно необходима для лечения кровотечений и может включать переливание крови и реанимацию жидкости.Что касается дренажа, кровотечение — это чистая кровь или почти вся кровь. Немедленно обратитесь за лечением.
Красочный дренаж
Гнойный дренаж, более известный как гной, не является нормальным явлением в разрезе. Этот тип дренажа может быть разных цветов, включая белый, желтый, серый, зеленый, розовый и коричневый.
Предполагайте, что этот тип дренажа является признаком инфекции, пока не будет доказано обратное. Один только цвет не указывает на инфекцию, но о смене прозрачного дренажа на цветной следует сообщить хирургу.
Дренаж с неприятным запахом
Гнойные (гнойные) выделения могут иметь не только разные цвета, но и неприятный или неприятный запах. Хотя этот запах присутствует не всегда, он типичен для этого типа инфекции.
Выделения с неприятным запахом нельзя игнорировать, поскольку они никогда не считаются нормой. Ясные выделения с неприятным запахом следует рассматривать как признак инфекции, пока не будет доказано обратное.
Количество дренажа раны
Хотя тип дренажа важен, количество дренажа может быть более важным, в зависимости от типа.Например, небольшое кровотечение из раны может не вызывать тревогу, но хлестание крови из раны, известное как кровотечение, является опасным для жизни состоянием.
Как правило, количество выделений и количество крови в них должны уменьшиться в первые дни после операции. В первые несколько дней после операции ожидается больше выделений.
После этого в большинстве ран, как правило, будет меньше выделений и меньше крови, пока они не исчезнут совсем и рана полностью не закроется.
Слово от Verywell
Хирургическая рана может нервничать, но это не значит, что есть о чем беспокоиться. Нормальные раны имеют нормальный дренаж — он прозрачный, или есть немного крови или цвета — и кажется, что день за днем, или, по крайней мере, неделя за неделей, становится лучше.
Аномальные раны выглядят злыми и имеют гневный дренаж. Они становятся хуже — чувствительнее, дренаж, больше отек — и большую часть времени они также чувствуют себя хуже.
Иногда эти гневные раны ухудшаются довольно быстро, и когда это происходит, нельзя отрицать необходимость медицинского вмешательства. Доверьтесь своему чутью и в этом случае позвоните своему врачу.
Оценка и стратегии лечения экссудата из раны
Линдси Д. Андронако RN, BSN, CWCN, WOC, DAPWCA, FAACWS
Экссудат из раны и способы его правильной оценки и лечения являются давней клинической проблемой при лечении ран. При составлении плана ухода за пациентом важно учитывать цвет, запах, объем, вязкость экссудата и, если он вызывает мацерацию кожи вокруг раны.Если не контролировать экссудат, то высокий уровень протеазы и низкий уровень фактора роста отрицательно повлияют на время заживления ран.
Типы раневого экссудата
Существует четыре типа дренирования ран: серозный, кровянистый, серозно-кровавый и гнойный. Серозный дренаж прозрачный, жидкий и водянистый. Производство серозного дренажа — типичная реакция организма на стадии нормального воспалительного заживления. Тем не менее, если имеется большое количество серозного дренажа, это может быть результатом большого количества бионагрузки.Кровянистый дренаж является нормальным явлением только во время воспалительной стадии заживления, когда небольшое количество этой крови может вытекать из полной или частичной раны. Если это наблюдается вне воспалительной фазы, кровянистые выделения могут быть результатом травмы раны.
Серозный дренаж прозрачный, жидкий и водянистый. Производство серозного дренажа — типичная реакция организма на стадии нормального воспалительного заживления. Тем не менее, если имеется большое количество серозного дренажа, это может быть результатом большого количества бионагрузки.Кровянистый дренаж является нормальным явлением только во время воспалительной стадии заживления, когда небольшое количество этой крови может вытекать из полной или частичной раны. Если это наблюдается вне воспалительной фазы, кровянистые выделения могут быть результатом травмы раны.
Серозно-геморрагический дренаж — это наиболее распространенный вид экссудата в ранах. Он жидкий, розовый и водянистый на вид. Гнойный дренаж имеет молочный цвет, обычно более густой консистенции и может иметь серый, зеленый или желтый цвет.Если жидкость становится очень густой, это может быть признаком инфекции.
Рекомендации по устранению экссудата
Экссудат является побочным продуктом расширения сосудов во время воспалительной стадии, а при хронических ранах дренаж изменяется и содержит протеолитические ферменты. Эффективное управление экссудатом зависит от характеристик раны, таких как количество экссудата, местоположение и состав экссудата. Хронические раны часто содержат бактерии, такие как псевдомонады или стафилококки, которые подавляют рост новых клеток.В этом случае могут быть полезны культуры для борьбы с бактериями, так что можно разработать точный план ухода. Сюда могут входить противомикробные препараты местного действия, антибиотики местного действия, противогрибковые препараты или пероральные / внутривенные препараты.
Эффективное управление экссудатом зависит от характеристик раны, таких как количество экссудата, местоположение и состав экссудата. Хронические раны часто содержат бактерии, такие как псевдомонады или стафилококки, которые подавляют рост новых клеток.В этом случае могут быть полезны культуры для борьбы с бактериями, так что можно разработать точный план ухода. Сюда могут входить противомикробные препараты местного действия, антибиотики местного действия, противогрибковые препараты или пероральные / внутривенные препараты.
Другими соображениями являются стоимость и частота смены повязок. Когда пациент меняет марлю четыре раза в день из-за экссудата, для пациента и финансового результата было бы более выгодно использовать поролоновую повязку. Меньшая замена повязки позволяет не трогать раневое ложе, что способствует миграции новых клеток.Когда раневые ложа остаются нетронутыми в оптимальной влажной среде, они заживают быстрее. Смена повязки только при необходимости также вызывает меньше травм вокруг раны, которые могут быть связаны с повреждением клея или мацерацией. Лечение ран с отрицательным давлением, компрессия и пенная повязка могут быть полезны при лечении экссудата.
Лечение ран с отрицательным давлением, компрессия и пенная повязка могут быть полезны при лечении экссудата.
В целом, следует отметить, что выбор повязки должен основываться на индивидуальных характеристиках пациента и раны. Если рана не находится в нормальной воспалительной фазе заживления, врач должен выяснить, что является основной причиной и как управлять дренажем.
Источники
Малдер Г.Д. Количественный анализ раневой жидкости для клинициста и исследователя. Управление стомной раной 1994; 40 (8): 66-9.
Nix DP. Оценка пациента и оценка выздоровления. В Bryant RA, Nix DP, eds. Острые и хронические раны: современные концепции лечения. Сент-Луис, Миссури: Мосби; 2007.
Smeets R, Ulrich D, Unglaub F, Wöltje M, Pallua N (2008) Влияние окисленной регенерированной целлюлозно-коллагеновой матрицы на протеазы в раневом экссудате пациентов с хроническими венозными изъязвлениями.Внутривенная рана J 5 (2): 195-203.
Stotts NA, Wipke-Tevis DD, Hopf HW. Кофакторы при нарушении заживления ран. В Krasner DL, Rodeheaver GT, Sibbald RG, eds. Уход за хроническими ранами: клинический справочник для специалистов в области здравоохранения. Малверн, Пенсильвания: HMP Communications; 2007: 215-20.
Кофакторы при нарушении заживления ран. В Krasner DL, Rodeheaver GT, Sibbald RG, eds. Уход за хроническими ранами: клинический справочник для специалистов в области здравоохранения. Малверн, Пенсильвания: HMP Communications; 2007: 215-20.
Воуден К., Воуден П. Роль экссудата в процессе заживления: понимание управления экссудатом. В: White RJ, редактор. Тенденции в уходе за ранами Том III. Лондон: Quay Books, 2004.
.
Об авторе
Линдси (Пруссман) Андронако является сертифицированным советом по уходу за ранами Медсестринским советом по лечению недержания и стомы.Она также является дипломатом Американской ассоциации специалистов по лечению ран. Андронако является лауреатом премии Dorland Health People’s Award 2011 в категории «Медсестра, занимающаяся лечением раневой стомы», и была отмечена в журнале Case In Point Magazine как один из «лучших специалистов в области здравоохранения» за ее «страстное руководство и общий целостный подход к медицине ».
Взгляды и мнения, выраженные в этом блоге, принадлежат исключительно автору и не отражают точку зрения WoundSource, Kestrel Health Information, Inc., его аффилированные или дочерние компании.
Общие сведения о дренаже раны
Понимание дренажа — это всего лишь один из компонентов прогнозирования результата режима заживления ран.
Из всех побочных эффектов, связанных с ранами, включая боль, отек и покраснение, среди прочего, дренирование может быть, пожалуй, наиболее интересным. Накопление жидкости может быть признаком серьезных осложнений, но также может указывать на нормальное заживление ран.Это та самая динамика, которая делает понимание дренажа важным для тонкостей эффективного заживления ран . Вот все, что вам нужно знать о дренировании раны :
Что вызывает большинство видов дренирования ран?
Точно так же, как существует много разных причин ран, существует также разнообразный набор факторов, влияющих на дренаж. Согласно журналу Wound Care Advisor , некоторое количество дренажа, как правило, хорошо; Фактически, врачи хотят, чтобы раны были хотя бы частично влажными, поскольку это можно рассматривать как естественный побочный продукт процесса заживления.Однако внешние условия могут влиять на количество дренажа, и именно здесь у пациентов могут возникнуть проблемы. Травма раневого участка может стать причиной увеличения дренажа. Особенно высокий уровень бионагрузки — термин для внешних микробов — также может привести к избыточному дренажу. Повреждение капилляров может вызвать чрезмерное кровотечение, что может повлиять на уровень дренажа. Если серьезно, то дренаж может указывать на усиление воспаления или инфекцию .
Согласно журналу Wound Care Advisor , некоторое количество дренажа, как правило, хорошо; Фактически, врачи хотят, чтобы раны были хотя бы частично влажными, поскольку это можно рассматривать как естественный побочный продукт процесса заживления.Однако внешние условия могут влиять на количество дренажа, и именно здесь у пациентов могут возникнуть проблемы. Травма раневого участка может стать причиной увеличения дренажа. Особенно высокий уровень бионагрузки — термин для внешних микробов — также может привести к избыточному дренажу. Повреждение капилляров может вызвать чрезмерное кровотечение, что может повлиять на уровень дренажа. Если серьезно, то дренаж может указывать на усиление воспаления или инфекцию .
Какой объем дренажа подходит?
Как упоминалось выше, небольшой дренаж — это нормально.Но какие уровни доктора считают стандартными и в какой момент дренаж начинает представлять определенные риски для здоровья? Чтобы отличить здоровый дренаж от нездорового, большинство врачей используют очень простую шкалу. Если рана на 25 процентов насыщена влагой, это считается минимальным и в основном не проблемным. Насыщенность от 25 до 75 процентов считается умеренным дренажем и в большинстве случаев все еще не является проблемой. Однако дренаж становится проблемой, когда насыщение превышает 75 процентов, и именно здесь дренаж может начать мешать или препятствовать правильному заживлению ран .Уровни дренажа могут быстро меняться в зависимости от причины, поэтому постоянный мониторинг является огромным приоритетом.
Если рана на 25 процентов насыщена влагой, это считается минимальным и в основном не проблемным. Насыщенность от 25 до 75 процентов считается умеренным дренажем и в большинстве случаев все еще не является проблемой. Однако дренаж становится проблемой, когда насыщение превышает 75 процентов, и именно здесь дренаж может начать мешать или препятствовать правильному заживлению ран .Уровни дренажа могут быстро меняться в зависимости от причины, поэтому постоянный мониторинг является огромным приоритетом.
Какие виды дренажа наиболее часты?
По большей части, есть лишь незначительные различия в большинстве типов дренажа, обычно связанные с цветом, запахом и общей консистенцией. Несмотря на эти незначительные различия, важно понимать каждую форму дренажа индивидуально. Пять основных типов:
- Серозно-кровавые : Эти жидкие выделения розового цвета обычно связаны с нормальным заживлением раны.
- Гнойный : часто признак инфекции , гнойные выделения обычно густые и зеленого или желтого цвета.

- Серозно-гнойный : Иногда связаны более легкие инфекции, это желтый и особенно мутный вид дренажа.
- Серозный : Серозный дренаж, который ожидается на стадии воспаления, позже может указывать на тяжелую инфекцию .
- Кровянистый : Этот тип дренажа чаще всего связан с повреждением капилляров, что объясняет его темно-красный цвет.
Как врачи и медработники решают проблему дренирования ран?
Если дренаж указывает на инфекцию , врачи должны лечить первопричину и возникающие симптомы. Однако, даже если инфекции нет, дренаж все равно необходимо удалить. Согласно отчету журнала World Wide Wounds , у врачей есть множество способов управлять дренажом. Самая основная терапия — это использование повязок, и есть повязки, предназначенные либо для впитывания, либо для регулирования содержания влаги.Сжатие включает в себя давление на рану как средство контроля оттока. Есть также несколько вариантов с использованием вакуума, таких как терапия отрицательным давлением, которые удаляют не только дренаж, но также любые бактерии или другие токсичные частицы.
Есть также несколько вариантов с использованием вакуума, таких как терапия отрицательным давлением, которые удаляют не только дренаж, но также любые бактерии или другие токсичные частицы.
Независимо от метода, эффективный дренаж означает наличие правильных продуктов для ухода за раной , поэтому так много людей полагаются на Advanced Tissue . Компания Advanced Tissue, являясь лидером страны в области поставок специализированных средств для ухода за ранами, доставляет их людям на дому и в учреждения длительного ухода.
Дренирование раны — обзор
Почечная недостаточность
Во время начальной фазы ОПН необходимо продолжить усилия по восстановлению внутрисосудистого объема, предусмотренные для преренальной ОПН. Соответствующие антибиотики при сопутствующей инфекции или сепсисе следует начинать при полной нагрузочной дозе, но любое последующее дозирование следует изменять для СКФ менее 20 мл / мин до тех пор, пока эта обычно обратимая фаза не будет фактически обращена или ее прогрессирование до олигурической ОПН не будет исключено. .Следует избегать использования потенциально отягчающих и нефротоксических средств (НПВП, ингибиторов АПФ, гипотензивных средств, диуретиков), а использование рентгеноконтрастных средств должно быть сведено к минимуму и ограничено теми, которые абсолютно необходимы для окончательного диагноза.
.Следует избегать использования потенциально отягчающих и нефротоксических средств (НПВП, ингибиторов АПФ, гипотензивных средств, диуретиков), а использование рентгеноконтрастных средств должно быть сведено к минимуму и ограничено теми, которые абсолютно необходимы для окончательного диагноза.
Во время олигурической фазы ОПН в хорошо контролируемых случаях без серьезных осложнений уровень АМК повышается на 10–20 мг / дл в день, а уровень Cr — от 0,5 до 1 мг / дл в день. У гиперкатаболических пациентов (травма, рабдомиолиз) концентрация Cr может увеличиваться более чем на 2 мг / дл в день.У пациентов без осложнений уровень калия в плазме может увеличиваться на 0,5 мг-экв / л в сутки; в катаболических состояниях он может увеличиваться на 1-2 мг-экв / л в час. Ожидается потеря веса от 0,2 до 0,5 кг / день из-за катаболизма; при сложных гиперкатаболических состояниях потеря веса может составлять 1 кг / сут. Гипокальциемия (от 6 до 8 мг / дл) является обычным явлением, отражая гипоальбуминемию, гиперфосфатемию и резистентность скелета к паратироидному гормону.
Замещение воды должно быть ограничено объемом, эквивалентным объему мочи плюс внепочечные потери (желудочное отсасывание, диарея, дренирование раны).Незначительные потери (800 мл / день) следует восстанавливать только с помощью 400–500 мл жидкости, потому что эндогенная продукция воды составляет от 300 до 400 мл / день. Потребность в воде увеличивается при высокой температуре окружающей среды, высокой температуре и низкой относительной влажности. Адекватную замену жидкости лучше всего контролировать с помощью следующего:
- 1.
Ежедневное измерение веса. ОПН является катаболическим состоянием, и следует ожидать ежедневной потери веса на 0,5 кг или 1 фунт. Любая прибавка в весе может означать только прием избыточной жидкости.
- 2.
Измерение концентрации натрия в сыворотке. Повышение уровня натрия в сыворотке (> 145 мэкв / л) будет указывать на недостаточное восполнение воды, тогда как снижение уровня натрия в сыворотке (<135 мэкв / л) будет отражать избыточное восполнение воды.

Введение натрия хлорида должно быть ограничено после того, как начальное восполнение объема во время преренальной ОПН или начальной фазы ОПН было выполнено. Руководящие принципы замены хлорида натрия следующие:
- 1.
Потерю веса тела более 300 г / день при нормальном уровне натрия в сыворотке следует заменить 1 мл изотонического раствора на каждый грамм потери веса.
- 2.
Желудочно-кишечные потери, дренаж раны и предполагаемая секвестрированная жидкость требуют замены изотоническим хлоридом натрия.
- 3.
Если развивается ацидоз, потери солей следует компенсировать бикарбонатом натрия. Доступные формы бикарбоната натрия сконцентрированы (7.5% NaHCO 3 ) и гипертонический (890 мОсм). Их нельзя вводить болюсно или добавлять в изотонический физиологический раствор. Их следует восстановить до изотоничности в глюкозе или половинном физиологическом растворе.
Потребление калия должно быть ограничено. Небольшие дефициты восполнять не нужно. Гипокалиемию, если она не тяжелая (<3 мэкв / л), корректировать не следует. Гиперкалиемию, если она присутствует, лучше всего лечить с помощью коррекции ацидоза и ионообменной смолы полистиролсульфоната натрия (Kayexalate, Sanofi-Aventis, Bridgewater, NJ; Kionex, Paddock Labs, Minneapolis, MN; Marlexate, Marlex Pharmaceuticals, Inc., Ньюкасл, Делавэр). Обменные смолы наиболее эффективны при использовании в качестве удерживающих клизм. Гиперкалиемия всегда является показанием к диализу.
Небольшие дефициты восполнять не нужно. Гипокалиемию, если она не тяжелая (<3 мэкв / л), корректировать не следует. Гиперкалиемию, если она присутствует, лучше всего лечить с помощью коррекции ацидоза и ионообменной смолы полистиролсульфоната натрия (Kayexalate, Sanofi-Aventis, Bridgewater, NJ; Kionex, Paddock Labs, Minneapolis, MN; Marlexate, Marlex Pharmaceuticals, Inc., Ньюкасл, Делавэр). Обменные смолы наиболее эффективны при использовании в качестве удерживающих клизм. Гиперкалиемия всегда является показанием к диализу.
Во избежание повышенного катаболизма необходимо удовлетворять потребности в калориях (30 ккал / кг массы тела в день). При сепсисе, хирургическом вмешательстве или ожогах обычные потребности в калориях увеличиваются на 50%. Калорийность может быть представлена в виде глюкозы (от 20% до 70%) и жировых эмульсий (от 10% до 20%). Любой белок должен состоять из незаменимых аминокислот с высокой биологической ценностью и не должен превышать 0.5 г / кг массы тела в сутки.
При ОПН высока вероятность кровотечения из верхних отделов желудочно-кишечного тракта. Следует использовать агенты, блокирующие рецепторы H 2 . Антациды, если они используются, представляют собой дополнительное количество алюминия и кальция. Противопоказано применение магнийсодержащих антацидов.
Диализ следует начинать рано и проводить ежедневно. Непрерывное замещение почек, по-видимому, имеет явное преимущество при диализе у таких пациентов. 86 Диализная ванна должна быть отрегулирована до уровня сывороточного калия и должна быть основана на бикарбонате.Представлены убедительные доказательства преимущества биосовместимых мембран при ОПН. 87 Используемые диализаторы должны иметь биосовместимую мембрану.
Начало диуретической фазы требует постоянной бдительности. Диализ необходимо продолжать в течение этой фазы до тех пор, пока преддиализные уровни BUN не начнут снижаться значительно ниже 100 мг / дл и у пациентов не будет проблем с повышенным уровнем калия.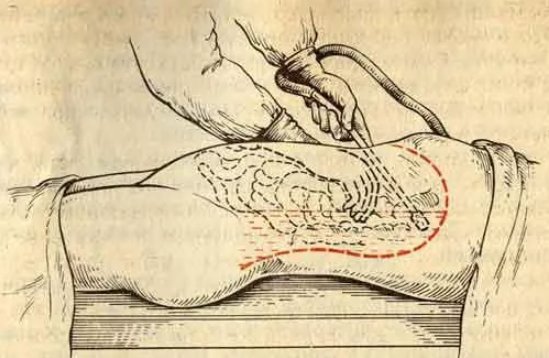 Уровень натрия в сыворотке необходимо контролировать путем измерения массы тела и концентрации натрия, как указано для олигурической фазы.Хотя потери мочи должны быть восполнены, следует избегать выталкивания жидкости. Лучше всего этого можно достичь, заменяя диурез не чаще, чем каждые 8–12 часов, в зависимости от предыдущего объема мочи, чтобы избежать продолжающегося чрезмерного расширения ECFV, которое часто присутствует. Для пациентов необычно иметь объем мочи более 3-4 л / день во время этой фазы, если не вводится слишком много жидкости. Важно помнить, что почечная функция остается нарушенной, и многие препараты все еще плохо выводятся из организма во время диуретической фазы.Корректировка дозировки должна оставаться в силе, если необходимо избежать токсичности препарата.
Уровень натрия в сыворотке необходимо контролировать путем измерения массы тела и концентрации натрия, как указано для олигурической фазы.Хотя потери мочи должны быть восполнены, следует избегать выталкивания жидкости. Лучше всего этого можно достичь, заменяя диурез не чаще, чем каждые 8–12 часов, в зависимости от предыдущего объема мочи, чтобы избежать продолжающегося чрезмерного расширения ECFV, которое часто присутствует. Для пациентов необычно иметь объем мочи более 3-4 л / день во время этой фазы, если не вводится слишком много жидкости. Важно помнить, что почечная функция остается нарушенной, и многие препараты все еще плохо выводятся из организма во время диуретической фазы.Корректировка дозировки должна оставаться в силе, если необходимо избежать токсичности препарата.
4.7 Удаление и удаление дренажа — клинические процедуры для более безопасного ухода за пациентами
Контрольный список 40: Удаление сливаЗаявление об ограничении ответственности: Всегда просматривайте и соблюдайте правила вашей больницы в отношении этого конкретного навыка.
| |||
Соображения безопасности:
| |||
ступеньки | Дополнительная информация | ||
| 1. Убедитесь, что назначение врача соответствует количеству дренажа за последние 24 часа. | Врачи должны указать количество приемлемого дренажа для удаления дренажа. | ||
2. Объяснить пациенту процедуру; предложите обезболивание и ванную комнату по мере необходимости. Объяснить пациенту процедуру; предложите обезболивание и ванную комнату по мере необходимости. | Этот шаг уменьшит беспокойство пациента по поводу процедуры. Объясните пациенту, что ощущение тяги может ощущаться, но оно прекратится после завершения процедуры. Анальгезия обеспечивает комфорт и позволяет достичь приемлемого уровня боли для процедуры. | ||
| 3.Соберите расходные материалы у постели пациента: перевязочный лоток, стерильные ножницы для наложения швов или стерильное лезвие, очищающий раствор, дополнительную марлю, ленту, мешок для мусора. | Организация расходных материалов помогает пациенту пройти процедуру максимально эффективно. | ||
| 4. Накройте водонепроницаемую салфетку / подушку для осаждения дренажа после его удаления. | Это обеспечивает место для слива после его удаления. | ||
| 5. Соблюдайте гигиену рук. | Гигиена рук снижает риск заражения. Гигиена рук с ABHR Гигиена рук с ABHR | ||
| 6. Используйте нестерильные перчатки и маску для лица в соответствии с политикой агентства. | Средства индивидуальной защиты снижают вероятность случайного контакта с кровью или биологическими жидкостями. Использовать нестерильные перчатки | ||
| 7. Ослабьте всасывание на резервуаре и опорожните; Измерьте и запишите дренаж, если> 10 мл. | Освобождение всасывания снижает вероятность повреждения тканей при удалении дренажа. Снять крышку всасывания | ||
| 8.Снимите ленту и повязку с места введения дренажа. | Удалите ленту, чтобы облегчить удаление слива. | ||
| 9. Очистите пораженный участок, выполнив простую процедуру смены повязки. | Этот шаг предотвращает инфицирование участка и позволяет легко увидеть шов для снятия. Очистить место слива | ||
10. Осторожно разрежьте и удалите дренаж, фиксирующий шовный материал, стерильными ножницами для швов или стерильным лезвием. Осторожно разрежьте и удалите дренаж, фиксирующий шовный материал, стерильными ножницами для швов или стерильным лезвием. | Дренаж раны может быть прикреплен к коже с помощью одного шва, чтобы удерживать его на месте. Надрежьте под шовным узлом Зачистите под шовным узлом, чтобы гарантировать, что загрязненный шов не попадет в ткань.Вытяните нить. Разрежьте или отрежьте узел от себя. | ||
| 11. Стабилизируйте кожу недоминантной рукой. | Применение противодавления к коже возле дренажа снижает дискомфорт пациента. | ||
| 12. Попросите пациента сделать глубокий вдох и медленно выдохнуть; удалите слив при выдохе пациента. | Этот шаг помогает пациенту подготовиться к удалению дренажа. | ||
13. Крепко возьмитесь за дренажную трубку рядом с кожей доминирующей рукой, быстрым и устойчивым движением извлеките дренаж и поместите его на водонепроницаемую салфетку / подушку (другая рука должна стабилизировать кожу стерильной марлей 4 x 4 вокруг дренажного отверстия ). | Может ощущаться легкое сопротивление. При сильном сопротивлении остановитесь, прикройте место и вызовите врача. Убедитесь, что дренажный наконечник не поврежден. Конец дренажного наконечника должен быть гладким. Некоторые агентства требуют, чтобы наконечник был отправлен на лабораторный анализ на наличие микроорганизмов. Вытягивая дренаж, возьмите дренажную трубку рукой во время извлечения. Во время извлечения возьмите дренажную трубку в руку | ||
| 14. Поместите дренажную трубку и трубку на водонепроницаемую прокладку или в мешок для мусора и выбросьте после завершения процедуры. | Этот шаг предотвращает загрязнение дренажной трубы и трубы кровати или пола. | ||
| 15. Снимите перчатки и наденьте новые нестерильные перчатки. | Это предотвращает загрязнение места слива. Снять перчатки Надеть новые нестерильные перчатки | ||
16. Очистите старое место слива в асептических условиях в соответствии с простой процедурой смены повязки. Очистите старое место слива в асептических условиях в соответствии с простой процедурой смены повязки. | Этот шаг предотвращает загрязнение места слива. | ||
| 17. Закройте место слива стерильной повязкой. | Накрыть место слива стерильной повязкой | ||
| 18 Помогите пациенту вернуться в удобное положение и опустить кровать. | Это обеспечивает безопасность и комфорт пациента после процедуры. | ||
| 19. Выбрасывать канализацию в биологически опасные отходы в соответствии с политикой больницы. | Это предотвращает распространение микроорганизмов. | ||
| 20. Соблюдайте гигиену рук. | Гигиена рук предотвращает распространение инфекции. Соблюдайте гигиену рук | ||
| 21.Вывод документов и удаление слива. | Запишите дренаж в соответствии с политикой агентства. | ||
| 22. Оцените повязку через 30 минут после удаления дренажа. | Контролировать чрезмерный дренаж из дренажной площадки. Оцените повязку через 30 минут после удаления дренажа | ||
| 23. Документируйте процедуру и результаты в соответствии с политикой агентства. Сообщайте о любых необычных находках или проблемах соответствующему специалисту в области здравоохранения. | Точная и своевременная документация и отчетность способствуют безопасности пациентов. | ||
| Источник данных: BCIT, 2010b; Perry et al., 2014; Регион здравоохранения Саскатун, 2012 | |||
Summit Медицинская дренажная система для ран
Summit Медицинская система дренажа ран
Послеоперационное хирургическое лечение
LOWVAC ™ PLUS — это пассивная система дренажа ран с низким вакуумом.Система обеспечивает вакуум в течение всей своей работы, что снижает вероятность образования гематом и сводит к минимуму риск инфицирования пациента. Это также устраняет необходимость постоянного наблюдения за устройством.
- Работает ниже 150 мм рт. Ст.
- Пневматический сильфон и пережимные зажимы для работы одной рукой
- Варианты катетера — силикон и полиуретан
- Два обратных клапана предотвращают обратный ток экссудата в рану
- Защитный колпачок на сумке и сильфоне
- Место на сумке для записи данных о пациенте
- Измерительная шкала на сумке
- Удобная предварительная сборка катетера и иглы
- Доступен с коннектором для двух катетеров
Продукт
CELLTRANS ™ для взятия аутологичной крови и повторной инфузии — это послеоперационное устройство, разработанное для предоставления клиницистам возможности безопасно повторно вливать кровь, собранную после операции, с помощью ряда этапов фильтрации.
Доступные варианты фильтров
включают жировой, лейкодеплетирующий фильтр и 40-микронный фильтр, уменьшающий количество микроагрегатов.
MEDINORM® LVS ™ (система низкого вакуума) — это послеоперационная система дренажа ран, уникальной особенностью которой является использование постоянной низкой силы всасывания.Постоянное всасывание в сочетании с низкой силой всасывания способствует заживлению ран, удаляет более тяжелые экссудаты и уменьшает большие площади мертвого пространства.
- MEDINORM LVS имеет приблизительное давление -150 мм рт. Ст. И показан для хирургических вмешательств, когда требуется послеоперационный дренаж крови из ран и полостей тела.
- MEDINORM LVS обеспечивает низкий вакуум, доступный только для 600 мл.
- MEDINORM LVS NG ™ обеспечивает низкий вакуум (-100 мм рт. Ст.), Доступный в бутылках емкостью 600, 400 и 200 мл.Доступен с одним или двумя водосливами, а также вариантами из полиуретана и ПВХ.
- MINI BELLOW всасывающий сильфон объемом 40 мл, со ступенчатым соединителем, с дренажем и троакаром.
MEDINORM® High Vacuum System — это послеоперационная система дренажа ран, уникальной особенностью которой является использование постоянной высокой всасывающей силы.Постоянное всасывание в сочетании с высокой силой всасывания обеспечивает активное образование адгезии между заживляющими поверхностями и быстро удаляет большие объемы жидкости.
Ассортимент MEDINORM включает:
- MEDINORM для высокого вакуума (-600 мм рт. Ст.) Доступен во флаконах емкостью 600, 400 и 200 мл.
- Стерильно, для одноразового использования, все в одной системе.
- Также доступен с одним или двумя сливными отверстиями, плюс варианты из полиуретана или ПВХ.
- Антирефлюксный клапан.
Свяжитесь с нами в социальных сетях
вариантов дренажа ран в ветеринарной хирургии • MSPCA-Angell
Майкл М.Павлетик DVM, DACVS
Директор хирургической службы
Angell Animal Medical Center
angell.org/surgery
617-541-5048
Обзор: закрытые аспирационные (вакуумные) дренажные системы
Рис. 1: Дренажный резервуар Jackson-Pratt объемом 100 куб. См с присоединенной дренажной трубкой (желтая стрелка). Сливной патрубок (красная стрелка) открывается после снятия прикрепленной заглушки (фиолетовая стрелка). После снятия пробки объем жидкости регистрируется по миллилитровой шкале (куб. См) на резервуаре.Жидкость опорожняется, из резервуара выдавливается воздух, и вставляется пробка для восстановления вакуума.
Закрытые аспирационные дренажные устройства — это активные дренажные системы , которые работают по принципу создания вакуума в камере, которая вытягивает жидкость из области тела через оконный дренаж, расположенный под кожей . Большинство камер представляют собой складные пластиковые канистры, содержащие пружинный или расширительный механизм, который толкает стенки резервуара наружу для создания вакуума.Устройства с улучшенной конструкцией имеют двойной Y-образный порт для возможного размещения двух дренажей: внутренний односторонний (антирефлюксный) клапан предотвращает возврат жидкости из камеры обратно в рану. Маркировка на канистре позволяет хирургу определить количество скопившейся жидкости. Носик позволяет слить жидкость, скопившуюся в вакуумной камере, а резервуар сжимается и закрывается прилагаемой пробкой, чтобы восстановить эту активную дренажную систему (Рисунок 1).
В хирургии человека используется несколько конструкций вакуумного дренажа.Одной из наиболее экономичных систем, используемых в ветеринарии, является дренажная система Джексона-Пратта (J-P), состоящая из окончатого дренажа раны, который соединяется с силиконовым резервуаром: эластичные стенки при активации создают вакуумную камеру. Резервуар J-P на 100 мл идеально подходит для большинства хирургических вмешательств на мелких животных. (Рисунок 1). Их можно очистить и повторно стерилизовать в автоклаве для повторного использования. Лучшие окончатые дренажи состоят из силикона с множеством отверстий или углубленных канавок, чтобы свести к минимуму закупорку тромбами и остатками тканей (Рисунок 2) .Они попадают в хирургическое пространство через небольшую колото-резаную рану на прилегающей коже. Кожный шов кисетной нитью используется для предотвращения попадания воздуха из колотого разреза в место операции. Концы кисетного шва обматывают петлей вокруг дренажа и связывают для предотвращения смещения дренажа с помощью «узла-ловушки для пальцев». Избыточная внешняя трубка удаляется ножницами перед тем, как прикрепить конец трубки к входному отверстию вакуумного баллона. Закрытые аспирационные установки можно использовать в течение нескольких дней с минимальным риском восходящей инфекции.Владельцы фиксируют суточный объем жидкости в резервуаре: это поможет определить оптимальное время для окончательного демонтажа дренажной системы. Рекомендуется использовать елизаветинский воротник, чтобы не допустить нарушения пациентом дренажной системы.
Рис. 2A: Примеры плоского водостока шириной 10 мм (A) и круглого водостока 15Fr Jackson-Pratt Hemaduct (B).
Рисунок 2B: Крупным планом плоский дренаж шириной 10 мм (A), используемый для лечения гигромы локтя, и круглый дренаж Джексона-Пратта 15Fr (B), используемый для лечения больших гематом уха.Этот последний дренаж имеет четыре углубленных канала для сбора жидкости, что идеально подходит для лечения гематом уха.
Вакуумные дренажные системы чрезвычайно эффективны при удалении жидкости из больших мертвых зон и глубоких карманных ран после операции. В отличие от дренажей Пенроуза (обсуждаемых ниже) вакуум позволяет дренаж независимо от силы тяжести. Кроме того, эффект вакуума сближает соседние ткани, позволяя волокнистой соединительной ткани связывать соприкасающиеся плоскости ткани. Хирургический гемостаз в дренажном кармане важен, так как тромбы могут препятствовать дренажным отверстиям.Кроме того, воздух, попадающий в рану, заставляет баллончик надуваться, деактивируя вакуум, необходимый для удаления жидкости. В этой ситуации можно использовать несколько дополнительных швов или кожных скоб, чтобы закрыть разрыв в разрезе. Толстый слой мази, нанесенный вдоль разреза, может предотвратить утечку воздуха до тех пор, пока в течение нескольких часов после операции вдоль разреза не сформируется фибриновая пломба. В качестве альтернативы можно использовать хирургический цианоакрилатный клей для герметизации проблемной области.
Обзор: сливы Пенроуза
Самым простым и наиболее экономичным из пассивных дренажных труб , используемых в хирургии мелких животных, является дренаж Пенроуза, мягкая трубчатая полоска из рентгеноконтрастного латекса, которая продается различной ширины.Дренажные трубы Пенроуза обеспечивают прохождение жидкостей за счет капиллярного действия по внешней поверхности дренажа. Затем жидкость направляется вниз и выходит из зависимо расположенного (нижнего) выходного разреза. Более проксимальная часть дренажа прикрепляется к коже чрезкожным кожным швом; выходной (нижний / зависимый) конец дренажа подшивают к колотому разрезу.
Рис. 3: Реконструкция лица после значительной потери кожи, покрывающей левую область лица (вторичная по причине укуса скунса).Обратите внимание на дренаж Пенроуза диаметром ¼ дюйма, используемый для контроля мертвого пространства при хирургическом вмешательстве, создаваемого подъемом нижней части кожи лица / шейки матки и переносом транспозиционного лоскута из латеральной шейной области
Дренаж
Пенроуза подходит для дренажа небольших мертвых зон, но не идеален для больших площадей, особенно когда ожидается длительный дренаж (рис. 3). Дренаж Пенроуза плохо работает на участках тела, где невозможно обеспечить гравитационный дренаж. Дренажи Пенроуза обычно сохраняются от 3 до 5 дней в зависимости от объема жидкости, выходящей из области.Их можно удалить уже через 48 часов после введения, если дренаж минимален. Чем дольше будет удерживаться слив, тем больше вероятность восходящего заражения от загрязнения на выходе из слива. По возможности дренаж Пенроуза должен быть покрыт противомикробным средством местного действия и стерильной повязкой, хотя в некоторых частях тела это сделать нелегко. Поскольку дренаж в месте выхода часто капает на прилегающую кожу, возможно местное раздражение кожи, особенно при их длительном использовании.Если дренаж Пенроуза остается открытым, рекомендуется осторожно очищать область выхода стерильным физиологическим раствором (с добавлением повидон-йода или хлоргексида), а затем применять местное противомикробное средство два или три раза в день. Кроме того, рекомендуется использовать елизаветинский ошейник, чтобы пациент не мог жевать или удалять дренаж. Если пациент удаляет часть дренажа, может потребоваться рентгенограмма, чтобы убедиться, что в теле не осталось фрагментов дренажа (дренажи Пенроуза рентгеноконтрастны).Задержанные части дренажа Пенроуза вызовут реакцию на инородное тело и будут способствовать инфицированию (дренированию путей) до его удаления.
Важно помнить, что воздух может попасть в тело через выходной конец дренажа Пенроуза: их лучше избегать при ранениях грудной клетки, при которых пневмоторакс может возникнуть через отверстие в грудной стенке. Дренажи Пенроуза, применяемые, в частности, в области бока, могут привести к «сосательной ране» когда пациент ходит, воздух может втягиваться в мертвое пространство из-за образовавшегося вакуума, что приводит к подкожной эмфиземе.
Вакуумные дренажные системы и дренажные системы Пенроуза
Вакуумные дренажи имеют множество преимуществ перед дренажами Пенроуза в хирургии мелких животных, в том числе:
- Дренаж хирургических зон без необходимости их зависимого размещения (не зависит от силы тяжести)
- Содержит собранную жидкость и позволяет визуально оценить ее
- Количественное определение объема жидкости, собираемой ежедневно, чтобы помочь определить оптимальное время для удаления дренажа
- Идеально подходит для больших мертвых зон и проблемных зон
- Они не позволяют воздуху попадать в полость раны, что является потенциально серьезной проблемой при использовании травматических ран грудной стенки, вызванных травмой
- Низкий риск восходящей инфекции даже при длительном использовании
- Простота установки, экономичность использования
- При желании можно повторно стерилизовать для дополнительного использования
- Владельцам легко содержать дома
- Минимальный сестринский уход
- Потенциально многоразовые (стерилизация в автоклаве) силиконовые дренажные трубки и резервуар
В отличие от дренажных систем Пенроуза по сравнению с вакуумными дренажными системами имеют следующие преимущества.
- Очень недорого
- Может быть больше подходит для небольших тканевых карманов, требующих дренажа
- Раны, при которых дренирование требуется всего несколько дней
- В отличие от вакуумного дренажа воздух, поступающий в хирургическое пространство, не отключает функцию дренажа Пенроуза
Новые области применения вакуумных дренажных систем
Совсем недавно автор использовал вакуумный дренаж для двух особых условий у собак:
- Колено Hygromas
- Гематомы слуха
Эти два метода были недавно опубликованы в Журнале практики мелких животных и Журнале Американской ветеринарной медицинской ассоциации (см. Ссылки).Каждый из этих вариантов использования будет обсуждаться отдельно.
Колено Hygromas
Гигромы локтевого сустава возникают в результате продолжительной или повторяющейся компрессионной травмы кожи и подкожных тканей, лежащих над локтевым отростком. Обычно это результат того, что большие, тяжелые собаки лежат на твердых поверхностях. По моему опыту, гигромы локтя сегодня относительно редки, по сравнению с количеством случаев, отмеченных в 1970-х и 1980-х годах. Это могло быть результатом изменения популярности собак гигантских пород или региональных вариаций породы.Это также может включать в себя положительные изменения в «образе жизни» собак гигантских пород, включая мягкую подстилку, на которой питомец может откинуться в доме. Более информированные владельцы собак крупных пород осведомлены о риске образования гигром локтевого сустава и понимают, что мягкая защита области локтевого сустава имеет решающее значение для предотвращения их образования.
Рисунок 4A: Гигрома локтя (желтая стрелка), Сен-Бернар.
Рис. 4B: Установка 10 мм плоского дренажа во время операции.
Рисунок 4C: Послеоперационный вид гигромы. Обратите внимание на нефенестрированную часть дренажа Джексона-Пратта Хемадука, выходящую дорсально к гигроме. Дренаж крепится к коже с помощью кисетного и пальчикового узлов (желтая стрелка). Обратите внимание на разрез нижнего доступа, закрытый узловыми кожными швами (красная стрелка).
Для рассасывания большинства больших гигром требуется длительный дренаж. Дренажи Пенроуза (часто используемые в течение трехнедельного периода) эффективно используются для устранения гигром.К сожалению, этот метод требует длительного ношения компрессирующей повязки с сильной набивкой, которую необходимо периодически менять по мере того, как жидкость накапливается во впитывающем хлопчатобумажном материале (вторичный слой повязки). Также трудно поддерживать повязку в надлежащем положении, поскольку материалы медленно растягиваются и ослабляются вследствие движения пациента.
Недавно я сообщил о более простом методе с использованием вакуумного дренажа для удаления большой гигромы в сенбернаре (рис. 4). В карман гигромы была вставлена вакуумная дренажная система, которая поддерживалась в течение трех недель без необходимости использования защитной повязки. Пациенту было предоставлено мягкое постельное белье, чтобы предотвратить его повторение после удаления дренажа. Эта простая и более экономичная хирургическая техника устранила большую гигрому у этого пациента в течение 18 месяцев.
Гематомы уха
Существует множество методов, используемых для лечения гематомы уха у собак, большинство из которых включает дренаж в той или иной форме.По моему опыту, наиболее эффективным методом хирургического дренирования больших гематом уха с низкой частотой рецидивов является послеоперационный дренаж по медиальной (вогнутой) поверхности ушной раковины. Другие методы с использованием пассивного дренажа (дренаж Пенроуза, канюли для сосков и т. Д.) Дают разные результаты. Сообщалось об использовании Vacutainer Tubes (стеклянных вакуумных трубок) и модифицированных катетеров-бабочек, но их использование также может быть проблематичным. За некоторыми исключениями, эти методы дренажа требуют использования защитной повязки во время процесса заживления.Во время лечения повязки часто требуют корректировки положения и периодической смены в зависимости от количества имеющегося дренажа.
Рубцы и деформация ушной раковины наиболее заметны при хронических гематомах уха. Послеоперационный дренаж также в значительной степени способствует образованию рубцов / морщин на ушной раковине. Дренирование / наложение швов связано с болью: анальгетики важны для поддержания комфорта пациента в послеоперационном периоде. [] Деформация уха может быть потенциально минимизирована путем раннего дренирования и минимальной хирургической травмы, как отмечено в этом исследовании.]
Рисунок 5A: Ушная гематома, Визсла. Стрелки обозначают величину кармана гематомы внутри расслоенного перистальтического хряща.
Рис. 5B: Обратите внимание на силуэт слива Jackson-Pratt Hemaduct (стрелки) после вставки и активации вакуумного резервуара.
Рис. 5C: Пациент перед снятием вакуумной дренажной системы. Обратите внимание на резервуар Джексона-Пратта, прикрепленный к воротнику пациента (желтая стрелка). Елизаветинский воротник используется для защиты ушей и дренажной системы от пациентов, пытающихся поцарапать эту область.
На сегодняшний день все доступы к ушной гематоме включают относительно безволосый медиальный (вогнутый) аспект ушной раковины. Хотя дренирование гематом с боковой (выпуклой) поверхности ушной раковины может показаться нелогичным, это идеальное место для установки вакуумного дренажа (рис. 5). Елизаветинский воротник используется для защиты вакуумной дренажной системы во время лечения. Бинт не требуется, но пациента можно еженедельно проверять, чтобы убедиться, что вакуумная дренажная система работает эффективно.Дренажи удаляют через 18-21 день кожными швами. В этом исследовании у 4 пациентов наблюдалось долгосрочное исчезновение гематомы слуха; обработанные уши были косметически сопоставимы с нормальным ухом. У одной собаки было небольшое сморщивание ушной раковины вследствие асимметричного растяжения расслоенного перистого хряща.





 Можно использовать ванную комнату или другое помещение, где есть сухая незагроможденная поверхность.
Можно использовать ванную комнату или другое помещение, где есть сухая незагроможденная поверхность. 
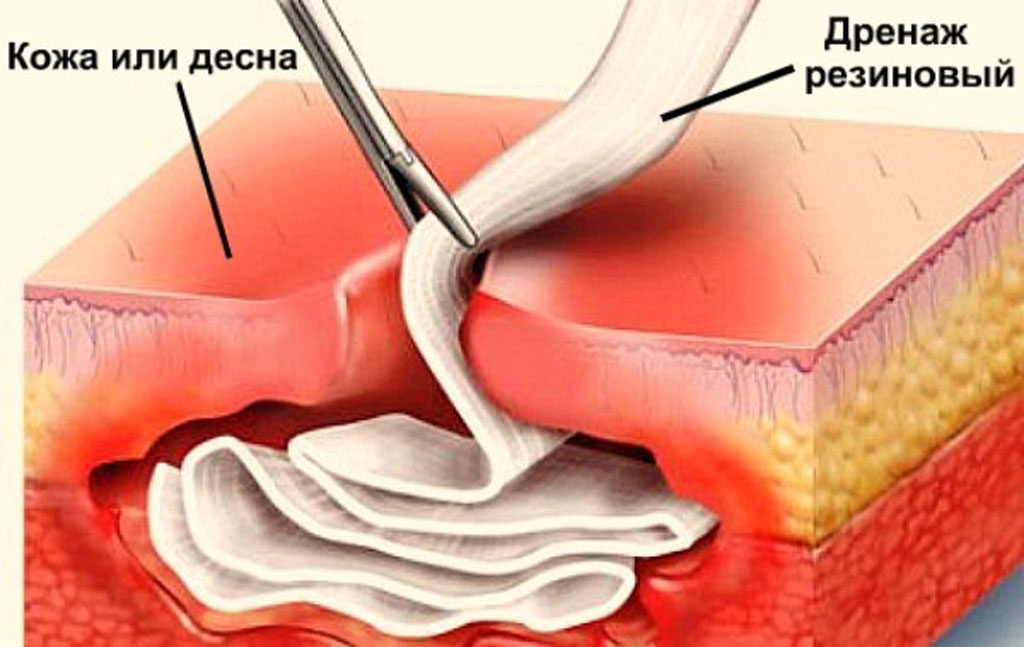
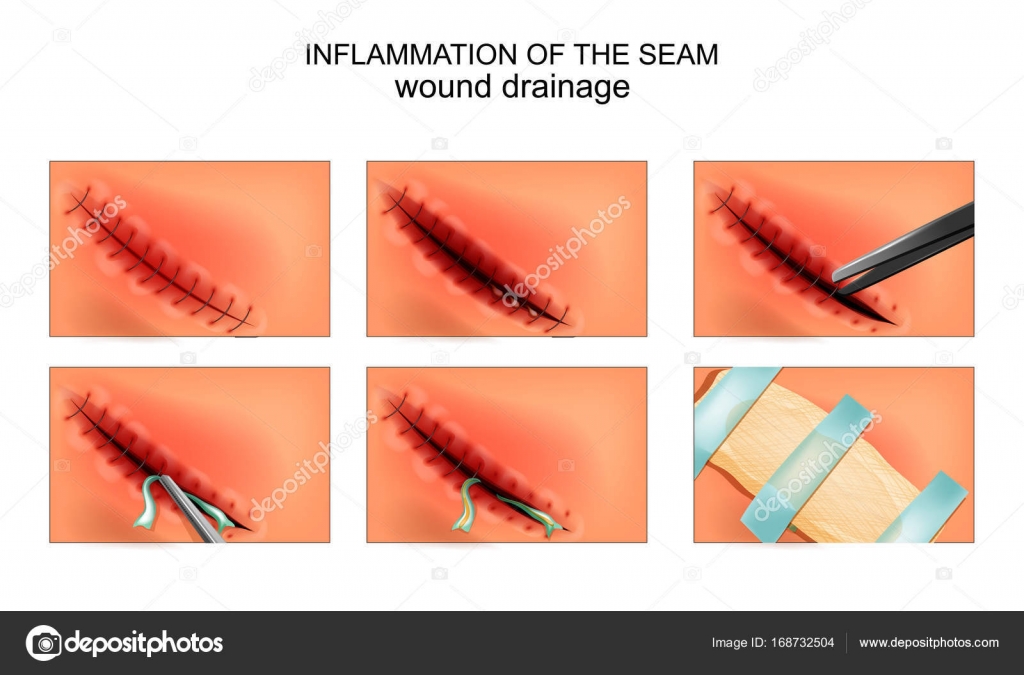 Если это произошло вечером или ночью, позвоните на следующий день.
Если это произошло вечером или ночью, позвоните на следующий день. Такое случается редко, потому как трубка удерживается на месте хирургическими нитями.
Такое случается редко, потому как трубка удерживается на месте хирургическими нитями.