Эклампсия у беременных
Стойкое повышение давления во время беременности не опасно, если принимать поддерживающее лечение. До 20-й недели срока данное состояние также не причиняет особый вред плоду и роженице. Однако игнорировать его опасно, так как нельзя
допускать наступления эклампсии у беременных позднее 20-й недели. Эта патология отличается молниеносным поражением головного мозга, нервной системы и летальным исходом. Образуется она из-за повышенного давления и еще некоторых факторов.
Патология невынашивания: симптомы
Не у всех женщин организм способен правильно перестроиться на беременность. У некоторых он, можно сказать, бунтует против зарождения плода и развития новой жизни. Организм сообщает об этом такими симптомами:
— появляется белок в моче
— отекают ноги, руки
— мучает тошнота
— повышается давление до 160/100 мм. рт. ст.
— резко прибавляется вес (за счет скопившейся жидкости).
Данные признаки свойственны состоянию под названием преэклампсия. Она опасна развитием конечной стадии — эклампсии, при которой развивается коллапс. Это происходит резко, неожиданно, и, как правило, настигает женщину на улице, в транспорте, дома. Шанс выжить есть, если пациентку быстро доставляют в больницу.
Она опасна развитием конечной стадии — эклампсии, при которой развивается коллапс. Это происходит резко, неожиданно, и, как правило, настигает женщину на улице, в транспорте, дома. Шанс выжить есть, если пациентку быстро доставляют в больницу.
Проявления эклампсии, опасной для жизни
Экстренная помощь состоит в стабилизации систем организма, но это не всегда получается. Еще один шанс спасти женщину и беременность — обеспечить ей срочные роды. Но и это сделать проблематично, так как при развитии эклампсии у беременных происходит декомпенсация жизненно важных функций. Вследствие этого сразу после скачка давления наблюдаются судороги, потеря сознания.
Болезнь проявится, если женщина в группе риска
Не все беременные женщины подвержены данным состояниям. В группе риска находятся будущие мамы, у которых наблюдается хотя бы 1 из следующих факторов:
— преэклампсия в предыдущей беременности
— первая беременность или юный возраст
— острое заболевание почек (пиелонефрит, гломерулонефрит, нефропатия)
— первая беременность или слишком юный возраст родильницы
— ожирение, сахарный диабет, артериальная гипертензия, гипертония
— наследственный фактор (передача по женской линии предрасположенности к эклампсии).
Симптомы основные
Точные причины заболевания не названы до сих пор. Отмечается, что оно наблюдается у 5% женщин во 2-й половине беременности. После выраженных симптомов преэклампсии наблюдаются одиночные судороги. Затем — серия припадков с судорогами, после этого пациентка впадает в кому, следствием которой может стать смерть.
Именно на основании судорожных припадков диагностируют эклампсию у беременных и у женщин, которые родили ребенка в течение последних суток. Известно, что патология проявляется во время беременности, но даже во время и после родов может развиться это опасное для жизни матери и плода состояние.
Эклампсия всегда развивается на фоне преэклампсии, а это состояние есть следствие внутренних нарушений в организме. Избежать эклампсии женщине из группы риска можно только внимательным отношением к здоровью: своему и плода. Нельзя игнорировать хронические и острые болезни с небольшим количеством симптомов. Также надо становиться на учет по беременности сразу, как только стало о ней известно.
Разновидности эклампсии
Любая эклампсия имеет одинаковые алгоритмы развития симптомов. Во время приступа принимаются одни и те же меры, независимо от причины заболевания. Уже после стабилизации состояния больной, действия направляются на устранение возможных причин. Однако это не всегда можно, ведь природу патологии, со 100%-ной вероятностью, установить не удается.
Не смотря на это, эклампсия разделяется на такие формы в зависимости от симптомов:
— типичная
— нетипичная
— уремическая.
Типичная форма болезни
Типичная форма наиболее характерна для беременности второго триместра. Она отмечена стандартными симптомами, описанными для данной патологии, и проявляющими себя после развития преэклампсии тяжелой степени:
— головные боли, внутричерепное давление повышается
— АД составляет 140-160/90-100 мм. рт. ст.
— белок в моче (определяется лабораторным анализом).
Нетипичное течение заболевания
Нетипичная форма характерна для эклампсии в родах, она опасна отеком мозга. При этом количество белка в моче и давление не превышают параметры для типичной формы болезни. В этом случае в зависимости от готовности родовых путей и плода осуществляется кесарево сечение или наложение щипцов. Последний вариант используется при тазовом прилежании плода. Иногда женщины с преэклампсией, переходящей в эклампсию, рожают естественным путем.
При этом количество белка в моче и давление не превышают параметры для типичной формы болезни. В этом случае в зависимости от готовности родовых путей и плода осуществляется кесарево сечение или наложение щипцов. Последний вариант используется при тазовом прилежании плода. Иногда женщины с преэклампсией, переходящей в эклампсию, рожают естественным путем.
В послеродовом периоде проявления эклампсии не отличаются от других форм заболевания. В любое время длительность приступа составляет 1-2 минуты. В практике акушерства известны случаи, когда приступ проявлял себя в течение 3-4 минут.
В акушерстве этапы приступа описаны так:
1. Мелкие, но частые подергивания мышц лица; ослабевают мышцы век, щек, подбородка (опускаются веки, уголки губ). Длится 30 сек.
2. Тонические судороги по всему телу, после которых синеет лицо, взгляд останавливается. Прекращается дыхание, пульс не прощупывается. В этот момент может наступить смерть родильницы и плода.
3. Клинические судороги отличаются конвульсиями, похожими на эпилептические. Этап длится до 90 сек. Затем судороги ослабевают, после этого пациентка самопроизвольно делает вдох. Изо рта, как правило, появляется пена с примесями крови, дыхание восстанавливается.
Особенности экстренных ситуаций
Следует отметить, что приступ эклампсии возможен только в случае нелеченной легкой или тяжелой преэклампсии, поэтому встречается он крайне редко. Для плода в худшем случае он оборачивается гипоксией в тот момент, когда у мамы останавливается дыхание. Также наблюдается фетоплацентарная недостаточность. Реанимационные действия, как правило, исключают такой ход событий, если они проводятся во время начала приступа. Иногда без помощи врачей приступ кончается, женщина приходит в сознание самостоятельно.
Лучше всего поддается лечению легкая степень преэклампсии. Именно поэтому надо соглашаться, когда врач предлагает лечь в дневной или постоянный стационар. Это поможет избежать эклампсии.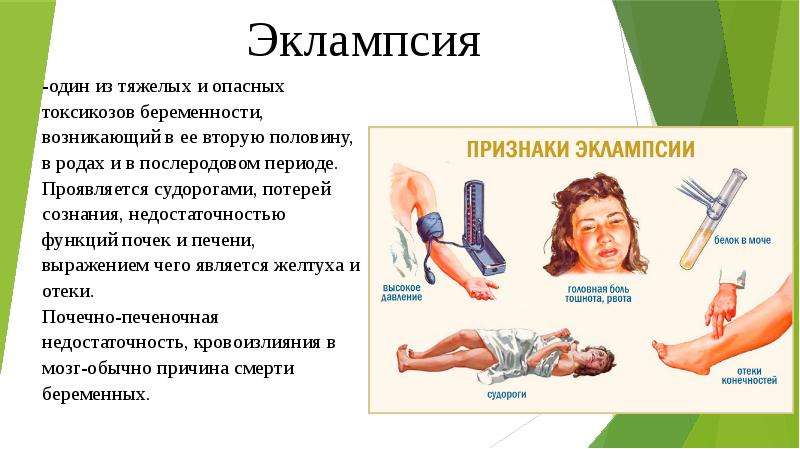 Если после 20-й недели срока наблюдается тяжелая степень, коррекция организма требует больших медицинских усилий, и они часто становятся напрасными.
Если после 20-й недели срока наблюдается тяжелая степень, коррекция организма требует больших медицинских усилий, и они часто становятся напрасными.
Симптомы переходной стадии
В запущенной степени преэклампсии переход в стадию эклампсии происходит с характерными признаками. Этот момент можно предугадать по следующим симптомам:
— резкая головная боль
— появляется сильная слабость
— портится зрение.
Если произошла послеродовая эклампсия, у роженицы с большой вероятностью могут развиться:
— почечная недостаточность
— Hellp-синдром.
Влияние болезни на состав крови
Понятие Hellp-синдром означает изменение состава крови и нарушение функционирования печени. Данные изменения диагностируют при тяжелой степени преэклампсии и во время эклампсии при помощи биохимического анализа крови. Изменения происходят так:
— разрушаются эритроциты
— низкое число тромбоцитов (жидкая кровь)
— уменьшается количество печеночных ферментов.
Если приступ произошел после родов, а это случается во время первых суток, реанимация заключается в восстановлении гипоксических, гемодинамических, метаболических изменений. И это должно произойти незамедлительно. В акушерстве считается, что за резким ухудшением преэклампсии обязательно последует приступ тяжелой степени, поэтому такие состояния при беременности требуют срочной госпитализации. Важно, чтобы женщина сама это понимала и, в случае приступа, обратилась за помощью.
Загрузка…
ЭКЛАМПСИЯ — это… Что такое ЭКЛАМПСИЯ?
ЭКЛАМПСИЯ — особый вид судорог; различают э. детей и э. беременных и рожениц; и в том, и другом случае э. нередко имеет смертельный исход. Словарь иностранных слов, вошедших в состав русского языка. Павленков Ф., 1907. ЭКЛАМПСИЯ сильные судороги у детей и… … Словарь иностранных слов русского языка
Эклампсия — МКБ 10 O15.15. МКБ 9 642.6642.6 DiseasesDB … Википедия
ЭКЛАМПСИЯ — ЭКЛАМПСИЯ, приступ конвульсий, не вызванных никаким конкретным заболеванием, например, эпилепсией, у беременной женщины с аномально высоким давлением и удержанием жидкости (такое состояние называют преэклампсией, оно связано с токсикозом позднего … Научно-технический энциклопедический словарь
эклампсия — и, ж. éclampsie, нем. Eklampsie <гр. eklampsis вспышка, вспыхивание. 1. Тяжелый токсикоз второй половины беременности, характеризующийся внезапной потерей сознания и судорогами. 2. То же, что спазмофилия. Крысин 1998. Лекс. Брокг.: эклампсия;… … Исторический словарь галлицизмов русского языка
éclampsie, нем. Eklampsie <гр. eklampsis вспышка, вспыхивание. 1. Тяжелый токсикоз второй половины беременности, характеризующийся внезапной потерей сознания и судорогами. 2. То же, что спазмофилия. Крысин 1998. Лекс. Брокг.: эклампсия;… … Исторический словарь галлицизмов русского языка
ЭКЛАМПСИЯ — (от греческого eklampsis вспышка), поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Опасна для жизни матери и плода. Профилактика заключается в соблюдении диеты, систематическом посещении женской… … Современная энциклопедия
ЭКЛАМПСИЯ — (от греч. eklampsis вспышка) поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Возникает во 2 й половине беременности, при родах или (редко) в послеродовом периоде. Опасна для жизни матери и плода.… … Большой Энциклопедический словарь
ЭКЛАМПСИЯ — ЭКЛАМПСИЯ, эклампсии, мн. нет, жен. (греч. eklampsis) (мед.). Болезнь у рожениц и беременных, выражающаяся в потере сознания, припадках судорог, появлении пены у рта, посинении и т.п., то же, что родимчик во 2 знач. Толковый словарь Ушакова. Д.Н … Толковый словарь Ушакова
нет, жен. (греч. eklampsis) (мед.). Болезнь у рожениц и беременных, выражающаяся в потере сознания, припадках судорог, появлении пены у рта, посинении и т.п., то же, что родимчик во 2 знач. Толковый словарь Ушакова. Д.Н … Толковый словарь Ушакова
эклампсия — сущ., кол во синонимов: 3 • болезнь (995) • судорога (12) • токсикоз (9) Словарь синонимов AS … Словарь синонимов
Эклампсия — (eclampsia) болезнь, выражающаяся припадками общихсудорог, сопровождающихся потерей сознания, весьма сходственных сэпилептическими. Собственно картина отдельного припадка ничем неотличается от эпилептического, особенно у взрослых, и если Э.… … Энциклопедия Брокгауза и Ефрона
Эклампсия — (от греческого eklampsis вспышка), поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Опасна для жизни матери и плода. Профилактика заключается в соблюдении диеты, систематическом посещении женской… … Иллюстрированный энциклопедический словарь
Преэклампсия и эклампсия беременных. Причины, лечение
Причины, лечение
Преэклампсия возникает при повышенном артериальном давлении, при этом в моче наблюдается белок и задерживается в организме жидкость – отеки, осложнения могут появиться уже, начиная с 20-й недели беременности, также на первой недели сразу же после родов. Эклампсия является тяжелой формой заболевания, при которой могут возникать судороги и кома. До 5% женщин страдают преэклампсией, она характерна для первой беременности у тех женщин, которые страдают повышенным артериальным давлением или у них возникают проблемы с кровеносными сосудами.
Эклампсия является не таким частым явлением, но очень опасна, потому что в большинстве случаев заканчивается летальным исходом, если не начать своевременное лечение. Преэклампсия опасна тем, что может от стенки матки преждевременно отслоится плацента.
Симптомы преэклампсии и эклампсии
В случаи преэклампсии артериальное давление поднимается выше 140/90 мм рт. ст., при нем отекают руки и лицо, в моче повышается белок. Если при беременности у женщины возникли проблемы с давлением, это уже говорит о преэклампсии. Это состояние отражается на здоровье новорожденных, у них уже впервые дни могут быть разные осложнения и сбои в организме. При этом у новорожденных наблюдается нехватка веса, потому что неполноценно выполняется свои функции плацента, также часто дети рождаются недоношенными.
Если при беременности у женщины возникли проблемы с давлением, это уже говорит о преэклампсии. Это состояние отражается на здоровье новорожденных, у них уже впервые дни могут быть разные осложнения и сбои в организме. При этом у новорожденных наблюдается нехватка веса, потому что неполноценно выполняется свои функции плацента, также часто дети рождаются недоношенными.
К основным признакам преэклампсии относят:
1. Быстрый набор веса, из-за того, что в организме задерживается жидкость.
2. Болевые ощущения в области живота.
3. Сильные головокружения.
4. Сильная головная боль из-за повышенного артериального давления.
5. Уменьшается объем мочи.
6. Появляется рвота и тошнота.
7. Изменяются рефлексы.
8. Тревожат отеки.
Если преэклампсия и эклампсия осложняются, возникает HELLP-синдром, который характеризуется рядом симптомов:
1. Разрушаются эритроциты.
2. Повреждается печень и повышается в ней уровень ферментов.
3. Уменьшается количество тромбоцитов, это говорит о том, что нарушена свертываемость в крови. Помните о том, что данное осложнение очень опасно во время родов и после них, как для мамы, так и для малыша.
Помните о том, что данное осложнение очень опасно во время родов и после них, как для мамы, так и для малыша.
4. Синдром возникает тогда, когда поздно начали лечить преэклампсию. Если он возникает, могут прервать беременность с помощью кесарева сечения.
Что такое эклампсия?
Данное заболевания является опасным состоянием, из-за которого могут возникнуть судороги, это опасно и для мамы, и для малыша. Перед припадками может возникнуть сильная головная боль, спазм вверху живота, изменяется зрение. Часто данное заболевание может внезапно возникнуть.
Потому так важно вовремя выявить преэклампсию, может понадобиться досрочно стимулировать роды.
Причины преэклампсии и эклампсии
Точные причины, из-за чего возникает данное заболевание до сих пор не исследовано. Но можно говорить о факторах, которые провоцируют развитие преэклампсии и эклампсии:
1. При первой беременности.
2. Если женщине больше, чем 40 лет.
3. Наследственный фактор, если у женщины есть родственники, которые страдают данным заболеванием.
4. При артериальной гипертензии, которая присутствовала у женщины еще до беременности.
5. В случаи ожирения.
6. Если беременность многоплодная.
7. Из-за сахарного диабета.
8. При патологии почек.
9. Системной красной волчанке.
10. При ревматоидном артрите.
Диагностика преэклампсии
1. Очень важно регулярно измерять артериальное давление у беременной женщины.
2. Отслеживать, сколько женщина набрала веса.
3. Сдавать регулярно анализ мочи, чтобы проверить, сколько белка содержится в нем.
4. Провести анализ крови на гемостаз.
5. Очень важно сдать анализ, чтобы проверить уровень креатинина, мочевины и мочевой кислоты.
6. Отследить уровень ферментов печени можно с помощью биохимического анализа крови.
Лечение преэкламспии и эклампсии
Обычное повышенное артериальное давление можно сбить с помощью мочегонных средств, лекарств, которые помогут удалить лишнюю жидкость в организме, специальной диеты, которая содержит небольшое количество соли, преэклампсия и эклампсия не лечится с помощью выше описанных средств.
Но беременная женщина должна следить за своей пищей, умеренно употреблять соль и жидкость. Очень важно постоянно соблюдаться постельный режим. Женщине могут посоветовать лежать именно на левом боку, потому что такое положение не воздействует на нижнюю полую вену в брюшной области.
Для снижения артериального давления, защиты от судорог, назначают внутривенно сульфат магния.
Женщина, которая страдает легкой формой преэклампсией, должна соблюдать постельный режим, но при этом врач ее должен смотреть через 2 дня. Если у женщины ухудшается состояние здоровья, женщину могут госпитализировать. В случаи, если заболевание не поддается лечению, могут прервать беременность.
Женщина, которая страдает тяжелой формой преэклампсии должна быть госпитализирована и обязательно соблюдать постельный режим. Уменьшить симптомы можно с помощью внутривенного введения сульфат магния и жидкости. Спустя 6 часов артериальное давление может быть сбито, затем сразу же нужно провести родоразрешение. Если давление не падает, дополнительное могут назначить медикаментозные средства.
Если давление не падает, дополнительное могут назначить медикаментозные средства.
После родов женщина должна быть обязательно под наблюдением, может возникнуть эклампсия, чаще всего впервые 2 дня после родоразрешения. Когда женщине становится лучше, ей уже могут разрешить ходить. Чтобы поддержать артериальное давление в норме, могут назначить седативные средства. В стационарных условиях женщина может прибывать до несколька недель. После того как женщина выписана, она должна будет продолжать принимать медикаментозные средства, которые нормализуют давление.
Опасность преэклампсии и эклампсии
Из-за повышенного артериального давления ухудшается кровоснабжение в плаценте, малышу не хватает кислорода, питательные вещества не поступают. Все это негативно отражается на развитии малыша. Для мамы такое состояние опасно тем, что может повлиять на почки, головной мозг и печень.
Итак, очень важно наблюдаться при беременности у врача, принимать нужные витамины – кальций, фолиевую кислоту, именно с помощью их можно снизить риск данного заболевания.
это… Эклампсия у беременных: симптомы, лечение и причины
Во время вынашивания малыша каждая будущая мама внимательно следит за состоянием своего здоровья. Ведь от этого многое зависит, в том числе развитие ребеночка. В данной же статье хочется рассказать о такой проблеме, как эклампсия у беременных.
Терминология
Изначально надо разобраться с той терминологией, которая будет использоваться в данной статье. Итак, эклампсия – это в первую очередь опаснейшее осложнение беременности, когда присутствует угроза жизни не только ребенка, но даже и самой матери. Однако не стоит пугаться – данное состояние возникает крайне редко. Такие проблемы появляются не чаще чем 1 раз на 100 беременностей. Обязательно также следует сказать и о том, что эклампсия – это осложнение именно в период токсикоза, высшая степень данного неприятного состояния.
Причины возникновения проблемы
Стоит отметить, что медики пока не знают точных причин возникновения данного состояния у женщин. Однако все же выделяют следующие:
Однако все же выделяют следующие:
- Генетический фактор. Т.е. если подобные проблемы уже бывали в роду у женщины.
- Нередко данное состояние является повторным. Это значит, что если при предыдущей беременности женщина сталкивалась с эклампсией, проблема может повториться.
- На возникновение патологии, по данным медиков, влияет также возраст роженицы. Считается, что чаще такое осложнение возникает у тех женщин, кому еще нет 18 или же больше 40 лет.
- Эклампсия нередко бывает при многоплодной беременности.
- Очень часто данная патология возникает у тех женщин, у которых есть различные проблемы с почками. Нередко развивается на фоне острого заболевания этих органов.
- Причиной также может становиться такое заболевание, как системная красная волчанка.
Стоит также отметить, что эклампсия – это осложнение, во время которого очень резко происходит повышение артериального давления. А это, в свою очередь, приводит к спазму сосудов, что вызывает различного рода нарушения кровообращения и в результате – отек мозга.
Сопроводительные проблемы и заболевания
Также медики говорят о том, что эклампсия у беременных нередко сопровождается различными состояниями. Т.е. есть некие моменты, на фоне которых часто проявляется такая проблема, как эклампсия.
- Артериальная гипертензия. Выше уже было сказано о том, что нередко эклампсия проявляется на фоне повышенного артериального давления. Но все же данное осложнение бывает и у женщин с нормальным АД (примерно в 16 % случаев). Стоит также отметить, что если у беременной тяжелая гипертензия, эклампсия проявится у нее уже до 32-й недели.
- Протеинурия (белок в моче). Также врачи говорят о том, что все, у кого наблюдается эклампсия, имеют различной степени протеинурию. Однако у 14 % женщин данная проблема все же отсутствует.
- Нередко эклампсия сопровождается отечностью. Однако данное состояние может и не возникать у беременной (так бывает примерно в 28 % случаев).
Проявление эклампсии
Из вышесказанного стало понятно, что эклампсия – это такое осложнение беременности, когда есть угроза жизни не только малыша, но и самой женщины. Однако стоит отметить, что данное состояние может также проявляться еще до момента зачатия, а также после родов.
Современные обзоры свидетельствуют о том, что эклампсия послеродовая возникает чаще всего на вторые сутки после родоразрешения. Однако это может произойти и гораздо позже, примерно через 28 дней. Такие случаи также были зафиксированы медиками. Статистика же свидетельствует о том, что чаще всего данная проблема проявляется во второй половине беременности (после 28-й недели в 91 % случаев). Но может возникнуть и до 20-й недели вынашивания малыша (однако только лишь в 1,5 % случаев).
Виды эклампсии
Обязательно надо сказать еще и о том, что в медицине различают три основных вида эклампсии:
- Мозговая. В таком случае основной причиной являются колебания артериального давления, артериальная гипертензия. Также могут в качестве осложнений развиваться ишемические и геморрагические инсульты.
- Почечная эклампсия. Приступы в таком случае судорожные, а коматозное состояние сопровождается анурией.
- Печеночная эклампсия. В таком случае доктора говорят о глубочайших метаболических расстройствах.
Основная симптоматика
Обязательно также надо рассмотреть различные признаки эклампсии. Это важно, ведь каждая женщина должна знать, как различить данную патологию. Если говорить в общем, то эклампсия – это возникновение судорог с потерей сознания. Однако причина появления данного состояния не должна быть связана с любой церебральной патологией. Стоит также отметить, что спровоцировать приступ у женщины может практически любой фактор. Это может быть самый обычный яркий свет, громкий стук или же сильные негативные эмоции.
Перед судорогами женщина чаще всего испытывает следующие симптомы:
- Может возникать головная боль. Нередки также случаи головокружения.
- Могут быть различного рода нарушения зрения: «мушки» перед глазами, туманность взгляда, расплывчатость картинки.
- У женщин нередко появляется общая слабость во всем теле, желание незамедлительно присесть или же лечь.
- Может быть также боль в подложечной области или же в районе правого подреберья.
Главный симптом: судороги
Рассматривая различные признаки эклампсии, стоит отметить, что главный в таком случае симптом – это судороги. Возникают и развиваются они в определенном порядке. Итак, фазы судорог выделяют следующие:
- Первая фаза длится примерно 30 секунд. Возникают мелкие сокращения лицевых мышц. Подергивания могут переходить также и на верхние конечности.
- Длительность второй фазы – примерно 25-30 секунд. Возникают так называемые тонические судороги. У женщины изгибается все тело, голова ее запрокидывается назад. При этом дыхание бывает с перерывами, задержками. Сильно сжимаются челюсти. Стоит отметить, что пусть данный период и не слишком длительный, но все же он – самый опасный. Ведь именно тут может произойти стремительное кровоизлияние в мозг, что и вызовет моментальную смерть или же коматозное состояние.
- Третья фаза занимает примерно полторы минуты. Тут в основном наблюдаются клонические судороги, т.е. подергивание мышц всего тела, конечностей. Дыхание может быть либо прерывистым, либо же полностью отсутствует. Изо рта нередко выделяется пена. При этом также расширяются зрачки, может произойти потеря сознания. В конце данной фазы дыхание беременной постепенно начинает настраиваться, входить в норму.
- Четвертая фаза у медиков носит название эклампсической комы. Дыхание у женщины шумное, громкое. Нередко поначалу дама находится без сознания. Когда же оно возвращается, беременная ничего не помнит и не понимает, что с ней было. В основном эта фаза сопровождается сильной головной болью.
Стоит отметить, что после четвертой фазы может случиться новый припадок. Эклампсическая кома может длиться даже сутки, за это время женщина может пережить примерно 15-18 припадков. Прогноз после этого доктора делают на основании осмотра пациентки, при необходимости проводятся дополнительные исследования.
Как уже было выше сказано, бывает также эклампсия после родов. Начинаться она может как во время самого процесса появления на свет малыша, так и после него (в первые сутки). Нужно также отметить, что данное состояние нередко приводит к тяжелейшим осложнениям, таким как острая почечная недостаточность или же так называемый HELLP-синдром. Проявляется он следующим образом.
- В печени изменяется содержание важнейших ферментов, что может приводить к ее серьезному повреждению.
- Может также проявляться гемолиз – разрушение эритроцитов.
- Также может возникать резкое снижение количества тромбоцитов. Это тромбоцитопения — сложнейшее нарушение, которое касается свертываемости крови.
Стоит отметить, что если послеродовая эклампсия и не угрожает жизни ребенка, то это крайне опасное состояние для матери. Поэтому данная проблема требует немедленного лечения.
Прогноз при эклампсии
Речь идет о такой проблеме, как эклампсия. Симптомы уже рассмотрены в достаточной степени. Нужно также отметить, что прогнозы после данного осложнения доктора могут давать на основании следующих факторов.
- Тяжесть болезни. В таком случае учитывается вся симптоматика и яркость ее проявления.
- Важнейшим фактором является тяжесть припадков и их частота. Чем их больше – тем хуже.
- На прогноз влияет также своевременное вмешательство докторов. Если помощь была оказана вовремя, прогноз может быть предельно позитивным.
- Конечно же, на последующее протекание беременности влияет наличие, а также характер осложнений.
Факторы, влияющие на прогноз
Прогноз будет позитивным, если припадки становятся все реже, появляются не так часто. Также позитивный фактор – увеличение количества выделяемой мочи.
Прогноз будет негативным в следующих случаях:
- если припадки следуют друг за другом;
- когда их частота увеличивается;
- если есть повышение температуры примерно до 38°С;
- когда наблюдается аритмия, учащение пульса.
Если приступ эклампсии заканчивается кровоизлиянием в любые органы – это считается серьезнейшим осложнением данной проблемы. При плохом досмотре медперсонала беременная может во время припадков наносить себе тяжкие телесные повреждения, вплоть до откусывания языка.
Стоит также отметить, что причиной смерти могут стать различного рода дегенеративные изменения в разных органах (чаще всего в почках или печени), что возможно при длительном развитии данной проблемы.
Диагностика: лабораторные исследования
Мы разобрались с тем, что такое эклампсия, симптомы и причины осложнения также нами рассмотрены. Теперь обратимся к методам диагностики данного заболевания. Так, если у женщины был припадок, чтобы подтвердить данный диагноз, беременной могут быть назначены следующие лабораторные исследования:
- проверка свертываемости крови;
- определение уровня гемоглобина;
- проверка уровня мочевой кислоты и иных важнейших компонентов в сыворотке крови.
Диагностика: иные исследования
Если у дамы был приступ эклампсии, помимо исследования крови ей будут назначены и иные процедуры.
- Рентген грудной клетки. Если есть необходимость, может быть проведен рентген мозга (однако это делается в крайних случаях).
- Обследование ребенка. Это очень важно, ведь во время приступа матери у плода могут развиться брадикардия, гипоксия. Может также случиться отслойка плаценты.
Диагноз доктор ставит на основании результатов вышеперечисленных исследований.
Лечение данной проблемы
Сегодня применяется следующее лечение эклампсии: женщине вводят внутривенно сульфат магния. Введение этого препарата существенно снижает риск возникновения припадков. При этом его активность сохраняется на протяжении двух суток. Менее действенные препараты, которые, однако, медики также назначают: лекарства «Фенитоин» или «Валиум». Но нужно помнить, что их применение чревато возникновением побочных эффектов. Когда же состояние больной стабилизировано, доктора готовят женщину к кесареву сечению или искусственным вагинальным родам. Если же сроки вынашивания малыша предельно ранние, решение о родоразрешении может приниматься только консилиумом докторов.
Вспомогательные методы
Помощь при эклампсии заключается не только в медикаментозном лечении. Так, очень важно соблюдать следующие рекомендации, если у дамы есть риск повторения припадка.
- Необходимо немедленно устранить любые раздражители.
- Доктор В. В. Строганов рекомендует планомерно вводить женщине наркотические препараты, к примеру, «Морфин». Это поможет избежать припадков.
- Купирование припадков. Т.е. стоит попробовать избежать их развития при появлении первых признаков.
- Важно следить за работой всех функций организма, нужные – улучшать.
- Необходимо следить за колебаниями кровяного давления. При увеличении его нужно снижать.
Профилактические методы
О том, какой должна быть профилактика эклампсии, обязана знать каждая беременная женщина. Ведь лучше всего предупредить возникновение проблемы, нежели бороться с ее последствиями. Так, профилактика эклампсии сегодня проводится следующими методами.
- Профилактическое введение сульфата магния. В таком случае частота эклампсии снижается примерно на 60 %. Однако этот вопрос до сих пор открыт. Так, дамам с тяжелой преэклампсией этот препарат должен вводиться точно. А вот с легкой формой – еще не ясно.
- Также важно внимательно следить за колебаниями показателей артериального давления у беременной женщины.
- Необходимо лечить различные осложнения токсикоза. Также важно выявлять их причину.
Придерживаясь этих рекомендаций, можно избежать появления такой проблемы, как эклампсия. И, конечно же, стоит помнить, что при первых сомнениях или подозрениях на проблему женщина должна незамедлительно обращаться за врачебной помощью.
Преэклампсия беременных — что это такое? Преэклампсия беременных: симптомы, причины и лечение
Любой врач скажет, что во время беременности у пациенток могут наблюдаться самые разные состояния, которые в других условиях говорили бы о серьезных заболеваниях. Особняком здесь стоит преэклампсия беременных, симптомы, причины и лечение которой врачам еще предстоит изучать. Но даже то, что известно уже сейчас, позволяет говорить о некоторой опасности для здоровья как матери, так и ребенка. Может подниматься и опускаться давление, появляться отеки, но не стоит относиться к этому легкомысленно — все это может привести к очень печальным последствиям без должного лечения. Итак, что это такое?
Преэклампсия беременных
В процессе вынашивания ребенка организм женщины испытывает серьезные перестройки и перегрузки. Не всегда при этом удается сохранить здоровье, поэтому-то каждой будущей маме и необходим постоянный контроль врачей. И все равно она может в итоге столкнуться с таким состоянием, как преэклампсия беременных. Что это такое?
Она может быть выражена по-разному, женщина может даже не ощущать никаких неудобств и считать, что ее беременность протекает совершенно нормально. Большинство врачей называют это гестозом, используя термин «преэклампсия» только по отношению к достаточно острому состоянию, характеризующемуся еще рядом симптомов. Но начинается все с довольно безобидных признаков.
Причины
Если врачам предельно понятно, что это такое преэклампсия беременных, то почему она возникает, сказать сложно. Есть определенные факторы риска, которые могут повышать вероятность ее возникновения, но они не всегда срабатывают. И если в первую беременность женщина может столкнуться с этим явлением, то в последующие — нет. Врачи склонны говорить о том, что всему виной высокий процент жира в организме, нарушение правильной работы сосудистой системы, а также неправильное питание. Но даже исключив все это, нельзя гарантировать, что подобная проблема не возникнет.
Кстати, преэклампсия может наблюдаться и сразу после родов, так что есть вероятность, что виной всему сбои в работе гормональной или сразу нескольких систем. В любом случае, если когда-либо при беременности наблюдались признаки преэклампсии, при планировании следующей стоит посоветоваться сразу с несколькими специалистами, среди которых будет гематолог, эндокринолог и, конечно, акушер-гинеколог.
Возникновение и течение
Женщина испытывает довольно большое количество неприятных симптомов, которые должны ее насторожить еще до того, как начинается серьезная преэклампсия беременных. Что это такое?
Во-первых, это подъем кровяного давления до достаточно высоких значений. Это может никак не ощущаться, особенно если будущая мама пренебрегает регулярными посещениями врача, а также не измеряет этот показатель самостоятельно.
Во-вторых, это серьезные отеки, от которых практически невозможно избавиться. Резкий набор веса, тяжесть в ногах и их опухание к концу дня — это можно в какой-то мере рассматривать как нормальные для беременности явления, которые можно попробовать купировать более сбалансированным питанием и введением в рацион клюквенного морса. Но если подобные меры не помогают, а состояние лишь ухудшается, сочетаясь с высоким давлением, есть смысл говорить о гестозе — так называемом токсикозе второй половины беременности.
Третий признак того, что в скором времени может наступить преэкламсия легкой степени у беременных, — наличие белка в анализе мочи. Это означает, что серьезно страдают почки, они просто не справляются с нагрузкой и начинают отказывать. В случае дальнейшего игнорирования заболевания появляются и другие, более опасные признаки, которыми проявляет себя преэклампсия беременных.
Симптомы
После появления отеков, которые, кстати, могут совсем не ощущаться, но оказывать существенное влияние на плод, а также белка в анализе мочи другие признаки прогрессирования гестоза могут проявляться довольно быстро. Может наблюдаться снижение диуреза, дальнейшая задержка жидкости в организме. При этом женщина может ощущать боли в животе, головокружение, рвоту, тошноту. Затем могут измениться рефлексы вследствие отека мозга.
Нужно понимать, что своевременное обращение к врачу поможет избежать всех этих неприятностей. В настоящее время уже выработана тактика лечения, а в крайнем случае максимального торможения прогрессирования заболевания. Зачастую удается значительно продлить беременность и иногда даже доносить ребенка до положенного срока, благополучно родоразрешившись с помощью хирургов.
Степени
Преэклампсия беременных различается по тяжести ее протекания и необходимости принятия срочных мер. Традиционно выделяют три, и если исходить из нормы давления 120/80, то они выглядят следующим образом:
- Преэклампсия легкой степени у беременных. Могут наблюдаться небольшие отеки, а значение АД поднимается не выше 150/90. Есть изменения в биохимическом анализе крови, белок в моче — не более 1 грамма на литр.
- Умеренная преэклампсия беременных. Давление на уровне 170/110, вследствие этого головная боль. Уровень белка в моче до 5 граммов на литр. Изменяется количество тромбоцитов и мочевины в крови.
- Преэклампсия тяжелой степени у беременных. Показатели превосходят вышеназванные цифры. Появляются и прогрессируют дополнительные симптомы: боль в животе, головокружение и дурнота, нарушение зрения.
Опасность состоит еще и в том, что преэклампсия может очень быстро прогрессировать. Поэтому даже однократное повышение давления до достаточно высоких значений может стать поводом для внеочередного посещения врача, а в тяжелых случаях — вызова скорой помощи. Необязательно запоминать название «преэклампсия беременных», что это такое, врачи поймут сами. Нужно лишь не забывать о том, что медики просто не смогут помочь, если приедут слишком поздно.
Диагностика
На каждом приеме у гинеколога производится измерение артериального давления, а также взвешивание. Кроме того, проводится анализ мочи на наличие в ней белка. Если же есть предрасположенность к тому, что возникнет преэклампсия беременных, сиптомы или подозрения, есть смысл регулярно осуществлять ряд дополнительных тестов.
Во-первых, это анализ крови на биохимию. Он позволяет выявить активность печеночных ферментов и изменение их уровня. Во-вторых, это анализ крови на гемостаз, то есть свертываемость крови. Этот тест позволяет выявить такую проблему, как тромбообразование. Третий анализ, который помогает контролировать состояние беременной — кровь на уровень креатинина и мочевины. Он позволяет оценить работу почек.
Как правило, в условиях стационара проводятся и более простые и наглядные тесты — например, анализ на суточную потерю белка или проба Зимницкого, показывающая работу выделительной системы.
Лечение преэклампсии
У беременных, с точки зрения врачей, есть один серьезный недостаток — для них нельзя использовать большую часть лекарственных препаратов. Разумеется, арсенал медикаментов для сохранения более или менее стабильного состояния при преэклампсии достаточно широк, но все равно они не всегда оказываются эффективными, ведь каждый организм уникален в своих реакциях. Усложняет ситуацию и то, что это состояние может прогрессировать примерно с двадцатой недели беременности, и в этом случае шансов на самостоятельное вынашивание практически нет.
Обычно проводится комбинированная терапия, направленная на снижение артериального давления и объемов лишней жидкости в организме, а также на улучшение кровотока к плоду. В основной массе вовремя начатое лечение преэклампсии у беременных позволяет избавиться от проблем на достаточный для благополучного донашивания срок. Но в российской практике женщина, страдающая от гипертензии, скорее всего не будет допущена до самостоятельных родов по медицинским показаниям, так что в этом случае нужно психологически подготовиться к кесареву сечению.
Последствия для матери
Эклампсия может возникнуть, если долго игнорируется преэклампсия беременных. Что это такое, и чем характеризуется это состояние? Это очень опасное осложнение, которое может угрожать не только здоровью, но и жизни женщины.
Развивается HELLP-синдром, то есть наблюдается повреждение печени, разрушение эритроцитов и уменьшается количество тромбоцитов. Могут начаться судороги, и даже наступить кома. Иногда бывает и летальный исход. Впрочем, болезнь отражается не только на матери.
Последствия для плода
Негативное воздействие на ребенка начинается еще во время повышения артериального давления. Сосуды сужаются, нарушается кровоток в плаценте, малыш недополучает кислород и питательные вещества. Плод хуже растет, могут наблюдаться нарушения на КТГ и во время УЗИ. Если преэклампсия началась на достаточно раннем сроке, могут наблюдаться маловесность, нарушения свертываемости крови, а также другие сбои. Так что не стоит пренебрегать медицинской помощью.
Преэклампсия при беременности: профилактика, лечение и риски.
Преэклампсия при беременности – это расстройство, которое включает в себя высокое кровяное давление наряду с другими симптомами, такими как белок в моче. Другие названия для преэклампсии – токсемия, вызванная беременностью гипертензию и гестоз. Преэклампсия при беременности является одним из четырех гипертензивных расстройств и может быть очень серьезной для беременных женщин и их детей. Если у вас есть высокое кровяное давление во время беременности, ваш врач захочет узнать, является ли преэклампсия причиной этого состояния.
Чем вызывается преэклампсия при беременности?
Врачи не уверены, чем вызвана преэклампсия при беременности. Образование плаценты и имплантация эмбриона, по-видимому, играют определенную роль, но это не всегда так. Есть много женщин с нормально сформированной плацентой, которые развивают это расстройство, и есть много женщин с плохо сформированной плацентой, которые имеют здоровую беременность.
Врачи не знают, что вызывает преэклампсию при беременности, но они знают, что некоторые женщины подвергаются большему риску, чем другие. Факторы риска включают:
- Первая беременность.
- Подростковая беременность.
- Ожирение.
- Хроническая гипертония.
- Диабет.
- Двойная / многоплодная беременность.
- Предыдущая история развития преэклампсии.
- Преклонный возраст матери.
Поскольку эти факторы риска настолько широки, врачи тестируют каждую беременную женщину на признаки преэклампсии, измеряя кровяное давление и проверяя мочу на белок, как правило, на каждом пренатальном приеме.
Как преэклампсия при беременности влияет на женщин?
Преэклампсия при беременности – это заболевание, которое может причинить большой вред и даже смерть как матерям, так и детям. Даже в тех случаях, когда преэклампсия кажется легкой, она может стать очень серьезной очень быстро. Если у вас есть преэклампсия, даже если у вас есть только несколько легких симптомов, посещение вашего врача часто очень важно.
Первым симптомом, который замечают многие люди, является повышенное кровяное давление. Артериальное давление обычно падает в течение первого триместра беременности, достигает низшей точки около 22-24 недель, затем постепенно повышается. У женщин с преэклампсией кровяное давление повышается выше нормы в течение последней половины беременности.
Поскольку преэклампсия при беременности затрагивает многие системы органов в организме, повышенное кровяное давление является лишь одним из многих симптомов, которые могут присутствовать. Другие симптомы преэклампсии включают повышенный уровень белка в моче и генерализованный отек.
У некоторых женщин преэклампсия при беременности становится очень тяжелой. Признаки того, что состояние ухудшается включат в себя:
- Уменьшенный выход мочи.
- Проблемы со зрением.
- Боль в животе.
- Головная боль.
- Тошнота / рвота.
- Судороги.
Тяжелая преэклампсия при беременности может привести к HELLP-синдрому или эклампсии (судорожному расстройству). Оба осложнения очень серьезны и могут привести к смерти матери, если не лечить своевременно.
Как преэклампсия при беременности влияет на детей?
Преэклампсия при беременности поражает младенцев в первую очередь за счет уменьшения количества крови, которая протекает через плаценту. Поскольку плацента является единственным источником питания плода, это может привести к тому, что дети будут плохо расти, что называется ограничением внутриматочного роста.
Если ребенок плохо растет или болезнь ставит жизнь матери в опасность, врачи могут решить, что преждевременные роды – это самый безопасный подход. Если срок беременности слишком ранний, врачи могут вводить стероиды матери, чтобы ускорить развитие легких ребенка, или сульфат магния, чтобы предотвратить эклампсию у матери и помочь предотвратить детский церебральный паралич.
Риски от преждевременных родов зависят от того, на какой неделе беременности ребенок находится при родах. Преэклампсия при беременности обычно происходит ближе к ее концу, когда ребенок в основном созрел и будет иметь только легкие последствия недоношенности. Однако, в некоторых случаях, ребенок должен быть рожден гораздо раньше и может иметь более серьезные проблемы со здоровьем. До 23-24 недель беременности ребенок слишком мал, чтобы выжить вне матери.
Лечение.
Если вы беременны и у вас высокое кровяное давление, которое, по-видимому, связано с преэклампсией, ваш врач будет очень внимательно следить за вами. Вам может потребоваться более частое посещение врача.
Если у вас есть признаки тяжелой или ухудшающейся преэклампсии при беременности, вам может потребоваться госпитализация и наблюдение в условиях больницы. Вы будете наблюдаться за признаками HELLP-синдрома или эклампсии, а также за здоровьем и ростом вашего ребенка.
Медикаментозное лечение преэклампсии при беременности может быть направлено только на симптомы, а не на само расстройство, и включает лекарства для снижения артериального давления и сульфат магния для предотвращения судорог. Ваш врач может назначить вам лекарство от артериального давления, которое вы можете принимать дома, но сульфат магния должен приниматься в больнице.
Лекарство может уменьшить симптомы, но оно не вылечит само расстройство. Единственное лекарство от преэклампсии при беременности – это роды ребенка. Как только ребенок будет рожден, мать выздоровеет. Восстановление происходит не сразу, и матери, возможно, потребуется находиться в больнице в течение нескольких дней или даже недель, пока она не выздоровеет полностью.
Профилактика.
К сожалению, не существует 100%способа предотвратить преэклампсию во время беременности. Исследования показали, что прием кальциевых добавок или низких доз аспирина может помочь некоторым женщинам в определенных обстоятельствах, но этого недостаточно, чтобы рекомендовать их всем беременным женщинам.
Ведение здорового образа жизни может помочь вам снизить риск развития преэклампсии во время беременности. Было доказано, что регулярные физические упражнения и диета с высоким содержанием овощей и низким содержанием обработанных пищевых продуктов снижают частоту возникновения этого расстройства у некоторых женщин. Физические упражнения и здоровое питание также могут помочь контролировать ожирение, хроническую гипертонию и диабет, которые являются всеми факторами риска развития преэклампсии при беременности.
Эклампсия: причины, симптомы и лечение
Эклампсия — серьезное заболевание, поражающее женщин во время беременности.
Хотя симптомы часто проявляются во время беременности в виде состояния, известного как преэклампсия, это состояние может оставаться незамеченным, пока не перерастет в эклампсию. Это может создать дополнительные осложнения во время беременности.
Что вызывает эклампсию и каковы факторы риска этого состояния? Какие симптомы во время беременности могут указывать на развитие эклампсии?
Поделиться на Pinterest Эклампсия следует за преэклампсией, заболеванием высокого кровяного давления во время беременности.
Эклампсия — это состояние, которое возникает только во время беременности и вызывает судороги, обычно на поздних сроках беременности. Это редкое заболевание, которым страдает 1 из 2 000–3 000 беременностей ежегодно.
Заболевание следует за нарушением высокого кровяного давления, называемым преэклампсией. При преэклампсии высокое кровяное давление у матери снижает кровоснабжение плода. Это может означать, что плод не получает столько кислорода и питательных веществ, сколько должен.
Многие из беременностей, вызванных эклампсией или преэклампсией, являются первыми беременностями.Около 70 процентов случаев в США приходится на первую беременность.
Хотя эклампсия может быть фатальной, если ее не лечить, в развитых странах беременные женщины очень редко умирают от этого заболевания. Во всем мире на эклампсию приходится около 14 процентов материнских смертей. В большинстве случаев симптомы преэклампсии легкие и не требуют какого-либо вмешательства, кроме наблюдения и, возможно, изменения диеты.
Преэклампсия против эклампсии
Эклампсия — это последняя стадия преэклампсии, требующая немедленной медицинской помощи.Большинство случаев выявляются на ранних сроках беременности, прежде чем они могут прогрессировать до эклампсии.
Хотя от преэклампсии нет лекарств, врачи часто прописывают лекарства для снижения артериального давления или противосудорожные препараты для предотвращения судорог.
Как при преэклампсии, так и при эклампсии единственное лекарство — для пострадавшей матери родить. Легкие случаи преэклампсии можно отслеживать на протяжении всей беременности, чтобы определить, можно ли прервать беременность.
В более тяжелых случаях может потребоваться немедленное вмешательство, часто в форме индукции или кесарева сечения. Чаще всего требуется кесарево сечение, чтобы предотвратить повышение артериального давления, которое часто наблюдается во время родов.
Сопутствующие состояния
Эклампсия действительно имеет некоторые сопутствующие состояния, которые могут проявляться либо как симптомы, либо как отдельные состояния. Эти условия включают:
- Отек : набухание тканей, вызванное скоплением жидкости в тканях.Обычно это проявляется в виде отека конечностей.
- Отек легких : вызывает такое же накопление жидкости в легких, что может привести к затрудненному дыханию.
- Головная боль : Возможно, вызвано высоким кровяным давлением, вызванным эклампсией.
- Гестационный диабет : Симптомы диабета, вызванные беременностью, которые могут привести к увеличению веса ребенка во время беременности.
Гестационный диабет можно лечить, сочетая изменение диеты и прием лекарств.Как указывалось ранее, каждый случай эклампсии индивидуален. У людей может развиться любой из этих симптомов или не проявиться вовсе.
Поделиться на Pinterest Каждый случай эклампсии уникален, но факторы риска могут включать возраст, ожирение или семейный анамнез.
Исследователи еще не обнаружили точную причину этого состояния. Каждый случай эклампсии уникален, и беременная женщина может иметь несколько общих черт с другими женщинами, у которых развивается это заболевание, или не иметь их вовсе.
Большинство недавних исследований было сосредоточено на определении факторов риска преэклампсии на ранних сроках беременности для предотвращения или прогнозирования развития этого состояния в дальнейшем.
Факторы риска
Факторы риска преэклампсии и эклампсии будут варьироваться от пациента к пациенту. Факторы, которые следует учитывать:
- История беременности : Большинство случаев преэклампсии случается при первой беременности. Предыдущие беременности с неблагоприятными исходами также могут увеличить риск развития эклампсии.
- Возраст пациента : Подростковая беременность и беременность у женщин старше 35 лет имеют повышенный риск развития эклампсии.
- Семейный анамнез : Случаи преэклампсии или эклампсии у членов семьи могут сигнализировать о генетической предрасположенности к этому состоянию.
- Ожирение : Женщины, страдающие ожирением, подвержены более высокому риску развития эклампсии, чем другие.
- Высокое кровяное давление : Пациенты с длительным повышенным кровяным давлением имеют более высокий риск развития эклампсии, чем другие.
Другие заболевания, включая волчанку, гестационный диабет и почечную недостаточность, также увеличивают шансы развития эклампсии.
Симптомы эклампсии могут проявиться на любом сроке беременности. Также может быть очень мало симптомов, из-за чего у женщины может развиться эклампсия, не обнаруженная медицинскими работниками.
Наиболее частые симптомы преэклампсии включают:
- сильные головные боли
- чрезмерное увеличение веса во время беременности — более 2 фунтов в неделю
- тошнота, рвота или боль в животе
- отек рук, ног и лица
Если преэклампсия перерастает в эклампсию, симптомы также могут включать:
Нет никакого лекарства от преэклампсии, кроме рождения ребенка.Если он обнаружен достаточно рано, симптомы часто можно лечить с помощью лекарств и постельного режима, чтобы снизить высокое кровяное давление. Противосудорожные препараты также могут использоваться для предотвращения возникновения припадка в том случае, если тяжелая преэклампсия прогрессирует до эклампсии.
Когда обращаться к врачу
Поделиться на PinterestЕсли обнаружены какие-либо симптомы преэклампсии или эклампсии, людям рекомендуется как можно скорее обратиться к врачу.
Хотя беременные женщины должны регулярно посещать врача для дородового ухода, им следует немедленно записаться на прием при появлении каких-либо симптомов преэклампсии.
Кроме того, любой, кто испытывает кровотечение, сильные головные боли или снижение подвижности плода, должен как можно скорее обратиться к своему врачу.
Во время регулярных дородовых посещений врач также будет проводить анализы крови и мочи, чтобы найти:
- белок в моче
- высокое кровяное давление
- функция печени
Наличие повышенного уровня белка в моче может быть ранний индикатор преэклампсии, так как может снизиться функция почек.
В зависимости от тяжести симптомов врач может назначить изменение диеты, постельный режим или лекарства для снижения артериального давления и предотвращения судорог.
В прошлом эксперты в области здравоохранения рекомендовали женщинам, страдающим осложнениями преэклампсии, принимать низкие дозы аспирина ежедневно после 12 недель беременности.
Единственный способ вылечить симптомы эклампсии — это родить ребенка. Если беременность продолжится, пока у матери эклампсия, это может привести к осложнениям.
В большинстве случаев симптомы эклампсии проходят в течение 6 недель после рождения ребенка. В редких случаях может произойти необратимое повреждение жизненно важных органов, поэтому для женщин так важно информировать своего лечащего врача о своих симптомах.
Если у кого-то появятся симптомы, подобные перечисленным выше, необходимо немедленно записаться на прием. Люди должны знать свои факторы риска и обязательно упомянуть о них врачу во время первого приема, чтобы врач был готов к возможности диагноза.
Общая цель — иметь здоровую беременность и родить счастливого, здорового ребенка. Лучше всего для этого уделить внимание здоровью.
Преэклампсия: причины, симптомы и лечение
Преэклампсия — это состояние во время беременности, при котором происходит внезапное повышение артериального давления и отек, в основном на лице, руках и ногах.
Преэклампсия — наиболее частое осложнение беременности. Обычно он развивается в третьем триместре и встречается примерно у 1 из 20 беременностей.
Если преэклампсия не лечить, она может перерасти в эклампсию, при которой у матери могут возникнуть судороги, кому или даже смерть. Однако осложнения от преэклампсии крайне редки, если мать посещает дородовые консультации.
Краткие сведения о преэклампсии
- Преэклампсия встречается примерно в 5% беременностей.
- Если преэклампсия не лечить, она может перерасти в эклампсию, потенциально опасное для жизни состояние.
- Точные причины преэклампсии неизвестны, но они могут поражать кровеносные сосуды в плаценте.
- Некоторые исследования показывают, что у преэклампсии есть генетический компонент.
- Согласно одному исследованию, загрязнение дорожного движения может быть связано с преэклампсией.
Первоначально преэклампсия может протекать бессимптомно; однако к ранним признакам относятся:
В большинстве случаев женщина не замечает этих двух признаков и узнает только тогда, когда врач осматривает ее во время дородового визита.
Хотя от 6 до 8 процентов всех беременных женщин испытывают высокое кровяное давление, это не обязательно означает, что у них преэклампсия.Самый показательный признак — наличие белка в моче.
По мере прогрессирования преэклампсии у женщины может наблюдаться задержка жидкости (отек) с отеками рук, ног, лодыжек и лица.
Отеки — обычное явление во время беременности, особенно в третьем триместре, обычно возникают в нижних частях тела, таких как лодыжки и ступни. Симптомы обычно слабее с утра и нарастают в течение дня. Это не преэклампсия, при которой отек возникает внезапно и, как правило, намного более серьезен.
Позже могут развиться следующие признаки и симптомы:
- нечеткое зрение, иногда видимость мигающих огней
- головные боли, часто сильные
- недомогание
- одышка
- боль чуть ниже ребер с правой стороны
- быстрое увеличение веса (вызванное задержкой жидкости)
- рвота
- снижение диуреза
- снижение тромбоцитов в крови
- нарушение функции печени
Основным признаком преэклампсии у плода является задержка роста из-за снижения кровоснабжения к плаценте.Считается, что причиной преэклампсии являются недостаточно сформированные кровеносные сосуды плаценты.
Специалисты не уверены, почему возникает преэклампсия. Многие говорят, что существует проблема с развитием плаценты, потому что кровеносные сосуды, которые ее снабжают, уже, чем обычно, и по-разному реагируют на гормональные сигналы.
Поскольку кровеносные сосуды уже, чем обычно, кровоток ограничен.
Почему кровеносные сосуды развиваются по-другому, до конца не изучено, но ряд факторов может иметь значение; в том числе:
- повреждение кровеносных сосудов
- недостаточный приток крови к матке
- проблемы иммунной системы
- генетические факторы
Преэклампсия не излечивается, пока ребенок не родится.
До тех пор, пока у матери не снизится кровяное давление, у нее будет повышенный риск инсульта, сильного кровотечения, отделения плаценты от матки и судорог. В некоторых случаях, особенно если преэклампсия началась рано, роды могут быть не лучшим вариантом для плода.
Женщинам, у которых во время предыдущих беременностей была преэклампсия, рекомендуется чаще посещать дородовые консультации. Могут быть рекомендованы следующие лекарства:
- Антигипертензивные средства: Они используются для снижения артериального давления.
- Противосудорожные средства: В тяжелых случаях эти препараты используются для предотвращения первого приступа. Врач может назначить сульфат магния.
- Кортикостероиды: Если у матери преэклампсия или HELLP-синдром (см. Ниже), эти препараты могут улучшить работу тромбоцитов и печени. Это может продлить беременность.
Они также ускоряют развитие легких ребенка, что важно, если он собирается родиться преждевременно. Лучшее лечение синдрома HELLP — это как можно скорее роды.
Отдых
Если беременность еще далека от завершения и ее симптомы легкие, врач может посоветовать ей отдохнуть в постели. Отдых помогает снизить кровяное давление, что, в свою очередь, увеличивает приток крови к плаценте, что приносит пользу ребенку.
Некоторым женщинам рекомендуется просто лечь в кровать и вставать или вставать только тогда, когда это необходимо. Другим может быть разрешено сидеть на кресле, диване или кровати, но их физическая активность будет строго ограничена.Регулярно будут проводиться анализы артериального давления и мочи. За малышом также будут внимательно наблюдать.
В тяжелых случаях женщина может быть госпитализирована и обеспечена постоянным постельным режимом под тщательным наблюдением.
Стимулирующие роды
Если преэклампсия диагностируется ближе к концу беременности, врачи могут посоветовать роды как можно скорее.
В очень тяжелых случаях выбора может не быть: либо роды вызываются, либо кесарево сечение выполняется как можно скорее.Во время родов матери можно давать сульфат магния для улучшения маточного кровотока и предотвращения судорог.
Симптомы преэклампсии должны исчезнуть в течение нескольких недель после родов.
Диагноз
Поделиться на PinterestИ анализ крови и мочи необходимы для диагностики преэклампсии.
Для постановки диагноза преэклампсия оба следующих теста должны быть положительными:
Гипертония
У женщины слишком высокое кровяное давление.Показание артериального давления выше 140/90 миллиметров ртутного столба является ненормальным при беременности.
Протеинурия
В моче обнаружен белок. Образцы мочи собираются в течение 12 или более часов и оценивается количество белка. Это может указывать на серьезность состояния.
Врач может также назначить дополнительные диагностические тесты:
- Анализы крови — чтобы увидеть, насколько хорошо функционируют почки и печень и правильно ли свертывается кровь.
- Ультразвук плода — за развитием ребенка будут внимательно следить, чтобы убедиться, что он растет правильно.
- Нестрессовый тест — врач проверяет, как сердцебиение ребенка реагирует на движения. Если сердцебиение увеличивается на 15 или более в минуту в течение минимум 15 секунд дважды каждые 20 минут, это показатель того, что все в норме.
Факторы риска, связанные с преэклампсией, включают:
- Первые беременности: Шансы на преэклампсию во время первой беременности значительно выше, чем во время последующих.
- Разрыв между беременностями: Если вторая беременность наступает по крайней мере через 10 лет после первой, вторая беременность имеет повышенный риск преэклампсии.
- Новое отцовство: Каждая беременность с новым партнером повышает риск преэклампсии по сравнению со второй или третьей беременностью с тем же партнером.
- Семейный анамнез: Женщина, у матери или сестры которой была преэклампсия, имеет более высокий риск ее развития.
- В личном анамнезе преэклампсия: Женщина, у которой преэклампсия была во время первой беременности, имеет гораздо больший риск иметь такое же состояние при последующих беременностях.
- Возраст: У женщин старше 40 лет и подростков преэклампсия чаще развивается по сравнению с женщинами других возрастов.
- Определенные состояния и заболевания: Женщины с диабетом, высоким кровяным давлением, мигренью и заболеванием почек более склонны к развитию преэклампсии.
- Ожирение: Показатели преэклампсии намного выше среди женщин с ожирением.
- Многоплодная беременность: Если женщина ожидает двух и более детей, риск выше.
Хотя преэклампсию нельзя полностью предотвратить, существует ряд шагов, которые женщина может предпринять, чтобы смягчить некоторые факторы, способствующие повышению артериального давления.
Сюда могут входить:
- пить от 6 до 8 стаканов воды каждый день
- отказ от жареной или обработанной пищи
- исключение добавления соли из рациона
- регулярные упражнения
- отказ от употребления алкоголя и кофеина
- сохранение ног повышается несколько раз в день
- в состоянии покоя
- добавки и лекарства, назначенные вашим врачом
Это может помочь поддерживать здоровое артериальное давление и снизить риск преэклампсии.
В редких случаях у женщины может наблюдаться повышенное артериальное давление после родов. Это известно как послеродовая преэклампсия.
Это может произойти от нескольких дней до нескольких недель после рождения ребенка. Основные симптомы — высокое артериальное давление и белок в моче. Также могут возникать обычные сопутствующие симптомы преэклампсии, такие как сильные головные боли и опухшее лицо.
Легко лечится лекарствами от кровяного давления и лекарствами, которые уменьшают и предотвращают судороги.Врачи обязательно пропишут лекарства, которые не повлияют на способность кормить грудью.
Если преэклампсия не лечить, есть риск серьезных осложнений. Если женщина ходит на прием к родам, осложнения возникают редко. Однако, если по какой-либо причине заболевание не диагностируется, риски значительно выше.
При преэклампсии могут развиться следующие осложнения:
HELLP-синдром: HELLP может очень быстро стать опасным для жизни как для матери, так и для ребенка.Это означает гемолиз, повышенные ферменты печени и низкое количество тромбоцитов. Это комбинированное нарушение свертывания крови и печени, которое чаще всего возникает сразу после родов, но может появиться в любое время после 20-й недели беременности. Очень редко это может произойти заранее. Единственный способ эффективно вылечить HELLP-синдром — это как можно скорее родить ребенка.
Плохой кровоток к плаценте: Если кровоток к плаценте ограничен, ребенок может не получать кислород и питательные вещества, что может привести к замедлению роста, затруднениям дыхания и преждевременным родам.
Отслойка плаценты: Плацента отделяется от внутренней стенки матки. В тяжелых случаях может возникнуть сильное кровотечение, которое может повредить плаценту. Любое повреждение плаценты может поставить под угрозу жизнь ребенка и матери.
Эклампсия: Это комбинация преэклампсии и судорог. Женщина может испытывать боль под ребрами с правой стороны тела, сильную головную боль, нечеткое зрение, спутанность сознания и снижение внимания. Если не лечить, женщина рискует впасть в кому, получить необратимое повреждение мозга и умереть.Состояние также опасно для жизни ребенка.
Сердечно-сосудистые заболевания: Женщины с преэклампсией имеют более высокий риск развития сердечно-сосудистых заболеваний в более позднем возрасте.
Преэклампсия может иметь долгосрочные последствия для развивающегося ребенка. Исследования показали, что высокое кровяное давление у беременных женщин может повлиять на когнитивные способности ребенка, которые могут проявиться в более поздней жизни.
Преэклампсия во время беременности: причины, признаки и лечение
Узнать, что она беременна, — одно из самых волнующих событий в жизни женщины.Каждая пара в восторге от рождения ребенка. И до тех пор, пока мать ест здоровую пищу, выполняет надлежащие упражнения и проходит регулярные дородовые осмотры, она, мы надеемся, сможет вынашивать своего ребенка и родить его без каких-либо осложнений.
Сохранение здоровья важно, потому что благополучие ребенка в утробе во многом зависит от его здоровья. Следует избегать пороков, которые могут негативно повлиять на ребенка. К ним относятся чрезмерное потребление нездоровой пищи, газированных напитков, спиртных напитков, жирной пищи и курение, а также употребление запрещенных наркотиков.Во время беременности мать обычно предостерегает от приема лекарств без рецепта врача. Однако бывают случаи, когда проблемы возникают во время беременности.
Один из них — начало преэклампсии, или того, что раньше называлось токсемией. Это состояние стало причиной тяжелых беременностей, которые приводят к преждевременным родам, смерти ребенка, еще находящегося в утробе матери, и серьезному, потенциально смертельному заболеванию матери.По-видимому, информацию о преэклампсии следует распространять среди женщин детородного возраста, чтобы они могли принять дополнительные меры предосторожности, чтобы попытаться избежать этого состояния.
Что такое преэклампсия? Определение преэклампсии гласит, что это состояние, которое может развиться у женщин, ожидающих ребенка, и оно характеризуется высоким уровнем артериального давления у женщин, которые никогда раньше не испытывали таких осложнений. Кроме того, беременные подростки более подвержены этому заболеванию, чем будущие матери для близнецов.Часто встречается у беременных женщин в возрасте 40 лет и старше. Это состояние может иметь или не иметь видимых признаков, поэтому его трудно обнаружить и диагностировать. Даже здоровые женщины, у которых не было никаких признаков, умерли от этого.
Когда начинается преэклампсия?
Никто не может определить время начала преэклампсии, потому что она может появиться в любой момент беременности, до того момента, когда женщина родит ребенка. После родов мать еще не чувствует себя в безопасности, потому что симптомы можно почувствовать в течение шести недель после родов.По истечении этого срока мать будет в безопасности. Женщинам с преэклампсией рекомендуется не пытаться завести еще одного ребенка из-за высокого риска.
Каковы признаки и симптомы преэклампсии?
Знание различных признаков преэклампсии может быть очень полезным, потому что это позволит пациенту или ее семье узнать, что она сталкивается с этой опасностью. Будут приняты необходимые меры предосторожности, и беременной женщине важно проходить регулярные дородовые осмотры.
Симптомы включают:
- Высокое кровяное давление. Высокое кровяное давление возникает, когда вены сужаются и кровь не может проходить через них. Чем уже проход, тем выше давление. Слишком сильное давление может вызвать набухание вены, в том числе в головном мозге. Когда опухоль влияет на работу головного мозга, у беременной женщины могут возникнуть судороги или припадки. На поздних стадиях эклампсии беременная женщина может впасть в кому и в конечном итоге умереть.
- Увеличение жидкости в организме из-за неспособности беременной помочиться, что вызывает быстрое увеличение веса.Это приводит к значительному быстрому увеличению веса всего за два дня. В результате раздуваются лицо, глаза и руки. Отеки ступней и лодыжек считаются нормальным явлением во время беременности и не должны вызывать особую тревогу, но на вздутие других частей тела следует немедленно обратить внимание.
- Боль в животе, , которая обычно ощущается в верхнем правом углу, является еще одним признаком того, что беременная женщина страдает преэклампсией. Это причина, по которой беременным с преэклампсией рекомендуется лежать на левом боку.
- Сильная головная боль, , которую можно принять за мигрень, является еще одним признаком преэклампсии. Головная боль может быть вызвана высоким кровяным давлением.
- Моча меньше или отсутствует диурез. Это означает, что количество мочи меньше нормы. В более серьезных случаях беременная женщина может вообще не мочиться, и жидкость накапливается, что приводит к вздутию живота.
- Головокружение или головокружение. Для этого характерно ощущение головокружения, как если бы человек парил, видел мигающие огни и видел размытые объекты.
- Чувство тошноты и сильной рвоты. У беременной женщины тошнота в животе, которая приводит к рвоте.
Можно ли иметь преэклампсию без высокого кровяного давления?
Гипертония — это один из признаков преэклампсии, и это происходит сначала до того, как обнаруживается, что беременная женщина страдает преэклампсией.Без повышенного артериального давления врач, скорее всего, решит, что состояние пациента хорошее, и не укажет, что у нее эклампсия.
Может ли высокое кровяное давление вызывать тошноту?
Когда артериальное давление резко повышается, человек может почувствовать головокружение, и именно это головокружение вызывает у него дезориентацию и тошноту. Некоторые даже заявили, что им кажется, что пол движется под ними, что вызывает у них рвоту. Как только появятся симптомы, лучше сразу же обратиться к врачу.
Женщинам, у которых наблюдаются симптомы преэклампсии, настоятельно рекомендуется проконсультироваться со своими врачами. Некоторые беременные женщины не испытывают никаких признаков преэклампсии, поэтому врачи подчеркивают важность регулярных дородовых осмотров. Когда предшественники эклампсии остаются незамеченными, эклампсия может иметь более серьезные последствия для ребенка и матери.
Каковы причины преэклампсии?
Преэклампсия случается у женщин, которые беременны впервые.Причина этого состояния не установлена, хотя было замечено, что беременные женщины с высоким уровнем жира в организме или страдающие ожирением являются обычными жертвами. Еще один виновник — неправильное питание. Этот вывод основан на том факте, что большинство пострадавших проживают в странах третьего мира и страдают от недоедания.
Это наблюдение может быть верным, поскольку правильное питание влияет на состояние здоровья беременной женщины и ребенка, растущего в ее утробе. Также было обнаружено, что женщины, чьи матери перенесли преэклампсию, также страдают от той же проблемы во время беременности.Это указывает на тот факт, что генетика играет роль в предрасположенности беременной женщины к преэклампсии. Вынашивание близнецов также может вызвать нарушение работы плаценты. Женщины с диагнозом диабет, проблемы с почками и артрит с большей вероятностью будут страдать от этого состояния.
Можно ли вылечить преэклампсию?
В связи с ростом заболеваемости преэклампсией и ее летальным исходом были проведены исследования, чтобы найти лекарство, помимо родов. Это потому, что после прерывания беременности заболевание просто исчезает.Врачи могут подобрать некоторые лекарства, которые минимизируют его частоту.
Женщина, вынашивающая ребенка и у которой диагностирована преэклампсия, получает следующее лечение преэклампсии:
- Полный постельный режим. Это можно сделать дома или в больнице. В состоянии покоя лучше всего лечь на левый бок. Постельный режим был старым средством от тяжелых беременностей.Нет никаких доказательств того, что это действительно помогает, но известно, что он снижает стресс, что приносит пользу как матери, так и ребенку в ее утробе.
- Регулярные анализы крови и мочи. Беременная женщина с высоким кровяным давлением может не проявлять видимых симптомов. То же самое и с высоким уровнем белка в моче. Эти условия можно обнаружить только при проведении анализа мочи и регулярной проверки артериального давления. Как только будет обнаружено высокое кровяное давление, врач пропишет лекарство для его снижения.
- Регулярный мониторинг пульса. Врач обычно делает это, проверяя частоту пульса. Также очень поможет регулярное ультразвуковое исследование.
- Беременным женщинам, поступающим в больницы, вводят стероид, гидралазин и магний, которые необходимы для предотвращения судорог и гипертонии.
Преэклампсия представляет собой множество опасностей. Одним из негативных последствий является то, что он прекращает кровоснабжение плаценты.В результате ребенок рождается с аномально маленьким размером тела. Точно так же ребенок может родиться преждевременно. У ребенка может быть эпилепсия, нарушение обучаемости, дефект зрения и церебральный паралич. Женщины с преэклампсией могут умереть от инсульта или страдать от сердечной недостаточности, жидкости в легких, слепоты, судорог и кровотечения после родов. Преэклампсия может перерасти в эклампсию, но
Преэклампсия может перерасти в эклампсию, но что такое эклампсия? Эклампсия определяется как серьезное осложнение преэклампсии и характеризуется судорогами и припадками.Он считается редким, потому что поражает только пять женщин из тысячи. Однако приступ может стать причиной смерти матери и ребенка. Что еще хуже, эклампсия может развиться даже у женщин, которые никогда не испытывали преэклампсии. Конкретной причины преэклампсии выявлено не было, хотя практикующие врачи уверены, что она является причиной эклампсии.
Их вывод основан на том факте, что скачки артериального давления во время беременности могут вызвать припадки и судороги, а также привести к коматозному состоянию матери.Это связано с тем, что мозг может набухать из-за повреждения артерий, что приводит к судорогам и припадкам. Белок в моче, который является признаком нарушения функции почек, является еще одной причиной эклампсии. Почки очищают кровь, отфильтровывая питательные вещества, чтобы распределять их по организму. При сбоях они больше не могут фильтровать отходы, и вместо того, чтобы попадать в организм, белок просачивается в мочу.
Каковы симптомы эклампсии?
Распознавание симптомов болезни — один из способов облегчить борьбу с ней. Есть несколько симптомов, на которые следует обратить внимание беременным женщинам:
- Изъятия. Это случается, когда повышается артериальное давление. Вены могут быть повреждены и опухли. Отек может затруднить работу мозга, в результате чего у беременной женщины возникают судороги и припадки. Повреждение мозга может привести к коматозному состоянию женщины.
- Обморок. Поскольку кислород больше не может достигать мозга, беременная женщина может упасть в обморок или потерять сознание.Если повреждение серьезное, женщина умирает или находится в коме.
- Агитация. Беременная женщина становится беспокойной и легко раздражается. Это состояние вызвано нарушением функции почек, что является одной из причин эклампсии.
- Боль в мышцах и мигрень. Головные боли и ломота в мышцах — симптомы эклампсии.
Факторы риска эклампсии
Так же, как и преэклампсия, существует несколько факторов риска эклампсии.К ним относятся беременность двойней, беременность до восемнадцати или более сорока лет, первая беременность, страдание от недостаточного питания, а также диабет и другие болезни, поражающие вены. Женщинам из группы высокого риска рекомендуется проходить регулярные осмотры, как только они обнаруживают, что они беременны. Беременные сдают анализы, рекомендованные врачом для обеспечения их безопасности.
Преэклампсия в сравнении с эклампсией
Преэклампсия и эклампсия — это почти одно и то же.Единственная разница — тяжесть состояния. Преэклампсия протекает в легкой форме, а эклампсия тяжелая и может привести к летальному исходу. Оба признака проявляются высоким кровяным давлением и наличием белка в моче. Судороги и повреждение головного мозга обычно являются результатом эклампсии.
Беременным женщинам с признаками эклампсии необходимо обследовать мочу и кровь для проверки факторов, влияющих на свертываемость крови, функцию печени, количество тромбоцитов, мочевую кислоту, креатинин и наличие белка в моче.Проведя эти тесты, ваш врач сможет порекомендовать средства, которые облегчат ваше состояние. Как и при преэклампсии, лучшее лечение эклампсии — это роды.
Это означает, что матери должны иметь возможность вести нормальную жизнь после решения проблемы. Однако эклампсия может наступить в течение первых шестнадцати дней после родов. Из-за этого врач может предпочесть преждевременные роды, чтобы спасти жизнь матери. После родов в течение нескольких дней мать должна проявлять особую осторожность, чтобы убедиться, что она действительно находится в стабильном и безопасном состоянии.
Преэклампсия — BabyCentre UK
Что такое преэклампсия?
Преэклампсия — это осложнение беременности, которое, как считается, происходит, когда плацента не работает должным образом (Karumanchi et al 2019, NHS 2018). Вы и ваш ребенок можете серьезно заболеть, если не получите необходимое лечение.
Преэклампсия снижает кровоток через плаценту (Karumanchi et al, 2019). Это означает, что ваш ребенок может не получать достаточно кислорода и питательных веществ, что может ограничивать его рост (NHS 2018, NICE 2019a).
Преэклампсия чаще возникает во второй половине беременности или вскоре после родов (август и Сибай 2019, NHS 2018, NICE 2019b). Скорее всего, он разовьется к концу беременности, примерно на 34 неделе (август и Сибай 2019, NHS 2018). Однако у некоторых женщин преэклампсия развивается уже через 20 недель (август и Сибай 2019, NHS 2018).
Каковы признаки и симптомы преэклампсии?
Многие женщины с преэклампсией не замечают, что у них она есть, пока она не обнаружена во время обычного дородового осмотра (август и Сибай, 2019, NHS, 2018).Это связано с тем, что два наиболее распространенных признака преэклампсии нелегко определить дома. Их:
Вот почему ваша акушерка или врач будет проводить тесты на эти признаки при каждом дородовом приеме на протяжении всей беременности, на всякий случай (NICE 2019c).
Преэклампсия встречается довольно часто и поражает от двух до восьми женщин из 100 (NICE 2019b). Вы можете даже не знать об этом, пока акушерка не улавливает признаки. Раннее наблюдение и лечение помогут сохранить здоровье вам и вашему ребенку.
Существуют определенные признаки и симптомы преэклампсии, о которых вам следует знать во время беременности. Это связано с тем, что состояние может быстро развиться и перерасти в тяжелую преэклампсию.
Если вы заметили какой-либо из следующих симптомов, немедленно обратитесь к своему терапевту, акушерке или родильному отделению:
- Сильная головная боль.
- Проблемы со зрением, например нечеткость или мигание перед глазами.
- Сильная боль чуть ниже ребер.
- Тошнота или рвота.
- Внезапный отек лица, рук или ног.
(NHS 2018, NICE 2019a)
К счастью, тяжелая преэклампсия встречается гораздо реже. Примерно у одной из 200 женщин он развивается во время беременности (август и Сибай, 2019, Kongwattanakul et al, 2018).
Что такое преэклампсия и каковы тревожные признаки?
Могу ли я заболеть преэклампсией?
У вас гораздо больше шансов разовьется преэклампсия, если вы:
- У вас было высокое кровяное давление или преэклампсия во время предыдущей беременности.Примерно одна из шести мам снова заболевает преэклампсией.
- У хронической болезни почек.
- У вас аутоиммунное заболевание, например волчанка.
- У вас сахарный диабет 1 или 2 типа.
- До беременности у вас было высокое кровяное давление.
(NICE 2019a)
Если что-либо из этого относится к вам, ваш врач порекомендует вам принимать ежедневную низкую дозу аспирина с 12 недель беременности (NICE 2019a). Ваш врач или акушерка также могут направить вас к специалисту, который оценит ваш риск и обеспечит дополнительный мониторинг, который вам необходим (NICE 2019b).
У вас умеренно повышенный риск развития преэклампсии, если:
- Это ваш первый ребенок.
- Вам 40 лет и старше.
- У вас был перерыв между беременностями 10 и более лет.
- Вы страдали ожирением до беременности, а индекс массы тела (ИМТ) в начале беременности составлял 35 или более.
- У вашей сестры или мамы была преэклампсия.
- Вы ждете двойню или тройню (NICE 2019a)
Если к вам применимы два или более из них, ваш врач порекомендует вам ежедневно принимать низкую дозу аспирина с 12 недель беременности (NICE 2019a).Если вы забеременели от донорской яйцеклетки, у вас также может быть более высокий риск развития преэклампсии (Blázquez et al, 2016, Karumanchi et al, 2019, Pimentel et al, 2019). Это связано с тем, что иммунная система вашего тела реагирует на то, что она считает инородным телом (Karumanchi et al, 2019). Риски возрастают, если вы использовали донорскую сперму для оплодотворения яйцеклетки (Blázquez et al, 2018). Если вас беспокоит преэклампсия, поговорите со своей акушеркой или врачом.
Как предотвратить преэклампсию?
Нет гарантированного способа предотвратить преэклампсию.Лучше всего посещать все дородовые консультации и принимать все прописанные вам лекарства, даже если вы чувствуете себя хорошо. Если вам необходимо отменить встречу по какой-либо причине, перенесите ее как можно скорее.
Каждый раз, когда ваша акушерка проверяет вашу мочу на белок и измеряет ваше кровяное давление, она проверяет наличие ранних признаков преэклампсии (NHS 2018, NICE 2019c).
Как лечится преэклампсия?
Преэклампсия
Если вам поставили диагноз преэклампсия, вас могут госпитализировать.Это зависит от того, насколько высокое у вас артериальное давление и заботится ли ваш врач о вас или о благополучии вашего ребенка (NICE 2019a).
Если ваше кровяное давление остается высоким, вам предложат лекарство, чтобы попытаться его снизить (NICE 2019a). Артериальное давление будет измеряться не реже, чем каждые 48 часов, а если вы находитесь в больнице, чаще (NICE 2019a).
Дважды в неделю вам будут сдавать анализы крови для проверки общего количества крови, функции печени и почек (NICE 2019a).
Сердцебиение вашего ребенка будет проверяться, а затем отслеживаться с помощью электроники, и ваш ребенок будет просканирован с помощью ультразвука.Это сканирование будет включать в себя допплеровское сканирование для измерения потока крови от плаценты к вашему ребенку и проверку уровня амниотической жидкости (NICE 2019a).
Даже если ваш врач считает, что ваши симптомы недостаточно серьезны для госпитализации, сердцебиение вашего ребенка будет проверяться на каждом дородовом приеме. Вам также будут предлагать дополнительные ультразвуковые исследования каждые две недели (NICE 2019a).
Тяжелая преэклампсия
Если у вас разовьется преэклампсия тяжелой степени, вам нужно будет оставаться в больнице до тех пор, пока у вас не появится ребенок.Это необходимо для тщательного наблюдения за вами и вашим ребенком (NICE 2019a). Вам предложат лекарства для снижения артериального давления (NICE 2019a).
Сначала ваше кровяное давление будет измеряться часто, пока оно не снизится, затем его будут проверять не менее четырех раз в день, пока вы находитесь в больнице (NICE 2019a). Три раза в неделю вам будут сдавать анализы крови для проверки общего количества крови, функции печени и почек (NICE 2019a).
Чтобы предотвратить осложнения, вам могут потребоваться дополнительные жидкости наряду с лекарствами от кровяного давления.Вам могут поставить капельницу, содержащую сульфат магния (NICE 2019a). Это поможет снизить риск развития припадков (эклампсии). Иногда тяжелая преэклампсия сама по себе может вызывать припадки, и сульфат магния также может помочь предотвратить это (NHS 2018, NICE 2019a).
Ваш ребенок также будет тщательно проверен. Врачи будут следить за его ростом и самочувствием с помощью ультразвукового сканирования, а также измерять частоту сердечных сокращений (NICE 2019a).
Повлияет ли преэклампсия на мои роды?
Независимо от того, есть ли у вас преэклампсия или тяжелая преэклампсия, ваш врач, вероятно, посоветует вам родить ребенка примерно в 37 недель или раньше, если есть опасения по поводу вас или здоровья вашего ребенка (NICE 2019a).
Если у вас уже прошло 37 недель беременности, ваш врач, вероятно, порекомендует вам родить в течение 24 или 48 часов, поскольку это самый безопасный вариант для вас и вашего ребенка (NICE 2019a). Она может посоветовать вам вызвать роды или родить ребенка путем кесарева сечения (NICE 2019a).
Если ваш ребенок должен родиться рано, с 34 недель он, вероятно, будет таким же здоровым, каким был бы, если бы вы немного подождали, чтобы родить, хотя ему, вероятно, потребуется некоторое время в неонатальном отделении или отделении для новорожденных ( SCBU) (NHS 2018, Tommy’s 2016).Это связано с тем, что его легкие, возможно, еще не полностью развиты, и ему нужна дополнительная помощь, чтобы дышать (NHS 2018).
К сожалению, некоторые дети женщин с преэклампсией не выживают. Ежегодно около 1000 младенцев умирают из-за преэклампсии. Большинство этих младенцев умирают из-за осложнений, связанных с преждевременными родами (NHS 2018).
Может ли преэклампсия привести к другим осложнениям?
Если преэклампсия становится тяжелой, она начинает влиять на другие системы вашего тела (NICE 2019a). Это означает, что у вас могут появиться более серьезные симптомы, и вам, возможно, придется обратиться в отделение интенсивной терапии или в родильное отделение с высокой степенью зависимости (Gain 2012, NICE 2019a).
Вот почему так важно получить диагноз как можно скорее, если у вас преэклампсия. Если не лечить, это может прогрессировать до следующих серьезных осложнений:
Эклампсия
Когда у женщины с высоким артериальным давлением или преэклампсией появляются припадки или возникают судороги, это называется эклампсией (NHS 2018, NICE 2019a. Это редкий случай. но серьезное заболевание, которое может подвергнуть вас или вашего ребенка большому риску.
Эклампсия может развиться во время беременности и родов. Это также может произойти в первые несколько дней после рождения вашего ребенка (NHS 2018), и более вероятно, если вы ‘ У меня раньше был ребенок (Берхан и Эндешоу, 2015).
Хотя эклампсия является тяжелым заболеванием, она лишь очень редко становится достаточно серьезной, чтобы представлять опасность для жизни (Knight et al 2019, Norwitz 2020).
HELLP-синдром
Это очень редкое заболевание печени и свертывания крови, которое может развиться до того, как будет диагностирована преэклампсия. HELLP означает:
- H: гемолиз, что означает разрушение красных кровяных телец.
- EL: повышенные ферменты печени. Высокое количество ферментов — признак поражения печени.
- LP: низкое количество тромбоцитов, что означает, что у вас может не хватить тромбоцитов для свертывания крови.
(NHS 2018, NICE 2019a)
HELLP чаще всего развивается во время беременности (Sibai 2019) (Payne 2016, Sibai 2019).
Другие осложнения
К ним могут относиться:
- печеночная и почечная недостаточность
- инсульт (кровоизлияние в мозг)
- жидкость в легких (отек легких)
- нарушения свертывания крови
(NHS 2018, NICE 2019a)
Однако ваша акушерка и врач будут следить за признаками преэклампсии на протяжении всей вашей беременности, и вы получите быстрое лечение и уход, если у вас действительно появятся симптомы.Поэтому очень маловероятно, что у вас возникнет какая-либо из этих проблем.
Преэклампсия излечима. Важно, чтобы вы ходили на все дородовые консультации, чтобы их можно было подобрать и провести как можно раньше.
Смогу ли я полностью вылечиться от преэклампсии?
Вы, скорее всего, полностью вылечитесь от преэклампсии. Но вам нужно будет отдохнуть и восстановить силы в больнице в течение нескольких дней после рождения ребенка, чтобы можно было контролировать артериальное давление и проводить анализы крови (NICE 2019a).
Ваш врач порекомендует вам оставаться в больнице до улучшения симптомов (NICE 2019a). Когда вы будете готовы пойти домой, вам должен быть предоставлен план ухода с указанием того, как часто акушерке нужно проверять ваше кровяное давление, а также советы по мониторингу себя на предмет дальнейших симптомов (NICE 2019a). Частота проверки будет зависеть от степени тяжести преэклампсии (NICE 2019a).
Ваше кровяное давление должно нормализоваться в течение нескольких недель после родов. Регулярные проверки после рождения ребенка могут показать, что у вас по-прежнему высокое кровяное давление (Bramham et al, 2013).В этом случае вам может потребоваться продолжить лечение (Bramham et al, 2013, NICE 2019a). Ваш терапевт, вероятно, захочет проверить ваше кровяное давление и пересмотреть прием лекарств примерно через две недели после выписки из больницы (NICE 2019a).
Вы по-прежнему можете кормить грудью, принимая лекарства от высокого кровяного давления (NHS 2018b, NICE 2019a). Однако, если ваш ребенок родился до 37 недель, возможно, на него подействуют лекарства. Если это так, сообщите своему врачу или акушерке, если вы хотите кормить грудью, чтобы они могли убедиться, что ваш ребенок находится под наблюдением (Bramham et al 2013, NICE 2018).
Большинство женщин полностью излечиваются от преэклампсии. Это связано с тем, что в подавляющем большинстве случаев вовремя выявляются и лечатся, чтобы предотвратить обострение болезни.
В редких случаях серьезные осложнения, такие как эклампсия или HELLP, могут немного повысить риск долгосрочных проблем, таких как проблемы с почками (NHS 2018, NICE 2019a, Norwitz 2020).
Если у вас была тяжелая преэклампсия или эклампсия, ваш врач должен объяснить, что произошло, и может ли это повлиять на вашу будущую беременность (Bramham et al 2013, NICE 2019a).Каждая шестая женщина с преэклампсией снова заболеет ею во время будущей беременности, и риск возрастает, если преэклампсия была тяжелой (NICE 2019a).
Ваш врач должен предложить вам дополнительные проверки на приеме в послеродовой период через шесть недель, включая анализ мочи на белок (NICE 2019a).
Преэклампсия подвергает вас риску развития высокого кровяного давления и связанных с ним проблем в более позднем возрасте, поэтому важно регулярно проверять свое кровяное давление (NICE 2019a). Всегда спрашивайте своего врача или акушерку, если у вас есть какие-либо вопросы о вашем лечении.
Где я могу узнать больше о преэклампсии?
Возможно, вам понравится
Последний раз рассмотрено: февраль 2020 г.
Список литературы
Август П, Сибай БМ. 2019. Преэклампсия: клиника и диагностика. UpToDate. www.uptodate.com [Доступ в феврале 2020 г.]
Blázquez A, García D, Rodríguez A, et al. 2016. Является ли донорство ооцитов фактором риска преэклампсии? Систематический обзор и метаанализ. J Assist Reprod Genet 33 (7): 855-63
Bramham K, Nelson-Piercy C, Brown MJ.2013. Послеродовое ведение гипертонии. BMJ 346: f894. www.bmj.com [Доступ в феврале 2020 г.]
Chappell LC, Brocklehurst P, Green ME, et al. 2019. Планируемые ранние роды или выжидательная тактика при поздней преждевременной преэклампсии (PHOENIX): рандомизированное контролируемое исследование. Ланцет 394 (10204): 1181-1190. www.thelancet.com [доступ в феврале 2020 г.]
Cluver C, Novikova N, Koopmans CM, et al. 2017. Планируемые ранние роды по сравнению с выжидательной тактикой при гипертензивных расстройствах от 34 недель беременности до срока Кокрановская база данных систематических обзоров (1): CD009273.www.cochranelibrary.com [Проверено в феврале 2020 г.]
Folk D. 2018. Гипертонические расстройства при беременности: обзор и текущие рекомендации. J Акушерство и женское здоровье 63 (3): 289-300. onlinelibrary.wiley.com [доступ в феврале 2020 г.]
Gain. 2012. Ведение тяжелой преэклампсии и эклампсии. Руководящие принципы и сеть внедрения аудита. rqia.org.uk [Доступ в феврале 2020 г.]
Hofmeyr GJ, Lawrie TA, Atallah ÁN, et al. 2018. Добавки кальция во время беременности для профилактики гипертонических расстройств и связанных с ними проблем. Кокрановская база данных систематических обзоров (10): CD001059. www.cochranelibrary.com [Доступ в феврале 2020 г.]
Karumanchi SA, Lim KH, August P. 2019 Преэклампсия: патогенез. UpToDate. www.uptodate.com [Доступ в феврале 2020 года]
Khaing W, Vallibhakara SA-O, Tantrakul V, et al. 2017. Добавки кальция и витамина D для профилактики преэклампсии: систематический обзор и сетевой метаанализ. J Assist Reprod Genet 33 (7): 855-63
Knight M, Bunch K, Tuffnell D, et al.2019. Спасение жизней, улучшение ухода за матерями: извлеченные уроки для информирования о родильных домах из конфиденциальных запросов Великобритании и Ирландии о материнской смертности и заболеваемости 2015-17 гг. MBRRACE-UK. www.npeu.ox.ac.uk [Доступ в феврале 2020 г.]
Kongwattanakul K, Saksiriwuttho P, Chaiyarach S, et al. 2018. Частота, характеристики, материнские осложнения и перинатальные исходы, связанные с преэклампсией с тяжелыми проявлениями и синдромом HELLP. Int J Womens Health 10: 371-377.www.ncbi.nlm.nih.gov [Проверено в феврале 2020 г.]
NHS. 2018. Преэклампсия. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [Доступ в феврале 2020 г.]
NICE. 2019a. Гипертония при беременности: диагностика и лечение. Национальный институт здравоохранения и повышения квалификации, Принцип 133. www.nice.org.uk [Доступ в феврале 2020 г.]
NICE. 2019b. Гипертония при беременности. Национальный институт здравоохранения и повышения квалификации, Сводки клинических знаний.cks.nice.org.uk [дата обращения: февраль 2020 г.]
NICE. 2019c. Дородовая помощь — беременность без осложнений. Национальный институт здравоохранения и повышения квалификации, Сводки клинических знаний. cks.nice.org.uk [Проверено в феврале 2020 г.]
Norwitz E. 2020. Преэклампсия: ведение и прогноз. UpToDate. www.uptodate.com [Доступ в феврале 2020 г.]
Пейн Дж. 2016 г. Синдром HELLP. Пациенты, Профессиональные статьи. www.patient.info [Доступ в феврале 2020 г.]
Pimentel C, Solene D, Frédérique J, et al.2019. Каковы прогностические факторы преэклампсии у реципиентов ооцитов? J Hum Reprod Sci 12 (4): 327-333. www.jhrsonline.org [Проверено в феврале 2020 г.]
Sibai BM. 2019. HELLP-синдром (гемолиз, повышенные ферменты печени и низкие тромбоциты). UpToDate. www.uptodate.com [дата обращения: февраль 2020 г.]
Tommy’s. 2016. Гестационный возраст и медицинские потребности. www.tommys.org [Проверено в феврале 2020 г.]
ВОЗ. 2018. Добавки кальция во время беременности для профилактики преэклампсии и ее осложнений. Всемирная организация здравоохранения. apps.who.int [дата обращения: февраль 2020 г.]
Что такое преэклампсия и как она повлияет на мою беременность?
- Дом
- О нас
- Пресс
- Авторы
- Эксперты
- Блогеры
- Реклама
- Свяжитесь с нами
- маг.
- Рождество
- Рождественские соревнования
- Плодородие
- Беременность
- Чего ожидать
- Планирование беременности
- Подготовка к родам
- Направления новорожденного месяца
- Здоровье и симптомы
- Питание
- Упражнения для беременных
- Фитнес после беременности
- Детские
- Украшение детской
- Консультации для новорожденных
- Спросите эксперта
- Ванна и кровать
- Кормление
- Детские коляски
- Автокресла и путешествия
- Воспитание
- Образование
- Интернет-безопасность
- Психическое здоровье
- Советы папам
- Забота о себе
- Спросите эксперта
- Жизнь
- Соревнования
- Детская мода
- Детский сад и дом
- Мода и красота
- Здоровье и фитнес
- Мероприятия и выходные
- Лондонская жизнь
- Интервью
- Путешествие
- Еда
- Действия
- Поделки на Хэллоуин
- Осенний отдых
- Занятия для младенцев
- Занятия для малышей
- Карточные игры для детей
- STEM-деятельность
- Занятые сумки
- отзыв
- Детские коляски
- Автокресла и путешествия
- Кормление
- Ванна и кровать
- Игрушки и книги
- Подкаст
Поиск
ПОДПИСАТЬСЯ
- Дом
- О нас
- Пресс
- Авторы
- Эксперты
- Блогеры
- Реклама
- Свяжитесь с нами
- маг.
- Рождество
- Рождественские соревнования
- Плодородие
Рекомендуемые
- Д-р Лариса Корда
Эксперт, примерка ребенка
Последние
- Джеймс Дуйган
- Д-р Лариса Корда
- Дениз Келли
- 35
- Д-р Лариса Корда
- Моя Баба
- Д-р Лариса Корда
- Беременность
Рекомендуемые
- Д-р Саул Конвизер
Эксперт по вопросам беременности, здоровья и симптомов
Последние
- Д-р Элли Райнер
- Профессор Асма Халил
- Д-р Гарриет Холм
- Чего ожидать
- Планирование беременности
- Подготовка к родам
- Направления новорожденного месяца
- Здоровье и симптомы
- Питание
- Упражнения для беременных
- Фитнес после беременности
9003
- Д-р Саул Конвизер
- Детские
Рекомендуемые
- Хайди Скуддер
Эксперт по воспитанию детей, младенцам и малышам
Последние
- Мой Баба
- Мой Баба
- Элли Томпсон
- Украшение детской
- Консультации для новорожденных
- Спросите эксперта
- Ванна и кровать
- Кормление
- Детские коляски
- Автокресла и путешествия
- Хайди Скуддер
- Воспитание
Рекомендуемые
- Хайди Скуддер
Эксперт по воспитанию детей, младенцам и малышам
Последние
- Мой Баба
- Лео Бэмфорд
- Мой Баба
- Образование
- Интернет-безопасность
- Психическое здоровье
- Советы папам
- Забота о себе
- Спросите эксперта
- Хайди Скуддер
- Жизнь
Рекомендуемые
- Моя Баба
Эксперт, Жизнь, Образование
Последние
- Кристина Уолтер
- Кристина Уолтер
- Моя Баба
- Соревнования
- Детская мода
- Питомник и дом
- Мода и красота
- Здоровье и фитнес
- Мероприятия и выходные
- Лондонская жизнь
- Интервью
- Путешествие
- Еда
- Моя Баба
- Действия
Рекомендуемые
- Няня Анита
Блогер, Жизнь, Ремесла и деятельность
Последние
- Няня Анита
- Няня Анита
- Няня Анита
- Няня Анита
- Поделки на Хэллоуин
- Осенний отдых
- Занятия для младенцев
- Занятия для малышей
- Карточные игры для детей
- STEM-деятельность
- Занятые сумки
Преэклампсия во время беременности (выписка)
- Учетные записи
- Преэклампсия при беременности
- Выписка
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях.Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Преэклампсия — это высокое артериальное давление (АД), которое обычно развивается после 20 недели беременности. Он также может развиваться через несколько дней или недель после родов. У вас также может быть белок в моче или повреждены такие органы, как почки или печень. Хроническая гипертензия с наложенной преэклампсией — это преэклампсия у женщины с гипертонией в анамнезе до беременности. Также это может быть преэклампсия, которая развивается до 20 недели беременности.Преэклампсия может привести к опасным для жизни состояниям, таким как инсульт, эклампсия (судороги) или HELLP-синдром (разрушение клеток крови). Важно пройти обследование на высокое АД во время беременности. Высокое АД не всегда вызывает симптомы. Симптомы, которые действительно развиваются, могут быть общими, например, головные боли и отек, которые, по вашему мнению, не являются серьезными.
ИНСТРУКЦИИ ПО РАЗГРУЗКЕ:
Позвоните на местный номер службы экстренной помощи (911 в США), если:
- У вас припадок.
- У вас боль в груди.
Позвоните своему акушеру, если:
- У вас сильная боль в животе с тошнотой и рвотой или без них.
- У вас сильная головная боль, которая не проходит при приеме лекарств.
- У вас нечеткое или нечеткое зрение, которое не исчезает.
- У вас кровотечение из влагалища.
- У вас появилась новая или увеличенная опухоль на лице или руках.
- Вы мало или совсем не мочитесь.
- Вы мочитесь меньше обычного.
- Вы не чувствуете шевеления вашего ребенка так часто, как обычно.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Лекарства:
Вам может понадобиться любое из следующего:
- Лекарство от кровяного давления помогает снизить кровяное давление и защищает сердце, легкие, мозг и почки. Принимайте лекарство от кровяного давления точно так, как указано.
- Стероидный препарат помогает легким вашего ребенка развиваться.Их можно назначить, если вы должны родить до 37 недели беременности.
- Низкие дозы аспирина могут быть рекомендованы после 12 недель беременности, если вы подвержены высокому риску преэклампсии. Аспирин может помочь предотвратить преэклампсию или проблемы, которые могут возникнуть при преэклампсии. Не принимайте аспирин, если вам не назначил его врач.
- Принимайте лекарство в соответствии с указаниями. Обратитесь к своему врачу, если вы считаете, что ваше лекарство не помогает или у вас есть побочные эффекты.Сообщите ему или ей, если у вас аллергия на какое-либо лекарство. Составьте список лекарств, витаминов и трав, которые вы принимаете. Укажите суммы, а также когда и почему вы их принимаете. Принесите список или бутылочки с таблетками на контрольные визиты. Носите с собой список лекарств на случай чрезвычайной ситуации.
Проконсультируйтесь с вашим акушером по указанию:
Для проверки вашего состояния вам потребуются анализы 1–2 раза в неделю. Тесты включают проверку артериального давления, анализы мочи и крови, а также наблюдение за плодом.Запишите свои вопросы, чтобы не забывать задавать их во время визитов.
Лечение преэклампсии:
Медицинские работники должны проверять ваше АД 1-2 раза в неделю, пока ваш ребенок не родится. Вот способы, которыми вы можете помочь контролировать высокое АД во время беременности:
- Остальное, как указано. Ваш лечащий врач может посоветовать вам чаще отдыхать, если у вас легкие симптомы преэклампсии. Возможно, вам придется лечь в больницу, если ваше состояние ухудшится.
- Не употреблять алкоголь и не курить. Алкоголь, никотин и другие химические вещества в сигаретах и сигарах могут повысить ваше АД. Они также могут навредить вашему ребенку. Обратитесь к своему врачу за информацией, если вы в настоящее время употребляете алкоголь или курите и нуждаетесь в помощи, чтобы бросить курить. Электронные сигареты или бездымный табак все еще содержат никотин. Перед использованием этих продуктов проконсультируйтесь со своим врачом.
- Выполните подсчет ударов в соответствии с указаниями. Возможно, вам потребуется отслеживать, как часто ваш ребенок шевелится или пинается в течение определенного времени.Спросите своего акушера, как проводить подсчет ударов и как часто это делать.
- Проверяйте свой вес каждый день. Взвешивайтесь каждый день перед завтраком. Увеличение веса может быть признаком избытка жидкости в вашем теле. Позвоните своему акушеру, если вы набрали 2 или более фунтов за неделю.
© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем, ее нельзя продавать, распространять или иным образом использовать в коммерческих целях.Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.
Приведенная выше информация является только учебным пособием. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Подробнее о преэклампсии во время беременности (выписка)
Сопутствующие препараты
IBM Watson Micromedex
Клинические коды МКБ-10 CM (внешние)
.

 Причины, лечение
Причины, лечение