Гипертиреоз экзофтальм — Все о проблемах с глазами
Экзофтальм (Пучеглазие)
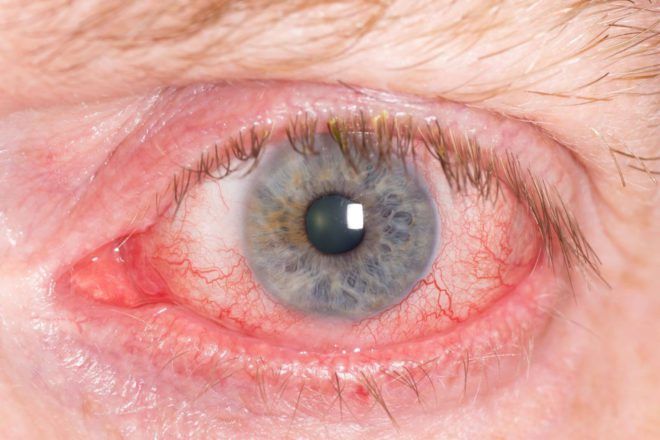
Экзофтальм (пучеглазие ) – это состояние, при котором у человека одно или сразу оба глазных яблока смещаются вперед, при этом может наблюдаться отклонение глазных яблок в сторону.
Как проявляется экзофтальм?
Симптомы экзофтальма проявляются только смещением глазных яблок, но их размеры остаются нормальными. Пучеглазие наблюдается у человека при ряде заболеваний — при Базедовой болезни. тромбозах и аневризмах сосудов мозга. опухолях орбиты и головного мозга. воспалениях в орбите и пазухах носа и др.
Так называемый отечный эндокринный экзофтальм наблюдается у людей, болеющих Базедовой болезнью. При развитии этого заболевания у человека отмечается увеличение щитовидной железы, слабость мышц, вялость и симптомы гипертиреоза . В организме больного Базедовой болезнью происходит продукция аномального белка, под воздействием которого щитовидная железа функционирует чрезмерно интенсивно.
В медицине определяется мнимый и истинный экзофтальм. Проявления мнимого экзофтальма наблюдаются у людей, которые имеют врожденную ассиметрию глаз глазниц, некоторые аномалии черепа, расширенную глазную щель, увеличенные размеры глазного яблока. В свою очередь, истинный экзофтальм подразделяется на воспалительный, невоспалительный и опухолевый.
Выпучивание глазного яблока у человека с экзофтальмом может быть и практически незаметным, и сильно выраженным. При выраженном выпучивании может отмечаться гипертермия и отеки век, отеки конъюнктивы. В зависимости от выраженности экзофтальма глазное яблоко может либо оставаться подвижным, либо в определенной степени терять подвижность. Если глазное яблоко не движется или его подвижность сильно ограничена, врач может подозревать наличие сильного воспаления в глазнице или интенсивное развитие опухоли. Нарушения зрения могут отмечаться в зависимости от того, насколько сильно выражен патологический процесс.
При некоторых формах экзофтальма у больного повышается внутриглазное давление. Это возможно при отечной форме, которая возникает спонтанно или после удаления у человека щитовидной железы. В этом случае больной может жаловаться на периодические орбитальные боли, понижение остроты зрения.
Пульсирующий экзофтальм проявляется выпячиванием глазного яблока и его пульсацией. Развитие ложного пульсирующего экзофтальма происходит у больных с опухолями мозга, аневризмой сосудов глазницы и внутренней сонной артерии. Истинный пульсирующий экзофтальм — результат травм и разрыва стенки общей сонной артерии. Как следствие, отмечается проникновение артериальной крови в верхнюю глазничную вену, происходит расширение ее стенок и выпячивание глазниц. При пульсирующем экзофтальме больной может страдать от головных болей, периодически проявляющегося шума в ушах.
Возникновение перемежающегося экзофтальма связано с рядом заболеваний глаз. Он проявляется, когда человек наклоняет голову.
Следствием смещения глазных яблок становится поражение глазодвигательных мышц, что в итоге ведет к косоглазию . При смещении глазных яблок и ограниченности подвижности у человека часто наблюдается выраженная диплопия. Также при выраженном смещении глазных яблок плотный контакт между верхним и нижним веком невозможен. В итоге роговица глаза не увлажняется в достаточном количестве, и у пациента может развиваться кератопатия. то есть дистрофические процессы в роговице, ведущие к серьезным воспалительным процессам. Наиболее серьезным осложнением экзофтальма является сдавление зрительного нерва, происходящее из-за повышенного внутриглазного давления. Как следствие, нарушается ток крови и проводимость сигналов по нервным волокнам. Нерв может полностью погибнуть, и у человека развивается полная слепота.
Почему проявляется экзофтальм?
Причины экзофтальма могут быть связаны с развитием некоторых заболеваний. Экзофтальм часто развивается вследствие эндокринной офтальмопатии. При этом заболевании, как правило, наблюдается двухсторонний экзофтальм. Причины одностороннего экзофтальма часто связаны с разными заболеваниями глаз. Реже односторонний экзофтальм наблюдается при гипертиреозе и при других общих заболеваниях.
Проявления пучеглазия может быть связано с воспалительными болезнями слезных желез, жировых тканей глазницы, с васкулитами глазничных сосудов. Также данный симптом может наблюдаться при опухолях глазницы, варикозе вен глазницы, после травм, следствием которых является кровоизлияние за глазное яблоко.
Также экзофтальм может являться одним из симптомов при врожденной глаукоме . односторонней близорукости. гипоталамическом синдроме. гидроцефалии . Выпучивание глазного яблока может являться ранним признаком развития опухолей орбиты, которые могут иметь как доброкачественный, так и злокачественный характер.
Болезнь пучеглазие — так иногда называют Базедову болезнь. при которой у человека отмечается сильное выпучивание глаз, заметное даже на фото. Пучеглазие у человека, больного Базедовой болезнью, развивается не в связи с увеличением глазного яблока. Базедова болезнь проявляется у человека вследствие развития аутоиммунных процессов, которые проявляются у людей с наследственной расположенностью, при влиянии определенных внешних и внутренних факторов. Пучеглазие у людей может проявляться при гормональных сбоях, заболеваниях эндокринной системы, вирусных болезнях, вследствие воздействия радиации и др. Чаще всего Базедова болезнь развивается у женщин, пучеглазие у детей наблюдается редко.
Как избавиться от экзофтальма?
Прежде, чем приступать непосредственно к лечению экзофтальма, необходимо установить правильный диагноз и определить, почему у человека проявилось это состояние. Диагноз устанавливается в процессе офтальмологического осмотра, а также с помощью детального опроса пациента, который должен подробно рассказать специалисту об особенностях развития заболевания. Практикуется специальная процедура, которая называется экзофтальмометрия. По ходу такого обследования с помощью специальных зеркал специалист оценивает особенности расположения глазных яблок. При необходимости также практикуется компьютерная либо магнитно-резонансная томография. Информация, полученная в ходе этих исследований, позволяет более точно определить произошедшие изменения.
Чтобы подтвердить диагноз, иногда также специалист назначает пациенту проведение лабораторных исследований с целью установления уровня гормонов щитовидной железы.
Лечение экзофтальма зависит от того, насколько выражены изменения, а также от причины развития этого симптома. Как лечить экзофтальм, врач определяет после установления точного диагноза. Если у больного диагностируется эндокринная офтальмопатия. то лечение пучеглазия проводится путем коррекции функций щитовидки. В таком случае назначается курс лечения глюкокортикостероидными препаратами. Следует понимать, что в данном случае не стоит практиковать лечение народными средствами, чтобы не усугубить состояние здоровья.
Если у человека отмечается воспалительный процесс, необходимо проведение противовоспалительного лечения, а также приема препаратов, снижающих токсическое влияние восп
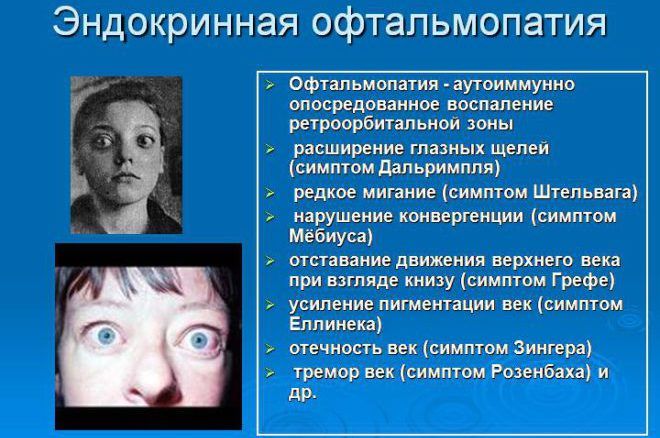
Эндокринная офтальмопатия: симптомы и лечение
Эндокринная или офтальмопатия Грейвса – это поражение мышц и ретробульбарных тканей глазного яблока, возникающее при аутоиммунных заболеваниях щитовидной железы. У большинства пациентов патология развивается при диффузном токсическом зобе, тиреотоксикозе, реже причиной является тиреоидит или наблюдается изолированное поражение глазной орбиты.
Недуг приводит к развитию пучеглазия, повышению внутриглазного давления, раздвоенности изображения.
Причины развития эндокринной офтальмопатии
Симптомы эндокринной офтальмопатии чаще всего выявляют у женщин возрастной категории 40–45 и 60–65 лет. Заболевание может диагностироваться и у детей младше 15 лет. Причем молодые люди переносят недуг легко, а пожилые пациенты страдают тяжелыми формами ЭОП.
Основной причиной развития эндокринной офтальмопатии являются аутоиммунные процессы в организме. При этом иммунная система человека начинает воспринимать глазную клетчатку как инородное тело и вырабатывать специфические антитела к рецепторам тиреотропного гормона (АТ к ТТГ). Т-лимфоциты провоцируют образование отека, увеличение объема мышечных волокон, воспалительный процесс, инфильтрацию.
По мере утихания воспаления происходит замещение здоровых тканей соединительной, еще через 1–2 года формируются рубцы, после чего экзофтальм сохраняется пожизненно.
Эндокринная офтальмопатия может диагностироваться при следующих заболеваниях:
У 15% больных фиксируется эутиреоидное состояние, при котором функционирование щитовидной железы не нарушено. К провоцирующим факторам развития эндокринной офтальмопатии относится бактериальная, вирусная инфекция, радиационное облечение, курение, стресс.
Поражение тканей орбиты может возникать во время острого течения диффузного зоба или задолго до его начала, у некоторых больных симптомы сохраняются еще несколько лет после проведенного лечения (3–8 лет).
Клинические признаки эндокринной офтальмопатии
При тиреотоксикозе развивается экзофтальм, характеризующийся выпячиванием наружу глазных яблок. Уменьшается объем верхнего века, благодаря чему увеличивается разрез глазной щели, больной не может полностью закрывать глаза. Признаки обычно нарастают в течение 18 месяцев.

Симптомы эндокринной офтальмопатии:
- ощущение песка в глазах;
- светобоязнь;
- слезотечение;
- при офтальмопатии появляется сухость глаз;
- диплопия – двоение изображения при отведении взгляда в сторону;
- головная боль;
- экзофтальм – пучеглазие;
- симптом Кохера – появление видимого участка склеры между верхним веком и радужной оболочкой при взгляде вниз;
- косоглазие;
- офтальмопатия вызывает покраснение конъюнктивы, склер;
- пигментация кожи век;
- редкое моргание;
- невозможность отведения газ в стороны;
- дрожание, загибание век.
Экзофтальм при эндокринной офтальмопатии бывает односторонним или поражает оба глаз. Из-за неполного смыкания век происходит изъязвление роговицы, развивается хронический конъюнктивит, иридоциклит, синдром сухого глаза. При сильном отеке наблюдается сдавливание глазного нерва, приводящее к ухудшению зрения, атрофии нервных волокон. Поражение мышц глазного дна приводит к повышению внутриглазного давления, формируется косоглазие, тромбоз вен сетчатки.
Если при эндокринной офтальмопатии развивается миопатия глазодвигательных мышц, то возникает двоение изображения, патология носит прогрессирующее течение. Такие симптомы встречаются преимущественно у мужчин при гипотиреозе щитовидной железы или эутиреозном состоянии. Позже присоединяется экзофтальм, отечность клетчатки не наблюдается, но увеличивается объем мышц, больной не может двигать глазами вниз и вверх. Участки инфильтрации в короткие сроки замещаются фиброзными тканями.
Симптомы отечного экзофтальма
Отечная эндокринная офтальмопатия характеризуется двухсторонним поражением глаз, патология наблюдается не одновременно, интервал может составлять до нескольких месяцев. Такая форма заболевания имеет 3 стадии течения:
- Компенсация офтальмопатии развивается постепенно. Пациенты отмечают опущение верхнего века в первой половине дня, а к вечеру состояние нормализуется. По мере прогрессирования недуга происходит ретракция века, увеличение глазной щели. Повышается тонус мышц, возникает контрактура.
- Субкомпенсация эндокринной офтальмопатии сопровождается повышением внутриглазного давления, отеком ретробульбарных тканей невоспалительного характера, экзофтальмом, нижнее веко поражается хемозом. Четко проявляются симптомы пучеглазия, веки не смыкаются полностью, мелкие сосуды склер становятся извилистыми и формируют рисунок в виде креста.
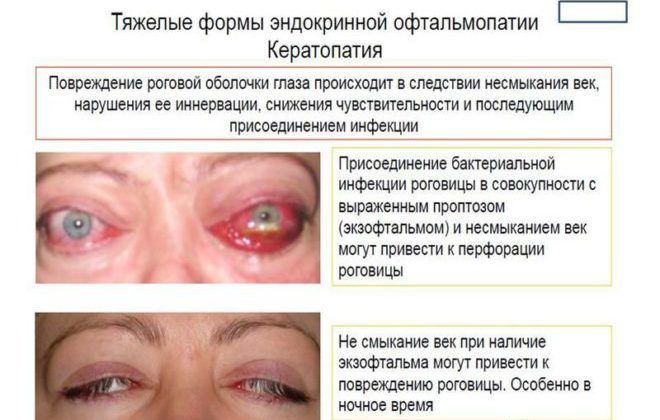
- Для стадии декомпенсации эндокринной офтальмопатии характерно усиление клинической картины. Из-за отека клетчатки глаз становится неподвижным, повреждается зрительный нерв. Роговица изъязвляется, развивается кератопатия. Без проведения терапии нервные волокна атрофируются, ухудшается зрение за счет формирования бельма.
Эндокринная офтальмопатия в большинстве случаев не приводит к потере зрения, но значительно его ухудшает из-за осложнения кератитом, компрессионной нейропатией.

Классификация эндокринной офтальмопатии
В зависимости от степени проявления клинических симптомов ЭОП классифицируют по методике Баранова:
- I степень офтальмопатии проявляется незначительным экзофтальмом менее 16 мм, отмечается припухлость век, песок в глазах, сухость слизистых оболочек, слезотечение. Нарушений двигательных функций не происходит.
- II степень эндокринной офтальмопатии – экзофтальм до 18 мм, небольшие изменения склер, глазодвигательных мышц, песок, слезотечение, светобоязнь, диплопия, отечность век.
- III степень эндокринной офтальмопатии – пучеглазие резко выражено до 22 мм, фиксируется неполное смыкание век, язвы роговицы, нарушение подвижности глаз, ухудшение зрения, симптомы стойкой диплопии.
Согласно методике Бровкиной эндокринную офтальмопатию классифицируют на тиреотоксический, отечный экзофтальм и миопатию. Каждая из стадий может переходить в следующую без проведения своевременного лечения.
Международная классификация NOSPECS имеет свои особенности.
0 класс N эндокринной офтальмопатии – отсутствие симптомов.
1 класс О – ретракция верхнего века.
2 класс S эндокринной офтальмопатии – поражение мягких тканей:
- отсутствуют;
- минимальные;
- средней степени тяжести;
- ярко выражены.
3 класс Р эндокринной офтальмопатии – наличие признаков экзофтальма:
- менее 22 мм;
- 22–25 мм;
- 25–27 мм;
- более 27 мм.
4 класс Е эндокринной офтальмопатии – поражение глазодвигательных мышц:
- симптомы отсутствуют;
- незначительное ограничение подвижности глазных яблок;
- выраженное ограничение подвижности;
- постоянная фиксация.
5 класс D эндокринной офтальмопатии – симптомы поражения роговицы:
- отсутствуют;
- умеренные;
- изъязвления;
- перфорации, некрозы.
6 класс S офтальмопатии – поражение зрительного нерва:
- менее 0,65;
- 0,65–0,3;
- 0,3–0,12;
- 0,1.

К тяжелым относятся степени, начиная с 3, а 6 класс диагностируют как осложненную форму эндокринной офтальмопатии.
Дифференциальная диагностика
Для оценки состояния щитовидной железы больные сдают анализ крови на уровень тиреоидных гормонов, антитела к рецепторам ТТГ и ТПО. При эндокринной офтальмопатии концентрация Т3 и Т4 значительно превышает норму.
Ультразвуковое исследование, сцинтиграфия щитовидки позволяет определить размеры и степень увеличения органа, выявить узловые образования. Если обнаруживаются крупные узлы, превышающие в диаметре 1 см, выполняют тонкоигольную аспирационную биопсию.
Офтальмологическое обследование включает УЗИ орбиты глазного дна, измерение внутриглазного давления, периметрию, проверку остроты и полей зрения. Оценивается состояние роговицы, степень подвижности яблока. Дополнительно может быть назначена КТ, МРТ орбиты, биопсия мышц.
Аутоиммунная офтальмопатия дифференцируется с миостенией, псевдоэкзофтальмом при близорукости, флегмоной глазницы, злокачественными опухолями орбиты, нейропатиями другой этиологии.
Методы лечения
Лечение офтальмопатии назначается с учетом степени тяжести и причины развития патологии. Применяют консервативный и хирургический метод терапии. Нарушения работы щитовидной железы устраняется под контролем эндокринолога. Пациентам прописывают заместительную гормональную терапию или прием тиреостатиков, подавляющих гиперсекрецию Т3, Т4. При неэффективности медикаментов проводят частичное или полное удаление щитовидной железы.

Для снятия симптомов острого воспаления при эндокринной офтальмопатии назначаются глюкокортикоиды (Преднизолон), стероиды. Циклоспорин показан для подавления иммунных процессов, препарат изменяет функции Т-лимфоцитов, назначается в комплексном лечении эндокринной офтальмопатии.
Пульс-терапия проводится при нейропатиях, тяжелой степени воспаления. Гормоны вводят внутривенно большими дозами за короткое время. Если через 2 суток не будет достигнут желаемый результат, выполняют хирургическое вмешательство.
Для лечения эндокринной офтальмопатии применяется метод ретробульбарного введения глюкокортикоидов. Препараты вводят в верхне-нижний отдел орбиты на глубину 1,5 см. Этот способ помогает увеличить концентрацию лекарства непосредственно в пораженных тканях.
Эндокринная офтальмопатия, сопровождающаяся стойкой диплопией, снижением зрения, воспалительным процессом, лечится с помощью лучевой терапии. Рентгеновское излучение помогает разрушить фибробласты и патологические Т-лимфоциты. Хороший результат достигается при раннем лечении ЭОП с комплексным применением глюкокортикостероидов.
В качество симптоматической терапии эндокринной офтальмопатии назначаются средства, нормализующие метаболизм (Прозерин), глазные антибактериальные капли, гели, витамины А, Е. Проводят физиотерапевтические процедуры: магнитотерапию, электрофорез с алоэ.
Терапия тиреотоксикоза
Консервативное лечение назначается при незначительном увеличении размеров щитовидной железы без симптомов сдавливания пищевода, трахеи и выраженных признаков эндокринной офтальмопатии. Пациентам с узлами щитовидки и экзофтальмом медикаментозную терапию назначают перед хирургическим лечением или применением радиоактивного йода.

Добиться эутиреоидного состояния удается через 3–5 недель после курса тиреостатиков. В 50% случаев ремиссия сохраняет до 2 лет, у остальных пациентов происходят рецидивы. При этом в крови пациентов обнаруживается высокий титр антител к ТТГ.
Тиреостатическую терапию у больных офтальмопатией проводят препаратами группы тионамидов:
- Тимозол;
- Мерказолил.
Дополнительно назначаются β-адреноблокаторы для предотвращения тканевого превращения тироксина в трийодтиронин. Существует 2 вида тиореостатического лечения: монотерапия или комплексное сочетание тиреостатиков с L-тироксином. Эффективность результатов оценивают по уровню Т3, Т4, показатели ТТГ неинформативны.
Радиойодтерапия при эндокринной офтальмопатии проводится путем приема активной молекулы йода, которая способна накапливаться в тканях щитовидной железы и вызывать разрушение ее клеток. В результате уменьшается секреция тиреоидных гормонов с последующим развитием гипотиреоза и назначением заместительной терапии тироксином.
Хирургическое вмешательство показано при больших размерах щитовидной железы, компрессии пищевода, трахеи, аномальном расположении зоба и неэффективности консервативного лечения. Проводят частичное иссечение органа или удаляют щитовидку полностью.
Хирургическое лечение эндокринной офтальмопатии
Показанием к хирургическому вмешательству служит:
- неэффективность консервативной терапии;
- компрессионная оптическая нейропатия;
- подвывих глазного яблока;
- выраженный экзофтальм;
- симптомы тяжелого поражения роговицы.
Декомпрессия орбит при эндокринной офтальмопатии предотвращает гибель глаза, увеличивает объем глазниц. В ходе операции выполняют частичное удаление стенок орбиты и пораженной клетчатки, это позволяет замедлить прогрессирование недуга, снизить внутриглазное давление, уменьшить экзофтальм.
Декомпрессия орбит проводится несколькими способами:
- Трансантральный метод заключается в удалении нижней, медиальной или наружной стенки орбиты. Осложнением операции может быть нарушение чувствительности в периорбитальной области.
- Трансфронтальная декомпрессия выполняется за счет иссечения передней стенки орбиты с доступом через лобную кость. В результате уменьшаются симптомы экзофтальма, снижается давление. При этом методе существует риск развития кровотечения, повреждения структур головного мозга, ликвореи, менингита.
- Внутренняя ДО – это удаление ретробульбарной клетчатки объемом до 6 мм³. Такой способ применяют при нормальном состоянии мягких тканей (офтальмопатия 2 класс Sа), что определяется по результатам КТ, МРТ.
- Трансэндмоидальная эндоскопическая декомпрессия – удаление медиальной стенки орбиты до клиновидной пазухи. В результате операции ретробульбарные ткани смещаются в область решетчатого лабиринта, нормализуется положение глазного яблока, удается добиться регрессии экзофтальма.
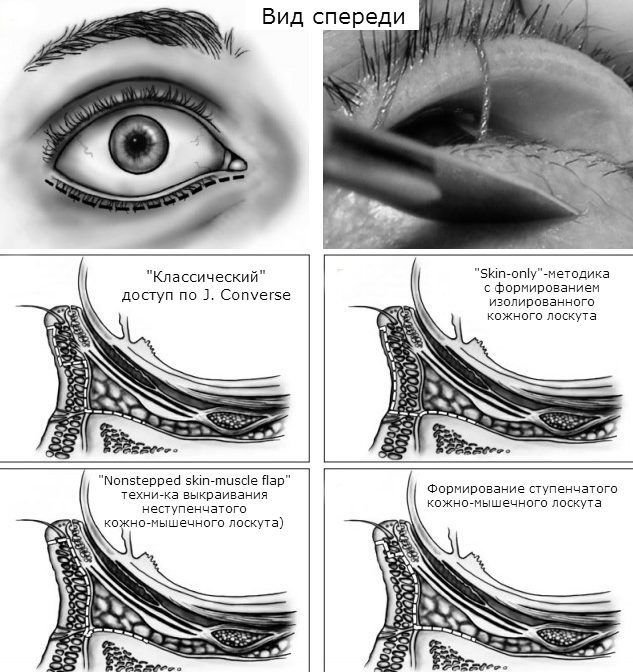
Хирургическая коррекция глазодвигательных мышц при косоглазии, диплопии проводится в период стабилизации состояния больного. Чтобы достичь желаемого результата, улучшить бинокулярное зрение у больных офтальмопатией может потребоваться несколько операций. Для устранения косметических дефектов проводят хирургическое удлинение век, делают инъекции Ботулоксина, субконъюнктивального Триамцинолона для уменьшения ретракции и полного закрытия глаза.
Латеральная тарзорафия (ушивание краев век) при эндокринной офтальмопатии помогает провести коррекцию верхнего и нижнего века, но эффективность этой процедуры меньше, чем ДО. Тенотомия мышц Мюллера позволяет добиться опущения века. Заключительным этапом является блефаропластика и дакриопексия слезных точек.
Прогноз
Эффективность лечения эндокринной офтальмопатии зависит от того, как быстро были назначены медикаменты. Правильная терапия недуга на ранних стадиях позволяет предотвратить прогрессирование и развитие осложнений, можно добиться затяжной ремиссии. Ухудшение состояния при этом отмечается лишь у 5% больных.
Людям, страдающим симптомами эндокринной офтальмопатии, рекомендуется отказаться от вредных привычек, носить темные очки, использовать капли глазные капли для защиты роговицы от пересыхания. Пациенты должны находиться на диспансерном учете, регулярно проходить осмотр у эндокринолога и офтальмолога, принимать тиреостатики или препараты заместительной терапии, назначенные врачом. Один раз в 3 месяца следует сдавать кровь на уровень гормонов щитовидной железы.
Эндокринная офтальмопатия характеризуется поражением ретробульбарных тканей глазных орбит с различной степенью интенсивности. Симптомы патологии чаще всего развиваются при тиреотоксикозе щитовидной железы, вызванном гиперсекрецией тиреоидных гормонов на фоне аутоиммунных процессов. Лечение должно проводиться комплексно, включать прием тиреостатиков, глюкокортикоидов, стероидов, иммунодепрессантов. При выраженной оптической нейропатии, экзофтальме выполняется хирургическая декомпрессия глазных орбит.
эндокринная офтальмопатия, экзофтальм (проптоз), диффузный токсический зоб, болезнь грейвса, аутоиммунный тиреоидит, лечение диффузного токсического зоба, радиойодтерапия
Перед тем как мы поговорим о лечении эндокринной офтальмопатии, давайте еще раз вспомним определение этого заболевания.
Эндокринная офтальмопатия – это аутоиммунное воспалительное заболевание периорбитальных тканей и мягких тканей орбиты, чаще всего связанное с патологией щитовидной железы, с неблагоприятным косметическим исходом, значительно ухудшающее качество жизни и, в ряде случае, представляющее угрозу для зрения. Остановимся на нескольких ключевых словах этого определения. Эндокринная офтальмопатия – это воспалительное заболевание, а, значит, у него имеется несколько фаз. В эндокринной офтальмопатии выделяют активную и неактивную фазу с характерными для каждой из фаз проявлениями.
Эндокринная офтальмопатия чаще всего связана с патологией щитовидной железы, а именно болезнью Грейвса, аутоиммунным тиреоидитом. Поэтому нельзя рассматривать лечение эндокринной офтальмопатии отдельно от консервативных и радикальных методов лечения щитовидной железы.
В начале раздела, посвященного лечению эндокринной офтальмопатии, необходимо осветить современные подходы к лечению щитовидной железы.
Лечение щитовидной железы
По статистике, примерно у 50% пациентов с болезнью Грейвса проявляется эндокринная офтальмопатия с видимыми клиническими проявлениями. Надо помнить, что эндокринная офтальмопатия может развиваться во время, до или после появления болезни Грейвса. Подходы к лечению патологии щитовидной железы в разных странах отличаются. Например, в США стараются, как можно раньше, провести радикальное лечение радиоактивным йодом; в Японии и Европе намного более распространена терапия тиреостатиками.
Стоит отметить, что единых стандартов лечения болезни Грейвса и эндокринной офтальмопатии пока не существует и причин тому несколько:
- До сих пор не изучены все механизмы развития болезни Грейвса и эндокринной офтальмопатии. Несмотря на ведущее значение стимулирующих антител к рецепторам ТТГ в развитии заболевания, этого недостаточно для объяснения всех патологических процессов
- Сложность проведения крупномасштабных клинических исследований с формированием схожих групп пациентов. Одна из проблем — поздняя диагностика, как болезни Грейвса, так и эндокринной офтальмопатии.
На территории России существуют свои стандарты и алгоритмы ведения пациентов с болезнью Грейвса. Подходы наших специалистов схожи с теми, которые используют в своей практике коллеги из Европы.
Давайте коротко остановимся на описании существующих способов лечения болезни Грейвса.
Тиреостатическая терапия
Назначение тиреостатиков (тирозол, мерказолил, пропицил) — наиболее распространенный метод лечения пациентов с болезнью Грейвса на территории России.
Существенный минус лечения тиреостатиками – высокая частота рецидивов тиреотоксикоза после их отмены. По данным различных авторов, тиреостатики эффективны не более чем в 30% случаев, а при высоких цифрах антител к рецепторам ТТГ и наличии эндокринной офтальмопатии эффективность не превышает 20%.
Для того чтобы понять эффективность тиреостатиков, у пациента имеется не более 18-20 месяцев, по истечении которых препараты необходимо отменить. В случае рецидива тиреотоксикоза, единственным верным решением на сегодняшний день будет рекомендация провести радикальное лечение болезни Грейвса.
На фоне лечения тиреостатиками, при наличии сопутствующей эндокринной офтальмопатии, многие пациенты отмечают улучшение течения эндокринной офтальмопатии. По мнению исследователей, этот эффект больше связан с компенсацией тиреотоксикоза, чем с собственно воздействием тиреостатиков на саму эндокринную офтальмопатию.
Не стоит забывать, что эндокринную офтальмопатию стоит отличать от глазных проявлений тиреотоксикоза, при которых наблюдаются следующие симптомы:
- Расширение глазных щелей
- Блеск в глазах
- Редкое мигание
При данном состоянии воспалительных изменений в орбите не происходит, а все симптомы связаны с действием тиреотоксикоза на нервную систему.
Еще раз подчеркнем, что, несмотря на единые механизмы развития болезни Грейвса и эндокринной офтальмопатии, эти заболевания протекают самостоятельно, что говорит о разных подходах в лечении щитовидной железы и собственно эндокринной офтальмопатии.
Радиоактивный йод
Радиойодтерапия относится к радикальным методам лечения болезни Грейвса.
Можно смело утверждать, что данный метод является эффективным и безопасным, несмотря на неприятное для восприятия слово «радиоактивный».
Недаром в США, где оценка эффективности медицинских технологий и алгоритмов лечения основывается на принципах доказательной медицины, а также на подсчете стоимости лечения, ее эффективности и количестве нежелательных явлений, в лечении болезни Грейвса радиойодтерапия используется чаще всего. Однако существуют противоречивые данные о влиянии радиойодтерапии на течение эндокринной офтальмопатии.
Среди эндокринологов распространено мнение, что лечение щитовидной железы с использованием радиоактивного йода приводит к ухудшению течения эндокринной офтальмопатии. Эти утверждения имеют под собой основания, но при этом очень важно правильно расставить акценты.
На очной консультации в нашей клинике мы стараемся донести до пациента следующую важную информацию:
- Радиойодтерапия является эффективным методом радикального лечения болезни Грейвса. По различным данным, на фоне радиойодтерапии возможно прогрессирование эндокринной офтальмопатии
- Пациенты-КУРИЛЬЩИКИ находятся в группе риска прогрессирования эндокринной офтальмопатии на фоне проведения радиойодтерапии
- Для профилактики развития эндокринной офтальмопатии при терапии радиоактивным йодом можно использовать короткие курсы глюкокортикоидов, как в таблетированных формах, так и с использованием пульс-терапии
- Крайне важно своевременно выявить и компенсировать гипотиреоз после проведения лечения радиоактивным йодом
- Радиойодтерапия противопоказана при отсутствии стабилизации эндокринной офтальмопатии, то есть в активной стадии эндокринной офтальмопатии
- Более эффективна при объемах щитовидной железы, не превышающих 50 мл
Появления или прогрессирования эндокринной офтальмопатии удастся избежать, если при разработке плана лечения пациента следовать всем указанным выше пунктам.
Неоспоримые преимущества радиойодтерапии:
- Не является хирургическим методом, т.е. не связан с опытом и квалификацией хирурга (оперативное вмешательство проводится под общим наркозом, существует риск повреждения возвратного гортанного нерва и, что можно отнести к наиболее тяжелым осложнениям, повреждения паращитовидных желез с развитием гипопаратиреоза)
- Хорошо переносится пациентами
- Короткий период госпитализации
- Стойкий и стабильный результат
- Легче проводить более пожилым пациентам с сопутствующими хроническими заболеваниями
К недостаткам радиойодтерапии можно отнести:
- Растянутый во времени эффект от лечения. В некоторых ситуациях стойкий гипотиреоз наступает только через 6 месяцев, что может доставить некоторые неудобства. В большинстве случаев, мы ожидаем развитие гипотиреоза в течение первого месяца
- Потребность в повторном курсе радиойодтерапии в случае отсутствия результата лечения и при рецидиве тиреотоксикоза. Сегодняшние нормативы использования радиоактивного йода не всегда позволяют дать пациенту требуемую дозу.
Важно отметить, что специалисты проекта Endorbit беспристрастно подходят к выбору радикального лечения, и никогда не будут настаивать на одном из методов лечения, а всегда руководствуются исключительно эффективностью и безопасностью метода, с учетом всей клинической картины.
Хирургическое лечение болезни Грейвса
Хирургическое лечение болезни Грейвса, так же, как и радиойодтерапия, относится к радикальным методам лечения.
В России, в связи с отсутствием достаточного количества медицинских учреждений, проводящих радиойодтерапию, именно хирургическое лечение имеет наибольшее распространение. Большинством хирургов сегодня выполняется субтотальная или тотальная резекция щитовидной железы. Техника, при которой частично удаляют доли щитовидной железы с сохранением остаточной ткани, осталась в прошлом.
При выборе идеального пациента для проведения хирургического лечения щитовидной железы имеют значения такие факторы, как возраст пациента, размер щитовидной железы, наличие сопутствующих хронических заболеваний, наличие таких факторов риска, как курение.
На очной консультации в нашей клинике мы стараемся донести до пациента следующую важную информацию:
- Хирургическое лечение не оказывает прямого влияния на течение эндокринной офтальмопатии
- В ряде случаев, хирургическое удаление щитовидной железы позволяет стабилизировать течение эндокринной офтальмопатии
- Выполняется при большом объеме щитовидной железы
- Может выполняться при отсутствии стабилизации эндокринной офтальмопатии, т.е. в активную стадию заболевания
На очной консультации в клинике пациенты очень часто задают вопрос: «Правда ли, что если удалить щитовидную железу хирургическим путем, то глаза встанут на место, исчезнут все косметические и функциональные изменения, связанные с эндокринной офтальмопатией?” Мы отвечаем следующим образом: “Эндокринная офтальмопатия, хоть и связана с патологией щитовидной железы, однако протекает самостоятельно. После удаления щитовидной железы все изменения, вероятнее всего, останутся на прежнем уровне. Мы вполне можем ожидать уменьшения активности заболевания, но о том, что все будет, как прежде, речи не идет.”
Неоспоримые преимущества хирургического лечения щитовидной железы:
- Быстрое достижение результата, а именно развития гипотиреоза. Заместительная терапия гормонами щитовидной железы (Эутирокс, L-тироксин) назначается на следующий день после операции
- Возможность проведения в активной стадии эндокринной офтальмопатии.
По данным некоторых исследователей, при раннем хирургическом удалении щитовидной железы удается стабилизировать течение эндокринной офтальмопатии. Особенно это актуально для тех 3-5% пациентов, у которых развивается тяжелая форма эндокринной офтальмопатии.
К недостаткам хирургического лечения стоит отнести:
- Зависимость от опыта и квалификации хирурга, риски повреждения возвратного гортанного нерва и паращитовидных желез
- Использование общего наркоза, что часто нежелательно для более пожилых пациентов
- Послеоперационный рубец на шее
Важно отметить, что специалисты проекта Endorbit беспристрастно подходят к выбору радикального лечения, и никогда не будут настаивать на одном из методов лечения, а всегда руководствуются исключительно эффективностью и безопасностью метода, с учетом всей клинической картины.
Лечение эндокринной офтальмопатии
Перед прочтением данного материала, пожалуйста, еще раз ознакомьтесь с разделами сайта, посвященным течению и диагностике эндокринной офтальмопатии, где подробно обсуждаются такие понятия, как «активность эндокринной офтальмопатии», а также «тяжесть заболевания».
Когда к нам на консультацию попадает пациент, перед назначением лечения надо ответить на два основных вопроса:
- Имеется ли у пациента активная стадия заболевания или процесс уже перешел в неактивную стадию
- Какая степень тяжести процесса развивается или уже развилась у пациента
Эндокринная офтальмопатия лечится консервативно только в активную стадию заболевания.
В большинстве случаев, легкая форма эндокринной офтальмопатии не требует проведения консервативного лечения, так как развивается очень быстро, иногда в течение одного дня или ночи.
ВНИМАНИЕ: ДИАГНОСТИКОЙ И ЛЕЧЕНИЕМ ЭНДОКРИННОЙ ОФТАЛЬМОПАТИИ ДОЛЖНЫ ЗАНИМАТЬСЯ СПЕЦИАЛИСТЫ. УВАЖАЕМЫЕ ПАЦИЕНТЫ, НЕ ЗАНИМАЙТЕСЬ САМОДИАГНОСТИКОЙ И САМОЛЕЧЕНИЕМ! ВАША ОСНОВНАЯ ЗАДАЧА — ВОВРЕМЯ ОБРАТИТЬСЯ В СПЕЦИАЛИЗИРОВАННЫЙ ЦЕНТР
Какие методы лечения эндокринной офтальмопатии существуют сегодня в арсенале врачей:
- Наблюдение за пациентом, компенсация тиреотоксикоза/гипотиреоза
- Использование селена при легких формах эндокринной офтальмопатии
- Глюкокортикоиды
- Лучевая терапия
- Хирургия (декомпрессия орбиты, операции на глазодвигательных мышцах, блефаропластика)
- Биологическая терапия (использование моноклональных антител для лечения тяжелых форм эндокринной офтальмопатии)
Давайте подробно остановимся на каждом методе лечения.
Наблюдение за пациентом (Компенсация тиреотоксикоза/гипотиреоза)
На сегодняшний день не существует точных маркеров, по которым можно предсказывать появление и развитие эндокринной офтальмопатии. Врачи еще не научились выявлять заболевание на ранней стадии, что ведет к появлению и развитию более тяжелых форм эндокринной офтальмопатии.
К счастью, у значительного количества пациентов развивается легкая форма эндокринной офтальмопатии, при которой мы стараемся не назначать так называемое «тяжелое» лечение. При легких формах заболевания отмечается незначительное ухудшение качества жизни, минимальная отечность периорбитальных тканей, может появиться экзофтальм, не превышающий выстояния глаза более чем на 2 мм от исходной величины.
Не стоит забывать, что эндокринную офтальмопатию стоит отличать от глазных проявлений тиреотоксикоза, при которых наблюдаются следующие симптомы:
- Расширение глазных щелей
- Блеск в глазах
- Редкое мигание
При данном состоянии воспалительных изменений в орбите не происходит, а все симптомы связаны с действием тиреотоксикоза на нервную систему.
К основным методам лечения легких форм эндокринной офтальмопатии, так же как и глазных проявлений тиреотоксикоза, относится компенсация тиреотоксикоза или гипотиреоза.
Соотношение риска и пользы от использования глюкокортикоидов и лучевой терапии при легких формах эндокринной офтальмопатии склоняет врачей в большинстве случаев отказаться от какого-либо лечения, так как ожидаемый эффект — очень низкий, а риск появления нежелательных явлений — высокий.
Использование селена при легких формах эндокринной офтальмопатии
В 2011 году группой европейских исследователей завершено клиническое исследование по оценке эффективности селена при лечении легких форм эндокринной офтальмопатии. В клиническом исследовании пациентам назначалось 100 мкг селена 2 раза в день длительностью 6 месяцев, и его сравнение с другим препаратом и плацебо.
Результаты исследования продемонстрировали:
- Улучшение качества жизни пациентов, получавших селен
- Уменьшение активности эндокринной офтальмопатии в группе пациентов, получавших селен
- При приеме селена не было отмечено никаких нежелательных эффектов
Внимание: Назначение любых лекарственных препаратов должно осуществляться только врачами и при имеющихся показаниях. Проконсультируйтесь у специалиста.
Глюкокортикоиды
В своей практике врачи офтальмологи и эндокринологи используют глюкокортикоиды чаще других препаратов. Глюкокортикоиды давно используются при других аутоиммунных заболеваниях, таких как ревматоидный артрит, рассеянный склероз, ретробульбарный неврит, увеиты, псориаз и многие другие. Напомним, что эндокринная офтальмопатия, так же как и болезнь Грейвса, относятся к аутоиммунным заболеваниям.
Глюкокортикоиды – стероидные гормоны, вырабатываемые корой надпочечников, участвующие во многих метаболических процессах организма. Синтетические глюкокортикоиды, такие как преднизолон, метилпреднизолон, триамцинолон, дексаметазон в качестве лекарственных препаратов обладают выраженным противовоспалительным и иммуносупрессивным действием.
При эндокринной офтальмопатии эффект от использования глюкокортикоидов наступает вследствие:
- Подавления иммунной системы и уменьшения воспаления
- Уменьшения выработки глюкозаминогликанов (уменьшения отека тканей)
- Уменьшения пролиферации фибробластов (замедления образования рубцовой ткани)
В клинической практике существуют несколько методов использования глюкокортикоидов:
- Пара/ретробульбарные инъекции (инъекции под глаза)
- Таблетированные формы глюкокортикоидов
- Пульс-терапия глюкокортикоидами
История использования различных методов введения глюкокортикоидов при эндокринной офтальмопатии насчитывает более 60 лет. Проведено множество клинических исследований по оценке эффективности глюкокортикоидов у пациентов с эндокринной офтальмопатией, по результатам которых специалисты выявили наиболее эффективные и безопасные методы введения глюкокортикоидов.
Стоит отметить, что существуют различия в эффективности и безопасности методов введения глюкокортикоидов.
В большинстве развитых стран в клинической практике стараются не использовать пара/ретробульбарные инъекции. При данной манипуляции глюкокортикоиды вводят в полость орбиты через нижнее веко с помощью иглы.
Несмотря на точечную доставку лекарств, данная методика не лишена существенных недостатков:
- При регулярном введении препаратов в орбиту всегда существует риск образования гематомы, при которой создается дополнительный риск сдавления зрительного нерва
- При множественных инъекциях происходит дополнительная травматизация мягких тканей орбиты, что недопустимо в случае эндокринной офтальмопатии, при которой мягкие ткани и без того воспалены и увеличены в объеме
- Количество вводимого препарата в полость орбиты бывает недостаточным для иммуносупрессии, то есть подавления патологических механизмов в работе иммунной системы
Таблетированные формы глюкокортикоидов широко используются в клинической практике, но частота назначения именно такой формы доставки лекарства постепенно снижается.
Для достижения эффекта от терапии при эндокринной офтальмопатии стартовая доза препарата, по данным многих научных работ, должна быть не менее 60 мг в сутки, т.е.12 таблеток (преднизолона). Максимально допустимая разовая доза преднизолона — 90 мг, т.е. 18 таблеток. Следует принять во внимание, что при назначении лечения таблетированными формами глюкокортикоидов длительность лечения составляет 1,5-3 месяцев. При данном виде введения препарата частота нежелательных явлений выше, чем при внутривенном введении (пульс-терапия). На фоне приема таблетированных форм глюкокортикоидов у пациентов отмечается ухудшение лабораторных показателей функции печени, повышение сахара в крови, нарушение обмена веществ и увеличение массы тела, существует риск усиления течения остеопороза, а также обострения гастрита, язвы желудка и 12-типерстной кишки.
По мере совершенствования протоколов лечения эндокринной офтальмопатии, частота назначения таблетированных форм глюкокортикоидов снижена. В настоящее время таблетированные формы глюкокортикоидов назначаются для пролонгации лечения после проведения пульс-терапии. Стартовую дозу и длительность приема определит врач во время Вашего очного визита в клинику, предварительно оценив эффективность от пульс-терапии.
Пульс-терапия глюкокортикоидами
Внутривенное введение глюкокортикоидов (пульс-терапия) является наиболее распространенным методом терапии для пациентов с активной стадией эндокринной офтальмопатии.
За последние несколько десятилетий проведено большое количество клинических исследований, демонстрирующих эффективность и безопасность данного метода введения глюкокортикоидов.
Суть лечения заключается в одномоментном введении больших доз препарата, которые оказывают иммуносупрессивное, противовоспалительное и противоотечное действие.
Пульс-терапия глюкокортикоидами проводится:
- при сочетании активной стадии заболевания и средней или тяжелой формы эндокринной офтальмопатии
В клинических исследованиях опробованы различные схемы пульс-терапии и сегодня в большинстве случаев пациенты, столкнувшиеся с эндокринной офтальмопатией, проходят лечение в амбулаторном режиме, без госпитализации в стационар.
На очной консультации в клинике врач подберет наиболее подходящую схему пульс-терапии глюкокортикоидами. Частота введения и дозы глюкокортикоидов при проведении пульс-терапии зависят от степени тяжести эндокринной офтальмопатии, возраста пациента, наличия или отсутствия сопутствующих хронических заболеваний организма.
Противопоказания к проведению пульс-терапии глюкокортикоидами:
- Активная стадия гепатита В и С
- Сахарный диабет в стадии декомпенсации
- Язва желудка и 12-типерстной кишки в стадии обострения
- Неконтролируемая артериальная гипертензия — психические расстройства в стадии обострения
- Индивидуальная непереносимость глюкокортикоидов
P.S. В случае имеющихся противопоказаний к использованию глюкокортикоидов, пациенту будет предложено проведение лучевой терапии на область орбит.
За последние 5-10 лет схемы пульс-терапии претерпели изменения. В разделе сайта, посвященного лечению, мы не будем расписывать все возможные схемы лечения, а опишем наиболее часто используемую схему проведения пульс-терапии.
- Введение 500 мг метилпреднизолона внутривенно, очень медленно 1 раз в неделю. Выполняется 6 капельниц с интервалом в 1 неделю
- Введение 250 мг метилпреднизолона внутривенно, очень медленно 1 раз в неделю. Выполняется 6 капельниц с интервалом в 1 неделю
После последней капельницы врач-офтальмолог оценит эффект от терапии и даст свои рекомендации.
Еще раз обращаем Ваше внимание на тот факт, что схемы пульс-терапии могут отличаться, в зависимости от клинической ситуации. Очень важно вовремя обратиться в специализированный центр, где подберут схему лечения с учетом всех особенностей пациента.
Лучевая терапия
На протяжении последних двух десятилетий лучевая терапия зарекомендовала себя, как эффективный метод лечения эндокринной офтальмопатии. Суть метода заключается в облучении тканей с помощью ионизирующего излучения, которое создается различными источниками. В клинической практике существуют разные приборы для проведения лучевой терапии. Вне зависимости от используемого прибора, эффект от лечения наступает в связи со снижением активности лимфоцитов, которые инфильтрируют ткань орбиты при эндокринной офтальмопатии, после чего воспаление и отек тканей (глазодвигательных мышц) уменьшается.
Лечение с использованием лучевой терапии на область орбит необходимо проводить только в активную стадию заболевания. Лучевая терапия является не только эффективным, но и безопасным методом лечения.
Противопоказания к использованию лучевой терапии:
- Возраст моложе 35 лет
- Наличие диабетической ретинопатии (осложнения сахарного диабета на сетчатке глаза)
Надо отметить, что, по сравнению с пульс-терапией глюкокортикоидами, эффект от лучевой терапии наступает несколько позже. На фоне лечения пациенты отмечают улучшение подвижности глаз.
По данным некоторых клинических исследований, использование лучевой терапии одновременно с терапией глюкокортикоидами приводит к более выраженному эффекту от лечения. В своей практике врачи проекта Endorbit рекомендуют совмещать лучевую терапию и пульс-терапию глюкокортикоидами, особенно при тяжелых формах эндокринной офтальмопатии.
Пациент должен знать, что при назначении лучевой терапии на область орбит при эндокринной офтальмопатии длительность лечения составит 15-30 дней, в зависимости от количества сеансов. Стандартная доза лучевой нагрузки составляет 20 Гр, которые пациент получает за 10-15 сеансов.
Хирургическое лечение эндокринной офтальмопатии
Эндокринная офтальмопатия — это заболевание, приводящее к значительным косметическим, анатомическим и функциональным изменениям в орбите.
Отдельно отметим, что подавляющее число пациентов составляют женщины трудоспособного возраста, которые переживают изменения внешности особенно болезненно. В связи с этим, вопрос косметической/эстетической хирургии пациентов с эндокринной офтальмопатией можно отнести к актуальным вопросам, которые решает проект Endorbit.
В подавляющем большинстве случаев, хирургическое лечение эндокринной офтальмопатии проводится в неактивную стадию заболевания, а также при длительной стабилизации уровня гормонов щитовидной железы.
Когда мы разговариваем с пациентами по поводу хирургического лечения эндокринной офтальмопатии, мы часто говорим о психоэмоциональной реабилитации, так как именно хирургическое лечение позволит пациентам вернуть им прежний облик.
Показания к хирургическому лечению эндокринной офтальмопатии:
- Ретракция верхнего века (расширение глазной щели)
- Увеличение грыжевых выпячиваний периорбитальных тканей (мешки над и под глазами)
- Экзофтальм (выстояние глазных яблок вперед)
- Двоение
- Снижение зрения вследствие оптической нейропатии/кератопатии
Хирургическое лечение эндокринной офтальмопатии в срочном порядке проводится только при постановке диагноза: эндокринная офтальмопатия, активная стадия, тяжелой степени, оптическая нейропатия/кератопатия.
В случае отсутствия эффекта от мощного лечения с одномоментным использованием пульс-терапии глюкокортикоидами с лучевой терапией и прогрессирующего снижения зрения, пациенту будет предложено срочное хирургическое вмешательство.
В зависимости от степени тяжести эндокринной офтальмопатии, варианты хирургической помощи, которую мы можем предложить пациенту, отличаются. В ряде случаев может потребоваться несколько операций для достижения хороших эстетических и функциональных результатов.
Операции на веках
Легкие формы эндокринной офтальмопатии, как мы уже описывали в разделе «Течение эндокринной офтальмопатии», составляют 55-60% всех случаев заболевания. При данных формах эндокринной офтальмопатии пациентов беспокоит расширение глазных щелей, незначительное увеличение верхних и нижних век, небольшой экзофтальм.
При эндокринной офтальмопатии средней степени тяжести или тяжелого течения операции на веках проводятся вторым или третьим этапом после декомпрессии орбиты и операции на глазодвигательных мышцах.
Хирургическая команда проекта Endorbit выполняет любые операции на веках при эндокринной офтальмопатии. Это может быть блефаропластика верхних и нижних век или удлинение мышцы, поднимающей верхнее веко (передняя блефаротомия, мюллерэктомия). Данные операции могут быть проведены под местной анестезией, однако для комфорта пациента мы предлагаем короткий общий наркоз, при котором операция протекает быстрее, а, главное, с меньшими осложнениям для пациента.
На очной консультации в клинике мы подскажем Вам, когда лучше всего проводить операцию на веках, обсудим разные варианты хирургических техник, методы реабилитации.
Операции на глазодвигательных мышцах
При развитии эндокринной офтальмопатии средней степени тяжести или тяжелого течения пациенты могут столкнуться с такой проблемой, как диплопия или двоение. Происходит это вследствие развития патологического процесса в глазодвигательных мышцах с появлением в них рубцовых изменений. Нормальная работа увеличенных глазодвигательных мышц с рубцовыми изменениями приводит к расстройству синхронных движений глаза, а также к ограничению подвижности глаз в разные стороны с дальнейшем развитием двойного изображения.
Небольшое двоение и косоглазие можно скорректировать с помощью специальных призматических линз, однако большинству пациентов такие линзы подобрать не представляется возможным.
Операции на глазодвигательных мышцах выполняются под общим наркозом. Как правило, операция проводится на одном глазу, хотя бывают случаи, когда приходится корректировать сложное косоглазие, оперируя оба газа одновременно.
В ряде клинических случаев, перед операциями на глазодвигательных мышцах для устранения косоглазия и диплопии необходимо выполнить декомпрессию орбиты, о которой мы расскажем ниже. При устранении экзофтальма объем движений глазодвигательных мышц может увеличиться, а, значит, характер диплопии может поменяться.
На очной консультации в клинике хирургическая бригада проекта Endorbit определит степень косоглазия, характер поражения глазодвигательных мышц и предложит подходящее время для проведения хирургического лечения.
Декомпрессия орбиты
Декомпрессия орбиты – хирургический метод лечения эндокринной офтальмопатии, при котором давление в орбите снижается за счет удаления костных стенок и жировой клетчатки, а также создания дополнительного пространства для глаза, глазодвигательных мышц, зрительного нерва. Напомним, что орбита представляет собой пространство, ограниченное с 4-х сторон костными стенками. При развитии воспалительного процесса при эндокринной офтальмопатии происходит увеличение объема жировой клетчатки и размеров глазодвигательных мышц, которым становится тесно в замкнутом костными стенками пространстве. Поэтому единственным возможным вариантом остается выстояние глаз вперед, что и приводит к экзофтальму.
Стоит еще раз отметить, что в подавляющем большинстве случаев декомпрессия орбиты проводится в неактивную стадию заболевания. Объем хирургического вмешательства зависит от того, насколько мы хотим уменьшить размер экзофтальма. Удаление одной стенки орбиты приводит к уменьшению экзофтальма на 2-3 мм. Бывают случаи, когда уровень экзофтальма отличается от нормальных величин на 10 – 12 мм. В таких случаях, необходимо убирать 3 стенки орбиты для устранения изменений. Проводя предоперационную подготовку, оценивая старые фотографии пациентов, КТ-снимки орбиты, хирургическая бригада проекта Endorbit определит объем удаления жировой клетчатки и костных стенок орбиты.
Уважаемые пациенты, команда проекта Endorbit способна оказать квалифицированную помощь на любой стадии эндокринной офтальмопатии.
Офтальмопатия эндокринная › Болезни › ДокторПитер.ру
Научные споры породили множество названий этой патологии: офтальмопатия Грейвса, тиреотропный экзофтальм, тиреотоксический экзофтальм, эндокринный экзофтальм, отечный экзофтальм, злокачественный экзофтальм, нейродистрофический экзофтальм, инфильтративная офтальмопатия, экзофтальмическая офтальмопатия, тиреоидная офтальмопатия, эутиреоидная офтальмопатия, дистиреоидная офтальмопатия, эндокринная офтальмопатия
Признаки
Характерными особенностями эндокринной офтальмопатии являются симптомы воспаления тканей глаз. Они становятся болезненными, красными и увлажненными. Оболочки глаза воспалены и отечны. Глазные яблоки выступают из глазниц. Вследствие нарушения движения глазной мышцы глаза не могут нормально двигаться, и зрение может быть расплывчатым или двоящимся.
Больные жалуются на слезотечение, особенно на ветру, светобоязнь, чувство давления в глазах, двоение (особенно при взгляде вверх и вбок), выпячивание глазных яблок. При осмотре отмечается выраженный экзофтальм, чаще двусторонний. При отечной форме заболевания отмечаются выраженные отеки век, конъюнктивы. При преимущественном вовлечении в патологический процесс экстраокулярных мышц на первый план выступают симптомы, обусловленные их поражением: симптомы Мебиуса, Грефе, Дальримпля, Штельвага и др.; ограничение подвижности глазных яблок вплоть до их полной неподвижности.
Эндокринная офтальмопатия имеет три самостоятельные формы, которые могут переходить друг в друга либо быть изолированными.
Тиреотоксический экзофтальм может носить односторонний или двусторонний характер, чаще всего возникает у женщин и характеризуется повышенной раздражительностью, нарушением сна, чувством жара. Пациенты жалуются на дрожание рук, учащенное сердцебиение, увеличение глазной щели и редкое мигание. На фоне лечения щитовидной железы эти симптомы исчезают.
Отечный экзофтальм часто развивается на обоих глаза, но не всегда синхронно. Начало заболевания обозначается частичным опущением верхнего века в утренний период с восстановлением глазной щели к вечеру. Болеют мужчины и женщины с одинаковой частотой. Без лечения отечный экзофтальм приводит к развитию таких осложнений, как язва роговицы, неподвижность глазного яблока и снижение остроты зрения вследствие атрофии зрительного нерва.
Эндокринная миопатия чаще встречается у мужчин, возникает на фоне гипотиреоза, обычно с двух сторон. О начале заболевания свидетельствует симптом двоения в глазах, который обусловлен ограничением подвижности глаза. Постепенно формируется увеличение глазного яблока. Без лечения высок риск развития фиброза структур глаза.
Описание
Эндокринная офтальмопатия (ЭОП) — аутоимунное заболевание тканей и мышц орбиты, приводящее к развитию экзофтальма (выступание глазных яблок) и комплексу глазных симптомов. В основе заболевания лежат аутоиммунные нарушения, приводящие к изменениям экстраокулярных мышц и ретробульбарной клетчатки.
При патологическом процессе поражаются мягкие ткани орбиты на фоне нарушенной функции щитовидной железы. Болезньвызывается реакцией антител и некоторых лейкоцитов с белками глазной мышцы, соединительной тканью и жировой клетчаткой, окружающей глазное яблоко. Это состояние следует отличать от легких глазных симптомов в виде «выпученных» глаз и спазма век, возникающих под действием избытка гормонов щитовидной железы, и встречающихся у пациентов с тиреотоксикозом.
Первые сведения об эндокринном экзофтальме появились в 1776 году, когда Грейвс описал случай заболевания щитовидной железы, сопровождавшийся выпячиванием глаза.
Более детально эндокринную офтальмопатию начали изучать в конце 40-х годов ХХ века. И тогда выяснилось, что страдающие заболеванием щитовидной железы с вовлечением органа зрения, встречаются достаточно часто. В медицинской литературе на протяжении всех этих лет продолжается дискуссия о причине выпячивания глаза, высказываются суждения о том, какие ткани в орбите страдают в первую очередь. Множество синонимов, используемых в литературе до последнего времени, свидетельствует об отсутствии цельной концепции возникновения и развития этого крайне тяжелого заболевания.
Диагностика
При осмотре можно видеть, что глаза выступают из глазниц. Это выступание (экзофтальм) можно измерить специальным прибором – «экзофтальмометром». В норме при экзофтальмометрии глазные яблоки выступают на 15-18 мм, при эндокринной офтальмопатии этот показатель выше на 2 — 8 мм.
На глазном дне обнаруживаются отек сетчатки и дисков зрительных нервов, атрофия зрительных нервов. Отмечаются концентрическое сужение полей зрения, иногда — изъязвления роговицы, ее перфорация, присоединение инфекции. Для диагноза большое значение имеет ультразвуковое исследование, позволяющее определить тяжесть повреждения и выделить группы пораженных глазодвигательных мышц, по необходимости назначается компьютерная или магнитная томография, сцинтиграфия. Назначаются также исследования для выявления патологии функции щитовидной железы.
Лечение
К сожалению, не существует адекватных методов лечения этой болезни, которое проводится совместно офтальмологом и эндокринологом с учетом степени тяжести заболевания и нарушения функции щитовидной железы. Непременным условием успешного лечения является достижение эутиреоидного состояния (отсутствие клинических признаков нарушения функции щитовидной железы). Поскольку тиреотоксикоз оказывает влияние на офтальмопатию, важно лечить тиреотоксикоз быстро и эффективно, стараясь при этом избежать гипотиреоза, который также повреждает глаза. У большинства пациентов состояние глаз несколько улучшается при успешном лечении щитовидной железы.
У некоторых пациентов это заболевание прогрессирует, несмотря на лечение щитовидной железы. В таком случае назначаются сильнодействующие лекарства, такие, как стероидные гормоны или иммуносупрессоры, для предотвращения крайне нежелательного осложнения в виде отека зрительного нерва и слепоты. Если эти меры не окажут воздействия в течение нескольких дней, может потребоваться снизить давление в глазнице, удалив часть ткани путем операции или рентгеновским облучением глаза. Оба способа быстро снижают давление на глазное яблоко и окружающие ткани глазницы и предотвращают развитие необратимого повреждения зрительного нерва или глаукомы.
Симптоматическое лечение направлено на коррекцию симптомов заболевания. В частности, нередко назначаются капли с антибиотиками, глазную мазь, средства для защиты глаз от солнца и пересыхания. По показаниям, врач может рекомендовать лекарства для уменьшения отечности, экзофтальма, для увеличение объема движения глазных яблок, уменьшения неприятных ощущений в глазах, препараты дегидратации, стимуляции нервно-мышечной проводимости, а также улучшающие обменные процессы в глазодвигательных. В некоторых случаях полезна магнитотерапия на область орбит, в тяжелых ситуациях назначается рентгенотерапия на область орбит.
После лечения или когда глазные симптомы проходят самостоятельно, воспаление глаз редко рецидивирует и не требуется продолжать лечение. Однако пациентов, у которых не было ранее заболевания щитовидной железы, необходимо регулярно обследовать в том случае, если оно у них развивается. Пациентов с заболеванием глаз, которых уже лечили ранее от тиреотоксикоза, также необходимо регулярно обследовать, чтобы убедиться в нормальном функционировании щитовидной железы, поскольку рецидив тиреотоксикоза или развитие гипотиреоза, могут вызвать новую вспышку болезни глаз. Терапевтические методики заключаются в стабилизации функций щитовидной железы (достижении эутиреоидного состояния
признаки патологии центральной нервной системы, диагностические мероприятия, лечение
Щитовидная железа увеличивается равномерно или за счет очаговой гиперплазии. Соответственно различают диффузный или узловатый зоб. Микроскопически могут наблюдаться обильное кровенаполнение ЩЗ, перестройка эпителия фолликулов в цилиндрический или полиморфный. Иногда ЩЗ по характеру эпителия и фолликулов мало отличается от нормальной, однако фолликулы кистозно расширены, бедны коллоидом. Отмечается скопление лимфоцитов и образование лимфоидных фолликулов. Заболевание может возникать остро, а может происходить постепенное нарастание симптомов. Основными признаками ДТЗ являются увеличение щитовидной железы, глазные симптомы (см. ниже), сердцебиение.
Заболевание может возникать остро, а может происходить постепенное нарастание симптомов. Основными признаками ДТЗ являются увеличение щитовидной железы, глазные симптомы (см. ниже), сердцебиение.
Кроме того, больные обычно жалуются на повышенную психическую возбудимость, нарушение сна, беспричинное беспокойство. Нередко наблюдается потливость, мышечная слабость, дрожание пальцев рук или всего тела, частый стул, похудание.
При осмотре больных очевидны некоторые особенности в их поведении: суетливость с множеством ненужных движений, быструю, торопливую речь (причем иногда больной, не заканчивая мысль, переходит к обсуждению другого вопроса). Наличие ряда других глазных симптомов (в том числе — офтальмопатии), наряду с особенностями в поведении больного, несомненно заставляет врача предположить наличие гипертиреоза.
При обычном и даже повышенном аппетите у больных, отмечается существенное уменьшение подкожно-жирового слоя, иногда доходящее до резкого истощения. При этом кожа гладкая, теплая и влажная на ощупь. У некоторых больных отмечается избыточное диффузное отложение пигмента в коже, но без пигментации слизистых оболочек.
Иногда наблюдается так же избирательное отложение пигмента в коже век (симптом Елинека).Волосы на голове тонкие, мягкие. При осмотре шеи следует обратить внимание на размеры ЩЗ, степень и симметричность увеличения ее долей. В случае значительного увеличения ЩЖ, дыхание больного становится стридорозным (шипяще-свистящим).
Пальпацией определяется степень увеличения ЩЗ.
Различают пять степеней увеличения щитовидной железы
- I — увеличенная ЩЖ прощупывается слабо;
- II — увеличенная ЩЖ отчетливо видна при глотании;
- III — «толстая шея», вызванная заметным на глаз зобом;
- IV — резко выраженный зоб;
- V — зоб значительных размеров.
Наиболее часто встречается увеличение ЩЗ II и III степени.
К частым симптомам диффузного токсического зоба относятся:
- двустороннее (обычно равномерное) расширение глазной щели, создающее впечатление удивленного взгляда;
- симптом Грефе — появление белой полоски склеры между краем века и краем роговой оболочки при движении глазного яблока книзу;
- симптом Штельвага — редкое мигание;
- симптом Кохера — обнажение участка склеры между нижним краем верхнего века и верхним краем радужной оболочки при фиксации зрения на предмете, который перемещается вверх;
- симптом экзофтальма — пучеглазие. Чаще оно бывает более или менее равномерным, но может быть асимметричным или касаться только одного глазного яблока. При тяжелой форме экзофтальмии возможно возникновение кератитов (язв роговицы) которые могут создать угрозу зрению. Могут наблюдаться также припухлость век, нарушение конвергенции, проявляющееся отхождением глазного яблока в сторону при фиксации зрением медленно приближающегося предмета (симптом Мебиуса). Этот симптом связан с нарушением функции глазодвигательных мышц.
Существует классификация глазных признаков Диффузного токсического зоба, позволяющая оценивать степень соответствующих изменений. Однако эта классификация не пригодна для характеристики стадии заболевания, поскольку каждый класс таких изменений не обязательно переходит в следующий.
Изменения 1-го класса
К изменениям первого класса относятся ретракция верхнего века. Это характерно для активного тиреотоксикоза и обычно исчезает при его устранении.
Данный признак наблюдается при тиреотоксикозе любого генеза, поскольку обусловлен адренергической стимуляцией соответствующих мышц.
Изменения 2-6 — го классов отражают инфильтративный процесс в мышцах и других тканях глазницы и специфичны для болезни Грейвса-Базедова.
Изменения 2-го класса
Ко 2-му классу относятся изменения мягких тканей глаза с периорбитальным отеком, застойными явлениями в конъюнктиве и ее набуханием (хемоз).
Изменения 3-го класса
Изменения 3-го класса включают экзофтальм, который измеряют экзофтальмометром Гертеля, регистрируя расстояние между вершиной роговицы и латеральным краем глазницы. Верхние границы нормы для этого показателя зависят от расы.
Изменения 4-го класса
Вовлечение в процесс наружных глазных мышц глаз относят к 4-му классу изменений, причиной которых обычно является фиброз. Мышцы лишаются способности к расслаблению, что препятствует сокращению мышц-антагонистов.
Чаще всего инфильтративным процессом поражается нижняя прямая мышца, что и определяет вертикальный парез взора, характерный для офтальмопатии Грейвса.
Следующей по частоте поражается медиальная прямая мышца, что нарушает латеральный поворот глаза.
Изменения 5-го класса
Для 5-го класса изменений характерно поражение роговицы (кератит), развивающееся из-за неполного смыкания век.
Изменения 6-го класса
Потеря зрения формирует 6-й класс. Поражение зрительного нерва обусловлено, вероятно, его ишемией вследствие сдавления увеличенными наружными мышцами глаза. Как уже отмечалось, причиной тиреоидной офтальмопатии является лимфоцитарная инфильтрация и отек соединительной и мышечной тканей глаза.
Поскольку глазница имеет костные стенки, набухание наружных глазных мышц приводит к выпячиванию глазного яблока, а нарушение движений этих мышц обусловливает диплопию. В увеличении размеров мышц глаз можно убедиться при КТ или МРТ глазниц.Тахикардия — один из наиболее частых симптомов заболевания.
Частота пульса колеблется в пределах 90-120, а в тяжелых случаях, — до 150 в минуту. Систолический и минутный объем, масса циркулирующей крови и скорость кровотока увеличиваются, систолическое давление повышается, диастолическое понижается, пульсовое увеличивается.
При аускультации (прослушивании) сердца выслушивается хлопающий I тон и систолический шум у верхушки и над легочной артерией, — как следствие увеличения скорости кровотока и ослабления тонуса папиллярных мышц.
Одним из наиболее частых и серьезных осложнений является мерцательная аритмия (тахисистолическая форма), вызванная токсическим влиянием тиреоидных гормонов на миокард. Может возникать недостаточность кровообращения.
При электрокардиографическом исследовании определяется некоторое повышение амплитуды всех зубцов, особенно зубца Т, синусовая тахикардия. Кроме того, могут выявляться экстрасистолия, мерцательная аритмия.
При рентгенологическом исследовании часто обнаруживается некоторое увеличение левого желудочка сердца.
Наблюдается повышение аппетита. Вследствие повышения моторной функции кишечника часто возникают поносы. Нарушения со стороны печени могут носить различный характер: от различных отклонений, выявляемых функциональными пробами до развития цирроза.
Клиническими симптомами нарушения высшей нервной деятельности являются постоянная возбудимость, повышенная реактивность, своеобразная (см. выше) суетливость, общее двигательное беспокойство, мелкое дрожание пальцев вытянутых рук (симптом Мари).
При выраженной клинической картине заболевания наиболее резко проявляется гипофункция половых желез (аменорея) и коры надпочечников (гипокортицизм). Иногда может присоединиться сахарный диабет.
При исследовании состава крови в периферической крови могут быть обнаружены гипохромная анемия, лейкопения, лимфоцитоз. При биохимическом исследовании крови выявляется наклонность к гипохолестеринемии и гипергликемии.
Основной обмен повышен до +50%, иногда до +100%.
При пробах с I131 характерны ускоренное и повышенное поглощение его щитовидной железой, увеличение количества йода, связанного с белками крови, а также уменьшение выделения йода с мочой. Температура тела обычно повышена до субфебрильной.
Тиреоидная дермопатия означает утолщение кожи, особенно в нижней части голеней, из-за накопления гликозаминогликанов. Этот признак имеет место всего у 2-3% больных с Диффузного токсического зоба. Обычно он сочетается с офтальмопатией и очень высоким титром ТСА в сыворотке.
Кожа настолько утолщается, что ее невозможно собрать в складку. Иногда дермопатия захватывает всю нижнюю конечность и распространяется на стопу.
Костные изменения (остеопатия, или тиреоидная акропатия) с поднадкостничным формированием и набуханием костной ткани особенно часто наблюдаются в запястьях и имеют вид булавовидных расширений пальцевых фаланг. Это также встречается относительно редко. Более часто при Диффузном токсическом зобе находят отслоение ногтей (онихолиз), подобное тому, что наблюдается при их быстром росте.
У молодых людей к наиболее частым жалобам, при которых в дальнейшем с большой вероятностью может быть поставлен диагноз Диффузный токсический зоб, относятся нарушения сердцебиения, раздражительность, быстрая утомляемость, гиперкинезы, понос, чрезмерная потливость и непереносимость тепла. Больные предпочитают находиться на холоде.
Часто отмечаются потеря веса при сохраненном аппетите, увеличение щитовидной железы, характерные глазные симптомы и легкая тахикардия. Слабость и уменьшение мышечной массы могут достигать такой степени, что больной не в состоянии подняться со стула без посторонней помощи.У детей наблюдается быстрый рост с ускоренным созреванием костей.
Источник: https://RadioiodTerapia.ru/diagnoses/tireotoksikoz/simptomy_i_priznaki.html
Как облегчить глазные симптомы при тиреотоксикозе
 Нарушения работы щитовидной железы, выраженные в гиперфункциях, которые приводят к повышенному содержанию гормонов, принято считать тиреотоксикозом. Патология развивается на фоне заболеваний эндокринной системы, в частности, диффузного токсического зоба. Синдром имеет ряд характерных признаков и в отдельную категорию выделяют глазные симптомы тиреотоксикоза. Они заметны не только визуально, но и причиняют больному существенный дискомфорт.
Нарушения работы щитовидной железы, выраженные в гиперфункциях, которые приводят к повышенному содержанию гормонов, принято считать тиреотоксикозом. Патология развивается на фоне заболеваний эндокринной системы, в частности, диффузного токсического зоба. Синдром имеет ряд характерных признаков и в отдельную категорию выделяют глазные симптомы тиреотоксикоза. Они заметны не только визуально, но и причиняют больному существенный дискомфорт.
Причины развития глазных симптомов тиреотоксикоза
Существуют противоречивые мнения относительно взаимосвязи повышенной концентрации гормонов и наступления офтальмологических нарушений.
Предполагается, что гиперфункция щитовидной железы оказывает влияние на нервную, вегетативную систему и некоторые другие. В результате некорректно проходят метаболические, обменные процессы, наблюдаться изменения, которые и могут считаться причинами глазных симптомов.
В частности, наблюдаются следующие явления:
- Повышение мышечного тонуса в области глаз.
- Разрастание жировых, соединительных тканей, что нарушает функциональность нормальных тканей.
- Воспаление зрительного нерва.
- Повышение глазного давления.
- Нарушения кровеносной циркуляции.
- Формирования отечности, застойных участков.
Считается, что именно эти явления приводят к характерным симптомам тиреотоксикоза со стороны зрительной системы. Кроме этого есть предположение, что гормональные сбои ведут к нарушениям лимфооттока, качество которого также может спровоцировать нарушения подобного характера.
Как проявляются гласные симптомы
Расстройства офтальмологического типа при тиреотоксикозе объедены в отдельную симптоматику, которая складывается из совокупности разных синдромов и проявлений. В группу признаков, характерных при тиреотоксикозе, в частности, при диффузном токсическом зобе, входят следующие явления:
- Редкое моргание. Если в среднем здоровый человек моргает 15-20 раз в минуту, то при тиреотоксикозе это количество сокращается до 5-7 раз. (симптом Штельвага).
- Расширенные глаза. Со стороны кажется, что у человека сильное удивление, хотя этот признак не связан с эмоциональным состоянием (симптом Дальримпля).
- Отечность, припухлость века. (симптом Экрота).
- Медленное движение верхнего века или его запаздывание (симптом Грефе).
- Сложности при рассмотрении предмета, глазные яблоки двигаются не синхронно, нет возможности фиксировать взгляд (симптом Мебиуса).
- Смещение века относительно нормального положения. Это может быть любое направление. В зависимости от развития заболевания может наблюдаться незначительное смещение или приводящее к оголению склер (симптом Кохера).
- При попытке слежения за предметом начинает заметно дергаться веко, иногда непроизвольно останавливаться (симптом Уайлдера).
- При смехе глаза остаются безучастными, человек их не прищуривает, их форма практически не меняется (симптом Брама).
- Недостаточное отхождение слезы, что дополнительно провоцирует инфекционные и другие воспалительные заболевания.
Вышеперечисленная симптоматика проявляется довольно часто. К ней добавляется значительное ухудшение зрения, резь, ощущение песка в глазах, раздвоение.
Всего насчитывается более 30 наименований симптомов, которые характеризуют то или иное офтальмологическое нарушение, патологический процесс.
Стадии проявления глазных симптомов
ГС ДТЗ в основном выражается в экзофтальме или в специфическом выпячивании глазных яблок. Существует определенная схема оценки состояния глаз, по которой специалисты делают выводы о степени тяжести уже произошедших изменений. Именно для экзофтальма характерна следующая классификация:
- 1 степень. Считается начальной стадией, двигательная активность глаз еще не нарушена, смещение вперед или протрузия составляет в пределах 16 мм.
- 2 степень. Кроме умеренной дисфункции глазодвигательных мышц, начинают развиваться нарушения конъюнктивы, формируется легкая отечность. Экзофтальм до 18 мм.
- 3 степень. Состояние характеризуется отсутствием возможности полностью сомкнуть веки, развиваются воспалительные процессы, язвы на роговице. Подвижность глазного яблока значительно ухудшается. Протрузия до 23 мм.
- 4 степень. На этой стадии не только сохранить зрение практически невозможно, но и сам глаз. Смещение яблока превышает 24 мм, усугубляются воспалительные процессы, эрозии, атрофируются зрительные нервы и другие.
Другие симптомы тиреотоксикоза
Одновременно с глазными симптомами диффузного токсического зоба развиваются признаки заболевания, отражающиеся и на других функциях организма.
Из основных выделяют:
- Стремительное снижение веса.
- Проблемы с пищеварением, учащенный стул.
- Дрожь в руках.
- Эмоциональные беспричинные перепады, нервозность.
- Чрезмерная потливость.
- Нарушение памяти, неусидчивость.
- Выпадение волос.
Заболевания эндокринной системы хорошо диагностируются, главное, сделать это своевременно, пока симптоматика не привела к необратимым последствиям, в том числе со стороны зрения.
Лечение
Глазные симптомы тиреотоксикоза лечатся в совокупности с провоцирующим заболеванием. Это может быть консервативная терапия, предполагающая курс приема специальных препаратов, хирургическое вмешательство или использование радиоактивного йода, что также практикуется при гиперреактивности щитовидной железы.
При ранних стадиях заболевания, пока зоб не достиг внушительных размеров, относительно зрительной системы еще не произошли серьезные изменения, например, диагностирована только 1 степень экзофтальма, другие симптомы еще не выраженные, то лечение может быть только медикаментозным.
Назначаются блокаторы интенсивной выработки гормонов, препараты антитиреоидного действия и другие средства на усмотрение врача.
Если положительная динамика не наблюдается, контролировать работу эндокринной системы не получается или изначально пациент обратился на запущенной стадии заболевания, принимается решение о хирургическом вмешательстве. Операции может предшествовать специальная подготовительная терапия.
Лечение и поддержание состояния глаз
Одновременно с лечением основной патологии проводиться поддерживающая терапия относительно снижения офтальмологической симптоматики. Какой она будет, зависит от совокупности выраженных синдромов. Терапия может включать следующие действия:
- Устранение острого воспаления.
- Антибактериальная терапия, направленная на ограничение развития инфекционных очагов.
- Лечения язвенных образований на роговицы.
- Назначение физиотерапии, например, рентгенотерапии.
В зависимости от степени поражения тканей, видов развития патологических процессов принимается решение о методе лечения глазных симптомов тиреотоксикоза.
При начальных стадиях есть вероятность, что состояние зрительной системы нормализуется или перейдет в стадию длительной ремиссии.
Для этого важно контролировать функции эндокринной системы и в целом не допускать серьезного гормонального дисбаланса. Также полезно будет проводить профилактику глазных заболеваний.
Если заболевание щитовидной железы развивалось продолжительное время, осложнения на глаза могут принимать необратимый характер. Могут формироваться очаги жировой или соединительной ткани, атрофироваться нервы, меняться структура мышечных волокон.
При осложненной офтальмопатии в качестве лечения назначается декомпрессия орбит, предполагающая удаления части стенок глазниц, что позволяет вернуть положение глазного яблока. По показаниям могут быть проведены хирургические манипуляции и другого направления.
Чтобы предупредить необратимые последствия как со стороны зрительной системы, так и в целом здоровья всего организма, следует своевременно проходить диагностику эндокринной системы. На начальных стадиях многих гормональных заболеваний есть возможность справиться с проблемой консервативным путем, обнаружить патологический процесс на начальной стадии.
Источник: https://gormons.ru/zhelezy/shhitovidnaya-zheleza/kak-oblegchit-glaznye-simptomy-pri-tireotoksikoze/
Глазные симптомы диффузного токсичекого зоба (тиреотоксикоза). Причины, патогенез и лечение глазных симптомов тиреотоксикоза
ГЛАЗНЫЕ СИМПТОМЫ ДИФФУЗНОГО ТОКСИЧЕСКОГО ЗОБА возникают в результате сложных нейрогормональных нарушений, механизм которых до конца не.раскрыт. Они, как правило, проявляются при диффузном токсическом зобе.
Глазные симптомы диффузного токсичекого зоба (ГСДТ3) в основном состоят из экзофтальма и связаны с нарушением содружественных движений глазных яблок (симптом Мебиуса) и мышц лица, обусловленных миастенией мышц лица и глазодвигательных мышц, поражением ядер глазодвигательных нервов.
- Из многочисленных ГС ДТ3 ведущее место занимает Экзофтальм (Э).
Существует ряд гипотез, объясняющих причины его развития, но ни одна из них не в состоянии раскрыть весь механизм этого процесса. Экспериментально установлено, что экстракты передней доли гипофиза, в частности ТТГ, введенные животному, помимо гипертиреоза вызывают экзофтальм.
Однако клинические наблюдения показывают, что при диффузно-токсическом зобе, когда почти во всех случаях имеет место гиперсекреция ТТГ, экзофтальм наблюдается у немногих. Известно, что при гипотиреозе секреция ТТГ значительно повышается, однако при этом экзофтальм не развивается.
Исследования последних лет показали, что фактором, вызывающим экзофтальм, не является сам ТТГ, а находящееся с ним вещество, названное «экзофтальмическим фактором». Предполагается, что этот фактор не у всех больных тиреотоксикозом продуцируется в одинаковой мере.
На практике нередко наблюдается односторонний экзофтальм. Этот факт свидетельствует о том, что пучеглазие не полностью предопределяется экзофтальмическим фактором.
По всей вероятности, в этом определенную роль играет вегетативная нервная система, в частности симпатическая, что подтверждено экспериментально: при раздражении шейных симпатических нервов у животных возникает экзофтальм.
Непосредственной причиной экзофтальм является повышение тонуса экстензоров глазодвигательных мышц, увеличение объема ретробульбарной ткани, в частности, кислых мукополисахаридов (повышающих гидрофильность тканей), жира и соединительной ткани. Это приводит к резкому повышению интраорбитального давления, к застою в веках и их отечности.
Существует и ряд других теорий.
Например, согласно аутоиммунной теории, тиреоглобулин может стать антигеном и, вступая в контакт с тиреоидином вместе с Б-лимфоцитами, фиксируется на клеточных мембранах экстракулярных мышц, вызывая их повреждение с последующим развитием отека ретробульбарных тканей.
Экзофтальм объясняют и нарушением лимфооттока в щитовидной железе, которому следует лимфостаз и отек экстраокулярных и ретрабульбарных тканей.
Наряду с отечностью ретрабульбарной и интрабульбарной ткани нарушается тонус глазодвигательных нервов и мышц, что приводит к нарушению содружественных движений глазных яблок.
Нередко наблюдается у лиц, не страдающих тиреотоксикозом.
Имеются данные, что при так называемом эутиреоидном экзофтальме содержание тиреоидных гормонов в крови, в частности Т3, повышено, однако без тахикардии и похудания.
Предполагается, что при этом экзофтальм обусловлен гипертиреозом, однако чувствительность периферических рецепторов к ним бывает пониженной, а рецепторов глазных мышц, наоборот,—повышенной.
Эутиреоидный экзофтальм часто носит семейный характер, и нередко у отдельных членов семьи мо
Симптом тиреотоксикоза Грефе и Кохера
Общая информация
У больного тиреотоксикозом в кровь поступает большее количество гормонов щитовидной железы, чем требуется для нормального функционирования организма. В результате эффекты, которые гормоны вызывают в нормальном состоянии, значительно усиливаются, например, значительно увеличивается скорость метаболизма.
При течении болезни, сколько бы больные ни переедали, в результате остается только похудеть.Также страдающие недугом отмечают понос и непрекращающуюся жажду. Также нарушается терморегуляция организма, наблюдаются изменения в ЦНС и сердечно-сосудистой системе.
Это также приводит к увеличению потребности в кислороде, в результате чего тело пациента производит больше тепла, чем необходимо.
В результате появляются такие признаки, как тремор рук, беспокойство, сильное потоотделение и многие другие. Также есть проблемы, связанные с глазами.
Наиболее частые глазные симптомы
Чаще всего глазные симптомы тиреотоксикоза связаны с нарушениями лицевых мышц и движений глаз.Наиболее выраженное выпячивание глазного яблока или экзофтальм. В большинстве случаев есть только односторонний выступ.
Причина кроется в вегетативной системе и повышении тонуса мускулов, двигающих глазами, а также увеличении количества жира и прилегающих тканей. В результате образовались столетия застоя, нарастающего давления и отеков. Если вы заметили вышеперечисленные симптомы, обязательно обратитесь к эндокринологу.
Однако одними лишь глазными симптомами не ограничиваются.Из прочих следующие:
- Симптом Спасение: больной моргает очень редко.
- симптом Dalrymple: глазная щель широко расширена, больной кажется постоянно удивленным;
- симптом Грефе: когда движение глаза кнаружи от века задерживается, что связано с повышенным тонусом мышц, ответственных за это движение. При ближайшем рассмотрении можно увидеть полоски склеры;
- симптом Мебиуса: нарушена конвергенция глазных яблок, больной не может фиксировать взгляд на близких предметах, это связано с высоким тонусом косых мышц, который выше прямого;
- симптом Кохера: веко движется вверх или вниз в направлении одного конца орбиты, во время которого можно увидеть обнаженную склеру.Этот симптом, в зависимости от степени тяжести, может возникать совершенно незаметно или обнажая роговицу;
- Эллиника Симптом: кожа век темнеет, переворачивается;
- симптом коричневый: при смехе глаза не сужаются;
- Симптом Акраты: заметная припухлость верхнего века;
- симптом Уайлдера: при движении подергивание глазного яблока делает заметную остановку;
- пациентов с экзофтальмией могут быть проблемы со слезоточивостью. В процессе из-за невозможности закрыть глаз начинается воспаление роговицы.
У
При тяжелой или даже средней степени поражения глаз больной начинает двоиться в глазах, и острота зрения быстро падает. При этом проявляются эти симптомы не всегда, даже у самых тяжелых пациентов они могут не проявляться, поэтому рассматривать заболевание только на их основе невозможно.
Особенности экзофтальма
Возможно, ни один из других симптомов тиреотоксикоза не встречается так часто, как экзофтальм. Точная причина его развития в настоящее время неизвестна, у исследователей есть несколько гипотез.
Возможные причины глазных симптомов
На основании экспериментов на животных установили, что экстракты передней доли гипофиза, введенные субъекту, вызывают не только гипертиреоз, но и экзофтальм.
К сожалению, в клинических наблюдениях не допускается точное совпадение набора: при диффузном токсическом зобе гиперсекреция ТТГ имеет место всегда, а экзофтальм — только в отдельных случаях. Последние исследования позволяют подозревать, что причина кроется в некоем «экзотермическом факторе», веществе, связанном с ТТГ, но пока науке неизвестно.
В некоторых случаях экзофтальм бывает односторонним. Это одно из доказательств того, что экзофтальм полностью не определяется экзотермическими факторами.
Ученые считают, что подавляющую роль в этом случае играет вегетативная нервная система, что было подтверждено и экспериментально.
Например, у животных исследователи обнаружили, что при раздражении шейных симпатических нервов у животных возникает экзофтальм.В этом случае непосредственной причиной заболевания становится:
- повышение тонуса глазных мышц;
- увеличение объема ретробульбарной ткани;
- соединительная ткань и жир;
- давление резко повышается, в веках наблюдается застой и отек.
Аутоиммунная теория утверждает, что причина кроется в тиреоглобулине, который превращается в антиген. Сторонники теории предполагают, что причиной является нарушение оттока лимфы в щитовидной железе.Точная причина пока не установлена.
Развитие и осложнения глазного синдрома Гефина
Нередко эутиреоидный экзофтальм передается по наследству. В результате у многих родственников также развивается тиреотоксикоз. Характерно, что заболевание в этом случае не обязательно сопровождается другими симптомами, особенно похуданием. Даже наоборот — в единичных случаях произошла прибавка в весе.
Специалисты считают, что причина этого кроется в одновременном поражении также и диэнцефальных структур.
Гистологическое исследование показывает инфильтрацию плазматическими клетками и макрофагами, а также отек. Со временем в мышечных волокнах появляется припухлость. Здесь наблюдается потеря полосатости и гомогенизации в сочетании с увеличением размера до десяти раз.
Степень развития и скорость заболевания могут сильно различаться. В редких случаях развитие происходит быстро и индивидуально — может занять несколько лет. Другие симптомы могут включать
- боль за глазами.
- повышенное слезотечение;
- ощущение, будто глаза пески и тому подобное.
Первые припухлости верхнего века. Отек нижнего отдела возникает только в тяжелой степени, затем изменения сказываются и на надревании виски.
Среди симптомов гиперемии слизистой оболочки следует также выделить увеличение отека, которое приводит к химото и вывороту нижнего века. Со временем и с развитием гипертиреоза слизистая оболочка постепенно сохнет, на ней появляются язвы.Частота экзофтальма при тиреотоксикозе может достигать значений от 10 до 40%.
Лечение глазных симптомов тиреотоксикоза
Профилактика и лечение симптома тиреотоксикоза Грефе, а также других глазных симптомов, наиболее часто патогенных.
Профилактика — это хирургическое лечение гипертиреоза. Есть ряд важных нюансов:
- При появлении признаков экзофтальма большие дозы препаратов на основе имидазола с самого начала применения запрещены.В противном случае существует риск появления экзотермического фактора и увеличения секреции ТТГ;
- достиг эутиреоидного состояния, врачи назначают тиреоидные гормоны. Для этого необходимо внимательно следить за частотой пульса, которая не должна пересекать физиологические границы до 100 ударов;
- в процессе развития экзофтальма при накоплении мукополисахаридов в ретробульбарном пространстве, часто с применением гамма-терапии и кортикостероидов.
После того, как
Регресс проптоза при тиреотоксикозе может никогда не наступить.Чаще всего это связано с запущенным заболеванием. В ретроорбитальном пространстве успейте накопить слишком много соединительной ткани и жира. В этом случае консервативное лечение не будет таким мощным и будет только операция, при которой будет произведена декомпрессия орбиты.
Нет похожих записей.
.
Medinfo: Тиреотоксикоз
Тиреотоксикоз (гипертиреоз, болезнь Грейвса) — это состояние, при котором щитовидная железа
вырабатывает избыток гормона щитовидной железы (тироксин), который оказывает воздействие на весь организм.
Симптомы
Щитовидная железа, расположенная в передней части шеи, контролирует скорость, с которой тело
клетки работают (скорость обмена веществ). При тиреотоксикозе скорость метаболизма увеличивается, и
это приводит к появлению большинства симптомов:
- снижение веса несмотря на повышенный аппетит
- учащенное сердцебиение
- мелкий тремор
- Повышенная нервозность и эмоциональная нестабильность
- Непереносимость жары и повышенное потоотделение
- глядя, выпученные глаза
- Увеличение щитовидной железы в передней части шеи на уровне голосового аппарата
Причины
Чаще всего кажется, что организм развивает иммунную реакцию против самого себя, в
в этом случае части клеток щитовидной железы, которые обычно действуют как рецепторы щитовидной железы
Стимулирующий гормон (ТТГ) — гормон, который вырабатывается железой, расположенной под мозгом.
(гипофиз).
Этот гормон обычно стимулирует выработку тироксина в щитовидной железе, поэтому антитела связываются с
эти рецепторы вызывают выработку гормона щитовидной железы, и поскольку он прикрепляется к этим рецепторам
лучше, чем ТТГ, вырабатывается больше тироксина, чем обычно.
Диагностика
При наличии таких симптомов, как некоторые или все из вышеперечисленных, ваш врач, скорее всего,
назначить анализ крови для проверки количества гормона щитовидной железы (тироксина) и другие анализы,
изучение других гормонов, которые контролируют щитовидную железу или вырабатываются ею.Эти тесты
все вместе известные как тесты функции щитовидной железы.
При тиреотоксикозе повышен уровень гормона щитовидной железы, а гормон (тироидный
стимулирующий гормон, ТТГ), который вырабатывается железой, свисающей с нижней части мозга
(гипофиз), управляющий щитовидной железой, почти не обнаруживается.
Особенно, если щитовидная железа увеличена и имеет шишки в ней,
УЗИ
сканирование или сканирование, которое включает инъекцию радиоактивного технеция ( 99 Tc, который
имеет тенденцию концентрироваться в щитовидной железе), может быть проведено радиоизотопное сканирование.
Лечение
Ваш врач, скорее всего, пропишет вам лекарство, известное как препарат тиомочевины (карбимазол,
метимазол или пропилтиоурацил), которые уменьшают выработку гормона щитовидной железой.
Начинается с довольно высокой дозы, а после анализа крови доза постепенно снижается.
возвращается в норму. Обычно большинство людей перестают принимать таблетки через год или два, но
иногда прием таблеток необходимо продолжить или возобновить.
Иногда ваш врач может прописать другой тип лекарства, бета-блокатор, чтобы преодолеть
некоторые из наихудших симптомов чрезмерной активности щитовидной железы в ожидании конкретных
лечение щитовидной железы, чтобы подействовать.
Иногда, в определенных случаях рекомендуется хирургическая процедура для удаления части
щитовидная железа. Это известно как частичная тиреоидэктомия. Удаление части гиперактивной железы
приводит к снижению количества вырабатываемого гормона.
Другой способ лечения, который иногда используется, — это инъекции радиоактивного йода.
(131 I, более долговечный изотоп, чем используется для сканирования), который сосредоточен в
щитовидной железы и приводит к повреждению и разрушению некоторых клеток щитовидной железы.
Заболевание щитовидной железы и глаз
Последствия тиреотоксикоза для глаз обычно минимальны, но при более тяжелых последствиях
к чрезмерному выпучиванию глаз и слабости глазных мышц. В крайних случаях это может привести к
зрение под угрозой, и требуется лечение специалиста.
Для большинства людей с тиреотоксикозом все, что требуется, — это лечение, чтобы уменьшить чрезмерное
уровни гормона щитовидной железы.
Продолжение
После острого периода этого состояния, когда у вас могут быть частые анализы крови, это
Важно регулярно сдавать анализ крови в соответствии с рекомендациями врача.
Это необходимо для того, чтобы не допустить повторного развития чрезмерной активности щитовидной железы, а также потому, что
у многих людей с тиреотоксикозом позже развивается
недостаточная активность щитовидной железы
(гипотиреоз).
Дополнительная информация
Книги
- Заболевание щитовидной железы: факты, Р. И. С. Бейлисс, В. М. Дж. Танбридж (Oxford University Press)
- Эта книга, адресованная пациентам с заболеваниями щитовидной железы и их родственникам, предлагает авторитетный отчет о симптомах, причинах и методах лечения различных заболеваний железы.
- Понимание заболеваний щитовидной железы (Книги семейных врачей BMA), доктор Энтони Тофт
- Справочный источник по заболеваниям щитовидной железы, содержащий истории болезни, ключевые моменты, вопросы, ответы и практические советы по преодолению проблем.
.
Диагностика тиреотоксикоза | Ключ онкогемы
Клинический диагноз
Симптомы и признаки явного тиреотоксикоза часто дают практически патогномоничную клиническую картину. Диагностические индексы, основанные на этих симптомах и признаках, точно идентифицируют большинство пациентов с явным тиреотоксикозом (2), но они не применялись проспективно в группах первичной медико-санитарной помощи и плохо коррелируют с биохимической тяжестью (3). Между пациентами наблюдаются значительные различия в клинических характеристиках и их тяжести.Например, хотя потеря веса, несмотря на хороший аппетит, является классическим проявлением тиреотоксикоза, некоторые пациенты набирают вес, а другие страдают анорексией (4). Кроме того, у пожилых пациентов может быть мало или совсем не быть обычных симптомов и признаков тиреотоксикоза (4), синдрома, называемого апатическим тиреотоксикозом (5), и вместо этого проявляться потеря веса или сердечно-сосудистые проявления. Некоторые другие синдромы, такие как фибрилляция предсердий и систолическая гипертензия; гиперкальциемия, нефролитиаз и остеопороз; новые или обострившиеся головные боли; стойкая тошнота и рвота; гипердефекация; или мышечная слабость также должны указывать на тиреотоксикоз.Тяжелый тиреотоксикоз может имитировать фебрильные заболевания, сердечную недостаточность, вызванную первичным сердечным заболеванием, или токсический делирий. Таким образом, клинические проявления тиреотоксикоза могут значительно различаться, и, конечно, диагноз необходимо заподозрить клинически, прежде чем его можно будет установить или исключить с помощью биохимических исследований.
У большинства пациентов с тиреотоксичностью причиной является болезнь Грейвса, которая может иметь собственные уникальные клинические проявления, включая крапивницу, зуд или увеличение тимуса или селезенки.Гипертиреоидная болезнь Грейвса часто сопровождается офтальмопатией; у редких пациентов есть локализованная микседема или акропахия щитовидной железы (см. разделы, посвященные офтальмопатии и локализованной микседеме и акропахии щитовидной железы, в главах 18B и 18C). Наличие экзофтальма, симметричного или несимметричного, или других экстратироидных признаков болезни Грейвса должно побудить к лабораторному обследованию на тиреотоксикоз. Кроме того, определенные группы имеют повышенный риск развития болезни Грейвса, включая женщин третьего-шестого десятилетий жизни, пациентов с семейным анамнезом аутоиммунного заболевания щитовидной железы и пациентов с некоторыми другими расстройствами с аутоиммунным патогенезом (например,g., злокачественная анемия, аутоиммунный сахарный диабет и миастения гравис). Пациенты, которые курят сигареты (6), получают иммуномодулирующие агенты интерферон-α и интерлейкин-2 (7), или имеют в анамнезе ранее подвергавшиеся высокодозному облучению шейки матки (8) или лечение радиойодом узлового зоба (9), также увеличиваются. риск развития болезни Грейвса.
Клинические признаки также позволяют идентифицировать пациентов с менее распространенными формами тиреотоксикоза. Пациенты с тиреотоксикозом, вызванным подострым тиреоидитом (де Кервен), обычно имеют боль и болезненность в щитовидной железе, а также жалобы на конституциональное состояние, включая жар, ночную потливость и недомогание.Пациенты с токсическим узловым зобом обычно старше, и их тиреотоксикоз мог быть спровоцирован недавним воздействием йодсодержащих рентгенографических контрастных агентов или пищевых добавок. Обнаружение узелка щитовидной железы или многоузлового зоба требует скрининга на явный или субклинический тиреотоксикоз. Йодсодержащий антиаритмический агент амиодарон также может спровоцировать либо йод-индуцированный гипертиреоз (даже у пациентов без узлов щитовидной железы), либо безболезненную форму тиреоидита, вызывающую преходящий тиреотоксикоз.Тихий (безболезненный или послеродовой) тиреоидит чаще всего поражает женщин через 2–10 месяцев после родов (см. Главу 56) или после аборта или выкидыша. Реже это может произойти у небеременных женщин или у мужчин. Мнимый тиреотоксикоз чаще всего возникает у медицинских работников или лиц, имеющих доступ к препаратам гормонов щитовидной железы, например, у тех, кто имеет член семьи или домашнее животное, принимающее гормон щитовидной железы, или при приеме пищевых добавок, содержащих гормоны щитовидной железы.
Подсказки рутинных лабораторных исследований
Определенные отклонения, обнаруженные в ходе рутинного биохимического анализа крови, могут указывать на наличие тиреотоксикоза.К ним относятся гиперкальциемия, повышенная концентрация щелочной фосфатазы в сыворотке и концентрация холестерина в сыворотке, которая либо ниже, либо ниже, чем было определено ранее. Концентрации некоторых менее часто измеряемых веществ, включая ферритин, ангиотензинпревращающий фермент и глобулин, связывающий половые гормоны, также могут быть увеличены при тиреотоксикозе. Следует учитывать наличие тиреотоксикоза при обнаружении предсердных тахиаритмий с помощью электрокардиографии.
Таблица 31.1 Причины повышенных концентраций тироксина в сыворотке | ||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Лабораторные исследования
Биохимическое подтверждение тиреотоксикоза традиционно основывалось на обнаружении повышенного общего и свободного тироксина в сыворотке (Т триодтиронин 4 ) 3 ) концентрации (10).У большинства пациентов наблюдается высокая концентрация обоих гормонов в сыворотке крови, но у некоторых наблюдается изолированное повышение либо T 4 , либо T 3 . Хотя измерения гормонов щитовидной железы в сыворотке крови полезны для выявления тиреотоксикоза и контроля его лечения, они имеют два ограничения. Во-первых, есть и другие причины высоких концентраций Т 4 или Т 3 в сыворотке. Во-вторых, у некоторых пациентов с тиреотоксией концентрации Т 4 и Т 3 в сыворотке находятся в верхней части нормального диапазона.Разработка чувствительных анализов сывороточного ТТГ упростила диагностический подход к общим причинам тиреотоксикоза. Их использование также расширило спектр тиреотоксикоза, включив в него легкий или субклинический тиреотоксикоз (см. Главу 47), при котором подавление сывороточного ТТГ происходит, несмотря на высокие или даже средние уровни Т 4 и Т 3 в сыворотке. Однако важно помнить, что сочетание низкого уровня ТТГ в сыворотке с нормальным уровнем гормонов щитовидной железы также может быть связано с центральным гипотиреозом.
Определение тироксина в сыворотке
Концентрация общего Т 4 в сыворотке может быть точно измерена с помощью конкурентных анализов связывания белков с использованием либо антител против Т 4 , либо белков, связывающих гормон щитовидной железы в сыворотке. Большая часть T 4 в сыворотке (99,97%) связана с тироксин-связывающим глобулином (TBG), транстиретином (TTR или тироксин-связывающим преальбумином) или альбумином. Повышение концентрации или связывания тиреоидных гормонов любого из этих белков сыворотки, особенно ТБГ, может вызвать высокую концентрацию общего Т 4 в сыворотке (гипертироксинемия), что может быть ошибочно истолковано как тиреотоксикоз (Таблица 31.1). И наоборот, снижение связывания T 4 белками сыворотки может маскировать избыточное производство гормонов щитовидной железы.
Определение концентрации свободного Т 4 в сыворотке устраняет большинство потенциальных ловушек, связанных с повышенным связыванием Т 4 с белками сыворотки. Хотя равновесный диализ и ультрафильтрация являются наиболее точными методами измерения свободного Т 4 в сыворотке, иммуноанализ без сывороточного Т 4 и индекс Т 4 без сыворотки легко дифференцируют тиреотоксикоз от наиболее частой причины гипертироксинемии, которая является избытком ОГТ. .Кроме того, бесплатные иммуноанализы Т 4 и бессывороточный индекс Т 4 проще, быстрее и дешевле. В большинстве иммуноанализов на бессывороточный Т 4 используется аналог Т 4 , который не связывается с белками, связывающими гормон щитовидной железы. Индекс свободного T 4 является произведением общего сывороточного T 4 и коэффициента связывания тироидных гормонов (THBR; также известный как поглощение T 3 или T 4 ) (11). Эти анализы подробно обсуждаются в главе 13.
Другие состояния, вызывающие эутиреоидную гипертироксинемию, труднее отличить от тиреотоксикоза. Пациенты с семейной дисальбуминемической гипертироксинемией имеют мутированную форму альбумина, которая связывает Т 4 с повышенным сродством, увеличивая общую сывороточную концентрацию Т 4 (12,13). Методы иммуноанализа свободного Т 4 в сыворотке также могут давать ложно завышенные значения в этом состоянии. Поскольку мутировавший альбумин обычно плохо связывает T 3 , значение THBR, которое использует радиоактивно меченный T 3 in vitro, обычно является нормальным, и, следовательно, рассчитанное значение индекса свободного T 4 является обманчиво высоким.Точно так же повышенное связывание TTR T 4 , которое может возникать как наследственный признак (14) или паранеопластический феномен у пациентов с карциномой поджелудочной железы или печени (15), может вызывать повышение общей сывороточной концентрации T 4 . Эндогенные антитела, связывающие гормон щитовидной железы, которые могут присутствовать у пациентов с хроническим аутоиммунным тиреоидитом или другими аутоиммунными заболеваниями, могут вызывать ложное повышение измеренной концентрации сывороточного Т 4 или Т 3 (16).
Гипертироксинемия также может возникать в результате нарушений, которые временно повышают секрецию ТТГ (или хорионического гонадотропина). Он может сопровождать системные заболевания, не относящиеся к щитовидной железе, и прием лекарств, снижающих клиренс T 4 за счет дейодирования. Например, в одном исследовании пациентов, поступивших в стационарную медицинскую службу, умеренное повышение значений индекса общего Т 4 и свободного Т 4 в сыворотке было обнаружено в 4% и 12% соответственно (17). Два расстройства — острый психоз (18,19) и гиперемезис беременных (20) — были связаны со значительной распространенностью эутиреоидной гипертироксинемии.Пропранолол в высоких дозах [> 160 мг / день (21)] и амиодарон (22) могут ухудшить клиренс T 4 , вызывая эутиреоидную гипертироксинемию (см. Раздел «Влияние фармакологических агентов на метаболизм тироидных гормонов» в главе 11). . Несмотря на то, что у них нет клинических доказательств тиреотоксикоза, у некоторых пациентов, получающих терапию T 4 , наблюдается умеренная гипертироксинемия. Наконец, пациенты с генерализованной резистентностью к гормонам щитовидной железы обычно имеют повышенные концентрации общего и свободного Т 4 и Т 3 в сыворотке при нормальных или слегка повышенных концентрациях ТТГ (23) (см. Главу 58).Только золотые участники могут продолжить чтение. Войдите или зарегистрируйтесь, чтобы продолжить
Связанные
.
PPT — THYROTOXICOSIS PowerPoint Presentation, скачать бесплатно
Автор: МОХАМЕД А. ЭЛЬ ГАРБАВИ, электронная почта: [email protected] Веб-сайт: www.dr-elgharbawi.com THYROTOXICOSIS
ЛЕКЦИЯ, КОТОРАЯ ВЫ ЗНАЕТЕ • Тиреотоксикоз • Этиология, патология и типы • Клиническая картина и диагностика • Исследования • Лечение Медицинское лечение радиоактивным йодом
ТОКСИЧНЫЙ ГОЙТЕРТИРОТОКСИКоз ТИПЫ 1.ПЕРВИЧНЫЙ ТОКСИЧЕСКИЙ ЗОБ (болезнь Грейвса) 2. ВТОРИЧНЫЙ ТОКСИЧЕСКИЙ ЗОБ (болезнь Пламмера) 14%
ТОКСИЧЕСКИЙ ЗОБ ПЕРВИЧНЫЙ ТОКСИЧЕСКИЙ ЗОБ (болезнь Грейвса) • Этиология: неизвестно, но может быть вызвано гипоталамусом. после психической травмы или определенных лихорадок) Теперь рассматривается как аутоиммунное заболевание, при котором антитела связываются с рецепторами ТТГ, что приводит к высвобождению избыточного тироксина
ТОКСИЧЕСКИЙ ЗОБ ПЕРВИЧНЫЙ ТОКСИЧНЫЙ ЗОБ (болезнь Грейвса) • Патология: A.Макроскопически Умеренно увеличенная щитовидная железа. Иногда увеличение не обнаруживается. Кирпично-красный цвет с непрозрачным мясистым оттенком. Высокая сосудистая консистенция: мясистая. Заболевание) • Патология: B. Микроскопически выраженная гиперплазия (несколько слоев клеток) Просвет ацинусов: заметное уменьшение Коллоид в просвете Заметная лимфоцитарная инфильтрация • Заболеваемость: женщины> мужчины.В некоторых семьях болезнь Грейва чаще встречается у молодых взрослых женщин
МИКРОСКОПИЯ ТИРОТОКСИКОЗА
أد. محمد عبد اللطيف و أد. حسن GO • • • Клиническая картина: начало: прогрессирующее поражение с прогрессирующей недостаточностью массы тела и острыми состояниями. или депрессия
ТОКСИЧЕСКИЙ ЗОБ
Проверьте пульс водяного молота, подняв и удерживая середину предплечья
ТОКСИЧЕСКИЙ ЗОБ ПЕРВИЧНЫЙ ТОКСИЧЕСКИЙ ЗОБ: Клиническая картина B.Нервная система: бессонница, раздражительность, беспокойство, гиперрефлексический тремор (в вытянутых руках, высунутый неподдерживаемый язык, верхние веки) Психологические изменения и мания в тяжелых случаях
Тестирование тремора вытянутых рук
9004
Тестирование тремора выступающего неподдерживаемого языка
ТОКСИЧЕСКИЙ ЗОБ ПЕРВИЧНЫЙ ТОКСИЧЕСКИЙ ЗОБ (болезнь Грейвса) • Клиническая картина.Метаболические эффекты Потеря веса происходит из-за увеличения скорости обмена веществ, несмотря на хороший аппетит. Ладони рук потные, теплые и может быть ладонной эритемой Непереносимость жары и холода D. Симптомы со стороны ЖКТ Полифагия (повышенный аппетит), затем потеря аппетита Боли в животе и диарея
PALMARERYTHEMA
ТОКСИЧЕСКИЙ ЗОБ ПЕРВИЧНЫЙ ТОКСИЧЕСКИЙ ЗОБ (болезнь Грейвса) • Клиническая картина: E.Сексуальные симптомы: Женщины: меноррагия, дисменорея или аменорея. Мужчины: Повышенное либидо, затем импотенция. F. Скелетно-мышечная система: боли в костях из-за остеопороза. Слабость мышц (тиреотоксическая миастения) G. Мочевыделительная система: полиурия и глюкозурия H. Кожа: покраснение, пигментация, грубые волосы, выпадение волос
ТОКСИЧНЫЙ ЗОБ ПЕРВИЧНЫЙ ТОКСИЧНЫЙ ЗОБ (болезнь Грейвса) • Клиническая картина: Местное обследование: умеренно увеличенная щитовидная железа.Иногда железа небольшая, без увеличения (маскированный тиреотоксикоз). Это происходит в пожилом возрасте, когда проявляется потеря веса и миастения. В основном поражается сердце, которое может перейти в отказ по очевидной причине.
Умеренное, симметричное гладкое набухание щитовидной железы
ТОКСИЧЕСКИЙ ЗОБ ПЕРВИЧНЫЙ ТОКСИЧЕСКИЙ ЗОБ (болезнь Грейвса) • Клиническая картина: местное обследование (продолжение): резиновое уплотнение или уплотнение сосудов сглаженной поверхности сосудов. в коже над щитовидной железой.Может ощущаться шум горячих ощущений (ощущается тыльной стороной руки) При аускультации: слышен шум
Умеренное, симметричное гладкое набухание щитовидной железы + ЭКЗОФТАЛЬМОС
ТОКСИЧЕСКИЙ ПЕРВИЧНЫЙ ГОЙТЕР : Проявления глаз: A. Экзофтальм (проптоз): 1. Истинный экзофтальм: Фактическое выпячивание глазного яблока из-за ретробульбарного отложения отечной фибро-жировой ткани Аутоиммунное заболевание Вещество, продуцирующее экзофтальм (E.P.S) или стимулятор щитовидной железы длительного действия (L.A.T.S.). Он прогрессирует. Редко регресс и может быть тяжелым (злокачественный экзофтальм)
ИСТИННЫЙ ЭКЗОФТАЛЬМОС, ФАКТИЧЕСКОЕ ВЫСТУПЛЕНИЕ
ТЯЖЕЛОЕ ВЫСТУПЛЕНИЕ ТОЧКА ГЛАЗА EXOPHTHALMOS
GOITER
GOER картина: Проявления глаз: А.Экзофтальм (проптоз): 1. Истинный экзофтальм (продолжение): может усиливаться при абляции щитовидной железы (после операции или радиоактивным йодом). Конъюнктива более обнажена, она становится отечной и застойной. Тяжелый экзофтальм может привести к язве роговицы и даже к потере зрения.
ЭКЗОФТАЛЬМОС
ТОКСИЧЕСКИЙ ЗОБ ПЕРВИЧНЫЙ ТОКСИЧЕСКИЙ ЗОБ (болезнь Грейвса) • Клиническая картина: A.Экзофтальм (проптоз): 2. Ложный экзофтальм: верхнее веко втягивается (нет фактического выпячивания) из-за спазма Levator palpebri superioris (мышца Мюллера) Симпатическая повышенная активность Обычно улучшается при лечении тиреотоксикоза B. Признак Стелвага: пристальный взгляд с редким миганием
Признак Стеллвага (взгляд в главной роли) и признак Далримпла (край склеры )
ТОКСИЧЕСКИЙ ЗОБ ПЕРВИЧНЫЙ ТОКСИЧЕСКИЙ ЗОБ (болезнь Грейвса) • Клиническая картина: Проявления глаз: C.Признак фон Графа: отставание верхнего века от глазного яблока, когда пациент смотрит вниз, не двигая головой D. Признак Далримпла: между верхним веком и верхним краем роговицы виден ободок белой склеры (выступ глазного яблока + втягивание верхнего века в результате симпатического обертона levator pulpebrae superioris
ТОКСИЧЕСКИЙ ЗОБ ПЕРВИЧНЫЙ ТОКС ЗОБ (болезнь Грейвса) • Клиническая картина: Глазные проявления: E.Признак Гоффруа: отсутствие морщин на коже лба при взгляде вверх, не двигая головой. Это происходит из-за увеличенного поля зрения (выпирающее глазное яблоко) F. Симптом Мебиуса: отсутствие схождения глаз при взгляде на близкий объект Из-за пареза медиальных прямых мышц
الصوت والضوء تحت سفح الهرم
Болезнь ТОКСИЧЕСКОГО ЗУБЧАТОГО ГОТЕРА TOXIC GOITER БОЛЕЗНЬ в следующем: 1.Заболеваемость: 14% случаев токсического зоба. Старшая возрастная группа, чем при болезни Грейва. Женщины среднего или пожилого возраста 2. Узловая щитовидная железа до или во время тиреотоксичности (гладкая поверхность при болезни Грейвса) 3. Экзофтальм (проптоз) обычно отсутствует 4. Больше сердечно-сосудистых проявлений и меньше нервных проявлений, чем при болезни Грейвса5. Медикаментозное лечение менее эффективно. Если он введен, он должен быть эффективным в течение длительного времени, поэтому лучше лечиться хирургическим путем.
ВТОРИЧНЫЙ ТИРОТОКСИЧЕСКИЙ ЗОБ
ТОКСИЧЕСКИЙ ЗОБ ВТОРИЧНЫЙ ТОКСИЧЕСКИЙ ЗОБ (болезнь Пламмера) Отличается от болезни Грейвса следующим: 6.Рецидив симптомов после старой субтотальной тиреоидэктомии редок (1%), а при болезни Грейвса — 10-20 %7. Как и в старшей возрастной группе. Так что операция лучше, потому что она устраняет другую патологию (злокачественные новообразования) 8. Послеоперационный микседема возникает крайне редко (более часто при болезни Грейвса) 9. Операция улучшает кардиологические симптомы
ТОКСИЧНЫЙ ЗОБ Дифференциальный диагноз: 1. Беспокойство 2. Психоневроз: сопровождается анорексией (полифагией при тиреотоксикозе). Нормальный пульс сна (высокий при тиреотоксикозе). Холодные руки (горячие при тиреотоксикозе). Потоотделение и тремор в обоих тестах нормальной функции щитовидной железы при психоневрозе 3.Болезни сердца 4. Миастения 5. Т.Б.6. Феохромоцитома 7. Менопаузальный синдром 8. Другие причины экзофтальма
ТОКСИЧНЫЙ ЗОБ ИССЛЕДОВАНИЯ ТИРОТОКСИКОЗА 1. Тесты функции щитовидной железы (TFT): ТТГ снижается, Т3 и Т4 увеличивается2. Поглощение радиоактивного йода: Методика: а. За 3 недели до теста нельзя принимать препараты, содержащие йод (например, йод Люголя, отхаркивающие средства, исследования рентгеноконтрастных красителей).
ТОКСИЧНЫЙ ЗОБ ИССЛЕДОВАНИЯ ТИРОТОКСИКОЗА b.25 микрограммов радиоактивного йода (I123) принимают внутрь с небольшим количеством воды или молока c. Через 24 часа поглощение щитовидной железой измеряется с использованием счетчика Гейгера-Мюллера. Интерпретация: a. Нормальное поглощение щитовидной железой: 15-50% от введенной дозы, остальное выводится с мочой (48 часов) b. Тиреотоксикоз: поглощение> 50% c. Гипотиреоз: поглощение <10%
ТОКСИЧНЫЙ ЗОБ ИССЛЕДОВАНИЯ ТИРОТОКСИКОЗА 3.Sleeping Pulse: для получения степени серьезности. Легкая форма: 80 — 90 / мин. б. Умеренный случай: 90 — 110 / мин. Корпус:> 110 / мин 4. Метод сканирования изотопов щитовидной железы (сцинтилляция): a. Индикаторная доза йода-123 или изотопа 125 вводится пероральноb. Гамма-камера (сцинтилляционное сканирование) используется для сканирования щитовидной железы. показывает размер, форму и расширение за грудинойГорячий узел: он забирает изотоп> окружающей ткани щитовидной железы. Это указывает на гиперфункцию (тиреотоксикоз) b. Горячий узелок: он переносит изотоп в окружающую ткань щитовидной железыc. Холодный узел: не принимает изотоп. С подозрением на злокачественное новообразование
БОЛЬШОЙ ГОРЯЧИЙ ОДИНОЧНЫЙ ТОКСИЧЕСКИЙ ТОКСИЧЕСКИЙ ТОКСИЧНЫЙ УЗЕЛ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
ТОКСИЧЕСКИЙ ЗОБ ЛЕЧЕНИЕ 3 ТИРОТОКСИКОЗА 2. Радиоактивный йод 1. Медицинское лечение.Операция после хорошей медицинской подготовки
ТОКСИЧЕСКИЙ ЗОБ I. МЕДИЦИНСКОЕ ЛЕЧЕНИЕ ТИРОТОКСИКОЗА Показания: 1. Первичный тиреотоксикоз, особенно легкие случаи, возникающие в периоды стресса, например Половое созревание, беременность или период лактации 2. Дети и молодые пациенты (частые рецидивы после операции 3. Плохое общее состояние и непригодные пациенты: сердечная недостаточность 4. Рецидив после операции: Повторная операция затруднена из-за спаек.Травма возвратного гортанного нерва высока. Можно выбрать лечение или радиоактивный йод
ТОКСИЧНЫЙ ЗОБ I. МЕДИЦИНСКОЕ ЛЕЧЕНИЕ ТИРОТОКСИКОЗА Показания (продолжение) 5. Предоперационная подготовка: для контроля симптомов Меры предосторожности: Во время беременности: a. Препараты против щитовидной железы следует назначать с осторожностью, лучше на стороне недостаточной дозы. б. Прекратить за месяц до родов и заменить йодом Люголя c.Эти препараты выделяются с молоком. Итак, без грудного вскармливания
ТОКСИЧНЫЙ ЗОБ I. ЛЕЧЕНИЕ ТИРОТОКСИКОЗА Противопоказания: 1. Токсический узловой зоб 2. Загрудинный зоб Используемые препараты: 1. Неомерказол (карбимазол) Действие: блокирует связывание йода с тирозином Самый безопасный, менее токсичный и менее зобогенный препарат Доза: 5-15 мг три раза в день
ТОКСИЧЕСКИЙ ЗОБ I. МЕДИЦИНСКОЕ ЛЕЧЕНИЕ ТИРОТОКСИКОЗА Используемые препараты (продолжение): 2. Действие тиоурацила: блокирует связывание йода с тирозином и ингибирует превращение Т4 в Т3 Доза: Метилтиоурацил 300 — 600 мг / день Пропилтиоурацил 200 — 300 мг / день 3. Перхлорат калия: Действие: Подавляет поглощение йода Доза: 200-800 мг / день
Загрузить Подробнее ….
