Особенности лечения заболеваний щитовидной железы у беременных | #10/08
При обследовании и лечении беременных с заболеваниями щитовидной железы врачу необходимо учитывать физиологические изменения тиреоидной функции. Можно выделить шесть основных физиологических механизмов или факторов, которые во время беременности влияют на концентрацию тиреоидных гормонов в крови, иногда имитируя то или иное заболевание щитовидной железы.
Прежде всего, с первых недель беременности под воздействием эстрогенов увеличивается концентрация тиреоид-связывающего глобулина. Это влечет за собой увеличение общего пула тиреоидных гормонов, что не позволяет ориентироваться на их уровень как на диагностический параметр при обследовании беременных женщин.
Свободные фракции тиреоидных гормонов в норме претерпевают незначительные изменения во время беременности, оставаясь в пределах нормальных величин. В первом триместре в период пика концентрации хорионического гонадотропина отмечается повышение их уровня с постепенным снижением во втором и третьем триместрах в результате увеличения объема циркулирующей плазмы.
Во время беременности увеличивается скорость фильтрации в почках, что приводит к ускоренной экскреции йода. В результате увеличивается степень йодного дефицита. Отсутствие йодной профилактики во время беременности ведет к развитию гипотироксинемии, неблагоприятной для развития плода.
Необходимо учитывать влияние вырабатываемых в плаценте гормонов. Хорионический гонадотропин, вследствие своей структурной схожести с тиреотропным гормоном, оказывает стимулирующее влияние на щитовидную железу. Результатом этого влияния является снижение, а в ряде случаев подавление уровня тиреотропного гормона на фоне пика концентрации хорионического гонадотропина в первом триместре беременности. У 10% беременных одновременно с подавленным уровнем тиреотропного гормона выявляется повышенное количество свободного тироксина. Эти изменения не носят патологического характера, но требуют дифференциации с диффузным токсическим зобом (ДТЗ) и другими заболеваниями, сопровождающимися тиреотоксикозом.
В плаценте активно протекают процессы дейодинации, в результате которых Т3 и Т4 преобразуются в метаболически неактивные rТ3 и Т2. Образующиеся в процессе дейодинации свободные атомы йода проникают через плаценту и используются щитовидной железой плода для синтеза собственных тиреоидных гормонов. Через плаценту проникает и непосредственно тироксин, необходимый для правильного развития плода. Для восполнения потерь тиреоидных гормонов вследствие трансплацентарного переноса и активных процессов дейодинации необходимо увеличение их эндогенного синтеза или экзогенного введения в случае гипотиреоза.
Во время беременности изменяется активность иммунной системы. Точные механизмы этого процесса не установлены, но хорошо известно, что с развитием беременности происходит снижение уровня антитиреоидных антител, иногда до их полного исчезновения. Это необходимо учитывать при обследовании беременных с заболеваниями щитовидной железы. Особенно важно об этом помнить при проведении дифференциальной диагностики ДТЗ и транзиторного гестационного тиреотоксикоза (ТГТ): двух состояний, сопровождающихся тиреотоксикозом, но требующих принципиально различной тактики.
Сохранение эутиреоза на протяжении всей беременности чрезвычайно важно для сохранения беременности и правильного развития плода. Изменения тиреоидной функции как в сторону тиреотоксикоза, так и гипотиреоза сопровождаются угрозой выкидыша и преждевременных родов, а также развитием других осложнений беременности. Развитие гипотироксинемии у беременной, особенно в первом триместре, ведет к нарушению правильного формирования центральной нервной системы и отдаленным психоневрологическим нарушениям у плода. Некомпенсированный тиреотоксикоз на протяжении всей беременности приводит к развитию различных пороков у плода. Все это диктует необходимость поддержания эутиреоидного состояния у женщины на протяжении всей беременности.
Особенности ведениябеременных с диффузнымнетоксическим зобом (ДНЗ)
Вступление в беременность женщины с ДНЗ принципиально изменяет тактику ведения больной. Если вне беременности это заболевание не требует частого контроля функции щитовидной железы и, зачастую, не требует и лечения, то во время беременности эти женщины относятся к группе риска развития гипотироксинемии, которая может неблагоприятно сказаться на здоровье плода.
Нами было детально обследовано 34 беременных с ДНЗ. Среди беременных с ДНЗ, как и в группе беременных без заболеваний щитовидной железы, не было выявлено гипотироксинемии в первом триместре, даже относительной. Вероятно, в регионе легкого йододефицита, к которому относится Московская область, количество поступающего в организм беременной йода все-таки достаточно, чтобы предотвратить гипотироксинемию на ранних сроках беременности.
Во втором и третьем триместрах, когда потребность беременной в йоде существенно возрастает, частота относительной гипотироксинемии у беременных с зобом зависела от наличия и сроков начала йод-профилактики. Среди беременных, начавших прием препаратов йода только со второго триместра, отмечалась тенденция к повышению частоты относительной гипотироксинемии во втором и третьем триместрах (рис.). Среди беременных, не получавших препараты йода, к концу беременности частота гипотироксинемии была достоверно выше, чем среди получавших йод-профилактику в течение всей беременности, и встречалась в 87,5% случаев (по сравнению с 25%, р=0,04, рис.).
В нашем исследовании мы применяли 150 и 200 мкг йода. Развитие гипотироксинемии даже на фоне йодной профилактики у беременных с ДНЗ показало, что, вероятно, эта доза йода недостаточна или требуется комбинированное лечение препаратами йода и левотироксина. В 2007 г. ВОЗ рекомендовала увеличить дозу йода для беременных и женщин в период лактации до 250 мкг в сутки.
Результаты нашего исследования показали, что принципиально важна не только доза йода, но и сроки начала йодной профилактики, которая должна быть начата не позднее первого триместра беременности, а в идеальной ситуации на стадии планирования беременности.
Так как беременные с ДНЗ относятся к группе риска развития гипотироксинемии, то необходимо контролировать функцию щитовидной железы каждые 2 месяца в течение первых II триместров. Патологическое значение гипотироксинемии снижается в третьем триместре, поэтому важность контроля функции щитовидной железы в этот период уменьшается.
В случае выявления гипотироксинемии, даже относительной (т.е. снижения уровня тироксина ниже 10 перцентиля) в первом триместре показано проведение комбинированного лечения препаратами йода (Йодомарин, Йодид) и левотироксина (L-Тироксин, Эутирокс) по правилам лечения гипотиреоза. Во втором триместре опасность повреждения центральной нервной системы плода меньше, поэтому назначение левотироксина показано при развитии только явной гипотироксинемии. После родов препараты левотироксина необходимо отменить с последующим контролем функции щитовидной железы через 4–8 недель для исключения персистирующего гипотиреоза. Препараты йода женщина должна продолжать принимать весь период лактации с целью обеспечения новорожденного йодом. В дальнейшем тактика ведения определяется по общим правилам.
Особенности лечения гипотиреоза во время беременности
Гипотиреоз встречается у 2–4% беременных, при этом у части женщин заболевание не диагностировано. Так как состояние эутиреоза принципиально важно для правильного формирования плода и сохранения беременности, эндокринологическими сообществами различных стран активно обсуждается вопрос о целесообразности скрининга беременных на гипотиреоз.
Ориентироваться на клиническую картину для выделения группы риска наличия гипотиреоза чрезвычайно сложно, поскольку жалобы при гипотиреозе неспецифичны и многие из них, например слабость, сонливость, могут являться проявлениями самой беременности. Кроме этого доказано неблагоприятное влияние на течение беременности не только манифестного, но и субклинического гипотиреоза, при котором жалобы вообще отсутствуют. В связи с вышеперечисленным необходимо исследование тиреоидной функции хотя бы в группах риска, к которым относятся: 1)женщины, принимавшие левотироксин в анамнезе по любой причине; 2)женщины с аутоиммунными заболеваниями или семейным анамнезом аутоиммунных заболеваний; 3)женщины с зобом; 4)женщины, перенесшие операции на щитовидной железе или облучение шеи.
В случае выявления гипотиреоза, манифестного или субклинического, показано назначение сразу полной заместительной дозы левотироксина (L-Тироксин, Эутирокс, а не постепенное повышение дозы, как это часто принято в обычной практике. Это позволяет быстро нормализовать уровень тироксина, который, проникая через плаценту, обеспечивает нормальное развитие плода. Так как этот показатель важен для нормального развития беременности и правильного формирования плода, то и контроль компенсации гипотиреоза у беременных осуществляется не по уровню ТТГ, а по уровню свободного Т4. Уровень ТТГ является дополнительным к уровню свободного Т4 параметром, подтверждающим компенсацию гипотиреоза. Это объясняется тем, что ТТГ медленно реагирующий показатель, и для его нормализации после назначения лечения требуется 2–3 месяца в зависимости от исходных значений. Решение же о необходимости коррекции дозы левотироксина необходимо принимать гораздо быстрее, ориентируясь на уровень свободного Т4. Целевыми значениями при лечении гипотиреоза являются для ТТГ— 0,5–2,5 мЕд/л, а для свободного Т4— верхняя граница нормы.
Нами было проведено детальное обследование 13 беременных с впервые выявленным гипотиреозом. Из табл. 1 видно, что в группе беременных с гипотиреозом, выявленным в первом триместре беременности, ТТГ достиг целевых значений только в третьем триместре, что подтверждает его второстепенную роль при контроле компенсации гипотиреоза у беременных.
Контроль свободного Т4 необходимо проводить через 2 недели и повторно вместе с ТТГ через 4 недели после начала лечения. При нормальных показателях контроль в дальнейшем необходимо проводить каждые 2 месяца в течение первых двух триместров. В третьем триместре обычно достаточно однократного контроля уровня гормонов, так как в этот период уже не происходит резких изменений в уровне гормонов и патологическое значение гипотироксинемии не доказано. После родов женщинам, которым диагноз гипотиреоза был установлен во время беременности, требуется отмена лечения для того, чтобы выяснить характер нарушения функции щитовидной железы. В случае субклинического гипотиреоза вопрос о дальнейшем лечении решается индивидуально.
Часть женщин на момент наступления беременности уже получает лечение по поводу гипотиреоза. В связи с физиологическими изменениями, происходящими в организме беременной, увеличивается потребность в экзогенном левотироксине. Нами было обследовано 43 беременных с гипотиреозом, диагностированным до беременности. Декомпенсация заболевания была выявлена у 50% женщин с послеоперационным гипотиреозом и почти у 40% женщин с гипотиреозом, развившимся в результате аутоиммунного тиреоидита. В нашем исследовании декомпенсация гипотиреоза у всех беременных, за исключением одной, произошла в первом триместре беременности, однако по данным литературы декомпенсация может развиться и во втором и даже третьем триместрах беременности. Это диктует необходимость частого контроля гормонального анализа крови у беременных с гипотиреозом. Раннее развитие декомпенсации начиная с первых недель беременности требует, во-первых, планирования беременности у женщин с известным диагнозом гипотиреоза, а во-вторых, контроля гормонального анализа сразу после наступления беременности.
Так как потребность в тиреоидных гормонах увеличивается во время беременности, то требуется увеличение дозы левотироксина. В нашем исследовании было показано, что независимо от этиологии гипотиреоза увеличение дозы левотироксина на 50% предупреждало развитие гипотироксинемии у беременных на протяжении всей беременности. В случае меньшего увеличения дозы во втором и третьем триместрах возникала необходимость в дополнительной коррекции заместительной терапии.
Контроль тиреоидного статуса необходимо осуществлять 1 раз в 4 недели на протяжении первого триместра, когда особенно опасно развитие гипотироксинемии, далее 1 раз в 8 недель.
После родов в течение 4–6 недель потребность в левотироксине обычно возвращается к исходной. Но окончательное решение о дозе препарата необходимо принимать после получения результатов гормонального анализа.
Необходимо также отметить, что в регионе с дефицитом йода беременным с гипотиреозом показано проведение йодной профилактики с целью адекватного обеспечения этим микроэлементом плода. При сравнении тиреоидного статуса беременных с гипотиреозом, развившимся вследствие аутоиммунного тиреоидита, было показано, что компенсация гипотиреоза не зависела от приема препаратов йода, а применение препаратов йода сопровождалось некоторым увеличением массы тела и роста детей при рождении (3234,0±477,1 г, 50,4±2,4 см с йодопрофилактикой и 2931,1±590,2 г, 48,9±3,0 см без йодопрофилактики). В исследовании была показана прямая зависимость показателей интеллектуального развития от массы тела новорожденных, которая находилась в пределах нормальных значений. Таким образом, можно предположить благоприятное влияние йодной профилактики у беременных с гипотиреозом на развитие плода.
Особенности лечения беременных с тиреотоксикозом
Тиреотоксикоз встречается в 1–2 случаях на 1000 беременных. Хотя распространенность этого заболевания невелика, но лечение тиреотоксикоза у беременной является трудной и ответственной задачей для эндокринолога, ввиду потенциальных осложнений для беременной и плода как некомпенсированного тиреотоксикоза, так и назначаемого лечения.
В первом триместре беременности ДТЗ необходимо дифференцировать с ТГТ, так как лечебная тактика при этих состояниях различна.
ТГТ— доброкачественное состояние, не представляющее угрозы для беременной и плода, которое развивается вследствие стимулирующего влияния хорионического гонадотропина. Это состояние не требует лечения, разрешается обычно самостоятельно, но требует наблюдения и дифференциальной диагностики с ДТЗ.
Нами было проведено сравнение клинической картины у 8 беременных с впервые диагностированным тиреотоксикозом, причиной которого являлся ДТЗ, и 10 беременных с ТГТ. Из клинических проявлений достоверно чаще при диффузном токсическом зобе встречались дрожь в руках (62,5% при ДТЗ и 10% при ТГТ, р<0,05), повышенное систолическое давление (140,0±18,5 мм рт. ст. при ДТЗ и 115,6±7,3 мм рт. ст. при ТГТ, р=0,003), увеличение щитовидной железы (30,8±8,7 см3 при ДТЗ и 11,8±2,7 см3 при ТГТ, р=0,04). На основании однократного гормонального анализа невозможно определить причину тиреотоксикоза, поскольку нами не было получено достоверных различий в уровне ТТГ и свободного Т4 в группах с впервые развившимся ДТЗ и ТГТ (табл. 2). Однако повторные исследования тиреоидного статуса показали, что при ТГТ происходит самостоятельная нормализация показателей ТТГ и свободного Т4. При ДТЗ уровень свободного Т4 нормализуется только на фоне лечения, а ТТГ остается подавленным до конца беременности в большинстве случаев (табл. 2).
В дифференциальной диагностике может помочь определение антител к рецепторам ТТГ, которые повышены только при ДТЗ. Однако необходимо учитывать, что определение антител малоинформативно после первого триместра, так как по мере прогрессирования беременности уровень их снижается в результате изменения активности иммунитета. Кроме того, необходимо учитывать метод их определения, который может быть недостаточно чувствительным.
Таким образом, при проведении дифференциальной диагностики причин тиреотоксикоза у беременных необходимо учитывать совокупность факторов: клиническую картину (дрожь в руках, повышение систолического артериального давления, увеличение щитовидной железы), уровень антител к рецепторам ТТГ в первом триместре беременности, изменение уровня тиреоидных гормонов в динамике. Наличие эндокринной офтальмопатии и/или претибиальной микседемы делает диагноз ДТЗ несомненным.
В настоящее время общепризнанным является консервативный метод лечения тиреотоксикоза во время беременности. Крайне редко по показаниям во втором триместре беременности может быть проведено хирургическое лечение. Лечение радиоактивным йодом противопоказано.
Препаратом выбора лечения тиреотоксикоза у беременных является пропилтиоурацил (Пропицил). Однако, в случае недоступности этого препарата, допустимо использование тиамазола (Мерказолил, Тирозол). Основная причина предпочтительного использования пропилтиоурацила— это отсутствие сообщений о его тератогенном действии. Кроме этого по некоторым данным он в меньшей степени проникает через плаценту и дополнительно к основному действию блокирует конверсию Т4 в Т3, что ускоряет достижение эутиреоза.
При лечении тиреотоксикоза у беременных необходимо соблюдать несколько правил. Во-первых, нельзя использовать высокие дозы препаратов: максимальной разрешенной дозой тиамазола (Мерказолил, Тирозол) является 20 мг в сутки, а пропилтиоурацила (Пропицил) 100 мг 3 раза в сутки. Необходимо назначать минимальные, но в то же время эффективные дозы для скорейшего достижения эутиреоза. Во-вторых, при снижении уровня свободного Т4 необходимо уменьшать дозу тиреостатиков под контролем уровня свободного Т4, иногда вплоть до полной отмены во избежание развития гипотироксинемии. В-третьих, у беременных с тиреотоксикозом никогда не применяется схема «блокируй и замещай», так как при этом используются большие дозы тиреостатиков и возрастает опасность блокирования щитовидной железы плода.
В нашем исследовании было проведено сравнение тиреоидного статуса и течения беременности у 17 женщин с декомпенсированным тиреотоксикозом, выявленным в первом триместре, и 16 беременных без патологии щитовидной железы.
Было показано, что в группе с тиреотоксикозом, несмотря на нормализацию уровня свободного Т4, ТТГ оставался подавленным на протяжении всей беременности, что не позволяет ориентироваться на него, как на показатель компенсации тиреотоксикоза. Показателем компенсации тиреотоксикоза у беременных служит свободный Т4, который должен оставаться у верхней границы нормы или немного выше нее, во избежание развития гипотироксинемии, неблагоприятной для плода.
В нашем исследовании была доказана безопасность применения 300 мг пропилтиоурацила (Пропицил) в первом триместре беременности с постепенным снижением дозы до 25–50 мг в сутки. Такая схема лечения не оказывала влияния на объем щитовидной железы беременной, не приводила к развитию гипотироксинемии и не влияла на уровень ТТГ новорожденных. Применение же 100 и более мг пропилтиоурацила в третьем триместре беременности приводило к повышению уровня ТТГ новорожденных (в пределах нормальных величин) и в одном случае у новорожденного развился транзиторный гипотиреоз, обусловленный блокадой щитовидной железы плода применяемым тиреостатиком. Таким образом, быстрое достижение эутиреоза у беременной с тиреотоксикозом и снижение дозы тиреостатика до поддерживающей является важным фактором предупреждения блокирования щитовидной железы плода.
По вопросам литературы обращайтесь в редакцию.
Рисунок. Зависимость уровня свободного Т4 и частоты развития относительной гипотироксинемии от наличия и сроков начала йодной профилактики у беременных с ДНЗ
Гормональные показатели у беременных с впервые выявленным гипотиреозом с указанием частоты гипотироксинемии
Динамика тиреоидного статуса у беременных с ДТЗ (n = 6) и ТГТ (n = 9)
А. В. Древаль, доктор медицинских наук, профессор Т. П. Шестакова, кандидат медицинских наук О. А. Нечаева, кандидат медицинских наук МОНИКИ им. М. Ф. Владимирского, Москва
Купить номер с этой статьей в pdf
как они воздействуют на плод, может ли на фоне гипотериоза быть нарушения в работе органов плода, и что делать
От работы щитовидки зависит не только здоровье беременной женщины, но и развитие ее будущего ребенка. Очень часто беременность негативно влияет на состояние этого органа и провоцирует развитие некоторых заболеваний. Как распознать первые неприятные симптомы, и что предпринять в таком случае?
Как беременность связана с заболеваниями щитовидной железы?
 В период вынашивания ребенка эндокринная система женщины работает в удвоенном режиме, гормональный фон сильно изменяется. В этом прямое участие принимает парный орган щитовидная железа.
В период вынашивания ребенка эндокринная система женщины работает в удвоенном режиме, гормональный фон сильно изменяется. В этом прямое участие принимает парный орган щитовидная железа.
Она отвечает за синтез йода, необходимого для здоровья мамы и ее будущего малыша. Любые отклонения в работе щитовидки влекут за собой развитие патологий. Именно поэтому очень важно вести регулярный контроль за состоянием этого органа.
Роль щитовидной железы для организма
Этот орган является парным, по форме напоминает бабочку и располагается в районе шеи. Отвечает за синтез тиреоидных гормонов, которые принимают непосредственное участие в процессах метаболизма, транспортер кислорода и энергетических затрат организма человека.

В период внутриутробного развития гормоны щитовидной железы участвуют в формировании нервной системы плода, в том числе и в развитии головного мозга. Их нехватка приводит к серьезным патологиям, которые сказываются на будущем умственном развитии ребенка.
Заболевания щитовидки при беременности: риски
Патологии этого органа связаны с повышенной или сниженной активностью секреторной функции. В результате в организме наблюдается переизбыток или нехватка тиреоидных гормонов. Такое состояние несет прямую угрозу для жизни будущей мамы и ее ребенка.
При гиперактивности щитовидной железы у женщины развиваются заболевания сердечно-сосудистой системы, проблемы при родах. Дети, развивающиеся при тиреотоксикозе, имеют врожденные патологии щитовидки.
 При нехватке гормонов развивается гипотиреоз, который часто приводит к нарушениям внутриутробного развития. Дети рождаются с низким весом, недоразвитым скелетом, умственной отсталостью различной степени и т.д. Для женщины такое состояние также опасно и влечет следующие последствия:
При нехватке гормонов развивается гипотиреоз, который часто приводит к нарушениям внутриутробного развития. Дети рождаются с низким весом, недоразвитым скелетом, умственной отсталостью различной степени и т.д. Для женщины такое состояние также опасно и влечет следующие последствия:
- преждевременная отслойка плаценты;
- выкидыши;
- роды, раньше положенного срока;
- гипертония;
- маточные кровотечения после родов.
Очень важно своевременно диагностировать патологии щитовидной железы и провести эффективное лечение.
Нормы гормонов щитовидки: таблица
Беременность очень сильно влияет на гормональный фон женщины, поэтому нормы для этой категории пациенток имеют свои установленные цифры. Стоит отметить, что в период вынашивания малыша наблюдается резкое повышение Т4 и снижение ТТГ, при этом Т3 имеет нормальные значения.
| Наименование гормона | Нормальный показатель |
| Т3 общий | 1,3-2,7 нмоль/л |
| Т3 свободный | 2,3-6,3 пмоль/л |
| Т4 общий | 54-156 нмоль/л |
| Т4 свободный | 10,3-24,5 пмоль/л |
| ТТГ | 0,4-2,0 ммЕд/л |
Любые отклонения от этих значений требуют консультации специалиста.
Первые признаки заболевания во время беременности
 Нарушения в работе щитовидки не проходят для женщины бесследно, они сопровождаются рядом неприятных симптомов. Понижение или повышения уровня гормонов влечет за собой разные признаки.
Нарушения в работе щитовидки не проходят для женщины бесследно, они сопровождаются рядом неприятных симптомов. Понижение или повышения уровня гормонов влечет за собой разные признаки.
Гестационный гипотиреоз
В данном случае наблюдается нехватка в выработке тироксина и трийодтиронина. Такое состояние сопровождается повышенной утомляемостью, учащением сердцебиения и пульса, резким снижением артериального давления, проблемами в работе кишечника (запоры или диареи), головной болью, незначительным повышением температуры тела.
Женщина наблюдается у себя сильную отечность на теле, особенно по утрам, выпадение волос, шелушение кожи, резкие перепады настроения.
Гипертиреоз
Это заболевание сопровождается повышенным синтезом тиреодиных гормонов. Основными симптомами являются:
- раздражительность;
- повышение потоотделения;
- увеличение щитовидки в размерах;
- резкая потеря веса;
- расстройство кишечника;
- постоянный токсикоз.

При сильном проявлении симптоматики женщине рекомендуют провести прерывание беременности, в противном случае гипертиреоз несет прямую угрозу для ее жизни.
Субклинический гипотиреоз
 Это заболевание сопровождается следующими неприятными признаками:
Это заболевание сопровождается следующими неприятными признаками:
- чувство озноба, вялость, сонливость;
- потеря аппетита;
- ухудшение внимания и памяти.
Субклинический гипотиреоз влечет за собой развитие бесплодия, поэтому не часто встречается среди беременных женщин.
Тиреоидит
Наблюдается при аутоиммунных нарушениях, когда организм вырабатывает антитела к собственным клеткам иммунной системы. Среди основных симптомов наблюдается:
- незначительная тошнота и рвота;
- учащение сердцебиения;
- повышенная раздражительность и нервозность;
- потеря веса.
При несвоевременном лечении влечет за собой тяжелую форму гипотиреоза.
Тиреотоксикоз и увеличена щитовидка
Одним из первых симптомов проявления является сильная рвота, повышенная потливость, учащение сердцебиения. Также у женщин с таким диагнозом щитовидная железа сильно увеличивается в размерах и четко прощупывается при пальпации.
Влияние заболевания щитовидки на развитие плода
 Любое отклонение в работе щитовидной железы влечет за собой негативные последствия для внутриутробного развития плода. Ребенок при рождении имеет недостаточный вес или неправильное строение опорно-двигательного аппарата. Часто наблюдаются отклонения в умственном развитии, врожденные патологии щитовидки. Такие дети раздражительные, появляются раньше положенного срока.
Любое отклонение в работе щитовидной железы влечет за собой негативные последствия для внутриутробного развития плода. Ребенок при рождении имеет недостаточный вес или неправильное строение опорно-двигательного аппарата. Часто наблюдаются отклонения в умственном развитии, врожденные патологии щитовидки. Такие дети раздражительные, появляются раньше положенного срока.
Гипертиреоз грозит преждевременными родами, замершей беременностью или выкидышем. При аутоиммунном тиреоидите наблюдается острая плацентарная недостаточность и проблемы в формировании щитовидки плода.
Как меняется гормональный фон женщины при болезнях щитовидки во время беременности
Самым важным показателем в период вынашивания ребенка считается уровень ТТГ, именно по результатам этого анализа полностью оценивается здоровье женщины. Стоит отметить, что цифры могут меняться в течение всей беременности. Понижение нормы ТТГ на первых месяцах связано с повышением ХГЧ в организме, такое состояние считается физиологически нормальным.
Однако если этот показатель сильно понижен, то может идти речь о развитии патологии беременности. Поэтому очень важно сдавать несколько повторных анализов на ТТГ, которые позволяют проследить за изменением показателя в динамике.
Лечение
 Важным показателем является не только уровень гормонов щитовидки, но и общее состояние женщины.
Важным показателем является не только уровень гормонов щитовидки, но и общее состояние женщины.
Если у нее не наблюдается неприятной симптоматики, и отсутствуют отклонения в течение беременности, то лечебные мероприятия не требуются. В противном случае схему терапии подбирают зависимо от существующего заболевания и степени его тяжести.
Медикаментозное
При недостатке синтеза гормонов щитовидной железы женщине назначают прием тироксина в допустимых дозах, этот препарата не несет опасности для здоровья плода. Для лечения гипертиреоза назначают антитиреоидные препараты, которые уменьшают синтезе тироксина. Также в составе комплексной медикаментозной терапии применяются бетаблокаторы (для купирования неприятной симптоматики) и лекарства на основе йода.
Оптимальным сроком для проведения медикаментозного лечения считается первый триместр беременности. В некоторых случаях пациенткам назначают прерывание беременности или проведение хирургического вмешательства (не ранее, чем во втором триместре).
Оперативное
Если щитовидная железа сильно увеличилась в размерах, то женщине проводят удаление зоба. Операция проводится только по строгим показаниям (в случае сильного давления зоба на трахею и затруднении дыхания) и не ранее, чем во втором триместре. После хирургического удаления женщине назначают поддерживающую гормональную терапию.
Неотложные состояния
 В тяжелых случаях течения патологий щитовидной железы женщине показано искусственное прерывание беременности с дальнейшим лечением проблемы.
В тяжелых случаях течения патологий щитовидной железы женщине показано искусственное прерывание беременности с дальнейшим лечением проблемы.
После окончания курса терапии разрешается повторная беременность при отсутствии прямых противопоказаний.
Определение родового разрешения
В большинстве случаев при заболеваниях щитовидки женщина рожает естественным способом. Кесарево сечение проводится только при наличии прямых противопоказаний (неправильное предлежание плода, аномалия тазовых костей и т.д.).
Обычно при заболеваниях щитовидки беременность протекает с рядом неприятных симптомов, зависимо от смены уровня гормонов (в сторону уменьшения или увеличения) могут развиваться внутриутробные патологии плода. Очень важно провести своевременную диагностику и лечение существующих заболеваний, чтобы повысить шансы на нормальное течение беременности и рождение здорового ребенка.
Полезное видео
Эутиреоз: 👶 эндокринология и беременность
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Эутиреоз». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
Кто с этим сталкивался?
Наверно, только первый месяц Алиса спала днем, один раз, ближе к вечеру, 4 часа. Теперь ее вообще не уложить, крайне редко она после еды, может минут 30 поспать днем и все. (Ночью ее дай бог к 12 уложить выходит) Ну и во время прогулки, но она больше не спит, а дремлет что ли. Я думала, что это нормально, все дети разные и свекровь говорит, что мой муж Слава, тоже днем не спал. Когда были у…
Девочки, очень многие из нас сталкиваются с проблемами неполноценного ночного сна ребенка — кто-то не может уложить ребенка спать, делает это часами, у кого-то дети очень часто просыпаются ночью. В свое время я перелопатила кучу литературы по этому вопросу, читала форумы опытных мам, которые делились своими советами. Очень много полезной информации нашла у Комаровского Е.О. и в книге Элизабет…
Девочки как отучить кошку залазить на детскую пеленку?.. Когда родилась дочка кошка начала сильно ревновать ее ко мне. Стелю обычно клеенку на диван, потом пеленку на нее. И днем ребенок спит так. А ночью в кроватке. Так вот как только беру дочку на ручки, как кошка сразу бежит на диван и ложится на эту пеленку. Хоть ругай, хоть не ругай толку нету. До рождения ребенка никогда даже на диван не…
Наблюдая, как малыш терроризирует окружающих своим поведением, вы начинаете задумываться, почему он такой непослушный и постоянно доставляет одни хлопоты. «И в кого ты такой капризный?» — не вы одна задаетесь этим вопросом, глядя на выкрутасы любимого ма.И это при том, что склонность к капризам не передается с генами. Не играют значительной роли и характер или темперамент ребенка, его возраст,…
Ваш ребенок попутал день с ночью — как ни странно такое довольно часто случается. Что же делать? Как помочь малышу? Да и маме с папой тоже ведь спать ночью надо.
Для начала давайте немного разберемся, что значит ребенок попутал день с ночью. Об этом говорят, когда малыш по ночам играет и плачет, а потом отсыпается практически весь день. Бабушки обычно нам советуют просто не давать…
www.babycenter.ru/baby/sleep/sleepallnight/
Проблемы со сном
Многие малыши не могут спокойно спать всю ночь. Примерно четверть детей до пяти лет имеют проблемы со сном – отказываются ложиться спать вовремя или просыпаются среди ночи, а иногда и то, и другое вместе.
Если ваш малыш постоянно пробуждается ночью, это может нарушить ваш собственный режим сна и вы будете чувствовать себя…
Проблемы со сном Многие малыши не могут спокойно спать всю ночь. Примерно четверть детей до пяти лет имеют проблемы со сном – отказываются ложиться спать вовремя или просыпаются среди ночи, а иногда и то, и другое вместе. Если ваш малыш постоянно пробуждается ночью, это может нарушить ваш собственный режим сна и вы будете чувствовать себя разбитой весь следующий день. Согласно исследованиям,…
Довольно часто мы слышим жалобы от мам, что ребенок перепутал день и ночь. Что это значит? Как правило, под этим подразумевают, что ребенок в ночное время не спит, а вот днем он совершенно не прочь хорошенько поспать. В отдельных случаях ребенок не спит хорошо ни днем, ни ночью. Можно ли что-то сделать в этой ситуации? Что именно? Переждать? Действовать?
В большинстве случаев сложившаяся…
Если ребенок сбился на режим «совы», для начала нужно подняться к нему и проверить, не намочил ли он в пеленки; если с этим все хорошо, если мама уверена, что малыш ее не голоден и не мучим жаждой, если у мамы нет оснований думать, что ребенок заболел, она должна вернуться в постель и постараться, несмотря ни на что, уснуть, она должна проявить терпение, поскольку ничего иного в данный момент…
добрый вечер девочки, мамулечки! оооченьнужен ваш совет, моему малышу 9 мес, а он не спит днем практически когда пол часа когда 20 минут и это за весь день, я в ужасе. малыш и ночью спит ооочень плохо. днем капризный очень, а спать не могу уложить и в машине может не спать. были у невролога — все нормально. пробовала давать успокоительные — валериана, глицин — он от них вообще бешенный. что…
Проблемы со сном у детейМногие малыши не могут спокойно спать всю ночь. Примерно четверть детей до пяти лет имеют проблемы со сном – отказываются ложиться спать вовремя или просыпаются среди ночи, а иногда и то, и другое вместе.
Если ваш малыш постоянно пробуждается ночью, это может нарушить ваш собственный режим сна и вы будете чувствовать себя разбитой весь следующий день. Согласно…
Девочки это какой то кошмар! Ребенок ночью перестал спать вообще! Ему хочется ночью на ручки, к груди, поглазеть по сторонам и еще куча всего, но не спать! Днем спит отлично, на ГВ спит по 3-4 часа, просыпается кушать и снова спит. А ночью целые концерты:( Делаю массаж животика, пукает и какает хорошо. Бабушки говорят что он не доедает и поэтому плохо спит, настаивают дать смесь. Но я не хочу!…
прошу у бога терпения.плохо спал всегда, уже скоро 1,5 года.что надо ему не знаю, днем спит час или полтора, гуляю два три часа каждый день, после десяти до двенадцати его развлекаем чтобы спал получше, и перед сном мою всегда, засыпаем с сисей.меня очень достало гв, ну терплю ради сына, на сиське даю висеть когда хочет, мало того он второй сосок теребит, если не дам будет ныть и ныть и вообще…
Итак, по каким-либо причинам и в силу разных обстоятельств, мы имеем ситуацию, когда ребенок, зачастую, уже довольно большой (больше 1 года), засыпает и спит (днем и/или ночью) только в коляске. Как отучить ребенка спать в коляске? Приводим в качестве вариантов решения проблемы советы и опыт мамочек, столкнувшихся с такой дилеммой (выжимки с форумов и соц.сетей). Как отучить ребенка спать в…
Вот собственно и тема для дискуссии, я, если честно, даже не знала в какую рубрику писать. Это из области невероятного.
Как вы думаете, в чем может быть причина?
Дома ребенок (1 год 4 мес) просыпается в 7 утра, спит один раз в обед где-то час 15 мин. Вечером в 8 идет спать на ночь. Просыпается до часу ночи раз 6-8. Потом спит до 5-6 утра, просыпается еще раза 2. Если постоять рядом,…
=Вот собственно и тема для дискуссии, я, если честно, даже не знала в какую рубрику писать. Это из области невероятного.
Как вы думаете, в чем может быть причина?
Дома ребенок (1 год 4 мес) просыпается в 7 утра, спит один раз в обед где-то час 15 мин. Вечером в 8 идет спать на ночь. Просыпается до часу ночи раз 6-8. Потом спит до 5-6 утра, просыпается еще раза 2. Если постоять рядом,…
Как быть? Ребенок перепутал день с ночью
Непростая и можно сказать, сложная ситуация, когда ребенок не спит ночью. Грустно всем: ребенку, который «запутался в режимах дня», родителям… в общем, нужно решать данную проблему, дабы, сохранить мир, спокойствие, и самое главное, сон всех членов семьи.
В чем кроется проблема?
• Условия сна
Некоторые родители не уделяют достаточно внимания воздуху…
Девочки, такое дело. Мой малыш мало спит днем. Ночью спит с 10 до 4 примерно. Потом еще часок после кормежки. Все это время спеленутый. Позже я его распеленовываю. А вот днем или 15 минут у себя в кровати спит, раза 3. Может у меня на груди поспать, часа 2, с 7 до 9 где-то. Еще на прогулке в каляске может подремать, часа 2. А так в принципе все. Он засыпает во время кормления, но когда пытаюсь…
Эутиреоз щитовидной железы — симптомы и лечение | Народная медицина
Щитовидная железа самый крупный орган эндокринной системы, который отвечает за множество процессов в нашем организме. Одним из состояний, характеризующих функциональное состояние органа, является эутиреоз.
Что это такое эутиреоз щитовидной железы, каковы его причины, симптомы и методы лечения? Ответы на вопросы найдутся в этой статье.
Понятие эутиреоза
Щитовидная железа (ЩЖ) это непарный орган, расположенный спереди от гортани, и имеющий две доли (правую, левую) и перешеек. В структурной единице органа – фолликуле вырабатываются гормоны (тиреоидные) тироксин (Т4), трийодтиронин (Т3), кальцитонин.
Гормоны ЩЖ выполняют ряд жизненно важных функций:
- стимуляция всех видов обмена веществ (белкового, углеводного, жирового, минерального, водного),
- регуляция роста и развития,
- участие в обмене кальция и фосфора,
- обеспечение гармоничного умственного и физического развития,
- влияние на работу сердца.
Щитовидная железа находится под нейрогуморальным контролем гипоталамо гипофизарной системы. При снижении в крови концентрации тиреоидных гормонов в гипоталамусе вырабатываются тиреолиберины – вещества, стимулирующие выработку тиреотропного гормона (ТТГ) в передней доле гипофиза.
ТТГ воздействует на клетки ЩЖ, стимулируя образование и выделение Т3 и Т4. В зависимости от концентрации гормонов в сыворотке крови можно судить о функциональном состоянии органа. При снижении функций говорят о гипотиреозе, при повышении – гипертиреозе (можно применить белую лапчатку), при нормальной концентрации гормонов – эутиреозе.
Эутиреоз – это состояние, которое характеризуется нормальным уровнем тиреоидных гормонов или отсутствием клинической симптоматики при наличии структурного повреждения щитовидки.
В эндокринологии выделяют такие виды этого состояния, как клинический, лабораторный и медикаментозный.
При отсутствии симптомов, обусловленных поражением ЩЖ, подразумевается клинический эутиреоз. При выявленных структурных повреждениях, но нормальных данных гормонального исследования делается заключение о лабораторном эутиреоидном состоянии.
Если же нормальное функционирование достигнуто с помощью лекарственной терапии, говорят о медикаментозном его характере.
Это понятие не является самостоятельным диагнозом, а представляет собой лишь отражение функционального состояния органа.
Согласно статистическим данным частота возникновения эутиреоза одинакова у мужчин и женщин. Хотя в структуре встречаемости патологий щитовидной железы отмечается преобладание представительниц прекрасного пола.
Причины

Несмотря на то что функции органа не нарушены, при этом состоянии практически всегда имеется структурное поражение ткани.
Основными причинами развития патологий щитовидной железы являются:
- наследственная предрасположенность.
- аутоиммунная агрессия (собственные клетки начинают разрушать ЩЖ).
- инфекции (предположительно вирусной этиологии).
- Патология гипофиза.
- Онкологические процессы.
- Врожденные аномалии строения.
- Нарушение жирового и углеводного обмена.
- Алиментарный дефицит йода.
- Радиоактивное облучение.
- Прием некоторых лекарственных средств.
Выделяют эутиреоз, возникающий во время беременности у женщин, страдающих тиреотоксикозом (избыточной секрецией тиреоидных гормонов). При этом растущий внутриутробно ребенок забирает на себя «лишние» гормоны, стабилизируя их уровень в организме будущей матери.
Симптомы
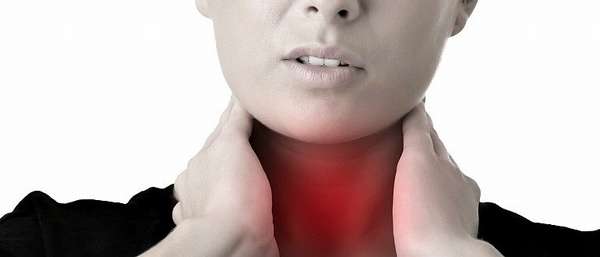
Клиническая симптоматика при эутиреоидных состояниях крайне скудна.
Чаще всего патологию щитовидной железы можно заподозрить по наличию таких неспецифических симптомов, как:
- припухлость в области шеи,
- болезненность,
- ощущение кома в горле,
- слабость,
- сонливость,
- повышение температуры тела (при тиреоидите).
- потливость,
- нарушения стула,
- перебои в работе сердца,
- эмоциональная нестабильность.
Основной метод исследования, позволяющий заподозрить заболевание ЩЖ – пальпация. При ее проведении можно ощутить диффузное увеличение всей железы, ее долей, перешейка или обнаружить отдельные образования – узлы.
Основываясь на данных пальпации врач эндокринолог или терапевт назначает дополнительные инструментальные (УЗИ, КТ, сцинтиграфию, тонкоигольную биопсию) и лабораторные (определение уровня ТТГ, Т3, Т4 и АТ к ТПО) исследования.
Среди заболеваний, сопровождающихся эутиреозом, выделяют:
- Эутиреоидный зоб (вызванный нехваткой синтеза тиреоидных гормонов или дефицитом йода).
- Неоплазии (доброкачественные и злокачественные опухоли).
- Тиреоидиты – воспаление тканей ЩЖ аутоиммунного, инфекционного характера, после беременности или лечения интерферонами.
Несмотря на то что при эутиреозе нет нарушения функции органа, это состояние требует пристального внимания специалистов.
Лечение

Если есть эутиреоз щитовидной железы и отсутствуют симптомы, то лечение медикаментами может не потребоваться. В зависимости от степени повреждения органа врач вправе выбрать активно выжидательную тактику.
Лекарственные препараты при этом не назначаются, но проводится постоянный контроль структурно-функционального состояния щитовидки.
Диетотерапия

Правильное питание и здоровый образ жизни являются основой нормального функционирования эндокринной системы. Как известно, основным структурным элементом тиреоидных гормонов является йод.
Этот элемент поступает в организм из пищи. Но избыток йода так же, как и недостаток, приводят к нарушению в работе органа. Поэтому для поддержания эутиреоидного состояния нужно учитывать количество вещества, поступающего с медикаментозными средствами.
Согласно рекомендациям современных диетологов, при заболеваниях щитовидной железы в ежедневном рационе нужно ограничить или полностью исключить такие продукты, как:
- алкоголь,
- наваристые супы,
- брюссельскую и цветную капусту,
- репу,
- маринады,
- консервы и пресервы,
- турнепс,
- брюкву,
- варенье,
- мед,
- маргарин,
- кондитерские изделия.
Полезными для щитовидки считаются такие продукты, как:
- морская капуста (ламинария),
- рыба, особенно морская,
- все виды морепродуктов,
- отвар шиповника,
- картофель,
- бананы,
- хурма,
- компоты из сухофруктов,
- обезжиренные кисломолочные изделия и напитки.
Учитывая тот факт, что в нашей стране многие территории являются дефицитными по содержанию йода в почве и воде. Поэтому в районах эндемичных рекомендовано употребление в пищу йодированной соли.
Медикаментозные средства

Когда выставляется конкретный диагноз, то могут назначаться препараты, содержащие йод или тироксин в зависимости от клинической ситуации. Самопроизвольный прием таких препаратов может привести к тяжелым последствиям, поэтому консультация врача обязательна.
Среди распространенных препаратов, содержащих йод, назначаемых для лечения и профилактики болезней щитовидной железы выделяют:
- Йодомарин (105-254р).
- Калия йодид (58-122р).
- Микройодид (45-63р).
- Йодбаланс (87-205р).
- Йод витрум (89-210р).
При необходимости требуется применение гормональных препаратов, содержащих тироксин, чаще всего назначают:
- Эутирокс (83-205р).
- L-тироксин (46-193р).
- Баготирокс (72-105р).
В особенно тяжелых случаях могут назначаться тиреостатики – препараты, блокирующие образование и выделение гормонов щитовидной железы. Основные представители этой группы лекарственных средств:
- Тирозол (250-421р).
- Мерказолил (32-45р).
Также при этом состоянии рекомендован курсовой прием витаминно-минеральных комплексов, содержащих йод таких как:
- Алфавит Классик (175-525р),
- Компливит Актив (157-222р),
- Мульти-табс Интенсив (307-430р),
- Мультимакс (184-425р),
- Витаспектрум (321-492р).
Применение препаратов, содержащих йод, подразумевает учет суточной дозировки активного вещества, которая строго индивидуальна. Поэтому использование медикаментозной терапии обосновано только при назначении специалистом.
Народные средства

Поддержать здоровье щитовидки или усилить эффект официальных препаратов способны средства народной медицины. Наиболее популярны и действенны следующие рецепты:
- Спелые фейхоа (1 стак.) пропустить через мясорубку или измельчить блендером. К полученной массе добавить 200 гр сахара (можно коричневого) и размешать. Смесь хранить в закрытой емкости в холодильнике. Съедать по 1 стол. л. за полчаса до еды.
- Очистить грецкие орехи, ядра съесть (как общеукрепляющее и антисклеротическое средство), перегородки вынуть из скорлупы (1 чайн. л.) и залить крутым кипятком (250 мл). После того как настой остынет принимать его по половине стакана 2 раза в день.
- Высушенные цветки боярышника 1 стол. л. всыпать в стакан кипятка. Настаивать под крышкой полчаса. Принимать в день по 1 стол. л. 3 раза.
- Смешать в равных долях свежевыжатые соки из моркови, сельдерея (можно заменить огурцом) и картофеля. Пить по стакану смеси соков 2 раза за день.
- Высушенные листы ламинарии сахаристой измельчить в порошок. Принимать по 1 чайн. л. трижды за день.
Лечение народными средствами не рекомендуется проводить без разрешения специалиста. Растительное сырье обладает высоким биологическим действием и при бесконтрольном применении может нанести существенный вред здоровью.
Щитовидная железа важный орган эндокринной системы, поддерживающий функции основного обмена. Длительное время может сохраняться ее функциональная стабильность при наличии структурного повреждения.
Состояние эутиреоза не должно оставаться без внимания. Своевременное обращение ко врачу позволит диагностировать патологию и начать вовремя с ней бороться.
 Загрузка…
Загрузка…
Эутиреоз щитовидной железы – что это такое, и стоит ли лечиться?
Эутиреоз щитовидной железы – что это такое, важно разобраться основательно, поскольку подобное физиологическое состояние служит тревожным сигналом. Оно указывает на сбои в работе данного органа. К тому же на его фоне могут интенсивно развиваться серьезные заболевания.
Эутиреоз – что это?
Разобраться в этом поможет используемый для характеристики данного состояния термин. С древнегреческого слово “εὐ” дословно переводится «хороший», а с латинского “thyreoidea” – «щитовидная железа». Так и становится понятно, что такое эутиреоз. Буквально это означает «хорошо работающая щитовидная железа». Гормональная функция действительно в норме. Чего не сказать о структуре железы. Она начинает сильно разрастаться в объеме.
Чем опасен эутиреоз?
Это патологическое состояние считается пограничным: в любой момент уровень гормонов может либо увеличиться, либо уменьшиться. В результате начнет развиваться серьезное заболевание, например, аутоиммунный тиреоидит или эндемический зоб. Особенно опасен эутиреоз при беременности, ведь это патологическое состояние может обернуться серьезными последствиями как для женщины, так и для ее крохи.
Поскольку в человеческом организме все органы взаимосвязаны, осложнения могут затронуть такие системы:
- нервную – появятся панические атаки, подавленность, затяжная депрессия, забывчивость;
- сердечно-сосудистую – повысится давление, ускорится сердцебиение, увеличится риск возникновения инсульта или инфаркта;
- гинекологическую – может вызвать сбои в менструальном цикле, бесплодие.
Эутиреоз – причины
Существует множество факторов, способствующих развитию данного физиологического состояния. Узловой эутиреоз вызывается такими причинами:
- неблагоприятная экологическая обстановка;
- наследственная предрасположенность;
- прием определенных лекарственных препаратов;
- чрезмерный стресс;
- воспалительный процесс, протекающий в тканях щитовидной железы;
- недостаточное получение организмом йода;
- гормональная перестройка;
- сильные психоэмоциональные нагрузки;
- острые инфекционные заболевания;
- отравление организма кобальтом, ртутью, мышьяком или свинцом.
Аутоиммунный эутиреоз
Эта разновидность патологического состояния – не редкость. Аутоиммунный эутиреоз щитовидной железы провоцируется следующими факторами:
- запущенный кариес;
- недавно перенесенный грипп;
- повышенный уровень радиации;
- чрезмерные стрессы;
- длительное нахождение под палящим солнцем.
Медикаментозный эутиреоз
Данная разновидность патологического состояния является побочным эффектом, развивающимся на фоне приема определенных медикаментозных препаратов. Такой эутиреоз – это обратимый процесс. После отмены медикаментов-провокаторов щитовидная железа приходит в норму. По этой причине при таком патологическом состоянии не требуется какого-то лечения.
Эутиреоз щитовидной железы – симптомы
Большинство пациентов, у которых диагностируется это патологическое состояние, и не подозревают о нем. Это логично, ведь на начальном этапе проблема протекает бессимптомно. Лишь только после значительного увеличения щитовидной железы в размерах пациенты понимают, что в организме что-то происходит не так, как нужно, и обращаются за медицинской помощью.
Эутиреоз симптомы может иметь еще и такие:
- потеря веса без видимых на то причин;
- повышенная потливость;
- проблемы со сном;
- хриплый голос;
- затрудненное дыхание;
- эмоциональное истощение;
- расширение вен в области шеи;
- повышенная утомляемость.
Эутиреоз 1 степени
Патология на данном этапе протекает бессимптомно. Диагноз эутиреоз может поставить доктор после тщательного обследования пациента. На этой стадии визуально определить увеличение щитовидной железы невозможно. Да и пальпаторно она тоже не выявляется. На ощупь определяется только перешеек. Убедиться в том, что действительно существует проблема, помогает УЗИ.
Эутиреоз 2 степени
На этом этапе проблема усугубляется. Щитовидная железа заметно разрастается. Определить это при визуальном осмотре не получится, зато пальпация даст более объективную информацию. В таком случае доктор может предположить эутиреоз и гипотиреоз. Точный и достоверный диагноз поставлен будет только после тщательного и всестороннего обследования пациента.
Эутиреоз 3 степени
При этом патологическом состоянии увеличение щитовидной железы отчетливо проявляется. Эутиреоз щитовидной железы – что это такое доктор знает. По этой причине он проведет пальпацию проблемного участка. После диффузный зоб эутиреоз обследуется при помощи УЗИ. Сопоставив все полученные результаты, доктор прописывает эффективную терапию.
Эутиреоз – узловой зоб
Он представляет собой разрастание тканей щитовидной железы. При этом патологическом процессе происходит образование единичных или многочисленных узлов. В медицине его нередко называют «нетоксический зоб эутиреоз». В щитовидной железе могут протекать такие патологические изменения:
- Образуется эндемический зоб. Причина его появления – нехватка в организме йода.
- Щитовидная железа увеличивается в размере, но в ней отсутствуют образования.
- Узловой зоб 1 степени – эутиреоз. На этой стадии в разросшейся щитовидной железе появляется одно образование.
- Узловой зоб 2 степени с несколькими узелками.
- Патология, при которой многочисленные образования в щитовидной железе соединяются между собой.
Эутиреоз – диагностика
Чтобы точно поставить диагноз и назначить эффективное лечение, доктор направит пациента на обследование. Эутиреоз щитовидной железы – что это такое, врач точно знает, поэтому предпочтет получить полную информацию о состоянии обратившегося человека. Диагностика включает в себя такие процедуры:
- проводится визуальный осмотр и пальпация;
- сдаются анализы при эутиреозе на тиреотропин и йодтиронины;
- выполняется УЗИ;
- проводится тонкоигольная биопсия и сцинтиграфия.
Если многоузловой зоб 1 степени эутиреоз проявляется лишь разрастанием тканей, но при этом гормональный фон сохраняется в норме, доктор не назначает пациенту медикаментозное лечение. Он берет ситуацию под личный контроль. Это значит, что пациенту придется чаще появляться на приеме, чтобы врач мог активно наблюдать за его состоянием и при необходимости своевременно отреагировать на изменившуюся ситуацию.
Эутиреоз – лечение
Терапия такого патологического состояния направлена на то, чтобы восстановить работу щитовидной железы. Для этого используется комплексный подход. Эутиреоз щитовидной железы – что это такое, доктор подробно разъяснит пациенту. К тому же, он даст свои рекомендации по поводу питания и пропишет лекарственные препараты. Однако врач знает, как лечить эутиреоз не только медикаментозно, но и при помощи народных методов. Эффективные альтернативные средства он пропишет в качестве вспомогательной терапии.
Чтобы обнаруженная на начальной стадии проблема не усугубилось, пациенту важно соблюдать профилактические меры. Благодаря этому уменьшатся признаки такого патологического состояния, как эутиреоз щитовидной железы, симптомы и лечение в последующем не понадобится. Для этого пациенту нужно:
- Свести к минимуму возникновение стрессовых ситуаций.
- Дважды в год сдавать кровь на определение количества тиреотропина.
- Каждые 4-5 месяцев делать УЗИ.
- Избегать длительного пребывания на солнце, а также воздержаться от посещения солярия.
- Отказаться от вредных привычек – курения, злоупотребления спиртными напитками.
Если же медикаментозная терапия малоэффективна и состояние щитовидной железы только ухудшается, врач может порекомендовать хирургическое вмешательство. Во время операции доктор сделает несколько надрезов. Через них он удалит разросшиеся части щитовидки. Чаще после такого хирургического вмешательства надрезы заживают быстро и шрамы почти незаметны. Сложность такой процедуры состоит в том, что доктору нужно правильно определить размер удаляемого участка. Если в ходе операции хирург вырежет больший по объему фрагмент, чем нужно было, это приведет к развитию гипотиреоза.
Эутиреоз – лечение препараты
При борьбе с данным патологическим состоянием использоваться могут такие терапевтические схемы:
- Лечение йодсодержащими препаратами – данный метод эффективен на ранних этапах развития патологического состояния. Чаще назначаться могут такие препараты: Антиструмин, Камфйод, Микройод. Суточная дозировка составляет 200 мг. Этого количества хватит для того, чтобы остановить пролиферацию тиреоцитов. Такое лечение дает положительный эффект, поскольку оно направлено на борьбу с самой причиной.
- Монотерапия (с использованием препарата Левотироксин натрия) – воздействует на гормон гипофиза. Такое лечение предусматривает постоянный контроль. При отмене этого медикамента многоузловой зоб эутиреоз может рецидивировать.
- Одновременный прием йода и Левотироксина натрия. Такая схема хороша тем, что щитовидная железа быстрее восстанавливается. К тому же вероятность возникновения рецидива очень мала.
Эутиреоз щитовидной железы – лечение народными средствами
На помощь придут самодельные «препараты», в основе которых находятся целебные растения. Одно из таких – зюзник. Сушенное лекарственное растение нужно измельчить в кофемолке в порошок. Затем его смешивают с таким же количеством меда. Принимать эту целебную смесь следует трижды в день перед едой по 1 ч. ложке в течение месяца. Положительный результат уже наблюдается спустя 2-3 недели после начала приема «препарата».
Эутиреоз – лечение народными средствами при помощи байкальского шлемника
Ингредиенты:
- сухая трава – 5 ст. ложек;
- красное сухое вино – 700 мл.
Приготовление, применение
- Вино заливают в кастрюлю, ставят на плиту и доводят до кипения.
- Добавляют сюда байкальский шлемник.
- Накрывают кастрюлю крышкой, сбавляют огонь до малого и «томят» 10 минут.
- Снимают посуду с огня и оставляют отвар настаиваться в течение 3 суток.
- Процеживают снадобье и принимают по 1 ст. ложке 4-5 раз в день.
- Хранить оставшееся лекарственное средство нужно в плотно закупоренной стеклянной емкости в холодильнике.
Целебный травяной сбор
Ингредиенты:
- пустырник – 50 г
- льняные семена – 25 г;
- трава медуница – 25 г;
- листья черного ореха – 50 г;
- вишневые почки – 50 г;
- исландская цетрария – 100 г;
- вода – примерно 1 л.
Приготовление, применение
- Все лекарственные растения, почки и семена измельчают на кофемолке в порошок.
- Засыпают в кастрюлю и заливают сбор кипятком. Рекомендуемое соотношение 1:10.
- Ставят кастрюлю на огонь и варят содержимое в течение 10 минут.
- Снимают с плиты.
- Остужают отвар и процеживают его.
- Принимать следует по 2 ст. ложки трижды в день. Лечебный курс – 2 месяца.
Эутиреоз – питание
При таком патологическом состоянии особое внимание пациент должен уделить своему рациону. Меню нужно обогатить продуктами, богатыми йодом:
- фейхоа;
- морской капустой;
- черноплодной рябиной;
- морепродуктами;
- шпинатом;
- хурмой.
К тому же важно обогатить рацион едой с высоким содержанием клетчатки. В этом помогут такие продукты:
- орехи;
- отруби;
- овсянка и гречка;
- свежие овощи.
Сочетание эутиреоз и лишний вес встречается очень редко. Чаще при этом патологическом состоянии отмечается сильная худощавость. Рекомендуемая частота приема пищи – 4-5 раз в день. Пациенту важно основательно разобраться в том, эутиреоз щитовидной железы – что же это такое и от каких продуктов следует отказаться. Список запрещенной пищи немал:
- жирное мясо и рыба;
- копчености;
- полуфабрикаты;
- мучные изделия;
- фастфуд;
- спиртные напитки;
- крепкий чай и кофе;
- капуста, репа;
- острые блюда;
- пряности.
Щитовидная железа и беременность
Особенности жизни после удаления щитовидной железы
Уровень современной медицины и фармацевтики обеспечивает благополучную жизнь после такой серьёзной операции, как удаление щитовидной железы. Отзывы пациентов, перенесших хирургическое вмешательство, самые позитивные. Люди не отказывают себе в радостях – разнообразно питаются, путешествуют, планируют беременность и рождение детей. Большинству пациентов удаётся сохранить нормальный вес, активность, работоспособность. Операция не даёт негативного внешнего эффекта, тонкие шрамы почти не заметны.
При благополучной регенерации тканей после операции, можно заниматься спортом. Тяжёлые виды, воздействующие на сердце, недопустимы. Это: футбол, теннис, волейбол, тяжёлая атлетика и т.п. Полезны:
- утренние/вечерние пробежки;
- плавание;
- скандинавская ходьба;
- велосипед;
- аэробика с умеренными движениями;
- настольный теннис.
Питание людей, перенесших удаление щитовидки, не отличается кардинально от обычного рациона здорового человека. Эндокринологи советуют есть больше фруктов и овощей. Особенно полезны в данной ситуации хурма, киви, гранаты, сладкий перец, тыква.
Почетное место в меню стоит определить морской рыбе, креветкам, кальмарам. Лучшая рыба при проблемах со щитовидкой – красная. Обязательно следует включать в рацион морскую капусту.
Все продукты нужно варить, запекать, тушить или готовить в пароварке. Жареная пища, также как жирное мясо, мучные изделия, бобовые, солёности и сладости – вредны. Они дают усиленную нагрузку на печень и поджелудочную железу, что создаёт гормональный дисбаланс.
Питаться следует часто и помалу. Существенное значение имеет водно-солевое равновесие. Пить следует до любой активности и после неё, отдавая предпочтение чистой воде. Кофе и чай не запрещены, в некрепкой консистенции.
Если удалена щитовидная железа, это не значит, что жизнь станет безрадостной и ограниченной. Можно ходить в парную, салоны красоты, на мануальную терапию, СПА-процедуры и массажи. В периоды слабой интенсивности солнечных лучей можно загорать (1- 2 часа в сутки). Тепловые процедуры запрещаются только пациентам с онкологией.
Не возбраняются путешествия, в том числе и длительные. Главное, брать с собой нужное количество таблеток и принимать их строго по расписанию.
Женщины, желающие иметь детей, могут осуществить свои мечты после удаления щитовидки. Правильно просчитанная доза гормонов обеспечивает вынашивание и рождение полноценного малыша. При наступлении беременности нужно обязательно рассказать акушеру-гинекологу о предшествовавшей операции на щитовидке.
Потеря любого органа влечёт за собой изменения в образе жизни. Тем более, если это столь важный орган, как щитовидная железа. Операция по удалению – не окончание нормальной жизни, а всего лишь переход на новый её этап. Соблюдение таблеточного режима, здоровый образ жизни обеспечивают человеку благополучие и долголетие.
Планирование беременности
При удаленной щитовидке женщина должна пройти процесс реабилитации, который поможет восстановить нормальную работу организма. В этот период женщина может даже и не думать о беременности. Обычно реабилитация продолжается на протяжении 2-3 месяцев.
Забеременеть можно уже через полгода после операции. Если на протяжении срока реабилитации и перед зачатием ребенка выполнять все требования врача, то прогнозы на беременность будут положительные.
Когда женщина забеременела после операции, то ей об этом нужно сообщить гинекологу. Он проводит обследование и дает рекомендации женщине. Если потребуется, то ей могут назначены быть гормональные препараты.
Заболевания щитовидки во время вынашивания ребенка
Беременность и заболевания щитовидной железы тесно связаны между собой. От количества определенных гормонов зависит не только здоровье женщины, но и возможность зачать ребенка и выносить его.
Поэтому при планировании беременности следует сдавать определенные анализы и проводить ультразвуковое обследование, чтобы удостовериться в нормальной работе органа. Если есть нарушения, их следует корректировать.
Влияние щитовидной железы на зачатие велико. Поэтому перед планированием всегда исследуется тиреотропный гормон (ТТГ).
Если его уровень повышен, значит, необходимо провести терапию, чтобы нормализовать гормональный фон, влияющий на способность к зачатию.
После того, как тиреотропный гормон пришел в норму, можно планировать беременность. Шансы забеременеть существенно увеличиваются.
Для справки! Гормон можно нормализовать, изменив питание. Чаще всего назначают диету с большим количеством продуктов, богатых йодом. Это рыба, морская капуста, морепродукты, говядина, яйца, некоторые овощи.
Необходимо сдавать анализы и на другие гормоны. В зависимости от их уровня, можно диагностировать различные болезни, если они есть. Какие заболевания щитовидки часто беспокоят женщин в период беременности?
Вот основные патологии:
- зоб – возникает из-за нехватки йода;
- гипотиреоз – недостаток тиреоидных гормонов;
- гипертиреоз – избыток тиреоидных гормонов;
- опухоли и травмы щитовидки.
Кроме того, встречаются патологии при рождении малыша – отсутствие или недоразвитие щитовидной железы.
Каждое из заболеваний у женщин имеет свои особенности и характерную клиническую картину:
- Зоб часто встречается в этот период у женщин с наследственной предрасположенностью и у тех, кто живет в районах, бедных йодом и селеном. Основной признак нарушения – утолщение шеи и увеличение щитовидки.
Во время вынашивания ребенка зоб может проявиться из-за сбоев в гормональном фоне либо болезней, которые каким-либо образом влияют на нормальную работу эндокринной системы.
- Гипотиреоз – это хроническое заболевание, возникает болезнь из-за нарушения иммунной системы. При этом заболевании снижается функция щитовидки, гормон вырабатывается недостаточно.
Признаками гипотиреоза являются: нарушение менструального цикла, отек лица, депрессия, боль в суставах, слабость, бесплодие.
Можно ли забеременеть при гипотиреозе? Шансы очень малы, но небольшая вероятность есть.
- Тиреотоксикоз (гипертиреоз) свидетельствует о повышенной выработке гормонов. Основная причина – системное аутоиммунное заболевание.
Проявляется увеличением щитовидки, увеличением глазной щели, тахикардией, повышением давления. У беременных такое состояние бывает довольно редко.
Но если у женщины уже есть это заболевание, существует определенный риск для вынашивания плода. При тиреотоксикозе тоже может развиться бесплодие.
Что касается патологии у малыша, которая была уже при рождении, тут врачи сразу же устанавливают это и назначают заместительную гормональную терапия.
Повреждения и опухоли щитовидки у женщин часто приводят к её удалению
Можно ли забеременеть без этого важного органа, и как будет проходить беременность?. Не повлияет ли отсутствие щитовидки на умственное и физическое развитие будущего ребенка? Это главные вопросы, которые волнуют женщин, планирующих зачатие и рождение ребенка
Не повлияет ли отсутствие щитовидки на умственное и физическое развитие будущего ребенка? Это главные вопросы, которые волнуют женщин, планирующих зачатие и рождение ребенка.
Возможные нарушения функции щитовидной железы
- Гормоны щитовидной железы при беременности могут находится в одном из состояний:
- эутиреоз — нормальное количество гормонов щитовижной железы;
- гипотиреоз — недостаточное количество;
- гипертиреоз — избыточное количество.
Гипотиреоз
Это нездоровая работа щитовидной железы, когда она производит мало тиреоидных гормонов. Очень часто подобное состояние приводит к проблемам с зачатием. При сочетании гипотиреоза с периодом вынашивания малыша возрастает риск врожденных патологий и внутриутробной гибели плода. На поздних сроках может возникнуть серьезное осложнение — эклампсия беременных. Также дефицит йода во время беременности может негативно повлиять на умственные способности ребенка.
Поэтому обязательно будущую маму с гипотиреозом ведет дополнительно еще врач-эндокринолог, который назначит адекватное лечение левотироксином (препараты Эутирокс, L-Тироксин) для коррекции и предотвращения неисправимых и опасных для жизни ребенка последствий гипотиреоза.
Поэтому, планируя беременность, нужно внимательно отнестись к своему здоровью, в особенности, если вы замечали такие признаки:
- постоянную слабость, высокую утомляемость и сонливость;
- подавленное настроение и рассеянность, невозможность концентрации внимания;
- выпадение и ломкость волос, сухость и шелушение кожи;
- понижение привычного артериального давления;
- запоры;
- нерегулярность месячных, трудности с зачатием.
Меры профилактики и лечение гипотиреоза
Перед тем, как начать пробовать зачать малыша, женщине кроме стандартного обследования желательно еще сдать анализ крови для определения уровня тиреоидных гормонов. В случае понижения уровня гормона Т4 эндокринолог должен выписать лечение препаратами L-тироксина для компенсации этого состояния. Остальным девушкам с нормальной работой эндокринных органов полезно для профилактики каждый день принимать при беременности препараты йода, например, Йодомарин 200 или Йодбаланс. Эти препараты принимаются строго по назначению доктора
Также важно полноценно питаться, потреблять продукты, насыщенные йодом, к таким относятся:
- почти все сорта морской рыбы,
- йодированная соль,
- салаты из морской капусты.
Гипертиреоз
Гипертиреоз (тиреотоксикоз) — состояние, когда по каким-либо причинам происходит излишне высокая активность щитовидной железы. Это сопровождается частым сердцебиением (тахикардией), утомляемостью и вспыльчивостью, потливостью и дрожанием рук, плохим аппетитом и ночным сном, небольшой температурой около 37 градусов. При гипертиреозе отмечается высокий риск выкидыша на раннем сроке, так как избыток тиреоидных гормонов может плохо повлиять на имплантацию эмбриона в эндометрий и развитие зародыша. Также часто встречается ранний токсикоз у беременных, в сочетании с тиреотоксикозом он плохо лечится и протекает намного тяжелее. Реже возникают поздние токсикозы, проявляющиеся в основном высоким давлением. А после родов могут возникать кровотечения.
Влияние тиреотоксикоза во время беременности на ребенка
У новорожденных малышей наблюдается сухость и отечность кожных покровов, постоянно открытый ротик с утолщенным языком, видимое снижение тонуса мышц и вялые рефлексы. Часто таких деток беспокоят запоры. Практически всем новорожденным показано лечение для восстановления физиологичного баланса гормонов в их маленьком организме.
Лечение гипертиреоза
В легких случаях гипертиреоз является транзиторным, не требующим лечения, он проходит самостоятельно к 16-ой неделе. Но когда гипертиреоз выраженный и сопровождается перечисленными ранее симптомами, тогда необходимо лечение. Обычно врач назначает противощитовидные (тиреостатические) лекарственные препараты в маленькой дозировке, например метимазол. Благодаря низкой дозе, такое лечение не оказывает негативного влияния на развитие плода, поскольку лекарство практически не проникает сквозь плацентарный барьер, либо проникает в минимальном количестве.
Щитовидная железа сильно влияет на возможность женщины зачать, от нормальной работы железы зависит и благополучное развитие ребеночка. Поэтому должна осуществляться профилактика состояний гипо- и гипертиреоза, а при развитии болезни нужно добросовестное лечение.
Беременность после удаления
Варианты лечения определяются врачом, который следит за состоянием здоровья женщины. Если позволяет диагноз, проводится оперативное лечение. Однако в ситуациях, когда существует риск смертельной опасности для жизни и здоровья женщины, принимается решение об удалении щитовидной железы.
Удаленный орган не влияет на возможность оплодотворения и родов, поскольку женщина пожизненно принимает необходимые гормоны, которые ранее синтезировала щитовидка.
Противопоказания
Полное восстановление организма после удаления щитовидки – полгода. Еще столько же потребуется для подготовки организма к предполагаемой беременности.
Противопоказания к зачатию после операции по удалению железы – первый год после вмешательства. Беременность на данном этапе прерывается.
Риски
Беременность на фоне резекции щитовидки – риск для женщины и, прежде всего, для ребенка. Препараты, которые женщина принимает первые полгода, являются очень токсичными. Поэтому если оплодотворение и состоится, то плод рискует получить несовместимые с жизнью патологии развития:
- дефекты строения внутренних органов;
- нарушения работы ЦНС;
- умственная отсталость;
- неполноценное формирование эндокринных органов.
Если же беременность состоялась по плану, после лечения и реабилитации, то риски равны, как и у любой другой беременной женщины.
На поздних сроках вынашивания берут анализы крови на наличие антител к рецептору ТТГ. При повышеном количесвте ребенка заносят к группе повышенного риска. Также у детей, чьи матери стояли на учете с тиреотоксикозом, берут анализы крови при родах (из пуповины) на уровень свободного Т4, ТТГ.
Вероятность благополучных родов
Существует мнение о том, что женщина с удаленной щитовидной железой не может родить самостоятельно, потребуется только кесарево сечение. Однако это не так. Поскольку недостаток гормонов компенсируется за счет гормональных препаратов, которые женщина пьет пожизненно, то никакого влияния на родовой процесс отсутствие щитовидки не оказывает.
Опасное сочетание тиреотоксикоз и беременность
Если женщина проходила лечение J131 , то планировать беременность можно уже через 1 год после лечения.
Быстрее вопрос о планировании решается при оперативном лечении. Во время операции производится полное удаление щитовидной железы, и рецидив уже просто невозможен.
После операции женщина начинает принимать заместительную терапию в виде L-тироксина и в ближайшие сроки может планировать беременность.
Если женщина уже в позднем репродуктивном возрасте и ждать у нее попросту нет времени, а также женщина планирует использование ЭКО, то больше подходит оперативный метод лечения, который позволяет быстрее перейти к планированию беременности.
Симптомы тиреотоксикоза при беременности, а в частности диффузного токсического зоба, практически не отличаются от симптомов болезни Грейвса, возникшей вне беременности. В этой статье я не буду отдельно описывать симптомы тиреотоксикоза, про это вы можете прочитать в отдельной статье. Также в статье «Болезнь Грейвса. Чего делать нельзя при этом заболевании» даны четкие рекомендации по лечению и образу жизни при этом заболевании.
Во время диагностики диффузного токсического зоба при беременности необходимо отличать его от преходящего физиологического тиреотоксикоза (гипертиреоза), который может появиться в первые недели беременности. Я уже это описывала в статье «Щитовидная железа и беременность» и «Норма ТТГ у беременных». При этом используют тактику выжидания. Если это физиологический тиреотоксикоз, то он ко второму триместру проходит самостоятельно и, следовательно, не требует лечения.
Лечение диффузного токсического зоба при беременности проводят пропилурацилом, т. к. именно он в меньшей мере проходит через плаценту и из крови в грудное молоко.
Целью лечения является только поддержание свободного Т4 на верхней границе нормы, т. к. для этого потребуются меньшие дозы препарата, чем если бы лечили в полном объеме. Это, несомненно, лучше для беременной женщины и плода.
Тиреотоксикоз и беременность: что важно знать
- Следует ежемесячно посещать эндокринолога
- Необходимо ежемесячно определять свободный Т4
- ТТГ не исследуется, т. к.в этом нет необходимости, потому что нет цели его нормализации
- После снижения свободного Т4 до верхней границы нормы доза пропилурацила снижается до поддерживающей дозы.
- Если гормон свободный Т4 снизился чрезмерно, то под контролем свободного Т4 пропилурацил временно можно отменить, а при необходимости назначить вновь.
- С увеличением срока беременности потребность в тиреостатике снижается и возможна его отмена в третьем триместре.
- После родов (через 2-3 месяца) тиреотоксикоз, как правило, возвращается и требуется вновь назначение пропилурацила.
- При приеме малых доз (100 мг/сут) грудное вскармливание безопасно для ребенка.
В период беременности показано только консервативное лечение, а хирургическое лечение и лечение J131 переносится на послеродовый период. Единственным показанием для хирургического лечения тиреотоксикоза при беременности является непереносимость тиреостатиков. Проводится операция во втором триместре. После операции сразу же назначается тироксин в дозе 2,3 мкг/кг веса. И далее ведется наблюдение, как при гипотиреозе.
Чтобы узнавать самые передовые новости по щитовидной железе, а также другие полезные материалы блога, записывайтесь в постоянные читатели и получайте статьи прямо себе на почту.
Тиреотоксикоз у новорожденного как осложнение тиреотоксикоза при беременности
Проблемы лечения тиреотоксикоза при беременности не ограничиваются ликвидацией тиреотоксикоза у беременной. Это заболевание может в 1 % случаев вызвать тиреотоксикоз у плода или новорожденного.
Поэтому у этих женщин на поздних сроках беременности исследуют уровень антител к рецептору ТТГ. Если выявлено их повышенное содержание, то новорожденного относят в группу высокого риска развития неонатального тиреотоксикоза, который в ряде случаев требует назначение пропилурацила, но это временная мера. Признаки тиреотоксикоза таковы: сердечная недостаточность, зоб, желтуха, повышенная раздражимость и сердцебиение.
Иногда признаки тиреотоксикоза обнаруживаются уже у плода. Это такие признаки, как увеличение щитовидной железы плода по УЗИ, сердцебиение (более 160 уд/мин), задержка роста и повышение двигательной активности. В таком случае беременной увеличивают дозу пропилурацила.
Таким образом, по возможности необходимо определение уровня свободного Т4 и ТТГ в пуповинной крови всех новорожденных от женщин с тиреотоксикозом.
Гипертиреоз при беременности
Анормально увеличенная функция щитовидной железы обычно бывает из-за базедовой болезни. При этом аутоиммунном нарушении, щитовидная железа оказывается сверхраздражимой, что ведет к гипертиреозу. Другой причиной может быть сверхфункционирующие «горячие точки» — токсические включения (ткани щитовидной железы). И если вы действительно хотите влезть в эту странную ерунду, то еще бывает ткань щитовидной железы в опухоли яичника (дермоидная киста), которая может быть достаточно функциональной, чтобы вызвать гипертиреоз (яичниковый зоб). Я даже наблюдал случай рака, явившегося результатом такой ткани яичника, но это встречается крайне редко.
Симптомы гипертиреоза включают беспокойство, учащенный пульс, непереносимость жары и потерю веса. Пучеглазие, называемое экзофтальм/является самым впечатляющим физическим признаком. Насколько сильным он бывает? Очень, если коротко. Щитовидная буря — это состояние соответствует своему названию. Она может привести к повышению температуры, частому пульсу, вплоть до мерцания предсердий, шоку, спутанному сознанию, психозу, припадкам, коме и смерти.
Во время -беременности гипертиреоз может обострить утреннюю тошноту и рвоту до более истощающего гиперемезиса беременных, требующего госпитализации с целью регидратации. (В моей практике у любой пациентки, страдающей утренней тошнотой, функция щитовидной железы оценивается снова после первичных анализов.) Все, о чем до сих пор говорилось, относится к матери, но гипертиреоз может затронуть и беременность тоже, приведя к гипертензии беременных, увеличить угрозу преждевременных родов, рождения недоношенного ребенка или ребенка с маленьким весом. Антитела, из-за которых щитовидная железа матери «горячится», могут попасть через плаценту к ребенку, вызвав гипертиреоз и у него тоже.
Так как беременность ослабляет общую иммунную реакцию матери (так чтобы она не смогла отторгнуть ребенка), гипертиреоз, вызванный иммунной болезнью, может утихнуть после временного всплеска активности на 15-й неделе, хотя единого мнения среди исследователей на этот счет нет
Но, основываясь на этом, врач будет с осторожностью относиться к тиротоксикозу в период с начала беременности и до середины второго триместра (как и в послеродовой период)
Лечение гипертиреоза во время беременности немного сложнее, чем в обычный период, так как лекарства, снижающие функцию щитовидной железы, не совсем натуральные. Так как они представляют собой химические соединения, то их назначение ФДА может оценить буквами, которые означают — существование опасности.
ПТУ (пропилтиоурацил) — проверенное временем лечение. Это лекарство мешает щитовидной железе использовать йод для выработки гормонов. К сожалению, ПТУ проходит через плаценту к ребенку и может вызывать гипотиреоидные состояния, даже зоб, у меньшей части новорожденных. По этой причине ФДА относит его к категории D. Опасность для плода существует на позднем сроке беременности, так как щитовидная железа плода не производит свои гормоны до конца первого триместра. Тем не менее ПТУ считается самым безопасным подходом к гипертиреозу. Отказ от лечения создает более серьезную угрозу. Если стероиды применяются для того, чтобы помочь сдержать щитовидную бурю, у них есть значительный предел безопасности во время беременности.
Итак, аутоиммунная болезнь может стать причиной гиперфункции или гипофункции щитовидной железы. Дополнительные тироидные гормоны лечат «гипо», а «гипер» лечится лекарствами типа ПТУ, препятствующими использованию йода для выработки этих гормонов. Оба состояния, если их не лечить, опасны для матери, ребенка и беременности в целом.
Щитовидная железа и беременность
При беременности в организме женщины происходит колоссальная гормональная перестройка и любые отклонения в работе щитовидной железы могут привести к серьезным последствиям.
Но к счастью, благодаря серьезным достижениям медицины в области эндокринологии, при грамотном контроле и своевременном лечении, беременность, несмотря на заболевания щитовидной железы, в большинстве случаев заканчивается долгожданными родами.
Женщинам с нарушениями в работе щитовидной железы, планирующим беременность, жизненно необходимы:
- Ранняя постановка на учет,
- Консультация эндокринолога,
- Строгий контроль уровня гормонов на протяжении всего срока вынашивания ребенка.
От вырабатываемых щитовидной железой матери тиреоидных гормонов Тироксина (Т4) и Трийодтиронина (Т3), содержащих в своем составе йод, зависит формирование обмена веществ будущего ребенка, его нервная система, головной мозг, физическое развития и даже интеллект.
| Гороскоп на неделю с 14 по 20 октября 2019 | |||||
Овен | Телец | Близнецы | Рак | Лев | Дева |
Весы | Скорпион | Стрелец | Козерог | Водолей | Рыбы |
Если в работе щитовидной железы наблюдаются какие-либо патологические отклонения, она перестает справляться с нагрузкой, связанной с возникновением беременности. При сбоях в ее работе органы плода начинают формироваться неправильно, что приводит к множественным порокам развития, таким как умственная отсталость, карликовость, глухонемота, косоглазие, а также к выкидышам и мертворождениям.
При наступлении беременности щитовидка будущей мамы сразу же начинает ощущать повышенную нагрузку, потому что закладка всех жизненно важных органов плода происходит при активном участии гормонов щитовидной железы, которая начинает работать сразу на два организма.
Щитовидная железа будущего ребенка закладывается на 4-5-й неделях, но лишь к 12-й неделе начинает вырабатывать собственные тиреоидные гормоны. До этого момента внутриутробное развитие ребенка полностью зависит от работы щитовидной железы матери.
Здоровая щитовидная железа должна вырабатывать тиреоидных гормонов ровно столько, сколько необходимо организму. Плохо, если их производится больше или меньше нормы. Наиболее распространенными патологиями в работе щитовидной железы будущих мам являются гипотиреоз и гипертиреоз, которые одинаково опасны и требуют компенсации гормонов и постоянного наблюдения у эндокринолога.
Возможность зачатия ребенка без щитовидной железы
Беременность без щитовидной железы, необходимо заранее планировать. Этот вопрос должен обсуждаться не только в семье, но и с лечащим врачом – эндокринологом. Обычно, после операции на щитовидную железу, больной проходит курс необходимой реабилитации.
При удалении злокачественной опухоли, доктор назначает курс лечения радиоактивным йодом. Планировать беременность следует при окончании прохождения курса послеоперационного лечения, не раньше, чем через год.
Женщинам с отсутствующей щитовидной железой, для того, чтобы зачать ребенка, не обойтись без препаратов, обеспечивающих необходимый уровень тиреоидных гормонов и постоянного контроля гормонального фона организма. Но сама беременность вполне возможна без участия щитовидки, и женщинам репродуктивного возраста можно надеяться на благополучных исход вынашивания ребенка.
Как протекает беременность без железы?
Щитовидка оказывает влияние на созревание яйцеклетки, ее крепление к матке, менструальный цикл у женщины. При нарушении одного из этих процессов, может прерваться беременность и произойти выкидыш. Отсутствие щитовидки, также, может спровоцировать гипокальцемию. Для зачатия и нормального вынашивания малыша, мамочке нужно принимать гормональные препараты и соблюдать диету, с необходимыми витаминами и микроэлементами.
В случае наступления беременности, суточные дозы препаратов необходимо менять по мере роста плода. Поэтому будущая мама должна находиться под постоянным наблюдением эндокринолога, который отрегулирует количественный прием препарата и периодически (не реже 1 раза в квартал) сдавать анализы на ТТГ (тиреотропный гормон, секретируемый гипофизом и регулирующий работу щитовидки), Т4, Т3.
Гормоны щитовидки у беременных женщин принимают участие в формировании таких органов ребенка как:
- Ткань легких.
- Лицевые кости.
- Глаза.
- Улитка слухового аппарата.
- Участки мозга (развитие нейронных связей).
- Нервная система.
Беременность, после удаления щитовидной железы, должна проходить под постоянным присмотром врача. Женщина должна придерживаться определенной диеты. Ни в коем случае нельзя есть копченое, жирное, соленое, употреблять спиртные напитки. Сою, тоже нужно исключить из рациона, так как она является блокиратором тироксина, не позволяя полностью усваиваться при поступлении его в организм человека.
В рацион питания следует включить продукты, богатые кальцием и йодом – это творог, йогурты, рыба, яйца, морепродукты. Как и для всех беременных женщин, полезными будут овощи и фрукты. Нужно стараться меньше потреблять хлебобулочных изделий, потому что, при недостатке гормонов может повышаться аппетит и человек поправляется.
Если соблюдать эти правила, можно не бояться, и вынашивать малыша. Нужно не забывать о прогулках на свежем воздухе, они послужат физическими нагрузками будущей маме.
Реакция организма матери на дефицит йода
В норме, количество йода в организме человека должно соответствовать 20-30 мг. Для этого, необходимо получать в сутки около 150 мкг йода. Для вынашивающей ребенка женщины, эта доза возрастает до 200 мкг. Есть данные, что в России суточная доза, потребляемая среднестатистическим человеком, не превышает 80 мкг.
Наступление беременности у женщины является мощным стимулом, влияющим на мать и ребенка при нехватке йода в организме.
Узлы щитовидной железы во время беременности
Редко в таком состоянии узлы формируются первично, часто они уже есть у женщины, если гормональный фон повышен, то это ситуация наблюдается почти всегда. Такие узлы могут быть доброкачественными и злокачественными. Если они носят доброкачественный характер, то никакой опасности для здоровья будущей матери и ребенка нет, но если речь идет о злокачественных образованиях, то необходимо своевременное медицинское вмешательство. Если речь идет о повышенном гормональном уровне, то такое вмешательство должно быть немедленным. Больной узел может привести к серьезным проблемам, с такими узлами необходимо разбираться вовремя.
Если развиваются крупные узлы, то это не причина к прерывают беременности. Но в таком состоянии женщине необходимо регулярно ходить на прием к эндокринологу, сдавать необходимые анализы, проходить соответствующую лечебную терапию, чтобы узловые изменения находились под постоянным контролем.
Гипертитеоз тиреотоксикоз и беременность
При гипертиреозе (тиреотоксикозе) происходит противоположное гипотиреозу состояние, при котором активность щитовидной железы чрезмерно повышается.
- Беременность осложняется тем, что женщина начинает терять вес, сильно потеет, чрезмерно раздражается и часто не может понять причины бессонницы.
- Кроме этого, возможен частый пульс, симптомы гипертонии (повышенное давление), мышечная слабость, дрожание рук и частый жидкий стул.
Учеными доказано, что избыточная выработка гормонов щитовидной железы крайне токсично действует на развивающийся плод, отравляя его и провоцируя развитие различных уродств и даже гибель плода. Поэтому таким больным назначают прием антитиреоидных препаратов, способных подавлять функцию щитовидной железы.
- Если гипертиреоз не лечить или недостаточно компенсировать, то у беременных часто развивается гестоз, или поздний токсикоз, что может привести к необходимости искусственного прерывания.
- Если же тиреотоксикоз удается выявить на ранней стадии и своевременно начать лечение, то удается достичь ее нормального течения.
В некоторых случаях, когда невозможно достичь эффекта от консервативного лечения, проводят хирургическую операцию по удалению части щитовидной железы. Обычно такая операция считается наиболее безопасной во втором триместре и проводится между 12-й и 26-й неделями, когда риск невынашивания является наиболее низким.
Как питаться при тиреотоксикозе
Кроме этого, беременной с гипертиреозом необходимо полностью исключить йод из продуктов питания и обихода:
- Не смазывать йодом раны,
- Йодированную соль заменить на обычную,
- Убрать из рациона рыбу, морскую капусту, а также популярное нынче блюдо японской кухни – ролл, в котором используются морские водоросли, содержащие слишком много йода.
- При необходимости приема поливитаминов выбирать комплексы, в составе которых отсутствует йод.
- Врачи также не рекомендуют принимать солнечные и морские ванны.
Будущей маме нужно очень бережно относиться к своему здоровью:
- Всячески избегать стрессов, чрезмерной физической работы, поменьше уставать и получать положительные эмоции.
- Крайне необходим полноценный 8-9 часовой ночной сон, умеренные физические нагрузки при беременности и дневной отдых.
- Очень полезны регулярные прогулки на свежем воздухе, которые улучшают обмен веществ и хорошо успокаивают нервную систему.
Для того, чтобы беременность протекала хорошо и ребенок родился здоровым, будущим мамам, страдающим любыми заболеваниями щитовидной железы, будь то гипотиреоз или тиреотоксикоз, нужно своевременно принять все меры для компенсации своего заболевания.
Благодаря современной медицине под строгим контролем врача-эндокринолога избежать осложнений от неправильной работы щитовидной железы удается даже женщинам с длительным и хроническим течением болезни.
Эутиреоз щитовидной железы: что это такое?
Екатерина Смольникова
Практикующий врач-эндокринолог (Стаж 10 лет). Имеет большой опыт работы в частных и государственных клиниках России.
Задать вопрос
Последнее обновление — 13 августа 2018 в 10:16
Эутиреоз щитовидной железы: что это такое? Это состояние мнимого здоровья. Гормональные показатели (Т3, Т4, ТТГ) соответствуют норме, однако с помощью УЗИ в органе фиксируются структурные изменения. Рано или поздно такие изменения приводят к необратимым патологическим процессам в щитовидной железе. Какую опасность представляет эутиреоз, и какое лечение требуется при данном диагнозе? Каждый, кому не безразлично свое здоровье, должен ознакомиться с ответами на эти вопросы.
Причины появления эутиреоза?
Щитовидная железа восприимчива ко всякому роду факторам: внутренним и внешним. Поэтому такое явление, как эутиреоз, может возникнуть сразу по нескольким причинам:
Эутиреоз и группы риска
Эутиреоидный статус чаще других получают люди:
- С генетической предрасположенностью к данному недугу.
- Имеющие воспалительные явления в щитовидке.
- Регулярно находящиеся под ультрафиолетовыми лучами.
- Которые постоянно подвергаются стрессам.
- С хроническими заболеваниями носоглотки.
- Проживающие в условиях плохой экологии.
- Которые чрезмерно увлекались приемом гормональных препаратов.
- Регулярно употребляющие антибиотики.
При беременности риск развития эутиреоза также высок. Это связано с дефицитом минералов, который испытывает женщина, будучи в «положении».
Как проявляется эутиреоз? Симптомы
Клинически проявляться патология начинает с беспричинной нервозности. Ей составляет пару появившаяся утомляемость, которая тоже не имеет под собой почвы. Далее наблюдается присоединение:
- Болезненных ощущений в переднем участке шеи.
- Чувства инородного тела в горле.
- Постоянной головной боли.
- Чувства разбитости и сонливости.
- Избыточной массы тела. Это происходит даже тогда, когда пациент придерживается умеренности в питании.
- Деформации голоса.
- Сухого кашля.
Самостоятельно либо с посторонней помощью можно пропальпировать область шеи, где локализована щитовидка. В нормальном состоянии она прощупываться не должна, при патологии – четко ощущается увеличенная в размерах железа.
Для диагностики также важно знать, до каких размеров увеличилась щитовидка. На основе этого определяется та или иная степень распространения патологического процесса:
- Первая. Орган не увеличен и не прощупывается.
- Вторая. Щитовидку можно пропальпировать.
- Третья. Железа визуализируется при глотании.
- Четвертая. Орган значительно выпирает.
- Пятая. Щитовидка достигает таких размеров, когда начинает давить на близлежащие органы и ткани.
В чем опасность эутиреоза?
Эутиреоидное состояние – это благоприятный фон для развития узлового зоба. Он представлен формами:
- Единичной.
- Многоузловой.
- Эндемической (дефицит поступления йода в организм).
Под «узловым зобом» подразумевается образование в толще щитовидной железы, сформированное из разросшейся ткани. В последствии они могут становиться злокачественными.
Симптоматика зоба включает:
- Дискомфорт и боль в районе грудной клетки.
- Стабильную потерю веса.
- Аритмию.
- Одышку.
Внимание! Оставленный без врачебного контроля и лечения узловой зоб приводит к раку щитовидки. Также разросшийся орган оказывает сильное давление на трахею. В критических случаях трахея подлежит удалению.
Диагностические мероприятия
Диагноз «эутиреоз» ставится исходя из данных:
- Ультразвукового исследования. С помощью него определяют малейшие изменения в строении железы.
- Анализа крови. В ходе него выявляются иммуноферментные показатели. Они дают представление об уровне гормонов в крови.
Лечение эутреоза щитовидной железы?
Как лечить состояние, которое зовется эутиреозом? Симптомы и лечение патологии находятся в прямой зависимости друг от друга. Не в каждом клиническом случае необходимо применение лекарств. Так при аутоиммунном (пара небольших узлов не больше 0,8 см) и диффузном эутиреозе пациенту нужно проходить УЗИ щитовидки 1 раз в полгода.
Когда симптоматика недуга усугубляется множественными изменениями в структуре органа, тогда врач назначает медикаментозное лечение. Чтобы привести здоровье больного в норму и приостановить патологическое разрастание тканей железы, пациенту рекомендуется принимать:
- Средства на основе йода («Камфодал», «Микройод»).
- L-тироксин. Его представителем является «Левотироксин».
Микройодид Йодомарин L-Тироксин
Дозировку для каждого больного врач определяет в индивидуальном порядке. Если препараты этих двух групп в отдельности не вызывают нужного лечебного эффекта, то используют их комбинацию.
Схема лечения меняется в зависимости от данных, полученных в ходе регулярных исследований. Последние проводятся каждые полгода для контроля эффективности лечения.
Какой терапевтический результат считается успешным? На него указывают такие факты:
- Беспокоящие пациенты симптомы сходят на «нет».
- Рост тканей щитовидки прекращается.
- Уменьшаются или вовсе исчезают патологические узлы.
Видео
Оперативное вмешательство при эутиреозе
Когда стабилизировать состояние пациента не удается при помощи медикаментов, врач может предложить больному лечь на операцию. Она предполагает иссечение патологических узлов и удаление разросшихся диффузных тканей.
Преимущества хирургического вмешательства состоят в:
- Достижении качественного и долгоиграющего результата.
- Минимальной инвазивности. Во время операции производятся микронадрезы в области щитовидки, поэтому травматизация тканей небольшая.
- Недолгом периоде госпитализации. Она занимает не больше 3 дней.
- Быстром восстановлении больного.
- Хорошем косметическом эффекте. На шее остаются едва уловимые глазом шрамы.
Единственное затруднение, которое существует при хирургическом решении проблемы – это определение объема иссекаемых тканей. Если будет удалено чрезмерное количество тканей, это спровоцирует послеоперационный гипотиреоз. Когда же во время операции будет убрано недостаточно тканей, положительного лечебного эффекта ждать не придется.
Провести операцию на высоком уровне может только опытный эндокринолог-хирург.
Можно ли предупредить появление эутиреоза щитовидной железы?
Чтобы не допустить развитие патологий щитовидки, всем людям без исключения необходимо:
- Вести контроль поступления йода в организм.
- Следить за своим психологическим состоянием. Стараться избегать депрессий, эмоциональных перегрузок.
- Проходить профилактические осмотры у эндокринолога.
- Регулярно проверять уровень гормонов щитовидной железы (дважды в год).
- 1 раз в 6 месяцев посещать УЗИ.
Заранее диагностированный эутиреоз повышает шансы избежать осложнений при заболеваниях щитовидки и провести эффективную терапию.
Заболевание щитовидной железы при беременности — Американский семейный врач
1. Рейд С.М.,
Миддлтон П.,
Коссич М.С.,
Crowther CA.
Вмешательства при клиническом и субклиническом гипотиреозе у беременных. Кокрановская база данных Syst Rev .
2010; (7): CD007752 ….
2. Де Гроот Л.,
Абалович М,
Александр ЕК,
и другие.
Управление дисфункцией щитовидной железы во время беременности и в послеродовом периоде: руководство по клинической практике эндокринного общества. Дж. Клин Эндокринол Метаб .
2012; 97 (8): 2543–2565.
3. Стагнаро-Грин А,
Абалович М,
Александр Е,
и другие.;
Рабочая группа Американской тироидной ассоциации по заболеваниям щитовидной железы во время беременности и в послеродовом периоде.
Рекомендации Американской тироидной ассоциации по диагностике и лечению заболеваний щитовидной железы во время беременности и в послеродовом периоде. Щитовидная железа .
2011. 21 (10): 1081–1125.
4. Американский колледж акушерства и гинекологии.Бюллетень практики ACOG No. 37. Заболевания щитовидной железы при беременности. Акушерский гинекол .
2002. 100 (2): 387–396.
5. Ясса Л,
Маркиз Э,
Фосетт Р.,
Александр ЕК.
Ранняя корректировка тиреоидных гормонов во время беременности (ТЕРАПИЯ). Дж. Клин Эндокринол Метаб .
2010. 95 (7): 3234–3241.
6. Ли Р.Х.,
Спенсер CA,
Местман JH,
и другие.
Бесплатные иммуноанализы на Т4 неэффективны во время беременности. Am J Obstet Gynecol .
2009; 200 (3): 260.e1–260.e6.
7. Abbassi-Ghanavati M,
Грир LG,
Каннингем Ф.Г.
Беременность и лабораторные исследования: справочная таблица для врачей [опубликованные поправки опубликованы в Obstet Gynecol. 2010; 15 (2 pt 1): 387]. Акушерский гинекол .
2009. 114 (6): 1326–1331.
8. Вайдья Б,
Энтони С,
Белоус М,
и другие.
Выявление дисфункции щитовидной железы на ранних сроках беременности: универсальный скрининг или целенаправленное выявление случаев высокого риска? Дж. Клин Эндокринол Метаб .2007. 92 (1): 203–207.
9. Негр Р,
Шварц А,
Gismondi R,
Тинелли А,
Mangieri T,
Стагнаро-Грин А.
Универсальный скрининг в сравнении с выявлением случаев для выявления и лечения гормональной дисфункции щитовидной железы во время беременности. Дж. Клин Эндокринол Метаб .
2010. 95 (4): 1699–1707.
10. Момотани Н.,
Ито К,
Хамада Н,
Запретить Y,
Нисикава Y,
Мимура Т.
Гипертиреоз матери и врожденные пороки развития у потомства. Клин Эндокринол (Oxf) .
1984. 20 (6): 695–700.
11. Neale DM,
Cootauco AC,
Берроу Г.
Заболевания щитовидной железы при беременности. Клин Перинатол .
2007. 34 (4): 543–557, v – vi.
12. Стагнаро-Грин А.
Явный гипертиреоз и гипотиреоз во время беременности. Clin Obstet Gynecol .
2011. 54 (3): 478–487.
13. Rovet JF.
Последствия гипотиреоза матери во время беременности для нервной системы.В: Программа и выдержки из 76-го ежегодного собрания Американской тироидной ассоциации; 30 сентября — 3 октября 2004 г .; Ванкувер, Британская Колумбия. Щитовидная железа .
2004; 14 (9): 710. Реферат 88.
14. Мяннистё Т.,
Vääräsmäki M,
Пута А,
и другие.
Дисфункция щитовидной железы и аутоантитела во время беременности как прогностические факторы осложнений беременности и материнской заболеваемости в более позднем возрасте. Дж. Клин Эндокринол Метаб .
2010. 95 (3): 1084–1094.
15. Мамеде да Коста S,
Сииро Нетто Л.,
Коэли CM,
Буеску А,
Вайсман М.
Значение комбинированной клинической информации и антител к тироидной пероксидазе во время беременности для прогнозирования послеродовой дисфункции щитовидной железы. Ам Дж Репрод Иммунол .
2007. 58 (4): 344–349.
16. Di Gianantonio E,
Шефер С,
Мастрояково ПП,
и другие.
Побочные эффекты пренатального воздействия метимазола. Тератология .2001. 64 (5): 262–266.
17. Mandel SJ.
Гипотиреоз и хронический аутоиммунный тиреоидит у беременных: материнские аспекты. Best Practices Clin Endocrinol Metab .
2004. 18 (2): 213–224.
18. Кейси Б.М.,
Даше JS,
Wells CE,
Макинтайр ДД,
Левено К.Дж.,
Каннингем Ф.Г.
Субклинический гипертиреоз и исходы беременности. Акушерский гинекол .
2006; 107 (2 pt 1): 337–341.
19.Крыло DA,
Миллар Л.К.,
Кунингс П.П.,
Монторо Миннесота,
Mestman JH.
Сравнение пропилтиоурацила и метимазола при лечении гипертиреоза у беременных. Am J Obstet Gynecol .
1994; 170 (1 п.1): 90–95.
20. Мицуда Н,
Тамаки Х,
Амино N,
Хосоно Т,
Мияи К,
Танизава О.
Факторы риска нарушений развития у младенцев, рожденных женщинами с болезнью Грейвса. Акушерский гинекол .1992. 80 (3 ч. 1): 359–364.
21. Лутон Д.,
Ле Гак I,
Вюйар Э,
и другие.
Ведение болезни Грейвса во время беременности: ключевая роль мониторинга щитовидной железы плода. Дж. Клин Эндокринол Метаб .
2005; 90 (11): 6093–6098.
22. Практический бюллетень ACOG.
Дородовое наблюдение за плодом. Номер 9, октябрь 1999 г. (заменяет Технический бюллетень № 188, январь 1994 г.). Методические указания по ведению клинической практики для акушеров-гинекологов. Int J Gynaecol Obstet .
2000. 68 (2): 175–185.
23. Мюллер А.Ф.,
Дрексхаге HA,
Бергут А.
Послеродовой тиреоидит и аутоиммунный тиреоидит у женщин детородного возраста: последние выводы и последствия для дородового и послеродового ухода. Endocr Ред. .
2001. 22 (5): 605–630.
24. Азизи Ф.
Возникновение стойкой тиреоидной недостаточности у пациентов с субклиническим послеродовым тиреоидитом. евро J Эндокринол .2005. 153 (3): 367–371.
.
Заболевание щитовидной железы при беременности: что нужно знать
Заболевания щитовидной железы — гипертиреоз и гипотиреоз — относительно часто встречаются во время беременности и требуют лечения. Щитовидная железа — это орган, расположенный в передней части шеи, который выделяет гормоны, регулирующие метаболизм (то, как ваше тело использует энергию), сердце и нервную систему, вес, температуру тела и многие другие процессы в организме.
Гормоны щитовидной железы особенно необходимы для обеспечения здорового развития мозга и нервной системы плода в течение первых трех месяцев беременности, поскольку ребенок зависит от ваших гормонов, которые доставляются через плаценту.Примерно через 12 недель щитовидная железа у плода начнет вырабатывать собственные гормоны щитовидной железы.
Если у вас болезнь Грейвса во время беременности, вам, вероятно, будут ежемесячно проверять уровень щитовидной железы.
Есть 2 гормона, связанных с беременностью: эстроген и хорионический гонадотропин человека (ХГЧ), которые могут вызывать повышение уровня щитовидной железы. Это может затруднить диагностику заболеваний щитовидной железы, которые развиваются во время беременности. Тем не менее, ваш врач будет внимательно следить за симптомами, указывающими на необходимость дополнительного тестирования.
Однако, если у вас уже есть гипертиреоз или гипотиреоз, вам следует ожидать большего внимания со стороны врача, чтобы держать эти состояния под контролем во время беременности, особенно в первом триместре. Иногда беременность может вызывать симптомы, похожие на гипертиреоз; Если вы испытываете какие-либо неприятные или новые симптомы, включая учащенное сердцебиение, потерю веса или постоянную рвоту, вам, конечно же, следует обратиться к врачу.
Нелеченные заболевания щитовидной железы во время беременности могут привести к преждевременным родам, преэклампсии (серьезному повышению артериального давления), выкидышу и низкому весу при рождении среди других проблем.Поэтому важно поговорить со своим врачом, если у вас в анамнезе был гипотиреоз или гипертиреоз, чтобы вы могли наблюдать за вами до и во время беременности и при необходимости быть уверенным, что ваше лекарство правильно скорректировано.
Симптомы гипертиреоза и гипотиреоза при беременности
Гормоны щитовидной железы
Гипертиреоз
Симптомы гипертиреоза могут имитировать симптомы нормальной беременности, например учащенное сердцебиение, чувствительность к высоким температурам и утомляемость.Другие симптомы гипертиреоза включают следующие:
- Нерегулярное сердцебиение
- Повышенная нервозность
- Сильная тошнота или рвота
- Рукопожатие (легкий тремор)
- Проблемы со сном
- Снижение веса или небольшое увеличение веса сверх ожидаемого при типичной беременности
Гипотиреоз
Симптомы гипотиреоза, такие как сильная усталость и увеличение веса, можно легко спутать с нормальными симптомами беременности.Другие симптомы могут включать:
- Запор
- Проблемы с концентрацией внимания или проблемы с памятью
- Чувствительность к холоду
- Мышечные судороги
Причины заболеваний щитовидной железы при беременности
Гипертиреоз — Наиболее частой причиной гипертиреоза у матери во время беременности является аутоиммунное заболевание Грейвса. При этом заболевании организм вырабатывает антитело (белок, вырабатываемый организмом, когда он думает о наличии вируса или бактерий), называемый иммуноглобулином, стимулирующим щитовидную железу (TSI), который заставляет щитовидную железу чрезмерно реагировать и вырабатывать слишком много гормона щитовидной железы.
Даже если вы прошли курс лечения радиоактивным йодом или сделали операцию по удалению щитовидной железы, ваше тело все равно может вырабатывать антитела к TSI. Если эти уровни поднимутся слишком высоко, TSI будет перемещаться через вашу кровь к развивающемуся плоду, что может привести к тому, что его щитовидная железа начнет вырабатывать больше гормонов, чем ей необходимо. Пока ваш врач проверяет уровень вашей щитовидной железы, вы и ваш ребенок будете получать необходимую помощь, чтобы контролировать любые проблемы.
Гипотироидная болезнь — Наиболее распространенной причиной гипотиреоза является аутоиммунное заболевание, известное как тиреоидит Хашимото.В этом состоянии организм по ошибке атакует клетки щитовидной железы, оставляя щитовидную железу без достаточного количества клеток и ферментов для выработки достаточного количества гормона щитовидной железы для удовлетворения потребностей организма.
Диагностика заболеваний щитовидной железы во время беременности
Гипертиреоз и гипотиреоз во время беременности диагностируются на основании симптомов, физического осмотра и анализов крови для измерения уровней тиреотропного гормона (ТТГ) и тиреоидных гормонов Т4, а при гипертиреозе также Т3 .
Лечение заболеваний щитовидной железы во время беременности
Для женщин, которым требуется лечение гипертиреоза, используются антитиреоидные препараты, которые блокируют выработку гормонов щитовидной железы. Это лекарство — пропилтиоурацил (ПТУ) — обычно назначают в течение первого триместра, и, при необходимости, можно использовать метимазол после первого триместра. В редких случаях, когда женщины не реагируют на эти лекарства или у них наблюдаются побочные эффекты лечения, может потребоваться операция по удалению части щитовидной железы.Гипертиреоз может ухудшиться в течение первых 3 месяцев после родов, и вашему врачу может потребоваться увеличить дозу лекарства.
Гипотиреоз лечится синтетическим (искусственным) гормоном левотироксином, который похож на гормон Т4, вырабатываемый щитовидной железой. Ваш врач скорректирует дозу левотироксина при постановке диагноза беременности и будет продолжать контролировать ваши функциональные тесты щитовидной железы каждые 4-6 недель во время беременности. Если у вас гипотиреоз и вы принимаете левотироксин, важно уведомить врача, как только вы узнаете, что беременны, чтобы дозу левотироксина можно было соответственно увеличить с учетом увеличения заместительной терапии тиреоидных гормонов, необходимой во время беременности.Поскольку железо и кальций, содержащиеся в витаминах для беременных, могут блокировать абсорбцию гормонов щитовидной железы в организме, вам не следует принимать витамины для беременных в течение 3-4 часов после приема левотироксина.
Обновлено: 27.04.18
Обзор щитовидной железы
.
Тиреоидит: комплексный подход — Американский семейный врач
1. Пирс EN,
Фарвелл AP,
Браверман Л.Е.
Тиреоидит [опубликованное исправление опубликовано в N Engl J Med. 2003; 349 (6): 620]. N Engl J Med .
2003; 348 (26): 2646–2655 ….
2. Харджай К.Дж.,
Licata AA.
Влияние амиодарона на функцию щитовидной железы. Энн Интерн Мед. .
1997. 126 (1): 63–73.
3. Гори Ф.,
Польдер КД,
Пинтер-Браун LC,
и другие.Тиреотоксикоз после терапии денилейкином дифтитоксом у больных грибовидным микозом. Дж. Клин Эндокринол Метаб .
2006. 91 (6): 2205–2208.
4. Deutsch M,
Дуракис С,
Манезис Е.К.,
и другие.
Нарушения щитовидной железы при хроническом вирусном гепатите и их связь с терапией интерфероном альфа. Гепатология .
1997. 26 (1): 206–210.
5. Schwartzentruber DJ,
Белый DE,
Цвейг MH,
Weintraub BD,
Розенберг С.А.Дисфункция щитовидной железы, связанная с иммунотерапией больных раком. Рак .
1991. 68 (11): 2384–2390.
6. Маннавола Д.,
Коко П,
Vannucchi G,
и другие.
Новый селективный ингибитор тирозинкиназы, сунитиниб, вызывает преходящий гипотиреоз, блокируя захват йода. Дж. Клин Эндокринол Метаб .
2007. 92 (9): 3531–3534.
7. Myers DH,
Картер Р.А.,
Бернс BH,
Армонд А,
Хуссейн С.Б.,
Ченгапа ВК.Проспективное исследование влияния лития на функцию щитовидной железы и преобладание антитироидных антител. Психол Мед .
1985. 15 (1): 55–61.
8. Перрилд Х,
Hegedüs L,
Бааструп ПК,
Кайзер Л,
Кастберг С.
Функция щитовидной железы и размер щитовидной железы, определяемый ультразвуком у пациентов, длительно получающих лечение литием. Am J Psychiatry .
1990. 147 (11): 1518–1521.
9. Биндра А,
Браунштейн Г.Д.Тиреоидит. Am Fam Врач .
2006. 73 (10): 1769–1776.
10. Menconi F,
Хашам А,
Томер Ю.
Экологические триггеры тиреоидита: гепатит С и интерферон-α. Дж Эндокринол Инвест .
2011. 34 (1): 78–84.
11. Badenhoop K,
Boehm BO.
Генетическая предрасположенность и иммунологический синапс при диабете 1 типа и аутоиммунных заболеваниях щитовидной железы. Exp Clin Endocrinol Diabetes .
2004. 112 (8): 407–415.
12. Финк Х.,
Хинтце Г.
Аутоиммунный тиреоидит (тиреоидит Хашимото): современная диагностика и терапия [на немецком языке]. Мед Клин (Мюнхен) .
2010. 105 (7): 485–493.
13. Vanderpump MP,
Танбридж WM,
Французский JM,
и другие.
Распространенность заболеваний щитовидной железы в сообществе: двадцатилетний период наблюдения Whickham Survey. Клин Эндокринол (Oxf) .
1995. 43 (1): 55–68.
14. Гарбер Дж. Р.,
Кобин РХ,
Гариб Х,
и другие.Клинические рекомендации по лечению гипотиреоза у взрослых: при поддержке Американской ассоциации клинических эндокринологов и Американской тироидной ассоциации [опубликованные поправки опубликованы в Endocr Pract. 2013; 19 (1): 175]. Endocr Pract .
2012. 18 (6): 988–1028.
15. Дэниэлс Г.Х.
Рекомендации Американской тироидной ассоциации и Американской ассоциации клинических эндокринологов по гипертиреозу и другим причинам тиреотоксикоза: оценка. Endocr Pract .
2011. 17 (3): 325–333.
16. Roti E,
Уберти Эд.
Послеродовой тиреоидит — обновленная клиническая информация. евро J Эндокринол .
2002. 146 (3): 275–279.
17. Стагнаро-Грин А.
Клинический обзор 152: послеродовой тиреоидит. Дж. Клин Эндокринол Метаб .
2002. 87 (9): 4042–4047.
18. Азизи Ф,
Амузегар А.
Лечение гипертиреоза во время беременности и кормления грудью. евро J Эндокринол .2011. 164 (6): 871–876.
19. Певица П.А.
Тиреоидит. Острый, подострый и хронический. Med Clin North Am .
1991. 75 (1): 61–77.
20. Фатоуречи В.,
Анишевский JP,
Фатоуречи Г.З.,
Аткинсон Э.Дж.,
Jacobsen SJ.
Клинические особенности и исходы подострого тиреоидита в когорте заболеваемости: округ Олмстед, штат Миннесота, исследование. Дж. Клин Эндокринол Метаб .
2003. 88 (5): 2100–2105.
21. Нишихара Э,
Охе Х,
Амино N,
и другие.Клиническая характеристика 852 больных подострым тиреоидитом до лечения. Intern Med .
2008. 47 (8): 725–729.
22. Hamaguchi E,
Нисимура Y,
Канеко С,
Такамура Т.
Подострый тиреоидит развился у однояйцевых близнецов с разницей в два года. Endocr J .
2005. 52 (5): 559–562.
23. Kramer AB,
Роозендал С,
Дуллаарт Р.П.
Семейное возникновение подострого тиреоидита, связанного с лейкоцитарным антигеном человека-B35. Щитовидная железа .
2004. 14 (7): 544–547.
24. Нюлассы С,
Гнилица П,
Бук М,
Гуман М,
Hirschová V,
Стефанович Я.
Подострый (де Кервен) тиреоидит: связь с антигеном HLA-Bw35 и аномалиями системы комплемента, иммуноглобулинов и других белков сыворотки. Дж. Клин Эндокринол Метаб .
1977. 45 (2): 270–274.
25. Вольпе Р.
Ведение подострого тиреоидита (болезни ДеКервена). Щитовидная железа .1993. 3 (3): 253–255.
26. Мияучи А.
Щитовидная железа: новый алгоритм лечения острого гнойного тиреоидита? Нат Рев Эндокринол .
2010. 6 (8): 424–426.
.
Гидронефроз у беременных — причины, симптомы и лечение
Знаете ли вы, что около 90% беременных женщин страдают от гидронефроза в той или иной форме? Это может показаться вам шокирующим, но это результат ряда недавних отчетов. Если вы будущая мать, вам пора осознать гидронефроз, чтобы обезопасить себя во время беременности.
Что такое гидронефроз?
Гидронефроз — это не болезнь. Это структурное заболевание, которое обычно возникает в одной почке или при хроническом поражении поражает обе почки.Нарушение нормального оттока мочи из почки в мочевой пузырь может привести к отеку одной или обеих почек. Это состояние обычно называют гидронефрозом. Это может произойти из-за обычного варианта или основного заболевания.
Когда опухоль поражает одну из почек, это называется односторонним гидронефрозом. В то время как, когда обе почки поражаются одновременно, заболевание называется двусторонним гидронефрозом.
Материнский гидронефроз:
Состояние развития гидронефроза во время беременности из-за присутствия плода в утробе матери — это материнский гидронефроз.Бессимптомное расширение почечных чашечек, почечной лоханки и верхних двух третей матки во время беременности приводит к этому типичному состоянию. (1)
Также называемый гестационным гидронефрозом, он ассоциируется с распространенной проблемой инфекции мочевыводящих путей у беременных. беременные женщины. Таким образом, по оценкам, около 90% беременных женщин страдают той или иной формой гидронефроза во время беременности. Расширение часто более заметно на правой стороне тела (85%), чем на левой стороне (15%).Расширение мочеточника ниже края таза не происходит. Наличие гидронефроза из-за какого-либо патологического состояния внутриутробно усугубляет заболевание. (2)
[Читать: Инфекция почек во время беременности ]
Симптомы:
Вот несколько симптомов гидронефроза во время беременности. Однако в некоторых случаях симптомы вообще не проявляются. Симптомы зависят от того, происходит ли отек остро, прогрессивно или более постепенно.
- Острая боль в боку или боль в спине и брюшной полости
- Тошнота и рвота
- Постоянная инфекция мочевыводящих путей с болезненным мочеиспусканием
- Лихорадка
- Коликообразные боли
- Пятна крови в моче
- Боль в груди
- Отек ног
- Повышенная частота мочеиспускания (3)
Причины гидронефроза:
Гормональные изменения во время беременности, связанные с эстрогеном, прогестероном и простагландиноподобными агентами, вызывают такие расстройства, как гидронефроз и эктаз мочеточника.
Беременность приводит к общему расслаблению гладкой мускулатуры из-за действия прогестерона. Наряду с правосторонним вращением матки увеличивается частота гидронефроза у беременных. Растущий вес матки в ограниченном пространстве таза может вызвать расширение матки и, следовательно, способствовать возникновению гидронефроза. Увеличение срока гестации и рост матки за пределами таза могут снизить это давление на мочеточники. Повышенная гидратация может привести к увеличению степени гидронефроза.
Беременность увеличивает почечный кровоток до 75% и примерно на 50% увеличивает скорость клубочковой фильтрации (СКФ). СКФ — это тест, используемый для проверки того, насколько хорошо работают почки. Следовательно, частота гидронефроза плода при беременности увеличивается. (4)
Обструкция или закупорка мочевыводящих путей могут возникать врожденно у плода или могут быть одной из физиологических реакций на беременность. Камни в почках, сгустки крови, стриктура или рубцевание почек, рак мочевого пузыря, стриктура уретры и т. Д.- некоторые из основных причин гидронефроза. Точно так же внешние причины рака шейки матки, синдрома яичниковых вен и функциональные причины, такие как диабет и пузырно-мочеточниковый рефлюкс, также могут привести к гидронефрозу.
Факты:
- Гестационный гидронефроз обычно возникает во втором триместре. От него страдают почти 90% беременностей к 26 и 28 неделям.
- Частота дилатации выше у нерожавших пациентов. Женщину, у которой беременность не превышает 20 недель, называют нерожавшей.
- В основном гидронефроз исчезает сам по себе, без какого-либо лечения. Идеальный период — шесть недель после родов, но иногда он может длиться дольше.
Диагноз:
- Ультразвуковое сканирование может помочь дифференцировать физиологический гидронефроз от непроходимости, вызванной зубным камнем.
- Анализ мочи на наличие инфекции.
- Анализ крови на анемию.
- Анализ электролитов и СКФ для определения правильного функционирования почек.(5)
Риск:
Редким, но потенциально опасным для жизни осложнением, связанным с гестационным гидронефрозом, является спонтанный разрыв почек. Это происходит из-за повышенного гидростатического давления в собирающих структурах, которое превышает удерживающую способность соединения чашечно-почечной капсулы.
Почки с предшествующим повреждением до беременности более подвержены спонтанному разрыву почек. (6)
Если не лечить дольше разумного периода, почка перестает функционировать.
Когда обращаться за медицинской помощью:
Повышенная температура, острая боль в животе или следы крови в моче — все это указывает на необходимость немедленного обращения за медицинской помощью. Гидронефроз может быть фатальным для беременных с одной почкой. Поэтому даже на развитие легких симптомов следует обращать внимание врача.
Лечение гидронефроза при беременности:
Лечение гидронефроза во время беременности тщательно проводится на разных этапах.Взгляните на них.
1. Слив мочи через тонкий катетер, введенный в мочевой пузырь или непосредственно через кожу в почку. Снимает давление мочи в почках.
2. Следующим шагом является устранение основной причины, которая в первую очередь вызвала закупорку. Операция, называемая стентированием мочеточника, обычно устраняет обструкцию. Разные причины будут лечиться по-разному. Например, если гидронефроз вызвал камень в почках, для его разрушения используются звуковые волны или лазеры.
3. Но если заболевание вызвано чистой беременностью, ничего нельзя сделать для лечения заболевания. Вам просто нужно подождать, пока он завершит свой естественный путь, чтобы заживать. Тем не менее, процесс слива излишков мочи через катетер будет выполняться, чтобы снизить давление на почки и предотвратить дальнейшее повреждение. (7)
Профилактика:
Заболевания почек часто не имеют симптомов. Следовательно, он может остаться незамеченным, если не протестирован в нужное время. Раннее выявление и лечение могут замедлить или предотвратить прогрессирование заболевания почек.Регулярный анализ мочи и крови может помочь определить распространенность любых заболеваний почек во время беременности. (8)
Регулярно консультируйтесь со своим врачом на протяжении всей беременности и убедитесь, что у вас нет никаких тревожных признаков почечных заболеваний. Вы сомневаетесь, есть ли у вас заболевание почек? Задайте нам свои вопросы.
Рекомендуемые статьи:
.
