Мышечный фиброз. |
Мышечный фиброз является избыточное образование фиброзной полосы рубцовой ткани между мышечными волокнами. Хотя фиброз может развиться в любом органе, есть два вида мышечного фиброза – фиброз скелетной мускулатуры и фиброз сердечной мышцы. Аномальное развитие фиброза может привести к мышечной слабости, усталости и неспособности выполнять простые ежедневные действия. При фиброзе соединительная ткань формируется в умеренных количествах, это является нормальной частью процесса заживления мышцы. Фиброзная рубцовая ткань развивается из-за мышечного повреждения, чтобы заполнить открытые пространства в травмированной мышце, обеспечивая большую площадь поверхности для регенерации мышечных волокон чтобы они могли держаться.
Клетки соединительной ткани, которые состоят из рубцовой ткани сокращаются и расслабляются, чтобы позволить движение. Как только начинается гиперпродукция фиброзной рубцовой ткани, мышца постепенно ослабевает.
Сердечный фиброз возникает, когда аномальные количества фиброзной рубцовой ткани формируются в сердечной мышце. Разрастание рубцовой ткани может произойти после сердечного приступа или возникнуть когда прогрессирует болезнь сердца, и сердечная мышца становится жёсткой и не может нагнетать эффективно кровь. Многие люди обычно испытывают боль в груди и усталость после того, когда начинается сердечный фиброз.
Разрастание рубцовой ткани может произойти после сердечного приступа или возникнуть когда прогрессирует болезнь сердца, и сердечная мышца становится жёсткой и не может нагнетать эффективно кровь. Многие люди обычно испытывают боль в груди и усталость после того, когда начинается сердечный фиброз.
Фиброз скелетных мышц может быть симптомом мышечного расстройства. У некоторых людей с мышечной дистрофией Дюшенна и Беккера, может развиваться большое количество фиброзной ткани, а здоровая мышечная ткань деградирует. Болезнь Лу Герига, или боковой амиотрофический склероз, это состояние приводит к образованию большого количества мышечной фиброза после денервации, или разделение нерва и атрофией скелетных мышц.
Диагностика скелетного мышечного фиброза может быть сделана после того, как провели серию тестов. Для тестов могут быть проверены биоптаты мышечной ткани на наличие фиброзной ткани в мышцах. Физическая оценка функциональной мышечной силы может указывать на общую слабость после формирования фиброза. Другие факторы, которые могут указывать на фиброз в мышцах, плохая осанка и снижается координация при ходьбе или выполнении повседневной деятельности.
Другие факторы, которые могут указывать на фиброз в мышцах, плохая осанка и снижается координация при ходьбе или выполнении повседневной деятельности.
Боль и ограниченная подвижность, вызванные мышечным фиброзом может лечиться с помощью комбинации методов. Может быть рекомендована физическая терапия, чтобы растянуть мышцы влияющие на фиброз, тем самым пациент может накапливать силы и облегчить движение мышцы. Нестероидные противовоспалительные препараты (НПВП) и применение пакета со льдом могут быть рекомендованы для снятия боли и скованности в мышцах.
Хирургия может быть необходимой, чтобы удалить фиброзные тяжи рубцовой ткани от скелетной мышцы. Удаление фиброза может позволить здоровым мышечным волокнам развиваться. Процедура может включать в себя проксимальную резекцию мышечной ткани или хирургическую ленту. После операции, мышцы будут обездвижены в течение нескольких недель для оптимального восстановления волокон мышц.
Фиброз мышц спины что такое
Миофиброз — это серьезное заболевание, поражающее мышцы конечностей, шеи.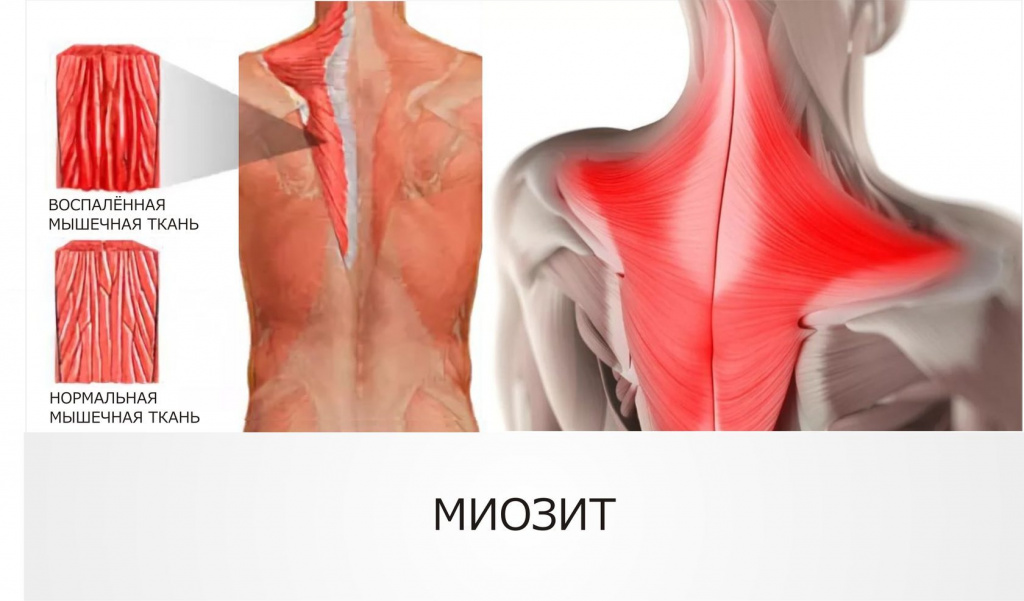 Чаще ему подвержены люди, чья работа связана с постоянным перенапряжением мышц. Какие симптомы и причины развития фиброза.
Чаще ему подвержены люди, чья работа связана с постоянным перенапряжением мышц. Какие симптомы и причины развития фиброза.
Миофиброз (фиброз мышц) — это заболевание мышечной системы, вызываемое длительным перенапряжением мышц, чаще связанное с особенностями профессиональной деятельности.
В справочнике МКБ-10 отмечено кодом М 70.8 «Другие болезни мягких тканей, связанных с перегрузкой». Заболевание носит хронический характер.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
К группе риска профессий, работники которых подвержены заболеванию относятся строители, штамповщики, музыканты, танцовщики, артисты цирка, люди, занятые ручной работой.
Клинические рекомендации, шаблоны документов, стандарты медпомощи, памятки для пациентов – спецподборка для врача- ревматолога в Системе Консилиум.
Виды заболевания
Миофиброз имеет 3 стадии развития: миалгия (функциональная стадия), миозит (воспаление мышц с развитием соединительной ткани) и фибромиозит.
При развитии заболевания проявляются такие симптомы:
- Нарушение кровотока в работающих мышцах за счет того, что естественное кровоснабжение не справляется с повышенной нагрузкой.
- Нарушения метаболического характера в мышцах: нарушается синтез коллагена, повышается уровень КФК и миоглобина, происходит наполнение молочной и пировиноградной кислот.
- Нарушение нервной регуляции нервномышечной системы.
- Фиброз мышечной ткани с развитием триггерных точек (участков гиперраздражения мышц).
Симптомы фиброза возникают не все сразу. Клиническая картина развития по стадиям выглядит так:
- первой стадии присущи такие симптомы как общий упадок сил, быстрая утомляемость, чувство сдавливания в воспаленном участке тела, характер боли — ноющий, нерезкий. При надавливании на мышцу или при ее напряжении чувствуется боль и дискомфорт.
- на второй стадии развития болезни наблюдается усиление болей в течение дня. Т.е. в начале рабочей смены ощущения терпимые, умеренные, а к окончанию дня боль становится сильной и не прекращается даже после длительного перерыва.

При пальпации можно определить уплотнения в мышцах и в местах перехода мышц в сухожилия. Мышцы ослабевают, теряют выносливость.
- На третьей стадии боль становится устойчивой и может возникать спонтанно либо при незначительном напряжении.
В руках постоянно ощущается усталость и тяжесть, снижаются сухожильные рефлексы. Общее состояние организма ухудшается, слабость нарастает, снижается выносливость к физическим нагрузкам. При пальпации более отчетливо прощупываются плотные узлы.
Чем раньше будет выявлен правильный диагноз, тем быстрее начнется лечение. Поэтому к врачу лучше обратиться при первых симптомах проявления заболевания.
Причины появления
Фиброз мышц имеет разную природу возникновения, его причины могут скрываться как внутри организма, так и зависеть от внешнего влияния.
К внутренним (эндогенным) причинам относятся:
- Инфекционные и вирусные болезни. Инфекция может распространяться из основного очага на мышечную ткань вместе с кровотоком, что приводит к воспалению мышцы.
 В отдельных случаях, если исходным заболеванием была гнойная инфекция (стрептококковая или стафилококковая), может развиться гнойный миозит, при котором патогенный микроорганизм возбуждает гнойные очаги, от которых можно избавиться только хирургическим путем.
В отдельных случаях, если исходным заболеванием была гнойная инфекция (стрептококковая или стафилококковая), может развиться гнойный миозит, при котором патогенный микроорганизм возбуждает гнойные очаги, от которых можно избавиться только хирургическим путем. - Паразитарные заболевания (трихинеллез, эхинококкоз, токсоплазмоз).
- Аутоиммунные болезни. Этим заболеваниям свойственно поражение соединительной ткани, которой покрыты и мышечные волокна. При подобных нарушениях организм вырабатывает антитела к собственным тканям, в которых обнаружен вирус или бактерия.
- Интоксикации: алкоголь, отравления, укусы насекомых.
К внешним (экзогенным) факторам развития относят:
- ушибы и травмы. Травмы часто сопровождаются разрывом мышечных волокон, на месте которого со временем образуется рубец. Это приводит к укорачиванию мышцы;
- переохлаждение: наиболее частой причиной миозита является сквозняк, от него страдают мышцы спины, шеи, поясницы. При этом могут быть затронуты еще и нервные волокна;
- регулярное и длительное перенапряжение мышц, что характерно для спортсменов или музыкантов.
 Мышца со временем уплотняется, это приводит к нарушению процесса питания и кровотока. Из-за нехватки кислорода происходит атрофия.
Мышца со временем уплотняется, это приводит к нарушению процесса питания и кровотока. Из-за нехватки кислорода происходит атрофия.
Как видим, причин для развития фиброза может быть множество, и определить характер заболевания и дальнейшее лечение может только врач.
Обратите внимание
Минздрав продолжает менять порядок повышения квалификации медицинских и фармработников.
Главные изменения вступят в силу с 1 января 2020 года. Какие врачи должны срочно пройти обучение и что делать начмеду – в журнале «Заместитель главного врача».
Диагностика
Первым этапом постановки диагноза является сбор анамнеза со слов пациента. Врач должен расспросить больного о жалобах, характере и периодичности боли, ее интенсивности.
Важное значение в определении диагноза имеют обстоятельства, при которых интенсивность боли меняется.
Если пациент пытался погасить симптомы самостоятельно, об этом тоже стоит рассказать врачу, описав использованные средства и результат их применения.
На втором этапе доктор проводит визуальный осмотр и пальпацию. Специалист анализирует все исходные данные: цвет кожи, ее целостность, наличие уплотнений, отеков, покраснений, асимметрий, проверяет подвижность суставов и позвоночника, и даже обращает внимание на выражение лица и походку.
Также для качественного обследования могут потребоваться лабораторные анализы: общий анализ крови и мочи, а также биохимический анализ крови (в нем особое внимание нужно обратить на показатели креатинина и ревматоидного фактора).
Но даже такое системное обследование не даст точной гарантии по предполагаемому диагнозу. Чтобы подтвердить или опровергнуть подозрение может понадобиться инструментальная диагностика.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Как лечить фиброз мышц
Вне зависимости от стадии протекания болезни фиброз сам по себе является серьезным заболеванием, требующим покоя и отдыха.
Начиная с первых симптомов можно использовать средства, купирующие боль (диклофенак, мелоксикам).
При фиброзе лечение назначает невролог или ревматолог, при этом учитываются особенности организма и характер протекания заболевания.
Последние изменения
Требования к внутреннему контролю качества стали едиными. Алгоритм, который поможет быстро перестроить работу по новым требованиям – в журнале «Заместитель главного врача».
Терапия подразумевает комплексный подход, при котором от больного требуется соблюдение всех рекомендаций.
В зависимости от тяжести и стадии болезни назначаются такие медикаментозные средства:
- Нестероидные противовоспалительные препараты для снятия воспалений и болевого синдрома. В зависимости от индивидуальных особенностей организма доктор подбирает удобную форму лекарств: таблетки, инъекции.
- Местные обезболивающие и противовоспалительные средства: крема и мази. Они быстро впитываются в кожу, принося быстрое облегчение.
- Седативные препараты. Они могут назначаться в качестве дополнительной терапии, если причиной возникновения изначально был стресс, депрессия или эмоциональное истощение.

- Антибиотикотерапия. Препараты этой группы потребуются при развитии гнойного инфекционного миозита. Назначением конкретного средства должен только врач, ни в коем случае нельзя покупать препараты по совету из интернета, от этого зависит эффективность лечения. Недолеченный фиброз может со временем вернуться с большей степенью поражения.
Лечение фиброза может проводиться и без помощи лекарственных препаратов, благодаря физиотерапии.
К ее методам относится воздействие лазером, светом, магнитными и электрическими полями. Физиотерапия назначается при отсутствии должного эффекта от медикаментозного лечения, при этом она более безопасна.
Большое значение при лечении и профилактики фиброзов имеет правильный образ жизни. Поэтому умеренные занятия спортом, прогулки, свежий воздух и массажи пойдут только на пользу.
Фиброз мышц — Физкультурно-оздоровительный центр «Равновесие»
Фиброз представляет собой разрастание соединительных тканей с целью изоляции очагов воспаления..jpg) Фиброз может образоваться в любом органе, в том числе он может затронуть и мышцы. Постепенно соединительная ткань начинает замещать собой мышечную, что приводит к тому, что мускулатура теряет способность проводить нервные импульсы и сокращаться в ответ на раздражители.
Фиброз может образоваться в любом органе, в том числе он может затронуть и мышцы. Постепенно соединительная ткань начинает замещать собой мышечную, что приводит к тому, что мускулатура теряет способность проводить нервные импульсы и сокращаться в ответ на раздражители.
Причиной образования очага воспаления может послужить любой сильный спазм или зажим мышцы, в месте которого немедленно образуется отек. Вокруг этой отечности и начинает разрастаться фиброзное кольцо, мешающее распространению воспаления дальше. Мышцы, в которых количество соединительной ткани превышает количество мышечных волокон, теряют подвижность, эластичность, увеличиваются в размерах и начинают давить на кровеносные сосуды и прилегающие органы. В месте образования фиброзного кольца прощупывается твердый плотный комок, изменяется пигментация кожи, могут возникать язвы и гнойники.
При разрастании соединительной ткани больные испытывают постоянные сильные боли, область поражения краснеет и отекает, движения становятся затруднены. В зависимости от того, где находится пораженная область, могут ощущаться затруднение глотания и дыхания, боли в глазах, голове, ногах, мышечная слабость, постоянное состояние усталости и разбитости.
В зависимости от того, где находится пораженная область, могут ощущаться затруднение глотания и дыхания, боли в глазах, голове, ногах, мышечная слабость, постоянное состояние усталости и разбитости.
Причиной возникновения фиброза может послужить:
1. Травма опорно-двигательного аппарата
2. Инфекция, затрагивающая костно-мышечные структуры
3. Лучевая болезнь
4. Употребление наркотических препаратов
5. Долговременное применение некоторых антибиотиков, лекарств от аритмии, препаратов для химиотерапии.
Абонемент позволит вам сэкономить до 20% стоимости услуг, заказанных по отдельности.
Диагностика фиброза обычно не составляет труда, т.к. основной клинический симптом, образование уплотнения в мышце, заметен в ходе физикального осмотра. Однако, больному обязательно должно быть назначено полное обследование для выявления всех очагов воспаления и выяснения причин их возникновения.
Лечение фиброза мышц обычно консервативное. Во-первых, для улучшения состояния необходимо устранить причину воспаления. Во-вторых, для уменьшения воспалительного процесса могут быть использованы цитостатики, глюкокортикостероиды и купренил, который снижает концентрацию фибропластов. Для ускорения кровообращения могут быть дополнительно назначены сосудистые препараты и местно-раздражающие мази.
Естественно, лечение фиброза мышц невозможно без массажа, физиотерапии и специальной лечебной гимнастики. Целью этих мероприятий является улучшение кровообращения, уменьшение застойных явлений и отеков. Кроме того, интенсивная проработка мест уплотнений буквально разбивает и выводит фибропласты из тканей. Еще одной целью назначения гимнастики и массажа является тренировка ослабленных мышц и приведение их в тонус.
Фиброз мышц спины что такое
Фиброз мышц спины
Симптомы возникновения воспаления мышц спины и их лечение
Воспаление мышц спины, которое возникает по самым разным причинам, называется миозитом.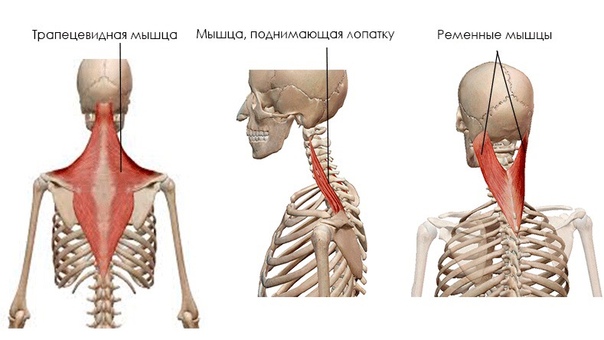 Данное заболевание способно привести к защемлению нервов, которые расположены в толще мышц, а затем происходит отек мышечных волокон. Боль увеличивается не сразу, что способствует нарастанию мышечных спазмов.
Данное заболевание способно привести к защемлению нервов, которые расположены в толще мышц, а затем происходит отек мышечных волокон. Боль увеличивается не сразу, что способствует нарастанию мышечных спазмов.
Причиной миозита могут стать воспалительные процессы либо инфекции. Также можно выделить следующие причины:
- переохлаждение, сквозняк;
- инфекции;
- аутоиммунное поражение;
- травмы спины;
- вирусные инфекции;
- паразитарное поражение мышц;
- большие нагрузки длительное время;
- токсическое поражение.
Виды миозита
Воспаление мышц спины подразделяется на два вида:
- Острая стадия – она образуется после травмы или напряжения мышц.
- Хроническая стадия появляется после не долеченного миозита. При хронической форме боли тревожат больного периодически, обычно они происходят после долгого пребывания в одной позе или при охлаждении.
Кроме этого, воспаление мышц спины имеет несколько типов:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- инфекционный миозит, который провоцируется бактериальными инфекциями;
- травматический – возникает в результате тяжелого воспаления мышц после травм;
- гнойный – появляется после гнойных воспалений;
- паразитный миозит появляется при наличии глистов;
- токсический – может появиться после употребления наркотический веществ, либо отравления.
Также стоит знать, что миозит имеет две самые распространенные разновидности: полимиозит и дерматомиозит. При полимиозите происходит поражение нескольких спинных мышц, но болевой синдром слабый, а симптомы напоминают хроническую форму заболевания. При этом больной не сразу догадывается, что болен, но чувствует постоянную слабость. Сначала трудно подниматься по лестнице, а затем он уже не сможет встать со стула и снимать одежду.
Дерматомиозит чаще появляется у женщин, причем причина неизвестна.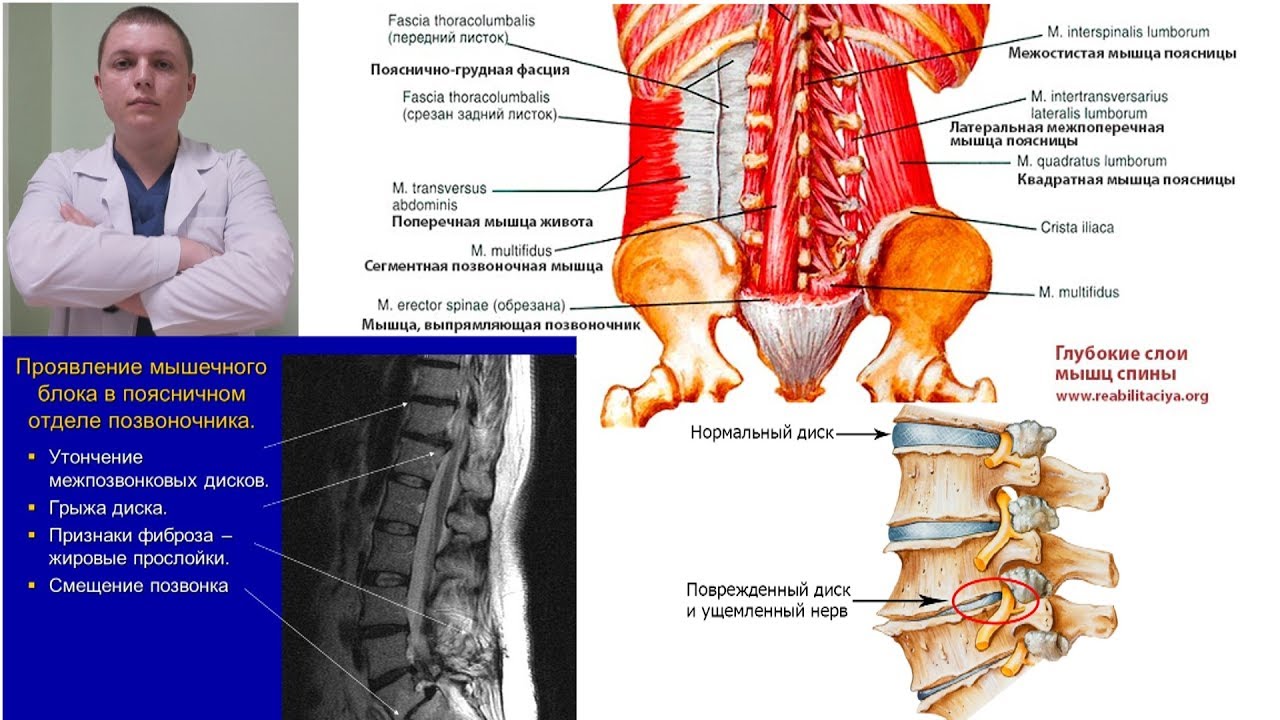 Большинство специалистов уверены, что эта разновидность воспаление мышц спины появляется после поражения организма вирусом или наследственность. В основном заболевание дает о себе знать после переохлаждения или стресса. Иногда дерматомиозит появляется после длительного пребывания на солнце. Заболевание поражает кожу и появляется в виде сыпи, которая имеет красный или фиолетовый цвет. Но, кроме этого, у больного может подняться температура, слабость, озноб и резко подает вес.
Большинство специалистов уверены, что эта разновидность воспаление мышц спины появляется после поражения организма вирусом или наследственность. В основном заболевание дает о себе знать после переохлаждения или стресса. Иногда дерматомиозит появляется после длительного пребывания на солнце. Заболевание поражает кожу и появляется в виде сыпи, которая имеет красный или фиолетовый цвет. Но, кроме этого, у больного может подняться температура, слабость, озноб и резко подает вес.
Симптомы
Симптомы заболевания способны появиться сразу же, но иногда это происходит на следующий день. Боль при воспалении мышц спины имеет ноющий характер и увеличивается при прикосновении к больному участку или движении. Также миозит иногда сопровождается головными болями и лихорадкой. Боль в спинном отделе может развиваться в результате спазма в грудной клетке. При этом зажимается межреберный нерв и развивается межреберная невралгия. Поэтому боль появляется не только в спине, но и в груди и ребрах.
Часто миозит появляется в поясничных мышцах, поэтому больного могут беспокоить боли в пояснице. Есть случаи, когда происходит ущемление поясничного нерва и боль переходит в ногу. Если боль наблюдается на задней части ноги, то это говорит об ишиалгии.
При появлении воспаления в спинном отделе позвоночника его мышцы сильно напрягаются, поэтому человеку приходится находиться в скрюченном состоянии. Он не может разогнуться и нормально передвигаться. А при острой форме заболевания больной испытывает сильную боль. Чтобы правильно подобрать лечение необходимо провести точную диагностику.
Главными симптомами миозита являются: сильный болевой синдром, который может усиливаться во время пальпации, любого прикосновения и при движении. На больном участке появляются очаги воспаления, появляется головная боль и лихорадка.
Диагностика
Поставить диагноз миозита несложно, достаточно просто сделать следующую диагностику:
- биохимический и общий анализы крови. Они помогут определить воспаления в организме и обнаружить нарушение обмена веществ;
- анализ крови на антитела.
 Это нужно для того, чтобы обнаружить аутоиммунные заболевания, ведь они являются одной из причин воспаления мышц;
Это нужно для того, чтобы обнаружить аутоиммунные заболевания, ведь они являются одной из причин воспаления мышц; - МРТ проводится для определения, где именно произошла локализация пораженных мышц;
- электромиография. Определяется функциональность мышц позвоночника с помощью импульсов электричества;
- иногда проводится биопсия, при этом берется часть волокон мышц, чтобы отправить их на точное исследование.
Лечение
Острую форму миозита лечить просто, главное, чтобы он не перешел в хроническую форму. Для начала больному нужно обеспечить покой и исключить нагрузки до того, пока полностью не ликвидируется приступ. Стоит запомнить, что при острой форме воспаления мышц спины прогревать поясничный отдел не рекомендуется, также нельзя делать массаж и применять физиопроцедура, потому что они только усилят отек и болевые ощущения вспыхнут с новой силой.
При сильном спазме мышц следует сделать блокаду Новокаином, которая снимает боль, принять мануальную терапию, иглорефлексотерапию, а затем постизометрическую терапию, которая позволит вытянуть мышцы. При лечении миозита применяются нестероидные препараты в виде таблеток или инъекций. К таким препаратам относят Мовалис, Кетопрофен, Диклофенак, Индометацин. Чтобы избавиться от боли, следует принять противовоспалительные препараты. А чтобы не спровоцировать побочные эффекты, принимать их следует около 7 дней. За это время симптомы воспаления проходят, а мышечный спазм снимается.
При лечении миозита применяются нестероидные препараты в виде таблеток или инъекций. К таким препаратам относят Мовалис, Кетопрофен, Диклофенак, Индометацин. Чтобы избавиться от боли, следует принять противовоспалительные препараты. А чтобы не спровоцировать побочные эффекты, принимать их следует около 7 дней. За это время симптомы воспаления проходят, а мышечный спазм снимается.
При затяжном воспалении мышц спины следует провести тщательное обследование, потому что это может быть сигналом для тяжелой и опасной патологии. Нужно перестраховаться, чтобы в будущем не появилось смещение суставов, и исключить образование межпозвонковой грыжи. Поэтому каждый больной миозитом должен получить индивидуальное лечение в зависимости от причины его возникновения.
При бактериальной инфекции, которая спровоцировала образования миозита, следует лечить антибактериальными препаратами. Если же был обнаружен паразитарный миозит, то комплекс лечения должен состоять из приема антигельминтных препаратов. Если же причина болезни аутоиммунная, то применяются иммуносупрессоры и глюккортикоды. Если же миозит образовался в результате нагрузки на позвоночник, то для его лечения применяются разогревающие мази, которые также действенны при всех видах заболевания. Они не только способны избавить от боли, но еще разогревают мышцы спины и снимают отек.
Если же причина болезни аутоиммунная, то применяются иммуносупрессоры и глюккортикоды. Если же миозит образовался в результате нагрузки на позвоночник, то для его лечения применяются разогревающие мази, которые также действенны при всех видах заболевания. Они не только способны избавить от боли, но еще разогревают мышцы спины и снимают отек.
После полного исчезновения болевого синдрома в спине врач назначит курс электростимуляции мышц и нервов, и с помощью этого мышцы начнут полностью сокращаться, они восстановят свою силу и улучшиться кровоснабжение. Поэтому полезная лечебная гимнастика, но при таком условии, что за всеми проделанными упражнениями во время лечения будет следить специалист.
Кроме этого, больным необходимо включить в рацион продукты, которые содержат витамины А, С, Е. они способны нейтрализовать вещества, которые появляются во время воспаления мышц. Продукты, содержащие салицилаты способны оказать противовоспалительный эффект, к ним относятся, свекла, картошка, сладкий перец, морковь. Морская рыба также отлично помогает справиться с воспалением мышц при лечении заболевания. Также больному следует пить достаточное количество жидкости. Если избавиться от всех причин заболевания, то можно без труда устранить и само заболевание.
Морская рыба также отлично помогает справиться с воспалением мышц при лечении заболевания. Также больному следует пить достаточное количество жидкости. Если избавиться от всех причин заболевания, то можно без труда устранить и само заболевание.
Правильно развитые мышцы спины обеспечивают хорошую осанку и уверенную походку любому человеку. Более того, расправленные плечи и прямая осанка позволяют организму потреблять больше кислорода, поэтому в конце дня усталость будет значительно ниже, чем у тех, кто позволяет спине сутулиться. Предлагаем поближе рассмотреть строение и расположение группы мышц спины, а еще то, какими функциями наделены основные из них.
Группы мышц спины
Очевидно, что мышцы спины и шеи занимают достаточно большую площадь на теле человека, начиная от области вверху шеи и заканчивая поясничным отделом спины. Главной опорой для спинных мышц является позвоночник, и одно из основных назначений мышечного корсета состоит в удерживании позвоночника в прямом положении, при котором в легкие поступает максимум кислорода.
Как правило, основные группы мышц принято делить на глубокие мышцы и поверхностные мышцы нижней части спины.
Глубокие
При этом глубокие мышцы спины «отвечают» за стабильность позвоночного столба, они же известны под именем поперечно-остистых мышц. В этой группе мышц различают три слоя, из которых самыми глубинными считаются мышцы-вращатели, затем идут мультифидус и полуостистые мышцы, находящиеся ближе всего к поверхности в данной группе. Основной функцией этой группы является обеспечение точных движений каждого из позвонков, при этом обеспечивая стабильность всей спины.
Другая группа мышц, которая крепится исключительно к позвоночнику — это мышцы-разгибатели позвоночника. В этой группе присутствуют три категории мышц, наименования которых звучат так: подвздошно-реберная, длиннейшая и остистая. Как ясно из названия группы, эти мышцы помогают позвоночнику совершать движения вперед и назад, то есть за счет них спина имеет возможность сгибаться и разгибаться.
Кроме того, в верхней части спины располагаются еще трапециевидные, ромбовидные и поднимающие лопатку мышцы.
Трапециевидные мышцы, которые еще часто называют просто «трапеция», располагаются в задней части шеи и выглядят как треугольник, основанием повернутый к позвоночному столбу, а вершиной — по направлению к лопаточной кости. Таких треугольников два, расположенных по обе стороны от позвоночника, и визуально они образуют геометрическую фигуру, по которой и названа эта группа мышц.
Функцией данной группы мышц является контроль над движением лопаток, еще они частично участвуют в движении шеи, поддерживают голову и т.д.
Поверхностные
Следующая большая группа спинных мышц — поверхностные мышцы. Это довольно обширная группа, включающая в себя немало самых разных мышц, расположенных внизу спины. Наиболее известная из них — широчайшая мышца. Эта мышца является наиболее крупной в этой области тела и расположена она на участке от плечевой кости до подвздошного участка, пересекая таким образом плоскость спины. Небольшой ее участок перекрывается трапециевидной мышцей. Широчайшая делает возможным движение плеча, при котором рука оттягивается назад к позвоночнику. Кроме того, она позволяет подтягивать туловище к руке, что при должном развитии этой мышцы делает возможным перемещение тела с помощью рук. Таким способом передвижения нередко пользуются приматы, но и люди еще способны проделывать подобное.
За боковой изгиб отвечает квадратная мышца поясницы. Кроме того, из-за особенностей своего строения именно она помогает расширять поясничный отдел позвоночника.
Расположение ромбовидной мышцы относится к верхней области спины, при этом находится эта мышца непосредственно под трапециевидной, прикрепляясь к медиальному лопаточному краю. Ее функция особо заметна в момент, когда человек отводит назад обе лопатки или наоборот, сжимает их. В остальное время ромбовидная мышца фиксирует медиальный край лопатки, прижимая его к грудине.
Следует отдельно сказать про еще одну мышцу, которая носит название большая круглая, или как ее еще называют — малые крылья. Такое название объясняется ее расположением и плоской вытянутой формой. Находится эта мышца под широчайшей и работает в плотной связке с ней же. Но вместе с тем, большая круглая мышца отвечает за несколько функций: оттягивания руки вниз и назад, вращением руки по направлению вовнутрь и приведением руки к телу.
Поясничный треугольник
Нельзя обойти упоминанием слабое место мышечного корсета спины, которое, если не уделять ему должного внимания, под влиянием серьезной нагрузки способно привести к поясничной грыже. Это так называемый поясничный треугольник, образованный с участием косых мышц живота. Несмотря на то, что последние не относятся к мышцам спины, они играют немаловажную роль в формировании и укреплении мышечного корсета, поддерживающего позвоночник.
Поясничный треугольник ограничивается сзади широчайшей мышцей спины, спереди — косой наружной мышцей живота, снизу — гребнем подвздошной кости.
Довольно часто из-за несимметричного развития мышц происходят нарушения в осанке, которые приводят впоследствии к заболеваниям позвоночника или к болезням внутренних органов. Добиться симметрии в строении мышечных групп вполне возможно с помощью различных физических упражнений, или тренировок на спортивных тренажерах.
Как укрепить мышцы спины
Можно укрепить мышцы спины даже в домашних условиях, без посещения спортзала. Но прежде чем начинать заниматься упражнениями, необходимо перед началом тренировки немного растянуть позвоночник, чтобы избежать таких неприятностей, как ущемление нервов и пр.
Так, если упражнения вы делаете по утрам, то после пробуждения следует, перевернувшись на живот, потянуться назад, упираясь руками в кровать. Повторить такое потягивание следует несколько раз.
Еще одно упражнение поможет снять накопившееся напряжение в спинных мышцах. Для этого понадобится лечь на спину, согнуть ноги в коленях и попытаться достать до них головой. Три-четыре попытки поможет разгрузить спину и почувствовать значительное облегчение.
Не менее полезно для мышц просто повисеть на перекладине хотя бы несколько минут в день. Это поможет выровнять позвонки в вертикальной плоскости и, опять же, снять излишнее напряжение со спины.
Одно из самых распространенных заболеваний на сегодняшний день — это сколиоз.
Упражнения для осанки
Нарушением осанки страдают не только школьники, но и люди, чья работа связана с постоянным сидением на одном месте. Чтобы сохранить спину прямой, а позвоночник здоровым, следует выполнять упражнения на поддержание мышц спины:
- Исходное положение: встать ровно, ноги поставить на ширину плеч. Медленно и с максимальной амплитудой наклонять тело вперед и назад, стараясь прочувствовать, как двигается позвоночник.
- Исходное положение — то же, что и в предыдущем упражнении. Руки следует поднять над головой, сведя их в замок. Так же медленно следует делать наклоны в стороны, стараясь сохранять спину ровной. Повторить 5-7 раз в каждую сторону.
- Исходное положение: на полу, на коленях, руки упираются ладонями в пол на ширине плеч. Следует выгибать позвоночник вверх, чередуя с прогибами его вниз, так, как будто вы подражаете кошке. Повторить упражнение 10 раз.
Силовые упражнения для позвоночника
Для тех, кто настроен серьезно поработать над состоянием мышц спины, есть несколько вариантов силовых упражнений для укрепления позвоночника:
- Исходное положение: лежа на животе, на полу, ноги вместе, левая ладонь на затылке, правая — вытянута в сторону. Затылком потянуться вверх, поднимая над полом верхнюю часть корпуса. Ноги должны оставаться на полу. Сделать 20 подходов.
- Исходное положение аналогично предыдущему, только обе руки расположены ладонями на затылке. Напрягать мышцы спины, поднимая корпус вверх, не отрывая ног от поверхности пола. Сделать от 10 до 20 подходов.
- Исходное положение: на четвереньках. Плавным движением подвести правое колено к левому локтю, округлив спину на выдохе. После чего вытянуть руку и ногу и прогнуться на вдохе. Желательно делать все движения максимально плавно, чтобы сохранять равнновесие с помощью спинных мышц. Ногу и руку требуется постоянно чередовать. Выполнить 7-10 повторов данного упражнения.
- Исходное положение: животом вниз, лежа на кушетке таким образом, чтобы ноги и таз свисали, а в кушетку упиралась только верхняя часть тела. Удерживаясь за стороны кушетки, следует медленно поднимать сведенные вместе ноги до тех пор, пока они не образуют одну линию с торсом. Удерживать ноги на весу несколько секунд, после чего плавно их опустить. Это упражнение еще повторить семь — десять раз. Это помогает тренировать глубокие мышцы спины.
Правила тренировок
В конце тренировки не забывайте расслаблять спину, это легко сделать с помощью фитбола, если лечь на него спиной и покататься немного взад-вперед.
Сохранить тонус мышечной системы спины можно, соблюдая несколько простых правил:
- не пренебрегать утренней зарядкой, которая включает в себя упражнения на поддержание тонуса мышц спины;
- следить за своей осанкой, не позволяя мышцам чересчур расслабляться;
- спать ночью на ровной поверхности, не слишком мягкой, во избежание искривления позвоночника.
Кроме того, нельзя забывать и о правильном расслаблении мышц спины, чтобы не допустить их чрезмерного перенапряжения. Так, проделывая упражнения на нагрузку мышц спины, их следует чередовать с упражнениями, направленными на расслабление этих же мышц. Особенно полезным будет время от времени позволять себе сеансы расслабляющего массажа.
Отдельно упоминаются водные процедуры, поскольку плавание считается одним из оптимальных способов поддерживать мышцы спины в тонусе, без риска перенапрячь их. Еще полезным будет принимать хвойные ванны для более глубокого расслабления мускулатуры спины. Следует беречься от переохлаждения, чтобы избежать такого неприятного явления, как миозит мышцы спины.
- Возможные причины
- Чем это опасно
- Симптомы
- Диагностика
- Лечение и что делать
Возможные причины
Боль в спине может отражаться в грудную клетку по многим причинам, к примеру:
- Заболевания ЖКТ.
- Сердечно-сосудистые болезни.
- Патологии дыхательной системы.
- Онкологические заболевания.
Однако наиболее часто такой болевой синдром спровоцирован недугами позвоночника:
- Остеохондрозом.
- Артрозом.
- Сколиозом.
- Грыжей.
- Спондилиозом.
- Перенапряжением мышц спины.
- Травмой.
Чем это опасно
Боль в спине, отдающая в грудную клетку – это всегда тревожный сигнал, говорящий о возникновении патологии. Именно поэтому при ее обнаружении нужно немедленно обратиться к врачу.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В противном случае могут наступить тяжелые последствия. К примеру, вовремя не диагностированная грыжа позвоночника в большинстве случаев приводит к сдавливанию нервных корешков и парализации верхних конечностей.
А спондилоартроз может спровоцировать неконтролируемый рост остеофитов, которые в дальнейшем приведут к утрате гибкости позвоночника. Все это является прямым путем к приобретению инвалидности.
Симптомы
При перенапряжении спинных мышц боль носит спазмирующий характер. Болезненность присутствует не только в спине, но и отражается в грудину. Человеку трудно делать наклоны.
Боль в спине между лопаток, которая отдает в грудную клетку – это также главный симптом грыжи позвоночника. При этом вокруг страдающего сустава наблюдается мышечный гипертонус, а любое движение корпусом сопровождается «прострелом».
При остеохондрозе позвоночника человека мучает болевой синдром, похожий на постоянное покалывание. При этом локализованы ощущения где-то между позвоночником и грудиной. Сопровождается все это зудом и видоизменением пораженного места.
Если возникшая боль в спине отдает в грудь и при этом ей предшествовала травма, речь может идти о переломе одного или нескольких ребер. При этом больной не сможет вдохнуть полной грудью из-за режущих болевых ощущений. Также при таком диагнозе невозможно совершить наклон корпусом.
Диагностика
Если имеет место боль в спине, отдающая в грудную клетку, нужно немедленно обратиться к врачу. После осмотра и опроса пациента, он назначит необходимые диагностические процедуры.
Сюда традиционно включают:
Также, чтобы исключить такой страшный диагноз, как рак, специалист обязательно направит больного на лабораторный анализ крови и мочи.
Только после получения результатов диагностики врач сможет назначить адекватное лечение.
Лечение и что делать
Выбор лечения будет зависеть от диагноза, поставленного лечащим врачом.
Так, если боль в спине «зеркалит» в грудину по причине образования грыжи, то обязательно должны быть проведены следующие виды медицинского воздействия:
- Прием медикаментов.
- Физиотерапевтические процедуры.
- Массаж и лечебная гимнастика.
Купировать боль на начальной стадии заболевания можно медикаментозно. Для этого подойдут такие средства, как Кеторол, Анальгин или Баралгин. На критических стадиях заболевания боль можно устранить только новокаиновой блокадой.
Также обязательно назначаются противовоспалительные нестероидные препараты: Диклофенак, Индометацин, Кетанов или Ибупрофен. Выровнять мышечный тонус вокруг пораженного участка позвоночника при грыже поможет Пентоксифиллин.
Из физиотерапевтических процедур подойдет лечение диадинамическими токами, лечебные грязи и воздействие лазером.
Также рекомендуется пройти курс лечебной гимнастики в рамках стационара.
В дополнение рекомендуется применение средств для местного нанесения: Вольтарен, Фастум, Окопник.
Важную роль в обезболивании играет расслабление мышц спины. С этой задачей поможет справиться Мидокалм или Сирдалуд.
Описываемый болевой синдром может возникнуть и по причине банального перенапряжения мышц спины. В таком случае врач потребует отказаться от чрезмерных физических нагрузок и начать прием Диклофенака, Кеторола, Спазмалгон и Напраксена.
К тому же способны снять напряжение в мышцах спины ванны с травами: ромашкой, календулой или корой ивы.
Если причиной болезненности стал перелом ребер, врач обязательно наложит больному циркулярную повязку. Это поможет иммобилизовать поврежденное место. Также будет проведена внутрисуставная блокада Лидокаином.
источник
Симптомы и лечение фиброза мышц спины
Фиброз – патологическое состояние, которое характеризуется разрастанием соединительной ткани с присутствием различных рубцовых изменений. Развивается фиброз мышц спины чаще всего на фоне имеющегося воспалительного процесса.
Многими авторами это состояние рассматривается не как патология, а как реакция организма на то, чтобы изолировать очаг воспалённой части мышцы от доставки к ней крови, при этом воспалительный процесс не распространяется на те органы, что находятся в непосредственной близости.
В то же время такая реакция организма приводит к тому, что мышечная ткань постепенно утрачивает свои функции, что приводит к нарушению работы. Что может стать причиной этого состояния? Чаще всего это облучение, травмы или инфекционно-аллергические реакции и другие процессы. Есть данные о том, что у людей, которые употребляют наркотики, начавшийся процесс прогрессирует намного быстрее, чем у тех, кто не имеет наркотической зависимости.
Что ещё может влиять на развитие фиброза мышечной ткани спины? Есть доказательство того, что эта патология может появиться при приёме некоторых медикаментов. В это список попали:
- Препараты для химиотерапии — метотрексат, циклофосфамид.
- Антиаритмические лекарственные средства — амиодарон, пропранолол.
- Антибиотики — сульфасалазин.
- Нитрофурантоин.
Проявления
Фиброз мышц спины – заболевание, которое имеет довольно много клинических проявлений, поэтому при диагностировании очень важно учитывать наличие только некоторых из них, или же всех, которые входят в список.
Так, например, самыми частыми симптомами можно считать плотный отёк воспалительного характера который имеет покраснение по периферии. После этого происходит формирование очага атрофии и выпадение волос на этом месте. Также снижается эластичность кожи. Об активности заболевания можно судить по нарастающей плотности очага фиброза либо появлении новых мест патологии на спине.
В некоторых случаях может наблюдаться нарушение питания тканей, что выражается в появлении язв, гнойников и других воспалений в месте патологии. Здесь же можно обнаружить и участки с повышенной пигментацией, которые могут чередоваться с участками, где пигментация кожи отсутствует вовсе.
У отдельных пациентов могут быть диагностированы и нарушения со стороны слизистых оболочек. Это проявляется в форме хронического конъюнктивита, атрофического ринита, фарингита.
Диагностика
Диагностировать заболевание необходимо в специализированной клинике. Причём пациент должен обязательно пройти всестороннее обследование, что поможет определить тяжесть заболевания и выявить другие очаги фиброза, если они присутствуют. Диагноз ставится не только на основании типичной клинической картины, но и на основании проведённых исследований, которые помогают выявить либо ограниченный, либо системный фиброз тканей.
Лечение
Лечение зависит от того, насколько сильно выражен патологический процесс. В основе лечения – приём глюкокортикостероидов длительностью 2 месяца. Это могут быть такие препараты, как преднизолон или метипред. Также лечение предполагает применение таких лекарств, как:
- Аминохинолиновые препараты — плаквенил, делагил.
- Цитостатики, которые используются только при высокой активности фиброзного процесса.
Базисная терапия основана на применении купренила, который помогает справиться с уплотнениями на коже и влияет на фибробласты. Также препарат помогает уменьшить выраженность контрактур при их развитии и патологий со стороны внутренних органов.
Лечение не представляется возможным без использования сосудистых препаратов, в частности могут быть использованы рутиноиды, дезагреганты, вазодилятаторы.
Может быть использовано и местное лечение, которое необходимо сочетать с приёмом вышеописанных препаратов. Местное лечение – применение различных мазей на место развития фиброза. Это может быть гепариновая мазь, троксевазин, гидрокортизон, индометацин, витаминные мази, контратубекс, лидаза.
источник
Мышечный фиброз.
в Симптомы 13.04.2017 0 11,070 Просмотров
Мышечный фиброз является избыточное образование фиброзной полосы рубцовой ткани между мышечными волокнами. Хотя фиброз может развиться в любом органе, есть два вида мышечного фиброза — фиброз скелетной мускулатуры и фиброз сердечной мышцы. Аномальное развитие фиброза может привести к мышечной слабости, усталости и неспособности выполнять простые ежедневные действия. При фиброзе соединительная ткань формируется в умеренных количествах, это является нормальной частью процесса заживления мышцы. Фиброзная рубцовая ткань развивается из-за мышечного повреждения, чтобы заполнить открытые пространства в травмированной мышце, обеспечивая большую площадь поверхности для регенерации мышечных волокон чтобы они могли держаться.
Клетки соединительной ткани, которые состоят из рубцовой ткани сокращаются и расслабляются, чтобы позволить движение. Как только начинается гиперпродукция фиброзной рубцовой ткани, мышца постепенно ослабевает.
Сердечный фиброз возникает, когда аномальные количества фиброзной рубцовой ткани формируются в сердечной мышце. Разрастание рубцовой ткани может произойти после сердечного приступа или возникнуть когда прогрессирует болезнь сердца, и сердечная мышца становится жёсткой и не может нагнетать эффективно кровь. Многие люди обычно испытывают боль в груди и усталость после того, когда начинается сердечный фиброз.
Фиброз скелетных мышц может быть симптомом мышечного расстройства. У некоторых людей с мышечной дистрофией Дюшенна и Беккера, может развиваться большое количество фиброзной ткани, а здоровая мышечная ткань деградирует. Болезнь Лу Герига, или боковой амиотрофический склероз, это состояние приводит к образованию большого количества мышечной фиброза после денервации, или разделение нерва и атрофией скелетных мышц.
Диагностика скелетного мышечного фиброза может быть сделана после того, как провели серию тестов. Для тестов могут быть проверены биоптаты мышечной ткани на наличие фиброзной ткани в мышцах. Физическая оценка функциональной мышечной силы может указывать на общую слабость после формирования фиброза. Другие факторы, которые могут указывать на фиброз в мышцах, плохая осанка и снижается координация при ходьбе или выполнении повседневной деятельности.
Боль и ограниченная подвижность, вызванные мышечным фиброзом может лечиться с помощью комбинации методов. Может быть рекомендована физическая терапия, чтобы растянуть мышцы влияющие на фиброз, тем самым пациент может накапливать силы и облегчить движение мышцы. Нестероидные противовоспалительные препараты (НПВП) и применение пакета со льдом могут быть рекомендованы для снятия боли и скованности в мышцах.
Хирургия может быть необходимой, чтобы удалить фиброзные тяжи рубцовой ткани от скелетной мышцы. Удаление фиброза может позволить здоровым мышечным волокнам развиваться. Процедура может включать в себя проксимальную резекцию мышечной ткани или хирургическую ленту. После операции, мышцы будут обездвижены в течение нескольких недель для оптимального восстановления волокон мышц.
источник
Миофиброз симптомы и лечение
Миофиброз (миофасциальный синдром)
Профессиональные заболевания мышечной системы: миофиброз (миофасциальный синдром) , вызванные функциональным перенапряжением, являются одной из частых форм профессиональной патологии опорно-двигательного аппарата.
Оглавление:
- Миофиброз (миофасциальный синдром)
- Факторы риска
- Патогенез
- Клиника
- Диагностика
- Дифференциальную диагностику
- Здоровье, быт, увлечения, отношения
- Фиброз мышц
- Миозит мышц шеи и его лечение
- Почему возникает воспаление мышц?
- Механизм формирования и развития болезни
- Симптомы мышечного воспаления
- Терапия лицевого миозита
- Средства народной медицины в борьбе с болезнью
- Лечение маленьких детей при остром развитии болезни
- Препараты для лечения миозита шеи
- Симптомы и лечение фиброза мышц спины
- Проявления
- Диагностика
- Лечение
- Фиброз: симптомы и лечение
- Фиброз — основные симптомы:
- Причины появления
- Виды заболевания
- Симптоматика заболевания
- Диагностика и лечение
- Фиброз
- Симптомы и признаки
- Виды фиброза: очаговый и тотальный
- Фиброз
- Что такое Фиброз —
- Что провоцирует / Причины Фиброза:
- Патогенез (что происходит?) во время Фиброза:
- Симптомы Фиброза:
- Диагностика Фиброза:
- Лечение Фиброза:
- К каким докторам следует обращаться если у Вас Фиброз:
Факторы риска
1. Заболевание наблюдается во многих профессиях, где имеются неблагоприятные факторы в виде часто повторяющихся движений, статодинамических нагрузок, а также неудобной, вынужденной позы (строительные профессии, швеи, прядильщики, заготовщики обуви, штамповщики и др.).
2. Заболевание развивается при достаточно большом стаже работы (в среднем более 20 лет). Однако функциональная стадия миалгии может наблюдаться и у малостажированных (до 2 лет), недостаточно тренированных работников, что соответствует периоду их адаптации.
Преимущественное поражение мышц плечевого пояса при данной форме патологии определяется анатомическими особенностями и многообразием их функциональных способностей, обеспечивающих выполнение очень точных и силовых движений . Миофиброз относится к хроническим заболеваниям дистрофического характера, в развитии которого выделяют определенные стадии процесса. Так, Л.Н. Грацианская и соавт., выделяя 3 стадии (миалгия, миозит, фибромиозит), подчеркивают, что стадия миозита является «асептическим воспалением с наклонностью к образованию соединительной ткани». В широко применяемом в профпатологии названии «миофасцит» уже отражено единство мышечных и фиброзных нарушений. Отсюда становится логичным используемый в настоящее время термин «миофиброз», взятый из международной классификации болезней для обозначения миофибродистрофических нарушений.
В патогенезе заболевания рассматривается единство регуляции мышечного сокращения и питающего его кровотока, а также последовательность и взаимообусловленность развития реакций нейромоторной и сосудистой системы в ответ на функциональное перенапряжение.
При формировании патологического процесса изменения происходят как на уровне центрального, так и периферического звена регуляции, обеспечивающего их адекватность реакции нервно-мышечной и сосудистой системы в ответ на функциональное напряжение. Вследствие чего наступает несоответствие между необходимым количеством крови и реальным кровоснабжением мышцы, продолжающей работать в условиях гипоксии, что проявляется снижением пульсового кровенаполнения пальцев кистей и повышением возбудимости нервно-мышечного аппарата рук (в виде повышения рефлекторного мышечного тонуса в покое, высоких синергических реакций и нарушения реципрокных отношений) и расценивается как напряжение механизмов адаптации на фактор функционального перенапряжения. При этом клиника начальной стадии заболевания, как правило, характеризуется наличием негрубых периферических ангиодистонических нарушений в сочетании с миалгическим компонентом. Появление в этот период мышечного болевого синдрома, обусловленного накоплением в мышце недоокисленных продуктов обмена-молочной и пировиноградной кислот, а также продолжающееся воздействие фактора перенапряжения вызывают усиление мышечно-тонического синдрома, сопровождающегося в свою очередь нарастанием изменений периферической гемодинамики и ухудшением метаболических процессов мышечной ткани. В частности, отмечалось дальнейшее снижение пульсового кровенаполнения магистральных сосудов и микроциркуляции в мышцах предплечий, повышение тонуса артерий и вен, а также сосудистого сопротивления. На этом фоне выявляются более значительные изменения метаболизма мышечной ткани, сопровождающиеся усилением явлений гипоксии и нарушением механизмов энергообеспечения. Так, накопленные недоокисленные продукты метаболизма глюкозы и липидов при функциональном перенапряжении мышц ведут к повышению проницаемости цитоплазматических мембран миоцитов и как следствие этого – к повышению концентрации в крови цитозольного фермента мышц (КФК) и миоглобина. При этом наблюдается нарастание частоты нарушений структуры ЭМГ и повышение синергических реакций, преимущественно в группах мышц, заинтересованных в патологическом процессе.
На стадии миофиброза снижение мышечного кровотока пораженных мышц сопровождалось локальной ишемией и более выраженными нарушениями биохимизма в них. В частности, отмечено нарушение соотношений общей и свободной фракций оксипролина в моче – маркера соединительной ткани, что, по данным литературы, может указывать на наличие деструктивного процесса, в основе которого лежит повышение синтеза коллагена.
Вначале возникают боли в одной или нескольких мышцах, наиболее подвергающихся Физической нагрузке (миалгия). Боли беспокоят после Физической нагрузки и самостоятельно проходят. Отмечается их болезненность при пальпации (болезненные триггерные точки) . Деструктивные изменения в них отсутствуют. Симптомы натяжения отрицательные. Механическая возбудимость мышц повышена. Распознавание процесса на стадии миалгии имеет большое значение в плане профилактики прогрессирования заболевания.
Продолжающееся действие неблагоприятных факторов труда приводит к прогрессированию процесса. Функциональные изменения в мышцах перерастают в более глубокие, структурные нарушения. Вовлекаются в процесс не только мышцы, но и фасции и другие соединительно-тканные образования. Боли приобретают ноющий, жующий, ломящий характер, усиливаются во время отдыха. При глубокой пальпации мышц выявляется изменение тонуса и структуры мышц. В отдельных мышечных пучках нередко определяются участки уплотнения. При выраженных изменениях вся мышца становится более плотной консистенции, при этом фасции истончаются, что позволяет прощупать отдельные мышечные пучки в виде плотных тяжей. При вовлечении в процесс надлопаточных мышц в последних пальпируются изолированные, различной формы (часто овальной) и величины (от горошины до грецкого ореха) уплотнения – миогелозы, приобретающие постепенно плотность хряща. Вблизи миогелозов, а нередко и в других участках мышц при надавливании определяется крепитация, сопровождающаяся болью.
Структурные изменения в мышцах предплечья часто сопровождаются появлением фиброзных образований округлой формы, которые часто располагаются по гребешку лучевой кости и прощупываются в виде цепочек зерен («целлюлиты по Корнелиусу»).
Отмечается болезненность не только в мышцах, но и в других тканях опорно-двигательного аппарата. Боли, чувство усталости и тяжести в конечностях усиливаются при активных движениях. Резко снижается выносливость мышц к статическим усилиям. Снижается мышечная сила. В мышцах постепенно происходит замещение мышечной ткани соединительно-тканными элементами. Мышцы теряют свою эластичность и упругость, становясь рыхлыми и дряблыми.
Чаще других возникает миофиброз разгибателей кисти. Отмечаются болезненные уплотнения в мышцах предплечья. При нагрузке на разгибатели кисти боли иррадиируют по наружной поверхности предплечья. По мере стихания процесса указанный симптом натяжения становится отрицательным (возобновляясь при рецидивах заболевания), в то время как миодистрофические изменения в мышцах обычно остаются на длительный срок.
Сравнительно реже возникают миофиброзы двуглавой мышцы плеча, дельтовидной и трапециевидной мышц, межостных мышц кисти. Возможно, развитие миофиброзов шейно-грудной и поясничной области, бедра и голени. Например, у скрипачей может возникнуть миофиброз плечевого пояса с вовлечением трапециевидных и длинных мышц спины на уровне шейного и верхнегрудного отдела позвоночника. При этом отмечаются умеренные боли в указанной области, усиливающиеся при профессиональной нагрузке, болезненные уплотненные тяжи соответствующих мышц, положительные пробы с нагрузкой (при максимальном сгибании головы боли иррадиируют в шейно-грудную область, болезненно интенсивное «пожимание плечами»).
основывается на изучении анамнестических сведений о постепенном развитии заболевания, характерной клинической картине. Учитывают условия труда и характер выполняемой работы, соответствие последней (по параметрам физических нагрузок) полученным клиническим данным. Дополнительными диагностическими методами исследования являются электромиографические данные, подтверждающие локализацию и степень выраженности процесса.
В некоторых случаях, особенно при выраженном миофиброзе предплечья, полезной может оказаться рентгенография. При этом иногда удается выявить не резко выраженную тень, расположенную на границе с костью («оссифицирующий миозит»).
Дифференциальную диагностику
проводят с острыми и хроническими миозитами и фибромиозитами воспалительной природы, полиостеоартрозами обменного характера, заболеваниями периферической нервной системы. При профессиональных миофиброзах, как и миофиброзах иной этиологии, может отмечаться легкое нарушение поверхностной чувствительности (гипер- или гипестезия) над болезненными участками мышцы, что используется при дифференциальной диагностике с заболеваниями нервной системы.
Наибольшие трудности испытывают врачи при диагностике и установлении профессиональной этиологии миофибродистрофических изменений в области плечевого пояса у лиц среднего возраста. Эти трудности связаны с тем, что миофиброз надлопаточной области одновременно является признаком или синдромом остеохондроза шейного отдела позвоночника. Вместе с тем наличие последнего — основание для исключения профессионального характера заболевания при соответствующих условиях труда.
Отмечено, что в большинстве случаев миофиброз сочетается с дистрофическими изменениями в костной и периартикулярных тканях, а также в суставах. Как основная причина частого вовлечения в процесс сухожилий и связок рассматривается ишемия, вызванная мышечными перегрузками, т.е. усиление притока крови к работающим мышцам снижает кровоток в области массивных двигательных элементов. Кроме того, слабым местом сухожилий являются бессосудистые зоны. Микротравматизация, связанная со статодинамическими нагрузками и давлением на конечности, приводит к местному омертвению клеток именно этих областей с последующим Рубцовым сморщиванием тканей.
Как правило, рецидивирующий характер заболевания в значительной степени утяжеляет его прогноз.
Здоровье, быт, увлечения, отношения
Фиброз мышц
Фиброз – это процесс, когда разрастается уплотненная соединительная ткань, и она со временем будет замещать здоровую ткань, а также заполнять полостное пространство. Возникает фиброз практически в любых тканях, органах и структурах человеческого организма. К предпосылкам появления фиброза можно отнести особенность функционирования фибропластов, которые вырабатывают коллаген, так что имеется индивидуальная степень предрасположенности к возникновению фиброзных тканей, а также возможности обратимости процесса. Имеется зависимость между числом некротических клеточных групп, где производится выработка коллагена и эластина, и которые составляют волокнистую плотную ткань, и результатами лечения.
К проявлениям фиброза можно отнести новообразование соединительной ткани непосредственно в полости пещеристого тела – это элементы структуры пениса, которые отвечают за эректильую функцию у этого органа. При поражении фиброзом губчатого фрагмента эректильной ткани кавернозного тела полового члена будет отсутствовать достаточная для проведения полового акта эрекция. То есть, фиброзные образования негативно влияют на репродуктивную функцию мужчины, требуя серьезного медицинского вмешательства.
Подобный кавернозный фиброз является патологией, которая возникает, когда нормальная ткань пещеристого тела заменяется уплотненной соединительной тканью. Когда фиброзная ткань локализуется, она не будет представлять собой очаговое поражение. Другой вид замещения называется диффузным, и при этом равномерно распределяется разрастание плотной измененной тканевой структуры. При этом, как следствие, наблюдается полная или частичная эректильная дисфункция. В пещеристом теле патологические изменения происходят довольно быстро, вскоре перетекая в крайнюю степень – склероз кавернозного тела и полное закрытие просвета.
Врач, выяснив предпосылки и причину появления кавернозного фиброза, должен будет определить масштаб пораженного участка, а также его локализацию. После этого выбирается подходящая методика лечения. О возникновении фиброзных разрастаний можно узнать по ряду симптомов: отсутствие эрекции, пальпирование выявляет уплотнение кавернозных тел, может быть деформирование пениса.
Пока не существует эффективных медикаментозных способов воздействия, которые могут уменьшать фиброзную ткань и менять форму фиброза. Поэтому применяются средства хирургической медицины. Наиболее результативным является фаллопротезирование.
Миозит мышц шеи и его лечение
Неприятные ощущения в мышцах, вплоть до сильнейшей боли, возникают при таком недуге, как миозит, лечение этой болезни осуществляется под контролем врача, чтобы избежать серьезных осложнений.
Проблема поражения скелетной мускулатуры возникает у человека не сразу – всегда проходит определенное время, прежде чем появляются первые признаки болезни. К заболеваниям различных мышечных групп приводит сочетание нескольких факторов. Воспалительный процесс охватывает область шеи, поясницы, грудной клетки. Сильные болевые ощущения возникают в ответ на действие травмирующего фактора.
У людей, длительно живущих с хронической болью в мышцах, развивается тяжелая форма недуга, сопровождающаяся осложнениями. Если постоянно терпеть напряжение мышц, начинаются нарушения в кровеносной системе, внутренних органах, обмене веществ. Функциональные изменения приводят к появлению различных заболеваний.
Почему возникает воспаление мышц?
Начало патологических процессов в мышцах провоцируется несколькими факторами:
- инфекционными процессами,
- травмирующими ситуациями;
- переохлаждением;
- сопутствующими болезнями соединительной ткани.
Воспаление мышечных групп часто проявляется как гнойный процесс, возникает под влиянием аллергических реакций.
Травмы у спортсменов при резком повышении физической нагрузки приводят к нарушению питания в мышцах. Решающими факторами в прогрессировании недуга является:
- Статическая нагрузка.
- Отсутствие отдыха при выполнении однообразных движений.
Хронические перегрузки и перенапряжения вызывают длительно протекающие заболевания мышц.
Для продолжительно болеющих людей характерно появление инфекционного миозита: лечение предусматривает наблюдение у специалиста и соблюдение режима труда и отдыха.
Инфекционную форму болезни вызывают паразиты и интоксикация организма больного вредными веществами извне.
Механизм формирования и развития болезни
Патогенез недуга ярко проявляется после стихания острых первичных признаков. Образуется припухлость, связанная с костью, болезненная на ощупь, смещаемая в сторону. Формируются множественные воспалительные инфильтраты, начинается поражение сосудов внутри мышц с постепенным образованием на стенках капилляров Т-лимфоцитов и иммунных комплексов. В месте воспаления развиваются участки ишемии.
При формировании полимиозита происходит омертвление мышечных волокон, развивается гуморальный процесс, сопровождающийся внедрением антител в мышцы. В развитии миозита большое значение принадлежит аутоиммунной теории и нарушению обмена амилоида в тканях.
В поврежденном участке развивается фиброз, появляются костные элементы. В результате прогрессирования процесса наблюдаются множественные повреждения составных частей мышечной системы:
Гранулематозное воспаление сопровождается множественными иммунологическими изменениями в сочетании с полимиозитом и миастенией. Т-клетки при остром течении недуга проявляют токсическую активность, поражая мельчайшие мышечные волокна.
Симптомы мышечного воспаления
Заболевание носит локализованный или диффузный характер. Наиболее часто воспаляются мышцы поясницы, шеи, голеностопного сустава и грудной клетки. При повреждении шейных волокон пациент предъявляет жалобы на боль в задней поверхности шеи, отдающую в межлопаточную область и затылок. Ощущения усиливаются при поворотах головы в стороны. При пальпации задняя поверхность шеи напряжена, а мышцы – плотные. Наблюдаются общие симптомы: повышение температуры тела, появление головной боли и озноба.
Хроническое воспаление мышц тесно связано с недугами, поражающими позвоночник и суставы. Миозит мышц спины сопровождается обширной припухлостью в зоне воспаления. Пациент испытывает боль даже в состоянии покоя. Неприятные ощущения нарастают при изменении погодных условий или после интенсивной тренировки. Врач назначает специфическое лечение при подозрении на паразитарное воспаление мышц: иммуностимуляторы, противоглистные средства, дезинтоксикационные препараты. Симптомы, сопровождающие поражение мышц, усиливаются в ночное время, а также при положении тела пациента в неудобной позе.
Терапия лицевого миозита
Лечить воспалительный процесс необходимо под наблюдением специалиста.
Основная цель терапии – ликвидация очага инфекции с последующей антибактериальной терапией.
В процессе лечения проводят медицинские процедуры для уменьшения воспалительного процесса и налаживания функций лицевых мышц. Пациент принимает по назначению специалиста противовоспалительные лекарственные препараты. Не удается обойтись без антибактериальных средств, так как оссифицирующий миозит говорит о том, что организм нуждается в помощи.
Физиотерапевтическое лечение при поражении мышц помогает уменьшить воспаление, обладает мощным действием, снимающим отек, и способствует скорейшему выздоровлению больного. Физиотерапия улучшает кровообращение, насыщает кровь кислородом, активизирует процессы восстановления в мышцах.
Лечение миозита в домашних условиях предполагает использование точечного массажа. После проведенных процедур устраняется повышенный тонус и спазм в области воспаления.
Больной в период обострения недуга нуждается в постельном режиме, постоянном уходе, питании жидкой и протертой пищей. При консервативном лечении врач назначает инъекции Траумель С, а также рекомендует прием Клоназепама при сильной боли.
Средства народной медицины в борьбе с болезнью
Препараты, изготовленные по рецептам травников, можно использовать в лечении как острых, так и хронических форм воспаления мышечной ткани. Помощь пациенту оказывает опытный врач. Больному важно помнить, что выбор народного средства – процесс индивидуальный.
При частых болях в мышцах спины помогает растирание настойкой армы или алоказии. Миозит отступает после 10 процедур и не беспокоит пациента многочисленными приступами. Состав из горчичного порошка, поваренной соли и керосина помогает при интенсивных болях в мышцах. Мазь используют 5-6 дней до полного излечения от недуга.
Лечение миозита народными средствами предусматривает применение припарок из листьев липы. Их прикладывают на больное место, укутывая шерстяным шарфом. Боль проходит очень быстро.
Цветы лютика, уложенные на холщовую ткань и закрепленные сверху кроличьей шкуркой, держат на больном месте не более 20 мин во избежание ожога. Достаточно провести лишь одну процедуру, чтобы снять обострение.
Плоды конского каштана, расположенные в виде порошка на куске черного хлеба, зафиксированные повязкой на проблемном месте, очень хорошо согревают, а также снимают боль.
Лечение маленьких детей при остром развитии болезни
У ребенка недуг начинается остро и часто переходит в хроническую форму. В терапии заболевания у детей большую роль играют физиотерапевтические методы, массаж и лечебная физкультура.
Ребенка необходимо уложить в постель, ограничить его активность, не допускать шумных игр и переутомления малыша. Для лечения недуга необходимо использовать сухое тепло, прикладывая к болезненному участку мешочек с подогретым песком. Родители обязаны информировать врача о болезни и установить причину появления воспалительного процесса у ребенка.
При наличии сопутствующего заболевания принимают меры для его полного излечения. Если ребенок страдает от отсутствия сна и имеет плохой аппетит, следует предпринять необходимые действия для ликвидации неблагоприятных симптомов болезни.
Малышу ставят компрессы из белокочанной капусты и хвоща полевого. В случае развития оссифицирующего миозита, сопровождающегося тяжелым состоянием ребенка и выраженным болевым синдромом, терапию проводят в условиях стационара с применением антибактериальных, противовоспалительных, симптоматических средств до достижения положительной динамики в развитии болезни.
Препараты для лечения миозита шеи
Лечение воспаленных шейных мышц имеет свои особенности, так как из-за их сильной отечности затрудняется проникновение лекарственного средства в зону воспаления. Антибактериальные средства врач назначает пациентам, являющимся носителями стрептококка или стафилококка.
Не последнюю роль в лечении играют препараты НПВС, имеющие обезболивающее действие. Способствуют выздоровлению больного от недуга мази для наружного применения на основе жгучего перца, змеиного яда: Долгит, Капсикам, Фастум, Апизатрон.
Уровень кровотока в мышцах восстанавливается после использования лечебного массажа. При слишком интенсивной боли врач назначает пациенту новокаиновую блокаду, быстро снимающую неприятные ощущения.
У больных с высокой температурой используют жаропонижающие препараты. После установления причины недуга врач может назначить специфическое противопаразитарное лечение.
Гнойный миозит лечат в хирургическом стационаре, используя вскрытие очага и его дренаж. Для предотвращения появления у больного осложнений врач назначает антибактериальную терапию. Электростимуляция мышц укрепляет мышечную силу и восстанавливает их сократительную способность. Для лечения используют фитотерапию.
Разнообразные методы лечения и индивидуальный подход к больному позволяют избавить пациента от недуга в кратчайшие сроки.
Симптомы и лечение фиброза мышц спины
Фиброз – патологическое состояние, которое характеризуется разрастанием соединительной ткани с присутствием различных рубцовых изменений. Развивается фиброз мышц спины чаще всего на фоне имеющегося воспалительного процесса.
Многими авторами это состояние рассматривается не как патология, а как реакция организма на то, чтобы изолировать очаг воспалённой части мышцы от доставки к ней крови, при этом воспалительный процесс не распространяется на те органы, что находятся в непосредственной близости.
В то же время такая реакция организма приводит к тому, что мышечная ткань постепенно утрачивает свои функции, что приводит к нарушению работы. Что может стать причиной этого состояния? Чаще всего это облучение, травмы или инфекционно-аллергические реакции и другие процессы. Есть данные о том, что у людей, которые употребляют наркотики, начавшийся процесс прогрессирует намного быстрее, чем у тех, кто не имеет наркотической зависимости.
Что ещё может влиять на развитие фиброза мышечной ткани спины? Есть доказательство того, что эта патология может появиться при приёме некоторых медикаментов. В это список попали:
- Препараты для химиотерапии — метотрексат, циклофосфамид.
- Антиаритмические лекарственные средства — амиодарон, пропранолол.
- Антибиотики — сульфасалазин.
- Нитрофурантоин.
Фиброз мышц спины – заболевание, которое имеет довольно много клинических проявлений, поэтому при диагностировании очень важно учитывать наличие только некоторых из них, или же всех, которые входят в список.
Так, например, самыми частыми симптомами можно считать плотный отёк воспалительного характера который имеет покраснение по периферии. После этого происходит формирование очага атрофии и выпадение волос на этом месте. Также снижается эластичность кожи. Об активности заболевания можно судить по нарастающей плотности очага фиброза либо появлении новых мест патологии на спине.
В некоторых случаях может наблюдаться нарушение питания тканей, что выражается в появлении язв, гнойников и других воспалений в месте патологии. Здесь же можно обнаружить и участки с повышенной пигментацией, которые могут чередоваться с участками, где пигментация кожи отсутствует вовсе.
У отдельных пациентов могут быть диагностированы и нарушения со стороны слизистых оболочек. Это проявляется в форме хронического конъюнктивита, атрофического ринита, фарингита.
Диагностика
Диагностировать заболевание необходимо в специализированной клинике. Причём пациент должен обязательно пройти всестороннее обследование, что поможет определить тяжесть заболевания и выявить другие очаги фиброза, если они присутствуют. Диагноз ставится не только на основании типичной клинической картины, но и на основании проведённых исследований, которые помогают выявить либо ограниченный, либо системный фиброз тканей.
Лечение зависит от того, насколько сильно выражен патологический процесс. В основе лечения – приём глюкокортикостероидов длительностью 2 месяца. Это могут быть такие препараты, как преднизолон или метипред. Также лечение предполагает применение таких лекарств, как:
- Аминохинолиновые препараты — плаквенил, делагил.
- Цитостатики, которые используются только при высокой активности фиброзного процесса.
Базисная терапия основана на применении купренила, который помогает справиться с уплотнениями на коже и влияет на фибробласты. Также препарат помогает уменьшить выраженность контрактур при их развитии и патологий со стороны внутренних органов.
Лечение не представляется возможным без использования сосудистых препаратов, в частности могут быть использованы рутиноиды, дезагреганты, вазодилятаторы.
Может быть использовано и местное лечение, которое необходимо сочетать с приёмом вышеописанных препаратов. Местное лечение – применение различных мазей на место развития фиброза. Это может быть гепариновая мазь, троксевазин, гидрокортизон, индометацин, витаминные мази, контратубекс, лидаза.
Кстати, вас также могут заинтересовать следующие БЕСПЛАТНЫЕ материалы:
Бесплатная книга «ТОП-7 вредных упражнений для утренней зарядки, которых вам следует избегать» Восстановление коленных и тазобедренных суставов при артрозе — бесплатная видеозапись вебинара, который проводил врач ЛФК и спортивной медицины — Александра Бонина Бесплатные уроки по лечению болей в пояснице от дипломированного врача ЛФК . Этот врач разработал уникальную систему восстановления всех отделов позвоночника и помог уже более 2000 клиентам с различными проблемами со спиной и шеей! Хотите узнать, как лечить защемление седалищного нерва? Тогда внимательно посмотрите видео по этой ссылке . 10 необходимых компонентов питания для здорового позвоночника — в этом отчете вы узнаете, каким должен быть ежедневный рацион, чтобы вы и ваш позвоночник всегда были в здоровом теле и духе. Очень полезная информация! У вас остеохондроз? Тогда рекомендуем изучить эффективные методы лечения поясничного , шейного и грудного остеохондроза без лекарств.
Фиброз: симптомы и лечение
Фиброз — основные симптомы:
- Потеря веса
- Потеря аппетита
- Одышка
- Боль в груди
- Рвота
- Боль внизу живота
- Увеличение селезенки
- Понос
- Боль в сердце
- Сухой кашель
- Тяжесть в правом подреберье
- Выделения из сосков
- Снижение либидо
- Появление синяков
- Удлинение протекания месячных
- Метеоризм
- Учащение дыхания
- Дискомфорт во время полового акта
- Сокращение поля зрения
- Поверхностное дыхание
Фиброз — заболевание, которое характеризуется ускоренным процессом выработки коллагена и разрастанием соединительных тканей в любых органах тела вследствие воспаления. Недуг приводит к уплотнению тканей и формированию в них рубцов. Когда развивается фиброз определённого органа, его функциональность может значительно ухудшиться. В результате данная болезнь приводит к развитию всяческих патологий.
Наиболее часто случается фиброз молочной железы и печени, лёгких и предстательной железы. В результате замещения клеток органа на соединительные, происходит снижение эластичности тканей. В целом фиброз – это определённая реакция, которая пытается изолировать воспалённый очаг от здоровых тканей.
Причины появления
Основные причины фиброзных изменений – это воспалительные процессы и хронические заболевания. Также болезнь возникает после получения травмы, радиационного облучения и аллергических реакций, инфекций и вследствие ослабления иммунитета.
У разных органов могут быть определённые причины развития недуга. К примеру, в печени это заболевание развивается в следствие:
- наследственных болезней;
- нарушений иммунной системы;
- воспаления желчевыводящих путей;
- вирусных и токсических гепатитов;
- гипертензии портальной.
Лёгочный фиброз развивается в результате таких факторов:
- пневмония;
- вдыхание микрочастиц пыли длительное время;
- процедуры химиотерапии;
- облучение грудной области;
- гранулематозные заболевания;
- туберкулёз;
- курение;
- длительный приём антибиотиков;
- проживание в экологически загрязнённой местности.
Фиброз в предстательной железе развивается из-за:
- гормональных сбоев;
- нерегулярной половой жизни или её отсутствия;
- хронического простатита;
- атеросклероза сосудов, влияющих на потенцию.
Фиброзные изменения в молочной железе обусловлены фиброзно-кистозной мастопатией и гормональным дисбалансом. Фиброз матки развивается при хроническом эндометрите. Возрастные изменения миокарда или инфаркт могут привести к фиброзу сердца. Образование рубцов из соединительной ткани является осложнением сахарного диабета, ревматического артрита и ожирения.
Виды заболевания
Классификация фиброза различна у конкретных органов. В печени вид заболевания зависит от локализации рубцов в её дольках:
Фиброз лёгких может быть локальным и диффузным. Фиброз предстательной железы бывает очаговый и с нодозной гиперплазией, с трансформацией кисты и атрофией паренхимы. Иногда встречается врождённая форма.
Локальный и очаговый фиброз – это начальная степень заболевания, когда повреждены изолированные участки тканей. При диффузном недуге повреждение охватывает большую часть органа. Кистозный фиброз характеризуется поражением железы внешней секреции, закупориваются протоки и образуются кисты. Это приводит к развитию нарушений в дыхательных органах и желудочно-кишечном тракте.
Среди органов чувств встречается эпиретинальный фиброз глаза, когда происходят изменения разной степени в структурах стекловидного тела и сетчатки. У мужчин может образоваться кавернозный фиброз полового члена. У женщин в некоторых клинических ситуациях может развиться линейный фиброз молочной железы.
Симптоматика заболевания
Развивается фиброз медленно и поначалу никаких жалоб у пациента не возникает. В редких случаях люди ощущают проблемы со здоровьем и отправляются на консультацию к врачу. Может быть регулярная усталость. Затем проявляются нарушения в работе органов, в отдельных случаях ухудшается кровоток.
При фиброзе печени изначально наблюдается общее недомогание. После лёгкого удара на коже возникают синяки. Разрушение печени длится шесть-восемь лет, после чего возникают критические симптомы. Функционирование печени значительно ухудшается, поскольку клетки рубцовой ткани разрастаются и смыкаются. Далее в размерах увеличивается селезёнка. Среди других осложнений — варикозное расширение вен пищевода и кровотечение из них. Затем развив
Что такое мышечный фиброз? (с иллюстрациями)
Мышечный фиброз — это чрезмерное образование фиброзных полос рубцовой ткани между мышечными волокнами. Хотя фиброз может развиваться в любом органе, единственными двумя известными видами мышечного фиброза являются фиброз скелетных мышц и фиброз сердечной мышцы. Аномальное развитие фиброза может вызвать мышечную слабость, усталость и неспособность выполнять простые повседневные дела.
Физическая терапия может быть полезной для людей, страдающих мышечным фиброзом.
Когда волокнистая соединительная ткань образуется в умеренных количествах, это нормальная часть процесса заживления мышцы. Волокнистая рубцовая ткань развивается после повреждения мышцы, заполняя открытые пространства в поврежденной мышце, обеспечивая большую площадь поверхности для прикрепления регенерирующих мышечных волокон. Клетки соединительной ткани, из которых состоит рубцовая ткань, не могут сокращаться и расслабляться, чтобы обеспечить движение. Как только начинается перепроизводство фиброзной рубцовой ткани, мышца становится все более слабой.
Симптомы мышечного фиброза могут включать мышечную слабость и утомляемость.
Сердечный фиброз возникает, когда в сердечной мышце образуется ненормальное количество фиброзной рубцовой ткани.Разрастание рубцовой ткани может произойти после сердечного приступа или по мере прогрессирования сердечного заболевания, при этом сердечная мышца становится жесткой и не может эффективно перекачивать кровь. Многие люди обычно испытывают боль в груди и утомляемость после начала сердечного фиброза.
Сердечный фиброз возникает, когда в сердечной мышце образуется фиброзная рубцовая ткань.
Фиброз скелетных мышц может быть симптомом мышечного заболевания. У некоторых людей с мышечной дистрофией Дюшенна или Беккера образуется большое количество фиброзной ткани по мере разрушения здоровой мышечной ткани. Болезнь Лу Герига, или боковой амиотрофический склероз (БАС), является инвалидизирующим состоянием, которое вызывает образование большого количества мышечного фиброза после денервации или отделения нерва и атрофию скелетных мышц.
Для лечения мышечного фиброза может потребоваться операция.
Диагностика фиброза скелетных мышц может быть проведена после проведения серии анализов. Биопсия мышечной ткани может быть проверена на наличие фиброзной ткани внутри мышцы.Физическая оценка функциональной силы мышц может указывать на аномальную слабость, часто возникающую после образования фиброза. Другими факторами, которые могут указывать на фиброз в мышцах, являются плохая осанка и снижение координации при ходьбе или выполнении повседневных дел.
Боль и ограниченную подвижность, вызванные мышечным фиброзом, можно лечить с помощью комбинации методов.Может быть рекомендована физиотерапия для растяжения мышцы, пораженной фиброзом, что может увеличить силу и облегчить движение мышцы. Нестероидные противовоспалительные препараты (НПВП) и прикладывание пакетов со льдом могут быть рекомендованы для снятия любой боли и скованности в мышцах.
Для удаления фиброзных полос рубцовой ткани со скелетных мышц может потребоваться операция.Удаление фиброза может позволить развиться здоровым мышечным волокнам. Процедура может включать проксимальную резекцию мышцы или хирургическое удаление фиброзной ленты. После операции мышца будет иммобилизована на несколько недель, чтобы обеспечить оптимальную регенерацию мышечных волокон.
Иллюстрация мышечной системы человека.
Врожденный фиброз экстраокулярных мышц (CFEOM)
Обзор этого заболевания обновлен авторами в августе 2020 г.
Описание корпуса
Мальчик 17 месяцев поступил в клинику детской офтальмологии для лечения птоза. Его недавно усыновили из Южной Кореи, и его приемным родителям сказали, что птоз присутствует с раннего детства. Семейный анамнез или дополнительная история болезни отсутствовали.В остальном он был здоров.
При осмотре был отмечен тяжелый двусторонний птоз с двусторонним MRD1 0 мм. У него было положение подбородка под углом 20 градусов. Ductions и версии отличались -5 ограничением подъема с двух сторон, сходимостью при попытке взгляда вверх, -1 ограничением депрессии и -2 ограничением отведения с двух сторон. Острота зрения была симметричной и нормальной для его возраста. Обследования переднего и заднего сегментов в пределах нормы.
На основании его клинических представлений ему был поставлен диагноз «Врожденный фиброз экстраокулярных мышц» (CFEOM), тип 1, который позже был подтвержден генетическим тестированием.Впоследствии он перенес несколько операций по поводу косоглазия, включая двустороннюю дезинсерцию нижней прямой мышцы живота с наложением швов на орбитальный край, двусторонние тенотомии верхней косой мышцы и рецессию левой боковой прямой мышцы на 10 мм, а также процедуры двустороннего слинга лобной кости для улучшения птоза с хорошими результатами.
Соответствующие клинические характеристики
Врожденный фиброз экстраокулярных мышц (CFEOM) — тяжелая форма косоглазия с нарушением моторики глаз.Пациенты с этим врожденным непрогрессирующим заболеванием имеют ограничительную офтальмоплегию и смещение глаз с тяжелым врожденным птозом и, как следствие, заметным положением головы вверх. Недостаток вертикальных движений глаз, особенно взгляда вверх, является признаком этого состояния, и глаза пациентов часто застревают из-за нарушения функции. Дефицит горизонтальных движений глаз более разнообразен: от полной горизонтальной моторики до почти полной офтальмоплегии. Расположение глаз в исходном положении может быть экзотропным, эзотропным или прямым. 1, 2
Были определены три формы CFEOM — CFEOM1, CFEOM2 и CFEOM3. Эти подтипы CFEOM изначально были сгруппированы по фенотипу, однако фенотипы могут перекрываться, и теперь, когда генетическая этиология выяснена, генетическая классификация может быть более информативной. CFEOM1 — это аутосомно-доминантное заболевание, которое проявляется выраженным врожденным двусторонним птозом, неспособностью поднять оба глаза выше средней линии (глаза обычно инфрадуцированы на 20-30 градусов) и часто ограниченными горизонтальными движениями.В результате у пациентов развивается компенсаторное положение головы с подбородком вверх. Обычно он симметричен и не связан с какими-либо дополнительными неврологическими отклонениями. CFEOM1 — это «классический» фенотип CFEOM. 1, 3
CFEOM2 является аутосомно-рецессивным и характеризуется врожденной непрогрессивной двусторонней офтальмоплегией и птозом. Глаза в основном экзотропные и вертикально расположенные по средней линии, с ограничением как горизонтальных, так и вертикальных движений глаз. 4
CFEOM3 является аутосомно-доминантным и имеет более вариабельный клинический фенотип.Фенотипическая экспрессия CFEOM3 варьируется от относительно легкой до довольно тяжелой и может варьироваться даже в пределах одного семейства. Пациенты могут иметь одностороннее или асимметричное поражение, птоз может присутствовать или отсутствовать, и пациенты могут сохранять некоторую способность поднимать глаза выше средней линии. Дефицит горизонтальной моторики также весьма разнообразен. Как подробно описано ниже, CFEOM3 также может быть связан с множеством других неврологических нарушений. 2, 5 Как и при всех типах CFEOM, нарушения движения глаз являются врожденными и непрогрессирующими.
Генетика
Было выявлено, что мутации в 4 генах вызывают CFEOM, и все они приводят к дефициту иннервации глазодвигательного нерва экстраокулярных мышц.
CFEOM1 передается по аутосомно-доминантному типу, не имеет этнической пристрастия и вызывается гетерозиготными миссенс-мутациями в KIF21A . KIF21A — это моторный белок кинезина, который непосредственно взаимодействует с микротрубочками и перемещает грузы в антероградном направлении от тела клетки к развивающемуся конусу роста.Он широко экспрессируется в телах клеток, аксонах и дендритах множества популяций нейронов от раннего развития до зрелости, а также в экстраокулярных и других скелетных мышцах. 6-8 In vitro KIF21A действует как ингибитор динамики микротрубочек. 9 In vivo мутации, вызывающие CFEOM в KIF21A , нарушают нормальное аутоингибирование белка, что приводит к конститутивно активной молекуле и усилению ассоциации микротрубочек и остановке глазодвигательных аксонов. 10 Очень редко мутации KIF21A могут также вызывать изолированный фенотип CFEOM3 (CFEOM3B). 11 Есть также несколько семей с клиническим CFEOM1, в которых отсутствуют мутации KIF21A ; для этих пациентов основные генетические мутации еще предстоит идентифицировать. 12
CFEOM2 передается по аутосомно-рецессивному типу и на сегодняшний день выявлен только в родственных семьях с Ближнего Востока. Это вызвано мутациями потери функции в гене, кодирующем фактор транскрипции PHOX2A. 13 PHOX2A представляет собой белок гомеодоменного фактора транскрипции, необходимый для правильной дифференцировки нейронов глазодвигательного и блокаторного ядер ствола мозга. Причинные мутации приводят к отсутствию белка PHOX2A и приводят к ошибкам ранней идентификации моторных нейронов и последующей неспособности развития глазодвигательных и блоковых нервов. 4, 13
CFEOM3 наследуется по аутосомно-доминантному типу или часто de novo, встречается у всех этнических групп и вызывается гетерозиготными миссенс-мутациями в TUBB3 .Сообщалось, что десять различных гетерозиготных миссенс-мутаций TUBB3 вызывают CFEOM3, и большинство из них было идентифицировано у нескольких неродственных людей с предсказуемыми корреляциями генотип-фенотип. 5, 14 TUBB3 кодирует компонент изотипа бета-тубулина класса III микротрубочек, которые представляют собой динамические полимеры цитоскелета, которые обеспечивают структуру аксонов и действуют как магистрали для транспорта моторных белков. И динамика микротрубочек, и транспорт моторных белков имеют решающее значение для правильного роста аксонов и управления ими. 15 TUBB3 экспрессируется во всех постмитотических нейронах развивающегося и зрелого мозга. 16 Миссенс-мутации, вызывающие CFEOM, часто, но не исключительно, находятся в С-концевом домене белка, изменяя сайты связывания моторных и связанных с микротрубочками белков, и были связаны с повышенной стабильностью микротрубочек. 5, 17 Редко мутации TUBB3 и вызывают классический фенотип CFEOM1 (CFEOM1B). 5
Две дополнительные доминантные генетические формы CFEOM были зарегистрированы в отдельных семьях: CFEOM и полимикрогирия в семье с мутацией TUBB2B 18 , и CFEOM, связанный со сбалансированной транслокацией во второй семье (CFEOM3C). 19 TUBB2B — еще один изотип бета-тубулина. Наконец, еще один рецессивный синдром, синдром Тукеля, включает CFEOM и постаксиальную олигодактилию или олигосиндактилию рук. Генетическая причина синдрома Тукеля до сих пор не установлена. 19
Дифференциальная диагностика
CFEOM — это клинический диагноз, который можно спутать с несколькими другими нарушениями движения глаз, особенно если не распознается врожденный непрогрессивный характер состояния.Движение глаз, особенно вертикальное, может быть трудно оценить у очень маленьких детей. По этой причине мы иногда видим, что движения глаз отмечаются как полные на начальном экзамене, а затем, когда ребенок более способен участвовать в экзамене, движения глаз определяются как ограниченные. Это может создать ложное впечатление, что заболевание прогрессирует, что приведет к неправильному диагнозу.
Заболевания, которые следует отличать от CFEOM, включают изолированный паралич третьего нерва, хроническую прогрессирующую внешнюю офтальмоплегию, изолированный врожденный птоз и врожденный миастенический синдром.Изолированный паралич третьего нерва, двусторонний или односторонний, можно легко спутать с CFEOM1 или 3. Их можно отличить по более глубокому ограничению взгляда вверх в CFEOM. Хроническая прогрессирующая наружная офтальмоплегия (CPEO), митохондриальное заболевание, имеет более позднее начало и прогрессирует, но взрослые с этими двумя состояниями могут выглядеть одинаково. Изолированный врожденный птоз можно отличить от CFEOM по наличию нормальных движений глаз. Врожденный миастенический синдром может проявляться аналогично CFEOM, но птоз вызывает утомление, а мышечная слабость распространяется на несколько групп мышц, не ограничиваясь экстраокулярными мышцами.
Дифференциальный диагноз также включает другие врожденные дефекты черепа, такие как синдром Дуэйна или горизонтальный паралич взора. Некоторым пациентам CFEOM3 с сопутствующим параличом или слабостью лицевого нерва изначально ошибочно диагностируют синдром Мебиуса. 20, 21 Пересмотренные диагностические критерии синдрома Мебиуса 21 , однако, требуют полных вертикальных движений глаз, что отличает их от пациентов с CFEOM, у которых имеется глубокий дефицит вертикальной моторики. Более того, в отличие от пациентов с классическим синдромом Мебиуса и эзотропией, пациенты с CFEOM3 обычно имеют экзотропию.Наконец, крайне редко, медленнорастущее поражение кавернозного синуса, такое как склерозирующая кавернозная гемангиома, может первоначально проявляться как CFEOM3. 22
Ассоциированные синдромы
CFEOM1 — изолированное нарушение движения глаз, не связанное с другими неврологическими отклонениями.
Пациенты CFEOM2 имеют маленькие, вялые зрачки, помимо нарушения движений глаз и птоза. Они также могут иметь субнормальную остроту зрения, соответствующую дисфункции сетчатки 23 , но не проявляют дополнительных неврологических отклонений.
CFEOM3 встречается в двух формах: изолированной и синдромальной. Как и CFEOM1, изолированный CFEOM3 ограничен глазодвигательной системой, и в целом пациенты имеют более мягкую форму CFEOM3, чем синдромные пациенты. Это связано с мутациями, приводящими к заменам аминокислот R262C, A302T и R62Q. Синдромный CFEOM3, с другой стороны, связан со специфическими для мутаций комбинациями краниальных и спинномозговых периферических невропатий, задержкой развития, интеллектуальной и социальной инвалидностью и пороками развития мозга. 5, 14, 17, 20, 24 Мутации D417N, которые часто передаются по наследству, вызывают CFEOM3 с последующим развитием прогрессирующей аксональной сенсомоторной полинейропатии во взрослой жизни. 5 Остальные синдромные мутации TUBB3 часто возникают de novo и приводят к аминокислотным заменам R262H, E410K, D417H, R380C, G71R и G98S. В то время как R380C приводит к умеренной форме CFEOM, пациенты с заменами E410K, R262H и D417H имеют тяжелые двусторонние глазные фенотипы, включая экзотропию, нарушение функции и глубокое ограничение движений глаз.Пациенты E410K и R262H также страдают слабостью лицевого нерва и параличом голосовых связок. У пациентов с заменой E410K наблюдается лицевой дисморфизм, синдром Каллмана (аносмия с гипогонадальным гипогонадизмом) и может развиться аксональная периферическая нейропатия и циклическая рвота. 20 Циклическая рвота может зависеть от вальпроевой кислоты. Пациенты с заменами R262H и D417H могут иметь врожденные контрактуры суставов в дополнение к началу
Фиброз экстраокулярных мышц, врожденный, 2 Симптомы, Диагностика, Лечение и Причины
Фиброз экстраокулярных мышц врожденный, 2: Введение
Фиброз экстраокулярных мышц, врожденный, 2: Редкое врожденное нарушение движения глаз, сопровождающееся опущением век и ограниченным движением глаз.Состояние вызвано дисфункцией мышц, контролирующих движение глаз, или иннервацией этих мышц третьим черепным нервом (глазодвигательным нервом). Состояние не прогрессирующее.
Более подробная информация о симптомах,
причины и методы лечения врожденного фиброза экстраокулярных мышц 2 представлены ниже.
Симптомы фиброза экстраокулярных мышц врожденные, 2
См. Полный список из 7
симптомы фиброза экстраокулярных мышц, врожденные, 2
Домашнее диагностическое тестирование
Домашнее медицинское обследование, связанное с фиброзом экстраокулярных мышц, врожденным, 2:
- Поведение детей: домашнее тестирование
- Общее состояние здоровья ребенка: домашнее тестирование
- … »
еще
Неправильный диагноз Фиброз экстраокулярных мышц, врожденный, 2?
Причины фиброза экстраокулярных мышц врожденные, 2
Подробнее о причинах фиброза экстраокулярных мышц, врожденного, 2.
Фиброз экстраокулярных мышц врожденный, 2: недиагностированные состояния
Часто недиагностируемые болезни в смежных медицинских категориях:
Ошибочный диагноз и фиброз экстраокулярных мышц, врожденный, 2
Легкие недиагностированные глистные инфекции у детей : Глистные инвазии человека, особенноострица, в некоторых случаях может быть упущена из виду,
потому что это может вызвать только легкие или даже … читать дальше »
Мезентериальный аденит, ошибочно диагностированный как аппендицит у детей : Поскольку аппендицит является одним из
более опасные условия для ребенка с болью в животе, … читать дальше »
Манжеты для измерения артериального давления неправильно диагностируют гипертонию у детей : одна известная проблема неправильного диагноза
с повышенной чувствительностью возникает по отношению к простому оборудованию, используемому для измерения артериального давления.«Манжета» на руку для … читать дальше »
Детям с мигренью часто ставят неправильный диагноз : Мигрень часто не удается
правильно диагностирован у детей.
Эти пациенты не типичные люди, страдающие мигренью, … читать дальше »
Подробнее о Ошибочный диагноз и фиброз экстраокулярных мышц, врожденный, 2
Фиброз экстраокулярных мышц, врожденный, 2: Врачи-исследователи и специалисты
Врачи и специалисты в области научных исследований:
- Мускулистые и ортопедические специалисты:
- Специалисты по здоровью новорожденных и младенцев:
- Специалисты по детскому здоровью (педиатрия):
- специалист… »
Еще
Другие услуги врача, терапевта и специалиста по исследованию:
Больницы и клиники: фиброз экстраокулярных мышц врожденный, 2
Рейтинги качества исследований и меры безопасности пациентов
для медицинских учреждений по специальностям фиброз экстраокулярных мышц врожденный, 2:
Оценки качества больниц и клиник »
Выбор лучшей больницы:
Более общая информация, не обязательно в отношении фиброза экстраокулярных мышц, врожденного, 2,
по работе стационара и качеству хирургической помощи:
Фиброз экстраокулярных мышц врожденный, 2: Анимация
Подробнее Фиброз экстраокулярных мышц врожденный, 2 анимации и видео
Фиброз экстраокулярных мышц, врожденный, 2: Общие связанные темы
Виды фиброза экстраокулярных мышц врожденные, 2
Пользовательские интерактивные форумы
Прочтите о другом опыте, задайте вопрос о врожденном фиброзе экстраокулярных мышц 2 или ответьте на чужой вопрос на наших досках сообщений:
Содержимое для фиброза экстраокулярных мышц врожденного, 2:
- Фиброз экстраокулярных мышц врожденный, 2
- Что такое фиброз экстраокулярных мышц, врожденный, 2?
- Видео, относящиеся к фиброзу экстраокулярных мышц, врожденному, 2
- Причины фиброза экстраокулярных мышц врожденные, 2
- Симптомы фиброза экстраокулярных мышц врожденные, 2
- Диагностические тесты на фиброз экстраокулярных мышц врожденный, 2
- Домашнее обследование и фиброз экстраокулярных мышц, врожденный, 2
- Признаки фиброза экстраокулярных мышц врожденные, 2
- Ошибочный диагноз фиброза экстраокулярных мышц, врожденный, 2
- Средства для лечения фиброза экстраокулярных мышц врожденного, 2
- Врачи и врачи по поводу фиброза экстраокулярных мышц врожденного, 2
- Госпитальная статистика фиброза экстраокулярных мышц, врожденного, 2
- Глоссарий фиброза экстраокулярных мышц врожденного, 2
Что такое фиброз глазных мышц врожденный, 2?
Содержание
- Фиброз экстраокулярных мышц врожденный, 2: Введение
- Виды фиброза экстраокулярных мышц врожденные, 2
- Другие названия фиброза экстраокулярных мышц врожденного, 2
- Что вызывает фиброз глазных мышц, врожденный, 2?
- Каковы симптомы фиброза экстраокулярных мышц, врожденного, 2?
- Как лечится?
- Фиброз экстраокулярных мышц врожденный, 2: Введение
Что такое фиброз глазных мышц врожденный, 2?
- Фиброз экстраокулярных мышц, врожденный, 2: Редкое врожденное нарушение движения глаз, сопровождающееся опущением век и ограниченным движением глаз.Состояние вызвано дисфункцией мышц, контролирующих движение глаз, или иннервацией этих мышц третьим черепным нервом (глазодвигательным нервом). Состояние не прогрессирующее.
Фиброз экстраокулярных мышц врожденный, 2: Введение
Виды фиброза экстраокулярных мышц врожденные, 2:
Более широкие типы фиброза экстраокулярных мышц, врожденные, 2:
Что вызывает фиброз экстраокулярных мышц врожденный, 2?
Причины фиброза экстраокулярных мышц, врожденные, 2: см. Причины фиброза экстраокулярных мышц, врожденные, 2
Каковы симптомы фиброза экстраокулярных мышц, врожденного, 2?
Симптомы фиброза экстраокулярных мышц врожденные, 2:
см. симптомы фиброза экстраокулярных мышц, врожденного, 2
Фиброз экстраокулярных мышц врожденный, 2: Тестирование
Диагностическое исследование: см. Тесты на фиброз экстраокулярных мышц врожденный, 2.
Ошибочный диагноз: см. Ошибочный диагноз и Фиброз экстраокулярных мышц врожденный, 2.
Как лечится?
Врачи и медицинские специалисты по фиброзу экстраокулярных мышц врожденного, 2: Офтальмолог
;
см. также врачей и медицинских специалистов по поводу врожденного фиброза экстраокулярных мышц, 2.
Средства для лечения фиброза экстраокулярных мышц врожденного, 2:
см. методы лечения фиброза экстраокулярных мышц, врожденного, 2
Название и псевдонимы фиброза экстраокулярных мышц врожденного, 2
Основное название состояния: Фиброз экстраокулярных мышц врожденный, 2
Другие названия или варианты написания Фиброза экстраокулярных мышц, врожденного, 2:
CFEOM2, FEOM3A2, Фиброз экстраокулярных мышц, врожденный, аутосомно-рецессивный
Фиброз экстраокулярных мышц врожденный, аутосомно-рецессивный
Введение: Фиброз экстраокулярных мышц врожденный, аутосомно-рецессивный
Описание фиброза экстраокулярных мышц, врожденного, аутосомно-рецессивного
Фиброз экстраокулярных мышц врожденный, аутосомно-рецессивный (медицинское состояние):
Редкое врожденное нарушение движения глаз, сопровождающееся опущением глаз…Больше »
См. Также:
Фиброз экстраокулярных мышц врожденный, 2:
»Введение: Фиброз экстраокулярных мышц, врожденный, 2
»Симптомы фиброза экстраокулярных мышц, врожденного, 2
Фиброз экстраокулярных мышц, врожденный, аутосомно-рецессивный: связанные темы
Эти темы о медицинских состояниях или симптомах могут иметь отношение к
Медицинская информация при фиброзе экстраокулярных мышц, врожденном, аутосомно-рецессивном:
Фиброз экстраокулярных мышц врожденный, аутосомно-рецессивный как заболевание
Фиброз экстраокулярных мышц, врожденный, аутосомно-рецессивный : Другое название фиброза экстраокулярных мышц, врожденного, 2 (или тесной связи с медицинским состоянием).
»Введение: Фиброз экстраокулярных мышц, врожденный, 2
»Симптомы фиброза экстраокулярных мышц, врожденного, 2
Фиброз экстраокулярных мышц врожденный, аутосомно-рецессивный: заболевания, связанные с ним
Фиброз экстраокулярных мышц, врожденный, аутосомно-рецессивный : Фиброз экстраокулярных мышц, врожденный, аутосомно-рецессивный, указан в нашей базе данных как тип (или связанный с) следующих заболеваний:
Симптомы фиброза экстраокулярных мышц, врожденные, аутосомно-рецессивные (Фиброз экстраокулярных мышц, врожденные, 2)
Некоторые из симптомов фиброза экстраокулярных мышц врожденного, аутосомно-рецессивного характера:
См. Полный список из 7
симптомы фиброза экстраокулярных мышц, врожденного, аутосомно-рецессивного (Фиброз экстраокулярных мышц, врожденный, 2)
Интересные медицинские статьи:
Медицинские словари:
Другие темы в медицинском словаре
Узнать больше
Ищите, чтобы узнать больше о фиброзе экстраокулярных мышц, врожденном, аутосомно-рецессивном:
»Следующая страница: Фиброз кожи.
Медицинские инструменты и изделия:
Инструменты и услуги:
Медицинские изделия:
Форумы и доски сообщений
- Задайте или ответьте на вопрос в досках:
Более четкое понимание мышечного фиброза
Новое исследование, опубликованное в Journal of Cell Biology, описывает, как повышенное производство микроРНК miR-21 приводит к прогрессирующему разрушению мышц на мышиной модели мышечной дистрофии Дюшенна.Мышца у пожилой мыши с моделью мышечной дистрофии (слева) содержат большие отложения коллагена (красный), но они уменьшаются, когда miR-21 ингибируется (справа). Авторы и права: Ardite, E., et al.
Согласно исследованию, опубликованному 2 января в журнале Journal of Cell Biology , исследователи описывают, как повышенная выработка микроРНК способствует прогрессивному разрушению мышц у мышей с мышечной дистрофией Дюшенна (МДД).
По мере старения пациентов с МДД их поврежденные мышечные клетки постепенно замещаются богатой коллагеном фиброзной тканью.Этот мышечный фиброз частично индуцируется фактором роста TGF-бета, который сильно активирован у пациентов с МДД, хотя точно, как этот цитокин способствует фиброгенезу, неясно. Pura Muñoz-Cánoves и его коллеги исследовали роль miR-21, микроРНК, выработка которой стимулируется передачей сигналов TGF-бета.
miR-21 активируется в фибробластах, продуцирующих коллаген, как у пациентов с МДД, так и у мышей, у которых развиваются симптомы заболевания, подобные мышечной дистрофии человека (так называемые мыши MDX).Ингибирование miR-21 снижает уровни коллагена и предотвращает или даже обращает вспять фиброгенез у больных животных, тогда как мыши mdx, сверхэкспрессирующие микроРНК, продуцируют больше коллагена и развивают фиброзные мышцы в более раннем возрасте.
Исследователи также обнаружили, что активность TGF-бета и продукция miR-21 регулируются балансом двух внеклеточных факторов: uPA — протеазы, активирующей TGF-бета, и ее ингибитора PAI-1. У мышей mdx фиброзные мышцы развивались быстрее в отсутствие PAI-1, но эти симптомы можно было обратить вспять, ингибируя uPA лекарственным средством или специфической siRNA.Помимо продуцирования большего количества коллагена, PAI-1-нулевые фибробласты также быстро пролиферируют, потому что дополнительные miR-21, индуцированные активным TGF-бета, ингибируют супрессивную опухоль фосфатазу PTEN.
Ингибиторы TGF-бета предотвращают мышечный фиброз, но имеют побочные эффекты; это исследование предполагает, что uPA или miR-21 могут быть привлекательными мишенями для альтернативных лекарств. Муньос-Кановес теперь хочет исследовать функцию miR-21 в других типах клеток, которые влияют на гомеостаз мышц, таких как макрофаги, участвующие в восстановлении тканей.
Обычное лекарство от артериального давления лечит мышечную дистрофию у мышей
Дополнительная информация:
Ardite, E., et al. 2012. J. Cell Biol. DOI: 10.1083 / jcb.201105013
Предоставлено
Рокфеллеровский университет
Ссылка :
Более четкое понимание мышечного фиброза (2012, 2 января)
получено 18 ноября 2020
из https: // medicalxpress.


 В отдельных случаях, если исходным заболеванием была гнойная инфекция (стрептококковая или стафилококковая), может развиться гнойный миозит, при котором патогенный микроорганизм возбуждает гнойные очаги, от которых можно избавиться только хирургическим путем.
В отдельных случаях, если исходным заболеванием была гнойная инфекция (стрептококковая или стафилококковая), может развиться гнойный миозит, при котором патогенный микроорганизм возбуждает гнойные очаги, от которых можно избавиться только хирургическим путем. Мышца со временем уплотняется, это приводит к нарушению процесса питания и кровотока. Из-за нехватки кислорода происходит атрофия.
Мышца со временем уплотняется, это приводит к нарушению процесса питания и кровотока. Из-за нехватки кислорода происходит атрофия.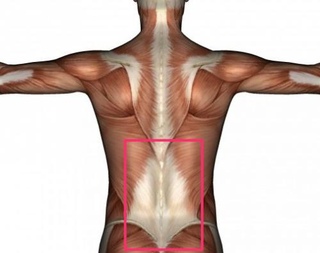
 Это нужно для того, чтобы обнаружить аутоиммунные заболевания, ведь они являются одной из причин воспаления мышц;
Это нужно для того, чтобы обнаружить аутоиммунные заболевания, ведь они являются одной из причин воспаления мышц;