ГЕБЕФРЕНИЧЕСКИЙ СИНДРОМ — Большая Медицинская Энциклопедия
ГЕБЕФРЕНИЧЕСКИЙ СИНДРОМ (греч, hebe юность, половое созревание + phren ум, душа) — симптомокомплекс психического расстройства с двигательным и речевым возбуждением и дурашливым поведением на фоне немотивированной веселости. Свое название Г. с. получил от гебефрении — формы шизофрении (см.), развивающейся в юношеском возрасте, при к-рой он чаще всего встречается. Г. с. развивается и при других формах этой болезни, а также, очень редко, при органических, реактивных и интоксикационных психозах.
Клиническая картина
Двигательное возбуждение обычно сопровождается нелепым шутовством, кривляньем, гримасничаньем. Речевое возбуждение отличается разорванностью. В структуре Г. с. могут отмечаться также нестойкие депрессивные, галлюцинаторные, бредовые и особенно часто кататонические расстройства. В ряде случаев последние составляют значительный удельный вес, и тогда следует говорить о гебефренно-кататоническом синдроме, который нередко возникает при кататонии (см.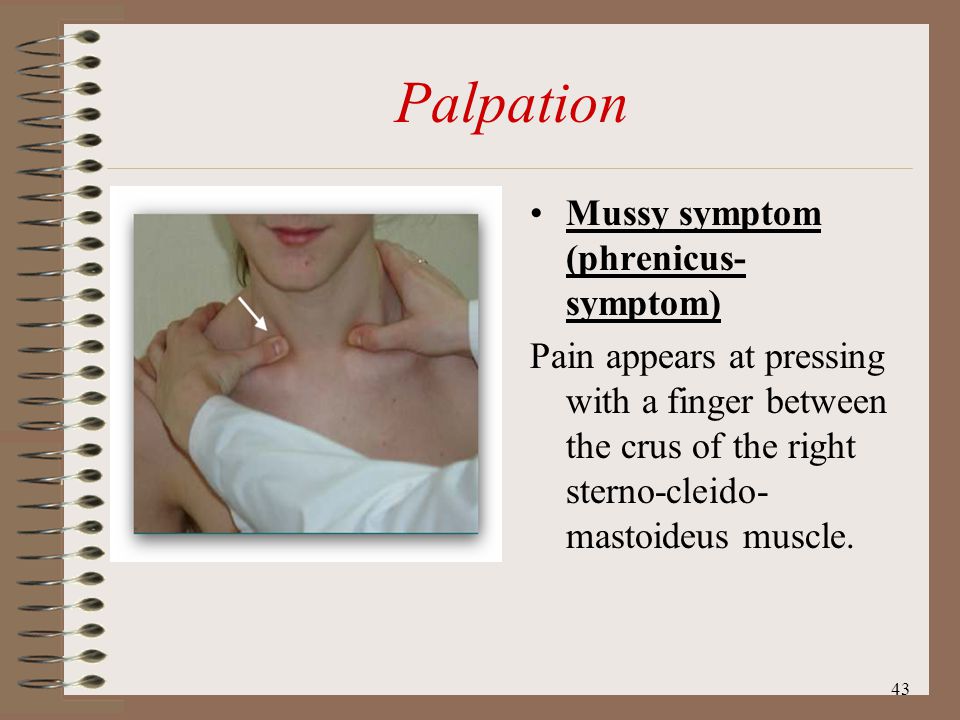 Кататонический синдром). Как правило, выраженный Г. с. сочетается с явлениями глубокого изменения личности. Он наблюдается не только в юношеском возрасте. При вторичной (присоединившейся) кататонии, возникающей на отдаленных этапах течения бредовой формы шизофрении, Г. с. может развиться у больных зрелого возраста. Гебефренно-пуэрильное возбуждение как разновидность Г. с. характеризуется чертами детскости, капризности в поведении, сюсюканьем.
Кататонический синдром). Как правило, выраженный Г. с. сочетается с явлениями глубокого изменения личности. Он наблюдается не только в юношеском возрасте. При вторичной (присоединившейся) кататонии, возникающей на отдаленных этапах течения бредовой формы шизофрении, Г. с. может развиться у больных зрелого возраста. Гебефренно-пуэрильное возбуждение как разновидность Г. с. характеризуется чертами детскости, капризности в поведении, сюсюканьем.
Диагноз ставят на основании клинической картины. Г. с. следует отличать от атипичного маниакального синдрома (см.) и от мории — дурашливой веселости с признаками интеллектуальной слабости, проявляющейся прежде всего в снижении памяти (см. Психоорганические синдромы).
Лечение. При Г. с. наиболее эффективны галоперидол, алгиназин, тиопроперазин (мажептил).
Прогноз определяется основным заболеванием и формой течения болезни, при к-рой проявляется Г. с.
Библиография: Наджаров Р. А. Клиника, основные этапы учения о шизофрении и ее клинических разновидностях, в кн. : Шизофрения, под ред. А. В. Снежневско-го, с. 29, М., 1969; H у л л e р Ю. Б. Синдром гебефренического возбуждения при разных формах и на разных этапах течения шизофрении, в кн.: Шизофрения, под ред. Л. Л. Рохлина и Д. Д. Федотова, с. 50, М., 1968; СнежневскийА. В. Клиника психомоторного возбуждения, Труды Невропсихиат. ин-та им. Ганнушкина, в. 4, с. 117, М., 1939; Ф а в о р и-н а В. Н. О конечных состояниях гебефре-нической формы шизофрении, Журн, невропат, и психиат., т. 64, в. 4, с. 592, 1964; В r i 1 1 N. Q. a. G 1 a s s J. F. Hebephrenic schizophrenic reactions, Arch. gen. Psychiat., v. 12, p. 545, 1965; K r e t s с h-m e r W. Reifung ais Grund von Krise und Psychose, Stuttgart, 1972.
: Шизофрения, под ред. А. В. Снежневско-го, с. 29, М., 1969; H у л л e р Ю. Б. Синдром гебефренического возбуждения при разных формах и на разных этапах течения шизофрении, в кн.: Шизофрения, под ред. Л. Л. Рохлина и Д. Д. Федотова, с. 50, М., 1968; СнежневскийА. В. Клиника психомоторного возбуждения, Труды Невропсихиат. ин-та им. Ганнушкина, в. 4, с. 117, М., 1939; Ф а в о р и-н а В. Н. О конечных состояниях гебефре-нической формы шизофрении, Журн, невропат, и психиат., т. 64, в. 4, с. 592, 1964; В r i 1 1 N. Q. a. G 1 a s s J. F. Hebephrenic schizophrenic reactions, Arch. gen. Psychiat., v. 12, p. 545, 1965; K r e t s с h-m e r W. Reifung ais Grund von Krise und Psychose, Stuttgart, 1972.
Ю. И. Полищук.
описание, диагностика, лечение, беременность и роды
Аномалии, связанные с развитием мочевыводящих путей, составляют более 35% всех врожденных пороков у человека. При этом нередки случаи, когда подобные патологии являются бессимптомными и определяются только в период полового созревания или беременности. Синдром Фрейли – аномалия почек врожденного характера, при которой образуется перекрест передних и задних ветвей верхней почечной артерии. Вследствие этого нарушаются нормальные функции органа.
Синдром Фрейли – аномалия почек врожденного характера, при которой образуется перекрест передних и задних ветвей верхней почечной артерии. Вследствие этого нарушаются нормальные функции органа.
Свое название синдром получил по имени американского уролога, который впервые описал его. В статье подойдет речь о причинах, симптомах и лечении заболевания.
Что это такое?
Как уже было сказано, при синдроме Фрейли перекрещиваются задние и передние ветви почечной артерии. При этом возможно частичное сдавливание верхних отделов лоханки или лоханочно-мочеточникового сегмента. В результате этого функции почки могут нарушаться или вовсе теряться. Появляется вероятность образования камней, появления артериальной гипертензии. В моче могут обнаруживаться следы крови.
Подобная аномалия возникает еще в ходе эмбриогенеза сосудистой системы почек, когда возможна остановка их развития, но сохранение структур.
Локализуется синдром Фрейли справа и слева, то есть затрагивает он обычно одну почку. В крайних случаях страдать могут оба органа. При этом синдром может сопровождаться дефектом наполнения верхней группы чашечек и правосторонней или левосторонней пиелоэктазией вследствие обструкции мочеточника.
В крайних случаях страдать могут оба органа. При этом синдром может сопровождаться дефектом наполнения верхней группы чашечек и правосторонней или левосторонней пиелоэктазией вследствие обструкции мочеточника.
Симптомы заболевания
Существуют некоторые признаки, косвенно указывающие на то, что у пациента может быть синдром Фрейли. Симптомы проявляются ощутимыми болями в области поясницы, почечными коликами, которые присутствуют в связи с вторичным нефролитиазом. Кроме того, имеется незначительная артериальная гипертензия, а также макро- и микрогематурия.
Диагностика синдрома
Сложнее всего клинически выявить синдром Фрейли у маленьких, особенно у грудных детей. Для постановки верного диагноза используют метод допплерографии сосудов почки, также применяют мультиспиральную компьютерную томографию.
Малышам трудно проводить ангиографические исследования, поэтому в настоящее время они почти не используются.
Помимо вышеперечисленных методов пациентам назначают сдачу анализов мочи и крови, в том числе на чувствительность к лекарствам и на флору. Кроме того, проводят ультразвуковые исследования мочевыводящей системы.
Кроме того, проводят ультразвуковые исследования мочевыводящей системы.
Методы лечения
Лечение данного заболевания назначается только после тщательного комплексного обследования и подтверждения диагноза. Консервативный метод – гипотензивная терапия – применяется в редких случаях. Направлена она, как правило, на снижение давления в том случае, если оно повышено. Также проводят комплекс мер для устранения вторичного пиелонефрита и занимаются профилактикой мочекаменной болезни.
Однако самый надежный способ полностью устранить синдром Фрейли – лечение не консервативное, а хирургическое. При проведении операции врач удаляет перекрещивание артерий в почках и давление на них прекращается.
В любом случае пациентам (и особенно малышам) следует встать на учет у врача-нефролога и регулярно получать его консультации, сдавать необходимые анализы, проходить ультразвуковые и рентгенографические исследования. В дальнейшей жизни синдром Фрейли может себя совсем никак не проявлять, степень дискомфорта зависит от того, насколько сильно защемлена почечная лоханка. При здоровом образе жизни и отсутствии вредных привычек пациенты могут вовсе не чувствовать никаких симптомов.
При здоровом образе жизни и отсутствии вредных привычек пациенты могут вовсе не чувствовать никаких симптомов.
Беременность
Беременность и рождение ребенка при синдроме Фрейли у матери проходят только под контролем специалиста. Как правило, женщинам с врожденными пороками развития почек, к которым относится и данный синдром, разрешается вынашивать плод только после операции. Дело в том, что синдром Фрейли зачастую сопровождается повышением артериального давления, беременность в этом случае протекает тяжелее, иногда ее приходится прерывать на сроке после 22 недель.
Но даже после успешной операции и восстановления функции почек беременной женщине необходимо предупредить об этом своего акушера-гинеколога. Весь период вынашивания ребенка пациентка обязана находиться под контролем нефролога, периодически сдавать анализы, проходить исследования и, при необходимости, госпитализироваться в стационар.
Очень часто обострение заболеваний почек может появиться на сроке 15-16 или 26-30 недель. Признаками являются задержка отделяемой мочи, сильные отеки рук и ног, боль и неприятные ощущения во время мочеиспускания. На более поздних сроках осложнения возможны по причине быстро растущей матки, которая давит на мочеточники. В случае появления таких признаков беременной с синдромом Фрейли необходима срочная госпитализация.
Признаками являются задержка отделяемой мочи, сильные отеки рук и ног, боль и неприятные ощущения во время мочеиспускания. На более поздних сроках осложнения возможны по причине быстро растущей матки, которая давит на мочеточники. В случае появления таких признаков беременной с синдромом Фрейли необходима срочная госпитализация.
Роды при синдроме Фрейли
Очень часто пороки почек являются показанием для кесарева сечения. Однако угроза для ребенка в этом случае является незначительной.
Для рожениц с синдромом Фрейли и другими аномалиями развития почек существуют специализированные родильные дома, в штате которых обязательно присутствуют урологи и нефрологи, а новорожденному ребенку сразу после появления на свет проводят комплексное обследование.
Итак, в статье было рассмотрено такое заболевание почек, как синдром Фрейли. Несмотря на то, что аномалия является врожденной, в настоящее время она успешно поддается лечению, а пациенты после операции могут вернуться к нормальному образу жизни.
симптомы, диагностика и методы лечения :: SYL.ru
Синдром Фрейли – это патология развития кровеносных сосудов в почках, когда почечные лоханки с одной или двух сторон передавливаются. Считается врожденной из-за возникновения еще в утробе матери. Это не заболевание, но при этом имеются симптомы сопутствующих болезней, при которых нарушается функционирование одной или обеих почек.
Описание синдрома Фрейли было дано еще в 1966 году. Произвел его американский уролог, в честь которого он и назван. Синдром может иметь как левостороннюю, так и правостороннюю локализацию. В основном патология захватывает только одну почку, но бывает и двойное поражение. Обе почечные лоханки расширяются, поскольку нарушается проходимость мочеточника.
Факторы риска
Имеются определенные факторы, которые могут спровоцировать неправильное формирование или остановку развития почек. В этой связи появляются аномалии в сосудах, которые снабжают орган кровью.
Произойти это может из-за:
- наследственности;
- различных генетических аномалий;
- неблагоприятных факторов, воздействующих на плод во время беременности и негативно сказывающихся на его развитии;
- острых и хронических заболеваний у матери;
- приема лекарственных препаратов во время вынашивания ребенка;
- вредных привычек: пристрастия к спиртному, употребления наркотических средств, курения;
- влияния некоторых экологических и физических факторов на беременную женщину и развитие плода: высоких показателей температуры, длительного нахождения в экологически неблагоприятных условиях, вредных условий труда, воздействия ионизирующего излучения.

В результате возникает синдром Фрейли. Лечение симптоматическое не всегда помогает. Только при помощи оперативного вмешательства можно помочь пациенту.
Симптомы синдрома Фрейли
Сосуды перекрещиваются и передавливают верхнюю часть почки. В результате появляется определенная симптоматика, которая указывает на развитие патологии в почках:
— боль в поясничном отделе с одной или двух сторон;
— острая боль в области почки (почечная колика);
— кровь в моче;
— умеренное повышение давления;
— уменьшение выделяемого объема мочи.
Осложнения и последствия
Синдром Фрейли не является опасным для жизни. Но он вызывает патологические процессы в почках, поэтому не исключено развитие следующих осложнений:
- Утомляемость.
- Раздражительность.
- Ухудшение внимания и памяти.
- Мочекаменная болезнь.
- Пиелонефрит.
- Почечная недостаточность.
Диагностика синдрома Фрейли
В ходе диагностики врачам необходимо не только выявить патологию почек, но и обнаружить ее причину, а именно наличие у человека синдрома Фрейли. В этой связи определяется степень нарушения работы этого важного парного органа, а также необходимость в хирургической операции. Это поможет предотвратить дальнейшую компрессию лоханок почек сосудами.
Собирается анамнез у взрослого человека или у родителей малыша, если проявляется синдром Фрейли у детей. Но это не раскрывает полную картину болезни. Проводится общий анализ крови, мочи, микрофлоры для выявления воспалительного процесса в организме и присутствия песка или камней. Более трудно определение места локализации воспаления и образования камней, а также выявление причины (то есть наличия синдрома Фрейли и, как результат, сдавливания почек аномальными сосудами).
Потребуется рентгенография и УЗИ почек. Также может стать необходимой экскреторная урография и цистография.
Лечение синдрома Фрейли
Как лечится синдром Фрейли? Это частый вопрос.
На основании результатов диагностики назначается терапия. В зависимости от степени компрессии почечных лоханок, а также от сопутствующих заболеваний она может быть различной. Если лоханка пережимается сосудами не сильно, то врожденная патология никак себя не проявит. До первых признаков не потребуется лечить синдром Фрейли. Симптомы могут так и не возникнуть.
При значительных нарушениях уродинамики должны быть приняты меры для избавления от симптоматики. Однако это не решит проблему синдрома Фрейли. Сдавливание лоханок будет мешать дальнейшему нормальному функционированию органа. Пиелонефрит станет хроническим, наличие камней — постоянным, давление — все время повышенным.
Поэтому помочь сможет только операция, если, конечно, позволяет возраст и здоровье больного.
Оперативное лечение
Различными методами хирургического лечения синдрома Фрейли являются сосудистые либо операции на верхних мочевыводящих путях. К ним относится:
- Инфундибулопластика (чашечно-лоханочного соустье увеличивается в размерах).
- Инфундибулоанастомоз (хирургически перемещается сосуд, затем фиксируется при помощи анастомоза).
- Инфундибулопиелонеостомия (перемещается сосуд в искусственное русло между чашкой и лоханкой).
- Каликопиелонеостомия (является идентичной вышеназванной).
Только врач сможет определить, какая именно нужна пациенту операция. Синдром Фрейли может проявляться с разной степенью тяжести.
Все эти методы могут вызвать различные осложнения:
- Образование мочевых затеков.
- Воспаление сосудистой ножки почки (педункулит).
- Образование грубых рубцов, приводящих к стенозу сосудов.
Интрарентальная вазопексия является новым хирургическим методом в лечении синдрома Фрейли. Она заключается в том, что производится разобщение мочевых путей и патологически расположенного сосуда. Это не приводит к вскрытию мочевых путей, значит, осложнений не будет. Особенно если обнаружен синдром Фрейли у детей.
Консервативное лечение синдрома Фрейли
В качестве консервативного лечения эффективным будет назначение: «Каптоприла», «Эналаприла», «Даприла», «Фоззиноприла», «Каптопреса», «Рениприла», «Энапа» и других медикаментов, относящихся к разряду ингибиторов АПФ.
При наличии боли в области почек показан прием спазмолитиков (снимают спазм и купируют болевые ощущения) и комбинированных обезболивающих средств: «Спазмила», «Спазмалгона», «Ависана», «Но-Шпы», «Папаверина», «Баралгина», «Новигана», «Спазмалина», «Бралангина», «Реналгана», «Платифиллина» и других.
Часто эффективным может оказаться физиотерапевтическое и гомеопатическое лечение. Народные средства для лечения почечной патологии тоже могут помочь.
Ведь очень неприятно, когда болят почки. Синдром Фрейли эффективно лечится. Поэтому нужно использовать все средства.
Синдром Фрейли: прогноз
Прогноз синдрома Фрейли зависит от того, насколько поражена почка. Следует для скорейшего выздоровления своевременно обратиться за помощью в медицинское учреждение. Лечение должно быть комплексным. Необходимость в терапии и вовсе может отсутствовать. А некоторые пациенты не решаются на операцию и мучаются на протяжении долгих лет. А зря, поскольку после хирургического вмешательства прогноз является самым благоприятным.
Мы подробно рассмотрели синдром Фрейли, симптомы и лечение описаны.
Френикус симптом при язве
Френикус-симптом и симптом Блюмберга — Щеткина. Симптом Хедри у детей
Френикус-симптом. При надавливании на область проекции диафрагмального нерва на шее возникает резкая боль, отдающая в правое или левое подреберье. Отдельные авторы (S. Waldmann, 1947; Pender В. W. Т., 1953) описали несколько видоизмененный френикус-симптом — при надавливании на область подреберья боль иррадиирует в правое или левое плечо или соответствующую половину шеи.
Френикус-симптом был отмечен нами лишь у 11 детей (у 6 с разрывом печени и у 5 — селезенки). Это можно объяснить тем, что ребенок на фоне резко выраженной болезненности (локальной или разлитой) в животе не всегда может уловить дополнительные болевые ощущения, имеющие меньшую силу, чем первые. Особенно это касается детей младшей возрастной группы.
Симптом Блюмберга — Щеткина. По данным литературы, этот симптом наблюдается в 15—60% случаев повреждения паренхиматозных органов, а некоторые хирурги вообще не придают ему большого значения (Pederson A. W., Videbaek A., 1966). В то же время Г. Ф. Николаев (1955) из 52 взрослых больных с травмой печени определял этот симптом у 17, Е. И. Кузанов (1965) —у 22 из 51 больного.
Наши обследования детей с разрывом паренхиматозных органов показали, что этот симптом встречается у них значительно чаще, чем у взрослых. В 65,5% случаев выявлена прямая зависимость симптома от вида повреждения и от времени, прошедшего с момента травмы.
Симптом Блюмберга — Щеткина является постоянным симптомом при закрытых повреждениях паренхиматозных органов у детей, особенно при разрывах селезенки. Причем, в отличие от взрослых больных, у детей он часто наблюдается уже в первые часы после травмы.
Симптом Хедри — один из менее известных симптомов повреждения селезенки. При очень осторожнрм надавливании на грудину в сагиттальной плоскости возникает интенсивная боль в подреберьях. Е. Kelemen (1964), положительно оценивая этот симптом, указывал, что он может выявляться и при переломах нижних ребер.
Нами симптом Хедри наблюдался у 33 детей из 77 (42%) с разрывом селезенки.
Среди многочисленных клинических симптомов закрытых повреждений органов брюшной полости у детей особое место занимают симптомы, которые определяются у детей при помощи перкуссии. При разрывах паренхиматозных органов (чаще печени и селезенки, реже поджелудочной железы) в брюшную полость изливается кровь, которая может быть обнаружена по целому ряду симптомов: болезненность при перкуссии и притупление в боковых каналах живота.
Болезненность при перкуссии — наиболее ранний симптом, указывающий на раздражение пристеночной брюшины. Этот признак был отмечен нами у 72 детей; локальная болезненность в правом и левом подреберье была у 56 детей, в эпигастральной области — у 1 ребенка и разлитая болезненность — у 15 больных.
Определение границ наибольшей болезненности имеет важное значение в диагностике разрывов печени и селезенки. Это позволило нам у 47 детей наиболее точно выявить место раздражения брюшины, прилегающей к участку разрыва, а следовательно, до операции установить место разрыва печени или селезенки.
— Также рекомендуем «Притупление в боковых каналах живота. Симптом Питтса—Беленса—Томайера у детей»
Оглавление темы «Закрытые травмы органов брюшной полости у детей»:
1. Повреждения паренхиматозных органов детей. Внешний вид ребенка при травме паренхиматозного органа
2. Дыхание при травме паренхиматозных органов. Поведение ребенка, рвота при травме печени
3. Боль при травме паренхиматозных органов. Боль у детей при закрытой травме печени, селезенке
4. Симптом Кера у детей. Пульс при травме паренхиматозных органов у детей
5. Артериальное давление (АД) при травме паренхиматозных органов у детей. Вздутие живота — симптом Гейнека — Лежара
6. Напряжение мышц брюшной стенки у детей. Болезненность брюшной стенки
7. Френикус-симптом и симптом Блюмберга — Щеткина. Симптом Хедри у детей
8. Притупление в боковых каналах живота. Симптом Питтса—Беленса—Томайера у детей
9. Посттравматические кисты поджелудочной железы. Признаки кисты поджелудочной железы у ребенка
10. Повреждение полых огранов живота у детей. Боль при повреждении полого органа
Френикус-симптом: ерекшеліктері
Кейбір белгілері бар, емес, жалпы атауы, ал өз ісін. Бұл ғұрыптардың бірегейлігімен көрінісі, ол байқаған белгілі адам. Осы туралы айтылады френикус-симптоме мүмкін оң көптеген ауруларында, бұл көмектеседі айтарлықтай жеделдетуге диагностика және сауығу процесін.
Клиникалық көріністері
Тағы бір атауы, ол тән френикус-симптому, « Мюсси-симптом.
Клиникалық көріністері болып табылады:
- ауырсыну кезінде пальпация (прощупывания) саласындағы арасындағы аяқты грудино-ключично-сосцевидной бұлшық ет бағытындағы проекциясы диафрагмального жүйкесінің;
- диагностикаланады патологиясы орналасқан жоғарғы бөлігінде құрсақ қуысы (жиі қойылады, мұндай диагнозы: холецистит, гепатит, панкреатит және басқа да осыған ұқсас).
көрініс болуы Мүмкін ретінде сол жағынан да, оң байланысты қатысқан аурулар.
Топографо-анатомиялық негіздеу
Бұтақтары диафрагмального жүйке, атап айтқанда, оң, мүмкін бөлуге немесе өзі бауыр (бұл жағынан артқы диафрагмальной бетінде) немесе тш облысы қақпа бауыр, ол, қалай болғанда да, қалыптастыруға қатысады печеночного сплетения. Соңғы тікелей байланысты ретінде, сол және оң диафрагмальным нервом. Дәл қатысуымен иннервации бауыр мен өт түтіктерінің осы түрінің жүйке және түсіндіріледі болуы ауырса басқан кезде, егер байқалады патология.
қандай аурулар симптомы оң нәтиже береді?
Өте жиі френикус-симптом гинекология көрсеткіш болып табылады болуын аурулары, кіші жамбас органдарының, сондай-ақ басқа да құрсақ қуысы. Атап айтқанда, ол жасағанын растауы мүмкін болған жағдайда мынадай ауруларды:
Көп:
Кальций Д3 Никомед Пікірлер мен ұсыныстар тұтынушылардың
Экология қазіргі заманғы өмір бізді үнемі қолдап, өз ағзасы. Жетіспеушілігі кезінде дәрумендерді, минералдарды және басқа да заттарды қажеттілігі оларды толықтыру.соның бірі-кальций. Деп айтуға болады, ол алады жетекші позиция құрамында адам ағзасыны…
Қалай тез протрезветь үй жағдайында?
Кейде солай жүреді», — деп атап затянувшихся мерекелер адамға қажет тез оралу трезвому жағдай талап ететін саналы әрекеттер, мысалы, бұл азамат. Қалай тез протрезветь және құтылу күйік исінен оқыңыз, осы мақалада. Үміттенеміз, ол сіз үшін пайдалы! Н…
Қант диабеті, пайда болу себептері
Бұл эндокриндік ауру кеңінен таралған әлемде. Халқының шамамен 10% дамыған елдер зардап шегеді оларға. Саны ауыратын үнемі өсуде. Медицина ие препараттармен, олар продляют өмір, ауру және оны неғұрлым мағыналы. Алайда, қант диабеті, пайда болу себепт…
- Апоплексия зерттейтін ультрадыбыс « қан құйылу іш қуысына, онда бұзылған матаның бүтіндігін. Басқаша айтқанда, бұл алшақтық зерттейтін ультрадыбыс, әрі кенеттен. Кезінде обильном қан кету байқалады оң френикус-симптом ұштастыра отырып, артериялық қысымның төмендеуімен, учащением пульс, бледностью тері.
- жатырдан тыс жүктілік. Ажырау кезіндегі жүкті құбырлар ауырсыну иррадируются қазақстан облысы иық немесе тікелей жауырынға, бұл кейде ұштастыра отырып танумен. Бұл жағдайда, френикус-симптом танытады, өзіне осылай.
- Панкреатит « қабыну процесі ұйқы безінде. Кезінде диагноз қою, әдетте, френикус-симптомы панкреатит көрсетіледі оң.
- Алшақтық көкбауыр.
- Жіті холецистит « қабыну процесі қабында. Френикус-симптом пайда тітіркену блуждающего жүйкесінің пальпация кезінде осы саладағы.
- Прободение, асқазан жарасы – білім беру, тесіктері көп жағдайда толассыз, қабырғаларында асқазан.
- Диафрагмальный плеврит « плевраның қабынуы.
- Нижнедолевая пневмония « өкпенің қабынуы немесе өкпе тінінің.
Оң френикус-симптомы тексеріс жүргізу
кейбір жағдайларда бұл симптом болуы мүмкін оң ғана емес, даму кезеңінде қандай да бір ауру, бірақ және зерттеу кезінде жүргізілетін диагнозды нақтылау үшін. Атап айтқанда, бұл осындай зерттеу әдістерін:
- Пертубация жатыр түтігінің « тексеру, олардың өткізгіштігі. Бұл жағдайда, френикус-симптомы болуы мүмкін субъективті белгісі қатар, бұл газ түсіріледі контроллерлер, тап іш қуысына. Егер перистальтика жатыр түтігінің өте вялая, онда ауыр сезім проявятся тез. Егер байқалады толық жатыр түтігінің бітелуі, френикус-симптомы теріс нәтиже көрсетеді.
- Лапороскопия « тексеру, ішперде қуысының немесе кіші жамбас арнайы оптикалық аспаппен. Бұл аспап алғаш арқылы іш қуысына шамалы саңылау құрсақ қабырғасына жалпы наркозбен. Френикус-симптом кейін лапороскопии басталады көптеген зерттелетін бірінші тәулікте рәсімінен кейін және, әдетте, өтіп жатыр өзі. Бұл байланысты, бұл кезінде лапароскопия қолданылады, ауа немесе газ, ол кейбір саны болып қалады үстінен бауырмен.
Қарамастан себебін белгі, оның пайда болуы талап етіледі дереу дәрігердің консультациясы.
что это такое, причины, симптомы, лечение
Общая информация
Синдром Фрея (также называемый аурикулотемпоральный синдром, невропатия ушно-височного нерва, ушно-височный гипергидроз) — это редкое заболевание, которое чаще всего возникает в результате хирургического вмешательства в области околоушных желез. Околоушные железы — самые большие слюнные железы в теле, расположенные чуть ниже ушей по обе стороны лица.
Основными симптомами синдрома Фрея являются нежелательное потоотделение и приливы, возникающие на щеке, виске (височная область) или за ушами (ретроаурикулярная область) после употребления определенных продуктов, особенно тех, которые вызывают сильный ответ слюны. Симптомы часто бывают мягкими и хорошо переносимыми. В некоторых случаях симптомы могут быть более серьезными, и может потребоваться терапия.
Точные механизмы, лежащие в основе синдрома Фрея, до конца не изучены. Синдром Фрея чаще всего возникает как осложнение после операции на области лица возле околоушных желез.
Впервые о расстройстве было сообщено в медицинской литературе Байяржем в 1853 году. Невролог из Польши, доктор Лусия Фрей, дала детальную оценку расстройству и ввела термин «аурикулотемпоральный синдром» в 1923 году.
Признаки и симптомы
Симптомы синдрома Фрея (аурикулотемпорального синдрома) обычно развиваются в течение первого года после операции в области околоушных желез. В некоторых случаях синдром Фрея может развиться только через несколько лет после операции. Характерным симптомом синдрома Фрея является вкусовой гипергидроз, характеризующийся чрезмерным потоотделением на щеке, лбу и вокруг ушей вскоре после употребления определенных продуктов, особенно продуктов, которые вызывают сильное выделение слюны, например, кислой, острой или соленой пищи.
Дополнительные симптомы, которые могут быть связаны с аурикулотемпоральным синдромом, включают покраснение и повышение температуры в пораженных участках.
В то время как другие симптомы ассоциируются с синдромом, они, вероятно, не связаны с ним. Иногда описывают боль, но она, вероятно, больше связана с операцией, чем с синдромом Фрея. Конкретная область поражения, размер области, а также степень потоотделения и приливов сильно варьируют среди пострадавших. У некоторых пациентов симптомы могут быть слабыми, и пострадавших людей симптомы могут не беспокоить. В других случаях, например, в тех случаях, когда наблюдается повышенное потоотделение, пострадавшим людям может потребоваться терапия.
Причины
Точная причина синдрома Фрея не до конца понятна. Наиболее широко распространенная теория заключается в том, что синдром Фрея возникает в результате одновременного повреждения симпатических и парасимпатических нервов в области лица или шеи вблизи околоушных желез. Парасимпатические нервы являются частью вегетативной нервной системы, которая является частью нервной системы, которая контролирует или регулирует непроизвольные функции организма (т.е. те функции, которые происходят без указания со стороны сознательного ума). Одной из функций парасимпатических нервов является регулирование деятельности желез, включая околоушные железы, но не потовых желез. Потовые железы и кровеносные сосуды по всему телу контролируются симпатическими волокнами.
При аурикулотемпоральном синдроме исследователи полагают, что парасимпатические и симпатические нервы вблизи околоушных желез обрезаются, особенно мельчайшие ветви, происходящие из ушной раковины височного нерва (аурикулотемпоральный нерв). Аурикулотемпоральный нерв снабжает нервами (иннервирует) определенные структуры лица, включая околоушные железы.
Обычно поврежденные нервные волокна в конечном итоге заживают (регенерируют). При синдроме Фрея считается, что поврежденные нервные волокна восстанавливаются ненормально, растя вдоль путей симпатических волокон, в конечном итоге соединяясь с крошечными потовыми железами, обнаруженными вдоль кожи. Таким образом, парасимпатические нервы, которые обычно сообщают околоушным железам о выделении слюны в ответ на прием пищи, теперь отвечают, инструктируя потовые железы о выделении пота и расширении кровеносных сосудов. Совокупный результат — чрезмерное потоотделение и приливы при употреблении определенных продуктов.
Повреждение нервов в области околоушной железы лица может произойти по нескольким различным причинам, в том числе в качестве осложнения операции или тупой травмы боковой части лица. В более ранних сообщениях подозревались инфекции околоушных желез, но детальное обследование всегда указывает на хирургический дренаж околоушных абсцессов. Наиболее распространенной причиной синдрома Фрея, о которой сообщалось, является хирургическая процедура, называемая паротидэктомия (хирургическое удаление околоушной железы). Хотя точный процент не согласован в медицинской литературе, некоторые источники предполагают, что более половины всех людей, которым была сделана паротидэктомия, в конечном итоге развивают синдром Фрея. В ходе недавно проведенного мета-анализа был сделан вывод о том, что интерпозиция тканей после паротидэктомии может снизить частоту возникновения синдрома Фрея после паротидэктомии.
Синдром Рейе — Симптомы и причины
Обзор
Синдром Рея (Рея) — редкое, но серьезное заболевание, вызывающее отек печени и мозга. Синдром Рея чаще всего поражает детей и подростков, выздоравливающих после вирусной инфекции, чаще всего от гриппа или ветряной оспы.
Признаки и симптомы, такие как спутанность сознания, судороги и потеря сознания, требуют неотложной помощи. Ранняя диагностика и лечение синдрома Рея могут спасти жизнь ребенка.
Аспирин связан с синдромом Рея, поэтому будьте осторожны, давая аспирин детям или подросткам от лихорадки или боли. Хотя аспирин разрешен к применению у детей старше 3 лет, детям и подросткам, выздоравливающим после ветряной оспы или гриппоподобных симптомов, нельзя принимать аспирин.
Для лечения лихорадки или боли рассмотрите возможность введения ребенку младенцев или детей безрецептурных жаропонижающих и обезболивающих, таких как ацетаминофен (Тайленол, другие) или ибупрофен (Адвил, Мотрин и другие) в качестве более безопасной альтернативы аспирину.Если у вас есть опасения, поговорите со своим врачом.
Симптомы
При синдроме Рея у ребенка обычно падает уровень сахара в крови, а уровень аммиака и кислотности в его или ее крови повышается. В то же время печень может набухать и образовывать жировые отложения. Также может возникать отек мозга, который может вызвать судороги, судороги или потерю сознания.
Признаки и симптомы синдрома Рея обычно появляются примерно через три-пять дней после начала вирусной инфекции, такой как грипп (грипп) или ветряная оспа, или инфекции верхних дыхательных путей, такой как простуда.
Начальные признаки и симптомы
Для детей младше 2 лет первые признаки синдрома Рейе могут включать:
Для детей старшего возраста и подростков ранние признаки и симптомы могут включать:
- Упорная или непрерывная рвота
- Необычная сонливость или вялость
Дополнительные признаки и симптомы
По мере прогрессирования состояния признаки и симптомы могут стать более серьезными, в том числе:
- Раздражительное, агрессивное или иррациональное поведение
- Замешательство, дезориентация или галлюцинации
- Слабость или паралич рук и ног
- Изъятия
- Чрезмерная вялость
- Пониженный уровень сознания
Эти признаки и симптомы требуют неотложной помощи.
Когда обращаться к врачу
Ранняя диагностика и лечение синдрома Рея могут спасти жизнь ребенка. Если вы подозреваете, что у вашего ребенка синдром Рея, важно действовать быстро.
Обратитесь за неотложной медицинской помощью , если ваш ребенок:
- Припадки или судороги
- Теряет сознание
Обратитесь к лечащему врачу вашего ребенка , если у вашего ребенка после приступа гриппа или ветрянки появятся следующие симптомы:
- Постоянная рвота
- Становится необычно сонливым или вялым
- Имеет внезапные изменения поведения
Причины
Точная причина синдрома Рея неизвестна, хотя несколько факторов могут играть роль в его развитии.Синдром Рея, по-видимому, возникает при использовании аспирина для лечения вирусного заболевания или инфекции — особенно гриппа (гриппа) и ветряной оспы — у детей и подростков, у которых есть основное заболевание окисления жирных кислот.
Расстройства окисления жирных кислот — это группа наследственных нарушений обмена веществ, при которых организм не может расщеплять жирные кислоты из-за того, что фермент отсутствует или работает неправильно. Скрининговый тест необходим, чтобы определить, есть ли у вашего ребенка нарушение окисления жирных кислот.
В некоторых случаях симптомы и признаки синдрома Рея могут дублироваться основным метаболическим состоянием, обнаруженным вирусным заболеванием. Наиболее частым из этих редких заболеваний является дефицит ацил-КоА-дегидрогеназы со средней длиной цепи (MCAD). Воздействие определенных токсинов, таких как инсектициды, гербициды и разбавитель для краски, может вызывать симптомы, похожие на симптомы синдрома Рея, но эти токсины не вызывают синдром Рея.
Факторы риска
Следующие факторы — обычно когда они встречаются вместе — могут повысить риск развития у вашего ребенка синдрома Рея:
- Использование аспирина для лечения вирусной инфекции, такой как грипп, ветряная оспа или инфекция верхних дыхательных путей
- Имеет основное заболевание окисления жирных кислот
Осложнения
Большинство детей и подростков с синдромом Рея выживают, хотя возможны необратимые повреждения головного мозга различной степени.Без надлежащей диагностики и лечения синдром Рея может быть смертельным в течение нескольких дней.
Профилактика
Соблюдайте осторожность при назначении аспирина детям или подросткам. Хотя аспирин разрешен к применению у детей старше 3 лет, детям и подросткам, выздоравливающим после ветряной оспы или гриппоподобных симптомов, нельзя принимать аспирин. Это включает в себя простой аспирин и лекарства, содержащие аспирин.
Некоторые больницы и медицинские учреждения проводят обследование новорожденных на предмет нарушений окисления жирных кислот, чтобы определить, какие дети подвержены большему риску развития синдрома Рея.Детям с известными нарушениями окисления жирных кислот нельзя принимать аспирин или препараты, содержащие аспирин.
Всегда проверяйте этикетку, прежде чем давать ребенку лекарства, включая безрецептурные продукты, альтернативные или растительные средства. Аспирин может появиться в некоторых неожиданных местах, например, в Alka-Seltzer.
Иногда аспирин имеет и другие названия, например:
- Ацетилсалициловая кислота
- Ацетилсалицилат
- Салициловая кислота
- Салицилат
Для лечения лихорадки или боли, связанной с гриппом, ветряной оспой или другим вирусным заболеванием, подумайте о том, чтобы давать вашему ребенку безрецептурные жаропонижающие и обезболивающие, такие как ацетаминофен (Тайленол, другие) или ибупрофен (Адвил, Motrin, др.) Как более безопасную альтернативу аспирину.
Однако есть одна оговорка к правилу аспирина. Детям и подросткам, страдающим некоторыми хроническими заболеваниями, такими как болезнь Кавасаки, может потребоваться длительное лечение препаратами, содержащими аспирин.
Если вашему ребенку нужна терапия аспирином, убедитесь, что у него или нее действующие вакцины, включая две дозы вакцины против ветряной оспы и ежегодную вакцинацию от гриппа. Избегание этих двух вирусных заболеваний может помочь предотвратить синдром Рея.
Августа15, 2020
Синдром Лерише: симптомы, причины и лечение
Что такое синдром Лерише?
Синдром Лерише, также известный как окклюзионное заболевание аорто-подвздошной артерии, представляет собой тип заболевания периферических артерий (ЗПА). ЗПА вызывается скоплением воскообразного вещества, называемого бляшкой, в ваших артериях. Артерии — это кровеносные сосуды, по которым насыщенная кислородом и питательными веществами кровь от сердца поступает к остальным частям тела. Зубной налет состоит из жира, кальция, холестерина и воспалительных клеток.Со временем налет сужает ваши артерии, что затрудняет прохождение крови по ним.
Синдром Лериша означает накопление бляшек в подвздошных артериях. Аорта, самый большой кровеносный сосуд в вашем теле, ответвляется вокруг области пупка на две подвздошные артерии. Подвздошные артерии проходят через таз и спускаются вниз по ногам.
Когда бляшка начинает сужать подвздошные артерии, кровоток к ногам может уменьшаться. Это может привести к нехватке кислорода в ногах, что может вызвать боль.Со временем вы можете начать замечать другие симптомы синдрома Лериша, в том числе:
- боль, усталость или спазмы в ногах и ягодицах, особенно при ходьбе или физических упражнениях
- бледные, холодные ноги
- эректильная дисфункция
Если оставить без лечения синдром Лериша может стать более серьезным. Симптомы прогрессирующего синдрома Лериша включают:
- сильную боль в ногах или ягодицах, даже в состоянии покоя
- онемение ног и ступней
- язвы на ногах или ступнях, которые не заживают
- слабость мышц ног
Если у вас есть какие-либо симптомы запущенного синдрома Лериша, немедленно обратитесь за медицинской помощью, чтобы избежать дополнительных проблем, таких как гангрена.
Основная причина синдрома Лериша — атеросклероз или затвердение артерий. Когда бляшки накапливаются в артериях, они сужаются и затвердевают. Многие факторы могут вызвать атеросклероз, в том числе:
Хотя синдром Лериша чаще всего встречается у взрослых старше 65 лет, он также может быть причиной эректильной дисфункции у молодых мужчин. В этих случаях обычно единственным заметным симптомом является эректильная дисфункция.
Чтобы диагностировать синдром Лериша, ваш врач начнет с медицинского осмотра.Скорее всего, они проверит пульс в ваших ногах, чтобы оценить кровообращение. Вам могут быть заданы вопросы о вашем образе жизни и семейной истории болезни, чтобы узнать, есть ли что-нибудь, что повышает риск развития синдрома Лериша.
Ваш врач может порекомендовать диагностический тест, который называется лодыжечно-плечевым индексом (ЛПИ). Это включает в себя измерение артериального давления в лодыжке и сравнение его с артериальным давлением в руке. Это может дать вашему врачу лучшее представление о кровообращении в ваших ногах.
Визуализирующие обследования, такие как ультразвуковая допплерография, также могут дать вашему врачу возможность лучше осмотреть ваши кровеносные сосуды и выявить любые закупорки.
Если ваш врач обнаружит, что у вас есть закупорка, он, вероятно, будет использовать артериограмму, иногда называемую ангиограммой, чтобы определить ее местоположение и степень тяжести. Вам могут сделать магнитно-резонансную ангиограмму или компьютерную томографическую ангиограмму. Эти визуализационные тесты используют либо магнитные лучи, либо рентгеновские лучи для визуализации ваших кровеносных сосудов.
Лечение синдрома Лериша зависит от степени тяжести вашего случая.На ранних стадиях синдром Лериша обычно лечится с помощью изменения образа жизни, например:
- отказ от курения
- управление высоким кровяным давлением
- снижение холестерина
- лечение диабета, при необходимости
- регулярные физические упражнения
- прием пищи с низким содержанием жирная диета с высоким содержанием клетчатки
Ваш врач может также назначить антикоагулянтные препараты, такие как клопидогрель (плавикс), чтобы затруднить свертывание крови.
Более запущенные случаи синдрома Лериша могут нуждаться в хирургическом лечении.Общие операции по лечению синдрома Лериша включают:
- Ангиопластика: небольшая трубка, называемая катетером, с баллоном на конце помещается в заблокированную артерию. Когда ваш врач надувает баллон, он прижимает бляшку к стенке вашей артерии, что помогает ее открыть. Ваш врач может также установить стент, чтобы область оставалась открытой.
- Обходной анастомоз: синтетическая трубка используется для прикрепления одной из подвздошных артерий к кровеносному сосуду за пределами закупорки. Это позволяет крови течь по трубке и обходить заблокированную часть артерии.
- Эндартерэктомия: хирург вскрывает заблокированную артерию и удаляет образовавшуюся бляшку.
Симптомы развитого синдрома Лериша могут привести к ряду осложнений. Незаживающие раны на ногах или ступнях имеют высокий риск инфицирования. Если не лечить, гангрена может привести к потере ноги. У мужчин с развитым синдромом Лериша также может развиться постоянная эректильная дисфункция.
Вы можете снизить риск развития синдрома Лериша, следуя здоровому образу жизни, который включает:
- регулярные упражнения
- диета, богатая фруктами, овощами и цельнозерновыми продуктами
- управление диабетом, высоким уровнем холестерина или высоким кровяным давлением
- поддержание здорового веса
- отказ от курения
Даже если у вас уже есть синдром Лериша, следование этим советам по образу жизни может предотвратить обострение болезни.
Хотя синдром Лериша в конечном итоге может привести к серьезным осложнениям, с ним легко справиться с помощью изменения образа жизни, лекарств или хирургического вмешательства. Обязательно сообщите своему врачу о любых симптомах, которые у вас есть, потому что синдром Лериша намного легче лечить на ранних стадиях.
Синдром Шегрена: симптомы, лечение и многое другое
Что такое синдром Шегрена и иммунная система
В нормальном здоровом организме иммунная система атакует чужеродные бактерии или захватчиков.Однако иногда иммунная система начинает атаковать ваше собственное тело, потому что (ошибочно) думает, что в нем присутствует посторонний материал. Если это произойдет, это приведет к разрушению здоровых тканей. Это состояние называется аутоиммунным заболеванием.
Синдром Шегрена — это аутоиммунное заболевание, которое в первую очередь поражает слюнные и слезные железы. Эти железы помогают телу создавать влагу в глазах и во рту в виде слюны и слез. У человека с синдромом Шегрена организм не может производить достаточное количество влаги.
По данным Национального института неврологических заболеваний, это хроническое системное заболевание, которым страдают от одного до четырех миллионов человек в Соединенных Штатах.
Состояние обычно диагностируется как первичное или вторичное. При первичном синдроме Шегрена других аутоиммунных заболеваний нет. Вторичный синдром Шегрена диагностируется, когда у человека есть другое аутоиммунное заболевание. Первичный синдром Шегрена также имеет тенденцию быть более агрессивным и может вызывать большую сухость, чем вторичный тип.
Сухость во рту — частый симптом, который может увеличить риск кариеса. Кроме того, из-за этого становится труднее говорить или глотать. При этом симптоме может помочь жевательная резинка или рассасывание конфет.
Часто бывает сухость глаз. Это может быть ощущение жжения или чего-то в вашем глазу.
Синдром Шегрена может поражать все тело. У некоторых людей наблюдается сухость влагалища, сухая кожа, усталость, сыпь или боли в суставах. Синдром Шегрена может вызывать воспаление таких органов, как почки или легкие.Если у вас постоянное воспаление, врач может назначить лекарства, которые помогут предотвратить повреждение органов. Эти лекарства называются противоревматическими препаратами, модифицирующими болезнь. Они помогают подавить иммунную систему даже больше, чем препараты, подавляющие иммунитет.
Не существует одной конкретной причины или фактора риска синдрома Шегрена. Девять из 10 людей, страдающих этим заболеванием, — женщины, и у женщин в постменопаузе особенно высока вероятность развития этой проблемы. В настоящее время проводятся исследования, чтобы выяснить, связан ли эстроген с этим заболеванием.Часто присутствуют другие аутоиммунные расстройства, и семейный анамнез этого состояния, по-видимому, увеличивает риск развития синдрома.
Для этого условия не существует диагностических тестов. Поскольку симптомы синдрома Шегрена являются общими, ваш врач проведет множество тестов, чтобы диагностировать проблему. В дополнение к медицинскому осмотру и истории болезни ваш врач может провести анализы крови, чтобы проверить наличие определенных антител, связанных с синдромом Шегрена. Глазные тесты и биопсия губы могут помочь проверить влажность глаз и выработку слюнных желез.Также можно заказать специальный рентген слюнных желез, называемый салиограммой.
Сообщите своему врачу о любых лекарствах и добавках, которые вы принимаете. Побочные эффекты некоторых лекарств похожи на симптомы синдрома Шегрена.
От синдрома Шегрена нет лекарства, но можно лечить. Лечение направлено на снятие симптомов.

