Патология глазного дна
Возрастная макулярная дегенерация
Возрастная макулярная дегенерация является одной из основных причин потери центрального зрения среди взрослого населения. Увеличение продолжительности жизни людей и повышение качества диагностики выводит это заболевание на первое место среди причин стойкого снижения зрения.
Причины возникновения и прогрессирования этого заболевания еще недостаточно хорошо изучены и в настоящее время все усилия врачей направлены лишь на стабилизацию патологического процесса и зрительных функций.
Заболевание включает в себя совокупность патологических изменений в центральной зоне сетчатки связанных с возрастом, которые можно подразделить на стадии или формы. В зависимости от формы и течения ВМД предлагаются различные способы лечения. Все методы лечения ВМД базируются на ранней и точной диагностике, поэтому на ранних стадиях заболевания адекватное лечение может остановить прогрессирование и продлить на годы активную деятельность, связанную с письмом и чтением наших пациентов.
Неэкссудативные формы ВМД являются начальным этапом заболевания, периодом предвестников. Как правило, снижения зрительных функций не происходит. На этом этапе важно динамическое наблюдение, антиоксиданты и ретинопротекторы в виде пищевых добавок.
Атрофические формы ВМД развиваются медленно, но неизбежно приводят к потери центрального зрения. Как правило, заболевание обнаруживают на обоих глазах, возможно с различной степенью выраженности. В настоящее время в качестве лечения проводят периодические курсы сосудистого и ретинопротекторного (улучшающее питание сетчатки) лечения. Пациентам рекомендуется пользоваться солнцезащитными очками на улице.
Экссудативные формы ВМД отличаются тяжелым течением и резким снижением зрения. На первых порах, до потери центрального зрения пациенты замечают искривление контуров предметов, прямых линий, текста. Все сложнее выполнять мелкую работу на близком от глаз расстоянии (шить, вязать, читать и писать). Причина кроется в быстром росте и высокой активности новообразованных сосудов, располагающихся под сетчаткой. Новообразованные сосуды имеют тонкую проницаемую стенку, что в итоге приводит к появлению отека (скопление жидкости под сетчаткой) и кровоизлияния в центральной зоне сетчатки. В конечной стадии ВМД происходит потеря центральных зрительных функций из-за развития атрофии или рубца, периферическое зрение, как правило, остается незатронутым. Все усилия в лечении экссудативной формы ВМД направлены на борьбу с новообразованными сосудами. В настоящее время широко вошло в практику применение анти-VEGF препаратов.
Причина кроется в быстром росте и высокой активности новообразованных сосудов, располагающихся под сетчаткой. Новообразованные сосуды имеют тонкую проницаемую стенку, что в итоге приводит к появлению отека (скопление жидкости под сетчаткой) и кровоизлияния в центральной зоне сетчатки. В конечной стадии ВМД происходит потеря центральных зрительных функций из-за развития атрофии или рубца, периферическое зрение, как правило, остается незатронутым. Все усилия в лечении экссудативной формы ВМД направлены на борьбу с новообразованными сосудами. В настоящее время широко вошло в практику применение анти-VEGF препаратов.
Эпиретинальный макулярный фиброз
Эпиретинальный макулярный фиброз может быть, как первичным заболеванием сетчатки, так и следствием (осложнением) других глазных заболеваний (воспалительных, сосудистых, травм и т.д.).
Чаще всего первичный эпиретинальный макулярный фиброз возникает после 50 лет, однако в последнее время наблюдается тенденция к «омоложению». Заболевание начинается с появления мембраны (тонкойпленки) на поверхности сетчатки, как правило в центральной зоне или около нее. Сокращаясь мембрана вызывает сморщивание и деформацию подлежащей сетчатки, а по мере уплотнения мембраны происходит выраженная деформация и даже частичная плоская отслойка сетчатки.
На начальных этапах развития эпиретинальный фиброз протекает бессимптомно. Это состояние не требует вмешательства, достаточно динамического наблюдения. По мере прогрессирования могут появиться искривление очертаний предметов и прямых линий и заметное снижение остроты зрения. В таких случаях целесообразно провести хирургическое вмешательство – отделение и удаление мембраны.
В редких случаях мембрана может самостоятельно отслоится, что приводит исчезновению всех симптомов.
Идиопатический макулярный разрыв
Идиопатический макулярный разрыв – это сквозной дефект ткани в центре сетчатки. Как правило возникает в возрасте старше 60 лет. Причина кроется в тракции фиксированной к центру сетчатки отслоенной задней гиалоидной мембраны. Заболевание развивается по стадиям, причем на ранних стадиях протекает асимптоматично. На более поздних стадиях пациент отмечает черное пятно перед глазом, часто выявляемое случайно при закрытии здорового глаза. Периферическое зрение не страдает. Для постановки диагноза часто достаточно только осмотра сетчатки, для документального подтверждения диагноза и уточнения стадии может потребоваться проведение оптической когерентной томографии. На первой стадии заболевания – угроза формирования макулярного отверстия – какое-либо лечение не проводится, так как на этой стадии может произойти спонтанное обратное развитие. На более поздних стадиях показано проведение хирургического вмешательства – задней витрэктомии с устранением тракционного фактора.
Причина кроется в тракции фиксированной к центру сетчатки отслоенной задней гиалоидной мембраны. Заболевание развивается по стадиям, причем на ранних стадиях протекает асимптоматично. На более поздних стадиях пациент отмечает черное пятно перед глазом, часто выявляемое случайно при закрытии здорового глаза. Периферическое зрение не страдает. Для постановки диагноза часто достаточно только осмотра сетчатки, для документального подтверждения диагноза и уточнения стадии может потребоваться проведение оптической когерентной томографии. На первой стадии заболевания – угроза формирования макулярного отверстия – какое-либо лечение не проводится, так как на этой стадии может произойти спонтанное обратное развитие. На более поздних стадиях показано проведение хирургического вмешательства – задней витрэктомии с устранением тракционного фактора.
Центральная серозная хориоретинопатия
Это часто встречающаяся патология глазного дна, поражающая преимущественно молодых пациентов. Это заболевание идиопатическое и до сих пор многое в причинах и развитии этого заболевания остается неясным. Зрение обычно сильно не страдает. Пациенты часто жалуются на затуманивание зрения одного глаза, появление искривления контуров предметов и прямых линий. Диагностика не представляет каких – либо затруднений, однако для определения дальнейшей тактики лечения пациента показано проведение флюоресцентной ангиографии. Именно от результатов этого обследования зависит предложат ли Вам просто наблюдение и консервативное лечение, лазерное лечение или интравитриальное введение анти-VEGF препарата.
Диабетическая ритинопатия
Поражение органа зрения при сахарном диабете занимает особое место, так как существенно влияет на качество жизни людей. Причем из всех клинических проявлений диабетического поражения глаз наибольшую опасность представляет ретинопатия, являясь основной причиной прогрессирующего и безвозвратного снижения зрения вплоть до слепоты, которая у больных сахарным диабетом наступает в 25 раз чаще, чем в общей популяции.
Главным фактором развития и прогрессирования ДР является хроническая гипергликемия, т.е. высокий уровень сахара.
В настоящее время в большинстве европейских стран используется классификация, согласно которой выделяют три основных формы ретинопатии:
- непролиферативная ретинопатия;
- препролиферативная ретинопатия;
- пролиферативная ретинопатия.
Снижение остроты зрения при диабетическом поражении сетчатки происходит в результате трех причин. Во-первых, из-за наличия макулопатии (отек сетчатки в центральной зоне) может страдать центральное зрение. Во-вторых, на стадии пролиферативной ретинопатии кровоизлияния, которые возникают из новообразованных сосудов, вызывают резкое ухудшение зрения. В-третьих, образование, разрастание и сокращение фиброваскулярной ткани ведет к тракционной отслойке сетчатки, в результате чего происходит тяжелая и часто необратимая потеря зрения.
Своевременное выявление самых ранних проявлений диабета глаза является первоочередной задачей, так как на поздних стадиях процесса лечение уже малоперспективно.
Однако на начальных этапах диабета глаза патологические изменения в сетчатке не сопровождаются зрительными расстройствами, поэтому сами пациенты обращаются за медицинской помощью, как правило, поздно. В связи с этим большая ответственность возлагается на работу диспансерного офтальмологического наблюдения и на плечи самого пациента, серьезное отношение и ответственный подход которого будет способствовать сокращению имеющегося риска потери зрения при диабете глаза.
Существуют два основных направления в лечении диабетических поражений сетчатки:
Максимально стабильная компенсация сахарного диабета и непосредственное лечение диабетической ретинопатии.
Лазерная коагуляция сетчатки является единственно эффективным способом лечения диабетической ретинопатии. Лазеркоагуляция при диабетическом поражении сетчатки направлена на стабилизацию процесса, и повышение остроты зрения достигается далеко не всегда.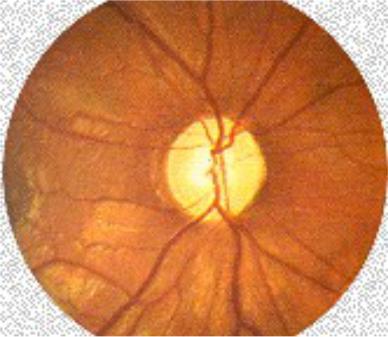 При тяжёлой пролиферативной ретинопатии с развитием рецидивирующих кровоизлияний в стекловидное тело и тракционной отслойки сетчатки проведение лазерной коагуляции бесперспективно. В таких случаях может быть показано хирургическое лечение – витрэктомия.
При тяжёлой пролиферативной ретинопатии с развитием рецидивирующих кровоизлияний в стекловидное тело и тракционной отслойки сетчатки проведение лазерной коагуляции бесперспективно. В таких случаях может быть показано хирургическое лечение – витрэктомия.
При стойкой макулопатии разрабатываются схемы интравитриального введения анти – VEGF препарата.
Ретинит Коатса
Болезнь Коатса – это врожденное заболевание, в типичных случаях проявляющееся в детском возрасте у мальчиков и поражающее один глаз. Большинство случаев диагностируют до 20 лет с пиком выявляемости в конце первого десятилетия.
Поводом для обращения могут быть косоглазие, лейкокория или красный болящий глаз в далекозашедшей форме. Дети старшего возраста и реже взрослые могут обратиться с жалобами на снижение остроты зрения на одном глазу.
Диагноз обычно ставят на основании осмотра глазного дна – циклоскопии иногда может потребоваться проведение флуоресцентной ангиографии.
В легких случаях заболевания достаточно динамического наблюдения – осмотры раз в полгода. При прогрессирующем течении показаны многочисленные повторные сеансы лазерной коагуляции и требуется более тщательное наблюдение, так как в течении 5 лет после полной регрессии возможны рецидивы заболевания. При далекозашедшей стадии заболевания при развитии отслойки сетчатки показано оперативное лечение.
Болезнь Илза
Заболевание известно с 1880 года, когда впервые было описано возникновение повторяющихся кровоизлияний в стекловидное тело у молодых людей на фоне полного здоровья.
Болезнь Илза – это хроническое воспаление сосудов периферии сетчатки, сопровождающиеся повторными кровоизлияниями и постепенным снижением зрения. Заболевание преимущественно поражает представителей мужского пола среднего возраста и как правило двустороннее.
Пациенты жалуются на появление плавающих «мушек» или снижение остроты зрения одного глаза. В тяжелых случаях повторные кровоизлияния приводят к тракционной отслойке сетчатки и вторичной неоваскулярной глаукоме.
Медикаментозного лечения болезни Илза не существует. Гормональная терапия обычно не эффективна. Единственным эффективным методом лечения является вовремя проведенная лазерная коагуляция сетчатки, что позволяет стабилизировать патологический процесс и сохранить оставшееся зрение.
В ряде случаев при возникновении отслойки сетчатки возникает необходимость в проведении хирургического лечения.
Осмотр глазного дна – циклоскопия должна проводиться ежегодно. Описаны случай рецидива заболевания через десятки лет после кажущейся стабилизации процесса.
Тромбоз центральной вены сетчатки или её ветвей
Это состояние представляет собой острое нарушение кровообращения в центральной вене сетчатки или ее ветвях, угрожающее необратимым снижением зрения.
Заболевание обычно возникает у людей старше 50 лет на фоне артериальной гипертензии, сахарного диабета, атеросклероза, тромбофилии и других заболеваний крови.
Обычно пациенты отмечают одностороннее безболезненное резкое снижение зрения, возникшее на фоне повышенного артериального давления, после физической или эмоциональной нагрузки, после перегревания, приема алкоголя. Как правило пациенты могут четко указать, когда снизилось зрение. В зависимости от локализации процесса могут быть жалобы на появление пятна перед глазом, появление или увеличение плавающих «мушек», выпадение полей зрения, искажение контуров предметов.
Лечение следует начинать безотлагательно. Это экстренное состояние, требующее срочной госпитализации в стационар. Наилучший эффект будет наблюдаться при своевременном и комплексном лечении пациента прогноз для зрения будет во многом зависеть от остроты зрения при обращении. Для растворения тромба, окклюзирующего вену используют тромболитические препараты, которые эффективны только в первые семь дней от начала заболевания. В дальнейшем эффекта от их использования не будет.
Другим направлением комплексного лечения является максимальное снижение внутриглазного давления, рассасывающая терапия и антиоксиданты.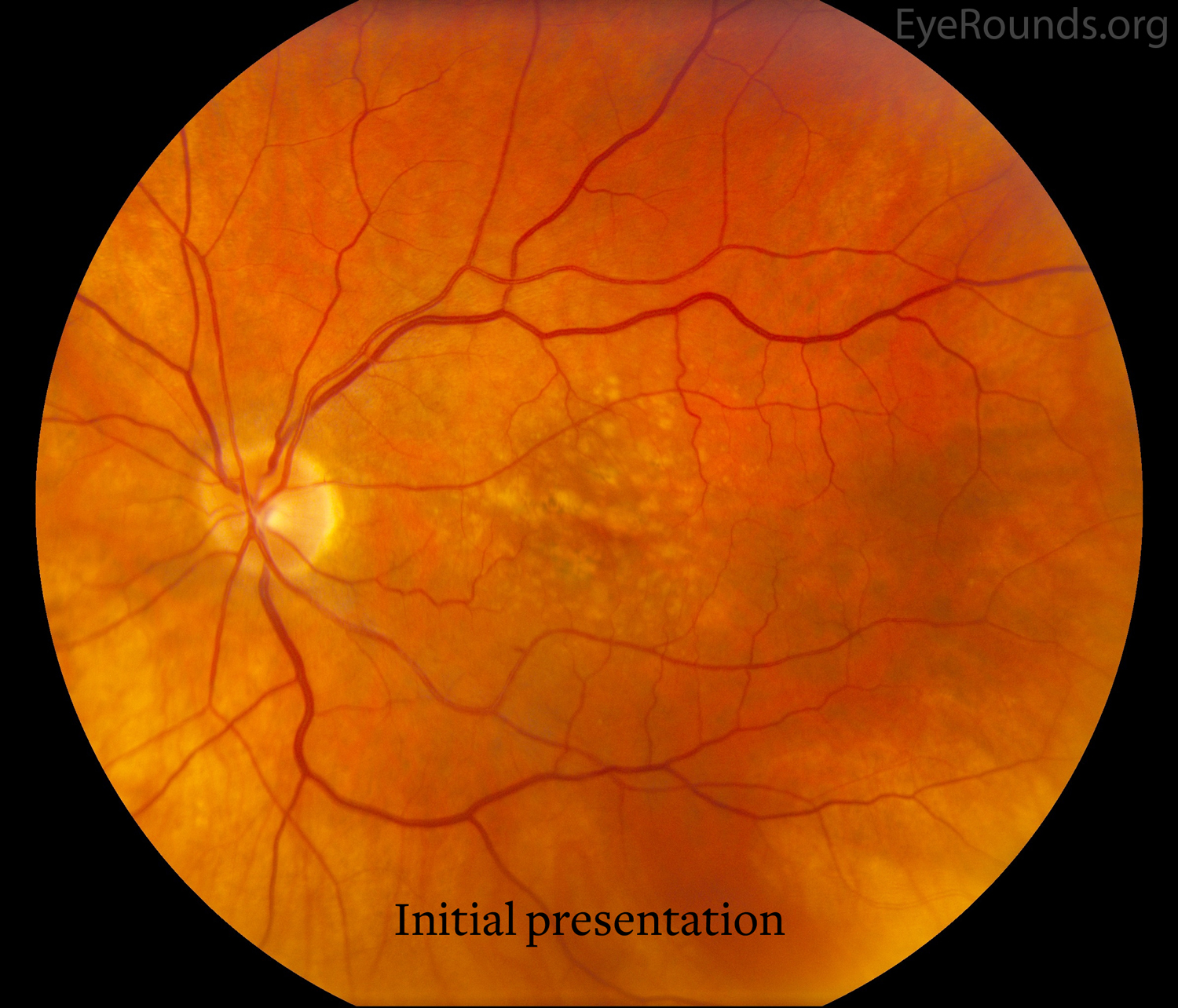 При наличии диффузного отека в центре сетчатки решается вопрос о проведении решетчатой лазеркоагуляции. В последнее время успешно применяется интравитриальное введение анти – VEGF препарата, как метод лечения макулярного отека.
При наличии диффузного отека в центре сетчатки решается вопрос о проведении решетчатой лазеркоагуляции. В последнее время успешно применяется интравитриальное введение анти – VEGF препарата, как метод лечения макулярного отека.
При угрозе появления новообразованных сосудов в следствии длительной ишемии сетчатки и развития неоваскулярной глаукомы, как осложнения тромбоза центральной вены сетчатки следует проводить панретинальную лазеркоагуляцию сетчатки, которая проводится в несколько сеансов. Целью лазерного лечения является не повышение зрительных функций, а предотвращение развития неоваскулярной глаукомы.
Окклюзия центральной артерии сетчатки
Заболевание представляет собой острую блокаду кровообращения в центральной артерии сетчатки тромбом. Как правило встречается у лиц старше 60 лет. В основе развития этого заболевания лежат разные причины, основные из них:
- артериальная гипертензия;
- атеросклероз;
- патология клапанов сердца;
- опухоли;
- глазной травматизм;
- системные заболевания.
Как правило пациенты отмечают острую одностороннюю и безболезненную потерю зрения, развивающуюся в течении нескольких секунд. Иногда до полной потери зрения наблюдаются эпизоды преходящей потери зрения.
Прогноз для зрения в дальнейшем как правило неблагоприятный. В большинстве случаях острота зрения остается на уровне светоощущения. Исключение составляет в случае дополнительного кровоснабжения области центральной ямки сетчатки цилиоретинальной артерии, когда острота зрения может восстановиться до исходного, но тем не менее имеются значительные потери в полях зрения.
Метода лечения с доказанной эффективностью в отношении остроты зрения не существует, однако это офтальмологическое неотложное состояние и теоретически, своевременное смещение тромба может предупредить развитие необратимых изменений зрения. Попытки сместить тромб имеют смысл в первые 48 часов от начала заболевания. Поэтому в данном случае необходимо срочно обратиться к офтальмологу за помощью, а на этапе доврачебной помощи проводить массаж глазного яблока, целью которого – вызвать сначала коллапс просвета сосуда, а потом резко его расширить. При необходимости пациент может проводить массаж глазного яблока самостоятельно по следующей технике.
Поэтому в данном случае необходимо срочно обратиться к офтальмологу за помощью, а на этапе доврачебной помощи проводить массаж глазного яблока, целью которого – вызвать сначала коллапс просвета сосуда, а потом резко его расширить. При необходимости пациент может проводить массаж глазного яблока самостоятельно по следующей технике.
- Голова пациента должна лежать низко, чтобы избежать ортостатического относительного ухудшения кровоснабжения сетчатки.
- Пальцами руки нажимают через закрытое веко на глазное яблоко.
- Глазное яблоко вдавливают в орбиту сначала слабо, затем с усилением и спустя 3-5 секунд внезапно отпускают.
- Через несколько секунд процесс повторяют.
Передняя и задняя ишемическая нейропатия
Заболевание, которое наиболее часто встречается у пожилых людей. В основе лежит частичный или полный инфаркт диска зрительного нерва или его ретроламилларной части, вызванный окклюзией сосудов, питающих зрительный нерв.
Факторами риска развития являются артериальная гипертензия, сахарный диабет, гиперхолистеринемия, коллагенозы, антифосфолипидный синдром, гипергомоцистеинемия, внезапные гипотензивные состояния и т.д.
Начало заболевания чаще всего проявляется внезапной односторонней потерей или значительным снижением зрения без каких-либо предшествующих зрительных нарушений. Снижение зрения, как правило, обнаруживается при пробуждении, что указывает на вероятную связь с ночной гипотонией.
Врачебная помощь направлена на восстановление и улучшение кровообращения в системе питающей зрительный нерв и предотвращения развития полной атрофии зрительного нерва.
Застойный диск зрительного нерва
Застойный диск зрительного нерва характеризуется отеком, развивающимся на фоне повышения внутричерепного давления. Застойный диск почти всегда двусторонний. Обычно зрительные нарушения проявляются только на стадии атрофии зрительного нерва (далекозашедшей), поэтому часто застойный диск зрительного нерва является диагностической находкой во время обследования у офтальмолога.
Клиническими проявлениями повышенного внутричерепного давления могут быть головная боль, внезапная тошнота и рвота, нарушение сознания, преходящие эпизоды помутнения зрения и двоение изображения.
Причины повышения внутричерепного давления:
- Обструкция системы желудочков (врожденная или приобретенная)
- Объемные внутричерепные образования, включая гематомы
- Менингит, субарахноидальное кровоизлияние, перенесенные травмы сопровождающиеся диффузным отеком мозга
- Тяжелая системная артериальная гипертензия
- Идиопатическая внутричерепная гипертензия
- Гиперсекреция цереброспинальной жидкости опухолью сосудистых сплетения мозга.
Все пациенты с застойными дисками должны быть обследованы невропатологом и нейрохирургом для исключения внутричерепных образований.
Неврит зрительного нерва
Неврит зрительного нерва – это поражение зрительного нерва вследствие воспалительного, инфекционного или демиелинизирующего процесса.
Демиелинизирующий неврит встречается наиболее часто при рассеянном склерозе. Начало заболевания проявляется подострым односторонним снижением зрения. Иногда снижение зрения сопровождают точечные белые или цветные вспышки или искры. Часто наблюдаются боли при движении глаза или дискомфорт, которые предшествуют снижению зрения и длятся обычно несколько дней. В большинстве случаев появляются дефекты в поле зрения.
Ухудшение зрительных функций продолжается от нескольких дней до двух недель в дальнейшем восстановление зрения происходит в течении полугода. При повторных атаках развивается атрофия зрительного нерва.
Несмотря на то, что у некоторых пациентов с невритом зрительного нерва отсутствуют признаки клинически выявляемого системного демиелинизирующего заболевания, следующий ряд наблюдений указывает на тесную связь неврита зрительного нерва с рассеянным склерозом.
У пациентов с невритом зрительного нерва и исходно нормальной картиной МРТ головного мозга риск развития рассеянного склероза в течении последующих 5 лет составляет 16%, а у пациентов с установленным рассеянным склерозом неврит зрительного нерва развивается в 70% случаев.
Учитывая все вышесказанное при постановке диагноза неврит зрительного нерва врач обязательно направит вас на МРТ головного мозга.
Предлагаемое лечение гормональными препаратами и интерфероном позволяет ускорить выздоровление до 2-3 недель. Однако лечение не влияет на конечную остроту зрения.
Неврит зрительного нерва при инфекционных заболеваниях встречается значительно реже. Причиной может служить заболевания придаточных пазух носа. Такой неврит характеризуется повторяющимися эпизодами одностороннего снижения зрения, сильными головным болями и признаками синусита. В данном случае лечение проводится совместно с отоларингологом. Терапия – местное и системное применение антибиотиков.
Основной причиной параинфекционного неврита зрительного нерва является вирусная инфекция. Кроме того он может развиться после вакцинации. У детей эта форма неврита встречается гораздо чаще, чем у взрослых. Заболевание развивается обычно через 1-3 недели после вирусной инфекции и снижение зрения сопровождается неврологической симптоматикой (головная боль, аттаксия).
Лечение, как правило, не требуется ввиду благоприятного прогноза, предполагающего быстрое восстановление зрительных функций. Однако при выраженном или двустороннем поражении показана гормональная терапия.
Хориоретинальные воспалительные заболевания (хориоретиниты)
Причины хориоретинита могут быть инфекционные и неинфекционные.
Среди инфекционных причин развития хориоретинита наиболее частой является токсоплазмоз. Возбудитель заболевания – внутриклеточный паразит, обитающий в кишечнике у кошек.
Чаще всего заболевание выявляют у молодых, здоровых взрослых людей, приходящих к врачу с жалобами на снижение зрения и плавающие помутнения перед глазом, фотофобию. При локализации очага воспаления в центральной зоне сетчатки значительно страдает центральное зрение.
Кроме токсоплазмоза инфекционной причиной хориоретинита могут быть: токсокароз, цитомегаловирус, вирус герпеса, вторичный сифилис, кандидоз, гистоплазмоз, туберкулез.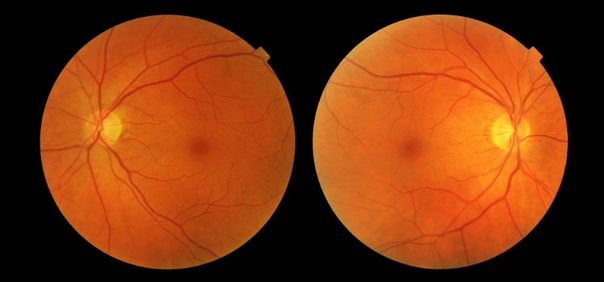
При достоверно установленном диагнозе, подтвержденным лабораторными методами исследования лечение проводит инфекционист.
Наследственные дистрофические и дегенеративные заболевания сетчатки
Пигментный ретинит -группа наследственных дистрофических заболеваний сетчатки, характеризующихся субъективно ночной слепотой и потерей периферического зрения. Почти четверть всех больных сохраняет высокую остроту зрения и способность читать на протяжении всей жизни. Однако необходимо ежегодное обследование для выявления значительного падения остроты зрения, которое может быть вызвано потенциально устранимой причиной, такой как кистозный отек макулы или катаракта.
Болезнь Штаргардта – это наиболее распространенная форма генетически – наследуемой дистрофии сетчатки, возникающей в юношеском возрасте. Начало заболевания приходится на возраст 10-20 лет. Происходит двустороннее постепенное снижение центрального зрения. У большинства пациентов сохраняется средняя острота зрения по крайней мере на одном глазу.
Болезнь Беста – редкое наследственное дистрофическое заболевание сетчатки. Заболевание обычно медленно прогрессирует, проходя пять стадий и заканчивается атрофией макулы с потерей центрального зрения. В основном прогноз достаточно хороший, так как большинство пациентов сохраняют зрение, достаточное для чтения, по крайней мере на одном глазу на протяжении всей жизни. Если имеет выраженное снижение зрения, это обычно происходит медленно и начинается после 40 лет.
Альбинизм – группа генетически – наследуемых заболеваний, в основе которых лежит нарушение синтеза пигмента меланина и которые могут характеризоваться либо изолированным глазным поражением(глазной альбинизм), либо системным поражением глаз, кожи и волос.
Важные клинические признаки это
- Низкая острота зрения
- Маятникообразный горизонтальный нистагм
- Красный оттенок радужки.
Патогенетически обоснованного лечения наследственных заболеваний сетчатки не существует. Существует мнение и несколько эксперементально-клинических работ указывающих на положительную динамику и стабилизацию дистрофического процесса сетчатки при периодическом применении препаратов — тканевых биорегуляторов.
Существует мнение и несколько эксперементально-клинических работ указывающих на положительную динамику и стабилизацию дистрофического процесса сетчатки при периодическом применении препаратов — тканевых биорегуляторов.
Отслойка сетчатки
Это отделение сетчатки от подлежащего слоя пигментного эпителия. Основные типы отслойки сетчатки: регматогенная, экссудативная, тракционная.
Регматогенная отслойка сетчатки возникает вторично на фоне сквозного разрыва сетчатки, в результате чего жидкость из стекловидного тела поступает под сетчатку. Разрывы сетчатки являются распространенным состоянием, чаще возникают при миопии, артифакии и после травмы. Во многих случаях разрывы двусторонние и множественные, возникают на фоне дегенеративных аномалий, аномалий развития и травм.
Многие разрывы протекают бессимптомно, иногда разрывы проявляются плавающим помутнением перед глазом и вспышками света, не влияя на остроту зрения. Однако если развивается отслойка сетчатки, происходит прогрессирующая потеря поля зрения.
Около 60% всех разрывов возникают на фоне специфических изменений – периферических дегенераций. Это патологически тонкие участки сетчатки, в которых спонтанно формируются разрывы. Периферические дегенерации сетчатки, предрасполагающие к отслойке сетчатки (решетчатая, «след улитки», дегенеративный ретиношизис) как и разрывы подлежат лазерной коагуляции в целях профилактики регматогенной отслойки сетчатки.
Регматогенные отслойки подлежат хирургическому лечению, причем послеоперационный прогноз для зрения зависит от давности заболевания и распространенности отслойки. Если отслойка сетчатки не захватывает центральную (макулярную зону) и свежая, послеоперационные прогнозы на восстановление зрения относительно высокие.
Экссудативная отслойка сетчатки представляет собой отслоение сетчатки вследствие интраретинального или субретинального просачивания жидкости.. По определению такая отслойка не связана с ретинальным разрывом.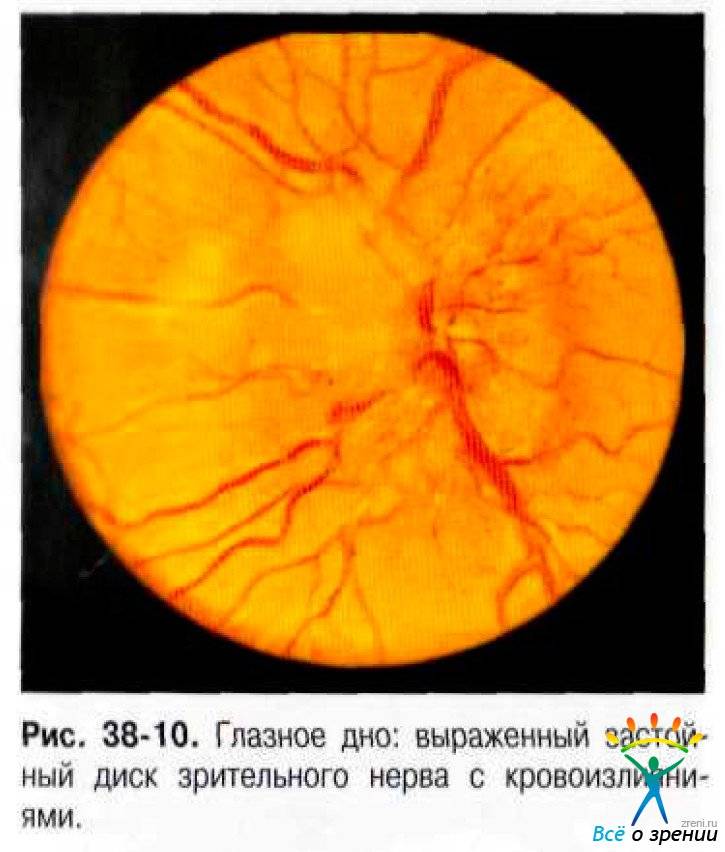 Необходимо искать признаки основной причины экссудации(просачивания) жидкости, такие как воспаление, сосудистые изменения или опухоли. В зависимости от причин экссудации применяется этиопатогенетическое лечение.
Необходимо искать признаки основной причины экссудации(просачивания) жидкости, такие как воспаление, сосудистые изменения или опухоли. В зависимости от причин экссудации применяется этиопатогенетическое лечение.
Основными причинами тракционной отслойки сетчатки являются: пролиферативная диабетическая ретинопатия, ретинопатия недоношенных, проникающая травма заднего сегмента глаза. Это наиболее тяжелое осложнение основного заболевания, приводящее к слепоте. В таких случаях показано хирургическое лечение.
Лечение ретробульбарного неврита в Москве
Ретробульбарный неврит зрительного нерва – воспаление сегмента зрительного нерва вне пределов глазного яблока, преимущество в области одного глаза. Ретробульбарный неврит в связи с разной локализацией болезнетворных бактерий подразделяется на три категории:
- Периферический (патология развивается в наружных отростках нервных клеток).
- Аксиальный (сосредоточение вредоносных бактерий в фокусе зрительного нерва).
- Трансверсальный (воспаление охватывает весь слой нерва).
Существует разные формы ретробульбарного неврита:
- Острый ретробульбарный неврит, который развивается стремительно, проявляется явно выраженными симптомами. Болезнь характерна внезапным снижением зрения, дискомфортом за глазным яблоком, частично изменённой или полностью выпавшей остротой зрения. При остром ретробульбарном неврите вероятность полного избавления от болезни очень высока.
- Хронический ретробульбарный неврит наступает медленно, болевые ощущения притуплены, но происходящие негативные изменения непоправимы: врачи приходят к неутешительному выводу, что при хроническом течении болезни слепота практически неизбежна.
Симптомы ретробульбарного неврита
Симптоматическая картина заболевания зависит от вида неврита, степени тяжести протекающего воспаления и состояния поврежденного волокна.
— Симптомы периферической формы неврита проявляются болевыми ощущениями в зоне глаз. Центральное зрение при этом остается в норме, но периферические границы суживаются.
Центральное зрение при этом остается в норме, но периферические границы суживаются.
— Признаки аксиальной формы неврита характеризуются резким «падением» зрения, возникновением слепых участков. Через непродолжительное время зрение восстанавливается.
-Трансверсальная форма ретробульбарного неврита сочетает в себе признаки периферического и аксиального.
При ретробульбарном неврите токсического характера происходит резкое расстройство зрения, чаще всего до его полной утраты.
Причины ретробульбарного неврита
- Очаговые инфекции – заболевания зубов, мочеполовые инфекции, воспаление придатков, небных миндалин и придаточных пазух носа.
- Острые инфекционные заболевания – воспаление легких, болезнь суставов и мышц с поражением сердечно-сосудистой системы, повреждение различных нервных окончаний и нервов периферической системы, рожистое воспаление и др.
- Болезни сосудистой оболочки глаза, диска зрительного нерва, сосудистой оболочки переднего отдела глазного яблока, сочетанное воспаление зрительного нерва и сетчатки т.д.
- Патологические изменения в головном мозге или его оболочках (менингит, энцефалит).
- Хроническая болезнь, поражающая головной и спинной мозг и др.
Ретробульбарный неврит при рассеянном склерозе
Название болезни «ретробульбарный неврит при рассеянном склерозе» говорит само за себя. Здесь не требуются особые расшифровки: эта болезнь напрямую связана с людьми, страдающими рассеянным склерозом. Ретробульбарный неврит зрительного нерва при рассеянном склерозе может развиться в считанные сроки, буквально в течение нескольких часов (иногда, дней).
«Узнать в лицо» возникновение этого недуга можно по нарушению чистоты восприятия внешнего мира, мир перед глазами затуманивается и становится размытым. При движении глазами появляются болевые ощущения.
Но есть и хорошая новость: часто патология проходит сама собой. Для ускорения процесса врачи современной медицины предлагают применение стероидных препаратов. В неотложных случаях, врачи могут использовать иммуноглобулин и витамин B12.
В неотложных случаях, врачи могут использовать иммуноглобулин и витамин B12.
Диагностика ретробульбарного неврита
При диагностике ретробульбарного неврита используются следующие методики:
— Обследование на чувствительность глаз к свету и общего состояния зрения.
— Исследование глазного дна, сетчатки и определение статуса диска зрительного нерва и сосудов (офтальмоскопия).
— Тестирование для выявления визуального раздражающего фактора.
— МРТ с целью постановки безошибочного диагноза и обнаружения угрозы рассеянного склероза.
— Флюоресцентная ангиография (ФАГ).
— Оценка положения сетчатки, сосудов и зрительного нерва.
Лечение медикаментозное
Лечение ретробульбарного неврита подразумевает комплекс методов, направленных на очищение организма и избавление его от влияния разных токсических веществ (противоядие, очищение крови, метод ускоренного выведения токсических веществ из организма с использованием фуросемида, маннитола и т.д.).
Если проявляются аллергические реакции, то врачи предлагают глюконат или хлорид кальция, антигистаминные препараты (диазолин, лоратадин, лекролин, тавегил). Дексаметазон при ретробульбарном неврите применяется при необходимости (остром течении болезни).
При неврите инфекционного происхождения используются препараты для уничтожения бактерий: пенициллины, фторхинолоны, цефалоспорины. Для быстрого восстановления нервных волокон применяются витамины группы В (В1, В6, В12) и никотиновой кислоты.
Нетрадиционные методы лечения
Врачи клиники «Саган Дали» точно знают, как лечить ретробульбарный неврит. И это не просто слова. Восточная медицина имеет богатый опыт лечения невритов разной этиологии и успешно справляется с этими недугами. Тибетские медики считают, что на состоянии глаз отражаются нарушения в деятельности печени и желчевыводящих путей. Они называют глаза «окнами» печени.
Также врачи тибетской медицины придерживаются мнения, что гнев – одна из сильнейших человеческих эмоций теснейшим образом связана с печенью и наносит ей повреждения. Западный ум может в это поверить на том простом основании, что наблюдал как краснеет лицо у человека, охваченного гневом, как резко подскакивает его давление, как нарушается дыхание, как искажаются черты лица. В этот момент гармонично текущая жизненная энергия ци теряет направление и начинает «хаотично метаться». Что такое «хаос», все знают.
Западный ум может в это поверить на том простом основании, что наблюдал как краснеет лицо у человека, охваченного гневом, как резко подскакивает его давление, как нарушается дыхание, как искажаются черты лица. В этот момент гармонично текущая жизненная энергия ци теряет направление и начинает «хаотично метаться». Что такое «хаос», все знают.
Также врачи тибетской медицины придерживаются мнения, что перманентное злоупотребление пищей острого, жирного, жареного свойства способствует «загрязнению» крови. Соответственно, кровь, не подвергшаяся очистительной обработке печенью, плохо питает сосуды глаз, ранит их. Постоянные умственные (и физические) напряжения, остеохондроз шейного отдела, снижение иммунитета, плохой метаболизм, качество еды оказывают сильнейшее воздействие на глаза и провоцируют возникновение патологий.
Между тем, врачи клиники «Саган Дали» могут вполне обоснованно заявить, что зрение после ретробульбарного неврита можно восстановить без применения синтетических лекарств, при помощи внутреннего и внешнего воздействия с применением натуральной тибетской фитотерапии и процедур. Методы тибетской медицины способствуют не только устранению заболевания глаз, но и оказывают сильнейшее благотворное влияние на весь организм человека, на деятельность всех взаимосвязанных и взаимодействующих внутренних органов:
- Иглотерапия. Купирует ощущение болевого синдрома, оказывает общеукрепляющее воздействие, нормализует метаболизм, стимулирует кроветворение, гармонизирует ее химические соединения, способствует «изгнанию» ядовитых веществ после приема синтетических медикаментозных средств, выводит вещества, вызывающие аллергию, нормализует функцию печени, желчного пузыря и желчевыводящих путей.
- Точечный массаж. Улучшает кровоснабжение, снимает спазмолитическое действие, оказывает общеукрепляющее, тонизирующее влияние, нормализует метаболические процессы в организме, повышает иммунитет, улучшает состояние при синдроме хронической усталости, нервных заболеваниях.

- Моксотерапия. Способствует восстановлению природного баланса человека, стабилизации всех функций организма, искоренению причин болезни, восстанавливает жизненную энергию ци. Является одним из лучших средств при бессоннице, депрессии, неврозах.
- Кровопускание. Повышает защитные функции организма, выводит токсины, повышает работоспособность.
- Вакуум-терапия. Устраняет последствия интоксикации, улучшает состояние общей слабости и физической утомляемости, способствует слаженной работе всех внутренних органов, улучшает обменные процессы в клетках печени.
- Масляные компрессы «Хорме». Усиливают иммунитет, нейтрализуют яды хронических заболеваний.
- Фитотерапия. Улучшает мозговое кровообращение и циркуляцию крови, очищает кровь, усиливает трофику сосудов и питание глазных клеток. Особенно благотворно влияют на печень, желудок и глаза. Восстанавливает зрение. Укрепляет нервную систему. Способствует омолаживанию всего организма. Заметим в скобках, что в тибетских травяных сборах никогда не используются компоненты, имеющие искусственное (неприродное) начало.
Рекомендация врача тибетской медицины
Упражнения для глаз:
- Закрыть и «сжать» глаза «до отказа». Затем, открыть один глаз и закрыть его; открыть второй глаз, закрыть его.
- Плотно закрыть оба глаза и поворачивать зрачки в правую и левую сторону. Подход по 10 раз.
Лечение народными средствами
Народную терапию при ретробульбарном неврите можно применять только после предварительной консультации с врачом. Это обязательно.
Взять сосновые шишки зеленого цвета среднего размера (100 грамм), измельчить их, добавить листья и цветы руты пахучей (25 грамм). Залить водой (2,5 л), добавить стакан сахара и нарезанный лимон. Варить на медленном огне 30 мин. Готовый сироп процедить (после остывания и осадки). Принимать перед едой 3 раза в день (1 ст. л.).
Рассеянный склероз | МКДЦ ФГБНУ НЦН
Рассеянный склероз — хроническое прогрессирующее заболевание, характеризующееся множественными очагами поражения в центральной и в меньшей степени периферической нервной системе. Синонимы: пятнистый островковый склероз, бляшечный склероз, рассеянный склерозирующий периаксиальный энцефаломиелит, диссеменированный склероз, множественный склероз.
Синонимы: пятнистый островковый склероз, бляшечный склероз, рассеянный склерозирующий периаксиальный энцефаломиелит, диссеменированный склероз, множественный склероз.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина рассеянного склероза отличается чрезвычайным полиморфизмом, нет ни одного признака, характерного для этого заболевания. Особенно сложна постановка диагноза в дебюте рассеянного склероза. Начало заболевания примерно одинаково часто бывает поли- и моносимптомным. Часто заболевание начинается со слабости в ногах. Вторые по частоте симптомы дебюта — чувствительные и зрительные нарушения. Расстройства чувствительности проявляются парестезиями, чувством онемения в различных частях тела, реже — радикулярными болями, ощущением прохождения тока по позвоночнику (симптом Лермитт). Зрительные расстройства обычно проявляются оптическим (чаще ретробульбарным) невритом с выраженным снижением зрения и, как правило, с хорошим его восстановлением в последующем; редко заболевание дебютирует двусторонним невритом. Иногда рассеянный склероз начинается с шаткой походки и сопровождается головокружением, рвотой, нистагмом. В ряде случаев процесс начинается с поражения глазодвигательных и отводящих нервов, что проявляется диплопией, реже в мочеиспускание.
СИМПТОМЫ
• Парезы занимают ведущее место среди проявлений заболевания. Особенно часто наблюдают нижний спастический парапарез, реже — тетрапарез, причём слабость больше выражена в проксимальных отделах конечностей. Обращает на себя внимание зависимость выраженности спастичности от позы больного. Так, в положении лёжа мышечная гипертония менее интенсивна, чем в вертикальной позе, особенно это заметно в процессе ходьбы.
• Типичные признаки рассеянного склероза, обусловленные поражением мозжечка и его связей, — статическая и динамическая атаксия, дисметрия, гиперметрия, асинергия, интенционное дрожание, мимопопадание при выполнении координаторных проб, скандированная речь и мегалография, снижение мышечного тонуса. В случае поражения зубчато-красноядерных путей интенционный тремор может принимать характер гиперкинеза, который отличается крупноразмашистым характером, резко усиливающимся при целенаправленном движении, в тяжёлых случаях распространяется на голову и туловище.
• В большинстве случаев отмечают повышение сухожильных и надкостничных рефлексов с расширением рефлексогенных зон, появление перекрёстных рефлексов, особенно на ногах.
• Одним из характерных симптомов болезни считают отсутствие или снижение кожных брюшных рефлексов, часто асимметричное, в то же время отмечают повышение глубоких рефлексов, в частности костоабдоминальных и глубоких рефлексов передней брюшной стенки. Реже возможны снижение и выпадение кремастер-рефлекса.
• У большинства больных рассеянным склерозом вызываются стопные патологические рефлексы сгибательного и разгибательного типов. Нередки кистевые патологические рефлексы. Часто наблюдается клонус стоп, реже — надколенников, иногда — защитные рефлексы.
• Рефлексы орального автоматизма выявляются примерно в 30% наблюдений. У некоторых больных возможны насильственный смех и плач.
• У многих больных выявляются нарушения чувствительности, как субъективные (парестезии и боли различной локализации) , так и объективные, главным образом снижение вибрационной и суставно-мышечной чувствительности, преобладающие в ногах, причём последние могут обусловливать или усугублять нарушения статики и координации. Поверхностная чувствительность изменяется реже, в основном по радикулоневритическому типу.
• Одним из типичных симптомов является нистагм в самых различных его вариантах (в связи с особенностями локализации очагов демиелинизации). Так, горизонтальный нистагм, нередко с ротаторным компонентом, связывают с поражением ствола мозга, монокулярный — с вовлечением в процесс мозжечка, а вертикальный — с поражением оральных отделов ствола мозга.
• Часто отмечают патологию ЧН: зрительного, в виде оптического неврита, глазодвигательного, отводящего, лицевого и тройничного нервов, реже -преддверно-улиткового. Весьма характерен для рассеянного склероза синдром межъядерной офтальмоплегии, связанный с очагами демиелинизации в системе заднего продольного пучка.
• Отличительная особенность рассеянного склероза — синдром «клинического расщепления», или «диссоциацию», отражающий несоответствие между симптомами поражения одной или нескольких функциональных систем. Например, значительное снижение зрения при неизменённой картине глазного дна в случае оптического неврита и, наоборот, выраженные изменения на глазном дне, изменения полей зрения и наличие скотомы при нормальной остроте зрения.
• Нередко отмечают своеобразную реакцию больных навоздействие тепла. Так,в отдельных случаях во время приёма горячей ванны и даже горячей пищи наблюдают ухудшение состояния пациента: углубляются парезы, снижается зрение, координаторные нарушения становятся более выраженными. Эти состояния продолжаются не более 30 мин и затем ситуация возвращается к исходной. Некоторые авторы придают этому феномену при рассеянном склерозе диагностическую значимость и обозначают его как симптом «горячей ванны» (феномен Утхоффа).
• Иногда наблюдают хореические гиперкинезы. Тремор покоя регистрируют редко.
• В части случаев, особенно на поздних стадиях заболевания, выявляют признаки вовлечения в процесс периферической нервной системы в виде радикулопатии и полиневропатии.
• При рассеянном склерозе возможны пароксизмальные симптомы: тонические судороги и спазмы; преходящие дизартрия и атаксия, акинезия, нистагм, хореоатетоз; нарколепсия; невралгия тройничного нерва. Реже на поздних стадиях заболевания могут развиваться типичные эпилептические приступы.
• Расстройства функции тазовых органов проявляются в виде императивных позывов и/или задержек мочеиспускания, запора, редко — недержания кала. Типичны половая слабость у мужчин и нарушение менструального цикла у женщин.
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом-неврологом. Самолечение недопустимо. Основные цели лечения при рассеянном склерозе — купирование, профилактика обострений, замедление прогрессирования патологического процесса. Важное значение имеет и симптоматическая терапия.
Статья оптикомиелит — Управление здравоохранения Тамбовской области
Оптикомиелит (болезнь Девика) — это идиопатическое аутоиммунное
воспалительное заболевание центральной нервной системы, отличающееся
преимущественным поражением зрительных нервов и спинного мозга, с
относительной сохранностью головного мозга.
Оптикомиелит (ОМ)
относится к редким заболеваниям, при этом в литературе нет точных данных
о заболеваемости и распространенности ОМ.
Считается, что женщины болеют чаще, чем мужчины. Средний возраст начала заболевания — четвертая декада жизни.
Клинические проявления
Основными
проявлениями ОМ являются оптический неврит и миелит. Поражения
зрительных нервов и спинного мозга в некоторых случаях могут возникать
одновременно, но чаще — с временным интервалом, который может составлять
месяцы, годы и даже десятилетия.
Ретробульбарный неврит часто
является первым проявлением заболевания, предшествуя миелиту. Поражение
зрительных нервов обычно тяжелое, может быть одно- или двусторонним. При
офтальмоскопии обнаруживается нормальная картина глазного дна, либо
небольшая стушеванность дисков зрительных нервов и отек, в хронических
случаях — атрофия и бледность дисков.
Миелит при болезни Девика
имеет тяжёлое течение, с острым развитием симметричных, грубых
двигательных, чувствительных и тазовых нарушений. У 77-88% больных
после атаки миелита происходит частичное восстановление двигательных
функций, однако, полный регресс не характерен. При рецидивирующем
миелите типичными симптомами являются пара- или тетрапарез,
пароксизмальные мышечные спазмы, радикулярная боль.
Среди
параклинических методов диагностики наибольшую значимость при
оптикомиелите имеет МРТ спинного мозга (рис.1). У большей части
пациентов МРТ, выполненная в острую фазу миелита, выявляет обширный
непрерывный очаг поражения спинного мозга, который распространяется
более чем на 3 позвоночных сегмента, спинной мозг набухший и отечный,
очаг может накапливать контрастное вещество, иногда в течение нескольких
месяцев. На МРТ головного мозга при оптикомиелите либо не выявляется
никаких патологических изменений, либо обнаруживаются неспецифические,
чаще асимптомные, очаги демиелинизации.
Рис.1. МРТ шейного отдела позвоночника
Характерными
и специфичными также могут считаться очаги в стволе мозга и
гипоталамусе (рис.2). Церебральные очаги по своей локализации имеют
предрасположенность к тем участкам головного мозга, где отмечается
высокий уровень иммунореактивности к AQP4 (аквапарину 4).
Рис.2. МРТ головного мозга
При
атаке миелита в анализе цереброспинальной жидкости у одной трети
пациентов наблюдается плеоцитоз (более 50 лейкоцитов в 1 мм3) с наличием
нейтрофилов, повышение уровня белка.
В сыворотке крови
пациентов с ОМ почти в половине случаев обнаруживаются различные
аутоантитела (антинуклеарные, к экстрагируемым ядерным антигенам, к
двуспиральной ДНК, антитиреоидные) и их сочетания, что свидетельствует о
предрасположенности этих больных к развитию аутоиммунных заболеваний.
Принципиально
новым шагом на пути к диагностике ОМ стало обнаружение в 2004 г. в
плазме больных оптикомиелитом аутоантител — NMO-IgG. которые являются
специфическими биологическими маркерами демиелинизирующего заболевания.
Поскольку чувствительность и специфичность этого метода весьма высока,
выявление аутоантител у пациентов с симптомами демиелинизирующего
заболевания позволяет проводить дифференциальный диагноз между ОМ и
рассеянным склерозом, идиопатическим поперечным миелитом, рекуррентным
или билатеральным невритом зрительного нерва.
Диагностические критерии
Клиническая
комбинация неврита зрительных нервов и миелита может наблюдаться при
типичном рассеянном склерозе, при системных аутоиммунных заболеваниях
(системная красная волчанка, синдром Шегрена), в ассоциации с
инфекционными процессами (туберкулез легких, различные вирусные
заболевания). На основании только клинических данных достоверно судить о
наличии или отсутствии ОМ невозможно.
В 2008 году приняты Диагностические критерии оптикомиелита (по: D. Н. Miller и соавт), которые включают в себя:
Большие критерии (требуется наличие всех основных критериев, но они могут быть разделены неопределенным интервалом времени):
* оптический неврит с поражением одного или обоих глаз
*
поперечный миелит с наличием МРТ подтвержденного очага поражения
спинного мозга, который распространяется более чем на 3 позвоночных
сегмента на Т2-взвешенных МРТ- изображениях и является гипоинтенсивным
на Т1- взвешенных изображениях
* отсутствие данных за саркоидоз, васкулиты, системную красную волчанку, синдром Шегрена, инфекционный процесс
Малые критерии (по крайней мере один должен иметь соответствие):
*
недавно сделанная МРТ головного мозга должна быть без патологии, либо
обнаруживать неспецифические изменения (очаги в дорзальных отделах
продолговатого мозга, очаги в гипоталамусе и/или стволе мозга,
«линейные» очаги, расположенные перивентрикулярно или в мозолистом теле,
но не овоидной формы и не распространяющиеся в паренхиму гемисфер
головного мозга)
* позитивный тест сыворотки крови или цереброспинальной жидкости на NMO-lgG/антитела к аквапорину 4
Лечение
Для
лечения атаки оптикомиелита применяют высокие дозы кортикостероидов
(метилпреднизолон 1000 мг в сутки, внутривенно, на протяжении пяти дней
подряд). Затем рекомендуется поддерживающая терапия преднизолоном в дозе
1 мг/кг в день, как часть инициальной иммуносупрессивной терапии, с
целью предупреждения повторных атак. К сожалению, иногда миелит плохо
поддается терапии кортикостероидами, в таких случаях показано проведение
плазмафереза, иммуносупрессивной терапии, включающей пероральный приём
преднизолона и азатиоприна. Со временем дозу преднизолона постепенно
снижают до минимальной поддерживающей или вообще отменяют, оставляя
только монотерапию азатиоприном.
На базе неврологического
отделения ГБУЗ «ТОКБ им.В.Д.Бабенко» проводится обследование и лечение
пациентов с оптикомиелитом. В диагностике заболевания помогают
современные методы нейровизуализации- МРТ головного и спинного мозга с
контрастным усилением, проведение люмбальной пункции с исследованием
ликвора на олигоклональные антитела, выявление аутоантител в сыворотке
крови пациента. При подтверждении диагноза проводится пульс-терапия
метилпреднизолоном, с последующем поддерживающем лечением
кортикостероидами, физиотерапевтическое лечение и лечебная гимнастика.
Данная
методика лечения позволяет предотвратить развитие грубых парезов у
пациентов и сохранить способность к самообслуживанию на долгие годы.
В
2013 году в неврологическом отделении ГБУЗ «ТОКБ им.В.Д.Бабенко»
пролечено 3 пациента с впервые выявленным оптикомиелитом; в 2014 году —
5 пациентов, из них двое впервые выявленные; за 9 месяцев 2015года — 7
пациентов, из них трое госпитализированы для проведения
противорецидивного курса лечения и реабилитации, двое впервые
выявленные, двое госпитализированы в связи с рецидивом миелита. Таким
образом, в результате лечения в 67% случаев получены ремиссии
заболевания, в 13% развился рецидив болезни. И хотя оптикомиелит
является достаточно редким заболеванием, отмечается ежегодное увеличение
количества пациентов с данной патологией. Это связано с улучшением
диагностики оптикомиелита и доступности неврологической помощи
пациентам.
Все права на материалы и новости, опубликованные на сайте Управления здравоохранения Тамбовской области, охраняются в соответствии с законодательством РФ. Допускается цитирование с обязательной прямой ссылкой на Управление здравоохранения Тамбовской области.
Неврит: описание болезни, причины, симптомы, стоимость лечения в Москве
Под зрительным нервом подразумевают скопление нервных клеток внутренней оболочки глаза — сетчатки. Подобное сооружение из огромного количества нейритов образует диск нерва, который имеет защиту в виде различных оболочек.
При неврите сферического образования в глазнице заболевание сложно не заметить, потому что оно прогрессирует со значительной скоростью. По этой причине больной в срочном порядке наносит визит к офтальмологу.
Основной контингент лиц, столкнувшийся с подобной проблемой, — пациентки 30 — 50 лет. В единичных случаях неврит глазного нерва диагностируют у пожилых людей или детей.
Во время прогрессирования патологии фиксируются два момента: воспалительный процесс и поражение структуры (оболочки/ткани) зрительного нерва. Одним из основных провоцирующим факторов возникновения заболевания является разрушение волокон стекловидного тела глаза.
В подавляющем большинстве случаев поражению подвергается часть территории нерва. Его полная деструкция — редкий случай.
Следует более детально остановиться на разновидностях патологии в зависимости от их локализации:
1. Внутри черепа. Интракраниальный (оптохиазмальный) неврит изменяет поле зрения и часто протекает довольно тяжело. Не всегда его можно определить на начальной стадии, что может привести к нарастанию атрофии.
2. Вне пределов черепа. Ретробульбарный неврит имеет орбитальную (внутри глазницы), аксиальную (за глазным яблоком), поперечную (по периметру всех волокон) и интерстициальную (волокна — глиальные клетки) формы.
Аксиальная форма подразумевает поражение соответствующего пучка. Центральное зрение при ней резко снижается до критической отметки. Разновидность считается наиболее распространенным ретробульбарным невритом.
Орбитальная форма встречается гораздо реже и при хроническом протекании заболевания неизлечим. Возникает оно из-за инфицирования организма внешними и внутренними факторами-провокаторами.
Интерстициальная форма непредсказуема тем, что речь идет о поражении оболочки мозга.
Причины неврита глазного нерва:
1. Вирусы. Более всего опасны простой герпес, болезнь Филатова (мононуклеоз), ветрянка и энцефалит.
2. Грибки. Речь идет о патологических микроорганизмах, которые при поражении организма человека сложно поддаются лечению.
3. Бактерии. Невылеченные гайморит (пазуховый синусит) и фронтит (лобный синусис) приводят в итоге к невриту глазного нерва. Наиболее опасен в этом случае менингит, когда серьезно страдают оболочки головного мозга.
4. Патологии глаз. Чаще всего провоцирующим фактором патологии считают уевит, который вызывает воспаление глазной сосудистой оболочки.
5. Воспаления специфического характера. Распространенная ошибка неспециалистов — путать их с поражением организма бактериями и грибком. На самом деле — это гранулематоз в виде саркоидоза, который чаще всего затрагивает легкие и глаза.
6. Венерические заболевания. Особенно зрительный нерв подвергается опасности при гонорее, генитальном герпесе и сифилисе. Опасна запущенная форма озвученных мочеполовых инфекций, от которых человек может ослепнуть.
7. Интоксикация. Речь в этом случае идет не только об отравлении организма ядами, но и о последствиях алкоголизма. Употребление длительное время крепкого табака также опасно для глаз.
8. Прием некоторых лекарств. Обычно к ним относят Хинин в таблетках и порошке. Ряд антибиотиков, которые принимались в самостоятельном порядке, однозначно опасны для глазного нерва.
9. Особые случаи. При черепно-мозговой травме и патологическом протекании беременности увеличивается риск стремительного развития неврита глазного нерва.
10. Проблемы с зубами и деснами. Пародонтит и кариес способны спровоцировать озвученную проблему с органами зрения.
11. Невыясненное возникновение. В некоторых случаях причина диагностирования у больного неврита глазного нерва остается риторическим вопросом.
Формы патологии основываются на причине их возникновения, и медики озвучивают их следующим образом:
1. Инфекционная. Заражение патогенными микроорганизмами часто приводит к невриту глазного нерва.
2. Параинфекционная. Перенесенное вирусное заболевание или выполненная не по правилам вакцинация — главные провокаторы возникновения проблем с глазами.
3. Ишемическая. Источником заболевания в этом случае становится инсульт или инфаркт.
4. Аутоимунная. Интенсивная выработка аутоагрессивных антител часто поражает глаза.
5. Токсическая. Метиловый спирт — главная причина возникновения патологии. При употреблении наркотиков или работе с химиками стоит ожидать схожего результата.
6. Демиелинизирующая. При этой форме происходит стремительное поражение диска глаза.
Выраженность клинической картины болезни:
1. Слабая регрессия. Границы ДЗН (диска зрительного нерва) выражены нечетко. Артерии и вены увеличены в объеме.
2. Ярко выраженная патология. Граница между сетчаткой и диском не просматривается. Наблюдается большое количество кровоизлияний и появление белых пятен в этой области.
3. Начало атрофии. Диск по мере разрушения оболочки нерва бледнеет при сужении артерий.
Обнаружить заболевание, которое протекает по классической схеме не составляет труда. Выявляет себя оно стремительно и с ярко выраженной клинической картиной. Трудности в обследовании начинаются при вяло протекающей патологии. Некоторые люди путают псевдоневрит с невритом зрительного нерва. Однако лечение обоих заболеваний проводят по разной схеме. Отличить их несложно, потому что при псевдоневрите зрение человека остается без изменений.
Диагностику патологии проводят в комплексе:
1. Первичный осмотр. Офтальмолог исследует пораженный глаз на наличие в нем визуальных патологических изменений. Далее врач дает направление на развернутый анализ крови, чтобы увидеть полную клиническую картину.
2. Офтальмоскопия. Подобное исследование глазного дна проводится с целью оценки целостности структур органа зрения. При помощи специального аппарата двух разновидностей (электронного или зеркального) проверяется реакция глаза на световой раздражитель. Первый вариант офтальмоскопа наиболее целесообразен при исследовании, потому что он позволяет сделать снимок для дальнейшего изучения его врачом.
3. Таблицы Головина, Снеллена или Сивцева. Используют их для проверки остроты зрения, которое резко падает при неврите глазного нерва. Более современные способы такой диагностики — скиаскопия и рефрактометрия.
4. МРТ. Цель этого исследования — обозначить стадию и зону поражения проблемной зоны. Таким образом определяют также наличие/отсутствие опухоли в головном мозге.
5. УЗИ глазного нерва. Следует отметить, что подобный вид диагностики сложно назвать традиционным. Ультразвук является вспомогательным элементом общей системы обследования.
Даже при наличии генетической предрасположенности к заболеванию (а точнее особенно при ней) стоит придерживаться следующей профилактической программы:
-
регулярное обследование и консультация у офтальмолога;
-
отказ от действий, способных вызвать ушиб головы и травму глаз;
-
запрет на самолечение простудных заболеваний различной сложности;
-
ограничение на сидячую работу во избежание последствий гиподинамии;
-
сведение до минимума вредных привычек при предпочтении полного отказа от них;
-
питание не на скорую руку, а с выбором богатого белками и минералами меню;
-
соблюдение зрительного режима без злоупотребления пользованием ПК;
-
разработка собственного режима дня с главным условием спать не менее 7 часов;
-
регулярное прохождение анализов на ОАК и мочу для выявления отклонений в здоровье;
-
совершение пеших прогулок на свежем воздухе подальше от загазованной зоны;
-
смена сферы деятельности, которая подразумевает чрезмерные зрительные нагрузки;
-
регулярное посещение стоматолога для профилактики пародонтита и кариеса.
Правильное питание для профилактики неврита зрительного нерва подразумевает не только разумной подход к планированию рациона. Токсическая форма заболевания не всегда связана с отравлением никотином и алкоголем. Продукты питания необходимо приобретать у проверенных производителей. Патогенные микроорганизмы могут находиться в обычном молоке со стихийного рынка.
Список назначаемых препаратов до постановки диагноза:
1. Антибиотики. Вводят их в/м или при помощи капельниц. Под запретом стоят медикаменты ототоксичного спектра действия. Причина отказа заключается в том, что они, кроме тугоухости и нарушения вестибулярного аппарата, способны вызвать нистагм и головокружение. При подозрении на неврит глазного нерва непроизвольное движение глаз приведет к осложнению сложившейся ситуации. К ототоксичным медикаментам относят Гентамицин, Стрептомицин и Неомицин.
2. Кортикостероиды. Вводят их ретробульбарно, что подразумевает инъекцию под кожу нижнего века. Терапия Преднизолоном проводится на протяжении 5 дней с постепенным снижением суточной дозировки препарата.
3. Диуретики. Отлично устраняет отеки Диакарб, который принимают вместе с Панангином. Обычно диуретик употребляют по схеме 3 дня приема — 2 дня перерыва.
4. Антисептики. Раствор гексаметилентетрамина является обеззараживающим средством, которое применяют против некоторых микроорганизмов.
5. Ноотропы. Необходимы они для того, чтобы в нервных клетках восстановился обмен веществ. Чаще всего для реализации этой цели специалисты рекомендуют Пирацетам.
6. Стимуляторы регенерации. Солкосерил употребляют в виде мази или геля при ранах и ожогах. При подозрении на неврит зрительного нерва его вводят внутримышечно.
7. Спазмолитики. Дибазол имеет непродолжительный эффект, но все же способствует расширению сосудов мозга.
8. Витамины. Обычно назначают органические вещества группы В, но не помешает применять их в комплексе с аскорбиновой кислотой и ретинолом.
О средствах народной медицины следует забыть, потому что основной проблемы они решить не в состоянии. В лучшем случае они замаскируют на короткий срок симптомы патологии, что очень опасно для глаз.
Декомпрессия зрительного нерва — сложный процесс, состоящий из множества этапов:
1. Сфеноэтмоидэктомия. Процедуру называют тотальной, хотя при ней во время оперирования пораженного глазного нерва носовые раковины остаются в сохранности.
2. Идентификация. Проводят ее с целью установления направления нерва. Необходимо также изучить околоносовую (клиновидную) пазуху, где находится выступ ВСА (внутренней сонной артерии).
3. Использование эндоскопа. Применяют его для обнаружения локализации таламуса (зрительного бугорка). Неподалеку от него (в 1 см) происходит подъем пластинки по направлению назад.
4. Препарирование. Хирурга в этом случае интересует расстояние между периорбитальной зоной и озвученной пластинкой. Препарирование происходит вплоть до таламуса.
5. Использование алмазной фрезы. При отсутствии давления на зрительный нерв кость над таламусом утончают с медиальной (серединной) стороны и удаляют. В итоге обнажается воспаленная зона зрительного пути, которая обрабатывается.
6. Специальный разрез. Необходимость шелевидного вскрытия влагалищ нерва остается на усмотрение хирурга и офтальмолога. Если разрез целесообразен, то его в срочном порядке обрабатывают фибриновым клеем. В ином случае на месте вскрытия может образоваться свищ.
Дискомфорт после декомпрессии зрительного нерва
Пациент в некоторых случаях может испытывать следующие неудобства:
-
болезненные ощущения в области глаза;
-
незначительное слезотечение;
-
непродолжительная гиперемия.
Прогноз заболевания
Отличный результат можно ожидать, если патология была выявлена сразу, и организм позитивно отреагировал на противовоспалительную терапию. Нельзя допускать развитие неврита зрительного нерва до атрофии глаза, когда оперативное вмешательство может не помочь.
Следует также помнить, что ни один пациент не застрахован от рецидива
заболевания. Необязательно при этом, что воспаление возникает на прежнем месте.
Russian Pediatric OphthalmologyRussian Pediatric Ophthalmology1993-18592412-432XEco-vector37420Original ArticleTHE PROGNOSTIC AND IMMUNOGENETIC FEATURES OF OPTIC NEURITIS IN THE CHILDREN PRESENTING WITH DISSEMINATED SCLEROSISGusevaM. R-BoikoS. Yu-BoikoA. N-1503201271101421072020Copyright © 2012, Guseva M.R., Boiko S.Y., Boiko A.N.2012The present work was designed to estimate the prognostic value of clinical features of optic neuritis based on the study of 67 patients (38 girls and 29 boys) at the age under 16 years presenting with the confirmed diagnosis of disseminated sclerosis in the beginning of the demyelinizing disease. The prognostic significance of optic neuritis as the earliest manifestation of disseminated sclerosis was evaluated by comparing clinical symptoms in the patients of this group with those in the children with a different onset of disseminated sclerosis. The clinical assessment of the neurologic status was done based on the Kutrzke expanded disability status scale. Subject to the prognostic analysis were the age of the patients at the onset of the disease and its clinical features, the annual frequency of exacerbations, the time of secondary progress, and formation of neurological deficit. The following procedures were performed: fundus examination, computed perimetry, electrophysiological and immunogenetic studies, the latter being focused on genotyping HLA class II region of chromosome 6. It was shown that optic neuritis is a common manifestation of disseminated sclerosis in the children. The severity of sclerosis decreases when the myelinizing disease starts as optic neuritis rather than otherwise. The clinical features of optic neuritis are virtually identical when it is the first manifestation of optic neuritis and in the case of exacerbation of the primary disease. On the whole, the children suffering disseminated sclerosis were shown to exhibit the enhanced occurrence of DR2(15) haplotype especially when this condition initially developes as optic neuritis.disseminated sclerosischildrenoptic neuritisрассеянный склероздетиоптический неврит1.Бойко А.Н., Быкова О.В., Маслова О.И. и др. Рассеянный склероз у детей // Рос. педиатр. журн. — 2001. — № 1. — С. 26-30.2.Гусев Е.И., Бойко А.Н., Судомоина М.А., Фаворова О.О. Клиническая генетика рассеянного склероза // Журн. неврол. и психиатр. — 2001. — № 9. — С.61-68.3.Гусева М.Р. Оптический неврит в клинике рассеянного склероза и современные критерии лечения // Современные аспекты нейроофтальмологии. — М. 2000. — С. 27-38.4.Этиология, патогенез, клиника, диагностика и лечение оптического неврита у детей с рассеянным склерозом: Учеб.-метод. рекомендации / Гусева М.Р., Бойко С.Ю., Дубовская Л. А. и др. — М., 2001.5.Гусева М.Р., Бойко С.Ю., Судомоина М.В. и др. Имуногенетика оптического неврита у детей с рассеянным склерозом // Вестн. офтальмол. — 2002. — Т. 118, № 6. — С. 15-19.6.Завалишин И.А. О патогенезе ретробульбарного неврита // Журн. невропатол. и психиатр. — 1992. — № 2. — С. 3-5.7.Диагностика и лечение невритов у детей: Метод. рекомендации / Сидоренко Е.И., Хватова А.В., Гусева М.Р. и др. — М., 1992.8.Boiko A., Vorobeychik G., Paty D. et al. Early onset multiple sclerosis: A longitudinal study // Neurology. — 2002. — Vol. 59. -P. 1006-1010.9.Boiko A.N., Gusev E.I., Sudomoina M.A. et al. Association and linkage of juvenile MS with HLA-DR2(15) in Russians // Neurology. — 2002. Vol. 58. — P. 658-660.10.Cole G.F., Auchterlonie L.A., Best P.V. Very early onset multiple sclerosis // Dev. Med. Clin. Neurol. 1995. — Vol. 37. — P. 667-672.11.Cornblath W.T., Quint D.J. MRI of optic nerve enlargement in optic neuritis // Neurology. — 1997. — Vol. 48. — P. 821-825.12.Duquette P., Murray T.I., Pleines I. et al. Multiple sclerosis in childhood: clinical profile in 125 patients // J. Pediatr. — 1987. -Vol. 111. — P. 359-363.13.Ghezzi A., Deplano V., Faroni J. et al. Multiple scleros in childhood: clinical features of 149 cases // Multiple Sclerosis. -1997. — Vol. 3. — P. 43-46.14.Guilhoto L.M., Osorio C.A., Machado L.R. et al. Pediatric multiple sclerosis: report of 14 cases // Brain Dev. — 1995. — Vol. 17. — P. 9-12.15.Hanefeld F., Bauer H.I., Christen H.I. et al. Multiple sclerosis in childhood: report of 15 cases // Brain Dev. — 1991. — Vol. 13. -P. 410-416.16.Hanefeld F. Multiple sclerosis in childhood // Curr. Opin. Neurol. Neurosurg. — 1992. — Vol. 5. — P. 359-363.17.Kolodny E.H. Dysmyelination and and demyelination conditions in infancy // Curr. Opin. Neurol. Neurosurg. 1993. — Vol. 6. — P. 382-427.18.Kriss A.A., Francis D.A., Cuendet F. et al. Recovery after optic neuritis in childhood // J. Neurol. Neurosurg. Psychiatry. — 1988. — Vol. 51. — P. 1253-1258.19.Lucchinetti C.F., Kiers L. et al. Risk factors for developing multiple sclerosis after childhood optic neuritis // Neurology. -1997. — Vol. 49. — P. 1413-1418.20.Optic Neuritis Study Group. The clinical profile of optic neuritis. Experience of the Optic Neuritis Treatment Trial // Arch. Ophthalmol. — 1991. — Vol. 109. — P. 1673-1678.21.Optic Neuritis Study Group. Visual function 5 years after optic neuritis: Experience of the Optic Neuritis Treatment Trial // Arch. Ophthalmol. — 1997. — Vol. 115. — P. 1545-1552.22.Optic Neuritis Study Group. The 5-year risk of MS after optic neuritis. Experience of the Optic Neuritis Treatment Trial // Neurology. — 1997. — Vol. 49. — P. 1404-1413.23.Riikonen R., Donner M., Erkkila H. Optic neuritis in children and its relationship to multiple sclerosis: a clinical study of 21 children // Dev. Med. Child. Neurol. — 1988 — Vol. 30. — P. 349-359.24.Rizzo J.F. 3-rd, Lessell S. Risk of developing multiple sclerosis after uncomplicated optic neuritis: a long-term prospective study // Neurology. — 1988. — Vol. 38. — P. 185-190.25.Ruggieri M., Polozzi A., Pavone L., Grimaldi L.M.E. Multiple sclerosis in children under 6 years of age // Neurology. — 1999. -Vol. 53. — P. 478-484.26.Sandberg-Wollheim M., Bynke H., Cronqvist S. et al. A long-term prospective study of optic neuritis: evaluation of risk factors // Ann. Neurol. — 1990. — Vol. 27. — P. 386-393.27.Scholl G.B., Song H.S., Wray S.H. Uhthoff’s symptom in optic neuritis: relationship to magnetic resonance imaging and development of multiple sclerosis // Ann. Neurol. — 1991. — Vol. 30. — P. 180-184.28.Soderstrom M., Lindgvist M., Hillert J. et al. Optic neuritits: findings on MRI, CSF examination and HLA class II typing in 60 patients and results of a short-term follow-up // J. Neurol. — 1994. — Vol. 241. — P. 391-397.29.Soderstrom M., Ya-Ping J., Hillert J., Link H. Optic neuritis: prognosis for multiple sclerosis from MRI, CSF, and HLA findings // Neurology. — 1998. — Vol. 50, N 3. — P. 708-714.30.Sorensen T.L., Frederiksen J.L., Bronnum-Hansen H., Petersen H.C. Optic neuritis as onset manifestation of multiple sclerosis: a nationwide, long-term survey // Neurology. — 1999. — Vol. 53. -P. 473-478.31.van Lieshout H.B., van Engelen B.G., Sanders E.A., Renier W.O. Diagnostic multiple sclerosis in childhood // Acta Neurol. Scand. — 1993. — Vol. 88. — P 339-343.
Случай консервативного лечения атрофии зрительного нерва при первично-прогрессирующем типе течения рассеянного склероза
Над описанием клинического случая, представленного доктором
Кривошеева М. С.,
работал
литературный редактор
Юлия Липовская
Офтальмолог (окулист)Cтаж — 10 летКандидат наук
Районная больница
Медицинский центр «Деломедика» (бывш. «Диамед»)
Дата публикации 13 апреля 2020 г.Обновлено 7 мая 2020
Вступление
В 2015 году на приём к врачу-офтальмологу попал 32-летний мужчина с подтверждённым диагнозом «первично-прогрессирующий рассеянный склероз» (ППРС).
Жалобы
Пациент жаловался на снижение остроты зрения и выраженный нистагм (непроизвольные колебательные движения глаз высокой частоты).
Было отмечено прогрессирующее снижение остроты зрения, которое не поддавалось очковой коррекции.
Анамнез
Рассеянный склероз начал проявляться в октябре 2002 года, когда пациенту было 19 лет. Появилась слабость в мышцах ног, шаткость при ходьбе, выраженная общая слабость, вегетативные нарушения без периода улучшения. Через 3 месяца было обострение заболевания, которое сопровождалось моторными нарушениями. Через месяц после обострения присоединились зрительные нарушения в виде снижения остроты зрения:
- Vis OD (острота зрения правого глаза) = 0,7 н/к (не коррегируется, т. е. не поддаётся очковой коррекции);
- Vis OS (острота зрения левого глаза) = 0,7 н/к.
Диагноз «рассеянный склероз» был подтверждён после проведения МРТ головного мозга, а первично-прогрессирующий тип течения установлен через 4 месяца после появления первых клинических проявлений заболевания. Из выписок известно, что с 2002 по 2015 годы у пациента было более 20 госпитализаций с внутривенным введением солумедрола в виде пульс-терапии и подкожным введением интерферона-бета. Прогрессирование двигательных нарушений привело к атаксии (расстройству координации движений).
В 2008 году в возрасте 25 лет пациенту была установлена инвалидность 2 группы. В связи с развитием атаксии отмечены неоднократные черепно-мозговые травмы в результате падений. В возрасте 32 лет в 2015 году больной был доставлен к врачу-офтальмологу в инвалидном кресле, так как сам передвигаться не мог.
Семейный анамнез без особенностей.
Обследование
На момент обращения в 2015 году:
- Vis OD = 0,04 н/к;
- Vis OS = 0,01 н/к.
Выявлен выраженный горизонтальный нистагм, ограничение движения глазных яблок до наружной спайки век на 1 мм. Замедленная зрачковая реакция. Передний отрезок обоих глаз не изменён.
Осмотр глазного дна под медикаментозным мидриазом (расширением зрачка): диски зрительных нервов бледные, границы чёткие, сосуды без особенностей, макулярная зона без патологии.
Из-за выраженного нистагма компьютерную периметрию невозможно было провести, но ручным методом обнаружено сужение поля зрения. Отмечено грубое изменение электрической лабильности (функционального состояния) зрительного нерва: OD — 25 Гц, OS — 26 Гц (норма 38-40 Гц).
При проведении оптической когерентной томографии выявлено истончение в слое нервных волокон сетчатки и слое ганглиозных клеток сетчатки обоих глаз.
Диагноз
OU (оба глаза) — атрофия зрительных нервов. Рассеянный склероз, первично-прогрессирующее течение. EDSS (расширенная шкала оценки степени инвалидизации) 7,5 балла (соответствует 1 группе инвалидности, больной нуждается в использовании коляски для инвалида).Глазное дно левого глаза пациентаГлазное дно правого глаза пациента
Лечение
Проведён курс консервативной терапии частичной атрофии зрительного нерва (ЧАЗН):
- «Ноотропил» 5,0 внутривенно;
- «Мексидол» 2,0 внутримышечно;
- «Мильгамма» 2,0 внутримышечно;
- «Прозерин» 1 % 1,0 внутримышечно;
- курс магнитотерапии и электростимуляции в проекции зрительного анализатора (глазное яблоко, висок, заушная область, затылок).
Результаты проведённого лечения:
- Vis OD = 0,06 cyl -2,0 D ax 170° = 0,4 (острота зрения правого глаза = 6 %, при коррекции цилиндрической линзой силой -2,0 диоптрия и установке линзы в оправу под углом 170° острота зрения составит 40 %).
- Vis OS = 0,08 sph -2,0 D cyl -2,0 D ax 10° = 0,5; (острота зрения правого глаза = 8 %, при коррекции сферическойлинзой силой -2,0 диоптрия и цилиндрической линзой силой -2,0 диоптрия, а также при установке линзы в оправу под углом 10° острота зрения составит 50 %).
- поле зрения без изменений.
На фоне проводимого лечения было выявлено значительное улучшение состояния зрительных функций пациента.
Заключение
В данном клиническом случае представлена динамика изменений зрительного анализатора при первично-прогрессирующем течении рассеянного склероза. На основании оценки состояния зрительного анализатора, жалоб пациента, анамнеза, осмотра, результатов основных и дополнительных методов обследования подобран курс консервативного лечения. Он способствовал значительному улучшению состояния зрительных функций несмотря на серьёзный диагноз.
Рассеянный склероз — EyeWiki
Запишитесь на конкурс резидентов и стипендиатов
Принять участие в Международном конкурсе офтальмологов
Qiancheng Wang, Shruthi Harish Bindiganavile, MBBS, MS, Нита Бхат, MBBS, MS, Эндрю Го Ли, MD, Chantal Josee Boisvert, MD, Nagham Al-Zubidi, MD, и Shruthi Harish Bindiganavile, MBBS, MS
Назначенный статус Ожидается обновление
Дана Альбрейки, MBBS FRCSC, 26 мая 2020 г.
Оптическая когерентная томография (ОКТ) слоя нервных волокон от 42-летнего пациента, который поступил с болезненной потерей зрения OS, наводящей на мысль о неврите зрительного нерва.Обследование показало временную бледность обоих дисков зрительного нерва. Магнитно-резонансная томография показала усиление ретробульбарного зрительного нерва и множественные демиелинизирующие поражения. Анализ спинномозговой жидкости подтвердил диагноз рассеянного склероза. ОКТ при представлении показала истончение OD и OS слоя височных нервных волокон, что свидетельствует о старом повреждении зрительного нерва в результате ранее недиагностированного неврита зрительного нерва. © 2019 Американская академия офтальмологии [1]
Болезнь
Рассеянный склероз (РС) — нейродегенеративное заболевание центральной нервной системы (ЦНС), которое возникает в результате иммуноопосредованного воспаления и демиелинизации аксонов.Он характеризуется очаговыми демиелинизирующими поражениями в белом веществе головного или спинного мозга, которые варьируются во времени и пространстве, что приводит к классическим проявлениям эпизодических неврологических симптомов. Эти симптомы различаются в зависимости от расположения поражений и могут включать изменения вегетативных, моторных или сенсорных функций. Интересно, что РС часто проявляется глазными проявлениями, вторичными по отношению к воспалительной демиелинизации зрительного пути, и большинство пациентов испытывают по крайней мере один эпизод поражения глаз в ходе своего заболевания.
Эпидемиология
РС поражает примерно 400 000 человек в Соединенных Штатах и 2,1 миллиона человек во всем мире, с более распространенным географическим распространением в северном и южном полушариях. [2] Средний возраст начала заболевания составляет от 15 до 45 лет, а средний возраст постановки диагноза — 30 лет. Женщины болеют чаще, чем мужчины, в соотношении примерно 2: 1. [3]
Этиология
Основная причина рассеянного склероза неизвестна, хотя было предложено множество факторов, способствующих развитию и прогрессированию заболевания.Ведущие теории предполагают сложное взаимодействие между генетической предрасположенностью и факторами окружающей среды.
Генетический компонент в РС подтверждается исследованиями близнецов, показывающими уровень конкордантности 25-30% у монозиготных близнецов, 5% у дизиготных близнецов и 3% у братьев и сестер, не являющихся близнецами. [4] Кроме того, ряд полногеномных ассоциативных исследований идентифицировал более 100 локусов риска при РС, и было обнаружено, что большинство этих генов кодируют белки, участвующие в иммунной модуляции.Хотя полиморфизмы в человеческом лейкоцитарном антигене (HLA) были идентифицированы как наиболее сильные локусы восприимчивости, были обнаружены и другие гены, не относящиеся к HLA. [5] [6]
Несмотря на данные, свидетельствующие о значительном генетическом влиянии на РС, сами по себе гены не вносят полного вклада в развитие болезни. Постулируется, что в этом участвует ряд факторов окружающей среды, таких как инфекция, местоположение, климат, стресс, род занятий и диета. [7] Имеются данные, свидетельствующие о развитии или обострении рассеянного склероза после поствирусных синдромов, например, вызванных вирусом Эпштейна-Барра (EBV) и вирусом герпеса человека (HHV). [8] [9] Географическая вариация MS дополнительно поддерживает роль окружающей среды. Хотя основная причина остается неясной, для объяснения широтного градиента были предложены такие факторы, как уменьшение пребывания на солнце и низкий уровень витамина D. [2]
Патофизиология
Считается, что
РС является аутоиммунным заболеванием, и эта теория подтверждается его общими характеристиками с другими аутоиммунными заболеваниями. Эти особенности включают преобладание пораженных женщин, ассоциацию с полиморфизмом HLA и наличие аутоантител к миелиновым антигенам в спинномозговой жидкости. [7]
Хроническое воспаление, дегенерация и демиелинизация аксонов в ЦНС приводят к клиническим проявлениям неврологической дисфункции. Воспалительный процесс опосредуется Т-лимфоцитами, которые распознают миелин как чужеродное тело и запускают другие иммунные клетки, макрофаги, цитокины и антитела, которые вместе приводят к разрушению миелина и аксонов. Считается, что эти Т-клетки попадают в мозг из-за нарушений гематоэнцефалического барьера, которые могут возникнуть в результате поствирусных инфекций. [10] С потерей миелина, защитной и изолирующей жировой оболочки, окружающей аксоны, проводимость электрических импульсов нарушается.
Это нарушение передачи неврологического сигнала может происходить в любом месте ЦНС, включая зрительную систему. Офтальмологические поражения можно разделить на поражения афферентных или эфферентных зрительных путей. Афферентный путь отвечает за передачу сенсорной информации от сетчатки к мозгу. Чаще всего поражается зрительный нерв, что приводит к ряду визуальных симптомов, описанных ниже.Нечасто вовлекаются перекрест зрительных нервов и зрительные тракты, что приводит к дефектам поля зрения, таким как битемпоральная гемианопсия и гомонимная гемианопсия соответственно.
Эфферентный путь отвечает за двигательную активность зрачковых и экстраокулярных мышц. Расстройства движения глаз затрагивают более 40% пациентов с РС. [11] Поражения могут поражать ствол мозга, мозжечок или черепные нервы и приводить к смещению глаз и симптомам осциллопсии, нистагма и диплопии.Состояние, называемое межъядерной офтальмоплегией (INO), возникает при поражении медиального продольного пучка (MLF), сильно миелинизированного тракта между парамедианной ретикулярной формацией моста (PPRF) отводящего глаза до глазодвигательного ядра контралатерального приводящего глаза. Это облегчает синхронный боковой взгляд. Следовательно, поражения MLF приводят к нарушению аддукции конъюгата, а также к нистагму отводящего глаза.
История
Демографическая информация, такая как возраст, пол, раса, страна происхождения и миграционный статус, имеет значение, поскольку РС чаще встречается у женщин в возрасте 15–45 лет, которые происходят из районов северного или южного полушария.Семейный анамнез РС также имеет значение, поскольку существует генетическая предрасположенность к заболеванию. Также следует изучить недавние стрессоры, вирусные инфекции и наличие контактов с больными.
MS классически описывается как состояние, при котором неврологические симптомы меняются во времени и пространстве. Поскольку демиелинизация может иметь диффузное поражение ЦНС, пациенты часто жалуются на совокупность, казалось бы, несвязанных симптомов. У 75% пациентов первоначальное проявление рассеянного склероза связано с изолированной жалобой: 45% — двигательные или сенсорные, а 20% — зрительные. [12] Следовательно, тщательный анализ систем имеет решающее значение и должен включать вопросы о потере чувствительности, мышечной слабости, боли, головных болях, изменениях зрения, нарушении познания, депрессии и потере кишечника, мочевого пузыря или сексуальной функции.
Не менее важно выявить начало, продолжительность и временную взаимосвязь симптомов. Обострения или «вспышки» могут быть острыми или подострыми в начале и обычно длятся от нескольких дней до месяцев. Эти эпизоды обычно преходящие, с улучшением или даже полным исчезновением симптомов в 85% случаев.Однако у оставшихся 10-15% заболевших симптомы могут ухудшиться или стать постоянными. [13]
Медицинский осмотр
Неврологическое обследование может предоставить полезную информацию о локализации поражения, а также тяжести и степени поражения. Экзамен состоит из оценки черепных нервов, глубоких сухожильных рефлексов, двигательной силы, чувствительности, походки, равновесия и координации.
Офтальмологическое обследование следует начинать с осмотра глаз на предмет выявления внешних окулярных признаков, диапазона движения экстраокулярных мышц, изменений зрачков, а также эритемы или воспаления.Обследование с помощью щелевой лампы важно для визуализации внутренних структур глаза, особенно диска зрительного нерва. Другие компоненты офтальмологического обследования включают тесты на остроту зрения, цветовое зрение, контрастную чувствительность, афферентные дефекты зрачка и дефекты поля зрения. Кроме того, использование оптической когерентной томографии (ОКТ) и визуальных вызванных ответов (ВЭР) может предоставить информацию о степени поражения и позволить количественные измерения прогрессирования заболевания с течением времени.
Признаки и симптомы
Неврологические признаки и симптомы рассеянного склероза могут быть вегетативными, визуальными, моторными или сенсорными.Изменения в ощущениях могут проявляться в виде боли, онемения, покалывания или ощущения булавок и игл. Двигательное вовлечение проявляется в мышечной слабости, мышечных спазмах, нарушении координации и равновесия или затруднениях с речью и глотанием. Вегетативные симптомы включают дисфункцию кишечника (диарею или запор) и дисфункцию мочевого пузыря (недержание мочи). Когнитивные жалобы при РС включают усталость, снижение концентрации внимания, концентрации, памяти и суждения. Психологические симптомы включают депрессию и нестабильность настроения.РС связан с другими клиническими проявлениями, такими как: триада Шарко дизартрии, атаксии и тремора; Феномен Ухтоффа, связанный с ухудшением симптомов при повышении температуры; Признак Лермитта — электрическое ощущение, бегущее по спине, когда шея согнута; и невралгия тройничного нерва, проявляющаяся лицевой болью или слабостью.
Глазные проявления обычны при РС. До 20% пациентов имеют неврит зрительного нерва в качестве первоначальной клинической картины, а у 75% пациентов есть по крайней мере один эпизод на протяжении всей жизни. [14] Неврит зрительного нерва, связанный с рассеянным склерозом, обычно представляет собой болезненную монокулярную потерю зрения, которая происходит в течение нескольких часов или дней и продолжается несколько недель. Изменения остроты зрения могут варьироваться от легких до тяжелых; 10% пациентов — 20/20, 25% — 20 / 30-20 / 40, 29% — 20 / 50-20 / 190 и 36% — 20/200 или хуже. [15] Орбитальная боль возникает у 92% пациентов и обычно усиливается при движении глазного яблока. Пациенты также будут иметь ухудшение цветового зрения (дисхроматопсия в 88%, лучше всего оценивается по уменьшению насыщенности красного), снижение контрастной чувствительности, потеря поля зрения (чаще всего центральная скотома) и относительный афферентный дефект зрачка (RAPD).Обследование с помощью щелевой лампы выявляет отек диска зрительного нерва у трети пациентов. [15] Папиллит чаще встречается при поствирусном и инфекционном неврите, чем при демиелинизирующем неврите, но существует значительное совпадение. Истончение слоя нервных волокон сетчатки (СНВС), отражающее повреждение аксонов, наблюдается примерно у 70% пациентов с острым невритом зрительного нерва, в то время как зрительный вызванный потенциал (ЗВП) увеличивается в латентном периоде и уменьшается в амплитуде у 65%. [16] [17]
Межъядерная офтальмоплегия встречается примерно у 30% пациентов. [18] Это состояние проявляется диплопией, нистагмом и потерей восприятия глубины (стереопсис), вторичными по отношению к дефициту аддукции или задержке аддукции при сопряженном взгляде. Другие паттерны смещения глаз включают перекос, парез взгляда и нарушение плавного преследования. [19] Увеит может возникать у 1-2% пациентов с РС, что в 10 раз чаще, чем у населения в целом. [20] Симптомы увеита включают боль, светобоязнь и инъекцию в конъюнктиву.
Клинический диагноз
Пересмотренные критерии Макдональда 2010 г. широко используются для клинической диагностики рассеянного склероза. [21] Критерии включают наличие двух или более приступов с участием двух или более клинических поражений; два или более приступа одного клинического поражения с признаками распространения в космосе, продемонстрированными МРТ или ЦСЖ; одна атака с участием двух или более поражений, продемонстрированная МРТ или сопровождаемая второй атакой; один приступ одного поражения, продемонстрированный МРТ, ЦСЖ или сопровождаемый вторым приступом.Приступ определяется как любое субъективное или объективное неврологическое расстройство продолжительностью 24 часа, возникающее с интервалом 30 дней при отсутствии лихорадки или инфекции. РС подразделяется на четыре подтипа в зависимости от его клинического течения: ремиттирующий (RRMS), вторично-прогрессирующий (SPMS), первично-прогрессирующий (PPMS) и прогрессирующий рецидивирующий (PRMS).
Диагностические процедуры
Повторяющиеся эпизоды демиелинизации приводят к образованию бляшек, которые на магнитно-резонансной томографии (МРТ) видны как гиперинтенсивные Т2-поражения или постгадолиниевое усиление.МРТ головы и позвоночника выполняется для оценки этих демиелинизирующих бляшек в перивентрикулярном, юкстакортикальном, инфратенториальном или белом веществе спинного мозга. Неврит зрительного нерва при РС обычно рассматривается как одностороннее поражение зрительного нерва на уровне Т2. Оптическая когерентная томография может помочь в диагностике неврита зрительного нерва и рассеянного склероза и контролировать прогрессирование [22] . Истончение слоя перипапиллярных нервных волокон сетчатки (RNFL), слоя макулярных ганглиозных клеток и внутреннего плексиформного слоя (GCIPL) наблюдается у пациентов с РС как с невритом зрительного нерва, так и без него [23] .Спектральная оптическая когерентная томография (SD-OCT) — рекомендуемый диагностический инструмент для выявления и мониторинга этих изменений сетчатки у пациентов с РС [23] . Последовательная визуализация полезна для сравнения эпизодов и отслеживания прогрессирования заболевания.
Лабораторное испытание
Люмбальные пункции могут быть выполнены для оценки ЦСЖ на оликлональные полосы и интратекальный иммуноглобулин G (IgG). При атипичных проявлениях неврита зрительного нерва подозрение на причину, не связанную с РС, требует дополнительных лабораторных исследований.К атипичным признакам относятся двусторонность, безболезненная потеря зрения, отсутствие характерных результатов МРТ, отсутствие ответа на кортикостероиды и наличие сильного отека головки зрительного нерва или перипапиллярных кровоизлияний. [24] Следующие лабораторные тесты следует рассматривать с учетом истории болезни пациента, факторов риска и клинических данных:
- Антинуклеарные антитела (ANA) против системной красной волчанки
- Ангиотензин-превращающий фермент (АПФ) и лизоцим при саркоидозе
- Лаборатории исследования венерических болезней [VDRL], быстрый плазменный реагин [RPR] и флуоресцентные трепонемные антитела (FTA-ABS) против сифилиса
- Антитело IgG к аквапорину 4 [AQP4] против оптического нейромиелита (NMO)
- Скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ) при воспалительных заболеваниях
- Туберкулиновая кожная проба, рентген грудной клетки или Quantiferon-TB при туберкулезе
- Титры Лайма при болезни Лайма (в эндемичной зоне)
- Тест легкой цепи нейрофиламентов сыворотки
Дифференциальный диагноз
Дифференциальный диагноз неврита зрительного нерва является широким, и точная оценка важна для правильного лечения основной этиологии. [25] [26] К ним относятся:
- Воспалительные состояния: NMO или болезнь Девича, острый диссеминированный энцефаломиелит (ADEM), саркоидоз
- Инфекции: туберкулез, сифилис, болезнь Лайма и бартонелла
- Компрессионные поражения: опухоли или аневризмы глазницы
- Заболевания соединительной ткани или сосудов: волчанка, гранулематоз с полиангиитом, Sjogrens, Behcet
- Неартеритическая передняя ишемическая оптическая нейропатия (NAION)
- Тяжелая системная гипертензия
- Острый отек диска зрительного нерва в результате повышения внутричерепного давления
- Наследственная оптическая нейропатия Лебера (LHON)
- Глиома зрительного нерва
- Токсическая или метаболическая нейропатия зрительного нерва: алкоголь, недоедание, этамбутол, тяжелые металлы
- Центральная серозная ретинопатия или другие макулопатии
Нет лекарства от РС.Лечение включает фармакотерапию для иммуномодуляции и облегчения симптомов. Исследование по лечению оптического неврита (ONTT) показало, что высокие дозы метилпреднизона внутривенно улучшают время восстановления зрительной функции, контрастной чувствительности и цветового зрения. Однако не было показано, что кортикостероиды улучшают конечные визуальные результаты. [27] Не было показано, что внутривенный иммуноглобулин (IVIg) улучшает долгосрочную остроту зрения, контрастную чувствительность или цветовое зрение. [28] Плазмаферез можно использовать в краткосрочной перспективе при тяжелых приступах, если стероиды противопоказаны или неэффективны. [29] Интерфеон-бета и глатирамера ацетат обычно используются в качестве модифицирующих болезнь агентов первой линии при РС, при этом в некоторых исследованиях частота рецидивов снижается на 18-34%. [30] Другие одобренные FDA лекарственные средства, модифицирующие заболевание, включают финголимод, терифлуномид, диметилфумарат, натализумаб, алемтузумаб, окрелизумаб и сипонимод.
Прогноз
Рассеянный склероз может иметь серьезные изнурительные последствия в течение 20-25 лет после начала. До 30% пациентов в конечном итоге нуждаются в помощи для передвижения, а 22% становятся прикованными к инвалидной коляске. [31] Ожидаемая продолжительность жизни снижается на 5–10 лет, а смертность, вызванная сердечно-сосудистыми заболеваниями, инфекциями и самоубийствами, выше при РС по сравнению с населением в целом. [32]
Более высокая нагрузка на поражение, более многочисленные активные поражения и более высокие корковые поражения в начале заболевания связаны с менее благоприятным прогнозом общего заболевания MS [33] [34] . Более высокие уровни NfLc также связаны с менее благоприятным прогнозом и прогрессированием MS [35] .
Многие клинические данные о неврите зрительного нерва получены в результате исследования по лечению неврита зрительного нерва (ONTT), многопрофильного исследования 454 пациентов с острым односторонним невритом зрительного нерва, проведенного в период с 1988 по 1991 год. Исследование по лечению оптического неврита (ONTT) показало, что клинически определенный МС развился у 50% пациентов ONTT в течение 15 лет. Однако вероятность развития клинически определенного рассеянного склероза на основании внешнего вида МРТ-сканирования варьировалась от 25% для пациентов без поражений на МРТ головного мозга до 72% с 1 или более очагами.
Визуальный прогноз после первого эпизода неврита зрительного нерва, как правило, благоприятный как при приеме кортикостероидов, так и без него. Визуальные симптомы, такие как снижение остроты зрения, дефекты поля зрения и дефекты цветового зрения, восстанавливаются в течение недель или месяцев. У большинства пациентов зрение 20/20 достигается через год после острого приступа, в то время как у 8% пациентов сохраняется острота зрения хуже 20/40. [36] Однако рецидивирующие эпизоды связаны с менее благоприятным прогнозом.
- ↑ Американская академия офтальмологии.ОКТ слоя нервных волокон. https://www.aao.org/image/oct-of-nerve-fiber-layer По состоянию на 31 июля 2019 г.
- ↑ 2,0 2,1 Симпсон С. Младший, Blizzard L, Отахал П. и др. Широта в значительной степени связана с распространенностью рассеянного склероза: метаанализ. J Neurol Neurosurg Psychiatry 2011; 82: 1132–1141.
- ↑ Всемирная организация здравоохранения (2008). Атлас: ресурсы по рассеянному склерозу в мире, 2008 г. (PDF). Женева: Всемирная организация здравоохранения. Стр. 15–16.ISBN 92-4-156375-3
- ↑ Willer CJ, Dyment DA, Risch NJ, Sadovnick AD, Ebers GC; Конкордантность близнецов и частота рецидивов у братьев и сестер при рассеянном склерозе. Канадская группа совместных исследований. Proc Natl Acad Sci U S. A. 2003 28 октября; 100 (22): 12877-82.
- ↑ Башинская В.В., Кулакова О.Г., Бойко А.Н., Фаворов А.В., Фаворова О.О. Обзор полногеномных ассоциативных исследований рассеянного склероза: классический подход и подход, основанный на гипотезах. Hum Genet. 2015 ноя; 134 (11-12): 1143-62.
- ↑ Бахрейн С.А., Джабаламели М.Р., Саадатния М., Захеднасаб Х.Роль однонуклеотидных полиморфизмов, не относящихся к HLA, в восприимчивости к рассеянному склерозу. J Neuroimmunol. 2010 15 декабря; 229 (1-2): 5-15.
- ↑ 7,0 7,1 Марри Р.А. Факторы экологического риска в этиологии рассеянного склероза. Lancet Neurol. 2004 декабрь; 3 (12): 709-18.
- ↑ Banwell B, Bar-Or A, Arnold DL, et al. Клинические, экологические и генетические детерминанты рассеянного склероза у детей с острой демиелинизацией: проспективное национальное когортное исследование. Lancet Neurol 2011; 10: 436–445.
- ↑ Soldan SS, Berti R, Salem N, Secchiero P, Flamand L, Calabresi PA, Brennan MB, Maloni HW, McFarland HF, Lin HC, Patnaik M, Jacobson S. Ассоциация вируса герпеса человека 6 (HHV-6) с рассеянный склероз: усиление ответа IgM на ранний антиген HHV-6 и обнаружение сывороточной ДНК HHV-6. Nat Med. 1997 декабрь; 3 (12): 1394-7.
- ↑ Pender MP. Дефицит CD8 + Т-клеток, инфекция вируса Эпштейна-Барра, дефицит витамина D и шаги к аутоиммунитету: объединяющая гипотеза. Autoimmun Dis 2012; 2012: 189-96.
- ↑ Prasad S, Galetta SL. Нарушения движения глаз при рассеянном склерозе. Neurol Clin. 2010 28 августа (3): 641-55.
- ↑ Цанг Б.К., Макдонелл Р. «Рассеянный склероз — диагностика, лечение и прогноз». Австралийский семейный врач, декабрь 2011 г. 40 (12): 948–55.
- ↑ Майло Р., Кахана Э. Рассеянный склероз: геоэпидемиология, генетика и окружающая среда. Autoimmun Rev Mar 2010. (5): A387–94.
- ↑ Миллер Д., Баркхоф Ф, Монтальбан X, Томпсон А., Филиппи М. Клинически изолированные синдромы, указывающие на рассеянный склероз, часть I: естественное течение, патогенез, диагностика и прогноз.Lancet Neurol. 2005 Май. 4 (5): 281-8.
- ↑ 15,0 15,1 Клинический профиль неврита зрительного нерва. Опыт исследования лечения неврита зрительного нерва. Группа изучения неврита зрительного нерва. Arch. Офтальмол. 1991. 109 (12), 1673–1678.
- ↑ Костелло Ф, Бертон Дж. М.. Подход к невриту зрительного нерва: исходное представление. Эксперт Rev Ophthalmol. 2013. 8 (6): 539–551.
- ↑ Костелло Ф. Афферентный зрительный путь: разработка структурно-функциональной парадигмы рассеянного склероза.ISRN Neurol. 2013. 2013: 134858.
- ↑ Müri RM, Meienberg O. Клинический спектр межъядерной офтальмоплегии при рассеянном склерозе. Arch Neurol 1985; 42: 851.
- ↑ Amezcua M, Morrow MJ Jirawuthiworavong, G. Current Opinion in Ophthalmology, ноябрь 2015 г. 2 (6): 534-539.
- ↑ McClelland C, Galetta S. Глазные симптомы, признаки и терапия рассеянного склероза. Рэй-Грант А., Фокс Р., Бетукс Ф. Рассеянный склероз и связанные с ним заболевания: диагностика, лечение и реабилитация.Demos Medical Publishing; 2013. 179-86.
- ↑ Polman C et al. Диагностические критерии рассеянного склероза: 2010 г. Пересмотр критериев Макдональда. Анналы неврологии. 2011; 69: 292-302.
- ↑ Американская академия офтальмологии. ОКТ слоя нервных волокон. https://www.aao.org/image/oct-of-nerve-fiber-layer по состоянию на 23 марта 2020 г., 2019 г.
- ↑ 23,0 23,1 Бритце Дж., Пиль-Йенсен Г., Фредериксен Дж. Л. и др. Анализ ганглиозных клеток сетчатки при рассеянном склерозе и неврите зрительного нерва: систематический обзор и метаанализ.Lancelet Neurology 2017; 264 (9): 1837–1853.
- ↑ Gaier ED, Boudreault K, Rizzo JF 3rd, Falardeau J, Cestari DM. Атипичный неврит зрительного нерва. Curr Neurol Neurosci Rep. Декабрь 2015 г .; 15 (12): 76.
- ↑ Kaiser PK. Фридман, штат Нью-Джерси. Иллюстрированное руководство офтальмологии Массачусетской глазной и ушной больницы. 4-е издание. 2014 г.
- ↑ Костелло Ф. Воспалительные нейропатии зрительного нерва. Континуум (Миннеап Минн). Нейроофтальмолог. Август 2014 г .; 20 (4): 816-37.
- ↑ Beck RW, Cleary PA, Anderson MM Jr, Keltner JL, Shults WT, Kaufman DI.Рандомизированное контролируемое исследование кортикостероидов при лечении острого неврита зрительного нерва. Группа изучения неврита зрительного нерва. N Engl J Med. Февраль 1992 г. 326 (9): 581-8.
- ↑ Roed et al. Двойное слепое рандомизированное исследование внутривенного введения иммуноглобулинов при остром неврите зрительного нерва. Неврология, март 2005 г .; 64 (5): 804-810.
- ↑ Ruprecht K, Klinker E, Dintelmann T, Rieckmann P, Gold R. Плазмообмен при тяжелом неврите зрительного нерва: лечение 10 пациентов. Неврология 2004. 63 (6): 1081–1083.
- ↑ Скотт Л.Дж.Глатирамера ацетат: обзор его использования у пациентов с ремиттирующим рассеянным склерозом и для отсрочки начала клинически определенного рассеянного склероза. CNS Drugs 2013; 27: 971–988.
- ↑ Swingler RJ, Compston DA. Заболеваемость рассеянным склерозом. Q J Med. Apr 1992; 83 (300): 325-37.
- ↑ Manouchehrinia A, Tanasescu R, Tench CR, Constantinescu CS. Смертность при рассеянном склерозе: метаанализ стандартизованных коэффициентов смертности. J Neurol Neurosurg Psychiatry. Март 2016 г .; 87 (3): 324-31.
- ↑ Luchetti, S., Fransen NL., Van Eden CG., Et al. Пациенты с прогрессирующим рассеянным склерозом демонстрируют значительную активность поражения, которая коррелирует с тяжестью клинического заболевания и полом: ретроспективный когортный анализ аутопсии. Acta Neuropathology 2018; 135: 511–528.
- ↑ Rocca, M.A., Sormani MP., Rovaris M., et al. Долгосрочное прогрессирование нетрудоспособности при первичном прогрессирующем рассеянном склерозе: 15-летнее исследование. Мозг 2017; 140: 2814–2819.
- ↑ Барро, К., Бенкерт П., Дисанто Г., и другие. Нейрофиламенты сыворотки как предиктор обострения заболевания и атрофии головного и спинного мозга при рассеянном склерозе. Мозг 2018; 141: 2382–2391.
- ↑ Beck RW, Cleary PA, Backlund JC. Курс восстановления зрения после неврита зрительного нерва. Опыт испытаний лечения неврита зрительного нерва. Офтальмология. 1994; 101 (11): 1771-8.
Рассеянный склероз — EyeWiki
Запишитесь на конкурс резидентов и стипендиатов
Принять участие в Международном конкурсе офтальмологов
Qiancheng Wang, Shruthi Harish Bindiganavile, MBBS, MS, Нита Бхат, MBBS, MS, Эндрю Го Ли, MD, Chantal Josee Boisvert, MD, Nagham Al-Zubidi, MD, и Shruthi Harish Bindiganavile, MBBS, MS
Назначенный статус Ожидается обновление
Дана Альбрейки, MBBS FRCSC, 26 мая 2020 г.Оптическая когерентная томография (ОКТ) слоя нервных волокон от 42-летнего пациента, который поступил с болезненной потерей зрения OS, наводящей на мысль о неврите зрительного нерва. Обследование показало временную бледность обоих дисков зрительного нерва. Магнитно-резонансная томография показала усиление ретробульбарного зрительного нерва и множественные демиелинизирующие поражения. Анализ спинномозговой жидкости подтвердил диагноз рассеянного склероза. ОКТ при представлении показала истончение OD и OS слоя височных нервных волокон, что свидетельствует о старом повреждении зрительного нерва в результате ранее недиагностированного неврита зрительного нерва.© 2019 Американская академия офтальмологии [1]
Болезнь
Рассеянный склероз (РС) — нейродегенеративное заболевание центральной нервной системы (ЦНС), которое возникает в результате иммуноопосредованного воспаления и демиелинизации аксонов. Он характеризуется очаговыми демиелинизирующими поражениями в белом веществе головного или спинного мозга, которые варьируются во времени и пространстве, что приводит к классическим проявлениям эпизодических неврологических симптомов. Эти симптомы различаются в зависимости от расположения поражений и могут включать изменения вегетативных, моторных или сенсорных функций.Интересно, что РС часто проявляется глазными проявлениями, вторичными по отношению к воспалительной демиелинизации зрительного пути, и большинство пациентов испытывают по крайней мере один эпизод поражения глаз в ходе своего заболевания.
Эпидемиология
РС поражает примерно 400 000 человек в Соединенных Штатах и 2,1 миллиона человек во всем мире, с более распространенным географическим распространением в северном и южном полушариях. [2] Средний возраст начала заболевания составляет от 15 до 45 лет, а средний возраст постановки диагноза — 30 лет.Женщины болеют чаще, чем мужчины, в соотношении примерно 2: 1. [3]
Этиология
Основная причина рассеянного склероза неизвестна, хотя было предложено множество факторов, способствующих развитию и прогрессированию заболевания. Ведущие теории предполагают сложное взаимодействие между генетической предрасположенностью и факторами окружающей среды.
Генетический компонент в РС подтверждается исследованиями близнецов, показывающими уровень конкордантности 25-30% у монозиготных близнецов, 5% у дизиготных близнецов и 3% у братьев и сестер, не являющихся близнецами. [4] Кроме того, ряд полногеномных ассоциативных исследований идентифицировал более 100 локусов риска при РС, и было обнаружено, что большинство этих генов кодируют белки, участвующие в иммунной модуляции. Хотя полиморфизмы в человеческом лейкоцитарном антигене (HLA) были идентифицированы как наиболее сильные локусы восприимчивости, были обнаружены и другие гены, не относящиеся к HLA. [5] [6]
Несмотря на данные, свидетельствующие о значительном генетическом влиянии на РС, сами по себе гены не вносят полного вклада в развитие болезни.Постулируется, что в этом участвует ряд факторов окружающей среды, таких как инфекция, местоположение, климат, стресс, род занятий и диета. [7] Имеются данные, свидетельствующие о развитии или обострении рассеянного склероза после поствирусных синдромов, например, вызванных вирусом Эпштейна-Барра (EBV) и вирусом герпеса человека (HHV). [8] [9] Географическая вариация MS дополнительно поддерживает роль окружающей среды. Хотя основная причина остается неясной, для объяснения широтного градиента были предложены такие факторы, как уменьшение пребывания на солнце и низкий уровень витамина D. [2]
Патофизиология
Считается, что
РС является аутоиммунным заболеванием, и эта теория подтверждается его общими характеристиками с другими аутоиммунными заболеваниями. Эти особенности включают преобладание пораженных женщин, ассоциацию с полиморфизмом HLA и наличие аутоантител к миелиновым антигенам в спинномозговой жидкости. [7]
Хроническое воспаление, дегенерация и демиелинизация аксонов в ЦНС приводят к клиническим проявлениям неврологической дисфункции.Воспалительный процесс опосредуется Т-лимфоцитами, которые распознают миелин как чужеродное тело и запускают другие иммунные клетки, макрофаги, цитокины и антитела, которые вместе приводят к разрушению миелина и аксонов. Считается, что эти Т-клетки попадают в мозг из-за нарушений гематоэнцефалического барьера, которые могут возникнуть в результате поствирусных инфекций. [10] С потерей миелина, защитной и изолирующей жировой оболочки, окружающей аксоны, проводимость электрических импульсов нарушается.
Это нарушение передачи неврологического сигнала может происходить в любом месте ЦНС, включая зрительную систему. Офтальмологические поражения можно разделить на поражения афферентных или эфферентных зрительных путей. Афферентный путь отвечает за передачу сенсорной информации от сетчатки к мозгу. Чаще всего поражается зрительный нерв, что приводит к ряду визуальных симптомов, описанных ниже. Нечасто вовлекаются перекрест зрительных нервов и зрительные тракты, что приводит к дефектам поля зрения, таким как битемпоральная гемианопсия и гомонимная гемианопсия соответственно.
Эфферентный путь отвечает за двигательную активность зрачковых и экстраокулярных мышц. Расстройства движения глаз затрагивают более 40% пациентов с РС. [11] Поражения могут поражать ствол мозга, мозжечок или черепные нервы и приводить к смещению глаз и симптомам осциллопсии, нистагма и диплопии. Состояние, называемое межъядерной офтальмоплегией (INO), возникает при поражении медиального продольного пучка (MLF), сильно миелинизированного тракта между парамедианной ретикулярной формацией моста (PPRF) отводящего глаза до глазодвигательного ядра контралатерального приводящего глаза.Это облегчает синхронный боковой взгляд. Следовательно, поражения MLF приводят к нарушению аддукции конъюгата, а также к нистагму отводящего глаза.
История
Демографическая информация, такая как возраст, пол, раса, страна происхождения и миграционный статус, имеет значение, поскольку РС чаще встречается у женщин в возрасте 15–45 лет, которые происходят из районов северного или южного полушария. Семейный анамнез РС также имеет значение, поскольку существует генетическая предрасположенность к заболеванию. Также следует изучить недавние стрессоры, вирусные инфекции и наличие контактов с больными.
MS классически описывается как состояние, при котором неврологические симптомы меняются во времени и пространстве. Поскольку демиелинизация может иметь диффузное поражение ЦНС, пациенты часто жалуются на совокупность, казалось бы, несвязанных симптомов. У 75% пациентов первоначальное проявление рассеянного склероза связано с изолированной жалобой: 45% — двигательные или сенсорные, а 20% — зрительные. [12] Следовательно, тщательный анализ систем имеет решающее значение и должен включать вопросы о потере чувствительности, мышечной слабости, боли, головных болях, изменениях зрения, нарушении познания, депрессии и потере кишечника, мочевого пузыря или сексуальной функции.
Не менее важно выявить начало, продолжительность и временную взаимосвязь симптомов. Обострения или «вспышки» могут быть острыми или подострыми в начале и обычно длятся от нескольких дней до месяцев. Эти эпизоды обычно преходящие, с улучшением или даже полным исчезновением симптомов в 85% случаев. Однако у оставшихся 10-15% заболевших симптомы могут ухудшиться или стать постоянными. [13]
Медицинский осмотр
Неврологическое обследование может предоставить полезную информацию о локализации поражения, а также тяжести и степени поражения.Экзамен состоит из оценки черепных нервов, глубоких сухожильных рефлексов, двигательной силы, чувствительности, походки, равновесия и координации.
Офтальмологическое обследование следует начинать с осмотра глаз на предмет выявления внешних окулярных признаков, диапазона движения экстраокулярных мышц, изменений зрачков, а также эритемы или воспаления. Обследование с помощью щелевой лампы важно для визуализации внутренних структур глаза, особенно диска зрительного нерва. Другие компоненты офтальмологического обследования включают тесты на остроту зрения, цветовое зрение, контрастную чувствительность, афферентные дефекты зрачка и дефекты поля зрения.Кроме того, использование оптической когерентной томографии (ОКТ) и визуальных вызванных ответов (ВЭР) может предоставить информацию о степени поражения и позволить количественные измерения прогрессирования заболевания с течением времени.
Признаки и симптомы
Неврологические признаки и симптомы рассеянного склероза могут быть вегетативными, визуальными, моторными или сенсорными. Изменения в ощущениях могут проявляться в виде боли, онемения, покалывания или ощущения булавок и игл. Двигательное вовлечение проявляется в мышечной слабости, мышечных спазмах, нарушении координации и равновесия или затруднениях с речью и глотанием.Вегетативные симптомы включают дисфункцию кишечника (диарею или запор) и дисфункцию мочевого пузыря (недержание мочи). Когнитивные жалобы при РС включают усталость, снижение концентрации внимания, концентрации, памяти и суждения. Психологические симптомы включают депрессию и нестабильность настроения. РС связан с другими клиническими проявлениями, такими как: триада Шарко дизартрии, атаксии и тремора; Феномен Ухтоффа, связанный с ухудшением симптомов при повышении температуры; Признак Лермитта — электрическое ощущение, бегущее по спине, когда шея согнута; и невралгия тройничного нерва, проявляющаяся лицевой болью или слабостью.
Глазные проявления обычны при РС. До 20% пациентов имеют неврит зрительного нерва в качестве первоначальной клинической картины, а у 75% пациентов есть по крайней мере один эпизод на протяжении всей жизни. [14] Неврит зрительного нерва, связанный с рассеянным склерозом, обычно представляет собой болезненную монокулярную потерю зрения, которая происходит в течение нескольких часов или дней и продолжается несколько недель. Изменения остроты зрения могут варьироваться от легких до тяжелых; 10% пациентов — 20/20, 25% — 20 / 30-20 / 40, 29% — 20 / 50-20 / 190 и 36% — 20/200 или хуже. [15] Орбитальная боль возникает у 92% пациентов и обычно усиливается при движении глазного яблока. Пациенты также будут иметь ухудшение цветового зрения (дисхроматопсия в 88%, лучше всего оценивается по уменьшению насыщенности красного), снижение контрастной чувствительности, потеря поля зрения (чаще всего центральная скотома) и относительный афферентный дефект зрачка (RAPD). Обследование с помощью щелевой лампы выявляет отек диска зрительного нерва у трети пациентов. [15] Папиллит чаще встречается при поствирусном и инфекционном неврите, чем при демиелинизирующем неврите, но существует значительное совпадение.Истончение слоя нервных волокон сетчатки (СНВС), отражающее повреждение аксонов, наблюдается примерно у 70% пациентов с острым невритом зрительного нерва, в то время как зрительный вызванный потенциал (ЗВП) увеличивается в латентном периоде и уменьшается в амплитуде у 65%. [16] [17]
Межъядерная офтальмоплегия встречается примерно у 30% пациентов. [18] Это состояние проявляется диплопией, нистагмом и потерей восприятия глубины (стереопсис), вторичными по отношению к дефициту аддукции или задержке аддукции при сопряженном взгляде.Другие паттерны смещения глаз включают перекос, парез взгляда и нарушение плавного преследования. [19] Увеит может возникать у 1-2% пациентов с РС, что в 10 раз чаще, чем у населения в целом. [20] Симптомы увеита включают боль, светобоязнь и инъекцию в конъюнктиву.
Клинический диагноз
Пересмотренные критерии Макдональда 2010 г. широко используются для клинической диагностики рассеянного склероза. [21] Критерии включают наличие двух или более приступов с участием двух или более клинических поражений; два или более приступа одного клинического поражения с признаками распространения в космосе, продемонстрированными МРТ или ЦСЖ; одна атака с участием двух или более поражений, продемонстрированная МРТ или сопровождаемая второй атакой; один приступ одного поражения, продемонстрированный МРТ, ЦСЖ или сопровождаемый вторым приступом.Приступ определяется как любое субъективное или объективное неврологическое расстройство продолжительностью 24 часа, возникающее с интервалом 30 дней при отсутствии лихорадки или инфекции. РС подразделяется на четыре подтипа в зависимости от его клинического течения: ремиттирующий (RRMS), вторично-прогрессирующий (SPMS), первично-прогрессирующий (PPMS) и прогрессирующий рецидивирующий (PRMS).
Диагностические процедуры
Повторяющиеся эпизоды демиелинизации приводят к образованию бляшек, которые на магнитно-резонансной томографии (МРТ) видны как гиперинтенсивные Т2-поражения или постгадолиниевое усиление.МРТ головы и позвоночника выполняется для оценки этих демиелинизирующих бляшек в перивентрикулярном, юкстакортикальном, инфратенториальном или белом веществе спинного мозга. Неврит зрительного нерва при РС обычно рассматривается как одностороннее поражение зрительного нерва на уровне Т2. Оптическая когерентная томография может помочь в диагностике неврита зрительного нерва и рассеянного склероза и контролировать прогрессирование [22] . Истончение слоя перипапиллярных нервных волокон сетчатки (RNFL), слоя макулярных ганглиозных клеток и внутреннего плексиформного слоя (GCIPL) наблюдается у пациентов с РС как с невритом зрительного нерва, так и без него [23] .Спектральная оптическая когерентная томография (SD-OCT) — рекомендуемый диагностический инструмент для выявления и мониторинга этих изменений сетчатки у пациентов с РС [23] . Последовательная визуализация полезна для сравнения эпизодов и отслеживания прогрессирования заболевания.
Лабораторное испытание
Люмбальные пункции могут быть выполнены для оценки ЦСЖ на оликлональные полосы и интратекальный иммуноглобулин G (IgG). При атипичных проявлениях неврита зрительного нерва подозрение на причину, не связанную с РС, требует дополнительных лабораторных исследований.К атипичным признакам относятся двусторонность, безболезненная потеря зрения, отсутствие характерных результатов МРТ, отсутствие ответа на кортикостероиды и наличие сильного отека головки зрительного нерва или перипапиллярных кровоизлияний. [24] Следующие лабораторные тесты следует рассматривать с учетом истории болезни пациента, факторов риска и клинических данных:
- Антинуклеарные антитела (ANA) против системной красной волчанки
- Ангиотензин-превращающий фермент (АПФ) и лизоцим при саркоидозе
- Лаборатории исследования венерических болезней [VDRL], быстрый плазменный реагин [RPR] и флуоресцентные трепонемные антитела (FTA-ABS) против сифилиса
- Антитело IgG к аквапорину 4 [AQP4] против оптического нейромиелита (NMO)
- Скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ) при воспалительных заболеваниях
- Туберкулиновая кожная проба, рентген грудной клетки или Quantiferon-TB при туберкулезе
- Титры Лайма при болезни Лайма (в эндемичной зоне)
- Тест легкой цепи нейрофиламентов сыворотки
Дифференциальный диагноз
Дифференциальный диагноз неврита зрительного нерва является широким, и точная оценка важна для правильного лечения основной этиологии. [25] [26] К ним относятся:
- Воспалительные состояния: NMO или болезнь Девича, острый диссеминированный энцефаломиелит (ADEM), саркоидоз
- Инфекции: туберкулез, сифилис, болезнь Лайма и бартонелла
- Компрессионные поражения: опухоли или аневризмы глазницы
- Заболевания соединительной ткани или сосудов: волчанка, гранулематоз с полиангиитом, Sjogrens, Behcet
- Неартеритическая передняя ишемическая оптическая нейропатия (NAION)
- Тяжелая системная гипертензия
- Острый отек диска зрительного нерва в результате повышения внутричерепного давления
- Наследственная оптическая нейропатия Лебера (LHON)
- Глиома зрительного нерва
- Токсическая или метаболическая нейропатия зрительного нерва: алкоголь, недоедание, этамбутол, тяжелые металлы
- Центральная серозная ретинопатия или другие макулопатии
Нет лекарства от РС.Лечение включает фармакотерапию для иммуномодуляции и облегчения симптомов. Исследование по лечению оптического неврита (ONTT) показало, что высокие дозы метилпреднизона внутривенно улучшают время восстановления зрительной функции, контрастной чувствительности и цветового зрения. Однако не было показано, что кортикостероиды улучшают конечные визуальные результаты. [27] Не было показано, что внутривенный иммуноглобулин (IVIg) улучшает долгосрочную остроту зрения, контрастную чувствительность или цветовое зрение. [28] Плазмаферез можно использовать в краткосрочной перспективе при тяжелых приступах, если стероиды противопоказаны или неэффективны. [29] Интерфеон-бета и глатирамера ацетат обычно используются в качестве модифицирующих болезнь агентов первой линии при РС, при этом в некоторых исследованиях частота рецидивов снижается на 18-34%. [30] Другие одобренные FDA лекарственные средства, модифицирующие заболевание, включают финголимод, терифлуномид, диметилфумарат, натализумаб, алемтузумаб, окрелизумаб и сипонимод.
Прогноз
Рассеянный склероз может иметь серьезные изнурительные последствия в течение 20-25 лет после начала. До 30% пациентов в конечном итоге нуждаются в помощи для передвижения, а 22% становятся прикованными к инвалидной коляске. [31] Ожидаемая продолжительность жизни снижается на 5–10 лет, а смертность, вызванная сердечно-сосудистыми заболеваниями, инфекциями и самоубийствами, выше при РС по сравнению с населением в целом. [32]
Более высокая нагрузка на поражение, более многочисленные активные поражения и более высокие корковые поражения в начале заболевания связаны с менее благоприятным прогнозом общего заболевания MS [33] [34] . Более высокие уровни NfLc также связаны с менее благоприятным прогнозом и прогрессированием MS [35] .
Многие клинические данные о неврите зрительного нерва получены в результате исследования по лечению неврита зрительного нерва (ONTT), многопрофильного исследования 454 пациентов с острым односторонним невритом зрительного нерва, проведенного в период с 1988 по 1991 год. Исследование по лечению оптического неврита (ONTT) показало, что клинически определенный МС развился у 50% пациентов ONTT в течение 15 лет. Однако вероятность развития клинически определенного рассеянного склероза на основании внешнего вида МРТ-сканирования варьировалась от 25% для пациентов без поражений на МРТ головного мозга до 72% с 1 или более очагами.
Визуальный прогноз после первого эпизода неврита зрительного нерва, как правило, благоприятный как при приеме кортикостероидов, так и без него. Визуальные симптомы, такие как снижение остроты зрения, дефекты поля зрения и дефекты цветового зрения, восстанавливаются в течение недель или месяцев. У большинства пациентов зрение 20/20 достигается через год после острого приступа, в то время как у 8% пациентов сохраняется острота зрения хуже 20/40. [36] Однако рецидивирующие эпизоды связаны с менее благоприятным прогнозом.
- ↑ Американская академия офтальмологии.ОКТ слоя нервных волокон. https://www.aao.org/image/oct-of-nerve-fiber-layer По состоянию на 31 июля 2019 г.
- ↑ 2,0 2,1 Симпсон С. Младший, Blizzard L, Отахал П. и др. Широта в значительной степени связана с распространенностью рассеянного склероза: метаанализ. J Neurol Neurosurg Psychiatry 2011; 82: 1132–1141.
- ↑ Всемирная организация здравоохранения (2008). Атлас: ресурсы по рассеянному склерозу в мире, 2008 г. (PDF). Женева: Всемирная организация здравоохранения. Стр. 15–16.ISBN 92-4-156375-3
- ↑ Willer CJ, Dyment DA, Risch NJ, Sadovnick AD, Ebers GC; Конкордантность близнецов и частота рецидивов у братьев и сестер при рассеянном склерозе. Канадская группа совместных исследований. Proc Natl Acad Sci U S. A. 2003 28 октября; 100 (22): 12877-82.
- ↑ Башинская В.В., Кулакова О.Г., Бойко А.Н., Фаворов А.В., Фаворова О.О. Обзор полногеномных ассоциативных исследований рассеянного склероза: классический подход и подход, основанный на гипотезах. Hum Genet. 2015 ноя; 134 (11-12): 1143-62.
- ↑ Бахрейн С.А., Джабаламели М.Р., Саадатния М., Захеднасаб Х.Роль однонуклеотидных полиморфизмов, не относящихся к HLA, в восприимчивости к рассеянному склерозу. J Neuroimmunol. 2010 15 декабря; 229 (1-2): 5-15.
- ↑ 7,0 7,1 Марри Р.А. Факторы экологического риска в этиологии рассеянного склероза. Lancet Neurol. 2004 декабрь; 3 (12): 709-18.
- ↑ Banwell B, Bar-Or A, Arnold DL, et al. Клинические, экологические и генетические детерминанты рассеянного склероза у детей с острой демиелинизацией: проспективное национальное когортное исследование. Lancet Neurol 2011; 10: 436–445.
- ↑ Soldan SS, Berti R, Salem N, Secchiero P, Flamand L, Calabresi PA, Brennan MB, Maloni HW, McFarland HF, Lin HC, Patnaik M, Jacobson S. Ассоциация вируса герпеса человека 6 (HHV-6) с рассеянный склероз: усиление ответа IgM на ранний антиген HHV-6 и обнаружение сывороточной ДНК HHV-6. Nat Med. 1997 декабрь; 3 (12): 1394-7.
- ↑ Pender MP. Дефицит CD8 + Т-клеток, инфекция вируса Эпштейна-Барра, дефицит витамина D и шаги к аутоиммунитету: объединяющая гипотеза. Autoimmun Dis 2012; 2012: 189-96.
- ↑ Prasad S, Galetta SL. Нарушения движения глаз при рассеянном склерозе. Neurol Clin. 2010 28 августа (3): 641-55.
- ↑ Цанг Б.К., Макдонелл Р. «Рассеянный склероз — диагностика, лечение и прогноз». Австралийский семейный врач, декабрь 2011 г. 40 (12): 948–55.
- ↑ Майло Р., Кахана Э. Рассеянный склероз: геоэпидемиология, генетика и окружающая среда. Autoimmun Rev Mar 2010. (5): A387–94.
- ↑ Миллер Д., Баркхоф Ф, Монтальбан X, Томпсон А., Филиппи М. Клинически изолированные синдромы, указывающие на рассеянный склероз, часть I: естественное течение, патогенез, диагностика и прогноз.Lancet Neurol. 2005 Май. 4 (5): 281-8.
- ↑ 15,0 15,1 Клинический профиль неврита зрительного нерва. Опыт исследования лечения неврита зрительного нерва. Группа изучения неврита зрительного нерва. Arch. Офтальмол. 1991. 109 (12), 1673–1678.
- ↑ Костелло Ф, Бертон Дж. М.. Подход к невриту зрительного нерва: исходное представление. Эксперт Rev Ophthalmol. 2013. 8 (6): 539–551.
- ↑ Костелло Ф. Афферентный зрительный путь: разработка структурно-функциональной парадигмы рассеянного склероза.ISRN Neurol. 2013. 2013: 134858.
- ↑ Müri RM, Meienberg O. Клинический спектр межъядерной офтальмоплегии при рассеянном склерозе. Arch Neurol 1985; 42: 851.
- ↑ Amezcua M, Morrow MJ Jirawuthiworavong, G. Current Opinion in Ophthalmology, ноябрь 2015 г. 2 (6): 534-539.
- ↑ McClelland C, Galetta S. Глазные симптомы, признаки и терапия рассеянного склероза. Рэй-Грант А., Фокс Р., Бетукс Ф. Рассеянный склероз и связанные с ним заболевания: диагностика, лечение и реабилитация.Demos Medical Publishing; 2013. 179-86.
- ↑ Polman C et al. Диагностические критерии рассеянного склероза: 2010 г. Пересмотр критериев Макдональда. Анналы неврологии. 2011; 69: 292-302.
- ↑ Американская академия офтальмологии. ОКТ слоя нервных волокон. https://www.aao.org/image/oct-of-nerve-fiber-layer по состоянию на 23 марта 2020 г., 2019 г.
- ↑ 23,0 23,1 Бритце Дж., Пиль-Йенсен Г., Фредериксен Дж. Л. и др. Анализ ганглиозных клеток сетчатки при рассеянном склерозе и неврите зрительного нерва: систематический обзор и метаанализ.Lancelet Neurology 2017; 264 (9): 1837–1853.
- ↑ Gaier ED, Boudreault K, Rizzo JF 3rd, Falardeau J, Cestari DM. Атипичный неврит зрительного нерва. Curr Neurol Neurosci Rep. Декабрь 2015 г .; 15 (12): 76.
- ↑ Kaiser PK. Фридман, штат Нью-Джерси. Иллюстрированное руководство офтальмологии Массачусетской глазной и ушной больницы. 4-е издание. 2014 г.
- ↑ Костелло Ф. Воспалительные нейропатии зрительного нерва. Континуум (Миннеап Минн). Нейроофтальмолог. Август 2014 г .; 20 (4): 816-37.
- ↑ Beck RW, Cleary PA, Anderson MM Jr, Keltner JL, Shults WT, Kaufman DI.Рандомизированное контролируемое исследование кортикостероидов при лечении острого неврита зрительного нерва. Группа изучения неврита зрительного нерва. N Engl J Med. Февраль 1992 г. 326 (9): 581-8.
- ↑ Roed et al. Двойное слепое рандомизированное исследование внутривенного введения иммуноглобулинов при остром неврите зрительного нерва. Неврология, март 2005 г .; 64 (5): 804-810.
- ↑ Ruprecht K, Klinker E, Dintelmann T, Rieckmann P, Gold R. Плазмообмен при тяжелом неврите зрительного нерва: лечение 10 пациентов. Неврология 2004. 63 (6): 1081–1083.
- ↑ Скотт Л.Дж.Глатирамера ацетат: обзор его использования у пациентов с ремиттирующим рассеянным склерозом и для отсрочки начала клинически определенного рассеянного склероза. CNS Drugs 2013; 27: 971–988.
- ↑ Swingler RJ, Compston DA. Заболеваемость рассеянным склерозом. Q J Med. Apr 1992; 83 (300): 325-37.
- ↑ Manouchehrinia A, Tanasescu R, Tench CR, Constantinescu CS. Смертность при рассеянном склерозе: метаанализ стандартизованных коэффициентов смертности. J Neurol Neurosurg Psychiatry. Март 2016 г .; 87 (3): 324-31.
- ↑ Luchetti, S., Fransen NL., Van Eden CG., Et al. Пациенты с прогрессирующим рассеянным склерозом демонстрируют значительную активность поражения, которая коррелирует с тяжестью клинического заболевания и полом: ретроспективный когортный анализ аутопсии. Acta Neuropathology 2018; 135: 511–528.
- ↑ Rocca, M.A., Sormani MP., Rovaris M., et al. Долгосрочное прогрессирование нетрудоспособности при первичном прогрессирующем рассеянном склерозе: 15-летнее исследование. Мозг 2017; 140: 2814–2819.
- ↑ Барро, К., Бенкерт П., Дисанто Г., и другие. Нейрофиламенты сыворотки как предиктор обострения заболевания и атрофии головного и спинного мозга при рассеянном склерозе. Мозг 2018; 141: 2382–2391.
- ↑ Beck RW, Cleary PA, Backlund JC. Курс восстановления зрения после неврита зрительного нерва. Опыт испытаний лечения неврита зрительного нерва. Офтальмология. 1994; 101 (11): 1771-8.
Рассеянный склероз — EyeWiki
Запишитесь на конкурс резидентов и стипендиатов
Принять участие в Международном конкурсе офтальмологов
Qiancheng Wang, Shruthi Harish Bindiganavile, MBBS, MS, Нита Бхат, MBBS, MS, Эндрю Го Ли, MD, Chantal Josee Boisvert, MD, Nagham Al-Zubidi, MD, и Shruthi Harish Bindiganavile, MBBS, MS
Назначенный статус Ожидается обновление
Дана Альбрейки, MBBS FRCSC, 26 мая 2020 г.Оптическая когерентная томография (ОКТ) слоя нервных волокон от 42-летнего пациента, который поступил с болезненной потерей зрения OS, наводящей на мысль о неврите зрительного нерва. Обследование показало временную бледность обоих дисков зрительного нерва. Магнитно-резонансная томография показала усиление ретробульбарного зрительного нерва и множественные демиелинизирующие поражения. Анализ спинномозговой жидкости подтвердил диагноз рассеянного склероза. ОКТ при представлении показала истончение OD и OS слоя височных нервных волокон, что свидетельствует о старом повреждении зрительного нерва в результате ранее недиагностированного неврита зрительного нерва.© 2019 Американская академия офтальмологии [1]
Болезнь
Рассеянный склероз (РС) — нейродегенеративное заболевание центральной нервной системы (ЦНС), которое возникает в результате иммуноопосредованного воспаления и демиелинизации аксонов. Он характеризуется очаговыми демиелинизирующими поражениями в белом веществе головного или спинного мозга, которые варьируются во времени и пространстве, что приводит к классическим проявлениям эпизодических неврологических симптомов. Эти симптомы различаются в зависимости от расположения поражений и могут включать изменения вегетативных, моторных или сенсорных функций.Интересно, что РС часто проявляется глазными проявлениями, вторичными по отношению к воспалительной демиелинизации зрительного пути, и большинство пациентов испытывают по крайней мере один эпизод поражения глаз в ходе своего заболевания.
Эпидемиология
РС поражает примерно 400 000 человек в Соединенных Штатах и 2,1 миллиона человек во всем мире, с более распространенным географическим распространением в северном и южном полушариях. [2] Средний возраст начала заболевания составляет от 15 до 45 лет, а средний возраст постановки диагноза — 30 лет.Женщины болеют чаще, чем мужчины, в соотношении примерно 2: 1. [3]
Этиология
Основная причина рассеянного склероза неизвестна, хотя было предложено множество факторов, способствующих развитию и прогрессированию заболевания. Ведущие теории предполагают сложное взаимодействие между генетической предрасположенностью и факторами окружающей среды.
Генетический компонент в РС подтверждается исследованиями близнецов, показывающими уровень конкордантности 25-30% у монозиготных близнецов, 5% у дизиготных близнецов и 3% у братьев и сестер, не являющихся близнецами. [4] Кроме того, ряд полногеномных ассоциативных исследований идентифицировал более 100 локусов риска при РС, и было обнаружено, что большинство этих генов кодируют белки, участвующие в иммунной модуляции. Хотя полиморфизмы в человеческом лейкоцитарном антигене (HLA) были идентифицированы как наиболее сильные локусы восприимчивости, были обнаружены и другие гены, не относящиеся к HLA. [5] [6]
Несмотря на данные, свидетельствующие о значительном генетическом влиянии на РС, сами по себе гены не вносят полного вклада в развитие болезни.Постулируется, что в этом участвует ряд факторов окружающей среды, таких как инфекция, местоположение, климат, стресс, род занятий и диета. [7] Имеются данные, свидетельствующие о развитии или обострении рассеянного склероза после поствирусных синдромов, например, вызванных вирусом Эпштейна-Барра (EBV) и вирусом герпеса человека (HHV). [8] [9] Географическая вариация MS дополнительно поддерживает роль окружающей среды. Хотя основная причина остается неясной, для объяснения широтного градиента были предложены такие факторы, как уменьшение пребывания на солнце и низкий уровень витамина D. [2]
Патофизиология
Считается, что
РС является аутоиммунным заболеванием, и эта теория подтверждается его общими характеристиками с другими аутоиммунными заболеваниями. Эти особенности включают преобладание пораженных женщин, ассоциацию с полиморфизмом HLA и наличие аутоантител к миелиновым антигенам в спинномозговой жидкости. [7]
Хроническое воспаление, дегенерация и демиелинизация аксонов в ЦНС приводят к клиническим проявлениям неврологической дисфункции.Воспалительный процесс опосредуется Т-лимфоцитами, которые распознают миелин как чужеродное тело и запускают другие иммунные клетки, макрофаги, цитокины и антитела, которые вместе приводят к разрушению миелина и аксонов. Считается, что эти Т-клетки попадают в мозг из-за нарушений гематоэнцефалического барьера, которые могут возникнуть в результате поствирусных инфекций. [10] С потерей миелина, защитной и изолирующей жировой оболочки, окружающей аксоны, проводимость электрических импульсов нарушается.
Это нарушение передачи неврологического сигнала может происходить в любом месте ЦНС, включая зрительную систему. Офтальмологические поражения можно разделить на поражения афферентных или эфферентных зрительных путей. Афферентный путь отвечает за передачу сенсорной информации от сетчатки к мозгу. Чаще всего поражается зрительный нерв, что приводит к ряду визуальных симптомов, описанных ниже. Нечасто вовлекаются перекрест зрительных нервов и зрительные тракты, что приводит к дефектам поля зрения, таким как битемпоральная гемианопсия и гомонимная гемианопсия соответственно.
Эфферентный путь отвечает за двигательную активность зрачковых и экстраокулярных мышц. Расстройства движения глаз затрагивают более 40% пациентов с РС. [11] Поражения могут поражать ствол мозга, мозжечок или черепные нервы и приводить к смещению глаз и симптомам осциллопсии, нистагма и диплопии. Состояние, называемое межъядерной офтальмоплегией (INO), возникает при поражении медиального продольного пучка (MLF), сильно миелинизированного тракта между парамедианной ретикулярной формацией моста (PPRF) отводящего глаза до глазодвигательного ядра контралатерального приводящего глаза.Это облегчает синхронный боковой взгляд. Следовательно, поражения MLF приводят к нарушению аддукции конъюгата, а также к нистагму отводящего глаза.
История
Демографическая информация, такая как возраст, пол, раса, страна происхождения и миграционный статус, имеет значение, поскольку РС чаще встречается у женщин в возрасте 15–45 лет, которые происходят из районов северного или южного полушария. Семейный анамнез РС также имеет значение, поскольку существует генетическая предрасположенность к заболеванию. Также следует изучить недавние стрессоры, вирусные инфекции и наличие контактов с больными.
MS классически описывается как состояние, при котором неврологические симптомы меняются во времени и пространстве. Поскольку демиелинизация может иметь диффузное поражение ЦНС, пациенты часто жалуются на совокупность, казалось бы, несвязанных симптомов. У 75% пациентов первоначальное проявление рассеянного склероза связано с изолированной жалобой: 45% — двигательные или сенсорные, а 20% — зрительные. [12] Следовательно, тщательный анализ систем имеет решающее значение и должен включать вопросы о потере чувствительности, мышечной слабости, боли, головных болях, изменениях зрения, нарушении познания, депрессии и потере кишечника, мочевого пузыря или сексуальной функции.
Не менее важно выявить начало, продолжительность и временную взаимосвязь симптомов. Обострения или «вспышки» могут быть острыми или подострыми в начале и обычно длятся от нескольких дней до месяцев. Эти эпизоды обычно преходящие, с улучшением или даже полным исчезновением симптомов в 85% случаев. Однако у оставшихся 10-15% заболевших симптомы могут ухудшиться или стать постоянными. [13]
Медицинский осмотр
Неврологическое обследование может предоставить полезную информацию о локализации поражения, а также тяжести и степени поражения.Экзамен состоит из оценки черепных нервов, глубоких сухожильных рефлексов, двигательной силы, чувствительности, походки, равновесия и координации.
Офтальмологическое обследование следует начинать с осмотра глаз на предмет выявления внешних окулярных признаков, диапазона движения экстраокулярных мышц, изменений зрачков, а также эритемы или воспаления. Обследование с помощью щелевой лампы важно для визуализации внутренних структур глаза, особенно диска зрительного нерва. Другие компоненты офтальмологического обследования включают тесты на остроту зрения, цветовое зрение, контрастную чувствительность, афферентные дефекты зрачка и дефекты поля зрения.Кроме того, использование оптической когерентной томографии (ОКТ) и визуальных вызванных ответов (ВЭР) может предоставить информацию о степени поражения и позволить количественные измерения прогрессирования заболевания с течением времени.
Признаки и симптомы
Неврологические признаки и симптомы рассеянного склероза могут быть вегетативными, визуальными, моторными или сенсорными. Изменения в ощущениях могут проявляться в виде боли, онемения, покалывания или ощущения булавок и игл. Двигательное вовлечение проявляется в мышечной слабости, мышечных спазмах, нарушении координации и равновесия или затруднениях с речью и глотанием.Вегетативные симптомы включают дисфункцию кишечника (диарею или запор) и дисфункцию мочевого пузыря (недержание мочи). Когнитивные жалобы при РС включают усталость, снижение концентрации внимания, концентрации, памяти и суждения. Психологические симптомы включают депрессию и нестабильность настроения. РС связан с другими клиническими проявлениями, такими как: триада Шарко дизартрии, атаксии и тремора; Феномен Ухтоффа, связанный с ухудшением симптомов при повышении температуры; Признак Лермитта — электрическое ощущение, бегущее по спине, когда шея согнута; и невралгия тройничного нерва, проявляющаяся лицевой болью или слабостью.
Глазные проявления обычны при РС. До 20% пациентов имеют неврит зрительного нерва в качестве первоначальной клинической картины, а у 75% пациентов есть по крайней мере один эпизод на протяжении всей жизни. [14] Неврит зрительного нерва, связанный с рассеянным склерозом, обычно представляет собой болезненную монокулярную потерю зрения, которая происходит в течение нескольких часов или дней и продолжается несколько недель. Изменения остроты зрения могут варьироваться от легких до тяжелых; 10% пациентов — 20/20, 25% — 20 / 30-20 / 40, 29% — 20 / 50-20 / 190 и 36% — 20/200 или хуже. [15] Орбитальная боль возникает у 92% пациентов и обычно усиливается при движении глазного яблока. Пациенты также будут иметь ухудшение цветового зрения (дисхроматопсия в 88%, лучше всего оценивается по уменьшению насыщенности красного), снижение контрастной чувствительности, потеря поля зрения (чаще всего центральная скотома) и относительный афферентный дефект зрачка (RAPD). Обследование с помощью щелевой лампы выявляет отек диска зрительного нерва у трети пациентов. [15] Папиллит чаще встречается при поствирусном и инфекционном неврите, чем при демиелинизирующем неврите, но существует значительное совпадение.Истончение слоя нервных волокон сетчатки (СНВС), отражающее повреждение аксонов, наблюдается примерно у 70% пациентов с острым невритом зрительного нерва, в то время как зрительный вызванный потенциал (ЗВП) увеличивается в латентном периоде и уменьшается в амплитуде у 65%. [16] [17]
Межъядерная офтальмоплегия встречается примерно у 30% пациентов. [18] Это состояние проявляется диплопией, нистагмом и потерей восприятия глубины (стереопсис), вторичными по отношению к дефициту аддукции или задержке аддукции при сопряженном взгляде.Другие паттерны смещения глаз включают перекос, парез взгляда и нарушение плавного преследования. [19] Увеит может возникать у 1-2% пациентов с РС, что в 10 раз чаще, чем у населения в целом. [20] Симптомы увеита включают боль, светобоязнь и инъекцию в конъюнктиву.
Клинический диагноз
Пересмотренные критерии Макдональда 2010 г. широко используются для клинической диагностики рассеянного склероза. [21] Критерии включают наличие двух или более приступов с участием двух или более клинических поражений; два или более приступа одного клинического поражения с признаками распространения в космосе, продемонстрированными МРТ или ЦСЖ; одна атака с участием двух или более поражений, продемонстрированная МРТ или сопровождаемая второй атакой; один приступ одного поражения, продемонстрированный МРТ, ЦСЖ или сопровождаемый вторым приступом.Приступ определяется как любое субъективное или объективное неврологическое расстройство продолжительностью 24 часа, возникающее с интервалом 30 дней при отсутствии лихорадки или инфекции. РС подразделяется на четыре подтипа в зависимости от его клинического течения: ремиттирующий (RRMS), вторично-прогрессирующий (SPMS), первично-прогрессирующий (PPMS) и прогрессирующий рецидивирующий (PRMS).
Диагностические процедуры
Повторяющиеся эпизоды демиелинизации приводят к образованию бляшек, которые на магнитно-резонансной томографии (МРТ) видны как гиперинтенсивные Т2-поражения или постгадолиниевое усиление.МРТ головы и позвоночника выполняется для оценки этих демиелинизирующих бляшек в перивентрикулярном, юкстакортикальном, инфратенториальном или белом веществе спинного мозга. Неврит зрительного нерва при РС обычно рассматривается как одностороннее поражение зрительного нерва на уровне Т2. Оптическая когерентная томография может помочь в диагностике неврита зрительного нерва и рассеянного склероза и контролировать прогрессирование [22] . Истончение слоя перипапиллярных нервных волокон сетчатки (RNFL), слоя макулярных ганглиозных клеток и внутреннего плексиформного слоя (GCIPL) наблюдается у пациентов с РС как с невритом зрительного нерва, так и без него [23] .Спектральная оптическая когерентная томография (SD-OCT) — рекомендуемый диагностический инструмент для выявления и мониторинга этих изменений сетчатки у пациентов с РС [23] . Последовательная визуализация полезна для сравнения эпизодов и отслеживания прогрессирования заболевания.
Лабораторное испытание
Люмбальные пункции могут быть выполнены для оценки ЦСЖ на оликлональные полосы и интратекальный иммуноглобулин G (IgG). При атипичных проявлениях неврита зрительного нерва подозрение на причину, не связанную с РС, требует дополнительных лабораторных исследований.К атипичным признакам относятся двусторонность, безболезненная потеря зрения, отсутствие характерных результатов МРТ, отсутствие ответа на кортикостероиды и наличие сильного отека головки зрительного нерва или перипапиллярных кровоизлияний. [24] Следующие лабораторные тесты следует рассматривать с учетом истории болезни пациента, факторов риска и клинических данных:
- Антинуклеарные антитела (ANA) против системной красной волчанки
- Ангиотензин-превращающий фермент (АПФ) и лизоцим при саркоидозе
- Лаборатории исследования венерических болезней [VDRL], быстрый плазменный реагин [RPR] и флуоресцентные трепонемные антитела (FTA-ABS) против сифилиса
- Антитело IgG к аквапорину 4 [AQP4] против оптического нейромиелита (NMO)
- Скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ) при воспалительных заболеваниях
- Туберкулиновая кожная проба, рентген грудной клетки или Quantiferon-TB при туберкулезе
- Титры Лайма при болезни Лайма (в эндемичной зоне)
- Тест легкой цепи нейрофиламентов сыворотки
Дифференциальный диагноз
Дифференциальный диагноз неврита зрительного нерва является широким, и точная оценка важна для правильного лечения основной этиологии. [25] [26] К ним относятся:
- Воспалительные состояния: NMO или болезнь Девича, острый диссеминированный энцефаломиелит (ADEM), саркоидоз
- Инфекции: туберкулез, сифилис, болезнь Лайма и бартонелла
- Компрессионные поражения: опухоли или аневризмы глазницы
- Заболевания соединительной ткани или сосудов: волчанка, гранулематоз с полиангиитом, Sjogrens, Behcet
- Неартеритическая передняя ишемическая оптическая нейропатия (NAION)
- Тяжелая системная гипертензия
- Острый отек диска зрительного нерва в результате повышения внутричерепного давления
- Наследственная оптическая нейропатия Лебера (LHON)
- Глиома зрительного нерва
- Токсическая или метаболическая нейропатия зрительного нерва: алкоголь, недоедание, этамбутол, тяжелые металлы
- Центральная серозная ретинопатия или другие макулопатии
Нет лекарства от РС.Лечение включает фармакотерапию для иммуномодуляции и облегчения симптомов. Исследование по лечению оптического неврита (ONTT) показало, что высокие дозы метилпреднизона внутривенно улучшают время восстановления зрительной функции, контрастной чувствительности и цветового зрения. Однако не было показано, что кортикостероиды улучшают конечные визуальные результаты. [27] Не было показано, что внутривенный иммуноглобулин (IVIg) улучшает долгосрочную остроту зрения, контрастную чувствительность или цветовое зрение. [28] Плазмаферез можно использовать в краткосрочной перспективе при тяжелых приступах, если стероиды противопоказаны или неэффективны. [29] Интерфеон-бета и глатирамера ацетат обычно используются в качестве модифицирующих болезнь агентов первой линии при РС, при этом в некоторых исследованиях частота рецидивов снижается на 18-34%. [30] Другие одобренные FDA лекарственные средства, модифицирующие заболевание, включают финголимод, терифлуномид, диметилфумарат, натализумаб, алемтузумаб, окрелизумаб и сипонимод.
Прогноз
Рассеянный склероз может иметь серьезные изнурительные последствия в течение 20-25 лет после начала. До 30% пациентов в конечном итоге нуждаются в помощи для передвижения, а 22% становятся прикованными к инвалидной коляске. [31] Ожидаемая продолжительность жизни снижается на 5–10 лет, а смертность, вызванная сердечно-сосудистыми заболеваниями, инфекциями и самоубийствами, выше при РС по сравнению с населением в целом. [32]
Более высокая нагрузка на поражение, более многочисленные активные поражения и более высокие корковые поражения в начале заболевания связаны с менее благоприятным прогнозом общего заболевания MS [33] [34] . Более высокие уровни NfLc также связаны с менее благоприятным прогнозом и прогрессированием MS [35] .
Многие клинические данные о неврите зрительного нерва получены в результате исследования по лечению неврита зрительного нерва (ONTT), многопрофильного исследования 454 пациентов с острым односторонним невритом зрительного нерва, проведенного в период с 1988 по 1991 год. Исследование по лечению оптического неврита (ONTT) показало, что клинически определенный МС развился у 50% пациентов ONTT в течение 15 лет. Однако вероятность развития клинически определенного рассеянного склероза на основании внешнего вида МРТ-сканирования варьировалась от 25% для пациентов без поражений на МРТ головного мозга до 72% с 1 или более очагами.
Визуальный прогноз после первого эпизода неврита зрительного нерва, как правило, благоприятный как при приеме кортикостероидов, так и без него. Визуальные симптомы, такие как снижение остроты зрения, дефекты поля зрения и дефекты цветового зрения, восстанавливаются в течение недель или месяцев. У большинства пациентов зрение 20/20 достигается через год после острого приступа, в то время как у 8% пациентов сохраняется острота зрения хуже 20/40. [36] Однако рецидивирующие эпизоды связаны с менее благоприятным прогнозом.
- ↑ Американская академия офтальмологии.ОКТ слоя нервных волокон. https://www.aao.org/image/oct-of-nerve-fiber-layer По состоянию на 31 июля 2019 г.
- ↑ 2,0 2,1 Симпсон С. Младший, Blizzard L, Отахал П. и др. Широта в значительной степени связана с распространенностью рассеянного склероза: метаанализ. J Neurol Neurosurg Psychiatry 2011; 82: 1132–1141.
- ↑ Всемирная организация здравоохранения (2008). Атлас: ресурсы по рассеянному склерозу в мире, 2008 г. (PDF). Женева: Всемирная организация здравоохранения. Стр. 15–16.ISBN 92-4-156375-3
- ↑ Willer CJ, Dyment DA, Risch NJ, Sadovnick AD, Ebers GC; Конкордантность близнецов и частота рецидивов у братьев и сестер при рассеянном склерозе. Канадская группа совместных исследований. Proc Natl Acad Sci U S. A. 2003 28 октября; 100 (22): 12877-82.
- ↑ Башинская В.В., Кулакова О.Г., Бойко А.Н., Фаворов А.В., Фаворова О.О. Обзор полногеномных ассоциативных исследований рассеянного склероза: классический подход и подход, основанный на гипотезах. Hum Genet. 2015 ноя; 134 (11-12): 1143-62.
- ↑ Бахрейн С.А., Джабаламели М.Р., Саадатния М., Захеднасаб Х.Роль однонуклеотидных полиморфизмов, не относящихся к HLA, в восприимчивости к рассеянному склерозу. J Neuroimmunol. 2010 15 декабря; 229 (1-2): 5-15.
- ↑ 7,0 7,1 Марри Р.А. Факторы экологического риска в этиологии рассеянного склероза. Lancet Neurol. 2004 декабрь; 3 (12): 709-18.
- ↑ Banwell B, Bar-Or A, Arnold DL, et al. Клинические, экологические и генетические детерминанты рассеянного склероза у детей с острой демиелинизацией: проспективное национальное когортное исследование. Lancet Neurol 2011; 10: 436–445.
- ↑ Soldan SS, Berti R, Salem N, Secchiero P, Flamand L, Calabresi PA, Brennan MB, Maloni HW, McFarland HF, Lin HC, Patnaik M, Jacobson S. Ассоциация вируса герпеса человека 6 (HHV-6) с рассеянный склероз: усиление ответа IgM на ранний антиген HHV-6 и обнаружение сывороточной ДНК HHV-6. Nat Med. 1997 декабрь; 3 (12): 1394-7.
- ↑ Pender MP. Дефицит CD8 + Т-клеток, инфекция вируса Эпштейна-Барра, дефицит витамина D и шаги к аутоиммунитету: объединяющая гипотеза. Autoimmun Dis 2012; 2012: 189-96.
- ↑ Prasad S, Galetta SL. Нарушения движения глаз при рассеянном склерозе. Neurol Clin. 2010 28 августа (3): 641-55.
- ↑ Цанг Б.К., Макдонелл Р. «Рассеянный склероз — диагностика, лечение и прогноз». Австралийский семейный врач, декабрь 2011 г. 40 (12): 948–55.
- ↑ Майло Р., Кахана Э. Рассеянный склероз: геоэпидемиология, генетика и окружающая среда. Autoimmun Rev Mar 2010. (5): A387–94.
- ↑ Миллер Д., Баркхоф Ф, Монтальбан X, Томпсон А., Филиппи М. Клинически изолированные синдромы, указывающие на рассеянный склероз, часть I: естественное течение, патогенез, диагностика и прогноз.Lancet Neurol. 2005 Май. 4 (5): 281-8.
- ↑ 15,0 15,1 Клинический профиль неврита зрительного нерва. Опыт исследования лечения неврита зрительного нерва. Группа изучения неврита зрительного нерва. Arch. Офтальмол. 1991. 109 (12), 1673–1678.
- ↑ Костелло Ф, Бертон Дж. М.. Подход к невриту зрительного нерва: исходное представление. Эксперт Rev Ophthalmol. 2013. 8 (6): 539–551.
- ↑ Костелло Ф. Афферентный зрительный путь: разработка структурно-функциональной парадигмы рассеянного склероза.ISRN Neurol. 2013. 2013: 134858.
- ↑ Müri RM, Meienberg O. Клинический спектр межъядерной офтальмоплегии при рассеянном склерозе. Arch Neurol 1985; 42: 851.
- ↑ Amezcua M, Morrow MJ Jirawuthiworavong, G. Current Opinion in Ophthalmology, ноябрь 2015 г. 2 (6): 534-539.
- ↑ McClelland C, Galetta S. Глазные симптомы, признаки и терапия рассеянного склероза. Рэй-Грант А., Фокс Р., Бетукс Ф. Рассеянный склероз и связанные с ним заболевания: диагностика, лечение и реабилитация.Demos Medical Publishing; 2013. 179-86.
- ↑ Polman C et al. Диагностические критерии рассеянного склероза: 2010 г. Пересмотр критериев Макдональда. Анналы неврологии. 2011; 69: 292-302.
- ↑ Американская академия офтальмологии. ОКТ слоя нервных волокон. https://www.aao.org/image/oct-of-nerve-fiber-layer по состоянию на 23 марта 2020 г., 2019 г.
- ↑ 23,0 23,1 Бритце Дж., Пиль-Йенсен Г., Фредериксен Дж. Л. и др. Анализ ганглиозных клеток сетчатки при рассеянном склерозе и неврите зрительного нерва: систематический обзор и метаанализ.Lancelet Neurology 2017; 264 (9): 1837–1853.
- ↑ Gaier ED, Boudreault K, Rizzo JF 3rd, Falardeau J, Cestari DM. Атипичный неврит зрительного нерва. Curr Neurol Neurosci Rep. Декабрь 2015 г .; 15 (12): 76.
- ↑ Kaiser PK. Фридман, штат Нью-Джерси. Иллюстрированное руководство офтальмологии Массачусетской глазной и ушной больницы. 4-е издание. 2014 г.
- ↑ Костелло Ф. Воспалительные нейропатии зрительного нерва. Континуум (Миннеап Минн). Нейроофтальмолог. Август 2014 г .; 20 (4): 816-37.
- ↑ Beck RW, Cleary PA, Anderson MM Jr, Keltner JL, Shults WT, Kaufman DI.Рандомизированное контролируемое исследование кортикостероидов при лечении острого неврита зрительного нерва. Группа изучения неврита зрительного нерва. N Engl J Med. Февраль 1992 г. 326 (9): 581-8.
- ↑ Roed et al. Двойное слепое рандомизированное исследование внутривенного введения иммуноглобулинов при остром неврите зрительного нерва. Неврология, март 2005 г .; 64 (5): 804-810.
- ↑ Ruprecht K, Klinker E, Dintelmann T, Rieckmann P, Gold R. Плазмообмен при тяжелом неврите зрительного нерва: лечение 10 пациентов. Неврология 2004. 63 (6): 1081–1083.
- ↑ Скотт Л.Дж.Глатирамера ацетат: обзор его использования у пациентов с ремиттирующим рассеянным склерозом и для отсрочки начала клинически определенного рассеянного склероза. CNS Drugs 2013; 27: 971–988.
- ↑ Swingler RJ, Compston DA. Заболеваемость рассеянным склерозом. Q J Med. Apr 1992; 83 (300): 325-37.
- ↑ Manouchehrinia A, Tanasescu R, Tench CR, Constantinescu CS. Смертность при рассеянном склерозе: метаанализ стандартизованных коэффициентов смертности. J Neurol Neurosurg Psychiatry. Март 2016 г .; 87 (3): 324-31.
- ↑ Luchetti, S., Fransen NL., Van Eden CG., Et al. Пациенты с прогрессирующим рассеянным склерозом демонстрируют значительную активность поражения, которая коррелирует с тяжестью клинического заболевания и полом: ретроспективный когортный анализ аутопсии. Acta Neuropathology 2018; 135: 511–528.
- ↑ Rocca, M.A., Sormani MP., Rovaris M., et al. Долгосрочное прогрессирование нетрудоспособности при первичном прогрессирующем рассеянном склерозе: 15-летнее исследование. Мозг 2017; 140: 2814–2819.
- ↑ Барро, К., Бенкерт П., Дисанто Г., и другие. Нейрофиламенты сыворотки как предиктор обострения заболевания и атрофии головного и спинного мозга при рассеянном склерозе. Мозг 2018; 141: 2382–2391.
- ↑ Beck RW, Cleary PA, Backlund JC. Курс восстановления зрения после неврита зрительного нерва. Опыт испытаний лечения неврита зрительного нерва. Офтальмология. 1994; 101 (11): 1771-8.
Рассеянный склероз — EyeWiki
Запишитесь на конкурс резидентов и стипендиатов
Принять участие в Международном конкурсе офтальмологов
Qiancheng Wang, Shruthi Harish Bindiganavile, MBBS, MS, Нита Бхат, MBBS, MS, Эндрю Го Ли, MD, Chantal Josee Boisvert, MD, Nagham Al-Zubidi, MD, и Shruthi Harish Bindiganavile, MBBS, MS
Назначенный статус Ожидается обновление
Дана Альбрейки, MBBS FRCSC, 26 мая 2020 г.Оптическая когерентная томография (ОКТ) слоя нервных волокон от 42-летнего пациента, который поступил с болезненной потерей зрения OS, наводящей на мысль о неврите зрительного нерва. Обследование показало временную бледность обоих дисков зрительного нерва. Магнитно-резонансная томография показала усиление ретробульбарного зрительного нерва и множественные демиелинизирующие поражения. Анализ спинномозговой жидкости подтвердил диагноз рассеянного склероза. ОКТ при представлении показала истончение OD и OS слоя височных нервных волокон, что свидетельствует о старом повреждении зрительного нерва в результате ранее недиагностированного неврита зрительного нерва.© 2019 Американская академия офтальмологии [1]
Болезнь
Рассеянный склероз (РС) — нейродегенеративное заболевание центральной нервной системы (ЦНС), которое возникает в результате иммуноопосредованного воспаления и демиелинизации аксонов. Он характеризуется очаговыми демиелинизирующими поражениями в белом веществе головного или спинного мозга, которые варьируются во времени и пространстве, что приводит к классическим проявлениям эпизодических неврологических симптомов. Эти симптомы различаются в зависимости от расположения поражений и могут включать изменения вегетативных, моторных или сенсорных функций.Интересно, что РС часто проявляется глазными проявлениями, вторичными по отношению к воспалительной демиелинизации зрительного пути, и большинство пациентов испытывают по крайней мере один эпизод поражения глаз в ходе своего заболевания.
Эпидемиология
РС поражает примерно 400 000 человек в Соединенных Штатах и 2,1 миллиона человек во всем мире, с более распространенным географическим распространением в северном и южном полушариях. [2] Средний возраст начала заболевания составляет от 15 до 45 лет, а средний возраст постановки диагноза — 30 лет.Женщины болеют чаще, чем мужчины, в соотношении примерно 2: 1. [3]
Этиология
Основная причина рассеянного склероза неизвестна, хотя было предложено множество факторов, способствующих развитию и прогрессированию заболевания. Ведущие теории предполагают сложное взаимодействие между генетической предрасположенностью и факторами окружающей среды.
Генетический компонент в РС подтверждается исследованиями близнецов, показывающими уровень конкордантности 25-30% у монозиготных близнецов, 5% у дизиготных близнецов и 3% у братьев и сестер, не являющихся близнецами. [4] Кроме того, ряд полногеномных ассоциативных исследований идентифицировал более 100 локусов риска при РС, и было обнаружено, что большинство этих генов кодируют белки, участвующие в иммунной модуляции. Хотя полиморфизмы в человеческом лейкоцитарном антигене (HLA) были идентифицированы как наиболее сильные локусы восприимчивости, были обнаружены и другие гены, не относящиеся к HLA. [5] [6]
Несмотря на данные, свидетельствующие о значительном генетическом влиянии на РС, сами по себе гены не вносят полного вклада в развитие болезни.Постулируется, что в этом участвует ряд факторов окружающей среды, таких как инфекция, местоположение, климат, стресс, род занятий и диета. [7] Имеются данные, свидетельствующие о развитии или обострении рассеянного склероза после поствирусных синдромов, например, вызванных вирусом Эпштейна-Барра (EBV) и вирусом герпеса человека (HHV). [8] [9] Географическая вариация MS дополнительно поддерживает роль окружающей среды. Хотя основная причина остается неясной, для объяснения широтного градиента были предложены такие факторы, как уменьшение пребывания на солнце и низкий уровень витамина D. [2]
Патофизиология
Считается, что
РС является аутоиммунным заболеванием, и эта теория подтверждается его общими характеристиками с другими аутоиммунными заболеваниями. Эти особенности включают преобладание пораженных женщин, ассоциацию с полиморфизмом HLA и наличие аутоантител к миелиновым антигенам в спинномозговой жидкости. [7]
Хроническое воспаление, дегенерация и демиелинизация аксонов в ЦНС приводят к клиническим проявлениям неврологической дисфункции.Воспалительный процесс опосредуется Т-лимфоцитами, которые распознают миелин как чужеродное тело и запускают другие иммунные клетки, макрофаги, цитокины и антитела, которые вместе приводят к разрушению миелина и аксонов. Считается, что эти Т-клетки попадают в мозг из-за нарушений гематоэнцефалического барьера, которые могут возникнуть в результате поствирусных инфекций. [10] С потерей миелина, защитной и изолирующей жировой оболочки, окружающей аксоны, проводимость электрических импульсов нарушается.
Это нарушение передачи неврологического сигнала может происходить в любом месте ЦНС, включая зрительную систему. Офтальмологические поражения можно разделить на поражения афферентных или эфферентных зрительных путей. Афферентный путь отвечает за передачу сенсорной информации от сетчатки к мозгу. Чаще всего поражается зрительный нерв, что приводит к ряду визуальных симптомов, описанных ниже. Нечасто вовлекаются перекрест зрительных нервов и зрительные тракты, что приводит к дефектам поля зрения, таким как битемпоральная гемианопсия и гомонимная гемианопсия соответственно.
Эфферентный путь отвечает за двигательную активность зрачковых и экстраокулярных мышц. Расстройства движения глаз затрагивают более 40% пациентов с РС. [11] Поражения могут поражать ствол мозга, мозжечок или черепные нервы и приводить к смещению глаз и симптомам осциллопсии, нистагма и диплопии. Состояние, называемое межъядерной офтальмоплегией (INO), возникает при поражении медиального продольного пучка (MLF), сильно миелинизированного тракта между парамедианной ретикулярной формацией моста (PPRF) отводящего глаза до глазодвигательного ядра контралатерального приводящего глаза.Это облегчает синхронный боковой взгляд. Следовательно, поражения MLF приводят к нарушению аддукции конъюгата, а также к нистагму отводящего глаза.
История
Демографическая информация, такая как возраст, пол, раса, страна происхождения и миграционный статус, имеет значение, поскольку РС чаще встречается у женщин в возрасте 15–45 лет, которые происходят из районов северного или южного полушария. Семейный анамнез РС также имеет значение, поскольку существует генетическая предрасположенность к заболеванию. Также следует изучить недавние стрессоры, вирусные инфекции и наличие контактов с больными.
MS классически описывается как состояние, при котором неврологические симптомы меняются во времени и пространстве. Поскольку демиелинизация может иметь диффузное поражение ЦНС, пациенты часто жалуются на совокупность, казалось бы, несвязанных симптомов. У 75% пациентов первоначальное проявление рассеянного склероза связано с изолированной жалобой: 45% — двигательные или сенсорные, а 20% — зрительные. [12] Следовательно, тщательный анализ систем имеет решающее значение и должен включать вопросы о потере чувствительности, мышечной слабости, боли, головных болях, изменениях зрения, нарушении познания, депрессии и потере кишечника, мочевого пузыря или сексуальной функции.
Не менее важно выявить начало, продолжительность и временную взаимосвязь симптомов. Обострения или «вспышки» могут быть острыми или подострыми в начале и обычно длятся от нескольких дней до месяцев. Эти эпизоды обычно преходящие, с улучшением или даже полным исчезновением симптомов в 85% случаев. Однако у оставшихся 10-15% заболевших симптомы могут ухудшиться или стать постоянными. [13]
Медицинский осмотр
Неврологическое обследование может предоставить полезную информацию о локализации поражения, а также тяжести и степени поражения.Экзамен состоит из оценки черепных нервов, глубоких сухожильных рефлексов, двигательной силы, чувствительности, походки, равновесия и координации.
Офтальмологическое обследование следует начинать с осмотра глаз на предмет выявления внешних окулярных признаков, диапазона движения экстраокулярных мышц, изменений зрачков, а также эритемы или воспаления. Обследование с помощью щелевой лампы важно для визуализации внутренних структур глаза, особенно диска зрительного нерва. Другие компоненты офтальмологического обследования включают тесты на остроту зрения, цветовое зрение, контрастную чувствительность, афферентные дефекты зрачка и дефекты поля зрения.Кроме того, использование оптической когерентной томографии (ОКТ) и визуальных вызванных ответов (ВЭР) может предоставить информацию о степени поражения и позволить количественные измерения прогрессирования заболевания с течением времени.
Признаки и симптомы
Неврологические признаки и симптомы рассеянного склероза могут быть вегетативными, визуальными, моторными или сенсорными. Изменения в ощущениях могут проявляться в виде боли, онемения, покалывания или ощущения булавок и игл. Двигательное вовлечение проявляется в мышечной слабости, мышечных спазмах, нарушении координации и равновесия или затруднениях с речью и глотанием.Вегетативные симптомы включают дисфункцию кишечника (диарею или запор) и дисфункцию мочевого пузыря (недержание мочи). Когнитивные жалобы при РС включают усталость, снижение концентрации внимания, концентрации, памяти и суждения. Психологические симптомы включают депрессию и нестабильность настроения. РС связан с другими клиническими проявлениями, такими как: триада Шарко дизартрии, атаксии и тремора; Феномен Ухтоффа, связанный с ухудшением симптомов при повышении температуры; Признак Лермитта — электрическое ощущение, бегущее по спине, когда шея согнута; и невралгия тройничного нерва, проявляющаяся лицевой болью или слабостью.
Глазные проявления обычны при РС. До 20% пациентов имеют неврит зрительного нерва в качестве первоначальной клинической картины, а у 75% пациентов есть по крайней мере один эпизод на протяжении всей жизни. [14] Неврит зрительного нерва, связанный с рассеянным склерозом, обычно представляет собой болезненную монокулярную потерю зрения, которая происходит в течение нескольких часов или дней и продолжается несколько недель. Изменения остроты зрения могут варьироваться от легких до тяжелых; 10% пациентов — 20/20, 25% — 20 / 30-20 / 40, 29% — 20 / 50-20 / 190 и 36% — 20/200 или хуже. [15] Орбитальная боль возникает у 92% пациентов и обычно усиливается при движении глазного яблока. Пациенты также будут иметь ухудшение цветового зрения (дисхроматопсия в 88%, лучше всего оценивается по уменьшению насыщенности красного), снижение контрастной чувствительности, потеря поля зрения (чаще всего центральная скотома) и относительный афферентный дефект зрачка (RAPD). Обследование с помощью щелевой лампы выявляет отек диска зрительного нерва у трети пациентов. [15] Папиллит чаще встречается при поствирусном и инфекционном неврите, чем при демиелинизирующем неврите, но существует значительное совпадение.Истончение слоя нервных волокон сетчатки (СНВС), отражающее повреждение аксонов, наблюдается примерно у 70% пациентов с острым невритом зрительного нерва, в то время как зрительный вызванный потенциал (ЗВП) увеличивается в латентном периоде и уменьшается в амплитуде у 65%. [16] [17]
Межъядерная офтальмоплегия встречается примерно у 30% пациентов. [18] Это состояние проявляется диплопией, нистагмом и потерей восприятия глубины (стереопсис), вторичными по отношению к дефициту аддукции или задержке аддукции при сопряженном взгляде.Другие паттерны смещения глаз включают перекос, парез взгляда и нарушение плавного преследования. [19] Увеит может возникать у 1-2% пациентов с РС, что в 10 раз чаще, чем у населения в целом. [20] Симптомы увеита включают боль, светобоязнь и инъекцию в конъюнктиву.
Клинический диагноз
Пересмотренные критерии Макдональда 2010 г. широко используются для клинической диагностики рассеянного склероза. [21] Критерии включают наличие двух или более приступов с участием двух или более клинических поражений; два или более приступа одного клинического поражения с признаками распространения в космосе, продемонстрированными МРТ или ЦСЖ; одна атака с участием двух или более поражений, продемонстрированная МРТ или сопровождаемая второй атакой; один приступ одного поражения, продемонстрированный МРТ, ЦСЖ или сопровождаемый вторым приступом.Приступ определяется как любое субъективное или объективное неврологическое расстройство продолжительностью 24 часа, возникающее с интервалом 30 дней при отсутствии лихорадки или инфекции. РС подразделяется на четыре подтипа в зависимости от его клинического течения: ремиттирующий (RRMS), вторично-прогрессирующий (SPMS), первично-прогрессирующий (PPMS) и прогрессирующий рецидивирующий (PRMS).
Диагностические процедуры
Повторяющиеся эпизоды демиелинизации приводят к образованию бляшек, которые на магнитно-резонансной томографии (МРТ) видны как гиперинтенсивные Т2-поражения или постгадолиниевое усиление.МРТ головы и позвоночника выполняется для оценки этих демиелинизирующих бляшек в перивентрикулярном, юкстакортикальном, инфратенториальном или белом веществе спинного мозга. Неврит зрительного нерва при РС обычно рассматривается как одностороннее поражение зрительного нерва на уровне Т2. Оптическая когерентная томография может помочь в диагностике неврита зрительного нерва и рассеянного склероза и контролировать прогрессирование [22] . Истончение слоя перипапиллярных нервных волокон сетчатки (RNFL), слоя макулярных ганглиозных клеток и внутреннего плексиформного слоя (GCIPL) наблюдается у пациентов с РС как с невритом зрительного нерва, так и без него [23] .Спектральная оптическая когерентная томография (SD-OCT) — рекомендуемый диагностический инструмент для выявления и мониторинга этих изменений сетчатки у пациентов с РС [23] . Последовательная визуализация полезна для сравнения эпизодов и отслеживания прогрессирования заболевания.
Лабораторное испытание
Люмбальные пункции могут быть выполнены для оценки ЦСЖ на оликлональные полосы и интратекальный иммуноглобулин G (IgG). При атипичных проявлениях неврита зрительного нерва подозрение на причину, не связанную с РС, требует дополнительных лабораторных исследований.К атипичным признакам относятся двусторонность, безболезненная потеря зрения, отсутствие характерных результатов МРТ, отсутствие ответа на кортикостероиды и наличие сильного отека головки зрительного нерва или перипапиллярных кровоизлияний. [24] Следующие лабораторные тесты следует рассматривать с учетом истории болезни пациента, факторов риска и клинических данных:
- Антинуклеарные антитела (ANA) против системной красной волчанки
- Ангиотензин-превращающий фермент (АПФ) и лизоцим при саркоидозе
- Лаборатории исследования венерических болезней [VDRL], быстрый плазменный реагин [RPR] и флуоресцентные трепонемные антитела (FTA-ABS) против сифилиса
- Антитело IgG к аквапорину 4 [AQP4] против оптического нейромиелита (NMO)
- Скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ) при воспалительных заболеваниях
- Туберкулиновая кожная проба, рентген грудной клетки или Quantiferon-TB при туберкулезе
- Титры Лайма при болезни Лайма (в эндемичной зоне)
- Тест легкой цепи нейрофиламентов сыворотки
Дифференциальный диагноз
Дифференциальный диагноз неврита зрительного нерва является широким, и точная оценка важна для правильного лечения основной этиологии. [25] [26] К ним относятся:
- Воспалительные состояния: NMO или болезнь Девича, острый диссеминированный энцефаломиелит (ADEM), саркоидоз
- Инфекции: туберкулез, сифилис, болезнь Лайма и бартонелла
- Компрессионные поражения: опухоли или аневризмы глазницы
- Заболевания соединительной ткани или сосудов: волчанка, гранулематоз с полиангиитом, Sjogrens, Behcet
- Неартеритическая передняя ишемическая оптическая нейропатия (NAION)
- Тяжелая системная гипертензия
- Острый отек диска зрительного нерва в результате повышения внутричерепного давления
- Наследственная оптическая нейропатия Лебера (LHON)
- Глиома зрительного нерва
- Токсическая или метаболическая нейропатия зрительного нерва: алкоголь, недоедание, этамбутол, тяжелые металлы
- Центральная серозная ретинопатия или другие макулопатии
Нет лекарства от РС.Лечение включает фармакотерапию для иммуномодуляции и облегчения симптомов. Исследование по лечению оптического неврита (ONTT) показало, что высокие дозы метилпреднизона внутривенно улучшают время восстановления зрительной функции, контрастной чувствительности и цветового зрения. Однако не было показано, что кортикостероиды улучшают конечные визуальные результаты. [27] Не было показано, что внутривенный иммуноглобулин (IVIg) улучшает долгосрочную остроту зрения, контрастную чувствительность или цветовое зрение. [28] Плазмаферез можно использовать в краткосрочной перспективе при тяжелых приступах, если стероиды противопоказаны или неэффективны. [29] Интерфеон-бета и глатирамера ацетат обычно используются в качестве модифицирующих болезнь агентов первой линии при РС, при этом в некоторых исследованиях частота рецидивов снижается на 18-34%. [30] Другие одобренные FDA лекарственные средства, модифицирующие заболевание, включают финголимод, терифлуномид, диметилфумарат, натализумаб, алемтузумаб, окрелизумаб и сипонимод.
Прогноз
Рассеянный склероз может иметь серьезные изнурительные последствия в течение 20-25 лет после начала. До 30% пациентов в конечном итоге нуждаются в помощи для передвижения, а 22% становятся прикованными к инвалидной коляске. [31] Ожидаемая продолжительность жизни снижается на 5–10 лет, а смертность, вызванная сердечно-сосудистыми заболеваниями, инфекциями и самоубийствами, выше при РС по сравнению с населением в целом. [32]
Более высокая нагрузка на поражение, более многочисленные активные поражения и более высокие корковые поражения в начале заболевания связаны с менее благоприятным прогнозом общего заболевания MS [33] [34] . Более высокие уровни NfLc также связаны с менее благоприятным прогнозом и прогрессированием MS [35] .
Многие клинические данные о неврите зрительного нерва получены в результате исследования по лечению неврита зрительного нерва (ONTT), многопрофильного исследования 454 пациентов с острым односторонним невритом зрительного нерва, проведенного в период с 1988 по 1991 год. Исследование по лечению оптического неврита (ONTT) показало, что клинически определенный МС развился у 50% пациентов ONTT в течение 15 лет. Однако вероятность развития клинически определенного рассеянного склероза на основании внешнего вида МРТ-сканирования варьировалась от 25% для пациентов без поражений на МРТ головного мозга до 72% с 1 или более очагами.
Визуальный прогноз после первого эпизода неврита зрительного нерва, как правило, благоприятный как при приеме кортикостероидов, так и без него. Визуальные симптомы, такие как снижение остроты зрения, дефекты поля зрения и дефекты цветового зрения, восстанавливаются в течение недель или месяцев. У большинства пациентов зрение 20/20 достигается через год после острого приступа, в то время как у 8% пациентов сохраняется острота зрения хуже 20/40. [36] Однако рецидивирующие эпизоды связаны с менее благоприятным прогнозом.
- ↑ Американская академия офтальмологии.ОКТ слоя нервных волокон. https://www.aao.org/image/oct-of-nerve-fiber-layer По состоянию на 31 июля 2019 г.
- ↑ 2,0 2,1 Симпсон С. Младший, Blizzard L, Отахал П. и др. Широта в значительной степени связана с распространенностью рассеянного склероза: метаанализ. J Neurol Neurosurg Psychiatry 2011; 82: 1132–1141.
- ↑ Всемирная организация здравоохранения (2008). Атлас: ресурсы по рассеянному склерозу в мире, 2008 г. (PDF). Женева: Всемирная организация здравоохранения. Стр. 15–16.ISBN 92-4-156375-3
- ↑ Willer CJ, Dyment DA, Risch NJ, Sadovnick AD, Ebers GC; Конкордантность близнецов и частота рецидивов у братьев и сестер при рассеянном склерозе. Канадская группа совместных исследований. Proc Natl Acad Sci U S. A. 2003 28 октября; 100 (22): 12877-82.
- ↑ Башинская В.В., Кулакова О.Г., Бойко А.Н., Фаворов А.В., Фаворова О.О. Обзор полногеномных ассоциативных исследований рассеянного склероза: классический подход и подход, основанный на гипотезах. Hum Genet. 2015 ноя; 134 (11-12): 1143-62.
- ↑ Бахрейн С.А., Джабаламели М.Р., Саадатния М., Захеднасаб Х.Роль однонуклеотидных полиморфизмов, не относящихся к HLA, в восприимчивости к рассеянному склерозу. J Neuroimmunol. 2010 15 декабря; 229 (1-2): 5-15.
- ↑ 7,0 7,1 Марри Р.А. Факторы экологического риска в этиологии рассеянного склероза. Lancet Neurol. 2004 декабрь; 3 (12): 709-18.
- ↑ Banwell B, Bar-Or A, Arnold DL, et al. Клинические, экологические и генетические детерминанты рассеянного склероза у детей с острой демиелинизацией: проспективное национальное когортное исследование. Lancet Neurol 2011; 10: 436–445.
- ↑ Soldan SS, Berti R, Salem N, Secchiero P, Flamand L, Calabresi PA, Brennan MB, Maloni HW, McFarland HF, Lin HC, Patnaik M, Jacobson S. Ассоциация вируса герпеса человека 6 (HHV-6) с рассеянный склероз: усиление ответа IgM на ранний антиген HHV-6 и обнаружение сывороточной ДНК HHV-6. Nat Med. 1997 декабрь; 3 (12): 1394-7.
- ↑ Pender MP. Дефицит CD8 + Т-клеток, инфекция вируса Эпштейна-Барра, дефицит витамина D и шаги к аутоиммунитету: объединяющая гипотеза. Autoimmun Dis 2012; 2012: 189-96.
- ↑ Prasad S, Galetta SL. Нарушения движения глаз при рассеянном склерозе. Neurol Clin. 2010 28 августа (3): 641-55.
- ↑ Цанг Б.К., Макдонелл Р. «Рассеянный склероз — диагностика, лечение и прогноз». Австралийский семейный врач, декабрь 2011 г. 40 (12): 948–55.
- ↑ Майло Р., Кахана Э. Рассеянный склероз: геоэпидемиология, генетика и окружающая среда. Autoimmun Rev Mar 2010. (5): A387–94.
- ↑ Миллер Д., Баркхоф Ф, Монтальбан X, Томпсон А., Филиппи М. Клинически изолированные синдромы, указывающие на рассеянный склероз, часть I: естественное течение, патогенез, диагностика и прогноз.Lancet Neurol. 2005 Май. 4 (5): 281-8.
- ↑ 15,0 15,1 Клинический профиль неврита зрительного нерва. Опыт исследования лечения неврита зрительного нерва. Группа изучения неврита зрительного нерва. Arch. Офтальмол. 1991. 109 (12), 1673–1678.
- ↑ Костелло Ф, Бертон Дж. М.. Подход к невриту зрительного нерва: исходное представление. Эксперт Rev Ophthalmol. 2013. 8 (6): 539–551.
- ↑ Костелло Ф. Афферентный зрительный путь: разработка структурно-функциональной парадигмы рассеянного склероза.ISRN Neurol. 2013. 2013: 134858.
- ↑ Müri RM, Meienberg O. Клинический спектр межъядерной офтальмоплегии при рассеянном склерозе. Arch Neurol 1985; 42: 851.
- ↑ Amezcua M, Morrow MJ Jirawuthiworavong, G. Current Opinion in Ophthalmology, ноябрь 2015 г. 2 (6): 534-539.
- ↑ McClelland C, Galetta S. Глазные симптомы, признаки и терапия рассеянного склероза. Рэй-Грант А., Фокс Р., Бетукс Ф. Рассеянный склероз и связанные с ним заболевания: диагностика, лечение и реабилитация.Demos Medical Publishing; 2013. 179-86.
- ↑ Polman C et al. Диагностические критерии рассеянного склероза: 2010 г. Пересмотр критериев Макдональда. Анналы неврологии. 2011; 69: 292-302.
- ↑ Американская академия офтальмологии. ОКТ слоя нервных волокон. https://www.aao.org/image/oct-of-nerve-fiber-layer по состоянию на 23 марта 2020 г., 2019 г.
- ↑ 23,0 23,1 Бритце Дж., Пиль-Йенсен Г., Фредериксен Дж. Л. и др. Анализ ганглиозных клеток сетчатки при рассеянном склерозе и неврите зрительного нерва: систематический обзор и метаанализ.Lancelet Neurology 2017; 264 (9): 1837–1853.
- ↑ Gaier ED, Boudreault K, Rizzo JF 3rd, Falardeau J, Cestari DM. Атипичный неврит зрительного нерва. Curr Neurol Neurosci Rep. Декабрь 2015 г .; 15 (12): 76.
- ↑ Kaiser PK. Фридман, штат Нью-Джерси. Иллюстрированное руководство офтальмологии Массачусетской глазной и ушной больницы. 4-е издание. 2014 г.
- ↑ Костелло Ф. Воспалительные нейропатии зрительного нерва. Континуум (Миннеап Минн). Нейроофтальмолог. Август 2014 г .; 20 (4): 816-37.
- ↑ Beck RW, Cleary PA, Anderson MM Jr, Keltner JL, Shults WT, Kaufman DI.Рандомизированное контролируемое исследование кортикостероидов при лечении острого неврита зрительного нерва. Группа изучения неврита зрительного нерва. N Engl J Med. Февраль 1992 г. 326 (9): 581-8.
- ↑ Roed et al. Двойное слепое рандомизированное исследование внутривенного введения иммуноглобулинов при остром неврите зрительного нерва. Неврология, март 2005 г .; 64 (5): 804-810.
- ↑ Ruprecht K, Klinker E, Dintelmann T, Rieckmann P, Gold R. Плазмообмен при тяжелом неврите зрительного нерва: лечение 10 пациентов. Неврология 2004. 63 (6): 1081–1083.
- ↑ Скотт Л.Дж.Глатирамера ацетат: обзор его использования у пациентов с ремиттирующим рассеянным склерозом и для отсрочки начала клинически определенного рассеянного склероза. CNS Drugs 2013; 27: 971–988.
- ↑ Swingler RJ, Compston DA. Заболеваемость рассеянным склерозом. Q J Med. Apr 1992; 83 (300): 325-37.
- ↑ Manouchehrinia A, Tanasescu R, Tench CR, Constantinescu CS. Смертность при рассеянном склерозе: метаанализ стандартизованных коэффициентов смертности. J Neurol Neurosurg Psychiatry. Март 2016 г .; 87 (3): 324-31.
- ↑ Luchetti, S., Fransen NL., Van Eden CG., Et al. Пациенты с прогрессирующим рассеянным склерозом демонстрируют значительную активность поражения, которая коррелирует с тяжестью клинического заболевания и полом: ретроспективный когортный анализ аутопсии. Acta Neuropathology 2018; 135: 511–528.
- ↑ Rocca, M.A., Sormani MP., Rovaris M., et al. Долгосрочное прогрессирование нетрудоспособности при первичном прогрессирующем рассеянном склерозе: 15-летнее исследование. Мозг 2017; 140: 2814–2819.
- ↑ Барро, К., Бенкерт П., Дисанто Г., и другие. Нейрофиламенты сыворотки как предиктор обострения заболевания и атрофии головного и спинного мозга при рассеянном склерозе. Мозг 2018; 141: 2382–2391.
- ↑ Beck RW, Cleary PA, Backlund JC. Курс восстановления зрения после неврита зрительного нерва. Опыт испытаний лечения неврита зрительного нерва. Офтальмология. 1994; 101 (11): 1771-8.
Рассеянный склероз — EyeWiki
Запишитесь на конкурс резидентов и стипендиатов
Принять участие в Международном конкурсе офтальмологов
Qiancheng Wang, Shruthi Harish Bindiganavile, MBBS, MS, Нита Бхат, MBBS, MS, Эндрю Го Ли, MD, Chantal Josee Boisvert, MD, Nagham Al-Zubidi, MD, и Shruthi Harish Bindiganavile, MBBS, MS
Назначенный статус Ожидается обновление
Дана Альбрейки, MBBS FRCSC, 26 мая 2020 г.Оптическая когерентная томография (ОКТ) слоя нервных волокон от 42-летнего пациента, который поступил с болезненной потерей зрения OS, наводящей на мысль о неврите зрительного нерва. Обследование показало временную бледность обоих дисков зрительного нерва. Магнитно-резонансная томография показала усиление ретробульбарного зрительного нерва и множественные демиелинизирующие поражения. Анализ спинномозговой жидкости подтвердил диагноз рассеянного склероза. ОКТ при представлении показала истончение OD и OS слоя височных нервных волокон, что свидетельствует о старом повреждении зрительного нерва в результате ранее недиагностированного неврита зрительного нерва.© 2019 Американская академия офтальмологии [1]
Болезнь
Рассеянный склероз (РС) — нейродегенеративное заболевание центральной нервной системы (ЦНС), которое возникает в результате иммуноопосредованного воспаления и демиелинизации аксонов. Он характеризуется очаговыми демиелинизирующими поражениями в белом веществе головного или спинного мозга, которые варьируются во времени и пространстве, что приводит к классическим проявлениям эпизодических неврологических симптомов. Эти симптомы различаются в зависимости от расположения поражений и могут включать изменения вегетативных, моторных или сенсорных функций.Интересно, что РС часто проявляется глазными проявлениями, вторичными по отношению к воспалительной демиелинизации зрительного пути, и большинство пациентов испытывают по крайней мере один эпизод поражения глаз в ходе своего заболевания.
Эпидемиология
РС поражает примерно 400 000 человек в Соединенных Штатах и 2,1 миллиона человек во всем мире, с более распространенным географическим распространением в северном и южном полушариях. [2] Средний возраст начала заболевания составляет от 15 до 45 лет, а средний возраст постановки диагноза — 30 лет.Женщины болеют чаще, чем мужчины, в соотношении примерно 2: 1. [3]
Этиология
Основная причина рассеянного склероза неизвестна, хотя было предложено множество факторов, способствующих развитию и прогрессированию заболевания. Ведущие теории предполагают сложное взаимодействие между генетической предрасположенностью и факторами окружающей среды.
Генетический компонент в РС подтверждается исследованиями близнецов, показывающими уровень конкордантности 25-30% у монозиготных близнецов, 5% у дизиготных близнецов и 3% у братьев и сестер, не являющихся близнецами. [4] Кроме того, ряд полногеномных ассоциативных исследований идентифицировал более 100 локусов риска при РС, и было обнаружено, что большинство этих генов кодируют белки, участвующие в иммунной модуляции. Хотя полиморфизмы в человеческом лейкоцитарном антигене (HLA) были идентифицированы как наиболее сильные локусы восприимчивости, были обнаружены и другие гены, не относящиеся к HLA. [5] [6]
Несмотря на данные, свидетельствующие о значительном генетическом влиянии на РС, сами по себе гены не вносят полного вклада в развитие болезни.Постулируется, что в этом участвует ряд факторов окружающей среды, таких как инфекция, местоположение, климат, стресс, род занятий и диета. [7] Имеются данные, свидетельствующие о развитии или обострении рассеянного склероза после поствирусных синдромов, например, вызванных вирусом Эпштейна-Барра (EBV) и вирусом герпеса человека (HHV). [8] [9] Географическая вариация MS дополнительно поддерживает роль окружающей среды. Хотя основная причина остается неясной, для объяснения широтного градиента были предложены такие факторы, как уменьшение пребывания на солнце и низкий уровень витамина D. [2]
Патофизиология
Считается, что
РС является аутоиммунным заболеванием, и эта теория подтверждается его общими характеристиками с другими аутоиммунными заболеваниями. Эти особенности включают преобладание пораженных женщин, ассоциацию с полиморфизмом HLA и наличие аутоантител к миелиновым антигенам в спинномозговой жидкости. [7]
Хроническое воспаление, дегенерация и демиелинизация аксонов в ЦНС приводят к клиническим проявлениям неврологической дисфункции.Воспалительный процесс опосредуется Т-лимфоцитами, которые распознают миелин как чужеродное тело и запускают другие иммунные клетки, макрофаги, цитокины и антитела, которые вместе приводят к разрушению миелина и аксонов. Считается, что эти Т-клетки попадают в мозг из-за нарушений гематоэнцефалического барьера, которые могут возникнуть в результате поствирусных инфекций. [10] С потерей миелина, защитной и изолирующей жировой оболочки, окружающей аксоны, проводимость электрических импульсов нарушается.
Это нарушение передачи неврологического сигнала может происходить в любом месте ЦНС, включая зрительную систему. Офтальмологические поражения можно разделить на поражения афферентных или эфферентных зрительных путей. Афферентный путь отвечает за передачу сенсорной информации от сетчатки к мозгу. Чаще всего поражается зрительный нерв, что приводит к ряду визуальных симптомов, описанных ниже. Нечасто вовлекаются перекрест зрительных нервов и зрительные тракты, что приводит к дефектам поля зрения, таким как битемпоральная гемианопсия и гомонимная гемианопсия соответственно.
Эфферентный путь отвечает за двигательную активность зрачковых и экстраокулярных мышц. Расстройства движения глаз затрагивают более 40% пациентов с РС. [11] Поражения могут поражать ствол мозга, мозжечок или черепные нервы и приводить к смещению глаз и симптомам осциллопсии, нистагма и диплопии. Состояние, называемое межъядерной офтальмоплегией (INO), возникает при поражении медиального продольного пучка (MLF), сильно миелинизированного тракта между парамедианной ретикулярной формацией моста (PPRF) отводящего глаза до глазодвигательного ядра контралатерального приводящего глаза.Это облегчает синхронный боковой взгляд. Следовательно, поражения MLF приводят к нарушению аддукции конъюгата, а также к нистагму отводящего глаза.
История
Демографическая информация, такая как возраст, пол, раса, страна происхождения и миграционный статус, имеет значение, поскольку РС чаще встречается у женщин в возрасте 15–45 лет, которые происходят из районов северного или южного полушария. Семейный анамнез РС также имеет значение, поскольку существует генетическая предрасположенность к заболеванию. Также следует изучить недавние стрессоры, вирусные инфекции и наличие контактов с больными.
MS классически описывается как состояние, при котором неврологические симптомы меняются во времени и пространстве. Поскольку демиелинизация может иметь диффузное поражение ЦНС, пациенты часто жалуются на совокупность, казалось бы, несвязанных симптомов. У 75% пациентов первоначальное проявление рассеянного склероза связано с изолированной жалобой: 45% — двигательные или сенсорные, а 20% — зрительные. [12] Следовательно, тщательный анализ систем имеет решающее значение и должен включать вопросы о потере чувствительности, мышечной слабости, боли, головных болях, изменениях зрения, нарушении познания, депрессии и потере кишечника, мочевого пузыря или сексуальной функции.
Не менее важно выявить начало, продолжительность и временную взаимосвязь симптомов. Обострения или «вспышки» могут быть острыми или подострыми в начале и обычно длятся от нескольких дней до месяцев. Эти эпизоды обычно преходящие, с улучшением или даже полным исчезновением симптомов в 85% случаев. Однако у оставшихся 10-15% заболевших симптомы могут ухудшиться или стать постоянными. [13]
Медицинский осмотр
Неврологическое обследование может предоставить полезную информацию о локализации поражения, а также тяжести и степени поражения.Экзамен состоит из оценки черепных нервов, глубоких сухожильных рефлексов, двигательной силы, чувствительности, походки, равновесия и координации.
Офтальмологическое обследование следует начинать с осмотра глаз на предмет выявления внешних окулярных признаков, диапазона движения экстраокулярных мышц, изменений зрачков, а также эритемы или воспаления. Обследование с помощью щелевой лампы важно для визуализации внутренних структур глаза, особенно диска зрительного нерва. Другие компоненты офтальмологического обследования включают тесты на остроту зрения, цветовое зрение, контрастную чувствительность, афферентные дефекты зрачка и дефекты поля зрения.Кроме того, использование оптической когерентной томографии (ОКТ) и визуальных вызванных ответов (ВЭР) может предоставить информацию о степени поражения и позволить количественные измерения прогрессирования заболевания с течением времени.
Признаки и симптомы
Неврологические признаки и симптомы рассеянного склероза могут быть вегетативными, визуальными, моторными или сенсорными. Изменения в ощущениях могут проявляться в виде боли, онемения, покалывания или ощущения булавок и игл. Двигательное вовлечение проявляется в мышечной слабости, мышечных спазмах, нарушении координации и равновесия или затруднениях с речью и глотанием.Вегетативные симптомы включают дисфункцию кишечника (диарею или запор) и дисфункцию мочевого пузыря (недержание мочи). Когнитивные жалобы при РС включают усталость, снижение концентрации внимания, концентрации, памяти и суждения. Психологические симптомы включают депрессию и нестабильность настроения. РС связан с другими клиническими проявлениями, такими как: триада Шарко дизартрии, атаксии и тремора; Феномен Ухтоффа, связанный с ухудшением симптомов при повышении температуры; Признак Лермитта — электрическое ощущение, бегущее по спине, когда шея согнута; и невралгия тройничного нерва, проявляющаяся лицевой болью или слабостью.
Глазные проявления обычны при РС. До 20% пациентов имеют неврит зрительного нерва в качестве первоначальной клинической картины, а у 75% пациентов есть по крайней мере один эпизод на протяжении всей жизни. [14] Неврит зрительного нерва, связанный с рассеянным склерозом, обычно представляет собой болезненную монокулярную потерю зрения, которая происходит в течение нескольких часов или дней и продолжается несколько недель. Изменения остроты зрения могут варьироваться от легких до тяжелых; 10% пациентов — 20/20, 25% — 20 / 30-20 / 40, 29% — 20 / 50-20 / 190 и 36% — 20/200 или хуже. [15] Орбитальная боль возникает у 92% пациентов и обычно усиливается при движении глазного яблока. Пациенты также будут иметь ухудшение цветового зрения (дисхроматопсия в 88%, лучше всего оценивается по уменьшению насыщенности красного), снижение контрастной чувствительности, потеря поля зрения (чаще всего центральная скотома) и относительный афферентный дефект зрачка (RAPD). Обследование с помощью щелевой лампы выявляет отек диска зрительного нерва у трети пациентов. [15] Папиллит чаще встречается при поствирусном и инфекционном неврите, чем при демиелинизирующем неврите, но существует значительное совпадение.Истончение слоя нервных волокон сетчатки (СНВС), отражающее повреждение аксонов, наблюдается примерно у 70% пациентов с острым невритом зрительного нерва, в то время как зрительный вызванный потенциал (ЗВП) увеличивается в латентном периоде и уменьшается в амплитуде у 65%. [16] [17]
Межъядерная офтальмоплегия встречается примерно у 30% пациентов. [18] Это состояние проявляется диплопией, нистагмом и потерей восприятия глубины (стереопсис), вторичными по отношению к дефициту аддукции или задержке аддукции при сопряженном взгляде.Другие паттерны смещения глаз включают перекос, парез взгляда и нарушение плавного преследования. [19] Увеит может возникать у 1-2% пациентов с РС, что в 10 раз чаще, чем у населения в целом. [20] Симптомы увеита включают боль, светобоязнь и инъекцию в конъюнктиву.
Клинический диагноз
Пересмотренные критерии Макдональда 2010 г. широко используются для клинической диагностики рассеянного склероза. [21] Критерии включают наличие двух или более приступов с участием двух или более клинических поражений; два или более приступа одного клинического поражения с признаками распространения в космосе, продемонстрированными МРТ или ЦСЖ; одна атака с участием двух или более поражений, продемонстрированная МРТ или сопровождаемая второй атакой; один приступ одного поражения, продемонстрированный МРТ, ЦСЖ или сопровождаемый вторым приступом.Приступ определяется как любое субъективное или объективное неврологическое расстройство продолжительностью 24 часа, возникающее с интервалом 30 дней при отсутствии лихорадки или инфекции. РС подразделяется на четыре подтипа в зависимости от его клинического течения: ремиттирующий (RRMS), вторично-прогрессирующий (SPMS), первично-прогрессирующий (PPMS) и прогрессирующий рецидивирующий (PRMS).
Диагностические процедуры
Повторяющиеся эпизоды демиелинизации приводят к образованию бляшек, которые на магнитно-резонансной томографии (МРТ) видны как гиперинтенсивные Т2-поражения или постгадолиниевое усиление.МРТ головы и позвоночника выполняется для оценки этих демиелинизирующих бляшек в перивентрикулярном, юкстакортикальном, инфратенториальном или белом веществе спинного мозга. Неврит зрительного нерва при РС обычно рассматривается как одностороннее поражение зрительного нерва на уровне Т2. Оптическая когерентная томография может помочь в диагностике неврита зрительного нерва и рассеянного склероза и контролировать прогрессирование [22] . Истончение слоя перипапиллярных нервных волокон сетчатки (RNFL), слоя макулярных ганглиозных клеток и внутреннего плексиформного слоя (GCIPL) наблюдается у пациентов с РС как с невритом зрительного нерва, так и без него [23] .Спектральная оптическая когерентная томография (SD-OCT) — рекомендуемый диагностический инструмент для выявления и мониторинга этих изменений сетчатки у пациентов с РС [23] . Последовательная визуализация полезна для сравнения эпизодов и отслеживания прогрессирования заболевания.
Лабораторное испытание
Люмбальные пункции могут быть выполнены для оценки ЦСЖ на оликлональные полосы и интратекальный иммуноглобулин G (IgG). При атипичных проявлениях неврита зрительного нерва подозрение на причину, не связанную с РС, требует дополнительных лабораторных исследований.К атипичным признакам относятся двусторонность, безболезненная потеря зрения, отсутствие характерных результатов МРТ, отсутствие ответа на кортикостероиды и наличие сильного отека головки зрительного нерва или перипапиллярных кровоизлияний. [24] Следующие лабораторные тесты следует рассматривать с учетом истории болезни пациента, факторов риска и клинических данных:
- Антинуклеарные антитела (ANA) против системной красной волчанки
- Ангиотензин-превращающий фермент (АПФ) и лизоцим при саркоидозе
- Лаборатории исследования венерических болезней [VDRL], быстрый плазменный реагин [RPR] и флуоресцентные трепонемные антитела (FTA-ABS) против сифилиса
- Антитело IgG к аквапорину 4 [AQP4] против оптического нейромиелита (NMO)
- Скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ) при воспалительных заболеваниях
- Туберкулиновая кожная проба, рентген грудной клетки или Quantiferon-TB при туберкулезе
- Титры Лайма при болезни Лайма (в эндемичной зоне)
- Тест легкой цепи нейрофиламентов сыворотки
Дифференциальный диагноз
Дифференциальный диагноз неврита зрительного нерва является широким, и точная оценка важна для правильного лечения основной этиологии. [25] [26] К ним относятся:
- Воспалительные состояния: NMO или болезнь Девича, острый диссеминированный энцефаломиелит (ADEM), саркоидоз
- Инфекции: туберкулез, сифилис, болезнь Лайма и бартонелла
- Компрессионные поражения: опухоли или аневризмы глазницы
- Заболевания соединительной ткани или сосудов: волчанка, гранулематоз с полиангиитом, Sjogrens, Behcet
- Неартеритическая передняя ишемическая оптическая нейропатия (NAION)
- Тяжелая системная гипертензия
- Острый отек диска зрительного нерва в результате повышения внутричерепного давления
- Наследственная оптическая нейропатия Лебера (LHON)
- Глиома зрительного нерва
- Токсическая или метаболическая нейропатия зрительного нерва: алкоголь, недоедание, этамбутол, тяжелые металлы
- Центральная серозная ретинопатия или другие макулопатии
Нет лекарства от РС.Лечение включает фармакотерапию для иммуномодуляции и облегчения симптомов. Исследование по лечению оптического неврита (ONTT) показало, что высокие дозы метилпреднизона внутривенно улучшают время восстановления зрительной функции, контрастной чувствительности и цветового зрения. Однако не было показано, что кортикостероиды улучшают конечные визуальные результаты. [27] Не было показано, что внутривенный иммуноглобулин (IVIg) улучшает долгосрочную остроту зрения, контрастную чувствительность или цветовое зрение. [28] Плазмаферез можно использовать в краткосрочной перспективе при тяжелых приступах, если стероиды противопоказаны или неэффективны. [29] Интерфеон-бета и глатирамера ацетат обычно используются в качестве модифицирующих болезнь агентов первой линии при РС, при этом в некоторых исследованиях частота рецидивов снижается на 18-34%. [30] Другие одобренные FDA лекарственные средства, модифицирующие заболевание, включают финголимод, терифлуномид, диметилфумарат, натализумаб, алемтузумаб, окрелизумаб и сипонимод.
Прогноз
Рассеянный склероз может иметь серьезные изнурительные последствия в течение 20-25 лет после начала. До 30% пациентов в конечном итоге нуждаются в помощи для передвижения, а 22% становятся прикованными к инвалидной коляске. [31] Ожидаемая продолжительность жизни снижается на 5–10 лет, а смертность, вызванная сердечно-сосудистыми заболеваниями, инфекциями и самоубийствами, выше при РС по сравнению с населением в целом. [32]
Более высокая нагрузка на поражение, более многочисленные активные поражения и более высокие корковые поражения в начале заболевания связаны с менее благоприятным прогнозом общего заболевания MS [33] [34] . Более высокие уровни NfLc также связаны с менее благоприятным прогнозом и прогрессированием MS [35] .
Многие клинические данные о неврите зрительного нерва получены в результате исследования по лечению неврита зрительного нерва (ONTT), многопрофильного исследования 454 пациентов с острым односторонним невритом зрительного нерва, проведенного в период с 1988 по 1991 год. Исследование по лечению оптического неврита (ONTT) показало, что клинически определенный МС развился у 50% пациентов ONTT в течение 15 лет. Однако вероятность развития клинически определенного рассеянного склероза на основании внешнего вида МРТ-сканирования варьировалась от 25% для пациентов без поражений на МРТ головного мозга до 72% с 1 или более очагами.
Визуальный прогноз после первого эпизода неврита зрительного нерва, как правило, благоприятный как при приеме кортикостероидов, так и без него. Визуальные симптомы, такие как снижение остроты зрения, дефекты поля зрения и дефекты цветового зрения, восстанавливаются в течение недель или месяцев. У большинства пациентов зрение 20/20 достигается через год после острого приступа, в то время как у 8% пациентов сохраняется острота зрения хуже 20/40. [36] Однако рецидивирующие эпизоды связаны с менее благоприятным прогнозом.
- ↑ Американская академия офтальмологии.ОКТ слоя нервных волокон. https://www.aao.org/image/oct-of-nerve-fiber-layer По состоянию на 31 июля 2019 г.
- ↑ 2,0 2,1 Симпсон С. Младший, Blizzard L, Отахал П. и др. Широта в значительной степени связана с распространенностью рассеянного склероза: метаанализ. J Neurol Neurosurg Psychiatry 2011; 82: 1132–1141.
- ↑ Всемирная организация здравоохранения (2008). Атлас: ресурсы по рассеянному склерозу в мире, 2008 г. (PDF). Женева: Всемирная организация здравоохранения. Стр. 15–16.ISBN 92-4-156375-3
- ↑ Willer CJ, Dyment DA, Risch NJ, Sadovnick AD, Ebers GC; Конкордантность близнецов и частота рецидивов у братьев и сестер при рассеянном склерозе. Канадская группа совместных исследований. Proc Natl Acad Sci U S. A. 2003 28 октября; 100 (22): 12877-82.
- ↑ Башинская В.В., Кулакова О.Г., Бойко А.Н., Фаворов А.В., Фаворова О.О. Обзор полногеномных ассоциативных исследований рассеянного склероза: классический подход и подход, основанный на гипотезах. Hum Genet. 2015 ноя; 134 (11-12): 1143-62.
- ↑ Бахрейн С.А., Джабаламели М.Р., Саадатния М., Захеднасаб Х.Роль однонуклеотидных полиморфизмов, не относящихся к HLA, в восприимчивости к рассеянному склерозу. J Neuroimmunol. 2010 15 декабря; 229 (1-2): 5-15.
- ↑ 7,0 7,1 Марри Р.А. Факторы экологического риска в этиологии рассеянного склероза. Lancet Neurol. 2004 декабрь; 3 (12): 709-18.
- ↑ Banwell B, Bar-Or A, Arnold DL, et al. Клинические, экологические и генетические детерминанты рассеянного склероза у детей с острой демиелинизацией: проспективное национальное когортное исследование. Lancet Neurol 2011; 10: 436–445.
- ↑ Soldan SS, Berti R, Salem N, Secchiero P, Flamand L, Calabresi PA, Brennan MB, Maloni HW, McFarland HF, Lin HC, Patnaik M, Jacobson S. Ассоциация вируса герпеса человека 6 (HHV-6) с рассеянный склероз: усиление ответа IgM на ранний антиген HHV-6 и обнаружение сывороточной ДНК HHV-6. Nat Med. 1997 декабрь; 3 (12): 1394-7.
- ↑ Pender MP. Дефицит CD8 + Т-клеток, инфекция вируса Эпштейна-Барра, дефицит витамина D и шаги к аутоиммунитету: объединяющая гипотеза. Autoimmun Dis 2012; 2012: 189-96.
- ↑ Prasad S, Galetta SL. Нарушения движения глаз при рассеянном склерозе. Neurol Clin. 2010 28 августа (3): 641-55.
- ↑ Цанг Б.К., Макдонелл Р. «Рассеянный склероз — диагностика, лечение и прогноз». Австралийский семейный врач, декабрь 2011 г. 40 (12): 948–55.
- ↑ Майло Р., Кахана Э. Рассеянный склероз: геоэпидемиология, генетика и окружающая среда. Autoimmun Rev Mar 2010. (5): A387–94.
- ↑ Миллер Д., Баркхоф Ф, Монтальбан X, Томпсон А., Филиппи М. Клинически изолированные синдромы, указывающие на рассеянный склероз, часть I: естественное течение, патогенез, диагностика и прогноз.Lancet Neurol. 2005 Май. 4 (5): 281-8.
- ↑ 15,0 15,1 Клинический профиль неврита зрительного нерва. Опыт исследования лечения неврита зрительного нерва. Группа изучения неврита зрительного нерва. Arch. Офтальмол. 1991. 109 (12), 1673–1678.
- ↑ Костелло Ф, Бертон Дж. М.. Подход к невриту зрительного нерва: исходное представление. Эксперт Rev Ophthalmol. 2013. 8 (6): 539–551.
- ↑ Костелло Ф. Афферентный зрительный путь: разработка структурно-функциональной парадигмы рассеянного склероза.ISRN Neurol. 2013. 2013: 134858.
- ↑ Müri RM, Meienberg O. Клинический спектр межъядерной офтальмоплегии при рассеянном склерозе. Arch Neurol 1985; 42: 851.
- ↑ Amezcua M, Morrow MJ Jirawuthiworavong, G. Current Opinion in Ophthalmology, ноябрь 2015 г. 2 (6): 534-539.
- ↑ McClelland C, Galetta S. Глазные симптомы, признаки и терапия рассеянного склероза. Рэй-Грант А., Фокс Р., Бетукс Ф. Рассеянный склероз и связанные с ним заболевания: диагностика, лечение и реабилитация.Demos Medical Publishing; 2013. 179-86.
- ↑ Polman C et al. Диагностические критерии рассеянного склероза: 2010 г. Пересмотр критериев Макдональда. Анналы неврологии. 2011; 69: 292-302.
- ↑ Американская академия офтальмологии. ОКТ слоя нервных волокон. https://www.aao.org/image/oct-of-nerve-fiber-layer по состоянию на 23 марта 2020 г., 2019 г.
- ↑ 23,0 23,1 Бритце Дж., Пиль-Йенсен Г., Фредериксен Дж. Л. и др. Анализ ганглиозных клеток сетчатки при рассеянном склерозе и неврите зрительного нерва: систематический обзор и метаанализ.Lancelet Neurology 2017; 264 (9): 1837–1853.
- ↑ Gaier ED, Boudreault K, Rizzo JF 3rd, Falardeau J, Cestari DM. Атипичный неврит зрительного нерва. Curr Neurol Neurosci Rep. Декабрь 2015 г .; 15 (12): 76.
- ↑ Kaiser PK. Фридман, штат Нью-Джерси. Иллюстрированное руководство офтальмологии Массачусетской глазной и ушной больницы. 4-е издание. 2014 г.
- ↑ Костелло Ф. Воспалительные нейропатии зрительного нерва. Континуум (Миннеап Минн). Нейроофтальмолог. Август 2014 г .; 20 (4): 816-37.
- ↑ Beck RW, Cleary PA, Anderson MM Jr, Keltner JL, Shults WT, Kaufman DI.Рандомизированное контролируемое исследование кортикостероидов при лечении острого неврита зрительного нерва. Группа изучения неврита зрительного нерва. N Engl J Med. Февраль 1992 г. 326 (9): 581-8.
- ↑ Roed et al. Двойное слепое рандомизированное исследование внутривенного введения иммуноглобулинов при остром неврите зрительного нерва. Неврология, март 2005 г .; 64 (5): 804-810.
- ↑ Ruprecht K, Klinker E, Dintelmann T, Rieckmann P, Gold R. Плазмообмен при тяжелом неврите зрительного нерва: лечение 10 пациентов. Неврология 2004. 63 (6): 1081–1083.
- ↑ Скотт Л.Дж.Глатирамера ацетат: обзор его использования у пациентов с ремиттирующим рассеянным склерозом и для отсрочки начала клинически определенного рассеянного склероза. CNS Drugs 2013; 27: 971–988.
- ↑ Swingler RJ, Compston DA. Заболеваемость рассеянным склерозом. Q J Med. Apr 1992; 83 (300): 325-37.
- ↑ Manouchehrinia A, Tanasescu R, Tench CR, Constantinescu CS. Смертность при рассеянном склерозе: метаанализ стандартизованных коэффициентов смертности. J Neurol Neurosurg Psychiatry. Март 2016 г .; 87 (3): 324-31.
- ↑ Luchetti, S., Fransen NL., Van Eden CG., Et al. Пациенты с прогрессирующим рассеянным склерозом демонстрируют значительную активность поражения, которая коррелирует с тяжестью клинического заболевания и полом: ретроспективный когортный анализ аутопсии. Acta Neuropathology 2018; 135: 511–528.
- ↑ Rocca, M.A., Sormani MP., Rovaris M., et al. Долгосрочное прогрессирование нетрудоспособности при первичном прогрессирующем рассеянном склерозе: 15-летнее исследование. Мозг 2017; 140: 2814–2819.
- ↑ Барро, К., Бенкерт П., Дисанто Г., и другие. Нейрофиламенты сыворотки как предиктор обострения заболевания и атрофии головного и спинного мозга при рассеянном склерозе. Мозг 2018; 141: 2382–2391.
- ↑ Beck RW, Cleary PA, Backlund JC. Курс восстановления зрения после неврита зрительного нерва. Опыт испытаний лечения неврита зрительного нерва. Офтальмология. 1994; 101 (11): 1771-8.
Неврит зрительного нерва, связанный с рассеянным склерозом: клинический случай
Фон
Неврит зрительного нерва — это острое воспалительное демиелинизирующее повреждение зрительного нерва.Неврит зрительного нерва является признаком до 20% пациентов с рассеянным склерозом (РС) и встречается у 50% пациентов с РС в какой-то момент в течение их жизни. Двумя наиболее частыми симптомами острого неврита зрительного нерва являются потеря зрения и боль в глазах. Отек зрительного нерва наблюдается у одной трети пациентов с РС, а две трети пациентов имеют нормальный внешний вид зрительного нерва, известный как ретробульбарный неврит зрительного нерва. Для диагностики используется магнитно-резонансная томография (МРТ) мозга и орбит с контрастированием гадолиния, показывающая гиперинтенсивные аномалии белого вещества.В испытании по лечению неврита зрительного нерва (ONTT) внутривенные кортикостероиды ускоряли восстановление зрения, а пероральные кортикостероиды сами по себе не улучшали зрительный результат и были связаны с увеличением частоты рецидивов неврита зрительного нерва. Базовая МРТ головного мозга и орбит с контрастированием гадолинием является важным инструментом для диагностики и лечения неврита зрительного нерва, а также служит прогностическим фактором повторных эпизодов. Хронические признаки неврита зрительного нерва включают снижение остроты зрения, обесцвечивание, атрофию зрительного нерва и потерю поля зрения.
Пациент в этом случае представил в клинику отчет об остром начале нечеткости зрения, слепых пятен и ореолов в левом глазу. Хотя его острота зрения и цветовое зрение остались в норме, у него появился новый дефект поля зрения в левом глазу и опухоль зрительного нерва. Пациенту был незамедлительно проведен четырехдневный курс внутривенных кортикостероидов. Во время двухнедельного контрольного осмотра его симптомы и дефект поля зрения были устранены. Для своевременной оценки и лечения офтальмологи крайне важно информировать пациентов с РС в анамнезе о симптомах и признаках неврита зрительного нерва.
Руководство для учащихся
Изложение дела
38-летний мужчина европеоидной расы поступил в офтальмологическую клинику Орландо, штат Вирджиния, 24 октября 2017 г. для планового шестимесячного осмотра глаз и последующего наблюдения по поводу рассеянного склероза без анамнеза неврита зрительного нерва. Пациент не сообщил об изменениях зрения с момента его предыдущего обследования зрения 22 июня 2017 года. Он заявил, что он все еще видел синие кольца в обоих глазах два-три раза в неделю и иногда испытывал нечеткое зрение после физических упражнений или горячего душа, о чем сообщалось в его последний глазной экзамен.Офтальмологический анамнез пациента включал синдром сухого глаза OU, сформированный fruste keratoconus OD, раннюю катаракту OU, решеточную дегенерацию с атрофическими отверстиями сетчатки OU и MS без неврита зрительного нерва в анамнезе. Тем не менее, у пациента действительно наблюдались симптомы Утоффа — синие кольца в глазах при перегреве или после упражнений. Пациенту был поставлен диагноз РС в 2014 году, который находился под контролем неврологической клиники VA. Его последняя МРТ головного мозга без контраста была 14 июня 2017 года, что соответствует клиническому впечатлению от рассеянного склероза с наличием инфратенториальных и супратенториальных поражений.Сканирование было стабильным, без интервалов развития новых очагов на его предыдущей МРТ головного мозга 7 января 2016 г. Его системные лекарства от РС включали диметилфумарат (Tecfidera) 240 мг два раза в день, аспирин 325 мг один раз в день и витамин D3 1000 Добавка МЕ два раза в день. В остальном общее состояние пациента было ничем не примечательным. Единственным лекарством для лечения глаз были искусственные слезы два-четыре раза в день по мере необходимости при симптомах сухого глаза.
Острота зрения на правый глаз составляла 20/25 из-за легкого кератоконуса, который был стабильным, и 20/20 на левом глазу.Зрачки равные, круглые, светочувствительные, без относительного афферентного дефекта зрачка (APD). Конфронтационные поля зрения и тестирование экстраокулярной моторики были нормальными для обоих глаз. Цветовое зрение, протестированное с помощью Farnsworth Panel D-15, было нормальным для каждого глаза. Обследование переднего сегмента показало умеренное истончение роговицы на правом глазу, но в остальном не было заметным на обоих глазах. Внутриглазное давление в каждом глазу составляло 12 мм рт. Передние кортикальные линзовидные изменения присутствовали на обоих глазах. Зрительные нервы обоих глаз были здоровыми, без отека и бледности; присутствовала положительная спонтанная венозная пульсация.Глиальная ткань зрительного нерва присутствовала в обоих глазах (рис. 1) . Соотношение чашки к диску составляло 0,35 в правом глазу и 0,25 в левом глазу. Периферическая решетка сетчатки с атрофическими отверстиями присутствовала в обоих глазах и была стабильной по данным предыдущего исследования расширенного глазного дна пациента. Была выполнена оптическая когерентная томография (ОКТ) слоя нервных волокон сетчатки (RNFL) (Spectralis, Heidelberg Engineering). RNFL был нормальным во всех квадрантах и секторах по сравнению с соответствующими возрастными нормативными данными и стабильным по сравнению с сканированием, полученным во время предыдущего визита (Рисунок 2) .Поле зрения Хамфри 24-2 Стандартное тестирование SITA было завершено до расширения зрачка и выявило полное поле в каждом глазу (рис. 3) .
Рис. 1. Фотографии зрительного нерва правого и левого глаза. | Рис. 2. ОКТ слоя нервных волокон сетчатки. | Рис. 3. Humphrey 24-2 SITA Стандартный тест поля зрения левого и правого глаза. |
Пациенту сообщили о стабильных клинических данных со стороны зрительного нерва без признаков неврита зрительного нерва. Ему посоветовали проконсультироваться со своим неврологом в соответствии с графиком 26 февраля 2018 года и вернуться в офтальмологическую клинику через шесть месяцев для последующего наблюдения. Он был проинформирован о симптомах острого неврита зрительного нерва и получил указание немедленно вернуться в клинику, если возникла острая глазная боль, потеря зрения или другие острые изменения зрения до его следующего визита.
Дополнительная информация № 1
Пациент вернулся в клинику через 10 дней, 3 ноября 2017 г., в качестве неотложной медицинской помощи, сообщив об остром начале нечеткости зрения, слепых пятен и ореолов в левом глазу, которое началось за день до этого. Он подтвердил отсутствие потери зрения и боли в глазах, связанной с его симптомами.
Острота зрения оставалась стабильной на уровне 20/25 для правого глаза и 20/20 для левого глаза. Зрачки были одинаковыми, круглыми, светочувствительными, без относительного APD. Конфронтационные поля зрения и тестирование экстраокулярной моторики были нормальными для обоих глаз.Боли при движении глаз не было. Тестирование цветового зрения D15 было повторено и оставалось нормальным для каждого глаза. Поле зрения Хамфри 24-2 SITA Standard было выполнено только на левом глазу и показало новый верхний кластер точек, отображаемый в виде вертикальной линии, расположенной прямо от центра (рис. 4) . Среднее отклонение и стандартное отклонение модели ухудшились после теста поля зрения 24 октября 2017 года. Среднее отклонение уменьшилось с -0,28 до -3,96 децибел, а стандартное отклонение модели увеличилось с 1.07 до 2,22 децибел (Рисунок 4) . Из-за нехватки времени в день визита для оказания неотложной помощи второй тест поля зрения левого глаза не был проведен для определения повторяемости нового дефекта поля.
Рис. 4. Humphrey 24-2 SITA Стандартный тест поля зрения левого глаза 3 ноября 2017 г. (слева) по сравнению с 24 октября 2017 г. (справа). | Рис. 5. Фотографии зрительного нерва правого и левого глаза при первом контрольном визите. | Рис. 6. ОКТ слоя нервных волокон сетчатки левого глаза. Более толстая черная линия соответствует сканированию 3 ноября 2017 г. Более тонкая серая линия соответствует сканированию базовой линии. |
Рис. 7. ОКТ слоя нервных волокон сетчатки правого и левого глаза. Обратите внимание на асимметрию нижнего квадранта и нижнего височного сектора, показывающую более толстый слой нервных волокон сетчатки в левом глазу, особенно разницу в 38 микрон в нижнем височном секторе. | Рис. 8. Отчет о прогрессировании слоя нервных волокон сетчатки с помощью ОКТ для левого глаза. | Рис. 9. МРТ головного мозга с контрастом и без него, показывающая новую гиперинтенсивность Т2 внутричерепного белого вещества. |
Обследование переднего сегмента было значимым для легкого истончения роговицы в правом глазу, которое было отмечено во время предыдущего визита пациента и стабильно.Все остальные данные переднего сегмента были нормальными. Внутриглазное давление было 11 мм рт. Ст. В правом глазу и 14 мм рт. Ст. В левом глазу. Оценка зрительного нерва в правом глазу (рис. 5) без особенностей. Левый зрительный нерв показал размытие края диска с 6 до 11 часов и умеренный секторальный отек диска с соответствующим повышением СНВС в нижнем квадранте (рис. 5) . Соотношение чашки к диску составляло 0,35 в правом глазу и 0,25 в левом глазу. Оба зрительных нерва были розовыми, со спонтанным венозным пульсом.Ни в одном глазу не было кровоизлияний. Ранее была отмечена глиальная ткань нижнего носа в левом глазу.
ОКТ СНВС левого глаза показало уменьшение толщины по сравнению с исходным уровнем в верхнем височном секторе и небольшое увеличение по сравнению с исходным уровнем и сканированием 24 октября 2017 г. в нижнем височном секторе (рис. 6) . Сравнение ОКТ СНВС на правом и левом глазу показало нижнюю асимметрию, показывающую более толстую СНВС в левом глазу, чем на правом, особенно в нижнем височном секторе, где разница между глазами (рис. 7) составляла 38 микрон.Отчет о прогрессировании СНВС для левого глаза показал увеличение на 13 микрон в нижнем височном секторе и уменьшение на 10 микрон в верхнем височном секторе по сравнению с исходным уровнем за 11 месяцев до (Рисунок 8) . Увеличение толщины нижнего височного сектора коррелировало как с клиническим обследованием, показывающим умеренный отек нижнего диска, так и с новым дефектом верхнего поля зрения.
Дифференциальный диагноз по результатам острого одностороннего секторального отека диска с ассоциированным дефектом поля зрения включал неартериальную переднюю ишемическую оптическую невропатию, наследственную оптическую невропатию Лебера, компрессионную оптическую невропатию, воспалительные, инфекционные, инфильтративные оптические невропатии и острый оптический неврит, ассоциированный с с MS.
На основании симптомов нечеткости зрения, слепых пятен и ореолов в левом глазу, истории болезни рассеянного склероза и результатов клинического обследования нового дефекта верхнего поля зрения, соответствующего отеку нижнего зрительного нерва, наблюдаемого клинически и подтвержденного с помощью ОКТ, пациент поставлен диагноз: острый неврит зрительного нерва левого глаза на фоне рассеянного склероза. С дежурным неврологом связались, чтобы обсудить случай, и пациентку направили в отделение неотложной помощи Орландо-Лейк-Нона, штат Вирджиния, для дополнительных лабораторных анализов, МРТ головного мозга и возможной госпитализации для внутривенных стероидов.
В тот же день пациент был осмотрен в отделении неотложной помощи озера Нона. Дополнительные лабораторные исследования включали скорость оседания эритроцитов, общий анализ крови и c-реактивный белок, все они были в пределах нормы. Была проведена МРТ головного мозга с контрастированием и без него, и были выявлены новые гиперинтенсивности Т2 внутричерепного белого вещества, а также рассеянные очаги усиления, соответствующие активной и новой демиелинизации, наложенной на фон MS (Рисунок 9) .МРТ орбит показала нормальные зрительные нервы обоих глаз, симметричные по размеру и сигналу. Пациент был госпитализирован на курс внутривенного введения метилпреднизолона (Солюмедрол) по 1 грамму в день в течение четырех дней. Он был выписан 7 ноября 2017 года в стабильном состоянии, и он сообщил, что его нечеткое зрение, слепые пятна и ореолы улучшились. Невролог и госпиталист рекомендовали пациенту пройти обследование в офтальмологической клинике через одну-две недели и продолжить прием текущих лекарств (Текфидера 240 мг два раза в день, аспирин 325 мг один раз в день и витамин D3 1000 МЕ два раза в день).
Дополнительная информация № 2
Пациент вернулся в офтальмологическую клинику 17 ноября 2017 г. для последующего визита и сообщил, что его симптомы нечеткости зрения, слепых пятен и ореолов исчезли через три дня после выписки без каких-либо рецидивов. Острота зрения оставалась стабильной на уровне 20/25 для правого глаза и 20/20 для левого глаза. Зрачки были одинаковыми, круглыми, светочувствительными, без относительного APD. Поле зрения Хамфри 24-2 Стандартное тестирование SITA было завершено перед расширением и выявило полное поле в каждом глазу (рис. 10) .Дефект поля зрения на левом глазу, отмеченный 3 ноября 2017 года, устранен.
Рис. 10. Humphrey 24-2 SITA Стандартный тест поля зрения левого и правого глаза при втором контрольном визите. Нажмите для увеличения | Рис. 11. Фотографии зрительного нерва правого и левого глаза при втором контрольном визите. | Рис. 12. ОКТ-отчет о прогрессировании слоя нервных волокон сетчатки для левого глаза при втором контрольном визите. |
Обследование переднего сегмента обоих глаз не выявило изменений с момента предыдущего визита. Внутриглазное давление было 10 мм рт. Ст. В правом глазу и 11 мм рт. Ст. В левом глазу. Оценка зрительного нерва в правом глазу оставалась без особенностей, а левый зрительный нерв показал остаточный секторальный отек ниже (рис. 11) . Отношение чашки к диску было стабильным: 0,35 в правом глазу и 0,25 в левом глазу. Отчет о прогрессировании НВСЛ с помощью ОКТ показал толщину нижнего височного квадранта за ноябрь.17 августа 2017 г. была уменьшена по сравнению с 3 ноября 2017 г. и вернулась к толщине в пределах 1 микрона по сравнению с от 24 октября 2017 г. (Рисунок 12). Изменения толщины СНВС, измеренные с помощью ОКТ, коррелировали с клинической оценкой зрительного нерва и результатами испытаний поля зрения для левого глаза, а также с симптомами пациента.
Пациенту сообщили об улучшении состояния зрительного нерва и поля зрения для его левого глаза. Ему посоветовали обратиться к неврологу в соответствии с графиком на февраль.26 августа 2018 г. и вернуться в офтальмологическую клинику через шесть недель для повторного осмотра. Ему напомнили о симптомах острого неврита зрительного нерва, проинформировали, что состояние может вернуться, и проинструктировали немедленно вернуться в клинику, если до его следующего визита возникла острая боль в глазах, потеря зрения или другие острые изменения зрения.
Ключевые концепции
- Неврит зрительного нерва — это острое воспаление зрительного нерва, которое обычно носит монокулярный характер и проявляется внезапной потерей зрения и болью в глазах
- Неврит зрительного нерва является признаком до 20% пациентов с рассеянным склерозом и встречается до 50% пациентов с рассеянным склерозом
- В ONTT у одной трети пациентов были обнаружены признаки воспаления зрительного нерва; две трети пациентов имели нормальный внешний вид зрительного нерва, известный как ретробульбарный неврит зрительного нерва
- ONTT показал, что лечение высокими дозами внутривенных кортикостероидов полезно при острых приступах и что пероральный прием кортикостероидов противопоказан из-за повышенного риска рецидива
- МРТ головного мозга и орбит с контрастированием гадолинием обеспечивает подтверждение неврита зрительного нерва, а исходные данные МРТ являются важным предиктором будущего риска РС
- При своевременном и надлежащем выявлении, лечении и направлении к специалистам глазные врачи могут сыграть значительную роль в снижении риска необратимого ухудшения зрения, связанного с невритом зрительного нерва
Цели обучения
- Чтобы определить неврит зрительного нерва, перечислить этиологию заболевания и понять его связь с MS
- Чтобы получить информацию о признаках и симптомах неврита зрительного нерва, связанного с MS
- Чтобы получить представление о роли оптометриста в ведении и последующем наблюдении за пациентами с РС, о важности регулярных осмотров глаз при расширении, а также о включении дополнительных тестов и визуализации, включая поля зрения, цветовое зрение, фотографии зрительного нерва и RNFL OCT
- Описать основные результаты ONTT и их значение для ведения и лечения неврита зрительного нерва, связанного с MS
- Получить знания о результатах МРТ головного мозга с контрастным усилением в диагностике рассеянного склероза и неврита зрительного нерва, а также спрогнозировать риск рецидива в будущем, как указано в ONTT
- Понимать важность информирования пациентов с РС о признаках и симптомах острого неврита зрительного нерва и необходимость быстрой оценки и лечения для предотвращения повреждения зрительного нерва и СНВС, которые могут привести к необратимой потере зрения
Вопросы для обсуждения
1.Базовые знания о неврите зрительного нерва и MS
- Определение неврита зрительного нерва и МС
- Перечислить этиологии неврита зрительного нерва
- Объясните патогенез неврита зрительного нерва у MS
- Какие два наиболее распространенных симптома были отмечены в ONTT?
- Обсудить клинические признаки неврита зрительного нерва и дополнительные тесты и визуализацию, необходимые для диагностики
- Обсудить хронические особенности неврита зрительного нерва
- Каковы были важные результаты исследования ONTT для лечения неврита зрительного нерва?
- Объясните, почему пероральные кортикостероиды противопоказаны для лечения острого неврита зрительного нерва
- Объясните необходимость быстрого направления и лечения неврита зрительного нерва
- Обсудите корреляцию между поражениями головного мозга на МРТ и риском развития рассеянного склероза в 5, 10 и 15 лет, как было обнаружено в исследовании ONTT
2.Роль оптометриста первичного звена в ведении этого пациента с MS
- Обсудить роль оптометриста в совместном ведении пациентов с рассеянным склерозом с невритом зрительного нерва в анамнезе и без него
- Обсудить важность базового осмотра при расширении глаза и регулярных последующих осмотров у пациентов с РС
- Перечислите дополнительные тесты, визуализацию сетчатки и / или зрительного нерва и сканирование, которые могут быть получены как часть оценки зрения у пациентов с МС
- Какие признаки и симптомы острого неврита зрительного нерва должен включать оптометрист при обучении пациентов / обсуждениях; как скоро следует обратиться к пациентам, если они испытывают острые симптомы?
- Объясните подходящие сроки для направления и лечения пациентов с острым невритом зрительного нерва
3.Вопросы для критического мышления
- Как часто пациенты с РС с невритом зрительного нерва в анамнезе или без него должны проходить осмотр при расширении зрения?
- Должны быть получены исходные поля зрения, проверка цветового зрения, фотографии зрительного нерва и / или ОКТ-сканирование с помощью RNFL у пациентов с РС, не имевших в анамнезе неврита зрительного нерва; как часто следует повторять эти дополнительные тесты?
- В этом случае пациент обратился с жалобой на внезапные слепые пятна и ореолы без потери зрения или боли в глазах: если бы вы были оптометристом, ведущим этот случай, осмотрели бы вы пациента в тот же день; какие дополнительные тесты вы бы заказали во время этого визита?
- Если у пациента диагностирован острый неврит зрительного нерва, к кому и куда оптометрист должен направить пациента для немедленного лечения?
Пособие для преподавателя
Пособие для преподавателя включает в себя информацию, необходимую для обсуждения кейса.Этот учебный пример подходит для студентов-оптометристов, ординаторов и практикующих оптометристов. Оптометристы играют решающую роль в совместном ведении пациентов с РС с оптическим невритом в анамнезе и без него и могут предотвратить необратимую потерю зрения с помощью быстрой диагностики и немедленного направления на лечение. ОКТ RNFL обычно используется для выявления и лечения заболеваний сетчатки и зрительного нерва, но также полезен при лечении неврологических состояний, таких как рассеянный склероз. В этом клиническом случае обсуждается роль ОКТ в мониторинге рассеянного склероза, что имеет отношение к клинической подготовке студентов-оптометристов и ординаторов.
Неврит зрительного нерва, связанный с рассеянным склерозом
Неврит зрительного нерва определяется как острое воспаление зрительного нерва, которое обычно носит монокулярный характер и проявляется внезапной потерей зрения и болью в глазах.1,2 Этиология острого неврита зрительного нерва включает демиелинизирующие заболевания (РС), вирусные инфекции, воспаление орбиты и т. Д. пазухи и гранулематозные воспалительные состояния (саркоидоз, туберкулез и сифилис). Он тесно связан с рассеянным склерозом, демиелинизирующим заболеванием центральной нервной системы.Примерно у 20% пациентов с РС неврит зрительного нерва является начальным проявлением, и было показано, что он встречается у 50% пациентов во время их течения болезни3. Пациенту в этом отчете о болезни был поставлен диагноз РС в 2014 г. без анамнеза. неврита зрительного нерва.
Неврит зрительного нерва, связанный с демиелинизирующим заболеванием, чаще встречается у женщин — 75% по сравнению с 25% у мужчин, что близко соответствует эпидемиологии РС. Заболевание возникает в возрасте от 20 до 50 лет с пиковым возрастом начала от 30 до 40 лет.4 С географической точки зрения заболеваемость выше в северных областях, таких как север США и Восточная Европа, и ниже всего в районах ближе к экватору. Сообщается, что ежегодная заболеваемость невритом зрительного нерва в Соединенных Штатах достигает 6,4 на 100 000,5
Патофизиология неврита зрительного нерва
Патофизиологические изменения, вызывающие воспалительную демиелинизацию при неврите зрительного нерва, сопоставимы с процессами при РС. Воспаление вызывает отек миелинизированных нервных волокон и эндотелиальной ткани сосудов сетчатки, что приводит к повреждению и разрушению миелина.Клинически эти изменения проявляются в виде набухания нервных волокон сетчатки, отека зрительного нерва и обволакивания вены сетчатки.6 Точный механизм и антиген-мишень, вызывающие воспалительную демиелинизацию при неврите зрительного нерва, неизвестны; однако предполагается, что этот процесс иммуноопосредован активацией Т- и В-клеток. Исследования показали системную активацию Т-клеток при появлении симптомов и активацию В-клеток в спинномозговой жидкости у пациентов с невритом зрительного нерва.7,8
Клиническая картина неврита зрительного нерва
Острый неврит зрительного нерва обычно проявляется потерей монокулярного зрения и болью в глазах.В ONTT, в котором участвовали 457 пациентов в возрасте 18-46 лет с острым односторонним невритом зрительного нерва, потеря зрения и боль в глазах были двумя наиболее частыми симптомами. 9 Более 90% пациентов в ONTT сообщили о снижении остроты центрального зрения. Потеря зрения происходила в течение периода от нескольких часов до нескольких дней и достигла своего пика через одну-две недели после появления симптомов. Степень потери зрения зависела от пораженной области центрального поля зрения. Острота зрения значительно колебалась от 20/20 у 11% пациентов до отсутствия световосприятия у 3% пациентов; однако в большинстве случаев острота зрения колебалась от 20/25 до 20/190.Средняя острота зрения составляла 20/60. Боль в глазах, которая усиливалась при движении глаз, наблюдалась у 92% пациентов в ONTT.9
Пациент, представленный в этом случае, имел слепые пятна в глазах левого глаза, но сохранил наиболее скорректированную остроту центрального зрения 20/20 без сопутствующей боли в глазах. Дополнительные визуальные симптомы, связанные с невритом зрительного нерва, включают фотопсию (отмеченную у 30% пациентов в ONTT), 9 изменения восприятия цвета и потерю периферического поля зрения. Затуманенное зрение, мигающий / мерцающий свет, слепые пятна и другие нарушения зрения могут быть вызваны перегревом пациента, что известно как феномен Ухтоффа.Фотопсия, о которой сообщалось у 30% пациентов в ONTT, часто происходила с движением глаз.9 Пациент в этом случае имел в анамнезе симптомы, подобные феномену Ухтоффа, и сообщил о внезапном нечетком зрении, слепых пятнах и ореолах в левом глазу в тот день, когда он был поставлен диагноз: острый неврит зрительного нерва.
В случаях монокулярного неврита зрительного нерва несколько исследований показали снижение остроты зрения, поля зрения, цветового зрения и контрастной чувствительности контралатерального глаза без каких-либо описанных симптомов.10,11 В проспективном исследовании Beck et al. исследовали визуальные аномалии контралатерального глаза у 448 пациентов из ONTT. Они обнаружили, что 67% пациентов продемонстрировали дефицит зрения по крайней мере по одному из четырех протестированных параметров: острота зрения, поле зрения, цветовое зрение и контрастная чувствительность. Аномалии парного глаза были обнаружены при измерении остроты зрения у 13,8%, контрастной чувствительности у 15,4%, цветового зрения у 21,7% и поля зрения у 48% пациентов10
Клинические признаки острого неврита зрительного нерва включают снижение остроты зрения, APD, если контралатеральный глаз не поражен, аномальное цветовое зрение, снижение контрастной чувствительности, дефект поля зрения, воспаление зрительного нерва, которое может проявляться в виде отека зрительного нерва, гиперемии и размытых краев диска, и кровоизлияния в зрительный нерв.В ONTT у трети пациентов были обнаружены признаки воспаления зрительного нерва. Две трети пациентов имели ретробульбарный неврит зрительного нерва с нормальным внешним видом зрительного нерва. Ретробульбарный неврит зрительного нерва — это воспаление в задней части глазного яблока без клинического отека зрительного нерва.9 Помимо демиелинизирующих заболеваний, таких как РС, ретробульбарный неврит зрительного нерва может быть вторичным по отношению к системной красной волчанке, инфекциям, таким как сифилис, или гранулематозным воспалительным состояниям, таким как саркоидоз или Вегенера. гранулематоз.12 Толщина СНВС, измеренная с помощью ОКТ, показывает истончение в 85% случаев неврита зрительного нерва.13 Аномальное цветовое зрение было обнаружено в 88% случаев, испытанных с пластинами Ishihara, и в 94% случаев, испытанных с помощью теста оттенка Фарнсворта-Манселла 100. До ONTT изолированная центральная скотома считалась дефектом поля зрения, обычно связанным с острым невритом зрительного нерва.14 Однако только 8% пациентов в ONTT имели дефект центральной скотомы на основе пороговой автоматической периметрии Хамфри 30-2. тест. Диффузная депрессия была наиболее частой и встречалась у 48% пациентов, за ней следовали высотные дефекты, которые наблюдались у 15% пациентов.Fang et al. исследовали дефекты поля зрения, связанные с невритом зрительного нерва, используя базу данных 457 пациентов в ONTT, и пришли к выводу, что аномалии поля зрения, включая локализованные высотные, центральные или цекоцентральные или квадрантные дефекты, распространяются на 30 градусов проверенного поля зрения, и что неврит зрительного нерва действительно не влияет преимущественно на одно местоположение поля зрения. Вместо этого это состояние представляет собой диффузный процесс, который влияет на более чем одну группу аксонов и, следовательно, вызывает диффузную депрессию поля зрения.15 У пациента, представленного в этом случае, было вдавленное общее отклонение и верхний кластерный дефект, появляющийся в виде вертикальной линии, расположенной чуть дальше от центра на отклонении рисунка, что коррелировало с отеком нижнего зрительного нерва, который не был отмечен в его нормальном поле зрения десятью днями ранее.
Хронические особенности и осложнения неврита зрительного нерва
Хронические признаки неврита зрительного нерва включают обесцвечивание, атрофию зрительного нерва, потерю поля зрения, феномен Утхоффа и задержку визуального вызванного ответа на изменение структуры.Относительный APD сохраняется примерно у четверти пациентов через два года после обращения.11 Прогноз для остроты зрения относительно благоприятный. Beck et al. обнаружили, что почти все пациенты восстановили остроту зрения на одну линию или лучше через три недели, а медиана остроты зрения через шесть месяцев составила 20/16. При пятилетнем наблюдении в ONTT 87% пациентов имели остроту зрения 20/25. или лучше. Пациенты могут испытывать дефицит цветового зрения, контрастной чувствительности и восприятия яркости света спустя годы после разрешения неврита зрительного нерва.9 Опросник по зрительным функциям Национального института зрения был введен 244 пациентам ONTT через пять-восемь лет после лечения оптического неврита для оценки предполагаемого качества жизни, связанного со здоровьем, и нарушений зрения. Они получили более низкие баллы по сравнению с контрольной группой без болезней почти по всем категориям, включая общее состояние здоровья, общее зрение, глазную боль, способность управлять автомобилем, цветовое зрение, периферическое зрение, социальное функционирование, психическое здоровье и зависимость17
Роль ОКТ в клиническом мониторинге рассеянного склероза и неврита зрительного нерва
ОКТ — это неинвазивный метод визуализации, который стал важным инструментом в лечении нейроофтальмологических состояний, включая рассеянный склероз и неврит зрительного нерва.Патогенез демиелинизации при РС способствует потере аксонов и истончению RNFL и слоя ганглиозных клеток, что можно количественно оценить с помощью ОКТ. ОКТ — это высокочувствительный и надежный метод оценки изменений СНВС и слоя ганглиозных клеток при неврите зрительного нерва. В 1999 году Parisi et al. были первыми, кто опубликовал исследование, которое обнаружило значительное уменьшение средней толщины СНВС и временной толщины СНВС, измеренной с помощью ОКТ, у пациентов с невритом зрительного нерва при последующем наблюдении в течение одного года. Истончение СНВС также наблюдалось у пациентов с РС, у которых не было неврита зрительного нерва, по сравнению с контрольной группой.18,19 ОКТ может также выявить субклиническую потерю аксонов у пациентов с нормальной остротой зрения и нормальными полями зрения. 18 Исследование Клинсторнера и др. Пациентов с односторонним невритом зрительного нерва и РС показало истончение СНВС, измеренное с помощью ОКТ, в 85% случаев. 13 В острой фазе неврита зрительного нерва ОКТ может помочь подтвердить набухание зрительного нерва с увеличением его толщины, за которым следует потеря аксонов и истончение19
Рис. 13. ОКТ предоставляет количественную информацию, полезную для мониторинга изменений слоя нервных волокон сетчатки при неврите зрительного нерва.У этого пациента значительные изменения наблюдались в период с 24 октября по 3 ноября.
Нажмите, чтобы увеличить
Этот случай является примером того, как ОКТ используется для количественной оценки изменений СНВС при неврите зрительного нерва. ОКТ RNFL получали при каждом контрольном визите. Когда у пациента 3 ноября 2017 г. был обнаружен острый неврит зрительного нерва, ОКТ показала изменения СНВС, соответствующие результатам клинического обследования зрительного нерва и отека СНВС. Нижний височный сектор показал увеличение на 13 микрон по сравнению с исходным уровнем.Верхний височный сектор показал уменьшение на 10 микрон, что представляет собой повреждение / истончение аксонов, которое, как было показано в литературе, наблюдается у пациентов с невритом зрительного нерва в неострой фазе. Эти изменения проявлялись во время последующих визитов пациента, но значительное снижение наблюдалось с 24 октября по 3 ноября 2017 г. (рис. 13) .
Недавнее исследование, опубликованное в журнале Neurology Ratchford et al. у 164 пациентов с РС наблюдалось истончение слоя ганглиозных клеток / внутреннего плексиформного (GCIP) слоя и RNFL по сравнению со здоровыми контрольными пациентами.Исследование также показало, что скорость истончения слоя GCIP была значительно выше у пациентов с РС по сравнению с контрольными пациентами и, следовательно, в большей степени связана с клиническими показателями прогрессирования РС.20
Одним из ограничений этого описания клинического случая является то, что ОКТ слоя ганглиозных клеток не была получена в ходе последующего наблюдения. Учитывая недавнюю литературу, подтверждающую ценность ОКТ слоя ганглиозных клеток в мониторинге целостности аксонов у пациентов с РС и без оптического неврита в анамнезе, это сканирование будет выполнено при его будущих визитах и для других пациентов с РС.В настоящее время ОКТ считается важным инструментом для оценки активности заболевания при РС и неврите зрительного нерва и использовалась в последних клинических исследованиях РС. Авторы рекомендуют пациентам с РС пройти базовое ОКТ-сканирование СНВС и слоя ганглиозных клеток, которое следует повторять ежегодно вместе с расширенными клиническими оценками зрительного нерва и СНВС. Расширение и повторное ОКТ-сканирование RNFL и слоя ганглиозных клеток следует завершить раньше, если пациент сообщает о каких-либо визуальных изменениях или если МРТ выявляет новые демиелинизирующие поражения.
МРТ головного мозга с контрастированием гадолинием для диагностики и лечения
МРТ головного мозга с контрастным усилением гадолиния является ключевым инструментом в диагностике неврита зрительного нерва. Воспаление зрительного нерва проявляется в виде гиперинтенсивного сигнала при МРТ с контрастным усилением.21 Гиперинтенсивный сигнал, соответствующий демиелинизации, наблюдается примерно у 95% пациентов с невритом зрительного нерва и может сохраняться в среднем в течение 30 дней после начала (22,23). Нарушения сигналов зрительного нерва могут сохраняться после восстановления зрения и присутствуют почти у 60% пациентов с рассеянным склерозом, не имевших в анамнезе неврита зрительного нерва.23 Поражения белого вещества головного мозга, видимые на МРТ, обычно имеют размер более 3 мм, яйцевидные и перивентрикулярные. В ONTT примерно у 40% пациентов были поражения при МРТ.9 Исследование, проведенное Dalton et al. у 115 пациентов с невритом зрительного нерва выявлена низкая эффективность МРТ позвоночника; только у четырех пациентов были аномалии позвоночника при нормальном МРТ головного мозга. 24 Аномалии спинномозговой жидкости у пациентов с невритом зрительного нерва включают олигоклональные полосы до 69%, IgG до 36% и основной белок миелина в 20%.25
Диагностика рассеянного склероза соответствует критериям Макдональда для диагностики рассеянного склероза, разработанным международной комиссией из 30 экспертов рассеянного склероза и обновленным в декабре 2017 года. центральная нервная система (зрительный нерв, головной или спинной мозг), свидетельство того, что повреждение произошло с интервалом не менее одного месяца, а повреждение не произошло из-за другого заболевания. Три ключевых изменения в обновленных критериях 2017 года заключались в следующем: 1) положительные результаты олигоклональных полос в спинномозговой жидкости могут заменить демонстрацию распространения поражений во времени в некоторых условиях, 2) бессимптомные, а теперь и симптомы МРТ поражения могут учитываться при определении распространения в пространстве или времени, и 3) корковые поражения были добавлены к юкстакортикальным поражениям для использования при определении критериев МРТ распространения поражений в пространстве.26
Исследование лечения оптического неврита
ONTT предоставил ценную информацию о клиническом профиле пациентов с невритом зрительного нерва, преимуществах и побочных эффектах лечения кортикостероидами и риске развития рассеянного склероза у пациентов с невритом зрительного нерва. В ONTT было включено 457 пациентов с острым невритом зрительного нерва в период с 1988 по 1991 год, за которыми проспективно наблюдали в течение 15 лет с окончательным обследованием в 2006 году. Пациенты наблюдались в течение восьми дней с момента появления симптомов с односторонней потерей зрения в глазу без предшествующего анамнеза оптического неврита.Пациенты были рандомизированы в одну из трех групп лечения: пероральный преднизон (1 мг / кг / день) в течение 14 дней; внутривенный метилпреднизолон (250 мг каждые 6 часов) в течение 3 дней с последующим пероральным приемом преднизона (1 мг / кг / день) в течение 11 дней; и пероральное плацебо в течение 14 дней. Группы перорального преднизона и плацебо были двойными. Группа внутривенного введения метилпреднизолона была однократной. Острота зрения, контрастная чувствительность, цветовое зрение и поле зрения оценивались на исходном уровне, во время семи контрольных осмотров в первые шесть месяцев, а затем ежегодно, чтобы определить скорость восстановления зрения и долгосрочный результат.Основная цель ONTT состояла в том, чтобы определить, влияют ли пероральные или внутривенные стероиды на зрительный результат у пациентов с невритом зрительного нерва. Результаты показали, что трехдневный курс метилпреднизолона, вводимого внутривенно в дозе 250 мг каждые шесть часов, с последующим двухнедельным ежедневным пероральным приемом преднизона в дозе 1 мг / кг / день ускорял восстановление зрения, но не улучшал конечное зрение. исход. Лечение только преднизоном перорально в дозе 1 мг / кг / день в течение двух недель также не улучшило зрительный результат и было связано с увеличением частоты рецидивов неврита зрительного нерва.9
Неожиданным открытием ONTT было то, что внутривенные стероиды обладали защитным эффектом и снижали риск второго демейлинирующего приступа, соответствующего РС: у 16% пациентов, получавших внутривенные кортикостероиды с последующим пероральным приемом кортикостероидов, развился РС в течение двух лет по сравнению с 30% пациентов. пациенты, получавшие пероральные стероиды или плацебо.27 Этот защитный эффект, однако, не наблюдался на третьем году, когда риск рецидива был одинаковым среди пациентов, получавших внутривенные стероиды, пероральные стероиды и плацебо.27
ONTT также выявил корреляцию между исходными поражениями при МРТ головного мозга и риском развития рассеянного склероза в 5, 10 и 15 лет. В испытании у 25% пациентов с нормальным МРТ головного мозга развился РС в течение пяти лет, который значительно увеличился до 50%, если присутствовало одно или несколько поражений МРТ. Через 10 лет риск развития рассеянного склероза составлял 56% у пациентов с одним или несколькими очагами МРТ по сравнению с 22% пациентов с нормальными МРТ. В 15 лет у 72% пациентов с одним или несколькими очагами МРТ развился РС по сравнению с 25% пациентов без патологий.28 Исследователи пришли к выводу, что данные исходной МРТ головного мозга во время первого эпизода неврита зрительного нерва были единственным наиболее важным предиктором будущего риска РС.27,28
Учебные инструкции и методика оценивания
Этот учебный пример лучше всего подходит для студентов четвертого курса оптометрии и ординаторов, которые узнали о неврите зрительного нерва, связанном с РС, в дидактических условиях и будут получать больше клинического опыта во время ротации или ординатуры.После тщательного изучения случая этого пациента, последующих посещений и обсуждения неврита зрительного нерва студенты четвертого курса оптометрии и ординаторы оптометрии должны лучше понимать патогенез состояния, клинические данные, рекомендации по лечению и последующему наблюдению, а также выводы ONTT. Студенты и ординаторы также должны были получить представление о роли оптометриста в ведении пациентов с РС, о важности регулярных осмотров глаз при расширении и о том, как включить дополнительное тестирование и визуализацию, включая поля зрения, цветовое зрение, фотографии зрительного нерва и ОКТ RNFL, чтобы помочь в ведении пациентов и последующем уходе.
Этот учебный пример может быть доставлен студентам-оптометристам четвертого курса и / или ординаторам оптометристов в качестве задания по чтению журнала для обсуждения при окулярном заболевании, ротации или ординатуре клиники первичной медико-санитарной помощи. Студенты и резиденты также самостоятельно ответили бы на вопросы для обсуждения и критического мышления. Во время журнального клуба студенты и / или резиденты должны поделиться своими ответами и обсудить случай, основные выводы ONTT и информацию, которую они получили из этого случая, относительно того, как вести пациентов с РС с и без анамнеза оптического неврита.
Один из способов оценить понимание этого случая — это ролевая игра, во время которой один студент / резидент играет роль пациента с РС, а другой студент / резидент играет роль оптометриста. Команда может смоделировать базовое обследование зрения, а студент / резидент, играющий роль врача, может задать соответствующие вопросы, обсудить дополнительные тесты или визуализацию, которые необходимо выполнить, и завершить обучение пациента. Студент, играющий роль пациента, также может имитировать внезапные изменения зрения или боль в глазах, а команда может обсудить, какие тесты необходимо выполнить и куда следует направить пациента, если диагностирован неврит зрительного нерва.Другими вариантами являются групповое обсуждение со студентами и резидентами, рассказывающими о случаях пациентов, которых они, возможно, видели с РС или другими демиелинизирующими нейроофтальмологическими состояниями, и о том, как они могут использовать ОКТ-сканирование RNFL и слоя ганглиозных клеток для мониторинга этих заболеваний.
Заключение
Неврит зрительного нерва — это воспалительная демиелинизация зрительного нерва, которая тесно связана с рассеянным склерозом. Неврит зрительного нерва встречается у 50% пациентов с рассеянным склерозом. Двумя наиболее частыми симптомами неврита зрительного нерва являются потеря зрения и боль в глазах.Признаки неврита зрительного нерва включают снижение остроты зрения, APD, нарушение цветового зрения, дефекты поля зрения и снижение контрастной чувствительности. У одной трети пациентов наблюдается видимое воспаление зрительного нерва, а у двух третей зрительный нерв выглядит нормально, что известно как ретробульбарный неврит зрительного нерва. ONTT показал, что лечение высокими дозами внутривенных кортикостероидов полезно при острых приступах и что пероральный прием кортикостероидов противопоказан из-за повышенного риска рецидива. МРТ головного мозга и орбит с контрастированием гадолинием обеспечивает подтверждение неврита зрительного нерва, а исходные данные МРТ являются важным показателем будущего риска РС.Глазные врачи играют решающую роль в совместном ведении пациентов с рассеянным склерозом с невритом зрительного нерва в анамнезе и без него.
В этом клиническом случае показана ценность получения исходных фотографий глазного дна, сканирования RNFL OCT и тестирования поля зрения у пациентов с РС для оценки изменений, происходящих на протяжении болезни. Также важно, чтобы глазные врачи консультировали пациентов с РС о признаках и симптомах неврита зрительного нерва и о необходимости немедленной оценки при появлении каких-либо острых симптомов.Оперативная диагностика и лечение неврита зрительного нерва необходимы для предотвращения атрофии зрительного нерва и RNFL, которая может привести к хронической потере зрения, снижению контрастной чувствительности, дефициту цветового зрения и дефектам зрения.
Список литературы
1. Бехбехани Р. Клинический подход к оптическим невропатиям. Clin Ophthalmol. 2007 сентябрь; 1 (3): 233-46.
2. Ebers GC. Неврит зрительного нерва и рассеянный склероз. Arch Neurol. 1985; 42 (7): 702-4.
3. Frohman EM, Frohman TC, Zee DS, et al.Нейроофтальмология рассеянного склероза. Lancet Neurol. 2005; 4 (2): 111-21.
4. Beck RW, Trobe JD, Moke PS и др. Профили высокого и низкого риска развития рассеянного склероза в течение 10 лет после неврита зрительного нерва: опыт испытаний лечения неврита зрительного нерва. Arch Ophthalmol. 2003; 121 (7): 944-9.
5. Перси А.К., Нобрега Ф.Т., Курляндия, LT. Неврит зрительного нерва и рассеянный склероз. Эпидемиологическое исследование. Arch Ophthalmol. 1972; 87 (2): 135-9.
6. Лайтман С., Макдональд В.И., Берд А.С. и др.Венозная оболочка сетчатки при неврите зрительного нерва. Его значение в патогенезе рассеянного склероза. Мозг. 1987 апр; 110 (Pt 2): 405-14.
7. Роед Х., Фредериксен Дж., Лангкилде А., Соренсен Т.Л., Лауритцен М., Селлебьерг Ф. Системная активация Т-клеток при остром клинически изолированном неврите зрительного нерва. J Neuroimmunol. 2005 Май; 162 (1-2): 165-72.
8. Седерстрём М., Линк Н, Сюй З., Фредрикссон С. Неврит зрительного нерва и рассеянный склероз: клетки, секретирующие антитела к МВР и пептиду МВР, накапливаются в спинномозговой жидкости.Неврология. 1993; 43 (6): 1215-22.
9. Группа изучения неврита зрительного нерва. Рандомизированное контролируемое исследование кортикостероидов при лечении острого неврита зрительного нерва. N Engl J Med. 1992 27 февраля; 326 (9): 581-8.
10. Бек Р.В., Куперсмит М.Дж., Клири П.А., Кац Б.Подобные аномалии зрения при остром одностороннем неврите зрительного нерва: опыт испытания лечения неврита зрительного нерва. Офтальмология. 1993; 100 (5): 691-8.
11. Бруса А., Джонс С.Дж., Завод GT. Долгосрочная ремиелинизация после неврита зрительного нерва: двухлетнее исследование вызванного зрительного потенциала и серийное психофизическое исследование.Мозг. 2001 Март; 124 (Pt 3): 468-79.
12. Кемп П.С., Винджес К.М., Уолл М. Неврит зрительного нерва. EyeRounds.org. Размещено 30 сентября 2012 г. Доступно по адресу http://www.EyeRounds.org/cases/159-optic-neuritis.htm
13. Клисторнер А., Арвинд Х., Нгуен Т. и др. Потеря аксонов и миелин при ранней потере ON при послеостром неврите зрительного нерва. Энн Нейрол. 2008 сентябрь; 64 (3): 325-31.
14. Balcer LJ. Клиническая практика. Неврит зрительного нерва. N Engl J Med. 2006 23 марта; 354 (12): 1273-80.
15. Фанг Дж. П., Донахью С. П., Лин Р. Х. Поражение глобального поля зрения при остром одностороннем неврите зрительного нерва.Am J Ophthalmol. 1999 ноя; 128 (5): 554-65.
16. Бек Р.В., Клири П.А., Беклунд Дж. Курс восстановления зрения после неврита зрительного нерва. Опыт исследования лечения неврита зрительного нерва. Офтальмология. 1994; 101 (11): 1771-8.
17. Коул С.Р., Бек Р.В., Мок П.С., Гал Р.Л., Лонг Д.Т. Опросник Национального института зрения по функциям зрения: опыт ONTT. Испытание лечения неврита зрительного нерва. Инвестируйте Ophthalmol Vis Sci. 2000 апрель; 41 (5): 1017-21.
18. Реболледа Г., Диез-Альварес Л., Касадо А. и др. ОКТ: новые перспективы в нейроофтальмологии.Саудовская J Ophthalmol. 2015 январь-март; 29 (1): 9-25.
19. Lamirel C, Newman NJ, Biousse V. Оптическая когерентная томография (ОКТ) при неврите зрительного нерва и рассеянном склерозе. Rev Neurol (Париж). 2010 декабрь; 166 (12): 978-86.
20. Ратчфорд Дж. Н., Саида С., Сотирчос Э. С. и др. Активный МС связан с ускоренным истончением ганглиозных клеток сетчатки / внутреннего плексиформного слоя. Неврология. 2013; 80 (1): 47-54.
21. Кале Н. Неврит зрительного нерва как ранний признак рассеянного склероза. Глаз Мозг. 2016 26 октября; 8: 195-202.
22. Rocca MA, Hickman SJ, Bö L, et al. Визуализация зрительного нерва при рассеянном склерозе. Мульт Склер. 2005 Oct; 11 (5): 537-41
23. Hickman SJ, Toosy AT, Miszkiel KA, et al. Восстановление зрения после острого неврита зрительного нерва — клиническое, электрофизиологическое и магнитно-резонансное исследование. J Neurol. 2004; 251 (8): 996-1005.
24. Дальтон С.М., Brex PA, Miszkiel KA, et al. МРТ спинного мозга при клинически изолированном неврите зрительного нерва. J Neurol Neurosurg Psychiatry. 2003; 74 (11): 1577-80.
25. Нильссон П., Ларссон Е.М., Мали-Сундгрен П., Перфект Р., Сандберг-Воллхейм М.Прогнозирование исхода неврита зрительного нерва: оценка факторов риска через 30 лет наблюдения. J Neurol. 2005; 252 (4): 396-402.
26. Томпсон А.Дж., Банвелл Б.Л., Баркхоф Ф. и др. Диагностика рассеянного склероза: пересмотр критериев Макдональда в 2017 г. Lancet Neurol. 2018; 17 (2): 162-173.
27. Beck RW, Cleary PA, Trobe JD, et al. Влияние кортикостероидов при остром неврите зрительного нерва на последующее развитие рассеянного склероза: Исследовательская группа по невриту зрительного нерва. N Engl J Med. 1993, 9 декабря; 329 (24): 1764-9.
28. Группа изучения неврита зрительного нерва. Риск рассеянного склероза после неврита зрительного нерва: последующее наблюдение за окончательным лечением неврита зрительного нерва. Арка Neurol. 2008; 65 (6): 727-32.
Более пристальный взгляд на сетчатку при рассеянном склерозе
40-летний темнокожий мужчина был обследован в UAB Eye Care на предмет ухудшения зрения, вызванного рассеянным склерозом (РС). У него была диагностирована эта болезнь более 6 лет назад, и в настоящее время он проходит лечение Avonex (интерферон бета 1a, Biogen Idec).В настоящее время он выкуривает одну пачку в день с ИМТ 27,1. Он время от времени употребляет алкоголь (менее трех порций в неделю). Интересно, что он не сообщает о лечении приступа неврита зрительного нерва. Острота зрения была скорректирована до 20/30 OD и 20/20 OS с минимальной коррекцией рефракции. Реактивность зрачка была вялой, но без дифференциальной афферентной реакции. Передний сегмент каждого глаза был без особенностей, внутриглазное давление (ВГД) составляло 14 мм рт.ст. (аппланация Гольдмана).
Оценка глазного дна показала атрофию зрительного нерва и дефекты слоя нервных волокон сетчатки (СНВС) в каждом глазу (рис. 1). Кроме того, в каждом глазу наблюдалось изолированное поражение CHRPE. Они считались стабильными. Для каждого глаза было заказано сканирование оптической когерентной томографии (ОКТ) для количественного исследования толщины СНВС и, что более важно, толщины ганглиозных клеток.
РС — хроническое аутоиммунное заболевание центральной нервной системы (ЦНС), характеризующееся очаговым и диффузным воспалением и демиелинизацией, а также поражением нейронов и аксонов. 1 Кроме того, недавние данные свидетельствуют о том, что средняя толщина СНВС и ганглиозных клеток желтого пятна снижается при заболевании, и что эти меры могут быть полезны для установления диагноза и в качестве маркеров прогрессирования. Эти особенности свидетельствуют о диффузном нейродегенеративном процессе. 2-6
Куб диска зрительного нерва в каждом глазу показан на рисунке 2. Уровень сигнала хорошего качества. Средняя толщина RNFL для составляет 64 и 63 мкм OD и OS соответственно. Было показано, что средняя толщина СНВС снижается у пациентов с РС, особенно у тех, у кого в прошлом были приступы неврита зрительного нерва (НА). 6 Диски зрительного нерва маленькие, и на картах толщины и отклонения СНВС показано истончение СНВС, соответствующее внешнему виду глазного дна. Поперечные изображения дисков зрительного нерва несовместимы с глаукомной атрофией зрительного нерва. Повреждение RNFL, по-видимому, больше OS, то есть глаза с лучшей остротой зрения.
Анализ ганглиозных клеток желтого пятна дает отличный сигнал и показывает значительное истончение во всех секторах, а также на топографических изображениях (рис. 3).Вряд ли это артефакты.
Результаты двух недавних исследований убедительно свидетельствуют о том, что последовательная потеря ганглиозных клеток происходит после острого неврита зрительного нерва, и предлагает убедительные доказательства того, что это может быть производной патологии зрительного нерва. О чем не сообщалось, так это об обнаруживаемом отеке внутренней сетчатки во время острой фазы неврита зрительного нерва у пациентов с рассеянным склерозом. Это истончение было обнаружено в течение 3 месяцев после острого неврита зрительного нерва и сохранялось от 6 до 12 месяцев. 7,8
Что может появиться, так это использование ОКТ и, в частности, представлений внутренней толщины сетчатки для подтверждения или даже постановки диагноза РС.Наконец, если может случиться так, что внутренняя сетчатка может стать фокусом для отметки тонких изменений, указывающих на прогрессирование.
Ссылки
1. Компстон А., Коулз А. Рассеянный склероз. Ланцет. 25 октября 2008 г .; 372 (9648): 1502-17.
2. Бок М., Брандт А.У., Дёрр Дж. И др. Паттерны потери слоя нервных волокон сетчатки у пациентов с рассеянным склерозом с невритом зрительного нерва и глаукомой или без него. Clin Neurol Neurosurg . Октябрь 2010 г .; 112 (8): 647–52.
3. Петцольд А., де Бур Дж. Ф., Шипплинг С. и др. Оптическая когерентная томография при рассеянном склерозе: систематический обзор и метаанализ. Ланцет Нейрол . 2010 Сен; 9 (9): 921–32.
4. Syc SB, Saidha S, Newsome SD, et al. Сегментация оптической когерентной томографии выявляет патологию слоя ганглиозных клеток после неврита зрительного нерва.

