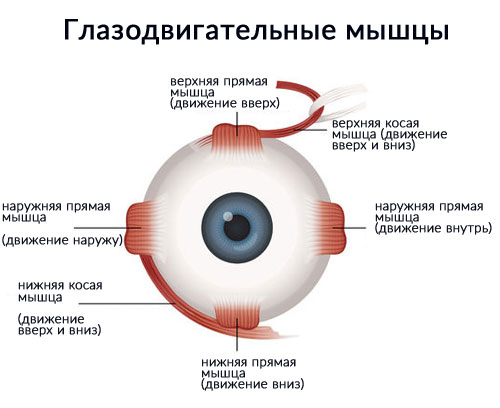
Глазодвигательные механизмы зрения и их нарушения — Студопедия
Формирование двигательного компонента глаз происходит последовательно и неравномерно. Нормальная работа глаза требует подвижности его и способности к тонким установкам, необхо-
димым для всякого точно действующего оптического прибора. Это осуществляется • деятельностью специальных глазных мышц, которые по своему положению разделяются на прямые мышцы глаза (четыре) и косые мышцы (две).
Для получения рассматриваемого предмета отчетливого изображения на сетчатке важно, чтобы предмет находился на зрительной оси глаза; последняя, как известно, проходит через центр хрусталика и. ямку сетчатки. Для отчетливого телесного видения предмета необходимо, чтобы на нем сходились зрительные оси обоих глаз. Правильная установка зрительных осей достигается:
1) движениями тела и поворотом головы — грубая установка;
2) движениями прямых и косых мышц — тонкая установка и
3), аккомодацией хрусталика — тончайшая установка. В движениях глазного яблока обычно участвуют прямые и косые мышцы,
В движениях глазного яблока обычно участвуют прямые и косые мышцы,
совокупной работой которых и достигается нужный результат.
Из шести мышц глаза пять берут начало в глубине орбиты от соединительно-тканного кольца, окружающего вход зрительного нерва в глазницу и прикрепленного по краю зрительного отверстия. Начинающиеся здесь четыре прямые и верхняя косая мышцы образуют как бы воронку или конус, по оси которого идет зрительный нерв. Подойдя к глазному яблоку, прямые мышцы прикрепляются к нему со всех четырех сторон и получают свои названия соответственно месту прикрепления. Поэтому различают: медиальную (или внутреннюю) прямую мышцу с носовой ,• стороны, латеральную (или наружную) прямую мышцу с височной стороны, верхнюю прямую и нижнюю прямую мышцы. Все они прикрепляются к белочной оболочке (склере) недалеко от места перехода ее в роговицу с помощью плоских сухожилий. Действие этих мышц на глазное яблоко определяется способом их прикрепления. Медиальная мышца поворачивает глаз внутрь, латеральная— наружу, то и другое движение совершается вокруг вертикальной оси. Верхняя прямая мышца вращает глаз зрачком кверху, а нижняя — книзу, вокруг фронтально лежащей горизонтальной оси.
Верхняя прямая мышца вращает глаз зрачком кверху, а нижняя — книзу, вокруг фронтально лежащей горизонтальной оси.
Нижняя косая мышца лежит в поперечном, направлении относительно продольной оси глазницы. Начавшись из медиального угла глазницы, эта мышца идет в латеральном направлении параллельно ее нижнему краю под глазным яблоком и под нижней прямой мышцей, выходит на латеральную половину глазницы и прикрепляется к заднебоковой стороне глазного яблока. Сокращаясь, эта мышца вращает яблоко вокруг сагиттальной оси. Наконец, верхняя косая мышца имеет более сложный путь. Она делится на две части: начавшись, как сказано, вместе с прямыми мышцами, верхняя косая идет вперед по верхнемедиальной стороне глазницы и, подойдя к глазному яблоку под верхней прямой мышцей, прикрепляется к нему с его височной стороны, недалеко от места прикрепления нижней косой, для которой она и служит антагонистом, вращая глаз в обратном направлении.
Глазные мышцы состоят из тончайших мускульных волокон
и обильно снабжены чувствительными нервными окончаниями. Иннервация этих шести мышц осуществляется тремя парами головных нервов.
Иннервация этих шести мышц осуществляется тремя парами головных нервов.
Развитие двигательного компонента глаз происходит постоянно с увеличением возраста детей. При воздействии яркого света на глаза новорожденный закрывает их. Эта реакция получила название рефлекса ослепления.У новорожденных в течение первой декады постнатального периода отмечаются ориентировочные движения глаз и головы на равномерное освещение. У 3—5-месячных детей наблюдается дрожание краев радужной оболочки, колебательные движения зрачка. Равномерные движения век формируются в течение первого месяца жизни. Мигательный рефлекс на предмет, помещенный перед глазами, устанавливается только в возрасте 8 недель. Безусловный мигательный рефлекс постепенно становится основой образования условного рефлекса мигания на различные внешние раздражители. Смыкание век происходит при прикосновении к веку, конъюнктиве, корню носа и зависит от локализации раздражения. На 2—3-й неделе жизни ребенка появляются установочные движения глаз за перемещающимся предметом. К 5 месяцам жизни ребенка появляются скользящие планомерные движения глаз. Такое развитие движений является симптоматическим выражением развития функций прематорных зон больших полушарий головного мозга и восходящих и проводящих зрительных путей, а также рецепторного аппарата сетчатки.
К 5 месяцам жизни ребенка появляются скользящие планомерные движения глаз. Такое развитие движений является симптоматическим выражением развития функций прематорных зон больших полушарий головного мозга и восходящих и проводящих зрительных путей, а также рецепторного аппарата сетчатки.
«С развитием фиксации взора исчезают некоординированные движения глаз. Наличие фиксации взора в определенной мере может указывать на психическое развитие ребенка и его зрительного анализатора. У детей с нарушением зрения фиксация взора может несколько задерживаться в развитии, а умственно отсталые дети не могут фиксировать взор даже в возрасте одного года.
Обычно ребенок к концу первого месяца жизни фиксирует взор на лице наблюдающего за ним человека, однако эта реакция еще неустойчива. К полутора месяцам ребенок улыбается при виде лица матери.
К трем месяцам ребенок может производить разгибание и сгибание шеи, у него упрочняются установки взгляда. В четыре месяца • у ребенка появляются первые дифференцировки зрительного восприятия, изменяется его поведение при виде близкого человека, происходит оглядывание предметов.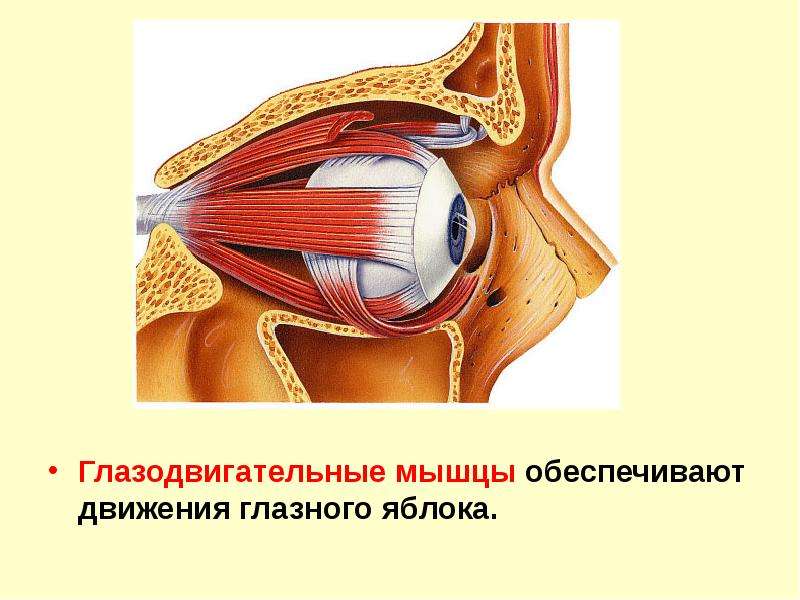 Он может • лежать на животе и «ощупывать» взглядом яркие и блестящие предметы на близком расстоянии.
Он может • лежать на животе и «ощупывать» взглядом яркие и блестящие предметы на близком расстоянии.
В 5—6 месяцев у ребенка происходят дальнейшие изменения в фиксации взгляда и поведении. Ребенок быстро узнает близких ему людей, хватает висящие над ним игрушки, протягивает руки к предмету и стремится приблизиться к нему, хватает ножки своими руками.
В последующие месяцы жизни объем воспринимаемых ребенком предметов увеличивается,, он может протягивать руки
к матери, своему изображению в зеркале, стучать по нему ручками, а в 10 месяцев играть со своим изображением, подражать движениям взрослого человека.
По мере развития ребенка совершенствуется зрительная афферентация в зависимости от его положения тела, которая постепенно начинает .определять его пространственную ориентировку, стимулируемая моторикой глаз, а позднее — представлениями. «»Развитие зрительной афферентации происходит одновременно, с ее дифференциацией (разделением целого на части) к восприятию различных предметов и при одновременном совершенствовании общей моторики и поведения ребенка.
Формирование зрительных функций в онтогенезе происходит одновременно с созреванием зрительных и других структурных образований анализаторных систем. Функция едина со структурой, они взаимосвязаны и взаимообусловлены в своем развитии (в онтогенезе).
Онтогенез зрительного анализатора имеет большое значение для развития познавательной деятельности зрячих и слабовидящих детей. Для новорожденного появление зрительной афферентации является принципиально новым этапом в развитии всей его сенсорики. Известно, что виды афферентации —тактильные, слуховые, интеро- и проприоцентивные — получают свое развитие в период внутриутробной жизни ребенка. С постепенными аналитическими структурными изменениями на всех уровнях зрительного анализатора происходит развитие различных функций глаза, меняется его взаимодействие с другими органами чувств (анализаторами). Глаза новорожденного к моменту рождения анатомически почти сформировались. Однако развитие колбочкового аппарата окончательно не завершилось. Так, у новорожденных толщина колбочек меньше, а длина короче, чем у взрослого человека. Распределение колбочек в области центральной ямки желтого пятна заканчивается к шести месяцам жизни ребенка.
Так, у новорожденных толщина колбочек меньше, а длина короче, чем у взрослого человека. Распределение колбочек в области центральной ямки желтого пятна заканчивается к шести месяцам жизни ребенка.
Ширина зрачков у новорожденного при среднем освещении равна 1,5 мм, она увеличивается до 2,5 мм к концу первого года жизни, тогда как у взрослого человека ширина зрачков равна 10 мм.
Нарушения глазодвигательного аппарата. Наиболее распространенными нарушениями глазодвигательного аппарата являются косоглазие и нистагм.
Косоглазие характеризуется отклонением одного из глаз от общей точки фиксации. Условно его разделяют на содружественное и паралитическое.
Содружественное косоглазие может быть постоянным или периодическим, сходящимся (глаз отклоняется кнутри, к носу) и расходящимся (глаз отклоняется кнаружи, к виску), односторонним (отклоняется только один глаз), альтернирующим, перемежающимся (косит то один, то другой глаз). К появлению содружественного косоглазия могут привести различные этиологи-
ческие факторы: заболевание центральной нервной системы, нарушения рефракции, аномалии глазодвигательного аппарата и др. (В. И. Белецкая, А. Н. Гнеушева). Паралитическое косоглазие характеризуется ограничением (парез) или отсутствием (паралич) подвижности глаза, который косит в сторону парализованной мышцы. Этот вид косоглазия возникает вследствие травм, опухолей, инфекций, интоксикаций, кровоизлияний (Е. И. Ковалевский, В. Г. Морозова).
(В. И. Белецкая, А. Н. Гнеушева). Паралитическое косоглазие характеризуется ограничением (парез) или отсутствием (паралич) подвижности глаза, который косит в сторону парализованной мышцы. Этот вид косоглазия возникает вследствие травм, опухолей, инфекций, интоксикаций, кровоизлияний (Е. И. Ковалевский, В. Г. Морозова).
Сначала косоглазие бывает заметным только при утомлении или сосредоточенном рассматривании какого-либо, предмета, а в дальнейшем усиливается и становится постоянным. Острота зрения косящего глаза резко снижается, ухудшается возможность правильно определять расстояние между предметами, их размеры, объем.
У детей косоглазие чаще всего появляется на 2—3-м году жизни, иногда становится заметным после какой-либо тяжелой болезни или испуга. Косоглазие — это не только косметический, но и функциональный недостаток. При возникновении косоглазия в одном глазу вся зрительная нагрузка перекосится на здоровый глаз, а больной глаз, перестав упражняться, постепенно перестает функционировать.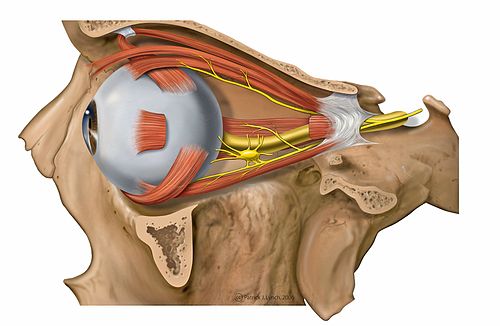 Кроме понижения остроты зрения, развития амблиопии косящего глаза, нарушается в целом бинокулярное зрение, что неблагоприятно сказывается на познавательной деятельности ребенка.. В этой связи важно своевременно выявить косоглазие и организовать лечебно-восстановительную и коррекционную работу с ребенком.
Кроме понижения остроты зрения, развития амблиопии косящего глаза, нарушается в целом бинокулярное зрение, что неблагоприятно сказывается на познавательной деятельности ребенка.. В этой связи важно своевременно выявить косоглазие и организовать лечебно-восстановительную и коррекционную работу с ребенком.
Нистагмпредставляет собой самопроизвольные колебательные движения глазных яблок (дрожание глаз). Различают физиологический и патологическийнистагмы.
Одной из форм физиологического нистагма является так называемый оптокинетический нистагм, возникающий при рассматривании- быстро движущихся перед глазами объектов. Оптокинетический нистагм обычно наблюдается уже у детей 4—5 месяцев, что соответствует началу развития функций лобных долей головного мозга.
У детей с нарушением зрения часто отмечается патологический нистагм.. Причину можно видеть в часто встречающейся патологии в период внутриутробного развития, во время родов и послеродовом периоде, что также предполагает организацию лечебно-восстановительной и коррекционной работы с этими детьми.
Состояние глазодвигательного аппарата оказывает влияние на процессы аккомодации и конвергенции глаз.
Аккомодация глаза— процесс приспособления (accomodare — приспособлять) к ясному видению предмета на различном расстоянии путем изменения преломляющей силы хрусталика и постоянной фокусировки изображения на сетчатке. Подробное разъяснение механизма аккомодации приведено Гельмгольцем. Согласно разъяснению Гельмгольца, хрусталик, окруженный кап-
сулой, прикреплен к ресничному (цилиарному) телу с помощью цинковой связки. При взгляде вдаль цилиарная мышца расслаблена, вследствие чего цинновая связка туго натянута и хрусталик уплощен. В этих условиях преломляющая сила глаза является наименьшей. При рассмотрении предметов вблизи ресничная мышца сокращается, цилиарное тело перемещается впереди внутрь, следом за ним цинковая связка расслабляется и хрусталик приобретает выпуклую форму. Радиус кривизны хрусталика у здорового человека по его передней поверхности уменьшается с 10 до 5,5 мм, в результате чего преломляющая сила увеличивается и изображение фокусируется на сетчатке (рис. 6). Аккомодация глаз регулируется центральной нервной системой.
6). Аккомодация глаз регулируется центральной нервной системой.
При нормальном зрении точка фиксирования в пространстве точно отражается, на сетчатке. Точки, расположенные ближе или дальше фиксированных на сетчатке, расплываются. Различия между фиксированными и расплывчатыми образами свидетельствуют о значении аккомодации в пространственном восприятии.
У разных людей пределы разного видения предметов неодинаковы. Критерием нормального глаза считается схождение на сетчатке параллельных лучей, идущих от расположенных вдали предметов. С аккомодацией преломляющая сила хрусталика увеличивается. Изменение степени преломляющей силы глаза при переходе от покоя ресничной мышцы до осуществления макси-
Рис. 6. Схема лучей в глазу даль—нозорком (А), нормальном (Б) и близоруком (В), п — точка фокусирования параллельных лучей, падающих на глаз от отдаленных предметов; а — оптическая ось; с — круги светорассеяния.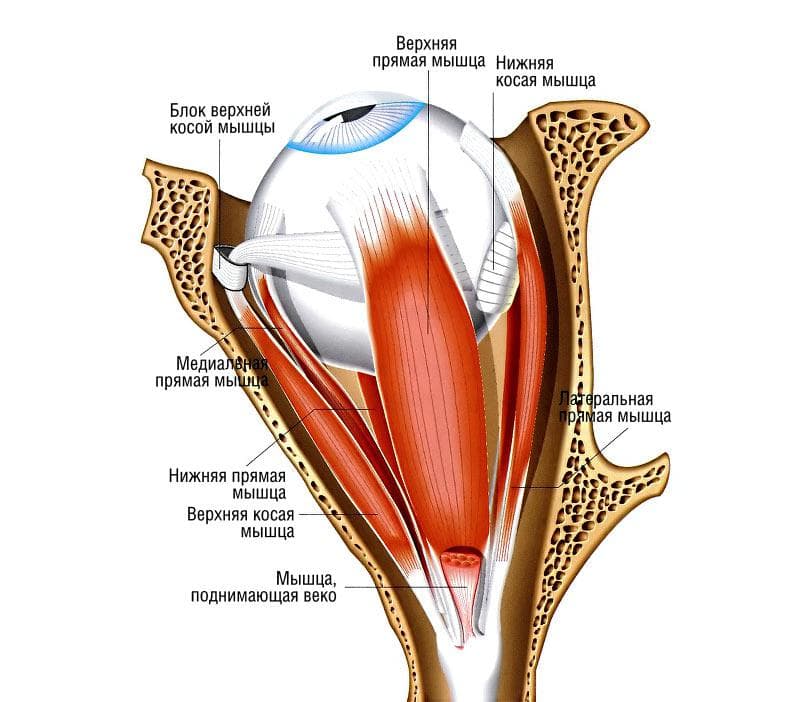
Рис. 7. Кривая чувствительности до-минатора (А) и трех видов модуляторов (Б). На оси абсцисс — длина волн, на оси ординат — чувствительность в относительных величинах.
мальной аккомодации называется силой или объемом аккомодации. Объем аккомодации изменяется при различных физиологических и патологических состояниях. Установлено, что сила преломления линзы обратно пропорциональна ее фокусному расстоянию; она измеряется в диоптриях.
Однако недостаточность освещения при учебных занятиях, заставляющих учащихся низко наклоняться над книгой, может вызывать напряжение, или спазм аккомодации (судорожные сокращения мышц), продолжающийся и после того, как глаза перестали фиксировать близкий предмет. В некоторых случаях спазм аккомодации у детей принимают за развитие близорукости. Чтобы снять спазм аккомодации и точно установить вид и степень клинической рефракции глаза, проводят атропинизацию.
Ослабление и паралич аккомодации (потеря способности различать мелкий шрифт и мелкие детали . на близком расстоянии) сильно затрудняют учебную работу, особенно при дальнозоркости высоких степеней.
на близком расстоянии) сильно затрудняют учебную работу, особенно при дальнозоркости высоких степеней.
Некоторые заболевания органа зрения, травмы глаза, послеоперационная афакия (отсутствие хрусталика), заболевания центральной нервной системы, вызывающие параличи или ослабление аккомодационной мышцы, и другие причины сопровождаются расстройством аккомодации. В этих случаях кроме очков, назначенных для постоянного ношения, при учебных занятиях необходимо пользоваться специальными очками.
Конвергенция— это процесс сведения зрительных осей до их пересечения на рассматриваемом предмете, т. е. в точке фиксации. При рассматривании предметов вдали зрительные оси глаз располагаются параллельно благодаря тому, что мышечные аппараты находятся в состоянии относительного покоя. Восприятие предметов вблизи обеспечивается сведением зрительных осей с помощью сокращения прямых мышц глаза, или конвергенции. У детей с нарушением зрения величина (сила) конвергенции может значительно отличаться от конвергенции детей с нормально развивающимися глазами. Конвергенция может нарушаться также у здоровых детей, обучающихся в массовых школах, при аномалиях рефракции и приводить к нарушениям бинокулярного зрения.
Конвергенция может нарушаться также у здоровых детей, обучающихся в массовых школах, при аномалиях рефракции и приводить к нарушениям бинокулярного зрения.
Исследование глазодвигательных функций и диагностика нарушений
Чтобы понять каким образом происходят перемещения глазного яблока, необходимо представлять геометрию глаза и функциональные задачи глазодвигательных мышц. Глазное яблоко может вращаться по трем основным осям — вертикальной (z), горизонтальной (у) и носозатылочной (х). Центр глазного яблока является точкой пересечения этих осей.
Глазные вращения обеспечиваются скоординированными сокращениями и расслаблениями шести глазодвигательных мышц- это четыре прямых и две косых каждого глаза. Действия мышц глазного яблока определяются в центре вращения глазного яблока, он же определяет ход и прикрепление каждой из мышц. На движения глазного яблока, мышцы влияют и посредством соединительнотканных образований (pulleys) экстраокулярных мышц.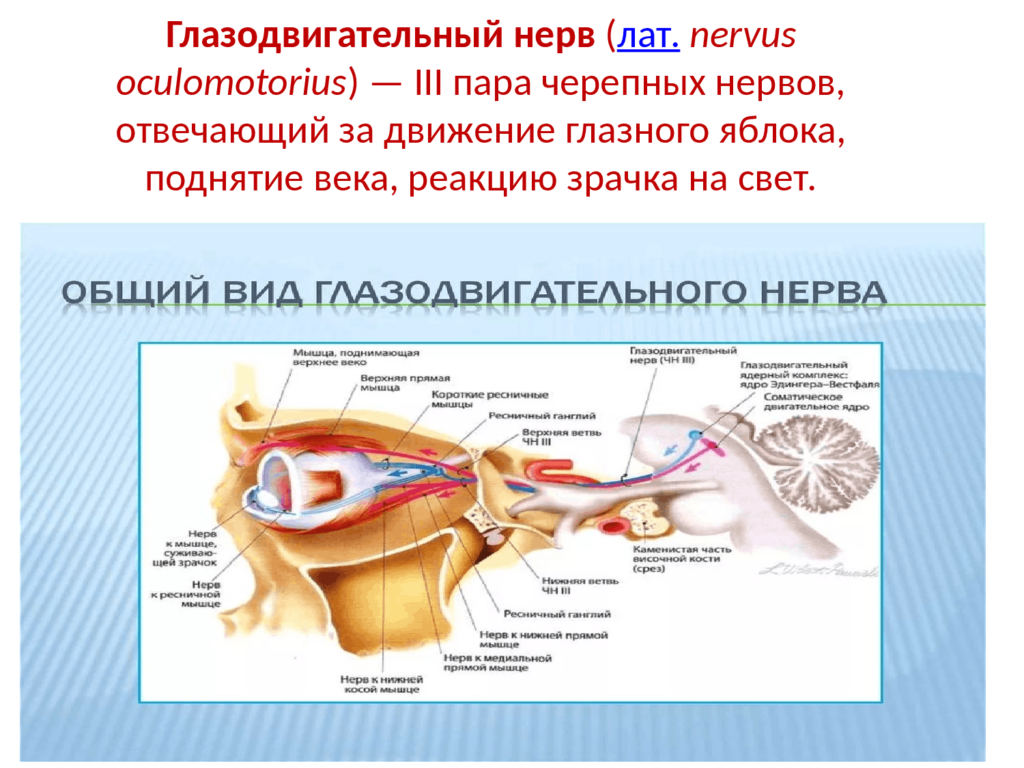 Человек совершает глазами не менее 100 000 саккад ежедневно, поэтому глазодвигательные мышцы устойчивы к усталости. От других мышц скелета, глазодвигательные мышцы также отличны. Например, глазные волокна обеспечены множественной иннервацией, при этом, каждый мотонейрон (наименьшая моторная единица тела человека) иннервирует до 10 или 20 волокон мышцы.
Человек совершает глазами не менее 100 000 саккад ежедневно, поэтому глазодвигательные мышцы устойчивы к усталости. От других мышц скелета, глазодвигательные мышцы также отличны. Например, глазные волокна обеспечены множественной иннервацией, при этом, каждый мотонейрон (наименьшая моторная единица тела человека) иннервирует до 10 или 20 волокон мышцы.
Основные движения глаз
К монокулярным движениям глаза относятся дукции — это движения отведения, приведения, поднимания, опускания, поворота глазного яблока кнутри или кнаружи.
Бинокулярные содружественные движения обоих глаз называют верзиями, они отвечают за перемещение визуальных осей в одном направлении. Верзии — это одновременный поворот глаз влево и вправо, поднимание и опускание их, ротационные движения.
Бинокулярным дизъюнктивным движением, является вергенция, она обеспечивает перемещение визуальных осей глаз в разноименных направлениях — конвергенция, дивергенция (расхождение, с ротацией).
Глазные вращения обеспечиваются скоординированным сокращением шести мышц каждого глаза.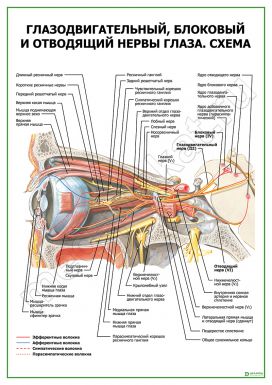
Функции мышц глазного яблока, определяется центром вращения, местом прикрепления и ходом каждой мышцы. Через соединительнотканые образования, расположенные немного сзади от экватора и в 10 мм сзади от точек прикрепления мышц проходят сухожилия прямых мышц глаза.
Соединительнотканые образования прямых мышц, состоят из гладких мышечных волокон и волокнистой ткани, что позволяет ограничивать чрезмерные движения в ходе ротации глаз.
Мышца агонист обеспечивает движение глаз в заданном направлении, а мышца антагонист производит движение глаз в противоположном от заданного направлении.
По закону Шеррингтона о реципрокной иннервации, когда мышца агонист получает сигнал возбуждения для начала сокращения, одновременно, к мышце антагонисту этого глаза поступает сигнал подавления.
Эта реципрокная связь обусловлена центральным связям, существующим в стволе мозга. В одном направлении, глаза двигают пары мышц, по одной от каждого глаза. Например, правая наружная прямая с левой внутренней прямой, одновременно сокращаются при взгляде вправо.
В соответствии с законом Геринга об идентичности иннервации, в ходе одноименных движений глаз, для пар мышц синергистов поступает одинаковый сигнал и оба глаза двигаются вместе.
Мышцы, действующие вертикально, также имеют пары (правая верхняя прямая мышца составляет пару с левой нижней косой мышцей, а правая нижняя прямая мышца составляет другую пару с левой верхней косой мышцей). Характер их взаимодействия очень сложен, ведь даже при горизонтальных обычных движениях задействованы все мышцы глаза.
Глазодвигательные функции
При клинических исследованиях определяют все положения глаз: первичные — во время взгляда вперед, а также вторичное положение – при взгляде вправо, влево, вниз и вверх. Третичные положения вверх и влево, вниз и влево, вверх и вправо, вниз и вправо.
Например, главным элеватором при взгляде вправо является верхняя прямая мышца правого глаза, а также нижняя косая мышца левого глаза.
В такой позиции, правая верхняя прямая мышца становится главным элеватором при абдукции правого глаза (под воздействием наружной прямой мышцы), из-за ее прикрепления к глазному яблоку с образованием угла со зрительной осью величиной 23 градуса.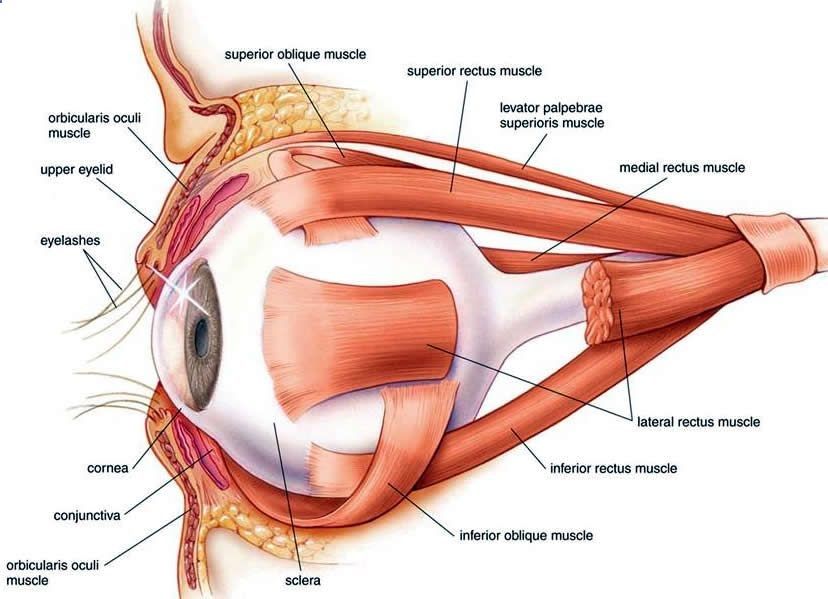
Левая косая нижняя мышца становится главным элеватором при аддукции левого глаза (под действием внутренней прямой мышцы) из-за ее прикрепления к глазному яблоку и образования со зрительной осью угла в 51 градус.
Кардинальные позиции взгляда при этом, не могут соответствовать первичному, вторичному или третичному действию мышц. Когда взгляд правого глаза направлен вправо и вверх, за поднимание или абдукцию глазного яблока, правая верхняя прямая мышца не отвечает. Третичное действие верхней прямой мышцы является аддукция, а не абдукция. При взгляде правым глазом вправо вверх, подъем глазного яблока обеспечивается сокращением верхней прямой мышцы, при том что абдукция обеспечивается сокращением наружной прямой мышцы.
Среди основных задач моторной системы, принято выделять:
- Увеличение объема наблюдения при преобразовании поля зрения в зону фиксации;
- Перенос изображений объектов внимания на фовеа с удержание их;
- Обеспечение правильного положения глаз, для нормального бинокулярногозрения.

Функциональная классификация систем движения глаз, включает:
- Система фиксации: устойчиво удерживает изображение статичного объекта на
ямке, при неподвижной голове. - Оптокинетическая: обеспечивает устойчивое изображение на сетчаткев случае длительных движений головой.
- Движения, направляющие фовеа к объекту интереса и быстрый перенос изображения объекта интереса на ямку посредством саккад.
- Дрейф: удержание изображения на фовеа небольшой движущейся цели.
- Вергенции: перемещение глаз в разноименных направлениях (конвергенция или дивергенция) для удержания изображения единственного объекта на обеих ямках одновременно.
Методы клинического исследования
В ходе диагностики нарушений глазодвигательных функций, сначала собирают анамнез, куда включаются жалобы пациента. Затем проводят осмотр, с обязательной инспекцией состояния зрачков, их реакции на свет, наличия анизокорни (положение головы и подбородка), отсутствия нистагма.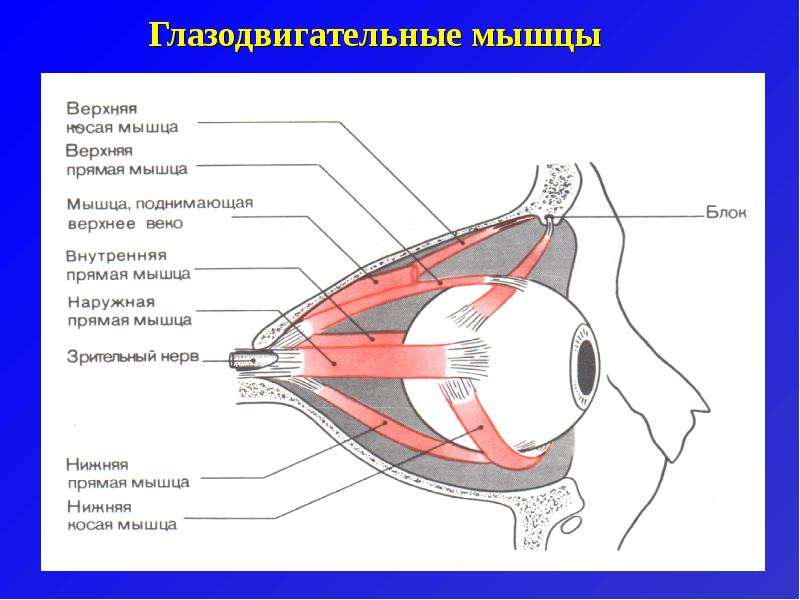 Выявляется и определяется угол гамма (kappa).
Выявляется и определяется угол гамма (kappa).
Важен осмотр в первичном положении глаз, проверка их подвижности в девяти позициях. Исследование монокулярных движений (дукций) и бинокулярных содружественных движений (верзий), выявление нарушений подвижности и оценка возможной гиперфункции мышц соответственно роговичного рефлекса в отношении средней линии, проходящей через середину зрачка.
Тесты Cover-test (теста прикрытия) или Соver/uncover-test (теста прикрытия/открытия) важны для определения предпочитаемой фиксации, скрытого косоглазия, несодружественности движений. Тест чередования позволяет отличить явную девиацию от скрытой и измерить тропию. При тесте с призмой измеряют явную девиацию при одновременной окклюзии фиксирующего глаза и установкой призмы перед косящим глазом. При отсутствии фиксационного движения, величина призмы указывает на величину угла.
При диссоциированном вертикальном косоглазии (DVD) применятся Under-cover test (под прикрытием). Он выполняется с призмой и дает возможность измерить явную девиацию.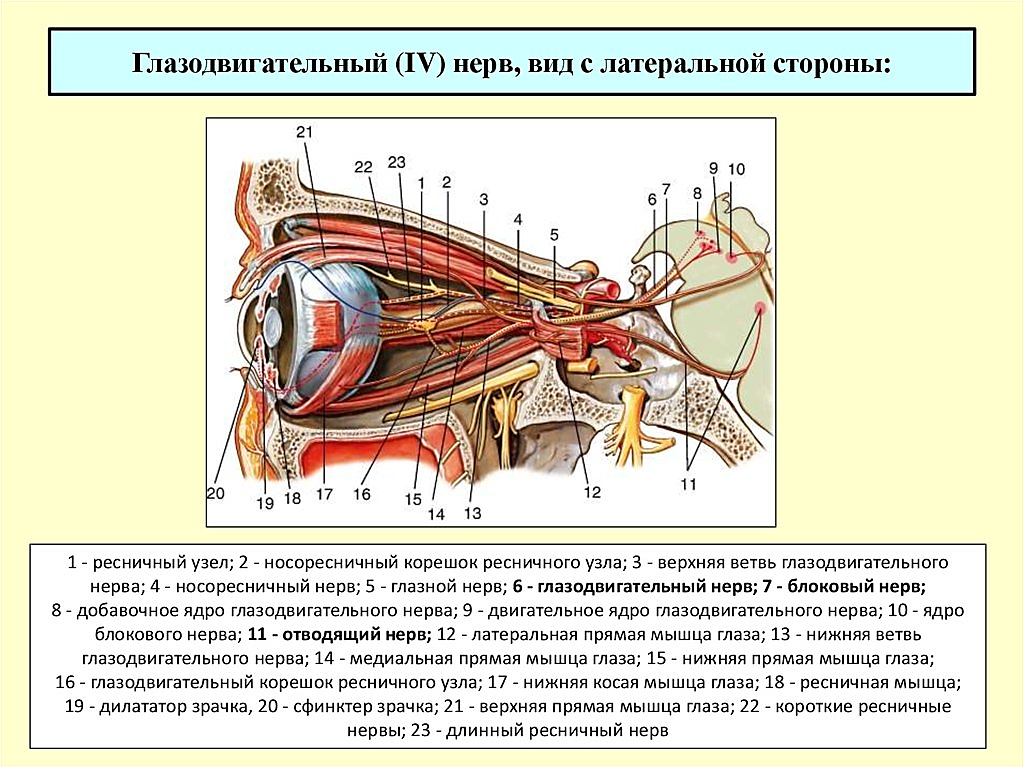 Для его проведения выполняется окклюзия фиксирующего глаза, и одновременно перед косящим глазом устанавливается призма. Если фиксационного движения нет, то величина призмы равна всей величине угла.
Для его проведения выполняется окклюзия фиксирующего глаза, и одновременно перед косящим глазом устанавливается призма. Если фиксационного движения нет, то величина призмы равна всей величине угла.
При исследовании вергенции, определяют близкую точку конвергенции на синоптофоре с помощью призм. Проводятся тестирование на диплопию, цветотест, тест Баголини, метод последовательных образов.
Для исследования фории и фузии применяют двойной тест Маддокса с оценкой вертикального косоглазия или с ротационным компонентом. С целью оценки анизэйконии, применяют дуохромный тест и тест Ланкастера с целью оценки мышечного баланса.
Бинокулярное зрение проверяют Титмус-тестом, Рандом-тестом, тeстом Фрисби и тестом Ланга.
При явном косоглазии для проверки зрительных функций, измерение угла девиации проводят по Гиршбергу (положение роговичного рефлекса относительно зрачкового края). Выполняют Крымский тест (помещение перед косящим глазом призмы) и тест с помощью синоптофора.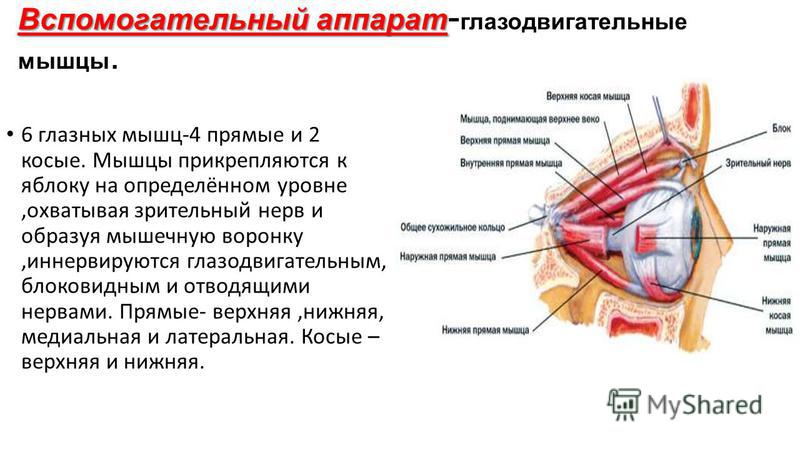
Для исследования вертикальных и горизонтальных саккад, пациента просят перевести взгляд с объекта на объект в 30 градусах с обеих сторон от средней линии на удалении в 40 см. Малые саккады.
в норме 1-5 град, 200 мсек. Саккады 5-20 градусов, говорят о заболевании мозжечка и рассеянном склерозе. Нечеткость фиксации свидетельствует о нарушениях в стволовых центрах регуляции саккад и надъядерных. Для оценки состояния саккадической (фиксационной) системы глаз используют такеи тесты: Девика, Гриффина и пр.
Вестибулярные движения оцениваются по таким критериям: вестибулярный нистагм усиливается без объекта фиксации, с закрытыми глазами при пробе с линзой +20.0D c ухудшением остроты зрения на одну строку (исследование проводят до и после поворотов головы влево-вправо). Калорический тест для определения поражения вестибулярных, ядерных и инфраядерных путей проводят так: в ухо закапывают холодную и теплую воду. Определяет состояние: при холодной воде (быстрая фаза ОКН в противоположную сторону от уха), при теплой (быстрая фаза ОКН в сторону уха).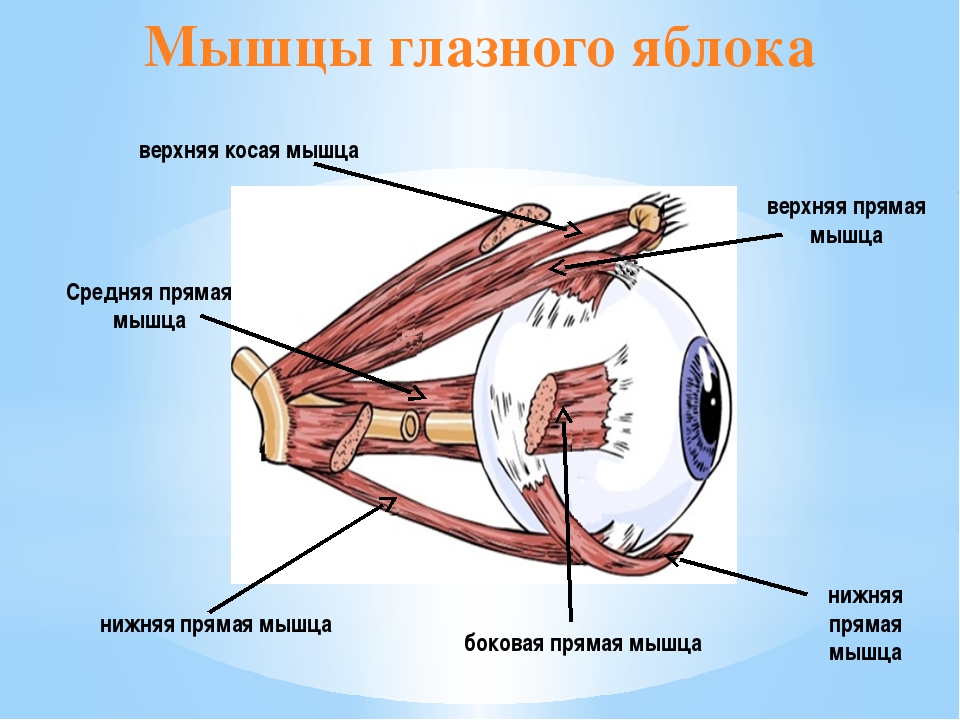
Оптокинетический нистагм (возращение изображения в фовеа в случае движения объекта) исследуется с помощью вращающегося барабана и последующей оценки, нистагма (его симметричность и направленность движения глаз). Может применяться и электронистагмография. Ее показатели нарушаются при повреждениях в височной и теменной зонах мозга, а также в сосудах головы и шеи.
Оценку состояния мышц глаз получают благодаря электромиографии.
Определяющий момент для хорошего результат исследования — уровень и выбор оборудования, практическая подготовка врача. В «Московской Глазной Клинике» работают специалисты с высоким уровнем практической подготовки, которые владеют имеющимся у нас оборудованием для диагностики зрения.
В нашем центре все пациенты могут пройти обследование на диагностической аппаратуре, а по результатам – получить консультацию специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч.
Узнать цену процедуры, записаться на прием в «Московскую Глазную Клинику» можно по телефонам 8 (800) 777-38 81 и (499) 322-36-36 (ежедневно с 9:00 до 21:00) или с помощью формы онлайн-записи.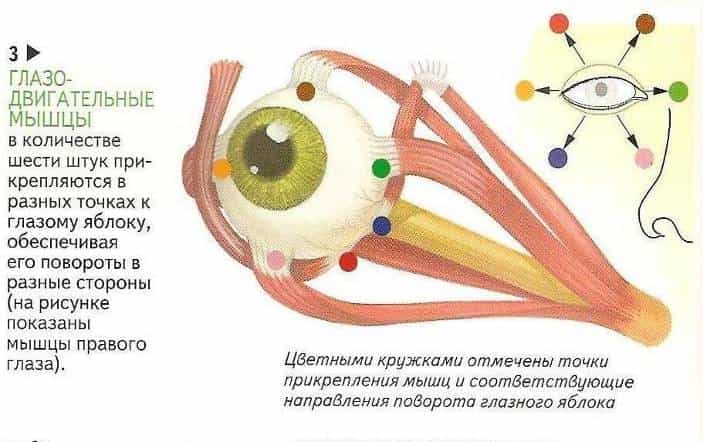
Анатомо-топографические особенности и функции глазодвигательного аппарата
Патология глазодвигательного аппарата встречается очень часто (до 7 % в структуре глазной патологии). Глазодвигательный аппарат ребенка развивается от рождения до 10—14-летнего возраста, когда завершается становление настоящего бинокулярного зрения. Отклонения в его развитии могут возникнуть вследствие патологии глаз — сильной степени дальнозоркости и близорукости, астигматизма, одностороннего снижения остроты зрения после какого-либо офтальмологического заболевания. К нарушениям бинокулярного зрения и формированию косоглазия приводят паралич и парез глазодвигательных мышц (рис. 1), уменьшение подвижности глаз, нарушение их симметричности и совместного движения. Иногда косоглазие сочетается с нистагмом — глазодвигательным расстройством, что выражается в непроизвольных ритмических движениях глазных яблок.
Рис. 1. Схема действия наружных мышц глазного яблока (В.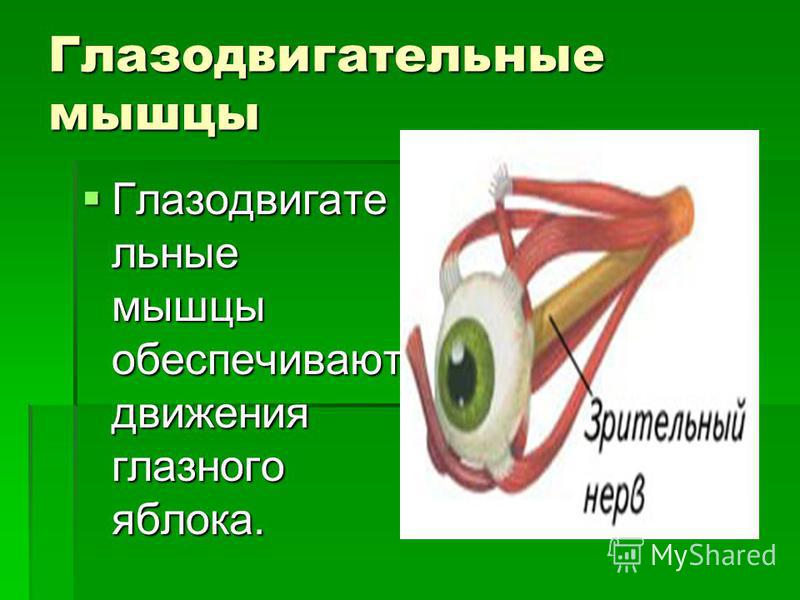 Хаппе, 2004)
Хаппе, 2004)
Понятие «бинокулярное зрение» обозначает зрение обоими глазами одновременно. Предположим, что человек смотрит на точку А (рис. 2). Изображение ее проецируется на центральные ямки желтою пятна (фовеолы) F1 и F2 — по зрительным путям изображения от левого глаза передаются в мозговой центр, где происходит слияние (фузия) образов в один. Это возможно лишь при условии, что изображения одинаковы и попали на одинаковые участки сетчатки (корреспондентные точки). На рис. 2 такими точками являются В1 и В2; они расположены слева от центральных ямок желтого пятна на одном меридиане и на одинаковом расстоянии.
Рис. 2. Двоение предмета, который находится ближе объекта фиксации
Изображения, которые попали на одинаковые (диспаратные) участки, не сливаются и воспринимаются двойными (диплопия). Как видно на рис. 2, если при рассматривании точки А ближе нее появляется точка В, то изображение ее попадает справа от центральной ямки желтого пятна правого глаза и слева — левого, поэтому слияние образов не происходит и предмет двоится, В случае двоения по горизонтали речь идет о поперечной диспарации; она играет важную роль в ощущении глубины.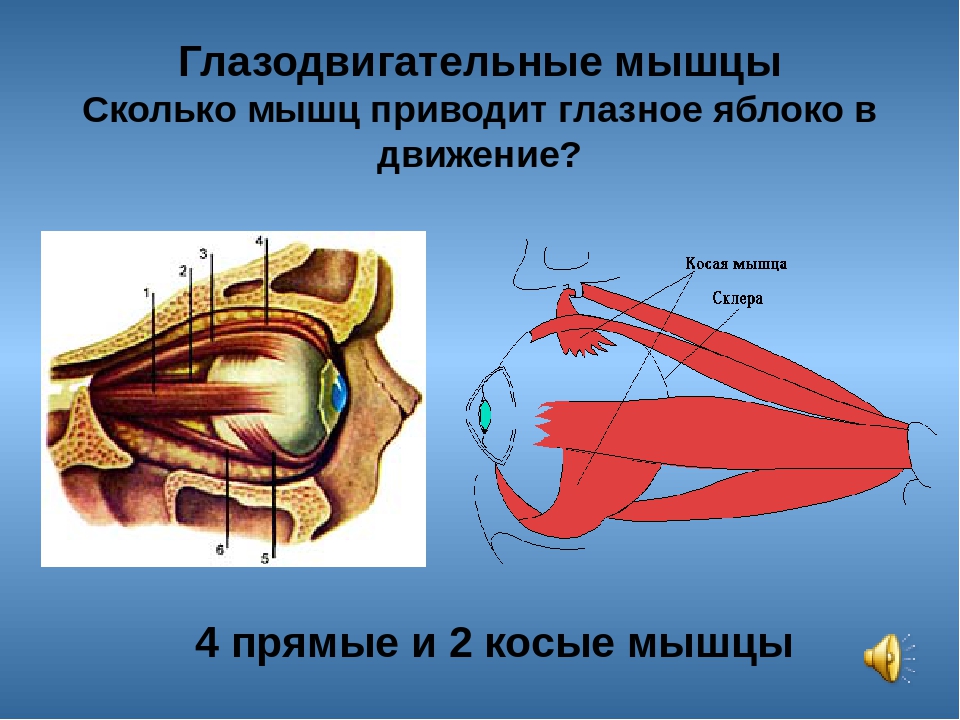 Изображение В2 от правого глаза воспринимается как бы слева от точки А, а изображение В1 от левого — справа от нее. Диплопия, вследствие которой изображение от правого глаза воспринимается слева, т. е. с другой стороны, получила название перекрестной, а если оно определяется с той же стороны, то одноименной. Изображение точки С, расположенной дальше от точки фиксации А, будет приводить к одноименной диплопии.
Изображение В2 от правого глаза воспринимается как бы слева от точки А, а изображение В1 от левого — справа от нее. Диплопия, вследствие которой изображение от правого глаза воспринимается слева, т. е. с другой стороны, получила название перекрестной, а если оно определяется с той же стороны, то одноименной. Изображение точки С, расположенной дальше от точки фиксации А, будет приводить к одноименной диплопии.
Проведите эксперимент, разместив перед глазами карандаш и ручку в точках А и В. Если посмотреть на расположенный дальше карандаш и закрыть сначала правый, а потом левый глаз, будет отчетливо видно, что изображение ручки смещается. Взглянув обоими глазами на карандаш, можно рассмотреть вокруг него два образа ручки. В реальных условиях двоение предметов, расположенных на неодинаковом расстоянии от наблюдателя, подавляется корковыми отделами мозга и требуется усилие, чтобы заметить его. А в случае, когда изображение предмета попадает чуть левее или правее от корреспондентных точек, вместо обычного при этом двоения появляется ощущение глубины, объемности образа.
Каждая точка сетчатки имеет свои пределы поперечной диспарации, в которых двоение заменяется ощущением глубины. На периферии такие участки большие, а в центральной части поля зрения они очень маленькие. Остроту глубинного (стереоскопического зрения) измеряют в градусах. Чем меньше значение, гем лучше человек чувствует взаиморасположение предметов в пространстве, следовательно, имеет лучшее глубинное зрение.
Поперечную диспарацию считают врожденным, сугубо бинокулярным фактором ощущения глубины пространства; также он имеет название первичного. Впоследствии вырабатываются такие вторичные факторы: частичное закрытие отдаленных объектов ближе расположенными, мнимое уменьшение отдаленных предметов (линейная перспектива), завуалированность их в атмосфере (воздушная перспектива), распределение светотени в пространстве и параллакс (мнимое более заметное смещение приближенных предметов), что определяется при движениях головы. Вторичные факторы ощущения глубины больше развиты у людей с патологией бинокулярного зрения.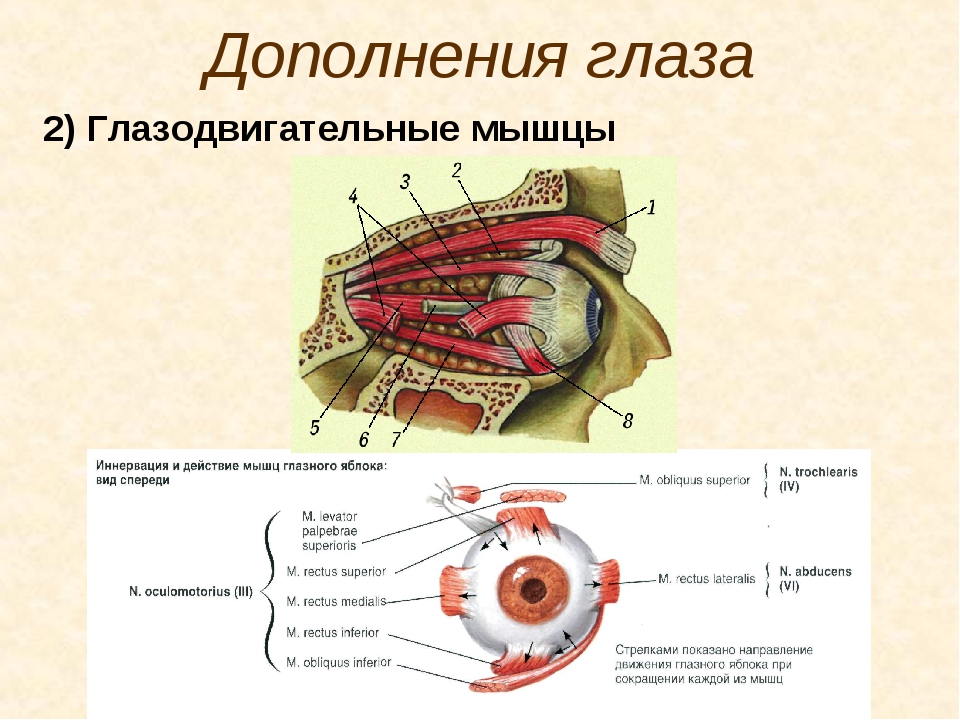
Во время зрения обоими глазами участие каждого из них в акте зрения может быть неодинаковым — от гармоничной совместной работы, до абсолютного преобладания одного глаза. При патологии бинокулярного зрения различают несколько степеней такого взаимодействия.
Полное (настоящее) бинокулярное зрение — благодаря двум двухмерным изображениям создается один трехмерный образ с глубиной, объемом, рельефом, взаиморасположением и точной локализацией предметов в пространстве (рис. 3).
Неполное (сливающееся) бинокулярное зрение — образы обоих глаз сливаются в один, но плоский, без ощущения глубины.
Рис. 3. Определение характера зрения на четырехточечном цветотесте:
I — бинокулярное зрение: а — ведущий правый глаз, б — ведущий левый глаз;
II — монокулярное зрение: а — правостороннее, б — левостороннее;
III — одновременное зрение: а — одноименное двоение, б — разноименное двоение
Монокулярное зрение — в бинокулярном акте участвует только один глаз, сигналы от центральной части сетчатки второго глаза подавляются.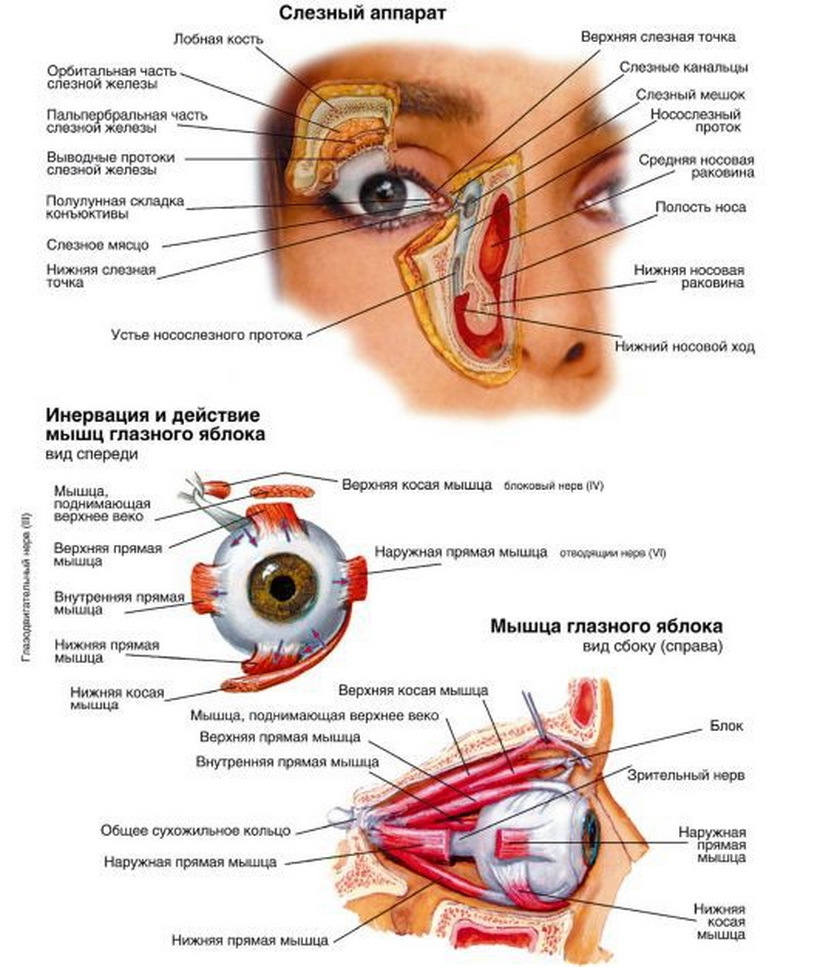
Одновременное зрение — оба глаза функционируют вместе и равноценно, но нет взаимодействия между ними.
Бинокулярное зрение усиливает яркость объекта, который воспринимает глаз; оно требует больших нервных и мышечных усилий, чем монокулярное, не связанное с фузией. В условиях монокулярного зрения пространственною ориентацию предопределяют лишь вторичные факторы глубинного зрения, которые вырабатываются на протяжении жизни человека.
Совершенствуется бинокулярное зрение в течение длительного времени от способности фиксировать предметы обоими глазами (1,5—2 и месяц жизни) и фузии с конвергентными и дивергентными движениями глаз (6-й месяц) до развития глубинного зрения (7—14 лет). Для нормального его формирования и функционирования необходимо соблюдение ряда условий. Зрительные оси обоих глаз должны быть направлены точно на объект фиксации (моторный компонент). Чтобы сделать невозможной фузию, изображения на сетчатках не должны значительно отличаться по величине, яркости, четкости в зависимости от угла наклона (сенсорный компонент).
В связи с вышеизложенным даже периодические, а тем более постоянные некоординированные движения глазных яблок в возрасте свыше 6 мес. должны заставить родителей обратиться к врачу с целью диагностики возможного нарушения бинокулярного зрения, проявляющегося в виде косоглазия.
Косоглазие (гетеротопия) — это не только косметическая проблема. Оно сопровождается расстройством монокулярных и бинокулярных функций, что значительно ограничивает трудоспособность, качество жизни, а в детском возрасте приводит к раздражительности, замкнутости, отказу носить очки.
Под косоглазием подразумевается нарушение бинокулярного зрения, что преимущественно сопровождается отклонением зрительной пинии одного глаза от общей точки фиксации.
Методы исследования
Обследование пациента с подозрением на косоглазие включает:
1. Изучение анамнеза. При этом особое внимание уделяется определению следующих моментов: появление заболевания сразу после рождения или в другом возрасте; изменение положения лишь одного глаза; попеременное изменение правильного положения обоих глаз или только одного глаза; связь с какими-либо перенесенными заболеваниями (общими или глазными) или другими причинами; общее состояние пациента; ранее проведенное лечение.
2. Определение остроты зрения и коррекции для каждого глаза.
3. Определение характера косоглазия (содружественное, монокулярное, альтернирующее, паралитическое).
4. Определение вида (сходящееся, расходящееся) и угла косоглазия.
5. Определение характера зрения (бинокулярное, монокулярное, одновременное).
6. Определение направления движений глазного яблока.
7. Исследование фузионной способности зрительного анализатора.
8. Исследование рефракции глаза с помощью объективных методов.
9. Исследование зрительной фиксации (с помощью синоптофора).
10. Проведение комплексного офтальмологического обследования (биомикроскопия, офтальмоскопия, электрофизиологические методы).
Жабоедов Г.Д., Скрипник Р.Л., Баран Т.В.
Офтальмология
Опубликовал Константин Моканов
Строение вспомогательного аппарата глаза
Глазница (orbita)
Является защитным костным остовом глаза (рис.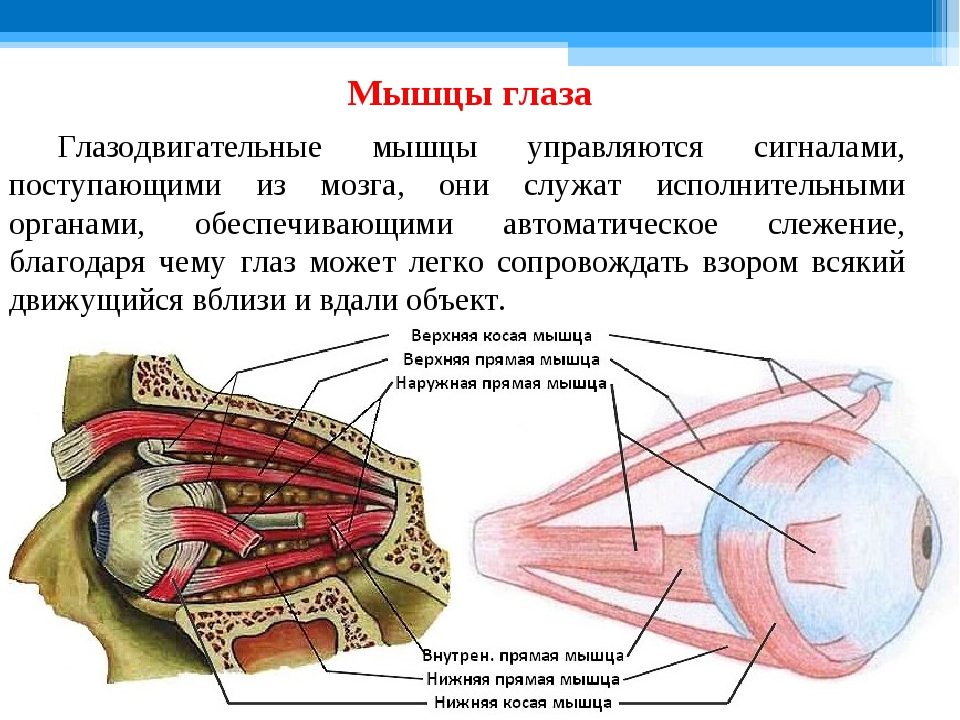 12) и его вспомогательного аппарата (сосуды, нервы, мышцы, клетчатка, фасции, слезные железы, соединительная оболочка и часть слезных путей).
12) и его вспомогательного аппарата (сосуды, нервы, мышцы, клетчатка, фасции, слезные железы, соединительная оболочка и часть слезных путей).
Рис. 12. Глазница (орбита).
1 — верхняя глазничная щель; 2 — малое крыло основной кости; 3 — зрительное отверстие; 4 — заднее решетчатое отверстие; 5 — глазничная пластинка решетчатой кости; 6 — передний слезный гребешок; 7 — слезная кость с задним слезным гребешком; 8 — ямка слезного мешка; 9 — носовая кость; 10 — лобный отросток верхней челюсти; 11 — нижний глазничный край; 12 — глазничная поверхноссть верхней челюсти: 13 — подглазничная борозда; 14 — подглазничное отверстие; 15 — нижняя глазничная щель; 16 — глазничная поверхность скуловой кости; 17 — круглое отверстие; 18 — большое крыло основной кости; 19 — глазничная поверхность лобной кости; 20 — верхний глазничный край.
Характерная особенность глазницы новорожденного состоит в том, что ее горизонтальный размер больше вертикального, глубина невелика, форма напоминает трехгранную пирамиду. Хорошо развита только верхняя стенка глазницы. Относительно велики верхняя- и нижняя глазничные щели, которые широко сообщаются с полостью черепа и крылонебной ямкой. У 8—10-летних детей форма и размеры глазницы почти такие же, как и у взрослых, и равны у входа по вертикали 3,5 см, по горизонтали 4 см и в глубину до 5 см (сагиттальный размер).
Глазодвигательные мышцы
Глазодвигательными мышцами являются четыре прямые и две косые, обеспечивающие хорошую подвижность глаз во всех направлениях. Движение глазных яблок кнаружи (абдукция) осуществляется латеральной прямой (m. rectus lateralis), нижней и верхней косыми мышцами (mm. obliqus superior et inferior), а кнутри (аддукция) — медиальной прямой (m.. rectus medialis), верхней и нижней прямыми мышцами (rectus superior et inferior).
Движение глаза вверх обеспечивается верхней прямой и нижней косой, а вниз — нижней прямой и верхней косой мышцами. Все прямые и верхняя косая мышца берут начало от общего сухожильного кольца (ann. tendineus communis), расположенного у вершины глазницы вокруг зрительного нерва. Формирование мышц заканчивается к 2—3 годам, хотя функционируют они с момента рождения.
Кровоснабжение глазодвигательных мышц обеспечивается мышечными ветвями глазной артерии (или ее магистральных ветвей). Иннервируются верхняя, нижняя, медиальная прямые и нижняя косая мышцы ветвями глазодвигательного нерва (n. oculomatorius), латеральная прямая — отводящим (n. abducens) и верхняя коса» — блоковым нервом (n. trochlearis). Нервы, как и сосуды, пробадают в мышцы в проксимальном отделе.
Ковалевский Е.И.
Опубликовал Константин Моканов
Исследование глазодвигательного аппарата — Справочник по медицине PRO7
Вверх вправо Вверх влево Вниз вправо Вниз влево [Стр.130]
Результаты коордиметрического исследования парез наружной прямой мышцы правого глаза. [Стр.134]
Конвергенция. Для определения состояния конвергенции можно использовать конвергенцтренер. [Стр.136]
При нарушении бинокулярного зрения возможны такие варианты [Стр.142]
Модифицированный цветовой прибор обычно позволяет исследовать состояние бинокулярного зрения у детей 4 лет, а иногда и 3 лет. [Стр.142]
МЕТОДИКИ ФУНКЦИОНАЛЬНЫХ ИССЛЕДОВАНИЙ ГЛАЗОДВИГАТЕЛЬНОГО АППАРАТА И БИНОКУЛЯРНОГО ЗРЕНИЯ… [Стр.378]
Приборы для исследования и устранения расстройств глазодвигательного аппарата… [Стр.183]
Методы исследования. Оценка состояния глазодвигательного аппарата предусматривает исследование как сенсорных (чувствительных), так и моторных (двигательных) функций. [Стр.394]
На основании результатов коордимет-рического исследования одного глаза нельзя судить о состоянии глазодвигательного аппарата, необходимо сопоставить результаты коордиметрии обоих глаз. [Стр.408]
В ряде исследований показано, что работа, связанная с постоянным напряжением зрения (особенно если объекты внимания находятся на близком — до 20 см — расстоянии от глаз), может вызвать повышенную нагрузку на глазодвигательный и аккомодационный аппарат, а это приводит… [Стр.185]
Калорическая проба — исследование функционального состояния вестибулярного аппарата и его связей с глазодвигательными нервами путем вливания в наружный слуховой проход ледяной воды. [Стр.456]
Страбометрия — измерение угла отклонения косящего глаза. Исследование проводят с использованием различных методов, как ориентировочных — по Гиршбергу и Лоуренсу, так и достаточно точных — по Головину (см. раздел «Глазодвигательный аппарат»). [Стр.133]
III. Приборы для определения остроты глубинного зрения и его тренировки, исследования и устранения расстройств глазодвигательного аппарата,… [Стр.82]
Помощь врачу пртг проведении амбулаторного приема 20 Исследование зрительных функций и глазодвигательного аппарата. . 21… [Стр.199]
Смотреть другие источники с термином Исследование глазодвигательного аппарата:
[Стр.408]
[Стр.57]
[Стр.129]
[Стр.129]
[Стр.133]
[Стр.217]
[Стр.408]
[Стр.57]
[Стр.129]
[Стр.129]
[Стр.133]
[Стр.217]
[Стр.109]
[Стр.43]
[Стр.524]
[Стр.16]
[Стр.9]
[Стр.133]
[Стр.6]
[Стр.108]
[Стр.94]
[Стр.133]
[Стр.94]
[Стр.114]
[Стр.219]
[Стр.136]
[Стр.111]
[Стр.47]
[Стр.653]
[Стр.4]
[Стр.495]
[Стр.84]
[Стр.495]
[Стр.346]
[Стр.91]
[Стр.260]
[Стр.112]
[Стр.564]
Аппарат САККАДА для периметрической тренировки глазодвигательных мышц
Аппарат САККАДА предназначен для периметрической тренировки глазодвигательных мышц по выбранным меридианам (мускулотренер) и лечения амблиопии, особенно дисбинокулярной.
Область применения: офтальмология.
Принцип лечения
Формирование световых (оптических) стимулов на перимерической дуге с физикой приближенной к движениям глаз (саккадам).
Отличительные особенности
Аппарата САККАДА — офтальмологический периметрический мускулотренер позволяет предъявлять световые стимулы четырех цветов (белый, красный, зеленый, синий) на дуге с их угловым расположением в 90 градусов от ее центра.
Световой стимул двух типов: одиночный и сектор (два смежных одиночных).
Периметрический мускулотренер предъявляет световые стимулы с несколькими задаваемыми угловыми смещениями — 5, 10 и 15 градусов при их последовательном перемещении. А также введен режим стохастического предъявления светового стимула в пределах всей дуги, в котором угол смещения произвольный от 5 до 180 градусов. Частота предъявления может устанавливаться от 0,5 до 3,0 Гц.
Комплект аппарата включает в себя набор накладок на периметрическую дугу, формирующие зрительные образы фигур, животных и растений для работы с детьми дошкольного возраста, помогающие сделать процедуру тренировки глазодвигательных мышц увлекательной. Эти же фигуры позволяют сконцентрировать внимание маленького пациента.
Показания к применению
Тренировка глазодвигательных мышц по различным меридианам с целью восстановления их функций.
Лечение амблиопии высокой степени (дисбинокулярной, анизометрической и др.).
Тренировка мышц глаза при мышечных парезах.
Для более эффективного лечения процедуру тренировки мыщц показано предварять магнитотерапией (аппарат АМО-АТОС) или спекл-лазеротерапией (аппараты РУБИН и ИЗУМРУД). Это позволяет улучшить микроциркуляцию области глазного яблока и как следствие питание глазодвигательных мышц.
Паралич глазодвигательного нерва — Infogalactic: ядро планетарного знания
Паралич глазодвигательного нерва или Паралич третьего нерва — это заболевание глаза, возникшее в результате повреждения третьего черепного нерва или его ветви. Как следует из названия, глазодвигательный нерв снабжает большинство мышц, контролирующих движения глаз. Таким образом, повреждение этого нерва приведет к тому, что пострадавший не сможет нормально двигать глазом. Кроме того, нерв также снабжает мышцы верхнего века (levator palpebrae superioris) и мышцы, ответственные за сужение зрачка (sphincter pupillae).Ограничения движений глаз, возникающие в результате этого состояния, обычно настолько серьезны, что пострадавший человек не может поддерживать нормальное положение глаз, глядя прямо вперед, что приводит к косоглазию и, как следствие, двоению в глазах (диплопии).
Он также известен как « глазодвигательная нейропатия ». [1]
Положение глаз
Полный паралич глазодвигательного нерва приводит к характерному положению вниз и вперед в пораженном глазу.Глаз будет смещен наружу и смещен вниз; наружу, потому что латеральная прямая мышца (иннервируется шестым черепным нервом) поддерживает мышечный тонус по сравнению с парализованной медиальной прямой мышцей. Глаз будет смещен вниз, потому что верхняя косая мышца (иннервируемая четвертым черепным или блокадным нервом) не подвержена параличу парализованной верхней прямой мышцы живота, нижней прямой мышцы живота и нижней косой мышцы живота. У пострадавшего также будет птоз или опущение века и мидриаз (расширение зрачка).
Однако следует иметь в виду, что разветвленная структура глазодвигательного нерва означает, что повреждение, полученное в разных точках на его пути, или повреждение, вызванное разными способами (например, сжатие в сравнении с потерей кровоснабжения), приведет к затрагиваются разные группы мышц или, действительно, разные отдельные мышцы, что приводит к разным паттернам презентации.
Компрессионное повреждение глазодвигательного нерва может привести к сжатию парасимпатических волокон до того, как произойдет какое-либо нарушение двигательных волокон, так как парасимпатические волокна проходят снаружи нерва.Следовательно, у человека может быть птоз век и мидриаз («раздутый» зрачок) в результате сжатия парасимпатических волокон до того, как будет замечено положение «вниз и наружу».
Причина
Глазодвигательный паралич может возникнуть в результате ряда различных состояний. Нетравматические параличи глазодвигательного нерва с сохранением зрачка часто называют «медицинской третью», а параличи, затрагивающие зрачок, называют «хирургической третью».
Врожденный глазодвигательный паралич
Истоки подавляющего большинства врожденных глазодвигательных параличей неизвестны или являются идиопатическими, если использовать медицинский термин.Имеются некоторые свидетельства семейной тенденции к заболеванию, особенно к частичному параличу с вовлечением верхнего отдела нерва с аутосомно-рецессивным наследованием. Состояние также может быть результатом аплазии или гипоплазии одной или нескольких мышц, снабжаемых глазодвигательным нервом. Также это может произойти как следствие тяжелой родовой травмы.
Приобретенный глазодвигательный паралич
- Сосудистые заболевания, такие как диабет, болезни сердца, атеросклероз и аневризма, особенно задней соединительной артерии
- Объемные образования или опухоли, как злокачественные, так и незлокачественные
- Воспаление и инфекция
- Травма
- Демиелинизирующая болезнь (рассеянный склероз)
- Аутоиммунные заболевания, такие как миастения
- После операции как осложнение нейрохирургии
- Тромбоз кавернозного синуса
Ишемический инсульт избирательно поражает соматические волокна, а не парасимпатические волокна, тогда как травматический инсульт в большей степени влияет на оба типа.Поэтому, хотя почти все формы вызывают птоз и нарушение движения глаза, аномалии зрачков чаще связаны с травмой, чем с ишемией.
Паралич глазодвигательного нерва может развиваться остро в течение нескольких часов с симптомами головной боли, если он связан с сахарным диабетом. Диабетическая нейропатия глазодвигательного нерва в большинстве случаев не затрагивает зрачок. [2] Считается, что сбережение зрачка связано с микрофаскуляцией краевых волокон, которые контролируют зрачковидные волокна, которые контролируют зрачок. [3]
Ссылки
- ↑ Мохаммад, Дж; Кефах, АХ; Абдель, Азиз Х (2008). «Глазодвигательная нейропатия после инъекции столбнячного анатоксина». Нейрол Индия . 56 (2): 214–6. DOI: 10.4103 / 0028-3886.42013. PMID 18688160.
- ↑ Гольдштейн, Дж. Э. (1960). «Диабетическая офтальмопегия с особым вниманием к ученику». Арка Оптальмол . 64 : 592.
- ↑ Дайк; Томас (1999). Диабетическая невропатия . С. 458–459.
Внешние ссылки
Тестирование черепных нервов | почтиadoctor
Olfactory I
Быстрый метод — спросите пациента, если:
- Они замечают запахи по утрам (например,грамм. кофе, тосты)
- Они замечают запахи, которые ощущают другие
- Они думают, что у них плохое обоняние
Если они ответят утвердительно на любой из этих вопросов, спросите, есть ли у них заложенный нос или простуда в данный момент, чтобы избавьте вас от ненужных дальнейших исследований! Если они говорят «да», спросите, не думают ли они, что это причина их пониженного обоняния.
Также спросите здесь о дегустаторе, на случай, если забудете позже! При нарушении обоняния может нарушиться чувство вкуса!
Правильный метод — запах ваты немного старомоден.Обычно в настоящее время клинические испытания включают скретч-карты с панелью царапин и запахов. Эти карты обычно из США и имеют вкус, например, «Blureberry pie»
- Проверяйте по одной ноздре, закрывая другую ноздрю
- Если вы обнаружите какие-либо дефекты, посмотрите в ноздрю на предмет полипов или инородных тел или инфекции и т. д.
Optic II
Оцените остроту зрения
Начните с нескольких основных вопросов:
- Вы носите очки или контактные линзы?
- Есть ли у вас (другие) проблемы со зрением?
Затем попросите пациента снять очки и внимательно осмотреть глаза и вокруг них (например,грамм. припухлость, эритема, птоз), перед началом формального осмотра:
- Тест Снеллена — попросите их встать на 6 метров (измерьте это, если нужно) и зачитайте наименьший набор букв, который они могут видеть . В традиционном тесте будет 11 рядов букв, строка с 8 -й строкой будет самой маленькой, которую может прочитать человек со зрением 6/6. Самые большие буквы обозначают зрение 6/60. Часто из-за недостатка места в палате используется 3-метровый тест Снеллена меньшего размера! Пациенты должны носить свои обычные очки — , если они есть.Вы не оптик — просто ищете серьезные дефекты зрения! Обязательно проверяйте по одному глазу за раз! — попросить пациента закрыть глаза; просто попросить их закрыть это недостаточно (так как это может быть трудно для пациентов, и они могут частично закрыть глаз, который вы оцениваете, что, очевидно, имеет значение для ваших результатов!)
- Near Vision — с использованием соответствующий буклет, попросите пациента прочитать несколько строк для проверки зрения вблизи.
- Таблички Исиахара — для цветного зрения — это характерные узоры — обычно цветные капли образуют узор с числом в середине.Точки разного цвета, но одинаковой яркости. Человек с нормальным зрением может определить, что это число другого цвета, и прочитать число. Обычно есть несколько пластин с номерами разного цвета для проверки всех типов цветовых дефектов.
Поля зрения
Сядьте на расстоянии вытянутой руки от пациента и выполните следующие тесты:
- Невнимательность зрения — проверьте конечности полей зрения с обоими открытыми глазами. Проверяйте по одной стороне, затем с обеих сторон вместе.
- Дефекты визуального поля — тестовых глаз отдельно. Проверьте четыре квадранта зрения для каждого глаза. Закройте противоположный глаз, чтобы сравнить его с полями зрения.
- Оцените размер слепого пятна
Зрачковый световой рефлекс
Оцените зрачковый световой рефлекс для ипсилатерального и контралатерального глаза . Зрительный нерв несет только афферентных волокон зрачкового светового рефлекса.
- Попадание света в любой глаз должно сужать оба зрачка одновременно.
- RAPD — относительный афферентный дефект зрачка он же зрачок Маркуса-Ганна– сияющий свет в пораженном глазу не приведет к сужению ни одного зрачка. Часто результат рассеянного склероза или массивной отслойки сетчатки.
- Синдром Хорнера — реакции являются нормальными, но на пораженной стороне имеется птоз , и часто зрачок ненормально сужен по отношению к другому зрачку.Однако он по-прежнему будет реагировать на свет и ковчег.
- Паралич III нерва (эфферентный) — Расширенный зрачок, не реагирующий на прямой или косвенный свет. Глаз может указывать на вниз и наружу (полный паралич) или может указывать в другом направлении (частичный паралич).
Миоз — означает «суженный зрачок»!
Причины:
- Глазные капли — пилокарпин
- Односторонние — синдром Хорнера, зрачок Холмса-Эйди
- Двусторонние — передозировка опиатами, инсульт ствола головного мозга, двусторонний Хорнер
Мидриаз — означает «расширенный зрачок»!
Причины
- Глазные капли — тропикамид
- Страх или гнев
- Инсульт ствола мозга
- Передозировка наркотиками — e.грамм. антихолинергические препараты
Фиксированный овальный зрачок — , скорее всего, глаукома
Чрезвычайно неправильный зрачок — , наиболее вероятная причина — сращение, являющееся результатом ирита.
По следующей внешней ссылке есть интерактивный «Симулятор глаза» для проверки рефлексов:
Рефлекс аккомодации
- Попросите пациента посмотреть на точку на расстоянии (в идеале на расстоянии более 6 м)
- В нормальном помещении рефлекс, поскольку глаза фокусируются на ближнем объекте с дальнего, зрачки сужаются, глаза и глаза сходятся.
- Держите палец (или другой подходящий объект) на расстоянии примерно 15 см от лица пациента и попросите его посмотреть на этот объект. Обратите внимание на реакцию зрачков и расположение глаз. Диабет и сифилис может вызывать состояние, при котором глаза не сужаются в ответ на свет, а , но сужаются при тестировании рефлекса аккомодации. Это известно как ученика Аргайл-Робертсон.
Фундоскопия
- Посмотрите на диск зрительного нерва и сетчатку.Если пациент носит очки, их следует снять. Попросите пациента смотреть прямо перед собой, но немного вверх (при этом диск зрительного нерва переместится в положение, удобное для обзора). Это проще всего, если вы попросите их посмотреть на стык между стеной и потолком позади меня.
- Используйте световой круг среднего размера от офтальмоскопа. Посветите светом в зрачок и посмотрите издалека, чтобы проверить красный рефлекс .
- Затем вам нужно будет подойти очень близко к пациенту, чтобы иметь возможность сфокусироваться на сетчатке. Если вы положите руку на лоб пациента, а затем res
Паралич оккуломоторного нерва Википедия
Паралич глазодвигательного нерва — это заболевание глаза, вызванное повреждением третьего черепного нерва или его ветви. Как следует из названия, глазодвигательный нерв снабжает большинство мышц, контролирующих движения глаз. Таким образом, повреждение этого нерва приведет к тому, что пострадавший не сможет нормально двигать глазом. Кроме того, нерв также снабжает мышцу верхнего века (levator palpebrae superioris) и сопровождается парасимпатическими волокнами, иннервирующими мышцы, ответственные за сужение зрачка (sphincter pupillae).Ограничения движений глаз, возникающие в результате этого состояния, обычно настолько серьезны, что пострадавший человек не может поддерживать нормальное положение глаз, глядя прямо вперед, что приводит к косоглазию и, как следствие, двоению в глазах (диплопии).
Он также известен как « глазодвигательная нейропатия ». [1]
Презентация []
Полный паралич глазодвигательного нерва приводит к характерному положению вниз и вперед в пораженном глазу.Глаз сместится наружу «экзотропия» и сместится вниз «гипотропия»; наружу, потому что латеральная прямая мышца (иннервируется шестым черепным нервом) поддерживает мышечный тонус по сравнению с парализованной медиальной прямой мышцей. Глаз будет смещен вниз, потому что верхняя косая мышца (иннервируемая четвертым черепным или блокадным нервом) не подвержена параличу парализованной верхней прямой мышцы живота, нижней прямой мышцы живота и нижней косой мышцы живота. У пострадавшего также будет птоз или опущение века и мидриаз (расширение зрачка).
Причина []
Глазодвигательный паралич может возникнуть в результате ряда различных состояний. Нетравматические параличи глазодвигательного нерва с сохранением зрачка часто называют «медицинской третью», а параличи, затрагивающие зрачок, называют «хирургической третью».
Врожденный глазодвигательный паралич []
Истоки подавляющего большинства врожденных глазодвигательных параличей неизвестны или являются идиопатическими, если использовать медицинский термин. Имеются некоторые свидетельства семейной тенденции к заболеванию, особенно к частичному параличу с вовлечением верхнего отдела нерва с аутосомно-рецессивным наследованием.Состояние также может быть результатом аплазии или гипоплазии одной или нескольких мышц, снабжаемых глазодвигательным нервом. Также это может произойти как следствие тяжелой родовой травмы.
Приобретенный глазодвигательный паралич []
- Сосудистые заболевания, такие как диабет, болезни сердца, атеросклероз и аневризма, особенно задней соединительной артерии
- Объемные образования или опухоли, как злокачественные, так и незлокачественные
- Воспаление и инфекция
- Травма
- Демиелинизирующая болезнь (рассеянный склероз)
- Аутоиммунные заболевания, такие как миастения
- После операции как осложнение нейрохирургии
- Тромбоз кавернозного синуса
Ишемический инсульт избирательно поражает соматические волокна, а не парасимпатические, в то время как травматический инсульт в большей степени влияет на оба типа.Ишемический инсульт поражает вазоневрий, который начинает снабжать нерв снаружи внутрь. Поскольку соматические волокна расположены во внутренней части нерва, эти волокна больше поражаются в условиях ишемии. Аналогичный механизм справедлив и для диабета. Следовательно, хотя почти все формы («медицинская треть» и «хирургическая третья») вызывают птоз и нарушение движения глаза, аномалии зрачков чаще связаны с травмой и «хирургической третью», чем с ишемией, то есть «медицинской третью». .Чтобы дополнительно прояснить, классическая аневризма задней соединительной артерии вызывает компрессию всего третьего нерва и, таким образом, препятствует передаче сигнала ЛЮБОГО нерва, таким образом влияя на соматическую систему, а также на вегетативную. Сжатие внешних вегетативных волокон делает зрачок неактивным и, таким образом, приводит к хирургическому параличу третьего нерва.
Глазодвигательный паралич может проявляться остро в течение нескольких часов с симптомами головной боли, если он связан с сахарным диабетом. Диабетическая нейропатия глазодвигательного нерва в большинстве случаев не затрагивает зрачок. [2] Считается, что сохранение зрачка связано с микрофаскуляцией волокон, контролирующих зрачкомоторную функцию, расположенных на внешней стороне оккуломоторных нервных волокон; эти волокна экономны, потому что они самые внешние и поэтому менее подвержены ишемическому повреждению, чем самые внутренние волокна. [3]
Механизм []
Разветвленная структура глазодвигательного нерва означает, что повреждение, полученное в разных точках на его пути, или повреждение, вызванное разными способами (например, сжатие в сравнении с потерей кровоснабжения или невропатией), приведет к разным группам мышц или, действительно, к разным группам мышц. затрагиваются отдельные мышцы, что приводит к различным образцам презентации.
Компрессионное повреждение глазодвигательного нерва может привести к сжатию парасимпатических волокон до того, как произойдет какое-либо нарушение двигательных волокон, так как парасимпатические волокна проходят снаружи нерва. Следовательно, у человека может быть мидриаз («раздутый» зрачок) в результате сжатия парасимпатических волокон до того, как будет виден птоз век и положение «вниз и наружу».
Список литературы []
Внешние ссылки []
АППАРАТ — Документирование культуры
Документирование культуры
перейти к содержанию
Меню
- АППАРАТ.Телевизор
- ДОКУМЕНТАЦИЯ
- ФИЛЬМЫ
- МУЗЫКА
- КОРОТКИЕ ФИЛЬМЫ
- ТЕХ И ИГРЫ
- ТЕХНИКА И НАУКА
- телевизор
- ИСКУССТВО
- КНИГИ И ЖУРНАЛЫ
- ДИЗАЙН
- МУЗЫКА
- МОДА
- ТЕХ + ИГРЫ
- ОБРАЗ ЖИЗНИ
- СПОРТ
- ПУТЕШЕСТВИЯ
- БИЗНЕС
- WMN
- РАЗВЛЕЧЕНИЯ
- СТИЛЬ + ВРЕМЯ
- КРОССОВКИ
- СВЯЗАТЬСЯ С НАМИ
- от аппарата
- Опубликовано:
Прочитайте больше
- от аппарата
- Опубликовано
Прочитайте больше
- от аппарата
- Опубликовано
Прочитайте больше
- от аппарата
- Опубликовано
Прочитайте больше
- от аппарата
- Опубликовано
Прочитайте больше
- от аппарата
- Опубликовано
Прочитайте больше
- от аппарата
- Опубликовано
Прочитайте больше
- от аппарата
- Опубликовано
Прочитайте больше
- от аппарата
- Опубликовано
Прочитайте больше
- от аппарата
- Опубликовано
Прочитайте больше
Посты навигации
Страница 1
Страница 2
…
Стр.