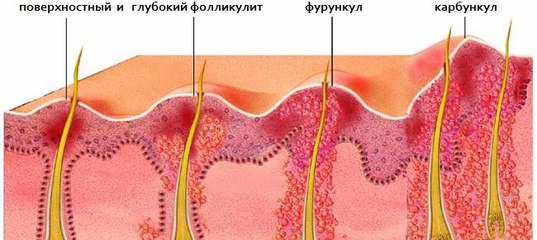
Гнойники на коже как симптом заболеваний
Гнойничок или пустула — это полостной элемент, заполненный гноем. Высыпания в виде гнойников на коже могут наблюдаться при различных заболеваниях. Гнойничковые поражения кожного покрова (пиодермии) относятся к группе инфекционно-воспалительных болезней. Чаще всего возбудителями являются стафилококки и стрептококки.
Гнойники на коже: причины
Пиодермии в зависимости от возбудителя делятся на стрептодермии и стафилодермии. Появление гнойников на коже обусловлено наличием входных ворот инфекции и снижением защитных сил иммунной системы организма. Источником патогенных микроорганизмов является бактериальная флора кожных покровов, органов дыхания, окружающая среда.
Предрасполагающие к возникновению гнойников на коже факторы:
- переутомление;
- переохлаждение/перегрев организма;
- болезни ЖКТ и печени;
- нерациональное питание;
- хронические интоксикации.

Гнойники на коже как симптом заболеваний
Стафилодермии объединяют в себе такие болезни:
- Фолликулит и остиофолликулит. Гнойники на коже сосредоточены в области лица, шеи, предплечья, голени, бедра. Пустула с желтоватой верхушкой постепенно увеличивается в диаметре, затем присыхает и покрывается корочкой.
- Стафилококковый сикоз. Рецидивирующие высыпания в виде фолликулита и остиофолликулита, сосредоточенные в области усов, бороды, крыльев носа.
- Эпидемическая пузырчатка новорожденных. Гнойники на коже вызывает золотистый стафилококк. Многочисленные пузыри разного размера имеют мутное или прозрачное содержимое. Затем они вскрываются и превращаются в эрозии, покрытые корочкой.
- Фурункул. Плотный гнойный выступ, окруженный покрасневшей и воспаленной кожей. Воспалительный процесс нарастает и сопровождается болью, повышением температуры. Фурункул прорывается с излитием гноя и крови.
- Карбункул. Несколько бугорков-инфильтратов сливаются в один с образованием пустулы, это сопровождается повышением температуры и симптомами интоксикации.
 При вскрытии пустулы отходят некротические массы и гной с примесями крови.
При вскрытии пустулы отходят некротические массы и гной с примесями крови. - Гидраденит. Гнойники на коже локализуются в области апокриновых потовых желез. На начальной стадии возникают зудящие узелки, болезненные при надавливании. Стадия созревания сопровождается повышением температуры и интоксикацией.
Стрептодермия объединяет такие болезни, как:
- Стрептококковое импетиго. Гнойники на коже лица, туловища, боковых поверхностей рук и ног имеют вид пузырьков, наполненных прозрачной жидкостью. Вскоре она мутнеет и превращается в гной, затем пустулы присыхают и покрываются корочками.
- Буллезное импетиго. Пузыри шаровидной формы до 2 см в диаметре. Кожа отекает, вероятно развитие лимфаденита, лимфангита и слабости.
- Вульгарная эктима. Крупная и глубоко расположенная фликтена с гнойным или гнойно-геморрагическим содержимым, со временем подсыхает и образует толстую корку.
Лечение гнойников на коже
Терапия пиодермии носит этиологический, патогенетический и симптоматический характер. Могут назначаться антибактериальные и витаминные препараты, применяется иммунотерапия и физиотерапия, местно назначаются дезинфицирующие средства.
Могут назначаться антибактериальные и витаминные препараты, применяется иммунотерапия и физиотерапия, местно назначаются дезинфицирующие средства.
При появлении гнойников на коже нельзя самостоятельно их выдавливать, вскрывать, расчесывать. Это может привести к распространению инфекции и вторичному инфицированию, а также к образованию заметных шрамов на месте высыпаний.
Пройти генетические исследования для определения склонности к дерматологическим заболеваниями можно в медико-генетическом центре «Геномед».
Почему появляются гнойнички у детей
Ежегодно в Тюменский областной кожно-венерологический диспансер обращаются более 500 пациентов с пиодермией, из них от 50 до 70 процентов составляют дети до 7 лет, сообщает департамент здравоохранения Тюменской области.
Пиодермия – это гнойно-воспалительный процесс на коже, вызываемый болезнетворными бактериями (стафилококками и стрептококками). По мнению врачей, главной причиной возникновения пиодермий является несоблюдение гигиенических правил: бактерии могут легко проникнуть в ранку или расчес от комариного укуса, через любое повреждение кожного покрова.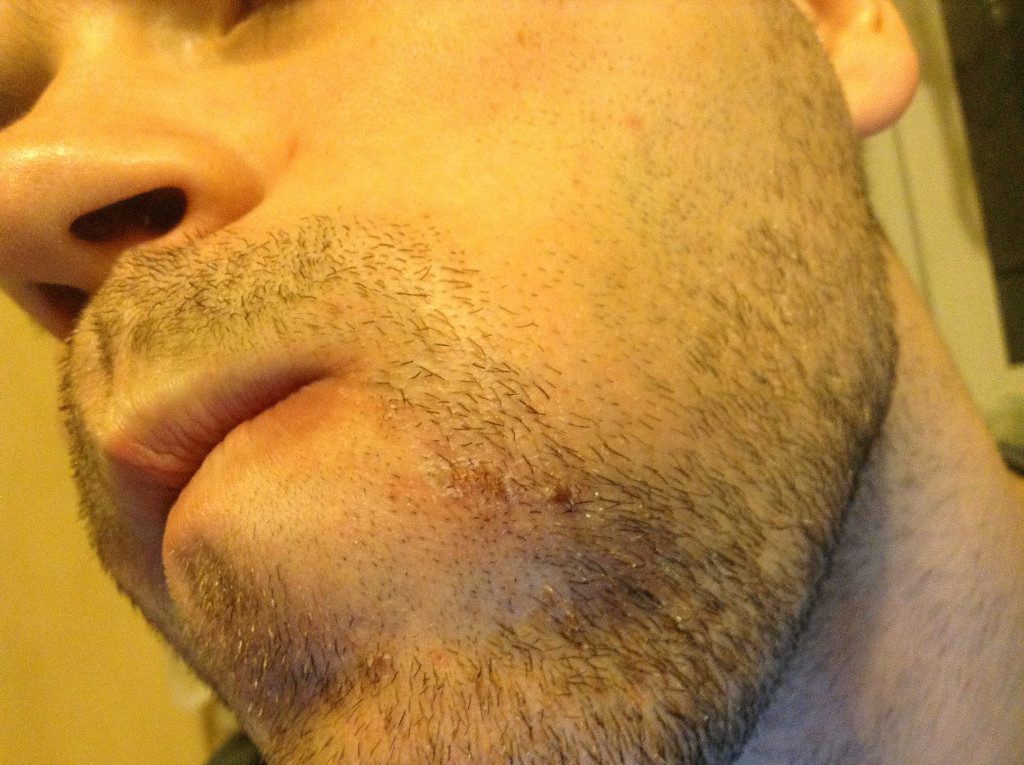 Особенно часто патология встречается у новорожденных детей, где на долю пиодермии приходится 50 процентов от всех воспалительных поражений кожного покрова.
Особенно часто патология встречается у новорожденных детей, где на долю пиодермии приходится 50 процентов от всех воспалительных поражений кожного покрова.
У детей постарше заболевание могут спровоцировать переохлаждение или перегревание организма, слабый иммунитет, нарушение обмена веществ, заболевания пищеварительной системы, авитаминоз, несбалансированное питание, несоблюдение правил личной гигиены, физическое переутомление, стрессы, склонность к аллергическим реакциям.
При любом виде пиодермии симптоматика будет сходной в одном: образование на коже гнойничков, которые самопроизвольно вскрываются, образуя рыхлые корочки. По мере подсыхания корочки отпадают, оставляя розовое или синюшнее пятно, приобретающее со временем нормальную окраску.
Соблюдение простых правил гигиены позволит предотвратить возникновение пиодермии у детей, а своевременное обнаружение начала заболевания и вовремя начатое лечение послужит залогом того, что болезнь не примет тяжелые формы.
Лечение обязательно должно проходить под наблюдением врача, который определит вид заболевания, назначит необходимые анализы для выявления возбудителя и определения его устойчивости к медицинским препаратам, после чего будет назначена адекватная терапия.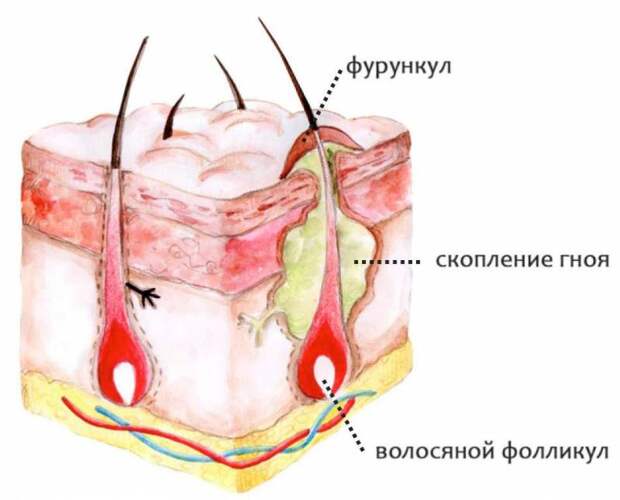
ВАЖНО
Как не допустить инфекцию
Важнейшей профилактической мерой у грудных детей служит тщательный контроль состояния кожи ребенка, ежедневные купания и обработки пупочной ранки, опрелостей рекомендованными педиатром средствами.
Родители должны следить за тем, чтобы младенец был всегда сухим, вовремя менять ему пеленки и подгузники, протирать участки кожи с опрелостями или потничкой.
В обязательном порядке поддерживается чистота помещения, в котором находится ребенок, включая регулярные дезинфицирующие обработки поверхностей, удаление пыли, загрязнений.
Детям постарше все повреждения кожи нужно сразу же обработать перекисью водорода, раствором фукорцина или бриллиантовой зелени – только так можно предотвратить проникновение в ранку бактерий.
Гнойные заболевания, симптомы и лечение
Гнойные заболевания являются достаточно широко распространенными.
Такие заболевания опасны тем, что при несвоевременно начатом лечении очень велика вероятность возникновения осложнений, среди которых может быть даже частичное, а в редких тяжелых случаях – и полная потеря трудоспособности.
СИМПТОМЫ РАЗВИТИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ
При данной патологии возникает воспалительная реакция с развитием общих и местных изменений.
Степень выраженности болезни зависит от обширности воспалительного процесса и общей реактивности организма.
При этом существует универсальное правило, согласно которому показанием к проведению хирургического лечения заболевания является любой гнойный процесс.
Симптомы, которые характерные для таких заболеваний:
-
Повышение температуры тела (иногда до фебрильных значений), -
Симптомы гнойной интоксикации – головная боль, слабость, ухудшение работоспособности, апатия, адинамия, снижение аппетита, сонливость или, напротив, нарушение сна. -
Боль в месте воспаления. -
Гиперемия кожного покрова в зоне воспаления -
Местное повышение температуры над очагом воспаления, сглаженность контуров борозд и линий
Все эти симптомы неспецифичны и могут наблюдаться при любой клинической форме гнойно-воспалительных заболеваний.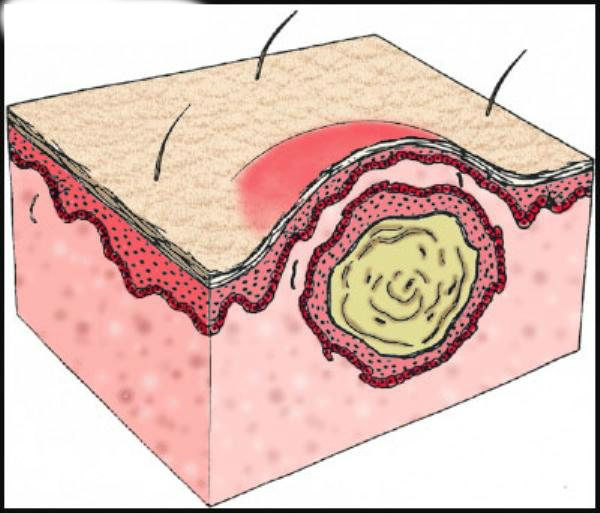
Кроме того, отмечаются специфические признаки для каждого в отдельности заболевания.
В зависимости от расположения можно определить вовлечение в патологический процесс определенных областей и вероятность развития осложнений.
Формы гнойных заболеваний и их признаки:
-
Фурункул — это острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей подкожной клетчатки. -
Панариций — скопление отделяемого преимущественно гнойного характера под кожей в области фаланги. При этом могут отмечаться общие симптомы заболевания, однако чаще всего они выражены незначительно. При осмотре на одной из фаланг пальцев, преимущественно проксимальной, определяется зона припухлости, гиперемии.
-
Фурункулез – это наличие нескольких фурункулов в различных областях, имеющих рецидивирующее течение. При фурункулезе больных необходимо обследовать для выявления нарушений обмена веществ (сахарный диабет, авитаминоз). Лечение проводится комплексное, включая и иммунотерапию.
Лечение проводится комплексное, включая и иммунотерапию.
-
Карбункул – это острое разлитое гнойно-некротическое воспаление нескольких близлежащих волосяных фолликулов и сальных желез с образованием некроза кожи и подкожной клетчатки, сопровождающееся признаками гнойной интоксикации. Локализация карбункулов чаще всего наблюдается на задней поверхности шеи, межлопаточной области. Обычно карбункул сопровождается лимфаденитом, а при локализации на конечностях – лимфангитом. -
Флегмона – это острое гнойное разлитое воспаление клеточных пространств, не имеющие тенденцию к отграничению. Вызывается это заболевание чаще всего стафилококком, а также любой другой гноеродной микрофлорой. Инфекция может проникать в ткани через повреждения кожи и слизистых, после различных инъекций (так называемые постинъекционные флегмоны), лимфогенным и гематогенным путем, при переходе воспаления с лимфатических узлов, карбункула, фурункула и т. д. на окружающую их клетчатку.
д. на окружающую их клетчатку.
-
Абсцесс – это ограниченное скопление гноя в различных тканях или органах, окруженное пиогенной капсулой. Возбудители и пути проникновения инфекции в ткани такие же как при флегмонах, хотя процент анаэробных возбудителей значительно выше. -
Гидраденит- это гнойное воспаление потовых желез. Инфекция попадает при несоблюдении правил гигиены и повышенной потливости. -
Мастит — это острое воспаление молочной железы. Мастит в основном развивается в послеродовом периоде во время лактации (лактационный мастит). Инфекция проникает в ткань железы через микротрещины в соске, а также и через молочные ходы при лактостазе. -
Рожа. Рожей называют острое серозно-эксудативное воспаление кожи или слизистой. Инфекция попадает через микротрещины, ранки на кожном покрове.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ.
Местная терапия болезни включает в себя консервативные и оперативные методы.
Консервативные методы лечения применяются на ранних стадиях заболевания до образования гнойника, а также в сочетании с оперативным лечением с целью более быстрого и эффективного лечения.
Местное лечение в стадии инфильтрата включает в себя воздействие на него с помощью физиотерапевтических методик.
Обязательно необходимо применение мазей, в состав которых входят антибиотик и противомикробные вещества.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
В зависимости от размера гнойного очага при лечении возможно использование обезболивания.
После вскрытия гнойника в ходе хирургического лечения заболевания производят его очищение от гнойного экссудата.
Затем его промывают антисептическим веществом, растворами антибиотиков.
После окончания операции рану никогда не зашивают наглухо, для наилучшего дренирования.
Перевязки заключаются в удалении дренажей и замене их новыми, промывании раны раствором антисептика, заполнении раны мазью, содержащей антибиотик, наложении повязки для предотвращения инфицирования раны.
Профилактика гнойных заболеваний:
В профилактике многих гнойных заболеваний большое значение имеет оздоровление внешней среды, в которой живет и работает человек, т. е. улучшение условий труда и быта.
Так, например, в профилактике целого ряда гнойных заболеваний (фурункулез, пиодермиты и т. п.) большую роль играют мероприятия общегигиенического характера и уход за кожей (особенно рук) и др.
Врач хирург, Сарапульцев Герман Петрович.
Пустулы — причины, болезни, диагностика, профилактика и лечение — Likar24
Пустулы – это небольшие комочки на коже, которые содержат прозрачную жидкость или гной. Обычно они появляются в виде белых шишек вокруг окружены покрасневшей кожей. Эти шишки очень похожи на прыщи, но могут достигать значительных размеров. Пустулы могут возникать и развиваться на любой части тела, но чаще всего они образуются на спине, груди, лице, шее, под мышками, линии волос и области лобка. Они могут быть болезненными на ощупь, а кожа вокруг гнойничка может быть покрасневшей и воспаленной.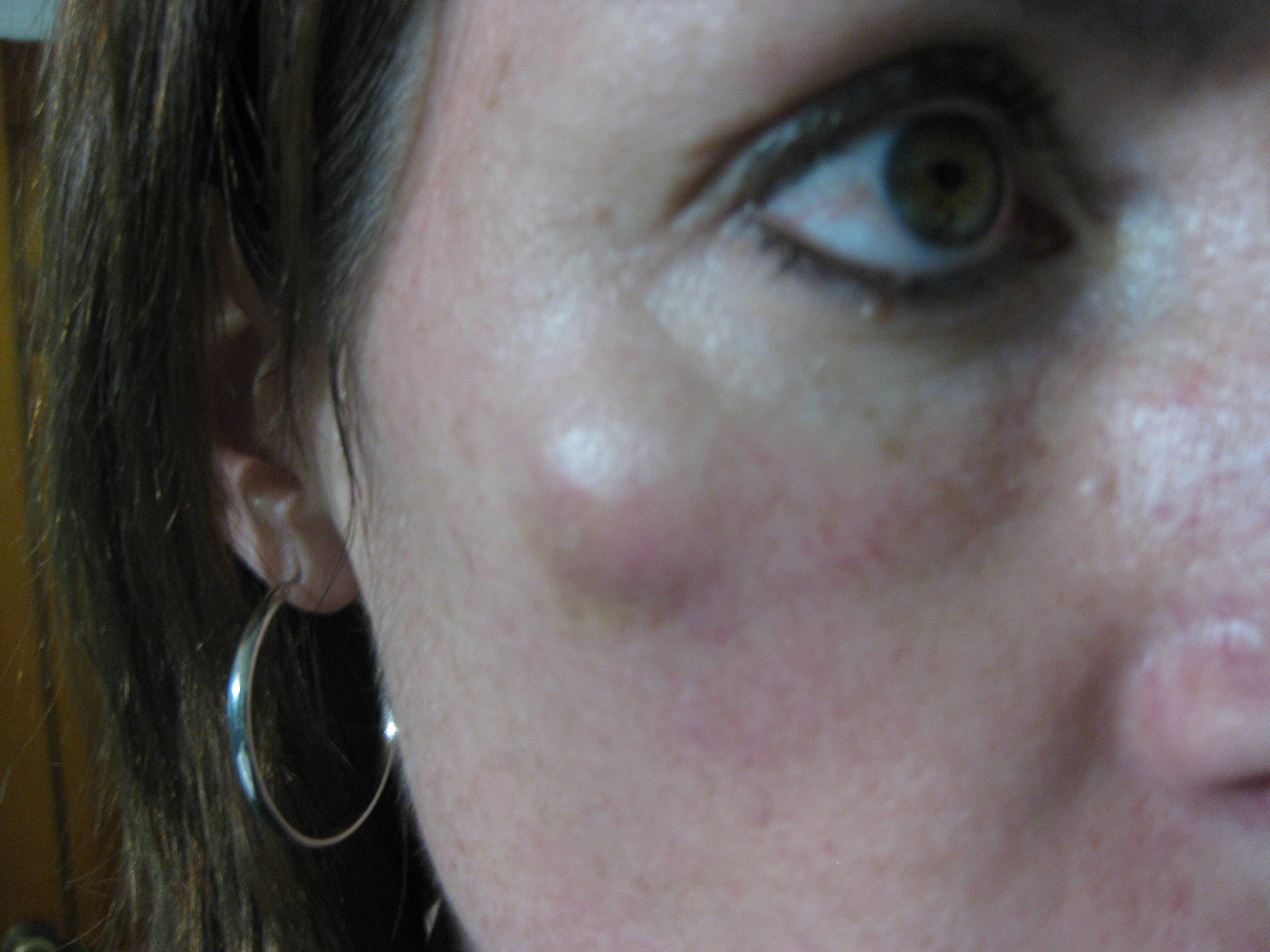
Пустулы могут быть формой акне, как правило, вызванной гормональным дисбалансом или гормональными изменениями в организме. Это очень распространенное состояние кожи, особенно среди подростков и молодых людей.
Закупоренная пора является первопричиной любого прыщика, включая пустулы. Чрезмерная жирность кожи, бактерии или мертвая кожа могут перекрыть поры. Пустулы возникают, когда стенки пораженной поры начинают разрушаться. Пустулы содержат гной, потому что организм пытается бороться против бактерий и инфекций, которые попали в поры. Гной — естественный продукт иммунной системы, который состоит в основном из мертвых лейкоцитов.
Несколько состояний, которые могут привести к появлению пустул:
Акне
Этот очень распространенное состояние кожи вызывает пустулы, которые больше, чем типичные прыщи. Они случаются, когда одна из пор в коже становится настолько раздражена, что ее стенки ломаются.
Псориаз
Это состояние кожи, который вызывает красные, зудящие, чешуйчатые пятна на вашей коже. Инфекция, стресс, определенные химические вещества и некоторые лекарства могут спровоцировать приступ гнойничкового псориаза.
Инфекция, стресс, определенные химические вещества и некоторые лекарства могут спровоцировать приступ гнойничкового псориаза.
Розацеа
Это состояние кожи способствует покраснению коже лица и вызывает прыщи. Но форма заболевания, известная как воспалительная розацея, может способствовать образованию пустул.
Ветряная оспа
Эта детская болезнь и другие болезни, вызванные сопутствующим вирусом, вызывают поражения кожи, которые по мере прогрессирования заболевания становятся пустулами.
Пемфигус
Пустулы также является симптомом этого редкого аутоиммунного заболевания.
Диагностика пустул начнется с физического обследования и рассмотрения истории болезни. В конце концов, не существует лабораторных или визуальных тестов, которые могут окончательно диагностировать заболевания. Диагноз во многом опирается на симптомы, индивидуальные факторы риска, осмотр потенциальных факторов. Один из способов сделать это — послать пробу гноя для экспертного анализа.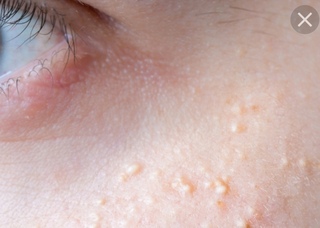
Также можно сдать анализ крови, для выявления инфекций, которые вызывают образование гнойничков.
Дифференциальный диагноз при гнойничковых кожных заболеваниях очень широк. Распределение очагов поражения и возраст пациента являются характеристиками, которые могут дать четкие подсказки к этиологии кожных гнойничковых образований.
У взрослых пустулы возникают при таких болезнях: гнойничковый псориаз, болезнь Рейтера и субкорнеально гнойничковый дерматоз.
Также локализованные гнойничковые высыпания наблюдаются на кистях рук и ног у взрослых людей с пустулезом и продолжением Акродерматита (оба из которых могут быть вариантами псориаза) на лице у пациентов с угрями, розацеа и периоральным дерматитом; на туловище или конечностях у больных фолликулитом.
Отдельное состояние, известное как эозинофильный фолликулит, возникает у людей с перенесенной болезнью иммунодефицита человека.
У новорожденных особенно важно поставить правильный диагноз гнойничковых кожных нарушений, поскольку пустулы могут быть проявлением сепсиса или других серьезных инфекционных заболеваний. Генерализованные гнойничковые высыпания у новорожденных включают эритему токсина неонатара и пустулезный меланоз новорожденных, оба они неинфекционные.
Генерализованные гнойничковые высыпания у новорожденных включают эритему токсина неонатара и пустулезный меланоз новорожденных, оба они неинфекционные.
Пустулы наблюдаются у младенцев с врожденным кожным кандидозом.
Синдром Офуджи – нечастый генерализованный гнойничковый дерматоз детства с сопутствующей эозинофилией.
Как и у взрослых, у новорожденных и младенцев могут развиться инвазии прыщей или чесотки.
Если пустулы не проходят длительное время и после лечения, следует обратиться к дерматологу, для выявления причины и лечение провоцирующих факторов. Пустулы, которые внезапно возникают по всему лицу или на различных участках тела, могут свидетельствовать о наличии бактериальной инфекции.
Если вы испытываете любой из следующих симптомов вместе с пустулами, следует немедленно обратиться к врачу: лихорадка, теплая кожа в области пустул, тошнота, рвота, диарея, боль в этой области, большие пустулы, которые чрезвычайно болезненны.
Многие люди считают, что домашние средства эффективны для лечения прыщиков, включая пустулы, однако они ликвидируют только эстетический аспект пустул.
- Глиняные маски. Маска, которая содержит природную глину, может извлекать из кожи лишний жир и грязь, снижая количество прыщей.
- Эфирные масла. Разведение и нанесение эфирных масел с противовоспалительными свойствами, например, масла чайного дерева или розмаринового масла, на пораженные участки может уменьшить боль и воспаление.
- Гель алоэ. Алоэ — натуральное вещество с антибактериальными и противовоспалительными свойствами.
Можно предупредить гнойнички, очищая участки кожи, подверженные прыщами, и сохраняя их обезжиреными. Очистка должна происходить не менее двух раз в день. Лучше избегать использования продуктов, содержащих масла. Эти продукты включают многие виды увлажняющих кремов и некоторые солнцезащитные кремы. Масло может закупорить поры и вызывать образование пустул.
Пустулы не стоит сжимать и выдавливать. Это может протолкнуть инфекцию глубже в поры. Могут возникнуть шрамы после. Можно использовать теплые компрессы для облегчения симптомов.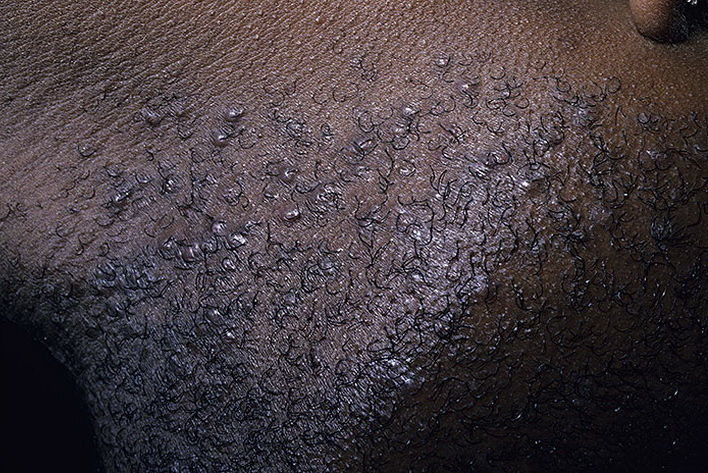
Гнойники на голове в волосах – причины и лечение
Высыпания на коже головы в виде мелких гнойничков — это не только некрасиво, но и ужасно дискомфортно. При такой неприятности, как правило, в ход идут «бабушкины» рецепты, например, прижигание спиртом или зеленкой. Однако улучшения не наступает, и гнойнички только увеличиваются. Что же делать в таком случае? Выход один — как можно раньше обратиться к врачу.
Гнойники на голове: характер проявления
Все начинается с небольших уплотнений на голове под кожей, образовываются мелкие бело-серые пузырьки, как правило, наблюдается повышенное салоотделение. Со временем воспаление поражает волосяные фолликулы, что приводит к выпадению волос. Человеку больно дотрагиваться до кожи головы, возникает сильный зуд, становится сложно мыть голову и расчесываться.
Эта проблема может иметь хроническую форму и обостряться в холодный период. Нередко предрасположенность к появлению гнойников на голове передается по наследству и проявляется уже в детском возрасте.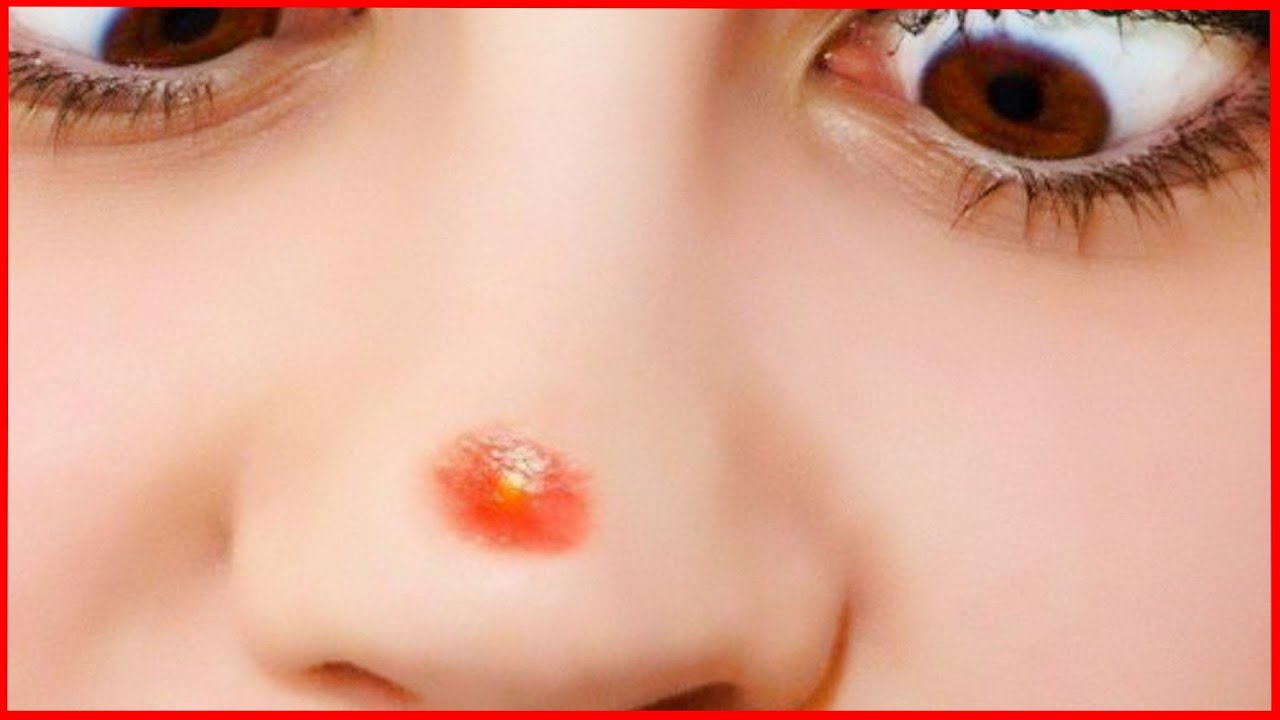
Причина гнойничков на голове
Кожа головы состоит из трех основных слоев: эпидермиса, дермы и гиподермы. В дерме находятся сальные и потовые железы, выделяющие секрет на поверхность кожи. Это приводит к образованию специальной гидролипидной пленки, которая надежно защищает клетки от патогенной микрофлоры. При гиперактивности сальных желез нарушается природный барьер, бактерии легко проникают в кожные поры, возникает воспаление.
Причину появления гнойников на голове, в первую очередь, следует искать внутри организма:
- болезни желудочно-кишечного тракта;
- авитаминоз;
- гормональные нарушения;
- диабет;
- нервное или физическое истощение.
Также воспалению могут способствовать некоторые внешние факторы: травмы или повышенная чувствительность кожи, использование слишком «жестких» шампуней. Еще одна возможная, но довольно редкая причина — лишай.
Лечение гнойничков на голове: чем позже, тем сложнее
Если у вас на голове появились гнойнички, ни в коем случае не пытайтесь самостоятельно выдавить их. Слишком частое мытье головы также не спасет ситуацию.
На самой ранней стадии заболевания, при наличии всего нескольких гнойничков на голове можно справиться с помощью местных противовоспалительных и ранозаживляющих средств. При запущенной клинической картине не обойтись без антибактериальной терапии. Все препараты, их дозировка и длительность манипуляций назначаются исключительно врачом.
Принцип лечения гнойничков имеет две важные составляющие: повышение иммунитета и снятие всех местных проявлений. Это, как правило, занимает 2-3 недели. Терапия проводится комплексно и может корректироваться в зависимо от ремиссии.
Для полноценного выздоровления пациентов в клинике IHC применяются лучшие методики мировой медицины:
- лазерная терапия кожи головы— активизирует восстановительные ресурсы в тканях, ускоряет заживление гнойников на голове, имеет антисептическое воздействие;
- биокапилярное лечение — нанесение лечебных средств на кожу головы с помощью специальной расчески.
 Процедура завершается обработкой поврежденных зон натуральными лосьонами или кремами;
Процедура завершается обработкой поврежденных зон натуральными лосьонами или кремами; - натуропатия — врач подбирает индивидуальные процедуры для восстановления баланса всех органов и систем организма. Это может быть гирудотерапия, корпоральная или аурикулярная рефлексотерапия, гомеопункутра.
Советы для профилактики гнойников на коже головы
Правильная диета, подбор щадящих средств для очищения волос, отказ от плохих привычек — все это можно смело включать в профилактические меры. Рекомендуется ограничить употребление копченых, соленых, жареных продуктов и сладостей. Замените их свежими овощами и фруктами, пейте больше чистой негазированной воды. Для укрепления иммунной системы важно соблюдать режим труда-отдыха, избегать стрессовых ситуаций.
В клинике IHC вы получите все необходимые рекомендации для профилактики и лечения гнойников на коже головы. Врачи-трихологи также подберут для вас индивидуальные средства для домашнего ухода. Первичная консультация специалиста проводится по акции.
Первичная консультация специалиста проводится по акции.
Болезни с сыпью, виды и причины ее появления, диагностика заболеваний и методы лечения – МЕДСИ
Оглавление
Кожа отображает все процессы, происходящие в организме человека. Не удивительно, что периодически на ней могут появляться различные высыпания. Относиться к ним только как к косметическому дефекту не стоит. Важно понимать, что такой симптом может быть первым признаком инфекционного или иного заболевания.
Если вы заметили сыпь на коже, следует обратиться за консультацией к дерматологу. Опытный врач сразу же определит ее причину и назначит необходимое лечение либо направит на дополнительную диагностику и консультацию к другому узкому специалисту. В любом случае пациент может рассчитывать на быструю квалифицированную помощь и устранение некрасивых образований и иных симптомов (зуда, болезненности и др.).
Виды сыпи и причины ее появления
Для визуальных изменений цвета и структуры кожных покровов нередко характерны не только стандартные покраснения и шелушения, но и болевой синдром.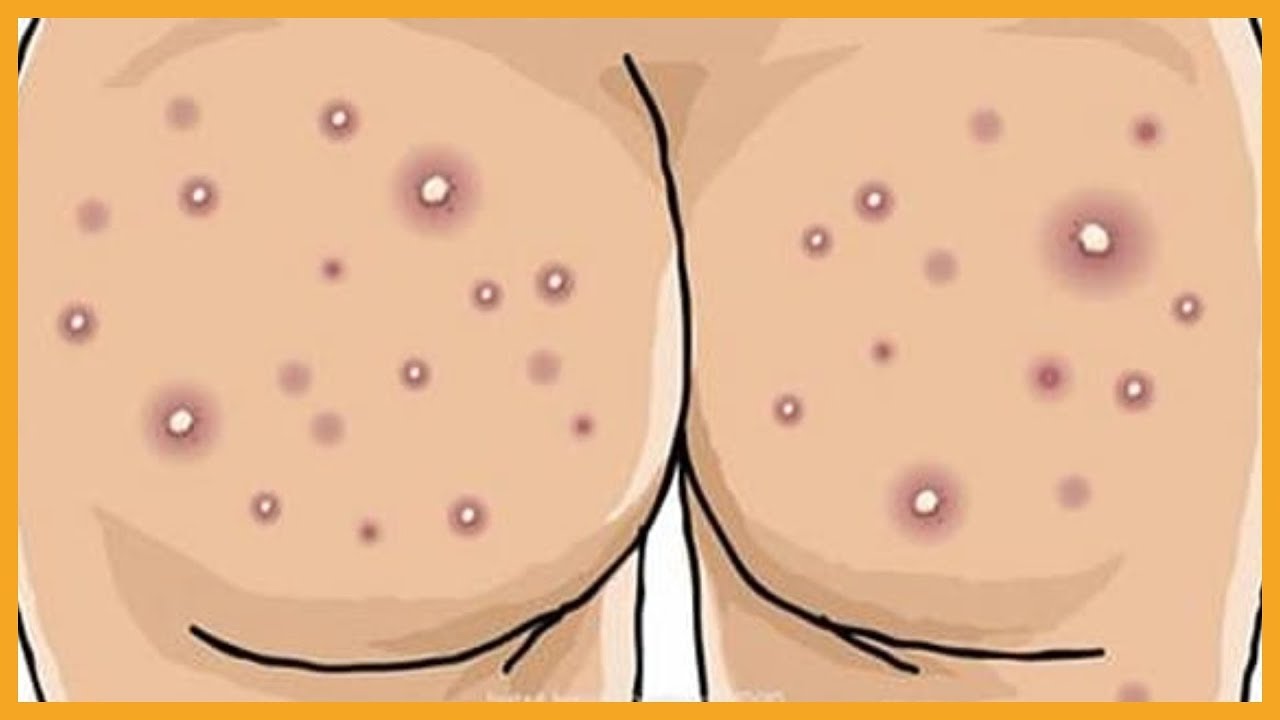 Сыпь на теле у взрослого или ребенка (в том числе у грудничка) обязательно требует лечения.
Сыпь на теле у взрослого или ребенка (в том числе у грудничка) обязательно требует лечения.
Это обусловлено тем, что возникает она по следующим причинам:
- Инфекционные заболевания: корь, краснуха, брюшной тиф, ветряная оспа и др.
- Аллергические реакции: на бытовые химические вещества, продукты питания, лекарственные препараты, цветение и др.
- Болезни сосудов и крови: нарушение проницаемости, строения эритроцитов и др.
Выделяют несколько разновидностей кожной сыпи.
В их числе:
- Гнойнички. Эти образования заполнены гнойным содержимым и характерны преимущественно для фурункулеза, фолликулита, пиодермии, импетиго, угрей
- Пузырьки. Данные образования заполнены жидкостью и имеют небольшие размеры (до 50 мм в диаметре). Обычно пузырьки свидетельствуют о наличии таких заболеваний, как герпес, ветряная оспа, экзема, опоясывающий лишай или аллергический дерматит
- Волдыри.
 Обычно они спровоцированы аллергической реакцией и возникают при укусах насекомых, ожогах крапивой, токсикодермии. Волдыри зачастую проходят самостоятельно
Обычно они спровоцированы аллергической реакцией и возникают при укусах насекомых, ожогах крапивой, токсикодермии. Волдыри зачастую проходят самостоятельно - Пятна. Для них характерно локальное изменение цвета кожных покровов (покраснение или обесцвечивание). Пятна появляются при дерматитах, витилиго, сыпном и брюшном тифе, лейкодерме и др.
- Узелки. Эти образования отличаются изменением цвета, рельефа и структуры кожи и возникают обычно на фоне экземы, плоского лишая, псориаза и атопического дерматита. Узелки обычно имеют относительно небольшие размеры (до 3 сантиметров)
- Эритемы. Такие высыпания слегка возвышаются над поверхностью кожи и имеют ярко-красный цвет. Они характерны для аллергии на лекарственные препараты, пищевые продукты и другие раздражители
- Узлы. Такие образования могут достигать диаметра в 10 сантиметров. Даже после их заживления на коже остаются заметные рубцы
- Пурпуры.
 Эти высыпания представляют собой кожные кровоизлияния и наблюдаются при нарушениях процессов свертывания крови, дефиците витамина C, лейкозе и капилляротоксикозе
Эти высыпания представляют собой кожные кровоизлияния и наблюдаются при нарушениях процессов свертывания крови, дефиците витамина C, лейкозе и капилляротоксикозе
Интересно, что опытный дерматолог может определить источник проблемы по одной только локализации образований.
При аллергических реакциях, например, сыпь концентрируется преимущественно на лице и руках. Для общих инфекционных поражений характерно появление образований на спине и животе. Инфекции, передающиеся половым путем, провоцируют высыпания на внутренней поверхности бедер, коже вокруг анального отверстия, на половых органах. Пациенты жалуются и на другие симптомы таких патологий.
Диагностика
Прежде чем приступать к лечению угревой или любой другой сыпи, дерматолог обязательно проведет комплексный осмотр пациента и при необходимости назначит необходимую лабораторную и инструментальную диагностику.
Врач не просто осматривает пораженный участок кожи, но и определяет, когда и после чего произошли изменения.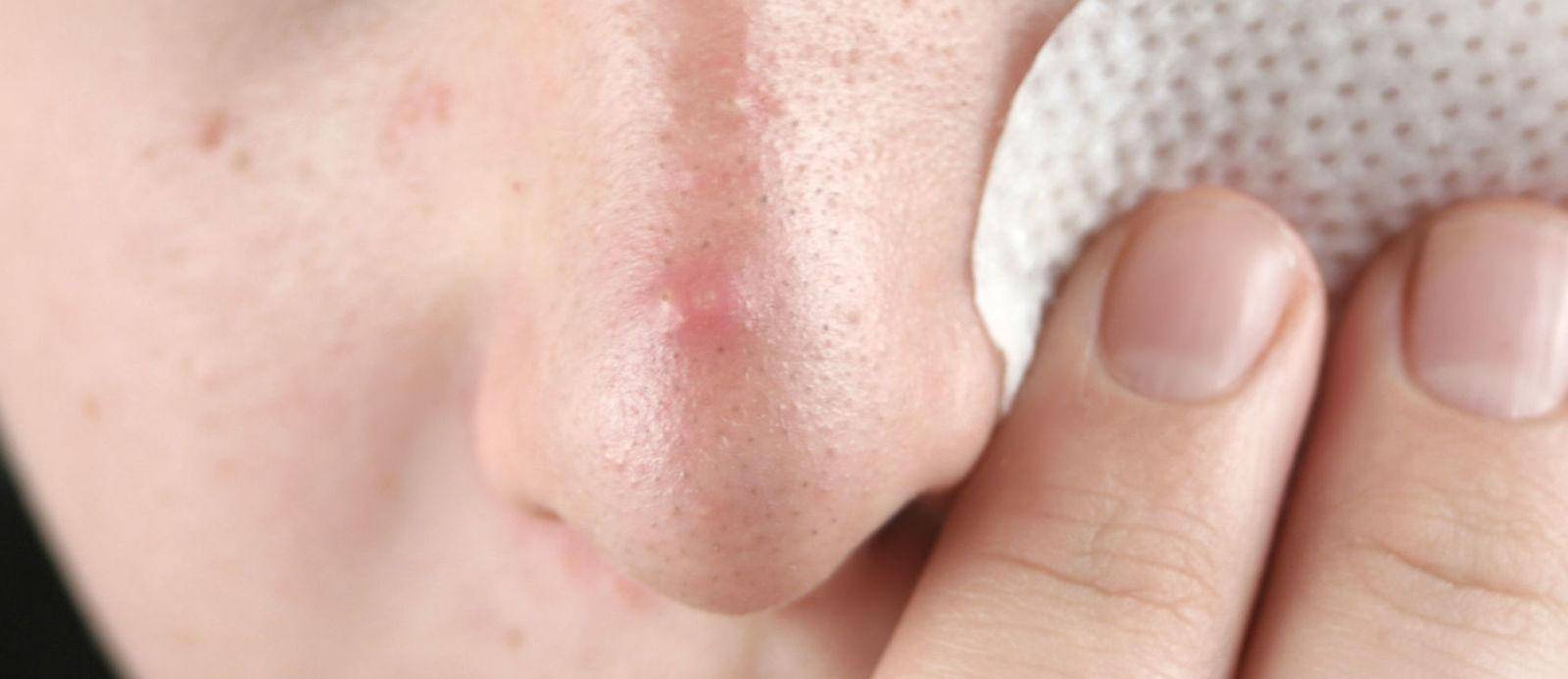 Поэтому пациенту важно постараться вспомнить, что спровоцировало появление образований.
Поэтому пациенту важно постараться вспомнить, что спровоцировало появление образований.
Если дерматологу не удается сразу определить причину сыпи, проводятся:
- Лабораторные исследования (анализы крови, микроскопия соскоба кожи и др.)
- Дерматоскопия – визуальный осмотр с использованием специального микроскопа
- Диаскопия – осмотр с надавливанием на кожу специальным медицинским шпателем (диаскопом)
Одними из популярных в дерматологии являются микроскопические исследования. Такая диагностика заключается в изучении под микроскопом соскобов со слизистых и кожи. Обследование позволяет выявить грибковые, бактериальные и другие поражения. Основными показаниями к его проведению являются подозрения на чесотку, демодекоз, грибок и иные заболевания, опасные серьезными осложнениями.
При необходимости исследуется и работа внутренних органов. Если у врача возникают подозрения на аллергические реакции и необходимо точно выявить опасное вещество, контакт с которым и провоцирует сыпь, выполняют специальные исследования (панели и др. ).
).
Терапия
Лечение кожной сыпи во многом определяется ее причинами.
При аллергической реакции, например, сначала полностью ограничивают любые контакты с опасными для пациента веществами. Затем проводят устранение признаков патологии.
При инфекционных поражениях также назначаются специальные лекарственные препараты. Обычно средства применяют в комплексе. Одни из них борются непосредственно с инфекцией, а другие – позволяют устранить внешние признаки заболевания. Пациентам рекомендуют применять как антибиотики, так и специальные антитоксические вещества, а также иммуноглобулины.
Нередко прибегают и к специальной диете.
При заболеваниях сосудов и крови также назначаются специальные препараты. Пациентам могут проводить переливания и другие процедуры.
Важно! Лечение аллергической и любой другой сыпи исключительно наружными средствами в виде кремов, гелей и мазей часто является неэффективным.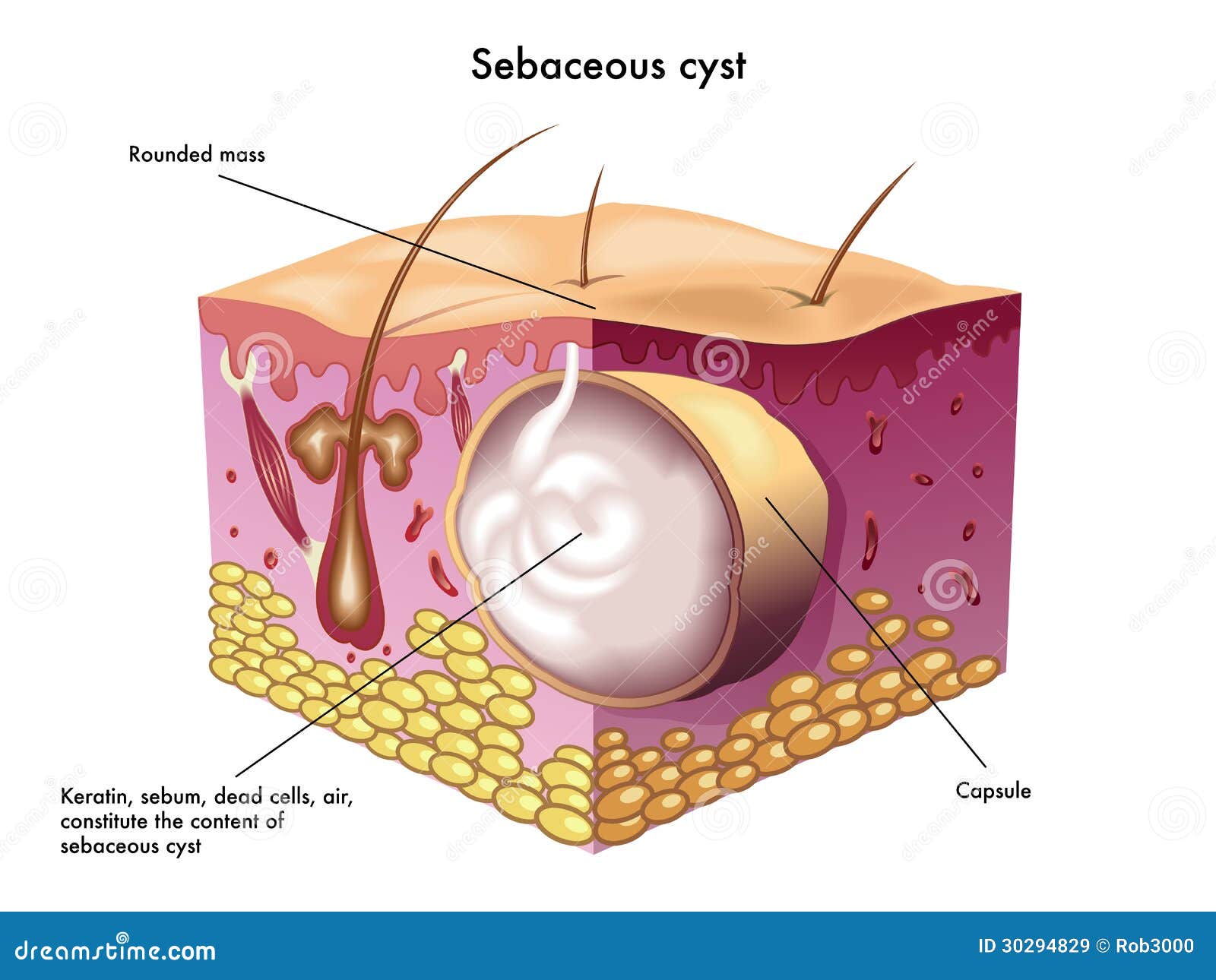 Это связано с тем, что таким образом устраняются только симптомы патологии, но не ее причины. Не следует использовать широко разрекламированные средства и заниматься терапией самостоятельно! Это может усугубить ситуацию и изменить картину истинного заболевания, что приведет к трудностям в диагностике и затянет начало адекватного лечения сыпи на руках, ногах, спине, лице и других частях тела.
Это связано с тем, что таким образом устраняются только симптомы патологии, но не ее причины. Не следует использовать широко разрекламированные средства и заниматься терапией самостоятельно! Это может усугубить ситуацию и изменить картину истинного заболевания, что приведет к трудностям в диагностике и затянет начало адекватного лечения сыпи на руках, ногах, спине, лице и других частях тела.
Профилактика рецидивов
Профилактику рецидивов проще всего проводить тогда, когда вам уже хорошо известны причины сыпи.
Если она спровоцирована аллергической реакцией, следует:
- Исключить контакты с опасными веществами
- Придерживаться рекомендаций врача, касающихся употребления определенных продуктов (при необходимости следует питаться по специальной диете)
- Принимать рекомендованные лекарственные препараты
Предотвратить кожную сыпь, вызванную инфекционными поражениями, удастся при:
- Тщательном соблюдении личной гигиены
- Устранении контактов с уже зараженными людьми
- Исключении пребывания в местах с больших скоплением граждан в период обострения инфекционных болезней
- Своевременной вакцинации
- Отказе от использования чужих средств личной гигиены
- Регулярном проветривании помещений
- Насыщении рациона полезными минералами, витаминами и иными веществами
Важно! Следует регулярно посещать дерматолога, который своевременно проведет лечение угревой или иной сыпи, консультироваться с аллергологом и иммунологом. Эти специалисты помогут снизить риски рецидивов или полностью устранить их.
Эти специалисты помогут снизить риски рецидивов или полностью устранить их.
Преимущества лечения в МЕДСИ
- Опытные дерматовенерологи. Наши врачи являются кандидатами медицинских наук, специалистами высшей категории. Они постоянно повышают квалификацию и расширяют возможности в сфере диагностики, профилактики и терапии различных заболеваний
- Возможности для комплексных обследований. Диагностика может быть выполнена в течение одного дня. Мы располагаем новейшими приборами для осмотров и исследований
- Предоставление полного комплекса услуг. В нашей клинике осуществляются диагностика, лечение и реабилитация пациентов с различными видами сыпи
- Возможности для комплексного лечения и профилактики. Терапия проводится с применением современных лекарственных препаратов, а также физиометодик
- Индивидуальный подход. При подборе методов диагностики, профилактики и лечения врач ориентируется на общее состояние пациента, симптомы патологии, а также сопутствующие проблемы со здоровьем.
 Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий
Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий - Привлечение к работе с пациентом других врачей. При необходимости больной направляется к гастроэнтерологу, эндокринологу, неврологу и другим специалистам. Это позволяет быстро выявить основные патологии и провести их адекватное лечение
Если вы хотите, чтобы диагностика, лечение и профилактика рецидивов угревой или другой сыпи на лице, спине и иных частях тела у взрослого или ребенка были проведены в нашей клинике в Санкт-Петербурге, позвоните по номеру +7 (812) 336-33-33. Специалист запишет вас на прием на удобное время.
Пиодермия | Хозрасчетная поликлиника на Юношеской библиотеке
Пиодермия - гнойное поражение кожи, возникающее в результате внедрения в неё гноеродных микробов. Одна из наиболее распространённых кожных болезней.Может возникнуть первично на здоровой коже или вторично - как осложнение различных, особенно зудящих, заболеваний.
На коже здорового человека обитает огромное количество гноеродных микробов, однако заболевание они вызывают только при определенных условиях.
Клиническая картина пиодермии
Развитию пиодермий способствуют поверхностные травмы кожи, потертости, загрязнение кожи, несоблюдение гигиенических правил, а также переохлаждение и перегревание.
Часто пиодермии развиваются при сахарном диабете, функциональных расстройствах нервной системы, нарушениях питания, гипоавитаминозах А и С, хронических заболеваниях желудочно-кишечного тракта, гипофункции половых желез и многих других причинах.
По глубине расположения процесса пиодермии делятся на поверхностные и глубокие — к поверхностным пиодермиям относятся остеофолликулит, импетиго, сикоз, угри:
Остеофолликулит — воспалительное поражение волосяного мешочка, характеризуется образованием обычно множественных небольших, величиной 1 — 2 мм гнойничков, пронизанных в центре волосом и окруженных узкой розовой каймой. На 3 — 4-й день их содержимое подсыхает, появляются желтые корочки, после отпадения которых на коже не остается следов. Отдельные гнойнички, разрастаясь периферически, могут достигать 5 мм в диаметре — так называемое импетиго.
На 3 — 4-й день их содержимое подсыхает, появляются желтые корочки, после отпадения которых на коже не остается следов. Отдельные гнойнички, разрастаясь периферически, могут достигать 5 мм в диаметре — так называемое импетиго.
Сикоз — множественные, гнездорасположенные на синюшно-красной или инфильтрированной коже остеофолликулиты и фолликулиты, находящиеся на различных стадиях развития и склонные к длительному, порой многолетнему рецидивирующему течению. Локализуется преимущественно в области усов и бороды, реже — бровей, еще реже — в области волосистой части головы, а также лобка и подмышечных впадин.
Угри — воспаление сальных желез. Они чаще развиваются у юношей и девушек в период полового созревания и постепенно исчезают к 25 — 30 годам. Локализуются обыкновенные, или юношеские, угри на коже лица, верхней части спины и груди, где расположены наиболее крупные сальные железы.
Глубокие пиодермии — это фурункул и другие заболевания.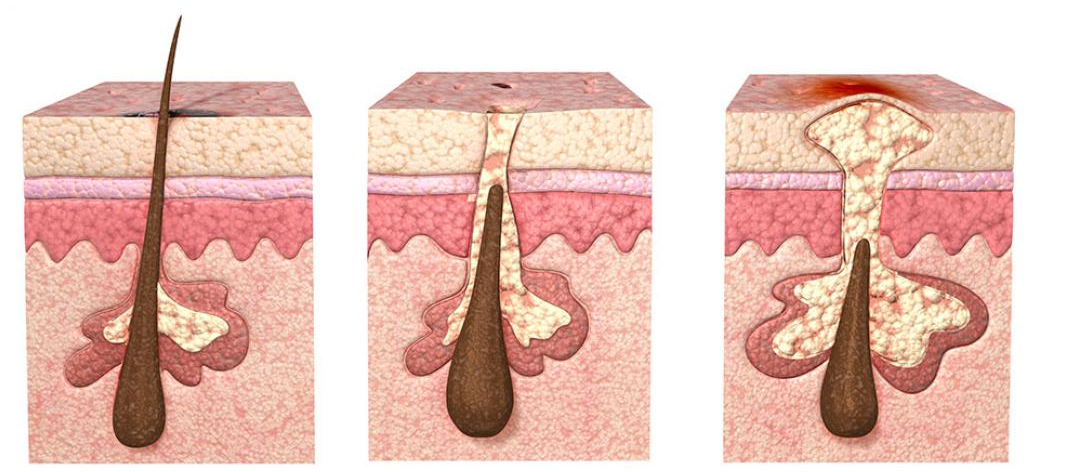
Фурункул (чирей, веред) обычно развивается из фолликулита. В этом случае гнойный процесс распространяется в глубину по ходу волоса и захватывает весь волосяной мешочек и окружающую клетчатку. Образуются крупный, до 2-х см в диаметре, болезненный узел с гнойным содержанием. Через 2 — 3 дня в центре его появляется участок размягчения — гнойная «головка», затем фурункул прорывается с выделением гноя. В месте прорыва видна омертвевшая ткань — это верхушка так называемого некротического стержня. В последующие дни с гноем и кровью стержень отторгается. Через 2 — 3 дня дефект ткани заживает с образованием рубчика, слегка втянутого внутрь. Если происходит генерализованное образование фурункулов, говорят о фурункулезе.
Лечение пиодермии
Для лечения пиодермий врачи используют различные виды лечения: иммунотерапия (стафилококковый анатоксин, аутоваукцину), антибиотики — с предварительным определением чувствительности к ним микроорганизмов, вызвавших данное заболевание у каждого конкретного пациента, аутогемотерапию, витамины А, группы В, С и другие общеукрепляющие средства.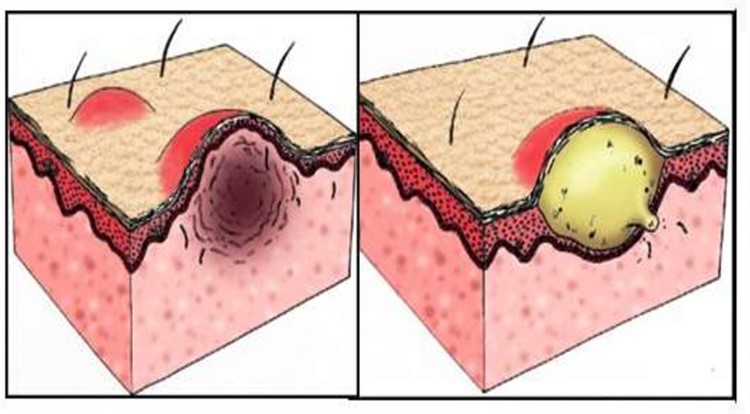 Назначается диета с ограничением углеводов. При множественных очагах общее мытье запрещается, при одиночных-вопрос решается индивидуально. Всегда следует избегать мытья самих очагов. Необходима частая смена белья. Полотенца, гребни и другие предметы обихода должны быть индивидуальными.
Назначается диета с ограничением углеводов. При множественных очагах общее мытье запрещается, при одиночных-вопрос решается индивидуально. Всегда следует избегать мытья самих очагов. Необходима частая смена белья. Полотенца, гребни и другие предметы обихода должны быть индивидуальными.
Местное лечение зависит от формы пиодермии. Кожу протирают дезинфицирующими лосьонами. При остеофолликулите кожу протирать 2 %-ным салициловым или камфорным спиртом. Иногда вскрывают стерильной иглой и обрабатывают анилиновыми красками. Прогноз для излечения при острых формах, как правило, благоприятный, при хронических, особенно протекающих на фоне тяжелых общих заболеваний, может быть плохим. Лечение при общих явлениях желательно проводить в стационаре.
Профилактика пиодермии
— гигиенический общий режим;
— полноценное и регулярное питание;
— занятия физкультурой и спортом;
— лечение общих заболеваний;
— предупреждение и немедленная обработка микротравм;
— соблюдение правил личной гигиены;
— изоляция детей, больных стрептококковым и вульгарным импетиго, из коллективов;
— своевременное лечение начальных проявлений.
Пустулы: причины, симптомы, лечение
Что такое пустулы?
Пустула — это выпуклый участок кожи, наполненный желтоватой жидкостью, называемой гноем. По сути, это большой прыщик. Несколько состояний, от чего-то столь же распространенного, как прыщи, до некогда смертельной болезни, оспы, могут вызвать пустулы.
Они появляются, когда у вас какая-то инфекция, и ваше тело пытается бороться с ней с помощью белых кровяных телец. Это может привести к образованию смеси инфицированной жидкости и мертвых лейкоцитов (гноя).
Когда гной скапливается под кожей или в порах, он может вызвать пустулу.
Симптомы пустул
Пустулы — это маленькие красные шишки с белыми или желтоватыми центрами. Они могут быть нежными или болезненными на ощупь.
Эти неровности могут появиться на любой части вашего тела. В зависимости от причины, вы можете заметить их на своем:
- Лицо
- Шея
- Скальп
- Спина
- Верхняя часть груди
- Ягодицы
- Пах
- Руки и ноги
- Руки и ноги
Серьезные Симптомы пустул
Большинство пустул безвредны. Но обратите внимание на признаки серьезной кожной инфекции, такие как:
Но обратите внимание на признаки серьезной кожной инфекции, такие как:
- Покраснение
- Отек
- Боль
- Тепло
Пустулы Причины
Несколько состояний могут привести к образованию пустул:
- Угри. Это очень распространенное заболевание кожи, вызывающее пустулы, которые больше, чем типичные прыщи. Они случаются, когда одна из пор на коже настолько раздражается, что ее стенки ломаются.
- Псориаз. Это кожное заболевание, при котором появляются красные, зудящие, чешуйчатые пятна.Инфекция, стресс, некоторые химические вещества и некоторые лекарства могут спровоцировать приступ пустулезного псориаза.
- Розацеа. Это кожное заболевание обычно вызывает покраснение кожи лица и появление прыщей. Но форма заболевания, известная как воспалительная розацеа, может вызвать пустулы.
- Ветряная оспа. Это детское заболевание и другие болезни, вызванные родственным вирусом, вызывают поражения кожи, которые по мере прогрессирования заболевания превращаются в пустулы.

- IgA пузырчатка. Пустулы также являются симптомом этого редкого заболевания, которое заставляет вашу иммунную систему включаться сама.
- Оспа. Пустулы были одним из самых очевидных признаков этой смертельной болезни, которая убила миллионы людей в прошлые века. Благодаря вакцине это больше не представляет опасности, но образцы вируса заперты в лабораториях в США и России.
Домашнее лечение пустул
Многие виды пустул проходят сами по себе. Чтобы ускорить заживление, попробуйте выполнить следующие действия:
- Осторожно промывайте пораженный участок с мылом два раза в день.Каждый раз используйте чистую ткань.
- Нанесите безрецептурное средство, например лосьон с каламином, крем с кортизоном, салициловую кислоту или гель пероксида бензоила.
- Держитесь подальше от продуктов, которые могут вызвать раздражение кожи, например косметики или солнцезащитных кремов.
- Не трогайте, не ковыряйте и не выдавливайте пустулы.
 Это может ухудшить состояние и привести к инфекции или рубцеванию.
Это может ухудшить состояние и привести к инфекции или рубцеванию.
Лечение пустул
Обратитесь к врачу, если ваши пустулы не исчезнут через несколько недель. Они будут лечить причину их болезни.Это может быть лекарство, такое как:
- Крем, лосьон или гель с антибиотиком
- Таблетки с антибиотиком для приема внутрь
- Противогрибковый крем, шампунь или пилюля
- Стероидный крем
- Крем с азелаиновой или салициловой кислотой по рецепту
- Дапсон (Aczone) гель
Причины, лечение и домашние средства
Пустулы — это разновидность прыщиков, содержащих желтоватый гной. Они больше, чем белые и черные точки.
Пустулы выглядят либо как красные шишки с белыми центрами, либо как белые шишки, твердые и часто болезненные на ощупь.Во многих случаях кожа вокруг пустул красная или воспаленная.
В этой статье мы рассмотрим причины, внешний вид и лечение пустул.
Забитые поры являются первопричиной появления прыщей, включая пустулы. Масло, бактерии или омертвевшая кожа могут заблокировать поры.
Масло, бактерии или омертвевшая кожа могут заблокировать поры.
Пустулы возникают, когда стенки пораженной поры или поры начинают разрушаться. В результате пустулы, как правило, больше, чем белые и черные точки.
Угри и фолликулит — частые причины пустул.Однако пустулы также могут возникать у людей с определенными типами псориаза, такими как ладонно-подошвенный пустулез, и у людей с некоторыми формами экземы, включая дисгидротическую экзему.
Пустулы содержат гной, потому что организм пытается бороться с грязью или бактериями, попавшими в поры. Гной — это естественный продукт иммунной системы, который состоит в основном из мертвых лейкоцитов.
Пустулы могут возникать где угодно, но они чаще встречаются на тех участках тела, которые становятся жирными, например, на лице и шее, а также на участках с повышенной потливостью, таких как подмышки, грудь и лобковая область.
Люди часто замечают пустулы вокруг следующих частей тела:
- лицо
- шея
- грудь
- подмышки
- линия роста волос
- спина
- плечи
- лобковая область
По данным Американской академии дерматологии, есть Шесть распространенных типов прыщей:
- белые точки
- черные точки
- пустулы
- папулы
- узелки
- кисты
Прыщи имеют схожие черты, потому что все они возникают в результате закупорки пор.
Черные и белые точки — это самые маленькие прыщи. У черных точек есть открытые поры, тогда как у белых точек они закрыты.
Папулы и пустулы похожи, и оба они больше, чем черные и белые точки. Они возникают, когда стенки поры разрушаются, в результате чего образуются прыщики большего размера.
Пустулы обычно белого цвета и, в отличие от папул, содержат гной. Человек может обнаружить, что пустула нежная на ощупь.
Узлы и кисты больше папул и пустул и могут потребовать медицинской помощи.При этих типах прыщей кожа вокруг поры сильно раздражается. Узелки твердые на ощупь, кисты мягкие.
Маленькие пустулы могут со временем зажить сами по себе, без какого-либо вмешательства, но лечение и домашние средства могут ускорить этот процесс.
Люди должны следить за тем, чтобы кожа вокруг пустул была чистой и обезжиренной. Это можно сделать, дважды в день промывая область теплой водой с мягким мылом.
Могут помочь кремы, мази и мыло, отпускаемые без рецепта, особенно те, которые содержат любое из следующего:
- салициловая кислота
- сера
- пероксид
Однако людям следует избегать использования этих продуктов возле половых органов.
Важно избегать ковыряния и появления гнойничков. Это может вызвать дальнейшие повреждения и продлить процесс заживления.
Если домашние средства не работают, люди могут поговорить со своим врачом о лечении по рецепту. Эти более сильные лекарства часто могут удалить пустулы.
Средства от прыщей могут сушить кожу. Людям с чувствительной кожей следует выбирать продукты, которые не вызывают раздражения и могут помочь увлажнить кожу. Если кожа воспаляется, человек должен прекратить использование продукта.
Многие люди считают домашние средства эффективными при лечении прыщей, включая пустулы.
Могут помочь следующие домашние процедуры:
- Глиняные маски. Маска, содержащая натуральные глины, может вытягивать жир и грязь с кожи, уменьшая вероятность появления прыщей. Узнайте о масках из бентонитовой глины здесь.
- Эфирные масла. Разбавление и нанесение эфирных масел с противовоспалительными свойствами, таких как масло чайного дерева или масло розмарина, на пораженные участки, может уменьшить боль и воспаление прыщей.

- Гель алоэ вера. Алоэ вера — натуральное вещество с антибактериальными и противовоспалительными свойствами. Узнайте об алоэ вера от прыщей здесь.
Прочтите здесь о домашних средствах от прыщей.
Люди часто могут предотвратить образование пустул, очищая участки кожи, склонные к появлению прыщей, и обезжиривая их. Чистка должна производиться не реже двух раз в день и включать мягкое мыло.
Лучше избегать использования продуктов, содержащих масла. Эти продукты включают множество типов увлажняющих кремов и некоторые солнцезащитные кремы.Масло может закупорить поры и вызвать образование гнойничков.
Пустулы раздражают, но в остальном безвредны и обычно проходят сами по себе. Люди часто могут предотвратить их или уменьшить их тяжесть, сохраняя места, подверженные пустулам, чистыми и обезжиренными.
Многие безрецептурные препараты содержат ингредиенты, которые могут быть эффективными против пустул. Если пустулы ухудшаются, не проходят самостоятельно или имеют хронический характер, человек должен поговорить со своим врачом о дополнительных вариантах лечения.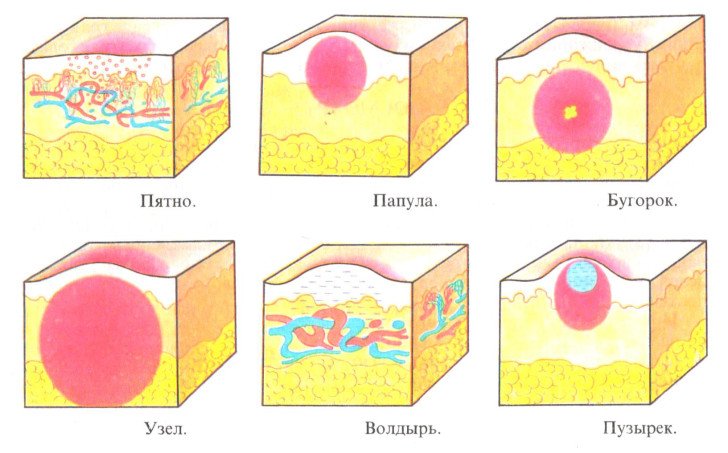
Пустулезные состояния кожи | DermNet NZ
Синонимов:
Пустулы
Категории:
Симптомы и находки,
Бактериальная инфекция,
Вирусная инфекция,
Грибковые инфекции,
Другое воспалительное заболевание,
Фолликулярное расстройство,
Реакция на внешний агент
Подкатегории:
Инфекционные пустулы,
Стерильные пустулы,
Острые пустулы,
Острые генерализованные гнойничковые состояния кожи,
Пустулезный псориаз,
AGEP,
Острые локализованные гнойничковые состояния кожи,
Импетиго,
Фурункулез,
Фолликулит,
Керион,
Кандидоз,
Miliaria,
Хронические гнойничковые состояния кожи,
Угревая сыпь,
Акнеформные состояния,
Чесотка,
Дерматофитные инфекции,
Локализованный пустулез,
Ладонно-подошвенный пустулез,
Эрозивный пустулезный дерматоз волосистой части головы
МКБ-10:
L40.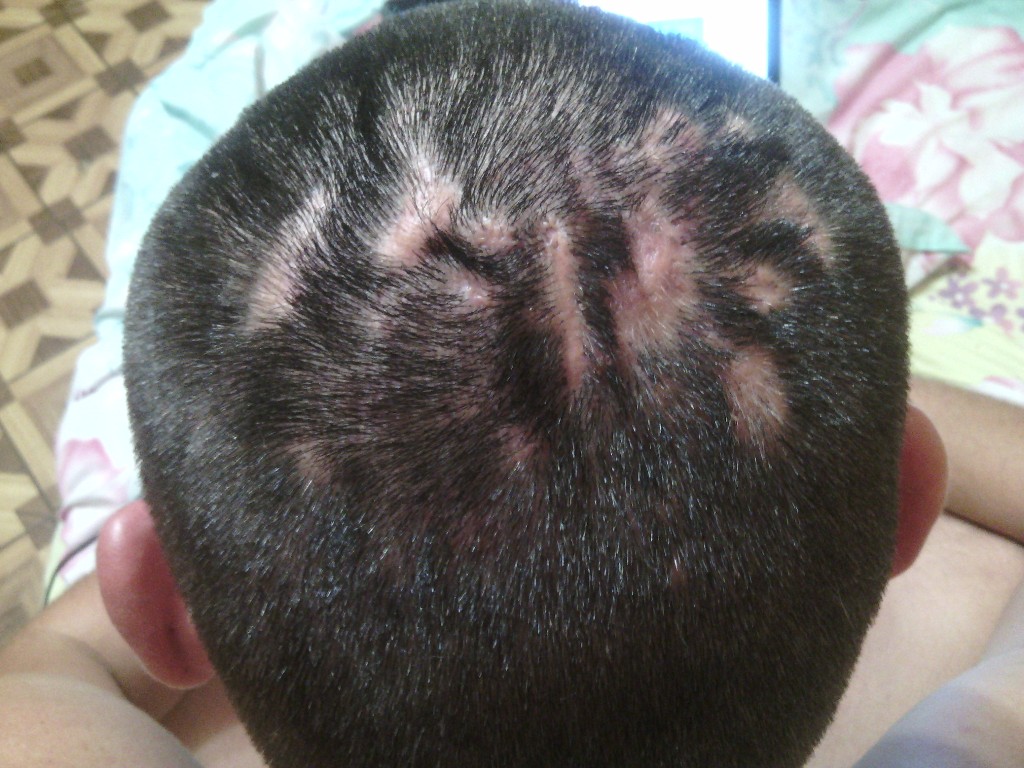 1, L40.3, L01.0, L74.3, L02, L73.9
1, L40.3, L01.0, L74.3, L02, L73.9
МКБ-11:
ME62, EA90.4, ED80.2, EE02.Y, EG30.1, EA90.42
СНОМЕД CT:
271760008, 48055004, 81271001, 164359002, 53651004, 59172008, 26988005, 200973000, 27520001, 263766008, 238612002, 238733003, 38360005, 48277006, 40603000, 19087001, 702617007
Симптомы, причины, диагностика, лечение и профилактика
Пустула от прыщей — это воспаленная пора кожи, забитая гноем, кожным салом (маслом) и остатками клеток.Обычные названия прыщей — прыщик, белые угри, пятна и прыщи. Хотя пустулы могут возникать на любом участке тела, обычно они встречаются на лице, шее, плечах и спине.
Они могут возникнуть в любом возрасте, но особенно часто встречаются среди подростков и молодых людей, которые претерпевают гормональные изменения, которые иногда вызывают высыпание прыщей.
Лечение прыщей включает в себя отпускаемые без рецепта препараты для местного применения, содержащие салициловую кислоту или перекись бензоила, а также рецептурные препараты, такие как ретиноиды для местного применения и пероральные препараты.
Некоторые домашние средства также оказались эффективными. Подходы к образу жизни, направленные на поддержание чистоты кожи и ее очищения от излишков пота и мусора, могут помочь предотвратить образование пустул.
Симптомы прыщей
Характерным признаком пустулы является ее внешний вид, который отличается от других видов прыщей от прыщей. Пустула — это красный воспаленный прыщик с белой головкой, заполненной гноем белого, желтого или кремового цвета, который сочится, если пустула проколота или сломана.
Иногда посреди белой точки можно увидеть коричневатую точку. Это известно как комедональное ядро, и оно закупоривает поры мусором.
Пустулы, как правило, возникают возле сальных желез, особенно вокруг лица, спины, груди и плеч. Они могут различаться по размеру от очень маленьких до довольно больших.
Они могут различаться по размеру от очень маленьких до довольно больших.
В отличие от невоспаленных очагов акне, таких как угри, милиумы и комедоны, пустулы иногда бывают болезненными на ощупь.
Причины
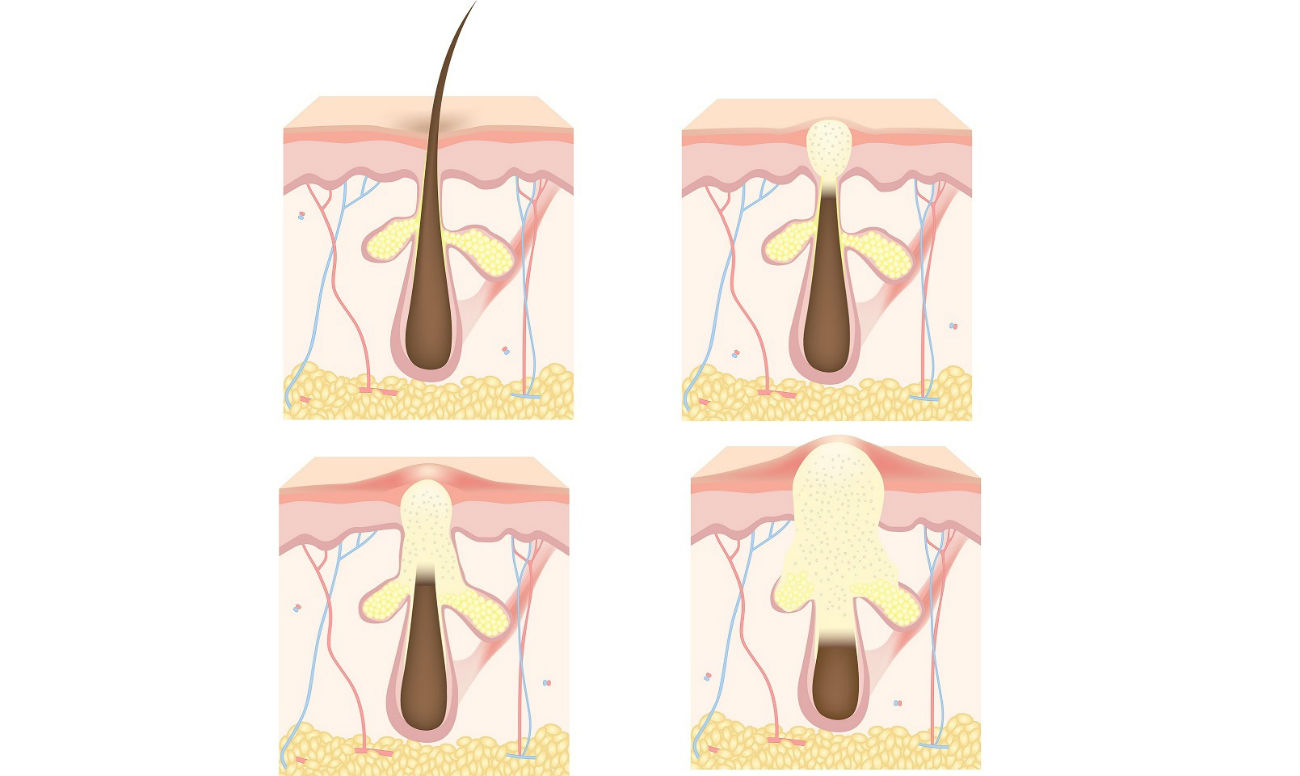
Пустулы от прыщей развиваются, когда стенки пораженной поры начинают разрушаться, и на коже появляется красное опухшее пятно, называемое папулой.Белые кровяные тельца сходятся в папуле, образуя гной, который борется с инфекцией, вызванной грязью или бактериями, попавшими в пору.
На этом этапе папула превращается в пустулу, которая заполнена кожным салом, бактериями и клеточными остатками. Бактерии, связанные с акне, — это Propionibacteria acnes.
Типичные триггеры акне включают гормональные изменения, которые происходят во время полового созревания, беременности и менопаузы; рацион питания; масло и грязь могут скапливаться на коже; и некоторые лекарства.Акне также имеет генетический компонент.
Диагностика
Пустулы от прыщей легко диагностируются на основании внешнего вида, других симптомов прыщей, таких как черные точки, и истории болезни. Ребенок, у которого появляются прыщи, скорее всего, находится в середине периода полового созревания.
Ребенок, у которого появляются прыщи, скорее всего, находится в середине периода полового созревания.
Другой тип угрей — гормональные угри, которые возникают у молодых женщин. Иногда угри появляются и во время беременности.
Однако есть и другие кожные заболевания, помимо прыщей, которые могут вызвать пустулы.К ним относятся псориаз, ветряная оспа и даже укусы насекомых. Очень большая пустула может быть фурункулом. Дерматолог может отличить пустулы от прыщей от прыщей, вызванных другим заболеванием.
Лечение
Пустулы от прыщей обычно заживают сами по себе, если их оставить в покое. Однако из-за того, что они некрасивы, особенно когда появляются на лице, большинство людей не хотят ждать, пока они исчезнут естественным путем. Чтобы ускорить заживление, существует множество безрецептурных средств от прыщей.
Средства для местного применения
К ним относятся точечные средства, которые наносятся на отдельные пятна, а также очищающие средства, средства для мытья тела и другие продукты, которые доступны без рецепта или по рецепту.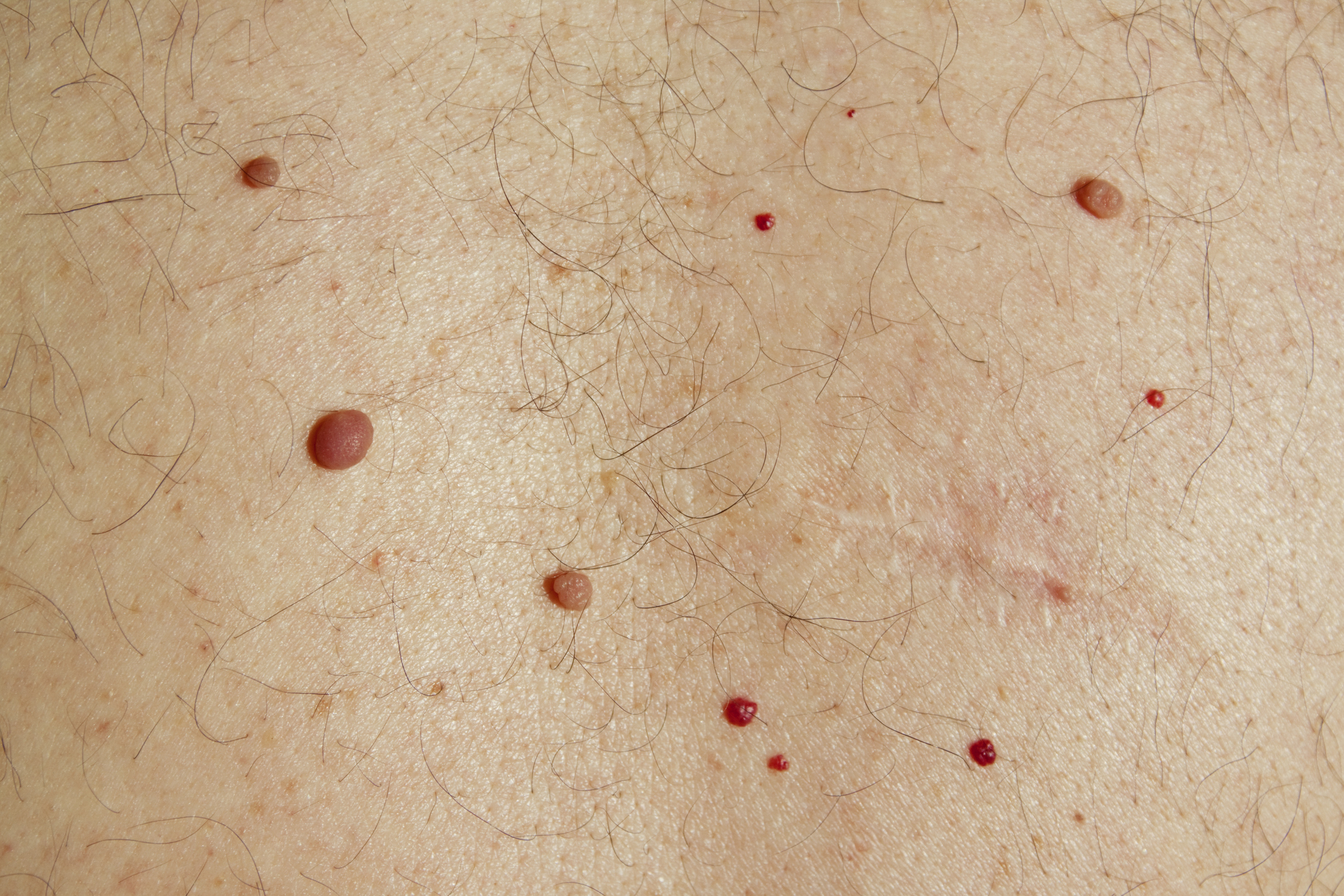
Активными ингредиентами большинства средств от прыщей являются:
Средства для ухода за полостью рта
Антибиотики, такие как тетрациклин, эритромицин, миноциклин и доксициклин, обычно используются при акне. При очень тяжелых формах акне иногда назначают мощный пероральный ретиноид, называемый изотретиноином (ранее выпускавшийся под торговой маркой Аккутан).Его следует использовать с осторожностью, поскольку он вызывает серьезные врожденные дефекты.
Фотодинамическая терапия
При тяжелых пустулах от прыщей может использоваться процедура, называемая фотодинамической терапией (ФДТ), которая сочетает в себе свет и специальный светоактивированный раствор для уменьшения сальных желез кожи. Это может резко уменьшить количество масла в порах, тем самым уменьшая количество комедонов.
Дополнительные и альтернативные методы лечения
Некоторые натуральные продукты также могут помочь в лечении пустул от прыщей, хотя мало исследований, подтверждающих их эффективность.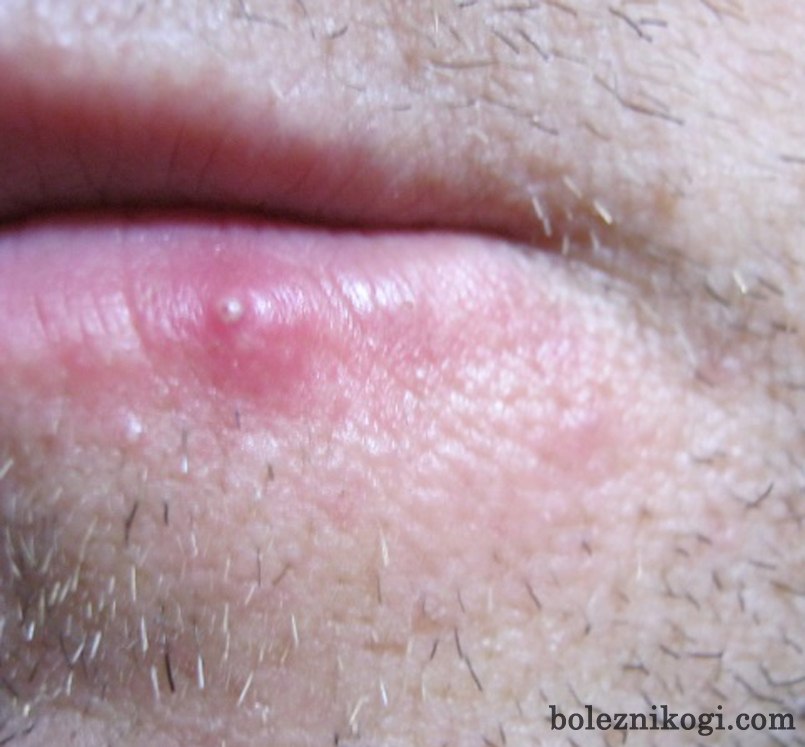 К ним относятся масло чайного дерева, бычий хрящ, цинк, масло жожоба и алоэ вера.
К ним относятся масло чайного дерева, бычий хрящ, цинк, масло жожоба и алоэ вера.
Руки прочь
Выделяющиеся прыщи могут привести к образованию рубцов и инфекции. Это также может продлить время, необходимое для устранения прыщика.
Профилактика
Для людей, склонных к частым высыпаниям прыщей, существуют меры, которые могут помочь предотвратить появление прыщей, таких как пустулы. К ним относятся:
- Содержание кожи в чистоте и без масла
- Регулярное мытье головы шампунем для предотвращения высыпаний прыщей на линии роста волос
- Использование солнцезащитных кремов, увлажняющих кремов, макияжа и других продуктов с пометкой «некомедогенные», что означает, что они созданы для не вызывает прыщей
- Купание или душ после тяжелых физических нагрузок для удаления жира и пота, которые могут привести к высыпаниям
Слово от Verywell
Пустулы от прыщей обычны и безвредны, но они также имеют неприглядный вид, что может расстраивать.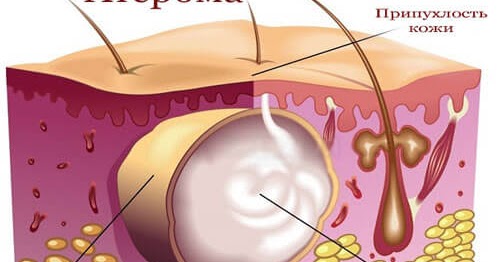 Существует ряд эффективных мер, которые могут помочь в лечении и / или предотвращении гнойничков и других пятен, от простых домашних средств до лекарств, отпускаемых по рецепту.
Существует ряд эффективных мер, которые могут помочь в лечении и / или предотвращении гнойничков и других пятен, от простых домашних средств до лекарств, отпускаемых по рецепту.
Если у вас часто появляются пустулы от прыщей, учитывая широкий спектр вариантов, вы сможете найти эффективный подход к их устранению.
Причины, симптомы, диагностика, лечение и профилактика
Пустулы указывают на вирусную, бактериальную или грибковую инфекцию кожи. Пустула — это небольшой участок выпуклой кожи, заполненный гноем, который выглядит как белые шишки, окруженные красной кожей.Обычно они видны на спине, лице, плечах, подмышках и паху. Маленькие пустулы излечиваются сами по себе, тогда как пустулы, которые остаются в течение длительного времени или большие, требуют немедленного медицинского вмешательства.
Что такое пустула?
Пустулы — это небольшие воспаленные язвы на поверхности кожи, заполненные гноем. Они больше обычных прыщиков и выглядят как волдыри.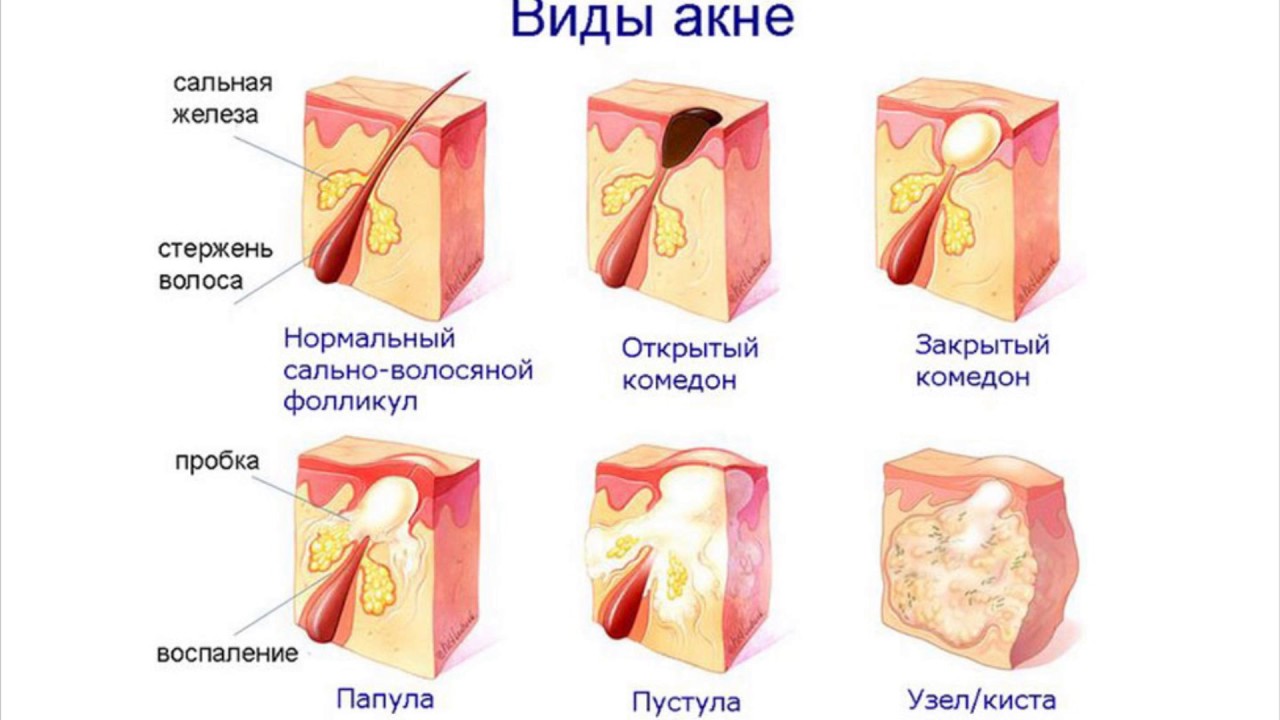 Это очень распространенное кожное заболевание, особенно среди подростков и молодых людей. Вы можете лечить пустулы с помощью лекарств или, в крайнем случае, хирургическим путем, если они беспокоят.
Это очень распространенное кожное заболевание, особенно среди подростков и молодых людей. Вы можете лечить пустулы с помощью лекарств или, в крайнем случае, хирургическим путем, если они беспокоят.
Наш организм вырабатывает белые кровяные тельца в качестве защитной реакции на борьбу с такими инфекциями, как фолликулит (воспаление волосяного фолликула), которые приводят к образованию гноя. Этот гной накапливается в порах кожи и образует пустулы.
Каковы причины пустул?
Угри или прыщи — основная причина пустул. Загрязнение пор кожи кожным салом (маслом) и омертвевшими клетками кожи приводит к образованию прыщей. Иногда эти поры раздражаются и разрушают стенки, что приводит к образованию опухших красных язв, называемых папулами.Воспалительные изменения, такие как покраснение и отек, вызывают иммунный ответ в организме пострадавшего и вырабатывают лейкоциты и гной, которые накапливаются, образуя пустулы.
Другие причины пустул перечислены здесь:
- Псориаз: Это аутоиммунное заболевание кожи, которое приводит к образованию на коже чешуйчатых красных пятен.
 Любая инфекция, стресс и использование определенных лекарств, таких как ибупрофен, кальципотриол и преднизон, могут вызвать аутоиммунный ответ и привести к пустулезному псориазу.
Любая инфекция, стресс и использование определенных лекарств, таких как ибупрофен, кальципотриол и преднизон, могут вызвать аутоиммунный ответ и привести к пустулезному псориазу. - Розацеа: Это распространенное заболевание кожи, вызывающее покраснение и прыщи на лице. Воспалительная розацеа, особая форма заболевания кожи, также может приводить к образованию пустул.
- Ветряная оспа: Это вирусная инфекция, вызывающая зудящие высыпания и волдыри на коже. По мере прогрессирования заболевания эти кожные поражения могут превращаться в пустулы.
- Оспа: Это тяжелая вирусная инфекция, которая может приводить к образованию на коже пузырей, заполненных гноем.
Признаки и симптомы:
Пустулы выглядят на коже в виде небольших красных или белых шишек. Если они внезапно появляются на лице, плечах или спине, это может быть связано с бактериальной или вирусной инфекцией кожи. Немедленно обратитесь за медицинской помощью, если у вас есть следующие симптомы:
- Лихорадка
- Боль в области пустул
- Тепло в зоне поражения
- Потная кожа
- Тошнота или рвота
- Диарея
Диагностика пустул:
Пустулы обычно диагностируются при клиническом обследовании.
Клиническая оценка:
Дерматолог физически исследует степень выраженности пустул, степень покраснения и выделения гноя из клеток. Отмечается подробный анамнез пациентов о тяжести симптомов, боли и связанных с ними симптомах, таких как лихорадка, рвота или диарея. Врач может порекомендовать некоторые лабораторные исследования, такие как:
- Анализ крови: Образец крови берется, чтобы проверить, есть ли какое-то увеличение общего анализа крови или количества лейкоцитов.
- Скорость оседания эритроцитов (СОЭ): Во время этого теста берут образец крови, чтобы проверить закупорку эритроцитов. Скорость засорения (осаждения) клеток крови обычно выше у пациентов, страдающих инфекциями или воспалительными состояниями.
- Химический анализ сыворотки: Образец крови отбирается для определения уровней определенных химических веществ. Они помогают проанализировать работу некоторых органов в организме и выявить отклонения от нормы.
 Это также помогает проверить уровни определенных белков в крови, таких как альбумины, глобулины плазмы и витамины, такие как кальций и цинк.
Это также помогает проверить уровни определенных белков в крови, таких как альбумины, глобулины плазмы и витамины, такие как кальций и цинк. - Кожный посев: Образец гноя или жидкости из пустулезного поражения извлекается для проверки на наличие микробов, таких как бактерии или грибок, вызывающих инфекцию. Этот образец добавляется в среду, которая усиливает рост микробов. Посев на кожу помогает определить тип организма, вызывающего инфекцию.
- Биопсия кожи: Врач через небольшой разрез извлекает небольшое количество ткани с пораженной поверхности кожи и исследует ее под микроскопом.Любой аномальный рост тканей можно легко идентифицировать.
Лечение пустул:
Целью лечения пустул является избавление от имеющихся волдырей и предотвращение появления новых. Маленькие пустулы обычно проходят через три-четыре дня без какого-либо специального лечения. Но большие пустулы требуют лечения местными или пероральными антибиотиками.
Некоторые методы лечения перечислены здесь:
- Лекарства, отпускаемые без рецепта, такие как лосьон с каламином или гель пероксида бензоила
- Мази, содержащие салициловую кислоту или серу, регулярно в соответствии с рекомендациями дерматолога
- Оральные антибиотики, такие как амоксициллин и доксициклин
У пациентов с тяжелой формой пустул полезен следующий метод лечения:
Фотодинамическая терапия (ФДТ):
PDT, также называемая терапией синим светом, включает использование комбинации светочувствительного лекарства (тип лекарства, которое активируется под воздействием света) и света (для активации данного лекарства) для лечения прыщей или пустул, а также различных типов рака кожи. .
Процедура PDT:
Основная цель ФДТ — уничтожить акне путем воздействия на определенную ткань. Лечение с помощью ФДТ выглядит следующим образом:
- Светочувствительный препарат вводится внутривенно или в виде жидкости или крема.

- Пациенту предлагается подождать определенный период времени (время ожидания или инкубационный период) для активации препарата.
- Пораженный участок кожи облучается светом определенной интенсивности, который активирует светочувствительный препарат.
Что и нельзя делать при пустулах:
Предотвратить развитие пустул помогают следующие меры:
- Очищайте лицо не реже двух раз в день мягким мылом или средством для умывания.
- Старайтесь не выдавливать прыщи руками или использовать иглы или булавки.
- Используйте нежные скрабы или маски в качестве отшелушивающих средств для регулярного удаления омертвевших клеток кожи.
- Используйте полоски для удаления пор, чтобы удалить масло из пор.
Пустулы — одна из частых причин, по которой люди обращаются к дерматологам.В нашу современную эпоху люди более склонны к образованию пустул из-за нездоровых привычек, таких как употребление нездоровой пищи и воздействие загрязнения окружающей среды. Пустулы можно предотвратить, ограничив воздействие на кожу пыли или аллергенов и соблюдая здоровую диету.
Пустулы можно предотвратить, ограничив воздействие на кожу пыли или аллергенов и соблюдая здоровую диету.
1 2
Рекомендации
1.
Прыщи разные. Американская академия дерматологии. https://www.aad.org/public/kids/skin/acne-pimples-zits/different-kinds-of-pimples. По состоянию на 1 декабря 2018 г.
2.
Пустулезный псориаз. E медицина здоровья. https://www.emedicinehealth.com/pustular_psoriasis/article_em.htm#what_are_pustular_psoriasis_treatment_options. По состоянию на 1 декабря 2018 г.
Как лечить гнойнички на лице? — SkinKraft
Эти большие, заполненные гноем шишки, появляющиеся на коже, представляют собой не что иное, как пустулы. Обычно они больше, чем прыщи, и чаще всего имеют белую головку (заполненную гноем), окруженную красной воспаленной кожей.
Основные характеристики:
Где возникают пустулы?
Пустулы чаще всего встречаются в областях, которые производят больше масла. К ним относятся лицо, шея, спина и грудь. Их также можно найти группами в одном районе. Давайте разберемся, почему они образуются и как их предотвратить и лечить.
К ним относятся лицо, шея, спина и грудь. Их также можно найти группами в одном районе. Давайте разберемся, почему они образуются и как их предотвратить и лечить.
Что вызывает пустулы?
Пустулы обычно возникают из-за гормонального дисбаланса. Они являются обычным явлением и обычно поражают подростков в период полового созревания.
Ваша кожа состоит из крошечных пор, под которыми расположены сальные железы. Эти железы производят масло, называемое кожным салом, которое жизненно важно для поддержания хорошего состояния кожи. Когда поры забиваются маслом, грязью и бактериями, это может привести к любой форме прыщей, включая гнойнички.
Иногда пустулы могут становиться твердыми и болезненными. Они также увеличиваются в размерах. Они перерастают в кистозные угри, более серьезную форму прыщей. Пустулы также могут быть вызваны аллергической реакцией, вызывающей воспаление кожи.
В чем разница между пустулами и другими формами прыщей?
Американская академия дерматологии определяет шесть типов прыщей:
- Закрытые комедоны (белые угри)
- Открытые комедоны (черные точки)
- Папулы
- Пустулы
- Узелки
- Кисты
Черные точки и белые точки имеют небольшой размер и не являются серьезной формой прыщей.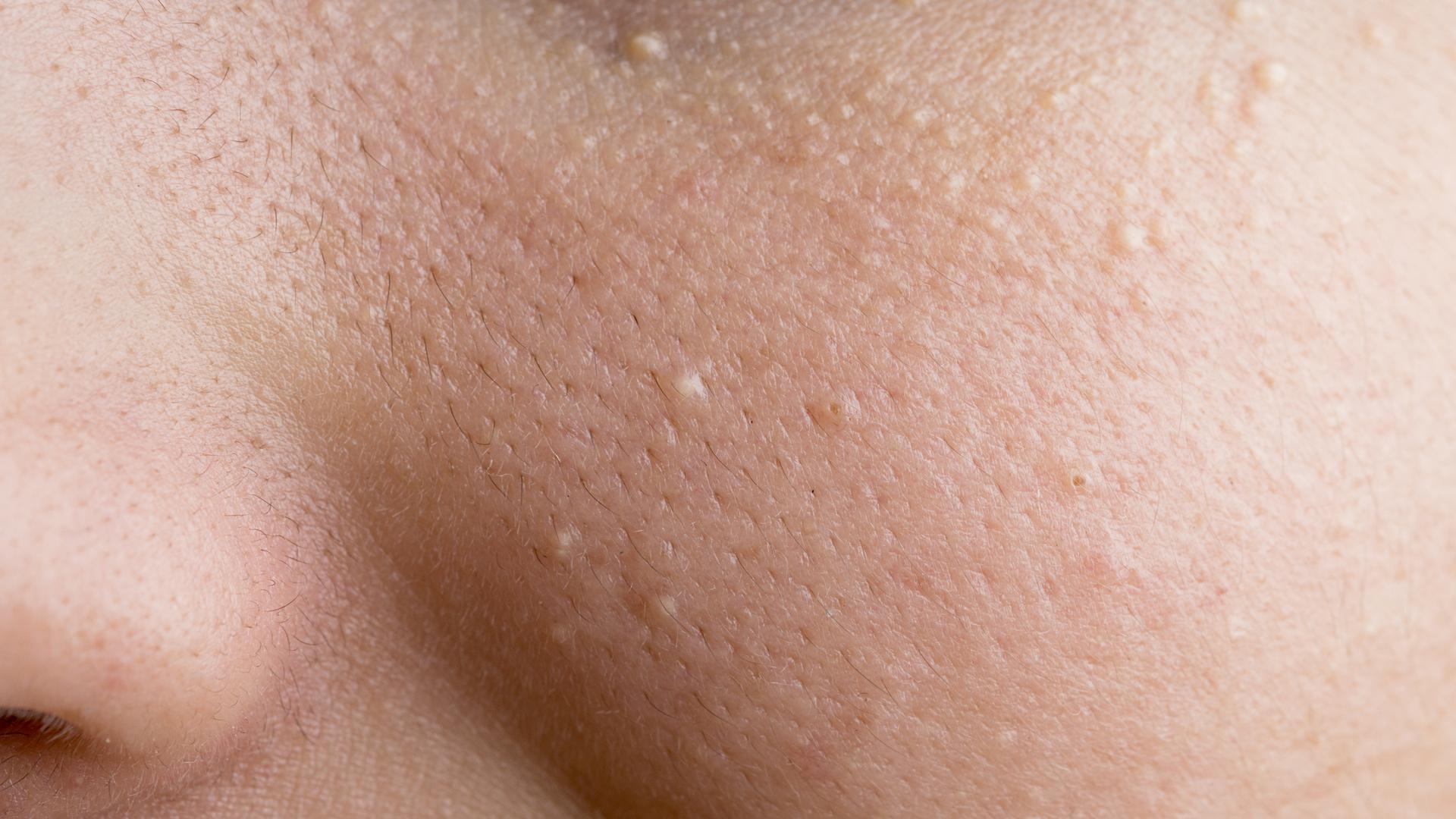
Папулы и пустулы большего размера.Папулы не имеют головки, тогда как пустулы характеризуются красными воспаленными шишками с заполненным гноем центром.
Узлы и кисты — более серьезные формы прыщей, а также самые большие по размеру.
Все формы акне возникают из-за закупорки пор. Эти поры закупориваются маслом, грязью и бактериями, что приводит к воспалению, покраснению и образованию неровностей на коже.
Как определить пустулу?
Пустулы обычно возникают на лице, шее, спине и груди. Также они могут появиться на плечах, в области лобка, на линии роста волос и подмышками.Пустулы имеют большую белую головку, заполненную гноем. Кожа вокруг пустулы будет красной, воспаленной и болезненной при прикосновении.
Как лечить пустулу?
Пустулы в конечном итоге заживают сами по себе. Однако есть множество способов ускорить процесс их заживления. Их можно лечить различными лекарствами для местного и перорального применения, отпускаемыми без рецепта.
Лекарства, отпускаемые без рецепта, сушат кожу и впитывают излишки масла. Это уменьшает отек и боль. Некоторые безрецептурные кремы, гели и пероральные препараты также действуют как отшелушивающие средства и удаляют верхний слой кожи, удаляя тем самым омертвевшие клетки кожи и грязь.
Если пустулы появляются в области половых органов, проконсультируйтесь с врачом, прежде чем наносить на них что-либо.
A. Лекарства для местного применения
1. Салициловая кислота
Салициловая кислота обладает противовоспалительными свойствами. Это отшелушивающее средство, которое действует как отшелушивающее средство, удаляя верхний слой кожи (1). Его можно использовать для лечения гнойничковых прыщей. Побочные эффекты салициловой кислоты включают раздражение кожи, жжение, ломоту в теле и затрудненное дыхание при использовании в высоких дозах.
2. Лосьон с каламином
Лосьон Calamine не является основным средством от прыщей. Однако с его помощью можно высушить прыщи, тем самым уменьшив их внешний вид. Его нельзя использовать для предотвращения будущих прорывов.
Его нельзя использовать для предотвращения будущих прорывов.
3. Пероксид бензоила
Местные формы пероксида бензоила могут использоваться для лечения акне легкой и средней степени тяжести (2) (3). Гель с перекисью бензоила уже много лет используется в дерматологии. Он обладает противовоспалительными свойствами, которые помогают уменьшить отек и высушить пустулы.
Побочные эффекты перекиси бензоила включают ощущение сухости и жжения. Если у вас чувствительная кожа, это не рекомендуется использовать. Длительное и постоянное использование перекиси бензоила вредно.
B. Домашние средства для лечения пустул
Масло чайного дерева
Масло чайного дерева обладает мощными противовоспалительными свойствами и может использоваться для лечения акне легкой и средней степени тяжести (4). Масло чайного дерева можно использовать в концентрации примерно 5 процентов для уменьшения симптомов гнойничковых прыщей.
C. Пероральные препараты для лечения пустул
1.
 Антибиотики
Антибиотики
Устные антибиотики могут уменьшить отек и убить бактерии, вызывающие прыщи. Они эффективны при лечении гнойничковых прыщей и обычно рекомендуются для использования в сочетании с местными лекарствами.
Доксициклин и амоксициллин обычно рекомендуют для лечения акне (5). Несмотря на свою эффективность, пероральные антибиотики нельзя рассматривать как вариант длительного лечения. Через определенное количество дней эффективность антибиотиков снижается.Поговорите со своим дерматологом, если ваша кожа склонна к гнойничковым прыщам при длительном лечении.
2. Изотретиноин
Это производное витамина А доказало свою эффективность при лечении тяжелых кистозных и узловых угрей. Изотретиноин — популярный пероральный препарат, обычно рекомендуемый при тяжелых случаях угревой сыпи (6). Он обладает противовоспалительными и антибактериальными свойствами, которые убивают бактерии, вызывающие прыщи, и уменьшают отек.
Как предотвратить образование гнойников на коже?
- Умывайтесь два раза в день мягким очищающим средством.

- Увлажняйте, как только выйдете из душа.
- Не трите лицо во время отшелушивания.
- Промакните насухо чистым полотенцем.
- Не выдавливайте прыщи.
- Регулярно меняйте наволочки.
- Пейте много воды.
- Соблюдайте здоровую диету.
Когда ваша пустула нуждается в медицинской помощи?
Акне не является серьезным заболеванием. Однако некоторые симптомы могут указывать на инфекцию или кожное заболевание.
Если вы испытываете какие-либо из перечисленных ниже симптомов наряду с гнойничковыми прыщами, обратитесь к врачу:
- Внезапный высыпание кусками, покрывающими большие участки кожи.
- Нет улучшений или ухудшение ситуации.
- Лихорадка.
- Боль в теле.
- Боль в области поражения пустулами.
- Диарея.
- Рвота.
- Тошнота.
Вызывают ли пустулы рубцевание кожи?
Пустулы большого размера и поражают более глубокие слои кожи. Они могут оставить шрам после лечения. Однако важно вылечить эти заполненные гноем прыщи, прежде чем лечить шрамы. Существует ряд способов уменьшить появление шрамов.
Они могут оставить шрам после лечения. Однако важно вылечить эти заполненные гноем прыщи, прежде чем лечить шрамы. Существует ряд способов уменьшить появление шрамов.
Начните с познания своей кожи
Папулы и пустулы | Как избавиться от прыщей
Когда поры закупориваются и в порах размножаются бактерий P. acnes , иммунная система реагирует, посылая лейкоциты для борьбы с инфекцией.Окружающая среда воспаляется, краснеет и опухает. Это называется воспалительным акне. Он отличается от черных точек или белых угрей, которые являются типами прыщей, для которых не характерны покраснение и воспаление. Два наиболее распространенных типа воспалительных прыщей — это папулы и пустулы.
Что такое папулы и пустулы?
Папулы — это маленькие розовые или красные бугорки куполообразной формы, которые легко увидеть на коже. Они имеют четкие границы и могут иметь различную форму, чаще всего на лице.Иногда эти папулы группируются вместе, образуя то, что выглядит как сыпь и на ощупь похоже на наждачную бумагу.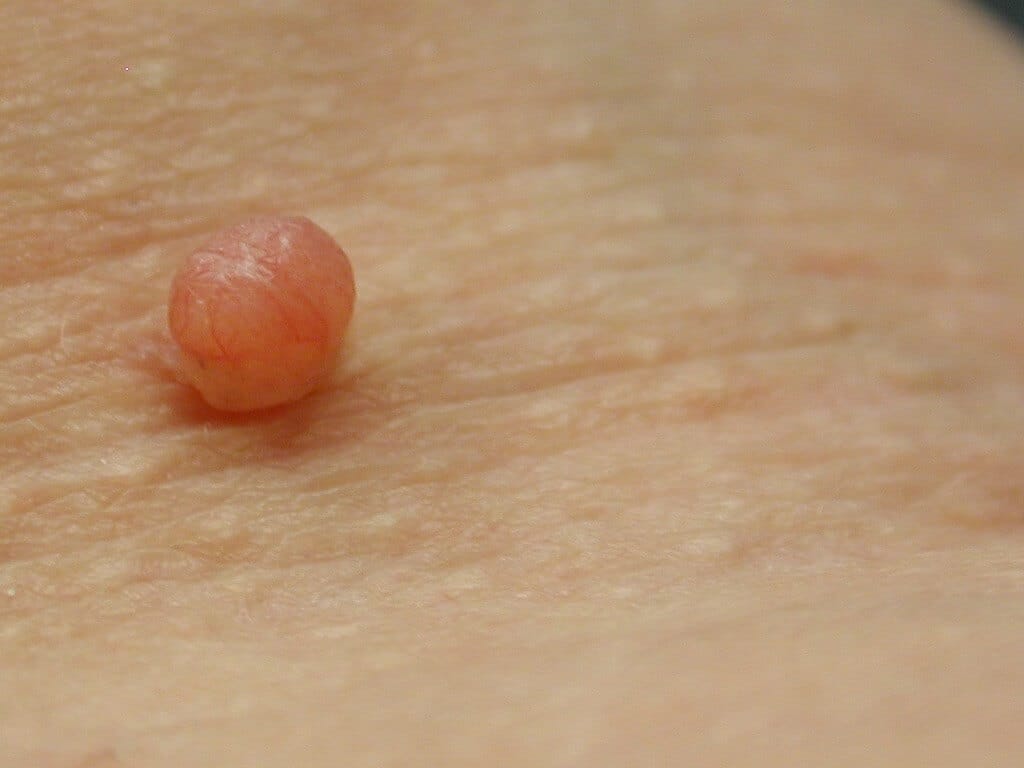
Пустула — это медицинский термин, обозначающий классический прыщ. Пустулы похожи на папулы, за исключением того, что они заполнены желтоватым жидким гноем, образующим желтый или белый центр. Гной состоит из мертвых лейкоцитов, которые организм отправляет для борьбы с инфекцией.
Что вызывает папулы и пустулы акне?
Как и большинство форм прыщей, папулы и пустулы являются результатом увеличения количества жира и бактерий, захваченных внутри поры мертвыми клетками кожи.Папулы возникают, когда закупорка вызывает воспаление волосяного фолликула. Когда это происходит, иммунная система организма отправляет лейкоциты для борьбы с инфекцией. Гной развивается, когда лейкоциты умирают и собираются внутри папулы, превращая ее в пустулу.
Как избавиться от папул и пустул
Избавление от папул, пустул и всех форм акне начинается с ежедневного режима ухода за кожей, который включает активное лечение акне, подобное тем, которые предоставляются Proactiv® Solution и Proactiv + 3-Step System. Многим людям может помочь ежедневное последовательное лечение акне, которое поможет избавиться от папул и пустул и предотвратить высыпания в будущем.
Многим людям может помочь ежедневное последовательное лечение акне, которое поможет избавиться от папул и пустул и предотвратить высыпания в будущем.
Кроме того, несколько простых изменений образа жизни могут помочь контролировать папулы и пустулы:
- Не трите кожу во время чистки; быть нежным.
- Используйте теплую, но не горячую воду и мягкое мыло.
- Не наносите макияж или лосьоны на пораженный участок.
Proactiv
® Средства от папул и пустул
Многие продукты Proactiv содержат перекись бензоила или салициловую кислоту, два ингредиента, которые, как было доказано, эффективны для лечения и предотвращения легкой и средней степени угрей (включая папулы и пустулы).Также сера, каолин или зеленая глина — это некоторые другие ингредиенты, которые могут помочь удалить загрязнения и уменьшить пятна.
Трехступенчатая система лечения акне Proactiv® Solution включает бензоилпероксид (BPO) в обновляющем очищающем средстве (этап 1) и восстанавливающем лечении (этап 3). Эти два продукта помогают бороться с папулами и пустулами и предотвращают их возникновение.
Эти два продукта помогают бороться с папулами и пустулами и предотвращают их возникновение.
Трехэтапная система Proactiv + также устраняет папулы и пустулы. Разглаживающее отшелушивающее средство Proactiv + Skin Smoothing Exfoliator (шаг 1) обладает способностью очищать поры перекисью бензоила, которая может проникать в фолликул и способствовать удалению омертвевших клеток кожи, помогая уменьшить папулы и пустулы.BPO также входит в состав средства для нацеливания на поры (этап 2)
.
Также рассмотрите эти другие продукты Proactiv, которые помогут избавиться от папул и пустул:
- Proactiv Deep Cleansing Wash: наша Deep Cleansing Wash — это нежное очищающее средство для всего тела, которое помогает удалить омертвевшие клетки кожи, а его 2% -ная салициловая кислота помогает прочистить поры и уменьшить жирность кожи, чтобы очистить прыщи и предотвратить будущие высыпания, где бы они ни возникли.
- Proactiv Advanced Daily Oil Control: разработанный для кожи, склонной к акне, наш Advanced Daily Oil Control мгновенно устраняет поверхностный блеск и помогает уменьшить высыпания с помощью салициловой кислоты.
 Легкая, не содержащая масел и не вызывающая комедонов, процедура быстро впитывается и помогает коже оставаться мягкой, гладкой и увлажненной, не выглядя и не чувствуя жирности.
Легкая, не содержащая масел и не вызывающая комедонов, процедура быстро впитывается и помогает коже оставаться мягкой, гладкой и увлажненной, не выглядя и не чувствуя жирности. - Proactiv Emergency Blemish Relief: это невидимое средство для лечения пятен, разработанное для ускорения заживления проблемного прыщика с помощью экстренной дозы 2,5% перекиси бензоила. Он начинает убивать бактерии, вызывающие прыщи, при контакте с ним, а кондиционирующие ингредиенты помогают увлажнять, успокаивать и успокаивать сухую кожу.
- Proactiv Skin Purifying Mask: Очищающая маска Proactiv Skin Purifying Mask также может помочь при лечении папул и пустул.Его охлаждающая каолиновая глина помогает сузить поры, а сера максимальной прочности помогает бороться с папулами и пустулами. Маска также содержит специальную смесь антиоксидантов и растительных веществ, предназначенную для увлажнения и кондиционирования кожи.
- Proactiv Deep Cleansing Brush: Очищения вручную может быть недостаточно.
 Наша разработанная врачом щетка для лица портативна, беспроводна, водонепроницаема и предназначена для очищения пор. Это двухскоростное устройство имеет непрерывное вращение на 360 градусов и поставляется с двумя насадками для щеток и двумя скоростями для настройки уровня глубокой очистки, чтобы мягко удалить омертвевшие клетки кожи, которые могут забивать поры.
Наша разработанная врачом щетка для лица портативна, беспроводна, водонепроницаема и предназначена для очищения пор. Это двухскоростное устройство имеет непрерывное вращение на 360 градусов и поставляется с двумя насадками для щеток и двумя скоростями для настройки уровня глубокой очистки, чтобы мягко удалить омертвевшие клетки кожи, которые могут забивать поры.
Папулы и пустулы: выводы
Папулы и пустулы — два наиболее распространенных типа воспалительных угрей или прыщей. Оба являются красными воспаленными шишками, но пустулы заполнены желтоватым жидким гноем. И папулы, и пустулы хорошо реагируют на средства от прыщей, содержащие салициловую кислоту и перекись бензоила.
.

 При вскрытии пустулы отходят некротические массы и гной с примесями крови.
При вскрытии пустулы отходят некротические массы и гной с примесями крови. Лечение проводится комплексное, включая и иммунотерапию.
Лечение проводится комплексное, включая и иммунотерапию.
 д. на окружающую их клетчатку.
д. на окружающую их клетчатку.
 Процедура завершается обработкой поврежденных зон натуральными лосьонами или кремами;
Процедура завершается обработкой поврежденных зон натуральными лосьонами или кремами; Обычно они спровоцированы аллергической реакцией и возникают при укусах насекомых, ожогах крапивой, токсикодермии. Волдыри зачастую проходят самостоятельно
Обычно они спровоцированы аллергической реакцией и возникают при укусах насекомых, ожогах крапивой, токсикодермии. Волдыри зачастую проходят самостоятельно Эти высыпания представляют собой кожные кровоизлияния и наблюдаются при нарушениях процессов свертывания крови, дефиците витамина C, лейкозе и капилляротоксикозе
Эти высыпания представляют собой кожные кровоизлияния и наблюдаются при нарушениях процессов свертывания крови, дефиците витамина C, лейкозе и капилляротоксикозе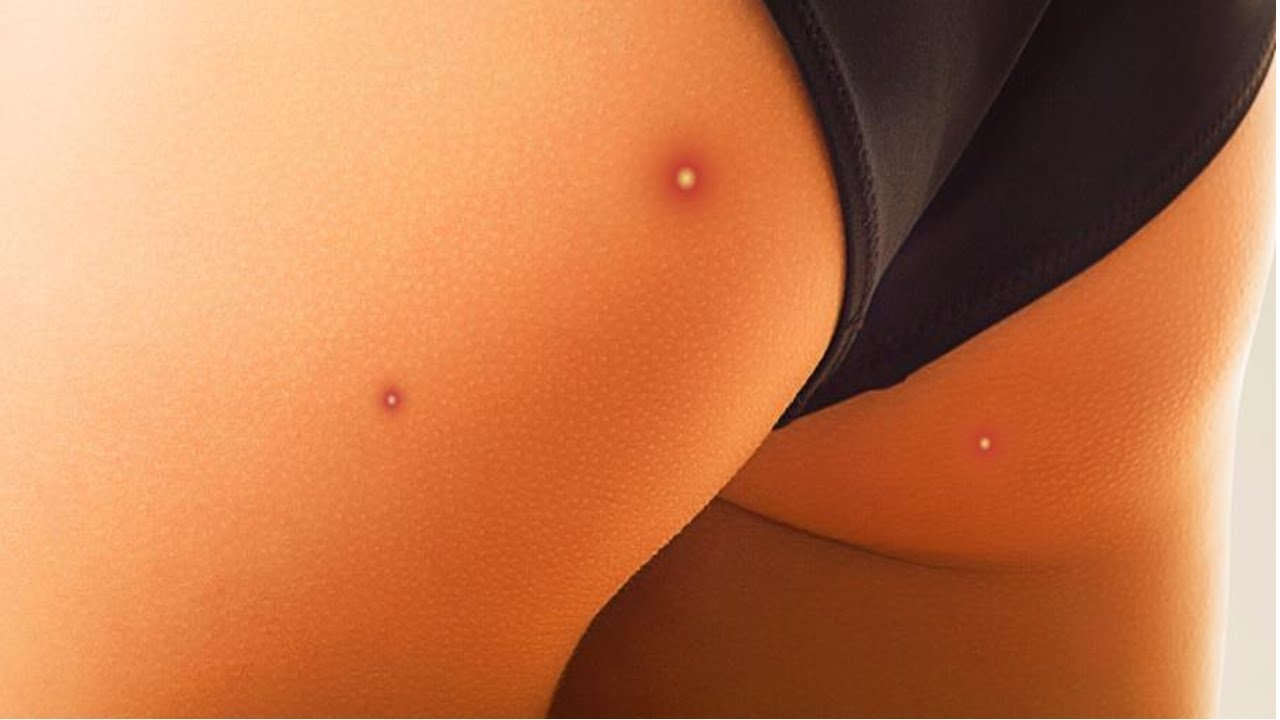 Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий
Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий Может возникнуть первично на здоровой коже или вторично - как осложнение различных, особенно зудящих, заболеваний.
Может возникнуть первично на здоровой коже или вторично - как осложнение различных, особенно зудящих, заболеваний.
 Это может ухудшить состояние и привести к инфекции или рубцеванию.
Это может ухудшить состояние и привести к инфекции или рубцеванию.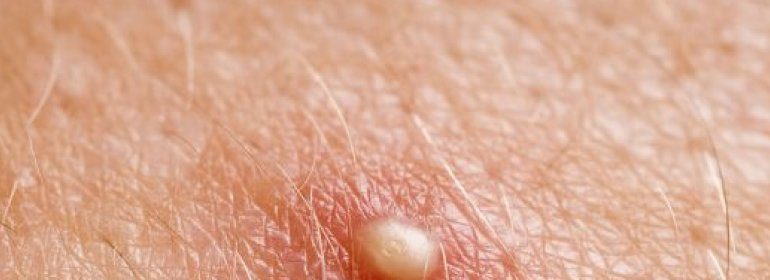
 Любая инфекция, стресс и использование определенных лекарств, таких как ибупрофен, кальципотриол и преднизон, могут вызвать аутоиммунный ответ и привести к пустулезному псориазу.
Любая инфекция, стресс и использование определенных лекарств, таких как ибупрофен, кальципотриол и преднизон, могут вызвать аутоиммунный ответ и привести к пустулезному псориазу. Это также помогает проверить уровни определенных белков в крови, таких как альбумины, глобулины плазмы и витамины, такие как кальций и цинк.
Это также помогает проверить уровни определенных белков в крови, таких как альбумины, глобулины плазмы и витамины, такие как кальций и цинк.
 Легкая, не содержащая масел и не вызывающая комедонов, процедура быстро впитывается и помогает коже оставаться мягкой, гладкой и увлажненной, не выглядя и не чувствуя жирности.
Легкая, не содержащая масел и не вызывающая комедонов, процедура быстро впитывается и помогает коже оставаться мягкой, гладкой и увлажненной, не выглядя и не чувствуя жирности.