что это, причины, симптомы и лечение
Лихорадка Ласса – это вирусная инфекция, вызванная одноименным вирусом. Наиболее распространена в странах Африки. На других континентах встречается крайне редко. Провокатором недуга выступает специфический микроорганизм, который наиболее часто проникает в человеческое тело через пищеварительный тракт. После инфицирования он поражает жизненно важные внутренние органы и кровеносные сосуды.
Онлайн консультация по заболеванию «Лихорадка Ласса».
Задайте бесплатно вопрос специалистам: Инфекционист.
Клиническая картина неспецифична, поскольку включает в себя возрастание температурных показателей, мышечные и суставные боли, увеличение лимфатических узлов, расстройство стула и тошноту.
Диагностика основывается на результатах лабораторных исследований, и в обязательном порядке дополняется инструментальными процедурами и манипуляциями, проводимыми лично клиницистом.
Лечение носит только консервативный характер, основано на пероральном приеме и внутривенном введении лекарственных веществ. Кроме этого, показано соблюдение специального рациона питания.
Возникновению подобной инфекции способствует проникновение в человеческий организм специфического вируса, который относится к семейству Arenaviridae и роду Arenavirus.
На сегодняшний день известно 4 подтипа такого аренавируса.
Помимо этого, такой патологический микроорганизм обладает следующими особенностями:
- размеры от 70 до 150 нанометров;
- покрыт липидной оболочкой;
- включает в себя РНК;
- на протяжении длительного времени сохраняет свою патогенность во внешней среде;
- показывает высокую чувствительность к влиянию органических растворителей.
Главным переносчиком выступают африканские крысы, которые выделяют возбудителя вместе с каловыми массами, уриной и слюной. В организме таких мелких грызунов микроорганизмы могут развиваться пожизненно, причем совершенно бессимптомно.
Кроме этого, источником болезни выступает больной, которому был поставлен диагноз «лихорадка Ласса»: на протяжении всего периода протекания патологии все выделения человека являются заразными.
Входными воротами наиболее часто служат:
- оболочки верхних дыхательных путей;
- поврежденный кожный покров;
- конъюнктива;
- ЖКТ.
Механизм передачи такой инфекции может быть следующим:
- вдыхание загрязненного воздуха, содержащего частички вируса;
- употребление внутрь обсемененной пищи или воды;
- контактирование с предметами быта, которые были заражены крысами, однако, это возможно только при условии нарушения структурной целостности кожного покрова.
Также стоит отметить, что зафиксированы случаи заражения медицинского персонала, использовавшего зараженные инструменты после осуществления хирургического вмешательства или вскрытия трупов больных таким заболеванием.
После внедрения в организм, аренавирус увеличивает свою численность и наиболее часто приводит к повреждению:
- печени;
- почек;
- миокарда;
- органов пищеварительной системы;
- кровеносных сосудов.
Существует несколько вариантов протекания недуга:
- Ярко выраженная форма – характерна для лиц с низкой распространенностью болезни.
- Скрытая форма – считается наиболее распространенной разновидностью течения среди жителей Африки. При этом отмечается выражение минимального набора клинических признаков, обладающих слабой степенью интенсивности. Геморрагический синдром и осложнения в подавляющем большинстве ситуаций отсутствуют.
Локализация высыпаний при лихорадке Ласса
Опираясь на механизмы передачи принято говорить про инкубационный период – это время с момента внедрения вируса в организм и до возникновения клинических признаков. В данном случае он варьируется от 3 до 17 дней, но зачастую составляет 2 недели.
Лихорадка Ласса отличается проявлением следующих симптомов:
- постепенное нарастание лихорадки;
- слабость и общее недомогание;
- мышечные и суставные боли;
- конъюнктивит;
- мигрень;
- появление болевых ощущений в области груди, живота и спины;
- тошнота и обильная рвота;
- расстройство акта дефекации – выражается в водянистой диарее, что в совокупности с частыми рвотными позывами очень быстро приводит к дегидратации;
- носовые, маточные и внутренние кровоизлияния;
- высыпания по типу крапивницы, в частности, пятнисто-папулезного, петехиального и эритематозного характера;
- судорожные припадки;
- приступы потери сознания;
- сухость кожных покровов и слизистых оболочек;
- изменение объемов шейных лимфатических узлов в большую сторону;
- гепатомегалия;
- нарушение сердечного ритма;
- понижение показателей кровяного тонуса;
- астенический синдром;
- снижение остроты слуха;
- покраснение зева.
Особо тяжелое течение инфекции наблюдается у представительниц женского пола в период вынашивания ребенка и у детей, не достигших 2 лет. В таких случаях крайне высока вероятность развития опасных для жизни осложнений.
Стоит отметить, что при инфицировании женщины, находящейся в положении, немедленно осуществляют искусственное прерывание беременности.
Основными критериями, которые помогают поставить правильный диагноз являются сочетание лихорадки, не поддающейся медикаментозной терапии, геморрагического синдрома и высыпаний.
Тем не менее для установления факта протекания именно этой инфекции требуется проведение широкого спектра лабораторно-инструментального обследования больного, а также осуществление инфекционистом следующих манипуляций:
- изучение истории болезни для выявления протекания сопутствующих недугов, которые могут привести к более быстрому развитию осложнений;
- сбор и анализ жизненного анамнеза – это помогает выяснить механизм проникновения патологического агента, а также учитывается информация о посещении стран с высокой распространенностью такой патологии;
- оценка состояния кожных покровов и слизистых оболочек;
- измерение значений кровяного давления, сердечного ритма и температуры;
- детальный опрос пациента – для определения степени тяжести протекания заболевания.
Среди лабораторных тестов наиболее информативными выступают:
- общеклинический анализ крови;
- ПЦР-тесты;
- биохимия крови;
- общий анализ урины;
- ИФВ и РНГА;
- РНИФ и РСК;
- бактериальный посев всех биологических жидкостей;
- микроскопическое изучение каловых масс.
Что касается инструментальных процедур, то в данном случае они ограничиваются проведением:
- рентгенографии легких;
- пункция;
- ультрасонографии брюшной полости;
- ЭКГ;
- КТ и МРТ.
КТ и МРТ
Лихорадка Ласса должна быть дифференцирована от многих инфекционных патологий, например:
Стоит отметить, что помимо инфекциониста, в диагностике принимают участие:
- пульмонолог;
- гастроэнтеролог;
- невролог;
- нефролог;
- педиатр;
- акушер-гинеколог.
Подтверждение протекания такой инфекции – это прямое показание к госпитализации пациента. Несмотря на это лечение проводится только при помощи консервативных терапевтических методик.
Основу терапии составляет применение лекарственных препаратов, среди которых:
- антибактериальные вещества;
- жаропонижающие средства;
- обезболивающие медикаменты;
- введение солевых растворов и глюкозы;
- витаминно-минеральные комплексы;
- лекарства для купирования иной симптоматики;
- иммуномодуляторы.
Кроме этого, лечение в обязательном порядке должно включать в себя:
- строгий постельный режим;
- употребление только полужидкой и легкоусвояемой пищи;
- введение донорской плазмы крови;
- гемодиализ;
- переливание донорских тромбоцитов.
Даже при своевременно начатой терапии не исключается вероятность развития следующих последствий:
Специфические профилактические мероприятия направлены на уничтожение переносчиков аренавируса и исключение контактов с больными лицами. Помимо этого, мероприятия, предупреждающие развитие подобного недуга, направлены на:
- употребление в пищу только очищенной воды, тщательно вымытых и термически обработанных продуктов;
- избегание посещений неблагополучных территорий с широкой распространенностью такой болезни;
- использование индивидуальных средств защиты во время ухода за больными;
- прием противовирусных веществ – показано лицам, контактировавшим с пациентами;
- постоянное укрепление иммунной системы;
- регулярное прохождение полного обследования в медицинском учреждении.
Лихорадка Ласса обладает крайне серьезным прогнозом, поскольку даже при ранней госпитализации и лечении смертность составляет 15%. Все больные подлежат строгой изоляции в течение 30 суток с момента появления первых симптомов. Что касается контактировавших лиц, то им показан прием вышеописанных лекарств в течение 17 дней, поскольку это максимальная длительность периода инкубации.
Помимо этого, высоки риски формирования указанных осложнений, которые также несут угрозу для жизни человека. Наиболее часто геморрагическая лихорадка Ласса провоцирует смертельный исход у маленьких детей, ослабленных пациентов и беременных женщин.
Поделиться статьей:
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Лихорадка Ласса — симптомы болезни, профилактика и лечение Лихорадки Ласса, причины заболевания и его диагностика на EUROLAB
Что такое Лихорадка Ласса —
Лихорадка Ласса — острое зоонозное заболевание из группы вирусных геморрагических лихорадок с явлениями универсального капилляротоксикоза, поражениями печени, почек, ЦНС. Клинически проявляется лихорадкой, геморрагическим синдромом, развитием почечной недостаточности. Относится к особо опасным вирусным инфекциям Африки с высокой летальностью.
Заболевание впервые зарегистрировано в 1969 г. в городке Ласса (Нигерия). Три из пяти первых случаев заболевания у медицинских сестёр и исследователей закончились летальным исходом. Возбудитель выделен в 1970 г. Лихорадка Ласса широко распространена в Западной Африке (Сьерра-Леоне, Нигерия, Либерия, Гвинея, Сенегал, Мали), некоторых странах Центральной Африки (Центрально-Африканская республика, Буркина-Фасо). Зарегистрированы завозные случаи инфекции в Европе, США, Японии, Израиле.
По данным некоторых исследований, в Западной Африке ежегодно происходит от 300 000 до 500 000 случаев заболевания лихорадкой Ласса. Общий коэффициент летальности составляет 1 %, а среди госпитализированных пациентов — до 15 %. Смерть обычно наступает в течение 14 дней с начала болезни. Особенно тяжело болезнь протекает у женщин на поздних сроках беременности — во время третьего триместра беременности смерть матери и/или гибель плода происходит более чем в 80 % случаев.
Что провоцирует / Причины Лихорадки Ласса:
Возбудитель лихорадки Ласса — РНК-геномный вирус рода Arenavirus семейства Arenaviridae. Имеет общую антигенную структуру с возбудителями лимфоцитарного хориоменингита, аргентинской и боливийской лихорадок. Вирион сферической формы, диаметр 70-150 нм, имеет липидную оболочку, на которой расположены ворсинки нередко булавовидной формы длиной около 10 нм, содержит РНК. При электронной микроскопии внутри частиц вируса выявляется около 10 мелких плотных гранул (рибосом), напоминающих песок (лат. arenaceus, песчаный), откуда и дано название семейству вирусов. В настоящее время выделено 4 субтипа вируса Ласса, циркулирующие в разных регионах. Вирус устойчив к воздействию факторов окружающей среды; его инфекционность в сыворотке крови или секретах не снижается в течение длительного периода без специальной обработки. Инактивируется жировыми растворителями (эфир, хлороформ и др.).
Резервуар и источник инфекции — многососковые африканские крысы Mastomys natalensis (в эпидемических очагах инфицированность может достигать 15-17%) и, вероятно, другие мышевидные грызуны. У грызунов инфекция может протекать пожизненно в виде бессимптомной персистенции вируса. Животные выделяют вирус со слюной и мочой до 14 нед. Источником инфекции может быть также больной человек в течение всей болезни; при этом заразными могут быть все выделения.
Механизм передачи разнообразный. Передача вируса между грызунами реализуется контактным путём: при питье и поедании корма, контаминированного мочой крыс-вирусоносителей. Заражение людей в природных очагах происходит случайно во время охоты (при сдирании шкурок), при употреблении воды из инфицированных мочой крыс источников, термически необработанного мяса. Заражение может произойти и в домашних условиях при наличии в жилищах грызунов. Вирус проникает через органы дыхания, повреждённую кожу, конъюнктиву, ЖКТ. Больной человек опасен для окружающих на протяжении всего заболевания. Передача вируса среди людей реализуется воздушно-капельным, алиментарным, контактным и половым путями. Возможна и вертикальная передача вируса от беременной к плоду. Зарегистрированы внутрибольничные вспышки лихорадки Ласса. Последние были связаны с фарингитами и поражениями слизистой оболочки верхних дыхательных путей у больных, выделявших большие дозы вируса при кашле. Также отмечены случаи заражения медицинского персонала от инструментария, инфицированного кровью, — при хирургических операциях и вскрытии трупов умерших или проведении экспериментов на животных.
Естественная восприимчивость людей. Лихорадка Ласса — заболевание со средним уровнем контагиозности, но высокой летальностью (до 40% и более). Иммунитет почти не изучен, но у переболевших обнаруживают специфические антитела в течение 5-7 лет.
Основные эпидемиологические признаки. Лихорадка Ласса — природно-очаговая вирусная болезнь. В группу риска относят население, проживающее в Западной Африке. При этом высокая плотность популяции грызунов рода Mastomys делает заболевание эндемичным как в сельских районах, так и в городах. Летальность при лихорадке Ласса варьирует от 18,5 до 60%. Вторичные случаи болезни в эпидемическом отношении обычно менее опасны, чем первично возникшие. В большинстве эндемичных районов её регистрируют круглогодично. Наиболее высокий уровень заболеваемости приходится на январь-февраль в период миграций грызунов к человеческому жилью. Болезнь могут завозить в неэндемичные по ней страны. В частности, имели место завозы инфекции в Нью-Йорк, Лондон, Гамбург, Японию, Великобританию. Как и другие геморрагические лихорадки, лихорадка Ласса подлежит строгому учёту и контролю в международном масштабе.
Лихорадкой Ласса болеют люди из всех возрастных групп, как мужчины, так и женщины. Наибольшему риску заболевания подвержены люди, живущие в сельских районах, где обычно обитают Mastomys, особенно в районах с плохими санитарными условиями или в густонаселенных местах. Работники здравоохранения подвергаются риску заболевания при отсутствии должной барьерной защиты и инфекционного контроля во время ухода за пациентами.
Патогенез (что происходит?) во время Лихорадки Ласса:
В соответствии с доминирующими путями передачи входными воротами инфекции в основном являются слизистые оболочки дыхательного тракта и ЖКТ. В инкубационный период вирус размножается в регионарных лимфатических узлах, после чего наступает стойкая и выраженная вирусемия, сопровождающаяся лихорадкой и диссеминированием возбудителя по органам ретикулогистиоцитарной системы. Заражённые вирусом клетки жизненно важных органов становятся мишенями для цитотоксических Т-лимфоцитов. В дальнейшем образование иммунных комплексов и их фиксация на базальных мембранах клеток приводят к развитию тяжёлых некротических процессов в печени, селезёнке, почках, надпочечниках, миокарде. Воспалительные явления при этом выражены слабо, изменений в головном мозге не выявляют.
Установлено, что в лихорадочный период заболевания выработка вируснейтрализуюших антител носит отсроченный характер. Предположительно, в развитии тяжёлого инфекционного процесса с ранним летальным исходом ведущую роль играют нарушения клеточных иммунных реакций.
У переболевших лихорадкой Ласса в сыворотке крови определяются специфические антитела. В эндемичных местностях антитела обнаруживаются у 5-10% населения, тогда как только у 0,2% населения отмечались клинические признаки болезни. Это свидетельствует о возможности бессимптомного или легкого течения болезни, которые остаются невыявленными. Повторных заболеваний лихорадкой Ласса не наблюдается. Данных о длительности иммунитета нет.
Симптомы Лихорадки Ласса:
Инкубационный период варьирует в пределах 6-20 дней. Заболевание чаще начинается постепенно с невысокой лихорадки, сопровождающейся недомоганием, миалгиями, болями в горле при глотании, явлениями конъюнктивита. Через несколько дней при нарастании температуры тела до 39-40 °С с ознобом усиливаются слабость, апатия и головная боль, появляются значительные боли в спине, грудной клетке, животе. Возможны тошнота, рвота и диарея (иногда в виде мелены), кашель, дизурические явления, судороги. Иногда наблюдают нарушения зрения.
При осмотре больных обращают на себя внимание выраженная гиперемия лица, шеи, кожи груди, геморрагические проявления различной локализации, экзантема петехиального, макуло-папулёзного или эритематозного характера. Увеличены периферические лимфатические узлы. Развивается язвенный фарингит: на слизистой оболочке глотки, мягкого нёба, миндалин появляются белые пятна, позднее превращающиеся в язвы с жёлтым дном и красным ободком; часто язвы локализуются на нёбных дужках. Тоны сердца значительно приглушены, отмечают брадикардию и артериальную гипотензию.
При объективном обследовании больного рано выявляется генерализованная лимфаденопатия, более выражено увеличение шейных лимфатических узлов. В конце 1-й недели появляется экзантема. Наряду с кровоизлияниями в кожу различных размеров отмечаются и другие элементы (розеолы, папулы, пятна), иногда сыпь напоминает коревую экзантему. Отмечается относительная брадикардия, а иногда и дикротия пульса, в дальнейшем при развитии миокардита брадикардия сменяется тахикардией. Границы сердца расширены, тоны сердца приглушены, АД понижено. Отмечаются одышка, кашель, колющие боли в боку, укорочение перкуторного звука, сухие и влажные хрипы, иногда шум трения плевры; рентгенологически выявляются инфильтративные изменения, нередко плевральный выпот.
Выражены изменения органов пищеварения. Помимо рано появляющегося некротического фарингита, отмечаются боли в подложечной области, тошнота, рвота, урчание и боли в околопупочной области, водянистый обильный стул. Печень увеличена, болезненная при пальпации. Иногда развивается асцит. Со стороны нервной системы — сильная головная боль, менингеальные симптомы (при нормальном составе цереброспинальной жидкости), расстройства сознания, головокружение, шум в ушах; может наступить полная потеря слуха. В периоде реконвалесценции длительно сохраняется астенизация, наблюдается выпадение волос.
При исследовании периферической крови лейкоцитоз со сдвигом лейкоцитарной формулы влево, тромбоцитопения, снижение содержания протромбина, повышается активность аминотрансфераз; положительная тимоловая проба, при почечной недостаточности повышается содержание мочевины в крови. При исследовании мочи характерна протеинурия (часто свыше 2 г/л), цилиндрурия.
При тяжёлом течении заболевания (35-50% случаев) появляются клинические признаки множественных органных поражений — печени, лёгких (пневмонии), сердца (миокардит) и др. Прогностически неблагоприятно появление отёков лица и шеи, плевральных, перикардиальных и перитонеальных экссудатов вследствие повышенной проницаемости стенок капилляров. Развиваются инфекционно-токсический шок, острая почечная недостаточность. В этих случаях в начале 2-й недели заболевания часто наблюдают летальные исходы.
При благоприятном течении заболевания острый лихорадочный период может продолжаться до 3 нед, температура тела снижается литически. Выздоровление протекает очень медленно, возможны рецидивы болезни.
Осложнения:
- инфекционно-токсический шок,
- пневмонии,
- миокардиты,
- острая почечная недостаточность,
- делирий.
При тяжёлых формах заболевания летальность составляет 30-50%.
Диагностика Лихорадки Ласса:
Большое клиническое значение в постановке предварительного диагноза придают сочетанию лихорадки, язвенного фарингита, отёков лица и шеи (в разгар болезни), альбуминурии и других изменений в моче. Дифференциальная диагностика затруднена, особенно в раннюю фазу развития заболевания.
Лабораторная диагностика. В гемограмме отмечают лейкопению, в дальнейшем она сменяется лейкоцитозом и резким увеличением СОЭ (40-80 мм/ч). Уменьшается свёртываемость крови, удлиняется протромбиновое время. В моче выявляют белок, лейкоциты, эритроциты, зернистые цилиндры.
Специальные методы лабораторных исследований включают выделение вируса из глоточных смывов, крови и мочи и его идентификацию. В качестве метода экспресс-диагностики применяют ИФА и РНИФ, выявляющие антигены вируса. Для определения противовирусных антител используют РНГА, РСК. По рекомендации ВОЗ при наличии IgG в титрах 1:512 и выше с одновременным выявлением IgM у лихорадящих больных в эндемичных районах ставят предварительный диагноз «лихорадка Ласса».
Лечение Лихорадки Ласса:
Обязательна госпитализация больных в специализированные инфекционные отделения с режимом строгой изоляции. Режим постельный, лечение в основном симптоматическое. Применение плазмы реконвалесцентов эффективно лишь в некоторых случаях при назначении в первую неделю заболевания. При её введении в более поздние сроки возможно ухудшение состояния больного. При осложнениях показаны антибиотики, глюкокортикоиды. Разрабатываются этиотропные средства и вакцинные препараты. Применение рибавирина (виразол, рибамидил) в раннюю фазу заболевания перорально по 1000 мг/сут в течение 10 сут или внутривенно в течение 4 дней снижает тяжесть течения и летальность.
Профилактика Лихорадки Ласса:
Профилактические мероприятия в основном сведены к борьбе с проникновением в жилища крыс — источников инфекции. Особенно следует защищать предметы обихода и пищевые продукты от загрязнения мочой грызунов или пылью, содержащей их экскременты. Персонал, ухаживающий за больными, забирающий инфицированный материал от больных либо участвующий в хирургических операциях, должен быть обучен уходу за особо заразными больными. Больничные помещения следует содержать с соблюдением строгого противоэпидемического режима. Специфическая профилактика не разработана.
Мероприятия в эпидемическом очаге. При возникновении случаев заболевания важны организационные карантинные мероприятия: изоляция больных в боксы, ношение персоналом противочумных костюмов, госпитализация в изоляторы контактных лиц, сжигание вещей больных (не имеющих ценности), сжигание трупов погибших. Лиц, прибывших из эндемичных районов по лихорадке Ласса, в случае возникновения у них любой лихорадки изолируют в стационары для установления диагноза. В очаге проводят текущую и заключительную дезинфекцию.
К каким докторам следует обращаться если у Вас Лихорадка Ласса:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Лихорадки Ласса, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Инфекционные и паразитарные болезни:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Лихорадка Ласса
Лихорадка Ласса — зоонозная, природно-очаговая особо опасная вирусная болезнь с разнообразными механизмами передачи возбудителя, характеризуется лихорадкой, интоксикацией, геморрагическим синдромом, фарингитом, поражением внутренних органов и тяжелым течением.
История и распространение
Первые случаи зарегистрированы в 1969 г. в Нигерии, где последовательно заболели 3 медсестры, 2 из них умерли. Первая заболела в г.Ласса, откуда и название болезни. Из биоматериала от больных уже в 1970 г. выделен возбудитель.
В последующем регистрировались групповые и единичные заболевания в Нигерии, Сьерра-Лионе, других странах Западной Африки. По оценкам, ежегодно госпитализируются 200—300 больных с тяжелыми формами болезни. Серологические обследования населения показали, что ежегодно в эндемичном регионе бессимптомные формы инфекции и легкие формы болезни переносят 200—300 тыс. человек. Описано 19 завозных случаев в Европе, США и других странах.
Этиология
Возбудитель — РНК-содержащий вирус семейства аренавирусов, родственный возбудителю лимфоцитарного хориоменингита и возбудителям южно-американских геморрагических лихорадок. Устойчив в окружающей среде. Чувствителен к эфиру и хлороформу.
Эпидемиология
Лихорадка Ласса — природно-очаговая болезнь. Резервуаром вируса и источником возбудителя является многососковая крыса, обитающая вблизи жилья и употребляемая в пищу. Крыса пожизненно выделяет вирус с мочой, что обусловливает фекально-оральный механизм передачи возбудителя (пищевой, водный пути). Благодаря устойчивости вируса к высыханию возможен аспирационный механизм передачи. Больной человек также заразен для окружающих, основным фактором передачи является кровь. Вирус содержится также в испражнениях, моче, рвотных массах, носоглоточной слизи.
Заражение происходит при попадании крови, а также выделений больного на кожу. Вирус проникает в организм через микротравмы кожи. Возможно также заражение воздушно-капельным путем, третичные случаи отмечаются редко. Заражение приводит как к клинически выраженным формам болезни, так и к бессимптомной инфекции. Повторных случаев не наблюдалось.
Патогенез лихорадки Ласса
Чаще всего входными воротами инфекции является пищеварительный тракт или дыхательные пути. Первичная репликация вируса происходит в регионарных лимфатических узлах, затем развивается вирусемия и вирус фиксируется клетками макрофагально-моноцитарной системы. Поражение и гибель клеток иммунологически опосредованы. Клетки, инфицированные вирусом, атакуются Т-киллерами, которые и вызывают их повреждение.
Повреждающим действием обладают и специфические иммунные комплексы, фиксирующиеся на базальной мембране клеток. Поражаются клетки эндотелия сосудов, печени, почек, селезенки, миокарда, надпочечников. Клеточные поражения сопровождаются соответствующими клиническими проявлениями, в том числе и развитием тромбогеморрагического синдрома. Интенсивная вирусемия сочетается с появлением антител, которые не нейтрализуют вирус. Вируснейтрализующие антитела появляются в поздние сроки болезни.
Патоморфология
Наиболее характерны очаги некроза в печени, селезенке, надпочечниках, почках; воспалительные изменения слизистой оболочки пищеварительного тракта; множественные кровоизлияния в слизистые оболочки и внутренние органы; признаки ТГС-синдрома; часто пневмония. При электронной микроскопии в печени и других органах обнаруживают вирусные частицы.
Причинами смерти могут быть ИТШ и гиповолемический шок, ОПН.
Клиническая картина лихорадки Ласса
Инкубационный период от 3 до 20 сут, чаще 7—14 дней. Диапазон клинических проявлений варьирует от бессимптомной инфекции до тяжелых форм болезни с летальным исходом. В типичных случаях начало болезни постепенное или подострое, поэтому больные обращаются за помощью на 5—10-й день.
Первыми симптомами являются общее недомогание, познабливание, сонливость, головная боль, боли в мышцах, незначительное повышение температуры тела в вечерние часы, боли в горле при глотании. Затем, с 5—6-го дня, состояние резко ухудшается, температура тела достигает 39—40 °С, присоединяются симптомы поражения пищеварительного тракта (тошнота, потеря аппетита, боли в животе, рвота, понос), боли в грудной клетке. При осмотре отмечают гиперемию лица и шеи, инъекцию сосудов склер. На слизистой оболочке мягкого неба, миндалин и дужек с первых дней болезни появляются беловатые бляшки, которые в последующие дни изъязвляются, часто сливаясь между собой. Они покрыты фибринозной пленкой. Язык сухой, густо обложен.
На 2-й неделе возможно появление пятнисто-папулезной сыпи, признаков повышенной кровоточивости: петехий и обширных геморрагий на коже, кровоизлияний в подкожную клетчатку, носовых, легочных, кишечных и других кровотечений. В тяжелых случаях наблюдают расстройства сознания, менингизм, снижение слуха, очаговую неврологическую симптоматику. Отмечают относительную брадикардию, выраженную артериальную гипотензию. В благоприятно протекающих случаях лихорадка через 7—21 день литически снижается и наступает медленное выздоровление.
Осложнения: пневмония, плеврит, миокардит, ОПН, шок, энцефалит, острый психоз.
При лабораторных исследованиях обнаруживают лейкопению, относительный нейтрофилез со сдвигом влево, тромбоцитопению, гипопротеинемию, повышение активности трансфераз, азотемию. При исследовании мочи часто выявляют протеинурию и цилиндрурию.
Диагноз и дифференциальный диагноз
Из клинических проявлений болезни наибольшее диагностическое значение имеют постепенное начало, длительная лихорадка, язвенно-некротический фарингит, геморрагический синдром и протеинурия. Наиболее эффективными методами диагностики является обнаружение антигена вируса методом ИФА и РНИФ. Другие серологические тесты имеют преимущественно ретроспективное значение. Возможно выделение вируса из крови и других биосубстратов в культуре ткани.
Дифференциальный диагноз проводят со многими болезнями, протекающими с длительной лихорадкой (брюшной тиф, сепсис), стоматитами (герпетический и др.), дифтерией, диареей (вирусные диареи), геморрагическим синдромом (другие геморрагические лихорадки).
Лечение
Больных госпитализируют. Проводят регидратационную и противошоковую терапию. Наиболее эффективны рибавирин (виразол), который вводят внутривенно (2 г, затем по 1 г через 6 ч в течение 4 сут и последующие 6 сут по 0,5 г через 8 ч). Применяют также интерферон, плазму реконвалесцентов.
Прогноз. Летальность среди госпитализированных больных 30—50 %, особенно высокая у беременных в III триместре. При своевременной комплексной терапии может быть резко снижена. Период реконвалесценции затяжной.
Профилактика. Основные профилактические мероприятия: изоляция больных не менее чем на 30 дней от начала болезни, защита источников питьевой воды и пищевых продуктов от грызунов, дератизация, карантинные мероприятия.
Ющук Н.Д., Венгеров Ю.Я.
Опубликовал Константин Моканов
Лихорадка Ласса – симптомы и лечение, фото и видео
Лихорадка Ласса – основные симптомы:Головная боль
- Слабость
- Боль в суставах
- Высыпания на коже
- Боль в животе
- Тошнота
- Судороги
- Рвота
- Боль в груди
- Боль в спине
- Понос
- Сухость кожи
- Увеличение лимфоузлов на шее
- Потеря сознания
- Боль в мышцах
- Носовые кровотечения
- Пониженное артериальное давление
- Лихорадка
- Маточное кровотечение
- Сухость слизистых
Содержание статьи:
Что такое лихорадка Ласса
Лихорадка Ласса – это вирусная инфекция, вызванная одноименным вирусом. Наиболее распространена в странах Африки. На других континентах встречается крайне редко. Провокатором недуга выступает специфический микроорганизм, который наиболее часто проникает в человеческое тело через пищеварительный тракт. После инфицирования он поражает жизненно важные внутренние органы и кровеносные сосуды.
Клиническая картина неспецифична, поскольку включает в себя возрастание температурных показателей, мышечные и суставные боли, увеличение лимфатических узлов, расстройство стула и тошноту.
Диагностика основывается на результатах лабораторных исследований, и в обязательном порядке дополняется инструментальными процедурами и манипуляциями, проводимыми лично клиницистом.
Лечение носит только консервативный характер, основано на пероральном приеме и внутривенном введении лекарственных веществ. Кроме этого, показано соблюдение специального рациона питания.

Причины лихорадки Ласса
Возникновению подобной инфекции способствует проникновение в человеческий организм специфического вируса, который относится к семейству Arenaviridae и роду Arenavirus.
На сегодняшний день известно 4 подтипа такого аренавируса.
Помимо этого, такой патологический микроорганизм обладает следующими особенностями:
- размеры от 70 до 150 нанометров;
- покрыт липидной оболочкой;
- включает в себя РНК;
- на протяжении длительного времени сохраняет свою патогенность во внешней среде;
- показывает высокую чувствительность к влиянию органических растворителей.
Главным переносчиком выступают африканские крысы, которые выделяют возбудителя вместе с каловыми массами, уриной и слюной. В организме таких мелких грызунов микроорганизмы могут развиваться пожизненно, причем совершенно бессимптомно.
Кроме этого, источником болезни выступает больной, которому был поставлен диагноз «лихорадка Ласса»: на протяжении всего периода протекания патологии все выделения человека являются заразными.
Входными воротами наиболее часто служат:
- оболочки верхних дыхательных путей;
- поврежденный кожный покров;
- конъюнктива;
- ЖКТ.
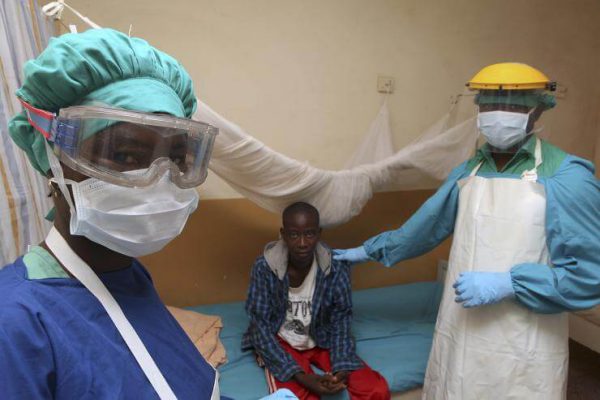
Механизм передачи такой инфекции может быть следующим:
- вдыхание загрязненного воздуха, содержащего частички вируса;
- употребление внутрь обсемененной пищи или воды;
- контактирование с предметами быта, которые были заражены крысами, однако, это возможно только при условии нарушения структурной целостности кожного покрова.
Также стоит отметить, что зафиксированы случаи заражения медицинского персонала, использовавшего зараженные инструменты после осуществления хирургического вмешательства или вскрытия трупов больных таким заболеванием.
После внедрения в организм, аренавирус увеличивает свою численность и наиболее часто приводит к повреждению:
- печени;
- почек;
- миокарда;
- органов пищеварительной системы;
- кровеносных сосудов.
Классификация
Существует несколько вариантов протекания недуга:
- Ярко выраженная форма – характерна для лиц с низкой распространенностью болезни.
- Скрытая форма – считается наиболее распространенной разновидностью течения среди жителей Африки. При этом отмечается выражение минимального набора клинических признаков, обладающих слабой степенью интенсивности. Геморрагический синдром и осложнения в подавляющем большинстве ситуаций отсутствуют.
Симптомы болезни
Локализация высыпаний при лихорадке Ласса
Опираясь на механизмы передачи принято говорить про инкубационный период – это время с момента внедрения вируса в организм и до возникновения клинических признаков. В данном случае он варьируется от 3 до 17 дней, но зачастую составляет 2 недели.
Лихорадка Ласса отличается проявлением следующих симптомов:
- постепенное нарастание лихорадки;
- слабость и общее недомогание;
- мышечные и суставные боли;
- конъюнктивит;
- мигрень;
- появление болевых ощущений в области груди, живота и спины;
- тошнота и обильная рвота;
- расстройство акта дефекации – выражается в водянистой диарее, что в совокупности с частыми рвотными позывами очень быстро приводит к дегидратации;
- носовые, маточные и внутренние кровоизлияния;
- высыпания по типу крапивницы, в частности, пятнисто-папулезного, петехиального и эритематозного характера;
- судорожные припадки;
- приступы потери сознания;
- сухость кожных покровов и слизистых оболочек;
- изменение объемов шейных лимфатических узлов в большую сторону;
- гепатомегалия;
- нарушение сердечного ритма;
- понижение показателей кровяного тонуса;
- астенический синдром;
- снижение остроты слуха;
- покраснение зева.
Особо тяжелое течение инфекции наблюдается у представительниц женского пола в период вынашивания ребенка и у детей, не достигших 2 лет. В таких случаях крайне высока вероятность развития опасных для жизни осложнений.
Стоит отметить, что при инфицировании женщины, находящейся в положении, немедленно осуществляют искусственное прерывание беременности.

Диагностика
Основными критериями, которые помогают поставить правильный диагноз являются сочетание лихорадки, не поддающейся медикаментозной терапии, геморрагического синдрома и высыпаний.
Тем не менее для установления факта протекания именно этой инфекции требуется проведение широкого спектра лабораторно-инструментального обследования больного, а также осуществление инфекционистом следующих манипуляций:
- изучение истории болезни для выявления протекания сопутствующих недугов, которые могут привести к более быстрому развитию осложнений;
- сбор и анализ жизненного анамнеза – это помогает выяснить механизм проникновения патологического агента, а также учитывается информация о посещении стран с высокой распространенностью такой патологии;
- оценка состояния кожных покровов и слизистых оболочек;
- измерение значений кровяного давления, сердечного ритма и температуры;
- детальный опрос пациента – для определения степени тяжести протекания заболевания.
Среди лабораторных тестов наиболее информативными выступают:
- общеклинический анализ крови;
- ПЦР-тесты;
- биохимия крови;
- общий анализ урины;
- ИФВ и РНГА;
- РНИФ и РСК;
- бактериальный посев всех биологических жидкостей;
- микроскопическое изучение каловых масс.
Что касается инструментальных процедур, то в данном случае они ограничиваются проведением:
- рентгенографии легких;
- пункция;
- ультрасонографии брюшной полости;
- ЭКГ;
- КТ и МРТ.
КТ и МРТ
Лихорадка Ласса должна быть дифференцирована от многих инфекционных патологий, например:
- дифтерия и корь;
- атипичная пневмония;
- малярия;
- герпетическая ангина;
- брюшной тиф.
Стоит отметить, что помимо инфекциониста, в диагностике принимают участие:
- пульмонолог;
- гастроэнтеролог;
- невролог;
- нефролог;
- педиатр;
- акушер-гинеколог.
Лечение лихорадки Ласса
Подтверждение протекания такой инфекции – это прямое показание к госпитализации пациента. Несмотря на это лечение проводится только при помощи консервативных терапевтических методик.
Основу терапии составляет применение лекарственных препаратов, среди которых:
- антибактериальные вещества;
- жаропонижающие средства;
- обезболивающие медикаменты;
- введение солевых растворов и глюкозы;
- витаминно-минеральные комплексы;
- лекарства для купирования иной симптоматики;
- иммуномодуляторы.
Кроме этого, лечение в обязательном порядке должно включать в себя:
- строгий постельный режим;
- употребление только полужидкой и легкоусвояемой пищи;
- введение донорской плазмы крови;
- гемодиализ;
- переливание донорских тромбоцитов.

Возможные осложнения
Даже при своевременно начатой терапии не исключается вероятность развития следующих последствий:
- полиорганная недостаточность;
- обширные внутренние кровоизлияния;
- миокардит и пневмония;
- энцефалит и отек легких;
- гепатит и асцит;
- увеит и орхит;
- полная глухота и облысение;
- почечная недостаточность;
- коматозное состояние;
- гиповолемический шок;
- внутриутробная гибель плода или материнская смертность.
Профилактика и прогноз
Специфические профилактические мероприятия направлены на уничтожение переносчиков аренавируса и исключение контактов с больными лицами. Помимо этого, мероприятия, предупреждающие развитие подобного недуга, направлены на:
- употребление в пищу только очищенной воды, тщательно вымытых и термически обработанных продуктов;
- избегание посещений неблагополучных территорий с широкой распространенностью такой болезни;
- использование индивидуальных средств защиты во время ухода за больными;
- прием противовирусных веществ – показано лицам, контактировавшим с пациентами;
- постоянное укрепление иммунной системы;
- регулярное прохождение полного обследования в медицинском учреждении.
Лихорадка Ласса обладает крайне серьезным прогнозом, поскольку даже при ранней госпитализации и лечении смертность составляет 15%. Все больные подлежат строгой изоляции в течение 30 суток с момента появления первых симптомов. Что касается контактировавших лиц, то им показан прием вышеописанных лекарств в течение 17 дней, поскольку это максимальная длительность периода инкубации.
Помимо этого, высоки риски формирования указанных осложнений, которые также несут угрозу для жизни человека. Наиболее часто геморрагическая лихорадка Ласса провоцирует смертельный исход у маленьких детей, ослабленных пациентов и беременных женщин.
Если Вы считаете, что у вас Лихорадка Ласса и характерные для этого заболевания симптомы, то вам могут помочь врачи: инфекционист, педиатр, терапевт.
Источник
Понравилась статья? Поделись с друзьями в соц.сетях:
Присоединяйтесь к нам ВКонтакте, будьте здоровы!
Лихорадка, лихорадка Ласса | EUROLAB
Лихорадка Ласса — острое зоонозное заболевание из группы вирусных геморрагических лихорадок с явлениями универсального капилляротоксикоза, поражениями печени, почек, ЦНС. Клинически проявляется лихорадкой, геморрагическим синдромом, развитием почечной недостаточности. Относится к особо опасным вирусным инфекциям Африки с высокой летальностью.
Краткие исторические сведения
Заболевание впервые зарегистрировано в 1969 г. в городке Ласса (Нигерия). Три из пяти первых случаев заболевания у медицинских сестёр и исследователей закончились летальным исходом. Возбудитель выделен в 1970 г. Лихорадка Ласса широко распространена в Западной Африке (Сьерра-Леоне, Нигерия, Либерия, Гвинея, Сенегал, Мали), некоторых странах Центральной Африки (Центрально-Африканская республика, Буркина-Фасо). Зарегистрированы завозные случаи инфекции в Европе, США, Японии, Израиле.
Этиология
Возбудитель лихорадки Ласса — РНК-геномный вирус рода Arenavirus семейства Arenaviridae. Имеет общую антигенную структуру с возбудителями лимфоцитарного хориоменингита, аргентинской и боливийской лихорадок. При электронной микроскопии внутри частиц вируса выявляется около 10 мелких плотных гранул (рибосом), напоминающих песок (лат. arenaceus, песчаный), откуда и дано название семейству вирусов. В настоящее время выделено 4 субтипа вируса Ласса, циркулирующие в разных регионах. Вирус устойчив к воздействию факторов окружающей среды; его инфекционность в сыворотке крови или секретах не снижается в течение длительного периода без специальной обработки. Инактивируется жировыми растворителями (эфир, хлороформ и др.).
Эпидемиология
Резервуар и источник инфекции лихорадки Ласса — многососковые африканские крысы Mastomys natalensis (в эпидемических очагах инфицированность может достигать 15-17%) и, вероятно, другие мышевидные грызуны. У грызунов инфекция может протекать пожизненно в виде бессимптомной персистенции вируса. Животные выделяют вирус со слюной и мочой до 14 нед. Источником инфекции может быть также больной человек в течение всей болезни; при этом заразными могут быть все выделения.
Механизм передачи разнообразный. Передача вируса между грызунами реализуется контактным путём: при питье и поедании корма, контаминированного мочой крыс-вирусоносителей. Заражение людей в природных очагах происходит случайно во время охоты (при сдирании шкурок), при употреблении воды из инфицированных мочой крыс источников, термически необработанного мяса. Заражение может произойти и в домашних условиях при наличии в жилищах грызунов. Вирус проникает через органы дыхания, повреждённую кожу, конъюнктиву, ЖКТ. Больной человек опасен для окружающих на протяжении всего заболевания. Передача вируса среди людей реализуется воздушно-капельным, алиментарным, контактным и половым путями. Возможна и вертикальная передача вируса от беременной к плоду. Зарегистрированы внутрибольничные вспышки лихорадки Ласса. Последние были связаны с фарингитами и поражениями слизистой оболочки верхних дыхательных путей у больных, выделявших большие дозы вируса при кашле. Также отмечены случаи заражения медицинского персонала от инструментария, инфицированного кровью, — при хирургических операциях и вскрытии трупов умерших или проведении экспериментов на животных.
Естественная восприимчивость людей. Лихорадка Ласса — заболевание со средним уровнем контагиозности, но высокой летальностью (до 40% и более). Иммунитет почти не изучен, но у переболевших обнаруживают специфические антитела в течение 5-7 лет.
Основные эпидемиологические признаки. Лихорадка Ласса — природно-очаговая вирусная болезнь. В группу риска относят население, проживающее в Западной Африке. При этом высокая плотность популяции грызунов рода Mastomys делает заболевание эндемичным как в сельских районах, так и в городах. Летальность при лихорадке Ласса варьирует от 18,5 до 60%. Вторичные случаи болезни в эпидемическом отношении обычно менее опасны, чем первично возникшие. В большинстве эндемичных районов её регистрируют круглогодично. Наиболее высокий уровень заболеваемости приходится на январь-февраль в период миграций грызунов к человеческому жилью. Болезнь могут завозить в неэндемичные по ней страны. В частности, имели место завозы инфекции в Нью-Йорк, Лондон, Гамбург, Японию, Великобританию. Как и другие геморрагические лихорадки, лихорадка Ласса подлежит строгому учёту и контролю в международном масштабе.
Патогенез
В соответствии с доминирующими путями передачи входными воротами инфекции в основном являются слизистые оболочки дыхательного тракта и ЖКТ. В инкубационный период вирус лихорадки Ласса размножается в регионарных лимфатических узлах, после чего наступает стойкая и выраженная вирусемия, сопровождающаяся лихорадкой и диссеминированием возбудителя по органам ретикулогистиоцитарной системы. Заражённые вирусом клетки жизненно важных органов становятся мишенями для цитотоксических Т-лимфоцитов. В дальнейшем образование иммунных комплексов и их фиксация на базальных мембранах клеток приводят к развитию тяжёлых некротических процессов в печени, селезёнке, почках, надпочечниках, миокарде. Воспалительные явления при этом выражены слабо, изменений в головном мозге не выявляют.
Установлено, что в лихорадочный период заболевания выработка вируснейтрализуюших антител носит отсроченный характер. Предположительно, в развитии тяжёлого инфекционного процесса с ранним летальным исходом ведущую роль играют нарушения клеточных иммунных реакций.
Клиническая картина
Инкубационный период лихорадки Ласса варьирует в пределах 6-20 дней. Заболевание чаще начинается постепенно с невысокой лихорадки, сопровождающейся недомоганием, миалгиями, болями в горле при глотании, явлениями конъюнктивита. Через несколько дней при нарастании температуры тела до 39-40 °С с ознобом усиливаются слабость, апатия и головная боль, появляются значительные боли в спине, грудной клетке, животе. Возможны тошнота, рвота и диарея (иногда в виде мелены), кашель, дизурические явления, судороги. Иногда наблюдают нарушения зрения.
При осмотре больных обращают на себя внимание выраженная гиперемия лица, шеи, кожи груди, геморрагические проявления различной локализации, экзантема петехиального, макуло-папулёзного или эритематозного характера. Увеличены периферические лимфатические узлы. Развивается язвенный фарингит: на слизистой оболочке глотки, мягкого нёба, миндалин появляются белые пятна, позднее превращающиеся в язвы с жёлтым дном и красным ободком; часто язвы локализуются на нёбных дужках. Тоны сердца значительно приглушены, отмечают брадикардию и артериальную гипотензию.
При тяжёлом течении лихорадки Ласса (35-50% случаев) появляются клинические признаки множественных органных поражений — печени, лёгких (пневмонии), сердца (миокардит) и др. Прогностически неблагоприятно появление отёков лица и шеи, плевральных, перикардиальных и перитонеальных экссудатов вследствие повышенной проницаемости стенок капилляров. Развиваются инфекционно-токсический шок, острая почечная недостаточность. В этих случаях в начале 2-й недели заболевания часто наблюдают летальные исходы.
При благоприятном течении заболевания острый лихорадочный период может продолжаться до 3 нед, температура тела снижается литически. Выздоровление протекает очень медленно, возможны рецидивы болезни.
Дифференциальная диагностика
Большое клиническое значение в постановке предварительного диагноза придают сочетанию лихорадки, язвенного фарингита, отёков лица и шеи (в разгар болезни), альбуминурии и других изменений в моче. Дифференциальная диагностика лихорадки Ласса затруднена, особенно в раннюю фазу развития заболевания.
Лабораторная диагностика
В гемограмме отмечают лейкопению, в дальнейшем она сменяется лейкоцитозом и резким увеличением СОЭ (40-80 мм/ч). Уменьшается свёртываемость крови, удлиняется протромбиновое время. В моче выявляют белок, лейкоциты, эритроциты, зернистые цилиндры.
Специальные методы лабораторных исследований включают выделение вируса из глоточных смывов, крови и мочи и его идентификацию. В качестве метода экспресс-диагностики применяют ИФА и РНИФ, выявляющие антигены вируса. Для определения противовирусных антител используют РНГА, РСК. По рекомендации ВОЗ при наличии IgG в титрах 1:512 и выше с одновременным выявлением IgM у лихорадящих больных в эндемичных районах ставят предварительный диагноз «лихорадка Ласса».
Осложнения
Инфекционно-токсический шок, пневмонии, миокардиты, острая почечная недостаточность, делирий. При тяжёлых формах заболевания летальность составляет 30-50%.
Лечение
Обязательна госпитализация больных в специализированные инфекционные отделения с режимом строгой изоляции. Режим постельный, лечение в основном симптоматическое. Применение плазмы реконвалесцентов эффективно лишь в некоторых случаях при назначении в первую неделю заболевания. При её введении в более поздние сроки возможно ухудшение состояния больного. При осложнениях показаны антибиотики, глюкокортикоиды. Разрабатываются этиотропные средства и вакцинные препараты. Применение рибавирина (виразол, рибамидил) в раннюю фазу заболевания перорально по 1000 мг/сут в течение 10 сут или внутривенно в течение 4 дней снижает тяжесть течения и летальность.
Профилактические мероприятия
В основном сведены к борьбе с проникновением в жилища крыс — источников инфекции. Особенно следует защищать предметы обихода и пищевые продукты от загрязнения мочой грызунов или пылью, содержащей их экскременты. Персонал, ухаживающий за больными, забирающий инфицированный материал от больных либо участвующий в хирургических операциях, должен быть обучен уходу за особо заразными больными. Больничные помещения следует содержать с соблюдением строгого противоэпидемического режима. Специфическая профилактика не разработана.
Мероприятия в эпидемическом очаге
При возникновении случаев заболевания важны организационные карантинные мероприятия: изоляция больных в боксы, ношение персоналом противочумных костюмов, госпитализация в изоляторы контактных лиц, сжигание вещей больных (не имеющих ценности), сжигание трупов погибших. Лиц, прибывших из эндемичных районов по лихорадке Ласса, в случае возникновения у них любой лихорадки изолируют в стационары для установления диагноза. В очаге проводят текущую и заключительную дезинфекцию.
Источник: «Инфекционные болезни и эпидемиология» В.И Покровский, 2007
Лихорадка Ласса – ГБУЗ «Инфекционная больница №2» ДЗКК
Лихорадка Ласса — острое зоонозное заболевание из группы вирусных геморрагических лихорадок с явлениями универсального капилляротоксикоза, поражениями печени, почек, ЦНС. Клинически проявляется лихорадкой, геморрагическим синдромом, развитием почечной недостаточности. Относится к особо опасным вирусным инфекциям Африки с высокой летальностью.
Краткие исторические сведения
Заболевание впервые зарегистрировано в 1969 г. в городке Ласса (Нигерия). Три из пяти первых случаев заболевания у медицинских сестёр и исследователей закончились летальным исходом. Возбудитель выделен в 1970 г. Лихорадка Ласса широко распространена в Западной Африке (Сьерра-Леоне, Нигерия, Либерия, Гвинея, Сенегал, Мали), некоторых странах Центральной Африки (Центрально-Африканская республика, Буркина-Фасо). Зарегистрированы завозные случаи инфекции в Европе, США, Японии, Израиле.
Этиология
Возбудитель — РНК-геномный вирус рода Arenavirus семейства Arenaviridae. Имеет общую антигенную структуру с возбудителями лимфоцитарного хориоменингита, аргентинской и боливийской лихорадок. При электронной микроскопии внутри частиц вируса выявляется около 10 мелких плотных гранул (рибосом), напоминающих песок (лат. arenaceus, песчаный), откуда и дано название семейству вирусов. В настоящее время выделено 4 субтипа вируса Ласса, циркулирующие в разных регионах. Вирус устойчив к воздействию факторов окружающей среды; его инфекционность в сыворотке крови или секретах не снижается в течение длительного периода без специальной обработки. Инактивируется жировыми растворителями (эфир, хлороформ и др.).
Эпидемиология
Резервуар и источник инфекции — многососковые африканские крысы Mastomys natalensis (в эпидемических очагах инфицированность может достигать 15-17%) и, вероятно, другие мышевидные грызуны. У грызунов инфекция может протекать пожизненно в виде бессимптомной персистенции вируса. Животные выделяют вирус со слюной и мочой до 14 нед. Источником инфекции может быть также больной человек в течение всей болезни; при этом заразными могут быть все выделения.
Механизм передачи разнообразный. Передача вируса между грызунами реализуется контактным путём: при питье и поедании корма, контаминированного мочой крыс-вирусоносителей. Заражение людей в природных очагах происходит случайно во время охоты (при сдирании шкурок), при употреблении воды из инфицированных мочой крыс источников, термически необработанного мяса. Заражение может произойти и в домашних условиях при наличии в жилищах грызунов. Вирус проникает через органы дыхания, повреждённую кожу, конъюнктиву, ЖКТ. Больной человек опасен для окружающих на протяжении всего заболевания. Передача вируса среди людей реализуется воздушно-капельным, алиментарным, контактным и половым путями. Возможна и вертикальная передача вируса от беременной к плоду. Зарегистрированы внутрибольничные вспышки лихорадки Ласса. Последние были связаны с фарингитами и поражениями слизистой оболочки верхних дыхательных путей у больных, выделявших большие дозы вируса при кашле. Также отмечены случаи заражения медицинского персонала от инструментария, инфицированного кровью, — при хирургических операциях и вскрытии трупов умерших или проведении экспериментов на животных.
Естественная восприимчивость людей. Лихорадка Ласса — заболевание со средним уровнем контагиозности, но высокой летальностью (до 40% и более). Иммунитет почти не изучен, но у переболевших обнаруживают специфические антитела в течение 5-7 лет.
Основные эпидемиологические признаки. Лихорадка Ласса — природно-очаговая вирусная болезнь. В группу риска относят население, проживающее в Западной Африке. При этом высокая плотность популяции грызунов рода Mastomys делает заболевание эндемичным как в сельских районах, так и в городах. Летальность при лихорадке Ласса варьирует от 18,5 до 60%. Вторичные случаи болезни в эпидемическом отношении обычно менее опасны, чем первично возникшие. В большинстве эндемичных районов её регистрируют круглогодично. Наиболее высокий уровень заболеваемости приходится на январь-февраль в период миграций грызунов к человеческому жилью. Болезнь могут завозить в неэндемичные по ней страны. В частности, имели место завозы инфекции в Нью-Йорк, Лондон, Гамбург, Японию, Великобританию. Как и другие геморрагические лихорадки, лихорадка Ласса подлежит строгому учёту и контролю в международном масштабе.
Патогенез
В соответствии с доминирующими путями передачи входными воротами инфекции в основном являются слизистые оболочки дыхательного тракта и ЖКТ. В инкубационный период вирус размножается в регионарных лимфатических узлах, после чего наступает стойкая и выраженная вирусемия, сопровождающаяся лихорадкой и диссеминированием возбудителя по органам ретикулогистиоцитарной системы. Заражённые вирусом клетки жизненно важных органов становятся мишенями для цитотоксических Т-лимфоцитов. В дальнейшем образование иммунных комплексов и их фиксация на базальных мембранах клеток приводят к развитию тяжёлых некротических процессов в печени, селезёнке, почках, надпочечниках, миокарде. Воспалительные явления при этом выражены слабо, изменений в головном мозге не выявляют.
Установлено, что в лихорадочный период заболевания выработка вируснейтрализуюших антител носит отсроченный характер. Предположительно, в развитии тяжёлого инфекционного процесса с ранним летальным исходом ведущую роль играют нарушения клеточных иммунных реакций.
Клиническая картина
Инкубационный период варьирует в пределах 6-20 дней. Заболевание чаще начинается постепенно с невысокой лихорадки, сопровождающейся недомоганием, миалгиями, болями в горле при глотании, явлениями конъюнктивита. Через несколько дней при нарастании температуры тела до 39-40 °С с ознобом усиливаются слабость, апатия и головная боль, появляются значительные боли в спине, грудной клетке, животе. Возможны тошнота, рвота и диарея (иногда в виде мелены), кашель, дизурические явления, судороги. Иногда наблюдают нарушения зрения.
При осмотре больных обращают на себя внимание выраженная гиперемия лица, шеи, кожи груди, геморрагические проявления различной локализации, экзантема петехиального, макуло-папулёзного или эритематозного характера. Увеличены периферические лимфатические узлы. Развивается язвенный фарингит: на слизистой оболочке глотки, мягкого нёба, миндалин появляются белые пятна, позднее превращающиеся в язвы с жёлтым дном и красным ободком; часто язвы локализуются на нёбных дужках. Тоны сердца значительно приглушены, отмечают брадикардию и артериальную гипотензию.
При тяжёлом течении заболевания (35-50% случаев) появляются клинические признаки множественных органных поражений — печени, лёгких (пневмонии), сердца (миокардит) и др. Прогностически неблагоприятно появление отёков лица и шеи, плевральных, перикардиальных и перитонеальных экссудатов вследствие повышенной проницаемости стенок капилляров. Развиваются инфекционно-токсический шок, острая почечная недостаточность. В этих случаях в начале 2-й недели заболевания часто наблюдают летальные исходы.
При благоприятном течении заболевания острый лихорадочный период может продолжаться до 3 нед, температура тела снижается литически. Выздоровление протекает очень медленно, возможны рецидивы болезни.
Дифференциальная диагностика
Большое клиническое значение в постановке предварительного диагноза придают сочетанию лихорадки, язвенного фарингита, отёков лица и шеи (в разгар болезни), альбуминурии и других изменений в моче. Дифференциальная диагностика затруднена, особенно в раннюю фазу развития заболевания.
Лабораторная диагностика
В гемограмме отмечают лейкопению, в дальнейшем она сменяется лейкоцитозом и резким увеличением СОЭ (40-80 мм/ч). Уменьшается свёртываемость крови, удлиняется протромбиновое время. В моче выявляют белок, лейкоциты, эритроциты, зернистые цилиндры.
Специальные методы лабораторных исследований включают выделение вируса из глоточных смывов, крови и мочи и его идентификацию. В качестве метода экспресс-диагностики применяют ИФА и РНИФ, выявляющие антигены вируса. Для определения противовирусных антител используют РНГА, РСК. По рекомендации ВОЗ при наличии IgG в титрах 1:512 и выше с одновременным выявлением IgM у лихорадящих больных в эндемичных районах ставят предварительный диагноз «лихорадка Ласса».
Осложнения
Инфекционно-токсический шок, пневмонии, миокардиты, острая почечная недостаточность, делирий. При тяжёлых формах заболевания летальность составляет 30-50%.
Лечение
Обязательна госпитализация больных в специализированные инфекционные отделения с режимом строгой изоляции. Режим постельный, лечение в основном симптоматическое. Применение плазмы реконвалесцентов эффективно лишь в некоторых случаях при назначении в первую неделю заболевания. При её введении в более поздние сроки возможно ухудшение состояния больного. При осложнениях показаны антибиотики, глюкокортикоиды. Разрабатываются этиотропные средства и вакцинные препараты. Применение рибавирина (виразол, рибамидил) в раннюю фазу заболевания перорально по 1000 мг/сут в течение 10 сут или внутривенно в течение 4 дней снижает тяжесть течения и летальность.
Профилактические мероприятия
В основном сведены к борьбе с проникновением в жилища крыс — источников инфекции. Особенно следует защищать предметы обихода и пищевые продукты от загрязнения мочой грызунов или пылью, содержащей их экскременты. Персонал, ухаживающий за больными, забирающий инфицированный материал от больных либо участвующий в хирургических операциях, должен быть обучен уходу за особо заразными больными. Больничные помещения следует содержать с соблюдением строгого противоэпидемического режима. Специфическая профилактика не разработана.
Мероприятия в эпидемическом очаге
При возникновении случаев заболевания важны организационные карантинные мероприятия: изоляция больных в боксы, ношение персоналом противочумных костюмов, госпитализация в изоляторы контактных лиц, сжигание вещей больных (не имеющих ценности), сжигание трупов погибших. Лиц, прибывших из эндемичных районов по лихорадке Ласса, в случае возникновения у них любой лихорадки изолируют в стационары для установления диагноза. В очаге проводят текущую и заключительную дезинфекцию.
Причины заражения лихорадкой Ласса. Симптомы, лечение и диагностика
Лихорадкой Ласса называется заболевание, относящееся к группе геморрагических вирусных инфекций. В результате поражаются почки, разрушается печень, развивается обширная лихорадка. Заболевание характеризуется острым капиллярным токсикозом, когда вместе с кожными покровами повреждаются поверхностные сосуды, их проницаемость резко возрастает. Очень опасное для жизни заболевание, летальный исход наблюдается в 40% случаев. Ежегодно полмиллиона человек болеют лихорадкой Ласса. Болезнь протекает в течение двух недель, особенно тяжело переносят лихорадку женщины во второй половине беременности, в этом случае смертность составляет около 80%.
Географические области распространения болезни
В 1969 году нигерийские ученые определяют лихорадку у жителей городка Ласса, заболеванию подвергаются исследователи и медсестры по уходу. Из первых пяти случаев три привели к смерти больных. Микробиологи через год выявляют возбудитель. Лихорадка Ласса к этому времени охватывает страны в западной Африке, такие как: Гвинея, Мали, Нигерия, Сенегал и др. Не отстают в показателях по эпидемиологическому порогу и Центральные части Африканского континента. Иногда очаги возникают в Европейских странах, Израиле, США, Японии, куда возбудитель вируса переносится путешествующими гражданами.
Описание возбудителя лихорадки
Возбудителем лихорадки Ласса является представитель РНК- геномного вирусного семейства, которое не имеет ДНК, а генетическая информация кодируется в одной или двух цепочек РНК. Структура совпадает с конструкцией вируса боливийской и аргентинской лихорадки, возбудителя хориоменингита. Диаметр вирусного вириона составляет всего 80-160 нм, он заключен в круглую липидную оболочку, поверхность которой покрыта ворсинками. Обследование под микроскопом выявляет внутри вирусной частицы десяток рибосом, представляющих собой плотные мелкие гранулы.
Из-за наличия внутренних частиц, похожих на песчинки, вирус получает название Arenavirus из семейства Arenaviridae (по-латински arenaceus обозначает песчаный). За последнее десятилетие ученые выявляют 4 подгруппы, являющиеся лихорадкой Ласса и распространяющиеся в различных областях Африки. Стойкость вируса к изменениям окружающего пространства заключается в том, что его способность к жизнедеятельности при попадании в кровь или секреты тела не пропадает долгое время. Для уменьшения его активности применяют хлороформ и эфир.
Источники и разносчики вируса
Переносчиками вируса считаются многососковые крысы Африканского континента, вид Mastomys natalensis. В эпидемиологических опасных районах количество зараженных особей составляет 14-18% от общего поголовья крыс, причем инфицированный грызун носит вирус пожизненно, иногда без проявления симптомов болезни. Источником заражения является также больной человек, все жидкости организма которого заразны для окружающих.
Условия заражения лихорадкой Ласса заключаются в передаче инфекции по воздуху с каплями жидкости при кашле, чихании, дыхании. Инфекция содержится в фекалиях и моче крыс, которые могут попасть на продукты питания и кожу человека. Инфицирование в зараженных районах происходит при вдыхании воздуха с распыленными мельчайшими экскрементами животных, пользовании влагой из обсемененного вирусами источника воды и недостаточно проваренного мяса крыс, повсеместно употребляемого в пищу.
Между собой грызуны передают вирус при контакте, питье, кормежке, размножении. От больного другой человек заражается контактными способами и половым путем. Беременная мать передает вирус организму малыша. Персонал инфекционной лечебницы подхватывает заболевание во время процедур с кровью и при оперативном вмешательстве, вскрытии тел, обслуживании больных с выраженными катаральными проявлениями. В крови всех больных, перенесших заболевание, лихорадка Ласса оставляет антитела, которые сохраняются до 7 лет, что можно обнаружть при лабораторном исследовании.
Эпидемиологическая ситуация
Заболевание относят к очаговым вирусным лихорадкам. Наибольшему риску подвергаются жители западной части Африки. Заражение одинаково вероятно как в деревне, так и в городе, из-за большой популяции многососковых крыс. Более половины случаев заболевания заканчиваются смертью.
Возникновение иммунитета к повторяющемуся заболеванию мало изучено, но такие случаи заражения иногда встречаются, при этом повторное лечение и профилактика лихорадки Ласса не требует значительных усилий, болезнь протекает в легко. Почти во всех районах Африки заражение констатируется круглый год, но наибольшие по численности вспышки проходят в холодное время года, когда полчища крыс переселяется поближе к жилью людей.
Случаи перемещения вируса в страны Европейского континента имеют место, но для профилактики такого распространения все заболевшие лихорадкой подлежат строгому учету в международном масштабе. Лица мужского и женского пола одинаково подвергаются опасности заражения. Наиболее интенсивно вирус распространяется в местах с плохими санитарными условиями, густонаселенных районах бедняков.
Патогенез болезни
Слизистые оболочки человеческого тела являются своеобразными воротами для поступления инфекции в организм. Вирус для прохождения инкубационного периода локализуется в лимфатических узлах, по окончании этапа наступает острый лихорадочный период с распространением частиц по всем системам организма. Клетки жизненно важных органов, содержащих вирус, принимают на себя разрушительное действие цитотоксических лимфоцитов, появляется лихорадка Ласса. Симптомы и лечение заболевания вызывают все больший интерес у специалистов. В ходе болезни развивается некроз печени и почек, разрушение селезенки и сердечной мышцы.
Тяжесть протекания болезни зависит от иммунитета организма, поэтому летальный исход предопределяется нарушением клеточных реакций. При возникновении лихорадочного периода болезни образование антител для уничтожения вирусов приостанавливается и носит отсроченное течение — так проявляет себя лихорадка Ласса. Фото больного представлено ниже.
Симптомы болезни Ласса
Инкубационный период длится от недели до трех, затем начинается острый период заболевания, сопровождающийся характерными симптомами:
- лихорадочное состояние начинается с небольшого повышения температуры тела;
- проявляется общее недомогание, ощущение слабости;
- возникают миалгии, боль в гортани при глотании;
- глаза поражаются конъюнктивитом;
- с повышением температуры тела до озноба усиливается общая слабость;
- возникают сильные боли в спине, животе, груди;
- иногда наблюдается тошнота, диарея, судороги;
- сильный кашель переходит в рвоту;
- нарушается зрительное восприятие окружающего пространства.
Обследование пациента
Всегда при осмотре присутствует отечность шеи и лица, грудной области, возникают геморрагические эффекты в разных областях, при пальпации отмечается крупное увеличение лимфатических узлов. Обследование гортани выявляет язвы, на слизистой характерно появление белых пятен, предвестников последующих язв, которые дает лихорадка Ласса. Симптомы при обследовании сердца проявляются в приглушенных тонах, выраженной брадикардии и повышении или понижении артериального давления. При дальнейшем течении болезни развивается миокардит, а брадикардия сменяется тахикардией.
Обследование при подозрении на болезнь выявляет на коже пациента многочисленные кровоизлияния, помимо них, появляются пятна, папулы, розеолы, иногда сыпь по характеру напоминает проявление кори. Сердце увеличено, больного беспокоит одышка, кашель, хрипы в легких влажного или сухого характера. Внутренние области брюшины дают о себе знать болями, урчанием в области живота, поносом. При обследовании увеличена печень. Расстройствами нервной системы также проявляет себя лихорадка Ласса. Эпидемиология отмечает случаи потери сознания, слуха, шума в ушах, наблюдается полное или частичное облысение головы.
Лабораторные исследования крови выявляют лейкопению, затем лейкоцитоз, при этом сдвигается влево лейкоцитарная формула, характерно повышенное содержание тромбоцитов и снижение уровня протромбина, повышение СОЭ до 50-80 мм/ч. Свертываемость крови уменьшается, наблюдается увеличение протромбинового периода. Недостаточность почек дает о себе знать повышенным содержанием в крови мочевины, исследование мочи больного выявляет протеинурию и цилиндрурию. Моча содержит лейкоциты, эритроциты, примеси белка, зернистых цилиндров.
Так как лихорадка Ласса относится к очаговым природным заболеваниям, то при подозрении на вирус проводят эпидемиологический анамнез, выявляют предпосылки к проявлению болезни из-за пребывания пациента в зараженной местности. В качестве инструментальных исследований применяют рентген, ФДСГ, УЗИ, МРТ нарушенных органов и систем организма. По вопросам определения заболевания пациенты обращаются за консультацией к пульмонологу, кардиологу, невропатологу, гастроэнтерологу.
Тяжелое течение и осложнения
В 37-52% случаев тяжесть заболевания приводит к тяжелым поражениям легких (пневмонии различной тяжести), сердца (миокардиты), печени (цирроз), почек (недостаточность). Тяжелыми отеками плевральных областей тела проявляется лихорадка Ласса. Эпидемиология, клиника, профилактика не всегда дают положительные прогнозы и оказывают излечивающее действие. Более половины случаев прогнозируют смерть пациента после двух недель от начала болезни. Благоприятное течение болезни продолжается от 3 недель, затем начинает снижаться температура. Выздоровление идет медленно, повторно проявляются симптомы, время от времени возникают рецидивы.
Дифференцирование диагноза с другими заболеваниями
По многим симптомам проявление заболевания сходно с геморрагическими лихорадками других типов. Сыпной тиф, лихорадку Денге, желтую лихорадку, Кьясанурскую лесную болезнь, лихорадку Западного Нила, Чикунгунья, малярию тропиков, скарлатину, менингит напоминает лихорадка Ласса. Марбург, Эбола также по признакам имеют много общего и должны быть исключены из подозреваемых заболеваний.
Малярия сходна с симптомами Ласса тем, что при обеих болезнях наблюдается высокие показатели температуры тела, головные боли, пожелтение кожных покровов. Отличие заключается в том, что для малярии не характерно появление некротических язв в гортани и крупного увеличения лимфатических узлов, редко развивается геморрагический синдром. Кроме того, малярия отличается бледностью кожных покровов, повышенной потливостью и неравномерным проявлением лихорадки, очаговыми высыпаниями.
Геморрагическая лихорадка с почечным синдромом характеризуется общими симптомами с болезнью Ласса, проявляется болями головы и мышечными судорогами, склеритом, конъюнктивитом, олигурией. Но ГЛПС не вызывает у человека многократной рвоты, язвенного фарингита и диареи. В отличие от болезни Ласса, с первого дня течения данного заболевания возникает сухость ротовой полости, сильная жажда и резкая слабость мышц.
Для лептоспироза характерны похожие признаки в виде лихорадочного состояния, головных болей, миалгий, конъюнктивита, склерита, олигурии. Но отсутствие при лептоспирозе язв некротического характера во рту отличает его от заболевания лихорадка Ласса. При лептоспирозе не бывает кашля, поноса, рвотных позывов, отсутствуют грудные боли, не выявляется при лабораторных исследованиях лейкопения, брадикардия. Совсем иные признаки имеет лихорадка Ласса. Фото пораженных заболеванием представлено ниже.
Острая вирусная лихорадка Марбург проходит с тяжелыми симптомами, наблюдаются симптомы, похожие на болезнь Ласса. Отличается высокой степенью летальных исходов, развитием лихорадочного состояния, геморрагическим синдромом, тяжелым поражением внутренних органов и центральной нервной системы. Источник инфекции точно не установлен, предполагается, что вирус передается человеку от зеленых мартышек капельным или воздушным способом, а также при контакте с животным.
Лечебные методы
Все больные с подозрением на инфицирование подлежат обязательной госпитализации в специальные клиники. При содержании больного на лечении соблюдается строгий режим изоляции без малейших нарушений. Прописывается горизонтальное постельное положение, исключаются нагрузки, лечение направлено на устранение возникающих симптомов болезни. В первые недели определяются причины, и лечение лихорадки Ласса прежде всего заключается в применении плазмы реконвалесцентов. Это эффективно только в начале заболевания, так как использование лекарства при длительном течении лихорадки провоцирует в некоторых случаях ухудшение болезни и развитие осложнений.
Осложнение заболевания лечится сильными антибиотиками и глюкокортикоидами. В современном медицинском фармацевтическом бизнесе разработаны новые этиотропные препараты и вакцины. Эффективным остается на сегодняшний день использование в лечении препаратов виразола, рибамидила, рибавирина. Их принимают в начальной стадии заболевания перорально, в количестве 1000ед в сутки. Прием не прекращают в течение 10 дней. Внутривенно достаточно вводить лекарство в течение 4 суток, что помогает улучшить течение заболевания, и уменьшить показатель смертности.
Профилактика болезни
Слишком большие потери человеческих жизней несет за собой лихорадка Ласса. Профилактика заболевания имеет первостепенное значение в эпидемиологических опасных областях. Чтобы не допустить проникновения в человеческое жилье вируса, следует прекратить доступ в него многососковых крыс и грызунов других видов. Обычно продукты питания и колодцы пресной питьевой воды тщательно укрывают с целью исключить попадание в них мочи и экскрементов грызунов. В качестве профилактики травят крыс повсеместно с последующим сжиганием тушек.
Большое профилактическое значение уделяется повышению уровня жизни коренного африканского населения, улучшению качества питания для возникновения достаточной иммунной защищенности организма. Проводятся беседы и лекции для повышения культурно — бытового уровня, разъясняется необходимость соблюдения индивидуальных санитарных норм для каждого человека.
Врачи и другой медицинский персонал инфекционных клиник в обязательном порядке обеспечиваются необходимыми средствами личной профилактики, такими как перчатки и маски для ухода за больными. Проводится обучение местных и направляемых в эпидемиологический опасный район докторов для правильного и безопасного проведения эвакуации и обеспечения противоэпидемического режима.
Проведение мероприятий в очаге возникновения эпидемии
Систематизированные карантинные действия обязательно имеют место, если в каком-нибудь районе возникает лихорадка Ласса. Противоэпидемические мероприятия осуществляются в срочном порядке без промедления. Они направлены на организацию жесткого карантина с полной изоляцией больных в инфекционных боксах, предупреждение местного населения о начале эпидемии. Весь задействованный персонал обязан носить противочумные костюмы и средства индивидуальной защиты.
Обязательной является госпитализация лиц, заподозренных в контакте с заболевшими, сжигание не имеющих материальной ценности вещей и предметов обихода болных и контактных людей, сжигание в крематории тел погибших от болезни, проведение дезинфекции в помещениях и домах. Лиц, прибывших в «чистые» районы из мест распространения эпидемии, изолируют в стационарные учреждения при возникновении малейшего подозрения на возникновение болезни.
В заключение следует отметить, что смертельная лихорадка отступает, если неукоснительно выполняются мероприятия по обеспечению безопасности, проводятся эффективные меры по уменьшению риска заболевания, своевременно начато лечение.
Лихорадка Ласса | ВОЗ | Региональное отделение для Африки
Перейти к основному содержанию
- Английский
- Французский
- Португальский
Переключить навигацию
Искать на сайте …
Поиск
Искать
- Английский
- Французский
- Португальский
Основная навигация
Главная
Темы здоровья
Все темы »
А
B
C
D
E
F
г
ЧАС
я
L
M
N
О
п
р
S
Т
U
V
W
Y
Z
Популярное
Коронавирус (COVID-19)
Болезнь, вызванная вирусом Эбола
Передающиеся заболевания
Малярия
Традиционная медицина
ВИЧ / СПИД
Туберкулез (туберкулез)
вода
20-я Международная конференция по СПИДу и ИППП в АФРИКЕ: 20-е ICASA 2019
Страны
Все страны »
А
B
C
D
E
г
K
L
M
N
р
S
Т
U
Z
Новости из стран
Обновление COVID-19 01 октября 2020 г.
Заинтересованные стороны в Нигерии призывают к срочной медицинской помощи пожилым людям из-за их уязвимости к пандемии COVID-19
Усиление отслеживания контактов в связи с COVID-19 в регионе Большой Аккры
Обзор материнской смертности и непрерывности оказания основных услуг в области репродуктивного здоровья, здоровья матери и ребенка в контексте COVID-19 и гуманитарного кризиса в Сахеле, Буркина-Фасо
Обновление COVID-19 30 сентября 2020 г.
Кения применяет новый подход к расстановке приоритетов будущих действий по борьбе с туберкулезом
отдел новостей
Новости
- Истории об особенностях
- Выпуски новостей
- Фото рассказы
- Заявления
- Примечания для СМИ
Заголовки
Заинтересованные стороны в Нигерии призывают к неотложной медицинской помощи пожилым людям из-за их уязвимости к пандемии COVID-19
Усиление отслеживания контактов в связи с COVID-19 в регионе Большой Аккры
Борьба с неправильным представлением о вакцинах против полиомиелита в Северной Нигерии — профессор Умару Шеху рассказывает
Обновление COVID-19 01 октября 2020 г.
Прожектор
ВОЗ предоставляет медицинские услуги непосредственно пострадавшим от наводнения общинам Южного Судана в округе Мейом.
Данные
О нас
О ВОЗ в Африканском регионе »
- Насчет нас
- Связаться с нами
- Управление
- Лидерство
- Организационная структура
- Программы и кластеры
- Региональный директор по Африке
Отчетность »
- Финансовые отчеты
- Общая программа работы
Повестка дня преобразований »
Основная навигация
Главная
Темы здоровья
Все темы »
А
B
C
D
E
F
г
ЧАС
я
L
M
N
О
п
р
S
Т
U
V
W
Y
Z
Популярное
.
Лихорадка Ласса — острая вирусная геморрагическая лихорадка, впервые описанная в 1969 году в городе Ласса, Нигерия, расположенном в долине реки Едсерам. [1] Клинические случаи заболевания были известны более десяти лет назад, но не были связаны с этим вирусным патогеном. Инфекция является эндемической в странах Западной Африки и вызывает от 300 до 500 000 случаев ежегодно и ~ 5 000 смертей. [2] Вспышки болезни наблюдались в Нигерии, Либерии, Сьерра-Леоне, Гвинее и Центральноафриканской Республике, но считается, что человеческие инфекции также существуют в Демократической Республике Конго, Мали и Сенегале. [ необходима цитата ] Лихорадка Ласса также является наиболее распространенной геморрагической лихорадкой, которая экспортируется за пределы эндемичной области в такие страны, как США, Великобритания, Нидерланды, Япония и Израиль. [ необходима ссылка ] Дополнительные рекомендуемые знанияПричинаЛихорадка Ласса вызывается вирусом Ласса , членом семейства Arenaviridae; это оболочечный одноцепочечный двусегментированный РНК-вирус. [2] Репликация вируса Ласса очень быстрая, при этом также демонстрируется временный контроль репликации. Есть два сегмента генома. Первый шаг — это создание копий мРНК генома -sense. Это гарантирует наличие адекватных белков, необходимых для репликации. Белки N и L состоят из продуцируемой мРНК. Геном — смысла затем создает копии vcRNA самого себя, которые являются + смыслом. VcRNA является матрицей для продуцирования смыслового потомства, но мРНК также синтезируется из нее.МРНК, синтезированная из vcRNA, транслирует белки G (шипы) и Z-белки. Таким образом, при таком временном контроле белки спайков продуцируются последними, что делает инфекцию еще более необнаруженной иммунной системой хозяина. Вирус Ласса поражает почти все ткани человеческого тела. Он начинается со слизистой оболочки, кишечника, легких и мочевыводящей системы, а затем переходит в сосудистую систему. ПатофизиологияЗаражение человека обычно происходит при контакте с экскрементами животных через дыхательные или желудочно-кишечные тракты.Вдыхание мельчайших частиц инфекционного материала (аэрозоля) считается наиболее важным средством воздействия. Инфекция возможна через поврежденную кожу или слизистые оболочки, непосредственно контактирующие с инфекционным материалом. Также была установлена передача от человека к человеку, что представляет риск заболевания для медицинских работников. Частота передачи через половой контакт не установлена. В 80% случаев заболевание протекает бессимптомно, но в остальных 20% случаев принимает сложное течение.По оценкам, вирус вызывает около 5000 смертей ежегодно. На лихорадку приходится до смертей в больницах в пострадавших регионах и от 10 до 16% всех случаев. После инкубационного периода от шести до двадцати одного дня развивается острое заболевание с поражением многих органов. К неспецифическим симптомам относятся жар, отек лица и мышечная усталость, а также конъюнктивит и кровотечение из слизистых оболочек. Другие симптомы, возникающие из пораженных органов: Клинически инфекции лихорадки Ласса трудно отличить от других вирусных геморрагических лихорадок, таких как Эбола и Марбург, и от более распространенных лихорадочных заболеваний, таких как малярия. Вирус выделяется с мочой от трех до девяти недель и с семенной жидкостью в течение трех месяцев. ЛечениеВсе люди с подозрением на инфекцию лихорадки Ласса должны быть помещены в изоляторы, а их биологические жидкости и экскременты должны быть удалены надлежащим образом. Раннее и агрессивное лечение с помощью рибавирина было впервые предложено Джо Маккормиком в 1979 году. После обширных испытаний было установлено, что раннее введение является критически важным для успеха. Кроме того, рибавирин почти в два раза эффективнее при внутривенном введении, чем при приеме внутрь. [3] Рибавирин — пролекарство, которое, по-видимому, препятствует репликации вируса, ингибируя РНК-зависимый синтез нуклеиновых кислот, хотя точный механизм действия оспаривается. [4] Лекарство относительно недорогое, но цена на него все еще очень высока для многих жителей бедных стран Западной Африки. Обычно требуется восполнение жидкости, переливание крови и борьба с гипотонией. Также использовалась внутривенная терапия интерфероном. Когда лихорадка Ласса поражает беременных женщин в конце третьего триместра, необходимо прервать беременность, чтобы у матери были хорошие шансы на выживание. [5] Это связано с тем, что вирус имеет сродство к плаценте и другим тканям с высоким содержанием сосудов. У плода есть только один шанс из десяти на выживание, независимо от того, какие действия будут предприняты; поэтому внимание всегда сосредоточено на спасении жизни матери. После аборта женщины должны получать такое же лечение, как и другие пациенты с лихорадкой Ласса. Siga Technologies разрабатывает противовирусный препарат, который доказал свою эффективность при лечении экспериментально инфицированных морских свинок. В исследовании, проведенном в U.Медицинский научно-исследовательский институт инфекционных заболеваний армии США (USAMRIID), лечение ST-193 один раз в день в течение 14 дней привело к значительному снижению смертности (71% животных выжили при низкой дозе), в то время как все нелеченные животные и животные с рибавирином умер в течение 20 дней после заражения. [6] ПрогнозОколо 15% -20% госпитализированных пациентов с лихорадкой Ласса умрут от этой болезни. По оценкам, общий уровень смертности составляет 1%, однако во время эпидемий смертность может достигать 50%.Смертность у беременных женщин в третьем триместре беременности превышает 80%; гибель плода также происходит почти во всех этих случаях. Аборт снижает риск смерти матери. Благодаря лечению рибавирином летальность продолжает снижаться. Работа над вакциной продолжается, и несколько подходов показывают положительные результаты в испытаниях на животных. ЭпидемиологияВирус Ласса является зоонозным (передается от животных) в том смысле, что он передается человеку от грызунов, в частности, от нескольких млекопитающих крыс ( Mastomys natalensis ).Это, вероятно, самый распространенный грызун в экваториальной Африке, вездесущий в домашних хозяйствах людей и в некоторых регионах употребляемый в пищу как деликатес. [ необходима цитата ] У этих крыс инфекция находится в стойком бессимптомном состоянии. Вирус выделяется с их выделениями (мочой и калом), которые могут быть аэрозольно. В летальных случаях лихорадка Ласса характеризуется нарушением или задержкой клеточного иммунитета, что приводит к молниеносной виремии. Распространение инфекции можно оценить по преобладанию антител к вирусу в популяциях:
Как и другие геморрагические лихорадки, лихорадка Ласса может передаваться напрямую от одного человека к другому. Он может быть передан воздушно-капельным путем или при прямом контакте с инфицированной человеческой кровью, мочой или спермой. Также наблюдалась передача через грудное молоко. Лабораторные испытанияСуществует ряд лабораторных исследований, которые проводятся для диагностики заболевания, оценки его течения и осложнений. ELISA-анализ на антиген и антитела IgM дает 88% чувствительность и 90% специфичность в отношении наличия инфекции.Другие лабораторные данные при лихорадке Ласса включают лимфопению (низкий уровень лейкоцитов), тромбоцитопению (низкий уровень тромбоцитов) и повышенный уровень аспартатаминотрансферазы (AST) в крови. ПрофилактикаКонтроль за популяцией грызунов Mastomys непрактичен, поэтому меры ограничиваются тем, чтобы не допускать грызунов в дома и запасы пищи, а также поддерживать эффективную личную гигиену. При контакте с инфицированным человеком рекомендуется носить перчатки, маски, лабораторные халаты и очки. Вакцины против лихорадки Ласса в настоящее время нет, хотя разработка продолжается. Вирус Мозамбика очень похож на лихорадку Ласса, но не имеет смертельных эффектов. Этот вирус рассматривается для возможного использования в качестве вакцины. Ученые из лаборатории USAMRIID, где военные биологи изучают инфекционные заболевания, нашли многообещающую вакцину-кандидат. [7] Они разработали компетентную в отношении репликации вакцину против вируса Ласса на основе рекомбинантных векторов вируса везикулярного стоматита, экспрессирующих гликопротеин вируса Ласса. Geisbert TW, Jones S, Fritz EA, и др. (2005). «Разработка новой вакцины для профилактики лихорадки Ласса». PLoS Med. 2 (6): e183. DOI: 10.1371 / journal.pmed.0020183. PMID 15971954. Дополнительная литература
|
.
Лихорадка Ласса | Статья о лихорадке Ласса в The Free Dictionary
В течение 1969-2016 гг. У 33 пациентов, путешествующих из 7 стран Западной Африки в 9 других стран, была диагностирована лихорадка Ласса (таблица 1 приложения, https: //wwwnc.cdc. » Это уведомление о болезни, которое имеется, а не только для лихорадки Эбола или Ласса, но для всех болезней, подлежащих уведомлению », — сказал он. Дополнительные члены Национальной группы реагирования на лихорадку Ласса Нигерии: Майкл Попула, Энтони Аумибе, Амеду М. — повысить их готовность и возможности реагирования, особенно для раннего выявления случаев заболевания, лабораторного подтверждения, ведения случаев в рамках рекомендованного медсестринского ухода, информирования о рисках и взаимодействия с населением », — сказал Фолл.Разработка LHF-535 для лечения лихорадки Ласса осуществляется через дочернюю компанию Kineta Inc., Kineta Viral Hemorrhagic Fever, LLC. Лихорадка Ласса — это вирусная лихорадка, которая вызывает кровотечение и распространяется при контакте с инфицированными крысами или жидкостями других людей, страдающих этим заболеванием. На основании клинической картины и того факта, что оба были работниками здравоохранения в одной больнице, была выдвинута гипотеза вирусной геморрагической лихорадки (лихорадка Ласса), и у этого второго пациента был взят образец крови и отправлен в Аккру в Мемориал Ногучи. Институт медицинских исследований (Гана) и «Национальный исследовательский центр геморрагических исследований Института Пастера» в Лионе (Франция).»Тот факт, что лечение помогло спасти 100 процентов животных более чем через неделю после заражения вирусом Ласса, предполагает, что эта терапия может принести пользу пациентам с лихорадкой Ласса в Западной Африке, которые часто прибывают в клинику на поздней стадии болезни. «, — сказал другой исследователь Роберт Гарри. В отчете представлена исчерпывающая информация о разрабатываемых терапевтических средствах для лечения лихорадки Ласса, включая анализ по стадиям разработки, мишени лекарственного средства, механизму действия (MoA), пути введения (RoA) и типу молекул.С ноября 2015 года Нигерия, Бенин, Сьерра-Леоне и Того зарегистрировали более 300 случаев лихорадки Ласса и 164 смертельных случая. [USPRwire, пятница, 23 октября 2015 года] Global Markets Direct’s, «Аренавирусная инфекция Лихорадка Ласса — Обзор трубопроводов, h3 2015», предоставляет обзор терапевтических возможностей для лечения аренавирусной инфекции Лихорадка Ласса. Лихорадка Ласса имеет различные клинические проявления от бессимптомной или легкой инфекции до тяжелой летальной сердечной недостаточности в 20% случаев.
.
Лихорадка Ласса — Infogalactic: ядро планетарных знаний
Лихорадка Ласса или Геморрагическая лихорадка Ласса ( LHF ) — острая вирусная геморрагическая лихорадка, вызванная вирусом Ласса и впервые описанная в 1969 году в городе Ласса. Штат Борно, Нигерия. [1] Лихорадка Ласса является членом семейства вирусов Arenaviridae . Подобно лихорадке Эбола, более десяти лет было известно [2] клинических случаев заболевания, но они не были связаны с вирусным патогеном.
Ласса часто заражает людей в Западной Африке. Ежегодно он вызывает от 300 000 до 500 000 случаев и вызывает около 5 000 смертей ежегодно. [3] Вспышки болезни наблюдались в Нигерии, Либерии, Сьерра-Леоне, Гвинее и Центральноафриканской Республике. Основным животным-хозяином вируса Ласса является мультимамматная мышь Natal ( Mastomys natalensis ), животное, обитающее в большей части Африки к югу от Сахары. [4] Вирус, вероятно, передается при контакте с фекалиями или мочой животных, получающих доступ к зернохранилищам в жилых домах. [4] Учитывая высокий уровень заболеваемости, лихорадка Ласса представляет собой серьезную проблему в пострадавших странах. [5] [6]
Признаки и симптомы
В 80% случаев заболевание протекает бессимптомно, а в оставшихся 20% протекает сложно. По оценкам, вирус вызывает около 5000 смертей ежегодно. На лихорадку приходится до одной трети смертей в больницах пострадавших регионов и от 10 до 16% всех случаев. [7]
После инкубационного периода от шести до 21 дня развивается острое заболевание с поражением многих органов.Неспецифические симптомы включают жар, отек лица и мышечную усталость, а также конъюнктивит и кровотечение слизистой оболочки. Другие симптомы, возникающие из пораженных органов:
Клинически инфекции, вызываемые лихорадкой Ласса, трудно отличить от других вирусных геморрагических лихорадок, таких как Эбола и Марбург, а также от более распространенных лихорадочных заболеваний, таких как малярия.
Вирус выделяется с мочой в течение 3–9 недель и с семенной жидкостью в течение трех месяцев.
Причина
Вирус Ласса является зоонозным (передается от животных) в том смысле, что он передается людям от грызунов, в частности от мультимамматных мышей ( Mastomys natalensis ). [8] Это, вероятно, самая обычная мышь в экваториальной Африке, повсеместно встречается в домашних хозяйствах людей и в некоторых регионах употребляется в пищу как деликатес. [8] У этих грызунов инфекция протекает в стойком бессимптомном состоянии. Вирус выделяется с их выделениями (мочой и калом), которые могут быть аэрозольно. В летальных случаях лихорадка Ласса характеризуется нарушением или задержкой клеточного иммунитета, что приводит к молниеносной виремии.
Заражение человека обычно происходит при контакте с экскрементами животных через дыхательные или желудочно-кишечные тракты.Вдыхание крошечных частиц инфекционного материала (аэрозоля) считается наиболее важным средством воздействия. Заразиться инфекцией можно через поврежденную кожу или слизистые оболочки, непосредственно контактирующие с инфекционным материалом. Также была установлена передача от человека к человеку, что представляет риск заболевания для медицинских работников. Частота передачи половым путем не установлена.
Диагностика
Выполняется ряд лабораторных исследований для диагностики заболевания, оценки его течения и осложнений.Тест ELISA на антиген и антитела IgM дает 88% чувствительность и 90% специфичность в отношении наличия инфекции. Другие лабораторные данные при лихорадке Ласса включают лимфопению (низкое количество лейкоцитов), тромбоцитопению (низкое содержание тромбоцитов) и повышенный уровень аспартатаминотрансферазы в крови. Лихорадку Ласса также можно обнаружить в спинномозговой жидкости. [9] В Западной Африке, где ласса наиболее распространена, врачам сложно поставить диагноз из-за отсутствия надлежащего оборудования для проведения тестов. [10] В случае болей в животе в странах, эндемичных по Лассе, часто ставятся диагнозы других заболеваний, таких как аппендицит и инвагинация, что откладывает лечение рибавирином. [11]
Профилактика
Основная статья: Профилактика вирусной геморрагической лихорадки
Контроль за популяцией грызунов Mastomys непрактичен, поэтому меры ограничиваются не допускать грызунов в дома и запасы пищи, а также поддерживать эффективную личную гигиену.При контакте с инфицированным человеком рекомендуется носить перчатки, маски, лабораторные халаты и очки. Эти вопросы во многих странах контролируются департаментом общественного здравоохранения. В менее развитых странах организации такого типа могут не иметь необходимых средств для эффективной борьбы со вспышками.
Исследователи из лаборатории USAMRIID, где военные биологи изучают инфекционные заболевания, получили многообещающую вакцину-кандидат. [12] Они разработали компетентную к репликации вакцину против вируса Ласса на основе рекомбинантных векторов вируса везикулярного стоматита, экспрессирующих гликопротеин вируса Ласса.После однократной внутримышечной инъекции подопытные приматы пережили смертельную опасность, при этом клинических симптомов не было. [13]
Лечение
Все лица с подозрением на инфекцию лихорадки Ласса должны быть помещены в изоляторы, а их биологические жидкости и экскременты должны быть утилизированы надлежащим образом.
Раннее и агрессивное лечение с использованием рибавирина было впервые предложено Джо МакКормиком в 1979 году. После обширных испытаний было установлено, что раннее введение имеет решающее значение для успеха.Кроме того, рибавирин почти в два раза эффективнее при внутривенном введении, чем при приеме внутрь. [14] Рибавирин является пролекарством, которое, по-видимому, мешает репликации вируса, ингибируя РНК-зависимый синтез нуклеиновых кислот, хотя точный механизм действия оспаривается. [15] Лекарство относительно недорогое, но стоимость лекарства все еще очень высока для многих жителей западноафриканских государств. Обычно требуется восполнение жидкости, переливание крови и борьба с гипотонией.Также использовалась внутривенная терапия интерфероном. [ необходима ссылка ]
Когда лихорадка Ласса поражает беременных женщин в конце третьего триместра, индукция родов необходима для того, чтобы у матери были хорошие шансы на выживание. [16] Это связано с тем, что вирус имеет сродство к плаценте и другим тканям с высоким содержанием сосудов. У плода есть только один шанс из десяти на выживание, независимо от того, какие действия будут предприняты; следовательно, в центре внимания всегда находится спасение жизни матери. [ необходима цитата ] После родов женщины должны получать такое же лечение, как и другие пациенты с лихорадкой Ласса.
Работа над вакциной продолжается, и несколько подходов показывают положительные результаты в испытаниях на животных. [ необходима ссылка ]
Прогноз
Около 15-20% госпитализированных пациентов с лихорадкой Ласса умрут от этой болезни. Общий уровень смертности оценивается в 1%, но во время эпидемий смертность может достигать 50%.Смертность у беременных женщин в третьем триместре беременности превышает 80%; гибель плода также происходит почти во всех этих случаях. Аборт снижает риск смерти матери. [17] Некоторые выжившие испытывают длительные последствия болезни. [18]
Из-за лечения рибавирином показатели летальности продолжают снижаться. [ необходима ссылка ]
Эпидемиология
Распространение инфекции можно оценить по преобладанию антител к вирусу в популяциях:
- Сьерра-Леоне — 8–52%
- Гвинея — 4–55%
- Нигерия — около 21%
Лихорадка Ласса — вирусная геморрагическая лихорадка, распространенная в Западной Африке. [10] Исследования показывают до полумиллиона случаев лихорадки Ласса в год в Западной Африке, из которых около 5000 приводят к смерти. [19] Вирус Ласса был обнаружен у 25 из 60 (42%) пациентов в северной и центральной частях штата Эдо. [20] Вирус Ласса поражает как взрослых, так и детей. [20]
В то время как большинство людей заражаются либо от контакта с инфицированной крысой, либо от вдыхания воздуха, загрязненного экскрементами крыс, как и другие геморрагические лихорадки, лихорадка Ласса может передаваться напрямую от одного человека к другому.Им можно заразиться при прямом контакте с инфицированными человеческими выделениями и выделениями крови, в том числе при половом контакте. Свидетельств передачи инфекции от человека к человеку по воздуху не обнаружено. [21] Также наблюдалась передача через грудное молоко. [22]
См. Также
Список литературы
- ↑ Frame JD, Baldwin JM, Gocke DJ, Troup JM (1 июля 1970 г.). «Лихорадка Ласса, новое вирусное заболевание человека из Западной Африки. I. Клиническое описание и патологические данные». Am. J. Trop. Med. Hyg . 19 (4): 670–6. PMID 4246571. CS1 maint: несколько имен: список авторов (ссылка)
- ↑ Дональдсон, Росс. Ласса Уорд. Нью-Йорк: St.Martin’s Press, 2009
- ↑ Ogbu O, Ajuluchukwu E, Uneke CJ (2007). «Лихорадка Ласса в субрегионе Западной Африки: обзор». Журнал трансмиссивных болезней . 44 (1): 1–11. PMID 17378212. CS1 maint: несколько имен: список авторов (ссылка)
- ↑ 4,0 4,1 Вернер, Дитрих, редактор (2004). Биологические ресурсы и миграция . Springer. п. 363. ISBN 978-3-540-21470-0 .
- ↑ Маккормик, Джозеф (1987). «Перспективное исследование эпидемиологии и экологии лихорадки Ласса» (PDF). Журнал инфекционных болезней . 155 : 437. DOI: 10.1093 / infdis / 155.3.437. Проверено 14 ноября 2012 г.
- ↑ Yun, N.E .; Уокер, Д. Х. (2012). «Патогенез лихорадки Ласса». Вирусы . 4 (12): 2031–2048. DOI: 10.3390 / v4102031. PMC 3497040. PMID 23202452.
- ↑ Центры по контролю и профилактике заболеваний, «Ласса Лихорадка»
- ↑ 8.0 8,1 Richmond, J. K .; Баглоул, Д. Дж. (2003). «Лихорадка Ласса: эпидемиология, клинические особенности и социальные последствия». BMJ . 327 (7426): 1271–1275. DOI: 10.1136 / bmj.327.7426.1271. PMC 286250. PMID 14644972.
- ↑ Günther, S .; Weisner, B .; Roth, A .; Грюинг, Т .; Asper, M .; Drosten, C .; Emmerich, P .; Petersen, J .; Wilczek, M .; Шмитц, Х. (2001).«Энцефалопатия лихорадки Ласса: вирус Ласса в цереброспинальной жидкости, но не в сыворотке». Журнал инфекционных болезней . 184 (3): 345–349. DOI: 10,1086 / 322033. PMID 11443561.
- ↑ 10,0 10,1 Asogun, D.A .; Adomeh, D. I .; Ehimuan, J .; Odia, I .; Hass, M .; Габриэль, М .; Olschläger, S .; Becker-Ziaja, B .; Фоларин, О .; Phelan, E .; Ehiane, P.E .; Ифе, В.E .; Uyigue, E. A .; Оладапо, Ю. Т .; Muoebonam, E.B .; Osunde, O .; Донго, А .; Окохере, П. О .; Окогбенин, С. А .; Momoh, M .; Alikah, S.O .; Ахуэмохан, О.Ц .; Imomeh, P .; Odike, M. A .; Gire, S .; Андерсен, К .; Sabeti, P.C .; Happi, C.T .; Akpede, G.O .; Гюнтер, С. (2012). Бауш, Даниэль Г. (ред.). «Молекулярная диагностика лихорадки Ласса в специализированной клинической больнице Ирруа, Нигерия: уроки, извлеченные из двух лет лабораторной работы». PLoS Забытые тропические болезни . 6 (9): e1839.DOI: 10.1371 / journal.pntd.0001839. PMC 3459880. PMID 23029594.
- ↑ Dongo, A.E .; Kesieme, E.B .; Iyamu, C.E .; Окохере, П. О .; Ахуэмохан, О.Ц .; Акпеде, Г. О. (2013). «Лихорадка Ласса в виде острого живота: серия случаев». Журнал вирусологии . 10 : 124. DOI: 10.1186 / 1743-422X-10-123.
- ↑ Престон, Ричард (2002). Демон в морозилке: правдивая история . Нью-Йорк: Random House. ISBN 0-375-50856-2 .
- ↑ Geisbert TW, Jones S, Fritz EA, et al. (2005). «Разработка новой вакцины для профилактики лихорадки Ласса». ПЛоС Мед . 2 (6): e183. DOI: 10.1371 / journal.pmed.0020183. PMC 1160587. PMID 15971954.
- ↑ Fisher-Hoch SP, McCormick JB (2004). «Вакцина против лихорадки Ласса». Экспертиза вакцин . 3 (2): 189–97. DOI: 10.1586 / 14760584.3.4.S189. PMID 15056044.
- ↑ Кротти С., Кэмерон С., Андино Р. (2002). «Противовирусный механизм действия рибавирина: летальный мутагенез?». J. Mol. Мед . 80 (2): 86–95.DOI: 10.1007 / s00109-001-0308-0. PMID 11907645. CS1 maint: несколько имен: список авторов (ссылка)
- ↑ Price ME, Fisher-Hoch SP, Craven RB, McCormick JB (сентябрь 1988 г.). «Проспективное исследование исходов для матери и плода при острой инфекции лихорадки Ласса во время беременности». BMJ . 297 (6648): 584–7. DOI: 10.1136 / bmj.297.6648.584. PMC 1834487. PMID 3139220. CS1 maint: несколько имен: список авторов (ссылка)
- ↑ Центры по контролю и профилактике заболеваний, «Лихорадка Ласса, признаки и симптомы»
- ↑ Emond, R.T .; Bannister, B .; Lloyd, G .; Southee, T. J .; Боуэн, Э. Т. (1982). «Случай лихорадки Ласса: клинические и вирусологические данные». Британский медицинский журнал (под ред. Клинических исследований) . 285 (6347): 1001–1002. DOI: 10.1136 / bmj.285.6347.1001. PMC 1500383. PMID 6812716.
- ↑ «Лихорадка Ласса». Вопросы здоровья от A до Z . Всемирная организация здравоохранения. Проверено 2 августа 2011 г.
- ↑ 20,0 20,1 Ehichioya, D. U .; Asogun, D.A .; Ehimuan, J .; Окохере, П. О .; Pahlmann, M .; Ölschläger, S .; Becker-Ziaja, B .; Günther, S .; Омилабу, С. А. (2012). «Больничное наблюдение за лихорадкой Ласса в штате Эдо, Нигерия, 2005–2008 годы». Тропическая медицина и международное здравоохранение . 17 (8): 1001–1004. DOI: 10.1111 / j.1365-3156.2012.03010.x. PMID 22594713.
- ↑ «Лихорадка Ласса». Информационный бюллетень Медиацентра № 179 . Всемирная организация здравоохранения. Проверено 26 мая 2015 г.
- ↑ http://vhfc.org/lassa_fever/epidemiology
- Гаррет, Лори.Надвигающаяся чума: новые болезни в несбалансированном мире. Нью-Йорк: Фаррар, Штраус и Жиру, 1994. Печать. Телефонный номер: RA651 .G37
- Лэшли, Фелисса Р. и Джерри Д. Дарем. Возникающие инфекционные заболевания: тенденции и проблемы. Нью-Йорк: Springer Pub., 2002. Печать. Телефонный номер: RA643 .E465
- http://crisisboom.com/2011/02/16/biodefense-lassa-fever/
- Р. Т. Д. Эмонд, Барбара Баннистер, Г. Ллойд, Т. Дж. Саути и Э. Т. В. Боуэн. Случай лихорадки Ласса: клинические и вирусологические данные.Британский медицинский журнал (издание для клинических исследований), Vol. 285, No. 6347 (9 октября 1982 г.), pp. 1001–1002
Внешние ссылки
.
