Воронкообразная грудь: лечение, хирургия и специалисты
Что такое воронкообразная грудь?
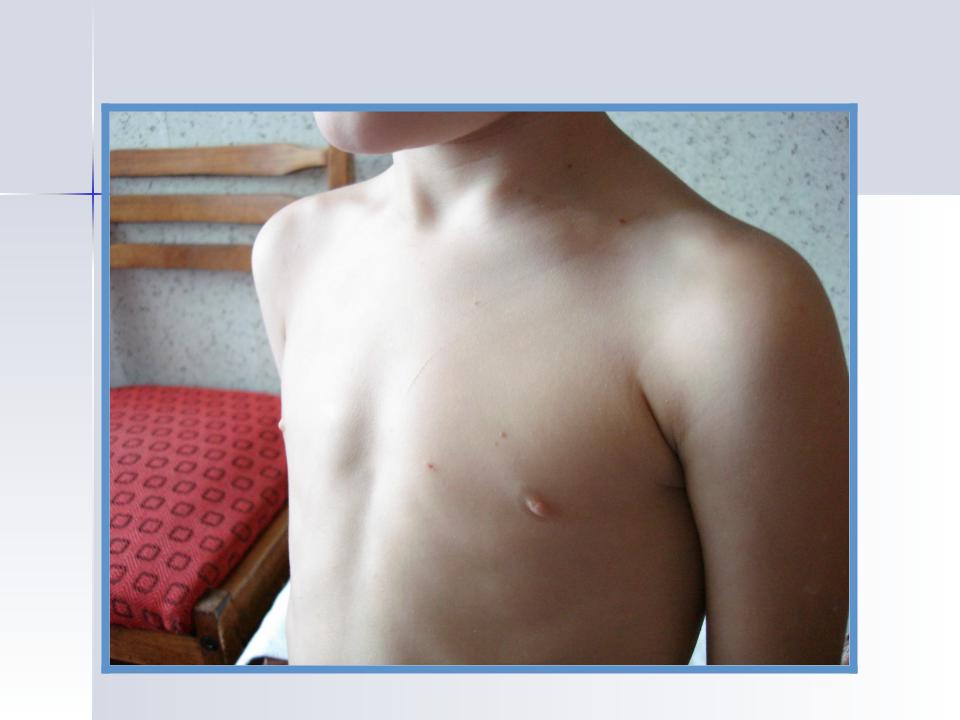
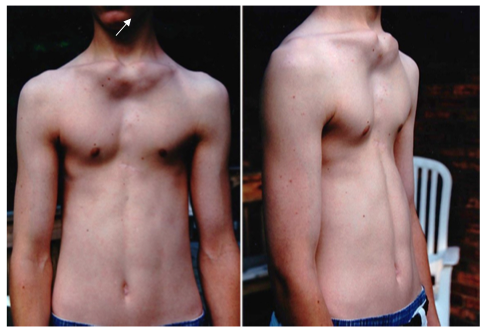
Воронкообразная грудь – это порок развития грудной клетки, который представляет собой изменение хрящевого соединения между ребрами и грудиной. Один из 3000 детей рождается с такой деформацией грудной клетки. Такой дефект, также известный как «грудь сапожника», представляет собой утапливание грудной клетки с одной или обеих сторон (форма воронки). Сама грудина также впалая. Дефект может быть разных размеров и приводить к физическим ограничениям.
Причины возникновения воронкообразной груди
У мальчиков воронкообразная грудь встречается в три раза чаще, чем у девочек. Точные причины неизвестны. Тем не менее, есть подозрение, что это нарушение метаболизма хрящевой ткани. Возникновение впалой груди имеет наследственный характер.
Симптомы воронкообразной груди
У большинства пациентов нет физических жалоб в младенчестве, так как грудь ребенка все еще относительно мягкая. Только в возрасте примерно 12 лет и при увеличении жесткости грудной клетки могут, в зависимости от степени проявления, встречаться следующие симптомы:
Только в возрасте примерно 12 лет и при увеличении жесткости грудной клетки могут, в зависимости от степени проявления, встречаться следующие симптомы:
- затрудненное дыхание и одышка
- сердцебиение и нарушение функции сердечного насоса
- боль в груди и спине
- снижение работоспособности
Нередко воронкообразная грудь сопровождается повышенной кривизной спины и, соответственно, болями в спине в результате неправильной осанки. Около 95 % пациентов не имеют проблем. Они страдают только от неэстетичности деформации грудной клетки. Она может быть настолько выраженной, что люди с воронкообразной грудью избегают действий, при которых им необходимо показывать свое туловище.
Лечение воронкообразной груди
Скорректировать легкую форму воронкообразной груди, а также исправить осанку может ЛФК и вакуумный колокол. Грудь поднимается с помощью вакуумного колокола не менее чем на1 часа в день в течение 2–3 лет.
В случае серьезных физических жалоб может быть проведена хирургическая коррекция воронкообразной груди. Сегодня благодаря более щадящим методам операция проводится даже по косметическим соображениям.
Как именно проводится целенаправленная коррекция воронкообразной груди, зависит прежде всего от степени деформации грудной клетки. Тем не менее, при принятии решения за или против конкретной формы лечения учитывается также эмоциональный стресс человека. По медицинским же показаниям хирургическое лечение показано в тяжелых случаях для исправления деформации.
Хирургическая коррекция воронкообразной груди (pectus excavatum), по сути, является частью детской хирургии и требует опыта от специалиста. Деформация грудной клетки часто исправляется еще в детстве или в подростковом возрасте – но только при появлении симптомов или ожидании их в будущем. Проще всего коррекция дается до второго ростового скачка в возрасте около 12 лет, поскольку грудные структуры еще эластичны и, следовательно, их легче формировать.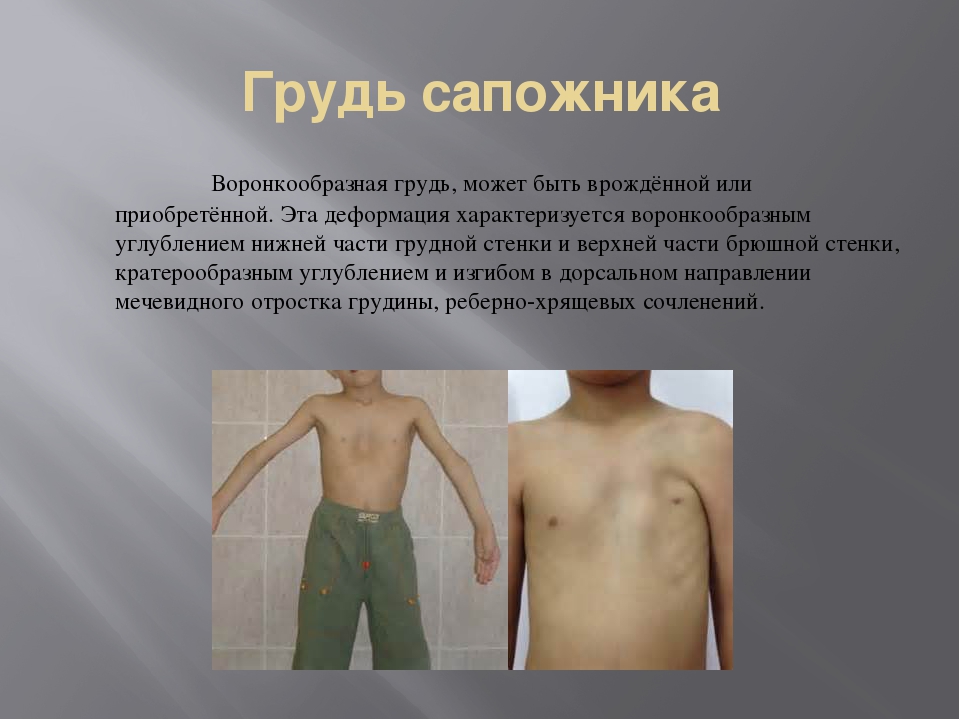 Если воронкообразную грудь не исправлять, деформация грудной клетки может увеличиваться с ростом организма. Затем по мере укрепления костных структур появляются симптомы, которые, как правило, не встречаются в детстве. Они варьируются от выраженных болевых симптомов и функциональных нарушений сердца и легких до снижения работоспособности. Каждый из этих симптомов может серьезно снизить качество жизни человека.
Если воронкообразную грудь не исправлять, деформация грудной клетки может увеличиваться с ростом организма. Затем по мере укрепления костных структур появляются симптомы, которые, как правило, не встречаются в детстве. Они варьируются от выраженных болевых симптомов и функциональных нарушений сердца и легких до снижения работоспособности. Каждый из этих симптомов может серьезно снизить качество жизни человека.
Воронкообразная грудь не всегда сопровождается физическими ограничениями или жалобами. Несмотря на это пациенты часто хотят сделать коррекцию по эстетическим причинам. Пациенты нередко чувствуют комплекс из-за деформированной груди и избегают показывать себя с голым торсом или в облегающей одежде. Здесь может помочь эстетическая пластическая хирургия.
Процедура и методы хирургии воронкообразной груди
За последние десятилетия были разработаны различные виды хирургической коррекции воронкообразной груди с предпочтительным выбором щадящих, минимально инвазивных методов. Прежде чем оперировать воронкообразную грудь, следует исключить другие причины проблем с сердцем, легкими и позвоночником. Существует три различных процедуры хирургической коррекции воронкообразной груди.
Прежде чем оперировать воронкообразную грудь, следует исключить другие причины проблем с сердцем, легкими и позвоночником. Существует три различных процедуры хирургической коррекции воронкообразной груди.
Какой метод является наиболее подходящим, зависит от индивидуальных особенностей. Если патологическое опускание грудины и ребер симметрично, в большинстве случаев возможно и целесообразно минимально инвазивное вмешательство для коррекции впалости. Другим важным аспектом при выборе хирургического метода является наличие или отсутствие болевых симптомов и функциональных нарушений легких и сердца.
Если нет никаких жалоб или ограничений, связанных с деформацией грудной клетки, рекомендуется эстетическая пластическая коррекция. Структура кости и хряща остается полностью нетронутой. Воронкообразная грудь здесь корректируется с помощью имплантата или аутологичного жира, которые визуально компенсируют впалое углубление и делают его почти невидимым для окружающих. Однако это вмешательство проводится только в зрелом возрасте.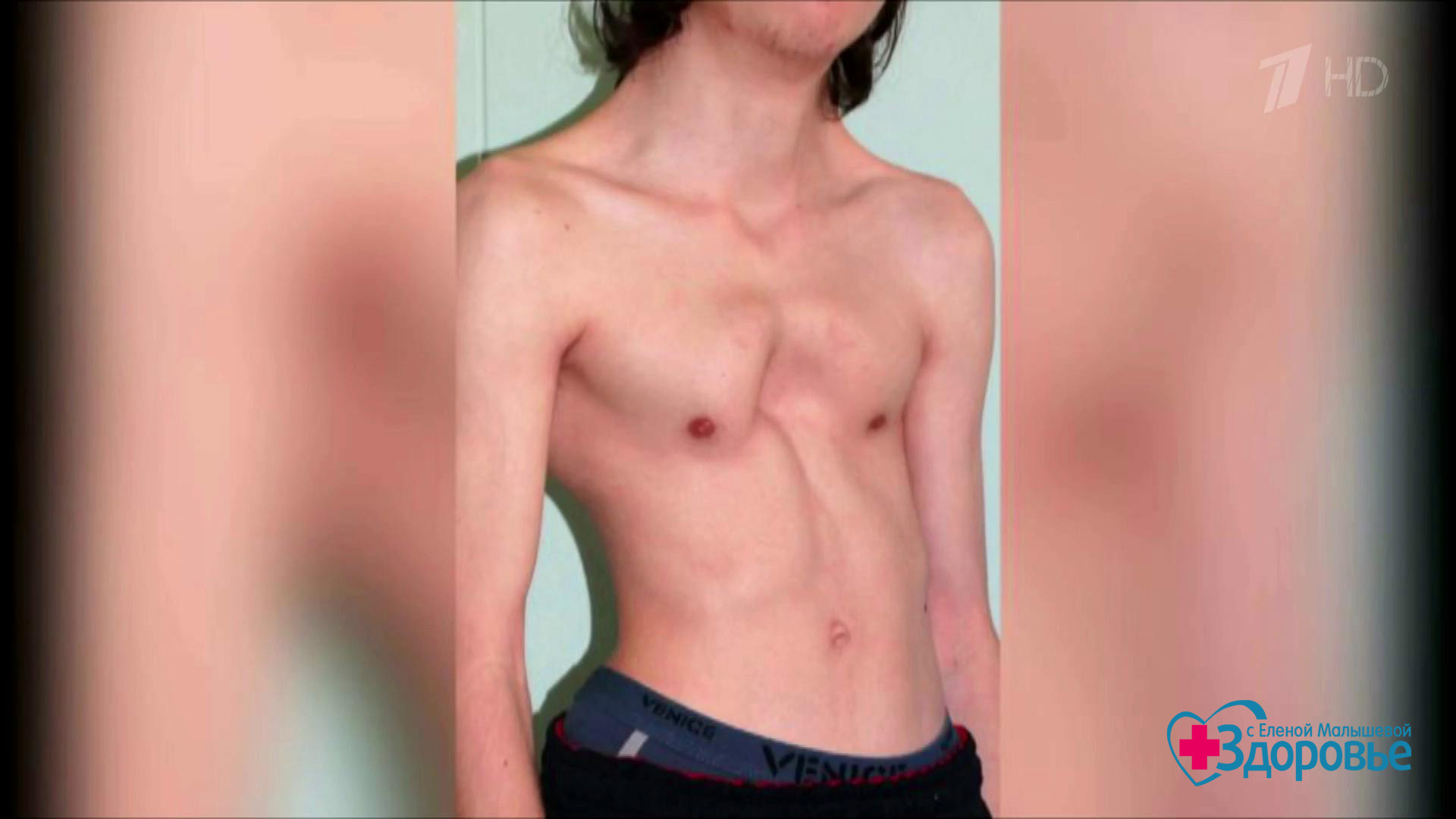
Любая операция по коррекции воронкообразной груди – независимо от процедуры – проводится под общим наркозом и требует пребывания в больнице.
Открытая операция на воронкообразной груди
Классическая открытая операция в настоящее время в основном используется только в модифицированной версии и в случае серьезной деформации. Делается разрез вдоль грудины (поперек у женщин), деформированный хрящ отсоединяется, поднимается и вновь фиксируется. Для стабилизации используются металлические имплантаты, которые обычно удаляются через год.
Коррекция воронкообразной груди с использованием классической открытой хирургической операции является очень сложной процедурой, которая представляет относительный стресс для пациента. Это также требует более длительного пребывания в больнице и оставляет довольно заметные шрамы. Поэтому такая операция используется только в модифицированном виде и при очень сильной деформации грудной клетки.
Минимально инвазивная хирургия воронкообразной груди по Нассу (Nuss)
Минимально инвазивная операция на воронкообразной груди по Нассу является часто используемой процедурой в возрасте после окончания роста грудины (16–20 лет). Здесь врач с помощью торакоскопии проталкивает одну или несколько металлических скобок определенной формы через небольшой разрез на боковой стенке грудной клетки под деформированную область и фиксирует ее сбоку. С внутренней стороны на дефект оказывается давление, и с течением времени он устраняется.
Здесь врач с помощью торакоскопии проталкивает одну или несколько металлических скобок определенной формы через небольшой разрез на боковой стенке грудной клетки под деформированную область и фиксирует ее сбоку. С внутренней стороны на дефект оказывается давление, и с течением времени он устраняется.
Металлическую деталь удаляют через 2–3 года. У пожилых пациентов исправление дефекта занимает немного больше времени. В некоторых случаях применяется комбинация минимально инвазивных процедур и открытой хирургии. Преимущество малоинвазивных процедур заключается в защите костей и хрящей. Щадящее вмешательство через небольшой разрез также приводит к более быстрому выздоровлению. Последующее удаление металлической скобы является незначительной и безболезненной процедурой.
Коррекция воронкообразной груди с помощью малоинвазивной хирургической техники дает очевидные преимущества для пациента. Наиболее важным является значительное сокращение времени восстановления и более короткое пребывание в больнице. Это также уменьшает период временной нетрудоспособности пациента. И последнее, но не менее важное: несколько маленьких разрезов оставляют лишь едва заметные шрамы. Таким образом, минимально инвазивная хирургическая процедура обещает хороший результат не только с функциональной точки зрения, но и косметической. Тем не менее, она редко используется в детской хирургии.
Это также уменьшает период временной нетрудоспособности пациента. И последнее, но не менее важное: несколько маленьких разрезов оставляют лишь едва заметные шрамы. Таким образом, минимально инвазивная хирургическая процедура обещает хороший результат не только с функциональной точки зрения, но и косметической. Тем не менее, она редко используется в детской хирургии.
Эстетическая коррекция воронкообразной груди с помощью силикона или аутологичного жира
В случае наличия воронкообразной груди без симптомов, которая приносит беспокойство только с эстетической точки зрения, нет необходимости исправлять ее с помощью металлических скоб. Пластическая и эстетическая хирургия разработала две процедуры, которые являются щадящими и обещают удовлетворительный косметический результат.
1.Силиконовый имплантат: индивидуально подобранный силиконовый имплантат изготавливается на основе гипсового слепка и минимально инвазивно проталкивается через небольшой разрез под кожей..jpg) Имплантат визуально компенсирует порок развития и рекомендуется в качестве метода выбора в пластической и эстетической хирургии.
Имплантат визуально компенсирует порок развития и рекомендуется в качестве метода выбора в пластической и эстетической хирургии.
2. Трансплантация аутологичного жира: введение аутологичного жира для коррекции дефекта грудной клетки является более новой процедурой и рекомендуется только для подходящих пациентов. За 2–3 минимально инвазивные операции аутологичный жир сначала удаляется в определенном месте, а затем вводится в дефект, чтобы компенсировать впалость груди. Долгосрочных результатов в настоящее время еще нет. Преимущество, однако, заключается в использовании собственного материала тела, который не ощущается как имплантат, в том числе физически.
Для многих пациентов впалая грудная клетка несет в себе значительную эмоциональную нагрузку, даже если деформация не вызывает дискомфорта или функциональных ограничений. Особенно от данного дефекта страдают женщины. Это естественно в наше время, поскольку повсюду наблюдается стремление к физическому совершенству. Здесь пластическая эстетическая хирургия предлагает хорошие возможности сделать воронкообразное опускание грудины незаметным и улучшить качество жизни пациента. Коррекция возможна с помощью имплантата или аутологичного жира, который забирается из другого места в организме.
Коррекция возможна с помощью имплантата или аутологичного жира, который забирается из другого места в организме.
Боль, риски и восстановление после операции на воронкообразной груди
В общем и целом, каждая операция связана с определенными рисками. К ним относится травмирование окружающих органов (сердца, легких, нервов, кровеносных сосудов), инфекции, нарушения заживления ран, аллергические реакции на металл, кровотечения, образование тромбов и т. д.
После операции по Нассу обычно необходима более длительная, а иногда и интенсивная болеутоляющая терапия, поскольку металлическая скоба должна с силой воздействовать на грудь, чтобы вернуть ее в исходное положение. Кроме того, движение грудной клетки во время дыхания увеличивает трение между металлом и особенно чувствительной к боли надкостницей.
Этап восстановления после операции характеризуется изначальным запретом какой-либо нагрузки на верхнюю часть тела. Примерно через 6 недель начинается легкая лечебная физкультура. После этого физическую активность можно медленно увеличивать. Ожидается, что после пребывания в больнице человек сможет вернуться к работе только через несколько недель, пока не стабилизируется новая форма грудной клетки.
После этого физическую активность можно медленно увеличивать. Ожидается, что после пребывания в больнице человек сможет вернуться к работе только через несколько недель, пока не стабилизируется новая форма грудной клетки.
Как правило, минимально инвазивной эстетической коррекции с помощью силиконовых имплантатов или трансплантации аутологичного жира полностью достаточно для компенсации косметического дефекта, при этом она значительно менее стрессовая, чем операция по Нассу.
Минимально инвазивные вмешательства в любом случае являются хирургическими процедурами и поэтому связаны с обычными операционными рисками. Это включает в себя повреждения кровеносных сосудов или окружающих органов, которые могут впоследствии привести к кровотечению. Нельзя исключать травмы нервов. Наконец, что не менее важно, всегда существует риск раневой инфекции или нарушений заживления ран. Также после каждой операции могут образовываться тромбы. Иногда у пациентов возникает аллергия на металлические скобы.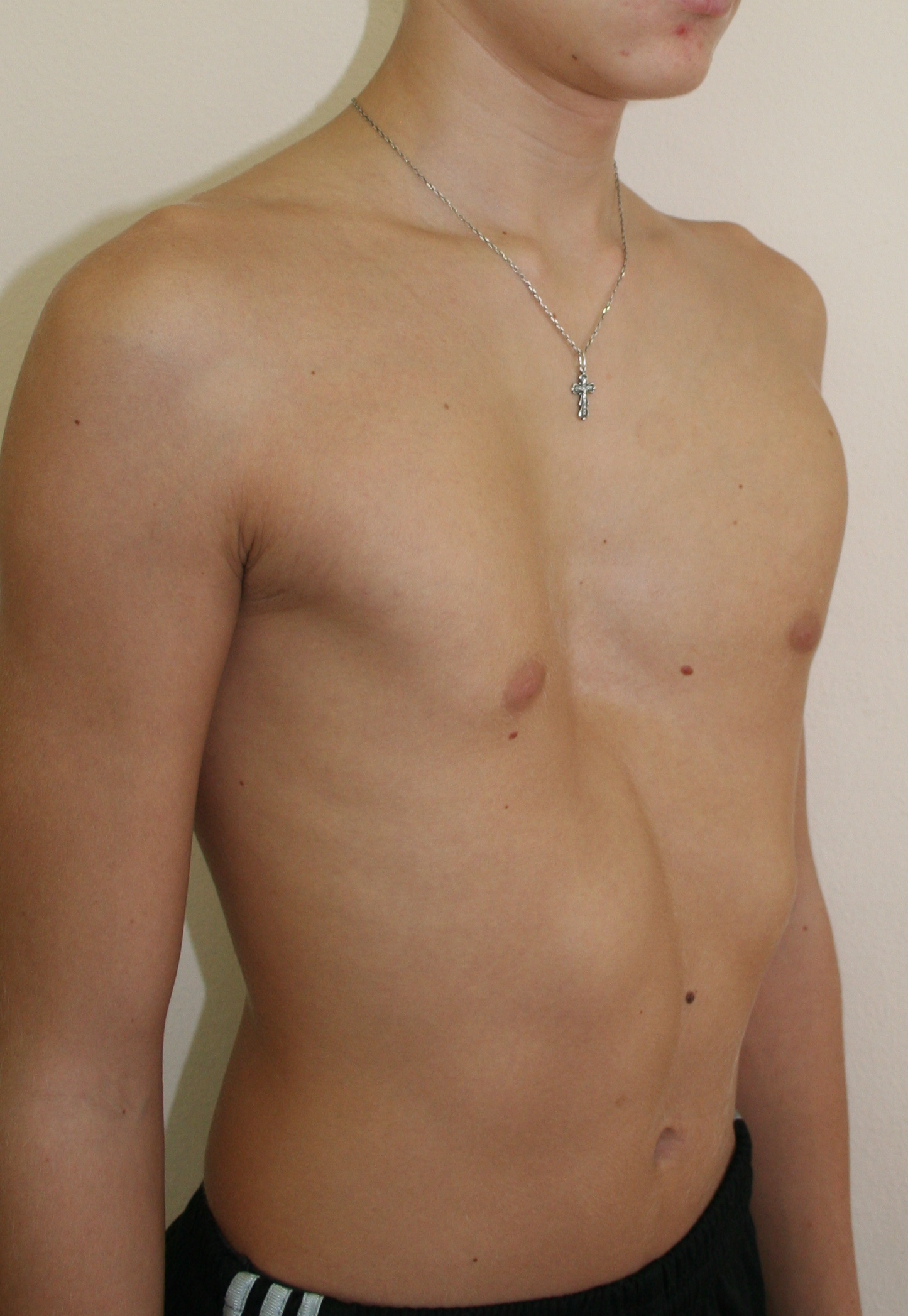
В зависимости от выбранной хирургической процедуры послеоперационный период может отличаться. Болевые симптомы также бывают разными. Однако пациент должен подготовиться к процессу выздоровления, который длится несколько недель, что всегда связано с нетрудоспособностью. Единственное исключение – эстетическое пластическое вмешательство с использованием имплантата. Время восстановления здесь значительно короче, поскольку хирургическая коррекция структуры грудной клетки отсутствует.
Какие врачи и клиники являются специалистами по лечению воронкообразной груди?
Воронкообразная грудь является наиболее распространенной деформацией грудной клетки, но встречается лишь у некоторых людей. Соответственно, хирургическая коррекция такого дефекта проводится редко. Тем более важно, чтобы процедура выполнялась врачом, имеющим опыт в этой области. Это значительно снижает риски, характерные для такого хирургического вмешательства. Следовательно, коррекция деформации грудной клетки обязательно принадлежит области деятельности врача с опытом.
Человек с воронкообразной грудью должен сначала обратиться к хирургу-ортопеду. Он определит степень деформации грудной клетки. Также он может решить, есть ли смысл лечить данную проблему без операции. В случае выраженных проблем с дыханием и сердцем хирург-ортопед или семейный врач направит пациента к торакальному хирургу, который может выполнить операцию по Нассу. За косметическую коррекцию отвечает
пластическая и эстетическая хирургия
.
Мы поможем найти специалиста по лечению воронкообразной груди. В PRIMO MEDICO работают только опытные специалисты и главные врачи в своей области. В настоящее время можно найти специалистов для лечения воронкообразной груди в Берлине, Эшвайлере, Генсинге и Берне.
Источники
:
- П. Пури, M. Хёлльварт: Детская хирургия, Springer 2006
- Диненман, Хендрик К.; Гофман, Ханс Х.; Деттербек, Франк К. (2014): Хирургия грудной клетки (серия атласа хирургии Springer).

- https://www.kidsdoc.at/trichterbrust_operation_erw Adults.html
- https://de.wikipedia.org/wiki/Trichterbrust
современное состояние проблемы – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
Лёгкие и умеренные признаки синдрома встречались во всех группах. Причём отмечена интересная закономерность: чем они легче, тем больше вероятность того, что ГМС носит преходящий характер («юве-нильная разболтанность суставов»). Умеренная выраженность синдрома была примерно одинакова во всех группах.
ВЫВОДЫ
1. Гипермобильность суставов в лёгких проявлениях (1-3 балла по шкале P. Beighton) является вариантом нормы и достаточно часто встречается у здоровых лиц молодого возраста (до 33% в нашем исследовании).
2. Проявления «разболтанности» суставов преобладают у лиц женского пола
Проявления «разболтанности» суставов преобладают у лиц женского пола
(примерно 5,8:1 по отношению к мужчинам).
3. При синдроме недифференцированной дисплазии в качестве критерия могут учитываться случаи выраженной ГМС -от 7 баллов и выше, которые не встречаются в группе контроля.
ЛИТЕРАТУРА
1. Беленький А.Г. // Леч. врач. — 2001. — № 5-6. -С. 78-80.
2. Беленький А.Г., Галушко Е.А. // Тер. арх. — 2002. — № 5. — С. 15-19.
3. Земцовский Э.В. Соединительнотканные дисплазии сердца. Изд. 2-е., доп. — СПб, 2000.
4. Кадурина Т.И. Наследственные коллагенопатии. -СПб, 2000.
5. Яковлев В.М., Карпов Р.С., Бакулина Е.Г. Соединительнотканная дисплазия костной ткани. -Томск, 2004.
Яковлев В.М., Карпов Р.С., Бакулина Е.Г. Соединительнотканная дисплазия костной ткани. -Томск, 2004.
УДК 616. 712 — 007. 24 — 018. 2 — 007. 7
ВОРОНКООБРАЗНАЯ ДЕФОРМАЦИЯ ГРУДНОЙ КЛЕТКИ: СОВРЕМЕННОЕ СОСТОЯНИЕ ПРОБЛЕМЫ
Г.И. Нечаева, С.Л. Морозов, Д.В. Черкащенко Омская государственная медицинская академия
Диспластические деформации грудной клетки привлекают внимание многих специалистов: интерес к этой проблеме обусловлен прежде всего существованием многочисленных методов лечения и коррекции. Именно разнообразие подходов к лечению этих больных позволяет утверждать, что оптимальные методы на сегодня отсутствуют [1, 2]. Воронкообразная грудь является наиболее частой деформацией грудной клетки — по данным различных авторов, у 0,6-2,3 % населения. Анатомическое и клиническое описание воронкообразной деформации грудной клетки -ВДГК (грудь сапожника, pectus exca-vatum) было сделано в конце XVI века и опубликовано в виде эссе Sterni cum costis as internia reflexis spirandi difficultatis causa знаменитым анатомом и врачом Bauhinus.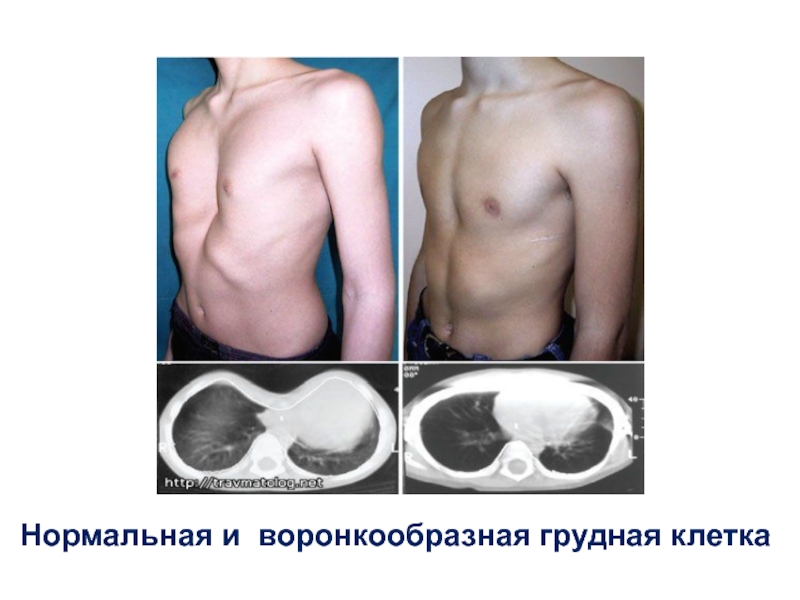 Первая операция по поводу ВДГК была произведена в 1911 г. Ludwig Meyer, который резецировал реберные хрящи. В настоящее время известно более 50 методик стернохондропластики и различных её модификаций, что свидетельствует об отсутствии единого мнения о наиболее рациональном виде операции, а также при решении вопроса о показаниях к хирургическому вмешательству.
Первая операция по поводу ВДГК была произведена в 1911 г. Ludwig Meyer, который резецировал реберные хрящи. В настоящее время известно более 50 методик стернохондропластики и различных её модификаций, что свидетельствует об отсутствии единого мнения о наиболее рациональном виде операции, а также при решении вопроса о показаниях к хирургическому вмешательству.
ВДГК представляет собой различное по форме и глубине искривление грудины и
передних отделов ребер, приводящее к уменьшению объема грудной клетки, сдав-лению и смещению органов средостения, вызывающее функциональные нарушения со стороны сердечно-сосудистой и дыхательной систем, проявляющееся косметическими дефектами различной выраженности [2].
По современным представлениям, ВДГК является локальным проявлением хондродисплазии или переходной стадией синдрома Марфана. Возникновение диспластических изменений хряща связано с патологией ферментов, обеспечивающих катаболизм гликозаминогликанов основного вещества соединительной ткани.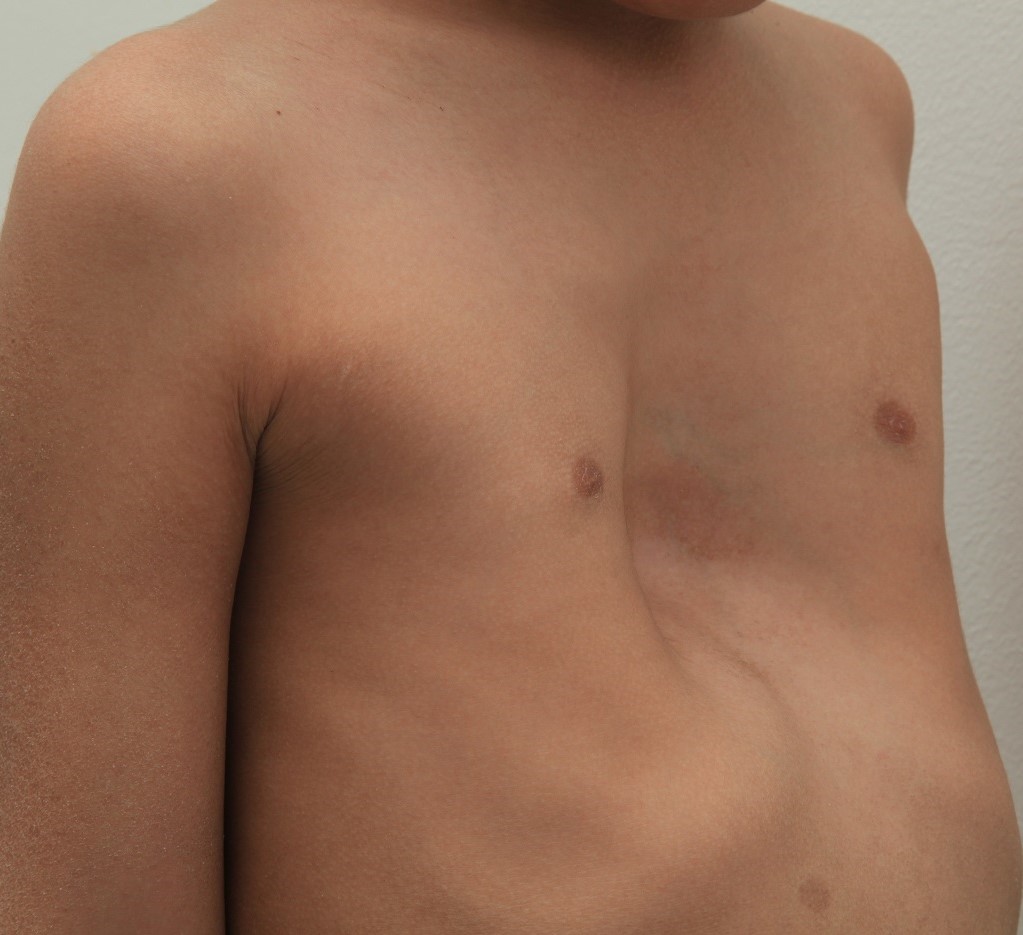 Так, в реберных хрящах при ВДГК обнаружено уменьшение содержания хон-дроитин-4- и хондроитин-6-сульфатов, что может быть обусловлено снижением активности фермента хондроитинсульфат-трансферазы либо ферментов синтеза «активного сульфата». Выявлены выраженное перераспределение между содержанием гликозаминогликанов и гликопроте-идов в сторону увеличения последних, изменение типажа коллагена в виде появления III и IV его типов, не встречающихся в полноценном хряще, а также повышение содержания и перераспределение в клеточном матриксе V типа кол-
Так, в реберных хрящах при ВДГК обнаружено уменьшение содержания хон-дроитин-4- и хондроитин-6-сульфатов, что может быть обусловлено снижением активности фермента хондроитинсульфат-трансферазы либо ферментов синтеза «активного сульфата». Выявлены выраженное перераспределение между содержанием гликозаминогликанов и гликопроте-идов в сторону увеличения последних, изменение типажа коллагена в виде появления III и IV его типов, не встречающихся в полноценном хряще, а также повышение содержания и перераспределение в клеточном матриксе V типа кол-
2. «Казанский мед. ж.», № 5, приложение.
17
лагена и увеличение концентрации фиб-ронектина. Уменьшение количества суль-фатированных гликозаминогликанов при ВДГК, играющих важную роль в механических свойствах хрящевой ткани, принимающих активное участие в фибриллоге-незе и способствующих трофической функции, сказывается на обмене в хрящевой ткани. По-видимому, этим можно объяснить развитие при ВДГК дистрофических процессов в хрящевых клетках и основном веществе реберного хряща. Изменение строения, типажа коллагена, плотности упаковки и их взаимоотношений с гли-козаминогликанами и гликопротеидами могут быть причиной формирования нестабильных аномальных коллагеновых структур и влиять на биомеханическую прочность реберного хряща [2, 4, 5, 6, 7]. Как показали гистологические и гистохимические исследования материалов, полученных во время операций у детей с ВДГК, по мере роста ребенка дистрофические изменения в хрящах увеличиваются, достигая максимума к 17-18 годам [4]. Ферментные изменения связаны с генетическими факторами, на что указывает частое сочетание ВДГК с такими врожденными патологиями соединительной ткани, как синдром Марфана, Элерса-Данлоса, сколиоз, миопия, пролапс митрального клапана и т.д., а также семейный характер ВДГК, который прослеживается в 1/3 случаев.
По-видимому, этим можно объяснить развитие при ВДГК дистрофических процессов в хрящевых клетках и основном веществе реберного хряща. Изменение строения, типажа коллагена, плотности упаковки и их взаимоотношений с гли-козаминогликанами и гликопротеидами могут быть причиной формирования нестабильных аномальных коллагеновых структур и влиять на биомеханическую прочность реберного хряща [2, 4, 5, 6, 7]. Как показали гистологические и гистохимические исследования материалов, полученных во время операций у детей с ВДГК, по мере роста ребенка дистрофические изменения в хрящах увеличиваются, достигая максимума к 17-18 годам [4]. Ферментные изменения связаны с генетическими факторами, на что указывает частое сочетание ВДГК с такими врожденными патологиями соединительной ткани, как синдром Марфана, Элерса-Данлоса, сколиоз, миопия, пролапс митрального клапана и т.д., а также семейный характер ВДГК, который прослеживается в 1/3 случаев.
Таким образом, в основе ВДГК лежит генетическая предрасположенность, обусловливающая нарушение синтеза ферментов, отвечающих за дифференциацию соединительной ткани.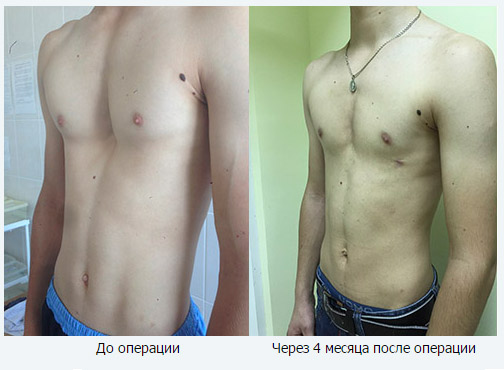 Если полем приложения становятся только реберные хрящи, возникает деформация передней грудной стенки. Если же ферментные нарушения охватывают грудину, диафрагму, костные отделы ребер, то формируются более сложные разновидности ВДГК. Наконец, если в организме метаболические нарушения возникают диффузно, то воронкообразная грудь сочетается с иными врожденными аномалиями развития соединительной ткани.
Если полем приложения становятся только реберные хрящи, возникает деформация передней грудной стенки. Если же ферментные нарушения охватывают грудину, диафрагму, костные отделы ребер, то формируются более сложные разновидности ВДГК. Наконец, если в организме метаболические нарушения возникают диффузно, то воронкообразная грудь сочетается с иными врожденными аномалиями развития соединительной ткани.
В момент рождения ребенка деформация редко бывает резко выраженной. На дальнейшее её развитие оказывает влияние ряд факторов — уровень отрицательного внутригрудного давления при дыхании, воздействия со стороны диафрагмы и средостения, прогрессирование диспласти-ческих изменений в реберных хрящах.
В настоящее время предложено 10 классификаций ВДГК, но ни одна из них не
является совершенной. В нашей стране наиболее распространена классификация В.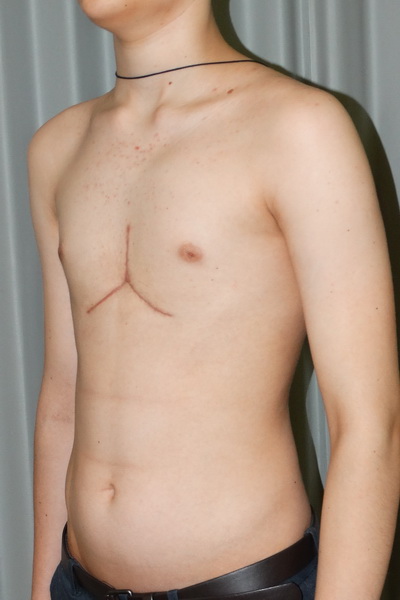 К. Урмонасаи Н.И. Кондрашина, предложенная в 1983 г. [2]. Удобство данной классификации в том, что в ней предусматривается подразделение больных по клиническому течению заболевания, форме и выраженности деформации. ВДГК дифференцируют на 2 формы — обычную и плосковороночную. Обычная деформация может быть блюдцевидной или жело-бовидной, плосковороночной — в виде сочетания 2 видов деформации грудной клетки (плоской и воронкообразной). Каждая из этих форм разделяется на 2 вида — симметричную и асимметричную деформацию. При симметричном виде обе половины грудной клетки развиты равномерно, при асимметричном виде, из-за неравномерного развития наблюдается уменьшение полуокружности грудной клетки с одной стороны. Иногда деформация грудины имеет дополнительные компоненты искривления. Она бывает не только вогнутой, но и перекрученной по своей продольной оси (винтовидная деформация), или имеет дугообразный изгиб (седловидная деформация). Степень воронкообразной деформации определяется с помощью индекса I.
К. Урмонасаи Н.И. Кондрашина, предложенная в 1983 г. [2]. Удобство данной классификации в том, что в ней предусматривается подразделение больных по клиническому течению заболевания, форме и выраженности деформации. ВДГК дифференцируют на 2 формы — обычную и плосковороночную. Обычная деформация может быть блюдцевидной или жело-бовидной, плосковороночной — в виде сочетания 2 видов деформации грудной клетки (плоской и воронкообразной). Каждая из этих форм разделяется на 2 вида — симметричную и асимметричную деформацию. При симметричном виде обе половины грудной клетки развиты равномерно, при асимметричном виде, из-за неравномерного развития наблюдается уменьшение полуокружности грудной клетки с одной стороны. Иногда деформация грудины имеет дополнительные компоненты искривления. Она бывает не только вогнутой, но и перекрученной по своей продольной оси (винтовидная деформация), или имеет дугообразный изгиб (седловидная деформация). Степень воронкообразной деформации определяется с помощью индекса I.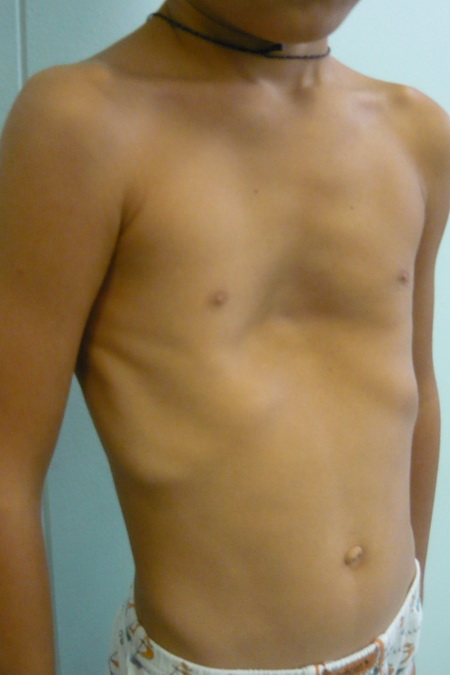 Gizycka. Индекс Gizycka — это отношение наименьшего (А-В) и наибольшего (В-Г) расстояния стерно-вертебраль-ного пространства, измеренного по боковым рентгенограммам, сделанным на вдохе, между задней поверхностью грудины и передней поверхностью тел позвонков. Величина более 0,7-1,0 — 1-я степень деформации, от 0,7 до 0,5 — 2-я, менее 0,5 — 3-я. По клиническому течению различают 3 стадии заболевания. При компенсированной стадии имеется только косметический дефект, жалобы и функциональные нарушения отсутствуют. При субкомпенсации выявляются нерезко выраженные функциональные нарушения со стороны легких и сердечно-сосудистой системы. Для декомпенсированной стадии характерны выраженная деформация и наличие значительных функциональных нарушений со стороны сердечно-сосудистой и дыхательной систем, сопровождаемые различными субъективными жалобами. К соче-танной деформации относят случаи сочетания с такими видами патологии, которые сказываются на её клиническом течении или степени развития ( искривления позвоночника, врожденные пороки и аномалии развития сердца и легких и др.
Gizycka. Индекс Gizycka — это отношение наименьшего (А-В) и наибольшего (В-Г) расстояния стерно-вертебраль-ного пространства, измеренного по боковым рентгенограммам, сделанным на вдохе, между задней поверхностью грудины и передней поверхностью тел позвонков. Величина более 0,7-1,0 — 1-я степень деформации, от 0,7 до 0,5 — 2-я, менее 0,5 — 3-я. По клиническому течению различают 3 стадии заболевания. При компенсированной стадии имеется только косметический дефект, жалобы и функциональные нарушения отсутствуют. При субкомпенсации выявляются нерезко выраженные функциональные нарушения со стороны легких и сердечно-сосудистой системы. Для декомпенсированной стадии характерны выраженная деформация и наличие значительных функциональных нарушений со стороны сердечно-сосудистой и дыхательной систем, сопровождаемые различными субъективными жалобами. К соче-танной деформации относят случаи сочетания с такими видами патологии, которые сказываются на её клиническом течении или степени развития ( искривления позвоночника, врожденные пороки и аномалии развития сердца и легких и др.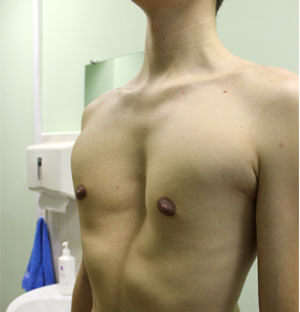 ).
).
Объем и глубина воронкообразной де-
формации могут варьировать в зависимости от её выраженности и возраста больного. У новорожденных и детей в первый год жизни о ВДГК может свидетельствовать парадоксальное, реже стридорозное дыхание. Иногда наблюдаются дисфаги-ческие явления — срыгивания и рвота после приема пищи. Западение грудины и ребер отчетливо замечается только при вдохе, особенно при крике и плаче. В некоторых случаях тяжелая деформация грудной клетки видна с рождения ребенка, чаще же всего родители начинают замечать ВДГК через 2-6 месяцев жизни ребенка, а иногда еще позже. К концу первого года жизни начинают обращать на себя внимание выступающие вперёд края рёберных дуг и образующаяся над ними поперечная борозда, так называемая псевдоборозда Гариссона [2].
По мере роста ребенка и прогрессиро-вания деформации появляются другие внешние признаки.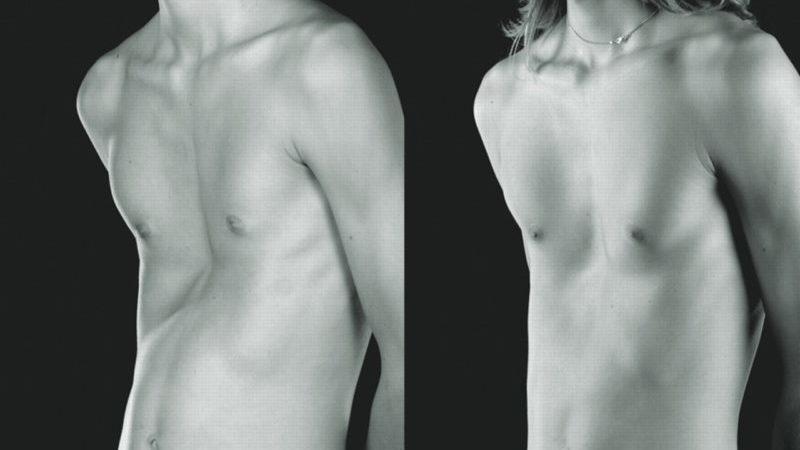 При этом дети имеют довольно типичный вид: голова и шея у них выдаются вперед, живот выпячен. В тяжелых случаях отмечается заметное отставание в физическом развитии. Как правило, такие дети имеют и другие внешние признаки ДСТ: астенический тип конституции, искривление позвоночника, слаборазвитую мышечную систему, гипермобильность суставов, долихостеномиелию и др. [5, 6, 8]. Нередко у больных с ВДГК выявляют синдром вегетативной дисфункции. Больные с ВДГК чаще жалуются на плохую переносимость физических нагрузок, боли в области деформации и сердца, быструю утомляемость, плохой аппетит, раздражительность, частые головные боли, головокружение, повышенную потливость. В анамнезе у таких больных имеют место частые острые инфекционные заболевания верхних дыхательных путей, неоднократные бронхиты, пневмонии.
При этом дети имеют довольно типичный вид: голова и шея у них выдаются вперед, живот выпячен. В тяжелых случаях отмечается заметное отставание в физическом развитии. Как правило, такие дети имеют и другие внешние признаки ДСТ: астенический тип конституции, искривление позвоночника, слаборазвитую мышечную систему, гипермобильность суставов, долихостеномиелию и др. [5, 6, 8]. Нередко у больных с ВДГК выявляют синдром вегетативной дисфункции. Больные с ВДГК чаще жалуются на плохую переносимость физических нагрузок, боли в области деформации и сердца, быструю утомляемость, плохой аппетит, раздражительность, частые головные боли, головокружение, повышенную потливость. В анамнезе у таких больных имеют место частые острые инфекционные заболевания верхних дыхательных путей, неоднократные бронхиты, пневмонии.
Для подтверждения диагноза и уточнения степени ВДГК проводят рентгенографию грудной клетки в 2 проекциях на вдохе или компьютерную томографию. С целью определения стадии заболевания (компенсация, субкомпенсация, декомпенсация) и выявления сопутствующей патологии показано определение функции внешнего дыхания, проведение нагрузочных тестов (велоэргометрия), ЭКГ, ЭхоКГ.
С целью определения стадии заболевания (компенсация, субкомпенсация, декомпенсация) и выявления сопутствующей патологии показано определение функции внешнего дыхания, проведение нагрузочных тестов (велоэргометрия), ЭКГ, ЭхоКГ.
Наибольшие изменения у больных с ВДГК наблюдаются со стороны сердечно-сосудистой и респираторной систем [2, 3, 6, 8]. Деформация грудной клетки, нередко сочетающаяся с деформацией позвоночного
столба, сопровождается изменением хода ребер, функции дыхательной мускулатуры. Отмечаются уменьшение объема и ригидность грудной клетки, инертность диафрагмального компонента дыхания, механическое воздействие на внутригруд-ные органы (уменьшение объемов пери-кардиальной и плевральной полостей, смещение и деформация просвета трахеи и крупных бронхов, участки ателектазов, механическое сдавление сердца и торсия сосудов), т.е. нарушение кардиопульмоно-торакодиафрагмальных соотношений с формированием торакодиафрагмального синдрома [6, 8].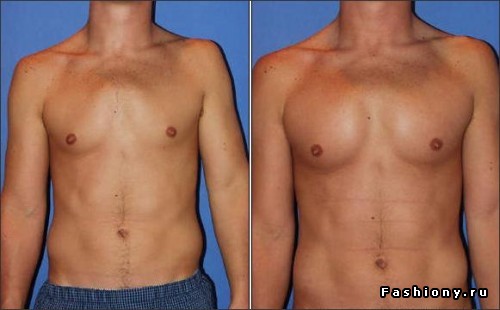
Сочетание торакодиафрагмального синдрома с диспластическими изменениями трахеобронхиального дерева и альвеолярной ткани (трахеобронхомегалия, трахео-бронхомаляция, бронхоэктазия), а также с синдромом вегетативной дисфункции приводит к ряду неблагоприятных последствий. Во-первых нарушается дренажная функция бронхов, что ведет, в свою очередь, к инфицированию и хронизации воспалительного процесса. Во-вторых, увеличиваются частота дыхательных движений и величина дыхательного объема (главным образом из-за уменьшения резервного объема вдоха), за счет чего достигается компенсация дыхательной функции с нормальными показателями ЖЕЛ, МВЛ и дыхательного резерва. Однако с возрастом, по мере истощения компенсаторных механизмов происходит снижение функции внешнего дыхания, а это обусловливает хроническое кислородное голодание, что клинически выражается в развитии астении и гипотрофии мышц, формирование дистрофических изменений систем и органов, ухудшение функционального состояния всего организма.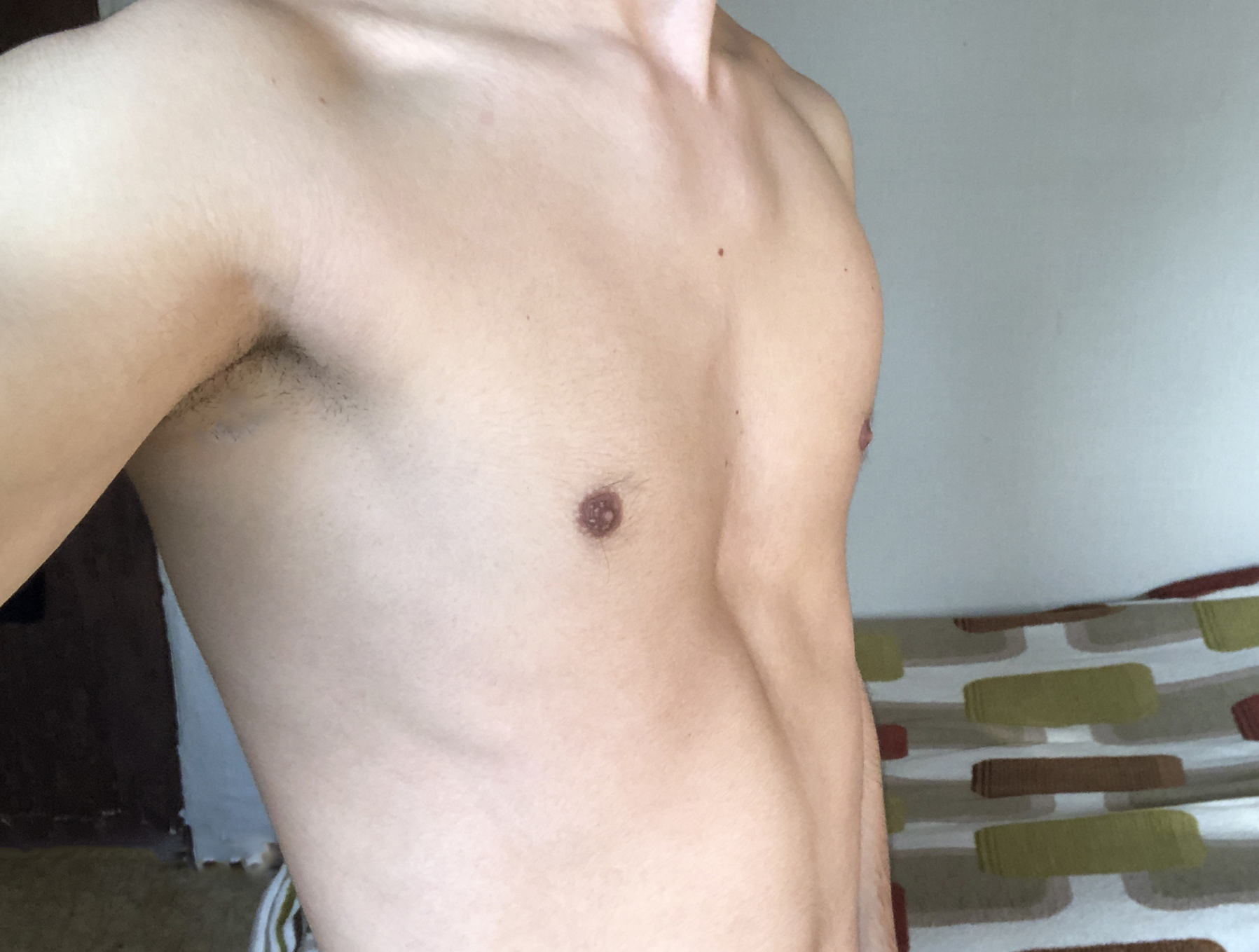
Что касается изменений со стороны сердца при ВДГК, то в зависимости от ведущего патогенетического механизма условно выделяют торакодиафрагмальный синдром — варианты торакодиафрагмального легочного сердца: астенический, кон-стриктивный и псевдостенотический [6, 8].
Сдавление сердца в результате выраженной деформации грудной клетки приводит к нарушению диастолического наполнения его полостей, прежде всего правого желудочка. Смещение и ротация сердца вызывают перекручивание легочной артерии и соответственно сужение её просвета. Эти изменения, а также повышение давления в малом круге кровообращения, связанное с гиповентиляцией участков
легких, симпатической гиперфункцией, сопутствующей бронхолегочной патологией и гипоксией, повышают нагрузку на правые отделы сердца с последующим развитием торакодиафрагмального синдрома.
Астенический вариант торакодиафраг-мального сердца встречается у больных с ВДГК I степени.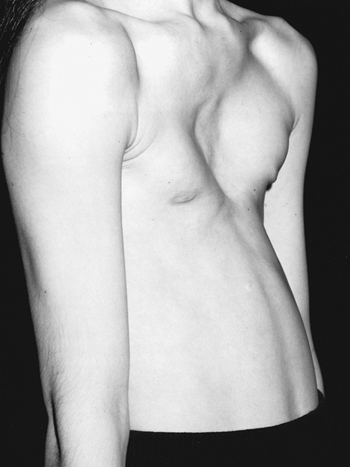 Для него характерны уменьшение конечно-диастолического и конечно-систолического размеров полостей желудочков при нормальной систолической и диастолической толщине стенок и межжелудочковой перегородки, снижение конечно-диастолического и конечно-систолического объемов левого желудочка, синусовая тахикардия, нарушение диа-столического расслабления. Однако показатели насосной функции сердца (УО, МО, ФВ) существенно не меняются.
Для него характерны уменьшение конечно-диастолического и конечно-систолического размеров полостей желудочков при нормальной систолической и диастолической толщине стенок и межжелудочковой перегородки, снижение конечно-диастолического и конечно-систолического объемов левого желудочка, синусовая тахикардия, нарушение диа-столического расслабления. Однако показатели насосной функции сердца (УО, МО, ФВ) существенно не меняются.
Констриктивный вариант торакодиаф-рагмального синдрома возникает при увеличении степени ВДГК и усилении компрессии сердца в грудной клетке, при этом сердце сдавливается между воронкообразной грудиной и позвоночником, возникает «перикардитоподобная» ситуация. Для него характерно еще большее, чем при астеническом варианте, уменьшение размеров полостей сердца с изменением их геометрии, главным образом за счет уменьшения коротких осей левого и правого желудочков. Однако при данном варианте из-за уменьшения объема грудной полости изменения носят гемодинамически значимый характер, что проявляется уменьшением ударного объема и повышением периферического сопротивления. Нарушается и диастолическая функция: в ответ на сложившуюся ситуацию компенсаторно повышается активность правого и левого предсердий — увеличивается объем активного наполнения желудочков.
Нарушается и диастолическая функция: в ответ на сложившуюся ситуацию компенсаторно повышается активность правого и левого предсердий — увеличивается объем активного наполнения желудочков.
Псевдостенотический вариант торако-диафрагмального синдрома наблюдается при выраженных формах ВДГК, когда сердце как бы «ускользает» от механического воздействия деформированной грудной клетки и позвоночника, но при этом происходят его ротация и «перекрут» основных сосудистых стволов. В данной ситуации растет систолическое напряжение миокардиальной стенки с удлинением подготовительного периода к изгнанию. Несмотря на компенсаторный рост активного наполнения желудочков, а также увеличение массы миокарда, насосная функция сердца падает: снижается ударный и минутный объемы крови, формируется гипокинетический тип гемодинамики.
Проблема лечения и реабилитации больных с ВДГК остается на сегодняшний день в поле зрения исключительно хирургов и ортопедов, большинство которых признают преимущество хирургического лечения ВДГК [1, 7]. Считается, что консервативное лечение может быть в какой-то мере эффективно только у маленьких детей (до 2 лет), если степень деформации незначительна, а родители проводят лечение очень настойчиво. В настоящее время предложено более 100 методик хирургической коррекции ВДГК, позволяющих получить в большинстве случаев хороший или удовлетворительный косметический эффект [2].
Считается, что консервативное лечение может быть в какой-то мере эффективно только у маленьких детей (до 2 лет), если степень деформации незначительна, а родители проводят лечение очень настойчиво. В настоящее время предложено более 100 методик хирургической коррекции ВДГК, позволяющих получить в большинстве случаев хороший или удовлетворительный косметический эффект [2].
Абсолютными показаниями к оперативному лечению ВДГК являются деформация III ст., а также II ст. в субкомпенсиро-ванной и декомпенсированной стадиях, сочетание воронкообразной груди с синдромом плоской спины или резко выраженным сколиозом, наличие гипертрофии правого желудочка сердца, выраженных нарушений гемодинамики малого круга кровообращения и застойных явлений легких, отчетливых изменений со стороны сердца в виде сердечно-легочной недостаточности или слипчивого перикардита [2].
Однако с учетом современных представлений о ВДГК как о локальном проявлении дисплазии соединительной ткани возрастает важность консервативных методов лечения таких больных, а также оценки состояния сердечно-сосудистой и респираторной систем у них в отдаленные сроки после оперативного лечения.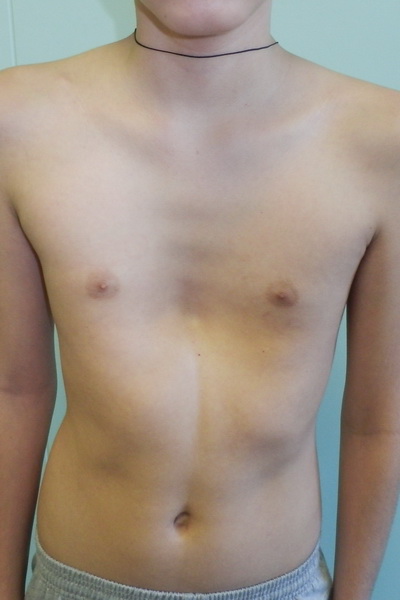 В большинстве исследований, посвященных отдаленным результатам операций по поводу ВДГК, оценивается прежде всего косметический эффект, и лишь в небольшом количестве работ уделяется внимание восстановлению функции респираторной и сердечно-сосудистой систем. Так, В.Н. Урмонас и Н.И.Кондрашин [2], проанализировав отдаленные результаты 276 операций по поводу ВДГК у детей, сообщают о неполном восстановлении функции сердечно-сосудистой системы по данным радиокардиографии. В.М. Яковлев и Г.И. Нечаева [8], изучив показатели допплерэхокардиографического исследования сердца в срок от 2 до 7 лет после торакопластики, пришли к выводу, что устранение прямого механического влияния деформированной грудной клетки на органы грудной полости приводит к некоторому улучшению гемодинамических показателей, не купируя прогредиентных со-
В большинстве исследований, посвященных отдаленным результатам операций по поводу ВДГК, оценивается прежде всего косметический эффект, и лишь в небольшом количестве работ уделяется внимание восстановлению функции респираторной и сердечно-сосудистой систем. Так, В.Н. Урмонас и Н.И.Кондрашин [2], проанализировав отдаленные результаты 276 операций по поводу ВДГК у детей, сообщают о неполном восстановлении функции сердечно-сосудистой системы по данным радиокардиографии. В.М. Яковлев и Г.И. Нечаева [8], изучив показатели допплерэхокардиографического исследования сердца в срок от 2 до 7 лет после торакопластики, пришли к выводу, что устранение прямого механического влияния деформированной грудной клетки на органы грудной полости приводит к некоторому улучшению гемодинамических показателей, не купируя прогредиентных со-
единительнотканных изменений сердца и крупных сосудов. Поэтому вопросы лечения и реабилитации больных с ВДГК не должны сводиться исключительно к хирургическому вмешательству.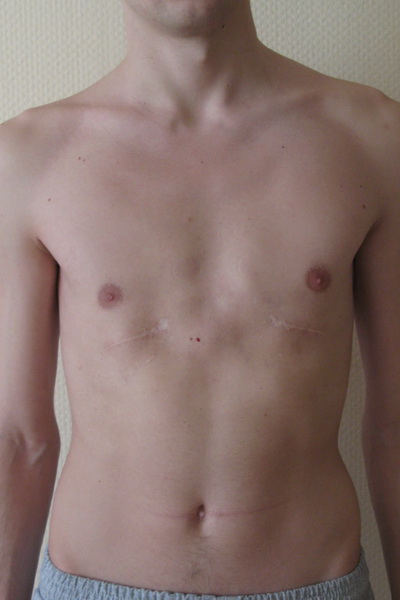 Решение проблемы видится в разработке комплексной программы восстановительного лечения больных с ДСТ и к таким её проявлением, как воронкообразная деформация грудной клетки, направленной на формирование адаптационных реакций, повышение резистентности организма путем стимуляции компенсаторных возможностей сердечно-сосудистой и респираторной систем с использованием главным образом немедикаментозных методов лечения. Эти методы должны в обязательном порядке включать в себя лечебную физкультуру, общий массаж мышц (особенно живота), лечебное плавание, гимнастику, водные процедуры. При исследовании эффективности тренирующих программ в режиме средних и малых физических нагрузок у больных с маловыраженными и выраженными вариантами ДСТ, в том числе с ВДГК, отмечались улучшение субъективного статуса больных (улучшались общее самочувствие, настроение, исчезали боли в области сердца, повышалась толерантность к физическим нагрузкам), а также положительная динамика показателей сердечно-сосудистой (КДО, МОК, ФВ) и респираторной (ОФВ1, ЖЕЛ, МОД) систем.
Решение проблемы видится в разработке комплексной программы восстановительного лечения больных с ДСТ и к таким её проявлением, как воронкообразная деформация грудной клетки, направленной на формирование адаптационных реакций, повышение резистентности организма путем стимуляции компенсаторных возможностей сердечно-сосудистой и респираторной систем с использованием главным образом немедикаментозных методов лечения. Эти методы должны в обязательном порядке включать в себя лечебную физкультуру, общий массаж мышц (особенно живота), лечебное плавание, гимнастику, водные процедуры. При исследовании эффективности тренирующих программ в режиме средних и малых физических нагрузок у больных с маловыраженными и выраженными вариантами ДСТ, в том числе с ВДГК, отмечались улучшение субъективного статуса больных (улучшались общее самочувствие, настроение, исчезали боли в области сердца, повышалась толерантность к физическим нагрузкам), а также положительная динамика показателей сердечно-сосудистой (КДО, МОК, ФВ) и респираторной (ОФВ1, ЖЕЛ, МОД) систем.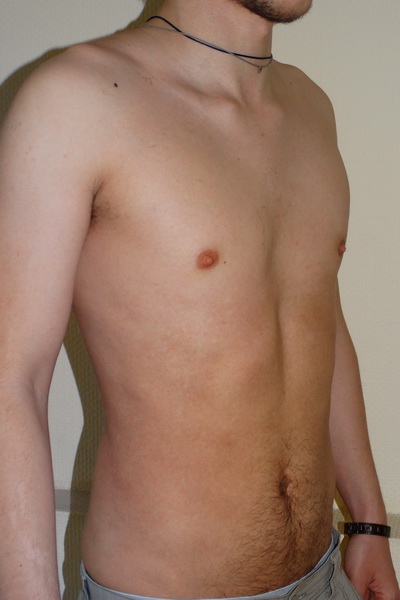
Таким образом, на сегодняшний день
проблема воронкообразной деформации грудной клетки остается весьма актуальной. В частности, недостаточно данных о возрастной динамике сердечно-сосудистых и респираторных нарушений у лиц с ВДГК, не до конца определены тактика ведения таких больных и показания к оперативному лечению. Нет убедительных данных о положительном влиянии хирургической коррекции на состояние органов грудной клетки. Необходимы дальнейшие исследования в этой области.
ЛИТЕРАТУРА
1. Кондрашин Н.И. // Ортопед., травматол. протезир. — Киев, 1978.
2. Кондрашин Н.И. Урмонас В.К. Воронкообразная грудная клетка. — Вильнюс, 1983.
3. Виноградов А.В., Фищенко П.Я., Сологубов Е.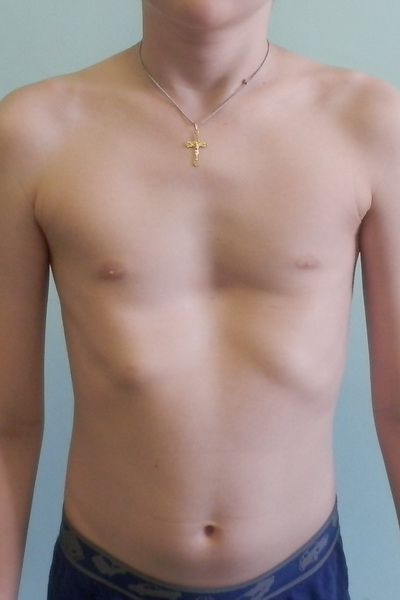 Г., Босых В.Г. // Вопр. соврем. педиатр. — 2003. — Том 2. приложение 1.- С. 62.
Г., Босых В.Г. // Вопр. соврем. педиатр. — 2003. — Том 2. приложение 1.- С. 62.
4. Курицын В.М., Шабанов А.М., Шехонин Б.В. и др. // Арх. патол.-1987.- № 1.- С. 20-26.
5. Нечаева Г.И., Конев В.П., Новак В.Г. Диспластические деформации грудной клетки: морфогенез, вопросы нозологической диагностики. / Тез. II региональн. симпоз. «Дисплазия соединительной ткани». — Омск, 1992. — С. 96-72.
6. Нечаева Г.И. Кардиореспираторный синдром при дисплазиях соединительной ткани (клиника, диагностика, прогноз): Автореф. дисс. .. .докт. мед. наук. -Омск, 1994.
7. Фокин А.А. Килевидная деформация грудной клетки у детей: Автореф. дисс. …канд. мед. наук. -Л.,1986.
8. Яковлев В.М., Нечаева Г.И. Кардиореспи-раторные синдромы при дисплазии соединительной ткани. — Омск, 1994.
— Омск, 1994.
УДК 616. 126. 52 — 018. 2 — 007. 17 — 07
ВНЕШНИЕ И ВНУТРЕННИЕ ФЕНЫ ДИСПЛАЗИИ СОЕДИНИТЕЛЬНОЙ ТКАНИ ПРИ ИДИОПАТИЧЕСКОМ СТЕНОЗЕ АОРТАЛЬНОГО КЛАПАНА
Э.В. Земцовский, С.И. Хасанова, Н.Н. Парфенова, Л.Б. Митрофанова
Санкт-Петербургская педиатрическая медицинская академия, Федеральный центр сердца, крови и эндокринологии, г. Санкт-Петербург
Идиопатический стеноз аортального клапана (ИСАК) — один из самых распространенных на сегодняшний день пороков, и число больных этим заболеванием неуклонно растет [5]. Так, распространенность аортального стеноза (АС), по данным разных авторов, варьирует от 2 до 7% у лиц старшей возрастной группы. [5, 6]. По частоте ИСАК среди всей кардиаль-ной патологии занимает третье место после ишемической болезни сердца и артериальной гипертензии и является основным заболеванием, которое приводит к необхо-
димости замены клапана и инвалидизации больных.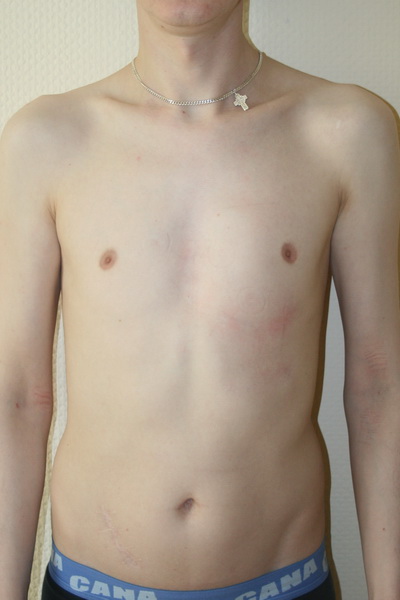 , который отграничил этот порок от кальциноза при ревматических процессах и сифилитическом мезоартериите. Однако единой теории развития АС до настоящего времени не существует.
, который отграничил этот порок от кальциноза при ревматических процессах и сифилитическом мезоартериите. Однако единой теории развития АС до настоящего времени не существует.
Среди этиологических факторов рассматриваются атеросклероз, ревматизм, инфекционный эндокардит, участие вирусов и механический стресс, приводящий к
Роль наследственности в происхождении врожденных деформаций грудной клетки (обзор литературы) Текст научной статьи по специальности «Клиническая медицина»
© Группа авторов, 2012 УДК 616.712-007.24-053.1-056.7
Роль наследственности в происхождении врожденных деформаций грудной клетки (обзор литературы)
И.А. Комолкин, А.П. Афанасьев, Д.В. Щеголев
The role of heredity in the occurrence of the chest congenital deformities (Review of the literature)
I. A. Komolkin, A.P. Afanas’yev, D.V. Shchegolev
A. Komolkin, A.P. Afanas’yev, D.V. Shchegolev
ГБОУ ВПО Санкт-Петербургская государственная педиатрическая медицинская академия, г. Санкт-Петербург
(ректор — д.м.н., профессор В.В. Леванович)
Представлен обзор литературы по вопросам наследственности воронкообразной и килевидной деформаций грудной клетки, а также генетические синдромы и хромосомные аберрации, связанные с ними.
Ключевые слова: воронкообразная деформация грудной клетки, килевидная деформация грудной клетки, наследственность.
The review of the literature on the heredity problems of cobbler’s chest and keeled chest deformities is presented in the work, as well as related genetic syndromes and chromosome aberrations. Keywords: cobbler’s chest, keeled chest, heredity.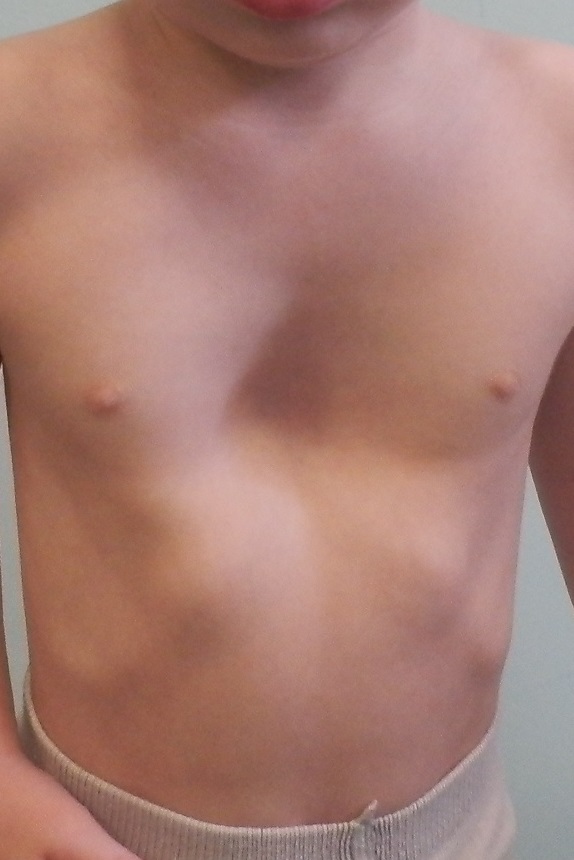
Целью настоящего обзора литературы является обобщение сведений роли наследственности в происхождении врожденных деформаций грудной клетки.
Существует многочисленная группа врожденных аномалий развития грудино-реберного комплекса [9]. Среди врожденных деформаций грудной клетки 90 % составляют воронкообразные (ВДГК) и 8 % килевид-ные деформации (КДГК). Синдром Поланда, врожденная расщелина грудины и изолированные деформации ребер наблюдаются в 2 % случаев.
ВДГК встречается у 0,1-2,3 % населения [3, 14], причем у лиц мужского пола в 3-5 раз чаще [9, 14]. Предложенные теории возникновения ВДГК включают внутриматочное давление, рахит, легочную рестрикцию, аномалии диафрагмы, которые приводят к тяге назад грудины и свойственному нарушению остеогенеза и хондрогенеза. У пациентов с ВДГК биохимические исследования показали отклонения в структуре коллагена 2 типа в реберных хрящах, ненормальные уровни цинка, магния и кальция и нарушение синтеза коллагена [14].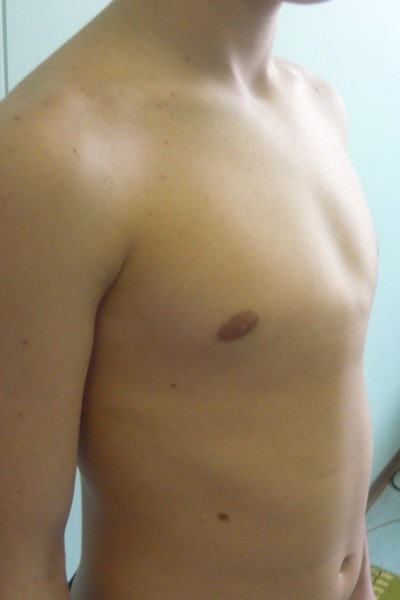 Абальмасова Е.А., Лузина Е.В., 1976 [ссылка] акцентируют внимание на значении наследственности, как ведущего фактора в этиологии врожденных деформаций грудной клетки. Они полагают, что данная патология является проявлением врожденных системных процессов и обосновывают предположения тем, что чаще всего ВДГК имела место у детей с синдромом Марфана, дизрафи-ческим статусом, нейрофиброматозом [2].
Абальмасова Е.А., Лузина Е.В., 1976 [ссылка] акцентируют внимание на значении наследственности, как ведущего фактора в этиологии врожденных деформаций грудной клетки. Они полагают, что данная патология является проявлением врожденных системных процессов и обосновывают предположения тем, что чаще всего ВДГК имела место у детей с синдромом Марфана, дизрафи-ческим статусом, нейрофиброматозом [2].
ВДГК является обычно спорадической, хотя определенная группа семейных случаев была описана [9]. Генетический компонент обнаружили в 19-ом столетии в 2 отчетах. Впервые Coulson в 1820 г. сообщил о семье, в которой ВДГК имелась у 3 братьев. Позже Williams сообщил о 17-летнем пациенте с ВДГК, выявленной с рождения, чьи брат и отец также имели
деформацию [8, 19].
По данным И.А. Комолкина [3], из 102 пациентов с ВДГК в 17 случаях (16,6 %) у родственников I степени родства выявлена деформация передней стенки грудной клетки.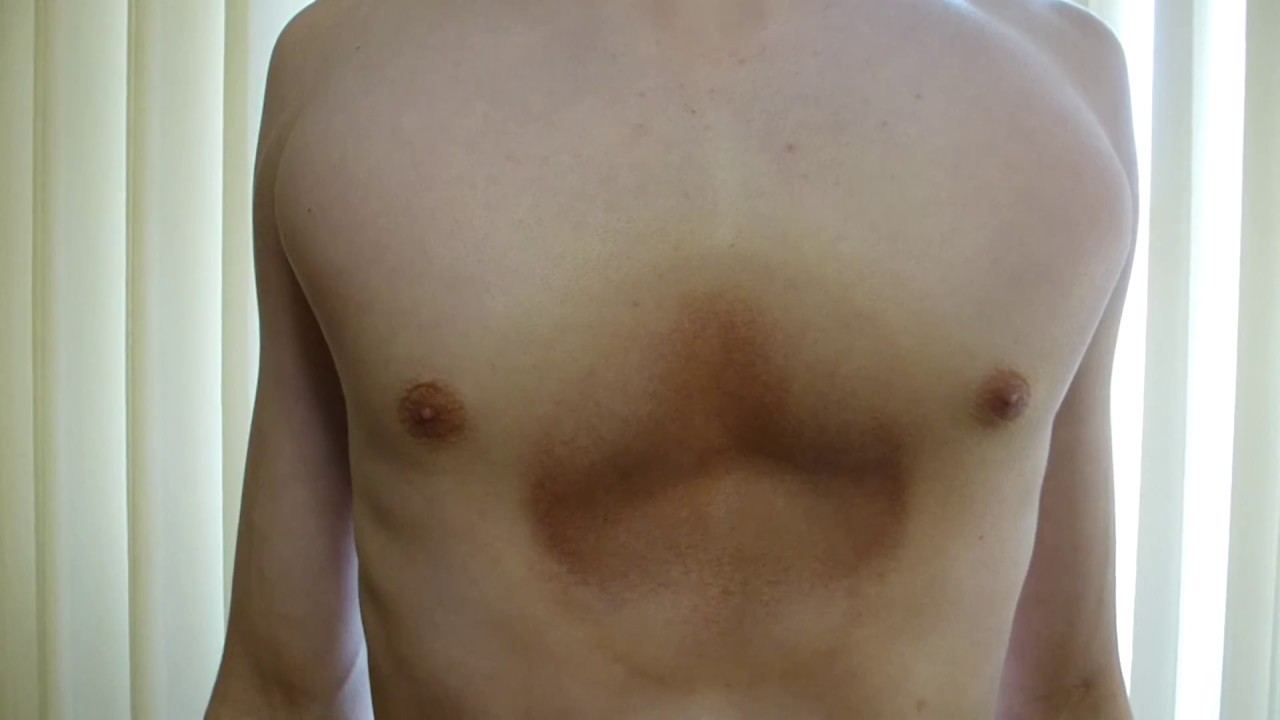 Однако оперативная коррекция никому из этих родственников не была выполнена в связи с незначительной степенью деформации. По данным R.E. Kelly [33], семейная история ВДГК присутствовала у 44 % (532 человека) пациентов.
Однако оперативная коррекция никому из этих родственников не была выполнена в связи с незначительной степенью деформации. По данным R.E. Kelly [33], семейная история ВДГК присутствовала у 44 % (532 человека) пациентов.
Используя базу данных, D. Kotzot и A.H. Schwabegger [20] отобрали 34 семьи, имеющие более одного члена с ВДГК. Был собран семейный анамнез, составлена родословная с 4 поколениями для каждой семьи. Общее количество людей с ВДГК было 163, включая 104 мужского пола и 59 женского, приводя к соотношению лиц мужского и женского полов 1,8:1. Предположительно 14 семей имели аутосомно-доминантное наследование, 4 семьи имели аутосомно-рецессивное наследование, 6 семей имели сцепленное с X-хромосомой рецессивное наследование, 10 семей имели многофакторный тип наследования.
По данным D. Jaroszewski [11], деформации передней стенки грудной клетки встречаются с частотой 1:400 в США. ВДГК редко встречается среди афроа-мериканцев и латиноамериканцев. Приблизительно у 40 % пациентов с деформациями грудной клетки есть члены семьи, у которых также есть деформации.
ВДГК редко встречается среди афроа-мериканцев и латиноамериканцев. Приблизительно у 40 % пациентов с деформациями грудной клетки есть члены семьи, у которых также есть деформации.
F.L. Westphal с соавторами [26] сообщают, что деформации грудной клетки вызваны генетическими нарушениями, которые еще не выяснены. Они обследовали 1332 бразильских школьников и у 26 (1,95 %) выявили деформации грудной клетки: у 1,275 % -ВДГК, у 0,675 % — КДГК. Наличие родственников с деформациями грудной клетки отмечено у 17 (65,4 %) из этих школьников.
В настоящее время в мире существует две широко используемых экспертных системы диагностики редких генетических синдромов — POSSUM (Pictures Of Standard Syndromes and Undiagnosed Malformations) и WBDD (Winter-Baraitser Dysmorphology Database). Поиск в них привел к 39 моногенным синдромам, 8 числовым хромосомным аберрациям и 44 структурным перестройкам хромосом у пациентов с деформациями грудной клетки.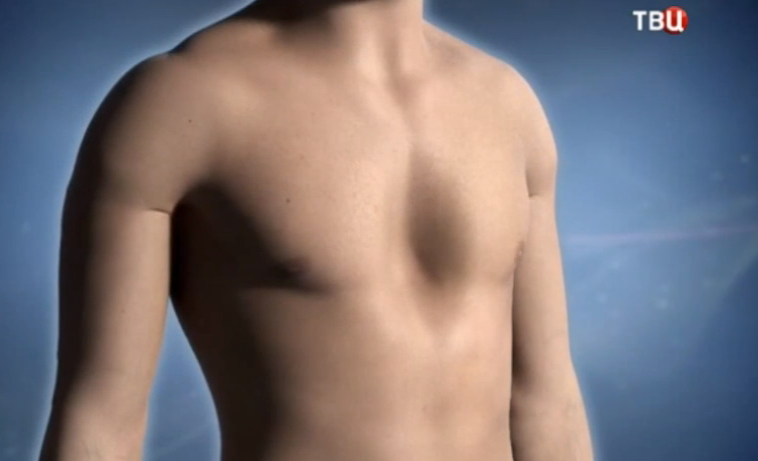 ВДГК и КДГК могут быть частью многих наследственных синдромов или заболеваний, связанных со спорадическими мутациями генов. Наиболее часто деформации грудной клетки встречаются при синдромах Нунана и Марфана [20].
ВДГК и КДГК могут быть частью многих наследственных синдромов или заболеваний, связанных со спорадическими мутациями генов. Наиболее часто деформации грудной клетки встречаются при синдромах Нунана и Марфана [20].
Синдром Марфана (СМ) — заболевание соединительной ткани, наследуемое по аутосомно-доминант-ному типу [10, 18] с частотой в популяции 1:300010000 [1]. До 30 % случаев следуют из спонтанной новой мутации. СМ вызывается мутациями в гене фи-бриллина-1. Мутации в этом гене вызывают чрезмерно быстрый рост длинных костей тела, приводящий к высокому росту и длинным конечностям, заметным у пациентов с СМ. Другие характерные особенности в скелетной системе при СМ (описанные как марфано-подобный фенотип) следующие: долихостеномелия, долихоцефалия, арахнодактилия, слабость суставов, сколиоз, деформации грудной клетки — воронкообразная или килевидная, высокий свод неба, аномалии прикуса. По данным исследования S. Baran c соавт. [10], ВДГК имелась у 30 % пациентов с СМ. Глазные симптомы (подвывих или вывих хрусталика, катаракта, глаукома и др.) выявляются у 80 % мужчин и 60 % женщин с СМ [1]. Пневмоторакс — частое легочное осложнение СМ. СМ связан с различными опухолями, такими как коллагеновая фиброма неба, одонтогенная кератокиста и фиброзно-мышечная дисплазия [18]. L. Martinez-Lesquereux [23] с соавторами описали левостороннюю переднюю врожденную диафрагмальную грыжу (диафрагмальную грыжу Morgagni-Larrey) как причину кишечной непроходимости у пациента с СМ.
Глазные симптомы (подвывих или вывих хрусталика, катаракта, глаукома и др.) выявляются у 80 % мужчин и 60 % женщин с СМ [1]. Пневмоторакс — частое легочное осложнение СМ. СМ связан с различными опухолями, такими как коллагеновая фиброма неба, одонтогенная кератокиста и фиброзно-мышечная дисплазия [18]. L. Martinez-Lesquereux [23] с соавторами описали левостороннюю переднюю врожденную диафрагмальную грыжу (диафрагмальную грыжу Morgagni-Larrey) как причину кишечной непроходимости у пациента с СМ.
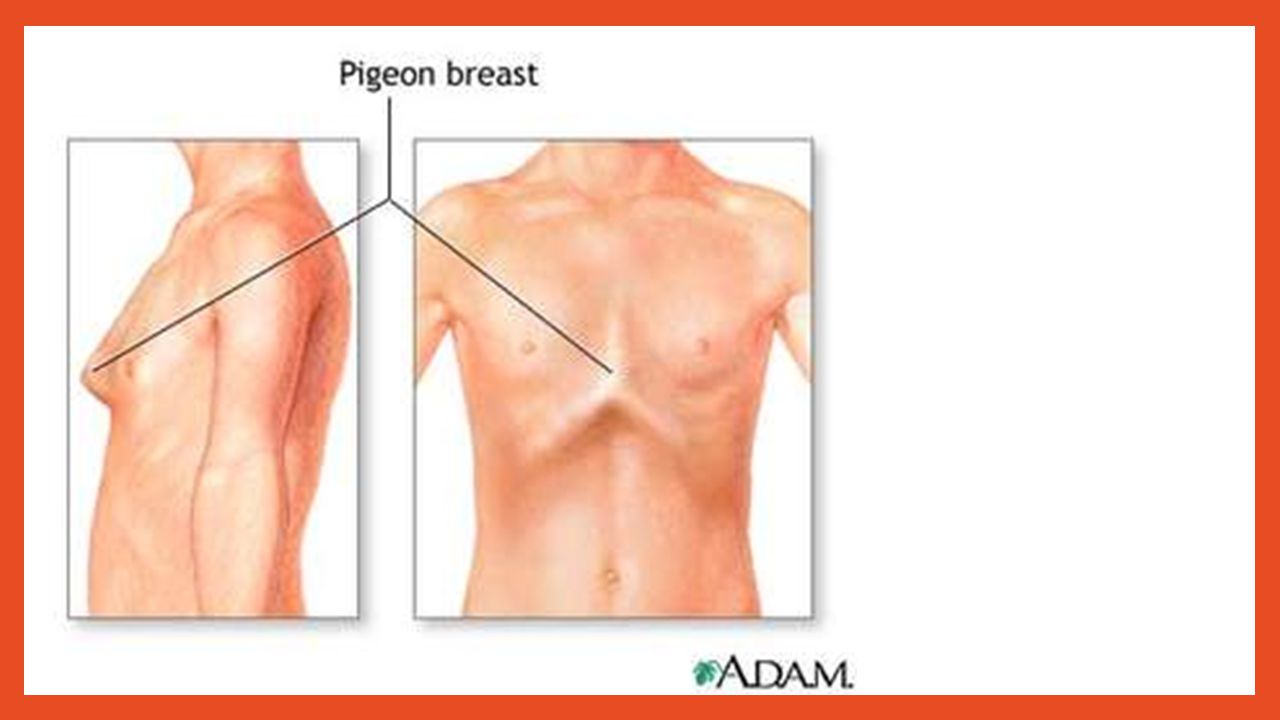
Синдром Нунана — относительно частое клинически разнообразное и генетически гетерогенное заболевание, характеризуемое постнатально сниженным ростом, отличительным дизморфизмом лица, сердечными дефектами и различными психо-соматическими расстройствами. Другие особенности включают в себя эктодермальные и скелетные дефекты, крипторхизм, лимфатические дисплазии, тенденцию к кровотечению и в редких случаях склонность к гематологическим злокачественным опухолям.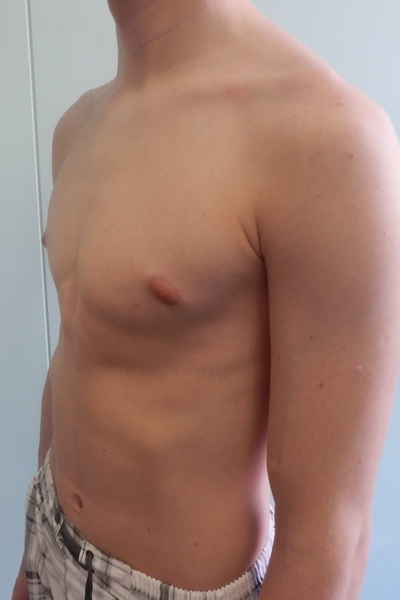 Частота встречаемости -1:1000-2500. Синдром Нунана вызывается мутациями в генах PTPN11, SOS1, KRAS, RAF1, BRAF и MEK1 (MAP2K1), составляющих приблизительно 70 % от всех носителей синдрома [31]. К ортопедическим проблемам относятся килевидная и воронкообразная деформации грудной клетки, деформации позвоночника, вальгусная деформация локтевого сустава [20, 31].
Частота встречаемости -1:1000-2500. Синдром Нунана вызывается мутациями в генах PTPN11, SOS1, KRAS, RAF1, BRAF и MEK1 (MAP2K1), составляющих приблизительно 70 % от всех носителей синдрома [31]. К ортопедическим проблемам относятся килевидная и воронкообразная деформации грудной клетки, деформации позвоночника, вальгусная деформация локтевого сустава [20, 31].
Синдром Элерса-Данлоса — наследственное заболевание соединительной ткани, характеризуемое мягкой и гиперэластичной тонкой кожей, гипермобильными суставами, тенденцией к кровоточивости, грыжами, варикозными венами, пролапсом митрального клапана [7]. В прошлом было более 10 общепризнанных типов синдрома Элерса-Данлоса. В 1997 году исследователи предложили более простую классификацию, которая сократила число главных типов до 6 [13]. J.G. Ayres с соавторами [7] описали 20 паци-
ентов с синдромом Элерса-Данлоса, у 6 из них с различными типами синдрома имелась воронкообразная деформация грудной клетки.
Нейрофиброматоз 1 типа — аутосомно-доминант-ное наследственное заболевание с частотой встречаемости 1:2500-3500 [22, 24]. Нейрофиброматоз 1 типа полностью пенетрантен к 8 годам. Согласно данных Национальных Институтов Здоровья США, для диагноза нейрофиброматоз 1 типа необходимо сочетание двух из следующих семи критериев: шесть или больше пятен цвета кофе с молоком, составляющих, по крайней мере, 5 мм, у пациентов пубертатного периода и 15 мм — у пациентов постпубертатного периода, множественные участки гиперпигментации в подмышечных областях, две или больше нейрофибром любого типа или одна плексиформная нейрофиброма, узлы Лиша, глиома оптических путей, костная дисплазия и наличие одного родственника первой степени с нейрофиброматозом. Ген NF1 на хромосоме 17q11.2 кодирует белок-супрессор опухоли нейрофи-бромин. Потеря этого белка связана с увеличенным риском развития опухолей [24]. Наиболее частая скелетная патология при нейрофиброматозе — сколиоз. D. Alexianu с соавторами [28] описали тяжелую ги-потензию у пациента с нейрофиброматозом и ВДГК, вызванную компрессией правого желудочка грудино-реберным комплексом. При нейрофиброматозе 1 типа встречается также КДГК [22].
D. Alexianu с соавторами [28] описали тяжелую ги-потензию у пациента с нейрофиброматозом и ВДГК, вызванную компрессией правого желудочка грудино-реберным комплексом. При нейрофиброматозе 1 типа встречается также КДГК [22].
Синдром Холта-Орама — аутосомно-доминантное заболевание с почти полной пенетрантностью и варьируемой экспрессией, вызванное мутациями гена TBX5 (12q24.1). Частота встречаемости — 1:100000. 60 % случаев являются семейными. Фенотипические признаки представлены дефектами верхних конечностей от фокомелии до незначительных аномалий большого пальца и сердечными дефектами в 50-95 % случаев; у некоторых пациентов имеются глазные дефекты и отсутствие большой грудной мышцы [16]. В редких случаях встречается ВДГК.
Синдром LEOPARD — редкое заболевание с множественными врожденными пороками. LEOPARD — акроним основных симптомов этого заболевания, включающих множественные лентиго, аномалии проводимости на ЭКГ, глазной гипертелоризм, стеноз легочного ствола, аномальные гениталии, замедление роста и нейросенсорную глухоту. Во всем мире сообщили приблизительно о 200 пациентах, но реальная встречаемость синдрома не была оценена. Аномалии грудной клетки, включая широкую грудную клетку, КДГК или ВДГК, обнаруживаются у 75 % новорожденных [27].
Во всем мире сообщили приблизительно о 200 пациентах, но реальная встречаемость синдрома не была оценена. Аномалии грудной клетки, включая широкую грудную клетку, КДГК или ВДГК, обнаруживаются у 75 % новорожденных [27].
Несовершенный остеогенез (НО) — врожденное метаболическое заболевание кости, также известное как болезнь Лобштейна-Вролика. НО встречается с частотой 1 на 10000-20000 живых новорожденных. Заболевание характеризуется вовлечением в патологический процесс костей и мышц, вызывается дефектом в синтезе коллагена I типа, который является главным компонентом матрикса кости [4]. В некоторых случаях встречаются деформации грудино-реберного комплекса.
Синдром King-Denborough — редкий синдром, преобладает у мальчиков. Характерен крипторхизм, низкий рост, килевидная деформация грудной клетки. Эти дети также имеют типичный внешний вид лица с низко расположенными ушами, птозом, микро-
гнатией, скученными зубами, антимонголоидными глазными щелями и выступающим носом. Многие из симптомов синдрома King-Denborough, такие как задержка моторного развития, сниженные сухожильные рефлексы, крыловидные лопатки и гипермобильность суставов, могут быть объяснены миопатией. Миопа-тия обычно прогрессирующая [21].
Многие из симптомов синдрома King-Denborough, такие как задержка моторного развития, сниженные сухожильные рефлексы, крыловидные лопатки и гипермобильность суставов, могут быть объяснены миопатией. Миопа-тия обычно прогрессирующая [21].
Синдром 3М — редкое врожденное заболевание, характеризующееся низким весом при рождении, пропорциональной карликовостью, необычными лицевыми особенностями и рентгенологическими аномалиями. Характерные лицевые особенности включают в себя относительно большую голову, выраженные лобные бугры, треугольное лицо, острый выступающий подбородок, большой нос, полные губы, густые брови и гипоплазию средней трети лица. К другим нелицевым признакам относятся короткая шея, выступающая трапециевидная мышца, квадратные плечи, деформации грудной клетки, гиперлордоз, гиперподвижность суставов, укорочение
5-ых пальцев. По данным G. van der Wal [5], в литературе было описано 34 случая, деформации грудной клетки имелись в 12 из 22 случаев.
Мукополисахаридоз IVA типа, также известный как болезнь Morquio A — редкое аутосомно-рецес-сивное заболевание, вызванное дефицитом лизосо-мального фермента N-ацетилгалактозамин-б-сульфат сульфатазы, которая катализирует этап в распаде гли-козаминогликанов, кератин сульфата и хондроитин-
6-сульфата. Это приводит к накоплению кератин сульфата и хондроитин-6-сульфата, главным образом в кости и роговице, вызывая системную скелетную хондродисплазию. Мукополисахаридоз IVA типа имеет вариабельные возраст начала и скорость про-грессирования. К частым симптомам относятся повышение содержания кератин сульфата в моче и крови, выраженный низкий рост, гипоплазия зуба II шейного позвонка, КДГК, кифосколиоз, вальгусная деформация коленных суставов, и помутнение роговицы. Пациенты с тяжелой формой мукополисахаридоза IVA типа редко доживают до 30 лет, в то время как пациенты с легкой формой могут жить до 70 лет и более.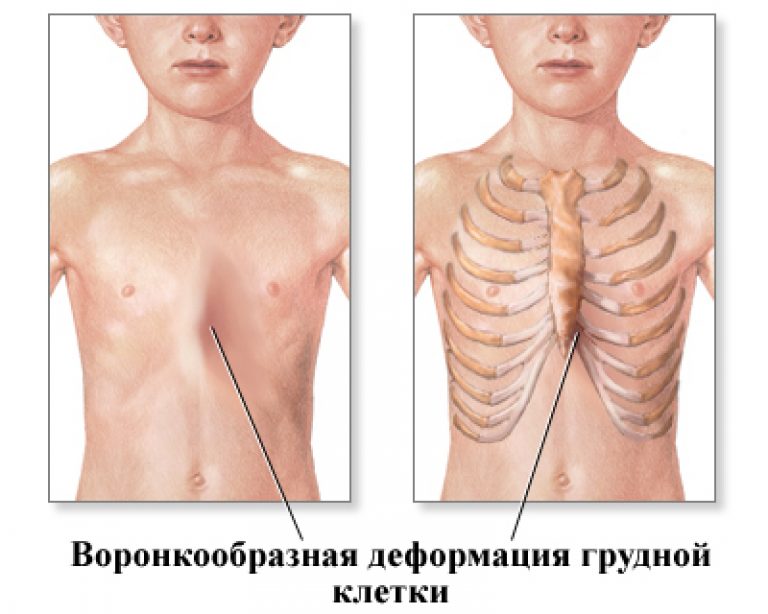 Заместительная ферментная терапия и лечение гемо-поэтическими стволовыми клетками применяются в качестве лечения мукополисахаридозов, включая болезнь Моркио [25].
Заместительная ферментная терапия и лечение гемо-поэтическими стволовыми клетками применяются в качестве лечения мукополисахаридозов, включая болезнь Моркио [25].
Мукополисахаридоз VI типа — лизосомальная болезнь накопления, которая затрагивает фермент, ответственный за разложение гликозаминоглика-нов. Частично разложенные гликозаминогликаны накапливаются в нескольких тканях, таких как верхние дыхательные пути, что приводит к развитию обструктивного апноэ. Храп, свидетельствующий об апноэ, КДГК и макроглоссия были основными клиническими находками в исследовании A. John с соавторами [30].
Синдром Gorlin-Goltz или невоидный базально-клеточный синдром — редкое аутосомно-доминант-ное заболевание, которое встречается с частотой 1:164000- 256000. Характеризуется множественными базально-клеточными карциномами у молодых пациентов, одонтогенными кератокистами, ладонными или подошвенными ямками, кальцификацией серпа мозга и скелетными деформациями.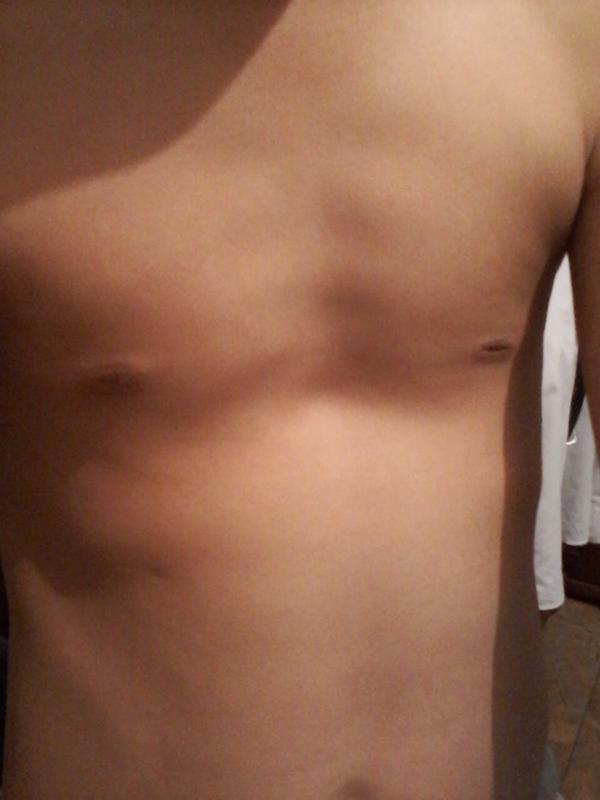 Этот синдром возникает из-за мутаций в гене-супрессоре опухолей PTCh2. M.M. Safronova с соавторами [29] описали
Этот синдром возникает из-за мутаций в гене-супрессоре опухолей PTCh2. M.M. Safronova с соавторами [29] описали
двух пациентов с данным синдромом, которые имели выраженные деформации грудной клетки.
Кроме этих синдромов, есть сообщения о немногих или даже одиночных семьях с множественными врожденными аномалиями и ВДГК [20]. Некоторые из этих аномалий перечислены в таблице.
У. Yue с соавторами [12] описали мальчика с тяжелой задержкой умственного развития, ВДГК и гексадактилией обеих стоп, у которого нашли сбалансированную, возникшую заново t (12;17) (р13.3;[21.3) транслокацию. Область разрыва обнаружена на хромосоме 17q21.3, она содержит кластер генов НОХВ. Гомеобоксные (НОХ) гены принадлежат к транскрипционным факторам, которые играют установленную роль в скелетном развитии. Определенные мутации в различных генах НОХ (НОХА11, НОХА13, HOXD10, и НОХЭ13) вызывают различные пороки развития конечностей.
L. Siggberg с соавторами [6] описали отца и двух его дочерей с делецией 9q22.2q22.32. До этого было описано только 29 случаев делеций 9q22, и все они были спорадическими. Делеция у отца была возникшей заново. Все три пациента имели подобные легкие дизморфичные симптомы: антимонголоидный разрез глаз, узкий нос с высокой переносицей и маленькими ноздрями, широкий фильтр, ушные раковины с широким завитком и поднятыми мочками и гипоплазия ногтевых пластин на пальцах стоп. Все имели существенную дизартрию и страдали от постоянных инфекций среднего уха и верхних дыхательных путей. У отца диагностирована воронкообразная деформация грудной клетки и гипопла-зированная почка с одной стороны. У дочерей не было скелетных деформаций.
B. Хш с соавторами [17] обнаружили аутосомно-рециссивное заболевание у 11 амишей (старообрядцы, образующие генетически закрытую человеческую популяцию), проживающих в северо-восточном Огайо.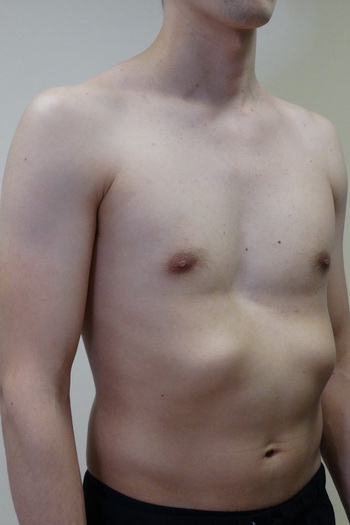 Синдром характеризовался отличительным черепно-лицевым дизморфизмом, скелетными аномалиями и задержкой умственного развития. Скелетные аномалии были представлены ВДГК (у 9 из 11), болезнью Шпренгеля, сращением позвонков, аномалиями количества и положения ребер, плоскостопием. Используя картирование по всему геному, авторы локализовали ген болезни на хромосоме Ц23.3<[24.1 и идентифицировали гомозиготную мутацию со сдвигом рамки считывания в трансмембранных и двуспиральных областях гена ТМСО1 как причину этого аутосомно-ре-цессивного заболевания.
Синдром характеризовался отличительным черепно-лицевым дизморфизмом, скелетными аномалиями и задержкой умственного развития. Скелетные аномалии были представлены ВДГК (у 9 из 11), болезнью Шпренгеля, сращением позвонков, аномалиями количества и положения ребер, плоскостопием. Используя картирование по всему геному, авторы локализовали ген болезни на хромосоме Ц23.3<[24.1 и идентифицировали гомозиготную мутацию со сдвигом рамки считывания в трансмембранных и двуспиральных областях гена ТМСО1 как причину этого аутосомно-ре-цессивного заболевания.
C.А. Gumett с соавторами [15] исследовали сцепления генов в пределах генома у 13 человек с деформациями грудной клетки и у 10 здоровых членов кавказской семьи, в которой юношеский идиопати-ческий сколиоз (ЮИС) и ВДГК наследовались по аутосомно-доминантному типу. ЮИС присутствовал у тринадцати членов семьи женского пола, а ВДГК присутствовала у трех мужчин и одной женщины. Анализ сцепления генов в пределах генома привел к пику сцепления на хромосоме 18[. 18: сЬт18:26342508-34395660). Есть несколько интересных генов-кандидатов на хромосоме 18q, включая DTNA и B4GALT7. DTNA кодирует альфа-дис-тробревин и является членом группы дистрофина.
18: сЬт18:26342508-34395660). Есть несколько интересных генов-кандидатов на хромосоме 18q, включая DTNA и B4GALT7. DTNA кодирует альфа-дис-тробревин и является членом группы дистрофина.
Мышечная дистрофия Дюшена — сцепленное с Х-хромосомой нервно-мышечное заболевание, вызываемое мутациями дистрофина, который часто связывается со сколиозом. Рецессивные мутации в гене B4GALT7 приводят к прогероидной форме синдрома Элерса-Данлоса и являются вероятным кандидатом на ЮИС и ВДГК. Хотя экзоны этих генов и 19 других генов-кандидатов были секвени-
рованы и мутации не идентифицированы, авторы не оценивали на наличие мутаций некодирующие, регуляторные области, окружающие эти гены.
Описаны различные гены, предрасполагающие к развитию деформаций грудной клетки. Хотя деформации грудной клетки могут являться компонентами наследственных синдромов и хромосомных перестроек, у большинства пациентов с наследственной историей этой патологии генетическая причина остается неизвестной. Требуется дальнейшее выявление генов, предрасполагающих к развитию деформаций грудной клетки. Также не известна этиология спорадических случаев ВДГК и КДГК.
Требуется дальнейшее выявление генов, предрасполагающих к развитию деформаций грудной клетки. Также не известна этиология спорадических случаев ВДГК и КДГК.
Таблица
Хромосомные аберрации, связанные ВДГК или КДГК (взято из Kotzot D., Schwabegger A.H. Etiology of chest wall deformities-a genetic review for the treating physician)
Хромосомная абберация Клинические проявления
Del 1q41-42 Диафрагмальная грыжа, гипоплазия легких, грубое лицо с полными губами, кончиком носа в форме луковицы, выступающим лбом и глубоко расположенными глазами
Dup 1q Пре- и постнатальное замедление роста, сердечные дефекты, задержка умственного развития, макроцефалия или микро/брахицефалия, дизморфизм лица (высокий лоб, вдавленная носовая перегородка), морщинистая кожа, синдром Пьера Робина, легочная гипоплазия и сгибательные контрактуры
Мозаичная трисомия 1 Дефекты центральной нервной системы, сердца и легких, скрещивающиеся и согнутые пальцы, дизморфизм лица (гипертелоризм и экзофтальм)
Del 5qter Легкая задержка развития, макроцефалия, колоколообразная грудь, брахидактилия, дизморфичное лицо с телекантом и повернутыми кпереди ноздрями
Dup 8q Тяжелая задержка роста и умственного развития, врожденный порок сердца (особенно конотрункаль-ные аномалии), отсутствие желчного пузыря, почечные аномалии, скелетные аномалии и дизморфизм лица (гипертелоризм, широкий лоб, треугольное лицо, широкая переносица)
Мозаичная трисомия 8 Сердечные, почечные и скелетные дефекты, крупные младенцы с глубокими ладонными и подошвенными складками, грубое невыразительное лицо с толстыми губами, выступающими ушами раковинами, отсутствие или гипоплазия надколенников, небно-глоточная недостаточность и легкая задержка умственного развития
Трисомия 21 Сердечные и кишечные дефекты, специфическая гримаса лица с высовыванием языка, гипотония и задержка моторного развития, увеличенный риск лейкемии
Моносомия X Врожденная лимфедема рук или ног, низкий рост, короткая шея, низкая линия роста волос, вальгусная деформация локтевого сустава, гипоплазия ногтей, широкая грудная клетка, бесплодие, сердечные аномалии
Dup Xq Множественные врожденные аномалии, включая задержку умственного развития, низкий рост и диз-морфизмы лица (короткие глазные щели, птоз и повернутый вниз рот)
49,XXXXY Задержка умственного развития, расщелина неба или расщепленный язычок, крупное лицо, радиоуль-нарный синостоз, гипогенитализм и сердечно-сосудистые дефекты, чрезвычайно бедные словесные навыки
Тетраплоидия Маленький ребенок с контрактурами суставов, дизморфичное лицо и множественные врожденные аномалии внутренних органов
Примечание: Del — делеция, dup — дупликация.
ЛИТЕРАТУРА
1. Богопольская О. М. Диагностические критерии синдрома Марфана: (обзор лит.) // Кардиология и сердечно-сосудистая хирургия. 2009. № 4. С. 40-43.
2. Комиссаров И. А., Комолкин И. А., Афанасьев А. П. Деформации грудной клетки у детей // Педиатр. 2010. Т. 1, № 1. С. 63-66.
3. Комолкин И. А. Хирургическая коррекция воронкообразной деформации грудной клетки у детей (клинико-экспериментальное исследование): дис…. канд. мед. наук. СПб., 2004. 184 с.
4. Несовершенный остеогенез: патогенез, классификация, клиническая картина, лечение / В. В. Поровознюк [и др.] // Ортопедия, травматология и протезирование. 2009. № 4. С. 110-117.
5. 3-M syndrome: description of six new patients with review of the literature / G.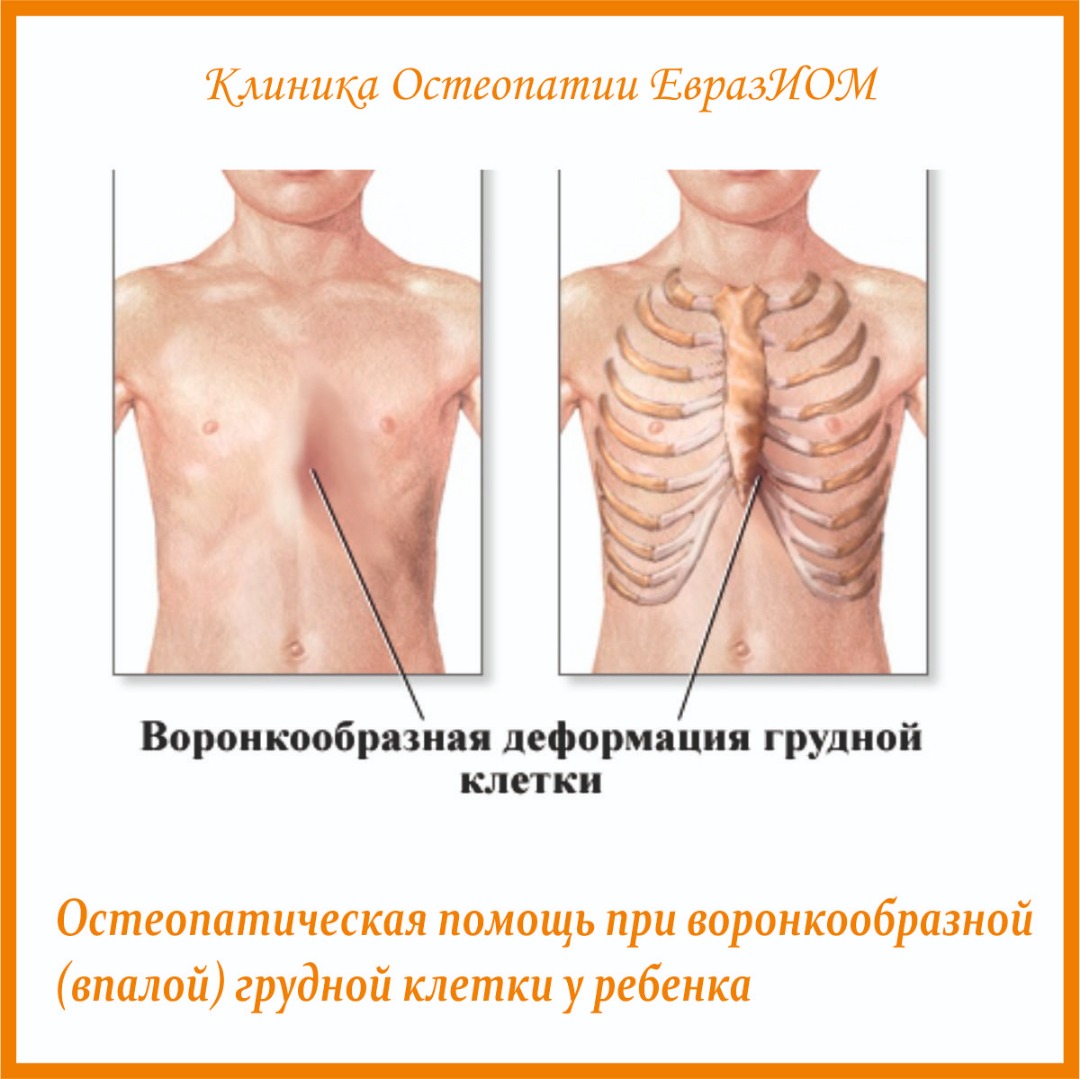 van der Wal [et al.] // Clin. Dysmorphol. 2001. Vol. 10, No 4. P. 241-252.
van der Wal [et al.] // Clin. Dysmorphol. 2001. Vol. 10, No 4. P. 241-252.
6. 9q22 Deletion — first familial case / L. Siggberg [et al.] // Orphanet J. Rare Dis. 2011. Vol. 6. P. 45.
7. Abnormalities of the lungs and thoracic cage in the Ehlers-Danlos syndrome / J.G. Ayres [et al.] // Thorax. 1985. Vol. 40, No 4. P. 300-305.
8. Aloi I., Braguglia A., Inserra A. Pectus excavatum // Paediatrics and Child Health. 2009. Vol. 19, Suppl. 2. P. S132-S142.
9. Anatomical, histologic, and genetic characteristics of congenital chest wall deformities / A.A. Fokin [et al.] // Semin. Thorac. Cardiovasc. Surg.
2009. Vol. 21, No 1. P. 44-57.
10. Baran S., Ignys A., Ignys I. Respiratory dysfunction in patients with Marfan syndrome // J.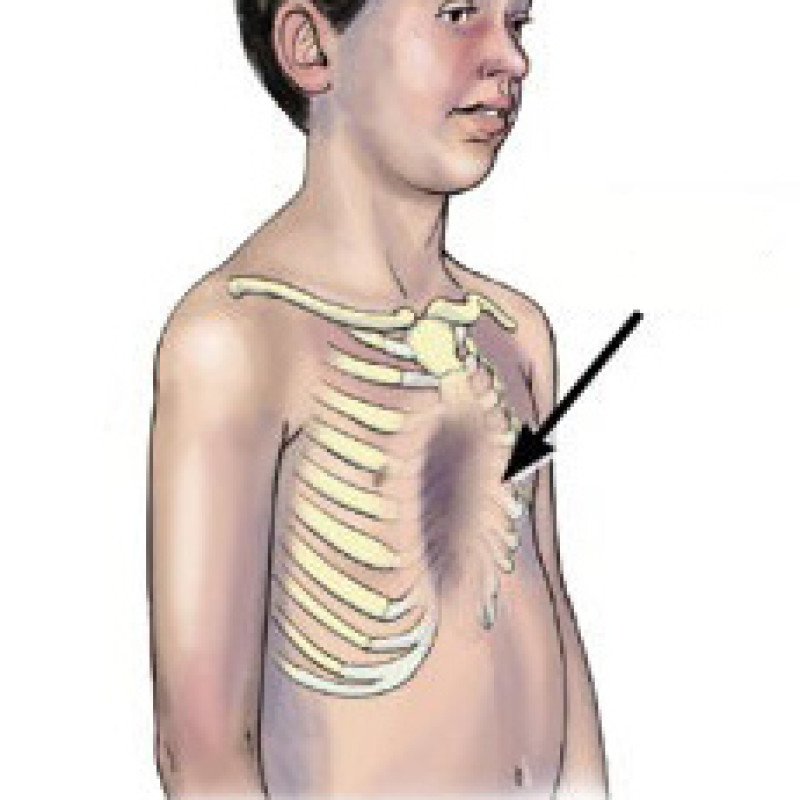 Physiol. Pharmacol. 2007. Vol. 58, Suppl. 5. P. 37-41.
Physiol. Pharmacol. 2007. Vol. 58, Suppl. 5. P. 37-41.
11. Current management of pectus excavatum: a review and update of therapy and treatment recommendations / D. Jaroszewski [et al.] // J. Am. Board Fam. Med. 2010. Vol. 23, No 2. P. 230-239.
12. De novo t(12;17)(p13.3;q21.3) translocation with a breakpoint near the 5′ end of the HOXB gene cluster in a patient with developmental delay and skeletal malformations / Y. Yue [et al.] // Eur. J. Hum. Genet. 2007. Vol. 15, No 5. P. 570-577.
13. Ehlers-Danlos syndromes: revised nosology, Villefranche, 1997. Ehlers-Danlos National
14. Foundation (USA) and Ehlers-Danlos Support Group (UK) / P. Beighton [et al.] // Am. J. Med. Genet. 1998. Vol. 77, No 1. P. 31-37.
15. Family study of the inheritance of pectus excavatum / H. A. Creswick [et al.] // J. Pediatr. Surg. 2006. Vol. 41, No 10. P. 1699-1703.
A. Creswick [et al.] // J. Pediatr. Surg. 2006. Vol. 41, No 10. P. 1699-1703.
16. Genetic linkage localizes an adolescent idiopathic scoliosis and pectus excavatum gene to chromosome 18 q / C.A. Gurnett [et al.] // Spine (Phila Pa 1976). 2009. Vol. 34, No 2. P. E94-E100.
17. Holt-Oram syndrome / C. Lichiardopol [et al.] // Rom. J. Morphol. Embryol. 2007. Vol. 48, No 1. P. 67-70.
18. Homozygous frameshift mutation in TMCO1 causes a syndrome with craniofacial dysmorphism, skeletal anomalies, and mental retardation / B. Xin [et al.] // Proc. Natl. Acad. Sci. U. S. A. 2010. Vol. 107, No 1. P. 258-263.
19. Kate A., Gothi D., Joshi J.M. Marfan syndrome with multiseptate pneumothorax and mandibular fibrous dysplasia // Lung India. 2009. Vol. 26, No 4. P. 146-148.
20. Kelly R.E. Jr. Pectus excavatum: historical background, clinical picture, preoperative evaluation and criteria for operation // Semin. Pediatr. Surg. 2008. Vol. 17, No 3. P. 181-193.
Kelly R.E. Jr. Pectus excavatum: historical background, clinical picture, preoperative evaluation and criteria for operation // Semin. Pediatr. Surg. 2008. Vol. 17, No 3. P. 181-193.
21. Kotzot D., Schwabegger A.H. Etiology of chest wall deformities-a genetic review for the treating physician // J. Pediatr. Surg. 2009. Vol. 44, No 10. P. 2004-2011.
22. Maharaj R., Osborne I.J.S. The King-Denborough syndrome in the paediatric patient // SAJAA. 2007. Vol. 13, No 2. P. 27-30.
23. Monozygotic twins with neurofibromatosis type 1, concordant phenotype and synchronous development of MPNST and metastasis / G. Melean [et al.] // BMC Cancer. 2010. Vol. 10, No 407.
24. Morgagni-Larrey diaphragmatic hernia as cause of intestinal obstruction in a patient with Marfan’s syndrome / L. Martínez-Lesquereux [et al. ] // Rev. Esp. Enferm. Dig. 2010. Vol. 102, No 4. P. 272-274.
] // Rev. Esp. Enferm. Dig. 2010. Vol. 102, No 4. P. 272-274.
25. Mortality associated with neurofibromatosis 1: a cohort study of 1895 patients in 1980-2006 in France / T.A. Duong [et al.] // Orphanet J. Rare Dis. 2011. Vol. 6, No 18.
26. Mucopolysaccharidosis type IVA (Morquio A disease): clinical review and current treatment / S. Tomatsu [et al.] // Curr. Pharm. Biotechnol. 2011. Vol. 12, No 6. P. 931-945.
27. Prevalence of pectus carinatum and pectus excavatum in students in the city of Manaus, Brazil / F.L. Westphal [et al.] // J. Bras. Pneumol. 2009. Vol. 35, No 3. P. 221-226.
28. Sarkozy A., Digilio M.C., Dallapiccola B. Leopard syndrome // Orphanet J. Rare Dis. 2008. Vol. 3. P. 13.
29. Severe hypotension in the prone position in a child with neurofibromatosis, scoliosis and pectus excavatum presenting for posterior spinal fusion / D. Alexianu [et al.] // Anesth. Analg. 2004. Vol. 98, No 2. P. 334-335.
Alexianu [et al.] // Anesth. Analg. 2004. Vol. 98, No 2. P. 334-335.
30. Síndrome de Gorlin-Goltz — revisâo das características neurorradiológicas e maxilofaciais ilustradas com dois casos / M.M. Safronova [et al.] // Acta Med. Port. 2010. Vol. 23, No 6. P. 1119-1126.
31. Sleep abnormalities in untreated patients with mucopolysaccharidosis type VI / A. John [et al.] // Am. J. Med. Genet. A. 2011. Vol. 155, No 7. P. 1546-1551.
32. Tartaglia M., Zampino G., Gelb B.D. Noonan syndrome: clinical aspects and molecular pathogenesis // Mol. Syndromol. 2010. Vol. 1, No 1. P. 2-26.
33. The cardiofaciocutaneous syndrome / A. Roberts [et al.] // J. Med. Genet. 2006. Vol. 43, No 11. P. 833-842.
34. Twenty-one years of experience with minimally invasive repair of pectus excavatum by the Nuss procedure in 1215 patients / R. E. Kelly [et al.] // Ann. Surg. 2010. Vol. 252, No 6. P. 1072-1081.
E. Kelly [et al.] // Ann. Surg. 2010. Vol. 252, No 6. P. 1072-1081.
35. Variable number of tandem repeat polymorphisms (VNTRs) in the ACAN gene associated with pectus excavatum / M.W. Stacey [et al.] // Clin. Genet. 2010. Vol. 78, No 5. P. 502-504.
Рукопись поступила 16.06.11.
Сведения об авторах:
1. Комолкин Игорь Александрович — Санкт-Петербургская государственная педиатрическая медицинская академия, г. С-Петербург, кафедра хирургических болезней детского возраста, ассистент, к.м.н., e-mail: [email protected].
2. Афанасьев Ардан Петрович — Санкт-Петербургская государственная педиатрическая медицинская академия, г. С-Петербург, кафедра хирургических болезней детского возраста, ассистент, к.м.н.
3. Щеголев Дмитрий Владимирович — Санкт-Петербургская государственная педиатрическая медицинская академия, г. С-Петербург, кафедра хирургических болезней детского возраста, аспирант.
Щеголев Дмитрий Владимирович — Санкт-Петербургская государственная педиатрическая медицинская академия, г. С-Петербург, кафедра хирургических болезней детского возраста, аспирант.
Впалая грудная клетка у мужчин: причины и методы исправления
Впалая грудная клетка – это врожденная патология, регистрируемая у 0,1 % всех людей на планете. В медицине это состояние носит название воронкообразная деформация грудной клетки (ВДГК). В легкой форме не представляет опасности для здоровья мужчины и является лишь эстетическим дефектом. Выраженная деформация может привести к нарушению функции внутренних органов и формированию серьезных осложнений.
ВДГК в легкой форме -лишь эстетический дефект, осложнения опасны для здоровья
Причины
В большинстве случаев воронкообразная деформация грудной клетки является врожденным заболеванием. Точные причины порока не известны. Предполагается влияние ионизирующего излучения, лекарственных средств и иных факторов, действующих на плод..jpg) Не исключена поломка в генетическом материале и возможность передачи болезни по наследству.
Не исключена поломка в генетическом материале и возможность передачи болезни по наследству.
Рахит — одна из причин развития ВДГК
Впалая грудная клетка также имеет другое название – «грудь сапожника». Подобная деформация отмечалась ранее у подростков – учеников сапожника. Во время работы мальчик был вынужден держать обувь так, что ее каблук упирался в нижнюю часть грудины, что неизбежно приводило к деформации неокрепших костей. В современном мире подобное состояние практически не встречается, и сейчас впалая грудная клетка регистрируется преимущественно как врожденный порок развития.
Факторы, способные привести к деформации грудной клетки после рождения:
- рахит;
- остеомиелит – гнойное воспаление костной ткани;
- туберкулез костей;
- опухоли;
- травмы.
ВДГК является самым распространенным дефектом развития грудной клетки (до 96 %). У мужчин заболевание встречается чаще, чем у женщин (до 70 % всех случаев приходится на долю новорожденных мальчиков).
Симптомы
Заподозрить врожденный дефект грудной клетки можно уже в родильном зале при осмотре новорожденного. В месте соединения грудины с ребрами отмечается незначительное западение костей. Со временем это углубление увеличивается.
ВДГК — врожденный порок, прогрессирующий по мере роста
Своего пика деформация достигает к 3-5 годам, когда становятся заметными другие сопутствующие изменения скелета:
- кифоз – искривление позвоночника в грудном отделе с изгибом назад и возможным образованием горба;
- кифосколиоз – добавляется искривление позвоночника справа налево;
- опущение плеч;
- выступание живота вперед;
- гипотрофия (недоразвитие) дыхательных мышц.
После 5-6 лет прогрессирование болезни замедляется, однако уже имеющиеся изменения не пропадают. Окончательно деформация формируется к подростковому возрасту.
Выделяют три степени тяжести заболевания:
- 1 степень – западение грудной клетки до 2 см;
- 2 степень – 2-4 см;
- 3 степень – более 4 см.

3 степени тяжести заболевания
В клинической практике также определяют различные типы ВДГК, что позволяет не просто выставить диагноз, но и определиться с дальнейшей тактикой лечения.
Осложнения
Впалая грудная клетка – это не только эстетический дефект. Вдавление костей приводит к неизбежному смещению внутренних органов, что неблагоприятно сказывается на их работе. Больше всего страдают сердце и легкие, что приводит к возникновению таких состояний:
- смещение оси сердца влево;
- сдавление сердца и легких;
- уменьшение жизненной емкости легких.
Смещение сердца приводит к перегрузке его правых отделов, что в перспективе может стать причиной сердечной недостаточности. Довольно часто регистрируются приобретенные пороки клапанов сердца (обычно пролапс митрального клапана, но возможны варианты). Все изменения, происходящие в самом важном органе человеческого организма, можно отследить на ЭКГ или эхоКГ.
Смещение отделов сердца может привести к сердечной недостаточности
Смещение легких приводит к уменьшению их жизненной емкости. Возникают проблемы с дыханием, довольно часто наблюдается одышка. В детском и подростковом возрасте отмечается задержка физического развития, склонность к частым простудным заболеваниям. Подобное состояние мешает подростку адекватно адаптироваться в обществе и создает сложности во взрослой жизни.
Возникают проблемы с дыханием, довольно часто наблюдается одышка. В детском и подростковом возрасте отмечается задержка физического развития, склонность к частым простудным заболеваниям. Подобное состояние мешает подростку адекватно адаптироваться в обществе и создает сложности во взрослой жизни.
У молодых мужчин наряду с уже описанными симптомами возникают и другие неприятные состояния:
- повышение артериального давления;
- аритмия;
- одышка;
- боль в грудном и поясничном отделе позвоночника;
- боль в области сердца.
Все эти симптомы связаны со сдавлением внутренних органов и указывают на нарушение их нормальной работы. В тяжелых случаях впалая грудная клетка становится не просто косметическим дефектом, но создает серьезную угрозу здоровью и даже жизни мужчины.
Диагностика
Рентген грудной клетки при ВДГК
Выявление патологии не составляет особых сложностей, поскольку впалая грудная клетка видна хорошо при первичном осмотре. Для уточнения степени тяжести и выявления сопутствующей патологии проводятся такие обследования:
Для уточнения степени тяжести и выявления сопутствующей патологии проводятся такие обследования:
- рентгенография грудной клетки;
- компьютерная томография с 3D-конструкцией ребер;
- МРТ.
Все эти исследования позволяют не только оценить форму грудной клетки, но и выявить особенности сочленения ребер, состояние хрящей, степень деформации и смещения внутренних органов. Для оценки состояния сердца обязательно проводится ЭКГ, эхоКГ и другие тесты по показаниям.
Принципы терапии
В лечении впалой грудной клетки выделяют два метода:
Консервативная терапия
Воронкообразная деформация грудной клетки не поддается на 100 % исправлению консервативными методами. Все, что может сделать врач – улучшить состояние пациента, убрать, насколько это возможно, видимый эстетический дефект и облегчить функционирование органов. Чем меньше степень деформации, тем больше шансов на благоприятный исход и возможность жить полноценной жизнью без существенных ограничений.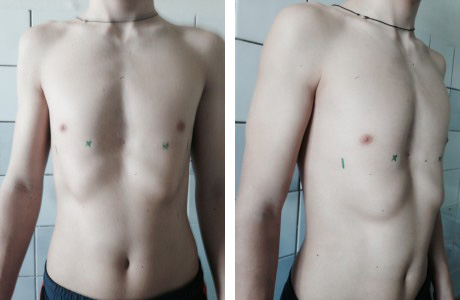
Методы консервативного лечения:
- массаж;
- лечебная гимнастика;
- дыхательная гимнастика для улучшения функции легких;
- плавание;
- ношение ортезов.
Ортезы – это специальные приспособления, которыми грудная клетка фиксируется снаружи. Носить ортезы нужно длительно в течение многих лет. Эффект от подобной терапии следует ожидать только в детском и подростковом возрасте, пока кости не сформировались. У взрослых мужчин этот метод лечения не применяется.
Ношение ортезов показано только в детском и подростковом возрасте
Вакуумный подъемник – еще одна хорошая методика консервативной терапии. Применяется в той ситуации, когда грудная клетка достаточно подвижна. Специальный прибор создает над грудиной вакуум, за счет чего кости чуть приподнимаются. В России эта методика не слишком популярна, однако пользуется спросом в клиниках Европы.
При незначительных деформациях без существенного нарушения функции сердца и легких для коррекции применяется гель «Макролайн». Препарат вводится инъекционно в углубление, что позволяет исправить косметический дефект. Процедура достаточно безопасна и может проводиться в амбулаторных условиях.
Препарат вводится инъекционно в углубление, что позволяет исправить косметический дефект. Процедура достаточно безопасна и может проводиться в амбулаторных условиях.
Хирургическое лечение
Показания к операции:
- Нарушение функции внутренних органов (сердца, легких) на фоне деформации грудной клетки.
- Патология позвоночника, связанная с ВДГК.
- Косметические показания.
Операция проводится в том случае, когда консервативная терапия не принесла желаемого эффекта или от нее сразу отказались из-за выраженной деформации грудной клетки.
Впалую грудную клетку корректируют хирургически, если терапия не эффективна
Существует несколько разновидностей хирургического лечения:
- Применение силиконовых имплантов. Показано при незначительной деформации. Позволяет добиться только улучшения внешнего вида, не влияет на функционирование внутренних органов.
- Коррекция по методу Насса.
- Операция по методу Равича.
Методика Насса – один из самых популярных способов хирургического лечения. Хирург делает два разреза по бокам от грудной клетки. В разрезы вводится видеоторакоскоп – эндоскопический аппарат, с помощью которого проводится операция и осуществляется контроль всех действия врача. На первом этапе хирург накладывает титановые пластины. Второй этап проводится через 4 года, и тогда пластины удаляют, а грудная клетка выпрямляется. При этом пациент довольно быстро возвращается к привычной жизни. Ограничения на физические нагрузки длятся не более 1 месяца после каждого этапа операции. Во время ношения пластин пациенту разрешается постепенно увеличивать нагрузку и спустя 6 месяцев даже допускаются занятия спортом.
Хирург делает два разреза по бокам от грудной клетки. В разрезы вводится видеоторакоскоп – эндоскопический аппарат, с помощью которого проводится операция и осуществляется контроль всех действия врача. На первом этапе хирург накладывает титановые пластины. Второй этап проводится через 4 года, и тогда пластины удаляют, а грудная клетка выпрямляется. При этом пациент довольно быстро возвращается к привычной жизни. Ограничения на физические нагрузки длятся не более 1 месяца после каждого этапа операции. Во время ношения пластин пациенту разрешается постепенно увеличивать нагрузку и спустя 6 месяцев даже допускаются занятия спортом.
Метод Равича похож на операцию Насса по сути, однако здесь все манипуляции делают через большой разрез на груди. После такой операции восстановление занимает значительно больше времени. В последние годы приоритет отдается малоинвазивным методикам.
Оперативное лечение при впалой грудной клетке рекомендуют проводить в подростковом возрасте. В это время кости еще достаточно податливы, но вместе с тем риски воздействия наркоза и самой операции меньше, чем у маленьких детей. У малышей хирургическая коррекция проводится только по жизненным показаниям.
У малышей хирургическая коррекция проводится только по жизненным показаниям.
Взрослому мужчине также может быть предложена операция при необходимости.
В Южной Корее успешно лечат такой порок развития, как врожденная воронкообразная грудь
Врождённая воронкообразная грудь («грудь сапожника», pectus excavatum) и килевидная («куриная», pectus carinatum) грудь встречается примерно у 1% населения. Среди других видов деформаций грудной клетки воронкообразная грудь является наиболее распространенной. Чаще она диагностируется у детей с астеническим типом развития и прогрессирует по мере роста детского организма.
Как правило, деформация определяется сразу после рождения, при этом характерным симптомом является парадокс вдоха (западение ребер и грудины при вдохе). Примерно у половины больных по мере роста деформация прогрессирует и до 3-5 лет становится фиксированной. Деформация может появиться и в более поздний срок — обычно в период ускоренного роста ребенка. Внешне это представляется углублением нижней части грудной клетки и верхней части брюшной стенки в виде воронки. Боковые стенки этого вдавления образованы реберными хрящами, расположенными под прямым углом. Грудная клетка выглядит расширенной. Усилен изгиб грудного отдела позвоночника.
Примерно у половины больных по мере роста деформация прогрессирует и до 3-5 лет становится фиксированной. Деформация может появиться и в более поздний срок — обычно в период ускоренного роста ребенка. Внешне это представляется углублением нижней части грудной клетки и верхней части брюшной стенки в виде воронки. Боковые стенки этого вдавления образованы реберными хрящами, расположенными под прямым углом. Грудная клетка выглядит расширенной. Усилен изгиб грудного отдела позвоночника.
Сегодня в Южной Корее существует метод оперативного лечения позволяющий достичь успешного корректирующего эффекта с минимальными последствиями для организма. Операция проводится методом «Насса». Этот метод представляет собой минимально инвазивную коррекцию воронкообразной грудной клетки. Методика не требует резекции костей, ребер или хрящей. Коррекцию проводят путем перемещения изогнутой стальной пластины под грудину пациента для «выталкивания» западения грудной клетки. Время операции сокращается, уменьшается кровопотеря, при этом полная реабилитация пациента происходит гораздо быстрее.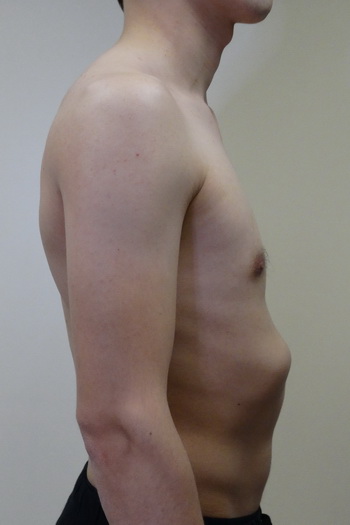
Результаты хирургической коррекции воронкообразной деформации в Корее впечатляют. В 95% случаев не требуется повторное вмешательство.
«МедЮнион»
Организация лечения и обследования в ведущих больницах Сеула по всем направлениям медицины.
г. Владивосток, Океанский пр-кт, 101
(423) 242-47-47, (423) 272-23-91
Способ хирургической коррекции воронкообразной деформации грудной клетки и устройство для его осуществления
Изобретения относятся к медицине, а именно к торакальной хирургии, и могут быть использованы для хирургической коррекции воронкообразной деформации грудной клетки у детей.
Анатомическое и клиническое описание воронкообразной деформации грудной клетки (ВДГК, грудь сапожника, pectus excavatum) было сделано в конце ХYI века и опубликовано в виде эссе знаменитым анатомом и врачом Bauhinus в 1594 году во Франкфурте.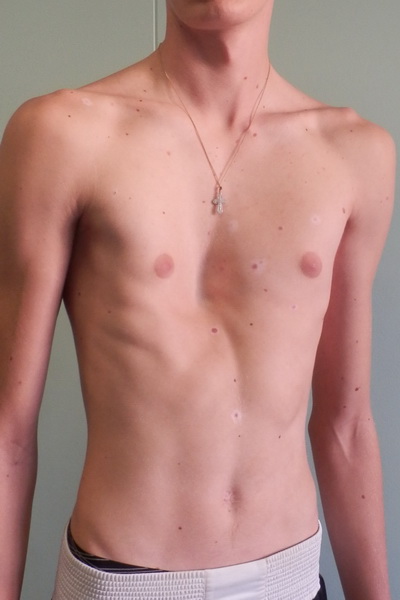 Первая операция по поводу воронкообразной деформации грудной клетки была произведена в 1911 году Ludwig Meyer, который произвел резекцию реберных хрящей. ВДГК по данным ряда авторов встречается в 0,6-2,3% случаев [3, 14, 9, 21, 20], что составляет 91% врожденных деформаций грудной клетки (Willital et all., 1981). Воронкообразная деформация грудной клетки — самая частая патология грудной стенки у детей [2, 7, 19, 12, 15]. Большинство деформаций подобного рода сопровождаются нарушениями деятельности дыхания и гемодинамики. Даже незначительный косметический дефект вызывает значительные сдвиги в психике ребенка, приводит к замкнутому образу жизни, неврозоподобным состояниям и в конечном итоге социальной дезадаптации [2, 6, 29, 36, 42]. Единственным средством изменения конфигурации грудной клетки является хирургическая коррекция. Для коррекции воронкообразной деформации грудной клетки предложено свыше 50 различных методик операций (Л. Омбредан, Р. Гросс, Г.А. Баиров, Ф. Ребейн, А. Бруннер, В.
Первая операция по поводу воронкообразной деформации грудной клетки была произведена в 1911 году Ludwig Meyer, который произвел резекцию реберных хрящей. ВДГК по данным ряда авторов встречается в 0,6-2,3% случаев [3, 14, 9, 21, 20], что составляет 91% врожденных деформаций грудной клетки (Willital et all., 1981). Воронкообразная деформация грудной клетки — самая частая патология грудной стенки у детей [2, 7, 19, 12, 15]. Большинство деформаций подобного рода сопровождаются нарушениями деятельности дыхания и гемодинамики. Даже незначительный косметический дефект вызывает значительные сдвиги в психике ребенка, приводит к замкнутому образу жизни, неврозоподобным состояниям и в конечном итоге социальной дезадаптации [2, 6, 29, 36, 42]. Единственным средством изменения конфигурации грудной клетки является хирургическая коррекция. Для коррекции воронкообразной деформации грудной клетки предложено свыше 50 различных методик операций (Л. Омбредан, Р. Гросс, Г.А. Баиров, Ф. Ребейн, А. Бруннер, В..jpg) Палтиа, И. Краузе, М. Равич, Ф. Робичек, А.И. Кондрашин, И. Вада, В.И. Гераськин, Ю.А. Бродко).
Палтиа, И. Краузе, М. Равич, Ф. Робичек, А.И. Кондрашин, И. Вада, В.И. Гераськин, Ю.А. Бродко).
Необходимость оперативного лечения не вызывает сомнения, так как даже пациенты, не имеющие жалоб до операции, в подавляющем большинстве отмечают субъективное улучшение состояния [14, 21, 25, 36, 44, 46, 48, 53, 54]. Большинство традиционных методик дают хорошие функциональные результаты, однако косметический эффект оставляет желать лучшего. Так или иначе больному приходится выбирать между двумя косметическими недостатками: либо углубление груди, либо послеоперационный рубец на этом месте [29, 35, 39, 41, 52].
На сегодняшний день мнения авторов, занимающихся проблемами деформаций передней стенки грудной клетки, вариабельны в отношении показаний к применению и выбору метода хирургической коррекции [1, 3, 8, 10, 16, 17, 18, 19, 20, 22, 23, 24, 30, 31, 34, 35, 37, 38, 43, 47, 49, 50, 51, 55, 56]
Все вышесказанное требует поиска новых путей в решении вопроса коррекции ВДГК с учетом эстетических требований пациента.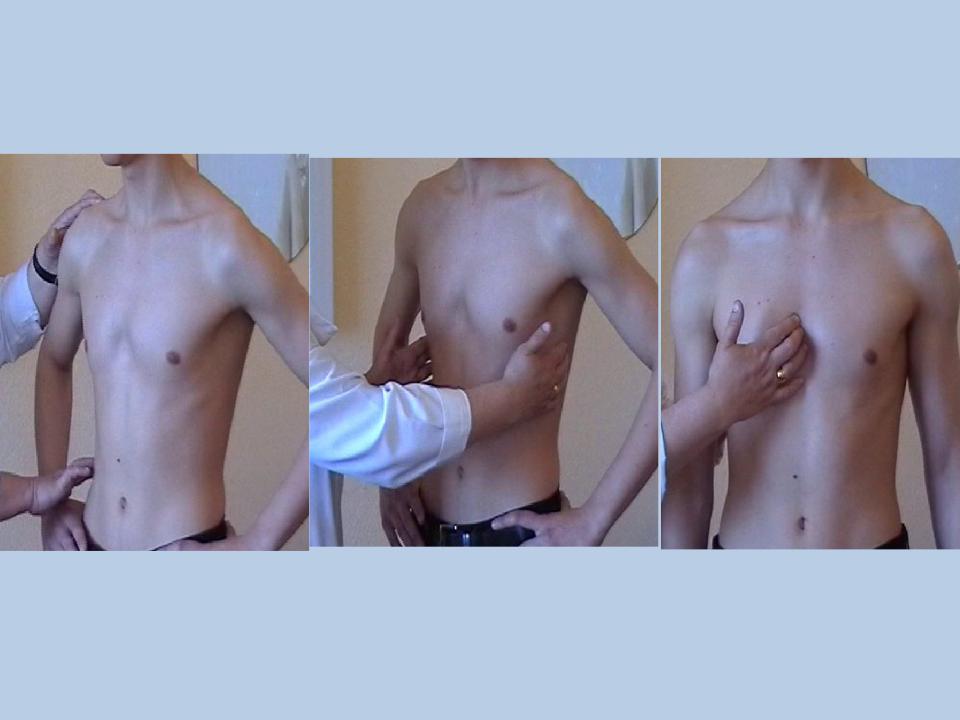
Оперативное вмешательство в классическом варианте состоит из 3 главных этапов: мобилизация грудино-реберного комплекса (ГРК), установка коррегирующего импланта и его фиксация в положении коррекции [3, 5, 14, 20, 23, 24, 33]. В отношении второго этапа в последнее десятилетие преобладающее большинство хирургов для проведения импланта используют различные металлические конструкции. D технических особенностях загрудинного проведения фиксирующего импланта и мобилизации ГРК мнения ученых разделились в связи с предложенной в 1998 году Дональдом Нассом новой методики хирургической коррекции, позволяющей радикально корригировать деформацию с минимальной травматичностью вмешательства и максимально выгодным эстетическим результатом. Принцип метода основан на исправлении деформации специальной пластиной, устанавливаемой за грудиной, без нарушения целостности костно-хрящевого каркаса грудной стенки (Nuss D., 1998). К настоящему времени по сводным данным метод Насса применен примерно около 10000 больным, у трети из которых прослежены отдаленные результаты. Анализ литературы показывает перспективность метода [12, 15, 26, 27, 28, 31, 36, 40]. Безусловными преимуществами метода Насса являются минимальная травматичность и максимальный косметический эффект. Вместе с тем, многие авторы указывают на достаточно высокую частоту осложнений при использовании данной методики [9, 11, 12, 13, 16]. Операция заключается в том, что производят 2-3 см разрезы на уровне передних подмышечных линий. После этого, под контролем торакоскопа вводится проводник за грудиной и на нем производится начальная коррекция диафрагмы. Производится выбор пластин и их моделирование. К концу интродюсера фиксируют тесемку или силиконовую трубку (дренаж) и проводят от одного разреза к другому. К концу выведенной тесьмы или силиконовой трубки фиксируют подготовленную пластину и проводят ее на противоположную сторону. После проведения пластину располагают вогнутой поверхностью вверх. Специальными инструментами производят ротацию пластины, которая окончательно выправляет деформацию.
Анализ литературы показывает перспективность метода [12, 15, 26, 27, 28, 31, 36, 40]. Безусловными преимуществами метода Насса являются минимальная травматичность и максимальный косметический эффект. Вместе с тем, многие авторы указывают на достаточно высокую частоту осложнений при использовании данной методики [9, 11, 12, 13, 16]. Операция заключается в том, что производят 2-3 см разрезы на уровне передних подмышечных линий. После этого, под контролем торакоскопа вводится проводник за грудиной и на нем производится начальная коррекция диафрагмы. Производится выбор пластин и их моделирование. К концу интродюсера фиксируют тесемку или силиконовую трубку (дренаж) и проводят от одного разреза к другому. К концу выведенной тесьмы или силиконовой трубки фиксируют подготовленную пластину и проводят ее на противоположную сторону. После проведения пластину располагают вогнутой поверхностью вверх. Специальными инструментами производят ротацию пластины, которая окончательно выправляет деформацию..jpg) После поворота пластины может потребоваться дополнительная коррекция кривизны концов пластины, что производят также специальными инструментами. Одним из вариантов повышения устойчивости пластины является применение стабилизаторов и фиксация пластины к ребрам.
После поворота пластины может потребоваться дополнительная коррекция кривизны концов пластины, что производят также специальными инструментами. Одним из вариантов повышения устойчивости пластины является применение стабилизаторов и фиксация пластины к ребрам.
В 2004 году А.В. Виноградовым (заявка №2002102469) был предложен способ хирургической коррекции ВДГК. Пластину перед загрудинной имплантацией предварительно изгибали, придавали ей S-образную форму, придавая таким образом ей и ребрам физиологически правильное положение, при этом вогнутый конец после выведения наружу загибали по форме грудной клетки, после чего пластину фиксировали. Однако вследствие изначальной деформации плстины загрудинное ее проведение оставалось сложным.
Известен способ В.Н. Стальмаховича и соавт. «Хирургическая коррекция врожденной воронкообразной деформации грудной клетки у детей», заключающийся в мобилизации грудинно-реберного комплекса в 2 этапа. Первым этапом создают подкожную эмфизему с пневмопрепаровкой кожи в проекции грудины.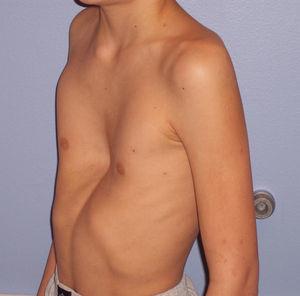 Под контролем оптики через микроразрезы выполняют рассечение электроножом надкостницы с последующим проведением Τ-образной стернотомии долотом шириной 0,5 см с ограничителем. Вторым этапом под контролем эндооптики крючком электроножа последовательно рассекают реберные хрящи на вершине их деформации со стороны грудных полостей с обеих сторон загрудинно-титановой пластины, смоделированной индивидуально по переднебоковому профилю грудной клетки, также осуществляют под контролем оптики, что исключает повреждение органов средостения. Сам же основной этап «Nuss procedure»: разворот пластины, элевация грудины с исправлением одномоментно воронкообразной деформации, выполнют в своем классическом варианте. Однако широкого практического применения способ не получил.
Под контролем оптики через микроразрезы выполняют рассечение электроножом надкостницы с последующим проведением Τ-образной стернотомии долотом шириной 0,5 см с ограничителем. Вторым этапом под контролем эндооптики крючком электроножа последовательно рассекают реберные хрящи на вершине их деформации со стороны грудных полостей с обеих сторон загрудинно-титановой пластины, смоделированной индивидуально по переднебоковому профилю грудной клетки, также осуществляют под контролем оптики, что исключает повреждение органов средостения. Сам же основной этап «Nuss procedure»: разворот пластины, элевация грудины с исправлением одномоментно воронкообразной деформации, выполнют в своем классическом варианте. Однако широкого практического применения способ не получил.
Известен способ, предложенный Шамиком В.Б. (патент РФ №2326614), который предложил фиксацию передней грудной стенки пластинками из титана, которые придают изгиб физиологического профиля передней грудной стенке, соединяют между собой в единый блок и укладывают на скелетированную переднюю поверхность выведенного в положение коррекции грудино-реберного комплекса.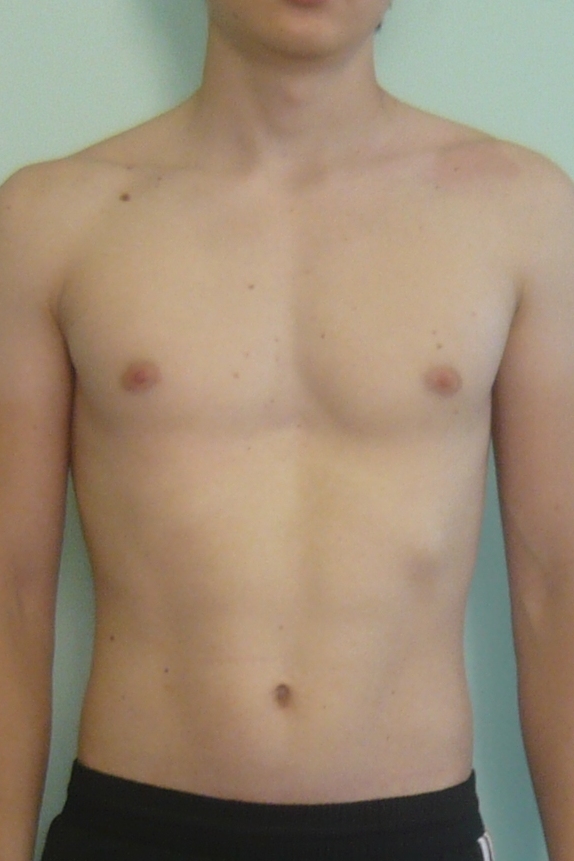
Несмотря на высокую клиническую эффективность описанных способов, авторами не всегда использовалась предварительная элевация грудины для снижения ригидности передней деформированной грудной клетки. Кроме того, в описанных способах высок риск интра- и послеоперационных осложнений, а загрудинное проведение устройства весьма травматично по причине жесткости конструкции, коррекция ее структуры в имплантированном состоянии увеличивает риск и техническую сложность оперативного вмешательства.
Наиболее близким к предлагаемому изобретению является способ хирургической коррекции воронкообразной деформации грудной клетки у детей (Патент РФ №2480170 от 27.04.2013 г.). Сущность способа заключается в выполнении разрезов кожи и подкожной клетчатки по линии межреберья, загрудинной туннелизации, проведении коррегирующей пластины с последующей ее фиксацией к ребрам. При этом на первом этапе производят отсечение мечевидного отростка, иссечение ретростернальной связки и выполняют элевацию грудины, мобилизуя ретростернальное пространство между плевральными листками. На втором этапе производят разрезы длиной до 5 см путем рассечения кожи и подкожно-жировой клетчатки с обеих сторон по подмышечным линиям пятого межреберья. На третьем этапе за грудиной в поперечном направлении формируют туннель с помощью проводника-кассеты, внутри которого находится охлажденная в жидком азоте коррегирующая пластина из никелида титана с памятью формы. Причем проводник-кассету перемещают в ретростернальном пространстве слева направо путем потягивания за шнур, закрепленный на правом конце проводника-кассеты, под контролем указательного пальца. На четвертом этапе удаляют проводник-кассету, а коррегирующую пластину фиксируют к костной части ребер.
На втором этапе производят разрезы длиной до 5 см путем рассечения кожи и подкожно-жировой клетчатки с обеих сторон по подмышечным линиям пятого межреберья. На третьем этапе за грудиной в поперечном направлении формируют туннель с помощью проводника-кассеты, внутри которого находится охлажденная в жидком азоте коррегирующая пластина из никелида титана с памятью формы. Причем проводник-кассету перемещают в ретростернальном пространстве слева направо путем потягивания за шнур, закрепленный на правом конце проводника-кассеты, под контролем указательного пальца. На четвертом этапе удаляют проводник-кассету, а коррегирующую пластину фиксируют к костной части ребер.
Однако в известном способе хирургической коррекции сохраняется высокий риск послеоперационных осложнений, поскольку проведение пластины под контролем указательного пальца осложнено и травматично для внутренних органов. Техническая сложность оперативного вмешательства высока, что требует большого количества ассистентов.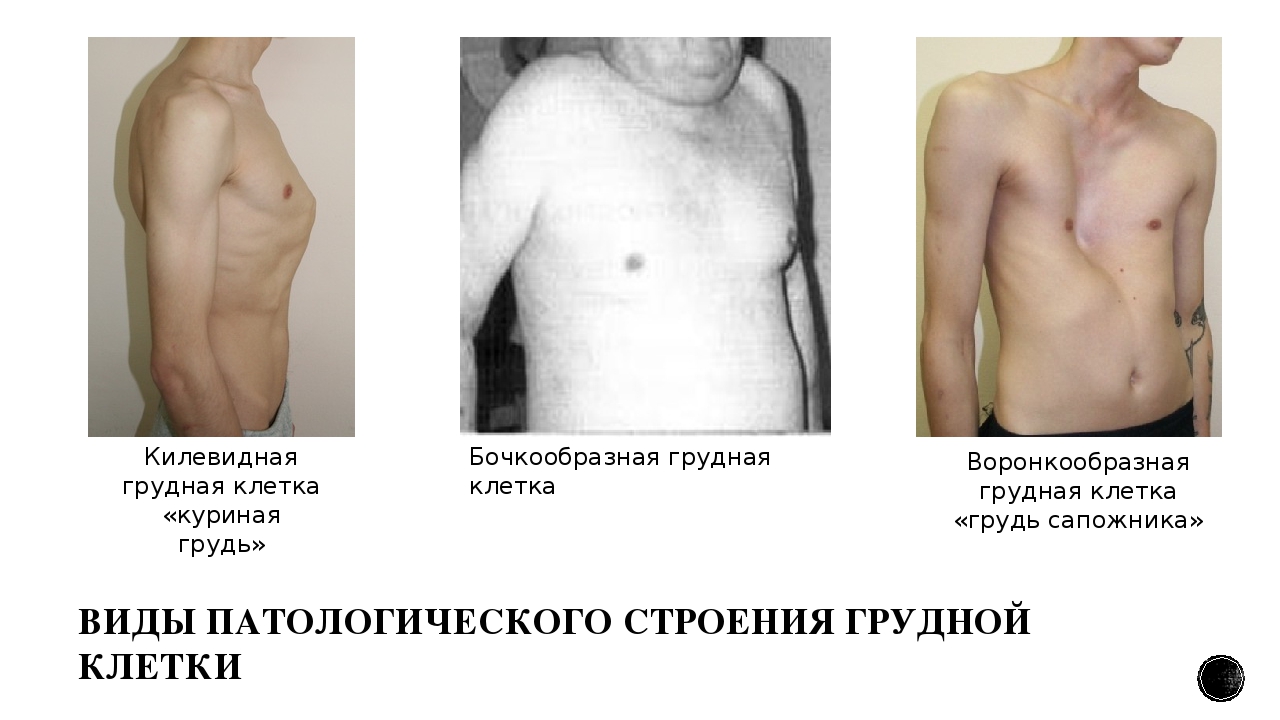 Более того, для «выдергивания» шнура требуются дополнительные разрезы в парастернальном пространстве.
Более того, для «выдергивания» шнура требуются дополнительные разрезы в парастернальном пространстве.
Новый технический результат — сокращение числа осложнений, связанных с травматизацией тканей.
Для достижения нового технического результата в способе хирургической коррекции воронкообразной деформации грудной клетки, включающем выполнение разрезов кожи и подкожной клетчатки по линии межреберья, загрудинную туннелизацию с помощью туннелизатора-проводника, проведение коррегирующей пластины, выполненной из никелида титана, в ретростернальном пространстве с последующей ее фиксацией к ребрам, для проведения коррегирующей пластины последовательно соединяют ее проксимальный конец с дистальным концом туннелизатора-проводника кевларовым шнуром толщиной 5 мм и длиной 10 мм и затем продвигают пластину путем потягивания в направлении справа налево за рукоятку туннелизатора-проводника с одновременным приложением в том же направлении поступательных усилий к дистальному концу коррегирующей пластины.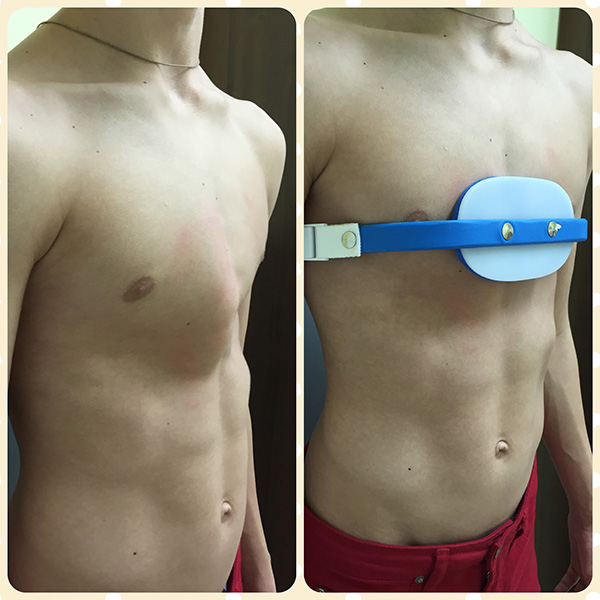
Туннелизатор-проводник, содержащий рукоятку и тело, выполненное из нержавеющей стали, отличающийся тем, что длина тела проводника составляет 350 мм, толщина 3 мм, в средней части тело проводника изогнуто под углом 30° относительно оси рукоятки длиной 100 мм, а его дистальный конец снабжен отверстием.
Способ поясняется Фиг 1-10:
Фиг. 1. Проведение кассеты под контролем указательного пальца в ретростернальном пространстве.
Фиг. 2. Выход проводника-кассеты под контролем пальца в противоположной подмышечной линии.
Фиг. 3. Крепеж шнура к верхней части кассеты.
Фиг. 4. Выдергивание кассеты.
Фиг. 5. Тракция за свободный конец шнура.
Фиг. 6. Пластина установлена.
Фиг. 7. Направление тянущих усилий, прилагаемых к тунеллизатору и поступательно толкающих, прилагаемых к дистальному концу коррегирующей пластины при ее проведении.
Фиг. 8 а, б. Внешний вид грудной клетки больной до операции (а) и через 3 года после оперативного лечения (б).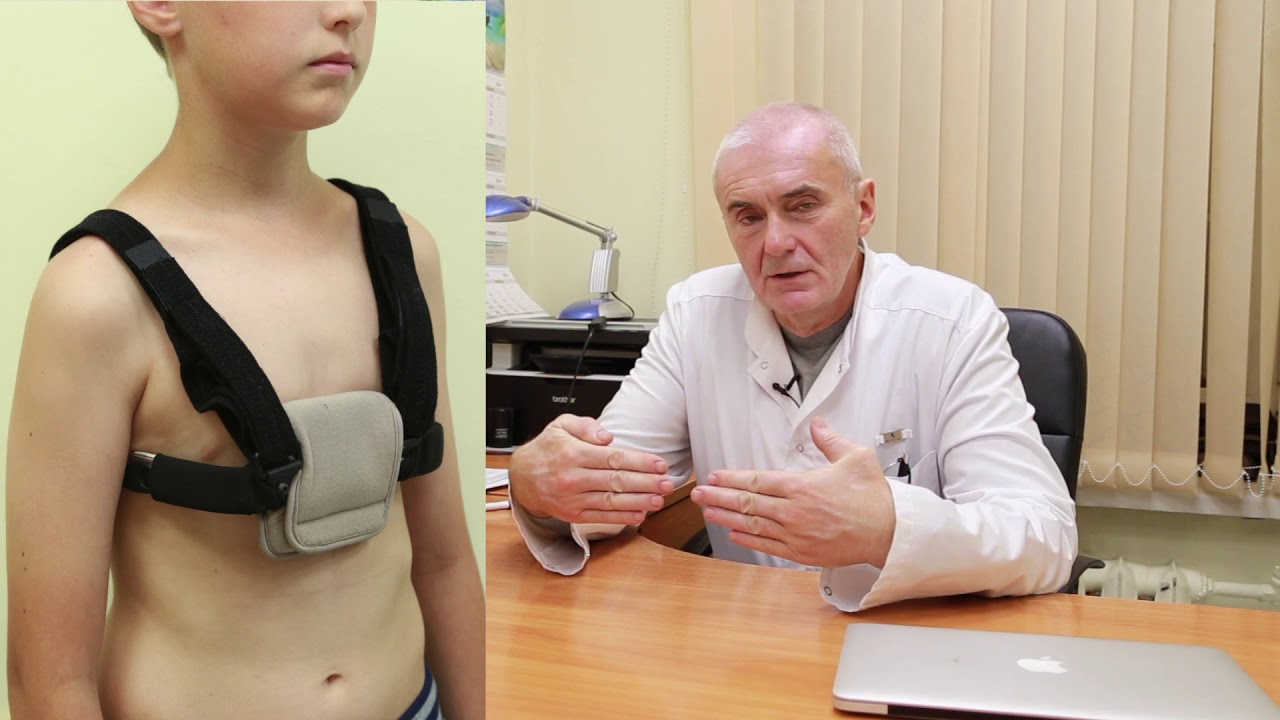
Фиг. 9 в, г. Рентгенограммы грудной клетки больной до операции (в) и через 3 года после лечения с использованием пластины из гладкого никелида титана (г).
Фиг. 10. Туннелизатор-проводник:
А — отверстие для крепления шнура,
А-В — рабочая часть проводника-тунеллизатора,
угол АБВ, где Б вершина составляет 30 град,
Г — рукоятка проводника
Способ осуществляют следующим образом
На первом этапе отсекают мечевидный отросток, иссекают ретростернальную связку и выполняют элевацию грудины, мобилизуя ретростернальное пространство между плевральными листками. На втором этапе производят разрезы длиной до 5 см путем рассечения кожи и подкожно-жировой клетчатки с обеих сторон по подмышечным линиям пятого межреберья. На третьем этапе за грудиной в поперечном направлении формируют туннель с помощью туннелизатора-проводника, который тянущими движениями и одновременно производимыми вслед толкательными движениями в том же направлении проводят в ретростернальном пространстве коррегирующую пластину, охлажденную в жидком азоте из никелида титана с памятью формы, присоединенную к туннелизатору-проводнику через отверстие на его дистальном конце, с помощью, например, кевларового шнура (толщиной 5 мм и длиной 10 мм), охлажденную в жидком азоте из никелида титана с памятью формы, под контролем указательного пальца одновременно.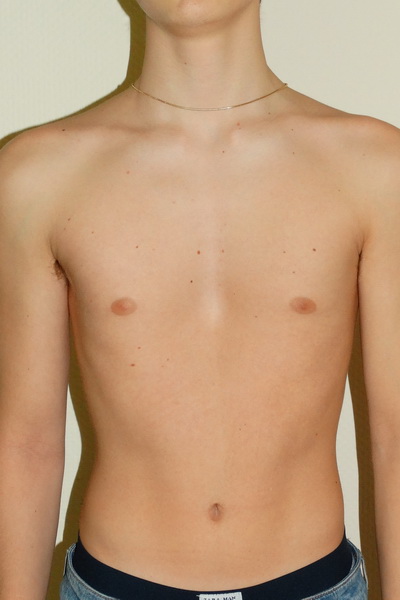 На четвертом этапе коррегирующую пластину переворачивают на 180° и фиксируют к костной части ребер.
На четвертом этапе коррегирующую пластину переворачивают на 180° и фиксируют к костной части ребер.
Новым в предлагаемом способе является то, что при его использовании проведение коррегирующей пластины производят не в два приема, как в прототипе: сначала проведение проводника, потом установка с последующей фиксацией пластины путем «выдергивания» прикрепленным кевларовым шнуром пластины с помощью движения оказываемого в обратную сторону через сформированный проводником тоннель, а единовременно за счет соединения пластины и туннелизатора-проводника очень коротким (1 см) кевларовым шнуром (Фиг. 7).
Это позволяет облегчить установку пластины в сложных анатомических условиях загрудинного проведения за счет сложения усилий — тянущих (за рукоятку туннелизатора-проводника) и поступательных путем подталкивания пластины. Также новым является сокращение числа кожных разрезов в 2 раза, что сокращает число косметических дефектов и вероятность интра- и послеоперационных осложнений.
Клинический пример
Больная М., 13 лет, находилась на лечении в отделении детской ортопедии детской клинической больницы №4 г. Томска с диагнозом: врожденная воронкообразная деформация грудной клетки III степени, симметричная в стадии декомпенсации. При поступлении больная жаловалась на одышку при ходьбе, периодические боли в области сердца. Жизненная емкость легких по данным спирометрии — 2300 см3, индекс Гижицкой — 0,4, жизненная емкость легких — 46,19% от должной величины. После диагностических мероприятий больная подверглась оперативному вмешательству.
Операция — торакопластика с использованием проводника-тунеллятора и гладкой пластины из никелида титана.
Для выполнения операции были использованы пластины из никелида титана с памятью формы на базе НИИ медицинских материалов и имплантов с памятью формы при НИ ТГУ. Длина пластин подбиралась индивидуально для каждого больного и варьировала от 240 до 360 мм, разница между смежными пластинами составляла 20 мм. Ширина пластин 15 мм, а толщина 1,8 мм. Для снижения травматичности способа за счет единовременного проведения пластины вслед за скрепленным с ней коротким шнуром — проводником оригинальной конструкции.
Ширина пластин 15 мм, а толщина 1,8 мм. Для снижения травматичности способа за счет единовременного проведения пластины вслед за скрепленным с ней коротким шнуром — проводником оригинальной конструкции.
Операции проводили под интубационным наркозом с управляемым дыханием. В премидикацию включали внутривенное введение цефабола или цефазолина из расчета 50 мг/кг. Положение больного на спине. Руки отведены вверх и фиксированы к дуге. После обработки операционного поля проводили разметку предполагаемых разрезов.
На первом этапе производили кожные разрезы по боковым поверхностям грудной клетки длиной до 5 см в 5 межреберье. Освобождали ребро от мышц, рассекали надкостницу и при помощи иглы Дешана проводили вокруг костной части ребра лавсановую ленту для последующей фиксации пластины. Грудные мышцы расслаивали по ходу волокон, отслаивая их от грудной клетки, при помощи указательного пальца до выступающей вперед части ребер с двух сторон.
На втором этапе формирование тоннеля выполняли при помощи инструмента-проводника слева направо, с предварительной элевацией грудины для снижения ригидности деформации.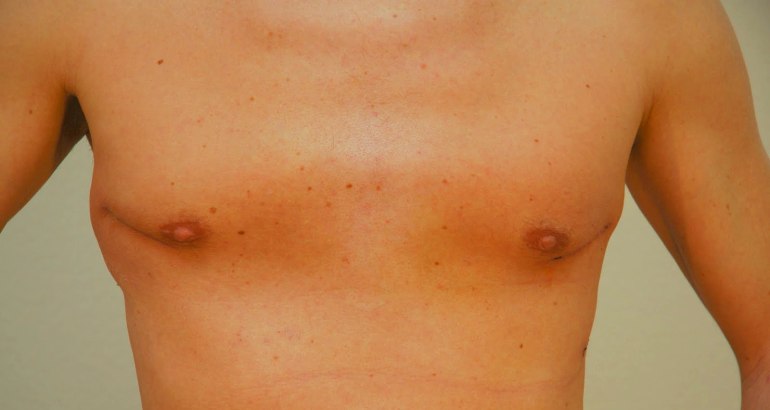 Проведение проводника через ретростернальное пространство контролировали при помощи указательного пальца. Данная методика проведения проводника предупреждает повреждение перикарда, сердца, плевры. К концу туннелизатора-проводника, выведенного через правый кожный разрез, привязывали лавсановую ленту и пластину, после чего возвратно-поступательными движениями в обратном порядке извлекали инструмент, устанавливая на место пластину-имплант.
Проведение проводника через ретростернальное пространство контролировали при помощи указательного пальца. Данная методика проведения проводника предупреждает повреждение перикарда, сердца, плевры. К концу туннелизатора-проводника, выведенного через правый кожный разрез, привязывали лавсановую ленту и пластину, после чего возвратно-поступательными движениями в обратном порядке извлекали инструмент, устанавливая на место пластину-имплант.
Проведение пластины из никелида титана вдоль сформированного тоннеля осуществляли путем умеренной тракции за туннелизатор-проводник и одновременно поступательными толкающими движениями в том же направлении пластины, расположенной выпуклой стороной к позвоночнику. Необходимо отметить свойства никелида титана, такие как высокая биосовместимость с тканями организма при сохранении свойств сверхэластичности, возврата заданной формы, создающих коррекционный и стабилизационный эффект от температуры тела. Учитывая данные свойства материала, технических трудностей при проведении пластины мы не испытывали..jpg)
Затем пластину переворачивали на 180°, что вызывало коррекцию грудино-реберного компонента.
Концы пластины фиксировали к ребрам ранее проведенной лавсановой лентой.
После этого послойно ушивали раны с наложением косметических кожных швов. Дальнейшее пребывание больного в отделении реанимации, где проводилась адекватная профилактика и купирование болевого синдрома, антибактериальная терапия, коррекция водно-электролитного баланса, мониторинг параметров гемодинамики и дыхания, выявление ранних послеоперационных осложнений и их коррекция, ранняя реабилитация двигательной активности. Внешний вид больного после операции.
Послеоперационный период протекал без осложнений. Ведение больной после операции выполняли по алгоритму. Больная выписана из отделения через 12 суток на амбулаторное наблюдение и проведение реабилитации. Через 3 года после операции больная жалоб не предъявляет. Жизненная емкость легких составила 95,40% от должной величины при абсолютном значении по данным спирометрии — 3000 см3, индекс Гижицкой равен 0,9 (фиг. 8, 9, а, б, в, г).
8, 9, а, б, в, г).
Удаление гладкой пластины из никелида титана проводили в плановом порядке под интубационным наркозом. На операционном столе положение больного на спине с отведенными в сторону руками. Разрезы выполнены с иссечением старых послеоперационных рубцов. После рассечения фиброзной капсулы перерезали лавсановую ленту вокруг пластину и выделяли концы последней с двух сторон. Правый конец пластины завязывали лавсановой лентой. Извлекали пластину за левый конец пластины, вдоль сформированного фиброзного канала, в положении растяжки, так как свойства никелида титана позволяют изменить форму пластины, что позволяло сохранить герметичность плевральных полостей. Послойные внутрикожные швы на рану.
Таким образом, предлагаемый способ и устройство позволяют упростить выполнение установки пластины, а значит, повышение эффективности хирургического лечения ВДГК и облегчения проведения пластины в сложных анатомических условиях за счет использования оригинального устройства, состоящего их тунеллизатора-проводника, соединенного с пластиной кевларовым шнуром, что значительно упрощает проведение импланта и снижает риск интраоперационных осложнений.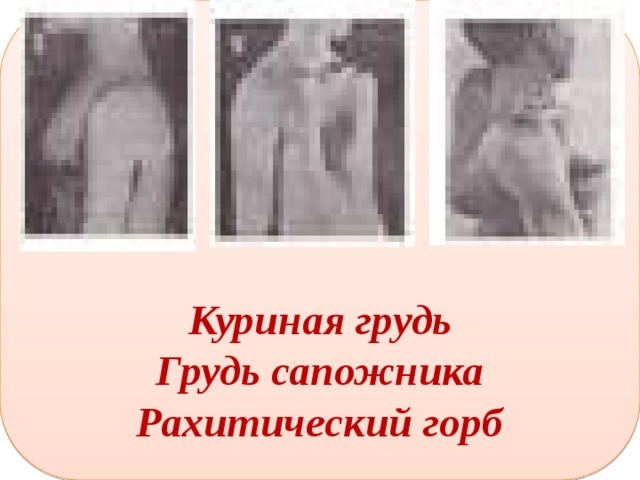 При проведении через загрудинный тоннель без дополнительных парастернальных разрезов пластину продвигают вслед за туннелизатором- проводником, что позволяет возлагать тянущие усилия на проводник-туннелизатор и поступательные усилия на пластину-имплант. Это предупреждает повреждение внутренних органов и тканей, что снижает риск интра- и послеоперационных осложнений.
При проведении через загрудинный тоннель без дополнительных парастернальных разрезов пластину продвигают вслед за туннелизатором- проводником, что позволяет возлагать тянущие усилия на проводник-туннелизатор и поступательные усилия на пластину-имплант. Это предупреждает повреждение внутренних органов и тканей, что снижает риск интра- и послеоперационных осложнений.
Все этапы оперативного лечения предварительно апробированы на животных. Все клинические исследования и манипуляции соответствовали этическим стандартам (заключение ЭК при ГБОУ ВПО СибГМУ Минздрава №211 от 23.10.2014 г.). Добровольное информированное согласие на хирургическое лечение с применением никелида титана подписывалось при поступлении больного в стационар, этические нормы соответствовали Хельсинкской декларации 1975 г. и ее пересмотренного варианта 1983 г.
Таким образом, использование предлагаемого способа позволяет облегчить загрудинное проведение пластины в сложных анатомических условиях, уменьшить травматичность вмешательства и сократить продолжительность операции, снизить риск повреждения жизненно важных органов грудной клетки, повысить эстетический исход операции, а также технически упростить выполнение операции.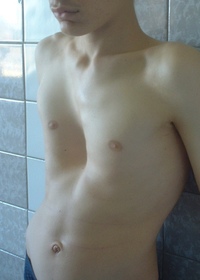
Источники информации
1. Арсениевич В.Б. Ошибки и осложнения при хирургическом лечении врожденной воронкообразной деформации грудной клетки / В.Б. Арсениевич, Н.Н. Павленко, И.А. Норкин, А.А. Мухамадеев // Оптимальные технологии диагностики и лечения в детской травматологии и ортопедии, ошибки и осложнения: Материалы симп. дет. Травматол-ортопедов России. — Волгоград, 2003. — С. 175-177.
2. Ашкрафт К.Ч., Холдер. М. Детская хирургия. Том 1. — СПб.: Харфорд, 1996.
3. Баиров Г.А. Отдаленные результаты оперативного лечения детей с воронкообразной деформацией грудной клетки / Г.А. Баиров, Д.Ц. Джумабаев, И.А. Маршев // Вестн. хирургии им. И.И. Грекова 1982. — Т. 128, №4. — С. 96-98.
4. Баиров Г.А., Фокин А.А. / Воронкообразная деформация грудной клетки у детей / Педиатрия. — 1983. — №8. — С. 67-71.
5. Васильев Г.С. Показания к операции и методу хирургической коррекции воронкообразной деформации грудной клетки у детей / Г. С. Васильев, С. Рудаков, В.А. Веровский // Вестн. РАМН. — 1994. — №4. — С. 3-5.
С. Васильев, С. Рудаков, В.А. Веровский // Вестн. РАМН. — 1994. — №4. — С. 3-5.
6. Виноградов А.В. Стернохондродистракция — новый метод лечения воронкообразных деформаций грудной клетки у детей. Детская хирургия №2, 2003, с. 21-23.
7. Волков М.В., Дедова В.Д. Детская ортопедия. — М.: Медицина, 1980.
8. Гафаров Х.З. Лечение врожденных деформаций грудной клетки: Учеб. пособие / Х.З. Гафаров, Ю.А. Плаксейчук, А.Ю. Плаксейчук. — Казань: ФЭН, 1996. — 141 с.
9. Горбунов А.В. Методика лечебной физкультуры у детей с воронкообразной деформацией грудной клетки в предоперационном периоде: Автореф. дис… канд. мед. наук / А.В. Горбунов. — М., 1993. — 17 с.
10. Жила Н.Г. Хирургическая моделирующая коррекция врожденных и приобретенных деформаций грудной клетки у детей и подростков: Автореф. дис… д-ра мед. наук / Н.Г. Жила. — Иркутск, 2000. — 34 с.
11. Иванов Г.И. К усовершенствованию оперативного лечения воронкообразной деформации грудной клетки / Г. И. Иванов // Актуальные вопросы детской хирургии, анестезиологии и реаниматологии. — М., 1976. — С. 48-50.
И. Иванов // Актуальные вопросы детской хирургии, анестезиологии и реаниматологии. — М., 1976. — С. 48-50.
12. Исаков Ю.Ф., Степанов Э.А., Герасысин В.И. Руководство по торакальной хирургии у детей. — М.: Медицина, 1978.
13. Клемент Р.Ф. Инструкции по применению формул и таблиц должных величин основных спирографических показателей / Р.Ф. Клемент, А.А. Лаврушин, П.А. Тер-Погосян. — Л., 1986. — 90 с.
14. Кондрашин Н.И. Аномалии развития грудной клетки: Ортопедия, травматология и протезирование, №4, 1984, е., 62-67.
15. Кузнечихин Е.П., Ульрих Э.В. Хирургическое лечение детей с заболеваниями и деформациями опорно-двигательной системы. — М.: Медицина, 2004.
16. Малахов О.А. Комплексный подход к лечению воронкообразной и ки-левидной деформации грудной клетки в сочетании с деформациями позвоночника / О.А. Малахов, М.Б. Цыкунов, С.С. Рудаков и др. // Актуальные вопросы детской травматологии и ортопедии: Материалы науч.-практ. конф. дет. травматол.-ортопедов России. — Воронеж; СПб., 2004. — С. 260-261.
конф. дет. травматол.-ортопедов России. — Воронеж; СПб., 2004. — С. 260-261.
17. Полюдов С.А. Современные технологии лечения ВДГК у детей / С.А. Полюдов, Т.А. Горицкая, В.А. Веровский и др. // Материалы третьего Российского конгресса «Современные технологии в педиатрии и детской хирургии». — М.: МЕДПРАКТИКА, 2004. — С. 488.
18. Птитицын А.И. А.с. №755274. Устройство для лечения деформации грудной клетки / А.И. Птицын, Е.С. Захаров. — Опубл. 1980. Бюл. №30.
19. Рудаков С.С. Метод комбинированного лечения воронкообразной деформации грудной клетки у детей с синдромом Марфана и марфаноподобным фенотипом. Пособие для врачей. М., 1996.
20. Тимощенко В.А. Металлостернохондропластика при врожденных и приобретенных деформациях грудной клетки у детей. Дисс. Д.м.н. 1995.
21. Урмонас В.К., Кондрашин Н.И. Воронкообразная деформация грудной клетки у детей. Вильнюс: Моклас, 1983.
22. Чепурной Г.И. Новые способы лечения и диагностики врожденных деформаций грудной клетки у детей / Г. И. Чепурной, В.Б. Шамик, М.В. Фоменко, С.Н. Осипочев // VII съезд травматологов-ортопедов России: Тез. докл. в 2-х томах / Под ред. Н.Г. Фомичева. — Томск: STT, 2002. — Том 1. — С. 499-500.
И. Чепурной, В.Б. Шамик, М.В. Фоменко, С.Н. Осипочев // VII съезд травматологов-ортопедов России: Тез. докл. в 2-х томах / Под ред. Н.Г. Фомичева. — Томск: STT, 2002. — Том 1. — С. 499-500.
23. Шамик В.Б. Обоснование стабилизации грудино-реберного комплекса при реконструктивных торакопластиках воронкообразной грудной клетки у детей / В.Б. Шамик, Ф.Х. Хасан // Актуальные вопросы детской травматологии и ортопедии: Мат-лы науч.-практич. конф. детск. травмат.-ортопед. России. — СПб., 2004. — С. 422.
24. Actis-Dato G.M. Clinical terapia chirurgica del pectus excavatum / G.M. Actis-Dato, R.R. Gentilli, P. Colderini // Minerva Chirurgica — 1962. — V. 17, N 8 — P. 377-390.
25. Borowitz D., Cerny F., Zallen G., Sharp J., Burke M., Gross K., Glick PL. Pulmonary function and exercise response in patients with pectus excavatum after Nuss repair. J Pediatr Surg. 2003 Apr; 38(4): 544-7.
26. Broens P.M. Α., Ekkelkamp S., Aronson D.C. The Nuss-procedure, a neu method to treat pectus excavatum. Abstracts of Fours European Congress of Paediatric Surgery, Budapest, Hungary, May 3-5, 2001; 381-382.
Abstracts of Fours European Congress of Paediatric Surgery, Budapest, Hungary, May 3-5, 2001; 381-382.
27. Coin D., Gunning T., Ramsay M., Swygert T., Vera R. Early experience with the Nuss minimally invasive correction of pectus excavatum in adults. World J Surg. 2002 Oct; 26(10): 1217-21.
28. Croitoru D.P., Kelly RE Jr., Goretsky M.J., Lawson ML., Swoveland B., Nuss D. Experience and modification update for the minimally invasive Nuss technique for pectus excavatum repair in 303 patients. J Pediatr Surg. 2002 Mar; 37(3): 437-45.
29. Einsiedel E., Clausner A. Funnel chest: psychological and psychosomatic aspects in children, youngsters, and young adults. J Cardiovasc Surg (Torino) 1999; 40: 733-736.
30. Ellis, D.G. Chest wall deformities in children / D.G. Ellis // Pediatr. Ann. — 1989. — V. 18, N 3. — P. 161-165.
31. Fonkalsrud, E.W. Repair of pectus excavatum deformities: 30 years of experience with 375 patients / E. W. Fonkalsrud, J.C. Dunn, J.B. Atkinson // Ann. Surg. — 2000. — V. 231, N 3. — P. 443-448.
W. Fonkalsrud, J.C. Dunn, J.B. Atkinson // Ann. Surg. — 2000. — V. 231, N 3. — P. 443-448.
32. Fonkalsrud EW. Current management of pectus excavatum. World J Surg. 2003 May; 27(5): 502-8. Epub 2003 Apr.
33. Gotia D.G. The results of the Ravitch-Sutherland technique for surgical correction in pectus excavatum / D.G. Gotia, S.G. Aprodu, B. Savu et al. // Rev. Med. Soc Med. Nat Iasi. — 1997. — V. 101, N 3-4. — P. 152-155.
34. Gross R.E. Eine Modifikation der Thoraxstabilisierung nach Rehbein bei Trichterbrustoperation / R.E. Gross // Z. Kinderchirur — 1975. — Bd. 17 — S. 67.
35. Haller J.A. Cardiorespiratory function is significantly improved following corrective surgery for severe pectus excavatum. Proposed treatment guidelines / J.A. Haller, G.M. Loughlin // J. Cardiovasc. Surg. — 2000. — V. 41, N 1. — P. 125-130.
36. Haller J.A., Jr. Complication of surgery for pectus excavatum. Chest Surg Clin N Am 2000 May; 10(2): 415-426.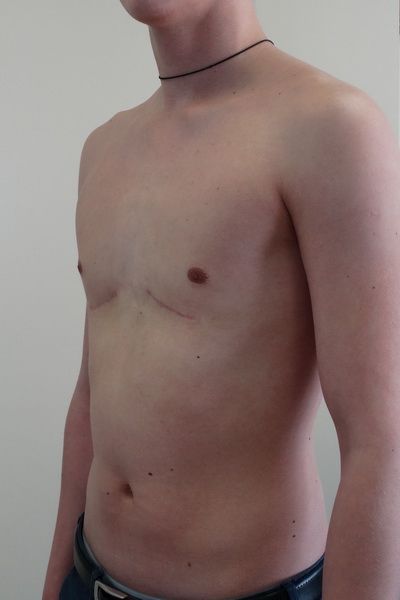
37. Hebra, A. A simple technique for preventing bar displacement with the Nuss repair of pectus excavatum / A. Hebra, M.W. Gauderer, E.P. Tagge et al. // J. Pediatr. Surg. — 2001. — V. 36, N 8. — P. 1266-1268.
38. Hegemann G. Erfohrungen bei 100 Trichterbrust operationen / Hegemann, R. Leutschaft, H. Schoberth // Dtsch. Med. Wschr. — 1962. — Bd. 8, N 16. — S. 774-784.
39. Horch R.E., Springer O. Minimally-invasive endoscopic correction of funnel chest deformity via an umbilical incision. Aesthetic Plast Surg. 2002 Jul-Aug; 26(4): 295-8.
40. Арсениевич В.Б. Ошибки и осложнения при хирургическом лечении врожденной воронкообразной деформации грудной клетки / В.Б. Арсениевич, Н.Н. Павленко, И.А. Норкин, А.А. Мухамадеев // Оптимальные технологии диагностики и лечения в детской травматологии и ортопедии, ошибки и осложнения: Материалы симп. дет. Травматол-ортопедов России. — Волгоград, 2003. — С. 175-177.
41. Ашкрафт К.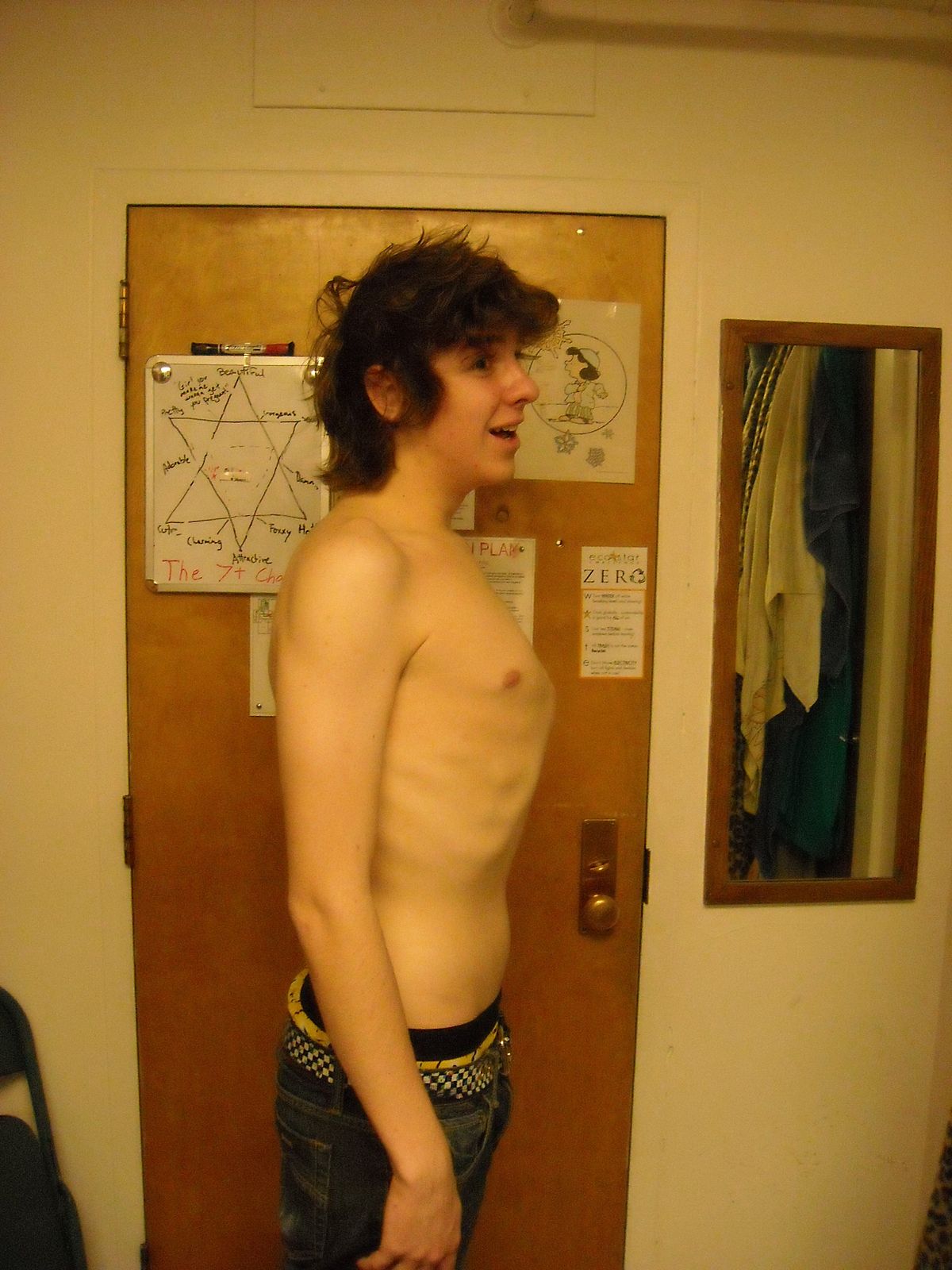 Ч., Холдер. М., Детская хирургия. Том 1. — СПб.: Харфорд, 1996.
Ч., Холдер. М., Детская хирургия. Том 1. — СПб.: Харфорд, 1996.
42. Баиров, Г.А. Отдаленные результаты оперативного лечения детей с воронкообразной деформацией грудной клетки / Г.А. Баиров, Д.Ц. Джумабаев, И.А. Маршев // Вестн. хирургии им. И.И. Грекова 1982. — Т. 128, №4. — С. 96-98.
43. Баиров Г.А., Фокин А.А. / Воронкообразная деформация грудной клетки у детей / Педиатрия. — 1983. — №8. — С. 67-71.
44. Васильев Г.С. Показания к операции и методу хирургической коррекции воронкообразной деформации грудной клетки у детей / Г.С. Васильев, С. Рудаков, В.А. Веровский // Вестн. РАМН. — 1994. — №4. — С. 3-5.
45. Виноградов А.В. Стернохондродистракция — новый метод лечения воронкообразных деформаций грудной клетки у детей. Детская хирургия №2, 2003, с. 21-23.
46. Волков М.В., Дедова В.Д. Детская ортопедия. — М.: Медицина, 1980.
47. Гафаров Х.З. Лечение врожденных деформаций грудной клетки: Учеб. пособие / Х.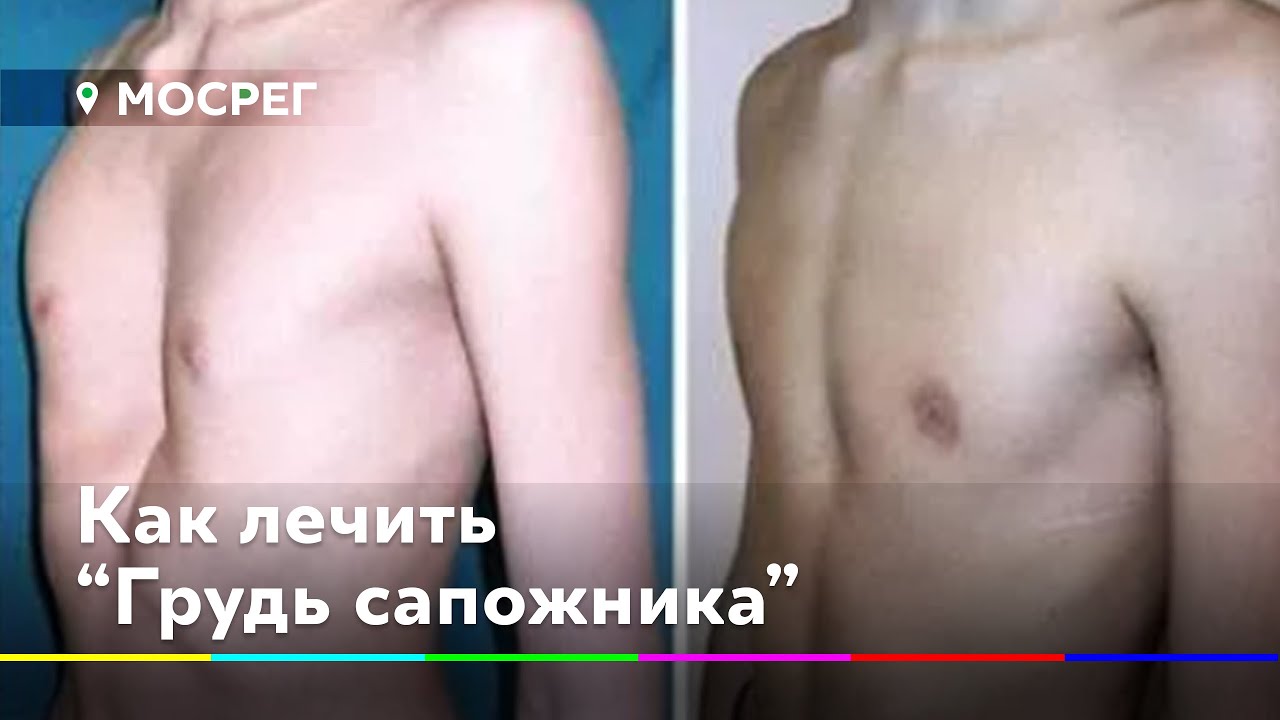 З. Гафаров, Ю.А. Плаксейчук, А.Ю. Плаксейчук. — Казань: ФЭН, 1996. — 141 с.
З. Гафаров, Ю.А. Плаксейчук, А.Ю. Плаксейчук. — Казань: ФЭН, 1996. — 141 с.
48. Горбунов А.В. Методика лечебной физкультуры у детей с воронкообразной деформацией грудной клетки в предоперационном периоде: Автореф. дис… канд. мед. наук / А.В. Горбунов. — М., 1993. — 17 с.
49. Жила Н.Г. Хирургическая моделирующая коррекция врожденных и приобретенных деформаций грудной клетки у детей и подростков: Автореф. дис… д-ра мед. наук / Н.Г. Жила. — Иркутск, 2000. — 34 с.
50. Иванов Г.И. К усовершенствованию оперативного лечения воронкообразной деформации грудной клетки / Г.И. Иванов // Актуальные вопросы детской хирургии, анестезиологии и реаниматологии. — М., 1976. — С. 48-50.
51. Исаков Ю.Ф., Степанов Э.А., Герасысин В.И. Руководство по торакальной хирургии у детей. — М.: Медицина, 1978.
52. Клемент Р.Ф. Инструкции по применению формул и таблиц должных величин основных спирографических показателей / Р.Ф. Клемент, А.А. Лаврушин, П.А. Тер-Погосян. — Л., 1986. — 90 с.
Лаврушин, П.А. Тер-Погосян. — Л., 1986. — 90 с.
53. Кондрашин Н.И. Аномалии развития грудной клетки: Ортопедия, травматология и протезирование, №4, 1984, с. 62-67.
54. Кузнечихин Е.П., Ульрих Э.В. Хирургическое лечение детей с заболеваниями и деформациями опорно-двигательной системы. — М.: Медицина, 2004.
55. Малахов О.А. Комплексный подход к лечению воронкообразной и ки-левидной деформации грудной клетки в сочетании с деформациями позвоночника / О.А. Малахов, М.Б. Цыкунов, С.С. Рудаков и др. // Актуальные вопросы детской травматологии и ортопедии: Материалы науч.-практ. конф. дет. травматол.-ортопедов России. — Воронеж; СПб., 2004. — С. 260-261.
56. Полюдов С.А. Современные технологии лечения ВДГК у детей / С.А. Полюдов, Т.А. Горицкая, В.А. Веровский и др. // Материалы третьего Российского конгресса «Современные технологии в педиатрии и детской хирургии». — М.: МЕДПРАКТИКА, 2004. — С. 488.
57. Птитицын А.И. А.с. №755274. Устройство для лечения деформации грудной клетки / А.И. Птицын, Е.С. Захаров. — Опубл. 1980. Бюл. №30.
А.с. №755274. Устройство для лечения деформации грудной клетки / А.И. Птицын, Е.С. Захаров. — Опубл. 1980. Бюл. №30.
58. Рудаков С.С. Метод комбинированного лечения воронкообразной деформации грудной клетки у детей с синдромом Марфана и марфаноподобным фенотипом. Пособие для врачей. М., 1996.
59. Тимощенко В.А. Металлостернохондропластика при врожденных и приобретенных деформациях грудной клетки у детей. Дисс. Д.м.н. 1995.
60. Урмонас В.К., Кондрашин Н.И. Воронкообразная деформация грудной клетки у детей. Вильнюс: Моклас, 1983.
61. Чепурной Г.И. Новые способы лечения и диагностики врожденных деформаций грудной клетки у детей / Г.И. Чепурной, В.Б. Шамик, М.В. Фоменко, С.Н. Осипочев // VII съезд травматологов-ортопедов России: Тез. докл. в 2-х томах / Под ред. Н.Г. Фомичева. — Томск: STT, 2002. — Том 1. — С. 499-500.
62. Шамик В.Б. Обоснование стабилизации грудино-реберного комплекса при реконструктивных торакопластиках воронкообразной грудной клетки у детей / В. Б. Шамик, Ф.Х. Хасан //Актуальные вопросы детской травматологии и ортопедии: Мат-лы науч.-практич. конф. детск. травмат.-ортопед. России. — СПб., 2004. — С. 422.
Б. Шамик, Ф.Х. Хасан //Актуальные вопросы детской травматологии и ортопедии: Мат-лы науч.-практич. конф. детск. травмат.-ортопед. России. — СПб., 2004. — С. 422.
63. Actis-Dato G.M. Clinical terapia chirurgica del pectus excavatum / G.M. Actis-Dato, R.R. Gentilli, P. Colderini // Minerva Chirurgica — 1962. — V. 17, N 8 — P. 377-390.
64. Borowitz D., Cerny F., Zallen G., Sharp J., Burke M., Gross K., Glick P.L. Pulmonary function and exercise response in patients with pectus excavatum after Nuss repair. J Pediatr Surg. 2003 Apr; 38(4): 544-7.
65. Broens P.M. Α., Ekkelkamp S., Aronson D.C. The Nuss-procedure, a neu method to treat pectus excavatum. Abstracts of Fours European Congress of Paediatric Surgery, Budapest, Hungary, May 3-5, 2001; 381-382.
66. Coln D. Gunning T., Ramsay M., Swygert T., Vera R. Early experience with the Nuss minimally invasive correction of pectus excavatum in adults. World J Surg. 2002 Oct; 26(10): 1217-21.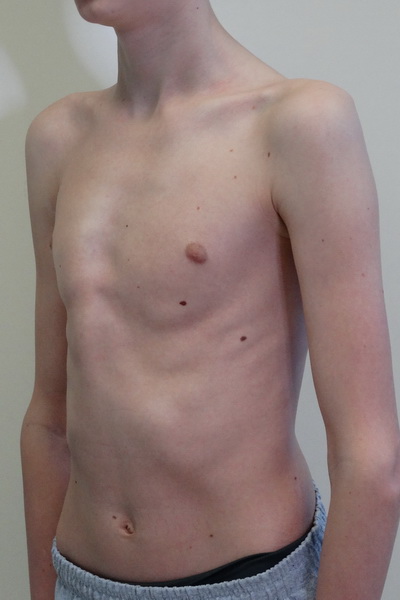
67. Croitoru D.P., Kelly R.E. Jr, Goretsky M.J., Lawson M.L., Swoveland B., Nuss D. Experience and modification update for the minimally invasive Nuss technique for pectus excavatum repair in 303 patients. J Pediatr Surg. 2002 Mar; 37(3): 437-45.
68. Арсениевич., В.Б. Ошибки и осложнения при хирургическом лечении врожденной воронкообразной деформации грудной клетки / В.Б. Арсениевич, Н.Н. Павленко, И.А. Норкин, А.А. Мухамадеев // Оптимальные технологии диагностики и лечения в детской травматологии и ортопедии, ошибки и осложнения: Материалы симп. дет. Травматол-ортопедов России. — Волгоград, 2003. — С. 175-177.
69. Ашкрафт К.Ч., Холдер. М., Детская хирургия. Том 1. — СПб.: Харфорд, 1996.
70. Баиров Г.А. Отдаленные результаты оперативного лечения детей с воронкообразной деформацией грудной клетки / Г.А. Баиров, Д.Ц. Джумабаев, И.А. Маршев // Вестн. хирургии им. И.И. Грекова, 1982. — Т. 128, №4. — С. 96-98.
71. Баиров Г.А., Фокин А.А. / Воронкообразная деформация грудной клетки у детей / Педиатрия. — 1983. — №8. — С. 67-71.
Баиров Г.А., Фокин А.А. / Воронкообразная деформация грудной клетки у детей / Педиатрия. — 1983. — №8. — С. 67-71.
72. Васильев Г.С. Показания к операции и методу хирургической коррекции воронкообразной деформации грудной клетки у детей / Г.С. Васильев, С.Рудаков, В.А. Веровский // Вестн. РАМН. — 1994. — №4. — С. 3-5.
Как проходит исследование органов грудной клетки?
С осмотром грудной клетки знакомы все. Некоторые люди проверяют органы грудной клетки регулярно из-за проблем со здоровьем, а кто-то ограничивается обязательной флюорографией раз в год для справки на работу. Однако, исследование органов грудной клетки бывает разное: это может быть рентген, КТ, эндоскопия и даже операция. Чем они отличаются, и в каком случае какой вариант назначают? Давайте разбираться.
Рентген при осмотре грудной клетки
Самый простой способ исследовать внутренние органы — сделать снимок при помощи специального оборудования.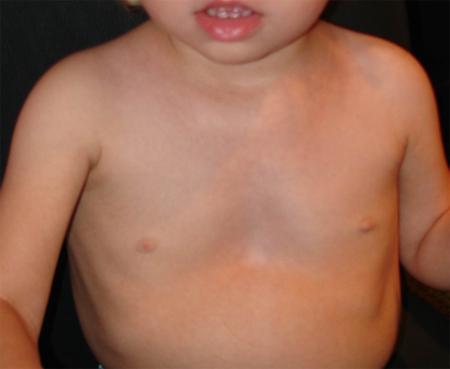 В зависимости от типа и мощности прибора снимки будут разного качества и глубины:
В зависимости от типа и мощности прибора снимки будут разного качества и глубины:
- Флюорография (ФЛГ). Цифровой или плёночный снимок лёгких. Снимок делают за счёт рентгеновского излучения очень малой дозы. Это самый распространённый тип исследований, достаточно безопасный даже для детей. Изображение лёгких получается пусть не очень чёткое, но вполне информативное. ФЛГ традиционно используют для профилактики туберкулёза.
- Рентген лёгких. Снимок получается более чёткий, чем при ФЛГ, за счёт высокой дозы облучения. Но из-за этого рентген нежелательно делать беременным женщинам и людям с ослабленным здоровьем.
- Ультразвуковое исследование. Абсолютно безопасный способ обследования. Технически его можно использовать для осмотра всех органов грудной клетки, но обычно с его помощью пытаются обнаружить жидкость в плевральной полости.
Для ФЛГ и рентгена вас попросят раздеться и встать перед устройством, которое сделает снимок. Нужно снять все украшения с шеи, так как на снимке они будут перекрывать тело.
Для ультразвукового исследования тело покрывают гелем, чтобы датчик лучше скользил, и исследуют им нужный участок груди.
Использование томографии
Томография — один из ключевых неинвазивных методов осмотра грудной клетки. Его несомненные преимущества: высокое качество изображения и практически полная безопасность для пациента. Для исследования органов грудной клетки используют два типа томографии:
- Магнитно-резонансная томография. Позволяет детально обследовать всю сердечно-сосудистую и дыхательную системы. Противопоказана людям с большим лишним весом — стол аппарата рассчитан на 120–130 кг. Кроме того, она может навредить тем, у кого стоят металлические импланты и кардиостимуляторы. Но МРТ безопасна для детей, беременных и кормящих матерей, так как в ней не используется рентгеновское излучение.
- Компьютерная томография. С её помощью получают объёмную модель внутренних органов. КТ работает по принципу рентгена, зато не имеет других противопоказаний, кроме возраста и беременности.

В сети наших диагностических центров, перед проведением КТ вас попросят заполнить договор на оказание медицинских услуг, согласие на обработку персональных данных и анкету с информацией о состоянии вашего здоровья — последнее поможет врачу-рентгенологу сделать упор на важные моменты при исследовании.
Дальше вас будет сопровождать рентгенолаборант. Он расскажет вам о ходе исследования, после чего проводит в раздевалку. Обычно для проведения томографии не нужно раздеваться полностью: достаточно снять одежду с металлическими предметами (молниями и пуговицами), обувь, очки и украшения.
Вас проводят в кабинет, где вы ляжете на стол томографа. Лаборант будет наблюдать за ходом исследования. Так что если вам вдруг станет плохо, сможете попросить остановить исследование. Но если противопоказаний нет, пациент всегда чувствует себя комфортно. Всё, что от вас требуется: слушать команды лаборанта и задерживать дыхание в нужный момент. Если при выполнении МРТ нужно лежать неподвижно, то при КТ небольшие движения не будут искажать готовый снимок.
Если нужно провести исследование с контрастом, то после серии снимков лаборант введёт вам контрастное вещество внутривенно — количество зависит от вашего веса. После этого процедуру возобновляют на пару минут.
Всё исследование длится не более пятнадцати минут. После этого лаборант вновь заходит в кабинет, помогает вам подняться и провожает в раздевалку. Заключение с расшифровкой готово сразу после проведения процедуры.
Эндоскопия в исследованиях лёгких
В рамках эндоскопии, через естественные пути в организм вводят инструмент с камерой. Изображение хорошего качества передаётся на монитор, благодаря чему можно рассмотреть нужный участок.
Бронхоскопия — единственный метод безоперационной эндоскопии грудной клетки. Она используется как для диагностики, так и для лечения. С помощью эндоскопа можно удалить слизь, гной и инородные тела, ввести лекарственные препараты, а также взять мокроту и образцы ткани для анализа.
Исследование нельзя проходить при дыхательной недостаточности, обострении астмы, аневризме, инфаркте и нарушениях свёртываемости крови.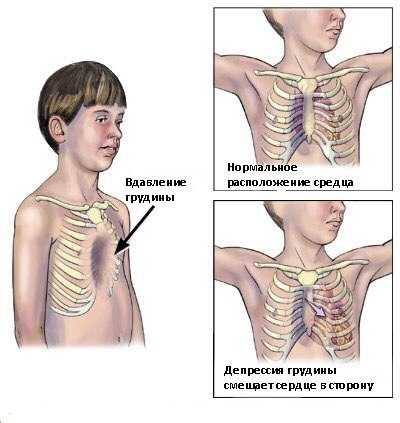 А перед обследованием вам обязательно назначат анализы:
А перед обследованием вам обязательно назначат анализы:
- флюорографию,
- ЭКГ,
- анализы крови на ВИЧ и гепатиты,
- коагулограмму.
Исследование органов грудной клетки с помощью операций
Разумеется, ни один врач не будет проводить полостную операцию просто для осмотра. Но есть два вида эндоскопии, которые выполняются под общим наркозом через разрезы грудной клетки:
- Торакоскопия — исследование поверхности лёгких и плевральной полости. Через разрезы вводят эндоскоп и инструменты: можно взять образцы тканей и ввести необходимые лекарственные средства.
- Медиастиноскопия — осмотр средостении, который проводится для оценки опухоли лёгких или установки причины увеличения лимфатических узлов.
Нельзя не упомянуть пункции плевральной полости и биопсию плевры. Доктор вводит в тело иглу и берёт на анализ кусочек ткани или плевральную жидкость.
Более серьёзный вид оперативного обследования — торакотомия. Врач самостоятельно осматривает все внутренние органы, вскрыв грудную клетку. Существенный плюс торакотомии — возможность взять образцы любых тканей на обследование и оперативное выполнение лечения.
Врач самостоятельно осматривает все внутренние органы, вскрыв грудную клетку. Существенный плюс торакотомии — возможность взять образцы любых тканей на обследование и оперативное выполнение лечения.
В каких случаях назначают обследования
Чем проще исследование органов грудной клетки, тем чаще его назначают. Флюорографию рекомендуют проходить раз в год для профилактики. Если по работе вы контактируете с людьми и продуктами питания, результаты ФЛГ потребуются для доступа к работе.
Другие виды обследований без серьёзных показаний вам никто не назначит. ОРЗ или ангина — не повод делать эндоскопию и МРТ. При пневмонии могут назначить томографию и бронхоскопию. А другие виды исследований назначаются при серьёзных и опасных симптомах:
- затемнения на рентгеновских снимках,
- инородное тело в дыхательных путях,
- подозрение на онкологию,
- кровохарканье,
- абсцессы и кисты в дыхательных путях и лёгких,
- воспаления плевры,
- увеличение лимфатических узлов,
- травмы и нагноения в грудной клетке.

Противопоказаний у исследований совсем немного:
- у рентгена и КТ — беременность и период грудного вскармливания;
- у МРТ — избыточная масса тела, металлические имплантаты, кардиостимуляторы, клаустрофобия;
- у бронхоскопии — обострения астмы;
- у всех видов эндоскопии — нарушенная свёртываемость крови, внутренние кровотечения, острая лёгочная недостаточность, инфаркты и перитонит.
Исследования необходимы при серьёзных заболеваниях, так как без них будет тяжело установить причины недугов. Кроме того, почти все виды обследований позволяют сразу же провести лечение, если оно возможно. Поэтому, несмотря на сложность их проведения, они пользуются большой популярностью при всех болезнях дыхательной системы.
Pectus Excavatum: симптомы, лечение и осложнения
Pectus excavatum — латинский термин, который означает «выдолбленная грудь». У людей с этим врожденным заболеванием явно впалая грудь. При рождении может быть вогнутая грудина или грудина.
Также может развиться позже, обычно в подростковом возрасте.
Другие распространенные названия этого состояния включают:
- грудь сапожника
- воронкообразная грудь
- вдавленная грудь
Pectus excatum является наиболее распространенной аномалией грудной клетки у детей, согласно статье 2016 года, опубликованной в журнале Pediatric Annals.Журнал также сообщает, что у трети детей с запавшей грудью есть родственники с этим заболеванием.
Однако конкретный ген, вызывающий запавшую грудную клетку, не обнаружен. Врачи знают, что впалая грудь возникает из-за проблем с развитием во время беременности.
Обычно примерно через 35 дней беременности ребра начинают сливаться с грудиной. У людей с запавшей грудью грудная клетка не срастается, как ожидалось, и они приобретают вид запавшей груди.
У мужчин вдавление груди намного чаще, чем у женщин.
Согласно недавней статье в журнале Annals of Cardiothoracic Surgery, у мужчин в четыре раза больше шансов получить впалую грудь, чем у женщин. В журнальной статье сообщается, что когда у женщины действительно запала грудь, она обычно более выражена.
В журнальной статье сообщается, что когда у женщины действительно запала грудь, она обычно более выражена.
В тяжелых случаях состояние может повлиять на работу сердца и легких. В легких случаях запала грудная клетка может вызвать проблемы с самооценкой. Некоторые люди с этим заболеванием могут избегать таких занятий, как плавание, которые затрудняют скрытие состояния.
Врачи обычно могут взглянуть на грудную стенку и увидеть, что она впалая, а не прямая или слегка закругленная наружу.
Помимо внешнего вида человека, впалая грудь может вызывать другие симптомы, поскольку грудные кости давят на близлежащие органы, такие как сердце и легкие. У некоторых людей с этим заболеванием может наблюдаться следующее:
Врач может измерить запавшую грудь человека и отслеживать его во времени, чтобы определить, ухудшается ли состояние.
Люди с тяжелой грудной клеткой могут испытывать одышку и боль в груди. Для снятия дискомфорта и предотвращения сердечных и дыхательных нарушений может потребоваться хирургическое вмешательство.
Рентген грудной клетки или компьютерная томография используются для создания изображений внутренних структур грудной клетки. Эти снимки помогают определить степень кривизны. Индекс Халлера — это стандартизованное измерение, используемое для расчета тяжести состояния.
Индекс Галлера рассчитывается путем деления ширины грудной клетки на расстояние от грудины до позвоночника.Нормальный показатель — около 2,5. Индекс выше 3,25 считается достаточно серьезным, чтобы потребовать хирургической коррекции.
Если искривление небольшое, лечение обычно не требуется.
Согласно статье 2016 года, запавшая грудь встречается примерно у 1 из 400 родов. Журнал также отмечает, что около 2,6% детей в возрасте от 7 до 14 лет страдают этим заболеванием.
Чаще всего врач может определить, есть ли у ребенка запавшая грудь при рождении. Некоторые дети не замечают, что у них есть заболевание, пока они не достигнут скачка роста в подростковом возрасте.
Симптомы запавшей груди у ребенка включают:
- большой округлый живот
- слегка закругленные плечи
- слегка наклонные или обращенные вниз ребра
У некоторых детей с pectus excatum также есть другие заболевания или аномалии костей ..jpg) Примеры включают:
Примеры включают:
Врачи считают впалую грудную клетку прогрессирующим заболеванием.
Это означает, что по мере того, как человек становится старше, глубина, на которую его грудь кажется запавшей, может увеличиваться.Хотя значительному количеству людей с запавшей грудной клеткой делают операцию по восстановлению этого состояния в молодом взрослом возрасте, вполне возможно, что и взрослому может помочь операция.
Обычно операция не рекомендуется, если у взрослого нет симптомов, таких как одышка или проблемы с сердцем. Если у них действительно есть эти симптомы, они могут поговорить со своим врачом о возможных шагах лечения.
Лечение затонувшей груди зависит от степени тяжести грудной клетки человека. Если у человека проблемы с дыханием или сердцем, его врач, скорее всего, порекомендует операцию.Другие методы лечения включают упражнения для улучшения дыхания и осанки.
Некоторым людям также может помочь терапия вакуумным звонком.
В этом типе терапии человек использует специальный насос, прикладываемый к грудной стенке, на срок от 30 минут до нескольких часов. Помпа создает отрицательное давление на грудную клетку, которое может приподнять грудную стенку, чтобы уменьшить вероятность впадения грудной клетки.
Помпа создает отрицательное давление на грудную клетку, которое может приподнять грудную стенку, чтобы уменьшить вероятность впадения грудной клетки.
Одно из преимуществ терапии вакуумным колоколом состоит в том, что ею может пользоваться человек практически любого возраста.Однако он не поможет в более серьезных случаях глубоко запавшей груди.
Некоторые люди не могут использовать его, в том числе и тех, у кого есть:
- проблемы с сердцем
- кровотечения расстройства
- опорно-двигательного расстройства
разработке методов лечения
Врачи оценивают новую технику, называемую магнитной процедурой мини-двигателем. Эта экспериментальная процедура включает имплантацию мощного магнита в грудную стенку. Второй магнит прикреплен к внешней стороне сундука.
Магниты создают достаточную силу, чтобы постепенно реконструировать грудину и ребра, выталкивая их наружу. Внешний магнит используется как скоба в течение установленного количества часов в день..jpg)
Определенные упражнения, такие как упражнения на глубокое дыхание и упражнения, предназначенные для улучшения осанки, могут помочь людям с запавшей грудью от легкой до средней степени тяжести, которые не хотят делать операцию. Эти подходы могут помочь уменьшить их симптомы.
Примеры упражнений для впалой груди:
- Расширения груди. Встаньте как можно прямо, отведя плечи назад. Сделайте полный, глубокий вдох и задержите дыхание на 10 секунд. Выдохните и повторите 20 раз.
- Обратное выпрямление. Из положения стоя заведите пальцы рук за голову. Отведите локти немного назад, чтобы грудь открылась больше. Слегка наклонитесь вперед в бедрах, делая упор на прямую осанку. Удерживайте позицию до 3 секунд, затем повторите до 25 раз.
Также могут помочь частые физические нагрузки, в том числе занятия спортом.Поддержание хорошей формы может помочь человеку укрепить сердце и легкие, чтобы их симптомы были менее заметны..jpg)
Некоторые люди могут выбрать операцию в косметических целях, чтобы помочь им меньше стесняться своей груди. У других могут быть проблемы со здоровьем из-за запавшей груди, например, проблемы с сердцем или дыханием. Хирургия часто может улучшить их симптомы.
По возможности врачи обычно рекомендуют подождать, пока у подростка не пройдет первый значительный всплеск роста у детей, который может произойти в возрасте от 10 до 15 лет.
Согласно недавней статье, средний возраст человека, перенесшего операцию на запавшей груди, составляет 13,5 лет.
Хирургия может быть инвазивной или малоинвазивной и может включать следующие процедуры.
Процедура Равича
Процедура Равича — это инвазивная хирургическая техника, впервые использованная в конце 1940-х годов. Техника предполагает вскрытие грудной клетки широким горизонтальным разрезом. Удаляются небольшие участки реберного хряща, а грудина уплощается.
Стойки или металлические стержни могут быть имплантированы для удержания измененных хрящей и костей на месте.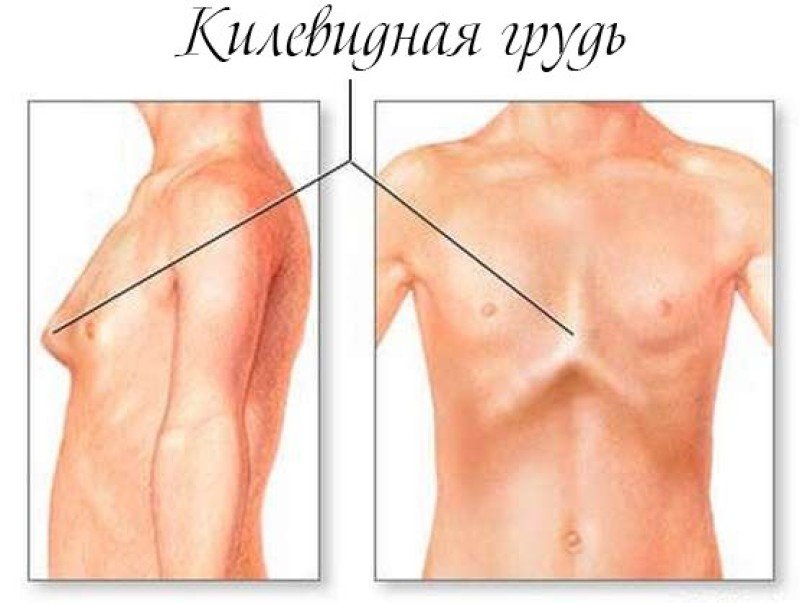 Дренажи помещаются по обе стороны от разреза, и разрез снова сшивается. Распорки можно снять, но они предназначены для того, чтобы оставаться на месте неопределенное время.
Дренажи помещаются по обе стороны от разреза, и разрез снова сшивается. Распорки можно снять, но они предназначены для того, чтобы оставаться на месте неопределенное время.
Осложнения обычно минимальны, и пребывание в больнице составляет менее недели.
Процедура Нусса
Процедура Нусса была разработана в 1980-х годах. Это малоинвазивная процедура.
Он включает в себя два небольших разреза с обеих сторон груди, немного ниже уровня сосков.Третий небольшой разрез позволяет хирургам вставить миниатюрную камеру, которая используется для направления введения слегка изогнутой металлической планки.
Балка поворачивается так, что она изгибается наружу, когда оказывается под костями и хрящами верхней грудной клетки. Это выталкивает грудину наружу.
Второй стержень может быть прикреплен перпендикулярно первому, чтобы помочь удерживать изогнутый стержень на месте. Для закрытия разрезов используются швы, а в местах разрезов или рядом с ними размещаются временные дренажи. Этот метод не требует разрезания или удаления хрящей или костей.
Этот метод не требует разрезания или удаления хрящей или костей.
Металлические стержни обычно удаляются во время амбулаторной процедуры примерно через 2 года после первой операции у молодых людей. К тому времени ожидается, что коррекция будет постоянной. Решетки нельзя снимать от 3 до 5 лет, или их можно оставить на постоянное место для взрослых.
Эта процедура лучше всего подходит для детей, у которых все еще растут кости и хрящи.
Хирургическая коррекция имеет отличный шанс успеха.Однако любая хирургическая процедура сопряжена с риском, включая:
- боль
- плевральный выпот или скопление жидкости в тканях, выстилающих легкие
- пневмоторакс или спавшуюся часть легкого
- риск инфекции
- возможность того, что Коррекция будет менее эффективной, чем ожидалось
Самый серьезный и необычный риск при процедуре Nuss — прямое повреждение сердца. Шрамы неизбежны, но с помощью процедуры Nuss они минимальны.
Существует риск грудной дистрофии при процедуре Равича, что может привести к более серьезным проблемам с дыханием.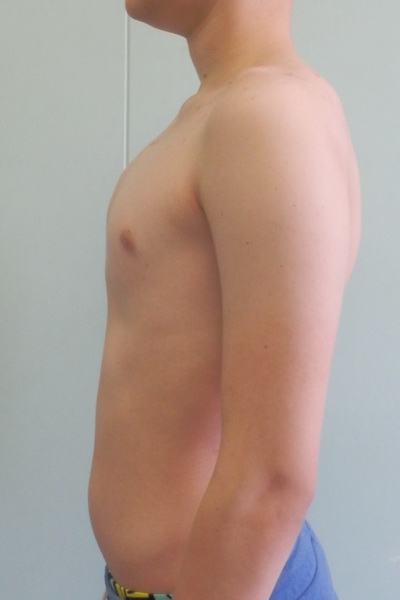 Чтобы снизить этот риск, операция обычно откладывается до достижения возраста 8 лет.
Чтобы снизить этот риск, операция обычно откладывается до достижения возраста 8 лет.
Осложнения при любом хирургическом вмешательстве редки, но тяжесть и частота осложнений у детей и взрослых примерно одинаковы для разных типов.
Согласно анализу исследований, опубликованных в 2016 году в журнале Annals of Cardiothoracic Surgery, которые касались как процедур у детей, так и взрослых, исследователи обнаружили немного меньше осложнений, возникающих в результате процедуры Равича у взрослых.
Гинекомастия — это заболевание, которое вызывает развитие груди у мужчин. Некоторые мужчины могут предпочесть операцию, чтобы уменьшить грудь, напоминающую грудь.
Иногда, когда человеку делают эту операцию, он может обнаружить, что у него запала грудь, о чем он раньше не знал.
Гинекомастия и впалая грудь могут стать более заметными в период полового созревания. Операция по исправлению гинекомастии не обязательно приводит к впадению грудной клетки, но может сделать впалую грудь более заметной.
После операции человек может поговорить со своим врачом о том, нужно ли ему лечение запавшей груди.
Впадина грудной клетки — наиболее частая аномалия грудной стенки.
Если состояние вызывает симптомы, ваш врач может порекомендовать хирургическую коррекцию. Операция по восстановлению впалой груди обычно дает очень положительные результаты. Ваш врач может оценить тяжесть вашего состояния и помочь вам решить, подходит ли вам операция.
Pectus Excavatum: симптомы, лечение и осложнения
Pectus excavatum — латинский термин, означающий «полая грудь».«У людей с этим врожденным заболеванием явно впалая грудь. При рождении может быть вогнутая грудина или грудина.
Также может развиться позже, обычно в подростковом возрасте.
Другие распространенные названия этого состояния включают:
- грудь сапожника
- воронкообразная грудь
- вдавленная грудь
Pectus excatum является наиболее распространенной аномалией грудной клетки у детей, согласно статье 2016 года, опубликованной в журнале Pediatric Annals.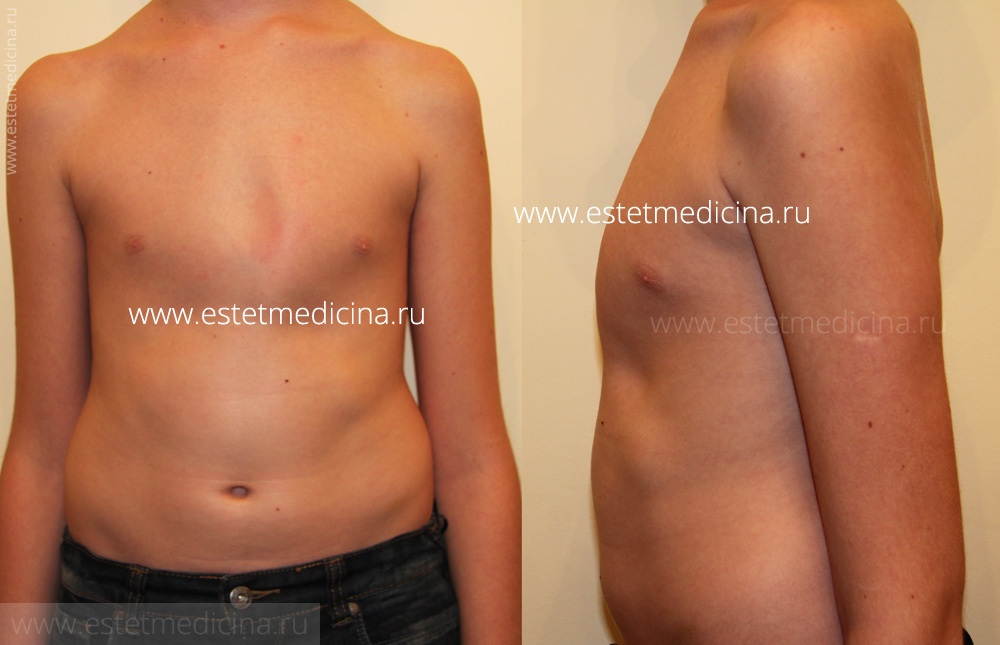 Журнал также сообщает, что у трети детей с запавшей грудью есть родственники с этим заболеванием.
Журнал также сообщает, что у трети детей с запавшей грудью есть родственники с этим заболеванием.
Однако конкретный ген, вызывающий запавшую грудную клетку, не обнаружен. Врачи знают, что впалая грудь возникает из-за проблем с развитием во время беременности.
Обычно примерно через 35 дней беременности ребра начинают сливаться с грудиной. У людей с запавшей грудью грудная клетка не срастается, как ожидалось, и они приобретают вид запавшей груди.
У мужчин вдавление груди намного чаще, чем у женщин.
Согласно недавней статье в журнале Annals of Cardiothoracic Surgery, у мужчин в четыре раза больше шансов получить впалую грудь, чем у женщин. В журнальной статье сообщается, что когда у женщины действительно запала грудь, она обычно более выражена.
В тяжелых случаях состояние может повлиять на работу сердца и легких. В легких случаях запала грудная клетка может вызвать проблемы с самооценкой. Некоторые люди с этим заболеванием могут избегать таких занятий, как плавание, которые затрудняют скрытие состояния.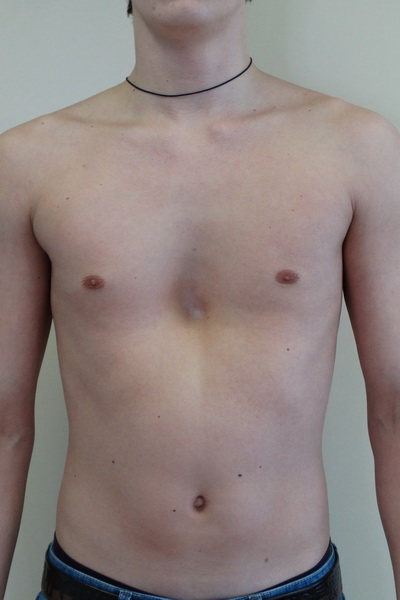
Врачи обычно могут взглянуть на грудную стенку и увидеть, что она впалая, а не прямая или слегка закругленная наружу.
Помимо внешнего вида человека, впалая грудь может вызывать другие симптомы, поскольку грудные кости давят на близлежащие органы, такие как сердце и легкие. У некоторых людей с этим заболеванием может наблюдаться следующее:
Врач может измерить запавшую грудь человека и отслеживать его во времени, чтобы определить, ухудшается ли состояние.
Люди с тяжелой грудной клеткой могут испытывать одышку и боль в груди. Для снятия дискомфорта и предотвращения сердечных и дыхательных нарушений может потребоваться хирургическое вмешательство.
Рентген грудной клетки или компьютерная томография используются для создания изображений внутренних структур грудной клетки. Эти снимки помогают определить степень кривизны. Индекс Халлера — это стандартизованное измерение, используемое для расчета тяжести состояния.
Индекс Галлера рассчитывается путем деления ширины грудной клетки на расстояние от грудины до позвоночника..jpg) Нормальный показатель — около 2,5. Индекс выше 3,25 считается достаточно серьезным, чтобы потребовать хирургической коррекции.
Нормальный показатель — около 2,5. Индекс выше 3,25 считается достаточно серьезным, чтобы потребовать хирургической коррекции.
Если искривление небольшое, лечение обычно не требуется.
Согласно статье 2016 года, запавшая грудь встречается примерно у 1 из 400 родов. Журнал также отмечает, что около 2,6% детей в возрасте от 7 до 14 лет страдают этим заболеванием.
Чаще всего врач может определить, есть ли у ребенка запавшая грудь при рождении. Некоторые дети не замечают, что у них есть заболевание, пока они не достигнут скачка роста в подростковом возрасте.
Симптомы запавшей груди у ребенка включают:
- большой округлый живот
- слегка закругленные плечи
- слегка наклонные или обращенные вниз ребра
У некоторых детей с pectus excatum также есть другие заболевания или аномалии костей . Примеры включают:
Врачи считают впалую грудную клетку прогрессирующим заболеванием.
Это означает, что по мере того, как человек становится старше, глубина, на которую его грудь кажется запавшей, может увеличиваться. Хотя значительному количеству людей с запавшей грудной клеткой делают операцию по восстановлению этого состояния в молодом взрослом возрасте, вполне возможно, что и взрослому может помочь операция.
Хотя значительному количеству людей с запавшей грудной клеткой делают операцию по восстановлению этого состояния в молодом взрослом возрасте, вполне возможно, что и взрослому может помочь операция.
Обычно операция не рекомендуется, если у взрослого нет симптомов, таких как одышка или проблемы с сердцем. Если у них действительно есть эти симптомы, они могут поговорить со своим врачом о возможных шагах лечения.
Лечение затонувшей груди зависит от степени тяжести грудной клетки человека. Если у человека проблемы с дыханием или сердцем, его врач, скорее всего, порекомендует операцию.Другие методы лечения включают упражнения для улучшения дыхания и осанки.
Некоторым людям также может помочь терапия вакуумным звонком.
В этом типе терапии человек использует специальный насос, прикладываемый к грудной стенке, на срок от 30 минут до нескольких часов. Помпа создает отрицательное давление на грудную клетку, которое может приподнять грудную стенку, чтобы уменьшить вероятность впадения грудной клетки.
Одно из преимуществ терапии вакуумным колоколом состоит в том, что ею может пользоваться человек практически любого возраста.Однако он не поможет в более серьезных случаях глубоко запавшей груди.
Некоторые люди не могут использовать его, в том числе и тех, у кого есть:
- проблемы с сердцем
- кровотечения расстройства
- опорно-двигательного расстройства
разработке методов лечения
Врачи оценивают новую технику, называемую магнитной процедурой мини-двигателем. Эта экспериментальная процедура включает имплантацию мощного магнита в грудную стенку. Второй магнит прикреплен к внешней стороне сундука.
Магниты создают достаточную силу, чтобы постепенно реконструировать грудину и ребра, выталкивая их наружу. Внешний магнит используется как скоба в течение установленного количества часов в день.
Определенные упражнения, такие как упражнения на глубокое дыхание и упражнения, предназначенные для улучшения осанки, могут помочь людям с запавшей грудью от легкой до средней степени тяжести, которые не хотят делать операцию.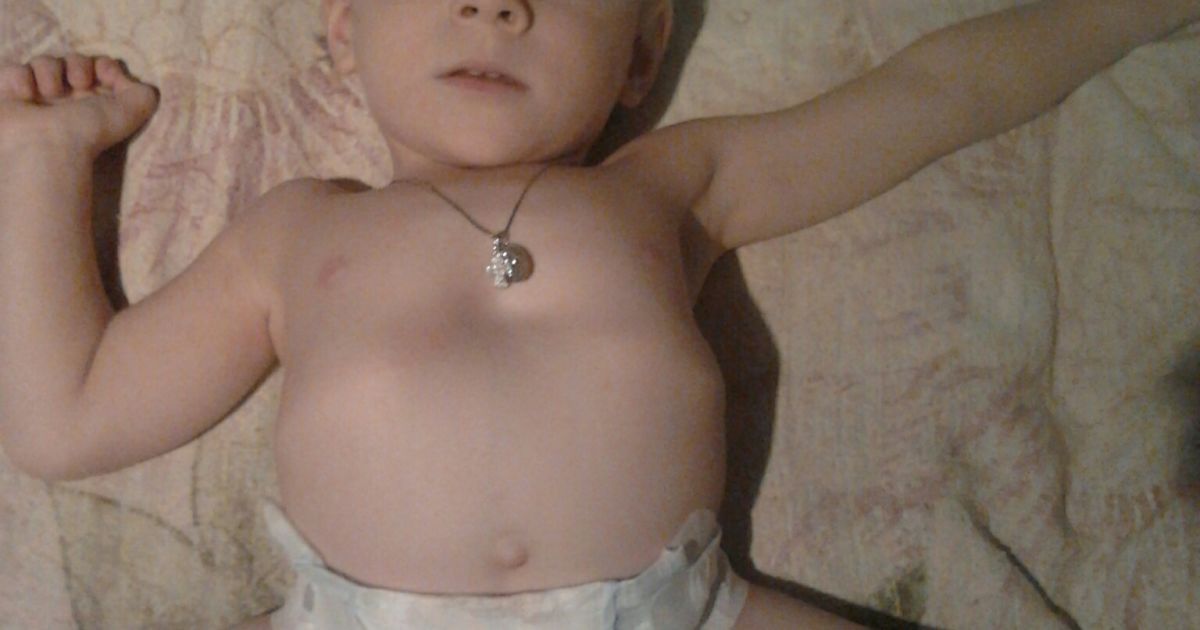 Эти подходы могут помочь уменьшить их симптомы.
Эти подходы могут помочь уменьшить их симптомы.
Примеры упражнений для впалой груди:
- Расширения груди. Встаньте как можно прямо, отведя плечи назад. Сделайте полный, глубокий вдох и задержите дыхание на 10 секунд. Выдохните и повторите 20 раз.
- Обратное выпрямление. Из положения стоя заведите пальцы рук за голову. Отведите локти немного назад, чтобы грудь открылась больше. Слегка наклонитесь вперед в бедрах, делая упор на прямую осанку. Удерживайте позицию до 3 секунд, затем повторите до 25 раз.
Также могут помочь частые физические нагрузки, в том числе занятия спортом.Поддержание хорошей формы может помочь человеку укрепить сердце и легкие, чтобы их симптомы были менее заметны.
Некоторые люди могут выбрать операцию в косметических целях, чтобы помочь им меньше стесняться своей груди. У других могут быть проблемы со здоровьем из-за запавшей груди, например, проблемы с сердцем или дыханием. Хирургия часто может улучшить их симптомы.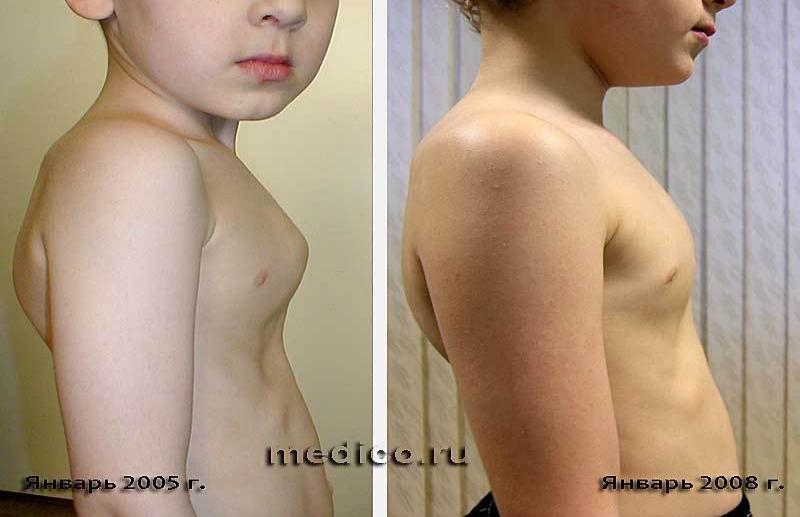
По возможности врачи обычно рекомендуют подождать, пока у подростка не пройдет первый значительный всплеск роста у детей, который может произойти в возрасте от 10 до 15 лет.
Согласно недавней статье, средний возраст человека, перенесшего операцию на запавшей груди, составляет 13,5 лет.
Хирургия может быть инвазивной или малоинвазивной и может включать следующие процедуры.
Процедура Равича
Процедура Равича — это инвазивная хирургическая техника, впервые использованная в конце 1940-х годов. Техника предполагает вскрытие грудной клетки широким горизонтальным разрезом. Удаляются небольшие участки реберного хряща, а грудина уплощается.
Стойки или металлические стержни могут быть имплантированы для удержания измененных хрящей и костей на месте. Дренажи помещаются по обе стороны от разреза, и разрез снова сшивается. Распорки можно снять, но они предназначены для того, чтобы оставаться на месте неопределенное время.
Осложнения обычно минимальны, и пребывание в больнице составляет менее недели.
Процедура Нусса
Процедура Нусса была разработана в 1980-х годах. Это малоинвазивная процедура.
Он включает в себя два небольших разреза с обеих сторон груди, немного ниже уровня сосков.Третий небольшой разрез позволяет хирургам вставить миниатюрную камеру, которая используется для направления введения слегка изогнутой металлической планки.
Балка поворачивается так, что она изгибается наружу, когда оказывается под костями и хрящами верхней грудной клетки. Это выталкивает грудину наружу.
Второй стержень может быть прикреплен перпендикулярно первому, чтобы помочь удерживать изогнутый стержень на месте. Для закрытия разрезов используются швы, а в местах разрезов или рядом с ними размещаются временные дренажи.Этот метод не требует разрезания или удаления хрящей или костей.
Металлические стержни обычно удаляются во время амбулаторной процедуры примерно через 2 года после первой операции у молодых людей. К тому времени ожидается, что коррекция будет постоянной.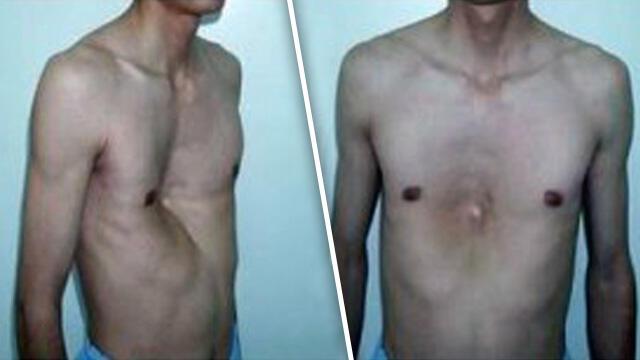 Решетки нельзя снимать от 3 до 5 лет, или их можно оставить на постоянное место для взрослых.
Решетки нельзя снимать от 3 до 5 лет, или их можно оставить на постоянное место для взрослых.
Эта процедура лучше всего подходит для детей, у которых все еще растут кости и хрящи.
Хирургическая коррекция имеет отличный шанс успеха.Однако любая хирургическая процедура сопряжена с риском, включая:
- боль
- плевральный выпот или скопление жидкости в тканях, выстилающих легкие
- пневмоторакс или спавшуюся часть легкого
- риск инфекции
- возможность того, что Коррекция будет менее эффективной, чем ожидалось
Самый серьезный и необычный риск при процедуре Nuss — прямое повреждение сердца. Шрамы неизбежны, но с помощью процедуры Nuss они минимальны.
Существует риск грудной дистрофии при процедуре Равича, что может привести к более серьезным проблемам с дыханием. Чтобы снизить этот риск, операция обычно откладывается до достижения возраста 8 лет.
Осложнения при любом хирургическом вмешательстве редки, но тяжесть и частота осложнений у детей и взрослых примерно одинаковы для разных типов.
Согласно анализу исследований, опубликованных в 2016 году в журнале Annals of Cardiothoracic Surgery, которые касались как процедур у детей, так и взрослых, исследователи обнаружили немного меньше осложнений, возникающих в результате процедуры Равича у взрослых.
Гинекомастия — это заболевание, которое вызывает развитие груди у мужчин. Некоторые мужчины могут предпочесть операцию, чтобы уменьшить грудь, напоминающую грудь.
Иногда, когда человеку делают эту операцию, он может обнаружить, что у него запала грудь, о чем он раньше не знал.
Гинекомастия и впалая грудь могут стать более заметными в период полового созревания. Операция по исправлению гинекомастии не обязательно приводит к впадению грудной клетки, но может сделать впалую грудь более заметной.
После операции человек может поговорить со своим врачом о том, нужно ли ему лечение запавшей груди.
Впадина грудной клетки — наиболее частая аномалия грудной стенки.
Если состояние вызывает симптомы, ваш врач может порекомендовать хирургическую коррекцию.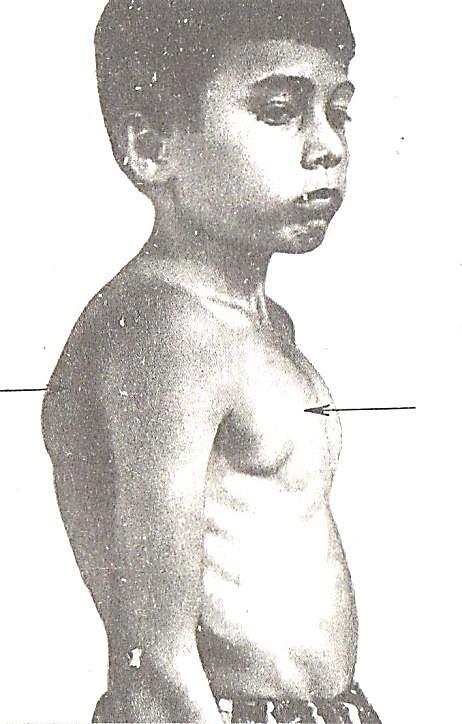 Операция по восстановлению впалой груди обычно дает очень положительные результаты. Ваш врач может оценить тяжесть вашего состояния и помочь вам решить, подходит ли вам операция.
Операция по восстановлению впалой груди обычно дает очень положительные результаты. Ваш врач может оценить тяжесть вашего состояния и помочь вам решить, подходит ли вам операция.
Pectus Excavatum: симптомы, лечение и осложнения
Pectus excavatum — латинский термин, означающий «полая грудь».«У людей с этим врожденным заболеванием явно впалая грудь. При рождении может быть вогнутая грудина или грудина.
Также может развиться позже, обычно в подростковом возрасте.
Другие распространенные названия этого состояния включают:
- грудь сапожника
- воронкообразная грудь
- вдавленная грудь
Pectus excatum является наиболее распространенной аномалией грудной клетки у детей, согласно статье 2016 года, опубликованной в журнале Pediatric Annals.Журнал также сообщает, что у трети детей с запавшей грудью есть родственники с этим заболеванием.
Однако конкретный ген, вызывающий запавшую грудную клетку, не обнаружен.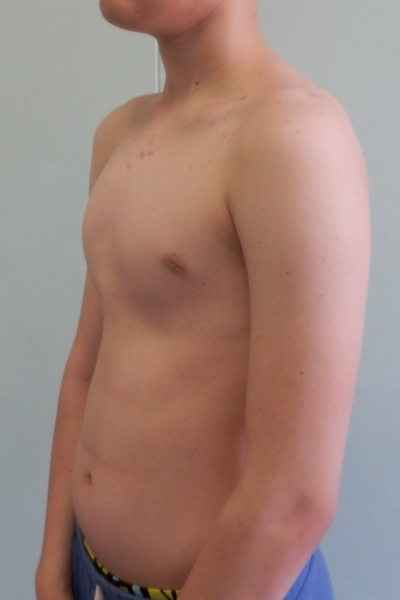 Врачи знают, что впалая грудь возникает из-за проблем с развитием во время беременности.
Врачи знают, что впалая грудь возникает из-за проблем с развитием во время беременности.
Обычно примерно через 35 дней беременности ребра начинают сливаться с грудиной. У людей с запавшей грудью грудная клетка не срастается, как ожидалось, и они приобретают вид запавшей груди.
У мужчин вдавление груди намного чаще, чем у женщин.
Согласно недавней статье в журнале Annals of Cardiothoracic Surgery, у мужчин в четыре раза больше шансов получить впалую грудь, чем у женщин. В журнальной статье сообщается, что когда у женщины действительно запала грудь, она обычно более выражена.
В тяжелых случаях состояние может повлиять на работу сердца и легких. В легких случаях запала грудная клетка может вызвать проблемы с самооценкой. Некоторые люди с этим заболеванием могут избегать таких занятий, как плавание, которые затрудняют скрытие состояния.
Врачи обычно могут взглянуть на грудную стенку и увидеть, что она впалая, а не прямая или слегка закругленная наружу.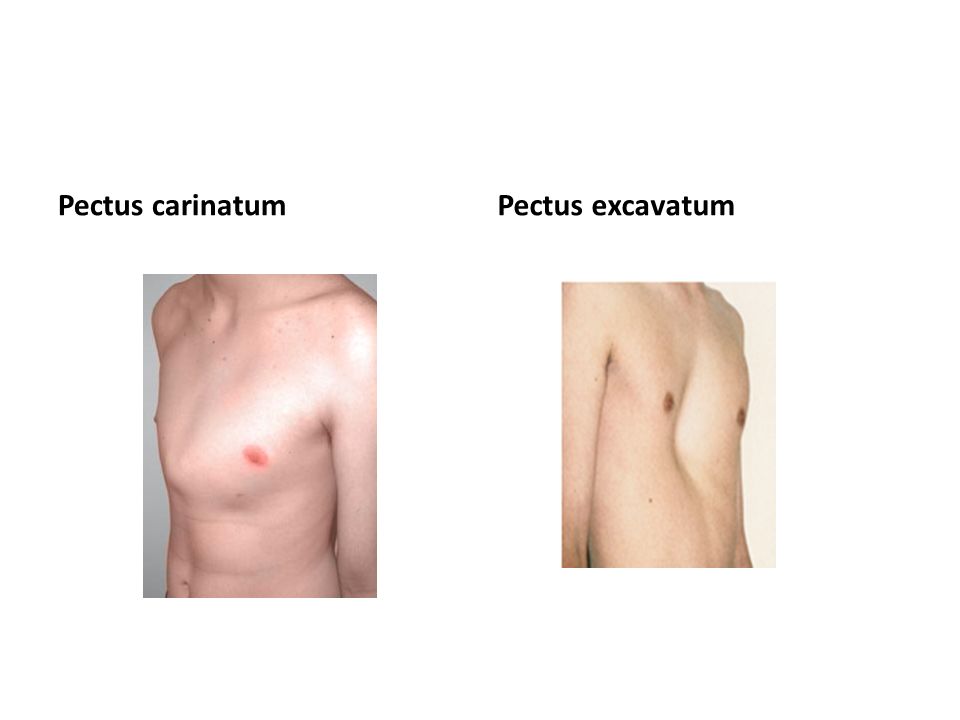
Помимо внешнего вида человека, впалая грудь может вызывать другие симптомы, поскольку грудные кости давят на близлежащие органы, такие как сердце и легкие. У некоторых людей с этим заболеванием может наблюдаться следующее:
Врач может измерить запавшую грудь человека и отслеживать его во времени, чтобы определить, ухудшается ли состояние.
Люди с тяжелой грудной клеткой могут испытывать одышку и боль в груди. Для снятия дискомфорта и предотвращения сердечных и дыхательных нарушений может потребоваться хирургическое вмешательство.
Рентген грудной клетки или компьютерная томография используются для создания изображений внутренних структур грудной клетки. Эти снимки помогают определить степень кривизны. Индекс Халлера — это стандартизованное измерение, используемое для расчета тяжести состояния.
Индекс Галлера рассчитывается путем деления ширины грудной клетки на расстояние от грудины до позвоночника.Нормальный показатель — около 2,5. Индекс выше 3,25 считается достаточно серьезным, чтобы потребовать хирургической коррекции.
Если искривление небольшое, лечение обычно не требуется.
Согласно статье 2016 года, запавшая грудь встречается примерно у 1 из 400 родов. Журнал также отмечает, что около 2,6% детей в возрасте от 7 до 14 лет страдают этим заболеванием.
Чаще всего врач может определить, есть ли у ребенка запавшая грудь при рождении. Некоторые дети не замечают, что у них есть заболевание, пока они не достигнут скачка роста в подростковом возрасте.
Симптомы запавшей груди у ребенка включают:
- большой округлый живот
- слегка закругленные плечи
- слегка наклонные или обращенные вниз ребра
У некоторых детей с pectus excatum также есть другие заболевания или аномалии костей . Примеры включают:
Врачи считают впалую грудную клетку прогрессирующим заболеванием.
Это означает, что по мере того, как человек становится старше, глубина, на которую его грудь кажется запавшей, может увеличиваться.Хотя значительному количеству людей с запавшей грудной клеткой делают операцию по восстановлению этого состояния в молодом взрослом возрасте, вполне возможно, что и взрослому может помочь операция.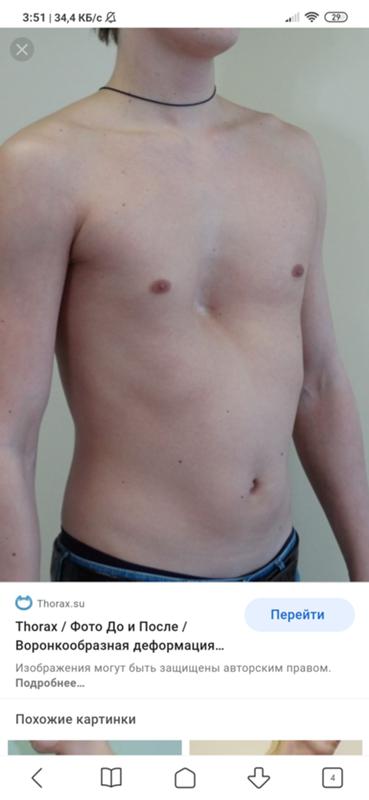
Обычно операция не рекомендуется, если у взрослого нет симптомов, таких как одышка или проблемы с сердцем. Если у них действительно есть эти симптомы, они могут поговорить со своим врачом о возможных шагах лечения.
Лечение затонувшей груди зависит от степени тяжести грудной клетки человека. Если у человека проблемы с дыханием или сердцем, его врач, скорее всего, порекомендует операцию.Другие методы лечения включают упражнения для улучшения дыхания и осанки.
Некоторым людям также может помочь терапия вакуумным звонком.
В этом типе терапии человек использует специальный насос, прикладываемый к грудной стенке, на срок от 30 минут до нескольких часов. Помпа создает отрицательное давление на грудную клетку, которое может приподнять грудную стенку, чтобы уменьшить вероятность впадения грудной клетки.
Одно из преимуществ терапии вакуумным колоколом состоит в том, что ею может пользоваться человек практически любого возраста.Однако он не поможет в более серьезных случаях глубоко запавшей груди.
Некоторые люди не могут использовать его, в том числе и тех, у кого есть:
- проблемы с сердцем
- кровотечения расстройства
- опорно-двигательного расстройства
разработке методов лечения
Врачи оценивают новую технику, называемую магнитной процедурой мини-двигателем. Эта экспериментальная процедура включает имплантацию мощного магнита в грудную стенку. Второй магнит прикреплен к внешней стороне сундука.
Магниты создают достаточную силу, чтобы постепенно реконструировать грудину и ребра, выталкивая их наружу. Внешний магнит используется как скоба в течение установленного количества часов в день.
Определенные упражнения, такие как упражнения на глубокое дыхание и упражнения, предназначенные для улучшения осанки, могут помочь людям с запавшей грудью от легкой до средней степени тяжести, которые не хотят делать операцию. Эти подходы могут помочь уменьшить их симптомы.
Примеры упражнений для впалой груди:
- Расширения груди.
 Встаньте как можно прямо, отведя плечи назад. Сделайте полный, глубокий вдох и задержите дыхание на 10 секунд. Выдохните и повторите 20 раз.
Встаньте как можно прямо, отведя плечи назад. Сделайте полный, глубокий вдох и задержите дыхание на 10 секунд. Выдохните и повторите 20 раз. - Обратное выпрямление. Из положения стоя заведите пальцы рук за голову. Отведите локти немного назад, чтобы грудь открылась больше. Слегка наклонитесь вперед в бедрах, делая упор на прямую осанку. Удерживайте позицию до 3 секунд, затем повторите до 25 раз.
Также могут помочь частые физические нагрузки, в том числе занятия спортом.Поддержание хорошей формы может помочь человеку укрепить сердце и легкие, чтобы их симптомы были менее заметны.
Некоторые люди могут выбрать операцию в косметических целях, чтобы помочь им меньше стесняться своей груди. У других могут быть проблемы со здоровьем из-за запавшей груди, например, проблемы с сердцем или дыханием. Хирургия часто может улучшить их симптомы.
По возможности врачи обычно рекомендуют подождать, пока у подростка не пройдет первый значительный всплеск роста у детей, который может произойти в возрасте от 10 до 15 лет.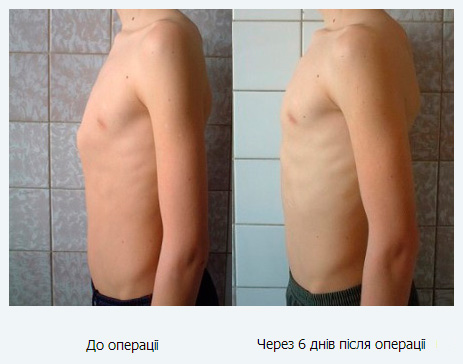
Согласно недавней статье, средний возраст человека, перенесшего операцию на запавшей груди, составляет 13,5 лет.
Хирургия может быть инвазивной или малоинвазивной и может включать следующие процедуры.
Процедура Равича
Процедура Равича — это инвазивная хирургическая техника, впервые использованная в конце 1940-х годов. Техника предполагает вскрытие грудной клетки широким горизонтальным разрезом. Удаляются небольшие участки реберного хряща, а грудина уплощается.
Стойки или металлические стержни могут быть имплантированы для удержания измененных хрящей и костей на месте. Дренажи помещаются по обе стороны от разреза, и разрез снова сшивается. Распорки можно снять, но они предназначены для того, чтобы оставаться на месте неопределенное время.
Осложнения обычно минимальны, и пребывание в больнице составляет менее недели.
Процедура Нусса
Процедура Нусса была разработана в 1980-х годах. Это малоинвазивная процедура.
Он включает в себя два небольших разреза с обеих сторон груди, немного ниже уровня сосков. Третий небольшой разрез позволяет хирургам вставить миниатюрную камеру, которая используется для направления введения слегка изогнутой металлической планки.
Третий небольшой разрез позволяет хирургам вставить миниатюрную камеру, которая используется для направления введения слегка изогнутой металлической планки.
Балка поворачивается так, что она изгибается наружу, когда оказывается под костями и хрящами верхней грудной клетки. Это выталкивает грудину наружу.
Второй стержень может быть прикреплен перпендикулярно первому, чтобы помочь удерживать изогнутый стержень на месте. Для закрытия разрезов используются швы, а в местах разрезов или рядом с ними размещаются временные дренажи.Этот метод не требует разрезания или удаления хрящей или костей.
Металлические стержни обычно удаляются во время амбулаторной процедуры примерно через 2 года после первой операции у молодых людей. К тому времени ожидается, что коррекция будет постоянной. Решетки нельзя снимать от 3 до 5 лет, или их можно оставить на постоянное место для взрослых.
Эта процедура лучше всего подходит для детей, у которых все еще растут кости и хрящи.
Хирургическая коррекция имеет отличный шанс успеха..jpg) Однако любая хирургическая процедура сопряжена с риском, включая:
Однако любая хирургическая процедура сопряжена с риском, включая:
- боль
- плевральный выпот или скопление жидкости в тканях, выстилающих легкие
- пневмоторакс или спавшуюся часть легкого
- риск инфекции
- возможность того, что Коррекция будет менее эффективной, чем ожидалось
Самый серьезный и необычный риск при процедуре Nuss — прямое повреждение сердца. Шрамы неизбежны, но с помощью процедуры Nuss они минимальны.
Существует риск грудной дистрофии при процедуре Равича, что может привести к более серьезным проблемам с дыханием. Чтобы снизить этот риск, операция обычно откладывается до достижения возраста 8 лет.
Осложнения при любом хирургическом вмешательстве редки, но тяжесть и частота осложнений у детей и взрослых примерно одинаковы для разных типов.
Согласно анализу исследований, опубликованных в 2016 году в журнале Annals of Cardiothoracic Surgery, которые касались как процедур у детей, так и взрослых, исследователи обнаружили немного меньше осложнений, возникающих в результате процедуры Равича у взрослых.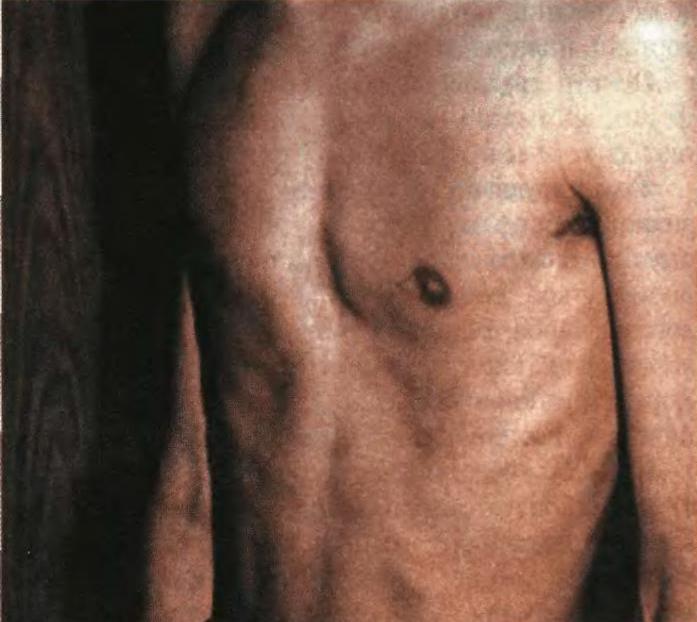
Гинекомастия — это заболевание, которое вызывает развитие груди у мужчин. Некоторые мужчины могут предпочесть операцию, чтобы уменьшить грудь, напоминающую грудь.
Иногда, когда человеку делают эту операцию, он может обнаружить, что у него запала грудь, о чем он раньше не знал.
Гинекомастия и впалая грудь могут стать более заметными в период полового созревания. Операция по исправлению гинекомастии не обязательно приводит к впадению грудной клетки, но может сделать впалую грудь более заметной.
После операции человек может поговорить со своим врачом о том, нужно ли ему лечение запавшей груди.
Впадина грудной клетки — наиболее частая аномалия грудной стенки.
Если состояние вызывает симптомы, ваш врач может порекомендовать хирургическую коррекцию. Операция по восстановлению впалой груди обычно дает очень положительные результаты. Ваш врач может оценить тяжесть вашего состояния и помочь вам решить, подходит ли вам операция.
Pectus Excavatum: симптомы, лечение и осложнения
Pectus excavatum — латинский термин, означающий «полая грудь».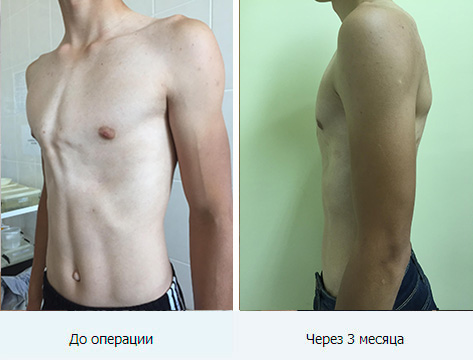 «У людей с этим врожденным заболеванием явно впалая грудь. При рождении может быть вогнутая грудина или грудина.
«У людей с этим врожденным заболеванием явно впалая грудь. При рождении может быть вогнутая грудина или грудина.
Также может развиться позже, обычно в подростковом возрасте.
Другие распространенные названия этого состояния включают:
- грудь сапожника
- воронкообразная грудь
- вдавленная грудь
Pectus excatum является наиболее распространенной аномалией грудной клетки у детей, согласно статье 2016 года, опубликованной в журнале Pediatric Annals.Журнал также сообщает, что у трети детей с запавшей грудью есть родственники с этим заболеванием.
Однако конкретный ген, вызывающий запавшую грудную клетку, не обнаружен. Врачи знают, что впалая грудь возникает из-за проблем с развитием во время беременности.
Обычно примерно через 35 дней беременности ребра начинают сливаться с грудиной. У людей с запавшей грудью грудная клетка не срастается, как ожидалось, и они приобретают вид запавшей груди.
У мужчин вдавление груди намного чаще, чем у женщин.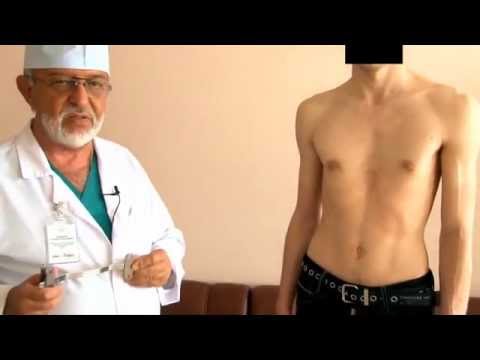
Согласно недавней статье в журнале Annals of Cardiothoracic Surgery, у мужчин в четыре раза больше шансов получить впалую грудь, чем у женщин. В журнальной статье сообщается, что когда у женщины действительно запала грудь, она обычно более выражена.
В тяжелых случаях состояние может повлиять на работу сердца и легких. В легких случаях запала грудная клетка может вызвать проблемы с самооценкой. Некоторые люди с этим заболеванием могут избегать таких занятий, как плавание, которые затрудняют скрытие состояния.
Врачи обычно могут взглянуть на грудную стенку и увидеть, что она впалая, а не прямая или слегка закругленная наружу.
Помимо внешнего вида человека, впалая грудь может вызывать другие симптомы, поскольку грудные кости давят на близлежащие органы, такие как сердце и легкие. У некоторых людей с этим заболеванием может наблюдаться следующее:
Врач может измерить запавшую грудь человека и отслеживать его во времени, чтобы определить, ухудшается ли состояние.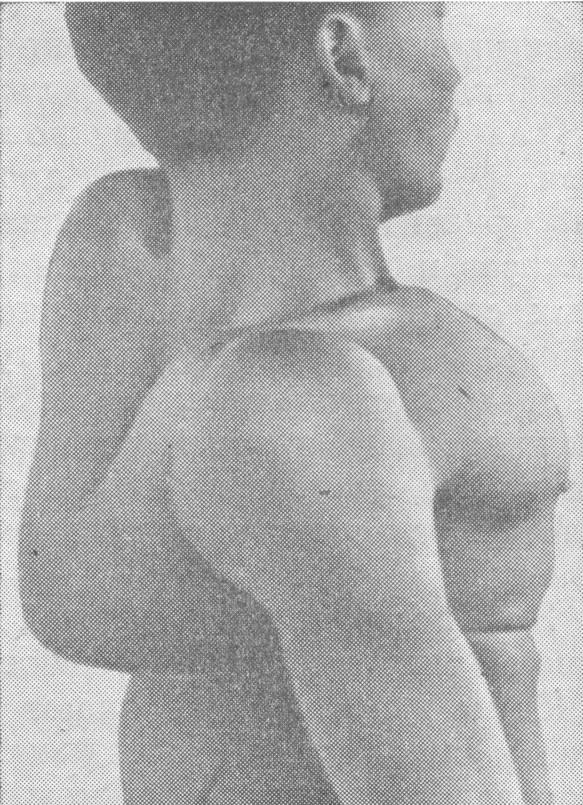
Люди с тяжелой грудной клеткой могут испытывать одышку и боль в груди. Для снятия дискомфорта и предотвращения сердечных и дыхательных нарушений может потребоваться хирургическое вмешательство.
Рентген грудной клетки или компьютерная томография используются для создания изображений внутренних структур грудной клетки. Эти снимки помогают определить степень кривизны. Индекс Халлера — это стандартизованное измерение, используемое для расчета тяжести состояния.
Индекс Галлера рассчитывается путем деления ширины грудной клетки на расстояние от грудины до позвоночника.Нормальный показатель — около 2,5. Индекс выше 3,25 считается достаточно серьезным, чтобы потребовать хирургической коррекции.
Если искривление небольшое, лечение обычно не требуется.
Согласно статье 2016 года, запавшая грудь встречается примерно у 1 из 400 родов. Журнал также отмечает, что около 2,6% детей в возрасте от 7 до 14 лет страдают этим заболеванием.
Чаще всего врач может определить, есть ли у ребенка запавшая грудь при рождении. Некоторые дети не замечают, что у них есть заболевание, пока они не достигнут скачка роста в подростковом возрасте.
Некоторые дети не замечают, что у них есть заболевание, пока они не достигнут скачка роста в подростковом возрасте.
Симптомы запавшей груди у ребенка включают:
- большой округлый живот
- слегка закругленные плечи
- слегка наклонные или обращенные вниз ребра
У некоторых детей с pectus excatum также есть другие заболевания или аномалии костей . Примеры включают:
Врачи считают впалую грудную клетку прогрессирующим заболеванием.
Это означает, что по мере того, как человек становится старше, глубина, на которую его грудь кажется запавшей, может увеличиваться.Хотя значительному количеству людей с запавшей грудной клеткой делают операцию по восстановлению этого состояния в молодом взрослом возрасте, вполне возможно, что и взрослому может помочь операция.
Обычно операция не рекомендуется, если у взрослого нет симптомов, таких как одышка или проблемы с сердцем. Если у них действительно есть эти симптомы, они могут поговорить со своим врачом о возможных шагах лечения.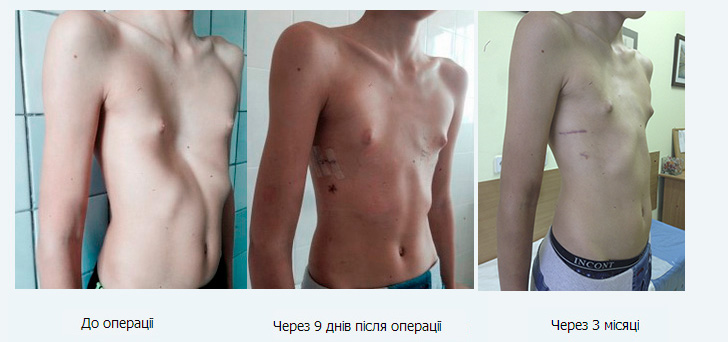
Лечение затонувшей груди зависит от степени тяжести грудной клетки человека. Если у человека проблемы с дыханием или сердцем, его врач, скорее всего, порекомендует операцию.Другие методы лечения включают упражнения для улучшения дыхания и осанки.
Некоторым людям также может помочь терапия вакуумным звонком.
В этом типе терапии человек использует специальный насос, прикладываемый к грудной стенке, на срок от 30 минут до нескольких часов. Помпа создает отрицательное давление на грудную клетку, которое может приподнять грудную стенку, чтобы уменьшить вероятность впадения грудной клетки.
Одно из преимуществ терапии вакуумным колоколом состоит в том, что ею может пользоваться человек практически любого возраста.Однако он не поможет в более серьезных случаях глубоко запавшей груди.
Некоторые люди не могут использовать его, в том числе и тех, у кого есть:
- проблемы с сердцем
- кровотечения расстройства
- опорно-двигательного расстройства
разработке методов лечения
Врачи оценивают новую технику, называемую магнитной процедурой мини-двигателем.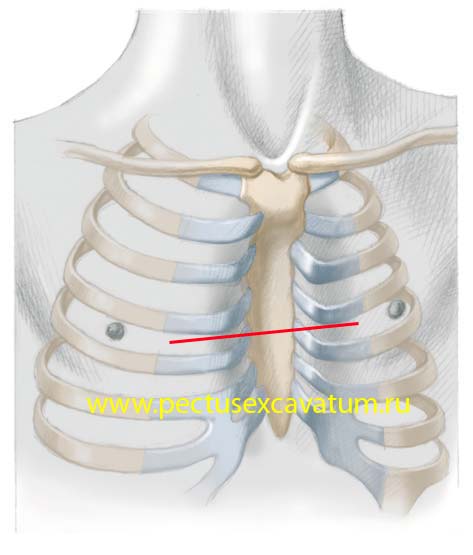 Эта экспериментальная процедура включает имплантацию мощного магнита в грудную стенку. Второй магнит прикреплен к внешней стороне сундука.
Эта экспериментальная процедура включает имплантацию мощного магнита в грудную стенку. Второй магнит прикреплен к внешней стороне сундука.
Магниты создают достаточную силу, чтобы постепенно реконструировать грудину и ребра, выталкивая их наружу. Внешний магнит используется как скоба в течение установленного количества часов в день.
Определенные упражнения, такие как упражнения на глубокое дыхание и упражнения, предназначенные для улучшения осанки, могут помочь людям с запавшей грудью от легкой до средней степени тяжести, которые не хотят делать операцию. Эти подходы могут помочь уменьшить их симптомы.
Примеры упражнений для впалой груди:
- Расширения груди. Встаньте как можно прямо, отведя плечи назад. Сделайте полный, глубокий вдох и задержите дыхание на 10 секунд. Выдохните и повторите 20 раз.
- Обратное выпрямление. Из положения стоя заведите пальцы рук за голову. Отведите локти немного назад, чтобы грудь открылась больше.
 Слегка наклонитесь вперед в бедрах, делая упор на прямую осанку. Удерживайте позицию до 3 секунд, затем повторите до 25 раз.
Слегка наклонитесь вперед в бедрах, делая упор на прямую осанку. Удерживайте позицию до 3 секунд, затем повторите до 25 раз.
Также могут помочь частые физические нагрузки, в том числе занятия спортом.Поддержание хорошей формы может помочь человеку укрепить сердце и легкие, чтобы их симптомы были менее заметны.
Некоторые люди могут выбрать операцию в косметических целях, чтобы помочь им меньше стесняться своей груди. У других могут быть проблемы со здоровьем из-за запавшей груди, например, проблемы с сердцем или дыханием. Хирургия часто может улучшить их симптомы.
По возможности врачи обычно рекомендуют подождать, пока у подростка не пройдет первый значительный всплеск роста у детей, который может произойти в возрасте от 10 до 15 лет.
Согласно недавней статье, средний возраст человека, перенесшего операцию на запавшей груди, составляет 13,5 лет.
Хирургия может быть инвазивной или малоинвазивной и может включать следующие процедуры.
Процедура Равича
Процедура Равича — это инвазивная хирургическая техника, впервые использованная в конце 1940-х годов. Техника предполагает вскрытие грудной клетки широким горизонтальным разрезом. Удаляются небольшие участки реберного хряща, а грудина уплощается.
Техника предполагает вскрытие грудной клетки широким горизонтальным разрезом. Удаляются небольшие участки реберного хряща, а грудина уплощается.
Стойки или металлические стержни могут быть имплантированы для удержания измененных хрящей и костей на месте. Дренажи помещаются по обе стороны от разреза, и разрез снова сшивается. Распорки можно снять, но они предназначены для того, чтобы оставаться на месте неопределенное время.
Осложнения обычно минимальны, и пребывание в больнице составляет менее недели.
Процедура Нусса
Процедура Нусса была разработана в 1980-х годах. Это малоинвазивная процедура.
Он включает в себя два небольших разреза с обеих сторон груди, немного ниже уровня сосков.Третий небольшой разрез позволяет хирургам вставить миниатюрную камеру, которая используется для направления введения слегка изогнутой металлической планки.
Балка поворачивается так, что она изгибается наружу, когда оказывается под костями и хрящами верхней грудной клетки. Это выталкивает грудину наружу.
Это выталкивает грудину наружу.
Второй стержень может быть прикреплен перпендикулярно первому, чтобы помочь удерживать изогнутый стержень на месте. Для закрытия разрезов используются швы, а в местах разрезов или рядом с ними размещаются временные дренажи.Этот метод не требует разрезания или удаления хрящей или костей.
Металлические стержни обычно удаляются во время амбулаторной процедуры примерно через 2 года после первой операции у молодых людей. К тому времени ожидается, что коррекция будет постоянной. Решетки нельзя снимать от 3 до 5 лет, или их можно оставить на постоянное место для взрослых.
Эта процедура лучше всего подходит для детей, у которых все еще растут кости и хрящи.
Хирургическая коррекция имеет отличный шанс успеха.Однако любая хирургическая процедура сопряжена с риском, включая:
- боль
- плевральный выпот или скопление жидкости в тканях, выстилающих легкие
- пневмоторакс или спавшуюся часть легкого
- риск инфекции
- возможность того, что Коррекция будет менее эффективной, чем ожидалось
Самый серьезный и необычный риск при процедуре Nuss — прямое повреждение сердца.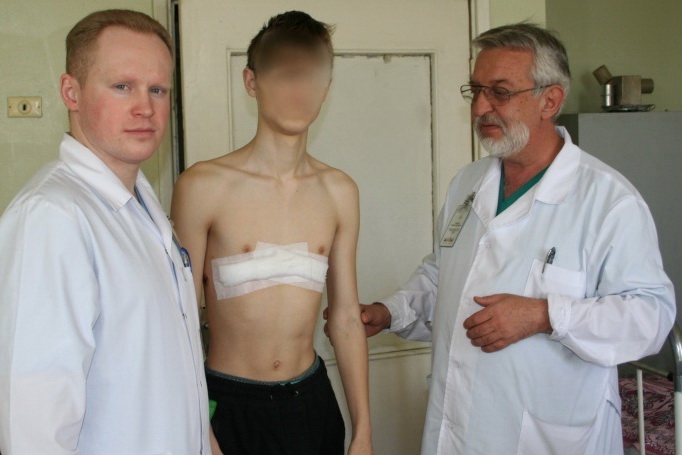 Шрамы неизбежны, но с помощью процедуры Nuss они минимальны.
Шрамы неизбежны, но с помощью процедуры Nuss они минимальны.
Существует риск грудной дистрофии при процедуре Равича, что может привести к более серьезным проблемам с дыханием. Чтобы снизить этот риск, операция обычно откладывается до достижения возраста 8 лет.
Осложнения при любом хирургическом вмешательстве редки, но тяжесть и частота осложнений у детей и взрослых примерно одинаковы для разных типов.
Согласно анализу исследований, опубликованных в 2016 году в журнале Annals of Cardiothoracic Surgery, которые касались как процедур у детей, так и взрослых, исследователи обнаружили немного меньше осложнений, возникающих в результате процедуры Равича у взрослых.
Гинекомастия — это заболевание, которое вызывает развитие груди у мужчин. Некоторые мужчины могут предпочесть операцию, чтобы уменьшить грудь, напоминающую грудь.
Иногда, когда человеку делают эту операцию, он может обнаружить, что у него запала грудь, о чем он раньше не знал.
Гинекомастия и впалая грудь могут стать более заметными в период полового созревания.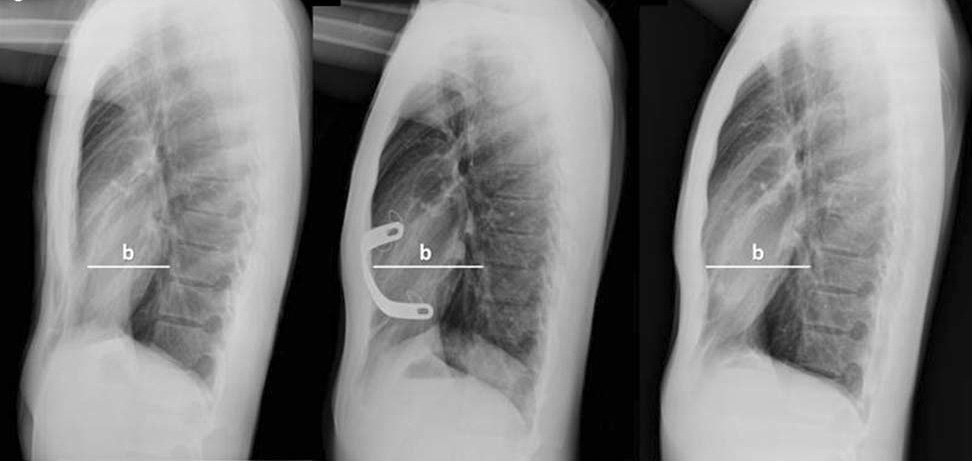 Операция по исправлению гинекомастии не обязательно приводит к впадению грудной клетки, но может сделать впалую грудь более заметной.
Операция по исправлению гинекомастии не обязательно приводит к впадению грудной клетки, но может сделать впалую грудь более заметной.
После операции человек может поговорить со своим врачом о том, нужно ли ему лечение запавшей груди.
Впадина грудной клетки — наиболее частая аномалия грудной стенки.
Если состояние вызывает симптомы, ваш врач может порекомендовать хирургическую коррекцию. Операция по восстановлению впалой груди обычно дает очень положительные результаты. Ваш врач может оценить тяжесть вашего состояния и помочь вам решить, подходит ли вам операция.
Pectus Excavatum: симптомы, лечение и осложнения
Pectus excavatum — латинский термин, означающий «полая грудь».«У людей с этим врожденным заболеванием явно впалая грудь. При рождении может быть вогнутая грудина или грудина.
Также может развиться позже, обычно в подростковом возрасте.
Другие распространенные названия этого состояния включают:
- грудь сапожника
- воронкообразная грудь
- вдавленная грудь
Pectus excatum является наиболее распространенной аномалией грудной клетки у детей, согласно статье 2016 года, опубликованной в журнале Pediatric Annals. Журнал также сообщает, что у трети детей с запавшей грудью есть родственники с этим заболеванием.
Журнал также сообщает, что у трети детей с запавшей грудью есть родственники с этим заболеванием.
Однако конкретный ген, вызывающий запавшую грудную клетку, не обнаружен. Врачи знают, что впалая грудь возникает из-за проблем с развитием во время беременности.
Обычно примерно через 35 дней беременности ребра начинают сливаться с грудиной. У людей с запавшей грудью грудная клетка не срастается, как ожидалось, и они приобретают вид запавшей груди.
У мужчин вдавление груди намного чаще, чем у женщин.
Согласно недавней статье в журнале Annals of Cardiothoracic Surgery, у мужчин в четыре раза больше шансов получить впалую грудь, чем у женщин. В журнальной статье сообщается, что когда у женщины действительно запала грудь, она обычно более выражена.
В тяжелых случаях состояние может повлиять на работу сердца и легких. В легких случаях запала грудная клетка может вызвать проблемы с самооценкой. Некоторые люди с этим заболеванием могут избегать таких занятий, как плавание, которые затрудняют скрытие состояния.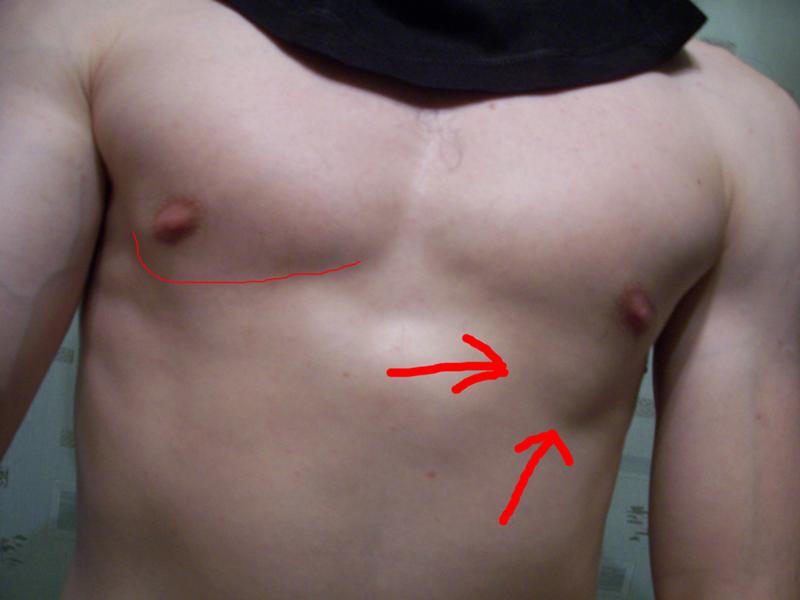
Врачи обычно могут взглянуть на грудную стенку и увидеть, что она впалая, а не прямая или слегка закругленная наружу.
Помимо внешнего вида человека, впалая грудь может вызывать другие симптомы, поскольку грудные кости давят на близлежащие органы, такие как сердце и легкие. У некоторых людей с этим заболеванием может наблюдаться следующее:
Врач может измерить запавшую грудь человека и отслеживать его во времени, чтобы определить, ухудшается ли состояние.
Люди с тяжелой грудной клеткой могут испытывать одышку и боль в груди. Для снятия дискомфорта и предотвращения сердечных и дыхательных нарушений может потребоваться хирургическое вмешательство.
Рентген грудной клетки или компьютерная томография используются для создания изображений внутренних структур грудной клетки. Эти снимки помогают определить степень кривизны. Индекс Халлера — это стандартизованное измерение, используемое для расчета тяжести состояния.
Индекс Галлера рассчитывается путем деления ширины грудной клетки на расстояние от грудины до позвоночника.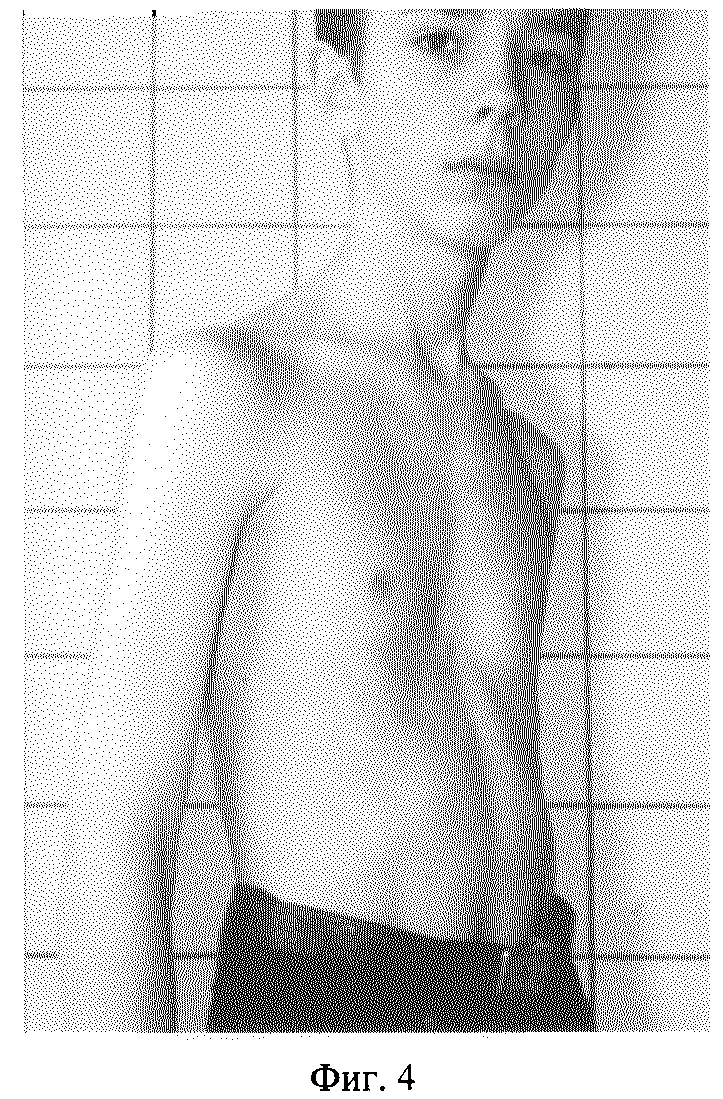 Нормальный показатель — около 2,5. Индекс выше 3,25 считается достаточно серьезным, чтобы потребовать хирургической коррекции.
Нормальный показатель — около 2,5. Индекс выше 3,25 считается достаточно серьезным, чтобы потребовать хирургической коррекции.
Если искривление небольшое, лечение обычно не требуется.
Согласно статье 2016 года, запавшая грудь встречается примерно у 1 из 400 родов. Журнал также отмечает, что около 2,6% детей в возрасте от 7 до 14 лет страдают этим заболеванием.
Чаще всего врач может определить, есть ли у ребенка запавшая грудь при рождении. Некоторые дети не замечают, что у них есть заболевание, пока они не достигнут скачка роста в подростковом возрасте.
Симптомы запавшей груди у ребенка включают:
- большой округлый живот
- слегка закругленные плечи
- слегка наклонные или обращенные вниз ребра
У некоторых детей с pectus excatum также есть другие заболевания или аномалии костей . Примеры включают:
Врачи считают впалую грудную клетку прогрессирующим заболеванием.
Это означает, что по мере того, как человек становится старше, глубина, на которую его грудь кажется запавшей, может увеличиваться. Хотя значительному количеству людей с запавшей грудной клеткой делают операцию по восстановлению этого состояния в молодом взрослом возрасте, вполне возможно, что и взрослому может помочь операция.
Хотя значительному количеству людей с запавшей грудной клеткой делают операцию по восстановлению этого состояния в молодом взрослом возрасте, вполне возможно, что и взрослому может помочь операция.
Обычно операция не рекомендуется, если у взрослого нет симптомов, таких как одышка или проблемы с сердцем. Если у них действительно есть эти симптомы, они могут поговорить со своим врачом о возможных шагах лечения.
Лечение затонувшей груди зависит от степени тяжести грудной клетки человека. Если у человека проблемы с дыханием или сердцем, его врач, скорее всего, порекомендует операцию.Другие методы лечения включают упражнения для улучшения дыхания и осанки.
Некоторым людям также может помочь терапия вакуумным звонком.
В этом типе терапии человек использует специальный насос, прикладываемый к грудной стенке, на срок от 30 минут до нескольких часов. Помпа создает отрицательное давление на грудную клетку, которое может приподнять грудную стенку, чтобы уменьшить вероятность впадения грудной клетки.
Одно из преимуществ терапии вакуумным колоколом состоит в том, что ею может пользоваться человек практически любого возраста.Однако он не поможет в более серьезных случаях глубоко запавшей груди.
Некоторые люди не могут использовать его, в том числе и тех, у кого есть:
- проблемы с сердцем
- кровотечения расстройства
- опорно-двигательного расстройства
разработке методов лечения
Врачи оценивают новую технику, называемую магнитной процедурой мини-двигателем. Эта экспериментальная процедура включает имплантацию мощного магнита в грудную стенку. Второй магнит прикреплен к внешней стороне сундука.
Магниты создают достаточную силу, чтобы постепенно реконструировать грудину и ребра, выталкивая их наружу. Внешний магнит используется как скоба в течение установленного количества часов в день.
Определенные упражнения, такие как упражнения на глубокое дыхание и упражнения, предназначенные для улучшения осанки, могут помочь людям с запавшей грудью от легкой до средней степени тяжести, которые не хотят делать операцию. Эти подходы могут помочь уменьшить их симптомы.
Эти подходы могут помочь уменьшить их симптомы.
Примеры упражнений для впалой груди:
- Расширения груди. Встаньте как можно прямо, отведя плечи назад. Сделайте полный, глубокий вдох и задержите дыхание на 10 секунд. Выдохните и повторите 20 раз.
- Обратное выпрямление. Из положения стоя заведите пальцы рук за голову. Отведите локти немного назад, чтобы грудь открылась больше. Слегка наклонитесь вперед в бедрах, делая упор на прямую осанку. Удерживайте позицию до 3 секунд, затем повторите до 25 раз.
Также могут помочь частые физические нагрузки, в том числе занятия спортом.Поддержание хорошей формы может помочь человеку укрепить сердце и легкие, чтобы их симптомы были менее заметны.
Некоторые люди могут выбрать операцию в косметических целях, чтобы помочь им меньше стесняться своей груди. У других могут быть проблемы со здоровьем из-за запавшей груди, например, проблемы с сердцем или дыханием. Хирургия часто может улучшить их симптомы.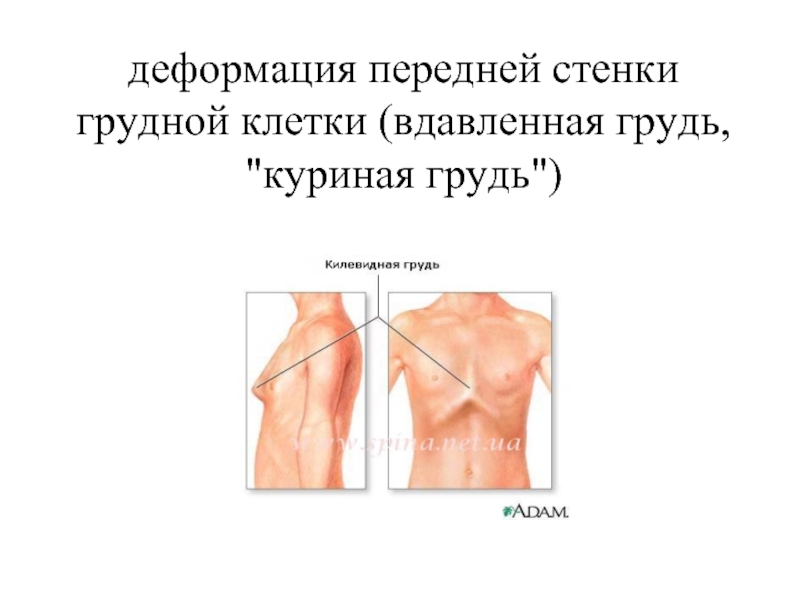
По возможности врачи обычно рекомендуют подождать, пока у подростка не пройдет первый значительный всплеск роста у детей, который может произойти в возрасте от 10 до 15 лет.
Согласно недавней статье, средний возраст человека, перенесшего операцию на запавшей груди, составляет 13,5 лет.
Хирургия может быть инвазивной или малоинвазивной и может включать следующие процедуры.
Процедура Равича
Процедура Равича — это инвазивная хирургическая техника, впервые использованная в конце 1940-х годов. Техника предполагает вскрытие грудной клетки широким горизонтальным разрезом. Удаляются небольшие участки реберного хряща, а грудина уплощается.
Стойки или металлические стержни могут быть имплантированы для удержания измененных хрящей и костей на месте. Дренажи помещаются по обе стороны от разреза, и разрез снова сшивается. Распорки можно снять, но они предназначены для того, чтобы оставаться на месте неопределенное время.
Осложнения обычно минимальны, и пребывание в больнице составляет менее недели.
Процедура Нусса
Процедура Нусса была разработана в 1980-х годах. Это малоинвазивная процедура.
Он включает в себя два небольших разреза с обеих сторон груди, немного ниже уровня сосков.Третий небольшой разрез позволяет хирургам вставить миниатюрную камеру, которая используется для направления введения слегка изогнутой металлической планки.
Балка поворачивается так, что она изгибается наружу, когда оказывается под костями и хрящами верхней грудной клетки. Это выталкивает грудину наружу.
Второй стержень может быть прикреплен перпендикулярно первому, чтобы помочь удерживать изогнутый стержень на месте. Для закрытия разрезов используются швы, а в местах разрезов или рядом с ними размещаются временные дренажи.Этот метод не требует разрезания или удаления хрящей или костей.
Металлические стержни обычно удаляются во время амбулаторной процедуры примерно через 2 года после первой операции у молодых людей. К тому времени ожидается, что коррекция будет постоянной.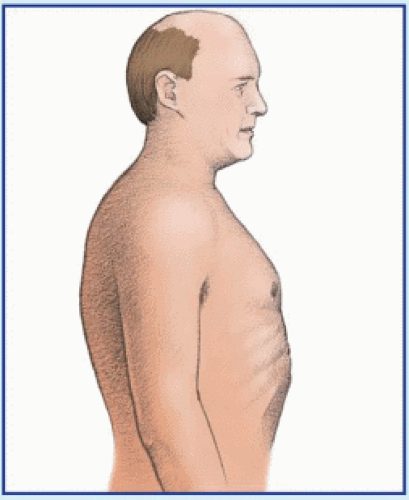 Решетки нельзя снимать от 3 до 5 лет, или их можно оставить на постоянное место для взрослых.
Решетки нельзя снимать от 3 до 5 лет, или их можно оставить на постоянное место для взрослых.
Эта процедура лучше всего подходит для детей, у которых все еще растут кости и хрящи.
Хирургическая коррекция имеет отличный шанс успеха.Однако любая хирургическая процедура сопряжена с риском, включая:
- боль
- плевральный выпот или скопление жидкости в тканях, выстилающих легкие
- пневмоторакс или спавшуюся часть легкого
- риск инфекции
- возможность того, что Коррекция будет менее эффективной, чем ожидалось
Самый серьезный и необычный риск при процедуре Nuss — прямое повреждение сердца. Шрамы неизбежны, но с помощью процедуры Nuss они минимальны.
Существует риск грудной дистрофии при процедуре Равича, что может привести к более серьезным проблемам с дыханием. Чтобы снизить этот риск, операция обычно откладывается до достижения возраста 8 лет.
Осложнения при любом хирургическом вмешательстве редки, но тяжесть и частота осложнений у детей и взрослых примерно одинаковы для разных типов.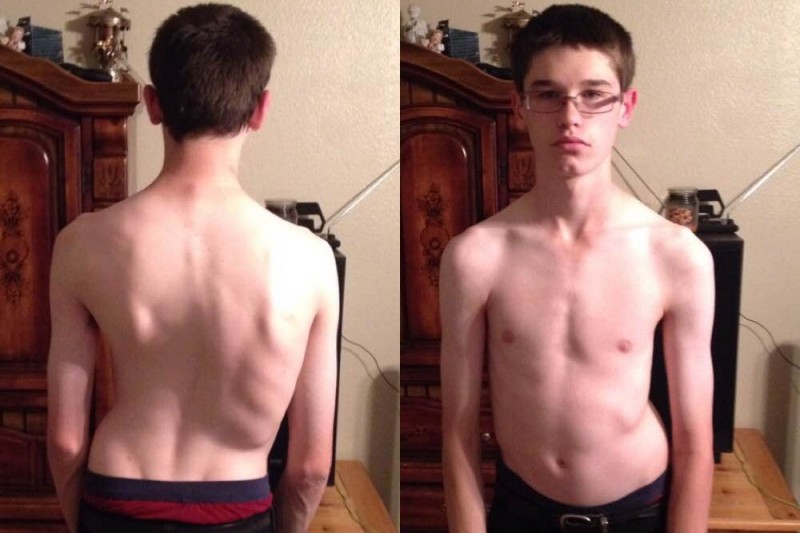
Согласно анализу исследований, опубликованных в 2016 году в журнале Annals of Cardiothoracic Surgery, которые касались как процедур у детей, так и взрослых, исследователи обнаружили немного меньше осложнений, возникающих в результате процедуры Равича у взрослых.
Гинекомастия — это заболевание, которое вызывает развитие груди у мужчин. Некоторые мужчины могут предпочесть операцию, чтобы уменьшить грудь, напоминающую грудь.
Иногда, когда человеку делают эту операцию, он может обнаружить, что у него запала грудь, о чем он раньше не знал.
Гинекомастия и впалая грудь могут стать более заметными в период полового созревания. Операция по исправлению гинекомастии не обязательно приводит к впадению грудной клетки, но может сделать впалую грудь более заметной.
После операции человек может поговорить со своим врачом о том, нужно ли ему лечение запавшей груди.
Впадина грудной клетки — наиболее частая аномалия грудной стенки.
Если состояние вызывает симптомы, ваш врач может порекомендовать хирургическую коррекцию.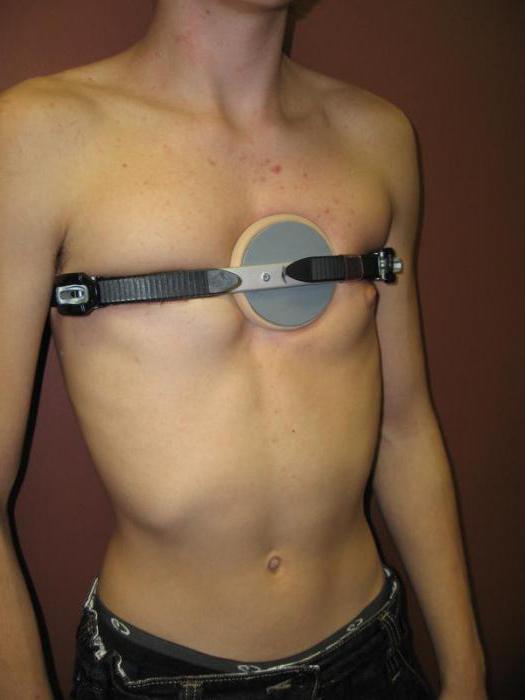 Операция по восстановлению впалой груди обычно дает очень положительные результаты. Ваш врач может оценить тяжесть вашего состояния и помочь вам решить, подходит ли вам операция.
Операция по восстановлению впалой груди обычно дает очень положительные результаты. Ваш врач может оценить тяжесть вашего состояния и помочь вам решить, подходит ли вам операция.
Порок развития грудной клетки — Бригам и женская больница
Грудная клетка, или грудная клетка, состоит из костей и мышц, покрытых кожей.Он защищает жизненно важные органы, такие как сердце, легкие и магистральные сосуды, от травм, а также помогает процессу дыхания. Пороки развития могут возникать в ребрах и грудине грудной стенки, при которых грудина аномально впалая (pectus excatum) или аномально выпуклая (pectus carinatum). Pectus excatum — это наследственное заболевание, поражающее мужчин. Pectus carinatum может возникать как единичная аномалия или в сочетании с другими генетическими синдромами. Пороки развития грудной клетки могут иметь серьезные медицинские и психологические последствия.
Центр лечения легких при Бригаме и женской больнице предлагает проверенные методы лечения пациентов с открытой грудной клеткой и грудной клеткой.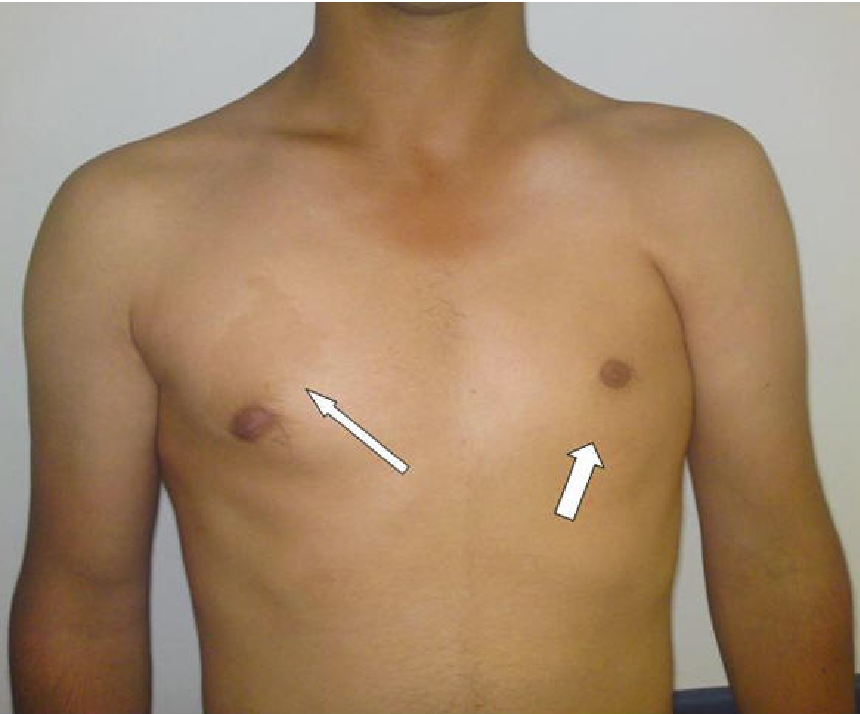 Наши сертифицированные хирурги используют безопасные и эффективные минимально инвазивные хирургические методы для исправления пороков развития грудной клетки, в том числе сильно модифицированную технику Равича и процедуру Нусса, минимально инвазивный подход с использованием торакальной хирургии с помощью видеосъемки (VATS).
Наши сертифицированные хирурги используют безопасные и эффективные минимально инвазивные хирургические методы для исправления пороков развития грудной клетки, в том числе сильно модифицированную технику Равича и процедуру Нусса, минимально инвазивный подход с использованием торакальной хирургии с помощью видеосъемки (VATS).
Типы пороков развития грудной клетки
Pectus Excavatum
Pectus excatum — латинский термин, обозначающий «выдолбленную грудь», порок развития грудной клетки, характеризующийся тем, что грудина прогибается, вызывая вид втянутой грудной клетки.Известная как «грудь воронки» или «грудь сапожника», pectus excatum обычно врожденная, и случаи заболевания могут варьироваться от легких до тяжелых. Это не предотвратимо, но имеет очень высокие показатели успешного лечения.
Pectus excatum часто диагностируется и лечится при рождении или в детстве. Иногда она остается без лечения и требует ремонта в зрелом возрасте. Если не лечить, тяжелые случаи pectus excatum могут привести к сдавлению сердца и легких.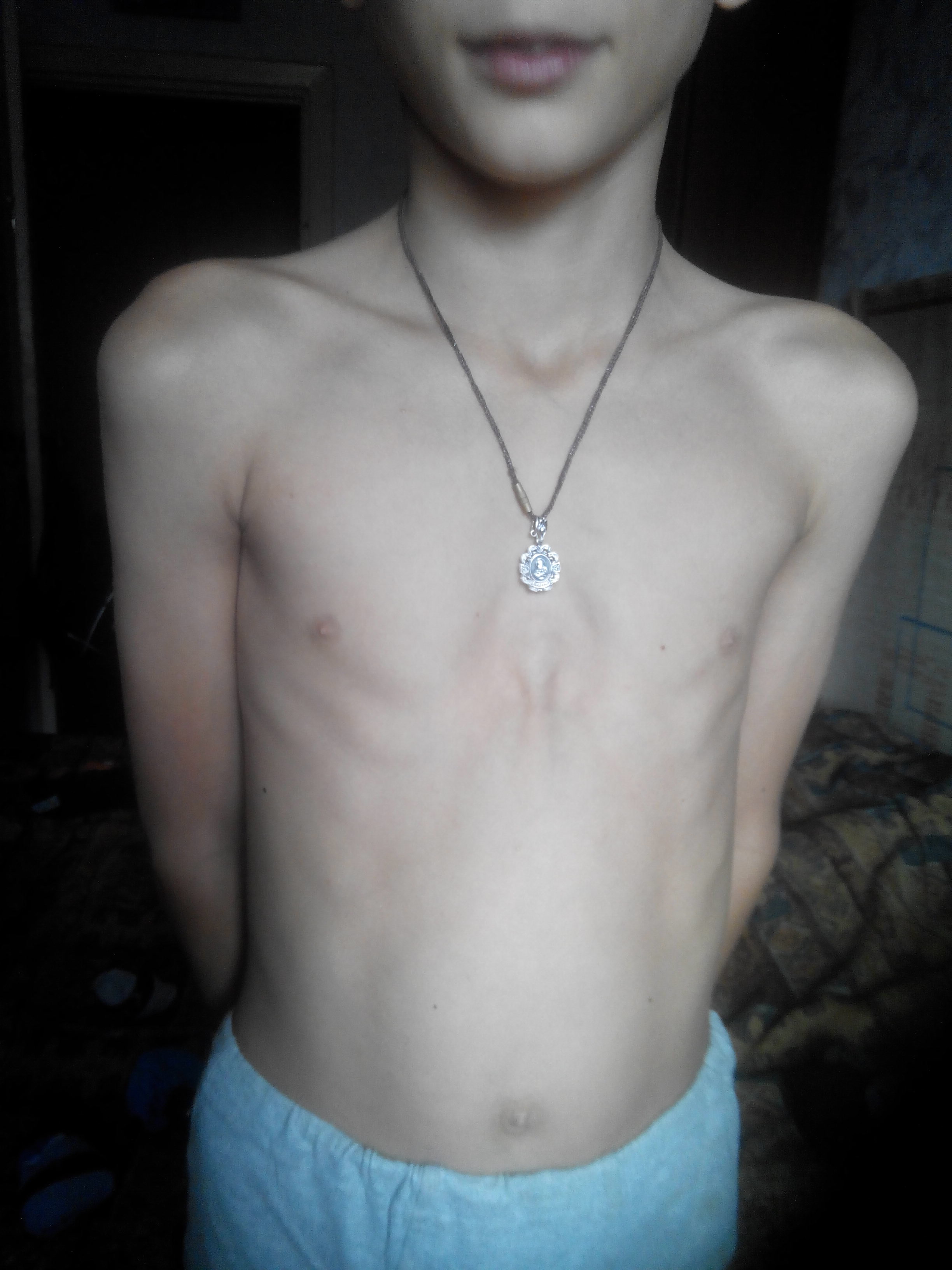
Pectus Carinatum
Pectus carinatum, также называемый «голубиной грудью», — это редкая врожденная деформация грудной стенки, характеризующаяся выталкиванием грудной клетки наружу, что придает ей птичий вид.Это не считается опасным для жизни и часто не требует лечения.
Причины мальформации грудной клетки
Pectus Excavatum
Точно неизвестно, что вызывает pectus excatum. Некоторые из предполагаемых причин или рисков:
- Чрезмерное разрастание соединительной ткани от ребер к грудины
- Генетическая связь: сорок процентов пациентов с этим заболеванием имеют одного или нескольких членов семьи с таким же пороком развития
- Чаще встречается у мужчин
Большинство случаев pectus excatum не связаны с другими состояниями.Однако некоторые заболевания могут включать в себя запавшую грудную стенку, например:
Симптомы порока развития грудной клетки
Pectus Excavatum
Обычно симптомы pectus excatum отсутствуют, кроме внешнего вида грудной клетки.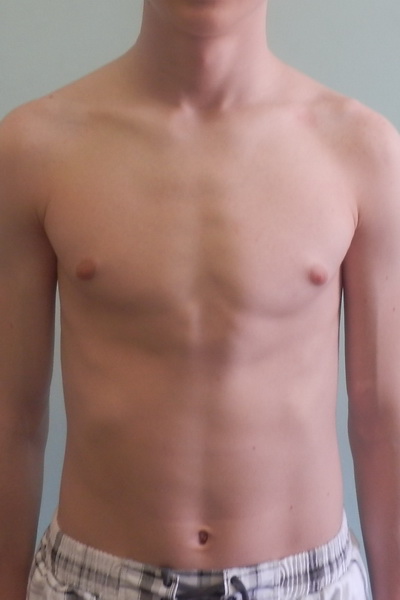 Однако у небольшого процента пациентов могут возникнуть:
Однако у небольшого процента пациентов могут возникнуть:
- Усталость
- Одышка
- Боль в груди
- Пониженная толерантность к упражнению
- Учащенное сердцебиение (тахикардия)
Диагностика порока развития грудной клетки
Pectus Excavatum
В дополнение к тщательному физическому обследованию ваш торакальный хирург может выполнить следующие процедуры для подтверждения диагноза pectus excatum:
- Тесты функции легких измеряют способность легких вводить и выводить воздух.
- Рентген грудной клетки использует невидимые лучи электромагнитной энергии для получения изображений внутренних тканей, костей и органов на пленке или цифровом носителе.
- Компьютерная томография (компьютерная томография) использует сочетание рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений любой части тела, включая кости, мышцы, жир и органы.
- Эхокардиограмма — это неинвазивная процедура, используемая для оценки функции и структур сердца.

- Электрокардиограмма (ЭКГ) измеряет электрические сигналы, которые контролируют сердечный ритм.
- Кардиологический стресс-тест может быть назначен, если у вас есть или есть подозрение на заболевание коронарной артерии. Этот тест оценивает реакцию вашего сердца на стресс или упражнения.
- Анализы крови
Лечение мальформации грудной клетки
Pectus Excavatum
У многих пациентов с pectus excatum нет никаких других симптомов, кроме запавшей грудной клетки, и не требуется никакого лечения, кроме регулярных осмотров у врача. У некоторых пациентов, особенно тех, кто родился с этим заболеванием, симптомы медленно развиваются по мере взросления и не вызывают никаких проблем до взрослого возраста.При нарушении функции сердца или легких, нарушении дыхания или осанки пациента рекомендуется хирургическое вмешательство.
Минимально инвазивные хирургические методы лечения мальформации грудной клетки:
- Сильно модифицированная техника Ravtich удаляет хрящ и поднимает грудину с помощью двух распорок из нержавеющей стали, вставленных через небольшой вертикальный разрез в средней части груди.

- Процедура Нусса, разновидность торакальной хирургии с применением видеосъемки, обычно используемая для пациентов подросткового возраста.Изогнутый стальной стержень (известный как стержень Лоренца) вводится через два небольших разреза под грудиной. Он выталкивает углубление и затем фиксируется на ребрах с обеих сторон.
Pectus Carinatum
Pectus carinatum часто не требует лечения. Если состояние тяжелое и вызывает проблемы со здоровьем или эмоциональное расстройство, доступны следующие методы лечения:
Для улучшения внешнего вида грудной клетки может быть выполнено малоинвазивное хирургическое вмешательство.
Методы включают стому, при которой небольшие разрезы кости в грудины сглаживают контур и разрешают вращение кости.
Чего следует ожидать
Когда вы станете пациентом в Центре легких, вы встретитесь со многими членами команды и получите всестороннюю оценку и мониторинг. Ваша медицинская бригада порекомендует лечение, специально разработанное для вас.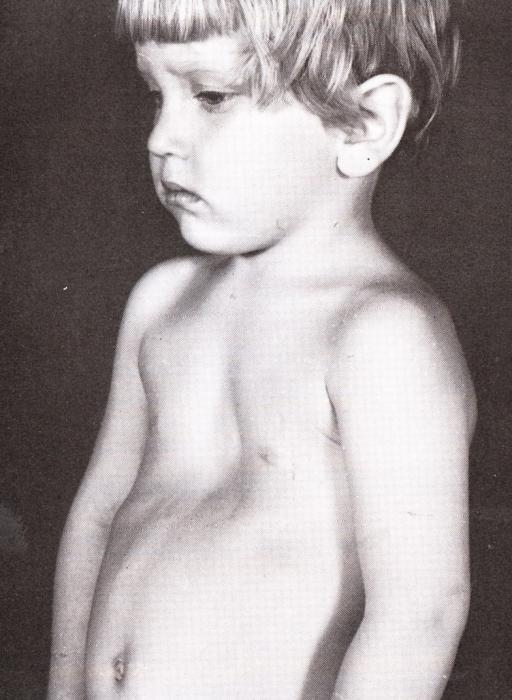
Многопрофильная помощь
Пациентам с мальформацией грудной клетки в Центре легких работают специалисты широкого круга специалистов, включая пульмонологов, торакальных хирургов, врачей сердечно-сосудистой медицины и специалистов по торакальной визуализации.Это сотрудничество обеспечивает всестороннюю оценку порока развития грудной клетки, а также целенаправленное лечение экскаваторной мышцы.
Любая рекомендованная операция будет выполнена опытным торакальным хирургом, сертифицированным комиссией. Вы получите помощь от команды, включая медсестер и помощников врача, которые помогут вам быстро выздороветь.
Назначения и местонахождение
ресурсов
Посетите нашу онлайн-библиотеку здоровья, чтобы узнать больше о торакальных заболеваниях и тестах.
Посетите библиотеку медицинского просвещения Kessler в Центре для пациентов и семей Бретольца, чтобы получить доступ к компьютерам и квалифицированному персоналу.
Доступ к полному каталогу услуг для пациентов и их семей.
St. Luke’s получает аккредитацию от боли в груди
St. Luke’s получает аккредитацию от боли в груди
Кампусы Сент-Луки в Аллентауне и Вифлееме были отмечены Американским колледжем кардиологов (ACC) за продемонстрированный опыт и приверженность лечению пациентов с болью в груди.
ACC присудил этим учреждениям Сент-Луки аккредитацию Центра боли в груди с первичным ЧКВ на основании тщательной оценки на месте способности их персонала оценивать, диагностировать и лечить пациентов, у которых может быть сердечный приступ.
Согласно ACC, больницы, получившие свой Центр боли в груди с аккредитацией первичной PCI, доказали исключительную компетентность в лечении пациентов с симптомами сердечного приступа и имеют доступ к лечению 24/7 каждый день в году.
«Аккредитация Американского колледжа кардиологии является большой честью и подтверждает качество обслуживания, которое постоянно получают наши пациенты», — говорит Мелинда Шумейкер, директор отдела аккредитации боли в груди, Управления сердца и сосудов, Сеть здравоохранения Университета Святого Люка (SLUHN). ).
).
«Сюда входит рассмотрение всего комплекса услуг, которые должен получить кардиологический больной».
Процесс аккредитации многогранен. Он начинается с подачи очень подробного заявления об организационной структуре сайта, результатах и процессе оказания помощи.
«Мы также предоставляем слепые рандомизированные данные пациентов для их анализа и оценки результатов», — отмечает Шумейкер. «За этим следует тщательная проверка на месте и оценка способности персонала оценивать, диагностировать и лечить пациентов, у которых может быть сердечный приступ».
Кроме того, оцениваются программы повышения производительности.
«ACC подтвердил, что наши продуманные программы повышения качества дали блестящие результаты, и подтвердил, что мы поддерживаем максимальную производительность», — говорит Шумейкер.
«Объекты, получившие аккредитацию ACC, стремятся разработать метод устойчивого улучшения качества. В отчете об обзоре сайта наша сеть была отмечена как имеющая множество заметных процессов обслуживания, которые превышают требования аккредитации. Нас неоднократно просили представить нашу практику на национальных конференциях и учебных программах ».
Нас неоднократно просили представить нашу практику на национальных конференциях и учебных программах ».
По данным Центров по контролю и профилактике заболеваний, более 730 000 американцев ежегодно страдают от сердечного приступа.Самый частый симптом сердечного приступа как у мужчин, так и у женщин — боль или дискомфорт в груди.
«ACC представляет мир, в котором инновации и знания оптимизируют лечение сердечно-сосудистых заболеваний и результаты», — объясняет Шумейкер.
«Получение этой аккредитации подтверждает стремление Сент-Луки предоставлять услуги высочайшего качества исключительно подготовленными профессионалами с доказанными выдающимися результатами. Спасение жизней, предотвращение непоправимого повреждения сердца и улучшение качества жизни пациентов с сердечно-сосудистыми заболеваниями — это абсолютные основы аккредитации.Сеть улучшенных сердечно-сосудистых исходов означает, что наше учреждение доказало удовлетворенность пациентов и результаты, мультидисциплинарный командный подход к лечению, точную стратегию сердечно-сосудистой помощи и снижение риска сердечно-сосудистого лечения и процедур »
О Сент-Луке
Основанная в 1872 году, сеть здравоохранения Университета Св. Луки (SLUHN) представляет собой полностью интегрированную региональную некоммерческую сеть, в которой работают более 15 000 сотрудников, оказывающих услуги в 10 больницах и 300 амбулаторных учреждениях.С годовым чистым доходом более 2 миллиардов долларов, зона обслуживания сети включает 11 округов: Лихай, Нортгемптон, Берс, Бакс, Карбон, Монтгомери, Монро, Шуйлкилл и Люцерн в Пенсильвании и Уоррен и Хантердон в Нью-Джерси. Посвященный совершенствованию медицинского образования, Сент-Лука является выдающейся клинической больницей в центрально-восточной Пенсильвании. В сотрудничестве с Университетом Темпл Сент-Лука создал первый и единственный региональный кампус медицинской школы в долине Лихай.Он также управляет самой продолжительной в стране постоянно действующей Школой медсестер, основанной в 1884 году, и 34 полностью аккредитованными программами медицинского образования для выпускников с 263 резидентами и стипендиатами. Сент-Люк — единственная система здравоохранения в Лихай-Вэлли, получившая пяти- и четырехзвездочные оценки Medicare (наивысшие) за качество, эффективность и удовлетворенность пациентов.
Луки (SLUHN) представляет собой полностью интегрированную региональную некоммерческую сеть, в которой работают более 15 000 сотрудников, оказывающих услуги в 10 больницах и 300 амбулаторных учреждениях.С годовым чистым доходом более 2 миллиардов долларов, зона обслуживания сети включает 11 округов: Лихай, Нортгемптон, Берс, Бакс, Карбон, Монтгомери, Монро, Шуйлкилл и Люцерн в Пенсильвании и Уоррен и Хантердон в Нью-Джерси. Посвященный совершенствованию медицинского образования, Сент-Лука является выдающейся клинической больницей в центрально-восточной Пенсильвании. В сотрудничестве с Университетом Темпл Сент-Лука создал первый и единственный региональный кампус медицинской школы в долине Лихай.Он также управляет самой продолжительной в стране постоянно действующей Школой медсестер, основанной в 1884 году, и 34 полностью аккредитованными программами медицинского образования для выпускников с 263 резидентами и стипендиатами. Сент-Люк — единственная система здравоохранения в Лихай-Вэлли, получившая пяти- и четырехзвездочные оценки Medicare (наивысшие) за качество, эффективность и удовлетворенность пациентов.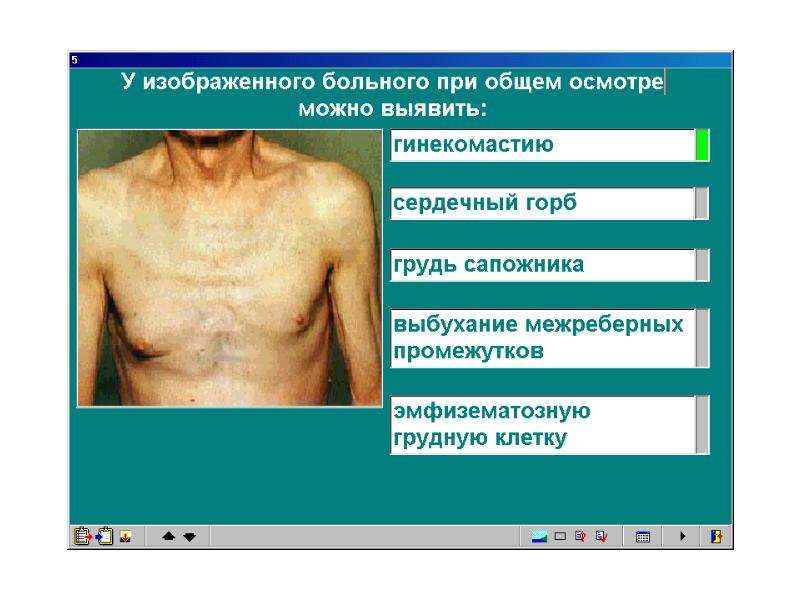 Сент-Люк является одновременно ведущей больницей Leapfrog Group и Healthgrades, а также лучшей больницей в мире Newsweek. В 2019 году три из 100 лучших больниц IBM Watson Health были больницами Св.Луки в больницах. Университетская больница Св. Луки была удостоена звания 100 лучших крупных учебных больниц от IBM Watson Health семь раз и пять лет подряд. Университет Святого Луки также был назван IBM Watson Health как 50 лучших сердечно-сосудистых программ. Используя систему электронных медицинских карт Epic (EMR) как для стационарных, так и для амбулаторных услуг, Сеть является многолетним обладателем награды Most Wired, подтверждающей широту применения SLUHN в области информационных технологий, таких как телемедицина, онлайн-планирование и онлайн-информация о ценах.Сент-Лука также признан одним из самых дешевых поставщиков услуг в штате.
Сент-Люк является одновременно ведущей больницей Leapfrog Group и Healthgrades, а также лучшей больницей в мире Newsweek. В 2019 году три из 100 лучших больниц IBM Watson Health были больницами Св.Луки в больницах. Университетская больница Св. Луки была удостоена звания 100 лучших крупных учебных больниц от IBM Watson Health семь раз и пять лет подряд. Университет Святого Луки также был назван IBM Watson Health как 50 лучших сердечно-сосудистых программ. Используя систему электронных медицинских карт Epic (EMR) как для стационарных, так и для амбулаторных услуг, Сеть является многолетним обладателем награды Most Wired, подтверждающей широту применения SLUHN в области информационных технологий, таких как телемедицина, онлайн-планирование и онлайн-информация о ценах.Сент-Лука также признан одним из самых дешевых поставщиков услуг в штате.
.


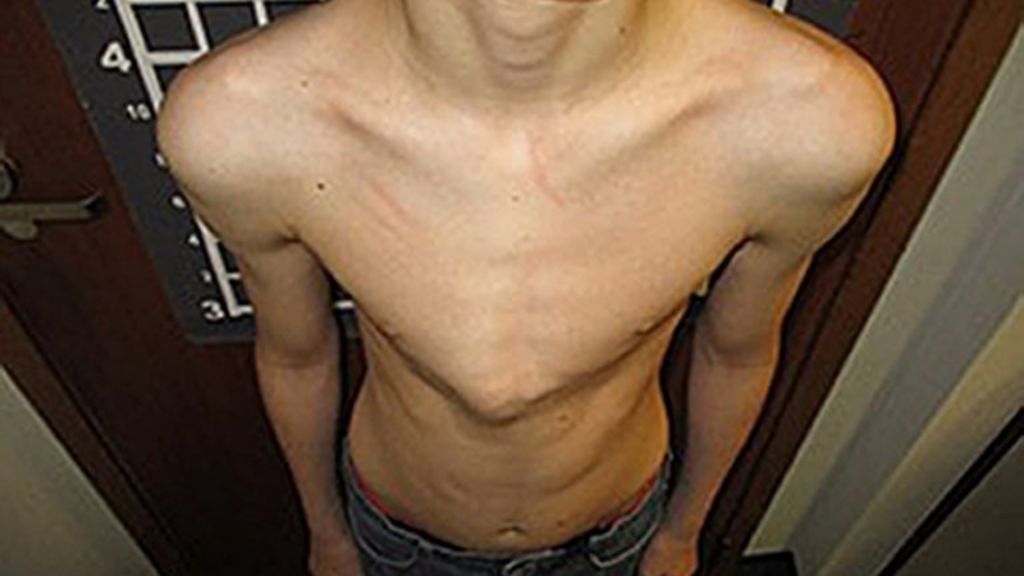

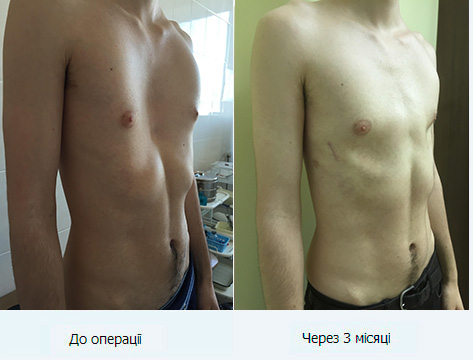
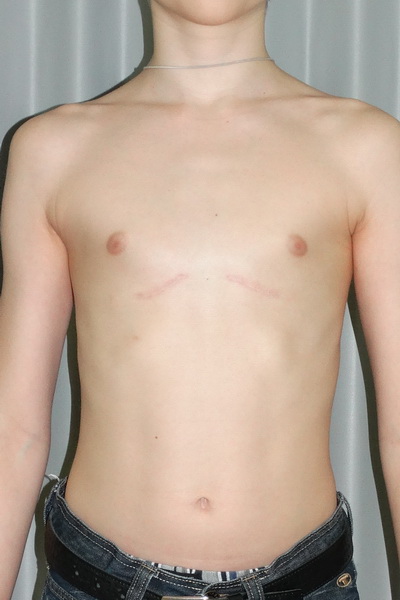 Встаньте как можно прямо, отведя плечи назад. Сделайте полный, глубокий вдох и задержите дыхание на 10 секунд. Выдохните и повторите 20 раз.
Встаньте как можно прямо, отведя плечи назад. Сделайте полный, глубокий вдох и задержите дыхание на 10 секунд. Выдохните и повторите 20 раз. Слегка наклонитесь вперед в бедрах, делая упор на прямую осанку. Удерживайте позицию до 3 секунд, затем повторите до 25 раз.
Слегка наклонитесь вперед в бедрах, делая упор на прямую осанку. Удерживайте позицию до 3 секунд, затем повторите до 25 раз.
