Перерыв дуги аорты — причины, симптомы, диагностика и лечение
Перерыв дуги аорты — это врожденный сосудистый порок, который представляет собой отсутствие сообщения между восходящей и нисходящей частями данной магистральной артерии. Не исключается генетическая этиология заболевания. Клиническая картина включает нарушения дыхательной функции, недостаточную работу почек, печени, миокарда. При диагностике состояния используются физикальное методы и инструментальные исследования: электрокардиография, рентгенография, МРТ грудного отдела, УЗИ сердца, сосудов. Лечение исключительно хирургическое, может проводиться по двух-, либо одноэтапному методу.
Общие сведения
Перерыв дуги аорты (атрезия дуги аорты, атипичная коарктация) — редко наблюдаемая патология. Впервые была описана Джованни Морганьи в 1760 году. Средняя частота популяционной встречаемости составляет 0,03 на 1 000 новорожденных, 0,5% от всех врожденных кардиоваскулярных пороков и 1,1% среди их критических форм. Продолжительность жизни больных варьируется в широких пределах, во многом зависит от сроков проведения оперативного лечения, но чаще крайне недолгая. 70% пациентов умирают во время первого месяца после рождения, остальные выживают за счет богато развитой коллатеральной системы. Описанный дефект сосуда в 15% зарегистрированных случаев является частью синдрома Ди Джорджи (первичного иммунодефицита).
Продолжительность жизни больных варьируется в широких пределах, во многом зависит от сроков проведения оперативного лечения, но чаще крайне недолгая. 70% пациентов умирают во время первого месяца после рождения, остальные выживают за счет богато развитой коллатеральной системы. Описанный дефект сосуда в 15% зарегистрированных случаев является частью синдрома Ди Джорджи (первичного иммунодефицита).
Перерыв дуги аорты
Причины
Этиология полного отсутствия сообщения между частями аорты остается до конца не изученной. Известно, что патология относится к эмбрионально связанным аномалиям и, вероятнее всего, представляет собой генетический дефект. Косвенно это подтверждается частой ассоциацией порока с наследственным заболеванием — синдромом Ди Джорджи. Пациенты с перерывом типа В нередко являются носителями делеции центрального участка длинного плеча 22 хромосомы. Этим объясняется последующее отставание развития, несовершенство когнитивных функций.
Предрасполагающие факторы атипичной коарктации общие с любой генетической патологией. Группу риска составляют дети женщин, рожающих после 35 лет, ведущих нездоровый образ жизни либо состоящих в близкородственных браках, а также люди, рожденные в семьях, у которых в анамнезе выявляется два и более выкидыша или уже есть больной ребенок. Во время беременности к тератогенным последствиям могут привести перенесенные инфекционные заболевания матери — оспа, эпидемический паротит, грипп, корь.
Группу риска составляют дети женщин, рожающих после 35 лет, ведущих нездоровый образ жизни либо состоящих в близкородственных браках, а также люди, рожденные в семьях, у которых в анамнезе выявляется два и более выкидыша или уже есть больной ребенок. Во время беременности к тератогенным последствиям могут привести перенесенные инфекционные заболевания матери — оспа, эпидемический паротит, грипп, корь.
Патогенез
При атрезии аорты любого типа значительно ухудшается кровообращение органов и тканей, особенно нижней части тела. Первые дни и недели жизни ситуация для пациента более благоприятная, поскольку часть дефицита крови компенсируется за счет функционирующего боталлова протока. По мере его физиологического зарастания появляются признаки гемодинамической недостаточности нижней половины тела, особенно органов брюшной полости, таза. Это приводит к почечной и печеночной недостаточности, эндогенному накоплению продуктов метаболизма, ацидозу, иногда с критическим смещением pH.
На фоне порока снижается сопротивление малого круга, что потенцирует патологическое перераспределение крови. Значительная часть минутного объема кровообращения попадает в систему легочной артерии, вследствие чего там развивается гипертензия, нарастают симптомы право- и левожелудочковой недостаточности. Постоянное высокое давление в сосудах легких вызывает гипертрофию, а затем массивную дилатацию левого предсердия, которое может сдавить бронхи и еще больше ухудшить работу дыхательной системы.
Классификация
Номенклатура данного дефекта дуги аорты главным образом стоится на анатомических характеристиках и месте формирования перерыва. Все типы могут сочетаться с сужением выходного отдела левого желудочка сердца, гипоплазией аортального клапана и дефектом межжелудочковой перегородки или быть изолированными пороками магистрального сосуда. В современной классификации патология делится на три вида:
● Тип А. Характеризуется отсутствием просвета аорты на уровне ее перешейка.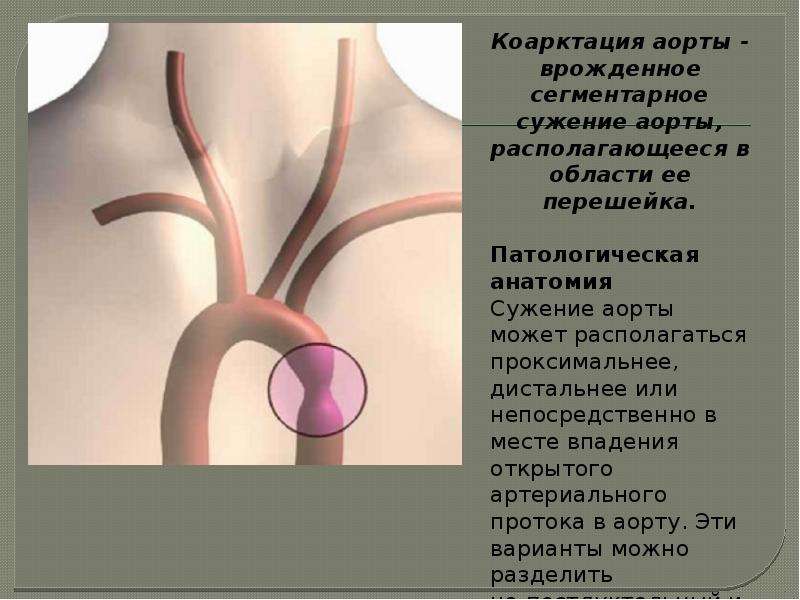 На этот вид приходится порядка 44% случаев заболевания.
На этот вид приходится порядка 44% случаев заболевания.
● Тип В. Перерыв в точке между общей левой сонной и подключичной артериями наблюдается у 52% пациентов. Делится на четыре подтипа:
○ Тип В1. Включает левый открытый артериальный проток, аберрантную правую подключичную артерию.
○ Тип В2. Артериальный проток имеет двусторонний характер. От аорты изолирована правая подключичная артерия.
○ Тип В3. Левый артериальный проток открыт, от аорты отходит правая легочная артерия.
○ Тип В4. Двусторонний артериальный проток, правосторонняя дуга аорты. Левая подключичная артерия изолирована от сосуда.
● Тип С. Самый редкий вариант дефекта — всего 4% от известных случаев. Перерыв происходит между безымянной и левой общей сонной артериями.
Симптомы
Клинические проявления различаются у больных разных возрастных категорий. У новорожденных на первый план выходят бледность кожи, затрудненное дыхание, рассеянные влажные хрипы в легких, нарушения диуреза вплоть до анурии, ацидоз. Характерным симптомом является цианоз нижней половины туловища после внутривенного введения простагландина Е1. Этот феномен — следствие раскрытия артериального протока, сопровождающегося сбросом крови из легочной артерии в нисходящую часть аорты. При неблагоприятном течении патологии у ребенка могут нарастать явления отека легких.
У новорожденных на первый план выходят бледность кожи, затрудненное дыхание, рассеянные влажные хрипы в легких, нарушения диуреза вплоть до анурии, ацидоз. Характерным симптомом является цианоз нижней половины туловища после внутривенного введения простагландина Е1. Этот феномен — следствие раскрытия артериального протока, сопровождающегося сбросом крови из легочной артерии в нисходящую часть аорты. При неблагоприятном течении патологии у ребенка могут нарастать явления отека легких.
При естественном закрытии сообщения состояние серьезно ухудшается. Наблюдается синдром плохого сердечного выброса, проявляющийся недостаточным наполнением ритма, одышкой в покое, учащенным сердцебиением. Косвенный неблагоприятный признак — исчезновение пульса на нижних конечностях. Больной сначала становится возбужденным, затем входит в стадию торможения. При наличии болезни Ди Джорджи дополнительно присоединяются симптомы иммунодефицита: постоянные болезни, тяжелое течение инфекционных патологий, частые осложнения.
У детей старшего возраста симптоматика нередко отсутствует. Тот факт, что они смогли выжить с таким серьезным наследственным пороком, практически всегда говорит о том, что у пациентов развилась мощная коллатеральная сеть, способная компенсировать отсутствие соединения между сегментами аорты. Иногда больные жалуются на слабость, боли в ногах при физических нагрузках, головные боли, кровотечения на фоне развившейся артериальной гипертензии.
Осложнения
Перерыв дуги аорты относится к тяжелым порокам развития с высокой летальностью. В течение первых семи дней умирает около 40% новорожденных, к полугоду выживаемость снижается до 27% и держится на этом уровне до 15 лет. Особенно чреват осложнениями период зарастания артериального протока – на фоне скудной перфузии тканей может развиться метаболический синдром, сопровождающийся повреждением центральной нервной системы, сердечной мышцы, других органов. В случае выживания это может привести к отставанию умственного и физического развития, тяжелым сопутствующим заболеваниям.
Диагностика
Обнаружение данной патологии обычно осуществляется еще на этапе беременности при плановом посещении женщиной кабинета УЗИ и последующей консультации акушера-гинеколога. В ином случае диагноз ставится после родов неонатологами, детскими кардиологами. Большое значение отводится физикальным методам исследования. В частности, при пальпации определяется слабый пульс на ногах, аускультативно выслушивается усиление II тона над основанием сердца, систолический шум во втором межреберье, что говорит о нарушенной гемодинамике. Из инструментальных методов применяются:
- Электрокардиография. Базовый способ диагностики сердечно-сосудистых патологий, способный при атрезии дуги аорты выявить признаки гипертрофии правого желудочка, блокаду правой ножки пучка Гиса. При существенном нарушении гемодинамики появляется картина увеличения левого желудочка, нарушения проведения импульса в этой части органа. Стоит учитывать, что в 20% случаев на ЭКГ патология не обнаруживается.

- УЗИ сердца. Основной метод исследования при данном эмбриональном пороке. Перерыв дуги может быть заподозрен по существенному несоответствию диаметров восходящей аорты и легочного ствола. Также можно определить характер брахицефальных сосудов, их пропускную способность. В отличие от физиологического направления дуги кзади, при аномалии сосуда курс каротидных артерий направлен кверху.
- Магнитно-резонансная томография. Позволяет получить трехмерное изображение сосудистого пучка, установить характер отхождения сонных артерий, подтвердить отсутствие пути от нисходящей к восходящей части аорты. Существенным недостатком метода является невозможность дифференциальной диагностики между перерывом и тяжелой гипоплазией дуги.
- Рентгенография. Неспецифический метод, дающий возможность косвенно заподозрить перерыв аорты. Как следствие легочной гипертензии и следующего за ней гипертрофического, дилатационного перерождения миокарда на снимке можно увидеть кардиомегалию, усиление легочного рисунка, легочно-венозный застой, начинающийся отек легких.
 При синдроме Ди Джорджи верхнее средостение может быть слегка суженным из-за отсутствия вилочковой железы.
При синдроме Ди Джорджи верхнее средостение может быть слегка суженным из-за отсутствия вилочковой железы. - Лабораторная диагностика. С помощью газового состава крови по уровню pH, рСО2, концентрации буферных систем можно определить наличие декомпенсированного метаболического ацидоза. В биохимическом анализе выявляются маркеры ишемического повреждения печени (высокие уровни АЛТ, АСТ, ЛДГ), почек (креатинина).
Лечение перерыва дуги аорты
Консервативная терапия
Патология является абсолютным показанием к хирургическому вмешательству. У новорожденных, которые на первых днях жизни могут плохо переносить операции, возможно непродолжительное лечение простагландином Е1. Данное вещество оказывает влияние на сосуды, снижая периферическое сопротивление и улучшая перфузию крови, уменьшает риск образования тромбов, способствует поддержанию проходимости открытого артериального протока, препятствует его зарастанию.
С той же целью в некоторых случаях применяют аппарат искусственной вентиляции легких в режиме бескислородной гипервентиляции. Эта процедура усиливает легочный кровоток, препятствует закрытию естественного сообщения двух магистральных сосудов. Обязательное условие — контроль и при необходимости коррекция метаболического ацидоза, уровня сывороточного кальция. Все эти методы являются вспомогательными, после стабилизации пациента в обязательном порядке выполняется операция.
Хирургическое лечение
Согласно исследованиям, общая хирургическая летальность при оперативной коррекции атрезии составляет приблизительно 30%. Кроме того, лечение дефекта аорты остается проблемой современной медицины по той причине, что большинство пациентов изначально находятся в тяжелом состоянии с выраженной сердечной недостаточностью, анурией. Использование новых методик, совершенствование старых, внедрение в предоперационный период инфузий простагландина Е1 позволяет надеяться на скорое улучшение ситуации. Само вмешательство выполняется по одному из двух вариантов:
Само вмешательство выполняется по одному из двух вариантов:
- Двухэтапный метод. Основные моменты этого способа на первом этапе — восстановление целостности дуги аорты с помощью имплантации собственных тканей либо сосудистого протеза с одномоментной перевязкой боталлова протока, временного сужения легочной артерии. Во вторую очередь закрывают дефект межжелудочковой перегородки (при его наличии). Как эндогенный материал могут быть использованы части сонной или подключичной артерии. Аутотрансплантат не провоцирует тромбообразование и активацию иммунитета, что упрощает течение послеоперационного периода и снижает вероятность повторных вмешательств.
- Одноэтапный метод. Представляет собой прямое анастомозирование нисходящей и восходящей частей аорты в условиях стернотомии, применения аппарата искусственного кровообращения и гипотермии. Данный способ технически более сложен, но предпочтителен при сочетании перерыва с множественными дополнительными пороками сердца, сосудов, так как дает хирургам максимальное количество времени для их устранения.
 Операция также применяется при сочетании атипичной коарктации с общим артериальным стволом, транспозицией магистральных сосудов.
Операция также применяется при сочетании атипичной коарктации с общим артериальным стволом, транспозицией магистральных сосудов.
Прогноз и профилактика
Естественное течение заболевания неблагоприятное. При хирургическом лечении в раннем возрасте, после проведения инфузионной терапии простагландинами прогноз в целом благоприятный. В отдаленном периоде велика вероятность повторных операций. Специфическая профилактика отсутствует. Супружеским парам с отягощенной наследственностью перед беременностью рекомендуется посещение центра планирования семьи, консультация генетика. Во время вынашивания ребенка и подготовки к гестации женщина должна придерживаться принципов здорового образа жизни, ограничить, а лучше исключить действие табака и алкоголя, предупреждать и своевременно лечить тератогенные внутриутробные инфекционные патологии.
Коарктация аорты — симптомы, диагностика, лечение | EUROLAB
Коарктация аорты — это врожденное сегментарное сужение грудной аорты, создающее два режима кровообращения в большом круге и вызывающее определенные клинические симптомы. Некоторые авторы неправильно называют этот порок сужением перешейка аорты. При сужении аорты у больного в нетипичном для коарктации месте следует думать о другом заболевании (неспецифическом аортите, кинкинге аорты, гипоплазии сегмента аорты), так как атипичной коарктации аорты не бывает.
Некоторые авторы неправильно называют этот порок сужением перешейка аорты. При сужении аорты у больного в нетипичном для коарктации месте следует думать о другом заболевании (неспецифическом аортите, кинкинге аорты, гипоплазии сегмента аорты), так как атипичной коарктации аорты не бывает.
По статистике Abbott, коарктация аорты составляет 14,2% всех врожденных пороков сердца, другие авторы приводят цифру 6 — 7%. Врожденное сужение аорты располагается в месте перехода дуги аорты в нисходящую аорту дистальнее левой подключичной артерии.
Сужение снаружи может иметь вид перетяжки с обычным диаметром аорты проксимальнее и дистальнее или напоминать песочные часы. Внешний диаметр места сужения, как правило, не определяет величину внутреннего сужения аорты. В месте максимального сужения в просвете сосуда всегда имеется диафрагма.
Сужение аорты может занимать от миллиметра до нескольких сантиметров длины сосуда, хотя обычно оно ограничено одним — двумя сантиметрами. Аорта в месте сужения смещена медиально и несколько кпереди и как бы подтянута артериальной связкой или открытым артериальным протоком. Сужение просвета аорты приводит к развитию большой сети коллатеральных сосудов. Начиная с 10-летнего возраста у детей в аорте и сосудах появляются атеросклеротические изменения. Наблюдается гипертрофия миокарда левого желудочка.
Аорта в месте сужения смещена медиально и несколько кпереди и как бы подтянута артериальной связкой или открытым артериальным протоком. Сужение просвета аорты приводит к развитию большой сети коллатеральных сосудов. Начиная с 10-летнего возраста у детей в аорте и сосудах появляются атеросклеротические изменения. Наблюдается гипертрофия миокарда левого желудочка.
Характерные изменения ребер: их нижний край становится неровным от давления резко расширенных и извитых межреберных артерий, это так называемые узуры. Такие изменения появляются у больных старше 15 лет. Этиология и патогенез порока окончательно не выяснены. Коарктация образуется в эмбриональном периоде из-за неправильного слияния аортальных дуг.
Выделяеют два типа коарктации: пре- и постдуктальный, с функционирующим или нефункционирующим артериальным протоком.
Johnson с соавт. (1951) и Edwards (1953) также различают два типа:
-
I тип — изолированная коарктация;
-
II тип — коарктация вместе с открытым артериальным протоком.

А. В. Покровский предлагает выделять 3 типа коарктации:
-
I тип — изолированная коарктация;
-
II тип — сочетание коарктации аорты с открытым артериальным протоком;
-
III тип — сочетание коарктации с другими врожденными или приобретенными пороками сердца и сосудов, нарушающими гемодинамику.
На своем клиническом материале он обнаружил изолированную коарктацию (I тип) у 79% больных. Коарктация II типа обнаружена у 5,8% больных старше 5 лет. Порок III типа, установленный у 15,2% больных старше 5 лет, умышленно не детализируется, так как возможны самые разнообразные сочетания коарктации аорты с врожденными и приобретенными пороками сердца и сосудов (аортальный порок, дефект межжелудочковой перегородки, фибро-эластоз, гипоплазия подключичной артерии и т. д.).
Частота различных типов коарктации может значительно меняться в зависимости от возраста больных. Например, Л. А. Бузинова с соавт. (1976) среди 77 детей в возрасте от 3 нед. до 3 лет коарктацию I типа диагностировала лишь у 28,5%, наиболее часто была коарктация II типа (41,5%), у 30% больных определена коарктация III типа. У половины больных с III типом отмечался фиброэластоз.
Например, Л. А. Бузинова с соавт. (1976) среди 77 детей в возрасте от 3 нед. до 3 лет коарктацию I типа диагностировала лишь у 28,5%, наиболее часто была коарктация II типа (41,5%), у 30% больных определена коарктация III типа. У половины больных с III типом отмечался фиброэластоз.
В естественном течении патологического процесса нужно отметить следующую закономерность: декомпенсация развивается или в первый год жизни ребенка, или на 3 — 4-м десятилетии жизни. Если в первый год жизни на первый план выступают явления сердечной недостаточности, то на 3-м десятилетии чаще проявляются патологические изменения артериальной системы в виде аневризм и разрывов различных отделов (аорты, артерий головного и спинного мозга).
Очень важно, что сужение с возрастом увеличивается за счет разрастания диафрагмы в просвете аорты. Коарктация аорты встречается в 4 раза чаще у мужчин, чем у женщин. Средняя продолжительность жизни больных с коарктацией аорты составляет около 30 лет (Schuster, Gross), что меньше половины средней продолжительности жизни современного человека. Reifenstein пишет, что 2/3 больных не доживают до 40 лет.
Reifenstein пишет, что 2/3 больных не доживают до 40 лет.
Наибольшая смертность приходится на возраст до 1 года и затем на больных старше 20 лет. Основными причинами смерти в возрасте до 1 года являются сердечная и легочная недостаточность, у лиц старше 20 лет — сердечная недостаточность, кровоизлияние в мозг, разрывы аорты и различных аневризм, эндокардит и др.
В клиническом течении порока нужно выделить несколько периодов. Первый период ограничен первым годом жизни.
Этот период критический, решается вопрос: будет ли ребенок жить?
Если сердце новорожденного не справляется с пороком, то ведущими в клинической картине будут симптомы сердечной недостаточности, частые пневмонии. Если организм новорожденного компенсирует порок, то симптоматика может быть очень стертой и сводится в основном к систолическому шуму и разнице АД на верхних и нижних конечностях. Второй период охватывает возраст от 1 года до 5 лет, его можно назвать периодом приспособления.
У некоторых детей обнаруживается артериальная гипертензия, их иногда беспокоят головные боли, одышка и утомляемость. В большинстве случаев клинические проявления порока столь незначительны, что остаются незамеченными. Третий период простирается приблизительно до 14-летнего возраста и может быть назван периодом компенсации. Дети не предъявляют жалоб и мало отстают в росте и
У некоторых детей обнаруживается артериальная гипертензия, их иногда беспокоят головные боли, одышка и утомляемость. В большинстве случаев клинические проявления порока столь незначительны, что остаются незамеченными. Третий период простирается приблизительно до 14-летнего возраста и может быть назван периодом компенсации. Дети не предъявляют жалоб и мало отстают в росте и развитии от своих сверстников, что вводит в заблуждение родителей и врачей.
Четвертый период — относительной декомпенсации, обычно занимает 15 — 20-й год жизни. В это время у большинства больных появляются жалобы, так как к кровообращению предъявляются все возрастающие требования. Порок приводит к развитию стабильной артериальной гипертензии и повышенной нагрузке на миокард. В большинстве случаев в этом возрасте больные с большим запозданием впервые самостоятельно обращаются к врачу.
Порок приводит к развитию стабильной артериальной гипертензии и повышенной нагрузке на миокард. В большинстве случаев в этом возрасте больные с большим запозданием впервые самостоятельно обращаются к врачу.
Пятый период — декомпенсации, он начинается с 20 лет и кончается смертью больного. В клинической картине преобладают осложнения стабильной артериальной гипертензии, которые и являются причиной смерти. Большинство больных умирают в возрасте до 30 — -40 лет. Безусловно, граница между отдельными периодами относительна и может смещаться в ту или иную сторону.
Клинические симптомы коарктации аорты по генезу можно объединить в 3 группы:
-
I группа симптомов, наиболее многочисленная и выраженная, связана с гипертензиеи в проксимальном отделе аорты;
-
II группа обусловлена перегрузкой левого желудочка сердца;
-
III группа связана с недостаточным кровоснабжением нижней половины тела больного, особенно при физической нагрузке.

Жалобы больных весьма неопределенны и не позволяют сразу заподозрить коарктацию аорты.
При осмотре в большинстве случаев отмечают хорошее физическое развитие больных, однако в некоторых случаях видна диспропорция мышечной системы пояса верхних и нижних конечностей: пояс верхних конечностей развит хорошо, мышцы гипертрофированы, как у штангиста, но имеется относительная гипотрофия мышц нижних конечностей. У некоторых больных можно обнаружить усиленную пульсацию сосудов на шее, в надключичной области и в яремной ямке, а также артерий верхних конечностей (при поднятой руке в подмышечной ямке и по медиальной поверхности плеча) и грудной стенки (в межреберьях и вокруг лопатки).
Пальпация артерий на руках и ногах позволяет обнаружить разницу пульса, столь важную для диагностики коарктации аорты. На руках он напряженный, типа «celer et altus», на нижних конечностях пульсация в подавляющем большинстве случаев ослаблена или вообще пальпаторно не определяется. У больных старше 15 лет при пальпации обнаруживают развитое коллатеральное кровообращение в виде усиленной пульсации межреберных артерий и артерий на спине вокруг лопатки.
У больных старше 15 лет при пальпации обнаруживают развитое коллатеральное кровообращение в виде усиленной пульсации межреберных артерий и артерий на спине вокруг лопатки.
Пальпация артерий на руках и ногах позволяет обнаружить разницу пульса, столь важную для диагностики коарктации аорты. На руках он напряженный, типа «celer et altus», на нижних конечностях пульсация в подавляющем большинстве случаев ослаблена или вообще пальпаторно не определяется. У больных старше 15 лет при пальпации обнаруживают развитое коллатеральное кровообращение в виде усиленной пульсации межреберных артерий и артерий на спине вокруг лопатки. Особенно отчетливо это определяется при наклоне больного вперед с опущенными вниз руками.
При других заболеваниях этого симптома нет. Систолическое АД на верхних конечностях у всех больных превышает возрастную норму. Диастолическое АД повышено умеренно. За счет этого резко увеличивается величина пульсового давления. При умеренной гипертензии у детей важно определить АД после пробы с физической нагрузкой.
Артериальное давление на нижних конечностях аускультативно не определяется (в норме аускультативно оно на 20 — 40 мм рт. ст. выше, чем на руках). Если АД регистрируется, то оказывается значительно ниже, чем на верхних конечностях. Диастолическое давление на ногах в этих случаях обычно находится в границах нормы, таким образом, пульсовое давление оказывается минимальным, в пределах 20 мм рт. ст. Такая разница АД на нижних и верхних конечностях служит кардинальным симптомом данного порока.
Аускультация сердца позволяет обнаружить акцент II тона над аортой. Над всей поверхностью сердца выслушивается грубый систолический шум, который проводится на сосуды шеи и хорошо слышен в межлопаточном пространстве чаще слева с эпицентром на уровне II — V грудных позвонков.
Коарктация аорты — симптомы, диагностика, лечение | EUROLAB
Коарктация аорты — это врожденное сегментарное сужение грудной аорты, создающее два режима кровообращения в большом круге и вызывающее определенные клинические симптомы. Некоторые авторы неправильно называют этот порок сужением перешейка аорты. При сужении аорты у больного в нетипичном для коарктации месте следует думать о другом заболевании (неспецифическом аортите, кинкинге аорты, гипоплазии сегмента аорты), так как атипичной коарктации аорты не бывает.
Некоторые авторы неправильно называют этот порок сужением перешейка аорты. При сужении аорты у больного в нетипичном для коарктации месте следует думать о другом заболевании (неспецифическом аортите, кинкинге аорты, гипоплазии сегмента аорты), так как атипичной коарктации аорты не бывает.
По статистике Abbott, коарктация аорты составляет 14,2% всех врожденных пороков сердца, другие авторы приводят цифру 6 — 7%. Врожденное сужение аорты располагается в месте перехода дуги аорты в нисходящую аорту дистальнее левой подключичной артерии.
Сужение снаружи может иметь вид перетяжки с обычным диаметром аорты проксимальнее и дистальнее или напоминать песочные часы. Внешний диаметр места сужения, как правило, не определяет величину внутреннего сужения аорты. В месте максимального сужения в просвете сосуда всегда имеется диафрагма.
Сужение аорты может занимать от миллиметра до нескольких сантиметров длины сосуда, хотя обычно оно ограничено одним — двумя сантиметрами. Аорта в месте сужения смещена медиально и несколько кпереди и как бы подтянута артериальной связкой или открытым артериальным протоком. Сужение просвета аорты приводит к развитию большой сети коллатеральных сосудов. Начиная с 10-летнего возраста у детей в аорте и сосудах появляются атеросклеротические изменения. Наблюдается гипертрофия миокарда левого желудочка.
Аорта в месте сужения смещена медиально и несколько кпереди и как бы подтянута артериальной связкой или открытым артериальным протоком. Сужение просвета аорты приводит к развитию большой сети коллатеральных сосудов. Начиная с 10-летнего возраста у детей в аорте и сосудах появляются атеросклеротические изменения. Наблюдается гипертрофия миокарда левого желудочка.
Характерные изменения ребер: их нижний край становится неровным от давления резко расширенных и извитых межреберных артерий, это так называемые узуры. Такие изменения появляются у больных старше 15 лет. Этиология и патогенез порока окончательно не выяснены. Коарктация образуется в эмбриональном периоде из-за неправильного слияния аортальных дуг.
Выделяеют два типа коарктации: пре- и постдуктальный, с функционирующим или нефункционирующим артериальным протоком.
Johnson с соавт. (1951) и Edwards (1953) также различают два типа:
-
I тип — изолированная коарктация;
-
II тип — коарктация вместе с открытым артериальным протоком.

А. В. Покровский предлагает выделять 3 типа коарктации:
-
I тип — изолированная коарктация;
-
II тип — сочетание коарктации аорты с открытым артериальным протоком;
-
III тип — сочетание коарктации с другими врожденными или приобретенными пороками сердца и сосудов, нарушающими гемодинамику.
На своем клиническом материале он обнаружил изолированную коарктацию (I тип) у 79% больных. Коарктация II типа обнаружена у 5,8% больных старше 5 лет. Порок III типа, установленный у 15,2% больных старше 5 лет, умышленно не детализируется, так как возможны самые разнообразные сочетания коарктации аорты с врожденными и приобретенными пороками сердца и сосудов (аортальный порок, дефект межжелудочковой перегородки, фибро-эластоз, гипоплазия подключичной артерии и т. д.).
Частота различных типов коарктации может значительно меняться в зависимости от возраста больных. Например, Л. А. Бузинова с соавт. (1976) среди 77 детей в возрасте от 3 нед. до 3 лет коарктацию I типа диагностировала лишь у 28,5%, наиболее часто была коарктация II типа (41,5%), у 30% больных определена коарктация III типа. У половины больных с III типом отмечался фиброэластоз.
Например, Л. А. Бузинова с соавт. (1976) среди 77 детей в возрасте от 3 нед. до 3 лет коарктацию I типа диагностировала лишь у 28,5%, наиболее часто была коарктация II типа (41,5%), у 30% больных определена коарктация III типа. У половины больных с III типом отмечался фиброэластоз.
В естественном течении патологического процесса нужно отметить следующую закономерность: декомпенсация развивается или в первый год жизни ребенка, или на 3 — 4-м десятилетии жизни. Если в первый год жизни на первый план выступают явления сердечной недостаточности, то на 3-м десятилетии чаще проявляются патологические изменения артериальной системы в виде аневризм и разрывов различных отделов (аорты, артерий головного и спинного мозга).
Очень важно, что сужение с возрастом увеличивается за счет разрастания диафрагмы в просвете аорты. Коарктация аорты встречается в 4 раза чаще у мужчин, чем у женщин. Средняя продолжительность жизни больных с коарктацией аорты составляет около 30 лет (Schuster, Gross), что меньше половины средней продолжительности жизни современного человека. Reifenstein пишет, что 2/3 больных не доживают до 40 лет.
Reifenstein пишет, что 2/3 больных не доживают до 40 лет.
Наибольшая смертность приходится на возраст до 1 года и затем на больных старше 20 лет. Основными причинами смерти в возрасте до 1 года являются сердечная и легочная недостаточность, у лиц старше 20 лет — сердечная недостаточность, кровоизлияние в мозг, разрывы аорты и различных аневризм, эндокардит и др.
В клиническом течении порока нужно выделить несколько периодов. Первый период ограничен первым годом жизни.
Этот период критический, решается вопрос: будет ли ребенок жить?
Если сердце новорожденного не справляется с пороком, то ведущими в клинической картине будут симптомы сердечной недостаточности, частые пневмонии. Если организм новорожденного компенсирует порок, то симптоматика может быть очень стертой и сводится в основном к систолическому шуму и разнице АД на верхних и нижних конечностях. Второй период охватывает возраст от 1 года до 5 лет, его можно назвать периодом приспособления.
У некоторых детей обнаруживается артериальная гипертензия, их иногда беспокоят головные боли, одышка и утомляемость. В большинстве случаев клинические проявления порока столь незначительны, что остаются незамеченными. Третий период простирается приблизительно до 14-летнего возраста и может быть назван периодом компенсации. Дети не предъявляют жалоб и мало отстают в росте и
У некоторых детей обнаруживается артериальная гипертензия, их иногда беспокоят головные боли, одышка и утомляемость. В большинстве случаев клинические проявления порока столь незначительны, что остаются незамеченными. Третий период простирается приблизительно до 14-летнего возраста и может быть назван периодом компенсации. Дети не предъявляют жалоб и мало отстают в росте и развитии от своих сверстников, что вводит в заблуждение родителей и врачей.
Четвертый период — относительной декомпенсации, обычно занимает 15 — 20-й год жизни. В это время у большинства больных появляются жалобы, так как к кровообращению предъявляются все возрастающие требования. Порок приводит к развитию стабильной артериальной гипертензии и повышенной нагрузке на миокард. В большинстве случаев в этом возрасте больные с большим запозданием впервые самостоятельно обращаются к врачу.
Пятый период — декомпенсации, он начинается с 20 лет и кончается смертью больного. В клинической картине преобладают осложнения стабильной артериальной гипертензии, которые и являются причиной смерти. Большинство больных умирают в возрасте до 30 — -40 лет. Безусловно, граница между отдельными периодами относительна и может смещаться в ту или иную сторону.
Клинические симптомы коарктации аорты по генезу можно объединить в 3 группы:
-
I группа симптомов, наиболее многочисленная и выраженная, связана с гипертензиеи в проксимальном отделе аорты;
-
II группа обусловлена перегрузкой левого желудочка сердца;
-
III группа связана с недостаточным кровоснабжением нижней половины тела больного, особенно при физической нагрузке.
Жалобы больных весьма неопределенны и не позволяют сразу заподозрить коарктацию аорты.
При осмотре в большинстве случаев отмечают хорошее физическое развитие больных, однако в некоторых случаях видна диспропорция мышечной системы пояса верхних и нижних конечностей: пояс верхних конечностей развит хорошо, мышцы гипертрофированы, как у штангиста, но имеется относительная гипотрофия мышц нижних конечностей. У некоторых больных можно обнаружить усиленную пульсацию сосудов на шее, в надключичной области и в яремной ямке, а также артерий верхних конечностей (при поднятой руке в подмышечной ямке и по медиальной поверхности плеча) и грудной стенки (в межреберьях и вокруг лопатки).
Пальпация артерий на руках и ногах позволяет обнаружить разницу пульса, столь важную для диагностики коарктации аорты. На руках он напряженный, типа «celer et altus», на нижних конечностях пульсация в подавляющем большинстве случаев ослаблена или вообще пальпаторно не определяется. У больных старше 15 лет при пальпации обнаруживают развитое коллатеральное кровообращение в виде усиленной пульсации межреберных артерий и артерий на спине вокруг лопатки.
Пальпация артерий на руках и ногах позволяет обнаружить разницу пульса, столь важную для диагностики коарктации аорты. На руках он напряженный, типа «celer et altus», на нижних конечностях пульсация в подавляющем большинстве случаев ослаблена или вообще пальпаторно не определяется. У больных старше 15 лет при пальпации обнаруживают развитое коллатеральное кровообращение в виде усиленной пульсации межреберных артерий и артерий на спине вокруг лопатки. Особенно отчетливо это определяется при наклоне больного вперед с опущенными вниз руками.
При других заболеваниях этого симптома нет. Систолическое АД на верхних конечностях у всех больных превышает возрастную норму. Диастолическое АД повышено умеренно. За счет этого резко увеличивается величина пульсового давления. При умеренной гипертензии у детей важно определить АД после пробы с физической нагрузкой.
Артериальное давление на нижних конечностях аускультативно не определяется (в норме аускультативно оно на 20 — 40 мм рт. ст. выше, чем на руках). Если АД регистрируется, то оказывается значительно ниже, чем на верхних конечностях. Диастолическое давление на ногах в этих случаях обычно находится в границах нормы, таким образом, пульсовое давление оказывается минимальным, в пределах 20 мм рт. ст. Такая разница АД на нижних и верхних конечностях служит кардинальным симптомом данного порока.
Аускультация сердца позволяет обнаружить акцент II тона над аортой. Над всей поверхностью сердца выслушивается грубый систолический шум, который проводится на сосуды шеи и хорошо слышен в межлопаточном пространстве чаще слева с эпицентром на уровне II — V грудных позвонков.
понятие, чем опасна, лечение и прогноз
© Автор: Селиванова Лариса Петровна, средний медработник (фельдшер) под редакцией врача первой категории З. Нелли Владимировны, специально для СосудИнфо.ру (об авторах)
Коарктация аорты – так называется порок сердца, обычно врожденный, характеризующийся суженным просветом аорты, в этом случае создается два режима кровообращения . Это состояние относится к наиболее часто встречающимся порокам у грудных детей. Может быть как изолированный порок, так и совмещенный с другими патологиями сердечных мышц, в несколько раз чаше этот диагноз ставится мальчикам и мужчинам, чем женщинам и девочкам, причины этого перевеса неясны. Уровень коарктации аорты может быть различный, в зависимости от этого будут различаться симптоматика и прогноз развития заболевания.
Почему возникает сужение аорты?
Коарктация аорты напрямую связана с отклонениями в развитии аорты плода на начальном этапе ее формирования. Причиной могут послужить как различные инфекционные заболевания, перенесенные женщиной в период беременности, так и прием медицинских препаратов, употребления алкоголя и курение. В редких случаях это могут быть генетические нарушения.
Коарктация аорты может возникнуть и в течение жизни при развитии атеросклероза – в этом случае холестериновые бляшки уменьшают просвет аорты и вызывают ее сужение. В других случаях коарктация аорты происходит при тупых травмах грудной клетки или при развитии синдрома Такаясу у больного.
Чем опасна коарктация аорты?
При сужении аорты увеличивается нагрузка на мышцы сердца, в частности, оказывается, перегружен левый желудочек, ведь для проталкивании крови из сердца через суженный участок сосуда приходится применять больше усилий. Как следствие – повышается АД в кровеносных сосудах, головы и шеи верхней половине туловища, а ниже, напротив, органы и ткани испытывают недостаток кровоснабжения – это может проявляться в ощущении онемения конечностей, слабостью. Если кровоснабжение в нижних конечностях частично компенсируется обходными артериями, то повышенное давление в верхней части туловища очень сложно нормализовать.
Артериальная гипертензия при коарктации аорты носит упорный характер, с трудом или вообще не поддается корректировке, давление в и верхних конечностях может превышать 200 мм рт.ст. (!) Это состояние способно вызывать грозные осложнения, в том числе кровоизлияние в мозг, развитие септического эндокардита и сердечной недостаточности.
Типы коарктации аорты
Сужение аорты подразделяется на несколько типов, каждый из которых имеет свои особенности:
- Сужение аорты изолированное;
- Сужение аорты, сочетанное с открытым артериальным протоком;
- Коарктация аорты в сочетании с прочим врожденным или приобретенным пороком сердца.
Каждый из этих типов имеет свои особенности и разные прогнозы развития заболевания.
Коарктация аорты у детей
При врожденном пороке сердца (ВПС) у детей существует несколько вариантов развития событий, которые также находятся в прямой зависимости от выраженности порока и наличия хронических заболеваний. При тяжелой форме порока новорожденный ребенок бледен, у него повышено АД, усилено потоотделение, затруднено дыхание.
Такие дети нуждаются в срочном оперативном вмешательстве кардиохирурга, когда искусственным способом расширяют просвет сосуда, проводится ангиопластика. При том, что малыш постоянно растет, подобную операцию понадобится проводить неоднократно – в суженный участок аорты вводят специальный катетер с баллончиком, с помощью которого расширяют суженное место. По мере роста ребенка становится доступным и другой способ: в просвет аорты ставится специальный стент, т .е., конструкция, предотвращающая повторное сужение сосуда. Наиболее критичным при этом пороке врачи считают возраст до года – именно в этот период возможно развитие тяжелой декомпенсации этого порока, вплоть до гибели младенца.
Противопоказанием для проведения операции может служить конечная степень сердечной недостаточности, необратимая степень легочной гипертензии или наличие тяжелой или не поддающейся корректировке сопутствующей патологии у новорожденных детей.
Видео: эндоваскулярное вмешательство при коарктации аорты – ангиопластика и стентирование
Если же сужение не сильное, то признаки коарктации аорты могут возникнуть лишь в подростковом возрасте, когда организм не будет справляться с растущими нагрузками на сердце. Проявляется это явление декомпенсации следующими признаками:
- Загрудинные сильные боли;
- Подростка беспокоят постоянная головная боль;
- Практически постоянно повышено артериальное давление;
- На артерии ног не прощупывается пульс;
- Кровотечения из носа, пониженная острота зрения, шумы в ушах;
- Общая слабость, одышка, особенно при физической нагрузке;
- Перемежающая хромота, судорожные симптомы в ногах;
Несколько симптомов из этого списка, предъявляемые больным в качестве жалоб, причем, одновременно, должны дать врачу повод задуматься о постановке диагноза «Коарктация аорты».
Диагностика коарктации аорты у взрослых при компенсированном пороке
коарктация аорты на снимке
Нередко этот диагноз может быть выявлен случайно, при этом больные могут повзрослеть и все эти годы не подозревать о наличии у них порока аорты. Конечно, это встречается лишь при незначительном сужении аорты. При подозрении на коарктацию доктор может назначить инструментальные исследования и диагностику сосудов, для того, чтобы убедится правильной постановке диагноза и назначить лечение.
Методы обследования при контрактации аорты
- Назначается рентгенография грудной клетки;
- Эхокардиография позволяет рассмотреть дефект аорты и выявить имеющиеся сердечные патологии;
- ЭКГ – покажет признаки декомпенсации и гипертрофии левого желудочка сердца;
- МРТ – поможет определить локализацию сужения аорты точно;
- В особо сложных случаях проводится зондирование сердца – этот метод позволит установить уровень сужения и некоторые особенности анатомического строения порока аорты.
В комплексе эти методы диагностики позволяют с высокой степенью точностью определить характер поражения, точное расположение дефекта, наличие сопутствующих осложнений и определить вероятный прогноз развития событий.
Видео: коарктация аорты на МРТ
Осложнения коарктации аорты
сильная степень сужения аорты, чреватая осложнениями
Как правило, при подтверждении диагноза больным предлагается операция, которая призвана механически устранить дефект. Показанием к оперативному вмешательству должно служить:
- Длинный участок сужения аорты;
- Сопутствующая аневризма аорты или межреберной артерии;
- Тяжелое злокачественное течение артериальной гипертензии.
Если больные не испытывают особых неприятных ощущений, за исключением высокого артериального давления, им может быть непонятным заключение врачей и они отказываются от проведения операции. В этих случаях врач должен обосновать свое заключение и предупредить больного, что не прооперированная коарктация аорты со временем с высокой степенью вероятности приведет к одному из таких осложнений, как:
- Геморрагический инсульт;
- Разрыв аорты;
- Заболевание коронарных сосудов;
- Аневризма сосудов мозга;
- Ненормальное кровоснабжение при коарктации аорты внутренних органов приводит к нарушению их функций;
- Инфекционный эндокардит – плохое кровообращение создает благоприятную среду для развития в сердечной мышце различных патогенных микроорганизмов.
В этом случае пациенты с коарктацией аорты находятся в зоне риска, врач должен проинструктировать, что перед посещением кабинета стоматолога желательно провести профилактическое лечение антибиотиками для предотвращения развития эндокардита. Причем лечение должно быть назначено врачом. Самолечение может привести к плачевным результатам.
Средняя продолжительность жизни больных с непрооперированной коарктацией аорты составляет 35-40 лет.
Оперативное лечение при коарктации аорты
Современная медицина дает возможность проводить сложнейшие кардиохирургические операции при лечении коарктации аорты максимально щадяще, с минимальным риском для больного. В этих операциях кардиохирурги используют самые свежие научные разработки, призванные решить проблемы больного и помочь ему впоследствии вернуться к обычной жизни.
- Местно-пластическая реконструкция аорты: удаление суженного участка, наложение анастомоза и сшиванием отдельных участков; в отдельных случаях накладывается донорский или синтетический замещающий материал.
ушивание аорты
- Протезирование участка аорты, при этом суженный участок удаляется и заменяется донорским материалом самого пациента или синтетическим протезом.
- Проводится обходное шунтирование – кровоток пускается в обход пораженного участка, вшивается часть крупного сосуда из организма самого пациента (легочная или селезеночная артерия служат донорами) или гофрированного сосудистого протеза.
Перед проведением операции по коррекции участка аорты, для стабилизации АД нужно провести курс лечения от артериальной гипертензии, так же, как и долгий период после операции для контроля за нормальным уровнем АД врач также назначает соответствующую терапию. Этот этап в лечении коарктации аорты очень важен. При несоблюдении этих требований возможно повторное сужение аорты или может образоваться аневризма – увеличение и истончение участка кровеносного сосуда, который в любой момент может лопнуть. Эти ситуации потребуют повторного оперативного вмешательства и лечения.
Рисунок: различные методы оперативного лечения коарктации аорты:
Прогноз после операции
Как правило, после проведенной операции исчезает свойственная этому заболеванию симптоматика, поэтому результаты можно назвать хорошими не только на послеоперационном этапе, но и в отдаленной перспективе, также результат этот зависит от типа проводимого оперативного вмешательства и использованного способа лечения дефекта: использовался ли донорский материал, или проводилось протезирование проблемного участка аорты.
В некоторых тяжелых случаях возможно развитие осложнений, связанных с тромбозами прооперированных участков аорты, развитие ишемических гангрен и пр. Возможны повторное сужение аорты; разрывы анастомозов; кровотечения; образование аневризмы (расширения) выше места коарктации и некоторые другие осложнения.
Самостоятельное течение заболевания имеет неблагоприятный прогноз, в зависимости от выраженности сужения. Без необходимой кардиохирургической помощи в большинстве случаев больные погибают от различных осложнений, напрямую связанных с влиянием этого порока аорты.
Если врачебная помощь была оказана вовремя, в полном объеме и операция прошла без осложнений, в большинстве случаев удается добиться хороших отдаленных результатов – через много лет больные никак не ощущают последствий этого заболевания, ведут полноценный образ жизни, за исключением, ограниченных физических нагрузок.
Естественно, эти люди должны в течение всей жизни находиться под наблюдением кардиолога и кардиохирурга, проходить регулярные осмотры с учетом динамики выздоровления и повышения нагрузок на сердце.
В том случае, если в анамнезе беременной женщины есть проведенное оперативное вмешательство по поводу коарктации аорты, всю беременность она наблюдается у кардиолога и акушера для профилактики развития возможных осложнений. В процессе наблюдений за ходом течения беременности женщине назначаются дополнительные медикаментозные средства для снижения артериального давления и профилактики разрыва аорты при ее аневризме. Прогноз вынашивания и родов почти всегда благоприятный при соблюдении всех рекомендаций врача. Также нужно строго контролировать показатели гемодинамики, в том числе, уровень артериального давления.
Послеоперационный период
После проведенной операции на аорте больной освобождается от работы на срок до полугода – более точно может установить ВК, которая призвана оценивать состояние пациента. В течение всего этого периода нужно соблюдать щадящий режим, больше времени проводить на свежем воздухе, физические нагрузки следует исключить, принимать назначенные медицинские препараты. Постепенно в режим дня вводятся мероприятия лечебной физкультуры, другие физиотерапевтические процедуры.
По истечении года больные полностью восстанавливаются, больничный лист (или инвалидность) закрывается, они могут приступить к работе и вернуться к нормальному образу жизни, не чувствуя никаких ограничений.
Видео: лекция о коарктации аорты
Профилактика коарктации аорты
Поскольку причины возникновения коарктации аорты до конца не выяснены, врачи предполагают что за эту особенность отвечают определенные гены. Вероятность рождения ребенка с этим пороком развития увеличивается в том случае, если в семье в прошлом уже встречались подобные случаи. Определить уровень риска для рождения детей можно при помощи медико-генетического консультирования и обследования.
Наибольшая вероятность сохранить здоровье на долгие годы при имеющейся коарктации аорты сохраняется на начальном этапе, пока патология не приняла декомпенсированный характер. Задачей врачей является вовремя выявлять такие патологии и оперативно пролечивать их, чтобы избежать негативных последствий.
Видео: коарктация аорты в программе “Жить Здорово!”
Вывести все публикации с меткой:
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
виды, причины, симптомы и лечение
Коарктация аорты — врождённая форма сужения просвета аорты в одном из её сегментов, локализующимся в зоне перешейка, т. е. в районе перехода дуги в нисходящую область. В несколько раз реже патология наблюдается в восходящем и брюшном отделе.
Причины возникновения такого порока сердца остаются до конца не изученными, однако специалистами из области кардиологии выведено несколько теорий касательно происхождения недуга. Помимо этого, установлено большое количество предрасполагающих факторов.
Симптоматика недуга начинает проявляться уже в младенчестве, наиболее часто возникает одышка, сильный кашель, повышенное беспокойство, сильнейшие головокружения, учащённое сердцебиение и кровоизлияния из носовой полости.
Диагностика основывается на осуществлении инструментальных процедур, среди которых основное место отведено ЭКГ и ЭхоКГ. В дополнение требуется проведение тщательного физикального осмотра.
Лечебные мероприятия ограничиваются выполнением хирургических операций, поскольку консервативные способы терапии в этом случае не несут положительного результата.
Согласно международной классификации болезней десятого пересмотра, такое заболевание имеет собственный шифр. Код по МКБ-10 будет — Q25.1.
Коарктация аорты у детей считается довольно распространённым сердечным отклонением, которое выявляется с частотой 7.5%. Примечательно то, что наиболее часто диагностируется среди представителей мужского пола. Более того, в подавляющем большинстве ситуаций такой порок дополняется иными врождёнными отклонениями в развитии, самыми распространёнными среди которых являются:
На сегодняшний день причиной образования такого дефекта аорты принято рассматривать несколько теорий:
- неправильное слияние аортальных дуг во время становления эмбриона;
- закрытие ОАП или открытого артериального протока, сопровождающееся присоединением в патологический процесс близлежащей части аорты. Такое отклонение формируется практически сразу же после появления ребёнка на свет, при этом стенки протока поддаются спаданию и рубцеванию;
- присутствие серповидной связки аорты, что влечёт за собой сужение перешейка при наличии перекрытия ОАП;
- индивидуальные отличия внутриутробного кровообращения плода.
К предрасполагающим факторам, повышающим вероятность появления такого порока сердца, принято относить:
- отягощённую наследственность;
- условия окружающей среды, что оказывает негативное влияние на закладку, развитие тканей и внутренних органов плода внутри утробы матери;
- перенесённые в первом триместре вирусные заболевания;
- бесконтрольное применение медикаментов вплоть до 12 недели гестации — сюда стоит отнести гормональные вещества, а также лекарства, направленные на купирование высокого кровяного тонуса и против недугов нервной системы;
- злоупотребление спиртными напитками и выкуриванием сигарет во время беременности;
- профессиональные вредности, в частности контактирование будущей матери с красками, лаками, бензином и иными химическими веществами;
- наличие в истории болезни женщины сахарного диабета, патологий органов малого таза, а также перенесённых ранее абортов;
- возрастную категорию беременной, а именно старше 35 лет;
- регулярное распитие (достаточно одного раза в сутки) больше чем 8 грамм крепкого кофе.
Также стоит учесть, что коарктация аорты встречается примерно у каждого 10 пациента с диагнозом — синдром Шерешевского-Тернера, который представляет собой хромосомную болезнь.
Коарктация аорты
Кардиологами принято различать две разновидности подобного врождённого дефекта:
- взрослую — является таковой при сегментарном стенозе просвета аорты ниже той части, от которой от него отходит левая подключичная артерия, а артериальный проток — закрыт;
- детскую — в таких ситуациях отмечается местное недоразвитие аорты аналогичной локализации, но артериальный проток открыт.
Основываясь на анатомических особенностях, известны такие формы недуга:
- изолированная — в таких ситуациях наблюдается лишь коарктация, без присутствия других отклонений. Является наиболее часто встречающимся типом, который диагностируется у 73% пациентов;
- сочетающаяся с ОАП — составляет лишь 5%;
- сопровождающаяся другими врождёнными пороками сердца, которые были указаны выше. Выявляется в 12% ситуаций.
Вторая разновидность болезни имеет свою классификацию и делится на:
- постдуктальную — локализуется ниже того места, где размещается открытый аортальный проток;
- юкстадуктальную — располагается на одном уровне с ОАП;
- предуктальную — открытый аортальный проток находится ниже коарктации аорты.
По мере своего прогрессирования заболевание проходит несколько периодов:
- критический — наблюдается у малышей, которым ещё не исполнился год. Отличается развитием сердечной недостаточности и высокой летальностью;
- приспособительный — отмечается у детей от 1 года до 5 лет. Основу клинической картины составляют лишь быстрая утомляемость и одышка;
- компенсаторный — выявляется в возрасте от 5 до 15 лет и зачастую протекает совершенно бессимптомно;
- относительной декомпенсации — развивается у больных в промежутке с 15 до 20 лет. Стоит отметить, что в период полового созревания снова появляются симптомы недостаточности;
- декомпенсации — такая коарктация аорты у взрослых 20-40 лет выражается в злокачественной гипертонической болезни, сердечной недостаточности, а также имеет высокий риск летального исхода.
В зависимости от места очага порока сердца существуют такие варианты протекания патологии:
- типичный — в зоне перехода дуги в нисходящую область;
- атипичный — в грудном и брюшном отделе.
Отдельно стоит выделить псевдокоарктацию аорты у новорождённого — это аналогичная коарктации деформация, однако она не препятствует потоку крови. Это обуславливается тем, что она является простой извитостью или удлинением дуги аорты.
Клиническая картина подобного недуга неспецифична, т. е. характерна для большого количества иных кардиологических заболеваний. Тем не менее симптомы у детей и взрослых будут несколько отличаться.
Симптоматика коарктации аорты у новорождённых и малышей грудного возраста включает в себя:
- плохую прибавку в весе;
- отставание от сверстников в двигательном и физическом развитии;
- снижение аппетита и вялое сосание груди;
- бледность кожи;
- цианоз носогубного треугольника, а также кончиков пальцев рук и ног;
- одышку и кашель;
- учащение дыхательных движений, которые достигают 100 повторений в минуту;
- повышенное беспокойство;
- беспричинные приступы сильного плача;
- энергичное движение ногами, что может указывать на появление болей в сердце.
Клинические признаки недуга у старших детей представлены:
- сильнейшими головными болями;
- сильной пульсацией в висках;
- дискомфортом в зоне сердца;
- быстрой умственной усталостью;
- ухудшением памяти;
- снижением зрения;
- болезненностью в икрах при длительной ходьбе;
- шумом в ушах;
- головокружениями;
- лучшей развитостью верхней части туловища в сравнении с нижней;
- постоянной слабостью;
- похолоданием ног;
- повышением кровяного давления;
- ощущением перебоев в функционировании сердца.
У взрослых пациентов симптомы коарктации аорты будут следующими:
- лёгочная гипертензия;
- расстройство менструального цикла у представительниц женского пола;
- носовые кровотечения;
- периоды потери сознания;
- ощущение онемения и зябкости;
- изменение походки и хромота;
- судороги нижних конечностей;
- боли в животе;
- тяжесть в голове;
- одышка и сухой кашель — такие признаки появляются только при физической нагрузке;
- возрастание АД при умеренной активности;
- нарушение ЧСС;
- снижение работоспособности.
Игнорирование симптоматики приводит к развитию опасных для жизни последствий или наступлению ранней смерти.
Чтобы диагностировать подобный врождённый порок сердца у ребёнка или взрослого, необходимо осуществление целого комплекса инструментальных обследований, однако им должны предшествовать манипуляции, проводимые непосредственно кардиологом, а именно:
- ознакомление с историей болезни не только пациента, но и его родственников;
- сбор и анализ анамнеза жизни женщины во время вынашивания ребёнка — это поможет врачу понять, какой предрасполагающий фактор повлиял на развитие подобного дефекта аорты;
- тщательный физикальный осмотр, обязательно включающий в себя оценивание состояния кожи, тип телосложения и прослушивание больного при помощи фонендоскопа;
- детальный опрос родителей пациента — это позволит клиницисту больше узнать о степени выраженности симптоматики и тяжести течения болезни.
Инструментальная диагностика предполагает осуществление:
- ЭКГ и ЭхоКГ;
- суточного мониторирования электрокардиограммы;
- рентгенографии грудины;
- зондирования полостей сердца;
- катеризации сердца с аортографией;
- КТ и МРТ;
- вентрикулографии;
- коронарографии.
Коронарография
Лабораторные изучения ограничиваются выполнением общеклинического анализа крови и урины, а также биохимии крови и ПЦР-тестов.
Такой порок сердца необходимо отличать от:
- гипертонической болезни вазоренальной и эффенциальной формы;
- аортального порока сердца;
- синдрома Такаясу.
Подтверждение диагноза является показанием к врачебному вмешательству. Операция коарктации аорты поводится в раннем периоде — у пациентов в возрастной категории от 1 года до 3 лет, однако в критических случаях возможно осуществление хирургической помощи до достижения пациентом 1 года.
Несмотря на то что кардиохирургическая операция — это единственный способ избавиться от недуга, она имеет несколько противопоказаний:
- устойчивая к терапии лёгочная гипертензия;
- протекание тяжёлых, не поддающихся лечению второстепенно возникших патологий;
- сердечная недостаточность на терминальной стадии.
Хирургическое лечение коарктации аорты выполняется с помощью:
- местно-пластической реконструкции аорты;
- иссечения порока с последующим протезированием;
- формирования обходных анастомозов;
- баллонной дилатации аорты.
Стентирование коарктации аорты
Выбор методики врачебного вмешательства подбирается в индивидуальном порядке для каждого пациента.
Отсутствие лечения коарктации аорты чревато возникновением таких последствий:
Не исключается вероятность возникновения осложнений после кардиохирургической операции. К ним стоит отнести:
- ишемию спинного мозга;
- тромбоз прооперированных участков аорты;
- разрыв анастомоза;
- рекоарктацию аорты;
- гангрену левой руки.
Специально предназначенных профилактических мероприятий, предупреждающих формирование подобного аортального дефекта, не существует. Единственное, что можно сделать для снижения вероятности появления коарктации аорты — это следить за адекватным ведением беременности.
Прогноз недуга относительно благоприятный — в среднем длительность жизни людей с подобным диагнозом достигает 35 лет. Полное отсутствие помощи кардиохирурга приводит к тому, что на первом году жизни летальному исходу подвергается 55% больных. При вовремя проведённом хирургическом вмешательстве положительные результаты наблюдаются примерно у 90% пациентов, но при условии осуществления операции в возрасте до 10 лет. Перенёсшие операцию больные должны находиться на пожизненном учёте у кардиолога или кардиохирурга.
Поделиться статьей:
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Коарктация аорты: причины, симптомы, лечение, прогноз
Коарктация аорты – сбой, появляющийся вследствие аномального сужения самого длинного и большого сосуда организма. Это приводит к получению в избытке верхней части тела и в недостатки нижней части крови. О том, чем опасна болезнь, ее видах, признаках и рисках читайте далее.
Что это такое
Сосудистые стенки сужаются на уровне перешейка или места прикрепления артериальной связки. Это приводит к формированию обходного кровоснабжения через внутренние артерии грудной клетки и межреберья.
При сужении увеличивается нагрузка на левый желудочек, который генерирует высокое давление для транспортировки крови.
Серьезная коарктация аорты приводит к тому, что желудочек не может создать достаточное давление для циркуляции крови, поэтому ее количество снижается в нижней части тела.
Причины патологии
Причины заболевания точно не установлены. Вирусная, генетическая теория развития болезни не подтверждена. Чтобы определить нарушение, человеку нужно знать, где находится аорта.
У 20 процентов пациентов заболевание не распознается и всю жизнь лечится гипертония, дисфункции сердца. Болезнь диагностируется у детей, которые страдают синдромом Тернера.
Классификация
Коарктация аорты у детей разделяется на типы, в зависимости от места сужения.
- Протоковая. Сосудистые стенки сужаются в области вставки артериального протока. Заболевание развивается при окклюзии.
- Предуктальная коарктация аорты. Сужение проксимальное по отношению к просвету артерии.
- Постдуктальная. Дистальное сужение к вставке протока артерии. При открытом просвете наблюдается нарушение циркуляции крови. Постдуктальная коарктация аорты у взрослых сопровождается гипертензией, насечкой ребер. В результате расширения извилистых межреберных артерий развивается узурация ребер.
Стеноз и расслоение – это формы аортального сужения. Для определения диагноза проводится дифференциальная диагностика.
Как развивается патология
Заболевание чаще диагностируется у мальчиков. При синдроме Тернера болезнь обнаруживают у девочек. На 1 этапе нарушение протекает бессимптомно. Со 2 этапа замечают первые настораживающие признаки.
Симптомы
Проявления схожи с повышением артериального давления, поэтому дисфункция диагностируется не своевременно. Симптомы проявляются в зависимости от степени развития.
1 стадия
На данном этапе симптоматика не проявляется, поэтому нарушение диагностируют на 2-3 стадии. Заболевание может сопровождаться дефектом межжелудочковой перегородки, аортальным стенозом. При диагностировании у детей наблюдают открытый артериальный проток, строение митрального клапана аномально.
2 стадия
В младенческом возрасте сердечную недостаточность не диагностируют без явных на то причин. При взрослении, болезнь проявляется головной болью, усталостью, дискомфортом, болями в груди.
3 стадия
У детей появляется головокружение, которое приводит к обморокам. У ребенка снижается аппетит, или он вообще отказывается есть.
Проявляется затруднение дыхания, проблемы, которые характерны для нарушения кровоснабжения. Во время обследования у ребенка наблюдается увеличенное сердце, ускорение кровотока в нисходящем отделе аорты.
Если ребенок умеет говорить, то он жалуется на боль в области грудины, носовые кровотечения. Наблюдается слабость, частая утомляемость даже при выполнении привычной работы. При физических нагрузках появляется боль в ногах. Конечности у ребенка холодные.
4 стадия
Незначительные нагрузки сопровождаются выраженными расстройствами в мозговом и коронарном кровообращении. Порок провоцирует:
Терминальная стадия
Болезнь сопровождается правожелудочковой недостаточностью, кардиомегалией, приступами астмы, тяжелой стенокардией.
Диагностика
Проводится дифференциальная диагностика для исключения врожденных пороков:
- надклапанного и подклапанного стеноза;
- склеротического поражения;
- субаортального мышечного и пульмонального стеноза.
Для определения признаков гипертрофии левого желудочка назначается ЭКГ. При диагностике проводят классическую аорто и ангиографию, рентгенографию органов грудной полости, трансторакальную эхокардиографию, магниторезонансную томографию.
Кто в группе риска
В группе риска находятся новорожденные с наследственной предрасположенностью. Заболевание развивается при синдроме Тернера, аневризмах Виллизиевого круга, гипоплазии части аортальной дуги.
Данный сбой сочетается с другими врожденными сердечными пороками – нарушениями в двухстворчатом аортальном клапане, аортальном полулунном клапане. Риск увеличивается при дефекте мезжелудочковой перегородки.
При пороке между левым и правым желудочком есть сообщение, поэтому кровь с кислородом из левого желудочка смешивается с венозной.
При открытом артериальном протоке, стенозе митрального или аортального клапана риск развития болезни увеличивается.
Осложнения и последствия
Это рецидивирующее заболевание, которое повторно диагностировалось у 5-8% пациентов. Наблюдается артериальная гипертензия, которая сопровождается:
- носовыми кровотечениями;
- головной болью;
- сердцебиением;
- загрудинной болью;
- шумом в ушах;
- миганием в глазах.
После коарктации развивается аневризма (прогрессирующее расширение). При сдавливании аортой пищевода нарушается глотание, бронха – развиваются воспалительные патологии легких.
Повышается риск развития аневризмы сосудов головного мозга, инсульта, разрыва артерий. В связи с недостаточным кровоснабжением внутренних органов диагностируются дегенеративные изменения и нарушения работоспособности.
Лечение
Коарктация аорты лечение требует проводить с использованием 1 из 2 терапевтических методик – хирургической операции или эндоваскулярного способа. При коарктации аорты операция заключается в иссечении узкого участка и сшивании двух широких концов.
Точность локализации, степень и протяженность сужения, состояние здоровья человека – это критерии, в соответствии с которыми выбирается способ терапии.
Эндоваскулярный метод используется у детей, старше 5 лет. Это баллонная ангиопластика, при которой сосуд стентируется или не стентируется.
На бедре делают прокол, через который вводят контрастное вещество. В артерию вводят тонкую трубочку с баллончиком на конце. Манипуляция проводится под контролем рентгена.
После достижения катетера к месту сужения хирургом раздувается баллон, которым расширяется сосудистое русло. После сдувания баллона катетер извлекают с бедра.
Если нарушение не поддается баллонной ангиопластике, то проводят стентирование. Стент – это плетение из металла, которое по своему внешнему виду схоже с трубочкой. Чтобы не повредить стенки сосуда наверх накладывают тонкую пленку. Стент складывают и располагают на баллонном катетере.
После достижения места сужения баллон раздувают, стент расправляется. Он служит прочным металлическим каркасом, поэтому после проведения манипуляции рецидив исключается. Стентирование проводится пациентам, возрастом более 16 лет.
При тяжелом клиническом состоянии и противопоказаниям к хирургическому вмешательству проводится стентирование детям.
Новорожденным назначается консервативное лечение. При симптомах болезни для сердечно-легочной стабилизации назначается простагландин Е1, который способствует открытию артериального протока.
Если наблюдаются симптомы недостаточности, пациенту назначают диуретики. При появлении дисфункции левого желудочка внутривенно вводят милринон.
Если патология в легкой форме провоцирует гипертонию, используют бета-блокаторы. При повторном появлении повышенного давления назначают блокаторы кальциевых каналов, блокаторы рецепторов ангиотензина, ингибиторы АПФ.
Прогноз
Если наблюдается естественное течение порока, то прогнозируют смертность в 90% случаев. Средняя продолжительность жизни – 35 лет.
Если операция проводилась в возрасте больного 15-20 лет, положительные результаты у 43%. При лечении патологии в отдаленные сроки – смертность у 36 % больных. Причина – сердечная недостаточность, инфаркт, остаточная гипертензия.
Частота смертей в возрасте после 15 лет зависит от сопутствующих патологий сердечно-сосудистой системы. После успешной терапии прогноз благоприятный.
Профилактика
При риске развития коарктации аорты клинические рекомендации требуют консультации с врачом. При предпосылках к развитию болезни доктор назначит наблюдение за пациентом.
Это заболевание, которое имеет выраженную симптоматику. При появлении первых признаков рекомендуется обратиться к доктору, который после проведения диагностики назначит эффективное лечение.
Коарктация аорты — Диагностика и лечение
Диагноз
Возраст, в котором диагностируется коарктация аорты, зависит от тяжести состояния. Если коарктация аорты тяжелая, ее обычно диагностируют в младенчестве. Коарктация аорты иногда диагностируется на сонограмме плода.
Взрослые и дети старшего возраста, у которых диагностирована коарктация аорты, могут иметь более легкие случаи и не иметь симптомов.Часто они могут казаться здоровыми, пока врач не обнаружит:
- Высокое давление в руках
- Разница артериального давления между руками и ногами, при повышенном артериальном давлении в руках и более низком артериальном давлении в ногах
- Слабый или задержанный пульс в ногах
- Шум в сердце — ненормальный свистящий звук, вызванный более быстрым кровотоком через суженную область
Тесты
Тесты для подтверждения диагноза коарктации аорты могут включать:
- Эхокардиограмма. Эхокардиограммы используют звуковые волны для создания движущихся изображений вашего сердца, которые можно просматривать на видеоэкране. Этот тест часто может показать вашему врачу расположение и тяжесть коарктации аорты. Он также может выявить другие пороки сердца, такие как двустворчатый аортальный клапан. Врачи часто используют эхокардиограммы, чтобы диагностировать коарктацию аорты и определить наилучшие варианты лечения для вас.
Электрокардиограмма (ЭКГ). Электрокардиограмма регистрирует электрические сигналы в вашем сердце.Во время этого теста липкие участки (электроды) прикрепляются к груди и конечностям. У патчей есть провода, которые подключаются к монитору. Они записывают электрические сигналы, которые заставляют ваше сердце биться. Компьютер записывает информацию и отображает ее в виде волн на мониторе или на бумаге.
Если коарктация аорты тяжелая, ЭКГ может показать утолщение стенок нижних камер сердца (гипертрофия желудочков).
- Рентген грудной клетки. Рентген грудной клетки создает изображения вашего сердца и легких. Рентген грудной клетки может показать сужение аорты в месте коарктации или увеличенный участок аорты или и то, и другое.
- Магнитно-резонансная томография (МРТ). MRI использует мощное магнитное поле и радиоволны для получения детальных изображений вашего сердца и кровеносных сосудов. Этот тест может показать расположение и тяжесть коарктации аорты, повреждения других кровеносных сосудов и любых других пороков сердца.Ваш врач может также использовать результаты MRI для руководства лечением.
- Компьютерная томография (КТ). В сканировании CT используется серия рентгеновских лучей для создания подробных изображений поперечного сечения вашего тела.
- КТ ангиограмма. A CT Ангиограмма использует краситель и специальные рентгеновские лучи, чтобы показать внутреннюю часть ваших коронарных артерий. Он показывает кровоток в ваших венах и артериях. Тест может показать расположение и тяжесть коарктации аорты и определить, влияет ли она на другие кровеносные сосуды вашего тела.Ангиограмма CT также может использоваться для выявления других пороков сердца или помощи в выборе вариантов лечения.
Катетеризация сердца. Во время этой процедуры ваш врач вставляет длинную тонкую трубку (катетер) в артерию или вену в паху, руке или шее и продвигает ее к сердцу с помощью рентгеновских снимков. Иногда через катетер вводят краситель, чтобы структуры сердца более четко отображались на рентгеновских снимках.
Катетеризация сердца может помочь определить тяжесть коарктации аорты.Ваш врач может использовать его для планирования операции или другого лечения, если вам это необходимо. Катетерные процедуры также могут использоваться для выполнения определенных процедур лечения коарктации аорты.
Дополнительная информация
Показать дополнительную информацию
Лечение
Лечение коарктации аорты зависит от вашего возраста на момент постановки диагноза и тяжести вашего состояния. Другие пороки сердца можно устранить одновременно с коарктацией аорты.
Врач, обученный лечению врожденных пороков сердца, оценит вас и определит наиболее подходящее лечение для вашего состояния.
Лекарство
Лекарство не используется для лечения коарктации аорты. Однако ваш врач может порекомендовать его для контроля артериального давления до и после установки стента или операции. Хотя восстановление коарктации аорты улучшает артериальное давление, многим людям все еще необходимо принимать лекарства от артериального давления после успешной операции или стентирования.
Младенцам с тяжелой коарктацией аорты часто дают лекарство, которое удерживает артериальный проток открытым. Это позволяет крови обтекать сужение до тех пор, пока коарктация не будет восстановлена.
Хирургия или другие процедуры
Есть несколько операций по восстановлению коарктации аорты. Ваш врач может обсудить с вами, какой тип, скорее всего, успешно вылечит ваше состояние или состояние вашего ребенка. Возможные варианты:
- Резекция с анастомозом конец в конец. Этот метод включает удаление суженного сегмента аорты (резекция) с последующим соединением двух здоровых участков аорты (анастомоз).
- Аортопластика подключичным лоскутом. Часть кровеносного сосуда, по которому кровь поступает в вашу левую руку (левая подключичная артерия), может быть использована для расширения суженной области аорты.
- Ремонт обходного протеза. Этот метод включает обход суженной области путем введения трубки, называемой трансплантатом, между частями аорты.
- Пластырь для аортопластики. Ваш врач может лечить вашу коарктацию, разрезая суженную область аорты, а затем прикрепляя пластырь из синтетического материала, чтобы расширить кровеносный сосуд. Патч-пластика аортопластики полезна, если коарктация затрагивает длинный сегмент аорты.
Баллонная ангиопластика и стентирование
Эту процедуру можно использовать в качестве первого лечения коарктации аорты вместо хирургического вмешательства, или ее можно проводить, если сужение снова происходит после операции по коарктации.
Во время баллонной ангиопластики ваш врач вставляет тонкую гибкую трубку (катетер) в артерию в паху и продвигает ее через кровеносные сосуды к сердцу с помощью рентгеновских снимков.
Ваш врач вводит ненадутый баллон через отверстие суженной аорты. Когда баллон надувается, аорта расширяется и кровь течет легче. Иногда в аорту помещают покрытую сеткой полую трубку (стент), чтобы суженная часть аорты оставалась открытой.
Клинические испытания
Изучите исследования клиники Мэйо, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или управления этим заболеванием.
Образ жизни и домашние средства
Несмотря на то, что коарктация аорты поддается лечению, на протяжении всей оставшейся жизни вам или вашему ребенку необходимо регулярно посещать врача для выявления осложнений.
Ваш врач также проверит ваше кровяное давление и при необходимости будет лечить его.
Вот несколько советов по управлению вашим состоянием:
Регулярно выполняйте физические упражнения. Регулярные упражнения помогают снизить кровяное давление.Поговорите со своим врачом о том, нужно ли вам ограничивать определенные физические нагрузки, такие как тяжелая атлетика, которые могут временно повысить кровяное давление.
Ваш врач может оценить вас и провести тесты с физической нагрузкой, прежде чем решить, следует ли вам заниматься спортивными соревнованиями или поднимать тяжести.
- Тщательно подумайте о беременности. Женщины с коарктацией аорты, даже после восстановления, могут иметь более высокий риск разрыва аорты, расслоения аорты или других осложнений во время беременности и родов.Если вы думаете о рождении ребенка, поговорите со своим врачом, чтобы узнать, как это сделать безопасно. Если у вас была операция по восстановлению коарктации аорты и вы собираетесь забеременеть, важно тщательно контролировать артериальное давление, чтобы сохранить здоровье вам и вашему ребенку.
- Предотвратить эндокардит. Эндокардит — это воспаление внутренней оболочки сердца или его структур, вызванное бактериальной инфекцией. Как правило, вам не нужно принимать антибиотики перед некоторыми стоматологическими процедурами, чтобы предотвратить эндокардит.Однако, если у вас в прошлом был эндокардит или была операция по замене клапана, ваш врач может порекомендовать антибиотики.
Подготовка к приему
Если у вас или вашего ребенка появляются признаки и симптомы коарктации аорты, позвоните своему врачу. После первичного осмотра вас или вашего ребенка могут направить к врачу, имеющему опыт диагностики и лечения сердечных заболеваний (кардиологу).
Вот некоторая информация, которая поможет вам подготовиться к визиту и чего ожидать от врача.
Что вы можете сделать
- Запишите все признаки и симптомы, которые были у вас или вашего ребенка, и как долго.
- Запишите основную медицинскую информацию, , включая любые другие состояния здоровья и названия любых лекарств, которые вы или ваш ребенок принимаете.
- Найдите члена семьи или друга, который может пойти с вами на прием, , если возможно. Кто-то из ваших сопровождающих может помочь вам запомнить, что говорит врач.
- Запишите вопросы, которые вы хотите задать своему врачу.
Вопросы, которые следует задать врачу при первичном приеме, включают:
- Что, вероятно, вызывает эти симптомы?
- Есть ли другие возможные причины этих симптомов?
- Какие тесты нужны?
- Следует ли обращаться к специалисту?
Вопросы, которые следует задать, если вас направят к кардиологу:
- Есть ли у меня или у моего ребенка коарктация аорты?
- Насколько серьезен дефект?
- Выявили ли тесты какие-либо другие пороки сердца?
- Каков риск осложнений при коарктации аорты?
- Какой подход к лечению вы рекомендуете?
- Если вы рекомендуете лекарства, каковы возможные побочные эффекты?
- Если вы рекомендуете операцию, какой тип процедуры наиболее эффективен? Зачем?
- Что будет с восстановлением и реабилитацией после операции?
- Как часто мне или моему ребенку следует проходить контрольные осмотры и анализы?
- На какие признаки и симптомы следует обращать внимание дома?
- Каковы долгосрочные перспективы этого состояния?
- Вы рекомендуете какие-либо ограничения в питании или активности?
- Вы рекомендуете принимать антибиотики перед визитом к стоматологу или другими медицинскими процедурами?
- Безопасно ли беременность для женщины с коарктацией аорты?
- Каков риск того, что у моего или будущего ребенка будет этот дефект?
- Следует ли мне встретиться с генетическим консультантом?
В дополнение к вопросам, которые вы готовы задать своему врачу, не стесняйтесь задавать вопросы во время приема в любое время, если вы чего-то не понимаете.
Чего ожидать от врача
Врач, который осмотрит вас или вашего ребенка по поводу возможной коарктации аорты, может задать ряд вопросов.
Если вы пострадавший:
- Каковы ваши симптомы?
- Когда у вас впервые появились симптомы?
- Ваши симптомы со временем ухудшились?
- Ваши симптомы включают одышку?
- Есть ли у вас головные боли или головокружение?
- Ваши симптомы включают боль в груди?
- Есть ли у вас холодные ноги?
- Были ли у вас слабость или судороги в ногах при физических нагрузках?
- Вы когда-нибудь падали в обморок?
- У вас часто бывают кровотечения из носа?
- Ухудшают ли симптомы упражнения или физическая нагрузка?
- Были ли у вас диагностированы другие заболевания?
- Какие лекарства вы в настоящее время принимаете, включая лекарства, отпускаемые без рецепта и по рецепту, а также витамины и пищевые добавки?
- Известны ли вам какие-либо проблемы с сердцем в вашей семье?
- Вы курили или курили? Сколько?
- Есть ли у вас дети?
- Планируете ли вы забеременеть в будущем?
Если поражен ваш младенец или ребенок:
- Какие симптомы у вашего ребенка?
- Когда вы впервые заметили эти симптомы?
- Ваш ребенок набирает вес с нормальной скоростью?
- Есть ли у вашего ребенка проблемы с дыханием, например, легкая одышка или учащенное дыхание?
- Ваш ребенок легко устает?
- Ваш ребенок сильно потеет?
- Ваш ребенок кажется раздражительным?
- Есть ли у вашего ребенка симптомы боли в груди?
- Симптомы вашего ребенка включают холодные ноги?
- Были ли у вашего ребенка диагностированы какие-либо другие заболевания?
- Принимает ли ваш ребенок в настоящее время какие-либо лекарства?
- Известны ли вам какие-либо проблемы с сердцем в семье вашего ребенка?
- Есть ли в семье вашего ребенка врожденные пороки сердца?
Коарктация аорты (КоА)
Что это такое?
Сужение основной артерии (аорты), по которой кровь течет в тело.
Это сужение влияет на кровоток там, где артерии разветвляются, чтобы нести кровь по отдельным сосудам в верхнюю и нижнюю части тела. КоА может вызвать высокое кровяное давление или повреждение сердца.
Дополнительная информация для родителей детей с CoA
Что это?
В этом состоянии аорта (основная артерия, по которой кровь от сердца к телу) сужена или сужена.
Что вызывает это?
У большинства детей причина неизвестна.У некоторых детей наряду с коарктацией могут быть другие пороки сердца.
Как это влияет на сердце?
Коарктация препятствует кровотоку от сердца к нижней части тела. Артериальное давление увеличивается выше сужения. В левой насосной камере (левый желудочек) артериальное давление намного выше нормы, и сердце должно работать больше, чтобы перекачивать кровь через сужение аорты. Это может вызвать утолщение (гипертрофию) и повреждение перегруженной сердечной мышцы.
Как коарктация влияет на моего ребенка?
Обычно симптомы отсутствуют при рождении, но они могут развиться уже в первую неделю после рождения. У ребенка может развиться застойная сердечная недостаточность или высокое кровяное давление.
Если обструкция легкая, сердце не будет сильно переутомлено, и симптомы могут не проявиться. У некоторых детей и подростков коарктация обнаруживается только после обнаружения повышенного артериального давления.
Что можно сделать с коарктацией?
Обструкцию коарктации можно устранить хирургическим путем или катетеризацией.
Во время катетеризации сердца в область сужения помещается специальный катетер с баллоном. Затем на короткое время надувают баллон, растягивая суженное место в открытую. Затем баллон и катетер удаляются.
Хирургия часто используется для устранения коарктации. Хирургу не нужно открывать сердце, чтобы исправить коарктацию. Это можно исправить несколькими способами. Один из способов — удалить суженный сегмент аорты. Другой вариант — пришить пластырь к суженному участку, используя часть кровеносного сосуда к руке или трансплантат из синтетического материала.
Младенцу с тяжелой коарктацией должна быть процедура для снятия непроходимости. Это может облегчить сердечную недостаточность в младенчестве и предотвратить проблемы в дальнейшем, такие как повышение артериального давления во взрослом возрасте из-за коарктации.
Чем может заниматься мой ребенок?
Если коарктация была устранена, нет остаточной непроходимости или высокого кровяного давления, вашему ребенку могут не потребоваться какие-либо особые меры предосторожности в отношении физической активности, и он сможет участвовать в обычных занятиях без повышенного риска.
Некоторым детям с непроходимостью, гипертонией, аномалиями сердечной мышцы или другими пороками сердца, возможно, придется ограничить свою физическую активность. Узнайте об этом у детского кардиолога.
Что понадобится моему ребенку в будущем?
Перспективы после операции благоприятные, но необходимо длительное наблюдение детского кардиолога. Редко коарктация аорты может повториться. Тогда может потребоваться еще одна процедура для снятия непроходимости. Кроме того, артериальное давление может оставаться высоким даже после устранения сужения аорты.
Как насчет предотвращения эндокардита?
Дети с коарктацией аорты могут иметь риск развития эндокардита. Кардиолог вашего ребенка может порекомендовать вашему ребенку принимать антибиотики перед определенными стоматологическими процедурами в течение определенного периода времени после восстановления коарктации. См. Дополнительную информацию в разделе «Эндокардит».
Идентификационный лист врожденного порока сердца
Дополнительная информация для взрослых с CoA
Коарктация аорты — это сужение аорты между ветвями верхней части тела и ветвями нижней части тела.Обычно он находится в изолированном месте сразу после «дуги» аорты. Блокировка может повысить кровяное давление в руках и голове, но при этом снизить давление в ногах. Также могут присутствовать аномалии аортального клапана (обычно двустворчатого; см. Раздел «Стеноз и недостаточность аорты»). Иногда сужение аорты настолько сильно, что практически отсутствует связь между верхней и нижней частями аорты («прерванная дуга аорты»).
Что вызывает это?
Область, где происходит коарктация аорты, обычно находится в том же месте, где закрывается артериальный проток.Иногда при нормальном закрытии протока в первую неделю жизни ткань может нарастать и вызывать сужение.
Как коарктация влияет на сердце?
Коарктация аорты может вызвать высокое кровяное давление в сердце. Это может привести к утолщению мышцы основной насосной камеры сердца (левого желудочка). В конце концов, функция сердечной мышцы может ухудшиться, если это состояние не лечить.
Как коарктация влияет на меня?
Многие люди не знают, что есть проблема.Типично высокое артериальное давление в руках. Если он присутствует у молодого человека, он должен побудить к обследованию на коарктацию. Иногда у взрослых могут быть головные боли, проблемы с почками, частые выкидыши или недостаток энергии при использовании ног. Однако такие симптомы распространены среди населения в целом и обычно возникают по другим причинам.
Если коарктация была исправлена в детстве, чего мне ожидать?
Большинство пациентов, которым был произведен ремонт до 1985 года, перенесли операции. У хирурга было несколько вариантов в зависимости от обстоятельств, таких как длина и расположение коарктации.Более молодые люди могли пройти ремонт в лаборатории катетеризации (называемой интервенционной или терапевтической катетеризацией (PDF)), где
Коарктация аорты у детей
Диагноз коарктации
Коарктация аорты присутствует с рождения. Возраст, в котором выявляется коарктация, зависит от степени сужения.
Примерно в 25% случаев изолированной коарктации сужение бывает достаточно серьезным, чтобы вызвать симптомы в первые дни жизни, когда закрывается артериальный проток.Когда артериальный проток закрывается, левый желудочек должен внезапно перекачиваться, преодолевая гораздо более высокое сопротивление, и это может привести к сердечной недостаточности и шоку. Поскольку эти новорожденные здоровы до закрытия артериального протока, симптомы появляются быстро и часто тяжелые.
У пациентов, у которых сердечная недостаточность не развивается в младенчестве, коарктация может не обнаруживаться, пока ребенку не исполнится несколько лет. У этих пожилых пациентов часто сначала подозревают коарктацию из-за шума в сердце или высокого кровяного давления.
Коарктация подозревается, когда врач не может почувствовать пульс в ногах ребенка. Может быть обнаружено высокое кровяное давление в руках (но не в ногах). Обычно присутствует шум в сердце, который может быть наиболее громким в спине (там, где расположена аорта).
Диагноз коарктации обычно подтверждается с помощью эхокардиографии, которая может определить анатомию аорты и оценить другие сердечные аномалии, которые также могут присутствовать. Иногда для определения наличия коарктации можно использовать другие тесты, такие как МРТ сердца или компьютерная томография.
Управление коарктацией
У новорожденного в критическом состоянии целью лечения является улучшение функции желудочков и восстановление кровотока в нижней части тела. Непрерывное внутривенное введение лекарства простагландина (ПГЕ-1) используется для открытия артериального протока (и поддержания его в открытом состоянии), позволяя току крови к телу за пределами коарктации. Также часто необходимо начать внутривенное введение лекарств, улучшающих сокращение сердечной мышцы. Младенцы почти всегда нуждаются в искусственной вентиляции легких перед операцией.
У новорожденных с симптомами коарктации хирургическое вмешательство обычно выполняется в срочном порядке после первоначальной стабилизации. В редких случаях состояние младенца не улучшается после медикаментозного лечения, и хирургическое вмешательство необходимо продолжить до стабилизации состояния ребенка.
Существует ряд хирургических методов лечения коарктации. Обычный ремонт включает резекцию (удаление) суженной области с анастомозом (повторным соединением) двух концов друг с другом. Этот ремонт называется анастомозом «конец в конец».Другой распространенный вариант пластики включает взятие аорты после области сужения и анастомозирование ее с восходящей аортой. Этот тип восстановления называется продвижением дуги и выполняется при более диффузной гипоплазии. Реже сужение может быть вскрыто пластырем, или часть артерии может использоваться в качестве лоскута для расширения области (так называемая аортопластика подключичным лоскутом).
Поскольку у детей старшего возраста симптомы могут быть минимальными, лечение коарктации обычно планируется планово.Хирургическое вмешательство чаще всего выполняется с резекцией суженного сегмента и повторным соединением конца в конец.
У детей старшего возраста альтернативой хирургическому вмешательству может быть катетерная терапия. В отдельных случаях область сужения может быть расширена баллоном. У некоторых пациентов коарктацию можно очень эффективно лечить с помощью металлического стента. Поскольку стенты не растут, эту терапию обычно применяют у пожилых и крупных пациентов. Доступность закрытых стентов, исследуемых в США, вероятно, повысит безопасность и эффективность стентирования коарктации в будущем.
Результаты лечения
Для хирургического лечения коарктации необходимо наложить зажимы на аорту, ненадолго прервав кровоток в нижележащих участках. Возможные осложнения хирургического вмешательства, хотя и нечастые для детей, включают повреждение нижележащих органов, особенно почек или спинного мозга.
Рецидив коарктации на месте хирургического вмешательства или баллонного лечения возможен даже через годы после лечения. Частота рестеноза наиболее высока среди новорожденных и встречается у 10–20 процентов пациентов.Частота рецидивов коарктации после хирургического вмешательства снижается у детей старшего возраста, приближаясь к нулю к 3 годам. Хотя некоторым пациентам с рецидивирующей коарктацией может потребоваться повторная операция, в большинстве случаев можно лечить с помощью баллонной дилатации или стентирования.
Еще одна проблема после восстановления коарктации — гипертония (высокое кровяное давление). Хотя это редко наблюдается у младенцев, у большинства детей старшего возраста наблюдается необычно высокое кровяное давление сразу после операции, которая лечится с помощью внутривенных лекарств.Часто детей отправляют домой на лечение от высокого кровяного давления.
Хотя артериальное давление вернется к норме у многих детей (что позволяет прекратить прием лекарств), у некоторых пациентов может развиться долговременная или поздняя гипертензия, требующая длительного лечения.
Долгосрочное наблюдение кардиолога очень важно для детей после лечения коарктации для диагностики поздних проблем рестеноза или гипертонии. Последующие посещения включают медицинский осмотр с измерением артериального давления как в руках, так и в ногах.Также могут выполняться периодические электрокардиограммы и эхокардиограммы. У пожилых и крупных пациентов МРТ или компьютерная томография сердца могут проводиться с перерывами, чтобы лучше оценить восстановленную аорту. Долгосрочное кардиологическое наблюдение также важно для любых сопутствующих поражений сердца (например, двустворчатого аортального клапана), которые могут присутствовать.
Ведение взрослых и подростков
У большинства взрослых, рожденных с коарктацией аорты, восстановление было выполнено в детстве. Это восстановление могло быть хирургическим или выполнено в лаборатории катетеризации сердца с использованием баллона или стента.Эти пациенты нуждаются в периодическом наблюдении у специалиста по врожденным порокам сердца в течение всей жизни по ряду причин.
Во-первых, сужение аорты может повториться или может быть не полностью восстановлено. Во-вторых, аневризмы могут образовываться либо в месте восстановления, либо в другом месте аорты. Их необходимо исключить либо с помощью МРТ, либо с помощью компьютерной томографии. В-третьих, пациенты, у которых была восстановлена коарктация аорты, часто имеют высокое кровяное давление, которое требует лечения. Иногда лечение проводится с помощью лекарств, иногда с помощью стента или другой процедуры.Далее, пациенты с коарктацией аорты в анамнезе обычно имеют двустворчатый аортальный клапан. Этот клапан может со временем выйти из строя, а может и не выйти из строя. Пациенты с такими клапанами также имеют тенденцию к аневризмам восходящей аорты.
Таким образом, хотя мы ожидаем, что пациенты с восстановленной коарктацией аорты выздоровеют, может потребоваться дополнительное лечение той или иной формы, чтобы защитить свое здоровье в долгосрочной перспективе.
Узнайте больше о Программе врожденных пороков сердца у подростков и взрослых.
ОБЫЧНАЯ РАДИОГРАФИЧЕСКАЯ ДИАГНОСТИКА ВРОЖДЕННЫХ ЗАБОЛЕВАНИЙ СЕРДЦА
ОБЩАЯ РАДИОГРАФИЧЕСКАЯ ДИАГНОСТИКА ВРОЖДЕННЫХ ЗАБОЛЕВАНИЙ СЕРДЦА
ОБЫЧНАЯ РАДИОГРАФИЧЕСКАЯ |
Содержание | Предыдущий
Состояние | Следующее состояние
4б-1. Коарктация аорты. (Легенда.)
A. Рентгенограмма грудной клетки показывает насечку ребра (ребра 3-8 с двух сторон).Eсть
знак цифра три в левом верхнем средостении, вторичный по отношению к гипоплазии дуги аорты
при постстенотическом расширении инфракоарктации аорты.
4б-2. Коарктация аорты (тяжелая).
A. Рентгенограмма грудной клетки показывает насечку / эрозию ребер 5-8 с обеих сторон
(вторично по отношению к развитию межреберных коллатералей). Кардиомегалия, цифра-тройка
симптом в левом верхнем средостении и постстенотическое расширение нисходящей аорты.
B. Вид сбоку слева спереди показывает небольшое смещение пищевода кпереди.
расширенной аортой ниже коарктации.
4б-3. Коарктация аорты.
A. Рентгенограмма грудной клетки показывает двустороннюю вырезку ребра (ребро 5-8) со знаком цифрой-3 и
значительное постстенотическое расширение нисходящей аорты.
Коарктация аорты.
Коарктация у взрослого характеризуется резкой обструкцией короткого сегмента в
постпротоковая область, вторичная по отношению к локализованному утолщению среды аорты. Это обычно
происходит только дистальнее протока или артериальной связки. Инфантильная коарктация или
предуктальная коарктация характеризуется диффузным сужением или гипоплазией аорты
также при наличии дискретной области сужения в аорте сразу за
происхождение левой подключичной артерии, но проксимальнее артериального протока, следовательно, дистально
кровоснабжение осуществляется через проток.Типичная коарктация — это те случаи, когда
имеется диффузная гипоплазия поперечной дуги в сочетании с дискретным истмическим
сужение.
Заболеваемость: Коарктация составляет от 5 до 8% всех врожденных пороков сердца. В
Соотношение мужчин и женщин составляет 2-3: 1 с повышенной предрасположенностью у девочек с
Синдром Тернера (15-20%).
Ассоциации: (1) Двустворчатый аортальный клапан встречается в 85% случаев. (2) желудочковый
дефект перегородки (все виды).(3) Поражения митрального клапана, включая гипоплазию митрального клапана,
парашютный митральный клапан и аномальные папиллярные мышцы. (4) синдром Шона
(множественная левосторонняя обструкция; надклапанное митральное кольцо, стеноз митрального клапана,
субаортальная мембрана / стеноз, стеноз аортального клапана, коарктация). (5) Цианотичный врожденный
поражения, включая артериальный ствол и транспозицию магистральных артерий, особенно
с подлегочной ДМЖП и перекрывающей легочной артерией (Taussig-Bing).
Физикальные данные: В более старшем возрасте характерными признаками являются гипертония верхних конечностей.
со сниженными или отсутствующими бедренными импульсами.Гипертония может не напрямую отражать
серьезность обструкции. Если артериальное давление в левой верхней конечности выше относительного
справа, следует учитывать возможность отхождения правой подключичной артерии. В
верхняя часть туловища может быть хорошо развита относительно нижней части туловища. У младенцев меньше
склонность к тяжелой гипертонии и развитию коллатералей. Может быть кайф
в надгрудинной вырезке. Систолический шум изгнания может быть слышен слева вверху.
область грудины с щелчком при выбросе, если имеется связанный двустворчатый аортальный клапан.Спину следует пальпировать на наличие коллатералей и непрерывно аускультировать.
бормочет. Фундоскопическое исследование у пожилых пациентов может выявить гипертонические изменения.
ЭКГ: Часто нормальные на ранних стадиях прогрессируют до гипертрофии левого желудочка. 50%
у пожилых пациентов может развиться БПНПГ.
CXR: Характерные признаки включают постстенотическое расширение нисходящей аорты,
знак «цифра 3», и развитие реберной выемки вторично по отношению к расширенному
межреберные коллатеральные сосуды.Об этом сообщается у 70% пациентов в возрасте от 6 до 41 года. это
крайне редко в младенчестве. Односторонняя выемка должна предупреждать о наличии
ипсилатеральная аномальная подключичная артерия, возникающая ниже коарктации (низкое давление
система, следовательно, без залога).
Коарктация аорты: причины, симптомы и диагностика
Коарктация аорты (КоА) — это врожденный порок развития аорты. Это состояние также известно как коарктация аорты. Любое название указывает на сужение аорты.
Аорта — самая большая артерия в вашем теле. Его диаметр примерно равен диаметру садового шланга. Аорта выходит из левого желудочка сердца и проходит через середину вашего тела, через грудную клетку и в область живота. Затем он разветвляется, доставляя свежую кислородсодержащую кровь к вашим нижним конечностям. Сужение или сужение этой важной артерии может привести к снижению притока кислорода.
Суженная часть аорты обычно находится в верхней части сердца, где аорта выходит из сердца.Он действует как перегиб шланга. Когда ваше сердце пытается перекачивать богатую кислородом кровь к телу, кровь не может пройти через петлю. Это вызывает высокое кровяное давление в верхних частях тела и снижение притока крови к нижним частям тела.
Врач обычно диагностирует и лечит хирургическим путем вскоре после рождения. Дети с КоА обычно растут и ведут нормальную здоровую жизнь. Однако ваш ребенок подвергается риску высокого кровяного давления и проблем с сердцем, если его CoA не лечить, пока он не станет старше.Им может потребоваться тщательное медицинское наблюдение.
Незалеченные случаи КоА обычно заканчиваются летальным исходом: люди в возрасте от 30 до 40 лет умирают от сердечных заболеваний или осложнений, связанных с хроническим высоким кровяным давлением.
Симптомы у новорожденных
Симптомы у новорожденных зависят от степени сужения аорты. По данным KidsHealth, у большинства новорожденных с КоА симптомы отсутствуют. У остальных могут быть проблемы с дыханием и кормлением. Другие симптомы — потливость, высокое кровяное давление и застойная сердечная недостаточность.
Симптомы у детей старшего возраста и взрослых
В легких случаях у детей симптомы могут отсутствовать до более позднего возраста. Когда симптомы начинают проявляться, они могут включать:
- холодные руки и ноги
- кровотечение из носа
- боль в груди
- головные боли
- одышка
- высокое кровяное давление
- головокружение
- обморок
CoA — один из нескольких распространенных типов врожденных пороков сердца. КоА может возникать самостоятельно.Это также может произойти с другими сердечными заболеваниями. КоА чаще встречается у мальчиков, чем у девочек. Это также происходит с другими врожденными пороками сердца, такими как комплекс Шона и синдром ДиДжорджи. КоА начинается во время внутриутробного развития плода, но врачи не до конца понимают его причины.
В прошлом врачи считали, что CoA чаще встречается у белых людей, чем у представителей других рас. Однако более поздние исследования показывают, что различия в распространенности КоА могут быть связаны с разными показателями выявления.Исследования показывают, что все расы с одинаковой вероятностью родятся с этим дефектом.
К счастью, шансы, что ваш ребенок родится с CoA, довольно низки. KidsHealth заявляет, что CoA затрагивает только около 8 процентов всех детей, рожденных с пороками сердца. По данным Центров по контролю за заболеваниями, около 4 из 10 000 новорожденных имеют CoA.
Первое обследование новорожденного обычно выявляет CoA. Врач вашего ребенка может определить разницу артериального давления между верхними и нижними конечностями ребенка.Или они могут услышать характерные звуки дефекта, слушая сердце вашего ребенка.
Если врач вашего ребенка подозревает КоА, он может назначить дополнительные тесты, такие как эхокардиограмма, МРТ или катетеризация сердца (аортография), чтобы поставить более точный диагноз.
Общие методы лечения КоА после родов включают баллонную ангиопластику или хирургическое вмешательство.
Баллонная ангиопластика включает введение катетера в суженную артерию и затем надувание баллона внутри артерии для ее расширения.
Хирургическое лечение может включать удаление и замену «извитой» части аорты. Вместо этого хирург вашего ребенка может решить обойти сужение с помощью трансплантата или путем создания пластыря на суженной части, чтобы увеличить ее.
Взрослым, которые лечились в детстве, в дальнейшем может потребоваться дополнительная операция для лечения любого рецидива КоА. Может потребоваться дополнительный ремонт слабого участка стенки аорты. Если КоА не лечить, люди с КоА обычно умирают в возрасте 30-40 лет от сердечной недостаточности, разрыва аорты, инсульта или других состояний.
Хроническое высокое кровяное давление, связанное с КоА, увеличивает риски:
Хроническое высокое кровяное давление также может приводить к:
Людям с КоА может потребоваться прием лекарств, таких как ингибиторы ангиотензинпревращающего фермента (АПФ) и бета-блокаторы. контролировать высокое кровяное давление.
Если у вас есть CoA, вы должны поддерживать здоровый образ жизни, выполняя следующие действия:
- Выполняйте умеренные ежедневные аэробные упражнения. Это полезно для поддержания здорового веса и здоровья сердечно-сосудистой системы.Это также помогает контролировать артериальное давление.
- Избегайте интенсивных упражнений, таких как тяжелая атлетика, потому что они создают дополнительную нагрузку на ваше сердце.
- Сведите к минимуму потребление соли и жиров.
- Никогда не курите табачные изделия.
Коарктация аорты
Эскиз, показывающий сердце с коарктацией аорты. A: Коарктация (сужение) аорты. 1: нижняя полая вена, 2: правые легочные вены, 3: правая легочная артерия, 4: верхняя полая вена, 5: левая легочная артерия, 6: левые легочные вены, 7: правый желудочек, 8: левый желудочек, 9: легочная артерия , 10: Аорта
Схематическое изображение альтернативных мест коарктации аорты относительно артериального протока.A: протоковая коарктация, B: предуктальная коарктация, C: постдуктальная коарктация. 1: Восходящая аорта, 2: Легочная артерия, 3: Артериальный проток, 4: Нисходящая аорта, 5: Брахиоцефалический ствол, 6: Arteria carotis communis sinistra, 7: Arteria subclavia sinistra
Коарктация аорты , или коарктация аорты , является врожденным заболеванием, при котором аорта сужается в области прикрепления артериального протока (артериальной связки после регрессии).
Типы
Есть три типа: [1]
- Предуктальная коарктация: сужение проксимальнее артериального протока.Приток крови к аорте, расположенной дистальнее сужения, зависит от артериального протока; поэтому тяжелая коарктация может быть опасной для жизни. Предуктальная коарктация возникает, когда внутрисердечная аномалия во время жизни плода снижает кровоток через левую часть сердца, что приводит к гипопластическому развитию аорты. Этот тип наблюдается примерно у 5% младенцев с синдромом Тернера. [2] [3]
- Коарктация протока: сужение происходит в месте прикрепления артериального протока.Этот вид обычно появляется при закрытии артериального протока.
- Постдуктальная коарктация: сужение дистальнее места прикрепления артериального протока. Даже при открытом артериальном протоке кровоток в нижней части тела может быть нарушен. Этот тип чаще всего встречается у взрослых. Это связано с надрезом ребер (из-за коллатерального кровообращения), гипертонией в верхних конечностях и слабым пульсом в нижних конечностях. Постпротоковая коарктация, скорее всего, является результатом расширения мышечной артерии (артериального протока) в эластичную артерию (аорту) во время жизни плода, где сокращение и фиброз артериального протока при рождении впоследствии сужают просвет аорты. [4]
Признаки и симптомы
В легких случаях у детей вначале могут не проявляться признаки или симптомы, и их состояние может быть диагностировано только в более позднем возрасте. У некоторых детей, рожденных с коарктацией аорты, есть и другие пороки сердца, такие как стеноз аорты, дефект межжелудочковой перегородки, открытый артериальный проток или аномалии митрального клапана.
Коарктация у мальчиков встречается примерно в два раза чаще, чем у девочек. Часто встречается у девочек с синдромом Тернера.
Симптомы могут отсутствовать при легких сужениях (коарктации). Когда они присутствуют, они включают: затрудненное дыхание, плохой аппетит или проблемы с кормлением, задержку развития. Позже у детей могут развиться симптомы, связанные с проблемами с кровотоком и увеличением сердца. Они могут испытывать головокружение или одышку, эпизоды обморока или почти обморока, боль в груди, аномальную усталость или утомляемость, головные боли или носовые кровотечения. У них могут быть холодные ноги и ступни или боль в ногах при физической нагрузке (перемежающаяся хромота).
В более тяжелых случаях, когда тяжелая коарктация, у младенцев могут развиться серьезные проблемы вскоре после рождения, потому что через аорту к остальным частям их тела не может попасть достаточное количество крови. Артериальная гипертензия в руках с нормальным или пониженным артериальным давлением в нижних конечностях — это классика. В тяжелых случаях может быть обнаружен слабый периферический пульс в ногах и слабый пульс на бедренной артерии.
Коарктация обычно возникает после левой подключичной артерии. Однако, если он находится перед ним, кровоток в левой руке нарушается, и могут быть обнаружены асинхронные или радиальные импульсы разной «силы» (нормальные для правой руки, слабые или задержанные в левой).В этих случаях может быть очевидна разница между нормальным лучевым пульсом в правой руке и задержанным пульсом на бедре в ногах (с любой стороны), в то время как такая задержка не будет оценена при пальпации как отсроченного пульса на левой руке, так и любого из них. С другой стороны, коарктация, возникающая после левой подключичной артерии, будет производить синхронные радиальные импульсы, но радиально-бедренная задержка будет присутствовать при пальпации на любой руке (пульс на обеих руках нормален по сравнению с задержкой пульса на ноге).
Визуализация и диагностика
При визуализации можно увидеть резорбцию нижней части ребер из-за повышенного кровотока по сосудисто-нервному пучку, который там проходит. Постстенотическое расширение аорты на рентгеновском снимке дает классический знак «цифра 3». Характерное выпячивание признака вызвано расширением аорты из-за втягивания стенки аорты в месте обструкции шейных ребер с последующим постстенотическим расширением. Эта физиология приводит к изображению «3», в честь которого назван знак. [5] [6] [7] Когда пищевод заполнен барием, часто виден обратный знак 3 или E, который представляет собой зеркальное отображение областей престенотической и постстенотической дилатации. [8]
Коарктация аорты может быть точно диагностирована с помощью магнитно-резонансной ангиографии. У подростков и взрослых эхокардиограммы могут быть неубедительными. У взрослых с нелеченной коарктацией кровь часто достигает нижней части тела через коллатерали, например внутренние грудные артерии через.подключичные артерии. Их можно увидеть на МРТ, КТ или ангиографии. Необработанная коарктация также может привести к гипертрофии левого желудочка.
Коарктация аорты по CMR
Случай коарктации аорты был опубликован в Медицинском журнале Новой Англии в 2007 году с использованием рентгенографии грудной клетки и магнитно-резонансных изображений. [9]
Случай давней ошибочно диагностированной коарктации аорты у взрослого был описан в журнале New York Times. [10]
Лечение
Терапия / лечение консервативное при бессимптомном течении, но может потребоваться хирургическая резекция узкого сегмента при артериальной гипертензии. Первые операции по лечению коарктации были выполнены Clarence Crafoord в Швеции в 1944 году. [11] В некоторых случаях ангиопластика может быть выполнена для расширения суженной артерии. Если не лечить коарктацию, артериальная гипертензия может стать постоянной из-за необратимых изменений в некоторых органах (например, почках) [ необходима ссылка ] .
Для плодов с высоким риском развития коарктации изучается новый экспериментальный подход к лечению, при котором мать вдыхает 45% кислорода три раза в день (3 x 3–4 часа) после 34 недель беременности. Кислород передается плоду через плаценту, что приводит к расширению сосудов легких плода. Как следствие, увеличивается кровоток по системе кровообращения плода, в том числе по недоразвитой дуге. У подходящих плодов заметное увеличение размеров дуги аорты наблюдалось в течение периода лечения продолжительностью около двух-трех недель [12] ОСЛОЖНЕНИЯ: 1-левожелудочковая недостаточность 2-расслоение аорты 3-церебральное кровоизлияние 4-прогрессирующая регургитация аорты или стеноз
Список литературы
- ^ Valdes-Cruz LM, Cayre RO: Эхокардиографическая диагностика врожденных пороков сердца.


 При синдроме Ди Джорджи верхнее средостение может быть слегка суженным из-за отсутствия вилочковой железы.
При синдроме Ди Джорджи верхнее средостение может быть слегка суженным из-за отсутствия вилочковой железы.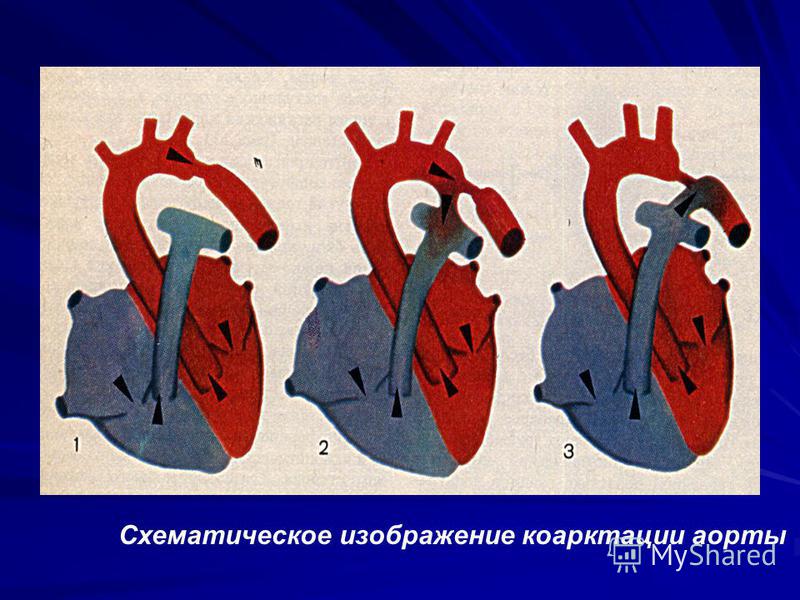 Операция также применяется при сочетании атипичной коарктации с общим артериальным стволом, транспозицией магистральных сосудов.
Операция также применяется при сочетании атипичной коарктации с общим артериальным стволом, транспозицией магистральных сосудов.

