Холелитиаз
Холелитиаз — во внутри- и внепеченочных желчных протоках первично встречаются коричневые пигментные камни, являющиеся в большинстве случаев следствием инвазивпых методов исследования и хирургического вмешательства на желчных путях. Камни, мигрирующие из желчного пузыря в холедох, как правило, холестериновые. Конкременты, образовавшиеся первично в желчных протоках, — чаще пигментные, включающие из билирубината кальция. Кроме того, холестериновые и черные камни желчного пузыря могут мигрировать в желчные протоки, вследствие чего у ряда пациентов (15 %) камни одновременно оказываются и в желчном пузыре, и в желчных протоках.
Распространенность. В 70-80 % случаев в желчных протоках обнаруживаются мигрировавшие холестериновые конкременты. В последние годы наблюдается рост заболеваемости холепитиазом на 40 %.
Симптомы Холелитиаза
Важнейшим клиническим симптомом холелитиаза является желтуха, обусловленная обструкцией желчных протоков. Конкременты могут самопроизвольно поступать в кишечник, выделяясь с каловыми массами. Диаметр камня во многом обусловливает его миграцию: так, конкременты диаметром 0,7 см Способны выйти в пузырный проток, до 2,5 см — достичь подвздошной ищки. Расположение конкремента дистальнее вирсунгова протока провоцирует развитие билиарного панкреатита. Камни диаметром до 5 см способны обтурировать просвет подвздошной кишки. Часто наличие конкрементов желчных протоков не дает клинических проявлений в течение многих лет Характеристика болевого синдрома при наличии камней в желчных протоках аналогична таковой при ЖКБ Триада Шарко (перемежающаяся билиарная лихорадка Шарко), при которой отмечаются боли в правом верхнем квадранте живота и эпигаст-рии, появление механической желтухи после болевого синдрома гектической лихорадки (часто с температурными «свечами», ознобами обильным потоотделением), является классическим синдромом и наблюдается в 70 % случаев. Холангит при холедохолитиазе возникает чаще, чем при злокачественной обструкции желчных протоков.
Диаметр камня во многом обусловливает его миграцию: так, конкременты диаметром 0,7 см Способны выйти в пузырный проток, до 2,5 см — достичь подвздошной ищки. Расположение конкремента дистальнее вирсунгова протока провоцирует развитие билиарного панкреатита. Камни диаметром до 5 см способны обтурировать просвет подвздошной кишки. Часто наличие конкрементов желчных протоков не дает клинических проявлений в течение многих лет Характеристика болевого синдрома при наличии камней в желчных протоках аналогична таковой при ЖКБ Триада Шарко (перемежающаяся билиарная лихорадка Шарко), при которой отмечаются боли в правом верхнем квадранте живота и эпигаст-рии, появление механической желтухи после болевого синдрома гектической лихорадки (часто с температурными «свечами», ознобами обильным потоотделением), является классическим синдромом и наблюдается в 70 % случаев. Холангит при холедохолитиазе возникает чаще, чем при злокачественной обструкции желчных протоков.
К осложнениям данного состояния относятся закупорка желчного протока, холестаз, вторичный билиарный цирроз, холангит, сепсис, абсцессы печени, острый панкреатит, разрывы желчного протока и формирование свищей, гемобилия, кишечная непроходимость, обусловленная желчным конкрементом, холангиокарцинома. Обструктивная желтуха вследствие холедохолитиаза, как правило, сопровождается болевым синдромом. Желтуха, обусловленная опухолевым процессом в желчных протоках, чаще безболезненна. Клиническая картина холедохолитиаза может проявляться симптомами инфекции. У больных с холан-гиогенным сепсисом наблюдаются лихорадка, лейкоцитоз, ознобы.
Обструктивная желтуха вследствие холедохолитиаза, как правило, сопровождается болевым синдромом. Желтуха, обусловленная опухолевым процессом в желчных протоках, чаще безболезненна. Клиническая картина холедохолитиаза может проявляться симптомами инфекции. У больных с холан-гиогенным сепсисом наблюдаются лихорадка, лейкоцитоз, ознобы.
Диагностика
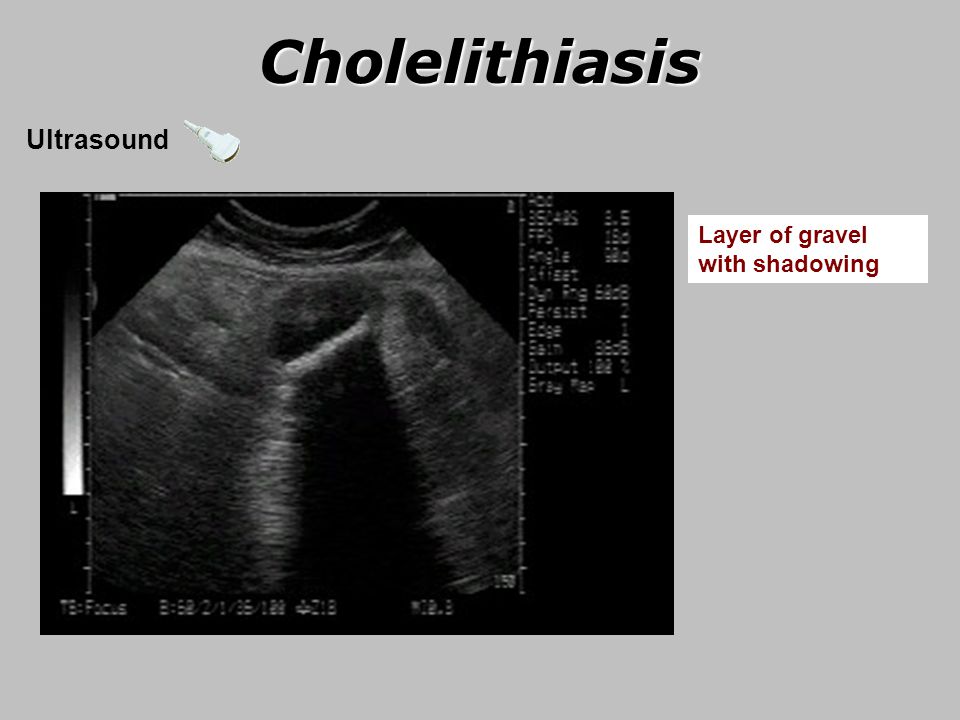
Диагностика холедохолитиаза достаточно сложна. В случае «немых» конкрементов желчных протоков лабораторные показатели практически не изменяются, в отличие от ситуаций, характеризующихся закупоркой желчных протоков с развитием восходящего холангита. При этом наблюдается повышение активности сывороточных аминотрансфераз (АлАТ, АсАТ) и ферментов холестаза (щелочная фосфатаза, у-глутамилтранспептидаза). При наличии признаков воспаления необходим посев крови. Наиболее частые этиопатогенетические факторы — энтерококки, кишечные грамотрицательные бактерии. УЗИ желчных протоков информативно лишь в 20-50 % случаев, что может быть обусловлено плотным прилеганием конкрементов к стенке желчного пузыря и их несмещаемостью.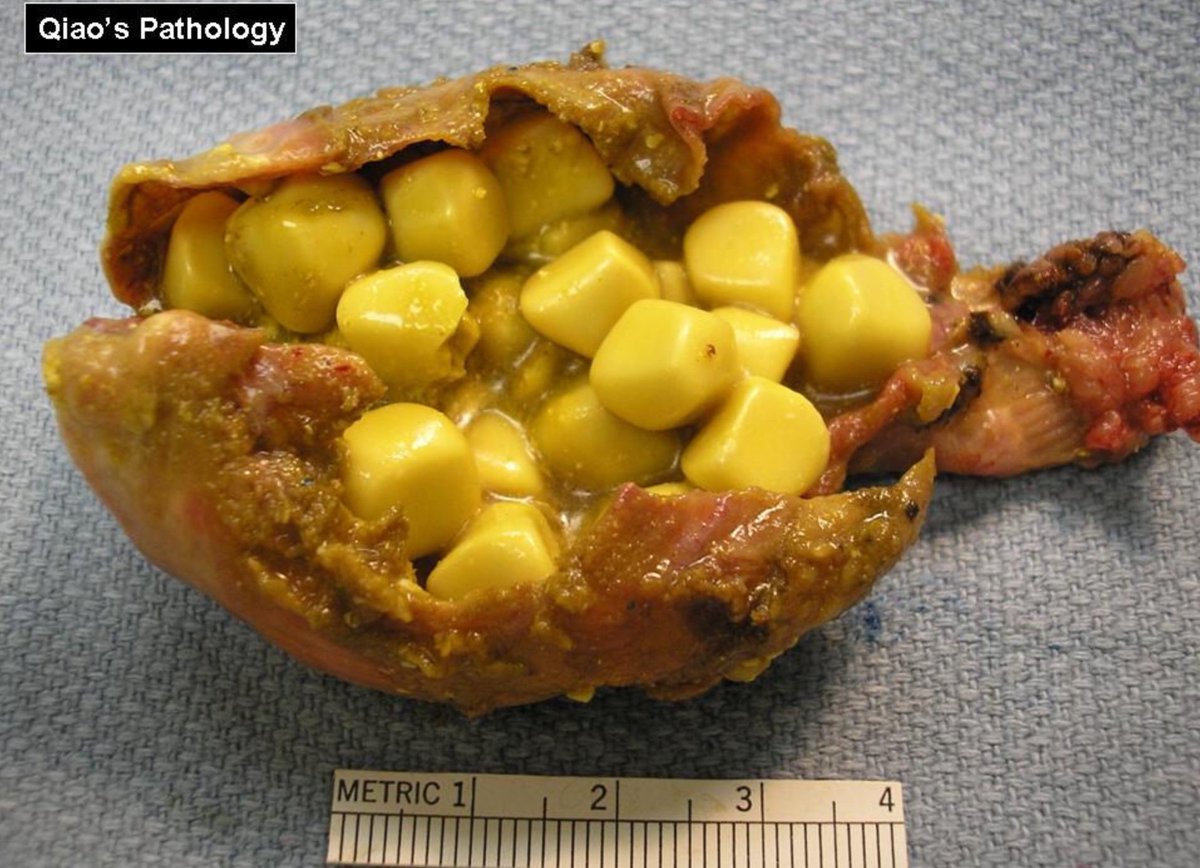 К1 имеет большую разрешающую способность визуализации камней холедоха, чем УЗИ. При использовании КТ следует избегать первоначального применения пероральных контрастных веществ, поскольК) они могут замаскировать камни в дистальном отделе протока Конкре менты внутрипеченочных желчных протоков визуализируются лучш по сравнению с конкрементами внепеченочных желчных протоко Кальцификаты паренхимы печени могут лоцироваться в любом участвке: камни размером от 1-2 мм до 1,5 см могут образовывать скопления повышенной эхогенности с нечеткими контурами, часто оставляющие акустическую тень. Рядом с камнем видны эхонегативная дорожка й расширенный участок протока. Иногда вследствие перифокального воспаления вокруг камня или их скопления лоцируется эхонегативныи ореол, который в процессе лечения может исчезать.
К1 имеет большую разрешающую способность визуализации камней холедоха, чем УЗИ. При использовании КТ следует избегать первоначального применения пероральных контрастных веществ, поскольК) они могут замаскировать камни в дистальном отделе протока Конкре менты внутрипеченочных желчных протоков визуализируются лучш по сравнению с конкрементами внепеченочных желчных протоко Кальцификаты паренхимы печени могут лоцироваться в любом участвке: камни размером от 1-2 мм до 1,5 см могут образовывать скопления повышенной эхогенности с нечеткими контурами, часто оставляющие акустическую тень. Рядом с камнем видны эхонегативная дорожка й расширенный участок протока. Иногда вследствие перифокального воспаления вокруг камня или их скопления лоцируется эхонегативныи ореол, который в процессе лечения может исчезать.
Информативными методами диагностики являются пероральная и внутривенная холеграфия, а также чрескожная чреспеченочная холангиография. Магнитно-резонансная холангиопанкреатикография (МРХПГ) считается одним из наиболее информативных методов, так как камни желчных протоков визуализируются в 100 % случаев, однако данное исследование уступает эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ), которую можно проводить не только с диагностической, но и с лечебной целью. Эндоскопическое УЗИ (ЭУЗИ) по диагностической значимости при холедохолитиазе сопоставимо с ЭРХПГ, УЗИ и КТ, как правило, выявляют расширение желчных протоков, но отсутствие этого признака не исключает наличие холедохолитиаза. Основное ограничение УЗИ — недостаточная визуализация дистального отдела холедоха. Указанные методы обеспечивают нужную визуализацию при расширенном холедохе. Магнитно-резонансное гепатобилиарное сканирование в данной ситуации обладает большей разрешающей способностью.
Эндоскопическое УЗИ (ЭУЗИ) по диагностической значимости при холедохолитиазе сопоставимо с ЭРХПГ, УЗИ и КТ, как правило, выявляют расширение желчных протоков, но отсутствие этого признака не исключает наличие холедохолитиаза. Основное ограничение УЗИ — недостаточная визуализация дистального отдела холедоха. Указанные методы обеспечивают нужную визуализацию при расширенном холедохе. Магнитно-резонансное гепатобилиарное сканирование в данной ситуации обладает большей разрешающей способностью.
Желчекаменная болезнь -Записаться на прием к урологу в ЮЗАО Москвы
От метро Нахимовский проспект (5 минут пешком)
Из метро Нахимовский проспект выход на Азовскую улицу, далее через 250-300 метров поверните налево на Сивашскую улицу, далее через 40-50 метров поверните направо во двор.
От детской поликлиники и родильного дома в Зюзино (10 минут пешком)
От детской поликлиники и родильного дома в Зюзино необходимо выйти на Азовскую улицу, далее повернуть на болотниковскую улицу и не доходя наркологической клинической больницы N17 повернуть налево во двор.
От метро Нагорная (15 минут)
От метро Нагорная до нашего медицинского центра можно добраться за 15 минут, проехав 1 остановку на метро.
От метро Варшавская (19 минут пешком)
От метро Варшавская удобно добраться на троллейбусе 52 и 8 от остановки «Болотниковская улица, 1» до остановки Москворецкий рынок, далее 550 метров пешком
От метро Каховская (19 минут пешком)
От метро Каховская необходимо выйти на Чонгарский бульвар, проследовать по Азовской улице, повернуть направо на Болотниковскую улицу, далее через 40-50 метров (за домом номер 20 повернут наалево во двор)
От метро Чертановская район Чертаново ( 20 минут)
Из района Чертаново до нашего медицинского центра можно добраться от Метро Чертановская за 20 минут или пешком за 35-40 минут.
От метро Профсоюзная (25 минут)
Выход из метро Профсоюзная на Профсоюзную улицу. Далее от Нахимовского проспекта с остановки «Метро Профсоюзная» проехать 7 остановок до остановки «Метро Нахимовский проспект». Далее по Азовской улице 7 минут пешком.
Далее по Азовской улице 7 минут пешком.
От метро Калужская (30 минут)
От метро Калужская можно добраться на 72 троллейбусе за 30 минут. Выход из метро на Профсоюзную улицу, от остановки «Метро Калужская» проследовать до остановки «Чонгарский бульвар», далее 7 минут пешком по Симферопольскому бульвару
От префектуры ЮГО-ЗАПАДНОГО (ЮЗАО) округа (30 минут пешком)
С Севастопольского проспекта повергуть на Болотниковскую улицу, не доходя наркологической клинической больницы N17 100 метров, повернуть во двор налево.
От метро Новые Черемушки (40 минут)
Выход из метро Новые Черемушки на ул. Грибальди, далее на остановке на Профсоюзной улице «Метро Новые черемушки» на троллейбусе N60 проследовать до остановки Чонгарский бульвар, далее 7 минут пешковм по Симферопольскому бульвару
Желчнокаменная болезнь [холелитиаз] — причины, симптомы и лечение — Медкомпас
Желчнокаменная болезнь [холелитиаз]
Желчнокаменной болезнью называется такое заболевание пищеварительной системы, которое характеризуется образованием камней в желчном пузыре или в желчевыводящих протоках.
Симптомы болезни
Выраженность клинических симптомов желчнокаменной болезни зависит от стадии заболевания. Каждая стадия представляет собой определенное звено последовательного процесса:
- Биохимическая стадия – изменяется химический состав желчи
- Физико-химическая стадия – повышается вязкость желчи
- Холелитиаз – образование камней
- Стадия холецистита – воспаление желчного пузыря на фоне наличия камней.
Первые две стадии протекают бессимптомно. На стадии образования камней течение заболевания может оставаться таким же или появляются разнообразные симптомы. К ним относятся следующие:
- Боли в правом подреберье различного характера
- Обычно они купируются приемом спазмолитических препаратов
- Тошнота и рвота
- Нарушение стула
- При обструкции желчевыводящих путей появляются признаки желтухи и т.д.
На стадии холецистита к вышеперечисленным симптомам присоединяются такие, как:
- Повышение температуры тела
- Слабость и другие проявления интоксикации.

Причины болезни
Окончательные причины развития желчнокаменной болезни не установлены. Поэтому выделяют три основные группы предрасполагающих факторов:
- Связанные с состоянием желчного пузыря
- Печеночные (связанные с состоянием печени)
- Общие.
Рассмотрим более подробно каждую группу. К общим факторам относятся:
- Женский пол (существенно повышается риск в период беременности)
- Ожирение, при котором повышается камнеобразующая функция холестерина
- Избыточное содержание животного жира в пище
- Пищевая аллергия и т.д.
В группу печеночных факторов входят следующие:
- Снижение активности образования желчи
- Недостаточность определенных ферментов, участвующих в холестериновом обмене, и т.д.
Пузырными факторами считаются такие, как:
- Холецистит
- Снижение сократительной активности желчного пузыря
- Нарушенная стабильность желчи.
В состав камней входят следующие компоненты, растворимость которых резко снижена:
- Холестерин
- Кальциевые соли
- Желчные пигменты
- Белковая матрица.

В зависимости от преобладающего компонента все камни желчной системы делят на следующие виды:
- Холестериновые, которые чаще всего встречаются
- Пигментные
- Смешанные.
Диагностика
Как правило, диагностика желчнокаменной болезни производится только на стадии камнеобразования. Основными методами дополнительной диагностики в этом случае являются следующие:
- Ультразвуковое исследование (может быть информативным и на физико-химической стадии, когда выявляется феномен сладжа желчи при повышении ее вязкости)
- Рентгенологическое исследование проекции желчного пузыря и печени
- Восходящая холецистопанкреатография (метод рентгенологии), которая используется в сложных дифференциально-диагностических случаях
- Компьютерная томография.
Осложнения
При отсутствии своевременного лечения желчнокаменной болезни возможно развитие следующих осложнений:
- Эмпиема желчного пузыря (скопление гноя внутри него)
- Механическая желтуха, которая развивается при обструкции камнем желчевыводящих путей
- Водянка желчного пузыря с последующим его склерозированием
- Вторичный билиарный цирроз на фоне длительно существующей механической желтухи
- Рак желчного пузыря
- Высокая тонкокишечная непроходимость при обструкции просвета тонкой кишки камнем большого диаметра.

Лечение болезни
Лечение желчнокаменной болезни может быть как консервативным, так и оперативным в зависимости от стадии заболевания и общего состояния организма пациента.К хирургическим методам лечения относятся:
- Аппаратная литотрипсия (дробление камней)
- Лапароскопическая холецистэктомия (удаление желчного пузыря через три прокола в передней брюшной стенке)
- Лапаротомическая холецистэктомия.
Консервативная терапия желчнокаменной болезни строится на следующих принципах:
- Диетическое питание, которое играет очень важную роль
- Спазмолитические препараты для уменьшения болевого синдрома
- При присоединении холецистита назначаются антибактериальные препараты
- Препараты, улучшающие физико-химические свойства желчи (они особенно показаны на первых двух стадиях, так как предупреждают образование камней).
Желчнокаменная болезнь
Желчнокаменная болезнь
Желчнокаменная болезнь – это наличие камней в желчном пузыре и желчных протоках. Камни представляют собой твердые образования различного размера из холестерола или билирубина.
Камни представляют собой твердые образования различного размера из холестерола или билирубина.
Болезнь может развиваться в течение длительного времени бессимптомно. Как следствие, камни закупоривают желчные протоки и вызывает желчную колику, воспаление желчного пузыря, желтуху, панкреатит (воспаление поджелудочной железы).
Это заболевание широко распространено во всем мире и чаще всего встречается у пожилых женщин.
Лечениежелчнокаменной болезни состоит в удалении камней из желчного пузыря или протоков.
Если камни не вызывают симптомов, их удаление не показано.
Синонимы русские
Камни в желчном пузыре и протоках, холелитиаз, холедохолитиаз, ЖКБ.
Синонимы английские
Gallstones, Cholelithiasis, Choledoholitheasis, Gallstone in the bile duct, Bile duct stone.
Симптомы
Камни в желчном пузыре могут не вызывать никаких симптомов в течение десятилетий. Если же они закупоривают желчные протоки, вызывая напряжение стенки желчного пузыря, это проявляется:
- острой колющей болью в правой верхней части живота, в центре живота;
- болью между лопатками;
- болью в правом плече.

Как правило, болевой приступ длится 30-90 минут. Он может проходить с усиленным потоотделением, тошнотой, рвотой. В отсутствии эпизодов острой боли пациенты, как правило, не предъявляют жалоб.
Осложненное течение болезни иногда сопровождается желтухой.
Общая информация о заболевании
Желчнокаменная болезнь – это наличие одного или нескольких камней в желчном пузыре и желчных протоках.
Желчный пузырь представляет собой небольшой грушевидный орган в форме мешка, расположенного в правой стороне живота ниже печени. Это «резервуар» для желчи, вырабатываемой печенью. Он переходит в пузырный желчный проток, впадающий в общий желчный проток.
Болезнь может развиваться в течение длительного времени незаметно, не вызывая никаких симптомов. Она широко распространена во всем мире и чаще всего встречается у пожилых женщин и у людей с ожирением.
Как правило, камни образуются в желчном пузыре. Это происходит, когда холестерол (жироподобное вещество) или билирубин (продукт распада гемоглобина) присутствуют в желчи в повышенной концентрации.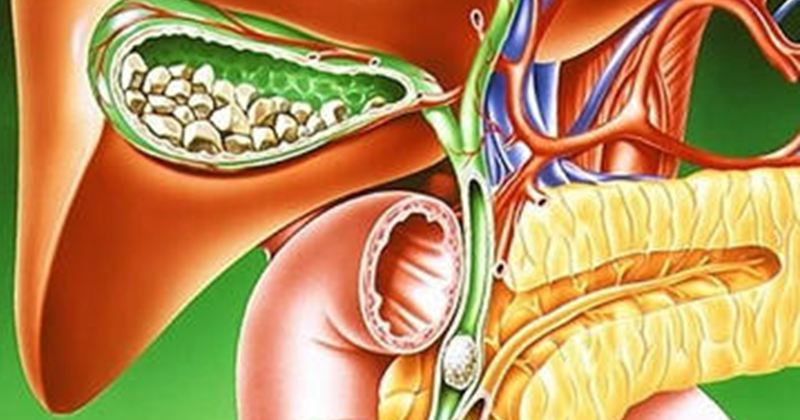 В таком случае другие компоненты желчи не могут растворить эти вещества. Из желчи, перенасыщенной ими, может образовываться осадок – микроскопические кристаллы, оседающие на слизистую желчного пузыря. Со временем кристаллы увеличиваются и сливаются, постепенно образуя небольшие камни. Желчные камни могут состоять их различных веществ:
В таком случае другие компоненты желчи не могут растворить эти вещества. Из желчи, перенасыщенной ими, может образовываться осадок – микроскопические кристаллы, оседающие на слизистую желчного пузыря. Со временем кристаллы увеличиваются и сливаются, постепенно образуя небольшие камни. Желчные камни могут состоять их различных веществ:
- холестероловые камни – наиболее распространенный тип камней; состоят в основном из холестерола и имеют желтый цвет;
- пигментные камни встречаются реже и представляют собой небольшие твердые черные камни или мягкие жирные камни коричневого цвета; состоят из продуктов распада билирубина.
Появление камней в желчном пузыре или протоках может быть вызвано со следующими причинами.
- Гипернасыщенность желчи холестеролом из-за…
- Чрезмерного выделения холестерола с желчью (например, при сахарном диабете, повышении артериального давления, гиперлипидемии, ожирении, при приеме некоторых препаратов).

- Уменьшения выработки солей желчных кислот, которые составляют сухой остаток желчи и регулируют выработку других ее составляющих, в том числе холестерола.
- Дефицита лецитина, при расщеплении которого образуются желчные кислоты. Это может быть связано с генетическими расстройствами.
- Гипернасыщенность желчи билирубином. К ней приводит повышенное образование гемоглобина, вызванное серповидно-клеточной анемией (наследственным заболеванием, нарушающим структуру гемоглобина), циррозом печени (рубцовым перерождением тканей печени).
- Нарушение моторики желчного пузыря и, как следствие, его неполное опорожнение и застой желчи, как при беременности, при голодании, резком похудении, при травмах спинного мозга.
- Некоторых паразитов (например, печеночной двуустки).
У желчнокаменной болезни бывают следующие осложнения.
- Воспаление желчного пузыря (холецистит), который может вызвать сильную боль в правой верхней части живота и повышение температуры тела.

- Закупорку (обтурацию) общего желчного протока. Это грозит желтухой или воспалением желчных протоков (холангитом).
- Закупорка протока поджелудочной железы – трубки, через которую сок, помогающий перевариванию пищи, из поджелудочной железы через общий желчный проток поступает в двенадцатиперстную кишку. Блокировка протока может вызывать панкреатит – воспаление поджелудочной железы.
- Рак желчного пузыря. Желчнокаменная болезнь повышает риск развития рака желчного пузыря.
Кто в группе риска?
- Женщины.
- Люди старше 60 лет.
- Лица с излишним весом или ожирением.
- Беременные женщины и женщины, рожавшие несколько раз.
- Люди, употребляющие пищу с большим количеством жиров, а также с низким содержанием клетчатки.
- Резко похудевшие.
- Лица с наследственной предрасположенностью к развитию заболевания.
- Больные сахарным диабетом.

- Те, у кого повышен уровень холестерола.
- Лица, принимающие некоторые препараты (содержащие эстрогены и др.)
- Страдающие повышенным артериальным давлением, циррозом печени.
Диагностика
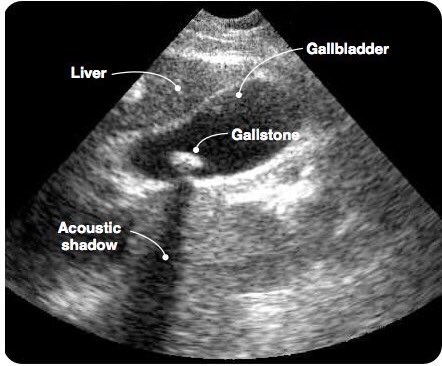
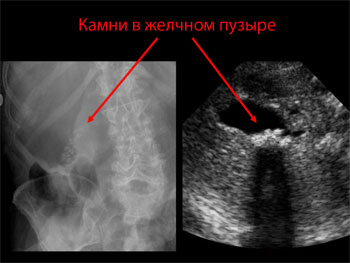
Подозрение на желчнокаменную болезнь возникает после жалоб пациента на острые боли в правой верхней части живота. Определить наличие камней позволяет УЗИ брюшной полости. Часто камни обнаруживаются случайно при выполнении исследований в других целях. Ряд камней, пропитанных кальцием, можно увидеть на рентгенограмме.
Лабораторные методы исследования
Другие методы исследования
- УЗИ брюшной полости. Это широко распространенное исследование позволяет с высокой степенью точности выявить желчные камни.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) брюшной полости. Являются альтернативой УЗИ.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) – осмотр желчных протоков и протока поджелудочной железы при помощи введения рентгеноконтрастного вещества через специальный зонд.

Лечение
Большинство людей с желчными камнями не нуждается в лечении: камни, не вызывающие симптомов, не следует удалять, в некоторых случаях болезнь протекает бессимптомно в течение всей жизни человека. Однако желчные камни должны быть удалены при диабете.
Лечение желчнокаменной болезни зависит от симптомов заболевания и может включать в себя:
- операцию по удалению желчного пузыря (холецистэктомию), которая проводится при частых рецидивах и осложнениях заболевания; удаление желчного пузыря не влияет на жизненные функции человека;
- прием препаратов, направленных на растворение желчных камней.
Для предупреждения осложнений при желчнокаменной болезни пациенту может назначаться диета с высоким содержанием клетчатки и с пониженным содержанием насыщенных жиров.
Профилактика
Чтобы снизить риск развития желчнокаменной болезни, следует поддерживать здоровый режим питания, не делая больших перерывов между приемами пищи (больше 3-4 часов).
Рекомендуемые анализы
- Общий анализ крови
- Амилаза общая в сыворотке
- Холинэстераза в сыворотке
- Липаза
- Аспартатаминотрансфераза (АСТ)
- Аланинаминотрансфераза (АЛТ)
- Фосфатаза щелочная общая
- Билирубин общий
Литература
- Glasgow RE, Mulvihill SJ. Treatment of gallstone disease. In: Feldman M, Friedman LS, Brandt LJ, eds. Sleisenger & Fordtran’s Gastrointestinal and Liver Disease . 9th ed. Philadelphia, Pa: Saunders Elsevier; 2010:chap 66.
роль моторно-тонических нарушений и воспаления желчного пузыря в камнеобразовании – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
А.ю. горбунов 616.366-003.7
Ижевская государственная медицинская академия
Холелитиаз: роль моторно-тонических нарушений и воспаления желчного пузыря в камнеобразовании
I горбунов александр юрьевич
кандидат медицинских наук, ассистент кафедры пропедевтики внутренних болезней с курсом сестринского дела 426008, г. Ижевск, ул. Шумайлова, д. 20, кв. 29, тел. (3412) 45-20-56, e-mail: [email protected]
Ижевск, ул. Шумайлова, д. 20, кв. 29, тел. (3412) 45-20-56, e-mail: [email protected]
В статье представлен анализ данных отечественной и иностранной литературы за последние 10 лет, где отмечена значительная роль гипокинезии желчного пузыря в развитии желчнокаменной болезни. Кроме этого, рассматриваются теоретические аспекты влияния нарушения холестеринового обмена и воспалительного процесса в желчном пузыре на камнеобразование.
Ключевые слова; желчный пузырь, желчнокаменная болезнь, гипокинезия, воспаление.
a.y. gorbunov
Izhevsk State Medical Academy
Cholelithiasis: the role of motor and tonic disturbances and gallbladder inflammation in lithogenesis
The article presents an analysis of the data of domestic and foreign literature over the past 10 years, where noted significant role hypokinesia of the gallbladder in the development of gallstone disease. In addition, the theoretical aspects of the influence of cholesterol disorders and inflammation in the gallbladder for stones are considered.
In addition, the theoretical aspects of the influence of cholesterol disorders and inflammation in the gallbladder for stones are considered.
Keywords; gallbladder, cholelithiasis, hypokinesia, inflammation.
Проблема желчнокаменной болезни (ЖКБ) приобрела в наше время не только медицинское, но и социально-экономическое значение. Распространенность патологии среди взрослой популяции населения Земли очень велика как в Европе, так и в Северной Америке и Китае. Важно подчеркнуть наличие выраженной тенденции к увеличению числа пациентов за последние два-три десятилетия как среди взрослых, так и среди детей.
По мнению А.А. Ильченко (2006), перенасыщение желчи холестерином обязательное, но не единственное условие формирования желчных камней, а нарушение коллоидных свойств желчи с повышенной выработкой слизи и осаждение кристаллов холестерина (ХС) — дополнительный, но не решающий фактор развития ЖКБ (1). При этом следует отметить, что нарушение функции желчного пузыря является фактором, способствующим камнеобразованию (2, 3, 4, 5). Прежде всего к ним относятся функциональные моторно-тонические наруше-
При этом следует отметить, что нарушение функции желчного пузыря является фактором, способствующим камнеобразованию (2, 3, 4, 5). Прежде всего к ним относятся функциональные моторно-тонические наруше-
ния — дискинезии и дистонии желчного пузыря и сфинктерного аппарата желчевыводящих путей (6).
Дискинезии билиарной системы — это несогласованное, чрезмерное или недостаточное сокращение желчного пузыря и сфинктеров Одди, Люткенса, Мирицци. В основе дискинезий внепеченочных желчных путей лежит нарушение взаимодействия иннервационной и паракринной систем, координирующих последовательность сокращения и расслабления желчного пузыря и системы сфинктеров. Двигательная функция желчного пузыря, желчевыводящих путей в значительной степени зависит от влияния симпатического и парасимпатического компонентов вегетативной нервной системы. Дистония вегетативной нервной системы, усиление или ослабление вагусных и симпатических импульсов могут нарушать согласованность сокращения мускулатуры желчного пузыря и расслабление тонуса сфинктеров, вызывать задержку желчеотделения. Одновременно изменяется концентрационная и резорбционная
Одновременно изменяется концентрационная и резорбционная
функции желчного пузыря за счет усиления всасывания воды и некоторых органических веществ из желчи.
Многие исследователи указывают на то, что гипокинезия желчного пузыря является фактором риска для развития холе-литиаза (7, 8, 9). Это совпадает с мнением о едином процессе развития поражения желчного пузыря, последовательно проходящем взаимосвязанные фазы: дискинезий, хронического холецистита, желчнокаменной болезни.
Вследствие снижения сократительной функции желчного пузыря происходит снижение энтерогепатической циркуляции и усиление агрегации и агломерации компонентов желчи. Гиперсекрецию холестерина считают внутрипеченочным пусковым механизмом гиперпродукции арахидонил-лецитина. Увеличение содержания арахидоновой кислоты активирует каскадную реакцию синтеза простаноида, стимулирующего секрецию муцина в желчный пузырь. Муцин — гликопротеино-вый гель — обеспечивает нуклеацию холестерина при участии гидрофобных полипептидных цепей, которые снижают критическую величину нуклеации, ослабляя связь холестерина с водой. При этом цементирующую роль играют ионы кальция. Перенасыщение желчи холестерином также приводит к снижению сократительной функции желчного пузыря, причем на ранних стадиях холелитиаза. Считается, что данное обстоятельство обусловлено усилением абсорбции холестерина в стенку желчного пузыря и увеличением содержания холестерина в ней, а изменение сократительной функции является реакцией воздействия холестерина на сарколемную мембрану гладкой мускулатуры желчного пузыря (10, 11).
Муцин — гликопротеино-вый гель — обеспечивает нуклеацию холестерина при участии гидрофобных полипептидных цепей, которые снижают критическую величину нуклеации, ослабляя связь холестерина с водой. При этом цементирующую роль играют ионы кальция. Перенасыщение желчи холестерином также приводит к снижению сократительной функции желчного пузыря, причем на ранних стадиях холелитиаза. Считается, что данное обстоятельство обусловлено усилением абсорбции холестерина в стенку желчного пузыря и увеличением содержания холестерина в ней, а изменение сократительной функции является реакцией воздействия холестерина на сарколемную мембрану гладкой мускулатуры желчного пузыря (10, 11).
Н.С. Тухтаева (2006) считает, что по мере накопления в пузырной желчи перекисей липидов, гликопротеидов и холестерина, склеиваемых между собой муциновым «цементом», низкое содержание в ней желчных кислот приводит к формированию так называемого билиарного сладжа (БС). При этом нарушение физико-химических свойств и биохимические сдвиги в желчи модифицируются в период длительного пребывания ее в желчном пузыре, особенно в случае его гипокинетической дисфункции. Автором отмечено особое участие в этом процессе гликозаминогликанов, которые изменяют свой состав, способствующий дестабилизации мембран и ускорению процесса слияния везикул в стенках желчного пузыря. В то же время печеночные образцы желчи бывают менее насыщены. Вероятно, это обстоятельство может косвенно свидетельствовать об особой роли нарушений моторной функции желчного пузыря в формировании билиарного сладжа.
При этом нарушение физико-химических свойств и биохимические сдвиги в желчи модифицируются в период длительного пребывания ее в желчном пузыре, особенно в случае его гипокинетической дисфункции. Автором отмечено особое участие в этом процессе гликозаминогликанов, которые изменяют свой состав, способствующий дестабилизации мембран и ускорению процесса слияния везикул в стенках желчного пузыря. В то же время печеночные образцы желчи бывают менее насыщены. Вероятно, это обстоятельство может косвенно свидетельствовать об особой роли нарушений моторной функции желчного пузыря в формировании билиарного сладжа.
Значительное снижение сократительной функции желчного пузыря при ЖКБ отмечали Кузьмичев В.Л. и Педь В.И. (2003) (12). При этом рядом авторов отмечается значительное преобладание гипомоторной дискинезии, что в сочетании со снижением холатохолестеринового коэффициента может приводить к развитию ЖКБ (13, 14).
Интересные данные получены при обследовании пациентов на юго-востоке Франции, у которых определялся объем желчного пузыря в зависимости от пола, возраста, индекса массы и площади тела (15): у 13,9% обследуемых был выявлен холе-литиаз, где у субъектов старше 50 лет в значительной степени преобладала гипокинезия желчного пузыря.
В Центральном научно-исследовательском институте гастроэнтерологии получен патент на «способ ранней диагностики желчнокаменной болезни». Методика исследования заключается в следующем: с помощью ультрасоногра-фического исследования при выявлении в пузырной желчи гиперэхогенных частиц и снижении при этом сократительной функции желчного пузыря на 25% и более правомочен диагноз ранней (предкаменной) стадии желчнокаменной болезни (16).
Некоторые исследователи причиной образования холестериновых желчных камней считают воспалительный процесс в желчном пузыре. При этом сами моторно-тонические расстройства могут вызывать развитие воспалительных явлений в билиарном тракте, приводя к формированию «сладжа» (17, 18). По мнению В.А. Галкина (2007), очевидна необходимость учета как «воспалительной», так и «обменной» концепции гене-за заболеваний желчного пузыря, предшествующих развитию желчных камней (19). Современные биохимические и морфологические методики позволяют определять в желчи нарушения физико-химических процессов и изменения морфологии желчного пузыря уже в начальном периоде его бактериального катарального воспаления (20, 21).
Современные биохимические и морфологические методики позволяют определять в желчи нарушения физико-химических процессов и изменения морфологии желчного пузыря уже в начальном периоде его бактериального катарального воспаления (20, 21).
Нередко у больных с билиарным сладжем и сниженной сократительной функцией желчного пузыря наблюдается изменение показателей перекисного окисления липидов, их качественного состава в плазме крови, эритроцитах и желчи (22,
23, 24, 25, 26), а также увеличение метаболитов оксида азота в плазме крови и желчи (27). Причиной гипомоторной дискине-зии желчного пузыря и асептического воспаления в нем может быть повышение уровня циклооксигеназы-2 (ЦОГ-2) в гладкомышечных, эпителиальных клетках и сосудах его стенки (28).
Точка зрения о возможной роли различных видов микроорганизмов, в том числе хеликобактеров, в воспалительном процессе в желчном пузыре и развитии ЖКБ поддерживается рядом исследователей (29, 30).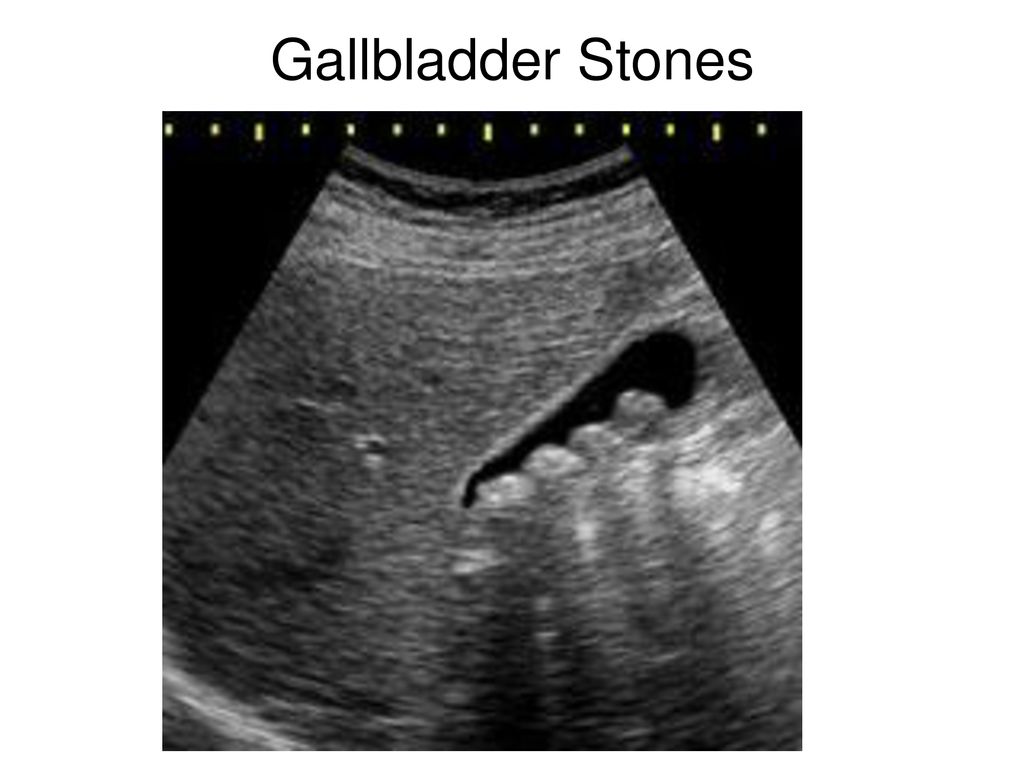 По данным I. Kornilovska et al. (2001), в желчи 50% больных холелитиазом определяются Helicobacter pylori, а у 30% — Helicobacter pullorum (31). Бактериальная ДНК, взятая из ядра конкремента, обнаружена в пигментных (87%, грамотрицательные палочки и анаэробы), холестериновых (57%, в основном грамположительные кокки) и смешанных (67%, из них грамотрицательные палочки — 50%, грамположительные кокки — 40%, анаэробы — 10%) камнях (32). РА. Иванченковой (2006) было обнаружено, что высе-ваемость микробной флоры при интраоперационном исследовании пузырной желчи при ЖКБ составила 44,5%, где чаще выделялась грамотрицательная флора: эшерихии (25,9%), бактерии группы Klebsiella-Enterobacter-Serratia (21%), грамотрицательные бактерии (15,6%).
По данным I. Kornilovska et al. (2001), в желчи 50% больных холелитиазом определяются Helicobacter pylori, а у 30% — Helicobacter pullorum (31). Бактериальная ДНК, взятая из ядра конкремента, обнаружена в пигментных (87%, грамотрицательные палочки и анаэробы), холестериновых (57%, в основном грамположительные кокки) и смешанных (67%, из них грамотрицательные палочки — 50%, грамположительные кокки — 40%, анаэробы — 10%) камнях (32). РА. Иванченковой (2006) было обнаружено, что высе-ваемость микробной флоры при интраоперационном исследовании пузырной желчи при ЖКБ составила 44,5%, где чаще выделялась грамотрицательная флора: эшерихии (25,9%), бактерии группы Klebsiella-Enterobacter-Serratia (21%), грамотрицательные бактерии (15,6%).
На сегодняшний день наиболее достоверной теорией кам-необразования в желчном пузыре считается везикулярная, согласно которой значительная часть холестерина растворяется и транспортируется в содержащихся в желчи фосфо-липидных пузырьках (везикулах), а не в мицеллах. Везикулы желчи — крупные (в 10-20 раз крупнее мицелл) фосфолипидно-холестериновые частицы, образованные моноламеляр-ным липидным слоем, — являются основной транспортной системой холестерина. В везикулах молекулы холестерина и холелецитина сгруппированы наподобие палисада, причем каждый конгломерат кристаллов окружен гликопротеиново-везикулярной пленкой. В определенных условиях везикулы способны сливаться между собой, образуя крупные липосомы и их агрегаты. Именно ускоренная агрегация везикул в пузырной желчи служит пусковым механизмом процесса нуклеации желчи с образованием кристаллов холестерина моногидрата, который непосредственно предшествует образованию холестериновых желчных камней (33, 34).
Везикулы желчи — крупные (в 10-20 раз крупнее мицелл) фосфолипидно-холестериновые частицы, образованные моноламеляр-ным липидным слоем, — являются основной транспортной системой холестерина. В везикулах молекулы холестерина и холелецитина сгруппированы наподобие палисада, причем каждый конгломерат кристаллов окружен гликопротеиново-везикулярной пленкой. В определенных условиях везикулы способны сливаться между собой, образуя крупные липосомы и их агрегаты. Именно ускоренная агрегация везикул в пузырной желчи служит пусковым механизмом процесса нуклеации желчи с образованием кристаллов холестерина моногидрата, который непосредственно предшествует образованию холестериновых желчных камней (33, 34).
Факторами, способствующими нуклеации холестерина, являются стаз желчи и воспалительный процесс. Как уже было отмечено выше, развитие хронического бескаменного холецистита сопровождается избыточной секрецией муциновых гликопротеинов и накоплением в пузырной желчи продуктов перекисного окисления липидов, что служит основным звеном между хроническим бескаменным холециститом и хроническим калькулезным холециститом. pL ПРАКТИЧЕСКАЯ МЕДИЦИНА
pL ПРАКТИЧЕСКАЯ МЕДИЦИНА
‘1 (49) март 2011 г.
в биохимическом составе пузырной желчи в первую очередь обусловливают приобретение ею литогенных свойств.
Муциновые белки — гликопротеины — усиливают процесс нуклеации холестерина и индуцируют рост желчных камней из кристаллов моногидратного холестерина, связывая их между собой и с кристаллами билирубината кальция, усиливая агрегацию и агломерацию везикул желчи, повышая ее вязкость с образованием «сладжа» в результате преципитации кристаллов. Выяснилось, что «сладж» содержит не только кристаллы холестерина, но и значительное количество кристаллов били-рубината кальция, а также муциновых белков — гликопротеинов. Именно муциновые белки служат основой для последующей преципитации кристаллов холестерина и билирубината кальция и инициации процесса камнеобразования в желчном пузыре.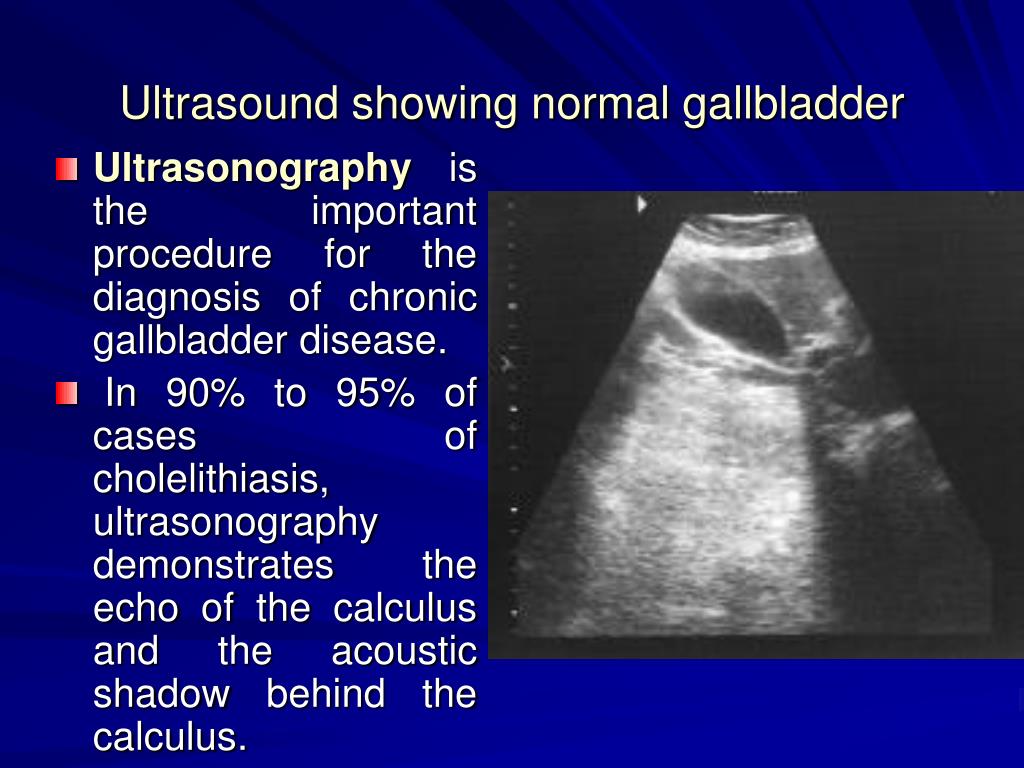 Каждый конгломерат (блок) кристаллов холестерина окружен гликопротеиновой — везикулярной пленкой, а гидрофильные гликопротеины слизи «цементируют» микролиты за счет формирования слоя вязкого геля на поверхности слизистой оболочки желчного пузыря (35).
Каждый конгломерат (блок) кристаллов холестерина окружен гликопротеиновой — везикулярной пленкой, а гидрофильные гликопротеины слизи «цементируют» микролиты за счет формирования слоя вязкого геля на поверхности слизистой оболочки желчного пузыря (35).
Таким образом, в конечном механизме холестеринового литогенеза следует придавать решающее значение желчнопузырному фактору: хроническому воспалительному процессу в желчном пузыре, в котором вследствие усиленного слизео-бразования и застоя желчи (гипокинезии), содержащей избыточное количество холестерина при одновременном снижении уровня желчных кислот и фософолипидов, начинается процесс преципитации (осаждения) холестерина с образованием (нуклеацией) твердых кристаллов. Эти кристаллы становятся основой холестериновых желчных камней, образующихся путем слияния отдельных кристаллов в конгломераты, «цементирования» их муциновыми гликопротеинами и дальнейшим ростом за счет образования новых кристаллов.
В целом, анализируя данные литературы, можно заключить, что моторно-эвакуаторные нарушения желчевыводящей системы и воспаление желчного пузыря играют существенную роль в камнеобразовании, что требует проведения у данной категории пациентов соответствующей патогенетической терапии.
ЛИТЕРАТУРА
1. Ильченко А.А. Заболевания желчного пузыря и желчных путей: Руководство для врачей / А.А. Ильченко. — М.: Анахарсис, 2006. — 448 с.
2. Вахрушев Я.М. Желчнокаменная болезнь. — Ижевск: Экспертиза, 2004. — 76 с.
3. Галкин В.А. Дискинезии желчного пузыря. Принципы диагностики и лечения // Терапевтический архив, 2005. — № 8. — Т. 77. — С. 55-57.
4. Пулатов Д.И., Гиясов М.М. Моторно-эвакуаторная функция желчного пузыря у больных с билиарным сладжем // Материалы 15-й Российской Гастронедели. — Росс. журнал гастроэнтерол., гепатол., колопроктол., 2009. — № 5. — С. 113.
— Росс. журнал гастроэнтерол., гепатол., колопроктол., 2009. — № 5. — С. 113.
5. Buchner A.M. Factors influencing the prevalence of gallstones in liver disease: the beneficial and harmful influences of alcohol // Am. J. Gastroenterol. — 2002. — Vol. 97. — № 4. — P. 905-909.
6. Циммерман Я.С. Хронический холецистит и хронический панкреатит / Пермь: Звезда, 2002. — 251 с.
7. Максименко В.Б. Нарушения концентрационной и моторно-эвакуаторной функции желчного пузыря при холецистолитиазе // Рос. журн. гастроэнтерол., гепатол., колопроктол., 2006. — № 4. — С. 24-28.
8. Тухтаева Н.С. Биохимия билиарного сладжа // Автореф. дисс. … канд. мед. наук. — Душанбе, 2006. — 28 с.
9. Gallbladder motility and cholrsterol crystallisation in bile from patients with pigment and cholrsterol gallstones / P Portincasa, A.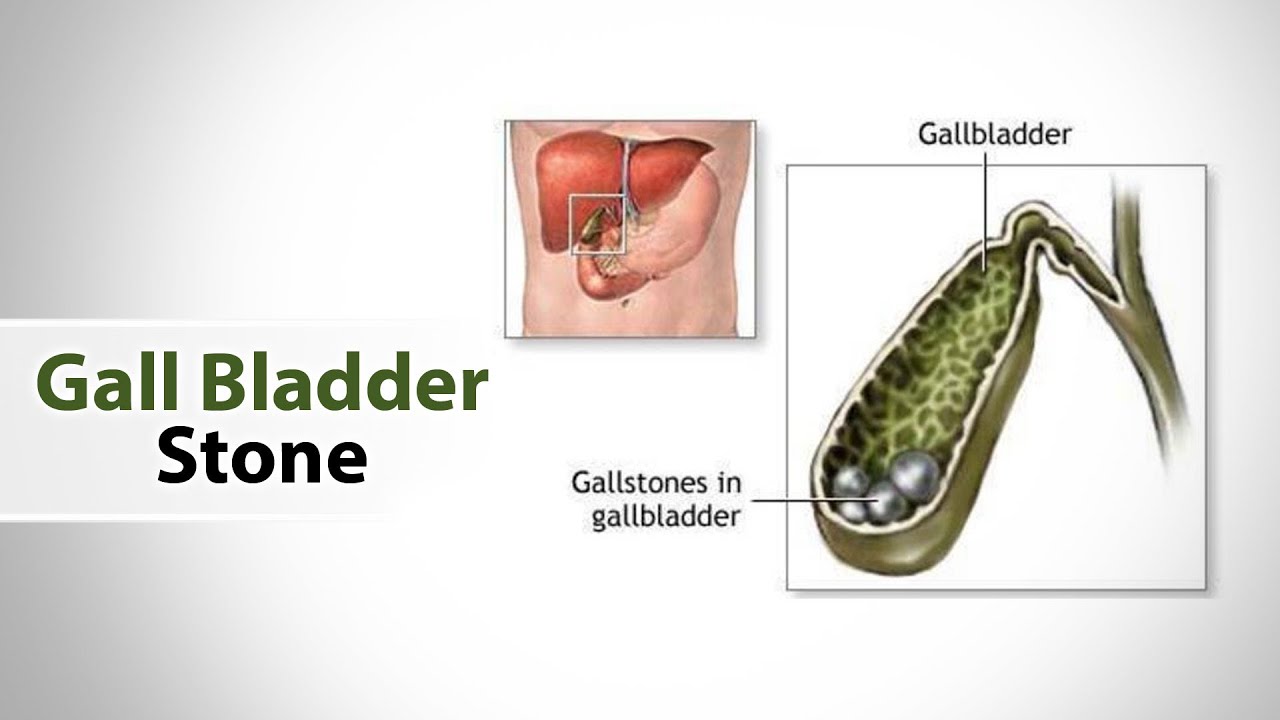 di
di
Ciaula, G. Vendemiale et al. W European Journal of Clinical Investigation ЗО (4) 2000, З17-З24.
10. Impaired human gallbladder lipid absorption in cholesterol gallstone disease and its effect on cholesterol solubility inbile У Corradini
S.G., Elisei W., Giovanelli L., Ripani G. et al. W Gastroenterology. 118 (5) 2000, 912-920.
11. Иванченкова РА. Хронические заболевания желчевыводящих путей. — М.: Атмосфера, 2006. — 416 с.
12. Кузьмичев В.Л., Педь В.И. Перспективы консервативной литотриптической терапии желчнокаменной болезни при снижении сократительной способности желчного пузыря W Экспериментальная и клиническая гастроэнтерология, 200З. — № 5. — С. 150.
13. Куделькина Н.А., Елисеенко А.В. Желчнокаменная болезнь и дисфункциональные расстройства билиарного тракта среди железнодорожников Западной Сибири W Материалы 12-й Российской Гастронедели. — Российский журнал гастроэнтерологии, гепато-логии, колопроктологии, 2006. — № 5. — С. 96.
Куделькина Н.А., Елисеенко А.В. Желчнокаменная болезнь и дисфункциональные расстройства билиарного тракта среди железнодорожников Западной Сибири W Материалы 12-й Российской Гастронедели. — Российский журнал гастроэнтерологии, гепато-логии, колопроктологии, 2006. — № 5. — С. 96.
14. Вахрушев Я.М., Пенкина И.А. Оценка функционального состояния гепатобилиарной системы у больных с дискинезиями желчевыводящих путей W Терапевтический архив, 2007. — Т. 79. — № 2. — С. 41-44.
15. Gallbladder Volume in Adults and Its Relationship to Age, Sex, Body Mass Index, Body Surface Area and Gallstones У F.X. Caroli-Bosc, P. Pugliese, E.P. Peten, J.F. Demarquay, J.C. Montet, P Hastier, P. Staccini, J.P. Delmont У Digestion 1999; № 4. — Vol. 60: З44-З48 (DOI : 10.1159Ю00007681).
16. Лазебник Л.Б., Беляева В.С., Мухина А.П., Сперанский М.Д. У Основные достижения ЦНИИ Гастроэнтерологии за 2004-2005 гг W Терапевтическая гастроэнтерология, 2006.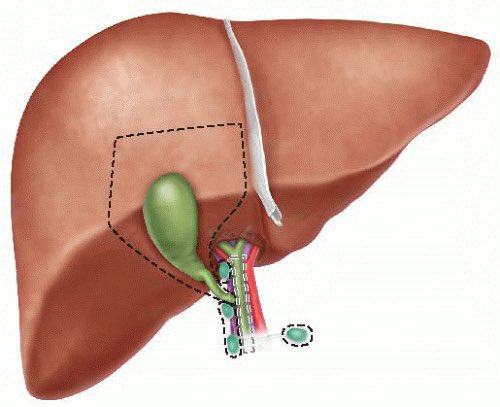 — № 5. — С. 5-1З.
— № 5. — С. 5-1З.
17. Вахрушев Я.М., Муфаздалова И.В. Исследование функционального состояния гепатобилиарной системы в динамике лечения больных язвенной болезнью УУ Экспериментальная и клиническая гастроэнтерология, 2005. — № 2. — С. 44-48.
18. Kuntz E., Kuntz H.D. Hepatology and practice: history, morphology, biochemistry, diagnostics, clinic, therapy. — Berlin. — Heidelberg. — New York: Springer — Verlag, 2000. — 825 p.
19. Галкин В.А. У Профилактика холелитиаза в практике терапевта поликлиники УУ Терапевтический архив, 2007. — № 1. — Т. 79 — С. 6-12.
20. Щербинина М.Б., Закревская Е.В. Желчнокаменная болезнь, холестероз желчного пузыря, ксантогранулематозный холецистит: клинико-морфологические параллели W Тер. Архив, 2008. — № 2. — С. 66-71.
21. Schirmer B.D., Winters K.L., Edlich R.F. Cholelithiasis and cholecystitis. J. Long. Term. Eff Med. Umplants. 2005; 15 (З): З29-ЗЗ8.
Schirmer B.D., Winters K.L., Edlich R.F. Cholelithiasis and cholecystitis. J. Long. Term. Eff Med. Umplants. 2005; 15 (З): З29-ЗЗ8.
22. Звягинцева Т.Д., Бычкова О.Ю., Дергачева А.В. W Критерии развития холелитиаза. — Материалы 5-го Славяно-Балтийского форума «Санкт-Петербург — Гастро-200З». — С. 6З.
23. Влияние лечения на систему глутатиона в крови при заболеваниях желчевыводящих путей (ЖВП) У Козлова Н.М., Кулин-ский В.И., Леонова З.А., Тюрюмин Я.Л. W Материалы 5-го СлавяноБалтийского научного форума «Санкт-Петербург — Гастро-200З». Гастроэнтерология Санкт-Петербурга, 200З. — № 2-З. — С. 76.
24. Тюрюмин Я.Л., Козлова Н.М., Утяшева Е.Б. Уровень липидов в сыворотке крови у больных с заболеваниями желчевыводящих путей W Актуальные вопросы билиарной патологии. Тезисы выездного пленума НОГР — Ижевск, 2006. — С. 244-245.
244-245.
25. Ассоциация жирнокислотного состава сыворотки крови с липидным составом желчи у больных холелитиазом У Цуканов
В.В., Куперштейн Е.Ю., Тонких Ю.Л., Бронникова Е.П. W Тер. архив, 2008. — № 2. — С. 71-75.
26. Инсулинорезистентность у больных метаболическим синдромом и желчнокаменной болезнью У Мансуров Х.Х., Мироджов Г.К., Мансурова Ф.Х., Дустов А.Д., Мирзоева П.Ф., Мутихова Х.Ш. W Клин. мед., 2005. — № 7. — С. 48-51.
27. Делюкина О.В., Нилова Т.В. Содержание метаболитов оксида азота при билиарном сладже // Актуальные вопросы билиарной патологии. Тезисы выездного пленума НОГР — Ижевск, 2006. —
С. 214-215.
28. Экспрессия циклооксигеназы-2 в стенке желчного пузыря у больных хроническим калькулезным холециститом / Голубев С.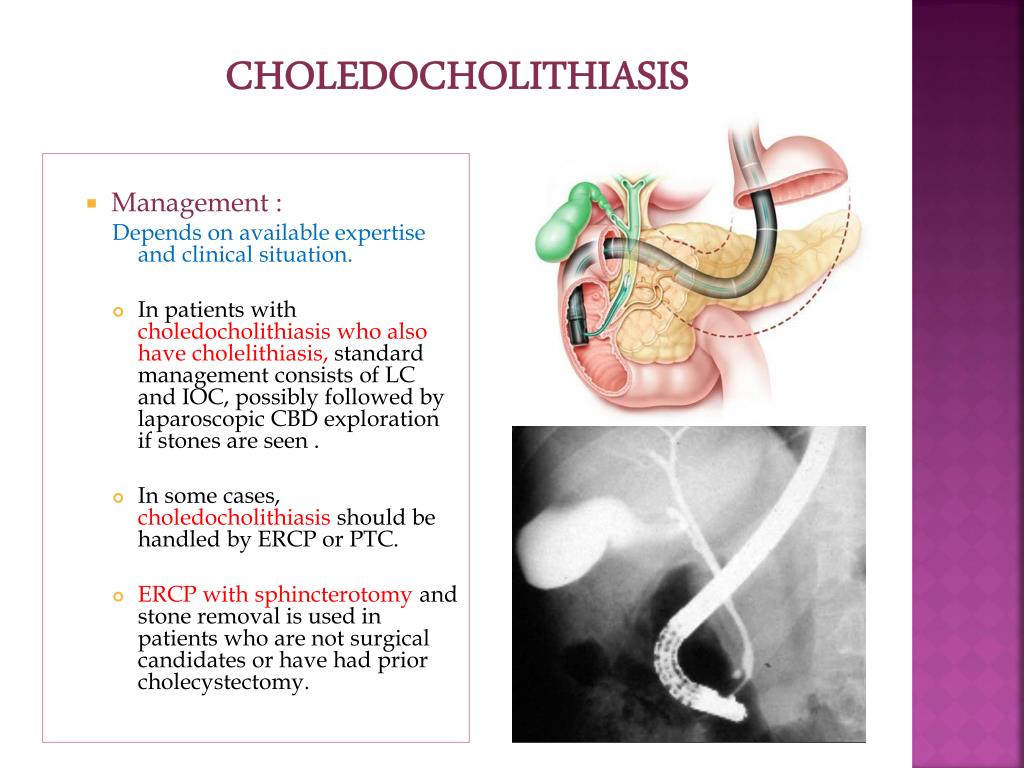 С., Козлова Н.М., Тюрюмин Я.Л., Раевская Л.Ю. // Актуальные вопросы билиарной патологии. Тезисы выездного пленума НОГР — Ижевск, 2006. — С. 212-213.
С., Козлова Н.М., Тюрюмин Я.Л., Раевская Л.Ю. // Актуальные вопросы билиарной патологии. Тезисы выездного пленума НОГР — Ижевск, 2006. — С. 212-213.
29. Скрыпник И.Н., Скопиченко С.В. Кишечный дисбиоз и холестериновый калькулез: патогенетические взаимосвязи и подходы к лечению // Актуальные вопросы билиарной патологии. Тезисы выездного пленума НОГР — Ижевск, 2006. — С. 242-243.
30. First isolation of a Helicobacter strain from the human liver / Qyeiroz D.M.M., Oliveira A.G., Rocha G.A. et al. // Gut. 2001. Vol. 49. (Suppl.11). abstr. № 12/01. — P. A67. 20.
31. Helicobacter pylori and Helicobacter pullorum in patients with cholelithiasis / Kornilovska I., Nilsson H.O., Abu Al-Soud W. et al. // Gut. 2001. Vol. 49. (Suppl. 11). abstr. № 12/07. P. A 205.
32. Gram-positive cocci are associated with formation of com-plelety hure cholesterol stones / Kawai M. , Mao S.J., Uchiyama K. et al. // Amer. J. Gastroenterol. 2002. — V. 97. — № 1. — Р 8388.
, Mao S.J., Uchiyama K. et al. // Amer. J. Gastroenterol. 2002. — V. 97. — № 1. — Р 8388.
33. Bear C.E., Strasberg S.M. Techniques for studying biliary secretion: electrolytes in bile // Hepatology. — 1994. — Vol. 4. — № 5. — P 25 — 30S.
34. Мараховский Ю.Х. Желчнокаменная болезнь: современное состояние проблемы // Российский журнал гастроэнтерологии, гепатологии и колопроктологии, 2003. — № 1. — С. 81-92.
35. Lee S.P., Nicholls J.F. Nature and composition of biliare sludge // Gastroenterology, 1996. — Vol. 90. — P 677-686.
новое в медицине. интересные факты
СТАТИНЫ УМЕНЬШАЮТ РИСК ЖЕЛЧЕКАМЕННОЙ БОЛЕЗНИ
Как показало проведенное в Дании исследование, прием препаратов, снижающих уровень холестерина, в течение по крайней мере 1-2 лет, снижает риск образования желчных камней и развития желчекаменной болезни.
Среди участников, которым рецепт на статины выписывали хотя бы 5 раз, риск желчекаменной болезни снизился на 11-24%, и чем больше рецептов получал человек, тем ниже становился риск. В то же время у людей, только начавших прием статинов, риск желчекаменной болезни, наоборот, повышался. «Все правильно, статины назначают, чтобы снизить уровень холестерина в крови, а холестерин — один из компонентов желчных камней, — объясняет автор исследования, д-р Rune Erichsen из больницы при Ор-хусском университете. — С другой стороны, высокий уровень холестерина связан с ожирением, неправильным питанием и другими факторами, которые сами по себе повышают риск желчекаменной болезни». на Западе заболеваемость желчекаменной болезнью составляет в зависимости от страны от 6 до 50%. В свою очередь в этих странах весьма распространен прием статинов. В США их назначают чаще, чем любые другие лекарственные средства: статины получает каждый пятый взрослый американец. Помимо желчекаменной болезни статины уменьшают риск нарушения функции печени, почечной недостаточности, мышечной слабости и катаракты в отдельных группах населения. Д-р Erichsen с коллегами проанализировали данные 1,7 жителей Северной Дании. За период с 1996 по 2008 год желчекаменная болезнь развилась у 33 тыс. из них. Примерно 5% заболевших желчекаменной болезнью принимали статины. Среди тех, у кого желчекаменной болезни не было, таковых оказалось чуть меньше. Однако после корректировки на заболевания, связанные с желчекаменной болезнью (болезни печени, сердца, сосудов), люди, получившие 5 рецептов на статины и больше, имели более низкий риск желчекаменной болезни, чем люди, не принимавшие статины вообще. Для тех же, кому было выписано 20 и больше рецептов, риск снижался на 24%. Тем не менее, отмечает д-р Erichsen в журнале «Американский журнал эпидемиологии» (American Journal of Epidemiology), дизайн исследования не позволяет сделать вывод, что риск снижается именно под действием статинов.
Помимо желчекаменной болезни статины уменьшают риск нарушения функции печени, почечной недостаточности, мышечной слабости и катаракты в отдельных группах населения. Д-р Erichsen с коллегами проанализировали данные 1,7 жителей Северной Дании. За период с 1996 по 2008 год желчекаменная болезнь развилась у 33 тыс. из них. Примерно 5% заболевших желчекаменной болезнью принимали статины. Среди тех, у кого желчекаменной болезни не было, таковых оказалось чуть меньше. Однако после корректировки на заболевания, связанные с желчекаменной болезнью (болезни печени, сердца, сосудов), люди, получившие 5 рецептов на статины и больше, имели более низкий риск желчекаменной болезни, чем люди, не принимавшие статины вообще. Для тех же, кому было выписано 20 и больше рецептов, риск снижался на 24%. Тем не менее, отмечает д-р Erichsen в журнале «Американский журнал эпидемиологии» (American Journal of Epidemiology), дизайн исследования не позволяет сделать вывод, что риск снижается именно под действием статинов.
РЕФЛЮКС-ЭЗОФАГИТ МОЖЕТ МЕШАТЬ СПАТЬ ДАЖЕ ПРИ ОТСУТСТВИИ ИЗЖОГИ
По данным недавнего исследования, рефлюкс-эзофагит может нарушать сон людей, страдающих этим заболеванием, даже если изжога их не беспокоит. Исследователи наблюдали 39 больных рефлюкс-эзофагитом и 9 здоровых взрослых людей. Мониторинг в течение ночи показал, что 90% больных рефлюкс-эзофагитом просыпались за ночь, по крайней мере, один раз. Причем лишь в 16% случаев пробуждение было вызвано изжогой. В контрольной группе просыпались по ночам всего 78% испытуемых. Для уменьшения изжоги больным рекомендуют отказаться от кислой и острой пищи, уменьшить порции во время еды, есть медленно, ложиться спать через несколько часов после последнего приема пищи, спать с приподнятым изголовьем, носить свободную одежду. Из медикаментов используются антацидные средства и h3-блокаторы.
Источник: www.medlinks.ru
Желчекаменная болезнь — оперировать или нет?
Большинство пациентов, которые знают о наличии камней в желчном пузыре, предпочитают мирно сосуществовать с ними. О том, какие существуют показания к удалению желчного пузыря, и в каких случаях от операции можно воздержаться, рассказывает зав. отделением экстренной и общей хирургии ЕМС Владимир Кан.
Калькулезный холецистит, холелитиаз, или, как чаще его называют, желчнокаменная болезнь — это хроническое воспалительное заболевание, желчевыводящих путей, сопровождающееся образованием камней в желчном пузыре.
При длительном застое желчи в желчном пузыре, чему способствуют различные обменные нарушения и снижение сократительной способности желчного пузыря, компоненты желчи (чаще всего это холестерин) начинают кристаллизоваться и выпадать в осадок. Микроскопические кристаллы — микролиты — со временем увеличиваются в размерах, сливаются между собой и образуют крупные камни.
Какие симптомы указывают на возможное наличие камней в желчном пузыре?
Первые настораживающие признаки — это тяжесть в правом подреберье, горечь во рту и тошнота после еды, которые являются общими признаками заболеваний желчевыводящих путей. Часто человек не подозревает о существовании камней в желчном пузыре до того момента, когда они обнаруживаются при УЗИ органов брюшной полости, а в худшем случае — когда развивается желчная колика и другие симптомы, обусловленные попаданием камней из желчного пузыря в общий желчный проток и его закупоркой.
Желчная колика — это боли в правом подреберье или «под ложечкой», в эпигастральной области, обусловленные сокращением стенок желчного пузыря, который стремится вытолкнуть закупорившую его «пробку». Интенсивность боли увеличивается, затем боль становится постоянной (до нескольких часов), после чего постепенно уменьшается и исчезает, когда подвижный камень возвращается в полость желчного пузыря. Между приступами болевые ощущения отсутствуют. Но если камень остается в желчном протоке, то могут развиваться такие осложнения, как острый холецистит, механическая желтуха, прободение желчного пузыря и развитие перитонита, которые требуют экстренной хирургической помощи.
Надо ли удалять желчный пузырь, если камень не беспокоит?
Больных, страдающих желчнокаменной болезнью, подразделяют на две группы: пациенты с симптомами желчной колики и картиной острого холецистита, и пациенты, у которых наличие камней никак не проявляется.
В настоящее время подавляющее большинство хирургов сходится во мнении, что пациентам с бессимптомным течением холелитиаза при впервые обнаруженном камне небольшого размера не следует сразу выполнять профилактическую холецистэктомию (удаление желчного пузыря). Риск развития тяжелых осложнений при небольших единичных камнях оценивается как низкий, поэтому таким пациентам необходимо регулярно проходить ультразвуковые исследования брюшной полости и соблюдать рекомендации по образу жизни и питанию.
Многолетнее же наличие камней всегда сопровождается присоединением вторичной инфекции и развитием хронического холецистита, что влечет за собой различные заболевания соседних органов — печени и поджелудочной железы. Также длительно существующее воспаление повышает риск развития рака желчного пузыря. Поэтому врачи Хирургической клиники ЕМС рекомендуют после наблюдения бессимптомных камней в течение 2-х лет все же обратиться к хирургу за консультацией. При некоторых сопутствующих заболеваниях (например, сахарный диабет), при больших размерах камней, при патологических изменениях в самом желчном пузыре врач может рекомендовать удалить желчный пузырь в «спокойном периоде» заболевания после всестороннего обследования и подготовки пациента.
В случае калькулезного холецистита, когда пациента периодически беспокоят приступы желчной колики, хирурги рекомендуют холецистэктомию, которая должна быть выполнена в плановом порядке. Каждый последующий приступ может стать причиной развития острого холецистита, который, как уже отмечалось, может сопровождаться тяжелыми осложнениями со стороны печени и поджелудочной железы. Если развивается картина острого холецистита — желчная колика продолжается более 3-х часов, боль локализуется в правом верхнем квадранте живота, не снимается спазмолитическими препаратами, повышается температура, возникает тошнота и рвота — следует вызвать скорую помощь.
Врачи Хирургической клиники ЕМС круглосуточно готовы выполнить оперативное вмешательство по поводу калькулезного холецистита наименее травматичным и самым безопасным методом — с использованием лапароскопического доступа. Вне зависимости от того, сколько камней обнаруживается в желчном пузыре – один крупный или много мелких — желчный пузырь удаляется полностью. Существуют противопоказания к холецистэктомии лапароскопическим доступом – в этом случае хирург может принять решение выполнить открытую, лапаротомическую операцию.
Можно ли жить без желчного пузыря?
Патологически измененный желчный пузырь не может полноценно выполнять свои функции, и является причиной постоянных болей и источником хронической инфекции. Поэтому холецистэктомия, выполненная в соответствии с показаниями квалифицированного врача, улучшает состояние пациента и не отражается на функции пищеварения.
Оценить
Средняя: 4,08 (36 оценок)
Ваша оценка:
Отменить
Желчнокаменная болезнь как клинический маркер метаболического синдрома | Свистунов
ВВЕДЕНИЕ
В современном понимании метаболический синдром (МС) – это группа признаков и симптомов, которые способны увеличивать риск развития сердечно-сосудистых заболеваний и сахарного диабета (СД). В классическом варианте МС включает в себя центральное ожирение, артериальную гипертензию, гипергликемию и дислипидемию. В связи с этим основной проблемой данного синдромокомплекса является вопрос: способен ли он в совокупности повысить риск развития осложнений в большей степени, чем каждая отдельно взятая патология, входящая в состав МС или ассоциированная с ним [1]. Это тем более важно, что рамки МС постоянно расширяются за счет включения неалкогольной жировой болезни печени (НЖБП) и желчнокаменной болезни (ЖКБ), которые приобретают характер эпидемии с высоким уровнем осложнений и потребностью в оперативном вмешательстве [2, 3]. В связи с этим целью настоящего обзора явилась необходимость расширить имеющиеся сведения о связи МС с ЖКБ и определить основные этиопатогенетические и прогностические критерии данного сочетания, основанные на совокупности данных анализа литературы, включающей как мета-анализы, так и систематические обзоры и оригинальные исследования.
ЭПИДЕМИОЛОГИЯ ХОЛЕЛИТИАЗА ПРИ МЕТАБОЛИЧЕСКОМ СИНДРОМЕ
ЖКБ по распространенности, частоте оперативного вмешательства и экономическим потерям относится к одной из самых затратных областей мирового здравоохранения [4]. Данной патологией страдают от 10% до 20% населения европейских стран, при этом в последние годы она приобрела устойчивую тенденцию к росту. Так, у 15–20% населения Германии верифицируются конкременты в желчном пузыре (ЖП), и ежегодно в этой стране проводится более 190 тыс. холецистэктомий [5]. В США у 6–7,4% мужчин и 9% женщин определяются конкременты в ЖП [6]. Самая высокая распространенность холелитиаза регистрируется у коренных американцев. В последнее десятилетие распространенность ЖКБ в Азии и Африке приближается к европейским и североамериканским показателям. При этом следует подчеркнуть, что частота ЖКБ в Китае составляет 10,8% и у 2,97% из них заканчивается холецистэктомией [7]. Повсеместно наблюдающаяся тенденция к увеличению числа людей с избыточной массой тела, достигшая порога эпидемии [8], способствует увеличению заболеваемости холелитиазом [9]. Так, проведенное в Тайване перекрестное исследование в течение 2011–2012 гг., охватывающее 12 050 человек, свидетельствует о том, что частота МС и ЖКБ составила соответственно 27,20% и 6,16%. При этом МС с высокой степенью достоверности ассоциировался с увеличением риска ЖКБ (отношение шансов (ОШ) = 1,61; 95% доверительный интервал (ДИ) = 1,366–1,898; Р<0,001). В датском когортном исследовании с систематическим мета-анализом было подтверждено, что возраст, женский пол, индекс массы тела (ИМТ), высокий уровень холестерина, липопротеидов низкой плотности (ЛПНП) и полипы являются независимыми детерминантами образования конкремента в ЖП [10]. Количество больных с ЖКБ увеличивается и в стареющей популяции с высокой распространенностью в ней МС и ожирения [11].
ОБЩИЕ ЭТИОЛОГИЧЕСКИЕ И ПАТОГЕНЕТИЧЕСКИЕ ФАКТОРЫ РАЗВИТИЯ ХОЛЕЛИТИАЗА ПРИ МС
Данные нескольких крупных эпидемиологических исследований в США, Европе, Китае и Японии свидетельствуют о том, что длительный период избыточного питания с доминированием рафинированных углеводов при наличии гипертриглицеридемии на фоне дефицита пищевых волокон выступает провоцирующим фактором этиологического риска холелитиаза [12]. Ожирение является фактором риска для образования конкрементов и дислипидемии и подвергает пациентов повышенному риску осложнений ЖКБ. Вместе с тем быстрая потеря веса, достигнутая с помощью низкокалорийных диет или бариатрической хирургии, также является фактором риска холелитиаза у пациентов с первоначальным ожирением.
Основные патогенетические факторы для образования холестериновых камней, ведущие к осаждению кристаллов холестерина, формированию гипокинезии ЖП и конкрементов включают генетический фон, гиперсекрецию печенью холестерина и перенасыщенную желчь [4]. При этом процесс холелитиаза коррелирует с резистентностью к инсулину, ожирением, МС и СД 2 типа. В последние годы активно изучается роль ядерных рецепторов сигнальных путей, микробиоты кишечника и эпигенома в манифестации и прогрессировании холелитиаза [4, 13, 14].
Инициирующим фактором холелитиаза могут выступать генетические факторы. Крупное исследование в рамках Шведского двойного реестра дало убедительные доказательства роли генома в патогенезе ЖКБ [15]. Основываясь на данных 43 141 близнецовых пар, авторы доказали, что генетические факторы составляют 25% (95% ДИ 9–40%) фенотипической вариации среди близнецов [16]. Аналогичный анализ в 358 семьях, проведенный в Висконсине, который охватывал по крайней мере двоих страдающих ожирением бразильских детей в данных семьях, определил, что наследуемость по холелитиазу составляет 29±14% [17].
В первых опубликованных результатах исследований по определению генома в большой когорте пациентов с ЖКБ из Германии [18], затрагивающих и сиб-пары [19], был обнаружен общий вариант гена (p.D19H) переносчика холестерина гепатоканала ABCG5, и ABG8, который выступает генетическим фактором риска для образования конкрементов в ЖП [18]. Гепатоциты экспрессируют специфические транспортные белки для липидов желчи – известные как АТФ-связывающие кассеты (АВС) – транспортеры. Транспортер ABCB11представляет собой насос для экспорта желчных солей, ABCB4 является транспортером для фосфатидилхолина, а ABCG5/ABCG8 образуют облигатные гетеродимеры, участвующие в секреции холестерина желчи [19, 20]. Проведенные исследования свидетельствуют о том, что вариант p.D19H определяет коэффициенты шансов манифестации ЖКБ, соответственно 2–3% и 7% для гетерозиготных и гомозиготных носителей, и 8–11% пациентов с данной патологией могут быть отнесены к этому варианту [18]. Общие мутации в транспортере холестерина печени ABCG8 дают большую часть генетического риска развития конкрементов, что составляет порядка 25% общей популяции (рис. 1) [21]. В ряде работ доказано, что носители литогенного варианта ABGG8 19H демонстрируют более низкие уровни стерола в сыворотке крови и более высокое содержание предшественников холестерина [20, 22], что указывает на снижение абсорбции холестерина и активацию его биосинтеза. Это может быть клинически значимым событием, поскольку ингибиторы HMG-CoA-редуктазы могут быть особенно эффективными в снижении уровня холестерина сыворотки крови [11, 22, 23]. Заслуживают внимания данные о том, что ИБС и ЖКБ представляют собой сочетанную патологию, ассоциированную с несколькими генетическими факторами, включая полиморфизм в генах, кодирующих аполипопротеин E [24] и АТФ-связывающие кассеты G5 и G8 [25].
Рис. 1. Схематическое представление наиболее важных транспортных процессов в канальной мембране гепатоцитов, опосредованных транспортными средствами АВС.
Na-ЗТТ – натрий-зависимый транспортер таурохолата
ПЭЖК – помпа, экскретирующая желчные кислоты
BCRP – белок устойчивости к раку молочной железы
ABCG5, ABCG8 – гены, кодирующие белки стеролин-1 и стеролин-2
ABCC2 (MRP2), ABCG2 (BCRP), ABCB1 (MDR1 Pgp) – АТФ-связывающий кассетный транспортер
AQP – аквапорин
До настоящего времени не утихает дискуссия о роли бактериальной инфекции в генезе холелитиаза. С этих позиций заслуживает внимания работа T. Matyjas и соавт. [21], касающаяся наличия и идентификации бактериальных штаммов, обнаруженных в желчи и конкрементах, расположенных в ЖП и желчных протоках. Бактериальную культуру оценивали у 92 пациентов. Культура желчи была положительной у 46 пациентов, что составляет 50% от исследуемой группы. У данного контингента больных были выращены следующие штаммы бактерий: Enterococcus spp. (44%), Escherichia coli (37%) и Klebsiella spp. (35%). Кандидоз, сопровождающийся бактериальной инфекцией, был обнаружен у 7 пациентов (15%). Молекулярное исследование желчных камней выявило ДНК Enterococcus spp., Escherichia spp., Streptococcus spp. и Clostridium spp., а в культуре желчи Enterococcus spp. (avium и faecalis).
Определенный интерес представляют работы по определению роли инфекции Helicobacter pylori (H. pylori) при ЖКБ, тем более что данный микроорганизм может выступать предиктором развития МС и НЖБП [26], а успешно проведенная эрадикация уменьшает такие проявления МС, как увеличение окружности талии, повышенный уровень глюкозы в крови, и улучшает показатели липидного профиля [27]. Патофизиология микробного влияния H. pylori на МС связана с несколькими возможными механизмами, включая индукцию провоспалительных цитокинов, которые влияют на липидный и гормональный профиль, что способствует прогрессированию патологического процесса с формированием фиброза печени и резистентности к инсулину [28]. L. Cen и соавт. [29] приводят данные мета-анализа по определению связи инфекции H. pylori ЖП с хроническим холециститом и ЖКБ. Авторы опирались на базы данных PubMed, EMBASE и Cochrane для идентификации всех исследований, опубликованных до августа 2017 г. Объединенные OШ и соответствующие 95% ДИ были получены с использованием модели случайных эффектов. Был также проведен стратифицированный анализ на гетерогенность и чувствительность. С этой целью было отобрано 18 исследований с участием 1544 участников и 1061 больных с хроническим холециститом или ЖКБ. H. pylori инфекция ЖП была значительно связана с повышенным риском хронического холецистита и холелитиаза (OШ=3,022, 95% ДИ, 1,897–4,815, I2=20,1%). Этот метаанализ показывает, что H. pylori инфекция ЖП ассоциируется с риском развития хронического холецистита и ЖКБ.
Микробиота кишечника также играет существенную роль в патогенезе МС [30]. Нарушение баланса между кишечной микрофлорой и иммунной системой макроорганизма может привести к кишечной транслокации бактериальных фрагментов и развитию «метаболического эндотоксикоза», вызванного бактериями и/или бактериальными фрагментами, такими как липополисахариды, которые проходят через кишечный барьер в кровь, что приводит к системному воспалению. Присутствие представителей кишечной микробиоты в литогенной желчи [31] может быть признаком повышенной кишечной проницаемости при билиарной обструкции [32], что способствует манифестации воспалительной реакции и образованию камня [8]. Метаболический эндотоксикоз может стимулировать инфильтрацию макрофагов и активацию синтеза провоспалительных цитокинов, увеличивать продукцию сигнальных цитокинов и ингибировать белковый синтез. Современные представления предполагают, что возникшее хроническое системное воспаление способствует развитию резистентности к инсулину, СД, ожирению и ЖКБ. Так, уменьшение числа Bacteroides и увеличение численности Firmicutes обычно связано с МС [4, 13, 14]. Первичные желчные кислоты в кишечнике не только регулируют переваривание и абсорбцию холестерина, триглицеридов и жирорастворимых витаминов, но также играют ключевую роль в качестве сигнальных молекул при модулировании пролиферации эпителиальных клеток, экспрессии генов, метаболизме липидов и глюкозы путем активации фарнезоид X рецептора (FXR) и рецептора желчной кислоты-1, связанного с G-белком (GPBAR-1, также известный как TGR5) в ткани печени, кишечника, мышц и жировой ткани. FXR и GPBAR-1 участвуют в биосинтезе и энтерогепатической циркуляции первичных желчных кислот и, в качестве сигнальных молекул, при метаболизме липидов и глюкозы [33].
Следовательно, ЖКБ, вероятно, является результатом сложного взаимодействия окружающей среды, генетических факторов, высокоуглеводных, высокожирных и низкокалорийных диет [34]. Эта гипотеза подтверждается значительным повышением уровня распространенности холестерина в желчных камнях у коренных американцев и в современных городских центрах Восточной Азии, что связано с введением высококалорийных «западных» диет [35].
СВЯЗЬ ХОЛЕЛИТИАЗА С ОСНОВНЫМИ КОМПОНЕНТАМИ МС
Заслуживают внимания данные о том, что при атеросклерозе риск заболевания ЖКБ увеличивается при наличии ожирения, СД 2 типа, резистентности к инсулину и дислипидемии. Все эти составляющие смело можно отнести к МС, при котором ЖКБ считается еще одним «попутчиком» [36, 37]. Шанс развития острого панкреатита и тяжелого течения ЖКБ выше у пациентов с ожирением из-за специфических патогенных факторов, включая перенасыщение желчи и ее кристаллизацию, быструю потерю веса и висцеральное ожирение. Политика здравоохранения, направленная на снижение заболеваемости ожирением во всем мире, уменьшает заболеваемость ЖКБ и ее осложнения.
В ряде работ продемонстрирована тесная взаимозависимость между наличием конкрементов в ЖП, дислипидемией, МС, сердечно-сосудистыми заболеваниями. В частности, было доказано, что артериальная жесткость сосудов является не только показателем субклинического атеросклероза, но и важным прогностическим фактором, провоцирующим развитие ЖКБ [38]. Ишемическая болезнь сердца (ИБС) и ЖКБ являются следствием накопления холестерина соответственно в стенке коронарной артерии и полости ЖП. Эти два заболевания имеют несколько общих факторов риска, включая возраст, пол, избыточный вес и нарушения метаболизма липидов и глюкозы [39–42]. Указанные факторы также являются ключевыми компонентами для диагностики МС [43]. МС тесно ассоциируется с атеросклерозом коронарных артерий (АКА) [39], а ЖКБ можно рассматривать как составляющую МС. Кроме того, проведенные исследования в этой области подчеркивают частую ассоциацию ЖКБ, НЖБП и ИБС [6].
Заслуживает внимания клиническое исследование, проведенное в Шанхае в клинике сердечно-сосудистой хирургии с января 2007 г. по сентябрь 2011 г. [7]. В этом кросс-секционном исследовании впервые подверглись анализу пациенты с ЖКБ и МС, у которых диагноз АКА был поставлен на основании данных коронарной ангиографии. На основании проведенного исследования авторы выявили значительную ассоциацию между ЖКБ и АКА (скорректированный OR 1,59; 95% ДИ 1,10–2,31), причем эта связь подтверждена анализом парных случаев (скорректированный OR 1,69; 95% ДИ 1,08–2,65). В работе была продемонстрирована корреляция между ЖКБ и АКА, о чем свидетельствует значительно более высокая распространенность ЖКБ у пациентов с данной патологией (19,5% против 11,3% в группе сравнения, р<0,01).
Известно, что пациенты с ИБС и ЖКБ имеют несколько общих факторов риска, таких как более высокий уровень холестерина ЛПНП и более низкий уровень холестерина липопротеидов высокой плотности (ЛПВП). Они связаны с АКА даже после сопоставления по возрасту, полу и МС. Однотипность липидного профиля при ИБС и ЖКБ может быть объяснена общими путями метаболизма холестерина по оси кишечник – печень [44]. Интересно, что холестерин ЛПВП обратимо связан с обоими заболеваниями, так как он играет роль в обратном транспорте холестерина [45] и поглощается печеночным рецептором B типа I (SRBI). Повышенная экспрессия печеночной SRBI обнаружена у китайских пациентов с ЖКБ [46], что может служить источником чрезмерного поступления холестерина в желчь [47, 48]. Повышенный уровень глюкозы крови натощак является другим фактором, связанным с АКА и ЖКБ [3]. Наличие при этом МС может влиять на метаболизм холестерина и липопротеина и вызывать нарушение сократимости ЖП [49].
В ряде работ продемонстрирована ассоциация между метаболическими биомаркерами ожирения, включая резистентность к инсулину, сосудистую дисфункцию, системное воспаление, генетическую восприимчивость и ЖКБ или последующей холецистэктомией в популяционном кросс-секционном исследовании [50]. Всего было включено 2650 участников, из которых 422 – с ЖКБ. Ассоциации между выбранными метаболическими биомаркерами и ЖКБ оценивались с помощью многомерных моделей логистической регрессии и выражались как OШ и 95% ДИ. ЖКБ коррелировала с глюкозой натощак (ОШ 1,14; 95% ДИ 1,05–1,24]), инсулином натощак (OШ 1,03; 95% ДИ 1,01–1,05), резистентностью к инсулину (OШ 1,18; 95% ДИ 1,02–1,36), МС (OШ 1,51; 95% ДИ 1,16–1,96), количеством лейкоцитов (OШ 1,07; 95% ДИ 1,00–1,15) и C-реактивным белком (OШ 1,03; 95% ДИ 1,01–1,05). Также была обнаружена тенденция к ассоциации с рецептором растворимого урокиназного плазминогена (OШ 1,08; 95% ДИ 0,99–1,18), MC4R (рецептор меланокортина 4) (rs17782313) (OШ 1,27; 95% ДИ 1,02–1,58), MAP2K5 (митоген-активированная протеинкиназа-киназа 5) (rs2241423) (OШ 1,80; 95% ДИ 1,04–3,41), NRXN3 (нейрексин-3-альфа представляет собой белок, который у человека кодируется геном NRXN3) (rs10146997) (OШ 1,26; 95% ДИ 1,01–1,57), HHEX (гомеобокссодержащий ген) (rs1111875) (OШ 1,29; 95% ДИ 1,03–1,62), FAIM2 (фазовая апоптотическая ингибирующая молекула 2) (rs7138803) (OШ 0,66; 95% ДИ 0,48–0,91) и аполипопротеин E4 аллель (OШ 0,76; 95 % ДИ 0,59–0,98) были связаны с ЖКБ. Связь между ИМТ и ЖКБ объяснялась резистентностью к инсулину. Таким образом, резистентность к инсулину, системное воспаление, генетическое ожирение или аллели риска развития СД 2 типа тесно связаны с ЖКБ [50].
ХОЛЕЛИТИАЗ И ЕГО АССОЦИАЦИЯ С МС И ДРУГИМИ ЗАБОЛЕВАНИЯМИ ПИЩЕВАРИТЕЛЬНОГО ТРАКТА
Недавно проведенные исследования показывают, что МС может играть определенную роль в манифестации ряда онкологических заболеваний. Так, холелитиаз, инфекция HBV и МС выступают потенциальными факторами риска развития рака желчного пузыря и желчевыводящих путей [51]. У пациентов с МС из-за наличия специфических патогенных факторов, включая перенасыщение желчи, ее кристаллизацию и висцеральное ожирение, шанс развития острого панкреатита и его тяжесть значительно увеличиваются.
ЖКБ и НЖБП часто сосуществуют вместе, и обе патологии тесно связаны с ожирением и резистентностью к инсулину. Печень является ключевым органом, который регулирует метаболизм холестерина и контролирует концентрацию холестерина в плазме крови и ЖП [44]. Данные пути метаболизма нарушаются у пациентов с МС, СД и НЖБП [52, 53], что приводит к дислипидемии или перенасыщению содержимого желчного пузыря холестерином. Связь между ЖКБ и НЖБП является сложной и двунаправленной. Несколько клинических исследований и систематических обзоров рассматривают связь между НЖБП и ЖКБ, подчеркивая, что НЖБП является независимым фактором риска для ЖКБ [54]. Вместе с тем ЖКБ также была признана независимым фактором риска и для НЖБП. Тесная патогенетическая связь ЖКБ, МС и НЖБП продемонстрирована и в других работах [55]. При этом авторы подчеркивают, что эти заболевания имеют сходные факторы риска, такие как ожирение, гипертриглицеридемия и СД [56, 57].
НЖБП, высокий ИМТ, женский пол, повышенный уровень ЛПНП, снижение содержания ЛПВП, использование контрацептивов, прием алкоголя, СД, гиподинамия, часто рожающие женщины, питьевая вода с избыточным содержанием железа и МС являются взаимоотягощающими факторами, стимулирующими образование камней в ЖП и увеличивающими частоту осложнений [58].
ЗАКЛЮЧЕНИЕ
Наличие МС увеличивает частоту холелитиаза и манифестацию потенциально опасных для жизни осложнений ЖКБ (острый холецистит, острый холангит и билиарный панкреатит). Хотя современные знания о генетике и патофизиологии холелитиаза в последнее время расширились, современные алгоритмы лечения остаются преимущественно инвазивными и основаны на хирургическом вмешательстве [59]. Следовательно, будущие усилия здравоохранения должны быть сосредоточены на новых превентивных стратегиях для предупреждения возникновения камнеобразования у пациентов как с МС, так и среди всего населения в целом. В этом плане большие надежды возлагаются на ранние доклинические критерии прогнозирования развития холелитиаза у больных с МС, основанные на генетических, микробиологических и лабораторных маркерах.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Участие авторов. Все авторы внесли значимый вклад в проведение поисково-аналитической работы и подготовку статьи, прочли и одобрили финальную версию перед публикацией.
1. Hoffman EL, VonWald T, Hansen K. The metabolic syndrome. S. D. Med. 2015;Spec No:24-28.
2. Halmos T, Suba I. A nem alkoholos zsírmáj mint a metabolikus szindróma komponense és kauzális kapcsolatai egyéb kórképekkel. Orv. Hetil. 2017;158(52):2051-2061. doi: 10.1556/650.2017.30936.
3. Chen L-Y. Metabolic syndrome and gallstone disease. World J. Gastroenterol. 2012;18(31):4215. doi: 10.3748/wjg.v18.i31.4215.
4. Di Ciaula A, Wang DQH, Portincasa P. An update on the pathogenesis of cholesterol gallstone disease. Current Opinion in Gastroenterology. 2018;34(2):71-80. doi: 10.1097/mog.0000000000000423.
5. Lammert F, Neubrand M, Bittner R, et al. Kurzfassung der aktualisierten S3-Leitlinie der DGVS und DGVC zur Diagnostik und Behandlung von Gallensteinen. DMW — Deutsche Medizinische Wochenschrift. 2008;133(7):311-316. doi: 10.1055/s-2008-1046712
6. Ruhl CE, Everhart JE. Relationship of Non-alcoholic Fatty Liver Disease With Cholecystectomy in the US Population. The American Journal of Gastroenterology. 2013;108(6):952-958. doi: 10.1038/ajg.2013.70.
7. Schulz C, Jiang Z-Y, Sheng X, et al. Gallbladder Gallstone Disease Is Associated with Newly Diagnosed Coronary Artery Atherosclerotic Disease: A Cross-Sectional Study. PLoS One. 2013;8(9):e75400. doi: 10.1371/journal.pone.0075400.
8. Дедов И.И., Мельниченко Г.А., Романцова Т.И. Стратегия управления ожирением: итоги Всероссийской наблюдательной программы «ПримаВера». // Ожирение и метаболизм. – 2016 – Т.13. — №1. С. 36-44. [Dedov II, Mel’nichenko GA, Romantsova TyI. The strategy of obesity management: the results of All-Russian observational program “Primavera”. Obesity and metabolism. 2016;13(1):36-44. (In Russ).] doi: 10.14341/omet2016136-44.
9. Portincasa P, Di Ciaula A, de Bari O, et al. Management of gallstones and its related complications. Expert Review of Gastroenterology & Hepatology. 2015;10(1):93-112. doi: 10.1586/17474124.2016.1109445.
10. Shabanzadeh DM, Sørensen LT, Jørgensen T. Determinants for gallstone formation – a new data cohort study and a systematic review with meta-analysis. Scand. J. Gastroenterol. 2016;51(10):1239-1248. doi: 10.1080/00365521.2016.1182583.
11. Lammert F, Miquel J-F. Gallstone disease: From genes to evidence-based therapy. J. Hepatol. 2008;48:S124-S135. doi: 10.1016/j.jhep.2008.01.012.
12. Munnich A, Feingold J. Book Review: The Genetic Basis of Common Diseases (Oxford Monographs on Medical Genetics.). Second edition. Edited by King RA, Rotter JI, Motulsky AG.. 1076 pp., illustrated. New York, Oxford University. N. Engl. J. Med. 2003;349(4):410-410. doi: 10.1056/nejm200307243490423.
13. Ferrer M, Ruiz A, Lanza F, et al. Microbiota from the distal guts of lean and obese adolescents exhibit partial functional redundancy besides clear differences in community structure. Environ. Microbiol. 2013;15(1):211-226. doi: 10.1111/j.1462-2920.2012.02845.x.
14. He M, Shi B. Gut microbiota as a potential target of metabolic syndrome: the role of probiotics and prebiotics. Cell & Bioscience. 2017;7(1). doi: 10.1186/s13578-017-0183-1.
15. Katsika D, Grjibovski A, Einarsson C, et al. Genetic and environmental influences on symptomatic gallstone disease: A Swedish study of 43,141 twin pairs. Hepatology. 2005;41(5):1138-1143. doi: 10.1002/hep.20654.
16. Lyons MA, Wittenburg H. Cholesterol Gallstone Susceptibility Loci: A Mouse Map, Candidate Gene Evaluation, and Guide to Human LITH Genes. Gastroenterology. 2006;131(6):1943-1970. doi: 10.1053/j.gastro.2006.10.024.
17. Nakeeb A, Comuzzie AG, Martin L, et al. Gallstones. Ann. Surg. 2002;235(6):842-849. doi: 10.1097/00000658-200206000-00012.
18. Grünhage F, Acalovschi M, Tirziu S, et al. Increased gallstone risk in humans conferred by common variant of hepatic ATP-binding cassette transporter for cholesterol. Hepatology. 2007;46(3):793-801. doi: 10.1002/hep.21847.
19. Elferink RPJO, Paulusma CC, Groen AK. Hepatocanalicular Transport Defects: Pathophysiologic Mechanisms of Rare Diseases. Gastroenterology. 2006;130(3):908-925. doi: 10.1053/j.gastro.2005.08.052.
20. Acalovschi M, Ciocan A, Mostean O, et al. Are plasma lipid levels related to ABCG5/ABCG8 polymorphisms? Eur. J. Intern. Med. 2006;17(7):490-494. doi: 10.1016/j.ejim.2006.04.012.
21. Matyjas T, Kaczka K, Witas H, et al. Cholelithiasis — always infected? Pol. Przegl. Chir. 2017;89(3):23-26.
22. Wittenburg H, Lyons MA, Li R, et al. FXR and ABCG5/ABCG8 as determinants of cholesterol gallstone formation from quantitative trait locus mapping in mice. Gastroenterology. 2003;125(3):868-881. doi: 10.1016/s0016-5085(03)01053-9.
23. Kajinami K, Brousseau ME, Nartsupha C, et al. ATP binding cassette transporter G5 and G8 genotypes and plasma lipoprotein levels before and after treatment with atorvastatin. J. Lipid Res. 2004;45(4):653-656. doi: 10.1194/jlr.M300278-JLR200.
24. Mandell MS, Xue P, Niu W-Q, et al. A Meta-Analysis of Apolipoprotein E Gene ε2/ε3/ε4 Polymorphism for Gallbladder Stone Disease. PLoS One. 2012;7(9):e45849. doi: 10.1371/journal.pone.0045849.
25. Koeijvoets KCMC, van der Net JB, Dallinga-Thie GM, et al. ABCG8 gene polymorphisms, plasma cholesterol concentrations, and risk of cardiovascular disease in familial hypercholesterolemia. Atherosclerosis. 2009;204(2):453-458. doi: 10.1016/j.atherosclerosis.2008.09.018.
26. Kountouras J, Boziki M, Polyzos SA, et al. The Emerging Role of Helicobacter Pylori-Induced Metabolic Gastrointestinal Dysmotility and Neurodegeneration. Curr. Mol. Med. 2017;17(6):389-404.doi: 10.2174/1566524018666171219094837.
27. Mokhtare M, Mirfakhraee H, Arshad M, et al. The effects of helicobacter pylori eradication on modification of metabolic syndrome parameters in patients with functional dyspepsia. Diabetes Metab Syndr. 2017;11 Suppl 2:S1031-S1035. doi: 10.1016/j.dsx.2017.07.035..
28. Tang DM, Kumar S. The Association Between Helicobacter pylori Infection and Nonalcoholic Fatty Liver Disease. Current gastroenterology reports. 2017;19(2). doi: 10.1007/s11894-017-0545-1.
29. Cen L, Pan J, Zhou B, et al. Helicobacter Pylori infection of the gallbladder and the risk of chronic cholecystitis and cholelithiasis: A systematic review and meta-analysis. Helicobacter. 2018;23(1):e12457. doi: 10.1111/hel.12457.
30. Pascale A, Marchesi N, Marelli C, et al. Microbiota and metabolic diseases. Endocrine. 2018;61(3):357-371. doi: 10.1007/s12020-018-1605-5.
31. Capoor MR, Nair D, Rajni, et al. Microflora of bile aspirates in patients with acute cholecystitis With or without cholelithiasis: a tropical experience. Braz. J. Infect. Dis. 2008;12(3). doi: 10.1590/s1413-86702008000300012.
32. White JS, Hoper M, Parks RW, et al. Patterns of Bacterial Translocation in Experimental Biliary Obstruction. J. Surg. Res. 2006;132(1):80-84. doi: 10.1016/j.jss.2005.07.026.
33. Di Ciaula A, Garruti G, Baccetto RL, et al. Bile Acid Physiology. Ann. Hepatol. 2017;16(0):4-14. doi: 10.5604/01.3001.0010.5493.
34. Tsai CJ. Central adiposity, regional fat distribution, and the risk of cholecystectomy in women. Gut. 2006;55(5):708-714. doi: 10.1136/gut.2005.076133.
35. Tsai C-J, Leitzmann MF, Willett WC, Giovannucci EL. Prospective study of abdominal adiposity and gallstone disease in US men. Am J Clin Nutr. 2004;80(1):38-44. doi: 10.1093/ajcn/80.1.38..
36. Nervi F, Miquel JF, Alvarez M, et al. Gallbladder disease is associated with insulin resistance in a high risk Hispanic population. J. Hepatol. 2006;45(2):299-305. doi: 10.1016/j.jhep.2006.01.026.
37. Mella JG, Schirin-Sokhan R, Rigotti A, et al. Genetic evidence that apolipoprotein E4 is not a relevant susceptibility factor for cholelithiasis in two high-risk populations. J. Lipid Res. 2007;48(6):1378-1385. doi: 10.1194/jlr.M700059-JLR200.
38. Yu K-j, Zhang J-r, Li Y, et al. Gallstone disease is associated with arterial stiffness progression. Hypertens. Res. 2016;40(1):31-34. doi: 10.1038/hr.2016.109.
39. Sattar N, Gaw A, Scherbakova O, et al. Metabolic Syndrome With and Without C-Reactive Protein as a Predictor of Coronary Heart Disease and Diabetes in the West of Scotland Coronary Prevention Study. Circulation. 2003;108(4):414-419. doi: 10.1161/01.cir.0000080897.52664.94.
40. Mendez-Sanchez N, Bahena-Aponte J, Chavez-Tapia NC, et al. Strong Association between Gallstones and Cardiovascular Disease. Am J Gastroenterol. 2005;100(4):827-830. doi: 10.1111/j.1572-0241.2005.41214.x.
41. Koller T, Kollerova J, Hlavaty T, et al. Cholelithiasis and markers of nonalcoholic fatty liver disease in patients with metabolic risk factors. Scand. J. Gastroenterol. 2011;47(2):197-203. doi: 10.3109/00365521.2011.643481.
42. Arslan U, Turkoglu S, Balcioglu S, et al. Association between nonalcoholic fatty liver disease and coronary artery disease. Coron. Artery Dis. 2007;18(6):433-436. doi: 10.1097/MCA.0b013e3282583c0d.
43. Alberti KGMM, Eckel RH, Grundy SM, et al. Harmonizing the Metabolic Syndrome. Circulation. 2009;120(16):1640-1645. doi: 10.1161/circulationaha.109.192644.
44. van der Wulp MYM, Verkade HJ, Groen AK. Regulation of cholesterol homeostasis. Mol. Cell. Endocrinol. 2013;368(1-2):1-16. doi: 10.1016/j.mce.2012.06.007.
45. Rader DJ, Alexander ET, Weibel GL, et al. The role of reverse cholesterol transport in animals and humans and relationship to atherosclerosis. J. Lipid Res. 2009;50(Supplement):S189-S194. doi: 10.1194/jlr.R800088-JLR200.
46. Jiang Z-Y, Parini P, Eggertsen G, et al. Increased expression ofLXRα,ABCG5,ABCG8, andSR-BIin the liver from normolipidemic, nonobese Chinese gallstone patients. J. Lipid Res. 2008;49(2):464-472. doi: 10.1194/jlr.M700295-JLR200.
47. Schwartz C, Halloran L, Vlahcevic Z, et al. Preferential utilization of free cholesterol from high-density lipoproteins for biliary cholesterol secretion in man. Science. 1978;200(4337):62-64. doi: 10.1126/science.204996.
48. Robins SJ, Fasulo JM. High density lipoproteins, but not other lipoproteins, provide a vehicle for sterol transport to bile. J. Clin. Invest. 1997;99(3):380-384. doi: 10.1172/jci119170.
49. Kim JM, Lee HL, Moon W, et al. Association between insulin, insulin resistance, and gallstone disease in Korean general population. Korean J Gastroenterol. 2007;50(3):183-187.
50. Shabanzadeh DM, Skaaby T, Sørensen LT, et al. Metabolic biomarkers and gallstone disease – a population-based study. Scand. J. Gastroenterol. 2017;52(11):1270-1277. doi: 10.1080/00365521.2017.1365166.
51. Wu Q, He X-D, Yu L, et al. The Metabolic Syndrome and Risk Factors for Biliary Tract Cancer: A Case-control Study in China. Asian Pac. J. Cancer Prev. 2012;13(5):1963-1969. doi: 10.7314/apjcp.2012.13.5.1963.
52. Su K, Sabeva NS, Liu J, et al. The ABCG5 ABCG8 Sterol Transporter Opposes the Development of Fatty Liver Disease and Loss of Glycemic Control Independently of Phytosterol Accumulation. J. Biol. Chem. 2012;287(34):28564-28575. doi: 10.1074/jbc.M112.360081.
53. Min H-K, Kapoor A, Fuchs M, et al. Increased Hepatic Synthesis and Dysregulation of Cholesterol Metabolism Is Associated with the Severity of Nonalcoholic Fatty Liver Disease. Cell Metab. 2012;15(5):665-674. doi: 10.1016/j.cmet.2012.04.004.
54. Arrese M, Cortés V, Barrera F, Nervi F. Nonalcoholic fatty liver disease, cholesterol gallstones, and cholecystectomy. Current Opinion in Gastroenterology. 2018;34(2):90-96. doi: 10.1097/mog.0000000000000416.
55. Cortés V, Quezada N, Uribe S, et al. Effect of cholecystectomy on hepatic fat accumulation and insulin resistance in non-obese Hispanic patients: a pilot study. Lipids Health Dis. 2017;16(1). doi: 10.1186/s12944-017-0525-3.
56. Byrne CD, Targher G. NAFLD: A multisystem disease. J. Hepatol. 2015;62(1):S47-S64. doi: 10.1016/j.jhep.2014.12.012.
57. Dietrich P, Hellerbrand C. Non-alcoholic fatty liver disease, obesity and the metabolic syndrome. Best Practice & Research Clinical Gastroenterology. 2014;28(4):637-653. doi: 10.1016/j.bpg.2014.07.008.
58. Ahmed F, Baloch Q, Memon ZA, Ali I. An observational study on the association of nonalcoholic fatty liver disease and metabolic syndrome with gall stone disease requiring cholecystectomy. Annals of Medicine and Surgery. 2017;17:7-13. doi: 10.1016/j.amsu.2017.03.015.
59. Lammert F, Gurusamy K, Ko CW, et al. Gallstones. Nature Reviews Disease Primers. 2016;2:16024. doi: 10.1038/nrdp.2016.24.
Холелитиаз — симптомы, причины, лечение
Холелитиаз — это медицинское название твердых отложений (желчных камней), которые могут образовываться в желчном пузыре. Холелитиаз распространен среди населения Соединенных Штатов. Этим заболеванием страдают шесть процентов взрослых мужчин и 10 процентов взрослых женщин.
Причина холелитиаза до конца не изучена, но считается, что она имеет несколько факторов. Желчный пузырь накапливает желчь и выпускает ее в тонкий кишечник, когда она необходима для пищеварения.Камни в желчном пузыре могут развиться, если желчь содержит слишком много холестерина или слишком много билирубина (одного из компонентов желчи), или если желчный пузырь неисправен и не может выделять желчь.
При желчнокаменной болезни образуются разные виды желчных камней. Самый распространенный тип, называемый холестериновыми камнями, возникает из-за слишком большого количества холестерина в желчи. Другой тип камня, называемый пигментным камнем, образуется из избытка билирубина, продукта жизнедеятельности, образующегося при распаде красных кровяных телец в печени.Размер и количество желчных камней различаются при желчнокаменной болезни; желчный пузырь может образовывать много маленьких камней или один большой камень.
Течение желчнокаменной болезни у разных людей разное. У большинства людей с желчекаменной болезнью симптомы отсутствуют. У меньшинства пациентов с камнями в желчном пузыре развиваются симптомы: сильная боль в животе, тошнота и рвота, а также полная закупорка желчных протоков, что может представлять риск заражения.
Холелитиаз может привести к холециститу, воспалению желчного пузыря.Острые приступы желчнокаменной болезни можно купировать с помощью внутривенных лекарств. Хронический (давний) холелитиаз лечится путем хирургического удаления желчного пузыря.
При отсутствии лечения желчнокаменная болезнь может привести к серьезным осложнениям, таким как повреждение тканей, разрывы желчного пузыря и инфекция, которая распространяется на другие части тела.
Немедленно обратитесь за медицинской помощью (позвоните 911) в случае серьезных симптомов, таких как высокая температура (выше 101 градуса по Фаренгейту), сильная боль в животе, вздутие живота и тошнота с рвотой или без нее.
Немедленно обратитесь за медицинской помощью, если вы лечитесь от желчнокаменной болезни, но легкие симптомы повторяются или сохраняются.
Очищение желчного пузыря: «естественное» средство от камней в желчном пузыре?
Что такое очищение желчного пузыря? Это эффективный способ избавиться от камней в желчном пузыре?
Ответ от Брента А. Бауэра, доктора медицины
Очищение желчного пузыря, также называемое промыванием желчного пузыря или промыванием печени, является альтернативным средством избавления организма от камней в желчном пузыре.Однако нет надежных доказательств того, что очищение желчного пузыря полезно для предотвращения или лечения желчных камней или любого другого заболевания.
В большинстве случаев очищение желчного пузыря включает употребление или употребление оливкового масла, трав и некоторых видов фруктового сока в течение нескольких часов. Сторонники утверждают, что очищение желчного пузыря помогает расщеплять камни в желчном пузыре и стимулирует их высвобождение со стулом.
Хотя оливковое масло может действовать как слабительное, нет никаких доказательств того, что это эффективное средство от камней в желчном пузыре.Кроме того, люди, которые пытаются очистить желчный пузырь, на следующий день могут увидеть в стуле что-то похожее на желчные камни. Но они действительно видят капли масла, сока и других материалов.
Очищение желчного пузыря сопряжено с риском. Некоторые люди испытывают тошноту, рвоту, диарею и боль в животе во время промывания или очищения. Ингредиенты, используемые для очищения желчного пузыря, могут представлять опасность для здоровья.
Камни в желчном пузыре, которые не вызывают симптомов, обычно не требуют лечения.Если у вас есть камни в желчном пузыре, которые требуют лечения, обсудите с врачом проверенные варианты лечения, такие как хирургическое удаление, таблетки желчной соли или терапия звуковыми волнами.
- Можете ли вы порекомендовать диету после удаления желчного пузыря?
03 апреля 2020
Показать ссылки
- Ракель Д, изд. Желчекаменная болезнь. В кн .: Интегративная медицина. 4-е изд. Эльзевир; 2018. https://www.clinicalkey.com. По состоянию на 10 февраля 2020 г.
- «Детоксикации» и «очищения»: что нужно знать.Национальный центр дополнительного и комплексного здоровья. https://nccih.nih.gov/health/detoxes-cleanses. По состоянию на 10 февраля 2020 г.
- Лечение камней в желчном пузыре. Национальный институт диабета, болезней органов пищеварения и почек. https://www.niddk.nih.gov/health-information/digestive-diseases/gallstones/treatment. По состоянию на 10 февраля 2020 г.
Посмотреть больше ответов экспертов
Товары и услуги
- Книга: Клиника Мэйо по здоровью пищеварительной системы
.
Изображение, симптомы, типы, причины, риски, методы лечения
Что такое камни в желчном пузыре?
Камни в желчном пузыре — это кусочки твердого материала, которые образуются в желчном пузыре, небольшом органе под печенью. Если они у вас есть, вы можете услышать от врача, что у вас желчекаменная болезнь.
Желчный пузырь накапливает и выделяет желчь, жидкость, вырабатываемую в печени, для улучшения пищеварения. Желчь также несет в себе такие отходы, как холестерин и билирубин, которые вырабатываются вашим организмом при расщеплении эритроцитов.Эти вещи могут образовывать камни в желчном пузыре.
Камни в желчном пузыре могут быть размером от песчинки до мяча для гольфа. Вы можете не знать, что у вас они есть, пока они не заблокируют желчный проток, вызывая боль, которая требует немедленного лечения.
Типы желчных камней
Два основных вида желчных камней:
- Холестериновые камни. Обычно они желто-зеленые. Они наиболее распространены и составляют 80% желчных камней.
- Пигментные камни. Они меньше и темнее.Они сделаны из билирубина.
Признаки и симптомы желчных камней
Симптомы могут включать:
Обратитесь к врачу или обратитесь в больницу, если у вас есть признаки серьезной инфекции или воспаления:
Причины желчных камней
Доктора точно не знают, что вызывает камни в желчном пузыре, но это может произойти, когда:
- В вашей желчи слишком много холестерина. Вашему организму для пищеварения нужна желчь. Обычно растворяет холестерин.Но когда этого не происходит, излишки холестерина могут образовывать камни.
- В желчи слишком много билирубина. Такие состояния, как цирроз, инфекции и заболевания крови, могут привести к тому, что печень вырабатывает слишком много билирубина.
- Желчный пузырь не опорожняется полностью. Это может сделать вашу желчь очень концентрированной.
Факторы риска образования желчных камней
У вас больше шансов получить камни в желчном пузыре, если вы:
Диагностика желчных камней
Ваш врач проведет медицинский осмотр и может назначить анализы, в том числе:
Анализы крови. Они проверяют наличие признаков инфекции или закупорки и исключают другие условия.
Ультразвук. Создает изображения изнутри вашего тела.
Компьютерная томография. Специализированные рентгеновские лучи позволяют врачу заглянуть внутрь вашего тела, включая желчный пузырь.
Магнитно-резонансная холангиопанкреатография (MRCP). В этом тесте используется магнитное поле и импульсы радиоволновой энергии для создания снимков внутренней части вашего тела, включая печень и желчный пузырь.
Холесцинтиграфия (сканирование HIDA). Этот тест позволяет проверить, правильно ли сжимается желчный пузырь. Ваш врач вводит безвредный радиоактивный материал, который попадает в орган. После этого техник может наблюдать за его движением.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Ваш врач проводит через ваш рот трубку, называемую эндоскопом, до тонкой кишки. Они вводят краситель, чтобы видеть ваши желчные протоки на камеру эндоскопа.Они часто могут удалить любые желчные камни, которые попали в протоки.
Эндоскопическое УЗИ. Этот тест сочетает в себе ультразвуковое исследование и эндоскопию для поиска камней в желчном пузыре.
Лечение желчнокаменной болезни
Вам не нужно лечение, если у вас нет никаких симптомов. Некоторые небольшие камни в желчном пузыре могут проходить через ваше тело сами по себе.
У большинства людей с камнями в желчном пузыре удаляют желчный пузырь. Вы все еще можете переваривать пищу без него. Ваш врач будет использовать одну из двух процедур.
Лапароскопическая холецистэктомия. Это наиболее распространенная операция по удалению камней в желчном пузыре. Ваш врач вводит узкую трубку, называемую лапароскопом, в ваш живот через небольшой разрез. В нем находятся инструменты, свет и фотоаппарат. Они удаляют желчный пузырь через еще один небольшой разрез. Обычно вы в тот же день отправляетесь домой.
Открытая холецистэктомия. Врач делает большие разрезы на животе, чтобы удалить желчный пузырь. Потом ты останешься в больнице на несколько дней.
Если желчные камни находятся в желчных протоках, ваш врач может использовать ERCP, чтобы найти и удалить их до или во время операции.
Если у вас другое заболевание и ваш врач считает, что вам не следует делать операцию, он может дать вам лекарство. Ченодиол (Chenodol) и урсодиол (Actigall, Urso 250, Urso Forte) растворяют холестериновые камни. Они могут вызвать легкий понос.
Возможно, вам придется принимать лекарство годами, чтобы полностью растворить камни, и они могут вернуться после того, как вы перестанете его принимать.
Осложнения желчных камней
Желчные камни могут вызвать серьезные проблемы, в том числе:
- Воспаление желчного пузыря (острый холецистит). Это происходит, когда камень блокирует ваш желчный пузырь, поэтому он не может опорожняться. Это вызывает постоянную боль и жар. Ваш желчный пузырь может лопнуть или разорваться, если вы не начнете лечение сразу.
- Заблокированы желчные протоки. Это может вызвать жар, озноб и пожелтение кожи и глаз (желтуху). Если камень блокирует проток, ведущий к поджелудочной железе, этот орган может воспалиться (панкреатит).
- Поражение желчных протоков (острый холангит). Забитый проток с большей вероятностью может быть инфицирован. Если бактерии попадают в ваш кровоток, они могут вызвать опасное состояние, называемое сепсисом.
- Рак желчного пузыря. Это редко, но камни в желчном пузыре повышают риск этого вида рака.
Предотвращение образования камней в желчном пузыре
Некоторые изменения образа жизни могут снизить риск образования камней в желчном пузыре.
- Придерживайтесь здоровой диеты с высоким содержанием клетчатки и хороших жиров, таких как рыбий жир и оливковое масло.Избегайте рафинированных углеводов, сахара и нездоровых жиров.
- Регулярно выполняйте физические упражнения. Старайтесь заниматься не менее 30 минут 5 дней в неделю.
- Избегайте диет, которые заставляют вас сильно похудеть за короткое время.
- Если вы женщина с высоким риском образования камней в желчном пузыре (например, из-за вашего семейного анамнеза или другого состояния здоровья), поговорите со своим врачом о том, следует ли вам избегать использования гормональных противозачаточных средств.
Что такое холелитиаз (желчнокаменная болезнь)?
Автор
Дуглас М. Хойман, MD, FACP, FACG, AGAF Заведующий отделением гепатологии, Медицинский центр Департамента по делам ветеранов Хантера Холмса Макгуайра; Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский факультет Университета Содружества Вирджинии
Дуглас М. Хойман, доктор медицины, FACP, FACG, AGAF является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа врачей, Американская гастроэнтерологическая ассоциация
Раскрытие информации: Получены гранты / средства на исследования от Новартис для других; Получил грант / средства на исследования от Bayer для других целей; Получал грант / средства на исследования от Otsuka ни на что; Получил грант / средства на исследования от Bristol Myers Squibb для других целей; Не получал ни одного от Scynexis ни за что; Получил грант / средства на исследования от Salix для других; Получил грант / средства на исследования от MannKind для других.
Соавтор (ы)
Анастасиос Михас, доктор медицинских наук, FACP, FACG Профессор, факультет медицины, отделение гастроэнтерологии, Медицинский факультет Университета Содружества Вирджинии; Консультант, Больницы и клиники Университета Содружества Вирджинии; Руководитель клинических исследований GI, директор амбулаторной службы GI, заместитель директора отделения гепатологии, Медицинский центр по делам ветеранов Hunter Holmes McGuire
Анастасиос Михас, доктор медицинских наук, DMSc, FACP, FACG является членом следующих медицинских обществ: Американская ассоциация Исследование заболеваний печени, Американский колледж гастроэнтерологии, Американский колледж врачей, Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта, Sigma Xi, Южное общество клинических исследований, Американская федерация клинических исследований, Группа исследований в области гастроэнтерологии
Раскрытие: Ничего не разглашать .
Джефф Аллен, доктор медицины Доцент кафедры хирургии Университета Луисвилля
Раскрытие информации: раскрывать нечего.
Главный редактор
BS Ананд, доктор медицины Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский колледж Бейлора
BS Ананд, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии , Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта
Раскрытие: Ничего не говорится.
Благодарности
Firass Abiad, MD Заведующий отделением общей и лапароскопической хирургии, Больница специализированного медицинского центра, Саудовская Аравия
Раскрытие: Ничего не нужно раскрывать.
BS Ананд, доктор медицины Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский колледж Бейлора
BS Ананд, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии, Американской гастроэнтерологической ассоциации и Американского общества гастроэнтерологической эндоскопии
.
Раскрытие: Ничего не раскрывать.
Дэвид Эрик Бернштейн, доктор медицины Директор отделения гепатологии, Университетская больница Норт-Шор; Профессор клинической медицины, Медицинский колледж Альберта Эйнштейна
Дэвид Эрик Бернштейн, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии, Американского колледжа врачей, Американской гастроэнтерологической ассоциации и Американского общества гастроэнтерологической эндоскопии
Раскрытие: Ничего не раскрывать.
Барри Э. Бреннер, доктор медицины, доктор философии, FACEP Профессор неотложной медицины, профессор внутренней медицины, директор программы неотложной медицины, Медицинский центр Case, университетские больницы, Медицинский факультет Университета Кейс Вестерн Резерв
Барри Бреннер, доктор медицинских наук, FACEP является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия неотложной медицины, Американский колледж грудных врачей, Американский колледж врачей неотложной помощи, Американский колледж врачей, Американская кардиологическая ассоциация, Американское торакальное общество, Медицинское общество Арканзаса, Нью-Йоркская медицинская академия, Нью-Йоркская академия наук и Общество академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Дэвид Ф.М. Браун, доктор медицины Доцент, Отделение неотложной медицины, Гарвардская медицинская школа; Заместитель председателя отделения неотложной медицины, Массачусетская больница общего профиля
Дэвид Ф. М. Браун, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Уильям К. Чианг, доктор медицины Доцент кафедры неотложной медицины Медицинской школы Нью-Йоркского университета; Начальник службы, отделение неотложной медицины, больничный центр Bellevue
Уильям К. Чианг, доктор медицины, является членом следующих медицинских обществ: Американской академии клинической токсикологии, Американского колледжа медицинской токсикологии и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Альфред Кушьери, MD, ChM, FRSE, FRCS , руководитель, профессор кафедры хирургии и молекулярной онкологии, Университет Данди, Великобритания
Раскрытие: Ничего не раскрывать.
Имад С. Дандан, доктор медицины Хирург-консультант, отделение хирургии, отделение травм, больница Мемориала Скриппса
Имад С. Дандан, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации хирургии травм, Американского колледжа хирургов, Американской медицинской ассоциации, Американского общества травматологии, Калифорнийской медицинской ассоциации и Общества интенсивной терапии
Раскрытие: Ничего не раскрывать.
Дэвид Гринвальд, доктор медицины Доцент клинической медицины, директор программы стипендий, Департамент медицины, Отделение гастроэнтерологии, Медицинский центр Монтефиоре, Медицинский колледж Альберта Эйнштейна
Дэвид Гринвальд, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж гастроэнтерологии, Американский колледж врачей, Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта и Общество эндоскопии желудочно-кишечного тракта Нью-Йорка
Раскрытие: Ничего не раскрывать.
Юджин Хардин, доктор медицины, FAAEM, FACEP Бывший председатель и доцент кафедры неотложной медицины Медицинского и научного университета Чарльза Дрю; Бывший председатель отделения неотложной медицины, Медицинский центр Мартина Лютера Кинга / Дрю
Раскрытие: Ничего не раскрывать.
Faye Maryann Lee, MD Штатный врач, Отделение неотложной медицины, Нью-Йоркский университет / Больничный центр Bellevue
Фэй Мэриэнн Ли, доктор медицины, является членом следующих медицинских обществ: Phi Beta Kappa
Раскрытие: Ничего не раскрывать.
Салли Сантен, доктор медицины Директор программы, доцент кафедры неотложной медицины, Университет Вандербильта
Салли Сантен, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Assaad M Soweid, MD, FASGE, FACG Доцент клинической медицины, эндосонографии и современной терапевтической эндоскопии, директор отделения эндоскопии и бронхоскопии, отделение гастроэнтерологии, отделение внутренней медицины, Медицинский центр Американского университета Бейрута, Ливан
Assaad M Soweid, MD, FASGE, FACG является членом следующих медицинских обществ: Американский колледж гастроэнтерологии, Американский колледж врачей, Американский колледж врачей — Американское общество внутренней медицины, Американское гинекологическое и акушерское общество и Американская медицинская ассоциация.
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Желчные камни (холелитиаз): основы практики, общие сведения, патофизиология
Автор
Дуглас М. Хойман, MD, FACP, FACG, AGAF Заведующий отделением гепатологии, Медицинский центр Департамента по делам ветеранов Хантера Холмса Макгуайра; Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский факультет Университета Содружества Вирджинии
Дуглас М. Хойман, доктор медицины, FACP, FACG, AGAF является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа врачей, Американская гастроэнтерологическая ассоциация
Раскрытие информации: Получены гранты / средства на исследования от Новартис для других; Получил грант / средства на исследования от Bayer для других целей; Получал грант / средства на исследования от Otsuka ни на что; Получил грант / средства на исследования от Bristol Myers Squibb для других целей; Не получал ни одного от Scynexis ни за что; Получил грант / средства на исследования от Salix для других; Получил грант / средства на исследования от MannKind для других.
Соавтор (ы)
Анастасиос Михас, доктор медицинских наук, FACP, FACG Профессор, факультет медицины, отделение гастроэнтерологии, Медицинский факультет Университета Содружества Вирджинии; Консультант, Больницы и клиники Университета Содружества Вирджинии; Руководитель клинических исследований GI, директор амбулаторной службы GI, заместитель директора отделения гепатологии, Медицинский центр по делам ветеранов Hunter Holmes McGuire
Анастасиос Михас, доктор медицинских наук, DMSc, FACP, FACG является членом следующих медицинских обществ: Американская ассоциация Исследование заболеваний печени, Американский колледж гастроэнтерологии, Американский колледж врачей, Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта, Sigma Xi, Южное общество клинических исследований, Американская федерация клинических исследований, Группа исследований в области гастроэнтерологии
Раскрытие: Ничего не разглашать .
Джефф Аллен, доктор медицины Доцент кафедры хирургии Университета Луисвилля
Раскрытие информации: раскрывать нечего.
Главный редактор
BS Ананд, доктор медицины Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский колледж Бейлора
BS Ананд, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии , Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта
Раскрытие: Ничего не говорится.
Благодарности
Firass Abiad, MD Заведующий отделением общей и лапароскопической хирургии, Больница специализированного медицинского центра, Саудовская Аравия
Раскрытие: Ничего не раскрывать.
BS Ананд, доктор медицины Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский колледж Бейлора
BS Ананд, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии, Американской гастроэнтерологической ассоциации и Американского общества гастроэнтерологической эндоскопии
.
Раскрытие: Ничего не раскрывать.
Дэвид Эрик Бернштейн, доктор медицины Директор отделения гепатологии, Университетская больница Норт-Шор; Профессор клинической медицины, Медицинский колледж Альберта Эйнштейна
Дэвид Эрик Бернштейн, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии, Американского колледжа врачей, Американской гастроэнтерологической ассоциации и Американского общества гастроэнтерологической эндоскопии
Раскрытие: Ничего не раскрывать.
Барри Э. Бреннер, доктор медицины, доктор философии, FACEP Профессор неотложной медицины, профессор внутренней медицины, директор программы неотложной медицины, Медицинский центр Case, университетские больницы, Медицинский факультет Университета Кейс Вестерн Резерв
Барри Бреннер, доктор медицинских наук, FACEP является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия неотложной медицины, Американский колледж грудных врачей, Американский колледж врачей неотложной помощи, Американский колледж врачей, Американская кардиологическая ассоциация, Американское торакальное общество, Медицинское общество Арканзаса, Нью-Йоркская медицинская академия, Нью-Йоркская академия наук и Общество академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Дэвид Ф.М. Браун, доктор медицины Доцент, Отделение неотложной медицины, Гарвардская медицинская школа; Заместитель председателя отделения неотложной медицины, Массачусетская больница общего профиля
Дэвид Ф. М. Браун, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Уильям К. Чианг, доктор медицины Доцент кафедры неотложной медицины Медицинской школы Нью-Йоркского университета; Начальник службы, отделение неотложной медицины, больничный центр Bellevue
Уильям К. Чианг, доктор медицины, является членом следующих медицинских обществ: Американской академии клинической токсикологии, Американского колледжа медицинской токсикологии и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Альфред Кушьери, MD, ChM, FRSE, FRCS , руководитель, профессор кафедры хирургии и молекулярной онкологии, Университет Данди, Великобритания
Раскрытие: Ничего не раскрывать.
Имад С. Дандан, доктор медицины Хирург-консультант, отделение хирургии, отделение травм, больница Мемориала Скриппса
Имад С. Дандан, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации хирургии травм, Американского колледжа хирургов, Американской медицинской ассоциации, Американского общества травматологии, Калифорнийской медицинской ассоциации и Общества интенсивной терапии
Раскрытие: Ничего не раскрывать.
Дэвид Гринвальд, доктор медицины Доцент клинической медицины, директор программы стипендий, Департамент медицины, Отделение гастроэнтерологии, Медицинский центр Монтефиоре, Медицинский колледж Альберта Эйнштейна
Дэвид Гринвальд, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж гастроэнтерологии, Американский колледж врачей, Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта и Общество эндоскопии желудочно-кишечного тракта Нью-Йорка
Раскрытие: Ничего не раскрывать.
Юджин Хардин, доктор медицины, FAAEM, FACEP Бывший председатель и доцент кафедры неотложной медицины Медицинского и научного университета Чарльза Дрю; Бывший председатель отделения неотложной медицины, Медицинский центр Мартина Лютера Кинга / Дрю
Раскрытие: Ничего не раскрывать.
Faye Maryann Lee, MD Штатный врач, Отделение неотложной медицины, Нью-Йоркский университет / Больничный центр Bellevue
Фэй Мэриэнн Ли, доктор медицины, является членом следующих медицинских обществ: Phi Beta Kappa
Раскрытие: Ничего не раскрывать.
Салли Сантен, доктор медицины Директор программы, доцент кафедры неотложной медицины, Университет Вандербильта
Салли Сантен, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Assaad M Soweid, MD, FASGE, FACG Доцент клинической медицины, эндосонографии и современной терапевтической эндоскопии, директор отделения эндоскопии и бронхоскопии, отделение гастроэнтерологии, отделение внутренней медицины, Медицинский центр Американского университета Бейрута, Ливан
Assaad M Soweid, MD, FASGE, FACG является членом следующих медицинских обществ: Американский колледж гастроэнтерологии, Американский колледж врачей, Американский колледж врачей — Американское общество внутренней медицины, Американское гинекологическое и акушерское общество и Американская медицинская ассоциация.
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Камни в желчном пузыре: лечение, симптомы и причины
Камни в желчном пузыре — это камни или образования, которые образуются в желчном пузыре или желчном протоке при затвердевании определенных веществ.
Желчный пузырь — это небольшой мешок, расположенный на правой стороне тела, на нижней стороне печени.Некоторые химические вещества, присутствующие в желчном пузыре, могут затвердеть либо в один большой камень, либо в несколько маленьких.
Около 20 миллионов американцев страдают желчными камнями. Исследование показало, что распространенность камней в желчном пузыре у взрослых в промышленно развитых странах составляет около 10 процентов и, похоже, продолжает расти.
Поделиться на PinterestСимптомы камней в желчном пузыре могут включать боль в правой части тела.
У большинства людей с камнями в желчном пузыре симптомы отсутствуют.Это потому, что камни остаются в желчном пузыре и не вызывают никаких проблем.
Иногда, однако, камни в желчном пузыре могут привести к холециститу или воспалению желчного пузыря.
Первичный симптом — боль, которая возникает внезапно и быстро усиливается. Эта боль может возникать в правой части тела, чуть ниже ребер, между лопатками или в правом плече.
Другие симптомы включают:
- боль в правой части тела, чуть ниже ребер
- боль в спине между лопатками
- боль в правом плече
- тошнота
- рвота
- потливость
- беспокойство
Желчные камни лечат только в том случае, если они вызвали воспаление желчного пузыря, закупорку желчных протоков или если они переместились из желчных протоков в кишечник.
Холецистэктомия
Холецистэктомия — это хирургическое удаление желчного пузыря. Обычно это выполняется с помощью хирургии замочной скважины. Операция «замочная скважина» невозможна примерно для 10% людей, которым требуется открытая холецистэктомия. Вместо этого им будет сделана открытая операция.
При открытой холецистэктомии в брюшной полости делается большой разрез. Людям, перенесшим открытую операцию, требуется более длительное пребывание в больнице и время восстановления. Если желчный пузырь сильно воспален, потребуется открытая операция.
У значительной части тех, кто подвергается холецистэктомии, камни в желчном пузыре возвращаются в течение года. Чтобы предотвратить это, многим людям с камнями в желчном пузыре назначают урсосдезоксихолевую кислоту, которая содержится в желчи.
Урсосдезоксихолевая кислота снижает содержание холестерина в желчи, что снижает вероятность образования камней.
Урсодезоксихолевая кислота
Если желчный камень состоит из холестерина, его иногда можно медленно растворить с помощью урсодезоксихолевой кислоты.Этот вид лечения, известный как растворение, может занять до 24 месяцев. Это не так эффективно, как хирургическое вмешательство, но иногда это единственный выбор для людей, которым не может быть назначен общий наркоз.
Эндоскопическая ретроградная холангиопанкреатография
Когда человеку с камнями в желчном пузыре нельзя провести операцию или урсодезоксихолевую кислоту, ему может быть сделана эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), которая требует местной анестезии. Гибкая оптоволоконная камера, или эндоскоп, входит в рот, через пищеварительную систему и в желчный пузырь.
Проволока с электрическим нагревом расширяет отверстие желчного протока. Затем камни удаляют или оставляют для прохождения в кишечник.
Литотрипсия
Ультразвуковые ударные волны направлены на камни в желчном пузыре, которые разбивают их. Если желчные камни становятся достаточно маленькими, они могут безопасно проходить через стул. Этот вид лечения встречается редко и используется только при небольшом количестве камней в желчном пузыре.
Во многих случаях камни в желчном пузыре обнаруживаются случайно, когда человек лечится от другого заболевания.Врач может заподозрить камни в желчном пузыре после теста на холестерин, ультразвукового сканирования, анализа крови или даже рентгена.
Анализы крови можно использовать для поиска признаков инфекции, непроходимости, панкреатита или желтухи.
Холангиография
Краситель вводится в кровоток так, чтобы он концентрировался в желчных протоках или желчном пузыре, или вводится прямо в желчные протоки с помощью ERCP. Краситель обнаруживается на рентгеновских снимках. ERCP также используется для обнаружения и удаления камней из желчного протока.
Затем врач сможет посмотреть на рентгеновские снимки и определить возможные заболевания желчного пузыря или желчных протоков, такие как панкреатит, рак поджелудочной железы или камни в желчном пузыре. Рентген покажет врачу, попадает ли краситель в печень, желчные протоки, кишечник и желчный пузырь.
Если краситель не попадает в одну из этих областей, это обычно означает, что желчный камень вызывает закупорку. Эксперт лучше поймет, где находится желчный камень.
Компьютерная томография
Это неинвазивный рентгеновский снимок, который дает изображения поперечного сечения внутренней части человеческого тела.
Холесцинтиграфия (сканирование HIDA)
Пациенту вводят небольшое количество безвредного радиоактивного материала. Он поглощается желчным пузырем, который затем стимулируется сокращаться. Этот тест может диагностировать аномальные сокращения желчного пузыря или непроходимость желчного протока.
Раньше людям с камнями в желчном пузыре, которые еще не были готовы к операции, прописывали диету с очень низким содержанием жиров, чтобы предотвратить рост камней в желчном пузыре.
Недавно было показано, что это менее полезно, чем считалось ранее, поскольку быстрая потеря веса может вызвать образование камней в желчном пузыре.
Рекомендуется сбалансированная диета с регулярным питанием. Это не излечит камни в желчном пузыре, но может положительно повлиять на любые симптомы и боль.
Избегание продуктов с высоким содержанием насыщенных жиров может помочь снизить риск развития желчных камней, таких как масло, твердый сыр, пирожные и печенье. Считается, что холестерин играет определенную роль в образовании камней в желчном пузыре.
Для предотвращения этого состояния можно принять меры, например, есть больше орехов и употреблять небольшое количество алкоголя.
Камни в желчном пузыре могут образовываться при нарушении баланса химических веществ в желчном пузыре, таких как холестерин, билирубинат кальция и карбонат кальция.
Есть два основных типа камней в желчном пузыре:
- Холестериновые камни в желчном пузыре : Они могут образовываться, если в желчи содержится слишком много холестерина. Это основной тип желчных камней в Соединенных Штатах.
- Пигментные камни в желчном пузыре : образуются, когда в желчи содержится слишком много билирубина. Они чаще встречаются у людей с заболеваниями печени, инфицированными желчными трубами или заболеваниями крови, такими как серповидно-клеточная анемия.
Эксперты не до конца понимают, почему у некоторых людей возникает химический дисбаланс в желчном пузыре, вызывающий образование желчных камней, а у других — нет.
Однако мы знаем, что камни в желчном пузыре чаще встречаются у людей с ожирением, особенно у женщин. Исследование показало, что выпуклый живот почти вдвое увеличивает шансы женщины на развитие желчных камней и необходимость хирургического вмешательства по их удалению.
К другим группам риска относятся:
- беременные женщины
- семейный анамнез
- люди, которые недавно сильно похудели
- преднамеренное быстрое похудение, а затем его восстановление может увеличить риск образования желчных камней у мужчин в более позднем возрасте
- женщины, принимающие оральные контрацептивы
- , ведущие малоподвижный образ жизни
- женщины, проходящие терапию высокими дозами эстрогенов
- человека с близким родственником, у которого были камни в желчном пузыре
- исследование показало, что вариант гена значительно увеличивает риск развития желчных камней
- человек, принимающих диетических жиров высока
- В два раза больше женщин получают камни в желчном пузыре, чем мужчины
- люди старше 60 лет
- индейцы коренных американцев
- люди, принимающие препараты, снижающие уровень холестерина, называемые статинами
- люди с диабетом
Кроме того, гормоны заместительная терапия (ЗГТ) для женщин в период менопаузы е связано с более высоким риском проблем с желчным пузырем.Исследование показало, что ЗГТ, вводимая кожными пластырями или гелями, представляет меньший риск, чем ЗГТ, вводимая перорально.
Ниже представлена полностью интерактивная трехмерная модель желчных камней.
Изучите модель с помощью коврика для мыши или сенсорного экрана, чтобы узнать больше о камнях в желчном пузыре.
Если желчный проток или двенадцатиперстная кишка заблокированы желчными камнями, поток пищеварительного сока в поджелудочную железу может быть заблокирован. Это может вызвать желтуху и острый панкреатит. Лечение обычно включает хирургическое удаление желчного пузыря.
If часто встречается у людей, которым удалили желчный пузырь, и они испытывают чувство вздутия живота и несварение желудка, особенно когда они едят с высоким содержанием жиров. У некоторых стул может выделяться чаще, чем раньше.
Может ли человек жить без желчного пузыря?
Человек может выжить без желчного пузыря. Печень производит достаточно желчи, чтобы переварить нормальный рацион. Если желчный пузырь удаляется, желчь попадает в тонкий кишечник из печени через печеночные протоки, а не накапливается в желчном пузыре.
У небольшой части людей, у которых был удален желчный пузырь, на какое-то время будет более мягкий и частый стул, потому что их желчь чаще попадает в тонкий кишечник.
Возможные симптомы могут возникать при осложнениях:
Важно распознать возможные осложнения, связанные с камнями в желчном пузыре.
Желчная колика: Когда камень застревает в отверстии желчного пузыря и не может легко пройти через него, сокращение желчного пузыря может вызвать сильную боль.Когда это происходит, человек может испытывать болезненное состояние, называемое желчной коликой.
Боль ощущается в верхней части живота, но может также присутствовать в центре или справа от живота. Боль чаще возникает примерно через час после еды, особенно если человек ел пищу с высоким содержанием жиров. Боль будет постоянной и длиться несколько часов, а затем утихнет. Некоторые люди будут испытывать непрекращающуюся боль в течение 24 часов, в то время как другие могут испытывать волны боли.
Инфекция: Если камни в желчном пузыре вызвали инфекцию желчного пузыря, у человека с этим заболеванием может подняться температура и возникнуть дрожь.В большинстве случаев желчнокаменной инфекции люди госпитализируются для удаления желчнокаменной болезни.
Желтуха: Если желчный камень выходит из желчного пузыря и застревает в желчном протоке, он может блокировать прохождение желчи в кишечник. Затем желчь просачивается в кровоток, вызывая признаки желтухи.
В большинстве случаев это осложнение потребует хирургического удаления камня в желчном пузыре. У некоторых людей желчный камень в конечном итоге попадает в кишечник.
Панкреатит: Если небольшой желчный камень проходит через желчный проток и блокирует проток поджелудочной железы или вызывает рефлюкс жидкости и желчи в проток, у человека может развиться панкреатит.
Некоторые факторы, повышающие риск развития камней в желчном пузыре, такие как возраст, пол и этническое происхождение, изменить нельзя.
Однако вполне возможно, что соблюдение вегетарианской диеты может снизить риск развития камней в желчном пузыре. У вегетарианцев риск развития камней в желчном пузыре значительно ниже, чем у людей, которые едят мясо.
Многие эксперты говорят, что диета с низким содержанием жиров и высоким содержанием фруктов и овощей, включая большое количество пищевых волокон, может помочь защитить людей от образования желчных камней.
Контроль веса тела также может помочь предотвратить образование камней в желчном пузыре. Однако интенсивная диета и быстрая потеря веса увеличивают риск развития камней в желчном пузыре. Рекомендуется умеренность.
Прочтите статью на испанском языке.
Определение и факты о камнях в желчном пузыре
В разделе:
Что такое камни в желчном пузыре?
Желчные камни — это твердые, похожие на гальку куски материала, обычно состоящие из холестерина или билирубина, которые образуются в желчном пузыре.Камни в желчном пузыре могут быть размером от песчинки до мяча для гольфа. Желчный пузырь может образовывать один большой камень в желчном пузыре, сотни крошечных камней или и маленькие, и большие камни.
Когда камни в желчном пузыре блокируют желчные протоки желчных путей, камни в желчном пузыре могут вызвать внезапную боль в правом верхнем углу живота. Эта боль называется приступом желчного пузыря или желчной коликой. Если симптомы не исчезнут и не будут устранены, камни в желчном пузыре могут вызвать серьезные осложнения.
Однако большинство желчных камней не вызывают закупорки и безболезненны, их также называют «тихими» желчными камнями.Тихие камни в желчном пузыре обычно не нуждаются в лечении.
Типы камней в желчном пузыре
Два основных типа камней в желчном пузыре:
- холестериновые камни
- пигментные камни
Холестериновые камни обычно желто-зеленого цвета и состоят в основном из затвердевшего холестерина. В некоторых странах холестериновые камни составляют около 75 процентов желчных камней. 1
Пигментные камни темного цвета и состоят из билирубина. У некоторых есть смесь обоих видов камней.
Камни в желчном пузыре могут быть размером от песчинки до мяча для гольфа.
Есть ли у желчных камней другое название?
Холелитиаз — это название, которое врачи иногда называют желчными камнями.
Что такое желчные пути?
Желчные пути, состоящие из желчного пузыря и желчных протоков, помогают пищеварению, выделяя желчь.
Желчный пузырь — это небольшой орган грушевидной формы, в котором хранится желчь. Он расположен в правом верхнем углу живота, ниже печени.
Желчные протоки желчных путей включают печеночные протоки, общий желчный проток и пузырный проток.Желчные протоки также переносят отходы и пищеварительные соки из печени и поджелудочной железы в двенадцатиперстную кишку.
Ваша печень вырабатывает желчь, которая в основном состоит из холестерина, солей желчных кислот и билирубина. Желчный пузырь накапливает желчь до тех пор, пока она не понадобится. Когда вы едите, ваше тело сигнализирует желчному пузырю, чтобы желчь попала в двенадцатиперстную кишку, чтобы смешаться с пищей. Желчные протоки переносят желчь из желчного пузыря в двенадцатиперстную кишку.
Желчные пути, состоящие из желчного пузыря и желчных протоков, помогают пищеварению, выделяя желчь.
Насколько распространены камни в желчном пузыре?
Желчные камни очень распространены, им страдают от 10 до 15 процентов населения США, а это почти 25 миллионов человек. Около четверти из почти 1 миллиона человек, у которых ежегодно диагностируются камни в желчном пузыре, необходимо будет лечить, обычно хирургическим путем. 2
У кого выше вероятность образования камней в желчном пузыре?
У некоторых групп людей риск развития камней в желчном пузыре выше, чем у других. 3
- У женщин вероятность образования камней в желчном пузыре выше, чем у мужчин.У женщин, у которых из-за беременности, заместительной гормональной терапии или противозачаточных таблеток в организме содержится дополнительный эстроген, вероятность образования камней в желчном пузыре выше.
- У пожилых людей чаще развиваются камни в желчном пузыре. С возрастом вероятность образования камней в желчном пузыре возрастает.
- Люди с семейным анамнезом камней в желчном пузыре имеют более высокий риск.
- американских индейца обладают генами, повышающими уровень холестерина в желчи, и имеют самый высокий уровень образования камней в желчном пузыре в Соединенных Штатах.
- Американцы мексиканского происхождения также подвержены более высокому риску развития камней в желчном пузыре.
У американских индейцев есть генетические факторы, которые повышают вероятность развития желчных камней.
Люди с определенными заболеваниями
У вас с большей вероятностью разовьются камни в желчном пузыре, если у вас есть одно из следующих заболеваний:
Люди с проблемами здоровья, связанными с диетой и весом
У вас с большей вероятностью разовьются камни в желчном пузыре, если вы
Узнайте больше о диете и камнях в желчном пузыре.
Какие осложнения возникают при камнях в желчном пузыре?
Осложнения камней в желчном пузыре могут включать
- Воспаление желчного пузыря
- Тяжелое повреждение или инфекция желчного пузыря, желчных протоков или печени
- Желчнокаменный панкреатит, воспаление поджелудочной железы, вызванное закупоркой желчнокаменной болезни
У многих людей симптомы камней в желчном пузыре отсутствуют, пока не появятся осложнения.
Если не лечить, камни в желчном пузыре могут быть смертельными.Лечение камней в желчном пузыре обычно включает хирургическое вмешательство.
Список литературы
[1] Portincasa P, Wang DQ-H. Камни в желчном пузыре. В: Podolsky, DK, Camilleri M, Fitz JG, Kalloo, AN, Shanahan F, Wang, TC, eds. Учебник гастроэнтерологии Ямады . Том 2. Издание шестое. Хобокен, Нью-Джерси: Уайли-Блэквелл; 2015: 1808–1834.
[2] Желчные камни. Сайт Американской гастроэнтерологической ассоциации.