лечение, симптомы и клинические рекомендации
Холестатический гепатоз или холестаз беременных — нарушение, к которому стоит отнестись с ответственностью, ведь в отдельных случаях оно представляет серьезную угрозу для матери и будущего ребенка. Даже если проявления болезни выражены слабо, состояние беременной с холестазом следует тщательно контролировать.
Причины нарушения
Холестазом в медицине называют застой желчи. Причины этого явления у будущих мам до конца не ясны. Нарушение связывают с гормональным дисбалансом, наблюдающимся при беременности. Кроме того, холестаз может быть симптомом серьезных нарушений работы печени.
Главный признак холестаза беременных — кожный зуд, который сначала наблюдается на ладонях и стопах
На последних сроках беременности у женщин повышается выработка эстрогенов, которые усиливают образование холестерина и вызывают дисбаланс уровня желчных кислот. Одновременно угнетается активность транспортных белков печени, из-за чего желчные кислоты в значительных количествах попадают в кровь.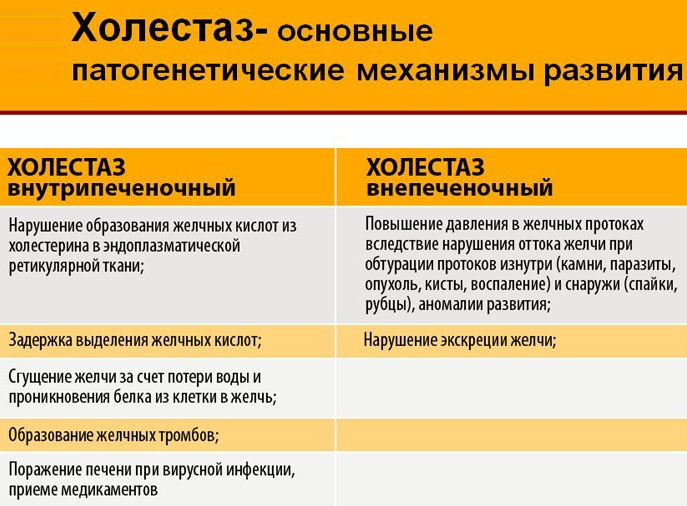
Также на работу печени и желчных протоков иногда влияет гормон прогестерон. Это вещество вырабатывается в организме женщины для сохранения беременности и угнетает работу мускулатуры внутренних органов, в том числе желчного пузыря и протоков, вызывая застой желчи. Снижение перистальтики кишечника провоцирует обратное всасывание желчных кислот, из-за чего их уровень в крови растет.
Повышают риск развития холестаза беременных следующие факторы:
- многоплодная беременность;
- холестаз во время предыдущих беременностей;
- холестаз беременных в анамнезе у близких родственниц;
- прием гормональных оральных контрацептивов до зачатия;
- болезни желудочно-кишечного тракта;
- гормональные нарушения;
- непереносимость антибиотиков — макролидов и эритромицина.
Изменение состава желчи происходит у каждой будущей мамы, однако холестаз развивается только у женщин с повышенной чувствительностью клеток печени к эстрогенам.
Эту особенность связывают с наследственностью.
Симптомы болезни
Главный признак холестаза — кожный зуд, который сначала наблюдается на ладонях и стопах, а далее распространяется на живот, спину и другие участки тела. Помимо этого к симптомам холестаза у будущих мам относятся:
- потемнение мочи;
- осветление кала;
- желтушность кожи и слизистых;
- тошнота, изжога и другие диспепсические расстройства;
- снижение аппетита;
- болезненность в правом боку;
- апатия и заторможенность.
Проявления болезни исчезают через 1–2 недели после родов.
Патогенез
Холестаз у будущих мам развивается, как правило, на 30–40 неделе беременности. Реже — на последних неделях второго триместра. Это относительно редкая патология, обнаруживающаяся только у 2% беременных женщин. Чаще нарушение выявляют в северной части России, Китае, Чили, скандинавских странах.
Главное проявление в виде зуда при застое желчи возникает из-за раздражения кожных рецепторов желчными кислотами, которые в повышенной концентрации присутствуют в крови. Холестаз характеризуется нарушением биохимических реакций в печени, разрушением клеток органа, попаданием в кровь токсинов, которые не были обезврежены в гепатоцитах.
Холестаз характеризуется нарушением биохимических реакций в печени, разрушением клеток органа, попаданием в кровь токсинов, которые не были обезврежены в гепатоцитах.
Симптомы холестаза неспецифичны и требуют дифференциальной диагностики
В результате нарушения работы печени в крови повышается уровень билирубина и желчных кислот, а в просвете кишечника развивается недостаток желчи. Эти явления вызывают характерные симптомы холестаза у будущих мам.
Диагностика
Поставить диагноз, основываясь только на клинических проявлениях холестаза, невозможно, так как его симптоматика схожа с признаками других болезней. Для выявления нарушения применяются следующие методы исследования:
- Анализ крови на содержание желчных кислот. Исследование проводится у всех будущих мам для выявления холестаза на этапе бессимптомного течения. При общем повышении концентрации желчных кислот для холестаза характерно снижение уровня хенодезоксихолиевой и выраженное повышение холиевой кислот в крови.

- Печеночные пробы — анализ крови на содержание ферментов печени. При холестазе наблюдается повышение холестерина, прямого биллирубина и увеличение активности печеночных ферментов.
- УЗИ печени и желчных протоков. При холестазе беременных печень имеет нормальные размеры и однородную структуру. Желчный пузырь увеличен, желчные ходы расширены. При исследовании иногда наблюдается билиарный сладж — присутствие взвеси кристаллов холестерина в желчевыводящих органах.
При необходимости будущей маме рекомендуется диагностика у дерматолога, гастроэнтеролога, токсиколога и других врачей узкого профиля
На этапе обследования важно исключить такие серьезные патологии, как поздний токсикоз беременных, вирусные гепатиты, желчнокаменную болезнь, рак печени и другие. Эти патологии схожи с холестазом симптоматикой и отличаются высоким риском развития тяжелых последствий для матери и плода.
Классификация холестазов беременных
Классифицируют нарушение в зависимости от изменений в составе желчи и степени тяжести патологического состояния.
Провести диагностику холестаза только по симптомам невозможно
В первом случае выделяют 2 вида холестаза:
- Билирубиновый. Отличается благоприятным прогнозом. Характеризуется изменением количества билирубина в желчи при нормальной выработке остальных ее составляющих.
- Парциальный холеацидный. Считается наиболее опасным. В этом случае изменяется выработка желчных кислот при нормальном синтезе других компонентов желчи.
Для определения степени тяжести состояния учитывают выраженность симптомов, показатели крови, наличие или отсутствие изменений в печени, желчном пузыре и протоках. Выделяют 3 возможных варианта течения болезни:
- Легкая степень. Наблюдается слабовыраженный зуд и незначительное повышение концентрации ферментов-трансаминаз в крови. Вероятность развития осложнений для матери и ребенка мала.
- Средняя степень. Характеризуется сильным зудом, повышением концентрации ферментов и билирубина в крови, нарушением ее свертываемости.
 При проведении УЗИ в желчных протоках или желчном пузыре наблюдаются взвеси из холестериновых кристаллов.
При проведении УЗИ в желчных протоках или желчном пузыре наблюдаются взвеси из холестериновых кристаллов. - Тяжелая степень. Характеризуется выраженными расстройствами пищеварения и серьезными нарушениями, связанными со свертываемостью крови.
При легкой степени холестаза беременность сохраняют. При тяжелой форме из-за высокого риска негативных последствий для плода и матери рекомендуют досрочное родоразрешение.
Лечение
Независимо от стадии и типа холестаза будущей маме назначается специальная диета, подразумевающая повышение доли белковой пищи в рационе.
Беременной рекомендуется в достаточном количестве употреблять говядину, курятину, индейку и другие сорта нежирного мяса. Блюда тушат, отваривают или готовят на пару. В рацион включают продукты, содержащие клетчатку и витамин Е. Ограничить или исключить следует острое, жирное и жареное.
Легкая степень холестаза при беременности не требует серьезного лечения. С помощью регулярных обследований за состоянием будущей мамы и плода ведется тщательное наблюдение. В отдельных случаях женщине назначаются следующие препараты:
С помощью регулярных обследований за состоянием будущей мамы и плода ведется тщательное наблюдение. В отдельных случаях женщине назначаются следующие препараты:
- урсодезоксихолиевая кислота — безопасное для беременных желчегонное средство, восстанавливающее клетки печени;
- разрешенные во время беременности гепатопротекторы — средства, восстанавливающие клетки печени;
- дезинтоксикационные препараты, выводящие токсичные вещества из организма;
- витамины Е и С;
- противоаллергические средства для устранения зуда.
При тяжелой форме холестаза в условиях стационара проводятся плазмаферез или гемосорбция — процедуры, направленные на очистку крови от токсинов.
В зависимости от срока и особенностей течения беременности при выраженном, тяжело текущем холестазе показано досрочное родоразрешение с помощью стимуляции или кесарева сечения.
Возможные осложнения
Чаше холестаз не вызывает осложнений у беременных ни со стороны будущей мамы, ни со стороны плода. При обнаружении нарушения в легкой степени и отсутствии каких-либо акушерских патологий беременной показаны естественные роды в соответствии со сроком.
При обнаружении нарушения в легкой степени и отсутствии каких-либо акушерских патологий беременной показаны естественные роды в соответствии со сроком.
В отдельных случаях холестаз у женщины во время беременности становится причиной следующих негативных последствий для плода:
- фетоплацентарная недостаточность — комплекс нарушений со стороны плаценты и плода из-за гипоксии и повреждения клеток;
- задержка внутриутробного развития;
- внутриутробная гибель плода;
- преждевременные роды.
Холестаз может серьезно сказаться и на здоровье будущей мамы.
Для беременной болезнь повышает риск следующих осложнений:
- акушерские кровотечения;
- отек легких;
- послеродовое воспаление слизистой оболочки матки;
- болезни печени и поджелудочной железы в отдаленном периоде.
Чтобы избежать тяжелых последствий холестаза, следует как можно раньше встать на учет в женскую консультацию, не пренебрегать плановыми обследованиями и выполнять рекомендации гинеколога, наблюдающего за беременностью.
Профилактика
Для предупреждения холестаза беременных женщинам, относящимся к группе риска, назначаются плановые консультации гастроэнтеролога, регулярный анализ крови на содержание желчных кислот и печеночных ферментов.
При использовании оральных контрацептивов планировать зачатие следует не раньше, чем через 3 месяца после окончания их приема. Также важно на протяжении беременности принимать соответствующие витаминно-минеральные комплексы и придерживаться принципов правильного питания.
Холестаз беременных – далеко не самая страшная патология. При соответствующем контроле и сознательности будущей мамы беременность и роды пройдут без серьезных последствий для женщины и ребенка.
Читайте в следующей статье: симптомы и лечение холецистита у женщин
Внутрипеченочный холестаз беременных | Козлов П. В., Самсонова И.В.
В., Самсонова И.В.
Введение
Внутрипеченочный холестаз беременных (ВХБ) (син.: холестатический гепатоз) — это обратимая форма холестаза, характерная для беременности и проявляющаяся интенсивным кожным зудом, повышением уровня желчных кислот в сыворотке крови и/или ферментов печени, со спонтанным разрешением в послеродовом периоде (как правило, в течение 2–6 нед.) при отсутствии альтернативных причин. ВХБ осложняет течение 0,7% всех беременностей в мультиэтнической популяции [1]. Патогенез ВХБ связан с генетическими, гормональными факторами, а также воздействием окружающей среды. Например, у женщин Индо-Азиатского и Пакистано-Азиатского регионов ВХБ осложняет течение 1,2–1,5% беременностей, в Чили — 2,4%, в Скандинавских странах — 2,8%, а наибольшая частота ВХБ в мире наблюдается у беременных араукано-
индейской народности. В странах Европы распространенность ВХБ составляет менее 1% [2].
Факторами риска развития ВХБ являются наследственность, хронические заболевания печени, в т. ч. гепатит С и желчнокаменная болезнь, прием медикаментов, многоплодная беременность, индуцированная беременность (экстракорпоральное оплодотворение) [3]. Наиболее значимыми факторами риска являются наследственная предрасположенность и ВХБ в анамнезе. В таких случаях частота развития ВХБ в последующие беременности составляет 45–90% [2].
ч. гепатит С и желчнокаменная болезнь, прием медикаментов, многоплодная беременность, индуцированная беременность (экстракорпоральное оплодотворение) [3]. Наиболее значимыми факторами риска являются наследственная предрасположенность и ВХБ в анамнезе. В таких случаях частота развития ВХБ в последующие беременности составляет 45–90% [2].
Диагностика ВХБ
Диагностика ВХБ основывается на анализе клинической картины, лабораторных и инструментальных исследованиях [4]. Критериями диагноза являются наличие кожного зуда (который не может быть объяснен другими причинами) и повышение уровня ферментов печени и желчных кислот в сыворотке крови. При ВХБ зуд возникает у 23% беременных, как правило, после 24 нед. и нередко в течение длительного времени остается единственным симптомом. Типичная локализация зуда — ладони, стопы, живот, где, как правило, выявляются расчесы. Интенсивность зуда возрастает в ночное время, поскольку процесс желчеобразования непрерывен, и в ночной период суток практически весь пул желчных кислот (около 4 г) остается в желчном пузыре. Это снижает качество жизни беременных. Зуд может появиться за несколько дней до изменений биохимических маркеров функции печени [5]. В 10% случаев наблюдается легкая желтуха за счет конъюгированного билирубина. Крайне редкими симптомами холестаза являются светлый стул (стеаторея) и темная моча. Однако ВХБ не является доминирующей причиной желтухи и зуда, и с целью исключения других причин необходимо проведение дополнительных исследований [4].
Это снижает качество жизни беременных. Зуд может появиться за несколько дней до изменений биохимических маркеров функции печени [5]. В 10% случаев наблюдается легкая желтуха за счет конъюгированного билирубина. Крайне редкими симптомами холестаза являются светлый стул (стеаторея) и темная моча. Однако ВХБ не является доминирующей причиной желтухи и зуда, и с целью исключения других причин необходимо проведение дополнительных исследований [4].
Ранними лабораторными (биохимическими) маркерами и основанием для постановки диагноза при бессимптомном течении ВХБ является повышение концентрации в сыворотке крови желчных кислот и/или ферментов печени, а в дальнейшем конъюгированного билирубина. У большинства беременных отмечается увеличение 1–2 ферментов печени [5]. Уровень желчных кислот является самым чувствительным маркером ВХБ и может повышаться до изменения других печеночных проб. Во время беременности уровень желчных кислот в сыворотке крови остается в пределах нормы для небеременных, но может несколько повышаться в III триместре за счет изменения метаболизма желчных кислот в результате высоких уровней циркулирующих эстрогенов и прогестерона и свидетельствовать о риске развития холестаза при нормальной беременности. Изолированное повышение сывороточного уровня желчных кислот и билирубина встречается редко, однако нормальные концентрации не исключают диагноз ВХБ. Оценка концентрации желчных кислот и ферментов печени должна проводиться с учетом референсных значений для беременных строго натощак, т. к. уровень желчных кислот в плазме крови значительно увеличивается после приема пищи. Верхняя граница физиологических значений печеночных проб у беременных на 20% ниже, чем у небеременных. Нормальными показателями биохимических параметров следует считать концентрацию желчных кислот <14 мкмоль/л, концентрацию аланинаминотрансферазы (АЛТ) <32 МЕ/л [4, 5].
Изолированное повышение сывороточного уровня желчных кислот и билирубина встречается редко, однако нормальные концентрации не исключают диагноз ВХБ. Оценка концентрации желчных кислот и ферментов печени должна проводиться с учетом референсных значений для беременных строго натощак, т. к. уровень желчных кислот в плазме крови значительно увеличивается после приема пищи. Верхняя граница физиологических значений печеночных проб у беременных на 20% ниже, чем у небеременных. Нормальными показателями биохимических параметров следует считать концентрацию желчных кислот <14 мкмоль/л, концентрацию аланинаминотрансферазы (АЛТ) <32 МЕ/л [4, 5].
Дифференциальный диагноз ВХБ
Дифференциальный диагноз ВХБ необходимо проводить с кожными болезнями, в т. ч. экземой, атопическим дерматитом, пиодермией, фолликулитом и др.; осложнениями беременности: преэклампсией, HELLP-синдромом [Н (hemolysis) — внутрисосудистый гемолиз, EL (elevated liver enzimes) — повышение печеночных ферментов, LP (low platelet count) — снижение уровня тромбоцитов], острой жировой дистрофией печени; желчнокаменной болезнью; гепатитами А, В, С; инфекционным мононуклеозом (вирус Эпштейна — Барр) и цитомегаловирусной инфекцией; первичным билиарным циррозом (антимитохондриальные антитела, антитела к гладкомышечным волокнам) (табл. 1) [6].
1) [6].
Отдельного рассмотрения заслуживают случаи лекарственного холестаза, встречающиеся с частотой от 1 случая на 10 000 до 1 случая на 100 000 пациентов, принимающих лекарства в терапевтических дозах (рис. 1) [5, 6].
Лекарственные поражения печени (ЛПП) могут быть обусловлены ингибированием экспрессии и/или функции гепатобилиарных транспортеров, приводящим к нарушению секреции желчи на гепатоцеллюлярном уровне, либо индукцией воспаления по типу идиосинкразии или гиперчувствительности на холангиоцеллюлярном уровне. Индивидуальная чувствительность к развитию холестаза под действием различных лекарственных препаратов может быть обусловлена генетически детерминированной экспрессией гепатобилиарных транспортеров и энзимов, участвующих в реакциях биотрансформации. ЛПП принято подразделять в зависимости от уровня повышения основных печеночных проб на гепатоцеллюлярные, холестатические и смешанные. Если уровень АЛТ повышен более чем в 5 раз от верхней границы нормы и индекс R (отношение АЛТ к щелочной фосфатазе (ЩФ)) ≥5, то следует предполагать гепатоцеллюлярное поражение печени..gif) Повышение уровня ЩФ более чем в 2 раза и индекс R≤2 свидетельствуют о холестатическом поражении печени. Доля холестатических поражений печени среди всех лекарственных гепатопатий составляет около 30%. Как правило, холестатические ЛПП протекают легче, чем гепатоцеллюлярные, но разрешаются значительно медленнее. При смешанном ЛПП отмечается одновременное повышение уровней АЛТ и ЩФ более чем в 2 раза от верхней границы нормы, а индекса R — от 2 до 5 [6].
Повышение уровня ЩФ более чем в 2 раза и индекс R≤2 свидетельствуют о холестатическом поражении печени. Доля холестатических поражений печени среди всех лекарственных гепатопатий составляет около 30%. Как правило, холестатические ЛПП протекают легче, чем гепатоцеллюлярные, но разрешаются значительно медленнее. При смешанном ЛПП отмечается одновременное повышение уровней АЛТ и ЩФ более чем в 2 раза от верхней границы нормы, а индекса R — от 2 до 5 [6].
При диагностированном ЛПП рекомендуется прекращение приема препарата и тщательное наблюдение за клинической симптоматикой и биохимическими показателями (III/С2). Применение урсодезоксихолевой кислоты (УДХК) и кортикостероидов при ЛПП часто бывает эффективно, однако доказательная база в виде контролируемых исследований отсутствует (III/С2) [6].
Мониторинг холестаза беременных
При постановке диагноза ВХБ мониторирование концентрации печеночных ферментов и/или желчных кислот должно проводиться не реже 1 р. /нед. до родоразрешения. В случаях персистирующего зуда и нормальных биохимических показателей необходимо проведение повторного анализа печеночных ферментов и желчных кислот не реже 1 р./нед. до появления патологических результатов или прекращения зуда [5]. Возвращение концентрации печеночных ферментов к нормальным значениям, вероятно, свидетельствует о неправильном диагнозе ВХБ.
/нед. до родоразрешения. В случаях персистирующего зуда и нормальных биохимических показателей необходимо проведение повторного анализа печеночных ферментов и желчных кислот не реже 1 р./нед. до появления патологических результатов или прекращения зуда [5]. Возвращение концентрации печеночных ферментов к нормальным значениям, вероятно, свидетельствует о неправильном диагнозе ВХБ.
Клиническое значение и перинатальные риски при беременности, осложненной ВХБ
Развитие ВХБ связано с потенциальным риском преждевременных родов (4–12%), в первую очередь ятрогенных (7–25%), увеличением частоты кесарева сечения
(с 10 до 36%), пассажа мекония (при доношенной беременности до 25–44,3% в сравнении с 7,6–12% в популяции, при недоношенной — до 18 при 3% соответственно) и послеродовых кровотечений (с 2 до 22%) [7, 8]. Риск перинатальных осложнений, в т. ч. преждевременных родов, мекониального пассажа и асфиксии плода, значительно повышается при раннем начале зуда (до 34 нед. беременности) и концентрации желчных кислот >40 мкмоль/л [9]. Так, частота мекониального пассажа возрастает линейно на 19,7% при увеличении концентрации желчных кислот на каждые 10 мкмоль/л и при концентрации желчных кислот >40 мкмоль/л составляет 10–44%. Риск мертворождения при развитии ВХБ составляет 0–11‰, при этом более 70% случаев наблюдаются до 37 нед. беременности [7–10]. Достоверные биохимические критерии и специфические методы антенатального мониторинга плода, прогнозирующие мертворождение, отсутствуют. Гибель плода при ВХБ, как правило, внезапная и не имеет связи с критериями плацентарной недостаточности, в т. ч. с задержкой роста плода, маловодием и патологическими параметрами допплерометрии.
беременности) и концентрации желчных кислот >40 мкмоль/л [9]. Так, частота мекониального пассажа возрастает линейно на 19,7% при увеличении концентрации желчных кислот на каждые 10 мкмоль/л и при концентрации желчных кислот >40 мкмоль/л составляет 10–44%. Риск мертворождения при развитии ВХБ составляет 0–11‰, при этом более 70% случаев наблюдаются до 37 нед. беременности [7–10]. Достоверные биохимические критерии и специфические методы антенатального мониторинга плода, прогнозирующие мертворождение, отсутствуют. Гибель плода при ВХБ, как правило, внезапная и не имеет связи с критериями плацентарной недостаточности, в т. ч. с задержкой роста плода, маловодием и патологическими параметрами допплерометрии.
Мониторинг состояния плода включает субъективную оценку шевеления плода, данные ультразвуковой эхографии, кардиотокографии (КТГ), амниоскопии (с 36–37 нед. при установленном диагнозе ВХБ). Прогностическая ценность ультразвуковой эхографии и КТГ в отношении оценки состояния плода и перинатального исхода при холестазе слабая [11].
Родоразрешение при ВХБ
При ВХБ показана дородовая госпитализация в 36 нед. с целью решения вопроса о времени и методе родоразрешения, в т. ч. об индукции родов. Доказательных данных о необходимости досрочного родоразрешения при ВХБ нет, однако существует практика индукции родов при тяжелых формах холестаза с выраженной гиперферментемией и концентрацией желчных кислот >40 мкмоль/л [5, 7]. При обсуждении вопроса о родоразрешении необходимо предупредить о невозможности точного прогнозирования перинатальных осложнений при ВХБ и целесообразности досрочного родоразрешения с целью снижения риска мертворождения. Также необходимо предупредить о риске проведения интенсивной терапии новорожденным. Так, частота госпитализации в отделение реанимации и интенсивной терапии новорожденных при досрочной индукции родов в 37 нед. составляет 7–11%, в 38 нед.— 6% и в 39 нед.— 1,5%. Решение о родоразрешении должно основываться не только на лабораторных результатах, но и на других факторах риска, т. к. сильной корреляции уровня печеночных ферментов и исхода для плода не выявлено. Принятие окончательного решения о времени и методе родоразрешения возможно только после полного информирования беременной о рисках для плода при индукции родов и возможном ухудшении состояния плода при пролонгировании беременности [5].
к. сильной корреляции уровня печеночных ферментов и исхода для плода не выявлено. Принятие окончательного решения о времени и методе родоразрешения возможно только после полного информирования беременной о рисках для плода при индукции родов и возможном ухудшении состояния плода при пролонгировании беременности [5].
Лечение
При развитии зуда или повышении уровня печеночных ферментов необходимо по возможности прервать медикаментозную терапию. В первую очередь исключаются медикаменты, часто вызывающие холестаз, в т. ч. эритромицин, амоксициллин + клавулановая кислота.
Местное лечение. Водорастворимые кремы и гели с ментолом временно уменьшают интенсивность зуда и безопасны при беременности. Однако доказательная база, подтверждающая их эффективность, отсутствует. Возможен кратковременный эффект.
Системная терапия
Урсодезоксихолевая кислота (УДХК) уменьшает интенсивность зуда и нормализует функцию печени. УДХК замещает в желчи более гидрофобные эндогенные желчные кислоты и снижает их повреждающий эффект на мембраны гепатоцитов. УДХК обладает плейотропными свойствами, цитопротективным, антиоксидантным и антифибротическим эффектами, снижает восприимчивость гепатоцитов к воспалительным агентам и нормализует спектр липидов. Комбинация УДХК и витамина E имеет цитопротективный и метаболический эффекты, способствует снижению скорости апоптоза, активности сывороточных трансаминаз, восстанавливает циркулирующий уровень адипонектина [12]. При холестерин-ассоциированной патологии билиарного тракта, в т. ч. билиарном сладже, холецистолитиазе и холестерозе желчного пузыря, заместительная урсотерапия значительно снижает уровень холестерина и приводит к устранению билиарного сладжа. Для лечения клинически манифестных холестатических заболеваний печени у беременных УДХК применяется во II и III триместрах (I/В1). При ВХБ прием УДХК уменьшает выраженность зуда и концентрацию печеночных ферментов (I/В1) [6, 13, 14].
УДХК замещает в желчи более гидрофобные эндогенные желчные кислоты и снижает их повреждающий эффект на мембраны гепатоцитов. УДХК обладает плейотропными свойствами, цитопротективным, антиоксидантным и антифибротическим эффектами, снижает восприимчивость гепатоцитов к воспалительным агентам и нормализует спектр липидов. Комбинация УДХК и витамина E имеет цитопротективный и метаболический эффекты, способствует снижению скорости апоптоза, активности сывороточных трансаминаз, восстанавливает циркулирующий уровень адипонектина [12]. При холестерин-ассоциированной патологии билиарного тракта, в т. ч. билиарном сладже, холецистолитиазе и холестерозе желчного пузыря, заместительная урсотерапия значительно снижает уровень холестерина и приводит к устранению билиарного сладжа. Для лечения клинически манифестных холестатических заболеваний печени у беременных УДХК применяется во II и III триместрах (I/В1). При ВХБ прием УДХК уменьшает выраженность зуда и концентрацию печеночных ферментов (I/В1) [6, 13, 14]. Однако достоверное снижение перинатальной смертности при применении УДХК отсутствует [15]. Рекомендуемая доза составляет 10 мг на 1 кг массы тела в сутки. Начальная доза может составлять 1 г/сут (по 250 мг 4 раза) и быть увеличена до 1,5 г/сут. Принимать препарат целесообразно с приемом пищи или сразу после еды. Побочных эффектов применения УДХК у матерей и новорожденных не зафиксировано [16].
Однако достоверное снижение перинатальной смертности при применении УДХК отсутствует [15]. Рекомендуемая доза составляет 10 мг на 1 кг массы тела в сутки. Начальная доза может составлять 1 г/сут (по 250 мг 4 раза) и быть увеличена до 1,5 г/сут. Принимать препарат целесообразно с приемом пищи или сразу после еды. Побочных эффектов применения УДХК у матерей и новорожденных не зафиксировано [16].
Антигистаминные препараты — блокаторы гистаминовых Н1-рецепторов — могут иметь положительный седативный эффект при приеме на ночь, но не оказывают существенного влияния на интенсивность зуда [16].
Адеметионин образуется из метионина в процессе АТФ-зависимой реакции, катализируемой метионин-аденозилтрансферазой, и участвует в биохимических реакциях
трансметилирования, транссульфатирования, трансаминирования и декарбоксилирования. Реакции метилирования необходимы для синтеза эндогенного фосфатидилхолина в гепатоцитах. В реакциях транссульфатирования адеметионин является предшественником цистеина, таурина, глутатиона. Адеметионин снижает токсичность желчных кислот в гепатоците, осуществляя их конъюгирование и сульфатирование. Конъюгация с таурином повышает растворимость желчных кислот и выведение их из гепатоцита. Процесс сульфатирования желчных кислот способствует их элиминации почками, облегчает прохождение через мембрану гепатоцита и выведение с желчью. Сульфатированные желчные кислоты защищают мембраны клеток печени от токсического действия несульфатированных желчных кислот, в высоких концентрациях присутствующих в гепатоцитах при внутрипеченочном холестазе. В реакциях трансметилирования (85% которых протекает в печени) адеметионин является донором метильной группы для синтеза фосфолипидов клеточных мембран, нейротрансмиттеров, нуклеиновых кислот и белков. При ВХБ адеметионин снижает выраженность кожного зуда и концентрацию ферментов печени. Оказывает холеретическое и гепатопротективное действие, сохраняющееся до 3 мес. после прекращения лечения. Рекомендованная доза и режим введения адеметионина составляет 400–800 мг/сут (1–2 флакона) внутривенно в течение 2 нед.
Адеметионин снижает токсичность желчных кислот в гепатоците, осуществляя их конъюгирование и сульфатирование. Конъюгация с таурином повышает растворимость желчных кислот и выведение их из гепатоцита. Процесс сульфатирования желчных кислот способствует их элиминации почками, облегчает прохождение через мембрану гепатоцита и выведение с желчью. Сульфатированные желчные кислоты защищают мембраны клеток печени от токсического действия несульфатированных желчных кислот, в высоких концентрациях присутствующих в гепатоцитах при внутрипеченочном холестазе. В реакциях трансметилирования (85% которых протекает в печени) адеметионин является донором метильной группы для синтеза фосфолипидов клеточных мембран, нейротрансмиттеров, нуклеиновых кислот и белков. При ВХБ адеметионин снижает выраженность кожного зуда и концентрацию ферментов печени. Оказывает холеретическое и гепатопротективное действие, сохраняющееся до 3 мес. после прекращения лечения. Рекомендованная доза и режим введения адеметионина составляет 400–800 мг/сут (1–2 флакона) внутривенно в течение 2 нед. Поддерживающая пероральная терапия — 800–1600 мг/сут в течение 2–4 нед. [5, 16]. Препарат противопоказан в I и II триместрах беременности.
Поддерживающая пероральная терапия — 800–1600 мг/сут в течение 2–4 нед. [5, 16]. Препарат противопоказан в I и II триместрах беременности.
Глюкокортикоиды не являются препаратами терапии холестаза первой линии. Рандомизированные доказательные исследования эффективности препаратов отсутствуют. В некоторых исследованиях рекомендована схема применения дексаметазона по 10 мг перорально в течение 7 дней с перерывом в 3 дня [5, 16]. Использование преднизолона безопасно во II и III триместрах беременности и при лактации, однако при применении в I триместре увеличивается риск развития расщелины твердого неба у детей [6].
Витамин К. ВХБ возникает в результате сниженной абсорбции пищевого жира вследствие недостаточной секреции желчных кислот в ЖКТ и снижения формирования мицелия. Увеличенная экскреция жира при ВХБ может быть субклинической (но с повышенным содержанием жира в кале) или клинической (стеаторея), что влияет на абсорбцию витамина К, который необходим для синтеза факторов II, VII, IX, X. У женщин с жировой мальабсорбцией, в первую очередь при обструкции желчевыводящих путей и заболеваниях печени, может наблюдаться дефицит витамина К. Водорастворимый витамин К (менадиона натрия бисульфит) может применяться при ВХБ и при увеличении протромбинового времени в дозе 5–10 мг/сут с 34 нед. беременности до родоразрешения с целью снижения риска послеродовых кровотечений более чем в 3 раза (III/С2), при этом необходимо соотнести пользу для матери и риск для плода [5, 6]. В случаях холестаза, стеатореи или доказанного низкого уровня жирорастворимых витаминов рекомендуется комплексное применение витаминов А, Е и К (III/С2) [6].
У женщин с жировой мальабсорбцией, в первую очередь при обструкции желчевыводящих путей и заболеваниях печени, может наблюдаться дефицит витамина К. Водорастворимый витамин К (менадиона натрия бисульфит) может применяться при ВХБ и при увеличении протромбинового времени в дозе 5–10 мг/сут с 34 нед. беременности до родоразрешения с целью снижения риска послеродовых кровотечений более чем в 3 раза (III/С2), при этом необходимо соотнести пользу для матери и риск для плода [5, 6]. В случаях холестаза, стеатореи или доказанного низкого уровня жирорастворимых витаминов рекомендуется комплексное применение витаминов А, Е и К (III/С2) [6].
Ведение в послеродовом периоде
Снижение гиперферментемии после родов подтверждает диагноз ВХБ. Родильницам с ВХБ необходимо проведение биохимического анализа крови в течение 7–10 дней после родов с целью подтверждения диагноза, а с целью оценки динамики снижения концентрации печеночных ферментов и/или желчных кислот — через 6 и 8 нед. после родов [5, 16]. Если после родов симптоматика не купируется (или прогрессирует), необходимо провести дифференциальную диагностику с другими хроническими заболеваниями печени, в т. ч. с первичным билиарным циррозом, первичным склерозирующим холангитом, хроническим гепатитом С, при которых кожный зуд может появиться на последних неделях беременности.
после родов [5, 16]. Если после родов симптоматика не купируется (или прогрессирует), необходимо провести дифференциальную диагностику с другими хроническими заболеваниями печени, в т. ч. с первичным билиарным циррозом, первичным склерозирующим холангитом, хроническим гепатитом С, при которых кожный зуд может появиться на последних неделях беременности.
Родильницам с ВХБ целесообразно избегать эстрогенсодержащие методы контрацепции, которые провоцируют появление зуда у 10% женщин.
Заключение
Ввиду прогрессивного увеличения возраста беременных и сопутствующей экстрагенитальной патологии вопросы своевременной диагностики нарушений функции печени и желчевыводящих путей и рациональной акушерской тактики являются актуальными и требуют дифференцированного подхода. Некоторые осложнения беременности, в т. ч. преэклампсия, HELLP-синдром, нередко имеют неспецифические симптомы печеночной дисфункции. Таким образом, знание алгоритмов дифференциальной диагностики и акушерской тактики позволяет достоверно уменьшить риски материнской и перинатальной заболеваемости и смертности (рис. 2).
2).
Сведения об авторах:
1Козлов Павел Васильевич — д.м.н., профессор кафедры акушерства и гинекологии лечебного факультета, врач высшей категории, ORCID iD 0000-0002-9916-6128;
2Самсонова Инна Владимировна — к.м.н., заместитель главного врача по медицинской части, врач высшей категории, ORCID iD 0000-0002-1228-1765.
1ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России. 117997, Россия, г. Москва, ул. Островитянова, д. 1.
2ГБУЗ «ГКБ № 52 ДЗМ». 123182, Россия, г. Москва, ул. Пехотная, д. 3.
Контактная информация: Козлов Павел Васильевич, e-mail:
[email protected]. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 21. 08.2019.
08.2019.
About the authors:
1Pavel V. Kozlov — MD, PhD, professor of the Department of Obstetrics and Gynecology, ORCID iD 0000-0002-9916-6128;
2Inna V. Samsonova — MD, PhD, Deputy Head Doctor for Medical Work, ORCID iD 0000-0002-1228-1765.
1Pirogov Russian National Research Medical University. 1, Ostrovityanov str., Moscow, 117437, Russian Federa-
tion.
2City Clinical Hospital No. 52. 3, Pekhotnaya str., Moscow, 123182, Russian Federation.
Contact information: Pavel V. Kozlov, e-mail: [email protected]. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 21.08.2019.
.
Внутрипеченочный холестаз беременных. Кузьмин В.Н.
Кузьмин В.Н.
Оксана Михайловна Драпкина, профессор, доктор медицинских наук:
– Профессор Кузьмин Владимир Николаевич расскажет нам о внутрипеченочном холестазе беременных.
Владимир Николаевич Кузьмин, профессор, доктор медицинских наук:
– Хотелось бы остановиться на важной проблеме – проблеме патологий печени у беременных и, в частности, внутрипеченочном холестазе беременных. Хотелось бы сказать, что в целом отмечается рост различных патологий печени в популяции, и беременные не являются исключением. К сожалению, этой проблемой занимаются разные смежные специалисты: и гастроэнтерологи, и инфекционисты, и, конечно, этой проблемой занимаются акушеры-гинекологи.
…приблизительно того, что имеются довольно тяжелые осложнения при различных формах патологий печени. К сожалению, пациентки, которые уже имеют заболевания печени до беременности, отягощают ситуацию беременности. И наоборот, иногда беременность может способствовать каким-то срывам адаптационных процессов, заболеваниям печени, патологиям печени, вызывая тяжелую акушерскую патологию и осложнения беременности.
В целом, чего мы боимся для матери и плода, когда имеется та или иная патология печени? В первую очередь, развития осложнений печеночной недостаточности в связи с высокой нагрузкой на печень на фоне беременности, особенно когда у пациентки имеются различные хронические заболевания печени.
Также опасность представляет срыв адаптационных процессов с развитием акушерской патологии, как развитие гестозов, преэклампсии, внутрипеченочного холестаза, более тяжелых форм осложнений в виде HELLP-синдрома и развитие плацентарной недостаточности. Также проблемы инфекционного генеза – в первую очередь, инфицирование вирусами гепатита В и С, как во время беременности, так и во время родов. И осложнения различных хронических объемных поражений и образований печени или осложнения, связанные с течением злокачественного опухолевого процесса печени, которое может быть утяжелено самой беременностью.
На сегодняшний день по классификации заболевания печени принято делить на патологии печени, обусловленные беременностью, то есть связанные напрямую с беременностью. В первую очередь, это внутрипеченочный холестаз беременности, это такие тяжелые состояния как острый жировой гепатоз беременных, и различные формы гестозов, преэклампсии, тяжелых форм в виде HELLP-синдрома. Вторая часть – это заболевания печени, не связанные с беременностью. Эту огромную группу представляют вирусные гепатиты, другие инфекции, передающиеся половым путем, ВИЧ-инфекции, герпетическая инфекция, а также общесоматические заболевания – в первую очередь желчнокаменная болезнь. Выделяют еще хронические заболевания печени при беременности, обусловленные, в основном, либо диффузными заболеваниями печени, либо какими-то различными объемными образованиями в области печени.
В первую очередь, это внутрипеченочный холестаз беременности, это такие тяжелые состояния как острый жировой гепатоз беременных, и различные формы гестозов, преэклампсии, тяжелых форм в виде HELLP-синдрома. Вторая часть – это заболевания печени, не связанные с беременностью. Эту огромную группу представляют вирусные гепатиты, другие инфекции, передающиеся половым путем, ВИЧ-инфекции, герпетическая инфекция, а также общесоматические заболевания – в первую очередь желчнокаменная болезнь. Выделяют еще хронические заболевания печени при беременности, обусловленные, в основном, либо диффузными заболеваниями печени, либо какими-то различными объемными образованиями в области печени.
Появление такого фактора как желтуха зачастую у беременных классифицируется только в одну сторону – это развитие вирусного гепатита. Но, к сожалению, причины могут быть различные, и нельзя сводить понятие желтухи только к развитию вирусного гепатита.
В первую очередь, это связано с надпеченочными факторами, в основном, с развитием гемолиза, HELLP-синдрома как тяжелого осложнения, ДВС-синдрома. Обусловлено увеличением билирубина, других показателей. Конечно, такие тяжелые осложнения, в первую очередь, с точки зрения акушерской тактики направлены на экстренное родоразрешение.
Обусловлено увеличением билирубина, других показателей. Конечно, такие тяжелые осложнения, в первую очередь, с точки зрения акушерской тактики направлены на экстренное родоразрешение.
Вторая категория факторов, которыми может быть обусловлена желтуха во время беременности, связана с печеночными факторами. К ним относятся как раз и гепатит, и дистрофия печени, а также внутрипеченочный холестаз беременности, а также различные формы ферментопатии. В основном, связаны именно с изменением уровня ферментов печени: билирубина, и других функциональных проб, что влечет за собой различную тактику ведения таких пациенток.
Третья группа – это подпеченочные факторы, связанные, в основном, с желчнокаменной болезнью и обструкцией желчевыводящих путей, которые купируются, в основном, либо хирургическим, либо консервативным выведением желчи из организма.
На сегодняшний день среди причин нарушений функций печени у беременных две основные причины: это вирусные гепатиты, а также холестаз беременных. Конечно, две эти причины, в основном и образуют всю патологию функций печени у беременных, и в основном приходится дифференцировать между этими составляющими. Поэтому в обязательный комплекс обследования беременных женщин должно входить более расширенное понятие обследования, в первую очередь, на вирусные гепатиты. Не только на Hbs-антиген, который больше применяется и на который обследуются беременные женщины, а более детализированная ситуация, потому что, к сожалению, просто по общим маркерам как гепатита В, так и гепатита С не всегда представляется возможным выработка тактики ведения беременных, как во время беременности, так и решение вопроса о родоразрешении.
Конечно, две эти причины, в основном и образуют всю патологию функций печени у беременных, и в основном приходится дифференцировать между этими составляющими. Поэтому в обязательный комплекс обследования беременных женщин должно входить более расширенное понятие обследования, в первую очередь, на вирусные гепатиты. Не только на Hbs-антиген, который больше применяется и на который обследуются беременные женщины, а более детализированная ситуация, потому что, к сожалению, просто по общим маркерам как гепатита В, так и гепатита С не всегда представляется возможным выработка тактики ведения беременных, как во время беременности, так и решение вопроса о родоразрешении.
Также необходимо расширение вопросов об обследовании беременных пациенток с точки зрения биохимического исследования, связанного с определением различных показателей биохимического состава крови. Но здесь хочется сказать, что некоторые изменения биохимических показателей иногда меняются в зависимости от срока беременности или на фоне беременности. Речь идет о следующих показателях: альбумин может снижаться примерно на 20%, это тоже нужно иметь в виду; это щелочная фосфатаза, которая может повышаться; это холестерин. Из различных форм глобулинов могут несколько снижаться гамма-глобулины. Неизменные показатели, которые, мы считаем, надо обобщать и акцентировать внимание у беременных женщин: в первую очередь, это показатели билирубина; это показатели ферментов печени АЛТ и АСТ; это различные формы триглицеридов, которые могут тоже, кстати, повышаться, но незначительно с увеличением сроков беременности; и другие показатели биохимического состава крови, на основании которых можно заподозрить или поставить диагноз о различных изменениях функций печени.
Речь идет о следующих показателях: альбумин может снижаться примерно на 20%, это тоже нужно иметь в виду; это щелочная фосфатаза, которая может повышаться; это холестерин. Из различных форм глобулинов могут несколько снижаться гамма-глобулины. Неизменные показатели, которые, мы считаем, надо обобщать и акцентировать внимание у беременных женщин: в первую очередь, это показатели билирубина; это показатели ферментов печени АЛТ и АСТ; это различные формы триглицеридов, которые могут тоже, кстати, повышаться, но незначительно с увеличением сроков беременности; и другие показатели биохимического состава крови, на основании которых можно заподозрить или поставить диагноз о различных изменениях функций печени.
В частности, по частоте развития на сегодняшний день среди беременных присутствует большое количество женщин, у которых диагностируется такое понятие как внутрипеченочный холестаз беременных – это дистрофическое поражение печени, обусловленное именно чувствительностью гепатоцитов к половым гормонам, в основном эстрогенам, во время беременности. Эта ситуация возникает на фоне беременности, и после родоразрешения внутрипеченочный холестаз и его симптомы постепенно исчезают. В основном, по частоте возникновения внутрипеченочного холестаза больше характерно развитие во второй половине беременности, и даже после 30 недель беременности.
Эта ситуация возникает на фоне беременности, и после родоразрешения внутрипеченочный холестаз и его симптомы постепенно исчезают. В основном, по частоте возникновения внутрипеченочного холестаза больше характерно развитие во второй половине беременности, и даже после 30 недель беременности.
С точки зрения различного написания диагнозов иногда фигурирует как понятие внутрипеченочного холестаза, как холестатический гепатоз беременности, как идиопатическая внутрипеченочная желтуха беременных. Но по классификации МКБ-10 все это поражения печени во время беременности, родов или послеродовом периоде.
На сегодняшний день различные степени тяжести внутрипеченочного холестаза классифицируются в основном по тяжести заболевания: это легкая степень, среднетяжелая и тяжелая. Врачам, в основном, приходится иметь дело со средней тяжестью либо с тяжелой формой внутрипеченочного холестаза.
Хочется сказать о нескольких факторах, которые предрасполагают развитие внутрипеченочного холестаза и на которые иногда необходимо обращать внимание при поступлении таких женщин в различные стационары, в частности, в родильные дома. В первую очередь, имеется генетически обусловленная повышенная чувствительность гепатоцитов, и это является генетически детерминированным заболеванием. Внутрипеченочный холестаз, в основном, передается по материнской линии, поэтому из анамнеза тоже можно обращать внимание на эти факторы. Возможно наличие врожденного дефекта синтеза ферментов и врожденный дефект синтеза желчных кислот, вследствие чего и происходит такая атипичная реакция.
В первую очередь, имеется генетически обусловленная повышенная чувствительность гепатоцитов, и это является генетически детерминированным заболеванием. Внутрипеченочный холестаз, в основном, передается по материнской линии, поэтому из анамнеза тоже можно обращать внимание на эти факторы. Возможно наличие врожденного дефекта синтеза ферментов и врожденный дефект синтеза желчных кислот, вследствие чего и происходит такая атипичная реакция.
Далее хотелось бы обратить внимание врачей на рецидивирующий характер внутрипеченочного холестаза при повторных беременностях. Поэтому, если женщина в повторной беременности или повторно родящая, обязательно надо обратить внимание, не было ли похожих клинических симптомов, проявлений холестаза у данной беременной в предыдущих беременностях.
Клинические проявления, в основном, характеризуются развитием холестаза как во втором, так и в третьем триместре беременности. Причем имеется тенденция к нарастанию клинических проявлений ближе к родам, и полное исчезновение их после родоразрешения.
Однако данная патология может иметь за собой и осложнения с точки зрения акушерской патологии. Это, в первую очередь, конечно, развитие большого количества осложнений в виде прерывания беременности, в основном, на позднем сроке с развитием преждевременных родов, с развитием состояния дистресс-синдрома плода, и воздействие на плацентарный комплекс, и в целом на беременность, может вызывать даже гибель плода на поздних сроках.
Для оценки клинических проявлений необходимо оценивать, в первую очередь, ситуации, связанные с женщинами после 20 недель, но чаще холестатический гепатоз дебютирует все-таки после 30-й недели беременности. В первую очередь, нужно обращать внимание на такое клиническое проявление как кожный зуд, который может быть как легкой степени интенсивности, так и выраженной, и тяжелой интенсивности. Причем кожный зуд намного опережает развитие желтухи, иногда желтуха может не развиваться. Мы рекомендуем делать акцент именно на том, что для холестатического гепатоза беременных не характерны увеличение печени и селезенки, не характерны различные виды интоксикации и отсутствуют диспепсический синдром и болевой синдром, и общее состояние женщины не страдает. Вот этот дисбаланс, когда имеются выраженные проявления, например, кожного зуда, и при этом женщина себя чувствует хорошо, это как раз и является одним из клинических проявлений внутрипеченочного холестаза беременных. Однако ВХБ необходимо дифференцировать с другими формами возможной холестатической реакции и развития, в том числе и желтухи, в первую очередь, с холестатической формой острого вирусного гепатита, с лекарственным гепатитом и различными формами хронических заболеваний печени.
Вот этот дисбаланс, когда имеются выраженные проявления, например, кожного зуда, и при этом женщина себя чувствует хорошо, это как раз и является одним из клинических проявлений внутрипеченочного холестаза беременных. Однако ВХБ необходимо дифференцировать с другими формами возможной холестатической реакции и развития, в том числе и желтухи, в первую очередь, с холестатической формой острого вирусного гепатита, с лекарственным гепатитом и различными формами хронических заболеваний печени.
Дифференциальная диагностика на сегодняшний день как в амбулаторном режиме, так и в стационаре, в основном, дифференцируется с вирусным гепатитом у беременных; с таким тяжелым осложнением беременности как острый жировой гепатоз беременных, где требуется именно экстренное разрешение; а также с тяжелыми формами гестоза, такими как HELLP-синдром. В целом, хочется подчеркнуть то, что при дифференциальной диагностике для холестатического гепатоза, в отличие от других, характерно то, что повышение тех же ферментов не является слишком высоким. Да, они повышаются, но не так высоко как, например, при вирусном гепатите. И так же отличиями является то, что изменения в свертываемости крови больше характерны для других форм, в первую очередь, для жирового гепатоза, чем для холестатического гепатоза, а для холестаза беременных больше превалирует в сторону клиники кожного зуда.
Да, они повышаются, но не так высоко как, например, при вирусном гепатите. И так же отличиями является то, что изменения в свертываемости крови больше характерны для других форм, в первую очередь, для жирового гепатоза, чем для холестатического гепатоза, а для холестаза беременных больше превалирует в сторону клиники кожного зуда.
При развитии холестаза у беременных после родоразрешения обычно нормализуются лабораторные показатели в течение первых суток, иногда в течение первой недели, в зависимости от течения данного заболевания. Если холестаз беременных развивается намного раньше во время беременности, то обычно имеется тенденция к утяжелению в сторону каких-то осложнений, в первую очередь преждевременных родов, а также возможность осложнения, опасного для нас, акушеров-гинекологов – это кровотечение в родах, в основном обусловленное недостаточностью витамина К. Поэтому таких пациенток надо очень внимательно обследовать и оценивать с точки зрения как ведения беременности, так и с точки зрения ведения родов, оценивая и факторы риска, которые на сегодняшний день имеются, в том числе не только анамнестические – многоплодная беременность тоже может давать осложнение в виде холестаза беременных.
С точки зрения постановки диагноза внутрипеченочный холестаз позволяет нам устанавливать диагноз на основании концентрации сывороточных желчных кислот. Это наиболее оптимальный маркер для холестаза беременных, на основании которого можно поставить диагноз внутрипеченочного холестаза и дальше решать вопрос о дальнейшей тактике ведения такой пациентки. Также к маркерам внутрипеченочного холестаза относится повышение щелочной фосфотазы, которая является одним из маркеров холестаза; повышение гамма-глутамилтрансферазы; возможно изменение альфа-, бета-глобулинов, повышение билирубина, триглицеридов, и возможно незначительное снижение альбумина; гамма-глутамилтранспептидаза может оставаться даже в пределах нормы. В связи с этим, на наш взгляд, только комплексное лабораторное обследование позволяет четко поставить данный диагноз. Что касается повышения активности ферментов АЛТ, АСТ, то здесь может быть повышение от незначительного до значительного. Но при значительном повышении ферментов (более, чем в 10 раз от нормы) необходимо в первую очередь дифференцировать с острым вирусным гепатитом.
Как я уже сказал, при длительном течении холестаза у беременных возможно снижение содержания витамина К, которое напрямую коррелирует со снижением концентрации протромбина, что может вызывать или иногда вызывает тяжелые акушерские осложнения в виде акушерских кровотечений. Поэтому в плане и в тактике ведения таких пациенток обязательно должен быть осуществлен прогноз по возможным осложнениям не только в беременности, но и во время родов, в частности, по развитию послеродового кровотечения; или должны предприниматься определенные шаги для профилактики кровотечения в родах и послеродовом периоде.
Что касается дополнительных методов обследования, в частности ультразвукового исследования печени и желчевыводящих путей, то здесь не представляется возможным поставить этот диагноз в связи с отсутствием каких-то специфических изменений при ультразвуковом исследовании.
Лечение внутрипеченочного холестаза. Конечно, целью лечения является, в первую очередь, купирование симптомов холестаза беременных, исчезновение и купирование симптомов угрозы прерывания беременности и улучшение маточно-плацентарного кровотока. Это является основными пунктами для лечения, и в связи с тем, что холестаз беременных, который возникает на фоне беременности, обусловлен беременностью, добиваться полностью исчезновения возможных симптомов не всегда представляется возможным. Но максимально купировать эти симптомы и самое главное пролонгирование беременности до нормального срока родов – это основная наша задача.
Это является основными пунктами для лечения, и в связи с тем, что холестаз беременных, который возникает на фоне беременности, обусловлен беременностью, добиваться полностью исчезновения возможных симптомов не всегда представляется возможным. Но максимально купировать эти симптомы и самое главное пролонгирование беременности до нормального срока родов – это основная наша задача.
Методы лечения. Из немедикаментозных методов лечения возможно применение различных эфферентных методов лечения, которые позволяют элиминировать какие-то соединения, но на сегодняшний день все-таки основными методами медикаментозного лечения являются гепатопротекторы, холеретики, антиоксиданты.
Оценка эффективности лечения. В первую очередь, это исчезновение кожного зуда или его интенсивности, или улучшение с точки зрения снижения интенсивности кожного зуда как клинического симптома, на основании которых мы можем определить эффективность лечения. Во-вторых, это снижение биохимических показателей: снижение уровня первичных желчных кислот и активности щелочной фосфотазы, гамма-глутамилтрансферазы, ферментов печени и билирубина. Третье: исчезновение симптомов угрозы прерывания беременности и пролонгирование ее, а также снижение частоты как невынашивания беременности, снижение частоты преждевременных родов и рождение здоровых детей без каких-то перинатальных заболеваний и осложнений.
Третье: исчезновение симптомов угрозы прерывания беременности и пролонгирование ее, а также снижение частоты как невынашивания беременности, снижение частоты преждевременных родов и рождение здоровых детей без каких-то перинатальных заболеваний и осложнений.
На сегодняшний день имеет место распространенная терапия с применением урсодезоксихолевой кислоты, в частности препаратом Урсосан, для применения эффективной терапии холестаза, и в частности холестаза беременных. Данным препаратом в нашей клинике мы пользуемся уже давно у беременных женщин, он показал довольно хорошие результаты. Этот препарат может применяться именно у беременных женщин, не является противопоказанием для беременности, что в ряду ограниченного применения препаратов, в частности гепатопротекторов, нам позволяет бороться с внутрипеченочным холестазом беременных. При применении данного препарата в течение определенного времени снижаются как клинические симптомы с точки зрения развития кожного зуда, исчезновение проявлений кожного зуда, а также снижается уровень желчных кислот в крови.
Достоинством препаратов урсодезоксихолевой кислоты все-таки является возможность применения во время беременности в связи с низким развитием побочных эффектов и отсутствием каких-либо поражений для плода. Эти препараты ходят в категорию В по классификации FDA, где показан низкий риск воздействия препаратов на развитие патологий плода. На основании многочисленных опытов клиник мира, и в частности нашей клиники, препараты урсодезоксихолевой кислоты (препарат Урсосан, в частности) уменьшают и кожный зуд, нормализуют биохимические показатели, что очень важно для пролонгирования беременности таких женщин и рождения детей в нормальном сроке беременности, а также возможности добавления в комбинацию препаратов, в том числе для улучшения состояния маточно-плацентарного комплекса.
Применение препарата Урсосан в третьем триместре беременности не вызывало никаких побочных эффектов на основании нашего многочисленного опыта, а также не осложняло и без того тяжелое течение беременности данной пациентки, а только улучшало дополнительное пролонгирование беременности и чаще рожали именно доношенных и здоровых детей.
В целом хочется сказать, что на сегодняшний день для лечения внутрипеченочного холестаза оптимальными являются препараты урсодезоксихолевой кислоты. Также в случаях тяжелого течения холестаза беременных, даже длительного течения холестаза беременных рекомендуется для профилактики осложнений еще введение витамина К за несколько дней до родов с целью снижения риска кровотечения во время родов и послеродовом периоде. Также обязательно лечение фето-плацентарной недостаточности во время беременности с включением различных комплексов препаратов, включая и инфузионную терапию, на основании чего будет как пролонгирование беременности, так и снижение частоты перинатальных осложнений. С учетом того, что мы перешли на новый критерий живорожденности с 22 недель, мы должны даже на маленьких сроках пытаться рожать здоровых детей.
В целом, хочется сказать, что прогноз при холестатическом гепатозе беременных благоприятный. Данная патология полностью исчезает после родов, однако, риск возможных осложнений в виде преждевременных родов и кровотечений врач должен помнить, когда поступает такая женщина или такую пациентку необходимо наблюдать или лечить и дальше проводить ее в течение беременности и родов.
В заключение, мне хотелось бы сказать, что развитие любого патологического состояния в печени у беременных женщин всегда происходит не стандартно, не по акушерским канонам, иногда не по инфекционным канонам, дифференциальная диагностика всегда происходит в какие-то сжатые сроки. При этом, мне хотелось бы обратить внимание, что не всегда в этой ситуации необходим перевод таких пациенток из одного учреждения в другое, потому что любой перевод таких пациенток только ухудшает ситуацию. А вот решительных действий и усилий больше требует именно не инфекционные заболевания печени, особенно болезни печени в третьем триместре беременности.
Благодарю за внимание.
холестаз беременных лечение — 25 рекомендаций на Babyblog.ru
История о появление в моей семье любимой и желанной дочурки Злате 10 июля 2014г. Рассказ будет написан в 2х частях : Беременность. Роды. история о родах
г. Новороссийск. МАУ «Перинатальный центр» при 1-ой ГКБ.
Часть 1. Беременность. Угроза выкидыша на 8 неделе. Угроза преждевременных родов на 30 неделе. Многоводие. ХФПН. Гипертонус. 4D УЗИ (фото)
Начну с того, что беременность была желанной, осознанной. О ребенке я задумывалась еще до брака с будущем мужем, уже за несколько месяцев до свадьбы мы перестали защищаться, но беременность так и не наступала, возможной причиной была мои неправильные подсчеты овуляции, каждый раз при малейшей задержке я бежала в аптеку за очередным тестом и каждый раз испытывала разочарование. И вот момент Х... прошел месяц после свадьбы, очередная задержка, но тут я уже не спешила, решила выждать полные 14 дней... и не вытерпела ... на 10 день задержки я уже сделала тест... и вот чудо! вторая полоска!До сих пор помню тот момент, хотя прошло уже 19 месяцев, как я держала в руках этот тест и это казалось мне таким счастьем, самая красивая в мире полоска и такая долгожданная Хотелось и плакать от счастья и смеяться, но больше всего хотелось рассказать об этой новости своему мужу и близким мне людям.И первая кому я позвонила была моя мама.
Но вот беременность наступила и в голове возник вопрос: А что делать дальше? Какого это быть беременной? С чего вообще начинать ввести беременность?!
Я знала только о том, что первое, что нужно сделать это бросить все свои вредные привычки, не нервничать и ввести здоровый образ жизни, ну и посетить гинеколога, а дальше все просто, как мне казалось.
Мой первый визит состоялся в 5 недель, врач подтвердила мою беременность, сказала приходить в 8 недель, для постановки на учет. А за это время принимать фолиевую кислоту и витамин Е.
В 8 недель стал тянуть низ живота и болеть поясница, токсикоза не было, лишь изредка тошнило по утрам и только на голодный желудок.Встала на учет, сказали принимать Элевит, фолиевую к-ту, Магне В6 и из-за тонуса сказала лечь в стационар прокапать магнезию с глюкозой.В диагнозе стояло : Угроза выкидыша. Меня как молотком пришибли, когда врач мне это сказал. Конечно страшно когда впервые с этим сталкиваешься. Направили на УЗИ. Первое узи сделала в 9 недель, я слышала биение сердца моего малыша, мурашки шли по коже от этого стука… во время лежания в стационаре я была уверенна, что все у меня будет хорошо, что беременность наступила и никуда не уйдет, а диагноз и лечение лишь подстраховка врачей.
Направили на УЗИ. Первое узи сделала в 9 недель, я слышала биение сердца моего малыша, мурашки шли по коже от этого стука… во время лежания в стационаре я была уверенна, что все у меня будет хорошо, что беременность наступила и никуда не уйдет, а диагноз и лечение лишь подстраховка врачей.
Дальше беременность шла своим ходом. Сделала 3 скрининга, самый волнительный я помню это первый скрининг в 13 недель, когда определяют наличие генетических мутаций, было очень страшно и волнительно и там же на первом УЗИ я узнала, что у нас будет девочка.
«девочка» какое это приятное слово… сразу представились розовые бантики, рюшечки, косички. Я очень хотела девочку и я знаю, что муж тоже хотел ее. В голове вертелось слово «девочка» и я уже представляла себя мамой девочки…
В 20 недель я впервые почувствовала шевеления своей девочки.
За всю беременность не могу похвастаться, что чувствовала себя отлично, были головные жуткие боли,обострение гастрита, бесконечные вздутия живота, молочница, хронический цистит , из за которого приходилось принимать антибиотики, болели почки, два раза переболела ОРВИ, бес конца нервные срывы и стрессы в 3-м триметре начался гепатоз беременных (или холестаз) ужасно чесались стопы и ладони, я плакала от этого зуда, настолько он был нестерпимый и казалось, что это никогда не закончится, про отеки я вообще молчу, я не могла влезть ни в одну свою обувь, а тут еще свадьба была у лучших друзей, а я на 37 неделе, так мне выть хотелось от того, что я чувствовала себя слонихой среди стройненьких красивеньких девочек в мини платьях! Теперь то я понимаю, что дурочкой была! я же беременной была, а это куда лучше чем быть просто стройной и красивой, быть беременной это быть счастливой в первую очередь!Но я с дуру из за комплексов не могла спокойно смотреть на свой огромнейший как мне казалось живот и оттекшии ноги!
Боже я столько лекарств перепила, сколько не пила за свою жизнь. И как бы мне не хотелось их принимать, выбора то особо у меня не было. Из -за всех этих болячек не удивительно, что сильный гипертонус сопровождал меня весь 2 и 3 триместр вплоть до самых родов, в 29 недель я снова попала в больницу с небольшими кровяными выделениями,живот стоял колом и все время болел, поясницу периодически прихватывало. Угроза преждевременных родов, звучал как приговор, шейка была мягкой, раскрытие 1 см, по узи было многоводие, нужно было срочно капать антибиотики, иначе могло быть инфицирование плода, хотя посев сдавала, анализы были идеальны, откуда могла взяться инфекции + в диагнозе стояло ХФПН (фето-плацентарная недостаточность)
И как бы мне не хотелось их принимать, выбора то особо у меня не было. Из -за всех этих болячек не удивительно, что сильный гипертонус сопровождал меня весь 2 и 3 триместр вплоть до самых родов, в 29 недель я снова попала в больницу с небольшими кровяными выделениями,живот стоял колом и все время болел, поясницу периодически прихватывало. Угроза преждевременных родов, звучал как приговор, шейка была мягкой, раскрытие 1 см, по узи было многоводие, нужно было срочно капать антибиотики, иначе могло быть инфицирование плода, хотя посев сдавала, анализы были идеальны, откуда могла взяться инфекции + в диагнозе стояло ХФПН (фето-плацентарная недостаточность)
2 недели провела я в больнице, ходила исправно на процедуры, вены были исколоты до синяков, после выписки на следующий день с мужем уехали по делам на целый день, к вечеру сильно устала, пошла в туалет и опять КРОВЬ!!! только старая уже, коричневая, главное, что не алая, подумала я, к вечеру отошла слизь, темно коричневого цвета, была 31 неделя! Что это?! Пробка? куча вопросов в голове, как же так меня ведь только выписали, неужели опять нужно ложиться. .. Был уже вечер, я не стала вызывать скорую, а дождалась утра, выпила но шпу, валерьянку, вставила папаверин и легла спать. В больнице утром сказали, что все хорошо, шейка готовится к родам, видимо какой-то застарелый сгусток и вышел был и отпустили домой.
.. Был уже вечер, я не стала вызывать скорую, а дождалась утра, выпила но шпу, валерьянку, вставила папаверин и легла спать. В больнице утром сказали, что все хорошо, шейка готовится к родам, видимо какой-то застарелый сгусток и вышел был и отпустили домой.
32 недели последнее УЗИ, которое я захотела сделать 4D вместе с записью. Патологии не было, шейка короткая, плацента 3й степени зрелости, ребенок по развитию опереживал на 2 недели вперед, т.е. в 32 недели выглядела на 34. ребеночек позировал на камеру, улыбался и показывал язык.
Ощущения не передаваемые я скажу, я видела ЕЕ!! такая красивая! Я не могла налюбоваться на видео, которое нам сделали, она живая, в утробе, со своими эмоциями, со своей внешностью, ни такая как все, а особенная для меня. Никогда бы не поверила, что ребенок будуче в утробе может улыбаться, пока сама не убедилась в этом. Жаль на фото не так это видно как на видео
Кстати первую улыбку дочурка подарила мне через 1,5 недели после рождения.
И растет она у меня очень улыбчивая и жизнерадостная. Такая хохотушка я прям не могу
Ну и перейдем к самим родам, о которых я напишу во 2-ой части.
Холестаз беременных: симптомы, лечение, диета
Ни для кого не секрет, что во время беременности организм женщины испытывает очень большие нагрузки. Более того, резкое изменение гормонального фона нередко приводит к тем или иным осложнениям. В современной акушерской практике иногда встречается заболевание под названием холестаз беременных. При отсутствии своевременной терапии подобное состояние может быть опасным как для растущего ребенка, так и для материнского организма.
Именно поэтому многие будущие мамы интересуются вопросами о том, что же представляет собой эта болезнь и почему она возникает. Каковы ее основные симптомы? Какое лечение может предложить современная медицина? Существуют ли эффективные методы профилактики? Эта информация будет интересной многим читателям.
Что такое холестаз?
Холестаз беременных – заболевание, которое сопровождается дистрофическим поражением тканей печени. Подобное нарушение возникает на фоне повышения чувствительности гепатоцитов к половым гормонам, уровень которых значительно изменяется во время вынашивания ребенка. Результатом данного процесса является нарушение нормальных процессов обмена холестерина и желчных кислот. Как правило, у женщин с подобным диагнозом наблюдается изменение желчеобразования, а также сбои в нормальном оттоке желчи, что, соответственно, сказывается на работе всего организма.
Подобное нарушение возникает на фоне повышения чувствительности гепатоцитов к половым гормонам, уровень которых значительно изменяется во время вынашивания ребенка. Результатом данного процесса является нарушение нормальных процессов обмена холестерина и желчных кислот. Как правило, у женщин с подобным диагнозом наблюдается изменение желчеобразования, а также сбои в нормальном оттоке желчи, что, соответственно, сказывается на работе всего организма.
Многие будущие мамы сталкиваются с подобным диагнозом. Но не стоит сразу же пугаться, так как в большинстве случаев с холестатическим гепатозом (другое название заболевания) удается справиться с помощью средств консервативной медицины без нанесения какого-либо вреда организму женщины или ребенка.
Распространенность заболевания
Сразу же стоит отметить, что в некоторых странах данное нарушение действительно очень распространено. Например, согласно статистическим исследованиям, на территории Скандинавии, Китая, Боливии и Чили от подобного заболевания страдают многие будущие матери. А вот в Швеции на 10 тысяч беременных приходится не более 40 случаев такой болезни.
А вот в Швеции на 10 тысяч беременных приходится не более 40 случаев такой болезни.
На территории России холестаз во время беременности также считается сравнительно редким осложнением – его частота не превышает 2 %. Исключением являются лишь северные регионы страны, где болезнь диагностируется намного чаще. Исходя из подобных данных, ученые предполагают, что к группам риска можно отнести этническую принадлежность женщины.
Основные причины развития заболевания
На самом деле, сегодня до конца неизвестно, почему именно развивается внутрипеченочный холестаз беременных. Существует множество теорий и исследований, благодаря которым можно выделить три основных группы причин:
- повышенная чувствительность гепатоцитов к группе половых гормонов, которая обусловлена генетическими особенностями;
- врожденные нарушения нормального синтеза ферментов, которые обеспечивают транспорт компонентов желчи из гепатоцитов в желчные протоки;
- врожденное нарушение нормального синтеза желчных кислот, связанное с дефицитом некоторых ферментов.
 В свою очередь, подобное расстройство приводит к образованию атипичных желчных кислот.
В свою очередь, подобное расстройство приводит к образованию атипичных желчных кислот.
Стоит отметить, что у пациентов с генетической предрасположенностью или врожденными расстройствами холестаз наблюдается не только во время беременности, но и при любом изменении уровня половых гормонов (например, во время менструаций, приема пероральных контрацептивов).
Патогенез холестаза. Что происходит во время болезни?
Холестаз беременных сопровождается тремя основными нарушениями:
- повышение уровня элементов желчи в крови;
- снижение количества секрета в кишечнике;
- токсическое воздействие желчи на клетки печени и билиарные канальцы.
Нарушение нормального синтеза и оттока жидкости, вырабатываемой печенью, связано с резким повышением уровня прогестерона и эстрогена. Подобное изменение гормонального фона замедляет природное движение желчи даже при нормальной беременности. А при наличии врожденных дефектов риск дистрофических изменений фильтрующего органа значительно повышается.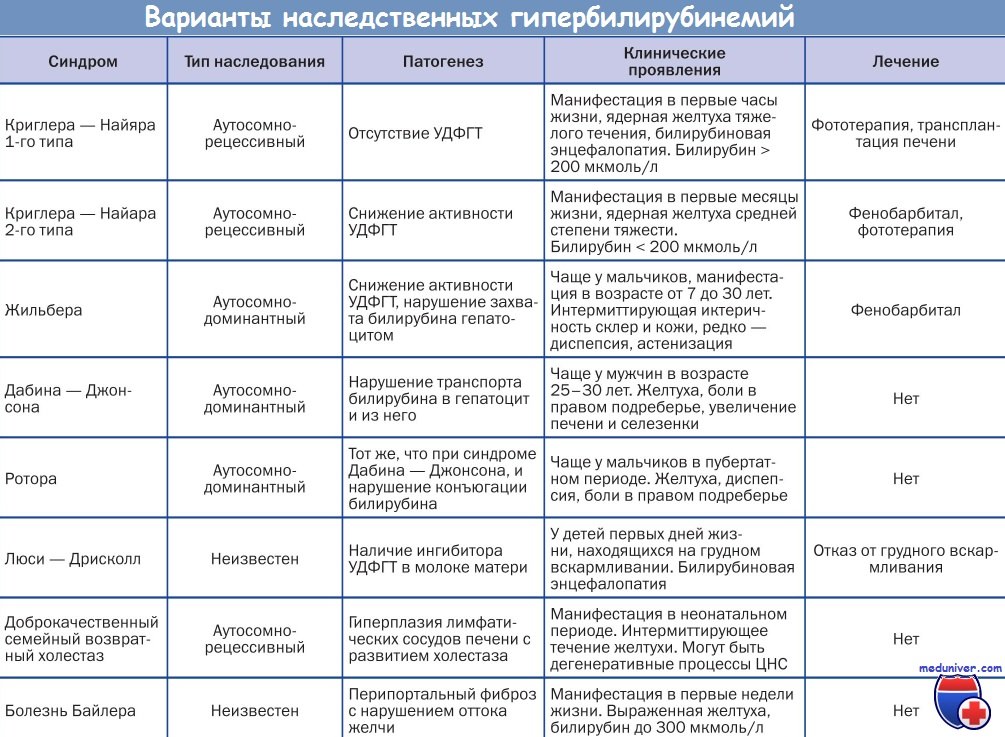 Кром того, избыток половых гормонов воздействует на гипофиз, снижая его активность. В свою очередь, изменение работы этой железы сказывается на процессах выделения печенью билирубина и холестерина. Это приводит к нарушению механизмов образования и выделения желчи.
Кром того, избыток половых гормонов воздействует на гипофиз, снижая его активность. В свою очередь, изменение работы этой железы сказывается на процессах выделения печенью билирубина и холестерина. Это приводит к нарушению механизмов образования и выделения желчи.
Классификация заболевания
На сегодняшний день существует множество систем классификации данного расстройства. Например, в зависимости от выраженности симптомов, выделяют легкую, среднюю и тяжелую формы заболевания.
По характеру течения холестаз может быть как острым, так и хроническим (при хронической болезни на фоне беременности развивается обострение). В зависимости от этиологии выделяют внепеченочный (развивается в форме обструкции желчных протоков) и внутрипеченочный холестаз (именно эти форма встречается у беременных женщин).
Холестаз беременных: симптомы и признаки
Любое отклонение от нормы в этот период жизни требует осмотра и консультации врача. Так как выглядит холестаз беременных?
Симптомы заболевания, как правило, начинают беспокоить в третьем триместре (28-35 нед. ). Основным проявлением болезни является кожный зуд, причем он может иметь разную степень выраженности. Некоторые пациентки переносят это нарушение легко, в то время как другие страдают от постоянного, мучительного дискомфорта.
). Основным проявлением болезни является кожный зуд, причем он может иметь разную степень выраженности. Некоторые пациентки переносят это нарушение легко, в то время как другие страдают от постоянного, мучительного дискомфорта.
Зуд становится более выраженным в ночное время, что ведет к бессоннице и, соответственно, постоянной усталости, повышенной раздражительности, эмоциональным расстройствам. Наиболее часто это ощущение локализуется на коже кистей рук, предплечий, голеней и передней брюшной стенки. Холестаз беременных (фото которого представлены в медицинских справочниках) ведет к экскориации кожных покровов, так как женщины повреждают их в результате постоянного расчесывания.
К прочим симптомам заболевания можно отнести желтуху. Согласно статистическим исследованиям, подобное расстройство наблюдается у 10-20 % женщин. Как правило, все признаки нарушения исчезают сами по себе через 1-2 недели после родов. Тем не менее они могут возобновиться на фоне последующих гормональных сбоев (например, во время второй беременности).
Основные методы диагностики
При наличии тех или иных отклонений нужно сразу же обратиться к врачу. Сначала специалист соберет полный анамнез и проведет физикальный осмотр. У некоторых женщин можно отметить небольшую желтуху и характерное окрашивание склер глаз. При осмотре кожи можно заметить покраснения, ссадины, вызванные расчесыванием кожи.
Все эти признаки говорят о том, что у пациентки может быть холестаз беременных. Анализы концентрации сывороточных желчных кислот могут подтвердить подозрения о наличии нарушений в работе печени. Проводятся также различные биохимические исследования на содержание и активность ферментов печени. Также показано УЗИ, во время которого отмечают увеличение объема желчного пузыря наряду с нормальными размерами печени и однородной эхогенностью.
К каким осложнениям может привести болезнь?
В современной медицинской практике часто сталкиваются с проблемой под названием холестаз беременных. Опасно ли подобное состояние? Безусловно, да. Хотя здесь все зависит от тяжести патологического процесса, времени диагностики, подобранной терапии и т. д.
Хотя здесь все зависит от тяжести патологического процесса, времени диагностики, подобранной терапии и т. д.
Тем не менее риск существует всегда. Нарушение образования и выведения желчи сказывается на процессах метаболизма. При подобном заболевании высока вероятность преждевременных родов. Кроме того, процент послеродовых кровотечений среди рожениц с подобным диагнозом также значительно выше, что связано с нарушением обмена витамина К и некоторыми факторами коагуляции.
При серьезных сбоях в работе печени существует риск гибели плода, поэтому в некоторых случаях врачи рекомендуют неотложные роды.
Медикаментозная терапия при беременности
Терапия зависит от степени тяжести заболевания и индивидуальных особенностей пациентки. Как правило, сначала назначают растительные гепатопротекторы, которые защищают печень от повреждений и не наносят вреда организму. Например, «Хофитол» при холестазе беременных дает неплохие результаты. Кроме того, в терапии используют препарат «Гепабене».
Помимо растительных лекарств применяют также и синтетические гепатопротекторы, в частности «Адеметионин». В качестве антиоксидантов при беременности назначают ацетат токоферола (витамин Е), а также аскорбиновую кислоту (витамин С). Кроме этого, необходим прием энтеросорбентов для связывания избытка желчных кислот в кишечнике. Эффективным и безвредным препаратом считается «Полифепан». В курс терапии входят лекарства, которые облегчают отток желчи и уменьшают уровень желчных кислот в крови. В частности, используются медикаменты, содержащие урсодезоксихолевую кислоту, например «Урсосан».
Холестаз беременных: лечение немедикаментозными средствами
Помимо лекарственных препаратов, используются и некоторые другие терапевтические процедуры. В частности, беременным женщинам нередко назначают курс плазмафереза и гемосорбции. Подобные процедуры предназначены для удаления из крови избыточного билирубина и пруритогенов, которые вызывают зуд. Такие манипуляции дают действительно хороший результат. Полный курс лечения, как правило, состоит из четырех процедур плазмафереза и одной гемосорбции.
Полный курс лечения, как правило, состоит из четырех процедур плазмафереза и одной гемосорбции.
Правильная диета – важная часть терапии
Безусловно, после диагностики врач подберет максимально эффективные и безвредные средства лечения. Но не менее важной частью терапии является диета. При холестазе беременных нужно в первую очередь побеспокоиться о рационе, который позволит уменьшить нагрузку на печень.
Пациенткам рекомендуется уменьшить количество жиров животного происхождения. В частности, нужно максимально ограничить употребление жирных сортов мяса, сливочного масла, молочных продуктов. Также следует отказаться от майонеза, соусов и жареной пищи. Поскольку жиры все-таки необходимы для нормального развития плода, то их дефицита можно избежать, употребляя вещества растительного происхождения (оливковое масло и т. д.).
Также противопоказаны зеленый чай, кофе и желчегонные напитки. Специалисты рекомендуют на время отказаться от яиц, оливок, бобовых, авокадо, маринованных продуктов, редиса, дыни, цветной и брюссельской капусты.
Рацион тем не менее должен быть насыщен витаминами и минералами, которые можно получить из свежих фруктов и овощей – именно они должны стать основой диетического питания. Разрешено употреблять каши, рыбу, нежирные сорта мяса. Полезными будут продукты, содержащие высокие дозы витамина С, в частности апельсины, шпинат, зелень, отвар из шиповника и т. д. Питаться нужно часто, но небольшими порциями. Также важно поддерживать баланс жидкости.
Существуют ли эффективные меры профилактики?
Многие женщины интересуются вопросами о том, можно ли как-то предотвратить холестаз беременных. К сожалению, нет средств, способных защитить от подобных нарушений. Поэтому пациенткам, которые относятся к группам риска, рекомендуют тщательное наблюдение на протяжении всей беременности.
Еще до появления первых симптомов женщинам назначают прием мягких гепатопротекторов, антиоксидантов и холеретиков. Также крайне важно соблюдать правильную диету. И, конечно же, будущая мама должна регулярно проходить обследования и сдавать анализы, так как это даст возможность обнаружить отклонения на ранней стадии..jpg)
Как справиться с симптомами? Рекомендации пациенток
Многие женщины сталкиваются с диагнозом «холестаз беременных». Отзывы пациенток свидетельствуют о том, что лечение действительно помогает устранить нарушения и сохранить здоровый плод. Тем не менее постоянный зуд существенно ухудшает качество жизни.
Бороться с этим ощущением можно с помощью специальных компрессов. Например, примочки и маски из отвара ромашки или овсяных хлопьев помогают устранить дискомфорт, а также положительно влияют на внешний вид кожи, снимают воспаление. Также помогают примочки из простой холодной воды, так как низкая температура замедляет кровоток, уменьшая зуд. Пациентки также рекомендуют спать в проветриваемых, прохладных помещениях и, конечно же, тщательно соблюдать диету.
Холестаз беременных: симптомы, лечение, диета
Холестаз характеризуется повышенным содержанием в крови выделяемых желчью веществ. Патология развивается из-за сбоев в работе гормонов и поражает печень и желчные пути.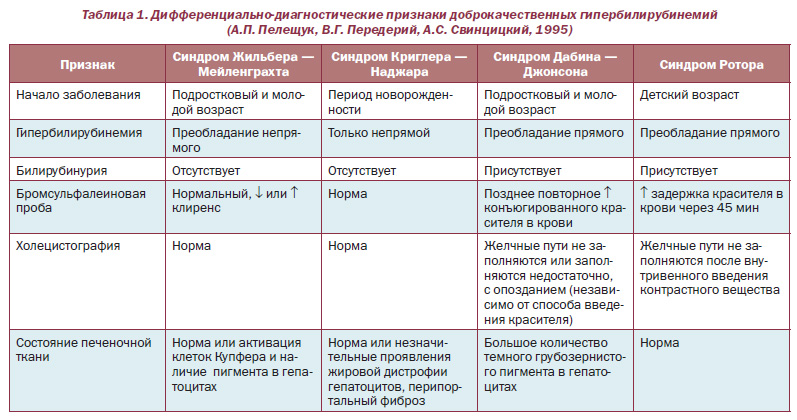
Отдельной формой патологии является холестаз у беременных, который встречается у 2% женщин. Особую опасность представляет для развития плода.
Из-за блокады желчных путей желчь в больших количествах попадает в кровеносную систему, что приводит к серьезным нарушениям работы всех внутренних органов. Одной из главных проблем терапии является сложность диагностирования, что нередко становится причиной осложнений, и в 15% случаев заканчивается гибелью плода.
При наличии симптомов требуется немедленное обследование для постановки точного диагноза и начала лечения.
Характеристика патологии
ХБ (холестаз беременных) развивается в третьем триместре беременности и проходит после родов. Основным симптомом этого состояния является зуд кожи и умеренная желтуха.
Заболевание встречается редко и переносится значительно легко, но может стать причиной тяжелых осложнений как для будущей матери, так и для здоровья плода.
Холестаз беременных – патологическое состояние, возникающее в результате застоя желчи во внутрипеченочных протоках и внутри желчного пузыря. Одним из осложнений этого нарушения является гибель плода. Это происходит в 15% случаев. Для матери прогноз благоприятный: при своевременной терапии болезнь проходит после родов.
Классификация
Заболевание развивается в результате сбоя в работе печени. Во время беременности, когда в женском организме происходят различного рода изменения, нередко возникает прекращение или уменьшение выделения желчи.
Иногда это происходит в результате генетической предрасположенности или на фоне заболеваний других внутренних органов и систем.
Существует два основных вида ХБ:
- Внутрипеченочный холестаз беременных. Все патологические процессы происходят на клеточном уровне. Возникает нарушение в результате поражения печени после перенесенного гепатита, цирроза, гормонального сбоя или ответной реакцией организма на длительный прием лекарственных препаратов.
- Внепеченочный. Характеризуется закупориванием желчных путей вне печени. Развивается в результате того, что на определенном этапе беременности организм женщины ослабевает. Ослабление работы иммунной системы, вызванное гормональным сбоем, часто приводит к развитию патологического состояния. Одной из причин также может быть генетическая гиперчувствительность к женским половым гормонам эстрогенам.
Специалисты гастроэнтерологии и гепатологии разделяют различные степени течения заболевания:
- Легкая степень. Характеризуется слабым кожным зудом. Из лабораторных признаков отмечается увеличенная активность трансаминаз и повышенное содержание фосфатазы и гамма-глутамилтранспептидазы. Данная степень имеет минимальный риск акушерских осложнений.
- Средняя степень. Характеризуется выраженным кожным зудом. Клиническая картина и лабораторные исследования показывают повышенную концентрацию холестерина, ЩФ, ГГТП, увеличенную активность АЛТ и АСТ. Диагностические исследования УЗИ могут показать билиарный сладж. Средняя степень ХБ является наиболее частой среди пациенток. Осложнениями являются возможная фетоплацентарная недостаточность и задержка развития плода.
- Тяжелая степень. Характеризуется не только сильно выраженным зудом и значительным повышением активности ферментов. Наблюдаются лабораторные признаки нарастающей коагулопатии и клиническая картина гастроэнтерологических нарушений. Высока вероятность осложнения, в большинстве случаев боелзнь заканчивается гибелью плода. Специалисты рекомендуют досрочное прерывание беременности.
Специалисты разделяют также несколько форм течения болезни:
- Функциональная. В анализах определяется понижение желчных кислот и снижение тока желчи в каналах.
- Морфологическая. Компоненты желчи накапливаются в клетках печени и ее протоках.
- Клиническая. Определяется по задержке компонентов в крови.
Причины, симптомы и осложнения
Основным признаком болезни является кожный зуд, степень которого может быть различной. Обычно первые симптомы проявляются в конце 2-го триместра беременности (36-40 неделя). Первично зуд локализуется в области ладоней, стоп, после чего постепенно переходит на другие части тела: спину, живот и др.
Желтуха также может являться симптомом ХБ. Проявляется она примерно через 1-2 недели после зуда. Клиническая картина: потемнение мочи, изменения цвета кала (осветление). При сложной степени имеются и другие признаки: тошнота, изжога, боли в области печени, иногда может возникать рвота.
У беременных могут наблюдаться потеря аппетита и слабость. Обычно эти признаки исчезают в течение первых двух недель после родов.
Причинами холестаза у беременных могут быть застойные явления желчи внутри печени, которые провоцируют повышенную концентрацию желчных кислот в крови. Из-за действия увеличенного содержания эстрогенов может наблюдаться повышенная концентрация холестерина.
Специалисты определяют факторы, которые могут повлиять на развитие данной патологии. В группу риска входят женщины с генетической предрасположенностью, перенесшие заболевания печени и желчного пузыря. Также сюда относят женщин, вынашивающих нескольких детей.
ХБ обычно не служит основанием для прерывания беременности. Однако при тяжелом течении, заболевание может оказать на здоровье плода негативное влияние.
Длительная холемия ведет к нарушениям обмена веществ и увеличению гипоксии и задержке развития плода. В случае сложного течения заболевания может быть показано прерывание беременности.
К осложнениям относятся:
- риск послеродового эндометрита;
- большая вероятность заболевания хроническим панкреатитом, холециститом и гепатитом;
- зуд кожи во время следующих беременностей.
Диагностика
Желтушность кожи и зуд у беременных может быть причиной не только ХБ, но и других заболеваний. Эти симптомы проявляются при некоторых соматических патологиях, а также при ряде кожных у инфекционных нарушений.
Иногда болезнь могут спутать с аллергической реакцией, которой часто страдают женщины во время вынашивания ребенка. Из-за схожей симптоматики специалисты назначают ряд инструментальных и лабораторных методов диагностики.
Биохимический анализ
Биохимическое исследование крови беременной женщины определяет уровень желчных кислот, участвующих в реакциях. В организме содержится 3 кислоты: холевая, дезоксихолевая и хенодезоксихолевая. Все они являются результатом обменной реакции холестерина.
Все три кислоты участвуют в процессе образования образования желчи и способствуют ее выведению. Если показатели кислот понижены, специалист назначает желчегонные препараты, нормализующие процессы пищеварения.
Диагностика позволяет определить наличие заболевания еще на доклиническом этапе. Анализ проводится у беременных, входящих в группу риска. Наблюдается повышение холевой кислоты при пониженном уровне хенодезоксихолевой.
Печеночные пробы
Биохимический анализ крови проводится с целью диагностики работы печени, а также для оценки ее состояния. Может назначаться во время лечения гепатотоксичными препаратами, после перенесенных заболеваний печени или при подозрении на холестаз.
Маркерами ХБ являются повышенные показатели холестерина, умеренное увеличение желчного пигмента, а также α- и β-глобулинов, триглицеридов и β-липопротеидов. Показатели альбумина обычно чуть ниже нормы, при этом наблюдается повышенная активность ЩФ, ГГГТ, АлТ, АсТ и 5’-нуклеотидазы.
УЗИ
Во время проведения ультразвукового исследования оцениваются размеры долей печени, форма органа и структура тканей. В зависимости от показателей диагностируются нарушения или патологические изменения в печени и желчевыводящих протоках.
Гестация не влияет на размер и структуру органа. Иногда у беременных женщин могут наблюдаться небольшие изменения в плотности тканей печени и осадок в желчном пузыре.
Размеры желчного пузыря могут быть слегка увеличены, а эхогенность стенок желчных ходов внутри печени иногда немного выше нормы.
Показателями средней и тяжелой степеней ХБ является изменение гемостаза, АЧТВ и протромбиновое время нарастает. Гестационный холестаз сравнивают с другими заболеваниями, которые могут давать похожие симптомы. По всем показателям пациентка проходит консультацию у специалистов.
Лечение
Основной терапии ХБ является устранение симптомов застоя желчи. Они оказывают негативное воздействие на здоровье и жизнь будущего ребенка. В зависимости от степени гестационного холестаза методика медикаментозного лечения может быть различной.
Основными препаратами, которые назначаются при данном диагнозе, являются:
- УДХК или урсодезоксихолевая кислота. Лекарственный препарат является стимулятором вывода желчных гепатотоксичных компонентов. Не является токсином и не наносит вреда будущему ребенку. Препарат входит в состав комплексной терапии и является основным.
- Гепатопротекторы и холеретики. Препараты позволяют снизить риск печеночных клеток и улучшить функционирование железы. Лекарственные средства способны уменьшить застойные явления и ускорить вывод желчи.
Наиболее эффективной является комплексная терапия, когда помимо медицинских препаратов пациентке назначается специальная диета. В рацион вводятся продукты, содержащие антиоксиданты, витамины А, Е и другие. Иногда дополнительно назначаются антигистаминные средства, способные снять первичные симптомы зуда.
Диета исключает употребление жирных, соленых и копченых продуктов. Основу рациона составляет белковая пища, свежие овощи и фрукты.
При своевременном лечении беременность завершается родами без осложнений.
При установленном диагнозе пациенткам назначается коррекционная диета №5. Меню состоит из овощных и молочных супов, нежирных мяса и рыбы. Основными способами приготовления пищи является варка на пару и тушение.
Народные методы терапии
В нетрадиционной медицине есть много проверенных рецептов, которые помогают лечить холестаз беременных. Народные способы служат действенным и эффективным дополнением консервативному лечению, однако перед их приемом необходимо получить консультацию врача.
- Чай из корня цикория (50 г) и листьев мяты (50 г) необходимо пить ежедневно, пока не закончится сбор. Смесь сухих трав (10 г) заварить 200 мл кипятка, настаивать 30 минут и процедить.
- Среднюю свеклу очистить от кожуры, нарезать кубиками или натереть на терке, залить небольшим количеством воды и варить до образования густого сиропа. Полученный отвар смешать с чаем из хвоща и пить по 1/2 стакана 4 раза в день.
- Устранить зуд кожи поможет чай из мелиссы. Растение нужно заварить как обычный напиток и пить каждые 6 часов по одной чашке. На 1 литр воды необходимо взять 3 ст. л. сухой травы. Пить отвар в течение 30 дней.
Профилактика
ХБ является редким, но очень опасным заболеванием. Одним из самых тяжелых осложнений этой патологии является гибель плода осле 38 недель беременности. В других случаях тяжелое течение болезни может привести к серьезным нарушениям работы печени у новорожденного. Чтобы предотвратить заболевание следует своевременно проходить все обследования и сдавать необходимые анализы.
Холестаз беременных обычно не влияет негативно на здоровье женщины. В 99% случаев все симптомы проходят после родов, поэтому прогноз для беременных вполне благоприятный.
Однако это заболевание может стать причиной серьезных осложнений для плода и новорожденного, поэтому пациенткам рекомендуется своевременно встать на учет по ведению беременности и соблюдать все рекомендации специалиста. Других мер профилактики внутрипеченочногого холестаза беременных не существует.
© 2018 – 2019, MedPechen.ru. Все права защищены.
Холестаз беременности — Симптомы и причины
Обзор
Внутрипеченочный холестаз при беременности, широко известный как холестаз при беременности, представляет собой заболевание печени, которое возникает на поздних сроках беременности. Состояние вызывает сильный зуд, но без сыпи. Зуд обычно возникает на руках и ногах, но также может влиять на другие части тела.
Холестаз во время беременности может вызывать у вас сильное дискомфорт. Но более тревожными являются потенциальные осложнения для вас и вашего ребенка.Из-за риска осложнений ваш врач может порекомендовать ранние роды.
Симптомы
Сильный зуд — главный симптом холестаза беременных. Сыпи нет. Большинство женщин чувствуют зуд в ладонях или подошвах ног, но некоторые женщины ощущают зуд повсюду. Зуд часто усиливается ночью и может быть настолько беспокоящим, что вы не можете уснуть.
Зуд чаще всего возникает в третьем триместре беременности, но иногда начинается раньше.По мере приближения срока родов может стать хуже. Однако после рождения ребенка зуд обычно проходит в течение нескольких дней.
Другие менее распространенные признаки и симптомы холестаза беременности могут включать:
- Пожелтение кожи и белков глаз (желтуха)
- Тошнота
- Потеря аппетита
Когда обращаться к врачу
Немедленно обратитесь к своему лечащему врачу, если вы начнете чувствовать постоянный или сильный зуд.
Причины
Причина холестаза при беременности не выяснена. Ваши гены могут сыграть роль. Иногда болезнь передается по наследству. Также были идентифицированы определенные генетические варианты.
Гормоны беременности также могут быть задействованы. Гормоны беременности повышаются по мере приближения срока родов. Врачи считают, что это может замедлить нормальный отток желчи — пищеварительной жидкости, вырабатываемой в печени, которая помогает вашей пищеварительной системе расщеплять жиры.Вместо того, чтобы покидать печень, в органе накапливается желчь. В результате соли желчных кислот со временем попадают в кровоток, что может вызвать зуд.
Факторы риска
Некоторые факторы, которые могут увеличить риск развития холестаза при беременности, включают:
- В личном или семейном анамнезе холестаз беременных
- Поражение или заболевание печени в анамнезе
- Беременность двойней или более
Примерно у 60-70 процентов женщин рецидивы.В тяжелых случаях риск рецидива может достигать 90.
Осложнения
Осложнения холестаза беременности могут возникнуть у мамы или развивающегося ребенка.
У мам заболевание может временно повлиять на то, как организм усваивает жир. Плохое усвоение жира может привести к снижению уровня витамин К-зависимых факторов, связанных со свертыванием крови. Но это осложнение встречается редко, и проблемы с печенью в будущем — редкость.
У младенцев осложнения холестаза беременности могут быть тяжелыми. Они могут включать:
- Слишком ранние роды (преждевременные роды)
- Проблемы с легкими из-за вдыхания мекония — липкого зеленого вещества, которое обычно накапливается в кишечнике развивающегося ребенка, но может переходить в амниотическую жидкость, если у мамы холестаз
- Смерть ребенка на поздних сроках беременности до родов (мертворождение)
Поскольку осложнения могут быть очень опасными для вашего ребенка, ваш врач может рассмотреть возможность стимулирования родов до установленного срока.
Профилактика
Не существует известного способа предотвратить холестаз при беременности.
12 ноября 2020 г.
Холестаз беременности: симптомы, причины и последствия
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Холестаз беременных, также известный как акушерский холестаз или внутрипеченочный холестаз беременных, может вызывать сильный зуд, особенно в руках и ногах.
Обычно это происходит в конце второго триместра или во время последнего триместра беременности.
Состояние обычно не представляет серьезного риска для здоровья матери в долгосрочной перспективе, но может вызвать серьезные осложнения у младенца.
Термин «холестаз» происходит от греческих слов «chole», означающих «желчь», и «застой», что означает «неподвижный».”
Холестаз возникает, когда печень не может должным образом выводить желчь. Желчь — это жидкость, которая помогает организму перерабатывать жир.
Следующие признаки и симптомы могут присутствовать в случаях холестаза при беременности:
- сильный зуд, особенно на ладонях рук и подошвах ног
- темная моча
- светлый кал
- желтуха, дающая белки глаз, кожа и язык имеют желтоватый или оранжевый оттенок
Зуд может быть единственным симптомом, который часто усиливается ночью.
Беременная женщина, у которой есть какие-либо из признаков или симптомов, упомянутых выше, должна как можно скорее сообщить об этом медицинскому работнику, поскольку они могут указывать на риск для ее будущего ребенка.
Лечение может не потребоваться, если холестаз легкий и возникает на поздних сроках беременности. Лечение обычно направлено на облегчение симптомов, в основном зуда, и предотвращения возможных осложнений.
Могут быть прописаны следующие лекарства:
- урсодезоксихолевая кислота для снятия зуда и увеличения оттока желчи
- кремов с ментолом для снятия зуда, поскольку нет доказательств того, что они причиняют вред во время беременности
Замачивание пострадавших участки кожи в теплой воде могут дать временное облегчение.Смочите пораженные участки пищевой содой или яблочным уксусом или нанесите кокосовое масло после ванны.
Пациенты с холестазом будут иметь низкий уровень витамина К, что увеличивает вероятность кровотечения, поэтому матери часто будут нуждаться в добавках витамина К до и после родов.
По данным Американской ассоциации беременных, природные средства для здоровья печени включают корень одуванчика и расторопшу, а также лосьон с каламином могут помочь при зуде, но любые добавки или альтернативные методы лечения следует сначала обсудить с врачом, так как последствия во время беременности могут быть неизвестным.
Некоторые источники рекомендуют ванны с овсяными хлопьями, но Американская ассоциация беременных утверждает, что следует избегать использования ванн Aveeno или овсяных ванн. Они также предостерегают от использования антигистаминных препаратов.
Многие женщины предпочитают принимать травы, кремы, ванны и настойки вместо лекарств. Некоторые травы трудно расщепить, особенно когда печень уже повреждена.
Очень важно заранее проконсультироваться с врачом, чтобы убедиться, что натуральное средство безопасно, и проконсультироваться с врачом при ухудшении симптомов.
Врач учтет признаки и симптомы пациента, такие как цвет мочи и стула, а также зуд. Мать также спросят о ее личной и семейной истории болезни, и будет проведен медицинский осмотр.
Анализы крови могут показать, насколько хорошо функционирует печень пациента. Также будет измерен уровень желчи в крови.
Ультразвуковое сканирование может обнаружить аномалии в печени матери, но не у плода.
Чтобы снизить риск холестаза и других проблем во время беременности, важно соблюдать здоровую сбалансированную диету с большим количеством свежих фруктов и овощей.
Органические продукты менее подвержены воздействию пестицидов и других токсинов. Яблоки, клубника и виноград часто содержат больше нежелательных химикатов, а авокадо, кукуруза и ананас возглавляют список «чистых».
Если используются консервы, убедитесь, что они консервированы в собственном соку и не содержат добавленных сахаров.
Выбирайте сертифицированное экологически чистое мясо и избегайте жареной рыбы и сырых морепродуктов. Сушеные бобы и бобовые, такие как чечевица и нут, являются хорошим источником белка.
Сосредоточьтесь на цельных продуктах, таких как цельнозерновой хлеб.
Избегайте следующего:
- сахаров и продуктов высокой степени очистки, таких как белый хлеб и кукурузный сироп
- соевые продукты
- мясные полуфабрикаты
- полножирные молочные продукты
Вы должны выпивать от 8 до 12 стаканов воды a день и избегайте алкогольных напитков и газированных напитков, таких как кола.
Употребление алкоголя не вызывает холестаза во время беременности, но следует избегать употребления алкоголя во время беременности, так как это может привести к ряду осложнений, включая другие виды заболеваний печени.
Важно соблюдать указания врача относительно лечения и диеты. Диета не является альтернативой лекарствам, назначенным врачом.
Также важно убедиться, что любые «органические» продукты действительно органические. Он должен быть на 100 процентов органическим. Продукты, отмеченные как «натуральные», не обязательно являются органическими или полезными для здоровья.
Желчь — это желто-зеленая жидкость, которая помогает переваривать жир. В основном он состоит из холестерина, солей желчных кислот и пигмента билирубина.
Вырабатывается печенью и хранится в желчном пузыре. Из желчного пузыря он проходит через общий желчный проток в двенадцатиперстную кишку.
Иногда закупорка вне печени препятствует выходу желчи из печени, что приводит к состоянию, известному как внепеченочный холестаз.
Внутрипеченочный холестаз возникает, когда имеется проблема с выведением солей желчных кислот из печени. Это тот тип холестаза, который бывает во время беременности.
Считается, что гормоны беременности, и особенно дополнительный эстроген, могут влиять на правильное функционирование желчного пузыря и печени.
Распространенность холестаза у беременных неизвестна. По одной из оценок, он встречается у 1-2 беременностей на каждую 1000 в США. По другим данным, он может развиться у 1 из 50 женщин, в зависимости от населения.
Факторы, которые могут увеличить риск развития холестаза у женщины при беременности, включают:
- наличие близкого родственника, у которого был холестаз беременности
- , ранее имевший холестаз беременности, так как риск рецидива во время последующих беременностей составляет от 45 до 90 процентов
- многоплодная беременность, например, если есть двойня или тройня
- история поражения печени
- беременность в результате экстракорпорального оплодотворения (ЭКО)
Кроме сильного зуда, мать могут возникнуть проблемы с усвоением жирорастворимых витаминов, которыми являются витамины A, D, E и K.Однако уже через несколько дней после родов проблемы должны разрешиться. Дальнейших проблем с печенью обычно не возникает.
Для плода существует значительно более высокий риск преждевременных родов, если у матери холестаз беременности, хотя причины неясны.
У недоношенного ребенка могут возникнуть затруднения с дыханием, если легкие еще не полностью развиты.
Риск гибели плода также выше.
Во время беременности плод зависит от печени матери, чтобы удалить желчные кислоты из крови.Если у матери слишком много желчной кислоты, она может передаваться плоду.
Новорожденные также имеют более высокий риск вдыхания мекония во время родов, что приводит к затруднению дыхания.
Врачи часто вызывают роды рано, если у матери холестаз во время беременности, из-за потенциально серьезных осложнений для ребенка.
Исследования показывают, что холестаз во время беременности может увеличить риск метаболических нарушений, таких как ожирение и сердечно-сосудистые заболевания, когда ребенок достигнет зрелого возраста.
Предотвращение возможных осложнений
Анализы крови позволят контролировать функцию печени пациента и уровень желчи в крови.
Ультразвуковое сканирование может стать более частым, чтобы контролировать здоровье и развитие плода.
Может быть назначен нестрессовый тест, чтобы проверить, как часто плод двигается в данный период, а также измеряется сердцебиение плода по отношению к движениям тела.
Искусственные роды часто рекомендуются на сроке примерно 38 недель. Если холестаз тяжелый, индукция может произойти раньше.
Процедуры, перечисленные в этой статье, можно приобрести в Интернете.
Заболевание печени при беременности — американский семейный врач
КРИСТИН М. ХАНТ, доктор медицины, и АЛА И. ШАРАРА, доктор медицины, Медицинский центр Университета Дьюка, Дарем, Северная Каролина
Am Famician. 15 февраля 1999; 59 (4): 829-836.
Острый вирусный гепатит — наиболее частая причина желтухи у беременных. Беременность не влияет на течение острого гепатита, за исключением пациентов с гепатитом Е и диссеминированными инфекциями простого герпеса, у которых значительно повышаются показатели материнской и внутриутробной смертности.Хронические инфекции гепатита B или C могут передаваться новорожденным; однако передача вируса гепатита B эффективно предотвращается с помощью перинатальной вакцинации против гепатита B и профилактики с помощью иммуноглобулина против гепатита B. Холелитиаз встречается у 6 процентов беременностей; осложнения можно безопасно лечить хирургическим путем. Женщины с хроническим заболеванием печени или циррозом имеют более высокий риск потери плода во время беременности. Преэклампсия связана с синдромом HELLP (гемолиз, повышенное содержание ферментов печени и низкое количество тромбоцитов), острым ожирением печени при беременности, инфарктом и разрывом печени.Эти редкие заболевания приводят к увеличению материнской и внутриутробной смертности. Лечение предполагает своевременные роды, после чего заболевание печени быстро проходит. Терапию пеницилламином, триентином, преднизоном или азатиоприном можно безопасно продолжать во время беременности.
Изолированное заболевание печени во время беременности встречается редко. Существует ряд ассоциаций между нарушением функции печени и беременностью. В данном обзоре эти отношения обсуждаются в контексте акушерского ведения.
Печень выполняет несколько функций: биотрансформация нерастворимых соединений (например,g., лекарственные препараты, токсины, билирубин), метаболизм и выведение холестерина и билирубина, производство белков плазмы (например, альбумина, факторов свертывания крови, альфа- и бета-глобулинов, трансферрина, гаптоглобина) и метаболизм аминокислот , углеводы и липиды.
Не существует единственного функционального теста печени для количественной оценки заболевания печени. Обозначение «функциональные тесты печени» описывает панель лабораторных тестов, профилирующих отдельные аспекты функции печени.1 Повреждение или некроз клеток печени измеряется путем определения уровней аспартатаминотрансферазы (АСТ) и аланинаминотрансферазы (АЛТ), в то время как синтетическая функция печени (снижается в цирроз или тяжелое острое заболевание печени) количественно определяют путем определения уровня альбумина и протромбинового времени.Холестаз и обструкцию желчевыводящих путей оценивают путем измерения уровней щелочной фосфатазы, билирубина, 5′-нуклеотидазы или гамма-глутамилтранспептидазы1 (рис. 1). При нормальной беременности уровни щелочной фосфатазы могут быть повышены в три-четыре раза, вторично по отношению к уровням щелочной фосфатазы в плаценте. 2–5
Просмотреть / распечатать Рисунок
Холестаз во время беременности
РИСУНОК 1.
Оценка холестаза при беременности.(RUQ = правый верхний квадрант)
Холестаз во время беременности
РИСУНОК 1.
Оценка холестаза во время беременности. (RUQ = правый верхний квадрант)
Повышение уровня АЛТ во время беременности можно оценить с помощью диагностического алгоритма (рис. 2). Повышенный уровень АЛТ часто является результатом вирусного гепатита, который можно легко диагностировать с помощью серологических тестов. Другими возможными причинами легкого или умеренного повышения АЛТ являются лекарственная гепатотоксичность, гиперемезис беременных, холелитиаз, HELLP (гемолиз, повышение ферментов печени и низкое количество тромбоцитов) или острый ожирение печени при беременности.
Просмотр / печать Рисунок
Повышение уровня аланинаминотрансферазы во время беременности
РИСУНОК 2.
Алгоритм оценки повышения уровня аланинаминотрансферазы во время беременности. (HBsAg = поверхностный антиген гепатита B; ALT = аланинаминотрансфераза; RUQ = правый верхний квадрант; DIC = диссеминированная внутрисосудистая коагулопатия; HELLP = гемолиз, повышение ферментов печени, низкий уровень тромбоцитов)
Алгоритм оценки повышения уровня аланинаминотрансферазы во время беременности. (HBsAg = поверхностный антиген гепатита B; ALT = аланинаминотрансфераза; RUQ = rig
Холестаз беременности — скачать ppt
Презентация на тему: «Холестаз беременности» — стенограмма презентации:
1
Холестаз беременных
На основании рекомендаций RCOG Greentop 43 января 2006 г. Макс Бринсмид, бакалавр наук, кандидат наук, май 2015 г.
2
Определение Многофакторное акушерское состояние, характеризующееся:..
Зуд без кожной сыпи и нарушение функции печени без другой причины, которое полностью проходит после родов Также известен как «доброкачественный акушерский холестаз»
3
Заболеваемость 1: 150 беременностей в полиэтническом обществе
1:20 у чилийских индейцев Имеет сильный семейный и этнический компонент
4
Функциональные тесты печени при беременности
Повышение щелочной фосфатазы Вклад плаценты в циркулирующий пул Нормальный диапазон <260 GGT, трансаминазы и билирубин снижаются В среднем на 20% GGT <35 ALT <30 AST <45 Желчные соли Должны голодать Нормальный диапазон <6 во время беременности
5
Дифференциальный диагноз
У 40% беременных женщин во время беременности появляются кожные высыпания того или иного рода, многие из которых связаны с зудом Беременность Крапивница и папулы (PUPP) Как правило, начинается с растяжек на животе. В последние недели беременности может возникнуть дилемма. лечения Экзема и псориаз Обычно имеет анамнез в анамнезе Типичные очаги аллергических кожных реакций Чесотка Преэклампсия, HELLP и острая желтая атрофия печени
6
Аномальные тесты функции печени?
Повышенный АСТ и АЛТ Это вирусный гепатит или активная хроническая активность Повышенная щелочная фосфатаза и ГГТ Это холестаз Обычно из-за камней в желчном пузыре Повышенный ГЛТ и АЛТ Это жирная печень Повышенный только ГГТ Обычно только лекарственный эффект Повышенный АЛТ возникает из мышц повреждение Повышенный билирубин, но нормальные ферменты Это происходит из-за гемолиза или семейной гипербилирубинемии e.грамм. Gilberts
7
Последствия холестаза у матери
Зуд и расчесывание Бессонница Повреждение кожи Некоторые сообщения о повышенном риске преэклампсии и инфекции мочевыводящих путей Могут быть снижены факторы свертывания крови, зависящие от витамина К Риск APH и PPH Спорный вопрос
8
Последствия холестаза для плода
Повышенный риск преждевременных родов Противоречиво Некоторые из этого являются ятрогенными Повышенный риск мертворождения Более ранние исследования предполагали увеличение риска в 2-3 раза Не подтверждено современными исследованиями Является ли это следствием клинической осведомленности и вмешательства? RCOG рекомендует: «женщинам с этим заболеванием следует сказать, что текущие показатели мертворождения не выше, чем в общей акушерской популяции» Повышенный риск мекониевого ликвора и CS
9
Патогенез риска для плода
До сих пор неизвестно Существуют доказательства того, что риск гибели плода, преждевременных родов и мекония связан с концентрацией солей желчных кислот Соли желчных кислот являются окситоцитами in vitro Гипоксия плода (если она возникает) является острой, а не хронической Это затрудняет мониторинг
10
Рекомендуемое ведение
Еженедельные функциональные пробы печени Пероральный прием витамина К для матерей Хотя протромбиновое время проверяется редко Мониторинг плода Пупочные допплеры без видимой ценности Ожидание изменений КТГ может быть слишком поздно Время родов должно определяться индивидуально Может зависеть от предыдущего акушерский результат Плановые роды через 37 недель являются обычным явлением. Любое заметное ухудшение LFT рассматривается с беспокойством
11
Возможные вмешательства
Любое простое смягчающее средство для кожи при зуде Урсодезоксихолевая кислота 1.5–2,0 г / день Успешно снижает уровень солей желчных кислот в сыворотке крови Может помочь при зуде, но для плода отсутствует польза для плода от дексаметазона для матери в РКИ Может иметь значение Действует путем подавления надпочечников плода, которые являются источником фетоплацентарных «токсичных для печени» стероидов Может способствовать созреванию легких плода
Акушерский холестаз или внутрипеченочный холестаз беременных (ВЧД)
До недавнего времени было мало известно об акушерском холестазе или внутрипеченочном холестазе беременности (ВЧД).По этой причине женщинам, страдающим симптомами этого состояния, часто ставили неправильный диагноз или просто исключали из исследования. К счастью, однако, медицинское сообщество уделяет все больше внимания этому потенциально серьезному заболеванию печени, связанному с беременностью, которое, по оценкам, ежегодно поражает примерно 7 из 1000 беременных женщин в Соединенных Штатах. Хотя это считается редким заболеванием, по оценкам экспертов в области здравоохранения, заболевание поражает гораздо больше женщин, диагноз которых не установлен.
Что такое ICP?
ВЧД определяется как связанное с беременностью состояние печени, которое влияет на поступление желчи (вырабатываемого печенью вещества, которое способствует перевариванию и всасыванию жиров) в организм женщины.Это состояние приводит к накоплению желчных кислот в крови, что, в свою очередь, может привести к сильному зуду и, в более редких случаях, к желтухе.
Начало ВЧД во время беременности обычно начинается в третьем триместре, поскольку именно в этот период концентрация гормонов наиболее высока, хотя в некоторых сообщениях указывается, что оно может начаться уже в первые несколько недель беременности.
К сожалению, точная причина ДЦП не установлена. Тем не менее, похоже, что у этого заболевания есть генетический компонент; около половины всех женщин с ДЦП сообщили о наличии в семье нарушений, связанных с печенью.
Что такое симптомы внутрипеченочного холестаза при беременности?
Первичный симптом ВЧД сильный зуд . Зуд, как правило, прогрессирует и может развиться до такой степени, что мешает повседневной деятельности женщины, включая сон. Хотя зуд может присутствовать на любой части тела женщины, чаще всего он ощущается на ладонях или подошвах ног.
Кроме того, у женщин может наблюдаться пожелтение кожи или белков глаз — также известное как желтуха .По оценкам, это происходит примерно у 20% женщин с ДЦП.
Другие симптомы могут включать:
- Темная моча и / или бледный стул
- Усталость
- Потеря аппетита
- Легкая депрессия
Менее распространенные симптомы включают:
- Тяжелая депрессия
- Боль в верхнем правом квадранте
- Тошнота
Какие риски ВЧД представляет для беременных?
К счастью, ДЦП обычно не представляет опасности для матери.Однако это может представлять потенциально серьезные риски для ребенка, в том числе:
- Преждевременные роды (до 44% женщин с ДЦП рожают до 37 недель беременности)
- Кровоизлияние
- Дистресс плода
- Мертворождение
Диагностика для ICP
Хорошей новостью является то, что ранняя диагностика может значительно снизить риск любых осложнений беременности, связанных с ВЧД. Однако, поскольку зуд часто является единственным симптомом, который испытывают беременные женщины, его часто упускают из виду как частый признак беременности.Однако есть тесты, которые можно выполнить, чтобы определить, действительно ли у женщины есть ВЧД:
- Тест на содержание желчной кислоты в сыворотке: Возможно, самый точный детерминант ВЧД, тест на желчную кислоту измеряет, превышают ли уровни желчных кислот нормальный диапазон. Обычно женщины должны голодать перед обследованием, чтобы получить наиболее точные результаты, однако это не всегда требование. Примечание. Проблема с тестом на желчную кислоту заключается в том, что лишь небольшое количество лабораторий по всему миру имеют оборудование, необходимое для его проведения, что может привести к значительной задержке для женщин, испытывающих симптомы этого состояния.Женщинам, срок беременности которых превышает 34 недели и которые испытывают симптомы ВЧД, следует немедленно получить лечение, а не ждать сдачи анализов.
Тест функции печени: Несмотря на то, что тест печени является важным компонентом любой диагностики ВЧД, эксперты в области здравоохранения предупреждают, что он не должен быть единственным методом. Это потому, что женщины могут иметь нормальные ферменты печени и с повышенным содержанием желчных кислот. Кроме того, у пациентов с ДЦП часто повышается уровень желчных кислот до того, как у них начинает повышаться уровень ферментов печени.При этом следует провести функциональный тест печени, чтобы результаты можно было подтвердить результатами теста на желчную кислоту в качестве меры предосторожности для обеспечения безопасности ребенка.
Как лечится ДЦП?
В предыдущие годы основной формой лекарственного лечения ВЧД был холестерин, снижающий уровень холестерина. Однако недавно было доказано, что этот препарат в значительной степени неэффективен в снижении уровня желчных кислот. Кроме того, ряд потенциально опасных побочных эффектов (включая дефицит витамина К) заставил врачей отменить эту форму лечения ВЧД.В настоящее время лечение ДЦП обычно включает несколько компонентов:
- Урсодезоксихолевая кислота (Actigall): Одно из наиболее важных средств лечения ВЧД, урсодезоксихолевая кислота улучшает функцию печени, замещая токсичные желчные кислоты в кровотоке. Также было показано, что он снижает риск мертворождения.
- Витамин К: Хотя это и не является неотъемлемой частью лечения ВЧД, иногда рекомендуется терапия витамином К для борьбы со сниженным всасыванием жирорастворимых витаминов, которое часто возникает в результате ВЧД.Дефицит витамина К связан с повышенным риском кровотечения у матери и ребенка.
- Стероиды: Поскольку беременные женщины с ДЦП имеют повышенный риск преждевременных родов, стероиды можно вводить до 32 недель беременности, чтобы обеспечить созревание легких ребенка при рождении. Препарат также может уменьшить ощущение зуда, обычно связанное с ВЧД.
Мать и ребенок также будут тщательно контролироваться во время беременности, чтобы гарантировать нормальное развитие плода.При обнаружении каких-либо отклонений можно предложить ранние роды. Кроме того, врач может провести тест на амниоцентез на 36 неделе беременности, чтобы убедиться, что легкие ребенка достаточно зрелы, чтобы выжить, если возникнут преждевременные роды. Если это так, роды могут быть вызваны на 36 или 37 неделе, чтобы предотвратить любые осложнения, связанные с ВЧД.
Наконец, хотя ВЧД имеет тенденцию проходить самостоятельно вскоре после родов, за женщинами, у которых симптомы ВЧД сохраняются или усиливаются после родов, следует наблюдать, чтобы убедиться, что их печень функционирует нормально.

.gif) Эту особенность связывают с наследственностью.
Эту особенность связывают с наследственностью.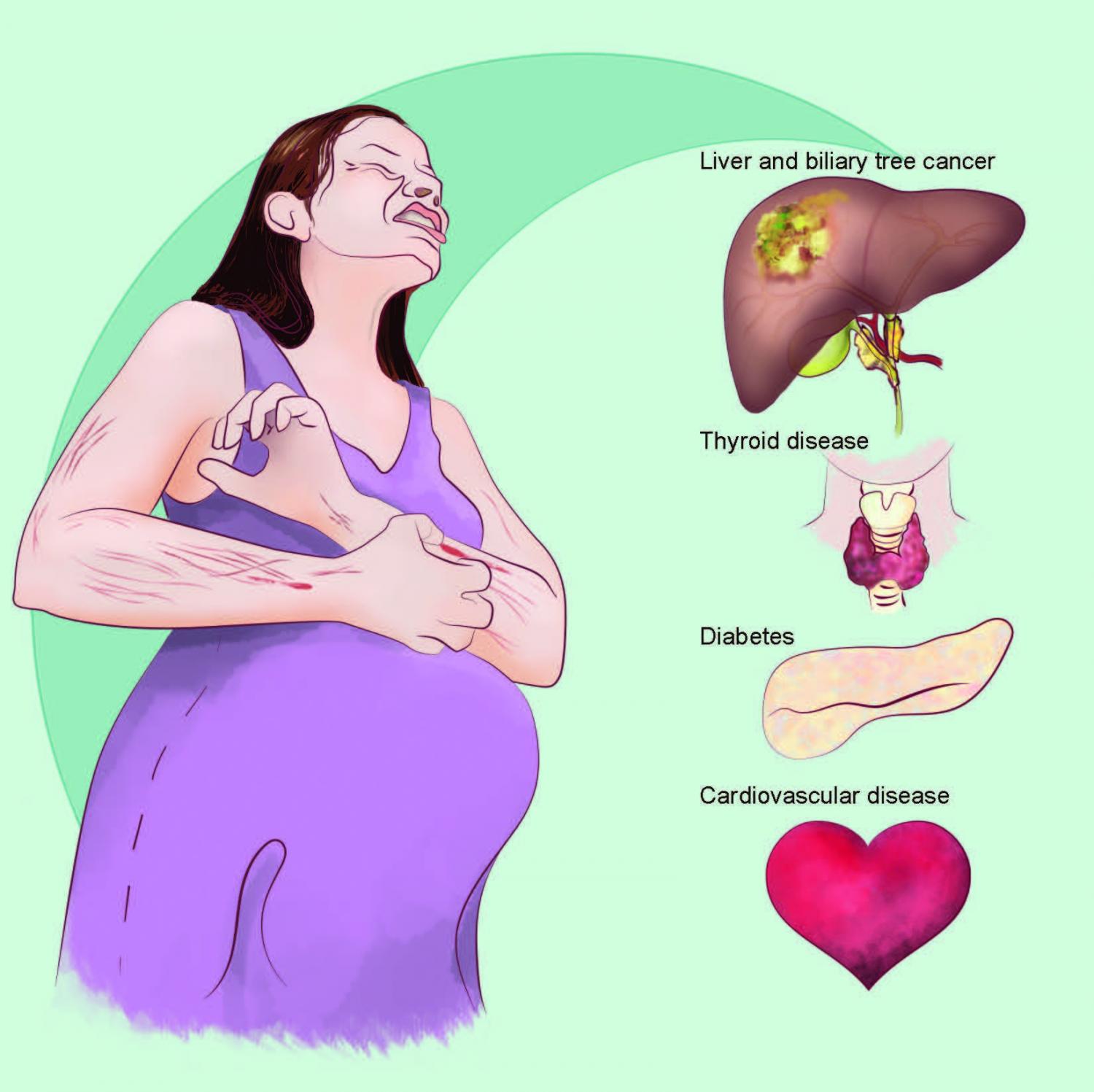
 При проведении УЗИ в желчных протоках или желчном пузыре наблюдаются взвеси из холестериновых кристаллов.
При проведении УЗИ в желчных протоках или желчном пузыре наблюдаются взвеси из холестериновых кристаллов. В., Самсонова И.В.
В., Самсонова И.В. Кузьмин В.Н.
Кузьмин В.Н. И первая кому я позвонила была моя мама.
И первая кому я позвонила была моя мама.  В свою очередь, подобное расстройство приводит к образованию атипичных желчных кислот.
В свою очередь, подобное расстройство приводит к образованию атипичных желчных кислот.