Хронические боли в мышцах спины лечение с помощью мануальной терапии в Москве
Беспокоит постоянная боль в спине?
В развитых странах хроническая боль в спине является весьма распространенным явлением, по данным ведущих медицинских источников, ее частота варьируется от 15% до 45% от общего числа обращений с болью в спине. Боль в спине является лидером среди заболеваний по количеству дней нетрудоспособности среди рабочего населения, а связанные с ней затраты на оказание медицинской помощи поистине огромны. И все же причины хронической боли в спине часто понимают неправильно. Люди, страдающие от монотонной, тянущей боли в спине постоянно или эпизодически, приходят в отчаяние, когда не могут определить ее причину.
Чем боль хроническая отличается от острой боли?
С нейрофизиологической точки зрения это два принципиально разных состояния. Если острая боль является нашим помощником и спасителем, т. е. является сигналом опасности, на который организм реагирует тем или иным путем (например, одергивание руки при касании к горячему предмету) для самосохранения, что является нормальной физиологической реакцией на свершившееся или потенциальное повреждение тканей, то с хронической болью не все так просто, как кажется на первый взгляд.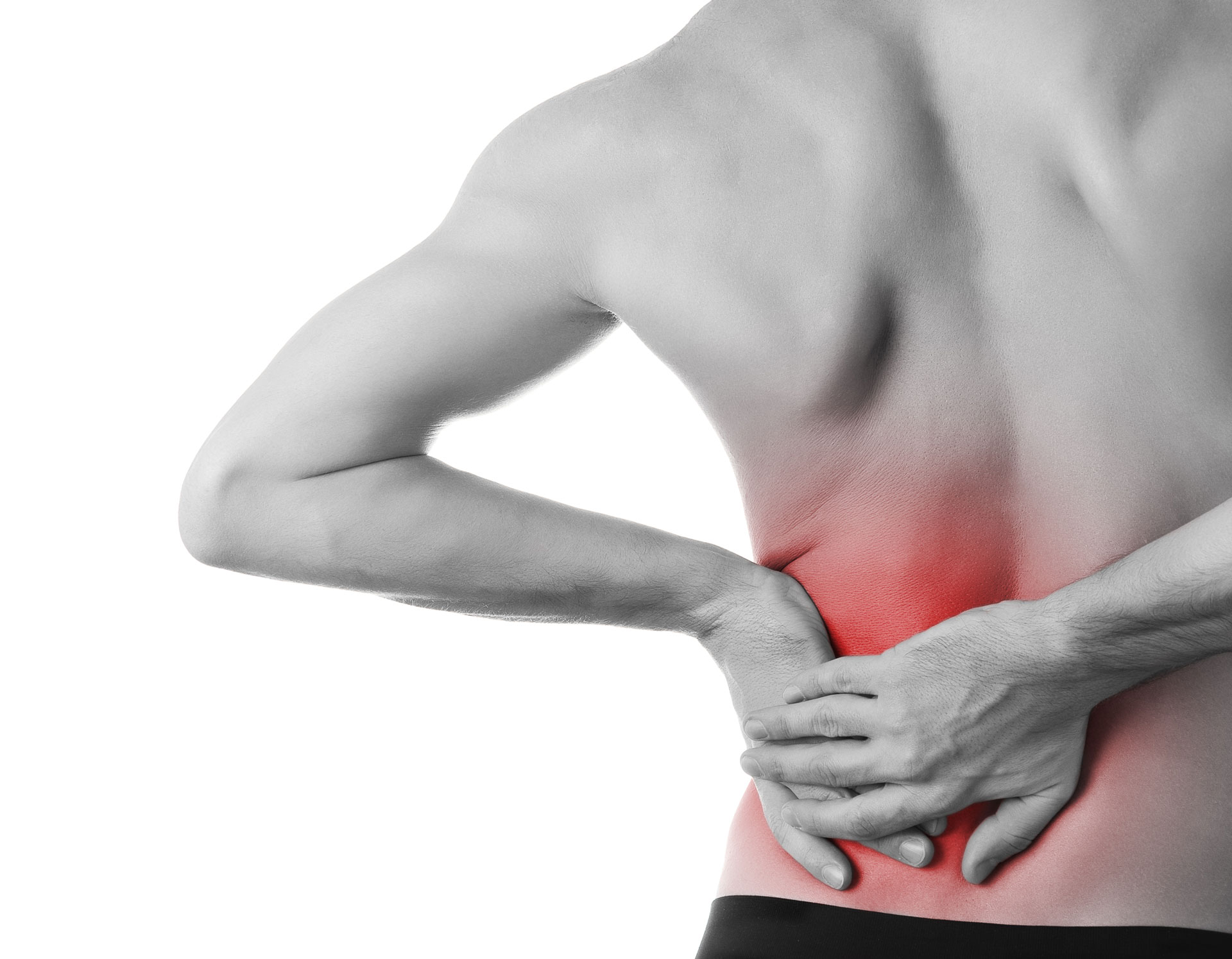 При длительном течении боль утрачивает свою физиологическую функцию и становится самостоятельной болезнью. Она уже приносит страдания сама по себе — ткань заживает, повреждение устранено, а боль продолжается.
При длительном течении боль утрачивает свою физиологическую функцию и становится самостоятельной болезнью. Она уже приносит страдания сама по себе — ткань заживает, повреждение устранено, а боль продолжается.
Боль в своем развитии проходит несколько этапов, начиная от ее возникновения из первичного очага- место травмы (острая боль), если не лечить причину острой боли, то болевые рецепторы продолжают раздражаться и посылать непрерывные импульсы в центральную нервную систему (спинной и головной мозг), с течением времени от непрерывной поступающей информации клетки, отвечающие за проведение и анализ этих импульсов в мозге, становятся гипервозбудимыми и подвергаются перестройке, формируется вторичный очаг патологической импульсации и изменение психоэмоционального восприятия боли (подострая и хроническая боль).
Острая боль — это сигнал об опасности, хроническая боль — это болезнь!
Причина хронической боли в спине — это боль, которая не лечилась в остром периоде!
При развитии хронической боли в спине отныне в её поддержание основную роль будут играть не только первичный очаг повреждения, но и изменение восприятия её в психоэмоциональной сфере.
Спутники хронической боли:
- депрессия;
- снижение концентрации внимания;
- высокая утомляемость;
- нарушение сна;
- снижение трудоспособности;
- снижение самооценки;
- ощущение безнадежности.
При этом правило действует и в обратную сторону, т. е. люди, переживающие длительный стресс, депрессию и бессонницу, как самостоятельные заболевания, подвержены развитию хронической боли.
Так как депрессия и хроническая боль являются взаимоподдерживающими патологическими процессами, формируется замкнутый круг. Образуется прочная связь между болью и депрессией, которую укрепляют также явления мышечных спазмов.
Мышечные спазмы возникают на фоне стресса у людей, ведущих малоподвижный образ жизни. Они вызывают боль, которая может спровоцировать или усугубить уже имеющийся хронический болевой синдром.
Как определить, хроническая ли у вас боль?
Как уже сказано выше, хроническая боль — это болезнь.
С точки зрения практической медицины, хроническая боль – это боль, беспокоящая пациента свыше 12 недель (3-х месяцев). Если длительность боли каждый может определить самостоятельно, то оценить свое психоэмоциональное состояние практически невозможно, тем более если речь идет о субклиническом течении депрессии.
Эффективно ли лечение при хронической боли в мышцах спины?
В настоящее время разработано достаточно много методов лечения пациентов с хронической болью в спине, некоторые из них более эффективны, чем другие. Многие пациенты, испытывающие постоянную боль в спине, прошли не одного специалиста, которые списывали все на остеохондроз того или иного отдела позвоночника, как причину всей боли в спине, и получали лечение, которое, в лучшем случае, приносило небольшое улучшение.
Медлить нельзя — нужно лечиться!
Многие пациенты пытаются найти информацию, как самостоятельно справиться со своим недугом. И сегодня на просторах Интернета появилось не малое количество «советчиков», которые предоставляют разного рода рекомендации. Зачастую такие рекомендации не только не способны помочь в решении проблемы, но могут и навредить. Большинство пациентов не обладает достаточными знаниями, чтобы поставить себе диагноз и подобрать адекватное лечение. Каждый пациент уникален, имеет свою историю болезни, свои анатомические особенности, поэтому требует индивидуального подхода к лечению его заболевания, который определят врач при личной встрече с пациентом. Предшествующее самолечение, в ряде случаев, усложняет работу для врача и может увеличить время для достижения желаемого эффекта от лечения. Хроническая боль имеет сложные механизмы уже внутри нервной системы, они патологичны. Наша задача- выявить и оказать эффективное воздействие на них.
Хроническая боль в спине требует комплексного подхода к лечению. В некоторых случаях не обойтись без совместной работы вертеброневролога и врача психиатра/ психотерапевта.
Наша клиника имеет большой опыт лечения хронической боли в спине, что даёт возможность подобрать максимально эффективное лечение для пациента и, что не мало важно, повысить качество его жизни.
Хирургическое лечение хронической боли в спине
Хроническая боль в спине — лечение хирургическим методом
Хронической считается боль в спине, когда этот симптом продолжается три и более трех месяцев. Причинами хронической боли могут послужить разные нарушения и заболевания позвоночника, а также последствия травм.
Хирургическое лечение хронической боли в спине рекомендуется в тех случаях, когда консервативное и медикаментозное лечение заболеваний позвоночника не привело к ожидаемому результату, а в последствие постоянного болевого синдрома снизилось качество жизни пациента.
В зависимости от причины возникновения, хроническая боль, при которой требуется оперативное вмешательство, бывает двух видов. В частности:
- хроническая боль, связанная с грыжей межпозвоночного диска, стенозом спинномозгового канала, спондилолистезом, а также переломами и различными травмами позвоночника с задеванием нерва;
- хроническая боль, причиной которой являются дегенеративные заболевания межпозвоночных дисков, которые связаны с естественными процессами изнашивания дисков с возрастом.
В каких случаях при хронической боли в спине показано хирургическое лечение?
Грыжа межпозвоночного диска
Распространенное заболевание позвоночника, при котором из-за выдавливания внутренней части диска наружу могут страдать нервные корешки, спинной мозг и находящиеся в той части позвоночника, где образовалась грыжа, позвонки. В результате развития грыжи межпозвоночного диска могут возникнуть другие серьезные заболевания позвоночника, которые сопровождаются болевым синдромом.
Операция показана пациентам, когда другие методы терапии не привели к ожидаемому результату и заболевание прогрессирует, сопровождаясь хронической болью и серьезными нарушениями неврологического характера.
От сложности патологического процесса, зависит метод хирургического лечения, который необходим для удаления грыжи межпозвоночного диска в каждом отдельном случае заболевания.
Малоинвазивная хирургия и микрохирургия под операционным микроскопом в Клинике Спиженко
Хирургическое лечение грыжи межпозвоночного диска:
- Когда существует необходимость удаления частей межпозвоночного диска, которые выдвинулись наружу, осуществляется микродискэктомия.
- Если устранить болевой синдром, связанный с зажатием нерва в результате грыжи межпозвоночного диска, представляется возможным за счет удаления одной-двух дужек позвонка, выполняется ламинэктомия.
- При незначительных повреждениях наружной части диска (фиброзного кольца), когда диск можно восстановить, проводится вертебропластика. Этот вид операции предусматривает восстановление участка диска на месте разрыва с помощью специального вещества — костного цемента.
- Эндопротезирование осуществляется в самых тяжелых случаях заболевания, когда грыжа межпозвоночного диска привела к необратимым проблемам в работе позвоночника.
Перечисленные методы лечения грыжи межпозвоночного диска — наиболее популярные, которые осуществляются при данной патологии. Иногда причиной хронической боли в спине может послужить сразу несколько заболеваний, связанных с грыжей диска. В таком случае в ходе оперативного вмешательства, помимо удаления самой грыжи, возможна также установка специальной стабилизирующей позвоночник системы.
Стеноз спинномозгового канала
Стеноз спинномозгового канала
Стеноз (или немедицинской лексикой “сужение”) спинномозгового канала, который образуют позвонки позвоночного столба, также сопровождатся болью в спине. В результате стеноза возникает давление на спинной мозг и нервные корешки, которое, помимо болевого синдрома, может привести к таким серьезным последствиям, как: трудности при ходьбе (имеют место случаи, когда пациенты не могут сделать 10-ти шагов), онемение нижних конечностей, утрата контроля над мочевым пузырем и кишечником и др.
Причинами сужения спинномозгового канала могут послужить различные нарушения функций и заболевания структурных элементов позвоночника. И в зависимости от первоначальной причины стеноза, разделяют два вида оперативного лечения:
- минидискэктмия — удаление грыжи межпозвоночного диска или остеофитов (костных наростов на позвонках), оказывающих давление на спинной мозг;
- декомпрессионная ламинэктомия — удаление дужки позвонка или ее части в том месте, где произошло сдавливание спинного мозга, чтобы получить доступ к каналу позвоночника, и затем удаление образования, оказывающее давление на нервные корешки и спинной мозг.
Хирургическое лечение в данном случае предусматривает расширение пространства спинномозгового канала, чтобы устранить давление на спинной мозг, нервные корешки и сосуды, которые и являются причиной хронической боли.
Спондилолистез
При прогрессирующем спондилолистезе, заболевании позвоночного столба, характеризующееся смещением верхнего позвонка относительно нижнего, сильные боли в пояснице являются главным симптомом. В результате “соскальзывания” позвонка могут возникнуть и другие серьезные заболевания позвоночника, в частности, стеноз спинномозгового канала, которые ведут к таким проблемам, как: нарушение баланса, хромота, дисфункция тазовых органов, боли в пояснице и нижних конечностях.
Лечение спондилолистеза хирургическим методом предусматривает применение современных методик малоинвазивной хирургии, для максимально полного возвращения смещенного позвонка на его природную позицию.
Перелом позвонка
При переломе позвонка, которое часто связано с травмированием позвоночника или же разрушением ткани позвонка, в результате развития остеопороза, характерны сильные болевые ощущения в той части позвоночного столба, где произошел перелом.
Хирургическое лечение в случае перелома позвонка осуществляется в два этапа: первый подразумевает удаление всех обломков и фрагментов поврежденного позвонка, оказывающих давление на нервные корешки и спинной мозг, а второй — восстановление позвонка при помощи имплантов или с использованием собственной костной ткани пациента.
Дегенеративные заболевания межпозвоночных дисков
Боли в спине для большей части людей старшего и преклонного возраста, которые связаны с дегенеративными заболеваниями межпозвоночных дисков, являются одной из наиболее распространенных неприятных симптомов заболеваний позвоночника. Дегенеративные изменения межпозвоночного диска возникают в результате естественного процесса старения, однако у некоторых людей этот процесс может проходить особенно болезненно, значительно снижая качество их жизни.
В результате дегенеративных изменений межпозвоночных дисков, могут возникнуть такие патологии, как протрузия диска (проявляется с болевым мышечно-тоническим синдромом), грыжа (болевой синдром в результате сдавливания структру спинного мозга), секвестрированная грыжа (компрессия нервных структур в результате расположения свободного фрагмента межпозвоночного диска в позвоночном канале выше или ниже соответствующего межпозвоночного диска).
Операция в данном случае применяется с целью устранения компрессии нервных корешков, спинного мозга и сосудов с помощью современных малоинвазивных хирургических методик лечения заболеваний позвоночника. Нередко в случае лечения дегенеративных изменений межпозвоночных дисков оперативным путем существует необходимость в установке специальной специальной системы стабилизации (металлической конструкции, выполненной из гипоаллергенного материала), с целью поддержания позвоночника в правильной естественной форме.
Лечение заболеваний и травм позвоночника в Центре нейрохирургии Клиники Спиженко
В Клинике Спиженко в Киеве пациентам, которым показано нейрохирургическое лечение хронической боли в спине, доступен весь спектр современных малоинвазивных методов хирургии заболеваний позвоночника, доказавших свою эффективность во всем мире. Лечение распространенных заболеваний позвоночника, спинного мозга и заболеваний центральной и периферической нервной системы осуществляется в условиях современных операционных Центра нейрохирургии с использованием современного нейрохирургического оборудования, в частности, микрохирургического микроскопа Leica и рентгенологической C-дуги.
Комфортабельные палаты стационарного отделения, специальное диетическое питание из собственного ресторана клиники и круглосуточный контроль высококвалифицированного младшего медицинского персонала — способствует скорейшему выздоровлению и послеоперационной реабилитации пациента.
Если у вас возникли дополнительные вопросы по поводу лечения хронической боли в спине в Клинике Спиженко, вы хотите узнать стоимость оперативного лечения или записаться на консультацию нейрохирурга, свяжитесь с нашим контакт-центром любым из удобных способов, указанных на данном сайте.
У нас также существует возможность получить бесплатную онлайн-консультацию нейрохирурга. Для этого необходимо заполнить простую форму обратной связи, прикрепив к ней имеющуюся на руках медицинскую документацию. И в ближайшее время наши специалисты с вами свяжутся.
Ваша боль в спине — Ravijuhend
Боль в пояснице — это боль, которая возникает в области между нижними ребрами и ягодичными складками и может распространяться на одну или обе ноги. Почти у всех людей могут быть боли в пояснице на определенном этапе их жизни — это совершенно нормально и почти всегда проходит само-собой. Более 90% болей в пояснице являются так называемой неспецифической болью в пояснице с хорошим прогнозом, что означает, что она не вызвана каким-либо опасным заболеванием или ущемлением корешка нерва. Неспецифическая боль в пояснице обычно вызывается небольшими изменениями мягких тканей, такими как мышечное напряжение мышц и чувствительность тканей, окружающих позвоночник. Очень редко, только в 0,9% случаев, боль в пояснице вызвана серьезным заболеванием, таким как перелом позвоночника, опухоль, инфекция, системное воспалительное ревматическое заболевание или другое заболевание (см. Опасные признаки). Эти состояния отличаются от неспецифических болей в пояснице и обычно могут быть выявлены вашим врачом при помощи опроса, обследования и, при необходимости, анализа крови.
Следует отметить, что даже если боль очень сильная и мешает повседневной деятельности, маловероятно, что она указывает на серьезное заболевание или травму. При сильных болях в спине может и не быть никаких видимых повреждений или повреждений тканей — ваша спина просто стала чувствительной. Даже при небольших изменениях система болевых рецепторов может активироваться и вызывать чувство боли. К факторам, которые могут повлиять на ваши болевые ощущения, относятся настроение и уровень стресса, предыдущие болевые ощущения, качество сна, образ жизни и общее физическое здоровье.
Боль в пояснице обычно уменьшается в течение периода от нескольких дней до 2-3 недель, но иногда это занимает больше времени. Боль в пояснице может повториться, но это не значит, что есть серьезный повод для беспокойства. Иногда боль в пояснице с хорошим прогнозом тоже может длиться долго. Постоянной, т.е. хронической болью в пояснице считается боль, которая длится более 12 недель. Почему наш мозг и система болевых рецепторов в какой-то момент решают, что боль останется, даже если нет повреждений — мы, к сожалению, не знаем. Более длительная боль в пояснице может быть связана с нашим собственным мышлением или поведением, которые препятствуют выздоровлению. Такие факторы, как интенсивность боли, сопутствующая стреляющая боль в ногах, ожирение или курение, могут на фоне интенсивной боли способствовать сохранению боли в пояснице и формированию инвалидности. Выздоровлению препятствует депрессия, страх перед болезнью, сильный страх перед болью, тяжелая физическая работа, неудовлетворенность работой или поиск социальных гарантий. В некоторых случаях повторные движения и вынужденные позы могут способствовать сохранению боли в пояснице.
Мысли, из-за которых выздоровление может проходить медленно:
|
Боль в пояснице обычно не означает серьезную травму. Боль в пояснице в 99% случаев не указывает на угрожающее жизни заболевание.
Обследования позвоночника (рентген, компьютерная или магнитно-резонансная томография) обычно не помогают найти причину неспецифической боли в пояснице. Обследование не изменяет скорость выздоровления от болей в пояснице и план лечения. Многие из изменений, найденных в ходе обследований, могут напугать вас, но на самом деле они весьма распространены, встречаются у многих людей и не вызывают боли. В то же время у обследований, выполняемых «на всякий случай», существуют риски, которых лучше избегать. Например, ионизирующее излучение от рентгеновских лучей и компьютерного обследования увеличивает риск развития рака. Кроме того, изменения, наблюдаемые в ходе обследования, могут вызвать сильный стресс, беспокойство и тревогу, даже если они незначительны. Человек может начать верить, что его спина повреждена и нуждается в защите, из-за этого увеличивается страх боли, мышцы становятся еще более напряженными и движение все больше затрудняется. Вышеприведенное, в свою очередь, усложняет выздоровление и увеличивает вероятность необходимости проведения ненужной операции. Обследования с визуализацией важны для принятия решения о необходимости проведения хирургического лечения или выявления серьезных причин болей в спине — таких как опухоли, инфекции и переломы позвонков. Только у очень небольшой группы людей (менее 1%) имеются серьезные заболевания, которые вызывают боль в спине, и ваш врач может их распознать.
Не все причины болей в спине могут быть распознаны в ходе обследований. Очень важными являются факторы риска образа жизни!
Схема-пример необходимости проведения обследования
В случае неспецифической боли в пояснице обследования в фазе острой боли (до 6 недель) обычно не требуются.
Для облегчения боли в спине вы можете многое сделать сами. Боль может быть пугающей, и страх перед ней — вполне естественным, но избегание физической активности, боязнь и нежелание покидать постель, как правило, способствуют сохранению боли.
При нормальной или неспецифической боли в пояснице физическая активность не вредит спине. Боль проходит быстрее, если вы останетесь физически активными и будете продолжать заниматься повседневными делами так долго, насколько это возможно, несмотря на боль. Обезболивающие также помогут вам быстрее восстановиться. Ограничьте (но не исключайте) такие действия, которые усиливают вашу боль, но в то же время постепенно увеличивайте объем другой физической активности.
Обычные ежедневные занятия включают в себя посещение работы, домашние бытовые дела и досуг. Продолжение нормальной жизни в максимально возможной степени отвлечет вас от боли, и ваша спина не ослабеет и не будет затекать.
Если действительно необходимо взять больничный лист, он должен быть краткосрочным и его целью должно быть скорейшее возвращение на работу, если возможно хотя бы на неполный рабочий день.
Когда боль утихнет, вы можете попробовать более активные упражнения для спины. В случае более сложных состояний необходимо восстановительное лечение.
Есть и другие способы лечения боли, кроме физической активности: достаточно высыпаться, отказаться от курения, справиться со стрессом и достигнуть нормального веса.
Советы по выздоровлению от болей в спине:
- При болях в спине необходимо двигаться и постепенно увеличивать нагрузку
- Не бойтесь боли, потому что боль не обязательно означает опасную травму или повреждение
- Если у вас болит спина, расслабьтесь, дышите спокойно, двигайтесь и попробуйте двигаться спиной как обычно
- Движение и нагрузки делают вашу спину сильной и здоровой
- Ваша деятельность в свободное время не является опасной для спины.
- Безопасными являются наклоны вперед.
- Постарайтесь вернуться на работу как можно скорее
- Регулярно двигайтесь, если вы почувствовали себя лучше
- Хороший ночной сон, нормализация веса и отказ от курения помогут вам избавиться от болей в спине
- Отказ от курения помогает сохранить вашу спину здоровой
Целью лечения боли является уменьшение дискомфорта, вызванного вашей болью, и быстрое восстановление подвижности. Болеутоляющие никогда не используются в качестве единственного метода лечения.
Не терпите боль! Чем раньше вы сможете контролировать боль, тем быстрее выздоровеете. Когда боль стихает, вы также можете увеличить свою физическую активность!
Обезболивающие средства должны использоваться для лечения боли в пояснице в течение короткого времени. Немедленное облегчение боли эффективно способствует выздоровлению и позволяет быстрее восстанавливать повседневный ритм жизни. Если боль не проходит через 5–7 дней, даже если вы принимаете обезболивающие и сохраняете активность, поговорите со своим семейным врачом.
Лекарства
Обычно для лечения боли в пояснице требуются нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, диклофенак, декскетопрофен, напроксен, ацеклофенак, кетопрофен и эторикоксиб. Побочные эффекты от приема этих лекарств в течение длительного времени могут включать повреждения желудочно-кишечного тракта (такие как язва желудка и тонкой кишки), повреждение почек и усугубление или осложнение сердечно-сосудистых заболеваний (от повышения кровяного давления до инфаркта сердца). Если у вас есть какое-либо из вышеперечисленных состояний, ваш врач должен будет оценить, насколько лекарства данного типа подходит именно вам. Иногда вашему врачу потребуется комбинирование лекарства для облегчения боли: добавить парацетамол или использовать опиоиды — такие как трамадол, кодеин, оксикодон и морфин. Эти лекарства могут вызвать побочные эффекты — такие как тошнота, рвота, запор и сонливость. Поэтому употребление опиоидов может повлиять на вашу способность выполнять действия, требующие концентрации, например, вождение автомобиля. Опиоиды чаще принимают в течение короткого времени, пока боль еще сильная, а НПВП не оказывают эффекта или противопоказаны. Опиоиды могут быть необходимы при очень сильных болях в спине, при этом не стоит бояться, что от их кратковременного употребления может возникнуть зависимость.
В схему лечения боли иногда добавляются другие препараты, действующие на для нервную систему. Также для лечения боли в пояснице используются антидепрессанты, особенно в случае хронической боли. В человеческом мозге между механизмом хронической боли и механизмом регуляции настроения или стресса существует много общего. Поэтому антидепрессанты могут входить в схему лечения хронической боли не потому, что у вас депрессия или сильный стресс, а потому что антидепрессанты снимают боль с помощью других механизмов.
Для облегчения боли и достижения более быстрого результата лечения должны соблюдаться следующие принципы:
- Обезболивающие препараты следует принимать внутрь (таблетки), применение инъекций или других препаратов не требуются.
- Первоначально обезболивающие следует принимать регулярно, через равные промежутки времени.
- Обезболивающие препарат(ы) подбирается индивидуально в зависимости от выраженности боли, сопутствующих заболеваний и т.д.
- Лекарства следует принимать в определенном правильном количестве (оптимальная доза), то есть не слишком мало и не слишком много
- Лечение боли является постепенным, то есть, если одно лекарство не уменьшает боль, то в схему лечения включаются более эффективные лекарства
- Одни и те же типы обезболивающих средств не комбинируются друг с другом. Например, ибупрофен, входящих в группу НПВП не используются в сочетании с диклофенаком из той же группы.
- Не принимайте несколько лекарств с одним и тем же действующим веществом, так как это может вызвать опасную передозировку.
- Сообщите своему врачу или медсестре, если у вас были или есть желудочно-кишечные заболевания, кровотечения, астма, заболевания печени, почек и сердца или аллергия на лекарства.
Нелеченная боль, длящаяся в течение нескольких недель вместе с чувством страха, может привести к хронической боли и/или к депрессии. В случае механизма хронической боли нарушается работа центра контроля боли мозга. В этом случае уменьшение боли становится более трудным, и для лечения вам потребуется еще больше вашей собственной активности, вмешательства специалистов и лекарств.
В случае хронической боли, схема лечения боли должна быть пересмотрена. Иногда необходимо улучшить другие аспекты лечения (реабилитация, когнитивно-поведенческая терапия и т.д.) и пересмотреть схему лечения боли.
Обсудите со своим семейным врачом дополнительные методы лечения.
Когда возникает острая боль в спине, вы можете сначала самостоятельно попробовать найти позы тела, облегчающие боль и движение. Тогда восстановительное лечение обычно не требуется. Когда первоначальная боль утихнет, рекомендуется продолжить выполнение упражнений.
При необходимости врач направит вас к физиотерапевту, который обучит вас упражнениям и убедится, что они доступны вам и правильно выполняются. Люди с кажущимися большими сильными мышцами часто удивляются, узнав, что определенные мышцы на самом деле слабы и их необходимо тренировать отдельно.
Физиотерапевт создаст подходящую для вас программу упражнений. В дальнейшем вы должны заниматься упражнениями самостоятельно. Умеренные физические упражнения и уход за мышцами обеспечат ослабление или устранение вашей боли, а также уменьшат риск повторения приступов боли или превращение боли в хроническую.
Вы также можете попробовать выполнять упражнения в воде. Это может быть полезно для восстановления, так как людям с проблемами спины рекомендуется заниматься спортом в воде и плавать.
Если ваша боль не проходит при использовании первоначальных легких методов или продолжает вас тревожить в течение более 8 недель, вам нужна сложная комплексная реабилитация. Для этого ваш семейный врач направит вас к врачу восстановительного лечения (реабилитологу), который составит для вас индивидуальный план лечения. Врач-реабилитолог использует комбинированную терапию и в нее, при необходимости, в дополнение к физиотерапевту, включается и другие члены реабилитационной команды специалистов — таких как трудотерапевт, клинический психолог и врач-специалист по лечению боли.
Часто требуется дополнительная помощь с использованием пассивной терапии, в которой сам человек не принимает активного участия, такой как электротерапия, терапия с растяжением, мануальная терапия и массаж. Тем не менее, главным ключевым аспектом успешного лечения считается активность самого пациента и дальнейший процесс восстановления, улучшения и поддержания физической формы. Однако мануальная терапия, иглоукалывание и массаж в сочетании с физическими упражнениями также могут облегчить боль. Электротерапия и использование ортезов при болях в пояснице не рекомендуются.
В фазе очень острой боли в спине согревающие кремы и теплые процедуры (такие как парафин и лечебные грязи) следует использовать в начале с осторожностью, поскольку они могут усилить боль в спине. В большинстве случаев они хорошо подходят для фазы ослабления боли и хронической боли.
В случае хронической боли в спине, ваше реабилитационное лечение может занять больше времени, в рамках этого физиотерапевт разработает индивидуальную программу упражнений, которая будет учитывать особенности вашего состояния. В ходе выздоровления упражнения могут постепенно становиться более интенсивными.
В случае постоянных болей в пояснице ваш лечащий врач или врач-реабилитолог могут рассмотреть вопрос о направлении вас к клиническому психологу, который будет использовать различные методы лечения и научит вас, как лучше жить с вашей болью. Если настроение у вас упало и лекарства не помогли, иногда необходимо обратиться к психиатру, чтобы снять депрессию.
Упражнения, поддерживание позвоночника в движении и укрепление мышц уменьшают боль и предотвращают повторение боли, т.е. физическая активность играет важную роль в лечении болей в пояснице. Поэтому регулярная физическая активность должна быть верным спутником вашей жизни в будущем.
Уже в период первого проявления боли в пояснице, рекомендуется начать заниматься аэробными тренировками в течение первых 2 недель, а затем продлить тренировочный период. Если боль утихает, нужно добавить упражнения для спины. По мере улучшения физической формы можно начать тренировку мышц всего тела.
Вы должны заниматься аэробными тренировками дольше и чаще. Дополнительные тренировки можно проводить и в выходные. Растяжка является частью тренировок, она снимает мышечное напряжение и очень важно для тяжелых упражнений с высокой нагрузкой и пожилых людей.
- Аэробная тренировка:
— ходьба, скандинавская ходьба, плавание, езда на велосипеде, водная гимнастика, танцы и т. д.
— 30 минут минимум 5 дней в неделю с умеренными физическими нагрузками
- Если у вас избыточный вес, то при хорошем самочувствии вам следует продолжать тренировки.
- Упражнения для людей с избыточным весом — это тренировки с умеренными нагрузками продолжительностью не менее 60 минут и не менее 5 дней в неделю.
- Тренировка мышц — 8-12 раз для всего тела, каждое упражнение для больших групп мышц 2-3 раза в неделю
- Растяжка не менее 3 дней в неделю, и также упражнения на растяжку проведение рекомендуется после каждой тренировки
Регулярные упражнения гарантируют хорошее здоровье, главное, чтобы упражнения были приятными для вас, так улучшится и ваше настроение. Также хорошо работает вариант участия в групповых тренировках.
Упражнения пилатеса и упражнения из восточных традиций — таких как тайцзи и йога, очень эффективны при регулярных тренировках для лечения хронической боли и профилактики болей в спине. Эти упражнения одновременно укрепляют мышцы и восстанавливают эластичность тканей и подвижность позвоночника.
Во время тренировок вы должны в начале отслеживать свое самочувствие, чтобы предотвратить неподходящие вам позы.
При необходимости обратитесь к врачу, врачу-реабилитологу или физиотерапевту за советом относительно подходящих для вас упражнений.
Обязательно обратитесь за советом в случае наличия остеопороза, нестабильности позвоночника, далеко развившегося остеоартрита или других серьезных проблем с суставами, а также если вам было проведено эндопротезование коленного и тазобедренного суставов.
Если боль все же сохраняется несмотря ни на что, вам будет полезно научиться жить со своей болью.
Рекомендации для людей с болями в спине:
- Сохраняй физическую активность
- Если вам нужно долго сидеть, вставайте каждые 15 минут — потягивайтесь, ходите и используйте большие группы мышц
- Используйте лестницу
- Сойдите на одну остановку раньше и пройдите ее пешком
- Танцуйте каждый раз, когда звучит хорошая музыка, хотя бы полминуты
- Обзаведитесь хорошими инструментами для уборки и уходу за садом, они должны быть удобны для работы с вертикальном положении. Меняйте руки и сторону тела
- Приобретите специальный терапевтический резиновый мяч (фитбол) или подставку для балансировки, устанавливаемую на кресло, чтобы смотреть телевизор, сидя на них. Совершайте небольшую прогулку или выполните упражнения на растяжку в течение каждой рекламной паузы
- Прекратите смотреть телевизор или пользоваться компьютером каждые четверть часа, смените место для сидения или позу.
- Сделайте перерыв в будничной деятельности или в работе, если вы испытываете боль
- Не затягивайте выполнение работы до тех пор, пока иссякнут твои силы, а заканчивайте на 5-10 минут раньше и отдыхай
- При необходимости используйте средства для напоминаний
|
Немедленно свяжитесь с вашим (семейным) врачом, если у вас есть какие-либо из следующих симптомов (так называемые опасные признаки):
1. Боли в пояснице сопровождаются трудностями при опорожнении или контроле мочевого пузыря или кишечника
2. Боли в пояснице сопровождаются онемением вокруг гениталий или обеих ног
3. Боли в пояснице сопровождаются возникновением чувства слабости в ноге/ногах, которое нарастает с каждым днем
4. Боль в спине является результатом более серьезной травмы
5. Постоянная очень сильная боль в спине, которая не уменьшается после приема обезболивающих
6. Общее плохое самочувствие с болью в пояснице, эпизоды с повышением температуры или необъяснимая потеря веса
7. Сильная усиливающаяся боль, необъяснимая потеря веса, ранее диагностированное злокачественное новообразование
При болях в спине и суставах обязательно надо лечить еще и мышцы Medical On Group Тюмень
Возникновение болей является тревожным сигналом организма о том, что в определенной области развивается проблема. Множество причин может повлечь возникновение такого дискомфорта. Самыми частыми виновниками становятся дегенеративно-дистрофические процессы (остеохондроз, артроз), а так же различные травмы, будь то ушибы, разрывы связок, или даже просто растяжения или перенапряжение не тренированных мышц.
Чрезмерные нагрузки на элементы опорно-двигательной системы или их физиологическое старение провоцирует развитие болезней. Поэтому даже незначительные боли могут оказаться предвестниками или причинами серьезных проблем. Своевременное обращение к врачу и правильное лечение позволит: предотвратить прогрессирование патологии, снять болевой синдром, предотвратить возникновение осложнений, а так же улучшит прогноз лечения и, в большинстве случаев, удастся излечиться или добиться стойкой ремиссии и не дать болезни развиваться дальше. Тем самым улучшается качество жизни и восстанавливается трудоспособность.
Болевой синдром любой локализации, возникший по любой причине, может запустить «цепную реакцию» под названием миофасциальный болевой синдром. Человек интуитивно при болях старается выбрать наиболее комфортное положение, и даже привычные движения совершаются по-другому – начинают активно задействоваться те мышцы, которые раньше использовались в меньшей мере. Организм стремится создать мышечный каркас для того чтобы обездвижить болезненную область. В последующем именно те мышцы, которые взяли на себя дополнительную нагрузку, обуславливают возникновение миофасциального болевого синдрома.
Миофасциальный болевой синдром (МБС) — хроническое, патологическое состояние, обусловленное формированием локальных мышечных спазмов или уплотнений, представленных болевыми точками (триггерами). Боли могут провоцироваться нажатием на эти точки, или движением мышц вовлеченных в патологический процесс. Данный синдром приводит к ограничению объема движений, и повышенной мышечной утомляемости.
При возникновении МБС боль распространяется по мышцам от первоисточника в окружающие мягкие ткани, что проявляется возникновением новых болезненных уплотнений (болевых точек). Эти участки уплотнения мышц не большие и имеют диаметр 0,1-0,3 см, но если их появляется большое количество, то они группируются, тем самым создавая триггерную зону диаметром от 1 см и более. Появление болевых точек происходит при перенапряжении и микротравматизации мышцы. МБС может вызывать нарушение нормального распределения нагрузок в ближайших суставах и приводить к раннему износу и даже деформации (искривлению).
Предрасполагающими факторами к появлению МБС являются:
- Патология позвоночника. Дегенеративно-дистрофические заболевания (остеохондроз любой локализации, артроз межпозвонковых суставов), травмы позвоночника являются источником боли, которая провоцирует мышцы спины к поддержанию повышенного тонуса. Так же фактором провоцирующим возникновение МСБ становится вынужденное, из-за боли, статичное положение, обуславливающее мышечное перенапряжение.
-
Патология опорно-двигательной системы. деформация позвоночника, асимметрия нижних конечностей (одностороннее укорочение), асимметричность (перекос) таза, поперечное и продольное плоскостопие могут приводить к неправильному, не равномерному распределению нагрузки на мышцы, а так же хрящи и кости тела, что определят возникновение не только МБС , но и таких заболеваний как артроз, артрит, синовит, лигаментит. У 70% населения имеется сколиотическая деформация позвоночника и у 50% плоскостопие различных степеней. -
Вынужденная поза. Работа в однообразном положении тела, фиксации конечностей, статичное положение приводят к мышечной перегрузке. -
Стереотипные движения. Одинаковые повторяющиеся движения происходят с сокращением одних и тех же мышц, приводящее к их перенапряжению и неправильному распределению тонуса. -
Не адекватная нагрузка, в особенности нетренированных мышц. В результате возникает мышечное перенапряжение и микро надрывы. -
Ушибы. Непосредственная травматизация самой мышцы обуславливает нарушение структуры ее волокон. Следствием этого является нарушение функции, если функция одних волокон уменьшается, то функция других должна увеличиться, компенсируя недостаток первых, что и ведет к перегрузке последних. -
Соматические заболевания. Болезненность внутренних органов, провоцирует тоническое напряжение определенных групп мышц. При длительном сохранении болевого синдрома могут формироваться триггерные точки и хронический выраженный болевой синдром. -
Эмоциональное перенапряжение. Различные психоэмоциональные реакции, такие как стресс, тревога могут побуждать мышцы к тоническому напряжению. В свою очередь возникновение мышечно-тонических состояний, и их сохранение после перенесенного эмоционального переживания, способны формировать МБС и постепенное развитие хронической боли в спине (остеохондроз) отдающиеся в конечности.
Как результат микротравмы или перегрузки мышцы является нарушение транспорта веществ через клеточную стенку. Происходит высвобождение ионов кальция, что ведет к повреждению на клеточном уровне. Избыточное количество кальция провоцирует сокращение миоцита (мышечная клетка). А мышца, находящаяся в спазмированном состоянии, обеспечивает повышение внутримышечного давления, что обуславливает ухудшение микроциркуляции. При длительном сокращении, выполняется большой объем работы, на которую затрачивается энергия, для восполнения энергии требуется период расслабления. Если периода расслабления нет длительное время, срабатывают механизмы компенсации: энергия в клетке восполняется не за счет вновь прибывших питательных веществ из кровотока, а за счет имеющихся запасов внутри себя, что приводит низкоэффективной работе. Еще более длительная нагрузка, превышающая возможности мышцы, вызывает срыв компенсаторных механизмов — накоплению шлаков в мышечной ткани, и как результат образованию триггерной точки. Появившаяся боль провоцирует мышечное сокращение. Формируется порочный круг: боль — мышечное напряжение— боль. Так же к этому кругу может присоединяться нарушение структуры хряща сустава и кости. При распространение боли по мышцам могут вовлекаться нервы, по которым болевой синдром, может передаваться на удалённые области (например — отдавать в руки или ноги при болях в области позвоночника).
Бывают активные и латентные триггерные точки. Активные болевые точки могут проявляться при движениях и даже в покое. Латентные точки в покое не болят, но при нажатии на них возникает резкая боль. Выделяются 3 формы миофасциального болевого синдрома: острая, подострая и хроническая. При острой форме болевой синдром поддерживается постоянно и усиливается при движениях. Подострая форма характеризуется болью только при движениях, и при покое не проявляется. При хронической форме МБС боли возникаю только при непосредственном нажатии на саму триггерную точку, а также при движениях может проявляться чувство дискомфорта.
Понимание причины заболевания требуется для подбора правильного лечения. Поэтому, в практике используется классификация МБС по этиологии: это может быть первичный миофасциальный болевой синдром, первопричиной которого, является непосредственное повреждение мышечного волокна – перенапряжение, микроразрывы; а так же вторичный МБС, первопричиной в этом случае служит боль в суставах, во внутренних органах, в позвоночнике.
Для жизни МБС не опасен, но в значительной степени может ухудшить ее качество, снизить трудоспособность и ускорить износ костных и хрящевых структур опорно-двигательной системы. Хронический болевой синдром изматывает человека физически, плохо отражается на психоэмоциональном состоянии, и может нарушать сон. Недосып усиливает усталость, негативно сказываясь на жизнедеятельности и трудовой активности.
Большую часть болей при дегенеративных патологиях опорно-двигательной системы обусловливает именно миофасциальный болевой синдром. Даже если убрать первоисточник болевых ощущений, при уже сформированном МБС, боль не уйдет, более того, неправильное распределение нагрузок в соседних, от пораженных мышц, областях будет провоцировать микротравматизацию и воспаление. Поэтому важно лечить не только артрозы суставов, протрузии и грыжи межпозвонковых дисков, бурситы, синовиты, но и окружающие мышцы.
Передовыми методами лечения миофасциального синдрома считается комплекс мер, воздействующий на все звенья цепочки патологических процессов, и обеспечивающий купирование первоисточника боли, улучшение микроциркуляции в, спазмированных, мышцах, за счет расслабления мышечного тонуса и непосредственного расширения просвета сосудов, восстановления процессов внутриклеточного обмена веществ и транспорта через мембрану клетки, а так же купирования воспаления.
Хороший эффект дают комбинации некоторых методов физиолечения, (Hil-терапия высокоинтенсивным лазером, ударно-волновая терапия, ультразвуковое воздействие с медицинскими препаратами) с массажем, различными вариантами блокад, лечебной физкультурой и медикаментозной терапией, а также использованием различных ортопедических изделий.
Лечение боли в пояснице — Новая Больница
Боль, прострелы, постоянная тяжесть, Вам знакомы такие ощущения в спине?
Безобидная тянущая боль часто бывает признаком опасного заболевания. В нашей статье мы разберем все причины заболевания.
Время чтения 7 минут, уделите их своему здоровью.
Причины
1. Заболевания позвоночника и костей таза.
- Остеохондроз (поражение межпозвонковых дисков (протрузии, грыжи дисков)
- Спондилит (воспалительное заболевание позвоночника)
- Спондилоартроз (артроз межпозвонковых суставов)
- Спондилез (костные разрастания)
- Спондилоартрит (воспаление в межпозвонковых суставах)
- Миозит (воспаление в мышцах)
- Остеопроз (снижение плотности костной ткани ) с компрессионными переломами позвонков и других костных структур
- Травма позвоночника и костей таза (переломы, трещины)
- Сакроилеит (воспаление в крестцово-подвздошных суставах)
- Опухоли костных структур и мягких тканей
2. Отраженная боль в поясничном отделе, связана с заболеваниями органов брюшной полости и малого таза (воспалительные заболевания и опухоли) эта боль часто сопровождается болью в животе.
Характер боли может быть различным:
- Острая – это боль возникшая быстро, внезапно
- Хроническая — боль более 2 месяцев, возникает при прогрессировании заболеваний позвоночника
- При воспалительных патологиях мочеполовой системы, органов брюшной полости (при хроническом гастрите, панкреатите, холецистите, энтероколите)
Интенсивность боли
от дискомфорта до выраженного болевого синдрома
При острой и интенсивной боли в животе с иррадиацией в поясничный отдел всегда надо исключать хирургическую патологию, которая требует неотложного оперативного вмешательства ( желудочно-кишечные кровотечения, аппендицит, перитонит и др).
Интенсивная боль в поясничном отделе позвоночника
Может быть рефлекторной ( спазм мышц, обусловленный раздражением рецепторов в паравертебральных мышцах ).Человеку больно кашлять, чихать, все движения соповождаются болью. При сдавлении нервного корешка ( протрузией диска, грыжей диска) боль распространяется на нижние конечности, чаще с одной стороны.
Миофасциальный синдром
Обусловлен раздражением болевых рецепторов в мышцах и фасциях. Происходит формирование триггеров ( болевых узлов) в мышцах, болевой синдром хронический , часто рецидивирующий.
Любая травма мягких тканей или костных структур также сопровождается интенсивным болевым синдромом.
В каких случаях нужно обращаться к врачу?
Любой случай возникновения боли в поясничном отделе требует обращения к врачу.
Это поможет выявить причину боли и принять меры.
Боль у мужчин, женщин
При заболеваниях половой системы, болевой синдром отличается у мужского и женского пола.
Для мужчин при патологии простаты характерна тянущая, ноющая боль, часто сопровождается нарушением мочеиспускания.
У женщин симптом чаще бывает острым, выраженным. При апоплексии яичника или внематочной беременности боль нестерпимая. Обычно интенсивнее синдром на пораженной стороне.
При эндометриозе, миоме матки – ощущения ноющие, тянущие.
Если боль связана с патологией позвоночника, интенсивность боли не зависит от пола. Замечено, что мужчины обращаются к врачу позднее.
Осмотр специалистов
- вертеброневролог
- гастроэнтеролог
- нейрохирург
- хирург
- гинеколог
- уролог
- ревматолог
- онколог
Лабораторные методы
- общий анализ крови (для исключения восполительного процесса уровень лейкоцитов, СОЭ), исключение анемии (уровень гемоглобина)
- общий анализ мочи: исключения восполительного процесса в мочевом пузыре, почках (бактерии ,лейкоциты, эритроциты)
- анализ кала на скрытую кровь
- биохимия крови: ревмотологические пробы для исключения системного восполения (СРБ, РФ, мочевая кислота), оценка функции печени (алт аст билирубин) оценка функции почек (креатинин мочевина), функции поджелудочной железы (амилаза) и др.
Инструментальные методы исследования
- рентгенография поясничного отдела позвоночника и костей таза обзорная рентгенография брюшной полости (исключение кишечной непроходимости)
- УЗИ органов брюшной полости и малого таза
- ФГДС
- колоноскопия
- МРТ (КТ) поясничного отдела позвоночника, МРТ (КТ) поясничного отдела с контрастированием
- МРТ (КТ) органов брюшной полости и малого таза , МРТ (КТ) органов брюшной полости и малого таза с контрастированием
Лечение
При выявлении опухоли ,в зависимости от локализации и характера опухоли определяется тактика лечения, оперативное вмешательство или др. (наблюдение и лечение в нейрохирургическом, хирургическом стационаре , онкологическом диспансере)
Медикаментозное лечение
Заболевания позвоночника (чаще в рамках остеохондроза):
- НПВС
- миорелаксанты
- опиоидные анальгетики
- мочегонные препараты
- сосудистые препараты
- антибактериальные препараты
- лечебно-медикаментозная блокада с новокаином, лидокаином и дипроспаном
Немедикаментозные методы
В основном используются при лечении заболеваний позвоночника
- физиотерапия (магнитолазер, магнитотерапия, СМТ с новокаином и др)
- иглорефлексотерапия
- аппаратное вытяжение поясничного отдела позвоночника
- мануальная терапия
- массаж
- бальнеотерапия (аппликации грязевые, озокерит)
- ЛФК
Профилактика при заболеваниях позвоночника (в рамках остеохондроза) все выше перечисленные методы (кроме физиотерапии)
Профилактика заболеваний желудочно-кишечного тракта: диета, режим питания, режим труда и отдыха.
Если у вас боль в поясничном отделе обращайтесь в многопрофильную клинику «Новая больница». Мы поможем выявить причину и выбрать тактику лечения.
В нашей больнице есть все специалисты и все методы диагностики представленные в этой статье. Также есть отделения стационара: гастроэнтерологическое отделение и городской вертебрологический центр.
Используются все методы лечения, кроме хирургического. Вы можете наблюдаться, проводить обследование и лечение амбулаторно, т.е вне стационара.
Цены на лечение
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
25 лет
успешной работы
> 20
медицинских направлений
1400
ежедневно оказываемых услуг
Наши специалисты
Андрей Андреевич
Морозов
Зав. отделением
Игорь Валерьевич
Колобов
Врач — невролог
Наталья Николаевна
Уланова
Врач — невролог
Леонид Федорович
Конюхов
Врач — невролог
Елена Викторовна
Барсукова
Врач — невролог
Юлия Михайловна
Мальцева
Врач — невролог
Мария Владимировна
Правдина
Врач — невролог
Школа спины для лечения хронической боли в пояснице
Актуальность
Многие люди с болью в пояснице (БП), которым необходимо лечение для уменьшения выраженности симптомов, часто пользуются различными видами медицинских услуг. Школа спины предусматривает терапевтическую программу, включающую в себя как обучение, так и упражнения. С момента внедрения в 1969 году Шведская школа спины часто использовалась для лечения БП. Однако, программы Школы спины изменились со временем, и в настоящее время довольно сильно отличаются.
Вопрос обзора
Мы рассмотрели доказательства относительно влияния Школы спины на боль и нарушения трудоспособности у взрослых с БП без какой-то определенной причины, продолжительностью более 12 недель, в сравнении с отсутствием лечения, медицинской помощью, физиотерапией или упражнениями. В качестве вторичного исхода мы выбрали нежелательные явления. В клинических испытаниях, в которых приняли участие только работающие пациенты, мы оценили влияние на их трудоспособность.
Характеристика исследований
Для обновления обзора мы провели поиск испытаний, опубликованных и неопубликованных по состоянию на 15 ноября 2016 года. Мы включили 30 испытаний с 4105 участниками, в которых школы спины сравнивали с отсутствием лечения, медицинской помощью, пассивной физиотерапией (процедурой, проводимой физиотерапевтом) или лечебной физкультурой. Все исследования охватывали схожие популяции людей с хронической неспецифической БП.
Основные результаты
Независимо от сравнения (а также от рассматриваемого исхода), результаты мета-анализа показывают отсутствие различий в эффектах или незначительном эффекте Школы спины. В связи с недостатком сведений о нежелательных эффектах и трудоспособности, мы не смогли статистически обработать эти данные.
Качество доказательств
В связи с низким и очень низким качеством доказательств при всех сравнениях и в отношении всех исходов сделать однозначных выводов об эффективности Школ спины при хронической боли в пояснице невозможно.
БОЛЬ В СПИНЕ | orto.lv
Боль в спине — одна из самых распространенных жалоб в медицине. У боли могут быть различные причины, например, напряженные мышцы или их спазмы, повреждение межпозвоночных дисков, стеноз позвоночного канала, артрит. В большинстве случаев после уменьшения нагрузки на спину боль проходит в течение нескольких недель. Иногда необходимы теплые или прохладные компрессы и обезболивающие или противовоспалительные препараты. Если это не помогает, стоит проконсультироваться с вертебрологом (специалистом по позвоночнику).
Есть несколько признаков, указывающих на то, что необходимо срочно обратиться к вертебрологу:
боль в спине не проходит в течение недели;
вы просыпаетесь от боли ночью;
одновременно с болью в спине стало сложно контролировать работу кишечника и мочевого пузыря;
одновременно с болью в спине развивается лихорадка, усиленное потоотделение, озноб и другие признаки инфекции.
Острая боль в спине (кратковременная) обычно сильная и жгучая. Чаще всего она локализуется в нижней части спины. В отдельных случаях причиной острой боли в спине может быть травма спины, однако чаще нет объяснения для такой боли. Даже если боль сначала сильная, она значительно уменьшается или полностью проходит в течение 6-8 недель. Изучив интенсивность боли, врач предложит вам соответствующее лечение (физиотерапию, физикальные процедуры, массаж, тейпинг и т.д.), медикаменты и блокаду.
Хроническая боль в спине (длительная) ощущается как глубокая, ноющая, тупая или жгучая боль в определенной части спины, и может отдаваться в одну или обе ноги. Может стать больно или затруднительно выполнять обычные ежедневные дела. Хроническая боль в спине не проходит долгое время, и ее не удается уменьшить теплыми или холодными компрессами или безрецептурными лекарствами. У хронической боли в спине могут быть разные причины, например, ранее полученная травма спины, повреждение межпозвоночного диска, стеноз позвоночного канала, деформация позвоночника, ревматологические заболевания и т.д
Отдающаяся боль может отдаваться в различные части ноги, как выше, так и ниже колена. Боль может быть последствием различных заболеваний позвоночника, в результате которых происходит раздражение или компрессия невральных структур (спинного мозга или нервных корешков). Отдающаяся боль может комбинироваться с нечувствительностью, зудом, мышечной слабостью и потерей специфических рефлексов.
Нечувствительность и слабость
Нечувствительность появляется, когда нервные импульсы из кожи не доходят в головной мозг. Нечувствительными могут стать отдельные места в области позвоночника, а также другие части тела, особенно руки и ноги. Нечувствительность свидетельствует о повреждении в периферической или центральной нервной системе (в спинном, головном мозге или в периферической нервной системе). В таком случае нужно немедленно обратиться к врачу.
Слабость возникает, когда импульсы, которые передает мозг, не достигают мышц. Чтобы выяснить конкретную причину, обратитесь к врачу.
Скованность и напряженность в спине, задней части шеи, руках и ногах обычно возникает в результате напряжения в мышцах. Более чем в 80% случаев причиной боли в задней части шеи и спине являются напряженные, болезненные мышцы, которые из-за различных видов деформации позвоночника годами занимали физиологически неправильное положение. Однако скованность суставов и боль, к которым иногда добавляются похожие симптомы в районе спины, могут быть симптомами ревматологического заболевания.
Информационный бюллетень о боли в пояснице
Если у вас были боли в пояснице, вы не одиноки. Боль в спине — одна из самых частых причин, по которым люди обращаются к врачу или пропускают рабочие дни. Даже у детей школьного возраста могут быть боли в спине.
Боль в спине может варьироваться по интенсивности от тупой постоянной боли до внезапной, острой или стреляющей боли. Это может начаться внезапно в результате несчастного случая или при поднятии чего-либо тяжелого, или же может развиваться со временем, когда мы стареем. Слишком мало упражнений и последующие интенсивные тренировки также могут вызвать боль в спине.
Боли в спине бывают двух типов:
- Острая или кратковременная боль в спине длится от нескольких дней до нескольких недель. Боль в пояснице чаще всего бывает острой. Он имеет тенденцию разрешаться самостоятельно в течение нескольких дней при самостоятельном уходе, без остаточной потери функции. В некоторых случаях для исчезновения симптомов требуется несколько месяцев.
- Хроническая боль в спине определяется как боль, которая продолжается в течение 12 недель или дольше, даже после лечения первоначальной травмы или основной причины острой боли в пояснице.Около 20 процентов людей, страдающих острой болью в пояснице, через год развивают хроническую боль в пояснице со стойкими симптомами. Даже если боль сохраняется, это не всегда означает, что есть серьезная с медицинской точки зрения основная причина или та, которую можно легко идентифицировать и лечить. В некоторых случаях лечение успешно снимает хроническую боль в пояснице, но в других случаях боль продолжается, несмотря на медикаментозное и хирургическое лечение.
верхняя
Какие структуры составляют спину?
Нижняя часть спины, где чаще всего возникает боль в спине, включает пять позвонков (называемых L1-L5) в поясничной области, которые поддерживают большую часть веса верхней части тела.Пространства между позвонками поддерживаются круглыми эластичными подушечками, называемыми межпозвоночными дисками, которые действуют как амортизаторы по всему позвоночнику, смягчая кости при движении тела. Полосы ткани, известные как связки, удерживают позвонки на месте, а сухожилия прикрепляют мышцы к позвоночнику. Тридцать одна пара нервов прикреплена к спинному мозгу, и они контролируют движения тела и передают сигналы от тела к мозгу.
Другими областями позвоночных являются шейный (шея), грудной (верхняя часть спины), крестцовый и копчиковый (ниже поясничной области) сегменты.
верх
Что может вызвать боль в пояснице?
Наиболее острая боль в пояснице носит механический характер, что означает нарушение взаимодействия и движения компонентов спины (позвоночник, мышцы, межпозвоночные диски и нервы). Вот некоторые примеры механических причин боли в пояснице:
Врожденный
- Скелетные аномалии , такие как сколиоз (искривление позвоночника), лордоз (аномально увеличенная дуга в нижней части спины), кифоз (чрезмерно выпуклая дуга позвоночника) и другие врожденные аномалии позвоночника.
- Spina bifida , которая включает неполное развитие спинного мозга и / или его защитного покрытия и может вызвать проблемы, связанные с уродством позвонков и ненормальными ощущениями и даже параличом.
Травмы
- Растяжения (чрезмерное растяжение или разрыв связок), растяжения (разрывы в сухожилиях или мышцах) и спазмы (внезапное сокращение мышцы или группы мышц)
- Травматическая травма , например, в результате занятий спортом, автомобильной аварии или падения, которое может повредить сухожилия, связки или мышцы, вызывающие боль, а также сдавить позвоночник и вызвать разрыв диска или грыжу.
Дегенеративные проблемы
- Дегенерация межпозвоночного диска , которая возникает, когда обычно эластичные диски изнашиваются как нормальный процесс старения и теряют свою амортизирующую способность.
- Спондилез общая дегенерация позвоночника, связанная с нормальным износом суставов, дисков и костей позвоночника с возрастом.
- Артрит или другое воспалительное заболевание позвоночника, включая остеоартрит и ревматоидный артрит, а также спондилит, воспаление позвонков.
Проблемы нервов и спинного мозга
- Сдавление, воспаление и / или травма спинномозгового нерва
- Ишиас (также называемый радикулопатией), вызванный каким-либо воздействием на седалищный нерв, который проходит через ягодицы и распространяется вниз по задней части ноги. Люди с ишиасом могут ощущать шоковую или жгучую боль в пояснице в сочетании с болью в ягодицах и вниз по ноге.
- Стеноз позвоночного канала , сужение позвоночного столба, оказывающее давление на спинной мозг и нервы
- Спондилолистез , который возникает, когда позвонок нижнего отдела позвоночника смещается с места, защемляя нервы, выходящие из позвоночника
- Грыжа или разрыв межпозвоночного диска может возникнуть, когда межпозвонковые диски сжимаются и выпирают наружу
- Инфекции , затрагивающие позвонки, состояние, называемое остеомиелитом; межпозвонковые диски, называемые дискитами; или крестцово-подвздошные суставы, соединяющие нижнюю часть позвоночника с тазом, так называемый сакроилеит
- Синдром конского хвоста возникает, когда разрыв диска проталкивается в позвоночный канал и давит на пучок поясничного и крестцового нервов.Если этот синдром не лечить, может возникнуть необратимое неврологическое повреждение.
- Остеопороз (прогрессирующее снижение плотности и прочности костей, которое может привести к болезненным переломам позвонков)
Внеспинные источники
- Камни в почках могут вызывать острую боль в пояснице, обычно с одной стороны
- Эндометриоз (скопление ткани матки вне матки)
- Фибромиалгия (хронический болевой синдром, включающий широко распространенную мышечную боль и усталость)
- Опухоли , которые давят или разрушают костный позвоночник или спинной мозг и нервы или вне позвоночника в другом месте спины
- Беременность (симптомы со спины почти всегда полностью проходят после родов)
верхняя
Каковы факторы риска развития боли в пояснице?
Боль в спине может быть у любого.Факторы, которые могут увеличить риск боли в пояснице, включают:
Возраст: Первый приступ боли в пояснице обычно возникает в возрасте от 30 до 50 лет, а с возрастом боль в спине становится более частой. Потеря прочности костей из-за остеопороза может привести к переломам, и в то же время снижение эластичности и тонуса мышц. Межпозвоночные диски с возрастом начинают терять жидкость и гибкость, что снижает их способность амортизировать позвонки. Риск стеноза позвоночного канала также увеличивается с возрастом.
Уровень физической подготовки: Боль в спине чаще встречается у людей с плохой физической формой. Слабые мышцы спины и брюшного пресса могут не поддерживать позвоночник должным образом. «Воины выходного дня» — люди, которые много занимаются спортом после бездействия всю неделю, — чаще страдают от болезненных травм спины, чем люди, которые делают умеренную физическую активность повседневной привычкой. Исследования показывают, что аэробные упражнения с низкой нагрузкой могут помочь сохранить целостность межпозвонковых дисков.
Прибавка в весе: Избыточный вес, ожирение или быстрое увеличение веса могут вызвать нагрузку на спину и привести к болям в пояснице.
Генетика: Некоторые причины боли в спине, такие как анкилозирующий спондилит (форма артрита, при которой происходит сращение суставов позвоночника, приводящее к некоторой неподвижности позвоночника), имеют генетический компонент.
Факторы, связанные с работой: Работа, которая требует подъема, толкания или тяги, особенно когда она связана с скручиванием или вибрацией позвоночника, может привести к травмам и болям в спине. Работа за столом в течение всего дня может вызвать боль, особенно из-за неправильной осанки или сидения на стуле с недостаточной опорой для спины.
Психическое здоровье: Беспокойство и депрессия могут влиять на то, насколько внимательно человек сосредоточен на своей боли, а также на его восприятие ее тяжести. Боль, которая становится хронической, также может способствовать развитию таких психологических факторов. Стресс может влиять на тело разными способами, в том числе вызывать мышечное напряжение.
Курение: Может ограничивать приток крови и кислорода к дискам, что приводит к их более быстрой дегенерации.
Перегрузка рюкзака у детей: Рюкзак, перегруженный учебниками и принадлежностями, может растянуть спину и вызвать мышечную усталость.
Психологические факторы: Настроение и депрессия, стресс и психологическое благополучие также могут влиять на вероятность возникновения боли в спине.
верх
Как диагностируется боль в пояснице?
Полная история болезни и физический осмотр обычно позволяют выявить любые серьезные заболевания, которые могут вызывать боль. Неврологические тесты могут помочь определить причину боли и назначить соответствующее лечение. Визуализирующие обследования в большинстве случаев не нужны, но их можно назначить, чтобы исключить конкретные причины боли, включая опухоли и стеноз позвоночника.Иногда причину хронической боли в пояснице трудно определить даже после тщательного обследования.
Тесты включают:
Анализы крови обычно не используются для диагностики причины боли в спине, но могут быть назначены для поиска признаков воспаления, инфекции, рака и / или артрита.
Сканирование костей позволяет обнаруживать и контролировать инфекцию, перелом или заболевание костей. Небольшое количество радиоактивного материала попадает в кровоток и собирается в костях, особенно в областях с некоторыми аномалиями.Созданные сканером изображения могут идентифицировать определенные области с нарушенным метаболизмом костей или аномальным кровотоком, а также измерять уровни заболеваний суставов.
Discography включает введение контрастного красителя в межпозвоночный диск, который, как считается, вызывает боль в пояснице. Давление жидкости в диске будет воспроизводить симптомы человека, если причиной является диск. Краситель помогает выявить поврежденные участки на компьютерной томографии, сделанной после инъекции.
Электродиагностика позволяет выявить проблемы, связанные с нервами спины и ног.Процедуры включают:
- Электромиография (ЭМГ) оценивает электрическую активность в мышце и может определить, является ли мышечная слабость результатом проблемы с нервами, которые контролируют мышцы. В мышцы вставляются очень тонкие иглы для измерения электрической активности, передаваемой от головного или спинного мозга к определенной области тела.
- Исследование вызванного потенциала включает два набора электродов: один предназначен для стимуляции сенсорного нерва, а другой помещается на кожу головы для регистрации скорости передачи нервного сигнала в мозг.
- Исследования нервной проводимости (NCS) также используют два набора электродов для стимуляции нерва, который проходит к определенной мышце, и записи электрических сигналов нерва для обнаружения любого повреждения нерва.
Диагностические визуализационные тесты позволяют специалистам заглянуть в тело, не прибегая к хирургическим вмешательствам. Визуализация включает:
- Компьютерная томография (КТ) может показать структуры мягких тканей, которые нельзя увидеть на обычном рентгеновском снимке, например разрыв диска, стеноз позвоночного канала или опухоли.
- Магнитно-резонансная томография (МРТ) создает компьютерное изображение костных структур и мягких тканей, таких как мышцы, связки, сухожилия и кровеносные сосуды. МРТ может быть назначена при подозрении на такую проблему, как инфекция, опухоль, воспаление, грыжа или разрыв диска или давление на нерв
- Рентгеновское изображение может показать сломанные кости, травмированный или смещенный позвонок.
Миелограммы улучшают диагностическую визуализацию рентгеновских лучей и компьютерной томографии.В этой процедуре контрастный краситель вводится в позвоночный канал, что позволяет увидеть компрессию спинного мозга и нервов, вызванную грыжей межпозвоночного диска или переломами, на рентгеновском снимке или компьютерной томографии.
верх
Как лечится боль в спине?
Острая боль в спине обычно проходит сама по себе. Острую боль в спине обычно лечат:
- Лекарства , предназначенные для снятия боли и / или воспаления
- анальгетики , такие как ацетаминофен и аспирин
- нестероидные противовоспалительные препараты ( NSAID s), такие как ибупрофен и напроксен, могут продаваться без рецепта; некоторые НПВП назначает врач
- миорелаксанты — рецептурные препараты, которые используются на краткосрочной основе для расслабления напряженных мышц
- местное обезболивающее , такое как кремы, гели, пластыри или спреи, наносимые на кожу, стимулируют нервы в коже, вызывая ощущение тепла или холода, чтобы притупить ощущение боли.Обычные лекарства для местного применения включают капсаицин и лидокаин.
- Тепло и / или лед могут облегчить боль, уменьшить воспаление и улучшить подвижность у некоторых людей
- Легкая растяжка (не интенсивные упражнения) по рекомендации лечащего врача
Физические упражнения, постельный режим и хирургическое вмешательство обычно не рекомендуются при острой боли в спине.
Хроническая боль в спине чаще всего лечится поэтапно, переходя от простых недорогих методов лечения к более агрессивным подходам.Конкретные методы лечения могут зависеть от выявленной причины боли в спине.
Шаг 1 Раннее лечение
Лекарства могут включать:
- Анальгетики и НПВП
- Опиоидные препараты , прописанные врачом (опиоиды следует использовать только в течение короткого периода времени и под наблюдением врача, поскольку опиоиды могут вызывать привыкание, усугублять депрессию и иметь другие побочные эффекты)
- Противосудорожные препараты — прописанные препараты, в основном используемые для лечения судорог — могут быть полезны при лечении людей с радикулитом
- Антидепрессанты , такие как трициклические препараты и серотонин, а также ингибиторы обратного захвата норадреналина обычно назначаются при хронической боли в пояснице (по назначению врача)
Самоуправление :
- Горячие или холодные компрессы
- Возобновление нормальной деятельности как можно скорее может облегчить боль; постельный режим не рекомендуется
- Упражнения , укрепляющие мышцы кора или брюшного пресса, могут помочь ускорить выздоровление от хронической боли в пояснице.Всегда сначала проконсультируйтесь с врачом, прежде чем начинать программу упражнений, и получить список полезных упражнений.
Шаг 2 Дополнительные и альтернативные методы включают:
- Иглоукалывание умеренно эффективно при хронической боли в пояснице. Он включает в себя введение тонких игл в точные точки по всему телу и их стимуляцию (путем скручивания или пропускания через них электрического тока низкого напряжения), что может вызвать выделение организмом естественных болеутоляющих химических веществ, таких как эндорфины, серотонин и ацетилхолин.
- Поведенческие подходы включают:
- Биологическая обратная связь включает прикрепление электродов к коже и использование электромиографического аппарата, который позволяет людям узнавать и контролировать свое дыхание, мышечное напряжение, частоту сердечных сокращений и температуру кожи; люди регулируют свою реакцию на боль с помощью техник релаксации
- Когнитивная терапия включает использование методов расслабления и преодоления боли в спине
- Чрескожная электрическая стимуляция нервов (TENS) включает ношение устройства с батарейным питанием, которое помещает электроды на кожу над болезненным участком, которые генерируют электрические импульсы, предназначенные для блокировки или изменения восприятия боли
- Физиотерапия Программы для укрепления основных групп мышц, поддерживающих нижнюю часть спины, улучшения подвижности и гибкости, а также содействия правильному расположению и осанке, часто используются в сочетании с другими вмешательствами
- Спинальная манипуляция и мобилизация позвоночника — это подходы, при которых хиропрактики используют свои руки для мобилизации, регулировки, массажа или стимуляции позвоночника и окружающих тканей.Манипуляция включает в себя быстрое движение, которое человек не может контролировать; мобилизация предполагает более медленные корректирующие движения. Эти методы могут обеспечить краткосрочные преимущества от небольших до умеренных у людей с хронической болью в пояснице, но ни один из них не подходит, если у человека есть основная медицинская причина боли в спине, такая как остеопороз, компрессия спинного мозга или артрит.
Спинальные инъекции включают:
Инъекции в триггерные точки могут расслабить узловатые мышцы (триггерные точки), которые могут способствовать боли в спине.Инъекция или серия инъекций местного анестетика и часто кортикостероидного препарата в триггерные точки могут уменьшить или облегчить боль.
Эпидуральные инъекции стероидов в поясничную область спины применяются для лечения боли в пояснице и ишиаса, связанного с воспалением. Обезболивание, связанное с инъекциями, обычно носит временный характер, и инъекции не рекомендуются для длительного использования.
Радиочастотная абляция включает введение тонкой иглы в область, вызывающую боль, через которую пропускают электрод и нагревают, чтобы разрушить нервные волокна, передающие сигналы боли в мозг.Эта процедура, также называемая ризотомией, может облегчить боль на несколько месяцев.
- Traction предполагает использование грузов и шкивов для приложения постоянной или прерывистой силы, чтобы постепенно «подтянуть» скелетную структуру для лучшего выравнивания. Некоторые люди испытывают облегчение боли во время вытяжения, но боль в спине имеет тенденцию возвращаться после того, как вытяжение прекращается.
Шаг 3 Дополнительные возможности ухода
Хирургия
Когда другие методы лечения неэффективны, можно рассматривать операцию для облегчения боли, вызванной ухудшением повреждения нервов, серьезными травмами опорно-двигательного аппарата или сдавлением нерва.Конкретные операции выбираются для конкретных условий / показаний. Однако операция не всегда бывает успешной. После операции могут пройти месяцы, прежде чем человек полностью выздоровеет, и может произойти необратимая потеря гибкости. Хирургические варианты включают:
- Вертебропластика и кифопластика при переломе позвонка — это малоинвазивные методы лечения компрессионных переломов позвонков, вызванных остеопорозом. При вертебропластике используется трехмерная визуализация, помогающая провести тонкую иглу через кожу в тело позвонка, самую большую часть позвонков.Затем в пространство тела позвонка вводится костный цемент, похожий на клей, который быстро затвердевает, стабилизируя и укрепляя кость и снимая боль. При кифопластике перед введением костного цемента вставляется специальный баллон, который осторожно надувается для восстановления высоты позвоночной структуры и уменьшения деформации позвоночника.
- Спинальная ламинэктомия (также известная как декомпрессия позвоночника) выполняется, когда сужение позвоночного канала вызывает боль, онемение или слабость.Во время процедуры удаляются пластинки или костные стенки позвонков, а также любые костные шпоры, чтобы уменьшить давление на нервы.
- Дискэктомия и микродискэктомия включают удаление грыжи межпозвоночного диска через разрез на спине (при микродискэктомии используется гораздо меньший разрез на спине, что позволяет быстрее выздороветь). Ламинэктомия и дискэктомия часто выполняются вместе, и их сочетание является одним из наиболее распространенных способов снятия давления на нервный корешок со стороны грыжи межпозвоночного диска или костной шпоры.
- Фораминотомия — это операция, которая «очищает» или увеличивает костное отверстие (отверстие), в котором нервный корешок выходит из позвоночного канала. Выпуклые диски или утолщенные с возрастом суставы могут сузить пространство выхода спинномозгового нерва и сдавить нерв. Небольшие кусочки кости над нервом удаляются через небольшую щель, что позволяет хирургу отсечь закупорку и уменьшить давление на нерв.
- Нуклеопластика , также называемая декомпрессией плазменного диска (PDD), представляет собой тип лазерной хирургии, при которой используется радиочастотная энергия для лечения людей с болью в пояснице, связанной с легкой грыжей межпозвоночного диска.Под контролем рентгена в диск вводится игла. Затем в иглу вставляется плазменный лазер, и кончик нагревается до 40-70 градусов Цельсия, создавая поле, которое испаряет ткань в диске, уменьшая его размер и снимая давление на нервы.
- Радиочастотная денервация использует электрические импульсы для прерывания нервной проводимости (включая передачу сигналов боли). Под контролем рентгеновского излучения игла вводится в целевую область нервов, и область нагревается, что разрушает часть целевых нервов и дает временное облегчение боли.
- Спондилодез используется для укрепления позвоночника и предотвращения болезненных движений у людей с остеохондрозом или спондилолистезом (после ламинэктомии). Позвоночный диск между двумя или более позвонками удаляется, а соседние позвонки «сращиваются» костными трансплантатами и / или металлическими устройствами, закрепленными винтами. Спондилодез может привести к некоторой потере гибкости позвоночника и требует длительного периода восстановления, чтобы позволить костным трансплантатам вырасти и соединить позвонки вместе.Спондилодез связан с ускорением дегенерации дисков на смежных уровнях позвоночника.
- Замена искусственного диска — это альтернатива спондилодезу для лечения сильно поврежденных дисков. Процедура включает удаление диска и замену его синтетическим диском, который помогает восстановить высоту и движение между позвонками.
- Межостистые прокладки — это небольшие приспособления, которые вставляются в позвоночник, чтобы сохранить позвоночный канал открытым и избежать защемления нервов.Он используется для лечения людей со стенозом позвоночного канала.
Имплантированные нервные стимуляторы
- Стимуляция спинного мозга использует электрические импульсы низкого напряжения от небольшого имплантированного устройства, подключенного к проводу, который проходит вдоль спинного мозга. Эти импульсы предназначены для блокирования болевых сигналов, которые обычно отправляются в мозг.
- Стимуляция ганглиев задних корешков также включает электрические сигналы, посылаемые по проводу, подключенному к небольшому устройству, которое имплантируется в нижнюю часть спины.Он специально нацелен на нервные волокна, передающие болевые сигналы. Импульсы предназначены для замены болевых сигналов менее болезненным ощущением онемения или покалывания.
- Стимуляция периферических нервов также использует небольшое имплантированное устройство и электрод для генерации и отправки электрических импульсов, которые вызывают покалывание для облегчения боли.
Реабилитационные программы
Реабилитационные бригады используют специалистов разных специальностей и дисциплин для разработки программ ухода, которые помогают людям жить с хронической болью.Программы разработаны, чтобы помочь человеку уменьшить боль и уменьшить зависимость от опиоидных обезболивающих. Программы длятся обычно две-три недели и могут проводиться в стационаре или амбулаторно.
верх
Можно ли предотвратить боль в спине?
Повторяющиеся боли в спине, возникающие из-за неправильной механики тела, можно предотвратить, избегая движений, которые трясут или напрягают спину, поддерживая правильную осанку и правильно поднимая предметы. Многие производственные травмы вызваны или усугубляются стрессовыми факторами, такими как поднятие тяжестей, контактное напряжение (повторяющийся или постоянный контакт между мягкими тканями тела и твердым или острым предметом), вибрация, повторяющиеся движения и неудобная поза.
Рекомендации по поддержанию здоровья спины
- Регулярно выполняйте упражнения, чтобы мышцы оставались сильными и гибкими. Проконсультируйтесь с врачом, чтобы получить список легких упражнений, соответствующих возрасту, которые специально нацелены на укрепление мышц нижней части спины и брюшного пресса.
- Поддерживайте здоровый вес и соблюдайте питательную диету с достаточным суточным потреблением кальция, фосфора и витамина D для стимулирования роста новых костей.
- Используйте эргономичную мебель и оборудование дома и на работе.Убедитесь, что рабочие поверхности находятся на удобной высоте.
- Часто меняйте положение сидя и периодически ходите по офису или осторожно растягивайте мышцы, чтобы снять напряжение. Подушка или свернутое полотенце, размещенное за поясницей, может обеспечить некоторую поддержку поясницы. Если долго сидите, поставьте ноги на низкий табурет или стопку книг.
- Носите удобную обувь на низком каблуке.
- Сон на боку с подтянутыми коленями в позе эмбриона может помочь раскрыть суставы позвоночника и снизить давление за счет уменьшения искривления позвоночника.Всегда спите на твердой поверхности.
- Не пытайтесь поднимать слишком тяжелые предметы. Поднимитесь с колен, втяните мышцы живота и держите голову опущенной на одной линии с прямой спиной. При подъеме держите предметы близко к телу. Не перекручивайте при подъеме.
- Бросить курить. Курение снижает приток крови к нижнему отделу позвоночника, что может способствовать дегенерации межпозвоночного диска. Курение также увеличивает риск остеопороза и препятствует заживлению. Кашель из-за тяжелого курения также может вызвать боль в спине.
верхняя
Какие исследования проводятся?
Миссия Национального института неврологических заболеваний и инсульта (NINDS) состоит в том, чтобы получить фундаментальные знания о мозге и нервной системе и использовать эти знания для уменьшения бремени неврологических заболеваний. NINDS является составной частью Национального института здоровья (NIH), ведущего сторонника биомедицинских исследований в мире.
В качестве основного сторонника исследований механизмов боли и боли, NINDS является членом NIH Pain Consortium , который был создан для содействия сотрудничеству между многими институтами и центрами NIH с исследовательскими программами и мероприятиями по борьбе с болью.В еще более широком масштабе NIH участвует в Межведомственном координационном комитете по исследованиям боли , федеральном консультативном комитете, который координирует исследования в других учреждениях Министерства здравоохранения и социальных служб США, а также в Министерстве обороны и по делам ветеранов.
Инициатива NIH HEAL (Помощь в борьбе с долгосрочной зависимостью), запущенная в апреле 2018 года, представляет собой усилие транс-NIH (совместно с NINDS), направленное на предотвращение опиоидной зависимости и предоставление большего количества немедикаментозных вариантов лечения хронической боли. .Боль в спине является одним из наиболее распространенных болевых состояний во всем мире и является одним из основных факторов назначения и использования опиоидов в Америке. Особое внимание Инициативы уделяет лечению боли в пояснице. Консорциум боли в спине, созданный посредством HEAL, будет проводить исследования, чтобы лучше понять механизмы распространенных болевых состояний, таких как хроническая боль в пояснице, разработать улучшенные инструменты диагностики и лечения, а также определить, определить приоритеты и протестировать методы лечения, которые уменьшают потребность в употреблении опиоидов для миллионов. американцев.Для получения дополнительной информации об инициативе HEAL см. Https://www.nih.gov/heal-initiative.
исследований, финансируемых NINDS, помогают лучше понять, почему некоторые люди с острой болью в пояснице полностью выздоравливают, а у других развиваются хронические боли в пояснице. Исследования изображений головного мозга показывают, что у людей с хронической болью в пояснице наблюдаются изменения в структуре и функциях определенных областей мозга. Другое исследование направлено на определение роли мозговых цепей, важных для эмоционального и мотивационного обучения, а также памяти в этом переходе, чтобы определить новые профилактические вмешательства.Кроме того, проводится несколько исследований для выявления и характеристики двунаправленных нейронных цепей, которые связываются между спинным мозгом и головным мозгом, которые направлены на обнаружение и подтверждение новых интервенционных целей при боли в пояснице.
Различные исследования изучают реакцию на плацебо у людей с острой и хронической болью в спине. Например, одно исследование предназначено для изучения свойств мозга в отношении ответа на плацебо и критической оценки нейробиологии облегчения боли плацебо для людей с хронической болью.Другое исследование оценивает ибупрофен плюс парацетамол по сравнению с ибупрофеном плюс плацебо при лечении острой боли в пояснице.
Помимо NINDS, другие институты NIH, включая Национальный институт артрита, скелетно-мышечных и кожных заболеваний, Национальный институт злоупотребления наркотиками и Национальный центр дополнительного и комплексного здоровья, финансируют исследования боли в пояснице. Более подробную информацию об усилиях NIH по исследованию боли в спине и других заболеваний можно найти в NIH RePORTER (http: // projectreporter.nih.gov), доступная для поиска база данных текущих и прошлых исследовательских проектов, поддерживаемых NIH и другими федеральными агентствами. В RePORTER также есть ссылки на публикации и патенты, в которых упоминается поддержка этих проектов.
верх
Где я могу получить дополнительную информацию?
Для получения дополнительной информации о неврологических расстройствах или исследовательских программах, финансируемых Национальным институтом неврологических расстройств и инсульта, свяжитесь с Институтом мозговых ресурсов и информационной сети (BRAIN) по телефону:
МОЗГ
П.О. Box 5801
Bethesda, MD 20824
800-352-9424
Информацию также можно получить в следующих организациях:
Американская академия семейных врачей
11400 Tomahawk Creek Parkway
Leawood, KS 66211-2680
913-906-6000 или 800-274-2237
Американская академия хирургов-ортопедов
9400 West Higgins Road
Rosemont, IL 60018
847-823-8125
Американская академия физической медицины и реабилитации
9700 West Bryn Mawr Avenue
Suite 200
Rosemont, IL 60018
847-737-6000
Американская ассоциация неврологических хирургов
5550 Meadowbrook Drive
Rolling Meadows, IL 60008-3852
847-378-0500 или 888-566-2267
Американская ассоциация хронической боли (ACPA)
P.О. Box 850
Rocklin, CA 95677-0850
800-533-3231
Национальный институт артрита, скелетно-мышечных и кожных заболеваний Информационный центр
1 AMS Circle
Bethesda, MD 20892-3675
301-495-4484 или 877-226-4267; 301-565-2966 (TTY)
верх
«Информационный бюллетень о боли в спине», NINDS, дата публикации март 2020 г.
Публикация NIH № 20-NS-5161
Назад к странице информации о боли в спине
Publicaciones en Español
Долор поясничный
Подготовлено:
Офис по связям с общественностью
Национальный институт неврологических расстройств и инсульта
Национальные институты здравоохранения
Бетесда, Мэриленд 20892
Материалы
NINDS, связанные со здоровьем, предоставляются только в информационных целях и не обязательно представляют собой одобрение или официальную позицию Национального института неврологических расстройств и инсульта или любого другого федерального агентства.Консультации по лечению или уходу за отдельным пациентом следует получать после консультации с врачом, который обследовал этого пациента или знаком с историей болезни этого пациента.
Вся информация, подготовленная NINDS, находится в открытом доступе и может свободно копироваться. Благодарность NINDS или NIH приветствуется.
верх
Боль в спине — симптомы и причины
Обзор
Боль в спине — одна из наиболее частых причин, по которой люди ходят к врачу или пропускают работу, а также ведущая причина инвалидности во всем мире.
К счастью, вы можете принять меры для предотвращения или облегчения большинства эпизодов боли в спине. Если профилактика не дает результатов, простое домашнее лечение и правильная механика тела часто излечивают вашу спину в течение нескольких недель и сохраняют ее работоспособность. Для лечения боли в спине операция требуется редко.
Товары и услуги
Показать больше товаров от Mayo Clinic
Симптомы
Боль в спине может варьироваться от боли в мышцах до ощущения стреляющего, жжения или колющего ощущения.Кроме того, боль может распространяться вниз по ноге или усиливаться при сгибании, скручивании, подъеме, стоянии или ходьбе.
Когда обращаться к врачу
Большинство болей в спине постепенно проходит при домашнем лечении и самолечении, обычно в течение нескольких недель. Если у вас болит спина, обратитесь к врачу:
- Сохраняется несколько недель
- Тяжелая, в покое не улучшается
- Распространяется на одну или обе ноги, особенно если боль распространяется ниже колена
- Вызывает слабость, онемение или покалывание в одной или обеих ногах
- Сопровождается необъяснимым похуданием
В редких случаях боль в спине может сигнализировать о серьезной проблеме со здоровьем.Немедленно обратитесь за помощью, если у вас болит спина:
.
- Вызывает новые проблемы с кишечником или мочевым пузырем
- Сопровождается лихорадкой
- После падения, удара в спину или другой травмы
Причины
Боль в пояснице, вызванная дегенерацией и травмой позвоночника.
Нажмите здесь, чтобы увидеть инфографику, чтобы узнать больше
Боль в спине часто возникает без причины, которую врач может определить с помощью теста или визуализации.Состояния, обычно связанные с болью в спине, включают:
- Растяжение мышц или связок. Повторяющееся поднятие тяжестей или резкое неловкое движение может привести к растяжению мышц спины и связок позвоночника. Если вы в плохой физической форме, постоянное напряжение спины может вызвать болезненные мышечные спазмы.
- Вздутие или разрыв дисков. Диски действуют как подушки между костями (позвонками) в позвоночнике. Мягкий материал внутри диска может вздуться или разорваться и сдавить нерв.Однако у вас может быть выпуклый или разорванный диск без боли в спине. Болезнь диска часто обнаруживается случайно, когда вам делают рентген позвоночника по какой-либо другой причине.
- Артрит. Остеоартроз может поражать нижнюю часть спины. В некоторых случаях артрит позвоночника может привести к сужению пространства вокруг спинного мозга — состоянию, которое называется стенозом позвоночника.
- Остеопороз. Позвонки позвоночника могут получить болезненные переломы, если кости станут пористыми и хрупкими.
Факторы риска
Боль в спине может развиться у любого человека, даже у детей и подростков. Эти факторы могут повысить риск развития боли в спине:
- Возраст. Боль в спине чаще возникает с возрастом, начиная с 30-40 лет.
- Отсутствие физических упражнений. Слабые неиспользуемые мышцы спины и живота могут вызвать боли в спине.
- Избыточный вес. Избыточная масса тела создает дополнительную нагрузку на вашу спину.
- Болезни. Некоторые виды артрита и рака могут вызывать боли в спине.
- Неправильный подъем. Использование спины вместо ног может вызвать боли в спине.
- Психологические условия. Люди, склонные к депрессии и тревоге, имеют больший риск возникновения болей в спине.
- Курение. У курильщиков участились боли в спине. Это может происходить из-за того, что курение вызывает более сильный кашель, что может привести к грыже межпозвонковых дисков.Курение также может уменьшить приток крови к позвоночнику и увеличить риск остеопороза.
Профилактика
Вы можете избежать боли в спине или предотвратить ее повторение, улучшив свое физическое состояние и изучив и практикуя правильную механику тела.
Чтобы ваша спина была здоровой и сильной:
- Упражнение. Регулярные аэробные упражнения с малой нагрузкой — те, которые не напрягают и не сотрясают вашу спину — могут увеличить силу и выносливость в спине и позволить вашим мышцам лучше функционировать.Ходьба и плавание — хороший выбор. Поговорите со своим врачом о том, какие занятия вы можете попробовать.
- Увеличьте мышечную силу и гибкость. Упражнения для мышц живота и спины, которые укрепляют ваш корпус, помогают тренировать эти мышцы, чтобы они работали вместе, как естественный корсет для вашей спины.
- Поддерживайте здоровый вес. Избыточный вес напрягает мышцы спины. Если у вас избыточный вес, обрезка может предотвратить боли в спине.
- Бросить курить. Курение увеличивает риск возникновения болей в пояснице. Риск увеличивается с увеличением количества выкуриваемых сигарет в день, поэтому отказ от курения должен помочь снизить этот риск.
Избегайте движений, которые скручивают или напрягают спину. Правильно используй свое тело:
- Подставка умная. Не сутулиться. Сохраняйте нейтральное положение таза. Если вам приходится стоять в течение длительного времени, поставьте одну ногу на низкую подставку для ног, чтобы снять часть нагрузки с поясницы. Чередуйте ноги. Правильная осанка снижает нагрузку на мышцы спины.
- Сидите умно. Выберите сиденье с хорошей опорой для поясницы, подлокотниками и поворотным основанием. Положив подушку или свернутое полотенце на поясницу, вы сможете сохранить ее нормальный изгиб. Держите колени и бедра на одном уровне. Часто меняйте позу, по крайней мере, каждые полчаса.
- Подъемник умный. По возможности избегайте подъема тяжелых предметов, но если вам необходимо поднять что-то тяжелое, позвольте ногам делать работу. Спину держите прямо — без скручиваний — и сгибайтесь только в коленях.Держите груз близко к телу. Найдите партнера для подъема, если предмет тяжелый или неудобный.
Покупатель, остерегайтесь
Поскольку боли в спине настолько распространены, многие продукты обещают предотвратить или облегчить их. Но нет однозначных доказательств того, что специальная обувь, стельки для обуви, опоры для спины, специально разработанная мебель или программы управления стрессом могут помочь.
Кроме того, не существует одного типа матраса, который лучше всего подходил бы для людей с болями в спине. Вероятно, это вопрос того, что вам удобнее всего.
Опыт и истории пациентов клиники Мэйо
Наши пациенты говорят нам, что качество их общения, наше внимание к деталям и эффективность их посещений означают такое медицинское обслуживание, которого они никогда не получали. Посмотрите истории довольных пациентов клиники Мэйо.
21 августа 2020 г.
Острая боль, хроническая боль и невропатическая боль
Понимание того, как определяется боль, может помочь научиться лучше ее контролировать.Для целей исследований и медицинской практики боль обычно делится на три категории:
Острая боль обычно длится недолго
Боль, которая длится менее 3–6 месяцев, или боль, непосредственно связанная с повреждением тканей, называется острой болью. Это тип боли, вызванный порезом бумаги или уколом иглой. Другие примеры острой боли включают:
- Прикосновение к горячей плите или утюгу. Эта боль вызовет быструю, немедленную, интенсивную боль с почти одновременным удалением обожженной части тела.Через несколько секунд после первоначальной боли и отмены, вероятно, возникнет другой тип боли, более болезненный.
- Разбить палец молотком. Эта боль похожа на боль от прикосновения к горячей плите в том смысле, что возникает немедленная боль, ломка, а затем «более медленная» ноющая боль.
- Родовые схватки. Боль во время родов острая, и причину ее точно можно определить.
Когда боль не проходит, на нее больше влияют другие факторы, которые могут увеличить риск развития хронической боли.Эти влияния включают такие вещи, как болевой сигнал, продолжающий достигать центральной нервной системы после заживления тканей, недостаток физических упражнений (физическое нарушение условий), мысли человека о боли, а также эмоциональные состояния, такие как депрессия и тревога.
См. Упражнения и боль в спине
объявление
Хроническая боль продолжается после заживления тканей
Термин «хроническая боль» обычно используется для описания боли, которая длится более трех-шести месяцев или превышает точку заживления тканей.Этот тип боли можно также назвать «хронической доброкачественной болью» или «хронической нераковой болью» в зависимости от ситуации. (Хроническая боль, вызванная раком, является скорее острой или остро-рецидивирующей болью, поскольку существует продолжающееся и идентифицируемое повреждение тканей. Также существует хроническая боль, вызванная идентифицируемой причиной, которая будет обсуждаться позже). Для целей этого обсуждения будет использоваться термин «хроническая боль».
Хроническая боль обычно менее напрямую связана с идентифицируемым повреждением тканей и структурными проблемами.Хроническая боль в спине без четко определенной причины, синдром неудачной операции на спине (продолжающаяся боль после полного исчезновения операции) и фибромиалгия — все это примеры хронической боли. Хроническая боль изучена гораздо хуже, чем острая.
Смотреть: Лечение синдрома неудачной хирургии спины Видео
В этой статье:
Хроническая боль может принимать разные формы, но ее часто относят к одной из этих двух основных категорий:
- Боль с идентифицируемой причиной, например, травма.Определенные структурные состояния позвоночника, включая остеохондроз, стеноз позвоночного канала и спондилолистез, могут вызывать постоянную боль до тех пор, пока не будут успешно вылечены. Эти условия возникают из-за поддающейся диагностике анатомической проблемы. Если боль, вызванная этими типами состояний, не уменьшилась после нескольких недель или месяцев нехирургического лечения, в качестве варианта лечения обычно можно рассматривать операцию на позвоночнике. В действительности, этот тип хронической боли можно представить как длительную острую боль, даже если используется термин «хроническая боль».
- Хроническая боль без установленной причины. Когда боль сохраняется после заживления тканей и нет четкой причины боли, которую можно определить, ее часто называют «хронической доброкачественной болью».
См. Описание различных типов боли в спине
Похоже, что в некоторых случаях боль может установить нервную систему, становясь проблемой сама по себе. Другими словами, нервная система может посылать болевой сигнал даже при отсутствии продолжающегося повреждения тканей.Нервная система дает осечку и причиняет боль. В таких случаях боль — это скорее болезнь, чем симптом травмы.
объявление
Невропатическая боль имеет отчетливые симптомы
При третьем типе хронической боли, невропатической боли, не остается никаких признаков первоначальной травмы, и боль не связана с наблюдаемой травмой или состоянием. Определенные нервы продолжают посылать в мозг сообщения о боли, даже если повреждение тканей не происходит.
Все о невропатии и хронической боли в спине
Невропатическая боль может быть отнесена к категории хронической боли, но она имеет иное ощущение, чем хроническая скелетно-мышечная боль.Боль часто описывается как сильная, острая, молниеносная, колющая, жгучая или холодная. Человек также может испытывать постоянное онемение, покалывание или слабость. Боль может ощущаться вдоль нервного пути от позвоночника вниз к рукам / кистям или ногам / ступням.
См. Анатомию нервной боли
Считается, что повреждение сенсорных или двигательных нервов периферической нервной системы потенциально может вызвать невропатию. Если причину можно найти и устранить, лечение может позволить нервам постепенно зажить, облегчая боль.Однако, если медицинская помощь при боли откладывается, справиться с болью будет труднее, и потребуется более агрессивное лечение.
См. Описание симптомов невропатии
Варианты лечения невропатической боли значительно отличаются от подходов, используемых при других типах боли в спине. Опиоиды (такие как морфин) и НПВП (такие как ибупрофен или ингибиторы ЦОГ-2) обычно неэффективны для облегчения нейропатической боли.
Лекарства, предназначенные для лечения эпилепсии или депрессии (противосудорожные или антидепрессанты), часто уменьшают симптомы, а иногда помогают лекарства местного действия.Если лекарства и другие подходы не приносят достаточного облегчения, для лечения нейропатической боли можно рассмотреть инъекции нервной блокады, стимуляцию спинного мозга и болевые насосы.
См. Лекарства от невропатической боли
изменений образа жизни для облегчения боли в спине — Клиника Кливленда
Вы просыпаетесь каждое утро с ужасной болью в спине? Или вздрагиваете от боли, вставая после долгого рабочего дня?
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Боль в спине чаще возникает с возрастом, малоподвижным образом жизни, плохим питанием, ожирением и стрессом. «Изменение образа жизни — один из лучших способов справиться с хронической болью в спине», — говорит специалист по оздоровлению боли Уильям Уэлчес, доктор медицинских наук, доктор философии.
Стандартные методы лечения хронической боли в пояснице включают лекарства, физиотерапию и инъекции стероидов.«Инъекции могут быть не такими эффективными или продолжительными при хронической боли и несут определенный риск», — отмечает доктор Уэлчес.
Длительный прием НПВП (нестероидные противовоспалительные препараты) может повредить почки и печень и вызвать желудочно-кишечное кровотечение или повышенную проницаемость кишечника. Ацетаминофен может повредить печень и замедлить ее детоксикацию. Опиоиды могут вызывать беспокойство, эндокринные проблемы, зависимость и привыкание. Миорелаксанты часто обладают седативным действием. Итак, какие варианты остались?
Доктор Велчес рекомендует внести несколько изменений в образ жизни, чтобы облегчить боль в спине.
Использовать пищу как лекарство
«Воспаление — основная причина многих типов хронической боли», — поясняет д-р Велчес. «Употребление большого количества сахара, рафинированных углеводов, таких как мука, и полуфабрикатов, усиливает воспаление и боль».
Отойдите от стандартной американской диеты с высоким содержанием калорий и низким содержанием микроэлементов. Вместо этого примите диету, богатую витаминами, минералами и фитонутриентами. Вот несколько рекомендаций:
- Ешьте свои цвета. Разные цвета указывают на различные питательные вещества.«Сделайте овощи основной частью еды. FDA рекомендует восемь-девять порций в день », — говорит он.
- Употребляйте умеренное количество белка. Избегайте красного мяса и замените его рыбой и курицей без кожи. «Еще лучше, подумайте о том, чтобы есть больше растительных белков, таких как соя», — предлагает он.
- Особенно неприятны простые углеводы, такие как сахар и мука. Избегайте тортов, пирогов, конфет и других углеводов, таких как макароны и хлеб.
- Сократите потребление молочных продуктов, таких как яйца, сыр и молочные продукты.
- Ешьте полезные жиры. Дикий лосось и другая небольшая дикая рыба, оливковое масло, орехи, семена и авокадо содержат полезные жиры.
Управляйте стрессом в своей жизни
Боль вызывает выброс гормонов стресса, которые заставляют мышцы напрягаться. «Напряжение мышц снижает приток крови к тканям, принося им меньше кислорода и питательных веществ. Когда это происходит, вы чувствуете боль », — объясняет доктор Уэлчес.
Стресса не избежать, но можно научиться с ним справляться. По его словам, когнитивно-поведенческая терапия и медитация — отличные инструменты.Квалифицированные терапевты могут изменить ваше восприятие стресса. Медитация может уменьшить беспокойство, обеспечить спокойное чувство сосредоточенности и уменьшить боль.
Не забывай спать
«Сон очень, очень важен — он помогает вашему телу выздоравливать», — говорит доктор Велчес. «Недостаток сна высвобождает больше гормонов стресса, снижает толерантность к боли и усиливает существующую боль».
Недосыпание может усложнить другие проблемы со здоровьем, затрудняя контроль уровня глюкозы, например, при диабете.
Так что соблюдайте гигиену сна. Избегайте синего света от смартфонов или телевизора за час до сна. «Ложитесь спать примерно в одно и то же время каждый вечер и вставайте примерно в одно и то же время каждое утро, чтобы ваши внутренние часы были регулярными», — говорит доктор Велчес.
Медитация также является отличным инструментом для лучшего ночного сна. Доступно множество приложений для медитации. Он предлагает начать с пяти-десяти минут медитации перед сном. Если хотите, можете постепенно увеличивать до 20 или 30 минут на ночь.
Добавки, такие как мелатонин, также могут помочь вам спать по ночам.
Сделайте физическую активность привычкой
«Физическая активность важна для хорошего здоровья, но также и способ уменьшить боль», — говорит д-р Уэлчес. Упражнения, даже если вы испытываете боль, имеют решающее значение для выздоровления. Начните с занятия, которое вам нравится, и постепенно переходите от менее активного образа жизни к более активному.
Если вы не можете легко двигаться, попробуйте заниматься йогой в кресле, ходьбой, ездой на велосипеде или плаванием.«Даже небольшое увеличение повседневной активности может значительно улучшить общее состояние здоровья», — говорит он.
Попробуйте иглоукалывание для облегчения состояния
Иглоукалывание может помочь вам возобновить деятельность, ограниченную болью в спине. Иглоукалывание, которое тысячелетиями использовалось в Китае для всего, от обезболивания до реабилитации после инсульта, теперь используется в Соединенных Штатах и других западных странах для лечения различных хронических болей.
Амбулаторная процедура подходит большинству людей.«Сообщите своему иглотерапевту, если вы принимаете препараты для разжижения крови, или у вас есть стимулятор спинного мозга или кардиостимулятор», — говорит доктор Велчес. «Иглотерапевт скорректирует ваш план лечения».
9 советов по жизни с хронической болью в спине
Ваша боль в спине может скоро исчезнуть. Есть много методов лечения, которые могут помочь, от физиотерапии до небольших, но стратегических изменений в вашем распорядке дня. Даже ваше дыхание может иметь значение!
Сначала спросите своего врача, что может быть причиной боли в спине и как ее лечить.Они могут порекомендовать физиотерапию или трудотерапию.
Затем добавьте эти девять повседневных привычек:
1. Используйте свое дыхание. Когда возникает боль, легко напрячься. Вместо этого попробуйте глубоко дышать. Вы можете визуализировать дыхание, идущее в больную область. Это поможет вам расслабиться. Вы также можете попробовать другие методы управления стрессом, включая медитацию.
2. Переосмыслите свои хорошие дни. Здорово чувствовать себя лучше. Но у вас может возникнуть соблазн сделать много вещей, чтобы наверстать упущенное.Поэтому спросите себя: «Реалистичны ли мои цели?» Успокойтесь. Это один из ключей к тому, чтобы делать что-то без негативной реакции.
3. Испытайте себя физически. Вы слишком легко относитесь к этому? Если вы думаете, что не можете вести активный образ жизни из-за боли в спине, это понятно, но ошибочно. Помогает активность — если она не слишком сложна, не слишком продолжительна или слишком велика. Упражнения, укрепляющие мышцы спины и живота, могут помочь предотвратить травмы. Спросите своего врача или физиотерапевта, что лучше для вас.
4. Не лечите спину. Подтяжки и постельный режим имеют свое место. Ваш врач может порекомендовать их сразу после травмы или операции. Но чем раньше вы начнете двигаться, тем лучше вы почувствуете себя. А длительное использование корсета может ослабить ваши основные мышцы и усилить боль.
5. Следите за своим весом. Лишние килограммы, особенно в средней части живота, могут сместить ваш центр тяжести и вызвать нагрузку на спину. Старайтесь достичь или оставаться в пределах 10 фунтов от вашего идеального веса, правильно питаясь и регулярно занимаясь спортом.
6. Протяни руку. Боль может быть изолированной. Так что давай назад. Вы можете присоединиться к группе поддержки, записаться на несколько занятий с консультантом, чтобы помочь справиться со своими эмоциями, или рассказать друзьям и семье о том, через что вы проходите.
7. Проверьте свои лекарства. Если вы принимаете лекарства от боли в спине, спросите своего врача, чего вы можете ожидать от них, включая их побочные эффекты, и как долго их можно принимать.
8. Сократите употребление алкоголя, если из-за боли в спине трудно заснуть.Алкоголь может помочь вам заснуть, но также усложнит сон всю ночь.
9. Вы курите? Попробуй остановиться. Обратитесь к врачу за советом и поддержкой по этому поводу. Курение может быть связано с остеохондрозом — основной причиной боли в пояснице.
Хроническая боль в спине | Институт политики здравоохранения
На главную
& rtrif;
Хроническая боль в спине
Профили посещений для просмотра профилей данных о хронических состояниях и инвалидности, а также о молодых пенсионерах и пожилых работниках.
Основная причина ограничения работы
Проблемы со спиной — одна из самых частых жалоб пациентов к врачам. Почти 65 миллионов американцев сообщают о недавнем эпизоде боли в спине. Около 16 миллионов взрослых — 8 процентов всех взрослых — испытывают постоянную или хроническую боль в спине и в результате ограничены в определенных повседневных действиях. Боль в спине — шестое по значимости заболевание в Соединенных Штатах. Затраты на здравоохранение и косвенные затраты из-за болей в спине составляют более 12 миллиардов долларов в год.(1) Взрослые с болями в спине чаще пользуются услугами здравоохранения, чем взрослые без болей в спине. Многие из косвенных затрат, связанных с этим заболеванием, связаны с пропущенными рабочими днями и выплатами по инвалидности. В этом Профиле используется термин «взрослые с болью в спине» для описания взрослых, которые испытывают постоянную или хроническую боль в спине, ограничивающую их повседневную деятельность.
Боль в спине — основная причина потери работы
Около 83 миллионов рабочих дней теряются в год из-за болей в спине.(2) Боль в спине является основной причиной потери работы, а также ограничений в работе. В период с 1998 по 2000 год увеличилось количество травм, вызванных болями в спине, которые связаны с отсутствием работы. Это увеличение последовало за снижением почти на 32 процента с 1994 по 1998 год. (3)
Среди взрослых, которые работают, почти две трети — 64 процента — тех, кто страдает болями в спине, по сравнению с менее чем половиной — 45 процентов — тех, у кого нет болей в спине, пропустили по крайней мере один день работы в прошлом году из-за болезнь или травма.Доля рабочих, которые пропустили много дней работы, также намного выше среди тех, кто страдает болями в спине, чем среди тех, кто не работает.
Боль в спине может также влиять на другие занятия. Взрослые с болями в спине проводят в постели почти 200 миллионов дней в году. (4)
От боли в спине страдают взрослые любого возраста и любого достатка
В целом характеристики взрослых с болями в спине и взрослого населения в целом не сильно отличаются. Однако между этими двумя группами существуют некоторые различия в отношении возраста и дохода.Около 41 процента взрослых, страдающих болями в спине, в возрасте от 18 до 44 лет по сравнению с 54 процентами всех взрослых. Чуть более четверти — 26 процентов — взрослых, страдающих болями в спине, имеют годовой доход менее 20 000 долларов по сравнению с одной пятой всех взрослых.
Каждый четвертый взрослый, страдающий болями в спине, находится на грани плохого физического здоровья
По сравнению со взрослыми, не страдающими болями в спине, большая часть взрослых с любым типом боли в спине сообщают о плохом психическом и физическом здоровье. Например, доля взрослых с болями в спине, сообщающих о плохом физическом здоровье — 25 процентов — более чем вдвое больше, чем у тех, у кого боли в спине отсутствуют — 11 процентов (см. Рисунок 1).
Чувство подавленности — обычное явление среди взрослых с болями в спине
Значительно большая доля взрослых с болями в спине, по сравнению с теми, у кого нет болей в спине, сообщают о грустном, бесполезном или безнадежном состоянии (см. Рисунок 2). Почти три четверти — 72 процента — тех, кто страдает болями в спине, сообщают, что такие чувства мешают их жизни, по сравнению с 61 процентом тех, у кого боли в спине отсутствуют. Люди с хронической болью в спине сообщают о значительном психологическом стрессе, включая чувство гнева и депрессии, в то время как люди, перенесшие острый эпизод боли в спине, с меньшей вероятностью сообщают об этих чувствах.(5)
ЛЮДИ, ПОСЕТИТЕ ХИРОПРАКТОР, БОЛЬШЕ УДОВЛЕТВОРЕНЫ СВОЕЙ ЗАБОТОЙ
Многие люди, страдающие болями в спине, также обращаются к мануальным терапевтам. Хотя люди с болью в спине с большей вероятностью обратятся к врачу, чем к хиропрактику, пациенты с болью в спине, которые обращаются к хиропрактикам, сообщают, что они более удовлетворены их лечением, чем те, кто обращается к врачам. Пациенты, которые обращаются к хиропрактикам, с большей вероятностью скажут, что их врач объяснил их лечение и дал советы по уходу за собой.(6)
Взрослые с болями в спине чаще пользуются некоторыми услугами здравоохранения
Взрослые с любым типом боли в спине пользуются значительно большим количеством медицинских услуг, чем те, у кого нет боли в спине. Около 83 процентов взрослых, страдающих болями в спине, по сравнению с 66 процентами взрослых, не страдающих болями в спине, хотя бы раз в прошлом году обращались к врачу. Среднее количество ежегодных визитов к врачу людьми с болями в спине почти вдвое больше, чем без болей в спине — 5 и 3 соответственно.По сравнению со взрослыми, не страдающими болями в спине, большая часть взрослых с любой болью в спине также обращаются к не врачам, включая физиотерапевтов и эрготерапевтов.
Аналогичным образом, большая часть взрослых с любым типом боли в спине принимает рецептурные лекарства (см. Рисунок 3), и они выписывают больше рецептов в год, чем те, у кого нет боли в спине — соответственно 10 и 7.
Высокие расходы на здравоохранение для взрослых с болями в спине
Расходы на медицинское обслуживание взрослых с болями в спине в среднем составляют почти 2.В 5 раз больше, чем для взрослых без болей в спине — 1440 и 589 долларов соответственно. Затраты на услуги, как правило, выше среди взрослых с болями в спине, за исключением посещения отделения неотложной помощи (см. Рисунок 4).
Взрослые с болями в спине менее активны
Боль в спине может ограничивать социальную активность. Доля взрослых с болями в спине, сообщающих о любых ограничениях, связанных с социальной, развлекательной или семейной деятельностью, более чем в три раза превышает долю взрослых, не страдающих такой болью (см. Рисунок 5).
Пожилые люди с болями в спине менее удовлетворены своей пенсией
Боль в спине также может влиять на продолжительность работы человека. Например, среди взрослых в возрасте 51 года и старше, которые полностью вышли на пенсию, одна треть тех, кто страдает болями в спине, по сравнению с менее чем одной пятой тех, кто не болит в спине, сообщают, что плохое здоровье было очень важным для их решения о выходе на пенсию. Среди пенсионеров люди с болями в спине менее удовлетворены своим выходом на пенсию (см. Диаграмму 6).
Меньшая часть взрослых с болями в спине работают
Около 60 процентов взрослых, страдающих болями в спине, работают, по сравнению с 74 процентами взрослых, не страдающих болями в спине. Эта закономерность сохраняется для всех возрастных групп, но наибольшая разница наблюдается у взрослых в возрасте от 45 до 64 лет (см. Рисунок 7).
Боль в спине — основная причина ограничения работы
Более 4 миллионов взрослых сообщают, что у них возникли трудности с трудоустройством или сохранением работы из-за болей в спине.Это основная причина ограничений работы среди взрослых в возрасте от 18 до 64 лет, о чем сообщает каждый пятый. А среди взрослых в возрасте 65 лет и старше боль в спине является четвертой ведущей причиной ограничений в работе.
Заработок ниже у рабочих с болями в спине
В группе взрослых, испытывающих трудности на работе из-за болей в спине, годовой заработок — 18 480 долларов — существенно меньше, чем у взрослых, не испытывающих трудностей на работе, — 24 480 долларов. Наибольшие различия наблюдаются среди молодых работников.Те, кто испытывает ограничения в работе из-за болей в спине, зарабатывают две трети суммы, заработанной работниками, которые не испытывают боли в спине (см. Рисунок 8).
1. Б. Друсс, Маркус, С., Олфсон, М., и Пинкус, Х.А. (2002). «Самые дорогие медицинские условия в Америке». Департамент здравоохранения, 21 (4): 105-111.
2. Там же.
3. Министерство труда США, Бюро статистики труда. (2002). «Травмы и болезни с потерей рабочего времени: характеристики и время отсутствия на работе.”Пресс-релиз USDL 02-196.
4. Druss, et al. (2002).
5. М. Бен-Дебба, В. С. Торгерсон, Д. М. Лонг (1997). «Особенности личности, продолжительность и тяжесть боли, функциональные нарушения и психологический стресс у пациентов с постоянной болью в пояснице». Боль 72: 115-125.
6. Р. П. Герцман-Миллер, Х. Морганштерн, Э. Л. Гурвиц, Фей, Ю., Адамс, А. Х., Харбер, П., и Коминиски, Г. Ф. (2002). «Сравнение удовлетворенности пациентов с болью в пояснице, рандомизированных для получения медицинской или хиропрактической помощи: результаты исследования боли в пояснице Калифорнийского университета в Лос-Анджелесе.”Американский журнал общественного здравоохранения, 92 (10): 1628-1633.
О ДАННЫХ
Если не указано иное, данные, представленные в этом Профиле, взяты из четырех национальных обследований гражданского неинституционализированного населения Соединенных Штатов. Национальное опросное обследование здоровья 2000 года (NHIS), ежегодно проводимое Национальным центром статистики здравоохранения, является основным источником информации о состоянии здоровья населения США. Взрослые с болями в спине в NHIS включают тех, кто сообщает, что у них проблемы с повседневной деятельностью из-за хронических болей в спине и шее.Обзор медицинских расходов (MEPS) 1999 г., спонсируемый Агентством медицинских исследований и качества и Национальным центром статистики здравоохранения, предоставляет национальные оценки использования медицинских услуг, расходов, источников оплаты и страхового покрытия. Данные MEPS относятся ко всем взрослым, которые сообщают о боли в спине (включая острый эпизод). Исследование 1998 г., посвященное изучению здоровья и пенсии (HRS) среди людей в возрасте 51 года и старше, спонсируется Национальным институтом старения и проводится Институтом социальных исследований Мичиганского университета.Данные HRS относятся к взрослым, у которых когда-либо были постоянные или неприятные боли или проблемы в спине. Исследование доходов и участия в программах (SIPP), панельное исследование, проведенное Бюро переписи населения США, содержит приложение по инвалидности взрослых. Данные SIPP относятся к взрослым, которые сначала указывают, что они ограничены в своей деятельности, связанной с работой, а затем определяют хроническую боль в спине как причину своего ограничения.
О ПРОФИЛЯХ
Это второй набор профилей данных в серии «Вызовы 21 века: хронические состояния и инвалидность».Сериал поддержан грантом Фонда Роберта Вуда Джонсона. Этот профиль был написан Ли Шири и Сьюзан Роджерс. Предыдущие профили в новой серии включают:
1. Скрининг на хронические состояния: недостаточно используемые услуги
2. Детское ожирение: угроза здоровью на всю жизнь
3. Нарушение зрения: растущая проблема с возрастом
населения.
4. Рак: серьезная национальная проблема
5. Лекарства, отпускаемые по рецепту: жизненно важный компонент здравоохранения
6.Хроническая обструктивная болезнь легких: хроническое заболевание, ограничивающее активность
7. Здравоохранение в сельских и городских районах: использование медицинских услуг отличается
Центр по проблемам старения общества — это беспартийная политическая группа в Вашингтоне, расположенная в Институте исследований и политики в области здравоохранения Джорджтаунского университета. Центр изучает влияние демографических изменений на государственные и частные учреждения, а также на экономическую безопасность и безопасность здоровья семей и людей всех возрастов.
Боль в пояснице — хроническая: MedlinePlus Medical Encyclopedia
Боль в спине может не исчезнуть полностью или временами усилиться.Научитесь заботиться о своей спине дома и как предотвратить повторные приступы боли в спине. Это поможет вам продолжить обычную деятельность.
Ваш врач может порекомендовать меры по уменьшению вашей боли, в том числе:
- Ортез для поддержки спины
- Холодные компрессы и тепловая терапия
- Тракция
- Физическая терапия, включающая упражнения на растяжку и укрепление
- Консультации по изучению способов чтобы понять и справиться с вашей болью
Эти другие поставщики медицинских услуг также могут помочь:
- Массажист
- Тот, кто выполняет иглоукалывание
- Кто-то, кто делает манипуляции с позвоночником (мануальный терапевт, остеопат или физиотерапевт)
При необходимости ваш поставщик медицинских услуг может назначить лекарства для снятия боли в спине:
- Аспирин, напроксен (Aleve) или ибупрофен (Advil), которые вы можете купить без рецепта
- Низкие дозы рецептурных лекарств
- Наркотики или опиоиды при сильной боли
Если боль не улучшается с помощью лекарств, физиотерапия и другие методы лечения, ваш врач может порекомендовать вам эпидуральную инъекцию.
