Зачем берут мазок из носа и зева? Что можно обнаружить?
Мазок из носа и зева берется при воспалительном процессе в носоглотке. Делается этот анализ для выявления возбудителя. Также забранный материал нужен для исключения дифтерии и других патологий.
Если у человека диагностируется легкое воспаление, врач может не брать мазок из носоглотки. В запущенном случае взятие материла, требуется для выяснения этиологии инфекции.
Анализ слизистой дыхательных путей – что это и зачем нужно
Мазок из носа и горла – это один из видов лабораторного исследования. Бактериологический анализ берется, чтобы выявить бактерии, вызвавшие инфекционный процесс.
Посев на бактерии проводится в следующих случаях:
- Подозрение на дифтерию носа (посев забирается с утра на протяжении трех дней).
- Наличие ангины с налетом (анализ берут один раз).
- При туберкулезе и наличии поражений нервной системы.

- Диагностированный стенозирующий ларинготрахеит, мононуклеоз на фоне инфекции, гнойное образование рядом с миндалинами (однократный мазок).
- При контакте с инфекционным больным.
- При поступлении в детский сад или общеобразовательное учреждение.
Существуют показания для изучения материала, забранного из горла и носа. При частом насморке или болезнях горла, всегда назначается мазок из носовых ходов и зева.
Этот вид анализа позволяет специалисту определить тип микробов и бактерий, заселяющих носоглотку человека. Если ДНК возбудителя выявлено правильно, тогда лечение будет назначено адекватно.
Взятие мазка необходимо, если существует подозрение на патологические процессы, вызванные инфекцией. Например, дифтерия или коклюш. При ангине мазок берут с задней стенки зева и миндалин.
Анализ проводится с целью определить чувствительность организмов к антибиотикам.
Готовимся к забору материала
Чтобы получить правильные показатели после взятия мазка из зева на микрофлору, нужно за несколько суток до забора материала исключить применение растворов, мазей для носа, содержащих антибиотики.
Применение лекарственных препаратов перед сдачей анализа может повлиять на достоверность результатов. В день сдачи анализа не рекомендуется чистить зубы, принимать пищу.
Перед тем как сдать анализ из носа на патогенную флору, требуется за две недели до процедуры прекратить принимать антибиотики.
Чтобы взять мазок, специалист обрабатывает кожу носовых пазух спиртом (70%). Для процедуры понадобится один стерильный тампон. Его вводят сначала в одну ноздрю на 1 см, затем в другую, при этом поворачивая инструмент.
Как берут мазок из носа
Марлевый валик накручивается на палочку из легкого металла, затем опускается в колбу. Тампон для забора материала обязательно должен быть стерильным.
Мазок из носа на эозинофилы делают на голодный желудок. Если человек все же поел, после приема пищи должно пройти не менее двух часов.
Если человек все же поел, после приема пищи должно пройти не менее двух часов.
После еды материал забирается при использовании шпателя, который будет закрывать область, соприкасающуюся с пищей (зубы, язык, внутренняя сторона ротовой полости).
Перед тем как осуществить взятие мазка из носа, необходимо высморкаться и удалить огрубевшие корки. Тампон вводится в каждую пазуху, при этом плотно прикасаясь ко всем его стенкам.
Полученный материал сразу же должен высеиваться на плотную поверхность и наноситься на стеклянный квадрат. Специалист подсушивает анализ, затем направляет его в лабораторию для изучения.
Процедура не вызывает боль, но достаточно неприятна, ведь прикосновение тампона к нежным участкам горла часто провоцирует рвотные позывы.
Мазок из носа — что можно найти при исследованиях
Материалы, полученные из носа и горла, направляются несколько исследований:
- Быстрый антигенный тест (чувствительный к частичкам бактерий).
 Используется при подозрении на стрептококк группы А. Считается точным и чувствительным тестом. Результаты теста готовы через 30 минут.
Используется при подозрении на стрептококк группы А. Считается точным и чувствительным тестом. Результаты теста готовы через 30 минут. - Посев. При этом исследовании переносят частицы слизи на питательную среду, которая способствует размножению бактерий. Тест показывает разновидность чужеродных микробов. Также определяет чувствительность к антибиотикам. Этот момент важен при отсутствии эффекта от стандартного лечения.
- ПЦР анализ. Позволяет узнать разновидности микроорганизмов, которые заселили горло и нос. Выявляется это с помощью ДНК, имеющихся в слизи.
В мазке из зева и носа обнаруживаются такие организмы, как:
Практически во всех случаях невозможно выявить заболевание, если не сдавать мазок на флору из носа и зева. Количественное соотношение микроорганизмов означает, что анализы в норме.
Если в итоге исследования обнаружены патогенные микробные агенты, это сигнализирует о развитии инфекционного воспаления.
Исходя из результатов анализа и характера болезни, врач может дополнительно назначить мазок из половых органов и мочеточника.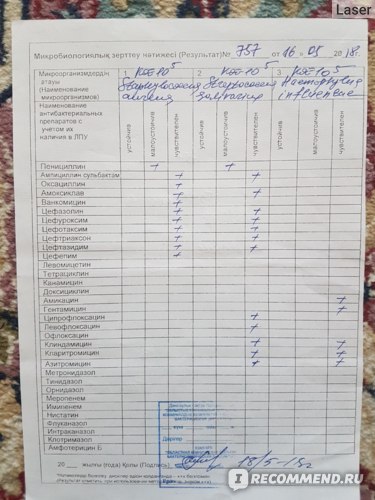
Лечение для устранения болезнетворных микробов из носа и горла
Носовые инфекции и заболевания горла рекомендуется лечить под контролем врача-отоларинголога. Только он может назначить адекватное лечение.
Часто дискомфорт в носоглотке копируется с помощью бактериофагов, выпускаемых в форме спрея или раствора, например, Хлорофиллипта.
Хлорофиллипт также существует на основе масла и спирта. Масляная версия препарата предназначена для смазывания пазух носа и миндалин.
Она хороша тем, что его можно применять маленьким детям и женщинам в интересном положении. Спиртовой состав применяется для промывания горла и носа.
Нередко анаэробные бактерии в носоглотке убираются народными методами.
Например, сбором, в котором присутствуют такие травы, как:
- Мята,
- Боярышник,
- Мать-и-мачеха,
- Шиповник.
Фитотерапия считается эффективным способом устранить дискомфорт в области носа и горла. Эта методика допускается при беременности, поскольку является натуральным и безопасным лечением.
Первые результаты обычно ощущаются через несколько суток после начала приема травяного сбора. Так как анаэробные инфекции в носоглотке устойчивы, лечение фитотерапией должно продолжаться не менее трех недель.
Чтобы правильно собрать анализы из верхних дыхательных путей, нужно следовать правилам подготовки, тогда не возникнет сложностей в лечении выявленного заболевания.
Любой дискомфорт в носоглотке нельзя оставлять без внимания, поскольку даже банальный насморк может обернуться тяжелым патологическим процессом, последствия которого могут быть печальными.
Не рекомендуется самостоятельно назначать себе и своим детям лекарства, например, от насморка, потому как не все препараты для очистки слизистой носа подходят каждому человеку.
Полезное видео на тему опасен ли стафилококк в носу во время беременности
Мазок из зева и носа на микрофлору и чувствительность к антибиотикам как и зачем делают
Мазок из зева на микрофлору назначают многим пациентам, которые страдают затяжным насморком или имеют другие симптомы вирусных инфекций.
Благодаря этому несложному исследованию удается изучить флору слизистого покрова и выявить возбудителя патологии. Это дает возможность правильно подобрать терапию.
Показания к анализу
Данный метод диагностики применяется в таких ситуациях:
- Устройство на работу, которая предполагает общение с детьми, контакты с больными людьми или пищевыми продуктами. Это профилактическое обследование покажет, может ли человек работать в таких областях.
- Беременность. Мазок из зева является частью комплексного обследования беременных женщин. Это поможет предотвратить патологии, которые усугубляют течение беременности или представляют угрозу для здоровья ребенка.
- Подготовка к операции. Благодаря этому удастся удостовериться, что в организме человека нет микроорганизмов, способных привести к осложнениям.
- Контакты с инфицированными людьми, которые страдают заразными микробными патологиями. Данная процедура позволяет предотвратить дальнейшее распространение инфекции.

- Наличие болезней отоларингологических органов. Благодаря получению мазка из носоглотки удается определить возбудителя, который спровоцировал то или иное заболевание. Также данная процедура позволяет оценить чувствительность к медикаментозным средствам.
- Диагностика и терапия гайморита, наружного отита, ангины. Также исследование помогает выявить дифтерию, фронтит и прочие патологии.
Таким образом, мазок из зева и носа проводится в двух основных ситуациях: для определения носительства вредных микроорганизмов и обнаружения возбудителя болезни.
Мазок из носа и зева — подготовка
Чтобы мазок на флору и чувствительность к антибиотикам дал достоверный результат, важно соблюдать целый ряд рекомендаций. Данное исследование нуждается в определенной подготовке.
Итак, перед сдачей анализа следует:
- за пару суток исключить обработку полости рта веществами с содержанием антисептиков;
- в день выполнения исследования отказаться от чистки зубов и жевательной резинки;
- за 2-3 суток воздержаться от применения спреев и мазей для горла, которые включают противомикробные компоненты и антибиотики;
- за пару часов до сдачи анализа исключить употребление пищи и напитков предпочтительнее сдавать анализ натощак.

Антисептические средства для ротовой полости противопоказаны потому, что они помогают убить большую часть микробов, присутствующих на слизистых. В итоге исследование не поможет определить истинное количество микроорганизмов и выявить бактерии, которые спровоцировали заболевание.
Употребление напитков и продуктов питания, а также применение зубной пасту спровоцирует смывание части микроорганизмов. Это тоже исказит полученные результаты.
В день исследования желательно полностью отказаться от еды и напитков. Лучше исключить даже утреннюю чашку кофе или стакан воды.
Особенности проведения исследования
Процедура полностью безболезненна. Она не приводит к негативным последствиям для здоровья. Для проведения исследования выполняют такие действия:
- Взрослому человеку нужно широко открыть рот. Если процедура выполняется маленькому ребенку, медицинскому работнику потребуется помощь родителей.
- Конец языка прижимают с помощью шпателя, а второй рукой посредством петли, имеющей ватно-марлевый наконечник, осторожно убирают слизистые выделения с дужек, стенок глотки, миндалин.
 Материал следует брать так, чтобы приспособление не касалось зубов, щек или языка.
Материал следует брать так, чтобы приспособление не касалось зубов, щек или языка. - Затем инструмент нужно незамедлительно положить в стерильную емкость. Полученный анализ в течение 2 часов необходимо отправить на исследование. Если же такой возможности нет, материал сразу кладут в емкость с содержанием консерванта.
Микроскопическое исследование
Бак посев из зева подразумевает нанесение на предметное стекло полученного материала. Его фиксируют с помощью горелки, проводят исследование с использованием иммерсионного масла.
Также нередко выполняется окрашивание по Граму. Вследствие проведения процедуры можно выявить патогенные палочки, кокковую флору, коккобацилы.
Специалисты исследуют их морфологические характеристики.
Важным диагностическим критерием являются микроскопические признаки бактериальных микроорганизмов. При наличии в материале грамположительных кокков, которые расположены скоплениями, похожими на виноградные гроздья, можно заподозрить, что возбудителем недуга являются стафилококки.
Если коки окрашиваются по Граму положительно и образуют пары или цепочки, скорее всего, причиной патологии являются стрептококки.
К грамотрицательной кокковой флоре относят нейсерии. Если в материале присутствуют грамотрицательные палочки, имеющие светлую капсулу и круглые концы, речь идет о клебсиеллах.
К небольшим грамотрицательным палочкам относят эшерихии. Также в данную группу входят синегнойные палочки.
Посев материала
Чтобы выявить возбудителей инфекции, материал помещают в специальную среду, учитывая показатели рН и влажности. Среды могут быть разными универсальными, селективными.
Также выделяют дифференциально-диагностические среды. В любом случае их ключевой задачей является обеспечение жизнедеятельности и создание условий для размножения бактерий.
Материал высевают в стерильном боксе. Также для этой цели может применяться ламинарный шкаф.
Лаборант должен надевать стерильную одежду. Немаловажное значение имеет использование бахил, маски, перчаток.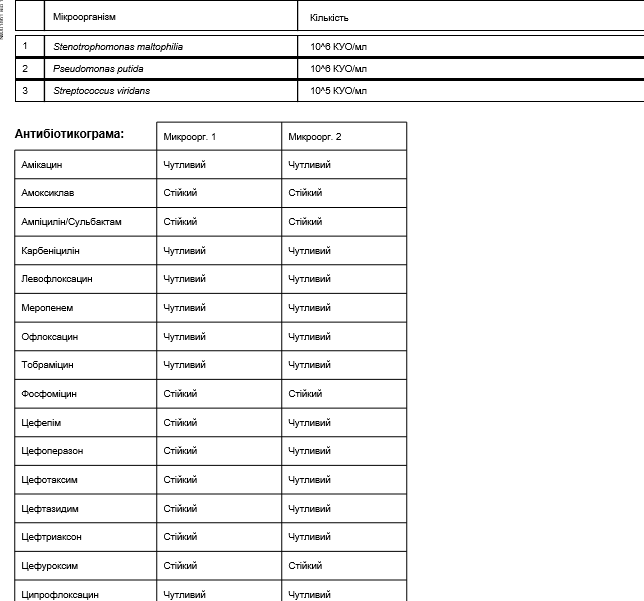 За счет этого удается поддерживать в рабочей зоне нужные показатели стерильности.
За счет этого удается поддерживать в рабочей зоне нужные показатели стерильности.
При работе в боксе следует соблюдать осторожность. Очень важно следить за собственной безопасностью, так как любые биоматериалы могут представлять угрозу для здоровья медицинского работника.
Материалы из носоглотки помещают в особую среду в термостате. Спустя несколько суток вырастают целые колонии. Они могут отличаться по размерам, форме и оттенку.
Среда обитания микробов
Есть особенные среды, которые отличаются селективностью для некоторых микроорганизмов:
- Главной средой для микробов из носа и зева считается кровяной агар. Она отличается высокой чувствительностью и включает питательные компоненты для сапрофитов и вредных микроорганизмов. Пневмококки и стафилококки вырабатывают гемолизины и приводят к гемолизу эритроцитов. Главным фактором патогенности считается гемолитическая активность бактерий. Именно она характерна для большинства патогенных микроорганизмов.
 Особенности роста, оттенок и область гемолиза отличаются в зависимости от разновидности микробов.
Особенности роста, оттенок и область гемолиза отличаются в зависимости от разновидности микробов. - К универсальным вариантам относят тиогликолевую среду и Сабуро. Они подходят для большинства вредных бактерий.
- Для стафилококков применяется желточно-солевой агар.
- Неселективной средой является агар с гретой кровью. В нем развиваются гонококки, бактерии, вызывающие гнойный менингит, и гемофильная палочка.
- Дифференциальным вариантом для выращивания энтеробактерий является среда Эндо.
- Энтерококки прекрасно развиваются в энтерококкагаре.
Посредством тампона материал помещают в среду, после чего с помощью бактериологической петли распределяют по чашке Петри.
Затем посевы отправляя в термостат, подбирая нужную температуру. На следующие сутки их просматривают, определяют число колоний и оценивают их характер.
Некоторые колонии помещают в определенные среды для выявления и скопления чистой культуры.
Благодаря ее изучению под микроскопом удается оценить размеры и форму бактерий, выявить наличие спор, жгутов или капсул. Также специалисты определяют отношение бактерий к окрашиванию.
Также специалисты определяют отношение бактерий к окрашиванию.
При этом важно определить род и вид выделенных бактерий. Помимо этого, специалист проводит фаготипирование и серотипирование.
Интерпретация данных
В нормальном состоянии в глотке каждого человека присутствует немало разнообразных микроорганизмов. Одни являются вариантом нормы, тогда как другие опасны для здоровья.
Иногда некоторый объем вредных бактерий не провоцирует никаких последствий. Такую флору принято называть условно-патогенной.
К допустимым вариантам относят:
- кандидозные грибки;
- эпидермальные стафилококки;
- герпетическая инфекция;
- пневмококки.
Расшифровка анализа позволяет выявить такие микроорганизмы:
- Золотистый стафилококк. Он может провоцировать различные воспаления. При этом подобные процессы поражают не только глотку, но и приводят к системным патологиям. При ослаблении иммунной системы бактерии активизируются и провоцируют такие патологии, как отит, болезни мочевой системы, синусит, гнойные поражения кожи.
 Нередко золотистый стафилококк вызывает болезни костной ткани и органов пищеварения.
Нередко золотистый стафилококк вызывает болезни костной ткани и органов пищеварения. - Гемолитический стрептококк. Данная бактерия часто провоцирует тонзиллит. Также ее активное размножение вызывает сложные формы фарингита с большим количеством гнойного секрета и скарлатину.
- Палочка Леффлера. Этот микроорганизм является возбудителем дифтерии. С помощью исследования удается определить степень токсического влияния бактерии на организм.
Увеличение количества грибков тоже свидетельствует об определенных нарушениях в работе организма, поскольку является признаком ослабления иммунной системы.
Иногда мазок из зева позволяет обнаружить эозинофилы. Эти клетки появляются при аллергии, потому можно заподозрить неинфекционный характер патологии.
Мазок из зева считается информативным диагностическим исследованием. Благодаря его выполнению удается обнаружить патогенные микроорганизмы и определить их восприимчивость к антибиотикам. Это позволяет врачу подобрать адекватную терапию.
Это позволяет врачу подобрать адекватную терапию.
Если вам понравилась статья, пожалуйста поставьте оценку и поделитесь с друзьями 🙂
«Мазок из зева» – микрофлора
У маленьких детей, которые не в состоянии откашливать мокроту (где-то до 5-и летнего возраста), и у больных со скудным выделением мокроты, лучшим способом сбора материала из бронхов является «аспират из заглоточного пространства» который заключается в заборе образца выделений путём аспирации из гипофаринкса – нижних отделов глотки с помощью маленькой пластиковой трубочки (зонда). Гипофаринкс – это часть глотки (невидимая снаружи), которая находится сразу за видимой частью глотки (горла). Это процедура быстрая и безболезненная, при условии, что она проводится в спокойной обстановке и опытным персоналом. Сначала ребёнок должен выполнить постуральный дренаж и попытаться откашлять мокроту. Забор материала производит опытная медсестра или врач- физиотерапевт, который вводит зонд и аспирирует выделения с помощью шприца, присоединенного к зонду. Затем кончик зонда срезается и помещается в стерильную пробирку с питательной средой и посылается в лабораторию для выделения микрофлоры. Взятие аспирата следует проводить натощак, потому что он может вызвать рвоту. Научные исследования показали, что аспират из подглоточного пространства с достаточно высокой вероятностью содержит ту же микрофлору, что может находиться в бронхах.
Забор материала производит опытная медсестра или врач- физиотерапевт, который вводит зонд и аспирирует выделения с помощью шприца, присоединенного к зонду. Затем кончик зонда срезается и помещается в стерильную пробирку с питательной средой и посылается в лабораторию для выделения микрофлоры. Взятие аспирата следует проводить натощак, потому что он может вызвать рвоту. Научные исследования показали, что аспират из подглоточного пространства с достаточно высокой вероятностью содержит ту же микрофлору, что может находиться в бронхах.
Другой метод, это «мазок из зева», он более простой и менее инвазивный, по сравнению с аспирацией, и используется во многих центрах. Мазок из зева и носа на микрофлору и чувствительность к антибиотикам является стандартным бактериологическим обследованием. Он проводится с целью исследования состава микрофлоры носоглотки и позволяет получить достоверную информацию о наличии какой-либо патологии, выявить ее причину и возбудителя, а также определить реакцию организма на определенные медикаменты. Обладая этой информацией, врач может назначить необходимое лечение и подходящие лекарственные препараты.
Обладая этой информацией, врач может назначить необходимое лечение и подходящие лекарственные препараты.
Для взятия мазка из зева также желательно провести постуральный дренаж и откашливание. Исследования показали, что мазок из зева при его правильном выполнении также содержит микрофлору, соответствующую содержащейся в бронхах, хотя и с несколько меньшей точностью, чем при взятии аспирата.
Алгоритм получения материала из зева пациента следующий:
- Пациенту необходимо запрокинуть голову назад и широко раскрыть рот, чтобы врачу была видна задняя глоточная стенка (при взятии мазка у детей, специалисту может понадобиться помощь).
- Далее шпателем фиксируется кончик языка, и при помощи удлиненной петли со стерильным ватно-марлевым наконечником выполняется забор материала с глоточной стенки, дужек и миндалин.
- После этого петля быстро помещается в специальную пробирку, которая содержит раствор, предотвращающий гибель бактерий во время транспортировки материала в лабораторию.
 Если пробирка с таким раствором отсутствует, взятый анализ требуется доставить на исследование в течение двух часов.
Если пробирка с таким раствором отсутствует, взятый анализ требуется доставить на исследование в течение двух часов. - Брать мазок необходимо предельно осторожно, чтобы избежать задевания других поверхностей полости рта (языка, зубов, щек).
При взятии мазка из носа, пациента располагают напротив врача и просят запрокинуть голову. Далее нос очищают от слизи, а кожу ноздрей обрабатывают 70% спиртом. После этого производят забор материала поочередно из каждой ноздри. Для этого стерильный ватный тампон вводят в носовой ход, и плотно прижимаясь к его стенкам, проворачивают инструмент. Тампон также необходимо быстро поместить в специальную пробирку и направить на микробиологическое и микроскопическое исследование.
youtube.com/embed/FsrNinjML1c?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Расшифровка результатов
Результаты анализа выписываются на специальном бланке, далее выполняется расшифровка ответа мазка из зева. Название микроорганизма состоит из двух латинских слов (они обозначают род и вид болезнетворного микроба). Напротив него, в соответствующей графе, указывается количество бактериальных клеток, которое выражается в особых колониеобразующих единицах – КОЕ/мл.
Если показатель содержания условно-патогенных микробов не превышает значения 104 КОЕ/мл, это говорит о том, что слизистая оболочка носоглотки пациента находится в норме. Если же результат анализа превысил значение 104, значит, происходит бурный рост бактерий, и, следовательно, нарушается баланс между болезнетворными и полезными бактериями. Все это приводит к развитию заболевания.
В случае сдачи мазка на флору и чувствительность к антибиотикам к результатам прилагается антибиотикограмма, которая представляет собой таблицу или список с наименованиями препаратов. Чем выше чувствительность, тем эффективнее действует антибиотик на данный микроорганизм. На основании антибиотикограммы выбирается наиболее подходящее лекарственное средство и назначается необходимая терапия.
Чем выше чувствительность, тем эффективнее действует антибиотик на данный микроорганизм. На основании антибиотикограммы выбирается наиболее подходящее лекарственное средство и назначается необходимая терапия.
Какая микрофлора может быть у ребёнка в этом возрасте?
В первые месяцы и годы жизни патогенная микрофлора может отсутствовать. В дальнейшем, первые микроорганизмы, которые появляются, это Haemophilus influenzae (гемофильная палочка), Staphylococcus aureus (золотистый стафилококк), Klebsiella pneumoniae (клебсиелла пневмонии).
В различном возрасте, у разных людей по-разному, у большинства пациентов появляется микроорганизм, который называется Pseudomonas aeruginosa (Синегнойная палочка). После появления среди микрофлоры Pseudomonas, состояние дыхательной системы при муковисцидозе становится более проблематичным в плане лечения и приобретает более непредсказуемое течение, сегодня используются специальные схемы антибиотикотерапии с целью «эрадикации» (то есть полного уничтожения) при первом же появлении, даже при отсутствии каких-либо проявлений со стороны дыхательной системы и максимально отсрочить таким образом тот момент, когда микроорганизм прочно обоснуется в лёгких.
Pseudomonas aeruginosa – это микроорганизм, относящийся к так называемым «оппортунистам»: у здоровых людей он не способен вызвать какой либо особой патологии и, для того чтобы обосноваться и размножиться он использует особые ситуации. Например, при тяжёлых ожогах, при заболеваниях, сопровождаемых иммунодефицитом часто выявляется инфекция, вызванная Pseudomonas. У людей с муковисцидозом из-за наличия в дыхательных путях вязкой и липкой слизи, микроорганизм получает благоприятные условия для размножения, потому что он производит вещества, которые позволяют ему прикрепляться к слизи и бронхиальной стенке и очень быстро размножаться, формируя очень агрессивные колонии, особенно в плохо вентилируемых отделах лёгких. Pseudomonas aeruginosa – это микроб, заражение которым происходит из окружающей среды, так как он встречается более- менее повсеместно. Он может передаваться также при прямом контакте (через руки, инструменты) или с мелкими капельками, выделяемыми при кашле или чихании инфицированных людей.
Инфицирование больных муковисцидозом бактериями комплекса Burkholderia cepacia (B. cepacia) представляет особую опасность, так как данный микроорганизм обладает природной антибиотикоустойчивостью и быстро приобретает резистентность к антимикробным препаратам. Это затрудняет его эрадикацию в процессе лечения, приводя к быстрому переходу острой инфекции нижних дыхательных путей в хроническую форму и значительному ухудшению функции легких. Больные, инфицированные В. cepacia, являются источником возбудителя этой инфекции и представляют опасность для других пациентов. Также этот возбудитель способен вызывать так называемый «цепация-синдром» — некротизирующую пневмонию с септицемией, нередко приводящую к летальному исходу.
Автор публикации
15
Комментарии: 7Публикации: 334Регистрация: 01-07-2019
назначение и расшифровка результатов исследования
Для определения причин развития болезней верхних дыхательных путей берут мазок из зева
– этот метод диагностики позволит выявить тип возбудителя инфекционных, воспалительных процессов. Чтобы анализ был точным, нужно правильно подготовиться к забору биологического материала.
Чтобы анализ был точным, нужно правильно подготовиться к забору биологического материала.
Мазок позволяет определить возбудителя
Показания к процедуре
Мазок берут, чтобы изучить состав микрофлоры носоглотки, выявить возбудителя патологии, его чувствительность к антибиотикам.
В каких случаях назначают мазок:
- длительный насморк, который не проходит более 7 дней;
- частые рецидивы фарингита, тонзиллита, ларингита;
- диагностика стрептококковой ангины;
- наличие проявлений инфекций, вызванных золотистым стафилококком;
- при подозрении на дифтерию, коклюш, менингит, грибковые патологии;
- туберкулёз;
- гайморит, аденоидит;
- мононуклеоз, абсцессы.
Если насморк не проходит больше недели, то назначают мазок из носа
Мазок из зева входит в состав профилактического осмотра, анализ назначают детям, посещающим учебные учреждения, медработникам, лицам, которые работают с продуктами или в дошкольных и школьных заведениях.
Мазок на определение состава микрофлоры ЛОР-органов назначают всем беременным.
Подготовка к забору материала
Соблюдение правил подготовки к сдаче мазка во многом определяет достоверность результатов.
Правила подготовки:
- за неделю прекратите принимать антибактериальные препараты в виде таблеток;
- за 5 дней откажитесь от использования спреев, мазей, ополаскивателей с антибактериальным и антисептическим действием;
- перед забором материала из ротоглотки нельзя есть, пить, жевать жвачку, курить, при необходимости сделать анализ полости рта противопоказано чистить зубы.
За неделю до сдачи анализа прекратите приём антибиотиков
Если анализ сдают не утром, то промежуток между приёмом пищи и взятием образцов должен составлять минимум 2 часа.
Как правильно брать мазок и зева и носа?
На достоверность анализа влияет и профессионализм медицинского персонала, при погрешностях во время взятия, хранения и транспортировки биоматериала результат бакпосева будет недостоверным.
Техника проведения процедуры:
- Пациент широко открывает рот, запрокидывает голову.
- Медсестра стерильным или одноразовым шпателем надавливает на язык, ватным тампоном собирает слизь, налёт со слизистых глотки, поверхностей миндалин.
- Полученный материал помещают в пробирку с питательным раствором, который позволяет сохранить жизнеспособность бактерий в процессе транспортировки.
- Полученный биоматериал отправляют в лабораторию, время доставки не более 2 часов.
Взятия мазка – безболезненная, но неприятная процедура, надавливание на язык может спровоцировать приступ рвоты, особенно если материал берут у ребёнка.
Перед исследованием слизистой полости носа удаляют слизь, корки, кожные покровы ноздрей смазывают медицинским спиртом. Пациент немного запрокидывает голову, стерильным тампоном проводят поочерёдно по
Посев из зева на наличие патогенной микрофлоры
Посев из зева на наличие патогенной микрофлоры – серьёзный вид обследования, выявляющий присутствие или отсутствие патогенной микрофлоры в горле. Врач специальным инструментом берёт мазок, после чего помещает взятый материал в созданные искусственно в ёмкости условия, наиболее благоприятные для роста инфекции. Если в чаше грибки и бактерии чувствуют себя хорошо и продолжает свой рост и размножение, то результат обследования будет положительным. Разновидности инфекционного поражения определяются под микроскопом в лаборатории. Если патогенная микрофлора отсутствует, то тест даст отрицательный ответ.
Врач специальным инструментом берёт мазок, после чего помещает взятый материал в созданные искусственно в ёмкости условия, наиболее благоприятные для роста инфекции. Если в чаше грибки и бактерии чувствуют себя хорошо и продолжает свой рост и размножение, то результат обследования будет положительным. Разновидности инфекционного поражения определяются под микроскопом в лаборатории. Если патогенная микрофлора отсутствует, то тест даст отрицательный ответ.
Вот несколько разновидностей инфекций, чаще всего обнаруживающихся при этом типа исследования:
-
Кандида белая. Такой грибок вызывает различные заболевания. Это может быть и кандидоз, и болезни горла, и всей ротовой полости. -
Менингококк. Это возбудитель серьёзного заболевания – менингита. -
Стрептококковая группа А. Это возбудитель таких бактериальных заболеваний, как скарлатина или острый фарингит.
Если тест выявил положительный результат на наличие патогенной микрофлоры, то проводится ещё ряд исследований на подходящий для избавления от неё антибиотик.
Чаще всего все болевые ощущения в горле вызваны инфекцией вирусного происхождения. Ярким примером служат все виды гриппа и простуда. В этих случаях посев не делают, так как вирусы очень сложно вырастить в лабораторных условиях. Это требует больших затрат сил, времени и денег. К тому же антибиотики бессильны против инфекции вирусного происхождения. А значит и целесообразность исследования не будет большой.
Цель посева из зева
Медиками выделяется два основных полезных результата от проведения этого анализа:
- Выявить возбудителя заболевания, при том, что пока нет его видимых признаков.
- Выявить природу болезненных ощущений в горле. К тому при помощи посева легко определить вирусная ли это инфекция или бактериального характера.
Как производится посев из зева?
Материал для посева из зева забирается у пациента при помощи стерильного тампона. Причём делается это с области задней части горловины и около миндалин. Есть ещё один способ для того, чтобы осуществить забор материала для анализа. Пациент набирает в рот специально приготовленный солевой раствор, тщательно поласкает горло, после чего выплёвывает в чашку для анализов. Последний метод наиболее популярен.
Есть ещё один способ для того, чтобы осуществить забор материала для анализа. Пациент набирает в рот специально приготовленный солевой раствор, тщательно поласкает горло, после чего выплёвывает в чашку для анализов. Последний метод наиболее популярен.
Результаты посева из зева
Результаты посева из зева появляются только спустя некоторое время: от нескольких дней до недели. Есть, конечно, и эксперсс-тест на стрептококк. Его итог можно узнать уже через несколько минут. Но выявляет он только инфекционное заражение бактериального происхождения.
Результаты экспресс-теста на стрептококк
Они бывают только двух видов:
-
Положительный результат на наличие стрептококка. Если в результате экспресс теста была выявлена стрептококковая инфекция, то острый фарингит у вас вызван именно ею. Врач назначит вам схему приёма антибиотика, которую нельзя нарушать. -
Отрицательный результат на наличие стрептококка. В этом случае обычно рекомендуется сдать дополнительный анализ на посев из зева для выявления патогенной микрофлоры.
Посев из зева на микрофлору может также дать различные результаты:
-
Отрицательный результат на наличие патогенной микрофлоры. Если в результате посева вы получили именно его, то будьте уверены, что виновником вашего заболевания однозначно стал вирус, а не бактерии или инфекции грибкового характера. Ярким случаем может служить инфицирование горла энтеровирусом, вирусом герпеса или РСВ. -
Положительный результат на присутствие патогенной микрофлоры. В случае получения этого результата в лаборатории не только выявят виновную в вашем заболевании бактерию или грибковую инфекцию, но и определят, какое лекарство окажется наиболее эффективным для излечения от него. Примером таких инфекции можно считать коклюш, дифтерию или острый фарингит. Также очень распространены случаи появления кандидоза ротовой полости.
Посев из зева инвитро
Внимание! Стоимость исследования указана для одной локализации.
Микробная характеристика инфекции и обоснование выбора антибиотиков.
Поражение носа (ринит, синусит), слизистой оболочки глотки (фарингит) нередко обусловлены бактериальной инфекцией: стрептококк, пневмококк, стафилококк (ринит), гемолитический стрептококк (фарингит).
Диагностика и рациональная терапия основана на идентификации возбудителя и определения его чувствительности к антибиотикам. Это предупреждает переход острого процесса в хронический.
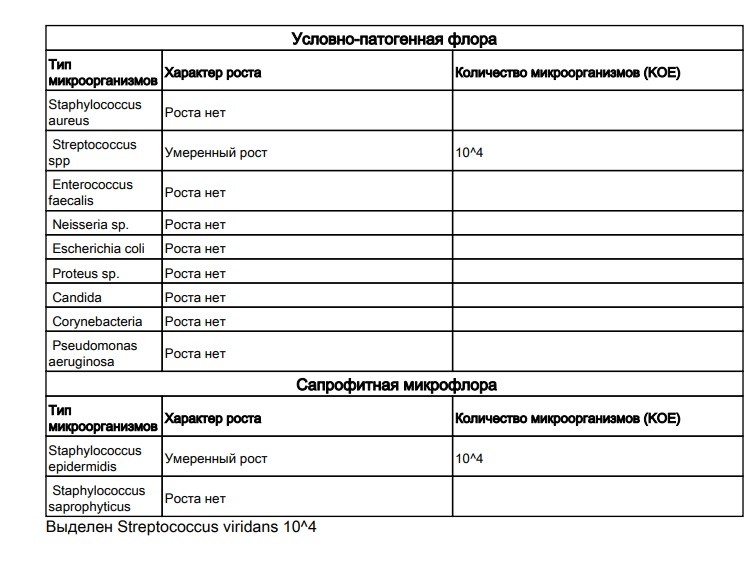
Выделяемые возбудители: основные возбудители заболеваний, выявляемые в данном тесте, условно-патогенные микроорганизмы: S. pneumoniae и H. influenzae, M. catarrhalis, S. pyogenes, S. aureus, реже грамотрицательные бактерии семейства энтеробактерий и грибы рода кандида.
Представители нормальной флоры зеленящие стрептококки (S. viridans group), стафилококки (S. еpidermidis), непатогенные нейссерии (Neisseria sp.), непатогенные дифтероиды (Corynebacterium sp.), Candida sp. и некоторые другие.
Даётся информация:
- об отсутствии или наличии роста;
- о количестве выросших в посеве условно-патогенных микроорганизмов и дрожжеподобных грибов;
- о роде и виде представителей условно-патогенной флоры;
- о чувствительности возбудителей к антибиотикам в каждом случае обнаружения патогенных или условно-патогенных микроорганизмов (если количество более 10 4 кое/тампон).

Важно! Определение вида грибов и постановка чувствительности к антимикотическим средствам в этот анализ не входит (при подозрении на грибковую инфекцию назначается тест № 442).
Интерпретация: в норме выделяются сапрофитные бактерии или условно-патогенные в низком титре ( 3 кое/тамп). При заболевании выделяются этиологически значимые бактерии в диагностическом титре (> 10 4 кое/тампон). При отсутствии роста исследование рекомендовано повторить, т. к. материал может быть неадекватно собран.
Информация об исследовании
Анализ на микрофлору (бактериологический посев) — микробиологическое исследование, позволяющее определить качественный и количественный состав микрофлоры исследуемого биоматериала, в том числе выявить условно-патогенные микроорганизмы (в зависимости от типа биоматериала) и патогенные микроорганизмы.
Показания к назначению исследования
- Определение этиологии инфекционного заболевания, установление конкретного вида возбудителя
- Определение рациональной антимикробной терапии.

- Оценка эффективности проводимой терапии
Подготовка к исследованию
Взятие материала проводится до начала антибактериальной терапии или не ранее, чем через 2 недели после ее окончания.
Ротоглотка. Взятие материала проводят до еды, питья и чистки зубов.
Результаты исследования
Факторы, влияющие на результаты исследований
Предшествующая антибактериальная/антимикотическая терапия.
Некорректный сбор принесенного биоматериала (в таком случае значительная часть преаналитического этапа осуществляется пациентом самостоятельно)
Интерпретация результата
Референсные значения для различных видов микроорганизмов зависят от их локализации (точки взятия биологического материала).
В результате исследования указывается наличие или отсутствие роста микроорганизмов, степень бактериурии, выраженная в КОЕ/мл, наименование возбудителя.
Номенклатура МЗРФ (Приказ №804н): A26.08.005.004 «Микробиологическое (культуральное) исследование слизи с задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы с определением чувствительности к антибактериальным препаратам»
Биоматериал: Мазок из ротоглотки
Срок выполнения (в лаборатории): 4 р.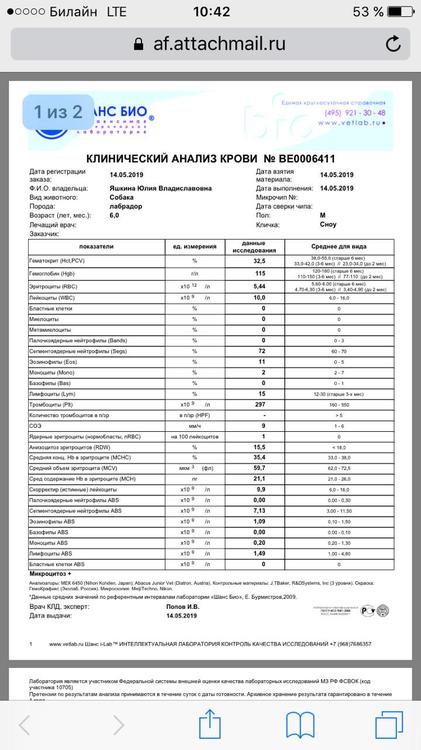 д. *
д. *
Описание
Метод диагностики инфекций верхних дыхательных путей (фарингит, тонзиллит, эпиглоттит), вызванных условно-патогенными возбудителями (пневмококк, гемофильная палочка, моракселла, пиогенный стрептококк, стафилококк, грамотрицательные бактерии семейства энтеробактерий и некоторые другие патогены). Исследование заключается в количественном посеве патологического материала на питательные среды с последующим выделением возбудителей инфекции, определением их концентрации (КОЕ/мл) и чувствительности к антибиотикам. Как правило, причинно-значимым возбудителем инфекции верхних дыхательных путей считается микроорганизм, выделенный из клинического образца в концентрации 10 4 -10 5 и выше КОЕ/мл.
Чувствительность микроорганизмов к антимикробным препаратам производится только при выделении из патологического материала прчиинно-значимого возбудителя в соответствующей концентрации. Микроорганизмы, выделенные из исследуемых образцов в концентрации менее 10 4 КОЕ/мл, возбудителями не являются и не требуют определения чувствительности к антимикробным препаратам.
Внимание!
При обнаружении роста представителей нормальной бактериальной флоры, свойственной материалу и месту локализации вне зависимости от ее концентрации, чувствительность к антибиотикам и бактериофагам не проводится.
При обнаружении условно-патогенной микрофлоры в диагностически не значимом низком титре или выделении микрофлоры ниже установленного референсного интервала, определение чувствительности к антибиотиками и бактериофагам не проводится (основание Приказ МЗ № 535 от 24.04 1985 г «Об унификации микробиологических (бактериологических) методов исследования, применяемых в клинико-диагностических лабораториях лечебно-профилактических учреждений).
Показания к назначению
дифференциальная диагностика этиологического фактора воспалительного процесса; оценка эффективности проводимой терапии
Подготовка к исследованию
- Процедуру взятия биоматериала проводит медперсонал. Взятие проводится натощак или через 2-3 часа после еды с использованием шпателя, не касаясь губ, щек, языка, зубов.

- За 2-3 часа до исследования не употреблять чай, кофе, воду, сок и не орошать зев лекарственными средствами.
- При наличии налетов взятие производится с границы здоровой и пораженной ткани, с легким нажатием на тампон. Исследование рекомендуется проводить до начала курса антибактериальной терапии.
Интерпретация результатов/Информация для специалистов
Выделение представителей патогенной флоры свидетельствует об этиологическом факторе выделенного возбудителя в клинической картине. Решение вопроса о постановки чувствительности к антибактериальным препаратам осуществляется врачом микробиологом и регламентируется методическими указаниями. R-возбудитель, S-возбудитель чувствителен, I-возбудитель умеренно устойчив к антибактериальному препарату. Выявление условно-патогенной флоры и ее значимость в развитии заболевания зависит от количества выделенного возбудителя для данной локализации.
Где сдать анализ?
Адреса медицинских центров, в которых можно заказать исследование, уточняйте по телефону 8-800-100-363-0
Все медицинские центры СИТИЛАБ в г. Москва >>
Москва >>
С этой услугой чаще всего заказывают
| Код | Наименование | Цена | Заказ |
|---|---|---|---|
| 11-10-001 | Общий анализ крови (CBC/Diff — 5 фракций лейкоцитов) | от 1 р.д. | 370.00 р. |
| 63-96-050 | Выявление ДНК вируса Эпштейна-Барр (EBV) (соскоб из ротоглотки) | от 1 р.д. | 370.00 р. |
| 71-923-401 | Посев материала верхних дыхательных путей на микрофлору с определением чувcтвительности к антибиотикам* (Колич.) | от 4 р.д. | 1150.00 р. |
| 75-962-001 | Посев материала на грибы рода Candida с определением чувcтвительности к антимикотическим препаратам (мазок из ротоглотки) | от 5 р.д. | 860.00 р. |
| 79-53-004 | Чувствительность к бактериофагам | от 4 р.д. | 530.00 р. |
* На сайте указан максимально возможный срок выполнения исследования. Он отражает время выполнения исследования в лаборатории и не включает время на доставку биоматериала до лаборатории.
Он отражает время выполнения исследования в лаборатории и не включает время на доставку биоматериала до лаборатории.
Приведенная информация носит справочный характер и не является публичной офертой. Для получения актуальной информации обратитесь в медицинский центр Исполнителя или call-центр.
«>
Мазок из зева на дифтерию в инвитро: посев на bl
Мазок и соскоб слизистой – это лабораторное исследование, которое позволяется определить состав микрофлоры слизистой определенного органа. В практике отоларинголога взятие мазка и соскоба со слизистой проводят из нескольких мест: зев, нос, уши. Мазок или соскоб берутся для дальнейшего изучения материала под микроскопом или для посева на питательную среду. Процедура является абсолютно безболезненной, но при этом позволяет врачу поставить точный диагноз.
В клинике Ланцет диагностические процедуры выполняют на самом современном оборудовании, а команда врачей с высшей категорией поможет установить верный диагноз и назначить необходимое лечение.
Показания
Хронические воспалительные поражения верхних дыхательных путей.
Острая ангина.
Хронический и постоянно рецидивирующий тонзиллит.
Гнойные риниты, синуситы.
Воспалительные заболевания ушей (отит).
Подозрение на онкологическое образование.
Противопоказания
Противопоказаний у данной процедуры нет, она может быть выполнена ребенку с первых дней жизни или беременной женщине на любом сроке.
Как выполняется процедура?
Перед проведением процедуры пациент должен пройти несложную подготовку. За 2-3 часа до исследования желательно отказаться от приема пищи, питья воды, нельзя использовать антисептические спреи и другие лекарственные препараты. Стоит отметить, что наиболее информативны мазки со слизистой в том случае, если еще не началась антибактериальная терапия, в противном случае результаты могут быть ложноотрицательными. Если врач хочет провести контрольное обследование после курса лечения, то взятие мазка необходимо проводить не ранее, чем через трое суток от последнего принятия антибактериального препарата.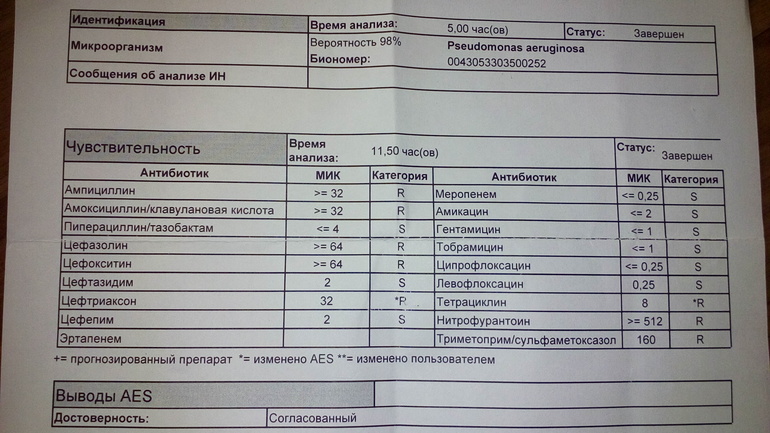
Для проведения исследования пациента усаживают на стул. Для взятия мазка из зева просят широко раскрыть рот; из носа – наклонить голову назад; из ушей – поворачивают голову пациента в бок и немного потянув за ушную раковину по направлению к макушке, выпрямляют наружный слуховой проход. Взятие мазка проводят при помощи стерильного ватного тампона, намотанного на длинную ручку. Сразу же после взятия мазка ватный тампон помещают в транспортную среду, в которой и будут осуществлять передачу материала в лабораторию. Чем быстрее будет осуществлена эта передача, тем достовернее получатся результаты исследования.
В дальнейшем мазок или соскоб будет тщательным образом исследован под микроскопом (для определения клеточного состава слизистых), а также произведут посев на питательные среды, что поможет точно установить патологический микроорганизм, который вызвал заболевание и его чувствительность к основным группам антибиотиков. Этот метод диагностики является залогом рациональной терапии, которая поможет побороть болезнь при минимальном воздействии на весь организм в целом.
Где выполнить мазок и соскоб слизистой
В диагностическом центре Ланцет работают специалисты с высшей категорией, а также в наличии имеется передовое оборудование, которое применяется для диагностики и лечения наших пациентов. Данное сочетание является залогом успешного выздоровления.
Расшифровка результатов
Мазок из зева и носа на BL транспортируют в лабораторию, где проводят «посев» – полученный биоматериал помещают в различные питательные среды для выявления наличия возбудителей тех или иных заболеваний.
Если слизь из носовой области и гортани была транспортирована в сухой пробирке, то результаты анализа будут готовы через 1-2 дня.
Если же пришлось помещать пробу в консервант (раствор глицерина), то результатов теста придется ждать немного дольше, обычно 2 – 4 суток.
Если по результатам анализа вам выдают результат «нет роста» – это означает, что бактерий БЛ не обнаружено. В большинстве случаев если бактерии в мазке не присутствуют, то заражения дифтерией нет.
Исключение составляют случаи, когда больной находится или недавно завершил курс антибактериальной терапии – в таком случае, возможно, потребуется сдать мазок повторно.
Видео:
Если же у больного не обнаружено роста БЛ, но у кого-то из членов семьи результаты анализа положительные, то диагноз «дифтерия» подтверждается.
Мазок на BL может дать положительные результаты и у человека, не проявляющего никаких внешних симптомов заболевания (нет боли в горле, воспаления, налета, повышения температуры).
Такой пациент считается носителем дифтерии, хотя сам активно заболевание не переносит. Как правило, врач порекомендует дальнейшие действия: антибактериальную терапию или временную изоляцию, чтобы предотвратить заражение других.
Что такое дифтерия?
Дифтерия – это острое инфекционное заболевание, которое может поражать как взрослых, так и детей. Чаще всего дифтерия ассоциируется с воспаленным горлом и образованием язвочек или пленок, но эта болезнь может поражать и другие органы: сердце, почки, кожный покров и т. д.
Заболевание провоцирует особый вид микробов, дифтерийные палочки, но основной вред наносят не сами бактерии, а токсичные продукты их жизнедеятельности.
Дифтерия может поражать зев, гортань, нос, глаза, уши, половые органы, кожу и т. д. Чаще всего заболевание проявляется воспалением слизистой, отеком и образованием характерных пленок.
Но существует и атипичная форма заболевания, которая не сопровождается образованием пленок, но является наиболее опасной для здоровья.
Дифтерия передается в основном воздушно-капельным путем от человека к человеку, т. е. заразиться от домашних питомцев или других животных невозможно.
Самая быстрая, но не единственная, форма распространения – контакт с носителем дифтерийной палочки.
Причем носитель бактерий не всегда сам подвергается заболеванию. В редких случаях дифтерия может передаваться через третьи лица или предметы обихода, посуду, продукты питания.
Видео:
Лучше всего заболевание распространяется в холодное время года, поскольку микробы не боятся низких температур. Зимой бактерии могут выживать до полугода на предметах, сохраняя свои опасные свойства.
Прямой солнечный свет, высокие температуры и антибактериальные средства эти микроорганизмы переносят плохо, поэтому для профилактики распространения заболевания рекомендуется перестирать белье больного в горячей воде, тщательно вымыть и обдать кипятком посуду, которой он пользовался.
Если болезнь перенес ребенок, то необходимо предпринять меры по обеззараживанию игрушек.
Общие рекомендации к забору крови:
Забор анализов крови производится из вены, строго натощак, с утра.
Общие рекомендации по забору мазка:
ПОДГОТОВКА К ИССЛЕДОВАНИЯМ МЕТОДОМ ПЦР,
ПОДГОТОВКА К МИКРОБИОЛОГИЧЕСКИМ ИССЛЕДОВАНИЯМ.
За 10 дней до взятия биоматериала необходимо прекратить прием антибактериальных препаратов, три дня половой покой.
Мазок для мужчин: перед исследованием воздержаться от мочеиспускания в течение 3-5 часов.
Мазок для женщин: за 2-3 дня до визита в клинику следует прекратить использование любых влагалищных таблеток, шариков, свеч. В день взятия мазка не следует проводить спринцевание.
ВАЖНО! Нельзя брать мазки на ПЦР после проведения кольпоскопических проб и вагинального УЗ — исследования.
Исследование мазка из зева и носа.
За 10 дней до взятия биоматериала необходимо прекратить прием антибактериальных препаратов. Мазок из зева берется строго натощак, перед исследованием нельзя чистить зубы, полоскать рот водой, пить. Нос не закапывать, не промывать.
Общие рекомендации по забору мочи:
Основные правила:
- За 2 дня до сдачи анализа рекомендуется воздержаться от острых, копченых, жареных продуктов, фаст-фуда, большого количества сладкого, газированных напитков, крепкого кофе и чая. Эти продукты нарушают состав мочи и могут сдвинуть его показатели. Например, употребление грибов накануне анализа может привести к появлению белка в моче.
- Нужно исключить из рациона продукты, окрашивающие мочу (свеклу, морковь, чернику), за 12 часов до сдачи анализа.
- Не рекомендуется употреблять алкоголь за сутки до сбора мочи, а также не принимать никакие препараты. По поводу приема и отмены препарата необходимо получить консультацию врача.
- За день до сдачи мочи необходимо избегать больших физических нагрузок и нервного перенапряжения. Также нежелательно перегреваться.
Женщинам не рекомендуется сдавать мочу во время менструаций. Кровь может попадать в мочу, что приведет к ошибочным результатам. Если кровотечение длительное или послеродовое, а мочу сдать необходимо, перед тем, как начать мочиться, нужно вставить тампон во влагалище.
Анализ мочи по Нечипоренко:
Утром перед сбором мочи необходимо подмыться. Первая порция мочи идет в унитаз, затем в контейнер и закончить нужно снова в унитаз. После процедуры сбора мочи, нужно плотно закрыть крышку и доставить в лабораторию на анализ в течение часа.
Анализ мочи по Зимницкому:
Собрать мочу в течение 24 часов на обычном питьевом режиме (1,5-2 л в сутки), учитывая выпитое количество жидкости за сутки.
В 6 часов утра освободить мочевой пузырь (эту порцию мочи вылить).
Через каждые 3 часа в течение суток собирать мочу в отдельные емкости, на которых указывать время сбора и номер порции. Всего 8 порций:
1 порция – с 06:00 до 09:00 утра, 2 порция – с 09:00 до 12:00,
3 порция – с 12:00 до 15:00, 4 порция – с 15:00 до 18:00,
5 порция – с 18:00 до 21:00, 6 порция – с 21:00 до 24:00,
7 порция – с 24:00 до 03:00, 8 порция – с 03:00 до 06:00 часов.
Все собранное количество мочи в 8 контейнерах доставить в лабораторию.
Общий анализ мочи — «3-х стаканная проба»
После туалета наружных половых органов пациент мочится в три сухие, чистые емкости (начальная порция, средняя порция и последняя порция мочи; преобладающей по объему должна быть вторая (средняя) порция). Каждую порцию мочи необходимо перемешать и отобрать в отдельную баночку. Полученные баночки маркируют (номер порции; номер образца в соответствии с направительным бланком).
Моча для проведения бактериологических исследований.
Пробу мочи собирают только в стерильную посуду. — Мочу необходимо сдать до начала антибактериального лечения. После тщательного туалета наружных половых органов первую порцию мочи спустить в унитаз, среднюю порцию в количестве 3-5 мл собрать в стерильную герметически закрывающуюся посуду аптечного образца.
Сбор суточной мочи:
Собрать мочу в течение 24 часов на обычном питьевом режиме (1,5 — 2 литра в сутки):
1. В 6-8 часов утра освободить мочевой пузырь (эту порцию мочи вылить).
2. В течение 24 часов собрать мочу в чистый сосуд емкостью не менее 2 литров. Во время сбора емкость с мочой необходимо хранить в прохладном месте (оптимально – в холодильнике на нижней полке при t +4° +8°С), не допуская ее замерзания.
3. Последнюю порцию мочи собрать точно в то же время следующего дня, когда накануне был начат сбор.
4. Измерить количество мочи, отлить 50-100 мл в чистый контейнер. Обязательно написать на контейнере объем мочи, собранной за сутки (суточный диурез).
Общие рекомендации по забору кала:
Кал на дисбактериоз.
Материал собирается в стерильный контейнер аптечного формата. Контейнер хранить при комнатной температуре. Специальной петелькой, находящейся в баночке, собрать свежий утренний кал (количество приблизительно с 2 таблетки аспирина из средней порции кала). Контейнер закрыть, поместить в полиэтиленовый мешочек. На исследование нести баночку нужно в тепле (чтобы от холода не погибли бактерии), в холодное время года необходимо предохранить от замерзания. Кал доставить на исследование с 08:00 до 10:00 часов в стерильном контейнере аптечного образца.
Кал на исследование скрытой крови:
1. Соблюдение специальной диеты. Пациент, готовящийся сдавать кал на исследование на скрытую кровь, обязан за три дня до сбора кала полностью отказаться от употребления в пищу мяса и печени, а так же других продуктов, в состав которых входит значительное количество железа. К таким продуктам относятся яблоки, зеленый лук, сладкий болгарский перец, шпинат. В этот период показана молочная диета. Можно есть картофель, каши, хлеб.
2. Отказ в течение трех дней от приема железосодержащих лекарственных препаратов.
3. Отказ от приема любых слабительных средств и клизм. Дефекация за несколько дней до сдачи анализа и в день анализа должна осуществляться только естественным путем.
Общие рекомендации по исследованию мокроты:
Подготовка пациента: предварительно почистить зубы, десна, язык, слизистую оболочку щек зубной щеткой и прополоскать рот.
Исследованию подлежит свободно откашливаемая мокрота, натощак.
Пациент должен сделать 2 глубоких вдоха, задержать дыхание на несколько секунд после каждого вдоха и затем медленно выдохнуть. Вдохнуть третий раз и с силой выдохнуть воздух. Вдохнуть ещё раз и затем покашлять. Это способствует получению мокроты из глубоких отделов лёгких. После появления продуктивного кашля пациент должен поднести к губам контейнер и аккуратно сплюнуть в него мокроту. Собирают мокроту, отделяемую только при кашле, а ни при отхаркивании. Избегать попадания слюны в образец. Минимально достаточный объем исследуемой порции мокроты составляет 3 — 5 мл. Контейнер должен быть стерильным аптечного образца.
Забор материала из носа, зева на дифтерию:
ПОДГОТОВКА К ДИАГНОСТИКЕ
Следует объяснить пациенту, что исследование выполняют с целью идентификации возбудителя, явившегося причиной его заболевания, а также для выявления носительства.
Каких-либо ограничений в диете или режиме питания перед исследованием не требуется.
ПРОЦЕДУРЫ
Забор материала должен проводиться из зева и носа двумя раздельными тампонами.
Пациента просят откинуть голову назад и закрыть глаза.
При хорошем освещении осматривают, пользуясь шпателем, горло.
Потирают ватным тампоном нёбные миндалины, особенно воспаленные и покрытые налетом участки.
Материал необходимо брать из зева, не касаясь слизистой оболочки полости рта или зубов, фиксируя шпателем язык. Если имеются пленки, материал берут на границе здоровой и пораженной ткани. Интервал между приемом пищи и взятием материала должен быть не менее 2 часов. Если больной получал антибиотики, исследование проводят спустя 3 дня после окончания их приема.
При заборе материала используется угольная транспортная среда Эймса, срок доставки материала в лабораторию не более 48 часов при температуре 20-25 °С.
При заборе материала без использования транспортной среды срок доставки материала в лабораторию не более 2 часов.
На бланке направления указывают противомикробные препараты, которые пациент недавно получал. На маркировке указывают, откуда взят материал (зев, нос), фамилии пациента и врача, дату и время взятия материала, подозреваемую инфекцию, особенно вызываемую С. diphtheriae.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ ИССЛЕДОВАНИЯ:
- Факторы, искажающие результат
Неправильная техника взятия материала.
- Факторы, вызывающие ложноотрицательный результат
Отсутствие указаний о проводимой пациенту противомикробной терапии на бланке направления в лабораторию (возможность ложноотрицательного результата).
Задержка отправления материала в лабораторию (возможны скудный рост патогенных микроорганизмов и чрезмерный рост комменсалов).
Забор грудного молока на микрофлору и чувствительность к антибиотикам
Микробиологическое исследование грудного молока у кормящих женщин с целью выявления патогенных микроорганизмов и подбора лекарств для лечения. Основные показания к применению: мастит у кормящих матерей, дисбактериоз у детей находящихся на грудном вскармливании. Исследование назначают до приема антибиотиков и через несколько дней после курса лечения.
ПОДГОТОВКА К ДИАГНОСТИКЕ
Перед сцеживанием молока тщательно помойте руки и молочные железы с мылом, обработайте соски и околососковую область ватными тампонами, смоченными 70% спиртом (каждая железа обрабатывается отдельным тампоном).
Сцедите первые 5-10 мл в отдельную посуду (т.к. эта порция молока не пригодна для исследования), последующие 4-5 мл сцедите в стерильный контейнер, старайтесь при этом не касаться краев контейнера телом.
Молоко из каждой железы собирайте в отдельный контейнер. После сцеживания плотно закройте крышку, стараясь не дотрагиваться краев контейнера руками.
ПРОЦЕДУРЫ
Исследование проводят до назначения антибиотиков.
Исследование проводят из левой и правой груди по отдельности.
Первая порция около 5 мл отбрасывается.
Сбор молока проводят в стерильный контейнер приблизительно по 5 мл.
Срок доставки в лабораторию в течение 2 часов
Срок хранения не более 24 часов при температуре 2-8 °С.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ ИССЛЕДОВАНИЯ
Факторы, искажающие результат
Неправильное проведение сбора материала, не своевременная доставка, прием антибиотиков до исследования.
ЦЕЛЬ ИССЛЕДОВАНИЯ
- Обнаружение микроорганизмов, которые способны вызвать развитие патологических процессов (например, S. aureus -Золотистый стафилококк; бактерии семейства Enterobacteriaceae).
ОТКЛОНЕНИЯ ОТ НОРМЫ
Обнаружение патогенный флоры — S. aureus и других микроорганизмов (стрептококки, энтеробактерии, грибы рода Кандида, синегнойная и кишечная полочки, эпидермальный стафилококк и другие).
Забор МОЧИ для бактериологических исследований
1. Бактериологическое исследование мочи нужно проводить до начала антибактериальной терапии. Моча здорового человека стерильна.
2. Исследуют утреннюю порцию свободно выпущенной мочи в объеме 3-5 мл (за ночь концентрация бактерий в мочевом пузыре возрастает).
3. Не следует принуждать пациента к приему жидкости для форсирования диуреза, т.к. происходит разбавление мочи и снижение числа бактерий
4. Для сбора мочи используют стерильные емкости. Нельзя собирать мочу из мочеприемника или судна
5. Перед взятием мочи проводят тщательный туалет наружных половых органов с мылом и кипяченой водой
6. Доставка мочи в лабораторию должна осуществляться в максимально короткие сроки. Посев проводится не позднее 2 часов после взятия материала либо в течение 8 часов при условии ее хранения в холодильнике.
7. Взятие мочи следует повторить, если нет условий ее хранения в холодильнике, и с момента взятия образца прошло более 2 часов, в противном случае результаты анализа могут быть недостоверными.
8. Не рекомендуется исследовать мочу, полученную катетером
9. При наличии постоянного катетера протирают его наружное отверстие 70% спиртом, затем шприцом с иглой через отверстие собирают мочу и переносят ее в стерильную емкость, (нельзя собирать мочу из мешка!)
Забор кала на дисбактериоз
1. Стул, после которого осуществляется сбор кала на дисбактериоз, должен быть самопроизвольным. Для его стимуляции нельзя принимать слабительные препараты и делать клизмы.
2. Из рациона пациента на 1-3 дня до взятия материала исключают продукты, усиливающие процессы брожения в кишечнике, алкоголь.
3. Емкость для материала должна быть стерильной и обязательно закрываться плотной пробкой или крышкой. Можно использовать специальный контейнер с ложечкой (он продается в аптеках).
4. До стула пациент должен опорожнить мочевой пузырь, чтобы моча при дефекации не попала в испражнения. Саму дефекацию необходимо осуществлять не в унитаз, а в горшок, судно или на пеленку. При этом судно и горшок должны быть хорошо вымыты и ошпарены кипятком, а пеленка проглажена горячим утюгом.
5. Как собрать анализ правильно? Брать материал нужно непосредственно после дефекации, из разных мест и в количестве 6-8 ложечек, которые прилагаются к контейнеру. Если в кале видна кровь, слизь или другие примеси, они забираются в обязательном порядке. После этого емкость плотно закрывается крышкой.
6. Собранный кал необходимо доставить в лабораторию в течение 2-х часов. Дольше хранить его при комнатной температуре нельзя. В крайнем случае, можно оставить материал в холодильнике, но не более, чем на 4 часа. Замораживание не допускается.
7. Сдача кала на дисбактериоз не должна проводиться на фоне лекарственных средств, влияющих на состав кишечной микрофлоры (препараты, содержащие бифидо- и лактобактерии, и антибиотики). Если пациент проходил курс антибактериальной терапии, сдавать анализ можно минимум через 10-15 дней после ее окончания.
Забор кала на возбудителей кишечной инфекции (сальмонеллы, шигеллы) и определение чувствительности к антибиотикам:
Бактериологические исследования проводятся с целью обнаружения патогенных микроорганизмов, приводящих к развитию бактериальной дизентерии, сальмонеллеза.
Основные показания к применению: клинические признаки дизентерии, сальмонеллеза (частый жидкий стул, схваткообразные боли в животе, интоксикация, появление слизи и крови в кале), дифференциальная диагностика других инфекций, вызывающих сходные клинические проявления.
ПОДГОТОВКА К ДИАГНОСТИКЕ
Исследование рекомендуется проводить до лечения медикаментами
ПРОЦЕДУРЫ
- В прямую кишку вводят на 6 – 8 см стерильный одноразовый зонд, вращательными движениями собирают материал, зонд вынимают и помещают в стерильную пробирку с транспортной средой Cary Blair. Срок доставки в лабораторию не более 48 часов при температуре 20-25 °С. При заборе материала без использования транспортной среды срок доставки материала в лабораторию не более 2 часов.
РЕФЕРЕНТНЫЕ ЗНАЧЕНИЯ
В норме данные возбудители (шигеллы, сальмонеллы) не выявляются.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ ИССЛЕДОВАНИЯ
Лечение антибиотиками до забора материала на бактериологическое исследование.
ЦЕЛЬ ИССЛЕДОВАНИЯ
1. Выявление этиологического агента, вызвавшего дизентерию, сальмонеллез
2. Подбор соответствующей антибактериальной терапии.
Забор отделяемого женских половых органов для бактериологических исследований
ВУЛЬВА, ПРЕДДВЕРИЕ ВЛАГАЛИЩА
Отделяемое берут стерильным ватным тампоном. При воспалении бартолиниевых желез производят их пункцию, при вскрытии абсцесса железы содержимое берут стерильным ватным тампоном. Тампон-зонд поместить в коллектор с универсальной транспортной средой (предпочтительно со средой AMIES с активированным углем).
ВЛАГАЛИЩЕ
Материал для исследования берут стерильным тампоном из заднего свода или с патологически измененных участков слизистой. Материал для посева должен быть взят до проведения мануального исследования. Тампон-зонд поместить в коллектор с универсальной транспортной средой (предпочтительно со средой AMIES с активированным углем).
ЦЕРВИКАЛЬНЫЙ КАНАЛ
В течение 24 часов перед забором материала не проводить спринцевание, исключить интравагинальную терапию, не исследовать материал во время менструального цикла. Перед взятием материала необходимо удалить стерильным ватным тампоном слизь и обработать шейку матки стерильным физиологическим раствором. Произвести забор отделяемого из цервикального канала тампоном-зондом и поместить его в коллектор с универсальной транспортной средой (предпочтительно со средой AMIES с активированным углем). Необходимо пользоваться кольпоскопом. Зонд ввести в цервикальный канал на глубину 0,5-1,5 см. При наличии эрозий цервикального канала необходимо их обработать стерильным физиологическим раствором, и материал следует брать с границы здоровой и измененной ткани. При извлечении тампона-зонда необходимо полностью исключить его касание стенок влагалища. Для посева может быть использован соскоб слизистой, полученный при диагностическом выскабливании стенок цервикального канала.
ПРИДАТКИ МАТКИ
При воспалительном процессе в придатках матки материал из очага инфекции (гной, экссудат, кусочки органов) берется либо при оперативном вмешательстве, либо при проведении диагностической пункции в малом тазу, проводимой через влагалищные своды.
Взятый для исследования материал в транспортной среде может сохраняться до 24 часов при + 4° С. Не допускается замораживание пробы.
Содержимое цервикального канала, полости и придатков матки в норме стерильно.
Любой метод получения материала, требующий инвазивного вмешательства, должен быть выполнен врачом соответствующей квалификации.
Верхние дыхательные пути.
Мазок из зева (на флору, на выявление S. pyogenes).
Забор материала проводят до еды или через 2 часа после еды.
Методика забора материала.
Прижать язык шпателем. Отобрать стерильным тампоном материал с задней стенки глотки, обеих миндалин (или их ложа в случае тонзиллэктомии) и участков воспаления.
Сроки и температурные условия транспортировки материала в лабораторию.
В пробирке без среды – не более 2 часов при комнатной температуре. В транспортной среде – не более 12 часов при комнатной температуре.
Забор материала из носоглотки на выявление N. meningitidis.
Методика забора материала.
Назофарингеальную слизь с задней стенки глотки берут натощак или 3-4 часа после еды стерильным ватным тампоном. Материал берут с обязательным надавливанием шпателем на корень языка для наиболее полного открытия глоточного отверстия. Тампон вводят ватным концом кверху за мягкое небо в носоглотку и проводят 2-3 раза по задней стенке. При извлечении из носоглотки тампон не должен касаться окружающих тканей (зубы, слизистая щек, язык, небный язычек). После извлечения из носоглотки тампон с носоглоточной слизью немедленно доставляют в лабораторию или помещают в транспортировочную среду для немедленной доставки в лабораторию.
Допускается применение готовых питательных транспортировочных сред, разрешенных к применению в Российской Федерации в установленном порядке.(среда Амиес с углем и без угля).
Забор материала при инфекционно-воспалительных процессах уха.
Методика забора материала.
При наружном отите:
Обработать кожу 70%-м этиловым спиртом, промыть стерильным физиологическим раствором. Собрать отделяемое из очага на стерильный одноразовый зонд-тампон тубсера или коллектора с транспортной средой.
При поражении среднего и внутреннего уха:
Собрать пунктат или другой материал, полученный во время операции. Собрать материал в коллектор с транспортной средой для анаэробов, или стерильный одноразовый контейнер с завинчивающейся крышкой.
Тимпаноцентез:
Только при неэффективности проводимой АБТ. Шприцем собрать жидкость из барабанной полости. Доставлять в стерильном одноразовом контейнере с завинчивающейся крышкой или в закрытом шприце с предварительно удаленным воздухом.
Сроки и температурные условия транспортировки материала в лабораторию.
В пробирке без среды — не более 2 часов при комнатной температуре, при использовании транспортных сред не более 48 часов при комнатной температуре.
Забор отделяемого открытых инфицированных ран.
Методика забора материала.
Кожу вокруг раны обработать антисептиком, удалить с помощью стерильной салфетки некротические массы, детрит, гной. С помощью шприца забирают аспират или стерильным тампоном берут материал круговыми вращательными движениями от центра к периферии.
Сроки и температурные условия транспортировки материала в лабораторию.
Материал в шприце или на сухих тампонах должен быть немедленно доставлен в лабораторию.
В коллекторе с транспортной средой хранение до 48 часов при комнатной температуре.
Нижние дыхательные пути. Забор мокроты.
Суточная мокрота не пригодна для культурального исследования.
Свободно отделяемая мокрота:
Забор материала для бактериологического исследования
1. Желателен сбор первой утренней порции мокроты (количество мокроты больше утром, вследствие ее накопления в бронхиальном дереве в течение ночи).
2. Перед сбором мокроты больной чистит зубы и полощет рот и горло водой (для уменьшения степени контаминации орофарингеальной флорой). Следить за тем, чтобы в материал не попадала слюна и отделяемое носоглотки (для уменьшения степени контаминации орофарингеальной флорой).
3. Сбор материала производить после глубокого откашливания (чтобы получить материал именно из нижних дыхательных путей) в стерильную закрывающуюся посуду.
Индуцированная мокрота:
1. Предварительный этап подготовки к забору материала такой же, как при сборе свободно отделяемой мокроты.
2. Ингалировать 200 мкг (2 дозы) сальбутамола (с использованием дозированного аэрозольного ингалятора).
3. Через 10–15 минут, используя ультразвуковой небулайзер, ингалировать 3%-й раствор NaCI в течение 7 минут.
4. Прополоскать рот водой. Сбор материала производить после глубокого откашливания (чтобы получить материал именно из нижних дыхательных путей) в стерильную закрывающуюся посуду.
5. Если мокрота не отходит, дополнительно ингалировать через ультразвуковой небулайзер 4%-й раствор NaCl в течение 7 минут.
6. Выполнить п. 3.
7. Если мокрота не отходит, дополнительно ингалировать через ультразвуковой небулайзер 5%-й раствор NaCl в течение 7 минут.
8. Выполнить п. 3.
9. При отсутствии эффекта возможно повторение процедуры индуцирования мокроты на следующий день, утром.
Сроки и температурные условия транпортировки материала в лабораторию.
Собранный образец должен быть доставлен в лабораторию немедленно (образец должен быть посеян в течение 2 часов от момента забора).
Если невозможно доставить материал в лабораторию немедленно, хранить образец в холодильнике при температуре от +2до +8 ºС, но не более 6 часов.
Забор материала при инфекционно-воспалительных процессах глаз.
Материал собирает врач-офтальмолог!
Методика забора материала.
Материал собирают с конъюнктивы, края век, роговицы.
1. Конъюнктива:
Используют стерильные сухие зонды-тампоны, которыми забирают гнойное содержимое с внутренней поверхности нижнего века движением к внутреннему углу глазной щели. Необходимо следить, чтобы при моргании ресницы не касались тампона (придерживать веки руками).
2.Край век :
Корочки гноя удаляют пинцетом. Забирают материал из язвочки у основания ресниц сухим тампоном или другим стерильным инструментом.
3.Роговица:
Материал на исследование, после обезболивания, берут сухим тампоном или другим стерильным инструментом. Если больной применяет контактные линзы, необходимо исследовать их внутреннюю поверхность.
Материал на сухих тампонах немедленно доставляют в лабораторию для посевов. При невозможности немедленной доставки используют транспортные среды.
Порядок исследования материала на холеру в зависимости от времени отбора и доставки его в лабораторию в 1-% пептонной воде.
(в соответствии с МУК 4.2.2218-07 » Лабораторная диагностика холеры»)
Пробы в 5-10 мл 1% пептонной воды без теллурита калия до отправки в лабораторию сохраняют при комнатной температуре 24 +- 1,0 град.С. до 24 часов. На период выходного дня лаборатории пробы в 50 мл 1% пептонной воды с теллуритом калия допускается сохранять до начала исследования при температуре (20,0 +- 1,0 град.С) – 60 час., (27,0+-3град.С) – 48 час.
Пробы сохраняют в биксах, ящике, шкафу и т.д. в специально выделенной комнате, закрывающейся на замок.
Флаконы с 1% петонной воды с теллуритом калия хранятся в холодильнике не более 2 суток
Пробирки с 1% петонной водой без теллуритом калия хранится в холодильнике не более 14 суток
Забор и доставка материала на дифтерию. (МУК 4.2.3065-13)
- Для взятия материала используют сухие стерильные ватные тампоны
- Материал из ротоглотки и носа берут отдельными тампонами натощак или не ранее чем через 2 часа после еды.
- Взятие материала осуществляют при хорошем освещении, с использованием шпателя, не касаясь тампоном языка, щек, зубов. Одним тампоном собирают материал с миндалин, дужек мягкого неба, небного язычка, при необходимости – с задней стенки глотки. При наличии налетов патологический материал забирают с границы пораженных и здоровых тканей. Другим тампоном забирают материал из носа, вводя его глубоко сначала в один, а затем в другой носовой ход.
- При дифтерии других локализаций (глаза, уши, кожа, раны, гениталии и пр.) помимо материала из пораженных участков забирают материал из ротоглотки и носа.
- При прямой ларингоскопии материал собирают непосредственно из гортани
- Сухие тампоны должны быть доставлены в лабораторию не позднее чем через 3 часа после взятия материала.
- При проведении обследований в ЛПО во второй половине дня, выходные дни материал из ротоглотки и носа засевают площадкой с последующим рассевом на одну чашку Петри с питательной средой, разделенной пополам. После этого посевы помещают в термостат на 37 град. С до утра следующего дня, после чего доставляют в лабораторию с указанием времени посева материала. Инструктаж о правилах взятия и посева материала на питательные среды проводится в бактериологическом отделении КДЛ. Чашки Петри с питательными средами получают в ЛПО из лаборатории, хранят в холодильнике при + 4-6 град. С не более 3 дней. Перед взятием и посевом материала чашки достают из холодильника и согревают до комнатной температуры.
ИЛИ
- При проведении обследований в ЛПО во второй половине дня, выходные дни допускается засевать материал в пробирки с транспортной средой, которую готовят в лаборатории. Использование коммерческих питательных сред, предназначенных для исследования на микрофлору ротоглотки и носа НЕ ДОПУСКАЕТСЯ!!!! В случае использования транспортной среды, приготовленной в лабораторных условиях материал забирают сухим тампоном и опускают его в другую пробирку с транспортной средой и ставят в термостат на 37 град.С. На следующий день пробирку доставляют в лабораторию для последующего посева. Инструктаж о правилах взятия и посева материала на транспортные питательные среды проводится в бактериологическом отделении КДЛ. Пробирки с транспортными средами получают в ЛПО из лаборатории, хранят в холодильнике при + 4-6 град. С не более 10 дней. Перед взятием и посевом материала пробирки достают из холодильника и согревают до комнатной температуры.
В направлении не забывать указывать дату и время посева на транспортные или питательные среды!
Взятие материала на коклюш
1 Материала забирают натощак или через 2-3 часа после еды.
2 Для взятия материала используют сухие стерильные тампоны, изогнутые под тупым углом 110-120 град., их можно изогнуть при извлечении из пробирки.
3 Медицинский работник левой рукой фиксирует с помощью шпателя корень языка, а правой вводит тампон в полость рта, продвигая его за корень языка. Тампон не должен касаться щек, языка и миндалин.
4 Кончиком тампона и выпуклой его частью касаются задней стенки глотки, проводя по ней справа налево 2-3 раза.
5 Затем также осторожно над шпателем извлекают тампон из полости рта.
6 Тампон опускают в пробирку и немедленно доставляют в бактериологическую лабораторию.
7 На доставляемый в лабораторию материал должно быть оформлено стандартное направление с обязательным указанием вакцинального статуса и даты заболевания.
» Вернуться
хронический invitro tek
Хронический Invitro Tek
по
Хроническая
Chronic Tek — это техника для мини-террариумов в квартовых банках, которая была разработана, чтобы максимально не требовать обслуживания. Это очень простой метод, который при правильном соблюдении продемонстрирует садоводу многие преимущества террариума, устраняя при этом необходимость опрыскивания, обдува и других подобных работ по обслуживанию.
* имейте в виду, что это очень открытый тек; Назначение каждого элемента оборудования будет указано, и если вы сочтете нужным дополнить его функцию другим элементом оборудования, это ваш выбор.Однако я бы порекомендовал выполнить этот тек один раз, как написано, прежде чем расширять, так как вы лучше почувствуете, как ваши мини-террариумы будут реагировать на ваши изменения .
Мы внесем несколько очень простых изменений в квартовую банку, которая позволит помещенному внутрь пирогу создавать и поддерживать свою собственную среду для плодоношения. Квартальные банки также будут действовать как буферные зоны для загрязнения; удерживает загрязнение на одном пироге вместо того, чтобы распространяться по террариуму.
Нам понадобится несколько мелочей:
- Квартовая банка с широким горлышком и обычная куполообразная крышка с кольцом, как в банках PF.
- Подойдет кусок ПВХ-трубы шириной 2 дюйма любой длины 2 и более.
- Гвоздь толщиной 1/8 дюйма.
Хорошо, давайте начнем. Во-первых, наш мини-террариум будет сидеть вверх ногами с плотно закрытой крышкой. Чтобы торт создавал для себя приятную среду для плодоношения, мы позволим потоку воздуха через четыре отверстия 1/8 дюйма, равномерно расположенных вокруг крышки. Температура должна поддерживаться как можно ближе к 76 градусам для поддержания надлежащей среды для плодоношения. Я не могу выделить эту часть достаточно, ребята; до горячего и коржи высохнут, до холодного и у вас не будет должной влажности.Не дайте себя обмануть, вода конденсируется при охлаждении влажного воздуха, это будет выглядеть как влажный, но вода будет находиться на банке, а не в воздухе. Держите его около 76 градусов, и вы будете счастливы . Пирог будет подвешен на стояке длиной 2 дюйма и шириной 2 дюйма, чтобы не допустить попадания в него воды и закупорки наших воздухообменных отверстий. Вот краткое изображение готового продукта сбоку, чтобы вы могли составить себе представление, поскольку я более подробно опишу несколько вещей.
Вот пример полки, на которую я ставлю банки, чтобы отверстия не были забиты.
Ну вот пятый флеш из нескольких тортов, которые я показывал ранее в этой теме. Не так ужасно, как первые несколько приливов, и они определенно заняли больше времени, чтобы плодоносить, но они все равно выкладываются на полную. Они также попадают в совершенно разные моменты, когда становятся такими старыми и мудрыми. Благослови их маленькие сердца. Я ненавижу выбрасывать торты после того, как они так много поработали. В любом случае, кто-то спросил, каковы были мои уровни загрязнения и сколько у меня приливов, так что вот девочки пятого сбора.
Крышки: Завинчивающаяся крышка — главный фактор в вашем мини-террариуме, который контролирует окружающую среду внутри. Было проведено множество экспериментов с отверстиями разного размера, но однозначно лучший результат оказался 1/8 «. Четыре отверстия следует пробить гвоздем 1/8» вокруг крышки купола, как в PF TEK. Если отверстия слишком большие, банка не сможет удерживать хорошую влажность, и пирог высохнет, что приведет к появлению мелких и прерванных плодов. Если отверстия слишком маленькие, пирог не сможет эффективно «дышать», начнет поседеть и, в конце концов, погибнет.Как вы, очевидно, уже знаете, крышки должны быть плотно закрыты, так как воздух должен входить или выходить только через отверстия. Также очень важно убедиться, что отверстия не закрываются, что приводит меня прямо к стоякам и поверхности, на которой будет стоять ваш мини-террариум.
Подступенки и поверхность: Подступенки, которые мы будем использовать, чтобы торт не закрыл отверстия, будут представлять собой 2-дюймовые куски ПВХ, вырезанные из 2-дюймовой ПВХ-трубы. В результате получится подступенок 2 дюйма длиной и 2 дюйма шириной, который будет располагаться между пирогом и перевернутой крышкой вашего мини-террариума.Помимо поддержания надлежащего потока воздуха во всей банке, стояк также будет удерживать лепешку в подвешенном состоянии над водой, которая в конечном итоге будет скапливаться внутри крышки из-за высокой влажности ( вы также можете получить немного капель с верхней части террариума, но Я никогда не видел значительных отрицательных результатов от этого ). Не беспокойтесь, если ваши стояки из ПВХ выглядят так, как будто они закрывают ваши отверстия, зазубренные края от того места, где вы пробили отверстия, будут препятствовать тому, чтобы стояк сидел заподлицо с крышкой и эффективно блокировал воздушный поток (, поэтому я предпочитаю гвозди сверлению для проделывая отверстия ).Прижать крышку к банке заподлицо с гладкой полкой — так же плохо, как и пирог на внутренней стороне крышки. Необходимо разработать какую-то платформу, чтобы воздух мог циркулировать под вашим террариумом. Здесь вы можете проявить творческий подход, но, как вы можете видеть на картинке ниже, нижняя часть стандартной сетчатой двери отлично работает, если сидеть на какой-нибудь горизонтальной трубе из ПВХ диаметром 1/2 дюйма.
Вот и все. Вы можете рассчитывать на урожайность террариумного типа с легкостью Hippie’s Invitro tek ( Тек, из которого произошел этот, отличный стелс тек ).
Теперь, когда вы построили свой мини-террариум, пора проверить ее. Итак, вот несколько советов.
- Данкинг — отличный тек. Если вы ничего не знаете о dunk tek, посмотрите и прочтите. Я даю данк на 16-20 часов при рождении и между каждым промыванием. Загрязнение редко является проблемой при использовании этого тек, поэтому я просто складываю 3 торта в одну литровую банку и накидываю сверху стояк, чтобы удерживать верхний пирог под водой, и завинчиваю крышку. Обмакивание — это замечательно, потому что ваши торты должны быть хорошо увлажнены, чтобы создать хорошую влажность.
- Поддерживайте температуру как можно ближе к 76 градусам. Размеры отверстий и все другие факторы основаны на 76 градусах по Фаренгейту.
- Если вы делаете только несколько банок, соединители из ПВХ можно купить в виде готовых стояков в Home Depot или в других аналогичных магазинах. Если вы планируете делать много банок, вырежьте свои собственные, чтобы сэкономить.
- На всех фотографиях изображена классика PF, но помните, что ваши банки — это мини-террариумы и должны подходить для всех сортов. Сейчас у меня в мини-террариумах отлично работают гавайцы.
- Дайте вашим пирогам PF свет на протяжении всего процесса колонизации, чтобы ускорить плодоношение. Если вы засеваете банки объемом 1 пинту, не забудьте разрезать их пополам перед тем, как макать и помещать в мини-террариумы, поскольку соотношение воздуха и пространства, занимаемого пирогом в вашей банке, также является важным фактором.
- Я знаю, что торты можно безопасно окунать, не повредив булавки, но я добился большего успеха, когда кексы соскребают, прежде чем макать сразу после рождения. Возможно, это просто совпадение, но вы можете убедиться в этом сами.
Ну вот и все, ребята. Вы должны сразу увидеть результаты, подобные изображенному ниже.
Веселитесь и будьте в безопасности.
Как избавиться от тревожного комка в горле
Вы, вероятно, знакомы с некоторыми «типичными» симптомами тревожности. Беспокойство может вызвать у вас напряжение, тошноту, потоотделение и т. Д. Это симптомы, которые большинство людей связывают с тревогой.
Но тревога также может вызывать множество необычных тревожных симптомов, и одним из наиболее пугающих тревожных симптомов является ощущение комка в горле.
Кажется, что-то застряло у меня в горле. Беспокойство?
Беспокойство и стресс могут оказывать сильное влияние на ваше тело, и одним из таких эффектов является воспаление, вызванное активацией вашей вегетативной нервной системы. В зависимости от типа беспокойства, которое вы испытываете, воспаление может быть очень сильным.
Когда вы страдаете от беспокойства, ваше тело постоянно стимулирует вашу симпатическую нервную систему. Это приводит к учащению пульса, учащенному дыханию и мышечному напряжению, а у некоторых людей это мышечное напряжение может вызвать воспаление в горле.Многие люди описывают это чувство как «комок в горле» или «узел в горле». В медицинских кругах может упоминаться как:
.
- Глобус Фарингис
- Глобус Сенсация
- Глобус Истерик
Когда тревога вызывает ком в горле, это не опасно. Но когда у вас есть беспокойство, это может быть очень пугающим. В некоторых случаях вы можете даже почувствовать, что задыхаетесь или что вы рискуете задохнуться, и из-за беспокойства может быть трудно глотать.
Как отличить тревожные уплотнения в горле от проблем со здоровьем
Если вы обеспокоены тем, что ваш узел может быть результатом проблемы с физическим, а не психическим здоровьем, вам следует обратиться к врачу. В очень редких случаях комок в горле может быть чем-то более серьезным, например, разновидностью рака. Или это может быть что-то менее серьезное, но все же связанное со здоровьем, например желудочно-кишечная рефлюксная болезнь (ГЭРБ), тонзиллит, фарингит и постназальный синдром.Интересно, что некоторые считают, что беспокойство может способствовать ГЭРБ.
Тем не менее, во многих случаях причиной является не что иное, как тревога, и что еще хуже, тревога часто заставляет людей сосредотачиваться на наихудших сценариях , возможно, даже больше, чем те, у которых нет тревожных комков в горле !
Только врач может сказать вам, если это что-то вроде глоточного шара от беспокойства, а не что-то более серьезное. Но некоторые признаки того, что это может быть беспокойство, включают:
- Нет щелкающего звука или сильной боли при глотании.
- Опыт приходит и уходит, и чаще встречается, когда вы чувствуете сильное беспокойство.
- Вы пережили приступ паники или недавно пережили очень стрессовую ситуацию.
В этих случаях причина может быть связана со здоровьем. Также стресс и тревога могут вызвать постоянный ком в горле, который не проходит и даже может вызвать небольшую боль.
Тем не менее, наиболее частой причиной появления комков в горле является стресс и беспокойство, и многие из тех, кто страдает от симптомов беспокойства или сильного стресса, испытывают комок в горле.
Будьте уверены, что когда тревога вызывает комок в горле, это не опасно и не может помешать вам дышать или предотвратить глотание. Может показаться, что вам нужно проглотить несколько раз, чтобы съесть еду, но это все равно просто беспокойство, и его можно вылечить, излечив себя от этого беспокойства.
Быстрое лечение шишки в горле
К сожалению, единственный способ остановить глоточный шар — это уменьшить свое беспокойство. Специальных методов лечения комков в горле от беспокойства не существует, потому что они вызваны активацией вашего тела в результате вашего беспокойства.
Есть несколько советов, которые вы можете попробовать:
- Питьевая вода — питьевая вода может уменьшить ощущение комка двумя способами. Во-первых, выпив воду, вы можете почувствовать, как вода течет по горлу, что может успокоить некоторые из ваших переживаний. Во-вторых, есть некоторые признаки того, что гидратация в целом может уменьшить ощущение комка.
- Бег трусцой — бег трусцой может быть не идеальным, если у вас паническая атака или у вас проблемы с дыханием, но если вы просто чувствуете стресс, бег трусцой — потрясающая помощь — больше, чем думает большинство людей.Это не только для здоровья — бег на самом деле выделяет в вашем теле химические вещества, которые снижают стресс и могут расслабить мышцы горла.
- Herbal Solutions — травы, такие как пассифлора, кава и валериана, могут быть эффективными при снижении стресса и беспокойства. Обязательно изучите любую из этих трав, прежде чем решить, подходит ли она вам.
У вас может образоваться шишка в горле, даже если вы не думаете, что беспокоитесь
Когда вы страдаете от беспокойства, ваше тело иногда реагирует необычным образом.Некоторые люди испытывают некоторые физические симптомы тревоги, даже когда они не испытывают беспокойства. Это означает, что вы можете страдать от комка в горле, даже если ваши мысли полностью расслаблены, и это может быть связано с тревогой.
Вот почему так важно предпринять долгосрочные шаги, чтобы раз и навсегда снизить тревогу.
Избавьтесь от комка в горле навсегда
Хорошо это или плохо, но нет быстрого лекарства от комка в горле.Это вызвано стрессом и тревогой, и только избавившись от этого беспокойства, комок в горле в конечном итоге исчезнет.
Но не беспокойтесь — беспокойство обычно вызывает ощущение шара, и если вы чувствуете стресс и беспокойство, то ком в горле — это нормально. Попытайтесь пока успокоиться, используя любые безопасные стратегии выживания, к которым вы привыкли, и сосредоточьтесь на способах избавиться от беспокойства в будущем.
Была ли эта статья полезной?
Поделиться статьей:
Категория:
Как долго коронавирус сохраняется в организме?
Исследователи уточняют, как долго вирус сохраняется в организме и можно ли быстро заразиться повторно.
Фотография Сефы Каракан, агентство Anadolu через Getty Images
Читать подпись
Трехмерное изображение томографических данных, показывающих симптомы Covid-19 в легких и общее повреждение организма вирусом в государственной больнице в Москве, Россия. 22 мая 2020 г.
Фотография Сефа Каракан, агентство Anadolu через Getty Images
Исследователи сужают вопрос о том, как долго вирус сохраняется в организме и можно ли быстро повторно заразиться.
Пятница, 13 марта, была неудачным днем для Фионы Ловенштейн. На выходных у 26-летней девушки поднялась температура, затем она начала кашлять, и вскоре у нее возникла такая одышка, что ей стало трудно говорить. В больнице у Левенштейна оказался положительный результат на COVID-19. Она была госпитализирована и переведена на дополнительный кислород. Через два дня ей стало достаточно, чтобы пойти домой, но на этом симптомы не прекратились.
У нее начался сильный понос, она потеряла обоняние, ее мучили боль в горле и крапивница. Больше всего беспокоит то, что примерно через месяц после появления первых симптомов у нее появилась сильная усталость и сильные головные боли. Ловенштейн начал бормотать слова и изо всех сил пытался сосредоточиться, забыв, что она хотела сказать во время выступления.
«Мне показалось, что меня только что сбил грузовик», — говорит она. «Бывали дни, когда мне удавалось работать, а на следующий день мне не хотелось вставать с постели.”
Ученые все еще пытаются понять, почему у некоторых пациентов с COVID-19, таких как Левенштейн, возникают такие рецидивы — иногда через несколько недель или месяцев после того, как они впервые заболели.
Вполне возможно, что пациенты, длительное время находящиеся в стационаре, страдают из-за того, что часть коронавируса остается в их тканях. В настоящее время исследователи выясняют, как долго микроб остается живым в организме, и эта ситуация известна как вирусная устойчивость. Это может отличаться от продолжительности времени, в течение которого кто-то, у кого был COVID-19, может выделять вирусные фрагменты, что иногда может вызывать ложноположительные результаты диагностических тестов.
Важно понимать стойкость COVID-19, поскольку это знание определяет, как долго человек заразен, как долго пациенты должны оставаться в изоляции и даже возможно ли повторно заразиться.
invitro — перевод на французском языке — примеры английского
Ces examples peuvent contenir des mots vulgaires liés à votre recherche
Ces examples peuvent contenir des mots familiers liés à votre recherche
Активность кислой фосфатазы, экстрагированной из проростков, резко снижалась фторидом натрия invitro .
L’activité de la phosphatase acide extraite des semis a été réduite de façon draconienne par le fluorure de натрия invitro .
Элтромбопаг был незначительно положительным (<3-кратное увеличение частоты мутаций) в анализе лимфомы мышей invitro .
Eltrombopag имеет маржинальное положение (увеличение 3-х ступенчатых мутаций) в тесте лимфомных клеток invitro chez la souris.
Антибактериальная активность безифлоксацина invitro представлена в Монографии продукта.
Les activités antibactériennes in vitro de la bésifloxacine sont présentées dans la monographie de produit.
Фармакологическая активность rFXIII была изучена в исследованиях invitro и in vivo.
L’activité Pharmacologique du rFXIII a été excinée dans le cadre d’études in vitro, et in vivo.
Метаболический профиль руксолитиниба был исследован invitro путем инкубации руксолитиниба с микросомами печени и гепатоцитами человека.
На оцененном метаболическом профиле руксолитиниба in vitro после инкубации руксолитиниба с микросомами гепатита и человеческими гепатоцитами.
Варениклин оказался негенотоксичным в тестах на генетическую токсичность invitro и inivo.
La varénicline ne s’est pas révélée génotoxique dans une série d’essais de génotoxicité invitro et invivo.
Исследования не выявили признаков генотоксичности invitro при тестировании кислотных экстрактов на бактериальных клетках.
Исследования, не связанные с генотоксичностью, in vitro, , экстракты кислот, тестируемые на клеточных клетках.
Эксенатид не проявил генотоксический потенциал в серии тестов на генотоксичность invivo и invitro .
Exénatide n’a montré aucun Potentiel génotoxique dans une batterie de tests de génotoxicité invivo et invitro .
Это не было неожиданностью, поскольку все имеющиеся на рынке противовирусные аналоги нуклеозидов проявляют кластогенную активность в анализах invitro и / или inivo.
Этот результат не содержит никаких аналогов nucléosidiques antiviraux sur le marché présentent une activité clastogène lors des essais invitro et / ou invivo.
Приведена микробиологическая активность invitro этих соединений (с соответствующими присоединенными боковыми цепями) в сравнении с аналогичными цефалоспоринами.
On donne l’activité microbiologique invitro de ces composés (avec les chaînes latérales Applicées) по сравнению с аналогами цефалоспоринов.
Было проведено более подробное биологическое исследование (как invitro, и invivo) аналога O-2-изоцефема (19i) цефалотина.
На реализованном биологическом исследовании ( invitro et invivo) плюс подробный аналог O-isocéphème-2 (19i) цефалотина.
Гидрастин алкалоида фталидеизохинолина был преобразован с помощью методов invitro в спиробензилизохинолин в два этапа.
На преобразованном алькалоиде фталидеизохинолеине, гидрастине, спиробензилхинолеине по методу invitro имплантат deux étapes.
Четыре из идентифицированных метаболитов (включая R107504) проявляли сходное или более низкое сродство invitro к рецепторам 5-HT4 по сравнению с прукалопридом.
Quatre des métabolites identifiés (y included le R107504) ont montré une affinité invitro like or inférieure aux récepteurs 5-HT4 par rapport au prucalopride.
Было показано, что линаглиптин является мощным обратимым ингибитором DPP-4 invitro с половинной максимальной ингибирующей концентрацией (IC50) в диапазоне 0,18-10,4 нМ.
При использовании линаглиптина, действующего как ингибитор, и обратимого ингибитора DPP-4 invitro , уровень ингибитора концентрации (CI50) максимален от 0,18 нМ до 10,4 нМ.
Потенциал PS80 действовать как ингибитор P-гликопротеина (P-gp) был оценен invitro и in vivo.
Leisk que le PS80 puisse agir com un igniteur de la glycoprotéineP (gp-P) a évalué in vitro, et in vivo.
Оценка потенциальных сердечных эффектов invitro проводилась при концентрациях, намного превышающих (> 300 раз) максимальную концентрацию в плазме (Cmax).
Об эффекте оценки in vitro активных кардиологических потенциалов при увеличивающейся (плюс 300 фуа) плазменной максимальной концентрации (Cmax).
Результаты исследований invitro предполагают, что руфинамид может продлевать неактивное состояние натриевых каналов плазматической мембраны.
Результаты исследований in vitro предлагают пролонгацию руфинамида, не действующую на клетки мембран.
Доклинические исследования invitro показали, что палоносетрон может увеличивать интервал QTc.
Les études non Cliniques in vitro ont montré que le palonosétron a le Potentiel de l’intervalle QTc.
Дорипенем представляет собой синтетический антибактериальный агент с бета-лактамным карбапенемом, обладающий антибактериальной активностью invitro против аэробных и анаэробных грамположительных и грамотрицательных бактерий.
Le doripénème est un carbapénème synthétique de la famille des bêta-lactamines qui présente une activité antibactérienne invitro contre les bactéries aérobies et anaérobies à Gram positif et Gram négatif.
Эти эффекты были отменены при высоких дозах фезотеродина и 5-HMT как invitro , так и in vivo.



 Используется при подозрении на стрептококк группы А. Считается точным и чувствительным тестом. Результаты теста готовы через 30 минут.
Используется при подозрении на стрептококк группы А. Считается точным и чувствительным тестом. Результаты теста готовы через 30 минут.

 Материал следует брать так, чтобы приспособление не касалось зубов, щек или языка.
Материал следует брать так, чтобы приспособление не касалось зубов, щек или языка. Особенности роста, оттенок и область гемолиза отличаются в зависимости от разновидности микробов.
Особенности роста, оттенок и область гемолиза отличаются в зависимости от разновидности микробов. Нередко золотистый стафилококк вызывает болезни костной ткани и органов пищеварения.
Нередко золотистый стафилококк вызывает болезни костной ткани и органов пищеварения. Если пробирка с таким раствором отсутствует, взятый анализ требуется доставить на исследование в течение двух часов.
Если пробирка с таким раствором отсутствует, взятый анализ требуется доставить на исследование в течение двух часов.