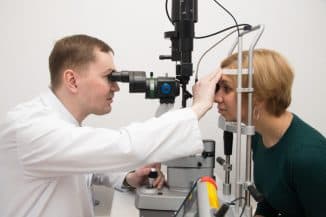
что показывает, как проверяют у взрослых, осмотр, проверка, исследование, как проводится офтальмоскопия, для чего смотрят
Офтальмоскопия, или как ее часто называют больные “осмотр глазного дна” – это рутинная неинвазивная процедура, во время которой врач-офтальмолог с помощью специального оборудования может увидеть задние структуры глазного яблока (сетчатку и ее сосуды, зрительный нерв, макулярную область). Офтальмоскопия позволяет выявить множество заболеваний, как офтальмологических, так и сопутствующих, дающих осложнения на глаза. Она является частью обязательного медицинского обследования и может проводиться как детям, так и взрослым. Далее мы расскажем об особенностях и технологии проведения этой процедуры.
Кому нужен осмотр глазного дна – офтальмоскопия
В связи с модернизацией медицины посещение офтальмолога, как с лечебной, так и с профилактической целью, подразумевает полный осмотр, в который в том числе входит офтальмоскопия. Это связано с тем, что даже при отличной остроте зрения и отсутствия жалоб могут быть выявлены серьезные заболевания, но на начальных стадиях, протекающие бессимптомно.

В обязательном порядке исследование глазного дна провидится следующим группам лиц:
- новорожденные дети, при прохождении первого медицинского осмотра в 1 месяц. Это позволяет выявить врожденные заболевания: катаракту, глаукому, миопию высокой степени, ретинопатии. Как проявляется врожденный пигментный ретинит описано здесь;
- дети, рожденные в срок до 35 недель беременности с массой тела до 1,5кг, особенно те, кто находился в кувезе под оксигенацией. У таких детей нередко выявляется ретинопатия недоношенных, которая на 3-5 стадиях, при отсутствии своевременного лечения ведет к значительному и необратимому снижению зрения, вплоть до слепоты. Про куриную слепоту можно узнать тут;
- пациенты, особенно дети и беременные, с миопией средней и высокой степени.
Отмечалось много случаев, когда на фоне прогрессирования близорукости или во время родов, даже с миопией слабой степени возникала отслойка сетчатки.
- больные сахарным диабетом. Обязательно осматриваются офтальмологом 1 раз в год, даже при отсутствии жалоб. При выявлении пролиферативной диабетической ретинопатии, осмотр проводится каждые 3 месяца. Это позволяет оценить динамику, эффективность проведенного лечения, а также своевременно проводить лазерную коагуляцию сетчатки и необходимость интравитреального введения Луцентиса;
- пациенты с возрастной макулодистрофией (ВМД). Хоть данное заболевание практически не поддается консервативному лечению, наблюдение необходимо для исключения макулярного отека (влажная форма ВМД), формирования идиопатических макулярных отверстий, отслойки задней капсулы стекловидного тела, при которых требуется введение Луцентиса, или же хирургическое вмешательство. Лечение отслойки сетчатки описано по ссылке;


- пациенты с первичной и вторичной глаукомой полностью осматриваются в плановом порядке 4 раза в год. Офтальмоскопия, в совокупности с периметрией, позволяет оценить состояние диска зрительного нерва и прогрессирования его атрофии;
- больные, у которых резко (в течение 1-3 суток) упала острота зрения. В большинстве случаев такое происходит при тромбозе центральной вены или артерии сетчатки, при ишемической оптикопатии или отслойке сетчатки. Значительно реже такое возникает при остром приступе глаукомы, инфекционном поражении сетчатки и зрительного нерва;
- пациенты с гипертонической болезнью (ГБ) осматриваются при первичном выставлении этого диагноза, или по направлению терапевта для выявления изменений на глазном дне. Это необходимо для выставления стадии ГБ, от которой зависит назначаемое лечение;
- больным ВСД, особенно детям, также назначается осмотр глазного дна. При истинной вегетососудистой дистонии изменений сосудов не отмечается. Это позволяет дифференцировать это распространенное заболевание от ГБ.
Противопоказания к осмотру
Абсолютных противопоказаний к офтальмоскопии не имеется. Даже при выраженном роговичном синдроме, который бывает при кератитах и травмах глаза, после проведенной анестезии осмотр проводится без существенных ограничений. .
Трудности при осмотре могут возникать в некоторых случаях:
-

 У маленьких детей и больных психическими заболеваниями. Они могут, кричать, дергаться, закрывать глаза во время осмотра, что не всегда позволяет провести полноценное обследование.
У маленьких детей и больных психическими заболеваниями. Они могут, кричать, дергаться, закрывать глаза во время осмотра, что не всегда позволяет провести полноценное обследование. - При выраженном отеке век, что бывает при ячмене, абсцессе или флегмоне, гематоме, а также при аллергических реакциях. В таких случаях глаза не видно совсем, а раскрыть веки не представляется возможным.
- При значительных помутнениях в оптических средах: катаракте или кровоизлиянии в стекловидное тело.
- При тотальной отслойке сетчатки рефлекс с глазного дна отсутствует или сильно снижен, что также затрудняет осмотр. Про макулярный разрыв сетчатки можно узнать в статье
- У больных с закрытоугольной глауомой, мидриаз, создаваемый для качественного осмотра нежелателен, особенно в случаях суб-, или декомпенсации внутриглазного давления.
Подготовка к осмотру
Особых мер подготовки к проведению офтальмоскопии от пациента не требуется: перед посещением окулиста нужно лишь не использовать косметику для глаз, и снять МКЛ, если ими пользуетесь. Перед проведение процедуры, если не имеется противопоказаний в оба глаза закапывается специальный препарат, который расширяет зрачок (мидриатик) Тропикамид, Мидриацил или Мидримакс. Пациенту рекомендуется посидеть 10-20 минут с закрытыми глазами, после чего врач осуществляет осмотр по одному из его вариантов.

Способы проведения процедуры – как проводится осмотр
Офтальмоскопия может проводиться двумя способами – прямым и обратным. Далее о каждом из них.
Прямая офтальмоскопия. В большинстве специализированных офтальмологических учреждений это основной метод обследования. Она проводится с помощью специального аппарата щелевой лампы, и высокодиоптрийной линзы (78, 80 или 90 диоптрий). Обследование рекомендуется проводить в условиях мидриаза, так как это позволяет оценить большую площадь заднего отдела глаза, особенно при помутнениях в хрусталике. Также в некоторых случаях использует специальные трехзеркальные линзы Гольдмана, которые после проведенной анестезии дикаином (Инокаин, Алкаин) она устанавливается на роговицу. Этот метод имеет преимущество: с помощью него можно осмотреть периферические отделы сетчатки, невидимые при обычном осмотре, а также оценить угол передней камеры.
Не так давно в офтальмологическую практику вошел прямой офтальмоскоп компактный аппарат с автономным питанием от батарейки, который можно использовать практически в любых условиях (в реанимации и других отделениях, в отдаленных местностях и при приеме на дому), где использование щелевой лампы затруднено.
Обратная офтальмоскопия. Старый, но потерявший актуальность способ обследования задних отделов глаза. Для его проведения используется зеркальный офтальмоскоп (самый распространенный из них ОЗ-5). Специальное вогнутое зеркало с ручкой офтальмолог прикладывает к своему глазу, а увеличительное стекло на небольшом расстоянии от глаза пациента. При этом слева позади пациента располагается источник света обычная лампа накаливания. У этого метода есть свои недостатки и преимущества. К первым относятся малое увеличение оптики, перевернутое изображение глазного дна, возможность обследоваться даже в светлой комнате. Ко вторым можно отнести достаточно быстрое проведение диагностики даже на узкий зрачок в качестве скрининга.

Вспомогательные препараты для исследования зрачка у взрослых
Для проведения офтальмоскопии используют вспомогательные средства, которые расширяют зрачок Тропикамид, Мидриацил, Мидримакс, и значительно реже Атропин. Первые 3 препарата использовать предпочтительнее, так как эффект от их применения наступает уже через 10-20 минут после использования, а заканчивается через 2-3 часа.
При закапывании Атропина, который также относится к м-холинолитикам, эффект появляется через 20-30 минут, и может продолжаться до нескольких дней. Помимо этого, атропин имеет множество противопоказаний и побочных эффектов, в связи с чем, от его использования практически отошли.
Что можно обнаружить при осмотре глазного дна
В большинстве случаев, при приеме пациента, опытный офтальмолог предположительно знает, что он увидит на глазном дне.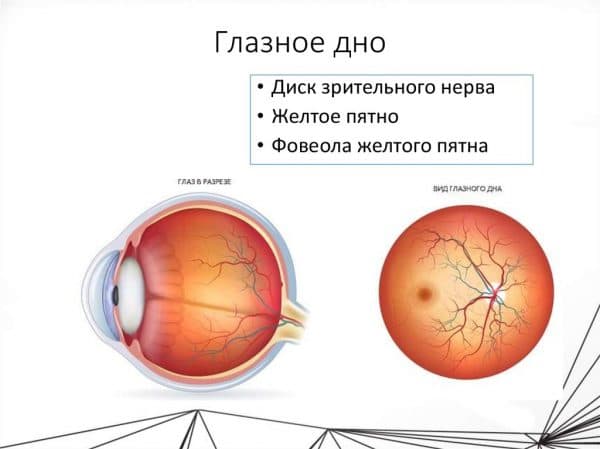

Каждое заболевание оставляет свой неповторимый отпечаток на сетчатке и ее сосудах:
- При сахарном диабете под сетчаткой сначала появляются мелкоточечные кровоизлияния, ватные очаги, образованные экссудатом, вены становятся темными, извитыми. При прогрессировании диабетической ретинопатии появляются новообразованные хрупкие сосуды, обширные ретинальные кровоизлияния, что нередко приводит к отслойке сетчатки. Чем опасна ангиопатия сетчатки у ребенка рассказано в данном материале.
- При ВМД, в макулярной области появляются очаги желтовато-серого цвета. Это отложения солей холестерина, и плазматических клеток. Со временем эти отложения увеличиваются в размерах, достаточно часто появляется отек, что приводит к значительному снижению зрения.
- При миопии высокой степени отмечаются изменения зрительного нерва (миопический конус, стафиломы), а также истонченная сетчатка.
- При гипертонической болезни в большинстве наблюдается изменение артерий и вен сетчатки, а также самой сетчатки, различной степени выраженности (симптом Салюсс-Гунн).
- При глаукоме выявляется экскавация диска зрительного нерва (от слабовыраженной до тотальной), его побледнение.
Нередко во время осмотра глазного дна, офтальмолог делает случайные находки. Так может впервые выявляться сахарный диабет, глаукома, невусы и опухоли сетчатки, а также сосудистой оболочки глаза.
Видео
Данное видео расскажет Вам ка проводится осмотр глазного дна.
Выводы
- Офтальмоскопия или осмотр глазного дна – это процедура проверки состояния задних стенок глазного яблока. Она проводится в рамках общего медицинского осмотра и позволяет выявить зрительные патологии на ранней стадии.
- Проверка показана новорожденным, детям и взрослым с высокой степенью миопии, больным ВСД, сахарным диабетом, признаками глаукомы ранней стадии, гипертонической болезнью и пр.
- Процедура может проводиться прямым и обратным способом. При этом пациенту не нужно предварительно готовиться к проведению теста.
Техника биомикроофтальмоскопии (С. Антон Вурдафт — Terra-Ophthalmica)
Памятка для начинающих биомикроофтальмоскопистов
Данная статья скопирована с блога Антона Вурдафта — создателя проекта Terra-Ophthalmica
Целью данной памятки является восполнение пробела в русскоязычной литературе по технике одного из самых важных для офтальмолога навыков. Данная памятка адресована в первую очередь интернам и ординаторам-офтальмологам, впервые заинтересовавшимся техникой офтальмоскопии с помощью щелевой лампы. Не исключено, что памятка окажется полезной и практикующим врачам.
Антон Вурдафт
Асферическая высокодиоптрийная линза. В данном случае – Поиск-ТР, 60Д
Биомикроофтальмоскопия — это осмотр глазного дна с помощью щелевой лампы и высокодиоптрийной линзы. Синонимы техники: непрямая офтальмоскопия со щелевой лампой, офтальмоскопия с асферическими линзами, фундускопия со щелевой лампой. Используются стандартные линзы +60Д, +78Д, +90Д и более сильные. Такой метод офтальмоскопии является одним из самых трудных, но является стандартом в офтальмологическом осмотре. Метод даёт самую чёткую картину глазного дна (изображение увеличенное, объёмное и очень яркое).
Офтальмоскопия со щелевой лампой и линзой позволяет осматривать глазное дно как на широкий, так и на узкий зрачок. Последнее, разумеется, гораздо труднее для начинающего офтальмоскописта. Кроме того осмотр на узкий зрачок менее информативен — при осмотре со стандартными линзами крайнюю периферию рассматривать затруднительно.
Принцип биомикроофтальмоскопии аналогичен осмотру других частей глаза со щелевой лампой. На глазном дне фокусируется щель света, с помощью которой производится поэтапный осмотр сетчатки. Всё, что находится вне зоны световой щели — освещено плохо, либо вообще не освещено.
| Данное фото иллюстрирует тот факт, что при биомикроофтальмоскопии мы получаем только щелевидное изображение. Осветить всё глазное дно одновременно, увы, со щелевой лампой не получится. Поэтому приходится сканировать сетчатку этой щелью поэтапно. Заметьте, ненужные блики сдвинуты в левую сторону, скорее всего простым наклоном линзы. |
Подготовка к исследованию:
— Затемните комнату насколько это возможно
— По возможности локти должны быть удобно фиксированы на столе или подставке
— При необходимости — используйте медикаментозный мидриаз (тропикамид, фенилэфрин, или их комбинация)
Длинная подставка под локоть особенно важна офтальмологам с короткими руками. Доктора с длинными руками могут использовать в качестве подставки простой футляр от асферической линзы.
Настройка щелевой лампы:
— Удобнее всего начинать изучение методики с увеличением x15 или меньше (например, х10). Чем выше увеличение на лампе, тем труднее начинающему офтальмоскописту ориентироваться в пучине глазного дна и настраивать фокус.
— Настройте щель света. Чем уже зрачок, тем уже должна быть щель. Высота щели не столь принципиальна. Расширить щель можно по ходу исследования.
— Настройте яркость щели света на удобном для Вас и комфортном для пациента уровне. Чем ярче свет, тем ярче будет изображение глазного дна. И наоборот, чем менее ярок будет свет — тем более тусклое изображение будет получаться.
— Высоту, ширину щели, а также яркость света можно убавлять при обследовании беспокойных пациентов и пациентов с выраженной светобоязнью.
— Осветитель и окуляры микроскопа должны совпадать по оси (90 градусов к пациенту).
— До начала исследования сфокусируйте щель света на центре зрачка.
Настройка пациента:
— Пациент фиксирует подбородок и лоб до упора
— Пациент фиксирует глаза прямо либо в той позиции, которая требуется исследователю
— Зафиксируйте щель на центре зрачка после фиксации взора пациента
— Зафиксируйте кисть с линзой на щеке пациента или на лобоупорнике
— Удобнее исследовать правый глаз пациента с линзой в вашей левой руке, и наоборот.
У новичка есть большой соблазн держать линзу только одной, привычной рукой (т.е. у правшей — левой), и манипулировать щелевой лампой другой рукой, также привычной (т.е. у правшей — правой). Соблазн этот многие не преодолевают, и приучают себя производить осмотр одной рукой. Что на самом деле не есть удобно, по следующим причинам. Основное неудобство заключается в том, что при сочетании выраженной переносицы у пациента и необходимости детального осмотра верхне- и нижне-носовой периферии левого глаза линза не имеет должной амплитуды движений. И в этих особо неудобных случаях приученному работать одной рукой приходится осматривать периферию с помощью трёхрезкальной линзы. Кроме того, неудобство состоит в том, что пациенту нечем фиксировать взгляд при осмотре левого глаза (своей ладонью левой руки вы полностью перегораживаете его незасвечиваемый глаз). Не смотря на то, что 99% пациентов без особых трудностей можно осмотреть и одной рукой, лучше с самого начала учиться манипулировать лампой обеими руками. Для того, чтобы успешно освоить биомикроофтальмоскопию другой рукой, необходимо научиться свободно манипулировать лампой не ведущей рукой. Именно в манипуляции лампой ключ к успеху (подъём, опускание осветителя, отодвигание и пододвигание лампы, вращение осветителя).
— Линза обхватывается указательным и большим пальцами, остальные помогают наклонять линзу или отодвигать веки
— Линза устанавливается в проекции центра зрачка
— Отодвиньте линзу от глаза примерно на 5-10 мм
— В случае, если линза — двойная асферика — не принципиально, какой стороной оборачивать её к пациенту; в остальных случаях буквы на ободке должны быть обращены своей верхней частью к исследователю — в этом случае по краям изображения будет меньше искажений (см. ободок линзы на след. схеме)
| Данное фото показывает, где находится получаемое изображение глазного дна в пространстве – оно находится между объективом микроскопа и линзой. Буквы на ободке линзы своей верхней частью обращены в сторону доктора. См. пояснение в тексте. |
Процесс исследования:
— Пациент смотрит в ту сторону, в которую ему указал врач
— Линза установлена по центру зрачка на расстоянии 5-10 мм
— Осветитель вместе с микроскопом придвинут к пациенту до фокуса роговицы или зрачка
— Щель сфокусирована по центру зрачка
— Осветитель с микроскопом потихоньку отодвигается от пациента. Фокус смещается сначала на роговицу, затем на линзу, и наконец — получается висячее в воздухе изображение глазного дна. Через месяц практики поймать изображение глазного дна не будет проблемой, и вы не будете задумываться, в какую сторону двигать щелевую лампу, и не переборщили ли вы.
— Изображение «висит» между линзой и объективом микроскопа щелевой лампы (см. фото выше)
— Производится поэтапное сканирование необходимых участков глазного дна
Об изображении глазного дна:
— Изображение глазного дна — обратное (перевёрнутое слева направо и одновременно сверху вниз). Соответственно, найдя что-нибудь сверху изображения, мы должны понимать, что на самом деле это «что-нибудь» находится снизу этого участка сетчатки. Найдя что-нибудь в левой части кусочка изображения, мы должны понимать, что это «что-нибудь» располагается на самом деле в правой части этого кусочка изображения.
Главной иллюстрацией этой «обратности» изображения является тот факт, что зрительный нерв, анатомически располагающийся медиальнее (ближе к носу), чем макула, на получаемых изображениях всегда располагается латеральнее (височнее) макулы. Этот момент можно имитировать с помощью простого яйца.
| Глазное дно левого глаза (яйца) в фас (как мы видели бы его, разрезав глаз). Как и положено левому глазу, диск зрительного нерва располагается ближе к носу, чем макула. |
| Глазное дно того же левого глаза (яйца) при использовании дополнительной собирательной линзы. В данном случае использована линза +18,0Д, но принцип переворачивания изображения тот же и с более сильными линзами. Можно заметить, что макула и диск зрительного нерва поменялись местами и перевернулись вверх тормашками. Это и называется обратным изображением. |
— При зарисовке в истории болезни или карточке изменений глазного дна можно избежать неразберихи, если просто зарисовать изображение так, как оно было видно через линзу, но при этом перевернув лист на 180 градусов (сверху вниз). Однако эта рекомендация для ленивых, и по сути немного деструктивная. Упражняться в ментальной гимнастике – полезно. Делать это можно и нужно прямо во время исследования с линзой (каждый раз про себя проговаривая, в какой на самом деле области сетчатки вы сейчас находитесь). Зарисовывать надо так, как вы это поняли. Опыт сделает это рутиной.
— Площадь глазного дна, видимая одномоментно, зависит от преломляющей силы асферической линзы. Чем сильнее линза, тем больший участок глазного дна попадает в одно изображение. Соответственно, наиболее крупное изображение получается при использовании линзы +60Д, а наиболее мелкое изображение получается при использовании линз от 90Д и выше. Соответственное преимущество более сильных линз — они позволяют осмотреть за один раз больший участок глазного дна. Это удобно при исследовании на узкий зрачок.
— Поле зрения, видимое при исследовании, зависит не только от силы линзы, но и от кооперации пациента. Чем точнее пациент выполняет команды по фиксации глаза, тем больше глазного дна мы можем созерцать.
— Наиболее удобным порядком исследования глазного дна является исследование сначала зрительного нерва (пациент своим глазом фиксирует противоположное ухо врача), затем исследуется макула (пациент смотрит прямо на щель), затем исследуется периферия глазного дна.
— Наиболее удобным для начинающего офтальмоскописта порядком исследования периферии глазного дна является осмотр его по кругу, в 8 меридианах, начиная с 12 часов (пациент смотрит вверх), и идя по часовой стрелке по кругу.
Альтернативным вариантом, который требует более чёткого понимания «обратности» изображения, является исследование сначала верхних трёх меридианов периферии, затем горизонтальных двух, и затем нижних трёх.
— Начинающему офтальмоскописту трудно понять, какой участок глазного дна он видит при фиксации взора пациента в определённой позиции. На помощь приходит довольно простой факт: вы видите тот участок глазного дна, в сторону которого смотрит пациент.
Пациент смотрит вниз — мы видим нижнюю периферию. Пациент смотрит вверх — мы видим верхнюю периферию. Пациент смотрит влево правым глазом — мы видим его носовую периферию. Пациент смотрит вниз+вправо своим правым глазом — мы видим его нижне-височную периферию. Ничего сложного. Для иллюстрации можно посмотреть глазное дно того же яйца.
| Глазное дно левого глаза. Пациент фиксирует взгляд прямо на осветитель. В центре изображения получится макула. |
| Глазное дно левого глаза. Пациент фиксирует своим яйцеподобным глазом левое ухо врача. Таким образом в центре изображения получился диск зрительного нерва. |
| Пациент смотрит вверх. В центр изображения выезжает верхняя периферия, которая обычно обозначается подобно циферблату – «12 часов». |
| Пациента попросили посмотреть вниз. В поле зрения попала нижняя периферия (обозначают как «6 часов») |
| Пациента попросили посмотреть влево. Соответственно, так как это левый глаз, мы наблюдаем его височную периферию (обозначается как «3 часа») |
| Ну и в заключении пациент своими глазами посмотрел направо. Т.к. это левый глаз, то мы увидели его носовую периферию (обозначается как «9 часов») |
| А вот что происходит с верхней периферией при осмотре через собирательную линзу (см. следующее фото) |
| При осмотре верхней периферии с собирательной линзой – получаемое изображение, как видите, содержит участок верхней периферии, перевёрнутый сверху вниз и слева направо (на данном фото из-за обратного изображения граница «зрачка» – снизу, а не сверху, как на фото сверху) |
— Чтобы избегать артефактных бликов — достаточно слегка наклонить линзу в любую удобную сторону, стараясь не терять при этом изображение сетчатки (см. фото №2 сверху).
— Чтобы залезть чуть-чуть дальше на периферию, нужно слегка наклонить линзу в сторону, в которую отведён глаз пациента. Это также уменьшит количество искажений на краю изображения.
| Первая позиция – линза расположена прямо (пациент также смотрит прямо). Вторая позиция – пациент смотрит вниз, врач одним пальцем чуть приподнимает верхнее веко, а двумя другими – немного наклоняет линзу вниз, чтобы чуть-чуть увеличить поле обзора и уменьшить искажения. Аналогичным образом поступают и с остальными фиксациями взора. При фиксации взора вверх, например, линза наклоняется вверх; при фиксации взора влево – линза также наклоняется в ту же сторону. |
Узкий зрачок:
Детали заднего полюса глазного дна и экватора видны достаточно хорошо, но количество артефактных рефлексов увеличивается. Крайняя периферия не видна. Некоторый объём получается со зрачком от 4-5 мм и шире. Однако требуется точная центрация линзы. Рефлексов меньше и поле зрения больше, если используется приём с наклоном линзы (см. выше). Кроме того, количество рефлексов меньше в случае дополнительного сужения щели.
Узкий зрачок позволяет легко рассмотреть задний полюс (диск и макулу), хотя не всегда в объёмном варианте. Чтобы рассмотреть диск – как обычно требуется, чтобы пациент фиксировал свой правый глаз на правом ухе врача, или левый глаз на левом ухе врача, если нужен диск левого глаза. При сильно узких зрачках бывает необходимо фиксировать глаз пациента немного дальше от уха («мимо уха»). Малейшее сомнение в природе находок требует повторного осмотра на широкий зрачок (особенно это касается макулярных проблем).
О линзах:
— Рабочее расстояние зависит от силы линзы:
90 Д – 11 мм (до глаза)
78 Д – 13 мм
60 Д – 16 мм
Расстояние высчитывается по старой доброй формуле (100/сила линзы в диоптриях).
О схеме глазного дна:
— При осмотре глазного дна можно выделить диск зрительного нерва, макулу, задний полюс, среднюю периферию, экватор, крайнюю периферию и зубчатую линию.
| Данная схема отображает условное деление глазного дна на сегменты. Задний полюс (posterior pole) включает в себя диск зрительного нерва, макулу, и узкий участок сетчатки вокруг них. За задним полюсом идёт средняя периферия (mid periphery), которая переходит в крайнюю периферию (farperiphery). Границей между средней и дальней перифериями служит экватор сетчатки. Это воображаемая линия, проходящая кзади от лимба на 14-15 мм и соединяющая ампулы вортексных вен (коих может насчитываться от 4 до 15). Крайняя периферия сетчатки оканчивается зубчатой линией (ora serrata) – последней инстанцией «чувствительной» сетчатки. Важно помнить, что глаз является «шариком», и поэтому зубчатая линия находится ближе всего к передней части глаза, а макула – является задней его частью. Соответственно, как это ни прискорбно, крайняя периферия залегает ближе к доктору, чем средняя периферия. |
| Данное фото, полученное на фундускамере, идеально показывает соотношение экватора и заднего полюса. Те несколько ампул вортексных вен, что видны сверху – условно являются проекцией линии экватора сетчатки, разделяющего среднюю периферию (ближе к заднему полюсу) и крайнюю периферию (ближе к зубчатой линии).Антон Вурдафт, 12/2013 Скачать памятку в виде отдельного файла можно здесь. Источники:- S.Barnard, A.Field, «Slit Lamp Indirect Ophthalmoscopy», American Academy of Optometry,http://www.academy.org.uk/tutorials/volklens.htm— «Practical Ophthalmology — A Manual for Beginning Residents», 5th ed., American Academy of Ophthalmology, 2005- James Benjamin, «Ophthalmology Investigation and Examination Techniques», 2006- Контактные диагностические линзы и фиксация локтя:http:// terra-ophthalmica . blogspot .com/2012/06/blog-post_21.html- Rosalind A. Stevens, Patrick J. Saine, Marshall E. Tyler, «Stereo atlas of fluorescein and indocyanine green angiography», 1999 — William L. Jones, «Peripheral Ocular Fundus (Third Edition)», 2007 — Vortex Veins and Blonde Fundus,http://www.optos.com/RecognizingPathology/pages/Visualization/VortexVeins-8.html |
Исследование глазного дна у детей и взрослых, проверка давления
Глаз человека – это маленькое окно в его организм. Глазное дно хорошо просматривается через зрачок, оно может дать информацию не только о болезнях глаза, но и о сложных системных заболеваниях организма в целом на ранних стадиях болезни. А это, в свою очередь, позволить начать ранее лечение и увеличивает шансы на выздоровление.
Глазное дно что это?
Так, офтальмологи называют заднюю внутреннюю часть глазного яблока, которую видят при офтальмоскопии. В норме глазное дно выглядит так: сетчатка (внутренний слой), имеет красноватый цвет, на ее фоне выделяется округлый и более светлый бледно-розовый диск зрительного нерва. В центре диска хорошо видны центральная вена (более темная и более толстая) и центральная артерия, они разделяются на нижние и верхние ветви, и дальше идет их разделение на более мелкие сосуды, которые и образовывают сосудистую оболочку. На фоне сетчатки также очень хорошо различимо овальная и более темная макула (желтое пятно).
С помощью офтальмоскопа можно не только хорошо рассмотреть строение глазного дна, но и изучить размеры вен и артерий, установить отклонение их размеров от нормы. А также оценить состояние сетчатки и сосудистой оболочки, наличие в них кровоизлияний, разрывов, отслоений, опухолей. Здесь хорошо видны дефекты глазного диска (уплотнения, дистрофия, потемнение), макулы.
Симптомы патологий глазного дна
Должны насторожить и стать поводом для похода к глазному доктору следующие симптомы:
- появление мушек и молний перед глазами,
- искажение цветовосприятия,
- быстрое (резкое) снижение остроты зрения,
- сужение полей зрения,
- снижение остроты сумеречного зрения,
- размытость картинки (пелена перед глазами).
Как часто и зачем проводить обследование глазного дна?
Офтальмологи рекомендуют проводить осмотр глазного дна здоровым взрослым пациентам не реже чем 1 раз в год. При наличии нарушений зрения, глазных болезней не реже 1 раза в 6 месяцев. А новорожденным, детям и подросткам хотя бы один раза в полгода. Это особенно актуально в свете следующих цифр: от 70 до 80% населения земли испытывают те или иные проблемы со зрением.
Офтальмологические заболевания заднего отдела глаза опасны потерей зрения, которое восстановить вряд ли удастся. Вылечить эти глазные болезни в домашних условиях не удастся, они требуют стационарного лечения, а во многих случаях и оперативного вмешательства.
Если же патология вызвана системным заболеванием, то лечение буде комплексное и чаще всего срочное. Дело в том, что глазное дно дает очень обширную информацию о состоянии структур и систем организма в целом и о других системных заболеваниях.
Так увеличенные вены, атрофия артерий могут свидетельствовать о гипертонии, небольшое кровотечение на глазном дне говорят о возможности сахарного диабета, наличии ретинопатии, а некоторые его виды предупреждают о лейкемии (причем этот симптом появляется самым первым). Высокое давление глазного дна будет свидетельствовать о глаукоме.
Болезни глазного дна
Диагностика глазного дна даст исчерпывающие сведения о таких офтальмологических заболеваниях, как:
- отслоение сетчатки,
- разрывы сетчатки,
- кровоизлияния в сетчатку,
- ретинопатии зрительного нерва,
- атрофии сосудов глаза,
- сужение (расширение вен и артерий),
- атрофия зрительного нерва,
- глаукома.
Осмотр сетчатки и структур глаза поможет обнаружить системные заболевания эндокринной, сосудистой, сердечной, систем организма, неврологические проблемы, опухоли мозга. Так, осмотр глазного дна может помочь в диагностике:
- сахарного диабета II типа,
- опухоли головного мозга,
- вегето-сосудистой дистонии,
- рассеянного склероза,
- ревматоидного артрита,
- рака крови,
- рака молочной железы,
- сердечно-сосудистых болезней,
- гипертонии.
Очень часто изменения на глазном дне появляются раньше других симптомов болезни. В этих случаях, данное обследование поможет выявить проблему на ранней стадии, что значительно повысит шансы пациента на выздоровление.
Офтальмолог выпишет направление к кардиологу, невропатологу, терапевту. Для подтверждения (или установления) диагноза потребуются дополнительные обследования и консультации.
Методы обследования глазного дна у взрослых
Обследование глазного дна можно пройти в любом офтальмологическом кабинете, где доктор проведет офтальмоскопию с помощью специального офтальмологического прибора – офтальмоскопа. Однако сегодня для более точных исследований используют современное оборудование: электрические микроскопы (щелевые лампы) и лазерные офтальмоскопы.
В смотровых кабинетах доктора используют два вида обследования прямую и обратную офтальмоскопию. В ряде случаев для получения больших возможностей осмотра в глаза закапывают мидриатики (капли расширяющие зрачки).
Иногда при сложных патологиях может быть рекомендовано более сложное и современное обследование с помощью лазерного офтальмоскопа (оно также является и более дорогостоящим).
Прямая офтальмоскопия проводиться с помощью обычного ручного или налобного офтальмоскопа, офтальмоскопа Скепенса и позволяет увидеть глазное дно. Для этого пациента размещают в темной комнате и сзади него устанавливают источник света. Луч света отражается от вогнутого зеркала офтальмоскопа и падает через зрачок на глазное дно.
Теперь с помощью специальной увеличительной линзы можно увидеть увеличенные в 12-20 раз сосуды, вены, сетчатку, макулу (желтое пятно), диск зрительного нерва. При прямой офтальмоскопии хорошо видны изменения на глазном дне, а точнее, в его центре. Так, прямая офтальмоскопия позволяет обнаружить дистрофии зрительного нерва, патологии вен, опухоли в глазу.
Обратная офтальмоскопия проводится с помощью дополнительной линзы, здесь изображение будет в перевернутом виде, но осматриваемая площадь увеличивается. Здесь хорошо будут видны не только центр сетчатки, но и периферия. В этом случае можно хорошо рассмотреть отслоение и разрывы сетчатки, аномалии периферических сосудов, опухоли на периферии.
Щелевая лампа (электрический офтальмоскоп) — этот прибор был придуман давно, но сегодня он значительно усовершенствован, позволяет офтальмологу получить трехмерное изображение внутренних структур глаза. При исследовании заднего отдела глаза с помощью щелевой лампы получают большее увеличение
Лазерный офтальмоскоп – это золотой стандарт в обследовании задней части глаза. При проведении исследования глазного дна с помощью лазера можно получить не только картину, но и записать исследования, измерить размеры вен и артерий, получить размеры зрительного диска и макулы. Результаты будут представлены в виде таблиц и графиков. Однако данное обследование будет только черно-белым.
Обследование глазного дна у детей
Исследование глазного дна у детей требует подготовки. Для того чтобы можно было провести офтальмоскопию у маленьких детей с ними родителям нужно провести подготовительную беседу. Потребуется рассказать ребенку, как будет проходить процедура, что будет делать доктор, объяснить, что осмотр не причинит малышу боли и рассказать, зачем это нужно.
Детский глаз постоянно растет и чтобы не пропустить болезнь, детям делают офтальмоскопию чаще, чем взрослым.
Для новорожденных данная процедура также может быть проведена, но чаще всего ее назначают при подозрении на врожденные патологии: врожденную катаракту, дистрофию сетчатки и другие.
После офтальмоскопии новорожденным по результатам осмотра часто назначают УЗИ головного мозга.
Особенности проведения обследования у детей
Проверка глазного дна для маленьких детей и постарше проводится по такой же методике, что и для взрослых: в темной комнате с использованием источника света и офтальмоскопа.
Для особо активных маленьких детей доктор может использовать игрушку (это отвлекает внимание и заставляет ребенка смотреть в нужном направлении).
Обследование новорожденных проходит по той же схеме, при активном участии мамы.
Противопоказания к офтальмоскопии глазного дна
Исследование глазного дна не требует вмешательства в человеческий организм (не инвазивно). Это говорит о том, что абсолютных противопоказаний к этой процедуре нет. Однако, его не проводят людям со сложными психическими отклонениями, тем у кого наблюдается помутнение прозрачных структур глаза (стекловидного тела, хрусталика), пациентам с обширным кровоизлиянием в стекловидное тело.
Осмотр глазного дна (офтальмоскопия) — «Здоровое око»
Обследование глазного дна требуется проводить при развитии разнообразных офтальмологических заболеваний. Если говорить простым языком, то это единственное «окошко», которое позволяет заглянуть внутрь зрительного аппарата без оперативного вмешательства и обнаружить патологию на ранней стадии. Осмотр глазного дна (офтальмоскопия) необходимо проводить постоянно. В обязательном порядке процедуру назначают беременным женщинам.
Офтальмоскопия – что это такое?

Осмотр позволяет выявить многие зрительные патологии на начальных этапах, когда они протекают бессимптомно. По этой причине независимо от того, упала острота зрения или нет, требуется проходить офтальмоскопию минимум один раз в год. Пациентам, имеющим отклонения в работе глаз, процедура необходима чаще.
Проверка осуществляется несколькими способами:
- С помощью зеркала проводят прямое и непрямое обследование. В первом случае доктор получает реальную картинку глазного дна, во втором изображение перевернуто. Процедуру осуществляют с использованием моно- или бинокулярных офтальмоскопов, оснащенных лампой. Устройство увеличивает дно в пятнадцать раз, что позволяет детально изучить элемент.
- Биомикроскопию осуществляют с использованием щелевой лампы, оборудованной бинокулярным микроскопом, который позволяет рассмотреть отклонения в сетчатой оболочке и сосудах, увеличивая их изображение в шестнадцать раз.
- Фундус-камеры выдают цветные картинки и считаются самым точным прибором для проведения офтальмоскопии.
- Ретинотограф. Используя лазерную систему, аппарат регистрирует световые потоки, отраженные от тонкой оптической плоскости. Полученная картинка характеризуется высоким разрешением. На осуществление анализа уходит несколько секунд.
Зачем нужно проводить осмотр глазного дна?

Даже если у пациента нет жалоб на работоспособность зрительного аппарата, не рекомендуется игнорировать медицинский осмотр. Женщины в положении в обязательном порядке проходят офтальмоскопию, ведь она позволяет обнаружить глазные недуги, способные передаться по генетической линии малышу.
Также обследование назначают людям, страдающим от сахарного диабета. Поскольку патология отрицательно сказывается на состоянии сетчатой оболочки. Посещение окулиста необходимо пациентам с диагнозом «ретинопатия» и прочими воспалительными аномалиями.
Подобные заболевания сопровождаются резки ухудшением оптической функции, поскольку глазное дно в процессе прогрессирования недуга страдает от аневризмы. В результате сосуды сетчатки теряют способность к расширению.
| Офтальмоскопия – это возможность своевременно обнаружить отслоение сетчатой оболочки. Аномалия не сопровождается ярко выраженной симптоматикой, но отрицательно сказывается на остроте зрения. Основные проявления недуга – затуманенность и возникновение «пелены» перед глазами. |
Кому необходим осмотр глазного дна?
Офтальмоскопия считается профилактической процедурой и ее требуется проводить регулярно, независимо от того, есть или нет отклонения в зрительной функции. Обследование переходит в разряд обязательных при развитии ряда аномалий:
- повышенное артериальное давление;
- инсульт;
- остеохондроз;
- атеросклероз;
- недоношенность у детей;
- проблемы с цветовым восприятием;
- «куриная слепота»;
- повышенный уровень сахара в крови;
- дистрофия сетчатой оболочки;
- катаракта;
- высокое внутричерепное давление.
Противопоказания к проведению осмотра глазного дна

Процедура имеет минимум ограничений:
- неспособность зрачка расширяться;
- наличие у пациента физиологических отклонений, пониженная прозрачность хрусталика и стекловидного тела;
- обнаружение у человека офтальмологических заболеваний, сопровождающихся непереносимостью яркого света и усиленным слезотечением.
Вернуться к оглавлению
Подготовка к осмотру глазного дна
Обследование осуществляет только медицинский работник. Перед началом осмотра требуется провести расширение зрачка. Для этого окулисты применяют специальные медикаменты (например, «Ирифрин», «Атропин»).
Если пациент носит очки, перед офтальмоскопией их требуется снять. Если отклонения в зрительной функции корректируется с помощью контактных линз, то решение об их изъятии окулист принимает в индивидуальном порядке.
Меры предосторожности при осмотре глазного дна

При проведении офтальмоскопии необходимо придерживаться некоторых правил:
- После завершения процедуры нельзя управлять автомобилем. Поэтому заранее позаботьтесь о сопровождающем или воспользуйтесь наемным транспортом.
- Терапевт назначает процедуру людям с сердечно-сосудистыми патологиями. Но в некоторых случаях ее проведение противопоказано.
- После осмотра глазного дна перед выходом на улицу обязательно наденьте солнцезащитные очки.
Как и чем проводят офтальмоскопию?
Перед началом процедуры в глаз пациенту вводят препарат, вызывающий расширение зрачка. Это помогает доктору максимально рассмотреть элемент. Для обследования окулист использует офтальмоскоп – это круглое зеркало вогнутой формы, в центре которого имеется небольшое отверстие.
Однако сейчас врачи все чаще используют электронную аппаратуру, которая выполняет снимки глазного дна. Осмотр проводится в затемненном помещении. Процедура занимает немного времени и не сопровождается болезненным ощущениями.
Порой окулист, чтобы стабилизировать зрение, просит пациента сосредоточить взор на конкретном предмете. Это помогает изучить периферийные участки зрительного аппарата.
Офтальмоскопия у взрослых
Для обследования берут современные электрические приборы либо останавливаются на офтальмоскопах, которые нуждаются в дополнительном источнике освещения. При прямом осмотре пациент размещается напротив доктора.
| Врач подносит к органу зрения прибор, при этом исследуемый глаз освещается. Затем он приближает офтальмоскоп от своего ока к осматриваемому до тех пор, пока не увидит детально структуру элемента. |
Подобная методика не дает возможности полностью проанализировать состояние глазного дна. Чтобы оценить всю площадь в процессе осмотра пациенту требуется по указанию окулиста переводить взгляд в разные стороны.
Непрямая офтальмоскопия проводится с использованием ручного прибора. С его помощью врач получает возможность изучить все структуры задней стенки глаза. Для осмотра источник света помещают за спиной пациента. Доктор располагается на расстоянии пятидесяти сантиметров, держа в руках лупу и офтальмоскоп.
Пучок света направляется в глаз, лупа помещается перед зрачком, пальцами врач упирается в лоб обследуемого и отводит оптический прибор на семь сантиметров. В результате окулист получает детальное изображение глазного дна, но перевернутое.
Дополнительной разновидностью анализа является спектральная офтальмоскопия. При ее проведении используют спектральные лучи. Под определенным спектром лучше визуализируются конкретные элементы глазного дна. Например, при желто-зеленом свете хорошо видны сосуды и нервные окончания.
Вернуться к оглавлению
Осмотр детей

Патологии зрительного аппарат составляют десять процентов от всех заболеваний малышей. До двенадцати лет основная их часть легко поддается терапии. Диагностика недуга на ранней стадии поможет избежать серьезных осложнений, например, косоглазия или амблиопии. Выделяется ряд наследственных патологии зрительного аппарата, которые проявляются в подростковом возрасте:
- Болезнь Беста.
- Пигментная дистрофия.
- Друзы оптического диска и т. д.

У новорожденных впервые осмотр глазного дна проводят в родильном доме. Некоторые недуги никак себя не проявляют на начальных стадиях, но в дальнейшем способны привести к серьезным последствиям. К ним относятся:
- Ретинопатия у недоношенных малышей. Заболевание сопровождается формирование патологических кровеносных сосудов. В результате затормаживается нормальное развитие сетчатой оболочки, уплотняется стекловидное тело. Внешне отклонения проявляются в форме серого свечения зрачка, но это заметно на финальной стадии, когда спасти зрение нельзя.
- Частичная или полная атрофия оптического нерва. Основная причина развития недуга – повреждение головного мозга, которое малыш получает в утробе матери или в процессе родов.
| Офтальмоскопию назначают в один и шесть месяцев. Поскольку таким крохам проблематично вводить мидриатики для расширения зрачка, то осмотр осуществляют без их использования, с помощью щелевой лампы и офтальмоскопа. Если требуется осмотреть периферические участки у недоношенных грудничков, то применяют «Атропин» или «Тропикамид». |
Чтобы зафиксировать малыша в нужном положении используют один из трех способов:
- Ребенок садится на колени к матери. Одной рукой она держит его ручки и обхватывает тело, второй – лоб.
- Кроху укладывают на спинку таким образом, чтобы туловище располагалось на коленях мамы. Головку зажимают между коленей окулиста.
- Пеленание. Самый надежный и простой вариант фиксации ребёнка.
Конечно, процедура не из приятных. Но если правильно расположит малыша, то осмотр не займет много времени. После семи лет можно проводить полноценное обследование с использованием медикаментов, расширяющих зрачок и специальной аппаратуры. Картина глазного дна детей отличается от взрослых:
- При отсутствии отклонений диск оптического нерва до двух лет имеет сероватый оттенок с сосудистой белой воронкой в центре.
- В первые месяцы после рождения соотношение артерий и вен составляет 1:2, у подростков 2:3.
- Груднички имеют светлую точку в центре макулы. У детей постарше она пропадает, а желтое пятно представляется как тёмно-красный овал с блестящей каймой.
- Новорожденные имеют бледно-розовый тон глазного дна, который постепенно становится тёмно-красным.
При осмотре в роддоме можно выявить у крохи врожденную глаукому на начальной стадии. Аномалия встречается крайне редко. Если отклонения выявлены неярко, то развитие недуга может быть отложено на несколько лет. Характерное проявление болезни – крупные глаза с радужкой больше десяти миллиметров, заторможенная реакция на свет.
Офтальмоскопия при беременности

Во время вынашивания ребенка у девушек повышается кровоток за счет маточно-плацентарного кровоснабжения. В результате увеличивается нагрузка на все органы, в том числе и на глаза. В этот период возможно проявление патологий зрительного аппарата.
Осмотр у окулиста требуется в первом и третьем триместре. Даже если девушка никогда не жаловалась на зрение, дистрофические очаги могут вспыхнуть на периферии. Чтобы их обнаружить требуется проведение осмотра при расширенном зрачке.
Даже микроскопические разрыв стенок сосудов способны привести к тяжелым осложнениям в процессе родов, например, отслоению и разрыву сетчатой оболочке. В подобных ситуациях вместо естественных родов назначают кесарево сечение. Также его проводят в следующих случаях:
- Многочисленных кровоизлияниях на глазном дне.
- При отечности оптического диска.
- Наличии ранее прооперированной сетчатки.
- Тяжелой близорукости (от шести и более диоптрий), сопровождающейся изменениями глазного дна.
| Дистрофические патологии сетчатой оболочки важно обнаружить на ранней стадии, поскольку существует ряд терапевтических методик, способных обезопасить девушку от осложнений в будущем. |
При незначительных отклонениях назначают лазерную коагуляцию, которая дает возможность провести естественные роды. Окончательное решение по этому поводу гинеколог принимает совместно с окулистом.
Вернуться к оглавлению
О каких недугах говорят патологические изменения?
Офтальмоскопия позволяет обнаружить ряд серьезных аномалий:
- Повышенный уровень сахара в крови. Самый первый показатель заболевания, когда отсутствуют иные признаки и человек хорошо себя чувствует. Просигнализировать о диабете может незначительное кровотечение в сетчатой оболочке. При обнаружении патологии на раннем этапе сохраняется шанс блокировать ее развитие.
- Артериальная гипертензия. При офтальмоскопии доктор способен обнаружить ряд признаков недуга, например, сужение сосудов. Ангиопатия сигнализирует о проблемах в сердечно-сосудистой системе.
- Онкология. Опытный офтальмолог способен выявить не только рак головного мозга, но и иных органов. Причем делает это на раннем этапе, когда у пациента ничего не болит.
| Рассеянный склероз. Воспаление оптического нерва может стать предвестником серьезной аномалии. По некоторым данным, этот признак является первичным в 75% всех случаев. |
- Ревматоидный артрит. Коварный недуг способен в течение длительного времени никак не проявляться. Признаки дадут о себе знать, когда изменения дойдут до сердечно-сосудистой системы и станут необратимыми. При обследовании глазного дна недуг можно выявить на первичном этапе. Основной симптом – воспаление сосудистой оболочки.
Сосудистые заболевания
Чаще всего глазное дно страдает от гипертонии или эклампсии у беременных. В этих случаях ретинопатия становится последствием артериальной гипертензии. Патология протекает сложно, степень выраженности зависит от тяжести болезни.
По итогам офтальмоскопии можно установить стадию гипертонической ретинопатии:
- Первая: характеризуется незначительными стенозами артериол.
- Вторая: усиливается проявление стеноза, возникают артерио-венозные перекресты. Наблюдается гипертензия, но в целом человек чувствует себя хорошо.
- Третья: постоянный ангиоспазм. В ретине появляются мелкие кровоизлияния, отёчность. Бледные артиолы по внешнему виду напоминают серебристую проволоку. Нарушена работа сердца и почек.
На четвертом этапе оптический нерв отекает, в сосудах наблюдается критический спазм. Артериальная гипертензия может стать причиной тромбоза или ишемии.
Воспаления сетчатки

Причиной хориоретинитов часто становятся инфекционно-аллергические патологии и посттравматическое состояние. На глазном дне возникает большое количество образований округлой формы светло-желтого оттенка. Они располагаются ниже ретинальных сосудов. Сетчатая оболочка становится мутной и серой из-за скопления экссудата.
При развитии недуга очаги воспаления приобретают белесый цвет, поскольку там появляются фиброзные отложения и происходит истончение сетчатки. Результатом воспалительного процесса становится катаракта, эндофтальмит, в редких случаях атрофия глазного яблока.
Аномалии, затрагивающие сосуды сетчатой оболочки носят название ангииты. Причины их появления разнообразны (вирусы, туберкулез). При офтальмоскопии видны сосуды, которые окружены экссудативными муфтами и полосками.
Заключение
Даже если у вас ничего не болит и острота зрения, как у горного орла, все равно раз в год необходимо проводить осмотр глазного дна. Люди, страдающие от офтальмологических недугов, должны посещать окулиста каждые шесть месяцев. Помните о том, что глазное дно – это своеобразное зеркало, отражающее несметное количество аномалий. Офтальмоскопия дает первые сведения о них и помогает устранить недуг на раннем этапе, избежав осложнений.
Посмотрев видеоролик, вы узнаете, как проходит процедура осмотра глазного дна.
Вернуться к оглавлению
| Глобус | |||||||
| Экстраокулярные мышцы | |||||||
| Медицинская визуализация | |||||||
| Осмотр глаз | |||||||
| Радиотерапия | |||||||
| |||||||
.
стоковых иллюстраций обследования глазного дна — 9 стоковых иллюстраций, векторных изображений и клипарт для обследования глазного дна
Обследование глазного дна с помощью офтальмоскопа. Векторная иллюстрация исследования глазного дна с помощью офтальмоскопа
Группа приборов неврологического осмотра. Включая офтальмоскоп, отоскоп и камертон
Офтальмология, медицина, концепция обследования.Молодой человек врач-оптик или окулист мультипликационный персонаж проверяет остроту зрения или глазное дно мальчика ребенка в лаборатории
Офтальмолог или окулист. Здоровые глаза и зрение. Лазерная коррекция зрения. Осмотр глаз и подбор очков при близорукости или дальнозоркости
Рак шейки матки. Сосредоточьтесь на слове «рак шейки матки» на фоне определения
Глаз с лупой.На белом фоне
Набор иконок офтальмологии. Офтальмология Векторный набор современных простых иконок
Векторный дизайн зрения и значок коррекции. Коллекция символа акций зрения и оптометрии для Интернета. Векторная иллюстрация зрения и символа коррекции. Комплект
Глаз Окулус. 3D иллюстрации глаза на белом фоне
.