УЗИ суставов
Отделение ультразвуковой и функциональной диагностики №1 (д.Патрушева)
Отделение ультразвуковой и функциональной диагностики №2 (ул.Котовского 55/1)
Ультразвуковое исследование суставов – это неинвазивная методика исследования суставного аппарата. Данное исследование позволяет визуализировать именно мягкие ткани – мышцы, сухожилия, хрящи, связки. При ультразвуковом исследовании можно оценить дефекты этих структур, наличие опухолевидных образований, внутрисуставного серозного (воспалительная жидкость) или геморрагического (кровотечение) выпота.
Ультразвуковое исследование может проводиться на самых различных суставах:
- Тазобедренные;
-
коленные; -
голеностопные; -
суставы стопы; -
плечевые; -
локтевые; -
лучезапястные; -
челюстные.
Кроме визуального осмотра изменений в структурах сустава УЗИ позволяет оценить работу сустава в движении, что важно при диагностике вывихов, подвывихов, травматических поражений.
К преимуществам метода можно отнести:
- Отсутствие лучевой нагрузки на пациента;
-
простота выполнения; -
безболезненность; -
УЗИ – неинвазивный метод; -
возможность многократного использования исследования на протяжении курса лечения; -
визуализация мягких тканей сустава, что невозможно при рентгенологическом исследовании; -
не имеет противопоказаний; -
возможность исследовать сустава в режиме реального времени и при движении; -
высокая разрешающая способность – можно визуализировать мелкие структуры вплоть до строения коллагеновых волокон; -
УЗИ можно проводить на нескольких суставах за один сеанс; -
не нужно долго ждать результатов исследования; -
способность определить наличие внутрисуставного выпота; -
отсутствие специальной подготовки; -
возможность применения у новорожденных.
Ультразвуковое исследование суставов показано при следующих патологических состояниях и симптомах:
- Синовиит;
-
тендинит; -
лигаментит; -
синовиальные кисты; -
бурсит; -
разрывы сухожилий; -
разрывы связок; -
разрывы околосуставных мышц; -
эрозивные дефекты суставных поверхностей костей; -
дегенеративные поражения хрящевой ткани; -
поражения менисков; -
вывихи суставов; -
переломы костей и суставов, позвоночника; -
ревматизм; -
туберкулез костей и суставов; -
артрозы; -
остеохондропатии; -
артрит; -
травмы в поясничной области; -
остеоартроз, коксартроз.
УЗИ назначается при боли в суставах, щелчках, хрусте, ограничении подвижности, мышечных болях в данной области, появлении опухолевидных образований, припухлости суставов.
Услуги и цены отделения
Методы диагностики заболеваний суставов: назначение и особенности процедур
Заболевания суставов не начинаются в одночасье – появившиеся боли говорят о том, что болезнь уже достигла определенной стадии. Как следить за состоянием суставов, чтобы вовремя обнаружить отклонение от нормы и сразу же приступить к лечению? Давайте в этом разберемся.
Грамотная диагностика болезней суставов – залог эффективности лечения
Боли в суставах могут быть сигналом артрита, в том числе ревматоидного, артроза, остеоартроза, бурсита, хондрокальциноза, болезни Бехтерева и других заболеваний. О возникших проблемах обычно говорят нижеперечисленные симптомы.
Появление болей в коленях во время подъема или спуска по лестнице может сигнализировать об остеоартрозе. Это заболевание иногда затрагивает и пальцы рук – в таком случае происходит уплотнение верхних фаланг. Неожиданная острая боль в пальце большой ноги – типичный сигнал артрита. Эта болезнь нередко поражает тазобедренные суставы и дает о себе знать сильными болями в верхней части ноги. Ревматоидный артирит может проявляться в нарушении мелкой моторики рук, когда становится трудно вставить ключ в замок или нитку в иголку.
Это заболевание иногда затрагивает и пальцы рук – в таком случае происходит уплотнение верхних фаланг. Неожиданная острая боль в пальце большой ноги – типичный сигнал артрита. Эта болезнь нередко поражает тазобедренные суставы и дает о себе знать сильными болями в верхней части ноги. Ревматоидный артирит может проявляться в нарушении мелкой моторики рук, когда становится трудно вставить ключ в замок или нитку в иголку.
К сожалению, сегодня заболеваниями суставов страдают 30% населения планеты, и в их числе не только люди солидного возраста. Болезни суставов развиваются стремительно, поэтому очень важно вовремя их диагностировать и начать лечить. Это поможет сохранить подвижность, легкость движений и избавит от сильных болей.
Для справки
Какие функции выполняют суставы?
- Передвижение в пространстве – именно суставы позволяют нам ходить, бегать, прыгать.
- Подвижность – с помощью суставов мы закидываем ногу на ногу, приседаем, поднимаем и опускаем руки, сжимаем кулаки.
- Сохранение положения тела – суставы позволяют сидеть на корточках или на стуле, подавшись вперед, стоять, опираясь на что-либо.
Общий осмотр и метод пальпации
Первый визит к врачу начинается с общего осмотра, который позволяет увидеть внешние отклонения от нормы. Это может быть, например, отечность в зоне сустава. При общем осмотре доктор может попросить пациента произвести те или иные движения, чтобы понять характер боли и зону ее распространения. Осанка и походка также могут свидетельствовать о заболеваниях суставов.
Еще один самый распространенный и самый простой метод обследования – ощупывание, или пальпация. С помощью прикосновений врач обнаруживает внешние признаки болезней суставов. Так, например, можно найти ревматические и ревматоидные узелки, обнаружить место, где происходит дискомфорт во время движений, определить состояние суставной капсулы, изменение температуры и влажности кожи в зоне суставов.
Общий осмотр и пальпация – самые доступные методы обследования, но они происходят без применения технических средств, поэтому не дают полного представления о клинической картине заболевания.
Гониометрия
Это способ обследования с помощью гониометра – приспособления, позволяющего определить амплитуду подвижности суставов. Гониометр напоминает транспортир и позволяет определить угол подвижности. Пациент делает ряд необходимых движений (сгибания, разгибания, подъем и опускание конечностей), а доктор производит замеры, фиксирует показатели и соотносит их с нормой.
Лабораторные методы диагностики
Более точные сведения о состоянии пациента и его заболевании можно получить, узнав результаты анализов.
Анализ крови
Многие показатели анализа крови говорят о болезни суставов. Так, при биохимическом анализе, доктор обязательно обратит внимание на содержание С-реактивного белка в сыворотке крови, на содержание общего белка, на дефиниламиновую реакцию и другие показатели. Тревожным сигналом следует считать увеличение РОЭ (реакция оседания эритроцитов), поскольку это отражает уровень воспалительного процесса. При ревматических воспалительных патологиях иммунологический анализ крови показывает антинуклеарные антитела (АНА). При артрите и других болезнях суставов в сыворотке крови резко повышается уровень мочевой кислоты. Кроме того, у пациентов, страдающих ревматизмом, псориатическим полиартритом, болезнью Бехтерева и другими заболеваниями суставов, наблюдается изменение содержания лизосомальных ферментов (кислой протеиназы, кислой фосфатазф, дезоксирибонуклеазы, катепсины) в сыворотке крови и синовиальной жидкости.
Анализ мочи
Стоит отметить, что значительные отклонения от нормы в анализе мочи наблюдаются только при тяжелых формах заболеваний суставов. Однако следует помнить, что у здоровых людей белок и кровь в моче не должны присутствовать. Их появление указывает на наличие заболеваний.
Лучевая диагностика суставов
В деталях изучить состояние суставов и их структуру позволяют методы лучевой диагностики. Предварительной подготовки эти процедуры не требуют.
Рентгенологическое исследование . Показанием к его проведению могут стать боли в области суставов, затруднительная подвижность, отечность и изменение цвета кожи в области суставов. При обследовании изображение суставов проецируется на особую пленку с помощью рентгеновских лучей. Специальный аппарат направляет лучи на обследуемую область, в целях безопасности все жизненно важные органы человека закрываются защитным свинцовым фартуком. Пациент при этом либо сидит, либо лежит. Рентген позволяет увидеть деформацию суставов и их патологию. Процедура занимает не более трех минут, результаты могут быть представлены минут через 15 в виде снимка. Даже при использовании самой современной аппаратуры минимальное излучение имеет место, поэтому рентген, как и другие лучевые методы исследования, не рекомендуется делать беременным женщинам.
Артрография – более точный метод по сравнению с обычным рентгеном. Его используют при повреждении менисков, связок, подозрении на разрыв суставной капсулы. Перед артрографией суставы искусственно контрастируют. Для этого в полость сустава вводят специальное вещество, затем просят пациента сделать несколько движений и фиксируют изображение прицельной рентгенографией. Результат, в зависимости от аппаратуры, может быть получен на мониторе или на пленке. Процедура длится около 10 минут и не представляет опасности. Однако если у пациента есть аллергическая реакция на йодированные контрастные вещества, это является противопоказанием для данного обследования.
Компьютерная томография (КТ) – самый современный и наиболее информативный метод рентгенологии. КТ позволяет оценить структуру суставных тканей с точностью до миллиметра и сделать «срез» в любой плоскости. Это во многом облегчает лечащему врачу постановку диагноза. КТ может показать изменения в тканях, остеофиты и хрящевые разрастания. В ходе проведения процедуры пациент ложится на кушетку, которая во время обследования начинает двигаться, а специальная трубка передает и улавливает рентгеновские лучи в определенной последовательности. Это длится 2-3 минуты. Степень облучения минимальна. Результат можно получить как в цифровом формате, так и на снимке.
КТ может показать изменения в тканях, остеофиты и хрящевые разрастания. В ходе проведения процедуры пациент ложится на кушетку, которая во время обследования начинает двигаться, а специальная трубка передает и улавливает рентгеновские лучи в определенной последовательности. Это длится 2-3 минуты. Степень облучения минимальна. Результат можно получить как в цифровом формате, так и на снимке.
Радионуклеидные методы исследования позволяют распознавать патологии с помощью радиофармпрепаратов. Самый популярный метод радионуклеидной диагностики – сцинтиграфия. В организм вводятся радиоактивные изотопы, а получение качественного изображения достигается за счет испускаемого ими излучения. Процедура происходит с использованием однофотонного эмиссионного компьютерного томографа. Визуализация осуществляется на клеточном уровне и не дублирует результаты других лучевых исследований. Это позволяет видеть функциональные изменения, которые происходят в организме раньше анатомических. Процедура является безопасной, так как используются гамма-изулучающие радионуклеиды с коротким периодом полураспада, лучевая нагрузка не выше, чем при обычном рентгене. Противопоказания к проведению обследования: беременность и кормление грудью. Результаты пациент может узнать сразу по ее окончании.
МРТ суставов
Магнитно-резонансная томография суставов (МРТ) осуществляется при помощи радиоволн и сильного магнитного излучения, которые дают возможность получить четкое изображение ткани. Пациент ложится внутрь «тубы» аппарата МРТ. Зона обследования обозначается лечащим врачом. Главное требование к пациенту – лежать неподвижно, так как от этого зависит качество снимков.
МРТ позволяет увидеть во всех деталях клиническую картину при травмах и дегенеративных заболеваниях суставов, например, при хроническом артрите. Также МРТ дает возможность диагностировать остеоартрит, септический артрит, остеомиелит и другие заболевания. Процедура длится 10-20 минут, а заключение в виде протокола обследования и снимков пациент может получить уже через 20-30 минут.
Данное обследование суставов не является опасным, так как используемое магнитное поле не представляет угроз для человеческого организма, поэтому практически никаких ограничений здесь не существует. Однако МРТ противопоказана людям, имеющим кардиостимулятор, кровоостанавливающие клипсы сосудов, электронные или ферромагнитные имплантаты среднего уха.
Ультразвуковое исследование суставов
Этот метод диагностики суставов основан на использовании ультразвуковых волн. Специальный аппарат излучает волны определенной частоты, они взаимодействуют с мягкими тканями и проникают в зону исследования. УЗИ суставов назначают при травмах, ревматологических патологиях, сопровождаемых воспалительными процессами.
Акустические колебания фиксирует специальный сканер, изображение сразу появляется на мониторе, при необходимости его можно распечатать, то есть, результат пациент узнает фактически сразу. Во время процедуры, чтобы между сканером и зоной обследования не было воздуха, поверхность тела смазывают специальным гелем. Доктор водит по телу датчиком, что не доставляет пациенту ни малейшего дискомфорта. УЗИ является наиболее безопасной процедурой, возможной даже во время беременности.
Какой метод исследования выбрать?
Наиболее оптимальный метод для диагностики суставов в каждом конкретном случае подбирает лечащий врач с учетом жалоб пациента, состояния его организма и необходимости детализировать исследуемую зону. Порой для диагностики неосложненного артроза тазобедренного сустава на начальной стадии достаточно обычного рентгена. При жалобах на периодические умеренные боли, как правило, практикуют именно это обследование, и его бывает достаточно. А вот, например, при запущенной форме болезни Бехтерева лучше прибегнуть к компьютерной томографии.
Разумеется, чтобы получить наиболее точный результат, лучше использовать современные методы диагностики суставов: КТ, МРТ, УЗИ. Обратиться в клинику, где проводят такие обследования, можно без предварительной консультации. Специалист, проводящий диагностику, озвучит вашу клиническую картину и даст соответствующую рекомендацию, посоветует, к какому врачу обратиться: остеопату, ортопеду или травматологу.
Специалист, проводящий диагностику, озвучит вашу клиническую картину и даст соответствующую рекомендацию, посоветует, к какому врачу обратиться: остеопату, ортопеду или травматологу.
СРАВНЕНИЕ ДИАГНОСТИЧЕСКОЙ ТОЧНОСТИ МАГНИТНОРЕЗОНАНСНОЙ ТОМОГРАФИИ И УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ ПРИ ИССЛЕДОВАНИИ КОЛЕННЫХ СУСТАВОВ С РЕНТГЕНОЛОГИЧЕСКИ НУЛЕВОЙ СТАДИЕЙ ГОНАРТРИТА | Макарова
1. Балабанова Р. М., Дубинина Т. В., Эрдес Ш. Ф. Динамика заболеваемости ревматическими заболеваниями взрослого населения России за 2010–2014 гг. Научно-практическая ревматология. 2016;54 (3):266–270. DOI: 10.14412/1995–4484–2016–266–270
2. Лучихина Л. В., Каратеев Д. Е. Новые подходы к ранней диагностике артроза и перспективы его патогенетической терапии. Современная ревматология. 2014; (4):33–38. DOI: 10.14412/2074–2711–2014–4-33–38
3. Наумов А. В., Алексеева Л. И., Верткин А. Л. Ведение больных остеоартритом и коморбидностью в общей врачебной практике. Клинические рекомендации консенсуса экспертов Российской Федерации. М., 2015.
4. Jacobson J. A. Musculoskeletal Ultrasound. Philadelphia Saunders E. 2007; (12):264–333.
5. Еськин Н. А. Ультразвуковая диагностика в травматологии и ортопедии. М.: Видар, 2009.
6. Дьячкова Г. В., Бакарджиева А. Н., Дьячков К. А. Определение чувствительности и специфичности МРТ и УЗИ при обследовании больных с повреждениями элементов коленного сустава. Гений ортопедии. 2014; (1):21–4.
7. Ермак Е. М. Ультразвуковая диагностика патологии опорно-двигательного аппарата. Руководство для врачей. М.: Видар, 2015.
Руководство для врачей. М.: Видар, 2015.
8. Макарова М. В., Вальков М. Ю., Валькова Л. Е., Ревчук А. С., Агапитов А. В., Черных И. А., и др. Предикторы перехода рентгенологической нулевой стадии остеоартрита коленных суставов в первую стадию (на основании балльной комплексной системы оценки коленного сустава WORMS). Травматология и ортопедия России. 2017;23 (1):33–44. DOI: 10.21823/2311–2905–2017–23–1-33–44
9. Пицын И. А. Применение принципа обратной связи специалистов с целью улучшения эффективности ультразвуковой диагностики внутрисуставных повреждений коленного сустава. Врач-аспирант. 2016; (2.2):284–93.
10. Сенча А. Н., Беляев Д. В., Чижов П. А. Ультразвуковая диагностика. Коленный сустав. М.: Видар, 2012.
11. Menashe L, Hirko K, Losina E, Kloppenburg M, Zhang W, Li L, Hunter DJ. The diagnostic performance of MRI in osteoarthritis: a systematic review and meta-analysis. Osteoarthritis Cartilage. 2012 Jan;20 (1):13–21. DOI: 10.1016/j.joca.2011.10.003
12. Кашеварова Н. Г., Алексеева Л. И. Факторы риска прогрессирования остеоартроза коленных суставов. Научно-практическая ревматология. 2014;52 (5):553–561. DOI: 10.14412/1995–4484–2014–553–561
13. Зайцева Е. М., Алексеева Л. И. Причины боли при остеоартрозе и факторы прогрессирования заболевания (обзор литературы). Научно-практическая ревматология. 2011; (1):50–57.
14. Филатова Е. С., Туровская Е. Ф., Алексеева Л. И. Анализ патогенетических механизмов хронической суставной боли у больных ревматоидным артритом и остеоартрозом коленных суставов. Научно-практическая ревматология. 2014;52 (6):631–5. DOI: 10.14412/1995–4484–2014–631–635
Научно-практическая ревматология. 2014;52 (6):631–5. DOI: 10.14412/1995–4484–2014–631–635
15. Нуднов Н. В., Николаева М. В. Ультразвуковые признаки воспалительного процесса в различных отделах коленного сустава. Вестник РНЦРР. 2013; (13). Доступно: http://vestnik.rncrr.ru/vestnik/v13/papers/nikolaeva_v13.htm [дата обращения 16.11.2017]
16. Ермак Е. М., Кинзерский А. Ю. Диагностика ранних стадий деструкции суставного хряща и ряда предартрозных факторов. Сборник тезисов Международной конференции к 10-летию кафедры УЗД РМАПО. Ультразвуковая и функциональная диагностика. 2002;2:297–98.
17. Шмидт Г. Ультразвуковая диагностика. Практическое руководство. М.: Видар, 2014.
18. Кириллова Э. Р., Хадыева Е. И., Абдракипов Р. З., Афанасьева М. А., Сухорукова Е. В., Абдулганиева Д. И. Оценка значимости ультразвукового исследования у пациентов с остеоартрозом в реальной клинической практике. Остеопороз и остеопатии. 2016; (2):105.
19. Deutsche Gesellschaft für Ultraschall in der Medizin, DEGUM. Available at: http://www.degum.de/index.html
20. Еськин H. A., Атабекова Л. А., Бурков С. Г. Ультрасонография коленных суставов (методика и ультразвуковая анатомия). SonoAceInternational. 2002; (10):85–92.
21. Bevers K, Bijlsma JW, Vriezekolk JE, Ende CH, Broeder AA. Ultrasonographic features in symptomatic osteoarthritis of the knee and relation with pain. Rheumatology (Oxford). 2014 Sep;53 (9):1625–9. DOI: 10.1093/rheumatology/keu030.
22. Клементьева В. И., Чернышева Т. В., Сырычева Ю. А. Оценка состояния хряща и субхондральной костной ткани у больных на ранних стадиях гонартроза. Современные проблемы науки и образования. 2016;4:36.
Клементьева В. И., Чернышева Т. В., Сырычева Ю. А. Оценка состояния хряща и субхондральной костной ткани у больных на ранних стадиях гонартроза. Современные проблемы науки и образования. 2016;4:36.
23. Oegema T. R., Thompson R. C. Cartilagebone-interface (tidemark). Cartilage changes in osteoarthritis. Brandt.-Indianapolis. 1997; (21):43–52.
24. Блинк Э. Основы МРТ: физика. СПб., 2000.
Ультразвуковая диагностика — суставов и мышц / Эксклюзив / «Авиценна» в Волгограде
19/08/18
УЗИ СУСТАВОВ — у нас Вы сможете провести исследование любого сустава в организме, особенно актуально исследование с помощью УЗИ- КИСТЕЙ И СТОП.
При исследовании суставов возможно оценить и туннельные каналы, где располагаются периферические нервы. Это очень важно особенно при обследовании локтевого и лучезапястных суставов. Ни одно лечебное учреждение в г. Волгограде такое исследование в настоящее время не проводит. При записи регистраторам нужно уточнить, что исследование необходимо провести с оценкой стволов нервов, т.к. в нашей клинике это проводится только на аппарате Hitachi.
В настоящее время очень актуально исследование с помощью ультразвукового оборудования такого сустава, как височно- нижнечелюстной (ВНЧС). Исследование проводится с функциональными пробами, для оценки подвижности. Патологические процессы в этом суставе могут привести к серьезным проблемам и дискомфорту. На данный вид исследования в основном пациенты направляются врачами стоматологами.
ДОСТОИНСТВА УЗИ
— Безопасность и безвредность исследования.
— Возможность многократного — динамического проведения исследования.
— Экономичность, относительная простота и быстрота исследования.
— Отсутствие необходимой подготовки больного.
— Возможность оценки с помощью функциональных проб.
— Возможность исследования при наличии металлоконструкций.
С помощью УЗИ можно исследовать:
Плечевые суставы
Локтевые суставы
Лучезапястные суставы
Суставы кисти и пальцев
Тазобедренные суставы
Коленные суставы
Голеностопные суставы
Суставы стопы и пальцев
Височно-нижнечелюстной суставы
Грудино-ключичные суставы
Грудино-реберные суставы
Мышцы любой локализации
Возможно оценить и ребра (особенно что касается хрящевой части ребра)
УЗИ включает в себя исследование:
— околосуставных сумок
— капсульно — связочного аппарата
— мышц, сухожилий
— мягких тканей
— состояние хрящевой ткани
— кортикального слоя костей
— периферические нервы (туннельные невропатии)
УЗИ может определить:
1- Травматические повреждения:
Повреждения хрящевых компонентов (гиалиновый хрящ, мениски, хрящевая губа) (частичный, полный отрыв,
повреждения).
Повреждения связочного аппарата (частичные и полные разрывы).
Повреждения мышц, сухожилий (частичный, полный разрывы, гематомы).
Повреждения кортикального слоя костей.
(переломы со смещением, отрывной перелом большого бугорка).
2- Изменения воспалительного харрактера:
Выпот.
Синовиты.
Бурситы.
Утолщения капсулы.
Тендиниты (в т.ч. кальцинирующий).
Теносиновиты.
Лигаментиты.
3- Изменения не воспалительного характера:
Остеоартрозы (изменения гиалинового хряща и субхондральной пластинки, суставной щели, остеофитов, изменения надколенника).
Остеохондропатии (болезнь Осгуд- Шляттера, болезнь Кенига, болезнь Пертеса).
Образования ( диф-диагностика жидкостных и тканевых образований).
Внутрисуставные тела.
У новорожденных и детей до 10 месяцев на предмет дисплазий, подвывихов и вывихов тазобедренных суставов.
ДОППЛЕРОГРАФИЯ (оценка сосудов) — задачи:
дифференциальная диагностика мягкотканых и жидкостных образований,
динамическая оценка развития воспалительного процесса,
оценка эффективности проводимой терапии особенно важно при ревматоидных заболеваниях.
ЭЛАСТОГРАФИЯ (оценка жесткости тканей) — возможности:
оценка жесткости мышечной ткани,
месторасположение тригерных точек,
объемные образования (оценка степени жесткости).
ПОКАЗАНИЯ для проведения УЗИ:
Травма (свежая или наличие травмы в анамнезе).
Системные заболевания.
Аутоиммунные заболевания.
Ожирение.
Эндокринная патология.
Остеохондропатии (при подозрении на наличии клинических проявлений или подтвержденная рентгенологически).
Боли в области сустава (суставов).
Ограничение движений в области суставов.
Увеличение в объеме сустава, припухлость.
Мышечные боли.
Пальпируемые образования в области мягких тканей.
Динамическое наблюдение в ходе лечения при воспалительных заболеваниях суставов, сухожилий (артрит, тендинит, теносиновит).
Динамическое наблюдение в ходе проводимой терапии травматического повреждения мышц, сухожилий, связок (частичные и полные разрывы).
Подозрение на кисту Беккера, ее разрыв.
Динамическое наблюдение при бурсите (бурситах).
Скрининг исследование тазобедренных суставов у новорожденных, относящихся к группе риска (дисплазия, подвывих, вывих тазобедренных суставов).
Динамическое наблюдение в ходе проводимой терапии при дисплазиях, подвывихах, вывихах тазобедренных суставов у детей первого года жизни.
Чувствительность УЗИ Специфичность УЗИ
Патология плечевого сустава 96% 90%
Повреждения мышечной ткани 95% 89%
Патология коленного сустава 97% 92%
В нашей клинике проводятся все виды исследований суставов и мышц.
Исследования проводят взрослым и детям.
Наши специалисты имеют большой опыт работы и проходят обучение и повышают свою квалификацию на ведущих кафедрах .
УЗИ суставов
УЗИ суставов
=\Bitrix\Main\Config\Option::get(«slam.counters»,»META_STRING»,»»,SITE_ID)?>
=\Bitrix\Main\Config\Option::get(«slam.counters»,»BODY_TOP_STRING»,»»,SITE_ID)?>
Фильтр по параметрам
1000 ₽
УЗИ тазобедренных суставов у детей до 1 года (2 сустава)
1000 ₽
УЗИ крупных плечевых суставов (1 сустав)
900 ₽
УЗИ тазобедренных суставов (1 сустав)
900 ₽
Ультразвуковое исследование сустава УЗИ коленных суставов (1 сустав)
900 ₽
УЗИ локтевых суставов (1 сустав)
900 ₽
УЗИ лучезапястных суставов (1 сустав)
900 ₽
УЗИ голеностопных суставов (1 сустав)
800 ₽
УЗИ межфаланговых суставов (1 сустав)
Запишитесь на прием к специалисту онлайн или по телефону >
=\Bitrix\Main\Config\Option::get(«slam. counters»,»BODY_FOTER_STRING»,»»,SITE_ID)?>
counters»,»BODY_FOTER_STRING»,»»,SITE_ID)?>
УЗИ суставов
Ультразвуковое исследование сочленений и нервных окончаний является диагностической процедурой с высокой информативностью и отсутствием противопоказаний. Эта методика протекает абсолютно безболезненно, не требует заблаговременной подготовки пациента и отличается бюджетной доступностью.
Для получения точной клинической картины при аномалиях сочленений врачи-ортопеды, хирурги и ревматологи рекомендуют ультразвуковую диагностику суставов и нервов. Эта процедура абсолютно безболезненна, не излучает лучей ионизирующего спектра, токсичных компонентов и индукционных полей. УЗИ суставов и нервов ставит целью выявление морфологических отклонений в тканях сочленения и нервных рецепторах периферической и центральной нервной системы.
Этот метод диагностики назначается пациентам всех возрастов, беременным женщинам, без ограничений и риска осложнений имеющихся патологий.
Показания для УЗИ нервов и суставов
Отражаемые от тканей организма ультразвуковые лучи проецируют на мониторе точные формы сочленения, расположение его тканей, их структурные, дегенеративные, анатомические изменения, а также аномалии периферических нервных волокон.
Показаниями для проведения ультразвукового исследования нервных окончаний и сочленений служат подозрения на такие патологии:
- новообразования доброкачественного или злокачественного характера;
- последствия травматизма;
- артрозы и артриты;
- воспалительные очаги в суставе;
- ревматические аномалии;
- невринома Мортона;
- ущемление нервных корешков;
- нейрофиброма;
- инфекционные болезни тканей сустава.
В клинике «Здоровье семьи» ультразвуковое исследование суставов и нервов выполняется на современном оборудовании с применением допплеровской методики обследования, под контролем врачей высшей категории.
Для корректировки индивидуального графика диагностики УЗИ оставляйте свои данные в онлайн форме записи пациентов или звоните дежурному администратору по бесплатному номеру многоканального телефона 204-2-700.
МРТ суставов в Мурманске
Основной метод в современной диагностике травматических повреждений, дегенеративных, воспалительных и опухолевых заболеваний и суставов, и окружающих мягких тканей. Это единственный неинвазивный метод визуализации мягкотканного компонента сустава: сухожилий, связок, менисков, хряща, околосуставных сумок.
Основной метод в современной диагностике травматических повреждений, дегенеративных, воспалительных и опухолевых заболеваний и суставов, и окружающих мягких тканей. Это единственный неинвазивный метод визуализации мягкотканного компонента сустава: сухожилий, связок, менисков, хряща, околосуставных сумок.
Исследование суставов с помощью магнитно-резонансной томографии уникально. Оно дает возможность увидеть и оценить не только костные структуры, доступные также для рентгеновских методик, но и мельчайшие структурные элементы нашего тела, такие как, например, волокна сухожилий или отдельные мышечные пучки, связочный аппарат сустава, мениски, суставные губы, состояние хрящевой ткани и т.д.
Ни один другой метод лучевой диагностики не дает такой контрастности различных тканей и структур, что в свою очередь позволяет увидеть даже минимальные патологические изменения. При этом на пациента не оказывается никакого вредного воздействия.
По своей информативности метод МР оценки патологических процессов можно сравнить только с инвазивной методикой – артроскопией.
Основными показаниями к исследованию служат:
- предшествовавшая травма сустава;
- болевые ощущения в проекции сустава;
- покраснения, ограничения движения и/или слабость и пр.
В наших центрах проводятся МР исследования височно-нижнечелюстного, плечевого, локтевого, коленного, тазобедренного, голеностопного суставов, исследования суставов стопы и кисти.
МРТ суставов, как метод диагностики, позволяет выявить:
— различные виды травматических повреждений (включая спортивную травму), такие как растяжения, контузии мышц и костной ткани, повреждения сухожилий с детализацией по степеням повреждения;
Разрыв заднего рога внутреннего мениска по Stoller, III а степень.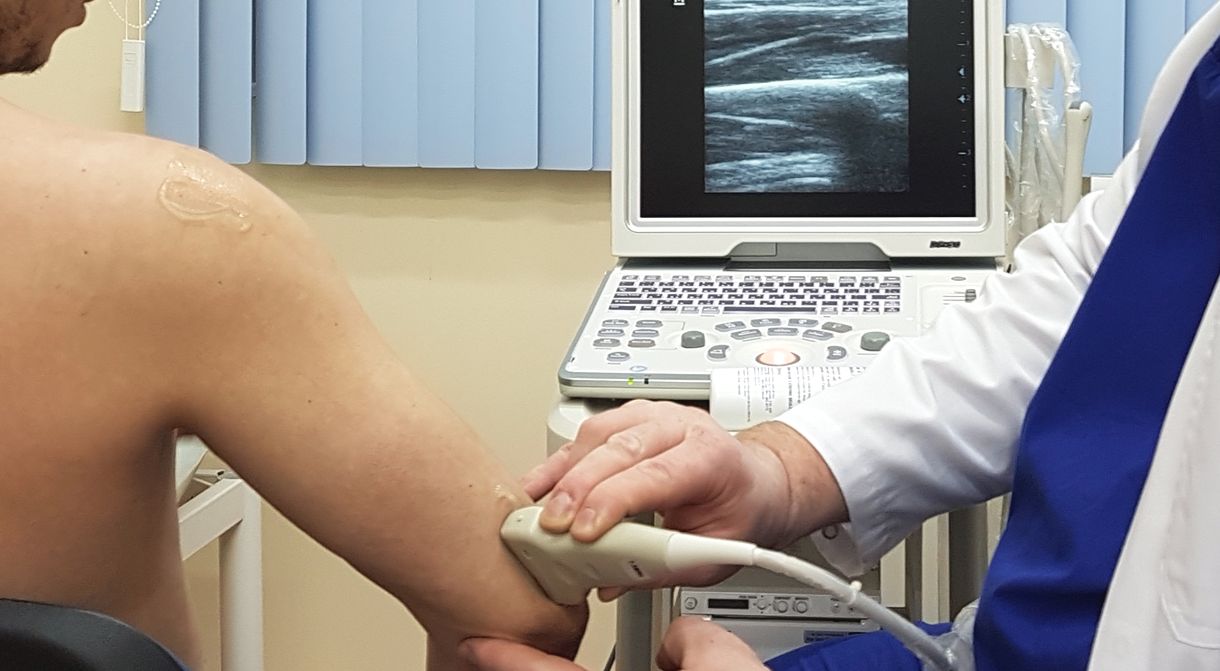
Разрыв суставной губы тазобедренного сустава.
— варианты дегенеративных изменений;
Начальные проявления деформирующего артроза тазобедренного сустава в виде истончения гиалинового хряща.
—воспалительные изменения на ранних стадиях, (не определяемых при классическом рентгеновском исследовании), такие как артриты различной этиологии, асептические некрозы и т.д.;
Вторая стадия асептического некроза головки большеберцовой кости —линейная периферическая зона гипоинтенсивного сигнала на Т1 ВИ в субхондральных отделах головки бедренной кости.
— врожденные патологии;
— хондропатии;
— опухолевые процессы костей и мягких тканей в проекции суставов.
МРТ исследования суставов не требуют какой-либо специальной предварительной подготовки, проводятся, как правило, без применения контрастного вещества, неинвазивны.
Совместное обследование — обзор
Запись совместного обследования
Документирование совместного обследования важно при принятии решений о терапии, мониторинге активности артрита и определении эффективности вмешательств. Было описано много различных методов записи. Для каждого сустава можно использовать сокращения, например PIP для проксимальных межфаланговых суставов. Система S-T-L исторически использовалась для регистрации степени припухлости (S), болезненности (T) и ограничения движения (L) каждого сустава на основе количественной оценки градации. 5 Этот метод остается полезным, но сегодня используется реже из-за все большего использования электронных медицинских записей. Легче описать совместные находки в повествовательной форме, например, «имеется отек 2+ второго и третьего пястно-фаланговых (MCP) суставов», где 0 означает отсутствие отека, 1 степень указывает на пальпируемое синовиальное утолщение, 2 степень указывает на потерю нормального контура сустава, а 3 степень указывает на явный кистозный отек пястно-фалангового сустава. Альтернативный метод — записать результаты совместного обследования с использованием схематического скелета или гомункула. Когда необходима точность, диапазон движения отдельных суставов можно измерить с помощью гониометра.
Альтернативный метод — записать результаты совместного обследования с использованием схематического скелета или гомункула. Когда необходима точность, диапазон движения отдельных суставов можно измерить с помощью гониометра.
Подсчет суставов — это стандартная оценка для мониторинга активности воспалительных артритов на практике и в клинических испытаниях. 6 Для мониторинга активности РА рекомендуется подсчет 28 суставов на болезненность и припухлость. Чтобы оценить количество болезненных суставов, исследователь документирует, какие суставы, по мнению пациента, болезненны при пальпации с давлением, достаточным для побеления ногтевого ложа большого и указательного пальцев исследователя.Чтобы оценить количество опухших суставов, исследователь документирует, какие суставы имеют пальпируемый отек или флюктуацию мягких тканей, за исключением суставов, пораженных только деформацией или костной гипертрофией. В число 28 суставов 7 входят плечи, локти, запястья, суставы MCP с первого по пятый, проксимальные межфаланговые суставы с первого по пятый и колени с обеих сторон тела. По сравнению с более обширным подсчетом суставов, подсчет 28 суставов имеет преимущество в том, что он выполняется быстро и легко; однако он ограничен тем фактом, что голеностопные и плюснево-фаланговые суставы не включены, поэтому активное заболевание стопы может быть недооценено.Подсчет 28 суставов используется для расчета показателя активности заболевания 28 (DAS28), 8 , который является проверенным инструментом, используемым для мониторинга активности заболевания.
Функция суставов при нормальном использовании не определяется оценкой болезненности, припухлости или диапазона движений, поэтому необходимы другие методы обследования. Доступны и другие тесты, которые пытаются измерить функцию сустава, оценивая способность пациента выполнять скоординированную задачу (например, дугу движения плеча, измерение времени ходьбы 50 футов).Однако результаты таких функциональных тестов могут отличаться.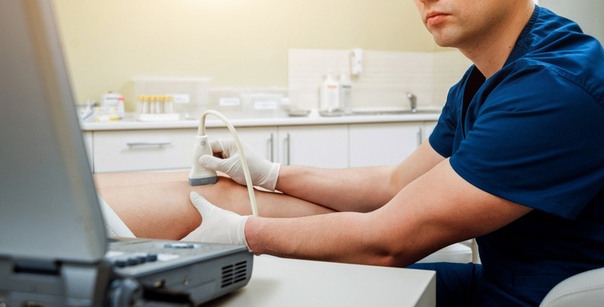 Биологические факторы, такие как циркадные изменения размера суставов и силы сжатия у ревматоидных пациентов, наблюдаемые в течение 24-часового интервала, вносят свой вклад в вариабельность.
Биологические факторы, такие как циркадные изменения размера суставов и силы сжатия у ревматоидных пациентов, наблюдаемые в течение 24-часового интервала, вносят свой вклад в вариабельность.
Совместное обследование — обзор
Запись совместного обследования
Документирование совместного обследования важно при принятии решений о терапии, мониторинге активности артрита и определении эффективности вмешательств. Было описано много различных методов записи.Для каждого сустава можно использовать сокращения, например PIP для проксимальных межфаланговых суставов. Система S-T-L исторически использовалась для регистрации степени припухлости (S), болезненности (T) и ограничения движения (L) каждого сустава на основе количественной оценки градации. 5 Этот метод остается полезным, но сегодня используется реже из-за все большего использования электронных медицинских записей. Легче описать совместные находки в повествовательной форме, например, «имеется отек 2+ второго и третьего пястно-фаланговых (MCP) суставов», где 0 означает отсутствие отека, 1 степень указывает на пальпируемое синовиальное утолщение, 2 степень указывает на потерю нормального контура сустава, а 3 степень указывает на явный кистозный отек пястно-фалангового сустава.Альтернативный метод — записать результаты совместного обследования с использованием схематического скелета или гомункула. Когда необходима точность, диапазон движения отдельных суставов можно измерить с помощью гониометра.
Подсчет суставов — это стандартная оценка для мониторинга активности воспалительных артритов на практике и в клинических испытаниях. 6 Для мониторинга активности РА рекомендуется подсчет 28 суставов на болезненность и припухлость. Чтобы оценить количество болезненных суставов, исследователь документирует, какие суставы, по мнению пациента, болезненны при пальпации с давлением, достаточным для побеления ногтевого ложа большого и указательного пальцев исследователя. Чтобы оценить количество опухших суставов, исследователь документирует, какие суставы имеют пальпируемый отек или флюктуацию мягких тканей, за исключением суставов, пораженных только деформацией или костной гипертрофией. В число 28 суставов 7 входят плечи, локти, запястья, суставы MCP с первого по пятый, проксимальные межфаланговые суставы с первого по пятый и колени с обеих сторон тела. По сравнению с более обширным подсчетом суставов, подсчет 28 суставов имеет преимущество в том, что он выполняется быстро и легко; однако он ограничен тем фактом, что голеностопные и плюснево-фаланговые суставы не включены, поэтому активное заболевание стопы может быть недооценено.Подсчет 28 суставов используется для расчета показателя активности заболевания 28 (DAS28), 8 , который является проверенным инструментом, используемым для мониторинга активности заболевания.
Чтобы оценить количество опухших суставов, исследователь документирует, какие суставы имеют пальпируемый отек или флюктуацию мягких тканей, за исключением суставов, пораженных только деформацией или костной гипертрофией. В число 28 суставов 7 входят плечи, локти, запястья, суставы MCP с первого по пятый, проксимальные межфаланговые суставы с первого по пятый и колени с обеих сторон тела. По сравнению с более обширным подсчетом суставов, подсчет 28 суставов имеет преимущество в том, что он выполняется быстро и легко; однако он ограничен тем фактом, что голеностопные и плюснево-фаланговые суставы не включены, поэтому активное заболевание стопы может быть недооценено.Подсчет 28 суставов используется для расчета показателя активности заболевания 28 (DAS28), 8 , который является проверенным инструментом, используемым для мониторинга активности заболевания.
Функция суставов при нормальном использовании не определяется оценкой болезненности, припухлости или диапазона движений, поэтому необходимы другие методы обследования. Доступны и другие тесты, которые пытаются измерить функцию сустава, оценивая способность пациента выполнять скоординированную задачу (например, дугу движения плеча, измерение времени ходьбы 50 футов).Однако результаты таких функциональных тестов могут отличаться. Биологические факторы, такие как циркадные изменения размера суставов и силы сжатия у ревматоидных пациентов, наблюдаемые в течение 24-часового интервала, вносят свой вклад в вариабельность.
Практическое руководство по клинической медицине Калифорнийского университета в Сан-Диего
Опорно-двигательный Исследование
Детальное обследование суставов обычно не входит в рутину.
медицинское обследование.Однако жалобы, связанные с суставами, довольно распространены, и
понимание анатомии и физиологии как нормальной функции, так и патологии
условия критически важны при оценке симптоматического пациента.
Получив признание
для основных структур и функционирования сустава вы сможете «логику»
ваш путь к экзамену, даже если вы не можете вспомнить эпоним, прикрепленный к каждому
специфический тест!
Я включил подробные описания обследований плеч, колен и поясницы.
так как это наиболее часто поражаемые участки.Кроме того, обзор соответствующих
анатомия, функции и общие расстройства описаны для большинства других
основные суставы. Это не исчерпывающий список.
Несколько общих замечаний по поводу скелетно-мышечного экзамена
Исторические подсказки при оценке любой совместной жалобы:
- Какое функциональное ограничение?
- Симптомы в одной области или поражают несколько суставов?
- Острый или медленно прогрессирующий?
- Если травма, то какой был механизм?
- Предыдущие проблемы с пораженным участком?
- Системные симптомы?
Единый подход к обследованию всех суставов:
Опорно-двигательный Исследование — Клинические методы
Методика При исследовании костно-мышечной системы, важно сохранить понятие функции в виду.Обратите внимание на любые грубые нарушения механической функции, начиная с первого введения пациенту. Продолжайте наблюдать за такими проблемами на протяжении собеседования и обследования.
На скрининговое обследование пациента, который не имеет опорно-двигательного аппарата жалоб и у которых нет грубых нарушений не было отмечено в интервью и общей физической экспертизы, является достаточной для проверки конечности и туловище для наблюдаемых аномалий и попросить пациента выполнить полный активный диапазон движений каждого сустава или группы суставов.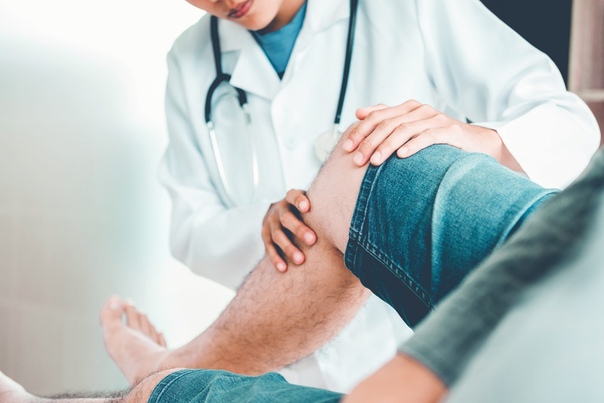
Если подарки пациента жалобы в костно-мышечной системы или если было обнаружено каких-либо отклонений, важно сделать тщательное обследование опорно-двигательного аппарата, а не только очертить масштабы грубых нарушений, но и внимательно посмотреть на тонкие аномалии.
Для исследования мышц, костей и суставов используйте классические методы осмотра, пальпации и манипуляций. Начните путем деления костно-мышечной системы на функциональные части. По мере практики экзаменующий устанавливает порядок доступа, но для новичков, возможно, лучше начинать дистально с верхней конечности, работая проксимально через плечо.Затем, начиная с височно-нижнечелюстного сустава, переходят к шейному отделу позвоночника, грудному отделу позвоночника, поясничному и крестцовому отделам позвоночника и крестцово-подвздошным суставам. Наконец, в нижней конечности снова начните дистально со стопы и продолжайте проксимально через бедро.
Используйте противоположную сторону для сравнений: легче выявить тонкие различия, а также выявить симметричные проблемы. Если есть какие-либо вопросы, используйте свою анатомию в качестве контроля.
Получите максимум информации из наблюдения.Концентрируясь на одной области за раз, осматривайте ее на предмет обесцвечивания (например, экхимозов, покраснения), отека мягких тканей, увеличения костей, истощения и деформации (аномальный угол наклона, подвывих). Отмечая эти изменения, попытайтесь определить, ограничиваются ли они суставом или затрагивают окружающие структуры (например, сухожилия, мышцы, сумки).
Наблюдайте за глазами пациента, прощупывая суставы и окружающие их структуры. Выражение боли пациентом зависит от многих факторов.По этой причине вербализация боли часто не коррелирует напрямую с ее силой. Наиболее объективным показателем степени болезненности при пальпации являются непроизвольные движения мышц вокруг глаз. Поэтому врач должен наблюдать за глазами пациента, прощупывая суставы и окружающие их структуры. По мере практики исследователь приобретет навыки оценки силы боли, вызванной обследованием, и сможет провести квалифицированную оценку, не вызывая у пациента чрезмерного дискомфорта. Отметьте участки, чувствительные к давлению, и, если возможно, определите анатомические структуры, над которыми локализуется болезненность.
Отметьте участки, чувствительные к давлению, и, если возможно, определите анатомические структуры, над которыми локализуется болезненность.
Также следует отметить участки увеличения при пальпации суставов и окружающих структур. Внимательно отмечая консистенцию увеличения и его границ, можно решить, связано ли это с расширением кости, утолщением синовиальной оболочки сустава, набуханием мягких тканей структуры, окружающей сустав, выпотом в суставную капсулу или узелковое образование, которое может располагаться в оболочке сухожилия, подкожной клетчатке или других структурах вокруг сустава.
При пальпации суставов обратите внимание на участки повышенного тепла (жара). Метод для этого, который поможет даже самым неопытным ощутить легкое повышение температуры, — это выбрать наиболее чувствительную к теплу часть руки (обычно тыльную сторону пальцев) и, начиная с проксимального отдела, слегка провести по этой части руки. по всем участкам конечности пациента несколько раз. По мере того, как вы переходите от проксимального к дистальному отделу, температура кожи постепенно понижается. Если вы обнаружите, что какое-то место становится немного теплее, это означает повышенное тепло.
Попросите пациента выполнять активные движения во всем диапазоне движений для каждого сустава. Дефекты в функции может быть наиболее быстро воспринимаются при наличии у пациента выполнять активные функции с каждой областью опорно-двигательного аппарата. Это сокращает время обследования и помогает экзаменатору определить области с плохой функцией для более тщательной оценки.
Манипулируйте суставом в пассивном диапазоне движений только в том случае, если пациент не может активно выполнять полный диапазон движений или если при активном движении ощущается явная боль.При пассивном манипулировании суставом обратите внимание, есть ли уменьшение диапазона движений, есть ли боль при движении и возникает ли крепитация при движении сустава. Отметьте также, является ли сустав стабильным или могут возникать аномальные движения.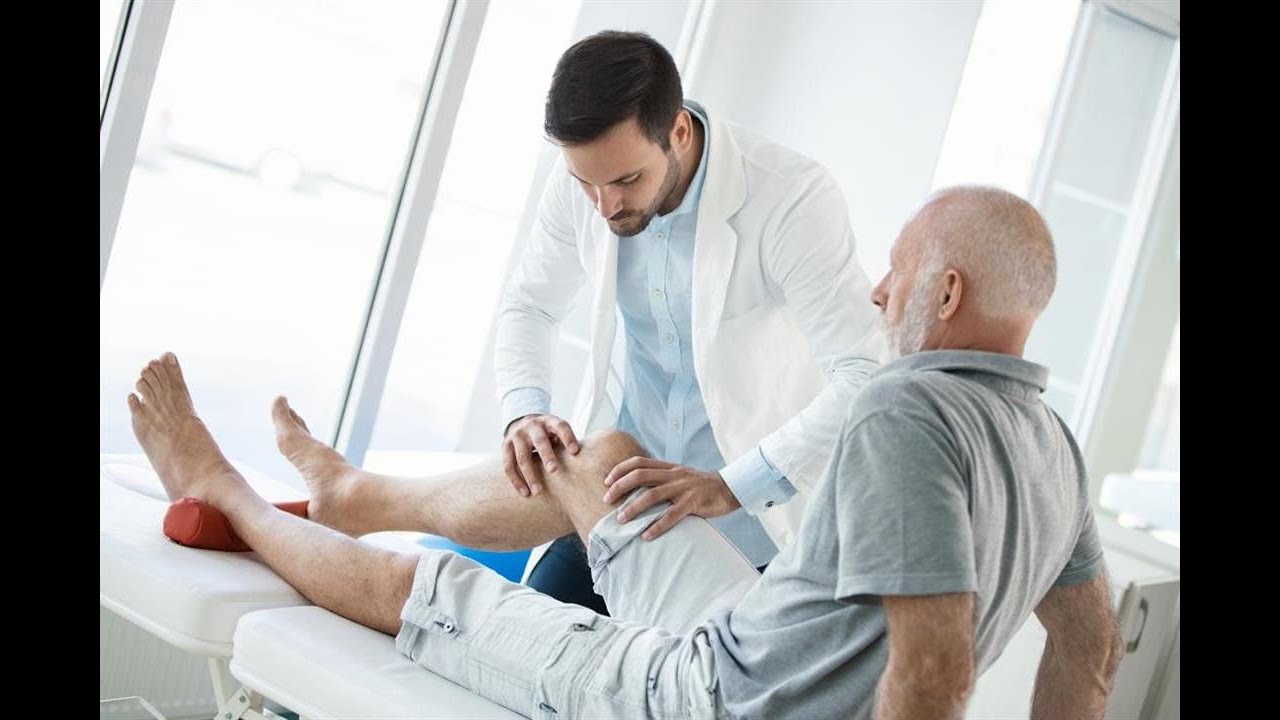
Верхняя конечность
Осмотрите и пальпируйте кистей и запястий, отметив области изменения цвета, увеличения и изменения температуры (описано в другом месте). Также обратите внимание на деформации, если они есть (контрактуры, подвывихи, аномальные углы наклона).Внимательно следите за аномалиями ногтей и кутикулы, атропией выступов тенара или гипотенара и триггерами. Включение пальца вызвано воспалительным узлом в оболочке сухожилия. Он характеризуется неспособностью разгибать палец до тех пор, пока сила, превышающая обычную, будет приложена вдоль влагалища сухожилия сгибателя, и палец не начнет разгибаться. Попросите пациента сжать обе руки в кулак. Попросите пациента взять небольшой предмет, например, палец. Если пациент способен сжать кулак и схватить небольшой предмет без видимых отклонений, то пассивные манипуляции с пястно-фаланговыми суставами, проксимальными и дистальными межфаланговыми суставами не требуются; однако при обнаружении аномалии следует провести пассивное исследование диапазона движений каждого из суставов.
Нормальный объем движений пальцев:
Дистальные межфаланговые суставы (цифры 2–5): сгибание от 0 до 80 градусов
Проксимальные межфаланговые суставы (цифры 2–5): от 9 до 120 градусов сгибания
Межфаланговые суставы большого пальца: 35 гиперэкстензия на 90 градусов, сгибание на 90 градусов
Пястно-фаланговые суставы (цифры 3–5): гиперэкстензия на 30 градусов, сгибание на 90 градусов
Пястно-фаланговый сустав большого пальца: от 0 до 70 градусов сгибания
Проверить диапазон движение запястья, попросите пациента принять позу с согнутыми локтями и предплечьями параллельно полу, а затем прижмите ладони рук и тыльную сторону кистей как можно ближе друг к другу, создавая изгиб запястья.Запястье обычно можно сгибать тыльной стороной до 70 градусов, а ладонное сгибание должно быть возможно примерно на 80 или 90 градусов. Попросите пациента отклонить руку к локтевому направлению; это должно быть возможно от 50 до 60 градусов. Наконец, попросите пациента отклонить обе руки радиально; это должно быть возможно примерно до 20 градусов.
Попросите пациента отклонить руку к локтевому направлению; это должно быть возможно от 50 до 60 градусов. Наконец, попросите пациента отклонить обе руки радиально; это должно быть возможно примерно до 20 градусов.
Осмотрите и пальпируйте оба локтя и над олекранонным отростком, снова отмечая области изменения цвета и увеличения. Следите за синовиальным утолщением или выпотом как в самом суставе, так и в области синовиальной сумки.Обратите внимание на подкожные узелки над локтевым отростком. Попросите пациента полностью разогнуть оба локтя и полностью согнуть их. Положение полного разгибания обозначается как 0 градусов, а сгибание должно выполняться хорошо до 160 градусов в нормальном состоянии.
Затем проверяют диапазон движений в радиоплечевых суставах, предлагая пациенту полностью пронатировать и супинацию обеих рук. В нормальном состоянии ладонь руки должна располагаться на столе при пронации, а тыльная сторона кисти — на столе при супинации.
Обследование плеча лучше всего проводить, когда пациент сидит или стоит в таком положении, чтобы исследователь мог свободно перемещаться по телу пациента. Диапазон движений плеча следует исследовать с ручной фиксацией плеча и без нее.
Плечевой механизм представляет собой сложную систему, в которой несколько суставов действуют согласованно. Врач должен быть знаком с анатомией плеча и смежных структур, которые действуют вместе.К ним относятся плечевой сустав, акромиально-ключичный сустав, грудинно-ключичный сустав, пространство скользящей ткани между лопаткой и грудной клеткой, плечевая капсула или вращающая манжета и субакромиальная сумка.
Грудно-ключичный сустав, акромиально-ключичный сустав, лопатки и плечи осматриваются на предмет увеличения, истощения и изменения цвета. Тщательно пальпируйте эти участки, а затем плечевые суставы по краю плечевой капсулы. При появлении отека или болезненности важно попытаться локализовать ответственную структуру.Это проще всего сделать, обратившись к атласу анатомии плеча.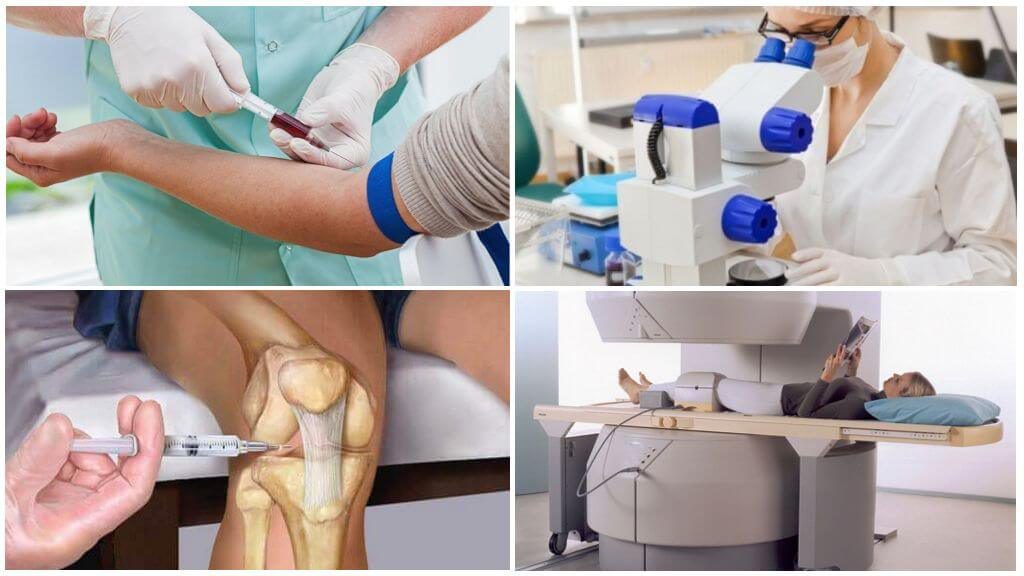
Затем проверяют сгибание вперед, прося пациента полностью согнуть плечи вперед. Это должно быть возможно под углом 90 градусов или параллельно полу, когда пациент стоит или сидит прямо. Попросите пациента повернуть и продолжать сгибать плечи, поместив обе руки вместе над головой так, чтобы руки были параллельны ушам и напротив них. Это должно быть возможно в нормальном состоянии до 180 градусов.Попросите пациента отвести оба плеча, которые снова должны быть возможны на 90 градусов, и повернуть и еще больше отвести плечи, соприкасаясь обеими руками над головой, при этом плечи плотно прижаты к ушам.
Попросите пациента обхватить обе руки за затылок, чтобы проверить вращение наружу. Попросите пациента широко развести оба локтя, затем ослабить хватку, но сохранить сгибание в локтях и соприкоснуться локтями друг с другом перед головой.
Затем пациента просят приподнять оба плеча, как будто он пожимает ими. В этом случае сложно описать конкретные углы и движение, но экзаменатор получит опыт в обнаружении отклонений.
височно-нижнечелюстных суставов осматривают и пальпируют, как описано ранее для других суставов. Продолжайте пальпировать височно-нижнечелюстные суставы, прося пациента открывать и закрывать рот и двигать челюстью из стороны в сторону. Опять же, очень сложно описать конкретный диапазон движений, но опыт поможет в обнаружении отклонений.Пальпируйте и прислушивайтесь к крепитации во время движения.
Позвоночник
Осмотрите шейный отдел позвоночника на предмет потери нормальной лордотической дуги. Пальпируйте локальные участки болезненности и крепитации. Затем попросите пациента положить подбородок на грудь, чтобы проверить сгибание, сначала приложить правое ухо к правому плечу, а левое ухо — к левому плечу для бокового сгибания и как можно дальше вытянуть шею, глядя назад. над потолком насколько это возможно.Затем проверяют вращение, прося пациента положить подбородок на правое плечо, а затем на левое.
Осмотрите грудного и поясничного отделов позвоночника вместе. Осмотрите спину и пальпируйте на предмет мышечного спазма и болезненности. Слегка потрогайте остистые отростки по всему позвоночнику, чтобы проверить их на болезненность. Наблюдайте за пациентом как стоящим, так и сидящим сзади и сбоку, чтобы проверить наличие кифоза (ненормальное положение согнутого вперед) и сколиоза (ненормальное искривление позвоночника с одной или другой стороны).О наличии сколиоза лучше всего судить, определив наличие списка. Если первый грудной позвонок не расположен по центру крестца, говорят, что у пациента есть список. Это можно легко измерить, опустив перпендикуляр от первого грудного позвонка и измерив, насколько далеко он опускается вправо или влево от ягодичной складки. Если список демонстрируется, сколиоз должен присутствовать. Также обратите внимание на то, присутствует ли поясничный лордоз в увеличенной степени или нет.
Проверьте сгибание вперед в положении сидя, попросив пациента положить нос на колено, и в положении стоя, попросив пациента коснуться пальцев ног.Чтобы проверить боковое сгибание, попросите пациента максимально сильно разогнуть позвоночник, а затем провести рукой прямо по бедру, сначала справа, а затем слева, сохраняя бедра прямыми. Попросите пациента удерживать тазовый пояс в согнутом положении и повернуть плечи сначала вправо, а затем влево, чтобы проверить вращение. Когда пациент стоит, проверьте, нет ли наклона таза, положив руки на гребни подвздошных костей и наблюдая, параллельны ли они. Углы движения можно оценить по воображаемой линии, проходящей прямо через позвоночник, перпендикулярно полу или столу.Их очень сложно измерить точно или перечислить точные нормальные измерения. Наиболее точным параметром измерения является величина удлинения позвоночника при сгибании вперед. Нормальный позвоночник должен удлиняться более чем на 5 см в грудной области и более чем на 7,5 см в поясничной области при сгибании вперед.
Движение реберно-позвоночного сустава можно измерить, положив руки с растопыренными пальцами на грудную клетку и заставив пациента вдохнуть и выдохнуть полностью. Если есть отклонение от нормы, точное измерение расширения грудной клетки по линии сосков следует записать в качестве исходного уровня.
Если есть отклонение от нормы, точное измерение расширения грудной клетки по линии сосков следует записать в качестве исходного уровня.
Для тестов подъема прямой ноги попросите пациента лечь спиной на стол и полностью расслабиться. Когда колено полностью выпрямлено, сначала одна нога, а затем другая медленно поднимается и сгибается в бедре. Это вызывает растяжение седалищного нерва, в результате чего возникает седалищная боль. Если этот маневр вызывает боль в бедре или пояснице с облучением в седалищной области, тест считается положительным при раздражении нервных корешков. Следует записать угол подъема ноги от стола в точке возникновения боли.
крестцово-подвздошных суставов исследуют пальпаторно и легким ударом кулака на предмет болезненности. Другие маневры, которые могут вызвать боль в крестцово-подвздошном суставе при наличии воспаления:
Сжатие гребней подвздошной кости: это выполняется, когда пациента просят лечь на бок, оказывая сильное давление вниз на верхний гребень подвздошной кости. Если этот маневр вызывает боль в крестцово-подвздошном суставе, это может помочь в диагностике; но отсутствие боли не исключает поражения крестцово-подвздошного сустава.
Сотрясение крестцово-подвздошного сустава: пациента просят лечь на бок лицом к исследователю. Нижняя нога согнута в бедре и колене, а верхняя часть ноги полностью выпрямлена. Положите руку на верхний гребень подвздошной кости и приложите ладонь к согнутому колену пациента. Опять же, боль в крестцово-подвздошном суставе считается положительным тестом, но отрицательный результат не исключает возможного поражения крестцово-подвздошного сустава.
Пассивное гиперэкстензия нижней конечности: попросите пациента подойти ближе к краю стола для осмотра в положении лежа на спине.Когда пациент полностью расслаблен, исследователь поддерживает нижнюю конечность и медленно позволяет ей пассивно перерасти через край стола для осмотра.
Нижняя конечность
футов осматривают на предмет аномальной окраски и локализованных участков опухоли.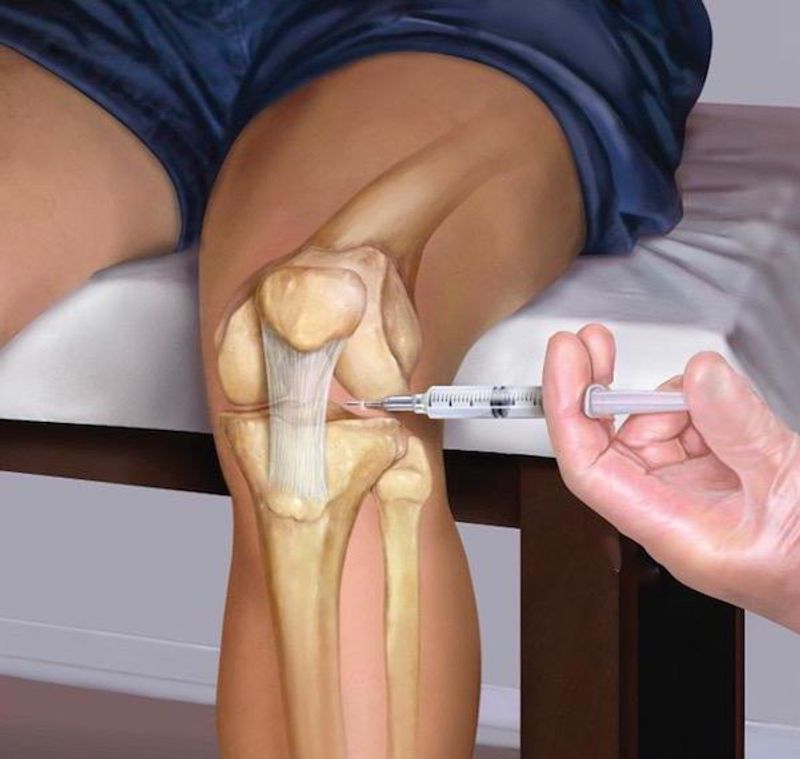 Следует обратить внимание на поражения кожи на ступнях и пальцах ног. Пальпируйте и запишите пульсацию артерий (тыльной поверхности стопы и задней большеберцовой кости). Кроме того, обратите внимание на опускание продольной дуги (плоская стопа или плоскостопие), аномальное возвышение продольной дуги (кавусная стопа), аномальный угол наклона первого плюснефалангового сустава (вальгусная деформация большого пальца стопы), деформации пальца стопы или петли. пальцы ног, а также образование мозолей или сумок над областями давления.Попросите пациента активно сгибать и разгибать пальцы ног. Если кажется, что есть отклонение от нормы, каждый палец ноги должен быть пассивно выполнен в диапазоне движений. Подвижность среднетарзальных суставов измеряется, беря стопу обеими руками и осторожно вращая руками в противоположных направлениях.
Следует обратить внимание на поражения кожи на ступнях и пальцах ног. Пальпируйте и запишите пульсацию артерий (тыльной поверхности стопы и задней большеберцовой кости). Кроме того, обратите внимание на опускание продольной дуги (плоская стопа или плоскостопие), аномальное возвышение продольной дуги (кавусная стопа), аномальный угол наклона первого плюснефалангового сустава (вальгусная деформация большого пальца стопы), деформации пальца стопы или петли. пальцы ног, а также образование мозолей или сумок над областями давления.Попросите пациента активно сгибать и разгибать пальцы ног. Если кажется, что есть отклонение от нормы, каждый палец ноги должен быть пассивно выполнен в диапазоне движений. Подвижность среднетарзальных суставов измеряется, беря стопу обеими руками и осторожно вращая руками в противоположных направлениях.
Осмотрите лодыжку на предмет обесцвечивания и припухлости и пальпируйте на предмет болезненности, припухлости, излияний и крепитации при амплитуде движений. Попросите пациента выполнить тыльное сгибание голеностопных суставов (это должно быть возможно примерно до 20 градусов) и подошвенное сгибание голеностопных суставов (это должно быть возможно примерно до 45 градусов).Затем попросите пациента вывернуть (супинировать) лодыжку, что должно быть возможно на 30 градусов, и вывернуть (пронировать) голеностоп, что должно быть возможно на 20 градусов.
Попросите пациента встать и пройти. Обратите внимание на положение пронации или супинации, а также схождение и разгибание ног при ходьбе.
Колено , самый большой сустав в теле, представляет собой сложный мыщелковый сустав. Следует пересмотреть конкретную анатомию колена. Осмотрите колени на предмет обесцвечивания, опухоли и деформации и отметьте, имеют ли они угол наклона латерально (genu varum) или медиальный (genu valgum).Кроме того, обратите внимание на сгибание колена назад (genu recurvatum) и отсутствие полного разгибания колена (сгибательная контрактура). Нарушения, упомянутые при осмотре до этого момента, лучше всего замечать, когда пациент стоит и держит вес.
Нарушения, упомянутые при осмотре до этого момента, лучше всего замечать, когда пациент стоит и держит вес.
Остальную часть обследования колен лучше всего проводить, лежа на спине. Ищите атрофию четырехглавой мышцы и наблюдайте за контуром колен. При пальпации колена, которое кажется опухшим, попытайтесь определить структуры, вызывающие это увеличение.
Синовиальное утолщение, как при хроническом синовите, вызывает опухоль тестообразной консистенции. Лучше всего это можно воспринимать как утолщение синовиального края, поскольку оно отражается в надпателлярном мешочке. Он отмечен как продольный гребень примерно на 4-5 см выше верхней границы надколенника.
Жидкость или выпот в колене воспринимается двумя способами:
Используйте левую руку, чтобы сжать отражение суставной капсулы под сухожилием четырехглавой мышцы, и пальцами левой руки, обхватив боковой край сустава, чтобы сжать жидкость, если она присутствует под надколенником.Затем используйте правую руку, чтобы надавить на надколенник вниз, создавая бюллетень и щелчок, когда надколенник ударяет по мыщелкам бедренной кости.
Небольшие количества жидкости можно ощутить, создав давление на боковую поверхность сустава поглаживанием, чтобы выдавить жидкость, если она присутствует, в медиальную часть сустава. Затем на медиальную часть сустава оказывается давление, чтобы образовалась выпуклость жидкости, когда жидкость возвращается обратно в боковую часть.Этот же маневр можно выполнить, поглаживая медиальную поверхность, чтобы выдавить жидкость и создать выпуклость на медиальной поверхности.
Удерживая левую руку над надколенником, попросите пациента медленно согнуть и разогнуть колено. Выполняя этот маневр, обратите внимание на углы разгибания и сгибания, а также на наличие крепитации при движении сустава. Разгибание должно быть полным на 180 градусов или 0 градусов, а сгибание должно быть возможным до 130 градусов. Если есть ограничение в этом диапазоне, то эти движения должны выполняться исследователем пассивно с расслабленным пациентом, чтобы определить причину ограничения.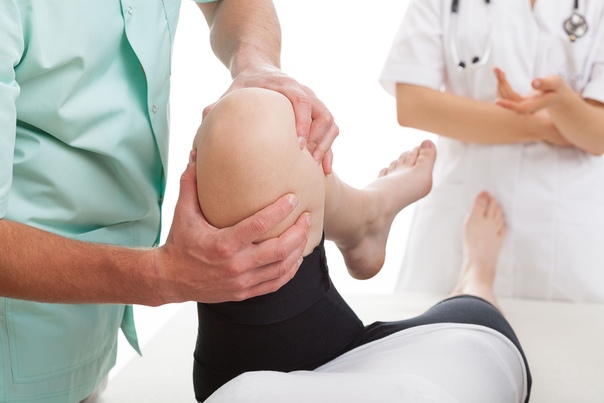
Стабильность колена определяют с помощью следующих маневров:
Боковую стабильность проверяют, прося пациента полностью разогнуть колено, взявшись левой рукой за внутренний нижний конец бедренной кости, а правой рукой за большеберцовую кость чуть выше лодыжки. Попытка привести большеберцовую кость к бедренной кости качающимся движением. В нормальном состоянии это невозможно. Чтобы проверить медиальную стабильность, возьмитесь левой рукой за внешний нижний конец бедренной кости, а правой рукой за большеберцовую кость чуть выше лодыжки.Попытка отвести большеберцовую кость на бедренную кость качающимся движением. В нормальном состоянии это невозможно. Углы, на которые может быть отведена или приведена большеберцовая кость, должны быть оценены или точно измерены с помощью гониометра.
Целостность крестообразных связок проверяется табличкой ящика. Попросите пациента согнуть колено до 90 градусов. Удерживая бедренную кость в фиксированном положении, попытайтесь подтолкнуть большеберцовую кость вперед и назад по бедренной кости. Обычно при этом маневре должно быть очень мало движения; способность вытягивать большеберцовую кость вперед по бедренной кости указывает на дефект в переднем крестообразном кресте, тогда как способность толкать большеберцовую кость назад на бедренную кость указывает на дефект в заднем крестообразном суставе.
Бедро представляет собой шарнирно-шарнирное соединение и, следовательно, способно выполнять сложные движения сгибания, разгибания, отведения, приведения и вращения. Для выявления конкретных аномалий можно провести ряд специализированных тестов на бедре. Они не будут подробно обсуждаться в этом разделе. Если при стандартном плановом осмотре наблюдается отклонение от нормы, обратитесь к хорошему учебнику по ортопедии или ревматологии, например, к тем, которые указаны в справочных материалах.
Пациент находится в положении стоя по поводу наклона таза, как указано выше при обследовании позвоночника. Наклон может быть из-за болезни бедра или неравной длины ног. Наблюдают за походкой, чтобы обнаружить хромоту, которая может быть вторичной по отношению к боли в бедрах или ограничению движений из-за структурного повреждения самого сустава или мускулатуры и иннервации сустава.
Наклон может быть из-за болезни бедра или неравной длины ног. Наблюдают за походкой, чтобы обнаружить хромоту, которая может быть вторичной по отношению к боли в бедрах или ограничению движений из-за структурного повреждения самого сустава или мускулатуры и иннервации сустава.
Попросите пациента лечь на спину на стол и активно согнуть сначала одно бедро, а затем другое, полностью выпрямляя противоположное бедро. Сгибание с прямым коленом должно быть возможным до 90 градусов, а с согнутым коленом — до 120 градусов или больше.
Тесты на отведение бедра легче проводить пассивно. Положите левую руку на гребень подвздошной кости и обхватите правой рукой правую ногу. Постепенно отводите ногу как можно дальше, не производя движения тазом. Отведение должно быть возможно до 40 градусов и более. Проделайте такой же маневр на левой ноге.
Вращение можно измерить, когда колено и бедро согнуты под углом 90 градусов. Противоположная нога должна быть полностью выпрямлена. Внутреннее вращение измеряется путем смещения лодыжки наружу, что должно быть возможно на 40 градусов.Внешнее вращение измеряется перемещением голеностопного сустава внутрь, что должно быть возможно на 45 градусов или больше. Вращение бедра также можно измерить, когда пациент лежит на столе, а бедро полностью выпрямлено. В этом случае колено на измеряемой стороне должно быть согнуто на 90 градусов и полностью выпрямлено на противоположной стороне.
Сгибательная контрактура бедра обнаруживается при сгибании противоположного бедра до тех пор, пока поясничный лордоз не сровняется с поверхностью стола. Попросите пациента принять участие в этом обследовании, удерживая согнутое колено.Затем исследуемую ногу со стороны бедра медленно опускают на стол. При наличии контрактуры этот маневр не может быть выполнен полностью.
Гиперэкстензию бедра можно проверить, попросив пациента лечь на стол лежа и медленно поднимая исследуемую ногу; это должно быть возможно до 15 градусов или больше.
Обследование коленного сустава
Введение
- Представьтесь пациенту
- Вымой руки
- Кратко объясните пациенту, что включает в себя обследование
- Попросите пациента снять нижнюю одежду, обнажив все колено.
- При необходимости предлагайте пациенту сопровождающего.
Всегда начинайте с осмотра и действуйте, как указано ниже, если не указано иное; будьте готовы к тому, что экзаменатор даст инструкции быстро перейти к определенным разделам.
Инспекция
Пока пациент стоит :
- Оценить походку пациента. Общие походки включают:
- Анталгический: возникает при нагрузке на болезненную ногу. Фаза стойки укорачивается, что приводит к характерному «хромающему» пациенту.
- Тренделенберг: слабость отводящих мышц бедра (средняя и минимальная ягодичные мышцы). Это общий результат обследования, а не признак патологии коленного сустава.
- Оценить симметрию и деформацию
- Уровень надколенника с обеих сторон
- Genu varum (или кривоногая), где большеберцовая кость расположена под углом медиально по отношению к бедренной кости
- Genu valgum (или коленная), где большеберцовая кость расположена под углом латерально по отношению к бедренной кости
- Оценить массу четырехглавой мышцы
- Эти отходы быстро (в течение нескольких недель) при заболевании колена.
Рис. 1. Выпот в правом колене [/ caption]
Попросите пациента лечь на спину на кровать
- Оценка за:
- Изменения кожи (e.грамм. эритема от септического артрита)
- Рубцы (например, предыдущая артропластика или артроскопия)
- Припухлость, включая излияния суставов, воспаленную сумку (обычно предколенную и подколенную сумку), параменискальные кисты или кисты Бейкера
Пальпация
- Оценить температуру, сравнивая обе стороны
- Начните от середины бедра и проработайте до середины голени
- Прощупайте разгибательный механизм:
- Начните с четырехглавой мышцы и сухожилия четырехглавой мышцы, нащупайте коленную чашечку и связку надколенника, а затем надавите на бугристость большеберцовой кости
- Проверка суставного выпота
[начало клинической]
Оценка совместного выпота
Для оценки выпота в коленный сустав можно использовать два метода:
- Тест Sweep — доите надколенный мешок, плотно прижимая руку к дистальному отделу бедра, чтобы убедиться, что вся жидкость выталкивается и удерживается в коленном суставе.
 Другой рукой одновременно «сместите» жидкость из медиального желоба. Удерживая первую руку на месте, «проведите» по латеральному желобу от дистального к проксимальному, и при этом внимательно посмотрите на медиальный желоб — если вы видите выпуклость, это указывает на небольшой выпот в суставе
Другой рукой одновременно «сместите» жидкость из медиального желоба. Удерживая первую руку на месте, «проведите» по латеральному желобу от дистального к проксимальному, и при этом внимательно посмотрите на медиальный желоб — если вы видите выпуклость, это указывает на небольшой выпот в суставе - Тест на надколенник. Как описано выше, опорожните надколенник, а другой рукой сильно надавите на надколенник пациента. Вы почувствуете, как его нижняя поверхность «постукивает» по блоку дистального отдела бедренной кости.Это грубый тест на большой суставной выпот, хотя он также может быть очевиден при осмотре.
[окончание клинической]
- Пальпируйте начало и вставку MCL и LCL
- Пальпируйте мениски
- Согните колено под углом 90 градусов и пальпируйте по линиям медиального и бокового суставов
- Пальпируйте подколенную ямку:
- Колено все еще согнуто, пальпируйте опухоли позади колена, такие как кисты Бейкера или подколенные аневризмы
Движение
- Подъем прямой ноги *
- Отодвиньте руку примерно на 30 см от кровати и попросите пациента пнуть ее, держа ногу прямой, демонстрируя целостность разгибательного механизма
- Проверить на перерастяжение (большинство коленей выходят на ~ 5 градусов выше нейтрального положения)
- Поместите кулак под пятку пациента и попросите его прижать колено к кушетке
- Проверить диапазон сгибания
- положите руку на переднее колено и попросите согнуть его, насколько это возможно, отмечая также крепитацию.
* Иногда вы будете сталкиваться с пациентом, который испытывает слишком сильную боль, чтобы выполнить это; в этих случаях поднимите ногу на несколько сантиметров от кровати и поддержите колено и ступню, прежде чем отпустить ступню, продолжая поддерживать колено, и попросите их держать ногу прямо
Специальные испытания
Оценить стабильность связок колена:
- Согните колено до 30 градусов.
 Положите одну руку на дистальную часть бедра, а другую — на проксимальную большеберцовую кость. Сильно потяните кпереди за большеберцовую кость, стабилизируя бедренную кость другой рукой.
Положите одну руку на дистальную часть бедра, а другую — на проксимальную большеберцовую кость. Сильно потяните кпереди за большеберцовую кость, стабилизируя бедренную кость другой рукой. - Ощущение (i) слабости (больше, чем на противоположной стороне) и (ii) отсутствия твердой конечной точки
- Согните колено до 30 градусов.
- Согните колено под углом 90 градусов и сядьте на стопу пациента. Обеими руками возьмитесь за проксимальный отдел голени на уровне бугорка.Сильно потяните кпереди, также оценивая слабость и конечную точку
* Тест Лахмана рассматривается как более чувствительный тест к разрыву ACL, чем тест на растяжение спереди
- Согните колено под углом 90 градусов и сядьте на стопу пациента. Обеими руками возьмитесь за проксимальный отдел голени на уровне бугорка. Сильно надавите назад, оценивая слабость и конечную точку
- Оцените MCL и LCL с помощью стресс-тестов
- Согните колено под углом 30 градусов и удерживайте лодыжку между рукой и туловищем
- Положите руки на противоположные стороны колена и сильно надавите на колено до (i) вальгусного напряжения и (ii) варусного напряжения.Обратите внимание на боль и вялость в этом маневре.
N.B. Тест МакМюррея больше не рекомендуется для оценки повреждения мениска
Завершить обследование
Поблагодарите пациента и позвольте ему исправить положение. Помните: если вы забыли что-то важное, вы можете вернуться и завершить это.
Сообщите экзаменатору, что для завершения обследования вы также хотели бы исследовать суставы сверху и снизу (бедра и лодыжки), контралатеральное колено и просмотреть любые доступные изображения.
Обследование коленного сустава · Костно-мышечная система · Навыки ОБСЕ · Медицинские специалисты
Предисловие
Жалобы на колено часто поступают в клиники неотложной и неотложной помощи, в клиники общей практики и ортопедические клиники. В некоторых больницах будут также специальные отделения коленных суставов . Обычные жалобы — боль в колене, блокировка колена или подгибание колена. Общие состояния, вызывающие эти симптомы, включают артрит, травмы связок и / или хрящей.
В некоторых больницах будут также специальные отделения коленных суставов . Обычные жалобы — боль в колене, блокировка колена или подгибание колена. Общие состояния, вызывающие эти симптомы, включают артрит, травмы связок и / или хрящей.
Обследование коленного сустава, наряду со всеми другими совместными обследованиями, обычно проводится в ОБСЕ. Вы должны быть уверены, что можете делать это уверенно.
Обследование всех суставов проводится по общей схеме «внешний вид, осязание, движение», а иногда и по некоторым специальным тестам.
Этапы процедуры
Шаг 01
Вымойте руки и представьтесь пациенту.Уточните личность пациента. Объясните, что вы хотели бы изучить, и получите их согласие.
Убедитесь, что оба колена должным образом обнажены, в этом случае пациент, вероятно, будет в шортах.
Шаг 02
Попросите пациента пройти за вас. Обратите внимание на любую хромоту или явные деформации, такие как шрамы или мышечное истощение. Проверьте, есть ли у пациента варусная (кривоногая) или вальгусная (коленная) деформация. Осмотрите сзади, чтобы увидеть, есть ли какие-либо явные подколенные опухоли, например киста Бейкера.
Попросите пациента пройтись
Реклама
Шаг 03
Попросите пациента лечь на кровать для дальнейшего общего осмотра. Обратите внимание на симметрию, покраснение, истощение мышц, шрамы, сыпь или фиксированные деформации сгибания.
Выполните общий осмотр
Обратите внимание на шрам над левым коленом этого пациента.
Шаг 04
Прощупайте коленный сустав, начните с оценки температуры тыльной стороной ладони и сравнения с окружающими областями
Оценить температуру коленного сустава
Шаг 05
Пальпируйте границу надколенника на предмет болезненности, за коленом на предмет отеков, вдоль всех линий сустава на предмет болезненности и в месте прикрепления сухожилия надколенника.
Наконец, коснитесь коленной чашечки, чтобы увидеть, есть ли выпот глубоко в коленную чашечку.
Пальпируйте границу надколенника
Пальпируйте линии суставов
Пальпируйте точку введения
Коснитесь коленной чашечки
Реклама
Шаг 06
Основными движениями, которые следует изучить как активно, так и пассивно, являются:
Необходимо продемонстрировать полный диапазон движений и почувствовать крепитацию.
Колено сгибание движения
Колено разгибания движения
Шаг 07
Выполните специальные тесты для оценки крестообразных связок.
- Тест с передним выдвижным ящиком: Согните колено под углом 90 градусов и сядьте на стопу пациента. Потяните вперед большеберцовую кость чуть дистальнее колена. Не должно быть движения . Если есть движение, это говорит о повреждении передней крестообразной связки. Другой тест на повреждение ACL — тест Лахмана.
- Тест заднего выдвижного ящика Когда колено находится в том же положении, наблюдайте сбоку на предмет любого заднего отставания сустава, это указывает на повреждение задней крестообразной связки.
Тест на рисование
Задний лаг-тест
Шаг 08
Выполните специальные тесты для оценки боковых связок. Сделайте это, удерживая ногу с коленом, согнутым под углом 15 градусов, и приложите латеральную и медиальную нагрузку к колену. Любое чрезмерное движение предполагает повреждение боковых связок.
Боковое напряжение
Медиальное напряжение
Реклама
Шаг 09
В прошлом для оценки повреждения мениска использовался тест Мак-Мюррея. Держите колено вверх и полностью согните, положив одну руку на коленный сустав, а другую на подошву этой стопы. Напрягите коленный сустав, перемещая стопу медиально и латерально. Боль или щелчок — положительный тест, подтверждающий повреждение мениска.
Боль или щелчок — положительный тест, подтверждающий повреждение мениска.
Обратите внимание, что этот тест больше не рекомендуется в рекомендациях NICE из-за опасений, что он может усугубить травму, а также из-за его низкой диагностической точности.
Тест Макмеррея
Шаг 10
По завершении дайте пациенту возможность одеться, поблагодарите его за уделенное время и вымойте руки. Сообщите о результатах экзаменатору.
Это руководство предназначено для студентов и врачей. Если вы подаете заявление в медицинскую школу и хотите получить дополнительную информацию о UCAT, ознакомьтесь с нашим полным руководством и нашим руководством по практике перед экзаменом.
Реклама
ИССЛЕДОВАНИЕ МЫШЕЧНО-КЕЛЕТНОЙ ПРОМЫШЛЕННОСТИ
ИССЛЕДОВАНИЕ МЫШЕЧНО-КЕЛЕТНОЙ ЧАСТИ
| Опорно-двигательный экзамен Раздаточный материал сессии |
- ЗАБОЛЕВАНИЯ ОПРЕДЕЛЕННО-КОЛЕБАТЕЛЬНОГО ЦВЕТА
- Масштаб: более 37 миллионов человек в США страдают.
от той или иной формы артрита или родственного состояния.Это
представляет собой одну из пяти основных проблем у пациентов, обращающихся
врач первичной медико-санитарной помощи. - Ревматология:
Это отрасль медицины, которая занимается артритом.
и связанных с ними нарушений опорно-двигательного аппарата, включая несколько системных аутоиммунных заболеваний с.
Ревматологов медицинские специалисты в области опорно-двигательного аппарата заболевания. - Ценность исторического и физического:
Анамнез и физическое состояние имеют решающее значение для достижения
точный диагноз заболеваний опорно-двигательного. Хотя то же самое можно сказать обо всех
Хотя то же самое можно сказать обо всех
систем, это особенно верно в этой области.
В диагностике заболеваний опорно-двигательного аппарата, 60%
вес может быть помещен в историю болезни, 3 0% — на физические и 10% — на лабораторные.
- Масштаб: более 37 миллионов человек в США страдают.
УСЛОВИЯ — ВЫ ДОЛЖНЫ БЫТЬ ЗНАКОМЬТЕСЬ С
- Артралгия: боль в суставе.
- Артрит: Воспаление сустава.Подразумевает присутствие
тепла, отека, тепла, нежности и, возможно,
эритема. - Киста Бейкера: синовиальная киста, обнаруженная в
подколенное пространство, которое иногда может разрываться на икры и имитировать
тромбофлебит. - Узлы Бушара: Костное увеличение проксимального отдела
межфаланговые суставы, обнаруженные востеоартроз.
- Деформация бутоньерки: обнаружена характерная деформация
при ревматоидном артрите, который включает сгибательную контрактуру проксимального
фаланговый сустав, связанный с гиперэкстензиейдистального межфалангового сустава.
- Бурсит: воспаление синовиальной сумки.
выстланный мешок, который может или не может сообщаться с суставной полостью. - Крепитация: ощутимое или слышимое скрежетание или хруст.
ощущение, возникающее при движении сустава или сухожилия. - Диартродиальный сустав: Свободно подвижный сустав, покрытый
синовиальная оболочка. - Плоскостопие: Ступни с продольным сводом стопы.
уплощается, а нормальная вогнутость на медиальной стороне стопы становится выпуклой. Ганглии: кистозное увеличение сустава.
капсулы и влагалища сухожилий, чаще всего * расположены на тыльной стороне запястья- Hallux vagus: Аномальное отведение большого пальца стопы в
отношение к первой плюсне. Когда впоследствии увеличивается головка первой плюсневой кости
Когда впоследствии увеличивается головка первой плюсневой кости
на его медиальной стороне создается деформация бурсита. - Молоток пальца стопы: Распространенная деформация пальца стопы, характеризующаяся
гиперэкстензия в плюснефаланговом суставе, сгибание в проксимальном
межфаланговый сустав. Узел Гебердена: костные разрастания дистального
межфаланговый сустав кисти вторичный по отношению к остеоартрозу.Кифоз: часто округлая грудная выпуклость позвоночника.
наблюдается у пожилых женщин.Миалгия: боль в мышцах.
Подагра: острая форма первого плюсневого фалангового сустава.
а часто и визитная карточка подагры.Ревматоидный узелок: подкожный или
поднадкостничный узел с характерной гистологией, часто обнаруживаемый на разгибательной поверхности предплечья и локтя
и наблюдается примерно у 20% пациентов с ревматоидным артритом.Сколиоз: боковое искривление позвоночника.
Синовит: воспаление слизистой оболочки
диартродиальный сустав. Это приводит к ощутимой опухоли суставов, обнаруживаемой в
такие заболевания, как ревматоидный артрит. Экзаменатор правильно отметит
наличие или отсутствие «пальпируемого синовита».Деформация шеи лебедя: характерная деформация кисти в
ревматоидный артрит, при котором наблюдается сгибательная контрактура пястно-фалангового сустава,
гиперэкстензия проксимального межфалангового сустава и сгибание дистального
межфаланговый сустав.Его можно найти при других типах артрита.Tophus: коллекция кристаллов мононатрия урата, которые
может пальпироваться под кожей.
Локтевая девиация: еще одна распространенная деформация при ревматоиде
артрит, при котором пальцы смещаются внутрь в суставах MCP.
ЗАПИСЬ ОБСЛЕДОВАНИЯ МОСКОВНО-КЕЛЕТНОЙ ЧАСТИ
костно-мышечной экзамен почти исключительно
полагается на осмотр и пальпацию суставов и некоторые специализированные тесты
с использованием этих техник.Редко перкуссия и аускультация играют роль
в опорно-двигательном аппарате экзамена. Ключевые особенности, которые следует отметить и записать на
осмотр швов: S welling, T enderness и L oss
движения.
Другие важные физические признаки, включая
изменения температуры и цвета сустава, крепитация и деформация могут быть
добавлен в дополнение к основным данным STL
Рейтинг: Отек, болезненность и потеря
движение можно удобно оценить по шкале от 0 до 4.В общем, 0 означает
в норме, I — легкое отклонение, 2 — умеренное, 3 — выраженное и 4 — максимальное отклонение.
Более подробное объяснение системы оценок представлено в
следующая таблица.
ОБСЛЕДОВАНИЕ ОПЫТНО-СКЕЛЕТНОЙ ЧАСТИ
СО | S1 | S2 | S3 | S4 | |
| 1.Набухание (S) | Без набухания | Отек суставов, который может быть незаметен на случайной одежде. осмотр, но должен быть узнаваем для опытного экзаменатора | Отек суставов очевиден даже при случайном осмотре | Заметно аномальный отек | Припухлость суставов до максимальной степени |
К | Т1 | Т2 | Т3 | Т4 | |
| 2.Нежность (T) | Без нежности | Легкий или умеренный дискомфорт при пальпации | Более сильная боль при обычной пальпации, которая пациент предпочитает не терпеть | Более невыносимая боль даже при легкой пальпации или давление | Боль, которая может быть вызвана даже легким раздражителем, например лист, касающийся сустава, часто характерный для острой подагры |
L0 | L1 | L2 | L3 | L4 | |
| 3.Ограничение движения (L) | Нормальное совместное движение | Около 25% потери движения | Около 50% потери движения | Около 75% потери движения | 100% потеря подвижности или полный анкилоз сустава |
Сортировка кулака : Движение в мелких суставах
пальцы могут быть конкретно измерены в каждом случае, но это требует много времени
упражнения, которые обычно не имеют решающего значения для ведения пациента. Хорошая глобальная оценка
Хорошая глобальная оценка
совместных движений в руках можно добиться, попросив пациента сжать кулак и
оценка степени нарушения этой функциональной активности. Произведен нормальный полный кулак
при полном сгибании всех пальцев описывается как стопроцентный кулак и плоская рука с
отсутствие сгибания составляет 0%. Между этими двумя крайностями можно оценить
25, -50 и 75%
кулаки.
Врач-ревматолог, ухаживающий за пациентом с
полиартикулярная болезнь суставов может выиграть от использования этого полуколичественного
стенография в наблюдении за пациентом.Следующий пример
записанное обследование пациента с ревматоидным артритом демонстрирует
полезность этого метода в предоставлении легко читаемого резюме о соединении
экзамен.
ПРИМЕР: Пациент с ревматоидным артритом.
| ПРАВЫЙ | ЛЕВЫЙ | |
| ВНЧС | 0 | 0 |
| Плечо | S 0 T 1 L 70 abd | S 0 T 1 L 0 |
| Колено | S 0 T 0 L 10-100 | S 1 T 1 L 0 |
| Запястье | S 1 T 1 L 1 | S 1 T 2 L 1 |
| MCP | 2, 3S 1 T 1 | 2, 4S 1 T 1 |
| PIP | 3, 4S 1 T 1 | 3, 4S 1 T 1 |
| DIP | 0 | 0 |
| Кулак | 75% | 75% |
| Бедра | L 0 | L 0 |
| Колено | S 1 T 1 L 0-95 | S 1 T 0 L 0-100 |
| Лодыжки | 0 | 0 |
| MTP | 2, 3S 1 T 2 | 2, 3, 4S 1 T 2 |
ИССЛЕДОВАНИЕ СУСТАВОВ
- Специальная информация об анатомии суставов, технике
и диапазон движения
можно найти в главе 17 Бейтса, озаглавленной «The
Костно-мышечной системы».

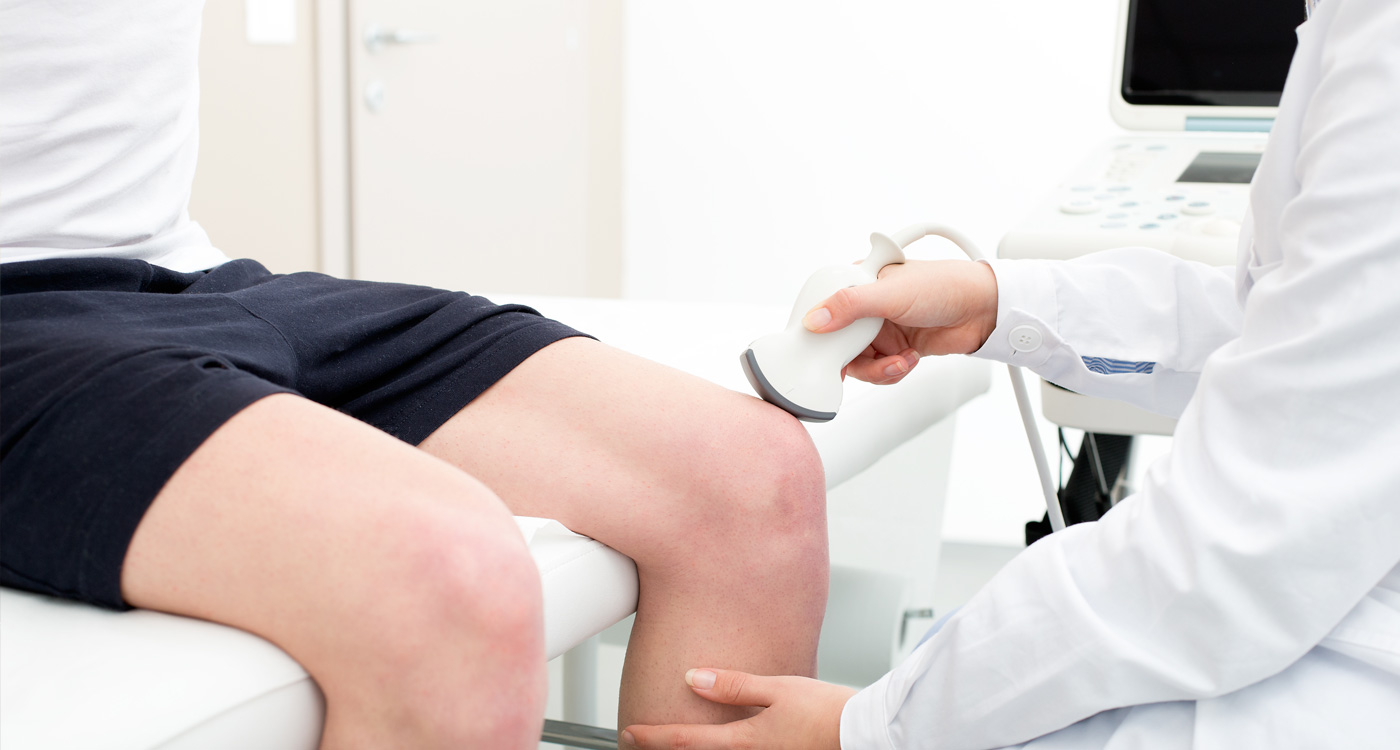
 Другой рукой одновременно «сместите» жидкость из медиального желоба. Удерживая первую руку на месте, «проведите» по латеральному желобу от дистального к проксимальному, и при этом внимательно посмотрите на медиальный желоб — если вы видите выпуклость, это указывает на небольшой выпот в суставе
Другой рукой одновременно «сместите» жидкость из медиального желоба. Удерживая первую руку на месте, «проведите» по латеральному желобу от дистального к проксимальному, и при этом внимательно посмотрите на медиальный желоб — если вы видите выпуклость, это указывает на небольшой выпот в суставе Положите одну руку на дистальную часть бедра, а другую — на проксимальную большеберцовую кость. Сильно потяните кпереди за большеберцовую кость, стабилизируя бедренную кость другой рукой.
Положите одну руку на дистальную часть бедра, а другую — на проксимальную большеберцовую кость. Сильно потяните кпереди за большеберцовую кость, стабилизируя бедренную кость другой рукой. Хотя то же самое можно сказать обо всех
Хотя то же самое можно сказать обо всех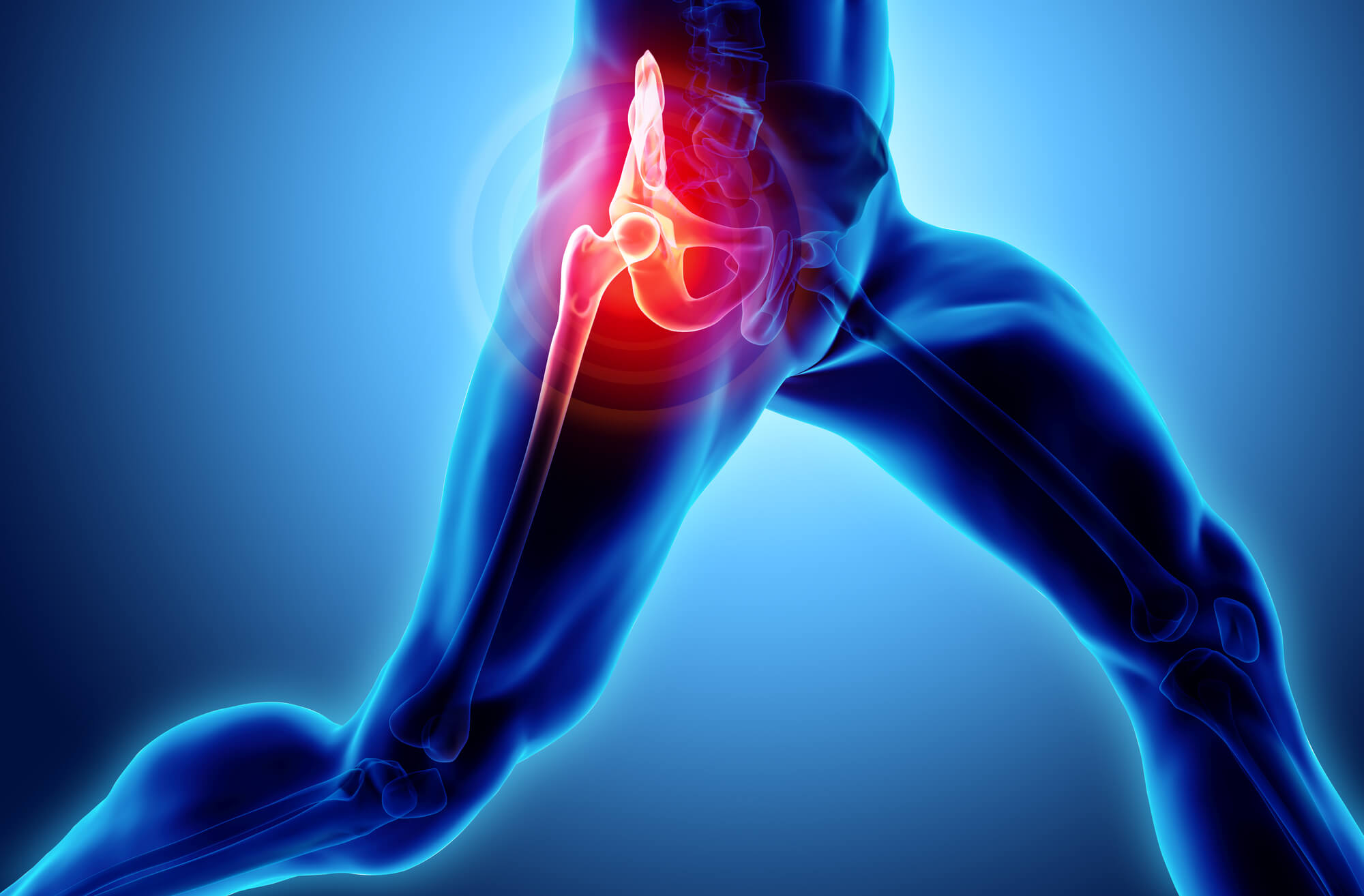 Когда впоследствии увеличивается головка первой плюсневой кости
Когда впоследствии увеличивается головка первой плюсневой кости