Выкидыш, симптомы — Клиника Здоровье 365 г. Екатеринбург
Причины выкидыша
Вопросы врачу по поводу выкидыша
Диагностика выкидыша
Лечение и профилактика выкидыша
Выкидыш — это самопроизвольное прерывание беременности на сроке до 20 недель. По данным статистики от 10 до 20% всех беременностей заканчиваются выкидышем. Тем не менее, реальные цифры могут быть намного выше, так как большое количество выкидышей случается на очень ранних сроках, и женщины даже не подозревают о своей беременности. Большинство выкидышей случается из-за неправильного развития плода.
Выкидыш является достаточно распространенным явлением, однако этот факт не облегчает положение дел. Всегда трудно справиться с осознанием того, что беременность была, а ребенка нет. Попытайтесь психологически справиться с ситуацией и понять, что может быть причиной выкидыша, что повышает риск его возникновения, а также какой тип лечения может потребоваться.
Симптомы выкидыша.
Большая часть выкидышей случается на сроке до 12 недель. К признакам и симптомам выкидыша относятся:
- Вагинальные кровотечения или мажущие кровянистые выделения (хотя на ранних сроках беременности они случаются достаточно часто)
- Боль или спазмы в области живота или нижней части спины
- Жидкие выделения из влагалища или фрагменты ткани
Важно учесть тот факт, что на ранних сроках беременности, мажущие кровянистые выделения или вагинальные кровотечения случаются достаточно часто. В большинстве случаев, у женщин, у которых возникает слабое кровотечение в течение первых трех месяцев, в дальнейшем беременность протекает без осложнений. В некоторых случаях даже при сильном кровотечении беременность не заканчивается выкидышем.
У некоторых женщин, у которых случается выкидыш, в матке начинает развиваться инфекция. При наличии такой инфекции, которая также называется септическим выкидышем, может возникать:
- Повышение температуры (чувство жара, озноба)
- Боли в теле
- Густые влагалищные выделения с неприятным запахом
Когда обращаться к врачу.
Свяжитесь с лечащим врачом в следующих случаях:
- Кровотечения, даже если наблюдаются только легкие мажущие выделения
- Обильные жидкие выделения из влагалища, не сопровождающиеся болью или кровотечением
- Выделение фрагментов ткани из влагалища
Можно поместить фрагмент выделяемой ткани в чистую ёмкость и отдать своему лечащему врачу для исследования. Вряд ли исследование даст какие-нибудь точные результаты, но если будет установлено, что фрагменты выделяемой ткани относятся к плаценте, врач сможет заключить, что проявляющиеся симптомы не связанны с наличием трубной (внематочной) беременности.
Более подробную информацию о выкидыше вы можете получить и гинекологов клиники «Здоровье 365» г. Екатеринбурга.
Угроза выкидыша: лечение, причины и симптомы, диагностика и профилактика
Что может привести к выкидышу
Потеря ребенка на ранней стадии беременности может быть вызвана рядом причин, в числе которых:
- Гормональные нарушения, приводящие к дефициту прогестерона и избытку мужских гормонов.
 Профилактика в этом случае предполагает прием соответствующих препаратов, позволяющих восстановить гормональный баланс.
Профилактика в этом случае предполагает прием соответствующих препаратов, позволяющих восстановить гормональный баланс. - Инфекции, передающиеся половым путем. Лечение у специалиста позволит избежать возможного осложнения.
- Перенесенные аборты.
- Слабость шейки матки.
- Прием лекарственных препаратов и травяных сборов, приводящих к раскрытию шейки матки.
- Подъем тяжестей, удары, падения.
- Курение, прием алкоголя.
- Хромосомные отклонения.
Характерные симптомы
Выкидыш может сопровождаться болевыми ощущениями в нижней части живота и выделениями различной степени интенсивности: от мажущих до маточного кровотечения.
Для выкидыша характерно несколько клинических стадий:
- Угроза выкидыша. Неприятные тянущие боли внизу живота, незначительные выделения. Такая ситуация может длиться вплоть до родов.
- Начало выкидыша. Усиление выделений, боль из ноющей превращается в схваткообразную, сопровождается головокружением и слабостью.
 Прием специальных препаратов позволяет устранить проблему и сохранить беременность.
Прием специальных препаратов позволяет устранить проблему и сохранить беременность. - Выкидыш в действии. В этом случае надеяться на спасение ребенка бессмысленно. Резкие боли, охватывающие всю поясничную область, свидетельствуют о гибели плодного яйца.
- Сокращение матки, после которого проходят все болевые ощущения и кровотечение прекращается.
Как нужно вести себя при угрозе выкидыша
Первое, что нужно сделать в этом случае – связаться с врачом, который проведет необходимое обследование и на основании его результатов назначит адекватное лечение. Обследование предполагает выполнение целого ряда анализов – от исследования гормонального фона до выявления инфекций, склонности к ряду заболеваний.
Основная рекомендация, которую все специалисты дают пациенткам с угрозой выкидыша, – это полный покой, а в ряде случаев – госпитализация и соблюдение установленной схемы лечения.
Врачи нашей клиники имеют большой опыт диагностирования, профилактики и лечения целого ряда заболеваний женской половой сферы. Записаться на приём можно круглосуточно.
Записаться на приём можно круглосуточно.
Прогестоген для предотвращения выкидыша | Cochrane
В чем суть проблемы?
Прерывание беременности на ранних сроках, также известное как выкидыш, чаще всего случается в первом триместре. У некоторых женщин и их партнеров выкидыши могут случаться неоднократно, что также известно как привычное невынашивание. Хотя в некоторых случаях причину выкидышей можно определить, зачастую установить ее не удается. Гормон, называемый прогестероном, готовит матку к имплантации и укреплению недавно оплодотворенной яйцеклетки на начальном этапе беременности. Было высказано предположение о том, что у некоторых женщин, у которых случаются выкидыши, может вырабатываться недостаточно прогестерона на начальном этапе беременности. Предполагалось, что предоставление таким женщинам препаратов, подобных прогестерону (их называют прогестогенами), может предотвратить повторные выкидыши.
Почему это важно?
Выкидыши могут быть как физическим, так и эмоциональным потрясением для женщин и их партнеров. Поиск лечения для предотвращения повторных выкидышей мог бы помочь им избежать выкидышей и иметь ребенка.
Поиск лечения для предотвращения повторных выкидышей мог бы помочь им избежать выкидышей и иметь ребенка.
Какие доказательства мы обнаружили?
6 июля 2017 года мы провели поиск доказательств и нашли 13 клинических испытаний с участием 2 556 женщин с повторными выкидышами в анамнезе. Эти испытания показали, что на ранних сроках беременности прием прогестогена женщинами с повторными выкидышами в анамнезе может сократить частоту выкидышей при текущей беременности с 26,3 до 19,4 %. Мы считаем, что эти результаты основаны на доказательствах лишь умеренного качества, а потому не можем быть уверены в них. Мы обнаружили, что лечение прогестогеном может быть наиболее полезным для женщин с не менее чем тремя выкидышами к началу исследования. Было установлено, что пероральный прием прогестогена, а также инъекционное или внутривлагалищное введение не превосходят другие способы введения. Мы также обнаружили, что прием прогестогена женщинами с повторными выкидышами в анамнезе несколько повышал шансы рождения живого ребенка в исходе текущей беременности. Хотя мы нашли доказательства того, что предоставление прогестогенов женщинам в этих группах может снизить частоту преждевременных родов или мертворождения, они не были очень убедительными и должны быть подкреплены дополнительными исследованиями. Мы не нашли доказательств улучшения других исходов, таких как смерть новорожденных, низкая масса при рождении или врожденные пороки, у женщин, получавших прогестогены.
Хотя мы нашли доказательства того, что предоставление прогестогенов женщинам в этих группах может снизить частоту преждевременных родов или мертворождения, они не были очень убедительными и должны быть подкреплены дополнительными исследованиями. Мы не нашли доказательств улучшения других исходов, таких как смерть новорожденных, низкая масса при рождении или врожденные пороки, у женщин, получавших прогестогены.
Что это значит?
В рандомизированных контролируемых испытаниях мы нашли доказательства того, что прогестогены, вероятно, могут предотвращать выкидыши у женщин с привычным невынашиванием.
Результаты анкетирования пациентов по больнице за декабрь 2020г.
Подробнее…
Целевые критерии доступности и качества медицинской помощи 2021-2023
Подробнее…
Памятка для пациентов, направленных на лечение бесплодия методом ЭКО/ЭКО+ИКСИ
Подробнее. ..
..
О средней заработной плате сотрудников за ноябрь 2020 г.
Подробнее…
Информационный бюллетень пожарной безопасности №12(86)
Подробнее…
Результаты анкетирования пациентов по больнице за ноябрь 2020г.
Подробнее…
Как узнать результат ПЦР-теста на Covid-19 на сайте www.web-pacient.ru?
Подробнее…
О средней заработной плате сотрудников за октябрь 2020 г.
Подробнее…
ФАКТИЧЕСКИЕ ПОКАЗАТЕЛИ ДОСТУПНОСТИ И КАЧЕСТВА МЕДИЦИНСКОЙ ПОМОЩИ ПО КГБУЗ «КМКБ №4»
Подробнее…
Результаты анкетирования пациентов по больнице за октябрь 2020г.
Подробнее…
О средней заработной плате сотрудников за сентябрь 2020 г.
Подробнее…
Результаты анкетирования пациентов по больнице за сентябрь 2020г.
Подробнее…
О средней заработной плате сотрудников за август 2020 г.
Подробнее…
Результаты анкетирования пациентов по больнице за август 2020г.
Подробнее…
О средней заработной плате сотрудников за июль 2020 г.
Подробнее…
Результаты анкетирования пациентов по больнице за июль 2020г.
Подробнее…
О средней заработной плате сотрудников за июнь 2020 г.
Подробнее…
Результаты анкетирования пациентов по больнице за июнь 2020г.
Подробнее…
Выкидыш – причины, симптомы, как определить на раннем сроке
Статистика утверждает, что в зависимости от страны, где проходит беременность, выкидыш случается в среднем у 10-20% женщин. Но это только те случаи беременности, о которых было известно женщине.
Оказывается, фактически женщины беременеют примерно втрое чаще, чем замечают, но в двух третях случаев беременность прерывается естественным путем на ранней стадии.
Читайте также: Замершая беременность: причины и как распознать
Как ни печально, выкидыш – это самый частый результат оплодотворения. Это один из двух природных вариантов развития событий в процессе размножения человека.
Однако, ученые предупреждают, что причиной раннего выкидыша могут стать не только нежизнеспособность эмбриона, но и стресс или чрезмерные физические нагрузки женщины в первые недели после зачатия. Да и в последующие недели беременности перенапрягаться не стоит.
Да и в последующие недели беременности перенапрягаться не стоит.
Самые частые причины выкидыша
1. Генетические факторы – составляют 3-6%.
2. Анатомические факторы – 10-16%.
3. Врожденные аномалии развития матки (полное удвоение матки, двурогая, седловидная, единорогая матка, частичная или полная внутриматочная перегородка), приобретенные анатомические дефекты, внутриматочные синехии (синдром Ашермана), субмукозная миома матки.
4. Эндокринные факторы – от 8 до 20%. Чаще всего это: недостаточность лютеиновой фазы (НЛФ), гиперсекреция ЛГ, гиперандрогения, дисфункция щитовидной железы, сахарный диабет.
5. Иммунологические факторы – до 80%. ️Антифосфолипидный синдром. Наличие у супругов повышенного количества (более 3) общих антигенов системы главного комплекса гистосовместимости (часто при родственных браках), низкий уровень блокирующих факторов в сыворотке матери.
6. Инфекционные факторы. Более характерны для поздних выкидышей и преждевременных родов. Но и на ранних этапах может послужить причиной выкидыша вследствии хронического эндометрита.
Но и на ранних этапах может послужить причиной выкидыша вследствии хронического эндометрита.
Симптомы выкидыша
Во время выкидыша возможно появление боли в нижнем участке живота, которая нередко отдает в поясничный отдел. Наблюдаются схваткообразные тупые боли, ухудшение самочувствия, слабость, тошнота, головокружение. Наличие таких симптомов совсем не обязательно свидетельствует о выкидыше, но при их появлении лучше незамедлительно обратиться к врачу.
Читайте также: Немножко беременна: врач назвал симптомы ложной беременности
Когда самая большая угроза выкидыша?
По данным различных исследований, на раннем сроке (до тринадцати недель) прерывается около 20% беременностей – а из всех случаев прерывания беременности 80% происходит именно в первом триместре.
Иногда женщина не успевает понять, что именно произошло, бывает так называемая биохимическая беременность, которая определяется только по уровню гормонов. Иногда не успевает наступить даже задержка менструации, и если такая беременность прервется, женщина может не заметить изменений совсем. Еще несколько десятков лет назад такие случаи невозможно было обнаружить.
Еще несколько десятков лет назад такие случаи невозможно было обнаружить.
Когда нужно идти к врачу?
Потеря плода вызывает целый спектр эмоций, и многим женщинам хочется найти однозначную причину и устранить ее, но при однократном выкидыше с большой вероятностью речь идет о генетических причинах. После одного спонтанного выкидыша не нужно углубляться в расследование и искать какие-то генетические или иммунологические факторы риска, лучше потратить силы и время на свое психоэмоциональное восстановление.
Конечно, после внезапного выкидыша нужно убедиться, что не произошло инфицирование и репродуктивные органы в порядке: хотя в большинстве случаев организм отторгает нежизнеспособный эмбрион, иногда все же нужно медикаментозное или даже хирургическое вмешательство.
Привычное невынашивание – это когда происходит выкидыш или не развивается беременность три раза подряд или более. Такая ситуация требует обследования, а для сохранения следующей беременности нужна помощь врачей.
Больше новостей, касающихся лечения, медицины, питания, здорового образа жизни и многое другое – читайте в разделе Здоровье.
Угроза выкидыша
— Виктория Валерьевна, что же такое угроза выкидыша?
Прерывание беременности в сроке от зачатия до 22 недель называется самопроизвольным абортом (выкидышем), а в сроки 28 — 37 недель беременности — преждевременными родами. Прерывание ее в сроки от 22 до 28 недель относят к очень ранним преждевременным родам. Угрозу прерывания беременности является одной из основных проблем акушерства. По данным мировой статистики самопроизвольные выкидыши происходят в 15 — 20% случаев желанных беременностей. Наибольшая частота, до 80%, угрожающего выкидыша встречается в первом триместре беременности (с момента зачатия до 14 недели беременности).
— А каковы причины? Почему это может произойти?
Причины, которые могут привести к угрозе выкидыша, весьма разнообразны, однако бывают случаи, когда не удается установить истинную природу возникновения этой патологии.
К примеру, на самых ранних сроках причинами самопроизвольного аборта чаще всего являются пороки развития эмбриона, хромосомные аномалии.
На любом сроке беременности причиной угрозы выкидыша могут быть соматическая патология будущей мамы: заболевания щитовидной железы, сахарный диабет и другие эндокринопатии; гипертоническая болезнь, заболевания почек, наличие очагов хронической инфекции и т.д. Мы всегда акцентируем внимание женщины на том, что заботиться о своем здоровье нужно еще до планирования беременности. Ведь наличие гинекологической патологии — нарушение менструального цикла, аномалия развития или миома матки, эндометриоз, хроническая урогенитальная инфекция, а также многие другие проблемы женской половой сферы также могут спровоцировать угрозу прерывания беременности.
К угрозе прерывания беременности могут привести и многие другие, как медицинские, так и социальные факторы:
- применение лекарственных средств без учета наличия и срока беременности,
- острая вирусная инфекция,
- стрессы, вредные привычки (курение, алкоголь, наркотики).

— Какие симптомы сопровождают угрозу выкидыша? Каковы первые признаки?
При самопроизвольном прерывании беременности характерно появление сокращений матки, приводящих к отслойке плодного яйца и изгнание его из полости матки.
Наиболее часто первое проявление угрозы выкидыша — это появление чувства тяжести в нижних отделах живота, ноющих болей с тенденцией к нарастанию и иногда носящих схваткообразный характер.
Следующий важный признак — это появление кровянистых выделений из половых путей. Они могут сочетаться вместе с болевым синдромом, но могут появиться и на фоне «полного благополучия», при отсутствии боли. Кровянистые выделения могут быть скудными, мажущими, коричневатого цвета (свернувшаяся кровь), умеренными и обильными, яркими.
— Что делать женщине, если она обнаружила вышеперечисленные симптомы?
При появлении этих клинических симптомов, вне зависимости их выраженности, необходимо срочно обратиться к врачу.
Если есть возможность то лучше вызвать «Скорую помощь».:max_bytes(150000):strip_icc()/mucusplugms-56a76fbb5f9b58b7d0ea7cba.jpg)
В специализированном стационаре будут проведены клинико-лабораторные обследования и осмотр, что позволит провести правильную оценку степени тяжести угрозы. После чего назначат курс адекватной терапии: антибактериальной (при ее необходимости), гормональной, гемостатической, магнезиальной или какой — либо другой.
После купирования признаков угрозы и подтверждения данных о полноценном прогрессировании беременности, дальнейшее наблюдение и поддерживающая терапия, если в этом есть необходимость, проводится уже в амбулаторных условиях.
Решение вопроса о физических нагрузках, посещение бассейна, дальних поездках, половой жизни в каждом случае решается строго индивидуально. Это зависит от тех причин, которые привели к угрозе выкидыша. Если это предлежание плаценты или истмико-цервикальная недостаточность, или такая угроза, которая требует не только длительного консервативного, но и хирургического лечения, то ограничительный режим может быть продлен до 37 недель беременности.
— А как решают данную проблему в вашем роддоме? Есть ли специализированный стационар?
Наши акушеры-гинекологи стараются сохранить беременность всегда, особенно, если эта беременность является желанной и запланированной. Поэтому необходимо вовремя определить симптомы нарушения течения беременности и начать лечение.
В «Роддоме на Фурштатской» разработан ряд программ, направленных на сохранение беременности, начиная с самых ранних сроков.
Наш Центр коррекции патологии беременности (профессиональное название — отделение патологии беременных) обладает новейшим диагностическим оборудованием и высококвалифицированным опытным персоналом, а также всеми необходимыми средствами, которые позволяют выносить и родить здорового ребенка.
— Как попасть в ваш стационар?
Центр коррекции патологии беременности примет вас на сохранение беременности при наличии договора на дородовое наблюдение или роды в нашем родильном доме.
В нашей Частной женской консультации есть программы ведения беременности с разных сроков. Пациентки всегда имеют возможность связаться со своим врачом и обсудить все вопросы, связанные с их красивым положением.
Пациентки всегда имеют возможность связаться со своим врачом и обсудить все вопросы, связанные с их красивым положением.
Другие статьи
Беременность и роды после 35
Желание осуществить мечту материнства будет до тех пор, пока существует мир. Женщина 21 века стоит на одной ступени с мужчиной в достижении карьерного роста. Лишь достигнув полного совершенства в деловой сфере, большинство пар задумываются о рождении ребенка.
Бифидо и лактофлора в гинекологии
Для чего нужен приём препаратов содержащих бифидо и лактобактерии в гинекологии? Ответ можно дать коротким предложением: для восстановления микрофлоры полового канала после лечения воспалительных заболеваний и дисбактериоза.
Гематолог во время беременности
Период беременности — самое ответственное время в жизни каждой женщины. За состоянием здоровья мамы и ребенка необходимо постоянное наблюдение. О неблагополучии в течении беременности в организме матери может многое рассказать анализ крови.
Причины выкидыша, лечение бесплодия, прогноз на будущее – поясняет врач клиники ISIDA
Алипова Наталия Федоровна
Акушер-гинеколог
Репродуктолог
30 мая 2018
Клиника ISIDA делает подарок будущим мамам – предлагает воспользоваться следующими специальными предложениями:
«ISIDA test drive» – это возможность получить бесплатно первую консультацию врача-гинеколога в отделениях клиники ISIDA:
А также – пройти УЗ-исследование в этих отделениях.
Воспользовавшись специальным предложением «ISIDA test drive», Вы получаете возможность лично познакомиться с клиникой ISIDA, сформировать собственное мнение об уровне профессионализма специалистов клиники, сервисном обслуживании и т.д. Данное специальное предложение действительно только для пациенток в первом триместре беременности, которые еще ни разу не были в клинике ISIDA.
Подробнее: https://isida.ua/test-drive/
Беременность после выкидыша – как скоро можно решиться на это? И какова вероятность того, что угроза выкидыша, замершая беременность не повторятся? Каковы причины выкидыша, поддаются ли они диагностике и самое важное – можно ли избавиться от препятствий, стоящих на пути к желанной беременности? На наиболее распространенные вопросы, связанные с лечением бесплодия после самопроизвольного прерывания беременности, отвечает врач акушер-гинеколог клиники ISIDA Алипова Наталия Федоровна.
Самопроизвольное прерывание беременности: что делать?
К сожалению, потеря беременности – далеко не редкий случай. Как показывают данные медицинской статистики, частота потерь беременности составляет 15-20%. То есть теряется примерно каждая пятая беременность. И всегда самопроизвольный выкидыш вне зависимости от срока беременности для женщины – тяжелый удар. Часто к переживаниям о потере ребенка присоединяется еще и страх перед будущим. А вдруг, если удастся забеременеть опять, все повторится?
Как показывают данные медицинской статистики, частота потерь беременности составляет 15-20%. То есть теряется примерно каждая пятая беременность. И всегда самопроизвольный выкидыш вне зависимости от срока беременности для женщины – тяжелый удар. Часто к переживаниям о потере ребенка присоединяется еще и страх перед будущим. А вдруг, если удастся забеременеть опять, все повторится?
К счастью, у большинства женщин потеря беременности, особенно на ранних сроках, является случайной (спонтанной), спровоцированной внезапно возникшими причинами, повторение которых в будущем маловероятно. То есть угроза выкидыша при следующей беременности в таких случаях невысока. Правильно выдержанный срок до наступления следующей беременности, курс поддерживающей терапии, назначенный при необходимости врачом, а также бережное, внимательное отношение к себе во время следующей беременности сводят риск угрозы выкидыша в будущем к минимальному.
Однако существует целый ряд хронических состояний, которые могут провоцировать возникновение угрозы выкидыша или даже очередную потерю беременности. Отличить случайную потерю беременности от выкидыша, обусловленного хроническими проблемами в организме женщины, может только врач после тщательного обследования.
Отличить случайную потерю беременности от выкидыша, обусловленного хроническими проблемами в организме женщины, может только врач после тщательного обследования.
Поэтому, даже если выкидыш случился на ранних сроках (до 12 недель) и существуют обстоятельства, которые, на первый взгляд, достаточно достоверно показывают причины выкидыша, обратиться к врачу и пройти все назначенные им обследования, нужно обязательно! Чем быстрее и правильнее будут диагностированы причины потери беременности, тем больше у женщины шансов на следующую благополучную беременность.
Причины возникновения угрозы выкидыша
Первая задача, которую должен решить врач, – это определить, была потеря беременности спонтанной или закономерной. От вывода врача зависит тактика дальнейшего поведения. В случае спонтанного выкидыша это может быть поддерживающая терапия, общее укрепление состояния здоровья, нормализация психоэмоционального состояния. Если же замершая беременность или выкидыш были закономерными, обусловленными серьезными проблемами в состоянии репродуктивного здоровья женщины, необходимо комплексное лечение, направленное на устранение причины выкидыша.
Причина выкидыша – генетический сбой
Во время оплодотворения яйцеклетки нередко случается нарушение процесса передачи генетической информации. Это происходит даже чаще, чем беспроблемное с точки зрения генетики оплодотворение. В этом случае может включиться закон естественного отбора: матка женщины обладает способностью распознавать такие эмбрионы и отказывает им в дальнейшем развитии. В таких случаях беременность на сроке до 12 недель завершается замиранием беременности или самопроизвольным выкидышем. Иногда выкидыш случается на настолько маленьких сроках беременности, что женщина может даже не знать о том, что оплодотворение было. Небольшая задержка менструации может быть единственным симптомом беременности, которой организм женщины «отказал» в дальнейшем развитии.
Ошибка в передаче генетической информации в подавляющем большинстве случаев является случайной, шансы на наступление благополучной беременности в этом случае значительно превышают угрозу очередного выкидыша.
Однако нужно иметь в виду, что причиной выкидыша может быть и наличие серьезной хромосомной «поломки» в генетическом коде женщины или мужчины. При этом мужчина и женщина могут об этом даже не знать. Поэтому, в случае, если выкидыш на ранних сроках повторяется неоднократно, женщине необходимо обратиться к генетику. Но решение о том, нужно это делать или нет, принимает врач-гинеколог после тщательного анализа ситуации.
Причиной выкидыша могут быть вирусы или бактерии
Снижение уровня иммунитета на ранних сроках беременности в определенной степени является закономерным. Умная природа допускает это, чтобы обезопасить зародыш от атаки иммунной системы, которая на ранних сроках беременности воспринимает новую жизнь как чужеродный белок и может «принять решение» об уничтожении его. Чтобы этого не случилось, уровень иммунитета естественным путем снижается. Увы, это делает организм женщины более уязвимым по отношению к болезнетворным вирусам и бактериям. А заражение каким-либо инфекционным заболеванием может привести к выкидышу. Сохранится ли беременность, зависит от агрессивности атакующего вируса или бактерии, а также (в значительной степени) – от срока беременности.
А заражение каким-либо инфекционным заболеванием может привести к выкидышу. Сохранится ли беременность, зависит от агрессивности атакующего вируса или бактерии, а также (в значительной степени) – от срока беременности.
Другие вредные факторы (токсические, стрессовые) приводят к потерям беременности значительно реже и, конечно, не могут влиять на деторождение в будущем.
Хронические заболевания
К сожалению, иногда угроза выкидыша или самопроизвольное прерывание беременности возникает у женщины вследствие серьезных проблем в ее организме. В случае, если потеря беременности – не единичный случай, требуется проведение первичного скринингового обследования. Его основные составляющие:
УЗИ – этот вид обследования позволяет подтвердить или исключить наличие маточных аномалий. Во время этого исследования врач проводит первичную диагностику матки и эндометрия. В случае, если УЗИ дает врачу основания для подозрения на маточный фактор, он может назначить дополнительные диагностические исследования. Например, гистероскопию для диагностики или устранения полипов, отдельных узлов, перепонок, внутриматочных спаек и т.д.
Например, гистероскопию для диагностики или устранения полипов, отдельных узлов, перепонок, внутриматочных спаек и т.д.
Иногда врач назначает иммуногистохимическое исследование эндометрия. Это исследование может назначаться для выявления возможных причин нарушения процесса имплантации эмбриона.
Исследование хромосомного набора родителей – дает информацию о наличии или отсутствии хромосомных аномалий в генетическом коде мужчины или женщины. Иногда после диагностики так называемой замершей беременности женщине назначается выскабливание (удаление уже мертвого эмбриона из полости матки). Если в течение суток после операции провести генетический анализ материала, полученного во время выскабливания, врач получит ценную информацию, которая значительно облегчит диагностику причин выкидыша и снимет необходимость дальнейших диагностических обследований.
В зависимости от того, как протекала беременность до выкидыша, а также на основании анамнеза общего состояния здоровья (врач обязательно принимает во внимание наличие болезней, передающихся по наследству), может быть назначен анализ на антифосфолипидные антитела и наследственные склонности к тромбозам.
В случае, если врач предполагает, что причиной выкидыша являются нарушения в работе иммунной системы, он может назначить скрининговое обследование функции щитовидной железы в виде анализа на тиреотропный гормон (ТТГ) и, по показаниям, на аутоиммунные антитела (АТПО, АГГТ), иногда УЗИ.
Как видим, существует целый ряд диагностических обследований, которые позволяют выявить причину выкидыша и назначить на основании этого эффективное лечение.
Центр лечения невынашивания беременности
Клиника ISIDA уже более 25 лет специализируется на лечении бесплодия. В течение этого времени специалистами клиники накоплен огромный опыт практической работы. Кроме того, врачи клиники имеют возможность постоянно повышать свой профессиональный уровень на международных научно-практических конференциях, проходить мастер-классы и стажировки в ведущих европейских клиниках.
Пациенты клиники ISIDA, столкнувшиеся с проблемой невынашивания беременности, могут получить квалифицированную помощь в Центре лечения бесплодия. Об основных направлениях работы этого центра Вы можете узнать из статьи «В клинике ISIDA открылся Центр лечения бесплодия».
Об основных направлениях работы этого центра Вы можете узнать из статьи «В клинике ISIDA открылся Центр лечения бесплодия».
Читайте также о том, как проводится генетический анализ в клинике ISIDA, какие проблемы решаются благодаря полученной информации.
Испытываете сложности с зачатием или вынашиванием ребенка? Позвоните в клинику ISIDA по телефонам 0 800 60 80 80, +38 (044) 455 88 11 и мы с радостью ответим на все Ваши вопросы. Или задайте нам свой вопрос с помощью специальной формы на сайте.
Ранняя потеря беременности | ACOG
Ячейки: Наименьшие элементы конструкции в теле; строительные блоки для всех частей тела.
Шейка матки: Нижний узкий конец матки в верхней части влагалища.
Хромосомы: Структуры, расположенные внутри каждой клетки тела и содержащие гены, определяющие физическое состояние человека.
Расширение и кюретаж (D&C): Процедура, при которой шейка матки вскрывается и ткань аккуратно соскабливается или отсасывается изнутри матки.
Ранняя потеря беременности: Потеря беременности, наступившая в первые 13 недель беременности; также называется выкидышем.
Внематочная беременность: Беременность, при которой оплодотворенная яйцеклетка начинает расти не внутри матки, обычно в одной из фаллопиевых труб.
Яйцо: Репродуктивная клетка самки, продуцируемая и высвобождающаяся из яичников; также называется яйцеклеткой.
Эмбрион: Развивающийся организм с момента имплантации в матку до 8 полных недель беременности.
Оплодотворение: Соединение яйцеклетки и спермы.
Плод: Развивающийся организм в матке с девятой недели беременности до конца беременности.
Общая анестезия: Использование препаратов, вызывающих сонливое состояние, для предотвращения боли во время операции.
Гены: Сегменты ДНК, содержащие инструкции по развитию физических качеств человека и контролю процессов в организме.Это основная единица наследственности, которая может передаваться от родителей к потомкам.
Хорионический гонадотропин человека (ХГЧ): Гормон, вырабатываемый во время беременности; его обнаружение является основой большинства тестов на беременность.
Внутриматочное устройство: Небольшое устройство, которое вставляется и оставляется внутри матки для предотвращения беременности.
Местная анестезия: Использование препаратов, предотвращающих боль в какой-либо части тела.
Выкидыш: Потеря беременности, наступившая в первые 13 недель беременности.
Овуляция: Для выхода яйцеклетки из одного из яичников.
Региональная анестезия: Использование лекарств для блокирования чувствительности в определенной области тела.
Rh Иммуноглобулин: Вещество, вводимое для предотвращения реакции антител резус-отрицательного человека на резус-положительные клетки крови.
Сперма: Клетка, вырабатываемая в мужских семенниках, которая может оплодотворять женскую яйцеклетку.
Самопроизвольный аборт: Медицинский термин, обозначающий потерю беременности на ранних сроках.
Триместр: Любой из трех трехмесячных периодов, на которые делится беременность.
Ультразвуковое исследование: Тест, в котором звуковые волны используются для исследования внутренних структур. Во время беременности его можно использовать для обследования плода.
Матка: Мышечный орган, расположенный в тазу женщины, который содержит и питает развивающийся плод во время беременности.
Вакуумная аспирация: Процедура, при которой ткань удаляется из матки с помощью аспирационного устройства, прикрепленного к тонкой трубке, называемой канюлей.
Причины выкидыша | Tommy’s
Ранний выкидыш
Если выкидыш случается в течение первых 3 месяцев беременности (известный как ранний выкидыш), он обычно вызван хромосомными аномалиями у ребенка. Это случается случайно. Хромосомы — это блоки ДНК, которые содержат инструкции для развития вашего ребенка.
Иногда что-то может пойти не так, когда вы забеременеете, и у ребенка будет слишком много или недостаточно хромосом.В этом случае ребенок не сможет нормально развиваться.
Если есть проблема с развитием плаценты, это также может привести к выкидышу. Плацента — это орган, который помогает вашему ребенку расти и развиваться. Он прикреплен к подкладке матки и соединен с вашим ребенком пуповиной.
Поздний и повторный выкидыш
Есть несколько факторов, которые могут играть роль в возникновении повторного или позднего выкидыша. Повторный выкидыш обычно определяется как потеря 3 или более беременностей подряд.Поздний выкидыш — это смерть ребенка на сроке от 14 до 24 недель беременности.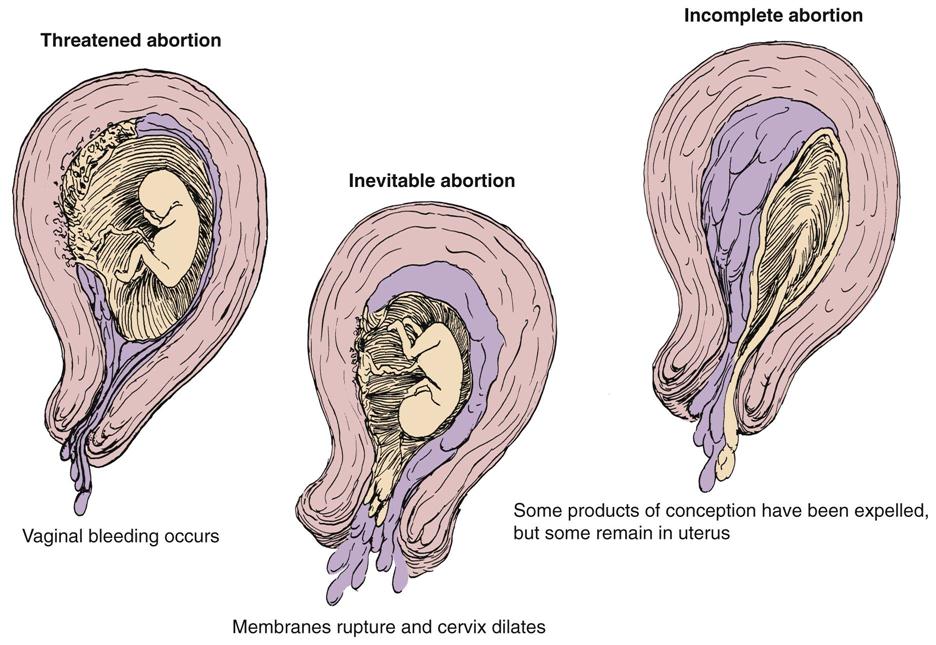
Антифосфолипидный синдром (APS)
Антифосфолипидный синдром (APS) — это синдром, повышающий вероятность свертывания крови. Это нечасто, но может вызвать повторный выкидыш и поздний выкидыш.
Тромбофилия
Тромбофилия — это наследственное заболевание, которое означает, что ваша кровь может с большей вероятностью свернуться. Это может вызвать повторный выкидыш и поздние выкидыши.
Генетические факторы
Рецидивирующий выкидыш иногда вызван генетическими факторами. Если у одного из партнеров есть аномалия в одной из хромосом, это иногда может вызвать повторные выкидыши. Партнер может не знать об этой аномалии. Это происходит примерно в 2–5% случаев.
Узнайте больше о зачатии и генах вашего ребенка.
Слабая шейка матки
Если у вас случился выкидыш на сроке от 14 до 23 недель беременности, это может быть связано со слабой шейкой матки.К сожалению, это может быть сложно диагностировать, если вы не беременны. Но это можно заподозрить, если у вас отошли воды на ранних сроках предыдущей беременности или если шейка матки открылась без боли во время предыдущего выкидыша.
Но это можно заподозрить, если у вас отошли воды на ранних сроках предыдущей беременности или если шейка матки открылась без боли во время предыдущего выкидыша.
Узнайте больше о слабости шейки матки.
Проблемы развития ребенка
Если у ребенка есть какие-либо отклонения от нормы, это может привести к выкидышу. Но вряд ли они могут стать причиной повторного выкидыша.
Инфекция
Любая инфекция, вызывающая сильное недомогание, может вызвать выкидыш.Более легкие инфекции, поражающие ребенка, также могут вызвать выкидыш.
Форма матки
Неясно, насколько аномальная форма матки способствует повторному выкидышу или позднему выкидышу. Незначительные вариации, по-видимому, не вызывают выкидыша, но значительные миомы и полипы связаны с повторным выкидышем.
Долгосрочное состояние здоровья
Некоторые хронические заболевания могут повысить риск выкидыша во втором триместре, особенно если они не проходят лечение или не контролируются должным образом. К ним относятся:
К ним относятся:
- диабет
- высокое кровяное давление
- волчанка
- Болезнь почек
- гиперактивная щитовидная железа
- недостаточная активность щитовидной железы.
Синдром поликистозных яичников (СПКЯ)
Синдром поликистозных яичников — частое заболевание. Это когда яичники не всегда выделяют яйцеклетку в середине менструального цикла (от начала менструации до начала следующей). Яичники могут стать больше, чем обычно.
Синдром поликистозных яичников связан с гормональными изменениями в яичниках и может привести к проблемам при наступлении беременности. Есть также некоторые свидетельства того, что это может быть связано с повышенным риском выкидыша у фертильных женщин.
Лекарства
К лекарствам, повышающим ваш риск, относятся:
- мизопростол — используется при таких состояниях, как ревматоидный артрит
- ретиноидов — используются при экземе и акне
- метотрексат — используется при таких состояниях, как ревматоидный артрит
- нестероидных противовоспалительных средств (НПВП), таких как ибупрофен, которые используются при боли и воспалении.

Другие лекарства во время беременности небезопасны. Всегда лучше спросить своего врача, акушерку, фармацевта или стоматолога о любых лекарствах, которые вы принимаете.
Узнайте больше о лекарствах и лекарствах для беременных.
Пищевое отравление
Пищевое отравление вызывается употреблением в пищу продуктов, содержащих бактерии, вирусы или паразиты. Например, паштет может содержать листерию. Это бактерии, которые могут вызвать инфекцию, называемую листериозом. Листериоз встречается редко, но может вызвать выкидыш, нанести вред ребенку во время беременности или вызвать тяжелое заболевание у новорожденного.
Узнайте больше о продуктах, которых следует избегать во время беременности, и о советах по безопасности пищевых продуктов.
Ваш возраст
Ваш возраст — это не то, что вы можете контролировать. Но, к сожалению, риск выкидыша с возрастом увеличивается. Одно медицинское исследование показало, что риск выкидыша составляет 8,9% для женщин в возрасте 20-24 лет и увеличивается до 74,7% у женщин в возрасте 45 лет.
Это связано с тем, что количество и качество яиц с возрастом снижается. Вот почему с возрастом беременность может занять больше времени.
Риск выкидыша также увеличивается с возрастом отца. Это связано с тем, что хромосомные аномалии в сперме чаще обнаруживаются с возрастом. Хромосомы — это блоки ДНК, которые содержат инструкции по развитию каждой части ребенка. Аномалии могут вызывать генетические аномалии у ребенка, которые иногда вызывают выкидыш.
Риск выкидыша наиболее высок среди пар, где женщина в возрасте 35 лет и старше, а мужчина — 40 лет и старше.
Способность мужчины стать отцом ребенка также снижается с возрастом, хотя и не так сильно, как у женщин.
Мифы о причинах выкидыша
Существует несколько мифов о том, что может вызвать выкидыш. Следующие факторы не связаны с повышенным риском выкидыша:
- заниматься сексом (секс во время беременности безопасен, если только ваш врач не сказал вам этого не делать)
- рабочие
- летающий
- есть острую пищу
- подъем или натяжение
- тренировка
- ваше эмоциональное состояние, такое как стресс или депрессия
- шок или испуг.

Изменения в образе жизни, которые вы можете сделать
Важно знать, что выкидыши очень редко случаются из-за того, что вы сделали или не сделали. Однако есть некоторые варианты образа жизни, например курение, которые увеличивают риск выкидыша. Есть вещи, которые вы можете предпринять, чтобы снизить этот риск. К ним относятся:
Важно помнить, что вы ничего не можете сделать, чтобы гарантировать, что у вас не будет выкидыша. Тем не менее, у нас есть много информации о том, что вы можете сделать, чтобы снизить риск и оставаться максимально здоровым, прежде чем зачать ребенка и во время беременности.
Это моя вина?
К сожалению, врачи не всегда могут назвать причину выкидыша. С этим может быть очень трудно смириться. Без объяснения причин некоторые женщины и пары в конечном итоге без необходимости обвиняют себя в том, что произошло. Мы ответили на некоторые общие вопросы, которые, как мы надеемся, предотвратят это.
Узнайте больше о том, почему у меня случился выкидыш и это была моя вина?
Анализы и лечение после выкидыша
Иногда врачи проводят тесты, чтобы выяснить, почему у вас случился выкидыш, и что это означает для будущих беременностей.
У большинства женщин после выкидыша наступает здоровая беременность, поэтому анализы обычно не предлагаются, пока у женщины не произойдет повторный выкидыш или один поздний выкидыш. Это может отличаться в зависимости от региона, поэтому поговорите со своим терапевтом или акушеркой, чтобы узнать больше.
Причины выкидыша | Ада
Каковы причины выкидыша?
Выкидыш — довольно частое осложнение беременности на ранних сроках, при котором развивающийся эмбрион или плод умирает в утробе матери по естественным причинам или из-за воздействия веществ, т.е.е. в некоторых лекарствах, которые нельзя использовать во время беременности. Термин выкидыш используется для описания этого процесса, когда он происходит в течение первых 20 недель беременности:
- Выкидыш, произошедший в первом триместре (с 1 по 12 недели беременности), называется ранним выкидышем
- Выкидыш, произошедший во втором триместре (в течение 13-20 недель беременности), известен как поздний выкидыш
Потеря плода, произошедшая после 20 недели беременности, известна как мертворождение или смерть плода.
Большинство выкидышей — это ранние выкидыши, и вызваны такими факторами, как:
- Химическая беременность, , когда оплодотворенная яйцеклетка не может имплантироваться в слизистую оболочку матки (матки), и беременность может быть подтверждена только путем измерения уровня гормона беременности, ХГЧ, который будет обнаруживаться в тестах на беременность в крови или моче. Эмбрион не развивается в достаточной степени, чтобы его можно было увидеть на УЗИ.
- Хромосомные (ДНК) аномалии, присутствующие у плода.
- Проблемы с плацентой, орган, отвечающий за обмен питательными веществами и газами между беременной и плодом.
Определенные долгосрочные состояния здоровья, в частности иммунологические нарушения, такие как диабет или системная красная волчанка, могут вызвать ранний или поздний выкидыш. (См. Раздел, посвященный выкидышу, вызванному хроническими заболеваниями и иммунными нарушениями. )
)
Типичные причины поздних выкидышей обычно отличаются от причин ранних выкидышей.К основным причинам позднего выкидыша относятся:
- Побочные реакции на лекарства
- Болезни и инфекции, такие как токсоплазмоз или краснуха
- Пищевое отравление
- Факторы окружающей среды, такие как облучение
- Дисфункция матки или шейки матки
Реже выкидыш может быть вызван другими факторами, включая непереносимость гистамина, миому или психологический стресс.
Также выкидыш может быть вызван излечимыми состояниями; например, проблемы с фертильностью, затрагивающие одного или обоих родителей.(См. Раздел о диагностике и лечении причин выкидыша.)
Возраст и выкидыш
С возрастом увеличивается вероятность выкидыша как в первом, так и во втором триместре. Чем старше человек, тем больше вероятность того, что его беременность приведет к выкидышу:
- У женщин до 30 лет только одна из 10 беременностей заканчивается выкидышем
- У женщин старше 45 лет более половины всех беременностей заканчивается выкидышем
Чем старше один из родителей, тем больше вероятность того, что развивающийся плод будет уязвим для других причин выкидыша, что делает возраст основной причиной выкидыша в целом. В частности, риск зачатия эмбриона с хромосомными аномалиями, который может привести к выкидышу, увеличивается с возрастом.
В частности, риск зачатия эмбриона с хромосомными аномалиями, который может привести к выкидышу, увеличивается с возрастом.
Риск выкидыша возрастает примерно после 35 лет для женщин и 40 лет для мужчин. Несмотря на повышенный риск выкидыша, после этого возраста можно иметь здоровую беременность.
Химическая беременность
При химической беременности оплодотворенная яйцеклетка не может должным образом имплантироваться в слизистую оболочку матки (матки) и / или выжить в матке. Выкидыши, вызванные химической беременностью, происходят на очень ранних сроках беременности, обычно примерно на пятой неделе беременности, до того, как сердцебиение плода можно будет определить с помощью ультразвукового сканирования.
Человек может не знать о своей химической беременности и выкидыше. Многие ранние выкидыши остаются незамеченными, потому что симптомы раннего выкидыша, такие как боль в животе и / или вагинальная кровопотеря, обычно не являются серьезными.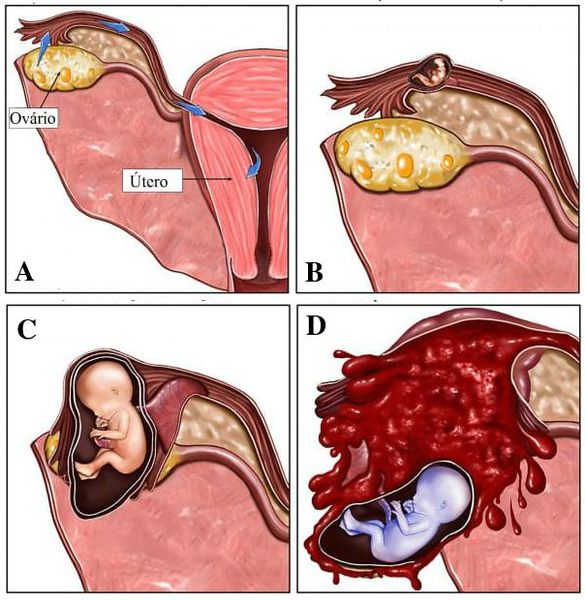 Поэтому они могут восприниматься как нормальные менструации.
Поэтому они могут восприниматься как нормальные менструации.
Полезно знать: Многие формы контроля рождаемости (контрацепции), такие как комбинированные таблетки или мини-таблетки, содержащие только прогестерон, работают для истончения слизистой оболочки матки. Эти лекарства обычно принимают намеренно, чтобы предотвратить беременность. Один из способов сделать это — предотвратить имплантацию оплодотворенной яйцеклетки. Если оплодотворенная яйцеклетка не имплантируется из-за эффективного использования противозачаточных средств, это не считается химической беременностью.
Хромосомные аномалии
Хромосомные аномалии являются наиболее частой причиной раннего выкидыша. Они обнаруживаются в 50-85 процентах тканей выкидыша, которые, как правило, обычно анализируются после выкидыша, чтобы помочь определить причину.
У большинства людей 23 пары хромосом. Хромосомы — это в основном блоки ДНК; механизм, с помощью которого родители передают свои гены потомству, определяющих такие характеристики, как цвет волос и глаз, а также возможность переноса или заражения наследственными заболеваниями, такими как серповидноклеточная анемия.
Мужская половая клетка (сперма) и женская половая клетка (яйцеклетка) несут по 23 хромосомы. Нормальная оплодотворенная яйцеклетка (зигота) имеет 23 пары хромосом и приспособлена для развития в здоровый эмбрион, который, в свою очередь, развивается в плод по мере развития беременности. Эмбрион становится плодом примерно на восьмой неделе беременности, когда присутствуют все основные части тела.
Если у эмбриона больше или меньше 23 пар хромосом, это хромосомная аномалия , и зигота будет уязвима для выкидыша либо на стадии эмбриона, либо когда она перерастет в плод.
Множество потенциальных проблем, связанных с хромосомными аномалиями, могут повлиять на эмбрион или плод. Эмбриону или плоду может потребоваться непредсказуемое количество времени, чтобы развиться достаточно, чтобы стало ясно, что из-за его хромосомного состава вряд ли выживет после рождения. Именно в этот момент, обычно в первом триместре, происходит выкидыш.
Типы хромосомных аномалий, которые обычно приводят к выкидышу, включают:
Зараженная яйцеклетка
Зараженная яйцеклетка — очень распространенный тип выкидыша , который происходит на ранних сроках беременности, обычно на 5-6 неделе.Это до того, как развивающийся плод станет видимым на ультразвуковом сканировании.
Выкидыш с поражением яйцеклетки вызывается высокими уровнями хромосомных аномалий у плода, которые могут помешать здоровому развитию любого родившегося ребенка. В результате оплодотворенная яйцеклетка не превращается в эмбрион. Вместо этого в матке образуется скопление клеток, которое образует пустой мешок для беременных. Зараженная яйцеклетка часто приводит к выкидышу до того, как человек узнает, что забеременел.
Трисомия
Плод будет содержать одну дополнительную хромосому, , так что всего будет присутствовать 47 хромосом вместо обычных 46 (23 пары). Шансы на выкидыш в случае трисомии высоки. Трисомии, не приводящие к выкидышу, обычно рождаются с врожденными патологиями, такими как синдром Дауна.
Трисомии, не приводящие к выкидышу, обычно рождаются с врожденными патологиями, такими как синдром Дауна.
Нуллисомия
У эмбриона будет без пары хромосом. Эмбрионы с отсутствующими хромосомами не могут развиваться здоровым образом и приводят к выкидышу.
Моносомия
Моносомия — это плод, у которого отсутствует одна хромосома. Плод будет содержать 45 хромосом: 22 с половиной пары. Моносомия почти всегда приводит к выкидышу. Если моносомия приходит в срок, ребенок обычно имеет врожденное заболевание и / или может выжить вне матки только в течение короткого времени.
Проблемы с плацентой
Проблемы с плацентой часто оказываются причиной выкидыша или мертворождения, особенно раннего выкидыша.Плацента — это орган, который развивается в матке во время беременности. Он имеет форму блина и должен располагаться в верхней части матки, как можно дальше от шейки матки, то есть части, соединяющей матку с влагалищем. После рождения ребенка последующие схватки обычно выталкивают плаценту через влагалище.
После рождения ребенка последующие схватки обычно выталкивают плаценту через влагалище.
В правильном положении здоровая плацента выполняет важные функции, в том числе:
- Обеспечение развивающегося плода кислородом и питательными веществами
- Удаление продуктов жизнедеятельности из крови плода через пуповину
- Выделение гормонов, необходимых для поддержания беременности
- Передача антител для защиты плода от инфекции
Если плацента не формируется или не функционирует должным образом во время беременности, это может отрицательно повлиять на развитие плода и вызвать выкидыш.Способы, при которых плацента может вызвать выкидыш, включают:
- Передача токсинов из алкоголя, избытка кофеина, неподходящей окружающей среды, лекарств, непригодных для использования во время беременности, и запрещенных веществ от беременного человека к ткани беременной и / или плоду.
- Передача вредных клеток, связанных с инфекциями или неадекватно управляемыми долгосрочными состояниями здоровья от беременного человека к ткани беременной и / или плоду.

- Плацентарная недостаточность, , при которой плацента не может передавать достаточное количество гормонов, антител, кислорода и питательных веществ развивающемуся ребенку.Плацентарная недостаточность особенно распространена, когда плацента не становится достаточно большой, чтобы поддерживать плод. Например, это иногда случается, когда он поддерживает близнецов, а не одного плода.
Лекарства, вызывающие выкидыш
Забеременевшие люди могут иметь текущее состояние здоровья или у них может развиться новое состояние, которое требует постоянного лечения и / или лечения с использованием определенных безрецептурных (OTC) или рецептурных лекарств. Перед применением любого лекарства беременным женщинам следует всегда подтверждать у врача, что он безопасен для использования во время беременности.
Врачи могут посоветовать внести изменения в лекарства длительного действия, которые необходимы, и / или порекомендовать соответствующие новые лекарства для использования, чтобы минимизировать риски для матери и ребенка.
Помимо потребности в лекарствах от возможных текущих состояний и / или новых состояний, не связанных с самой беременностью, беременность может вызвать у человека определенные связанные состояния, такие как тяжелое утреннее недомогание или головные боли, в основном в первом триместре. Обычно их можно эффективно и безопасно лечить с помощью соответствующих безрецептурных или отпускаемых по рецепту лекарств в соответствии с рекомендациями врача.
Однако определенных лекарств не подходят для беременных и их использование может вызвать выкидыш или (тератогенные) аномалии и / или пороки развития. Причина, по которой определенные лекарства могут вызвать выкидыш, заключается в том, что, как и еда и напитки, потребляемые беременным, их компоненты передаются через плаценту развивающемуся плоду. Беременные женщины обычно не включаются в исследования безопасности новых соединений, и поэтому известно лишь ограниченное количество о том, являются ли лекарства полностью безопасными для использования во время беременности.
Чтобы свести к минимуму риск выкидыша, вызванного приемом лекарств, врачи будут:
- Выписывать только те лекарства, которые считаются безопасными для беременных женщин и развивающегося плода
- Посоветуйте людям избегать приема лекарств, которые могут вызвать осложнения при беременности или родах и выкидыш
Лекарства, которые обычно вызывают выкидыш, включают:
Ибупрофен
Обезболивающее, отпускаемое без рецепта или по рецепту, обычно используемое для лечения воспаления и боли при лихорадке, ибупрофен не рекомендуется для использования во время беременности и может вызвать врожденные дефекты, а также увеличить риск выкидыша.
Изотретиноин
Используемый для лечения тяжелых форм угрей, это лекарство может вызвать врожденные дефекты, чаще всего поражающие сердце и лицо ребенка, а также повышать риск выкидыша. Люди, которые принимают это лекарство регулярно и пытаются забеременеть, должны обсудить проблему и возможность изменения лекарства со своим врачом до того, как забеременеть.
Витамины и травяные добавки
Хотя витамины и травяные добавки могут содержать только натуральные ингредиенты и, таким образом, могут показаться более здоровой альтернативой фармацевтическим препаратам, многие из них не подходят для использования во время беременности и могут вызывать врожденные дефекты или увеличивать вероятность выкидыша и других осложнений.Например, потребление слишком большого количества витамина А может вызвать врожденные дефекты; Рекомендуются добавки, содержащие максимум 5000 МЕ. Нормальные количества чеснока и пажитника (используемые в кулинарии) не представляют опасности для здоровья, но большие количества, содержащиеся в добавках, могут вызвать выкидыш или преждевременные роды.
Эрготамин и метисергид
Эти препараты, используемые для лечения мигрени, связаны с повышенным риском преждевременных родов и выкидыша.
Подробнее о Мигрень »
Натализумаб
Это лекарство, которое используется для лечения рассеянного склероза (РС), может вызвать выкидыш. Чтобы избежать этого исхода, люди, страдающие рассеянным склерозом, которые принимают натализумаб и хотят забеременеть, должны прекратить его прием и вместе с врачом разработать альтернативный план лечения на протяжении всей беременности, прежде чем пытаться зачать ребенка.
Чтобы избежать этого исхода, люди, страдающие рассеянным склерозом, которые принимают натализумаб и хотят забеременеть, должны прекратить его прием и вместе с врачом разработать альтернативный план лечения на протяжении всей беременности, прежде чем пытаться зачать ребенка.
Подробнее о рассеянном склерозе »
Антитиреоидный препарат
Людям, которые принимают лекарства для регулирования активности щитовидной железы, возможно, потребуется скорректировать свои рецепты после консультации со своим врачом, чтобы обеспечить безопасность их лечения во время беременности.В первом триместре обычно назначают пропилтиоурацил. Во втором и третьем триместрах лекарство можно заменить метимазолом или карбимазолом, чтобы свести к минимуму риск токсичности.
Подробнее о щитовидной железе и беременности »
Центры по контролю и профилактике заболеваний рекомендуют всегда проконсультироваться с лицензированным поставщиком медицинских услуг перед использованием любых безрецептурных или рецептурных лекарств во время беременности. Проконсультируйтесь с врачом о том, какие продукты безопасны для беременности, , включая витамины для беременных и травяные добавки.Врачи могут посоветовать не использовать лекарства, которые не подходят для беременности, что снижает риск выкидыша.
Проконсультируйтесь с врачом о том, какие продукты безопасны для беременности, , включая витамины для беременных и травяные добавки.Врачи могут посоветовать не использовать лекарства, которые не подходят для беременности, что снижает риск выкидыша.
Болезни и инфекции
Точные механизмы, с помощью которых заболевания и инфекции вызывают выкидыш, еще полностью не изучены. Считается, что он различается в зависимости от состояния и может по-разному влиять на беременность в каждом случае. Как правило, считается, что когда беременный человек заражается инфекцией, это вызывает каскад возможных событий в материнском организме.В конечном итоге это может повлиять на плод или область матки, что может вызвать выкидыш. Плохое самочувствие? Вы можете получить бесплатную оценку симптомов в любое время, загрузив приложение Ada.
Не все случаи заболевания или инфекции приводят к выкидышу, но важно немедленно обратиться за медицинской помощью при подозрении на инфекцию, поскольку эффективное лечение может значительно снизить вероятность такого исхода.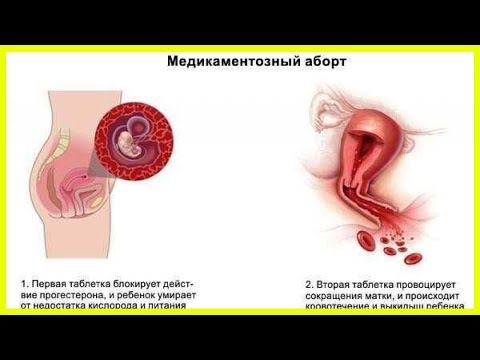 Считается, что на предотвратимые инфекции приходится до 15 процентов ранних выкидышей и до 66 процентов поздних выкидышей.
Считается, что на предотвратимые инфекции приходится до 15 процентов ранних выкидышей и до 66 процентов поздних выкидышей.
ТЕСТ ПАНЕЛЬНЫЙ ФАКЕЛ
Беременным женщинам часто предлагают TORCH-панельный тест при первом посещении для скрининга на беременность. Тест TORCH — это одиночный тест, который выявляет группу инфекций, которые могут вызвать осложнения беременности , включая выкидыш.
Подробнее о прохождении теста панели TORCH »
Известный под аббревиатурой TORCH, в этом тесте проверяются следующие инфекции:
Токсоплазмоз
Эта инфекция вызывается паразитом Toxoplasma gondii. Инфекция часто протекает бессимптомно, но может вызывать симптомы гриппа, такие как лихорадка, усталость и боли в мышцах. Обычно безвреден, но увеличивает вероятность выкидыша у беременных, особенно на ранних сроках беременности.
Токсоплазмоз обнаруживается в сыром мясе, непастеризованном молоке и неочищенной воде, , а также в почве и фекалиях кошек. Беременным женщинам следует проявлять особую осторожность при работе в саду или при контакте с животными, в том числе мыть кошачьи туалеты, чтобы снизить риск заражения.
Беременным женщинам следует проявлять особую осторожность при работе в саду или при контакте с животными, в том числе мыть кошачьи туалеты, чтобы снизить риск заражения.
Другие инфекции, включая сифилис
Инфекции, передаваемые половым путем (ИППП), такие как сифилис, гонорея и хламидиоз, связаны с повышенным риском выкидыша.
В дополнение к TORCH-скринингу беременным женщинам рекомендуется проходить регулярные обследования сексуального здоровья, чтобы можно было своевременно диагностировать и лечить любые развивающиеся ИППП, чтобы минимизировать этот риск.
Краснуха (немецкая корь)
Краснуха может вызвать выкидыш, мертворождение или врожденные дефекты; проблемы со здоровьем, которые возникают у малыша с рождения.Особенно вероятно возникновение проблем с беременностью, включая выкидыш, если беременная заболела краснухой в первые 20 недель.
Подробнее о краснухе »
Цитомегаловирусная инфекция
Цитомегаловирусная (ЦМВ) инфекция — это заболевание, которое обычно поражает дыхательные пути и значительно увеличивает риск выкидыша. Он является членом семейства вирусов герпеса и иногда также называется вирусом герпеса человека 5 (HHV-5). Вирус может передаваться через кровь, слюну или половым путем.Он также может передаваться через цервикальную слизь и грудное молоко.
Пострадавшие люди могут выделять вирус с фекалиями и мочой в течение некоторого времени после заражения.
Подробнее о Цитомегаловирусной инфекции »
Вирус простого герпеса (HSV)
Простой герпес, обычно называемый «герпесом» или ВПГ, представляет собой вирусную инфекцию, вызываемую вирусом простого герпеса. Вирус бывает двух разновидностей: герпеса первого типа (HSV-1) и герпеса второго типа (HSV-2). Хотя иногда он может вызывать генитальный герпес, герпес первого типа (также называемый губным герпесом) обычно вызывает язвы вокруг рта, тогда как герпес второго типа обычно приводит к язвам на гениталиях.
Генитальный герпес связан с осложнениями беременности, включая выкидыш и развитие заболеваний половых органов, но редко вызывает выкидыш. Однако жизненно важно лечить герпес у беременных женщин, чтобы снизить эти риски, например, неонатальный герпес, при котором ребенок рождается с заболеванием в результате заражения инфекцией от матери в течение
года.
Подробнее о генитальном герпесе »
Другие болезни и инфекции, которые могут вызвать выкидыш
Полезно знать: Многие заболевания и инфекции, которые могут вызвать выкидыш, могут также вызывать другие осложнения во время беременности, такие как врожденные дефекты или преждевременные роды.Плохое самочувствие? Вы можете получить бесплатную оценку симптомов, загрузив [Ada a]] (https://app.adjust.com/e8ex7r4?redirect_macos=https%3A%2F%2Fappstore.com%2Fadapersonalhealthcompanion).
Подробнее о Осложнениях беременности »
К состояниям, связанным с развитием осложнений беременности, которые могут привести к выкидышу, относятся:
Вирус иммунодефицита человека (ВИЧ)
Считается, что риск выкидыша значительно выше среди людей, затронутых ВИЧ, чем среди населения в целом.Однако считается, что прохождение антиретровирусной терапии (АРТ) снижает вероятность этого исхода, а также других рисков, таких как передача ВИЧ нерожденному ребенку.
Лихорадка денге
Инфекция, передаваемая комарами, лихорадка денге, может передаваться от матери к плоду через плаценту. Лихорадка денге, скорее всего, приведет к выкидышу, если у беременной есть тяжелая, а не легкая форма заболевания. Тяжелые инфекции гораздо чаще возникают у людей с множественными заболеваниями, ослабленной иммунной системой или у тех, кто ранее был инфицирован денге, чем у населения в целом.
Подробнее о лихорадке денге »
Бактериальный вагиноз (БВ)
Это обычная инфекция влагалища, сопровождающаяся выделениями, которые могут иметь неприятный запах из-за дисбаланса типов бактерий, обнаруженных во влагалище. Это может вызвать зуд и неприятные выделения из влагалища. У небеременных людей БВ обычно безвреден и легко поддается лечению антибиотиками.
У беременных BV ассоциируется со значительно повышенным риском выкидыша, особенно в первом триместре, эквивалентно одному дополнительному выкидышу на каждые шесть беременных с BV.Обращение за медицинской помощью при подозрении на БВ, чтобы его можно было вылечить антибиотиками на ранней стадии, может помочь предотвратить неблагоприятные исходы.
Подробнее о Бактериальном вагинозе »
Малярия
Малярия вызывается паразитом, известным как плазмодий, который обычно распространяется через укусы инфицированного комара. Иногда малярия не сразу выявляется в анализе крови. Это происходит особенно у беременных женщин, где паразит может присутствовать в большом количестве в плаценте, не проявляясь в остальной части тела.
По этой причине важно, чтобы все беременные женщины, у которых есть основания подозревать, что они инфицированы, как можно скорее обратились к врачу.
Подробнее о малярии »
Парвовирус B19
Это распространенный вирус, вызывающий несерьезное заболевание, известное как пятое заболевание или синдром пощечины, чаще всего у детей. Наиболее вероятно, что это вызовет выкидыш, если он произойдет в первом триместре беременности; однако в менее пяти процентов всех случаев парвовируса B19 во время беременности приводит к выкидышу. Врач сможет провести скрининг на вирус с помощью анализа крови и при необходимости порекомендовать варианты лечения после этого.
Пищевое отравление
Употребление в пищу продуктов, зараженных паразитами, бактериями, вирусами или определенными химическими веществами, является обычным способом заражения людей инфекциями во время беременности, которые могут увеличить риск выкидыша.
Иммунная система беременного человека несколько слабее, чем у здорового небеременного человека, что повышает вероятность пищевого отравления от зараженной пищи.Наиболее распространенные типы инфекций, связанных с выкидышем:
Листериоз
Эта инфекция вызывается бактериями Listeria monocytogenes. Инфекция включает симптомы, похожие на грипп, такие как лихорадка, усталость и мышечные боли. У беременных женщин листериоз может привести к выкидышу, преждевременным родам или рождению новорожденного с опасной для жизни формой инфекции.
Листерии можно найти во многих продуктах, включая мягкие сыры, проростки, дыни, сырое и разогретое мясо и непастеризованное молоко.
Сальмонелла
Эта инфекция вызывается бактериями сальмонеллы, которые поражают кишечник.
Сальмонелла не является частой причиной выкидыша, но при подозрении на нее следует обратиться за медицинской помощью. Обычно сопровождается диареей, рвотой и спазмами желудка и длится 4-7 дней. Обычно он попадает в организм с зараженной пищей, особенно с мясом, яйцами, птицей и молоком.
Продукты, которых следует избегать во время беременности
Продукты, которые связаны с повышенным риском заражения инфекциями, которые могут вызвать выкидыш, включают:
- Непастеризованные молочные продукты
- Созревшие в плесени мягкие сыры, такие как бри и камамбер — они более подвержены размножению вредных бактерий
- Сырые или частично приготовленные непастеризованные яйца
- Сырое мясо и рыба; например суши
- Паштет из мяса
- Колбасные изделия
- Недоваренное мясо, особенно баранину, свинину и оленину, следует избегать
- Мясо, которое было приготовлено и повторно нагрето, если оно не было нагрето до горячего пара
Немедленно обратитесь за медицинской помощью при первых признаках пищевого отравления во время беременности. В некоторых случаях может потребоваться назначение антибиотиков и других лекарств, и нельзя заниматься самолечением без консультации с врачом. Они могут ограничить потенциальное воздействие инфекции на развивающийся эмбрион или плод, снижая вероятность выкидыша.
Факторы окружающей среды и образа жизни
Многие условия окружающей среды связаны со снижением фертильности и повышенным риском выкидыша.
Сюда входят:
- Употребление табачных изделий и / или постоянное нахождение в непосредственной близости от пассивного курения или паров электронных сигарет
- Металлы, включая свинец, обнаруженные в некоторых видах рыб; и никель; в ювелирных изделиях и некоторых продуктах питания
- Высокий уровень загрязнения атмосферного воздуха
- Органические растворители; химических веществ, которые испаряются при комнатной температуре и используются для растворения некоторых пластмасс и лаков
- Пестициды; химикатов, распыленных на растения / сельскохозяйственные культуры для уничтожения вредителей
- Ингаляционные анестетики , такие как закись азота и ксенон, используемые в медицинских профессиях
- Ионизирующее излучение выше безопасных пределов.
Подробнее о безопасной работе с ионизирующим излучением »
Настоятельно рекомендуется, чтобы все женщины, которые пытаются забеременеть или беременны, изменили свой образ жизни и распорядок дня или работы, чтобы избежать этих факторов и минимизировать риск выкидыша.
Прекращение употребления табачных изделий очень важно, поскольку это основная причина осложнений беременности.
Определенные виды работы в таких учреждениях, как отделения радиологии, фабрики или фермы, могут быть связаны с повышенным риском выкидыша.Беременным женщинам следует обсудить любые проблемы, связанные с их работой или домашним окружением, со своими врачами и работодателями, чтобы при необходимости можно было принять адекватные меры предосторожности против выкидыша.
Дисфункция матки или шейки матки
Проблемы со структурой или функцией матки или шейки матки могут увеличить вероятность выкидыша. Многие дисфункции матки или шейки матки делают выкидыш особенно вероятным во втором триместре по мере увеличения размера развивающегося плода. Ослабленная шейка матки, известная как импотент, обычно вызывает выкидыш, поскольку шейные мышцы расширяются слишком рано во время беременности.Это часто приводит к раннему изгнанию плода из матки, прежде чем он сможет выжить самостоятельно.
Полезно знать: Если медицинским работникам известно, что у беременной шейка матки ослаблена; например поскольку по этой причине у них ранее был выкидыш, вокруг шейки матки могут наложить временный шов, чтобы она оставалась закрытой. Эта процедура обычно выполняется в течение первых 12 недель беременности, чтобы предотвратить выкидыш, и удаляется примерно на 37 неделе при подготовке к родам.
Другие проблемы, которые могут повлиять на область таза и вызвать выкидыш, включают наличие незлокачественных новообразований в матке (миома) и изменение формы матки (матка неправильной формы). Обычно это диагностируется с помощью тестов визуализации. Если человеку известно, что у него ненормальное строение матки, ему следует обсудить возможность выкидыша со своим врачом до попытки забеременеть. Могут быть назначены дополнительные осмотры для выявления возможных осложнений как можно раньше во время беременности.
Аномалии матки, обычно связанные с выкидышем, включают:
Дугообразная матка
Матка имеет впадину наверху, но в остальном очень похожа на матку правильной формы. Это падение повышает вероятность выкидыша во втором триместре. Кроме того, хотя обычно это не вызывает трудностей при зачатии или преждевременных родах, дугообразная матка может вызвать трудности во время самих родов. В результате многие люди с дугообразной маткой выбирают кесарево сечение (кесарево сечение).
Двурогая матка
Эта аномалия, также называемая маткой в форме сердца, увеличивает шансы человека на выкидыш во втором триместре или преждевременные роды. Кроме того, хотя это обычно не вызывает каких-либо трудностей при зачатии или на ранних сроках беременности, наличие двурогой матки может вызвать трудности во время самих родов. Их можно преодолеть, выбрав кесарево сечение.
Перегородка матки
В перегородке матки мышечная стенка от верха до низа матки разделяет матку на две вертикальные камеры.Мышечная стенка может проходить полностью или частично вниз по матке, создавая частичное или полное разделение. Люди с перегородкой матки часто испытывают трудности с зачатием и подвергаются большему риску выкидыша или преждевременных родов в первом триместре . Перегородка матки может привести к тому, что развивающийся плод окажется в необычном положении, что приведет к затруднениям при родах.
Утроба единорога
Матка единорога — это редкое заболевание, при котором развивается только одна сторона матки.Таким образом, маточная камера меньше обычного и имеет только один функциональный яичник и маточную трубу. Людям с маткой единорога обычно трудно зачать ребенка, а у беременных женщин это увеличивает вероятность внематочной беременности, выкидыша и преждевременных родов.
Длительные нарушения здоровья и иммунные нарушения
Долгосрочные или хронические состояния здоровья, которые связаны с осложнениями беременности и могут привести к выкидышу во втором триместре, включают:
Вероятность выкидыша увеличивается, если длительное состояние здоровья не диагностируется или плохо контролируется.Если вы считаете, что у вас может быть недиагностированное заболевание, вы можете получить бесплатную оценку симптомов в любое время, загрузив приложение Ada. Если у человека есть какие-либо текущие заболевания, ему следует спросить врача, нуждается ли его обычный план лечения или ведения, а также использование определенных лекарств во время беременности.
Многие из долговременных состояний здоровья, связанных с выкидышем, являются иммунными нарушениями, состояниями, которые могут помешать должной защите плода и плаценты от регулярного иммунного ответа организма.Это может сделать плод и плаценту уязвимыми для атаки иммунных клеток матери.
Полезно знать: Иммунная система защищает организм от чужеродных клеток (антигенов), уничтожая их, чтобы предотвратить развитие или распространение болезни или инфекции. И развивающийся эмбрион, и плацента содержат антигены. При здоровой беременности гены, отвечающие за набор иммунных клеток, отключаются в децидуальной оболочке — слизистой оболочке матки, которая формируется во время беременности.Таким образом, развивающийся эмбрион и плацента защищены от разрушения иммунной системой обычным образом, несмотря на то, что содержат чужеродные клетки.
Иммунологические отклонения, которые могут вызвать выкидыш, могут быть вызваны воздействием на беременную женщину следующих факторов:
- Хронические заболевания, влияющие на иммунные клетки в области малого таза, такие как синдром поликистозных яичников (СПКЯ)
- Иммунный ответ на белки сперматозоидов
- Отсутствие защитных клеток внутри матки
- Количество активных иммунных клеток больше обычного
- Стресс или диетические предпочтения, влияющие на иммунную толерантность человека во время беременности
Если человек, желающий забеременеть, знает, что он страдает каким-либо заболеванием, связанным с неправильным иммунным ответом на беременность, ему следует обратиться за медицинской помощью, прежде чем пытаться зачать ребенка. Будет разработан план постоянного дородового наблюдения, чтобы предотвратить выкидыш.
Другие причины выкидыша
По сравнению с причинами, описанными выше, выкидыш довольно редко может быть вызван дополнительными факторами, включая:
- Непереносимость гистамина
- миомы; незлокачественные новообразования в матке
- синдром Ашермана; спайки или рубцы на матке
- Физическая травма, например удар или падение
- Избыточный или недостаточный вес
- Потребление табачных изделий, алкоголя или запрещенных наркотиков
Диагностика причин выкидыша
Выкидыш может быть вызван одним или несколькими изменчивыми или неизменными факторами. может быть возможно выяснить причины выкидыша , выполнив вскрытие ткани беременной и / или плацентарный осмотр (анализ плаценты). Однако не всегда можно определить причину (ы) выкидыша. Это не обязательно плохая новость: многие люди, у которых неизвестны причинные факторы выкидыша, в дальнейшем имеют здоровую беременность, которая приводит к рождению живого ребенка в будущем.
Неизменяемые коэффициенты
Если выкидыш вызван неизменными факторами, такими как возраст человека или основное состояние здоровья, которое уже эффективно лечится для обеспечения наилучших шансов на здоровую беременность, профилактические меры для снижения вероятности выкидыша могут оказаться невозможными. в будущем.
Изменяемые коэффициенты
Если выкидыш вызван изменчивыми факторами, такими как неподходящая диета для беременных, прием лекарств, непригодных для использования во время беременности, или излечимое основное заболевание, врачи могут дать рекомендации по лечению и решению этих проблем и помочь разработать лучшее медицинское обслуживание. планируйте следовать, прежде чем снова пытаться зачать ребенка.
Методы диагностики причин выкидыша
Опрос людей, переживших выкидыш, в 2015 году в США показал, что более 75 процентов людей очень хотят знать причину своего выкидыша.Чтобы выявить возможные причины выкидыша, врачи обычно выполняют:
Вскрытие ткани беременных
Обычно это выполняется с помощью рентгенографии всего тела, магнитно-резонансной томографии (МРТ), обследования всего тела и тестов ДНК для выявления присутствия инфекционных агентов и патогенов.
Плацентарный осмотр
Лабораторный анализ плаценты, который может выявить наличие возбудителей выкидыша, например, инфекционных бактерий.
Тестирование фертильности
После трех последовательных выкидышей (повторного выкидыша) одному или обоим партнерам будет предложено пройти обследование на фертильность , чтобы определить, требуется ли лечение бесплодия, такое как экстракорпоральное оплодотворение (ЭКО) или лекарства от бесплодия, чтобы увеличить шансы о будущей здоровой беременности.
Полезно знать: Тестирование на фертильность обычно не проводится, за исключением случаев повторного выкидыша, потому что очень часто в будущем после одного или даже двух выкидышей может быть здоровая беременность.
Часто задаваемые вопросы о причинах выкидыша
В: Что такое выкидыш по мужскому фактору?
A: Выкидыш по мужскому фактору чаще встречается при беременностях, когда партнер-мужчина старше 40 лет. Этот термин используется для описания выкидыша, вызванного истощением здоровья сперматозоидов. Для определения возможных причин может быть проведен анализ спермы. Причины выкидыша по мужскому фактору могут включать:
- Аномальная форма сперматозоидов; морфология
- Дефектная или фрагментированная ДНК; Хотя зачатие возможно, дефект фрагментированной ДНК может привести к хромосомным аномалиям плода, что в конечном итоге может привести к выкидышу
Вопрос: Каковы наиболее распространенные заблуждения о причинах выкидыша?
A: Существует множество факторов, которые считаются причиной выкидыша, но не связаны с ним с научной точки зрения.Следовательно, нет необходимости избегать этих факторов с целью предотвращения выкидыша. В их числе:
- Острая пища
- Путешествие на самолете; всегда заранее обсуждайте планы авиаперелетов с врачом, поскольку риски могут зависеть от месяца беременности
- Половое сношение
- Низкое настроение
- Упражнения и поднятие тяжестей, хотя рекомендуется проконсультироваться с врачом, чтобы убедиться, что ваш план упражнений подходит для беременности
В: Как узнать, что у меня выкидыш?
A: Наиболее частыми признаками выкидыша являются вагинальное кровотечение, спазмы и внезапное исчезновение симптомов беременности.Однако все эти симптомы могут возникать как естественные признаки здоровой беременности и не всегда являются поводом для беспокойства.
Немедленно обратитесь за медицинской помощью при подозрении на выкидыш. Врачи смогут установить, есть ли осложнение беременности, например, выкидыш, или убедят вас, что беременность протекает нормально.
Подробнее о Признаках выкидыша »
Что такое выкидыш? | Причины выкидыша
Что такое выкидыш?
Выкидыш — это когда эмбрион или плод умирают до 20-й недели беременности.Выкидыш обычно происходит на ранних сроках беременности — 8 из 10 выкидышей случаются в первые 3 месяца.
Многие люди переживают такую потерю беременности. Фактически, 10-20% беременностей заканчиваются выкидышем. Но даже несмотря на то, что выкидыш — обычное дело, он может быть эмоционально трудным. Чувство горя и потери — это нормально после потери беременности.
Медицинский термин для обозначения выкидыша — «самопроизвольный аборт».
Каковы причины выкидышей?
Трудно понять, почему случился выкидыш, но он почти никогда не бывает вызван чем-то беременным.Обычные занятия, такие как секс, упражнения, работа и прием большинства лекарств, НЕ вызывают выкидыша. Легкие травмы, например падение, также обычно не вызывают выкидыша.
Некоторые вещи, которые, как известно, вызывают выкидыши, включают:
Когда оплодотворенная яйцеклетка имеет ненормальное количество хромосом (генов). Это происходит случайно, поэтому вы не можете предотвратить это или заставить это произойти.
Некоторые заболевания, например тяжелый диабет, могут увеличить ваши шансы на выкидыш.
Выкидыш может быть вызван очень серьезной инфекцией или серьезной травмой.
Поздние выкидыши — после 3 месяцев — могут быть вызваны аномалиями в матке.
Если у вас было более двух выкидышей подряд, у вас больше шансов на выкидыш.
Какие бывают типы выкидышей?
Выкидыши бывают нескольких видов:
Угроза выкидыша — у вас вагинальное кровотечение и могут быть легкие спазмы, но шейка матки остается закрытой.В половине случаев кровотечение останавливается, и беременность протекает нормально. Другая половина угрожающих выкидышей превращается в неизбежные выкидыши и заканчивается выкидышем.
Неизбежный выкидыш — кровотечение усиливается, шейка матки открывается. Если это произойдет, у вашей беременности нет шансов на продолжение.
Неполный выкидыш — часть тканей беременных выходит из матки, а часть остается внутри. Возможно, вам потребуется дополнительное лечение для удаления оставшейся ткани.
Полный выкидыш — Вся ткань беременной выходит из матки. Обычно дополнительное лечение не требуется.
Пропущенный выкидыш — у вас нет спазмов или кровотечения. Но УЗИ показывает эмбрион без сердцебиения или пустой плодный мешок без эмбриона. Обычно ткань проходит сама по себе, но вам может потребоваться лечение.
Лечение выкидыша включает лекарства или процедуры, которые очень похожи на те, которые используются для прерывания беременности.Во время аспирации медсестра или врач вводит в матку тонкую пластиковую трубку и осторожным отсасыванием удаляет ткани беременных.
Выкидыши могут быть опасными, если их не лечить. Немедленно позвоните своему врачу, если у вас есть какие-либо признаки или симптомы выкидыша.
Была ли эта страница полезной?
Помогите нам стать лучше — чем эта информация может быть полезнее?
Как эта информация вам помогла?
Ты лучший! Спасибо за ваш отзыв.
Спасибо за ваш отзыв.
причин выкидыша на ранних сроках беременности
Причины выкидыша не всегда известны. На самом деле, чаще всего вы просто не будете знать, что вызвало конкретный выкидыш. Ниже приведены некоторые возможные объяснения того, почему единственный выкидыш в первом триместре может произойти у человека, у которого в анамнезе не было выкидышей. (Причины повторных выкидышей более сложны.)
Хромосомные аномалии у ребенка
Определенные ошибки в хромосомах развивающегося ребенка несовместимы с жизнью и приводят к выкидышу.Предполагается, что это является объяснением подавляющего большинства выкидышей в первом триместре, особенно у женщин, у которых в анамнезе не было выкидышей. По данным Американского колледжа акушеров и гинекологов, это связано с тем, что у эмбриона ненормальное количество хромосом.
По этой причине вероятность выкидыша выше у мамы старше 35. У большинства женщин, беременность которых связана с хромосомными аномалиями, последующие беременности будут нормальными.
Инфекции
или пищевое отравление
Некоторые виды вирусных и бактериальных инфекций могут привести к выкидышу или мертворождению.Инфекции, как правило, представляют собой более высокий риск потери беременности во втором триместре и позже, но некоторые из них могут вызвать проблемы и в первом триместре.
Причина неизвестна
Иногда, даже когда врач проверяет наличие хромосомных аномалий при потерянной беременности, результаты остаются нормальными. Может быть очень сложно справиться с отсутствием ответа на вопрос, почему произошел выкидыш, и у вас может возникнуть соблазн винить себя. Но в выкидышах почти никогда не бывает по чьей-либо вине.
Основные проблемы со здоровьем
Иногда хронические заболевания матери, такие как диабет или целиакия, могут привести к неожиданному выкидышу.Однако в большинстве случаев выявление и лечение этого состояния должно привести к нормальной последующей беременности. В других случаях множественные выкидыши могут произойти из-за антифосфолипидного синдрома или другой известной причины повторного выкидыша.
Ранняя потеря беременности — familydoctor.org
Существует два основных типа лечения выкидыша: безоперационное и хирургическое.
Безоперационное
Во многих случаях ваше тело естественным образом передает все ткани беременности.Это может занять от нескольких дней до нескольких недель. Никакого лечения не требуется. Если это занимает много времени, ваш врач может дать вам лекарство, которое поможет пройти через ткани.
Процесс прохождения ткани может включать сильное кровотечение, схваткообразную боль, понос и тошноту. Ваш врач может дать вам обезболивающее, чтобы облегчить симптомы. Если вы находитесь в первом триместре, ткань будет небольшой. Это будет похоже на тромб. Это не будет похоже на ребенка.
Ваш врач может сделать УЗИ или анализы крови после того, как у вас закончится выкидыш.Это подтвердит, что выкидыш завершен и никаких тканей не осталось.
Хирургический
Хирургическое лечение обычно проводится в случае осложнений, связанных с выкидышем.
Осложнения могут включать:
- Инфекция .
- Сильное кровотечение.
- Любое заболевание, при котором ткани беременных остаются внутри матки.
Общие хирургические методы лечения включают:
- Вакуумная аспирация. В этой процедуре в матку вводится тонкая трубка. Он подключен к всасывающему устройству. Ткань беременных отсасывается из вашего тела. Процедура проводится под местной анестезией . Ваш врач может выполнить это в своем офисе.
- Дилатация и кюретаж (D&C) . Эта процедура открывает шейку матки и использует инструмент для удаления тканей беременных. Обычно это делается под регионарной или общей анестезией. Ваш врач выполнит это в больнице или хирургическом центре.
После лечения ваш врач может порекомендовать вам ничего не вводить во влагалище в течение нескольких недель. Это включает использование тампонов и секс. Это помогает предотвратить заражение. Признаки инфекции включают:
- сильное кровотечение
- лихорадка
- озноб
- сильная боль
Немедленно позвоните своему врачу, если у вас есть какие-либо из этих симптомов.
Выкидыш
Что такое выкидыш?
Выкидыш (также называемый преждевременным выкидышем) — это смерть ребенка в утробе (матке) до 20 недель беременности.Для женщин, которые знают, что они беременны, от 10 до 15 из 100 беременностей (от 10 до 15 процентов) заканчиваются выкидышем. Большинство выкидышей происходит в первом триместре до 12-й недели беременности. Выкидыш во втором триместре (от 13 до 19 недель) происходит в 1-5 из 100 (от 1 до 5 процентов) беременностей.
До половины всех беременностей заканчиваются выкидышем. Мы не знаем точного числа, потому что выкидыш может произойти до того, как женщина узнает о своей беременности. У большинства женщин, у которых произошел выкидыш, позже наступает здоровая беременность.
Что такое повторные выкидыши?
Если у вас были повторные выкидыши (также называемые повторным невынашиванием беременности), у вас два или более выкидыша подряд. Примерно у 1 из 100 женщин (1 процент) случаются повторные выкидыши. У большинства женщин, у которых случаются повторные выкидыши (от 50 до 75 из 100 или 75 процентов), причина неизвестна. И у большинства женщин с повторными выкидышами по неизвестной причине (65 из 100 женщин или 65 процентов) беременность протекает успешно.
Что вызывает выкидыш и повторные выкидыши?
Мы не знаем, что вызывает каждый выкидыш.Но некоторые выкидыши и повторные выкидыши могут быть вызваны:
Проблемы с хромосомами
Примерно половина всех выкидышей происходит из-за того, что эмбрион (оплодотворенная яйцеклетка) получает неправильное количество хромосом. Обычно это происходит случайно, а не из-за проблемы, переданной от родителей к ребенку через гены. Хромосомы — это структуры в клетках, которые содержат гены. У каждого человека 23 пары хромосом, или всего 46 хромосом. Для каждой пары вы получаете одну хромосому от матери и одну от отца.Примеры хромосомных проблем, которые могут вызвать выкидыш, включают:
- Зараженная яйцеклетка. Это когда эмбрион имплантируется в матку, но не превращается в ребенка. Если у вас пораженная яйцеклетка, у вас может быть темно-коричневое кровотечение из влагалища на ранних сроках беременности. Если у вас были признаки или симптомы беременности, такие как болезненность груди или тошнота (тошнота), вы можете их прекратить.
- Внутриутробная гибель плода. Это когда эмбрион перестает развиваться и умирает.
- Молярная беременность. Это когда ткань матки превращается в опухоль в начале беременности.
- Транслокация. Это когда часть хромосомы перемещается на другую хромосому. Транслокация вызывает небольшое количество повторных выкидышей.
Проблемы с маткой или шейкой матки.
Шейка матки — это вход в матку, который находится в верхней части влагалища. Проблемы с маткой и шейкой матки, которые могут вызвать выкидыш, включают:
- Перегородка матки. Это когда полоса мышц или тканей (называемая перегородкой) разделяет матку на две части. Если у вас перегородка матки, ваш врач может порекомендовать операцию, прежде чем вы попытаетесь забеременеть, чтобы восстановить матку, чтобы снизить риск выкидыша. Перегородка матки — наиболее частая разновидность врожденной аномалии матки. Это означает, что это заболевание, с которым вы родились, влияет на размер, форму или структуру матки. Перегородка матки — частая причина повторных выкидышей.
- Синдром Ашермана. Если у вас это заболевание, у вас есть шрамы или рубцовая ткань в матке, которые могут повредить эндометрий (слизистую оболочку матки). Перед тем, как вы забеременеете, ваш врач может использовать процедуру, называемую гистероскопией, чтобы найти и удалить рубцовую ткань. Синдром Ашермана может часто вызывать повторные выкидыши, которые случаются еще до того, как вы узнаете, что беременны.
- Миома (разрастания) в матке или рубцы после хирургических операций на матке. Миома и шрамы могут ограничивать пространство для вашего ребенка или мешать кровоснабжению вашего ребенка.Прежде чем вы попытаетесь забеременеть, вам может потребоваться операция, называемая миомэктомией, чтобы удалить их.
- Цервикальная недостаточность (также называемая несостоятельной шейкой матки). Это когда шейка матки открывается (расширяется) слишком рано во время беременности, обычно без боли или сокращений. Сокращения — это когда мышцы матки напрягаются, а затем расслабляются, чтобы помочь ребенку вытолкнуть его во время схваток и родов. Цервикальная недостаточность может привести к выкидышу, обычно во втором триместре. Чтобы предотвратить это, ваш поставщик может порекомендовать серкляж.Это шов, который ваш врач накладывает на шейку матки, чтобы она оставалась закрытой.
Инфекции
Инфекции, такие как инфекции, передаваемые половым путем (также называемые ИППП) и листериоз, могут вызвать выкидыш. ИППП, как генитальный герпес и сифилис, — это инфекция, которую вы можете получить в результате полового акта с инфицированным человеком. Если вы подозреваете, что у вас есть ИППП, немедленно сообщите об этом своему врачу. Раннее тестирование и лечение могут помочь защитить вас и вашего ребенка. Листериоз — разновидность пищевого отравления.Если вы считаете, что у вас листериоз, немедленно позвоните своему врачу. Ваш врач может лечить вас антибиотиками, чтобы обезопасить вас и вашего ребенка. Некоторые инфекции могут вызвать выкидыш, но вряд ли вызовут повторные выкидыши.
Есть ли у вас риск выкидыша?
Некоторые вещи могут повысить вероятность выкидыша у вас, чем у другой женщины. Это так называемые факторы риска. Факторы риска выкидыша включают:
- Два или более выкидыша в прошлом
- Возраст от 35 лет.С возрастом риск выкидыша возрастает.
- Курение, употребление алкоголя или вредных наркотиков. Если вы беременны или думаете о беременности и вам нужна помощь, чтобы бросить курить, сообщите об этом своему врачу.
- Подверженность воздействию вредных химических веществ. Контакт вас или вашего партнера с вредными химическими веществами, такими как растворители, может увеличить риск выкидыша. Растворитель — это химическое вещество, которое растворяет другие вещества, например разбавитель для краски. Поговорите со своим врачом о том, что вы можете сделать, чтобы защитить себя и своего ребенка.
Некоторые состояния здоровья могут повысить риск выкидыша. Лечение этих состояний до и во время беременности иногда может помочь предотвратить выкидыш и повторные выкидыши. Если у вас есть какое-либо из этих заболеваний, сообщите об этом своему врачу до того, как забеременеть или как только вы узнаете, что беременны:
- Аутоиммунные расстройства. Это состояния здоровья, которые возникают, когда антитела (клетки в организме, которые борются с инфекциями) по ошибке атакуют здоровые ткани.Аутоиммунные заболевания, которые могут увеличить риск выкидыша, включают антифосфолипидный синдром (также называемый APS) и волчанку (также называемую системной красной волчанкой или СКВ). Если у вас APS, ваше тело вырабатывает антитела, которые атакуют определенные жиры, выстилающие кровеносные сосуды; иногда это может вызвать образование тромбов. Если у вас есть АФС и у вас были повторные выкидыши, ваш врач может назначить вам аспирин в низких дозах и лекарство, называемое гепарином, во время беременности и в течение нескольких недель после родов, чтобы предотвратить повторный выкидыш.Волчанка может вызвать отек, боль, а иногда и повреждение органов. Это может повлиять на ваши суставы, кожу, почки, легкие и кровеносные сосуды. Если у вас волчанка, ваш врач может лечить вас низкими дозами аспирина и гепарина во время беременности.
- Ожирение. Это означает, что у вас слишком много жира, а ваш индекс массы тела (также называемый ИМТ) составляет 30 или выше. ИМТ — это показатель жира в организме, основанный на вашем росте и весе. Если вы страдаете ожирением, ваши шансы на выкидыш могут возрасти. Чтобы узнать свой ИМТ, перейдите на сайт cdc.gov / bmi.
- Гормональные проблемы, такие как синдром поликистозных яичников (также называемый СПКЯ) и дефект лютеиновой фазы. Гормоны — это химические вещества, вырабатываемые организмом. СПКЯ возникает, когда у вас есть гормональные проблемы и кисты на яичниках. Киста — это закрытый карман, содержащий воздух, жидкие или полутвердые вещества. Если вы пытаетесь забеременеть, врач может дать вам лекарство, которое поможет вам овулировать (выпустить яйцеклетку из яичника в фаллопиевы трубы). Дефект лютеиновой фазы может вызвать повторные выкидыши.Это когда у вас низкий уровень прогестерона в течение нескольких менструальных циклов. Прогестерон — это гормон, который помогает регулировать менструальный цикл и подготавливает организм к беременности. Если у вас дефект лютеиновой фазы, ваш врач может порекомендовать лечение прогестероном до и во время беременности, чтобы предотвратить повторные выкидыши.
- Ранее существовавший диабет (также называемый диабетом 1 или 2 типа). Диабет — это когда в крови слишком много сахара (также называемого глюкозой). Существовавший ранее диабет означает, что у вас диабет до беременности.
- Проблемы с щитовидной железой , включая гипотиреоз и гипертиреоз. Щитовидная железа — это железа на шее в форме бабочки. Гипотиреоз — это когда щитовидная железа не вырабатывает достаточно гормонов щитовидной железы. Гипертиреоз — это когда щитовидная железа вырабатывает слишком много гормонов щитовидной железы.
- Проведение определенных пренатальных тестов, таких как амниоцентез и взятие проб ворсинок хориона. Эти тесты имеют небольшой риск выкидыша. Ваш врач может порекомендовать их, если у вашего ребенка есть риск определенных генетических заболеваний, например синдрома Дауна.
Повреждение живота, например, в результате падения или удара, не является высоким риском выкидыша. Ваше тело хорошо защищает вашего ребенка в первые недели беременности.
Возможно, вы слышали, что употребление слишком большого количества кофеина во время беременности может увеличить риск выкидыша. Кофеин — это наркотик, который содержится в продуктах питания, напитках, шоколаде и некоторых лекарствах. Это стимулятор, а значит, он помогает не уснуть. Некоторые исследования говорят, что кофеин может вызвать выкидыш, а некоторые утверждают, что нет.Пока мы не узнаем больше о том, как кофеин может повлиять на беременность, лучше всего ограничить дозу, которую вы получаете, до 200 миллиграммов каждый день. Это то, что содержится в одной чашке кофе объемом 12 унций.
Каковы признаки и симптомы выкидыша?
Признаки заболевания — это то, что другие люди могут видеть или знать о вас, например, у вас сыпь или вы кашляете. Симптомы — это то, что вы чувствуете сами, чего не могут видеть другие, например, боль в горле или головокружение.
Признаки и симптомы выкидыша включают:
- Кровотечение из влагалища или кровянистые выделения
- Судороги, которые вы ощущаете во время менструации
- Сильная боль в животе
Если у вас есть какие-либо из этих признаков или симптомов, позвоните своему провайдеру.Ваш провайдер может провести несколько тестов, чтобы убедиться, что все в порядке. Эти тесты могут включать анализы крови, тазовый осмотр и ультразвуковое исследование. Ультразвук — это тест, в котором используются звуковые волны и экран компьютера, чтобы показать изображение вашего ребенка в утробе матери.
У многих женщин эти признаки и симптомы появляются на ранних сроках беременности, и у них не происходит выкидыша.
Какое лечение вы получаете после выкидыша или повторного выкидыша?
Если у вас случился выкидыш, врач может порекомендовать:
- Расширение и кюретаж (также называемый D&C).Это процедура для удаления остатков ткани из матки. Ваш врач расширяет (расширяет) шейку матки и удаляет ткань отсасыванием или с помощью инструмента, называемого кюреткой.
- Медицина. Ваш врач может порекомендовать лекарство, которое может помочь вашему организму пропускать ткани, которые все еще находятся в матке.
Нужны ли вам медицинские анализы после выкидыша или повторных выкидышей?
Если у вас случился выкидыш в первом триместре, вам, вероятно, не нужны медицинские тесты.Поскольку мы часто не знаем, что вызывает выкидыш в первом триместре, тесты могут оказаться бесполезными при попытке выяснить причину.
Если у вас были повторные выкидыши в первом триместре или если у вас был выкидыш во втором триместре, ваш врач обычно рекомендует тесты, которые помогут выяснить причину. Тесты могут включать:
- Хромосомные тесты. Вы и ваш партнер можете сдать анализ крови, например кариотипирование, чтобы проверить наличие хромосомных проблем. Кариотипирование позволяет подсчитать количество хромосом и проверить, не изменились ли какие-либо хромосомы.Если ткань от выкидыша доступна, ваш врач может проверить ее на хромосомные состояния.
- Гормональные пробы. Вы можете сдать кровь на анализ на наличие гормонов. Или у вас может быть процедура, называемая биопсией эндометрия, при которой удаляется небольшой кусочек слизистой оболочки матки для проверки на гормоны.
- Анализы крови для проверки иммунной системы. Ваш врач может проверить вас на наличие аутоиммунных заболеваний, таких как APS и волчанка.
- Глядя на матку. Вам может быть назначено УЗИ, гистероскопия (когда ваш врач вводит через шейку матки специальный зонд, чтобы увидеть вашу матку) или гистеросальпингографию (рентгеновский снимок матки).
Сколько времени нужно, чтобы оправиться от выкидыша?
Восстановление организма после выкидыша может занять от нескольких недель до месяца и более. В зависимости от того, как долго вы были беременны, гормоны беременности могут оставаться в крови в течение 1-2 месяцев после выкидыша. У большинства женщин менструация возобновляется через 4-6 недель после выкидыша.
Для эмоционального восстановления после выкидыша может потребоваться больше времени. Вы можете испытывать сильное горе из-за смерти вашего ребенка. Горе — это все чувства, которые вы испытываете, когда умирает кто-то из ваших близких. Горе может вызвать у вас грусть, злость, замешательство или одиночество. Это нормально — скорбеть после выкидыша. Попросите друзей и семью о поддержке и найдите особые способы запомнить своего ребенка. Например, если у вас уже есть детские вещи, такие как одежда и одеяла, вы можете оставить их в специальном месте.Или у вас могут быть религиозные или культурные традиции, которые вы хотели бы сохранить для своего ребенка. Делайте то, что подходит вам.
Некоторые вещи, например, имена, которые вы придумывали для своего ребенка, или встречи с другими младенцами, могут быть болезненным напоминанием о вашей потере. Возможно, вам понадобится помощь, чтобы научиться справляться с этими ситуациями и чувствами, которые они вызывают. Сообщите своему врачу, если вам нужна помощь, чтобы справиться с горем. И посетите веб-сайт «Поделитесь своей историей», онлайн-сообщество March of Dimes, где вы можете поговорить с другими родителями, у которых случился выкидыш.Мы также предлагаем бесплатный буклет От боли к исцелению , в котором есть информация и ресурсы для скорбящих родителей.
Если у вас случится выкидыш, когда вы сможете снова попытаться забеременеть?
Это решение, которое вы должны принять вместе со своим партнером и вашим провайдером. Возможно, снова забеременеть после хотя бы одной нормальной менструации — это нормально. Если вам нужно пройти медицинские тесты, чтобы узнать больше о причинах выкидыша, возможно, вам придется подождать, пока они не пройдут эти тесты, чтобы попытаться снова забеременеть.
Возможно, вы эмоционально не готовы так скоро повторить попытку. Выкидыш может быть трудным, и вам может понадобиться время, чтобы скорбеть. Ничего страшного, если вы хотите немного подождать, прежде чем снова пытаться забеременеть.

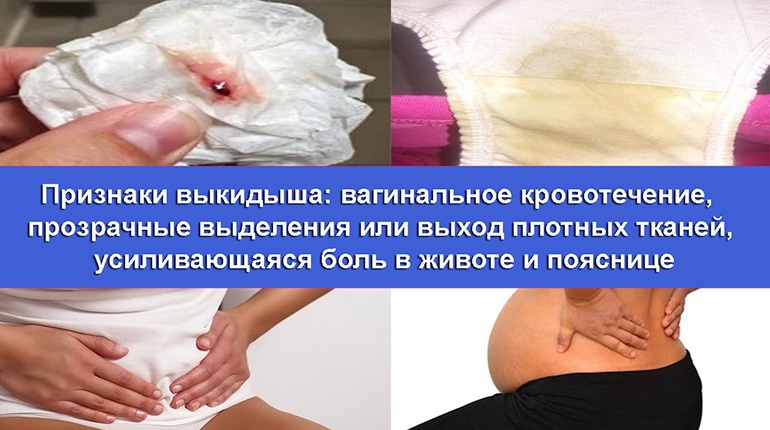 Профилактика в этом случае предполагает прием соответствующих препаратов, позволяющих восстановить гормональный баланс.
Профилактика в этом случае предполагает прием соответствующих препаратов, позволяющих восстановить гормональный баланс. Прием специальных препаратов позволяет устранить проблему и сохранить беременность.
Прием специальных препаратов позволяет устранить проблему и сохранить беременность.


