Правила измерения температуры у новорожденных
Ребенок, который совсем недавно появился на свет, пока еще не обладает достаточной защитой от окружающей среды. Порой родители даже боятся дотронуться до ребенка, опасаясь, что это может как-то навредить ему. При этом бросать ребенка на произвол судьбы тоже нельзя. Важно каждый день проводить определенные процедуры – купание ребенка, прочистка его носика, смена подгузников и т.д.
К обязательным процедурам по уходу за ребенком относится также и измерение его температуры термометром. Если температурные показатели отклонились от нормы, необходимо тут же задуматься, в чем может состоять причина этого. Часто скачки температуры говорят о том, что у ребенка имеются какие-либо болезни. Лучше всего обратиться за помощью к педиатру. Механизмы терморегуляции у малыша пока еще не идеальны. Они могут давать сбой. Лишь со временем дети смогут поддерживать подходящую температуру. Отсюда простой вывод: на детей негативно может повлиять как переохлаждение, так и сильный нагрев. Потому лучше всего ежедневно проверять температуру малыша. Это покажет, нужно ли теплее закутать ребенка или же, наоборот, стоит снять с него лишние распашонки и носочки. Иммунитет ребенка пока еще находится в зачаточном состоянии, а потому любые скачки температуры могут указывать на наличие серьезных заболеваний.
Потому лучше всего ежедневно проверять температуру малыша. Это покажет, нужно ли теплее закутать ребенка или же, наоборот, стоит снять с него лишние распашонки и носочки. Иммунитет ребенка пока еще находится в зачаточном состоянии, а потому любые скачки температуры могут указывать на наличие серьезных заболеваний.
Температура тела: причины, которые влияют на нее
В норме температура новорожденного может колебаться в пределах порядка 1,5 градуса. Температура может расти во время капризничанья, после сна, в ходе питания, во время игр и перед сном. Спад температуры фиксируется по утрам, а также во время покоя. Также температура повышается во время прививок, в процессе появления зубов. И, наконец, рост температуры может свидетельствовать о бактериальных инфекциях или вирусах. Рост температуры сам по себе – это не обязательно фактор заболевания. Это просто защита ребенка от разных процессов, которые протекают в организме. Стабилизация температуры происходит примерно на втором-третьем месяце жизни. Однако в норме температурный режим новорожденного выше на 0,4 градуса, чем у взрослого. Все зависит от того, как проводить измерения. Если осуществлять замеры в подмышках, то там показатели температуры обычно ниже, чем в ротовой полости или в заднем проходе. Нормой для новорожденных от недели по полугода является температура, равная примерно 37,5 градусов, не выше.
Однако в норме температурный режим новорожденного выше на 0,4 градуса, чем у взрослого. Все зависит от того, как проводить измерения. Если осуществлять замеры в подмышках, то там показатели температуры обычно ниже, чем в ротовой полости или в заднем проходе. Нормой для новорожденных от недели по полугода является температура, равная примерно 37,5 градусов, не выше.
Особенности измерения температуры у новорожденных
Есть несколько вариантов того, как можно измерить температуру у ребенка:
- Аксилярное измерение.
- Оральное измерение.
- Ректальное измерение.
- Тимпаническое измерение.
В первом случае измерение температуры производится путем замеров в паху или в подмышках, во втором случае – путем замеров в ротовой полости, в третьем случае – с помощью замеров в прямой кишке. Наконец, последний способ – это замеры в ушах ребенка. Все эти способы измерений имеют свои нормативы, на которые следует равняться.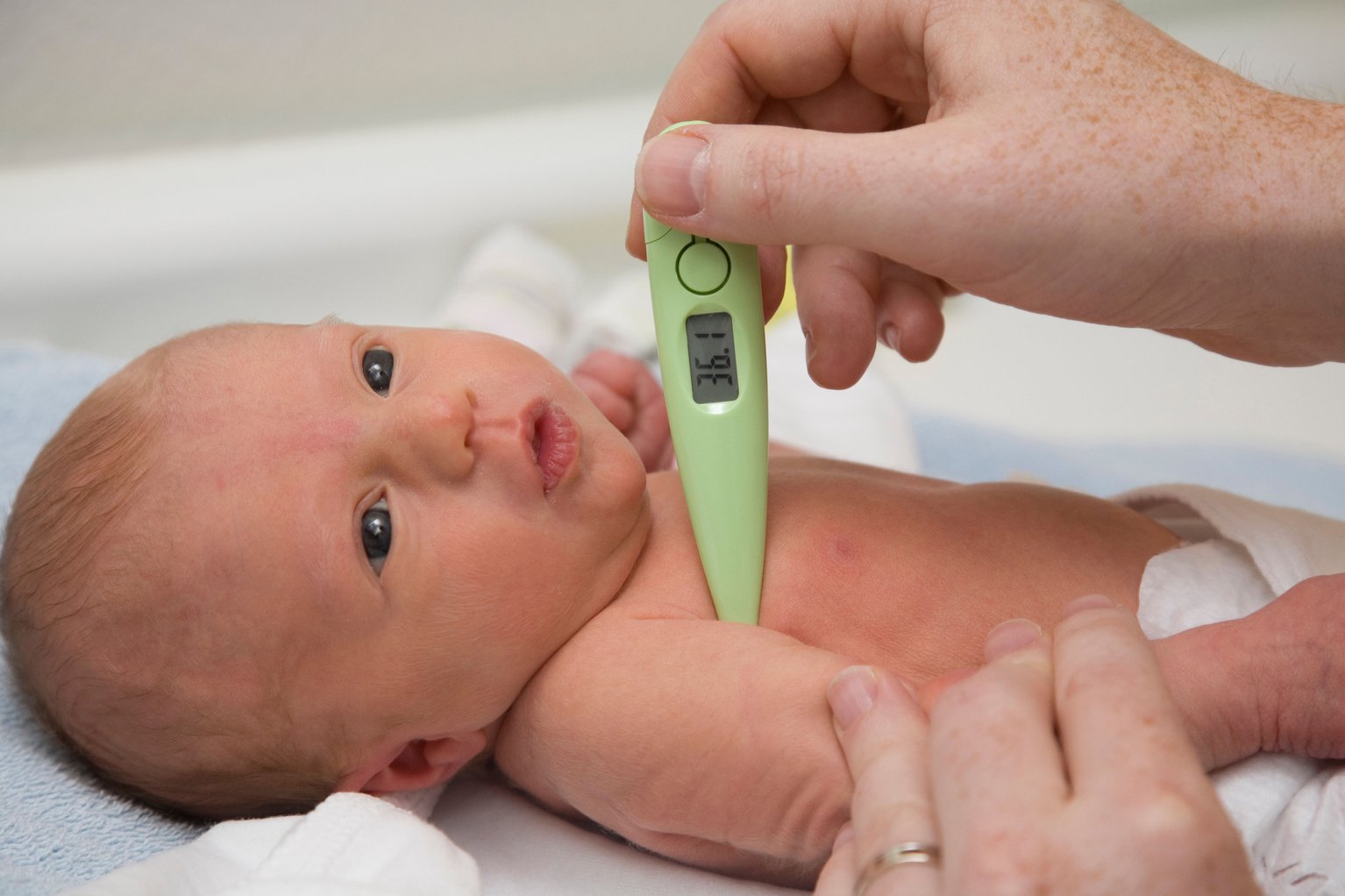 Нормой для аксилярного способа является 36,3-37,3 градусов, для орального — 37,1 градус. Ректальное измерение должно показывать в норме порядка 37,6-38 градусов. Тимпаническое измерение должно выдавать 31,3 градуса в норме. Когда превышение составляет около 0,5 градусов для каждого случая, можно вести речь о каких-либо отклонениях или заболеваниях.
Нормой для аксилярного способа является 36,3-37,3 градусов, для орального — 37,1 градус. Ректальное измерение должно показывать в норме порядка 37,6-38 градусов. Тимпаническое измерение должно выдавать 31,3 градуса в норме. Когда превышение составляет около 0,5 градусов для каждого случая, можно вести речь о каких-либо отклонениях или заболеваниях.
Как подобрать градусник для новорожденного
Сегодня в продаже имеются самые разные термометры. Что выбрать, чтобы измерения температуры были оптимальными? Какой градусник подойдет грудничкам?
Самым точным является ртутный термометр. Его погрешность очень мала, она составляет порядка 0,1 градуса. При этом главный минус ртутного термометра – хрупкость его основания. Измерения можно проводить только под мышкой у ребенка, причем на сам замер нужно выделить порядка 5-7 минут. Любые резкие действия в области рта или заднего прохода могут вести к проблемам со здоровьем у малыша.
Второй вариант – электронный термометр. Он подходит для новорожденных, но при этом дает не самую высокую точность. Однако все это компенсируется его абсолютной безопасностью и легкостью эксплуатации. Результат можно узнать всего за три минуты. Такой термометр должен прикладываться максимально близко к телу младенца. Измерения температуры в данном случае лучше осуществлять через прямую кишку или рот. Если же измерения проводить в подмышках, то там результат будет слишком низким.
Он подходит для новорожденных, но при этом дает не самую высокую точность. Однако все это компенсируется его абсолютной безопасностью и легкостью эксплуатации. Результат можно узнать всего за три минуты. Такой термометр должен прикладываться максимально близко к телу младенца. Измерения температуры в данном случае лучше осуществлять через прямую кишку или рот. Если же измерения проводить в подмышках, то там результат будет слишком низким.
Третий вариант – термометр в виде соски. Он пригодится детям, которые любят сосать пустышки. Результат измерений будет выведен примерно на 3-4 минуте. Это самый простой и удобный вариант для измерения температуры. Ребенок не выплюнет изделие, не будет капризничать во время процедуры. Однако использовать такое устройство можно лишь очень ограниченный период времени. Со временем придется отучать малыша от соски, а тогда и устройство уже не пригодится.
Инфракрасный термометр – еще один прибор для измерения температуры у малышей. Он может поставляться в двух разновидностях: ушной, а также бесконтактный. Ушной осуществляет измерения внутри уха. Бесконтактный можно просто поднести к виску ребенка, чтобы получить моментальные результаты. При этом данные могут быть заниженными, поскольку кожа порой отвечает на различные внешние факторы. Но зато вы сможете получить результат быстро, без проблем и удобно.
Он может поставляться в двух разновидностях: ушной, а также бесконтактный. Ушной осуществляет измерения внутри уха. Бесконтактный можно просто поднести к виску ребенка, чтобы получить моментальные результаты. При этом данные могут быть заниженными, поскольку кожа порой отвечает на различные внешние факторы. Но зато вы сможете получить результат быстро, без проблем и удобно.
У всех устройств имеются как свои плюсы, так и свои минусы. Вы сами решаете, какое устройство вам выбрать.
Как измеряют температуру у грудничков
Медики рекомендуют проводить измерения температуры тела в области подмышек у малыша. Во рту температурный фон может сильно варьироваться. Родители нередко выбирают тот подход с измерениями, который кажется им максимально удобным. Смотрите, капризничает ли малыш, находится ли он в состоянии отдыха или игры.
Измерять температуру лучше всего у ребенка, который в данный момент спокоен, не проявляет чрезмерной физической активности. Конечно, добиться такого состояния нелегко. Порой даже банальное пеленание может давать отклонения от норм. Стоит немного подождать, чтобы получить нужные результаты.
Конечно, добиться такого состояния нелегко. Порой даже банальное пеленание может давать отклонения от норм. Стоит немного подождать, чтобы получить нужные результаты.
Также важно смотреть, какое время суток сейчас. Если нужно измерить температуру вечером, лучше всего учитывать некоторую погрешность в виде роста показателей. К примеру, влажность в помещении может оказывать влияние на общую температуру малыша.
Мамы нередко определяют температуру у малыша путем простого прикосновения губами к его лобику. Если ребенок горячее, чем обычно, стоит выполнить повторные измерения с помощью термометра. В таком случае вы поймете, надо ли бить тревогу.
Врачи обычно не советуют выполнять ректальное измерение температуры у детей, однако этот метод тоже не следует списывать со счетов. Нередко он дает самый точный результат, но во время его исполнения надо проявлять осторожность. Чтобы правильно измерить ректальную температуру, следует положить ребенка набок и подтянуть его ноги к животику. Далее аккуратно вводите ребенку в анальное отверстие термометр, но не глубже 1-2 см. Обязательно прогрейте конец термометра и используйте вазелин. Держать устройство следует до того момента, когда термометр издаст звуковой сигнал. Обычно достаточно 5-7 минут на это.
Далее аккуратно вводите ребенку в анальное отверстие термометр, но не глубже 1-2 см. Обязательно прогрейте конец термометра и используйте вазелин. Держать устройство следует до того момента, когда термометр издаст звуковой сигнал. Обычно достаточно 5-7 минут на это.
Измерения температуры следует проводить ежедневно. Для этого можно вести свой дневник температуры. Усредненное значение показателей и будет являться нормой для новорожденного.
Способы измерения температуры у ребенка | Med-magazin.ua
Родителям необходимо иметь грамотные представления о том, как правильно измерять температуру ребенку с точки зрения медицины. Точность и надежность измерений чрезвычайно важны для выбора верной стратегии лечения. Сегодня цифровые термометры дают возможность просто и быстро измерять температуры ребенка. Для достижения наиболее точных результатов для младенцев и малышей до 3-х лет, Американская академия педиатрии рекомендует мерить температуру ректально, путем помещения термометра в в задний проход ребенка. Этот метод дает точные и быстрые результаты внутренней температуры тела ребенка. Подмышечный способ может применяться для детей в возрасте от 3 месяцев и старше.
Этот метод дает точные и быстрые результаты внутренней температуры тела ребенка. Подмышечный способ может применяться для детей в возрасте от 3 месяцев и старше.
Участков тела, где можно измерить температуру у ребенка, несколько:
-
подмышечная впадина; -
задний проход; -
ротовая полость; -
паховая складка; -
ушная раковина.
Наиболее распространены два способа: подмышечный и ректальный. Из следующей краткой инструкции вы получите исчерпывающие сведения о том, как точно измерить температуру каждым из этих способов.
Подготовка термометра:
Существуют различные правила подготовки термометра в зависимости от его типа. Тщательно следуйте инструкциям для каждого.
• Выставьте ноль или перенастройте термометр.
• Смажьте вводимый конец в водорастворимой смазке.
Стеклянный термометр:
• Тщательно проверьте термометр на наличие трещин и осколков. Если сломан — не используйте.
• Промывать термометр спиртом или антисептическим раствором.
• Хорошо промыть в холодной, а не в горячей воде.
• Удержите термометр за противоположный конец колбы между большим и указательным пальцами.
• Когда смотрите результаты — держите термометр чуть ниже уровня глаз
• Вращайте термометр до тех пор, пока четко не увидите показание на нем
• Убедитесь, что температура — ниже 35.56 °C
• Если показания выше, сделайте более быстрое жгутиковидное движение запястьем, чтобы переместить отметку вниз.
• Встряхните его над кроватью или ковром. Это поможет предотвратить термометр от разбиения, если вы случайно уроните его во время встряхивания.
• Смажьте термометр с водорастворимой смазкой или вазелином.
Итак, есть два способа измерять температуру ребенка:
1) Подмышечныйй способ
2) Ректальный способ
Подмышечный способ
Для данного способа подойдет и подмышечный и термометр для ректального использования.
— Встряхните термометр до низкой отметки (если Вы используете стеклянно — ртутный термометр) или включите, если Вы используете цифровой тип.
— Вставьте термометр в подмышку и удерживать руку ребенка так, чтобы кончик термометра полностью был окружен кожей.
— Подержите термометр 2 — 3 минуты, если Вы используете стеклянно — ртутный термометр. Для цифрового типа, подождите, пока термометр даст сигнал о завершении процесса.
— Считывайте данные с градации ртутного термометра (где заканчивается ртутная полоса), или считайте информацию с дисплея цифрового термометра.
Ректальный способ
Для этого способа используйте только термометр ректального типа, не используйте ротовой термометр для данного способа.
— Встряхните термометр до низкой отметки, если Вы используете стеклянно — ртутный термометр, или включите, если Вы используете цифровой тип.
— На конец термометра нанесите слой вазелина или другой смазки.
— Погрузите конец смазанного термометра в задний проход приблизительно на 2,5 см, или до тех пор, пока измерительный наконечник не будет полностью прикрыт.
— Удерживайте в течение 2 -3 минут или, при использовании цифрового термометра, подождите, пока он даст сигнал о завершении процесса. Постарайтесь, чтобы ребенок не шевелился.
— Считывайте данные с градации ртутного термометра (где заканчивается ртутная полоса), или считайте информацию с дисплея цифрового термометра.
Как правильно измерять температуру ребенка ректальным способом:
Лихорадка является защитной реакцией организма. Повышение температуры тела может означать, что где-то в организме есть инфекция. Если вы подозреваете, что у Вашего ребенка лихорадка, не достаточно просто положить руку на лоб. Вы должны точно измерить его температуру. Ректальное измерение температуры ребенка, особенно если это младенец, является лучшим способом для обеспечения точных результатов. Поэтому внимательно ознакомьтесь с данной статьей.
Поэтому внимательно ознакомьтесь с данной статьей.
Преимущества и недостатки основных способов измерения температуры у детей (сравнительная таблица)
|
|
|
|
|
|
|
|
|
|
|
|
С нашим ассортиментом и моделями термометров можете ознакомиться на сайте, заказ можно сделать через наш интернет-магазин, по телефону или приехать самому в любой из наших магазинов в Киеве, Львове, Евпатории, Харькове, Запорожье, Симферополе (наши представительства). Делаем доставку в любые населенные пункты по всей Украине.
Делаем доставку в любые населенные пункты по всей Украине.
Температура у ребенка / bwell-swiss.ru
Температура у ребенка
Какая температура считается «нормальной»
Любое отклонение от нормы температуры у ребёнка сразу вызывает приступ паники у родителей. Однако стоит понимать, что температура тела может быть разной, и зависит это не только от наличия воспалительного процесса в организме, но и от возраста, времени суток и места измерения.
У новорождённых температура тела, как правило, выше, чем у взрослых, и в первые месяцы жизни может колебаться в пределах от 36 до 38 градусов, у деток постарше среднее значение температуры около 37 градусов. Также немаловажным фактором является то, в какой части тела проводилось измерение. Температура слизистых оболочек внутренних органов выше, чем температура кожи, поэтому при оральном или ректальном способе измерения, или измерение через слуховой проход дают более высокие значения температуры, от 0.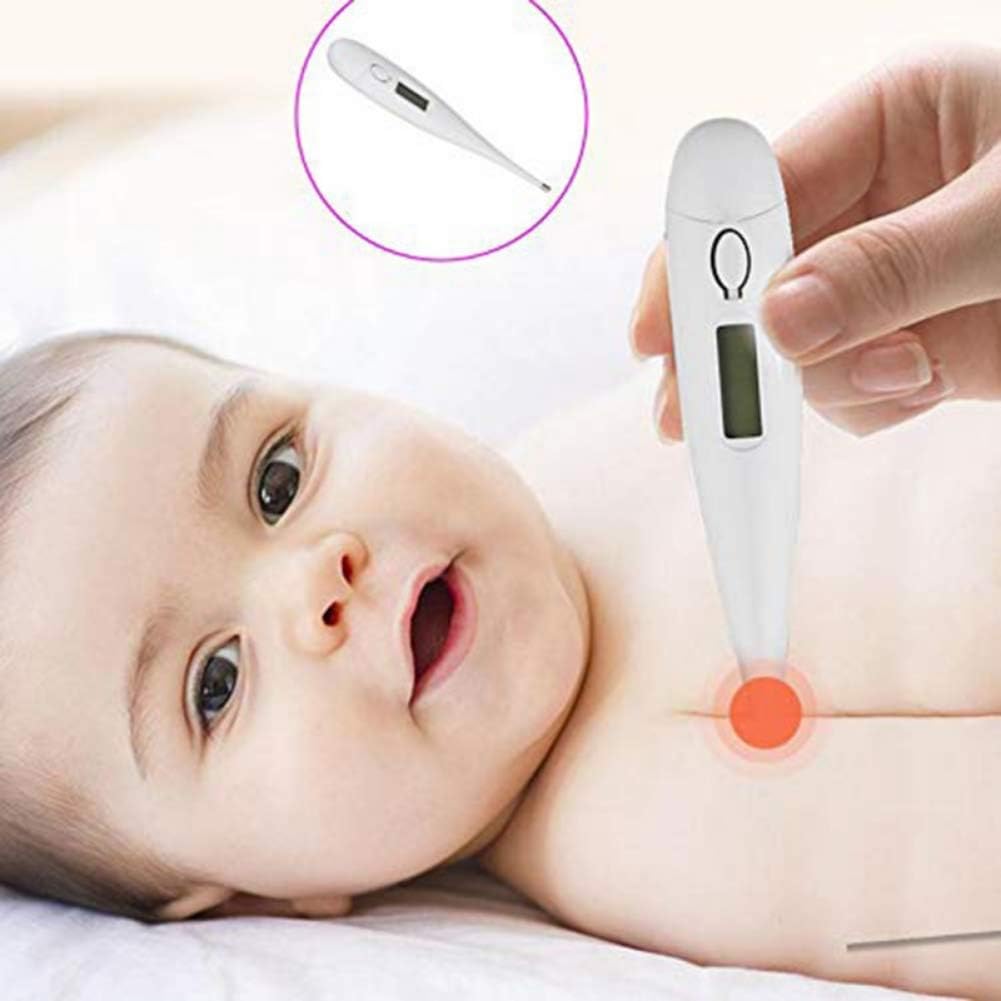 5 до 1 градуса, что будет являться нормой.
5 до 1 градуса, что будет являться нормой.
Самым распространённым прибором для измерения температуры пока являются ртутные термометры. Они недорогие, опробованы не одним поколением. Но нельзя и не отметить их существенные минусы, а именно:
- ртуть является небезопасным материалом для использования в быту
- процесс измерения довольно долгий, примерно 7-10 минут. Далеко не каждый ребёнок будет спокойно сидеть в течение этого времени, а это в свою очередь может дать некорректный результат.
К тому же, в нашей стране с 2020 года купить ртутный термометр станет невозможно, так как Россия поставила свою подпись под Минаматской конвенцией по ртути, согласно которой запрещается производство и выпуск ртуть-содержащих приборов.
Однако технический прогресс не стоит на месте, и на замену привычным ртутным термометрам пришли электронные и инфракрасные приборы.
Одним из крупнейших производителей, лидером в данном сегменте рынка, является швейцарский бренд B. Well Swiss. В линейке бренда есть как электронные, так и инфракрасные приборы. Рассмотрим подробнее, какие они бывают и как правильно ими пользоваться.
Well Swiss. В линейке бренда есть как электронные, так и инфракрасные приборы. Рассмотрим подробнее, какие они бывают и как правильно ими пользоваться.
Электронные термометры.
Простой, удобный и доступный прибор. Такие термометры измеряют температуру в течение нескольких секунд, имеют память на последние измерения и гибкий наконечник, который позволяет легко провести измерение не только аксиллярным, но оральным или ректальным способом.
Оральный метод распространён в Европе и США, так как считается более точным!
Например, отличным вариантом для малыша станет электронный термометр WT-06 flex. Прибор имеет детский дизайн в виде игрушки, выполнен из безопасного пластика, не содержит ртути и стекла. Он влагозащищён, имеет гибкий наконечник, футляр, и оснащён звуковым сигналом, который поможет правильно использовать термометр.
Данный прибор подходит как для аксиллярного, так и орального и ректального способов измерения температуры. Специалисты компании B.Well рекомендуют проводить измерение оральным способом. Перед процедурой не стоит пить горячие или холодные напитки. Включите термометр и положите под язык ближе к корню. Во время измерения не разговаривайте, рот нужно держать плотно закрытым. Время измерения занимает от 10-15 секунд.
Специалисты компании B.Well рекомендуют проводить измерение оральным способом. Перед процедурой не стоит пить горячие или холодные напитки. Включите термометр и положите под язык ближе к корню. Во время измерения не разговаривайте, рот нужно держать плотно закрытым. Время измерения занимает от 10-15 секунд.
При аксиллярном способе нужно держать руку плотно прижатой к телу, для установления хорошего контакта термометра с телом. Время измерения при этом занимает от 20 секунд.
Обратите внимание, что звуковой сигнал не является сигналом для завершения измерения. Это говорит лишь о том, что скорость измерения снизилась. После него нужно удерживать термометр ещё в течение 30-60 секунд.
Важно! Диапазоны температур различаются в зависимости от метода измерения:
- При оральном измерении норма составляет 35.7-37.3 градуса
- При аксиллярном 35,2-36,8
- При ректальном измерении 36,2-37,7
Детям до года удобно будет измерять температуру специальным термометром-соской WT-09 quick, это самый естественный и комфортный для малыша способ измерения. Термометр водонепроницаем и выполнен из безопасных материалов, покажет результат последнего измерения. Время проведения процедуры-90 секунд.
Термометр водонепроницаем и выполнен из безопасных материалов, покажет результат последнего измерения. Время проведения процедуры-90 секунд.
Инфракрасные термометры.
Инфракрасные термометры- самый современный вид на сегодняшний день. С помощью такого прибора можно измерить температуру легко и быстро, не потревожив малыша даже во сне. Например, медицинский инфракрасный бесконтактный термометр WF-5000
измерит температуру без прикосновения за 1 секунду!
Прибор имеет память на 10 последних измерений, ночную подсветку дисплея, чтобы измерение было удобно провести даже ночью. Для корректного измерения термометр оснащён индикатором правильного расположения : сигнал датчика подскажет правильное расстояние для точного измерения. Кроме того термометр сможет измерить не только температуру тела человека, но и воды, воздуха и поверхности предметов. Это позволит легко узнать температуру воды в ванночке для купания, смеси в бутылочке и воздуха в комнате. А термометр WF-1000 (самый популярный инфракрасный термометр в России!) проводит измерение 2 способами- в ушной раковине и на висках. Для измерения температуры в ухе необходимо снять синий колпачок. Аккуратно оттяните ухо и направьте датчик термометра вглубь уха, на барабанную перепонку. Нажмите на кнопку и дождитесь звукового сигнала. Если же Вы измеряете температуру на виске, то колпачок должен быть надет. Приложите датчик термометра к виску, нажмите и удерживайте кнопку. Медленно проведите от одного виска через лоб к другому виску, отпустите кнопку и дождитесь звукового сигнала.
А термометр WF-1000 (самый популярный инфракрасный термометр в России!) проводит измерение 2 способами- в ушной раковине и на висках. Для измерения температуры в ухе необходимо снять синий колпачок. Аккуратно оттяните ухо и направьте датчик термометра вглубь уха, на барабанную перепонку. Нажмите на кнопку и дождитесь звукового сигнала. Если же Вы измеряете температуру на виске, то колпачок должен быть надет. Приложите датчик термометра к виску, нажмите и удерживайте кнопку. Медленно проведите от одного виска через лоб к другому виску, отпустите кнопку и дождитесь звукового сигнала.
Термометр имеет крупный подсказывающий дисплей, специальные символы на нём помогают правильно провести процедуру измерения. Прибор имеет простое управление одной кнопкой. Если Вы измеряете температуру в ушной раковине, то нормальной температурой будет результат 35.5-37.5 градусов, а если на лбу виске, то диапазон от 35.5 до 37.3 градусов.
Не забывайте, что при измерении температуры, нужно обращать внимание также на внешние факторы: температуру воздуха в помщении, на то, как ребёнок одет, а также оценить состояние в целом- аппетит и самочувствие.
С приборами B.Well следить за здоровьем легко и просто. Будьте всегда здоровы!
Поделитесь статьёй с друзьями
Температура у новорожденного | Mammyclub
В данной статье рассмотрим, все, что связано с температурой у новорожденного. Какая температура тела нормальная для новорожденного, как и где мерять температуру новорожденного, что делать если у новорожденного температура.
Что такое температура тела
Температура тела, — показатель того, нормально ли осуществляется терморегуляция в организме, сколько вырабатывается тепла, и сколько отдается вовне. Механизм устойчивой терморегуляции начинает работать не сразу, малыш рождается с «ненастроенной системой». Поэтому дети до трех месяцев, не могут сами поддерживать постоянную температуру тела, и очень чутко «отзываются» на колебания температуры окружающей среды. Именно поэтому, ребенка (гораздо быстрее и легче, чем взрослого) перегреть или излишне переохладить.
Несовершенством системы терморегуляции, объясняется и частый подъем температуры в первую неделю после рождения. Таким образом малыш адаптируется у существованию вне материнского живота. При этом может наблюдаться повышение температуры до 38-39 градусов. Это явление называется транзиторная гипертермия.
Таким образом малыш адаптируется у существованию вне материнского живота. При этом может наблюдаться повышение температуры до 38-39 градусов. Это явление называется транзиторная гипертермия.
Уже к 3-м месяцам процесс терморегуляции у ребенка совершенствуется, и у малыша появляется свой «график» изменения температуры в течение суток. Нужно понимать, что температура различных участков тела различается, и учитывать этот факт при измерении.
Какая температура у новорожденных считается нормальной
- Подмышечная впадина, 36-37 градусов.
- Полость рта 36,6-37,2°.
- Прямая кишка36,9-37,4°.
- Ушной канал 36-37°.
Нужно отметить, что показатели нормы для своего конкретного ребенка родители должны зафиксировать сами, измерив температуру в период, когда малыш здоров и спокоен (днем), и при этом не спит. Желательно, измерять температуру у ребенка без подгузника.
Как понять что у новорожденного температура
- Ребенок сильно потеет, при нормальной (обычной) температуре в помещении.

- Много пьет, все время хочет пить.
- Признаки обезвоживания: сухость губ, языка.
- Частое дыхание.
Примечание. Новорожденный делает примерно 40-60 вдохов-выдохов в минуту. К году частота дыхания снижается до 25-30 вдохов-выдохов.
Примечание. Нормальная частота пульса 100-130 ударов в минуту, когда ребенок спит, 140-160 ударов, когда бодрствует, 160-200 ударов, когда малыш плачет. Также, нужно учитывать, что у малышей до 1 месяца пульс чаще, 110-170 границы нормы, а у малышей с 1 месяца до года немного реже, — 102-162 границы нормы.
- Яркий румянец, «горящие щеки».
- Иногда, наоборот, нехарактерная бледность.
- Красные, блестящие глаза.
- Озноб.
Для того, чтобы понять, повышена ли температура у ребенка, нужно прикоснуться к его лбу щекой или губами. Если ощущается повышение, то нужно измерить температуру термометром (описано ниже).
Почему у новорожденного поднимается температура
Температура у ребенка может повышаться до 38,3-38,4 градусов, и при этом не свидетельствовать о болезни. Рассмотрим эту группу причин.
Рассмотрим эту группу причин.
Не инфекционные лихорадки
- Перегрев ребенка. Перегрев можно вызвать и в помещении с нормальной температурой, если ребенка «кутать». А также причиной перегрева может быть само окружение ребенка (например, если его везти в жаркой машине, даже раздетым). Если вокруг жарко, то даже такая вроде бы мелочь, как памперс, способна вызвать перегрев, так как закрывает около 30% тела новорожденного.
Примечание. Часто маленьких детей перегревают на пляже. О путешествиях и отдыхе с ребенком мы написали отдельно, сейчас только лишь заметим, что если температура воздуха выше 30 градусов, то ребенку «в этом воздухе» не место . Нужно организовать быт так, чтобы можно было найти для отдыха ребенка место попрохладнее.
- Ребенок в возрасте от 0 до 6 месяцев, может отреагировать повышением температуры на то, что недостаточно выпил жидкости.
- Если у ребенка запор, то это может вызвать повышение температуры.
Примечание. Если у ребенка расстройство (понос), то это, чаще всего, тоже сопровождается температурой, но причина другая, поэтому расстройство будет рассмотрено ниже.
Если у ребенка расстройство (понос), то это, чаще всего, тоже сопровождается температурой, но причина другая, поэтому расстройство будет рассмотрено ниже.
- Слишком много и интенсивно двигался. Это больше касается детей в возрасте ближе к году. Но, бывают случаи и ранее. Например, ребенок может отреагировать повышением температуры на то, что с ним начали заниматься гимнастикой (слишком интенсивно) или ему проводят сеансы массажа.
- После длительного крика (плача).
- Если у ребенка режутся зубы.
- Иногда ребенок может отреагировать повышением температуры на избыток впечатлений. Например, если ребенка целый день «таскать» по незнакомым местам, с большим количеством всего нового, то к вечеру у него может подняться температура, как реакция на эмоциональную и сенсорную перегрузку организма.
Рассмотрим группу причин, когда повышение температуры является признаком заболевания.
Инфекционные лихорадки
- Простудные заболевания (ОРВИ).

- Детские инфекции (корь, краснуха, свинка, и тд).
- Кишечные инфекции.
- Воспалительные процессы ЛОР органов, а также легких, почек и тд.
- Нарушения работы ЦНС.
Где мерять температуру новорожденному
Перечислим «места» для измерения температуры.
- Подмышечная впадина, паховая впадина.
- Полость рта.
- Прямая кишка.
- Ушной канал.
Необходимо помнить, что температура этих участков разная. Самая высокая температура – в прямой кишке. Во рту ниже, чем в прямой кишке на 0,2-0,3 градуса. В подмышечной впадине (и в ушном проходе) ниже, чем в прямой кишке на 0,3-0.6 градусов.
Как мерить температуру новорожденному
Очень важно правильно померять температуру у ребенка, потому что от этого зависит результат, а от результата, — предпринимаемые действия.
Измерение температуры в подмышечной впадине или паховой впадине
Это измерение можно проводить ртутным термометром, и электронным термометром. О видах термометров – ниже.
О видах термометров – ниже.
- Ребенка нужно успокоить, после плача должно пройти не менее 20 минут.
- Проверяем, сухо ли подмышкой. Если там пот, то нужно протереть его насухо салфеткой.
- Сбиваем термометр. Чтобы он не показался ребенку слишком холодным, можно слегка нагреть его в своей ладони.
- Ставим термометр так, чтобы кончик его полностью был подмышкой. Прижимаем ручку ребенка к телу, и носим его в этом положении 8-10 минут. После этого, можно смотреть результат.
Измерение температуры в прямой кишке
Это измерение проводят электронным термометром.
- Ребенка нужно успокоить, положить себе на колени, головой к себе.
- Развести ножки в стороны.
- Смазать анальное отверстие детским кремом, и кончик термометра тоже смазать детским кремом (предварительно сбить ртуть). Термометр ввести в задний проход на 2 см, и подержать в таком положении (и термометр, и малыша, и его ножки) до 3 минут.
Измерение температуры во рту
Это измерение проводят электронным термометром.
Нужно ввести термометр под язык ребенка и подержать 1 минуту (или до сигнала).
Как измерить температуру у новорожденного ртутным градусником
Ртутный градусник дает самые точные показания. Применяется для измерения температуры в подмышечной впадине и паховой впадине. Ребенка нужно успокоить, после плача должно пройти не менее 20 минут. Проверяем, сухо ли подмышкой. Если там пот, то нужно протереть его насухо салфеткой. Сбиваем термометр. Чтобы он не показался ребенку слишком холодным, можно слегка нагреть его в своей ладони. Ставим термометр так, чтобы кончик его полностью был подмышкой. Прижимаем ручку ребенка к телу, и носим его в этом положении 8-10 минут. После этого, можно смотреть результат.
Как измерить температуру новорожденному электронным градусником
Применяется для измерения температуры в подмышечной впадине, паховой впадине, во рту и в прямой кишке. Длительность – до сигнала термометра. Есть специальная разновидность электронных термометров для измерения температуры в ушном проходе, длительность 4-5 секунд.
Примечание. В зависимости от модели электронного градусника, в инструкции к нему могут рекомендовать держать термометр еще 15-30 секунд после сигнала (для повышения точности измерений). Обратите внимание на требования инструкции касательно вашего градусника.
Как измерить температуру новорожденному температурным индикатором
Температурный индикатор (полоска с квадратиками) сейчас применяется редко, так как не дает точных результатов. Температурный индикатор просто прикладывается к лбу ребенка. Длительность — до проявления результата.
Как измерить температуру новорожденному термометром-соской
Термометр-соска измеряет температуру во рту, длительность до 5 минут.
Что делать если у новорожденного температура
- Если температура повышена по не инфекционной причине (перегрев, мало пил, запор, сильно плакал, и тд, описано выше) то нужно прежде всего убрать причину повышения температуры.
- При перегреве,- перенести ребенка в прохладное место, раздеть ребенка, напоить его.
 При запорах рекомендации описаны в статье Запор у новорожденного. При стрессе, плаче,- успокоить, дать попить, приложить к груди.
При запорах рекомендации описаны в статье Запор у новорожденного. При стрессе, плаче,- успокоить, дать попить, приложить к груди.
Когда повышение температуры неопасно
Если повышение вызвано не инфекционными причинами (выше), температура не выше 38 градусов, и нет проявлений из «опасного списка», ниже.
Когда повышение температуры опасно
Если:
- температура 38 и выше наблюдается у ребенка до 3-х месяцев.
- температура в подмышечной впадине выше 38 градусов. Вызывайте или участкового врача, или скорую помощь.
- температура сопровождается судорогами. Тело напряжено, закатываются глаза, подергиваются конечности. Вызывать скорую немедленно.
- уже были судороги, то вызывать скорую при повышении температуры до 38, даже если судорог прямо сейчас нет.
- дыхание ребенка частое, или шумное. Если дыхание аритмичное.
- у ребенка при температуре сильный насморк, заложен нос.
- при дыхании слышны звуки, похожие на хрип.

- ребенок все время плачет.
- ребенок вялый, ни на что особо не реагирует.
- у ребенка рвота или расстройство.
- ребенок долго не мочится.
- при мочеиспускании цвет мочи не обычный.
- появилась на коже сыпь, или пятна, в общем, если изменился вид кожи.
- ребенок ничего не ест вообще более 8 часов.
- прописанные жаропонижающие средства не дают эффекта, и температура поднимается снова.
Чем именно опасно сильное повышение температуры
До определенного «порога» повышение температуры играет защитную роль. В процессе активизируется выработка белков имунной защиты., уменьшается рост и размножение бактерий. Но, после 39-39,5 (индивидуально) снижается обеспечение тканей кислородом, страдает обмен веществ и жизнедеятельность ЦНС и сердечно-сосудистой системы. Одним из симптомов этого и являются судороги.
Как сбить температуру у новорожденного
Нелекарственные средства
- Ребенка можно обтирать (мочалкой, смоченной в теплой воде).
 Обязательно теплая вода, не холодная вода, не уксус, и не спирт.
Обязательно теплая вода, не холодная вода, не уксус, и не спирт. - Можно завернуть ребенка в пеленку, смоченную теплой водой. Когда вода остынет, пеленку снимают.
- На лоб можно класть салфетку смоченную прохладной водой.
Лекарственные средства
Самим применять лекарства для понижения температуры у новорожденного – нельзя. Вопрос о применении любых лекарственных средств решает врач.
В зависимости от того, что именно вызвало повышение температуры, врач можен назначить следующие препараты.
Жаропонижающие. Парацетамолосодержащии (типа Панадола) и не содержащие парацетамол, типа свечей Вибуркол.
При вирусной природе заболевания может назначаться препараты Интерферона.
При бактериальной природе могут быть назначены антибиотики.
Правила ухода за ребенком с повышенной температурой
- В помещении должен быть свежий воздух. Нужно периодически проветривать комнату (ребенка при этом выносить). Температуру воздуха лучше поддерживать около 20 градусов.
 Лучше выключить электрические обогреватели, если они есть.
Лучше выключить электрические обогреватели, если они есть. - Если есть увлажнитель воздуха, лучше его включить.
- Ребенка с тепмпературой не рекомендуется класть на полиэтилен (под простынкой, на матрасе). Полиэтилен будет дополнительно «добавлять» тепла.
- Если нельзя охладить воздух в помещении, то лучше снять с ребенка подгузник.
- Не нужно укрывать и «кутать» ребенка.
- Не переживайте, если ребенок почти ничего не ест. Это нормально.
- Обязательно следите за тем, чтобы ребенок много пил (но небольшими порциями, чтобы не вызвать рвоту). Поить нужно каждые пять минут, можно давать водичку из шприца без иглы, буквально несколько глотков.
- Если ребенок спит, не будите его (если нет опасных симптомов: хрипа, судорог, ацетона в моче).
Родители часто очень сильно нервничают, когда у ребенка, особенно маленького, поднимается температура. Помните о том, что у маленьких детей и ухудшение и улучшение происходит очень быстро.
В любое время дня и ночи необходимо поддерживать температурный и влажностный режим в комнате малыша, поэтому установите качественные увлажнитель и ионизатор воздуха для крохи.
При покупках в Мамином магазине мы гарантируем приятное и быстрое обслуживание .
Здоровья Вам и Вашему малышу!
ОСОБЕННОСТИ ТЕРМОМЕТРИИ У НОВОРОЖДЕННОГО РЕБЕНКА
25.05.2017
Что может быть проще, чем измерить температуру тела малыша? Но когда вопрос касается новорожденного малыша, у его родителей возникает масса вопросов: зачем, где, чем, когда и какая температура считается нормой для новорожденного?
ПОПРОБУЕМ РАЗОБРАТЬСЯ
1. В виду незрелости центра терморегуляции новорожденные дети пойкилотермичны («пойкилос» – «переменчивый», «термия» – «тепло»), то есть температура их тела может значительно варьировать в зависимости от температуры окружающей среды. Малыши склонны как к переохлаждению, так и к перегреванию. Оба эти состояния могут нести угрозу здоровью и жизни ребенка. Поэтому важно контролировать температуру тела малыша.
Кроме того, первое время, когда родители еще не могут точно понять, как нужно одевать малыша дома и на прогулку, термометрия подскажет, комфортно ли чувствует себя малыш.
Из-за такой незрелости центра терморегуляции следует придерживаться нескольких простых правил:
• Не следует измерять температуру тела ребенка сразу после переодевания или смены подгузника, так как показатель может быть заниженным.
• Не следует измерять температуру тела сразу же после кормления или сна, так как она может быть выше нормы. Рекомендуем делать это через 15-20 мин.
• Нормальный показатель температуры тела малыша колеблется в достаточно большом диапазоне – от 36,5 до 37, 5 (касается детей первого месяца жизни, после – как у взрослых – не выше 37,0)
2. Измерение температуры тела следует проводить в подмышечной впадине, так как это самый безопасный и безболезненный метод измерения. Не стоит без необходимости измерять температуру тела в прямой кишке или во рту, так как интерпретация результатов отличается от таковых в подмышечной впадине и может сопровождаться лишним беспокойством у родителей, а также привести к травмированию малыша.
3. Для измерения температуры тела у новорожденных детей НЕ ИСПОЛЬЗУЮТСЯ РТУТНЫЕ ТЕРМОМЕТРЫ, так как это небезопасно! На сегодняшний день в продаже имеется огромный ассортимент термометров для детей.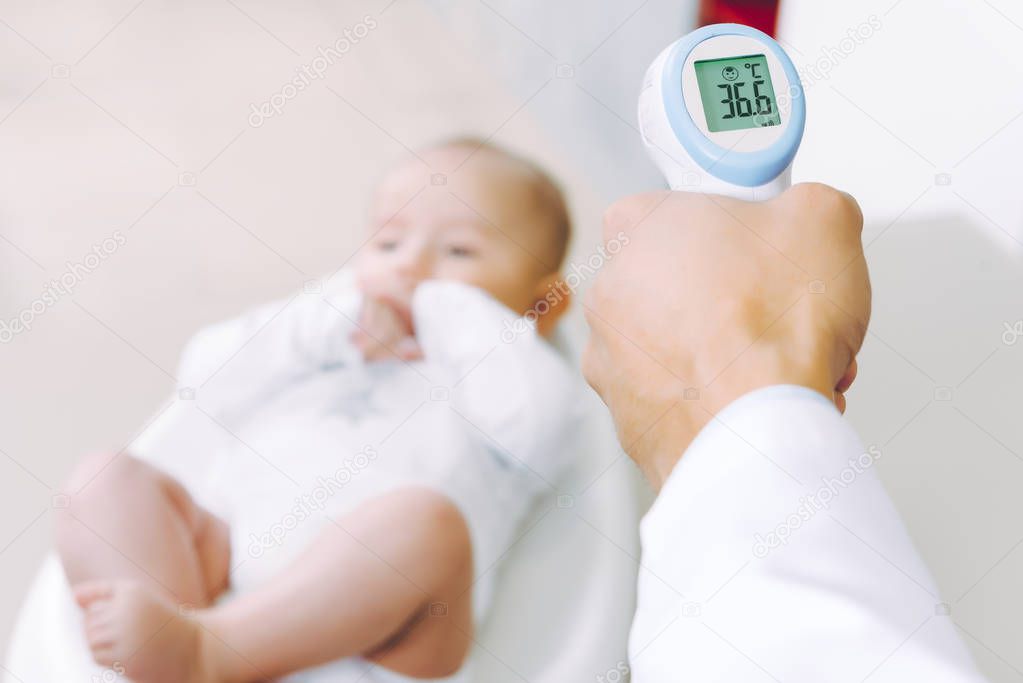 Выбор зависит от наличия средств и Вашей фантазии.
Выбор зависит от наличия средств и Вашей фантазии.
Будьте здоровы!
Ваш детский врач
Аптечка для новорожденного — статьи от специалистов клиники «Мать и дитя»
Очень облегчает жизнь мам такая прозаическая вещь, как мочесборник: он понадобится всегда.
Детям до 3 лет нельзя принимать Анальгин и Аспирин. Единственное средство, которое можно использовать, – Парацетамол и препараты, его содержащие.
О том, какие лекарственные средства вам понадобятся для ухода за малышом, проконсультируйтесь с врачом. Не забудьте обсудить также способы их применения: ведь та же банальная марганцовка, разведенная неправильно, причинит больше вреда, чем пользы
антисептики
В первые дни после рождения надо будет постоянно ухаживать за пупочной ранкой. Для этого потребуются перекись водорода (3%-ный раствор) и раствор бриллиантового зеленого («зеленка»). Некоторые врачи рекомендуют вместо «зеленки» обрабатывать пупок 5%-ным раствором перманганата калия (марганцовка). Сухой порошок марганцовки в аптеках больше не продают, но можно купить раствор в готовом виде. Раньше марганцовку добавляли в ванночку для купания (чтобы обеззаразить воду), но сегодня врачи считают, что в этом нет необходимости.
Сухой порошок марганцовки в аптеках больше не продают, но можно купить раствор в готовом виде. Раньше марганцовку добавляли в ванночку для купания (чтобы обеззаразить воду), но сегодня врачи считают, что в этом нет необходимости.
средства гигиены
Стерильные ватные палочки – они тоже понадобятся для обработки пупочной ранки.
Вата стерильная. Для чистки ушек и носика из ваты делают жгутики. У грудных детей нельзя использовать ватные палочки, потому что ими можно повредить носовые ходы или барабанную перепонку.
Стерильные марлевые салфетки. Они редко, но иногда требуются, если пупочную ранку надо как-то дополнительно обрабатывать. Поэтому на всякий случай их можно приобрести.
средства для ухода за кожей малыша
Для увлажнения и питания кожи малыша часто используют детский крем или детское молочко. Обычно они нужны, если кожа ребенка слишком сухая. Еще может пригодиться детское масло – его используют для массажа или чтобы размягчить корочки на голове малыша. А вот для профилактики или лечения раздражений на коже и опрелостей, наоборот, необходимы подсушивающие средства: практически все детские косметические фирмы выпускают так называемый крем от раздражений и опрелостей или присыпку. Важный момент: нельзя одновременно пользоваться и кремом, и присыпкой.
А вот для профилактики или лечения раздражений на коже и опрелостей, наоборот, необходимы подсушивающие средства: практически все детские косметические фирмы выпускают так называемый крем от раздражений и опрелостей или присыпку. Важный момент: нельзя одновременно пользоваться и кремом, и присыпкой.
приспособления для сбора анализов
Очень облегчает жизнь мам такая прозаическая вещь, как мочесборник: он понадобится всегда. Мочесборники выпускаются специально для мальчиков и для девочек, адаптированы под физиологические особенности детей, стерильны – это значит, что на результат анализа ничто постороннее не повлияет. Нет нужды простаивать часами над малышом, лежащим на клеенке, в ожидании, пока он сделает свое дело. А сдать собранное на анализ можно в стерильных пластиковых баночках с плотно закручивающимися крышками (а не в стеклянных банках из-под детского питания, как прежде).
что понадобится при подъеме температуры тела
Термометры – один нужен для измерения температуры воды, другой – для измерения температуры тела. Чаще всего новорожденному покупают электронные термометры, которые очень быстро, буквально за несколько секунд, показывают результат, к тому же гораздо более безопасны в использовании. Еще есть инфракрасные термометры, которые измеряют температуру тела, ориентируясь на измерения теплового излучения барабанной перепонки. Достаточно поместить датчик в ушной проход, и на табло высветится результат. Кроме этого, есть специальные термополоски, которые накладываются на тело (например, на лоб) и меняют цвет, если температура отличается от нормальной. Существуют и термометры-пустышки. Очень удобно: мама может одновременно и успокоить кроху, и температуру ему измерить. Правда, если малыш не сосет пустышку, заставить его померить таким образом температуру будет сложно.
Чаще всего новорожденному покупают электронные термометры, которые очень быстро, буквально за несколько секунд, показывают результат, к тому же гораздо более безопасны в использовании. Еще есть инфракрасные термометры, которые измеряют температуру тела, ориентируясь на измерения теплового излучения барабанной перепонки. Достаточно поместить датчик в ушной проход, и на табло высветится результат. Кроме этого, есть специальные термополоски, которые накладываются на тело (например, на лоб) и меняют цвет, если температура отличается от нормальной. Существуют и термометры-пустышки. Очень удобно: мама может одновременно и успокоить кроху, и температуру ему измерить. Правда, если малыш не сосет пустышку, заставить его померить таким образом температуру будет сложно.
Парацетамол в виде суспензии или ректальных свечей (таблетки грудничок проглотить не сможет). Если у малыша температура поднялась выше 38 °С, необходимо дать ему жаропонижающее средство и сразу вызвать врача. Следует помнить, что детям до 3 лет нельзя принимать Анальгин и Аспирин. Единственное средство, которое можно использовать, – Парацетамол и препараты, его содержащие.
Следует помнить, что детям до 3 лет нельзя принимать Анальгин и Аспирин. Единственное средство, которое можно использовать, – Парацетамол и препараты, его содержащие.
удобные вещи
Для того чтобы быть готовыми к нештатным ситуациям, может потребоваться еще кое-какое «оборудование».
Клизма № 1. Лучше купить две-три штуки. Из одной клизмы можно сделать газоотводную трубочку (нужно отрезать верхний свод клизмы так, чтобы получилась воронка). Перед тем как использовать клизму, ее надо прокипятить и обработать кончик стерильным маслом.
Аспиратор для удаления слизи из носа при насморке – это маленькая клизма с мягким наконечником. Насморк – не безобидный симптом для грудных детей. При насморке ребенок совсем не может дышать во время кормления, часто отказывается от груди, а сон в этот период нарушается не только у ребенка, но и у всех окружающих. Поэтому можно купить специальный аспиратор для удаления слизи из носа, он всегда пригодится, до тех пор пока ребенок не научится сморкаться сам.
Специальные приспособления для дачи лекарств. Это могут быть маленькие прозрачные бутылочки, с хорошо видимой мерной шкалой, которая идеальна для дозировки лекарства. Обычно такие бутылочки снабжаются антиколиковыми сосками или мерными ложечками, а еще их можно использовать для самого первого прикорма, который поначалу дается микроскопическими дозами. Кроме того, жидкие формы лекарства можно дать с помощью специальной пустышки. У нее есть емкость, куда помещается раствор, постепенно при сосании вытекающий через особое отверстие. Существуют и дозаторы для введения лекарств, отдаленно напоминающие шприц. Только наконечник у них резиновый. Лекарство помещается внутрь резервуара со шкалой, а потом помпой мягко отправляется по назначению. Такие дозаторы удобно использовать даже у новорожденных.
Если в доме появился малыш, все эти вещи лучше иметь под рукой. Совсем не значит, что все средства из детской аптечки пригодятся, но они добавят молодым родителям спокойствия и уверенности.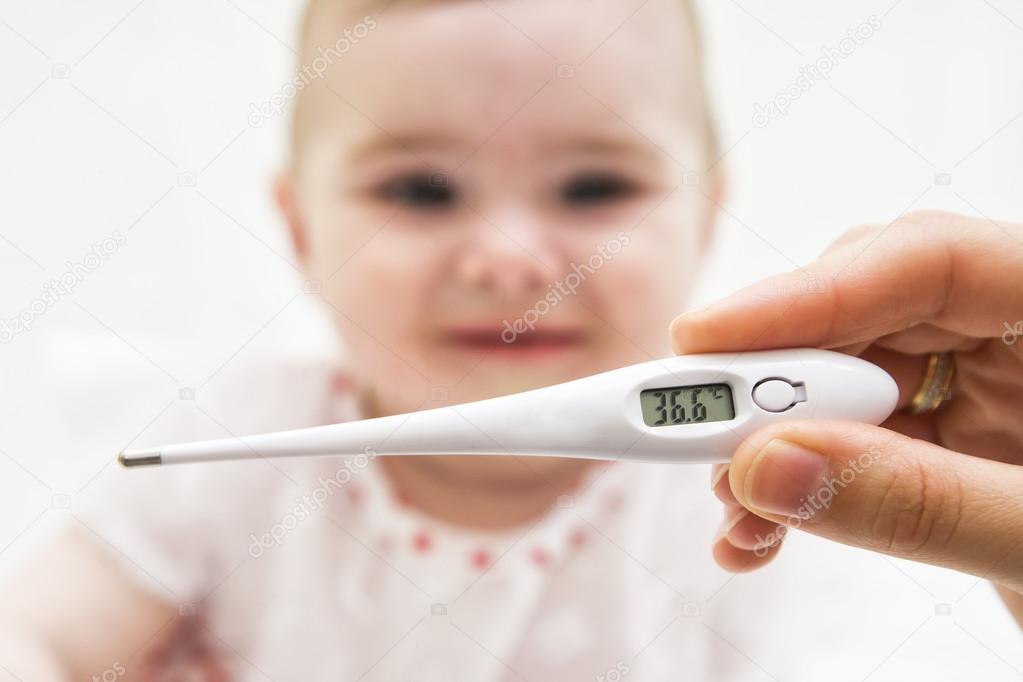
Как правильно снижать температуру у грудничка?
Как правильно снижать температуру у грудничка?
Повышение температуры тела у ребенка грудного возраста всегда вызывает тревогу у родителей. Температура тела у маленьких детей может повышаться при различных состояниях и заболеваниях. Снижение температуры не устраняет причину заболевания, а лишь временно улучшает состояние больного ребенка.
Важно помнить, что у малыша повышение температуры является защитной реакцией организма, которая мобилизует иммунную систему на борьбу с бактериями и вирусами. При температуре увеличивается скорость биохимических реакций, быстрее образуются защитные антитела, тем самым создаются все условия для успешной борьбы с возбудителями инфекции. Также при лихорадке в организме вырабатываются интерфероны, вещества, которые создают благоприятные условия для гибели вирусов. Интерфероны ставят на клетку своеобразный биологический замок, мешая возбудителю инфекции проникнуть в клетку, призывают на помощь клетки иммунной системы — макрофаги, убивающие вредные микроорганизмы. Повышение температуры при неинфекционных заболеваниях и состояниях играет роль своеобразного сигнала тревоги, который свидетельствует о нарушениях в работе организма. Поэтому родителям следует избегать бесконтрольного применения жаропонижающих средств и придерживаться правильной тактики оказания первой помощи малышу при лихорадке.
Какую температуру следует считать нормальной для грудничка?
Температура тела здорового ребенка до года в течение суток может меняться от 36,0 до 37,40 С. В вечернее время она может быть немного выше, чем утром в связи с физиологическими изменениями уровня обмена веществ в организме. К концу первого года жизни температура у малыша устанавливается 36-370 С.
При перегревании (в летнюю жару, в душном помещении, или ношение одежды не по погоде), беспокойстве, крике кратковременно в течение 15-30 минут температура может повыситься до 37 – 370С такую температуру тоже можно считать нормальной при отсутствии других симптомов. В этом случае, сначала нужно устранить причину вызвавшую подъем температуры, подождать 20 – 30 минут, а затем повторно измерить температуру, если она нормализовалась, и других симптомов у ребенка нет, самочувствие хорошее, тогда в осмотре врача нет необходимости.
При любом повышении температуры выше или равному 380 у грудного ребенка необходим осмотр педиатра. Если температура поднялась до 390С и не снижается при помощи жаропонижающих средств, необходимо вызвать скорую помощь.
При повышенной температуре ребенок плаксив, беспокоен, отказывается от еды, сердцебиение и дыхание учащаются. На пике высокой температуры (380С и выше) возможна рвота. Кожа ребенка, как правило, розового цвета, влажная и теплая на ощупь. Но в некоторых ситуациях, несмотря на лихорадку стопы и ладони остаются холодными, кожа при этом бледная, это связано с нарушениями кровообращения. При лихорадке нарушается равновесие между теплообразованием и теплоотдачей тела, вследствие чего происходит расстройство деятельности нервной системы, а результатом этого расстройства являются нарушения в кровообращении, дыхании и обмене веществ. Процесс подъема температуры у некоторых детей сопровождается ознобом. Иногда на фоне высокой температуры возможно стул может стать более мягкой консистенции, это происходит в связи с функциональными изменениями кишечника и изменениями тонуса нервной системы. Водянистый стул с примесью слизи и зелени – это уже признак кишечной инфекции. У детей до 5 летнего возраста в связи с незрелостью нервной системы на фоне лихорадки (как правило, при температуре выше 390С) возможно появление судорог, которые проявляются потерей сознания и судорожным подергиванием ручек и ножек (так называемые фебрильные судороги).
Как правильно измерять температуру у грудничка?
Малышам можно измерять температуру в следующих местах: в подмышечной впадине, в прямой кишке, в полости рта, в паховой складке, в локтевом сгибе, на лбу, в ухе. Предпочтительно измерять температуру в подмышечной впадине, этот способ измерения считается наиболее достоверным и удобным. При этом следует помнить о некоторых особенностях измерения температуры у детей. В разных частях тела температура неодинакова, например, температура в подмышечной впадине считается нормальной до 37,40С, а ушная или ректальная (в прямой кишке) – до 38,00С. Измерять температуру ребенку нужно в состоянии покоя, он не должен в это время есть, пить или плакать — любое действие, требующее от малыша малейших физических затрат, может повлиять на показания термометра.
В аптеках представлен огромный ассортимент термометров. По принципу действия термометры делятся на три группы: ртутные, электронные и градусники-индикаторы. Для точности лучше измерять температуру двумя термометрами (электронным и ртутным), затем сравнивать их показания. Градусники-индикаторы в виде полимерной пластинки, которая прикладывается на лоб, удобны для измерения температуры в дороге, но их показания приблизительны, поэтому для уточнения температуры под рукой должен быть электронный или ртутный термометр.
Причины повышения температуры у грудничков
Повышение температуры у грудничков могут вызывать самые разные причины. Наиболее часто это острые респираторные вирусные инфекции (ОРВИ), грипп. Кроме этого, лихорадку могут вызвать различные инфекционные заболевания, воспалительный процесс в легких — пневмония, почках (например, пиелонефрит), кишечные инфекции, стоматит – воспаление слизистой рта, реакция на прививку, чаще на АКДС – вакцину против коклюша, дифтерии и столбняка. Повышение температуры вызывает неочищенный коклюшный компонент вакцины (взвесь убитых коклюшных микробов). Современные вакцины АКДС («Инфанрикс», «Пентаксим»), которые содержат очищенный коклюшный компонент, вызывают лихорадку значительно реже.
У новорожденных и детей первого года жизни причинами неинфекционной лихорадки могут быть обезвоживание, избыточное содержание в рационе белков, поваренной соли, перегревание (например, в жаркое время года), нервное возбуждение при сильном беспокойстве, крике, плаче, реакция на боль. Часто причиной лихорадки может быть интенсивное прорезывание зубов. Однако следует знать, что 90% случаев повышения температуры у детей, у которых в это время режутся зубы, обусловлено другими причинами. Поэтому при лихорадке, даже если у ребенка идет прорезывание зубов, необходим осмотр врача, чтобы исключить другие причины лихорадки.
Наиболее редкие причины повышения температуры у детей – это эндокринные, аутоиммунные, онкологические заболевания, а также повышенная чувствительность к некоторым лекарственным препаратам (чаще всего это антибиотики, сульфаниламиды, барбитураты, аспирин, аллопуринол, аминазин, атропин, теофиллин, новокаинамид,как правило, лихорадка развивается на 5-10-й день после начала приема таких препаратов).
Чем помочь малышу:
Не медикаментозные способы снижения температуры
Когда температура поднимается до 380 у детей до 3 месяцев жизни и до 390 у детей старше этого возраста сначала нужно попробовать снизить температуру не медикаментозными способами (охлаждение, растирание).
При температуре ребенку нужно обеспечить покой и обильно поить жидкостью (можно использовать кипяченую воду, детские чаи или специальные регидратационные растворы), так как необходимо восполнить потерю жидкости, которую ребенок теряет при высокой температуре за счет потоотделения. Новорожденного при лихорадке выше 380 допаивать кипяченой водой, с 1 месяца жизни можно использовать детские чаи, специальные регидратационные растворы. Если малыш находится на грудном вскармливании чаще предлагать ему грудь.
Для того чтобы улучшить отдачу тепла нужно раскрыть ребенка, снять с него одежду на 10-15 минут при температуре в помещении не ниже 200С; обтереть всю поверхность тела спиртом или водным раствором уксуса (раствор пищевого уксуса в воде в соотношении 1:1.) (при их испарении увеличивается теплоотдача). Или вместо растирания можно обернуть ребенка влажной пеленкой (простыней) на 10-15 минут, во избежание озноба температура воды для смачивания пеленки должна быть не ниже 250С. Если же, несмотря на высокую температуру ладони и стопы ребенка холодные, надо согреть конечности ребенка, дать теплое питье и жаропонижающий препарат. Похолодание конечностей, которое вызвано спазмом сосудов, – признак неблагоприятного течения лихорадки, согревающие процедуры в этом случае помогают восстановить кровообращение.
Лекарственные препараты
Если через 20-30 минут эффекта от проводимых процедур нет, необходимо дать жаропонижающее. Эффект должен наступить через 30 минут.
У детей от 0 до 3 месяцев жаропонижающие назначаются при температуре выше 380. Если ребенок старше 3 месяцев жизни, то жаропонижающее назначается при температуре 390С и выше (если ребенок хорошо переносит температуру). Однако, если у ребенка на фоне лихорадки независимости от степени выраженности, отмечается ухудшение состояния, озноб, нарушение самочувствия, бледность кожи, жаропонижающее должно быть назначено немедленно.
При температуре ниже указанных цифр жаропонижающее давать не следует, в связи с тем, что как уже было сказано выше, температура является защитной реакцией организма. При лихорадке в организме вырабатываются интерфероны, вещества, которые создают благоприятные условия для гибели возбудителей заболеваний, препятствуют проникновению вируса в клетку, а также стимулируют иммунную систему для борьбы с инфекцией.
Нерациональное снижение температуры ведет к более длительному, затяжному течению болезни!
Однако при температуре выше 390С, а у некоторых детей (у детей с сопутствующей патологией нервной системы, с тяжелыми заболеваниями сердечнососудистой системы) и выше 380С, эта защитная реакция становится патологической: начинается разрушение полезных продуктов обмена веществ, в частности белка, у ребенка появляются дополнительные симптомы интоксикации – бледность кожных покровов, слабость, вялость, нарушения сознания.
Отдельно следует сказать о детях из группы риска по неблагоприятным последствиям лихорадки. Сюда относятся дети с тяжелыми заболеваниями сердца (врожденные пороки сердца, кардиомиопатии- заболевание, при котором поражается мышца сердца) и нервной системы, а также те дети, у которых ранее при высокой температуре отмечались судороги. Этим детям следует давать жаропонижающее при температуре от 37,5 до 38,5 0С в зависимости о того, как ребенок ее переносит. Следует помнить, что у детей с серьезными заболеваниями сердечнососудистой системы лихорадка может привести к тяжелым нарушениям функции сердца и сосудов. У детей с тяжелой патологией нервной системы лихорадка может спровоцировать развитие судорог.
Наиболее безопасен к применению у детей парацетамол. Препарат официально разрешен к применению у детей 1 месяца жизни. До этого возраста применяется, но с осторожностью по строгим медицинским показаниям. В нашей стране без рецепта продаются многие препараты на основе парацетамола. Панадол, Калпол и Эффералган и др. Для грудного ребенка лучше не использовать часть «взрослой» таблетки, а использовать детские лекарственные формы, позволяющие точно дозировать лекарство. Препараты на основе парацетамола выпускаются в разных формах (свечи, сироп, гранулы для приготовления суспензии). Сироп и суспензию можно смешивать с соком или молоком, растворять в воде, что позволяет использовать дробные дозы и максимально уменьшить для ребенка ощущение приема лекарства. При применении жидких форм лекарства необходимо использовать мерные ложки или колпачки, прилагаемые к упаковкам. Это связано с тем, что при использовании домашних чайных ложек, объем которых на 1-2 мл меньше, существенно снижается реальная доза лекарства.
Разовая доза парацетамола 10-15 мг/кг массы тела малыша на прием, не чаще 4 раз в день, не чаще чем через каждые 4 часа, суточная доза не должна превышать 60 мг/кг в сутки. Эффект парацетамола в растворе наступает через 30 минут и сохраняется 3-4 часа. При тошноте, рвоте, а также для более длительного эффекта (на ночь) парацетамол вводят в свечах. Действие свечей (Эффералган, Панадол) начинается позже через 1-1,5 часа, но длится дольше — до 6 часов, поэтому свечи более подходят для снижения температуры ночью, поскольку обеспечивают длительный жаропонижающий эффект. Также парацетамол входит в состав свечей «Цефекон Д», которые разрешены к применению с 1 месяца жизни. Действие этого препарата начинается несколько раньше через 30-60 минут и продолжается 5-6 часов. Свечи в отличие от сиропов не содержат консервантов и красителей, поэтому при их использовании значительно уменьшается риск аллергических реакций. Недостатком препаратов в форме свечей является более позднее наступление эффекта. Главные недостатки ректального пути введения лекарств — неудобство в применении, неестественность самого пути введения и индивидуальные колебания скорости и полноты всасывания препаратов. Разница во времени действия свечей и жидких форм (сироп, суспензия) препаратов с одинаковым действующим веществом связана с разным путем введения препарата, при поступлении парацетамола через прямую кишку эффект наступает позднее. (Комментарий для редактора. Поступая через прямую кишку, парацетамол сначала попадает в общий кровоток, минуя печень, поэтому активные метаболиты препарата, которые формируются в печени, будут образованы позднее, когда препарат этого органа достигнет. Соответственно, при поступлении препарата через перорально, он поступает в общий кровоток, после метаболизма в печени.)
Если снижения температуры при применении препаратов на основе парацетамола не произошло и температура продолжает повышаться дать жаропонижающее на основе ибупрофена (Нурофен, Ибуфен).
Выпускаются препараты Нурофен (свечи, сироп), Ибуфен (сироп) и др. Сироп разрешен к применению с 6 месяцев жизни, свечи с 3 месяцев. Эффект наступает через 30 минут и сохраняется до 8 часов. Разовая доза — 5–10 мг/кг массы тела 3–4 раза в сутки через 6-8 часов. Максимальная суточная доза — не более 30 мг/кг/сут. Назначается, когда жаропонижающее действие надо сочетать с противовоспалительным.
Таким образом, алгоритм поведения родителей при лихорадке у ребенка выглядит следующим образом. Когда температура поднимается до 380 у детей до 3 месяцев жизни и до 390 у детей старше этого возраста сначала нужно попробовать снизить температуру немедикаментозными способами (охлаждение, растирание), о которых было сказано выше. Если через 20-30 минут эффекта от проводимых процедур нет, необходимо дать жаропонижающее на основе парацетамола. Эффект должен наступить через 30 минут. Если снижения температуры не произошло и температура продолжает повышаться дать жаропонижающее на основе ибупрофена (Нурофен, Ибуфен). На фоне использования лекарств, продолжаем снижать температуру не медикаментозно с помощью растираний и охлаждения.
Если, несмотря на все проводимые мероприятия, эффекта не наступает, необходимо вызвать скорую помощь, в этой ситуации после осмотра ребенка будет внутримышечно введен анальгин, чаще всего в комбинации с антигистаминным препаратом (димедрол или супрастин) и папаверином (с сосудорасширяющей целью, если есть похолодание конечностей, бледность кожи).
Основные правила приема жаропонижающих:
• Регулярный (курсовой) прием жаропонижающих нежелателен, повторную дозу вводят только после нового повышения температуры! Если регулярно давать ребенку жаропонижающее, то можно создать опасную иллюзию благополучия. Сигнал о развитии осложнения, каким является повышенная температура, будет замаскирован и будет упущено время для начала лечения.
• Не следует давать жаропонижающее профилактически. Исключением являются ситуации, когда некоторым детям жаропонижающий препарат назначается после прививки АКДС для профилактики поствакцинального подъема температуры, в этой ситуации лекарство принимается однократно только по рекомендации педиатра.
• Необходимо строго соблюдать максимальную суточную и разовую дозировки, особенно быть внимательными в отношении препаратов на основе парацетамола (Эффералган, Панадол, Цефекон Д, Калпол идр.) В связи с тем, что передозировка парацетамола наиболее опасна, она приводит к токсическому поражению печени и почек.
• В тех случаях, когда ребенок получает антибиотик, регулярный прием жаропонижающих средств также недопустим, т. к. может привести к затягиванию решения вопроса о необходимости замены антибактериального препарата. Это объясняется тем, что самый ранний и объективный критерий эффективности антибиотика – это снижение температуры тела.
Запрещено использовать!
1. В качестве жаропонижающего запрещен к применению у детей аспирин из-за опасности тяжелых осложнений! При гриппе, ОРВИ и ветряной оспе препарат может вызвать синдром Рея (тяжелейшее поражение печени и мозга за счет необратимого разрушения белков).
2. Безрецептурное применение в качестве жаропонижающего у детей анальгина внутрь, поскольку он способен вызвать опасные осложнения, а именно тяжелые поражения кроветворной системы. Анальгин у детей используют только внутримышечно по строгим медицинским показаниям!
3. Также в качестве жаропонижающего недопустимо применение нимесулида (Найз, Нимулид). Препарат запрещен для детей младше 2 лет.
Правильная тактика поведения родителей при лихорадке у малыша, отсутствие бесконтрольного применения жаропонижающих и своевременное обращение за медицинской помощью позволят малышу сохранить здоровье.
Публикация для журнала «9 месяцев»
Как измерить температуру новорожденного
Лучше всего использовать цифровой термометр. Их можно недорого купить в любом супермаркете или аптеке, и с их помощью можно измерить ректальную (внизу) или подмышечную (в подмышечной впадине) температуру.
Измерение ректальной температуры дает наиболее точное определение температуры тела у младенцев и детей младшего возраста. Однако, если мысль об этом вызывает у вас брезгливость, лучшим выбором будет измерение подмышечной температуры.
Имейте в виду, что температурные полоски, которые кладут на лоб для чтения, являются плохим индикатором истинной температуры тела, особенно у младенцев и детей, и их следует избегать. Цифровой термометр лучше всего подходит для измерения температуры дома.
Измерение ректальной температуры
- Смажьте кончик термометра смазочным желе. Ознакомьтесь с инструкциями производителя, чтобы узнать, рекомендуется ли водорастворимое желе или вазелин.
- Поместите ребенка на твердую плоскую поверхность, например на пеленальный столик.
- Рукой введите смазанный термометр через анальное отверстие на глубину примерно от половины до одного дюйма или примерно от 1,25 до 2,5 см в прямую кишку. Остановитесь на расстоянии менее ½ дюйма или примерно 1,25 см, если почувствуете сопротивление.
- Держите термометр между вторым и третьим пальцами, прижимая ладонь к попе ребенка. Успокойте своего ребенка и тихо поговорите с ним, держа термометр на месте.
- Подождите, пока не услышите соответствующее количество звуковых сигналов или другой сигнал о том, что температура готова к считыванию. Прочтите и запишите число на экране, отметив время суток, когда было снято показание.
Измерение подмышечной температуры
- Снимите с ребенка рубашку и майку. Термометр должен касаться только кожи, но не одежды.
- Вставьте термометр в подмышку ребенка. Сложите руку ребенка на груди, чтобы удерживать термометр на месте.
- Подождите, пока не услышите соответствующее количество звуковых сигналов или другой сигнал о том, что температура готова к считыванию. Прочтите и запишите число на экране, отметив время суток, когда было снято показание.
Дополнительные наконечники
- Никогда не измеряйте температуру вашего ребенка сразу после ванны или если он / она какое-то время были туго стянуты — это может повлиять на показания температуры.
- Никогда не оставляйте ребенка без присмотра при измерении его температуры
- Температуру следует измерять только в том случае, если ребенку жарко или он вялый
- Нормальный температурный диапазон ребенка:
- Под мышкой 97.От 5 до 99,3 градусов по Фаренгейту или от 36,5 до 37,4 градусов по Цельсию
- Ректальный канал составляет 100,2 градуса по Фаренгейту или меньше, или 37,9 градуса Цельсия или меньше
- Это рекомендуемые диапазоны Американской академии педиатрии. Если у вас есть вопросы или опасения, обязательно обсудите их с лечащим врачом вашего ребенка
Скачать версию для печати (PDF)
Лучшие способы измерения температуры ребенка
Это 5 а.м., и вы слышите крик «ЭТО» над радионяней. Вы касаетесь ее головы, и вам становится тепло, но она всегда кажется теплой, когда спит. Может ли она пойти в присмотр за детьми, или вам нужно позвонить в вашу резервную копию (опять же !!). Вам нужно проверить ее температуру, но как лучше всего это сделать? Ректальный? Под мышкой? Могу ли я прибавить или убавить степень? Какое число считается настоящей лихорадкой?
Мы все были там. Ниже приведены несколько полезных советов о том, как определять температуру вашего ребенка. Прикосновение ко лбу ребенка может вызвать у вас ощущение лихорадки, но вы не сможете сказать, насколько высоко.Использование термометра — лучший способ получить точные измерения. Однако помните, что число на градуснике не говорит всей картины. Другие симптомы болезни могут помочь вам и вашему врачу принять решение о надлежащем лечении.
Лихорадкой считается любое значение, превышающее 100,4 градуса. У младенцев младше 3 месяцев высокая температура может быть признаком серьезной инфекции и требует обращения к врачу. Для детей любого возраста, пожалуйста, также учитывайте другие признаки болезни, такие как затрудненное дыхание, вялость, продолжительную рвоту или диарею или лихорадку, продолжающуюся три дня.Они также требуют звонка или посещения поставщика.
Ректальная температура
Для наиболее точного измерения Американская академия педиатрии рекомендует измерять температуру ректально у младенцев и детей в возрасте до 3 лет. Следующие инструкции взяты с одного из моих любимых сайтов, Healthychildren.org.
- Очистите конец термометра спиртом или водой с мылом. Промойте прохладной водой. Не смывайте горячей водой.
- Нанесите на конец небольшое количество смазки, например, вазелина.
- Положите ребенка животом на колени или на твердую поверхность. Удерживайте его, приложив ладонь к его пояснице, чуть выше его ягодиц. Или положите ребенка лицом вверх и прижмите его ноги к груди. Положите свободную руку на тыльную сторону бедер.
- Другой рукой включите термометр и вставьте его на 1/2 — 1 дюйм в анальное отверстие. Не вставляйте его слишком далеко. Слегка удерживайте термометр двумя пальцами, прижимая ладонь к попе ребенка.Подержите там примерно 1 минуту, пока не услышите звуковой сигнал. Затем снимите и проверьте цифровое считывание.
- Обязательно пометьте ректальный термометр, чтобы он случайно не попал в рот.
Височная артерия
Термометр височной артерии (который используется на лбу) также довольно точен и менее навязчив.
Подмышечная (подмышечная)
Температуру под подмышкой (подмышечная впадина) также можно использовать, но она менее информативна и может незначительно отличаться от истинного уровня.Его можно было бы использовать больше для проверки или быстрой оценки. Мы не рекомендуем добавлять градусы при измерении температуры таким способом.
Другие методы
Мы не рекомендуем использовать полоски кожи на лбу. Это просто неточно. Ушные термометры популярны, но у маленьких детей они менее точны, потому что их нужно осторожно размещать в крошечном слуховом проходе.
…
Рубрика: Здоровье детей, Информация
Оставить комментарий
Уход за новорожденными | Больница для женщин и младенцев
Большинство людей слышали о желтухе, когда кожа ребенка желтая, но могут не понимать, почему это происходит и что с этим делать.
Когда рождаются дети, в них содержится много красных кровяных телец. Эти дополнительные эритроциты распадаются на билирубин (произносится как билли-ру-бен). Печень новорожденного еще не созрела, чтобы избавиться от этого билирубина, поэтому он накапливается в организме ребенка и вызывает пожелтение кожи и белков глаз. Если уровень билирубина станет слишком высоким, это может повредить нервную систему вашего ребенка.
Обнаружить, что у вашего ребенка желтуха, может быть страшно, но это очень распространенное явление и в большинстве случаев не вызывает никаких проблем.Спросите своего врача или медсестру, если у вас есть какие-либо вопросы или опасения по поводу желтухи у вашего ребенка. Вы также можете позвонить на горячую линию по телефону 1-800-711-7011. На горячей линии работают дипломированные медсестры, которые ответят на ваши вопросы о вашем ребенке. Горячая линия работает с понедельника по пятницу с 9:00 до 21:00 и с 9:00 до 17:00. в субботу и воскресенье.
Существуют ли разные типы желтухи?
Есть два типа желтухи. Нормальная желтуха встречается примерно у половины всех доношенных детей и примерно у 80 процентов детей, рожденных рано (до 37 недель).Желтуха может длиться дольше у детей, родившихся рано.
Патологическая желтуха вызвана болезнью или другой медицинской проблемой, например инфекцией. Иногда группа крови ребенка отличается от группы крови матери, что вызывает такие проблемы, как желтуха. Другими причинами могут быть проблемы с печенью или кишечником, а также слишком раннее рождение.
Когда я увижу изменение цвета?
Желтуха обычно начинает проявляться примерно на два или три дня жизни. Уровень билирубина достигает наивысшего уровня примерно на третий или четвертый день доношенного ребенка.Уровни у недоношенного ребенка (родившегося в возрасте от 35 до 37 недель) достигают пика между пятым и седьмым днем. Желтуха обычно исчезает примерно через неделю, но может длиться дольше у детей, родившихся рано.
Желтый цвет сначала появляется в глазах и на лице, а затем распространяется по всему телу. Если ребенок пожелтел прямо перед лицом, ничего страшного. Если ребенок желтел до пупка или вы не можете разбудить ребенка для кормления, позвоните детскому врачу или на горячую линию (1-800-711-7011).
Как определить, появляется ли у ребенка желтуха?
При естественном освещении надавите кончиком пальца на кожу ребенка.Когда вы поднимаете палец, кожа должна быть белой. Если он желтый, у вашего ребенка уже есть желтуха. У младенцев, цвет кожи которых более темный, нужно следить за желтым цветом в белке их глаз и ладонях.
Как они будут проверять желтуху?
Из пятки ребенка возьмут небольшой кусочек крови и проверит, сколько билирубина в крови.
Как мой ребенок избавляется от билирубина?
Билирубин накапливается в стуле ребенка.При дефекации билирубин выходит наружу. Если у ребенка нет дефекации, билирубин возвращается в организм, и его уровень повышается. Итак, мы хотим, чтобы у младенцев была дефекация. Их очень важно кормить. Вода им не нужна. Вода заставит их мочиться, но не стул. Им нужны калории (еда), чтобы они опорожняли кишечник.
Если вы кормите грудью, убедитесь, что вы кормите ребенка от восьми до 12 раз за 24 часа. Если вы кормите ребенка из бутылочки, кормите ребенка от шести до восьми раз за 24 часа.
Как они лечат желтуху?
Лечение может включать:
- Ребенка кормят грудным молоком или смесью (не водой или сахарной водой). Это помогает ребенку опорожнять кишечник и выводить билирубин из его / ее тела.
- Иногда ребенка помещают под специальное освещение, чтобы помочь расщепить билирубин. С ребенка снимают всю одежду и закрывают глаза, чтобы защитить их. Если это необходимо, решит врач вашего ребенка.
- Если желтуха появится в больнице, некоторые дети отправятся домой с инструкциями о сдаче анализов крови.
- Если у вас есть какие-либо вопросы о желтухе, спросите врача, медсестру или позвоните на горячую линию (1-800-711-7011).
Вызывает ли грудное вскармливание желтуху?
Желтуха у ребенка, находящегося на грудном вскармливании, часто происходит из-за того, что он недостаточно кормит грудью и не имеет стула. Кормление грудью днем и ночью может помочь предотвратить желтуху. Грудное молоко является естественным слабительным средством, и частое кормление ребенка поможет избавиться от желтухи. Иногда у ребенка, находящегося на грудном вскармливании, может появиться желтуха в возрасте двух или трех недель.Это может быть связано с тем, что в грудном молоке что-то препятствует удалению билирубина. Лечение обычно не требуется. Если у желтухи нет других причин, продолжайте кормить грудью. Для восстановления нормального уровня может потребоваться до трех месяцев.
Сравнение различных методов измерения температуры у больных новорожденных | Журнал тропической педиатрии
Аннотация
Мы стремились сравнить точность измерений цифрового подмышечного термометра (DAT), ректального стеклянного ртутного термометра (RGMT), инфракрасного барабанного термометра (ITT) и инфракрасного термометра кожи лба (IFST) с традиционным подмышечным стеклянным ртутным термометром (AGMT) для периодической температуры. измерение у больных новорожденных.Проспективное, описательное и сравнительное исследование, в котором пять различных типов показаний термометра были выполнены последовательно в течение 3 дней. Всего было проведено 1989 измерений у 663 новорожденных. Измерения DAT и ITT наиболее тесно коррелировали с AGMT ( r = 0,94). Коэффициент корреляции для IFST и RGMT составил 0,74 и 0,87 соответственно. Средние различия для DAT, ITT, RGMT и IFST составили + 0,02 ° C, + 0,03 ° C, + 0,25 ° C и + 0,55 ° C, соответственно. Не было никаких клинических различий (определено как средняя разница 0.2 ° C) между средними значениями AGMT и DAT и AGMT и ITT. Наше исследование предполагает, что измерение барабанного термометра можно использовать как приемлемый и практичный метод для больных новорожденных в неонатальных отделениях.
Введение
Поддержание и мониторинг терморегуляции новорожденных является основным требованием хорошего ведения новорожденных и играет ключевую роль в уходе за новорожденными в отделении интенсивной терапии новорожденных (NICU). Определение точного измерения температуры очень важно, потому что аномальная температура тесно связана с серьезным заболеванием [1, 2].Температуру новорожденных можно измерять в различных местах, включая прямую кишку, барабанную перепонку, лоб и подмышечную впадину, а также с помощью ряда различных инструментов, включая стеклянные ртутные, цифровые, электронные и инфракрасные термометры.
Измерение температуры подмышечным методом стало общепринятым методом ухода за новорожденными [3, 4]. Из-за большей поверхностной сосудистой сети, повышенного содержания жира в организме и термической однородности температура, измеренная в подмышечной области, считается надежной и используется в качестве стандартной точки измерения у новорожденных.Существенных различий между левой и правой подмышечными впадинами не отмечено [5].
Стеклянные ртутные термометры исторически являются наиболее приемлемыми стандартными методами измерения температуры. Однако у стеклянных ртутных термометров есть некоторые недостатки, такие как опасность разрушения, потенциальный вред и воздействие токсичных паров на медицинских работников и пациентов. Поэтому стеклянные ртутные термометры сейчас редко используются в развитых странах, и проводятся исследования, чтобы понять эффективность различных типов оборудования, доступного для измерения температуры [6].
Целью данного исследования было сравнение точности измерений цифрового подмышечного термометра (DAT), ректального стеклянного ртутного термометра (RGMT), инфракрасного барабанного термометра (ITT) и инфракрасного термометра кожи лба (IFST) с традиционным подмышечным стеклянным ртутным термометром ( AGMT) для периодического измерения температуры в отделении интенсивной терапии.
Методы
Это исследование проводилось в период с 1 декабря 2008 г. по 1 апреля 2009 г. в отделении интенсивной терапии детской больницы Диярбакыр в Турции.В период исследования в исследование были включены новорожденные, которые находились в отделении интенсивной терапии детской больницы Диярбакыра. Пациенты с нестабильными состояниями, такими как дисморфический внешний вид, врожденная аномалия, септический шок и проблемы с кровообращением, которые могли повлиять на измерение, были исключены из исследования. Это было проспективное, описательное и сравнительное исследование, в котором одна и та же неонатальная медсестра выполняла три измерения температуры последовательно через 3 дня у каждого новорожденного в инкубаторе.Медицинский работник помог медсестре стабилизировать состояние пациентов. Перед началом сбора данных медсестра, занимающаяся сбором данных, была проинструктирована о правильных процедурах измерения температуры с использованием пяти методов. От родителей младенцев было получено устное информированное и письменное согласие.
Температуру измеряли с помощью следующего: стеклянный ртутный термометр (отдельно для подмышечных и ректальных инструментов), цифровой термометр (цифровой термометр Microlife, модель MT 3001, Microlife AG Swiss Corp., Widnay, Switz), барабанный термометр (First Temp Genius, Tyco Healthcare Kendall, Mansfield, Massachusetts) с одноразовыми крышками для датчиков и инфракрасный кожный термометр (Thermoflash LX-26, Visiomed France, Mountreuil, Франция).
Стеклянные ртутные термометры и барабанный термометр были поставлены центральной службой больницы. Инфракрасные кожные термометры и цифровые термометры были предоставлены авторами исследования. Стеклянный ртутный термометр (GMT) и цифровой термометр использовались отдельно для каждого пациента.
Двусторонние подмышечные впадины были использованы для стеклянных и цифровых термометров, а правое ухо было выбрано для барабанного термометра. Инфракрасная температура кожи измерялась в центральной части лба. Перед измерением подмышечные области и область лба были высушены полотенцем. GMT перед использованием встряхивали, чтобы снизить показания ниже 35 ° C. Инфракрасный кожный термометр помещали в инкубатор или перед использованием выдерживали при комнатной температуре в течение 15 мин. Во-первых, цифровой и стеклянный ртутные термометры случайным образом размещали в двухсторонних подмышечных впадинах отдельно в положении лежа на спине одновременно.Пациентов стабилизировал медицинский работник. Одновременно с этим в правый наружный слуховой проход вводили тимпанальный термометр, отводя ушную раковину прямо назад, и зонд направляли в сторону глаза. Зонд держали в слуховом проходе до тех пор, пока не раздался звуковой сигнал. После этой процедуры, в соответствии с принципами и предосторожностями производителя, показания инфракрасного кожного термометра регистрировались три раза, помещая устройство примерно на 5–15 см над кожей лба (было принято среднее значение). Сразу после измерения IFST ректальный стеклянный термометр вводили вверх на глубину 3 см у доношенных и 2 см у недоношенных детей.
Все измерения температуры регистрировались утром с 08:00 до 12:00 во время периода исследования. Температура и относительная влажность воздуха в помещении постоянно поддерживались на уровне 22–26 ° C и относительной влажности 30–60% соответственно [7]. Температуру инкубаторов регулировали в соответствии со стандартными рекомендациями по температуре в зависимости от гестационного возраста [8]. Все измерения производились по шкале Цельсия (° C). Для подмышечного термометра потребовалось 3 минуты, для ректального термометра — 2 минуты, примерно 1–3 минуты для цифрового термометра, 3 с для барабанного термометра и 1 с для инфракрасного кожного термометра.Все измерения заканчивались примерно через 8–10 мин.
Для каждого образца сборщиком данных было получено пять измерений температуры. Анализ данных включал коэффициенты Пирсона r (для определения силы корреляции), парные t -тесты (для определения статистически значимой разницы), стандартное отклонение, среднее значение и диапазон с использованием статистического пакета SPSS. Для сравнения подмышечного стеклянного термометра с любыми другими устройствами использовался метод точечной диаграммы.Клиническая значимость определялась как средняя разница в 0,2 ° C между температурой подмышечного стекла и другими четырьмя измерениями [9].
Результаты
За исследуемый период в ОИТН было госпитализировано 742 пациента. Семьдесят девять новорожденных, которые соответствовали критериям исключения, не были включены в исследование. Шестьсот шестьдесят три новорожденных были включены в это исследование, и измерения данных 1989 года были использованы в ходе статистического анализа. Триста сорок один из них был мужчиной (51.4%), а средний гестационный возраст, масса тела при рождении и послеродовой возраст за период исследования составляли 36 ± 3,6 недели, 2468 ± 11 г и 11 ± 7,4 дня соответственно. Среди детей в исследуемой группе 305 (46%) были недоношенными, а 358 (54%) — доношенными. В исследуемую группу не было ни одного недоношенного ребенка. Среди младенцев 319 (48,1%) имели низкий вес при рождении (НМТ) (<2500 г), тогда как 344 (51,9%) имели вес при рождении ≥2500 г. Значения температуры пациентов и средние различия в зависимости от гестационного возраста (недоношенные и доношенные) и массы тела при рождении (<2500 г и ≥2500 г) были сведены в Таблицу 1.Когда были приняты во внимание все методы измерения температуры, никаких клинических различий, которые определялись как средняя разница в 0,2 ° C, не наблюдалось между пациентами в отношении гестационного возраста и массы тела при рождении. Этиология госпитализации пациентов исследуемой группы представлена в таблице 2.
Таблица 1
Измерение температуры у пациентов в соответствии с гестационным возрастом (недоношенные и доношенные) и массой тела при рождении (<2500 г и ≥2500 г)
| Типы термометров a . | Срок беременности . | Вес при рождении . | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Недоношенные дети ( n = 305) . | Доношенные дети ( n = 358) . | Средняя разница b . | <2500 г ( n = 319) . | ≥2500 г ( n = 344) . | Средняя разница b . | |||||
| AGMT | 36,71 ± 0,41 | 36,76 ± 0,41 | -0,05 | 36,70 ± 0,40 | 36,77 ± 0,41 | -0,07 | -0,07 | |||
| -0,05 | 36,72 ± 0,40 | 36,78 ± 0,41 | -0,06 | |||||||
| ITT | 36,73 ± 0,41 | 36,78 ± 0,41 | -0,05 | 36,78 ± 0237.41 | 36,80 ± 0,41 | -0,08 | ||||
| RGMT | 36,94 ± 0,42 | 36,98 ± 0,41 | -0,04 | 36,94 ± 0,41 | 36,99 ± 0,42 9023 9023 9023 9023 9023 37,21 ± 0,47 | 37,24 ± 0,48 | -0,03 | 37,21 ± 0,48 | 37,23 ± 0,48 | -0,02 |
| Типы термометров a . | Срок беременности . | Вес при рождении . | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Недоношенные дети ( n = 305) . | Доношенные дети ( n = 358) . | Средняя разница b . | <2500 г ( n = 319) . | ≥2500 г ( n = 344) . | Средняя разница b . | |||||
| AGMT | 36,71 ± 0,41 | 36,76 ± 0,41 | -0,05 | 36,70 ± 0,40 | 36,77 ± 0,41 | -0,07 | -0,07 | |||
| -0,05 | 36,72 ± 0,40 | 36,78 ± 0,41 | -0,06 | |||||||
| ITT | 36,73 ± 0,41 | 36,78 ± 0,41 | -0,05 | 36,78 ± 0237.41 | 36,80 ± 0,41 | -0,08 | ||||
| RGMT | 36,94 ± 0,42 | 36,98 ± 0,41 | -0,04 | 36,94 ± 0,41 | 36,99 ± 0,42 9023 9023 9023 9023 9023 37,21 ± 0,47 | 37,24 ± 0,48 | -0,03 | 37,21 ± 0,48 | 37,23 ± 0,48 | -0,02 |
Таблица 1
Измерение температуры пациенток в зависимости от гестации (недоношенной и доношенной) и рождения вес (<2500 г и ≥2500 г)
| Типы термометров a . | Срок беременности . | Вес при рождении . | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Недоношенные дети ( n = 305) . | Доношенные дети ( n = 358) . | Средняя разница b . | <2500 г ( n = 319) . | ≥2500 г ( n = 344) . | Средняя разница b . | |||||
| AGMT | 36,71 ± 0,41 | 36,76 ± 0,41 | -0,05 | 36,70 ± 0,40 | 36,77 ± 0,41 | -0,07 | -0,07 | |||
| -0,05 | 36,72 ± 0,40 | 36,78 ± 0,41 | -0,06 | |||||||
| ITT | 36,73 ± 0,41 | 36,78 ± 0,41 | -0,05 | 36,78 ± 0237.41 | 36,80 ± 0,41 | -0,08 | ||||
| RGMT | 36,94 ± 0,42 | 36,98 ± 0,41 | -0,04 | 36,94 ± 0,41 | 36,99 ± 0,42 9023 9023 9023 9023 9023 37,21 ± 0,47 | 37,24 ± 0,48 | -0,03 | 37,21 ± 0,48 | 37,23 ± 0,48 | -0,02 |
| Типы термометров a . | Срок беременности . | Вес при рождении . | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Недоношенные дети ( n = 305) . | Доношенные дети ( n = 358) . | Средняя разница b . | <2500 г ( n = 319) . | ≥2500 г ( n = 344) . | Средняя разница b . | |||||
| AGMT | 36,71 ± 0,41 | 36,76 ± 0,41 | -0,05 | 36,70 ± 0,40 | 36,77 ± 0,41 | -0,07 | -0,07 | |||
| -0,05 | 36,72 ± 0,40 | 36,78 ± 0,41 | -0,06 | |||||||
| ITT | 36,73 ± 0,41 | 36,78 ± 0,41 | -0,05 | 36,78 ± 0237.41 | 36,80 ± 0,41 | -0,08 | ||||
| RGMT | 36,94 ± 0,42 | 36,98 ± 0,41 | -0,04 | 36,94 ± 0,41 | 36,99 ± 0,42 9023 9023 9023 9023 9023 37,21 ± 0,47 | 37,24 ± 0,48 | -0,03 | 37,21 ± 0,48 | 37,23 ± 0,48 | -0,02 |
Таблица 2
Этиология госпитализации пациентов основной группы
| Этиология . | Младенцы ( n = 663) n (%) . |
|---|---|
| Респираторные заболевания | 273 (41,2) |
| Перинатальная асфиксия | 109 (16,4) |
| Сепсис | 91 (13,7) |
| Гипербилирубинемия | 41 (6,2) |
| Хирургические болезни | 23 (3.5) |
| Другие болезни | 48 (7.2) |
| Этиологии . | Младенцы ( n = 663) n (%) . | |
|---|---|---|
| Респираторные заболевания | 273 (41,2) | |
| Перинатальная асфиксия | 109 (16,4) | |
| Сепсис | 91 (13,7) | |
| Гипербилирубинемия | 41 (6,2) | |
| Хирургические заболевания | 23 (3,5) | |
| Прочие болезни | 48 (7,2) |
Пациенты госпитализации в больницу Таблица 2 9ti0002 исследуемая группа
| Этиологии . | Младенцы ( n = 663) n (%) . | |
|---|---|---|
| Болезни органов дыхания | 273 (41.2) | |
| Перинатальная асфиксия | 109 (16,4) | |
| Сепсис | 91 (13,7) | |
| Недоношенность | 78 (11,8) | |
| Хирургические болезни | 23 (3,5) | |
| Другие болезни | 48 (7,2) |
| Этиологии . | Младенцы ( n = 663) n (%) . |
|---|---|
| Респираторные заболевания | 273 (41,2) |
| Перинатальная асфиксия | 109 (16,4) |
| Сепсис | 91 (13,7) |
| Гипербилирубинемия | 41 (6,2) |
| Хирургические заболевания | 23 (3,5) |
| Другие болезни | 48 (7,2) |
В таблице дана корреляция между 3 методами.Измерения DAT и ITT наиболее тесно коррелировали с AGMT ( r = 0,94). Коэффициент корреляции для IFST и RGMT составил 0,74 и 0,87 соответственно. Сравнение измерения DAT, IFST, RGMT и ITT с AGMT показано на рисунках 1–4 соответственно. Сравнение показаний температуры, сделанных AGMT и DAT, а также AGMT и ITT, показано на рисунках 1 и 2, соответственно. Между сопоставимыми методами была обнаружена значительная корреляция (рис. 1, 0,886 Rsq, рис. 2, 0,885 Rsq). Сравнение измерений температуры AGMT и RGMT показано на рис.3. Между этими методами существует хорошая корреляция (рис. 3, Rsq 0,758). Плохая корреляция между измерениями температуры AGMT и IFST видна на рис. 4 (0,596 рип.).
Рис. 1.
График разброса разницы между температурами, измеренными AGMT и DAT.
Рис. 1.
График разброса разницы между температурами, измеренными AGMT и DAT.
Рис. 2.
График разброса разницы между температурами, измеренными AGMT и ITT.
Рис. 2.
График разброса разницы между температурами, измеренными AGMT и ITT.
Рис. 3.
График разброса разницы между температурами, измеренными AGMT и RGMT.
Рис. 3.
График разброса разницы между температурами, измеренными AGMT и RGMT.
Рис. 4.
График разброса разницы между температурами, измеренными AGMT и IFST.
Рис. 4.
График разброса разницы между температурами, измеренными AGMT и IFST.
Таблица 3
Коэффициенты корреляции для измерений температуры между подмышечным стеклянным термометром и другими четырьмя методами
| Типы термометров . | Коэффициенты корреляции Пирсона . |
|---|---|
| AGMT | 1.0000 |
| DAT | 0.94 |
| ITT | 0,94 |
| RGMT | 0,87 |
| IFST | 0,74 |
| Типы термометров . | Коэффициенты корреляции Пирсона . |
|---|---|
| AGMT | 1.0000 |
| DAT | 0,94 |
| ITT | 0,94 |
| RGMT | 0.87 |
| IFST | 0,74 |
Таблица 3
Коэффициенты корреляции для измерения температуры между подмышечным стеклянным термометром и другими четырьмя методами
| Типы термометров . | Коэффициенты корреляции Пирсона . |
|---|---|
| AGMT | 1.0000 |
| DAT | 0,94 |
| ITT | 0.94 |
| RGMT | 0,87 |
| IFST | 0,74 |
| Типы термометров . | Коэффициенты корреляции Пирсона . |
|---|---|
| AGMT | 1.0000 |
| DAT | 0,94 |
| ITT | 0,94 |
| RGMT | 4 |
Средние измерения температуры приведены в таблице 4. DAT имеет наименьший диапазон (35,4–38,6 ° C). IFST имел самый широкий диапазон (35,9–39,6 ° C). Среднее значение AGMT (36,74 ± 0,41 ° C) сравнивали с DAT (36,75 ± 0,40 ° C), ITT (36,76 ± 0,42 ° C), RGMT (36,97 ± 0,42 ° C) и IFST (37,22 ± 0,47 ° C). Когда мы оценивали корреляцию между AGMT и другими методами, средние различия для DAT, ITT, RGMT и IFST составили + 0,02 ° C, + 0,03 ° C, + 0,25 ° C и + 0,55 ° C, соответственно.Средние различия были значительными ( p = 0,001, p = 0,001, p <0,001, p <0,001, соответственно). Но не было никаких клинических различий (определяемых как средняя разница 0,2 ° C) между средним измерением AGMT и DAT и средним измерением AGMT и ITT.
Таблица 4
Диапазоны измерений пяти методов
| Типы термометров . | Среднее (° C) . | Стандартное отклонение . | Диапазон (° C) . |
|---|---|---|---|
| AGMT | 36,74 | 0,41 | 35,5–38,7 |
| DAT | 36,75 | 0,40 | 35,4–38,6 |
| 35,4–38,6 | |||
| RGMT | 36,97 | 0,42 | 35,5–39,1 |
| IFST | 37.22 | 0,47 | 35,9–39,6 |
| Типы термометров . | Среднее (° C) . | Стандартное отклонение . | Диапазон (° C) . | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| AGMT | 36,74 | 0,41 | 35,5–38,7 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| DAT | 36,75 | 0,40 | 35,4–38,6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 0,42 | 35,4–38,7 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| RGMT | 36,97 | 0,42 | 35,5–39,1 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| IFST | 37,22 | 9023 9023 диапазоны измерения 4,7 9023 9020 9020 4,7 9023 пяти методов
ОбсуждениеТочный и практичный мониторинг температуры важен для клинического ухода за новорожденными и управления временем в отделениях неонатологии. Стеклянные ртутные термометры и подмышечная область считаются золотым стандартом измерения температуры у новорожденных [6, 10]. Хотя стеклянные ртутные термометры использовались в течение длительного периода времени, эта процедура имела также некоторые важные недостатки, такие как опасность разрушения, потенциальный вред и воздействие токсичных паров; трудности с чтением значений на приборе; и возможная роль в распространении внутрибольничных инфекций [2, 6].Поэтому было проведено несколько исследований для определения наиболее точного и практичного устройства. Цифровые термометры оказались ценным методом измерения температуры новорожденных. Sganga [6], Smith [11] и Leick-Rude et al. [12] обнаружил, что цифровой термометр имеет высокую корреляцию с AGMT. В нашем исследовании средняя разница между AGMT и DAT была статистически значимой, но не клинически значимой. Мы продемонстрировали хорошую корреляцию между AGMT и DAT. ITT используется для клинического измерения температуры, если допустима умеренная вариабельность между пациентами [13]. Существуют исследования, подтверждающие использование ITT среди различных возрастных групп, включая новорожденных [14–16]. Weiss et al. [17] и Weiss [, 18] обнаружили, что средняя температура в ушах и подмышечных впадинах сильно коррелировала у новорожденных. Однако в некоторых исследованиях его точность для новорожденных подвергалась сомнению [6, 19]. В нашем исследовании мы обнаружили высокую корреляцию между измерениями AGMT и ITT.Хотя средняя разница измерений температуры была статистически значимой, клинической значимости не обнаружено. Сообщается, что измерение ректальной температуры с помощью стеклянного ртутного термометра является более точным методом по сравнению с подмышечными измерениями у новорожденных [20, 21]. Fulbrook et al. [22] заявил, что ректальные температуры должны быть постоянно выше, чем температуры, измеряемые в других местах, возможно, из-за повышенной метаболической активности или бактерий. Hissink et al. [23] показал широкий разброс средней разницы между подмышечной и ректальной температурой у новорожденных. В систематическом обзоре Craig et al. [24] пришел к выводу, что разница между показаниями температуры в подмышечной впадине и прямой кишке с использованием стеклянного ртутного термометра значительно различается в разных исследованиях. Наше исследование также дало такой же результат. Между AGMT и RGMT была статистическая и клиническая значимость. Кемп и др. [25] сравнил AGMT и инфракрасную температуру кожи подмышек и обнаружил хорошую корреляцию между двумя устройствами, но измерения проводились в разных регионах.Can et al. [26] пришел к выводу, что бесконтактный инфракрасный термометр не может быть рекомендован для оценки температуры тела новорожденных, поступающих в отделение интенсивной терапии. Точно так же мы обнаружили меньшую корреляцию между результатами AGMT и IFST. Средняя разница измерений была значимой как статистически, так и клинически. Согласно результатам нашего исследования, измерение IFST не является подходящим и точным для больных новорожденных. Это исследование имеет некоторые ограничения. Измерения проводились в разных частях тела одной и той же неонатальной медсестрой.Различные области тела имеют разные поверхностные сосуды, метаболическую активность и состав жировых отложений. Это условие может повлиять на измерения температуры. Однако Kunnel et al. [20] не обнаружил разницы в температурах, измеренных ректально, бедренно, в подмышечной впадине или на коже. Еще одним ограничением нашего исследования было то, что у нас не было точного измерения внутренней температуры тела, которое можно было бы использовать в качестве стандарта критерия. В литературе температура пищевода или легочной артерии обычно считается истинным показателем внутренней температуры тела [27].Но оба метода — инвазивные процедуры. Идеальный измерительный прибор должен быть неинвазивным, с быстрым результатом, точным и практичным в использовании. Мы трижды измерили температуру с помощью пяти разных устройств и разных участков у одного ребенка, чтобы найти идеальный прибор. Мы обнаружили статистически значимые различия между измерениями, но пришли к выводу, что различия между AGMT и DAT или ITT (0,01–0,02 ° C) не были клинически значимыми. Оба они были неинвазивными, но ITT дала более быстрые результаты. ЗаключениеХорошая корреляция со стеклянным ртутным термометром, быстрое получение результатов, повышенный комфорт пациента, простота и неинвазивность процедуры и отсутствие недостатков стеклянного ртутного термометра — это преимущества барабанного термометра. Наше исследование предполагает, что измерение барабанного термометра можно использовать в качестве приемлемого метода для больных новорожденных в неонатальных отделениях. Список литературы1 Всемирная организация здравоохранения , Тепловая защита новорожденных: практическое руководство 2,. Измерение температуры у пациентов отделения интенсивной терапии — Сравнение трех устройств , J Neonatal Nurs , 2006 , vol. 12 (стр. 125 — 9 ) 3 Национальная ассоциация неонатальных медсестер (NANN) , Практическое руководство по неонатальной терморегуляции , 1997 Glenview, IL NANN 4,. Падение подмышечной температуры , Pediatr Nurs , 1996 , vol. 22 (стр. 121 — 5 ) 5« и др. Инфракрасная, термисторная и стеклянно-ртутная термометрия для измерения температуры тела у онкологических детей , Clin Pediatr , 1991 , vol. 30 Доп. 4 (стр. 36 — 41 ) 6« и др. Сравнение четырех методов измерения нормальной температуры новорожденных , MCN Am J Matern Child Nurs , 2000 , vol. 25 (стр. 76 — 9 ) 7. Рекомендуемые стандарты для новорожденных ICU , J Perinatol , 2007 , vol. 27 (стр. S4 — 19 ) 8. . Контроль температуры и нарушения , Учебник неонатологии Робертона , 2005 4-е изд. Филадельфия Эльзевьер Черчилль Ливингстон (стр. 267 — 79 ) 9. Терморегуляция и измерение подмышечной температуры у новорожденных: обзор литературы , Matern Child Nurs J , 1992 , vol. 20 (стр. 124 — 40 ) 10,,, et al. Точность измерения температуры с помощью барабанной и подмышечной термометрии , Pediatr Emerg Care , 2007 , vol. 23 (стр. 16 — 9 ) 11. Подходят ли методы электронной термометрии в качестве альтернативы традиционным методам ртути в стеклянной термометрии в педиатрии? , J Adv Nurs , 1998 , т. 28 (стр. 1030 — 9 ) 12,. Сравнение методов измерения температуры у новорожденных , Neonatal Netw , 1998 , vol. 17 (стр. 21 — 37 ) 13,. Неонатальная терморегуляция , J Новорожденные медсестры , 2006 , т. 12 (стр. 69 — 74 ) 14,,, et al. Инфракрасный барабанный термометр может точно измерять температуру тела у детей в отделении неотложной помощи , Int J Pediatr Otorhinolaryngol , 2002 , vol. 65 (стр. 39 — 43 ) 15,. Точность инфракрасной ушной термометрии и традиционных температурных методов у детей раннего возраста , Heart Lung , 1994 , vol. 23 (стр. 181 — 95 ) 16. Измерение внутренней температуры тела: сравнение температуры крови в подмышечной впадине, барабанной перепонке и легочной артерии , Intensive Crit Care Nurs , 1997 , vol. 13 (стр. 266 — 72 ) 17,,. Инфракрасная барабанная термометрия для оценки температуры новорожденных , J Obstet Gynecol Neonatal Nurs , 1994 , vol. 23 (стр. 798 — 804 ) 18. Барабанная инфракрасная термометрия для доношенных и недоношенных новорожденных , Clin Pediatr , 1991 , vol. 30 Доп. 4 (стр. 42 — 5 ) 19« и др. Сравнение измерений температуры слуховым инфракрасным термометром с измерениями традиционными ректальными и подмышечными методами , J Pediatr , 1993 , vol. 122 (стр. 769 — 73 ) 20,,,. Сравнение ректальной, бедренной, подмышечной и температуры кожи и матраса у новорожденных в стабильном состоянии , Nurs Res , 1988 , vol. 37 (стр. 162 — 4 ) 21,. Сравнение измерений температуры барабанной перепонки, кожи живота, подмышек и прямой кишки у доношенных и недоношенных новорожденных , Nurs Health Sci , 2000 , vol. 2 (стр. 1 — 8 ) 22. Измерение внутренней температуры у взрослых: обзор литературы , J Adv Nurs , 1993 , vol. 18 (стр. 1451 — 60 ) 23,,. Измерения подмышечной и ректальной температуры у новорожденных плохо согласуются , Neonatology , 2008 , vol. 94 (стр. 31 — 4 ) 24« и др. Температура, измеренная в подмышечной впадине по сравнению с прямой кишкой у детей и подростков: систематический обзор , Br Med J , 2000 , vol. 320 (стр. 1174 — 8 ) 25. Инфракрасный кожный термометр — хорошая альтернатива для новорожденных , AAP News , 2008 , vol. 29 стр. 2 26« и др. Сравнение бесконтактного инфракрасного лобного термометра со стандартным измерением температуры у пациентов отделения интенсивной терапии новорожденных , Turk Arch Ped , 2010 , vol. 45 (стр. 257 — 63 ) 27« и др. Сравнение температур барабанной перепонки, пищевода и крови во время умеренного гипотермического искусственного кровообращения: исследование с использованием барабанного термометра с обнаружением инфракрасного излучения , J Clin Monit , 1997 , vol. 13 (стр. 19 — 24 ) © Автор [2011]. Опубликовано Oxford University Press. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected] Оценка температуры новорожденного на ощупь: потенциально полезная стратегия первичной медико-санитарной помощиПринадлежности Расширять Принадлежность |
| Возраст | Рекомендуемый метод |
|---|---|
| От рождения до 2 лет | 1-й вариант : Прямая кишка (для точного измерения) 2-й вариант : Подмышка |
| От 2 до 5 лет | 1-й вариант : прямая кишка (для точного измерения) 2-й вариант : ухо, подмышка |
| Старше 5 лет | 1-й вариант : рот (для точного чтения) 2-й вариант : ухо, подмышка |
Наконечники для измерения температуры
- Не используйте ртутный термометр.Если он сломается, вы можете подвергнуться воздействию ядовитого вещества.
- Не используйте оральный термометр для измерения ректальной температуры или ректальный термометр для измерения оральной температуры.
- Цифровой термометр можно использовать как для ректального, так и для орального измерения температуры. Он сделан из небьющегося пластика, легко читается и быстро измеряет температуру.
- Приборы для измерения температуры височной артерии (проводя термометром по лбу ребенка) в домашних условиях недостаточно точны и надежны.
- Полоски для лихорадки не рекомендуются, поскольку они не дают точных показаний.
Чтобы получить точное значение температуры вашего ребенка, вам нужно убедиться, что все сделано правильно. Вот как:
Прямая кишка
Это самый надежный способ не пропустить жар.
- Очистите термометр прохладной мыльной водой и ополосните.
- Покройте серебряный наконечник вазелином (например, вазелином).
- Положите ребенка на спину, согнув колени.
- Осторожно введите термометр в прямую кишку примерно на 2,5 см (1 дюйм), удерживая его пальцами.
- Примерно через 1 минуту вы услышите звуковой сигнал.
- Снимите термометр и снимите показания температуры.
- Очистите термометр.
Горловина
Оральный метод не рекомендуется детям младше 5 лет, так как им трудно держать термометр под языком достаточно долго.
- Очистите термометр прохладной мыльной водой и ополосните.
- Осторожно поместите кончик термометра под язык ребенка.
- Закрыв рот ребенка, оставьте термометр на месте примерно на 1 минуту, пока не услышите звуковой сигнал.
- Снимите термометр и снимите показания температуры.
- Очистите термометр.
Подмышка
Подмышечный (подмышечный) метод обычно используется для определения температуры у новорожденных и детей младшего возраста, но он не так точен, как ректальная температура. Если температура в подмышечных впадинах не показывает лихорадки, но вашему ребенку тепло и он чувствует себя нездоровым, сделайте ректальное измерение.
- Используйте ректальный или оральный термометр.
- Очистите термометр прохладной мыльной водой и ополосните.
- Поместите кончик термометра в центр подмышки ребенка.
- Убедитесь, что рука вашего ребенка плотно прижата к его телу.
- Оставьте термометр на месте примерно на 1 минуту, пока не услышите звуковой сигнал.
- Снимите термометр и снимите показания температуры.
- Очистите термометр.
Ухо
Несмотря на то, что метод ушной (тимпанической) быстр в использовании, он может давать слишком низкие значения температуры, даже если соблюдаются указания производителя.Это не так надежно и точно, как измерение ректальной температуры.
- Используйте каждый раз чистый наконечник зонда и тщательно следуйте инструкциям производителя.
- Осторожно потяните за ухо, потянув его назад. Это поможет выпрямить слуховой проход и освободит путь внутри уха к барабанной перепонке.
- Осторожно вставьте термометр, пока слуховой проход полностью не закроется.
- Нажмите и удерживайте кнопку в течение одной секунды.
- Снимите термометр и снимите показания температуры.
Что такое нормальная температура?
Следующая таблица покажет вам, есть ли у вашего ребенка температура. Нормальный температурный диапазон варьируется и зависит от того, как вы измерили температуру вашего ребенка.
| Метод | Нормальный диапазон температур |
|---|---|
| Прямая кишка | от 36,6 до 38 ° C (от 97,9 до 100,4 ° F) |
| Горловина | от 35,5 ° C до 37,5 ° C (от 95,9 ° F до 99,5 ° F) |
| Подмышка | 36.От 5 до 37,5 ° C (от 97,8 до 99,5 ° F) |
| Ушко | от 35,8 ° C до 38 ° C (от 96,4 ° F до 100,4 ° F) |
Степень (высота) лихорадки не говорит вам, насколько серьезна болезнь вашего ребенка — то, как ваш ребенок ведет себя, обычно является лучшим признаком. У ребенка с легкой инфекцией может быть высокая температура, а у ребенка с тяжелой инфекцией может вообще не быть температуры.
Что делать, если у моего ребенка жар?
Следите за тем, чтобы вашему ребенку было комфортно, и давайте ему много жидкости.
Если у вашего ребенка высокая температура, снимите лишние одеяла и одежду, чтобы тепло могло покинуть его тело и помочь снизить температуру тела. Но не снимайте с ребенка всю одежду, потому что он может стать слишком холодным и начать дрожать, что еще больше разогреет его тело и снова повысит температуру.
Не рекомендуется обтирать ребенка теплой водой, принимать спиртовые ванны и растирания.
Лекарства не всегда нужны для снижения температуры ребенка. На самом деле, лучшая причина давать ребенку лекарство — это не для снижения температуры, а для облегчения любых болей и болей.
Ацетаминофен (например, Тайленол, Темпра, Панадол и другие) — подходящее лекарство от лихорадки. Если врач не назначил иное, вы можете вводить дозу, указанную на упаковке, каждые 4 часа, пока температура вашего ребенка не снизится. Температура обычно снижается через 1 час, а затем снова повышается. Если это произойдет, возможно, придется повторить прием лекарства в рекомендованное время. Не давайте более 5 доз за 24 часа.
В качестве альтернативы вы можете дать своему ребенку ибупрофен, который содержится в таких продуктах, как Адвил и Мотрин. Обязательно следуйте инструкциям на упаковке. Ибупрофен можно вводить каждые 6-8 часов — до 4 раз в сутки. Не превышайте рекомендованную дозу.
- Ибупрофен следует давать только в том случае, если ваш ребенок достаточно хорошо пьёт.
- Не давайте ибупрофен детям младше 6 месяцев без предварительной консультации с врачом.
Не используйте попеременно ацетаминофен и ибупрофен, так как это может привести к ошибкам дозирования.
Ребенку или подростку с лихорадкой нельзя давать аспирин [ацетилсалициловую кислоту (АСК)]. Если лихорадка вызвана ветряной оспой, гриппом или некоторыми другими вирусными инфекциями, прием аспирина может увеличить риск синдрома Рея. Это очень серьезное заболевание, которое может повредить печень и мозг.
Свяжитесь с вашим лечащим врачом, если ваш ребенок:
- Имеет лихорадку, ему меньше 6 месяцев.
- Температура держится более 72 часов.
- Чрезмерно капризный, суетливый или раздражительный.
- Чрезмерная сонливость, апатия или отсутствие реакции.
- Постоянно хрипит или кашляет.
- Имеет лихорадку в сочетании с сыпью или другими беспокоящими вас признаками болезни.
Проверено следующими комитетами CPS
- Общественный педиатрический комитет
Последнее обновление: октябрь 2020 г.
.




 При запорах рекомендации описаны в статье Запор у новорожденного. При стрессе, плаче,- успокоить, дать попить, приложить к груди.
При запорах рекомендации описаны в статье Запор у новорожденного. При стрессе, плаче,- успокоить, дать попить, приложить к груди.
 Обязательно теплая вода, не холодная вода, не уксус, и не спирт.
Обязательно теплая вода, не холодная вода, не уксус, и не спирт. Лучше выключить электрические обогреватели, если они есть.
Лучше выключить электрические обогреватели, если они есть.