Методы контроля эффективности стерилизации — Студопедия
Используют биологические индикаторы – известные микроорганизмы, наиболее устойчивые к данному способу обработки:
— споры Bacillus stearothermophilus для контроля эффективности автоклавирования
— Bacillus subtilis – для контроля сухожаровой стерилизации
Физико-химические индикаторы – вещества, которые претерпевают видимые изменения (изменяют цвет, агрегатное состояние и т.д.) только при соблюдении правильного режима обработки.
Микробиологический контроль объектов, подвергшихся стерилизации в повседневной практике не производится. Его заменяет косвенный контроль – контроль работы стерилизаторов.
Для проведения микробиологического контроля производят посев кусочков материала, смывов с предметов, подвергшихся стерилизации, на среды, позволяющие обнаружить аэробные и анаэробные бактерии, грибы. Отсутствие роста после 14 дней инкубации в термостате свидетельствует о стерильности предмета
24. Определение понятий «дезинфекция», «антисептика». Основные методы дезинфекции. Микробиологический контроль эффективности дезинфекции.
Дезинфекция – обеззараживание объектов окружающей среды: уничтожение патогенных для человека и животных микроорганизмов с помощью химических веществ, обладающих антимикробными свойствами. В отличие от стерилизации дезинфекция приводит к гибели большинства, но не всех форм микробов и обеспечивает только снижение микробной контаминации (загрязнения), а не полное обеззараживание объекта.
Антисептика – комплекс лечебно-профилактических мероприятий, направленных на уничтожение микроорганизмов, способных вызвать инфекционный процесс на повреждённых или интактных участках кожи или слизистых оболочек, путем обработки микробицидными веществами – антисептиками.
Для дезинфекции применяют физические и химические методы.
I. Физические методы.
Воздействие высоких температур.
Кипячение. Шприцы, мелкий хирургический инструментарий, предметные и покровные стекла и некоторые другие предметы помещают в стерилизаторы, в которые наливают воду. Для устранения жесткости и повышения температуры кипячения к воде добавляют 1—2 % раствор бикарбоната натрия. Кипячение производят не менее 30 мин. При кипячении некоторые вирусы (например, вирус гепатита В) и споры бактерий сохраняют жизнеспособность.
Пастеризация основана на антибактериальном действии температуры в отношении вегетативных клеток, но не бактериальных спор. Нагревание материала производится при температуре 50—65 «С в течение 5—10 мин с последующим быстрым охлаждением. Обычно пастеризуют напитки и пищевые продукты (вино, пиво, соки, молоко и др.).
Воздействие ионизирующих излучений.
Ультрафиолетовое излучение (УФ) с длиной волны 260—300 мкм обладает достаточно выраженным микробицидным действием, однако некоторые виды микробов и споры резистентны к УФ. Поэтому УФ-облучение не способно обеспечить полного уничтожения микрофлоры — стерилизацию объекта. Обработку УФ обычно используют для частичного обеззараживания (дезинфекции) крупных объектов: поверхностей предметов, помещений, воздуха в медицинских учреждениях, микробиологических лабораториях и т.д.
Гамма-излучение обладает выраженным микробицидным действием на большинство микроорганизмов, включая вегетативные формы бактерий и споры большинства видов, грибы, вирусы. Применяют для стерилизации пластиковой посуды и медицинских инструментов одноразового использования. Следует иметь в виду, что обработка гамма-излучением не обеспечивает уничтожения таких инфекционных агентов, как прионы.
II. Химические методы. Это обработка объекта дезинфектантами — микробицидными химическими веществами. Некоторые из этих соединений могут оказывать токсическое действие на организм человека, поэтому их применяют исключительно для обработки внешних объектов. В качестве дезинфектантов обычно используют:
§ перекись водорода,
§ хлорсодержащие соединения (0,1—10 % раствор хлорной извести, 0,5—5 % раствор хлорамина, 0,1 — 10 % раствор двутретьеосновной соли гипохлората кальция — ДТСГК),
§ формальдегид,
§ фенолы (3—5 % раствор фенола, лизола или карболовой кислоты),
§ йодофоры.
Выбор дезинфицирующего вещества и его концентрации зависят от материала, подлежащего дезинфекции. Дезинфекция может быть достаточной процедурой для обеззараживания только таких медицинских инструментов, которые не проникают через естественные барьеры организма (ларингоскопы, цистоскопы, системы для искусственной вентиляции легких). Некоторые вещества (борная кислота, мертиолат, глицерин) применяют как консерванты для приготовления лечебных и диагностических сывороток, вакцин и других препаратов.
25. Определение понятия «химиотерапия». Основные группы химиотерапевтических веществ. Механизмы антимикробного действия. Химиотерапевтический индекс.
Химиотерапия – лечение инфекционных и опухолевых заболеваний химическими препаратами, не являющимися продуктами реакции организма и возбудителя.
Применяют следующие препараты:
• Производные мышьяка, сурьмы и висмута – при паразитарных инфекциях, сифилисе; в наст. время практически не используются
• Препараты акридина (риванол, трипафлавин, акрицид, флавицид и др.) – при гноеродных заболеваниях, воспалит. процессах зева и носоглотки
• Сульфаниламиды (стрептоцид, этазол, альбуцид, сульфадиметоксини др.) – при гноеродных заболеваниях, ангинах, скарлатине, роже, пневмонии, дизентерии, гонорее, анаэробной инфекции и др.; механизм действия состоит в том, что они представляют собой структурные аналоги парааминобензойной кислоты, т.е. являются микробными антиметаболитами
• Диаминопиримидины (триметоприм, пириметамин, тетроксоприм) – также являются антиметаболитами, подменяя пиримидиновые основания; спектр действия шире
• Нитрофураны (фуразолидон, фурациллин, фурадонин, фурагинид) – при кишечных инфекциях; блокируют ферментные системы микробной клетки
• Хинолоны (неграм, нитроксолин, ципролет и др.) – нарушают различные этапы синтеза ДНК микробной клетки
• Азолы (кандид, низорал, флуконазол и др.) – противогрибковые; механизмы действия – ингибирование биосинтеза стеролов клеточной стенки, ингибирование разл. внутриклеточных процессов, приводящее к накоплению перекиси водорода и повреждению клеточных органелл, ингибирование трансформации бластоспор в инвазивный мицелий (род Candida)
• Противовирусные (интерферон и интерфероногены, дезоксирибонуклеаза и рибонуклеаза, бензамидазол и гуанидин, ремантадин, ацикловири др.)
• Антибластомные (азотиприты, антиметаболиты, диэпоксиды и др.)
• Антибиотики
Химиотерапевтический индекс (ХИ) равняется частному от деления терапевтической дозы препарата, уничтожающей возбудителя, на максимально переносимую организмом дозу: ХИ = min терапевтическая доза /max переносимая доза. Если индекс меньше 1, препарат может быть практически использован; если больше, то введение препарата в организм сопровождается токсическими явлениями. Такой препарат нельзя применять для лечения соответствующих инфекций.
Антимикробное (антибактериальное) действие антибиотиков измеряют в единицах действия (ЕД), содержащихся в 1 мл раствора препарата или в 1 мг химически чистого вещества. За единицу активности принимается то минимальное количество антибиотика, которое задерживает рост стандартного штамма определённого вида микроорганизма в строго определённых условиях. В 1 мг большинства антибиотиков содержится 1000 ЕД (но, например, в 1 мг бензилпенициллина содержится 1670 ЕД, нистатина – не менее 4000 ЕД).
Механизм действия антибиотиков – это изменения в структуре и обмене веществ и энергии микроорганизмов, которые ведут к гибели микроорганизмов, приостановке его роста и размножения:
1. Нарушение синтеза клеточной стенки бактерий (пенициллин, цефалоспорины)
2. Тормозят синтез белка в клетке (стрептомицин, тетрациклин, левомицетин)
3. Угнетают синтез нуклеиновых кислот в микробной клетке (рифампицилин)
4. Угнетают ферментные системы (грамицидин)
Контроль качества процесса стерилизации. Виды индикаторов — Студопедия
Контроль стерилизации предусматривает проверку параметров режимов стерилизации, оценку ее эффективности. Проводят физическими методами с помощью контрольно-измерительных приборов: термометров, химическим с использованием химических индикаторов, бактериологическим методом с использованием тест — культур. Организация и порядок проведения контроля за стерилизацией изделий медицинского назначения осуществляется согласно методическим указаниям № 90-9908 «Контроль качества стерилизации изделий медицинского назначения».
Контроль за условиями стерилизации изделий медицинского назначения и стерильностью медицинского инструментария осуществляется самостоятельно персоналом учреждения (визуально, после каждого сеанса по показаниям термометров, химических индикаторов наружных, внутренних, мульти параметрических, интеграторов), которые помещают в контрольные точки. Принцип действия химических индикаторов основан на изменении агрегатного состояния индикаторного вещества.
А также 1 раз в месяц по результатам закладки бактериологических тестов и взятия смывов со стерильного мед. инструментария) и при государственном санитарном надзоре при каждом плановом обследовании визуально и по результатам закладки бак. тестов 1 раз в год, а также 1 раз в квартал взятием мед. инструментария на стерильность.
Классификация химических индикаторов:
· По принципу размещения индикаторов на стерилизуемых объектах различают 2 типа индикаторов – наружные, внутренние.
· В зависимости от количества контролируемых параметров стерилизационного цикла различают несколько классов химических индикаторов:
1 класс — индикаторы процесса стерилизации — наружные индикаторы, предназначенные для использования на индивидуальных упаковках со стерилизуемым материалом.
2 класс — индикаторы одной переменной предназначены для оперативного контроля действия одного из действующих факторов стерилизации, например температуры.
3 класс — мульти параметрические индикаторы изменение цвета происходит под действием сразу нескольких параметров (температуры, экспозиции).
4 класс — интеграторы индикаторы, являющиеся аналогами биологических. Контролируют одновременное действие всех параметров выбранного метода стерилизации.
Для оценки качества стерилизации всего объема стерилизуемых материалов перед каждым циклом стерилизации оператор готовит тестовую упаковку, место размещения которой должно быть наиболее трудно доступным для стерилизующих факторов ( при паровом методе стерилизации — возле передней дверцы камеры аппарата, при воздушном- в центре камеры).
Результаты контроля заносят в журнал формы 257/у. Бактериологический контроль работы стерилизационной аппаратуры осуществляют с помощью биотестов. которые представляют собой дозированное количество спор тест — культуры на носителе, помещенном в упаковку, которая предназначена для сохранения целостности носителя со спорами. Основанием для заключения об эффективности работы стерилизатора является отсутствие роста тест — культуры при бактериологическом исследовании в сочетании с удовлетворительными результатами физического и химического контроля.
Правила формирования бикса. Правила работы со стерильным материалом
Комплектование бикса – изнутри выстилается пеленкой, затем выкладываются инструменты, материалы, перчатки, бикс заполняется на 2\3, вертикально, рыхло, послойно, секторально, в середину заложенных объектов помещается внутренний индикатор, края пеленки закрываются. К ручке бикса прикрепить бирку с указанием отделения, даты стерилизации, даты вскрытия, подписи. Снаружи наклеивается индикатор (наружный).
По окончании стерилизации изделия выгружают из стерилизаторов в стерильной зоне стерилизационной и перевозят в места хранения стерильных изделий (склад, экспедиция). Хранение стерильных изделий на складе производиться на стеллажах укрытом стерильными простынями виде. В случае отсутствия склада, временное хранение (до полного остывания) изделий стерилизованных физическими методами допускается производиться в помещении стерильной зоны стерилизационной, на транспортных тележках в укрытом стерильными простынями виде. На время остывания простерилизованных изделий и материалов в помещениях запрещено сквозное проветривание.
Транспортные тележки используемы в помещениях стерильной зоны ЦСО для транспортировки простерилизованных изделий и материалов не должны использоваться для других целей. Изделия и материалы в мягкой упаковке помещают в контейнера (стерилизационные коробки) или дополнительную мягкую упаковку, которые вкладывают в специальные промаркированные (наименование или номер отделения) чистые матерчатые мешки и помещают на полки стеллажей (шкафов). Срок хранения простерилизованных изделий и материалов на складе и в экспедиции включается в общий срок хранения.
Сроки хранения стерильного мед. инструментария. Бумага, бикс без фильтра — 3 суток, бикс с фильтром – 20 сутки. Годность вскрытой упаковки 1 смена (6 часов).
КОНТРОЛЬ СТЕРИЛИЗАЦИИ — Студопедия
7.1. Паровые, воздушные и газовые стерилизаторы, используемые для стерилизации изделий медицинского назначения, подлежат контролю. Контроль позволяет оперативно выявить несоответствие режимов стерилизации, вызванное техническими неисправностями аппаратов и нарушением технологии проведения стерилизации.
7.2. Контроль стерилизации предусматривает проверку параметров режимов стерилизации и оценку ее эффективности. Контроль режимов стерилизации проводят физическим (с помощью контрольно-измерительных приборов: термометров, мановакуумметров и др.), химическим (с использованием химических индикаторов) и бактериологическим (с использованием споровых форм тест-культур) методами.
Организация и порядок проведения контроля за стерилизацией изделий медицинского назначения осуществляется согласно методическим указаниям МУ N 90-9908 «Контроль качества стерилизации изделий медицинского назначения».
Самоконтроль работы стерилизаторов проводит персонал ЛПУ физическим и химическим методами — при каждой загрузке стерилизаторов, бактериологическим — ежемесячно. Специалисты санитарно-эпидемиологических учреждений проводят плановый контроль согласно действующим нормативным документам.
7.3. Проверку температурного режима осуществляют с помощью максимальных термометров, которые помещают в контрольные точки стерилизаторов.
Для контроля температуры используют также химические индикаторы различных типов (наружные, внутренние, мультипараметрические, интеграторы), которые помещают в контрольные точки.
Медицинский персонал, использующий средства физического и химического контроля, регистрирует результаты контроля в журнале по форме N 257/у.
Бактериологический контроль работы стерилизационной аппаратуры осуществляют с помощью биотестов, оценивающих гибель спор термоустойчивых микроорганизмов. Биотесты представляют собой дозированное количество спор тест-культуры на носителе (или в нем), помещенном в упаковку, которая предназначена для сохранения целостности носителя со спорами и предупреждения вторичного обсеменения после стерилизации. В качестве носителей можно использовать инсулиновые флаконы, чашечки из алюминиевой фольги (для паровых и воздушных стерилизаторов), а также диски из фильтровальной бумаги (для воздушных стерилизаторов). Упакованные биотесты помещают в те же контрольные точки стерилизационной камеры, что и средства физического и химического контроля.
7.4. Основанием для заключения об эффективной работе стерилизационной аппаратуры является отсутствие роста тест-культуры при бактериологических исследованиях всех биотестов в сочетании с удовлетворительными результатами физического и химического контроля.
3.2. Для контроля стерилизационного процесса используют физический, химический и биологический методы контроля:
КОНТРОЛЬ СТЕРИЛИЗАЦИИ И ДЕЗИНФЕКЦИИ — Студопедия
Контроль стерилизации предусматривает проверку параметров режимов стерилизации и оценку ее эффективности. Контроль работы стерилизаторов осуществляют тремя способами:
— физический метод предусматривает контроль параметров работы стерилизационного оборудования таймерами, датчиками температуры, давления и относительной влажности и др. Проводится при проведении каждого цикла стерилизации. Проверку температурного режима осуществляют с помощью максимальных термометров, которые помещают в контрольные точки стерилизатора.
— химический метод: принцип действия химических индикаторов основан на изменении агрегатного состояния индикаторного вещества и (или) цвета индикаторной краски при действии определенных параметров стерилизации, строго специфичных для каждого типа индикаторов в зависимости от метода и режима стерилизации. Химические индикаторы размещают в контрольные точки стерилизатора. Проводится ежедневно при проведении каждого цикла стерилизации.
— бактериологический метод основан на гибели споровых форм тест-культур, специфичных для каждого из используемых методов стерилизации. Проводится ежемесячно, а также обязательно после установки и наладки оборудования, проведения любого объема ремонтных работ, при получении неудовлетворительных результатов химического мониторинга. Для проведения бактериологического контроля можно использовать приготовленные в лаборатории и готовые биологические индикаторы, которые используются в соответствии с прилагаемой инструкцией по применению.
Результаты всех методов контроля работы стерилизаторов регистрируют в журнале. Основанием для заключения об эффективности работы стерилизаторов является отсутствие роста тест-культуры при бактериологическом исследовании всех биотестов в сочетании с удовлетворительными результатами физического и химического контроля.
Для контроля работы воздушных стерилизаторов используют левомицетин (160оС), кислоту винную, гидрохинон и тиомочевину (180оС), для контроля работы паровых стерилизаторов – D(+) маннозу, никотинамид и мочевину (132оС). Полностью химические тесты для контроля температурных параметров режима работы паровых и воздушных стерилизаторов, а также требования к приготовлению биотеста и проведению бактериологического контроля работы стерилизаторов изложены в СП 17-129 РБ 2000 «Безопасность работы с микроорганизмами II-IV групп патогенности и гельминтами».
Что такое химический индикатор для стерилизации?
Для чего используются химические индикаторы?
Химические индикаторы (CI), определенные Ассоциацией по развитию медицинского оборудования (AAMI) и Международной организацией по стандартизации (ISO), представляют собой устройства, используемые для мониторинга наличия или достижения одного или нескольких параметров, необходимых для удовлетворительного процесс стерилизации или используемый в конкретном тесте стерилизационного оборудования.Например, при помещении в упаковки химические индикаторы используются для подтверждения того, что стерилизующий агент хорошо проникает в стерилизуемые предметы. Химические индикаторы используются в качестве внутренних и внешних индикаторов, а также в рамках планового тестирования производительности и снятия нагрузки. Важно отметить, что сами по себе химические индикаторы не подтверждают стерильность предмета.
Химические индикаторы должны использоваться как часть комплексной программы контроля качества, которая также включает использование биологических индикаторов и физических мониторов, чтобы гарантировать выполнение условий стерилизации.
Когда химические индикаторы используются как часть комплексной программы контроля качества, они могут фиксировать отказы, такие как неисправное оборудование и технические ошибки, которые могут привести к нестерильному устройству. Использование химических индикаторов при стерилизации обеспечивает уверенность в эффективной переработке медицинских изделий.
Ознакомьтесь с нашими химическими индикаторами
Как работают химические индикаторы?
Химические индикаторы используются для контроля соответствия параметров стерилизации определенному процессу стерилизации.В химических индикаторах используется один или несколько химических веществ, которые претерпевают физические или химические изменения, видимые человеческому глазу, после воздействия заранее определенных критических параметров, таких как время, температура и стерилизатор.
Примером конструкции химического индикатора, который физически изменяется, является индикаторная полоска пара, где в химическом индикаторе используется химическая гранула, переходящая из твердой фазы в жидкую при воздействии пара. Находясь в жидком состоянии, материал растекается по бумажной полоске и становится видимым через окошко на химическом индикаторе.
Второй тип химического индикатора использует одну или несколько химических реакций, вызывающих химическое изменение. Химическое вещество, присутствующее в индикаторных чернилах, реагирует на один или несколько критических параметров процесса стерилизации и подвергается химической реакции, изменяя и изменяя цвет индикаторных чернил до его конечного цвета.
Это физическое или химическое изменение наблюдается и интерпретируется как результат «прошел или не прошел» и может помочь персоналу по стерильной обработке и хирургическим технологам решить, выпускать ли набор инструментов для использования.
Узнайте больше о химических индикаторах для стерилизации,
и получите бесплатные сертификаты CE на соответствующих курсах Университета STERIS:
Как химические индикаторы используются для стерилизации?
Химические индикаторы должны использоваться во всех типах процессов стерилизации, включая: пар, перекись водорода и окись этилена. Персонал отдела стерильной обработки (SPD) должен всегда следовать инструкциям производителя по применению, а также руководствам и требованиям организаций здравоохранения при использовании химических индикаторов для контроля обеспечения стерильности.
Химические индикаторы необходимы при использовании процесса стерилизации паром для проверки соответствия критическим параметрам цикла. Способ использования химических индикаторов в автоклавном процессе зависит от типа индикатора и цикла стерилизации. Химические индикаторы следует использовать вместе с физическими мониторами и любой другой соответствующей мерой обеспечения стерильности.
Где купить химические индикаторы?
Медицинским учреждениям следует приобретать химические индикаторы из надежных и доступных источников для облегчения повторного заказа.Химические индикаторы можно приобрести у компаний, предлагающих продукты для стерилизации и профилактики инфекций. Факторы, которые могут быть учтены при принятии решения о том, какие химические индикаторы покупать, включают контролируемый метод стерилизации, производительность, торговую марку, стоимость, ассортимент и разнообразие продуктов, проверенные области применения и простоту использования. См. ISO 14161 для получения дополнительной информации о выборе поставщика.
STERIS предлагает полный портфель продуктов для обеспечения стерильности, включая химические индикаторы.
Посмотреть все химические индикаторы STERIS
1 ANSI / AAMI ST79 Подробное руководство по стерилизации паром и обеспечению стерильности в медицинских учреждениях (2017) раздел 13.5.2.2.2, Внутренние химические индикаторы
.
Что такое контроллинг? определение, особенности, процесс и типы
Определение : Контроль — это основная целевая функция менеджмента в организации. Это процесс сравнения фактических показателей с установленными стандартами компании , чтобы убедиться, что деятельность выполняется в соответствии с планами, а если нет, то принятие корректирующих действий.
Каждому руководителю необходимо контролировать и оценивать деятельность своих подчиненных.Это помогает руководителю предпринять корректирующие действия в установленные сроки, чтобы избежать непредвиденных обстоятельств или потерь компании.
Контроллинг осуществляется на нижнем, среднем и верхнем уровнях управления.
Особенности управления
- Эффективная система управления имеет следующие особенности:
- Помогает в достижении целей организации.
- Облегчает оптимальное использование ресурсов.
- Оценивает точность стандарта.
- Он также устанавливает дисциплину и порядок.
- Мотивирует сотрудников и повышает их моральный дух.
- Обеспечивает планирование на будущее путем пересмотра стандартов.
- Повышает общую производительность организации.
- Это также минимизирует ошибки.
Контроллинг и планирование взаимосвязаны, так как контроллинг вносит важный вклад в следующий цикл планирования. Контроллинг — это ретроспективная функция , которая возвращает цикл управления к функции планирования.Планирование — это процесс, ориентированный на будущее, поскольку он связан с прогнозами будущих условий.
Процесс управления
Процесс управления
включает следующие этапы, как показано на рисунке:
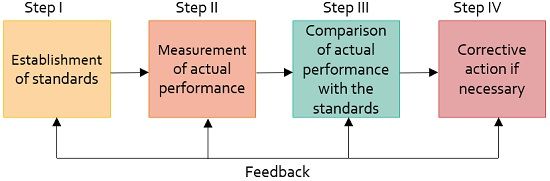
- Установление стандартов : Это означает постановку цели, которая должна быть достигнута для достижения в конечном итоге целей организации. Стандарты указывают критерии эффективности.
Контрольные стандарты делятся на количественные и качественные стандарты. Количественные стандарты выражены в деньгах. Качественные стандарты , с другой стороны, включает нематериальные объекты.
- Измерение фактической производительности : Фактическая производительность сотрудника сравнивается с целевым показателем. С повышением уровня управления становится все труднее измерить производительность.
- Сравнение фактической производительности со стандартной : сравнивает степень различия между фактической производительностью и стандартной.
- Принятие корректирующих действий : Инициируется менеджером, который исправляет любые дефекты в фактической работе.
Таким образом, процесс контроллинга регулирует деятельность компаний таким образом, чтобы фактические результаты соответствовали стандартному плану. Эффективная система контроля позволяет руководителям избегать обстоятельств, которые приводят к убыткам компании.
Виды контроля
Существует три типа управления:
- Контроль обратной связи : Этот процесс включает в себя сбор информации о завершенной задаче, оценку этой информации и импровизацию задач того же типа в будущем.
- Параллельное управление : Это также называется управлением в реальном времени. Он проверяет любую проблему и изучает ее, чтобы принять меры до того, как возникнут какие-либо убытки. Пример: контрольная диаграмма.
- Прогнозирующее / упреждающее управление : Этот тип управления помогает предвидеть проблему до ее возникновения. Следовательно, можно принять меры до того, как возникнет такое обстоятельство.
В постоянно меняющейся и сложной среде контроллинг является неотъемлемой частью организации.
Преимущества контроля
- Экономит время и энергию
- Позволяет менеджерам сосредоточиться на важных задачах. Это позволяет лучше использовать управленческий ресурс.
- Помогает своевременно предпринять корректирующие действия менеджера.
- Менеджеры могут делегировать задачи, чтобы рутинные дела могли выполняться подчиненными.
Напротив, контроллинг страдает от ограничения, что организация не может контролировать внешние факторы.Это может оказаться дорогостоящим делом, особенно для небольших компаний.
.
Стандартные меры предосторожности
Стерилизация и дезинфекция предметов и устройств для ухода за пациентами
Обработка инструмента требует нескольких этапов с использованием специализированного оборудования. В каждом стоматологическом кабинете должны быть действующие правила и процедуры для содержания, транспортировки и обращения с инструментами и оборудованием, которые могут быть загрязнены кровью или биологическими жидкостями. Инструкции производителя по повторной обработке стоматологических инструментов и оборудования многократного использования должны быть легко доступны — в идеале в зоне обработки или рядом с ней.Большинство одноразовых устройств маркируются производителем только для одноразового использования и не имеют инструкций по обработке. Используйте одноразовые устройства только для одного пациента и утилизируйте их соответствующим образом.
Очистка, дезинфекция и стерилизация стоматологического оборудования должна быть поручена DHCP с обучением необходимым этапам обработки, чтобы гарантировать результаты повторной обработки в устройстве, которое можно безопасно использовать для ухода за пациентами. Обучение должно также включать соответствующее использование СИЗ, необходимых для безопасного обращения с зараженным оборудованием.
Предметы ухода за пациентами (например, стоматологические инструменты, устройства и оборудование) подразделяются на критические, полукритические и некритические в зависимости от потенциального риска заражения, связанного с их предполагаемым использованием.
- Важнейшие предметы, такие как хирургические инструменты и инструменты для удаления зубного камня, используются для проникновения в мягкие ткани или кости. Они имеют наибольший риск передачи инфекции и всегда должны стерилизоваться с помощью тепла.
- Полукритичные предметы (например, ротовые зеркала, конденсаторы амальгамы, многоразовые ложки для снятия слепков) — это предметы, которые контактируют со слизистыми оболочками или поврежденной кожей (например,g., обнаженная кожа с потрескавшимися, потертостями или дерматитом). Эти предметы имеют более низкий риск передачи. Поскольку большинство полукритических предметов в стоматологии термостойкие, их также следует стерилизовать с помощью тепла. Если полукритический элемент является термочувствительным, DHCP следует заменить его термостойким или одноразовым вариантом. Если таковых нет, его следует как минимум обработать с помощью дезинфекции высокого уровня.
Примечание: Стоматологические наконечники и связанные с ними насадки, включая низкоскоростные двигатели и многоразовые профилактические уголки, всегда следует стерилизовать нагреванием между пациентами, а не дезинфицировать на высоком уровне или на поверхности.Хотя эти устройства считаются полукритическими, исследования показали, что их внутренние поверхности могут загрязняться материалами пациента во время использования. Если эти устройства не будут должным образом очищены и стерилизованы нагреванием, следующий пациент может подвергнуться воздействию потенциально инфекционных материалов.
Цифровые радиографические датчики
также считаются полукритическими и должны быть защищены барьером, установленным Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), чтобы уменьшить загрязнение во время использования, с последующей очисткой и термической стерилизацией или дезинфекцией высокого уровня между пациентами.Если объект не переносит эти процедуры, то, как минимум, защитите его барьером, одобренным FDA. Кроме того, выполняйте очистку и дезинфекцию с помощью дезинфицирующего средства для больниц, зарегистрированного Агентством по охране окружающей среды (EPA) со средним уровнем активности (т. Поскольку эти предметы различаются в зависимости от производителя и их способность стерилизоваться или дезинфицироваться на высоком уровне также различается, обратитесь к инструкциям производителя по повторной обработке.
- Некритические предметы ухода за пациентами (например,(например, головка / конус рентгеновского снимка, манжета для измерения артериального давления, лицевая дуга) — те, которые контактируют только с неповрежденной кожей. Эти предметы представляют наименьший риск передачи инфекции. В большинстве случаев достаточно чистки или, в случае заметного загрязнения, очистки с последующей дезинфекцией больничным дезинфицирующим средством, зарегистрированным EPA. Защита этих поверхностей одноразовыми барьерами может быть предпочтительной альтернативой.
Очистка инструментов для удаления мусора и органических загрязнений должна производиться перед дезинфекцией или стерилизацией.Если не удалить кровь, слюну и другие загрязнения, эти материалы могут защитить от микроорганизмов и потенциально поставить под угрозу процесс дезинфекции или стерилизации. Для удаления мусора следует использовать автоматизированное оборудование для очистки (например, ультразвуковой очиститель, моечно-дезинфицирующее устройство), чтобы повысить эффективность очистки и снизить воздействие крови на рабочих. После очистки высушенные инструменты следует осмотреть, обернуть, упаковать или поместить в контейнерные системы перед термической стерилизацией. На упаковках следует указывать используемый стерилизатор, номер цикла или загрузки, дату стерилизации и, если применимо, срок годности.Эта информация может помочь в извлечении обработанных предметов в случае сбоя обработки / стерилизации инструмента.
Способность стерилизатора достигать условий, необходимых для достижения стерилизации, следует контролировать с помощью комбинации биологических, механических и химических индикаторов. Биологические индикаторы, или тесты на споры, являются наиболее распространенным методом мониторинга процесса стерилизации, поскольку они оценивают процесс стерилизации непосредственно путем уничтожения известных высокорезистентных микроорганизмов (например,g., виды Geobacillus или Bacillus). Тест на споры следует проводить не реже одного раза в неделю для контроля стерилизаторов. Однако, поскольку тесты на споры проводятся только периодически (например, один раз в неделю, один раз в день) и результаты обычно не получают сразу, следует также проводить механический и химический мониторинг.
Механические и химические индикаторы не гарантируют стерилизацию; тем не менее, они помогают обнаруживать процедурные ошибки и неисправности оборудования. Механический мониторинг включает проверку манометров стерилизатора, компьютерных дисплеев или распечаток; и документирование давления, температуры и времени стерилизации в ваших записях о стерилизации.Поскольку эти параметры можно наблюдать во время цикла стерилизации, это может быть первым признаком проблемы.
В химическом мониторинге используются чувствительные химические вещества, которые меняют цвет при воздействии высоких температур или сочетания времени и температуры. Примеры включают химические индикаторные ленты, полоски или ярлыки, а также специальную маркировку на упаковочных материалах. Результаты химического мониторинга получают сразу после цикла стерилизации и, следовательно, могут предоставить более своевременную информацию о цикле стерилизации, чем тест на споры.Внутри каждой упаковки следует использовать химический индикатор, чтобы убедиться, что стерилизующий агент (например, пар) проник в упаковку и достиг инструментов внутри. Если внутренний химический индикатор не виден снаружи упаковки, следует также использовать внешний индикатор. При извлечении пакетов из стерилизатора можно сразу проверить внешние индикаторы. Если соответствующего изменения цвета не произошло, не используйте инструменты. Химические индикаторы также помогают различать обработанные и необработанные предметы, исключая возможность использования инструментов, которые не были стерилизованы.
Примечание: Однопараметрический внутренний химический индикатор предоставляет информацию только об одном параметре стерилизации (например, времени или температуре). Многопараметрические внутренние химические индикаторы предназначены для реагирования на ≥ 2 параметра (например, время и температура; или время, температура и наличие пара) и могут обеспечить более надежную индикацию того, что условия стерилизации выполнены.
Мониторинг стерилизации (например, биологический, механический, химический мониторинг) и записи о техническом обслуживании оборудования являются важным компонентом программы профилактики стоматологических инфекций.Ведение точных записей обеспечивает соблюдение параметров цикла и устанавливает ответственность. Кроме того, если есть проблема со стерилизатором (например, неизмененный химический индикатор, положительный результат теста на споры), документация помогает определить, нужен ли отзыв инструмента.
В идеале стерильные инструменты и принадлежности следует хранить в закрытых или закрытых шкафах. Упакованные пакеты со стерилизованными инструментами следует проверять перед открытием и использованием, чтобы убедиться, что упаковочный материал не был поврежден (например,г., мокрые, рваные, проколотые) при хранении. Содержимое любых поврежденных упаковок следует повторно обработать (то есть очистить, упаковать и снова стерилизовать нагреванием) перед использованием на пациенте.
Рекомендации по очистке, дезинфекции и стерилизации стоматологического оборудования можно найти в Руководстве по инфекционному контролю в стоматологических учреждениях — 2003 pdf icon [PDF — 1,21 МБ]. Рекомендации по очистке, дезинфекции и стерилизации медицинского оборудования доступны в Руководстве по дезинфекции и стерилизации в медицинских учреждениях pdf icon [PDF — 1 МБ] (доступно на: www.cdc.gov/infectioncontrol/pdf/guidelines/disinfection-guidelines.pdf значок pdf [PDF — 1 МБ]). Правила FDA по переработке одноразовых устройств доступны по адресу: https://www.fda.gov/downloads/MedicalDevices/DeviceRegulationandGuidance/GuidanceDocuments/ucm071441.pdf значок pdf [PDF — 554 КБ] внешний значок.
.
PAT (Тестирование портативных устройств) — ответы НИУ ВШЭ на популярные вопросы
Существует множество распространенных мифов о тестировании портативных устройств (PAT) — узнайте основные факты о проверке и тестировании портативного электрического оборудования здесь.
Что такое тестирование портативных устройств?
Испытание переносных устройств (PAT) — это термин, используемый для описания проверки электрических приборов и оборудования на безопасность их использования.Большинство дефектов электробезопасности можно обнаружить при визуальном осмотре, но некоторые типы дефектов можно обнаружить только путем тестирования. Однако важно понимать, что визуальный осмотр является неотъемлемой частью процесса, поскольку некоторые типы дефектов электробезопасности нельзя обнаружить только путем тестирования.
Относительно краткая проверка пользователем (основанная на простом обучении и, возможно, с использованием краткого контрольного списка) может быть очень полезной частью любого режима электрического обслуживания.Тем не менее, более формальный визуальный осмотр и испытания компетентным лицом могут также потребоваться через соответствующие промежутки времени, в зависимости от типа оборудования и среды, в которой оно используется.
Мне сказали, что по закону я должен ежегодно проверять свои портативные электрические приборы. Это верно?
Правила 1989 г. об электричестве на рабочем месте требуют, чтобы любое электрическое оборудование, которое может привести к травмам, содержалось в безопасном состоянии.Однако в Правилах не указывается, что нужно делать, кем и как часто (т. Е. Они не делают проверку или тестирование электроприборов юридическим требованием, а также не требуют от закона проводить это ежегодно).
Как часто мне нужно проверять свои электрические приборы?
Частота проверок и испытаний зависит от типа оборудования и окружающей среды, в которой оно используется. Например, электроинструмент, используемый на строительной площадке, следует проверять чаще, чем лампу в спальне отеля.Рекомендации по рекомендуемой частоте проверок и испытаний см. В разделе «Техническое обслуживание переносного и переносного электрического оборудования».
Нужно ли мне вести записи испытаний и маркировать ли протестированные устройства?
Не существует законодательного требования маркировать оборудование, которое было проверено или протестировано, а также нет требования вести записи этой деятельности. Тем не менее, запись и / или маркировка могут быть полезным инструментом управления для мониторинга и анализа эффективности схемы обслуживания — и для демонстрации того, что схема существует.
Нужно ли мне тестировать новое оборудование?
Новое оборудование должно поставляться в безопасном состоянии и не требовать формальной проверки или испытания переносного устройства. Однако рекомендуется простая визуальная проверка, чтобы убедиться, что предмет не поврежден.
Мне сказали, что я должен попросить электрика провести испытания портативных устройств. Это правильно?
Человек, выполняющий работу по тестированию, должен быть компетентным для этого.Во многих средах с низким уровнем риска разумный (компетентный) сотрудник может провести визуальный осмотр, если у него достаточно знаний и подготовки. Однако при проведении комбинированной проверки и тестирования необходим более высокий уровень знаний и опыта, и человеку потребуется:
- подходящее оборудование для проведения тестов
- умение правильно использовать данное испытательное оборудование
- умение правильно понимать результаты тестирования
Где я могу получить дополнительную информацию об обслуживании портативных устройств, используемых в различных средах?
Я занимаюсь прокатом инструментов? Что мне нужно делать и есть ли дополнительные обязанности у человека, нанимающего мои инструменты?
Настоятельно рекомендуется, чтобы поставщики оборудования официально проверяли и тестировали оборудование перед каждым наймом, чтобы убедиться, что оно безопасно в использовании.Лицо, нанимающее оборудование, также должно предпринять соответствующие шаги, чтобы гарантировать его безопасность в течение всего периода аренды. Вопрос «Что такое тестирование портативных устройств?» Выше приведены указания о том, что это повлечет за собой.
Существуют ли какие-либо тематические исследования по тестированию портативных устройств?
Подход крупного туристического агента к PAT
Туристическое агентство на большой улице задумалось о том, что ему нужно делать для обслуживания своего портативного электрического оборудования.Поскольку их работа обычно включала офисную работу и общение с клиентами, менеджер считал, что риски для здоровья и безопасности в целом будут низкими. Переносное электрическое оборудование использовалось в чистом и сухом цехе небольшим количеством сотрудников. При принятии решения о необходимых действиях:
- менеджер подумал о типе портативного оборудования, которое использовалось в их магазине, и уровне риска, который оно могло создать;
- она искала в магазине электрическое оборудование и обнаружила там несколько компьютеров, факс, два принтера и пылесос;
- она тогда подумала о вероятности того, что предметы могут быть повреждены:
- Компьютеры, принтеры и факсы не слишком часто перемещались и располагались таким образом, чтобы кабели не могли защемиться, поэтому вероятность повреждения предметов была крайне низкой.Менеджер решил, что они будут обслуживаться путем визуального осмотра каждые 5 лет.
- Пылесос использовался постоянно. Менеджер вспомнила, что 6 месяцев назад кабель ремонтировал электрик, так как его вытащили из кабельного зажима, поэтому она знала, что в будущем его нужно будет проверять чаще. Было решено, что вакуум должен проходить визуальный осмотр каждые 6 месяцев, и что сотрудникам будет рекомендовано искать признаки повреждения вилки и кабеля, прежде чем подключать их.
- Менеджер вела записи о проверках в свой дневник, чтобы напомнить себе о необходимости повторного осмотра оборудования.
- Считалось, что только пылесос представляет высокий риск, поэтому менеджер решил проверить его через двенадцать месяцев и проверить через 24 месяца.
- Считалось, что ни одно из оставшегося в использовании оборудования не представляет высокого риска, поэтому менеджер решил, что полное тестирование портативных устройств для этого не требуется. I
.
