Коарктация аорты: симптомы, диагностика, лечение
Диагностика коарктации аорты
Диагноз предполагают на основании клинических данных (включая измерение АД на всех 4 конечностях), с учетом рентгенографии органов грудной клетки и ЭКГ, точный диагноз устанавливают на основании двухмерной эхокардиографии с цветной допплеркардиографией или КТ или МР-ангиографии.
Клиническая диагностика коарктации аорты специфична, характерные симптомы обращают на себя внимания уже при первом осмотре. Область сердца визуально не изменена. Границы относительной сердечной тупости не расширены. Выслушивается интенсивный систолический шум на основании сердца, точка максимального выслушивания — между лопатками на уровне второго грудного позвонка. Пульс на бедренной артерии ослаблен или не пальпируется. артериальное давление на ногах значительно снижено или не определяется. Если порок впервые выявляют в возрасте старше 1 года, это свидетельствует о его относительно малой выраженности. Выраженная коарктация аорты проявляется уже в первые месяцы жизни беспокойством, плохой прибавкой в весе, отсутствием аппетита. Поскольку измерение артериального давления у грудных детей затруднено, при обследовании обязательно определяют пульс на бедренных артериях и оценивают его характеристики.
Выраженная коарктация аорты проявляется уже в первые месяцы жизни беспокойством, плохой прибавкой в весе, отсутствием аппетита. Поскольку измерение артериального давления у грудных детей затруднено, при обследовании обязательно определяют пульс на бедренных артериях и оценивают его характеристики.
На ЭКГ обычно отмечается гипертрофия левого желудочка, однако ЭКГ может быть нормальной. У новорожденных и детей первых месяцев жизни на ЭКГ чаще обнаруживают гипертрофию правого желудочка или блокаду правой ножки пучка Гиса, чем гипертрофию левого желудочка.
Рентгенологически можно выявить узурацию нижних краёв рёбер вследствие давления резко расширенных и извитых межрёберных артерий. Сердце может иметь шаровидную или «аортальную», овоидную конфигурацию с приподнятой верхушкой. Рентгенография органов грудной клетки демонстрирует коарктацию в виде знака «3» в области тени верхнего переднего средостения. Размеры сердца нормальные, если только не развивается сердечная недостаточность. Расширенные межреберные коллатеральные артерии могут узурировать 3-8-е ребра, в результате чего на ребрах в области нижнего контура появляются углубления, в то же время узуры ребер редко формируются до 5-летнего возраста.
Расширенные межреберные коллатеральные артерии могут узурировать 3-8-е ребра, в результате чего на ребрах в области нижнего контура появляются углубления, в то же время узуры ребер редко формируются до 5-летнего возраста.
При сканировании аорты используют супрастернальную позицию. Косвенные эхокардиографические признаки, подтверждающие коарктацию, — постстеноти-ческое расширение аорты, гипертрофия и дилатация желудочков.
Катетеризация сердца и ангиокардиография показаны в случаях, когда не ясен характер сопутствующих пороков сердца или есть подозрение на перерыв дуги аорты.
Дифференциальную диагностику проводят со всеми состояниями, сопровождаемыми повышением артериального давления. В пользу коарктации аорты свидетельствует значительное ослабление или отсутствие пульса на бедренных артериях. Сходные клинические признаки могут быть при неспецифическом аорто-артериите — заболевании аутоиммунной природы, при котором на внутренней оболочке крупных сосудов развивается пролиферативный процесс, в результате чего уменьшается просвет сосудов и повышается артериальное давление. Из-за асимметричного поражения сосудов неспецифический аорто-артериит называют «болезнью разного пульса».
Из-за асимметричного поражения сосудов неспецифический аорто-артериит называют «болезнью разного пульса».
[9], [10], [11], [12], [13], [14], [15]
Коарктация аорты, причины, симптомы и лечение
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Array
(
[ID] => 107
[~ID] => 107
[CODE] =>
[~CODE] =>
[XML_ID] => 107
[~XML_ID] => 107
[NAME] => Панина Валентина Викторовна
[~NAME] => Панина Валентина Викторовна
[TAGS] =>
[~TAGS] =>
[SORT] => 100
[~SORT] => 100
[PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы...
Будьте!!! Нам на радость! Ваша Панина В.В.
[~PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы...
Будьте!!! Нам на радость! Ваша Панина В.В.
[PREVIEW_PICTURE] => Array
(
[ID] => 50
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODULE_ID] => iblock
[HEIGHT] => 800
[WIDTH] => 577
[FILE_SIZE] => 87769
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/d82
[FILE_NAME] => d823d79d608bd750c9be67d6f85f03ca. jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[UNSAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[SAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[ALT] => Панина Валентина Викторовна
[TITLE] => Панина Валентина Викторовна
)
[~PREVIEW_PICTURE] => 50
[DETAIL_TEXT] =>
[~DETAIL_TEXT] =>
[DETAIL_PICTURE] =>
[~DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] =>
[~DATE_ACTIVE_FROM] =>
[ACTIVE_FROM] =>
[~ACTIVE_FROM] =>
[DATE_ACTIVE_TO] =>
[~DATE_ACTIVE_TO] =>
[ACTIVE_TO] =>
[~ACTIVE_TO] =>
[SHOW_COUNTER] =>
[~SHOW_COUNTER] =>
[SHOW_COUNTER_START] =>
[~SHOW_COUNTER_START] =>
[IBLOCK_TYPE_ID] => content
[~IBLOCK_TYPE_ID] => content
[IBLOCK_ID] => 10
[~IBLOCK_ID] => 10
[IBLOCK_CODE] => reviews
[~IBLOCK_CODE] => reviews
[IBLOCK_NAME] => Отзывы
[~IBLOCK_NAME] => Отзывы
[IBLOCK_EXTERNAL_ID] =>
[~IBLOCK_EXTERNAL_ID] =>
[DATE_CREATE] => 06.
jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[UNSAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[SAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[ALT] => Панина Валентина Викторовна
[TITLE] => Панина Валентина Викторовна
)
[~PREVIEW_PICTURE] => 50
[DETAIL_TEXT] =>
[~DETAIL_TEXT] =>
[DETAIL_PICTURE] =>
[~DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] =>
[~DATE_ACTIVE_FROM] =>
[ACTIVE_FROM] =>
[~ACTIVE_FROM] =>
[DATE_ACTIVE_TO] =>
[~DATE_ACTIVE_TO] =>
[ACTIVE_TO] =>
[~ACTIVE_TO] =>
[SHOW_COUNTER] =>
[~SHOW_COUNTER] =>
[SHOW_COUNTER_START] =>
[~SHOW_COUNTER_START] =>
[IBLOCK_TYPE_ID] => content
[~IBLOCK_TYPE_ID] => content
[IBLOCK_ID] => 10
[~IBLOCK_ID] => 10
[IBLOCK_CODE] => reviews
[~IBLOCK_CODE] => reviews
[IBLOCK_NAME] => Отзывы
[~IBLOCK_NAME] => Отзывы
[IBLOCK_EXTERNAL_ID] =>
[~IBLOCK_EXTERNAL_ID] =>
[DATE_CREATE] => 06. 02.2018 19:41:18
[~DATE_CREATE] => 06.02.2018 19:41:18
[CREATED_BY] => 1
[~CREATED_BY] => 1
[CREATED_USER_NAME] => (admin)
[~CREATED_USER_NAME] => (admin)
[TIMESTAMP_X] => 07.02.2018 14:11:01
[~TIMESTAMP_X] => 07.02.2018 14:11:01
[MODIFIED_BY] => 1
[~MODIFIED_BY] => 1
[USER_NAME] => (admin)
[~USER_NAME] => (admin)
[IBLOCK_SECTION_ID] =>
[~IBLOCK_SECTION_ID] =>
[DETAIL_PAGE_URL] => /content/detail.php?ID=107
[~DETAIL_PAGE_URL] => /content/detail.php?ID=107
[LIST_PAGE_URL] => /content/index.php?ID=10
[~LIST_PAGE_URL] => /content/index.php?ID=10
[DETAIL_TEXT_TYPE] => text
[~DETAIL_TEXT_TYPE] => text
[PREVIEW_TEXT_TYPE] => html
[~PREVIEW_TEXT_TYPE] => html
[LANG_DIR] => /
[~LANG_DIR] => /
[EXTERNAL_ID] => 107
[~EXTERNAL_ID] => 107
[LID] => s1
[~LID] => s1
[EDIT_LINK] =>
[DELETE_LINK] =>
[DISPLAY_ACTIVE_FROM] =>
[IPROPERTY_VALUES] => Array
(
)
[FIELDS] => Array
(
[ID] => 107
[CODE] =>
[XML_ID] => 107
[NAME] => Панина Валентина Викторовна
[TAGS] =>
[SORT] => 100
[PREVIEW_TEXT] =>
02.2018 19:41:18
[~DATE_CREATE] => 06.02.2018 19:41:18
[CREATED_BY] => 1
[~CREATED_BY] => 1
[CREATED_USER_NAME] => (admin)
[~CREATED_USER_NAME] => (admin)
[TIMESTAMP_X] => 07.02.2018 14:11:01
[~TIMESTAMP_X] => 07.02.2018 14:11:01
[MODIFIED_BY] => 1
[~MODIFIED_BY] => 1
[USER_NAME] => (admin)
[~USER_NAME] => (admin)
[IBLOCK_SECTION_ID] =>
[~IBLOCK_SECTION_ID] =>
[DETAIL_PAGE_URL] => /content/detail.php?ID=107
[~DETAIL_PAGE_URL] => /content/detail.php?ID=107
[LIST_PAGE_URL] => /content/index.php?ID=10
[~LIST_PAGE_URL] => /content/index.php?ID=10
[DETAIL_TEXT_TYPE] => text
[~DETAIL_TEXT_TYPE] => text
[PREVIEW_TEXT_TYPE] => html
[~PREVIEW_TEXT_TYPE] => html
[LANG_DIR] => /
[~LANG_DIR] => /
[EXTERNAL_ID] => 107
[~EXTERNAL_ID] => 107
[LID] => s1
[~LID] => s1
[EDIT_LINK] =>
[DELETE_LINK] =>
[DISPLAY_ACTIVE_FROM] =>
[IPROPERTY_VALUES] => Array
(
)
[FIELDS] => Array
(
[ID] => 107
[CODE] =>
[XML_ID] => 107
[NAME] => Панина Валентина Викторовна
[TAGS] =>
[SORT] => 100
[PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы...
Будьте!!! Нам на радость! Ваша Панина В.В.
[PREVIEW_PICTURE] => Array
(
[ID] => 50
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODULE_ID] => iblock
[HEIGHT] => 800
[WIDTH] => 577
[FILE_SIZE] => 87769
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/d82
[FILE_NAME] => d823d79d608bd750c9be67d6f85f03ca.jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca. jpg
[UNSAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[SAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[ALT] => Панина Валентина Викторовна
[TITLE] => Панина Валентина Викторовна
)
[DETAIL_TEXT] =>
[DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] =>
[ACTIVE_FROM] =>
[DATE_ACTIVE_TO] =>
[ACTIVE_TO] =>
[SHOW_COUNTER] =>
[SHOW_COUNTER_START] =>
[IBLOCK_TYPE_ID] => content
[IBLOCK_ID] => 10
[IBLOCK_CODE] => reviews
[IBLOCK_NAME] => Отзывы
[IBLOCK_EXTERNAL_ID] =>
[DATE_CREATE] => 06.02.2018 19:41:18
[CREATED_BY] => 1
[CREATED_USER_NAME] => (admin)
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODIFIED_BY] => 1
[USER_NAME] => (admin)
)
[PROPERTIES] => Array
(
[NAME] => Array
(
[ID] => 25
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Кто оставил отзыв
[ACTIVE] => Y
[SORT] => 500
[CODE] => NAME
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 241
[VALUE] => Панина Валентина Викторовна
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Панина Валентина Викторовна
[~DESCRIPTION] =>
[~NAME] => Кто оставил отзыв
[~DEFAULT_VALUE] =>
)
[DESCRIPTION] => Array
(
[ID] => 26
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Подпись
[ACTIVE] => Y
[SORT] => 500
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 242
[VALUE] => Актриса, заслуженная артистка РСФСР
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Актриса, заслуженная артистка РСФСР
[~DESCRIPTION] =>
[~NAME] => Подпись
[~DEFAULT_VALUE] =>
)
)
[DISPLAY_PROPERTIES] => Array
(
[NAME] => Array
(
[ID] => 25
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Кто оставил отзыв
[ACTIVE] => Y
[SORT] => 500
[CODE] => NAME
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 241
[VALUE] => Панина Валентина Викторовна
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Панина Валентина Викторовна
[~DESCRIPTION] =>
[~NAME] => Кто оставил отзыв
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Панина Валентина Викторовна
)
[DESCRIPTION] => Array
(
[ID] => 26
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Подпись
[ACTIVE] => Y
[SORT] => 500
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 242
[VALUE] => Актриса, заслуженная артистка РСФСР
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Актриса, заслуженная артистка РСФСР
[~DESCRIPTION] =>
[~NAME] => Подпись
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Актриса, заслуженная артистка РСФСР
)
)
[IMAGE] => Array
(
[RETINA_SUPPORT] => 1
[ORIGIN] => Array
(
[ID] => 50
[TIMESTAMP_X] => 07.
jpg
[UNSAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[SAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[ALT] => Панина Валентина Викторовна
[TITLE] => Панина Валентина Викторовна
)
[DETAIL_TEXT] =>
[DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] =>
[ACTIVE_FROM] =>
[DATE_ACTIVE_TO] =>
[ACTIVE_TO] =>
[SHOW_COUNTER] =>
[SHOW_COUNTER_START] =>
[IBLOCK_TYPE_ID] => content
[IBLOCK_ID] => 10
[IBLOCK_CODE] => reviews
[IBLOCK_NAME] => Отзывы
[IBLOCK_EXTERNAL_ID] =>
[DATE_CREATE] => 06.02.2018 19:41:18
[CREATED_BY] => 1
[CREATED_USER_NAME] => (admin)
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODIFIED_BY] => 1
[USER_NAME] => (admin)
)
[PROPERTIES] => Array
(
[NAME] => Array
(
[ID] => 25
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Кто оставил отзыв
[ACTIVE] => Y
[SORT] => 500
[CODE] => NAME
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 241
[VALUE] => Панина Валентина Викторовна
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Панина Валентина Викторовна
[~DESCRIPTION] =>
[~NAME] => Кто оставил отзыв
[~DEFAULT_VALUE] =>
)
[DESCRIPTION] => Array
(
[ID] => 26
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Подпись
[ACTIVE] => Y
[SORT] => 500
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 242
[VALUE] => Актриса, заслуженная артистка РСФСР
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Актриса, заслуженная артистка РСФСР
[~DESCRIPTION] =>
[~NAME] => Подпись
[~DEFAULT_VALUE] =>
)
)
[DISPLAY_PROPERTIES] => Array
(
[NAME] => Array
(
[ID] => 25
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Кто оставил отзыв
[ACTIVE] => Y
[SORT] => 500
[CODE] => NAME
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 241
[VALUE] => Панина Валентина Викторовна
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Панина Валентина Викторовна
[~DESCRIPTION] =>
[~NAME] => Кто оставил отзыв
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Панина Валентина Викторовна
)
[DESCRIPTION] => Array
(
[ID] => 26
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Подпись
[ACTIVE] => Y
[SORT] => 500
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 242
[VALUE] => Актриса, заслуженная артистка РСФСР
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Актриса, заслуженная артистка РСФСР
[~DESCRIPTION] =>
[~NAME] => Подпись
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Актриса, заслуженная артистка РСФСР
)
)
[IMAGE] => Array
(
[RETINA_SUPPORT] => 1
[ORIGIN] => Array
(
[ID] => 50
[TIMESTAMP_X] => 07. 02.2018 14:11:01
[MODULE_ID] => iblock
[HEIGHT] => 800
[WIDTH] => 577
[FILE_SIZE] => 87769
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/d82
[FILE_NAME] => d823d79d608bd750c9be67d6f85f03ca.jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
)
[X2] => Array
(
[src] => /upload/resize_cache/iblock/d82/264_380_1/d823d79d608bd750c9be67d6f85f03ca.jpg
[width] => 264
[height] => 366
[size] => 49035
)
[ATTR] => retina retina-x2-src="/upload/resize_cache/iblock/d82/264_380_1/d823d79d608bd750c9be67d6f85f03ca.
02.2018 14:11:01
[MODULE_ID] => iblock
[HEIGHT] => 800
[WIDTH] => 577
[FILE_SIZE] => 87769
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/d82
[FILE_NAME] => d823d79d608bd750c9be67d6f85f03ca.jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
)
[X2] => Array
(
[src] => /upload/resize_cache/iblock/d82/264_380_1/d823d79d608bd750c9be67d6f85f03ca.jpg
[width] => 264
[height] => 366
[size] => 49035
)
[ATTR] => retina retina-x2-src="/upload/resize_cache/iblock/d82/264_380_1/d823d79d608bd750c9be67d6f85f03ca. jpg"
[X1] => Array
(
[src] => /upload/resize_cache/iblock/d82/132_190_1/d823d79d608bd750c9be67d6f85f03ca.jpg
[width] => 132
[height] => 183
[size] => 14952
[ALT] => Панина Валентина Викторовна
)
)
)
jpg"
[X1] => Array
(
[src] => /upload/resize_cache/iblock/d82/132_190_1/d823d79d608bd750c9be67d6f85f03ca.jpg
[width] => 132
[height] => 183
[size] => 14952
[ALT] => Панина Валентина Викторовна
)
)
)
Врожденные пороки сердца (открытый артериальный проток, тетрада Фалло, коарктация аорты, дефект межжелудочковой перегородки)
Термином “врожденные пороки сердца” обозначают целый ряд дефектов, которые влияют на нормальную работу сердца. К распространенным проблемам относят дефекты межжелудочковой перегородки, открытый артериальный проток, тетраду Фалло, коарктацию аорты. Эти патологии формируются до рождения в отличие от приобретенных, которые возникают в течение жизни. Пороки сердца считают одними из самых частых видов врожденных дефектов, их выявляют у каждого девятого из тысячи новорожденных.
Почему возникают врожденные пороки сердца
Исследователи считают, что воздействие на сердце во время его развития может вызвать структурные аномалии, то есть изменения в строении тканей. Обычно это происходит на 5-й неделе беременности. Не всегда возможно точно установить причину, однако риск врожденного порока могут увеличить следующие состояния:
Обычно это происходит на 5-й неделе беременности. Не всегда возможно точно установить причину, однако риск врожденного порока могут увеличить следующие состояния:
- Генетические заболевания. Половина детей с синдромом Дауна страдают пороками сердца, в 90% случаев это септальные (перегородочные) дефекты. Синдром Тернера поражает только девочек, у 25% из них — пороки клапанов сердца или аномалии артерий. Также у детей с синдром Нунан в 80% есть врожденные пороки, половину их составляет пульмональный стеноз.
- Плохо контролируемый сахарный диабет первого и второго типа во время беременности. Он в пять раз повышает риск пороков. Обычно возникает транспозиция (неправильное расположение) магистральных сосудов. Гестационный диабет, т.е. возникший во время беременности, не увеличивает риск возникновения врожденных проблем с сердцем.
- Употребление алкоголя во время беременности. Половина детей с фетальным алкогольным синдромом имеет пороки, чаще это желудочковые или предсердные перегородочные дефекты.

- Инфекции во время беременности, например, краснуха. Обычно эта вирусная инфекция протекает легко у детей и взрослых. Однако, если заражение впервые произошло на ранних сроках беременности — в 8-10 недель — возможны множественные пороки развития. Женщины, переболевшие гриппом в течение первого триместра, имеют в два раза больше шансов родить ребенка с врожденным пороком сердца.
- Прием лекарств при беременности, например, противосудорожных или литий-содержащих средств. Также опасны препараты для лечения акне — топические ретиноиды и изотретиноин. Употребление ибупрофена в первом триместре в два раза повышает риск порока сердца.
- Фенилкетонурия. Это редкое генетическое заболевание. Лечат его приемом диетических добавок и низкобелковой диетой. Беременные, которые не следуют этим указаниям, имеют в шесть раз больше шансов родить ребенка с пороками, нежели здоровые женщины.
Типы врожденных пороков сердца
Существует много видов врожденных пороков сердца, иногда они сочетаются.
- Септальные дефекты, когда есть ненужное отверстие между двумя камерами сердца. Выделяют дефекты предсердной и межжелудочковой перегородки. В первом случае дополнительная кровь поступает через дефект в правое предсердие, вызывая его растяжение и увеличение. При отверстии между желудочками избыточный поток крови поступает из левого в правый желудочек из-за разницы давления между ними. Это приводит к повышению давления в легочной артерии, перегрузке в малом круге кровообращения. Септальные отверстия встречаются часто, у 2 из 1000 рожденных. Небольшие “окна” часто зарастают самостоятельно.
- Коарктация аорты, при которой в основной артерии тела есть сужение, которое уменьшает поток крови к органам. На эту проблему приходится 10% случаев всех врожденных пороков. Часто она сочетается с дефектом межжелудочковой перегородки и открытым артериальным протоком. Примерно в половине случаев сужение настолько серьезно, что требует немедленного хирургического лечения сразу после рождения.
- Стеноз клапана легочного ствола. В месте заслонок, контролирующих поток крови из правого желудочка в легочную артерию, имеется сужение. Это означает, что сердце должно работать в усиленном режиме, чтобы протолкнуть кровь через узкое место. Эта аномалия составляет 10% пороков сердца.
- Транспозиция магистральных сосудов — легочная артерия и аорта “меняются местами”, соединяясь не с теми камерами сердца. Это приводит к тому, что к органам поступает кровь, недостаточно насыщенная кислородом. Составляет 5% врожденных пороков.
- Открытый артериальный проток. Во время внутриутробного развития артериальный проток соединяет легочную артерию и аорту. Он отводит кровь от неработающих легких в период внутриутробного развития. Если после рождения сосуд не зарастает, то говорят об открытом артериальном протоке. Избыток крови перекачивается в легкие, что увеличивает нагрузку и на них, и на сердце. Диагностируют у 5 из 100 000 детей.
- Тетрада Фалло — сочетание четырех дефектов. Диагностируют у 3 из каждых 10 000 детей. Четверку составляют:
- Дефект межжелудочковой перегородки – отверстие между левым и правым желудочками.
- Легочный стеноз – сужение легочного клапана.
- Гипертрофия правого желудочка – утолщение мышцы правого желудочка.
- Смещение аорты – сосуд выходит из сердца в аномальном месте.
В результате этой комбинации общее количество кислорода в крови снижается и вызывает недостаточное питание тканей.
Симптомы и признаки
Каждый порок проявляет себя по-разному. В легких случаях дефекты не вызывают никаких проблем до подросткового возраста. Самые частые общие признаки, которые заметны вскоре после рождения:
- тахикардия — сердце бьется чаще, чем в норме;
- повышенная утомляемость;
- чрезмерная потливость;
- учащенное дыхание;
- синеватый оттенок кожи — цианоз или бледность;
- быстрое наступление усталости при кормлении;
- деформация ногтей.
Диагностика
Во многих случаях проблему выявляют во время беременности. Делают это во время планового УЗИ на сроке 18-22 недели. Для подтверждения возможно выполнение эхокардиографии плода.
После рождения заподозрить болезнь можно, если есть характерные клинические признаки пороков. Также измеряют частоту сердечных сокращений, прослушивают тоны сердца для выявления шумов.
Инструментальные исследования
- эхокардиография;
- электрокардиография;
- рентген грудной клетки;
- пульсоксиметрия — измерение количества кислорода в крови;
- катетеризация сердца — гибкую трубку продвигают в сердце через сосуд в рук или ноге; затем производят измерение давления в полостях сердца. Возможно введение красителя через катетер, что позволяет оценить форму и функцию сердечных камер и сосудов.
Лечение
Помощь при врожденных пороках сердца зависит от конкретного дефекта. В легких случаях за ребенком наблюдают, так как возможна компенсация с возрастом. В более тяжелых ситуациях проводят хирургическое лечение с последующим долговременным мониторингом состояния. В некоторых случаях до операции назначают лекарства для стабилизации и уменьшения выраженности симптомов. Это могут быть мочегонные средства для удаления избытка жидкости и облегчения дыхания, сердечные гликозиды, которые увеличивают силу сокращения сердечной мышцы.
Лечение перегородочных дефектов
Тактика зависит от размера отверстия. Если дефект небольшой и не вызывает симптомов или увеличения размеров сердца, то угрозы здоровью нет и нужно наблюдение. Большие межпредсердные “окна” и некоторые типы межжелудочковых закрывают с помощью “заплатки”, доставляемой с помощью катетера. Если дефект гигантский, то необходима хирургическая операция для его ушивания.
Лечение коарктации аорты
При резком сужении операцию проводят в первые несколько дней после рождения. Есть три основных типа вмешательств:
- Удаление участка аорты с последующим сшиванием ее концов.
- Расширение узкого места баллоном или стентом.
- Создание обходного пути из собственных сосудов, взятых в другом месте организма.
Этот метод технически похож на аортокоронарное шунтирование.
Если заболевание выявлено в старшем возрасте, то цель лечения — нормализация артериального давления. Этого достигают диетой, физическими упражнениями и лекарствами. В некоторых случаях расширяют сужение с помощью баллона или стента.
Лечение открытого артериального протока
Во многих случаях возможна лекарственная терапия. Показаны два вида лекарств, которые могут стимулировать закрытие: индометацин и особые формы ибупрофена. Если излечения так не произошло, то проток блокируют особой заглушкой. Ее имплантируют с помощью катетера, проведенного по сосудам.
Лечение стеноза легочного ствола
Легкое бессимптомное сужение не требует терапии. При умеренном стенозе лечение проводят из-за риска развития сердечной недостаточности. Основной метод — вальвулопластика. Через сосуд руки или ноги катетером в область стеноза доставляют баллон. Затем его раздувают с помощью вводимого контрастного вещества, тем самым расширяя клапан. При неэффективности проводят оперативное иссечение — вальвотомию или замену клапана.
Лечение транспозиции
Сразу после рождения ребенку вводят простагландин E1 для предотвращения закрытия артериального протока. Это нужно для поддержки достаточного кровоcнабжения в лёгких. В некоторых случаях с той же целью катетером создают временное отверстие в межпредсердной перегородке. Обогащенная кислородом кровь смешивается с обедненной. В итоге легкие получают больше кислорода, что улучшает состояние ребенка. Как только состояние стабилизируют, проводят хирургическую операцию по перемещению сосудов в правильное положение.
Лечение тетрады Фалло
Используют хирургический метод. В тяжелых случаях операцию делают сразу после рождения, в более легких — по достижении ребенком 3-6 месяцев. Хирург закрывает отверстие в сердце и расширяет суженный легочный клапан.
Осложнения
- Нарушения физического и психического развития. Дети могут позже начать ходить, говорить, иметь проблемы с координацией. Также возможны трудности в обучении из-за нарушений памяти, снижения концентрации внимания, плохого контроля эмоций. Это связано с недостаточным кровоснабжением мозга в моменты его интенсивного развития.
- Повышенный риск инфекций дыхательных путей.
- Возможность развития эндокардита.
- Легочная гипертензия.
- Аритмии.
- Незначительное повышения возможности внезапной сердечной смерти. Этот риск имеет каждый тысячный пациент с врожденным пороком сердца.
- Сердечная недостаточность.
- Тромбозы.
Образ жизни при врожденных пороках сердца
В прошлом детей с врожденными пороками сердца всячески ограждали от физической активности. Сейчас медики полагают, что умеренная нагрузка улучшает состояние, в том числе из-за того, что предотвращает психологические проблемы. Обычная активность показана, если проведена хирургическая коррекция или есть минимальные проблемы, не требующие операции. Обязательным условием считают отсутствие одышки, повышенного давления, учащенного сердцебиения. Обычно рекомендуют ходьбу, иногда — плавание.
Беременность при врожденных пороках сердца
Если врожденный порок у женщины был исправлен хирургическим способом, это не означает полного излечения. После операции остаются рубцы, которые могут повысить склонность к инфекции или к аритмиям. Беременность связана со значительным повышением нагрузки на сердце, что может вызвать декомпенсацию состояния.
Поэтому перед планируемой беременностью нужно обратиться к кардиологу для оценки рисков. Довольно сложно предугадать, как патология поведет себя при повышенной нагрузке на сердце. Однако врач оценивает шансы возникновения серьезных осложнений:
- низкий риск — 1% (это наиболее вероятная ситуация)
- средний риск — 15-10%
- высокий риск — более 10%.
На основании данных обследования разрабатывают план ведения беременности. Единственный способ определить и снизить возможность осложнений — тщательное наблюдение у кардиолога. Нужно немедленно связаться с врачом, если появилась аритмия, отеки, жидкость в легких, одышка или какие-то другие симптомы.
Влияние пороков матери на плод
Насосная функция материнского сердца может быть снижена, что влияет на доставку кислорода и питательных веществ к плаценте. Результатом может быть нарушение развития плода, преждевременные роды. Чтобы этого не произошло, с 26-28 недель беременности женщину более тщательно обследуют, следят за состоянием ребенка и если нужно, немедленно пролечивают.
При наследственном характере возможно рождение малыша с той же проблемой, что и у матери. В этом случае нужна консультация генетика.
Роды при пороках сердца
Из-за риска осложнений рожать рекомендовано в специализированных роддомах (перинатальных центрах) или отделениях многопрофильных стационаров.
Как правило, акушеры-гинекологи не проводят стимуляцию родовой деятельности. Простагландины могут вызвать излишне бурную родовую деятельность, а антагонисты этих препаратов при пороках не применяют. Если состояние женщины и плода не вызывает опасений, то ждут самопроизвольного начала родов.
Сейчас считают, что всем женщинам с пороками не обязательно выполнять кесарево сечение. Решение о способе родов принимают индивидуально. Интенсивный потужной период может быть опасен из-за чрезмерного напряжения, поэтому иногда для снижения риска используют щипцы или вакуум-экстракцию.
Профилактика врожденных пороков сердца
До сих пор нет гарантированного способа избежать рождения ребёнка с патологией.
Однако некоторые правила могут уменьшить риск:
- перед беременностью нужно провести вакцинацию от гриппа и по показаниям — от краснухи;
- во время беременности избегать приема алкоголя и наркотиков;
- в течение первых 12 недель целесообразно принимать 400 мкг фолиевой кислоты ежедневно;
- избегать приема лекарств, травяных средств и БАДов без консультации с врачом;
- не контактировать с инфекционными больными;
- если есть диабет, его нужно адекватно контролировать;
- не контактировать с органическими растворителями, например, жидкостью для снятия лака.
Источники
- Congenital heart disease, overview, NHS
http://www.nhs.uk/conditions/Congenital-heart-disease/Pages/Introduction.aspx
MEDISON.RU — Коарктация аорты у плода — ультразвуковая диагностика врожденных пороков сердца
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Большинство врожденных пороков сердца (ВПС) относятся к заболеваниям, ставящим под угрозу здоровье или жизнь новорожденного. Опыт российских и зарубежных коллег показывает, что частота врожденных пороков сердца колеблется от 10 до 13 случаев на 1000 новорожденных, из них 4:1000 составляют сложные ВПС. В нашей стране средняя частота ВПС колеблется от 8-9 до 11-13 случаев на 1000 живорожденных. От сердечной патологии в раннем младенчестве погибает до 50% новорожденных.
Распределение диагностики ВПС в зависимости от нозологической формы значительно варьирует. Определенные ВПС пренатальная диагностика позволяет выявить в 90% случаев. Цифры статистики неумолимо показывают низкий процент выявления ВПС (30%) по результатам скринингового исследования. В специализированных учреждениях частота выявления ВПС выше и достигает 54% [1, 2].
Точность ультразвуковой диагностики патологии плода за последние годы многократно подвергается критике со стороны акушеров-гинекологов и в большей степени педиатров. Порой клинические признаки интересуют специалистов значительно меньше, чем данные ультразвукового антенатального исследования плода.
В этой работе представлен анализ возможностей ультразвукового пренатального исследования при коарктации аорты. В работе учтены данные, имеющиеся в публикациях отечественных и зарубежных авторов, а также материал отделения функциональной диагностики Центра.
Латинский термин «сoarctatius» означает «суженный, стиснутый». Впервые его описал J.F. Meckel в 1750 году. Коарктация аорты — это патологическое сужение ее просвета, которое может возникнуть в любом месте по всей ее длине. Частота порока составляет 6,3%, по данным клинических наблюдений из выборки в 2000 случаев [3], и 8,4% по результатам патологоанатомического материала [4].
У детей первого года жизни коарктация аорты занимает четвертое место cреди ВПС. Как правило, она развивается дистальнее места ответвления левой подключичной артерии вблизи артериального протока (ductus arteriosus). В зависимости от локализации сужения аорты относительно артериального протока различают два классических типа коарктации: предуктальную и постдуктальную [5].
При наличии сужения аорты клиническая картина может нарастать как шквал после закрытия артериального протока. В течение первого года погибают 56% пациентов. В основном смертельный исход бывает вызван сочетанием коарктации с другими аномалиями сердца. Изолированная форма в первые недели и дни жизни также характеризуется высоким процентом смертности (34%). Если этот период дети переживают, то продолжительность жизни в среднем составляет 30-50 лет. Причиной смерти у новорожденных является сердечно-легочная недостаточность. При артериальной высокой гипертензии, как исключение, может быть кровоизлияние в мозг.
В ФГБУ «Научный центр акушерства, гинекологии и перинатологии им. В.И. Кулакова » Минсоцразвития РФ за двухлетний период (2010-2011) родились 27 детей с аномалиями аорты, от незначительного сужения до полного перерыва. В 15 наблюдениях в отделении функциональной диагностики диагноз был поставлен антенатально. Это были беременные, обратившиеся в поздние сроки от 35 до 39 нед гестации. Во всех наблюдениях патология аорты сочеталась с гипоплазией левого желудочка. Диагноз был подтвержден во всех случаях. В изолированном виде коарктация аорты за этот период была диагностирована в 6 наблюдениях. В 3 из них диагноз был поставлен антенатально, в 2 — сужение было выявлено у новорожденных на 3-5-е сутки после закрытия артериального протока. В одном случае после рождения был поставлен диагноз кинкинг аорты. Таким образом, наши данные свидетельствуют о сложности и невысоком проценте выявления изолированной коарктации аорты. Лишь в тех наблюдениях, когда имеются выраженные гемодинамические нарушения, приводящие к значительным анатомическим изменениям в виде гипоплазии левого желудочка, диспропорции желудочков сердца, увеличения диаметра легочной артерии диагноз с большой достоверностью может быть поставлен антенатально.
Первые работы по диагностике коарктации аорты у плода относятся к 1984 г. [6, 7]. По данным литературы, трансвагинальный доступ в 12-15 нед гестации позволяет диагностировать коарктацию аорты в 21,4% случаев [1]. При трансабдоминальном доступе частота выявления коарктации аорты увеличивается: в 16-30 нед она составляет 43%, после 30 нед, по мере прогрессирования гемодинамических нарушений, не превышает 54% [8].
Согласно результатам скринингового ультразвукового обследования 20 248 плодов при сроках 19-22 нед беременности в крупном регионе Германии (1990-1994) пренатальный диагноз коарктации аорты не был установлен ни в одном из 7 случаев. Аналогичные данные были получены в Норвегии, даже в специализированном центре пренатальной диагностики. Согласно данным мультицентрового анализа, проведенного в 12 европейских странах, точный пренатальный диагноз изолированной коарктации аорты в конце 90-х гг. был установлен только в 9 (15,8%) из 57 случаев [9]. Средний срок обнаружения изолированной коарктации составил 22 нед, при этом 7 из 9 случаев было выявлено до 24 нед. При сочетании коарктации аорты с экстракардиальными пороками и хромосомными аномалиями точность ее пренатальной диагностики была существенно выше за счет выраженности гемодинамических нарушений и расширенного эхокардиографического исследования плода и составила 52%.
По данным института сердечно-сосудистой хирургии им. А.Н. Бакулева, точность диагностики не превышает 27%. Как правило, патология наиболее часто отмечается при сочетании коарктации аорты с другими кардиальными аномалиями [10].
Таким образом, обобщая статистические данные материала Центра, публикации ведущих специалистов России и зарубежных коллег, можно отметить очень низкий процент диагностики коарктации аорты у плода.
В чем же причина столь низкого процента выявления коарктации аорты антенатально?
Существует несколько факторов, затрудняющих диагностику коарктации аорты антенатально.
Первая причина не диагностированной коарктации аорты это морфогенез патологии и теория первичного нарушения развития дуги аорты. Теория была предложена в 1828 г. [11]. Автор считает, что данная патология связана с недостаточным соединением 4 и 6 дуги аорты с нисходящим ее отделом. Поэтому перешеек — это место, где наиболее часто локализуется участок сужения [12], так как оба отдела образуются из разных эмбриональных зачатков. В норме область перешейка аорты равна 2/3 диаметра восходящего отдела аорты (рис. 1).
Согласно «теории дуктальной ткани» коарктация аорты возникает в результате миграции гладких мышечных клеток протока в предуктальную аорту, с последующей констрикцией и сужением просвета аорты [4]. При формировании коарктации аорты в области перешейка сохраняется сужение различной протяженности и формы (рис. 2, 3). Наиболее часто это проявляется в виде локальной перетяжки, выше или ниже которой диаметр аорты сохраняется в норме.
Рис. 2. Ультразвуковое исследование восходящего отдела, дуги и нисходящего отдела аорты. Стрелкой указано место сужения.
Рис. 3. Трехмерное изображение сердца и аорты плода в 16 нед беременности. Стрелкой указано место сужения аорты. AO DESC — нисходящий отдел аорты, COR — сердце.
Следовательно, оценка сужения аорты в типичном месте как признак развивающейся патологии не всегда представляется возможной в ранние сроки беременности. Поскольку речь идет о предуктальной коарктации аорты (сужение аорты локализовано проксимальнее протока), то, очевидно, что в период внутриутробной жизни в более поздние сроки отмечается снижение кровотока через левые отделы сердца и перешеек аорты и развивается гипоплазия левого желудочка и аорты. Это и способствует более позднему проявлению патологии и возможности ее ультразвуковой диагностики.
Вторая причина, затрудняющая диагностику коарктации аорты — это теория постнатального развития. У плода перешеек аорты узкий и после рождения и закрытия артериального протока он должен в норме расшириться для обеспечения адекватного кровотока в нисходящий отдел аорты. Таким образом, имеющееся физиологическое сужение перешейка аорты не позволяет предположить формирование коарктации аорты после рождения.
Постдуктальная коарктация развивается уже после рождения и практически всегда представляет собой изолированный дефект. Эта аномалия, вероятнее всего, является результатом разрастания мышечной ткани артериального протока в аорту плода. Когда же проток после рождения сужается, эктопическая ткань внутри аорты также сжимается, перекрывая, как тампоном, просвет сосуда по всей его окружности. В отличие от предуктальной коарктации в данном случае гипоплазия аорты не развивается. Закрытие артериального протока у некоторых детей приводит к наличию сужения аорты и развитию коарктации через 2-3 нед после рождения [13].
Третья причина не диагностированной коарктации аорты состоит в особенностях внутрисердечной гемодинамики у плода. Кровообращение плода, так же, как и взрослого, подчиняется ряду основных закономерностей физического и биологического воздействия. Поток крови движется из зоны высокого давления в область низкого давления. При выраженном потоке размеры увеличиваются, при уменьшении объема потока уменьшаются. Так, гипоплазия левого желудочка и коарктация аорты часто сопутствуют порокам со сниженным выбросом крови в аорту (стеноз аорты, дефект межжелудочковой перегородки) и практически не встречаются при пороках с большим объемом потока через аорту (при тетраде Фалло).
Исходя из особенностей внутрисердечной гемодинамики плода, для диагностики коарктации аорты были предложены косвенные признаки патологии в антенатальном периоде: дилатация правого желудочка и его гипертрофия (см. рис. 3), дилатация легочной артерии [6, 7, 14]. Авторы считают, что это достоверные признаки и встречаются они достаточно часто (в 18 из 24 случаев верифицированных диагнозов коарктации аорты). Поэтому была предложена оценка индексов отношения полости правого желудочка к левому (в норме — 1,1) и легочной артерии к аорте (у здоровых — 1,2). Исходя из увеличения этих параметров, можно предположить наличие затрудненного выброса в аорту или гипоплазию дуги аорты. Тем не менее, по данным предложивших эти косвенные признаки авторов, такие изменения выявляются только в 30% наблюдений (рис. 4).
Рис. 4. Диспропорция размеров желудочков сердца при коарктации аорты. RV — правый желудочек; LV — левый желудочек; AO DESC — поперечное сечение нисходящего отдела аорты.
Во второй половине 90-х гг. было опубликовано несколько работ, посвященных изучению диагностической ценности увеличения правого желудочка и уменьшения левого желудочка при коарктации аорты. Авторы, опубликовавшие эти результаты [2], считают, что чем раньше проводится исследование (от 14-16 до 25 нед гестации), тем оно информативнее для диагностики коарктации аорты. Доказательством могут служить данные, полученные D. Brown и соавт. [15]. В представленных исследованиях коарктация аорты отмечена у 8 (62%) из 13 плодов с диспропорцией размеров желудочков до 34 нед и только у 6 (21%) из 29 плодов после 34 нед беременности. Несмотря на то, что более половины случаев коарктации аорты сопровождается диспропорцией размеров желудочков, что достаточно легко выявляется при изучении четырехкамерного среза сердца плода, во многих исследованиях в Норвегии она не была диагностирована, даже при обязательном скрининговом изучении размеров сердца до 18 нед беременности [9].
Такие прoтиворечивые результаты можно объяснить гемодинамической теорией [16, 17]. Внутриутробно в восходящий отдел аорты поступает 50% суммарного выброса крови, в нисходящую — 65%, а через перешеек аорты всего лишь 25%. Исходя из уменьшенного объема кровотока возникает его физиологическое сужение, которое усугубляется лишь после рождения.
Допплеркардиография, позволяющая оценить кровоток, информативна лишь при выраженном сужении аорты [18]. При этом возникает обратная зависимость максимальной скорости кровотока в восходящем и нисходящем отделах аорты. В норме скорость в восходящем отделе немного преобладает над скоростью нисходящего отдела.
При перерыве дуги аорты отмечается ретроградный кровоток заполнения участка дуги аорты после перерыва через открытый артериальный проток и отсутствие прямого кровотока на уровне перерыва.
И, наконец, последняя причина не диагностированной коарктации аорты заключается в частоте сочетания с другими аномалиями сердца. Изолированная коарктация аорты составляет всего лишь 15-18%. По данным M. Campell и P. Polani [19], процент сочетания коарктации аорты с кардиальными аномалиями колеблется от 13 до 18%. Наиболее часто (85%) коарктация аорты сочетается с двустворчатым аортальным клапаном [20], нередко сочетается с фиброэластозом эндомиокарда, распространяющимся на выходной тракт левого желудочка и на межжелудочковую перегородку. Возможно, при коарктации аорты аномальное отхождение правой подключичной артерии или обеих подключичных артерий от нисходящей аорты, дистальней коарктации (5%).
Наличие сопутствующей кардиальной патологии может нивелировать типичные для коарктации гемодинамические изменения со стороны сердца плода, на которые обязательно обращает внимание специалист при ультразвуковом исследовании.
Существует еще и понятие как псевдокоарктация, или «кинкинг» аорты — деформация аорты, аналогичная классической коарктации, но препятствие кровотоку незначительное, так как имеется простое удлинение и извилистость аорты (рис. 5).
Рис. 5. Кинкинг аорты у плода в 34 нед беременности. Исследование в энергетическом режиме.
Итак, становится очевидным, что практически ни один из ультразвуковых признаков в антенатальном периоде не имеет высокой степени диагностической точности.
Известно, что диагноз данного порока сердца опирается на прямой признак — визуализацию места сужения аорты, и, возможно, расширение проксимального отдела аорты. Однако четко визуализировать участок сужения аорты у плода достаточно трудно и удается только в единичных наблюдениях. Порок можно увидеть лишь тогда, когда имеется уменьшение диаметра перешейка аорты более чем на 1/3 по сравнению с нормой для каждого срока беременности (см. рис. 2, 3).
Ключом к пренатальной диагностике коарктации аорты является комплексный учет данных, получаемых как при изучении четырехкамерного среза сердца (дилатация правого желудочка, гипоплазия левого желудочка), так и при оценке самих главных артерий. При наличии коарктации диаметр аорты в среднем в 2 раза меньше диаметра дилатированной легочной артерии. Поэтому для диагностики коарктации аорты следует использовать визуализацию самой аорты, что наиболее целесообразно при скрининговой оценке среза через три сосуда. Помощь в диагностике может оказать измерение диаметра артериального протока, который при коарктации аорты широкий.
Окончательный диагноз коарктации аорты устанавливается при использовании среза через дугу аорты, так как чаще всего сужение аорты отмечается в области ее перешейка — на уровне впадения артериального протока. Следует отметить, что сужение может охватывать большой участок аорты вплоть до тубулярной гипоплазии. Нормальный переход дуги аорты в артериальный проток в норме гладкий и плавный. Кроме того, при исследовании аорты по длинной оси наиболее надежным признаком следует считать гипоплазию поперечной части дуги аорты. Как один из косвенных признаков коарктации аорты можно использовать извилистость дуги аорты при изучении ее по длинной оси [2].
Важное дополнительное значение имеет допплерэхокардиографическое исследование, которое при коарктации орты позволяет выявить ускорение и турбулентный характер кровотока в аорте. Однако в антенатальном периоде этот признак может не проявиться [2]. Более надежно выявление левоправого шунта через овальное окно. Предполагается, что этот шунт является компенсаторным механизмом, обеспечивающим уменьшение потока крови в левый желудочек и аорту. G. Sharland и соавт. [18] отметили левоправый шунт через овальное окно у 7 из 12 плодов с коарктацией аорты. У оставшихся 5 плодов обнаруживалось как левоправое, так и праволевое направления потоков крови через овальное окно.
В случаях резко выраженных анатомических изменений аорты и функции левого желудочка с увеличением постнагрузки может наблюдаться сердечная недостаточность [21]. Нарушения гемодинамики и сердечная недостаточность характеризуются антенатально наличием выпота в перикарде, уменьшением сердечного выброса с уменьшением размеров левого желудочка [22].
После рождения и закрытия артериального протока весь поток крови поступает в восходящий отдел аорты и перешеек расширяется до нормального уровня. После рождения, когда проток перекрывается, коарктация аорты приводит к серьезными клиническим проявлениям.
Итак, анализ возможностей и ошибок ультразвуковой диагностики коарктации аорты в пренатальном периоде показывает насколько проблематично поставить диагноз во всех случаях данного порока сердца у плода. К сожалению, все эхокардиографические антенатальные признаки патологии не обеспечивают высокий процент диагностики.
Хочется надеяться, что развитие новых технологий и накопление позитивного и анализ негативного опыта позволят в будущем повысить процент диагностики такого сложного порока сердца с высокой неонатальной смертностью.
Литература
- Bronshtein M., Zimmer E.Z. Sonographic diagnosis of fetal coarctation of aorta at 14-16 weeks of gestation // Ultrasound Obstetric Gynecologie. 1998. N 11. Р. 254-257.
- Allan L.D., Cook A.C., Huggon I.C. Fetal Echocardiographiy. A practical guide. Cambridge University Press. 2009. P. 258.
- Frederiksen T. Coarctation of the aorta. A genetic study // Acta genet.1963. V. 13. Р. 263.
- Банкл Г. Врожденные пороки сердца и крупных сосудов. М.: Медицина, 1980.
- Oztunc F., Eroglu A.G., Aksoy F. et al. Antenatal diagnosis of posductal coarctation of the aorta report // Turk journal Pediatr. 2001. V. 43. N 1. P. 67-69.
- Allan L.D., Crawford D.C., Tynan M. Evolution of coarctation of the aorta in intrauterine life // Br. Heart J. 1984. V. 52. P. 471.
- Allan L.D., Crawford D.C., Anderson R.H. et al. Echocardiography and anatomical correlations in fetal congenital heart disease // Br. Heart J. 1984. V. 52. P. 542.
- Franklin O., Burch M., Manning N. et al. Prenatal diagnosis of coarctation of the aorta improves survival and reduces morbility // Heart. 2002. V. 87. N 11. P. 67-69.
- Norbenger L.K., Sahn D.J., Kleimann C.S. et al. Antenatal diagnosis of coarctation of the aorta: a multicenter experience // J. Am. Coll. Cardiologie. 1994. V. 23. P. 417-423.
- Беспалова У.Д., Суратова О.Г., Тюменева А.И., Гасанова Р.М. Ультразвуковая диагностика врожденных пороков сердца у плода / Под ред. Бокерия Л.А. М., 2009.
- Rosenberg H. Coarctation of the aorta; Morphology and pathogenesis considerations. In: Perspectives in Pediatric Pathology. V. 1. Chicago, Year Book, 1974.
- Patten B.M. The changes in circulation after birth // Am. Heart J. 1930. V. 6. P. 192.
- Бураковский В.И., Бокерия Л.А. Сердечно-сосудистая хирургия. М.: Медицина, 1989.
- Allan L.D., Chita S.K, Anderson R.H, Fagg N., Crawford D.C., Tynan M.J. Coarctation of the aorta in prenatal life: and echocardiographic, anatomical and functional study // Brit. Heart J. 1988. V. 59. P. 356.
- Brown D.L., Durfee S.M., Hornberger L.K. Ventriculal disgrepancy as a sonographic sign of coarctation of the aorta: how reliable is it? // J. Ulytrasound Med. 1997. V. 16. N 2. P. 95-99.
- Rudolf A., Heyman M.A., Spitznas U. Hemodynamic consideratiоns in the developement of narrowing of the aorta // Am. J. Cardiolog. 1972. V. 30. P. 514.
- Palmer N.S., Berman M.A. Postnatal developement of obstruction in coarctation of the aorta; Role of the ductus arteriosus // Pediatrics. 1975. V. 56. P. 462.
- Sharland G.K., Chan K.Y., Allan L.D. Coarctation of the aorta:difficulties in prenatal diagnosis // Br. Heart J. 1994. V. 71. Р. 70-75.
- Campell M., Polani P.E. Etiology of coarctation of the aorta // Lancet. 1961. V. 1. P. 473.
- Edwards J.E., Burchell H.B. The pathologic anatomy of deficiency betwen the aortic rood and the heart including aortic sinus aneuvrysms // Thorax 1957. V. 12. P. 125.
- Rudolph A.M. Congenital Diseases of the Heart: Clinical-Physiologic Considerations in Diagnosis and Management. Chicago-Year Book. 1974.
- Kleimman C.S., Donnerstein R.L., De Vore G.R. et al. Fetal echocardiography for evaluation of in utero congestive heart failure: A technique for study of nonimmune fetal hydrops. N. Engl. J. Med. 1982.
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Коарктация аорты — симптомы, диагностика, лечение | EUROLAB
Коарктация аорты — это врожденное сегментарное сужение грудной аорты, создающее два режима кровообращения в большом круге и вызывающее определенные клинические симптомы. Некоторые авторы неправильно называют этот порок сужением перешейка аорты. При сужении аорты у больного в нетипичном для коарктации месте следует думать о другом заболевании (неспецифическом аортите, кинкинге аорты, гипоплазии сегмента аорты), так как атипичной коарктации аорты не бывает.
По статистике Abbott, коарктация аорты составляет 14,2% всех врожденных пороков сердца, другие авторы приводят цифру 6 — 7%. Врожденное сужение аорты располагается в месте перехода дуги аорты в нисходящую аорту дистальнее левой подключичной артерии.
Сужение снаружи может иметь вид перетяжки с обычным диаметром аорты проксимальнее и дистальнее или напоминать песочные часы. Внешний диаметр места сужения, как правило, не определяет величину внутреннего сужения аорты. В месте максимального сужения в просвете сосуда всегда имеется диафрагма.
Сужение аорты может занимать от миллиметра до нескольких сантиметров длины сосуда, хотя обычно оно ограничено одним — двумя сантиметрами. Аорта в месте сужения смещена медиально и несколько кпереди и как бы подтянута артериальной связкой или открытым артериальным протоком. Сужение просвета аорты приводит к развитию большой сети коллатеральных сосудов. Начиная с 10-летнего возраста у детей в аорте и сосудах появляются атеросклеротические изменения. Наблюдается гипертрофия миокарда левого желудочка.
Характерные изменения ребер: их нижний край становится неровным от давления резко расширенных и извитых межреберных артерий, это так называемые узуры. Такие изменения появляются у больных старше 15 лет. Этиология и патогенез порока окончательно не выяснены. Коарктация образуется в эмбриональном периоде из-за неправильного слияния аортальных дуг.
Выделяеют два типа коарктации: пре- и постдуктальный, с функционирующим или нефункционирующим артериальным протоком.
Johnson с соавт. (1951) и Edwards (1953) также различают два типа:
-
I тип — изолированная коарктация;
-
II тип — коарктация вместе с открытым артериальным протоком.
А. В. Покровский предлагает выделять 3 типа коарктации:
-
I тип — изолированная коарктация;
-
II тип — сочетание коарктации аорты с открытым артериальным протоком;
-
III тип — сочетание коарктации с другими врожденными или приобретенными пороками сердца и сосудов, нарушающими гемодинамику.
На своем клиническом материале он обнаружил изолированную коарктацию (I тип) у 79% больных. Коарктация II типа обнаружена у 5,8% больных старше 5 лет. Порок III типа, установленный у 15,2% больных старше 5 лет, умышленно не детализируется, так как возможны самые разнообразные сочетания коарктации аорты с врожденными и приобретенными пороками сердца и сосудов (аортальный порок, дефект межжелудочковой перегородки, фибро-эластоз, гипоплазия подключичной артерии и т. д.).
Частота различных типов коарктации может значительно меняться в зависимости от возраста больных. Например, Л. А. Бузинова с соавт. (1976) среди 77 детей в возрасте от 3 нед. до 3 лет коарктацию I типа диагностировала лишь у 28,5%, наиболее часто была коарктация II типа (41,5%), у 30% больных определена коарктация III типа. У половины больных с III типом отмечался фиброэластоз.
В естественном течении патологического процесса нужно отметить следующую закономерность: декомпенсация развивается или в первый год жизни ребенка, или на 3 — 4-м десятилетии жизни. Если в первый год жизни на первый план выступают явления сердечной недостаточности, то на 3-м десятилетии чаще проявляются патологические изменения артериальной системы в виде аневризм и разрывов различных отделов (аорты, артерий головного и спинного мозга).
Очень важно, что сужение с возрастом увеличивается за счет разрастания диафрагмы в просвете аорты. Коарктация аорты встречается в 4 раза чаще у мужчин, чем у женщин. Средняя продолжительность жизни больных с коарктацией аорты составляет около 30 лет (Schuster, Gross), что меньше половины средней продолжительности жизни современного человека. Reifenstein пишет, что 2/3 больных не доживают до 40 лет.
Наибольшая смертность приходится на возраст до 1 года и затем на больных старше 20 лет. Основными причинами смерти в возрасте до 1 года являются сердечная и легочная недостаточность, у лиц старше 20 лет — сердечная недостаточность, кровоизлияние в мозг, разрывы аорты и различных аневризм, эндокардит и др.
В клиническом течении порока нужно выделить несколько периодов. Первый период ограничен первым годом жизни.
Этот период критический, решается вопрос: будет ли ребенок жить?
Если сердце новорожденного не справляется с пороком, то ведущими в клинической картине будут симптомы сердечной недостаточности, частые пневмонии. Если организм новорожденного компенсирует порок, то симптоматика может быть очень стертой и сводится в основном к систолическому шуму и разнице АД на верхних и нижних конечностях. Второй период охватывает возраст от 1 года до 5 лет, его можно назвать периодом приспособления.
У некоторых детей обнаруживается артериальная гипертензия, их иногда беспокоят головные боли, одышка и утомляемость. В большинстве случаев клинические проявления порока столь незначительны, что остаются незамеченными. Третий период простирается приблизительно до 14-летнего возраста и может быть назван периодом компенсации. Дети не предъявляют жалоб и мало отстают в росте и
У некоторых детей обнаруживается артериальная гипертензия, их иногда беспокоят головные боли, одышка и утомляемость. В большинстве случаев клинические проявления порока столь незначительны, что остаются незамеченными. Третий период простирается приблизительно до 14-летнего возраста и может быть назван периодом компенсации. Дети не предъявляют жалоб и мало отстают в росте и развитии от своих сверстников, что вводит в заблуждение родителей и врачей.
Четвертый период — относительной декомпенсации, обычно занимает 15 — 20-й год жизни. В это время у большинства больных появляются жалобы, так как к кровообращению предъявляются все возрастающие требования. Порок приводит к развитию стабильной артериальной гипертензии и повышенной нагрузке на миокард. В большинстве случаев в этом возрасте больные с большим запозданием впервые самостоятельно обращаются к врачу.
Пятый период — декомпенсации, он начинается с 20 лет и кончается смертью больного. В клинической картине преобладают осложнения стабильной артериальной гипертензии, которые и являются причиной смерти. Большинство больных умирают в возрасте до 30 — -40 лет. Безусловно, граница между отдельными периодами относительна и может смещаться в ту или иную сторону.
Клинические симптомы коарктации аорты по генезу можно объединить в 3 группы:
-
I группа симптомов, наиболее многочисленная и выраженная, связана с гипертензиеи в проксимальном отделе аорты;
-
II группа обусловлена перегрузкой левого желудочка сердца;
-
III группа связана с недостаточным кровоснабжением нижней половины тела больного, особенно при физической нагрузке.
Жалобы больных весьма неопределенны и не позволяют сразу заподозрить коарктацию аорты.
При осмотре в большинстве случаев отмечают хорошее физическое развитие больных, однако в некоторых случаях видна диспропорция мышечной системы пояса верхних и нижних конечностей: пояс верхних конечностей развит хорошо, мышцы гипертрофированы, как у штангиста, но имеется относительная гипотрофия мышц нижних конечностей. У некоторых больных можно обнаружить усиленную пульсацию сосудов на шее, в надключичной области и в яремной ямке, а также артерий верхних конечностей (при поднятой руке в подмышечной ямке и по медиальной поверхности плеча) и грудной стенки (в межреберьях и вокруг лопатки).
Пальпация артерий на руках и ногах позволяет обнаружить разницу пульса, столь важную для диагностики коарктации аорты. На руках он напряженный, типа «celer et altus», на нижних конечностях пульсация в подавляющем большинстве случаев ослаблена или вообще пальпаторно не определяется. У больных старше 15 лет при пальпации обнаруживают развитое коллатеральное кровообращение в виде усиленной пульсации межреберных артерий и артерий на спине вокруг лопатки.
Пальпация артерий на руках и ногах позволяет обнаружить разницу пульса, столь важную для диагностики коарктации аорты. На руках он напряженный, типа «celer et altus», на нижних конечностях пульсация в подавляющем большинстве случаев ослаблена или вообще пальпаторно не определяется. У больных старше 15 лет при пальпации обнаруживают развитое коллатеральное кровообращение в виде усиленной пульсации межреберных артерий и артерий на спине вокруг лопатки. Особенно отчетливо это определяется при наклоне больного вперед с опущенными вниз руками.
При других заболеваниях этого симптома нет. Систолическое АД на верхних конечностях у всех больных превышает возрастную норму. Диастолическое АД повышено умеренно. За счет этого резко увеличивается величина пульсового давления. При умеренной гипертензии у детей важно определить АД после пробы с физической нагрузкой.
Артериальное давление на нижних конечностях аускультативно не определяется (в норме аускультативно оно на 20 — 40 мм рт. ст. выше, чем на руках). Если АД регистрируется, то оказывается значительно ниже, чем на верхних конечностях. Диастолическое давление на ногах в этих случаях обычно находится в границах нормы, таким образом, пульсовое давление оказывается минимальным, в пределах 20 мм рт. ст. Такая разница АД на нижних и верхних конечностях служит кардинальным симптомом данного порока.
Аускультация сердца позволяет обнаружить акцент II тона над аортой. Над всей поверхностью сердца выслушивается грубый систолический шум, который проводится на сосуды шеи и хорошо слышен в межлопаточном пространстве чаще слева с эпицентром на уровне II — V грудных позвонков.
Коарктация аорты у новорожденных — Хирургия. Журнал им. Н.И. Пирогова — 2010-10
Коарктация аорты (КоАо) — врожденное сужение аорты, чаще всего расположенное тотчас дистальнее левой подключичной артерии рядом с артериальным протоком (артериальной связкой). Распространенность коарктации 0,2-0,6 на 1000 родившихся живыми, частота составляет 5-8% среди всех ВПС [1, 2]. Эта аномалия часто сочетается с другими пороками сердца: открытым артериальным протоком, двустворчатым аортальным клапаном, дефектом межжелудочковой перегородки (ДМЖП), аномалией митрального клапана как компонентом синдрома Шона и др. [3].
В 1903 г. L. Bonnet [4] предложил делить пациентов с коарктацией аорты на два типа — ювенильный и взрослый. Ювенильный позже стал известен как «предуктальная коарктация», а взрослый — как «постдуктальная» [5]. Важными факторами, определяющими гемодинамическую тяжесть, являются проходимость протока, диаметр дуги, степень обструкции в месте коарктации. Для оценки результатов используется классификация коарктации аорты, предложенная International Nomenclature and Database Conferences for Pediatric Cardiac Surgery: изолированная; с ДМЖП; с другими сложными аномалиями сердца, а также сочетание этих трех видов с гипоплазией истмуса и/или гипоплазией дуги [6].
Существуют две независимые эмбриологические теории, объясняющие возникновение коарктации аорты: теория потока и теория дуктальной петли. Теория потока основана на гипотезе, что поток крови через сердечные камеры и магистральные сосуды в эмбриональном периоде часто определяет их размер к рождению [7]. При увеличении кровотока через правые отделы вследствие интракардиального шунта (ДМЖП) соответственно уменьшается поток крови через левые отделы и, следовательно, через перешеек. Аналогично при обструкции левых отделов (например, митральном или аортальном стенозе) снижается кровоток в восходящей аорте и перешейке. Таким образом, данная теория основывается на сниженном потоке через перешеек во внутриутробном периоде. Внутрисердечные дефекты, которые могут стать причиной коарктации по теории потока, клинически обычно ассоциируются у пациентов с коарктацией. Эти пороки включают ДМЖП, двустворчатый клапан аорты, врожденный стеноз аорты или митрального клапана [3]. P. Venugopalan и соавт. [8] в своих исследованиях доказали, что при коарктации аорты размер митрального клапана значительно меньше, чем в контрольной группе. Незначительные гемодинамические нарушения в эмбриональной циркуляции приводят к уменьшению потока через дугу аорты [9]. Роль лимба овального окна — это отклонение соответствующей порции крови от нижней полой вены в восходящую аорту. Раннее сужение овального окна или неправильный угол лимба может привести к различной степени гипоплазии левых структур сердца. Этим можно объяснить развитие синдрома Шона [10]. Подтверждением данной теории является тот факт, что при пороках с уменьшением кровотока через правые отделы (тетрада Фалло, легочный стеноз, трикуспидальная атрезия) почти никогда не встречается коарктация аорты [7].
Однако теория потока не очень убедительна при отсутствии очевидных внутрисердечных дефектов. В такой ситуации более приемлема теория «дуктальной петли». Более 100 лет назад J. Skoda [11] постулировал, что аномальное продвижение дуктальной ткани в аорту является существенным фактором в патогенезе коарктации аорты. Позже, при микроскопии, увидели, что циркулярный гребень, создающий обструкцию при коарктации, состоит из аналогичных клеток, найденных в артериальном протоке [12]. Сжимание и фиброз этой «дуктальной петли» во время закрытия протока приводят к сужению аорты и возникновению коарктации. Этим можно объяснить возникновение коарктации аорты при отсутствии сопутствующих внутрисердечных аномалий.
Другие исследователи выдвигают альтернативные идеи, которые также могут объяснять возникновение коарктации. A. Kappetein и соавт. [13] полагают, что в патогенезе коарктации аорты играет роль аномалия развития нейрального гребня. Не исключаются генетические факторы с учетом частой встречаемости коарктации у женщин с синдромом Тернера [14].
Патофизиология
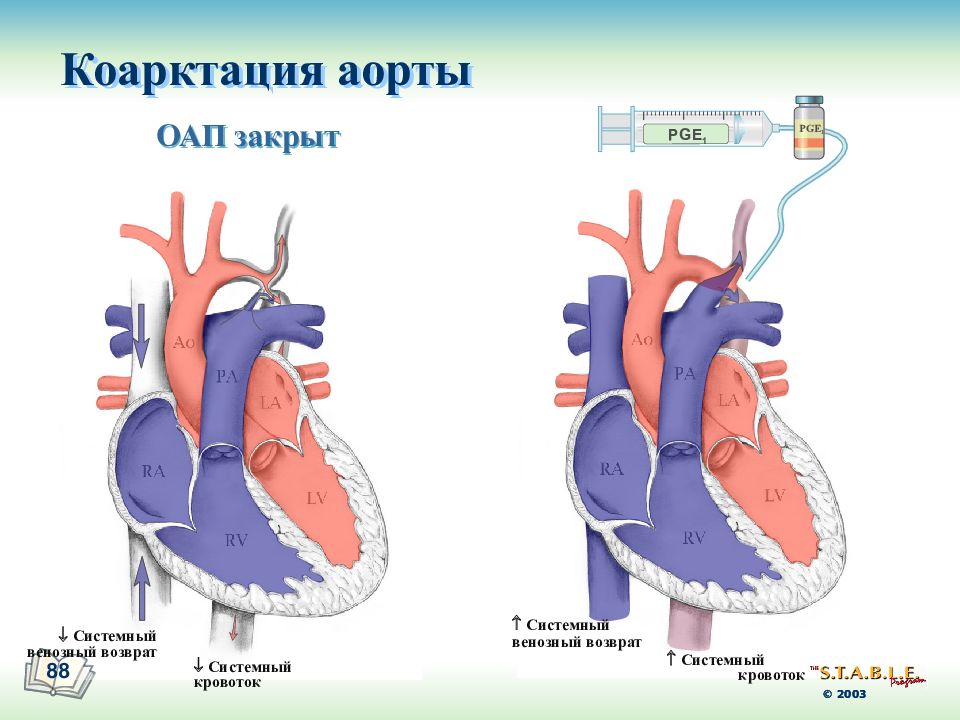
Пациенты с коарктацией аорты делятся на две группы. Первая группа — это новорожденные с ювенильной коарктацией, у которых кровоснабжение нижней половины туловища зависит от открытого артериального протока (ОАП). Если заболевание вовремя не диагностировано (т.е. до закрытия протока), то у них развивается кардиогенный шок. В младенчестве коллатерали не развиты, и ишемия органов ниже места коарктации после закрытия ОАП приводит к развитию почечной недостаточности и ацидозу. Одновременно увеличенная постнагрузка на левый желудочек становится причиной острой застойной сердечной недостаточности. Дооперационное ведение таких пациентов облегчилось после начала применения простагландина Е1 (ПГЕ1), который открывает и удерживает в открытом состоянии артериальный проток. Инфузию простагландина впервые (1975 г.) стали успешно применять при лечении младенцев с критическими синими пороками (атрезия легочной артерии, транспозиция магистральных артерий) и позже (1979 г.) стали использовать у новорожденных с прерванной дугой аорты и ювенильной коарктацией [17]. Применение простагландина в сочетании с ИВЛ, инотропной поддержкой, введением бикарбоната улучшает сердечный выброс, купирует метаболический ацидоз и почечную недостаточность. Хирургическую коррекцию необходимо выполнять после стабилизации состояния пациента.
Другая группа — пациенты со «взрослым» типом коарктации. На первый взгляд, это «бессимптомные» пациенты, у которых случайно при обследовании выявляют артериальную гипертензию. Как правило, это дети старшей возрастной группы.
Диагностика коарктации у новорожденных остается значимой проблемой. Пренатально заподозрить порок практически невозможно. Трудность представляет своевременное установление точного диагноза и после рождения. При ювенильной коарктации широкий артериальный проток обеспечивает адекватный кровоток в нисходящую аорту — у таких пациентов на бедренных артериях будут определяться отчетливая пульсация и равное давление на руках и ногах, а по ЭхоКС в абдоминальной аорте регистрироваться магистральный кровоток. При сочетании с ДМЖП не будет разницы данных пульсоксиметрии между руками и ногами. При закрытии артериального протока стремительно развивается клиническая картина заболевания: кардиогенный шок, полиорганная недостаточность.
Новорожденные с критической «взрослой» коарктацией находятся в шоковом состоянии. При обследовании ребенок бледный, отмечаются тахипноэ и тахикардия. Пульсация на бедренных артериях отсутствует. Печень увеличена, гипотензия даже на руках. На рентгенограмме сердце расширено, имеются признаки застойной сердечной недостаточности. На ЭКГ перегрузка левых отделов.
В большинстве наблюдений диагностика основывается на данных двухмерной ЭхоКС с цветовой допплерографией [15, 16]. По ЭхоКС при «взрослом» типе коарктации определяется отсутствие магистрального кровотока в нисходящей аорте, в области истмуса видно сужение. При ювенильном типе отмечается широкий ОАП с потоком в нисходящую аорту. В абдоминальной аорте магистральный кровоток. Истмус и дуга аорты часто гипоплазированы. Обязательно измеряют размеры всех сегментов дуги аорты, а также обращают внимание на сопутствующие внутрисердечные аномалии. Этот момент особенно важен, так как может кардинально менять тактику дальнейшего хирургического лечения. У большинства новорожденных ЭхоКС достаточно для постановки диагноза. В дополнение к стандартному обследованию целесообразно выполнить неинвазивное исследование в виде компьютерной томографии с контрастным усилением сосудов [18, 19] (рис. 1).Рисунок 1. Компьютерная томограмма новорожденного с коарктацией 3D-реконструкции.
В последние годы инвазивное исследование применяется крайне редко, однако если имеются сложные сопутствующие внутрисердечные аномалии, то после стабилизации cостояния пациента выполняется зондирование. Во время исследования оценивают органические изменения сосудов, гемодинамические параметры и внутрисердечную анатомию [9].
Показания к оперативному вмешательству и выбор его времени
Ювенильная коарктация у новорожденного с ее дуктусзависимой системной циркуляцией является абсолютным показанием к экстренному вмешательству. Однако если ребенок находится в критическом состоянии вследствие закрывающегося протока, операцию можно отсрочить с целью стабилизации состояния пациента в кратчайшие сроки. Интенсивная дооперационная терапия таких детей заключается в проведении инфузии ПГЕ1, симптоматической коррекции показателей гомеостаза. Наличие у младенца «взрослого» типа коарктации сопровождается явлениями застойной сердечной недостаточности, что также требует безотлагательного хирургического лечения.
Методы коррекции
Первая успешная коррекция коарктации была выполнена C. Crafoord и G. Nylin в Швеции в 1944 г. [20]. Резекция коарктации у младенца была ocyщecтвлeнa W. Mustard и соавт. в 1953 г. [21]. Их методика заключалась в создании прямого циркулярного анастомоза (рис. 2).Рисунок 2. Простой циркулярный анастомоз конец в конец (схема). Начало в хирургическом лечении было положено, однако отдаленные результаты были неутешительными вследствие высокой частоты рецидива. Дальнейший путь развития хирургии в этой области сводился к разработке и усовершенствованию новых технологий анастомозирования, а именно к исключению циркулярного анастомоза и полному устранению патологической дуктальной ткани. В 1961 г. T. von Rueden и соавт. [22] предложили процедуру истмопластики по типу аортопластики синтетической заплатой с целью избежать формирования циркулярного анастомоза. J. Waldhusen и D. Nahrwold в 1966 г. [23] предложили оригинальную аортопластику лоскутом левой подключичной артерии (рис. 3).Рисунок 3. Истмопластика лоскутом подключичной артерии (схема). Эта процедура устранила циркулярный анастомоз, но была не в состоянии устранить патологическую дуктальную ткань [24].
В 1977 г. J. Amato и соавт. [25] предложили резекцию коарктации с формированием расширенного анастомоза (рис. 4),Рисунок 4. Резекция коарктации с формированием расширенного анастомоза конец в конец. в 1987 г. M. Elliott [26] усовершенствовал этот анастомоз для пациентов с гипоплазией дуги, назвав его радикально расширенным. Другие инновационные методы, которые были описаны M. Meier и соавт. [27] и J. De Mendonca и соавт. [28], включают пластику подключичным лоскутом с сохранением левой подключичной артерии, а также с использованием реверсивного подключичного лоскута [29].
Сочетание коарктации с другими аномалиями
До сих пор ведутся споры об этапности коррекции коарктации в сочетании с внутрисердечными аномалиями. Фактически последние исследования, сравнивающие оба подхода, демонстрируют преимущество одностадийного хирургического лечения (при условии, что коррекция бивентрикулярная) [30]. Недавно M. Kobayashi и соавт. [31] представили 10-летний опыт лечения 90 новорожденных с обструкцией дуги аорты и сопутствующими аномалиями. Общая летальность составила 4,4-7,8% в разных группах, выживаемость в течение 10 лет — 87%. На сегодняшний день показаниями к лечению в несколько этапов являются масса младенца менее 1500 г, тяжелая инфекция, внутричерепное кровоизлияние, полиорганная недостаточность и очень неблагоприятное анатомическое строение [32].
Коарктация в сочетании с гипоплазией дуги
У новорожденных с коарктацией аорты от 65 до 81% встречается гипоплазия дуги аорты [30, 33]. Чаще гипоплазия присутствует при сочетании коарктации с шунтовыми пороками или недоразвитием левосердечных структур, что подтверждает теорию потока в развитии коарктации [7].
Дуга условно делится на 3 сегмента: проксимальная (от брахицефального ствола до левой общей сонной артерии), дистальная часть (от левой общей сонной артерии до левой подключичной артерии) и истмус. Существует правило, по которому диаметр проксимальной части должен быть более 60% диаметра восходящей аорты, дистальная часть — более 50% и истмус — более 40%. Однако эти показатели считаются недостаточно точными, особенно если имеется гипоплазия и восходящей аорты. Описана формула, согласно которой дуга считается гипоплазированной, если поперечный ее диаметр в миллиметрах менее массы больного, выраженной в килограммах плюс 1 [34]. Оптимальным диагностическим критерием гипоплазии на сегодняшний день является определение отклонения от среднего значения (Z) [35]. Дуга является гипоплазированной при отклонении от стандартного значения -2Z и более. Нередкой формой гипоплазии является так называемый «бычий ствол», когда брахицефальный ствол и левая общая сонная артерия отходят единым стволом, являясь как бы продолжением восходящей аорты. Дистальный сегмент дуги представляет собой узкую и длинную боковую ветвь, переходящую в истмус. От дистальной дуги берет начало левая подключичная артерия.
Существуют различные мнения по поводу роста гипоплазированной дуги после коррекции. Некоторые авторы полагают, что дуга будет развиваться после простой резекции коарктации с формированием циркулярного анастомоза конец в конец [35], частота рекоарктации в их исследовании составляет 12,5%. Однако имеются данные о 81% рекоарктации у пациентов с гипоплазией дуги после создания циркулярного анастомоза [36]. Такие данные вызывают сомнения относительно развития дуги в послеоперационном периоде, поэтому предложены методики, устраняющие гипоплазию дуги при отсутствии надежды на ее последующее развитие: радикально расширенный анастомоз конец в конец [26], пластика реверсивным лоскутом подключичной артерии [29]. Некоторые авторы также склонны полагать, что лучшие отдаленные результаты достигаются при реконструкции дуги в условиях искусственного кровообращения при остановке кровообращения [37].
Коарктации аорты и гипоплазия левосердечных структур
Коарктация аорты часто сочетается с недоразвитием различных структур левого сердца, включая митральный и аортальный клапаны [38]. Когда эти структуры гипоплазированы и находятся на грани поддержания системного кровотока, трудно определить оптимальную стратегию дальнейшего лечения. Если левый желудочек слишком мал для поддержания системного кровообращения, следует идти по пути унивентрикулярной коррекции или трансплантации, исключая возможность двужелудочковой коррекции. Несколько исследований показали, что бивентрикулярная коррекция возможна при отклонениях митрального и аортального клапанов более -2Z. Однако эти исследования сосредоточились на раннем выживании [39, 40]. Исследование
M. Puchalski и соавт. [41] показало, что после коррекции KoAo у новорожденных в сочетании с гипоплазией левосердечных структур в динамике отмечаются развитие структур левого сердца, а также блестящий клинический результат. Несмотря на изначальную аннулярную гипоплазию, потребность в интервенционном вмешательстве по поводу митрального или аортального/субаортального стеноза редка.
Коарктация аорты у новорожденных массой менее 2 кг
Недоношенность и малая масса младенцев с коарктацией не являются противопоказаниями к оперативному лечению. Существует мнение, что у таких пациентов высок риск летального исхода и развития рекоарктации [47]. Ранее сообщалось о высокой частоте госпитальной летальности (до 20%) при малой массе детей с КоАо [30]. Однако прогресс в интенсивной терапии, совершенствование хирургической техники определяют неплохие результаты в последнее время. E. Bacha и соавт. [48] представили результаты лечения 18 пациентов массой менее 2 кг с критической коарктацией. Госпитальная летальность составила 5,5%. Анализ результатов лечения коарктации у таких пациентов показал отсутствие корреляции между развитием рекоарктации и массой пациента на момент операции. По мнению многих авторитетных специалистов, в развитии рекоарктации существенную роль играет остаточная дуктальная ткань [49].
Несмотря на множество разработанных методик, проблема резидуальной коарктации и рекоарктации актуальна. Среди распространенных методов коррекции можно отметить: резекцию с формированием циркулярного анастомоза, аортопластику заплатой, аортопластику подключичным лоскутом и резекцию с созданием расширенного анастомоза. Наиболее широко используемый из этих методов — техника аортопластики подключичным лоскутом [23]. От резекции с формированием циркулярного анастомоза у новорожденных многие центры уже давно отказались из-за высокого показателя рекоарктации, доходящего, по некоторым сообщениям, до 85% [42]. Аортопластика заплатой также имеет высокий риск рекоарктации у новорожденных. Общество хирургов врожденных пороков сердца сообщало о 21% частоте рекоарктации среди 38 пациентов в возрасте до 1 мес, оперированных по методике аортопластики заплатой [43]. Существует несколько недостатков аортопластики подключичным лоскутом, особенно по сравнению с техникой расширенного анастомоза. Это ухудшенное кровоснабжение левой конечности, оставление дуктальной ткани, которая позже посредством шпоры приведет к рекоарктации, а также невозможность выкроить лоскут достаточной длины для обхождения гребня дуктальной ткани и сохранения часто встречающейся тубулярной гипоплазии дуги. Были сообщения о гангрене верхней конечности после пересечения подключичной артерии [44]. Поскольку коарктационный гребень не резецируется, быстрый рост оставшейся дуктальной ткани, состояние которой нельзя адекватно оценить во время операции, может стать причиной рецидива после пластики подключичным лоскутом [45]. Частота рекоарктации после пластики подключичным лоскутом колеблется от 12 до 42% [43, 46, 47]. Несколько центров представили свои результаты использования методики расширенного анастомоза, показывающие более низкую частоту рекоарктации — от 0 до 23%.
Интервенционная терапия
Роль баллонной дилатации ограничена узким спектром заболеваний этой области: рекоарктация, коарктация в виде мембраны у младенцев, находящихся в критическом состоянии, коарктационный синдром, который у новорожденных не встречается.
Неинвазивный манометрический градиент между руками и ногами более 20 мм рт.ст. считается рекоарктацией и является показанием к повторному вмешательству. Анализ статей, представляющих результаты коррекции коарктации у новорожденных, при возникновении рекоарктации свидетельствует об успешном применении баллонной дилатации без летальных исходов и осложнений [46, 50].
Таким образом, несмотря на значимый накопленный мировой опыт по данной проблеме, остается ряд дискутабельных вопросов: оптимальный метод коррекции, особенно в сочетании с гипоплазией дуги аорты; проблема рекоарктации и пути ее устранения — баллонная дилатация или повторное хирургическое вмешательство. До сих пор нет единого мнения о преимуществе одно- или двухэтапной коррекции при сочетании коарктации с другими внутрисердечными аномалиями. Детские кардиохирурги, как правило, не меняют стереотипов при условии неплохих собственных результатов лечения. Ответ на эти вопросы возможен после мультицентрового анализа накопленных отдаленных результатов при использовании различных подходов к решению этих проблем.
Коарктация аорты: симптомы, лечение и тесты
Что такое коарктация аорты?
Коарктация аорты — распространенный врожденный (присутствующий при рождении) порок сердца.
Coarctation происходит от латинского coartare, что означает «сжимать вместе». При коарктации аорты аорта защемляется или сужается либо в одном месте, либо на части своей длины. Это сужение ограничивает нормальный кровоток через аорту.
Нормальный vs.Коарктация аорты
У кого наблюдается коарктация аорты?
Коарктация аорты встречается примерно у 1 из 10 000 рождений и составляет от 5 до 10 процентов всех врожденных пороков сердца. Это менее распространено, но также нередко диагноз ставится во взрослом возрасте.
Каковы отдаленные последствия коарктации аорты?
Осложнения могут развиться из-за невылеченной коарктации аорты, которая является результатом длительного высокого кровяного давления, вызванного коарктацией.Некоторые из наиболее серьезных осложнений включают инсульт, заболевание коронарной артерии с ранним началом, аневризму головного мозга или разрыв аорты. Если коарктация тяжелая и не лечится в течение длительного периода, может развиться почечная и печеночная недостаточность. Несмотря на это, есть много людей, которым не ставят диагноз коарктации, пока они не будут проверены на высокое кровяное давление во взрослом возрасте.
Более половины людей с коарктацией этой аорты также имеют врожденный порок сердечного клапана (двустворчатый аортальный клапан).Со временем состояние клапана обычно ухудшается, и может потребоваться хирургический ремонт или замена клапана. Люди, у которых есть клапанные заболевания, также подвержены риску аневризмы аорты (ослабление стенок аорты, которое приводит к ее выпячиванию и создает риск разрыва).
Каковы симптомы коарктации аорты?
Симптомы зависят от степени сужения. Тяжелые случаи часто диагностируются при рождении или в течение первых месяцев жизни. В легких случаях у человека могут отсутствовать симптомы в зрелом возрасте.Симптомы у взрослого могут включать непереносимость физических упражнений, головную боль, одышку, боль в груди, кровотечение из носа, холодные ступни или боль в ногах после тренировки или трудно контролируемое высокое кровяное давление (гипертония).
Далее: Диагностика и тесты
Последний раз проверял медицинский работник Cleveland Clinic 14.05.2019.
Список литературы
- Дарст Дж. Р., Коллинз К. К., Миямото С. Д. Сердечно-сосудистые заболевания.В: Hay WW, Jr., Levin MJ, Deterding RR, Abzug MJ. ред. ТЕКУЩИЕ Диагностика и лечение: Педиатрия, 22e. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2013.
- Американская кардиологическая ассоциация. О врожденных пороках сердца Доступно 3/12/2015.
- Центры по контролю и профилактике заболеваний. Факты о врожденных пороках сердца по состоянию на 12 марта 2015 г.
- Национальный институт сердца, легких и крови. Что такое врожденные пороки сердца? Дата обращения 12.03.2015.
- Хирш Дж. К., Девани Э. Дж., Охе Р. Г., Бове Э.Глава 19Б. Сердце: II. Врожденный порок сердца. В: Доэрти GM. ред. ТЕКУЩИЙ Диагностика и лечение: Хирургия, 13д. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2010.
* В новом окне браузера откроется эта ссылка.
Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е Новости
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Коарктация аорты | Thoracic Key
Коарктация аорты чаще всего представляет собой дискретный стеноз проксимального отдела грудной аорты (рис. 45.1). Однако существуют значительные различия в анатомии коарктации, а также в ее патофизиологии, клинической картине, вариантах лечения и результатах.Например, коарктация может быть дискретной или длинносегментной по своей природе, и особенно у младенцев, она может быть связана с гипоплазией поперечной дуги аорты. Патофизиология коарктации зависит от степени стеноза, а также зависит от сопутствующих поражений, таких как открытый артериальный проток, дефект межжелудочковой перегородки или обструкция оттока левого желудочка. Клинические проявления коарктации также варьируются от сердечной недостаточности в младенчестве до бессимптомной гипертензии у детей старшего возраста или взрослых.Варианты лечения включают хирургическое вмешательство и чрескожную баллонную ангиопластику или стентирование. Наконец, клинические исходы и долгосрочный прогноз после лечения широко варьируются и не являются полностью благоприятными. На поздний прогноз могут повлиять остаточный стеноз или гипоплазия дуги, связанная внутрисердечная патология, аортопатия и гипертензия в состоянии покоя или при физической нагрузке. Правильно заключить, что коарктация аорты — это не то простое поражение, которым она часто кажется.
Распространенность и этиология
Коарктация аорты встречается примерно у 6–8% пациентов с врожденными пороками сердца.Региональная программа кардиологии новорожденных Новой Англии (NERICP) определила коарктацию аорты как четвертое по частоте поражение, требующее катетеризации сердца или хирургического вмешательства в течение первого года жизни (1). Коарктация составляла 7,5% младенцев, участвовавших в программе в период с 1969 по 1974 год. Распространенность на самом деле выше, потому что NERICP сообщил только о младенцах, которым требовалось вмешательство в течение первого года жизни. Как и в случае большинства левосторонних обструктивных поражений, коарктация чаще встречается у мужчин, чем у женщин, при этом соотношение мужчин и женщин колеблется от 1.От 27 до 1,74 (1,2).
Рисунок 45.1 Аортограмма, демонстрирующая дискретную коарктацию грудной аорты. Видна несколько извилистая левая внутренняя грудная артерия. |
Генетическое влияние на развитие коарктации давно признано у пациентов с синдромом Тернера (45X), у которых поражено около 35%. Интересно, что недавние данные показывают, что примерно 5% девочек с коарктацией также страдают синдромом Тернера (3).Доказательства важного генетического влияния на развитие левосторонних обструктивных поражений очевидны (4,5,6,7,8,9). Например, исследования сцепления выявили несколько перекрывающихся генетических локусов для левосторонних обструктивных поражений, включая коарктацию, что убедительно подтверждает мнение о том, что эти поражения причинно связаны (7,8). Мутации NOTCh2 были выявлены у некоторых пациентов с двустворчатым аортальным клапаном, стенозом аортального клапана, коарктацией и синдромом гипопластических левых отделов сердца (9), а недавно мутации в MCTP2 были выявлены у пациентов с коарктацией, а также с синдромом гипопластических левых отделов сердца (10). ).Влияние окружающей среды на развитие коарктации также было подтверждено исследованием, обнаруживающим сезонные колебания, при этом частота коарктации достигает пика поздней осенью и зимой (11).
Эмбриология
Дуга аорты и ее ветви развиваются на шестой-восьмой неделе беременности человека. Эмбриологические третьи дуги аорты сохраняются как общие сонные артерии. Левая четвертая дуга аорты образует грудную дугу и перешеек аорты, а правая четвертая дуга обычно инвертируется.Эмбриологические шестые дуги аорты остаются проксимальными легочными артериями, а левая шестая дуга аорты развивается дистально в артериальный проток. Таким образом, коарктация грудной клетки является проявлением аномального развития эмбриологической левой четвертой и шестой дуг аорты (12). Основная причина не совсем понятна, но были выдвинуты две концепции, ни одна из которых не является полностью удовлетворительной: теория ткани протока и теория гемодинамики.
Коарктация обычно возникает в месте прикрепления артериального протока.Теория ткани протока предполагает, что коарктация развивается в результате миграции клеток гладких мышц протока в перидуктальную аорту с последующим сужением и сужением просвета аорты (13). Эта концепция согласуется с клиническими наблюдениями о том, что коарктация часто проявляется после закрытия протока и что ее можно облегчить у новорожденных с помощью инфузии простагландина E 1 . Однако теория ткани протока не дает адекватного объяснения некоторых случаев коарктации аорты, которые происходят далеко от места прикрепления протока.
Гемодинамическая теория предполагает, что коарктация развивается из-за гемодинамических нарушений, которые уменьшают объем кровотока через дугу аорты плода (14). У нормального плода
перешеек аорты получает только 10% суммарного желудочкового выброса, что объясняет наблюдение, что нормальный диаметр перешейка новорожденного составляет всего около 70-80% диаметра восходящей аорты (14). Согласно гемодинамической теории, внутрисердечные поражения, которые уменьшают объем оттока левого желудочка, способствуют развитию коарктации у плода за счет уменьшения кровотока через перешеек аорты.Эта теория действительно помогает объяснить общую ассоциацию коарктации с дефектом межжелудочковой перегородки, стенозом аорты и гипоплазией поперечной дуги аорты. Это также согласуется с эхокардиографическими исследованиями плода, демонстрирующими, что гипоплазия поперечной дуги и перешейка часто встречается у плодов с коарктацией (15). Был предложен интересный вариант гемодинамической теории для объяснения коарктации у девочек с синдромом Тернера. Предполагается, что лимфатическая обструкция плода, которая может вызывать перепончатую шейку при синдроме Тернера, также приводит к растяжению грудных протоков, которые сдавливают аорту плода и способствуют развитию коарктации (16).
Рис. 45.2 Вверху слева: результаты аутопсии при типичной юкстадуктальной коарктации. Задняя полка (стрелка) видна напротив открытого артериального протока (DA). Вверху справа: дискретная коарктация (стрелка) с артериальным протоком (DA) дистально. Внизу слева: артериальный проток (DA) вставляется дистальнее гипоплазированной поперечной дуги аорты. Постстенотическое расширение аорты дистально. Внизу справа: эластичное пятно, демонстрирующее дезорганизованную среду и пролиферацию интимы на дискретной «задней полке» справа, напротив DA; P — проксимальный просвет аорты; D, дистальный просвет аорты. |
Морфология
Коарктация аорты чаще всего представляет собой дискретный стеноз в верхней части грудного отдела аорты в месте или рядом с местом присоединения артериального протока (рис. 45.2). Поэтому большинство коарктаций правильно описывается как юкстадуктальное по расположению. Крупная морфология коарктации включает в себя пороки развития интимы и медиальной части, а также заметную заднюю складку (задняя полка), которая часто распространяется по всей окружности аорты (17).Хотя коарктация чаще всего представляет собой дискретный стеноз (рис. 45.3), она может быть длинносегментной и / или извилистой и может быть связана с гипоплазией перешейка и поперечной дуги (рис. 45.4). Гипоплазия поперечной дуги аорты (рис. 45.5) и перешейка проксимальнее коарктации часто встречается у младенцев, особенно с сопутствующей обструкцией оттока левого желудочка или дефектом межжелудочковой перегородки (18,19). Реже коарктация может происходить в брюшной аорте, где это может быть сложный стеноз с длинными сегментами, который затрагивает также почечные артерии (некоторые из этих случаев могут быть результатом предшествующего аортита).
Рисунок 45.3 Аортограмма, демонстрирующая дискретную коарктацию грудной аорты у 12-летнего ребенка. Поперечный свод и перешеек хорошо развиты. Катетер вводят в левый желудочек через транссептальную пункцию предсердий. |
Рис. 45.4 Аортограмма, демонстрирующая очень тяжелую коарктацию с гипоплазией перешейка аорты.Виден крошечный проток, входящий в место коарктации. Катетер помещают в восходящую аорту через транссептальную пункцию предсердия. |
Гистологическое исследование юкстадуктальной коарктации выявляет толстые внутренние и медиальные гребни, которые выступают кзади и латерально в просвет аорты (рис. 45.2). Связанное утолщение интимы и гиперплазия особенно заметно у пожилых пациентов (17). Артериальный проток или связка вставляются на том же уровне переднемедиально.Разрастание интимы и разрушение эластичной ткани могут происходить дистальнее коарктации (поражения струи), где высокоскоростной поток ударяет по стенке артерии. Именно в этом дистальном отделе может развиться инфекционный эндартериит, расслоение интимы или аневризмы. Кистозный медиальный некроз, состоящий из истощения и разрушения медиальной эластической ткани, обычно возникает в аорте, прилегающей к месту коарктации (20), а также в восходящей аорте. У некоторых пациентов кистозный медиальный некроз обеспечивает гистологический субстрат для формирования или расслоения поздней аневризмы аорты.
Рис. 45.5 Ангиограмма левого желудочка (боковая проекция) у младенца с коарктацией и гипоплазией поперечной дуги аорты. Поперечная дуга между сонными артериями и левой подключичной артерией умеренно гипопластична. Существует открытый артериальный проток, который выходит за пределы коарктации. |
Ассоциированные поражения
У некоторых пациентов коарктация аорты может быть связана с другими врожденными внутрисердечными дефектами.У детей в младенческом возрасте гораздо чаще, чем у пациентов старшего возраста, имеется ассоциированный дефект межжелудочковой перегородки и / или обструкция оттока левого желудочка. Дефекты межжелудочковой перегородки, связанные с коарктацией, включают перимембранозный, мышечный или смещенный типы. При смещении дефекта межжелудочковой перегородки кзади отклонение кональной перегородки может вызвать значительную обструкцию выходного тракта левого желудочка (21,22). Двустворчатый аортальный клапан встречается у 80% пациентов с коарктацией, причем клапан может быть стенозированным или гипоплазированным кольцом.Митральный стеноз также встречается у пациентов с коарктацией и может быть вызван надклапанным митральным кольцом, утолщением и дисплазией митральных створок, короткими диспластическими сухожильными хордами или наличием единственной «парашютной» папиллярной мышцы (23). Связь множественных левосторонних обструктивных поражений с коарктацией получила название синдрома Шона (24) и составляет сложную группу поражений, когда лечение требуется в младенчестве. Другие внутрисердечные аномалии, которые могут быть связаны с коарктацией, включают дефект атриовентрикулярной перегородки, d-транспозицию с или без атрезии трикуспидального клапана, тип Тауссига – Бинга с двойным выходом правого желудочка и врожденно скорректированную транспозицию.Коарктация также является важным компонентом синдрома гипоплазии левых отделов сердца.
Экстракардиальные сосудистые аномалии часто присутствуют у пациентов с коарктацией и включают вариации анатомии брахиоцефальной артерии, коллатерального артериального кровообращения и аневризмы Виллизиевского круга. Коарктация грудной клетки обычно возникает сразу за пределами левой подключичной артерии, но могут наблюдаться вариации в брахиоцефальных артериальных сосудах. Левая подключичная артерия может возникать в месте коарктации и может быть стенозированной в самом начале.Правая подключичная артерия возникает аномально ниже коарктации, как последняя брахиоцефальная ветвь, в 4–5% случаев. Обратный кровоток из позвоночной артерии в подключичную артерию, возникающий при коарктации или ниже, может вызвать синдром подключичного обкрадывания. Коллатеральное артериальное кровообращение, увеличивающее перфузию нисходящей аорты, может развиться в детстве или подростковом возрасте, но редко присутствует в младенчестве. Эта коллатеральная система состоит из переднего и заднего компонентов. Переднее кровообращение развивается между внутренними молочными артериями и наружными подвздошными артериями через эпигастральную артериальную систему.Задний коллатеральный кровоток развивается между тироцервикальными артериями и нисходящей аортой через ретроградный кровоток через увеличенные межреберные артерии. Эти межреберные артерии могут становиться расширенными и извилистыми, вызывая ощутимые трепетные ощущения в грудной клетке, непрерывные шумы и насечки на ребрах на рентгенограмме грудной клетки. Наконец, мешковидные («ягодные») аневризмы по Виллизиевому кругу встречаются у 3–5% пациентов с коарктацией. Они могут быть причиной нарушений мозгового кровообращения у некоторых пациентов с артериальной гипертензией.
Внекардиальные несосудистые аномалии также могут возникать у пациентов с коарктацией. В дополнении к синдрому Тернер 45X, нарушение костно-мышечной системы, мочеполовой системы, желудочно-кишечного тракта или дыхательной системы присутствует в целых 25% детях с коарктацией (1,25). Также наблюдается повышенная частота аномалий головы и шеи у пациентов с коарктацией, что повышает вероятность того, что аномалия нервного гребня может быть вовлечена в эмбриогенез коарктации (26).
Гемодинамика
Гемодинамика плода редко нарушается наличием коарктации, потому что обычно только 10% комбинированного желудочкового выброса проходит через перешеек аорты в утробе матери. Однако после рождения с закрытием овального отверстия и артериального протока через стенозированный сегмент аорты должен проходить значительно больший объемный поток. Следовательно, в постнатальном периоде могут возникнуть серьезные гемодинамические нарушения. В зависимости от тяжести коарктации и наличия сопутствующих поражений сердца эти гемодинамические изменения варьируются от легкой систолической гипертензии до тяжелой сердечной недостаточности и шока.
Коарктация аорты увеличивает сопротивление оттоку левого желудочка и повышает систолическое давление в левом желудочке, восходящей аорте и ее ветвях. В зависимости от тяжести стеноза, сердечного выброса и степени коллатерального кровообращения градиент систолического давления через коарктацию может достигать 50–60 мм рт. Ст. В покое. У многих пациентов градиент давления присутствует на протяжении систолы и диастолы (рис. 45.6). Разнообразные компенсаторные механизмы помогают левому желудочку в ответ на увеличение импеданса оттока.Гипертрофия миокарда левого желудочка, пожалуй, самая важная. Гипертрофия миокарда, как правило, нормализует напряжение стенки миокарда и постнагрузку желудочков (27) и помогает поддерживать нормальную систолическую функцию желудочков. При изолированной коарктации конечный диастолический объем левого желудочка относительно нормален, а конечный систолический объем может быть уменьшен. Таким образом, у большинства детей с коарктацией аорты (при отсутствии сердечной недостаточности) фракция выброса левого желудочка является нормальной или повышенной.
Если коарктация тяжелая или быстро развивается, как у новорожденного после закрытия протока, может возникнуть систолическая дисфункция левого желудочка и сердечная недостаточность.Гемодинамические последствия включают уменьшение ударного объема, повышение конечного диастолического давления в левом желудочке, повышенное давление в левом предсердии, застой в легочных венах и гипертензию легочной артерии. Если сердечный выброс серьезно нарушен, снижение перфузии миокарда и развитие ацидоза еще больше ухудшают сократимость миокарда. Этот клинический сценарий особенно часто встречается в первые недели жизни. Компенсаторные механизмы включают активацию симпатической нервной системы (для увеличения частоты сердечных сокращений и увеличения сократимости миокарда) и механизма Франка – Старлинга (для увеличения конечного диастолического объема левого желудочка и поддержки нормального ударного объема).Однако незрелый миокард относительно неэффективен в использовании этих компенсаторных ответов (28). Миокард новорожденного лишен зрелой симпатической иннервации в результате, отчасти, снижения плотности бета-рецепторов. Кроме того, по сравнению с миокардом взрослого, миокард левого желудочка новорожденного плохо податлив и менее способен задействовать механизм Франка-Старлинга для сохранения ударного объема. Наконец, при тяжелой коарктации у новорожденного быстро возникает перегрузка левым желудочком после закрытия артериального протока без времени для развития гипертрофии миокарда.Следовательно, постнагрузка левого желудочка и напряжение стенки увеличиваются относительно некомпенсированным образом. Понятно, что многие факторы делают незрелый миокард особенно уязвимым для гемодинамических нарушений, вызванных тяжелой коарктацией, и объясняют наблюдение, что систолическая дисфункция желудочков и сердечная недостаточность ограничиваются в основном первыми неделями жизни.
Коарктация также может вызывать диастолическую дисфункцию левого желудочка. Эхокардиографические исследования продемонстрировали снижение скорости ранней диастолической релаксации левого желудочка с последующими нарушениями диастолического наполнения, характеризующимися сдвигом наполнения левого желудочка в позднюю диастолу (29).Считается, что эти нарушения диастолической функции связаны с пониженной податливостью левого желудочка, вызванной гипертрофией миокарда, фиброзом миокарда и, возможно, увеличением инотропного состояния миокарда. Важным функциональным последствием является повышение конечного диастолического давления в левом желудочке при любом заданном объеме наполнения. Таким образом, может возникнуть гипертензия левого предсердия и застой в легочных венах, особенно у пациентов с увеличенным конечным диастолическим объемом левого желудочка.
Рис. 45.6. Одновременные записи давления в восходящей и нисходящей аорте у ребенка с коарктацией до и сразу после баллонной ангиопластики. Перед ангиопластикой (левая панель) показаны типичные контуры давления: систолическое и пульсовое давление повышены в восходящей аорте и уменьшаются в нисходящей аорте. Градиент давления присутствует на протяжении систолы и диастолы. После ангиопластики (правая панель) контуры давления нормализуются, пиковый систолический градиент снижается с 50 мм рт. Ст. До 5 мм рт. Ст. |
Связанный врожденный внутрисердечный дефект усугубляет гемодинамическую нагрузку у некоторых пациентов с коарктацией. Клапанный или подклапанный стеноз аорты дополнительно увеличивает систолическое давление в левом желудочке и постнагрузку желудочка. Большой дефект межжелудочковой перегородки, открытый артериальный проток или митральная регургитация увеличивают конечный диастолический объем левого желудочка и преднагрузку желудочка. В сочетании с пониженной податливостью левого желудочка увеличенный диастолический объем приводит к увеличению конечного диастолического давления левого желудочка.Впоследствии давление в левом предсердии повысится, и может развиться легочная венозная и артериальная гипертензия. Таким образом, сердечная недостаточность и гипертензия легочной артерии относительно часто встречаются у детей с коарктацией и ассоциированным стенозом аорты и / или дефектом межжелудочковой перегородки как следствие нарушений преднагрузки левого желудочка, постнагрузки и диастолической функции.
Нарушения физиологии периферических сосудов также встречаются у пациентов с коарктацией. Систолическая артериальная гипертензия является проявлением стеноза коарктации, но также отражает изменения реактивности сосудов, эластичности артериальной стенки и функции барорецепторов.Исследования пациентов после восстановления коарктации продемонстрировали нарушение функции артериальных сосудов (30,31,32), а также восстановление барорецепторного рефлекса у некоторых пациентов со стойкой гипертензией (33). Такие аномалии в физиологии артерий, которые могут присутствовать после успешного анатомического купирования коарктации, помогают объяснить возникновение систолической гипертензии у некоторых пациентов через много лет после восстановления коарктации.
Клинические признаки
Клинические проявления коарктации обычно следует одной из трех моделей: младенец с застойной сердечной недостаточностью, ребенок с шумом в сердце или ребенок или подросток с системной артериальной гипертензией.Когда коарктация проявляется в младенчестве, она часто проявляется как катастрофическое заболевание. Застойная сердечная недостаточность и шок могут возникать внезапно при закрытии артериального протока. У значительной части этих детей наблюдается коарктация с серьезными связанными структурными поражениями, такими как дефект межжелудочковой перегородки или стеноз аорты. У младенца с тяжелой коарктацией и большим дефектом межжелудочковой перегородки внезапное начало дисфункции желудочков, низкий сердечный выброс, шок и ацидоз обычно развиваются примерно на 8-10 днях жизни.Мультиорганная системная недостаточность, особенно почечная недостаточность и / или некротический энтероколит, и смерть наступают быстро, если не будут быстро обеспечены окончательные медицинские и хирургические вмешательства.
Коарктация аорты может проявляться позже в детстве как систолическая гипертензия верхних конечностей или как шум в сердце. Поздняя диагностика после младенческого возраста является обычным явлением, поскольку физические данные могут быть незаметными, и у большинства этих пациентов симптомы отсутствуют. При тщательном обследовании некоторые сообщают о хромоте нижних конечностей при физических нагрузках или частых головных болях.В обзоре детей (старше младенческого возраста) с коарктацией в Колумбийском университете между 1969 и 1978 годами средний возраст постановки диагноза составлял 10 лет. Наиболее частыми причинами направления к специалисту были гипертония или шум в сердце. Правильный диагноз коарктации был поставлен лечащим врачом только в 14% случаев (34).
Медицинский осмотр
Общий вид ребенка с коарктацией будет зависеть от способа предъявления. У младенца с сердечной недостаточностью встречается бледный, раздражительный ребенок с респираторной недостаточностью.Тахикардия, одышка, потоотделение, гепатомегалия и плохая перфузия сигнализируют о наличии застойной сердечной недостаточности и пониженном сердечном выбросе. Дифференциальный цианоз может наблюдаться (цианоз, ограниченный нижними конечностями), если имеется протоковый шунт справа налево. Напротив, старший ребенок с коарктацией может казаться полностью здоровым. Характерные признаки синдрома Тернера очевидны у некоторых девочек и включают низкий рост, широко расставленные соски и перепончатую шею.
Отличительными физическими признаками коарктации являются несоответствие артериального пульса и систолического артериального давления в верхних и нижних конечностях.Артериальный пульс ниже коарктации имеет меньшую амплитуду и задержку по времени по сравнению с проксимальным пульсом («пульс parvus et tardus»). Систолическое артериальное давление повышено проксимальнее коарктации, и между рукой и ногой присутствует градиент систолического давления. Некоторые клинические обстоятельства могут затруднить обнаружение несоответствия артериального пульса и давления. Во-первых, градиент систолического давления может быть минимальным, поскольку коарктация легкая, с сердечной недостаточностью и пониженным сердечным выбросом или с большим открытым артериальным протоком.Нисходящий поток в аорте может поддерживаться протоковым шунтом справа налево, а при наличии большого дефекта межжелудочковой перегородки перфузия может быть хорошо насыщенной кислородом и пульсирующей. Во-вторых, обнаружение артериального пульса и перепада давления может быть затруднено из-за различий в анатомии брахиоцефальной артерии. Аномальная правая подключичная артерия возникает дистальнее коарктации примерно в 3–4% случаев. У этих пациентов артериальный пульс и артериальное давление идентичны в правой руке и ноге, а расхождения выявляются только в левой руке.В других случаях левая подключичная артерия возникает рядом с коарктацией, и ее устье может быть стенозированным. У таких пациентов ограниченный артериальный пульс и повышенное систолическое давление будут обнаруживаться только в правой руке. В редких случаях пациенты могут иметь аномальную правую подключичную артерию и стенозирующую левую подключичную артерию. В этой необычной ситуации (чаще встречается при прерванной дуге аорты) артериальные различия в четырех конечностях не будут обнаружены, хотя пульсации сонной артерии могут быть ограниченными.
При пальпации прекардиума можно отметить несколько находок. Давление в левом желудочке и перегрузка объемом могут вызывать выраженный импульс желудочков на верхушке. Выраженный импульс правого желудочка у нижней левой границы грудины или мечевидного отростка возникает, если имеется ассоциированная легочная гипертензия. Систолическое дрожание может быть пальпировано в надгрудинной вырезке, но наличие прекардиального дрожания необычно при изолированной коарктации и должно вызывать подозрение на связанное внутрисердечное поражение.При наличии прочной коллатеральной системы заметная артериальная пульсация может пальпироваться в межреберных областях и / или между лопатками сзади.
Аускультация обычно выявляет нормальные первый и второй тоны сердца. В верхушке может быть слышен постоянный систолический щелчок изгнания, сигнализирующий о наличии двустворчатого аортального клапана. Могут присутствовать несколько шумов в зависимости от характера коарктации, связанных внутрисердечных поражений и артериальной коллатеральной системы. Шум систолического выброса 2–3 / 6 степени, возникающий из-за самой коарктации, обычно лучше всего слышен у основания и в левой межлопаточной области сзади.Межлопаточное расположение шума помогает идентифицировать место коарктации как верхнюю грудную аорту. Если коарктация тяжелая, систолический шум может быть продолжительным и перерасти в диастолу. Непрерывные шумы могут быть заметными по всей грудной клетке спереди, сбоку и сзади у пациентов с хорошо развитой артериальной коллатеральной системой. Связанные внутрисердечные поражения создают другие шумы. Стеноз аортального клапана вызывает шум систолического выброса на правом верхнем краю грудины.Дефект межжелудочковой перегородки или митральная регургитация будут вызывать голосистолический шум на нижнем левом краю грудины или верхушке грудины. Сопутствующий митральный стеноз или большой желудочковый шунт слева направо вызовут средний диастолический гул на верхушке. Наконец, ритм галопа можно услышать у младенца с желудочковой дисфункцией. Если сердечный выброс сильно снижен, шумы могут быть едва различимыми, а ритм галопа может быть наиболее заметным аускультативным признаком.
Электрокардиографические особенности
У младенца с коарктацией обычно нормальная электрокардиограмма (35).Обнаружение гипертрофии левого желудочка в младенчестве, особенно при деформации сегмента ST и депрессии зубца Т, убедительно свидетельствует о связанном стенозе аорты или заболевании миокарда. Электрокардиограмма детей старшего возраста и подростков будет отражать последствия длительной перегрузки левого желудочка давлением. Могут присутствовать гипертрофия левого желудочка и увеличение левого предсердия
. Сопутствующие внутрисердечные поражения также влияют на результаты электрокардиографии. Ось QRS во фронтальной плоскости может быть левой и верхней с ассоциированным дефектом AV перегородки, правым желудочком с двойным выходом или первичным заболеванием миокарда.Гипертрофия левого желудочка с деформацией предполагает наличие тяжелого клапанного или подклапанного стеноза аорты. Гипертрофия правого желудочка, сохраняющаяся после младенчества, может указывать на наличие легочной гипертензии в результате связанных поражений, таких как дефект межжелудочковой перегородки или митральный стеноз.
Рис. 45.7 Рентгенограмма грудной клетки женщины с неоплеченной коарктацией, демонстрирующая надрез ребра из расширенных и извитых межреберных артерий. |
Рентгенологические особенности
Рентгенограмма грудной клетки младенца с коарктацией и застойной сердечной недостаточностью неспецифична. Наблюдается кардиомегалия от умеренной до тяжелой, а маркировка легочных сосудов увеличена. Закупорка легочных сосудов может быть нечеткой и пассивной по своей природе, связанной с левопредсердной и легочной венозной гипертензией, или может быть активной и быть связана с усилением легочного кровотока из большого шунта слева направо. Вырез на ребрах у младенцев отсутствует, поскольку коллатеральное артериальное кровообращение еще не развито.
Рис. 45.8. Двумерная эхокардиограмма, полученная на продольной оси над грудиной, демонстрирующая дискретную коарктацию аорты. AAo, восходящая аорта; Дао, нисходящая аорта. |
У детей старшего возраста и подростков с коарктацией рентген грудной клетки обычно показывает нормальный или лишь слегка увеличенный размер сердца. Маркировка легочных сосудов в норме, если нет ассоциированного дефекта.Аномальный контур дуги аорты часто встречается на лобной пленке и состоит из локализованного углубления аорты в месте коарктации (3 признака). Сразу под знаком 3 нисходящая аорта может выступать из-за постстенотического расширения. Зубцы на ребрах могут быть обнаружены у пожилых пациентов. Это вызвано эрозией нижних поверхностей задних ребер расширенными и извитыми межреберными артериями (рис. 45.7). Вырезание ребер может быть односторонним, если одна подключичная артерия стенозирована или возникает дистальнее коарктации.
Эхокардиография
Двумерная эхокардиография и допплеровские исследования могут обеспечить точную оценку анатомии и физиологии коарктации. У младенцев можно получить высококачественные ультразвуковые изображения коарктации, но у более крупных детей и подростков получить их бывает сложно. При взгляде по длинной оси над грудиной типичная коарктация грудной клетки выглядит
как локализованный стеноз сразу после начала левой подключичной артерии (рис. 45.8). Сужение выглядит как выступ фиброзной ткани, выступающий из задней части аорты и ориентированный в сторону артериального протока («задняя полка»).Сопутствующие данные, такие как гипоплазия перешейка и поперечной дуги, постстенотическая дилатация и снижение систолической пульсации в нисходящей аорте, служат подтверждением наличия значительной коарктации. Цветной допплер помогает локализовать место обструкции и особенно полезен в тех случаях, когда двухмерное изображение затруднено или неубедительно.
Рис. 45.9 Типичный непрерывный доплеровский дисплей при тяжелой коарктации.Пиковая скорость составляет 3,4 м / с. Обратите внимание на характер диастолического стока, соответствующий градиенту давления на протяжении диастолы. |
Допплерэхокардиография может помочь в определении гемодинамической тяжести коарктации. Непрерывно-волновое допплеровское исследование через надгрудинное окно обнаружит высокую скорость потока через стеноз (рис. 45.9). Пиковый мгновенный градиент давления может быть определен из максимальной скорости потока с использованием модифицированного уравнения Бернулли.Отображение доплеровского потока через коарктацию часто демонстрирует картину диастолического стока, особенно у пациентов с тяжелым стенозом или с устойчивым коллатеральным кровообращением. Профиль непрерывно-волнового доплеровского течения через коарктацию состоит из двух наложенных друг на друга сигналов, представляющих низкоскоростной поток в проксимальном нисходящем отделе аорты (проксимальнее коарктации) и высокоскоростной поток через саму коарктацию. Скорректированный градиент получают путем вычитания проксимального градиента из градиента в месте коарктации (36).
Двумерная и допплеровская эхокардиография особенно важны при оценке внутрисердечных поражений, которые часто связаны с коарктацией. Высококачественные эхокардиографические исследования дают достаточно анатомических и физиологических данных, чтобы позволить врачу поставить всесторонний диагноз без необходимости проведения дополнительных диагностических изображений у большинства пациентов.
Рис. 45.10 Магнитно-резонансное изображение в сагиттальной проекции, демонстрирующее дискретную коарктацию аорты чуть дистальнее левой подключичной артерии.Имеется легкое постстенотическое расширение нисходящей аорты. |
Магнитно-резонансная томография и КТ-ангиография
Магнитно-резонансная томография (МРТ) может обеспечить очень высококачественные изображения коарктации. МРТ-изображения в сагиттальной и парасагиттальной проекциях могут продемонстрировать расположение и тяжесть коарктации (рис. 45.10), а также анатомию дуги аорты. Также может быть получена информация о наличии открытого артериального протока и коллатерального артериального кровообращения.Трехмерная визуализация поверхности может обеспечить изысканные анатомические детали у этих пациентов (37), а трехмерные печатные модели из тех же наборов данных MR
предоставляют уникальную возможность для планирования хирургических и транскатетерных вмешательств (рис. 45.11). МРТ-исследования особенно подходят для пациентов, которым требуется серийная визуализация с высоким разрешением, например, до и после хирургического вмешательства, ангиопластики или стентирования (38). МРТ-исследования также могут предоставить оценку аортального кровотока и градиенты давления (39).Многодетекторная КТ-ангиография также предоставляет отличную анатомическую информацию у пациентов с коарктацией и аномалиями дуги аорты (рис. 45.12). Данные КТ-ангиографии собираются очень быстро (обычно за 4–5 секунд), так как стробирование не требуется, как при МРТ. Однако, в отличие от МРТ, КТ-ангиография подвергает пациента воздействию ионизирующего излучения.
Рис. 45.11 A: Трехмерная реконструкция коарктации с визуализацией поверхности по МР-ангиограмме.B: Трехмерная печатная модель коарктации, полученная на том же МРТ. Трехмерные модели могут быть полезны при планировании хирургических и транскатетерных вмешательств. |
Рис. 45.12 Трехмерная переформатированная КТ-ангиограмма в левой боковой проекции у 19-месячного младенца с дискретной коарктацией и извилистой, несколько гипоплазированной поперечной дугой и перешеек. |
Катетеризация сердца и ангиография
Катетеризация сердца может служить как диагностическим, так и терапевтическим целям у пациентов с коарктацией.Диагностическая катетеризация сердца не требуется, если неинвазивная оценка четко определяет имеющиеся поражения. Если остаются важные клинические вопросы относительно природы и тяжести коарктации или связанных с ней внутрисердечных поражений, диагностическая катетеризация сердца может оказаться полезной. Цели диагностической катетеризации сердца у пациента с коарктацией — определить анатомию и тяжесть коарктации, оценить анатомию дуги аорты, кровообращение коллатеральной артерии
, наличие и тяжесть сопутствующих поражений, функцию левого желудочка и давление в легочной артерии. и сопротивление.
Коарктация вызывает повышение систолического давления в восходящей аорте и снижение систолического давления и пульсового давления в нисходящей аорте (рис. 45.6). У ребенка с изолированной коарктацией и нормальным сердечным выбросом систолический градиент менее 20 мм рт. Ст. Часто свидетельствует о легкой коарктации. Однако один только градиент давления может недооценивать коарктацию. Градиент давления может быть уменьшен при дисфункции левого желудочка и низком сердечном выбросе, за счет открытого артериального протока, других последовательных левосторонних обструктивных поражений или за счет артериального коллатерального кровообращения, которое декомпрессирует восходящую аорту.Таким образом, гемодинамическое значение измеренного градиента коарктации необходимо оценивать в контексте общей анатомии и физиологии пациента.
Ангиография остается золотым стандартом для оценки коарктации и анатомии дуги аорты. Анатомию коарктации и коллатерального кровообращения обычно лучше всего визуализировать с помощью восходящей аортограммы, снятой в переднезадней и прямой латеральной проекциях. У некоторых пациентов переднезадняя камера повернута на 10-15 градусов влево-передний косой (LAO), чтобы развернуть восходящую часть нисходящей аорты.Если восходящая аорта не катетеризована, анатомия коарктации может быть удовлетворительно визуализирована у некоторых пациентов с помощью только ангиограммы левого желудочка.
Естественное течение и лечение
Пациенты с нелеченой коарктацией имеют плохой естественный анамнез, характеризующийся значительной заболеваемостью и ранней смертностью. В своем классическом исследовании 1970 года Кэмпбелл сообщил данные естественного течения болезни, полученные при аутопсии и истории болезни 465 пациентов с коарктацией (40). Оценивались только субъекты, пережившие первый год жизни, за исключением младенцев с критической коарктацией.Тем не менее, данные естественного анамнеза Кэмпбелла для нелеченой коарктации после младенчества документально подтверждают средний возраст смерти 34 года (медиана 31 год), при этом 75% пациентов умирают к 46 годам. Наиболее частыми причинами смерти были застойная сердечная недостаточность (26%), разрыв аорты (21%), эндокардит (18%) и внутричерепное кровоизлияние (12%). Учитывая такой неблагоприятный прогноз без лечения, очевидно, что вмешательство показано практически всем пациентам с коарктацией аорты. Сроки терапии зависят от характера пациента.
Представление в младенчестве
Коарктация, проявляющаяся сердечной недостаточностью в младенчестве, требует немедленного лечения. Медицинское лечение заключается в первоначальной стабилизации пациента с помощью инотропной поддержки. Новорожденным в критическом состоянии также может быть полезен простагландин E1 для улучшения проходимости протоков и улучшения перфузии нисходящей аорты, почечного и брыжеечного ложа (41). Нарушения обмена веществ, такие как ацидоз, гипотермия, гипогликемия или анемия, необходимо лечить незамедлительно. После непродолжительного лечения, направленного на стабилизацию состояния ребенка, следует провести окончательный ремонт (42).В опытных центрах уровень смертности при хирургическом лечении изолированной коарктации у младенцев очень низкий (43,44,45,46,47,48,49,50,51).
Хирургические риски выше для младенцев с коарктацией, у которых есть серьезные внутрисердечные аномалии. Тем не менее, после периода медицинской стабилизации этим детям показано раннее восстановление коарктации. Уровень хирургической смертности для этих младенцев колеблется от 2% до 10% и является самым высоким для детей с наиболее сложными внутрисердечными дефектами (43,44,45,46,48,51).Необходимость внутрисердечного восстановления (или перевязки легочной артерии) во время восстановления коарктации не всегда очевидна. В некоторых случаях достаточно одного восстановления коарктации, которое может улучшить патофизиологию связанного поражения. Например, после восстановления коарктации у младенца с дефектом межжелудочковой перегородки может наблюдаться уменьшение шунта слева направо и разрешение сердечной недостаточности. Впоследствии у некоторых будет наблюдаться спонтанное уменьшение размера дефекта межжелудочковой перегородки, достаточное, чтобы избежать будущей внутрисердечной операции.Умеренная гипоплазия дуги аорты, аортального или митрального клапанов может улучшиться в последующем после восстановления коарктации у новорожденного (52). Внутрисердечное восстановление во время восстановления коарктации целесообразно у младенцев с большим дефектом межжелудочковой перегородки или более сложными поражениями, такими как d-транспозиция или правый желудочек с двойным выходом (53,54).
Только золотые участники могут продолжить чтение. Войдите или зарегистрируйтесь, чтобы продолжить
Wikizero — Гемодинамика
Динамика кровотока
Гемодинамика или гемодинамика — это динамика кровотока .Система кровообращения управляется гомеостатическими механизмами, так же как гидравлические контуры контролируются системами управления. Гемодинамический ответ постоянно отслеживает и адаптируется к условиям в организме и окружающей его среде. Таким образом, гемодинамика объясняет физические законы, управляющие потоком крови в кровеносных сосудах.
Кровоток обеспечивает транспортировку питательных веществ, гормонов, продуктов метаболизма, O 2 и CO 2 по всему телу для поддержания метаболизма на клеточном уровне, регулирования pH, осмотического давления и температуры всего тела. и защита от микробных и механических повреждений. [1]
Кровь — это неньютоновская жидкость, которую лучше всего изучать с помощью реологии, а не гидродинамики. Кровеносные сосуды — это не жесткие трубки, поэтому классическая гидродинамика и механика жидкостей, основанная на использовании классических вискозиметров, не может объяснить гемодинамику. [2]
Исследование кровотока называется гемодинамикой . Изучение свойств кровотока называется гемореологией.
Кровь представляет собой сложную жидкость. Кровь состоит из плазмы и форменных элементов.Плазма содержит 91,5% воды, 7% белков и 1,5% других растворенных веществ. Форменные элементы — это тромбоциты, лейкоциты и красные кровяные тельца, присутствие этих форменных элементов и их взаимодействие с молекулами плазмы — основные причины, по которым кровь так сильно отличается от идеальных ньютоновских жидкостей. [1]
Вязкость плазмы [править]
Нормальная плазма крови ведет себя как ньютоновская жидкость при физиологической скорости сдвига. Типичное значение вязкости нормальной плазмы человека при 37 ° C составляет 1.4 мН · с / м 2 . [3] Вязкость нормальной плазмы изменяется в зависимости от температуры так же, как вязкость воды, содержащей растворитель; повышение температуры на 5 ° C в физиологическом диапазоне снижает вязкость плазмы примерно на 10%.
Осмотическое давление плазмы [править]
Осмотическое давление раствора определяется количеством присутствующих частиц и температурой. Например, 1 молярный раствор вещества содержит 6,022 × 10 23 молекул на литр этого вещества, а при 0 ° C он имеет осмотическое давление 2.27 МПа (22,4 атм). Осмотическое давление плазмы влияет на механику кровообращения несколькими способами. Изменение разницы осмотического давления на мембране клетки крови вызывает перемещение воды и изменение объема клетки. Изменения формы и гибкости влияют на механические свойства цельной крови. Изменение осмотического давления плазмы приводит к изменению гематокрита, то есть объемной концентрации эритроцитов в цельной крови за счет перераспределения воды между внутрисосудистым и внесосудистым пространством.Это, в свою очередь, влияет на механику цельной крови. [4]
Красные кровяные тельца [править]
Красные кровяные тельца очень гибкие и двояковогнутые по форме. Его мембрана имеет модуль Юнга в районе 106 Па. Деформация эритроцитов вызвана напряжением сдвига. Когда суспензия разрезается, красные кровяные тельца деформируются и вращаются из-за градиента скорости, причем скорость деформации и вращения зависит от скорости сдвига и концентрации. Это может повлиять на механизм кровообращения и затруднить измерение вязкости крови.{2}} [4]
Где a — радиус частицы, ρ p , ρ f — плотность частиц и жидкости соответственно μ — вязкость жидкости, g — ускорение свободного падения. Из приведенного выше уравнения видно, что скорость оседания частицы зависит от квадрата радиуса. Если частица выходит из состояния покоя в жидкости, ее скорость осаждения U s увеличивается до тех пор, пока она не достигнет постоянного значения, называемого конечной скоростью (U), как показано выше.
Гемодилюция [править]
Гемодилюция — это уменьшение концентрации эритроцитов и компонентов плазмы путем частичного замещения крови коллоидами или кристаллоидами. Это стратегия, позволяющая избежать воздействия на пациентов потенциальных опасностей переливания гомологичной крови.
Гемодилюция может быть нормоволемической, что подразумевает разбавление нормальных компонентов крови с помощью расширителей. Во время острой нормоволемической гемодилюции (ANH) кровь, впоследствии потерянная во время операции, содержит пропорционально меньше эритроцитов на миллиметр, что сводит к минимуму интраоперационную потерю цельной крови.Следовательно, кровь, потерянная пациентом во время операции, фактически не теряется пациентом, поскольку этот объем очищается и перенаправляется пациенту.
С другой стороны, гиперволемическая гемодилюция (ГВГ) использует резкое предоперационное увеличение объема без удаления крови. Однако при выборе жидкости необходимо убедиться, что при смешивании оставшаяся кровь в микроциркуляции ведет себя так же, как и исходная жидкость, сохраняя все свои свойства вязкости. [5]
При представлении того, какой объем ANH следует применять, одно исследование предлагает математическую модель ANH, которая рассчитывает максимально возможную экономию RCM с использованием ANH, учитывая вес пациента H i и H m .(См. Ниже глоссарий используемых терминов.)
Для поддержания нормоволемии необходимо одновременно заменить забор аутологичной крови подходящим гемодилютом. В идеале это достигается путем изоволемического обменного переливания заменителя плазмы с коллоидно-осмотическим давлением (ОП). Коллоид — это жидкость, содержащая частицы, достаточно большие, чтобы оказывать онкотическое давление через мембрану микрососудов. Обсуждая использование коллоида или кристаллоида, обязательно подумайте обо всех компонентах уравнения Скворца:
- Q = K ([Pc − Pi] S− [Pc − Pi]) {\ displaystyle \ Q = K ([P_ {c} -P_ {i}] S- [P_ {c} -P_ {i}])}
Для определения минимального безопасного гематокрита, желательного для данного пациента, полезно следующее уравнение:
- BLs = EBVlnHiHm {\ displaystyle \ BL_ {s} = EBV \ ln {\ frac {H_ {i}} {H_ {m}}}}
, где EBV — оценка
PPT — Артериальная система и гемодинамика PowerPoint Presentation, скачать бесплатно
Артериальная система • Давление в кровообращении • Артериальное давление во время диастолы • Пульсовое давление и работа сердца • Гемодинамика — это исследование физических принципов, которые регулируют кровоток в сердечно-сосудистой системе.• Факторы, влияющие на сопротивление потоку • Ламинарный и турбулентный поток • Напряжение, давление и радиус Артериальная система и гемодинамика
Артериальная система Артериальная система состоит из: Эластических артерий: основные распределительные сосуды с большим компонентом эластичной ткани и низким сопротивление: аорта, брахиоцефальная, общая сонная, подключичная и легочная артерии. Мышечные артерии: разветвляющие ветви с большим количеством мышечной ткани и менее эластичной тканью: лучевая, бедренная, коронарная и церебральная артерии.Артериолы: конечные ветви, снабжающие капилляры.
= MAP Системные легочные артерии L желудочек 120 Rt желудочек Капилляры Капилляры L желудочек Артериолы Rt предсердие Пульсовое давление Венулы L предсердие 100 Артерии Вены Вены 80 Давление, мм рт. Ст. 60 Диастолическое давление 40 20 Затененная область = систолическое давление — диастолическое давление пульсовое давление Систолическое давление Среднее и пульсовое давление в кровообращении
Пиковое систолическое давление и пульсовое давление определяются ударным объемом и податливостью аорты.Податливость зависит от эластичной ткани аорты. Пульсовое давление зависит от ударного объема и податливости аорты Закрытие аортального клапана Ударный объем Пульсовое давление Среднее артериальное давление Податливость аорты Пульсовое давление = пиковое систолическое минус диастолическое давление. Снижение податливости аорты приведет к более высокому пиковому систолическому давлению и пульсовому давлению (при условии, что ударный объем не изменился).
Аорта систолическое давление Диастола левого желудочка Ударный объем выбрасывается во время периода быстрого выброса и компенсируется расширением аорты.Во время диастолы давление в аорте поддерживается за счет отдачи аорты, когда кровь течет к периферии. Из-за эластичности аорты и крупных артерий пульсирующий сигнал давления постепенно гасится, так что поток в венулах остается стабильным (не пульсирующим). Артериальное давление поддерживается во время диастолы за счет отдачи аорты Во время диастолы аортальный клапан закрыт, и отдача эластичной аорты направляет кровь к периферии
Центральное и периферическое давление аорты Одновременно регистрируемые давления от корня аорты (Ao) и бедренная артерия (FA) демонстрируют замедленную передачу и более высокое систолическое давление в бедренной артерии.Хотя пиковое давление выше в бедренной артерии, чем в аорте, среднее давление движения (САД) в аорте выше, чем в бедренной артерии. Происходит сглаживание формы волны давления и потеря дикротической вырезки между аортой и бедренной артерией. UpToDate®
Работа = сила (f), действующая на расстояние (dl): W = (f) (dl) Для работы, выполняемой поршнем с площадью A, движущимся против давления P, Для левого желудочка: P = постнагрузка = артериальное давление при открытом аортальном клапане & V = ударный объем, поэтому сердечная работа = ударный объем x постнагрузка AP dl Работа сердца состоит из откачки объема против давления
Детерминанты пульсового давления: Ударный объем Податливость аорты Старение и атеросклероз податливость аорты систолическое давление и пульсовое давление работа сердца из-за систолического давления Систолическое и пульсовое давление повышаются с возрастом систолическое 150 среднее артериальное давление 100 диастолическое 50 60 20 40 80 Возраст
C = DV / DP 250 200 22 года% увеличения объема 150 75 лет 100 50 60 100 140 180 Давление, мм рт. Ст. Работа сердца = ударный объем x постнагрузка.Работа сердца ударный объем x систолическое АД. Повышение систолического давления увеличивает работу сердца. Податливость аорты сводит к минимуму пиковое систолическое давление и работу сердца. Сердечная работа увеличивается с возрастом, а также при гипертонии, стенозе аорты или коарктации. Снижение эластичности аорты или увеличение постнагрузки увеличивают сердечную работу Различия в эластичности аорты у молодых и старых субъектов
Сопротивление отдельного сосуда обратно пропорционально радиусу , поэтому R артерия
Проводимость — это величина, обратная сопротивлению. Для параллельных цепей проводимости складываются Ctotal = C1 + C2 + C3 Последовательное и параллельное сопротивление Последовательные и параллельные сопротивления Последовательные сопротивления складываются; общее сопротивление равно сумме отдельных сопротивлений. Сопротивления, включенные параллельно, складываются как обратная сумма, как в параллельных электрических цепях: большинство судов данной категории расположены параллельно.
Коронарные артерии Артерии в ЦНС Артерии в конечности и туловище Аорта Артерии в желудок, селезенку, поджелудочную железу, кишечник Печеночная артерия Почечные артерии Артериальные русла расположены параллельно Венозное давление мало по сравнению с артериальным давлением.Артериальное давление практически одинаково во всех крупных артериях, поэтому DP одинаково во всех сосудистых руслах: DP = MAP — VP MAP и MAP = CO X TPR Сопротивление каждого артериального русла определяется его собственным артериолярным тонусом TPR меньше чем сопротивление любого отдельного артериального русла. Например: TPR = MAP / CO Почечное сопротивление = MAP / почечный кровоток И почечный кровоток
Нормальный поток в кровообращении ламинарный. Ламинарный (или обтекаемый) поток демонстрирует максимальную скорость в центре сосуда и концентрические тонкие слои плазмы с постепенно уменьшающейся скоростью по направлению к стенкам сосуда. Ламинарный поток молчит. Плазма, протекающая ближе всего к стенке сосуда, оказывает сопротивление стенке (напряжение сдвига), что влияет на функцию эндотелия. Ламинарный и турбулентный потоки Ламинарный турбулентный поток демонстрирует нерегулярное радиальное перемешивание крови, поскольку общий поток происходит в продольном направлении. Турбулентный поток обычно вызывает вибрации, которые слышны стетоскопом в виде шорохов или шумов.Градиент давления, необходимый для управления турбулентным потоком, больше, чем градиент давления, необходимый для управления ламинарным потоком, поэтому турбулентность увеличивает работу сердца. Турбулентный
Поток в сосудистой системе обычно ламинарный. Турбулентность возникает, если число Рейнольда (NR) превышает 3000: Факторы, предрасполагающие к развитию турбулентности в текущей жидкости, включают: большую плотность (r), больший диаметр сосуда (D), высокую скорость (v), низкую вязкость (h) Кроме того, вероятна турбулентность при наличии резких изменений диаметра сосудов или неровностей стенок сосудов, как это может происходить при атеросклерозе или другой патологии.Причины турбулентного потока Примеры турбулентного потока: Поток через обструкцию (стеноз аорты, коарктация) Аномально высокая скорость потока (высокий CO и пониженная вязкость при тяжелой анемии) Регургитирующий поток через некомпетентный сердечный клапан Аномальный шунт из камеры высокого давления в камеру низкого ( дефект межжелудочковой перегородки) Наличие турбулентного потока увеличивает вероятность образования тромбов
Нормальный гематокрит Сопротивление кровотоку пропорционально вязкости (): 10 30 50 70 Вязкость жидкости — это ее сопротивление течению в результате от молекулярной когезии.Кровь представляет собой сложную смесь жидкости и клеток; вязкость крови увеличивается с увеличением гематокрита. Вязкость и гематокрит Вязкость цельной крови (сплошная линия) относительно плазмы (пунктирная линия) в зависимости от гематокрита полицитемия вязкость анемия гематокрит
0,1 0,3 0,2 0,4 0,5 Вязкость крови уменьшается в сосудах диаметром <0,3 мм (300 мм) Механизм сложен, но эффект снижает сопротивление кровотоку. Большая часть сопротивления в большом круге кровообращения создается артериолами небольшого диаметра.Более низкое сопротивление снижает работу сердца. Вязкость увеличивается при низкой температуре, может уменьшать кровоток в конечностях и способствовать обморожению. Диаметр сосуда и вязкость крови Относительная вязкость Диаметр сосуда, мм
Закон Лапласа гласит, что напряжение (T) в стенке кровеносного сосуда равно произведению трансмурального давления (P) и радиуса (r): Натяжение — это сила, действующая по касательной к поверхности цилиндра. P — трансмуральное давление (внутреннее давление минус внешнее) Трансмуральное давление равно кровяному давлению минус давление ткани.Внесосудистое давление ткани невелико и им можно пренебречь, поэтому закон Лапласа P T
Закон Лапласа и напряжение в стенках кровеносных сосудов T = Pr Количество эластичной ткани в стенке сосуда коррелирует с натяжением стенки. Эластичная ткань сохраняет целостность стенок против внешней силы давления. Таблица показывает, что очень небольшого напряжения стенки капилляров достаточно, чтобы выдержать внутрипросветное давление. Для сравнения, прочность на разрыв полоски салфетки Kleenex шириной 1 см составляет около 50 000 дин на см, что более чем в 3000 раз превышает натяжение, необходимое для поддержания стенки капилляра.
Наклон = Податливость = DV / DP 400300 Относительный объем,% 200 Податливость немного снижается при более высоком давлении 100 50 100 150 200 Давление, мм рт. Ст. Податливость аорты как пример эластичной артерии На этом рисунке гладкая мышца расслаблена фармакологически, поэтому эластичность сосуда обусловлена в первую очередь эластичностью ткани. Податливость эластичных артерий почти постоянна в физиологическом диапазоне давления.
Наклон = Податливость = DV / DP 400300 Относительный объем,% 200 Податливость уменьшается по мере того, как поперечное сечение становится круглым 100 50100150 Давление, мм рт. Ст. Максимальное физиологическое давление Податливость в полой вене на примере большой вены На этой фигуре гладкие мышцы расслаблены; соблюдение требований связано в первую очередь с изменением геометрии сосуда.
100 120 140 160 180 Только коллагеновые волокна Вклад коллагеновых и эластичных волокон в развитие пассивного натяжения T = Pr 160 Интактная артерия 120 Коллагеновые волокна наименее податливы, развивают наибольшее натяжение для данного радиуса. Напряжение, дин / см x 103 80 только эластичных волокон 40 Относительный радиус,% Развитие пассивного напряжения (гладкие мышцы расслаблены) с увеличением радиуса в интактной артерии или артерии, содержащей только коллагеновые волокна (эластичные волокна переварены) или только эластичные волокна (коллагеновые волокна переваривается).Сегмент артерии изучен in vitro путем инъекции жидкости и измерения радиуса и натяжения.
T = Pr Артерии: если ослабление стенки вызывает дилатацию (аневризму), по мере увеличения радиуса увеличивается напряжение, необходимое для поддержания целостности стенки. Если стена слишком слабая, чтобы выдерживать натяжение, она лопнет. Сердце: патологическое расширение сердца, которое возникает при сердечной недостаточности, увеличивает радиус желудочков. В результате необходимо создать большее напряжение, чтобы создать заданное давление, увеличивая работу сердца и вызывая прогрессирование сердечной недостаточности.Натяжение стенки и патологические изменения
Коарктация аорты — от нуля до финала
Коарктация аорты — это врожденное состояние, при котором имеется сужение дуги аорты , обычно около артериального протока . Выраженность коарктации (или сужения) может варьироваться от легкой до тяжелой. Это часто связано с основным генетическим заболеванием, особенно с синдромом Тернерса .
Сужение аорты снижает давление крови, притекающей к артериям, которые дистальнее до сужения. Это увеличивает давление в областях проксимальнее до сужения, таких как сердце и первые три ветви аорты .
Презентация
Часто единственным признаком коарктации у новорожденного может быть слабый бедренный пульс .Выполнение измерения артериального давления на четырех конечностях покажет высокое кровяное давление в конечностях, снабжаемых артериями, которые идут до сужения, и более низкое кровяное давление в конечностях, которые появляются после сужения. Может быть систолический шум слышен ниже левой ключицы ( левая подключичная область ) и ниже левой лопатки . Коарктация может иметь другие признаки в младенчестве:
- Тахипноэ и повышенная работа дыхания
- Плохое питание
- Серый и гибкий ребенок
Со временем могут развиться дополнительные знаки:
- Поднятие левого желудочка из-за гипертрофии левого желудочка
- Недоразвитая левая рука со сниженным кровотоком в левой подключичной артерии
- Недоразвитие ног
Менеджмент
Степень коарктации у разных пациентов разная.В легких случаях пациенты могут жить без симптомов до зрелого возраста, не требуя хирургического вмешательства, а в тяжелых случаях пациентам потребуется экстренная операция вскоре после рождения.
В случаях критической коарктации, когда существует риск сердечной недостаточности и смерти вскоре после рождения Используется простагландин E , держите артериальный проток открытым в ожидании операции.


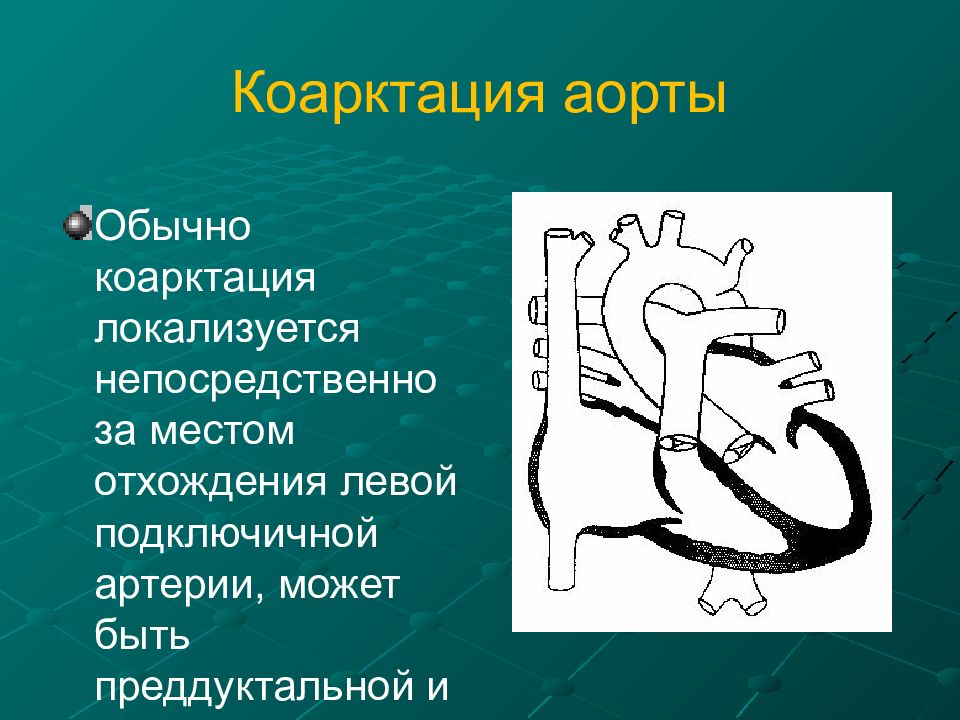 jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[UNSAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[SAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[ALT] => Панина Валентина Викторовна
[TITLE] => Панина Валентина Викторовна
)
[~PREVIEW_PICTURE] => 50
[DETAIL_TEXT] =>
[~DETAIL_TEXT] =>
[DETAIL_PICTURE] =>
[~DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] =>
[~DATE_ACTIVE_FROM] =>
[ACTIVE_FROM] =>
[~ACTIVE_FROM] =>
[DATE_ACTIVE_TO] =>
[~DATE_ACTIVE_TO] =>
[ACTIVE_TO] =>
[~ACTIVE_TO] =>
[SHOW_COUNTER] =>
[~SHOW_COUNTER] =>
[SHOW_COUNTER_START] =>
[~SHOW_COUNTER_START] =>
[IBLOCK_TYPE_ID] => content
[~IBLOCK_TYPE_ID] => content
[IBLOCK_ID] => 10
[~IBLOCK_ID] => 10
[IBLOCK_CODE] => reviews
[~IBLOCK_CODE] => reviews
[IBLOCK_NAME] => Отзывы
[~IBLOCK_NAME] => Отзывы
[IBLOCK_EXTERNAL_ID] =>
[~IBLOCK_EXTERNAL_ID] =>
[DATE_CREATE] => 06.
jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[UNSAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[SAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[ALT] => Панина Валентина Викторовна
[TITLE] => Панина Валентина Викторовна
)
[~PREVIEW_PICTURE] => 50
[DETAIL_TEXT] =>
[~DETAIL_TEXT] =>
[DETAIL_PICTURE] =>
[~DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] =>
[~DATE_ACTIVE_FROM] =>
[ACTIVE_FROM] =>
[~ACTIVE_FROM] =>
[DATE_ACTIVE_TO] =>
[~DATE_ACTIVE_TO] =>
[ACTIVE_TO] =>
[~ACTIVE_TO] =>
[SHOW_COUNTER] =>
[~SHOW_COUNTER] =>
[SHOW_COUNTER_START] =>
[~SHOW_COUNTER_START] =>
[IBLOCK_TYPE_ID] => content
[~IBLOCK_TYPE_ID] => content
[IBLOCK_ID] => 10
[~IBLOCK_ID] => 10
[IBLOCK_CODE] => reviews
[~IBLOCK_CODE] => reviews
[IBLOCK_NAME] => Отзывы
[~IBLOCK_NAME] => Отзывы
[IBLOCK_EXTERNAL_ID] =>
[~IBLOCK_EXTERNAL_ID] =>
[DATE_CREATE] => 06. 02.2018 19:41:18
[~DATE_CREATE] => 06.02.2018 19:41:18
[CREATED_BY] => 1
[~CREATED_BY] => 1
[CREATED_USER_NAME] => (admin)
[~CREATED_USER_NAME] => (admin)
[TIMESTAMP_X] => 07.02.2018 14:11:01
[~TIMESTAMP_X] => 07.02.2018 14:11:01
[MODIFIED_BY] => 1
[~MODIFIED_BY] => 1
[USER_NAME] => (admin)
[~USER_NAME] => (admin)
[IBLOCK_SECTION_ID] =>
[~IBLOCK_SECTION_ID] =>
[DETAIL_PAGE_URL] => /content/detail.php?ID=107
[~DETAIL_PAGE_URL] => /content/detail.php?ID=107
[LIST_PAGE_URL] => /content/index.php?ID=10
[~LIST_PAGE_URL] => /content/index.php?ID=10
[DETAIL_TEXT_TYPE] => text
[~DETAIL_TEXT_TYPE] => text
[PREVIEW_TEXT_TYPE] => html
[~PREVIEW_TEXT_TYPE] => html
[LANG_DIR] => /
[~LANG_DIR] => /
[EXTERNAL_ID] => 107
[~EXTERNAL_ID] => 107
[LID] => s1
[~LID] => s1
[EDIT_LINK] =>
[DELETE_LINK] =>
[DISPLAY_ACTIVE_FROM] =>
[IPROPERTY_VALUES] => Array
(
)
[FIELDS] => Array
(
[ID] => 107
[CODE] =>
[XML_ID] => 107
[NAME] => Панина Валентина Викторовна
[TAGS] =>
[SORT] => 100
[PREVIEW_TEXT] =>
02.2018 19:41:18
[~DATE_CREATE] => 06.02.2018 19:41:18
[CREATED_BY] => 1
[~CREATED_BY] => 1
[CREATED_USER_NAME] => (admin)
[~CREATED_USER_NAME] => (admin)
[TIMESTAMP_X] => 07.02.2018 14:11:01
[~TIMESTAMP_X] => 07.02.2018 14:11:01
[MODIFIED_BY] => 1
[~MODIFIED_BY] => 1
[USER_NAME] => (admin)
[~USER_NAME] => (admin)
[IBLOCK_SECTION_ID] =>
[~IBLOCK_SECTION_ID] =>
[DETAIL_PAGE_URL] => /content/detail.php?ID=107
[~DETAIL_PAGE_URL] => /content/detail.php?ID=107
[LIST_PAGE_URL] => /content/index.php?ID=10
[~LIST_PAGE_URL] => /content/index.php?ID=10
[DETAIL_TEXT_TYPE] => text
[~DETAIL_TEXT_TYPE] => text
[PREVIEW_TEXT_TYPE] => html
[~PREVIEW_TEXT_TYPE] => html
[LANG_DIR] => /
[~LANG_DIR] => /
[EXTERNAL_ID] => 107
[~EXTERNAL_ID] => 107
[LID] => s1
[~LID] => s1
[EDIT_LINK] =>
[DELETE_LINK] =>
[DISPLAY_ACTIVE_FROM] =>
[IPROPERTY_VALUES] => Array
(
)
[FIELDS] => Array
(
[ID] => 107
[CODE] =>
[XML_ID] => 107
[NAME] => Панина Валентина Викторовна
[TAGS] =>
[SORT] => 100
[PREVIEW_TEXT] => 
 jpg
[UNSAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[SAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[ALT] => Панина Валентина Викторовна
[TITLE] => Панина Валентина Викторовна
)
[DETAIL_TEXT] =>
[DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] =>
[ACTIVE_FROM] =>
[DATE_ACTIVE_TO] =>
[ACTIVE_TO] =>
[SHOW_COUNTER] =>
[SHOW_COUNTER_START] =>
[IBLOCK_TYPE_ID] => content
[IBLOCK_ID] => 10
[IBLOCK_CODE] => reviews
[IBLOCK_NAME] => Отзывы
[IBLOCK_EXTERNAL_ID] =>
[DATE_CREATE] => 06.02.2018 19:41:18
[CREATED_BY] => 1
[CREATED_USER_NAME] => (admin)
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODIFIED_BY] => 1
[USER_NAME] => (admin)
)
[PROPERTIES] => Array
(
[NAME] => Array
(
[ID] => 25
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Кто оставил отзыв
[ACTIVE] => Y
[SORT] => 500
[CODE] => NAME
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 241
[VALUE] => Панина Валентина Викторовна
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Панина Валентина Викторовна
[~DESCRIPTION] =>
[~NAME] => Кто оставил отзыв
[~DEFAULT_VALUE] =>
)
[DESCRIPTION] => Array
(
[ID] => 26
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Подпись
[ACTIVE] => Y
[SORT] => 500
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 242
[VALUE] => Актриса, заслуженная артистка РСФСР
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Актриса, заслуженная артистка РСФСР
[~DESCRIPTION] =>
[~NAME] => Подпись
[~DEFAULT_VALUE] =>
)
)
[DISPLAY_PROPERTIES] => Array
(
[NAME] => Array
(
[ID] => 25
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Кто оставил отзыв
[ACTIVE] => Y
[SORT] => 500
[CODE] => NAME
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 241
[VALUE] => Панина Валентина Викторовна
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Панина Валентина Викторовна
[~DESCRIPTION] =>
[~NAME] => Кто оставил отзыв
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Панина Валентина Викторовна
)
[DESCRIPTION] => Array
(
[ID] => 26
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Подпись
[ACTIVE] => Y
[SORT] => 500
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 242
[VALUE] => Актриса, заслуженная артистка РСФСР
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Актриса, заслуженная артистка РСФСР
[~DESCRIPTION] =>
[~NAME] => Подпись
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Актриса, заслуженная артистка РСФСР
)
)
[IMAGE] => Array
(
[RETINA_SUPPORT] => 1
[ORIGIN] => Array
(
[ID] => 50
[TIMESTAMP_X] => 07.
jpg
[UNSAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[SAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[ALT] => Панина Валентина Викторовна
[TITLE] => Панина Валентина Викторовна
)
[DETAIL_TEXT] =>
[DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] =>
[ACTIVE_FROM] =>
[DATE_ACTIVE_TO] =>
[ACTIVE_TO] =>
[SHOW_COUNTER] =>
[SHOW_COUNTER_START] =>
[IBLOCK_TYPE_ID] => content
[IBLOCK_ID] => 10
[IBLOCK_CODE] => reviews
[IBLOCK_NAME] => Отзывы
[IBLOCK_EXTERNAL_ID] =>
[DATE_CREATE] => 06.02.2018 19:41:18
[CREATED_BY] => 1
[CREATED_USER_NAME] => (admin)
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODIFIED_BY] => 1
[USER_NAME] => (admin)
)
[PROPERTIES] => Array
(
[NAME] => Array
(
[ID] => 25
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Кто оставил отзыв
[ACTIVE] => Y
[SORT] => 500
[CODE] => NAME
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 241
[VALUE] => Панина Валентина Викторовна
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Панина Валентина Викторовна
[~DESCRIPTION] =>
[~NAME] => Кто оставил отзыв
[~DEFAULT_VALUE] =>
)
[DESCRIPTION] => Array
(
[ID] => 26
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Подпись
[ACTIVE] => Y
[SORT] => 500
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 242
[VALUE] => Актриса, заслуженная артистка РСФСР
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Актриса, заслуженная артистка РСФСР
[~DESCRIPTION] =>
[~NAME] => Подпись
[~DEFAULT_VALUE] =>
)
)
[DISPLAY_PROPERTIES] => Array
(
[NAME] => Array
(
[ID] => 25
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Кто оставил отзыв
[ACTIVE] => Y
[SORT] => 500
[CODE] => NAME
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 241
[VALUE] => Панина Валентина Викторовна
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Панина Валентина Викторовна
[~DESCRIPTION] =>
[~NAME] => Кто оставил отзыв
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Панина Валентина Викторовна
)
[DESCRIPTION] => Array
(
[ID] => 26
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Подпись
[ACTIVE] => Y
[SORT] => 500
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 242
[VALUE] => Актриса, заслуженная артистка РСФСР
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Актриса, заслуженная артистка РСФСР
[~DESCRIPTION] =>
[~NAME] => Подпись
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Актриса, заслуженная артистка РСФСР
)
)
[IMAGE] => Array
(
[RETINA_SUPPORT] => 1
[ORIGIN] => Array
(
[ID] => 50
[TIMESTAMP_X] => 07. 02.2018 14:11:01
[MODULE_ID] => iblock
[HEIGHT] => 800
[WIDTH] => 577
[FILE_SIZE] => 87769
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/d82
[FILE_NAME] => d823d79d608bd750c9be67d6f85f03ca.jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
)
[X2] => Array
(
[src] => /upload/resize_cache/iblock/d82/264_380_1/d823d79d608bd750c9be67d6f85f03ca.jpg
[width] => 264
[height] => 366
[size] => 49035
)
[ATTR] => retina retina-x2-src="/upload/resize_cache/iblock/d82/264_380_1/d823d79d608bd750c9be67d6f85f03ca.
02.2018 14:11:01
[MODULE_ID] => iblock
[HEIGHT] => 800
[WIDTH] => 577
[FILE_SIZE] => 87769
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/d82
[FILE_NAME] => d823d79d608bd750c9be67d6f85f03ca.jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
)
[X2] => Array
(
[src] => /upload/resize_cache/iblock/d82/264_380_1/d823d79d608bd750c9be67d6f85f03ca.jpg
[width] => 264
[height] => 366
[size] => 49035
)
[ATTR] => retina retina-x2-src="/upload/resize_cache/iblock/d82/264_380_1/d823d79d608bd750c9be67d6f85f03ca. jpg"
[X1] => Array
(
[src] => /upload/resize_cache/iblock/d82/132_190_1/d823d79d608bd750c9be67d6f85f03ca.jpg
[width] => 132
[height] => 183
[size] => 14952
[ALT] => Панина Валентина Викторовна
)
)
)
jpg"
[X1] => Array
(
[src] => /upload/resize_cache/iblock/d82/132_190_1/d823d79d608bd750c9be67d6f85f03ca.jpg
[width] => 132
[height] => 183
[size] => 14952
[ALT] => Панина Валентина Викторовна
)
)
)