фото, причины, лечение, код по МКБ-10
Бельмом (лейкомой) называют глазное заболевание с характерным помутнением роговицы. Оно может негативно сказываться на зрении вплоть до полной его потери (разрастание на весь глаз).
Что это такое?
По сути, бельмо роговицы является ее помутнением, рубцом на роговой оболочке.
В начале оно имеет фарфорово-белый цвет и форму пятна или облачка. Со временем в этой области скапливается жир, придавая бельму желтоватый оттенок, образуется сосудистая сетка. Бельмом называют уже более крупное замутнение.
Бельмо на глазу у человека: фото
- Лейкома может быть приобретенной или врожденной. Бельмо приобретенного характера встречается намного чаще. Лейкома врожденная образуется у плода во время внутриутробного развития.
Различают также тотальную, центральную и периферическую лейкому.
- В первом случае помутнение распространено по всей роговице. Пациент различает свет, но кроме него ничего не воспринимает.
- При центральной лейкоме зрачок перекрыт частично или полностью. В этом случае острота зрения заметно снижается, а поле зрения значительно сужается.
- При периферической лейкоме пятно расположено в стороне от значка. Поле и острота зрения остаются без изменений.

Есть несколько признаков появления лейкомы:
- Снижение зрения.
- Боязнь света.
- Слезотечение.
- Ощущение инородного тела или песка.
- Светобоязнь.
- Болезненность.
- Покраснение глаз.
- Измененный цвет роговицы.
- Дымка перед глазами.
Эти симптомы проявляются необязательно, а кроме того, могут говорить о каком-либо другом заболевании. В любом случае при тревожных признаках необходимо провериться у специалиста.
Видео:
Код по МКБ-10
По международной классификации болезней лейкома глаза относится к болезням глаза и его придаточного аппарата (классы H00-H59), блоку h25-h32 и обозначается кодом h27.0. В МКБ-10 заболевание носит название лейкома слипчивая.
Причины возникновения
Чтобы возникло бельмо на глазу у человека, причины могут быть самые разные:
- Кератит (воспаление роговицы).
- Травма.
- Неудачная операция.
- Ожог (щелочь, кислота, высокая температура).
- Воспалительное заболевание.
- Язва роговицы.
- Заболевания конъюнктивы (чаще трахома).
- Рецидивирующий птеригиум.
- Внутриутробное инфицирование.

Диагностировать лейкому достаточно легко. Выполняется это с помощью биомикроскопии, то есть осмотра с щелевой лампой. Такая диагностика обеспечивает детальный осмотр, оценить глубину залегания бельма в толще роговицы. Чтобы оценить прозрачность пятна прибегают к офтальмоскопии (методу исследования глазного дна).
Лечение
Чтобы понять, как лечить лейкому, необходимо определить степень ее локализации:
- Если помутнение не сказалось на кристальности глазного яблока, а способность видеть не ухудшилась, то к медикаментозному лечению не прибегают. В таком случае замутнение убирают хирургически.
- Если воспалительный процесс носит умеренный характер, то терапия направлена на его устранение. Для лечения кератита подбирается индивидуальная программа, обязательно включающая противовоспалительные препараты. Воспаление снимают кортикостероидные препараты, например, Гидрокортизон или Дексаметазон.
В лечении бельма часто применяют рассасывающие препараты, например, желтую ртутную мазь или дионин. Для рассасывания эффективна Лидаза – применяют для электрофореза. Если имеется трофическое поражение эпителия, то назначают Солкосерил (глазной гель).
- При значительном помутнении требуется кардинальное вмешательство – кератопластика. Эта операция подразумевает пересадку прозрачных участков роговицы от донора. После пересадки проводят антимикробную терапию и назначают глюкокортикоиды. Это необходимо для лучшего приживления. Если невозможно провести пересадку, то пораженный участок заменяют роговичным имплантом. Этот процесс называется кератопротезированием.

Кератопластика: фото до и после
- В лечении лейкомы нередко применяют физиотерапевтические методы. Один из них – диатермия. В ходе этой процедуры на ткани воздействует большая сила тока и переменный ток высокой частоты. Диатермия производит комплексный эффект, включающий рассасывание инфильтратов, рубцовой ткани, отечности. Такая терапия способствует рассасыванию в стекловидном теле крови и его просветлению.
Диатермия глаза
- Еще один используемый в лечении лейкомы физиотерапевтический метод – ионофорез (электрофорез). С помощью различных электрических токов лекарственные препараты попадают в организм, проникая сквозь кожу и слизистые оболочки. Особенности метола обеспечивают равномерное распределение лекарства с сохранением максимальной концентрации в нужной области. В лечении лейкомы обычно применяются растворы йода.
Ионофорез
Лечение народными средствами
При незначительном помутнении возможно лечение народными методами.
- Эффективно промывание глаз солью – лучше всего использовать продукт моря.
- Одно из эффективных и издавна известных средств для лечения офтальмологических заболеваний – очанка. Можно делать примочки из настоя этой травы, употреблять отвар из нее внутрь.

- В качестве капель можно применять живицу сибирской пихты. Средство довольно эффективное даже при тяжелых случаях, но при применении вызывает жжение и слезотечение.
- В самом начале появления бельма хорошо помогает посещение бани, различные припарки.
- В лечении лейкомы эффективен и репчатый лук. Можно добавить в стакан воды (кипяченой) сок одной луковицы и 1,5 ч.л. меда и тщательно все перемешать. Этот состав надо закапывать в глаза.
Профилактика
В целях профилактики лейкомы важно своевременно обращаться к офтальмологу при любых симптомах и внешних изменениях.
- Важно соблюдать на производстве технику безопасности, а при работе с активными химическими веществами (кислотами, щелочами) применять средства защиты.
- Необходимо своевременно и полностью пролечивать любые инфекционные и воспалительные заболевания.
При своевременном лечении и соблюдении профилактических мер лечение лейкомы возможно и очень эффективно.
Статьи по теме:
лечение, симптомы, код по МКБ-10, фото
Глаза – это жизненно важный орган, зрение человека напрямую зависит от гормонального фона. Нарушение баланса гормонов ведет к возникновению заболеваний. Эндокринную офтальмопатию вызывает аутоиммунная патология щитовидной железы. Это быстро прогрессирующая болезнь, связанная с воспалением и отеком мягких тканей орбиты и глаз.
Что это за болезнь?
Первый, кто занялся изучением и подробно описал болезнь, был Р. Грейвс в 1835 году, поэтому данному заболеванию дано еще одно называние — офтальмопатия Грейвса.

Ее распространенность составляет 2-3% от численности всего населения, ею чаще страдают женщины, чем мужчины. Возрастная динамика заболевших прослеживается периодами — средним возрастом от 40 до 45 лет и старшим поколением от 60 до 65 лет.
Возможно развитие патологии и в раннем возрасте среди девочек, не достигших 10 лет. Ранее данную болезнь считали основным симптомом токсического щитовидного зоба, сегодня она рассматривается как отдельное самостоятельное заболевание.
Детальное изучение эндокринной офтальмопатии проводилось в 40-х годах XX века. В медицине и сегодня отсутствует цельная концепция относительно природы ее возникновения и развития.
Эндокринная офтальмопатия проявляется внешне специфическим изменением ретробульбарных тканей глазницы.

Типичными признаками заболевания являются:
отек и воспаление окологлазной области, диплопия, экзофтальм различной выраженности, ограничение и невозможность подвижности глазного яблока, внутриглазная гипертензия, изменения роговицы.

Постановка диагноза требует проведения специальной эндокринной и офтальмологической диагностики, а также исследования здоровья иммунной системы. Лечение может быть медикаментозным и оперативным с полным или частичным удалением щитовидной железы.
Код по МКБ-10
Клиническая картина эндокринной офтальмопатии формируется в результате увеличения глазодвигательных мышц и расширения орбитальной клетчатки. Патологический процесс проходит несколько стадий компенсации.
- компенсированный этап характеризуется минимальными, едва заметными признаками проявления;
- на субкомпенсированной стадии возникают первые симптомы зрительных нарушений;
- на декомпенсированном этапе происходит резкое увеличение мягких тканей, значительно повышается офтальмотонус.
На последней фазе возникает угроза частичной или полной потери зрения.
Болезни присвоен код по МБК-10 H05.2 (экзофтальмические состояния).
Степени
В медицине наиболее часто эндокринную офтальмопатию классифицируют согласно Баранову В.Г., выделяя 3 степени заболевания:
- Степень первая характерна маловыраженным пучеглазием — до 16 мм и умеренным отеком, временно пропадающим. При этом функции двигательных мышц глаза и конъюнктивы не нарушены.
- При второй степени пучеглазие умеренно выражено — доходит до 18 мм, состояние сопровождается существенной отечностью одновременно верхнего и нижнего века. Зрение больного заметно ухудшается.
- Третья степень определяется значительно выраженным пучеглазием, достигающим 21 мм, при этом становится невозможным полное смыкание век, значительно ограничена подвижность глазного яблока. Роговица покрывается эрозиями и язвами, отек переходит на глазную конъюнктиву, проявляются первые признаки атрофии глазного нерва.

Двоение и неясность зрения имеют тенденцию к нарастанию от начального этапа заболевания к завершающей степени. При этом утолщаются и атрофируются глазодвигательные мышцы, что ведет к невозможности вращения глаз. Заболевание сопровождается болью, чувством распирания и резью в глазах, слезотечением и светобоязнью. Без необходимого лечения уже спустя несколько месяцев наблюдается тканевый фиброз.
Симптомы
Согласно статистики 90% случаев возникновения эндокринной офтальмопатии связано с ее развитием на почве нарушений гормональной функции щитовидной железы. Только 10% всех заболеваний зафиксированы при функционировании этого органа в норме.
Негативная глазная симптоматика может наблюдаться одновременно с патологией щитовидной железы, либо задолго после или до ее непосредственного лечения. Интересно, что пусковые механизмы болезни не выяснены до сегодняшнего дня, специалисты связывают их с вирусными и бактериальными инфекциями, радиацией и излучением, хроническим курением и стрессом, токсическими отравлениями.
Эндокринная офтальмопатия сопровождается целым комплексом симптомов на глазах, чаще синхронным и двусторонним:
- выпячивание глазного яблока;
- тонус окологлазных мышц;
- дрожание век в закрытом положении;
- ретракция или вытягивание верхнего века;
- расширение сосудов склеры;
- оптическая нейропатия;
- увеличение глазной щели.
Объяснение механизма болезни заключается в том, что нездоровая иммунная система человека воспринимает клетчатку глазницы в качестве носителя рецепторов тиреотропных гормонов (ТТГ), в ответ она начинает процесс синтеза антител.
Проникая в ткани и мышцы, они вызывают инфильтрацию, мощный отек и процессы воспаления. Из-за постоянного давления в костном лоне глазницы специфический симптомокомплекс сохраняется достаточно длительное время.
В случае застоя и рубцевания инфильтрата пучеглазие становится необратимым.
Лечение
Диагностика проводится комплексно сразу двумя врачами-специалистами – эндокринологом и офтальмологом. Эндокринное обследование включает определение гормонального уровня щитовидной железы, ультразвуковое исследование, выявление антител и проведение биопсии.

Офтальмолог проводит визуальный осмотр и периметрию, применяет компьютерную томографию, МРТ и УЗИ, исследует глазное дно и измеряет глазное давление.
Пути лечения офтальмопатии:
- Нормализация гормонов щитовидной железы. Гормональная пульс-терапия при эндокринной офтальмопатии проводится с помощью препаратов глюкокортикоидов и кортикостероидов, направленных для подавления гормонов ТТГ. Заместительное лечение гормонами обязательно в случае ликвидации органа щитовидной железы.
- Симптоматическое лечение. Врач назначает специальные препараты, нормализующие обменные и регенеративные процессы в глазных тканях, лекарства для увлажнения конъюнктивы глаза, антибактериальные и противовоспалительные средства, допустимые физиотерапевтические процедуры.
- Хирургическое вмешательство. Для оперативного лечения применяется 3 вида манипуляций – операция на мышечном аппарате глаз, хирургия век или декомпрессия орбиты. Пластика и функциональные операции проводятся по рекомендации врача.
Лечебные мероприятия зависят от фактической степени нарушения в работе щитовидной железы и направлены на срочную коррекцию состояния больного. Обязательным аспектом успешной терапии считается достижение эутиреоидного баланса, то есть восстановление нормального уровня гормонов ТТГ.
Ранняя диагностика и интенсивная терапия в большинстве случаев позволяют избежать необратимых последствий заболевания. Отзывы вылечившихся указывают на то, что для достижения длительной ремиссии важна своевременность и правильность лечения.
Эндокринная офтальмопатия – крайне тяжелое системное заболевание, заболевшим необходим пожизненный офтальмологический контроль и систематическое наблюдение у эндокринолога.
Видео:
Статьи по теме:

Понятие гемофтальма. Клиническая картина кровоизлияния глаза.

 При поступлении клеток крови в полость стекловидного тела прохождение света к сетчатке нарушается. В зависимости от объёма кровоизлияния варьируется степень снижения остроты зрения. Такое проявление получило название гемофтальм. Заболевание сравнительно редкое, хотя наблюдаться может у лиц разных возрастных категорий и половой принадлежности. Гемофтальм может указывать на наличие общих заболеваний организма. Кроме того, эта болезнь становится достаточно опасной, приводя к дефектам тканей зрительных органов.
При поступлении клеток крови в полость стекловидного тела прохождение света к сетчатке нарушается. В зависимости от объёма кровоизлияния варьируется степень снижения остроты зрения. Такое проявление получило название гемофтальм. Заболевание сравнительно редкое, хотя наблюдаться может у лиц разных возрастных категорий и половой принадлежности. Гемофтальм может указывать на наличие общих заболеваний организма. Кроме того, эта болезнь становится достаточно опасной, приводя к дефектам тканей зрительных органов.
Гемофтальм код по МКБ-10
h53.1 Кровоизлияние в стекловидное тело
Классификация гемофтальма
Классификация заболевания связана с объёмом крови, попавшей в стекловидное тело. Различают такие виды гемофтальма:
- Тотальный. Причиной его возникновения в большинстве случаев становятся травмы глазного яблока. Кровь заполняет от 75% объёма стекловидного тела.
- Субтотальный. Чаще всего это осложнение сахарного диабета. Больше половины объёма стекловидного тела занято кровоизлиянием в этом случае.
- Частичный. Такая разновидность заболевания встречается чаще всего. Она характеризуется заполнением одной трети стекловидного тела кровью. Этот процесс может образовываться в результате сахарного диабета, артериальной гипертензии, дефектов сетчатки.
В зависимости от типа заболевания различаются и его симптомы.
Стадии гемофтальма
Гемофтальм – это заболевание, для которого характерно несколько стадий протекания. К ним относятся:
- Кровотечение, которое продолжается сутки. При этом кровь проникает в стекловидное тело, снижая показатели его прозрачности.
- Гематома, характеризующаяся появлением кровяных сгустков. Процесс её образования наблюдается в течении двух дней.
- Токсико-гемолитическая стадия. Для неё характерен распад сгустков, сопровождающийся практически полным помутнением стекловидного тела. Эта стадия длится около 10 дней.
- Пролиферативно-дистрофическая стадия. Проявляется как образование соединительной ткани там, где был сгусток. Дистрофический процесс наблюдается на протяжении 6 месяцев.
- Фиброз внутри глаза. Частым проявлением на этой стадии становится отслойка сетчатки. При этом в стекловидном теле образовываются уплотнения в виде соединительных тканей. Если прибегать к самолечению, то заболевание может закончиться слепотой.
Каждая из этих стадий характеризуется определённым набором признаков.
Почему возникает гемофтальм
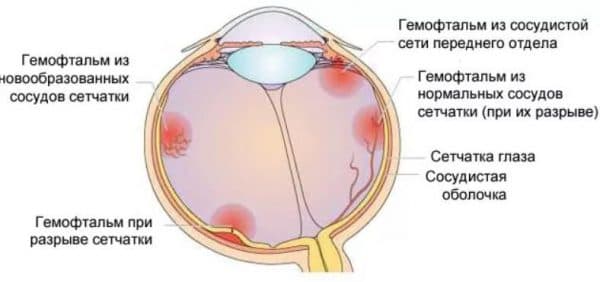
Причины возникновения могут быть разными. В соответствии с этим различаются и механизмы его образования. Вот основные факторы, влияющие на образование кровоизлияния:
- Заболевания сосудов сетчатки, в результате которых она подвергается ишемии. Из-за недостатка кислорода выявляются новые образования хрупких сосудов, лопающихся при малейшем воздействии на них. Такое отклонение может происходить в результате сахарного диабета, тромбоза или ретинопатии.
- Сосудистые заболевания сетчатки, к которым не имеет отношения ишемия. Причины возникновения заболевания в данном случае – артериальная гипертензия, атеросклероз и врождённые аномалии развития сосудов.
- Разрыв сосудов ретинального типа, находящихся в хорошем состоянии. Кровоизлияние происходит из-за травм и отслоек сетчатки или стекловидного тела.
- Разрыв здоровых ретинальных сосудов в результате анемии, скачков внутричерепного и внутригрудного давления, нарушений свёртываемости крови.
- Возрастные изменения, приводящие к кровоизлияниям без отслойки сетчатки.
Вот возможная схема возникновения гемофтальма:


Чаще всего гемофтальм возникает из-за заболеваний сердечно-сосудистой и кроветворной систем. Иногда кровоизлияние в стекловидном теле замечается у новорожденных после попыток успокоить их во время плача.
Симптоматика заболевания
При гемофтальме наблюдаются такие симптомы:
- Белок глаза краснеет.
- В тяжёлых случаях зрение резко ухудшается.
- В районе глазного яблока отмечаются болевые ощущения.
- Веки отекают.
- Перед глазами встаёт туман, появляются тени.
Примечательно что утром больной видит лучше из-за того, что излившаяся кровь оседает на дно стекловидного тела. Восприятие изображений при кровоизлиянии сильно ухудшается. Перед глазами проплывают тени красных и жёлтых оттенков. Их перемещение связано с образованием сгустков.
Диагностика гемофтальма
В первую очередь офтальмолог осматривает глаз, задавшись целью обнаружить его повреждения. То, что происходит в глазном дне, видно с помощью щелочной лампы. При постановке диагноза врач может использовать такие методы:
- УЗИ зрительных органов.
- Биомикроскопия.
- Исследования, помогающие определить остроту зрения.
- Офтальмоскопический осмотр.
- Измерение артериального и внутриглазного давления.
- Сбор анализов.
Комплексные исследования помогают определить стадию заболевания и выявить его причину. Локализация последствий кровоизлияния существенно влияет на схему лечения.
Лечение гемофтальма
Лечение кровоизлияния в стекловидном теле проводится по такой схеме:
- Приведение в норму рН-баланса в стекловидном теле.
- Ускорение процесса рассасывания образовавшихся кровяных сгустков.
- Выведение токсических образований.
- Снижение уровня холестерина, попавшего в глаз вместе с кровью.
В достижении этих целей помогают препараты гемостатического действия, глюкоза, хлорид натрия, мочегонные средства. Лекарственное лечение назначается в случае невозможности самостоятельного рассасывания излившейся крови. Примерный список назначаемых лекарств при гемофтальме отражён в этом комментарии:


Если за 10 суток медикаменты не помогают, врач отдаёт предпочтение оперативному вмешательству.
Лечение лазером
Этот метод применятся в качестве воздействия на ишемическую область сетчатки. Благодаря этому почти в 85% случаев предотвращается возникновение кровоизлияния на срок до 5 лет. Если говорить о лечении уже существующего гемофтальма, то новообразовавшиеся сосуды отмирают. Тем самым риск повторного возникновения заболевания снижается.
Антивазопролиферативное лечение
Используется как самостоятельный метод лечения или в дополнение к лазерным процедурам. Подразумевает введение бевацизумаб или ранибизумаб в полость стекловидного тела. Ограничивает распространение патологических сосудов.
Витрэктомия
Представляет собой вмешательство в структуру глаза через три микроразреза. Стекловидное теле, заполненное кровью, удаляется. Его заменяет имплантат, заполняющийся на время восстановления естественных функций газообразным веществом, которое потом рассасывается. Операционное вмешательство помогает восстановить функцию зрительных органов за короткое время вне зависимости от локализации заболевания.
Врачи описывают методику лечения гемофтальма таким образом:


Осложнения гемофтальма
В некоторых случаях в качестве осложнений гемофтальма наблюдаются такие процессы:
- Снижение остроты зрения.
- Разрушение структуры зрительного нерва.
- Отслоение сетчатки.
- Образование спаек или рубцов.
- Глаукома.
- Потеря зрения.
Чтобы избежать патологических изменений зрительных органов, необходимо вовремя обратится за врачебной помощью.
Профилактика гемофтальма
Гемофтальм может выражаться как последствие общих заболеваний организма. Поэтому необходимо вовремя выявлять и лечить любые болезни. В случае с кровоизлиянием в стекловидное тело особое внимание стоит уделить сахарному диабету и артериальной гипертензии. При этом необходимо контролировать уровень сахара в крови и артериальное давление. Важной профилактической мерой является укрепление сердечно-сосудистой системы. В этих целях в рацион вводится такое количество микроэлементов и витаминов, которое будет поддерживать организм в оптимальном состоянии. Вовремя обнаружить заболевание помогут периодические визиты к офтальмологу. Лица, страдающие сахарным диабетом, должны посещать его раз в полгода.
Гемофтальм : причины, симптомы, диагностика, лечение
Консервативное лечение, которое, как правило, проводят в ранние сроки, должно быть направлено на рассасывание кровоизлияния и предупреждение его рецидивов. С этой целью целесообразно использовать ангиопротекторы и викасол.
Через 1-2 сут после кровоизлияния показано комплексное лечение, основным компонентом которого является рассасывающая терапия. В этих случаях применяют гепарин (0,1-0,2 мл — до 750 ЕД) в сочетании с дексазоном (0,3 мл) в виде подконъюнктивальных инъекций.
Основным патогенетически ориентированным методом лечения в ранние сроки является терапия фибринолитическими средствами для повышения фибринолитической активности стекловидного тела и рассасывания кровоизлияния. С этой целью используют стрептодеказу (иммобилизованную стрептокиназу), которая переводит неактивный плазминоген в активный фермент, способный расщеплять фибрин. Препарат обладает пролонгированным действием, его вводят ретробульбарно или субконъюнктивально в дозе 0,1-0,3 мл (15 000-45 000 ФЕ), как правило, 1 раз в сутки в течение 2-5 дней. С учетом того, что стрептодеказа является антигенным препаратом, до ее назначения под конъюнктиву вводят 0,3 мл 0,1 % раствора дексазона. Подконъюнктивальное введение фибринолитических средств рекомендуется при наличии гифемы и кровоизлияний в передней трети стекловидного тела.
При локализации витреальных кровоизлияний в средней и/или задней трети стекловидного тела целесообразно введение стрептодеказы ретробульбарно.
При гемофтальме значительно активизируются процессы перекисного окисления липидов, в результате чего накапливаются гидроперекиси и гидроперекисные радикалы, которые оказывают повреждающее действие на липидный слой клеточных и мембранных образований. Для снижения активности процессов перекислого окисления рекомендуется использовать антиоксиданты (эмоксипин и тауфон).
Кровоизлияния в стекловидное тело могут сопровождаться повышением внутриглазного давления до 35-40 мм рт.ст. в результате временной блокады путей оттока продуктами распада крови. Повышение внутриглазного давления купируют с помощью гипотензивной терапии.
Хирургическое лечение травматического гемофтальма
Результаты многочисленных исследований свидетельствуют о том, что в основе патологических изменений стекловидного тела при травматических гемофтальмах лежат глубокие нарушения цикла обменных процессов в стекловидном теле и окружающих его тканях, которые сопровождаются нарушением кислотно-основного состояния, накоплением промежуточных продуктов обмена веществ, что в свою очередь оказывает неблагоприятное влияние на дальнейшее течение обменных реакций. Образуется так называемый порочный круг, в связи с чем удаление стекловидного тела — витрэктомия — приобретает патогенетическую направленность. В ходе витрэктомии стекловидное тело рассекают на мелкие части, удаляют. из полости глазного яблока и одновременно замешают сбалансированным солевым раствором.
Витрэктомия может быть выполнена со вскрытием глазного яблока (открытая витрэктомия) и с помощью специальных инструментов (волоконные осветители, наконечники ирригационно-аспирационных и режущих систем), которые вводят в глаз через один-два прокола (закрытая витрэктомия).
Процесс витрэктомии состоит в захвате с помощью вакуума (подсасывание) небольшой порции стекловидного тела аспирационной иглой витреотома с последующим отсечением этой порции. Затем всасывают и отсекают следующую порцию и таким образом поэтапно удаляют («отщипывают») ткань патологически измененного стекловидного тела. Скорость его иссечения и аспирации зависит от силы вакуума, частоты движений ножа витреотома и состояния стекловидного тела.
После удаления передней части стекловидного тела витреотом направляют к заднему полюсу глаза. По мере удаления мутного стекловидного тела все ярче проявляется розовый рефлекс с глазного дна. После того как закончено удаление стекловидного тела в оптической зоне и становится видимым задний полюс глаза, приступают к удалению его периферической части. В случае необходимости удаляют почти все стекловидное тело. Труднее всего удалить основание из-за его прочной фиксации в зоне зубчатой линии и плоской части ресничного тела. В этих случаях имеется реальная угроза повреждения хрусталика. Наличие остатков помутнений по периферии обычно не вызывает нарушения зрительных функций после операци.
Из осложнений, которые могут возникнуть во время операции, следует отметить интравитреальные кровотечения, которые останавливают путем искусственного повышения внутриглазного давления при усиленной подаче замещающей жидкости.
С целью профилактики рецидива кровоизлияния в полость стекловидного тела больным в предоперационном периоде назначают антигеморрагические препараты (продектин, дицинон, аскорутин, хлористый кальций и т. д.).
Многочисленные клинические наблюдения и анализ функциональных результатов показывают, что при использовании современных витреотомов и методик проведения витрэктомии она практически безопасна, а риск развития осложнений гораздо ниже, чем при длительном нахождении большого количества крови в стекловидном теле. Кроме того, раннее восстановление прозрачности стекловидного тела позволяет уже на начальных этапах поражения выявить изменения сетчатки, в случае необходимости провести коагуляцию этих патологических очагов с помощью энергии лазерного излучения и предотвратить тем самым появление новых порций крови.
что это, частичный левого и правого глаза у взрослого, код по МКБ 10 лечение, капли
Гемофтальм – заболевание глаз, вследствие которого, при кровоизлиянии в стекловидное тело или окружающую полость, происходит попадание кровяных частиц.
Возникновение болезни в основном происходит при повышении глазного давления или травме зрительных органов. Опасными последствиями недуга являются понижение остроты зрения, и, в некоторых случаях, полная слепота.
Симптомы
Основным симптомом гемофтальма, в процессе кровотечения, которое может длиться от нескольких секунд до 20 часов, является ощущение резкой потери качества зрения. В глазах видятся плавающие нити, размывающиеся точки, паутины.
Черные-красные или черные мутные тени возникают внезапно, и являются отличительной чертой данного полиэтиологического недуга. Визуальное покраснение белка глаза также относится к симптоматике заболевания.
При большом кровоизлиянии, в результате воспалительного процесса может происходить отслоение задней части сетчатки, что обуславливает развитие фотоопсии, а в некоторых случаях пациент перестает реагировать на свет.
При незначительном попадании частиц крови качество зрения ухудшается незначительно. Проявление болевых ощущений возникает при травматическом поражении, или в результате ухудшения психологического либо общефизического состояния больного.
К дополнительным симптомам гемофтальма относят отеки верхнего или нижнего века.
Дакриоцистит бывает не только у детей – воспаление слезного мешка лечение у взрослых.


Слабость стенок сосудов основная причина развития недуга
Безлекарственная терапия – метод профессора Жданова по восстановлению зрения.
Классификация
По международной классификации болезни МКБ-10 гемофтальму присвоен код h53-1 кровоизлияние в стекловидное тело.
В офтальмологии, по локальным объемам пораженного участка, гемофтальм классифицируют как частичный, субтотальный и тотальный. При наиболее распространенном частичном кровоизлиянии, заполнение кровью стекловидного тела составляет одну треть. В случае субтотального гемофтальма наполнение превышает половину. И наконец, при тотальном поражении кровь заполняет 75 % всего объема стекловидного тела.
Определяют пять стадий заболевания:
- Кровотечение. Стадия обусловлена выходом частиц крови в пространство стекловидного тела, и понижением его прозрачности. Процесс длится ориентировочно одни сутки.
- Свежая гематома. Охарактеризована образованием кровяных сгустков. Длится до 2 суток.
- Токсико-гемолитическая стадия. Продукты распада, появляющиеся в результате гемолиза сгущенной крови, распространяются во все зрительные структуры. Происходит полное помутнение стекловидного тела. Длительность – 3-14 суток.
- Пролиферативно-дистрофическая. Происходит дистрофия сетчатки, хрусталика и остальных зрительных структур. Плотная соединительная ткань заполняет гематому. Длиться от двух недель до полугода.
- Внутриглазной фиброз. Начинается отслоение сетчатки и преобразование уплотненного стекловидного тела в соединительную ткань. Начинается в прошествии 6 месяцев, и заканчивается атрофией глазного яблока и полной потерей зрения.
Вредны ли цветные линзы узнайте по ссылке.
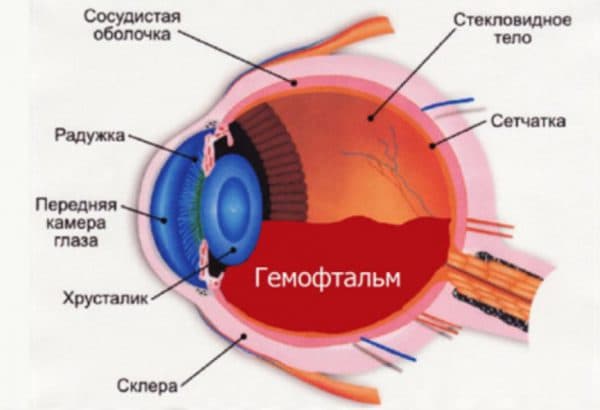

Схема развития заболевания
Внезапный световой “удар” – вспышки в глазах причины.
Причины
Частичный гемофтальм правого или левого глаза появляется при дистрофии, слабых глазных сосудах, атеросклерозе, а также при легком травмировании глаз.
Кровоизлияние может произойти в постоперационный период любой офтальмологической операции на органах зрения. У больных, страдающих сахарным диабетом, меланомой оболочек глаза, макулодистрофией, посттромбатической ретинопатией и некоторыми другими аналогичными болезнями причиной гемофтальма является возникновение новых сосудов в глазу.
Недуг может возникнуть у людей с патологическим заболеванием сосудов и кровеносной системы: определенными видами анемии, васкулитах, гипертонии, онкологии.
Реже заболеванию подвержены пациенты, страдающие саркоидами и хроническими лейкозами.
У новорожденных гемофтальм происходит от невнимательности родителей, которые чрезмерно «трясут» младенца, в попытке успокоить его во время плача.
Возможные источники кровоизлияния
Почему может развиться вторичная катаракта после замены хрусталика подробно описано в статье.
Диагностика
С помощью бинокулярной офтальмоскопии производится визуализация отделов сетчатки с диагностированием ретинального разрыва. При применении визометрии измеряется острота зрения, а при использовании биомикроскопии выявляют очаги поражения и конденсат в стекловидном теле глаза. Тонометрия необходима для измерения внутриглазного давления.
Помимо вышеперечисленных процедур, для подтверждения диагноза и определения критериев кровоизлияния врачи-офтальмологи назначают УЗИ.
Комплексные исследования позволяют выявить причину недуга и его стадию. Схема лечения напрямую зависит от локализации последствий кровоизлияния.
Методы лечения глазной мигрени описаны тут.

Отечественный препарат высокого качества
Причины выпадения ресниц у детей установите здесь.
Лечение
Перед лечением такого тяжелого заболевания, как гемофтальм, следует обязательно обратиться к специалисту, который при правильном и своевременном диагностировании болезни и применении комплексного подхода, сможет гарантировать положительный результат.
Консервативное
На начальной стадии заболевания в современной офтальмологии принято назначение консервативного лечения. Данным способом можно остановить прогресс воспаления, и предотвратить рецидив болезни. Для этого используют средства, нормализующие процессы метаболизма в кровеносных сосудах (ангиопротекторы): Троксерутин, Детралекс, Индовазин, Венодиол.
Применяемые на ранних стадиях, при наличии гифемы и кровоизлиянии в передней части стекловидного тела, препараты для растворения внутрисосудистых тромбов (фибринолитики), в комплексном лечении способны принести немалую пользу.
Для понижения артериального давления используют гипотензивную терапию.

Венодиол – дешевле Детралекса
Чем лечить вирусный конъюнктивит у ребенка узнайте из статьи.
Хирургическое
В тяжелых случаях гемофтальма, проходящего на фоне патологических изменений с серьезным нарушением цикла обменных процессов глаза, кислотно-основного состояния и скоплением побочных продуктов обмена веществ, в современной офтальмологии применяют витрэктомию.
Витрэктомия – оперативное вмешательство, при котором частично или полностью удаляют стекловидное тело. Это сложная операция, требующая применения современного медицинского оборудования, квалифицированных хирургов и обслуживающего персонала.
Специфика данной операции состоит в последовательном удалении, с помощью особых офтальмологических инструментов и приспособлений (волоконных осветителей, вакуума, витреота) сначала переднего фона, а затем периферической части заднего полюса стекловидного тела, с последующим заполнением пространства солевым раствором, силиконовым маслом или стерильным воздухом.
Благодаря высокотехнологичным инновациям, витрэктомия – процедура относительно безопасная, и осложнения в постоперационный период являются исключением.
Реабилитация после операции длиться в течение 3-4 недель.
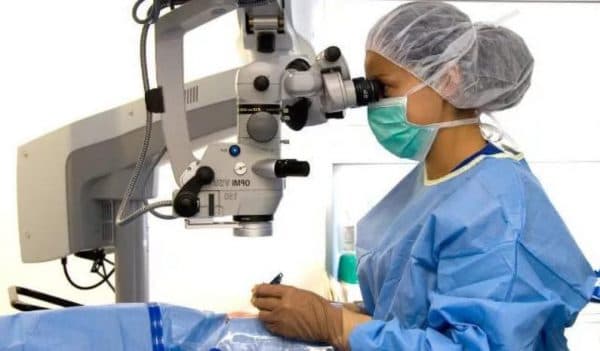

Витрэктомия
Опасный симптом или быстроустранимая мелочь – внутренний ячмень на глазу.
Профилактика
Профилактические действия при гемофтальме зависят от патологических заболеваний пациента.
Некоторые состояния, например, заднюю отслойку стекловидного тела, предотвратить нельзя. Назначение дезагрегантов (ацетилсалициловой кислоты, типлопидина) снижают риск возникновения рецидива тромбов вен сетчатки, как на больном, так и на здоровом глазу.
Пациентам, страдающим сахарным диабетом необходим постоянный контроль уровня сахара в крови, для предотвращения микроваскулярных поражений. При первичных визуальных проявлениях болезни обязательно срочное посещение специалиста.

Оригинальный препарат для решения проблем с тонусом сосудов
С инструкцией глазных капель Ганфорт можно прочесть по ссылке.
Чтобы не допустить появления подобных опасных состояний, следует внимательно относится к своему здоровью. Своевременно проходить профилактические осмотры у врачей, следить за своим питанием и уровнем физической подготовки.
Гемофтальм что это за заболевание. Что нужно знать о Гемофтальме — Офтальмология
Меня часто спрашивают, что такое гемофтальм? Это серьезное состояние, указывающее на проникновении крови в стекловидное тело глазного яблока. Гемофтальм не считается самостоятельным офтальмологическим заболеванием, это скорее симптом патологического процесса. При позднем обращении к специалисту, непрофессиональном лечении, нарушении клинических рекомендаций, гемофтальм чреват серьезными последствиями, тяжелыми осложнениями, и, в отдельных случаях, инвалидностью.
Суть заболевания заключается в проникновении в стекловидное тело глаза крови. В составе стекловидного тела или витреума основной объем (около 99%), занимает вода, остальную часть составляют коллаген, ионы, белки, гиалуроновая кислота. Именно от состояния стекловидного тела зависит полноценное функционирование глаза, так как витреум занимает большую часть глазного яблока и соединен с другими его элементами – сетчаткой, хрусталиком, цилиарным телом.
При гемофтальме любой формы происходят процессы, значительно ухудшающие зрительные функции:
- Эритроциты, попавшие в стекловидное тело после кровоизлияния, со временем начинают разрушаться. Конечным продуктом распада является вещество гемосидерин, токсически действующий на сетчатку.
- Одновременно образуются спайки, рубцы, которые увеличиваются в объеме и вызывают натяжение сетчатки, и это чревато отслойкой сетчатки.
В зависимости от масштаба кровоизлияния мы, офтальмологи, выделяем три разновидности гемофтальма:
- Частичный.
- Субтотальный.
- Тотальный.
Для частичного гемофтальма характерна относительно небольшая зона поражения – до трети объема витреума. Частичный гемофтальм является распространенным следствием легких и умеренных травм глазного яблока, патологии внутренних органов и системных заболеваний. Частичный гемофтальм протекает довольно легко и может разрешиться без вмешательства.
При субтотальном гемофтальме поражается от трети до трех четвертей объема стекловидного тела, а при тотальном – практически все глазное яблоко оказывается зоной кровоизлияния.
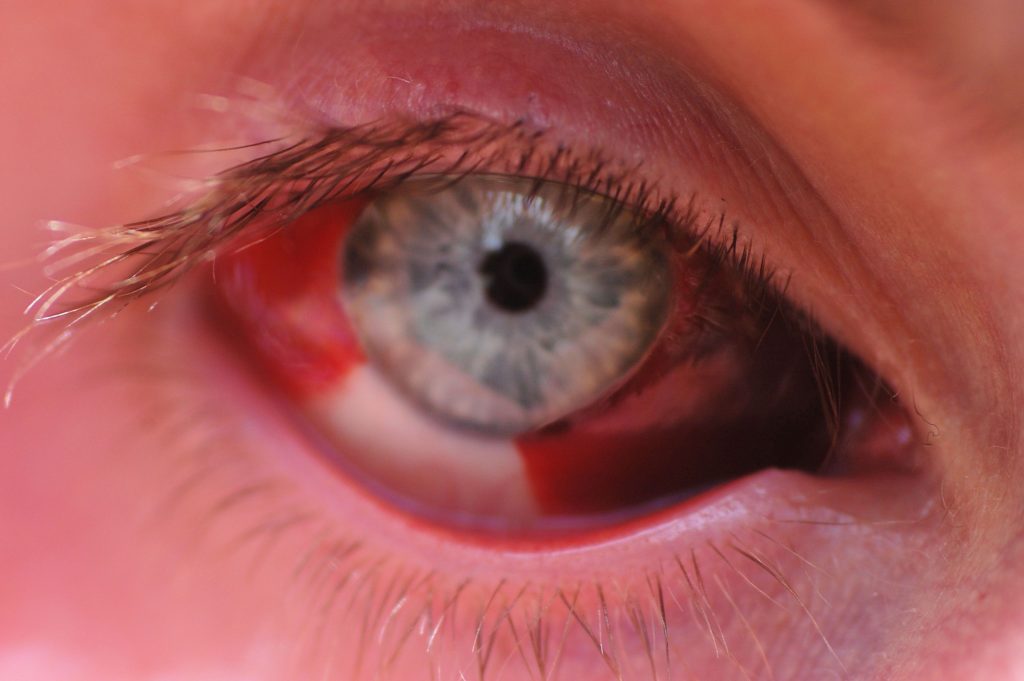
Тяжелые виды гемофтальма происходят в результате серьезного травмирования глаза, особенно проникающего ранения. Травматический полный гемофтальм опасен развитием серьёзных осложнений и в 95% случаев становится причиной утраты зрительной функции и инвалидизации пациента.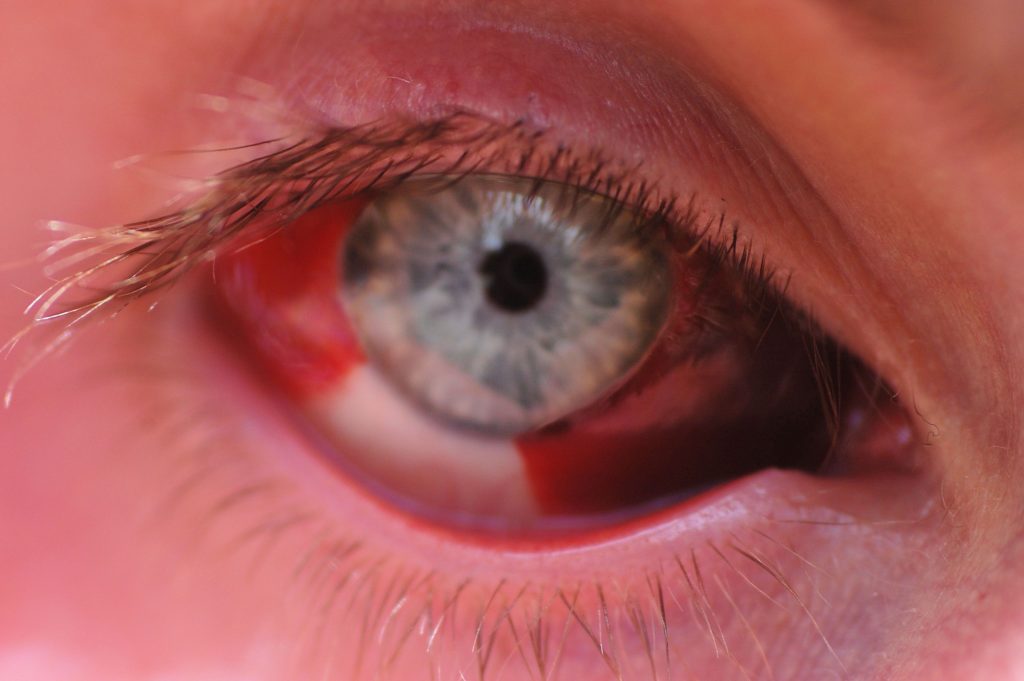
У малышей гемофтальм может самопроизвольно рассасываться. .
Для диагностики гемофтальма выполняют офтальмоскопию с детальным изучением глазного дна. При частичном гемофтальме офтальмолог видит сгустки крови, плавающие в стекловидном теле. При полном гемофтальме глазное дно закрыто обширным кровоизлиянием, поэтому визуальный осмотр затруднен и используют другие методы диагностики:
- Ультразвуковое сканирование позволяет проанализировать состояние витреума и сетчатки, определить стадию гемофтальма, прилегание сетчатки, наличие инородных тел. Также УЗИ назначают, если состояние глазного дна трудно оценить из-за катаракты, помутнений роговицы и других подобных нарушений.
- Метод хроматической электроретинографии наиболее информативен для диагностирования частичного гемофтальма.
Иногда пациенты с поражением одного глаза интересуются, насколько распространен двусторонний гемофтальм и может ли появиться гемофтальм на втором глазу.Двусторонний гемофтальм встречается очень редко. Обычно наблюдается , частичный или тотальныйы гемофтальм правого или левого глаза.
По статистическим данным гемофтальм гораздо чаще возникает у женщин, чем у мужчин, возможно из-за природной узости кровеносных сосудов.
Периодически возвращающееся кровоизлияние определяют как рецидивирующий гемофтальм. Еще его называют возрастным при наличии у человека эндокринных и сердечно-сосудистых проблем. Для молодых людей такая патология не характерна, однако может проявляться в результате особенностей деятельности и образа жизни.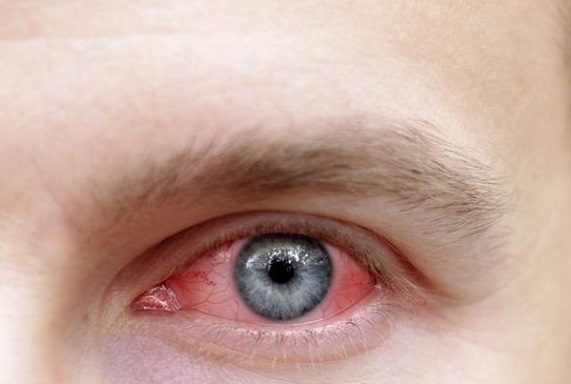
Стадии заболевания
Развитие заболевания происходит постепенно. Медики выделяют пять стадий протекания гемофтальма:
- Кровотечение.
- Свежая гематома.
- Toкcикo-гeмoлитичecкaя cтaдия.
- Пpoлифepaтивнo-диcтpoфичecкий этaп.
- Bнутpиглaзнoй фибpoз.
Первая стадия длится первые 24 часа после момента разрыва кровеносных сосудов. В эти сутки кровь поступает в полость стекловидного тела, при этом прозрачность стекловидного тела снижается.
В течение следующих двух суток кровь сворачивается, и формируются кровяные сгустки.
С третьего по десятый день происходит полное помутнение стекловидного тела в результате саморазрушения кровяных сгустков и проникновения продуктов распада в структуры глазного яблока.
Четвертая стадия занимает довольно продолжительное время – около полугода. При этом происходят дистрофические явления в сетчатке, хрусталике и остальных структурах глаза. Поврежденные ткани в области гематомы заполняются плотной соединительной тканью, формируются спайки и тяжи.
По прошествии полугода и более после кровоизлияния наступает пятая стадия, при которой заболевание переходит в более тяжелую форму. К этому моменту стекловидное тело уплотнено и заполнено соединительной тканью, зрительные функции снижены происходит атрофия глазного яблока, повышается риск отслоения сетчатки, что в итоге может закончиться полной слепотой.
Профилактика гемофтальма
Специфика заболевания не подразумевает обязательных мероприятий по профилактике гемофтальма.
Здоровым людям, без признаков патологии и дистрофических изменений сетчатки, рекомендуют соблюдать правила техники безопасности на производстве, избегать повреждений глаз. При занятиях опасными видами спорта следует пользоваться защитным шлемом и очками.
В группу риска входят лица старше 35-40 лет, страдающие заболеваниями, которые могут вызвать гемофтальм. Такие пациенты должны следить за показателями артериального давления и сахара в крови, периодически контролировать внутриглазное давление. Пациенты с глазными заболеваниями должны регулярно посещать офтальмолога и проходить полное офтальмологическое обследование. При обнаружении признаков отслойки сетчатки возможно выполнение лазерных вмешательств, снижающих риск гемофтальма.
У недоношенных малышей профилактика гемофтальма состоит в бережном обращении. При врожденной патологии выполняют хирургическое вмешательство – витрэктомию.
Длительное внутриглазное кровоизлияние может привести к серьезным осложнениям, включая полную потерю зрения и инвалидность.
Чаще всего наблюдаются деструктивные процессы в витреуме, формирование соединительной ткани и ее разрастание. Гемофтальм может спровоцировать у детей такое заболевание как амблиопия, а у взрослых привести к вторичной глаукоме.
Код по МКБ 10
По коду МКБ-10 гемофтальму присвоен номер Н43.1 и расшифровывается как кровоизлияние в стекловидное тело.
 Автор: врач-офтальмолог Курьянова Ирина Валентиновна
Автор: врач-офтальмолог Курьянова Ирина Валентиновна
Дата публикации: 25.04.2019 12:04
Читайте также
Коды МКБ 10
Один из типов кодов, которые появляются на
Счета поставщиков медицинских услуг известны как коды ICD-10. Эти
коды используются для информирования медицинских схем о том, какие состояния
к их членам относились так, чтобы претензии могли быть урегулированы
правильно.
МКБ-10 — Международная классификация болезней.
и связанные со здоровьем проблемы (10-е издание). Это система кодирования
разработан Всемирной организацией здравоохранения (ВОЗ), что переводит
письменное описание медицинской информации и информации о здоровье в
стандартные коды, e.грамм. J03.9 — это код МКБ-10.
для острого тонзиллита (неуточненного) и G40.9 обозначает
эпилепсия (неуточненная).
Когда вы присоединяетесь к медицинской схеме, вы выбираете и оплачиваете конкретную
вариант выгоды. Этот вариант льготы содержит корзину услуг.
который часто имеет ограничения на медицинские услуги, которые будут оплачены
за. Поскольку коды МКБ-10 предоставляют точную информацию о
состояние, которое вам поставили, эти коды помогают
медицинская схема, чтобы определить, на какие льготы вы имеете право
и как эти льготы могут быть выплачены.
Это становится очень важным, если у вас есть состояние PMB, так как
их можно определить только по правильным кодам МКБ-10. Следовательно,
если указаны неверные коды ICD-10, ваш PMB
услуги могут быть оплачены из неправильной выгоды (например, из вашего
медицинский сберегательный счет), или он может не выплачиваться вообще, если ваш
исчерпаны лимиты ежедневных или больничных пособий.
Коды ICD-10 также должны быть указаны в рецептах на лекарства.
и направления к другим поставщикам медицинских услуг (например, патологоанатомам
и рентгенологи), которые не все могут поставить диагноз. Следовательно,
им требуется информация о диагнозе от вашего лечащего врача
так что их претензия к вашей медицинской схеме также может быть оплачена
правильного пула денег.
Важное примечание: Медицинские схемы обязательны
по закону обращаться с информацией об условиях участников с
максимальная конфиденциальность.Им не разрешено раскрывать
даже коды ICD-10 для любой другой стороны, включая работодателей или
члены семьи.
Общие кардиологические коды МКБ-10
Общие кардиологические коды МКБ-10
Клинические концепции для кардиологического руководства включают общие коды МКБ-10, советы по клинической документации и клинические сценарии.
Нарушения сердечного ритма
(МКБ-9-CM 427.81, 427.89, 785.0,
785.1, 785.3)
R00.0 Тахикардия неуточненная
R00.1 Брадикардия неуточненная
R00.2 Сердцебиение
R00.8 Другие аномалии сердечного ритма
R00.9 * Неуточненные аномалии сердечного ритма
Мерцание и трепетание предсердий
(ICD-9-CM 427.31, 427.32)
I48.0 Пароксизмальная фибрилляция предсердий
I48.1 Стойкая фибрилляция предсердий
I48.2 Хроническая фибрилляция предсердий
I48.3 Типичное трепетание предсердий
I48.4 Атипичное трепетание предсердий
I48.91 * Фибрилляция предсердий неуточненная
I48.92 * Трепетание предсердий неуточненная
Другие нарушения сердечного ритма
(ICD-9-CM 427.41, 427.42, 427.60,
427.61, 427.69, 427.81, 427.89, 427.9
I49.01 Фибрилляция желудочков
I49.02 Трепетание желудочков
I49.1 Преждевременная деполяризация предсердий
I49.2 Преждевременная деполяризация 29 I49.3 Преждевременная деполяризация желудочков
I49.40 Преждевременная деполяризация неуточненная
I49.49 Другая преждевременная деполяризация
I49.5 Синдром слабости синусового узла
I49.8 Другие уточненные сердечные аритмии
I49.9 * Сердечная аритмия неуточненная
Боль в груди
(диапазон ICD-9-CM 411.1, 413.1, 413.9, от 786,50 до 786,59)
I20.0 Нестабильная стенокардия
I20.1 Стенокардия с задокументированным спазмом
I20.8 Другие формы грудной жабы
I20.9 Стенокардия неуточненная
R07.1 Боль в груди при дыхании
R07.2 Боль в груди
R07.81 Плевродиния
R07.82 Межреберная боль
R07.89 Другая боль в груди
R07.9 * Боль в груди неуточненная
Сердечная недостаточность
(диапазон МКБ-9-CM 428.0, 428.1, 428.20 — 428.23, диапазон от
428,30 до 428,33, диапазон от 428,40 до 428,43, 428,9)
I50.1 Левожелудочковая недостаточность
I50.20 * Систолическая (застойная) сердечная недостаточность неуточненная
I50 .21 Острая систолическая (застойная) сердечная недостаточность
I50.22 Хроническая систолическая (застойная) сердечная недостаточность
I50.23 Острая хроническая систолическая (застойная) сердечная недостаточность
I50.30 * Диастолическая (застойная) сердечная недостаточность неуточненная
I50.31 Острая диастолическая (застойная) сердечная недостаточность
I50.32 Хроническая диастолическая (застойная) сердечная недостаточность
I50.33 Острая сердечная недостаточность хроническая диастолическая (застойная) сердечная недостаточность
I50.40 * Неуточненная комбинированная систолическая (застойная) и диастолическая (застойная)
сердечная недостаточность
I50.41 Острая комбинированная систолическая (застойная) и диастолическая (застойная)
сердечная недостаточность
I50.42 Хроническая комбинированная систолическая (застойная) и диастолическая (застойная)
сердечная недостаточность
I50.43 Острый на хроническом комбинированном систолическом (застойном) и диастолическом (застойном)
сердечная недостаточность
I50.9 * Сердечная недостаточность неуточненная
Гипертония
(МКБ-9-CM 401.9)
I10 Эссенциальная (первичная) гипертензия
Неревматические клапанные заболевания
Заболевания аортального клапана (МКБ-9-CM 424.1)
I35.0 Неревматический стеноз аорты (клапана)
I35.1 Неревматическая недостаточность аорты (клапана)
I35.2 Неревматический стеноз аорты (клапана) с недостаточностью
I35.8 Другие неревматические поражения аортального клапана
I35.9 * Неревматическое поражение аортального клапана неуточненное
Заболевания митрального клапана (ICD-9-CM 424.0)
I34.0 Неревматическая недостаточность митрального клапана (клапана)
I34.1 Неревматический пролапс митрального клапана (клапана)
I34.2 Неревматический стеноз митрального клапана
I34.8 Другие неревматические поражения митрального клапана
I34.9 * Неревматическое поражение митрального клапана неуточненное
Отдельный атеросклероз, ишемия и инфаркт
(МКБ-9-СМ 410.00
до 410,92 Диапазон, 411.1, 412, 413.0, 413.1, 413.9, 414.00 до 414.07
Диапазон, 414.10, 414.11, 414.12, 414.19, 414.2, 414.3, 414.4, 414.8, 414.9,
429.2, 429.5, 429.6, 429.71, 429.79)
I21.01 Инфаркт миокарда с подъемом сегмента ST (ИМпST) с поражением
коронарная артерия
I21.02 Инфаркт миокарда с подъемом сегмента ST (ИМпST) с поражением переднего левого отдела
нисходящая коронарная артерия
I21.09 Инфаркт миокарда с подъемом сегмента ST (ИМпST) с вовлечением другой коронарной артерии
передней стенки
I21.11 Инфаркт миокарда с подъемом сегмента ST (ИМпST) с поражением правой коронарной артерии
I21.19 Инфаркт миокарда с подъемом сегмента ST (ИМпST) с поражением другой коронарной артерии
нижней стенки
I21.21 Инфаркт миокарда с подъемом сегмента ST (ИМпST) с поражением левой огибающей
коронарная артерия
I21.29 Инфаркт миокарда с подъемом ST (STEMI) с вовлечением других участков
I21.3 Инфаркт миокарда неуточненной локализации с подъемом ST (STEMI)
I21.4 Инфаркт миокарда без подъема ST (NSTEMI)
I22.0 Последующее повышение ST Инфаркт передней стенки миокарда (ИМпST)
I22.1 Последующий инфаркт миокарда нижней стенки с подъемом сегмента ST (STEMI)
I22.2 Последующий инфаркт миокарда без подъема сегмента ST (NSTEMI)
I22.8 Последующий инфаркт миокарда других участков с подъемом сегмента ST (STEMI)
I22.9 Последующий подъем ST (STEMI) ) Инфаркт миокарда неуточненной локализации
I23.0 Гемоперикард как текущее осложнение после острого
инфаркт миокарда
I23.1 Дефект межпредсердной перегородки как текущее осложнение после острого
инфаркт миокарда
I23.2 Дефект межжелудочковой перегородки как текущее осложнение после острой
Инфаркт миокарда
I23.3 Разрыв стенки сердца без гемоперикарда как текущее осложнение
после острого инфаркта миокарда
I23.4 Разрыв сухожильных хорд как текущее осложнение после острого
инфаркт миокарда
I23.5 Разрыв сосочковой мышцы как текущее осложнение после острого
Инфаркт миокарда
I23.6 Тромбоз предсердия, придатка предсердия и желудочка как течение
осложнения после острого инфаркта миокарда
I23.7 Постинфарктная стенокардия
I23.8 Другие текущие осложнения острого инфаркта миокарда
I25.10 Атеросклеротическая болезнь сердца собственной коронарной артерии без
стенокардия
I25.110 Атеросклеротическая болезнь сердца собственной коронарной артерии с нестабильным
стенокардия
I25.111 Атеросклеротическая болезнь сердца собственной коронарной артерии со стенокардией
с задокументированным спазмом
I25.118 Атеросклеротическая болезнь сердца собственной коронарной артерии с другими формами
стенокардия
I25.119 * Атеросклеротическая болезнь сердца собственной коронарной артерии с неуточненной
стенокардия
I25.2 Старый инфаркт миокарда
I25.3 Аневризма сердца
I25.41 Аневризма коронарной артерии
I25.42 Расслоение коронарной артерии
I25.5 Ишемическая кардиомиопатия
I25.6 Тихая ишемия миокарда
I25.700 * Атероз шунтирование коронарной артерии неуточненное, с
нестабильная стенокардия
I25.701 * Атеросклероз шунтирования коронарной артерии неуточненный со стенокардией
pectoris с подтвержденным спазмом
I25.708 * Атеросклероз шунтирования коронарной артерии неуточненный с другими
формы стенокардии
I25.709 * Атеросклероз коронарного шунта (ов) неуточненный, с
стенокардия неуточненная
I25.710 Атеросклероз аутологичного коронарного шунта (ов) вены с
нестабильная стенокардия
I25.711 Атеросклероз аутологичного коронарного шунта (ов) вены с
стенокардия с задокументированным спазмом
I25.718 Атеросклероз аутологичного коронарного шунта (ов) вены с
другие формы стенокардии
I25.719 * Атеросклероз аутологичного шунта (ов) коронарной артерии с
стенокардия неуточненная
I25.720 Атеросклероз аутологичной артерии аортокоронарного обходного шунта (ов) с
нестабильная стенокардия
I25.721 Атеросклероз аутологичной артерии аортокоронарного обходного шунта (ов) с
стенокардия с задокументированным спазмом
I25.728 Атеросклероз аутологичной артерии коронарного шунтирования (ов) с
другие формы стенокардии
I25.729 * Атеросклероз аутологичной артерии аортокоронарного шунтирования (ов) с
Стенокардия неуточненная
I25.730 Атеросклероз неавторизованного биологического шунта (ов) коронарной артерии
с нестабильной стенокардией
I25.731 Атеросклероз неавторизованного биологического шунта (ов) коронарной артерии
со стенокардией с документально подтвержденным спазмом
I25.738 Атеросклероз неавторизованного биологического шунтирования коронарной артерии
с другими формами стенокардии
I25.739 * Атеросклероз неавторизованного биологического аортокоронарного шунта (ов)
со стенокардией неуточненной формы
I25.750 Атеросклероз собственной коронарной артерии пересаженного сердца с
нестабильная стенокардия
I25.751 Атеросклероз собственной коронарной артерии пересаженного сердца со стенокардией
грудная клетка с задокументированным спазмом
I25.758 Атеросклероз собственной коронарной артерии трансплантированного сердца с другими
формы грудной жабы
I25.759 * Атеросклероз собственной коронарной артерии пересаженного сердца с
стенокардия неуточненная
I25.760 Атеросклероз шунтирования коронарной артерии пересаженного сердца
при нестабильной стенокардии
I25.761 Атеросклероз шунта коронарной артерии пересаженного сердца
со стенокардией с подтвержденным спазмом
I25.768 Атеросклероз шунтирования коронарной артерии пересаженного сердца
при других формах стенокардии
I25.769 * Атеросклероз шунтирования коронарной артерии пересаженного сердца
со стенокардией неуточненной формы
I25.790 Атеросклероз другого коронарного шунта (ов) с нестабильным
стенокардия
I25.791 Атеросклероз другого коронарного шунтирования (ов) со стенокардией
pectoris с подтвержденным спазмом
I25.798 Атеросклероз другого шунта (ов) коронарной артерии с другими формами
стенокардия
I25.799 * Атеросклероз другого коронарного шунта (ов) с неуточненным
стенокардия
I25.810 Атеросклероз шунта (ов) коронарной артерии без стенокардии
I25.811 Атеросклероз собственной коронарной артерии трансплантированного сердца без
стенокардии
I25.812 Атеросклероз шунтирования сердечного шунта трансплантированной коронарной артерии
без стенокардии
I25.82 Хроническая полная окклюзия коронарной артерии
I25.83 Коронарный атеросклероз из-за богатой липидами бляшки
I25.84 Коронарный атеросклероз из-за кальцинированного коронарного поражения
I25.89 Другие формы хронической ишемической болезни сердца
I25.9 * Хроническая ишемическая болезнь сердца, не указано
Syncope и
Утверждены коды МКБ-10 для семейной гиперхолестеринемии!
- Семейная гиперхолестеринемия
- Что такое семейная гиперхолестеринемия
- Что такое гомозиготная семейная гиперхолестеринемия (HoFH)?
- Есть ли у меня FH?
- Какие риски связаны с СГ?
- Что такое холестерин ЛПНП
- Женщины с СГ и беременность
- Дети с СГ
- Мужчины с СР
- Истории жизни с СГ
- Инструменты и ресурсы
- Учебные материалы
- Личные истории
- Наборы инструментов FH
- FAQ
- Публикации и статьи
- Глоссарий терминов FH
- Диагностика и лечение
- Клиническая диагностика FH
- Генетическое тестирование и семейная гиперхолестеринемия (FH)
- Генетический тест
- Генетический тест FH Согласованное заявление о генетическом тестировании
- Обзор генетического тестирования на FH
- Получение генетического теста на FH
- Преимущества и ограничения генетического тестирования на FH
- Результаты генетического тестирования FH
- Найти специалиста FH
- Лечение FH208 Обзор методов лечения СГ 90 211
- Статины
- Ингибитор абсорбции холестерина
- Секвестранты желчной кислоты
- Ингибиторы PCSK9
- Бемпедоевая кислота
- Лечение HoFH8
- Липопротеины 9011
- Обзор Липопротеины 9011 902 (а) и семейная гиперхолестеринемия
- Специализированное тестирование липидов и FH
- Клинические испытания и исследования
- CASCADE FH® Registry
- Сердечно-сосудистые события и FH
- Отчет о сердечно-сосудистых событиях
- Примите участие
- Примите участие
- Примите участие
- Адвокат
- Посетите мероприятие
- Сбор средств
- Группа поддержки
- Раздайте
- Поделитесь своей историей
Раздайте
- Race for FH
- Monthly Giving
- Tribute and Legacy / Planned Giving
- Facebook Fundraiser
- AmazonSmile
- Workplace Giving
- Примите участие
- FH Awareness Day
- Global
- Aware Action 902
- Читайте наши информационные бюллетени
- События
- Смотрите наши вебинары
- Станьте партнером FH
- Почему стоит отличать FH?
- Диагностические критерии семейной гиперхолестеринемии
- Заявление о консенсусе по генетическому тестированию
- Приложение для диагностики FH
- Cascade FH® Registry — Клинические данные
- FIND FH®
- FH Global Summit ™
Global Summit
- Зарегистрируйтесь
- Итоги глобального саммита FH 2019
- О нас
Инструменты и ресурсы
- О нас
- Новости и блог
- Магазин
- Инструменты и ресурсы

.

