Кровохарканье — Домашнее лечение народными средствами
 КРОВОХАРКАНЬЕ сопровождается выделением с мокротой крови в виде отдельных прожилок или кровянистого сгустка. Это не заболевание, а только возможный признак различных болезней либо последствия травм дыхательных органов и сердечно-сосудистой системы. Может появиться при бронхоэктатической болезни, туберкулезе, пневмонии, пороках сердца. Кровохарканье часто появляется при острых нарушениях свертывания крови в сосудистой системе легких.
КРОВОХАРКАНЬЕ сопровождается выделением с мокротой крови в виде отдельных прожилок или кровянистого сгустка. Это не заболевание, а только возможный признак различных болезней либо последствия травм дыхательных органов и сердечно-сосудистой системы. Может появиться при бронхоэктатической болезни, туберкулезе, пневмонии, пороках сердца. Кровохарканье часто появляется при острых нарушениях свертывания крови в сосудистой системе легких.
Независимо от причины, кровохарканье — признак, требующий к себе неотложного внимания.
При внезапно появившемся кашле с выделением крови необходимо срочно вызвать врача (скорую помощь). До его прибытия соблюдать следующие рекомендации:
- Создать полный физический и психический покой (ограничить движения, разговоры).
- Обеспечить полусидячее положение (в кресле, на кровати), доступ в комнату свежего воздуха.
- Обложить грудную клетку пузырями со льдом (грелками с холодной водой).
- Глотать кусочки льда.
- Принять успокаивающие средства (настойки валерианы, пустырника, таблетка реланиума, радедорма).
- Расположить под подбородком лоток или другую емкость для сплевывания мокроты.
Чтобы уменьшить кровохарканье, по согласованию с врачом, в комплексе с другими методами и средствами применяют водные вытяжки лекарственных растений с кровоостанавливающим действием:
- Сок из свежей травы тысячелистника — по 1 столовой ложке через каждые полчаса.
- Настой сухой травы тысячелистника (2 столовые ложки на 0,5 л кипятка) — по 0,5 стакана через каждые 30 минут.
- 1 столовую ложку травы цикория залить 1,5 стакана крутого кипятка. Настоять полчаса. Процеженный и охлажденный (в холодильнике) настой принимать по 1/3 стакана через каждые полчаса.
- 1 столовую ложку измельченных корней кровохлеоки лекарственной заливают крутым кипятком (1 стакан), дополнительно томить на малом огне 15 минут. Охлажденный и процеженный отвар пить по столовой ложке через 1,5-2 часа. Не применять при беременности!
- 30 г измельченных корней герани заливают крутым кипятком (1 стакан), приготовить и принимать, как предыдущий.
В домашних условиях, для лечения кровохарканья эффективнее использовать травяные сборы лекарственных растений:
- Травяной сбор № 1 (в частях): листья крапивы двудомной — 3, земляники — 1, вахты трехлистной — 1, трава горца перечного — 3, корневище горца змеиного — 2, корневище лапчатки прямостоячей — 2, трава репешка — 1.
Три столовые ложки измельченных растений залить 0,5 л кипятка, настоять в термосе 20 минут. Процеженный и охлажденный (в холодильнике) настой принимать маленькими глотками через каждые полчаса. - Травяной сбор № 2 (в частях): корневище горца змеиного — 2, трава пастушьей сумки — 2, яснотки белой — 2, хвоща полевого — 1, тысячелистника — 1, герани луговой — 1, листья подорожника — 2, корень щавеля конского — 1. Приготовить и принимать, как травяной сбор № 1.
лечение, кровь из легких, кровохарканье при раке легких
Кровохарканье довольно типично для рака лёгкого, рано или поздно оно возникает почти у половины больных. Кровохарканье — это кровь в мокроте в каждом плевке или реже, прожилками или полностью смешанная со слизью, но не более 50 мл в сутки. Больше крови в мокроте — признак лёгочного кровотечения. В методичках для торакальных хирургов лёгочное кровотечение (ЛК) обозначают, как «откашливание крови, которое проявляется кровохарканьем или кровотечением».

Кровохарканье может быть довольно длительным. Оно не отражается на состоянии больного, но психологически угнетает. Кровотечение не только ухудшает состояние и все показатели функций организма, но может угрожать жизни.
Лёгочное кровотечение бывает разной интенсивности, специалисты по-разному оценивают его массивность, где-то массивным кровотечением считают суточную потерю стандартного медицинского лотка крови — 600 мл, где-то — более литра.
Виды легочного кровотечения
Отечественные специалисты с 1990 года пользуются классификацией лёгочного кровотечения по трём степеням:
- Первая, А, Б и В — последовательно от 50 до 500 мл суточной потери крови;
- Вторая, А и Б — от 30 мл до 500 мл уже за час;
- Третья степень, А и Б — одномоментно излитие до 100 мл крови или более.
Тактика при разной интенсивности кровопотери различается, и если кровохарканье у пациента не пугает онколога, хоть и вносит коррективы в терапию, то кровотечение из лёгкого требует срочной медицинской и реанимационной помощи.
Как возникает лёгочное кровотечение?
Принципиально кровохарканье возможно при любой серьёзной патологии лёгких и даже при банальном бронхите, при инфекциях и заболеваниях сердца. Но причиной кровотечения из сосудов лёгочных структур чаще всего становятся злокачественные опухоли бронхов. Далее следуют первичные опухоли самой ткани лёгкого и метастазы в лёгкие злокачественных опухолей любых органов. У каждого десятого больного раком лёгкого кровотечение — первый явный симптом болезни, но в среднем кровотечение разной интенсивности в процессе болезни настигает каждого пятого пациента.
При раке причина кровотечения кроется в разъеденном опухолью сосуде. Раковая опухоль распространяется в окружающие ткани, прорастая их, замещая нормальные ткани опухолевой. Бронхиальная стенка пронизана сосудиками, которые тоже вовлекаются в опухоль, опухоль как будто «съедает» их, образуя дефект сосудистой стенки, легко пробиваемый током крови. Стенки разорванного сосуда не могут спадаться, поскольку неподвижны из-за окружающей опухоли каменистой плотности. Сосуд зияет своим просветом, из него беспрепятственно кровь изливается в просвет бронха и кашлевым рефлексом выбрасывается наружу. Дефект сосудистой стенки может быть крошечным, но чем больше диаметр повреждённого сосуда, тем интенсивнее кровотечение.

До 80% лёгочных кровотечений отвечают критериям первой степени тяжести. Массивные кровотечения, их даже называют молниеносными из-за потери крови «полным ртом», отмечаются только у пяти из сотни, но выживают при таком кровотечении единицы. Повезло, если кровотечение случилось в стационаре, потому что в течение первого часа от начала кровотечения без медицинской помощи погибает две трети больных.
Любое случившееся дома кровотечение — беда, лёгочное кровотечение — страшная трагедия, потому что для такого случая просто жизненно необходима срочная эвакуация в специализированное реанимационное отделение. Из доехавших до обычной больницы пациентов тоже выживают только единицы. И погибают они не столько от кровопотери, сколь от асфиксии — заполнения лёгочных альвеол стекающей по бронхам кровью, что нарушает газообмен, а без кислорода жизни нет.
Симптомы легочного кровотечения
Кровотечение может случиться в любое время и даже вовсе беспричинно на фоне полного покоя или умеренной нагрузки. Всё дальнейшее зависит от скорости кровопотери. Если и раньше уже отмечалось кровохарканье, то пациент пугается меньше, но когда кровь идёт горлом страшно всем.
Как правило, при серьёзном кровотечении начинается сильный и неукротимый кашель, к нему присоединяется прогрессирующая одышка, поскольку кровь затекает в альвеолы и отключает в них газообмен. Кровь может пениться, смешиваясь с воздухом. Часто возникает рвота проглоченной кровью, в отторгнутых массах кровь рыжая. Усиливается сердцебиение, пациент покрывается липким холодным потом, руки и ноги холодеют вследствие снижения периферического давления. Уходит кровь, теряются силы.
Диагностика
Для начала необходимо разобраться, действительно ли это лёгочное кровотечение. Установить, что кровит слизистая оболочка ротовой полости или верхних дыхательных путей, помогает ЛОР- осмотр. Далее дифференцируют желудочное и лёгочное кровотечение, при кровотечении из лёгких кровь частично проглатывается и часто бывает рвота, но никогда не бывает жидкого чёрного стула — мелены. Цвет крови не помогает диагностике, потому что кровь из лёгких может быть алой и тёмной, в зависимости от того что повреждено: бронхиальная артерия или веточка лёгочной артерии. Но кровь из лёгких щелочная, а желудочная имеет кислую реакцию рН, это очень быстрая и точная диагностика.
Рентгенологическое исследование органов грудной клетки помогает в половине случаев установить из какого именно лёгкого, правого или левого, поступает кровь, ещё в половине случаев не удаётся локализовать источник. Компьютерная томография с контрастированием тоже установит сторону поражения, а также даст полезную информацию о состоянии систем сосудов бронхиального и малого круга, и чаще рентгена устанавливает точное место, откуда поступает кровь.
Если КТ не смогла найти источник кровотечения, то выполняется бронхоскопия. На первом этапе бронхоскопию выполняют при угрозе жизни, она не столь диагностическое, сколь экстренное лечебное мероприятие. При небольшом кровотечении и при заведомо известном источнике, к примеру, при диагностированной единственной опухоли бронха, просто незаменима ангиография, которая точно укажет на сосуд.
Всё обследование должно выполняться в реанимационном отделении или операционной, поскольку у пациента развивается тяжёлая дыхательная и присоединяется сердечно-сосудистая недостаточность. Важно, чтобы в этот момент рядом с пациентом были реаниматолог, торакальный онколог, сосудистый хирург и рентгенэндоваскулярный хирург. В государственных неспециализированных учреждениях «скорой помощи» нет возможности для оказания достаточной при легочном кровотечении помощи, остаётся полагаться только на искусство хирурга и мастерство реаниматолога.
Лечение лёгочного кровотечения
Поскольку половина пациентов к моменту развития лёгочного кровотечения уже прошла лечение первичного рака лёгкого и вступила в период его неуклонного прогрессирования, такие радикальные меры лечения кровотечения, как удаление части или всего лёгкого, у них невозможны. Разумеется, если лёгочное кровотечение выступает первым сигналом о наличии злокачественной опухоли лёгкого или бронха, необходимо решить вопрос о возможности радикальной операции, если другими консервативными способами не удаётся остановить кровь. Плановая операция имеет неоспоримые преимущества, срочное вмешательство имеет целью спасение жизни.

При небольшом кровотечении сначала прибегают к консервативной терапии, с назначением противокашлевых препаратов. При значительном кровотечении на первый план выходят методы интервенционной эндоскопии, но сначала больного вводят в наркозный сон и интубируют трахею. При бронхоскопии воздействуют на источник кровотечения, если таковой найден, а до того промывают бронхи холодными растворами, вводят кровоостанавливающие средства.
Повреждённый сосуд коагулируют или устанавливают в бронхе баллон или тампон на 1-2 суток. Возможна электрокоагуляция, лазерная фотокоагуляция и аргон-плазменная коагуляция повреждённого сосуда. При отсутствии информации о точном нахождении источника кровотечения выполняется эмболизация бронхиальных артерий. Специализированным отделениям доступен мультимодальный подход, когда выполняется коагуляция и эндопротезирование, а после остановки кровотечения на опухоль проводится фотодинамическая терапия и брахитерапия. Этот подход даёт самую высокую отдалённую выживаемость.
Современная медицинская наука предлагает выбор — дело за возможностями конкретного учреждения, в которое направлен пациент.
13 причин кашля с кровью: от безобидных до смертельно опасных
Этот симптом — из тех, которые не стоит игнорировать.
Если, прикрыв рот рукой при кашле, вы обнаружили на ладони кровь, и тем более если такие эпизоды повторяются, консультация с врачом обязательна!
А в некоторых случаях медицинская помощь потребуется срочно.
Когда надо немедленно обратиться за помощью
Набирайте 103, 112 или обращайтесь в ближайшее отделение неотложной помощи, если :
- кашель с кровью начался после падения или травмы грудной клетки;
- крови при кашле много — 2 и более чайных ложек;
- кроме мокроты, кровь появилась в стуле или моче;
- кровохарканье (так называется процесс выделения крови с мокротой) сопровождается другими симптомами — болью в груди, сильным головокружением, лихорадкой, одышкой.
Такие признаки говорят о серьёзных нарушениях в верхних дыхательных путях, лёгких или сердечно‑сосудистой системе. Если немедленно не обратиться за помощью, можно умереть.
К счастью, кровохарканье сигнализирует об опасных состояниях далеко не всегда.
Сейчас читают
🔥
Откуда берётся кровь в мокроте
Вот несколько наиболее распространённых причин , из‑за которых могут возникнуть сгустки крови при откашливании.
- Бронхит. Это самая популярная причина кашля с кровью. И она же — одна из наиболее безопасных. Кровохарканье, вызванное бронхитом, не угрожает здоровью и быстро проходит по мере лечения основного заболевания.
- Слишком сильный и затянувшийся кашель, который раздражает горло. Напряжённые попытки прокашляться могут привести к разрыву мелких кровеносных сосудов в слизистой гортани. Это неприятно, но не опасно.
- Воспаления придаточных пазух носа. Гайморит, фронтит способны спровоцировать небольшое кровотечение. Кровь стекает в носоглотку и может стать заметна при откашливании.
- Приём лекарств, разжижающих кровь. К ним относится в том числе популярный аспирин.
- Инородный предмет, попавший в дыхательные пути.
- Пневмония или другие лёгочные инфекции.
- Туберкулёз.
- Хроническая обструктивная болезнь лёгких. Это не одно конкретное заболевание, а обобщающий термин . Его используют в ситуациях, когда по каким‑то причинам ограничивается поступление воздуха в лёгкие и из них.
- Рак лёгких. Он, а также другие опухоли бронхолёгочной системы становятся причиной кровохаркания в 20% случаев.
- Травмы лёгкого или бронхов.
- Тромбоэмболия лёгочных артерий. Так называют повреждение лёгочной ткани, которое происходит из‑за закупорки одной из артерий тромбом.
- Васкулит (воспаление стенок кровеносных сосудов) в лёгких.
- Тяжёлые болезни сердечно‑сосудистой системы. К ним относятся инфаркт миокарда, кардиомиопатии, пороки сердца. При проблемах с сердцем в лёгочных кровеносных сосудах резко повышается давление, что может вызвать разрыв сосудистых стенок.
Что делать, если у вас мокрота с кровью
Если кровь впервые появилась после приступа сильного кашля на фоне простуды, не переживайте. Скорее всего, речь идёт максимум о бронхите или гайморите. Однако навестить терапевта или лора всё-таки стоит: специалист поставит точный диагноз и пропишет необходимые лекарства. Заодно он предложит вам сделать рентген органов грудной клетки, чтобы наверняка убедиться в отсутствии причин для беспокойства.
Если же с простудой вы справились или её не было вовсе, а кровь в мокроте продолжает появляться, придётся пройти дополнительные исследования. Их назначит всё тот же терапевт или отоларинголог — после того, как расспросит вас о самочувствии, образе жизни, вредных привычках (например, курении).
Постарайтесь рассказывать о симптомах максимально подробно. Это важно для постановки предварительного диагноза. Например, если у вас, кроме кровохарканья, появилась одышка, специалист заподозрит сердечно‑сосудистые проблемы — ту же сердечную недостаточность или стеноз митрального клапана. Если вы отметили, что у вас в последнее время снизился вес, речь может идти о туберкулёзе или опухолях бронхолёгочной системы.
Чтобы подтвердить или опровергнуть тот или иной предварительный диагноз, врач даст вам направление на одно из исследований :
- Компьютерную томографию (КТ) грудной клетки. В рамках этого анализа медик увидит, в каком состоянии находятся органы дыхательной системы и сердце.
- Бронхоскопию. Врач пропустит бронхоскоп (тонкую гибкую трубку с камерой на конце) через нос или рот в дыхательные пути, чтобы обнаружить кровоточащие участки.
- Клинический анализ крови. Прежде всего он нужен для определения количества белых и красных кровяных телец в вашей крови — они являются маркерами всевозможных воспалений. Кроме того, врача заинтересует уровень тромбоцитов — частиц, которые говорят о том, как быстро кровь сворачивается при повреждениях сосудов, то есть с какой скоростью образуются тромбы.
- Общий анализ мочи.
- Посев мокроты. Этот анализ позволяет обнаружить в мокроте инфекционные микроорганизмы.
- Лёгочную ангиографию. Это тест для оценки кровотока в лёгких.
- Пульсоксиметрию. Вам наденут на палец зонд, который измерит уровень кислорода в крови.
Как только медик определит наиболее вероятную причину кровохарканья, вам назначат лечение. Каким оно будет, зависит от основного заболевания. Например, при пневмонии или туберкулёзе помогут антибиотики. Если кровотечение вызвано воспалением, вам пропишут препараты‑стероиды. Если речь об опухоли, могут потребоваться химиотерапия или хирургическое вмешательство.
Читайте также
😷💉🦠
Инвазивные методы лечения кровохарканья. Народное лечение. Разные причины кровохарканья
Кровохарканье – это выделение с мокротой кровяных отдельных прожилок или чистой жидкой крови из дыхательных путей вследствие кашля. Код по мкб 10 — R04.2. Синдром кровохарканья проявляется вследствие различных заболеваний и его следует дифференцировать от откашливания крови, которая выделяется не из органов дыхательной системы. Поэтому большое значение для своевременного лечения имеет дифференциальная диагностика патологии. Людям, страдающим этим заболеванием, а также тем, кто присматривает за пациентами с кровяным кашлем, нужно знать, что такое кровохарканье и каковы основы ухода за больными, почему бывает этот симптом.
Причины возникновения
Причины кровохарканья многообразны – началом заболевания может послужить инфекция, наличие новообразования, патология сердца, проблемы с сосудами, повреждение легочной ткани вследствие травм и ранений. Возникновение синдрома чаще наблюдается у людей пожилого возраста как признак туберкулеза, сердечной недостаточности, хронического бронхита, бронхоэктатической болезни, опухолей, застоев крови в легких и других болезней. Кровохарканье и легочное кровотечение в молодом возрасте, скорее всего, говорит о наличии инфекции или же возникает из-за травм. Основные заболевания, из-за которых развивается синдром:
Также кровохарканье может вызываться травмами – переломами ребер, осколки которых ранят легкие, проникающими огнестрельными или ножевыми ранениями, ушибами органов дыхания от тупого удара, вдыханием токсинов и дыма в больших объемах единоразово, а также регулярное длительное употребление незначительного количества вредных веществ (например, при курении). У детей – это попадание в легочный орган инородного тела. В 15-20% случаев не происходит выявления причины, которая вызвала откашливание крови.
Не всегда источником кровотечения во время кашля являются органы дыхательной системы. Поэтому врачи различают истинное и ложное кровохарканье. Причины проявления симптома во втором случае могут быть связаны с патологиями желудочно-кишечного тракта, выделением крови из носа и носоглотки, ротовой полости.
Классификация заболевания
Классификация кровохарканья делает клиническую картину заболевания более полной, помогает назначить пациенту правильное лечение. Болезнь различают по механизму развития, по степени кровопотери и другим признакам. По количеству выделяющейся в день крови из легких заболевание бывает:
- Первой степени – до 50 мл в сутки.
- Второй степени – 50-200 мл в сутки.
- Третьей степени – 200-500 мл в сутки.
В то же время легочное кровотечение измеряется количеством миллилитров кровяной жидкости, изливающейся в час, поэтому кашель с кровью следует от него дифференцировать. По механизму развития кровохарканье возникает вследствие: механических ранений, дефектов сосудистой стенки вследствие различных патологий (эрозии), снижения проницаемости стенок сосудов.
По степени кровопотери кровохарканье бывает легкое, когда кровь в виде прожилок или жидкости появляется в мокроте, но состояние стабильное и не угрожает жизни, а также массивное. Второй вид – это другое название легочного кровотечения. По количеству повторений кровохарканье бывает: однократное, эпизодическое, рецидивирующее.
Внесение данных согласно классификации в карту больного, у которого наблюдается кашель с кровью из легких, позволяет назначить максимально подходящую терапию, а также продолжать лечение у других специалистов без повторных обследований и сбора полного анамнеза.
Симптомы
Кровохарканье не является самостоятельной болезнью, а служит характерным признаком других патологий – инфекционных и хронических заболеваний легких, сердечнососудистой системы, крови. Однако вид кровяной жидкости, которая откашливается вместе с мокротой, а также другие клинические симптомы дают понимание об основном патологическом процессе, что имеет большое значение при постановке диагноза. Наиболее частые причины кровохарканья и сопутствующие им признаки:
- Бронхит
. Кровохарканье наблюдается при бронхите острого и хронического характера, при этом выделяется слизистая мокрота с прожилками крови. Если болезнь сопровождает сильный кашель, высока вероятность прорыва сосуда трахейной слизистой. - Бронхоэктатическая болезнь
. Повторяющееся откашливание крови часто говорит о наличии «сухих» бронхоэктазов в легких. Также на фоне этой патологии кровохарканье развивается на осложненных стадиях болезни в остром и хроническом периоде, чаще появляется по утрам. Болезнь сочетается с ухудшением общего состояния больного, хрипами в легких, болью. - Туберкулез
. Кровохарканье с прожилками в гнойной слизи сопровождается повышением температуры тела, лихорадкой, слабостью, потерей веса, появлением потоотделения ночью. Выделение крови может проявиться на любой стадии. - Воспаление легких
в острой форме. Кровохарканье при пневмонии в большинстве случаев возникает при эпизодах заражения стафилококками. Пневмококк дает выделяющейся слизи ржавый оттенок. При болезни отмечается одышка, мелкопузырчатые хрипы. - Абсцесс легкого
. Кровохарканье возникает у 10% больных с этой патологией. В половине случаев может возникнуть массивное откашливание крови, что требует резекции пораженного отдела легкого. Для болезни характерно бронхиальное дыхание, гнойная мокрота, влажные хрипы. - Рак
. Этим заболеванием довольно часто обусловлено появление кашля с кровью. Опухолевая ткань проходит стадию распада, вызывая разрыв сосудов. Течение заболевания зависит от локализации образования, его размера, распространенности. О болезни свидетельствуют боли в груди, тяжелые нарушения дыхания, регулярные выделения из легких, увеличение лимфоузлов. - Стеноз митрального клапана
. Застойные явления в кровообращении провоцируют кровохарканье из легких, при котором одновременно наблюдается расширение стенок сердца, одышка, аритмия. Неприятные признаки болезни становятся ярко выражены после физической нагрузки. - Аневризма аорты
. При ее разрыве возникает обильное кровотечение в легких. Если же произошел небольшой надрыв, возможно появление легочного кровохарканья с повторными приступами. Выделение крови с кашлем в таком случае предшествует ее полному разрыву.
Диагностика
При появлении крови во время кашля необходимо обратиться к врачу-пульмонологу. Первое, что требуется для диагностики – выяснение, является кровохарканье истинным или ложным, проявляющимся в виде кровавой рвоты или мелких кровотечений в носу, носоглотке, в ротовой полости (например, из-за кровоточивости десен). В случае с кровохарканьем выделается алая кровь, которая имеет щелочную реакцию, она выходит с мокротой в течение нескольких суток или часов небольшими порциями (не больше 50 мл в сутки). Кровяная жидкость кое-где пенистая, мелены нет. Если же цвет крови темный, ее выделение сопровождается рвотой, подозрение должно пасть на патологии ЖКТ.
Крайне важен для терапии правильный сбор анамнеза. Наличие легочных и сердечнососудистых заболеваний ранее чаще всего указывает на кровохарканье из легких. Кроме того, специалист должен верно интерпретировать жалобы пациента, подробно расспросить про частоту возникновения эпизодов кашля с кровью, описать вид мокроты, узнать, значительное ли количество кровяной жидкости выделяется или она выходит небольшими примесями к слизи. Основные методы дальнейших исследований:
- Полный общий анализ крови. Определяется наличие воспалений, в редких случаях встречается анемия (при врожденных аномалиях). Находятся параметры свертываемости крови.
- Исследование пота. Часто проводится у детей при кровохарканьи для исключения мусковисцидоза – наследственной болезни слизистых органов.
- Бактериологические и цитологическое обследование мокроты. Пациент сдает плевок, анализ которого позволяет определить наличие возбудителей,
Отхаркивание кровью: причины и методы лечения
 Кровохарканье – откашливание мокроты с примесью крови. Это тревожный сигнал, требующий незамедлительного обращения к врачу.
Кровохарканье – откашливание мокроты с примесью крови. Это тревожный сигнал, требующий незамедлительного обращения к врачу.
Этот симптом сигнализирует о кровотечении в органах дыхательной системы и предупреждает о патологиях, опасных для жизни.
Виды кровохарканья
При отхаркивании крови требуется установить не только причину патологического состояния, но и его разновидность. Специалисты выделяют четыре типа:
- Истинное кровохарканье. Из бронхов выделяется вязкая слизь и кровь. Её оттенок варьирует от насыщенно-алого до тёмно-коричневого.
- Профузное кровотечение. Пациент теряет большое количество крови (500 мл и более). В отделяемом присутствуют прожилки слизи. Это тяжёлое состояние, требующее госпитализации.
- Среднее кровотечение. Из бронхов отделяется мокрота с ярко-алой кровью. Общий объём потери составляет менее 500 мл.
- Малое кровотечение. Пациент откашливает чистую кровь без мокроты или слизь с прожилками крови и пеной. Общий объём кровопотери – около 100 мл.

С кровью
В мокроте прожилки крови
Иногда в обычной на вид мокроте визуализируются небольшие кровяные вкрапления. Общий объём потери крови не велик, состояние пациента стабильно. В этом случае слизь с прожилками может свидетельствовать о локальном повреждении оболочки бронхов или гортани. Такое возможно, когда человек беспрестанно откашливается и травмирует капилляры слизистых.
Кровь в мокроте по утрам
Человек может харкаться кровью не постоянно, а лишь в определённое время суток. Если проблема беспокоит в утренние часы после сна, то это может свидетельствовать о следующих состояниях:
- разрыв мелкого капилляра на слизистой дыхательных путей;
- повреждение в полости рта;
- заболевания носоглотки.
Кровь в мокроте по утрам иногда наблюдается после проведённой накануне диагностической или лечебной процедуры – бронхоскопии или пункции.
Причины появления выделений в слизи при откашливании
Кровь в мокроте может появляться по разным причинам. Часть из них – относительно безопасные состояния, не угрожающие жизни пациента. Так, кровохарканье нередко наблюдается на фоне травм грудной клетки. Похожая клиническая картина проявляется у заядлых курильщиков. В других случаях оно служит симптомом каких-либо заболеваний, нуждающихся в лечении.
Болезни легких, вызывающие кровь в мокроте при кашле
Пациент может отхаркивать кровью при следующих патологиях.
- Бронхит и бронхиальная астма. Кашель беспокоит пациента преимущественно по утрам. Из бронхов выделяется слизисто-гнойная жёлтая или зеленоватая мокрота, часто с кровью. Среди прочих симптомов называют повышение температуры, затруднённое дыхание, недомогание, хрипы в груди.
- Глистные инвазии. Чем сильнее повреждается слизистая, тем обильнее кровотечение. Мокроты может быть очень мало. Иногда в отделяемом визуализируются не только кровяные прожилки, но и личинки паразитов. Дополнительные симптомы гельминтоза – слабость, сыпь на коже, потеря веса.
- Кандидоз. Это поражение лёгочной ткани грибками из рода Кандида. На ранних этапах откашливается вязкая мокрота. Позже в ней появляются прожилки крови. Пациент жалуется на общую слабость, лихорадку, боли за грудиной.
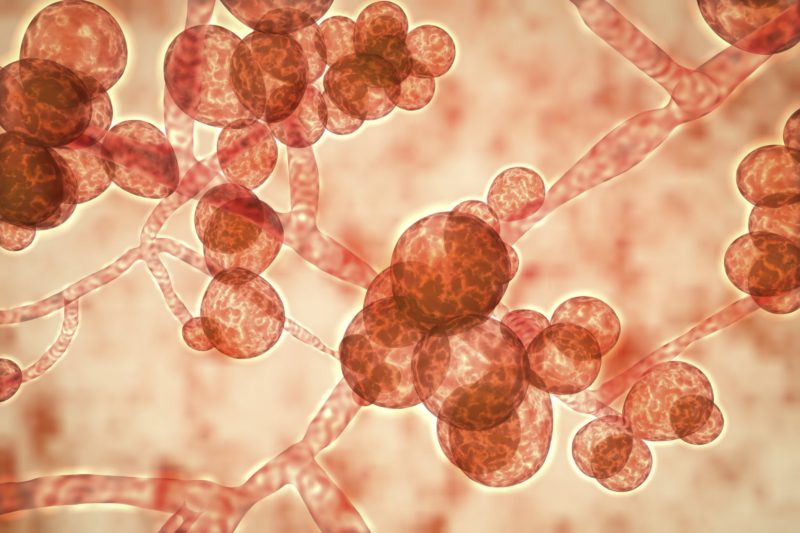
Кандидоз
- Муковисцидоз. Это врождённое состояние, сопровождающееся нарушением секреции. Слизь, выделяемая железами, скапливается в бронхиолах. При воспалительных процессах этот секрет сгущается, а пациента беспокоит кашель с отделением мокроты с прожилками крови.
- Аутоиммунные заболевания. Признаки подобных нарушений – отхаркивание крови, слабость, головокружение.
- Телеангиоэктазия. Это заболевание сопряжено с повреждением кровеносных сосудов слизистой, выстилающей дыхательные пути. Точные причины поражения капилляров до конца не изучены. Пациент при такой болезни страдает от анемии. Его беспокоит отхаркивание малого количества крови.
- Легочный абсцесс. Это состояние, сопровождающееся гнойными процессами в тканях лёгких. При этом откашливается мокрота с зелёными прожилками и кровью. При прорыве полостей с гноем выделяется большое количество жёлто-зелёной слизи с включениями пены.
Болезни угрожающие жизни пациента
Выделение крови с мокротой может служить признаком опасных для жизни патологий.
- Онкологические заболевания. При формировании злокачественных опухолей беспокоит постоянный кашель. Иногда отхаркивается чистая кровь. Её цвет – коричневый или красный. Прочие тревожные симптомы – упадок сил, утрата работоспособности, плохой аппетит, снижение веса.
- Туберкулёз. Характерный признак болезни – откашливание слизисто-гнойной мокроты с кровяными сгустками и плевки чистой алой кровью. При туберкулёзе наблюдаются повышение температуры до субфебрильных значений, усиленное ночное потоотделение, выпадение волос, снижение веса.
- Тромбоэмболия легочной артерии. Первый признак – отхаркивание слизи с кровью. Далее при отсутствии помощи может открыться полноценное кровотечение. Человек ощущает боль за грудиной, интенсивность которой нарастает при подъёмах или наклонах.
- Дисфункция кардиоваскулярных структур. В этом случае наблюдается небольшое количество отхаркиваемой крови. Кашля нет, температура тела в норме. Из дополнительных симптомов – упадок сил и одышка.
- Кардиогенный отек легких. Это следствие инфаркта миокарда. Из бронхов отделяется пенистая мокрота розового цвета. Пациента беспокоит удушье, клокочущее дыхание.
Самостоятельно определить причину отхаркивания с кровью невозможно.
К какому врачу обращаться за помощью?
При кашле с кровью требуется диагностика – первичный осмотр у терапевта. Дополнительно понадобятся консультации пульмонолога, фтизиатра и онколога.

У врача
Экстренный осмотр врача и госпитализация необходимы, если наблюдаются следующие симптомы:
- обильное кровотечение;
- нестерпимые боли за грудиной;
- лихорадка и жар.
Даже если крови совсем немного, а самочувствие расценивается как нормальное, не стоит затягивать с визитом к врачу.
Диагностика причин появления кашля с кровью
Отхаркивающаяся вместе с мокротой кровь может сигнализировать о нескольких различных патологиях. По этой причине пациенту назначают ряд исследований, включающий:
- рентген;
- флюорографию;
- ЭКГ;
- компьютерную томографию.
Исследуется и сама мокрота. Важно изучить характер выделений, их цвет, объём, наличие включений помимо крови. Весь комплекс диагностических процедур направлен на установление причины кровохарканья. Только после этого врач сможет подобрать адекватную схему терапии.
Лечение кашля и мокроты с кровью
При появлении сгустков или небольших прожилок крови в мокроте обязательна медикаментозная терапия. Пациенту назначают препараты из четырёх фармакологических групп.
- Кровеостанавливающие. Важно остановить потерю крови, пока она не приобрела масштабный характер. С этой задачей эффективно справляются Этамзилат и аминокапроновая кислота в виде инъекций.
- Обезболивающие. Для снятия неприятных ощущений можно принимать Кетанов, Кетарол, Парацетамол. В тяжёлых случаях при госпитализации используют Морфин.
- Антибиотики. Эти препараты нужны для подавления патогенной микрофлоры в дыхательных путях. Эффективны многие антибиотические средства из группы пенициллинов и цефалоспоринов, однако перед назначением проводят тест на чувствительность.
- Противоопухолевые. При выявлении новообразований в дыхательных путях проводят химиотерапию. Для лечения используют 5-Фторурацил, Доксорубицин и их аналоги.
Заключение
Отхаркивание крови нельзя игнорировать, так как этот симптом почти всегда говорит о серьёзных нарушениях. Важно своевременно диагностировать заболевание и начать лечение. Дополнительно следует уделить внимание профилактическим мерам. Регулярные врачебные осмотры, прогулки на свежем воздухе и отказ от курения – всё это позволит сохранить здоровье дыхательной системы.
Кровохарканье при туберкулезе у пациента
Инфицированные палочками Коха люди нуждаются в неотложной помощи. Среди состояний, требующих этого, стоит выделить кровохарканье при туберкулёзе. Большинство пациентов обеспокоены за своё здоровье потому, что сама болезнь трудно лечится, а осложнения способствуют усугублению клинической картины. Чтобы разобраться в опасности кровянистых выделений при кашле, стоит изучить причины явления, основные признаки, а также методы лечения.
Причины кровохаркания, течение процесса


Наука, изучающая туберкулёз, называется фтизиатрией. Врачи, которые занимаются устранением опасного заболевания, являются фтизиатрами. Туберкулёз – опасное инфекционное заболевание, возбудителем которого выступают МКБ или палочки Коха. Они поражают не только дыхательные органы, но и другие структуры организма, распространяясь через кровь и другие биологические жидкости.
Главный путь передачи инфекции – воздушно-капельный, поэтому зачастую местом локализации инфекции выступают лёгкие человека. При попадании инфекции через открытую рану туберкулёз развивается в других органах, среди которых почки, матка, яичники, опорно-двигательный аппарат. Своевременное выявление инфекционных очагов даёт возможность устранить патологию без развития тяжёлых последствий для здоровья больного. Заболевание на поздних стадиях вызывает огромное количество осложнений. Чаще всего встречаются деструктивные процессы в очагах поражения и кровохаркание.
Также стоит выделить причины, в результате которых также может наблюдаться кровохаркание:
- высокий уровень внутрисосудистого давления, способствующий разрывам кровеносных структур;
- нарушение свёртываемости крови;
- повышениефибринолитической активности в лёгких;
- чрезвычайная проницательность сосудистых стенок.
Эти факторы могут вызывать кровотечения в органах дыхательной системы. Также они могут наблюдаться и при других инфекционных заболевания.
Сосудистый аппарат лёгких может кровоточить при наличии вспомогательных причин:

- вредные привычки;
- переохлаждения;
- изменения в атмосферном давлении;
- терапии при помощи некоторых медикаментозных средств.
Механизм развития туберкулёза обладает некоторыми особенностями. У пациента в результате интоксикационных процессов может нарушаться проницаемость сосудистых стенок. Это является факторомпопадания крови в просвет бронхов, откуда она вместе с мокротой выходит наружу. Кашель способствует развитию раздражений. При его наличии выводится большее количество кровянистых масс.
Повреждение сосудистых стенок также является одним из вариантов развития патологических признаков заболевания. Длятуберкулёзной инфекциихарактерно их истончение. При наличии определённых условий сосуд травмируется, что приводит к выделению крови в просвет бронхов.
Её количество может варьироваться.Это зависит от диаметра поражённых структур. В некоторых случаях она закупоривает бронхи и трахею, в результате чего человеку становится трудно дышать. При отсутствии своевременно оказанной помощи может наступить летальный исход. По этойпричине больному при существенных кровотечениях необходима срочная квалифицированная помощь специалистов.
Нюансы патогенезатуберкулёза говорят о том, что главным очагом кровоизлияний в дыхательныхорганах являются сосуды. Из них кровь может выделяться путём повышенной проницаемости сосудов или при разрыве их стенок.
При наличии признаков кровотечений нужно как можно быстрее обратиться за помощью к специалистам. Это позволит избежать развития тяжёлых осложнений, а также сохранить здоровье пациенту.
Отличия кровотечений и кровохаркания
Для успешного лечения туберкулёза нужно учитывать нюансы течения патологии. Харканье кровью и кровотечение может наблюдаться при отсутствии заболеваний дыхательных органов. В некоторых случаях человек может выкашливать кровь при воспалении дёсен, а также заболеваниях желудочно-кишечного тракта.

 Характерной особенностью кровохаркания служит наличие кашля. В этом случае кровяные выделения исходят из органов дыхания пациента. Без этого условия она не проходит самостоятельно через бронхи, гортань или трахею.
Характерной особенностью кровохаркания служит наличие кашля. В этом случае кровяные выделения исходят из органов дыхания пациента. Без этого условия она не проходит самостоятельно через бронхи, гортань или трахею.
При наличии крови в мокроте стоит проконсультироваться у врача. Он с помощью противотуберкулёзных методов обследования определит источник патологии, после чего сможет выбрать наиболее эффективную тактику терапии, направленную на ликвидацию основного заболевания и опасной симптоматики.
Основным отличием кровохарканий и кровотечений является интенсивность снижения ОЦК. В первом случае выходит незначительный объём крови в день, не превышающий 80-100 мл. При кровотечениях это число существенно выше. Помимо этого, существует высокая вероятность развития кровоизлияний, несущих угрозу для здоровья и жизни больного.
СЕНСАЦИЯ ! Перейди по ссылке:
Также врачи выделяют и другие отличия:

- При кровохаркании кровь смешивается с мокротой, при этом при кровотечениях другие выделения могут отсутствовать.
- Частый кашель указывает на поражения крупных сосудистых структур.
При наличии этих симптомов стоит немедленно проконсультироваться у специалиста. Это позволит избежать развития опасных последствий, а также сохранит жизнь пациенту.
Признаки кровохаркания, его осложнения
При потере большого количества ОЦК кожные покровы больного становятся бледными и покрываются холодным потом. У него развивается кахексия, а также наблюдаются нарушения сознания.
Также могут наблюдаться и вспомогательные признаки.
К ним относятся:
- ухудшение общего состояния;
- выделение крови ярко-красныхоттенков пенистой консистенции;
- цианоз верхних отделов тела.
При наличии кровохаркания не стоит приступать к устранению осложнений самостоятельно и нужно проконсультироваться у профильного специалиста. Это поможет избежать неправильного лечения патологии и предотвратить развитие опасных последствий.
При туберкулёзе важную роль играет исследование крови на основные клинические показатели.
Для заболевания характерны следующие изменения:

- Увеличение СОЭ. Это указывает на присутствие активных патологических процессов или обострений хронических заболеваний.
- Сдвиг лейкоцитарной формулы влево. Фракция лейкоцитов является показательной при анализе степени патологических состояний. При наличии активного туберкулёзного процесса характерно повышение количества нейтрофилов и снижение уровня моноцитов и лимфоцитов, а также полное отсутствие эозинофилов. Эффективное лечение способствует нормализации данных показателей. В ремиссии клинические данные крови близятся к норме.
- Диагностика подробных показателей нейтрофилов позволяет дать более точную оценку динамике болезни. При вторичных формах патологии существенно повышается уровень палочк ядерных нейтрофилов. Без наличия деструктивных процессов в лёгких сдвиг показателей не выражен.
Изменение уровня гемоглобина для туберкулёза не является характерным при отсутствии кровохарканий и кровотечений в лёгких. Поэтому стоит оценивать его показатель при подозрениях на болезнетворные процессы в сосудистом аппарате верхних дыхательных путей.
Кровопотеря при наличии лёгочного кровотечения у пациента с деструктивным туберкулёзом лёгких может составлять более 500 мл. Это опасно не только для сердечно-сосудистой системы, но и для других структур организма.
Отсутствие своевременного адекватного лечения туберкулёза способно пагубно сказывать на состоянии здоровья пациента, что приведёт к развитию тяжёлых осложнений.
К последствиям, развившимся в результате кровохарканья, стоит отнести:
- удушье;
- кислородное голодание;
- анемию.
Кислородное голодание способствует нарушению нормального функционирования всех органов и систем человека. При этом ткани, которые не получают должного количества воздуха и микроэлементов, подвергаются некрозу. Анемия оказывает пагубное влияние на работоспособность человека. Наиболее опасным среди них является удушье. Оно заключается в образовании кровяных сгустков, которые закупоривают бронхи, в результате чего снижается поступление кислорода в организм пациента.
Для предотвращения этих осложнений при первых выделениях крови во время кашля нужно проконсультироваться у профильных специалистов. Своевременное выявление патологии даёт возможность выбрать наиболее эффективную тактику лечения, что сохранит здоровье пациента.
Лечение кровохаркания при туберкулёзе
При выборе терапевтической тактики лечащий врач должен учесть ряд особенностей. Изначально специалист уточняет диагноз, чтобы быть уверенным в этиологии выделения крови при кашле.
СЕНСАЦИЯ ! Перейди по ссылке:
Для этого используются методы диагностики инфильтративного туберкулёза, среди которых наиболее распространёнными являются:

- бактериальный посев мокроты на питательную среду;
- рентгенологическое исследование для выявления очагов поражения;
- эндобронхофотограмма.
После подтверждения диагноза врач выбирает тактику лечения, которая преимущественно направлена на снижение активности патологических процессов. Главным условием, которое облегчает борьбу с инфекционными явлениями является обеспечение комфортной обстановки для больного. Соблюдение лежачего положения способствует выведению крови вместе с мокротой и не нагружает организм пациента.
При ухудшении состоянии больного нужно оказать грамотную помощь до приезда врача. Для этого нужно знать, как остановить кровотечение из лёгких в домашних условиях. При наличии кровотечений из сосудистых структур дыхательных органов нужно приложить лёд или холодный предмет к области грудной клетки. Не рекомендуется использовать тяжёлые вещи, чтобы не утруднять дыхание пациента. Это эффективный народный метод, который поспособствует тромбированиюи вызовет прекращение кровотечения из поражённого сосуда.
Помимо этого стоит облегчить общее состояние пациента. Больному придают сидячее положение, при этом тело нужно наклонить в сторону поражённого органа, из сосудов которого выделяется кровь. Продолжение кашля способствует выведению скопившейся мокроты и бронхов, предотвращая развитие аспирационной пневмонии. Оказание других методов помощи не рекомендуется, поскольку это может не только не дать положительного эффекта, но и навредит здоровью больного.
Курс терапии определяется количеством и выраженностью клинических признаков заболевания. При выделении крови в незначительных количествах врач может выписать медикаментозные препараты медленного действия, в обратном случае он назначает средства с быстрым проявлением желаемого эффекта.
Для лечения кровеносной системы нужно устранение факторов, которые провоцируют появление патологических процессов.
Среди них стоит выделить:

- Для нормализации высокогососудистого давления используются средства против спазмов и ганглиоблокаторы.
- С целью стабилизации реологических характеристик крови применяются Гемофобин, Фибриноген и Дицинон.
- Для снижения активности фибрина используется Фитин. Он влияет на количественный состав ферментов в организме.
- Аскорбиновая кислота снижает проницаемость стенок сосудов в лёгких.
Лечение кровотечений не отличается от методов устранения кровохаркания. Главный нюанс заключается в проведении немедленной диагностики и своевременного лечения патологических процессов, которые привели к этому состоянию. Помимо этого, при массивных кровотечениях пациенту может потребоваться переливание крови для восстановления ОЦК.
При отсутствии положительного эффекта консервативного лечения кровохарканий пациенту проводится хирургическая операция. Она направлена на выявление очагов выделения крови, а также их устранение. Для этого используется сшивание разрыва сосуда, удаление поражённого участка с последующим соединением структур конец вконец, а также использование высоких температур для устранения мелких поражений.
Меры профилактики, направлены на предотвращение развития кровотечений и кровохарканий, обсуждаются на консультации у лечащего врача. Их использование проходит под его тщательным контролем. Зачастую кровь при кашле или через нос выделяется у людей с прогрессирующей формой туберкулёза. По этой причине лечение заболевания нужно начинать до развития осложнений.
Для полноценного выздоровления стоит придерживаться всех предписаний лечащего врача, своевременно принимать назначенные медикаментозные средства, а также регулярно посещать туберкулёзный диспансер.
Это позволит отслеживать динамику заболевания, а также проводить корректировки в тактике лечения.
Наличие лёгочных кровотечений у людей с туберкулёзом является показанием к срочной госпитализации в стационарное отделение. Ненужно самостоятельно решать проблему, прислушиваясь к мнениям знакомых и неквалифицированных специалистов о том, как остановить кровохарканье при активной форме туберкулёза лёгких в домашних условиях.
Своевременная и адекватно оказанная терапия существенно улучшает прогноз в будущем. Для успешного выздоровления пациентам рекомендуется придерживаться всех предписаний лечащего врач, регулярно посещать туберкулёзный диспансер для оценки динамики и коррекции лечения, а также не пропускать приём противотуберкулёзных препаратов.
Туберкулёз с выраженным кровохарканьем встречается редко. У пациентов с этим клиническим симптомом запущенная стадия болезни.
Поэтому при наличии признаков заболевания нужно немедленно проконсультировать у профильного врача. Это поможет избежать развития опасных осложнений, а также сохранить здоровье человека.
Кровохарканье причины легочного кровотечения
Кровохарканье мало того, что выглядит шокирующим, когда выделения кашля внезапно становятся кровавыми, но его могут вызывать серьезные причины, которые требуют срочного выяснения. Однако, не всегда надо думать о раке, часто причины, провоцирующие кровохарканье, менее опасны и хорошо поддаются лечению.

Описание
Термин «кровохарканье» понимается медиками не так, как большинством людей, поэтому понятие «кашель с кровью» требует небольшого дополнительного объяснения. На самом деле, кровохарканьем называется массивный кашель с кровью или кровянистой слизью. Кровь поступает из артерий/вен трахеи и бронхов или из ткани легкого. Если эти сосуды повреждены, кровь попадает в дыхательные пути, что, в конечном итоге, вызывает кашель.
Легкая форма кровохарканья называется кровянистой мокротой. При этом в мокроту примешивается кровь, но не в большом количестве и не бывает чисто кровяных выделений.
Кровохарканье следует отличать от болезней, которые могут вызвать отток крови изо рта, таких как кровотечения из носа, травмы рта и зубов или кровотечения из пищевода и желудка. Это часто нелегко на первый взгляд. Однако, отличия есть: при кровохарканье выделенная кровь часто может выглядеть пенистой из-за примеси воздуха, а если она поступает из желудка, она часто чернеет под действием желудочной кислоты. Чтобы найти источник кровотечения и его причину, в каждом случае требуется точный опрос пациента, а также дальнейшая диагностика.
Причины и возможные заболевания
Кровоизлияние, лежащее в основе кровохарканья, может возникать на различных уровнях дыхательной системы, и возможные причины этого многочисленны. Если источник кровотечения в трахее и бронхах, например, могут быть следующие причины:
- Бронхит (острый или хронический), то есть воспаление больших дыхательных путей, которое обычно вызывается вирусными или бактериальными инфекциями.
- Бронхоэктазия: эти небольшие расширения бронхов, часто возникают в результате хронического бронхита. Постоянное воспаление в них может иногда вызывать кровотечение, в результате чего редко возникает кровохарканье.
- Бронхогенная карцинома (рак легких). В случае злокачественной пролиферации слизистой оболочки бронхов кровохарканье часто является первым симптомом, предшествуя даже боли. Тем не менее, бронхиальные карциномы составляют менее десяти процентов причин кровохарканья.
- Метастазы в легких. Это колонии клеток других видов рака, которые прикрепляются к легким. Часто это происходит, например, при раке толстой кишки, почек или молочной железы.
- Попадание инородного тела. Феномен, который может быть причиной кровохарканья или кровохарканья, особенно у детей. Вдыхаемые мелкие детали повреждают слизистую оболочку дыхательных путей и сосуды в ней.
Если следовать дальше по дыхательным путям, в конечном итоге достигнем легочной ткани. Опять же, различные причины могут привести к кровохарканью:
- При пневмонии (воспаление легких) кровохарканье встречается редко, но все же возможно.
- Даже в случае абсцесса легких кровохарканье не является одним из безусловных симптомов. Если абсцесс (накопление гноя) связан с поврежденным сосудом легкого, кровохарканье вполне возможно.
- Хотя туберкулез в настоящее время является спорадическим заболеванием в Западной Европе, он широко распространен в некоторых частях Восточной Европы и Азии. Там он часто является пусковым механизмом кровохарканья.
Конечно, причиной кровохарканья могут быть травмы, вызванные внешними воздействиями, такие как несчастный случай или ножевое ранение.
Другими важными причинами являются:
- Тромбоэмболия легочной артерии. Это приводит к переносу в легочную артерию сгустка крови (эмбол). Этот сгусток формируется вне легких (часто в венах ног), но достигает легких через кровоток. Помимо других серьезных последствий может возникнуть кашель с кровью.
- Легочная гипертензия. Это означает повышение артериального давления в так называемом легочном круге кровообращения. Это возникает, например, часто в результате определенных дефектов клапанов сердца (митральный стеноз, недостаточность аорты).
- Сосудистые мальформации. Например, это может привести к «шортам» (медицинским шунтам) артерий и вен или к патологическому расширению сосудов в контексте наследственного заболевания.
- Аутоиммунные заболевания. Примерами здесь являются синдром Гудпастуры, при котором собственные антитела организма атакуют, в частности, структуры легких, и гранулематоз Вегенера, который характеризуется воспалением мелких сосудов по всему телу. В редких случаях волчанка может вызвать кровохарканье.
- Повышенная кровоточивость (геморрагический диатез): При использовании определенных лекарственных препаратах (для разжижения крови, например, аспирин), а также в результате некоторых заболеваний (гемофилия) нарушается свертывание крови. Очень редко это также может привести к кашлю с кровью.
Когда следует обратиться к врачу?
Ясно, что кашель с кровью или кровянистая мокрота – срочные предупреждающие сигналы, которые должны быть немедленно уточнены врачом Худшее не должно сразу подозреваться. Многие причины можно хорошо лечить, но чем раньше вы их узнаете, тем лучше.
Что делает доктор?
Диагностика
Каковы бы не были локализация и причины кровотечений в дыхательной системе, очень важно, чтобы лечащий врач первоначально опросил пациента об обстоятельствах кровохарканья:
- Когда это впервые произошло?
- Как долго это продолжалось?
- Сколько крови было выкашлено и как это выглядело?
- Существуют ли какие-либо предрасполагающие условия?
Эти и другие вопросы помогают сузить круг возможных причин. Тем не менее, заявления пациентов, особенно в отношении количества крови, часто ненадежны, потому что субъективно ее количество воспринимается больше, чем есть на самом деле.
Врач возьмет кровь для получения важных лабораторных данных (анализ крови, показатели коагуляции, содержание кислорода в крови и т. д.).
Когда дело доходит до определения местоположения источника кровотечения, используют диагностические процедуры, такие как рентгенография, бронхоскопия и HRCT (компьютерная томография высокого разрешения).
Терапия
Лечение зависит от конкретной причины. При остром кровотечении важно установить причину и остановить кровотечение как можно скорее, что часто удается с помощью бронхоскопии. Если нет, то либо проводится операция, либо целенаправленная закупорка сосудов, называемая рентгенологической эмболизацией.
В зависимости от причины кровохарканья используются различные лекарства, такие как антибиотики, иммунодепрессанты, химиотерапия или даже хирургические вмешательства.
Чрезвычайные меры
Если кровотечение является сильным и источник кровотечения находится в нижних бронхах или легких, целесообразно уложить пациента на сторону кровоточащего легкого, чтобы неповрежденное легкое могло свободно функционировать. Также может потребоваться переливание, то есть замена потерянного объема крови солевыми растворами или подобными препаратами.
У любого, кто обращается к врачу на ранней стадии и лечится должным образом, возможно предотвратить рецидив кровохарканья.
Можете сделать это самостоятельно
Хотя причины обычно хорошо лечатся, кашель с кровью -предупреждающий сигнал, к которому всегда следует относиться серьезно. Поэтому немедленно обратитесь за медицинской помощью, чтобы выяснить и устранить причины кровохарканья.
Вас также может заинтересовать
Что нужно знать
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое кровохарканье?
Кровохарканье — кровохарканье. Это происходит, когда кровеносные сосуды в дыхательных путях или легких ослабляются или ломаются и начинают кровоточить. У вас может появиться небольшое или большое кровотечение в мокроте (слюне).
Что вызывает кровохарканье?
- Инфекция, например бронхит, пневмония, туберкулез (ТБ), ВИЧ или грипп
- Заболевание, такое как рак легких или болезнь сердца или легких
- Травма горла или груди, сила при рвоте, кашле или удушье каким-либо предметом
- Обезболивающие или противовоспалительные препараты, которые не принимаются в соответствии с указаниями
- Курение сигарет или употребление запрещенных наркотиков, например кокаина
Как диагностируется причина кровохарканья?
Ваш лечащий врач может проверить образцы вашей крови или мокроты на наличие признаков инфекции.Он может использовать прицел для проверки кровотечения в дыхательных путях и легких. Он также может собирать образцы жидкости или тканей. Для проверки наличия повреждений грудной клетки могут быть сделаны рентгеновские снимки или компьютерная томография. Вам могут дать контрастную жидкость, чтобы врачу было легче увидеть изображения. Сообщите врачу, если у вас когда-либо была аллергическая реакция на контрастную жидкость.
Как лечится кровохарканье?
Ваш лечащий врач вылечит состояние, вызывающее кровохарканье. Вам может понадобиться любое из следующего:
- Лекарства можно давать для борьбы с бактериальной инфекцией или для контроля кашля.Вам также может потребоваться лекарство, чтобы замедлить или остановить кровотечение.
- Промывание носа и горла солевым раствором может помочь уменьшить или остановить кровотечение.
- Эмболизация бронхиальной артерии — это процедура введения лекарства в поврежденный кровеносный сосуд. Лекарство поможет остановить кровотечение.
- Хирургия может потребоваться, чтобы остановить сильное кровотечение, если другие методы лечения не работают. Также может быть проведена операция для поиска и устранения других проблем с дыхательными путями.
Что я могу сделать, чтобы справиться с кровохарканьем?
- Будьте осторожны с лекарствами. Некоторые лекарства, например НПВП, повышают риск кровотечения. Травяные добавки также увеличивают риск. Примеры травяных добавок: чеснок, гинкго и женьшень. Прежде чем принимать какие-либо лекарства, отпускаемые без рецепта, спросите своего врача.
- Не курите и не ходите в задымленные места. Дым может ухудшить кровохарканье. Никотин и другие химические вещества в сигаретах и сигарах также могут вызывать повреждение легких.Обратитесь к своему врачу за информацией, курите ли вы в настоящее время и нуждаетесь в помощи, чтобы бросить курить. Электронные сигареты или бездымный табак все еще содержат никотин. Перед использованием этих продуктов проконсультируйтесь со своим врачом.
Когда мне следует немедленно обратиться за помощью?
- У вас появилась новая или усиливающаяся боль в груди или одышка.
- У вас усиливается кровотечение или вы кашляете с большим количеством крови.
- Вы не можете остановить рвоту.
- У вас настолько кружится голова, что вы думаете, что можете упасть или упасть в обморок.
- У вас боль или отек ног.
- Ваши ноги и руки кажутся холодными или бледными.
Когда мне следует связаться с поставщиком медицинских услуг?
- У вас новая или усиливающаяся одышка.
- У вас жар.
- Вы худеете, не стараясь.
- Вы чувствуете себя более слабым и усталым, чем обычно.
- У вас кашель, который не проходит или усиливается.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.
© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, защищенной авторским правом. Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Подробнее о Hemoptysis
Сопутствующие препараты
.
Рекомендаций по пневмотораксу и кровохарканью | CF Foundation
Узнайте о муковисцидозе, генетическом заболевании, поражающем легкие, поджелудочную железу и другие органы, а также о том, как лечить это хроническое заболевание и жить с ним.
CF — редкое генетическое заболевание, обнаруживаемое примерно у 30 000 человек в США.S. Если у вас есть CF или вы собираетесь пройти тестирование на него, знание роли генетики в CF может помочь вам принять обоснованные решения относительно вашего медицинского обслуживания.
Если вам или вашему ребенку только что поставили диагноз муковисцидоза или ваш врач рекомендовал пройти тестирование на МВ, у вас может возникнуть много вопросов.
Диагностика CF — это многоэтапный процесс.Полная диагностическая оценка должна включать скрининг новорожденных, тест на содержание хлоридов в поте, генетический тест или тест на носительство, а также клиническую оценку в центре обслуживания, аккредитованном CF Foundation.
.
Причины, диагностика и время обращения к врачу
Кровохарканье в мокроте или слизи при кашле или сплевывании называется кровохарканьем. Хотя кровь может вызывать беспокойство, обычно это не повод для беспокойства, особенно у молодых или здоровых людей.
Кровь в мокроте — обычное явление при многих легких респираторных заболеваниях, включая инфекции верхних дыхательных путей, бронхит и астму.
Может настораживать откашливание значительного количества крови в мокроте или частое обнаружение крови в слизи.В тяжелых случаях это может быть связано с заболеванием легких или желудка.
В этой статье мы обсудим причины и методы лечения крови в мокроте.
Поделиться на Pinterest Кровь в мокроте обычно поступает из легких, но также может поступать из желудка или пищеварительного тракта.
Ряд факторов может привести к появлению крови в мокроте. Также кровь может поступать из разных частей тела.
Кровь обычно поступает из легких, но реже она может поступать из желудка или пищеварительного тракта.Если кровь поступает из пищеварительного тракта, медицинский термин — гематемезис.
- Из легких (кровохарканье). Если кровь ярко-красная, пенистая, а иногда и смешанная со слизью, вероятно, это происходит из легких и может быть результатом постоянного кашля или легочной инфекции.
- Из пищеварительного тракта (гематемезис). Если кровь темная и со следами пищи, вероятно, она произошла из желудка или другого места в пищеварительном тракте. Это может быть признаком более серьезного состояния.
Возможные причины появления крови в мокроте:
- Бронхит. Хронический бронхит часто возникает за появлением крови. Состояние включает стойкое или повторяющееся воспаление дыхательных путей, а также кашель и выделение мокроты.
- Бронхоэктазы. Это описывает постоянное увеличение частей дыхательных путей легких. Часто возникает при инфекции, одышке и хрипах.
- Продолжительный или сильный кашель. Это может вызвать раздражение верхних дыхательных путей и разрыв кровеносных сосудов.
- Сильное кровотечение из носа. Многие факторы могут вызвать кровотечение из носа.
- Употребление наркотиков. Наркотики, такие как кокаин, при вдыхании через ноздри могут раздражать верхние дыхательные пути.
- Антикоагулянты. Эти лекарства предотвращают свертывание крови. Примеры включают варфарин, ривароксабан, дабигатран и апиксабан.
- Хроническая обструктивная болезнь легких (ХОБЛ). ХОБЛ — это постоянная преграда оттока воздуха из легких. Обычно это вызывает затрудненное дыхание, кашель, выделение мокроты и хрипы.
- Пневмония. Эта и другие легочные инфекции могут вызывать кровянистую мокроту. Пневмония характеризуется воспалением легочной ткани, как правило, из-за бактериальной инфекции. Люди с пневмонией, как правило, испытывают боль в груди при дыхании или кашле, утомляемость, жар, потоотделение и озноб. Пожилые люди также могут испытывать замешательство.
- Тромбоэмболия легочной артерии. Это относится к сгустку крови в одной артерии легкого. Обычно это вызывает боль в груди и внезапную одышку.
- Отек легких. Это описывает жидкость в легких. Отек легких чаще всего встречается у людей с сердечными заболеваниями. Это вызывает розовую и пенистую мокроту, а также сильную одышку, иногда с болью в груди.
- Рак легких. У человека больше шансов заболеть раком легких, если он старше 40 лет и курит табак.Это может вызвать не проходящий кашель, одышку, боль в груди, а иногда и боль в костях или головную боль.
- Рак шеи. Обычно это начинается в горле, гортани или дыхательном горле. Это может вызвать отек или незаживающую боль, постоянную боль в горле и красное или белое пятно во рту.
- Муковисцидоз. Это наследственное заболевание серьезно повреждает легкие. Обычно это вызывает затрудненное дыхание и постоянный кашель с густой слизью.
- Гранулематоз с полиангиитом. Описывает воспаление кровеносных сосудов носовых пазух, легких и почек. Обычно это вызывает насморк, кровотечение из носа, одышку, хрипы и лихорадку.
- Туберкулез. Бактерия вызывает эту тяжелую инфекцию легких, которая может вызывать жар, потоотделение, боль в груди, боль при дыхании или кашле, а также постоянный кашель.
- Суженные клапаны сердца. Сужение митрального клапана сердца, называемое стенозом митрального клапана, может вызвать одышку, особенно при физической нагрузке или в положении лежа.Другие симптомы включают опухшие ступни или ноги, учащенное сердцебиение или усталость, особенно при повышенной физической активности.
- Тяжелая травма. Травма грудной клетки может вызвать появление крови в мокроте.
Поделиться на PinterestЧеловеку, который кашляет с кровью в больших количествах или через частые промежутки времени, следует посетить врача.
Обратитесь к врачу или обратитесь за неотложной помощью, если при кашле появляется много крови или любая кровь через частые промежутки времени.
Если кровь темная и появляется на кусках еды, немедленно обратитесь в больницу.Это может указывать на серьезную проблему, возникшую в пищеварительном тракте.
Также обратитесь к врачу, если кровь в мокроте сопровождается одним из следующих симптомов:
- потеря аппетита
- необъяснимая потеря веса
- кровь в моче или стуле
- боль в груди, головокружение, лихорадка или свет — головокружение
- ухудшение одышки
Чтобы определить, вызывает ли какое-либо заболевание кровь в мокроте, врач обычно изучает историю болезни и проводит физический осмотр.
Во время обследования врач может попросить человека покашлять, и он может проверить нос и рот на предмет кровотечения. Врач также может взять образцы мокроты и крови для анализа.
В некоторых случаях необходимы дополнительные обследования. Они могут включать рентген грудной клетки, компьютерную томографию или бронхоскопию, при которой камера на конце трубки вводится в дыхательные пути.
Лечение направлено на остановку кровотечения и устранение основной причины.
Возможные виды лечения включают:
- Стероиды. Стероиды могут помочь, когда за кровотечением стоит воспалительное состояние.
- Антибиотики. Антибиотики используются при пневмонии или туберкулезе.
- Бронхоскопия. Это дает возможность внимательно изучить возможные источники кровотечения. Инструмент, называемый эндоскопом, вводится в дыхательные пути через нос или рот. На конец можно прикрепить инструменты. Некоторые предназначены для остановки кровотечения, а другие, например, могут удалять сгусток крови.
- Эмболизация. Если за кровь в мокроте отвечает крупный кровеносный сосуд, врач может порекомендовать процедуру, называемую эмболизацией. В сосуд вводят катетер, идентифицируют источник кровотечения и используют металлическую спираль, химическое вещество или фрагмент желатиновой губки для его закрытия.
- Переливание продуктов крови. Переливание элементов крови, таких как плазма, факторы свертывания или тромбоциты, может потребоваться, если проблемы со свертыванием или чрезмерно жидкая кровь являются причиной появления крови в мокроте.
- Химиотерапия или лучевая терапия. Их можно использовать для лечения рака легких.
- Хирургия. Это может потребоваться для удаления поврежденной или раковой части легкого. Операция обычно считается крайней мерой и возможна только в случае сильного или стойкого кровотечения.
Кровь в мокроте, особенно в небольших количествах, обычно не вызывает беспокойства. Однако у людей с респираторными заболеваниями в анамнезе или курящих часто требуется дальнейшая оценка.
Респираторные инфекции, другие заболевания легких и, реже, проблемы с пищеварительным трактом могут вызывать появление крови. Некоторые причины легкие и разрешаются сами по себе. В остальных случаях необходимо медицинское вмешательство.
При сильном или частом кашле с кровью следует обратиться к врачу.
.
Оценка кровохарканья — Дифференциальная диагностика симптомов
Кровохарканье — это кашель с кровью из источника ниже голосовой щели. [1] Stoller JK. Диагностика и лечение массивного кровохарканья: обзор. Respir Care. 1992 июн; 37 (6): 564-81.
http://www.rcjournal.com/contents/06.92/06.92.pdf
Он может варьироваться от небольшого количества мокроты с прожилками крови до массивного кровотечения с опасными для жизни последствиями из-за обструкции дыхательных путей, гипоксемии и нестабильности гемодинамики.
При исследовании пациентов первичного звена было установлено, что частота кровохарканья составляет 1 случай на 1000 пациентов в год.[2] Джонс Р., Чарльтон Дж., Латинович Р. и др. Тревожные симптомы и выявление нераковых диагнозов в первичной медико-санитарной помощи: когортное исследование. BMJ. 13 августа 2009 г .; 339: b3094.
https://www.bmj.com/content/339/bmj.b3094.long
http://www.ncbi.nlm.nih.gov/pubmed/19679615?tool=bestpractice.com
Массивное кровохарканье встречается примерно у 5–15% пациентов с кровохарканьем. [3] Сакр Л., Дутау Х. Массивное кровохарканье: обновленная информация о роли бронхоскопии в диагностике и лечении. Дыхание.2010, 8 января; 80 (1): 38-58.
https://www.karger.com/Article/FullText/274492
http://www.ncbi.nlm.nih.gov/pubmed/20090288?tool=bestpractice.com
Скорость кровотечения является наиболее важным фактором, определяющим смертность. [4] Holsclaw DS, Grand RJ, Schwachman H. Массивное кровохарканье при муковисцидозе. J Pediatr. 1970 июн; 76 (6): 829-38.
http://www.ncbi.nlm.nih.gov/pubmed/5444576?tool=bestpractice.com
Массивное кровохарканье
Существуют различные определения массивного кровохарканья.Распространенным определением является выделение мокроты из источника ниже голосовой щели, превышающее 600 мл крови за 24-часовой период или 150 мл крови (которая может затопить мертвое пространство легких) за 1-часовой период. Однако точное определение кровопотери может быть проблемой.
Массивное кровохарканье также можно определить по его клиническому эффекту: [3] Сакр Л., Дутау Х. Массивное кровохарканье: новая информация о роли бронхоскопии в диагностике и лечении. Дыхание. 2010, 8 января; 80 (1): 38-58.
https: // www.karger.com/Article/FullText/274492
http://www.ncbi.nlm.nih.gov/pubmed/20090288?tool=bestpractice.com
Нарушение дыхательных путей: обструкция, аспирация, гипоксемия, необходимость интубации
Гемодинамическая нестабильность
Требование переливания крови.
Массивное кровохарканье требует неотложной медицинской помощи и требует немедленного обращения. Первоначальные приоритеты — стабилизация пациента и защита легкого без кровотечения.
Общие причины
Кровохарканье имеет множество возможных причин, включая трахеобронхиальные, легочные паренхиматозные и легочные сосудистые заболевания. В учреждениях первичной медико-санитарной помощи основными причинами являются острый и хронический бронхит, туберкулез, рак легких, пневмония и бронхоэктазы.
Псевдогемоптизис в сравнении с кровохарканьем
Первоначальная диагностическая оценка должна быть направлена на дифференциацию между кровохарканьем (т. Е. Рвотой кровью), псевдогемоптином (то есть кашлем кровью из источника, отличного от нижних дыхательных путей) и кровохарканьем.Псевдогемоптизм может возникать при: [5] Lyons HA. Дифференциальная диагностика кровохарканья и его лечение. Основы Респир Дис. 1976; 5: 26-30.
Гематемезис аспирируется в легкие
Кровотечение из верхних дыхательных путей или изо рта стимулирует кашлевой рефлекс
Отхаркиваются, что похоже на кровь, но не на самом деле (например, инфекция Serratia marcescens ).
Обычно на кровохарканье указывает ярко-красная пенистая мокрота, имеющая щелочной характер.Кровь из внелегочных источников имеет тенденцию быть более темной, может содержать примеси пищевых частиц и является кислой. [5] Lyons HA. Дифференциальная диагностика кровохарканья и его лечение. Основы Респир Дис. 1976; 5: 26-30. [6] Комфорти Дж. Управление массивным кровохарканьем. В: Simoff MJ, Sterman DH, Ernst A, eds. Торакальная эндоскопия: достижения интервенционной пульмонологии. Малден, Массачусетс: издательство Blackwell Publishing; 2006: 23: 330-43. Исключение составляют случаи, когда сильное кровотечение в желудочно-кишечном тракте преодолевает кислую среду желудка.Кровотечение из заднего носового хода или носоглотки может имитировать кровохарканье без явного носового кровотечения. Осмотр полости рта и носа может дать важные подсказки об источнике кровотечения (например, телеангиэктазии во рту или носу и т. Д.).
.

