причины, симптомы, диагностика и лечение
Кровоизлияние в желудочки головного мозга (вентрикулярные геморрагии) — это геморрагический инсульт с прорывом крови в желудочки, то есть внезапное нарушение церебрального тока крови с последующим образованием гематомы в желудочках головного мозга или с пропитыванием кровью нервных тканей. Это одна из наиболее часто встречаемых неврологических патологий, что являются причинами смертности.
Содержание статьи:
Статистические данные показывают, что внутрижелудочковые кровоизлияния наблюдаются у 3% пациентов с черепно-мозговой травмой, при чем 10% всех случаев переходит в тяжелую форму. Третья часть случаев кровотечения в желудочках головного мозга обнаруживается как следствие гематомы лобной, височной долей мозга или базальных ганглиев.
Кровоизлияния внутри желудочков представляют собой смесь жидкой крови, ее сгустков и ликвора. Часто объем крови, заполняемый желудочки в результате кровоизлияния, гораздо больше, чем их нормальная вместимость, поэтому такие патологии быстро перерастают в гематомы. Внутрижелудочковые кровоизлияния способны заполнить вентрикулярную систему полностью или ее определенные полости. Кровь распределяется неравномерно в полостях желудочков. Это связано с локализацией источников кровотечения, а также с внезапно возникающими изменениями проходимости путей, которые связывают желудочки головного мозга между собой. Иногда вся вентрикулярная система или отдельные ее части могут расширяться, что и способствует образованию гематом.
Данная патология в основном наблюдается у людей старше 50 лет с выраженной артериальной гипертензией. Но в отдельных случаях возникновение кровоизлияния в желудочки головного мозга происходит из-за развития других заболеваний, не связанных с нестабильностью кровяного давления.
Классификация кровоизлияний в желудочки головного мозга
Кровоизлияния в желудочки головного мозга делят на:
- Первичные. Наблюдаются очень редко (примерно один случай из трехсот).
- Вторичные. Составляют основную массу кровоизлияний данного типа.
Кровоизлияние паренхиматозного типа делится на 3 вида:
- Кровоизлияние в боковые желудочки. При этом виде кровоизлияния страдает передняя и задняя части желудочков, реже — центральная. В этом случае может создаться синдром повышения внутричерепного давления и сдавливание ствола головного мозга кровью. Если кровотечение обширное, то порыв крови обычно происходит через зрительный бугор или хвостатое отделение. Далее кровь проникает в III желудочек через монроево отверстие и боковой желудочек соседнего полушария. Затем через сильвиев водопровод проходит отверстие Лушка и попадает в субарахноидальное пространство спинного и головного мозга.
- Кровоизлияние в III желудочек. Происходят через зрительный бугор. Иногда порыв крови наблюдается сразу в нескольких частях желудочковой системы.
- Кровоизлияние в IV желудочек.
Существует несколько вариантов кровоизлияния в желудочки головного мозга.
- Массивные кровоизлияния, которые разрушают стенки III желудочка. В таких случаях изливается очень большой объём крови, которая в сравнительно короткое время заполняет всю желудочковую систему. В мозге образуется обширный некроз. Если производится хирургическое вмешательство, то он расплющивается. Такого рода кровоизлияния приводят к смерти пациента примерно в течение суток.
- Порыв крови движется из паренхимы в боковой желудочек и заполняет сразу несколько рогов полости этого желудочка или все его пространство. Далее кровь заполняет III желудочек и боковой желудочек противоположного полушария и попадает через сильвиев водопровод уже в желудочек. При большом объеме излившейся крови увеличивается и объем мозга, это вызывает двусторонние симптомы. Течение патологии около пяти дней. Происходит разрыв серого вещества под мозолистым телом, таким образом кровь проникает из области базальных ганглиев в боковой желудочек. В данном случае большую роль играет разница в плотности белого и серого вещества.
- Кровоизлияние в III желудочек может быть вызвано медиальными паренхиматозными очагами по отношению к зрительному бугру. Симптоматика нарастает быстро, что и проводит к скорому летальному исходу. Оперативное вмешательство в таких случаях проводится крайне редко из-за малодоступности очага. Латеральные очаги имеют более благоприятный прогноз и дают возможность провести оперативное вмешательство. В таких случаях порыв крови заполняет передний или задний рог боковых желудочков и провоцирует кровоизлияние в подоболочечные пространства.
- В результате кровоизлияния боковой желудочек частично заполняется кровью при кровоизлиянии в паренхиму головного мозга. Кровоизлияние не распространяется на другие желудочки. Такие патологии чаще всего имеют длительное течение.
- Также бывают обширные паренхиматозные кровоизлияния, при которых полностью заполняется кровью боковой желудочек и происходит значительное смещение орального отдела ствола головного мозга. В результате компрессии проход в монроево отверстие сужается и полностью закупоривается, поэтому кровь не проникает дальше в III желудочек. В связи с этим значительно расширяется полость бокового желудочка в соседнем полушарии мозга. Таким образом возникает контралатеральная гидроцефалия.
- Кровоизлияние в III желудочек. В основном, кровь попадает туда из паренхимы после кровоизлияния в области зрительного бугра. В редких случаях поток крови берет свое начало в сосудистых сплетениях.
- Кровь в желудочную систему попадает из мозжечка. Нередки случаи попадания крови в III желудочек, при чем полость желудочка заполняется быстро и полностью. Такого вида кровоизлияния приводят к стремительной смерти пациента.
Существуют разные варианты классификации такого рода патологии.
Согласно одной из них выделяют четыре стадии кровоизлияния в желудочки головного мозга:
- 1 степень — незначительное количество крови скапливается вокруг сосудов. Такое кровоизлияние называют субэпендимальным. Не несет угрозы для жизни и чаще всего устраняется само по себе с истечением некоторого времени без каких-либо последствий.
- 2 степень — кровь попадает в полость желудочка, но влияет на жизнедеятельность пациента незначительно. В большинстве случаев устраняется само по себе, часто без последствий.
- 3 степень — сгусток крови попадает в желудочковый проход и закупоривает его, тем самым вызывая расширение объема желудочка по мере его заполнения кровью. Иногда устранение такой патологии происходит спонтанно, само собой. Но в ряде случаев все же необходимо хирургическое вмешательство, при котором устанавливается шунт для раскупоривания желудочкового прохода и предупреждения развития гидроцефалии. Часто наблюдается неврологическая симптоматика.
- 4 степень — кровь попадает как в желудочки головного мозга, так и в его паренхиму. Такая патология несет угрозу жизни пациента и сопровождается выраженной неврологической симптоматикой (частые судороги, развитие анемии и пр.).
Согласно другой классификации называют три стадии кровоизлияния в желудочки головного мозга:
- Субэпиндемальное — кровоизлияние под слой ткани, выстилающей внутреннюю полость желудочка. Встречается у недоношенных детей, характеризуется отсутствием симптомов неврологии.
- Субэпиндамальное-интравентрикулярное кровоизлияние в полость желудочков. Встречается у недоношенных детей, сопровождается шоковым состоянием, патологией дыхательных путей (ребенок не может самостоятельно дышать), повышением внутричерепного давления, судорогами, в отдельных случаях — комой.
- Субэпиндемальное-интравентрикулярное-перивентрикулярное — кровоизлияние, при котором пропитывается кровью не только желудочек, но также ткань, которая окружает его. Наблюдается у недоношенных детей. Для этой стадии характерен шок, судороги, патологии дыхательных путей, повышение внутричерепного давления, дисфункция стволовых отделов мозга.
Причины кровоизлияний в желудочки головного мозга
Причины образования кровоизлияния в желудочки головного мозга до конца не изучены и конкретных четких причин этой патологии тоже нет.
Среди факторов риска называют следующие:
- Артериальная гипертензия (в первичных кровоизлияниях) — это хроническое повышение артериального давления, особенно опасно при отсутствии хотя бы элементарного лечения.
- Бесконтрольный прием антиагрегантов, фибринолитиков.
- Сосудистые аневризмы — это расширение артерии, могут быть врожденными и приобретенными.
- Сахарный диабет (при этом заболевании постоянно повышается уровень глюкозы в крови, что вызывает всякого рода осложнения).
- Механическое повреждение сосудов головного мозга (травма).
- Геморрагические диатезы — это повышенная ломкость стенок сосудов.
- Онкологические заболевания — опухоли доброкачественные и злокачественные.
- Инфекционно-воспалительные процессы в тканях мозга (энцефалит).
Причин, способствующих кровоизлиянию в желудочки головного мозга много. Они в первую очередь воздействуют на нервную ткань. Первичные факторы провоцируют множественные осложнения, что и приводит к кровоизлияниям такого рода. Одним из первых таких осложнений является повышение проницаемости стенок сосудов желудочковой системы.
Симптомы кровоизлияния в желудочки головного мозга
Один из самых первых симптомов — это стремительное развитие коматозного состояния. Если порыв крови в желудочки произошел быстро, то наблюдается и стремительная потеря сознания. Если желудочковая система заполняется кровью постепенно, то и сознание утрачивается не зразу, а по истечению некоторого времени.
По мере увеличения объема крови в желудочках и возникновении отечности, потеря сознания становится более глубокой, наблюдаются расстройство дыхания, изменения пульса, вазомоторные расстройства в области лица, конечностях и в самом туловище, цианоз. Поражение головного мозга вызывает гемипрепаралич взора в противоположную сторону. Могут наблюдаться скачки температуры тела — изначально температура падает ниже нормы, но в течение суток возможно ее значительное повышение (до 40), а при попадании крови в III желудочек температура может достигнуть критических показателей — 42 градуса.
При лабораторном исследовании наблюдается повышение лейкоцитов в крови, иногда присутствует белок и сахар.
Признаком кровоизлияния в желудочки головного мозга также можно считать раннюю контрактуру. Наблюдаются периодические тонические спазмы, возникающие спонтанно или при дыхательных движениях. Тонический спазм — это состояние, во время которого голова запрокидывается назад, ноги судорожно разгибаются, а руки согнуты, сжаты в пальцах.
Если кровоизлияние произошло в боковые желудочки, то наблюдается такая клиническая картина:
- коматозное состояние развивается стремительно;
- рвота;
- нарушается частота и ритм дыхания;
- изменение ритма пульса — сначала происходит замедление, а потом учащение;
- гиперемия лица;
- обильное потовыделение;
- сильное повышение температуры тела;
- маятникообразные движения глазных яблок, когда тело находится в горизонтальном положении;
- тонические судороги во время дыхания;
- повышение сухожильных рефлексов и одновременно снижение кожных.
Кровоизлияния в желудочек чаще всего приводят к стремительному летальному исходу, так как излившаяся кровь поражает жизненно важные центры.
Диагностика кровоизлияния в желудочки головного мозга
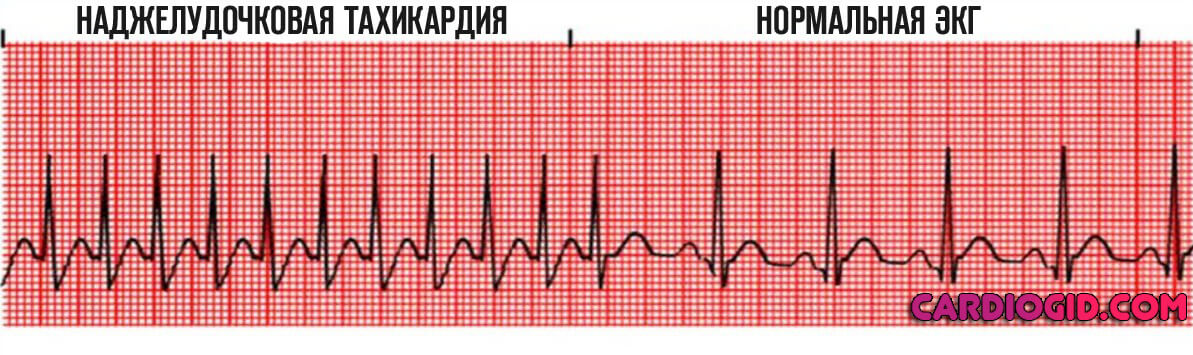
При диагностике кровоизлияния в желудочки головного мозга проводится МРТ, КТ головного мозга, общий анализ крови (подсчет тромбоцитов), коагулограмма, мониторинг ЭКГ. Иногда производится диагностическая пункция желудочков головного мозга.
Лечение и профилактика кровоизлияния в желудочки головного мозга
Даже при подозрении на такого рода патологию пациенту необходима срочная госпитализация и проведение необходимой стандартной терапии — стабилизация дыхательной функции, артериального давления, нормализация температуры тела, введения противосудорожных препаратов, а при необходимости — и препаратов для устранения отека мозга. Терапия направлена на остановку кровотечения.
Хирургическое лечение проводится в строго индивидуальном порядке, учитывая состояние пациента и все противопоказания. Оперативное вмешательство после наступления коматозного состояния целесообразно в только в первые 10-12 часов.
Профилактика кровоизлияния в желудочки головного мозга включает, в первую очередь, своевременное лечение артериальной гипертензии, ответственный прием медицинских препаратов, лечение заболеваний свертываемости крови.
причины, симптомы и признаки, лечение и последствия
Церебральные структуры требуют повышенного питания, поскольку нервные ткани в целом — самые прожорливые во всем организме.
Изменение качества трофики, скорости обеспечения полезными веществами сказывается на состоянии структур сию же минуту. Требуется от 30 до 50 секунд, чтобы произошла потеря сознания. Сосудистая сеть головного мозга очень разветвленная и довольно хрупкая. Потому есть реальный, повышенный риск столкнуться с неотложными состояниями.
Кровоизлияние в мозг — это опасный патологический процесс, при котором артерии не выдерживают того или иного негативного влияния, разрываются, после чего жидкая соединительная ткань вытекает за пределы сосудов.
Есть и менее распространенный фактор, при котором артерия остается целой, но проницаемость ее растет в разы и клетки крови могут выходить за пределы стенок без препятствий и проблем.
Состояние крайне тяжелое, сопровождается выраженной клиникой. Летальность составляет в среднем 60%. Есть данные о менее благоприятных цифрах. Как минимум 85% пациентов становятся инвалидами после кровоизлияния. Основная возрастная категория пострадавших — 50-65 лет с тенденцией к росту по мере старения организма.
Есть у состояния и более известный синоним — геморрагический инсульт. Это одно и то же. Попробуем разобраться, что нужно знать о патологическом процессе, его особенностях, причинах и симптомах.
Механизм становления
В основе развития расстройства лежит один фактор или сразу несколько патогенетических моментов. Что именно может повлиять на вероятность нарушения:
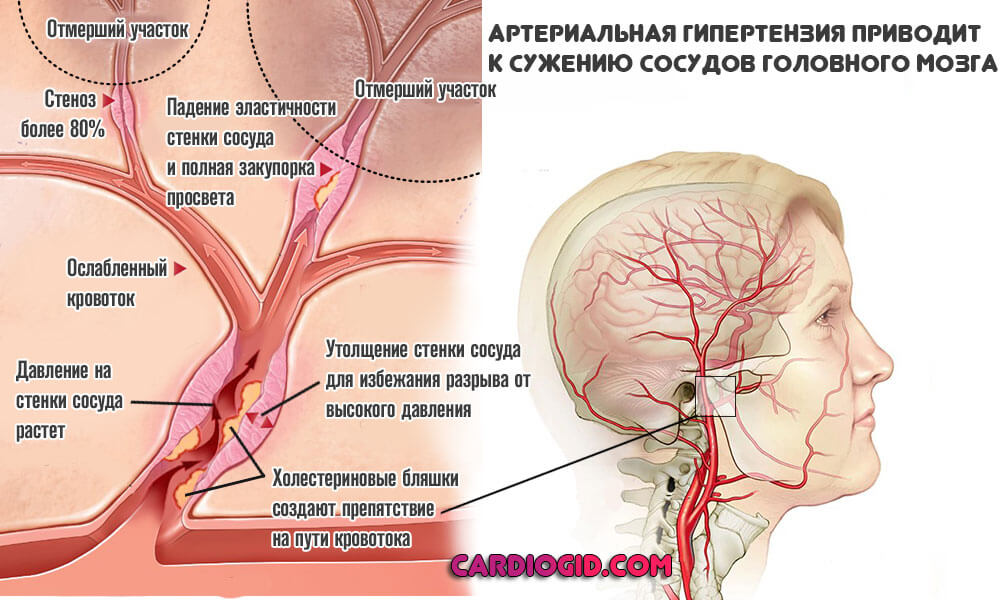
- Сердечно-сосудистые болезни. Представлены широкой группой диагнозов. В подавляющем большинстве случаев, геморрагический инсульт развивается как осложнение длительно текущей и нелеченой гипертонии. То есть стабильного и выраженного повышения артериального давления.
Как показывает статистика, на долю механизма приходится до 85% от общего числа кровоизлияний. Это абсолютное большинство. Единственный способ предотвратить неотложное состояние, это пройти качественное лечение основной патологии.
- Нарушения обменных процессов. В основном, отклонение движения липидов. То есть расстройство, при котором скорость депонирования и выведения жиров существенно отклоняется от условной нормы.
Патологический процесс приводит к другой проблеме — атеросклерозу. Когда на стенках сосудов образуются холестериновые отложения, которые мешают кровотоку. Результат — в разы повышается вероятность геморрагического инсульта и гибели от осложнений.
- Гормональный дисбаланс. Речь идет о самых разных расстройствах: от изменения качества и интенсивности синтеза половых веществ и до проблем с выработкой инсулина, соединений коры надпочечников.
- Наследственные причины. Механизм связан с пока еще не до конца изученным способом перехода рисков от родителей к детям. Само заболевание, конечно же, не передается.
Если у матери, отца, бабушки, дедушки произошел геморрагический инсульт, это не говорит, что у потомка случится то же самое. Но вероятность растет. Судя по всему — на несколько десятков процентов. Тема не до конца изучена, исследования продолжаются.
- Токсические поражения организма. Отравления парами неметаллов, некоторыми лекарственными препаратами. Риск геморрагического инсульта повышается при систематическом применении антиагрегантов, антикоагулянтов, гормональных средств.
- Некоторые формы анемий, заболеваний крови. Изменение реологических свойств соединительной ткани приводит к нарушению скорости и качества трофики систем, повышению артериального давления. В некоторых случаях растет проницаемость сосудов. Результат — увеличение риска кровоизлияния в мозг.
Механизмы существуют изолированно или сочетаются друг с другом. Этот вопрос нужно уточнять, поскольку от происхождения патологического процесса зависит стратегия терапии, ее суть.
Классификация
Состояние подразделяется по трем основаниям.
Первый критерий — это локализация нарушения. Наиболее часто встречаются такие варианты расстройства:
- Боковые.
- Лобарные.
- Подкорковые или субкортикальные.
- Таламические.
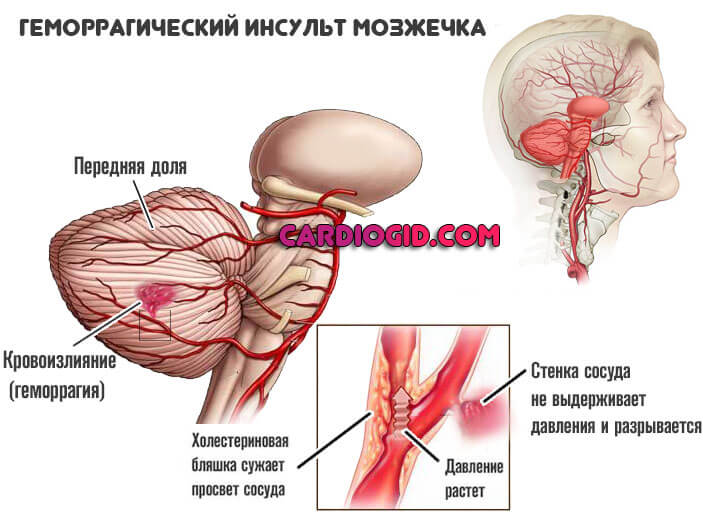
- Мозжечковые.
- Смешанные.
- Стволовые.
Скорее всего, пациенту без специальных знаний эта терминология ни о чем не скажет. Суть в другом. В зависимости от локализации патологического изменения, симптоматика будет той или иной. Плюс прогнозы определяются сутью расстройства и его расположением. Нужно четко знать, где произошло кровоизлияние.
Другое основание классификации — тип поражения.
Выделяют:
- Собственно паренхиматозный процесс. Когда кровь выходит в мозговые ткани и пропитывает их. Считается очень опасным типом расстройства. Потенциально более летальным, чем второй.
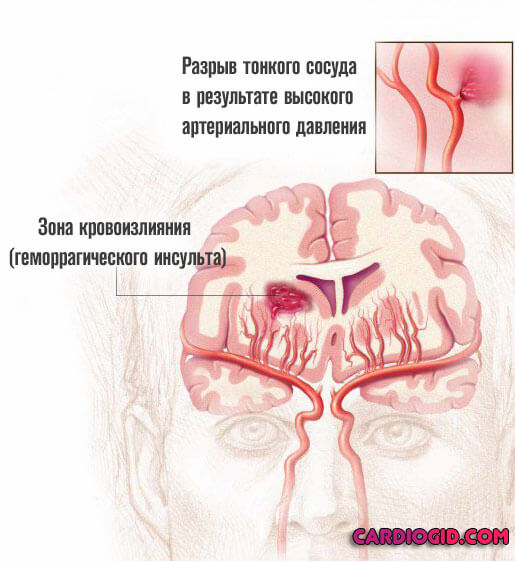
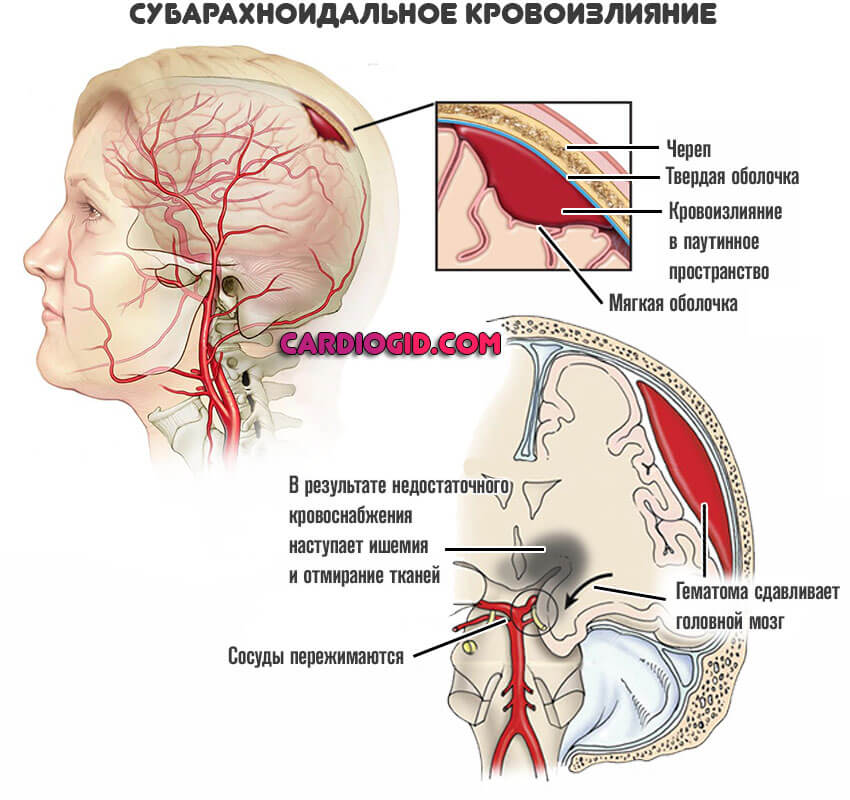
- Субарахноидальное кровоизлияние. Жидкая соединительная ткань выходит в пространство между церебральными оболочками. Основной патологический эффект касается компрессии мозга, в результате роста внутричерепного давления.
Однако риски меньше. Поскольку факторов поражения не так много, как в первом случае.
Третье основание классификации — тяжесть патологического процесса.
Называют такие варианты:
- Легкая степень. Если сила кровотечения в мозг минимальна. Встречается довольно часто. В некоторых случаях пациент вообще не понимает, что произошло, пока не нарастают неврологические расстройства. Прогнозы на восстановление хорошие.
- Средняя степень. Присутствует выраженная клиническая картина. Все заметно с первой же секунды патологического процесса. Отклонение требует срочной госпитализации и лечения в условиях реанимационного отделения. Даже в этом случае шансы на восстановление довольно туманные.
- Тяжелая форма. Не сулит пациенту ничего хорошего. Более чем в 80% случаев человек погибает от массивного отмирания тканей головного мозга. В 20% ситуаций остается глубоким инвалидом по тем же самым причинам. Шансы восстановить хотя бы основные функции церебральных структур, обеспечить адекватную жизнедеятельность почти отсутствуют.
Эти классификации активно применяются в медицинской практике для описания патологического процесса, его сути и динамики.
Причины
Факторы развития уже были названы ранее, стоит конкретизировать описанные механизмы и определить точных провокаторов. Среди таковых:
Гипертония
Стабильное повышение артериального давления. Считается самостоятельным заболеванием сердечно-сосудистого профиля. Встречается часто, особенно у пациентов старшей возрастной группы. Чуть ли не в 90% случаев, пусть и в разной степени тяжести.
Чем больше уровень АД, тем серьезнее риски. Поскольку сосуды находятся в состоянии постоянной повышенной нагрузки, быстрее изнашиваются. В определенный момент они просто не выдерживают и лопаются. Что и приводит к неотложному состоянию.
Причина кровоизлияния в мозг — это избыточное воздействие на внутреннюю выстилку артерии, ее мышечный слой, дистрофия и, как конечный результат — резкий разрыв и истечение жидкой соединительной ткани.
Сахарный диабет
Эндокринное заболевание, которое стоит особняком. Для него типично стабильное регулярное повышение уровня сахара в крови.
Помимо этого, патология несет опасность для всех тканей организма. В первую очередь, страдают как раз сосуды. Развивается патологическое сужение просвета артерий. Ткани недополучают питания.
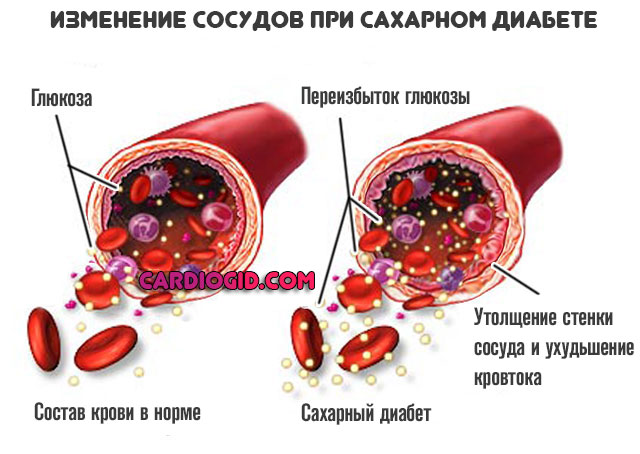
Кроме того, нарастают явления дистрофии внутренней выстилки, мышечного слоя. Результат тот же самый, что и в предыдущем случае.
Заболевание не лечится как таковое, потому вероятность столкнуться с геморрагическим инсультом огромна и растет с каждым годом.
Кстати говоря, это один из основных факторов гибели пациентов с диабетом.
Курение
Субъективная причина. Проблема не только и не столько в никотине, сколько в других токсичных веществах. На качество сосудов влияют пары кадмия, мышьяка, сернистые структуры, углеродные соединения и прочие химикаты.
Если курить систематически, повышается вероятность инсульта. Поскольку сосуды быстро изнашиваются, сужаются.
Потребление алкоголя
Происходит примерно то же самое, только яды другие. При переработке этанола вырабатывается ацетальдегид и уксусная кислота. Они опасны для сердца, артерий. Что и становится тем виновником, который провоцирует кровоизлияние.
Потребление наркотиков
Если верить исследованиям, особенно рискуют пациенты-любители кокаина и синтетических психостимуляторов.
Причина внутримозгового кровоизлияния заключается в истончении стенок сосудов, повышении давления, дистрофии артерий. Результат очевиден.
Аритмии
Как ни странно, но и сам характер сердечного выброса обуславливает состояние сосудов. Получается так, что нагрузка на артерии распределяется неравномерно. То она высокая, то низкая. То давление растет, то падает.
В подобном авральном режиме организм работает постоянно. Ничем хорошим такое закончиться не может. Итогом аритмий становится кровоизлияние в мозг. При условии, что нарушения ритма не будут своевременно скорректированы.
Подробнее о видах аритмий, возможных рисках и лечении читайте здесь.
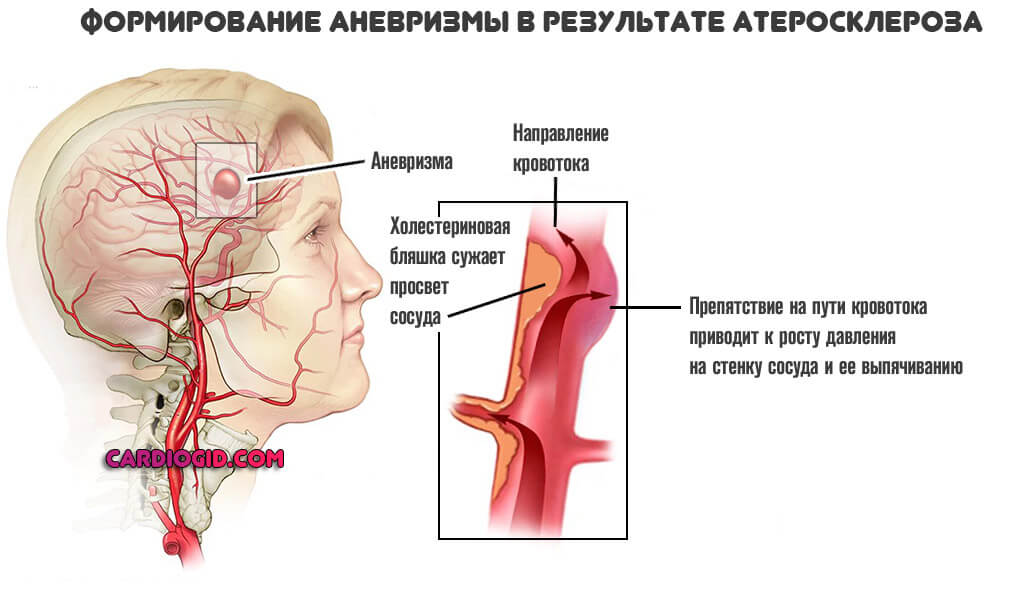
Атеросклероз
Отложение жировых соединений на стенках сосудов. Холестериновые бляшки мешают току крови. Результатом становится рост давления, поскольку приходится преодолевать сопротивление на местном уровне.
Постепенно артерия изнашивается, возможно стеночное выпячиваие сосуда (аневризма), тогда вероятность кровоизлияния в разы повышается. Имеет смысл лечить заболевание на самой ранней стадии, пока шансы на восстановление достаточно высокие.
Пороки сосудов
Врожденные или приобретенные расстройства. Например, слишком узкий просвет или дистрофия стенок. Возможны разные варианты. Суть в том, что они потенциально повышают вероятность инсульта.
Если такое изменение было обнаружено, нужно придерживаться правил профилактики: не перегружаться физически, правильно питаться и т.д. Стратегию помогает разработать лечащий специалист.
Пороки сердца
Также врожденные или приобретенные. Чаще всего имеют место анатомические изменения состояния клапанов.

Есть и более опасные варианты патологического процесса, комплексные. Подробнее о видах пороков сердца читайте здесь.
Лечением занимаются специалисты по кардиологии и профильные хирурги.
Ожирение
Повышенная масса тела ассоциирована с двумя нарушениями: ростом артериального давления (гипертензией) и изменением характера липидного обмена (атеросклерозом).
Анемии
В основном, редкие формы патологического процесса. Обуславливают расстройство очень нечасто, не более чем в 0.5% случаев.
Неправильный образ жизни
Питание с высоким содержанием жиров, углеводов, также сидение на одном месте, недостаток подвижности (так называемая гиподинамия). Повышают риск, но сами собой не обуславливают кровоизлияние в мозг.
Нарушения гормонального фона
Рост концентрации веществ коры надпочечников, гипофиза или щитовидной железы.
Применение некоторых препаратов
Для повышения текучести крови, оральных контрацептивов, прочих медикаментов.
Эти причины нужно устранять и как можно быстрее. На ранних стадиях предотвратить непоправимое еще удается.
Симптомы-предвестники
Предшествующие признаки или так называемая аура развиваются не всегда. Это скорее исключение из правил, поскольку с основной части случаев наблюдается как раз обратное.
Кровоизлияния возникает внезапно. Если же говорить о проявлениях, которые подскажут приближение неотложного состояния, они могут быть такими:
- Сильный жар в груди, приливы к лицу. Внезапное ощущение, которое возникает ни с того, ни с сего. Объективных причин, как правило, нет.
- Онемение половины лица. Помимо этого, возможно покалывание. Парестезии указывают на резкую, острую ишемию. Это очень тревожный признак, даже если после него ничего не последовало. На такие «звонки» нужно обращать пристальное внимание и срочно бежать к врачу.
- Проблемы с восприятием речи. Родной язык, на котором человек говорил долгие годы, вдруг оказывается непонятным. Это первый признак нарушения питания височных долей мозга, в которые возможно излияние крови.
- Проблем с координацией движений. Острое головокружение. Может закончиться падением и травмами.
Внимание:
Аура или предвестники патологического процесса встречаются всего в 5-10% от общей массы случаев. Гораздо чаще расстройство дебютирует прямо с основной клиники.
Все возможные симптомы предынсульта у женщин подробно описаны здесь.
Признаки острой фазы
Комплекс проявлений отклонения очень яркий и хорошо заметный, поскольку поражение тяжелое.
Геморрагический инсульт намного тяжелее, чем его ишемический «собрат», поскольку накапливается целая группа факторов, которые влияют на функциональную активность мозга.
Среди них:
- Собственно острое нарушение питания того участка церебральных структур, который получал кислород и полезные вещества по разрушенному сосуду. Как правило, в случае с ишемическим инсультом все на этом и заканчивается. Но только не при церебральном кровоизлиянии.
- Воспалительные, некротические процессы в самом очаге нарушения трофики. Развиваются практически сразу же. Продолжают патологические изменения и усложняют их. Страдает как сам магистральный сосуд, так и нервные ткани на местном уровне, что только усугубляет положение вещей.
- Воспаления по периферии. Изменение структуры нервных тканей за пределами самого очага.
- Компрессия мозга сгустком скопившейся крови. Пространство черепной коробки замкнутое и не меняется. Потому любые отклонения подобного рода потенциально смертельны и опасны.
Жидкая ткань давит на нервные волокна и вызывает вторичные ишемические процессы, а затем и возможный некроз с постепенным развитием неврологического дефицита.
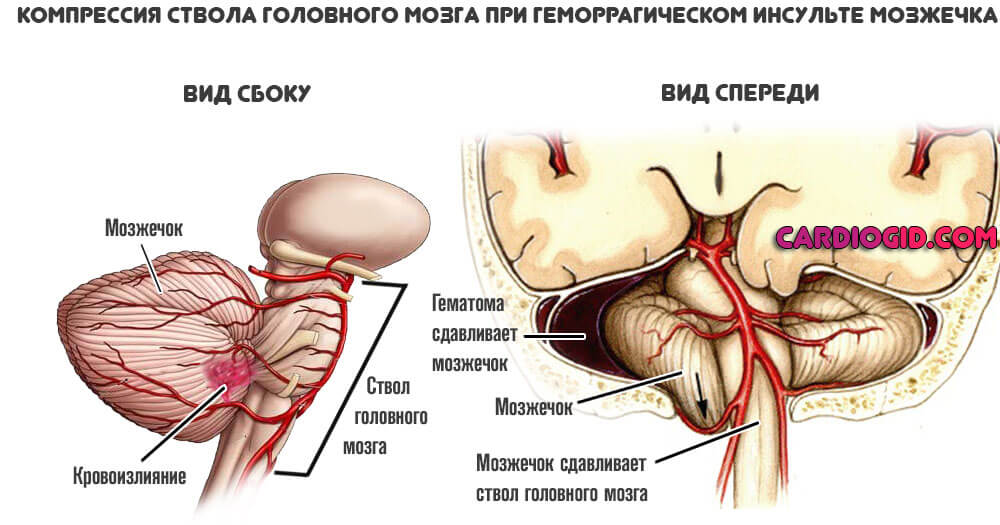
Симптомы кровоизлияния в мозгу обусловлены кумулятивным эффектом разных поражающих факторов, компрессии, некроза в очаге инсульта, ишемии тканей, которые не получают питания и кислорода.
Что касается конкретно самой клинической картины, признаки будут такими:
- Острая головная боль, невыносимая и очень сильная — это первое проявление кровоизлияние в структуры головного мозга. Возникает молниеносно, внезапно и провоцирует вынужденные положения тела. Человек пытается найти позу, в которой ощущение будет менее заметным.
Справочно:
Боль проходит постепенно, по мере дальнейшего отмирания тканей и усугубления патологического процесса, что довольно примечательно.
- Головокружение. Изменение восприятия пространства, нарушения ориентации в окружающей реальности. Человек также не может координировать свои собственные действия. Вынужден принимать позу сидя или лежа. В том месте, где его застало неотложное состояние.
- Нарушения речи. Поскольку мимические мышцы, весь артикуляционный аппарат парализованы. Также возможны проблемы с восприятием чужих высказываний. Афазия развивается внезапно и держится на протяжении долгих месяцев.
Внимание:
Если пациенту повезет выжить и не остаться «овощем», придется восстанавливать речевую функцию в течение минимум года.
Подробнее о процессе реабилитации после инсульта читайте в этой статье.
- Тошнота, рвота. Развиваются столь же внезапно. Причем совершенно не важно, принимал человек пищу или же нет.
- Онемение половины тела. Результат паралича или пареза. Расстройство затрагивает сторону, противоположную той, где случилось кровоизлияние в мозг. Поскольку организация нервной деятельности зеркальная, перекрестная. Постепенно чувствительность может восстановиться или же станет только сильнее.
- Непереносимость звуков, запахов. Всего того, что влияет на анализаторы, органы чувств. Все подобные воздействия провоцируют приступ сильной головной боли, тошноты и рвоты. Все проявления становятся интенсивнее.
- Тахикардия. Учащение сердечных сокращений. Рефлекторное явление. Большой опасности обычно не несет, но создает для пациента дополнительный дискомфорт.
- Простейшие визуальные галлюцинации. Признаки кровоизлияния в мозг — мерцание мушек, молний, яркий точек перед глазами, пациент видит вспышки синего, золотистого цвета, черные пятна и геометрические фигуры. Это результат скудного питания затылочной доли головного мозга. В отсутствии достаточного количества кислорода кора приходит в возбуждение и начинает сама продуцировать несуществующие образы.
- Потеря сознания. Обморок — типичный признак кровоизлияния в мозг, развивается в 4 этапа: от ощущения нереальности до собственно самого синкопального эпизода. В среднем, на полное становление состояния уходит от 1 до 5 минут. При обширном кровотечении возможна кома.
Это общие признаки расстройства.
Очаговые проявления
В этом случае все зависит от локализации патологического процесса, того, какой участок церебральных структур недополучает питания и кислорода.
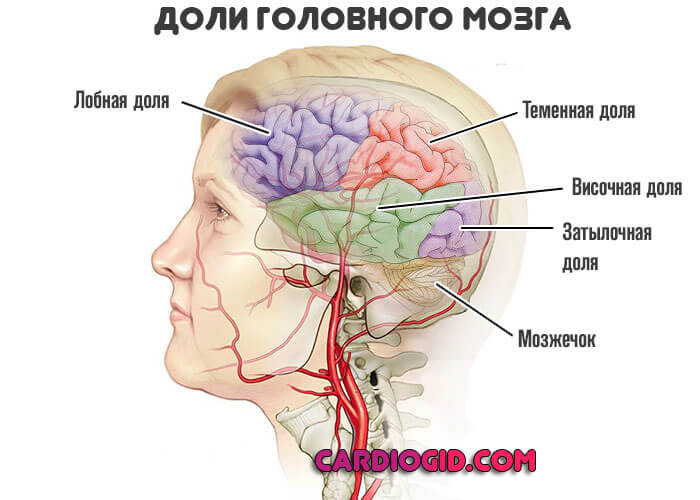
- При поражении лобной доли — эпилептические приступы, нарушения поведения, мышления, двигательной активности.
- Теменной области — расстройства обоняния, осязания, потеря способности считать, читать.
- Височных структур — слуховые обманы восприятия, судорожные припадки, нарушения памяти.
- Затылочной доли — визуальные галлюцинации, проблемы со зрением.
- Мозжечка и экстрапирамидной системы — потеря равновесия, расстройства координации движений, головокружение.
Внимание:
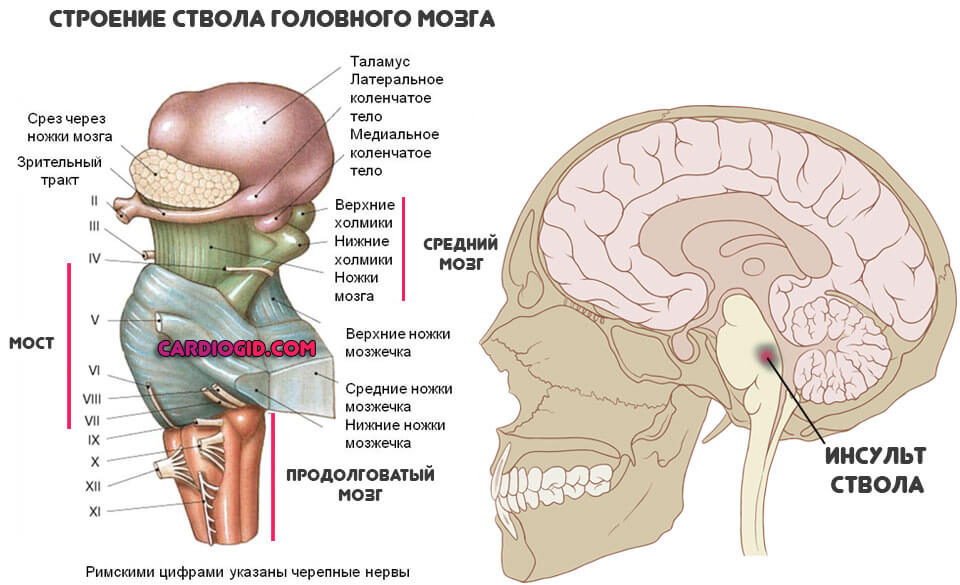
При кровоизлиянии в ствол головного мозга — дисфункции со стороны дыхания, сердечной деятельности. Больные погибают в 100% случаев.
Клинику нужно срочно купировать, как и первичный патологический процесс.
Диагностика
Времени на обследование не так много. Нужно срочно доставить человека в стационар, изучить его общее состояние и начинать действия.
Экстренный перечень мероприятий такой:
- Измерение артериального давления.
- Быстрый опрос пациента, если он в сознании.
- Выслушивание сердечного звука.
- Базовое неврологическое обследование. Проверка рефлексов.
Далее проводят первичные мероприятия по восстановлению функциональной активности организма. Как только состояние становится стабильным, есть время изучить ситуацию подробнее.
Назначаются специальные обследования:
- Сбор анамнеза.
- УЗДГ головного мозга. Дуплексное сканирование сосудов церебральных структур. Чтобы оценить качество местного кровотока.
- РЭГ. С целью выявить электрическую активность нервных тканей.
- МРТ. Чтобы оценить степень поражения и перспективы восстановления. Разработать тактику терапии.
- Анализ на гормоны, также биохимия крови с расширенной картиной по липидному спектру.
Диагностика проходит под контролем невролога. Привлекают также кардиолога, нейрохирурга, эндокринолога, если в этом есть необходимость.
Времени в обрез. Первые несколько суток и даже месяцев присутствует реальный риск рецидива. Второй геморрагический инсульт не переживает никто.
Полный алгоритм оказания первой помощи при инсульте читайте тут.
Лечение
Терапия этиотропная и симптоматическая. То есть нужно бороться как с проявлениями, так и с причинами патологического процесса.
Если говорить о коррекции основного фактора:
- Гипертония. Назначаются препараты для снижения артериального давления. Блокаторы кальциевых каналов, ингибиторы АПФ, сартаны, средств центрального действия, мочегонные. В строго выверенных дозировках.
- Диабет. Диета с низким содержанием углеводов и без сахара. Инсулин по потребности, во время острого приступа.
- Вредные привычки. Отказ от сигарет, спиртного, наркотиков. Если это нужно — помощь нарколога.
- Аритмии. Специализированные средства для восстановления: Амиодарон, Хинидин, бета-блокаторы.
- Атеросклероз. Фибраты, статины, никотиновая кислота. Коррекция рациона.
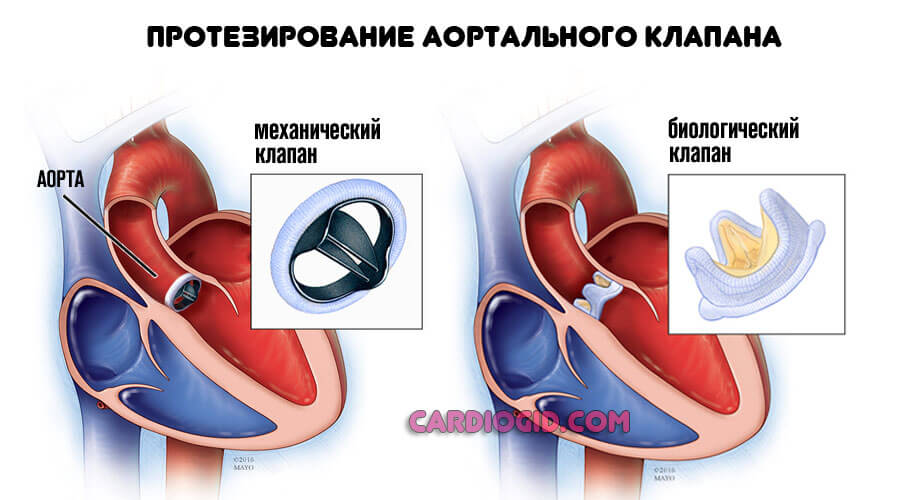
- Пороки сердца и сосудов. Операция. Пластика или протезирование.
- Анемии. Зависит от типа. Применение препаратов железа, витаминов и др.
- Нарушения гормонального фона. Коррекция синтетическими заместителями веществ или же прочие методы. По ситуации.
- Неправильный образ жизни. Достаточный уровень физической активности, питьевой режим и т.д.
- Применение некоторые препаратов. Отказ или замена медикаментов.
Лечение кровоизлияния в мозг касается устранения самой причины патологического процесса и коррекции симптомов нарушения.
Прогноз
Перспективы зависят от основного расстройства. Отталкиваться нужно от диагноза. Только потом можно давать конкретные выкладки по перспективам восстановления.
Вопрос лучше адресовать своему лечащему врачу, который в курсе ситуации.
Возможные последствия
Последствие кровоизлияния в головной мозг касаются неврологического дефицита, нарушений функциональной активности нервных тканей, всех органов и систем.
Среди возможных осложнений:
- Потеря или расстройства речи.
- Изменения в поведении, эмоциональной составляющей.
- Проблемы в работе органов чувств.
- Когнитивные отклонения. Страдают мышление, память, восприятие, концентрация внимания.
- Инвалидность.
- Глубокое вегетативное состояние.
- Гибель.
Все возможные последствия правостороннего инсульта, с которыми рискует столкнуться пациент, описаны в этой статье.
Кровоизлияние в головной мозг — это неотложное и очень опасное расстройство с высокой летальностью. Выживаемость обуславливается тяжестью отклонений и малым количеством времени на действия со стороны врачей. Важно не упустить момент.
Лечение проходит в реанимации. Прогнозы туманные.
Кровоизлияние в мозг — причины, симптомы и лечение
Кровоизлияние в мозг составляет собой одну из наиболее часто встречающихся разновидностей аномального кровообращения в полости черепа. Такой процесс происходит из-за того, что становятся тонкими и хрупкими сосуды головного мозга, от чего повышается риск их разрыва в любой момент, что собственно и провоцирует кровотечение.
Онлайн консультация по заболеванию «Кровоизлияние в мозг».
Задайте бесплатно вопрос специалистам: Невролог.
Вытекшая кровь заполняет полости, разделяющие ткани данного органа, вследствие чего образуется гематома, которая их сдавливает и предотвращает поступление питательных веществ и кислорода. Это чревато отёком мозга, нарушением двигательных, зрительных и речевых функций.
В медицинской сфере такой процесс называется геморрагическим инсультом, которому наиболее часто подвержены люди среднего и пожилого возраста, но иногда заболевание проявляется у новорождённых малышей (вызванное преждевременными или осложнёнными родами).
Симптомы заболевания зависят от места локализации кровоизлияния, а причины его возникновения довольно широки. Для его полного излечения и предотвращения появления осложнений придётся приложить множество усилий не только врачу, но и больному человеку.
Основная причина кровоизлияний – это разрыв одной из внутричерепных артерий, что вызвало недостаточное питание и поступление малого количества кислорода в ткани мозга.
Помимо этого, факторами, увеличивающими риск кровотечения в черепе, могут стать:
- широкий спектр разнообразных травм головы;
- повышенное артериальное давление;
- образование нароста в мозгу, который со временем заполняется кровью и лопается. Чаще всего это является причиной кровоизлияния у малышей, так как новообразования могут быть врождённые;
- патологическое строение сосудов головного мозга;
- раковые опухоли;
- приём в больших количествах лекарственных препаратов, направленных на разжижение крови;
- нездоровый образ жизни, злоупотребление никотином, спиртными напитками и наркотическими веществами;
- скопление в стенках мозга большого количества специфического белка амилоида;
- инфекционные заболевания, влияющие на кровообращение;
- сахарный диабет;
- сильные физические нагрузки;
- вредные условия труда;
- проживание вблизи заводов, загрязняющих воздух;
- продолжительные стрессы или депрессии;
- преждевременные роды, особенно высока вероятность кровоизлияния у новорождённого малыша, если срок беременности составлял меньше чем тридцать две недели. Кроме этого такой процесс может развиться во время первой недели жизни младенца — это обусловлено осложнёнными родами, поздним токсикозом и таким состоянием, как эклампсия.
Геморрагический инсульт
Из-за того, что сосуды могут разорваться в каком угодно отделе мозга геморрагический инсульт может возникнуть:
- непосредственно внутри мозга;
- между его оболочками;
- внутри желудочков органа;
- в отделе мозжечка.
Внутримозговое кровотечение может произойти в:
- лобной доле;
- височной;
- теменной;
- затылочной.
Признаки кровоизлияния в мозг напрямую обусловлены тем местом, куда попадает кровь. Так, симптомами появления гематомы в лобной части органа являются:
- понижение умственных способностей;
- нарушение речевой функции — речь больного неразборчива;
- неспособность человека держать равновесие.
Для излияния крови в височной доле характерно:
- понижение остроты зрения или отсутствие такового в одном из зрительных полей;
- человек не понимает того, что ему говорят, хотя все прекрасно слышит;
- приступы судорог верхних и нижних конечностей, реже — всего тела.
Кровоизлияние в теменную зону влечёт за собой потерю восприимчивости на одной половине тела. Излияние крови в затылочную область становится причиной снижения зрительной функции или слепоты.
Образованием гематомы между мозгом и черепом проявляется:
Если кровь попадёт в мозжечок, будут наблюдаться характерные признаки:
- трудности в сохранении равновесия;
- мышечная слабость;
- нехарактерные движения зрачками, из одной стороны в другую, причём очень быстро;
- затруднительное дыхание;
- судороги;
- потеря сознания;
- покраснения кожного покрова всего тела.
В случае скопления крови в желудочках мозга, будут наблюдаться внешние признаки, характерные для мозжечкового кровотечения, но к ним добавятся внутреннее нарушение поступления питательных веществ и кислорода в мозг, потому что скопившаяся кровь преграждает канал, через который в мозг попадает цереброспинальная жидкость.
Симптомы разрыва сосудов у новорождённых:
- нарушение сосательного рефлекса;
- белки глаз принимают красный цвет;
- череп, по сравнению с размером тела малыша, сильно увеличен.
Признаки внутричерепного кровотечения имеют склонность к увеличению интенсивности проявления, поэтому при малейших изменениях в поведении или сознании больного нужно немедленно вызывать скорую помощь.
Кровоизлияние в мозг чревато такими осложнениями:
- неразборчивость речи, которая остаётся до конца жизни;
- слабость рук и ног, или же полная неспособность их к двигательным функциям, что приводит к инвалидности;
- смерть человека наступает в случае проникновения большого количества крови в желудочковое вещество мозга. Живыми остаются только половина из числа людей, перенёсших кровоизлияние в мозг.
Диагностика геморрагического инсульта необходима для определения типа заболевания и поражённой области мозга. Данный процесс упрощается тем, что в зависимости от того, в какой части мозга произошло кровоизлияние, и проявляются определённые симптомы.
Если человек находится в сознании и может говорить, врачу необходимо выяснить возможные причины появления такого недуга и как давно были замечены первые признаки. Болен ли человек сахарным диабетом и употребляет или нет алкогольные напитки в больших количествах. После этого необходимо проверить двигательные и умственные способности больного — врач задаёт ему простейшие вопросы, просит выполнить элементарные телодвижения и проверяет чувствительность конечностей.
Для подтверждения диагноза и точной формы недуга проводят:
- КТ и МРТ головы – проводят для детальнейшего изучения строения головного мозга и определения локализации и объёмов скопления крови;
- энцефалографию – чтобы подтвердить или опровергнуть смещение мозга по отношению к черепу под воздействием образовавшейся гематомы;
- люмбальную пункцию, суть которой состоит в том, чтобы взять образец спинномозговой жидкости с целью обнаружить примеси крови;
- ангиографию – если есть подозрение на разрыв аневризмы.
Люмбальная пункция
Лечение кровоизлияния в мозг выполняется несколькими способами – медикаментозно и оперативным вмешательством. Терапия медицинскими препаратами выполняется исключительно неврологом и направлена на:
- стабилизацию артериального давления;
- улучшение свёртываемости крови;
- возобновление нервных тканей;
- уменьшение отёка головного мозга.
Во время стационарного лечения проводится:
- лечебная физкультура с лежачим больным для восстановления двигательной функции;
- курс занятий с логопедом;
- дыхательная гимнастика.
Проводить хирургические мероприятия можно основываясь на нескольких факторах – месте возникновения скопления крови, её объёма и общего состояния здоровья человека. В зависимости от этих показателей, назначается одна из операций:
- транскраниальная — удаление внутримозгового кровоизлияния проводят только в случае неэффективного лечения лекарствами, и если размер гематомы не достиг 3 сантиметров. Наблюдается ярко выраженное смещение. Во время операции проводится трепанация черепа над местом локализации скопления крови;
- стереотаксическая – является щадящим методом, по сравнению с первым. Проводят при необходимости ликвидации труднодоступной гематомы. Данное врачебное вмешательство производится с помощью специального аппарата, который установлен на голове больного. Врач проделывает небольшое отверстие, в два сантиметра в ширину и один в глубину, через которое вводится шпатель, с расположенным на конце отсосом. Через него и высасывается накопившаяся кровь;
- наружное дренирование желудочков – одна часть дренажа помещается в голову пациента, а вторая прикрепляется к ёмкости, в которую и собирается жидкость.
Но, несмотря на эффективность лечебных мероприятий, смертность от кровоизлияния довольно высока – умирает примерно половина людей, даже после проведения операций. Главная причина летального исхода – прогрессирование отёчности мозга. Остальная часть людей становится инвалидами до конца жизни, и лишь немногие люди практически полностью излечиваются от заболевания (в случае своевременного обращения к врачу при появлении первых симптомов и правильно выбранной тактике лечения). Но и у таких людей могут быть проблемы с речью или следы болезни останутся на лице, одна половина которого будет либо обездвижена, либо искривлена.
Профилактические мероприятия кровоизлияния в мозг или геморрагического инсульта состоят из:
- здорового образа жизни без каких-либо пагубных привычек;
- рационального питания — стоит отказаться от жареных блюд и употреблять в большом количестве фрукты и овощи в любом виде;
- физических нагрузок, но только умеренных;
- продолжительных прогулок на свежем воздухе, лучше всего, если это будет совмещено с санаторным лечением;
- контроля за артериальным давлением;
- нормализации уровня сахара в крови;
- прохождения профилактического осмотра у врачей несколько раз в год.
Поделиться статьей:
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Признаки кровоизлияния в мозг. |
Признаки кровоизлияния включают такие вещи, как рвота, судороги, потеря сознания, изменение психического статуса, спутанность сознания и внезапная потеря или ухудшение способности двигаться или говорить. Они также включают кровотечение из ушей или носа, ухудшение жизненных функций, один глаз, который кажется запавшим, зрачки, которые неравны или не реагируют на свет, и многое другое. Существует разница между признаками и симптомами. Признаки – это указание на состояние здоровья человека, которое могут наблюдать другие люди, которые могут видеть, нюхать, чувствовать или слышать признаки. Симптомы, с другой стороны, указывают на состояние здоровья человека, которое не может наблюдаться другими людьми, и о них должен сообщать сам пациент.
Различные признаки кровоизлияния в мозг не обязательно указывают на симптомы, которые могут сопровождать эти признаки. Некоторые признаки считаются основными признаками кровотечения. Другие классифицируются как поздние признаки и почти всегда появляются в случаях переломов черепа и черепно-мозговых травм. Например, любой тип неврологических проблем, таких как слабость на одной стороне тела или паралич, считаются одним из основных симптомов. Синяк за ухом, считается поздним признаком и почти всегда сопровождает перелом черепа или повреждение мозга.

Когда появляется рвота, она часто является сильной и может появиться вскоре после симптома тошноты или даже потери сознания. Хотя внезапная головная боль является симптомом, она может сопровождаться поведением, которое может служить признаком головной боли, например, когда человек хватает свою голову и кричит от боли. Это может сопровождаться любым количеством других признаков кровоизлияния в мозг, таких как судороги, спутанность сознания, изменение психического статуса или потеря сознания.
Среди признаков кровоизлияния в мозг, которые могут измерить медицинские работники – признаки жизненно важных функций, которые ухудшаются. К ним относятся повышение артериального давления, сопровождаемое снижением частоты пульса пациента. Температура человека может быть чрезмерно высокой из-за повреждения или воспаления участков мозга, в которых регулируется температура. Респирации также являются жизненно важными признаками, которые могут иметь нарушения в их структуре. Хотя состояние зрачков не является жизненно важным признаком, оно проверяется с помощью светового пера, чтобы выявить, являются ли они неравными или не реагируют на свет.
Кровоизлияние в мозг – чем опасно и почему возникает

В группу неврологических и сосудистых заболеваний входит кровоизлияние в мозг. Иначе данная патология называется геморрагическим инсультом.
Кровоизлияние — это острое нарушение мозгового кровообращения, вызванное повреждением сосудов. Не нужно путать данную патологию с ишемическим инсультом. В последнем случае причиной является затруднение притока крови к мозгу.
Кровоизлияние в головной мозг
Геморрагический инсульт относится к неотложным состояниям. Это наиболее тяжелая и опасная патология головного мозга. Она развивается гораздо реже ишемического инсульта.
Внутримозговое кровоизлияние диагностируется преимущественно у мужчин в возрасте 50-70 лет. Данная патология возможна в любом возрасте.

Происходит кровоизлияние не вследствие травмы. Головной мозг человека постоянно нуждается в кислороде и питательных веществах.
Они доставляются артериями (сонными и позвоночными). Внутримозговое кровоизлияние приводит к пропитыванию паренхиматозной ткани.
Различают следующие виды геморрагического инсульта:
- желудочковый;
- субарахноидальный;
- смешанный;
- внутримозговой.
При данном состоянии высока вероятность летального исхода в случае несвоевременной помощи.
Основные этиологические факторы
Внутримозговое кровоизлияние развивается по нескольким причинам.
Основными факторами риска являются:
- разрыв атеросклеротической бляшки;
- врожденные и приобретенные аневризмы;
- гипертоническая болезнь;
- коллагенозы;
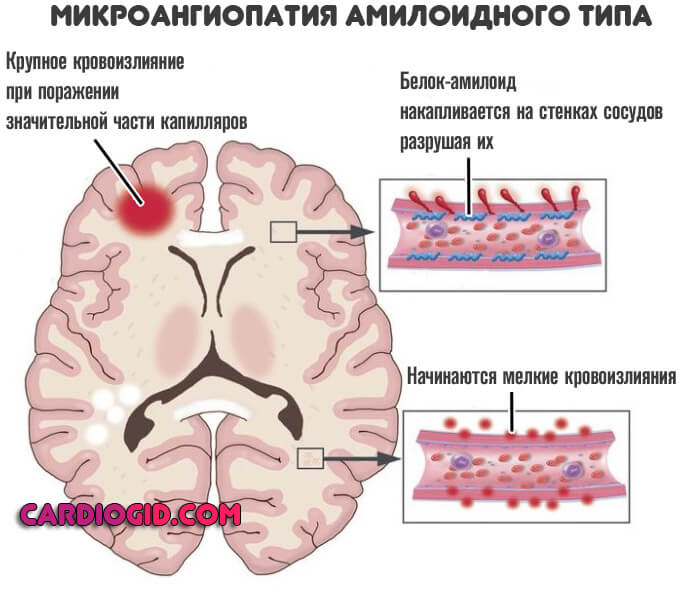
- амилоидная ангиопатия;
- попадание в организм токсических соединений;
- авитаминоз;
- болезни крови;
- артериовенозная трансформация;
- васкулит;
- системные заболевания;
- превышение дозировки некоторых лекарств;
- опухоли.
Причину кровоизлияния в 15% случаев выявить не удается. В группу риска входят люди, страдающие первичной (эссенциальной) артериальной гипертензией. Высокое давление приводит к изменению стенок сосудов. Они становятся более тонкими.

При высоком давлении сосуды могут повреждаться. Чаще всего поражаются артерии, которые питают паренхиму головного мозга.
Частой причиной развития инсульта у молодых людей является артериовенозная мальформация. Это состояние, при котором нарушается связь между артериями и венами.
В основе лежит неправильный сброс крови. Это приводит к повышению давления и истончению вен. При стрессе, чихании или кашле происходит разрыв артериально-венозного соединения.
Геморрагический инсульт часто возникает на фоне атеросклероза церебральных артерий. В процесс вовлекаются сосуды мелкого и среднего калибра. Плотные бляшки повреждают артерии.
Признаки кровоизлияния в мозг могут возникать на фоне передозировки лекарствами (антикоагулянтами, антиагрегантами и фибринолитиками).
Фактором риска является повышение вязкости крови. Этому способствует прием наркотических средств и противозачаточных препаратов. Часто кровоизлияние возникает у людей с тромбофилией и эритремией.
Геморрагия развивается на фоне амилоидной ангиопатии. На стенке сосудов откладывается белок. Он делает артерию менее эластичной.

Данная патология часто встречается у пожилых.
Факторами риска развития этого опасного состояния являются:
- сахарный диабет;
- курение;
- ИБС;
- избыток в меню продуктов, богатых животными жирами;
- дислипидемия;
- ожирение;
- гиподинамия;
- гипертрофия левого желудочка;
- хронический алкоголизм;
- стресс;
- гипертонические кризы;
- перегревание организма;
- травмы;
- врожденные аномалии развития сосудов, питающих мозг.
Нередко кровоизлияние развивается у людей, страдающих системной красной волчанкой.
Как проявляется заболевание
При кровоизлиянии в мозг симптомы всегда выражены очень ярко.
В процесс вовлекаются следующие структуры:
- субкортикальная зона;
- полушария головного мозга;
- мозжечок;
- ствол.
Вследствие скопления крови образуются гематомы. Инсульт развивается остро.

Возникают следующие симптомы:
- сильная головная боль;
- головокружение;
- тошнота;
- рвота;
- оглушение;
- эпилептиформные припадки;
- гемипарез;
- нарушение памяти;
- ухудшение внимания;
- затруднение речи;
- нарушение чувствительности;
- судороги;
- глазные симптомы;
- нарушение равновесия;
- невозможность понимания чужой речи.
У человека развивается отек головного мозга. Бывает так, что кровоизлияние начинается с сильной боли, как будто человека ударили. Возможна потеря сознания. Локализация боли зависит от зоны поражения.

Она сильная и пульсирующая. Ей могут предшествовать нервно-эмоциональные переживания и физическая нагрузка. Лицо больных становится красным.
Наблюдается возбуждение и сильная потливость. Постепенно нарушается сознание. Человек отвечает на вопросы односложно. Его речь невнятная. Возможны тошнота, рвота и сильная боль в области сердца. Ярко выражены глазные симптомы.
Они включают в себя:
- боль;
- невозможность отвести глазное яблоко;
- расширение зрачка на стороне поражения;
- опущение век;
- нарушение фокусировки взгляда;
- расходящееся косоглазие.

Если произошло кровоизлияние в головной мозг, то появляются менингеальные симптомы. Человеку трудно наклонить свою голову и достать до подбородка. Определяются положительные симптомы Кернига и Брудзинского.
Больные люди смотрят в пораженную сторону. При внешнем осмотре определяется свисание угла рта. Во время дыхания щека не удерживает воздух.
Как происходит инсульт, знают не все. Нередко кровоизлияние сопровождается эпилептиформными припадками. Человек падает в судорогах, а изо рта у него идет пена. Случается так, что развивается кома. Из нее выходят не все.
Летальность достигает 90%. Выявляются нарушения со стороны чувствительной и двигательной сфер. Проявляется это покалыванием и парезами. Чаще всего развивается паралич конечностей с одной стороны (слева или справа).
Проявления в зависимости от зоны поражения
Необходимо знать не только то, что такое кровоизлияние в мозг, но и как оно проявляется. При левосторонней локализации участка поражения возникает онемение правой части тела и наоборот.
В случае поражения ствола головного мозга возможны следующие признаки:
- снижение чувствительности конечностей;
- птоз век;
- снижение реакции глаз на свет;
- западание глазных яблок;
- дисгидроз;
- утрата голоса;
- нарушение речи;
- затруднение глотания;
- перекошенность лица;
- диплопия;
- косоглазие;
- нарушение температурной и болевой чувствительности;
- сонливость;
- невозможность надуть щеки и оскалить зубы;
- сглаженность носогубной складки;
- гемипарез.

Потеря всех видов чувствительности слева в области лица, рук и ног свидетельствует о правостороннем кровоизлиянии в таламус. Может случиться так, что нарушится функция мозжечка. Проявляется это болью в затылочной области, снижением тонуса мышц рук и ног, косоглазием и нарушением равновесия.
Наличие поверхностного и неритмичного дыхания, боли в области сердца, одышки и кашля указывает на поражение дыхательного и сердечно-сосудистого центров, расположенных в продолговатом мозге.
При кровоизлиянии в большие полушария часто развиваются альтернирующие синдромы. Они характеризуются нарушением чувствительности и движений на противоположной зоне поражения стороне в сочетании с признаками нарушения функции черепных нервов.
В случае попадания крови в желудочки мозга состояние человека ухудшается. Наблюдаются такие симптомы, как снижение тонуса всех конечностей, судороги, лихорадка, затруднение дыхания и поперхивание.

Чем опасно кровоизлияние
При кровоизлиянии в мозг последствия бывают всегда очень серьезными. Наиболее тяжелое состояние наблюдается в первые 1-2 недели с момента начала инсульта. Может случиться так, что человек не доживет до приезда скорой помощи.
Если происходит кровоизлияние в мозг, то возможны следующие последствия:
- паралич конечностей;
- паралич мимической мускулатуры;
- тяжелые нарушения речевой функции;
- деменция;
- снижение остроты зрения вплоть до полной слепоты;
- отек легкого;
- дыхательная недостаточность;
- сердечно-сосудистая недостаточность;
- глухота;
- потеря чувствительности;
- утрата навыков чтения и письма.
Если своевременно не лечить данную патологию, то развивается прогрессирующий отек и дислокация. Нормальное расположение мозговых структур нарушается.

На фоне пропитывания тканей кровью развивается отек. Он может спровоцировать повреждение сосудов и повторный инсульт. Полное восстановление всех функций наблюдается редко. Выявляются остаточные явления.
Обследование и лечение
Нужно знать не только то, от чего возникает кровоизлияние, но и как лечить больных. Диагноз ставит невролог.
Для этого понадобятся:
- полный неврологический осмотр;
- КТ или МРТ;
- электрокардиография;
- измерение артериального давления;
- осмотр глазного дна;
- измерение частоты дыхания и пульса;
- общий и биохимический анализы крови;
- липидограмма;
- коагулограмма;
- исследование спинномозговой жидкости;
- ангиография.

Дифференциальная диагностика проводится с ишемическим инсультом, черепно-мозговыми травмами, гипертоническим кризом и опухолями головного мозга.
При подозрении на мальформацию или аневризму обязательно проводится ангиография. Она позволяет оценить проходимость и целостность сосудов. В ликворе часто обнаруживается кровь.
Причины и лечение внутримозгового кровотечения известны каждому неврологу. Терапия бывает консервативной и радикальной.
Основными аспектами лечения являются:
- нормализация дыхания;
- регуляция функций сердца;
- нормализация давления;
- нейропротекция;
- улучшение микроциркуляции;
- устранение отека мозга.

Часто требуются реанимационные мероприятия. Больным назначаются антигипертензивные препараты. Для снижения артериального давления и устранения отека применяются диуретики. Контролируется уровень электролитов в крови.
Могут вводиться коллоидные растворы и барбитураты. При необходимости для лечения больных подключают к аппарату искусственного дыхания.
При кровоизлиянии применяются следующие препараты:
- антибиотики;
- нейропротекторы;
- салуретики;
- антиоксиданты;
- лекарства, улучшающие микроциркуляцию;
- блокаторы кальциевых каналов;
- обезболивающие.
При нарушении свертывания крови показаны гемостатики (Контрикал). Давление при инсульте нужно снижать медленно.

Для улучшения мозговой деятельности назначаются Церебролизин, Семакс, Пирацетам, Кавинтон и Винпоцетин. Многие из данных препаратов противопоказаны в остром периоде. При тяжелом кровоизлиянии требуется операция.
Больным необходимо:
- соблюдать строгий постельный режим в первые 3 недели;
- правильно питаться;
- принимать витамины;
- делать гимнастику.
Происходящее кровоизлияние в 60-70% случаев приводит к инвалидности. Таким образом, геморрагический инсульт чаще всего обусловлен гипертензией, атеросклерозом и аневризмой.
Кровоизлияние в мозг: симптомы, лечение, последствия, прогноз
Мозг – это один из наиболее важных органов человека, на который возложена не только функция мышления, но и многие регуляторные процессы в организме. Кровоснабжение мозга влияет на его работу, однако в некоторых случаях может произойти разрыв сосудов, который неизбежно приводит к многочисленным нарушениям в работе всех систем организма. Кровоизлияние в мозг, симптомы которого будут подробно рассмотрены в данной статье, считается одним из самых опасных для жизни человека явлений. Для того чтобы устранить его последствия, врачам и больным приходится приложить немало усилий. Ключевым моментом в этом становится раннее выявление симптомов и признаков, говорящих о том, что головной мозг, фото которого наверняка видели многие, претерпевает патологические изменения в связи с нарушением кровообращения.
По каким причинам может произойти кровоизлияние в мозг
Наиболее часто фактором, провоцирующим разрыв кровеносных сосудов головного мозга, служит артериальная гипертония. Как правило, тяжёлое течение данного заболевания вызывает необратимые изменения всех сосудов в организме, но наибольшему воздействию подвергаются именно те из них, которые питают мозговые ткани. Кровоизлияние в мозг, симптомы которого не всегда можно быстро распознать, возникает и в ряде других случаев, к которым можно отнести:
- разрыв диагностированной ранее аневризмы сосудов головного мозга;
- сосудистые аномалии, такие как артериовенозные мальфорации;
- отложение на стенках сосудов нетипичного белка амилоида;
- злокачественные и доброкачественные опухоли головного мозга;
- регулярный приём препаратов, способствующих разжижению крови.
Перечисленные явления, которые могут стать причиной разрыва сосудов в мозге человека, наиболее часто встречаются у пациентов в старшем возрасте. По характеру изменений и локализации поражённых участков мозга, которые достаточно чётко видны на снимках, полученных путём диагностики (МРТ мозга), специалисты могут выяснить причину кровоизлияния.
Кровоизлияние у новорожденных – бывает ли такое?
Если говорить о кровоизлиянии в мозг, то часто представляется взрослый или даже пожилой пациент. Однако в некоторых случаях это явление можно наблюдать и у новорожденных. Особенностью кровоизлияния в мозг у малышей считается то, что повреждёнными могут оказаться сразу несколько участков, например, боковой желудочек головного мозга и его кора, или подкорковое и серое вещества одновременно. Основной причиной кровоизлияния у ребёнка считается недоношенность, особенно если плоду на момент рождения было менее 32 недель. Кроме того, разрыв сосудов может случиться и в первую неделю после рождения у доношенных детей. Причина такого явления кроется в позднем токсикозе у матери, ошибках при ведении родов и инфекции.
Классификация мозговых кровоизлияний по месту расположения
Всемирная организация здравоохранения (ВОЗ) на сегодняшний день выделяет 5 видов кровоизлияний в мозг:
- Внутрицеребральное, или внутримозговое кровоизлияние, когда лопнувшие сосуды расположены в глубоких слоях белого или серого вещества, а кровь изливается в толщу мозга.
- Субарахноидальное, при котором разорвавшиеся сосуды поражены аневризмой или амилоидозом, кровь при этом попадает в полость, которая заполнена спинномозговой жидкостью.
- Вентрикулярное, или желудочковое кровоизлияние, поражающее боковой желудочек головного мозга.
- Эпидуральное, при котором излившаяся кровь попадает в пространство между черепной коробкой и мозгом.
- Субдуральное, при котором кровь растекается под твёрдой оболочкой головного мозга.
Помочь специалистам узнать, какой участок органа подвергся изменениям при таком явлении как кровоизлияние в мозг, симптомы каждого из видов которого обладают своими особенностями, может томография и иные методы диагностики.
Какие внешние признаки могут говорить о кровоизлиянии в мозг
Для всех видов кровоизлияний характерны следующие признаки и симптомы, которые появляются в первые минуты после разрыва сосудов:
- интенсивная головная боль;
- потеря или спутанность сознания;
- тошнота и рвота;
- судорожные сокращения некоторых мышц.
Один или несколько возникших симптомов, приведённых в этом списке, должны насторожить больного и его близких, особенно в том случае, когда у человека имеются заболевания из списка тех, которые могут спровоцировать кровоизлияние в мозг. Симптомы, как правило, имеют тенденцию к усилению, поэтому нет смысла ждать облегчения состояния больного, а лучше сразу вызвать скорую помощь.
Симптомы кровоизлияния в мозг у детей
Основные симптомы кровоизлияний в мозг у новорожденных не отличаются от тех, которые присутствуют у взрослых пациентов. Однако существует ряд признаков, по которым можно понять, что у ребёнка произошёл разрыв кровеносных сосудов в мозге. Зачастую это проявляется в неспособности ребёнка совершать сосательные движения, покраснении склер глаз из-за попавшей в них крови, а также в угнетении сухожильного рефлекса. При отсутствии явных признаков кровоизлияния в мозг патология может проявиться в более поздний период в виде необычайно сильного роста черепа у ребёнка.
Симптомы кровоизлияния в мозг в зависимости от места их локализации
Локализация гематомы в головном мозге также влияет на симптоматику. Так, при кровоизлиянии в глубокие отделы у пациента могут наблюдаться такие симптомы, как нарушение или остановка дыхания, устойчивый поворот глазных яблок в одну сторону, отсутствие реакции зрачков на свет, понижение температуры тела, сбои сердечного ритма, парализация мышц конечностей одной половины тела. Довольно часто появляющееся состояние, типичное для такого явления, как кровоизлияние в мозг – кома, при которой у больного отсутствуют реакции на болевые раздражители.
При попадании крови в серое и/или белое вещество головного мозга состояние больного может выражаться отсутствием ориентации в пространстве и неспособности координировать свои движения, слабости мышц, чрезмерном возбуждении или заторможенности, рефлекторных нарушениях. Кровоизлияние в мозжечок, как правило, вызывает сильные затылочные боли, потерю сознания, отклонение головы из нормального положения назад или в сторону, неспособность координировать движения.
Помимо указанных выше симптомов у больного с кровоизлиянием в мозг могут проявиться такие признаки, как деформирование лица в связи с параличом лицевых мышц, неспособность улыбнуться, отсутствие внятной речи. При появлении этих признаков важно как можно быстрее оказать человеку первую помощь и доставить его в больницу для проведения МРТ мозга, с помощью которого можно установить степень поражения сосудов, а также определить адекватное лечение.
Чем опасны кровоизлияния в мозг
Опасность, которую несут в себе мозговые кровоизлияния, заключаются в том, что из-за разрывов сосудов к тканям органа прекращают поступать питательные вещества и кислород. Кроме того, головной мозг подвергается воздействию скопившейся крови, которая сдавливает его участки. Именно это в большинстве случаев становится причиной необратимых последствий, которые превращают жизнь после инсульта в борьбу пациента с самим собой, так как многие функции организма, в том числе психические, неврологические и другие, нарушаются. И чем дольше пациент находится без соответствующего лечения, тем меньше у него шансов максимально восстановиться.
Лечение кровоизлияния в мозг
На сегодняшний день существует всего два способа вылечить кровоизлияние в мозг. Лечение, а вернее, его способ (хирургический или терапевтический), выбирается, исходя из того, в каком месте органа локализована гематома, а также из её размеров. Показаниями к оперативному вмешательству являются:
- большой (более 50 мл) объём крови, попавшей в мозговую ткань;
- кровоизлияние, локализованное внутри головного мозга или в боковом желудочке;
- тяжёлое состояние пациента.
Целесообразность проведения операции определяется только лечащим врачом!
На сегодняшний день существует несколько видов хирургических операций, позволяющих удалить кровяной сгусток из головного мозга:
- Трепанация черепа, осуществляющаяся под общим наркозом. Применяется при обширном внутримозговом кровоизлиянии. Обязательным условием проведения данного вида хирургического вмешательства является отсутствие серьёзных заболеваний внутренних органов у пациента.
- Малоинвазивная операция, суть которой состоит в том, что во время её проведения в черепе больного в месте локализации сгустка накладывается всего одно отверстие, через которое с помощью катетера вводится специальный раствор, способствующий растворению сгустка крови. Извлечение его фрагментов также проводится через это отверстие. Длительность процедуры составляет порядка 2-х суток, в течение которых новые порции раствора необходимо вливать каждые 6 часов.
- Стереотаксическое удаление гематомы проводится с использованием специального прибора, с помощью которого раствор для растворения загустевшей крови доставляется непосредственно к очагу поражения.
Последствия и прогноз
Кровоизлияние не лучшим образом воздействует на головной мозг. Фото людей, перенесших данное заболевание, может вызвать слёзы. Но куда страшнее то, что пережить разрыв сосудов может только около 50% пациентов. Последствия кровоизлияния в мозг зависят от того, насколько большой была гематома и как быстро пациенту была оказана помощь. Жизнь после инсульта редко когда остаётся такой же, как и до него. У большого количества больных наблюдаются нарушения речи и зрения, отсутствует чувствительность рук или ног. Одним из самых серьёзных осложнений кровоизлияния в мозг считается эпилепсия.
Внутричерепное кровоизлияние — справочник болезней — ЗдоровьеИнфо
Причиной внутричерепного кровоизлияния обычно является повреждение головы, которое часто происходит вследствие инцидентов на дороге, падений, драк, спортивных травм. Незначительная травма головы также может вызвать внутричерепное кровоизлияние, особенно у пожилых людей и тех, кто принимает антикоагулянты и антиагреганты, например, аспирин. Возможно возникновение серьезного внутричерепного кровоизлияния даже при отсутствии ран, синяков и других признаков повреждения головы.
Гематома (скопление крови) может быть субдуральной, эпидуральной и паренхиматозной.
Субдуральная гематома
Субдуральная гематома возникает при разрыве сосудов, чаще венозных, проходящих между головным мозгом и внешней мозговой оболочкой – твердой мозговой оболочкой. Излившаяся кровь формирует гематому, которая оказывает давление на близлежащие ткани мозга. Если гематома продолжает увеличиваться в размерах, симптомы внутричерепного кровоизлияния прогрессируют, что может в дальнейшем привести к смерти.
Выделяют три типа субдуральной гематомы:
- Острая. Является наиболее опасным типом. Обычно возникает при тяжелой травме головы, симптомы развиваются сразу после инцидента.
- Подострая. Для развития симптомов требуется несколько дней или недель.
- Хроническая. Возникает в результате легкой травмы головы и медленного кровоизлияния. На проявление симптомов уходит несколько недель. Многие пациенты не могут вспомнить о случае травмы.
При всех трех типах субдуральной гематомы необходима медицинская помощь при развитии симптомов, в противном случае возможно необратимое повреждение головного мозга.
Риск субдуральной гематомы повышен при следующих факторах:
Эпидуральная гематома
Данный тип гематомы возникает, когда происходит разрыв кровеносного сосуда, чаще артерии, между наружной поверхностью твердой мозговой оболочки и черепом. Затем между ними образуется скопление крови, которое оказывает давление на ткани головного мозга.
После такой травмы человек может оставаться в ясном уме, однако у большинства развивается спутанность сознания и вялость. Эпидуральная гематома, которая вызвана повреждением мозговой артерии, может быть смертельным состоянием при отсутствии должного лечения.
Интрапаренхиматозная гематома
Интрапаренхиматозная гематома, также называемая интрацеребральной гематомой, образуется при кровотечении из сосуда внутри тканей мозга. После травмы возможно образование нескольких тяжелых интрапаренхиматозных гематом.
Травма, которая привела к развитию интрапаренхиматозной гематомы, также может сопровождаться повреждением белого вещества мозга, то есть разрывом аксонов (отростков нервных клеток). По аксонам проходят нервные импульсы, которые несут сигналы от головного мозга к другим частям тела. По нарушении этих связей происходит серьезное повреждение мозга.
Симптомы кровотечения — RightDiagnosis.com
Симптомы кровотечения
Список признаков и симптомов, упомянутых в различных источниках
для кровотечения включает 2
симптомы, перечисленные ниже:
Симптомы исследования и диагностика кровотечения:
Кровоизлияние: проверка симптомов
Просмотрите доступные средства проверки симптомов для следующих симптомов кровотечения:
Кровоизлияние: Анкеты для оценки симптомов
Просмотрите доступные анкеты для оценки симптомов кровотечения:
Кровоизлияние: осложнения
Просмотрите медицинские осложнения, возможно связанные с кровотечением:
Узнайте больше о кровотечении
Есть ли у меня кровотечение?
Домашняя диагностика
Домашние медицинские тесты, связанные с кровотечением:
Кровоизлияние: врачи-исследователи и специалисты
Изучите всех специалистов, включая рейтинги, принадлежность и санкции.
Подробнее о симптомах кровотечения:
Дополнительная информация о симптомах кровотечения и связанных с ним состояниях:
Другие возможные причины этих симптомов
Щелкните любой из симптомов ниже, чтобы увидеть полный список.
других причин, включая болезни, медицинские условия, токсины, лекарственные взаимодействия,
или побочные эффекты лекарств, вызывающие этот симптом.
Медицинские статьи и книги о симптомах:
Эти общие справочные статьи могут быть интересны
в отношении медицинских признаков и симптомов заболевания в целом:
Полный список премиальных статей о симптомах и диагностике
О признаках и симптомах кровотечения:
Информация о симптомах на этой странице
пытается предоставить список некоторых возможных признаков и симптомов кровотечения.Информация об этих признаках и симптомах кровотечения была собрана из различных источников,
может быть не совсем точным,
и, возможно, не полный список признаков кровотечения или симптомов кровотечения.
Кроме того, признаки и симптомы кровотечения могут варьироваться в зависимости от каждого пациента.
Только ваш врач может предоставить точный диагноз любых признаков или симптомов, а также указать, являются ли они
действительно симптомы кровотечения.
.
Кровотечение в мозг / кровоизлияние (внутричерепное кровоизлияние): причины, симптомы, лечение
Что такое кровотечение в мозг?
Для большинства людей «мозговое кровотечение» означает любое кровотечение в вашей голове. Однако врач — и особенно врачи, занимающиеся лечением мозговых кровотечений (неврологи и нейрохирурги), — скажут, что «мозговое кровотечение» (также известное под медицинским термином «внутричерепное кровоизлияние») — это слишком широкий термин. Эти врачи далее описывают мозговые кровотечения по их точному местонахождению.
Чтобы лучше понять мозговые кровотечения, важно иметь базовое представление о различных типах. Во-первых, есть две основные области, где может возникнуть кровотечение — кровотечение может происходить либо внутри черепа, но за пределами ткани мозга, либо внутри ткани мозга. Эти районы далее делятся следующим образом:
Кровотечение внутри черепа, но за пределами мозговой ткани
Мозг состоит из трех слоев мембран (называемых мозговыми оболочками), которые лежат между костным черепом и собственно тканью мозга.Назначение мозговых оболочек — прикрывать и защищать мозг. Кровотечение может произойти где угодно между этими тремя мембранами. Эти три оболочки называются твердой мозговой оболочкой, паутинной оболочкой и мягкой мозговой оболочкой.
- Эпидуральное кровотечение (кровоизлияние): Это кровотечение происходит между костью черепа и слоем оболочки матки, твердой мозговой оболочкой.
- Субдуральное кровотечение (кровоизлияние): Это кровотечение происходит между твердой мозговой оболочкой и паутинной оболочкой.
- Субарахноидальное кровотечение (кровоизлияние) : Это кровотечение происходит между паутинной оболочкой и мягкой мозговой оболочкой.
Кровоизлияние в мозг может произойти в мозговых оболочках, которые являются областью внутри черепа, но за пределами самой ткани мозга.
Кровотечение внутри мозговой ткани
Внутри самой мозговой ткани могут возникать два типа мозговых кровотечений — внутримозговое кровоизлияние (также называемое кровоизлиянием в мозг и геморрагический инсульт) и внутрижелудочковое кровоизлияние.
- Внутримозговое кровоизлияние: Это кровотечение происходит в долях, мостах и мозжечке (кровотечение в любой части самой мозговой ткани, включая ствол мозга).
- Внутрижелудочковое кровоизлияние: Это кровотечение происходит в желудочках головного мозга, которые представляют собой определенные области мозга (полости), в которых вырабатывается спинномозговая жидкость.
Мозговые кровотечения могут происходить в слоях мозговых оболочек вне ткани головного мозга или внутри самой ткани головного мозга.
Что происходит с мозгом при кровотечении внутри головы?
Поскольку мозг не может хранить кислород, он полагается на ряд кровеносных сосудов, снабжающих кислородом и питательными веществами.Когда происходит кровоизлияние в мозг, кислород больше не может достигать ткани мозга, снабжаемой этими протекающими или лопнувшими сосудами. Объединение крови в результате внутричерепного или церебрального кровоизлияния также оказывает давление на мозг и лишает его кислорода.
Когда кровоизлияние прерывает кровоток вокруг или внутри мозга, лишая его кислорода более чем на три или четыре минуты, клетки мозга умирают. Пораженные нервные клетки и связанные с ними функции, которые они контролируют, также повреждаются.
Смертельно ли кровоизлияние в мозг?
Мозговые кровотечения, независимо от местонахождения, обычно случаются внезапно. (Однако в некоторых случаях — например, при субдуральных гематомах — симптомы могут развиться через несколько дней или недель.) Кровотечение в мозг вызывает повреждение мозга, и да, оно может быть опасным для жизни. Серьезность и исход мозгового кровотечения зависят от его причины, местоположения внутри черепа, размера кровотечения, количества времени, которое проходит между кровотечением и лечением, вашего возраста и общего состояния здоровья.Когда клетки мозга умирают, они не восстанавливаются. Повреждение может быть серьезным и привести к физической, умственной инвалидности и инвалидности.
У кого мозговые кровотечения (внутричерепные кровоизлияния)?
Различные виды внутричерепных кровоизлияний поражают людей любого возраста. Хотя кровоизлияние в мозг (кровотечение внутри самой ткани мозга) и геморрагический инсульт (в частности, когда кровеносный сосуд разрывается и кровоточит в мозг) чаще всего связаны с пожилыми людьми, они также могут возникать у детей (детский инсульт).
Немного статистики
- Кровоизлияние в мозг составляет около 13% всех инсультов в США. Это вторая ведущая причина инсульта. (Основная причина инсульта — сгусток крови — тромб — в артерии головного мозга, который блокирует кровоток и лишает мозг необходимого кислорода и питательных веществ.)
- Разрыв аневризмы головного мозга ежегодно поражает около 30 000 человек в Соединенных Штатах.
- Артериовенозные мальформации (АВМ) присутствуют примерно у 1% населения, и около 2% всех геморрагических инсультов ежегодно происходят от АВМ.
Каковы причины мозгового кровотечения (внутричерепного кровоизлияния)?
Кровотечение в головном мозге имеет ряд причин, в том числе:
- Травма головы в результате падения, автомобильной аварии, спортивного происшествия или другого удара по голове.
- Высокое кровяное давление (гипертония), которое может повредить стенки кровеносных сосудов и вызвать утечку или разрыв кровеносного сосуда.
- Наращивание жировых отложений в артериях (атеросклероз).
- Сгусток крови, который образовался в головном мозге или попал в мозг из другой части тела, повредил артерию и вызвал утечку.
- Разрыв церебральной аневризмы (слабое место в стенке кровеносного сосуда, которое раздувается и лопается).
- Накопление амилоидного белка в стенках артерий головного мозга (церебральная амилоидная ангиопатия).
- Утечка из неправильно сформированных соединений между артериями и венами (артериовенозная мальформация).
- Нарушения свертываемости крови или лечение антикоагулянтами (антикоагулянтами).
- Опухоль головного мозга, которая давит на ткани мозга, вызывая кровотечение.
- Курение, сильное употребление алкоголя или запрещенных наркотиков, таких как кокаин.
- Состояния, связанные с беременностью или родами, включая эклампсию, послеродовую васкулопатию или неонатальное внутрижелудочковое кровоизлияние.
- Состояния, связанные с аномальным образованием коллагена в стенках кровеносных сосудов, которые могут привести к ослаблению стенок, что приводит к разрыву стенки сосуда.
Каковы симптомы мозгового кровотечения (внутричерепного кровоизлияния)?
Симптомы кровоизлияния в мозг зависят от пораженной области мозга. В общем, симптомы мозгового кровотечения могут включать:
- Внезапное покалывание, слабость, онемение или паралич лица, руки или ноги, особенно одной стороны тела.
- Головная боль. (При субарахноидальном кровоизлиянии возникает внезапная сильная головная боль типа «грома».)
- Тошнота и рвота.
- Путаница.
- Головокружение.
- Изъятия.
- Затрудненное глотание.
- Потеря зрения или трудности со зрением.
- Потеря равновесия или координации.
- Скованность в шее и чувствительность к свету.
- Ненормальная или невнятная речь.
- Проблемы с чтением, письмом или пониманием речи.
- Изменение уровня сознания или активности, недостаток энергии, сонливость или кому.
- Проблемы с дыханием и аномальная частота сердечных сокращений (если кровотечение находится в стволе мозга).
Далее: Диагностика и тесты
Последний раз проверял медицинский работник Cleveland Clinic 05.04.2020.
Список литературы
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е Новости
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
.
Субарахноидальное кровоизлияние — Симптомы и причины
Мы приветствуем пациентов в клинике Мэйо
Ознакомьтесь с нашими мерами безопасности в ответ на COVID-19.
Записаться на прием.
Обзор
Субарахноидальное кровоизлияние — это кровотечение в пространстве между мозгом и окружающей мембраной (субарахноидальное пространство). Первичный симптом — внезапная сильная головная боль. Головная боль иногда сопровождается тошнотой, рвотой и кратковременной потерей сознания.
Кровотечение обычно возникает в результате разрыва аномальной выпуклости кровеносного сосуда (аневризмы) в головном мозге. Иногда кровотечение вызвано травмой, аномальным клубком кровеносных сосудов в головном мозге (артериовенозная мальформация) или другими проблемами со здоровьем или кровеносными сосудами.
Без лечения субарахноидальное кровоизлияние может привести к необратимому повреждению мозга или смерти.
Продукты и услуги
Показать больше товаров от Mayo Clinic
Лечение субарахноидального кровоизлияния в клинике Мэйо
Октябрь13, 2017
Показать артикулы
- Winn HR. Периоперационное ведение субарахноидального кровоизлияния. В: Неврологическая хирургия Юманс и Винн. 7 изд. Филадельфия, Пенсильвания: Эльзевир; 2017. https://www.clinicalkey.com. По состоянию на 23 мая 2017 г.
- Singer RJ, et al. Клинические проявления и диагностика аневризматического субарахноидального кровоизлияния. https://www.uptodate.com/contents/search. По состоянию на 23 мая 2017 г.
- Сиддик Ф. Неаневризматическое субарахноидальное кровоизлияние. https: // www.uptodate.com/contents/search По состоянию на 23 мая 2017 г.
- Ferri FF. Субарахноидальное кровоизлияние. В: Клинический советник Ферри, 2017. Филадельфия, Пенсильвания: Эльзевьер; 2017. https://www.clinicalkey.com. По состоянию на 23 мая 2017 г.
- Singer RJ, et al. Аневризматическое субарахноидальное кровоизлияние: эпидемиология, факторы риска и патогенез. https://www.uptodate.com/home. По состоянию на 23 мая 2017 г.
- Singer RJ, et al. Лечение аневризматического субарахноидального кровоизлияния. https://www.uptodate.com/contents/search по состоянию на 23 мая 2017 г.
- Daroff RB, et al. Внутричерепные аневризмы и субарахноидальное кровоизлияние. В: Неврология Брэдли в клинической практике. 7 изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2016 г. https://www.clinicalkey.com. По состоянию на 23 мая 2017 г.
- Singer RJ, et al. Лечение аневризм головного мозга. https://www.uptodate.com/contents/search. По состоянию на 23 мая 2017 г.
- Ринальдо Л. и др. Перевод в центры большого объема, связанный со снижением смертности после эндоваскулярного лечения острого инсульта.Инсульт. 2017; 48: 1316.
- Pegoli M, et al. Предикторы отличного функционального исхода при аневризматическом субарахноидальном кровоизлиянии. Журнал нейрохирургии. 2015; 122: 414.
- Riggin EA. Allscripts EPSi. Клиника Мэйо, Рочестер, Миннесота, 30 марта 2017 г.
- Guerra H, et al. Первый CT в SAH: картинка рассказывает историю. Практическая неврология. 2017; 17: 235.
- Kamer CL, et al. Уточнение связи лихорадки с функциональным исходом при аневризматическом субарахноидальном кровоизлиянии.Нейрокритическая помощь. 2017; 26: 41.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo Clinic
.
Субарахноидальное кровоизлияние — NHS
Субарахноидальное кровоизлияние — это необычный тип инсульта, вызванный кровотечением на поверхности мозга. Это очень серьезное заболевание, которое может привести к летальному исходу.
Симптомы субарахноидального кровоизлияния
Обычно нет предупреждающих знаков, но субарахноидальное кровоизлияние иногда случается во время физических усилий или напряжения, например, при кашле, походе в туалет, поднятии чего-то тяжелого или во время секса.
Основные симптомы субарахноидального кровоизлияния включают:
- внезапная сильная головная боль, не похожая на все, что вы испытывали до
- жесткая шея
- плохое самочувствие
- Светочувствительность (светобоязнь)
- затуманенное зрение или двоение в глазах
- Симптомы, похожие на инсульт, такие как невнятная речь и слабость на одной стороне тела
- потеря сознания или судороги (неконтролируемая тряска)
Субарахноидальное кровоизлияние требует неотложной медицинской помощи.Немедленно наберите 999 и попросите скорую помощь, если у вас или у кого-то из ваших родственников есть эти симптомы.
Как лечить субарахноидальное кровоизлияние
Человеку с подозрением на субарахноидальное кровоизлияние необходимо сделать компьютерную томографию в больнице, чтобы проверить наличие признаков кровотечения вокруг головного мозга.
Если диагноз субарахноидального кровоизлияния подтвержден или есть серьезные подозрения, вас, скорее всего, переведут в специализированное отделение нейробиологии.
Обычно назначают лекарство, чтобы предотвратить краткосрочные осложнения, и может быть проведена процедура по устранению источника кровотечения.
Подробнее о:
Что вызывает субарахноидальное кровоизлияние?
Субарахноидальные кровоизлияния часто вызваны разрывом кровеносного сосуда в головном мозге (разрыв аневризмы головного мозга).
Точно неизвестно, почему у некоторых людей развиваются аневризмы головного мозга.
Но были выявлены определенные факторы риска, в том числе:
Тяжелые травмы головы могут вызвать субарахноидальное кровотечение, но это отдельная проблема, известная как травматическое субарахноидальное кровоизлияние.
Подробнее о причинах субарахноидальных кровоизлияний.
Кто пострадал?
Субарахноидальное кровоизлияние может произойти в любом возрасте, но чаще всего встречается у людей в возрасте от 45 до 70 лет. Женщины страдают от этого заболевания несколько чаще, чем мужчины.
Субарахноидальные кровотечения также чаще встречаются у чернокожих по сравнению с представителями других этнических групп. Это может быть связано с тем, что у чернокожих людей повышенное кровяное давление выше.
Снижение риска
Есть несколько способов снизить риск субарахноидального кровотечения.
Наиболее эффективные меры, которые вы можете предпринять, чтобы снизить вероятность субарахноидального кровотечения:
Возможные осложнения
Субарахноидальное кровотечение может вызвать как краткосрочные, так и долгосрочные осложнения.
Серьезные краткосрочные осложнения могут включать дальнейшее кровотечение в месте любой аневризмы и повреждение головного мозга, вызванное снижением кровоснабжения головного мозга.
К хроническим осложнениям относятся:
- эпилепсия — при повторных приступах (припадках)
- Проблемы с определенными психическими функциями, такими как память, планирование и концентрация
- изменения настроения, например депрессия
Подробнее об осложнениях субарахноидального кровоизлияния.
Outlook
Хотя перспективы субарахноидального кровоизлияния улучшились за последние несколько десятилетий, оно может быть фатальным, а у выживших людей могут возникнуть долгосрочные проблемы.
Восстановление после субарахноидального кровотечения также может быть медленным и разочаровывающим процессом, и часто возникают такие проблемы, как:
- крайняя усталость
- головные боли
- проблемы со сном
Подробнее о восстановлении после субарахноидального кровотечения.
Информация:
Руководство по социальной помощи и поддержке
Если вы:
- нужна помощь в повседневной жизни из-за болезни или инвалидности
- регулярно ухаживать за больными, пожилыми или инвалидами, включая членов семьи
В нашем руководстве по уходу и поддержке объясняются ваши варианты и где вы можете получить поддержку.
Последняя проверка страницы: 13 ноября 2018 г.
Срок следующего рассмотрения: 13 ноября 2021 г.
.
