Страховка от онкологии, страхование онкологических, критических, смертельных и иных тяжелых заболеваний | Страховая программа ВСК «Медицина без границ»
При любом онкологическом заболевании количество лейкоцитов в крови человека повышается, чаще всего за счет молодых форм. Повышение лейкоцитов в крови всегда говорит о наличии какого-нибудь воспалительного процесса в организме человека, опытный специалист по результату анализа всего может заподозрить некоторые заболевания и назначить дополнительные исследования. При выраженном онкологическом процессе в организме общий анализ крови обычно показывает, что уровень лейкоцитов повышен, в то же время гемоглобин понижен, а СОЭ находится выше нормальных показателей.
Уровень лейкоцитов при раке
При онкологическом заболевании анализ крови поможет своевременно предупредить о развитии заболевания и его осложнений. Поэтому важно знать какие должны быть нормальными показатели гемоглобина, лейкоцитов и СОЭ в общем анализе крови. При злокачественных новообразованиях изменяются и показатели биохимического анализа крови, но этот анализ назначается уже после общего.
При злокачественных новообразованиях изменяются и показатели биохимического анализа крови, но этот анализ назначается уже после общего.
Норма белых клеток крови (лейкоцитов) здорового человека составляет 4-9×10*9, в некоторых лабораториях эти показатели расширены до 10,6×10*9. В норму этих показателей попадает до 95% человек, в некоторых случаях анализ может показывать повышенное количество лейкоцитов вследствие лабораторной ошибки.
Лейкоциты в крови могут быть повышены по многим причинам, например, вследствие сильных физических нагрузок, наличия инфекционного заболевания. Если есть вероятность онкологического заболевания, то о нем не судят лишь по общему анализу крови, назначают дополнительные исследования, сдается кровь на онкомаркеры и только после комплексного обследования устанавливается окончательный диагноз.
При раке уровень лейкоцитов будет вероятнее всего превышен и это может быть первым симптомом начала развития заболевания. Показатели могут достигать невероятных размеров, так как клетки образуют новые формы, которые направлены на борьбу с заболеванием. В некоторых случаях онкологическое заболевание называют белокровием именно по причине высокого содержания лейкоцитов в крови. Такой тип заболевания называется лейкозом и его лечением следует заниматься оперативно и без отлагательства. Более того, в зависимости от типа лейкоза, в крови пациента часто обнаруживаются молодые формы лейкоцитов: лимфобласты и миелобласты.
В некоторых случаях онкологическое заболевание называют белокровием именно по причине высокого содержания лейкоцитов в крови. Такой тип заболевания называется лейкозом и его лечением следует заниматься оперативно и без отлагательства. Более того, в зависимости от типа лейкоза, в крови пациента часто обнаруживаются молодые формы лейкоцитов: лимфобласты и миелобласты.
Понижение уровня лейкоцитов в крови
При различных заболеваниях уровень лейкоцитов не всегда будет высоким, иногда показатели находятся ниже нормы. Показатели могут быть понижены при истощении, анемии, некоторых инфекционных заболеваниях.
Заболевания костного мозга, лейкоз, лучевая болезнь также могут привести к понижению уровня количества белых клеток в крови. Для определения точного диагноза необходимо пройти обследования и сдать дополнительные анализы.
Уровень лейкоцитов не в норме — какие анализы еще нужны?
Первый анализ крови, который чаще всего назначается после общего — это биохимический. Данный анализ помогает обнаружить онкомаркеры. Показатели для каждого пациента индивидуальны, поэтому назначается несколько исследований для того, чтобы можно было проследить динамику. Такой анализ поможет определить наличие, размеры опухоли и ее локализацию, скорость прогрессирования. Если заболевание подтверждается, пациенту назначается биопсия, УЗИ и другие необходимые исследования.
Данный анализ помогает обнаружить онкомаркеры. Показатели для каждого пациента индивидуальны, поэтому назначается несколько исследований для того, чтобы можно было проследить динамику. Такой анализ поможет определить наличие, размеры опухоли и ее локализацию, скорость прогрессирования. Если заболевание подтверждается, пациенту назначается биопсия, УЗИ и другие необходимые исследования.
Если показатели находятся не в норме и есть сомнения по поводу полученного результата, проведите контрольное исследование в другой лаборатории. Повышенные и пониженные показатели не всегда свидетельствуют о наличии опухоли. Лейкоциты при раке могут постоянно изменяться и судить по ним о наличии опасного заболевания просто невозможно. Норма лейкоцитов для каждого своя, существуют определенные показатели, но и они могут изменяться от некоторых условий и особенностей жизни пациента. Обращение к грамотному врачу-специалисту и своевременное выявление заболевания — залог благоприятного исхода ситуации.
Лейкоцитоз » Энцикломедия
Увеличение количества лейкоцитов в крови. Норма лейкоцитов в крови — 5,5-8,8·109/л, но этот показатель может отличаться в большую или меньшую сторону, в зависимости от лаборатории и используемых методов. Для взрослых лейкоцитозом считается повышение количества лейкоцитов в крови более 9,0·109/л. Для детей разных возрастов понятие лейкоцитоз различно, что связано с колебанием нормы лейкоцитов в крови по мере роста ребёнка. Так, например, для ребёнка в возрасте 1-3 дня лейкоцитозом будет считаться повышение лейкоцитов более 32,0·109/л, а для ребёнка в 7 лет — более 11,0·109/л.
Норма лейкоцитов в крови — 5,5-8,8·109/л, но этот показатель может отличаться в большую или меньшую сторону, в зависимости от лаборатории и используемых методов. Для взрослых лейкоцитозом считается повышение количества лейкоцитов в крови более 9,0·109/л. Для детей разных возрастов понятие лейкоцитоз различно, что связано с колебанием нормы лейкоцитов в крови по мере роста ребёнка. Так, например, для ребёнка в возрасте 1-3 дня лейкоцитозом будет считаться повышение лейкоцитов более 32,0·109/л, а для ребёнка в 7 лет — более 11,0·109/л.
Лейкоцитоз может быть физиологическим и патологическим, первый возникает у здоровых людей, второй — при каких-то болезненных состояниях.
Причины физиологического лейкоцитоза:
— прием пищи (при этом число лейкоцитов не превышает 10-12·109/л)
— физическая работа, прием горячих и холодных ванн
— беременность, роды, предменструальный период
Причины патологического лейкоцитоза
— инфекционные заболевания (пневмония, сепсис, менингит, пиелонефрит и т. д.)
д.)
— инфекционные заболевания с преимущественным поражением клеток иммунной системы (инфекционный мононуклеоз и инфекционный лимфоцитоз)
— различные воспалительные заболевания, вызываемые микроорганизмами (перитонит, флегмона и т. д.).
Исключения: некоторые инфекционные заболевания, протекающие с лейкопенией (брюшной тиф, малярия, бруцеллез, корь, краснуха, грипп, вирусный гепатит в острой фазе). Если в острой фазе инфекционного заболевания отсутствует лейкоцитоз — это неблагоприятный признак, свидетельствующий о слабой реактивности (сопротивляемости) организма.
— воспалительные заболевания немикробной этиологии (ревматоидный артрит, системная красная волчанка и др.)
— инфаркты различных органов (миокарда, лёгких и т. д.) — в их основе лежит асептическое (безмикробное) воспаление
— обширные ожоги
— большая кровопотеря
— злокачественные заболевания (онкология)
Исключения: метастазы в костный мозг могут нарушать кроветворение и вызывать лейкопению
— пролиферативные заболевания системы крови (лейкозы и т. д.), но это относится только к лейкемической (более 50-80·109/л лейкоцитов) и сублейкемической (50-80·109/л лейкоцитов) формам
д.), но это относится только к лейкемической (более 50-80·109/л лейкоцитов) и сублейкемической (50-80·109/л лейкоцитов) формам
Исключения: при лейкопенической (содержание лейкоцитов в крови ниже нормы) и алейкемической (содержание лейкоцитов в крови ниже нормы, отсутствие бластных (незрелых) клеток) формах, лейкоцитоза не будет
— уремия, диабетическая кома
— спленэктомия — лейкоцитоз 15-20·109/л с увеличением количества нейтрофилов до 90 %.
Повышены лейкоциты в моче – причины лейкоцитурии и лечение
21/12/2020
Лейкоциты или белые кровяные тельца играют важную роль в нашем организме. Именно они принимают на себя первый удар при столкновении с патогенной флорой и вирусами. Именно поэтому при изучении результатов анализов мочи в первую очередь обращают внимание на их показатели. При повышении числа лейкоцитов в моче сверх нормы возникает состояние, которое называется лейкоцитурией.
Нефрологи и педиатры рекомендуют сдавать мочу не только в период болезни, но и в качестве профилактики. Такой подход позволяет заметить многие патологии на начальной стадии. Показатели мочи могут многое сказать о здоровье человека в целом. Опытный врач только по ним может многое сказать о здоровье человека и поставить предварительный диагноз.
Откуда в моче лейкоциты?
Лейкоциты – это клетки крови. Поэтому многие не понимают, откуда они берутся в моче и зачем нужны там?
Термин «лейкоциты» включает целую группу различных клеток. Сюда входят:
- моноциты;
- эозинофилы;
- базофилы;
- нейтрофилы;
- лимфоциты.
Все они относятся к одной и той же группе и отвечают за защиту нашего организма от патогенных агентов. Эти клетки всегда присутствуют в нашем организме, однако при столкновении с болезнью их количество значительно возрастает.
При этом каждый из видов лейкоцитов отвечает за защиту от определенных инфекций. Например, повышение эозинофилов свидетельствует о наличии в организме аллергенов или паразитов. Если иммунная система сталкивается с вирусами, то наблюдается повышение моноцитов. При иммунных дисфункциях в несколько раз подскакивают показатели лимфоцитов. Таким образом, глядя на результаты анализов, врач может поставить предварительный диагноз пациенту.
Например, повышение эозинофилов свидетельствует о наличии в организме аллергенов или паразитов. Если иммунная система сталкивается с вирусами, то наблюдается повышение моноцитов. При иммунных дисфункциях в несколько раз подскакивают показатели лимфоцитов. Таким образом, глядя на результаты анализов, врач может поставить предварительный диагноз пациенту.
Давайте разберемся, откуда в мочу попадают клетки крови? Лейкоциты всегда находятся в нашем организме. Они циркулируют по кровеносным сосудам и моментально реагируют на столкновение с патогенными агентами. В очаг заболевания сразу же направляются миллионы лейкоцитов. Чем дольше прогрессирует болезнь, тем больше белых кровяных телец накапливается в месте болезни.
Вся кровь, имеющаяся в нашем организме, регулярно фильтруется. Она проходит через почки и очищается от ненужных веществ, выводя их с мочей. Лейкоциты, содержащиеся в очаге воспаления в повышенном количестве тоже проходят через почечный «фильтр» и таким образом попадают в мочу. Также сама моча, омывая мочевыводящие органы может собирать на своем пути лейкоциты и патогенную флору. У здорового человека лейкоциты в моче содержатся в минимальных количествах или не содержатся вовсе.
Также сама моча, омывая мочевыводящие органы может собирать на своем пути лейкоциты и патогенную флору. У здорового человека лейкоциты в моче содержатся в минимальных количествах или не содержатся вовсе.
После того как врач получит результаты анализов с повышенными лейкоцитами, ему остается определить, где находится очаг болезни и что именно спровоцировало выброс белых кровяных телец. Для этого внимательно изучаются жалобы пациента, а при необходимости назначаются дополнительные обследования.
Нормальное количество лейкоцитов в моче
Как было отмечено выше, у здорового человека лейкоциты в моче должны полностью отсутствовать. Тем не менее, нормальными считаются результаты с показателями лейкоцитов в пределах 1-5.
Как же они проникают в мочу, если в организме нет очагов заболевания? Дело в том, что моча, покидая стерильную среду мочевого пузыря, сразу же сталкивается с тканями промежности и наружными мочеполовыми органами. В результате она «собирает» в себя всевозможные микроорганизмы, в том числе и лейкоциты.
Иногда у детей может наблюдаться изолированная лейкоцитурия. Это патологическое состояние, при котором количество лейкоцитов в моче превышает норму. Однако сам ребенок не имеет никаких признаков заболевания, например, недомогания или повышенной температуры. В этом случае для выяснения причины может потребоваться комплексное обследование.
Что такое изолированная лейкоцитурия?
Прежде всего врач должен убедиться в том, что анализ был собран правильно. Нарушение технологии сбора мочи может привести к искажению результатов. Для исключения подобной ошибки может потребоваться повторное исследование.
Также очень важно исключить заболевания наружных половых органов. У девочек вызвать повышение лейкоцитов могут такие патологии, как вагинит, вульвит и т. п. У мальчиков чаще всего диагностируются фимоз и сужение крайней плоти. Кроме того, необходимо обратить внимание на наличие врожденных патологий.
Помимо перечисленного, спровоцировать изолированную лейкоцитурию могут:
- микроорганизмы, обитающие в мочеполовых органах;
- глисты;
- патологии мочевыводящей системы;
- поликистоз почек;
- пузырно-мочеточниковый рефлюкс;
- мегауретер и т.
 п.
п.
Несмотря на хорошее самочувствие ребенка и полное отсутствие жалоб, игнорировать подобное состояние нельзя. Важно как можно быстрее обнаружить причину, чтобы избежать серьезных проблем в дальнейшем.
Какие виды исследований мочи используют для диагностики заболеваний?
Если ребенок попал к врачу с конкретными жалобами, например, болями во время мочеиспускания, повышенной температурой и общим недомоганием, в этом случае причиной повышения лейкоцитов могут стать патологии почек или мочевыделительной системы. Если диагноз заранее понятен врачу, он может назначить лечение, не дожидаясь результатов смежных обследований.
Однако в некоторых случаях поставить диагноз с первого раза бывает непросто. Существует несколько методик исследования мочи, позволяющих получить более точные сведения о нужных показателях. Наиболее распространенными способами являются:
Для получения более развернутого результата помимо мочи назначаются исследования крови:
Если анализов для постановки диагноза и назначения терапевтического курса недостаточно, пациенту назначают инструментальное обследование. Сюда относят:
Сюда относят:
- УЗИ;
- внутривенную урографию;
- цистографию.
Если результаты анализов не удовлетворяют нормальным значениям, пациента могут направить для дополнительной консультации к нефрологу, педиатру, терапевту, гинекологу или урологу.
Как правильно собирать мочу?
Чтобы получить максимально точные результаты, необходимо соблюдать следующие правила:
- Сдавать мочу только в чистой таре. Лучше всего купить стерильную баночку в аптеке.
- Подмываться не только перед анализом, но и накануне вечером.
- Стараться мочиться сразу в тару.
Помните о том, что сдавать мочу важно не только для постановки диагноза, но и для профилактики. Такой подход позволит вовремя обнаружить проблему и остановить болезнь.
Лейкоцитоз крови: причины, симптомы, виды (нейтрофильный и пр.)
Если человек здоров, то лейкоциты в его крови будут постоянно сменяться новыми клетками. Срок их жизни может достигать 12 дней, во время присутствия инфекции количество белых клеток сокращается. Обычно нейтрофильный лейкоцитоз развивается при инфекционных патологиях в острой форме, при наличии хронических инфекционных болезней, при некоторых миелопролиферативных патологиях.
Срок их жизни может достигать 12 дней, во время присутствия инфекции количество белых клеток сокращается. Обычно нейтрофильный лейкоцитоз развивается при инфекционных патологиях в острой форме, при наличии хронических инфекционных болезней, при некоторых миелопролиферативных патологиях.
Содержание статьи
- 1 Что это такое и чем он опасен?
- 2 Показатели
- 3 Виды
- 4 Особенности и причины развития
- 4.1 У детей
- 4.2 У взрослых
Что это такое и чем он опасен?
Нейтрофильный лейкоцитоз – это состояние, когда в крови повышается уровень нейрофилов, которые могут быть юными и палочкоядерными. Если анализы показали данное отклонение, врач может предположить присутствие у человека инфекционно-воспалительного процесса.
Состояние диагностируется при выработке повышенного числа нейтрофилов в кровяном русле, в том случае, если у человека имеются миелопролиферативные болезни или воспалительные процессы.
Опасность данного состояния в том, что оно несет угрозу здоровью, так как нейтрофильный лейкоцитоз свидетельствует о наличии у человека таких патологических процессов:
- Гнойно-септические инфекции. В основном бактериальной, грибковой или риккетсиозной направленности, иногда вирусной этиологии.
- При отравлениях, например угарным газом, этиленгликолем, мышьяком, ртутью и т.д.
- Эндогенная интоксикация – эклампсия, кетоацидоз, уремия.
- Кровотечения и некроз тканей.
- Воздействия на работу центральной нервной системы. Например, хирургическое вмешательство, травма, введение наркоза, кровоизлияние в мозг.
- Подагра.
- Лучевая болезнь начальной стадии.
- Гриппозное состояние, осложненное гнойными процессами.
- Болезни, связанные с нарушением работы костного мозга – метастазирование онкологических опухолей в костный мозг, остеомиелит.
Показатели
Если человек не болен, то нормальным показателем для него будет такое количество лейкоцитов – от 4 до 8,8Х10⁹/литр для взрослых. У детей этот показатель может быть различен, все будет зависеть от того, сколько лет ребенку:
У детей этот показатель может быть различен, все будет зависеть от того, сколько лет ребенку:
- Недавно рожденные младенцы – от 9,4 до 32,2.
- В месячном возрасте – от 9,2 до 13,8.
- От 12 месяцев до трехлетнего возраста – от 6 до 17,5.
- От 4 до 10 лет – 6-11,4.
- К 20 годам – 4,5-10.
Справка! Таким образом, о лейкоцитозе можно говорить в том случае, когда показатель белых клеток начинает превышать 10Х10⁹/литр.
При высоких показателях лейкоцитов необходимо обязательно начинать лечение:
- Обычно врачи прописывают антибактериальную терапию и иногда стероидные препараты.
- Если в моче повышена кислота, то назначается прием антацидов.
- В тяжелых ситуациях показан лейкоферез, процедура, которая предполагает изъятие белых кровяных телец из крови. После этого очищенная кровь человека вливается ему обратно.
Острый миелобластный лейкоз — симптомы, прогноз жизни
Лейкоцитоз может быть различных видов, помимо нейтрофильного он бывает:
- Кратковременный.

- Патологический.
- Физиологический.
- Эозинофильный.
- Лимфоцитарный.
- Моноцитарный.
- Базофильный.
Важно! Состояние проявляется обычно теми симптомами, которые присущи тому или иному заболеванию.
Виды
Когда дается характеристика нейтрофильного лейкоцитоза, учитываются ядерные сдвиги нейтрофилов.
Сдвиг ядра характеризуется нарушением соотношения молодых (миелоциты, метамиелоциты, палочкоядерные) и созревших (сегментоядерные) форм нейтрофильных лейкоцитов.
Нейтрофильный лейкоцитоз в зависимости от передвижения ядерной основы в лейкоцитарной формуле может делиться на такие виды:
- Без ядерного сдвига – растет количество зрелых сегментоядерных нейтрофилов на фоне лейкоцитоза общего плана. Это может быть заметно после еды, при работе мышц, при кровотечении, при невыраженном инфекционном заболевании.
- С ядерным сдвигом влево, когда в крови увеличиваются молодые формы.
 Этот вид в свою очередь может делиться на такие разновидности:
Этот вид в свою очередь может делиться на такие разновидности:- Простой или гипорегенераторный ядерный сдвиг влево, когда увеличиваются палочкоядерные нейтрофилы. Наблюдается при легкой инфекции или воспалительном процессе. Например, при тонзиллите, катаральном аппендиците, малярийных состояниях.
- С регенераторным сдвигом ядра влево, когда появляются метамиелоциты и увеличиваются палочкоядерные. Это происходит при гнойно-септических процессах при пневмонии, скарлатине, сыпном тифе, дифтерии.
- Гипергенераторный ядерный сдвиг влево. При нем помимо появления метамиелоцитов и росте палочкоядерных нейтрофилов возникают и миелоциты. Заболевания сопровождаются гнойно-септическим течением, например аппендицита гнойного, перитонита, холецистита гнойного и т.д. Ядерный сдвиг влево при нейтрофильном лейкоцитозе может наблюдаться не только при бактериальных инфекциях, он также развивается при различных травмах, таких как ожоги, кровотечения, острый гемолиз, а также при хирургических вмешательствах.

- С дерегенераторным ядерным сдвигом – указывает на угнетение костного мозга. Проявляется при тяжелых инфекционных процессах и эндогенной интоксикации.
- Со сдвигом ядра вправо, когда увеличиваются зрелые нейтрофилы с гиперсегментацией ядра (более пяти сегментов), на этом фоне исчезают молодые клетки – такое состояние может присутствовать у здоровых пациентов и у больных с наличием анемии Аддисона-Бирмера.
Особенности и причины развития
В целом причины развития нейтрофильного лейкоцитоза у взрослых и детей достаточно схожи. Он может развиться из-за травма тканей, погрешности в питании и ожирения, чрезмерной реакции иммунитета.
Это наблюдается у аллергиков или страдающих аутоиммунными патологиями.
У детей
В детском возрасте лейкоцитоз наступает по следующим основным причинам:
- Инфекции.
- Сбои в питании.
- Физические нагрузки сверх меры.

- Стрессовые состояния.
В редких случаях может развиться острый лейкоз, что считается крайне опасным состоянием. Однако при лейкозах фагоцитарная активность нейтрофилов бывает снижена.
Внимание! Иногда лейкоцитоз у детей сопровождается сердечно-сосудистыми нарушениями.
У взрослых
Лейкоцитоз у взрослых людей также может развиться по таким причинам:
- Развитие острой инфекции – это самая частая причина появления лейкоцитоза.
- Хроническое воспаление – когда начинается борьба лейкоцитов с патогенными микроорганизмами, происходит воспалительный процесс. Если состояние перешло в хроническое, то уровень лейкоцитов в крови будет постоянно повышен.
- Повреждение костного мозга, так как именно в нем начинается выработка лейкоцитов.
- Стрессовые состояния, психологическое напряжение, которое длится не один день.
- Прием некоторых медикаментов. Это может быть адреналин, кортикостероидные средства и рекомбинантные ростовые вещества, такие как Г-КСФ и ГМ-КСФ.

- Серповидноклеточная анемия.
В некоторых случаях лейкоцитоза можно избежать, если придерживаться определенных профилактических правил. Это прежде всего своевременное лечение всех инфекционных патологий, контроль общего состояния человека посредством сдачи анализов крови.
Также необходимо вести контроль за иммунной системой, не допускать ее понижения. Ежегодно проходить профилактическое медицинское обследование у всех узких специалистов.
Нейтрофильный лейкоцитоз порой может протекать бессимптомно, особенно в детском возрасте, от развития серьезных осложнений спасет только регулярное обследование организма.
Лейкоцитоз (повышение лейкоцитов в крови)
Лейкоциты — гетерогенная группа клеток, происходящая из органов кроветворной системы, относящаяся к «белым клеткам» крови, несущим разнообразные, главным образом иммунные, функции.
Лейкоциты — своеобразный барьер и «страж» организма, позволяющий поддерживать постоянство внутренней среды, защищаться от множества внешних инфекционных воздействий и уничтожать собственные погибшие клетки.
Состояние, при котором число этих клеток увеличивается, носит название лейкоцитоза, являющегося универсальным защитным механизмом, сформировавшимся в процессе эволюции.
Повышенные лейкоциты в крови — что это значит?
Лейкоцитоз включает в себя обширное понятие, особое состояние системы гемопоэза, характеризующееся повышением в единице объёма количества белых клеток крови — лейкоцитов.
Лейкоцитоз — состояние, встречающееся при широком спектре внутренних, инфекционных и иных заболеваний, всегда требует уточнения характера и причины повышения количества белых кровяных клеток.
Лейкоциты несут важнейшую функцию по защите организма от чужеродных агентов (бактерий, вирусов и иных возбудителей), собственных погибших клеток, участков некроза и обладают уникальной способностью узнавать патогены, уничтожать их путём фагоцитоза либо посредством синтеза специфических иммуноглобулинов, антител, интерферонов. Лимфоциты участвуют в осуществлении и запуске многих иммунных механизмов, аллергических реакций.
Количество лейкоцитов у здорового человека строго регламентировано. Количественный состав белых кровяных клеток напрямую зависимости от возраста, функционального состояния, времени приема пищи и, что является самым важным, от наличия того или иного заболевания, часто воспалительной природы.
Общее количество белых кровяных клеток постоянно, подвержено небольшим колебаниям и составляет 4,5–10 х 109/л. Любое значимое отклонение в ту или иную сторону, как правило, указывает на проблемы со здоровьем.
Для постановки диагноза и выяснения этиологии заболевания не всегда бывает достаточно информации об общем содержании лейкоцитов в единице объёма плазмы. Необходимо знать также содержание каждой из разновидностей лейкоцитов в процентном и количественном выражении (от общего количества этих клеток, взятых за 100 %).
Содержание каждого вида лейкоцитов, выраженное в процентах, также имеет относительно постоянный состав.
Каждая разновидность лейкоцитов (сегментоядерные, лимфоциты, базофильные или эозинофильные лейкоциты) выполняет собственные уникальные функции, поэтому отклонения крайне важны для постановки правильного диагноза, нередко могут служить патогномоничными симптомами определённого заболевания и состояния кроветворения.
Одной из базовых функций лейкоцитов является их способность к уничтожению чужеродных веществ и возбудителей по типу фагоцитарных реакций (фагоцитоз). Кроме того, без лейкоцитов невозможны восстановление и регенерация повреждённых тканей, агрегации, или склеивания, кровяных пластинок при формировании тромба.
Фагоцитоз — сложный комплекс физиологических защитных реакций, выражающийся в возможности миграции лейкоцитов из просвета капилляра к месту воспаления, уничтожении инородных или собственных мертвых или поврежденных клеток, формировании защитного местного барьера, препятствующего распространению патогенных веществ по всему организму.
Борьба с инфекционными агентами путем фагоцитарных реакций больше присуща нейтрофильным видам лейкоцитов.
При воспалении в формуле крови (в процентном выражении) начинают увеличиваться именно эти разновидности лейкоцитов, и особенно палочкоядерные.
Этим объясняется увеличение в периферической крови числа белых кровяных клеток в ответ на любое заболевание воспалительной природы.
Помимо превышения нормальных количеств лейкоцитов в крови, или собственно лейкоцитоза, нередко встречается обратная ситуация, когда число белых кровяных клеток составляет меньшее значение, чем должно быть в норме.
Это состояние носит название лейкопении. Лейкопения часто наблюдается в начале вирусных заболеваний, при угнетении кроветворения, заболеваниях крови.
При лейкопении организму тяжело бороться с патогенами и больной оказывается менее защищенным от инфекций.
Физиологический лейкоцитоз, его возможные причины
Лейкоцитоз как универсальное понятие может наблюдаться не только при болезнях, то есть быть патологическим, но и являться отражением состояний, о которых пройдёт речь далее (физиологическое повышение количества лейкоцитов).
Физиологический лейкоцитоз — состояние, при котором выход числа лейкоцитов за физиологическую норму не связан с заболеванием. Например, такой лейкоцитоз (умеренной степени) имеет место при беременности, сразу после периода родов.
Также компенсаторный лейкоцитоз регистрируется у младенцев периода новорожденности (в дальнейшем количество лейкоцитов у детей снижается, формула крови детей претерпевает последовательные изменения в виде перекреста числа лимфоцитов и нейтрофилов).
Другая причина физиологического увеличения клеток лейкоцитарного ряда — условия, при которых создаются повышенные или пониженные температуры (перегревание, охлаждение), после приёма пищи, особенно жирной и белковой (эта одна из причин, почему желательно сдавать кровь утром, натощак), в результате физического напряжения и сильных нагрузок, в том числе эмоциональных.
В результате резкой смены климата у некоторых людей при исследовании периферической крови может быть выявлен преходящий умеренный лейкоцитоз, в последующем возвращающийся к нормальным цифрам количества лейкоцитов.
Указанные разновидности лейкоцитоза (физиологического), как правило, имеют тенденцию к быстрому восстановлению числа лейкоцитов. Сдвиг формулы может быть охарактеризован как нейтрофильный (преобладание этого вида белых кровяных клеток), без грубых отклонений в гемопоэзе и формуле крови.
Сдвиг формулы может быть охарактеризован как нейтрофильный (преобладание этого вида белых кровяных клеток), без грубых отклонений в гемопоэзе и формуле крови.
Патологический (связанный с заболеваниями) лейкоцитоз, его наиболее частые причины
Рассмотрим наиболее частые и значимые причины лейкоцитоза, носящего патологический характер:
- Все островоспалительные состояния, заболевания и обострения хронических инфекций в подавляющем большинстве случаев сопровождаются лейкоцитозом той или иной степени. Уровень увеличения лейкоцитов прямо пропорционален интенсивности воспалительного процесса.
- Лейкоцитоз наблюдается при бактериальных инфекциях бронхолегочной системы (острое бактериальное воспаление бронхов, обострение хронического бронхита, пневмония), воспалении лимфоглоточного кольца (фарингит, ларингит), лор-органов — отит, евстахиит, все виды синуситов.
- Также лейкоцитоз может иметь место при любых острых и хронических процессах воспалительного генеза с локализацией в мочевыводящей системе (пиелонефрит, пиелит, воспаление мочевого пузыря), половых органах.

- При острой хирургической патологии — панариции, фурункулёзе, карбункуле, абсцессе (флегмоне), гангренозном процессе, перитоните, воспалении червеобразного отростка (аппендикса) и других — часто диагностируется нейтрофильный лейкоцитоз.
- Органы брюшной полости при наличии в них воспалительного процесса или проявлениях аппендицита, холецистопанкреатита, колита могут давать изменения периферической крови, проявляющиеся лейкоцитозом.
- Интоксикации, вызванные воздействием собственных токсинов или веществ, образующихся при некротических процессах, ожогах, иных тепловых воздействиях, при почечной недостаточности могут сопровождаться лейкоцитозом.
- Онкологические злокачественные новообразования, метастазы опухолей могут проявляться лейкоцитозом с преобладанием тех типов лейкоцитов, которые оказываются наиболее вовлеченными в процесс злокачественной пролиферации. Возможно преобладание лимфоцитов (моноцитов, базофилов и других клеток).

- Различного рода излучения, ионизирующая радиация при воздействии на организм могут давать лейкоцитоз. Значительное воздействие указанных физических факторов играет роль в формировании гемобластозов.
- Аутоиммунные и химические факторы, токсические воздействия нередко приводят к компенсаторному увеличению числа лимфоцитов, при этом часто наблюдается преобладание нейтрофильных клеток (нейтрофильный лейкоцитоз).
Чаще всего при островоспалительных реакциях имеет место так называемый левый сдвиг, что проявляется, наряду с общим увеличением лейкоцитов, увеличением в процентном выражении определенных видов этих клеток (нейтрофилов, особенно палочкоядерных). В данном случае лейкоцитоз носит название нейтрофильного. Это означает, что при воспалительных реакциях в процентном соотношении увеличивается количество белых клеток крови, относящихся к гранулоцитам.
- При некоторых заболеваниях количество лейкоцитов может увеличиться за счёт превалирования в формуле лимфоцитов или эозинофилов, клеток моноцитарного ряда.

- Другие причины лейкоцитоза — лимфопролиферация и связанные с ней опухолевые заболевания крови, такие как различные лимфомы, лейкозы (острый, хронический), лимфогранулематоз.
- Оценить количественные изменения лейкоцитарной формулы, интерпретировать результаты анализов может только врач на основании имеющихся клинических признаков и симптомов!
Нейтрофильный лейкоцитоз (нейтрофилия)
Нейтрофильный
лейкоцитоз
– увеличение содержания нейтрофилов
в гемограмме свыше 65%
Патологическая
нейтрофилия
наблюдается при:
- острых инфекционных заболеваниях
- гнойно-воспалительных процессах
- инфаркте миокарда
- злокачественных новообразованиях
- острой кровопотере
- укусах ядовитых насекомых
Физиологическая
нейтрофилия
бывает при:
- алиментарном лейкоцитозе
- эмоциональном лейкоцитозе
Важное практическое
значение при интерпретации диагноза и
выстраивании тактики лечения имеет
определение степени ядерного сдвига в
лейкоцитарной формуле. Классификация
Классификация
по этому признаку приведена в учебнике.
Виды нейтрофильного лейкоцитоза (в зависимости от степени ядерного сдвига в лейкоцитарной формуле)
Без ядерного сдвига – увеличивается количество зрелых сегменто-ядерных нейтрофилов на фоне общего лейкоцитоза ( после приема пищи, мышечной работы, кровопотери, при легком течении инфекций).
С ядерным сдвигом влево:
- а)
с гипорегенераторным
(простым) ядерным сдвигом влево –
увеличение палочкоядерных нейтрофилов
( более 5%) на фоне нейтрофилии. - Характерен для
легкого течения инфекций и воспаления
(ангина, малярия, катаральный аппендицит). - б)
с
регенераторным ядерным сдвигом влево
– на фоне нейтрофилии и увеличенного
содержания полиморфно-ядерных нейтрофилов
обнаруживаются метамиелоциты. - Характерно для
гнойно-септических процессов (пневмония, сыпной тиф, скарлатина, дифтерия).
Количество лейкоцитов может увеличиться
до 12-15-25 Г/л - в)
с
гипергенераторным ядерным сдвигом влево
– появляется еще больше молодых клеток
– миелоцитов, промиелоцитов вплоть до бластов; при этом эозинофилы вообще
отсутствуют (анэозинофилия). - Это указывает на
неблагоприятное течение инфекционных
заболеваний и гнойно-септических
процессов (ангина)
С дерегенераторным ядерным сдвигом – появляется значительное число
деструктивно измененных сегментоядерных форм (пикноз
ядер, токсическая зернистость, вакуолизация и т.д.), что указывает на угнетение
функции костного мозга и может быть при
тяжелом течении инфекций, эндогенной
интоксикации
4.
С
ядерным сдвигом вправо
– в лейкоцитарной формуле появляются
гиперсегментированные (более 5 сегментов).
Могут быть у практически здоровых людей,
анемии Аддисона-Бирмера
Механизмы развития нейтрофильного лейкоцитоза
Увеличение продукции нейтрофилов в костном мозге (развивается в течение нескольких дней).

Ускоренное высвобождение клеток из костного мозга (происходит в течение нескольких часов.
Высвобождение маргинального пула нейтрофилов (развивается в течение нескольких минут).
Снижение выхода нейтрофилов из крови в ткани.
Сочетание факторов.
Нейтрофилия
за счет выхода маргинального пула
(псевдонейтрофилия, демаргинация)
Такой путь развития
нейтрофилии обусловливает возникновение
физиологического лейкоцитоза. Развивается
при эмоциональной и тяжелой физической
нагрузке, при введении катехоламинов
(которые увеличивают сердечный выброс).
Механизм ее развития связан с возрастанием
скорости кровотока по сосудам, в которых
лейкоциты занимают краевое положение.
При этом возрастает число моноцитов и
лимфоцитов.
Острая нейтрофилия
развивается вследствие выхода нейтрофилов
из костного мозга
Этот механизм
реализуется преимущественно при остром
воспалении. Он возможен благодаря
Он возможен благодаря
наличию костномозгового резерва
нейтрофилов- сегментоядерных и
палочкоядерных форм. Метамиелоциты и
миелоциты выходят в кровь только при
чрезмерной стимуляции.
В случае, когда
продукций нейтрофилов в костном мозге
нарушена (например, в условиях проведения
химиотерапии опухолей), выход палочкоядерных
и сегментоядерных клеток даже в условиях
действия бактерийного, крово патогенных факторов будет снижен.
Нейтрофилия
вследствие ускорения созревания
нейтрофилов в костном мозге
Характерна
при гнойной инфекции, злокачественных
новообразованиях.
Механизм
образования нейтрофилов в костном мозге
выглядит следующим образом.
При воспалении и бактериальной инфекции
происходит активирование моноцитов и
макрофагов, которые секретируют ИЛ-1 и
ФНО-.
Эти цитокины стимулируют стромальные
фибробласты костного мозга к увеличению
секреции ими ГМ-КСФ и Г-КСФ.
Эти
гемопоэтические ростовые факторы
напрямую активируют клетки гранулоцитарного
ряда в процессе их созревания, а также
стимулируют ускоренный выход лейкоцитов
из депо.
В результате
скорость гранулоцитопоэза может
увеличиваться в 3 раза, например, при
гнойной инфекции.
Более выраженное
увеличение наблюдается при заболеваниях
системы крови или при чрезмерной
стимуляции (опухоли /опухолевые клетки
вырабатывают КСФ/, тяжелые септические
заболевания).
Таким образом, даже при
ускоренном созревании нейтрофилов в
костном мозге для этого требуется
несколько дней, поэтому максимальный
лейкоцитоз развивается при таких
состояниях минимум через неделю.
Такой
механизм иногда называют хронической
нейтрофилией,
поскольку происходит повторная
продолжительная стимуляция предшественников
гранулоцитопоэза.
Однако, при длительной
и тяжелой инфекции способность костного
мозга генерировать нейтрофилы падает,
что ведет к развитию нейтропении
истощения.
При этом снижается не только генерация
гранулоцитов костным мозгом, но и
уменьшается время их жизни в циркулирующей
крови. Нейтропения
истощения при тяжелой гнойной бактериальной
инфекции – крайне неблагоприятный
прогностический признак.
Нейтрофилия
вследствие снижения выхода лейкоцитов
в ткани
Выход
нейтрофила из сосудов в ткани может
нарушаться при
разных дефектах его строения,
когда клетки теряют способность к
продвижению через узкие щели между
смежными эндотелиоцитами сосуда.
Примером
такой патологии могут служить заболевания,
связанные с
врожденными или приобретенными
нарушениями мембраны нейтрофилов.
Такие нейтрофилы не могут занимать
краевое положение, а следовательно –
и выходить за пределы сосудистого русла.
В то же время, пролиферация нейтрофилов
в костном мозге идет нормально, поэтому
любая инфекция вызывает сильнейшую
нейтрофилию.
Следует
помнить, что нейтрофилия,
обусловленная ускоренным освобождением
гранулоцитов костным мозгом, снижением
его выхода в ткани и мобилизацией
маргинального пула, является
в определенной степени мерой защиты
организма на повреждающее воздействие.
Биологический смысл этой реакции вполне
понятен. Это один из вариантов элементов
неспецифической системной защиты, в
ходе которой организм, готовясь к
возможному повреждению, быстро создает
в крови мобильный пул циркулирующих
нейтрофилов.
Эти гранулоциты после
активации готовы как клеточные эффекторы
острого воспаления уничтожить патогенные
микроорганизмы, свои омертвевшие либо
поврежденные ткани и в конечном счете
– локализовать эти повреждения.
Однако,
лишенное своего защитного значения
воспаление может приобретать чисто
патогенный характер и служить одной из
причин множественной системной
недостаточности.
Лейкоцитоз — причины, классификация, симптомы, лечение
Лейкоцитоз — это процесс, при котором клеточный состав крови изменяется, и уровень лейкоцитов повышается. Их активность в периферической крови увеличивается из-за появления инфекционных агентов. Во многих случаях лейкоцитоз является защитной реакцией и важным признаком в диагностике множества заболеваний.
У взрослых и детей уровень лейкоцитов отличается. У взрослых количество лейкоцитов считается в норме 9,0×10/л, у детей 32,0×10/л, а в возрасте 7 лет 11,0×10/л.
Клеточный и гуморальный иммунитет формируется при помощи лейкоцитов, благодаря чему образуется защитная функция.
Они способны растворить повреждённую ткань и осуществить гистолическую задачу, а в эмбриональном периоде уничтожать закладки.
Абсолютный лейкоцитоз обуславливается повышенной продукцией лейкоцитов. Больных, находящихся в агональнальном состоянии, сопровождает агональный лейкоцитоз.
Местный лейкоцитоз сопровождается перераспределением лейкоцитов на определённом участке сосудистого русла.
Интенсивная мышечная работа сопровождается миогенным лейкоцитозом.
Залаин — инструкция, показания, состав, способ применения
- При переходе в вертикальное положение из горизонтального, возникнет ортостатический лейкоцитоз.
- Переход белых кровяных телец из депо в кровеносное русло сопровождается перераспределительным лейкоцитозом.
- При введении адреналина в организм возникает постадреналиновый лейкоцитоз.
- При сильном эмоциональном потрясении возникает эмоциогенный лейкоцитоз.
Также по отношению к лейкоцитозу, может возникнуть обратное изменение крови — лейкопения. Общее количество лейкоцитов при этом уменьшается.
Также значительно уменьшаются гранулоцитарные формы, в первую очередь нейтрофилы из-за радиоактивного излучения, химического отравления, вирусных инфекций. При этом выход лейкоцитов из очагов в кровоток, замедленный, ускоряется элиминация.
В состав лейкоцитов входят следующие ферменты: протеазы, диастазы, липазы, пептидазы, находящиеся в спокойном состоянии. Размеры лейкоцитов от 7 до 20 мкм. Свою функцию они выполняют за границами сосудов, сосудистое русло им необходимо с целью возможности передвижения.
Также для них характерно амебовидное движение, благодаря которому им удаётся проникнуть через капиллярный эндотелий, направляясь к поражённому участку. Отрицательный хемотоксин — обратное движение лейкоцитов. Их средняя продолжительность жизни может достигать 20 лет.
Основными задачами лейкоцитов является формирование гуморального и клеточного иммунитета, осуществление гистологической и морфогенной функции.
Причины лейкоцитоза
Среди основных причин лейкоцитоза выделяют следующие:
- Наличие хронического воспалительного процесса в организме.
- Острые инфекционные заболевания.
- Повреждение тканей при травмах, сопровождающееся большой потерей крови.

- Неправильное питание.
- Аутоиммунные заболевания, сильные аллергические реакции.
- Повреждение костного мозга.
- Длительные стрессы и психологические нагрузки.
- Применение некоторых лекарственных препаратов.
- Злокачественные новообразования.
Лейкоциты – кто они?
Под лейкоцитами подразумевают группу ферментных элементов крови, которые играют одну из самых главных ролей как в переваривании, так и в захватывании микроскопических организмов и белковых комплексов. Именно они способствуют выработке антител и интерферона. И без их помощи формирование защитных сил человеческого организма просто невозможно.
Если говорить об общей численности лейкоцитов в крови, то это, как правило, 4-9х109/л. Однако не всегда организм человека находится в одном и том же состоянии. Ведь люди довольно часто становятся «заложниками» различного рода заболеваний, стрессовых состояний и переживаний. А значит, развитие такого недуга, как лейкоцитоз, возможно, к сожалению, у каждого.
Лейкоцитоз — это процесс, при котором клеточный состав крови изменяется, и уровень лейкоцитов повышается. Их активность в периферической крови увеличивается из-за появления инфекционных агентов. Во многих случаях лейкоцитоз является защитной реакцией и важным признаком в диагностике множества заболеваний.
У взрослых и детей уровень лейкоцитов отличается. У взрослых количество лейкоцитов считается в норме 9,0×10/л, у детей 32,0×10/л, а в возрасте 7 лет 11,0×10/л.
Клеточный и гуморальный иммунитет формируется при помощи лейкоцитов, благодаря чему образуется защитная функция.
Они способны растворить повреждённую ткань и осуществить гистолическую задачу, а в эмбриональном периоде уничтожать закладки.
Абсолютный лейкоцитоз обуславливается повышенной продукцией лейкоцитов. Больных, находящихся в агональнальном состоянии, сопровождает агональный лейкоцитоз.
- Местный лейкоцитоз сопровождается перераспределением лейкоцитов на определённом участке сосудистого русла.

- Интенсивная мышечная работа сопровождается миогенным лейкоцитозом.
- При переходе в вертикальное положение из горизонтального, возникнет ортостатический лейкоцитоз.
- Переход белых кровяных телец из депо в кровеносное русло сопровождается перераспределительным лейкоцитозом.
- При введении адреналина в организм возникает постадреналиновый лейкоцитоз.
- При сильном эмоциональном потрясении возникает эмоциогенный лейкоцитоз.
Также по отношению к лейкоцитозу, может возникнуть обратное изменение крови — лейкопения. Общее количество лейкоцитов при этом уменьшается. Также значительно уменьшаются гранулоцитарные формы, в первую очередь нейтрофилы из-за радиоактивного излучения, химического отравления, вирусных инфекций. При этом выход лейкоцитов из очагов в кровоток, замедленный, ускоряется элиминация.
В состав лейкоцитов входят следующие ферменты: протеазы, диастазы, липазы, пептидазы, находящиеся в спокойном состоянии. Размеры лейкоцитов от 7 до 20 мкм. Свою функцию они выполняют за границами сосудов, сосудистое русло им необходимо с целью возможности передвижения.
Свою функцию они выполняют за границами сосудов, сосудистое русло им необходимо с целью возможности передвижения.
Также для них характерно амебовидное движение, благодаря которому им удаётся проникнуть через капиллярный эндотелий, направляясь к поражённому участку. Отрицательный хемотоксин — обратное движение лейкоцитов. Их средняя продолжительность жизни может достигать 20 лет.
Основными задачами лейкоцитов является формирование гуморального и клеточного иммунитета, осуществление гистологической и морфогенной функции.
Виды лейкоцитоза
Существует несколько классификаций лейкоцитозов.
1. По количеству и распределению лейкоцитов:
- Абсолютный, или истинный, лейкоцитоз – его причиной служит рост производства лейкоцитов в костном мозге и их поступление в большом количестве в кровь.
- Относительный, или распределительный, лейкоцитоз – его причина – сгущение крови, при этом лейкоциты из пристеночного положения в сосудах переходят в русло активной циркуляции.
 В результате обследования анализ крови показывает их увеличенное количество, хотя суммарное количество лейкоцитов в крови остается на нормальном уровне.
В результате обследования анализ крови показывает их увеличенное количество, хотя суммарное количество лейкоцитов в крови остается на нормальном уровне.
2. По принципу «патология – временное отклонение»:
- Патологический лейкоцитоз – его еще называют симптоматическим, свидетельствует о наличии инфекции или гнойного воспаления в организме.
- Физиологический – это кратковременный лейкоцитоз, возникающий в результате перенесенного стресса, при беременности, после купания в слишком горячей или холодной воде, после физической нагрузки или употребления некоторых продуктов питания.
3. К лейкоцитам относятся несколько видов клеток, выполняющих различные защитные функции: лимфоциты, моноциты, базофилы, нейтрофилы, эозинофилы, поэтому в зависимости от их типа лейкоцитоз делится на:
- Нейтрофильный – наблюдается при хронических воспалительных процессах, острых инфекциях, различных заболеваниях крови.

- Базофильный – количество базофилов повышается при неспецифическом язвенном колите, беременности, гипотиреозе.
- Моноцитарный – наблюдается при злокачественных опухолях и некоторых бактериальных инфекциях.
- Эозинофильный – возникает при различных аллергических реакциях организма, очень часто – при гельминтозах.
- Лимфоцитарный – его причиной являются такие хронические инфекции, как туберкулез, вирусный гепатит, сифилис.
Нормальное количество белых кровяных телец
Норма лейкоцитов для каждой категории населения немного отличается друг от друга. Так для мужчин нормальный уровень лейкоцитов составляет в среднем – 4,5-10. У представителей мужского населения их количество подвержено наименьшим колебаниям, чем у всех других пациентов.
У женщин этот показатель подвержен боле сильным колебаниям, и за стандартный уровень принято считать лейкоциты в количестве – 3,5-10. Значение также во многом зависит от гормонального фона и менструального цикла.
Во время беременности многие показатели, а особенно крови, изменяются, поэтому и значения лейкоцитов берут завышенные в отличие от обычных людей. В этот период нормальный уровень белых клеток в крови может составлять – 12-15.
У детей в разные возрасты разный уровень лейкоцитов.
- Сразу после рождения – 9-30.
- В возрасте одной недели – 9-16.
- В 12 месяцев – 5-12.
- В 6 лет – 6-12.
- В 12 лет – 4,5-10.
Симптомы лейкоцитоза
Симптоматика лейкоцитозов может не проявляться вообще или же обнаруживаться в виде:
- Общего недомогания, состояния усталости, «разбитости».
- Повышения температуры тела.
- Обмороков, головокружений.
- Болей в мышцах, в брюшной полости.
- Отклонения в зрении.
- Затрудненного дыхания.
- Уменьшения массы тела.
Следует обратить внимание, что наличие нескольких из этих симптомов может свидетельствовать о наличии лейкоза – злокачественного новообразования кроветворных тканей.
Особенности лейкоцитоза у детей
Количество лейкоцитов в крови у детей колеблется в зависимости от возраста: в первый день жизни показатели могут быть 8,5–24,5×109, в один месяц – 6,5–13,8×109, от года до шести лет – 5–12×109, в 13–15 лет – 4,3–9,5×109.
Из-за того, что в детском возрасте количество белых кровяных телец меняется очень быстро, родителям не следует впадать в панику при обнаружении их повышенного количества.
Тем не менее, к этому нужно отнестись серьезно и регулярно контролировать уровень лейкоцитов при помощи обычного анализа крови.
У детей лейкоцитоз может протекать бессимптомно в течение длительного времени, если не контролировать состояние ребенка, можно пропустить начало серьезных заболеваний.
Развитию лейкоцитоза способствуют такие факторы:
- Несоблюдение температурного режима.
- Неправильное питание и распределение физических нагрузок.
- Стрессы и наследственные факторы.
- Заболевания сердечно-сосудистой системы, образования злокачественного характера.

- Инфекционные заболевания.
- Кровопотери и масштабные ожоги.
Важно контролировать уровень лейкоцитов в крови у ребенка, чтобы предотвратить серьезные последствия. Симптомы, на которые нужно обратить внимание родителям:
- Снижение аппетита.
- Жалобы ребенка на усталость.
- Потеря веса.
- Появление кровоподтеков на теле.
- Потливость, жалобы на головокружение.
Наличие этих симптомов, как и у взрослых, может быть сигналом развития лейкоза, поэтому обязательна дополнительная диагностика.
Если после обследования обнаружится, что лейкоцитоз у ребенка вызван физиологическими факторами, родителям не стоит волноваться. При повышении лейкоцитов во время инфекционных заболеваний их уровень быстро придет в норму после назначения адекватной терапии.
Если же причинами лейкоцитоза являются более серьезные заболевания, например, сердечно-сосудистой системы, то следует немедленно провести специфическое обследование и назначить терапию, направленную на излечение основного заболевания.
Диагностика
Лейкоцитоз выявляется во время исследования клинического анализа крови. Так как причин повышения уровня лейкоцитов довольно много, сначала следует обратиться к врачу-терапевту.
Врач собирает подробный анамнез, проводит физикальное обследование больного, включающее измерение температуры тела, осмотр кожных покровов и слизистых оболочек и пр.
На основании полученных данных с целью подтверждения заболевания, вызвавшего лейкоцитоз, назначаются следующие исследования:
- Анализы крови . В крови определяются маркеры воспаления – высокая СОЭ и СРБ, аутоантитела (ревматоидный фактор, АЦЦП, антитела к цитоплазме нейтрофилов). Обязательно проводится подсчет лейкоцитарной формулы (процентное соотношение форм лейкоцитов). Изучается мазок крови на предмет наличия токсической зернистости нейтрофилов, атипичных мононуклеаров, теней Боткина-Гумпрехта. В случае подозрения на септическое состояние измеряется пресепсин.
- Выявление патогена .
 Для идентификации инфекционного возбудителя как причины лейкоцитоза проводится бактериальный посев крови, мокроты, мочи. Методом иммуноферментного анализа определяются антитела (иммуноглобулины класса и ) к бактериям, вирусам, гельминтам, а при помощи полимеразной цепной реакции обнаруживаются их ДНК.
Для идентификации инфекционного возбудителя как причины лейкоцитоза проводится бактериальный посев крови, мокроты, мочи. Методом иммуноферментного анализа определяются антитела (иммуноглобулины класса и ) к бактериям, вирусам, гельминтам, а при помощи полимеразной цепной реакции обнаруживаются их ДНК. - Аллергодиагностика . С целью подтверждения аллергической природы заболевания измеряется уровень иммуноглобулина Е (IgE) методом ИФА. Для выявления причинного аллергена выполняются базофильные тесты, различные аллергологические пробы – кожные (скарификационные, аппликационные, прик-тесты), провокационные (назальные, ингаляционные, конъюнктивальные).
- Рентгенография . При пневмониях на рентгенографии органов грудной клетки отмечаются инфильтраты в легких, очаги затемнения, на рентгене суставов у больных артритами – сужение суставной щели, остеопороз, эрозии костной ткани. При остеомиелите на рентгенографии костей обнаруживаются утолщение надкостницы, секвестрационные очаги (участки некроза кости).

- УЗИ . При пиелонефрите на ультразвуковом исследовании ОБП выявляется увеличение размера почек, расширение и уплотнение чашечно-лоханочной системы. Для инфекционного мононуклеоза характерна гепатоспленомегалия. На эхокардиографии могут быть видны вегетации на клапанах, выпот в полость перикарда.
- Гистологические исследования . При подозрении на лейкоз выполняется трепанобиопсия или стернальная пункция, в материале которых обнаруживается гиперплазия гранулоцитарного ростка, большое количество бластных клеток. Для диагностики лимфом проводится аспирационная биопсия увеличенного лимфатического узла, в биоптате выявляется лимфоцитарная гиперклеточность, разрастание коллагена, гигантские клетки Березовского-Штернберга.
Лейкоцитарная формула позволяет определить процентное соотношения различных типов лейкоцитов
Лечение лейкоцитозов
Физиологический лейкоцитоз не требует специального лечения, достаточно привести в норму питание, устранить негативные психологические факторы и чрезмерные физические нагрузки.
Повышение лейкоцитов у беременных является нормальным процессом, если их количество не превышает 15×109 на литр крови, не стоит беспокоиться.
Для нормализации уровня белых кровяных клеток при патологическом лейкоцитозе нужно назначить правильное лечение болезни, вызвавшей изменение числа лейкоцитов. Это может быть антибактериальная, гормональная, антигистаминная терапия; лейкоз требует назначения химиотерапии. При излечении основного заболевания показатели крови самостоятельно придут в норму.
Иногда требуется процедура лейкофереза – извлечение лейкоцитов из крови с помощью специального аппарата.
Из рецептов народной медицины можно использовать отвар из листьев и ягод брусники; отвар из листьев и ягод земляники. Также полезно употребление растительной пищи, орехов, сои, семечек. Народные методы лечения разрешены к применению только после выяснения причины лейкоцитоза и консультации с врачом.
Профилактика
Для профилактики рекомендуется:
- предотвращение развития бактериальных и инфекционных болезней;
- регулярные осмотры у терапевта;
- регулярная сдача анализов;
- систематическое повышение иммунитета;
- профилактические осмотры у узких специалистов;
- следование принципам рационального питания;
- соблюдение здорового режима дня;
- для беременных – здоровый сон не менее восьми часов в сутки и полноценное питание.

Лечением лейкоцитоза в крови должен заниматься опытный терапевт. Возможно, понадобится помощь инфекциониста, гастроэнтеролога, нефролога, уролога, гинеколога, уролога и т.д.
причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эозинофилия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эозинофилия – это состояние, при котором отмечается повышение уровня эозинофилов в крови. Эозинофилы представляют собой один из видов белых клеток крови – лейкоцитов, образуются в костном мозге, откуда попадают в кровоток. Повышение их количества отмечается при паразитарных и аллергических заболеваниях, туберкулезе, инфекционных процессах и некоторых других состояниях и заболеваниях, требующих полноценного обследования и специфической терапии.
Повышение их количества отмечается при паразитарных и аллергических заболеваниях, туберкулезе, инфекционных процессах и некоторых других состояниях и заболеваниях, требующих полноценного обследования и специфической терапии.
Разновидности эозинофилии
По количеству клеток в единице крови различают следующие эозинофилии:
- легкая, когда содержание эозинофилов составляет от 500 до 1500 в микролитре крови;
- умеренная, когда содержание эозинофилов составляет от 1500 до 5000 в микролитре крови;
- выраженная, когда содержание эозинофилов составляет более 5000 в микролитре крови.
По причине возникновения различают:
- первичную, или клональную эозинофилию, которая наблюдается при патологиях крови;
- вторичную, или реактивную эозинофилию, которая развивается как ответная реакция на аллергены, паразитарные инвазии и т.д.
- идиопатическую, или транзиторную эозинофилию, причины которой выяснить не удается.

Возможные причины эозинофилии
В наибольшей степени эозинофилы задействованы в иммунном ответе с выраженным аллергическим компонентом.
Аллергическая реакция является одной из форм ответа организма на проникновение извне чужеродных агентов (аллергенов).
Аллергеном может стать практически любое вещество, однако чаще в роли аллергена выступают белки. При первом попадании аллергена в организм клетки лимфоциты начинают вырабатывать особый вид антител IgE, играющих ключевую роль в развитии аллергической реакции при повторном контакте организма с данным аллергеном. Антитела активируют эозинофилы, приводя к их повышенному содержанию в крови.
Заболевания, при которых повышаются эозинофилы крови
Эозинофилия является характерным проявлением аллергических заболеваний и состояний, таких как:
- аллергический ринит и конъюнктивит;
- атопический дерматит;
- бронхиальная астма;
- пищевая аллергия и др.

Другая причина повышения уровня эозинофилов в крови — глистные инвазии, или гельминтозы (аскаридоз, токсокароз, энтеробиоз и др.).
С одной стороны, эозинофилы обладают противопаразитарной активностью, за счет способности выделять эозинофильный катионный белок и активные формы кислорода, которые губительны для гельминтов. С другой стороны, продукты метаболизма гельминтов вызывают реакцию гиперчувствительности, для которой свойственны симптомы аллергии.
Следующая группа заболеваний, протекающих с повышением количества эозинофилов, — ревматологические патологии, или системные воспалительные заболевания соединительной ткани. Данные заболевания в абсолютном большинстве случаев являются аутоиммунными.
В основе аутоиммунных процессов лежит нарушение распознавания клетками иммунной системы собственных тканей, в результате чего они воспринимаются как чужеродные. Против них начинают вырабатываться антитела, и запускается воспалительный процесс.
Одним из аутоиммунных заболеваний, для которого характерна эозинофилия, является разновидность васкулита (воспаления сосудов) – эозинофильный гранулематоз с полиангиитом, или синдром Черджа–Стросса (воспаление мелких и средних кровеносных сосудов).
Эозинофилия может свидетельствовать о наличии в организме злокачественного процесса. Это связано с тем, что клетки злокачественных опухолей вырабатывают, среди прочего, вещества, стимулирующие образование эозинофилов. Так, эозинофилия является частым симптомом хронического миелолейкоза.
К каким врачам обращаться при эозинофилии
Эозинофилия не является самостоятельным заболеванием, но может быть признаком аллергических, аутоиммунных, инфекционных патологий.
Поэтому сначала можно обратиться к
терапевту (врачу общей практики) или
педиатру, если пациентом является ребенок. Зачастую данных, собранных в процессе опроса и клинического осмотра пациента, может оказаться достаточно для направления на прием к узкопрофильному специалисту. Так, при впервые выявленном аллергическом заболевании требуется консультация аллерголога-иммунолога, при гельминтозе — врача-инфекциониста, а при подозрении на аутоиммунный процесс – ревматолога.
Так, при впервые выявленном аллергическом заболевании требуется консультация аллерголога-иммунолога, при гельминтозе — врача-инфекциониста, а при подозрении на аутоиммунный процесс – ревматолога.
Диагностика и обследование при эозинофилии
После тщательного сбора анамнеза и выявления ключевых фактов развития заболевания назначают лабораторные обследования.
Клинический анализ крови с определением лейкоцитарной формулы необходим для определения количества эозинофилов. В данном исследовании важно провести микроскопию мазка, которая позволяет не только достоверно подсчитать количество эозинофилов, но и выявить наличие в крови специфических клеток, характерных, например, для лейкоза и некоторых аутоиммунных заболеваний.
Лейкемия — Docrates
Лейкемия – это самый распространенный вид рака у детей. Она не является наследственным заболеванием, однако иногда может диагностироваться у представителей нескольких поколений одной семьи. При некоторых наследственных или врожденных заболеваниях механизм восстановления генетического материала (ДНК) нарушен, и значительно повышается риск острой формы лейкоза.
По характеру течения заболевания лейкемия делится на две основные формы: острую и хроническую.
Острая лейкемия (острый лейкоз) подразделяется на острую миелобластную лейкемию (острый миелобластный лейкоз, острый миелолейкоз, острый миелобластоз) и острую лимфобластную лейкемию. Данные формы, в свою очередь, также имеют отдельные подтипы.
Говоря о хронической лейкемии, следует упомянуть две наиболее часто встречающиеся формы: хроническую лимфобластную лейкемию (самый распространенный вид лейкоза, около 150 диагностируемых случаев заболевания в год) и хроническую миелобластную лейкемию. К более редким хроническим формам лейкоза относятся: Т-клеточный пролимфоцитарный лейкоз, волосковоклеточный лейкоз и лейкоз из больших гранулярных лейкоцитов.
На сегодняшний день существуют передовые методы лечения лейкемии и найдены эффективные способы терапии различных форм этой болезни. Хроническая миелобластная лейкемия стала первым видом рака крови, для терапии которого был разработан комплекс целенаправленного лечения, благодаря чему в большинстве случаев течение лейкоза удается контролировать и добиваться ремиссии. Прогноз выздоровления пациентов с данным видом лейкемии значительно улучшился. При лечении других видов лейкемии с помощью химиотерапии и совмещенных с ней антител достигаются положительные результаты, а трансплантация стволовых клеток, взятых у здоровых людей (аллогенная пересадка стволовых клеток, пересадка костного мозга), все чаще дает положительные результаты.
Прогноз выздоровления пациентов с данным видом лейкемии значительно улучшился. При лечении других видов лейкемии с помощью химиотерапии и совмещенных с ней антител достигаются положительные результаты, а трансплантация стволовых клеток, взятых у здоровых людей (аллогенная пересадка стволовых клеток, пересадка костного мозга), все чаще дает положительные результаты.
Факторы риска лейкемии
Как правило, причину лейкемии установить не удается. Известно, однако, что, если у пациента был ранее диагностирован иной вид рака, то это может в некоторых случаях спровоцировать лейкемию (вторичный лейкоз). Еще одной причиной возникновения лейкемии могут стать различные генетические нарушения. При хронической миелобластной лейкемии (хроническом миелолейкозе) в самом раннем предшественнике клеток крови, стволовой клетке, вследствие замены участков 9 и 22 хромосом образуется мутантная (филадельфийская) хромосома, вызывающая рак крови. Причины возникновения других видов лейкемии на сегодняшний день изучены недостаточно. Некоторые факторы, например, ионизирующее излучение, контакт с растворителями (особенно бензолом) и другими химикатами, определенные виды химиотерапии, некоторые вирусы и редкие наследственные и врожденные заболевания повышают риск лейкемии.
Некоторые факторы, например, ионизирующее излучение, контакт с растворителями (особенно бензолом) и другими химикатами, определенные виды химиотерапии, некоторые вирусы и редкие наследственные и врожденные заболевания повышают риск лейкемии.
Симптомы лейкемии
Симптомы лейкемии весьма различны и, как правило, появляются при острой форме лейкоза. Хроническая лейкемия может долгое время, даже в течение многих лет, протекать бессимптомно и диагностироваться только на основании рутинного анализа крови (особенно это касается хронической лимфобластной лейкемии). При остром лейкозе симптомы чаще всего возникают из-за недостатка клеток крови (при анемии, инфекциях и кровотечении), повышения вязкости лейкозных клеток или из-за нарушения работы органов, вызванного лейкозными клетками.
Хронические формы лейкемии могут сопровождаться похожими, хотя и более размытыми, долго развивающимися симптомами. Кроме того, может наблюдаться повышение температуры тела при отсутствии инфекции, снижение веса и сильное потоотделение по ночам./white-blood-cell--illustration-535642077-c11c43484c224f308690fc6123db7bb2.jpg) В некоторых случаях симптомы могут быть вызваны увеличением лимфатических узлов или селезенки.
В некоторых случаях симптомы могут быть вызваны увеличением лимфатических узлов или селезенки.
Чаще всего при вышеуказанных симптомах диагностируется анемия (недостаток эритроцитов), при которой уровень гемоглобина падает ниже нормы, пониженные лейкоциты (белые клетки крови) при острых формах лейкемии и повышенные лейкоциты при хронических формах, а также понижение тромбоцитов в крови. Анемия проявляется усталостью, бледностью, учащенным сердцебиением, шумом в ушах и общим недомоганием. Низкий уровень тромбоцитов вызывает склонность к кровотечениям, которая проявляется, например, в виде самопроизвольных синяков, носового кровотечения, кровоточивости десен и долгой кровоточивости ран. Снижение уровня лейкоцитов ведет к повышенной восприимчивости к инфекциям. Хотя при хронических формах лейкемии лейкоциты в крови повышаются, уровень здоровых белых кровяных клеток в костном мозге и крови понижается, что может привести к повышенной восприимчивости к инфекциям.
Диагностика при лейкемии
При острой форме лейкемии симптомы появляются довольно быстро, что заставляет пациента обратиться к врачу. Болезнь диагностируется с помощью лабораторных анализов на основании изменений картины крови. Часто хроническая лейкемия обнаруживается случайно при рутинном анализе крови. На основании анализа крови можно проследить повышение уровня лейкоцитов в долгосрочной динамике. В Финляндии для подтверждения диагноза «лейкемия» и определения типа лейкоза проводятся специальные исследования в гематологическом отделении университетской больницы. Делается биопсия костного мозга: специальной иглой врач делает прокол и берет несколько образцов костного мозга на анализ. Для постановки диагноза и определения общего состояния организма необходимо множество различных лабораторных исследований крови.
Болезнь диагностируется с помощью лабораторных анализов на основании изменений картины крови. Часто хроническая лейкемия обнаруживается случайно при рутинном анализе крови. На основании анализа крови можно проследить повышение уровня лейкоцитов в долгосрочной динамике. В Финляндии для подтверждения диагноза «лейкемия» и определения типа лейкоза проводятся специальные исследования в гематологическом отделении университетской больницы. Делается биопсия костного мозга: специальной иглой врач делает прокол и берет несколько образцов костного мозга на анализ. Для постановки диагноза и определения общего состояния организма необходимо множество различных лабораторных исследований крови.
При острых формах лейкемии в крови и костном мозге обнаруживаются незрелые, бластные, клетки. При хронических формах лейкемии лейкозные клетки схожи со здоровыми, однако присутствуют в крови в гораздо большем количестве. Определение поверхностных маркеров лейкозных клеток дает возможность поставить точный диагноз в кратчайшие сроки. Хромосомные и генетические исследования подтверждают точность поставленного диагноза и зачастую позволяют прогнозировать течение болезни. Возможные хромосомные и генетические изменения могут учитываться также при отслеживании реакции организма пациента на лечение.
Хромосомные и генетические исследования подтверждают точность поставленного диагноза и зачастую позволяют прогнозировать течение болезни. Возможные хромосомные и генетические изменения могут учитываться также при отслеживании реакции организма пациента на лечение.
Лечение лейкемии
Лечение лейкемии осуществляется под руководством гематолога. В Финляндии пациентов с острыми формами лейкемии обычно направляют на лечение в гематологическое отделение университетской больницы. Терапия хронических форм может проводиться также в отделениях гематологии других медучреждений: лечение, как правило, проводится амбулаторно, нахождения в стационаре не требуется. Стандартное лечение лейкемии включает терапию различными химиотерапевтическими препаратами, в некоторых случаях в сочетании с антителами, распознающими раковые клетки. Наряду с этим проводится поддерживающая терапия, например, прием препаратов крови, антибиотиков, лекарств от тошноты, препаратов, защищающих слизистую желудочно-кишечного тракта и почки.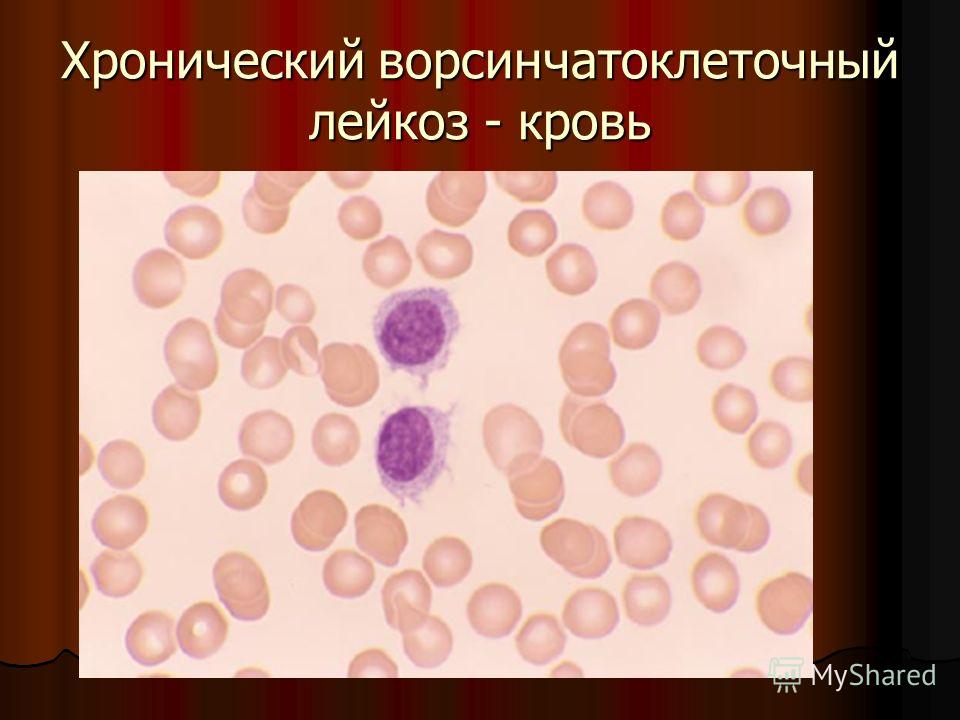
При острых формах лейкемии пациент сначала получает большую дозу химиотерапии (индукционная терапия) для того, чтобы удалить лейкозные клетки из крови костного мозга (добиться так называемой морфологической ремиссии). При положительном результате данного этапа лечения проводятся разные виды терапии для улучшения реакции организма на лечение, на медицинском языке называемые консолидационной терапией. Если этими методами вылечить лейкемию не удается, или она рецидивирует, может быть рассмотрен вариант пересадки донорских стволовых клеток (аллогенной трансплантации). Поиск подходящего донора – задача довольно сложная, так как у донора и пациента должен быть идентичный тип ткани. На роль донора чаще всего подходят родные братья или сестры пациентов, но подходящий донор может быть также найден в соответствующем реестре добровольцев. Поиск ведется по Финскому реестру доноров стволовых клеток, находящемуся в ведомстве Финского Красного Креста. В реестре насчитывается около 22 000 добровольцев. В распоряжении финских врачей есть также аналогичные зарубежные реестры, общее число потенциальных доноров в которых составляет около 22 млн. человек.
В распоряжении финских врачей есть также аналогичные зарубежные реестры, общее число потенциальных доноров в которых составляет около 22 млн. человек.
Пересадка стволовых клеток представляет собой очень сложную процедуру, и некоторым пациентам она не может быть проведена. В некоторых случаях данная процедура может привести к смерти. Смерть может наступить из-за токсичности процедуры, возможного отторжения чужеродных клеток и рецидива болезни.
Повторная лейкемия часто встречается у взрослых пациентов. Большинство детей, перенесших лейкоз, выздоравливает. Благодаря современному лечению самую распространенную форму лейкемии у детей, острый лимфобластный лейкоз, удается вылечить в более чем 80% случаев.
🧬 Как понять результаты общего анализа крови?
Москвичам в тестовом режиме открыли доступ к электронной медицинской карте — истории обращений к врачам за три года. Эта практика, возможно, вскоре распространится по всей стране, и люди будут изучать, как менялись показатели здоровья. Чаще других в карте встречается общий анализ крови. Он включает около двух десятков параметров: одни жизненно важны, другие отклоняются от нормы лишь при редких болезнях. Рассказываем вместе с кандидатом медицинских наук, семейным врачом GMS Clinic Андреем Бесединым, что означает изменение уровня главных и почему его почти всегда назначают первым.
Чаще других в карте встречается общий анализ крови. Он включает около двух десятков параметров: одни жизненно важны, другие отклоняются от нормы лишь при редких болезнях. Рассказываем вместе с кандидатом медицинских наук, семейным врачом GMS Clinic Андреем Бесединым, что означает изменение уровня главных и почему его почти всегда назначают первым.
Когда достаточно одного анализа?
В некоторых случаях врач, получив результат анализа из пальца, уже понимает, в чем проблема и как ее решить.
«Кровь очень часто помогает определить разные признаки болезни по балансу кровяных телец и соотношению клеток, — рассказывает кандидат медицинских наук, семейный врач GMS Clinic Андрей Беседин. — Например, дефицит эритроцитов вкупе с низким гемоглобином — типичная картина анемии и нужно обязательно искать и устранять её причину. Иногда, этого достаточно, чтобы сразу на приеме выписать препараты железа».
Анализ крови позволяет понять, например, что у пациента тяжелое инфекционное заболевание, а не обычная простуда.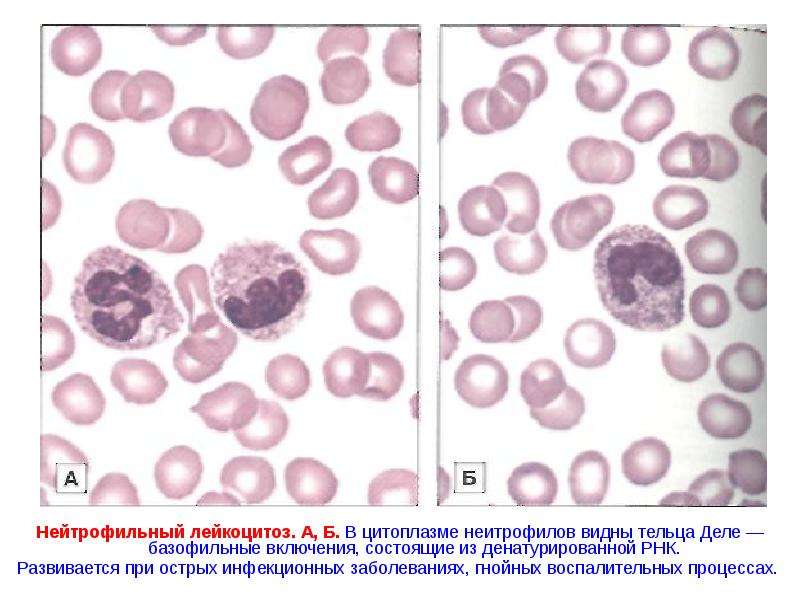 Об этом будет кричать уровень лейкоцитов.
Об этом будет кричать уровень лейкоцитов.
«При банальном ОРЗ или ОРВИ можно обойтись и без анализа — рассказывает терапевт поликлиники № 2 города Сергиева Посада Виктор Щербина. — Но часто есть дополнительные признаки: длительная температура, сильный кашель и т. д. Например, пациент приходит с простудой, но больше недели держится температура 37,2−37,5°C. Оказалось, ее причиной был воспалительный процесс от пиелонефрита — пациент застудил область таза».
Общий анализ — это и первичный онкологический скрининг болезней органов кроветворения. При подозрении терапевт сразу направит к гематологу или онкологу.
«При серьезной патологии сразу несколько параметров могут отличаются от нормы — говорит Беседин. — Бывают исключения — у женщины в течение дня беспричинно „скакала“ температура с 35,5° до 38,5°C, выраженная слабость. Все показатели анализа были в порядке, а вот относительный и абсолютный уровень лимфоцитов оказался во много раз завышен. Это позволило на ранней стадии обнаружить онкологическое заболевание крови».
Это позволило на ранней стадии обнаружить онкологическое заболевание крови».
На что смотреть в первую очередь?
По мнению терапевтов, главные параметры — уровень гемоглобина, тромбоцитов, лейкоцитов и СОЭ, она же скорость оседания эритроцитов. А также лейкоцитарная формула — процентное содержание лейкоцитов разного типа.
Гемоглобин — железосодержащий белок в кровяных клетках эритроцитах, отвечающий за газообмен и обмен веществ, — первое, на что смотрят терапевты. Уровень гемоглобина у женщин ниже, чем у мужчин за счет разницы в мышечной массе. Повышенный уровень бывает намного реже пониженного и может намекать на патологии сердца, почек или костного мозга. С ним направляют к гематологу, если только пациент не донор. У них после переливания эритроциты резко восстанавливаются, так что их количество сильно повышается и им приходится продолжать сдавать кровь для поддержания баланса. А вот снижение вызывается чаще всего несбалансированным питанием, физическими перегрузками и болезнями печени. Сильно сниженный показатель — признак более серьезных проблем.
Сильно сниженный показатель — признак более серьезных проблем.
«Если у мужчины очень низкий гемоглобин, я подозреваю кровотечение, — делится опытом Щербина. — Возможно, мельчайшие капли крови выделяются в желудке или кишечнике, быть может, дело в геморрое, или же кровоточит мочеточник вследствие мочекаменной болезни. У женщин это, вкупе с бледностью, говорит о серьезной анемии».
Тромбоциты отвечают за свертываемость крови. При их низком уровне больного не возьмут на операцию — остановить кровь будет непросто. При повышенном уровне велик риск образования тромбов — сгустков крови, которые закупоривают сосуд и вызывают инфаркт или инсульт. Уровень тромбоцитов говорит о состоянии сосудов, а в сочетании с другими помогает понять природу многих заболеваний.
Лейкоциты защищают организм от инфекций, вирусов и аллергенов. До реформы здравоохранения в России нормой считался промежуток (6−8)*109/л, теперь (4−11)*109/л. Дефицит лейкоцитов может говорить о проблемах с иммунитетом, нехватке витаминов группы В или нарушении работы костного мозга. Повышенный уровень говорит о воспалении в организме, а степень его интенсивности помогает понять скорость оседания эритроцитов.
Дефицит лейкоцитов может говорить о проблемах с иммунитетом, нехватке витаминов группы В или нарушении работы костного мозга. Повышенный уровень говорит о воспалении в организме, а степень его интенсивности помогает понять скорость оседания эритроцитов.
«Если лейкоцитов менее 4*109/л, СОЭ больше 30 мм/ч, а в лейкоцитарной формуле нейтрофилы повышены до 70−80%, я ищу очаг воспаления — говорит Виктор Щербина. — При температуре под 40 °C это может быть пневмония или острый простатит. При обратной ситуации — избытке лейкоцитов и нехватке нейтрофилов, подозреваю лимфолейкоз, и направляю к гематологу».
Так, лейкоцитарная формула помогает понять источник проблем по иммунной реакции: на вирусы, как правило реагируют одни клетки, например, лимфоциты, на бактерии — нейтрофилы. По словам Андрея Беседина, например, воспаления могут быть вызваны как вирусами, так и бактериями и показатели лейкоцитарной формулы нужны для определения тактики лечения и наблюдения за пациентом.
Что влияет на результаты и когда они могут врать?
От возраста, веса и цвета кожи цифры почти не зависят. У 80-летних бывают значения лучше иных молодых. Если же параметры чуть выходят за пределы нормы, но серьезных жалоб нет, врачи ничего не назначают для нормализации, кроме советов по ведению здорового образа жизни. Показатели считаются действительными не более 1−2 недель, а в случае скоротечной болезни или выздоровления и того меньше.
«У пациента с рожистым воспалением конечности на фоне приема антибиотиков параметры лейкоцитов за сутки улучшались вдвое — рассказывает Беседин». А вот безрецептурные препараты, как правило, не влияют на результаты. Чего не скажешь о БАДах: не все проходят клинические испытания и могут не только исказить показания анализов, но и и сами стать причиной болезни.
Врачи признаются, что иногда показатели выглядит почти нормальными у очевидно нездорового человека. Так бывает у больных гастритом, панкреатитом, желчно-каменной болезнью, а часто и у страдающих гипертонией.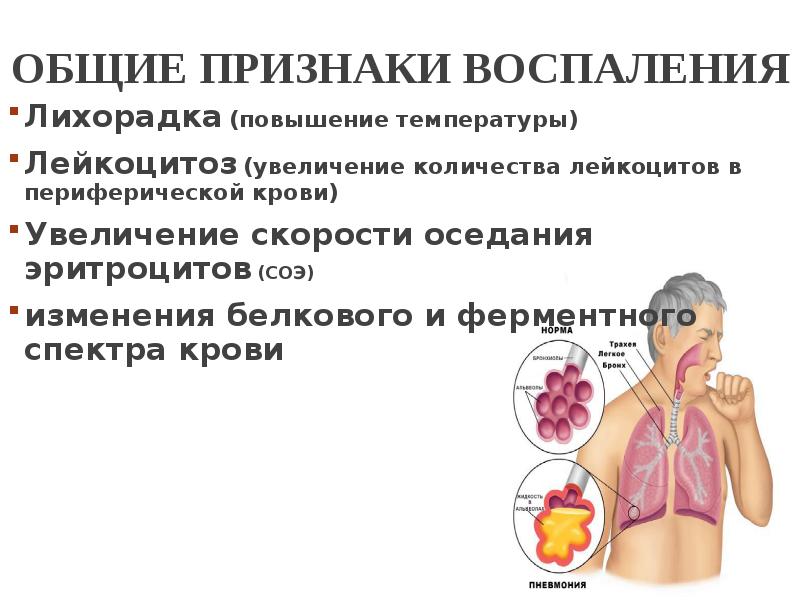 Одни болезни опытный специалист может заподозрить уже по внешнему виду языка, в то время как для диагностики других не обойтись без фиброгастроскопии или ЭКГ и ЭхоКГ.
Одни болезни опытный специалист может заподозрить уже по внешнему виду языка, в то время как для диагностики других не обойтись без фиброгастроскопии или ЭКГ и ЭхоКГ.
«Общий анализ назначается, если явные симптомы не видны при визуальном осмотре, — говорит Щербина». Часто в первые 1−2 дня болезни общий анализ не помогает выявить, например, острый аппендицит: уровень лейкоцитов резко не повышается. Если человек в зрелом возрасте начинает курить и при этом ведет малоподвижный образ жизни, гемоглобин в его крови еще несколько месяцев будет оставаться на нормальном уровне или даже будет слегка повышенным, в то время как самочувствие может резко ухудшиться. Да и для диагностики пресловутого коронавируса общий анализ бесполезен. Но есть и обратная сторона медали: изменение показаний из-за физиологических процессов.
«Ко мне нередко приходят дамы, у которых несколько показателей вне пределов нормы, — рассказывает Виктор Щербина. — Оказывается, анализ сдавался на фоне большой потери крови во время месячных, а на самом деле все в порядке. Так что сдавать его женщинам лучше спустя хотя бы неделю после окончания менструации, а если это невозможно, предупредить врача».
— Оказывается, анализ сдавался на фоне большой потери крови во время месячных, а на самом деле все в порядке. Так что сдавать его женщинам лучше спустя хотя бы неделю после окончания менструации, а если это невозможно, предупредить врача».
Общий анализ крови почти никогда не бывает единственным, его назначают, как подсказку — в каком направлении думать, и какие патологии исключить. Поэтому без медицинского образования толковать его, или динамику результатов в электронной карте, можно только в общих чертах. Лучше понять, что происходило с организмом и проконсультироваться с опытным врачом.
Источник: EAPTEKA.RU
Что такое лейкоцитоз? Определение, симптомы, причины и многое другое
Обзор
Лейкоциты — это еще одно название лейкоцитов (WBC). Это клетки в крови, которые помогают организму бороться с инфекциями и некоторыми заболеваниями.
Когда количество лейкоцитов в крови выше нормы, это называется лейкоцитозом. Обычно это происходит из-за того, что вы больны, но иногда это просто признак того, что ваше тело находится в стрессе.
Обычно это происходит из-за того, что вы больны, но иногда это просто признак того, что ваше тело находится в стрессе.
Лейкоцитоз классифицируется по типу повышенных лейкоцитов.Вот пять типов:
- Нейтрофилия. Это увеличение лейкоцитов, называемых нейтрофилами. Это самый распространенный тип лейкоцитов, составляющий от 40 до 60 процентов ваших лейкоцитов. Нейтрофилия — это наиболее часто встречающийся тип лейкоцитоза.
- Лимфоцитоз. Примерно от 20 до 40 процентов ваших лейкоцитов составляют лимфоциты. Повышенное количество этих клеток называется лимфоцитозом. Этот вид лейкоцитоза очень распространен.
- Моноцитоз. Это название большого количества моноцитов.Этот тип клеток составляет от 2 до 8 процентов ваших лейкоцитов. Моноцитоз встречается редко.
- Эозинофилия. Это означает, что в вашей крови много клеток, называемых эозинофилами. Эти клетки составляют от 1 до 4 процентов ваших лейкоцитов.
 Эозинофилия также является необычным видом лейкоцитоза.
Эозинофилия также является необычным видом лейкоцитоза. - Базофилия. Это высокий уровень лейкоцитов, называемых базофилами. В крови таких клеток немного — от 0,1 до 1 процента лейкоцитов. Базофилия встречается редко.
Каждый тип лейкоцитоза обычно связан с несколькими состояниями:
- Нейтрофилия связана с инфекциями и воспалениями.
- Лимфоцитоз связан с вирусными инфекциями и лейкемией.
- Моноцитоз связан с некоторыми инфекциями и раком.
- Эозинофилия связана с аллергией и паразитами.
- Базофилия связана с лейкемией.
Лейкоцитоз сам по себе может вызывать симптомы.Если количество WNC велико, кровь становится настолько густой, что она не может течь должным образом. Это неотложная медицинская помощь, которая может вызвать:
- инсульт
- проблемы с вашим зрением
- проблемы с дыханием
- кровотечение из областей, покрытых слизистой оболочкой, таких как рот, желудок и кишечник
Это называется синдромом гипервязкости . Бывает при лейкемии, но бывает редко.
Другие симптомы лейкоцитоза связаны с состоянием, вызывающим у вас большое количество лейкоцитов, или иногда с эффектами определенного типа лейкоцитов.К ним могут относиться:
- лихорадка и боль или другие симптомы в месте инфекции
- лихорадка, легкие синяки, потеря веса и ночная потливость при лейкемии и других видах рака
- крапивница, кожный зуд и сыпь в результате аллергической реакции на коже
- Проблемы с дыханием и хрипы из-за аллергической реакции в легких
У вас может не быть симптомов, если ваш лейкоцитоз связан со стрессом или реакцией на лекарство.
Причины лейкоцитоза можно классифицировать по типу лейкоцитов.
Причины нейтрофилии:
- инфекции
- все, что вызывает длительное воспаление, включая травмы и артрит
- реакция на некоторые лекарства, такие как стероиды, литий и некоторые ингаляторы
- некоторые виды лейкемии
- реакция на эмоциональный или физический стресс от таких вещей, как беспокойство, операция и упражнения
- удаление селезенки
- курение
Причины лимфоцитоза:
- вирусные инфекции
- коклюш
- аллергические реакции
- некоторые виды лейкемии
Причины эозинофилии:
- аллергии и аллергические реакции, включая сенную лихорадку и астму
- паразитарные инфекции
- некоторые кожные заболевания
- лимфома (рак, связанный с иммунной системой)
Причины моноцитоза:
Причины базофилии :
- лейкоз или костный мозг c ancer (чаще всего)
- иногда аллергические реакции (иногда)
У беременных женщин уровень лейкоцитов обычно выше нормы.Эти уровни постепенно увеличиваются, и к последним трем месяцам беременности количество лейкоцитов обычно составляет от 5 800 до 13 200 на микролитр крови.
Стресс во время родов и родоразрешения также может увеличить количество лейкоцитов. Некоторое время после рождения ребенка он остается немного выше нормы (около 12700 на микролитр крови).
Обычно у вас от 4000 до 11000 лейкоцитов на микролитр крови, если вы не беременны. Все, что выше, считается лейкоцитозом.
Количество лейкоцитов от 50 000 до 100 000 на микролитр обычно означает очень серьезную инфекцию или рак где-то в организме.
Число лейкоцитов более 100 000 чаще всего возникает при лейкемии или другом раке крови и костного мозга.
Ваш врач может использовать три теста, чтобы определить, почему уровень лейкоцитов выше нормы:
- Общий анализ крови (CBC) с дифференциалом. Этот тест почти всегда проводится, когда количество лейкоцитов выше нормы по неизвестным причинам. Для этого теста кровь, взятая из вашей вены, проходит через прибор, который определяет процентное содержание каждого типа лейкоцитов.Знание того, какие типы имеют более высокий процентный показатель, чем обычно, может помочь вашему врачу сузить возможные причины вашего высокого количества лейкоцитов.
- Мазок периферической крови. Этот тест проводится при обнаружении нейтрофилии или лимфоцитоза, потому что ваш врач может увидеть, слишком ли много разных типов лейкоцитов. Для этого теста тонкий слой вашей крови наносится на предметное стекло. Затем на клетки смотрят под микроскопом.
- Биопсия костного мозга. Ваши лейкоциты производятся в костном мозге, а затем попадают в кровь.Если в мазке периферической крови обнаружено большое количество нейтрофилов определенных типов, ваш врач может провести этот тест. Образцы костного мозга берутся из центра кости, обычно бедра, с помощью длинной иглы и исследуются под микроскопом. Этот тест может сказать вашему врачу, есть ли аномальные клетки или проблема с производством или высвобождением клеток из вашего костного мозга.
Лечение лейкоцитоза основано на том, что его вызывает:
- антибиотики от инфекции
- лечение состояний, вызывающих воспаление
- антигистаминные препараты и ингаляторы от аллергических реакций
- химиотерапия, облучение, а иногда и трансплантация стволовых клеток при лейкемии
- изменение лекарств (если возможно), если причиной является лекарственная реакция
- лечение причин стресса и беспокойства, если они присутствуют
Синдром гипервязкости — это неотложная медицинская помощь, которую лечат внутривенными жидкостями, лекарствами и другими методами быстрого получения Обратный отсчет WBC.Это делается для того, чтобы кровь стала менее густой и снова текла нормально.
Лучший способ предотвратить лейкоцитоз — это избежать или снизить риск того, что его вызывает. Это включает:
- поддержание здорового образа жизни, в том числе хорошее мытье рук, чтобы избежать инфекции
- избегать всего, что, как вы знаете, может вызвать аллергическую реакцию
- бросить курить, чтобы избежать лейкоцитоза, связанного с курением, и снизить риск рака
- прием лекарств в соответствии с указаниями, если вы лечитесь от состояния, вызывающего воспаление
- пытаетесь снизить уровень стресса в вашей жизни и лечитесь от серьезного беспокойства или эмоциональных проблем
Лейкоцитоз обычно является реакцией на инфекцию или воспаление, так что это не повод для беспокойства.Однако это может быть вызвано серьезными заболеваниями, такими как лейкемия и другие виды рака, поэтому важно, чтобы ваш врач диагностировал причину увеличения лейкоцитов, когда она будет обнаружена. Лейкоцитоз, связанный с беременностью или реакцией на физическую нагрузку, — это нормально, и беспокоиться не о чем.
Что такое лейкоцитоз? Определение, симптомы, причины и многое другое
Обзор
Лейкоциты — это еще одно название лейкоцитов (WBC). Это клетки в крови, которые помогают организму бороться с инфекциями и некоторыми заболеваниями.
Когда количество лейкоцитов в крови выше нормы, это называется лейкоцитозом. Обычно это происходит из-за того, что вы больны, но иногда это просто признак того, что ваше тело находится в стрессе.
Лейкоцитоз классифицируется по типу повышенных лейкоцитов. Вот пять типов:
- Нейтрофилия. Это увеличение лейкоцитов, называемых нейтрофилами. Это самый распространенный тип лейкоцитов, составляющий от 40 до 60 процентов ваших лейкоцитов. Нейтрофилия — это наиболее часто встречающийся тип лейкоцитоза.
- Лимфоцитоз. Примерно от 20 до 40 процентов ваших лейкоцитов составляют лимфоциты. Повышенное количество этих клеток называется лимфоцитозом. Этот вид лейкоцитоза очень распространен.
- Моноцитоз. Это название большого количества моноцитов. Этот тип клеток составляет от 2 до 8 процентов ваших лейкоцитов. Моноцитоз встречается редко.
- Эозинофилия. Это означает, что в вашей крови много клеток, называемых эозинофилами. Эти клетки составляют от 1 до 4 процентов ваших лейкоцитов.Эозинофилия также является необычным видом лейкоцитоза.
- Базофилия. Это высокий уровень лейкоцитов, называемых базофилами. В крови таких клеток немного — от 0,1 до 1 процента лейкоцитов. Базофилия встречается редко.
Каждый тип лейкоцитоза обычно связан с несколькими состояниями:
- Нейтрофилия связана с инфекциями и воспалениями.
- Лимфоцитоз связан с вирусными инфекциями и лейкемией.
- Моноцитоз связан с некоторыми инфекциями и раком.
- Эозинофилия связана с аллергией и паразитами.
- Базофилия связана с лейкемией.
Лейкоцитоз сам по себе может вызывать симптомы. Если количество WNC велико, кровь становится настолько густой, что она не может течь должным образом. Это неотложная медицинская помощь, которая может вызвать:
- инсульт
- проблемы с вашим зрением
- проблемы с дыханием
- кровотечение из областей, покрытых слизистой оболочкой, таких как рот, желудок и кишечник
Это называется синдромом гипервязкости .Бывает при лейкемии, но бывает редко.
Другие симптомы лейкоцитоза связаны с состоянием, вызывающим у вас большое количество лейкоцитов, или иногда с эффектами определенного типа лейкоцитов. К ним могут относиться:
- лихорадка и боль или другие симптомы в месте инфекции
- лихорадка, легкие синяки, потеря веса и ночная потливость при лейкемии и других видах рака
- крапивница, кожный зуд и сыпь в результате аллергической реакции на коже
- Проблемы с дыханием и хрипы из-за аллергической реакции в легких
У вас может не быть симптомов, если ваш лейкоцитоз связан со стрессом или реакцией на лекарство.
Причины лейкоцитоза можно классифицировать по типу лейкоцитов.
Причины нейтрофилии:
- инфекции
- все, что вызывает длительное воспаление, включая травмы и артрит
- реакция на некоторые лекарства, такие как стероиды, литий и некоторые ингаляторы
- некоторые виды лейкемии
- реакция на эмоциональный или физический стресс от таких вещей, как беспокойство, операция и упражнения
- удаление селезенки
- курение
Причины лимфоцитоза:
- вирусные инфекции
- коклюш
- аллергические реакции
- некоторые виды лейкемии
Причины эозинофилии:
- аллергии и аллергические реакции, включая сенную лихорадку и астму
- паразитарные инфекции
- некоторые кожные заболевания
- лимфома (рак, связанный с иммунной системой)
Причины моноцитоза:
Причины базофилии :
- лейкоз или костный мозг c ancer (чаще всего)
- иногда аллергические реакции (иногда)
У беременных женщин уровень лейкоцитов обычно выше нормы.Эти уровни постепенно увеличиваются, и к последним трем месяцам беременности количество лейкоцитов обычно составляет от 5 800 до 13 200 на микролитр крови.
Стресс во время родов и родоразрешения также может увеличить количество лейкоцитов. Некоторое время после рождения ребенка он остается немного выше нормы (около 12700 на микролитр крови).
Обычно у вас от 4000 до 11000 лейкоцитов на микролитр крови, если вы не беременны. Все, что выше, считается лейкоцитозом.
Количество лейкоцитов от 50 000 до 100 000 на микролитр обычно означает очень серьезную инфекцию или рак где-то в организме.
Число лейкоцитов более 100 000 чаще всего возникает при лейкемии или другом раке крови и костного мозга.
Ваш врач может использовать три теста, чтобы определить, почему уровень лейкоцитов выше нормы:
- Общий анализ крови (CBC) с дифференциалом. Этот тест почти всегда проводится, когда количество лейкоцитов выше нормы по неизвестным причинам. Для этого теста кровь, взятая из вашей вены, проходит через прибор, который определяет процентное содержание каждого типа лейкоцитов.Знание того, какие типы имеют более высокий процентный показатель, чем обычно, может помочь вашему врачу сузить возможные причины вашего высокого количества лейкоцитов.
- Мазок периферической крови. Этот тест проводится при обнаружении нейтрофилии или лимфоцитоза, потому что ваш врач может увидеть, слишком ли много разных типов лейкоцитов. Для этого теста тонкий слой вашей крови наносится на предметное стекло. Затем на клетки смотрят под микроскопом.
- Биопсия костного мозга. Ваши лейкоциты производятся в костном мозге, а затем попадают в кровь.Если в мазке периферической крови обнаружено большое количество нейтрофилов определенных типов, ваш врач может провести этот тест. Образцы костного мозга берутся из центра кости, обычно бедра, с помощью длинной иглы и исследуются под микроскопом. Этот тест может сказать вашему врачу, есть ли аномальные клетки или проблема с производством или высвобождением клеток из вашего костного мозга.
Лечение лейкоцитоза основано на том, что его вызывает:
- антибиотики от инфекции
- лечение состояний, вызывающих воспаление
- антигистаминные препараты и ингаляторы от аллергических реакций
- химиотерапия, облучение, а иногда и трансплантация стволовых клеток при лейкемии
- изменение лекарств (если возможно), если причиной является лекарственная реакция
- лечение причин стресса и беспокойства, если они присутствуют
Синдром гипервязкости — это неотложная медицинская помощь, которую лечат внутривенными жидкостями, лекарствами и другими методами быстрого получения Обратный отсчет WBC.Это делается для того, чтобы кровь стала менее густой и снова текла нормально.
Лучший способ предотвратить лейкоцитоз — это избежать или снизить риск того, что его вызывает. Это включает:
- поддержание здорового образа жизни, в том числе хорошее мытье рук, чтобы избежать инфекции
- избегать всего, что, как вы знаете, может вызвать аллергическую реакцию
- бросить курить, чтобы избежать лейкоцитоза, связанного с курением, и снизить риск рака
- прием лекарств в соответствии с указаниями, если вы лечитесь от состояния, вызывающего воспаление
- пытаетесь снизить уровень стресса в вашей жизни и лечитесь от серьезного беспокойства или эмоциональных проблем
Лейкоцитоз обычно является реакцией на инфекцию или воспаление, так что это не повод для беспокойства.Однако это может быть вызвано серьезными заболеваниями, такими как лейкемия и другие виды рака, поэтому важно, чтобы ваш врач диагностировал причину увеличения лейкоцитов, когда она будет обнаружена. Лейкоцитоз, связанный с беременностью или реакцией на физическую нагрузку, — это нормально, и беспокоиться не о чем.
Лимфоцитарный лейкоцитоз — заболевания крови
Лимфоцитарный лейкоцитоз — это аномально высокое количество лимфоцитов (тип лейкоцитов) в крови.
Лимфоциты — это тип белых кровяных телец, которые играют несколько ролей в иммунной системе, включая защиту от бактерий, вирусов, грибков и паразитов.
Есть три типа лимфоцитов
Все три типа могут быть увеличены в ответ на инфекции или рак. Однако в некоторых случаях увеличивается только определенный тип лимфоцитов.
наиболее частая причина увеличения количества лимфоцитов —
Некоторые бактериальные инфекции, например туберкулез, также могут увеличить число. Определенные типы рака, такие как лимфомы и острый или хронический лимфоцитарный лейкоз, могут вызывать увеличение количества лимфоцитов, отчасти за счет высвобождения незрелых лимфоцитов (лимфобластов) или клеток лимфомы в кровоток.Болезнь Грейвса и болезнь Крона также могут привести к увеличению количества лимфоцитов в кровотоке.
Повышенное количество лимфоцитов обычно не вызывает симптомов. Однако у людей с лимфомой и некоторыми лейкозами увеличение лимфоцитов может вызвать жар, ночную потливость и потерю веса. Кроме того, симптомы могут возникать в результате инфекции или другого заболевания, вызвавшего увеличение количества лимфоцитов, а не в результате увеличения лимфоцитов как такового.
При подозрении на инфекцию врачи могут сдать анализ крови. Когда врачи обнаруживают повышенное количество лимфоцитов, образец крови исследуют под микроскопом, чтобы определить, являются ли лимфоциты в крови активированными (как это происходит в ответ на вирусные инфекции), или они выглядят незрелыми или ненормальными (как это происходит при некоторых лейкозах или лимфомы). Анализы крови также могут определить конкретный тип лимфоцитов (Т-клетки, В-клетки, естественные клетки-киллеры), количество которых увеличивается, чтобы помочь определить основную проблему.
Лечение лимфолейкоцитоза зависит от причины.
Оценка пациентов с лейкоцитозом
1. Cerny J,
Росмарин АГ.
Почему у моего пациента лейкоцитоз? Гематол Онкол Клин Норт Ам .
2012; 26 (2): 303–319, viii ….
2. Джайн Р.,
Бансал Д,
Marwaha RK.
Гиперлейкоцитоз: неотложная помощь. Индийский Дж. Педиатр .
2013. 80 (2): 144–148.
3. Hoffman R, Benz EJ Jr, Silberstein LE, Heslop H, Weitz J, Anastasi J. Гематология: основные принципы и практика. 6-е изд. Филадельфия, Пенсильвания: Эльзевьер / Сондерс; 2013: таблица 164–20.
4. Шабо-Ричардс Д.С.,
Джордж Т.И.
Лейкоцитоз. Int J Lab Hematol .
2014. 36 (3): 279–288.
5. Лурье С,
Рахамим Э,
Пайпер I,
Голаны А,
Садан О.
Перцентили общего и дифференциального лейкоцитов при нормальной беременности. евро J Obstet Gynecol Reprod Biol .
2008. 136 (1): 16–19.
6. Dior UP,
Коган Л,
Эльчалал У,
и другие.
Анализ крови на лейкоциты в раннем послеродовом периоде и его связь с послеродовой инфекцией. J Matern Fetal Neonatal Med .
2014; 27 (1): 18–23.
7. Лим EM,
Цембровски Г,
Цембровски М,
Кларк Г.
Расовые референсные интервалы лейкоцитов и количества нейтрофилов. Int J Lab Hematol .2010. 32 (6 pt 2): 590–597.
8. Берлинер Н. Лейкоцитоз и лейкопения. В: Goldman L, Schafer AI, ред. Goldman’s Cecil Medicine. 24-е изд. Филадельфия, Пенсильвания: Эльзевьер / Сондерс; 2012.
9. Искандар Ю.В.,
Гриффет Б,
Сапра М,
Сингх К.,
Giugale JM.
Преходящий лейкоцитоз, вызванный панической атакой, у здорового мужчины: отчет о болезни. Общая психиатрия больницы .
2011; 33 (3): 302.e11–302.e12.
10. Дейрменгян ГК,
Змистовский Б,
Яковидес C,
О’Нил Дж.,
Парвизи Дж.Лейкоцитоз часто встречается после тотального эндопротезирования тазобедренного и коленного суставов. Clin Orthop Relat Res .
2011. 469 (11): 3031–3036.
11. Устяновский А,
Зумла А.
Эозинофилия у возвращающегося путешественника. Инфекция Dis Clin North Am .
2012. 26 (3): 781–789.
12. Кормье С.А.,
Таранова А.Г.,
Bedient C,
и другие.
Важнейшее достижение: инфильтрация солидных опухолей эозинофилами — это ранняя и стойкая воспалительная реакция хозяина. Дж Лейкок Биол .
2006. 79 (6): 1131–1139.
13. Мункер Р. Лейкоцитоз, лейкопения и другие реактивные изменения миелопоэза. В: Munker R, Hiller E, Glass J, Paquette R, eds. Современная гематология: биология и клиническое лечение. 2-е изд. Тотова, штат Нью-Джерси; Humana Press; 2007.
14. Поттс Дж. А.,
Ротман АЛ.
Клинические и лабораторные особенности, отличающие лихорадку денге от других лихорадочных заболеваний в эндемичных популяциях. Троп Мед Инт Здоровье .2008. 13 (11): 1328–1340.
15. Ю. К.В.,
Хуан Ли,
Ву MH,
Шен CJ,
Wu JY,
Ли СС.
Систематический обзор и метаанализ диагностической точности прокальцитонина, С-реактивного белка и количества лейкоцитов при подозрении на острый аппендицит. Br J Surg .
2013. 100 (3): 322–329.
16. Ван ден Брюэль А,
Томпсон MJ,
Хадж-Хасан Т,
и другие.
Диагностическая ценность лабораторных тестов в выявлении серьезных инфекций у детей с лихорадкой: систематический обзор. BMJ .
2011; 342: d3082.
17. Yo CH,
Hsieh PS,
Ли Ш.,
и другие.
Сравнение тестовых характеристик прокальцитонина с С-реактивным белком и лейкоцитозом для выявления серьезных бактериальных инфекций у детей с лихорадкой без источника: систематический обзор и метаанализ. Энн Эмерг Мед .
2012. 60 (5): 591–600.
18. Деллингер Р.П.,
Леви М.М.,
Родос А,
и другие.;
Комитет по рекомендациям кампании по выживанию при сепсисе, включая педиатрическую подгруппу.
Кампания по выживанию после сепсиса: международные рекомендации по ведению тяжелого сепсиса и септического шока: 2012 г. Crit Care Med .
2013. 41 (2): 580–637.
19. Коберн Б,
Моррис А.М.,
Томлинсон Г,
Детский А.С.
Требуются ли этому взрослому пациенту с подозрением на бактериемию посев крови? [опубликованное исправление появляется в JAMA. 2013; 309 (4): 343]. ЯМА .2012. 308 (5): 502–511.
20. Дэвис А.С.,
Viera AJ,
Мид MD.
Лейкемия: обзор первичной медико-санитарной помощи. Ам Фам Врач .
2014. 89 (9): 731–738.
21. Грейнджер Дж. М.,
Контояннис Д.П.
Этиология и исход крайнего лейкоцитоза у 758 пациентов с негематологическим раком: ретроспективное исследование в одном учреждении. Рак .
2009. 115 (17): 3919–3923.
22. Рацил З,
Буресова Л,
Брейча М,
и другие.Клинико-лабораторные особенности лейкозов на момент постановки диагноза: анализ 1004 последовательных пациентов. Ам Дж. Гематол .
2011. 86 (9): 800–803.
23. Джордж Т.И.
Злокачественный или доброкачественный лейкоцитоз. Образовательная программа по гематологии и соц.гематол .
2012; 2012: 475–484.
Клиническая картина лейкоцитоза: причины
Котран Р.С., Кумар В., Коллинз Т. Патологическая основа болезни Роббинса . 6-е изд. Филадельфия, Пенсильвания: У. Б. Сондерс; 1999 г.644-96.
Tien FM, Hou HA, Tsai CH, et al. Гиперлейкоцитоз связан с отчетливыми генетическими изменениями и является независимым фактором низкого риска у пациентов с острым миелоидным лейкозом de novo. Eur J Haematol . 6 апреля 2018 г. [Medline].
Клавер-Белвер Н., Кано-Коррес Р., Миро-Канис С., Берланга-Эскалера Е. Псевдогиперкалиемия, вызванная тяжелым лейкоцитозом: описание случая. Clin Chem Lab Med . 2016 г. 1. 54 (12): e365-7.[Медлайн].
Махмуд Э., Книо З.О., Махмуд Ф. и др. Предоперационный бессимптомный лейкоцитоз и послеоперационные исходы у кардиохирургических больных. PLoS Один . 2017. 12 (9): e0182118. [Медлайн]. [Полный текст].
Ижакян С., Вассер В.Г., Вайншелбойм Б. и др. Этиология и прогноз позднего послеоперационного лейкоцитоза у реципиентов трансплантата легких. Prog Transplant . 2020 июн.30 (2): 111-6. [Медлайн].
Ли GM, Харпер МБ.Риск бактериемии у детей раннего возраста с лихорадкой в пост-Haemophilus influenzae типа b. Arch Pediatr Adolesc Med . 1998 июл.152 (7): 624-8. [Медлайн].
Brown L, Shaw T, Wittlake WA. Выявляет ли лейкоцитоз бактериальные инфекции у новорожденных с лихорадкой, поступающих в отделение неотложной помощи? Emerg Med J . 2005 22 апреля (4): 256-9. [Медлайн].
Hsiao AL, Chen L, Baker D. Заболеваемость и предикторы серьезных бактериальных инфекций среди младенцев в возрасте от 57 до 180 дней. Педиатрия . May 2006. 117: 1695-1701.
Сяо Р., Омар С.А. Исход новорожденных с крайне низкой массой тела при лейкемоидной реакции. Педиатрия . 2005 июл.116 (1): e43-51. [Медлайн].
Zanardo V, Vedovato S, Trevisanuto DD, Suppiej A, Cosmi E, Fais GF. Гистологический хориоамнионит и лейкемоидная реакция новорожденных у детей с низкой массой тела при рождении. Хум Патол . 2006 Январь 37 (1): 87-91. [Медлайн].
Арав-Богер Р., Баггетт ХК, Спевак П.Дж., Уиллоуби РЭ.Лейкоцитоз, вызванный простагландином E1 у новорожденных. Дж. Педиатр . 2001 февраль 138 (2): 263-5. [Медлайн].
Talosi G, Katona M, Turi S. Побочные эффекты длительного лечения простагландином E (1) у новорожденных. Педиатр Инт . 2007 июн. 49 (3): 335-40. [Медлайн].
Ballin A, Lehman D, Sirota P, Litvinjuk U, Meytes D. Повышенное количество CD34 + клеток периферической крови у пациентов, принимающих литий. Br J Haematol .1998, январь, 100 (1): 219-21. [Медлайн].
Zhang S, Condac E, Qiu H и др. Гепарин-индуцированный лейкоцитоз требует 6-O-сульфатирования и вызывается блокадой опосредованного селектином и белком CXCL12 трафика лейкоцитов у мышей. Дж. Биол. Хим. . 2012 17 февраля. 287 (8): 5542-53. [Медлайн]. [Полный текст].
Аллам Дж. П., Паус Т., Райхель С., Бибер Т., Новак Н. ДРЕСС-синдром, связанный с карбамазепином и фенитоином. Eur J Dermatol .2004 сентябрь-октябрь. 14 (5): 339-42. [Медлайн].
Gungor E, Alli N, Comoglu S, Comcuoglu C. Синдром гиперчувствительности к фенитоину. Neurol Sci . 2001 июн. 22 (3): 261-5. [Медлайн].
Луптон Дж. Р., Фигероа П., Тамджиди П., Бербериан Б. Дж., Сулика VI. Синдром, подобный инфекционному мононуклеозу, вызванный миноциклином: третий тип побочных реакций на лекарства. Кутис . 1999 августа 64 (2): 91-6. [Медлайн].
Маркус Н., Смуэль К., Альмог М. и др.Успешное внутривенное лечение иммуноглобулином при тяжелом педиатрическом синдроме DRESS. J Allergy Clin Immunol Pract . 30 ноября 2017 г. [Medline].
Лю Ф., Махгуб Н., Феррандо С. Лейкоцитоз, связанный с лечением клозапином: отчет о болезни. Психосоматика . 2011 сентябрь-октябрь. 52 (5): 488-91. [Медлайн].
Шпалл Р.Л., Джеффес Е.В., Хоффман Х.М. Случай семейного холодового аутовоспалительного синдрома, подтвержденный наличием мутации CIAS1. Br J Dermatol . 2004 г., май. 150 (5): 1029-31. [Медлайн].
Granger JM, Kontoyiannis DP. Этиология и исход крайнего лейкоцитоза у 758 пациентов с негематологическим раком: ретроспективное исследование в одном учреждении. Рак . 2009, 1. 115 (17): 3919-23. [Медлайн].
Ализаде П., Рахбариманеш А.А., Бахрам М.Г., Салмасиан Х. Дефицит адгезии лейкоцитов типа 1, проявляющийся в виде лейкемоидной реакции. Индиан Дж. Педиатр .2007 декабрь 74 (12): 1121-3. [Медлайн].
Rosa JS, Schwindt CD, Оливер SR, Leu SY, Flores RL, Galassetti PR. Изучите профили лейкоцитов у здоровых детей, детей с диабетом 1 типа, детей с избыточным весом и астматиков. Педиатр Физические науки . 2009 21 февраля (1): 19-33. [Медлайн].
Айдоган М., Айдоган А., Кара Б., Басим Б., Эрдоган С. Преходящий периферический лейкоцитоз у детей с афебрильными припадками. J Детский Neurol . 2007 22 января (1): 77-9.[Медлайн].
Алиоглу Б., Озюрек Э., Авджи З., Аталай Б., Джанер Х., Озбек Н. Картина периферической крови после легкой травмы головы у детей. Педиатр Инт . 2008 июн. 50 (3): 281-3. [Медлайн].
Furlan JC, Красюков А.В., Фелингс МГ. Гематологические аномалии в течение первой недели после острого изолированного травматического повреждения шейного отдела спинного мозга: когортное исследование случай-контроль. Позвоночник . Ноябрь / 2006. 31: 2674-83. [Медлайн].
Osawa I, Nagamachi S, Suzuki H et al.Лейкоцитоз и высокий уровень гематокрита при приступах брюшной полости наследственного ангионевротического отека. BMC Gastroenterology 2013, 13: 123 . Август 2013. 13: 123.
Plo I, Zhang Y, Le Couédic JP, Nakatake M, Boulet JM, Itaya M. Активирующая мутация в гене CSF3R вызывает наследственную хроническую нейтрофилию. J Exp Med . 2009 3 августа. 206 (8): 1701-7. [Медлайн]. [Полный текст].
Снайдер Р.Л., Стрингхэм Д. Пегфилграстим-индуцированный гиперлейкоцитоз. Энн Фармакотер . 2007 Сентябрь 41 (9): 1524-30. [Медлайн].
Duchin JS, Koster FT, Peters CJ, et al. Хантавирусный легочный синдром: клиническое описание 17 пациентов с недавно выявленным заболеванием. Группа изучения хантавируса. N Engl J Med . 1994, 7 апреля. 330 (14): 949-55. [Медлайн].
Drago F, Cogorno L, Agnoletti AF, Parodi A. Роль периферической эозинофилии в неблагоприятных кожных реакциях на лекарства. Eur Rev Med Pharmacol Sci .2015 июн.19 (11): 2008-9. [Медлайн].
Cherfane CE, Gessel L, Cirillo D, Zimmerman MB, Polyak S. Моноцитоз и низкое соотношение лимфоцитов к моноцитам являются эффективными биомаркерами активности язвенного колита. Воспаление кишечника . 2015 19 мая. [Medline].
Хуанг Дж., Ковалич А.Дж., Грабер С.Дж. Прогностическое значение лейкоцитоза и лимфопении для тяжести коронавирусного заболевания. Emerg Infect Dis . 2020 8 мая. 26 (8): [Medline].[Полный текст].
Nguyen R, Jeha S, Zhou Y и др. Роль лейкафереза в современном лечении гиперлейкоцитоза при впервые диагностированном остром лимфобластном лейкозе у детей. Рак крови у детей . 2016 17 мая. [Medline].
Choi MH, Choe YH, Park Y, et al. Влияние терапевтического лейкафереза на ранние осложнения и исходы у пациентов с острым лейкозом и гиперлейкоцитозом: исследование с подобранной оценкой склонности. Переливание крови . 2018 янв.58 (1): 208-16. [Медлайн].
Mamez AC, Raffoux E, Chevret S, et al. Предварительное лечение пероральной гидроксимочевиной перед интенсивной химиотерапией улучшает раннюю выживаемость пациентов с высоким гиперлейкоцитозом при остром миелоидном лейкозе. Лимфома лейка . 2016 5. 1-8 февраля. [Медлайн].
Лейкопения: причины, лечение и перспективы
Лейкопения — это состояние, при котором у человека снижается количество лейкоцитов.Это увеличивает риск заражения.
Кровь человека состоит из множества различных типов клеток крови. Лейкоциты, также известные как лейкоциты, помогают бороться с инфекцией. Лейкоциты — жизненно важная часть иммунной системы.
У людей с лейкопенией количество лейкоцитов меньше, чем должно. Это увеличивает вероятность заражения.
В этой статье исследуется влияние лейкопении на организм, причины ее возникновения и доступные варианты лечения.
Поделиться на PinterestБелые клетки крови помогают организму бороться с инфекциями. Человеку с лейкопенией не хватает лейкоцитов.
Лейкопения — это состояние, при котором у человека в кровотоке меньше лейкоцитов, чем следовало бы. Лейкопения диагностируется с помощью анализа крови, называемого полным анализом крови или CBC.
Количество лейкоцитов в здоровой крови составляет от 3 500 до 11 000 лейкоцитов на микролитр. У человека с лейкопенией может быть менее 3500 лейкоцитов на микролитр.
Лейкоциты вырабатываются костным мозгом и имеют решающее значение для иммунной системы. Слишком мало их означает, что организм не в состоянии бороться с инфекциями и болезнями.
Есть пять типов лейкоцитов. Каждый помогает защитить организм от различных инфекций:
- Нейтрофилы : они составляют от 55 до 70 процентов от общего количества лейкоцитов. Они помогают бороться с грибковыми и бактериальными инфекциями.
- Лимфоциты : Это второй по распространенности тип белых кровяных телец.Они защищают организм от вирусных инфекций.
- Базофилы : это наименее распространенный тип белых кровяных телец. Они участвуют в воспалительных реакциях на аллергены.
- Моноциты : это самые большие из белых кровяных телец. Они играют роль в борьбе с бактериями, грибами и вирусами. Они также помогают заживить ткани, поврежденные воспалением.
- Эозинофилы : Они борются с паразитами и играют роль в аллергических реакциях и состояниях, таких как астма.
Существует пять видов лейкопении, каждая из которых соответствует типу пораженных лейкоцитов.
Термины лейкопения и нейтропения часто используются как синонимы. Однако они относятся к немного другим условиям.
Лейкопения — это общий термин, обозначающий снижение любого из типов лейкоцитов.
Нейтропения — это тип лейкопении, но конкретно относится к снижению нейтрофилов, наиболее распространенного типа лейкоцитов.
Число нейтрофилов человека является важным показателем риска инфицирования.
Абсолютное количество нейтрофилов (ANC) — это тест, который врачи могут проводить, чтобы определить общее состояние здоровья человека. Этот тест может помочь диагностировать состояния, в том числе лейкоз. Это также может помочь оценить реакцию организма на лечение, включая химиотерапию.
Поделиться на Pinterest Человек с лейкопенией может быть более предрасположен к инфекциям, которые могут вызывать такие симптомы, как жар, потливость и озноб.
Нет никаких специфических симптомов низкого количества лейкоцитов. Однако, когда у кого-то лейкопения, у него больше шансов заразиться инфекциями. Симптомы инфекции включают:
У человека с лейкопенией могут быть другие симптомы, которые связаны с причиной низкого количества лейкоцитов. Ниже рассматриваются различные причины лейкопении.
Есть несколько заболеваний, которые вызывают лейкопению, препятствуя выработке лейкоцитов в костном мозге.
Другие состояния вызывают лейкопению, разрушая лейкоциты, а не влияя на их производство. Лейкопения также может быть результатом лечения и приема лекарств.
Состояния, которые могут вызвать лейкопению
Следующие состояния могут вызвать лейкопению:
- Вирусные инфекции : Острые вирусные инфекции, такие как простуда и грипп, могут привести к временной лейкопении. В краткосрочной перспективе вирусная инфекция может нарушить выработку лейкоцитов в костном мозге человека.
- Состояние клеток крови и костного мозга : они могут привести к лейкопении. Примеры включают апластическую анемию, гиперактивную селезенку и миелодиспластические синдромы.
- Рак : лейкемия и другие виды рака могут повредить костный мозг и привести к лейкопении.
- Инфекционные болезни : Примеры включают ВИЧ, СПИД и туберкулез. Согласно исследованию 2015 года, у женщин с туберкулезом вероятность развития лейкопении выше, чем у мужчин.
- Аутоиммунные заболевания : Некоторые из них убивают лейкоциты.Примеры включают волчанку и ревматоидный артрит.
- Расстройства при рождении : Также известные как врожденные нарушения, они могут привести к лейкопении. Примеры включают синдром Костмана и миелокатексис.
- Недоедание : дефицит определенных витаминов и минералов может привести к лейкопении. Примеры включают дефицит витамина B-12, фолиевой кислоты, меди и цинка.
- Саркоидоз : это чрезмерная реакция иммунной системы, которая приводит к появлению небольших участков воспаления в организме.Это также может повлиять на костный мозг.
Лечение и лекарства, которые могут вызвать лейкопению
Лечение рака может повлиять на количество лейкоцитов человека, что приведет к лейкопении. Примеры, которые могут иметь такой эффект, включают:
Некоторые лекарства также могут влиять на количество лейкоцитов в крови человека и вызывать лейкопению. Лекарства, которые могут оказывать такой эффект, включают: интерфероны
- для лечения рассеянного склероза
- ламотриджин и вальпроат натрия при эпилепсии и в качестве стабилизаторов настроения
- бупропион, антидепрессант и лекарство для отказа от курения
- клозапин, антипсихотический препарат,
- миноциклин общий антибиотик
- иммунодепрессанты, такие как сиролимус, микофенолятмофетил, такролимус и циклоспорин
- стероиды
- пенициллин
Если человек не уверен в родовом названии лекарства, которое он принимает, и повлияет ли он на его иммунную систему , им рекомендуется обратиться к врачу.
Если организм человека борется с инфекцией, это может повлиять на количество лейкоцитов. У них может быть немного меньше белых кровяных телец, циркулирующих в кровотоке. Это состояние называется псевдолейкопенией.
Псевдолейкопения предшествует лейкопении. Если количество лейкоцитов продолжает уменьшаться, у них может развиться лейкопения.
Если лекарство вызывает лейкопению, врач может порекомендовать человеку прекратить его прием или попробовать другое лекарство.Человек никогда не должен прекращать прием лекарств или менять их без предварительной консультации с врачом.
Если у человека рак и его химиотерапия вызывает лейкопению, ему может потребоваться приостановить лечение, чтобы дать возможность лейкоцитам пополнить запасы.
Лечение с использованием факторов роста, таких как гранулоцитарный колониестимулирующий фактор, может помочь при лейкопении. Они часто используются, когда химиотерапия вызывает лейкопению или если причина является генетической.
Исследование 2015 года показало, что при использовании химиотерапии вместе с препаратом под названием эрлотиниб, ингибитором тирозинкиназы, риск лейкопении был намного ниже.
Управление
Следующие домашние процедуры и способы поведения могут помочь человеку с лейкопенией улучшить свое состояние и снизить риск заражения:
- придерживаться здоровой диеты
- много отдыхать
- избегать порезов и царапин
- хорошо тренироваться гигиена, чтобы избежать микробов
Лечение также может потребоваться при любых инфекциях, вызванных снижением количества лейкоцитов. Это могут быть антибиотики или противогрибковые препараты.
Лечение лейкопении может включать приостановку приема лекарств или лечения. Это может быть проблематично, если основное заболевание серьезное, например рак, но врачи помогут человеку справиться с этим заболеванием.
Врач будет регулярно проверять количество лейкоцитов у человека, если у него есть заболевание, которое может вызывать лейкопению.
Регулярные анализы крови помогают выявить лейкопению на ранней стадии и вылечить ее до того, как она приведет к осложнениям.
Симптомы, причины, диагностика и лечение
Нарушения лейкоцитов показаны, когда в организме слишком много или слишком мало лейкоцитов (лейкоцитов или лейкоцитов) — одного из четырех компонентов вашей крови.Эти клетки, производимые в костном мозге, участвуют в воспалительных реакциях и играют важную роль в способности вашей иммунной системы бороться с инфекциями.
Некоторые нарушения лейкоцитов (например, аутоиммунная нейтропения) являются доброкачественными, а другие (например, лейкозом) — злокачественными. Эти состояния могут затронуть как взрослых, так и детей.
Хотя высокое количество лейкоцитов вызывает беспокойство, это может произойти, когда в организме присутствует заболевание, инфекция или воспаление, и само по себе может не указывать на нарушение лейкоцитов.Ваш врач, скорее всего, проведет дополнительное тестирование, чтобы определить причину аномального уровня лейкоцитов.
Verywell / Лора Портер
Симптомы расстройства лейкоцитов
Симптомы нарушений лейкоцитов различаются в зависимости от типа заболевания, хотя у некоторых людей симптомы отсутствуют.
Симптомы, когда они возникают, в основном связаны с инфекцией и включают:
- Частые или рецидивирующие инфекции
- Лихорадка
- Язвы во рту
- Кожные абсцессы
- Пневмония
- Усталость
- Недомогание
- Необъяснимая потеря веса
5 основных типов лейкоцитов
Это основные типы белых кровяных телец у человека:
- Нейтрофилы : преимущественно борются с бактериальными инфекциями
- Лимфоциты : клетки иммунной системы, функции которых включают производство антител и борьбу с захватчиками, включая бактерии, вирусы и раковые клетки
- Моноциты : функция очистки мертвых клеток и мусора и работа с лимфоцитами для распознавания захватчиков
- Эозинофилы : преимущественно борются с паразитарными инфекциями и участвуют в аллергических реакциях
- Базофилы : участвуют в воспалительных реакциях
Причины
Нарушения лейкоцитов подразделяются на две основные категории — пролиферативные расстройства, , что означает увеличение лейкоцитов, и лейкопении, , которые включают уменьшение лейкоцитов.
Это может произойти, когда есть изменение в производстве лейкоцитов, проблема с клеточной функцией или другая проблема с определенным типом лейкоцитов. Движущая причина этих событий может различаться в зависимости от заболевания.
Общие нарушения лейкоцитов и их причины включают:
- Лейкоцитоз : это повышенное количество лейкоцитов. Возможные причины включают бактериальные или вирусные инфекции, определенные лекарства, аллергию, курение, воспалительные заболевания, аутоиммунные расстройства, генетические заболевания и рак.
- Лейкемия : это рак клеток, которые производят лейкоциты в костном мозге. Возможные причины включают генетическую предрасположенность, курение, химическое или радиационное воздействие.
- Аутоиммунная нейтропения : Это наблюдается, когда организм вырабатывает антитела, которые атакуют и разрушают нейтрофилы. Это связано с различными состояниями, включая болезнь Крона и ревматоидный артрит.
- Тяжелая врожденная нейтропения : Это происходит вторично по отношению к генетической мутации.Люди с тяжелой врожденной нейтропенией страдают рецидивирующими бактериальными инфекциями.
- Циклическая нейтропения : Это также связано с генетической мутацией. Нейтропения возникает циклами продолжительностью около 21 дня.
- Хроническая гранулематозная болезнь : Это заболевание, при котором несколько типов лейкоцитов (нейтрофилы, моноциты, макрофаги) не могут функционировать должным образом. Это наследственное заболевание, которое приводит к множественным инфекциям, особенно пневмонии и абсцессам.
- Дефицит адгезии лейкоцитов (синдромы LAD): это редкие генетические нарушения, при которых белые кровяные тельца не могут перемещаться в области инфекции.
Заболевания, связанные со слишком большим количеством лейкоцитов одного типа, обозначаются суффиксом — philia , тогда как заболевания, связанные со слишком малым количеством лейкоцитов, заканчиваются -penia .
Диагноз
Как и при других заболеваниях крови, первым обычно выполняемым анализом является общий анализ крови (CBC) .Это может быть специально назначено, потому что у вас рецидивирующие или необычные инфекции, и ваш врач подозревает нарушение лейкоцитов. Но поскольку общий анализ крови также проводится как часть ежегодного медосмотра, тест может случайно обнаружить такое состояние.
При просмотре результатов ваш лечащий врач будет искать изменения либо в вашем общем количестве лейкоцитов, либо в количестве лейкоцитов определенного типа. Ваши результаты будут сравниваться с соответствующим контрольным диапазоном для подсчета лейкоцитов.Они могут варьироваться от лаборатории к лаборатории, но в среднем таковы:
- Мужчины : от 5000 до 10000 лейкоцитов на микролитр крови
- Женщины : от 4500 до 11000 лейкоцитов на микролитр крови
- Дети (от младенчества до подросткового возраста) : от 5000 до 10000 лейкоцитов на микролитр крови
- Новорожденные (младше 2 недель) : От 9000 до 30 000 лейкоцитов на микролитр крови
Примечание: у чернокожих людей базовый уровень лейкоцитов ниже, чем у белых.Взаимодействие с другими людьми
Если ваши результаты выше или ниже нормы, ваш врач определит причину. Иногда причина временная, например, повышение количества лейкоцитов во время активной инфекции. В этих обстоятельствах CBC часто повторяется, чтобы убедиться, что все вернулось к норме.
Ваш врач может также запросить мазок крови — тест, при котором небольшое количество крови помещается на предметное стекло, чтобы специалисты лаборатории могли исследовать ваши клетки крови под микроскопом, чтобы найти аномалии, которые могут указывать на нарушение (и его причину). ).
Если вам требуется дополнительное обследование, ваш основной лечащий врач может направить вас к специалисту. Нарушения лейкоцитов обычно лечат гематологи, специализирующиеся на заболеваниях крови, или иммунологи, специализирующиеся на нарушениях иммунной системы.
Поскольку белые кровяные тельца производятся в костном мозге, для завершения исследования может потребоваться биопсия костного мозга .
Лечение
Лечение нарушений лейкоцитов во многом зависит от типа заболевания и основных причин.Людей с нарушениями лейкоцитов необходимо регулярно контролировать, чтобы убедиться, что их режим лечения работает.
Возможные методы лечения включают:
- Антибиотики : используются для лечения и профилактики связанных инфекций
- Колониестимулирующие факторы (CSF) или факторы роста : Лекарства, которые могут стимулировать производство лейкоцитов в костном мозге
- Трансплантация стволовых клеток : Может быть в некоторых случаях используется для лечебной терапии
Переливания лейкоцитов используются редко, поскольку исследования не показывают, что они снижают риск смерти или инфицирования людей с нарушениями лейкоцитов.Взаимодействие с другими людьми
Слово Verywell
Существует широкий спектр нарушений лейкоцитов, и влияние одного из них на вашу жизнь будет зависеть от вашего индивидуального диагноза. Многие из этих проблем являются хроническими проблемами со здоровьем, и жить с ними хорошо, значит работать в тесном сотрудничестве со своим лечащим врачом, чтобы контролировать свое состояние.
Усталость может быть общей проблемой для людей с нарушениями лейкоцитов, поэтому прислушивайтесь к своему телу и отдыхайте, когда вам нужно. Также полезно применять стратегии профилактики, чтобы избежать заражения инфекционными заболеваниями, такими как грипп и другие простудные заболевания и вирусы.
.

 п.
п.
 Этот вид в свою очередь может делиться на такие разновидности:
Этот вид в свою очередь может делиться на такие разновидности:

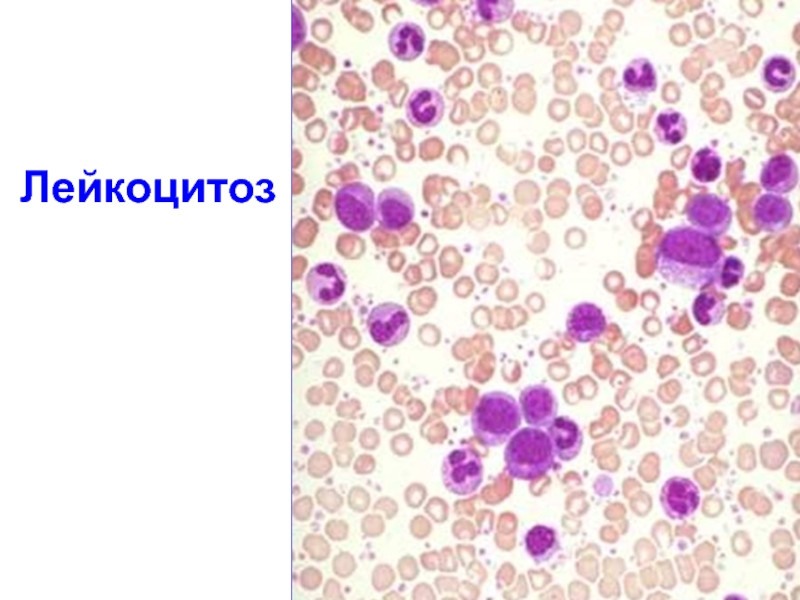












 В результате обследования анализ крови показывает их увеличенное количество, хотя суммарное количество лейкоцитов в крови остается на нормальном уровне.
В результате обследования анализ крови показывает их увеличенное количество, хотя суммарное количество лейкоцитов в крови остается на нормальном уровне.

 Для идентификации инфекционного возбудителя как причины лейкоцитоза проводится бактериальный посев крови, мокроты, мочи. Методом иммуноферментного анализа определяются антитела (иммуноглобулины класса и ) к бактериям, вирусам, гельминтам, а при помощи полимеразной цепной реакции обнаруживаются их ДНК.
Для идентификации инфекционного возбудителя как причины лейкоцитоза проводится бактериальный посев крови, мокроты, мочи. Методом иммуноферментного анализа определяются антитела (иммуноглобулины класса и ) к бактериям, вирусам, гельминтам, а при помощи полимеразной цепной реакции обнаруживаются их ДНК.



 Эозинофилия также является необычным видом лейкоцитоза.
Эозинофилия также является необычным видом лейкоцитоза.