МКБ-10 код K92.2 | Желудочно-кишечное кровотечение неуточненное
ICD-10
ICD-10 is the 10th revision of the International Statistical Classification of Diseases and Related Health Problems (ICD), a medical classification list by the World Health Organization (WHO).
It contains codes for diseases, signs and symptoms, abnormal findings, complaints, social circumstances, and external causes of injury or diseases.
ATC
The Anatomical Therapeutic Chemical (ATC) Classification System is used for the classification of active ingredients of drugs according to the organ or system on which they act and their therapeutic, pharmacological and chemical properties.
It is controlled by the World Health Organization Collaborating Centre for Drug Statistics Methodology (WHOCC).
DDD
The defined daily dose (DDD) is a statistical measure of drug consumption, defined by the World Health Organization (WHO).
It is used to standardize the comparison of drug usage between different drugs or between different health care environments.
| K00 | Нарушения развития и прорезывания зубов |
| Исключено: ретенированные и импактные зубы (K01.-) | |
| K00.0 Адентия | |
| K00.1 Сверхкомплектные зубы | |
| K00.2 Аномалии размеров и формы зубов | |
| Исключено: бугорковая аномалия Карабелли, рассматриваемая как вариант нормы и не подлежащая кодированию | |
| K00.3 Крапчатые зубы | |
| Исключено: отложения [наросты] на зубах (K03.6) | |
| K00.4 Нарушения формирования зубов | |
| Исключено: | |
| крапчатые зубы (K00.3) | |
резцы Гетчинсона и моляры в виде тутовых ягод при врожденном сифилисе (A50. 5) 5) | |
| K00.5 Наследственные нарушения структуры зуба, не классифицированные в других рубриках | |
| K00.6 Нарушения прорезывания зубов | |
| K00.7 Синдром прорезывания зубов | |
| K00.8 Другие нарушения развития зубов | |
| K00.9 Нарушение развития зубов неуточненное | |
| K01 | Ретенированные и импактные зубы |
| Исключено: ретенированные и импактные зубы с неправильным положением их или соседних зубов (K07.3) | |
| K01.0 Ретенированные зубы | |
| K01.1 Импактные зубы | |
| K02 | Кариес зубов |
| K02.0 Кариес эмали | |
K02. 1 Кариес дентина 1 Кариес дентина | |
| K02.2 Кариес цемента | |
| K02.3 Приостановившийся кариес зубов | |
| K02.4 Одонтоклазия | |
| K02.8 Другой кариес зубов | |
| K02.9 Кариес зубов неуточненный | |
| K03 | Другие болезни твердых тканей зубов |
| Исключено: | |
| бруксизм (F45.8) | |
| кариес зубов (K02.-) | |
| скрежетание зубами БДУ (F45.8) | |
| K03.0 Повышенное стирание зубов | |
| K03.1 Сошлифовывание зубов | |
| K03.2 Эрозия зубов | |
| K03.3 Патологическая резорбция зубов | |
K03. 4 Гиперцементоз 4 Гиперцементоз | |
| K03.5 Анкилоз зубов | |
| K03.6 Отложения [наросты] на зубах | |
| K03.7 Изменение цвета твердых тканей зубов после прорезывания | |
| Исключено: отложения [наросты] на зубах (K03.6) | |
| K03.8 Другие уточненные болезни твердых тканей зубов | |
| K03.9 Болезнь твердых тканей зубов неуточненная | |
| K04 | Болезни пульпы и периапикальных тканей |
| K04.0 Пульпит | |
| K04.1 Некроз пульпы | |
| K04.2 Дегенерация пульпы | |
| K04.3 Неправильное формирование твердых тканей в пульпе | |
| K04.4 Острый апикальный периодонтит пульпарного происхождения | |
K04. 5 Хронический апикальный периодонтит 5 Хронический апикальный периодонтит | |
| K04.6 Периапикальный абсцесс с полостью | |
| K04.7 Периапикальный абсцесс без полости | |
| K04.8 Корневая киста | |
| Исключено: боковая киста периодонтальная (K09.0) | |
| K04.9 Другие и неуточненные болезни пульпы и периапикальных тканей | |
| K05 | Гингивит и болезни пародонта |
| K05.0 Острый гингивит | |
| Исключено: | |
| гингивостоматит, вызванный вирусом простого герпеса [herpes simplex] (B00.2) | |
| острый некротизирующий язвенный гингивит (A69.1) | |
| K05.1 Хронический гингивит | |
K05. 2 Острый пародонтит 2 Острый пародонтит | |
| Исключено: | |
| острый апикальный периодонтит (K04.4) | |
| периапикальный абсцесс (K04.7) | |
| — с полостью (K04.6) | |
| K05.3 Хронический пародонтит | |
| K05.4 Пародонтоз | |
| K05.5 Другие болезни пародонта | |
| K05.6 Болезнь пародонта неуточненная | |
| K06 | Другие изменения десны и беззубого альвеолярного края |
| Исключено: | |
| атрофия беззубого альвеолярного края (K08.2) | |
| гингивит: | |
| — БДУ (K05.1) | |
| — острый (K05.0) | |
— хронический (K05. 1) 1) | |
| K06.0 Рецессия десны | |
| K06.1 Гипертрофия десны | |
| K06.2 Поражения десны и беззубого альвеолярного края, обусловленные травмой | |
| K06.8 Другие уточненные изменения десны и беззубого альвеолярного края | |
| K06.9 Изменение десны и беззубого альвеолярного края неуточненное | |
| K07 | Челюстно-лицевые аномалии [включая аномалии прикуса] |
| Исключено: | |
| атрофия и гипертрофия половины лица (Q67.4) | |
| односторонняя мыщелковая гиперплазия или гипоплазия (K10.8) | |
| K07.0 Основные аномалии размеров челюстей | |
| Исключено: | |
акромегалия (E22. 0) 0) | |
| синдром Робина (Q87.0) | |
| K07.1 Аномалии челюстно-черепных соотношений | |
| K07.2 Аномалии соотношений зубных дуг | |
| K07.3 Аномалии положения зубов | |
| Исключено: ретенированные и импактные зубы с нормальным положением (K01.-) | |
| K07.4 Аномалия прикуса неуточненная | |
| K07.5 Челюстно-лицевые аномалии функционального происхождения | |
| Исключено: | |
| бруксизм (F45.8) | |
| скрежетание зубами БДУ (F45.8) | |
| K07.6 Болезни височно-нижнечелюстного сустава | |
| Исключено: | |
| височно-нижнечелюстного сустава: | |
— вывих (SO3. 0) } 0) } | |
| — растяжение (S03.4) } текущий случай | |
| K07.8 Другие челюстно-лицевые аномалии | |
| K07.9 Челюстно-лицевая аномалия неуточненная | |
| K08 | Другие изменения зубов и их опорного аппарата |
| K08.0 Эксфолиация зубов вследствие системных нарушений | |
| K08.1 Потеря зубов вследствие несчастного случая, удаления или локальной периодонтальной болезни | |
| K08.2 Атрофия беззубого альвеолярного края | |
| K08.3 Задержка зубного корня [ретенционный корень] | |
| K08.8 Другие уточненные изменения зубов и их опорного аппарата | |
| K08.9 Изменение зубов и их опорного аппарата неуточненное | |
| K09 | Кисты области рта, не классифицированные в других рубриках |
| Включено: поражения с гистологическими особенностями аневризматической кисты и другого фиброзно-костного поражения | |
Исключено: корневая киста (K04. 8) 8) | |
| K09.0 Кисты, образовавшиеся в процессе формирования зубов | |
| K09.1 Ростовые (неодонтогенные) кисты области рта | |
| K09.2 Другие кисты челюстей | |
| Исключено: | |
| киста Стафне (K10.0) | |
| скрытая костная киста челюсти (K10.0) | |
| K09.8 Другие уточненные кисты области рта, не классифицированные в других рубриках | |
| K09.9 Киста области рта неуточненная | |
| K10 | Другие болезни челюстей |
| K10.0 Нарушения развития челюстей | |
| K10.1 Гигантоклеточная гранулема центральная | |
Исключено: периферическая гигантоклеточная гранулема (K06. 8) 8) | |
| K10.2 Воспалительные заболевания челюстей | |
| K10.3 Альвеолит челюстей | |
| K10.8 Другие уточненные болезни челюстей | |
| K10.9 Болезнь челюсти неуточненная | |
| K11 | Болезнь слюнных желез |
| K11.0 Атрофия слюнной железы | |
| K11.1 Гипертрофия слюнной железы | |
| K11.2 Сиаладенит | |
| Исключено: | |
| увеопаротитная лихорадка Хирфорда (D86.8) | |
| эпидемический паротит (B26.-) | |
| K11.3 Абсцесс слюнной железы | |
| K11.4 Свищ слюнной железы | |
Исключено: врожденный свищ слюнной железы (Q38.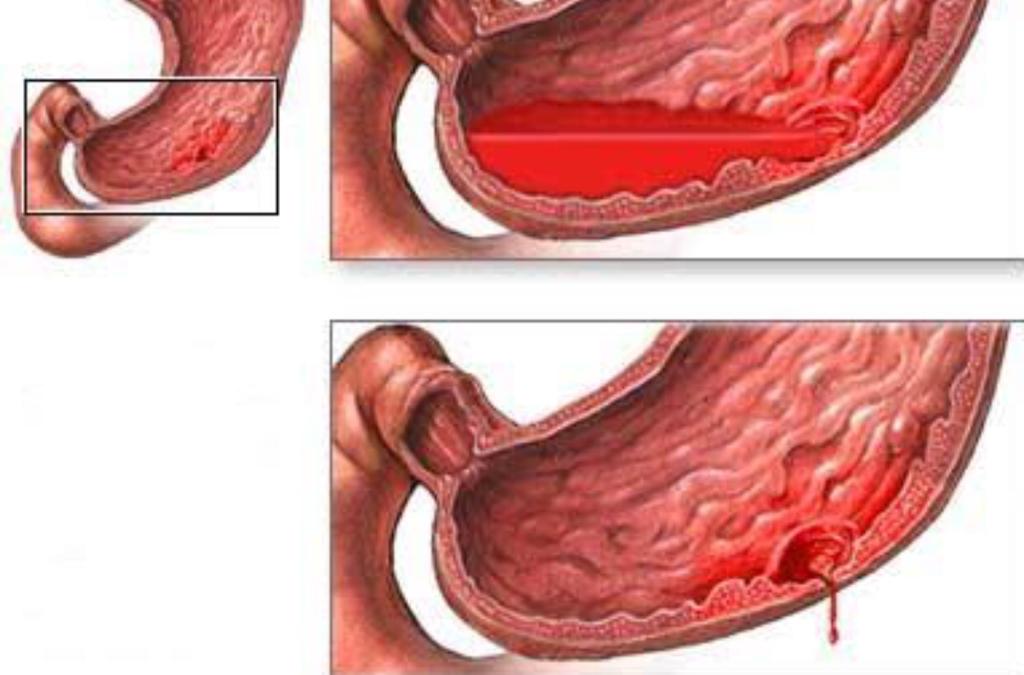 4) 4) | |
| K11.5 Сиалолитиаз | |
| K11.6 Мукоцеле слюнной железы | |
| K11.7 Нарушения секреции слюнных желез | |
| Исключено: сухость полости рта БДУ (R68.2) | |
| K11.8 Другие болезни слюнных желез | |
| Исключено: синдром сухости [болезнь Шегрена] (M35.0) | |
| K11.9 Болезнь слюнной железы неуточненная | |
| K12 | Стоматит и родственные поражения |
| Исключено: | |
| гангренозный стоматит (A69.0) | |
| гингивостоматит, вызванный вирусом герпеса [herpes simplex] (B00.2) | |
| нома (A69.0) | |
распадающаяся язва рта (A69. 0) 0) | |
| хейлит (K13.0) | |
| K12.0 Рецидивирующие афты полости рта | |
| K12.1 Другие формы стоматита | |
| K12.2 Флегмона и абсцесс полости рта | |
| Исключено: абсцесс: | |
| — периапикальный (K04.6-K04.7) | |
| — периодонтальный (K05.2) | |
| — перитонзиллярный (J36) | |
| — слюнной железы (K11.3) | |
| — языка (K14.0) | |
| K13 | Другие болезни губ и слизистой оболочки полости рта |
| Включено: изменения эпителия языка | |
| Исключено: | |
| болезни языка (K14.-) | |
кисты области рта (K09. -) -) | |
| некоторые изменения десны и беззубого альвеолярного края (K05-K06) | |
| стоматит и родственные поражения (K12.-) | |
| K13.0 Болезни губ | |
| Исключено: | |
| арибофлавиноз (E53.0) | |
| трещина спайки губ (заеда) вследствие: | |
| — кандидоза (B37.8) | |
| — недостаточности рибофлавина (E53.0) | |
| хейлит, связанный с излучением (L55-L59) | |
| K13.1 Прикусывание щеки и губ | |
| K13.2 Лейкоплакия и другие изменения эпителия полости рта, включая язык | |
| Исключено: волосатая лейкоплакия (K13.3) | |
| K13.3 Волосатая лейкоплакия | |
K13. 4 Гранулема и гранулемоподобные поражения слизистой оболочки полости рта 4 Гранулема и гранулемоподобные поражения слизистой оболочки полости рта | |
| K13.5 Подслизистый фиброз полости рта | |
| K13.6 Гиперплазия слизистой оболочки полости рта вследствие раздражения | |
| Исключено: гиперплазия беззубого альвеолярного края вследствие раздражения (denture hyperplasia) (K06.2) | |
| K13.7 Другие и неуточненные поражения слизистой оболочки полости рта | |
| K14 | Болезни языка |
| Исключено: | |
| волосатая лейкоплакия (K13.3) | |
| лейкедема } | |
| лейкоплакия } языка | |
| очаговая эпителиальная гиперплазия } (K13.2) | |
| эритроплакия } | |
макроглоссия (врожденная) (Q38. 2) 2) | |
| подслизистый фиброз языка (K13.5) | |
| K14.0 Глоссит | |
| Исключено: атрофический глоссит (K14.4) | |
| K14.1 «Географический» язык | |
| K14.2 Срединный ромбовидный глоссит | |
| K14.3 Гипертрофия сосочков языка | |
| K14.4 Атрофия сосочков языка | |
| K14.5 Складчатый язык | |
| Исключено: расщепленный язык врожденный (Q38.3) | |
| K14.6 Глоссодиния | |
| K14.8 Другие болезни языка | |
| K14.9 Болезнь языка неуточненная |
Кровотечения лёгочные
Кровотечения лёгочные
Лёгочные кровотечения (ЛК) — выделение мокроты, окрашенной кровью (гемофтиз) или чистой крови (гемоптоэ) при кашле.
Классификация • I степень — выделение за сутки до 300 мл крови (обычно кровохарканье) • II степень — выделение за сутки до 700 мл крови •• без снижения АД и концентрации Hb •• со снижением АД и концентрации Hb • III степень — выделение за сутки более 700 мл крови •• массивное кровотечение, сопровождающееся снижением АД и концентрации Hb •• молниеносное кровотечение, заканчивающееся летально (смерть наступает от асфиксии — «утопление в собственной крови»).
Этиология и патогенез
• ЛК могут возникнуть при заболеваниях дыхательной системы, ССС и поражений органов средостения. При туберкулёзе лёгких ЛК возникают у 10–12% больных. ЛК — частый симптом при раке лёгкого, карциноиде бронха, аспергилломе, абсцессе и гангрене лёгкого, бронхоэктазиях, инфаркте лёгкого, синдромах Гудпасчера, Вегенера.
• Кровотечения из малого круга кровообращения •• диапедезные (инфильтративный туберкулёз лёгких без распада) •• при гипертензии в малом круге кровообращения (митральные стенозы, врождённые пороки сердца, массивные опухоли средостения) •• разрыв ветвей лёгочной артерии или вены при хронических заболеваниях: фиброзно-кавернозный туберкулёз, хронические абсцессы; при острых заболеваниях: острый абсцесс или гангрена лёгкого; при быстропрогрессирующем злокачественном процессе в лёгком, плевре, средостении.
• Кровотечения из большого крута кровообращения составляют 80–90% всех ЛК. При хронических воспалительных заболеваниях происходит перестройка бронхиальных артерий подслизистого и слизистого слоёв бронхов, развитие артериовенозных анастомозов и лёгочной гипертензии.
• ЛК, связанные с нарушением свертывающей системы крови, возникают редко.
Клиническая картина • Выделение мокроты с кровью или чистой алой пенящейся крови при кашле • В зависимости от степени и продолжительности кровотечения нарастают признаки анемии, сердечно-сосудистой и дыхательной недостаточности • Аспирация крови в дыхательные пути: влажные хрипы в нижних отделах лёгких (как правило, на стороне кровотечения), быстрое развитие аспирационной пневмонии.
Осложнения • Асфиксия • Аспирационная пневмония • Диссеминация или обострение воспалительного процесса.
Лабораторные исследования • Снижение концентрации Hb, эритроцитов, Ht • При присоединении аспирационной пневмонии — лейкоцитоз • При продолжительном кровотечении на фоне деструктивных процессов в лёгких — нарушения свёртывающей системы крови.
Специальные исследования • Рентгенография грудной клетки в трёх проекциях •• Участки гиповентиляции или ателектаза •• Появление уровня жидкости в полостном образовании или увеличение объёма полости • Бронхоскопия •• Обнаружение источника ЛК (распадающаяся опухоль, кровоточащий карциноид, бронхонодулярный свищ и т.д.) •• Косвенные признаки — истечение крови из устья бронха, сгустки крови в просвете бронхов, локальный эндобронхит • При прекратившемся кровотечении применяют диагностический посегментарный бронхоальвеолярный лаваж с микроскопией осадка — информативность метода достигает 80–90% • Ангиография бронхиальных артерий: информативность достигает 90% • После остановки кровотечения может быть использована КТ, бронхография.
Дифференциальная диагностика • Желудочное кровотечение (ослабленные больные, дети могут заглатывать кровь, которая затем извергается как желудочное содержимое) • Псевдокровохарканье — сплёвывание только по утрам слюны, мокроты, окрашенной кровью, розоватое пятно на подушке после сна — наблюдают при заболеваниях полости рта, глотки, плохо пригнанных зубных протезах.
Лечение • Срочная госпитализация, при ЛК II–III степени — в реанимационное отделение • При ЛК II–III степени показано назначение антибиотиков широкого спектра действия • ЛК необходимо остановить консервативными методами: летальность хирургических операции, выполненных на высоте ЛК — 20%, а после остановки ЛК — 2% • Метод управляемой артериальной гипотензии: снижение системного АД на 15–20 мм рт.ст. оказывает отчётливый гемостатический эффект. Наиболее часто используют постоянное капельное или фракционное внутривенное введение ганглиоблокаторов (азаметония бромид) под контролем АД. Даже при получении быстрого эффекта управляемую артериальную гипотензию поддерживают в течение 2 сут. Эффективность метода — 90–95% • Бронхоскопия • При обнаружении источника ЛК проводят аппликации вазоконстрикторов (эпинефрин), электро-, лазерная или аргон-плазменная коагуляция • При выявлении косвенных признаках кровотечения — промывание бронха ледяным физиологическим р-ром (не более 400 мл) • При неэффективности вышеперечисленных методов применяют тампонаду кровоточащего бронха баллончиком типа Фогэрти или обтуратором из поролоновой губки (диаметр обтуратора должен в 3 раза превышать диаметр бронха). Тампон удаляют через 7–10 дней, если имеется хирургическая патология — на операционном столе • Эмболизация бронхиальных артерий — высокоэффективный метод, хотя, как и остальные вышеуказанные методы, обеспечивающий временную остановку ЛК • Одновременно корригируют нарушения свёртывающей системы крови (10% р-р кальция хлорида, этамзилат, свежезамороженная плазма) • При угрожающем жизни ЛК показана экстренная ригидная бронхоскопия под наркозом с тампонадой главного бронха, при невозможности бронхоскопии — интубация трахеи двухпросветной трубкой и перевод на однолёгочную ИВЛ.
Тампон удаляют через 7–10 дней, если имеется хирургическая патология — на операционном столе • Эмболизация бронхиальных артерий — высокоэффективный метод, хотя, как и остальные вышеуказанные методы, обеспечивающий временную остановку ЛК • Одновременно корригируют нарушения свёртывающей системы крови (10% р-р кальция хлорида, этамзилат, свежезамороженная плазма) • При угрожающем жизни ЛК показана экстренная ригидная бронхоскопия под наркозом с тампонадой главного бронха, при невозможности бронхоскопии — интубация трахеи двухпросветной трубкой и перевод на однолёгочную ИВЛ.
Хирургическое лечение. Объём операции и сроки зависят от выявленной патологии, общего состояния больного. Объём операции может варьировать от пневмонэктомии до кавернотомии или абсцессотомии с тампонадой полости.
Прогноз при ЛК II–III степени всегда серьёзный, т.к. в любой момент кровотечение может усилиться и привести к асфиксии.
Профилактика: своевременная диагностика и адекватное лечение основного заболевания.
Сокращения • ЛК — лёгочное кровотечение.
МКБ-10 • P26 Лёгочное кровотечение, возникшее в перинатальном периоде • R04.8 Кровотечение из других отделов дыхательных путей.
%d0%b6%d0%b5%d0%bb%d1%83%d0%b4%d0%be%d1%87%d0%bd%d0%be-%d0%ba%d0%b8%d1%88%d0%b5%d1%87%d0%bd%d0%be%d0%b5%20%d0%ba%d1%80%d0%be%d0%b2%d0%be%d1%82%d0%b5%d1%87%d0%b5%d0%bd%d0%b8%d0%b5 — со всех языков на все языки
Все языкиАнглийскийРусскийКитайскийНемецкийФранцузскийИспанскийШведскийИтальянскийЛатинскийФинскийКазахскийГреческийУзбекскийВаллийскийАрабскийБелорусскийСуахилиИвритНорвежскийПортугальскийВенгерскийТурецкийИндонезийскийПольскийКомиЭстонскийЛатышскийНидерландскийДатскийАлбанскийХорватскийНауатльАрмянскийУкраинскийЯпонскийСанскритТайскийИрландскийТатарскийСловацкийСловенскийТувинскийУрдуФарерскийИдишМакедонскийКаталанскийБашкирскийЧешскийКорейскийГрузинскийРумынский, МолдавскийЯкутскийКиргизскийТибетскийИсландскийБолгарскийСербскийВьетнамскийАзербайджанскийБаскскийХиндиМаориКечуаАканАймараГаитянскийМонгольскийПалиМайяЛитовскийШорскийКрымскотатарскийЭсперантоИнгушскийСеверносаамскийВерхнелужицкийЧеченскийШумерскийГэльскийОсетинскийЧеркесскийАдыгейскийПерсидскийАйнский языкКхмерскийДревнерусский языкЦерковнославянский (Старославянский)МикенскийКвеньяЮпийскийАфрикаансПапьяментоПенджабскийТагальскийМокшанскийКриВарайскийКурдскийЭльзасскийАбхазскийАрагонскийАрумынскийАстурийскийЭрзянскийКомиМарийскийЧувашскийСефардскийУдмурдскийВепсскийАлтайскийДолганскийКарачаевскийКумыкскийНогайскийОсманскийТофаларскийТуркменскийУйгурскийУрумскийМаньчжурскийБурятскийОрокскийЭвенкийскийГуараниТаджикскийИнупиакМалайскийТвиЛингалаБагобоЙорубаСилезскийЛюксембургскийЧерокиШайенскогоКлингонский
Все языкиРусскийАнглийскийДатскийТатарскийНемецкийЛатинскийКазахскийУкраинскийВенгерскийТурецкийТаджикскийПерсидскийИспанскийИвритНорвежскийКитайскийФранцузскийИтальянскийПортугальскийАрабскийПольскийСуахилиНидерландскийХорватскийКаталанскийГалисийскийГрузинскийБелорусскийАлбанскийКурдскийГреческийСловенскийИндонезийскийБолгарскийВьетнамскийМаориТагальскийУрдуИсландскийХиндиИрландскийФарерскийЛатышскийЛитовскийФинскийМонгольскийШведскийТайскийПалиЯпонскийМакедонскийКорейскийЭстонскийРумынский, МолдавскийЧеченскийКарачаевскийСловацкийЧешскийСербскийАрмянскийАзербайджанскийУзбекскийКечуаГаитянскийМайяАймараШорскийЭсперантоКрымскотатарскийОсетинскийАдыгейскийЯкутскийАйнский языкКхмерскийДревнерусский языкЦерковнославянский (Старославянский)ТамильскийКвеньяАварскийАфрикаансПапьяментоМокшанскийЙорубаЭльзасскийИдишАбхазскийЭрзянскийИнгушскийИжорскийМарийскийЧувашскийУдмурдскийВодскийВепсскийАлтайскийКумыкскийТуркменскийУйгурскийУрумскийЭвенкийскийЛожбанБашкирскийМалайскийМальтийскийЛингалаПенджабскийЧерокиЧаморроКлингонскийБаскскийПушту
Случай успешного лечения хронической кровоточащей язвы «остаточного» желудка после гастрошунтирования Roux-en-Y | Рыжов
Аннотация
Острое кровотечение из язвы «остаточного» желудка является исключительно редким осложнением, особенно если оно происходит через несколько лет после бариатрической операции. Мы представляем случай лечения пациента с кровоточащей язвой «остаточного» желудка, возникшей через 6 лет (с 2013 по 2019) после гастрошунтирования Roux-en-Y (Roux-en-Y Gastric Bypass – RYGB), выполненной по поводу морбидного ожирения. Пациент был экстренно госпитализирован в хирургическое отделение с клинической картиной желудочно-кишечного кровотечения, по данным фиброэзофагогастроскопии при поступлении источников кровотечения в осмотренных отделах не найдено. На фоне консервативного лечения отмечено улучшение состояния, однако на 5-й день госпитализации возникли клинические проявления рецидива кровотечения, при этом повторно выполненное экстренное эндоскопическое исследование источников также не выявило. В связи с этим было принято решение о выполнении оперативного вмешательства для осмотра «остаточного» желудка. С помощью лапароскопической трансгастральной гастродуоденоскопии нам удалось обнаружить источник активного кровотечения в исключенном из пищеварения желудке – кровоточащую язву в области малой кривизны.
Мы представляем случай лечения пациента с кровоточащей язвой «остаточного» желудка, возникшей через 6 лет (с 2013 по 2019) после гастрошунтирования Roux-en-Y (Roux-en-Y Gastric Bypass – RYGB), выполненной по поводу морбидного ожирения. Пациент был экстренно госпитализирован в хирургическое отделение с клинической картиной желудочно-кишечного кровотечения, по данным фиброэзофагогастроскопии при поступлении источников кровотечения в осмотренных отделах не найдено. На фоне консервативного лечения отмечено улучшение состояния, однако на 5-й день госпитализации возникли клинические проявления рецидива кровотечения, при этом повторно выполненное экстренное эндоскопическое исследование источников также не выявило. В связи с этим было принято решение о выполнении оперативного вмешательства для осмотра «остаточного» желудка. С помощью лапароскопической трансгастральной гастродуоденоскопии нам удалось обнаружить источник активного кровотечения в исключенном из пищеварения желудке – кровоточащую язву в области малой кривизны. Было выполнено удаление этого желудка с хорошим послеоперационным восстановлением: пациент выписан в удовлетворительном состоянии на амбулаторное лечение, в настоящее время чувствует себя хорошо, вернулся к работе.
Было выполнено удаление этого желудка с хорошим послеоперационным восстановлением: пациент выписан в удовлетворительном состоянии на амбулаторное лечение, в настоящее время чувствует себя хорошо, вернулся к работе.
АКТУАЛЬНОСТЬ
Ожирение в целом описывается Всемирной организацией здравоохранения как глобальная неинфекционная эпидемическая проблема с растущей распространенностью. Бариатрическая хирургия была определена как безопасная и эффективная возможность лечения морбидного ожирения и сопутствующих заболеваний [1]. Увеличение количества бариатрических операций в мире неизбежно приводит к увеличению частоты возникновения ранних и особенно поздних послеоперационных осложнений. Лапароскопическое гастрошунтирование Roux-en-Y – стандартная операция в бариатрической хирургии, которая является эффективным методом снижения веса, а также лечения сахарного диабета 2 типа, дислипидемии и гипертонии у пациентов с морбидным ожирением [1]. Одним из основных недостатков операции является отсутствие традиционного эндоскопического доступа к «остаточному» желудку, в связи с чем возникает необходимость в оперативной трансгастральной эндоскопии при подозрении на патологию в этом отделе желудочно-кишечного тракта (ЖКТ). В англоязычной литературе есть данные об острых осложнениях язв «остаточного» желудка и двенадцатиперстной кишки в отдаленные сроки после RYGB (Roux-en-Y Gastric Bypass), таких как перфорация и кровотечение, при этом большинство из них являются редкими случайными находками, обнаруженными во время неотложных хирургических вмешательств. Имеется ретроспективный анализ 3000 наблюдений за пациентами в отдаленном периоде после RYGB, и только у 8 пациентов (0,3%) было язвенное кровотечение в «остаточном» желудке и двенадцатиперстной кишке [2].
В англоязычной литературе есть данные об острых осложнениях язв «остаточного» желудка и двенадцатиперстной кишки в отдаленные сроки после RYGB (Roux-en-Y Gastric Bypass), таких как перфорация и кровотечение, при этом большинство из них являются редкими случайными находками, обнаруженными во время неотложных хирургических вмешательств. Имеется ретроспективный анализ 3000 наблюдений за пациентами в отдаленном периоде после RYGB, и только у 8 пациентов (0,3%) было язвенное кровотечение в «остаточном» желудке и двенадцатиперстной кишке [2].
Мы сообщаем о случае потенциально смертельного кровотечения из язвы «остаточного» желудка, возникшего через 6 лет после RYGB.
ОПИСАНИЕ СЛУЧАЯ
Пациент А., 50 лет, поступил в ГБУЗ НО «Городская больница №33» 04.04.2019 г. экстренно после эпизода кровотечения из верхних отделов ЖКТ, проявляющегося слабостью и меленой. Употребление табака и нестероидных противовоспалительных препаратов отрицает. Более 15 лет назад пациента стали беспокоить одышка при привычной физической нагрузке, выраженный физический и психологический дискомфорт, ограничение физической активности в связи с избыточной массой тела (рост 180 см, вес 152 кг, дооперационный индекс массы тела 47 кг/м2). В 2013 г. пациенту была проведена лапароскопическая операция RYGB, потеря избыточной массы тела за эти годы составила 54%, что оценивается как хороший результат [3]. В настоящую госпитализацию рост 180 см, вес 115 кг. Из анамнеза выяснено, что с января 2019 г. пациента беспокоят боли в эпигастральной области, купирующиеся самостоятельно, слабость, периодический черный жидкий стул. С 17.01 по 29.01.2019 г. проходил стационарное лечение в ГБ №33 с диагнозами «острый панкреатит», «железодефицитная анемия средней степени тяжести», выписан с улучшением на амбулаторное лечение. Дома принимал препараты железа непостоянно. Ухудшение состояния в виде нарастания слабости, эпизодов мелены отметил за 7 суток до настоящей госпитализации. При поступлении пациенту была проведена экстренная фиброгастродуоденоскопия: 2 поверхностные язвы культи желудка, без признаков кровотечения. Лабораторно уровень гемоглобина 56 г/л, эритроцитов 2,17×1012/л, гематокрита 15%. Начатое консервативное лечение включало: гемотрансфузии, инфузионную терапию, витамины группы В, парентеральное введение блокаторов протонной помпы и препаратов железа.
В 2013 г. пациенту была проведена лапароскопическая операция RYGB, потеря избыточной массы тела за эти годы составила 54%, что оценивается как хороший результат [3]. В настоящую госпитализацию рост 180 см, вес 115 кг. Из анамнеза выяснено, что с января 2019 г. пациента беспокоят боли в эпигастральной области, купирующиеся самостоятельно, слабость, периодический черный жидкий стул. С 17.01 по 29.01.2019 г. проходил стационарное лечение в ГБ №33 с диагнозами «острый панкреатит», «железодефицитная анемия средней степени тяжести», выписан с улучшением на амбулаторное лечение. Дома принимал препараты железа непостоянно. Ухудшение состояния в виде нарастания слабости, эпизодов мелены отметил за 7 суток до настоящей госпитализации. При поступлении пациенту была проведена экстренная фиброгастродуоденоскопия: 2 поверхностные язвы культи желудка, без признаков кровотечения. Лабораторно уровень гемоглобина 56 г/л, эритроцитов 2,17×1012/л, гематокрита 15%. Начатое консервативное лечение включало: гемотрансфузии, инфузионную терапию, витамины группы В, парентеральное введение блокаторов протонной помпы и препаратов железа. На фоне положительной динамики лечения на 5-й день госпитализации у пациента возникли тахикардия, гипотония и мелена. Выполнено повторное эндоскопическое исследование – в доступной осмотру части желудка источника кровотечения не найдено. Дальнейшее лечение продолжено в условиях ОРИТ, где на фоне интенсивной терапии состояние пациента было стабилизировано. В связи с указанной клинической картиной рецидива кровотечения из верхних отделов ЖКТ выставлены показания к лапароскопической трансгастральной эндоскопии для исследования «остаточного» желудка и двенадцатиперстной кишки. Операция проводилась в условиях чистой операционной двумя бригадами хирургов с использованием двух эндоскопических стоек (рис. 1). Под комбинированной ингаляционной анестезией с искусственной ингаляцией легких через 1 см разрез в правой подреберной области иглой Вереша наложен карбоксиперитонеум 12 мм рт.ст., через рану установлен 10-мм порт, введен лапароскоп. В левой подреберной области, левой мезогастральной области и на 4 см выше пупочного кольца по средней линии установлены 12-, 5- и 10-мм порты.
На фоне положительной динамики лечения на 5-й день госпитализации у пациента возникли тахикардия, гипотония и мелена. Выполнено повторное эндоскопическое исследование – в доступной осмотру части желудка источника кровотечения не найдено. Дальнейшее лечение продолжено в условиях ОРИТ, где на фоне интенсивной терапии состояние пациента было стабилизировано. В связи с указанной клинической картиной рецидива кровотечения из верхних отделов ЖКТ выставлены показания к лапароскопической трансгастральной эндоскопии для исследования «остаточного» желудка и двенадцатиперстной кишки. Операция проводилась в условиях чистой операционной двумя бригадами хирургов с использованием двух эндоскопических стоек (рис. 1). Под комбинированной ингаляционной анестезией с искусственной ингаляцией легких через 1 см разрез в правой подреберной области иглой Вереша наложен карбоксиперитонеум 12 мм рт.ст., через рану установлен 10-мм порт, введен лапароскоп. В левой подреберной области, левой мезогастральной области и на 4 см выше пупочного кольца по средней линии установлены 12-, 5- и 10-мм порты. При осмотре брюшной полости в петлях тонкого и толстого кишечника – темная кровь. Рассечены многочисленные спайки в левом подреберье между печенью, сальником, оперированным ранее желудком. На переднюю стенку «остаточного» желудка наложен кисетный шов, в центре которого выполнена гастротомия. Установленный 12-мм порт проведен через это отверстие в желудок, отсосом эвакуировано до 50 мл кровяных сгустков из желудка, после чего через порт в желудок введен фиброгастродуоденоскоп с последующим затягиванием кисетного шва. При осмотре на малой кривизне желудка в области его угла выявлена хроническая язва диаметром до 2 см, в дне которой имелся тромбированный сосуд (Forrest IIA) (рис. 2). В основу дальнейшей тактики лег принцип надежного и гарантированного гемостаза на ближайшую и отдаленную перспективу, что могло быть осуществлено исключительно путем полного устранения источника кровотечения, т.е. удаления «остаточного» желудка. Произведена попытка лапароскопической его мобилизации, которая оказалась технически невозможной из-за массивного рубцово-спаечного процесса под левой долей печени.
При осмотре брюшной полости в петлях тонкого и толстого кишечника – темная кровь. Рассечены многочисленные спайки в левом подреберье между печенью, сальником, оперированным ранее желудком. На переднюю стенку «остаточного» желудка наложен кисетный шов, в центре которого выполнена гастротомия. Установленный 12-мм порт проведен через это отверстие в желудок, отсосом эвакуировано до 50 мл кровяных сгустков из желудка, после чего через порт в желудок введен фиброгастродуоденоскоп с последующим затягиванием кисетного шва. При осмотре на малой кривизне желудка в области его угла выявлена хроническая язва диаметром до 2 см, в дне которой имелся тромбированный сосуд (Forrest IIA) (рис. 2). В основу дальнейшей тактики лег принцип надежного и гарантированного гемостаза на ближайшую и отдаленную перспективу, что могло быть осуществлено исключительно путем полного устранения источника кровотечения, т.е. удаления «остаточного» желудка. Произведена попытка лапароскопической его мобилизации, которая оказалась технически невозможной из-за массивного рубцово-спаечного процесса под левой долей печени. Выполнены конверсия путем верхнесрединной лапаротомии, удаление желудка с луковицей двенадцатиперстной кишки, стандартное укрытие культи двенадцатиперстной кишки, дренирование брюшной полости (рис. 3). Послеоперационный период протекал без осложнений, с выпиской из больницы на 9-й день после операции на амбулаторное лечение к хирургу поликлиники по месту жительства с рекомендациями: ограничение физических нагрузок и ношение послеоперационного бандажа в течение 3 месяцев, прием препаратов железа. Гистологическое исследование препарата подтвердило доброкачественную природу язвы. В настоящее время пациент чувствует себя хорошо, вернулся к работе.
Выполнены конверсия путем верхнесрединной лапаротомии, удаление желудка с луковицей двенадцатиперстной кишки, стандартное укрытие культи двенадцатиперстной кишки, дренирование брюшной полости (рис. 3). Послеоперационный период протекал без осложнений, с выпиской из больницы на 9-й день после операции на амбулаторное лечение к хирургу поликлиники по месту жительства с рекомендациями: ограничение физических нагрузок и ношение послеоперационного бандажа в течение 3 месяцев, прием препаратов железа. Гистологическое исследование препарата подтвердило доброкачественную природу язвы. В настоящее время пациент чувствует себя хорошо, вернулся к работе.
Рисунок 1. Вид операционной
Рисунок 2. Интраоперационная эндоскопическая картина: язва угла желудка, в дне которой – тромбированный сосуд
Рисунок 3. Принципиальная схема операции
ОБСУЖДЕНИЕ
Поздние кровотечения из верхних отделов ЖКТ после RYGB происходят в основном из пептических язв гастроэнтероанастомоза с частотой от 0,6% до 16% [4]. К счастью, такие язвы можно диагностировать и лечить с помощью стандартной эндоскопии в большинстве случаев. Напротив, кровотечение из язв дистальной части является чрезвычайно редким явлением, связанным в основном с кровоточащими язвами двенадцатиперстной кишки [2, 5–7]. Основной проблемой является сложный эндоскопический доступ к этим органам. Стандартная эзофагогастроскопия важна для исключения любого источника кровотечений из проксимальной части желудка, однако при этом невозможно осмотреть «остаточный» желудок и двенадцатиперстную кишку. В описанном случае выполненное при поступлении пациента эндоскопическое исследование выявило острые язвы функционирующей культи желудка без кровотечения, при этом клинически и лабораторно имели место кровотечение из верхних отделов ЖКТ и постгеморрагическая анемия тяжелой степени. Таким образом, источник сразу не был установлен, а начатое консервативное лечение привело к временному гемостазу. При рецидиве кровотечения с помощью стандартной эндоскопии были повторно осмотрены пищевод, культя желудка и гастроэнтероанастомоз: патологии в указанных органах не выявлено.
К счастью, такие язвы можно диагностировать и лечить с помощью стандартной эндоскопии в большинстве случаев. Напротив, кровотечение из язв дистальной части является чрезвычайно редким явлением, связанным в основном с кровоточащими язвами двенадцатиперстной кишки [2, 5–7]. Основной проблемой является сложный эндоскопический доступ к этим органам. Стандартная эзофагогастроскопия важна для исключения любого источника кровотечений из проксимальной части желудка, однако при этом невозможно осмотреть «остаточный» желудок и двенадцатиперстную кишку. В описанном случае выполненное при поступлении пациента эндоскопическое исследование выявило острые язвы функционирующей культи желудка без кровотечения, при этом клинически и лабораторно имели место кровотечение из верхних отделов ЖКТ и постгеморрагическая анемия тяжелой степени. Таким образом, источник сразу не был установлен, а начатое консервативное лечение привело к временному гемостазу. При рецидиве кровотечения с помощью стандартной эндоскопии были повторно осмотрены пищевод, культя желудка и гастроэнтероанастомоз: патологии в указанных органах не выявлено. Оценив клинические проявления и результаты обследований, мы предположили, что источник кровотечения находится в исключенном из пищеварения желудке, и с целью его осмотра приняли решение о диагностическом оперативном вмешательстве в объеме лапароскопической трансгастральной гастродуоденоскопии. В ходе операции выявлена хроническая кровоточащая язва угла желудка. Таким образом, использование лапароскопической трансгастральной гастродуоденоскопии обеспечивает адекватную визуализацию источника кровотечения из «остаточного» желудка и двенадцатиперстной кишки [5, 8]. Помимо эндоскопии, существует несколько других диагностических инструментов, таких как мультиспиральная компьютерная томография, ангиография, радиоизотопное сканирование эритроцитов, меченных технецием-99, энтероскопия [9, 10]. Основными недостатками этих методов являются неубедительные результаты при остановившемся кровотечении и высокая стоимость, поэтому они редко используются в современной практике. С помощью лапароскопической трансгастральной эндоскопии можно успешно диагностировать и другую патологию «отключенного» желудка и двенадцатиперстной кишки у пациентов, перенесших гастрошунтирование, например, различные опухоли, в том числе осложненные кровотечением [11–13].
Оценив клинические проявления и результаты обследований, мы предположили, что источник кровотечения находится в исключенном из пищеварения желудке, и с целью его осмотра приняли решение о диагностическом оперативном вмешательстве в объеме лапароскопической трансгастральной гастродуоденоскопии. В ходе операции выявлена хроническая кровоточащая язва угла желудка. Таким образом, использование лапароскопической трансгастральной гастродуоденоскопии обеспечивает адекватную визуализацию источника кровотечения из «остаточного» желудка и двенадцатиперстной кишки [5, 8]. Помимо эндоскопии, существует несколько других диагностических инструментов, таких как мультиспиральная компьютерная томография, ангиография, радиоизотопное сканирование эритроцитов, меченных технецием-99, энтероскопия [9, 10]. Основными недостатками этих методов являются неубедительные результаты при остановившемся кровотечении и высокая стоимость, поэтому они редко используются в современной практике. С помощью лапароскопической трансгастральной эндоскопии можно успешно диагностировать и другую патологию «отключенного» желудка и двенадцатиперстной кишки у пациентов, перенесших гастрошунтирование, например, различные опухоли, в том числе осложненные кровотечением [11–13]. Также метод широко используется для доступа к большому дуоденальному сосочку при вмешательствах на желчных путях [14, 15]. Основным методом лечения указанных язвенных кровотечений после RYGB остается хирургическое вмешательство в виде удаления «остаточного» желудка [2, 7]. Хотя лапароскопия имеет неоспоримые преимущества перед открытым доступом, ее использование часто противопоказано в связи с нестабильной гемодинамикой пациента. Кроме того, послеоперационные спайки, как в нашем случае, могут сделать лапароскопическое вмешательство еще более сложным и трудоемким. Учитывая все это, предпочтение отдается лапаротомии. Особый интерес в плане профилактики образования язв касается приема ингибиторов протонной помпы после RYGB. Общепринятых рекомендаций по этому поводу нет, лишь некоторые хирурги рекомендуют ингибиторы протонного насоса на протяжении всей жизни для всех пациентов, перенесших операцию RYGB [2].
Также метод широко используется для доступа к большому дуоденальному сосочку при вмешательствах на желчных путях [14, 15]. Основным методом лечения указанных язвенных кровотечений после RYGB остается хирургическое вмешательство в виде удаления «остаточного» желудка [2, 7]. Хотя лапароскопия имеет неоспоримые преимущества перед открытым доступом, ее использование часто противопоказано в связи с нестабильной гемодинамикой пациента. Кроме того, послеоперационные спайки, как в нашем случае, могут сделать лапароскопическое вмешательство еще более сложным и трудоемким. Учитывая все это, предпочтение отдается лапаротомии. Особый интерес в плане профилактики образования язв касается приема ингибиторов протонной помпы после RYGB. Общепринятых рекомендаций по этому поводу нет, лишь некоторые хирурги рекомендуют ингибиторы протонного насоса на протяжении всей жизни для всех пациентов, перенесших операцию RYGB [2].
ЗАКЛЮЧЕНИЕ
Из-за растущей частоты бариатрических операций все медицинские работники должны быть знакомы с ними, так как эти вмешательства изменяют анатомию и физиологию пациента. Диагностика острых поздних послеоперационных осложнений всегда затруднена из-за скрытой симптоматики и невозможности традиционного эндоскопического доступа. В результате оперативное лечение откладывается, что может привести к опасным для жизни последствиям. Следовательно, в таких случаях показана активная тактика с решением в пользу радикальной операции, устраняющей риск любых дальнейших осложнений.
Диагностика острых поздних послеоперационных осложнений всегда затруднена из-за скрытой симптоматики и невозможности традиционного эндоскопического доступа. В результате оперативное лечение откладывается, что может привести к опасным для жизни последствиям. Следовательно, в таких случаях показана активная тактика с решением в пользу радикальной операции, устраняющей риск любых дальнейших осложнений.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источник финансирования. Подготовка и публикация рукописи проведены на личные средства авторского коллектива.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Участие авторов. Все авторы внесли значимый вклад в проведение исследования и подготовку статьи, прочли и одобрили финальную версию статьи перед публикацией.
Согласие пациента. Пациент добровольно подписал информированное согласие на публикацию персональной медицинской информации в обезличенной форме в журнале «Ожирение и метаболизм».
1. Дедов И.И., Мельниченко Г.А., Шестакова М.В., и др. Национальные клинические рекомендации по лечению морбидного ожирения у взрослых. 3-ий пересмотр (лечение морбидного ожирения у взрослых). // Ожирение и метаболизм. — 2018. — Т. 15. — №1. — С. 53-70. [Dedov II, Melnichenko GA, Shestakova MV, et al. Russian national clinical recommendations for morbid obesity treatment in adults. 3rd revision (Morbid obesity treatment in adults). Obesity and metabolism. 2018;15(1):53-70. (In Russ.)] DOI:10.14341/OMET2018153-70
2. Ivanecz A, Sremec M, Ćeranić D, et al. Life threatening bleeding from duodenal ulcer after Roux-en-Y gastric bypass: Case report and review of the literature. World J Gastrointest Endosc. 2014;6(12):625-629. doi:10.4253/wjge.v6.i12.625
3. Яшков Ю.И., Луцевич О.Э., Никольский А.В., Бекузаров Д.К. Сравнительная оценка различных оперативных методов лечения ожирения. // Ожирение и метаболизм. — 2008. — Т. 5. — №1. — С. 31-38. [Yashkov YI, Lutsevich OE, Nikol’skiy AV, Bekuzarov DK. Comparative evaluation of different operative methods for treating obesity. Obesity and metabolism. 2008;5(1):31-38. (In Russ.)] DOI:10.14341/OMET2008131-38
Яшков Ю.И., Луцевич О.Э., Никольский А.В., Бекузаров Д.К. Сравнительная оценка различных оперативных методов лечения ожирения. // Ожирение и метаболизм. — 2008. — Т. 5. — №1. — С. 31-38. [Yashkov YI, Lutsevich OE, Nikol’skiy AV, Bekuzarov DK. Comparative evaluation of different operative methods for treating obesity. Obesity and metabolism. 2008;5(1):31-38. (In Russ.)] DOI:10.14341/OMET2008131-38
4. Azagury DE, Abu Dayyeh BK, Greenwalt IT, Thompson CC. Marginal ulceration after Roux-en-Y gastric bypass surgery: characteristics, risk factors, treatment, and outcomes. Endoscopy. 2011;43(11):950-954. DOI:10.1055/s-0030-1256951
5. Issa H, Al-Saif O, Al-Momen S, et al. Bleeding duodenal ulcer after Roux-en-Y gastric bypass surgery: the value of laparoscopic gastroduodenoscopy. Ann Saudi Med. 2010;30(1):67-69. DOI:10. 4103/0256-4947.59382
4103/0256-4947.59382
6. Coblijn UK, Lagarde SM, Tuynman J, et al. Delayed Massive Bleeding Two Years After Roux-en-Y Gastric Bypass. JSLS. 2013;17(3):476-480. DOI:10.4293/108680813×13693422518470
7. Patrascu S, Ponz CB, Ananin SF, Soler EMT. A delayed acute complication of bariatric surgery: Gastric remnant haemorrhagic ulcer after Roux-en-Y gastric bypass. J Minim Access Surg. 2018;14(1):68-70. DOI:10.4103/jmas.jmas_148_16
8. Ceppa FA, Gagné DJ, Papasavas PK, Caushaj PF. Laparoscopic transgastric endoscopy after Roux-en-Y gastric bypass. Surg Obes Relat Dis. 2007;3(1):21-24. DOI:10.1016/j.soard.2006.08.018
9. Husain S, Ahmed AR, Johnson J, et al. CT Scan Diagnosis of Bleeding Peptic Ulcer after Gastric Bypass. Obes Surg. 2007;17(11):1520-1522. DOI:10.1007/s11695-008-9433-y
CT Scan Diagnosis of Bleeding Peptic Ulcer after Gastric Bypass. Obes Surg. 2007;17(11):1520-1522. DOI:10.1007/s11695-008-9433-y
10. Ramaswamy RS, Choi HW, Mouser HC, et al. Role of interventional radiology in the management of acute gastrointestinal bleeding. World J Radiol. 2014;6(4):82-92. DOI:10.4329/wjr.v6.i4.82
11. Kitamura RK, Lee J, Katz LB. The Management of GI bleeding after Gastric Bypass Surgery. Int J Surg Res Pract. 2015;2(2):26. DOI:10.23937/2378-3397/1410026
12. Puri V, Alagappan A, Rubin M, Merola S. Management of bleeding from gastric remnant after Roux-en-Y gastric bypass. Surg Obes Relat Dis. 2012;8(1):e3-5. DOI:10.1016/j.soard.2010.08.015
13. Iranmanesh P, Manisundaran NV, Bajwa KS, et al. Management of Acute Gastric Remnant Complications After Roux-en-Y Gastric Bypass: a Single-Center Case Series. Obes Surg. 2020. DOI:10.1007/s11695-020-04537-w
Iranmanesh P, Manisundaran NV, Bajwa KS, et al. Management of Acute Gastric Remnant Complications After Roux-en-Y Gastric Bypass: a Single-Center Case Series. Obes Surg. 2020. DOI:10.1007/s11695-020-04537-w
14. Roberts KE, Panait L, Duffy AJ, et al. Laparoscopic-assisted transgastric endoscopy: current indications and future implications. JSLS. 2008;12(1):30-36.
15. Sundbom M, Nyman R, Hedenström H, Gustavsson S. Investigation of the Excluded Stomach after Roux-en-Y Gastric Bypass. Obes Surg. 2001;11(1):25–27. DOI:10.1381/096089201321454060
💊 Состав препарата Этамзилат ✅ Применение препарата Этамзилат Сохраните у себя Поделиться с друзьями Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности Описание активных компонентов препарата Этамзилат Приведенная научная информация является обобщающей и не может быть использована для принятия Дата обновления: 2020.07.03 Владелец регистрационного удостоверения:Лекарственная форма
Форма выпуска, упаковка и состав |
| 1 мл | |
| этамзилат | 125 мг |
Вспомогательные вещества: натрия дисульфит 2.5 мг, натрия сульфит — 1 мг, динатрия эдетат — 0.5 мг, вода д/и до 1 мл.
2 мл — ампулы из бесцветного стекла типа I (5) — упаковки ячейковые контурные (1) — пачки картонные.
2 мл — ампулы из бесцветного стекла типа I (5) — упаковки ячейковые контурные (2) — пачки картонные.
Фармакологическое действие
Гемостатическое средство, оказывает также ангиопротекторное и проагрегантное действие. Стимулирует образование тромбоцитов и их выход из костного мозга. Гемостатическому действию, обусловленому активацией формирования тромбопластина в месте повреждения мелких сосудов и снижением образования в эндотелии сосудов простациклина PgI2, способствует повышению адгезии и агрегации тромбоцитов, что, в конечном счете, приводит к остановке или уменьшению кровоточивости. Увеличивает скорость образования первичного тромба и усиливает его ретракцию, практически не влияет на концентрацию фибриногена и протромбиновое время. Дозы более 2-10 мг/кг не приводят к большей выраженности эффекта. При повторных введениях тромбообразование усиливается. Обладая антигиалуронидазной активностью и стабилизируя аскорбиновую кислоту, препятствует разрушению и способствует образованию в стенке капилляров мукополисахаридов с большой молекулярной массой, повышает резистентность капилляров, снижает их хрупкость, нормализует проницаемость при патологических процессах. Уменьшает выход жидкости и диапедез форменных элементов крови из сосудистого русла, улучшает микроциркуляцию.
Стимулирует образование тромбоцитов и их выход из костного мозга. Гемостатическому действию, обусловленому активацией формирования тромбопластина в месте повреждения мелких сосудов и снижением образования в эндотелии сосудов простациклина PgI2, способствует повышению адгезии и агрегации тромбоцитов, что, в конечном счете, приводит к остановке или уменьшению кровоточивости. Увеличивает скорость образования первичного тромба и усиливает его ретракцию, практически не влияет на концентрацию фибриногена и протромбиновое время. Дозы более 2-10 мг/кг не приводят к большей выраженности эффекта. При повторных введениях тромбообразование усиливается. Обладая антигиалуронидазной активностью и стабилизируя аскорбиновую кислоту, препятствует разрушению и способствует образованию в стенке капилляров мукополисахаридов с большой молекулярной массой, повышает резистентность капилляров, снижает их хрупкость, нормализует проницаемость при патологических процессах. Уменьшает выход жидкости и диапедез форменных элементов крови из сосудистого русла, улучшает микроциркуляцию. Не оказывает сосудосуживающего действия. Восстанавливает патологически измененное время кровотечения.
Не оказывает сосудосуживающего действия. Восстанавливает патологически измененное время кровотечения.
На нормальные параметры системы гемостаза не влияет. Гемостатический эффект при в/в введении этамзилата наступает через 5-15 мин, максимальный эффект проявляется через 1-2 ч. Действие продолжается в течение 4-6 ч, затем в течение 24 ч постепенно ослабевает; при в/м введении эффект наступает через 30-60 мин.
Фармакокинетика
Этамзилат хорошо абсорбируется при в/м введении, слабо связывается с белками плазмы и форменными элементами крови. Терапевтическая концентрация в крови — 0.05-0.02 мг/мл. Этамзилат равномерно распределяется в различных органах и тканях (зависит от степени их кровоснабжения).
После приема внутрь быстро и почти полностью всасывается. Cmax в плазме после приема в дозе 500 мг достигается через 4 ч и составляет 15 мкг/мл.
Связывание с белками плазмы составляет около 95%.
Практически полностью проникает через плацентарный барьер. Неизвестно, выделяется ли этамзилат с грудным молоком.
Неизвестно, выделяется ли этамзилат с грудным молоком.
Выводится из организма главным образом почками (в неизменном виде), в незначительном количестве с желчью. T1/2 после приема внутрь составляет около 3.7 ч, после в/в введения — 1.9 ч, после в/м введения — 2.1 ч.
Выводится из организма главным образом почками (в неизменном виде), в незначительном количестве с желчью: после приема внутрь — 72% в течение 24 ч; через 5 мин после в/в введения — 20-30% дозы, полностью — через 4 ч.
Показания активных веществ препарата
Этамзилат
Профилактика и остановка кровотечений: паренхиматозные и капиллярные кровотечения (в т.ч. травматическое, в хирургии при операциях на сильно васкуляризированных органах и тканях, при оперативных вмешательствах в стоматологической, урологической, офтальмологической, отоларингологической практике, кишечное, почечное, легочное кровотечения, метро- и меноррагии при фибромиоме и другие), вторичные кровотечения на фоне тромбоцитопении и тромбоцитопатии, гипокоагуляция, гематурия, внутричерепное кровоизлияние (в т. ч. у новорожденных и недоношенных детей), носовые кровотечения на фоне артериальной гипертензии, кровотечения, обусловленные приемом лекарственных средств, геморрагический диатез (в т.ч. болезнь Верльгофа, Виллебранда-Юргенса, тромбоцитопатия), диабетическая микроангиопатия (геморрагическая диабетическая ретинопатия, повторное кровоизлияние в сетчатку, гемофтальм).
ч. у новорожденных и недоношенных детей), носовые кровотечения на фоне артериальной гипертензии, кровотечения, обусловленные приемом лекарственных средств, геморрагический диатез (в т.ч. болезнь Верльгофа, Виллебранда-Юргенса, тромбоцитопатия), диабетическая микроангиопатия (геморрагическая диабетическая ретинопатия, повторное кровоизлияние в сетчатку, гемофтальм).
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Для приема внутрь суточная доза этамзилата для взрослых и подростков старше 12 лет составляет 10-20 мг/кг в 3-4 приема. В большинстве случаев разовая доза составляет 250-500 мг, при необходимости разовая доза может быть увеличена до 750 мг, суточная — 1500 мг. У детей применяют половину дозы взрослых.
В большинстве случаев разовая доза составляет 250-500 мг, при необходимости разовая доза может быть увеличена до 750 мг, суточная — 1500 мг. У детей применяют половину дозы взрослых.
В/в или в/м взрослым разовая доза — 250-500 мг.
Раствор для инъекций можно применять местно (стерильный тампон пропитывают и накладывают на рану).
В офтальмологии вводят субконъюнктивально или ретробульбарно в дозе 125 мг.
Детям при необходимости во время операции вводят в/в из расчета 8-10 мг/кг.
При наружном применении стерильный тампон, пропитанный этамзилатом (в форме раствора для инъекций), накладывают на рану.
Побочное действие
Возможны изжога, чувство тяжести в подложечной области, головная боль, головокружение, гиперемия лица, снижение систолического АД, парестезии нижних конечностей.
Возможно: головная боль, головокружение, покраснение лица, аллергическая сыпь, парестезии нижних конечностей, снижение артериального давления.
Противопоказания к применению
Повышенная чувствительность к этамзилату, острая порфирия, гемобластоз у детей, тромбоз, тромбоэмболия; детский возраст до 3 лет (для приема внутрь).
С осторожностью
При кровотечениях на фоне передозировки антикоагулянтов, беременность.
Применение при беременности и кормлении грудью
Применение при беременности возможно только в том случае, если предполагаемая польза для матери превышает потенциальный риск для плода.
Отсутствуют данные в отношении выделения этамзилата с грудным молоком. Поэтому, при необходимости применения в период лактации следует решить вопрос о прекращении грудного вскармливания.
Применение при нарушениях функции печени
Клинических исследований по применению этамзилата у пациентов с нарушением функции печени и/или почек не проводилось.
Применение при нарушениях функции почек
Клинических исследований по применению этамзилата у пациентов с нарушением функции печени и/или почек не проводилось.
Применение у детей
Применение возможно согласно режиму дозирования.
У детей до 3 лет противопоказан прием внутрь.
Применение у пожилых пациентов
С осторожностью применять у пациентов пожилого возраста во избежание риска обострения хронических заболеваний.
Особые указания
Требуется соблюдать осторожность у пациентов, у которых когда-либо наблюдался тромбоз или тромбоэмболия.
Этамзилат неэффективен у больных со сниженным числом тромбоцитов.
При геморрагических осложнениях, связанных с передозировкой антикоагулянтов, рекомендуется использовать специфические антидоты.
Использование этамзилата у больных с нарушенными показателями свертывающей системы крови возможно, но оно должно быть дополнено введением препаратов, устраняющих выявленный дефицит или дефект факторов свертывающей системы.
Влияние на способность к управлению транспортными средствами и работе с механизмами
В период лечения необходимо соблюдать осторожность при управлении транспортными средствами и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Лекарственное взаимодействие
Введение этамзилаьа в дозе 10 мг/кгза 1 час до введения растворов декстринов со средней молекулярной массой 30000-40000, предотвращает антиагрегационное действие последних; введение этамзилата после растворов декстранов не оказывает гемостатического действия.
Сохраните у себя
Поделиться с друзьями
Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности
Желудочно-кишечное кровотечение: причины, симптомы и диагностика
Желудочно-кишечное кровотечение (ЖКТ) — серьезный симптом, который возникает в вашем пищеварительном тракте. Ваш пищеварительный тракт состоит из следующих органов:
- пищевода
- желудка
- тонкой кишки, включая двенадцатиперстную кишку
- толстой или толстой кишки
- прямой кишки
- ануса
ЖКТ кровотечение может возникнуть в любом из этих органов. Если кровотечение происходит в пищеводе, желудке или начальной части тонкой кишки (двенадцатиперстной кишки), это считается кровотечением из верхних отделов желудочно-кишечного тракта. Кровотечение из нижних отделов тонкой кишки, толстой кишки, прямой кишки или заднего прохода называется кровотечением из нижних отделов ЖКТ.
Кровотечение из нижних отделов тонкой кишки, толстой кишки, прямой кишки или заднего прохода называется кровотечением из нижних отделов ЖКТ.
Интенсивность кровотечения может варьироваться от очень небольшого количества крови до опасного для жизни кровотечения. В некоторых случаях кровотечение может быть настолько небольшим, что кровь можно обнаружить только путем анализа стула.
Различные части пищеварительного тракта зависят от определенных условий. В разных регионах есть разные причины кровотечений.
Причины кровотечения из верхних отделов ЖКТ
Пептические язвы — частая причина кровотечений из ЖКТ.Эти язвы представляют собой открытые язвы, которые развиваются на слизистой оболочке желудка или двенадцатиперстной кишки. Инфекция, вызванная бактериями H. pylori , обычно вызывает пептические язвы.
Кроме того, расширенные вены в пищеводе могут рваться и кровоточить в результате состояния, называемого варикозным расширением вен пищевода. Слезы на стенках пищевода также могут вызвать желудочно-кишечное кровотечение. Это состояние известно как синдром Мэллори-Вейсса.
Слезы на стенках пищевода также могут вызвать желудочно-кишечное кровотечение. Это состояние известно как синдром Мэллори-Вейсса.
Причины кровотечения из нижних отделов ЖКТ
Одной из наиболее частых причин кровотечений из нижних отделов ЖКТ является колит, который возникает при воспалении толстой кишки.Колит имеет несколько причин, в том числе:
Геморрой — еще одна частая причина желудочно-кишечного или ректального кровотечения. Геморрой — это расширенная вена в прямой кишке или анусе. Эти расширенные вены могут разрываться и кровоточить, вызывая ректальное кровотечение.
Анальная трещина также может вызвать кровотечение из нижних отделов ЖКТ. Это разрыв мышечного кольца, образующего анальный сфинктер. Обычно это вызвано запором или твердым стулом.
Есть несколько вещей, на которые вы можете обратить внимание, если подозреваете, что у вас может быть желудочно-кишечное или ректальное кровотечение.Ваш стул может стать темнее и липким, как смола, если кровотечение идет из желудка или верхних отделов желудочно-кишечного тракта.
Кровь может выделяться из прямой кишки во время дефекации, что может привести к появлению крови в унитазе или на туалетной бумаге. Эта кровь обычно ярко-красного цвета. Рвота кровью — еще один признак кровотечения в желудочно-кишечном тракте.
Если вы испытываете какие-либо из этих симптомов или у вас рвота, похожая на кофейную гущу, немедленно обратитесь к врачу.
GI кровотечение может сигнализировать об опасном для жизни состоянии. Немедленное лечение очень важно. Также немедленно обратитесь за лечением, если у вас возникнут какие-либо из следующих симптомов:
Эти симптомы также могут указывать на сильное кровотечение.
Диагностика основной причины желудочно-кишечного кровотечения обычно начинается с того, что врач спрашивает о ваших симптомах и истории болезни. Ваш врач может также запросить образец стула для проверки наличия крови наряду с другими тестами на наличие признаков анемии.
Кровотечение из верхних отделов ЖКТ чаще всего диагностируется после эндоскопического обследования, проведенного врачом.
Эндоскопия — это процедура, при которой используется небольшая камера, расположенная на длинной гибкой эндоскопической трубке, которую врач помещает вам в горло. Затем прицел пропускается через верхний отдел желудочно-кишечного тракта.
Камера позволяет вашему врачу заглянуть внутрь вашего желудочно-кишечного тракта и потенциально определить источник кровотечения.
Поскольку эндоскопия ограничена верхним отделом желудочно-кишечного тракта, ваш врач может выполнить энтероскопию.Эта процедура выполняется, если причина кровотечения не обнаружена во время эндоскопии.
Энтероскопическое исследование похоже на эндоскопию, за исключением того, что обычно к трубке с камерой на конце прикреплен баллон. В надутом состоянии этот баллон позволяет врачу открыть кишечник и заглянуть внутрь.
Чтобы определить причину кровотечения из нижних отделов ЖКТ, врач может провести колоноскопию. Во время этого теста ваш врач вставит вам в прямую кишку небольшую гибкую трубку. К трубке прикреплена камера, чтобы врач мог видеть всю длину толстой кишки.
К трубке прикреплена камера, чтобы врач мог видеть всю длину толстой кишки.
Воздух движется по трубке, обеспечивая лучший обзор. Ваш врач может взять биопсию для дополнительного тестирования.
Вы также можете пройти сканирование, чтобы определить местонахождение кровотечения из ЖКТ. Вам в вены введут безвредный радиоактивный индикатор. Индикатор загорится на рентгеновском снимке, чтобы врач мог увидеть, где у вас кровотечение.
Если ваш врач не может найти источник вашего кровотечения с помощью эндоскопии или сканирования желудочно-кишечного кровотечения, он может выполнить тест Pillcam. Ваш врач попросит вас проглотить таблетку с небольшой камерой, которая сделает снимки вашего кишечника, чтобы найти источник кровотечения.
Эндоскопия может быть полезна не только для диагностики желудочно-кишечного кровотечения, но и для его лечения.
Для остановки кровотечения можно использовать специальные прицелы с камерами и лазерными насадками, а также лекарства. Кроме того, ваш врач может использовать инструменты вместе с прицелами, чтобы прикрепить зажимы к кровоточащим сосудам, чтобы остановить кровотечение.
Кроме того, ваш врач может использовать инструменты вместе с прицелами, чтобы прикрепить зажимы к кровоточащим сосудам, чтобы остановить кровотечение.
Если причиной кровотечения является геморрой, вам могут помочь безрецептурные препараты. Если вы обнаружите, что безрецептурные средства не работают, ваш врач может использовать термическую обработку, чтобы уменьшить ваши геморроидальные узлы.Антибиотики обычно помогают при инфекциях.
Версия МКБ-10: 2019
Справка по расширенному поиску
Расширенный поиск позволяет выполнять поиск по выбранным свойствам классификации. Ты
возможность поиска по всем свойствам или только по выбранному подмножеству
Во-первых, вам нужно
введите ключевые слова в поле Search Text , затем проверьте
свойства, которые вы хотите включить в поиск.
Система будет искать ключевые слова в свойствах, которые
вы проверили и оценили результаты аналогично поисковой системе
Результаты будут отображены на панели результатов поиска.
Если поисковый запрос дает более 200 результатов, то только 200 лучших будут
отображается.
Если вы укажете более одного ключевого слова, система будет
поиск товаров, в которых есть все ключевые слова.
Подстановочные знаки:
Вы также можете использовать подстановочный знак *. см. примеры ниже.
Оператор ИЛИ : Возможны результаты, которые
либо то, либо другое ключевое слово. См. Пример 4.
Примеры:
1. Поисковый текст: диабет {находит все слова «диабет» в
поля поиска}
2.Текст для поиска: diabet * {находит все слова, начинающиеся с
«диабет»}
3. Поиск по тексту: diabet * mellitus {находит все слова, в которых есть
начинается с «диабет» и также содержит слово «сахарный диабет»}
4. Поиск по тексту: tubercul * (легкое ИЛИ гортань) {находит все слова, в которых есть
начинается с «туберкулеза» и затем включает в себя легкое ИЛИ гортань
Результаты поиска
После поиска результаты отображаются в правом нижнем углу экрана. Здесь в программе перечислены названия категорий МКБ, в которых выполняется поиск.
Здесь в программе перечислены названия категорий МКБ, в которых выполняется поиск.
ключевые слова найдены.
Нажав на любой результат, вы попадете в эту категорию
Вы можете закрыть окно расширенного поиска, щелкнув X в верхнем левом углу окна.
Размер панели результатов поиска можно изменить, перетащив горизонтальную линию над ней
| MDC 06 Заболевания и расстройства пищеварительной системы | |||
| G.I. Кровоизлияние | |||
| K250 | Острая язва желудка с кровоизлиянием | ||
| K252 | Острая язва желудка с кровотечением и перфорацией | ||
| Хроническая геморрагия | Хроническая или неуточненная язва желудка с кровоизлиянием и перфорацией | ||
| K260 | Острая язва двенадцатиперстной кишки с кровоизлиянием | ||
| K262 | Острая дуоденальная язва 3 или | ||
| K266 | Хроническая или неуточненная язва двенадцатиперстной кишки с кровотечением и перфорацией | ||
| K270 | Острая пептическая язва на неуточненном месте, с кровоизлиянием | ||
| K274 | Хроническая или неуточненная пептическая язва, локализация неуточненная, с кровоизлиянием | ||
| K276 | Хроническая или неуточненная пептическая язва с неуточненной локализацией K280 | Острая язва желудочно-кишечного тракта с кровотечением | |
| K282 | Острая язва желудочно-кишечного тракта с кровотечением и перфорацией | ||
| K284 | Хроническая или неуточненная язва желудка | ||
| Хроническая или неуточненная язва желудка как кровотечение, так и перфорация | |||
| K2901 | Острый гастрит с кровотечением | ||
| K2921 | Алкогольный гастрит с кровотечением | ||
| K2931 | 9013 904 с хроническим поверхностным кровотечением 133 | Хронический атрофический гастрит с кровотечением | |
| K2951 | Хронический гастрит неуточненный с кровотечением | ||
| K2961 | Другой гастрит с кровотечением | ||
| K2971 | K2971 | Дуоденит с кровотечением | |
| K2991 | Гастродуоденит неуточненный с кровотечением | ||
| K31811 | Ангиодисплазия желудка и двенадцатиперстной кишки с кровотечением | ||
| Ангиодисплазия толстой кишки с кровотечением | |||
| K5701 | Дивертикулит тонкой кишки с перфорацией и абсцессом с кровотечением | ||
| K5711 | Дивертикулит перфорация тонкой кишки без 9 перфорации или абсцесса 0133 | ||
| K5713 | Дивертикулит тонкой кишки без перфорации или абсцесса с кровотечением | ||
| K5721 | Дивертикулит толстой кишки с перфорацией и абсцессом с кровотечением | ||
| K5733 | Дивертикулит толстой кишки без перфорации или абсцесса с кровотечением | ||
| K5741 | Дивертикулит тонкой и толстой кишки с перфорацией и абсцессом с кровотечением | ||
| толстая кишка без перфорации или абсцесса с кровотечением | |||
| K5753 | Дивертикулит тонкой и толстой кишки без перфорации или абсцесса с кровотечением | ||
| K5781 | Дивертикулит непроточной части кишечника цифицированный, с перфорацией и абсцессом с кровотечением | ||
| K5791 | Дивертикулез неуточненной части кишечника без перфорации или абсцесса с кровотечением | ||
| K5793 | Дивертикулит кишечника с неуточненной частью | ||
| K625 | Кровоизлияние в задний проход и прямую кишку | ||
| K920 | Гематемезис | ||
| K921 | Melena | ||
| K922 Gastrpecin | |||
| K922 Gastrpecin |

 Приказом Минздрава РФ от 27.05.97 N 170) (Часть I)
Приказом Минздрава РФ от 27.05.97 N 170) (Часть I)
 125 мг/мл: 2 мл амп. 5 или 10 шт.
125 мг/мл: 2 мл амп. 5 или 10 шт.
 3
3  Идеальное лечение — это не введение нескольких единиц крови, а, скорее, постепенное переливание , (часто в сочетании с диурезом).
Идеальное лечение — это не введение нескольких единиц крови, а, скорее, постепенное переливание , (часто в сочетании с диурезом).
 Гематемезис вызывает большее беспокойство, чем гематохезия, потому что кровотечение из верхних отделов ЖКТ несет более высокую смертность, чем кровотечения из нижних отделов ЖКТ.
Гематемезис вызывает большее беспокойство, чем гематохезия, потому что кровотечение из верхних отделов ЖКТ несет более высокую смертность, чем кровотечения из нижних отделов ЖКТ.