Роды по протоколу, или Чем опасна акушерская агрессия?
Фото с сайта originsbirth.com
«Я ей родила этого ребенка»
«Акушерская агрессия» — вовсе не грубость врачей, а термин, обозначающий активное медицинское вмешательство в процесс родов. Дирижирует здесь врач, первые скрипки – акушеры, а женщина-будущая мать — инструмент, из которого пытаются извлечь правильные звуки. Она послушно выполняет команды, подставляя себя под непонятные манипуляции, в то время как происходит важнейшее в ее жизни событие.
«Женщины в родах «похожи на дойных коров на оснащенной электроникой молочной ферме космического века: они занимают минимальное пространство и доставляют минимум хлопот.
Рождение каждого ребенка — это управляемый, анализируемый, измеряемый и ежеминутно фиксируемый процесс», — пишет французский врач Мишель Оден в своей знаменитой книге «Возрожденные роды».
Конечно, российским роддомам далеко по оснащенности до космического века, но тенденция наблюдается та же: женщины все больше отстранены от участия в рождении своего ребенка. Можно даже сказать, что из субъекта роженица постепенно превращается в объект.
Можно даже сказать, что из субъекта роженица постепенно превращается в объект.
Чем плохи роды, в которых мама почти не участвует?
— Наши врачи, к сожалению, торопятся, — рассказывает главный врач одного из московских роддомов, пожелавший остаться анонимным. — Есть определенные нормы и стандарты, предписанные медпротоколом, и каждого человека пытаются в них загнать. В итоге торопятся с родоразрешением. От этого невольно происходят необоснованные амниотомии – вскрытия плодного пузыря, которые не всегда показаны, применение экзогенных стимуляций – таких, как окситоцин или простогландины.
Одно дело, когда все это делается по показаниям — бывают ситуации, когда определенная стимуляция нужна. Другое дело, когда это делается, чтобы быстрее прогнать всех через машину родовспоможения.
Хорошо, если от таких врачебных действий не пострадали ни мама, ни ребенок. Но у такого «ускоренного» процесса родов есть и отдаленные последствия: например, неудовлетворенность женщины родами – когда роженице кажется, что не сама она родила, а над ней произвели какие-то действия, за нее кто-то родил.
Зачастую, если пообщаться со старшим поколением акушеров-гинекологов, они радостно заявляют: «Я родила! Пациентка пришла, и я ей родила этого ребенка!» И всегда хочется сказать: «Ну, вообще, это не вы родили — вы помогли, вы были рядом».
Все ли цветы зацветают в один день?
Скриншот с youtube.com
Семейный врач Вероника Назарова:
— Если мы сравним число вмешательств в России и в Германии, Великобритании, Бельгии, то увидим: повально стимулировать роды, если прошел определенный врачом и протоколами срок, начинают везде.
В известной степени в нашей культуре это было всегда. Сейчас — окситоцин и эпидуральная анестезия; если не получилось, кесарево сечение. 25 лет назад был промедол и наложение акушерских щипцов. А в медицинском музее в Лондоне, в экспозиции, посвященной акушерству, я видела страшно выглядящие инструменты, которыми расширяли шейку матки в 19 веке.
В России все это – отчасти наследие нашего политического строя с его отношением к человеку. Как говорится, «у каждого мужчины есть своя армия, у каждой женщины есть свой роддом» — в том смысле, что у каждого из нас будет в жизни место, где мы бесправны. А женщина в родах – особенно уязвима.
Как говорится, «у каждого мужчины есть своя армия, у каждой женщины есть свой роддом» — в том смысле, что у каждого из нас будет в жизни место, где мы бесправны. А женщина в родах – особенно уязвима.
Такое родовспоможение — по сути травматичное вмешательство. Командование столь интимным процессом, как роды, происходит от глубокого непонимания женской физиологии.
Есть случаи, когда родовозбуждение оправдано. Но часто его назначают бездумно, не вникая в индивидуальные особенности матери и ребенка. Но все ли цветы зацветают, как один?
Чем оправдано вмешательство в роды?
Фото с сайта telegraph.co.uk
Вероника Назарова:
— Есть случаи, когда вмешательство оправдано и даже необходимо. Вмешательство оправдано, когда есть угроза перенашивания. Но рождение ребенка с переношенностью – это примерно 3% родов, а стимуляция на 41,5 неделе, по протоколу, положена 100 % женщин.
Плацента при перенашивании начинает хуже работать, ребенок страдает. Но и здесь нужен индивидуальный подход.
Но и здесь нужен индивидуальный подход.
Во-первых, следует тщательно пересчитать сроки беременности. Во-вторых, маму и ребенка еще раз внимательно смотрят, и, если осмотр, выслушивание и УЗИ показывают, что оба здоровы, следует просто ждать. Очень много первородящих в норме рожают на 41, 5 неделе, известно немало случаев нормальных родов на 42 и даже 43 неделе.
Вмешательство необходимо в случаях предлежания плаценты и неправильного положения плода, когда его выход невозможен или сопряжен с большим риском для жизни и здоровья, – здесь требуется кесарево сечение. Отслойка плаценты с истечением алой крови также требует экстренного кесарева сечения – это вопрос жизни ребенка, и здесь счет идет на минуты. Кесарево делают и при эклампсии – судорожном припадке у матери, или когда есть угроза такового.
На самом деле кесарево сечение – это гораздо более мягкий способ, чем скажем, щипцы или выдавливание ребенка по Кристеллеру. Тем более, современная техника кесарева сечения, которая позволяет в дальнейшем рожать через естественные пути.
В иных случаях акушеру хорошо бы придерживаться стратегии двух возможностей: если роды идут сами, пусть идут, создайте правильные условия.
Если роды не начинаются, можно попытаться их запустить. Если ребенок готов, организм матери готов, запустить роды могут даже легкие слабительные, а также вскрытие плодного пузыря.
Но если все это не работает, дальнейшие попытки извлечь ребенка через естественные родовые пути будут сопряжены с той самой акушерской агрессией. Гораздо лучше и безопаснее извлечь его, применив кесарево сечение. То есть, если роды не идут, гораздо лучше применить кесарево, чем прибегать к искусственной стимуляции, силой извлекать ребенка и потом называть такой процесс «естественными родами».
Однако следует учитывать еще один важный фактор: сейчас рожает примерно третье поколение женщин, у которых в родах активно применялась медикаментозная помощь. Поэтому функция естественной родовой деятельности начинает ослабевать на популяционном уровне.
И хотя нельзя сказать про каждую женщину: «Сейчас рожают плохо, и у тебя не получится», но медикаменты требуются все большему числу женщин, особенно в первых родах – это факт.
Мы – третье поколение женщин, которым «протезировали» важнейшую физиологическую функцию.
Скажем, если изначально здоровому человеку давать иммунные препараты для поддержания иммунитета, колоть инсулин для усвоения сахара и гормоны роста для роста – собственная гормональная система у него со временем ослабеет.
Так происходит и с гормональной системой, отвечающей за роды – а ведь главный ее компонент – гормон любви окситоцин! Он становится «ненужным», потому что его дают роженице внутривенно. Об этом прекрасно написал известный врач-акушер Мишель Оден в книге «Роды и эволюция Homo sapiens».
Женщины сами стали «неестественными»
Фото с сайта guioteca.com
Главный врач одного из московских роддомов:
— Раньше, когда многодетных семей было много, девочка была вовлечена в вопросы деторождения с детства. Она видела маму, которая то была беременна, то кормила грудью ее младших братьев и сестер. Роды проходили дома, подготовка к ним тоже была очевидна. И когда дочь сама становилась мамой, все это не оказывалось для нее чем-то абсолютно новым.
И когда дочь сама становилась мамой, все это не оказывалось для нее чем-то абсолютно новым.
А представьте современную девочку с каким-нибудь математическим образованием. К тридцати годам она уже шеф, например, банка. И вдруг ей надо стать просто женщиной, родить ребенка, и понять, что это – естественный процесс.
Но такие женщины иногда – как из космоса и вообще не понимают: как что происходит, и что с этим делать.
Нужно, чтобы роды не стали чем-то совсем урбанизированным: «из женщины вынули ребенка, она ему засунула бутылку со смесью и отправила к няне; вот и все материнство.
На вмешательство в роды врачу необходимо согласие женщины
Кадр из телесериала «Зовите повитуху (2012) с сайта pinterest.com
Вероника Назарова:
— Помните очень важную вещь: никаких манипуляций без согласия женщины врачи делать не могут. Вам предлагают – вы решаете.
Недавно был случай: у женщины был контракт на роды. На 41 неделе забеспокоились сначала врачи, потом родственники, женщина начала нервничать; на 42 очень хороший врач из самого «продвинутого» роддома сказал:
«Мы не можем больше ждать, у нас протоколы. Либо мы начинаем стимуляцию, либо разрываем контракт».
Либо мы начинаем стимуляцию, либо разрываем контракт».
Женщина отказалась от контракта и через три дня родила здорового ребенка. И это нередкая история – запоздалые роды.
Врачам даны протоколы, за неблагоприятные последствия отвечать будут они, а у них семьи и дети – никому не хочется рисковать. И если женщина не берет ответственность на себя – она поступает на «конвейерное производство».
Чем могут быть опасны «управляемые роды»
Фото с сайта verywell.com
Помимо психологической неудовлетворенности мамы, которая не смогла прочувствовать весь процесс родов, возможных проблем с грудным вскармливанием и контактом с ребенком, у искусственной стимуляции могут быть отдаленные последствия, системное изучение которых в мире еще только началось.
Например, большое внимание в книгах Мишеля Одена уделено «научному изучению любви». В книге «Кесарево сечение» он пишет: «Наши сегодняшние знания позволяют утверждать: о какой бы ипостаси любви мы ни говорили, к ней причастен гормон окситоцин». Ученый приводит данные экспериментов, когда введение гормона в мозг нерожавших животных вызывает у самок материнское поведение, потребность заботиться о потомстве.
Ученый приводит данные экспериментов, когда введение гормона в мозг нерожавших животных вызывает у самок материнское поведение, потребность заботиться о потомстве.
Однако до недавнего времени считалось, что окситоцин всего лишь позволяет мышцам сокращаться. Во время стимуляции родов им пользуются для того, чтобы вызвать сокращения матки. Но у окситоцина, введенного внутривенно, по наблюдениям ученого, есть особенность: он не попадает в мозг. А это значит – физическое воздействие на мышцы – будет, а эмоционального эффекта — нет. Более того, искусственное введение гормона подавляет способность организма вырабатывать его самостоятельно.
Мишель Оден усматривает связь между нарушением синтеза окситацина и ростом числа людей, страдающих недугом, который он называет «нарушением способности любить».
Проявление такого нарушения могут быть, по его словам, самые разные – «детская и подростковая преступность, самоубийство, токсикомания и наркомания, нервная анорексия, аутизм».
Значит ли это, что акушерская агрессия и искусственное вмешательство в роды со временем приведут к возникновению новой формации людей – урбанизированных существ, лишенных способности любить?
Как маме установит с врачом партнерский диалог
Фото с сайта semesterresult.in
По закону на любую манипуляцию с собой пациент подписывает информированное согласие.
Женщина должна подписать и разрешение на стимуляцию родов. Но как она может оценить: следует или нет применять к ней стимуляцию, если она не врач, то есть в ситуации не компетентна?
Елизавета Новоселова, акушер-гинеколог, врач сопровождения и преподаватель семейного центра «Жемчужинка», ведущая курсов для беременных, оказавшихся в кризисной ситуации «Ты не одна», преподаватель СДУСМ;
Елизавета Новоселова
— Безусловно, это основной камень преткновения у будущих родителей: как определить обоснованность того или иного вмешательства в естественный и вместе с тем рисковый процесс родов? Ведь и ошибиться, согласившись, и ошибиться, отказавшись, одинаково страшно в ситуации, когда речь идет о жизни и здоровье не только твоем, но и твоего ребенка.
Неправильно думать, что все медицинские манипуляции в процессе родов – абсолютное зло, есть ситуации, когда они действительно помогают нормализовать течение родов и избежать серьезных осложнений.
Но есть и немало случаев неоправданного вмешательства в природный процесс, как раз-таки провоцирующих нарушение в нормальном течение родов и осложнения как у матери, так и у ребенка.
Однако решение этого вопроса существует, и в наш информационный век для его осуществления нужно лишь желание будущих родителей: к родам надо готовиться! Сейчас во всем мире женщины в течение беременности наряду с медицинским наблюдением проходят курсы по информационной подготовке к родам – и только в нашей стране, к сожалению, это до сих пор остается в диковинку.
Есть такое понятие, очень актуальное в наши дни — «сознательное родительство»;
оно предполагает активную позицию родителей в отношении всех вопросов, связанных с воспитанием, обучением и медицинским наблюдением детей в современном обществе, стремящемся вмешиваться в эти традиционно семейные вопросы.
Для темы родов эта позиция столь же актуальна, и для ее осуществления, безусловно, нужны знания – тогда диалог пациентки и врача, который в контексте родов должен все же выглядеть как диалог основного участника процесса и его помощника, состоится и будет равноправным, а риск неправильного решения сведется к минимуму.
Акушерское терпение – против акушерской агрессии
Фото с сайта yourcareeverywhere.com
Думаю, важно помнить, что все имеющиеся на сегодняшний день «методы родовспоможения» возникли в акушерстве не случайно: есть ситуации в родах, при которых они действительно необходимы и позволяют сохранить жизнь и здоровье мамы и малыша, не подвергая их рискам, неразрывно связанным с проведением полостной операции на этапе максимального дисбаланса гемостаза (состояния свертывающей системы крови) и снижения иммунитета.
Надо понимать, что операция кесарева сечения – это тоже вмешательство в естественную физиологию, причем вмешательство максимального масштаба, связанное, соответственно, с максимальным объемом рисков. Для того чтобы это понимать, не требуется специального медицинского образования; достаточно знания физики на школьном уровне: действие рождает противодействие, и чем масштабнее действие, тем масштабнее будет и противодействие.
Для того чтобы это понимать, не требуется специального медицинского образования; достаточно знания физики на школьном уровне: действие рождает противодействие, и чем масштабнее действие, тем масштабнее будет и противодействие.
В медицине существует пословица, сегодня, к сожалению, позабытая: «хирургия — это терапия, доведенная до отчаяния».
Так что рассматривать кесарево сечение как единственно возможный альтернативный вариант самопроизвольным родам, на мой взгляд – опасное заблуждение.
С другой стороны, появление новых методик провоцирует неоправданное их использование в ситуациях, когда индивидуальное течение естественного процесса не просто не укладывается в протоколы и рамки, а когда врачу не достает главного качества этой профессии — акушерского терпения.
Я 11 лет занимаюсь сопровождением в родах и, присутствуя в течение всего процесса в самых разных роддомах, могу с уверенностью сказать: сегодня большинство неоправданных вмешательств происходят уже не по вине безликой и бездушной медицинской системы, стремящейся подогнать все под рамки и стандарты. Акушерство меняется, становится гораздо более физиологическим, и идеи того же Мишеля Одена, неоднократно упоминавшегося в статье, воплощаются в жизнь уже сейчас во многих роддомах.
Акушерство меняется, становится гораздо более физиологическим, и идеи того же Мишеля Одена, неоднократно упоминавшегося в статье, воплощаются в жизнь уже сейчас во многих роддомах.
А большая часть неоправданных вмешательств все же происходит из-за нежелания отдельных врачей менять свое отношение к этой прекрасной профессии и заниматься именно родовспоможением, то есть помощью в родах, а не «коррекцией родовой деятельности».
Изменить эту ситуацию, на мой взгляд, может только сознательное и ответственное отношение самих потенциальных пациенток роддома – собственно, все положительные перемены последних лет произошли именно благодаря активной позиции будущих родителей.
Стимулирование родовой деятельности или индукция родов
Цель составления этого информационного материала – ознакомление пациента с процедурой индукции родов и предоставление информации о том, как и зачем она проводится.
В большинстве случаев роды начинаются в период между 37-й и 42-й неделями беременности. Такие роды называются спонтанными. Если до начала самостоятельной родовой деятельности используются лекарства или медицинские средства, то в этом случае используются термины «стимулированные» или «индуцированные» роды.
Такие роды называются спонтанными. Если до начала самостоятельной родовой деятельности используются лекарства или медицинские средства, то в этом случае используются термины «стимулированные» или «индуцированные» роды.
Роды следует стимулировать тогда, когда дальнейшая беременность по каким-то причинам небезопасна для матери или ребенка, и ждать начала спонтанных родов нет возможности.
Цель стимулирования – начало родов посредством стимулирования сокращений матки.
При стимулировании (индукции) родов пациентка должна находиться в больнице, чтобы можно было осуществлять тщательное наблюдение за состоянием здоровья как матери, так и ребенка.
Методы стимулирования родов
Выбор метода стимулирования родов зависит от зрелости шейки матки у пациентки, которая оценивается по шкале Бишопа (при осмотре через влагалище оценивается положение шейки матки, степень ее раскрытия, консистенция, длина, положение предлежащей части плода в области таза). Также важна история болезни (анамнез) пациентки, например, проведение в прошлом кесарева сечения или операций на матке.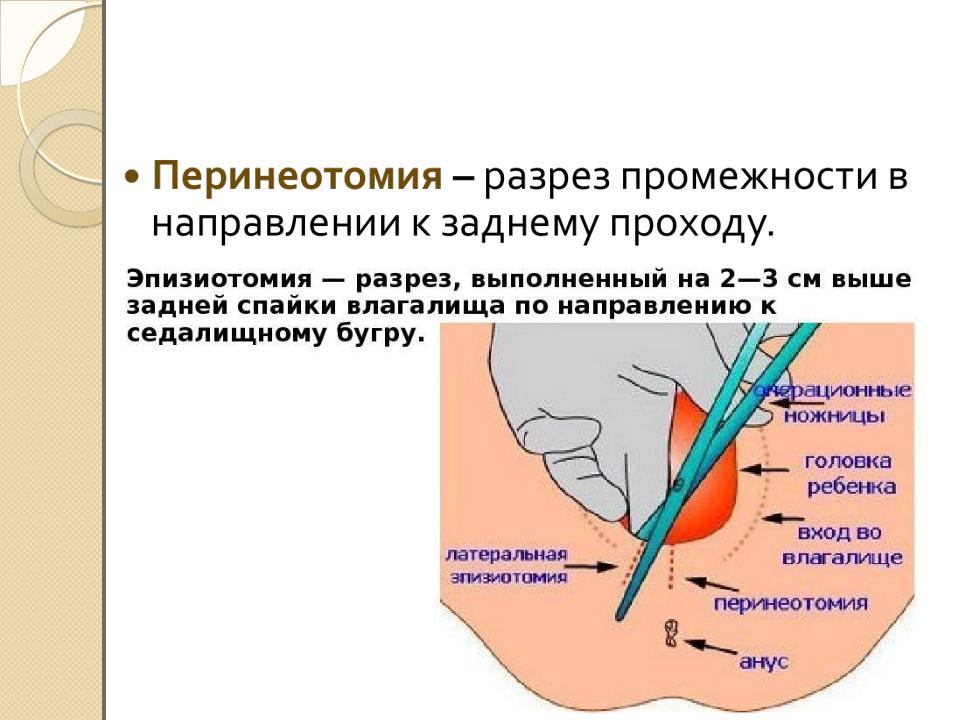
Для индукции (стимулирования) родов используются следующие методы:
- Пероральный прием мизопростола – лекарства, синтетического аналога простагландинов, встречающихся в организме. Он подготавливает организм к родам, под его действием шейка матки становится мягче и начинает раскрываться.
- Баллонный катетер – в шейку матки помещается маленькая трубка, и прикрепленный к ее концу баллон заполняется жидкостью, чтобы на шейку матки оказывалось механическое давление. При использовании этого метода шейка матки становится мягче и начинает раскрываться. Баллонный катетер держат внутри до его спонтанного выхода или до следующего гинекологического осмотра.
- Амниотомия или вскрытие плодного пузыря – в этом случае в ходе гинекологического осмотра, когда шейка матки уже в достаточной степени раскрылась, искусственным образом вскрывается плодный пузырь. Когда отойдут околоплодные воды, начнутся спонтанные сокращения матки, либо же для их стимуляции может быть использовано вводимое внутривенно лекарство.

- Вводимый внутривенно синтетический окситоцин – действует аналогично вырабатываемому в организме одноименному гормону. Лекарство вводится посредством внутривенной инфузии в тех случаях, когда шейка матки уже раскрылась (чтобы поддержать сокращения матки). Дозу лекарственного препарата можно увеличить по необходимости, чтобы добиться регулярных сокращений матки.
В каких случаях необходимо стимулировать роды?
Стимулирование родов рекомендуется в тех случаях, когда получаемая от этого польза превышает возможные риски.
Стимулирование родов может быть показано в следующих случаях:
- У пациентки имеется сопутствующее заболевание, осложняющее беременность (например, повышенное артериальное давление, сахарный диабет, преэклампсия или какое-то другое заболевание).
- Продолжительность беременности уже превышает норму – вероятность внутриутробной смерти плода увеличивается после 42-й недели беременности.
- Связанные с плодом проблемы, например, проблемы с развитием плода, отличающееся от нормы количество околоплодных вод, изменение состояния плода, различные заболевания у плода.

- Если отошли околоплодные воды и в последующие 24 часа не начались сокращения матки, то имеется повышенный риск развития воспаления как у матери, так и у плода. Это показание не действует в случае преждевременных родов, когда перед родами необходима подготовка легких ребенка с помощью специального лекарства.
- Внутриутробная смерть плода.
С какими рисками может быть связано стимулирование родов?
Стимулирование родов обычно не связано со значительными осложнениями.
Иногда после получения мизопростола у пациентки может начаться жар, озноб, рвота, понос, слишком частые сокращения матки (тахисистолия). В случае слишком частых сокращений для расслабления матки пациентке внутривенно вводится расслабляющее мускулатуру матки лекарство. Использование мизопростола небезопасно, если ранее проводилось кесарево сечение, поскольку в таком случае имеется риск разрыва рубца матки.
При использовании баллонного катетера увеличивается риск воспаления внутри матки.
При использовании окситоцина у пациентки в редких случаях могут отмечаться снижение артериального давления, тахикардия (учащенное сердцебиение), гипонатриемия (недостаток натрия в крови), в результате чего может возникать головная боль, потеря аппетита, тошнота, рвота, боль в животе, упадок сил и сонливость.
При стимулировании родов в сравнении со спонтанно начавшимися родами увеличивается риск растянутых по времени родов, необходимости инструментального вмешательства (использование вакуума или щипцов), послеродового кровотечения, разрыва матки, начала слишком частых сокращений матки и связанного с этим ухудшения состояния плода, выпадения пуповины, а также преждевременного отслоения плаценты.
Если стимулирование родов будет безуспешным
Временные рамки при стимулировании родов могут быть разными у различных пациенток, в среднем роды начинаются в течение 24–72 часов. Иногда требуется использование более чем одного метода.
Используемые методы не всегда действуют на разных пациенток одинаково быстро и одинаковым образом. Если в результате стимулирования родов шейка матки не раскроется, лечащий врач расскажет о дальнейших вариантах действий (ими могут быть стимулирование родов позднее, использование другого метода или родоразрешение посредством кесарева сечения).
Если в результате стимулирования родов шейка матки не раскроется, лечащий врач расскажет о дальнейших вариантах действий (ими могут быть стимулирование родов позднее, использование другого метода или родоразрешение посредством кесарева сечения).
ITK833
Информационный материал утвержден комиссией по качеству медицинских услуг Восточно-Таллиннской центральной больницы 19.12.2018 (протокол № 19-18).
Стимуляция родов в конце или ближе к концу беременности при подозрении на крупный плод (макросомию)
В чём же заключается проблема?
У очень крупных детей (или макросоматов, вес которых при рождении более 4000 г) могут быть трудные или иногда травматичные роды. Одним из предложений по уменьшению такого травматизма, является стимулирование родов, пока ребёнок не вырос слишком крупным. Оценка веса ребёнка до рождения вызывает затруднения и не совсем точна. Клиническая оценка основывается на ощупывании матки и определении высоты стояния дна матки. Оба способа подвержены значительным вариациям. Ультразвуковое исследование тоже не даёт точных результатов, таким образом предположение о крупном плоде может быть не подтверждено при родах. Это может беспокоить родителей.
Оба способа подвержены значительным вариациям. Ультразвуковое исследование тоже не даёт точных результатов, таким образом предположение о крупном плоде может быть не подтверждено при родах. Это может беспокоить родителей.
Почему это важно?
Если проводить стимуляцию родов слишком рано, то это может привести к тому, что ребёнок родится недоношенным или с недостаточной степенью зрелости органов.
Какие доказательства мы нашли?
Мы нашли четыре исследования, в которых оценивали стимуляцию родов на сроке 37-40 недель у женщин с подозрением на крупный плод. Было осмотрено 1190 беременных, не страдающих диабетом. Мы провели поиск доказательств по 31 октября 2015 года. Эти исследования были среднего или хорошего качества, хотя, было невозможно «ослепить» женщин или персонал, ухаживающий за ними, чтобы они не знали, к какой группе относится та или иная женщина. Это могло внести смещение (предвзятость, необъективность оценки).
Что это значит?
Число родов, в которых застревали плечики ребёнка (дистоция плечиков) или происходил перелом кости (обычно, это ключица, которая заживает хорошо без последствий), было меньше в группе стимулированных родов. Эти доказательства были оценены как доказательства среднего качества в отношении дистоции плечиков, и высокого — в отношении переломов. Не было обнаружено ясной разницы между группами в отношении повреждения нервных сплетений, которые посылают сигналы от спинного мозга к плечу, предплечью и кисти (повреждение плечевого сплетения) ребёнка (доказательства низкого качества из-за очень малого числа таких случаев) или в отношении кислородной недостаточности во время родов. Политика стимуляции родов уменьшила средний вес ребёнка при рождении на 178 г. Исследования не показали каких-либо различий по числу женщин, которым была проведена операция Кесарева сечения, или инструментальное пособие. Имеются ограниченные доказательства, что у женщин из группы стимулированных родов были более тяжёлые повреждения промежности. Мы можем заключить, что имеются преимущества / польза, но могут быть и некоторые недостатки стимуляции родов незадолго до их срока. Необходимо обсуждать с родителями возможность выбора стимуляции родов при подозрении, что их ребёнок может быть слишком крупным.
Эти доказательства были оценены как доказательства среднего качества в отношении дистоции плечиков, и высокого — в отношении переломов. Не было обнаружено ясной разницы между группами в отношении повреждения нервных сплетений, которые посылают сигналы от спинного мозга к плечу, предплечью и кисти (повреждение плечевого сплетения) ребёнка (доказательства низкого качества из-за очень малого числа таких случаев) или в отношении кислородной недостаточности во время родов. Политика стимуляции родов уменьшила средний вес ребёнка при рождении на 178 г. Исследования не показали каких-либо различий по числу женщин, которым была проведена операция Кесарева сечения, или инструментальное пособие. Имеются ограниченные доказательства, что у женщин из группы стимулированных родов были более тяжёлые повреждения промежности. Мы можем заключить, что имеются преимущества / польза, но могут быть и некоторые недостатки стимуляции родов незадолго до их срока. Необходимо обсуждать с родителями возможность выбора стимуляции родов при подозрении, что их ребёнок может быть слишком крупным.
Хотя некоторые родители и врачи могут полагать, что существующие доказательства достаточны для обоснования целесообразности стимуляции родов, другие могут с этим не согласиться. Необходимы дальнейшие высококачественные исследования, чтобы определить наилучшее время по отношению к концу беременности для проведения стимуляции родов, а также для улучшения точности диагностики крупного плода (макросомии).
Визуальное представление некоторых результатов этого обзора можно найти здесь (версия просмотра на экране), и здесь (версия для печати) .
Пересмотрен срок стимуляции родов у впервые рожавших женщин старше 35 лет
В рамках исследования, результаты которого были опубликованы в журнале PLOS Medicine, было установлено, что стимуляция родов у впервые рожавших женщин старше 35 лет на 40-й неделе беременности может снизить риск мертворождения и смерти новорожденных (смерть младенца на первой неделе жизни). Согласно действующим руководствам вызывание родов рекомендуется на 41–42 недели беременности у всех женщин независимо от возраста.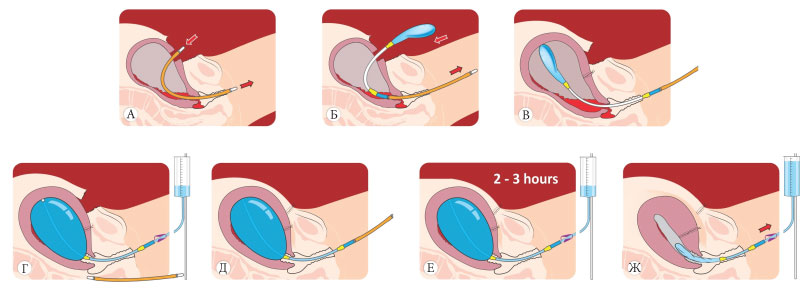
Группа исследователей из Великобритании проанализировала данные 77 327 впервые рожавших женщин 35-50 лет. Они сравнили показатели перинатальной смертности между стимуляцией родов на 39, 40 и 41 неделе беременности и выжидательным ведением третьего периода родов (продолжение беременности либо до спонтанного начала родов, либо до стимуляции родов или проведения операции кесарева сечения на более позднем сроке беременности).
Результаты показали, что у беременных женщин 35 лет и старше, у которых роды были вызваны на 40-й неделе беременности, риск мертворождения или неонатальной смерти плода был на две трети ниже, чем у женщин, которым была оказана медицинская помощь в соответствии с действующими руководствами.
Стимуляция родов на 40-й неделе у пациенток указанной возрастной группы была связана со снижением риска перинатальной смерти с 26 до 8 на 10 тыс. беременностей, при этом данные указывали на то, что одной смерти на каждые 526 стимуляций родов можно было бы избежать.
Комментируя исследование, глава Королевского колледжа акушеров и гинекологов (RCOG) профессор Лесли Риган (Lesley Regan) заявил, что полученные результаты поддерживают данные новых исследований, согласно которым «продвижение предложения стимуляции родов на 40-й неделе беременности может сыграть роль в сокращении количества мертворождений и смертей новорожденных». Но следует подчеркнуть, добавил он, что проведенное исследование является первым, в рамках которого рассматривалась конкретная группа пациентов – впервые рожавшие женщины старше 35 лет.
«Полученные результаты важны, поскольку возраст, в котором женщины рожают своего первого ребенка, растет, и из-за ряда социальных, профессиональных и финансовых факторов эта тенденция вряд ли изменится, поэтому конкретные рекомендации относительно сроков проведения родов у пациенток старшего возраста могут поддержать будущую практику в Великобритании.
В муках: как рожают в украинских роддомах
Больничные роды: конвейер по производству детей — или самый надежный способ обезопасить роженицу и ребенка? Источник: Сергей Венявский/РИА Новости. Все права защищены.
Все права защищены.
«Акушерка меня била по ногам, потому что я дергалась от боли, когда меня «чистили».»
«Когда я рожала, принимающий роды врач, давил на живот так, что мне сломали ребра.»
«Окситоцин вкололи со словами «мы всем так делаем». Медики торопились – родить, зашить, отправить в палату.»
Таких историй множество. И в них прослеживается схожий сюжет: женщину уподобляют инкубатору, а успешность родов зависит от настроения и лояльности медицинского персонала. В Украине все также практикуется конвейерный подход к оказанию помощи при родах, так широко применявшийся в Советском Союзе. К этому добавляется проблема недостаточной профессиональной квалификации медперсонала, а также монополия государства на оказание акушерской помощи. Официально понятия «домашние роды» в Украине не существует. В итоге – у женщины нет выбора, кроме как играть по правилам, которые предлагает система.
Акушерская агрессия по-украински
Согласно данным Всемирной организации здравоохранения акушерская агрессия – мировая проблема и встречается в той или иной степени в разных странах мира.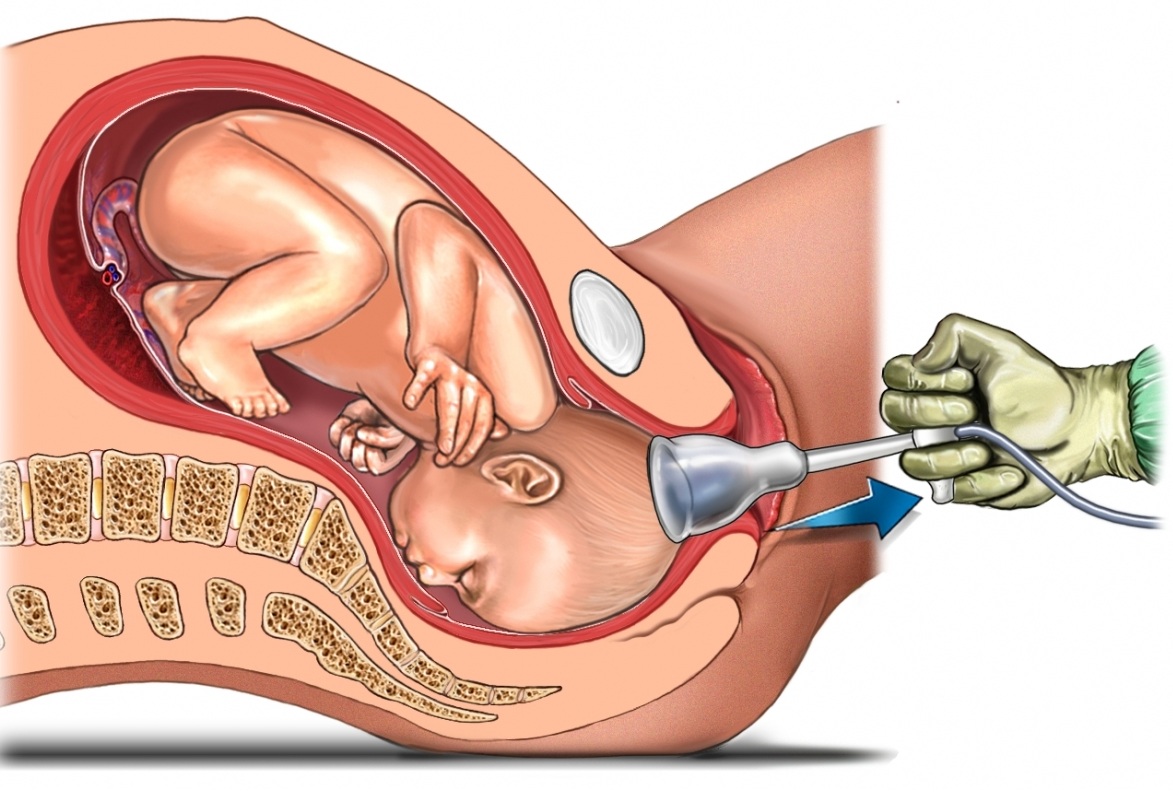 Однако на постсоветском пространстве ситуация выглядит еще хуже – о чем свидетельствуют как научные исследования (например, проект Европейского Университета в Санкт-Петербурге, публикации проф. Радзинского), так и данные анкетирования правозащитных организаций в сфере материнства.
Однако на постсоветском пространстве ситуация выглядит еще хуже – о чем свидетельствуют как научные исследования (например, проект Европейского Университета в Санкт-Петербурге, публикации проф. Радзинского), так и данные анкетирования правозащитных организаций в сфере материнства.
За 27 лет независимости Украины программа подготовки специалистов по оказанию помощи при родах в вопросах психологии беременной женщины, деонтологии (медицинской этики) и культуры общения с роженицей не изменилась. По словам экспертов правозащитной организации в области материнства «Природные Права Украина», такие программы подготовки в основном ориентированы на патологию в родах и не включают в себя современные мировые исследования, а также мало внимания уделяют пониманию границ физиологических (естественных) родов, в которые не нужно вмешиваться. Последствия – низкий уровень акушерской культуры и медицинской помощи в родах.
Источник: Рівне Вечірнє/Flickr. Все права защищены.
Когда у Марии (имя изменено – ред. ) начались схватки, она вызвала с мужем скорую помощь, чтобы добраться до больницы. Поскольку роды оказались стремительными, медики скорой помощи честно признались, что не умеют принимать роды и что делать с рожающей женщиной не знают. Низкий уровень врачебной компетенции у медперсонала – не единственная проблема. Этическими нормами также часто пренебрегают: акушеры-гинекологи приглашают на осмотр беременной женщины или непосредственно сами роды группу студентов, не спрашивая при этом разрешения.
) начались схватки, она вызвала с мужем скорую помощь, чтобы добраться до больницы. Поскольку роды оказались стремительными, медики скорой помощи честно признались, что не умеют принимать роды и что делать с рожающей женщиной не знают. Низкий уровень врачебной компетенции у медперсонала – не единственная проблема. Этическими нормами также часто пренебрегают: акушеры-гинекологи приглашают на осмотр беременной женщины или непосредственно сами роды группу студентов, не спрашивая при этом разрешения.
– Когда меня перевели в родзал и врач проверил раскрытие – без моего согласия начал вручную открывать шейку матки – за все время родов так было четыре раза. После этого укололи снотворное, чтобы я уснула и никому не морочила голову – так как это была ночь. Утром пришли студенты, которых отправили ко мне в родзал – несмотря на то, что я была против, – вспоминает Лариса (имя изменено – ред.).
Насилие со стороны медиков встречается как физическое, так и психологическое. В ситуации родов женщина часто чувствует себя как инкубатор, то есть объект, или как инфантильная недееспособная, «непослушная» личность, которую медперсонал за «вредное» поведение может наказать или игнорировать – рассказывает Анастасия Сальникова, доула (помощница при родах, оказывающая физическую, информационную и эмоционально-психологическую поддержку роженице), сотрудница Центра Развития Общественного Здоровья при Украинском Католическом Университете.
Самыми распространенными видами акушерской агрессии в Украине, согласно исследованию организации «Природные Права Украина», являются: медицинское вмешательство без предупреждения или согласия женщины (вскрытие околоплодного пузыря, разрез промежности, ограничение женщины в движении во время открытия шейки матки и др.), введение синтетического окситоцина (иногда под видом «витаминок» и глюкозы), запрет на присутствие при родах выбранного женщиной партнера. Согласно украинскому законодательству, женщина вправе сама выбирать позу в родах, однако на практике роженицу никто об этом не спрашивает и ей приходится рожать в удобном для врача и небезопасном для нее и ее ребенка положении – на спине.
Отказ медиков прикладывать ребенка к коже матери сразу после рождения, докармливание ребенка смесью и водой без согласия родителей, отсутствие обучения для роженицы, как правильно кормить грудью – все это также является проявлением акушерской агрессии.
Ксения (имя изменено – ред.) родила весной прошлого года, говорит, что в целом ее роды прошли хорошо, но без ее ведома ей вскрыли околоплодный пузырь.
«Мужчина, который это сделал, был, скорее всего, доктором. Был очень грубым и физически – также и при осмотре на кресле» – рассказывает женщина.
По словам гинеколога Людмилы Кириченко, околоплодный пузырь вскрывают при слабой родовой деятельности, то есть на то существуют четкие показания и в некоторых случаях это действительно необходимо. Но в украинских роддомах часто это делают без достаточных на то оснований, чтобы ускорить естественный процесс родов, даже если он протекает нормально, затем с этой же целью вводят окситоцин.
«Мне пробивали околоплодный пузырь, чтобы роды прошли быстрее. Доктор думал, что я рожу через час-полтора. Когда этого не произошло, мне ввели окситоцин. Одним словом – ускоряли, как могли,» – рассказывает Алина (имя изменено – ред.), родившая сына месяц назад.
По мнению Евгении Кубах, эксперта организации «Природные Права Украина», значительно изменить ситуацию может простой шаг – соблюдение медицинским персоналом существующих протоколов Министерства охраны здоровья Украины, которые являются очень прогрессивными, но редко выполняются на практике. Согласно этим протоколам, действующим с 2003 года, персоналом акушерских учреждений беременная и рожающая женщина «должна восприниматься не как объект проведения определенных медицинских манипуляций с целью ее родоразрешения, а, прежде всего, как личность и основной участник важного момента в ее жизни – родов».
В реальности другая картина – «несоблюдение прав беременных и рожающих женщин и отсутствие уважения к их потребностям и достоинству в украинских роддомах» – уточняет психолог и доула Ольга Горбенко.
Не заплатишь – не родишь
В Украине отсутствует система универсальной страховой медицины, характерная, к примеру, для большинства стран Западной Европы. Согласно украинскому законодательству, медицинская помощь, как и помощь при родах, оказывается медицинскими учреждениями и персоналом бесплатно, а финансирование здравоохранительной сферы осуществляется из бюджетных средств, то есть из налогов граждан. Однако эта норма действует только на бумаге. Помимо налогов на здравоохранение, украинцам приходится платить еще и медикам «в карман». Роды – не исключение и являются достаточно дорогим удовольствием.
Условия работы медицинского персонала определяют качество ухода за роженицами. Фото CC BY 2.0: 40weeks_ua/Flickr. Некоторые права защищены.
По словам Натальи (имя изменено – ред.), доктор принял у нее роды хорошо, все прошло быстро и без осложнений: «За свои услуги попросил 1000 долларов. К этому всему пришлось купить еще несколько сумок медикаментов – согласно списку, который дали в больнице. Непонадобившиеся во время родов средства и медикаменты потом никто не вернул».
Марина (имя изменено – ред.) готовилась к родам со всей ответственностью. С доктором договаривалась заранее, поскольку знала, что придется делать кесарево сечение: «Я платила и благотворительный взнос в роддом – это 2000 грн (около 60 евро – ред.) и на руки врачу. Врач до последнего не говорил цену, а уже после родов сказал, что на наше усмотрение. Мы заплатили 1000 долларов. Другим говорил цену сразу. Было бы проще, если бы заранее было оговорено, что и в какую стоимость.»
«Благотворительный взнос» только называется благотворительным, то есть добровольным. Поскольку в Украине медицинская помощь по закону должна оказываться бесплатно, и выставить официальный счет роддом не имеет права, медучреждения идут на ухищрения и просят рожениц оплачивать так называемые благотворительные взносы. Только вот на практике они никак не добровольные – это обязательный платеж: не заплатив его, рожать придется в коридоре.
Несмотря на то, что будущим родителям приходится оплачивать медицинские услуги, условия пребывания и атмосфера в палатах – не самые радужные.
– Я выбрала платную палату. Нас там было двое, совок страшный. А те, что бесплатные – по 10 человек в палате и каждую ночь у кого-то схватки, стоны, крики. Совок в предродовых – ремонт, точнее его отсутствие, ужасная мебель, полно людей. И очень мало места, проход между кроватями – 40 см. Я платила и за послеродовую палату, лишь только потому, что там разрешалось, чтобы со мной находился еще муж или мама. В бесплатных палатах были те женщины, которые очень долго на сохранении или совсем без денег, – рассказывает Юлия.
Медицинские сотрудники не отличаются вежливостью и тактичным отношением, особенно младший медицинский персонал, который часто видит в роженице не женщину, готовящуюся к родам, а кошелек с деньгами: «Персонал на приеме в большей степени грубый. И делился на два типа. Первый – злые и грубые, пока не положишь в карман, не отвечают нормально на вопросы. Второй – добрые, все рассказывают и показывают, что их тоже лучше отблагодарить,» – утверждает Наталья.
В целом роды обходится молодым родителям около тысячи евро и заплатить их придется из собственного кармана и неофициально. Для многих семей это достаточно большая сумма – минимальная месячная зарплата в Украине составляет всего около 100 евро.
Система, требующая изменений
Медики отказываются открыто комментировать проблему акушерской агрессии. Но в частном разговоре подтверждают, что часто стимулируют роды без реальной на то необходимости лишь потому, что тогда успеют их принять в свою смену, а следовательно – именно они, а не их коллеги, получат неофициальное денежное вознаграждение от родителей новорожденного. «Почему врачи соглашаются на договорные роды? Потому что это единственная возможность заработать деньги,» – рассказывает акушер-гинеколог, попросивший не называть его имя.
Обратная сторона проблемы – низкий уровень оплаты работы врачей-гинекологов, акушеров и неонатологов. Медицинская профессия в Украине одна из наиболее низко оплачиваемых, при том, что учиться приходится восемь лет и уровень ответственности в акушерстве самый высокий из всех медицинских специальностей. Так минимальная месячная зарплата доктора, окончившего мединститут и интернатуру, составляет всего около 100-150 евро в месяц. Следствие – врачи берут неофициальное вознаграждение за свою работу у пациентов. В итоге получается замкнутый круг.
Еще один немаловажный фактор – усталость и большая нагрузка:
– Уставший врач заинтересован быстрее завершить роды, а не ждать их физиологического завершения. Например, женщина договорилась, что у нее роды примет главный врач роддома. Накануне ночью его экстренно вызвали для оказания помощи в трудных родах. Он к 7.30 уже приехал на работу. Целый день занимался решением стрессовых административных вопросов, провел операцию. Вернулся домой, только сел ужинать и ему звонит роженица, сообщает, что у нее начались схватки. Готов ли он будет ждать к примеру до 7.00 утра рождения малыша, если у него перед этим были тяжелые роды ночью и напряженный рабочий день? И такая нагрузка изо дня в день, – рассказывает анонимно акушер-гинеколог.
Забота — самое важное в родах. Фото CC BY 2.0: 40weeks_ua/Flickr. Некоторые права защищены.
Многие акушеры-гинекологи переносят страх и негативный опыт из одних родов с неблагоприятным исходом в другие. Вместо клинического разбора, который в дальнейшем поможет избежать врачебной ошибки другим коллегам, такого врача вышестоящее руководство психологически «уничтожает» – утверждает в приватном разговоре акушер-гинеколог.
К этому всему добавляются проблемы нехватки медперсонала, отсутствия профилактики профессионального выгорания, а также ограниченный доступ к информации по новым исследованиям в медицинской сфере, материалам доказательной медицины.
– Врачи, отвечающие за жизнь матери и ребенка, получают очень низкую оплату за столь ответственный труд, что снижает желание и возможность профессионального развития. Участие в Европейском конгрессе акушеров-гинекологов стоит порядка 3 тыс. евро (2 тыс участие плюс проживание и проезд), что несоизмеримо с зарплатой врача. К сожалению, мало кто из коллег знает английский язык, – рассказывает Алина Дунаевская, акушер-гинеколог, врач-неонатолог первой категории, кандидат медицинских наук. – Зачастую единственным источником информации для врачей являются медпредставители, которые заинтересованы в продаже препаратов и многие выступления на украинских профессиональных конференциях оплачены фармфирмами, целью которых являются продажи. Как следствие – назначение препаратов вне доказательной медицины.
Низкий уровень профессионализма гинекологов наблюдают и сами женщин. После рождения ребенка участковый гинеколог поставил Марии диагноз: эрозия шейки матки (которую лечить не нужно, согласно новым исследованиям) и предложил лечиться методами, почерпнутыми из Интернета. «Когда я услышала от доктора фразу «Ты уже решила, как будешь лечиться? Посмотрела в гугле?» я поблагодарила его и ушла, понимая, что к такому специалисту больше не приду», – рассказывает Мария.
До сих пор большие сложности вызывают ситуации рождения ребенка у женщин с травмами опорно-двигательного аппарата, поскольку в большинстве женских консультаций не знают, как сопровождать беременность, а затем принимать роды у такой женщины. Елена передвигается на коляске, одна из немногих украинок с инвалидностью, которая решилась с мужем родить ребенка. Решение было осознанное и к нему супружеская пара шла долго.
– Вначале врачи меня отговаривали, – рассказывает Елена, – поскольку не знали, какими могут быть последствия в моем случае, честно признались, что у них нет опыта ведения беременности у женщины с инвалидностью. Одна из врачей мне сказала, что мой случай – это «ЧП» на весь город. Мне самой было страшно, а когда я видела такую реакцию врачей становилось еще страшнее, так как поддержать меня было некому. Такая же некомпетентность со стороны акушеров и гинекологов была и во время родов. Присутствовали и моменты унижения – как-то гинеколог мне сказала: «Садитесь на операционный стол». Только вот непонятно, как я сама могла это сделать?!
Отсутствие специального оборудования и гинекологических кресел для таких пациенток в большинстве женских консультаций привело к тому, что женщин с травмами позвоночника осматривают прямо на коляске. Частично решение данной проблемы берут на себя перинатальные центры, специализирующиеся на оказании помощи для беременных женщин с инвалидностью. Однако большинство женских консультаций не готовы и не умеют работать с такими беременными.
Медики часто вызывают у женщины чувство вины, если беременность протекает с осложнениями, убеждают ее в том, что она сама во всем виновата и не заботится о будущем ребенке. Выкидыши оборачивается множественными упреками со стороны некоторых гинекологов, которые не обучены оказывать психологическую помощь женщине в таких случаях. До сих пор для украинской системы роддомов рождение мертвого ребенка или вскоре умершего после рождения – тема табу (как это было и в советское время). С женщиной, у которой умирает новорожденный ребенок или рождается мертвым, не работают должным образом психологи, специализирующиеся на данной проблематике, поскольку они есть лишь в единичных роддомах. К тому же, прерывание беременности на поздних сроках по медицинским показаниям – область, которая недостаточно урегулирована на законодательном уровне. Решение о прерывании вправе принять только областная экспертная комиссия.
В Украине также отсутствует в открытом доступе статистика, касательно того, сколько родов (успешных и с осложнениями, кесарево) приходится на конкретного врача, акушерку и роддом (как это реализовано в европейских странах), чтобы женщина смогла самостоятельно выбрать роддом, в котором хотела бы рожать. Украинки в основном пользуются так называемым сарафанным радио и смотрят информацию на различных форумах в интернете, созданных самими женщинами.
Все эти проблемы – настоящий вызов для реформы здравоохранения, которая недавно стартовала в Украине. Данная реформа предлагает действительно прогрессивные и положительные изменения в сфере оказания медицинской помощи и моделей ее оплаты. Однако в фокус реформы пока так и не попала проблема акушерской агрессии – утверждает эксперт Евгения Кубах.
Существенным решением проблемы, по мнению экспертов, может стать внедрение в Украине 3-ступенчатой модели оказания помощи в родах, которая успешно реализуется в Нидерландах, Великобритании, Германии, Израиле, Канаде, Новой Зеландии, США и других странах. Отличительной особенностью такой системы родовспоможения является возможность выбрать акушерскую, а не врачебную модель ухода в случае родов у женщин из низкой группы риска. Однако акушерок, имеющих достаточную квалификацию для самостоятельного приема нормальных родов, в Украине не готовят. На данный момент над разработкой таких изменений законодательства работает волонтерская рабочая группа, в состав которой входят юристы, практикующие врачи, активисты и представители гражданского общества.
Кроме законодательных изменений, нужны и изменения в повышении квалификации медицинского персонала: доступ к современным мировым исследованиям в сфере доказательной медицины, контроль за соблюдением действующих протоколов, улучшение качества коммуникации «женщина – медицинский персонал», а также изменение подхода к финансированию. Не менее необходим и существенный пересмотр условий работы медицинского персонала, широкое внедрение системы профилактики эмоционального выгорания, введение в штаты роддомов должности психолога и качественная подготовка таких специалистов, внедрение прогрессивных разборов врачебных ошибок взамен карательных. В противном случае придется все так же рассчитывать лишь на совестливость врача и на счастливый случай.
Насилие в родах — Афиша Daily
В 2016 году флешмоб #насилиевродах вскрыл огромную проблему: абьюз медицинского персонала в родильных домах. Самые страшные случаи заканчивались смертью или инвалидизацией ребенка из‑за необоснованных и грубых действий персонала. К 2020 году проблема не потеряла свою актуальность. Мы записали истории женщин, которые столкнулись с насилием в родах.
Татьяна, 35 лет
Роды в мае 2020 года, роддом при ГКБ № 29, Москва
Моя беременность протекала отлично, я чувствовала себя хорошо и готовилась к родам. Побывав на дне открытых дверей, я влюбилась в атмосферу 29-го роддома в Москве. Приветливые лица акушерок, есть психолог, красивые родовые палаты, передовое оборудование, к работе привлечены специалисты по грудному вскармливанию. Я решила не заключать контракт и рожать по ОМС. Никаких проблем со здоровьем ни у меня, ни у моего ребенка не было — и никакого особого отношения мне не требовалось.
Когда отошли воды, мы приехали в роддом. С самого начала все было хорошо. Меня вежливо встретили, оформили документы, объяснили тактику ведения родов. Когда начались интенсивные схватки, меня перевели в родовую палату. Появилась врач, и тут начался мой личный ад. Она грубо осмотрела меня, причинив ужасную боль. Я вскрикнула, из меня хлынула кровь. Отругав меня за несдержанность, врач вышла. Я осталась в палате одна и была очень этому рада, потому что боялась, что она своими действиями причинит вред моему ребенку.
Спустя четыре часа пришел анестезиолог и предложил мне эпидуральную анестезию. Я согласилась: терпеть уже не было сил. После укола стало легче, но схватки все еще чувствовались. Пришла врач и спросила, почему я не сплю. Я ответила, что не могу уснуть от волнения и чувствую схватки. Она сказала, что роддом зря переводит медикаменты на таких, как я. Каких «таких» — я не знаю.
Действие эпидуральной анестезии закончилось, стало действительно больно. Я металась по кровати и стонала. Ребенок все никак не появлялся, хотя прошло уже десять часов. Врачу надоело ждать, и они с акушеркой решили ускорить процесс. Они изо всех сил потянули мои ноги к голове в момент схватки. Это было чудовищно больно. Ударив меня по ногам, врач закричала на меня, чтобы я сама взяла себя за ноги и немедленно закрыла рот. Но дело не сдвинулось, ребенок не торопился появляться на свет. На меня обрушился шквал ругани.
Врач говорила, что я старородящая и не умею рожать, что ненавижу своего ребенка и поэтому убиваю его в родах. Ответить я не могла. Ругань не прерывалась, и когда от боли я уже ничего не слышала, последовал удар сначала по ногам, а затем и по лицу. А потом еще один.
Мои щеки вспыхнули, в палате повисла тишина. Молчание прервала заведующая отделением, которая заглянула к нам и предложила изменить тактику родов: принести мне стул (имеется в виду полукруглый стул для родов в сидячем положении — более физиологичном и удобном, чем роды, лежа на спине), чтобы я посидела и смогла отдохнуть. Врач грубо ответила, что стула в палате нет и у нее нет ни желания, ни времени бегать за ним для такой истерички, как я. Пожалев меня, заведующая сходила сама за стулом.
Спустя полчаса моя малышка родилась. Мне несказанно повезло, что в мою палату зашла заведующая и мой ребенок родился абсолютно здоровым, но до сих пор я не знаю, что бы было, если бы она не пришла. Я помню остервенелое лицо врача, искаженное гримасой отвращения. Нужно было заключать контракт, и, возможно, отношение было бы совсем другое. Но ведь даже без него очевидно, что врач не может бить. Видимо, и за это необходимо платить.
Действия персонала я попыталась обжаловать через Министерство здравоохранения, но ответа пока не получила. Если честно, то я не верю, что эту врача снимут с должности. Я знаю, что от ее действий пострадала не только я, но у молодых мам после родов нет никаких ресурсов, чтобы разбираться.
Настя (имя изменено по просьбе героини)
Роды в 2019 году, Тула
Это мои вторые роды, первые были 20 лет назад. Сын умер после рождения. И сами роды, и последующая смерть ребенка были для меня адом. Я долго восстанавливала тело и психику. Детей не хотела после этого очень долго. Но в 39 лет я снова забеременела желанным ребенком. Я сразу решила, что не пойду в бесплатную женскую консультацию, где врачи запугивают женщин, и не буду рожать в роддоме. Я прекрасно помнила пыточные процедуры во время первых родов.
Я очень тщательно готовилась к родам. Много читала, смотрела и слушала. Я видела, что женское тело само умеет рожать, если ему не мешать. Моя беременность была прекрасной, без давления врачей и ненужных обследований. Родить дома, как планировалось, мне не удалось: у мужа был выходной, и он настоял на роддоме. Но все схватки я продышала и честно пережила дома, чему несказанно счастлива. Начались потуги. Под давлением мужа пришлось ехать в роддом. Как в кино: рожающая жена на заднем сиденье, и муж, нарушающий ПДД.
Приехали в роддом. У меня не было обменной карты, которую выдают беременным в женской консультации. Отношение врачей было уничижительно-пренебрежительным — общались грубо, морально давили и завуалированно оскорбляли: у тебя нет обменной карты, наверняка ты наркоманка, у тебя СПИД или сифилис.
У меня потуги — а медсестра задает вопросы из анкеты. Меня заставили лежать на спине, в удобном врачам положении. Рожать на спине, подняв таз, нефизиологично. Я была полностью голая, даже не дали больничную рубашку. Мне сразу попытались вколоть в ноги окситоцин (искусственный гормон, широко применяется в роддомах для того, чтобы ускорить родовую деятельность. — Прим. ред.). Крайне удивились моему решительному отказу. Я, как могла, между потугами объясняла им, что не хочу вмешательств. Очень тяжело одновременно защищаться и рожать.
Когда ребенок родился, мне положили его на живот всего на секунду, потом унесли. Сразу перерезали пуповину, несмотря на мою просьбу дождаться, пока она отпульсирует (поздний зажим пуповины может предотвращать желозодефицитную анемию у новорожденных. — Прим.ред.). Акушерка выдернула из меня плаценту, не подождав даже положенное по протоколу время (плацента выходит вскоре после ребенка, выдергивать ее чревато осложнениями. — Прим. ред.)
Из‑за спешки этой женщины я получила ручную чистку под общим наркозом (плацента вышла не полностью, пришлось удалять остатки ткани из матки). Пока я отходила от наркоза в ледяном помещении, моего ребенка накормили смесью без моего разрешения. К тому же потеряли мои документы, которые привез муж.
Последствия — психологическая и физическая травма. Общий наркоз, потеря крови, ненужные раны, роды в нефизиологичном положении.
Сейчас я восстанавливаю тело и душу. Я бы родила еще, но боюсь. А на нормальные, человеческие, платные роды у нас нет денег. Наше правительство стимулирует рождаемость финансами — это прекрасно, но систему родовспоможения тоже надо перетрясти. Там работают люди, которые не на своем месте и ненавидят женщин. Женщины ненавидят женщин.
Подробности по теме
«Я задыхалась от слез»: истории женщин, столкнувшихся с насилием в кабинете гинеколога
«Я задыхалась от слез»: истории женщин, столкнувшихся с насилием в кабинете гинеколога
Анна (имя изменено по просьбе героини), 36 лет
Роды осенью 2019 года, роддом при ГКБ № 24, Москва
Это мои вторые роды, первого ребенка я родила шесть лет назад в США. Роддом, в который я попала по направлению, позиционируется как адепт ведения мягких родов, имеет международный статус «больницы, доброжелательной к ребенку», внедряет раннее прикладывание к груди, партнерские роды, отсутствие нежелательных вмешательств. Все это обнадеживало и внушало доверие.
Предварительный ознакомительный тур в роддом, где доктора очень бережно рассказывают о ведении родов, сильно сбил с толку и произвел, как я теперь понимаю, необоснованно благоприятное впечатление. В родах по ОМС все это хорошее отношение персонала обернулось равнодушием, халатностью и грубостью.
Мы приехали в роддом ночью после отошедших вод. У нас с собой были все необходимые документы, которые требовал роддом, в том числе разрешение заведующего на партнерские роды. Нас с мужем разлучили в приемном отделении, и он должен был присоединиться к родам позднее, по регламенту роддома, когда женщину переводят в родовой блок.
С момента приема в роддоме и дальше ни один врач не представился и не сообщил, какие намеревается проводить манипуляции. Врачи вяло здоровались в ответ на мое приветствие и желание наладить хоть какой‑то человеческий контакт.
Около шести часов я была в предродовом отделении на аппарате КТГ, [который измеряет сердцебиение плода], почти все время. Ходить было можно, но не всегда. В схватках это очень важно — проживать роды свободно, не будучи ограниченной в движениях. За все время мне ни разу не посмотрели раскрытие шейки матки, я не знала, в какой фазе родов нахожусь. Я чувствовала, что процесс идет активно, и по моим ощущениям я уже должна находиться в родовом блоке с мужем. Схватки я проживала одна в медитации. Очень хотелось пить, но персонал отказывался приносить воды. Вообще было ощущение, что до тебя никому нет дела.
В какой‑то момент я почувствовала, что идут потуги (это активная фаза родов), и потребовала акушерку позвать врача. Она очень грубо и настойчиво стала предлагать мне анестезию, на что я сказала: «Зовите врача, я уже рожаю!» Пришедшая врач грубо ответила мне: «Да мы уже ждем не дождемся все, пока ты тут родишь». Но после осмотра сказала срочно переводить меня в родблок.
В родовом блоке я потребовала (уже потребовала, так как на просьбы никто не реагировал) поднять мужа. Мне грубо ответили, что не знают, где он, и вообще они этим «не занимаются». Тогда я набралась сил позвонить ему и крикнуть «беги скорее», и он каким‑то чудом буквально прорвался, потому что внизу его тоже не пускали.
На момент, когда головка показалась, врача не было в родблоке, акушерка сдерживала головку насильно, чтобы ребенок не шел, это было очень болезненно. В родблоке не было необходимых людей, она их звала криком на помощь. В итоге роды приняла акушерка. Все прошло очень быстро, но сам процесс коммуникации был грубым: обращение на ты и просьбы «не орать». Никакого ведения родов, тем более мягкого, не было. Было грубое руководство процессом, в котором тем не менее мне удалось самой, отвечая на природу своего тела, максимально мягко родить ребенка.
Последняя фаза была самой ужасной — послеродовой осмотр без анестезии. Это как будто тебя насилуют десятью острыми железными предметами.
На мою просьбу делать это хотя бы бережнее или медленнее — или дать мне отдохнуть — были ответы в духе «я тут врач, я знаю, что делаю: что ты, как мямля». В итоге швы, которые, по заверению врача, должны были рассосаться через несколько дней, болели больше месяца, целый месяц выходили нитки. Процесс родов был необоснованно травмирующим.
С этим опытом мне еще предстоит разобраться внутренне и как‑то его прожить, а также поблагодарить свое тело за огромную самостоятельную работу, за силу и доверие — и моего мужа за поддержку. Персонал роддома могу благодарить лишь за то, что почти не мешали мне родить самой.
Лера (имя изменено по просьбе героини), 29 лет
Роды в июле 2020 года, роддом при ГКБ № 27, Москва
Моя первая беременность была замершей. И вторую беременность я очень ждала. Хотела рожать с доулой (помощница в родах. — Прим. ред.), пошла на курсы подготовки к родам. Они были нацелены на естественное ведение беременности и родов. Там нам рассказали про вред ненужных медицинских вмешательств. Я хотела родить максимально естественно, без эпидуральной анестезии и прочего.
Я очень боялась насилия в родах, потому что когда моя старшая сестра рожала своего первого ребенка, акушерка била ее по ногам. С ней очень грубо обращались, пока она не сказала: «Помогите мне родить, я вас отблагодарю». Тогда отношение изменилось.
К сожалению, из‑за коронавируса партнерские роды отменились, и я не смогла взять с собой доулу на роды. Муж привез меня в роддом со схватками. В приемном отделении все было довольно мило. Это роддом, где не так давно сменили руководство, против бывшей главврача Марины Сармосян было заведено уголовное дело за то, что она выдавливала детей (прием Кристеллера, при котором ребенка выдавливают из живота матери, в России запрещен из‑за высокого риска травматизации и смерти ребенка. — Прим.ред.) Весь состав роддома был заменен. Из‑за этой истории я долго не хотела у них рожать, но мне сказали, что сейчас там все нормально.
В родильном блоке пришла доктор. Во время осмотра мне стало резко больно, и я почувствовала, что из меня вылилась вода. Она проколола мне околоплодный пузырь, даже не предупредив. Это было очень неожиданно и неприятно. Я закричала от боли, на что она грубо сказала: «Не ори! Чего ты орешь, я тебе всего два пальца засунула, а у ребенка голова 10 см, как ты рожать-то собираешься?» Потом она спросила: «Ты вообще обезболиваться собираешься?» Я сказала, что нет. Она неприятно засмеялась.
Схватки усиливались. Я была одна, периодически ко мне заходила акушерка. Она была довольно милой, но постоянно уговаривала меня сделать эпидуральную анестезию. Я долго держалась. Боли были уже очень сильные. Ко мне зашла другая врач, которая потом принимала роды. Она тоже склоняла к обезболиванию: «Давай сделаем эпидуральную анестезию, это же как королевские роды, боли не будет». Меня осмотрели, раскрытие 5 см. Акушерка сказала: «Представь, еще столько же [ждать полного раскрытия]». К тому моменту прошло три часа таких болезненных схваток, и я подумала, что если еще столько же ждать, то сойду с ума от боли. В итоге я согласилась на эпидуральную анестезию.
Через час у меня было уже полное раскрытие. Я перестала чувствовать схватки. Акушерка объяснила мне, как тужиться, но я не поняла, как это сделать. Тужиться надо было на схватку, а я не ощущала их. Во время схватки живот становится твердым, так что я постоянно трогала живот, не понимая, когда тужиться.
Пришли врач и еще какая‑то женщина. Вместе с акушеркой они втроем начали на меня наседать: «Народу много, у нас там еще две девочки лежат с полным раскрытием, давай, тужься». Я тужусь изо всех сил, но, видимо, как‑то неправильно. Они начали: «Ты ничего не делаешь, ты полный ноль, ты спортом никогда не занималась в жизни, вот хоть сейчас позанимаешься» (у меня лишний вес).
Врач подошла и нажала на живот. Я сказала ей: «Не давите мне на живот». Она возмущенно отпрянула: «Да мы сейчас вообще вакуум принесем, раз такое дело! Мне нужно, чтобы ребенок родился живым». То есть какое будет состояние ребенка, неважно. Мне было безумно страшно.
Все это время я была в своей ночнушке, трикотажной. Врач сказала мне: «Твоя ночнушка говно, если бы были наши [из более жесткого хлопка], было бы проще». Она наклонилась надо мной, натянула край своей рубашки и давила мне им на живот. Акушерка раздвигала мне руками промежность. В итоге ребенок вылетел как пробка.
Когда дочка родилась, мне положили ее на грудь. Я плакала и просила у нее прощения, я боялась, что с ней что‑то случится, что ей нанесли вред выдавливанием. Через минуту ее уже унесли. А потом акушерка начала говорить, какая врач молодец, как она мне помогла, что без нее я сама бы не родила, что я сама ничего не хотела делать. Они без конца повторяли, как мне «повезло» и как все хорошо получилось. Когда я сказала акушерке, что мне давили на живот, она сделала вид, что я все выдумываю: «Да не давили тебе на живот».
После родов врач накладывала швы на разрывы, это было очень больно, хотя действие анестезии еще сохранялось. Прошло уже три месяца, но я до сих пор чувствую дискомфорт и боль в области швов. Я ходила потом к двум врачам, мне объяснили, что зашили очень грубо, небрежно.
Я родила в 19.30. Ночью я не могла спать — меня накрыло тревогой из‑за того, что мне давили на живот. В послеродовой палате вместе со мной лежала еще одна женщина, у которой роды принимала моя врач. Она рассказала, что врач тоже оскорбляла ее и давила на живот.
В первые дни после родов вся радость материнства пропала, я очень переживала, плакала весь первый месяц. Обращалась к нескольким врачам, мне нужно было убедиться, что с ребенком все в порядке. Мне очень обидно и больно, что мои первые роды так прошли. Преследует чувство бессилия, что с такими врачами ничего нельзя сделать.
Подробности по теме
Со мной произошло то, о чем не говорят: что такое замершая беременность
Со мной произошло то, о чем не говорят: что такое замершая беременность
Дарья Уткина
Доула, психолог, соосновательница проекта «Бережно к себе» о ментальном здоровье матерей
К сожалению, такие истории — не «перегибы на местах», а системная практика, которая распространена повсеместно. Об этом рассказывают женщины на консультациях после родов и на подготовке к следующим. Эти истории звучат везде, стоит только задать вопрос: «Как ты? Как прошли твои роды?»
Мы в «Бережно к себе» недавно записали подкаст о травме с психологом Верой Якуповой и перевели текст о пирамиде насилия в родах — это такая классическая идея, как рождаются те самые жуткие «перегибы на местах», где женщину бьют или применяют один из семи видов насилия в родах (по классификации ВОЗ). Все начинается с банальных вещей вроде обращения на ты и «мамочка», подшучивания над выбором женщины и игнорирования ее потребностей.
Это то, что исчезает там, где есть гуманизация родов. Не только прием Кристеллера (выдавливание) или вмешательства без информированного согласия, но и унижение и обесценивание опыта женщины.
Насилие в родах — системная ошибка, и чтобы она исчезла, нужны серьезные перемены на уровне образования, менеджмента организации, оценки и поощрения персонала, распределения ответственности и базовых протоколов.
Действительно, в родах по ОМС медики редко могут уделить женщине необходимое внимание. И множество конфликтов рождается в плоскости несовпадения ожиданий и ценностей. Например, конфликт спасения жизни и оказания медицинской услуги. До сих пор роды по ОМС считаются «бесплатными», и медики нередко вслух так и говорят: хочешь рожать «по-своему» — плати. В то же время женщины недоумевают, почему должны платить за роды, как иностранки. Да, это несправедливо. Но современная неформальная культура родов именно такова.
Было бы здорово ее изменить. И я вижу, как потихоньку усилиями женщин, медиков и помогающих практиков вроде доул и психологов все меняется. Но гуманизация родов — медленная, а рожать приходится здесь и сейчас.
Внимание к современной культуре родов может помочь и женщинам, и медикам по-другому посмотреть на происходящее и увидеть системные факторы, которые повышают риск насилия в родах. Тут важно сказать, что в каждом отдельном случае только автор насилия несет ответственность за причиненный вред. И я ни в коем случае не хотела бы, чтобы показалось, что часть вины за происходящее, как это бывает, стоит переложить на женщину.
Наоборот, хочется подчеркнуть, что в существующей системе медицинской помощи в родах специалистам очень сложно работать в гуманном подходе. И часто естественным образом остаются те, кому нормально в культуре насилия. Возникновение каких‑то других подходов внутри того, как все устроено сейчас, похоже на чудо, не вполне ожидаемо и часто держится на личности конкретного руководителя, врача.
Мария Молодцова
Порой кажется, что уже все и везде знают о невозможности проведения медицинских манипуляций без получения информированного добровольного согласия пациента или родителей маленького пациента (ст. 20 Федерального закона № 323-ФЗ), однако на практике это требование нередко либо не выполняется, либо выполняется формально. Иногда при поступлении роженицы в роддом ей сразу дают подписать пачку согласий «на все», вплоть до эпизиотомии (рассечения промежности) и применения вакуума для извлечения малыша. Это совершенно неправильно и нивелирует саму идею, ведь каждая манипуляция должна быть маме разъяснена. И здесь никак не работают спекуляции на тему «счет может идти на секунды, там не до согласий». Если при спасении жизни мамы или малыша счет идет на секунды, ни у кого потом никаких претензий не возникает. Но амниотомия (прокол плодного пузыря), любой вид анестезии, введение искусственного окситоцина — не моментальные процессы, и всегда есть время на разъяснение и получение согласия либо отказа.
Что касается крика, побоев, запрещенного российским клиническим протоколом ведения родов, да и протоколами всего мира, выдавливания малыша — здесь даже комментировать сложно. Это сразу несколько статей Уголовного кодекса РФ. Только вот до Следственного комитета и Генпрокуратуры такие истории доходят редко: если женщина рожает без свидетеля со своей стороны (муж, мама, подруга, доула, кто угодно), доказать унижения, побои, выдавливание очень и очень сложно.
К сожалению, когда женщина в родах одна (кстати, запрет партнерских родов из‑за коронавируса тоже противозаконен, но это отдельная тема), она редко «боец» в правовом поле. Это нормально: в родах женщине нужны покой, комфорт и чувство защищенности; ругань и борьба нисколько не способствуют благополучным родам. Без поддержки отстаивать свои права сложно даже самой уверенной в себе роженице. Приходя в роддом, женщина фактически вверяет себя медицинским работникам, и только от их грамотности, порядочности и человечности в результате зависит как минимум то, с каким чувством женщина и малыш покинут роддом, а как максимум — жизнь и здоровье этих двоих.
Подробности по теме
Кто такие доулы и что о них думают врачи
Кто такие доулы и что о них думают врачи
Когда не терпится родиться
Чем могут обернуться преждевременные роды для мамы и ее ребенка рассказали Анастасия Владимировна Новикова, акушер-гинеколог, заведующая родильным отделением и Маргарита Борисовна Федотова, врач-неонатолог, заведующая отделением неонатологии Центральной клиники «Скандинавия».
Новикова Анастасия Владимировна
Акушер-гинеколог, Акушер-гинеколог родильного отделения, Врач УЗД (диагностика беременных), Врач ультразвуковой диагностики, к.м.н.
Жизнь беременной женщины протекает по четкому графику, начиная с режима питания и заканчивая посещениями гинеколога. Такой приверженности намеченному плану будущая мама ждет и от своего малыша, находящегося в утробе – недаром день его рождения уже отмечен красным цветом в календаре. Однако путь ожидания длиной в девять месяцев иногда может сократиться.
Расскажите, пожалуйста, какие роды считаются преждевременными?
Анастасия Владимировна: Вообще продолжительность беременности у женщины составляет 280 дней, начиная с первого дня последней менструации. Но это вовсе не значит, что норма предписывает родоразрешение строго день в день с первоначально установленной датой рождения малыша. Срочными родами (т.е. проходящими в срок) считаются роды, произошедшие в период с 37 недель 0 дней до 41 недели 6 дней. А вот если ребенок родился после 22 недель 0 дней и до 36 недель 6 дней беременности, то речь идет уже о преждевременных родах. Кстати, в России долгое время исчисление преждевременных родов начиналось с 28 недели. Только с 2012 года новорожденных в России стали регистрировать с 22 недели, как это принято во всем мире. И теперь у детей, появившихся на свет после этого срока и весящих более 500 г, появился реальный шанс на спасение. Сейчас врачи просто обязаны предпринять все попытки, чтобы выходить таких крох, хотя, конечно, их выживаемость и состояние здоровья прогнозировать очень сложно – и это плохая новость. Хорошая состоит в том, что по статистике самый большой процент преждевременного рождения приходится на период с 34 по 37 недели беременности, когда прогноз для недоношенного ребёнка наиболее благоприятен. С 34 недель дети вполне жизнеспособны, и сейчас на некоторых международных медицинских конгрессах звучит предложение считать срочными роды с 34 недель. Хотя неонатологи с таким решением вряд ли согласятся…
Маргарита Борисовна: Да, с точки зрения неонатологии, такие нововведения не оправданы. У нас распространена поговорка: для ребенка день в матке – минус неделя в палате интенсивной терапии. Конечно, при сроке 34 недели малыш уже достаточно зрел для жизни вне мамы, и способен быстро восстановиться. Тем не менее, такие детки все равно требуют особой тактики ведения родов и последующего тщательного ухода. Последние 6 недель беременности очень важны для развития головного мозга ребёнка. Мы ратуем за то, чтобы как можно дольше продлить нахождение ребенка в утробе матери.
А какими способами можно продлить беременность при угрозе преждевременных родов?
Анастасия Владимировна: Увы, начавшиеся преждевременные роды не всегда удается остановить. Более того, в некоторых случаях, когда существует серьезная угроза здоровью матери или плода, приходится, наоборот, даже вызывать роды искусственно. Подобных крайностей удается избежать, если беременная женщина своевременно посещает своего врача и проходит все необходимые обследования. Чем раньше будут выявлены факторы, провоцирующие преждевременные роды, тем выше шансы у будущей мамы родить в срок. Такие предпосылки, как инфекции или гормональные нарушения, способные повлиять на ход беременности, лучше обезвредить еще задолго до наступления беременности или на ее ранней стадии. Роды могут начаться раньше положенного срока также при истмико-цервикальной недостаточности – это такое нарушение функции шейки матки, при котором из-за своей несостоятельности она уже не может удержать плод в утробе, раскрывается, тем самым приводя к преждевременному излитию вод и запуская механизм родов. Если диагностика показала, что длина шейки матки не соответствует норме для данного срока беременности, процесс ее раскрытия можно сдержать путем наложения швов (в исключительных случаях, при наличии у пациентки в анамнезе двух и более преждевременных родов) или введения специального поддерживающего кольца — акушерского пессария. Также довольно эффективно применение микронизированного прогестерона, который позволяет значительно улучшить результаты по вынашиванию беременности у женщин с короткой шейкой матки.
При начале родовой деятельности врачи придерживаются консервативно-выжидательной тактики, стараясь пролонгировать беременность на максимально возможный срок. Для этого проводится терапия, способствующая снижению тонуса матки и подавления ее сократительной активности: пациентке назначаются токолитики – вещества, вызывающие релаксацию матки. Благодаря таким препаратам удается отсрочить роды хотя бы на 48-72 часа.Анастасия Владимировна Новикова, акушер-гинеколог, заведующая родильным отделением клиники «Скандинавия»
Маргарита Борисовна: Казалось бы, что могут дать нам эти несколько дней отсрочки? На самом деле, это время бесценно – оно необходимо для экстренной подготовки малыша к появлению на свет. При преждевременных родах на ранних сроках самая большая опасность для таких малюток – нарушение дыхания. В этом проявляется так называемый респираторный дистресс-синдром: легкие у преждевременно рожденных детей развиты плохо вследствие незрелости ткани и дефицита сурфактанта, который препятствует спаданию альвеол на выдохе (через них кислород попадает в легкие). И вот как раз эти отыгранные 48-72 часа дают возможность провести пациентке курсовое введение препарата Дексаметазон, стимулирующее созревание легких плода. Благодаря такой терапии новорожденный лучше адаптируется к жизни вне мамы, и восстановить его дыхательную систему намного легче. При этом мы ориентируемся на неинвазивную вентиляцию легких младенца: все-таки аппарат искусственного дыхания может привести к повреждениям легочной ткани малыша, так что в современной неонатологии его применяют только в самых крайних случаях.
Как проходят преждевременные роды? Какие последствия они несут для матери и для ребенка?
Анастасия Владимировна: Женщинам, планирующим проводить роды в нашей клинике, мы советуем тут же сообщать в отделение о внезапных и подозрительных изменениях своего состояния (боли внизу живота, выделения, схватки). В ожидании приезда пациентки наши специалисты готовят операционную или родильный зал (в зависимости от предварительных показаний), собирают команду врачей, которые должны присутствовать на родах. И если пролонгировать беременность не удается, мы можем оперативно приступить к действиям. Сами роды ведутся максимально бережно – с обезболиванием, в умеренном темпе, иногда даже с применением препаратов, снижающих чрезмерную активность родовой деятельности. В проведении кесарева сечения также есть свои нюансы: дело в том, что в результате таких операций, проводимых на ранних сроках беременности, рубец формируется не в нижнем сегменте матки, а практически в ее центре. И, как правило, подобные операции являются показаниями для особого внимания при следующих беременностях. Доставая малыша, акушер старается максимально долго сохранить целостность плодного пузыря – его вскрывают лишь в последний момент, перед передачей новорожденного неонатологу.
Маргарита Борисовна: Врач-неонатолог принимает младенца в специальный стерильный пакет, чтобы бережно перенести его до детского столика, защитив от перепада температур. Чем малыш меньше, тем важнее для него такая термозащита. Вообще, еще до начала родов неонатологи нашего отделения благодаря тесному взаимодействию с акушерами располагают всей необходимой информацией касательно состояния плода и готовят кувезы (специальные инкубаторы) с полным мониторингом и климат-контролем, средства для искусственной вентиляции легких и другую аппаратуру, необходимую для принятия и выхаживания недоношенных детей.
Конечно, слишком ранние преждевременные роды оборачиваются для малышей весьма негативными последствиями: у 50% деток, родившихся ранее 26 недель, наблюдаются весьма значимые нарушения здоровья – неврологические проблемы, ухудшения зрения и слуха, внутрижелудочные кровоизлияния.Маргарита Борисовна Федотова, врач-неонатолог, заведующая отделением неонатологии Центральной клиники «Скандинавия»
Даже судя по шкале Апгар – простейшей системе оценки, с помощью которой неонатологи характеризуют состояние ребенка в первые минуты его жизни, — недоношенные малыши значительно отстают от детей, рожденных в срок, и соответственно, требуют особого ухода и наблюдения в палате интенсивной терапии. Там поддерживаются необходимые условия для того, чтобы малыш набрал нужный вес, произошло окончательное формирование всех органов и систем.
Анастасия Владимировна: Все это время мама остается в роддоме, ведь ей так же требуется восстановительный период после преждевременных родов. В родильном отделении клиники «Скандинавия» пациенток располагают в отдельных палатах, оснащенных всем необходимым для комфортного пребывания.
Маргарита Борисовна: И, конечно, мамам можно и даже нужно посещать своего ребенка, даже если он еще слаб и находится в кувезе. Малышу важно чувствовать не только заботу персонала, но и любовь родного человека. Благодаря такому эмоциональному контакту ребенок значительно быстрее восстанавливается – это сродни чуду, но это действительно так.
Дата публикации: 14.02.16
Пол Шуэн Принудительные роды у пациентов без их согласия за годы
- Пол Шуэн, проработавший в больнице общего профиля в Норт-Йорке в Торонто более 30 лет, признался, что индуцировал роды у беременных женщин без их согласия в попытке заработать больше денег.
- Согласно больничным записям, которые видел Toronto Life, он гарантировал, что женщины будут рожать, когда он был в смену по выходным, путем — без согласия женщины — введения мизопростола, препарата, который может смягчить шейку матки, вызвать схватки и является одним из два препарата, применяемые при медикаментозном аборте.
- Он стимулировал роды по выходным, где он получал плату в размере 568 долларов за роды по сравнению с тарифом в будние дни в 378 долларов. Путем побуждения он мог контролировать, сколько доставок он выполнял ежедневно.
- После признания в использовании мизопростола для стимулирования родов в 2016 году Шуен объявил о своем выходе на пенсию и подвергся расследованию дисциплинарным комитетом Коллегии врачей и хирургов.
- Посетите домашнюю страницу INSIDER, чтобы узнать больше.
Известный хирург и акушер-гинеколог в Торонто в течение многих лет индуцировал роды у беременных женщин без их согласия, чтобы выставить больнице больший счет за роды, и все это при использовании таблетки, которая могла поставить под угрозу жизнь матери и ребенка, согласно исследованию. из Торонто Лайф.
Пол Шуэн, проработавший в больнице общего профиля в Норт-Йорке в Торонто более 30 лет, пытался максимизировать свой доход, выполняя больше родов, особенно по выходным, когда он мог выставлять более высокие счета за каждые роды.
Согласно больничным записям, которые видел Toronto Life, он гарантировал, что женщины будут рожать, когда он был в смену по выходным, путем — без согласия женщины — введения мизопростола, препарата, который может смягчить шейку матки, вызвать схватки и является одним из два препарата, применяемые при медикаментозном аборте.
Лекарства не были записаны в картах пациентов, и они ничего не знали о том, что Шуен использовал лекарства для стимуляции родов.
Он признался, что принимал таблетки после того, как медсестра нашла маленькую белую таблетку во влагалище пациента во время послеродового осмотра в 2016 году. Медсестры обнаружили аналогичные таблетки несколько лет назад, но открытие таблетки в 2016 году положило начало расследованию практики Шуэня. , в котором он признался, что вызывает роды без согласия пациента.
Подробнее: Женщина забеременела и родила через четыре года после удаления маточных труб. Вот как это возможно.
Очевидно, он сделал это для того, чтобы максимизировать прибыль после развода в 2012 году: он стимулировал роды по выходным, где получал плату в размере 568 долларов за доставку по сравнению с 378 долларами в будние дни. Путем побуждения он также мог контролировать, сколько доставок он выполнял ежедневно.
Несмотря на то, что Северный Йорк ограничил ежемесячные поставки акушеров / гинекологов до 50 в месяц, в 2015–2016 финансовом году у Шуена было в среднем 58 родов в месяц.46% доставок пришлось на выходные.
Медсестры указали в больничных записях, которые видел Toronto Life, что роды по выходным часто происходят быстро, а иногда и опасно.
После признания в использовании мизопростола для стимулирования родов в 2016 году Шуэн объявил о своем выходе на пенсию и подвергся расследованию дисциплинарным комитетом Коллегии врачей и хирургов.
В 2018 году он согласился выплатить штраф на сумму более 40 000 долларов, а его лицензия на медицинскую практику в Онтарио была отозвана.
История о том, как медсестры узнали о практике Шуена, была наконец раскрыта репортером Toronto Life Майклом Листа после того, как он смог получить записи из больницы.
Полную историю Toronto Life на Shuen читайте здесь.
Медицинские причины побуждения к родам
Что такое побуждение к родам?
Стимуляция родов (также называемая индукцией родов) — это когда ваш лечащий врач дает вам лекарство или использует другие методы, такие как разбивание воды (амниотический мешок), чтобы начать роды.Амниотический мешок (также называемый мешком с водой) — это мешок внутри матки (матки), в котором находится растущий ребенок. Мешочек наполнен околоплодными водами. Сокращения — это когда мышцы матки напрягаются, а затем расслабляются. Сокращения помогают вытолкнуть ребенка из матки.
Ваш поставщик медицинских услуг может порекомендовать стимулирование родов, если ваше здоровье или здоровье вашего ребенка находятся под угрозой, или если вы на 2 недели или более просрочены в срок. Для некоторых женщин стимулирование родов — лучший способ сохранить здоровье мамы и ребенка.Стимулирование родов должно производиться только по медицинским показаниям.
Если есть медицинские причины для стимулирования родов, поговорите со своим врачом о том, чтобы подождать не менее 39 недель беременности. Это дает вашему ребенку время, необходимое ему для роста и развития до рождения. Планировать индукцию родов следует только по медицинским показаниям.
Каковы медицинские причины для стимулирования родов?
Ваш врач может порекомендовать стимулирование родов, если:
- Ваша беременность длится от 41 до 42 недель.После 42 недель плацента может перестать работать так же хорошо, как раньше во время беременности. Плацента растет в матке (матке) и снабжает ребенка пищей и кислородом через пуповину.
- Ваша плацента отделяется от матки (также называется отслойкой плаценты) или у вас инфекция в матке.
- У вас отходит вода до начала родов. Это называется преждевременным разрывом плодных оболочек (также называемым PROM).
- У вас проблемы со здоровьем, такие как диабет, высокое кровяное давление или преэклампсия, или проблемы с сердцем, легкими или почками.Диабет — это когда в вашем организме слишком много сахара (называемого глюкозой) в крови. Это может повредить органы вашего тела, включая кровеносные сосуды, нервы, глаза и почки. Высокое кровяное давление — это когда сила притока крови к стенкам кровеносных сосудов слишком высока и нагружает ваше сердце. Преэклампсия — это серьезное состояние артериального давления, которое может возникнуть после 20-й недели беременности или после родов (так называемая послеродовая преэклампсия).
- Ваш ребенок перестал расти. Или у вашего ребенка маловодие.Это означает, что у вашего ребенка недостаточно околоплодных вод.
- У вас резус-инфекция, вызывающая проблемы с кровью вашего ребенка.
Каковы риски планирования индукции родов по немедицинским причинам?
Планирование индукции родов может вызвать проблемы для вас и вашего ребенка, поскольку срок родов может быть не совсем правильным. Иногда бывает трудно точно определить, когда вы забеременели. Если вы запланировали индукцию родов и срок родов откроется на неделю или две, ваш ребенок может родиться слишком рано.Младенцы, родившиеся раньше срока (называемые недоношенными), могут иметь больше проблем со здоровьем при рождении и в более позднем возрасте, чем дети, рожденные вовремя. Вот почему важно подождать не менее 39 недель, чтобы вызвать роды.
Если у вас здоровая беременность, лучше всего позволить родам начаться самостоятельно. Если ваш поставщик услуг говорит с вами о стимулировании родов, спросите, можете ли вы подождать, по крайней мере, до 39 недель, чтобы стимулировать роды. Это дает легким и мозгу вашего ребенка все время, необходимое для полного роста и развития до того, как он родится.
Если есть проблемы с беременностью или здоровьем вашего ребенка, вам может потребоваться родить раньше, чем 39 недель. В этих случаях ваш врач может порекомендовать ранние роды, потому что преимущества перевешивают риски. Стимулирование родов до 39 недель беременности рекомендуется только при наличии проблем со здоровьем, затрагивающих вас и вашего ребенка.
Если ваш поставщик услуг рекомендует стимулировать роды, задайте следующие вопросы:
- Почему нам нужно стимулировать мои роды?
- Есть ли проблема с моим здоровьем или здоровьем моего ребенка, из-за которой стимуляция родов может потребоваться до 39 недель? Могу ли я подождать, чтобы родить ребенка ближе к 39 неделе?
- Как вы будете стимулировать мои роды?
- Чего мне ожидать, когда вы стимулируете роды?
- Увеличит ли стимуляция родов шанс, что мне понадобится кесарево сечение?
- Какие у меня есть варианты обезболивающего?
Последнее обновление: сентябрь 2018 г.
См. Также: 39 недель инфографики
Побуждение к родам
Что такое побуждение к родам?
Стимуляция родов (также называемая индукцией родов) — это когда ваш лечащий врач дает вам лекарство или использует другие методы, такие как разбивание воды (амниотический мешок), чтобы начать роды.Амниотический мешок (также называемый мешком с водой) — это мешок внутри матки (матки), в котором находится растущий ребенок. Мешочек наполнен околоплодными водами. Сокращения — это когда мышцы матки напрягаются, а затем расслабляются. Сокращения помогают вытолкнуть ребенка из матки.
Ваш поставщик медицинских услуг может порекомендовать стимулирование родов, если ваше здоровье или здоровье вашего ребенка находятся под угрозой, или если вы на 2 недели или более просрочены в срок. Для некоторых женщин стимулирование родов — лучший способ сохранить здоровье мамы и ребенка.
Если есть медицинские причины для того, чтобы назначить индукцию, поговорите со своим врачом о том, чтобы подождать не менее 39 недель беременности. Это дает вашему ребенку время, необходимое ему для роста и развития до рождения. Стимулирование родов должно производиться только по медицинским показаниям.
Как вызываются роды?
Ваш лечащий врач использует один или несколько из этих методов для стимулирования родов:
- Отделение амниотического мешка от стенки матки (также называется зачисткой или подметанием плодных оболочек). Ваш врач осторожно проводит пальцем в перчатке через шейку матки и отделяет амниотический мешок от матки. Шейка матки — это вход в матку, который находится в верхней части влагалища. Вы можете сделать эту процедуру в офисе вашего провайдера. У вас могут быть спазмы или кровянистые выделения.
- Созревание шейки матки. Ваш врач дает вам лекарство под названием простагландины, которое помогает смягчить и истончить шейку матки, чтобы она открывалась во время родов. Вы можете принимать лекарство внутрь или вводить его во влагалище.Вы получаете лекарство в больнице. Ваш врач также может использовать во влагалище лекарство под названием ламинария. Он впитывает влагу и расширяется, открывая шейку матки. Или ваш провайдер может использовать инструмент, называемый лампой Фолея. Это тонкая трубочка с воздушным шариком на конце. Ваш врач вводит его во влагалище, чтобы расширить шейку матки.
- Давать вам лекарства от схваток. Поставщики медицинских услуг часто используют лекарство под названием окситоцин для стимуляции родов. Это лекарство представляет собой искусственную форму гормона, который помогает запускать схватки.В больнице ваш врач вводит окситоцин через капельницу (игла в вену). Это может вызвать сильные схватки. Спросите своего врача о обезболивающих, которые вам могут понадобиться во время родов.
- Разрыв воды (также называемый разрывом плодных оболочек или амниотомией). Ваш врач использует небольшой крючок, похожий на вязальную спицу, чтобы сломать амниотический мешок, на котором находится ваш ребенок. Это не должно быть болезненным, но вы можете почувствовать прилив теплой жидкости.
Направление родов может занять от нескольких часов до нескольких дней.Это зависит от того, как ваше тело реагирует на лечение.
Каковы риски принуждения к труду?
Риски включают:
- Ваш срок может быть не совсем правильным. Иногда бывает трудно точно определить, когда вы забеременели. Если вы назначили индукцию и у вас не установлен срок родов, ваш ребенок может родиться слишком рано. Если ваша беременность протекает нормально, подождите, пока роды начнутся сами по себе. Если вам необходимо назначить индукционный прием по медицинским показаниям, спросите своего поставщика, можете ли вы подождать не менее 39 недель.
- Окситоцин и лекарства, вызывающие созревание шейки матки, могут вызвать слишком тесные схватки. Это может снизить частоту сердечных сокращений вашего ребенка. Ваш врач внимательно следит за частотой сердечных сокращений вашего ребенка во время родов. Если частота пульса вашего ребенка изменится, ваш врач может прекратить или уменьшить количество принимаемых вами лекарств.
- Вы и ваш ребенок подвержены повышенному риску заражения. Амниотический мешок обычно защищает вашего ребенка и вашу матку от инфекции.Если после разрыва плодных оболочек роды начинаются через некоторое время, вероятность заражения возрастает.
- Могут быть проблемы с пуповиной. Если амниотический мешок разорван, пуповина может проскользнуть во влагалище раньше, чем это сделает ваш ребенок. Это называется пролапсом пуповины. Это более вероятно, если у вашего ребенка тазовое предлежание. Это когда ягодица или ступни вашего ребенка перед рождением смотрят вниз, а не головой. Выпадение пуповины может вызвать сдавливание пуповины во время родов.В этом случае ваш ребенок не получает достаточно кислорода, что может быть опасно для жизни.
- Индукция может не работать, поэтому вам может потребоваться кесарево сечение (также называемое кесаревым сечением). Кесарево сечение — это операция, при которой ваш ребенок рождается через разрез, сделанный вашим врачом на животе и в матке.
- У вас может быть разрыв матки. Это когда матка рвется во время родов. Это случается редко, но может вызвать серьезное кровотечение. Если у вас было кесарево сечение во время предыдущей беременности, у вас повышенный риск разрыва матки, потому что после кесарева сечения в матке остается рубец.
- У вас может быть повышенный риск серьезного кровотечения после родов (так называемого послеродового кровотечения). Стимуляция родов увеличивает вероятность того, что мышцы матки не будут сокращаться должным образом после родов, что может привести к кровотечению.
Последнее обновление: сентябрь 2018 г.
См. Также: Инфографика за 39 недель
Искусственные роды — какие варианты?
Если вы решите использовать искусственные роды, их тип будет зависеть от ваших конкретных обстоятельств.Процесс будет разным для всех. Иногда вам может потребоваться комбинация методов, чтобы начать роды. Вы обсудите эти различные методы со своим врачом, когда решите, проводить ли искусственные роды.
Принятие решения о принудительных родах
Если вы опоздали, вы можете подождать и посмотреть, начнутся ли роды естественным путем. Однако, если есть вероятность, что вы или ваш ребенок подвержены риску, вам может потребоваться рассмотреть возможность искусственных родов до срока.
Принимая решение, обсудите риски и преимущества со своим врачом.Не бойтесь задавать много вопросов, например:
- Зачем нужна индукция?
- Как это повлияет на меня и моего ребенка?
- Что будет, если у меня не будет индукции?
- Какие процедуры используются и как вы будете заботиться обо мне и моем ребенке?
Есть несколько проблем со здоровьем, которые могут вам понадобиться. Например, существует более высокий риск мертворождения или других проблем, если ваш ребенок родился не ранее 42 недель, и повышенный риск заражения, если ваши воды отошли более чем за 24 часа до начала родов.
Варианты стимулирования родов
Есть разные способы вызвать роды. При осмотре шейки матки ваш врач или акушерка выберут для вас лучший вариант. Вам может понадобиться сочетание разных стратегий. Вам нужно будет предоставить письменное согласие на процедуру.
Различные способы стимулирования труда:
Подметание мембран
Во время влагалищного обследования акушерка или врач совершает круговые движения пальцем вокруг шейки матки.Это действие должно высвободить гормон, называемый простагландинами. Вам не нужно попадать в больницу для этой процедуры, и ее часто делают в палате врача. Этого может быть достаточно, чтобы приступить к работе, а это значит, что вам не понадобятся другие методы.
Риски : Это простая и легкая процедура; однако это не всегда срабатывает. Это может быть немного неудобно, но не больно.
Окситоцин
Синтетическая версия гормона окситоцина вводится вам через капельницу в руку для начала схваток.Когда начинаются схватки, количество окситоцина регулируется, чтобы вы продолжали регулярные схватки до рождения ребенка. Весь этот процесс может занять несколько часов.
Риски : Окситоцин может сделать схватки более сильными, частыми и болезненными, чем при естественных родах. Скорее всего, вам понадобится обезболивающее, и за ребенком будут постоянно наблюдать. Вы не сможете много двигаться из-за капель в руке, и у вас также будет фетальный монитор вокруг вашего живота, чтобы следить за вашим ребенком.
Иногда схватки могут происходить слишком быстро, что может повлиять на частоту сердечных сокращений ребенка. Это можно контролировать, уменьшив скорость капельницы или дав вам другое лекарство.
Искусственный разрыв плодных оболочек («разбивая воду»)
Искусственный разрыв плодных оболочек (ARM) используется, когда вода не разрывается естественным путем. Врач или акушерка вводит во влагалище небольшой крюкоподобный инструмент, чтобы проделать отверстие в мембранном мешочке, в котором находятся околоплодные воды.Это увеличит давление головы ребенка на шейку матки, что может быть достаточно для начала родов. Однако многим женщинам для начала схваток также потребуется окситоцин.
Риски : ARM может быть немного неудобной, но не болезненной. Существует небольшой повышенный риск выпадения пуповины, кровотечения или инфекции.
Простагландин
Синтетическая версия гормона простагландина вводится во влагалище, чтобы смягчить шейку матки и подготовить тело к родам.Он может быть в форме геля, который можно вводить в несколько доз (обычно каждые 6-8 часов), или пессария и ленты (аналогично тампону), которые медленно высвобождают гормон в течение 12-24 часов. После введения простагландина вам нужно будет лечь и оставаться в больнице. Вам также может понадобиться ARM, если ваши воды не отошли, или окситоцин, чтобы вызвать схватки.
Простагландин часто является предпочтительным методом стимулирования родов, поскольку он наиболее близок к естественным родам.Немедленно сообщите акушерке или врачу, если у вас начнутся болезненные, регулярные схватки с интервалом 5 минут для первого ребенка или 10 минут для последующих детей. Вы также должны сообщить им, если у вас отошли воды, поскольку это оба признака начала родов.
Риски : Некоторые женщины обнаруживают, что их влагалище болит после приема простагландина, или они могут испытывать тошноту, рвоту или диарею. Эти побочные эффекты встречаются редко, и нет никаких доказательств того, что индукция простагландином более болезненна, чем естественные роды.
Очень редко схватки могут быть слишком сильными, что может повлиять на частоту сердечных сокращений ребенка. Это можно контролировать, дав вам другое лекарство или сняв пессарий.
Вы должны немедленно сообщить своему врачу или акушерке, если у вас начнется кровотечение или если ваш ребенок меньше двигается, поскольку это может быть признаком того, что что-то не так.
Баллонный катетер для созревания шейки матки
Цервикальный баллонный катетер для созревания — это небольшая трубка, прикрепленная к баллону, который вставляется в шейку матки.Баллон наполняется физиологическим раствором, который обычно оказывает достаточное давление на шейку матки, чтобы он открылся. Он остается на месте до 15 часов, а затем вас снова осмотрят.
Немедленно сообщите своей акушерке или врачу, если у вас начнутся болезненные, регулярные схватки с интервалом в 5 минут для первого ребенка или с интервалом в 10 минут для последующих детей, или если у вас отошли воды, поскольку оба они являются признаком того, что у вас начались роды.
Вам также может потребоваться ARM или окситоцин, если вы используете баллонный катетер для созревания шейки матки.
Риски : Установка катетера может быть немного неудобной, но безболезненной.
Вам также необходимо немедленно сообщить своему врачу или акушерке, если у вас начнется кровотечение или ваш ребенок меньше двигается, потому что это может быть признаком того, что что-то не так.
Принудительный труд — Мать Джонс
Позвольте нашим журналистам помочь вам разобраться в этом шуме: подпишитесь на информационный бюллетень Mother Jones Daily и получайте краткий обзор важных новостей.
Как и любая будущая мать, Сюзанна Альтомаре была взволнована скорым рождением второго ребенка.Но через восемь дней после даты родов в ноябре 1995 года 34-летней женщине ее акушер, доктор Томас Кахан сообщил, что он хочет вызвать роды. Обычно нет необходимости с медицинской точки зрения побуждать здоровых мам до тех пор, пока они не просрочат как минимум две недели, но Кахан считал это более безопасным курсом. Альтомаре доверяла своему врачу, и она согласилась с его рекомендациями.
Чтобы ускорить роды, Альтомаре дали две дозы Cytotec, препарата, который, как известно, смягчает шейку матки и вызывает сокращения матки, которые происходят чаще и сильнее обычных родов.Чего Альтомаре не знал, так это того, что Cytotec не был одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для использования у беременных женщин. Препарат, производимый корпорацией G.D. Searle, разрешен только для лечения язвенной болезни. На вкладыше к упаковке четко указано, что «Cytotec может вызвать разрыв (разрыв) матки во время беременности, если он используется для вызова (стимулирования) родов». Разрыв матки, добавлено во вставке, «может привести к сильному кровотечению, госпитализации, хирургическому вмешательству, бесплодию или смерти».
Согласно судебным протоколам и источникам, знакомым с делом, Альтомаре вскоре начал очень активные роды.Но несколько часов спустя медсестра в больнице в Салеме, штат Орегон, больше не могла определять сердечный тон у плода или находить голову ребенка при вагинальном обследовании. Матка Альтомаре разорвалась, что вызвало внутреннее кровотечение у матери и оставило ребенка без кислорода. Медсестры позвонили доктору Кахану, который был дома. К тому времени, когда он прибыл и сделал экстренное кесарево сечение, мозг младенца был мертв. Затем Кахан выполнил экстренную гистерэктомию. Когда Альтомаре проснулась, она узнала, что никогда больше не сможет иметь ребенка.Ее новорожденная дочь умерла через три дня.
С тех пор, как Cytotec был представлен в 1988 году, все большее число акушеров считают его «чудодейственным» лекарством, несмотря на данные, оставляющие серьезные сомнения в его безопасности. Из-за отсутствия одобрения FDA и научного консенсуса относительно того, как использовать его для беременных женщин, врачи взяли на себя ответственность вводить Cytotec своим пациентам — часто без осознанного согласия женщин. Такое использование «не по назначению» является законным благодаря лазейке FDA: после того, как лекарство одобрено для одной цели, врачи могут использовать его для лечения чего угодно.(Мизопростол, общее название Cytotec, также используется в комбинации с RU-486: препарат для прерывания беременности прерывает беременность; мизопростол вызывает изгнание своего содержимого из матки.)
Клинические испытания показывают, что Cytotec чрезвычайно эффективен при размягчении шейки матки, что является предшественником стимулирования родов. В недавнем обзоре 44 исследований этого препарата д-р Луис Санчес-Рамос, профессор акушерства и гинекологии Университета Флориды в Джексонвилле, пришел к выводу, что у женщин, получавших Cytotec, вероятность родов через естественные родовые пути чаще наступает в течение 24 часов — и нет. с большей вероятностью потребуется кесарево сечение — чем женщинам, которые не получают лекарств или других препаратов, вызывающих роды.По словам доктора Чарльза Локвуда, председателя акушерской практики Американского колледжа акушеров и гинекологов (ACOG), Cytotec в настоящее время является «основным средством выбора» для стимулирования родов.
У препарата двоякая привлекательность. Cytotec намного дешевле в использовании, чем другие лекарства: доза стоит менее 25 центов по сравнению с сотнями долларов для других препаратов, вызывающих трудозатраты. Это также позволило врачам вызвать больше родов, чем когда-либо прежде: за последнее десятилетие показатель индукции удвоился — теперь у каждой пятой женщины индуцируются роды, поскольку врачи все чаще выбирают дополнительное медицинское вмешательство при родах.Ускорение родов может быть необходимым с медицинской точки зрения, когда мать опаздывает или находится в группе риска из-за высокого кровяного давления или диабета, но критики утверждают, что врачи часто полагаются на Cytotec для «индукции удобства», используя препарат для стимулирования родов в рабочее время, а не позволяя природе идти своим чередом.
«Cytotec позволяет врачам практиковать акушерство в дневное время», — говорит доктор Марсден Вагнер, неонатолог, проработавший 15 лет в качестве директора Всемирной организации здравоохранения по охране здоровья женщин и детей в промышленно развитых странах.«Это означает, что как врач я могу прийти в 9 часов утра, дать вам таблетку и к 18 часам. Я родила ребенка и ужинаю дома.
Но исследования подчеркивают тревожные риски, связанные с Cytotec. Кокрановское сотрудничество, международный орган независимых аналитиков и врачей, публикующий широко признанные оценки эффективности лекарств, цитирует многочисленные сообщения о разрыве матки и дистрессе плода, связанном с этим лекарством. «На данном этапе его нельзя рекомендовать для повседневного использования», — заключила группа в прошлом году.После того, как другое исследование показало 28-кратное увеличение риска разрыва матки у женщин, перенесших ранее кесарево сечение, ACOG выпустила в 1999 г. рекомендации, не рекомендующие использовать Cytotec в таких случаях. Организация продолжает рекомендовать Cytotec для использования в обычных случаях, однако настаивает на том, что препарат безопасен в низких дозах.
Поскольку многие врачи по-прежнему регулярно используют Cytotec для стимулирования родов, ущерб для беременных женщин и их детей возрастает. Мать Джонс узнала из запроса FDA Закона о свободе информации, что только за последние три года агентство получило сообщения о 30 случаях разрыва матки в связи с использованием Cytotec и восьми случаях, когда плод умер в утробе матери.
Влияние Cytotec теперь стало предметом судебных исков. В Орегоне Сюзанна Альтомаре подала в суд на своего врача и выиграла 2 миллиона долларов в конфиденциальном соглашении в прошлом году. В Техасе Лорен Кэрролл получила 1 миллион долларов в 1999 году после того, как она перенесла разрыв матки, потеряла новорожденного сына и перенесла экстренную гистерэктомию. В Коннектикуте в 1998 году в больнице Йель-Нью-Хейвен умерла мать после введения Cytotec. Врачи вытащили из ее безжизненного тела мальчика с тяжелыми заболеваниями, но мальчик умер в прошлом году.
«Для фармацевтической компании использование не по назначению позволяет потенциально массово продавать лекарство без каких-либо гарантий его эффективности или безопасности», — говорит Майкл Коскофф, адвокат, представляющий мужа женщины из Коннектикута. «Это одинаково выгодно для медицинских работников, поскольку позволяет им использовать лекарство практически нерегулируемым образом».
Сирл, производитель Cytotec, недавно был впервые назван в качестве ответчика в судебном процессе, поданном мужчиной из Портленда, штат Орегон, чья жена умерла при родах после того, как под воздействием препарата.В августе прошлого года Сирл разослал 200 000 медицинских работников письмо, в котором предупредил их, что «введение Cytotec любым способом противопоказано беременным женщинам, поскольку оно может вызвать аборт». Компания отметила, что использование Cytotec не по назначению привело к сообщениям о разрывах матки, гистерэктомии и смерти матерей и младенцев.
Однако вместо того, чтобы прислушаться к предупреждению Сирла, многие акушеры гневно отреагировали на это письмо. «Я считаю, что это серьезный удар по женскому здоровью», — возмущается доктор.Стивен Кларк, профессор акушерства и гинекологии Медицинской школы Университета Юты. «Это письмо означает, что если что-то плохое случится во время родов и родов, это будет взорвано огромными огромными буквами на глазах у присяжных. Хотят ли врачи рискнуть, используя лекарство, которое прямо запрещено производителем? »
Но эксперты говорят, что такие правовые последствия неизбежны при использовании не по назначению. Бывший комиссар FDA Дэвид Кесслер отмечает, что если врачи настаивают на назначении лекарства для неутвержденного использования, «им придется убедиться, что это стандарт лечения.В противном случае они столкнутся с большим риском ».
Согласно одному неофициальному опросу, по крайней мере одна треть больниц ограничила использование Cytotec в ответ на письмо Серла. «Это определенно оказало сдерживающее воздействие на использование этого препарата», — говорит Локвуд, председатель комитета ACOG. Но многие врачи говорят, что игнорируют предупреждение. «Это никак не повлияло на нас», — говорит Санчес-Рамос из Университета Флориды, который настаивает на безопасности Cytotec.
Независимо от опасности препарата, большинство женщин, принимающих его, не подозревают, что он не одобрен для использования во время беременности.Алисия Баласса-Кларк, 35-летняя художница из Ванкувера, штат Вашингтон, планировала родить ребенка в родильном доме, где ее могли бы посещать акушерки. Но ее страховка покрывала только роды с участием врача, и ее направили к местному акушеру. Баласса-Кларк вспоминает, что для стимулирования родов врач ввел Cytotec во влагалище, заверив ее, что у нее будут «полностью естественные роды».
По словам Балассы-Кларк, после 14 часов родов врач сказал ей, что она «почти добралась».Внезапно медсестра сказала, что не может уловить тоны сердца плода. «Лицо моего врача побледнело, когда показания монитора показали, что у моего ребенка дистресс плода», — вспоминает Баласса-Кларк. (Врач не ответил на просьбу о комментарии.) Было выполнено экстренное кесарево сечение, но ребенок не дышал, когда родилась. Двадцать четыре часа спустя Баласса-Кларк и ее муж приняли мучительное решение удалить маленькую девочку, которую они назвали Изабеллой Мари, из системы жизнеобеспечения. «Я держала ее на руках, когда она сделала несколько крошечных вдохов и затем скончалась», — вспоминает она.
Без информированного согласия, говорят некоторые медицинские эксперты, с пациентами обращаются как с морскими свинками. Вагнер, бывший чиновник Всемирной организации здравоохранения, отмечает, что Cytotec не используется для стимулирования родов в Европе, и упрекает американских акушеров за то, что он называет «акушерством-линчевателем».
«Вердикт справедливости: мы не будем ждать судью, мы просто повесим их», — говорит он. Использование Cytotec для женщин «означает, что мы не будем ждать судьи — FDA и ученых — мы просто будем использовать его.”
Врач пытался «вызвать роды» без согласия женщины
Мать троих детей рассказала на запрос Медицинского совета, как врач без ее ведома и согласия выполнил процедуру, используемую для стимулирования родов.
Мать, которую называют пациенткой B, рассказала на справке, что доктор Андреа Германн провела очистку мембраны во время дородового приема.
Д-р Андреа Херманн, которая ранее работала акушерским и гинекологическим регистратором в больнице общего профиля Слайго, сталкивается с обвинениями в профессиональном проступке и плохой профессиональной деятельности, а также в нарушении положения Закона о практикующих врачах 2007 г., в связи с пригодностью к практике слуха. .
Доктор Германн сталкивается с рядом клинических претензий в связи с лечением, которое она оказала шести пациентам, которые посещали больницу общего профиля Слайго с августа 2013 года по февраль 2014 года.
Пациент B, который живет в Каррик-он-Шеннон, графство Литрим, встретился с доктором Германом 15 августа 2013 г. на приеме у врача. Ребенок пациентки Б., второй ее ребенок, должен был родиться 27 августа 2013 г.
Пациентка B сказала, что роды у ее первого ребенка длились всего шесть часов, поэтому она и ее семья были в «повышенной готовности» к появлению второго ребенка, который, как они ожидали, родится очень быстро.
Пациент B сказала, что в приемной были только она и доктор Германн, и поначалу прием прошел нормально. После того, как они обсудили, как протекает беременность, доктор Германн попросил пациентку Б встать на стол для осмотра.
Доктор Германн проверил сердцебиение ребенка, а затем провел внутреннее обследование пациента Б.
Неудобно
Пациентка B рассказала на запросе, что идет обсуждение внутреннего осмотра, которое стало настолько неудобным, что пациентка B сказала, что начала извиваться. Она спросила доктора Германа, что она делает, и доктор Германн сказал, что она проводит обследование.
Мембранная очистка, предназначенная для отделения мембран амниотического мешка от шейки матки, проводится с целью стимулирования родов.
Пациентка B сказала, что в то время она не знала, что такое зачистка, но когда она спросила доктора Германа, каковы будут последствия, она сказала, что доктор Германн сказал ей: «Если бы я была женщиной, делающей ставки, у тебя был бы этот ребенок. к воскресенью ».
Пациентка B сказала, что, услышав это, она была «шокирована», особенно потому, что она хотела, чтобы роды были естественным процессом, и чтобы обсудить с мужем любые возможные вмешательства, такие как очистка мембраны, до их проведения.
«Я был очень встревожен, что [обследование] может произойти без консультации или совета», — сказал пациент Б.
Пациентка B сказала, что она также очень встревожилась, потому что ее муж должен был работать далеко от дома в эти выходные. Она сказала, что также случилось, что других членов семьи в то время не было рядом.
Она сказала, что после встречи она позвонила своему мужу, который тоже встревожился.
К счастью, по ее словам, доктор Герман ошибался, говоря, что роды начались так скоро после обследования, и пациентка B родила здоровую девочку в конце месяца.
Расследование продолжается.
Врачи, игнорирующие согласие, травмируют женщин во время родов — Quartz
Кимберли Турбин не ожидала, что роды будут приятным занятием, но и не ожидала, что это будет кошмар.
4 мая 2013 года она сидела на диване в доме друга. У них были планы пойти за морепродуктами в Сан-Педро, рядом с гаванью Лос-Анджелеса, и 27-летняя Турбин отдыхала в гостиной, пока ее подруга принимала душ. Потом она почувствовала что-то «хлопковое» — у нее отошла вода. Турбин поспешила домой, чтобы сама принять душ и схватить свои вещи, прежде чем отправиться в больницу. Она прибыла в медицинский центр Providence Tarzana в долине Сан-Фернандо около 17:00.
Турбин был застрахован через Medi-Cal, государственную программу, которая предлагает бесплатное или недорогое медицинское страхование для людей с ограниченными доходами.Она получила дородовую помощь в некоммерческом общественном центре здоровья под названием El Proyecto del Barrio, где медсестры выполняли большинство ее посещений. За день до родов, за две недели до родов, она впервые встретила Алекса Аббасси, акушера, работавшего с Providence Tarzana.
Турбин дважды пережила изнасилование, и когда она прибыла в больницу, она попросила персонал проявить осторожность и получить разрешение, прежде чем прикасаться к ней. «Я боялась всего и вся и сказала им:« Вы должны сказать мне, что вы делаете, иначе вы меня напугаете », — говорит она.
Турбин дважды пережила изнасилование, и когда она прибыла в больницу, она попросила персонал проявить осторожность и получить разрешение, прежде чем прикасаться к ней.
Аббасси в течение вечера проверяла, как продвигается Турбин, и вскоре после полуночи, похоже, она была готова к доставке. Она лежала на спине на больничной койке, обездвиженная эпидуральной анестезией и толчком, когда Аббасси сказал: «Я собираюсь сделать эпизиотомию».
Турбин возразил: «Что? Почему? Мы даже не пробовали! » Не раз она говорила: «Нет, не режь меня.Хирургические ножницы в руке, Аббасси объяснил, что голова ребенка слишком велика и что в противном случае ее «ягодица» может «разорваться». Турбин еще раз умолял его не резать ее. Он сказал: «Я здесь эксперт… Почему я не могу этого сделать? Ты можешь пойти домой и сделать это. Вы поедете в Кентукки ». Затем, несмотря на ее отказы, он 12 раз перерезал ей промежность.
Весь эпизод был снят на видео ее матерью, которая стояла в стороне в больничной палате.
«Я не знал, что он сделал это, пока не посмотрел свое видео», — говорит Турбин.«Никто не мог сказать мне, почему, и это меня беспокоило. Я был так зол, что он заставил меня сделать то, что я не хотел делать ».
После двух лет поиска адвоката, который возьмется за дело, Турбин подала жалобу на нападение и избиение на Аббасси. Ее сторонники описывают это как потенциальный поворотный момент для прав женщин во время родов.
С согласия
Эпизиотомия — это хирургический разрез промежности — области между анусом и вульвой. В течение 18-19 веков врачи использовали эту технику для ускорения родов, но только в крайних случаях.Однако на собрании Американского гинекологического общества в 1920 году ведущий акушер Джозеф ДеЛи рекомендовал врачам использовать эпизиотомию как само собой разумеющееся для предотвращения разрывов промежности, которые могут быть нормальным явлением при родах. Причина заключалась в том, что хирургический разрез легче контролировать и заживает легче, чем естественный разрыв. К 1979 году 62,5% всех родов и 80% первых вагинальных родов в США были связаны с эпизиотомией.
Однако с 1980-х годов клинические исследования стали указывать на то, что эпизиотомия не должна считаться рутинной медицинской практикой.При определенных обстоятельствах это может быть вмешательством, спасающим жизнь, но для большинства родов «стрижка» приносит больше вреда, чем пользы. Процедура связана с более сильной болью, отеком, кровотечением и недержанием — и фактически увеличивает риск сильного слезотечения.
Сегодня Американский колледж акушеров и гинекологов и Национальный институт здравоохранения Великобритании (NICE) рекомендуют отказаться от рутинного использования эпизиотомии. В рекомендациях NICE по уходу во время родов говорится, что это следует делать только в случае «клинической необходимости», например, для облегчения дистресса плода или матери.
Использование эпизиотомии сильно различается в зависимости от страны. В 2010 году около 19% вагинальных родов в Англии были связаны с эпизиотомией. Цифры составляли 27–28% во Франции и Германии, 43% в Испании и 73% в Португалии, но всего 5–7% в Швеции и Дании. Примерно в то же время ставка в США составляла 14%, но есть тенденция к снижению. Нет единого мнения о том, что является подходящей ставкой.
«Есть случаи, когда эпизиотомия остается приемлемым занятием, но когда роды идут нормально, показаний к проведению эпизиотомии нет», — говорит Дана Госсетт, профессор и акушер-гинеколог Калифорнийского университета в Сан-Франциско. Франциско.«Число случаев эпизиотомии уменьшилось за последние три десятилетия, потому что врачи осознают потенциальный вред и что мы не должны регулярно проводить вмешательство, если нет четких указаний на это».
«У вас может быть документ, в котором говорится« согласие на все лечение », но если врач не разговаривал с пациентом, этот документ о согласии не защитит больницу».
У Турбиной роды шли нормально. Она была молода и здорова, и не было никаких очевидных обстоятельств, которые требовали бы эпизиотомии.Даже если была уважительная медицинская причина, врач все равно нуждался в ее согласии. Как и большинство пациентов, Турбин подписала формы согласия при поступлении в больницу. В этих формах указывалось, что она дала согласие на «неотложное лечение, медицинское или хирургическое лечение или больничные услуги, оказываемые пациенту в соответствии с общими и особыми инструкциями врача», но также что она имела «право дать согласие на любую предложенную операцию или отказаться от нее. или процедура в любое время до ее выполнения.»
Надя Савицки, профессор права в Университете Лойола в Чикаго, изучает этику взаимоотношений между врачом и пациентом и информированного согласия. Она говорит, что даже если пациенты подписывают документы о согласии при входе в больницу, это не означает, что врачи могут выполнять операцию против их явной воли. Если бы это было так, то всякий раз, когда кто-нибудь попадал в больницу, он полностью отказывался от своей свободы воли.
«Каждый раз, когда вы идете в больницу, вы подписываете формы согласия — это связано с бумажной волокитой», — объясняет Савицкий.«Но основной правовой принцип, который все понимают, заключается в том, что перед таким взаимодействием с пациентом необходимо получить согласие. У вас может быть документ, в котором говорится «согласие на все лечение», но если врач не разговаривал с пациентом, этот документ о согласии не защитит больницу ».
Кто все контролирует?
Кимберли Турбин ростом около пяти футов, с темными волосами и темными глазами, в очках и теплой улыбкой. Ее правая рука покрыта татуировкой с изображением цветов, а на груди и ступне у нее есть другие татуировки с цветами.Родом из Лос-Анджелеса, она переехала в Чикаго в 2009 году, чтобы поступить в колледж. Она работала на стойке регистрации в стоматологической клинике, когда узнала, что беременна.
«Я сразу поняла, что что-то изменилось», — говорит она. «Это была моя первая беременность, но тут же я уже знала, что это мальчик. Я была так счастлива.»
Турбин решила вернуться в Лос-Анджелес, чтобы быть ближе к своей семье во время беременности. Это была легкая беременность — у нее даже не было утреннего недомогания — и она надеялась, что ее роды пройдут так же гладко.Ей сделали нежелательную эпизиотомию.
После этого она почувствовала себя травмированной, расстроенной и оскорбленной, но персонал больницы сказал, что ничего не поделаешь. На следующий день к ней в палату пришел представитель больницы, чтобы спросить, все ли с ней в порядке, и Турбин сказал, что нет. По словам Турбина, женщина вручила ей брошюру о послеродовых проблемах… и все.
Вернувшись домой, Турбин рассказала семье, друзьям и коллегам о том, что произошло. Многие ответили, что эпизиотомия — это стандартная часть родов, и ей не на что жаловаться, потому что ее ребенок здоров.Но Турбин считал это неправильным — то, что с ней случилось, не могло быть нормальным. Она решила опубликовать видео о своем рождении на YouTube и посмотреть, есть ли у него реакция. За сутки ролик набрал 13 000 просмотров. В течение нескольких недель он достиг 100000. Сегодня у него более 500 000 просмотров.
«Я был очень удивлен, когда мы набрали 13 000», — говорит Турбин. «Во многих ответах говорилось:« Боже мой, это ужасно », как будто они знали, что с ситуацией что-то не так. Я чувствовал себя очень обоснованным. Люди создавали впечатление, будто я делаю из ничего большого дела, но я знал, что я не сумасшедший или не плаксивый.»
« Женщины сталкиваются со многими нарушениями во время родовспоможения, и создается впечатление, что их права человека — достоинство, физическая и психологическая неприкосновенность, неприкосновенность частной жизни, равенство — не существуют ».
Турбин отправила свое видео группе под названием «Рождение без страха», которую она наткнулась на онлайн-форумы по грудному вскармливанию. Они обратили на это внимание Доун Томпсон, основателя и президента правозащитной организации «Улучшение рождаемости». Во многом именно этого и ждал Томпсон.В течение многих лет она пыталась повысить осведомленность о «акушерском насилии», но одним из самых больших препятствий был скептицизм по поводу того, что такое действительно существует. Видео означало, что историю Турбина можно подтвердить. Не было сомнений, что она сказала «нет», и врач все равно продолжил.
«Есть тысячи историй, подобных истории Ким, но ее история была снята на видео», — говорит Томпсон. «Незадолго до того, как она связалась с нами, я сказал, что нам нужно найти документацию, видео о жестоком обращении со стороны врача, чтобы подтвердить случай, чтобы люди знали, что в этом нет ничего необычного.История Ким — крайняя версия, но проблема везде ».
Игнорирование согласия во время родов и использование необоснованного вмешательства более распространены, чем можно подумать. В исследовании «Слушая матерей III», посвященном охране материнства в США в 2013 году, 59% участниц, перенесших эпизиотомию, заявили, что у них не было выбора в отношении этой процедуры. От 8 до 23% матерей также сообщили, что испытывали давление в связи с рядом других вмешательств, включая индукцию родов, эпидуральную анестезию и кесарево сечение.То же самое и в Великобритании. Более 12 процентов женщин заявили, что не давали согласия на обследования или процедуры в опросе 2013 года, проведенном Birthrights.
«У нас есть культурный идеал о беременных и роженицах как об истеричных».
Исследование Гарвардской школы общественного здравоохранения показало, что предвзятость, предубеждения и стереотипы со стороны поставщиков медицинских услуг могут способствовать снижению заинтересованности пациентов и оказанию более низкокачественной помощи. В исследовании «Слушая матерей» примерно каждая пятая чернокожая и латиноамериканская женщина сообщила о плохом обращении со стороны медицинского персонала из-за расы, этнической принадлежности, культурного происхождения или языка по сравнению с каждой 12-й белой женщиной.
«Женщины сталкиваются с многочисленными нарушениями во время родовспоможения, и создается впечатление, что их права человека — достоинство, физическая и психологическая неприкосновенность, неприкосновенность частной жизни, равенство — не существуют», — говорит Камилла Пиклз, изучающая акушерское насилие и право в Университете им. Оксфорд. «Подвергать их каскаду медицинских вмешательств без необходимости и без осознанного согласия неправильно, вредно для их общего благополучия и может быть опасно».
В идеальном мире врачи будут рекомендовать или выполнять вмешательства только в случае необходимости с медицинской точки зрения, и необходимость таких вмешательств будет очевидна.Однако это не тот мир, в котором мы живем. Исследования показывают, что распространенность определенных вмешательств при родах гораздо больше связана с местом и временем обучения врача, культурой больницы и даже временем суток неделя. Роды, которые один врач считает слишком медленными, другой — медленными, но безопасными.
«Может быть десять женщин с одной и той же клинической картиной, и они могут принимать десять разных решений», — говорит Эрмин Хейс-Кляйн, основатель и исполнительный директор организации «Права человека в родах».«В отношении родов так много неопределенности в отношении здоровья — принятие решений не является черным по белому.
«Почему-то из-за того, что женщина беременна, у нее меньше власти над своим телом, чем у других людей».
«За идеей о том, что роды каким-то образом сложны или отличаются от других видов информированного согласия, кроется идея о том, что так или иначе, поскольку женщина беременна, она имеет меньше власти над своим телом, чем другие люди».
Существует длинный список прецедентов, устанавливающих, что все компетентные пациентки, включая беременных, имеют право отказаться от нежелательных медицинских процедур.На практике это может быть омрачено идеей, что врачи лучше своих пациентов знают, что правильно. Если врач говорит, что что-то лучше, обычно это не побуждение сопротивляться.
«У нас такой культурный идеал о беременных и роженицах как об истеричных», — говорит Холли Фернандес Линч, профессор биоэтики в Гарварде. «В медицине существует иерархия, и у вас нет особого контроля над [тем, что происходит]. Потом, постфактум, люди говорят, что вы преувеличиваете. Это симптом того, насколько глубоко укоренилась идея, что врач не сделает ничего, чтобы навредить вам.
Фернандес Линч добавляет, что теоретически может существовать этическая серая зона, если мать отказывается от вмешательства, которое могло бы спасти жизнь ее ребенка, но эти случаи исключительно редки, потому что роженицы на практике не склонны делать выбор, который подвергает опасности их детей. Ситуация может сбивать с толку и быстро прогрессировать, но врачи по-прежнему несут этический долг — полностью и честно информировать своих пациентов о том, что происходит, и вовлекать их, насколько это возможно, в процесс принятия решений.
Дело Турбина, похоже, не существовало в этой серой зоне. Видеозапись родов не указывает на то, что ей или ребенку угрожала опасность. Это подтверждается ее медицинскими записями, в которых Аббасси написал: «Она прогрессировала как обычно… и она родила мальчика… спонтанно».
Эти записи показывают, что некоторые из ее пожеланий были выполнены: «Пациентка отказалась от хирургического вмешательства и вакуума, поэтому 2-й этап был продлен». Но затем Аббасси без дополнительных объяснений отметил, что «необходимо было выполнить эпизиотомию под местной анестезией.
Акушерское насилие
В течение нескольких месяцев после рождения сына Турбин боролась с эмоциональными и физическими травмами. Она испытывала серьезную боль, и ей было трудно делать простые вещи, например садиться. Она купила подушки, чтобы сидеть на них, и полностью изменила свой рацион, чтобы ходить в ванную было менее болезненно.
«Я купила NutriBullet и в основном ела только смешанные фрукты и овощи, потому что мне было страшно ходить в туалет», — говорит она. «Это было ужасно.»
После разговора с Томпсоном и «Улучшение родовспоможения» Турбин подал жалобу в больницу и встретился с ее директором службы по работе с женщинами.Она также подала жалобу в Медицинский совет Калифорнии. Не удовлетворенная полученными ответами, она решила подать иск о нападении и нанесении побоев.
«Редко, когда женщина заявляет о своей автономии и говорит« нет »».
Однако Турбин и ее сторонники не смогли найти никого, кто бы взялся за дело. В течение 18 месяцев они разговаривали с 80 разными юристами, и им неоднократно отказывали. Либо юристы думали, что это просто дело о врачебной халатности, либо они не хотели работать на общественных началах.Некоторые вообще не думали, что у Турбин было заболевание, потому что ее ребенок был в порядке, а ее собственные травмы не были так выражены, как, скажем, у Кэролайн Малатеста — женщины из Алабамы, которая получила изнурительное повреждение нерва после того, как медсестры держали корону ее сына внутри ее в течение шести минут, ожидая прибытия врача. Когда срок давности за нападение и избиение подошел к концу, Турбин сама подала жалобу.
И наконец, ближе к концу 2015 года Томпсон связался с Марком Мерином, известным юристом по гражданским правам в Сакраменто, который согласился принять дело Турбина.В случае эпизиотомии, по словам Мерин, «существует тенденция полагаться на врача как на эксперта в том, что нужно, а что нет. Редко, когда женщина заявляет о своей автономии и говорит «нет». Он считает, что другие юристы изначально думали: «На что жалуется эта женщина? Это решение врача, а не женщины ».
Даже мать Турбина, которая была с ней в родильном зале (и снимала), встала на сторону врача и призвала дочь разрешить эпизиотомию, сказав: «Он должен делать свою работу», несмотря на протесты Турбина «Нет, не надо». не порезал меня.Однако решение было принято Турбин, поэтому она хотела предъявить иск о нападении и нанесении побоев, а не о врачебной халатности. Она и ее сторонники считали, что это более точное отражение того, что произошло. В иске о врачебной халатности истец утверждает, что врач вел себя так, как поступил бы разумный врач, — испортил процедуру, выполнял процедуры ниже стандартных или пренебрегая получением полного согласия пациента. Битье, напротив, требует доказательств того, что ответчик вступил в физический контакт с истцом в вредной или оскорбительной манере против его воли.
«Батарейка — довольно крайняя характеристика действий врача», — говорит Мерин. Но, добавляет он, Турбин «сдерживали», и она сказала, что процедура «была проведена против ее воли».
В июне 2016 года судья Бенни Осорио постановил в Верховном суде Калифорнии, что Турбин против Аббасси был должным образом признан иском о побоях. В своем постановлении суда Осорио написал, что Турбин «утверждал, что нанесение побоев было сделано на основании преднамеренного решения игнорировать объем согласия истца, а не из-за неявки по небрежности в раскрытии потенциальных осложнений.Это означало, что калифорнийские суды были готовы рассматривать подобные инциденты как потенциальные нападения.
Вот почему это так важно. Судья признал возможность того, что врач, выполняющий эпизиотомию без согласия пациента, мог совершить акт насилия, а не просто врачебную халатность. Томпсон надеется, что дело Турбина будет иметь последствия для всей страны в отношении юридических прав во время родов. Это повышает осведомленность о проблеме согласия и власти и показывает, что есть возможности обращения за помощью для тех, кто считает, что они подверглись акушерскому насилию.
«Это один из первых случаев, когда это называется нападением с нанесением побоев», — говорит Томпсон. «Доктор Аббасси, по сути, является для меня символом. Женщины постоянно благодарят Ким за то, что она заступилась за них, потому что они не смогли сделать это сами ».
Однако в конечном итоге дело Турбина не дошло до полного судебного разбирательства. К январю 2017 года посредничество уже началось, и то, что оказалось последней встречей в этом процессе, было эмоциональным — кульминацией многолетнего путешествия, которое Турбин отчаянно пытался завершить.Когда Мерин сказал ей, что рассмотрение дела может занять годы, она в отчаянии опустила голову на стол. Перспектива дождаться суда, а затем рассказать обо всем судье и присяжным была ошеломляющей.
«Мысленно я закончила», — вспоминает она. «Я даже не знаю, как я дошел до этого. Мне хотелось плакать, но я также чувствовал, что высказал свою точку зрения ».
Абасси и Турбин договорились о внесудебном урегулировании спора. Он уже отказался от медицинской лицензии в 2015 году, признав, что его когнитивные функции означают, что он не может продолжать безопасно заниматься медициной.Несмотря на несколько попыток связаться с Абасси, чтобы узнать его версию истории, мне не удалось связаться с ним ни напрямую, ни через его адвоката.
«Я умолял не иметь кесарево сечение»
Случай Турбина по любым меркам крайний, но по всему спектру крайний. Около одной трети женщин получают травмы во время родов. В недавнем исследовании, опубликованном в журнале BMC Pregnancy & Childbirth , 943 из этих женщин со всего мира спросили об их опыте родовой травмы.Две трети из них заявили, что их травма связана с тем, как с ними обращались медицинские работники. Их заявления были поразительными.
«Я умоляла не делать акушерский отсек, ни я, ни мой ребенок не были в беде или опасности, но, поскольку врач был готов пойти домой, он сделал ужасное рассечение, которое привело к почти годичному выздоровлению», — сказала одна женщина. .
«Я был охвачен ненужным вмешательством, и мне не удалось поговорить с врачом о моих возможностях, рисках и преимуществах… Я чувствую, что медсестры, врачи и больница делали только то, что было в их интересах, а не в моих… Это было кошмар », — сказал другой.
Совместное принятие решений должно быть частью родов, но давление, манипуляции и принуждение не редкость в родильном зале.
Совместное принятие решений должно быть частью родов, но давление, манипуляции и принуждение не редкость в родильном зале. В большинстве случаев это происходит не по злому умыслу. Если врачи считают, что какой-то образ действий является лучшим, они обязаны это выразить. Однако в конечном итоге именно пациенты имеют право решать, что происходит с их телом.Беременность не затмевает свободы воли, но многие из тех, кто приближается к родам, этого не знают. Они не знают, что могут сказать «нет», или не понимают, почему в этом может быть необходимость.
Как обнаружила Турбин, делясь своим опытом с окружающими, в некоторых сообществах такое обращение считается нормальным, и ответственность за него минимальна. Ее отказ принять этот ответ, ее готовность поделиться глубоко интимным видео с миром и ее стремление продолжать дело в течение четырех лет отказов и увольнений — все проистекает из убеждения, что ни одна женщина не должна терпеть то, что она сделала. особенно без права привлекать виновных к ответственности.Она поняла, что слишком многие женщины проходят через подобный опыт и никогда не высказываются, что позволяет модели продолжаться.
«Самое необычное в этом деле, — говорит Эрмин Хейс-Кляйн, — так это то, что она дошла до суда. Тысячи женщин позади нее не имели такого доступа ».
Спустя более четырех лет после рождения сына Турбин все еще справляется с физическими и эмоциональными последствиями. Она страдала от устойчивой и острой боли, изо всех сил пытаясь найти врача, который мог бы помочь ей по государственной страховке.Когда она посетила семейную клинику, которая приняла Medi-Cal, в поисках помощи с вагинальной болью, они дали ей лубрикант и посоветовали попробовать анальный секс.