Невропатия
Невропатия — это заболевание или нарушение функции нервов или отдельного нерва. Любые нервные волокна во всех участках тела могут быть повреждены в связи с травмой или болезнью. Невропатия классифицируется согласно типу и локализации возникшего повреждения нерва. Кроме того данное заболевание может быть разделено на подгруппы исходя из вида болезни, ставшей причиной нарушения функции нерва (например, невропатия, ставшая следствием изменений в организме из-за сахарного диабета, называется диабетической невропатией).
Типы невропатий
- Периферическая невропатия: нарушение работы нервов вне головного и спинного мозга (периферической нервной системе). Соответственно данный тип невропатии поражает нервные окончания конечностей – пальцев ног, ступни, ноги, пальцы рук, ладони, руки. Термин проксимальной невропатии используется для описания повреждения нервных волокон, которое проявляется болью в бедрах и ягодицах.

- Краниальная невропатия: данный тип заболевания возникает при нарушении работы любой из двенадцати пар черепно-мозговых нервов (берут начало непосредственно из головного мозга). Выделяют два специфических подтипа краниальной невропатии: зрительную (оптическую) и слуховую (аудиторную). Оптическая невропатия возникает при повреждении или заболевании зрительного нерва, переносящего сигналы от сетчатки глаза к головному мозгу и ответственного за зрение. Аудиторная невропатия возникает при повреждении или заболевании слухового нерва, переносящего сигналы от внутреннего уха к головному мозгу и ответственного за слух.
- Автономная невропатия характеризуется повреждением нервов вегетативной нервной системы, отвечающих за работу сердца, кровоток (включая кровяное давление), пищеварение, функцию мочевого пузыря и перистальтику кишечника, сексуальную функцию, потоотделение. Возможно повреждение нервов других внутренних органов.

- Местная невропатия возникает при заболевании или повреждении одного нерва или группы нервов, одного участка тела. Симптомы данного подвида невропатии возникают внезапно.
- Причины. Повреждение нервных волокон может быть вызвано множеством заболеваний, травм, инфекционных поражений и даже недостаточностью витаминов.
- Сахарный диабет очень часто способствует развитию невропатии. Характерные проявления периферического повреждения нервов у больных с повышенным уровнем глюкозы крови часто называют диабетической невропатией. Риск возникновения данного подвида поражения нервов увеличивается с возрастом и длительностью симптомов сахарного диабета. Периферическая невропатия возникает у больных, десятилетиями страдающих от повышения уровня сахара крови. Особенно часто данная проблема затрагивает тех лиц, которые сталкиваются с трудностями контролирования течения болезни, имеют лишний вес, страдают от повышенного уровня липидов крови, повышенного кровяного давления.

- Недостаточность витамина B12 и фолиевой кислоты, других витаминов группы В может способствовать развитию повреждения нервных волокон.
- Аутоиммунная невропатия: автоиммунные заболевания, такие как ревматоидный артрит, системная красная волчанка, синдром Гийена-Барре могут вызвать невропатию. Инфекции: некоторые инфекции, включая ВИЧ/СПИД, болезнь Лайма, лепра и сифилис могут вызывать нарушение целостности нервов.
- Постгерпетическая невралгия является осложнением опоясывающего лишая (вирус семейства ветряной оспы).
- Алкогольная невропатия: алкоголизм часто сопровождается периферической невропатией. Точные причины повреждения нервов при злоупотреблении алкоголем не ясны. Допускают, что заболевание развивается в связи с токсическим влиянием самого спиртного и из-за плохого питания, недостаточности витаминов, характерной для алкоголиков.
- Генетические или врожденные заболевания могут влиять на нервы и в отдельных случаях способствуют развитию невропатии.
 Примерами считают атаксию Фридрейха и болезнь Шарко-Мари-Тута.
Примерами считают атаксию Фридрейха и болезнь Шарко-Мари-Тута. - Амилоидоз является заболеванием, при котором аномальные белковые волокна откладываются в тканях и органах. Данные изменения приводят к различным повреждениям внутренних органов, могут приводить к невропатии.
- Уремия (высокая концентрация продуктов жизнедеятельности организма в связи с почечной недостаточностью) вызывает повреждение нервов.
- Токсины и яды могут повреждать нервные волокна. К примеру, соединения золота, свинец, мышьяк, ртуть, некоторые промышленные растворители, окись азота, фосфатные удобрения не безопасны для нервной системы человека.
- Лекарства: определенные лекарственные препараты могут вызвать повреждение нервных волокон. Например, противоопухолевые препараты (винкристин) и антибиотики (метронидазол и изониазид) пагубно влияют на нейроны.
- Травма/повреждение нервов, включая продолжительное сдавливание нерва или группы нервных волокон, часто является основной причиной невропатии.
 Ухудшение кровоснабжения (ишемия) нервных волокон может вызвать длительное повреждение.
Ухудшение кровоснабжения (ишемия) нервных волокон может вызвать длительное повреждение. - Опухоли: доброкачественные или злокачественные новообразования нервов и близлежащих структур могут вызывать непосредственные повреждения нейронов или создавать давления на нервные волокна. Оба вышеописанные проблемы приводят к невропатии.
- Идиопатическая невропатия – повреждение нервных волокон без определенной причины. Термин идиопатическое происхождение используется в медицине для описания любых процессов, причину которых установить не удается.
Симптомы. Вне зависимости от причины заболевания невропатия характеризуется рядом характерных симптомов. У некоторых больных данная патология ничем не проявляется, но общие признаки невропатии все же существуют.
Степень проявления болезни у каждого пациента может сильно различаться.
Повреждения чувствительных нервов характерно для периферической невропатии. Симптомы, как правило, возникают в зоне ступни, пациента беспокоит потеря чувствительности, онемение, покалывание или боль, которые распространяются по ноге в сторону корпуса. Часто невропатия затрагивает руки и ноги. Иногда возникает неспособность определить положение сустава, что ведет к неуклюжести и частым падениям. Еще одним симптомом невропатии может быть чрезмерная чувствительность к прикасаниям. Ощущение онемения и покалывания кожи получило в медицине название парестезии. Потеря чувствительности в области ступни грозит развитием ран и мозолей, которые могут быть незамеченными. В связи с низкой чувствительностью к боли возникшие повреждения становятся хуже и могут инфицироваться. Заражение микроорганизмами распространяется на более глубокие ткани, включая кости. В отдельных случаях требуется ампутация конечностей. При повреждении двигательных нервов (контролирующих все движения) возникают следующие симптомы: слабость, потеря рефлексов, потеря мышечной массы, судороги, и/или нарушение координации.
Симптомы, как правило, возникают в зоне ступни, пациента беспокоит потеря чувствительности, онемение, покалывание или боль, которые распространяются по ноге в сторону корпуса. Часто невропатия затрагивает руки и ноги. Иногда возникает неспособность определить положение сустава, что ведет к неуклюжести и частым падениям. Еще одним симптомом невропатии может быть чрезмерная чувствительность к прикасаниям. Ощущение онемения и покалывания кожи получило в медицине название парестезии. Потеря чувствительности в области ступни грозит развитием ран и мозолей, которые могут быть незамеченными. В связи с низкой чувствительностью к боли возникшие повреждения становятся хуже и могут инфицироваться. Заражение микроорганизмами распространяется на более глубокие ткани, включая кости. В отдельных случаях требуется ампутация конечностей. При повреждении двигательных нервов (контролирующих все движения) возникают следующие симптомы: слабость, потеря рефлексов, потеря мышечной массы, судороги, и/или нарушение координации. Автономная невропатия, в основе которой лежит повреждение нервных волокон, отвечающих за функционирование внутренних органов и желез, может проявить себя разнообразными симптомами:
Автономная невропатия, в основе которой лежит повреждение нервных волокон, отвечающих за функционирование внутренних органов и желез, может проявить себя разнообразными симптомами:
- Тошнота, рвота, вздутие живота после приема пищи
- Нарушение работы мочеполовой системы: недержание мочи, трудности с мочеиспусканием, ощущение неполного опустошения мочевого пузыря
- Импотенция (эректильная дисфункция) у мужчин
- Головокружение и обмороки
- Запор и диарея
- Размытое зрение
- Непереносимость тепла или сниженное потоотделение
Бессимптомная гипогликемия: снижение уровня глюкозы крови сопровождается дрожанием рук, повышенным потоотделением, учащенным сердцебиением. Люди, страдающие автономной невропатией, могут переносить гипогликемию бессимптомно, что угрожает здоровью и даже жизни человека.
Диагностика.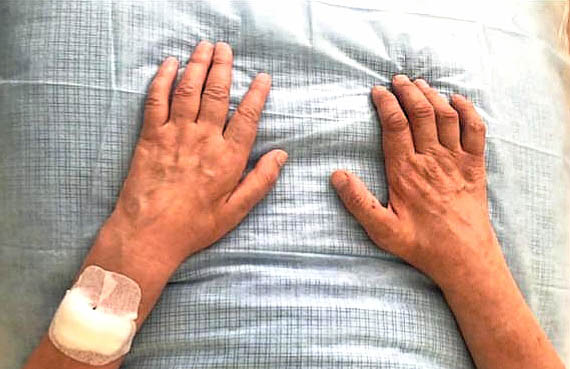 Диагностические мероприятия назначаются исходя из первоначальных проявлений и симптомов невропатии. Диагноз ставится на основании данных тщательного медицинского обследования, изучения истории заболевания, уточнения причины болезни и степени тяжести невропатии. Неврологическое обследование, тестирование рефлексов и функции чувствительных и двигательных нервов являются важной частью диагностического процесса. Не существует специфических анализов крови, указывающих на наличие невропатии. В то же время данный тип диагностики проводится с целью уточнения причины заболевания и сопутствующих болезней (например, сахарного диабета и недостаточности витаминов группы В), играющих активную роль в повреждении нервов. Визуализирующие методы исследований, например, рентгенография, компьютерная томография, магнитно-резонансное сканирование, проводятся с целью определить, возникло ли патологическое давление на нервные волокна тела. Для определения нарушений функции нервной системы проводят следующие методики:Электромиография является исследованием функции нервов и мышц.
Диагностические мероприятия назначаются исходя из первоначальных проявлений и симптомов невропатии. Диагноз ставится на основании данных тщательного медицинского обследования, изучения истории заболевания, уточнения причины болезни и степени тяжести невропатии. Неврологическое обследование, тестирование рефлексов и функции чувствительных и двигательных нервов являются важной частью диагностического процесса. Не существует специфических анализов крови, указывающих на наличие невропатии. В то же время данный тип диагностики проводится с целью уточнения причины заболевания и сопутствующих болезней (например, сахарного диабета и недостаточности витаминов группы В), играющих активную роль в повреждении нервов. Визуализирующие методы исследований, например, рентгенография, компьютерная томография, магнитно-резонансное сканирование, проводятся с целью определить, возникло ли патологическое давление на нервные волокна тела. Для определения нарушений функции нервной системы проводят следующие методики:Электромиография является исследованием функции нервов и мышц. Для проведения данного теста тонкую иголку вводят сквозь кожу в мышцу. Небольшой электрод, вмонтированный в игру, определяет электрическую активность мышечных волокон. Скорость проведения нервного импульса еще один важный параметр, указывающий на то, как быстро сигналы проходят по нервным клеткам. Данное исследование проводят вместе с электромиографией. Тест скорости проведения нервного импульса начинается с закрепления на коже разных частей тела специальных датчиков с электродами. Каждый из пластырей создает незначительный электрический импульс (серию импульсов), стимулирующих близлежащий нерв. По электрической активности нервов судят о скорости передачи нервного импульса между электродами.
Для проведения данного теста тонкую иголку вводят сквозь кожу в мышцу. Небольшой электрод, вмонтированный в игру, определяет электрическую активность мышечных волокон. Скорость проведения нервного импульса еще один важный параметр, указывающий на то, как быстро сигналы проходят по нервным клеткам. Данное исследование проводят вместе с электромиографией. Тест скорости проведения нервного импульса начинается с закрепления на коже разных частей тела специальных датчиков с электродами. Каждый из пластырей создает незначительный электрический импульс (серию импульсов), стимулирующих близлежащий нерв. По электрической активности нервов судят о скорости передачи нервного импульса между электродами.
Лечение. Курс лечения невропатии состоит из мер для контролирования симптомов заболевания и борьбы с причиной болезни. Специализированное лечение диабета, аутоиммунных заболеваний, инфекции, болезней почек, недостаточности витаминов, другие виды терапии направлены на устранение определенной причины невропатии. Во многих случаях борьба с первопричиной помогает снизить или вовсе избавиться от симптомов вышеупомянутого заболевания. Некоторые пациенты, страдающие от механического сдавливания нервного волокна опухолью или другими структурами, требуют хирургического вмешательства. Контролирование уровня глюкозы крови является основной частью лечения диабетической невропатии и помогает предотвратить дальнейшее повреждение нервов. При лечении невропатий используют препараты следующих групп:
Во многих случаях борьба с первопричиной помогает снизить или вовсе избавиться от симптомов вышеупомянутого заболевания. Некоторые пациенты, страдающие от механического сдавливания нервного волокна опухолью или другими структурами, требуют хирургического вмешательства. Контролирование уровня глюкозы крови является основной частью лечения диабетической невропатии и помогает предотвратить дальнейшее повреждение нервов. При лечении невропатий используют препараты следующих групп:
- Антидепрессанты,
- Противосудорожные средства,
- Антиоксиданты.
- Из не медикаментозны средств в лечении невропатий большую роль играют физиотерапевтические методы лечения, иглорефлексотерапия.
Профилактика. В случае, если можно исключить возникновение причины данного заболевания, только тогда говорят о возможности предотвращения самой невропатии. Чтоб уберечься от сахарного диабета, как показывают исследования, следует строго контролировать уровень глюкозы крови. Данная мера позволит избежать развития диабетической невропатии и других осложнений. Не допустить невропатию, развивающуюся в связи с неадекватным или недостаточным приемом пищи, алкогольной зависимостью возможно, сделав все возможное для организации правильного здорового питания. Генетические и унаследованные невропатии предотвратить невозможно.
Данная мера позволит избежать развития диабетической невропатии и других осложнений. Не допустить невропатию, развивающуюся в связи с неадекватным или недостаточным приемом пищи, алкогольной зависимостью возможно, сделав все возможное для организации правильного здорового питания. Генетические и унаследованные невропатии предотвратить невозможно.
Прогноз заболевания зависит от первопричины невропатии. В случае, если к вышеупомянутой проблеме привело сопутствующее заболевание или другая причина, от которой можно избавиться лекарственными средствами, хирургическим путем, то прогноз выздоровления от невропатии отличный или очень хороший. Нерв, поврежденный патологическими процессами, требует времени для восстановления даже после избавления от первопричины. При генетических причинах невропатии лечение неэффективно. Тяжелые повреждения нервного волокна не поддаются восстановлению.
лечение и диагностика причин, симптомов в Москве
Что такое нейропатия
Нейропатия – патология нервной системы, которая возникает на фоне поражения периферических нервов вследствие компрессии или травмы, носит не воспалительный характер. При поражении нескольких нервов, расположенных в одной зоне, применяется термин «полинейропатия».
При поражении нескольких нервов, расположенных в одной зоне, применяется термин «полинейропатия».
От различных проявлений нейропатии страдает до 15% взрослого населения. Предположительно, количество пациентов с недугом больше, т.к. часть из них не обращается к врачу с начальными проявлениями.
Причины возникновения нейропатии
На сегодняшний день точной причины возникновения нейропатии не установлено. На появление и развитие заболевания сказывается множество факторов, такие как: сахарный диабет, ВИЧ-инфекции, хронический алкоголизм, органические заболевания, внешние факторы. Помимо этого, выделяют формы наследственной патологии, связанной с генетическими дефектами.
Внутренние патологии, которые могут повлиять на развитие нейропатии:
- эндокринные заболевания;
- авитаминоз;
- аутоиммунные заболевания;
- рассеянный склероз;
- ревматоидный артрит.
К внешним факторам относятся:
- травмы;
- интоксикация;
- инфекции;
- алкоголизм.

В зависимости от причин возникновения, нейропатию классифицируют:
- посттравматическая – появляется вследствие травм нервного волокна и его ответвлений (при ушибах, порезах, вывихах, переломах). В большинстве клинических случаев данная форма заболевания поражает локтевой нерв, лицевой, седалищный, нервы нижних конечностей;
- диабетическая – развивается при сахарном диабете;
- ишемическая – развивается в результате сдавливания нервных пучков в области позвоночника или мышечно-костных соединений;Вследствие чего нарушается снабжение кровью нервных окончаний. Развивается на фоне сосудистых заболеваний и при большой кровопотери. В большинстве случаев поражает зрительный нерв;
- алкогольная – возникает по причине употребления больших доз алкоголя, продукты распада которого усложняют процесс метаболизма.
Симптомы нейропатии
Клиническая картина заболевания может быть самой разной и касаться любого места в организме. В зависимости от характера поражения нейропатию подразделяют на:
В зависимости от характера поражения нейропатию подразделяют на:
- сенсорную – нарушение чувствительности пораженного органа. Пациент может ощущать онемение конечностей, покалывание, чувство ползающих мурашек без нанесения раздражения, жжение, болевой синдром, шаткость походки;
- периферическую – нарушение проводимости импульса от центральной нервной системы к органам, которые связаны с поражёнными нервными волокнами. Сопровождается пощипыванием и покалыванием в месте повреждённого нерва, онемением конечностей, снижением чувствительности к боли и температурным изменениям. Выражается жгучей болью, потерей равновесия, нарушением координации;
- моторную – неполноценная двигательная активность. При этой форме снижение чувствительности не наблюдается. Пациент ненамеренно совершает неконтролируемые движение конечностями, частично пропадают мышечные рефлексы, постепенно начинает проявляться мышечная слабость. Сопровождается болью и на начальной стадии судорогами;
- автономную – поражает внутренние органы.
 Считается самой опасной, т.к. при прогрессировании заболевания нарушается функционирование определенных органов и систем. Может быть нарушена функция глотания, мочеиспускания, дефекации.
Считается самой опасной, т.к. при прогрессировании заболевания нарушается функционирование определенных органов и систем. Может быть нарушена функция глотания, мочеиспускания, дефекации.
Заболевание проявляться по-разному, наиболее характерные симптомы:
- нарушение чувствительности поврежденного участка;
- болевой синдром различной выраженности и интенсивности;
- мышечная слабость;
- спазмы и судороги;
- затрудненные движения.
Диагностика
Нейропатия считается довольно сложным заболеванием для диагностики. Болезнь может долгое время не давать о себе знать и не проявляться определенными симптомами. Поэтому врачу необходимо собрать полный анамнез для постановки верного диагноза.
На приеме пациенту важно рассказать неврологу об образе жизни, сообщить принимались ли медикаменты и какие, переносились ли вирусные заболевания, есть ли хронические и наследственные патологии, проводилось ли хирургическое лечение. После устного опроса врач осматривает пациента, обязательно проводится пальпация нервных стволов, выявляя болезненность и утолщения по их ходу. Проводится поколачивание по нервным окончаниям и выявляются покалывания в чувствительной зоне. Далее пациенту необходимо пройти ряд инструментальных исследований и сдать лабораторные анализы:
После устного опроса врач осматривает пациента, обязательно проводится пальпация нервных стволов, выявляя болезненность и утолщения по их ходу. Проводится поколачивание по нервным окончаниям и выявляются покалывания в чувствительной зоне. Далее пациенту необходимо пройти ряд инструментальных исследований и сдать лабораторные анализы:
- клинический и биохимический анализ крови;
- эластография;
- ультразвуковое исследование;
- компьютерная томография;
- электромиография;
- МРТ и рентген;
- консультация смежных специалистов (офтальмолог).
Многочисленные и запутанные анатомические варианты периферической нервной системы затрудняют понимание ее строения, поэтому диагностировать заболевание может только высококвалифицированный специалист. В нашем центре ФНКЦ ФМБА работают лучшие неврологи с многолетней практикой. Современное оборудование и собственный клинико-диагностический центр позволяют быстро и точно установить проблему, это ускоряет процесс начала лечения.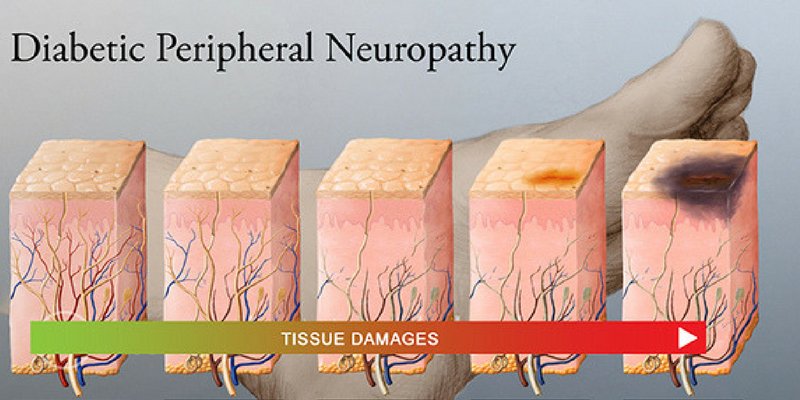 Оперативное реагирование на проблему помогает избежать непоправимых процессов в организме и исключить развитие патологии.
Оперативное реагирование на проблему помогает избежать непоправимых процессов в организме и исключить развитие патологии.
Профилактика
Главная задача профилактики заключается в своевременном лечении инфекционных и системных заболеваний. Пациентам с сахарным диабетом и другими предрасполагающими патологиями необходимо регулярно посещать врача и четко следовать его назначениям и рекомендациям. Остальные меры профилактики сводятся к простым правилам:
- откажитесь от пагубных привычек;
- ведите активный образ жизни с умеренными физическими нагрузками;
- следите за правильным и сбалансированным питанием;
- носите удобную одежду и обувь, не сдавливающую стопы и лодыжки;
- больше времени проводите на свежем воздухе и совершайте пешие прогулки.
Как лечить нейропатию
В многопрофильном центре ФНКЦ ФМБА терапия всегда проводится комплексно с одновременным лечением сопутствующего заболевания, которое вызвало нейропатию. После тщательной диагностики невролог определяет тактику лечения в зависимости от формы заболевания, тяжести ее течения и причин, спровоцировавших поражение нервно-мышечной проводимости.
После тщательной диагностики невролог определяет тактику лечения в зависимости от формы заболевания, тяжести ее течения и причин, спровоцировавших поражение нервно-мышечной проводимости.
Лечение всегда последовательное. Первоначально устраняется повреждающий фактор (компрессия), затем снимается воспаление и боль, восстанавливается полноценное функционирование пораженного участка, проводится стимулирование регенеративных процессов. Назначается медикаментозное лечение с использованием противовоспалительных, противовирусных, обезболивающих и других препаратов, в том числе улучшающих нервную проходимость. К лекарственной терапии может быть показан курс витаминов.
Хорошие результаты в лечении показывает физиотерапия:
- лечебная физкультура;
- электрофорез;
- магнитотерапия;
- лезеротерапия;
- водолечение;
- массаж;
- иглоукалывание.
Когда медикаментозной терапии недостаточно, невролог направляет пациента к нейрохирургу. ФНКЦ ФМБА предлагает современное и эффективное хирургическое лечение:
ФНКЦ ФМБА предлагает современное и эффективное хирургическое лечение:
- протезирование или пластика нерва;
- невролиз;
- невротизация;
- транспозиция сухожилий и мышц.
Невропатия: симптомы и лечение
- Снимаем боль и воспаление в пораженных нервах, часто после первого сеанса
- Устраняем не симптомы, а причину заболевания
- Улучшаем питание нервных стволов
Невропатия – это поражение периферического нерва любой этиологии (причины). Наиболее частыми формами невропатии являются невропатия лицевого нерва, невропатия локтевого нерва, невропатия тройничного нерва (неврит тройничного нерва). Кроме того, к распространенным формам заболевания относятся невропатия бедренного нерва, невропатия лучевого нерва.
Наиболее частые причины невропатий
- травматическое повреждение нерва при переломах, вывихах и других травмах
- диабет, ведущий к нарушению питания нерва
- интоксикация, чаще всего алкогольная, а также связанная с профессиональными вредностями
Частые симптомы невропатии
- невозможность сделать определённые движения из-за слабости соответствующих мышц
- боли по ходу пораженного нерва
- ощущение онемения, «ползания мурашек», жжения и тому подобное
- снижение или повышение чувствительности в зоне поражённого нерва
Опасность невропатии
Нередко, при поздней диагностике и поздно начатом лечении невропатии не удается полностью восстановить функцию пораженного нерва и иннервируемых им мышц, что может привести к пожизненной их слабости и, соответственно, невозможности нормально двигаться.
Поэтому при первых признаках невропатии необходима консультация врача-невролога.
Лечение невропатии
В «Костной клинике» применяется комплексный подход в лечении невропатии. Среди основных методов лечения невропатии — различные методы физиотерапии: интерференционные токи, ультразвуковая терапия, эхотермотерапия и другие, а также методы санаторного лечения (грязелечение). Терапия проводится на интеллектуальном оборудовании, что в разы повышает качество и удобство лечения наших пациентов.
В результате лечения устраняются симптомы невропатии, восстанавливается подвижность мышц, двигательная функция, физическая работоспособность.
Программа лечения данного заболевания в «Костной клинике» может включать в себя:
Посмотреть все методики
Признаки и диагностика нейропатии. Медикаментозное лечение нейропатии.
Что такое нейропатия?
Нейропатия – это поражение периферических нервов, вызванное любыми причинами, кроме воспаления. Если поражен один нерв, то врачи называют это состояние мононевропатией, если несколько нервов, локализованных в одной зоне – множественной невропатией, если поражаются нервы в различных зонах, то говорят о полиневропатии. Самые частые виды невропатии –
Если поражен один нерв, то врачи называют это состояние мононевропатией, если несколько нервов, локализованных в одной зоне – множественной невропатией, если поражаются нервы в различных зонах, то говорят о полиневропатии. Самые частые виды невропатии –
- диабетическая
- токсическая
- посттравматическая
- вызванная остеохондрозом позвоночника или артритом
Как проявляется нейропатия?
Нейропатия хоть и поражает нервы, но не характеризуется болью. Обычно человек жалуется на ощущение покалывания в зоне пораженного нерва, онемение, нарушение чувствительности той или иной зоны, уменьшение подвижности в конечности (например, слабость при сжатии кулака). При некоторых формах нейропатии может нарушаться пищеварение и работа мочеполовой системы. Все это связано с тем, что при поражении нервов нарушается питание мышечной ткани и ограничиваются ее функции – мышца теряет способность нормально сокращаться. На фоне снижения способности нерва передавать импульсы уменьшается чувствительность пораженной зоны, и возникают перечисленные выше симптомы.
Зачастую нейропатии развиваются в течение длительного времени, иногда годами оставаясь бессимптомными. Проявление симптомов могут спровоцировать такие факторы, как стресс, употребление алкоголя, обострение хронического заболевания.
Факторы риска возникновения нейропатий
Наиболее распространенной причиной развития нейропатии является сахарный диабет. При нем, так же, как при интоксикации или травме, поражаются различные нервы.
При периферической нейропатии поражаются нервы, отвечающие за передачу импульсов в конечностях, поэтому возникает чувство онемения пальцев на руках или ногах, нарушается их чувствительность, в том числе и к боли.
При проксимальной нейропатии похожие симптомы возникают в области бедер, ягодиц, голеней.
При автономной нейропатии нарушаются функции внутренних органов, страдает пищеварительная, выделительная, мочеполовая системы.
Если при сахарном диабете пациент не контролирует уровень глюкозы в крови, то на фоне ее высоких показателей нарушается кровоснабжение мышечной ткани. Это также в определенной степени связано с нейропатией. Через некоторое время мышцы атрофируются и нарушаются кожные покровы, восстановление которых происходит очень тяжело.
Это также в определенной степени связано с нейропатией. Через некоторое время мышцы атрофируются и нарушаются кожные покровы, восстановление которых происходит очень тяжело.
Большинство людей с сахарным диабетом имеют ту или иную форму нейропатии.
Среди токсических веществ, вызывающих нейропатию – алкоголь и его суррогаты, тяжелые металлы, мышьяк, некоторые медикаменты. При токсической нейропатии поражаются преимущественно нервы конечностей. Эта форма нейропатии может быть и бессимптомной: например, при алкоголизме нейропатию диагностируют практически у всех, однако жалобы возникают лишь у некоторых.
Травматические нейропатии являются следствием сдавливание нервов после переломов, при неправильном формировании рубца, а также в результате травмирования нерва новообразованием.
Как лечить нейропатию?
Лечение нейропатии комплексное и включает, прежде всего, лечение основного заболевания (сахарного диабета), отказ от приема алкоголя (если это токсическая нейропатия при алкоголизме), выведение из организма остатков токсических веществ, вызвавших поражение нерва, и лечение травмы при травматической нейропатии.
Воздействие на пораженный нерв и окружающие его ткани осуществляется с помощью лечебной физкультуры, массажей, акупунктуры, методов физиотерапии, а также с использованием препаратов, восстанавливающих структуру и функции нерва. В частности, это витамины группы В, особенно витамин В1 (бенфотиамин) и витамин В6 (пиридоксин). Бенфотиамин помогает быстро восстанавливать пораженные нервные корешки. Важную роль в восстановительных процессах выполняет пиридоксин – витамин В6. Он необходим для нормального функционирования нервной системы, а его дефицит может вызывать симптомы, схожие с симптомами нейропатии – онемение конечностей, ощущение «мурашек» на коже, покалывание или потерю чувствительности в различных участках тела.
Хроническим дефицитом витамина В6 страдают 70% мужчин и 90% женщин.
Назначение при нейропатии препарата Мильгамма® таблетки, содержащего бенфотиамин (100 мг) и пиридоксин (100 мг), дает возможность эффективно купировать болевой синдром, благодаря чему удается уменьшить дозы нестероидных противовоспалительных препаратов.
При нейропатии очень важно правильно питаться и следить, чтобы в рационе были все необходимые витамины, микро- и макроэлементы. При сахарном диабете надлежит принимать сахароснижающие препараты и выполнять все рекомендации врача, чтобы снизить риск развития нейропатии.
Воспалительные заболевания нервной системы
Неврологическое отделение
Невропатия (нейропатия) — одна из форм аномалий развития нервной системы. Невропатия обусловлена воздействием наследственно-конституциональных факторов, внутриутробных и перинатальных вредностей, ранних соматогенных и психогенных влияний.
Патогенетической основой невропатии является дисбаланс функций вегетативной нервной системы.
Типы невропатии:
Периферическая невропатия — нарушение работы нервов вне головного и спинного мозга. Данный тип невропатии поражает нервные окончания пальцев ног, ступни, ноги, пальцы рук, ладони, руки.
Краниальная невропатия — возникает при нарушении работы любого из двенадцати пар черепно-мозговых нервов. Делится два специфических подтипа: зрительную и слуховую. Зрительная возникает при повреждении или заболевании зрительного нерва, переносящего сигналы от сетчатки глаза к головному мозгу и ответственного за зрение. Слуховая невропатия возникает при повреждении или заболевании слухового нерва, переносящего сигналы от внутреннего уха к головному мозгу и ответственного за слух.
Делится два специфических подтипа: зрительную и слуховую. Зрительная возникает при повреждении или заболевании зрительного нерва, переносящего сигналы от сетчатки глаза к головному мозгу и ответственного за зрение. Слуховая невропатия возникает при повреждении или заболевании слухового нерва, переносящего сигналы от внутреннего уха к головному мозгу и ответственного за слух.
Автономная невропатия — повреждение нервов вегетативной нервной системы, отвечающих за работу сердца, кровоток, пищеварение, функцию мочевого пузыря и кишечника, сексуальную функцию, потоотделение. Вероятно также повреждение нервов и других органов.
Местная невропатия — возникает при заболевании или повреждении одного или группы нервов, одного участка тела.
Причины невропатии:
- Сахарный диабет. Риск возникновения поражения нервов увеличивается с возрастом и длительностью симптомов сахарного диабета. Особенно часто это касается тех лиц, которые имеют лишний вес, страдают от повышенного уровня липидов крови и повышенного давления.

- Недостаток витамина B12 и фолиевой кислоты и других витаминов группы В может провоцировать развитию невропатии.
- Автоиммунная невропатия. Автоиммунные заболевания (ревматоидный артрит, системная красная волчанка, синдром Гийена-Барре) могут вызвать невропатию.
- Инфекции. Некоторые инфекции, в том числе ВИЧ/СПИД, болезнь Лайма, лепра, сифилис могут способствовать нарушению целостности нервов.
- Постгерпетическая невралгия — осложнение опоясывающего лишая.
- Алкогольная невропатия. Алкоголизм довольно часто сочетается с периферической невропатией. Вероятно, что заболевание развивается из-за токсического влияния спиртного, а также из-за плохого питания, недостатка витаминов, характерного для алкоголиков.
- Генетические или врожденные заболевания. К примеру, атаксия Фридрейха и болезнь Шарко-Мари-Тута.
- Амилоидоз — заболевание, при котором аномальные белковые волокна откладываются в тканях и органах.
 Это приводит к повреждениям внутренних органов, и может привести к невропатии.
Это приводит к повреждениям внутренних органов, и может привести к невропатии. - Уремия — высокая концентрация продуктов жизнедеятельности организма на фоне почечной недостаточности.
- Токсины и яды (соединения золота, свинец, мышьяк, ртуть, некоторые промышленные растворители, окись азота, фосфатные удобрения) способны повреждать нервные волокна.
- Лекарственные препараты, такие как противоопухолевые препараты (винкристин) и антибиотики (метронидазол и изониазид) пагубно влияют на нейроны.
- Травма/повреждение нервов, продолжительное сдавливание нерва или группы нервов. Ухудшение кровоснабжения (ишемия) нервных волокон также может вызвать повреждение.
- Доброкачественные или злокачественные новообразования нервов и близлежащих структур.
- Идиопатическая невропатия. Повреждение нервных волокон без определенной причины.
Симптомы:
Автономная невропатия может проявляться следующими признаками:
- тошнота, рвота, вздутие живота;
-
недержание мочи, трудности с мочеиспусканием; -
импотенция; -
головокружение и обмороки; -
запор и диарея; -
размытое зрение; -
непереносимость тепла или сниженное потоотделение; -
бессимптомная гипогликемия — снижение уровня глюкозы крови, сопровождается дрожанием рук, повышенным потоотделением, учащенным сердцебиением.
Диагностика:
Лечение:
Специального лечения невропатии еще не придумали. Поэтому используется общеукрепляющая и симптоматическая терапия, психогигиенические мероприятия, закаливание. Для профилактики заболевания имеет смысл позаботиться о здоровой беременности, чтобы исключить развитие патологий.
Курс лечения невропатии зависит от причины болезни. Во многих случаях борьба с первопричиной снижает или полностью избавляет от симптомов невропатии. В случае механического сдавливания нервного волокна опухолью или другими структурами требуется хирургическое вмешательство.
Контроль уровня глюкозы крови является основной частью лечения диабетической невропатии и помогает предотвратить дальнейшее ее развитие.
Информация для пациентов и их родственников
Правила госпитализации в стационар
Услуги и цены отделения
Основные виды нейропатии и методы их лечения
Нервная система человека представлена головным и спинным мозгом, периферическими нервами и нервными сплетениями. Периферические нервы имеют тонкую сложную структуру и легко подвергаются воздействию вредных факторов внешнего и внутреннего происхождения. Возникают невоспалительные поражения нервов, которые называются нейропатиями. Нейропатия требует только комплексного лечения и тщательной профилактики. Необходимым звеном ее лечения и предупреждения является санаторно-курортное лечение в здравницах, специализирующихся заболеваниях периферической нервной системы.
Периферические нервы имеют тонкую сложную структуру и легко подвергаются воздействию вредных факторов внешнего и внутреннего происхождения. Возникают невоспалительные поражения нервов, которые называются нейропатиями. Нейропатия требует только комплексного лечения и тщательной профилактики. Необходимым звеном ее лечения и предупреждения является санаторно-курортное лечение в здравницах, специализирующихся заболеваниях периферической нервной системы.
Симптоматика нейропатии определяется характером повреждения нервов и их расположением. Чаще всего оно возникает при общих заболеваниях, различных интоксикациях, иногда — вследствие различных травм.
Наиболее часто встречающиеся формы нейропатии: диабетическая, токсическая и посттравматическая.
Особенности и клиника диабетической нейропатии
Самая типичная форма нейропатии возникает при сахарном диабете. При диабете страдают, в первую очередь, самые мелкие сосуды, в том числе и те, которые снабжают кровью нервные волокна. Основной отличительной особенностью этой формы нейропатии является снижение чувствительности в областях поражения. Вследствие этого возрастает риск травматизации и инфицирования кожных покровов в области заболевания. При диабете такая картина наиболее типична для нижних конечностей.
Основной отличительной особенностью этой формы нейропатии является снижение чувствительности в областях поражения. Вследствие этого возрастает риск травматизации и инфицирования кожных покровов в области заболевания. При диабете такая картина наиболее типична для нижних конечностей.
Большая часть пациентов с диагнозом сахарного диабета имеют ту или иную форму нейропатии:
- Периферическую: в этом случае при поражении нервов, отвечающих за иннервацию верхних или нижних конечностей, возникает чувство онемения или покалывания на стороне пораженного нерва; больные отмечают нарушение чувствительности пальцев ног или рук, а также чувство онемения.
- Проксимальную: отмечается нарушение чувствительности в области голени, бедер и ягодиц.
- Автономную: нарушается деятельность органов пищеварения, мочевыделения или половых органов.
Общая слабость в мышцах также часто сопровождает любую форму диабетической нейропатии. При этом мышцы постепенно атрофируются, развиваются нарушения покровов.
Клиника токсических нейропатий
Причиной данной формы заболевания являются различного рода интоксикации. Поражение нерва может наблюдаться как при инфекционных заболеваниях (дифтерия, ВИЧ, герпетическая инфекция), так и при отравлениях химическими веществами (алкоголь, свинец, мышьяк), а также при неправильном приеме некоторых лекарств.
Алкогольная нейропатия представляет собой тяжелое поражение периферического отдела нервной системы, являющееся наиболее частым осложнением неумеренного употребления алкоголя и его суррогатов. Бессимптомные формы алкогольной нейропатии обнаруживаются практически у всех злоупотребляющих алкоголем.
На данный момент известно, что и воздействие самого отравляющего вещества на нервное волокно, и нарушение обменных процессов вследствие отравления организма способствуют развитию нейропатии.
Чаще страдают нервы конечностей. Независимо от причины отравления, нейропатия проявляется нарушением чувствительности в стопах и кистях, появлением чувства жжения и покалывания на коже, гиперемией кожи конечностей. Также на более поздних стадиях заболевания может появиться отечность тканей нижних конечностей. Эта болезнь имеет затяжное течение, требующее профилактических мер, в частности, санаторно-курортного лечения.
Также на более поздних стадиях заболевания может появиться отечность тканей нижних конечностей. Эта болезнь имеет затяжное течение, требующее профилактических мер, в частности, санаторно-курортного лечения.
Клиника посттравматической нейропатии
Причиной посттравматического поражения нервных волокон является сдавление их в результате переломов, отека тканей, неправильного образования посттравматических рубцов, и других новообразований. Более частыми формами данного заболевания является поражение локтевого, седалищного и лучевого нерва. При этом развивается атрофия мышц, нарушение их сократительной способности и снижение рефлексов. Также отмечается снижение чувствительности к болевым раздражителям.
Причины развития нейропатии
Причины данного заболевания определяются исходя из его форм:
- Поражению нервных ветвей при сахарном диабете способствует повышенный уровень сахара и липидов в крови, и первоначальное поражение вследствие этого мельчайших сосудов, питающих нервные волокна.

- Посттравматическая нейропатия развивается в результате сдавления и нарушения питания нервных волокон. Нередко проводимость нерва нарушается вследствие острой травмы, например, сильного удара, который приводит к нарушению целостности оболочек нерва.
Помимо этого вклад в развитие нейропатии могут вносить артриты, почечная и печеночная недостаточность, гипотиреоз, опухоли и другие заболевания.
Лечение и профилактика нейропатии
Лечение данного заболевания подбирается индивидуально и зависит от степени, вида и причины нарушения проводимости нервных волокон. Все мероприятия должны быть направлены на восстановление функции нерва.
При токсическом поражении необходимо прекратить токсическое воздействие (отменить лекарственный препарат, исключить прием отравляющих веществ). Лечение диабетической формы заболевания сводится, прежде всего, к поддержанию нормального уровня сахара крови. При посттравматических поражениях нервных волокон необходимо оптимальным способом избавиться от последствий травмирующего фактора.
Независимо от формы заболевания, больному назначаются обезболивающие препараты, специальные группы витаминов, другие препараты, улучшающие обменные процессы и стимулирующие регенерацию. Позже по назначению врача проводится физиотерапевтического лечение.
Немаловажную роль имеет профилактика нейропатий. Она сводится к нормализации обменных процессов, своевременному лечению системных и инфекционных заболеваний, а также важна своевременная стимуляция мышц в ходе ортопедического лечения.
Учитывая то, что данное заболевание часто переходит в хроническую форму, необходимо принять все меры для предотвращения обострения. Для этого больные с нейропатией направляются на санаторно-курортное лечение. Пациентов с данным заболеванием часто принимают санатории Кавказских Минеральных Вод и Белоруссии. В санаториях для лечения нейропатии применяются следующие процедуры:
- Психотерапия;
- Иглорефлексотерапия;
- ЛФК и массаж с приемами акупунктуры;
- Магнитотерапия;
- Светолечение;
- Лазеротерапия;
- Аромафитотерапия.

Во время санаторно-курортного лечения больным также рекомендуется диетотерапия с богатым содержанием витаминов групп В, С и Е. При этом следует помнить, что лечению в санаториях подлежат только заболевания в стадии ремиссии при хроническом процессе.
Санаторно-курортные учреждения КавМинВод и Беларуси, в которых производится профилактика и лечение нейропатии:
Профиль автора:
Невропатия верхних конечностей: симптомы, диагностика и лечение
Невропатия верхних конечностей – это очень распространённое состояние, которое выражается в слабости, болезненности и изменении чувствительности рук, в зависимости от локализации поражения нерва. Невропатия может затронуть один или несколько нервов. Может развиться в любом возрасте, но чаще всего встречается у людей, много времени проводящих за компьютером (туннельный запястный синдром).
Невропатия может затронуть один или несколько нервов. Может развиться в любом возрасте, но чаще всего встречается у людей, много времени проводящих за компьютером (туннельный запястный синдром).
Из-за чего может развиться невропатия верхних конечностей
Основная причина невропатии верхних конечностей – передавливание нерва. Это может происходить как в местах, где нерв лежит неглубоко под кожей либо проходит сквозь узкий костный канал (например, локтевой), в отдельных случаях нерв может быть передавлен и «в глубине» руки. Основными причинами передавливания нерва являются:
- Неудобная поза, при которой рука длительно находится в вывернутом состоянии (во время сна, в состоянии опьянения или под наркозом)
- Травмы конечностей: как непосредственная травма нерва (ушиб, надрыв, разрыв), так и травмирование костной или мышечной ткани, при котором нерв сдавливается обломками кости или отёком, гематомой
- Последствия травм или операции: 1) нерв может быть вовлечён в формирующуюся рубцовую ткань и зажат в ней; 2) недостаток кровообращения и, как следствие, ухудшение мышечного питания; 3) сдавливающий отёк
- Деформация суставов в связи с профессиональной деятельностью (спортсмены, музыканты, повара, стоматологи, работа с вибрирующими инструментами)
- Шейный остеохондроз
- Частое переохлаждение
- Любые отёки и воспалительные процессы в мышцах, вызванные инфекцией (грипп, герпес, туберкулёз, дифтерия, малярия, ВИЧ) или эндокринными заболеваниями (сахарный диабет)
- Механическое сдавливание нерва опухолью (при онкологии и доброкачественных опухолевых заболеваниях)
- Недостаток витаминов (обычно витамина В) или минералов в организме
Симптомы невропатии верхних конечностей
Нерв – это канал, по которому от органа в головной мозг поступает информация о положении его (органа/конечности) в пространстве, температуре, давлении и т. д., а от ГМ поступают команды действия органу/конечности. В случае повреждения нерва эта связь нарушается или обрывается, т.е. мозг «не знает» о существовании конечности, или неправильно трактует (частично не дошедшую до него) информацию, либо сигнал от мозга не доходит до конечности. Поэтому при невропатии верхних конечностей наиболее распространёнными симптомами являются:
д., а от ГМ поступают команды действия органу/конечности. В случае повреждения нерва эта связь нарушается или обрывается, т.е. мозг «не знает» о существовании конечности, или неправильно трактует (частично не дошедшую до него) информацию, либо сигнал от мозга не доходит до конечности. Поэтому при невропатии верхних конечностей наиболее распространёнными симптомами являются:
- слабость мышц рук, трудности при движении, тяжело поднимать руки вверх (особенно через стороны)
- из-за этого развивается нарушение координации движений
- изменения в чувствительности рук: снижение температурной чувствительности, ощущение «мурашек» (парестезии)
- атрофия мышц верхних конечностей
- спастический синдром: непроизвольные сокращения мышц, судороги и спазмы
- отёчность конечностей
Виды невропатии верхних конечностей
По руке человека проходит 3 основных крупных нерва: лучевой, срединный и локтевой. В зависимости от того, какой нерв и в каком месте поражён, будет отличаться картина и течение болезни.
Невропатия лучевого нерва
Лучевой нерв «отвечает» за наружную поверхность руки и кисти. Чаще всего повреждается
- в районе плечевого сустава или ключицы вследствие их перелома
- в локтевом сгибе, где нерв проходит близко под кожей и легко передавливается (например, при ношении тяжёлой сумки на локтевом сгибе)
- в районе запястного сустава, вследствие вывиха или длительного неудобного положения (упор на ладонь).
В зависимости от локализации повреждения может формироваться ложный паралич («сонный», «костыльный»), когда конечность в плече, локте или запястье безвольно свисает, больной не может управлять рукой (либо может это делать усилием воли, но совершенно не ощущает руку), онемение и парестезия руки, потеря кожной чувствительности.
Невропатия срединного нерва
Срединный нерв проходит по центру руки вдоль её внутренней стороны и отвечает за чувствительность и работу всей руки, ладони, а также 1-3 пальцев. Самой частой причиной невропатии срединного нерва является перенапряжение кисти (обычно профессиональное: у музыкантов, швей, плотников/столяров), непривычные физические нагрузки на квадратный пронатор кисти (в районе запястья), травмы предплечья, последствия неправильно проведённой инъекции в локтевую вену.
Самой частой причиной невропатии срединного нерва является перенапряжение кисти (обычно профессиональное: у музыкантов, швей, плотников/столяров), непривычные физические нагрузки на квадратный пронатор кисти (в районе запястья), травмы предплечья, последствия неправильно проведённой инъекции в локтевую вену.
Невропатия локтевого нерва
Локтевой нерв проходит параллельно срединному, но ближе к наружному краю руки, контролирует кисть, безымянный палец и мизинец. Наиболее часто невропатия локтевого нерва развивается у людей, которым длительно находиться в позе (обычно работают) с упором на локти. И, наверняка, каждый человек ударялся локтем о твёрдые предметы и ощущал сильную боль по типу электрического разряда, после которого кисть на некоторое время немела и зудела. Также очень распространёнными причинами невропатии являются деформирующие артрозы и прочие заболевания костно-хрящевого аппарата.
Диагностика невропатии верхних конечностей
При любых болях и ограниченности в движении, если не было никаких травм, необходимо обращаться к врачу неврологу.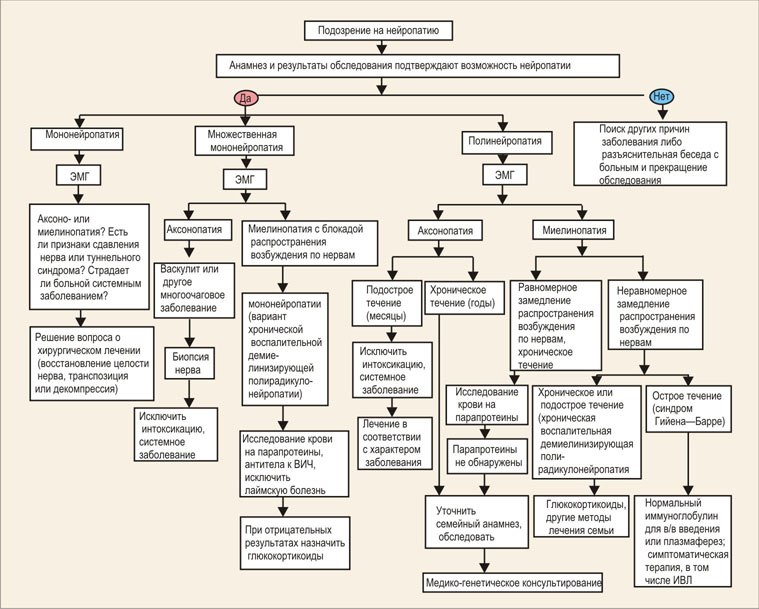 На консультации врач выслушает жалобы, проведёт объективный осмотр и неврологические пробы, а также назначит следующие исследования:
На консультации врач выслушает жалобы, проведёт объективный осмотр и неврологические пробы, а также назначит следующие исследования:
- рентгенографию (определит, есть ли деформация костей или суставов, которые могли бы передавить нерв)
- магнитную томографию (для определения воспалительных и опухолевых процессов)
- электронейромиографию (определит скорость и общее состояние нервно-мышечной связи)
Лечение невропатии верхних конечностей
Главная цель лечения невропатии – это устранение сдавливания нерва. Поэтому, в зависимости от причин, по которой развилась невропатия верхних конечностей, подбирается и лечение:
- обезболивающие для снятия болевого синдрома
- противовоспалительные препараты
- миорелаксанты
- витамины группы В
- противосудорожные препараты
- массажи и мануальная терапия, которые помогут высвободить защемленный нерв
- оперативное вмешательство при переломах со смещением или непосредственное повреждение самих нервов руки
- ЛФК, физиотерапия, электростимуляция и прочие способы реабилитации после травм
По большому счёту невропатии верхних конечностей подвержен каждый человек, но с помощью профилактики можно с большой долей вероятности уберечь себя от этого неприятного состояния. Для этого достаточно периодически менять положение и делать лёгкие разминки для рук: вращение кистью, предплечьями или всей рукой, разведение рук в стороны. И, конечно, очень важно соблюдать правильное и сбалансированное питание, так как очень часто проблемы с нервами возникают из-за недостатка необходимых витаминов и минералов.
Для этого достаточно периодически менять положение и делать лёгкие разминки для рук: вращение кистью, предплечьями или всей рукой, разведение рук в стороны. И, конечно, очень важно соблюдать правильное и сбалансированное питание, так как очень часто проблемы с нервами возникают из-за недостатка необходимых витаминов и минералов.
Что это такое и как с этим лечить
Обзор
Компрессия срединного нерва запястья вызывает наиболее частую форму мононевропатии — синдром запястного канала.
Что такое мононевропатия?
Мононевропатия — это повреждение одного нерва. Это повреждение может вызвать индивидуальную боль, потерю подвижности или онемение.
Мононевропатия возникает при повреждении покрытия нерва (миелиновой оболочки) или части нервной клетки. Повреждение не позволяет нервам распространять сигналы.
Какие нервы могут поражаться мононевропатией?
Технически, любой нерв в организме может быть поражен мононевропатией. Однако наиболее вероятно поражение нервов, которые проходят близко к коже или к кости. К ним относятся:
- Срединный нерв запястья. Это вызывает наиболее частую форму мононевропатии — синдром запястного канала.
- Локтевой нерв в локтевом суставе.
- Лучевой нерв плеча.
- Малоберцовый нерв чуть ниже колена.
- Боковой кожный нерв бедра голени.
Кто заболевает мононевропатией?
Любой человек может быть поражен мононевропатией. Может быть поражен любой нерв, который подвергается длительному сжатию или другому стрессу.
Люди с определенными заболеваниями, такими как диабет, могут подвергаться более высокому риску развития мононевропатии.
Симптомы и причины
Что вызывает мононевропатию?
Причины мононевропатии различаются в зависимости от пораженных нервов.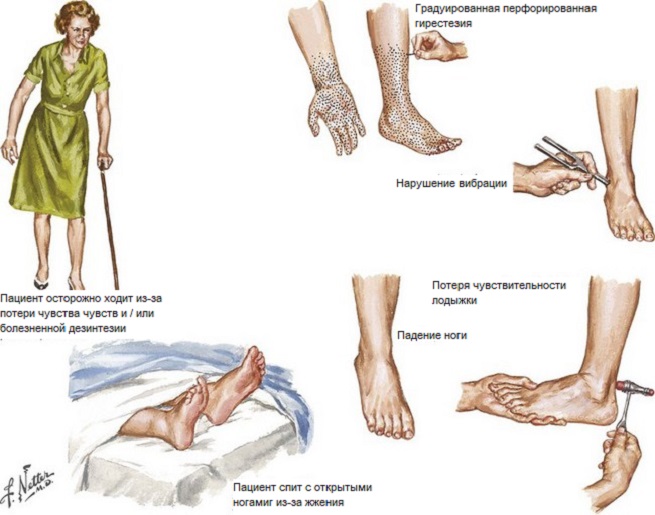 Это может быть вызвано повторяющимися движениями, травмой или длительным давлением на нерв из-за травмы или отека. Травмы, которые могут вызвать мононевропатию, включают:
Это может быть вызвано повторяющимися движениями, травмой или длительным давлением на нерв из-за травмы или отека. Травмы, которые могут вызвать мононевропатию, включают:
- Давление от плохо подогнанной гипсовой повязки или костылей.
- Давление от длительного нахождения в тесноте.
- Давление на нервы, вызванное прикованием к постели или параличом.
- Повреждения от лучевой терапии.
- Системные или инфекционные заболевания, которые могут поражать нерв.
Каковы симптомы мононевропатии?
Симптомы мононевропатии различаются в зависимости от пораженного нерва. Наиболее частые симптомы:
- Потеря чувствительности в зоне поражения.
- Слабость в пораженной области.
- Боль или жжение.
- Ощущение «булавок и иголок».
Если вы испытываете какие-либо из вышеперечисленных симптомов, обратитесь к врачу. Нелеченная мононевропатия может привести к:
- Деформация.

- Потеря мышечной массы.
- Постоянная инвалидность.
- Потеря чувствительности.
Диагностика и тесты
Как диагностируется мононевропатия?
Ваш врач обычно сможет диагностировать мононевропатию, выслушав ваши симптомы и выполнив физическое обследование.
Иногда может потребоваться процедура, называемая электромиографией (ЭМГ). Другие тесты, которые могут быть выполнены, включают тест нервной проводимости, ультразвуковое исследование нервов или МРТ.
Ведение и лечение
Как лечится мононевропатия?
Лечение мононевропатии зависит от типа пораженных нервов. Лечебные процедуры включают:
Лечебные процедуры включают:
- Снятие давления.
- Нестероидные противовоспалительные средства (НПВП).
- Инъекции кортикостероидов.
- Шины для иммобилизации области.
- Лечение любого сопутствующего основного заболевания.
- Иногда может потребоваться операция для снятия давления, если другие методы лечения неэффективны.
Перспективы / Прогноз
Каков прогноз при мононевропатии?
Важно немедленно лечить мононевропатию.При раннем обнаружении это состояние может значительно улучшиться.
Периферическая невропатия — симптомы, типы и причины
Что такое периферическая невропатия?
Название состояния немного говорит вам о том, что это такое:
Периферийное: За пределами (в данном случае за пределами головного и спинного мозга)
Нейро-: Связано с нервами
-патия: заболевание
Периферическая невропатия относится к состояниям, которые возникают, когда нервы, передающие сообщения к головному и спинному мозгу от и к остальному телу, повреждены или поражены.
Периферические нервы составляют сложную сеть, которая соединяет головной и спинной мозг с мышцами, кожей и внутренними органами. Периферические нервы выходят из спинного мозга и расположены вдоль линий тела, называемых дерматомами. Обычно повреждение нерва затрагивает один или несколько дерматомов, которые можно отследить до определенных участков тела. Повреждение этих нервов нарушает связь между мозгом и другими частями тела и может нарушить движение мышц, нарушить нормальную чувствительность в руках и ногах и вызвать боль.
Типы периферической невропатии
Существует несколько различных видов периферической невропатии, которые возникают по разным причинам. Они варьируются от синдрома запястного канала (травматическая травма, часто возникающая после хронического повторяющегося использования рук и запястий, например, при использовании компьютера) до повреждения нервов, связанного с диабетом.
В группе периферические невропатии распространены, особенно среди людей старше 55 лет. В совокупности эти состояния затрагивают от 3% до 4% людей в этой группе.
Невропатии обычно классифицируются в зависимости от проблем, которые они вызывают, или в зависимости от того, что лежит в основе повреждения. Есть также термины, которые выражают степень повреждения нервов.
Мононевропатия
Повреждение одного периферического нерва называется мононевропатией. Наиболее частой причиной являются телесные повреждения или травмы, например, в результате несчастного случая. Длительное давление на нерв, вызванное длительным малоподвижным образом жизни (например, сидение в инвалидном кресле или лежание в постели) или постоянные повторяющиеся движения, может вызвать мононевропатию.
Синдром запястного канала — распространенный тип мононевропатии. Это называется травмой от чрезмерного перенапряжения, которая возникает, когда нерв, проходящий через запястье, сжимается. Люди, чья работа требует повторяющихся движений запястьями (например, рабочие конвейера, физические работники и те, кто пользуется компьютерной клавиатурой в течение длительного времени), подвергаются большему риску.
Продолжение
Повреждение нерва может привести к онемению, покалыванию, необычным ощущениям и боли в первых трех пальцах со стороны большого пальца руки.Человек может просыпаться ночью с онемением руки или обнаруживать, что когда он выполняет какие-либо действия, например, пользуется феном, онемение становится более заметным. Со временем травмы запястного канала могут ослабить мышцы руки. Вы также можете почувствовать боль, покалывание или жжение в руке и плече.
Вот примеры других мононевропатий, которые могут вызывать слабость в пораженных частях тела, таких как руки и ноги:
- Паралич локтевого нерва возникает, когда нерв проходит близко к поверхности кожи в локтевом суставе. поврежден.Онемение отмечается в 4-м и 5-м пальцах руки.
- Паралич лучевого нерва возникает в результате повреждения нерва, который проходит вдоль нижней части плеча, и может возникать при переломах плечевой кости в верхней части руки.
- Паралич малоберцового нерва возникает, когда нерв в верхней части голени на внешней стороне колена сжимается. Это приводит к состоянию, называемому «опускание стопы», при котором становится трудно поднять стопу.
Продолжение
Невропатия может поражать нервы, которые контролируют движение мышц (двигательные нервы), а также нервы, которые определяют такие ощущения, как холод или боль (сенсорные нервы).В некоторых случаях это может повлиять на внутренние органы, такие как сердце, кровеносные сосуды, мочевой пузырь или кишечник. Невропатия, поражающая внутренние органы, называется вегетативной невропатией. Это редкое заболевание может вызвать низкое кровяное давление или проблемы с потоотделением.
Полинейропатия
Наибольшее количество случаев периферической невропатии приходится на полинейропатию. Это происходит, когда несколько периферических нервов по всему телу не работают одновременно. Полинейропатия может иметь множество причин, включая воздействие определенных токсинов, например, злоупотребление алкоголем, плохое питание (особенно дефицит витамина B) и осложнения, вызванные такими заболеваниями, как рак или почечная недостаточность.
Одной из наиболее распространенных форм хронической полинейропатии является диабетическая невропатия, заболевание, которое возникает у людей с диабетом. Это более серьезно у людей с плохо контролируемым уровнем сахара в крови. Хотя диабет встречается реже, он также может вызывать мононевропатию.
Продолжение
Наиболее частые симптомы полинейропатии:
- Покалывание
- Онемение
- Потеря чувствительности в руках и ногах
- Жжение в ступнях или руках
Потому что люди с хронической полинейропатией часто теряют их способность чувствовать температуру и боль, они могут обжечься и образовать открытые язвы в результате травмы или длительного давления.Если поражены нервы, обслуживающие органы, это может привести к диарее или запору, а также к потере контроля над кишечником или мочевым пузырем. Также возможны сексуальная дисфункция и аномально низкое кровяное давление.
Одной из самых серьезных полинейропатий является синдром Гийена-Барре, редкое заболевание, которое возникает внезапно, когда иммунная система организма атакует нервы в организме, когда они покидают спинной мозг. Симптомы обычно появляются быстро и быстро ухудшаются, иногда приводя к параличу. Ранние симптомы включают слабость и покалывание, которые в конечном итоге могут распространиться вверх на руки.В более тяжелых случаях могут возникнуть проблемы с артериальным давлением, проблемы с сердечным ритмом и затрудненное дыхание. Однако, несмотря на тяжесть заболевания, показатели выздоровления хорошие, если пациенты получают лечение на ранней стадии.
Хроническая воспалительная демиелинизирующая полинейропатия — это хроническая форма болезни Гийена-Барре, симптомы которой сохраняются в течение месяцев и даже лет. Ранняя диагностика и лечение имеют решающее значение для пациентов с ХВДП, 30% из которых в конечном итоге рискуют оказаться прикованными к инвалидной коляске.
Что вызывает периферическую невропатию?
Существует множество факторов, которые могут вызвать периферическую невропатию, поэтому часто бывает трудно определить причину.Невропатии возникают одним из трех способов:
- Приобретенные невропатии вызываются факторами окружающей среды, такими как токсины, травмы, болезни или инфекции. Известные причины приобретенных невропатий включают:
- Диабет
- Несколько редких наследственных заболеваний
- Алкоголизм
- Плохое питание или дефицит витаминов
- Определенные виды рака и химиотерапия, используемые для их лечения
- Состояния, при которых нервы по ошибке поражаются собственным телом иммунная система или повреждена чрезмерно агрессивной реакцией на травму
- Определенные лекарства
- Заболевание почек или щитовидной железы
- Инфекции, такие как болезнь Лайма, опоясывающий лишай или СПИД
- Наследственные невропатии встречаются не так часто.Наследственные невропатии — это заболевания периферических нервов, которые генетически передаются от родителей к ребенку. Наиболее распространенным из них является болезнь Шарко-Мари-Тута 1 типа. Она характеризуется слабостью в ногах и, в меньшей степени, в руках — симптомы, которые обычно проявляются в возрасте от середины детства до 30 лет. за счет разрушения изоляции, которая обычно окружает нервы и помогает им проводить электрические импульсы, необходимые для запуска мышечного движения.
- Идиопатические невропатии возникают по неизвестной причине. Таким образом классифицируется до одной трети всех невропатий.
Дополнительные типы невропатии | ADA
Шарко
Сустав Шарко, также называемый невропатической артропатией, возникает, когда сустав выходит из строя из-за проблем с нервами. Этот тип невропатии чаще всего возникает в стопе.
В типичном случае сустава Шарко стопа потеряла большую часть чувствительности.Человек больше не чувствует боли в стопе и теряет способность ощущать положение сустава. Кроме того, мышцы теряют способность правильно поддерживать сустав. Стопа становится неустойчивой, и ходьба только ухудшает ее.
Травма, например вывихнутая лодыжка, может усугубить ситуацию. Стыки стачиваются о кость. В результате возникает воспаление, которое приводит к дальнейшей нестабильности и вывиху. Наконец, разрушается костная структура стопы. В конце концов, стопа заживает сама по себе, но из-за разрушения кости она превращается в деформированную стопу.
Люди с риском развития синдрома Шарко — это те, у кого уже есть невропатия. Им следует знать о таких симптомах, как:
- набухание
- покраснение
- тепло
- сильный импульс
- нечувствительность стопы.
Раннее лечение может остановить разрушение костей и способствовать заживлению.
Черепная невропатия
Черепная нейропатия поражает 12 пар нервов, связанных с мозгом и контролирующих зрение, движение глаз, слух и вкус.
Чаще всего краниальная нейропатия поражает нервы, контролирующие глазные мышцы. Невропатия начинается с боли на одной стороне лица возле пораженного глаза. Позже глазная мышца парализуется. Результаты двоения в глазах. Симптомы этого типа невропатии обычно проходят или проходят в течение 2–3 месяцев.
Компрессионная мононевропатия
Компрессионная мононевропатия возникает при повреждении одного нерва. Это довольно распространенный тип невропатии. Кажется, есть два вида повреждений.В первом случае нервы сдавливаются в местах, где они должны пройти через узкий туннель или над комком кости. Нервы у людей с сахарным диабетом более подвержены компрессионным травмам. Второй вид повреждений возникает, когда заболевание кровеносных сосудов, вызванное диабетом, ограничивает приток крови к части нерва.
Синдром запястного канала, вероятно, является наиболее распространенной компрессионной мононевропатией. Это происходит, когда срединный нерв предплечья сдавливается в запястье. Симптомы этого типа невропатии включают онемение, отек или покалывание в пальцах с болью или без боли при вождении автомобиля, вязании или отдыхе ночью.Если просто повесить руку на бок, боль обычно снимается в течение нескольких минут. Если симптомы тяжелые, операция может полностью избавить от боли.
Бедренная невропатия
Бедренная нейропатия чаще всего встречается у людей с диабетом 2 типа. Может возникнуть боль в передней части одного бедра. Затем следует мышечная слабость, и пораженные мышцы истощаются. Другой вид нейропатии, который также поражает ноги, называется диабетической амиотрофией . При этом слабость возникает с обеих сторон тела, но боли нет.Врачи не понимают, почему это происходит, но причиной может быть заболевание кровеносных сосудов.
Очаговая нейропатия
Фокальная нейропатия поражает нерв или группу нервов, вызывая внезапную слабость или боль. Это может привести к двоению в глазах, параличу одной стороны лица, называемому параличом Белла, или боли в передней части бедра или других частях тела.
Радикулопатия грудного / поясничного отдела
Радикулопатия грудного или поясничного отдела позвоночника — еще одна распространенная мононевропатия. Это похоже на бедренную невропатию, за исключением того, что она возникает в туловище.Поражает пояс грудной клетки или брюшной стенки с одной или обеих сторон. Кажется, что это чаще встречается у людей с диабетом 2 типа. Опять же, люди с этой невропатией со временем поправляются.
Одностороннее отведение стопы
Одностороннее падение стопы — это когда стопу невозможно поднять. Возникает в результате повреждения малоберцового нерва голени компрессией или заболеванием сосудов. Висячие ноги могут улучшиться.
Мононевропатия — обзор | Темы ScienceDirect
Множественная мононевропатия и множественная мононевропатия
Мононевропатии редко встречаются у ВИЧ-инфицированных.Их можно увидеть с вовлечением черепных или периферических нервов. Причина этих мононевропатий не всегда ясна, но замешаны сам ВИЧ, другие инфекции, иммунологические процессы или сдавление внешними структурами (Verma et al., 2004). Распространенным ранним проявлением является односторонний или двусторонний паралич лицевого нерва, который чаще всего наблюдается при острой ВИЧ-инфекции (Wechsler and Ho, 1989). На поздних стадиях ВИЧ-инфекции мононевропатии вызваны другими инфекциями или процессами, такими как инфекция, вызванная вирусом ветряной оспы (VZV), сифилис, туберкулез или менингеальная лимфома (Verma et al., 2004). Примеры клинических проявлений включают падение запястья, падение стопы, нейросенсорную тугоухость и диафрагмальный паралич (Piliero et al., 2004). Диагноз основывается на клинической картине и электрофизиологическом исследовании. Независимо от ВИЧ-статуса лечение мононевропатий одинаковое. Кортикостероиды могут быть эффективными, но противовирусные препараты не приносят пользы (Sullivan et al., 2007).
Множественный мононеврит классически ассоциируется с васкулитом. Это редко, но когда наблюдается у ВИЧ-инфицированных людей, это происходит либо на ранних стадиях из-за иммунологических факторов, либо на поздних стадиях из-за таких инфекций, как CMV, гепатит B, гепатит C или VZV (Verma et al., 2004). Множественный мононеврит развивается медленно, обычно затрагивая сенсорные, моторные и вегетативные функции. Чаще всего проявляется болезненной асимметричной полинейропатией, поражающей несколько нервов ступенчатым образом (Verma et al., 2004). Диагноз устанавливается на основании клинической картины и электрофизиологического исследования. У пациентов с низким числом CD4 ЦМВ следует исключить с помощью ЦМВ ПЦР или биопсии нерва. Если ЦМВ задокументирован или у пациентов с числом CD4 менее 200 клеток / мм 3 , где вероятен ЦМВ, следует начать направленное или эмпирическое лечение ЦМВ-инфекции (см. Раздел в этой главе о ЦМВ-инфекции) ганцикловиром (Kaplan et al. al., 2009). У пациентов с числом CD4 более 200 клеток / мм 3 рекомендуется поддерживающая терапия для этого часто самоограничивающегося состояния. Если биопсия нерва выявляет васкулит, рекомендуется лечение с помощью ВВИГ, плазмафереза или кортикостероидов (Brew, 2001).
Периферическая невропатия | Johns Hopkins Medicine
Периферическая невропатия
Периферическая невропатия — это тип поражения нервной системы. В частности, это проблема с вашей периферической нервной системой.Это сеть нервов, которая передает информацию от головного и спинного мозга (центральной нервной системы) к остальному телу.
Причины периферической невропатии
Периферическая невропатия возникает по разным причинам. Некоторые люди наследуют заболевание от родителей. У других это развивается из-за травмы или другого заболевания.
Во многих случаях другой тип проблемы, например, заболевание почек или гормональный дисбаланс, приводит к периферической невропатии. Одна из наиболее частых причин периферической невропатии в U.С. — сахарный диабет.
Типы периферической невропатии
Существует более 100 типов периферической нейропатии, каждый со своим набором симптомов и прогнозов. Чтобы врачи могли классифицировать их, их часто разбивают на следующие категории:
Моторная невропатия. Это повреждение нервов, которые контролируют мышцы и движения в теле, например, движение рук и рук или разговор.
Сенсорная невропатия. Сенсорные нервы контролируют то, что вы чувствуете, например боль, температуру или легкое прикосновение. Сенсорная нейропатия поражает эти группы нервов.
Невропатия вегетативного нерва. Автономные нервы контролируют функции, о которых вы не подозреваете, например дыхание и сердцебиение. Повреждение этих нервов может быть серьезным.
Комбинированные невропатии. У вас может быть сочетание 2 или 3 из этих других типов невропатии, например сенсомоторная нейропатия.
Симптомы периферической невропатии
Симптомы периферической невропатии различаются в зависимости от вашего типа и части тела, пораженной. Симптомы могут варьироваться от покалывания или онемения в определенной части тела до более серьезных последствий, таких как жгучая боль или паралич.
Слабость мышц
Судороги
Подергивание мышц
Потеря мышц и костей
Изменения кожи, волос или ногтей
Онемение
Потеря чувствительности или чувствительности к частям тела
Потеря равновесия или других функций как побочный эффект потери чувствительности в ногах, руках или других частях тела
Эмоциональные расстройства
Нарушения сна
Потеря боли или чувствительности, которые могут подвергнуть вас риску, например отсутствие ощущения надвигающегося сердечного приступа или боли в конечностях
Неспособность потеть должным образом, что приводит к непереносимости тепла
Потеря контроля над мочевым пузырем, ведущая к инфекции или недержанию мочи
Головокружение, дурнота или обмороки из-за потери контроля над артериальным давлением
Диарея, запор или недержание мочи, связанные с повреждением нервов в кишечнике или пищеварительном тракте
Проблемы с едой или глотанием
Опасные для жизни симптомы, такие как затрудненное дыхание или нерегулярное сердцебиение
Симптомы периферической невропатии могут быть похожи на другие состояния или медицинские проблемы.Всегда обращайтесь к своему врачу за диагнозом.
Диагностика периферической невропатии
Симптомы и части тела, пораженные периферической невропатией, настолько разнообразны, что бывает трудно поставить диагноз. Если ваш лечащий врач подозревает повреждение нерва, он или она тщательно изучат медицинский анамнез и проведут ряд неврологических тестов, чтобы определить место и степень повреждения вашего нерва. Сюда могут входить:
В зависимости от того, что показывают базовые тесты, ваш лечащий врач может захотеть провести более глубокое сканирование и другие тесты, чтобы лучше изучить повреждение нервов.Тесты могут включать:
Лечение периферической невропатии
Обычно периферическую невропатию невозможно вылечить, но вы можете многое сделать, чтобы предотвратить ее ухудшение. Если причиной является основное заболевание, такое как диабет, ваш лечащий врач сначала вылечит его, а затем лечит боль и другие симптомы невропатии.
В некоторых случаях могут помочь безрецептурные обезболивающие. В других случаях необходимы рецептурные лекарства. Некоторые из этих лекарств включают мексилетин, лекарство, разработанное для коррекции нерегулярного сердечного ритма; противосудорожные препараты, такие как габапентин, фенитоин и карбамазепин; и некоторые классы антидепрессантов, включая трициклические препараты, такие как амитриптилин.
Инъекции и пластыри лидокаина могут помочь при боли в других случаях. В крайних случаях хирургическое вмешательство может использоваться для разрушения нервов или восстановления повреждений, вызывающих невропатическую боль и симптомы.
Профилактика периферической невропатии
Выбор образа жизни может сыграть роль в предотвращении периферической невропатии. Вы можете снизить риск развития многих из этих состояний, избегая алкоголя, устраняя дефицит витаминов, придерживаясь здоровой диеты, теряя вес, избегая токсинов и регулярно занимаясь спортом.Если у вас заболевание почек, диабет или другое хроническое заболевание, важно работать с вашим лечащим врачом, чтобы контролировать ваше состояние, что может предотвратить или отсрочить начало периферической невропатии.
Лечение периферической невропатии
Даже если у вас уже есть какая-либо форма периферической невропатии, меры по ведению здорового образа жизни могут помочь вам почувствовать себя лучше и уменьшить боль и симптомы, связанные с этим расстройством. Вы также захотите бросить курить, не позволять травмам оставаться без лечения и тщательно ухаживать за ногами и лечить раны, чтобы избежать осложнений, таких как потеря конечности.
В некоторых случаях скобы для рук и ног, отпускаемые без рецепта, могут помочь вам компенсировать мышечную слабость. Ортопедия может помочь вам лучше ходить. Техники релаксации, такие как йога, могут помочь облегчить эмоциональные, а также физические симптомы.
Что такое невропатия? — HealthQuest of Farmington MI
Что такое невропатия?
Невропатия — это совокупность заболеваний, которые возникают при повреждении нервов периферической нервной системы (части нервной системы за пределами головного и спинного мозга).Это состояние обычно называют периферической невропатией, и чаще всего оно возникает из-за повреждения аксонов нервов. Невропатия обычно вызывает боль и онемение рук и ног. Это может быть результатом травматических повреждений, инфекций, нарушений обмена веществ и воздействия токсинов. Одна из наиболее частых причин невропатии — диабет.
Невропатия может поражать нервы, контролирующие движение мышц (двигательные нервы), и нервы, которые определяют такие ощущения, как холод или боль (сенсорные нервы).В некоторых случаях — вегетативная невропатия — она может поражать внутренние органы, такие как сердце, кровеносные сосуды, мочевой пузырь или кишечник.
Боль при периферической невропатии часто описывается как покалывание или жжение. Нет определенного периода времени, в течение которого существует боль, но симптомы часто со временем улучшаются, особенно если невропатия имеет основное заболевание, которое можно вылечить. Состояние часто связано с плохим питанием, рядом заболеваний, давлением или травмой, но во многих случаях причина неизвестна (так называемая идиопатическая невропатия).
В США около 20 миллионов человек страдают невропатией. Более половины пациентов с диабетом также страдают этим заболеванием.
Для получения информации о лечении невропатии посетите нашу страницу Rebuilder Therapy.
Как классифицируется невропатия?
Периферическую невропатию в целом можно разделить на следующие категории:
- Мононевропатия — поражение одного нерва. Примеры включают синдром канала запястья, паралич локтевого нерва, паралич лучевого нерва и паралич малоберцового нерва.
- Множественная мононевропатия — индивидуально поражены два или более нерва.
- Полинейропатия — генерализованное поражение периферических нервов. Примеры включали диабетическую невропатию и синдром Гийена-Барре.
Нейрофатии также можно разделить на категории по функциональной классификации (моторные, сенсорные, вегетативные или смешанные) или по типу начала (острое — часы или дни, подострое — недели или месяцы, или хроническое — месяцы или годы).
Самая распространенная форма невропатии — (симметричная) периферическая полинейропатия, которая в основном поражает ступни и ноги с обеих сторон тела.
Что вызывает невропатию?
Около 30% случаев невропатии считаются идиопатическими, что означает, что они имеют неизвестную причину. Еще 30% невропатий вызваны диабетом. Фактически, примерно у 50% людей с диабетом развивается какой-либо тип нейропатии. Остальные случаи невропатии, называемые приобретенными невропатиями, имеют несколько возможных причин, в том числе:
- Травма или давление на нервы, часто в результате гипса, костыля или повторяющихся движений, например набора текста на клавиатуре
- Проблемы с питанием и недостаток витаминов, часто из-за недостатка витаминов группы B
- Алкоголизм, часто из-за неправильного питания и недостатка витаминов
- Аутоиммунные заболевания, такие как волчанка, ревматоидный артрит и синдром Гийена-Барре
- Опухоли, которые часто давят на нервы
- Другие болезни и инфекции, такие как болезнь почек, болезнь печени, болезнь Лайма, ВИЧ / СПИД или недостаточная активность щитовидной железы (гипотиреоз)
- Наследственные заболевания (наследственные невропатии), такие как болезнь Шарко-Мари-Тута и амилоидная полинейропатия
- Воздействие отравления, вызванного токсинами, такими как тяжелые металлы, и некоторыми лекарствами и средствами лечения рака
Кто страдает невропатией?
Факторы риска периферической невропатии включают несколько состояний и типов поведения.Люди с диабетом, которые плохо контролируют уровень сахара в крови, очень часто страдают от невропатии. Аутоиммунные заболевания, такие как волчанка и ревматоидный артрит, также увеличивают вероятность развития невропатии. Люди, которым была проведена трансплантация органов, пациенты со СПИДом и другие люди, у которых был какой-либо тип подавления иммунной системы, имеют более высокий риск невропатии. Кроме того, повышенному риску подвержены те, кто злоупотребляет алкоголем или имеет дефицит витаминов (особенно витаминов группы B). Невропатия также чаще встречается у людей с заболеваниями почек, печени или щитовидной железы.
Периферическая невропатия — болезни и состояния
Лечение периферической невропатии может включать лечение любой основной причины или любых симптомов, которые вы испытываете.
Лечение может быть более успешным при определенных основных причинах. Например, контроль над диабетом может помочь улучшить невропатию или, по крайней мере, остановить ее ухудшение.
Лечение основной причины
Существует множество возможных причин периферической невропатии, некоторые из которых можно лечить по-разному.Например:
- Диабет иногда можно контролировать путем изменения образа жизни, например отказа от курения, сокращения употребления алкоголя, поддержания здорового веса и регулярных физических упражнений
- Дефицит витамина B12 можно вылечить с помощью инъекций или таблеток B12
- Периферическая невропатия, вызванная лекарством, которое вы принимаете, может улучшиться, если лечение прекратить
Некоторые менее распространенные типы периферической невропатии можно лечить с помощью лекарств, например:
- кортикостероиды — мощное противовоспалительное средство
- Иммунодепрессанты — препараты, снижающие активность иммунной системы
- инъекций иммуноглобулина — смеси белков крови, называемых антителами, вырабатываемых иммунной системой
Однако основная причина не всегда может быть неизлечимой.
Облегчение нервной боли
Вам также могут потребоваться лекарства для лечения нервной боли (невропатической боли), которую вы испытываете.
В отличие от большинства других типов боли, невропатическая боль обычно не проходит с помощью обычных обезболивающих, таких как парацетамол и ибупрофен, а также часто используются другие лекарства.
Обычно их следует начинать с минимальной дозы, постепенно увеличивая дозу до тех пор, пока вы не заметите эффект, потому что идеальная доза для каждого человека непредсказуема.Более высокие дозы могут лучше справляться с болью, но также с большей вероятностью могут вызвать побочные эффекты.
Наиболее частыми побочными эффектами являются усталость, головокружение или чувство опьянения. Если вы их получите, возможно, потребуется уменьшить дозу. Не садитесь за руль и не работайте с механизмами, если вы чувствуете сонливость или помутнение зрения. Вы также можете стать более чувствительными к воздействию алкоголя.
Побочные эффекты должны исчезнуть через неделю или две, когда ваше тело привыкнет к лекарству. Однако, если ваши побочные эффекты не исчезнут, сообщите об этом своему терапевту, так как можно будет перейти на другое лекарство, которое вам больше подходит.
Даже если первое лекарство не помогает, могут помочь другие.
Многие из этих лекарств могут также использоваться для лечения других состояний, таких как депрессия, эпилепсия, беспокойство или головные боли. Если вам назначат антидепрессант, он может облегчить боль, даже если вы не в депрессии. Это не значит, что ваш врач подозревает, что вы в депрессии.
К основным лекарствам, рекомендованным при невропатической боли, относятся:
- амитриптилин — также используется для лечения головных болей и депрессии
- дулоксетин — также используется для лечения проблем с мочевым пузырем и депрессии
- прегабалин и габапентин — также используются для лечения эпилепсии, головных болей или беспокойства
Есть также некоторые дополнительные лекарства, которые можно использовать для облегчения боли в определенной области тела или для облегчения особенно сильной боли на короткие периоды времени.Они описаны ниже.
Крем с капсаицином
Если ваша боль ограничена определенной областью вашего тела и вы не можете или предпочитаете не принимать перечисленные выше лекарства, вам может помочь крем с капсаицином.
Капсаицин — это вещество, которое делает перец чили острым. Считается, что он действует при невропатической боли, останавливая нервы, отправляющие болевые сигналы в мозг.
Крем с капсаицином размером с горошину втирают в болезненный участок кожи три или четыре раза в день.
Побочные эффекты крема с капсаицином могут включать раздражение кожи и ощущение жжения в обработанной области, когда вы впервые начинаете лечение.
Не используйте крем с капсаицином на сломанной или воспаленной коже и всегда мойте руки после нанесения.
Лидокаиновый пластырь
Это большой пластырь, содержащий местный анестетик. Это полезно, когда боль затрагивает только небольшой участок кожи. Он прилипает к болезненному участку кожи, и местный анестетик впитывается в кожу, которая покрыта.
Трамадол
Трамадол — это мощное обезболивающее, связанное с морфином, которое можно использовать для лечения невропатической боли, которая не поддается лечению, которое может назначить ваш терапевт.
Как и все опиоиды, трамадол может вызывать привыкание, если принимать его в течение длительного времени. Обычно его назначают только на короткое время. Трамадол можно принимать в периоды, когда боль усиливается.
Общие побочные эффекты трамадола включают:
- тошнота или рвота
- головокружение
- запор
Лечение других симптомов
Помимо лечения боли, вам может потребоваться лечение, которое поможет вам справиться с другими симптомами, которые вы испытываете в результате периферической невропатии.
Например, если у вас мышечная слабость, вам может потребоваться физиотерапия, чтобы выучить упражнения для улучшения мышечной силы. Вам также может потребоваться носить шины, чтобы поддерживать слабые лодыжки, или использовать вспомогательные средства для ходьбы.

.gif)

 Примерами считают атаксию Фридрейха и болезнь Шарко-Мари-Тута.
Примерами считают атаксию Фридрейха и болезнь Шарко-Мари-Тута.  Ухудшение кровоснабжения (ишемия) нервных волокон может вызвать длительное повреждение.
Ухудшение кровоснабжения (ишемия) нервных волокон может вызвать длительное повреждение. 
 Считается самой опасной, т.к. при прогрессировании заболевания нарушается функционирование определенных органов и систем. Может быть нарушена функция глотания, мочеиспускания, дефекации.
Считается самой опасной, т.к. при прогрессировании заболевания нарушается функционирование определенных органов и систем. Может быть нарушена функция глотания, мочеиспускания, дефекации.
 Это приводит к повреждениям внутренних органов, и может привести к невропатии.
Это приводит к повреждениям внутренних органов, и может привести к невропатии.


