Йод при беременности
Сбалансированное питание и прием витаминно-минеральных пищевых добавок — основа здоровья и хорошего самочувствия для детей и взрослых. Они особенно важны для женщин в «интересном» положении. Нехватка витаминов или микроэлементов может негативно повлиять на формирование, рост и развитие будущего малыша. Одним из важнейших для названного периода микроэлементом является йод.
Зачем нужен йод при беременности
Этот компонент входит в состав почти всех тканей человеческого организма. Но больше всего его в гормонах, продуцируемых щитовидной железой: тироксине, трийодтиронине, тиреокальцитонине. Попадая в кровь, эти гормоны регулируют обмен веществ, помогают перераспределять энергию по всем системам человеческого тела.
Йод усваивается из воды и пищи. Однако лишь треть территории земного шара имеет достаточное количество этого микроэлемента (прибережные зоны), на остальных территориях его не хватает. Поэтому большинство населения планеты испытывает недостаток данного элемента. Его восполняют с помощью определенных продуктов, богатых йодом, а также специальных витаминных добавок.
Его восполняют с помощью определенных продуктов, богатых йодом, а также специальных витаминных добавок.
Небольшой йододефицит может вызвать головную боль, усталость, подавленность, нервозность и раздражительность, послабление памяти и умственных способностей. При длительной нехватке этого микроэлемента может появиться аритмия, повышается артериальное давление, снижается уровень гемоглобина в крови, могут развиться серьезные заболевания щитовидной железы.
Во время вынашивания плода нехватка йода может негативно отразится не только на матери, но и на ребенке. У последнего такой дефицит может спровоцировать отставание в физическом и ментальном развитии либо стать причиной патологий, например, в щитовидной железе. Приблизительно с 18 недели беременности у плода начинает работать его собственная щитовидка, до этого крохе нужны материнские йодосодержащие гормоны. Они влияют не только на закладку и развитие нервной системы, но также и на формирование костной ткани, энергетический обмен.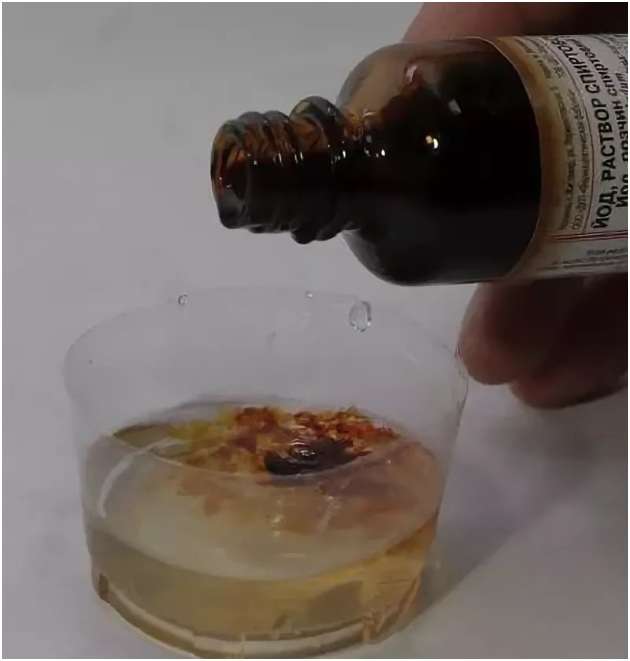
Для будущей матери такой дефицит грозит не только нарушением общего самочувствия, но и усилением таких явлений, как токсикоз или гестоз, и даже преждевременным прерыванием беременности (выкидышем).
Норма йода при беременности
Для обычного взрослого человека суточная потребность составляет 0,15 мг. Беременная женщина нуждается в большем количестве — 0,2-0,22 мг.
В нашей стране большинство взрослого населения, в том числе и беременные женщины, недополучает йод. Поэтому, чтобы компенсировать дефицит, нужна не только корректировка рациона и обогащение его йодсодержащими продуктами, но и прием специальных витаминных комплексов или препаратов. Крайне важно при этом не допускать передозировки, которая не менее вредна, чем нехватка данного микроэлемента. Поэтому прием специальных пищевых добавок, соответствующих витаминов или медицинских препаратов для беременных допустим только по рекомендации лечащего врача.
Как принимать йод при беременности: дозировка
В большинстве пищевых продуктов содержание йода невысокое. Исключение — морепродукты, инжир. Кроме того, в рационе будущей мамы должны быть продукты, специально обогащенные этим компонентом, например, соль, молоко, хлебобулочные изделия, крупы.
Исключение — морепродукты, инжир. Кроме того, в рационе будущей мамы должны быть продукты, специально обогащенные этим компонентом, например, соль, молоко, хлебобулочные изделия, крупы.
Однако при беременности крайне сложно покрыть возросшие потребности в йоде лишь с помощью питания. Поэтому многим будущим мамам рекомендуют специальные витамины, а также медпрепараты. Принимать их нужно еще на этапе планирования беременности. В этот период женщина должна принимать по 100-130 мкг йода ежедневно (остальное она получает из воды и пищи). А после зачатия суточная доза должна быть увеличена до 200 микрограммов. Еще больше этого компонента нужно молодой матери уже после родов, во время лактации — 290 мкг.
На сегодня существуют препараты йода, совместимые с беременностью и грудным вскармливанием. Но назначать их может только врач, он же должен определять дозировку для конкретной женщины с учетом ее состояния здоровья.
Специально для nashidetki. net— Ксения Бойко
net— Ксения Бойко
Йод при беременности: 👶 эндокринология и беременность
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Йод при беременности». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
Девочки , у кого АИТ и кому назначали йод при беременности ? У меня АИТ диагностировали ещё до беременности, но тогда говорили , что йод противопоказан. А теперь говорят как я могла 7 месяцев не пить йод , типа это страшно , опасно и чем я вообще думала , йод при беременности если есть АИТ крайне необходим.
Девочки подскажите для чего назначают йод при беременности и какие у него противопоказания. В беременность эндокринолог посмотрев мои анализы сказала полностью исключить из приема препаратов или еды йод. Но все врачи мне его постоянно назначали пока я не скажу им что мне его нельзя. Сейчас с января месяца сказали начать пить фолиевую и ЙОД а я боюсь его пить. Была у эндокринолога, но она ни…
Была у эндокринолога, но она ни…
Мамочки вам назначали йод при беременности и гв ?Пили и сколько ?Просто в первую беременность в другом городе гинеколог прямо настаивала на приеме и я пила йодамарин,иммунитет у меня был лучше и у ребёнка .В этот раз никаких рекомендаций от г ,витамины и те сама начала пить ,итог нет иммунитета ни у меня ,ни у ребёнка .Есть симптомы йододефецита .
Девочки, кому назначили препараты йода при беременности? Мне врач сказала пить всю беременность для профилактики, даже не знаю надо ли…
Опять я со своими витаминами))))) Ходила к эндокринологу, она делала большие глаза и внушала мне что беременной просто необходимо пить йодомарин – для поддержания кол-ва йода соответственно в организме (если я все правильно понимаю). Я сказала что пью, но пропускаю часто)))))) Вот я решила посмотреть в каких продуктах есть йод, чтобы просто есть их и не пить йодомарин… и вот что я нашла…
Однажды услышала от знакомой, что она при беременности пила каждый день стакан воды с одной каплей йода. Рассказывала что теперь у неё очень умная дочь при чем без Ее помощи.Ребенок действительно сам в школе хватает все на лету и стремится к знаниям. Занимает первые места на олимпиадах и это во 2 классе, сама же мама не отличается особым складом ума. Услышала я от неё совет задолго до…
Рассказывала что теперь у неё очень умная дочь при чем без Ее помощи.Ребенок действительно сам в школе хватает все на лету и стремится к знаниям. Занимает первые места на олимпиадах и это во 2 классе, сама же мама не отличается особым складом ума. Услышала я от неё совет задолго до…
Воспалилась десна, обычно саду один раз ватной палочкой и все проходит, макнула в йод палочку, просто погрузила её, йода получается много впиталось, помазала хорошо десну, а теперь переживаю, можно йодом мазать при беременности?
Кому назначали йод пить при беременности? Мне в эту бер назначили сначала Ттг сдать, потом пить уже если сбой есть. В 1 бер про йод вообще ни слова. И сдавали ли вы ТТГ перед этим?такое ощущение , что от гинеколога зависит, кто-то назначает, а кто-то нет…
Девочки, привет.
Всем ли при беременности назначали принимать йод?
У меня ттг был в норме, гинеколог ничего не назначала. После родов обследовалась у эндокринолога, сказала, что щитовидка стала такой структуры, как у большинства женщин после родов (забыла как называется, норма).
Узи и гормоны были в норме.
Стоит ли пить йод без назначения?
P. S. Прочитала у Белоконь, 210 мг рекомендуется…
Стоит ли принимать йодомарин при беременности, если проблем со щитовидкой нет?
Американка Маргарет, 31 год, после многолетних попыток, которые они с мужем предпринимали для зачатия ребёнка, наконец забеременела. Примерно в это же время, и еще до того, как она поняла, что беременна, дерматолог назначил ей для лечения кистозных угрей новое лекарство аккутан (изотретинол). Она принимала это лекарство 6 недель, и состояние ее кожи улучшилось. На 34-ой недели беременности у…
Подскажите пожалуйста, беременность 20 недель, сильно заболел зуб мудрости, вырывать отказались, поставили мышьяк, через 2 дня пришла в стоматологию мышьяк убрали, положив в лунку зуба лекарство с йодом. Во рту привкус йода до сих пор. Сказали придти через 10 дней. Переживаю, не опасен ли йод при беременности?
Девочки, борюсь с молочницей.Можно ли принять теплую ванну с раствором соды и йода при беременности?
Девочки, кто-то из вас сталкивался с переизбытком йода в организме? У меня с детства всегда было его за гранью, один раз прописало попить йод когда была маленькой, так по рассказам мамы я спустя несколько дней стала просто гиперактивным ребёнком, за минуту мне нужно было потрогать все своё тело так скажем. Больше йод никогда не пила, сдавала анализы крови, по гормоном все идеально, но все врачи…
Больше йод никогда не пила, сдавала анализы крови, по гормоном все идеально, но все врачи…
Девочки, привет!
Скажите, а йод назначают всем беременным подряд? Для чего он нужен вообще?
Моя врач на больничном выйдет не скоро, я вчера была у другой и она на меня наехала что я не пью йод. Говорит всю беременность надо пить йодомарин. А я думала он только по показаниям🤷🏻♀️ помогите разобраться
Тест на беременность с йодом — способы проведения, достоверность результатов
Спиртовой раствор йода найдется в любом доме. Просто удивительно: подавляющее большинство людей применяют его с одной лишь целью — дезинфекция ран, но зато пузырек с йодом ютится практически в каждой домашней аптечке.
Тем не менее, йод очень полезен и может применяться в лечении целого ряда болезней, в том числе и внутренне. Правда, речь идет о так называемом синем йоде — амилойодине. Он помогает при йододефиците, пищевом и алкогольном отравлениях, колитах, язвах, заболеваниях печени и поджелудочной железы, диарее, повышенном газообразовании, гайморите, рините, стоматите, пародонтозе, зубной боли, ангине, гриппе, тонзиллите, альвеолите, половых инфекциях, молочнице, туберкулезе, кожных заболеваниях и пр.
Йод может применяться в быту и медицине довольно широко. Но сегодня мы поговорим о таком нетрадиционном его использовании, как определение беременности при помощи йода. Об этом, наверное, слышали многие, и, я уверенна, найдутся и такие, что уже испробовали тест на беременность с йодом в действии. Кому же данный способ в новинку — рассказываем!
Как провести тест на беременность с йодом?
Для проведения теста с йодом не потребуется никаких специальных приспособлений. Все делается очень просто и быстро:
- 1 способ: небольшой клочок бумаги следует смочить свежей утренней мочой и капнуть на него 1-2 капли спиртовой настойки йода. Если он поменяет цвет на фиолетовый или сиреневый, то результат следует интерпретировать как положительный, то есть вы беременны. Если же цвет йода останется коричневым или станет синим, то результат теста является отрицательным — беременности нет.
- 2 способ: соберите свежую порцию утренней мочи по всем правилам и капните в емкость с мочой 1-2 капли йода.
 Вводить йод следует осторожно, с небольшого расстояния от поверхности исследуемой жидкости, иначе йод может сразу разбрызгаться в стороны. Итак, максимально близко к моче капаем йод и наблюдаем за его реакцией: если капля осталась на поверхности или хотя бы задержалась на какое-то мгновение, то беременность наступила. Отрицательным следует считать результат теста, при котором йод сразу же расплывается или растворяется.
Вводить йод следует осторожно, с небольшого расстояния от поверхности исследуемой жидкости, иначе йод может сразу разбрызгаться в стороны. Итак, максимально близко к моче капаем йод и наблюдаем за его реакцией: если капля осталась на поверхности или хотя бы задержалась на какое-то мгновение, то беременность наступила. Отрицательным следует считать результат теста, при котором йод сразу же расплывается или растворяется.
Тест на беременность с йодом проводится только с утренней мочой и может считаться информативным не позднее 10 недели.
Достоверность теста на беременность с йодом
Но мы бы не рекомендовали вам доверять подобным народным тестам на определение беременности. Никакого научного основания они не имеют. Йод действительно очень часто может менять свой цвет, но беременность на эти химические реакции не оказывает никакого влияния. Женщины отзываются по-разному насчет данного теста. Но уже одно то, что нередко согласно полученным данным беременными являются также их мужья, красноречиво говорит о том, что тесту с йодом нельзя доверять.
К слову, чаще всего результат этого теста оказывается положительным: это может безосновательно обнадежить женщину, мечтающую о ребенке, и несправедливо напугать ту, которая опасается беременности. Поэтому будьте осторожны с народными тестами и воспринимайте их как развлечение.
Почему йод меняет цвет?
Скорее всего, вы не раз становились свидетельницей того, что йод меняет свой цвет. Имеется ввиду спиртовой раствор йода, используемый нами в качестве антисептика. В частности, он мгновенно реагирует на крахмал (становится черным, серым или темно-синим), и это свойство активно применяют при проверке различных продуктов питания, которые по определению не должны содержать подобных ингредиентов в своем составе.
Кроме того, существует целебный синий йод, о котором мы уже упоминали. Синим йод становится при распаде, а относительно нашего организма — при вступлении в реакцию с ферментами эндокринных желез. Когда же йод меняет свой цвет на фиолетовый?
Интересно, но мало кто из нас помнит со школьного курса, что йод в чистом виде имеет именно фиолетовый цвет, очень темный, почти черный. С греческого «iodes» так и переводится — фиолетовый, темно-синий. Это кристаллоподобное вещество, которое очень непросто выделить и сохранить. В домашних условиях превратить коричнево-бурый аптечный йод в красивый фиолетовый можно, если поверх водно-спиртового раствора налить бензин или встряхнуть флакон.
С греческого «iodes» так и переводится — фиолетовый, темно-синий. Это кристаллоподобное вещество, которое очень непросто выделить и сохранить. В домашних условиях превратить коричнево-бурый аптечный йод в красивый фиолетовый можно, если поверх водно-спиртового раствора налить бензин или встряхнуть флакон.
Кто придумал соединять йод с мочой, и почему результаты теста на беременность интерпретируются именно таким образом, неизвестно. Но совершенно точно, что доверять таким экспериментам нельзя: только гинеколог может предположить наличие беременности, а УЗИ — подтвердить догадки. Пусть результат вас порадует!
Специально для beremennost.net – Елена Кичак
Тест на беременность с йодом: отзывы
йод для беременных препараты — 25 рекомендаций на Babyblog.ru
Витамины и минералы, играющие важную роль в формировании плода
Витамин B6 (пиридоксин)
Это один из самых «важных» витаминов при беременности, когда потребность в нём возрастает на 30 %.
Витамин В6 необходим для производства аминокислот, из которых синтезируются белки — основной «строительный материал» клеток растущего организма. Этот витамин также участвует в кроветворении. Кроме того, витамин В6 регулирует процессы торможения в нервной системе, то есть уменьшает раздражительность и агрессивность, на которые часто жалуются беременные женщины, а ещё чаще — их близкие. Витамин В6 очень важен для будущего ребенка — он обеспечивает правильное развитие мозга и нервной системы . Но женщине он тоже необходим, так как уменьшает проявление токсикозов в первой половине беременности.
Дефицит витамина В6 в организме женщины вызывает нарушения в работе нервной системы, анемию, болезни желудочно-кишечного тракта. У беременных дефицит витамина В6 повышает вероятность развития судорожного синдрома (возникновение судорог в конечностях). Признаками дефицита пиридоксина при беременности являются тошнота, упорная рвота, снижение аппетита, раздражительность, бессонница .
Обратите внимание! Кариес у беременных, особенно начавшийся и резко усилившийся во время беременности, как правило, говорит о недостаточности пиридоксина в организме беременной женщины.
Фолиевая кислота (витамин В9)
Фолиевая кислота расходуется не только на формирование тканей плода. Она необходима для обновления и восстановление клеток матери. (Процесс отмирания одних клеток и замена их на новые, «молодые», происходит в организме любого человека постоянно). Экспериментальные данные показывают, что прием фолиевой кислоты некоторое время перед зачатием и в течение беременности снижает риск появления дефектов нервной трубки у новорожденных на 75 %.
Фолиевая кислота играет важную роль в формировании ткани плаценты и новых кровеносных сосудов в матке. Потому недостаток фолиевой кислоты в период беременности может привести к её преждевременному прерыванию.
Дефицит фолиевой кислоты может проявиться через 1-4 недели в зависимости от особенностей питания и состояния организма. Ранние симптомы нехватки витамина В9 — это утомляемость, раздражительность и потеря аппетита.
Практически всегда врачи прописывают беременным препараты, содержащие фолиевую кислоту, а также настоятельно рекомендуют её прием и при планировании беременности.
Витамин В12
Витамин В12 играет большую роль в процессах овуляции, поэтому необходим для наступления беременности. Недостаток этого вещества может привести либо к отсутствию овуляции, либо к прекращению развития оплодотворенной яйцеклетки, что ведет к выкидышу на ранней стадии беременности. Есть данные, что терапия витамином В12 во многих случаях увеличивает вероятность успешного зачатия. Женщины, которые испытывают нехватку витамина В12, подвергаются повышенному риску бесплодия и повторяющихся выкидышей.
При бесплодии и повторяющихся выкидышах целесообразно провести тест на уровень витамина В12 в организме женщины.
Дефицит витамина В12 у грудных детей возникает при неправильном питании матери, например, если она употребляет алкоголь. Также нехватку этого витамина ощущают дети, чьи матери придерживаются вегетарианской диеты.
Витамин Е (токоферол)
Витамин Е участвует в процессах тканевого дыхания и метаболизме белков, жиров и углеводов. Также витамин Е — это антиоксидант, он защищает организм от вредного воздействия свободных радикалов.
Недостаток витамина Е приводит к проблемам в организме и матери, и ребенка. При гиповитаминозе Е женщина все время чувствует общую слабость, которая постоянно нарастает. Возникают мышечные боли, из-за чего возможен непроизвольный аборт.
Дефицит витамина Е особенно опасен для недоношенных детей. Нехватка этого вещества вызывает у них нарушения зрения и сопровождается гемолитической анемией. Риск возникновения этих заболеваний у доношенных детей при дефиците витамина Е также достаточно велик .
Кальций (Ca)
В течение беременности будущему ребенку для нормального развития требуется примерно 30 грамм кальция. Причем большая часть — в последнем триместре беременности, когда происходит формирование скелета. Однако кальций необходим не только для костей. На более ранних сроках этот минерал требуется для правильного формирования нервной системы, сердца и мышечной ткани.
Если с пищей поступает недостаточно кальция, плод аккумулирует кальций из материнского скелета. Поэтому по мере увеличения срока беременности у женщин может постепенно развиться дефицит кальция и остеопенический синдром.
Ситуация усложняется тем, что во время беременности увеличивается объём жидкости, выводимой из организма, а с ней возрастают и потери кальция. Кроме того, при беременности на метаболизм кальция негативно влияет диета, богатая зернопродуктами (фитатами), сахарами и другими углеводами — они снижают уровень рН в крови и тем самым способствуют экскреции кальция из организма. Этим объясняется обязательное назначение препаратов кальция во время беременности.
Железо (Fe)
Железо в составе гемоглобина обеспечивает снабжение кислородом всех органов не только матери, но и ребенка. Поэтому при дефиците железа плоду не хватает кислорода, в результате увеличивается риск преждевременных родов и рождения мертвого ребенка. Нехватка железа во время беременности вызывает атонические маточные кровотечения. Кроме того, низкое содержание железа приводит к ослаблению иммунитета, в результате чего развиваются инфекции, замедляется заживление ран.
Вот почему беременность и грудное вскармливание относятся к физиологическим состояниям, когда женщине требуется длительный прием железа для профилактики железодефицитной анемии как у матери, так и у ребенка.
ЖДА — железодефицитная анемия выявляется при беременности в 9 случаях из 10. Анемии беременных являются самым распространенным видом патологических состояний беременности.
Йод (I)
Йод необходим и матери, и будущему ребенку, поскольку используется в синтезе гормонов, от которых зависит производство белка практически в любой клетке организма. Кроме того, гормоны щитовидной железы необходимы для формирования центральной нервной системы и скелета будущего ребенка.
Восполнение недостатка йода следует начинать уже на ранних сроках беременности, чтобы предупредить врожденные аномалии развития плода, эндемический кретинизм (умственную отсталость), гипотиреоз. Прием препаратов йода на протяжении всей беременности практически полностью предупреждает формирование зоба, как у матери, так и у плода.
Прием препаратов йода на протяжении всей беременности практически полностью предупреждает формирование зоба, как у матери, так и у плода.
В последние годы отмечается существенный рост заболеваний щитовидной железы у беременных. Основная причина возникновения этих заболеваний — недостаточное потребление йода. Это связано с тем, что практически вся территория России является йоддефицитной. Нехватка йода усугубляется экономическими и экологическими факторами.
Цинк (Zn)
Дефицит цинка, а также нарушения его метаболизма могут иметь серьёзные последствия, которые проявляются во время беременности и сказываются на росте плода и новорожденного.
Единственным источником цинка для плода является организм матери. Содержание цинка в женском организме влияет на рост плода и вес младенцев при рождении. Умеренная недостаточность цинка приводит к осложнениям во время родов и родовой деятельности, что в итоге может вызвать нежелательный исход беременности. Кроме того, количество цинка в организме матери во время беременности влияет на рост младенцев и частоту заболеваний у детей в младенческом возрасте.
Умеренная недостаточность цинка приводит к осложнениям во время родов и родовой деятельности, что в итоге может вызвать нежелательный исход беременности. Кроме того, количество цинка в организме матери во время беременности влияет на рост младенцев и частоту заболеваний у детей в младенческом возрасте.
В ряде исследований было показано, что недостаток цинка связан с возникновением таких осложнений беременности, как удлинение родов, послеродовые кровотечения, непроизвольные аборты, развитие врожденных дефектов.
Недостаток цинка может оказаться тератогенным, то есть вызывающим нарушение эмбрионального развития и приводить к формированию дефектов в нервной трубке плода.
У новорожденных детей недостаток цинка связан не только с карликовостью и низкорослостью, но и с нарушением иммунитета, повышением уровня заболеваемости, а в ряде стран и со смертностью от инфекционных заболеваний.
Особенно высок риск развития цинковой недостаточности у недоношенных детей.
В ряде исследований было показано, что добавление цинка в рацион матерей приводит к повышению прибавки в весе детей, находящихся на грудном вскармливании по сравнению с группой детей, матери которых не получали дополнительно цинк
Советы по приему витаминно-минеральных комплексов
Железосодержащие препараты
Многие продукты питания могут уменьшить эффект от препаратов железа. Зернобобовые и орехи снижают усвоение железа из-за присутствующих в них фитатов. Содержащиеся в чае полифенолы также негативно сказываются на всасывании железа. Не стоит запивать препараты железа молоком или другими молочными продуктами: кальций и фосфаты, которыми богато молоко, мешают усвоению железа. Листовые овощи и яйца тоже затрудняют всасывание железа, но в меньшей степени. На усвоение железа также негативно влияют некоторые медицинские препараты: антибиотики тетрациклинового и фторхинолонового рядов, а также витамин Е
Не стоит запивать препараты железа молоком или другими молочными продуктами: кальций и фосфаты, которыми богато молоко, мешают усвоению железа. Листовые овощи и яйца тоже затрудняют всасывание железа, но в меньшей степени. На усвоение железа также негативно влияют некоторые медицинские препараты: антибиотики тетрациклинового и фторхинолонового рядов, а также витамин Е
Препараты кальция
Компоненты многих пищевых продуктов могут преобразовывать кальций в недоступную для усвоения форму. Сильно затрудняют всасывание кальция зернобобовые продукты, богатые фитатами и фосфором. Многие овощи (особенно щавель, шпинат, смородина) содержат щавелевую кислоту, необратимо связывающую кальций. Несколько меньше на усвоение кальция влияют алкоголь, жиры, чай
Препараты цинка
Усвоению цинка также мешают многие продукты — содержащиеся в них вещества образуют с ним нерастворимые соединения. Наиболее активны в этом отношении зернобобовые продукты из-за высокой концентрации в них фитиновой кислоты. Негативно влияют на всасывание цинка зеленые овощи. Затрудняют всасывание цинка также клетчатка и яйца.
Большинство минералов конкурируют с цинком за всасывание. Поэтому не следует одновременно с цинком принимать препараты железа, кальция, меди.
Всасывание цинка ухудшает олово, которое используется в покрытии консервных банок, и может попасть в организм. Учитывая большое количество нежелательных взаимодействий разных веществ с цинком, лучше избегать приема препаратов цинка одновременно с пищей. Наиболее рационально принимать цинксодержащие препараты не менее, чем через 2 часа после еды
Витамин А (ретинол)
Продукты питания, если только они не содержат нитратов, не подавляют усвоение витамина А. Но при всасывании витамина А возникает другая сложность. Для успешного усвоения витамина А необходимо присутствие жиров, витамина Е и белков. При недостатке любого из этих компонентов всасывание витамина А сокращается, даже если пища им обогащена.
Согласно нормам суточного потребления витаминов, принятых в Российской Федерации беременная женщина должна потреблять не более 1200-1400 мкг витамина А, что соответствует 3960 — 4620 МЕ. Потребление витамина А в неоправданно высоких дозировках (более 10 000 МЕ/сут) для беременных опасно, так как это может привести к дефектам развития органов и тканей плода. Учитывая риск развития вышеперечисленных состояний, целесообразно использовать в качестве источника витамина А его предшественника — бета-каротин . Бета-каротин превращается в организме в витамин А в определенных количествах, необходимых организму. Бета-каротин не обладает токсическим действием, характерным при переизбытке или передозировке витамина
Витамин В1 (тиамин)
Витамин В1 не следует принимать, запивая чаем или кофе. Эти напитки уменьшают поступление тиамина в организм. Кроме того, одновременно с этим витамином нежелательно принимать препараты на основе сульфаниламидов.
источник
йод при беременности дозировка — 25 рекомендаций на Babyblog.ru
Витамины и минералы, играющие важную роль в формировании плода
Витамин B6 (пиридоксин)
Это один из самых «важных» витаминов при беременности, когда потребность в нём возрастает на 30 %.
Витамин В6 необходим для производства аминокислот, из которых синтезируются белки — основной «строительный материал» клеток растущего организма. Этот витамин также участвует в кроветворении. Кроме того, витамин В6 регулирует процессы торможения в нервной системе, то есть уменьшает раздражительность и агрессивность, на которые часто жалуются беременные женщины, а ещё чаще — их близкие. Витамин В6 очень важен для будущего ребенка — он обеспечивает правильное развитие мозга и нервной системы . Но женщине он тоже необходим, так как уменьшает проявление токсикозов в первой половине беременности.
Дефицит витамина В6 в организме женщины вызывает нарушения в работе нервной системы, анемию, болезни желудочно-кишечного тракта. У беременных дефицит витамина В6 повышает вероятность развития судорожного синдрома (возникновение судорог в конечностях). Признаками дефицита пиридоксина при беременности являются тошнота, упорная рвота, снижение аппетита, раздражительность, бессонница .
Обратите внимание! Кариес у беременных, особенно начавшийся и резко усилившийся во время беременности, как правило, говорит о недостаточности пиридоксина в организме беременной женщины.
Фолиевая кислота (витамин В9)
Фолиевая кислота расходуется не только на формирование тканей плода. Она необходима для обновления и восстановление клеток матери. (Процесс отмирания одних клеток и замена их на новые, «молодые», происходит в организме любого человека постоянно). Экспериментальные данные показывают, что прием фолиевой кислоты некоторое время перед зачатием и в течение беременности снижает риск появления дефектов нервной трубки у новорожденных на 75 %.
Фолиевая кислота играет важную роль в формировании ткани плаценты и новых кровеносных сосудов в матке. Потому недостаток фолиевой кислоты в период беременности может привести к её преждевременному прерыванию.
Дефицит фолиевой кислоты может проявиться через 1-4 недели в зависимости от особенностей питания и состояния организма. Ранние симптомы нехватки витамина В9 — это утомляемость, раздражительность и потеря аппетита.
Практически всегда врачи прописывают беременным препараты, содержащие фолиевую кислоту, а также настоятельно рекомендуют её прием и при планировании беременности.
Витамин В12
Витамин В12 играет большую роль в процессах овуляции, поэтому необходим для наступления беременности. Недостаток этого вещества может привести либо к отсутствию овуляции, либо к прекращению развития оплодотворенной яйцеклетки, что ведет к выкидышу на ранней стадии беременности. Есть данные, что терапия витамином В12 во многих случаях увеличивает вероятность успешного зачатия. Женщины, которые испытывают нехватку витамина В12, подвергаются повышенному риску бесплодия и повторяющихся выкидышей.
При бесплодии и повторяющихся выкидышах целесообразно провести тест на уровень витамина В12 в организме женщины.
Дефицит витамина В12 у грудных детей возникает при неправильном питании матери, например, если она употребляет алкоголь. Также нехватку этого витамина ощущают дети, чьи матери придерживаются вегетарианской диеты.
Витамин Е (токоферол)
Витамин Е участвует в процессах тканевого дыхания и метаболизме белков, жиров и углеводов. Также витамин Е — это антиоксидант, он защищает организм от вредного воздействия свободных радикалов.
Недостаток витамина Е приводит к проблемам в организме и матери, и ребенка. При гиповитаминозе Е женщина все время чувствует общую слабость, которая постоянно нарастает. Возникают мышечные боли, из-за чего возможен непроизвольный аборт.
Дефицит витамина Е особенно опасен для недоношенных детей. Нехватка этого вещества вызывает у них нарушения зрения и сопровождается гемолитической анемией. Риск возникновения этих заболеваний у доношенных детей при дефиците витамина Е также достаточно велик .
Кальций (Ca)
В течение беременности будущему ребенку для нормального развития требуется примерно 30 грамм кальция. Причем большая часть — в последнем триместре беременности, когда происходит формирование скелета. Однако кальций необходим не только для костей. На более ранних сроках этот минерал требуется для правильного формирования нервной системы, сердца и мышечной ткани.
Если с пищей поступает недостаточно кальция, плод аккумулирует кальций из материнского скелета. Поэтому по мере увеличения срока беременности у женщин может постепенно развиться дефицит кальция и остеопенический синдром.
Ситуация усложняется тем, что во время беременности увеличивается объём жидкости, выводимой из организма, а с ней возрастают и потери кальция. Кроме того, при беременности на метаболизм кальция негативно влияет диета, богатая зернопродуктами (фитатами), сахарами и другими углеводами — они снижают уровень рН в крови и тем самым способствуют экскреции кальция из организма. Этим объясняется обязательное назначение препаратов кальция во время беременности.
Железо (Fe)
Железо в составе гемоглобина обеспечивает снабжение кислородом всех органов не только матери, но и ребенка. Поэтому при дефиците железа плоду не хватает кислорода, в результате увеличивается риск преждевременных родов и рождения мертвого ребенка. Нехватка железа во время беременности вызывает атонические маточные кровотечения. Кроме того, низкое содержание железа приводит к ослаблению иммунитета, в результате чего развиваются инфекции, замедляется заживление ран.
Вот почему беременность и грудное вскармливание относятся к физиологическим состояниям, когда женщине требуется длительный прием железа для профилактики железодефицитной анемии как у матери, так и у ребенка.
ЖДА — железодефицитная анемия выявляется при беременности в 9 случаях из 10. Анемии беременных являются самым распространенным видом патологических состояний беременности.
Йод (I)
Йод необходим и матери, и будущему ребенку, поскольку используется в синтезе гормонов, от которых зависит производство белка практически в любой клетке организма. Кроме того, гормоны щитовидной железы необходимы для формирования центральной нервной системы и скелета будущего ребенка.
Восполнение недостатка йода следует начинать уже на ранних сроках беременности, чтобы предупредить врожденные аномалии развития плода, эндемический кретинизм (умственную отсталость), гипотиреоз. Прием препаратов йода на протяжении всей беременности практически полностью предупреждает формирование зоба, как у матери, так и у плода.
В последние годы отмечается существенный рост заболеваний щитовидной железы у беременных. Основная причина возникновения этих заболеваний — недостаточное потребление йода. Это связано с тем, что практически вся территория России является йоддефицитной. Нехватка йода усугубляется экономическими и экологическими факторами.
Цинк (Zn)
Дефицит цинка, а также нарушения его метаболизма могут иметь серьёзные последствия, которые проявляются во время беременности и сказываются на росте плода и новорожденного.
Единственным источником цинка для плода является организм матери. Содержание цинка в женском организме влияет на рост плода и вес младенцев при рождении. Умеренная недостаточность цинка приводит к осложнениям во время родов и родовой деятельности, что в итоге может вызвать нежелательный исход беременности. Кроме того, количество цинка в организме матери во время беременности влияет на рост младенцев и частоту заболеваний у детей в младенческом возрасте.
В ряде исследований было показано, что недостаток цинка связан с возникновением таких осложнений беременности, как удлинение родов, послеродовые кровотечения, непроизвольные аборты, развитие врожденных дефектов.
Недостаток цинка может оказаться тератогенным, то есть вызывающим нарушение эмбрионального развития и приводить к формированию дефектов в нервной трубке плода.
У новорожденных детей недостаток цинка связан не только с карликовостью и низкорослостью, но и с нарушением иммунитета, повышением уровня заболеваемости, а в ряде стран и со смертностью от инфекционных заболеваний.
Особенно высок риск развития цинковой недостаточности у недоношенных детей.
В ряде исследований было показано, что добавление цинка в рацион матерей приводит к повышению прибавки в весе детей, находящихся на грудном вскармливании по сравнению с группой детей, матери которых не получали дополнительно цинк
Советы по приему витаминно-минеральных комплексов
Железосодержащие препараты
Многие продукты питания могут уменьшить эффект от препаратов железа. Зернобобовые и орехи снижают усвоение железа из-за присутствующих в них фитатов. Содержащиеся в чае полифенолы также негативно сказываются на всасывании железа. Не стоит запивать препараты железа молоком или другими молочными продуктами: кальций и фосфаты, которыми богато молоко, мешают усвоению железа. Листовые овощи и яйца тоже затрудняют всасывание железа, но в меньшей степени. На усвоение железа также негативно влияют некоторые медицинские препараты: антибиотики тетрациклинового и фторхинолонового рядов, а также витамин Е
Препараты кальция
Компоненты многих пищевых продуктов могут преобразовывать кальций в недоступную для усвоения форму. Сильно затрудняют всасывание кальция зернобобовые продукты, богатые фитатами и фосфором. Многие овощи (особенно щавель, шпинат, смородина) содержат щавелевую кислоту, необратимо связывающую кальций. Несколько меньше на усвоение кальция влияют алкоголь, жиры, чай
Препараты цинка
Усвоению цинка также мешают многие продукты — содержащиеся в них вещества образуют с ним нерастворимые соединения. Наиболее активны в этом отношении зернобобовые продукты из-за высокой концентрации в них фитиновой кислоты. Негативно влияют на всасывание цинка зеленые овощи. Затрудняют всасывание цинка также клетчатка и яйца.
Большинство минералов конкурируют с цинком за всасывание. Поэтому не следует одновременно с цинком принимать препараты железа, кальция, меди.
Всасывание цинка ухудшает олово, которое используется в покрытии консервных банок, и может попасть в организм. Учитывая большое количество нежелательных взаимодействий разных веществ с цинком, лучше избегать приема препаратов цинка одновременно с пищей. Наиболее рационально принимать цинксодержащие препараты не менее, чем через 2 часа после еды
Витамин А (ретинол)
Продукты питания, если только они не содержат нитратов, не подавляют усвоение витамина А. Но при всасывании витамина А возникает другая сложность. Для успешного усвоения витамина А необходимо присутствие жиров, витамина Е и белков. При недостатке любого из этих компонентов всасывание витамина А сокращается, даже если пища им обогащена.
Согласно нормам суточного потребления витаминов, принятых в Российской Федерации беременная женщина должна потреблять не более 1200-1400 мкг витамина А, что соответствует 3960 — 4620 МЕ. Потребление витамина А в неоправданно высоких дозировках (более 10 000 МЕ/сут) для беременных опасно, так как это может привести к дефектам развития органов и тканей плода. Учитывая риск развития вышеперечисленных состояний, целесообразно использовать в качестве источника витамина А его предшественника — бета-каротин . Бета-каротин превращается в организме в витамин А в определенных количествах, необходимых организму. Бета-каротин не обладает токсическим действием, характерным при переизбытке или передозировке витамина
Витамин В1 (тиамин)
Витамин В1 не следует принимать, запивая чаем или кофе. Эти напитки уменьшают поступление тиамина в организм. Кроме того, одновременно с этим витамином нежелательно принимать препараты на основе сульфаниламидов.
источник
Йодомарин при беременности: до какого срока принимать?
Согласно статистике, более 70% населения испытывают дефицит йода. Особенно явно этот дефицит выражен в районах, удаленных от морских побережий. Кроме того, нехватка важного вещества обостряется в то время, когда женщина находится в положении, поскольку потребность в йоде в этот сложный период возрастает вдвое. Разберемся, можно ли принимать Йодомарин при беременности, и как это нужно делать.
Нехватка элемента № 53 из таблицы Менделеева может спровоцировать серьезные заболевания. Профилактика дефицита микроэлементов во время беременности осуществляется на протяжении всего срока вынашивания. Поэтому Йодомарин при беременности назначают большинству женщин. Но принимать это средство можно не всем, поэтому самолечение недопустимо.
Нормы потребления
По данным ВОЗ, минимальная суточная доза йода для взрослого человека составляет 100 мкг. При этом с пищей мы получаем не более 50 мкг. По этой причине образуется дефицит микроэлемента.
Во время беременности потребность организма в йоде возрастает. Женщине, ожидающей малыша, необходимо не 100, а 200 или даже 250 мкг. По этому большинству будущих мам врачи назначают дополнительный прием препаратов йода. Это может быть Йодомарин или его аналог.
Более того, большинство специалистов рекомендуют принимать Йодомарин при планировании беременности. Это повысит шансы на зачатье и исключит дефицит йода на первых неделях, когда риск выкидыша самый высокий.
Значение элемента
Йод необходим организму для обеспечения нормальных функций щитовидной железы, которая вырабатывает ряд гормонов, регулирующих различные функции организма. При недостатке гормонов страдают:
- иммунная система,
- сердце,
- ЦНС.
Человек ощущает постоянную слабость, у него ухудшается память, пропадает сексуальное желание, появляется раздражительность. Во время беременности от дефицита йода страдает не только организм матери, но и развивающийся плод. По этому большинству женщин обязательно нужно принимать препараты йода в этот период. Разберемся, для чего нужен этот микроэлемент на разных сроках беременности.
На ранних сроках
Первые недели беременности – это очень сложное время. В этот период происходит закладка органов эмбриона, поэтому дефицит любых, необходимых для развития плода, веществ негативно отражается на его развитии.
Совет! Наиболее серьезным последствием дефицита йода на ранних сроках является недоразвитие головного мозга плода. Ребенок с такой патологией будет отставать в умственном развитии.
Кроме того, препараты йода в этот период рекомендуются к применению, так как их прием снижает риск выкидыша и замирания беременности.
Совет! Здоровой женщине врачи рекомендуют начать принимать Йодомарин 200 или аналог за полгода до планируемого зачатья. Это поможет подготовить организм к беременности и снизит риск развития осложнений на ранних сроках.
На поздних сроках
Необходимость приема препаратов йода на ранних сроках понятна. Но до какого срока нужно принимать Йодомарин или его аналог? Как правило, принимать препарат приходится долго, а именно – на протяжении всего срока вынашивания, а также в период кормления, поскольку потребность в йоде на протяжении всего этого времени остается стабильно высокой.
Дефицит микроэлемента во втором и третьем триместре может привести:
- к гипоксии (нехватке кислорода) плода;
- развитию врожденного гипотиреоза;
- появлению других серьезных пороков развития, в частности, в строении скелета.
Совет! Дефицит йода в период лактации может привести к недостатку молока или полному прекращению его выработки.
Как принимать?
Мы разобрались, зачем принимать препараты йода. Осталось выяснить, как это нужно делать. Прежде всего, необходимо запомнить, что самостоятельно принимать Йодомарин или его аналог нельзя.
Такие препараты назначают специалисты, поскольку есть противопоказания к их приему. Невозможно точно сказать, сколько нужно человеку йода, не проведя предварительно анализы. Поэтому дозировка назначается индивидуально.
Как уже отмечалось, в среднем организм беременной женщины нуждается в 200 или 250 мкг йода в сутки. Инструкция, которая находится внутри коробки, содержит следующую информацию: в таблетке «Йодомарин 200» содержится 200 мкг йода.
Совет! Если вы приобрели препарат «Йодомарин 100», а вам назначена дозировка 200 мкг йода в сутки, то нужно будет пить по две таблетки «Йодомарин 100». Поскольку одна таблетка этого препарата содержит 100 мкг йода.
В период лактации дозировка рекомендуется аналогичная, то есть, кормящим мамам рекомендуют пить по одной таблетке «Йодомарин 200» или по две таблетки «Йодомарин 100».
Однако нужно помнить, что инструкция к препарату дает общие рекомендации, а решить, сколько организму конкретной женщины требуется йода, может только специалист, изучив результаты анализов. То есть, дозировку назначают индивидуально.
Врачи рекомендуют пить Йодомарин однократно после еды. Считается, что таблетку нужно пить вместе с молоком, но это мнение не имеет научного подтверждения, поэтому можно запивать препарат водой или другой жидкостью.
Меры предосторожности
Максимально возможная суточная доза йода составляет 1000 мкг, поэтому препарат, содержащий 100 или 200 мкг этого важного микроэлемента, рекомендуют к применению без опаски. Такие дозы не принесут вреда ребенку и женщине, даже если в организме нет дефицита йода, избыток микроэлемента будет просто выведен естественным путем.
Однако есть состояния, при котором пить Йодомарин или аналог нельзя даже в минимальной дозировке (100 мкг). Средство запрещено к применению:
- при гиперфункции щитовидной железы, в результате чего этот орган вырабатывает гормонов больше, чем необходимо;
- при повышенной чувствительности к йоду;
- при функционирующей аденоме щитовидной железы.
При гипотиреозе препараты йода можно пить только в том случае, если заболевание спровоцировано дефицитом микроэлемента. Если причины заболевания другие, то необходимо назначать заместительную терапию, то есть, прием искусственных гормонов.
Негативные побочные явления при приеме препаратов йода чрезвычайно редки, как правило, они связаны с индивидуальной непереносимостью препарата. Но если случайно будет принято слишком большое количество таблеток, то могут появиться симптомы передозировки.
Это:
- нарушения пищеварения – диарея, рвота, боли в животе;
- появление металлического привкуса во рту;
- покраснение слизистых.
В случае передозировки требуется медицинская помощь.
Аналоги
Если не удалось приобрести Йодомарин, то вместо этого препарата можно пить его аналог. Это могут быть следующие препараты:
- Йодид калия,
- Микройодид,
- Антиструмин,
- Йодбаланс и другие.
Выбирая аналог, нужно обратить внимание на содержание в таблетках активного вещества. В большинстве препаратов содержится 100 или 200 мкг микроэлемента.
Многим женщинам назначают Йодомарин при беременности. Этот препарат позволяет устранить дефицит йода в организме. А этот элемент чрезвычайно важен как для здоровья будущей мамы, так и для развития будущего ребеночка. Но, несмотря на пользу препарата для организма, принимать его следует только по рекомендации врача, так как к его приему есть противопоказания.
Йод и беременность
Йод — необходимый элемент для производства гормона щитовидной железы. Мы рассмотрим влияние диетического йодного статуса на функцию щитовидной железы во время беременности. Мы обсудим метаболизм йода, гомеостаз и рекомендации по питанию во время беременности. Мы также обсудим возможное влияние загрязнителей окружающей среды на использование йода беременными женщинами.
1. Гомеостаз йода при беременности
1.1. Поглощение и метаболизм йода
Йод, потребляемый с пищей, водой или добавками, всасывается желудком и двенадцатиперстной кишкой (97%) [1].Его единственное известное применение в организме человека — это производство гормона щитовидной железы. Поглощение йода щитовидной железой зависит от потребления. При достаточном поступлении йода его доля, выводимая из крови щитовидной железой, составляет от 10% до 80% от абсорбированного йода [1]. Активный транспорт йода из крови в щитовидную железу регулируется тиреотропным гормоном (ТТГ) из гипофиза и концентрацией йода в крови. Этот активный транспорт опосредуется натрий-йодным симпортером (NIS), белком, присутствующим на базолатеральной поверхности эпителиальной клетки щитовидной железы [1].Йод, поступающий в щитовидную железу, окисляется с образованием «активного» йода, который затем йодирует тирозин с образованием монойодтирозина (MIT) и дииодтирозина (DIT). Соединение MIT и DIT через эфирную связь генерирует гормоны щитовидной железы, тироксин (T4) и трийодтиронин (T3), которые затем отщепляются от тиреоглобулина, проходят через Гольджи и секретируются в периферическое кровообращение. Все шаги, направленные на генерацию Т4 и Т3, стимулируются тироидной пероксидазой (ТПО) (рис. 1).Период полураспада T4 и T3 в кровотоке составляет приблизительно один день для T3 и семь дней для T4. Периферические дейодиназы дополнительно метаболизируют гормон щитовидной железы и добавляют к циркулирующему йоду (рис. 2). В частности, дейодиназа 2 (D2) отвечает за большую часть продукции экстратироидального Т3 путем отщепления йодида из положения 5 1 . Йод, который отщепляется от Т4 и Т3, снова попадает в кровоток, где он доступен для повторного использования щитовидной железой. Йод, который не переносится активно в щитовидную железу, в основном выводится с мочой (90%), а с калом присутствует очень небольшое количество [1].
1.2. Физиологические изменения при беременности
Беременность вызывает несколько серьезных изменений физиологии щитовидной железы. Первое — это повышенная нагрузка на щитовидную железу матери. Производство Т4 увеличивается примерно на 50%, начиная с ранней беременности. Высокий уровень циркулирующего эстрогена во время беременности снижает катаболизм богатого сиаловой кислотой тироксин-связывающего глобулина (TBG) [2]. Следовательно, уровни циркулирующего ТБГ увеличиваются в 1,5 раза, увеличивая уровни циркулирующих общих Т3 и Т4 и требуя увеличения выработки гормонов щитовидной железы для поддержания нормального уровня несвязанных гормонов щитовидной железы.Кроме того, на ранних сроках беременности щитовидная железа стимулируется не только ТТГ, но и альфа-субъединицей хорионического гонадотропина человека (ХГЧ), которая также связывается с рецептором ТТГ и стимулирует его [3]. ХГЧ вырабатывается синцитиотрофобластами развивающейся беременности. Его выработка начинается в первые дни беременности и достигает максимума в 9–11 неделях гестации. Затем уровни снижаются примерно до 20 недель беременности и остаются стабильными до конца беременности [3]. Наконец, плацента является активным сайтом деиодирования внутреннего кольца Т4 и Т3, генерируя неактивные йодтиронины, обратные Т3 и 3, 3 1 -Т2, соответственно, предположительно как средство регулирования количества активного гормона, проходящего через к плоду [4].(Рисунок 2) Все эти процессы способствуют увеличению потребности в гормонах щитовидной железы во время беременности.
Повышенная выработка гормонов щитовидной железы во время беременности требует достаточного количества йода. В регионах, богатых йодом, женщины обычно начинают беременность с 10–20 мг йода, накопленного в щитовидной железе, и при постоянном поступлении достаточного количества йода могут удовлетворить повышенные потребности беременности. Однако концентрация йода в моче (UIC), отражающая йодный статус, снижается во время беременности у женщин из йододефицитных регионов, которые могут начать беременность с недостаточными внутрищитовидными запасами йода, которые быстро истощаются [2].При отсутствии достаточного количества йода повышается уровень ТТГ и, как следствие, развивается зоб [2].
Другой причиной повышенной потребности в йоде во время беременности является повышение скорости клубочковой фильтрации матери. Поскольку йод выводится из организма пассивно, повышенная почечная клубочковая фильтрация приводит к повышенным потерям поступающего йода [5].
Плод и плацента также потребляют определенную часть материнского гормона щитовидной железы и йода. Тиреоидогенез плода наступает примерно на двенадцатой неделе беременности.Щитовидная железа плода способна вырабатывать йод примерно к 20-й неделе беременности. До этого времени материнский Т4 — единственная форма гормона щитовидной железы, которая может проходить через плаценту в небольших количествах — должен быть достаточным для удовлетворения метаболических потребностей плода. Дейодиназа плода превращает материнский Т4 в биоактивный Т3 [6]. После установления функции щитовидной железы плода обмен йода в щитовидной железе у плода значительно выше, чем у взрослых [7]. Следовательно, запасы йода у плода, поддерживаемые исключительно за счет потребления матерью, должны постоянно обновляться.
Гомеостаз йода варьируется в течение трех триместров, поскольку меняются метаболические потребности. После родов материнский йод продолжает оставаться единственным источником йода для новорожденного, находящегося на грудном вскармливании. NIS присутствует в тканях груди и отвечает за концентрацию йода в молозиве и грудном молоке [8].
2. Последствия йодной недостаточности
2.1. Последствия тяжелого дефицита йода
Серьезный дефицит йода в рационе матери во время беременности может вызвать гипотиреоз как матери, так и плода.Тяжелая недостаточность йода связана с плохими акушерскими исходами, включая самопроизвольный аборт, недоношенность и мертворождение [9]. Гормон щитовидной железы играет важную роль в миграции нейронов, миелинизации, синаптической передаче и пластичности [6, 10]. Модели на животных продемонстрировали, что даже легкая и преходящая материнская гипотироксинемия во время беременности может нарушить миграцию нейронов у плода, что приводит к эктопическим нейронам в различных корковых слоях, включая подкорковое белое вещество и гиппокамп [11].Следовательно, дефицит йода связан с неблагоприятным воздействием на плод, включая врожденные аномалии, снижение интеллекта и неврологический кретинизм (который включает спастичность, глухоту, умственную отсталость и косоглазие) [9]. Несмотря на глобальные усилия в области общественного здравоохранения, дефицит йода остается ведущей предотвратимой причиной умственной отсталости во всем мире [12]. Тяжелый дефицит йода также связан с интеллектуальным развитием в раннем детстве при отсутствии явной умственной отсталости. Проведенный в 2005 году метаанализ китайских исследований, в которых сравнивался коэффициент интеллекта (IQ) детей, живущих в районах с естественным содержанием йода, с детьми, живущими в районах с острым дефицитом йода, показал, что IQ детей с достаточным уровнем йода в среднем составлял 12.На 45 пунктов выше [13].
2.2. Влияние йодной недостаточности от легкой до умеренной
Эффекты от легкой до умеренной недостаточности йода менее изучены, чем последствия тяжелой недостаточности йода. Гипотезы о влиянии умеренного и умеренного дефицита йода у матери на нервное развитие экстраполированы на основании исследований, в которых изучается влияние умеренной гипофункции щитовидной железы матери на потомство у новорожденных. Pop et al. изучили баллы по шкале Бейли развития младенцев среди 10-месячных детей женщин с уровнями fT4 ниже десятого процентиля в первом триместре беременности по сравнению с младенцами женщин с более высокими уровнями fT4 в этом гестационном возрасте [14].Младенцы с более низким материнским fT4 имели значительно более низкие психомоторные показатели. Генрих и др. изучал экспрессивную лексику в возрасте 18 и 30 месяцев у 3659 детей женщин с нормальным ТТГ, но изменяющимся fT4 [15]. Они обнаружили, что более низкий материнский fT4 был связан с повышенным риском задержки речевого выражения. Haddow et al. оценили IQ 7-9-летних детей женщин с субклиническим гипотиреозом во время беременности, выявленного по повышенному ТТГ во втором триместре, и обнаружили, что показатели IQ у этих детей были в среднем на 7 баллов ниже, чем у детей соответствующих женщин с нормальной щитовидной железой. функции во втором триместре [16].Все эти исследования подчеркивают влияние даже легкой гипофункции щитовидной железы на развитие нервной системы плода. Однако, поскольку они проводились в районах с достаточным содержанием йода, гипофункцию щитовидной железы нельзя напрямую связывать с дефицитом йода.
Небольшое исследование показало значительно более высокую распространенность синдрома дефицита внимания и гиперактивности (СДВГ) среди потомков матерей из регионов с умеренным и умеренным дефицитом йода по сравнению с таковыми у матерей из регионов с «минимальным» содержанием йода [ 17].Vermiglio et al. наблюдали за этими детьми более десяти лет, в конечном итоге диагностировав СДВГ у 68,7% детей из районов с дефицитом йода. Напротив, ни у одного из детей из района с достаточным содержанием йода не было диагностировано СДВГ. 63,6% детей с диагнозом СДВГ родились от матерей из йододефицитной области, которые, как известно, страдали гипотироксинемией на ранних сроках беременности.
3. Оценка йодного статуса
Всемирная организация здравоохранения (ВОЗ) / Международный совет по борьбе с йододефицитными расстройствами / Детский фонд Организации Объединенных Наций (ЮНИСЕФ) рекомендуют медианный UIC в качестве основного инструмента для оценки йодного статуса среди беременных. [9].Его можно измерить либо за 24 часа, либо как точечный сбор и выразить в мкг на литр или на грамм креатинина. Поскольку на UIC сильно влияет недавнее потребление йода, его можно использовать только для определения йодного статуса у населения, но не у отдельных лиц [18]. Оптимальные медианные параметры йода в моче выше во время беременности, чем медианные значения 100–199 мкг / л, что соответствует достаточности йода в популяциях небеременных (таблица 1).
| ||||||||||||||
4.Йодное питание при беременности
4.1. Рекомендуемая суточная доза
ВОЗ рекомендует прием внутрь примерно 250 мкг йода в день беременным и кормящим женщинам [9]. Рекомендованная Институтом медицины США суточная доза йода составляет 220 мкг во время беременности и 290 мкг во время лактации [20]. Американская тироидная ассоциация (ATA) настоятельно рекомендует адекватное ежедневное потребление йода во время беременности, особенно рекомендуя женщинам в Северной Америке ежедневно принимать 150 мкг йода в качестве добавки йодида калия во время беременности и кормления грудью, чтобы достичь адекватных уровней [19] (Таблица 2 ).
| ||||||||||||||||||||||
4.2. Достижение достаточности йода
Во многих регионах рекомендуемое потребление йода может быть обеспечено только с помощью диеты. Йод входит в рацион в нескольких формах. В некоторых регионах йод также присутствует в питьевой воде. Во всем мире йодирование соли — это постоянные усилия, вытекающие из признания в 20 веке того, что недорогое распыление коммерческой соли с йодидом может обратить вспять нарушения йодной недостаточности [21]. В США женщины подвергаются воздействию йода не только через йодированную соль, но и через другие продукты питания.Молоко, йогурт и другие молочные продукты содержат йод в результате использования йодофорных моющих средств в молочной промышленности и добавок йода в корм для крупного рогатого скота [22]. Некоторые коммерческие сорта хлеба в США также содержат высокий уровень йода из-за использования йодатных кондиционеров [23]. Последнее исследование Total Diet Study, проведенное Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США, подтверждает, что эти две группы пищевых продуктов являются основными несолевыми источниками йода в США [24]. При анализе рыночной корзины среднее дневное потребление йода взрослым в США было признано адекватным и составляло 138–353 мкг на человека [24].
Несмотря на постоянное наличие йода в рационе питания и соли в Соединенных Штатах, данные Национального исследования здоровья и питания (NHANES) показывают, что общее потребление йода в США снизилось за последние сорок лет по сравнению со средней концентрацией йода в моче 320 мкг. / Л в 1970 г. до 160 мкг / л в 2003 г. [25]. Общий средний показатель UIC среди беременных женщин в США с 2001 по 2006 год был незначительным и составлял 153 мкг / л. NHANES 2005–2008 продемонстрировал, что 35,3% женщин репродуктивного возраста в США имели UIC <100 мкг / л [25].В США более высокая распространенность умеренного дефицита йода среди беременных по сравнению с населением в целом. Доля беременных и небеременных женщин репродуктивного возраста с уровнем UIC <50 мкг / л увеличилась с 4% до 15% за последние 40 лет, как свидетельствуют серийные анализы NHANES [26]. Эти данные предполагают, что в США все большая часть этого уязвимого населения может подвергаться риску йодной недостаточности. Во всем мире дефицит йода остается важной проблемой общественного здравоохранения, по оценкам 31% населения мира по-прежнему проживает в регионах с дефицитом йода [9].
4.3. Добавки йода
Если потребление йода с пищей недостаточное, необходимы добавки. Однако в настоящее время в США нелегко получить адекватные добавки. Недавний обзор всех витаминов для беременных, отпускаемых по рецепту и без рецепта, показал, что только около 50% содержат йод [27]. В пренатальных поливитаминах, в которых йод был предоставлен в форме ламинарии, суточное количество йода сильно варьировалось, что делало ламинарию ненадежным источником добавок [27].Среди витаминов для беременных, содержащих йод в форме йодида калия, измеренные уровни йода были более надежными. Однако, когда 150 мкг йодида калия было указано в качестве ингредиента, 23% массы приходилось на калий, таким образом обеспечивая в среднем лишь 119 мкг суточной дозы йодида, что ниже 150 мкг суточной дозы, рекомендованной ATA. Во всем мире стратегии удовлетворения потребностей в йоде, установленные ВОЗ, различаются в зависимости от региона и местного рациона питания [28].
4.4. Риски избытка йода
Существуют разногласия относительно верхнего предела допустимого потребления йода во время беременности.Когда йод присутствует в большом количестве, йодирование тиреоглобулина резко ингибируется за счет острого эффекта Вольфа-Чайкова [29]. Механизм не совсем понятен, но предполагается, что он включает вновь образованные йодолипиды или йодолактоны, временно ингибирующие синтез тироидной пероксидазы. Через несколько дней щитовидная железа способна «ускользнуть» от острого эффекта Вольфа-Чайкова, частично за счет подавления NIS на базолатеральной мембране и, таким образом, модулирования притока йода, поступающего в щитовидную железу [30].Щитовидная железа плода не может избежать острого эффекта Вольфа-Чайкова примерно до 36 недель беременности [31]. Следовательно, йодная нагрузка у матери потенциально может вызвать гипотиреоз у плода, но не у матери. Институт медицины рекомендует во время беременности верхний предел в 1100 мкг диетического йода в день, а ВОЗ рекомендует верхний предел в 500 мкг в день [9, 20]. Преимущества коррекции дефицита йода намного перевешивают риски приема добавок, если они не являются чрезмерными [32].Исследования показали повышение уровня ТТГ пуповины и плода в группах, получавших йод. Однако ни одно из них не продемонстрировало плохих результатов среди этих новорожденных, и, напротив, два исследования продемонстрировали улучшение нейрокогнитивных результатов в этих группах [33, 34].
5. Воздействие йодных добавок на группы населения с дефицитом
5.1. Влияние на функцию щитовидной железы матери
Исследования, оценивающие влияние добавок йода на женщин с умеренным и умеренным дефицитом йода, дали разные результаты в отношении функции щитовидной железы матери.Однако добавление йода в эту популяцию в целом кажется безопасным. Romano et al. обнаружили увеличение размеров щитовидной железы у 17 беременных женщин, которые ежедневно получали йодированную соль в виде 120–180 мкг йодированной соли, по сравнению с 18 женщинами, которые не получали добавки [35]. Pedersen et al. рандомизированно распределено 47 беременных с йододефицитным состоянием, которым на 17–18 неделе гестации назначали либо 200 мкг йодида калия в день, либо плацебо [36]. В нелеченой группе не только увеличился объем щитовидной железы, но также увеличился тиреоглобулин материнской и пуповинной крови и материнский ТТГ.Не было обнаружено различий в уровнях гормонов щитовидной железы в материнской или пуповинной крови. Напротив, Antonangeli et al. не обнаружили значительных различий в материнском ТТГ, гормоне щитовидной железы, тиреоглобулина или объеме щитовидной железы у 67 беременных женщин, которым случайным образом назначали 50 или 200 мкг йодида в день, по сравнению с контрольной группой [37]. Liesenkötter et al. аналогичным образом не было обнаружено различий в объеме щитовидной железы матери у 38 беременных женщин, получавших 300 мкг йода в день, по сравнению с контрольной группой, а также различий в тестировании функции щитовидной железы матери или новорожденного [38].Нор и Лаурберг обнаружили повышенный уровень ТТГ в пуповинной крови у новорожденных от 49 матерей, получавших ежедневные поливитамины, содержащие 150 мкг йода, по сравнению с контрольной группой [39]. Однако fT4 был немного выше у новорожденных от леченных матерей по сравнению с контрольными матерями. Хотя результаты, касающиеся воздействия на функцию щитовидной железы матери и плода, различаются, ни одно из этих ранних исследований не рассматривало нейрокогнитивные исходы у потомства.
5.2. Добавки йода при тяжелом дефиците: влияние на потомство
Первое исследование, продемонстрировавшее, что добавление йода при тяжелой недостаточности йода значительно снижает риск кретинизма, было проведено в 1970-х годах [40].Женщины с острым дефицитом йода в Папуа-Новой Гвинее, независимо от статуса беременности, получали добавки йода. У потомков из группы, получавшей лечение, не было признаков кретинизма, в то время как у 6% младенцев, рожденных от нелеченных матерей, был кретинизм. Последующие исследования были проведены в Заире, Китае, Перу и Эквадоре, в районах, которые, как известно, страдают острым дефицитом йода. Все четыре исследования продемонстрировали различные, но постоянно улучшающиеся показатели когнитивных функций у детей, матери которых получали йод во время беременности [41–44].
5.3. Добавки йода при легкой и умеренной недостаточности йода: влияние на потомство
Недавно два исследования выявили улучшение неврологических исходов у младенцев у женщин с умеренным и умеренным дефицитом йода, которые получали добавки йода на ранних сроках беременности. Velasco et al. добавляли 133 беременных женщины 300 мкг йода в день в течение первого триместра беременности и исследовали психологическое развитие потомства в возрасте 3–18 месяцев по сравнению с потомством группы из 61 контрольной женщины [33].После начала приема добавок в группах лечения были адекватные средние значения UIC, составляющие 153 мкг / л и 213 мкг / л среди женщин, начавших на сроке менее 10 и более недель беременности, соответственно, что соответствует критериям ВОЗ. Однако к третьему триместру наблюдались значительные различия в UIC в группах лечения и контрольных группах. У пролеченных женщин среднее значение UIC составляло 203 мкг / л, в то время как среднее значение в контрольной группе составляло 87 мкг / л, что соответствовало легкому или умеренному дефициту йода.Психомоторная оценка в возрасте 3–18 месяцев была значительно выше у потомков из группы лечения. В этой группе также было отмечено, что психомоторные показатели были выше у потомков женщин, у которых измерение сывороточного fT4 оставалось стабильным на протяжении всей беременности по сравнению с теми, у которых fT4 снизился.
Berbel et al. исследовали эффекты ежедневного приема 200 мкг йода у испанских беременных с умеренным и умеренным дефицитом йода [34]. Женщины были разделены на три группы, одна из которых начала прием йода на 4–6 неделе беременности, вторая — на 12–14 неделе, а третья — только в послеродовом периоде.В соответствии с предыдущими исследованиями, нейрокогнитивные показатели были значительно выше в группах, получавших йод во время беременности, по сравнению с женщинами, которые не начинали лечение до послеродового периода. Важно отметить, что нейрокогнитивные показатели также были значительно выше в группе, которая начала прием йода на 4–6 неделях гестационного возраста, во время органогенеза, по сравнению с теми, кто начал принимать добавки на 12–14 неделях гестационного возраста.
Влияние добавок йода на риск СДВГ не изучалось.
6. Воздействие загрязнителей окружающей среды
Женщины с неадекватным йодным питанием во время беременности могут быть особенно уязвимы к воздействию разрушителей щитовидной железы из окружающей среды. В фармакологических дозах некоторые загрязнители окружающей среды могут влиять на поглощение йода щитовидной железой и последующую функцию щитовидной железы. Воздействие низких доз перхлората, тиоцианата и нитрата широко распространено в Соединенных Штатах. Все три вещества являются конкурентными ингибиторами натрий-йодного симпортера (NIS) [45].
6.1. Перхлорат
Перхлорат — самый мощный из экологических ингибиторов NIS, проявляющий примерно в 30 раз большее сродство к NIS, чем к йоду [46]. Это побочный продукт производства твердого топлива, используемого в ракетном топливе. Он также был обнаружен в чилийских нитратных удобрениях, используемых во всем мире. В США он попадает в организм с пищевыми продуктами, такими как салат, пшеница и молочные продукты, а в некоторых регионах обнаруживается в небольших количествах в грунтовых водах [45]. Исследования уровней перхлоратов в детских смесях показали низкие уровни у брендов U.Формула С. проверена [47, 48]. Перхлорат необычайно стабилен не только в окружающей среде, но и в организме человека, поэтому его воздействие можно надежно оценить, используя концентрацию в моче. Исследования in vitro показали, что в фармакологических дозах перхлорат снижает активный транспорт йода в ткани. Высказывались опасения, что низкое воздействие ингибиторов NIS в окружающей среде может снизить поступление йода в щитовидную железу, вызывая дисфункцию щитовидной железы, а также может снизить опосредованное NIS поглощение йода в грудное молоко.Потомство беременных и кормящих женщин потенциально подвергается наибольшему риску этих эффектов [46].
Клиническое воздействие низких концентраций перхлората в окружающей среде на состояние щитовидной железы у уязвимых групп населения остается неясным. Анализ NHANES 2001-2002 гг. Обнаружил низкие уровни перхлоратов во всех собранных образцах мочи () [49]. Это крупномасштабное исследование также продемонстрировало обратную корреляцию между перхлоратом и общим Т4 и положительную корреляцию с ТТГ у женщин, но не у мужчин.Эта связь была сильнее среди женщин с UIC <100 мкг / л [50]. Этот эффект на функцию щитовидной железы не был воспроизведен в других исследованиях. Несколько проспективных исследований, в которых назначались возрастающие количества перхлората здоровым людям, не смогли продемонстрировать аналогичные изменения функции щитовидной железы, за исключением снижения поглощения йода щитовидной железой при самых высоких дозах [51–53]. Другое перекрестное исследование воздействия перхлоратов в окружающей среде не выявило какой-либо связи с функцией щитовидной железы в первом триместре у 1600 беременных женщин с дефицитом йода [54].Хотя перхлораты были обнаружены в грудном молоке и молозиве в нескольких небольших исследованиях, пока нет данных, позволяющих предположить, что потребление новорожденным путем грудного вскармливания ухудшает йодный статус младенца [47, 55].
6.2. Другие ингибиторы NIS
Тиоцианат — менее эффективный конкурентный ингибитор NIS. Это метаболит цианида, который образуется из сигаретного дыма и содержится в различных продуктах питания. Сообщалось о снижении Т4, повышении ТТГ и увеличении щитовидной железы среди курящих беременных женщин [56].Другое исследование показало связь между курением сигарет и снижением концентрации йода в грудном молоке [57]. Хотя по сравнению с тиоцианатом перхлорат имеет в 15 раз большее сродство к ннг, кумулятивные эффекты одного или обоих по-прежнему могут представлять риск для уязвимых групп населения.
Нитрат имеет значительно более низкое сродство к NIS, чем перхлорат или тиоцианат. Однако он повсеместно присутствует как побочный продукт разложения органических материалов. Он присутствует в почве и грунтовых водах и содержится практически во всех культурах, особенно в корнеплодах.Нитрит натрия также используется в качестве пищевого консерванта. Среднее дневное потребление нитратов взрослым в США составляет 75–100 мг в день. Несколько недавних исследований, проведенных в Болгарии и Словакии, предполагают повышенный риск зоба и субклинического гипотиреоза в районах с достаточным содержанием йода при хроническом воздействии очень высоких концентраций нитратов. Небольшие исследования, проведенные в США, не смогли продемонстрировать такую связь [45].
Хотя независимое влияние этих отдельных загрязнителей на утилизацию йода и функцию щитовидной железы может быть небольшим, еще предстоит выяснить, будет ли их совокупное воздействие вместе с национальной тенденцией к снижению потребления йода среди женщин репродуктивного возраста в США.С. может отрицательно влиять на функцию щитовидной железы.
7. Выводы
Беременные или кормящие женщины имеют повышенную потребность в йоде. Серьезный дефицит йода приводит к неблагоприятным последствиям для матери и плода. Даже легкий или умеренный дефицит йода во время беременности оказывает неблагоприятное воздействие на акушерские и неонатальные исходы. Недавние данные о нейрокогнитивном воздействии на новорожденных раннего приема йода предполагают, что адекватное потребление йода должно начинаться, как только пациентка узнает, что она беременна, или, что еще лучше, должно быть включено как часть предварительного планирования.Необходимы исследования влияния добавок йода на кормящих женщин и их младенцев. Медицинским работникам, которые ухаживают за беременными женщинами, рекомендуется знать об этом важном питательном микроэлементе и рекомендовать адекватное потребление йода в период до зачатия, беременности и кормления грудью.
Раскрытие информации
Всем авторам нечего раскрывать.
27 продуктов, которых следует избегать во время беременности
Говорят, что как будущая мать вы едите на двоих. Это означает, что вы должны иметь хорошо сбалансированную диету, чтобы обеспечить правильное питание для вас и вашего малыша.Кроме того, здоровая диета помогает предотвратить любые осложнения беременности.
Когда вы добавляете свежие и полезные продукты в свое меню для беременных, вам следует даже исключить из него нездоровую и вредную пищу. Кроме того, есть определенные продукты, которые считаются вредными для здоровья при беременности. Этот MomJunction предлагает вам список из 27 продуктов, которых следует избегать во время беременности, их причины и безопасные альтернативы.
Продукты, которых следует избегать во время беременности:
Отказ от некоторых продуктов питания гарантирует, что вы и ваш ребенок будете в безопасности и здоровы.Ниже мы приводим список таких продуктов, которые нельзя не есть.
1. Рыба, содержащая ртуть:
Рыба, такая как акула, рыба-меч, королевская макрель и кафельная рыба, имеет высокий уровень ртути, и ее следует избегать. Ртуть, элемент, содержащийся в океанах, ручьях и озерах, превращается в метилртуть в организме человека. Это нейротоксин, связанный с повреждением мозга и задержкой развития у младенцев. Вы можете выбрать рыбу, такую как лосось, сом, треска и консервированный светлый тунец, в которых низкий уровень ртути.По данным FDA США, вы можете съесть от восьми до 12 унций рыбы в неделю, что составляет две-три порции. Потребление белого тунца (альбакора) следует ограничить шестью унциями в неделю (1).
Раствор: Выбирайте рыбу, богатую омега-3 жирными кислотами и низким содержанием ртути, так как высокое содержание белка, низкое содержание насыщенных жиров и множество важных питательных веществ способствуют развитию сердца и мозга ребенка и способствуют правильному росту. Однако вам следует проконсультироваться с врачом или квалифицированным диетологом, чтобы узнать о рыбе, которую вы можете есть.
[Прочитано: Безопасны ли морепродукты во время беременности ]
2. Копченые морепродукты:
Не принимайте копченые и охлажденные морепродукты, помеченные как лох, вяленое мясо, нова и киперин, поскольку они содержат бактерии Listeria monocytogenes. Эти бактерии вызывают листериоз (связанный с такими симптомами, как диарея и рвота), который может привести к заболеванию новорожденного и даже к выкидышу или мертворождению. Кроме того, обработанные морепродукты содержат большое количество соли, что может привести к повышению артериального давления и отеку частей тела (2).
Решение: Возможно, вы время от времени употребляли консервированные копченые морепродукты или когда свежая рыба недоступна. Однако избегайте такой еды, насколько это возможно.
3. Рыба, подвергающаяся воздействию промышленных загрязнителей:
Рыба из местных ручьев, озер и рек содержит опасные уровни полихлорированных дифенилов (ПХД). Под воздействием этих загрязнителей у детей может быть низкий вес при рождении, меньший размер головы, проблемы с обучением и проблемы с памятью. Избегайте употребления в пищу полосатого окуня, щуку, лугу, лосося, форель и судака.
Раствор: Можно выбирать пресноводных рыб.
Также следуйте нескольким советам при ловле рыбы в местном ручье, озере или реке. Во-первых, проверьте рекомендации, относящиеся к этому водоему. Вы можете получить информацию на веб-сайтах, посвященных правилам рыболовства, или в местном отделе здравоохранения. Эта информация будет касаться рыбы, выловленной из местных вод, а не той, что продается в местных продуктовых магазинах. Избегайте употребления сырой рыбы, поскольку она с большей вероятностью заразится пищевыми заболеваниями (3).
[Прочитано: Суши безопасны во время беременности ]
4. Сырые моллюски:
Избегайте употребления сырых моллюсков, таких как устрицы, моллюски и мидии, чтобы избежать болезней, переносимых морепродуктами, и пищевых отравлений. Они содержат вредные бактерии, вирусы и токсины, от которых вы можете заболеть.
Решение: Вместо этого вы можете есть приготовленных моллюсков, убедившись, что вы готовите их с открытыми раковинами (2).
5. Сырые или недоваренные яйца:
Вы не должны есть сырые, недоваренные или сваренные всмятку яйца, поскольку они содержат вредные бактерии сальмонеллы, вызывающие пищевое отравление.Может возникнуть диарея, сильная рвота, головная боль, боль в животе и высокая температура. Все эти симптомы вряд ли нанесут вред вашему ребенку, но ваша иммунная система станет слабее, что может повлиять на развитие ребенка.
Продукты, содержащие сырые яйца, которых следует избегать: домашние заправки «Цезарь», заварные кремы, мороженое, майонез и голландские соусы, соус Беарнез, соус Айоли, десерты, включая мусс, тирамису и безе.
Раствор: Купить яичные продукты пастеризованные.Вы можете выбрать мороженое, мусс, гоголь-моголь и заправки промышленного производства. Ешьте вареные яйца с твердыми желтками или хорошо приготовленный омлет, а также салаты (4).
[Прочитано: Яйца во время беременности ]
6. Сырое мясо и птица:
Недоваренное / сырое мясо и птица, например, розовое или сырое мясо с кровью, поскольку оно содержит паразитов токсоплазмы и вредные бактерии сальмонеллы. Сальмонелла увеличивает риск пищевого отравления. Токсоплазма вызывает токсоплазмоз, симптомы которого напоминают грипп и развиваются через несколько недель после употребления пищи.Это может привести к выкидышу или гибели плода во время родов.
Раствор: У вас должны быть хорошо приготовленные и горячие мясо и птица. Ешьте блюда домашнего приготовления, где температура должна быть около 160 ° F для фарша, 145 ° F для целых нарезок и 165 ° F для куриных грудок (5).
7. Мясные деликатесы:
Вам следует избегать мясных деликатесов, также называемых готовыми к употреблению мяса, таких как мясо для сэндвичей, мясное ассорти, мясо для обеда, хот-доги и нарезанное мясо. Известно, что они содержат бактерии листерии, которые могут легко перемещаться от матери к плаценте, вызывая серьезные осложнения, включая смерть плода.
Раствор: Пастеризация и приготовление при высокой температуре убивают листерий. Таким образом, вы должны есть мясные деликатесы только после разогрева, пока они не станут горячими (6).
8. Непастеризованное молоко:
Во время беременности пить непастеризованное или сырое молоко небезопасно. Оно не имеет пищевых преимуществ, а сырое молоко и продукты из него составляют более высокую долю болезней пищевого происхождения. Они содержат вредные бактерии, такие как сальмонелла, листерия, кишечная палочка и криптоспоридиум, которые могут быть опасны для вас и вашего ребенка (7).
Раствор: Покупайте только пастеризованное молоко и продукты из него. При пастеризации молоко подвергается воздействию высокой температуры, которая убивает болезнетворные микробы. Если вы покупаете молоко у местного продавца, хорошо его вскипятите, так как кипячение при высокой температуре убивает микробы. Вы также можете выбрать немолочное молоко, такое как соевое молоко, рисовое молоко, миндальное молоко и овсяное молоко, поскольку они более безопасны и содержат аналогичные питательные вещества.
9. Мягкие сыры:
Не ешьте мягкие сыры, такие как камамбер, рокфор, горгонзола, бри, фета, сыр с плесенью, кесо фреска, кесо бланко и панела, если они не пастеризованы.Мягкие непастеризованные сыры содержат листерии (8).
Раствор: Ешьте твердые сыры (чеддер или швейцарские сыры), поскольку они не содержат воды, в отличие от мягких сыров. Таким образом, в этих сырах меньше бактерий. Все не импортные мягкие сыры, которые пастеризованы, безопасны для употребления (9).
[Прочитано: Сыр во время беременности ]
10. Немытые фрукты и овощи:
Немытые фрукты и овощи являются переносчиками паразитов токсоплазмы, которые вредит развивающемуся ребенку.Токсоплазмоз заражает почву, на которой выращивают фрукты и овощи, и вы можете проглотить вредные микробы, если съедите их немытыми.
Раствор: Тщательно промойте фрукты и овощи под проточной водой. Очистите или потрите поверхности и срежьте синяки, так как они подвержены бактериям. Готовьте овощи, особенно листовые (10).
11. Сырые проростки:
Не ешьте сырые ростки, включая клевер, люцерну, маш, редис, брокколи, подсолнечник, лук, сою и ростки снежного гороха.Они очень подвержены заражению листерией, сальмонеллой и кишечной палочкой. Как известно, листериоз может привести к преждевременным родам, выкидышу, мертворождению и инфекциям у новорожденных. Сальмонелла и кишечная палочка могут привести к тяжелым заболеваниям (11).
Раствор: Съешьте приготовленные проростки.
12. Продукты, вызывающие аллергию:
Соя, пшеница, коровье молоко, яйца, арахис, древесные орехи (миндаль, грецкие орехи, фундук и др.), Рыбу и моллюски следует употреблять только в том случае, если у вас нет на них аллергии.Однако несколько исследований говорят, что прием этих продуктов на ранних сроках беременности может снизить вероятность развития у ребенка аллергии и астмы в более позднем возрасте (12). Но вы не можете быть уверены в этом.
Решение: Поскольку не все исследования подтверждают это утверждение, лучше всего уточнить у врача, что безопасно, а что нет, особенно когда речь идет об аллергии.
13. Салаты в ресторанах:
Скажите нет салатам, приготовленным в ресторанах, таким как заправка для салатов «Цезарь», готовые мясные продукты (ветчина, куриные салаты) и салаты из морепродуктов, поскольку они несут вредные микробы.Кроме того, эти салаты содержат майонез с сырыми яйцами и заправку для салатов с высоким содержанием калорий (соль и сахар).
Сырые яйца, овощи и листья, используемые в салатах, содержат бактерии сальмонеллы и листерии, которые могут вызвать пищевое отравление. Употребление зараженного салата может вызвать симптомы гриппа у матери и серьезные проблемы со здоровьем у младенцев.
Решение: Готовьте салаты дома, следуя правилам безопасности пищевых продуктов. Убедитесь, что вы чистите и нарезаете фрукты и овощи в чистом помещении, а мясо и яйца готовите правильно (13).
14. Непастеризованные соки:
Непастеризованные фруктовые и овощные соки, в том числе упакованные, могут нести вредные бактерии кишечной палочки и сальмонеллы. Не только это, стакан свежеприготовленного сока также может представлять опасность, если фрукты или овощи не мыть хорошо.
Раствор: Выберите пастеризованные соки или приготовьте их дома. Вы должны тщательно вымыть фрукты и овощи под проточной водой и с помощью щетки соскрести грязь и срезать все ушибленные участки (14).
[Прочитано: Соки во время беременности ]
15. Избыток кофеина:
Повышенное количество кофеина может увеличить ваши шансы на выкидыш и младенцы с низкой массой тела при рождении. Вам следует ограничить потребление до 200 мг в день. Кофеин также содержится в чае, шоколаде и многих энергетических напитках. Некоторые исследования показывают, что кофеин связан с преждевременными родами и симптомами отмены у младенцев (15).
Другими напитками, которых следует избегать во время беременности, являются безалкогольные напитки, диетическая сода, алкоголь и чай со льдом.
Раствор: Выбирайте напитки без кофеина, особенно в первом триместре, так как риск выкидыша высок.
16. Травяные чаи:
Травы, используемые для приготовления чая или приправ, могут нанести вред как матери, так и плоду. Некоторые травы, такие как эфедра, ангелика, кава-кава, йохимбе, черный и синий кохош, донг-квай, масло бурачника, мятлик и полынь, являются стимуляторами матки, которых следует полностью избегать во время беременности.
Окопник, черный орех, каскара саграда, пажитник, эхинацея, желтокорень, хвощ полевой, корень солодки, пальметто, сенна, пустырник, зверобой.Зверобой, пастушья сумочка, полынь, пижма и uva ursi могут привести к выкидышу.
Другие травы, которые небезопасно употреблять или глотать, — это алоэ, женьшень и примула вечерняя. Вам также следует проконсультироваться со своим врачом, прежде чем принимать слишком много чая из крапивы, одуванчика или ромашки (16).
Раствор: Лучше иметь горячую чашку обычного чая или чая , чем травяной чай. Хотя исследований зеленого чая недостаточно, вы можете употреблять его в умеренных количествах — по чашке или двух в день.
17. Консервы:
Консервы, включая фрукты, овощи и газированные напитки, вредны по двум причинам (17):
Внутренняя поверхность пищевых банок содержит бисфенол А (BPA), токсичное вещество, которое влияет на плод. эндокринная активность и вызывает проблемы с фертильностью, рак, заболевания печени и сердца у беременных женщин, а консервированные продукты могут быть слишком старыми для употребления в пищу и содержать вредные бактерии из-за их длительного срока хранения.
Консервы из макарон, супов и детских смесей содержат высокий уровень BPA.Кроме того, консервы из тунца и салаты из тунца содержат высокий уровень ртути, которая ядовита для матери и плода (18).
Решение: Выбирайте свежие овощи и фрукты или их разновидности, в которых не используется бисфенол А. Тщательно мойте консервированные фрукты и овощи перед употреблением. Выбирайте сезонные блюда, чтобы есть свежие фрукты.
[Прочитано: Фрукты, которые нужно есть во время беременности ]
18. Продукты, богатые нитратами:
Избегайте вяленого мяса для сэндвичей, бекона, мясных деликатесов, колбас, салями и хот-догов, поскольку они содержат нитраты.Нитраты улучшают цвет пищи и продлевают срок хранения. Но при потреблении нитраты в организме превращаются в нитрозамины, увеличивая вероятность рака у матери и аномалий у плода. Продукты, богатые нитратами, также содержат натрий и насыщенные жиры, которые могут быть вредными во время беременности (19).
Решение: Ешьте хорошо приготовленные и нежирные куски ваших любимых блюд, чтобы быть более здоровой и безопасной.
19. Продукты, богатые сахаром:
Сократите потребление продуктов с высоким содержанием сахара, таких как десерты, конфеты, торты, мороженое, печенье, шоколад и подслащенные напитки.Они усугубляют дискомфорт при беременности (тошнота, рвота, запор, изжога), увеличивают вес, способствуют гестационному диабету, увеличивают риск преждевременных родов, преэклампсии и повышают риск метаболического синдрома у младенцев (20).
Решение: Вы можете время от времени есть такие продукты, но в ограниченном количестве. Выбирайте более здоровые варианты сахарной пищи, такие как груши, грейпфрут, финики и абрикосы, поскольку они являются отличной альтернативой продуктам, содержащим добавленный сахар. Они более сладкие и полезные для здоровья.
21. Уличная еда:
Возможно, вы жаждете сладких, кислых и острых угощений. Они могут увеличить риск инфекций, проблем с желудком и пищевых отравлений. Они вредны из-за плохих гигиенических норм в отношении пищевых продуктов и воды. Некоторые примеры уличной еды включают хот-доги, буррито, чуррос, сладкую вату, мягкие крендели, simit breas, кукурузу в чашке, куриный рис, чаат, доса , кебаб, пани пури , лапшу и т. Д.
Решение: Если вам нравится уличная еда, найдите в Интернете рецепты этих продуктов и попробуйте приготовить их дома.Это будет весело.
22. Жирная пища:
Избегайте трансжиров или гидрогенизированных жиров, включая фаст-фуд, обработанные пищевые продукты и продукты на вынос, такие как крекеры, печенье, замороженная пицца, жареные продукты, маргарин и глазурь. Кроме того, Американская кардиологическая ассоциация рекомендует ограничивать трансжиры до менее 1% от общего количества потребляемых калорий (21), чтобы избежать риска сердечных заболеваний, ожирения, ускоренного роста плода и преждевременных родов (22).
Решение: Обсудите варианты обезжирения со своим врачом для получения надлежащих советов и рекомендаций.Продукты, содержащие омега-3, 6, 9 жирные кислоты, жизненно необходимы, поскольку они необходимы вам и вашему растущему плоду. Они богаты оливками, орехами, авокадо, семенами льна и рыбой. Однако не стоит ими злоупотреблять.
23. Искусственные подсластители:
Безопасность искусственных подсластителей, включая аспартам и сахарин, вызывает споры, поскольку некоторые практикующие врачи считают, что они безопасны при использовании в умеренных количествах, в то время как некоторые другие отличаются. Вам следует избегать приема аспартама, если у вас есть генетическая болезнь фенилкетонурия (ФКУ).Ваш организм не может переваривать фенилаланин (соединение, содержащееся в аспартаме), что, следовательно, может привести к врожденным дефектам. Известно, что сахарин остается в тканях плода и не показывает никаких доказательств риска (23).
Раствор: Используйте натуральный сахар, но в умеренных количествах. Посоветуйтесь со своим врачом о безопасности искусственных подсластителей, если вы их использовали.
[Читать: Безопасно ли иметь искусственные сладости во время беременности ]
24. Избыток витаминов:
Вам придется увеличить потребление определенных питательных веществ (таких как фолиевая кислота, железо и кальций) во время беременности .Но будьте осторожны с рекомендованными дозировками. Избегайте приема дополнительных доз как жирорастворимых, так и водорастворимых витаминов.
Избыточные жирорастворимые витамины могут накапливаться в жировой ткани и печени, что оказывает вредное воздействие на мать и плод (24). Точно так же водорастворимые витамины, принимаемые в избытке, могут оказывать раздражающее действие на пищеварительную систему (25).
Раствор: Имейте больше натуральных источников витаминов, чем добавок.
25. Домашние вкусности:
Не ешьте домашнее печенье из сырого теста, в котором могут скапливаться бактерии, вызывающие пищевое отравление.Это верно даже в случае домашнего мороженого.
Раствор: Вы можете использовать безопасные ингредиенты, такие как овес, несоленое масло, пастеризованное молоко, сухие фрукты и корицу.
26. Солодка:
Избегайте употребления солодки (мулети) во время беременности, поскольку один из ее компонентов, глицирризин, связан с рядом проблем в развитии плода. Компонент повреждает плаценту, позволяя гормону стресса проникать в ребенка, влияя на его IQ. Исследования показывают, что проблемы с СДВГ у детей и раннее половое созревание у девочек также являются побочными эффектами лакрицы.Это также приводит к повышению артериального давления и преждевременным родам (26).
Раствор: Во время беременности лучше избегать употребления солодки во всех ее формах.
[Читать: Солодка во время беременности ]
27. Остатки:
Не ешьте горячую или холодную пищу, которая хранилась при комнатной температуре более двух часов. Вероятно, в них обитают бактерии (27).
Раствор: Ешьте свежеприготовленные продукты.
Заявление об отказе от ответственности: Перед тем, как включать или отказываться от любых продуктов, упомянутых в приведенном выше списке, проконсультируйтесь со своим гинекологом или поставщиком медицинских услуг.
Будьте избирательны и осторожны в том, что вы едите во время ношения. Помните, что еда определяет ваше здоровье, а также здоровье вашего ребенка. Сделать скучную и обыденную еду вкусной можно прямо у себя дома. Так что побалуйте себя кулинарией.
Есть ли у вас какие-нибудь продукты, которые можно добавить в наш список? Поделитесь ими с нами в разделе комментариев ниже.
Может ли употребление марихуаны во время и после беременности нанести вред ребенку?
Необходимы дополнительные исследования того, как употребление марихуаны во время беременности может повлиять на здоровье и развитие младенцев с учетом меняющейся политики в отношении доступа к марихуане, а также значительного увеличения за последнее десятилетие числа беременных женщин, обращающихся за лечением наркозависимости от марихуаны. использовать. 83 Одно исследование показало, что около 20% беременных женщин в возрасте 24 лет и моложе дали положительный результат скрининга на марихуану. Однако это исследование также показало, что женщины примерно в два раза чаще получают положительный результат скрининга на употребление марихуаны с помощью теста на наркотики, чем они заявляют в собственных оценках. Это говорит о том, что самооценка употребления марихуаны беременными женщинами не может быть точным показателем употребления марихуаны. 84 Кроме того, в одном исследовании диспансеров немедицинский персонал в диспансерах марихуаны рекомендовал марихуану беременным женщинам от тошноты, но медицинские эксперты предостерегают от этого.
Нет исследований на людях, связывающих употребление марихуаны с вероятностью выкидыша, 85,86 , хотя исследования на животных показывают, что риск выкидыша увеличивается, если марихуана используется на ранних сроках беременности. 87 Были обнаружены некоторые ассоциации между употреблением марихуаны во время беременности и будущими нарушениями развития и гиперактивностью у детей. 88–91 Данные о том, связано ли употребление марихуаны беременными женщинами с низкой массой тела при рождении 92–96 или преждевременными родами, 95 , неоднозначны, хотя длительное употребление может повысить эти риски. 94 Исследования показали, что у беременных женщин, употребляющих марихуану, риск мертворождения в 2,3 раза выше. 97 Учитывая способность марихуаны отрицательно влиять на развивающийся мозг, Американский колледж акушеров и гинекологов рекомендует акушерам-гинекологам рекомендовать женщинам не употреблять марихуану при попытке забеременеть, во время беременности и во время кормления грудью. 98 Важно отметить, что, несмотря на растущую популярность использования марихуаны в устройствах для вейпинга, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов не рекомендует беременным женщинам использовать какие-либо продукты для вейпинга, независимо от вещества.
Последние тенденции в обращении за лечением от употребления марихуаны во время беременности
Некоторые женщины сообщают об использовании марихуаны для лечения сильной тошноты, связанной с их беременностью; 99,100 Однако нет исследований, подтверждающих, что это безопасная практика, и, как правило, она не рекомендуется. Женщины, рассматривающие возможность употребления медицинской марихуаны во время беременности, не должны делать это, не посоветовавшись со своим врачом. Исследования на животных показали, что умеренные концентрации ТГК при введении матерям во время беременности или кормления грудью могут оказывать долгосрочное воздействие на ребенка, в том числе повышать стрессовую реакцию и аномальные модели социальных взаимодействий. 101 Исследования на животных также показывают дефицит обучаемости у лиц, подвергшихся пренатальному воздействию. 33,102
Исследования на людях показали, что некоторые дети, рожденные женщинами, употреблявшими марихуану во время беременности, демонстрируют измененные реакции на зрительные стимулы, повышенную дрожь и пронзительный крик, 103 , что может указывать на проблемы с неврологическим развитием. 104 В школе дети, подвергшиеся воздействию марихуаны, чаще демонстрируют пробелы в навыках решения проблем, памяти, 105 и способности сохранять внимательность. 106 Тем не менее, необходимы дополнительные исследования, чтобы отделить специфические эффекты марихуаны от эффектов других факторов окружающей среды, которые могут быть связаны с употреблением марихуаны матерью, такими как плохая домашняя обстановка или использование матерью других наркотиков. 96 Пренатальное воздействие марихуаны также связано с повышенной вероятностью употребления марихуаны в молодом возрасте, даже если принять во внимание другие факторы, влияющие на употребление наркотиков. 107 Дополнительную информацию об употреблении марихуаны во время беременности можно найти в Исследовательском отчете NIDA об употреблении психоактивных веществ среди женщин.
Об употреблении марихуаны и грудном вскармливании известно очень мало. Одно исследование предполагает, что умеренное количество ТГК попадает в грудное молоко, когда кормящая мать употребляет марихуану. 108 Некоторые данные показывают, что воздействие ТГК через грудное молоко в первый месяц жизни может привести к снижению моторного развития в возрасте 1 года. 109 Не проводилось исследований, чтобы определить, связано ли воздействие ТГК во время кормления грудью с последующими последствиями в жизни ребенка. При регулярном употреблении ТГК может накапливаться в грудном молоке человека до высоких концентраций. 92 Поскольку мозг ребенка все еще формируется, потребление ТГК с грудным молоком может повлиять на его развитие. Учитывая всю эту неопределенность, кормящим матерям не рекомендуется употреблять марихуану. 98,110 Новоиспеченным матерям, употребляющим марихуану в медицинских целях, следует проявлять бдительность в отношении координации ухода между врачом, рекомендующим им употребление марихуаны, и педиатром, ухаживающим за их ребенком.
.

 Вводить йод следует осторожно, с небольшого расстояния от поверхности исследуемой жидкости, иначе йод может сразу разбрызгаться в стороны. Итак, максимально близко к моче капаем йод и наблюдаем за его реакцией: если капля осталась на поверхности или хотя бы задержалась на какое-то мгновение, то беременность наступила. Отрицательным следует считать результат теста, при котором йод сразу же расплывается или растворяется.
Вводить йод следует осторожно, с небольшого расстояния от поверхности исследуемой жидкости, иначе йод может сразу разбрызгаться в стороны. Итак, максимально близко к моче капаем йод и наблюдаем за его реакцией: если капля осталась на поверхности или хотя бы задержалась на какое-то мгновение, то беременность наступила. Отрицательным следует считать результат теста, при котором йод сразу же расплывается или растворяется.