Нарушение вентиляции | Симптомы и лечение нарушения вентиляции
Лечение нарушения вентиляции
Лечение нарушения вентиляции должно быть направлено на устранение дисбаланса между нагрузкой и резервами дыхательной системы. Очевидные причины (такие как бронхоспазм, инородное тело, обтурация слизью дыхательных путей) должны быть устранены.
Двумя другими наиболее частыми причинами являются обострение астмы (астматический статус (АС) и ХОБЛ. Дыхательная недостаточность при ХОБЛ выражается термином «острая» на фоне хронической дыхательной недостаточности (ОХДН) (acute-on-chronic respiratory failure -ACRF).
Лечение астматического статуса
Пациенты должны лечиться в отделении интенсивной терапии.
NIPPV позволяет быстро уменьшить работу дыхательной мускулатуры и у части пациентов избежать интубации или иметь запас времени для реализации эффекта лекарственной терапии. В отличие от больных ХОБЛ, у которых лицевая маска очень эффективна, у больных с бронхиальной астмой маска усугубляет ощущение нехватки воздуха, поэтому привыкание к маске должно быть постепенным. После объяснения пользы маски она прикладывается к лицу и подается небольшое давление — СРАР 3-5 см вод. ст. После привыкания маска плотно прикладывается к лицу, давление увеличивается до появления комфортного состояния больного и уменьшения работы дыхательной мускулатуры. Окончательными установками обычно являются следующие: IPAP 10-15 см вод. ст. и ЕРАР 5-8 см вод. ст.
Эндотрахеальная интубация показана при усугублении дыхательной недостаточности, которая клинически проявляется нарушением сознания, односложной речью и поверхностным дыханием. Уровень газов артериальной крови, указывающий на увеличение гиперкапнии, также является показанием для интубации трахеи. Тем не менее исследование газов крови не считается обязательным и не должно заменять врачебное решение. Оротрахеальная интубация предпочтительней назальной, так как позволяет использовать трубки большего диаметра, уменьшая сопротивление потоку газа.
После интубации у больных астматическим статусом может развиваться гипотензия и пневмоторакс. Количество этих осложнений и связанная с ними летальность были существенно уменьшены с помощью внедрения метода, который направлен на ограничение динамического перерастяжения легких, а не на достижение нормального напряжения РСО2. При астматическом статусе вентиляция, которая способствует достижению нормальных показателей рН, обычно приводит к значительному перераздуванию легких. Чтобы избежать этого, первоначальные установки вентилятора делаются следующими: дыхательный объем 5-7 мл/кг и частота дыхания 10- 18 в минуту. Поток газов может быть достаточно высоким (120 л/мин) при квадратной форме волны. Такой метод позволяет снизить минутную вентиляцию и увеличить время выдоха. Опасное динамическое перераздувание легких мало вероятно, если давление плато ниже 30-35 см вод. ст. и внутреннее ПДКВ ниже 15 см вод. ст. Давление плато выше 35 см вод. ст. можно корректировать за счет уменьшения дыхательного объема (предполагая, что высокое давление — это не результат низкой растяжимости грудной или брюшной стенок) или частоты дыхания.
В принципе пиковое давление может быть снижено за счет снижения скорости потока или изменения дыхательной кривой на нисходящую, однако этого делать нельзя. Низкий поток воздуха сокращает время выдоха, увеличивает остаточный объем легких в конце выдоха, в результате возникает высокое внутреннее ПДКВ.
При применении низких дыхательных объемов может развиваться гиперкапния, но она считается меньшим злом по сравнению с перераздуванием легких. Обычно рН артериальной крови выше 7,15 нормально переносится, однако в некоторых случаях может потребоваться применение высоких доз седативных препаратов и опиоидов. После проведения интубации необходимо избегать применение миорелаксантов в периинтубационном периоде, так как в комбинации с глюкокортикоидами это может привести к тяжелой и иногда необратимой миопатии, особенно при применении более 24 ч. Для купирования возбуждения необходимо вводить седативные препараты, а не миорелаксанты.
У большинства больных на 2-5-е сутки происходит улучшение состояния, что позволяет начать отлучение от ИВЛ. Подходы к отлучению от ИВЛ на стр. 456.
Лечение ОХДН
У больныхс ОХДН цена дыхания в несколько раз выше, чем у пациентов без сопутствующего заболевания легких, дыхательная система быстро декомпенсируется. У таких больных необходимо своевременно выявлять и устранять предпосылки для развития такого состояния. Чтобы восстановить баланс между нейромышечным статусом и нагрузкой на дыхательную систему, применяют бронходилататоры и глюкокортикоиды для устранения обструкции и динамического перераздувания легких, антибиотики — для лечения инфекции. Гипокалиемия, гипофосфатемия и гипомагниемия могут усилить мышечную слабость и замедлить процесс восстановления.
NIPPV предпочтительна для многих пациентов с ОХДН. Вероятно, около 75% получающих NIPPV не требуют проведения интубации трахеи. Преимуществами такой вентиляции являются простота использования, возможность временного прекращения при улучшении состояния пациента, расширяя возможности самостоятельного дыхания. При необходимости NIPPV несложно снова возобновить.
Обычно устанавливают следующие параметры — IPAP10-15 см вод. ст. и ЕРАР 5-8 см вод. ст. Затем в зависимости от клинической ситуации проводят коррекцию параметров. Отношение к потенциальному эффекту высокого IPAP на легкие такое же, как было представлено ранее.
Ухудшение состояния (необходимость в интубации) оценивается по клиническим данным; оценка газового состава крови может ввести в заблуждение. Так некоторые пациенты неплохо переносят высокие значения гиперкапнии, в то время как другие при более низких значениях нуждаются в интубации трахеи.
Целью механической вентиляции при ОХДН является минимизация динамического перераздувания легких и снятие нагрузки с переутомленной дыхательной мускулатуры. Первоначально рекомендуется применение А/С с дыхательным объемом 5-7 мл/кг и частотой дыхания 20- 24 в минуту, для ограничения возникновения высокого внутреннего ПДКВ у некоторых пациентов требуется снижения частоты дыхания. В противовес внутреннему ПДКВ на аппарате устанавливается значение ПДКВ, составляющее ПДКВ
У большинства пациентов А/С должна быть прекращена за 24-48 ч до перевода на спонтанное дыхание. При астматическом статусе обычно пациенты бывают глубоко загружены в отличие SA, при которой требуется легкая седация. Тем не менее добиться адекватного расслабления часто не удается. При этом необходимо постоянно контролировать пациента, так как он может предпринимать попытки включения дыхательной мускулатуры, что будет приводить к низкому давлению в дыхательных путях в начале или на вдохе, неспособности запускать триггер аппарата ИВЛ и указывать на высокое внутреннее ПДКВ и/или слабость дыхательных мышц. Установки аппарат ИВЛ должны быть такими, чтобы минимизировать этот феномен с помощью удлинения времени выдоха; неудачные попытки отлучения от респиратора часто связаны с усталостью дыхательных мышц. При этом разграничить слабость дыхательных мышц в результате усталости и сниженной силы — невозможно.
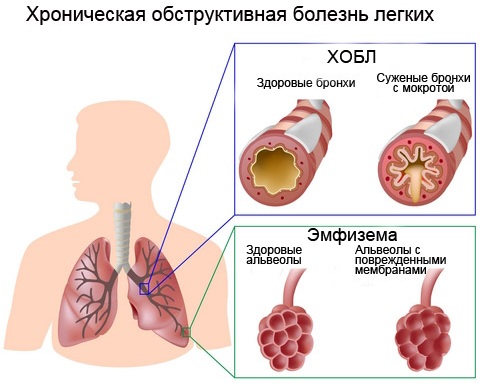
ХОБЛ — нарушение вентиляционной функции легких
ХОБЛ – заболевание, характеризующееся нарушением вентиляционной функции легких по обструктивному типу, частично обратимому, которое обычно прогрессирует, и связано с повышенным хроническим воспалительным ответом легких на действие патогенных частиц или газов.
ХОБЛ включает такие всем известные термины, как «хронический бронхит» и «эмфизема» которые в настоящее время больше не используются. Основной причиной развития ХОБЛ является табачный дым (включая вдыхание вторичного табачного дыма, или пассивное курение). Другие факторы риска включают: загрязнение воздуха внутри помещений, загрязнение атмосферного воздуха, частые инфекции нижних дыхательных путей.
В связи с тем, что ХОБЛ развивается медленно, наиболее часто она диагностируется у людей в возрасте 40 лет и старше. Было время, когда ХОБЛ была шире распространена среди мужчин, но в связи с возросшим потреблением табака среди женщин и повышением риска воздействия загрязненного воздуха в настоящее время болезнь поражает мужчин и женщин практически равномерно.
Самыми распространенными симптомами ХОБЛ являются одышка (или ощущение нехватки воздуха), появление мокроты и хронический кашель. По мере постепенного развития болезни может значительно затрудняться ежедневная физическая активность, такая как подъем по лестнице или перенос тяжестей.
Ответив на несколько вопросов, можно проверить себя на возможное наличие у себя ХОБЛ.
- Кашляете ли Вы на протяжении большего количества дней в году?
- Откашливаете ли Вы мокроту или слизь?
- Возникает ли у Вас одышка чаще, чем у Ваших сверстников?
- Вам больше 40 лет?
- Курите ли Вы в настоящее время или в прошлом?
При положительном ответе на три вопроса и более следует как можно раньше обратиться к врачу (записаться на прием к терапевту, пульмонологу по месту жительства или в любое другое медицинское учреждение, ведущее консультативный прием), а также пройти простое исследование – спирометрию. ХОБЛ неизлечима. Для предотвращения прогрессирования болезни очень важно прекратить курение и своевременно начать лечение.
Существуют различные формы лечения, которые способствуют облегчению симптомов и повышению качества жизни людей, страдающих этой болезнью. Чем раньше будет поставлен диагноз, тем больше шансов предотвратить прогрессирование болезни!
Автор: Рябова А. Ю. (Врач кардиолог ООО ‘Медицинский Di центр’, доктор медицинских наук)
Имеются противопоказания. Перед применением проконсультируйтесь со специалистом.
Перед применением препаратов, указанных на сайте, проконсультируйтесь с врачом.
32.3. Нарушения вентиляции легких
Нормальная
вентиляция легких
обеспечивает восполнение израсходованного
кислорода и удаление из альвеол избытка
поступающего в них углекислого газа.
Вентиляция
осуществляется благодаря активному
вдоху с участием
дыхательной мускулатуры и пассивному
выдоху за счет эластической тяги легких
и грудной клетки.
В
клинике
для
оценки функции вентиляции
обследование больных проводят в состоянии
относительного
покоя, желательно утром натощак, в
положении
сидя при
исключении эмоциогенного воздействия
и, по возможности, влияния
лекарственных препаратов. Метод
спирографии позволяет определить
величину статических легочных объемов,
состояние бронхиальной
проходимости (рис. 32-1).
Уровень максимального
вдоха
Уровень максимального
выдоха
Рис.
32-1. Легочные
объемы и емкости.
Одним
из основных показателей вентиляции
является МОД. Последний рассчитывают
по формуле: МОД
= ДО × ЧД, где МОД – минутный объем
дыхания, ДО – дыхательный объем (при
спокойном вдохе и выдохе), ЧД – частота
дыхания в 1 минуту.
Величина
МОД широко используется для оценки
вентиляции в норме и патологии. Однако
одинаковые величины МОД могут быть
получены при различных сочетаниях ДО
и
ЧД. Понятно, что при одних и тех же
значениях МОД,
для организма эффективным (менее
энергетически затратным) является
редкое и глубокое дыхание
по сравнению с частым и поверхностным.
Как
известно, резервный объем выдыхаемого
воздуха
(РО выд.) равен величине жизненной емкости
легких (ЖЕЛ) минус ДО и резервный объем
вдоха (РО вд.). ЖЕЛ
состоит из РО вд., ДО и РО
выд. Суммарно остаточный объем легких
(ООЛ) и ЖЕЛ образуют
общую емкость легких (ОЕЛ).
Нарушения
альвеолярной вентиляции
(гипо-, гипервентиляция,
неравномерная вентиляция) возникают в
результате внелегочных (нарушения
нервной регуляции, повреждения дыхательной
мускулатуры,
грудной клетки) и легочных (изменения
проходимости
дыхательных путей и повреждения паренхимы
легких) расстройств.
Альвеолярная
гиповентиляция
характеризуется
уменьшением МОД относительно респираторных
потребностей и проявляется увеличением
содержания
СО2
в альвеолярном воздухе и, соответственно,
в артериальной
крови (гиперкапния).
При этом содержание кислорода снижается
не только в
альвеолярном воздухе, но и в артериальной
крови (гипоксемия).
Обязательным признаком альвеолярной
гиповентиляции является респираторный
ацидоз.
Устранение гипоксемии возможно при
дыхании чистым кислородом, однако это
не сопровождается адекватной
элиминацией СО2
и ацидоз, как правило, сохраняется.
Гиповентиляция при легочной патологии
является проявлением истощения резервных
возможностей аппарата внешнего дыхания
(вследствие снижения сократительной
способности дыхательной мускулатуры
и вторичного угнетения
дыхательного центра).
Альвеолярная
гипервентиляция
развивается
первично при нарушении
автоматического контроля дыхания
(гипервентиляционный
синдром) и вторично вследствие стимуляции
дыхательного «центра»
метаболитами, накапливающимися в
организме при декомпенсированном
сахарном диабете, тиреотоксикозе,
гипертермии, отравлениях салицилатами,
алкоголем,
уремии
и др. При гипервентиляции увеличение
МОД не соответствует продукции
СО2.
Происходит
вымывание СО2
из крови, развивается гипокапния
и
респираторный алкалоз.
Поскольку диффузия кислорода в легких
ограничена, раО2
возрастает лишь в определенных пределах.
Однако
в тканях адекватного насыщения кислородом
не происходит
из-за смещения влево кривой диссоциации
оксигемоглобина при
алкалозе. По мере прогрессирования
основного процесса нарастает
алкалоз, при котором увеличивается
абсолютное потребление кислорода
скелетными мышцами и миокардом. Если
учесть, что при
алкалозе сродство гемоглобина к кислороду
повышено, то понятно,
что при этом существенно ограничена
доставка кислорода
тканям.
Поэтому при алкалозе достаточно быстро
развивается тканевая
гипоксия
и нарастает кислородная задолженность
мышц.
Неравномерная
вентиляция.
Регионарное
распределение альвеолярной
вентиляции при спокойном дыхании
не вполне равномерно.
Базальные сегменты получают относительно
большую часть дыхательного
объема, верхние отделы – меньшую часть.
Изменения
вентиляции могут происходить в отдельных
участках
легкого (неравномерная вентиляция) или
охватывать легкие целиком.
Регионарные изменения эластичности,
недостаточное расправление легочной
ткани (пневмосклероз, пневмокониоз),
регионарная обтурация
бронхов и т.п. являются причинами
неравномерной
вентиляции.
В
клинической практике преобладают
гиповентиляционные нарушения
обструктивного и рестриктивного типа.
Патофизиологическая классификация нарушений внешнего дыхания — Студопедия
1. Нарушения альвеолярной вентиляции:
а) альвеолярная гиповентжяция
■ нарушение биомеханики дыхания (по обструктивному или рестриктивному
типу),
■ нарушение регуляции дыхания,
Ъ) альвеолярная гипервентиляция
■ активная,
■■ пассивная.
2. Нарушения перфузии легких:
а) легочная гипертензия,
Ь) легочная гипотензия.
3. Нарушение вентиляционно-перфузионных отношений.
4. Нарушение диффузионной способности легких.
5. Смешанные нарушения.
Асфиксия(в переводе с греч..— «без пульса») — состояние гипоксии, сочетающееся с повьппением напряжения углекислого газа в крови и тканях, сопровождается тяжелыми расстройствами нервной, дыхательной, сердечно-сосудистой систем.
Механическая асфиксия возникает при наличии препятствия на пути поступления воздуха в дыхательные пути: воспалительные процессы (отек гортани, дифтерия), обтури-рующие и компрессирующие дыхательные пути опухоли, бронхоспазм, западение языка, аспирация инородных тел, воды, рвотных масс, пищи, крови и т.п. Стадии острой механической асфиксии:
1. Усиленная деятельность дыхательного центра (инспираторная одышка): возбуждение симпатической нервной системы (зрачки расширены, увеличение АД, ЧСС) демо-нохронизация на ЭЭГ.
2. Экспираторная одышка: АД увеличено, преобладание эффектов парасимпатической нервной системы (ЧСС снижается, регистрируются медленные высокоамплитудные сокращения — «вагус-пульс»; зрачки сужены), угнетение биотоков мозга.
3. Тормозной процесс: претерминальная остановка дыхания, АД начинает падать, угасают рефлексы, исчезают биотоки мозга.
4. Терминальное дыхание (гаспинг-дыхание): судороги, непроизвольное мочеиспускание и дефекация, понижение артериального и венозного давления, смерть от паралича дыхания, сердцебиение продолжается еще 5-8 мин.
//. Этиология и патогенез обструктивных и рестриктивных типов нарушения вентиляции легких. Легочное сердце.
Для осуществления эффективной легочной вентиляции необходимо два условия:
■ беспрепятственное прохождение воздуха по бронхиальному дереву до респиратор
ного отдела легких;
■ наличие достаточного количества альвеол, способных к газообмену*
Соответственно этим положениям выделяют два типа нарушения вентиляции лег
ких.
Обструктивный типсвязан с нарушением прохождения воздуха по бронхиальному дереву.
Причины бронхообструщии:
■ спазм гладкой мускулатуры бронхов,
■ воспалительная инфильтрация и отек слизистой бронхов,
■ гиперсекреция слизи,
■ врожденная и приобретенная деформация бронхов (бронхоэктатическая болезнь),
■ обтурация бронхов (кровь, экссудат, опухоли, инородные тела),
■ экспираторным коллапсом мелких бронхов (компрессия мелких бронхов на выдохе
при затрудненном выдохе) при бронхитах, бронхиальной астме, эмфиземе легких.
Рестриктивный типсвязан либо с уменьшением суммарной площади альвеоляр-
но-капиллярного газообмена, либо со снижением способности легочной ткани к растяжению и расправлению при дыхании (чаще всего эти две причины взаимосвязаны).
Причины рестриктивных нарушений альвеолярной вентиляции; 1. Собственно заболевания органов дыхания:
* инфильтративные изменения легочной ткани,
■ пневмосклероз,
■ эмфизема легких (деструкция межальвеолярных перегородок, переполнение легких воздухом, сдавление бронхов на выдохе),
■ уменьшение объема функционирующей паренхимы легкого (резекция легкого, ателектаз, врожденная гипоплазия легкого, заболевания плевры, ограничивающие экскурсию легкого).
2 Внелегочные нарушения:
■ деформация грудной клетки и позвоночника,
■ нарушения деятельности дыхательной мускулатуры,
■ венозная гиперемия легких при левожелудочковой недостаточности, я увеличение объема брюшной полости,
■ болевой синдром, приводящий к ограничению подвижности диафрагмы.
При заболеваниях органов дыхания имеется, как правило, сочетание обструктивных и рестриктивных нарушений — комбинированная вентиляционная недостаточность с преобладанием одной из форм. Выделение этих форм помогает понять ведущий механизм вентиляционной недостаточности и назначить патогенетически обоснованное лечение. Легочное сердце— гипертрофия правого желудочка при заболеваниях легких. Синдром легочного сердца развивается при ухудшении аэрации альвеол —> срабатывает рефлекс Эйлера (при нарушении вентиляции альвеол развивается спазм легочных артериол) ~> перегрузка ПЖ давлением -> гипертрофия ПЖ.
///. Расстройства альеволярной вентиляции, обусловлвнныв нарушениями регуляции дыхания. Альвеолярная гипервентиляция. А) Нарушения акта вдоха.
Причины нарушения акта вдоха:
1. Дефицит возбуждающей афферентации.
■ Синдром асфиксии новорожденных — незрелость хеморецепторов у недоношенных детей. Для дополнительной стимуляции дыхательного центра используют похлопывание по ягодицам, обрызгивание холодной водой.
■ Синдром Пиквика — сонливость с гицовентиляцией и апное вследствие снижения тонуса ретикулярной формации и повышения порога возбудимости центральных хеморецепторов.
2. Избыток тормозной афферентации.
■ Остановка дыхания на вдохе при раздражении слизистой верхних дыхательных путей, например, при остром респираторном заболевании, действии химических и механических агентов (срабатывает тормозной тригемино-вагусный рефлекс Кречме-ра\
■ Сильные болевые ощущения, сопровождающие акт дыхания (травма грудной клетки, плеврит, воспаление дыхательных мышц).
3. Избыток возбуждающей афферентации.
а) «Перевозбуждение» ДЦ может характеризоваться развитием альвеолярной гипо-вентиляция при тахипноэ, что является следствием увеличения функционального мертвого пространства (стрессорные воздействия; некоторые поражения структур
среднего мозга воспалительного, травматического, опухолевого генеза; нарушения мозгового кровообращения и др.) Ь) Избыток афферентации рефлекторного происхождения иногда возникает при раздражении брюшины, термических или болевых воздействиях на кожные покровы. 4. Хаотическая афферентация.
■ Поступление к ДЦ и мотонейронам дыхательных мышц различных афферентных влияний, имеющих неупорядоченный характер по критерию обеспечения газбоб-менной функции легких, что возможно во время пения, игры на духовых инструментах, у стеклодувов и т.д.
■ Формирование мощных потоков афферентной импульсации различной модальности (болевой, психогенной, хеморецепторной, барорецепторной и др.) и нарушающие дыхательного ритмогенеза (обширные травмы, ожоги, острый период ИМ и
ДР-)-Б) Патология дыхательного центра*
Причины повреждения ДЦ: энцефалиты, нарушения мозгового кровообращения,
опухоли, травмы, токсические воздействия на головной мозг.
Патология ДЦ проявляется патологическими типами дыхания (см. выше).
В) Патология эфферентных путей._
Причины формирования дефектов в эфферентных путях:
■ Травмы шейного отдела спинного мозга — сохраняется естественное диафрагмальное дыхание, но нарушается иннервация дыхательных межреберных мышц.
■ Повреждение диафрагмальных мотонейронов (при сирингомиелии, рассеянном склерозе, полиомиелите) — сохраняется только произвольное дыхание. Формируется синдром «проклятия Ондины’* — отсутствие непроизвольного дыхания, остановка дыхания при засыпании. Синдром идиопатической гиповентиляции (синдром Ондины) проявляется сонливостью, головными болями, ночным апное, одышкой при физической нагрузке, правожелудочковой СН, болеют преимущественно молодые мужчины.
■ Повреждение в области Ы-холинорецепторов: ятрогенное — при передозировке миоре-лаксантов; при миастении — слабость дыхательных мышц из-за врожденного или аутоиммунного повреждения И-холинорецепторов.
Рестрикция дыхательных путей. Что это такое, спирография, причины и лечение
Рестрикция тканей дыхательных путей — это нарушение функций легких или мускулатуры, отвечающих за обеспечение стабильного газообмена в организме. Данная патология приводит к тому, что у человека развивается тяжелая форма дыхательной недостаточности.
Появление этого заболевания исключает ведение активной и полноценной жизни, а также влечет за собой возникновение сопутствующих осложнений с нарушением работы других внутренних органов.
Содержание записи:
Причины рестрикции дыхательных путей
Рестрикция дыхательных путей — это патологическое состояние их тканей, которое развивается под воздействием следующих заболеваний и причинных факторов:
- эмфизема легких, которая является препятствием для нормальной циркуляции воздуха;

- врожденная или приобретенная слабость мышечных волокон, отвечающих за выполнение акта дыхания;
- потеря эластичности легочной ткани, что исключает полноценное раскрытие органа во время попытки осуществить глубокий вдох;
- острый или хронический альвеолит;
- экссудативный плеврит;
- спаечный процесс, протекающий внутри плевральной полости;
- кифосколиоз;
- пневмоторакс независимо от природы его происхождения;
- нарушение подвижности всех отделов реберного каркаса;
- пневмосклероз тканей легких;
- нарушения функций периферических нервов, которые обеспечивают иннервацию мышц дыхательной системы.
Рестриктивные нарушения органов дыхания определяются по результатам диагностического обследования легких. Определение причинных факторов, провоцирующих данную патологию, является обязательным условием на пути проведения эффективного лечения.
Симптомы
Рестрикция — это одна из форм проявления функциональной недостаточности дыхательных путей. При этом в зоне поражения находятся ткани легких или мускулатура, отвечающая за работоспособность данного органа.
Пациенты, у которых диагностирована рестрикция дыхательных путей, испытывают следующую симптоматику:
- одышка, которая возникает после незначительных физических нагрузок;
- чувство общей усталости;
- ощущение нехватки воздуха;
- несмотря на множественные попытки, не удается вдохнуть полную грудь воздуха;
- головокружение, вызванное кислородным голоданием;
- цианоз кожных покровов;
- быстрое утомление мышц, которые отвечают за работу органов дыхательной системы;
- появление отеков эпителиальных тканей;
- снижение артериального давления.
Симптомы рестрикции напоминают общие признаки дыхательной и сердечной недостаточности. В связи с этим больные, у которых обнаружены вышеперечисленные проблемы со здоровьем, должны пройти комплексное обследование организма. В противном случае возможно обострение патологического состояния дыхательной системы с развитием тяжелой гипоксии.
Формы
Рестриктивные нарушения функций легких или мышечных тканей, отвечающих за их работоспособность, вызывают дыхательную недостаточность. В таблице ниже описаны 2 основные формы, в которых проявляется данная патология.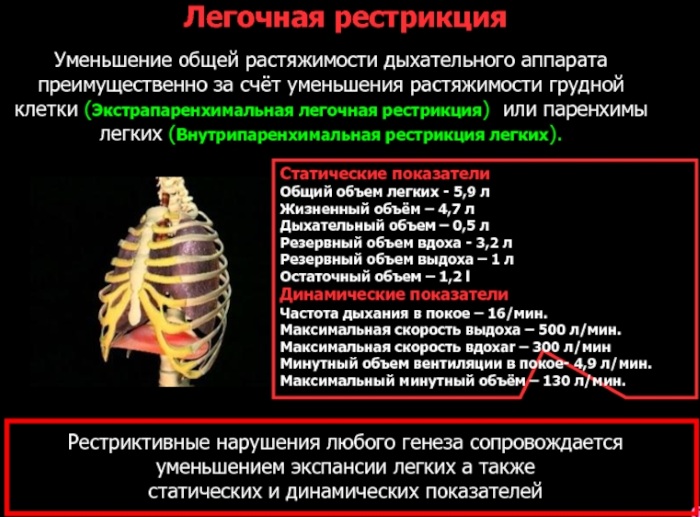
| Формы рестрикции | Характеристика патологического процесса |
| Острая | Острая рестрикция возникает по причине внезапного развития или обострения уже имеющегося заболевания, которое исключает полноценное раскрытие легких. При этом просвет стенок бронхов остается полностью открытым. Отличительной особенностью патологии данной формы является стремительное прогрессирование симптомов дыхательной недостаточности, которые могут привести к существенному ухудшению самочувствия больного. При отсутствии своевременно оказанной медицинской помощи не исключается наступление летального исхода. Большое значение имеет то, какие именно факторы вызвали рестриктивные нарушения. |
| Хроническая | Хроническая рестрикция дыхательных путей отличается периодическим проявлением функциональных нарушений в работе легких или мышц, отвечающих за их полноценное раскрытие. В данном случае на протяжении короткого периода времени человек испытывает сложности с реализацией акта дыхания, но вскоре самочувствие стабилизируется. При отсутствии качественной диагностики и лечения этой патологии возможен ее переход в острую фазу своего развития. |
Форма рестрикции дыхательных путей зависит от того, какое именно заболевание организма спровоцировало патологического состояние легких. По мере прогрессирования уже приобретенного недуга происходит обострение симптомов дыхательной недостаточности.
Отличие рестриктивной от обструктивной дыхательной недостаточности
Рестрикция дыхательных путей — это болезненное состояние, которое возникает по причине нарушения процесса полноценного раскрытия легких. При дыхательной недостаточности обструктивного типа происходит патологическое сужение просвета бронхов. Подобное состояние органов дыхания может возникнуть по причине наличия бронхиальной астмы или хронического бронхита.
В тот же момент легочная ткань и мышцы, отвечающие за ее функциональность, являются полностью здоровыми. Обструкция характеризуется сокращением диаметра стенок верхних и нижних дыхательных путей.
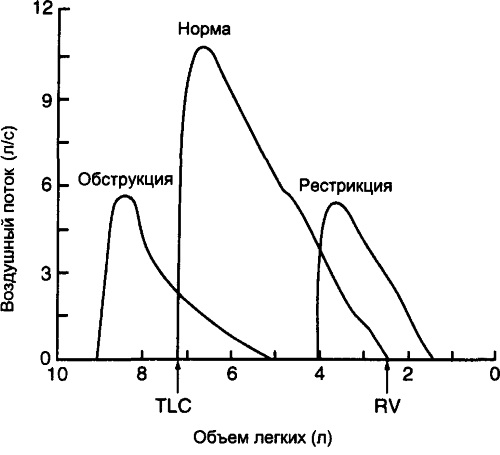 Рестрикция, обструкция дыхательных путей и норма
Рестрикция, обструкция дыхательных путей и норма
Рестрикция делает невозможным полноценное раскрытие легких с выполнением максимальной глубины вдоха. Это основное отличие двух патологических состояний организма, которые провоцируют дыхательную недостаточность.
Диагностика и диагностические критерии. Какие показатели указывают на патологию?
Последствия острой или хронической рестрикции дыхательных путей определяются с помощью инструментальной и аппаратной диагностики грудной клетки, легких, функционального состояния периферических нервов, отвечающих за иннервацию мышц реберного каркаса.
Общий анализ крови
Последствия нарушения газообмена сразу же отражаются на изменении биохимического состава крови в сторону ее оксигенации. В данном случае из-за большого количества попыток вдохнуть максимально глубоко происходит вытеснение углекислого газа с насыщением кровеносного русла дополнительного количества кислорода.
На ранних этапах развития рестрикции и дыхательной недостаточности эффект оксигенации крови компенсируется усиленной работой сердечной мышцы. В дальнейшем компенсаторные механизмы сердечно-сосудистой системы перестают справляться с избытком кислорода, который создает дополнительную нагрузку на все внутренние органы.
Рентгенография
Проведение рентгенографии позволяет определить состояние тканей грудной клетки и обнаружить возможные изменения в структуре костной ткани. При наличии эмфиземы или посторонних новообразований в тканях легких, которые препятствуют осуществлению максимально глубокого вдоха, на рентгенографическом снимке они будут отображены в форме темного пятна определенных размеров.
Характерные затемнения обнаруживаются при органических поражения тканей легких, которые больше не принимают полноценное участие в осуществлении акта дыхания.
Также рентгенография может обнаружить следующие патологические признаки, указывающие на рестрикцию:
- пневмоторакс;
- ателектаз;
- очаговые инфильтраты в легких, сопровождающиеся локальными воспалительными процессами;
- гидроторакс;
- состояние хронического отека отдельных участков легких.
Рентгенография позволяет своевременно диагностировать признаки рестрикции, а также провести эффективные меры терапии, направленные на восстановление нормальной функции легких. Данный вид диагностического исследования рекомендуется выполнять в комплексе с воздушной бронхограммой.
Метод спирометрии
Рестрикция дыхательных путей — это патология, которая может быть диагностирована с помощью спирометрии. Принцип проведения данного метода исследования заключается в том, что в ротовую полость пациента вставляется специальная трубка, через которую он осуществляет акт дыхания.
После команды медицинского работника больной делает максимальный вдох, а затем выдыхает воздух в обычном порядке. Данные действия позволяют оценить степень раскрываемости легких и максимальную глубину вдоха, который при рестрикции является очень коротким.
Пациентам с признаками рестрикции показан отбор спирометрических проб следующих видов:
- спирометрия в состоянии спокойного дыхания;
- вентиляция легких в максимально допустимом режиме;
- форсированный выдох.

При наличии рестрикции органов дыхательной системы спирометр показывает неполную глубину вдоха, что указывает на патологическое состояние легочной ткани или слабость мускулатуры реберного каркаса. В данном случае требуется проведение сравнительной диагностики функциональности бронхиального дерева, чтобы убедиться в отсутствии сопутствующих обструктивных процессов.
КТ
Выполнение КТ грудной клетки отображает структурные изменения в органах дыхательной системы. Особое внимание уделяется легким, которые проверяются на предмет опухолевых новообразований, пневмосклероза, а также очагов инфильтрации с признаками воспалительного процесса.
В случае обнаружения патологии могут быть приняты дополнительные меры диагностики в зависимости от клинической картины функционального состояния легких. Компьютерная томография считается одним из наиболее информативных методов определения тяжелых заболеваний дыхательной системы, которые влекут за собой рестрикцию.
Бронхография
Бронхография представляет собой усовершенствованный способ рентгенографического исследования дыхательных путей. В данном случае используется метод контрастирования, который позволяет определить пропускную способность трахеи и бронхов. Этот способ обследования показан к проведению в том случае, ели необходимо выполнить дифференциальную диагностику.
Например, когда у врача-пульмонолога или терапевта присутствуют подозрения на то, что у пациента имеются одновременно признаки рестрикции и обструкции дыхательных путей. С появлением бронхоскопии и КТ метод бронхографии все реже используется в медицинской практике.
Пневмотахометрия
Пневмотахометрия — это диагностический метод, который отображает скорость воздушного потока в момент его прохождения по верхним и нижним дыхательным путям. Пациент выполняет формированный вдох и выдох, а в этот момент происходит графическое построение функционального состояния бронхиального дерева.
Данный метод исследования проводится с помощью спирометра, который также применяется при спирографии. Пневмотахометрия используется, когда необходимо подтвердить нарушение акта дыхания, возникший вследствие исключительно рестрикции. При этом данный метод диагностики позволяет полностью исключить фактор обструктивных процессов в бронхах.
Лечение
Основное лечение рестрикции, которая спровоцировала дыхательную недостаточность, заключается в стабилизации газового обмена в организме, а также устранении основных причин данной патологии.
Лечебная физкультура (при лёгких расстройствах)
Применение лечебной физкультуры эффективно при незначительных нарушениях дыхания, вызванных рестрикцией.
Упражнение №1
Данное упражнение лечебной физкультуры предусматривает выполнение резких вдохов носом и выдохов через ротовую полость. Рекомендуется ежедневно делать 15 повторений по 5-8 подходов. Больной при этом должен находиться в положении стоя.
Упражнение № 2
Для выполнения данного упражнения необходимо зафиксировать верхние конечности на уровне пояса. На вдохе больной должен тянуть руки вверх. Затем на 2 с необходимо задержать дыхание, а после этого выдохнуть, возвращаясь в исходное положение. Данное упражнение выполняется в 10 повторений по 5 подходов.
Упражнение № 3
Чтобы выполнить это упражнение, больной должен находиться в положении сидя. На глубоком вдохе необходимо отрывать стопы от пола, а ноги немного вытягивать, разгибая их в коленях. На выдохе тело должно возвращаться в исходное положение. За 1 подход рекомендуется выполнять 10 повторений. Оптимальное количество подходов определяется по общему самочувствию больного.
Аппаратное дыхание
Пациенты, поступившие в стационар с признаками острой или хронической дыхательной недостаточности, развившейся на фоне рестрикции, в обязательном порядке подключаются к аппарату ИВЛ.
Своевременное применение этого медицинского оборудования позволяет минимизировать риск развития дальнейших осложнений, а также дает благоприятный прогноз на восстановление всех функций организма.
В течение того периода времени, когда пациент находится на ИВЛ, медики предпринимают меры по устранению патологии, которая спровоцировала рестрикцию нижних дыхательных путей. После восстановления работоспособности легких больной может дышать самостоятельно без применения аппаратного оборудования.
Лечение кислородом
Терапия кислородом предусматривает регулярное прохождение процедуры оксигенотерапии. В составе обычного воздуха, который присутствует в окружающей среде, содержится около 21% кислорода. Больным с признаками рестрикции дыхательных путей показаны ингаляции газовой смесью с большей концентрацией оксигена.
Массовую долю кислорода, которая должна использоваться в терапевтических целях, определяет лечащий врач пульмонолог. В среднем в течение недели проводится по 3-4 лечебных процедуры, в процессе которых пациент дышит воздухом, обогащенным кислородом. Длительность терапии зависит от тяжести рестрикции, а также от того, какие болезни спровоцировали данную патологию.
Возможные осложнения
Большинство осложнений рестрикции дыхательных путей связаны с развитием тяжелой дыхательной недостаточности, которая нарушает работу всего организма.
В данном случае больной может столкнуться со следующими патологиями, спровоцированными дисфункцией легких:
- пневмония;

- инфицирование отдельных участков легких;
- образование гнойно-воспалительных процессов в той части органа дыхания, которая не принимает участия в газообмене;
- анемия;
- снижение функциональных возможностей головного мозга;
- поражение ЦНС;
- развитие сопутствующих сердечно-сосудистых заболеваний;
- гипертензия, возникающая в малом круге кровообращения;
- ателектаз;
- потеря сознания;
- наступление комы с дальнейшим летальным исходом на фоне прогрессирующей дыхательной недостаточности и кислородного голодания мозга.
Для того, чтобы избежать вышеперечисленных осложнений, больные с признаками рестрикции и дыхательной недостаточности должны быть госпитализированы в стационар пульмонологического отделения. Пациентов с подобной патологией подключают к ИВЛ, а затем устанавливают причинные факторы, спровоцировавшие дисфункцию легких.
Прогноз при дыхательной недостаточности
Прогноз на сохранение нормальных функций организма и полное выздоровление при рестрикции органов дыхательной системы зависит от того, какой вид заболевания спровоцировал нарушение работоспособности легких.
Больные, которые своевременно прошли диагностику, получили квалифицированную медицинскую помощь, направленную на восстановление максимально глубокого вдоха, имеют благоприятный прогноз на полное восстановление организма.
При отсутствии адекватных мер терапии, развитии продолжительного кислородного голодания тканей мозга и других внутренних органов, нарушении газового обмена, прогноз на выздоровление является неблагоприятным. В данном случае развивается прогрессирующая форма рестрикции с дальнейшим усугублением признаков дыхательной недостаточности.
Рестрикция нижних дыхательных путей — это болезненное состояние легких, которые потеряли физиологическую способность к полноценному раскрытию при попытке осуществить максимально глубокий вдох. Основной причиной развития данной патологии является пневмоторакс, эмфизема, экссудативный плеврит, а также очаговые поражения тканей легких.
В редких случаях рестрикция органов дыхания возникает в связи с нарушением иннервации мышц реберного каркаса, которые отвечают за ритмичное раскрытие и сокращение легких. Рестрикция дыхательных путей влечет за собой развитие острой или хронической дыхательной недостаточности, которая способна привести к инвалидности и летальному исходу.
Видео о рестрикции
Про заболевания дыхательных путей:
119. Этиология и патогенез нарушения вентиляции легких. Роль нарушения ткани легкого (обструктивные и рестриктивные процессы) в развитии дн. Основные функциональные показатели.
Нормальная
вентиляция легких обеспечивает
восполнение израсходованного кислорода
и удаление из альвеол избытка поступающего
в них углекислого газа. Вентиляция
осуществляется благодаря активному
вдоху с участием дахательной мускулатуры
и пассивному выдоху за счёт эластической
тяги лёгких и грудной клетки. В
клинической практике величину и характер
процесса вентиляции у обслдуемых
юольных определяют в стандартных
условиях (в состоянии относительного
покоя, желательно утром натощак, в
положении больного сидя, при исключении
эмоциогенного воздействия и по
возможности влияния лекарственных
препаратов.Для этого используют метод
спирографии. Одним из основных показателей
вентиляции служит МОД . Его рассчитывают
по формуле : МОД=ДО*ЧД. Резервный объём
выдыхаемого воздуха (РОвыд) равен
величине жизненной емкости легких(ЖЕЛ)
минус ДО и резервный объём вдоха (РОвд).
1.
Гиповентиляция 2. Гипервентиляция 3.
Неравномерная венталяция 1. Альвеолярная
гиповентиляция характеризуется
уменьшением МОД относительно респираторных
потребностей и проявляется увеличением
содержания СО2 в альвеолярном воздухе
и варериальной крови(гиперкапния).
Содержание кислорода снижается не
только в воздухе альвеолярном но и в
артериальной крови(гипоксемия).
Обязательный признак0 респираторный
ацидоз. Возникает гиповентиляция из-за
ослабления дыхательной мускулатуры.
И угнетения дыхательного центра.
Альвеолярная гипервентиляция развивается
первично при нарушении автоматического
контроля дыхания и вторично вследствие
стимуляции дыхательного центра
матаболитами , накапливающимися в
организме при декомпенсированном
сахарном диабете , тиреотоксикозе,
гипертермии. При гипервентиляции
происхолдит вымывание СО2 из крови,
развиваются гипокапния и респираторный
алкалоз. Неравномерная вентиляция.
Регионарное распределение альвеолярной
вентиляции при спокойном дыхании не
вполне равномерно . Базальные сегменты
легких получают относительно большую
часть дыхательного объёма , верхние
отделы-меньшую. Регионарные измененеия
эластичности , недостаточное расправление
легочной ткани (пневмосклероз,
пневмокониоз), регионарная обструкция
бронхов становятся причинами неравномерной
вентиляции. В клинической практике
преобладают гиповентиляционные
нарушения обструктивного и рестриктивного
типа.
Обструктивные
легочные расстройства очень распространены.
Причины: обтурация дыхательных путей
рвотными массами и инородными телами,
сдавлением трахеи, опухолью средостения,
утолщением и спазмом стенок воздухоносных
структур. Инфекции- туберкулез легких,
сифилис, грибковые поражения , хронических
бронхит , пневмония.
Аллергические
поражения дыхательных путей
–анафилактический шок, бронхиальная
астма. Отравления лекартсвенными
средствами –передозировка при лечении
холинотропными препаратами. Обструктивные
нарушения вентиляции легких –уменьшение
просвета(проходимости), отмечаемое при
воспалении, отеке, спазме дыхательных
путей. Обструкция возникает в верхних
или нижних дыхательных путях. Рестриктивные
нарушения дыхания. Основу рестриктивных
расстройств дыхания составляет изменение
вязкоэластических свойств егочной
ткани . К рестриктивным нарушениям
дыхания относят гиповентяляционные
расстройства , возникающие вследствие
ограничения расправления легких из-за
повредждения белков их интерстициальной
ткани под действием ферментов( эластазы,
коллагеназы). Фибриллярные белки
обеспечивают стабильность каркаса
легких , его эластичность и растяжимость
, создают оптимальные условия для
выполнения основной газообменной
функции. При рестриктивном (ограничительном)
варианте нарушений вентиляционной
способности наиболее характерным
признаком является уменьшение общей
емкости легких в сочетании с нормальной
скоростью форсированного выдоха.
120.
Нарушение легочного кровообращения и
альвеолярно-капиллярной диффузии
газов. Причины, механизм развития,
значение для развития ДН. Основные
функциональные и лабораторные показатели.
В
норме величина вентиляционно-
перфузионного отношения (ВПО) равно
0,8-1,0. У здоровых людей этот показатель
отражает адекватность минутного объема
альвеолярной вентиляции минутному
объему кровотока.
НАРУШЕНИЯ
ДИФФУЗИИ ГАЗОВ В ЛЕГКИХ
Проникновение
кислорода из альвеолярного пространства
в кровь и углекислоты из крови в
альвеолярное пространство происходит,
как известно, по законам диффузии.
Установлено, что для того, чтобы
молекулярный кислород соединился с
гемоглобином, ему необходимо преодолеть
тонкий слой жидкости на поверхности
альвеолярных клеток, альвеолокапиллярную
мембрану, представленную слоем
альвеолярных и эндотелиальных клеток
и находящимся между ними слоем волокнистых
элементов и межуточного вещества
соединительной ткани, слой плазмы крови
и мембрану эритроцитов.
Углекислота
проходит тот же путь, но в обратном
направлении. Диффузионная способность
легких зависит, главным образом, от
толщины указанных слоев, а также от
степени их проницаемости для газов.
Кроме того, для нормального течения
диффузии имеет значение общая площадь
мембран, через которые проходят O2 и
СO2, и время контакта крови с альвеолярным
воздухом. Изменение одного из этих
факторов может привести к развитию
недостаточности дыхания.
тесты пвб 2 семестр — Стр 2
13.Кашель при синдроме функциональной бронхиальной обструкции:
а) | появляется преимущественно в утренние часы; |
б) | беспокоит в ночное время; |
в) | с выделением умеренного количества слизисто-гнойной |
| мокроты; |
г) | с выделением малого количества «стекловидной» мокро- |
| ты; |
д) с выделением большого количества гнойной мокроты.
14.Клинически синдром функциональной бронхиальной обструкции проявляется:
а) | инспираторной одышкой, страхом смерти; |
б) | урежением дыхания, удлиненным затрудненным выдо- |
| хом, свистящими хрипами; |
в) | дыханием Чейн-Стокса, брадикардией, бессознательным |
| состоянием; |
г) | учащением дыхания, укороченным затрудненным выдо- |
| хом, свистящими хрипами; |
д) | дыханием Чейн-Стокса, тахикардией, бессознательным |
| состоянием. |
15.Крайним проявлением синдрома функциональной бронхиальной обструкции является:
а) кровохарканье; б) мерцательная аритмия;
в) диабетическая кома; г) приступ удушья; д) кашель.
16.Удушье при синдроме функциональной бронхиальной обструкции:
а) инспираторного или смешанного характера; б) экспираторного характера; в) чаще возникает в 1-3 часа ночи;
г) чаще возникает в 4-6 часов утра; д) купируется положением ортопноэ.
11
17.Наличие сухих свистящих хрипов при аускультации над всей поверхностью грудной клетки при синдроме бронхиальной обструкции обусловлено:
а) | локальным сужением только крупных бронхов; |
б) | локальным сужением только средних бронхов; |
в) | генерализованным спазмом мелких бронхов; |
г) | стенозом гортани; |
д) | эмфиземой легких. |
18.Общий анализ крови при синдроме функциональной бронхиальной обструкции характеризуется:
а) эозинофилией; б) палочкоядерным сдвигом; в) ускоренной СОЭ; г) анемией;
д) тромбоцитопенией.
19.Изменения в клиническом анализе крови у больного с бронхиальной астмой включают:
а) лимфоцитоз б) нейтрофильный лейкоцитоз
в) эозинофильный лейкоцитоз г) нейтрофильный и эозинофильный лейкоцитоз
20.Синдром функциональной бронхиальной обструкции характеризуется наличием в мокроте:
а) эозинофилов; б) кристаллов Шарко-Лейдена;
в) спиралей Куршмана; г) микобактерий; д) атипических клеток.
12
21.Удушье при синдроме функциональной бронхиальной обструкции (I), острой левожелудочковой недостаточности (II):
а) инспираторного или смешанного характера; б) экспираторного характера; в) сопровождается сухим кашлем;
г) сопровождается кровохарканьем; д) сопровождается повышением АД;
е) купируется положением ортопноэ с опущенными вниз ногами;
ж) купируется положением ортопноэ с фиксацией плечевого пояса.
22.Кашель при синдроме органической (I), функциональной (II) бронхиальной обструкции:
а) преимущественно сухой; б) с выделением умеренного количества слизистой или сли-
зисто-гнойной мокроты; в) возникает в ночное время;
г) с выделением большого количества гнойной мокроты; д) возникает в утренние часы; е) громкий лающий.
23.Аускультация легких при спазме мелких бронхов (I) и сужении
крупных и средних бронхов при воспалении (II) выявляет:
а) | сухие гудящие и жужжащие хрипы; |
б) | звучные влажные хрипы; |
в) | дыхание с удлиненным выдохом; |
г) | жесткое дыхание; |
д) | сухие свистящие хрипы. |
24.Сужение просвета (обструкция) крупных бронхов (I), средних бронхов (II), мелких бронхов (III) является препятствием для перемещения:
а) | вдыхаемого воздуха; |
б) | выдыхаемого воздуха; |
в) | вдыхаемого и выдыхаемого; |
г) | не является препятствием для движения воздуха. |
| 13 |
25.При осмотре грудной клетки у больного с синдромом повышенной воздушности легочной ткани выявляется:
а) | равномерное увеличение объема грудной клетки; |
б) | увеличение объема только левой половины грудной |
| клетки; |
в) | западение межреберных промежутков только справа; |
г) | западение межреберных промежутков только слева; |
д) | уменьшение объема грудной клетки. |
26.Синдром повышенной воздушности легких приводит к развитию:
а) | стеноза левого атриовентрикулярного отверстия; |
б) | органической редукции русла легочной артерии; |
в) | хронической правожелудочковой сердечной недостаточ- |
| ности; |
г) | недостаточности аортального клапана; |
д) | хронической левожелудочковой сердечной недостаточ- |
| ности. |
27.При развитии синдрома повышенной воздушности легких у мужчин тип дыхания становится:
а) грудным; б) брюшным; в) смешанным; г) громким; д) тихим.
28.Пальпация грудной клетки при синдроме повышенной воз-
душности легочной ткани выявляет:
а) | снижение эластичности грудной клетки; |
б) | повышение эластичности грудной клетки; |
в) | симптом «кошачьего мурлыканья»; |
г) | болезненность грудной клетки; |
д) | усиление голосового дрожания. |
14
29.Синдром повышенной воздушности легких характеризуется при перкуссии:
а) | смещением верхней границы обоих легких вверх; |
б) | смещением нижней границы обоих легких вниз; |
в) | границы легких не смещены; |
г) | смещением нижней границы только правого легкого; |
д) | смещением нижней границы только левого легкого. |
30.Синдром повышенной воздушности легочной ткани вызывает симметричное смещение нижней границы легких:
а) вверх;
б) | вниз; |
в) | не вызывает смещения; |
г) | вверх только слева; |
д) | вниз только справа. |
31. Синдром повышенной воздушности легких характеризуется:
а) | снижением подвижности нижнего края правого легкого; |
б) | симметричным снижением подвижности нижнего края |
| обеих легких; |
в) | снижением подвижности нижнего края левого легкого; |
г) | уменьшением объема правой половины грудной клетки; |
д) | западением межреберных промежутков слева. |
32.Синдром повышенной воздушности легких при аускультации легких характеризуется:
а) | патологическим ослаблением везикулярного дыхания; |
б) | патологическим усилением везикулярного дыхания; |
в) | жестким дыханием; |
г) | пуэрильным дыханием; |
д) | саккадированным дыханием. |
33.Признаками синдрома повышенной воздушности легких являются:
а) | одышка смешанного характера; |
б) | удушье экспираторного характера; |
в) | эмфизематозная грудная клетка; |
г) | звучные влажные хрипы при аускультации легких; |
д) | везикулярное дыхание с удлиненным выдохом при ау- |
| скультации легких. |
| 15 |
34.Укажите типы вентиляционных нарушений:
а) обструктивный; б) гипервентиляционный; в) рестриктивный; г) смешанный;
д) гиповентиляционный.
35.Рестриктивный тип вентиляционных нарушений связан с:
а) | уменьшением функционирующей паренхимы легких; |
б) | увеличением сопротивления на выдохе; |
в) | недостаточным расправлением легких при патологии |
| грудной клетки; |
г) | снижением кровотока в легких. |
36.Причинами обструктивных вентиляционных нарушений являются:
а) пневмония; б) ХОБЛ;
в) экссудативный плеврит; г) удаление части легкого; д) бронхиальная астма.
37.Признаками обструктивных вентиляционных нарушений на спирограмме являются:
а) уменьшение ДО; б) снижение ЧД;
в) снижение скоростных показателей: ФЖЕЛ, ОФВ1, индекса Тиффно;
г) снижение ЖЕЛ; д) снижение МВЛ.
38.Признаками рестриктивных вентиляционных нарушений на спирограмме являются:
а) уменьшение ДО; б) увеличение ЧД; в) снижение ФЖЕЛ; г) снижение ЖЕЛ; д) снижение МВЛ.
16
39.Нарушения вентиляции легких по обструктивному типу на спирограмме характеризуется:
а) | снижением ДО, ЖЕЛ, РОвд., MBЛ; |
б) | снижением фЖЕЛ, МВЛ; ЖЕЛ не изменяется или увели- |
| чивается; |
в) | увеличением ДО, ЖЕЛ, РОвд., МВЛ; |
г) | увеличением фЖЕЛ, МВЛ; |
д) | функция внешнего дыхания не изменена. |
40.Рестриктивный тип нарушения вентиляции легких на спирограмме характеризуется:
а) | снижением ДО, ЖЕЛ, РОвд., MBЛ; |
б) | снижением фЖЕЛ, МВЛ; |
в) | увеличением ДО, ЖЕЛ, РОвд., МВЛ; |
г) | увеличением фЖЕЛ, МВЛ; |
д) | функция внешнего дыхания не изменена. |
41. Нарушение механики дыхания при обструктивном типе вентиляционной недостаточности приводит:
а) | к увеличению остаточного объема легких и общей емко- |
| сти легких; |
б) | к снижению остаточного объема легких и общей емкости |
| легких; |
в) | остаточный объем легких и общая емкость легких не из- |
| меняются; |
г) | к увеличению остаточного объема легких и снижению |
| общей емкости легких; |
д) | к снижению остаточного объема легких и увеличению |
| общей емкости легких. |
42. Методами оценки нарушений вентиляции легких являются:
а) | спирография; |
б) | исследование газов крови; |
в) | пневмотахография; |
г) | пикфлоуметрия; |
д) | рентгенография легких. |
17
43.Причинами дыхательной недостаточности являются:
а) вентиляционные нарушения;
б) | нарушения диффузии газов; |
в) | нарушение соотношения вентиляция/кровоток; |
г) | нарушения тканевого дыхания. |
44.Клинически синдром дыхательной недостаточности проявляется:
а) одышкой;
б) | плохой переносимостью физической нагрузки; |
в) | тахикардией; |
г) | повышением артериального давления; |
д) | цианозом. |
45.Основными клиническими проявлениями дыхательной недостаточности являются
а) одышка; б) диффузный цианоз; в) акроцианоз; г) тахикардия;
д) вторичная полицитемия.
46.Клиническими проявлениями дыхательной недостаточности I степени являются:
а) | одышка и тахикардия при обычной для больного физиче- |
| ской нагрузке, исчезающие в покое; |
б) | приступы удушья в ночное время; |
в) | одышка в покое; |
г) | одышка, тахикардия, диффузный цианоз при обычной |
| для больного физической нагрузке и исчезающей в по- |
| кое; |
д) | приступы удушья при вдыхании аллергенов. |
18
47.Клиническими проявлениями дыхательной недостаточности II степени являются:
а) | одышка и тахикардия при обычной для больного физиче- |
| ской нагрузке, исчезающие в покое; |
б) | одышка, тахикардия, диффузный цианоз при обычной |
| для больного физической нагрузке, исчезающие в покое; |
в) | одышка, тахикардия, диффузный цианоз при обычной |
| для больного физической нагрузке; |
г) | одышка, тахикардия, диффузный цианоз, сохраняющийся |
| в покое; |
д) | приступы удушья при вдыхании аллергенов. |
48.Клиническими проявлениями дыхательной недостаточности III степени явяются:
а) | одышка, тахикардия, диффузный цианоз при обычной |
| для больного физической нагрузке; |
б) | одышка, тахикардия, диффузный цианоз, сохраняющийся |
| в покое; |
в) | одышка и тахикардия при обычной для больного физиче- |
| ской нагрузке, исчезающие в покое; |
г) | одышка, тахикардия, диффузный цианоз при обычной |
| для больного физической нагрузке, исчезающие в покое. |
49. Выявите соответствие: 1) ДНI 2) ДНII 3) ДНIII | |
а) | Одышка, диффузный цианоз появляются при умеренной |
| физической нагрузке. Наблюдается компенсаторное уве- |
| личение ЧСС. Показатели ФВД отклоняются от должных |
| на 30-50%; |
б) | Одышка, диффузный цианоз имеются в покое. Наблюда- |
| ются признаки декомпенсированного «легочного сердца» |
| – акроцианоз, отеки на ногах, увеличение печени. Пока- |
| затели ФВД отклоняются от должных более чем на 50%; |
в) | Одышка появляется лишь при повышенной физической |
| нагрузке. Показатели ФВД нормальные или отклоняются |
| от должных не более чем на 30 %. |
19
50.Клиническими проявлениями дыхательной недостаточности I степени (I), II степени (II) и III степени (III) являются:
а) | одышка и тахикардия при повышенной для больного фи- |
| зической нагрузке, исчезающие в покое; |
б) | одышка, тахикардия, диффузный цианоз при обычной |
| для больного физической нагрузке, исчезающие в покое; |
в) | одышка, тахикардия, диффузный цианоз при любой фи- |
| зической нагрузке; |
г) | одышка, тахикардия, диффузный цианоз, сохраняющийся |
| в покое; |
д) | приступы удушья при вдыхании аллергенов. |
51. Дыхательная недостаточность характеризуется: | |
а) | увеличением парциального давления СО2; |
б) | снижением парциального давления О2; |
в) | анемией; |
г) | алкалозом; |
д) | эритроцитозом. |
52.Положение ортопноэ при приступе удушья …………….. выраженность бронхоспазма.
53.Холодный воздух, резкие запахи, гипервентиляция у больных с синдромом функциональной бронхиальной обструкции вызывают
54.При синдроме функциональной бронхиальной обструкции выраженность бронхоспазма уменьшается в положении больного ……………………..
55.Экспираторное диспноэ является признаком … вентиляционных нарушений
56.Основным признаком рестриктивных вентиляционных нарушений при спирографии является снижение … .
57.Диффузный цианоз появляется при уровне восстановленного гемоглобина выше … г/л
20
Нарушения вентиляции, причины клинических проявлений Лечение
Home »Заболевания и диагностика» Нарушения вентиляции Причины Клинические особенности Лечение
Нарушения вентиляции
АЛЬВЕОЛЯРНАЯ ГИПОВЕНТИЛЯЦИЯ
- При альвеолярной гиповентиляции уровень PC0 в артериальной крови 2 увеличивается выше диапазона 37–43 мм рт.
- PaC0 2 может составлять 50-80 мм рт.
- Дыхательная система зависит от сложной системы контроля вентиляции, обеспечивающей соответствующую и адекватную вентиляцию для подачи кислорода, удаления углекислого газа и поддержания кислотно-основного гомеостаза.
Нарушения вентиляции Причины Клинические особенности Лечение
ХРОНИЧЕСКАЯ ГИПОВЕНТИЛЯЦИЯ Этиологическая:
- · Ожирение
- · ХОБЛ
- · Миастения гравис
- · Болезнь двигательных нейронов
- · Полиомиелит
- · Инфаркт ствола головного мозга и кровотечение
- · Метаболический алкалоз
- · Высокая шейка матки
- · Обструктивное апноэ сна
- · Муковисцидоз
- · Кифосколиоз.
Клинические особенности нарушений вентиляции:
- · Цианоз
- · Вторичная полицитемия
- · Легочная гипертензия
- · RVH (Гипертрофия правого желудочка)
- · CHF (застойная сердечная недостаточность)
- · Утренняя головная боль
- · Усталость
- · Сонливость
- · спутанность сознания
- · Интеллектуальное нарушение.
Лечение нарушений вентиляции
- Лечить причину
- Коррекция метаболического ацидоза Дополнительный кислород Прогестерон может быть полезным Механическая поддержка дыхания Диафрагмальная стимуляция
- ИВЛ Bipap — неинвазивная вентиляция с положительным давлением.
СИНДРОМЫ ГИПОВЕНТИЛЯЦИИ Первичная альвеолярная гиповентиляция
- · Заболевание неизвестной причины
- · Имеется хроническая гиперкапния и гипоксемия
- · Нервно-мышечных заболеваний нет.
Нервно-мышечные расстройства дыхательных путей
- · Заболевания спинного мозга, периферических респираторных нервов и заболевания дыхательных мышц вызывают хронический синдром гиповентиляции в течение • периода от месяцев до лет e.г. БДН (болезнь двигательных нейронов), миастения, мышечная дистрофия.
Синдром ожирения и гиповентиляции
- Массивное ожирение вызывает нагрузку на дыхательную систему из-за нагрузки на грудную клетку и живот, что снижает эластичность грудной стенки.
- Лечение — снижение веса, отказ от курения у курильщиков, лечение апноэ во сне, усиление респираторного влечения прогестероном.
ГИПЕРВЕНТИЛЯЦИЯ И ЕЕ СИНДРОМЫ
- Альвеолярная гипервентиляция PaC0 2 ниже диапазона 37.- 43 мм рт.
Причины — нарушение вентиляции :
- Большая высота
- Болезнь легких — Сердечные шунты
- — Заболевание грудной клетки
- –
- Диабетический ацидоз. / Печеночная недостаточность ../ Психогенный
- IT-лихорадка, вызванная салицилатом
- Сепсис
- Боль
- Беременность.
- Лечение — это устранение первопричины. Обычно альвеолярная гипервентиляция не имеет клинических последствий и может не требовать лечения.
швейцарских франков
.
Обструктивное апноэ во сне — знания для студентов-медиков и врачей
Обструктивное апноэ во сне (СОАС) является наиболее распространенным нарушением сна, связанным с дыханием, и обычно связано с ожирением. Он характеризуется обструкцией верхних дыхательных путей из-за спада мышц глотки. OSA приводит к множественным эпизодам прерывания дыхания (апноэ и гипопноэ) во время сна, что приводит к альвеолярной гиповентиляции. Пострадавшие люди обычно страдают тяжелой дневной сонливостью и нарушением когнитивных функций (например,g., дефицит внимания и / или памяти) в результате нарушения сна. Их партнеры обычно описывают наблюдение за беспокойным сном, связанным с эпизодами нерегулярного храпа, удушья или удушья. Диагностика основывается на оценке факторов риска и полисомнографии. Многие пациенты с СОАС (> 50%) страдают вторичной гипертензией. Сердечно-сосудистые последствия вторичной гипертензии сокращают продолжительность жизни. Однако этим эффектам можно противодействовать с помощью потери веса и непрерывного положительного давления в дыхательных путях (CPAP) каждую ночь.Другие важные аспекты лечения включают избегание провоцирующих факторов (например, алкоголя) и улучшение гигиены сна.
.