Чрескожная пункционная нефростомия (ЧПНС), цена
Чрескожная нефростомия — оперативное вмешательство, проводимое для восстановления нормального оттока мочи. Оно заключается в установке внешнего дренажа.
Эта операция является жизненно важной. Однако многие пациенты отказываются от нее, обуславливая ее снижением качества жизни в будущем и сложностями ухода за стомой. Однако на деле это совсем не так. По отзывам пациентов урологического отделения медицинского центра «Промедика» в Белгороде, уход за стомой ничем не отягощен. Современные мешки и катетеры исключают подтекание мочи.
Показания к чрескожной нефростомии
Врачи клиники «Промедика» рекомендуют манипуляцию при острой или хронической задержки мочи. Это возникает при следующих патологиях:
-
гидронефроз;
-
онкология предстательной железы, почки или других органов мочевыделительной системы;
-
мочекаменная болезнь
-
врожденные патологии мочевыделительной системы;
-
аденома предстательной железы;
-
стиктуры уретры.
Противопоказания для чрескожной пункционной нефростомии (ЧПНС)
Урологи центра «Промедика» не проводят процедуру при следующих состояниях:
-
нарушения коагуляции крови;
-
обострение хронических заболеваний;
-
повышение температуры тела;
-
повышенное артериальное давление.
Как проводится чрескожная нефростомия?
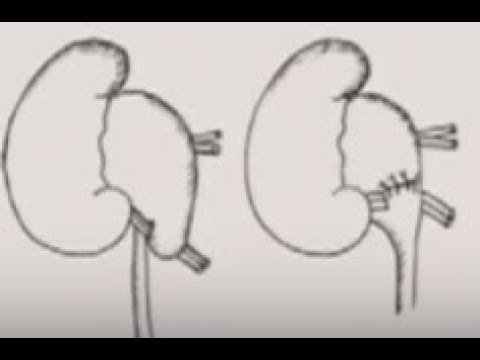
Ранее нефростома устанавливалась в ходе открытого вмешательства. Оно предполагало использование общей анестезии, проведение разреза кожи, тканей в области вмешательства и почки. Альтернативой методу стала чрескожная пункционная нефростомия.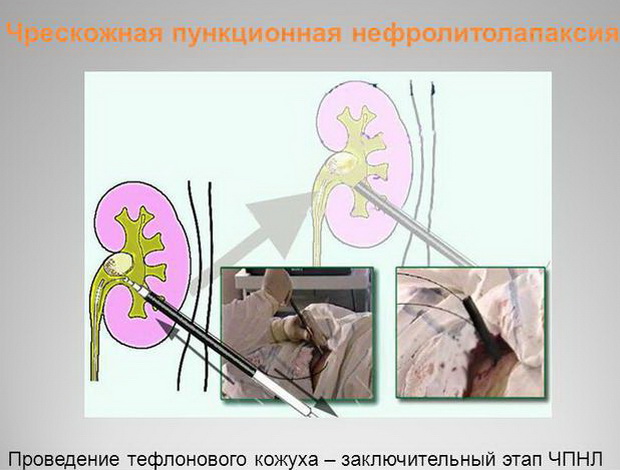 Она устанавливается с помощью прокола, проводимого под контролем УЗИ. Это повышает точность действий врача.
Она устанавливается с помощью прокола, проводимого под контролем УЗИ. Это повышает точность действий врача.
Манипуляция проводится под местной анестезией и требует короткого реабилитационного периода. После нее редко возникает смещение катетера или его выпадение.
Как подготовиться к нефростомии?
Изначально следует получить консультацию уролога клиники «Промедика». Он подробно расскажет, как будет проходить манипуляция, ответит на все интересующие вопросы. Чтобы исключить риски для здоровья, необходимо пройти ряд обследований:
-
общий и биохимический анализ крови;
-
анализ мочи на состав и бакпосев;
-
УЗИ;
-
рентгенография.
Контролируется уровень сахара в крови и ее свертываемость. При необходимости ваш лечащий врач может порекомендовать дополнительные обследования для уточнения клинической картины: КТ забрюшинного пространства, почек, урографию.
С какими осложнениями можно столкнуться после чрескожной нефростомии?
Вмешательство, проводимое с помощью прокола, менее инвазивно и травматично. Если чрескожная пункционная нефростомия выполняется опытным хирургом, то риск возникновения осложнений минимален. В редких случаях возникает паранефральная гематома, кровотечение из почечной артерии и т.д.
С определенными последствиями пациент может столкнуться через некоторое время после операции. В их числе:
Важно понимать, что чрескожная пункционная нефростомия не является способом лечения. Она лишь помогает восстановить отток продуктов выделения человеческого организма. Установка стомы может проводиться на определенное время.
Чтобы улучшить качество собственной жизни, важно своевременно обратиться в медицинский центр «Промедика». Здесь вы сможете пройти комплексную диагностику и получить эффективное лечение патологии, которая привела к нарушению оттока мочи. Каждый клинический случай рассматривается нами отдельно. Чтобы повысить шансы на скорое выздоровление, мы рекомендуем строго следовать рекомендациям вашего лечащего врача.
Каждый клинический случай рассматривается нами отдельно. Чтобы повысить шансы на скорое выздоровление, мы рекомендуем строго следовать рекомендациям вашего лечащего врача.
Остались вопросы? Чтобы уточнить цену процедуры или записаться на прием, свяжитесь с нами любым удобным способом.
Техника операции по установке нефростомы, нефростомии.
Весь персонал рентгеноперационной должен быть в защитных костюмах. Методика нефростомии заключается в следующем. Операция проводится под местной анестезией 0.5% раствором новокаина. Для визуализации полостной системы почки используется рентгеноскопия и ультразвуковой аппарат.
Рисунок 1
- Рентгеновская установка (оптимально — Phillips Libra) над зоной операции
- Ультразвуковой аппарат с пункционным адаптером (оптимально B&K ProFocus) справа от рентгеновской установки
Рисунок 2 (положение пациента на операционном столе)
- Рентгеновская установка
- Ультразвуковой аппарат
- Пациент
Пациент находится в положении на животе, под живот в проекции почки подложен специальный валик, который обеспечивает более свободный доступ к почке во время пункции.
Производится центрация сетки рентген установки на область в проекции почки (между XII ребром и крылом подвздошной кости).
Более 20 лет наша клиника занимается оперативным лечением урологических заболеваний в Омске у пациентов от 18 лет. Возможно бесплатное лечение (по ОМС).
Расписание работы Хлебова Андрея Олеговича: с понедельника по пятницу с 8.00 до 18.30, суббота с 11.00 до 14.00. Получите подробное расписание в виде sms-сообщения и запишитесь на прием в удобное для Вас время по тел. +79095377482 (пожалуйста, нажмите для звонка с телефона) или напишите в whatsapp. Задержка с ответом возможна, если доктор занят на операции.
Мы находимся в нескольких метрах от остановки транспорта «Санаторий Омский», здесь же Вы можете оставить свой автомобиль на одной из двух парковок. Лестница оборудована удобным пандусом для людей с ограниченными возможностями. Великолепная диагностическая аппаратура экспертного уровня сочетается с уютным интерьером. Мы можем предложить для гостей и посетителей нашего центра замечательное кафе.
Лестница оборудована удобным пандусом для людей с ограниченными возможностями. Великолепная диагностическая аппаратура экспертного уровня сочетается с уютным интерьером. Мы можем предложить для гостей и посетителей нашего центра замечательное кафе.
Предоперационная подготовка
Указанные ниже моменты включены в предоперационную подготовку пациента перед выполнением чрезкожной пункционной нефростомии в Медицинском Колледже Вирджинии. Этот список может отличаться в других медицинских центрах.
- Информированное согласие получен от пациента или родственников пацинта, решение консилиума при невозможности получить согласие.
- Лабораторные исследования. Важным моментом является исследование свертывающей системы крови, которое может прогнозировать риск кровотечения у пациента.
- Аппаратное исследование — компьютерная томография, экскреторная урография, сонограммы ультразвукового исследования.
- Проводится внутривенная инфузия кристаллоидов.
- Профилактические антибиотики широкого спектра действия применяются за 60 минут до операции, особенно если подозревается пионефроз или обструкция вызвана почечным конкрементом. Использование антибиотиков несколько спорно (при наличии обструкции антибиотики не проникают в полостную систему почки и не оказывают свое лечебное действие). Однако, у больных с хронической обструкцией мочевых путей, антибиотики должны быть назначены перед процедурой (предпочтительно 1 час перед ЧПНС) и должны быть продолжены в течение по крайней мере в течение 24 часов после процедуры. Антибиотики должны быть выбраны на основе результатов бактериологического исследования мочи при наличии. Если исследование не проводилось, рекомендуется использование антибиотиков широкого спектра действия.
- Необходимо избегать назначения препаратов, обладающих седативным действием.
- Многие урологи проводят исследование свертывающей системы крови, лишь при тяжелом состоянии пациента.
 Почка является органом с богатым кровоснабжением, пункция полостной системой и бужирование пункционного хода у пациента с коагуловатией, могут закончиться массивным кровотечением.
Почка является органом с богатым кровоснабжением, пункция полостной системой и бужирование пункционного хода у пациента с коагуловатией, могут закончиться массивным кровотечением.
Операционный набор:
- Пункционная игла
- Пластиковые бужи
- Струна
- Дренаж (пункционная нефростома типа Pigtail), металлический проводник для дренажа
- Шприц для проведения кистографии
- Шприц для проведения местной анестезии
- Пункционный адаптер для ультразвукового датчика
- Емкость для раствора (обработка операционного поля)
- Емкость для физиологического раствора
- Емкость для раствора новокаина 0.5%
- Инструменты для фиксации дренажа, скальпель.
Техника операции.
Выбор места пункции полостной системы почки является очень важным моментом в уменьшении риска кровотечения. Оптимальным местом для пункции является нижняя чашечка, как можно ближе к латеральному краю почки. Место пункции на проходит рядом с задней аксиллярной линии, приблизительно 2-3 см ниже 12-ого ребра. Этот доступ связан с минимальным риском ранения сосудов почки и последующим кровотечением.
Пункция полостной системы почки под УЗ-контролем:
Под ультразвуковым контролем производится пункция нижней чашечки почки. После удаления внутренней части (стилета) пункционной иглы, в полостную систему вводится смесь рентгеноконтрастного вещества и физиологического раствора. Локализация пункционной иглы четко видна при помощи рентгеноскопии.
После пункции и удаления стилета, порция мочи, которая выделяется из полостной системы почки, собирается и направляется на бактериологическое исследование для определения чувствительности микрофлоры.
Проведение иглы в полостную систему почки под рентгеновским контролем:
Следующие рентгенологические признаки позволяют судить о локализации иглы в чашечно-лоханочной системе почки. Их можно использовать при сложностях пункции почки под УЗ-контролем. Но, как правило, пункция полостной системы почки производится лишь с использованием ультразвукового аппарата. Рентгеноскопия используется лишь для контроля локализации иглы и контрастирования чашечно-лоханочной системы почки.
Но, как правило, пункция полостной системы почки производится лишь с использованием ультразвукового аппарата. Рентгеноскопия используется лишь для контроля локализации иглы и контрастирования чашечно-лоханочной системы почки.
Рентгенологические признаки:
— Смещение почки, когда игла касается её капсулы.
— Деформация чашечки, когда игла касается стенки нижней чашечки почки.
— Деформация стенок чашечки при смещении иглы.
Контрастное вещество медленно вводится в чашечно-лоханочную систему почки. Как правило, количество контрастного вещества, используемого для пиелографии соответствует объему эвакуированной мочи.
Создание пункционного хода.
Этот этап может осуществляется при помощи пластиковых дилятаторов.
Через отверстие в пункционной игле в полостную систему почки проводится струна с использованием переходника.
В последующем, пластиковыми дилятаторами производится бужирование пункционного хода до 12 Ch . При этом варианте дилятации производится последовательная смена дилятаторов на большие по диаметру. Дилятаторы вводятся под рентген-контролен ввинчивающими движениями.
Установка нефростомического дренажа.
После дилятации пункционного хода, устанавливается нефростомический дренаж по струне. В нашей клинике мы используем жесткую расширяющую канюлю Karl Storz с центральным каналом для направляющих струн вместе с нефростомой типа pig tail. Завиток нефростомы должен быть расположен в лоханке почки. Нефростому фиксируют к коже двумя швами (нерассасывающийся материал). Нефростомический дренаж подключают к мочеприемнику.
Послеоперационный период.
- Постельный режим в течение 4 часов.
- Возвращение к предоперационной диете.
- Контроль за показателями жизненно важных функций каждые 30 минут в течение 4 часов.
- Антибактериальная терапия, если инфекция идентифицирована или подозревается.

- Контроль диуреза
Весь персонал рентгеноперационной должен быть в защитных костюмах. Операция проводится под местной анестезией 0.5% раствором новокаина. Для визуализации полостной системы почки используется рентгеноскопия и ультразвуковой аппарат.
Рисунок 1
- Рентгеновская установка (оптимально — Phillips Libra) над зоной операции
- Ультразвуковой аппарат с пункционным адаптером (оптимально B&K ProFocus) справа от рентгеновской установки
Рисунок 2 (положение пациента на операционном столе)
- Рентгеновская установка
- Ультразвуковой аппарат
- Пациент
Пациент находится в положении на животе, под живот в проекции почки подложен специальный валик, который обеспечивает более свободный доступ к почке во время пункции.
Производится центрация сетки рентген установки на область в проекции почки (между XII ребром и крылом подвздошной кости).Предоперационная подготовка
Указанные ниже моменты включены в предоперационную подготовку пациента перед выполнением чрезкожной пункционной нефростомии в Медицинском Колледже Вирджинии. Этот список может отличаться в других медицинских центрах.- Информированное согласие получен от пациента или родственников пацинта, решение консилиума при невозможности получить согласие.
- Лабораторные исследования. Важным моментом является исследование свертывающей системы крови, которое может прогнозировать риск кровотечения у пациента.
- Аппаратное исследование — компьютерная томография, экскреторная урография, сонограммы ультразвукового исследования.
- Проводится внутривенная инфузия кристаллоидов.
- Профилактические антибиотики широкого спектра действия применяются за 60 минут до операции, особенно если подозревается пионефроз или обструкция вызвана почечным конкрементом. Использование антибиотиков несколько спорно (при наличии обструкции антибиотики не проникают в полостную систему почки и не оказывают свое лечебное действие).
 Однако, у больных с хронической обструкцией мочевых путей, антибиотики должны быть назначены перед процедурой (предпочтительно 1 час перед ЧПНС) и должны быть продолжены в течение по крайней мере в течение 24 часов после процедуры. Антибиотики должны быть выбраны на основе результатов бактериологического исследования мочи при наличии. Если исследование не проводилось, рекомендуется использование антибиотиков широкого спектра действия.
Однако, у больных с хронической обструкцией мочевых путей, антибиотики должны быть назначены перед процедурой (предпочтительно 1 час перед ЧПНС) и должны быть продолжены в течение по крайней мере в течение 24 часов после процедуры. Антибиотики должны быть выбраны на основе результатов бактериологического исследования мочи при наличии. Если исследование не проводилось, рекомендуется использование антибиотиков широкого спектра действия. - Необходимо избегать назначения препаратов, обладающих седативным действием.
- Многие урологи проводят исследование свертывающей системы крови, лишь при тяжелом состоянии пациента. Почка является органом с богатым кровоснабжением, пункция полостной системой и бужирование пункционного хода у пациента с коагуловатией, могут закончиться массивным кровотечением.
Операционный набор:
- Пункционная игла
- Пластиковые бужи
- Струна
- Дренаж (пункционная нефростома типа Pigtail), металлический проводник для дренажа
- Шприц для проведения кистографии
- Шприц для проведения местной анестезии
- Пункционный адаптер для ультразвукового датчика
- Емкость для раствора (обработка операционного поля)
- Емкость для физиологического раствора
- Емкость для раствора новокаина 0.5%
- Инструменты для фиксации дренажа, скальпель.
Техника операции.
Выбор места пункции полостной системы почки является очень важным моментом в уменьшении риска кровотечения. Оптимальным местом для пункции является нижняя чашечка, как можно ближе к латеральному краю почки. Место пункции на проходит рядом с задней аксиллярной линии, приблизительно 2-3 см ниже 12-ого ребра. Этот доступ связан с минимальным риском ранения сосудов почки и последующим кровотечением.Пункция полостной системы почки под УЗ-контролем:
Под ультразвуковым контролем производится пункция нижней чашечки почки.
 После удаления внутренней части (стилета) пункционной иглы, в полостную систему вводится смесь рентгеноконтрастного вещества и физиологического раствора. Локализация пункционной иглы четко видна при помощи рентгеноскопии.
После удаления внутренней части (стилета) пункционной иглы, в полостную систему вводится смесь рентгеноконтрастного вещества и физиологического раствора. Локализация пункционной иглы четко видна при помощи рентгеноскопии.После пункции и удаления стилета, порция мочи, которая выделяется из полостной системы почки, собирается и направляется на бактериологическое исследование для определения чувствительности микрофлоры.
Проведение иглы в полостную систему почки под рентгеновским контролем:
Следующие рентгенологические признаки позволяют судить о локализации иглы в чашечно-лоханочной системе почки. Их можно использовать при сложностях пункции почки под УЗ-контролем. Но, как правило, пункция полостной системы почки производится лишь с использованием ультразвукового аппарата. Рентгеноскопия используется лишь для контроля локализации иглы и контрастирования чашечно-лоханочной системы почки.
Рентгенологические признаки:
— Смещение почки, когда игла касается её капсулы.
— Деформация чашечки, когда игла касается стенки нижней чашечки почки.
— Деформация стенок чашечки при смещении иглы.Контрастное вещество медленно вводится в чашечно-лоханочную систему почки. Как правило, количество контрастного вещества, используемого для пиелографии соответствует объему эвакуированной мочи.
Создание пункционного хода.
Этот этап может осуществляется при помощи пластиковых дилятаторов.
Через отверстие в пункционной игле в полостную систему почки проводится струна с использованием переходника.В последующем, пластиковыми дилятаторами производится бужирование пункционного хода до 12 Ch . При этом варианте дилятации производится последовательная смена дилятаторов на большие по диаметру. Дилятаторы вводятся под рентген-контролен ввинчивающими движениями.
Установка нефростомического дренажа.
После дилятации пункционного хода, устанавливается нефростомический дренаж по струне.
 В нашей клинике мы используем жесткую расширяющую канюлю Karl Storz с центральным каналом для направляющих струн вместе с нефростомой типа pig tail. Завиток нефростомы должен быть расположен в лоханке почки. Нефростому фиксируют к коже двумя швами (нерассасывающийся материал). Нефростомический дренаж подключают к мочеприемнику.
В нашей клинике мы используем жесткую расширяющую канюлю Karl Storz с центральным каналом для направляющих струн вместе с нефростомой типа pig tail. Завиток нефростомы должен быть расположен в лоханке почки. Нефростому фиксируют к коже двумя швами (нерассасывающийся материал). Нефростомический дренаж подключают к мочеприемнику.Послеоперационный период.
- Постельный режим в течение 4 часов.
- Возвращение к предоперационной диете.
- Контроль за показателями жизненно важных функций каждые 30 минут в течение 4 часов.
- Антибактериальная терапия, если инфекция идентифицирована или подозревается.
- Контроль диуреза
Пункционная нефростомия почки, что это такое?
Чрескожная нефростомия почки является оперативной процедурой, используемой для декомпрессии полостной системы почки при обструкции верхних мочевых путей в результате мочекаменной болезни, стриктуре мочеточника, а также гидронефрозе, новообразованиях мочевых путей и забрюшинного пространства, травмах и ятрогенных повреждениях. В качестве наведения можно использовать УЗИ, рентгентелевизионное, их сочетание, КТ и МРТ. Существует несколько методик выполнения ЧПНС (Гудвина, троакарная, Сельдингера).
Чрезкожная пункционная нефростомия при хорошем техническом оснащении операционной и большом опыте хирурга эффективна в 95 % случаев. Данные антеградной пиелографии при выполнении ЧПНС позволяют выявить уровень и причину обструкции; при установке пункционной нефростомы только под УЗ контролем, причину обструкции установить нельзя. Часто обструкция мочеточника является острой и вызвана конкрементами или травматическим повреждением. У обструкции может быть и хроническая причина, например такая, как опухоль мочеточника или внешняя компрессия, связанная с кровотечением или опухолью.
Очень часто возникают явления обструктивного пиелонефрита, в этой ситуации антибиотики не способны оказать лечебное действие, если полостная система почки не дренирована.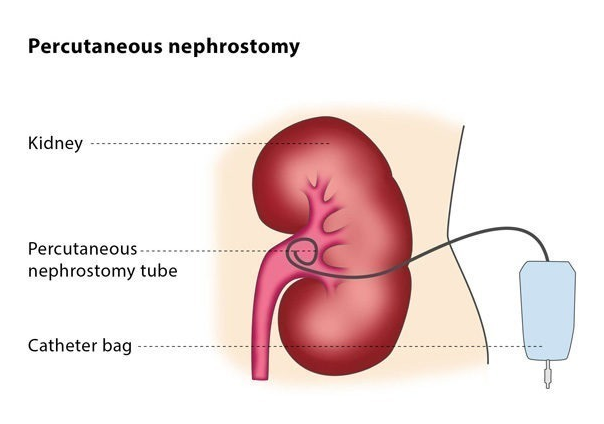 Чрезкожная нефростомия — предпочтительная альтернатива, потому что она обеспечивает декомпрессию полостной системы и обеспечивает эффект антибактериальной терапии. Эта процедура уменьшает риск уросепсиса. Часто, пациенты могут избежать хирургического вмешательства, потому что конкремент спонтанно проходит после того, как отек в пределах мочеточника стихает. Если обструкция — результат постоперационного отека, чрескожная нефростомия позволяет отеку стихнуть. То же самое верно с мочевыми свищами.
Чрезкожная нефростомия — предпочтительная альтернатива, потому что она обеспечивает декомпрессию полостной системы и обеспечивает эффект антибактериальной терапии. Эта процедура уменьшает риск уросепсиса. Часто, пациенты могут избежать хирургического вмешательства, потому что конкремент спонтанно проходит после того, как отек в пределах мочеточника стихает. Если обструкция — результат постоперационного отека, чрескожная нефростомия позволяет отеку стихнуть. То же самое верно с мочевыми свищами.
ЧПНС – это надежный, эффективный, малоинвазивный метод дренирования почки. Он предпочтительнее катетеризации и стентирования, т. к. нефростома может быть установлена на длительный срок, не ограничивает мобильность пациента, не вызывает рефлюкса. При острых обструктивных, гнойных пиелонефритах является первым экстренным методом помощи, который исключает развитие эндотоксического шока (О.В.Теодорович).
пункционная чрескожная нефростомия в Наро-Фоминске
Чрескожная нефростомия представляет собой методику установки нефростомы (внешнего дренажа) в полость почки. Такая процедура обычно необходима для проведения различных операций: устранения камней, биопсии, рассечения мочеточников и других. Стоит отметить, что операция нефростомия является очень деликатной и довольно сложной, поэтому доверить ее выполнение можно только опытным урологам или радиологам, которые работают в нашей клинике и имеют высокую квалификацию.
Процедура проводится в стерильной операционной с использованием визуального контроля — современного медицинского оборудования: УЗИ и рентген-аппаратов.
Этапы выполнения процедуры
Специальная игла вводится в область поясницы, поэтому пациента укладывают на бок или живот. В качестве обезболивания используют местные препараты, чаще всего – лидокаин или новокаин, которые вводят в кожу, контролируя процесс с помощью современного препарата УЗИ. После того, как обезболивающие начали действовать, вводится игла с мандреном. Далее выполняются следующие шаги:
- через вставленную иглу вводится специальное контрастное вещество, благодаря которому можно оценить особенности строения почки и правильность введения иглы;
- иглу меняют на проводник и достают из тела пациента;
- используя дилятаторы из металла и пластика, выполняется постепенное расширение нефростомического канала до необходимого размера;
- в почку вводится специальный катетер, проводник при этом убирается;
- катетер присоединяют к внешней емкости для забора мочи, куда проводится отток жидкости из обрабатываемой почки.

По окончании процедуры врач в обязательном порядке проверяет артериальное давление пациента и узнает о его самочувствии в целом. Если все в порядке, пациента отпускают домой. Нефростома устанавливается на определенный срок, продолжительность которого напрямую зависит от диагноза и дальнейших медицинских мероприятий.
Работает детское и взрослое отделение урологии.
Принимаем детей с рождения и взрослых пациентов.
Врачи клиники имеют высокую квалификацию
Чрескожная пункционная нефростомия в комплексе лечебных мероприятий у больных с осложненным уретеролитиазом Текст научной статьи по специальности «Клиническая медицина»
Чрескожная пункционная нефростомия в комплексе лечебных мероприятий у больных с осложненным уретеролитиазом
Возианов СА, Ладнюк Р.В., Мазурец В.А., Валерко ДА
Институт урологии НАМН Украины, Киев
Vosianov S.A., Ladnyuk R.V., Mazurets V.A., Valerko D.A.
Institute of urology of NAMS of Ukraine, Kiev
Percutaneous nephrostomy in the complex of curative measures for patients
with complicated ureterolitiasis
Резюме. На лечении в клинике Института урологии НАМН Украины находилось 62 больных с осложненным уретеролитиазом, которым в комплексе лечебных мероприятий была выполнена чрескожная пункционная нефростомия, позволившая ликвидировать явления обструкции у 100 % больных с обструкцией мочеточников камнями. У 56 больных камни мочеточников были удалены с помощью малоинвазивных методов лечения, 6 больным выполнена нефроуретерэктомия. Тяжелых осложнений уретеролитиаза (уросепсис, бактериемический шок) не наблюдали.
Ключевые слова: уретеролитиаз, осложнения, литотрипсия, чрескожная пункционная нефростомия.
Summary. On treatment in the clinic of Institute of urology of NАМS of Ukraine were 62 patients with complicated ureterolitiasis, which percutaneous nephrostomy was made in a complex with a treatment measures, that allowed to liquidate the phenomena of obstruction in 100 % cases with an obstruction ureters by stones. In 56 patients the stones of ureters were remoted by littleinvasion methods of treatment. To 6 patients a nephrureterectomy was executed. Heavy complications of ureterolitiasis, as an urosepsis or endotoxic shock, were not observed. Keywords: ureterolitiasis, complications, lithotripsy, percutaneоus nephrostomy
Уролитиаз относится к наиболее распространенным урологическим заболеваниям и является одной из важных проблем современной медицины, заболеваемость уролитиазом в мире постоянно растет [1, 3]. В структуре уро-литиаза уретеролитиаз (камни мочеточников) составляет от 43,8 до 54,6%. Хорошо известны такие опасные осложнения мочекаменной болезни, как уретероги-дронефроз, анурия, гнойный пиелонефрит, бактериемический шок, уросепсис, среди причин которых первое место по частоте занимают именно камни мочеточников [2]. Клинические симптомы уретеролитиаза чаще всего проявляются в наиболее трудоспособном возрасте — от 20 до 50 лет, в связи с чем лечение этого заболевания имеет важное социальное значение [7].
Фактор окклюзии верхних мочевых путей играет ведущую роль в возникновении тяжелых осложнений уретероли-тиаза из-за персистенции возбудителей в мочеполовом тракте, мочепузырно-мо-четочниковых, пиело-тубулярных, пиело-венозных рефлюксов [5].
В условиях современного лечения больных уретеролитиазом с применением относительно безопасных малоин-вазивных методов, к которым в первую очередь относится экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ) и
контактная лазерная литотрипсия (КЛЛ), остается нерешенным вопрос об адекватном дренировании верхних мочевых путей перед вмешательством, в ходе последнего и в послеоперационном периоде./item_13509-640x500.jpg) Адекватно дренировать почку с помощью стента в условиях острой окклюзии мочеточника удается лишь в 39,7% случаев [6, 8].
Адекватно дренировать почку с помощью стента в условиях острой окклюзии мочеточника удается лишь в 39,7% случаев [6, 8].
При камнях мочеточников больших размеров, при продолжительном пребывании камней в мочеточнике с пери-уретеритом может быть осуществлено дренирование верхних мочевых путей с помощью чрескожной пункционной нефростомии (ЧПНС). Большие размеры камней (от 10 мм), локализация их в средней трети мочеточника, продолжительное время стояния камня в мочеточнике значительно ухудшают дезинтеграцию и эффективность ЭУВЛ, приводят к увеличению количества необходимых сеансов литотрипсии, обусловливают более продолжительную обструкцию верхних мочевых путей [7, 11, 13].
В ходе продолжительного проведения КЛЛ при камнях больших размеров или вклиненных камнях существует угроза развития обострения хронического пиелонефрита вследствие поступления большого количества ирригационной жидкости в полостную систему почки, повышения давления в ней и возникновения пиело-ренальних рефлюксов [4, 10, 12].
Цель исследования — изучение эффективности чрескожной пункционной нефростомии в лечении больных осложненным уретеролитиазом с использованием экстракорпоральной ударно-волновой литотрипсии и контактной лазерной литотрипсии.
Материалы и методы Проведен клинический анализ 62 случаев лечения больных осложненным уре-теролитиазом, которые были пролечены с применением ЧПНС в условиях клиники Института урологии НАМН Украины в период с 2001 по 2012 г. Диагностика уре-теролитиаза базировалась на жалобах больного, данных анамнеза, результатах лабораторных, рентгенологических, радиоизотопных и ультразвуковых методов обследования.
Среди больных было 34 (54,8%) мужчины и 28 (45,2%) женщин. Возраст больных составлял от 28 до 78 лет (в среднем 56,0 ± 1,7 года)
В исследуемой группе 35 камней (48,6%) локализовались в верхней трети мочеточника, 8 (11,1%) — в средней трети мочеточника, 29 (40,3%) — в нижней трети мочеточника. Варианты выполнения ЧПНС и ее осложнения, результаты лечения
Варианты выполнения ЧПНС и ее осложнения, результаты лечения
Показатель Количество, абс. (%)
ЧПНС первым этапом 54 (87)
ЧПНС вторым этапом 8 (13)
ЧПНС с обеих сторон 4 (8,6)
Осложнения ЧПНС: — кровотечение из нефростомического канала — миграция нефростомического дренажа — обтурация дренажа солями 1 (1,5) 2 (3) 1 (1,5)
Полная фрагментация камней 50 (89,3)
Отсутствие фрагментации камней 2 (3,6)
Открытое удаление камня 4 (7,1)
Отхождение осколков после литотрипсии: — самостоятельное — уретеролитоэкстракция — баллонная дилатация мочеточника — ретроградная миграция осколков 48 (96) 1 (1,8) 1 (1,8) 2 (3,6)
Среднее количество сеансов ЭУВЛ на 1 больного 2,3±0,23
нике до проведения лечения составлял в среднем 45±7,7 суток.
У 28 больных (45,3%) уретеролитиаз был осложнен острым пиелонефритом или обострением хронического пиелонефрита, у 24 больных (38,7%) — хроническим пиелонефритом в фазе латентного воспаления, у всех пациентов был диагностирован уретерогидронефроз. Почечная недостаточность имела место у 20 пациентов (32,4%), анурия — у 4 (6,5%).
Для выполнения ЭУВЛ использовались аппараты «Siemens multiline litostar» на урологическом столе «Hydragust» и «Siemens modularis variostar». Вмешательства выполнялись под внутривенным наркозом. Для выполнения КЛЛ использовался аппарат «Dornier Medilas H 20», в котором используется энергия гольмиевого лазера.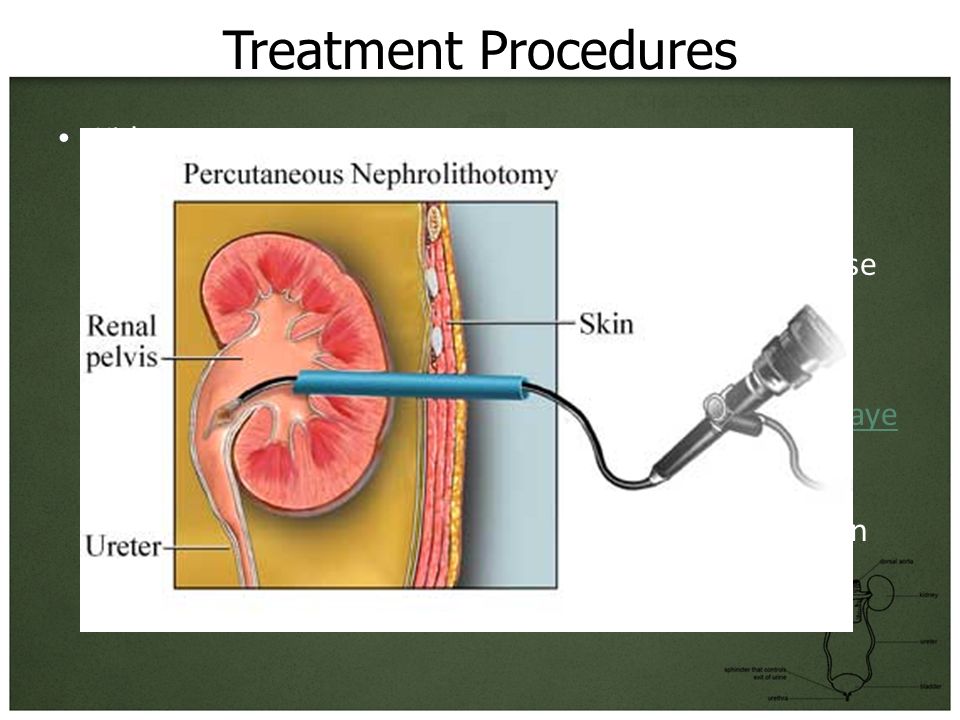 Вмешательства выполнялись под спинномозговой анестезией или под внутривенным наркозом. ЧПНС выполняли с помощью ультразвуковой навигации с использованием ультразвукового сканера «Aloka 650» с пункционной насадкой под местной анестезией.
Вмешательства выполнялись под спинномозговой анестезией или под внутривенным наркозом. ЧПНС выполняли с помощью ультразвуковой навигации с использованием ультразвукового сканера «Aloka 650» с пункционной насадкой под местной анестезией.
Статистическую обработку экспериментальных данных, формирование баз данных, их модификацию проводили с помощью программы Statistica 6, Excel CS4. Данные, касающиеся средних величин, приведены в виде M±m, где М -средняя арифметическая выборочной совокупности, m — средняя ошибка средней арифметической.
Результаты и обсуждение
У 54 больных (87%) ЧПНС выполняли первым этапом с целью устранения активного воспалительного процесса в почках, ликвидации явлений уретерогидронефроза и острой почечной недостаточности, у 8 пациентов (13%) ЧПНС была выполнена после ЭУВЛ или КЛЛ по поводу обострения воспалительного процесса или развития урете-рогидронефроза на фоне плохой динамики отхождения осколков. У 4 больных (8,6%) ЧПНС была выполнена с обеих сторон в связи с наличием двустороннего осложненного уретеролитиаза. При выполнении ЧПНС первым этапом до начала лечения методами ЭУВЛ или КЛЛ проходило в среднем 7 суток. У 6 пациентов (9,6%) ЧПНС предшествовала неудачная попытка стентирования почки мочеточниковым стентом.
У 50 больных (89,2% случаев) была достигнута полная фрагментация камней. У 4 больных возникла необходимость в выполнении открытого оперативного вмешательства для удаления камней. У 2 пациентов фрагментация камней не была достигнута, и пациенты были выписаны с функционирующей нефростомой.
6 больным после выполнения ЧПНС была выполнена нефроуретерэктомия в связи с продолжительным отсутствием функционирования почки на фоне терминального гидронефроза (5 чел.) и вторичного нефросклероза (1 чел.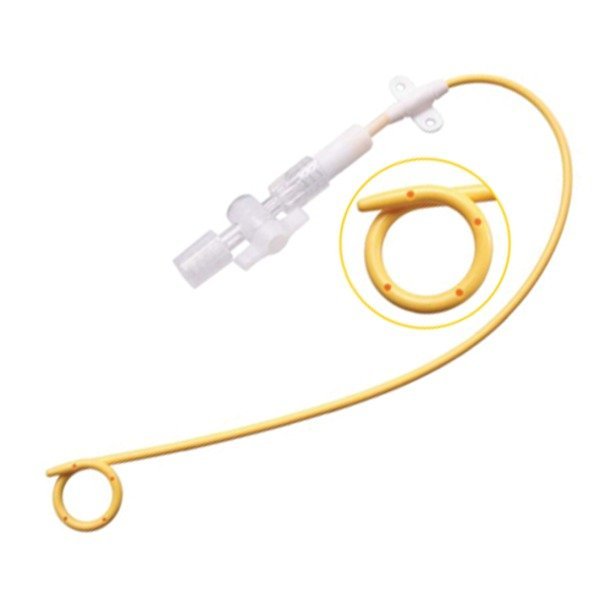 ). Функционирующая нефростома в 15 случаях дала возможность выполнить антеградную пиелоуретерографию при сомнительной проходимости мочеточника в процессе отхождения осколков, во время диагностики уровня обтурации мочеточника рентгенонегативными камнями, при проведении ЭУВЛ рентгенонегативных камней мочеточников. Результаты лечения представлены в таблице.
). Функционирующая нефростома в 15 случаях дала возможность выполнить антеградную пиелоуретерографию при сомнительной проходимости мочеточника в процессе отхождения осколков, во время диагностики уровня обтурации мочеточника рентгенонегативными камнями, при проведении ЭУВЛ рентгенонегативных камней мочеточников. Результаты лечения представлены в таблице.
Для фрагментации камней было проведено от 1 до 8 сеансов ЭУВЛ, в среднем 2,3±0,23 сеанса на 1 больного. Фрагменты камней у 48 больных отошли самостоятельно, у 1 больного выполнена баллонная дилатация мочеточника, у 1 — уретеролитоэкстракция. Уменьшение внутрилоханочного давления после ЧПНС приводило к уменьшению диаметра мочеточника выше камня, вследствие чего ретроградная миграция осколков наблюдалось лишь в 2 (3,6%) случаях. Тяжелых инфекционных осложнений уретеролитиа-за (бактериемический шок, уросепсис) в данной группе не зафиксировано, хотя по данным литературы эти осложнения в процессе лечения встречаются у 4% больных осложненным уретеролитиазом [9].
Все пациенты в удовлетворительном состоянии были выписаны под наблюде-
ние уролога поликлиники, у 37 больных нефростомы изъяты до выписки из стационара, у 25 больных — при последующих госпитализациях. В ходе лечения у 2 больных (3%) зафиксировано самостоятельное отхождение нефростомических дренажей, которое в 1 случае побудило к повторной ЧПНС, в 1 случае (1,5%) наблюдалась обтурация нефростомиче-ского дренажа солями, также в 1 случае (1,5%) при выполнении ЧПНС отмечено профузное кровотечение из нефросто-мического канала, которое было остановлено консервативно, а в дальнейшем выполнена повторная ЧПНС.
В исследуемую группу попали больные с преимущественно тяжелым или средне-тяжелым течением заболевания. Для конкрементов мочеточников этих пациентов были характерны сравнительно большие размеры и продолжительный период стояния в мочеточнике до начала лечения. 2013
2013
МЕДИЦИНСКИЕ НОВОСТИ |77
Выполнение ЧПНС первым этапом дало возможность ликвидировать явления обструкции у 100% пациентов, обеспечить проведение качественной предоперационной подготовки больных осложненным уретеролитиазом, выявить больных с отсутствием функциональной способности гидронефротически-транс-формированной почки, у которых удаление камней мочеточников не имело смысла. Функционирующая нефростома в послеоперационном периоде во время от-хождения осколков камней предупреждала обострение воспалительного процесса и надежно обеспечивала отток мочи.
Выводы:
1. Чрескожная пункционная нефро-стомия (ЧПНС) позволила ликвидировать явления обструкции верхних мочевых путей у 100% больных.
2. Выполнение ЧПНС первым этапом при лечении больных осложненным уре-теролитиазом с камнями больших разме-
ров позволяет эффективно ликвидировать активный воспалительный процесс в верхних мочевых путях, предотвращает развитие таких осложнений уретеро-литиаза, как бактериемический шок и уросепсис, предупреждает ретроградную миграцию камней мочеточников при литотрипсии, дает возможность выявить больных с отсутствием функциональной способности гидронефротически-транс-формированной почки, у которых удаление камней мочеточников не имеет смысла.
3. Экстракорпоральная ударно-волновая литотрипсия и контактная лазерная литотрипсия в сочетании с ЧПНС при осложненном уретеролитиазе — безопасные и высокоэффективные методы фрагментации камней мочеточников больших размеров и вклиненных камней, которые находятся в просвете мочеточника на протяжении длительного времени.
Л И Т Е Р А Т У Р А
1. в, 2007. — 264 с.
в, 2007. — 264 с.
3. Возiанов О.Ф., Пасечшков С.П., Сайдакова Н.О., Дмитришин С.П. // Здоровье мужчины. — 2010. -№ 2 (33). — С.17-24.
4. Возiанов О.Ф., Пасечшков С.П, Андреев А.О. // Уролопя. — 1998. — №2. — С.3-7.
5. Лопаткин Н.А. Яненко Э.К., Румянцев В.Б. и др.// Урология и нефрология. — 1999. — №1 — С.5-8.
6. Морозов А.В., Варенцов Г.И. // Урология и нефрология. — 1981. — №1. — С.56-58.
7. Тиктинский О.Л, Александров В.П. Мочекаменная болезнь. — СПб., 2000. — 384 с.
8. Трапезникова М.Ф., Дутов В.В., Румянцев А.А. // Урология. — 2011. — №2. — С.3-7.
9. Шило В.М., Черненко Д.В. // УкраУна. Здоров’я наци. — 2012. — №3. — С.284-293.
10. Leijte J., Oddens J., Lock T// J. Endourol. — 2008. -V22. — №2. — P.257-260.
11. Seitz Ch, Fajkovic H, Remzi M. (et al.) // Eur. Urology. — 2006. — V49. — P.1099-1106.
12. Shao V, Zhuo J., Sun X. (at al.) // Urol. Res. -2008. — V.36. № 5 — P.259-263.
13. Skolarikos A., Mitsogiannis H, Deleveliatis C. // Acch. Hal. Urol.Androl — 2010. — V17. — P.56-63.
Поступила 26.03.2013 г.
Роль трансректального ультразвукового исследования в диагностике рака мочевого пузыря
Имамвердиев С.Б., Гасымов Э.Д., Эфендиев Э.Н.
Азербайджанский медицинский университет, Баку
Imamverdiyev S. B., Qasimov E.D., Efendiyev E.N.
B., Qasimov E.D., Efendiyev E.N.
Azerbaijan Medical University, Baku
The role of the transrectal ultrasonic examination in the evaluation of bladder cancer
Резюме. Представлена оценка роли трансабдоминального и трансректального УЗИ в диагностике рака мочевого пузыря (РМП). В исследование вошли 110 больных (92 мужчины и 18 женщин) с РМП в возрасте от 29 до 81 года. Правильно установить диагноз и степень инвазии опухоли методом ТРУЗИ удалось в 90,9% случаев; методом трансабдоминального УЗИ — 89,4%; КТ — 90%; МРТ — в 92,9% случаев. У 66 больных были проведены органосохраняющие, 36 — органоуносящие операции. Сделан вывод, что в диагностике опухолей области шейки, верхушки или передней стенки мочевого пузыря метод ТРУЗИ незаменим.
Ключевые слова: рак мочевого пузыря, трансабдоминальное и трансректальное ультразвуковое исследование.
Summary. This article is devoted to an assessment of a role of ultrasonic examination, for evaluation of bladder cancer. 110 patients (92 men was, 18 women) with bladder cancer are included in research. The age of patients was from 29 to 81 year. It is correct to establish the diagnosis and degree of tumor invasion wtth transrectal ultrasound in 90.9% cases, with abdominal ultrasound in 89.4%, with CT — in 90%, with MRI — in 92.9% cases. For 66 (60%) patients we performed organ-preserving operations, for 36 (36,8%) were performed cystectomy. In the evaluation of tumors of a neck, a top or a forward wall of urinary bladder the method of transrectal ultrasound is irreplaceable and has to be applied more widely in daily practice. Keywords: bladder cancer, abdominal and transrectal ultrasonic examination.
Рак мочевого пузыря [РМП], по данным проведенных в России исследований, составляет 2,4% от всех злокачественных заболеваний и находится на 8-м месте в структуре онкозаболеваний у мужчин и на 18-м — у женщин [1, 2].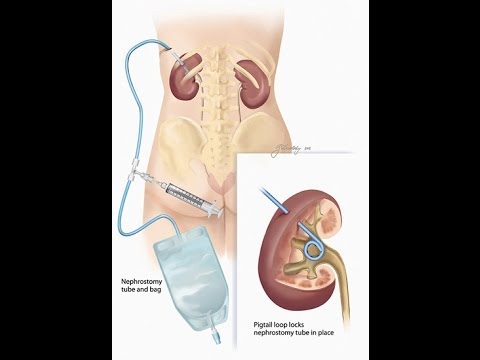 Эти статистические данные совпадают с мировыми. Ежегодно из популяции 100 тыс. человек у 10-15 обнаруживается
Эти статистические данные совпадают с мировыми. Ежегодно из популяции 100 тыс. человек у 10-15 обнаруживается
РМП, что говорит о тенденции к росту заболеваемости [3-5]. В структуре онкологических заболеваний органов мочеполовой системы РМП занимает 2-е место, по причинам смерти — 3-е [6]. Несмотря на рост заболеваемости, ранняя диагностика рака мочевого пузыря, определение степени инвазии опухоли и выбор тактики оперативного лечения остаются на недо-
статочно высоком уровне. В результате, составляя 2,5-3% от всех онкологических заболеваний, лишь в 40% случаев РМП диагностируется на ранней стадии [7]. Поэтому диагностику РМП следует считать не только медицинской, но и социально-экономической проблемой [8].
Актуальность проводимых в этой области исследований определяется не-
Чрескожная нефростомия и стентирование мочеточников
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ НАРУШЕНИИ ОТТОКА МОЧИ ИЗ ПОЧКИ БЕЗ РАЗРЕЗОВ И ОПЕРАЦИЙ
Опухоли, рубцы мочеточников, осложнения после предыдущих хирургических вмешательств могут нарушать отток мочи из почки. Это приводит к накоплению мочи в чашечно-лоханочной системе (гидронефроз) и сдавлению почечной ткани, в результате чего орган погибает. Для того, чтобы спасти почку, необходимо искусственно наладить отток мочи из нее — наложить нефростому либо установить стент в мочеточник.
Пункционная чрескожная нефростомия — это установка в почку специальной трубки, которая отводит скапливающуюся мочу наружу. Под контролем УЗИ и местным обезболиванием в почку через кожу в области поясницы вводят катетер, который снаружи соединяется с мочеприемником.
Нефростома позволяет эффективно справиться с гидронефрозом. В то же время она, к сожалению, несколько ограничивает качество жизни пациента – дренажный катетер требует постоянного ухода, есть риск его смещения или даже случайного удаления, возможно развитие инфекционных осложнений.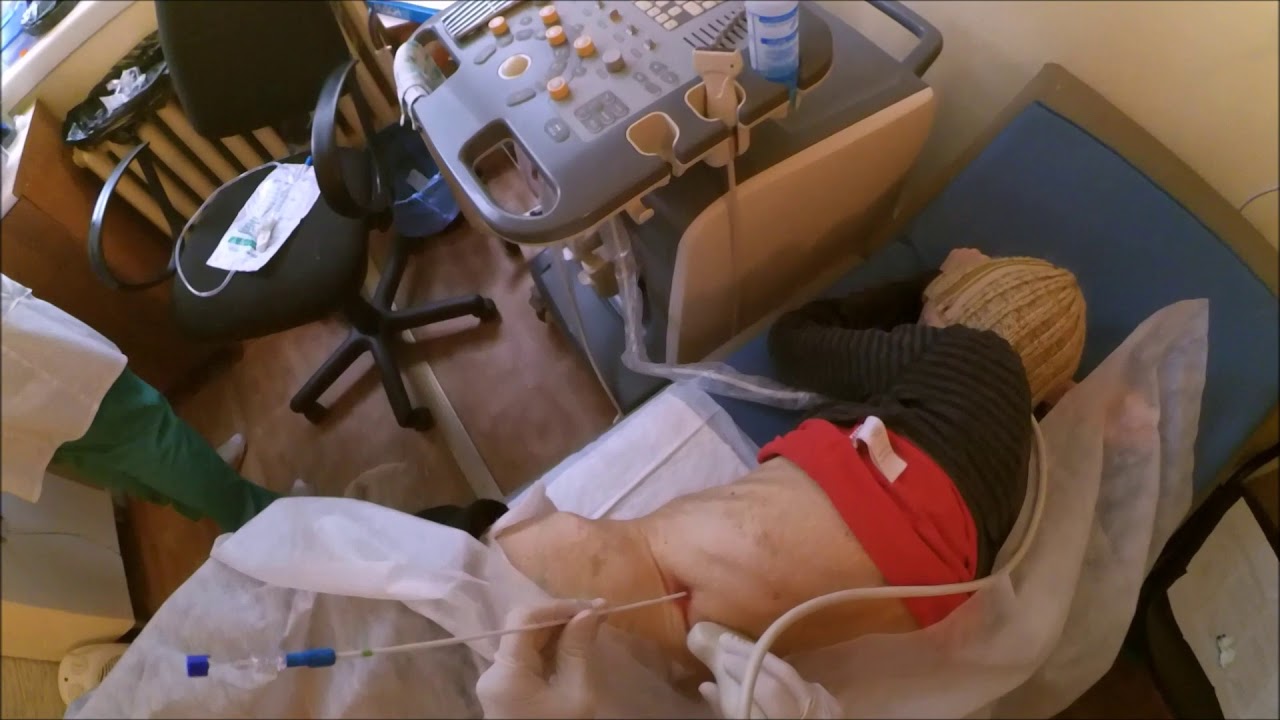 Играет роль также психологический фактор — нефростома постоянно напоминает человеку о его болезни.
Играет роль также психологический фактор — нефростома постоянно напоминает человеку о его болезни.
Для преодоления этих недостатков была разработана методика, позволяющая восстановить сдавленный просвет мочеточников и восстановить физиологический отток мочи в мочевой пузырь — стентирование мочеточников.
Стент представляет собой тонкий пластиковый каркас. Он доставляется в область сужения и за счет большой радиальной жесткости выполняет каркасную функцию, тем самым не давая стенкам мочеточников спадаться под сдавлением опухоли или рубцов. В результате этого сохраняется возможность оттока мочи. Стент можно установить как через нефростомическое отверстие, так и ретрогнадно, через уретру и мочевой пузырь с помощью эндоскопа — в последнем случае в теле пациента не создаются новые проколы.
При стентировании мочеточников снаружи у пациента нет никаких катетеров и человек может вести привычный образ жизни. Обе процедуры — и нефростомия, и стентирование мочеточников — проводятся амбулаторно и не требуют госпитализации пациента в стационар.
Наши специалисты проходили обучение современным методикам лечения в Австрии, Германии, Голландии, Италии, Франции, Японии в том числе у президента Европейского общества кардиоваскулярных и интервенционных радиологов (CIRSE) проф. Afshin Gangi. Опыт работы, применение малотравматичных методик, а также использование современного оборудования позволяет успешно проводить вмешательства в том числе и у ослабленных больных. Если у Вас есть вопросы по данному методу лечения Вы получить консультацию по телефону или по электронной почте [email protected].
Что такое нефростомия и какое отношение она имеет к онкологии?
С какой целью выполняется нефростомия?
Каковы преимущества выполнения нефростомии в НКГ Онкоурологии?
— Что такое нефростомия и какое отношение она имеет к онкологии?
— Знаете, к нам обращаются пациенты со стандартной парадоксальной историей: обнаружена та или иная опухоль, например, рак прямой кишки или молочной железы, с метастазами в лимфатические узлы.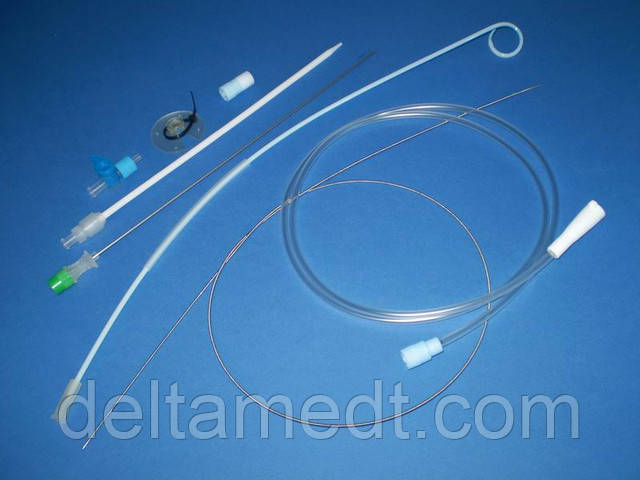 Химиотерапевты или хирурги говорят, что лечение будет вполне эффективным, однако провести химиотерапию или операцию нельзя, так как опухоль или лимфоузлы с метастазами сдавили мочеточники, и отток мочи нарушен. То есть, чтобы нормализовался отток мочи, нужно убрать или уменьшить опухоль, а это как раз нельзя сделать, так как отток мочи нарушен и у пациента почечная недостаточность . Почка просто не справится с химиотерапией или хирургической агрессией. Вот тут на помощь приходят методы нормализации оттока мочи – внутреннее стентирование или нефростомия. Нефростомия представляет собой трубочку, которую вводят непосредственно в почку. И если в норме моча отходит в мочевой пузырь по мочеточнику, то при блоке мочеточника опухолью моча будет отходить через эту трубку – нефростому.
Химиотерапевты или хирурги говорят, что лечение будет вполне эффективным, однако провести химиотерапию или операцию нельзя, так как опухоль или лимфоузлы с метастазами сдавили мочеточники, и отток мочи нарушен. То есть, чтобы нормализовался отток мочи, нужно убрать или уменьшить опухоль, а это как раз нельзя сделать, так как отток мочи нарушен и у пациента почечная недостаточность . Почка просто не справится с химиотерапией или хирургической агрессией. Вот тут на помощь приходят методы нормализации оттока мочи – внутреннее стентирование или нефростомия. Нефростомия представляет собой трубочку, которую вводят непосредственно в почку. И если в норме моча отходит в мочевой пузырь по мочеточнику, то при блоке мочеточника опухолью моча будет отходить через эту трубку – нефростому.
— То есть нефростомия выполняется с целью нормализовать отток мочи из почки?
— Совершенно верно. Смотрите, функцией почки является фильтрация крови от шлаков. Однако если отток мочи нарушен, то все эти яды остаются в крови и отравляют организм. При чем, пациенту и так крайне тяжело, его организм отравлен онкологической патологией, предшествующей химиотерапией, а тут еще почки не справляются. Нефростома позволяет не только бороться за жизнь человека, но и не дать ему умереть от почечной недостаточности.
— А как вообще устанавливается нефростома? Это же целая операция, наркоз…
— Не совсем. Раньше для установки нефростомы в почку требовался разрез в поясничной области. Впрочем, в ряде клиник эта методика и сейчас применяется. Однако в высокотехнологичных центрах, к числу которых принадлежит НКГ Онкоурологии, практикуется так называемая пункционная нефростомия. Это вмешательство не требует наркоза, можно обойтись местным обезболиванием, мы лишь добавим внутривенные средства, обеспечивающие адекватность обезболивания – пациент не должен чувствовать боли. Пункционная нефростомия не грозит кровотечением, образованием мочевых затеков и переносится пациентами довольно легко.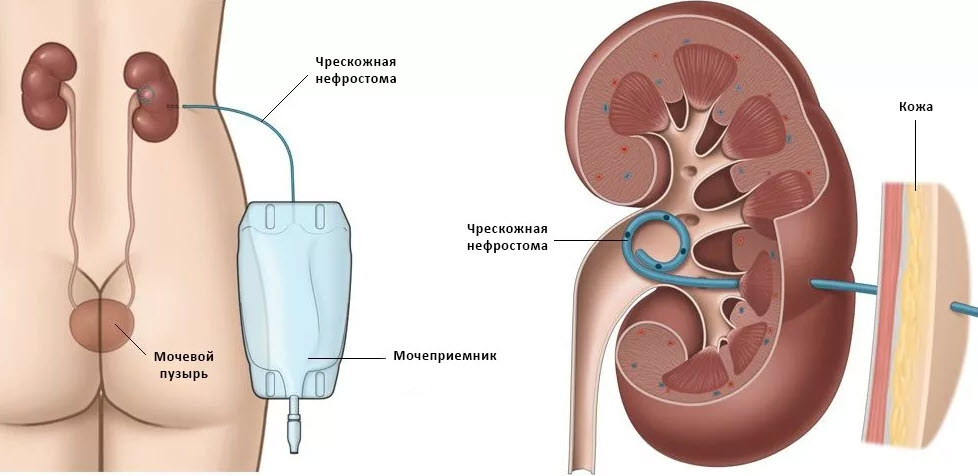 Достаточно сказать, что после нефростомии пациент в этот же день может идти домой. Суть методики раскрывается в названии «пункционная нефростомия» – т.е. для проведения нефростомы в почку требуется лишь пункция – введение специальной иглы в почку. Дальше по игле в почку вводится проводник, игла извлекается, а по проводнику устанавливается собственно нефростомическая трубка.
Достаточно сказать, что после нефростомии пациент в этот же день может идти домой. Суть методики раскрывается в названии «пункционная нефростомия» – т.е. для проведения нефростомы в почку требуется лишь пункция – введение специальной иглы в почку. Дальше по игле в почку вводится проводник, игла извлекается, а по проводнику устанавливается собственно нефростомическая трубка.
— Ужасно звучит «трубка из почки». Неужели пациент приговорен пожизненно носить эту трубку?
— К сожалению, в каких–то случаях, да. Однако не нужно забывать, что нефростома часто дает возможность избавить человека от основного заболевания, от опухоли. Соответственно, после химиотерапии или операции можно попытаться восстановить проходимость мочеточников и избавить пациента от нефростомы. В НКГ Онкоурологии накоплен значительный опыт подобных операций, нам вполне удается избавить большинство наших пациентов от внешних трубок. Как минимум, путем стентирования мочеточника стентом длительного стояния. Последний устанавливается в мочеточник и соединяет почку с мочевым пузырем. Если это невозможно по тем или иным причинам, мы используем весь наш опыт полной реконструкции мочеточника.
— А почему с самого начала не выполнить стентирование мочеточника?
— В ряде случаев, когда есть надежда, что стент пройдет через мочеточник, мы так и поступаем. Более того, сразу после установки нефростомы мы вводим проводник в мочеточник и если он проходит до мочевого пузыря, то мы тут же устанавливаем онкологический стент долгого стояния. Однако, к несчастью, довольно часты ситуации, когда опухоль слишком сильно сдавливает мочеточник и мы вынуждены оставить нефростому.
Приведу довольно стандартный для нашей клиники пример: Женщина 64 лет, у которой опухоль кишечника сдавливала оба мочеточника. Ее беспокоили боли в пояснице, она не могла ни сидеть, ни спать, ни есть, у нее была лихорадка. В анализах признаки воспаления и почечной недостаточности, а ведь ей предстояли еще операция и химиотерапия по поводу основного онкологического заболевания. Но она в таком состоянии не перенесла бы ни операцию, ни химиотерапию. На УЗИ мы видели огромные перерастянутые почки с застойной мочой. Мочеточники настолько были сдавлены опухолью, что об установке стента не было и речи. Установили нефростомы. Через некоторое время пациентку прооперировали у нас же онкоколопроктологи, удалили опухоль, сдавливающую мочеточники. Во время операции мы восстановили проходимость мочеточников и избавили пациентку от нефростом, выписав ее без онкологического заболевания и без каких-либо трубок.
— Каковы преимущества обращения в НКГ Онкоурологии для пациентов, нуждающихся в нефростомии?
— НКГ Онкоурологии специализируется на оказании помощи онкологическим больным.
Мы обладаем большим опытом проведения нефростомии у онкологических больных и владеем спецификой ухода за этими пациентами. Более того, в нашей работе мы придерживаемся рекомендаций Европейской Ассоциации Урологии (EAU) и Европейского Медицинского Общества Онкологов (ESMO), что обязывает нас соблюдать европейские стандарты качества и безопасности при проведении всех процедур.
Важно отметить, что мы используем нефростомы и стенты лучших мировых производителей: PorgueColoplast, Urotech и Cook.
Основным нашим преимуществом, на мой взгляд, является нацеленность на результат и качество жизни пациента: не только механически установить нефростому, но и при малейшей возможности нормализовать качество жизни пациента, избавить его от торчащих наружу трубок. Мы всегда рядом с пациентом.
Чрескожная нефростомия методом прямой пункции: обсервационное исследование
Indian J Nephrol. 2010 Apr; 20 (2): 84–88.
Р. Карим
Отделение лучевой диагностики, Институт последипломного медицинского образования и исследований (IPGMER), Калькутта, Западная Бенгалия, Индия
С. Сенгупта
Отделение лучевой диагностики, Институт последипломного медицинского образования и исследований (IPGMER), Калькутта, Западная Бенгалия, Индия
S. Samanta
Отделение лучевой диагностики, Институт последипломного медицинского образования и исследований (IPGMER), Калькутта, Западная Бенгалия, Индия
R.K. Aich
1 Отделение лучевой терапии, Медицинский колледж NRS, Калькутта, Западная Бенгалия, Индия
U. Das
Отделение лучевой диагностики, Институт последипломного медицинского образования и исследований (IPGMER), Калькутта, Западная Бенгалия, Индия
P. Deb
Отделение лучевой диагностики, Институт последипломного медицинского образования и исследований (IPGMER), Калькутта, Западная Бенгалия, Индия
Отделение лучевой диагностики, Институт последипломного медицинского образования и исследований (IPGMER), Калькутта, Западная Бенгалия, Индия
1 Отделение лучевой терапии, Медицинский колледж NRS, Калькутта, Западная Бенгалия, Индия
Адрес для корреспонденции: Dr.Ранен Айч, Симултала, Агарпара, 24 Парганас, Калькутта, Западная Бенгалия — 700 109, Индия. Электронная почта: moc.liamffider@hcianenar
Это статья с открытым доступом, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.
Abstract
Чрескожная нефростомия — это процедура создания временного дренажного тракта лоханочно-чашечно-лоханочной системы через кожу.Это исследование направлено на выяснение, может ли недорогой троакарный катетер стать подходящей заменой относительно дорогой процедуры расширения тракта под контролем рентгеноскопии / ультразвукового исследования и введения трубки. Чрескожная нефростомия троакарным катетером выполнена 126 пациентам. Под местной анестезией была сделана колотая рана, достаточно глубокая, чтобы пересечь мышечный слой, через которую был введен дренажный набор троакар-катетер под контролем УЗИ. 126 пациентам выполнено 179 процедур.Частота первичного технического успеха составила 94%, частота серьезных осложнений — 1,6%, частота незначительных осложнений — 11%, а осложнения, связанные с катетером, такие как закупорка или смещение катетера, — 13%. В нашей серии не было летальности, связанной с процедурой. Троакар под контролем УЗИ, катетерная нефростомия — это быстрая, безопасная и недорогая процедура в отдельных случаях обструкции верхних мочевыводящих путей. Частота первичного технического успеха и осложнений сопоставима с любой другой описанной процедурой, а ее низкая стоимость особенно подходит для развивающихся стран, таких как Индия.
Ключевые слова: Чрескожная нефростомия, катетер «косичка», непроходимость мочевыводящих путей
Введение
Чрескожная нефростомия — это процедура создания дренажного тракта в верхних отделах мочевыделительной системы путем прокола почки непосредственно через кожу. Целью такого дренирования является декомпрессия верхнего мочевого тракта, вызванная супра- или внутрипузырной обструкцией, что приводит к повышению давления в собирательной системе и, в конечном итоге, к повреждению паренхимы почек.Его можно использовать в качестве канала для диагностических и терапевтических процедур, чтобы обеспечить отведение мочи и улучшить функцию почек. Стандартная техника «Сельдингера» использует пункцию иглой, введение проволочного проводника и последовательную дилатацию. В нашем институте мы использовали недорогой дренажный набор с троакаром и катетером для этой процедуры. Это просто, требует меньше времени, менее травматично и дает отличный результат.
Материалы и методы
С сентября 2006 г. по февраль 2009 г. в настоящее исследование было включено 126 пациентов с различной степенью надпузырной или внутрипузырной обструкции.После получения письменного запроса от соответствующего врача на чрескожную нефростомию с указанием причины такой процедуры пациент был госпитализирован. Профиль заболевания пациентов, вызывающих обструкцию, показан на. Рекомендованные до процедуры исследования включали: стандартный анализ крови, протромбиновое время, время кровотечения и свертывания, определение сывороточного креатинина и электролитов, посев мочи и простой рентгеновский снимок KUB. Поскольку процедура проводится под местной анестезией, все пациенты были подробно проинструктированы до операции и их сотрудничества, например.грамм. прерывание дыхания в момент пункции было подчеркнуто, и у каждого пациента было получено письменное информированное согласие, которое было подписано его ближайшими родственниками.
Таблица 1
Профиль заболевания, требующего чрескожной нефростомии (n = 126)
| Профиль заболевания | No. |
|---|---|
| Карцинома шейки матки | 36 |
| Карцинома мочевого пузыря | |
| Пионефроз | 11 |
| Случайная травма во время операции | 01 |
| БОТО с CRF | 08 |
| PUJ-непроходимость правой почки | 07 |
| PUJ-непроходимость левой почки | 08 |
| Подозрение на стриктуру после удаления камня | 05 |
| Огромное новообразование яичников с ГБН | 05 |
| Неизвестная этиология | 10 |
| Большой камень в средней части мочеточника | 06 |
Проведена предоперационная сонография. ne определить природу и место препятствия.Минимальный размер расширенного таза был принят равным 20 мм. Катетер «косичка» размером от 6F до 8,5F был выбран в зависимости от возраста пациента, клинических данных и результатов визуализации. Пациенту посоветовали не принимать пероральный корм в течение последних шести часов. Накануне вечером были назначены седативные средства и анальгетики длительного действия. Подход ребер ниже 12 лежа на животе был предпочтительным во время процедуры. Поддерживающая подушка была помещена под живот сбоку от процедуры, чтобы исправить лордоз пиломатериалов и поддержать почку.Местный анестетик (2% ксилокаин) вводился для обезболивания места прокола после надлежащей повязки и драпировки. Анестетик вводился через мышечный слой до почечной капсулы. Пока он был введен, также определяется будущий путь катетера. После местной анестезии на датчик наносили желе бетадин, снова подтверждали локализацию места прокола и измеряли расстояние между местом прокола и целевой чашечкой. Колотую рану наносили острым лезвием (размер 11).Колото-резаная рана была достаточно глубокой, чтобы пересечь мышечный слой, через который был введен дренажный набор троакара-катетера под ультразвуковым контролем заднебоковым доступом. Дренажный набор и ультразвуковой луч были параллельны для лучшей визуализации. Во время процедуры не использовался проводник или дилатация. Для введения трубки использовался небольшой портативный ультразвуковой аппарат с секторным зондом 3 МГц. Оператор следил за движением трубки в реальном времени правой рукой, в то время как его левая рука вставляла и мобилизовала дренажный набор.Уделяли внимание тому, чтобы расширенная чашечка и дренажная трубка на месте лежали в виде «единого среза». Большую часть времени пытались исследовать нижнюю полярную чашечку, но в нескольких случаях (13 из 179) пытались провести через верхнюю или среднюю чашечку. После того, как набор для дренажа был in situ , троакар с двумя внутренними металлическими трубками был извлечен, оставив катетер в форме свиного хвоста на месте . Мочу собирали для посева и теста на чувствительность, рану зашивали, фиксировали трубку и дренажную канюлю соединяли с уробагом с помощью подходящего адаптера.Антибиотики широкого спектра действия обычно давались до и после операции, а пациенты наблюдались с помощью анализа мочи и клинического обследования в течение следующих 48 часов. Креатинин сыворотки определяли через 48 часов и снова через 14 дней.
Результаты и анализ
Из 126 пациентов, которым была предпринята чрескожная нефростомия, 72 (57%) были мужчинами и 54 (43%) женщинами. Средний возраст пациентов мужского пола составлял 47 лет, а женщин — 41 год. Обструкция была вызвана злокачественными новообразованиями у 65 (52%) пациентов и доброкачественными заболеваниями у 51 (40%).У 10 (08%) пациентов этиология на момент нефростомии была неизвестна. У 62 наших пациентов гидронефроз был двусторонним, а у 64 — односторонним. У нас было два пациента с гидронефрозом единственной функционирующей почки; другая почка была удалена ранее. Один из наших пациентов — послеоперационный случай, когда оба мочеточника случайно перевязаны во время сложной радикальной гистерэктомии. У больного развилась тяжелая форма сепсиса и пионефроза. Отличные результаты были получены после процедуры дренирования, а впоследствии пациенту была проведена повторная имплантация мочеточников.У нас было еще 11 пациентов, страдающих пионефрозом. Восемь пациентов были направлены к урохирургу для открытой нефростомии, поскольку нам не удалось пройти через катетер троакара, несмотря на неоднократные попытки сделать это. У пяти пациентов было обнаружено, что это связано с неправильным ротацией почки (ей), в которой невозможно было должным образом контролировать направление дренажа. У остальных трех пациентов не удалось установить определенную причину неудачи. показывает осложнение после процедуры. Практически все (108 из 126) пациентов жаловались на местную боль разной степени, которая сохранялась от 2 до 48 часов.Один пациент пожаловался на боль в правом плече во время процедуры, которая обычно заканчивалась через несколько минут после завершения процедуры. 12 пациентов жаловались на макроскопическую гематурию в течение 24–36 часов, из которых двум потребовалось смелое переливание крови, но не было оперативного вмешательства. Девяти пациентам потребовалось больше усилий, и у них развились легкие перинефрические скопления, которые спонтанно разрешились в следующие три дня. У 24 пациентов потребовалось повторное введение, так как кончики дренажа были заблокированы у 16 пациентов, а серозно-кровянистая жидкость с гнилостным запахом была аспирирована иглами из чашечек.У остальных восьми пациентов произошло смещение катетера. Было замечено, что наиболее распространенной проблемой во время введения дренажной канюли является эффект телескопирования интродьюсера, который пришлось преодолеть за счет увеличения размера ножевой раны до мышечного слоя. Средние уровни креатинина сыворотки составляли 4,16 мг / дл, 3,49 мг / дл и 2,85 мг / дл до, 48 часов после и 14 дней после процедуры. Однако изменения уровня креатинина в сыворотке были более выражены при доброкачественных, чем при злокачественных заболеваниях.Среднее время, необходимое для завершения процедуры, составило 39 минут, в диапазоне от 25 до 55 минут.
Таблица 2
Внутриоперационные и немедленные послеоперационные осложнения ( n = 126)
| Осложнение | Кол-во (%) |
|---|---|
| Только боль в пояснице | 108 (86) |
| Боль в кончике плеча | 01 (0,8) |
| Макроскопическая гематурия | 12 (9,6) |
| Перинефрический сбор | 03 (2.4) |
| Заблокирована трубка / смещение | 24 (19) |
| Лихорадка | 13 (10,3) |
| Неудачная установка | 08 (6) |
Обсуждение
Результаты обструктивной уропатии при боли, инфекции, сепсисе и, в конечном итоге, при потере функции почек. Это потенциально опасное для жизни состояние, и иногда желательно обеспечить немедленное временное облегчение непроходимости, пока не будет предпринято окончательное лечение.Цистоскопия с ретроградной катетеризацией и оперативная нефростомия — два возможных варианта со своими недостатками. Иногда может быть невозможно провести мочеточниковый катетер над препятствующим поражением, и даже при его прохождении он вызывает дискомфорт и часто смещается в мочевой пузырь. Оперативная нефростомия — это серьезная хирургическая процедура, требующая общей анестезии, поскольку это может быть преходящая непроходимость, а уже нарушенная функция почек может сделать ее опасной. С другой стороны, чрескожная нефростомия — это очень простая процедура временного дренирования заблокированной почки путем создания дренажного тракта в лоханочно-чашечно-лоханочной системе пораженной почки непосредственно через кожу.
Чрескожная нефростомия была впервые описана Goodwin et al . [1] полвека назад и недавно рассмотрена Dyer et al . [2] Классически она включает пункцию под контролем рентгеноскопии с последующим расширением тракта и введением трубки с или без использования направляющей проволоки, и сообщалось об успешности около 95% [3]. Другие исследователи [4] аналогичным образом подчеркивали роль расширения тракта и последующего размещения дренажной трубки.
Первая чрескожная нефростомия под контролем ультрасонографии была выполнена компанией Pederson и принесла около 70% успешных результатов.[5] С тех пор было проведено большое количество исследований чрескожных нефростомий под ультразвуковым контролем, особенно за последние два десятилетия, и сообщалось об успешности до 92% [6], что сопоставимо с результатами рентгеноскопических исследований. методы без какой-либо заметной радиационной опасности. Это было достигнуто благодаря появлению ультразвуковых аппаратов высокого разрешения, обеспечивающих точный обзор тазово-чашечной системы. В нашем исследовании уровень первичного технического успеха составил 94%, что во многом сопоставимо с результатами Нильсона [6] и Кехинде.[3] Высокий процент успеха, вероятно, был связан с правильным отбором пациентов, поскольку некоторая степень расширения тазово-чешуйчатой системы была включена в критерии отбора пациентов.
Ogg [7] резюмировал цель чрескожной нефростомии как (1) краткосрочное облегчение пациентов с анурией (2) краткосрочный эффект у пациентов, ожидающих пиелопластики, особенно у пациентов с высоким риском пионефроза и (3) оценка потенциала функциональное восстановление непроходимой почки. Последние рекомендации Американской коллегии радиологов [8] охватывают все соответствующие аспекты, включая текущие показания.
Настоящая процедура на самом деле является отходом от стандартного протокола, начатого в нашем отделении в отчаянной попытке спасти почку пациента с хронической обструкцией двустороннего гидронефроза, который в то время не мог приобрести стандартный набор стоимостью примерно 5000 индийских рупий. . Ободренный успехом, учреждение было распространено на других бедных пациентов. Ранняя декомпрессия и последующее функциональное восстановление в значительной степени улучшают состояние пациентов со значительным влиянием на конечный результат.Отбор пациентов, квалификация операторов, относительные противопоказания и предварительные базовые исследования являются ключами к успеху. Большинство пациентов хорошо переносят процедуру под местной анестезией. В нашей серии было использовано менее 10 мл 2% лигнокаина. Использование адреналина с 1% лигнокаином широко практикуется и, как говорят, повышает безопасность за счет уменьшения некоторых кровотечений из желудочно-кишечного тракта. Мы никогда не пытались использовать адреналин в текущей серии, поскольку расширение тракта не входило в нашу процедуру.Чрескожная нефростомия под ультразвуковым контролем очень надежна и точна, ограничивающими факторами являются только навыки рентгенолога и некоторая степень дилатации тазово-чашечно-лоханочной системы. После того, как мы познакомились с техникой, вся процедура могла быть выполнена менее чем за 30 минут. В расширенной системе задняя чашечка нижнего полюса легко идентифицируется по доступу ребра ниже 12 –. Более высокие чашечки труднее различить индивидуально. Найти и проколоть расширенную чашечку несложно, но правильное размещение катетера может быть немного сложным.
Может произойти закупорка катетера, и второй катетер может быть успешно вставлен, когда это произошло. Возможной причиной такой обструкции является перегиб из-за чрезмерного скручивания в почечной лоханке, хотя Ogg [7] полагал, что чрезмерное скручивание не вызывает перегиба, особенно при использовании «тканых» катетеров.
Случаи предварительно пролеченного прогрессирующего злокачественного заболевания, поражающего оба мочеточника, вызывают этические проблемы, поскольку положительный эффект от купирования обструкции, вероятно, будет временным, и для этиологического фактора не существует определенного лечения.Sood и др. [9] не обнаружили значительного восстановления функции почек после чрескожной нефростомии в когорте своих злокачественных пациентов. То же самое сделали Somarsinghe и др. [10] у пациентов с хронической обструкцией и терминальными злокачественными новообразованиями. У наших пациентов также снижение уровня креатинина в сыворотке не было таким заметным, как при доброкачественных заболеваниях, но наблюдалось определенное улучшение качества жизни, даже когда обструкция была вызвана прогрессирующим злокачественным новообразованием. Однако окончательное решение остается за самим пациентом.Но в других случаях анурии из-за непроходимости это полезно, так как улучшает общее состояние пациента и помогает снизить риск инфицирования до того, как планируется окончательная операция. При одностороннем обструктивном заболевании существует еще одна интересная возможность, поскольку период удовлетворительного дренирования позволяет оценить вероятное восстановление функции почек с адекватным снятием обструкции.
Когда у бессимптомного пациента имеется нефункционирующая и обструктивная почка, временная нефростомия сохраняет любую восстанавливаемую почечную ткань и позволяет точно измерить дифференциальную скорость клубочковой фильтрации.Много раз, казалось бы, тревожные рентгенологические проявления, при которых ожидается незначительное функциональное восстановление, отмечалось резкое улучшение почечной функции. Так было наблюдение Дайера и др. . [2] Таким образом можно было избежать ненужных и иногда трагических нефрэктомий. Окончательный результат все еще требует дополнительной оценки. Наконец, у большинства этих пациентов, которым требуется чрескожная нефростомия, имеется какая-либо форма обструкции мочевыводящей системы. Даже после соответствующего лечения остаточная обструкция может все еще присутствовать: e.грамм. стриктура на месте удара после удаления камня. В такой ситуации временная дренажная процедура дает адекватное восстановление функции почек для дальнейшего антеградного расширения и снятия стриктуры. В одном из таких случаев пациенту потребовалось несколько усилий по расширению, во время которых она пришла на регулярное наблюдение в течение трех месяцев с дренажной трубкой in situ . В этой серии летальных исходов не было, а значительное осложнение, такое как макроскопическая гематурия, произошло только в 1.6% наших пациентов. Хотя связанная с процедурой смертность при чрескожной нефростомии очень низка, сообщается о цифре до 0,3% и значительном кровотечении, требующем переливания или хирургического вмешательства, в 1–3%. [11] В большой серии из 1207 чрескожных нефростомий Stables [12] сообщила о 4% значимых осложнениях.
Очень низкая частота значительных кровотечений у наших пациентов, вероятно, связана с двумя факторами: (i) выбором места прокола — мы выбрали место прокола на 2 см ниже 12 -го ребра около задней подмышечной линии и косой задней подмышечной линии. боковой доступ по линии Броделя в конец задней чашечки (ii) отсутствие расширения тракта.Двумя наиболее важными критериями, которые мы усвоили из нашего настоящего упражнения, являются: правильный отбор пациентов и идеальная визуализация расширенной чашечки с катетером in situ в одном срезе — ключи к успеху. Еще одно важное обучение — это способность пациента сотрудничать для достижения успешного результата. В единственном педиатрическом случае (в возрасте одного года с двусторонним гидронефрозом использовалась инъекция кетамина) дренажный набор был вставлен после двух отсрочек. Ряд авторов сообщили, что лихорадка после процедуры в течение следующих 48 часов или около того не является редкостью.Мы не могли подтвердить этот факт, в первую очередь потому, что наблюдали лихорадку только в тех случаях, когда страдали пионефрозом или когда закупорка маточных труб приводила к той или иной форме инфекции, и мы обычно использовали периоперационные антибиотики. При наличии опыта, адекватного планирования и тщательного отбора пациентов чрескожная нефростомия является очень безопасной процедурой в квалифицированных руках. Сообщается, что летальность составляет до 0,3%, что делает открытую нефростомию устаревшей как изолированную процедуру. Кроме того, путь внутрь почки открывает совершенно новую область эндоурологии.Сообщений о выполнении чрескожной нефростомии с использованием катетера «косичка» без использования проводников и расширителей мало. В нашей серии прямая визуализация с помощью сонографии в реальном времени обеспечила правильное размещение катетера.
Чрескожная нефростомия может выполняться амбулаторно у отдельных пациентов. [9,13] Пациенты, которые живут одни или у которых высок риск осложнений, например, с камнями «оленьего рога», нескорректированной гипертензией или коагулопатией, лучше всего лечить в условиях стационара для надлежащего наблюдения в течение не менее 48 часов.
Заключение
Чрескожная нефростомия под контролем ультразвука с использованием набора для прямой пункции — это надежный, простой и экономичный метод создания временного дренажного пути в случае надпузырной или внутрипузырной обструкции мочевыводящих путей. Для опытной руки частота осложнений незначительна. Эта процедура особенно подходит для развивающихся стран, таких как Индия, где большинство пациентов, посещающих эти больницы, относятся к группе с низким доходом, а инфраструктурные объекты слишком неадекватны, чтобы справиться с огромной нагрузкой на пациентов.Открытая нефростомия должна применяться только в тех случаях, когда она определенно показана или; чрескожная нефростомия не могла быть проведена по другим причинам.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
Ссылки
1. Goodwin WE, Casey WC, Woolf W. Чрескожная нефростомия с помощью троакара (иглы) при гидронефрозе. J Am Med Assoc. 1955; 157: 891–4. [PubMed] [Google Scholar] 2. Дайер РБ, Реган Дж.Д., Кавана П.В., Хатод Э.Г., Чен М.Ю., Загория Р.Дж.Чрескожная нефростомия с расширением техники: шаг за шагом. Рентгенография. 2002; 22: 503–25. [PubMed] [Google Scholar] 3. Kehinde EO, Newland CJ, Terry TR, Watkin EM, Butt Z. Чрескожные нефростомии. Br J Urol. 1993. 71: 664–6. [PubMed] [Google Scholar] 4. Чу LW, Тунг CY, Кей CW. Чрескожная нефростомия. Hong Kong Pract. 1988; 10: 3266–73. [Google Scholar] 5. Pedersen JF. Чрескожная нефростомия под контролем УЗИ. J Urol. 1974; 112: 157–9. [PubMed] [Google Scholar] 6. Нильсен О.С., Гроссманн Э.Чрескожная нефростомия под ультразвуковым контролем. Сканд Дж Урол Нефрол. 1990; 24: 219–21. [PubMed] [Google Scholar] 8. Дайджест действий Совета; Практическое руководство по выполнению чрескожной нефростомии: Практическое руководство ACR. Рестон, Вирджиния: Американский колледж радиологии; 2008. Совместное заявление ACR — ASRT. Роли и обязанности помощника радиолога; п. 147. [Google Scholar] 9. Суд G, Суд A, Джиндал A, Верма Д. К., Дхиман Д. С.. Чрескожная нефростомия под ультразвуковым контролем при обструктивной уропатии при доброкачественных и злокачественных заболеваниях.Int Braz J Urol. 2006. 32: 281–6. [PubMed] [Google Scholar] 10. Samarasinghe UC, Perera ND. Значение чрескожной нефростомии; Шри-ланкийский опыт. Цейлон Мед Дж. 1998; 43: 92–5. [PubMed] [Google Scholar] 11. Фаррелл Т.А., Хикс МЭ. Обзор чрескожных нефростомий под радиологическим контролем у 303 пациентов. J Vasc Interv Radiol. 1997. 8: 769–74. [PubMed] [Google Scholar] 12. Конюшни ДП. Чрескожная нефростомия: техники, показания и результаты. Urol Clin North Am. 1982; 9: 15–29. [PubMed] [Google Scholar] 13.Cochran ST, Barbaric ZL, Lee JJ, Kashfian P. Установка чрескожной нефростомической трубки: амбулаторная процедура? Радиология. 1991; 179: 843–7. [PubMed] [Google Scholar]
(PDF) Чрескожная нефростомия методом прямой пункции: обсервационное исследование
Индийский журнал нефрологии 87
апрель 2010 г. / том 20 / выпуск 2
нефростомия в когорте пациентов со злокачественными новообразованиями.
Так же поступили Сомарсингхе и др. [10] у пациентов с хронической обструкцией
и терминальными злокачественными новообразованиями.У наших пациентов
также снижение уровня креатинина в сыворотке было
не так сильно, как в доброкачественных состояниях, но было определенное улучшение качества жизни
даже
, когда обструкция была вызвана прогрессирующим злокачественным новообразованием.
Однако окончательное решение принимает сам пациент
. Но в других случаях анурии из-за непроходимости
это дает преимущество, так как улучшает общее состояние
пациента и помогает снизить риск инфицирования
до того, как предполагается окончательное хирургическое вмешательство.При одностороннем обструктивном заболевании
существует еще одна интересная возможность
, поскольку период удовлетворительного дренирования составляет
, что позволяет оценить вероятное восстановление функции почек
с адекватным снятием обструкции.
Когда у бессимптомного пациента имеется
нефункционирующая и обструктивная почка, временная нефростомия
сохраняет любую восстанавливаемую почечную ткань
и позволяет точно измерить дифференциальную скорость клубочковой фильтрации
.Много раз, казалось бы,
тревожных рентгенологических проявлений, при которых ожидается небольшое функциональное восстановление
, отмечалось резкое улучшение почечной функции
. Так было наблюдение Дайера
и др. [2] Таким образом можно было избежать ненужных и иногда трагических нефрэктомий
. Окончательный результат все еще требует дальнейшей оценки
. Наконец, большинство этих пациентов, которым требуется чрескожная нефростомия, имеют
форм обструкции мочевыводящей системы.Даже после
соответствующая остаточная обструкция может все еще присутствовать
: например, стриктура на месте удара после
камень удален. В такой ситуации временная процедура дренирования
дает адекватное восстановление функции почек
для выполнения антеградной дилатации в будущем и снятия стриктуры
. В одном из таких случаев пациенту потребовалось
многократных попыток дилатации, во время которых она пришла на регулярное наблюдение
в течение трех месяцев с использованием дренажной трубки
на месте.В этой серии не было смертности, и
значительных осложнений, таких как макроскопическая гематурия
, возникли только у 1,6% наших пациентов. Хотя смертность от чрескожной нефростомии
, связанная с процедурой
, очень низкая, но о цифре до 0,3% и значительном кровотечении
, требующем переливания крови или хирургического вмешательства в 1-3%, было сообщено о
[11] В большой серии из 1207 чрескожных нефростомий
Stables [12] сообщила о 4% значимой частоте осложнений
.
Очень низкая частота значительного кровотечения у наших
пациентов, вероятно, связана с двумя факторами: (i) выбор места прокола
— мы выбрали место прокола на 2 см
ниже 12-го ребра около задней подмышечной линии и
косой заднебоковой доступ по линии Броделя
в конец задней чашечки (ii) отсутствие дилатации тракта
. Двумя наиболее важными критериями, которые мы усвоили в ходе настоящего упражнения, являются: правильный выбор
пациентов и идеальная визуализация расширенной чашечки
с катетером in situ в одном срезе — ключи к успеху.
Еще одно важное обучение — это способность пациента
сотрудничать для достижения успешного результата. В единственном педиатрическом случае
(в возрасте одного года с двусторонним гидронефрозом, использовалась инъекция
кетамина) дренажный набор был вставлен после
двух отсроченных операций. Ряд авторов сообщили
, что лихорадка после процедуры в течение следующих 48 часов или около того не является редкостью. Мы не смогли подтвердить этот факт, в первую очередь
, потому что мы наблюдали лихорадку только в тех случаях, когда
страдали пионефрозом или когда закупорка маточных труб
приводила к какой-либо форме инфекции, и мы обычно использовали периоперационные антибиотики
.Имея опыт, адекватное планирование
и тщательный отбор пациентов, чрескожная нефростомия
является очень безопасной процедурой в квалифицированных руках.
При зарегистрированной летальности до 0,3% открытая нефростомия
считается устаревшей в качестве изолированной процедуры. Кроме того,
путь внутрь почки открывает
совершенно новую область эндоурологии. Сообщений о чрескожной нефростомии мало
с использованием катетера «пигтейл» без использования проводников
,
и расширителей.В нашей серии прямая визуализация в реальном времени
сонография обеспечила правильное размещение катетера.
Чрескожная нефростомия может выполняться амбулаторно у отдельных пациентов
. [9, 13] Пациенты, которые живут только
или у которых высок риск осложнений, например,
с камнями «оленьего рога», Некорректированная артериальная гипертензия или коагулопатия
лучше всего лечить в условиях стационара
для надлежащего наблюдения в течение не менее 48 часов.
Заключение
Чрескожная нефростомия под контролем ультразвука с помощью прямой пункции
Набор для пункции
— надежный, простой и экономичный метод
для создания временного дренажного пути в случае
супра или внутрипузырной непроходимости мочевыводящих путей. Для опытной руки
частота осложнений незначительна. Эта процедура
особенно подходит для развивающихся стран, таких как Индия,
, где большинство пациентов, посещающих эти больницы, составляют
из группы с низким доходом, а инфраструктурные объекты
слишком неадекватны, чтобы справиться с огромной нагрузкой на пациентов.
Открытая нефростомия должна применяться только в тех случаях
, в которых она определенно показана или; чрескожная
нефростомия не может быть выполнена по другим причинам
.
Ссылки
1. Goodwin WE, Casey WC, Woolf W. Чрескожный троакар (игла)
нефростомия при гидронефрозе. J Am Med Assoc 1955; 157:
Карим и др .: Чрескожная нефростомия
[Загружается бесплатно с http: // www.indianjnephrol.org, понедельник, 1 ноября 2010 г., IP: 164.100.28.3]
Эффективность ретроградной нефростомии с уретероскопией (UARN) для чрескожной нефролитотомии (PCNL)
Абстрактные
Цель
Для определения эффективности ретроградной нефростомии с уретероскопией (UARN) во время чрескожной нефролитотомии (PCNL).
Материалы и методы
С апреля 2009 г. по сентябрь 2011 г. в общей сложности 50 пациентам была выполнена ПКНЛ по поводу крупных почечных камней (размер камней> 2 см).Мы выполнили UARN в позиции Valdivia, модифицированной по Галдакао, у 27 пациентов (UARN PCNL) и чрескожную нефростомию с помощью ультразвукового исследования в положении лежа на животе у 23 пациентов (PCNL на животе).
Результаты
UARN PCNL значительно улучшил количество камней без камней (81,5% против 52,2%) и количество остаточных камней (<4 мм, 92,6% против 65,2%, P <0,05). Средняя продолжительность операции была значительно короче для UARN PCNL - 160 минут, по сравнению с 299 минутами для предрасположенной PCNL (P <0.001). Было одно интраоперационное осложнение при предрасположенной ПКНЛ, а именно кровотечение, которое привело к прекращению начального лечения, но оно было вылечено консервативно. Послеоперационные осложнения включали высокую лихорадку, которая сохранялась в течение трех дней у двух пациентов с UARN PCNL (7,4%) и шести пациентов с предрасположенностью к PCNL (26,1%). Баллы по шкале Clavien показали значительно более низкие послеоперационные осложнения при ПНЛ с УАРН по сравнению с ПНЛ с предрасположенностью.
Заключение
UARN ассоциируется с более высоким процентом избавления от камней, более коротким временем операции и меньшим количеством осложнений во время PCNL, чем предрасположенная PCNL.
Образец цитирования: Kawahara T, Ito H, Terao H, Kato Y, Uemura H, Kubota Y, et al. (2012) Эффективность ретроградной нефростомии с уретероскопией (UARN) для чрескожной нефролитотомии (PCNL). PLoS ONE 7 (12):
e52149.
https://doi.org/10.1371/journal.pone.0052149
Редактор: Mercedes Susan Mandell,
Университет Колорадо, Соединенные Штаты Америки
Поступила: 04.06.2012; Одобрена: 9 ноября 2012 г .; Опубликован: 14 декабря 2012 г.
Авторские права: © 2012 Kawahara et al.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Финансирование: У авторов нет поддержки или финансирования, чтобы сообщить.
Конкурирующие интересы: Авторы заявили об отсутствии конкурирующих интересов.
Введение
Goodwin et al al .впервые сообщил о чрескожном почечном доступе в 1955 г. [1]. После этого была разработана методика чрескожной нефролитотомии (ЧНЛ), которая стала стандартной процедурой при больших почечных камнях. Пункция почечной собирательной системы под контролем УЗИ с последующим размещением дренажной трубки под рентгеноскопическим контролем в настоящее время является стандартным методом чрескожной нефростомии.
Даже когда чрескожный доступ успешно получен с помощью прокола иглы в недилатированной системе сбора, тракт часто находится не в самом желательном месте для извлечения камня [2].Для решения этой проблемы ретроградная нефростомия была впервые разработана Lawson et al . в 1983 г. и Хантер и и . сообщили о 30 случаях ретроградной нефростомии в 1985 г. [2], [3]. При этой процедуре после того, как игла прошла через кожу, никаких дополнительных шагов по подготовке к расширению не требуется.
Ранее мы описали ретроградную нефростомию с применением уретероскопии (URS) (UARN) [4], [5]. В UARN можно непрерывно визуализировать расширение от пункции до введения оболочки доступа почек (NAS).В этом исследовании изучалось влияние UARN во время PCNL на количество камней в почках, количество остаточных камней <4 мм, продолжительность операции, риск повторной операции и осложнения у пациентов с большими почечными камнями (количество камней> 2,0 см).
Пациенты и методы
Характеристики пациента
С апреля 2009 г. по сентябрь 2011 г. в общей сложности 50 пациентам была выполнена ПКНЛ по поводу крупных почечных камней (размер камней> 2 см). Мы выполнили UARN в позиции Valdivia, модифицированной по Галдакао, у 27 пациентов (группа UARN PCNL) и нефростомию с помощью ультразвукового исследования (US) в положении лежа на животе у 23 пациентов (группа пациентов с PCNL на животе).Это исследование было одобрено Экспертным советом больницы общего профиля Огучи Хигаси. Письменное информированное согласие было получено от всех пациентов. Всем пациентам была выполнена ПКНЛ в больнице общего профиля Огучи Хигаси одной и той же хирургической группой (TK, HI, HT, JM).
В период с апреля 2009 года по март 2011 года было выполнено
ПНЛ на предрасположенности, а с августа 2010 года по сентябрь 2011 года — на ПНЛ с предрасположенностью. В период с августа 2010 года по март 2011 года, который был периодом перехода от ПНЛ с предрасположенностью к ПЦНЛ с предрасположенностью, в пяти случаях проводилась ПНЛ с предрасположенностью. и УАРН PCNL была выполнена в четырех случаях.Критерии исключения включали ранее перенесенную нефростомию или ударно-волновую литотомию (SWL), URS или PCNL.
Предоперационный анализ
Бремя камней у пациентов определялось как сумма максимальных диаметров камней, а максимальный размер камня определялся по длинной оси самого большого камня путем визуализации на пленках почки-мочеточника (KUB) и компьютерной томографии (КТ). с внутривенной урографией (ВВУ) или без нее. Обычно мы выполняли предоперационные посевы мочи, однако мы не меняли антибиотики на основе результатов посевов мочи в этом исследовании, потому что положительный посев мочи не всегда отражает бактерии, которые могут вызвать инфекцию мочевыводящих путей у этого пациента. .Всем пациентам мы вводили цефотиам до и после процедуры в течение четырех дней.
Нефростомия с помощью ультразвукового исследования под рентгеноскопическим контролем
Под общей и эпидуральной анестезией пациент был помещен в положение для литотомии. После цистоскопии и ретроградной катетеризации мочеточника с помощью окклюзионного баллонного катетера пациент был помещен в положение лежа. Селективная пункция чашечки, обычно нижней чашечки, выполнялась иглой 18 калибра (Boston Scientific, Массачусетс, США) под ультразвуковым контролем с рентгеноскопией.Проводник помещали в мочеточник, затем чрескожный NAS 24 Fr или 30 Fr (нефростомический баллонный катетер для расширения нефростомии X-Force®N30, BARD, NJ, USA) вводили над баллоном в чашечку под рентгеноскопическим контролем, и баллон подвергали удаленный.
Ретроградная нефростомия с уретероскопией (UARN)
Под общей и эпидуральной анестезией пациент был помещен в положение Вальдивии, модифицированное по Галдакао [6], [7], [8], [9] [10]. Был разработан жесткий уретероскоп 6 Fr (Uretero-Renoscope®, Karl Storz, Tuttlingen, Германия); при отсутствии стеноза мочеточника или камней мочеточника гибкий уретероскоп (Flex-X 2 ®, Karl Storz, Tuttlingen, Германия) вводился через интродьюсер для доступа к мочеточнику длиной 35 см 12/14 Fr (внутренний / внешний) ( UAS) (Flexor®, COOK Urological, IN, USA) или UAS 11/13 Fr 46 см (Navigator® 11 Fr 46 см, Boston Scientific, MA, USA) к мочеточнику.Мы внимательно наблюдали за целевыми камнями и определили подходящую чашечку почек для пункции. После этого провод для пункции ретроградной нефростомии Лоусона (набор для пункции ретроградной нефростомии Лоусона, COOK Urological, IN, США) осторожно вводили в гибкий уретероскоп [2]. Гибкий уретероскоп снова приблизился к желаемой чашечке почки, и затем путь от чашечки почки к выходу из кожи был подтвержден при рентгеноскопии [Рис. 1A и B].
Рисунок 1. Техника ретроградной нефростомии с уретероскопией (UARN).
Пункция под (A) уретероскопией и (B) под рентгеноскопическим контролем. (C) Сгибание задней подмышечной линии. (D) Возьмитесь за проводник для прокола.
https://doi.org/10.1371/journal.pone.0052149.g001
Чтобы избежать повреждения селезенки, печени, кишечника или плевральной полости, пункция была выполнена под УЗИ после того, как более двух урологов перепроверили предоперационную КТ. Ультрасонография подтвердила отсутствие органов, окружающих область от корня от URS до кожи, и в случае, если необходимо выбрать другое место прокола, мы повторно проверили корень с помощью ультразвукового исследования.Пункционная проволока легко проходила через мышцу и «натягивала» кожу по задней подмышечной линии [рис. 1С]. Кожа была надрезана, и игла была доставлена [Рис. 1D]. Затем игольчатый расширитель 22 G и 18 G помещали поверх пункционной проволоки, которая продвигалась через кожу, подкожно-жировую клетчатку, мускулатуру брюшной стенки и околопочечный жир до тех пор, пока не достигала паренхимы почек [Рис. 2А]. После того, как было выполнено расширение катетера до 12 Fr, безопасный проводник был введен через UAS.Чрескожный NAS 24 Fr или 30 Fr (нефростомический баллонный катетер для дилатации X-Force®N30, BARD, Нью-Джерси, США) вводили через баллон в чашечку под уретероскопическим и рентгеноскопическим контролем, а затем баллон удаляли [фиг. 2B и C].
Чрескожная нефролитотомия (ЧНЛ)
Фрагментация камня производилась с помощью пневматического литотриптера Swiss LithoClast® (EMS, Ньон, Швейцария) через жесткий нефроскоп (чрескожный нефроскоп, KarlStorz, Туттлинген, Германия).Мы уже оптимизировали наши процедуры (продолжительность литолиза была ограничена примерно 1,5 часами), чтобы снизить риск таких осложнений, как системная инфекция, тромбоз глубоких вен, осложнения, связанные с анестезией, паралич нервов и рабдомиолиз [11]. Если остаточные фрагменты камня наблюдались в конце начального лечения или во время послеоперационной KUB на следующий день, остаточные фрагменты камня удалялись через семь дней после первоначального лечения с помощью PCNL с УРС в модифицированной по Галдакао позиции Valdivia в обеих группах.Небольшие фрагменты камня в любой чашечке, недоступной для нефроскопа, лизировали с помощью лазера Ho: YAG (Versa Pulse Power Suite 100W® или Versa Pulse 30W®, LUMENIS Surgical, Калифорния, США) с использованием гибкого уретероскопа или гибкого цистоскопа (Olympus, Токио, Япония). Используемые корзины для извлечения нитиноловых камней включали 1.5 Fr N-circle® (Cook Urological, IN, США) и 1.9 Fr Zerotip® (Boston Scientific, Массачусетс, США). По завершении всех уретероскопических процедур были установлены мочеточниковые стенты. Пациентам, жизненно важные функции которых были стабильными и у которых не было интраоперационных осложнений, удалили проволоку и зажали рану в течение трех минут.
Послеоперационный анализ
Результат без камней был определен как полная фрагментация камня (ов) до 0 мм, что было обнаружено при визуализации на пленках KUB и компьютерной томографии с или без ВВУ при последующем наблюдении, проводившемся через 6-8 недель после операции. Остаточные камни были обнаружены при визуализации на KUB и CT с или без IVU в течение этого периода наблюдения. Завершенные процедуры во время первоначального лечения были определены как те, в которых пациентам не требовалось повторное лечение с помощью ПЦНЛ с УРС к 7-му послеоперационному дню или дополнительное лечение (УВЛ, УРС и ПЦНЛ) для целевого камня.В большинстве случаев для дополнительного лечения были рекомендованы остаточные фрагменты почечных камней> 1 см и камни мочеточника, независимо от размера. Окончательное решение о продолжении дополнительного лечения было принято совместно хирургами и пациентами.
Осложнения
Периоперационные осложнения оценивались в соответствии с модифицированной системой классификации Clavien применительно к ПКНЛ [12], [13], [14]. Мы определили лихорадку как температуру тела> 38,5 ° C в течение более трех дней.
Статистический анализ
Все непрерывные переменные выражены как средние значения ± стандартное отклонение. Численные данные сравнивали с помощью теста Стьюдента t . Различия между двумя группами сравнивали с помощью однофакторного дисперсионного анализа. Значение P ≤0,05 считалось значимым.
Результаты
В это исследование было включено 50 пациентов (27 в группе UARN PCNL и 23 в группе склонной PCNL) с почечным камнем> 2,0 см. Все места расположения камней были почечными.Среднее количество камней составляло 57 мм (в среднем 59,1 ± 28,1 мм) в группе UARN PCNL и 51 мм (в среднем 57,6 ± 20,7 мм) в группе склонной PCNL. Средний максимальный размер камня составлял 32 мм (в среднем 32,7 ± 13,5 мм) в группе UARN PCNL и 37 мм (в среднем 38,2 ± 13,2 мм) в группе пациентов с PCNL лежа на животе. Характеристики пациентов, включая возраст, пораженную сторону, расположение и количество камней, показаны в таблице 1. В это исследование также были включены один пациент с подковообразной почкой и один пациент с ожирением, который ранее был описан в отчете о случае. в данной работе [15].
В таблице 2 показаны интраоперационные и послеоперационные результаты. UARN PCNL значительно увеличил количество камней без камней и остаточных камней <4 мм ( P = 0,027 и P = 0,015, соответственно). Средняя продолжительность операции была значительно короче для UARN PCNL — 160 мин (в среднем 187,1 ± 77,4 мин) по сравнению с 299 мин (в среднем 297,5 ± 100,4 мин) для предрасположенной PCNL. Завершение начального лечения было достигнуто у 17 из 27 пациентов (62,9%) в группе UARN PCNL и у 8 из 23 пациентов (34.8%) в группе предрасположенной ПКНЛ. Таким образом, группа UARN PCNL показала более высокий процент завершения во время начального лечения, хотя разница не была значимой ( P = 0,048). Анализ камней не показал различий между двумя группами.
Было одно интраоперационное осложнение в группе предрасположенной PCNL, которое представляло собой кровотечение, в результате которого начальное лечение было остановлено, но оно было вылечено консервативно. Никому из пациентов не потребовалось переливание крови. Послеоперационные осложнения включали высокую температуру, которая сохранялась в течение трех дней у двух пациентов (7.4%) в группе UARN PCNL и шесть пациентов (26,1%) в группе предрасположенной PCNL. Ни у одного из пациентов с UARN PCNL не было ≥3 баллов по классификации Clavien. С другой стороны, три пациента в группе склонной к ПКНЛ имели баллы по классификации Clavien 2, включая два случая уросепсиса и один случай повреждения толстой кишки, которые вылечили консервативно.
В двух случаях уретероскоп не смог достичь целевой чашечки, потому что почечный камень занял лоханочно-мочеточниковый переход. Мы продвинули кончик к целевой чашечке с помощью лазерной литотрипсии Ho: YAG, проходящей через уретероскоп, затем выполняли УАРН.В этих случаях из-за расширенных собирающих систем могла быть возможна нефростомия под УЗ-контролем, но даже если для выполнения литолиза требовалось больше времени, пункция и расширение нефростомы при визуализации способствовали безопасности и эффективности операции, делая ее более эффективной. идеальное положение для нефростомии. Время от литолиза до прохождения через уретероскоп составляло 4,0 мин и 5,2 мин соответственно.
В настоящее исследование были включены два пациента, у которых почечные камни находились в нижней чашечке подковообразной почки [15].Некоторых пациентов с этим заболеванием успешно лечили с помощью УРС, хотя из-за измененных анатомических соотношений при этом заболевании уретероскопические подходы могут быть сложными и не рекомендуются повсеместно [16, 17]. Таким образом, PCNL считается подходящим для лечения почечных камней в нижней чашечке подковообразных почек. Чтобы достичь нижней чашечки, нефростомия обычно создается в верхней чашечке [18], потому что трудно избежать повреждения окружающих органов при выполнении нефростомии на целевой чашечке.UARN дает два преимущества при приближении к подковообразной почке. Во-первых, это позволяет подтвердить, может ли уретероскоп достичь целевого камня в нижней чашечке или нет; во-вторых, с помощью UARN можно идентифицировать целевую чашечку и путь от чашечки к коже под рентгеноскопическим контролем и непрерывно регулировать угол.
В это исследование также были включены два пациента с ожирением с индексом массы тела 33,0 и 34,0 кг / м 2 2 соответственно. В обоих случаях адекватность пункции и легкость изменения направления без извлечения пункционной проволоки из мочеточника были легко получены с помощью УАРН.
УАРН выполнено в одном случае полных конкрементов оленьего рога. Во время операции по поводу почечных камней оленьего рога без гидронефроза чрескожная нефростомия иногда затруднена, даже если баллонный окклюзионный катетер используется для расширения почечной собирательной системы [19]. В этом случае камень занял всю чашечку почек, поэтому мы предположили, что продвижение проволочного проводника к мочеточнику до дилатации будет затруднено, даже если чрескожная нефростомия будет успешной с помощью УЗИ или рентгеноскопии.Мы успешно выполнили УАРН на дорсальной стороне почечной лоханки, а также завершили ЧНЛ. Мы также пережили один случай функциональной единственной почки, который был успешно вылечен UARN PCNL.
Обсуждение
Хотя есть ограничение, связанное с нашим исследованием, из-за того, что это было исследование случай-контроль, а не рандомизированное исследование, UARN PCNL показала более высокие показатели отсутствия камней и меньше осложнений по сравнению с Prone PCNL. ПЦНЛ стала предпочтительным методом лечения пациентов с большим или сложным отягощением камней [20], [21].Пункция почечной собирательной системы под контролем УЗИ с последующим размещением дренажной трубки под рентгеноскопическим контролем в настоящее время является стандартным методом чрескожной нефростомии. Хотя он помогает избежать прокола печени или селезенки, этот метод не может надежно визуализировать структуры, заполненные воздухом, такие как кишечник [22]. Введение проволочного проводника в мочеточник безопасно и эффективно для расширения и установки NAS; однако в недилатированных почечных собирающих системах, например, в случае с камнями оленьего рога, введение проволочного проводника в мочеточник очень затруднено.
Наша процедура выполняется в модифицированной по Гальдакао позиции Вальдивии. В 1987 г. Вальдивия-Урия описал чрескожную нефролитотомию, когда пациент находился в положении лежа на спине с 3-литровым мешком для сыворотки, помещенным под боком [6]. Были описаны как хирургические, так и анестезиологические преимущества использования этого положения. В 2001 г. Ibarluzea et al. al. сообщил о модифицированной по Гальдакао позиции Вальдивии [10], в которой положение лежа на спине было таким же, как и в положении Вальдивии, но нога целевой стороны была вытянутой, а противоположная отведена; Преимущество этой позиции состоит в том, что она позволяет одновременно осуществлять чрескожный и ретроградный доступ [23].В настоящем исследовании мы непрерывно визуализировали движение уретероскопа при ультразвуковом исследовании и смогли легко обнаружить признак палатки, не меняя положения пациента.
Ретроградная нефростомия была впервые разработана Lawson et al. в 1983 г., а Хантер и др. сообщили о 30 случаях ретроградной нефростомии в 1985 г. [2], [24]. Набор для пункции ретроградной нефростомической проволоки по Лоусону (COOK Urological, США) теперь легко получить. Кроме того, недавно было опубликовано несколько публикаций с использованием этого устройства, в том числе наш отчет [4], [25].В этой процедуре после того, как игла вышла через кожу, никаких дополнительных шагов по подготовке к расширению не требуется, и UARN обеспечивает непрерывную визуализацию от пункции до PCNL, включая расширение иглы, катетера, баллона и введение NAS. Методика UARN основана на URS, а не на PCNL. В этом исследовании эту процедуру выполнили в общей сложности четыре хирурга. Мы считаем, что более 50 опытов работы с URS достаточны для преодоления кривой обучения, связанной с этой процедурой.Поскольку эта процедура способствует непрерывной визуализации, не требуются очень сложные техники, такие как слепые.
Все пациенты смогли пройти UARN в этом исследовании. В нашем институте в общей сложности 97 пациентов должны были пройти UARN до сентября 2012 года. Из них 10 пациентов не прошли запланированную процедуру. Два пациента не лечились в UARN из соображений безопасности, когда знак палатки, казалось, находился на вентральной стороне. Пять пациентов не лечились в UARN из-за интраоперационных данных.У этих пациентов были большие камни мочеточника, поэтому хирург решил провести пункцию чрескожно, чтобы избежать повышения внутрипочечного давления. В трех других случаях почечная капсула была настолько твердой, что пункционная проволока не могла пройти до почечной капсулы. У этих пациентов до операции также были тяжелые инфекции мочевыводящих путей.
Отдел клинических исследований Эндоурологического общества (CROES) был основан в 2008 году, а в глобальное исследование PCNL было включено более 5800 пациентов из 26 стран [26].В этом исследовании, в то время как продолжительность операции и частота отсутствия камней были в пользу ЛКНЛ с предрасположенностью, более низкие показатели заболеваемости пациентов способствовали ЛКНЛ в положении лежа на спине [27]. Напротив, наши данные показали более высокую частоту избавления от камней и более короткую операцию для UARN PCNL, чем для предрасположенной PCNL. Что касается продолжительности операции, в соответствии с UARN, после того, как игла вышла из кожи, никаких дополнительных шагов для подготовки к расширению не требуется. Более того, расширение и установка NAS постоянно визуализируются, поэтому регулировка положения NAS не требуется.Положение Вальдивии, модифицированное по Гальдакао, облегчает как чрескожный, так и трансуретральный доступ, в результате сокращается время операции, поскольку нет необходимости менять положение из положения литотомии в положение лежа (и наоборот). В этом исследовании как частота отсутствия камней, так и частота остаточных камней <4 мм были значительно выше при ПНЛ с УАРН, чем при ПНЛ с предрасположенностью. Мы предполагаем, что это связано с тем, что UARN облегчает непрерывную визуализацию URS, поэтому идеальный прокол чашечки легко выполняется и приводит к идеальному введению NAS перед целевым камнем.Частота завершенного начального лечения при ПНЛ УАРН была выше, чем при ПНЛ с предрасположенностью, хотя и незначительно ( P = 0,048).
Литолиз был остановлен у одного пациента (4,3%) на начальном этапе лечения в настоящем исследовании из-за кровотечения. Ни одному из пациентов переливание крови не проводилось. Послеоперационная лихорадка (температура тела> 38,5 ° C, продолжительность> 3 дней) наблюдалась у двух пациентов (7,4%) в группе UARN PCNL и у шести пациентов (26,1%) в группе склонной PCNL.Что касается лихорадки, наша частота лихорадки в группе предрасположенных пациентов с ПНЛ может быть немного выше, чем в предыдущих глобальных исследованиях [26]. Однако по сравнению с данными глобального исследования CROES, у наших пациентов было больше камней. Следовательно, необходимы дальнейшие исследования для точного определения риска лихорадки у типичных пациентов. По шкале CROES оценка Clavien показала, что 1 балл — в 11,1%, 2 балл — в 5,3% и 3 балл — в 2,3% случаев. Наши результаты в UARN PCNL не уступали исследованию CORES (11.1% в 1 степени и 0% во 2 степени и выше), в то время как наши пациенты, перенесшие предрасположенную ЧНЛ, показали худшие условия по сравнению с пациентами в исследовании CORES (30,4% в степени 1 и 13,0% во 2 степени). Это также можно объяснить большими камнями пациентов. Тем не менее, необходимы дальнейшие исследования, чтобы сравнить осложнения, связанные с УАРН ПНЛ со стандартной ПНЛ.
Остаточные камни в нижней чашечке были обнаружены у трех пациентов. Двум пациентам не нужен был дополнительный тракт для остаточного камня в нижней чашечке, а у одного пациента был сделан дополнительный тракт под рентгеноскопическим контролем для удаления остаточных камней.В этом случае URS также поддерживает визуализацию от прокола до вставки NAS. Недостатком UARN было то, что было трудно добраться до нижней чашечки: провод для пункции не мог пройти через изгиб уретероскопа, необходимый для воздействия на нижнюю чашечку. Поэтому для пункции нижней чашечки более целесообразно разместить пункционную проволоку за пределами уретероскопа или создать нефростому под ультразвуковым или рентгеноскопическим контролем. Однако в таких случаях уретероскоп также поддерживает визуализацию введения и расширения нефростомы.
Мы не оценивали общую стоимость в этих двух группах. Тем не менее, процент завершения первоначальной операции в группе UARN составил 62,9%, в то время как в группе подверженной PCNL она составила 34,8%. Остальным пациентам потребовался второй сеанс УРС через семь дней после первоначальной ПКНЛ. В рамках японской системы страхования стоимость процедуры PCNL составляет 328 000 иен (около 4 000 долларов США), а стоимость URS — 222 700 иен (около 2 800 долларов США). Поэтому мы полагаем, что UARN также может иметь лучшую рентабельность из-за более высокой степени выполнения во время начальной процедуры.
Как отмечалось выше, основным ограничением этого исследования было то, что оно не было рандомизированным двойным слепым исследованием. Два метода лечения применялись асинхронно в двух разных временных интервалах. Поэтому, хотя мы рекомендовали пациентам пройти процедуры, основанные на рекомендациях EAU или AUA (камни более 2 см), систематическая ошибка отбора пациентов все же присутствовала. Необходимы дальнейшие исследования, чтобы подтвердить эффективность UARN PCNL по сравнению со стандартной техникой.
Выводы
Таким образом, было обнаружено, что UARN обеспечивает более высокий уровень избавления от камней, более короткое время операции и меньшее количество осложнений во время PCNL, чем при склонной PCNL.
Вклад авторов
Задумал и спроектировал эксперименты: TK HI HT YK JM. Проведены эксперименты: TK HI HT YK JM. Проанализированы данные: TK HI HU. Предоставленные реагенты / материалы / инструменты анализа: TK HI JM YK. Написал статью: TK HI JM YK.
Ссылки
- 1.
Goodwin WE, Casey WC, Woolf W (1955) Чрескожная нефростомия троакаром (иглой) при гидронефрозе. J Am Med Assoc 157: 891–894. - 2.
Lawson RK, Murphy JB, Taylor AJ, Jacobs SC (1983) Ретроградный метод чрескожного доступа к почке.Урология 22: 580–582. - 3.
Hunter PT, Finlayson B, Drylie DM, Leal J, Hawkins IF (1985) Ретроградная нефростомия и чрескожное удаление камня у 30 пациентов. Журнал урологии 133: 369–374. - 4.
Кавахара Т., Ито Х., Терао Х., Йошида М., Огава Т. и др .. (2011) Ретроградная нефростомия с уретероскопией: новый метод чрескожной нефролитотомии (ЧКНЛ). BJU Int. - 5.
Кавахара Т. IH, Терао Х, Огава Т., Уэмура Х, Кубота И., Мацузаки Дж. (2012) Ретроградная нефростомия с уретероскопией.Журнал эндоурологии Часть B, Видеоурология. - 6.
Вальдивия Урия Дж. Г., Лачарес Сантамария Е., Вильярроя Родригес С., Табернер Ллоп Дж., Абрил Бакеро Дж. И др. (1987) [Чрескожная нефролитэктомия: упрощенная техника (предварительное сообщение)]. Archivos espanoles de urologia 40: 177–180. - 7.
Вальдивия Урия Дж. Г., Валле Герхольд Дж., Лопес Лопес Дж. А., Вильярроя Родригес С., Амброй Наварро С. и др. (1998) Техника и осложнения чрескожной нефроскопии: опыт с 557 пациентами в положении лежа на спине.Журнал урологии 160: 1975–1978. - 8.
Скоффон СМ, Кракко СМ, Коссу М., Гранде С., Поджио М. и др. (2008) Эндоскопическая комбинированная внутрипочечная хирургия в положении Вальдивии на спине, модифицированном по Галдакао: новый стандарт чрескожной нефролитотомии? Европейская урология 54: 1393–1403. - 9.
Даэлс Ф., Гонсалес М.С., Фрейре Ф.Г., Хурадо А., Дамиа О. (2009) Чрескожная литотрипсия в положении пролежня Вальдивия-Гальдакао: наш опыт. Журнал эндоурологии / Общество эндоурологов 23: 1615–1620. - 10.
Ибарлузеа Гонсалес Дж., Гамарра Кинтанилья М., Гальего Санчес Дж. А., Перейра Ариас Дж. Дж., Камарго Ибаргарай I и др. (2001) [Чрескожная литотрипсия почек. Клинический курс, показания и текущая методика в нашем отделении литотрипсии]. Archivos espanoles de urologia 54: 951–969. - 11.
Чу Л., Штернберг К.М., Аверч Т.Д. (2011) Предоперационное стентирование сокращает время операции и частоту повторных операций уретероскопии. J Endourol 25: 751–754. - 12.Лабате Г., Моди П., Тимони А., Кормио Л., Чжан Х и др. (2011) Глобальное исследование чрескожной нефролитотомии: классификация осложнений. J Endourol 25: 1275–1280.
- 13.
Dindo D, Demartines N, Clavien PA (2004) Классификация хирургических осложнений: новое предложение с оценкой в когорте из 6336 пациентов и результатами опроса. Энн Сург 240: 205–213. - 14.
Тефекли А., Али Карадаг М., Тепелер К., Сари Э., Бербероглу Ю. и др. (2008) Классификация осложнений чрескожной нефролитотомии с использованием модифицированной системы классификации clavien: в поисках стандарта.Eur Urol 53: 184–190. - 15.
Кавахара Т., Ито Х, Терао Х, Танака К., Огава Т. и др. (2012) Ретроградная нефростомия с помощью уретероскопии по поводу камней нижней чашечки подковообразной почки: два клинических случая. J Med Case Rep 6: 194. - 16.
Esuvaranathan K, Tan EC, Tung KH, Foo KT (1991) Камни в подковообразных почках: результаты лечения с помощью экстракорпоральной ударно-волновой литотрипсии и эндоурологии. Дж. Урол 146: 1213–1215. - 17.
Андреони С., Портис А.Дж., Клейман Р.В. (2000) Ретроградная оболочка для доступа к лоханкам почек для облегчения гибкой уретероскопической литотрипсии для лечения мочекаменной болезни подковообразной почки.Дж. Урол 164: 1290–1291. - 18.
Аль-Отайби К., Хоскинг Д.Х. (1999) Чрескожное удаление камней в подковообразных почках. J Urol 162: 674–677. - 19.
Castaneda-Zuniga WR, Miller RP, Amplatz K (1982) Чрескожное удаление камней в почках. Урологические клиники Северной Америки 9: 113–119. - 20.
Fernstrom I, Johansson B (1976) Чрескожная пиелолитотомия. Новая техника экстракции. Scand J Urol Nephrol 10: 257–259. - 21.
Skolarikos A, Alivizatos G, de la Rosette JJ (2005) Чрескожная нефролитотомия и ее наследие.Eur Urol 47: 22–28. - 22.
Фишбах Ф., Порш М., Кренциен Ф., Печ М., Дудек О. и др. (2011) Чрескожная нефростомия под контролем МРТ с использованием открытого МРТ сканера 1,0 Тесла. Cardiovasc Intervent Radiol 34: 857–863. - 23.
Ibarluzea G, Scoffone CM, Cracco CM, Poggio M, Porpiglia F, et al. (2007) Вальдивия на спине и модифицированное литотомическое положение для одновременного антероградного и ретроградного эндоурологического доступа. BJU International 100: 233–236. - 24.Hunter PT, Finlayson B, Drylie DM, Leal J, Hawkins IF (1985) Ретроградная нефростомия и чрескожное удаление камня у 30 пациентов. Дж. Урол 133: 369–374.
- 25.
Wynberg JB, Borin JF, Vicena JZ, Hannosh V, Salmon SA (2012) Гибкая ретроградная нефростомия с направленной уретероскопией для чрескожной нефролитотомии: описание техники. J Endourol. - 26.
де ла Розетт Дж., Ассимос Д., Десаи М., Гутьеррес Дж., Лингеман Дж. и др. (2011) Глобальное исследование чрескожной нефролитотомии эндоурологического общества: показания, осложнения и исходы у 5803 пациентов.J Endourol 25: 11–17. - 27.
Вальдивия Дж. Г., Скарпа Р. М., Дувдевани М., Гросс А. Дж., Надлер Р. Б. и др .. (2011) Положение лежа на спине и лежа на животе во время чрескожной нефролитотомии: отчет Глобального исследования чрескожной нефролитотомии эндоурологического общества. J Endourol.
Мочеточниковый стент в сравнении с чрескожной нефростомией при острой обструкции инфицированной почки — Просмотр полного текста
Незлокачественные причины обструкции мочеточника могут быть внутренними, такими как каменная болезнь, стриктура мочеточника или врожденная обструкция лоханочно-мочеточникового перехода, или внешняя фиброзная, например, перитонеальная ретро-патология.Почти все врачи согласны с тем, что закупорка камней, вызывающая сепсис, требует немедленной декомпрессии мочевыделительной системы.
Хотя крупные эпидемиологические исследования лечения обструктивного инфицированного нефролитиаза демонстрируют более высокие показатели сепсиса и смертности, связанные с установкой ПКН, по сравнению со стентированием мочеточника, наблюдательный характер анализа подчеркивает необходимость проспективного анализа ПКН по сравнению со стентированием при обструктивном нефролитиазе.
Несмотря на эту очевидную необходимость, существует немного исследований, сравнивающих эффективность стентирования мочеточника и ПЦН при обструктивной мочекаменной болезни.Выбор между PCN и стентированием часто делается урологом при первичном обращении и может зависеть от таких факторов, как тяжесть заболевания, размер камня, расположение камня, возможные способы окончательного лечения камня или даже наличие внутренних служб интервенционной радиологии.
Ретроспективные исследования показывают, что обе процедуры имеют высокие показатели успеха. При неудачном стентировании PCN часто бывает успешным, но не всегда верно обратное. Кроме того, пациенты часто выбираются для лечения ПЯН вместо стентирования мочеточника при наличии более крупных камней и в более тяжелом состоянии.
Goldsmith et al. Изучили 130 пациентов, перенесших декомпрессию по поводу обструкции камня мочеточника с помощью PCN или установки стента. Хотя пациенты, которым была проведена установка PCN, находились в больнице дольше, другие результаты, такие как время до окончательного лечения камней, частота спонтанного отхождения камней и начало метаболического обследования камней, статистически не различались. Авторы отметили, что метод начальной декомпрессии коррелирует с возможным подходом, выбранным для окончательного лечения камней.Пациенты, получавшие лечение ПХН, с большей вероятностью подвергались чрескожному окончательному лечению, в то время как пациенты, которым проводилось стентирование мочеточника, с большей вероятностью получали лечение с помощью уретероскопического доступа.
Два проспективных исследования, сравнивающих лечение непроходимых камней мочеточника с применением ПХЯ и стента, дали противоречивые результаты. Mokhmalji и др. 6 в 2001 г. проспективно рандомизировали 40 пациентов для получения ПХН или стента. Шестнадцать из двадцати стентов были успешно установлены, в то время как все двадцать PCN были успешно установлены изначально.Все неудачные стенты были успешно обработаны PCN. Их результаты показали, что использование стента было менее успешным по сравнению с ПХЯ, и наблюдалась тенденция к более длительной антибактериальной терапии из-за стойких признаков инфекции мочевыводящих путей у пациентов, перенесших установку стента.
Напротив, Pearle et al. Рандомизировали 42 пациента для получения PCN по сравнению со стентами. В этом исследовании не удалось продемонстрировать, что одна процедура более успешна, чем другая. Все 21 стент и 20 из 21 PCN были успешно размещены.Один неудачный PCN успешно прошел установку стента. Их результаты продемонстрировали повышенную частоту бактериальной колонизации мочи после процедуры в группе PCN по сравнению с группой, получавшей стент, но в целом не было отмечено различий во времени до клинического улучшения или продолжительности пребывания.
Предоперационная подготовка:
Как будет применяться методика?
Техника установки мочеточникового стента:
Все пациенты будут находиться в положении для литотомии, и будет использоваться операционный стол для эндоскопии с возможностью рентгеноскопии.Перед процедурами всем пациентам будет сделана ретроградная уретеропиелография. Затем 0,035-дюймовый гидрофильный проводник будет помещен в почечную лоханку под контролем гибкого цистоскопа.
Мочеточниковый стент будет вставлен ретроградно с помощью гибкого цистоскопа, под легкой седацией или под местной анестезией путем закапывания 2% геля ксилокаина в уретру. Пациентам будет предоставлена специальная антимикробная терапия в соответствии с посевом мочи и / или крови. Это лечение будет продолжаться до тех пор, пока не исчезнет температура и не исчезнут какие-либо признаки инфекции.Катетер Фолея остается в мочевом пузыре на 2 часа у всех пациентов. В каждом случае тип стента будет 5 или 6 F, с боковыми отверстиями и оставаться на месте до окончательного лечения камня.
Методика введения PCN:
Чрескожная нефростомия будет выполнена в ангиографическом кабинете урологом с пациентом под местной анестезией. Всем пациентам перед операцией будут назначены антибиотики, не являющиеся нефротоксичными. Пациенты будут помещены на ультразвуковой стол с возможностью рентгеноскопии в положении лежа, а под брюшную полость на пораженной стороне будет помещена подушка для поддержки почки.Затем будет выбрано, очищено и задрапировано место первоначального прокола. Введена местная анестезия и в месте укола сделан колотый разрез. Игла Chiba 18 калибра вводится под почечным углом или по задней подмышечной линии под ультразвуковым контролем в расширенную тазово-чешуйчатую систему. Моча или гной вытекли самопроизвольно или будут отсосаны одноразовым шприцем, а образец был отправлен в лабораторию для посева. Затем мягкий конец направляющей проволоки J будет пропущен через иглу, и игла будет удалена.Путь был расширен тефлоновыми лицевыми расширителями больше диаметра нефростомической трубки. После расширения тракта нефростомическая трубка из хвоста свиньи или питательная трубка на 8 Fr будет пропущена по проволочному проводнику в собирающую систему и закреплена шелком № 1. Все пациенты получали антибиотикопрофилактику после посева.
Оперативная оценка:
- Время работы в минутах.
- Время рентгеноскопии в секундах.
- Посев мочи.
- Использование анальгетиков.
- Успешная прошивка.
Послеоперационный осмотр (каждую неделю до окончательного лечения камня):
- Время достижения нормальной температуры 37,4 ° C или меньше.
- Время до нормального уровня лейкоцитов WBC 10 000 / мм3 или меньше.
- Время нормализовать химический состав сыворотки в случае уремических случаев.
- Посев мочи.
- длительность пребывания в стационаре в днях.
- Продолжительность отвода, время до окончательного лечения камня и особые методы лечения
- Продолжительность внутривенного введения антибиотиков при высокой температуре)
- Качество жизни (анкетирование сразу и через 2–4 недели после операции).
- Время до окончательного лечения камня и особые методы лечения
- Осложнения были отмечены в ближайшем послеоперационном периоде и при последующем наблюдении: процедурная неудача, травма соседних органов, лихорадка и септицемия, кровотечение / гематурия, болезненное раздражение тригона, смещение или закупорка полинуклеарной нервной системы, перфорация мочеточника, ион, миграция стента, инкрустация стента или Каменное образование
Чрескожная нефролитотомия — Клиника Мэйо
Обзор
Чрескожная нефролитотомия (nef-roe-lih-THOT-uh-me) — это процедура, используемая для удаления камней в почках, когда они не могут пройти самостоятельно.Через небольшой разрез на спине вводится зонд для удаления камней в почках.
Чрескожная нефролитотомия чаще всего применяется при более крупных камнях или когда другие процедуры, такие как экстракорпоральная ударно-волновая литотрипсия или утероскопия, безуспешны или невозможны.
Продукты и услуги
Показать больше товаров от Mayo Clinic
Зачем это делают
Чрескожная нефролитотомия обычно рекомендуется в следующих ситуациях:
- Крупные камни в почках блокируют более одной ветви собирательной системы почки (известные как камни в почках оленьего рога)
- Камни в почках больше 0.8 дюймов (2 см) в диаметре
- Крупные камни в мочеточнике
- Другие методы лечения не помогли
Перед тем, как вам сделают чрескожную нефролитотомию, ваш врач проведет несколько анализов. Анализы мочи и крови проверяют наличие признаков инфекции или других проблем, а компьютерная томография (КТ) определяет, где находятся камни в почках.
Риски
К наиболее распространенным рискам при чрескожной нефролитотомии относятся следующие:
- Кровотечение
- Инфекция
- Повреждения почек или других органов
- Неполное удаление камня
Как вы готовитесь
Чрескожная нефролитотомия обычно выполняется в больнице под общим наркозом, то есть вы будете спать во время процедуры и не почувствуете боли.
Ваш врач может назначить антибиотики, чтобы снизить вероятность развития инфекции после процедуры.
Что вас может ожидать
Перед процедурой
Перед процедурой ваш хирург может попросить вас пойти в радиологическое отделение, где радиолог будет использовать компьютерную томографию, ультразвук или рентгеновские снимки для определения доступа к почке. Это делается под местной анестезией, что означает, что вы будете бодрствовать, но не почувствуете боли.Затем вы будете переведены в операционную для самой процедуры.
В качестве альтернативы, ваш хирург может предпочесть доступ к почке в операционной, когда вы находитесь под общей анестезией. В этом случае хирург вставит трубку через мочевой пузырь в почку и с помощью рентгеновского снимка сделает прокол в почке, чтобы можно было удалить камни. Если у вас очень большие камни, хирургу может потребоваться более одного прокола.
Во время процедуры
Когда врач получит доступ к камням в почках, он или она вставит в почку тубус и разбивает камни с помощью специального инструмента.Когда осколки станут достаточно маленькими, врач удалит их. По завершении процедуры хирург может оставить в почке дренажные трубки.
Ваш врач может отправить фрагменты камней в почках для анализа или проверки на наличие инфекции.
После процедуры
Вы можете оставаться в больнице в течение одного или двух дней после процедуры. Ваш врач порекомендует вам избегать подъема тяжестей, а также толчков и тяги в течение двух-четырех недель.Возможно, вы сможете вернуться к работе через неделю.
Если врач оставил дренажные трубки в почке, вам нужно следить за кровотечением. Если вы заметили густую, похожую на кетчуп кровь или сгустки крови в моче или дренажной трубке, обратитесь в отделение неотложной помощи.
Если у вас поднялась температура или озноб, обратитесь к врачу. Это могут быть признаки и симптомы инфекции. Ваш врач, вероятно, возьмет анализы мочи, крови и рентген, а затем отправит вас в отделение неотложной помощи.Если у вас сильная боль, которая не проходит с помощью прописанного вам обезболивающего, обратитесь к врачу.
Результаты
Ваш врач, вероятно, захочет увидеть вас снова через четыре-шесть недель. Во время этого визита ваш врач может использовать ультразвук или рентген, чтобы проверить наличие камней, которые могут остаться, и убедиться, что моча нормально отводится из почек.
Ваш врач также может провести другие анализы, чтобы определить причину образования камней в почках.Вы также обсудите способы предотвращения увеличения количества камней в почках в будущем.
Клинические испытания
Изучите исследования клиники Mayo, посвященные тестам и процедурам, которые помогают предотвратить, выявлять, лечить или контролировать состояния.
06 октября 2020 г.
Ретроградная нефростомия с помощью уретероскопии по поводу камней нижней чашечки подковообразной почки: два клинических случая | Journal of Medical Case Reports
Большинство подковообразных почек сливаются путем образования перешейка между нижними полюсами левой и правой почки во время развития [6].Для лечения почечных камней в подковообразной почке используются ударно-волновая литотрипсия (УВЛ), уретероскопия, ПНЛ и открытая хирургия [1, 3, 6, 7]. Хотя сообщалось о уретероскопической литотрипсии по поводу почечных камней в подковообразной почке, доступ к нижнему полюсу с помощью уретероскопа иногда затруднен из-за анатомической необходимости более высокого введения мочеточника в почечную собирающую систему [1, 2]. Сообщалось о полезности PCNL при почечных камнях в подковообразной почке [1, 4, 8–10].
Чтобы добраться до нижней чашечки, нефростома обычно создается в верхней чашечке.У пациентов с подковообразной почкой Raj et al. сообщил, что 15 из 24 пациентов (64%) потребовалась нефростомия верхней чашечки, а Al-Otabi et al. сообщил, что это потребовалось девяти из 12 пациентов (75%) [1, 4]. Нефростомический тракт верхнего полюса обеспечивает улучшенный внутрипочечный доступ к чашечке верхнего полюса, почечной лоханке, чашечке нижнего полюса, лоханочно-мочеточниковому соединению и проксимальному отделу мочеточника [1]. Недостатком нефростомии верхней чашечки является то, что она иногда требует больших расстояний от кожи до нижней чашечки, что означает, что нефроскоп не может достичь целевого камня [1, 7].Raj et al. сообщил о 6% частоте осложнений пневмоторакса при нефростомии верхней чашечки [1]. Очевидно, что необходимо точное место прокола верхней чашечки. Во всех случаях мы выполняли предоперационную КТ и перед пункцией выполняли ультразвуковое исследование, чтобы не повредить окружающие органы. Мы сделали пункцию под рентгеноскопическим контролем, чтобы избежать травм, и более чем в 40 случаях UARN нам удалось избежать травм выше 12-го ребра с помощью рентгеноскопического контроля.
Наша процедура может сделать чрескожную нефростомию возможной и простой в выполнении.В предыдущем отчете ПЦНЛ описывалась как безопасная и устоявшаяся процедура, хотя иногда могут возникать серьезные осложнения, требующие переливания крови [11]. В нашем институте с помощью уретероскопии удалось вылечить ряд случаев почечных камней в нижней чашечке подковообразной почки. В этих случаях мы обычно помещали пациента в положение Вальдивии, модифицированное по Галдакао, и сначала выполняли уретероскопию, чтобы подтвердить, может ли уретероскоп достичь целевой чашечки или нет. Когда он не достигался, можно было выполнить чрескожную пункцию под контролем УЗИ или рентгеноскопии, но во всех случаях UARN обеспечил точную пункцию на основании результатов уретероскопии.
UAS может облегчить уретероскопию и извлечение фрагментов камня, одновременно снижая внутрипочечное давление, улучшая ирригационный поток и сокращая время операции [12–14]. В нашем институте мы обычно не устанавливаем БПЛА, а используем его для облегчения захода на посадку только при необходимости. Предыдущее исследование показало, что мочеточниковые стенты полезны для пассивного расширения мочеточника у детей [13], поэтому политика нашего института заключается в установке мочеточникового стента за семь-десять дней до уретероскопии для введения UAS.В случае 1 мы выполнили предоперационное стентирование за семь дней до этой процедуры. Но в результате этого предварительного стентирования может не потребоваться для этой процедуры.
В UARN после того, как игла вышла через кожу, никаких дальнейших шагов по подготовке к дилатации не требуется [15, 16]. UARN — многообещающая процедура, позволяющая точно проколоть желаемую чашечку, и ожидается, что она внесет свой вклад в создание оптимальной нефростомы верхней чашечки для PCNL подковообразной почки.
Нефростомия | BSIR
Материалы предоставлены доктором Сиванатаном Чандрамоханом, консультантом по интервенционной радиологии, и доктором Энди Кристи, больница общего профиля Гартнавел, Глазго.
Что такое нефростомия?
Во-первых, просто переводя этот медицинский термин, мы лучше понимаем, что он означает:
Нефрос — из греческой почки
стома — образует новое отверстие для удаления отходов организма.
Отходы, о которых мы говорим, — это моча, которая обычно выводится из почек через мочевой пузырь.При нефростомии в почке создается искусственное отверстие, позволяющее отводить мочу другим путем. Это включает размещение катетера (тонкой трубки длиной около 30 см) от почки для выхода с поверхности кожи над почкой. Возможно, вам знаком термин катетер, который обычно обозначает отток мочи из мочевого пузыря во внешний мешок. Катетер, используемый в этом случае, очень похож, и также будет включать дренажный мешок, который будет прикреплен к вашей спине или ноге.
Нефростомия — это обычная интервенционная процедура, которую проводят интервенционные радиологи или радиологи, занимающиеся урологией.Он проводится в большинстве радиологических отделений в большом количестве. Кружком обозначено место выхода на кожную поверхность нефростомического катетера правой почки.
Вернуться к началу
Расположение и функция почки
Знание основ анатомии и функции почек поможет вам понять следующие главы.
Они расположены сразу за нижней частью нашей грудной клетки, сзади. Правый тесно связан с печенью, а левый — с селезенкой. Части нашего кишечника (или пищеварительного тракта) также обычно находятся рядом. Длина почки взрослого человека составляет 8-11 см, а вес около 120 грамм.
Почки необходимы для нашего выживания. Эта важность подчеркивается тем фактом, что, несмотря на их небольшую долю (около 0,5% от общей массы тела), они получают около 15% от общего объема крови, выкачиваемой из сердца.У большинства из нас есть два, но многие люди обычно справляются с одним. В самом деле, многие люди даже не подозревают, что чего-то не хватает. Наша способность справляться только с одним является причиной того, что люди могут быть донорами почек.
Одна из их основных функций — вырабатывать мочу, которая выводится из организма. Однако они также выполняют несколько других очень важных задач, поэтому они необходимы для нашего существования. Например, они помогают контролировать кровяное давление и поддерживать химический состав в нашем организме.Стоит знать, что мы на 70% состоят из воды, которая содержит множество химических веществ.
Большая часть мочи вырабатывается в регуляции нашего химического состава. Почки действуют, отсеивая нежелательную жидкость и химические вещества. Сначала моча собирается в структуре, называемой тазом (см. Изображение 5 в главе Как диагностируется моя заблокированная почка (и)? ). Затем он попадает в мочеточник (см. Изображение 8 в главе «Выполнение процедуры »), где он хранится в мочевом пузыре, прежде чем, наконец, будет выведен через уретру.
Вернуться к началу
Зачем мне нефростомия?
Как отмечалось ранее, моча попадает в мочевой пузырь из почечной собирающей системы. Если на каком-либо участке этого пути возникает препятствие, нефростомия может стать альтернативным способом мочеиспускания.
Поскольку поток блокируется, это вызывает расширение собирающей мочу части почки (лоханки — см. Предыдущую главу). Это называется гидронефрозом. Возникающее в результате противодавление приводит к прогрессирующему повреждению почек и ухудшению функции.
Существуют различные состояния, которые могут привести к затруднению мочеиспускания.
Не все из них будут иметь отношение к вам .
Врачи, отвечающие за ваше лечение, смогут объяснить причину, по которой вам предстоит процедура, до ее проведения.
Практически каждый пациент лечится в стационаре. Многие показания требуют, чтобы процедура была проведена в течение нескольких дней, чтобы предотвратить необратимое повреждение почек. Отчасти потому, что закупоренная моча застаивается, она может инфицироваться бактериями, которые могут попасть в кровоток, что приведет к сепсису. Этим пациентам требуется срочное выполнение нефростомии.
Показания:
- Обструкция мочевыводящих путей, вызванная камнями или доброкачественными стриктурами.
- Непроходимость, вызванная опухолью. Это может быть опухоль почечной лоханки или самого мочеточника, либо внешнее сдавливание. Это чаще всего наблюдается при раке тазовой области.
- Для отвода мочи из почечной собирающей системы в попытке излечить свищи. Это ненормальная связь между системой сбора и другими структурами, например кишечник, влагалище.
- Лечение непроходимости мочевыводящих путей, связанной с беременностью.
- Лечение осложнений, связанных с трансплантацией почек.
- Доступ для других процедур, например установка мочеточникового стента и извлечение камня.
Вернуться к началу
Как диагностируется заблокированная почка (и)?
Пациенты, которым требуется нефростомия, почти всегда находятся в стационаре.Существуют стандартные тесты, которые проводятся почти всем пациентам, поступающим в больничную палату. Результаты могут указывать врачам, которые заботятся о вас, о том, что ваши почки не работают нормально. Например, из-за того, что поток вашей мочи заблокирован, количество, которое вы производите, уменьшится, или вы можете вообще не мочиться. Кроме того, некоторые химические вещества в крови очень чувствительны, указывая на ухудшение функции почек.
В радиологическое отделение больницы будет направлен запрос на сканирование почек.Однако иногда проблема обнаруживается, когда ваши почки включаются в сканирование, которое проводится по другой причине.
Ультразвук и компьютерная томография (КТ) — это методы сканирования, которые обычно позволяют диагностировать гидронефроз (закупорку почек).
УЗИ:
Это совершенно безвредный тест, в котором звуковые волны используются для создания изображений внутренней части вашего тела. Он наиболее известен своим использованием при сканировании беременных женщин.
УЗИ нормальной почки.
УЗИ почек, показывающее расширение системы сбора мочи (стрелки). Почка гидронефротическая.
Компьютерная томография:
Это очень сложный рентгеновский сканер, который стал одним из основных компонентов оборудования во всех радиологических отделениях, помогая диагностировать широкий спектр заболеваний.Это требует облучения. Однако в повседневной жизни мы все получаем естественный радиационный фон. Излучение от компьютерной томографии брюшной полости и таза эквивалентно примерно 4,5 годам радиационного фона.
Компьютерная томография. Звездочкой показана собирательная система расширенной почки, также называемая тазом.
Важно, чтобы вы понимали, что мы не будем подвергать вас этому тесту, если только польза для вашего лечения не перевешивает это дополнительное излучение.
Вернуться к началу
Есть ли альтернативное лечение?
Могут использоваться определенные хирургические процедуры, особенно когда требуется более длительное отведение. Врачи-урологи могут установить трубку между мочевым пузырем и почкой, так называемый мочеточниковый стент.Сюда входит установка камеры в мочевой пузырь снизу, что обычно делается под общим наркозом, но иногда под седативным действием и местной анальгезией. В частности, в острых случаях нефростомия предпочтительнее более инвазивных альтернатив, поскольку она с меньшей вероятностью вызовет обширную инфекцию, последствия которой могут быть очень серьезными.
Противопоказаний к процедуре очень мало:
- Нарушения свертываемости крови — в частности, неспособность образовывать сгустки, чтобы остановить кровотечение.
- Несговорчивый пациент.
- Высокий уровень химического калия в крови (гиперкалиемия). Перед процедурой это следует исправить с помощью гемодиализа.
Вернуться к началу
Выполнение процедуры
После того, как проблема с почками будет диагностирована, лечащие врачи обсудят ваш случай с интервенционным радиологом, который проведет процедуру.
Как описано ранее, процедура выполняется относительно срочно, обычно в течение 1–3 дней, в зависимости от вашего индивидуального случая. Это дает вам время для обсуждения любых проблем.
Информированное согласие всегда получается от пациента. В редких случаях пациенты слишком больны, чтобы сами дать согласие. Это может произойти по разным причинам. В этой ситуации врач все еще может продолжить, если будет сочтено, что это будет в ваших интересах.
Процедура проводится в рентгеновском отделении с использованием рентгеновских лучей для получения изображений в реальном времени (известная как рентгеноскопия).Комната похожа на операционную и может напугать. Однако это необходимо для предотвращения любого возможного распространения инфекции, и вам не нужно беспокоиться.
Пример внутренней части зала интервенционной радиологии, где проводится процедура.
Пациент ложится на рентгеновский стол спереди. Врач или медсестра могут ввести обезболивающее или седативное средство через канюлю в вену, но обычно это не требуется.На кожу над почкой наносится антисептический очищающий раствор, и вокруг этого места помещается стерильная простыня. Местный анестетик вводится под кожу над почкой. Часто это часть процедуры, которая вызывает наибольшую боль. Он похож на зазубрину, которую используют стоматологи, и онемеет через несколько минут. Вы по-прежнему будете ощущать прикосновение к области на протяжении всей процедуры, но это не должно быть болезненным. Если это так, вы должны сообщить об этом медсестре или врачу.
Ваш пульс, частота сердечных сокращений, уровень кислорода и артериальное давление постоянно контролируются специальным оборудованием.
Перед тем, как приступить к установке нефростомы, врач с помощью портативного ультразвукового аппарата проведет окончательную проверку закупоренной почки и решит, где разместить катетер в почке. Затем для доступа к почке используется серия проводников и катетеров. Все это сопровождается рентгеновскими лучами и контрастным красителем, которые помогают создавать изображения. Вы можете услышать упоминание слова «расширитель». Это еще один тип катетера, который помогает создать искусственный тракт к поверхности кожи.На этой стадии пациенты часто чувствуют давление или легкий дискомфорт, но это не должно быть болезненным.
Как только катетер будет установлен, он будет выходить из кожи над почкой. Затем моча перейдет по трубке в пакет, который будет прикреплен.
Изображение, полученное во время процедуры, показывает нефростомический катетер в левой почке пациента. Стрелки указывают на очертание почки.
Изображение, полученное во время процедуры, показывает рентгеновский краситель (контраст), очерчивающий расширенную почку (звездочка).Контраст также выделяет мочеточник, который затем стекает в мочевой пузырь.
Процедура занимает около 30 минут. Но каждый случай индивидуален, и доступ к вашей почке может оказаться трудным. Это неизбежно продлит процедуру, но не должно вас насторожить.
Вернуться к началу
Что происходит после процедуры?
Вы будете возвращены в палату, как только процедура будет завершена, и ваш перевод будет безопасным.Это совершенно нормально, если вам потребуется дополнительное обезболивание в течение дня или двух. Кроме того, у большинства пациентов в течение нескольких дней будет выделяться кровь с мочой, чего, опять же, следовало ожидать.
Нет определенного времени, когда следует удалить нефростому, поскольку случай каждого пациента уникален. У вас будут регулярные анализы крови и, возможно, дальнейшее ультразвуковое исследование / компьютерная томография, чтобы решить эту проблему. Возможно, вам даже придется заменить катетер на новый, прежде чем он будет окончательно удален.Срок службы катетера составляет примерно 3 месяца. Его заменяют, чтобы предотвратить окклюзию и снизить риск инфицирования.
Если вам требуется нефростомия другой почки. Это можно сделать одновременно или на более позднем этапе.
В некоторых случаях нефростома устанавливается перед мочеточниковым стентом. Его можно вставить сразу после нефростомии. Иногда требуется несколько дней дренирования через нефростомический катетер.Это решение принимается, если в моче есть гной или система сбора сильно растянута, что технически затрудняет доступ к мочевому пузырю.
Вернуться к началу
Осложнения
В 2004 году Королевский колледж радиологов и Британское общество интервенционных радиологов создали Национальный регистр нефростомии Великобритании, чтобы сравнить результаты нашей практики с результатами других исследований.Это показало, что наш стандарт достаточно высок.
Однако, как и с любой инвазивной медицинской процедурой, есть неотъемлемые риски. В целом, риск серьезного осложнения при установке нефростомы составляет около 2–5%, с частотой незначительных осложнений порядка 7–10%. Существует примерно 5% вероятность того, что радиолог не сможет установить нефростомический катетер или что он может сместиться.
К этим процедурам относятся:
Infection- Это никогда не может быть полностью устранено.Однако риск очень минимален из-за стерильной среды.
Повреждение почки- Почка окружена защитной капсулой, которую необходимо разрушить во время процедуры. Это может вызвать повреждение структуры почек.
Повреждение сосудов, вызывающее кровотечение — Это потенциально наиболее серьезное осложнение. Система сбора очень тесно связана с сосудами. Радиолог намеренно пытается нацелиться на участок почки с относительно скудным кровоснабжением.
Пневмоторакс — Иногда необходимо ввести кожу между ребрами, а не непосредственно под дном 12 -е ребро. Это увеличивает риск прокола покрытия легкого (плевры). Это приведет к попаданию воздуха внутрь и его скоплению между покровами легких, что называется пневмотораксом. Обычно это лечится наблюдением, но если это вызывает проблемы с дыханием, может потребоваться дренаж в груди.
Повреждение других органов — Из-за непосредственной близости кишечника, селезенки и печени.
Утечка мочи — Моча может попадать в ткани, окружающие почку. Обычно это самоограничение.
Вернуться к началу
Список литературы
Chalmers N et al. Аудит нефростомии в Великобритании. Может ли добровольный реестр предоставить надежные данные о производительности.Клиническая радиология. 2008 (63). 888-894.
Наилучшее использование услуг клинической радиологии. Рекомендации по направлению. 6 -е издание . Радиологи Королевского колледжа.
Dyer RB et al. Чрескожная нефростомия с расширением техники: шаг за шагом. Рентгенография. 2002. 22 (3): 503-25.
Ли WJ. Экстренная чрескожная нефростомия: результаты и осложнения. Журнал интервенционной сосудистой радиологии.

 Почка является органом с богатым кровоснабжением, пункция полостной системой и бужирование пункционного хода у пациента с коагуловатией, могут закончиться массивным кровотечением.
Почка является органом с богатым кровоснабжением, пункция полостной системой и бужирование пункционного хода у пациента с коагуловатией, могут закончиться массивным кровотечением.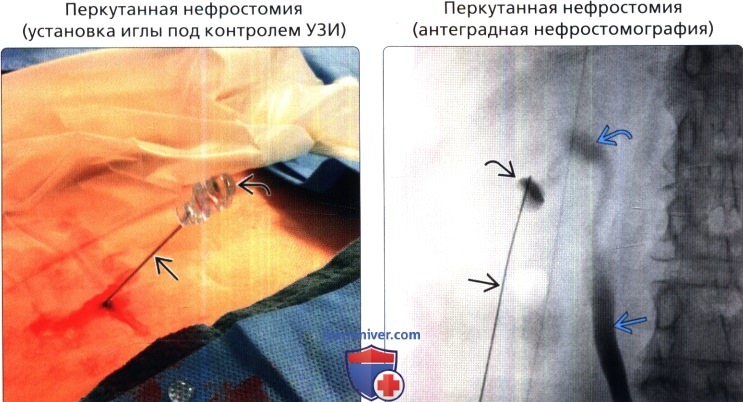
 Однако, у больных с хронической обструкцией мочевых путей, антибиотики должны быть назначены перед процедурой (предпочтительно 1 час перед ЧПНС) и должны быть продолжены в течение по крайней мере в течение 24 часов после процедуры. Антибиотики должны быть выбраны на основе результатов бактериологического исследования мочи при наличии. Если исследование не проводилось, рекомендуется использование антибиотиков широкого спектра действия.
Однако, у больных с хронической обструкцией мочевых путей, антибиотики должны быть назначены перед процедурой (предпочтительно 1 час перед ЧПНС) и должны быть продолжены в течение по крайней мере в течение 24 часов после процедуры. Антибиотики должны быть выбраны на основе результатов бактериологического исследования мочи при наличии. Если исследование не проводилось, рекомендуется использование антибиотиков широкого спектра действия. После удаления внутренней части (стилета) пункционной иглы, в полостную систему вводится смесь рентгеноконтрастного вещества и физиологического раствора. Локализация пункционной иглы четко видна при помощи рентгеноскопии.
После удаления внутренней части (стилета) пункционной иглы, в полостную систему вводится смесь рентгеноконтрастного вещества и физиологического раствора. Локализация пункционной иглы четко видна при помощи рентгеноскопии. В нашей клинике мы используем жесткую расширяющую канюлю Karl Storz с центральным каналом для направляющих струн вместе с нефростомой типа pig tail. Завиток нефростомы должен быть расположен в лоханке почки. Нефростому фиксируют к коже двумя швами (нерассасывающийся материал). Нефростомический дренаж подключают к мочеприемнику.
В нашей клинике мы используем жесткую расширяющую канюлю Karl Storz с центральным каналом для направляющих струн вместе с нефростомой типа pig tail. Завиток нефростомы должен быть расположен в лоханке почки. Нефростому фиксируют к коже двумя швами (нерассасывающийся материал). Нефростомический дренаж подключают к мочеприемнику.