Заболевания вульвы
Заболевания вульвы
Поражения и болезни вульвы многообразны. К ним относят дематозы: атопический дерматит, атрофические изменения на фоне гипоэстрогенного состояния, нейродермит, аллергический контактный дерматит, интертриго (механический дерматоз), псориаз, склерозирующий лишай, красный плоский лишай и другие; кисты вульвы, вестибулярный папилломатоз, доброкачественные опухоли вульвы, системные болезни, инфекции вульвы и другие. Все перечисленные заболевания сопровождаются гиперемией (покраснение) и зудом, жжением, но поставить правильный диагноз возможно только при осмотре у врача и иногда использовании дополнительного метода — вульвоскопии.
Лечение и осмотр дерматозов включают в себя консультацию двух специалистов — врача гинеколога и врача дерматолога.
Рассмотрим каждое заболевание в отдельности.
Атопический дерматит вульвы
— это самый частый вид дерматита. Страдает около 20% населения. Обычно возникает у девочек раннего возраста, имеющих отегощенную каким — либо атопическим расстройством (бронхиальной астмой, аллергическими реакциями, сенной лихорадкой, крапивницей) наследственность или страдающим им. Атопический дерматит склонен к рецидивам и сопровождается сильным зудом. Заболевание стало понятным недавно, когда у страдающих ею обнаружили наследственный дефект ороговения, повышающий проницаемость эпидермиса и приводящий к его сухости. В мелкие трещины пересохшего эпидермиса легко проникают аллергены, раздражающие вещества и патогенные микроорганизмы. Мыло или гигиенические средства, усиливая повреждение барьерной функции эпидермиса, способствуют проникновению в его дефекты других раздражающих веществ и аллергенов. Атопический дерматит возникает в результате сложного взаимодействия радражающих и аллергенных химических веществ или лекарственных средств на фоне наследственного иммунодефицитного состояния, в части случаев на фоне наследственного дефекта барьерной функции эпидермиса, инфекции кожи, грибковые, бактериальные, протозойные или вирусные, приводят к обострениям атопического дерматита за счет прямого действия и дополнительной аллергизации. Наиболее часто вызывает и поддерживает обострения атопического дерматита Staphylococcus aureus.
Атопический дерматит склонен к рецидивам и сопровождается сильным зудом. Заболевание стало понятным недавно, когда у страдающих ею обнаружили наследственный дефект ороговения, повышающий проницаемость эпидермиса и приводящий к его сухости. В мелкие трещины пересохшего эпидермиса легко проникают аллергены, раздражающие вещества и патогенные микроорганизмы. Мыло или гигиенические средства, усиливая повреждение барьерной функции эпидермиса, способствуют проникновению в его дефекты других раздражающих веществ и аллергенов. Атопический дерматит возникает в результате сложного взаимодействия радражающих и аллергенных химических веществ или лекарственных средств на фоне наследственного иммунодефицитного состояния, в части случаев на фоне наследственного дефекта барьерной функции эпидермиса, инфекции кожи, грибковые, бактериальные, протозойные или вирусные, приводят к обострениям атопического дерматита за счет прямого действия и дополнительной аллергизации. Наиболее часто вызывает и поддерживает обострения атопического дерматита Staphylococcus aureus.
Основные симптомы атопического дерматита — «зуд — расчесы — зуд» и мокнутие (влажность), приводят к резкому утолщению кожи с нарушением пигментации и появлению сыпи. Расчесы становятся входными воротами вторичной инфекции. Нередко причиной обострения является — щелочное мыло и средства личной гигиены, входящие в их состав ароматизаторы и даже влажные гигиенические салфетки. Изменения кожи зависят от давности процесса. Чаще всего поражаются большие половые губы, несколько реже малые или внутренняя поверхность бедер и межягодичная складка.
В лечении в первую очередь необходимо устранить причины и пусковые факторы дерматита.
Нейродермит вульвы
— это заболевание, является переходом от атопического дерматита, к которому приводит порочный круг «зуд — расчесы — зуд». Синонимы нейродермита вульвы — «простой хронический лишай», «гиперпластическая дистрофия», «чешуйчатая гиперплазия». Изменения кожи происходят такие же, как и при атопическом дерматите, но важными пусковыми механизмами является психическое перенапряжение. Самый характерный симптом нейродермита вульвы является упорный зуд, часто на протяжении многих лет, усиливающийся в тепле, во время менструации и под воздействием стрессовых факторов. Расчесывание носит привычный, почти навязчивый характер. Кожа вульвы утолщается, становится более или менее пигментированной, процесс постоянно распространяется на паховые складки и бедро. Лечение многогранно и сложно. Наблюдаются частые рецидивы.
Самый характерный симптом нейродермита вульвы является упорный зуд, часто на протяжении многих лет, усиливающийся в тепле, во время менструации и под воздействием стрессовых факторов. Расчесывание носит привычный, почти навязчивый характер. Кожа вульвы утолщается, становится более или менее пигментированной, процесс постоянно распространяется на паховые складки и бедро. Лечение многогранно и сложно. Наблюдаются частые рецидивы.
Атрофические изменения на фоне гипоэстрогенного состояния
Сопровождаются падением уровня гормона эстрогена в крови, вследствие наступления естественной менопаузы и других состояний: удаление яичников, резецирование яичников, дисфункция яичников, применение антиэстрогенов, избирательное подавление эстрогенных рецепторов.
До менархе (становления менструального цикла, половое созревание) и в период вскармливания грудью уровень эстрогенов относительно низок. Это приводит к истончению и сухости эпителия вульвы и влагалища с ослаблением его барьерной функции, предрасполагающим к раздражению и инфекции.
Атрофический вульвовагинит, так называется данное заболевание, сопровождается симптомами, как жжение и зуд, болезненность вульвы, затруднения при мочеиспускании ,связанное с учащением и болезненностью, появление боли во время полового акта. Эпителий вульвы и влагалища истончается и становится бледным. Иногда отмечается сужение входа во влагалище, трещины и кровоизлияния. В тяжелых случаях появляются обильные выделения с неприятным запахом.
Лечение включает в себя гормональную терапию и при присоединении вторичной инфекции антибактериальную.
Контактный дерматит вульвы
— это воспаление кожи, вызванное экзогенным раздражающим веществом. Важно отличить простой контактный дерматит от аллергического дерматита. И тот, и другой может иметь острое, подострое и хроническое течение. Возникает контактный дерматит вульвы в результате постоянного прямого, не связанного с иммунными механизмами химического или физического повреждения кожи. Причины его многообразны, например, воздействие мочи, испражнений. Предрасполагает к нему низкий уровень эстрогенов, сопутствующие заболевания кожи, инфекция, травма — все, что ослабляет барьерную функцию эпителия и делает кожу более чувствительной к повреждающим воздействиям. Однако, повторный контакт с химическими средствами приводит к развитию истинного аллергического контактного дерматита.
Предрасполагает к нему низкий уровень эстрогенов, сопутствующие заболевания кожи, инфекция, травма — все, что ослабляет барьерную функцию эпителия и делает кожу более чувствительной к повреждающим воздействиям. Однако, повторный контакт с химическими средствами приводит к развитию истинного аллергического контактного дерматита.
Контактный дерматит вульвы — заболевание очень распространенное. Беспокоит повышенная чувствительность кожи, зуд и жжение вульвы. Больные нередко прибегают к самолечению противогрибковыми препаратами, противозудным или анестезирующими мазями, накладывая их уже на воспаленную кожу, а медицинские работники, к которым обращаются данные пациенты, уже затрудняются установить причину контактного дерматита. Поэтому обращаться к врачу следует при первых появившихся беспокойствах, чтобы врач мог выявить причину и назначить правильное лечение. Итак, самые частые причины простого контактного дерматита вульвы: мыло и его заменители, недержание мочи и кала, потливость, выделения из влагалища, раздражение прокладками и нижним бельем.
Лечение поэтапное, с исключением причины заболевания.
Аллергический контактный дерматит вульвы
Представляет собой выраженную аллергическую реакцию на небольшие количества какого-либо химического вещества.
Аллергичекий контактный дерматит вульвы как правило начинается остро, в отличии простого контактного дерматита. Зуд и жжение возникают внезапно. Иногда больная сама указывает причину. Зуд может сочетаться с жжением. Причиной может служить какой-либо радражающий фактор: высокощелочные или сильно ароматизированные сорта мыла и его заменители, сильно ароматизированные прокладки и другие аллергены, перечень возможных аллергенов весьма велик. Нередко к моменту обращения заболевание принимает подострую или хроническую фазу течения. Тяжелая острая воспалительная реакция сопровождается гиперемией (покраснением), образованием везикул (пузырьков), и даже пузырей, мокнутием (влажность), расчесами с кровянистыми или желтыми корками, иногда присоединяется вторичная инфекция.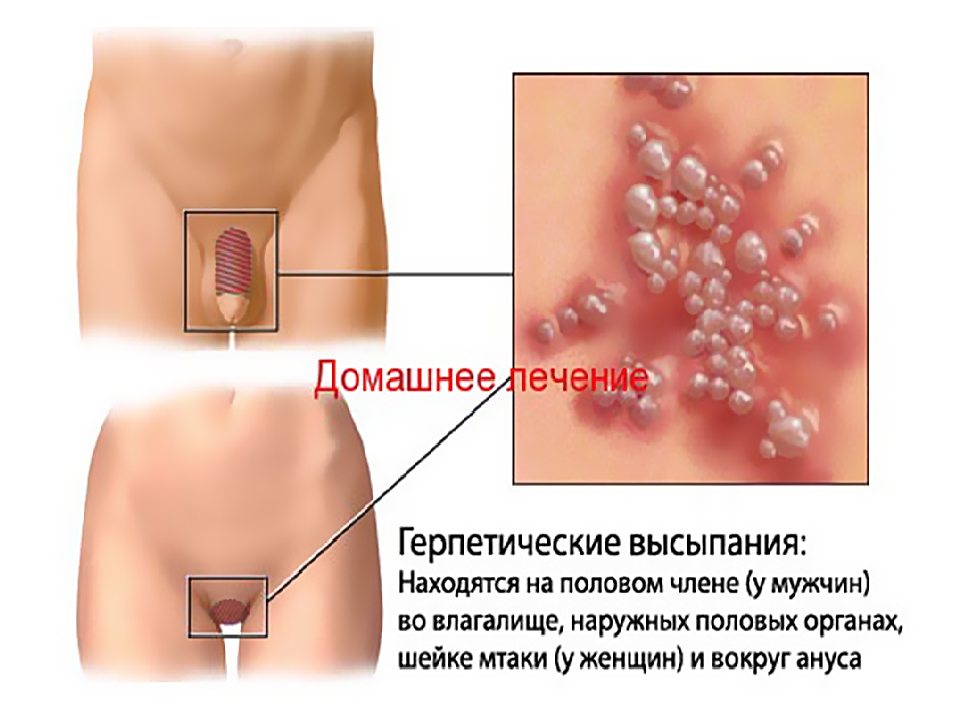
Лечение основывается на разных методах, но в первую очередь исключение главного —аллергена, в ином случае оно безуспешно.
Интертригинозный дерматит вульвы
— это воспаление кожи в складках, вызванное трением, воздействием тепла, потливостью, скоплением влагой под одеждой. Заболевание особо распространенное у женщин с глубокими кожными складками.
Основная его причина — это трение соприкасающихся поверхностей кожи и их мацерация потом в тепле. Воспаленные мокнущие поверхности легко инфицируются бактериями и грибами рода Candida (называемой в народе «молочницей»). Предрасполагают к заболеванию увлажнение, тесно прилегающая одежда из синтетических волокон, недержание мочи и кала. Особенно часто страдают интертригинозным дерматитом вульвы больные с ожирением и сахарным диабетом, в частности пожилые люди, у которых ожирение сочетается с неподвижностью и недержанием кала и мочи.
Для такого дерматита характерны в бедренно — половых и паховых складках, и нависающей складке внизу живота, и на коже под молочными железами повышенная чувствительность кожи, жжение, выраженный в той или иной степени неприятный запах. Кожа во всех этих складках подвергается постоянному трению. Нельзя данный вид дерматита путать с псориазом, склероатрофическим лишаем, доброкачественной семейной пузырчаткой.
Кожа во всех этих складках подвергается постоянному трению. Нельзя данный вид дерматита путать с псориазом, склероатрофическим лишаем, доброкачественной семейной пузырчаткой.
Лечение комплексное, при присоединении вторичной инфекции показана и антибактериальная терапия.
Псориаз вульвы
— хронический наследственно обусловленный дерматоз, для которого характерны красноватые папулы и бляшки, покрытые плотно прикрепленными серебристо-белыми чешуйками. Псориазом страдает 2% населения. Поражение вульвы при нем наблюдается нередко, но во многих случаях остается нераспознанным, так как больные и врачи не замечают его. Обращаясь к дерматологам, больные не предъявляют соответствующих жалоб.
Провокатором псориаза вульвы являются мелкие травмы (трение, расчесы), инфекции (бактериальная или грибковая), химические раздражители (косметические средства), некоторые лекарственные препараты. Психическое перенапряжение ослабляет барьерную функцию эпидермиса (кожи). Высыпания псориаза на месте расчесов вследствие зуда, сопровождающего депрессию и тревогу. Способствует проявлению псориаза и колебанию уровня гормонов. Наиболее часто псориаз вульвы возникает в периоде полового созревания и в менопаузе. Провоцирует его развитие употребления алкоголя и курение. Высыпаниям псориаза вульвы способствует в основном травматизация кожи. Основное беспокойство при псориазе это зуд той или иной интенсивности. Он приводит к расчесам, которые в свою очередь приводят к жжению и боли.
Способствует проявлению псориаза и колебанию уровня гормонов. Наиболее часто псориаз вульвы возникает в периоде полового созревания и в менопаузе. Провоцирует его развитие употребления алкоголя и курение. Высыпаниям псориаза вульвы способствует в основном травматизация кожи. Основное беспокойство при псориазе это зуд той или иной интенсивности. Он приводит к расчесам, которые в свою очередь приводят к жжению и боли.
Лечение псориаза вульвы сложно и состоит из местной терапии и системной.
Склероатрофичесский лишай вульвы
Один из хронических воспалительных дерматозов, наиболее часто поражающих вульву.
Для него характерно, в том числе и на вульве истончение и депигментация кожи и образование рубцов, беспокойство на зуд, жжение, реже боль. Склероатрофический лишай приводит к деформации вульвы и обусловленным его функциональным нарушениям. Распространенность данного заболевания неизвестна, так как заболевание не всегда сопровождается жалобами, вследствие чего часть больных к врачам не обращается. Склероатрофический лишай встречается в любом возрасте , от 6 месяцев до глубокой старости, но преимущественно между 40 и 70 годами. Причины и развитие обусловлено множеством факторов: наследственных, относящихся к клеточному иммунитету (Т и В-лимфоциты) и аутоиммунных, гормональных, инфекционных, местных. Отмечена его связь с определенными антигенами HLA II класса, антителами к некоторым тканевым антигенам и аутоиммунными расстройствами. Роль гормональных факторов подтверждается тем, что заболевание чаще начинается на фоне дефицита эстрогенов — в детстве или постменопаузе. Предполагается, но не доказаны расстройства метаболизма андрогенов. Однако этиологическая роль гормонов пока не доказана. Развитие склероатрофического лишая связывают и с патогенными микроорганизмами, особенно спирохетой Borrelia burgdorferi, но истинным возбудителем заболевания она, по — видимому не является. Не подтверждена роль и других микроорганизмов. Однако сомнений в важном значении местных воздействий, от расчесов до радиоактивного облучения, как пусковых факторов нет.
Склероатрофический лишай встречается в любом возрасте , от 6 месяцев до глубокой старости, но преимущественно между 40 и 70 годами. Причины и развитие обусловлено множеством факторов: наследственных, относящихся к клеточному иммунитету (Т и В-лимфоциты) и аутоиммунных, гормональных, инфекционных, местных. Отмечена его связь с определенными антигенами HLA II класса, антителами к некоторым тканевым антигенам и аутоиммунными расстройствами. Роль гормональных факторов подтверждается тем, что заболевание чаще начинается на фоне дефицита эстрогенов — в детстве или постменопаузе. Предполагается, но не доказаны расстройства метаболизма андрогенов. Однако этиологическая роль гормонов пока не доказана. Развитие склероатрофического лишая связывают и с патогенными микроорганизмами, особенно спирохетой Borrelia burgdorferi, но истинным возбудителем заболевания она, по — видимому не является. Не подтверждена роль и других микроорганизмов. Однако сомнений в важном значении местных воздействий, от расчесов до радиоактивного облучения, как пусковых факторов нет. Клиническая картина разнообразна. Типичные жалобы на зуд или его сочетание с саднящей болью, повышенной чувствительностью кожи, затруднение мочеиспускания, связанное с учащением и болезненностью, появление боли во время полового акта.
Клиническая картина разнообразна. Типичные жалобы на зуд или его сочетание с саднящей болью, повышенной чувствительностью кожи, затруднение мочеиспускания, связанное с учащением и болезненностью, появление боли во время полового акта.
В 20% случаев очаги склероатрофического лишая имеются на других участках кожи, обычно на шее, в подмышечных областях, на молочных железах. Слизистая влагалища не поражается. Изредка наблюдается поражение слизистой рта.
Лечение включает местную и общую терапии.
Красный плоский лишай вульвы
Относительно распространенный дерматоз и мукозит (воспалительный процесс полости рта), опосредованный механизмами клеточного иммунитета. Обычно поражается кожа и слизистая полости рта, в 25% случаев только слизистые. Поражению слизистой рта у женщин в 57% случаев сопутствует поражение вульвы и влагалища. Истинная распространенность неизвестна, так как он нередко остается недиагностированным. Даже у больных с поражением слизистой рта и кожи половые органы осматривают не всегда. Синонимы: эрозивный красный плоский лишай, десквамативный воспалительный вагинит, вульвовагинально — десневой синдром.
Синонимы: эрозивный красный плоский лишай, десквамативный воспалительный вагинит, вульвовагинально — десневой синдром.
Причины красного плоского лишая неизвестны, но многие данные четко указывают на его аутоиммунную природу, опосредованную механизмами клеточного иммунитета. По последним данным, возможно, имеется связь между антигеном DQB1*0201 системы HLA и красным плоским лишаем вульвы, влагалища и десен. Обнаруживается распространенное повреждение зоны базальной мембраны эпидермиса, по-видимому, аутоиммунной природы.
Клинические варианты:
- Классический — зудящие многоугольные папулы и бляшки на запястьях и лодыжках, на лобке и половых губах, но не сопровождаются атрофией и образованием рубцов;
- Вульвовагинально — десневой синдром — эрозивное поражение слизистых рта, вульвы, конъюктивы и пищевода с атрофией и образованием рубцов.
Повреждения могут быть и на волосистой части головы, и на ногтях, глазах, слизистых рта, носа, пищевода, гортани, мочевого пузыря, заднего прохода. В большинстве случаев заболевание развивается в возрасте 30-60 лет и сопровождается разнообразными жалобами. Наиболее распространенные из них: болезненность при дотрагивании и боль, и зуд по отдельности и в сочетании. Однако жалобы, даже при характерных изменениях бывают не всегда. Иногда может присоединяться зуд, который проявляется по-разному в зависимости от формы.
В большинстве случаев заболевание развивается в возрасте 30-60 лет и сопровождается разнообразными жалобами. Наиболее распространенные из них: болезненность при дотрагивании и боль, и зуд по отдельности и в сочетании. Однако жалобы, даже при характерных изменениях бывают не всегда. Иногда может присоединяться зуд, который проявляется по-разному в зависимости от формы.
Картина изменений вульвы зависит от варианта заболевания. В большинстве случаев имеются эрозии красного цвета с фестончатыми «кружевными» белесоватыми краями. Поверхность их часто блестящая, стекловидная. Но могут наблюдаться фиолетовые с шелушением мелкие папулы и бляшки, локализующиеся на лобке, больших половых губах, бедрах. Расчесы способствуют распространению высыпаний и сопровождаются вторичными изменениями. При данных картинах вульва со временем и несвоевременном лечении утрачивает нормальное строение. Нередко поражению вульвы и влагалища предшествует поражение других участков кожи и слизистых. Диагноз ставится на основании клинической картины и данных биопсии. Иногда красному плоскому лишаю сопутствует склероатрофический лишай.
Иногда красному плоскому лишаю сопутствует склероатрофический лишай.
Лечение включает местную и общую системные терапии.
Кисты вульвы
На вульве можно иногда обнаружить кисты разных размеров и разного происхождения, которые появляются в результате воспаления или травмы.
Кисты бартолиновых желез можно увидеть невооруженным взглядом.
Клиническая картина воспалительного процесса бартолиновой железы и ее выводного протока находится в зависимости от анатомического строения. Бартолиновая железа находится глубоко в толще мышц промежности. Из нее выходит несколько мелких выводных протоков, сливающихся в ампулу, из которой выходит затем главный выводной проток большой длины, но суживающийся по направлению к своему наружному отверстию. Выводной проток железы поражается чаще, чем сама она. К заболеваниям бартолиновой железы и ее протока — бартолинитам — относятся: каналикулит, абсцесс бартолиниевой железы, киста бартолиниевой железы, редко эндометриоз.
По всей поверхности половых губ, чаще между зоной оволосения и малыми губами, наблюдаются небольшие сальные ретенционные кисты.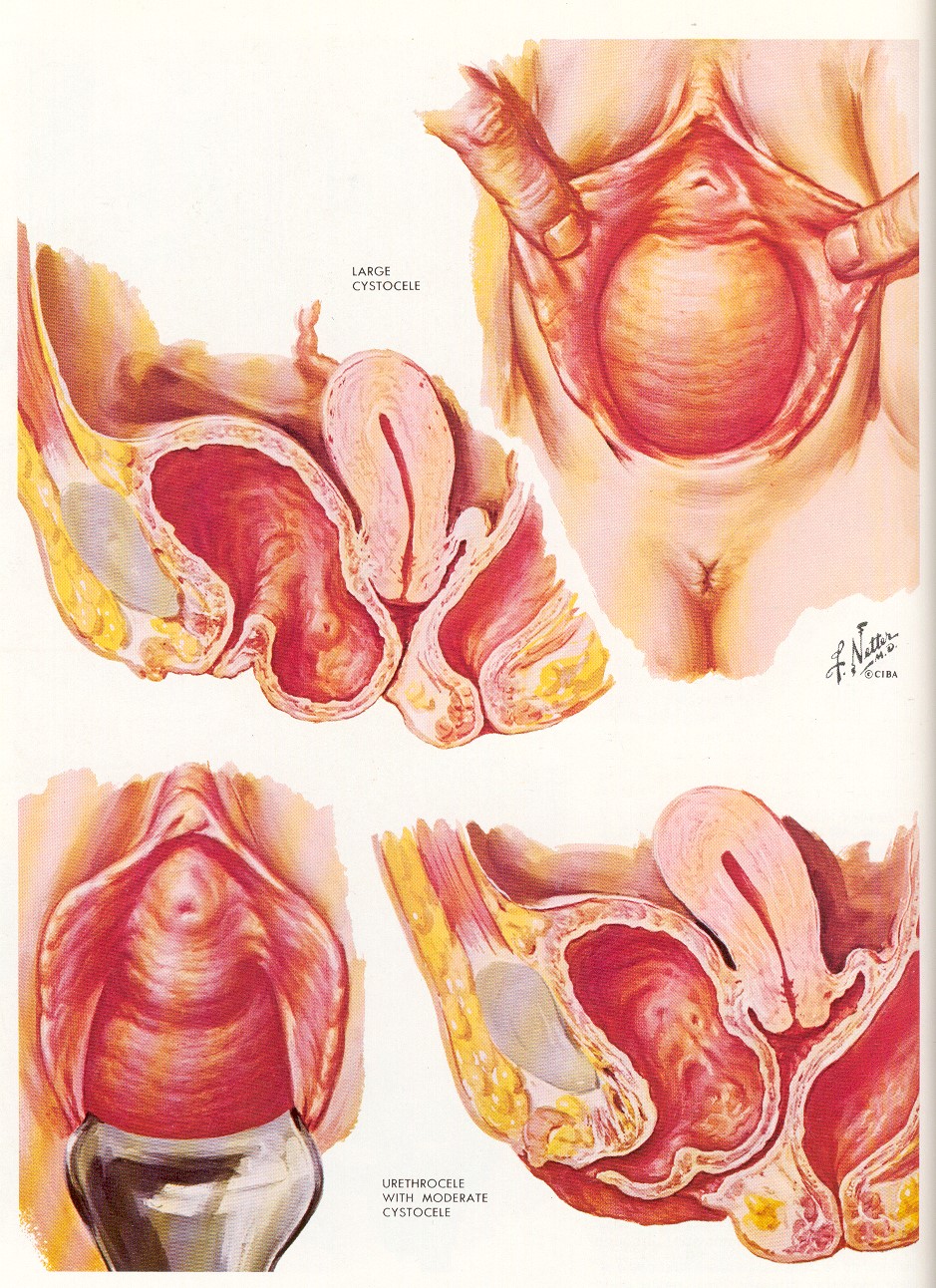 Они содержат желтоватое содержимое. Беспокоит как правило только зуд. Часто при осмотре в кольпоскоп обнаруживаются мелкие эрозивные поверхности. Иногда кисты встречаются больших размеров.
Они содержат желтоватое содержимое. Беспокоит как правило только зуд. Часто при осмотре в кольпоскоп обнаруживаются мелкие эрозивные поверхности. Иногда кисты встречаются больших размеров.
Лечение консервативное, в запущенных случаях оперативное.
Вестибулярный папилломатоз
Представляет собой собирательный термин, в клиническом отношении включающий типичные мелкие острые кондиломы, обусловленные папилломавирусной инфекцией и микропапилломы (псевдокандиломы), ассоциация которых с папилломавирусной инфекцией отсутствует.
Часто бывает бессимптомным, обнаруживается случайно, хотя иногда сопровождается белями, болями и жжением вульвы, проявлением боли во время полового акта.
Лечение назначается при беспокойствах. В зависимости от ситуации иногда требуется биопсия с последующим хирургическим лечением. Подход индивидуальный. Основная тактика при данном заболевании наблюдение у врача гинеколога.
Доброкачественные опухоли вульвы
Опухоли вульвы разнообразны, требуют хирургического лечения с последующим гистологическим исследованием.
Системные болезни
Наиболее выраженные изменения на вульве наблюдаются при болезни Бехчета и болезни Крона.
Инфекции вульвы
Это различные воспалительные заболевания, симптомы и кольпоскопическая картина которых зависит от вида возбудителя.
К инфекциям вульвы относят генитальный герпес, хламидиоз, уреаплазмоз, кондиломы, контагиозный моллюск, микозы, чесотка, энтеробиоз, педикулез, фурункулез, донованоз, сифилис, туберкулез, венерическая гранулема, вирус папилломы человека.
Лечение зависит от вида возбудителя.
Лихеноидные дерматозы вульвы — клиника, морфология и дерматоскопическая картина | Парыгина О.В., Смирнова И.О., Оганесян М.В., Петунова Я.Г., Шин Н.В., Желонкина А.О., Желонкин А.Р.
Введение
Лихеноидные дерматозы вульвы — это гетерогенная группа заболеваний с рядом сходных клинических и/или морфологических черт [1].
Клиническая картина лихеноидных дерматозов характеризуется возникновением папул с поверхностными плотно прилегающими чешуйками (от лат. Lichen — лишайник, симбиотическая ассоциация грибов и микроскопических зеленых водорослей) [2]. Их прототипом является красный плоский лишай (КПЛ), помимо него к лихеноидным дерматозам относят лихеноидные сыпи и лихеноидный контактный дерматит, реакцию «трансплантат против хозяина», cклерозирующий и атрофический лихен и очаговый нейродермит [1].
Lichen — лишайник, симбиотическая ассоциация грибов и микроскопических зеленых водорослей) [2]. Их прототипом является красный плоский лишай (КПЛ), помимо него к лихеноидным дерматозам относят лихеноидные сыпи и лихеноидный контактный дерматит, реакцию «трансплантат против хозяина», cклерозирующий и атрофический лихен и очаговый нейродермит [1].
Гистологически лихеноидная модель воспаления характеризуется повреждением клеток базального слоя эпидермиса и формированием полосовидного инфильтрата в верхних отделах дермы [3]. К группе дерматозов с таким гистологическим паттерном Международное общество по изучению вульвовагинальных болезней (The International Society for the Study of Vulvovaginal Disease, ISSVD) относит КПЛ и ранние стадии склерозирующего и атрофического лихена вульвы [4]. Некоторые авторы рекомендуют включить в эту группу плазмоклеточный вульвит Зуна [2], который также имеет похожие клинические черты с эрозивной формой КПЛ вульвы.
Сходство клинической и гистологической картины лихеноидных дерматозов затрудняет их дифференциальную диагностику. В последнее десятилетие в диагностике воспалительных дерматозов широко используется метод дерматоскопии [5, 6]. Несмотря на малое количество публикаций, касающихся дерматоскопических признаков дерматозов вульвы, можно выделить отличительные черты каждого из них и использовать в качестве дополнительного метода диагностики этой группы заболеваний [7–9].
В последнее десятилетие в диагностике воспалительных дерматозов широко используется метод дерматоскопии [5, 6]. Несмотря на малое количество публикаций, касающихся дерматоскопических признаков дерматозов вульвы, можно выделить отличительные черты каждого из них и использовать в качестве дополнительного метода диагностики этой группы заболеваний [7–9].
Цель данного обзора — систематизация наиболее характерных клинических, морфологических и дерматоскопических признаков лихеноидных дерматозов вульвы, учет которых необходим для правильной постановки диагноза (табл. 1).
Клиническая картина лихеноидных дерматозов
В структуре заболеваемости хроническими неинфекционными дерматозами вульвы [10] КПЛ занимает второе место. Заболевание наиболее часто диагностируется у женщин в возрасте от 40 до 70 лет, однако встречается и в более молодом возрасте [11, 12]. Выделяют три формы КПЛ на вульве: типичную (папулезную), эрозивную (самую частую) и гипертрофическую [11].
При типичной форме КПЛ на участках с ороговевающим или частично ороговевающим эпителием — больших и малых половых губах, коже лобка — возникают плоские полигональные папулы ливидного цвета [13]. Появление высыпаний сопровождается зудом и болью, в некоторых случаях субъективные симптомы отсутствуют [13]. Высыпания могут быть одиночными или множественными, на их поверхности определяется белый ретикулярный рисунок (сеточка Уикхема). Нередко очаги поражения имеют кольцевидную форму [14]. Папулы разрешаются бесследно, рубцевание для этой формы заболевания не свойственно. Поражение вульвы может сочетаться с вовлечением слизистых оболочек полости рта и кожи. Считают, что вульва вовлекается в патологический процесс у 25–57% пациенток с высыпаниями на слизистых оболочек полости рта [15].
Гипертрофическая форма КПЛ на вульве самая редкая. Она представлена сливными гипертрофическими папулами с гиперкератозом на фоне отека и эритемы цвета красного мяса [13, 16]. У некоторых женщин процесс на вульве сопровождается десквамативным вагинитом с обильным отделяемым [17] и может приводить к рубцеванию вульвы и влагалища [16].
У некоторых женщин процесс на вульве сопровождается десквамативным вагинитом с обильным отделяемым [17] и может приводить к рубцеванию вульвы и влагалища [16].
Самая частая форма КПЛ при поражении вульвы — эрозивная. Эрозии формируются в области преддверия влагалища и имеют четкие края, насыщенный красный цвет и гладкую блестящую поверхность [18, 19]. Примерно в половине случаев заболевание протекает без сопутствующего поражения других слизистых и кожи [20]. У остальных пациенток слизистые оболочки полости рта вовлекаются чаще, чем кожа (КПЛ слизистых оболочек). Субъективно пациенток беспокоит не столько зуд, сколько боль, жжение, кровоточивость после полового акта, дизурия [21].
Разрешаются высыпания атрофией и рубцеванием. Малые половые губы резорбируются, зарастает капюшон клитора, формируются синехии между большими и малыми половыми губами, иногда происходит сращение больших половых губ, развиваются стеноз входа во влагалище, стриктуры влагалища (рис. 1) [22].
1) [22].
Склерозирующий и атрофический лихен (склероатрофический лихен) — самый частый хронический неинфекционный дерматоз, поражающий вульву [10]. Заболевание характерно для женщин в менопаузе — на их долю приходится 50% всех случаев заболевания [23]. Однако дерматоз может начинаться в препубертатном и репродуктивном периодах, 9% и 41% случаев соответственно. Клиническая картина характеризуется появлением мелких, около 3–6 мм в диаметре, четко отграниченных плоских папул белого цвета с перламутровым блеском (конфеттиподобные папулы) [23, 24]. Высыпания бывают изолированными, но чаще группируются с образованием плотных бляшек молочно-белого цвета. По мере развития склероза и атрофии слизистая становится тонкой, белесоватой, морщинит, напоминая целлофан. В результате расчесов на этом фоне образуются эрозии, экхимозы, трещины [25]. Поражение вульвы в 60% случаев сопровождается вовлечением перианальной области и принимает вид восьмерки или замочной скважины [23, 26].
Для заболевания характерно нарушение архитектоники вульвы. Формируются спайки между клитором и его капюшоном (иногда с образованием псевдокист), синехии между малыми и большими половыми губами, стеноз входа во влагалище и ануса [25, 26]. Вовлечение слизистых оболочек влагалища не характерно [23]. Имеются описания шести случаев поражения влагалища у пациенток с тяжелым течением дерматоза [27].
Не характерно при этом заболевании и вовлечение слизистых оболочек полости рта, описаны единичные случаи патологического процесса такой локализации, и нередко без сопутствующего поражения гениталий [28, 29]. Основной субъективный симптом при склероатрофическом лихене — выраженный зуд, усиливающийся в ночное время [24]. Также пациентки отмечают боль и жжение, дизурию, выделения из влагалища, кровотечения, боли при дефекации, болезненные трещины и разрывы при дефекации и половом акте [25]. Часто наблюдается отказ от половой жизни из-за выраженной диспареунии [23].
Очаговый нейродермит (лишай Видаля) — один из частых дерматозов, поражающих аногенитальную область как у мужчин, так и у женщин. Точные данные о частоте заболевания отсутствуют. Как правило, очаговый нейродермит формируется в возрасте 30–50 лет.
Точные данные о частоте заболевания отсутствуют. Как правило, очаговый нейродермит формируется в возрасте 30–50 лет.
При очаговом нейродермите образуется порочный круг из зуда, расчесов и воспаления [30]. Точные механизмы формирования порочного круга не вполне изучены, а первоначальный триггер зуда редко удается распознать. Таким триггером может быть инфекционный или неинфекционный зудящий дерматоз, тепло, скопление пота, трение одеждой, «навязчивая гигиена», раздражающие препараты для наружного применения и гигиенические прокладки [31]. Не исключается и роль нейропатического зуда — очаговый нейродермит вульвы может возникать у пациенток с компрессией корешков спинного мозга в поясничном отделе, постгерпетической невралгией и диабетической нейропатией [32]. Кожа пациентов с некоторыми дерматозами, например атопическим дерматитом, более склонна к лихенизации и формированию нейродермита [33, 34].
Основным симптомом очагового нейродермита является постоянный интенсивный, часто мучительный зуд, усиливающийся в вечернее и ночное время и нарушающий сон. Клинические проявления очагового нейродермита в области гениталий варьируют от минимальной гиперпигментации до выраженной лихенизации, эритемы и отека. В очаге поражения выделяют три концентрические зоны: внутреннюю зону инфильтрации, среднюю папулезную зону и наружную зону гиперпигментации. Типичны экскориации и трещины в складках, серозно-геморрагичекие корочки [35].
Клинические проявления очагового нейродермита в области гениталий варьируют от минимальной гиперпигментации до выраженной лихенизации, эритемы и отека. В очаге поражения выделяют три концентрические зоны: внутреннюю зону инфильтрации, среднюю папулезную зону и наружную зону гиперпигментации. Типичны экскориации и трещины в складках, серозно-геморрагичекие корочки [35].
Как правило, процесс в области гениталий носит двусторонний характер, однако возможно преобладающее поражение на стороне доминирующей руки, в таких случаях процесс может носить асимметричный или односторонний характер [31].
Плазмоклеточный вульвит (вульвит Зуна, Zoon’s vulvitis) — редкое хроническое идиопатическое заболевание гениталий у женщин. Входит в спектр заболеваний слизистых (плазмоцитоз слизистых оболочек или плазмоклеточный мукозит), включая также поражение головки полового члена (баланит Зуна, плазмоклеточный ограниченный баланит), красной каймы губ (плазмоклеточный хейлит) и полости рта (плазмоклеточный мукозит, атипичный гингивостоматит) [3].
Заболевание встречается относительно редко [36] и плохо диагностируется. Оно характерно для женщин в менопаузе [2], однако имеются гистологически подтвержденные случаи начала заболевания в молодом возрасте — у пациенток 8 и 26 лет [37].
У женщин поражаются слизистая преддверия влагалища, малые половые губы, эпителий вокруг уретры, изредка вовлекается клитор [38]. Очаги поражения имеют размеры от 1 см до 3 см в диаметре, неправильную форму и четкие границы, отличаются красно-оранжевым цветом с лоснящейся или бархатистой поверхностью. На этом фоне определяются точечные геморрагии более насыщенного цвета, создавая специфическую картину «пятен жгучего перца». Нехарактерны отек, инфильтраты, корочки, отделяемое [38].
Субъективная симптоматика вульвита Зуна непостоянна. Наиболее часто указывают, что субъективные симптомы отсутствуют, иногда наблюдаются зуд, жжение (доминирующий симптом), покалывание, дизурия и диспареуния [39]. У подавляющего числа (73,3%) женщин субъективная симптоматика тяжелая, а ее выраженность не коррелирует с распространенностью и длительностью течения заболевания (рис. 2) [40, 41].
2) [40, 41].
Гистологическая картина и иммунофенотип лихеноидных дерматозов
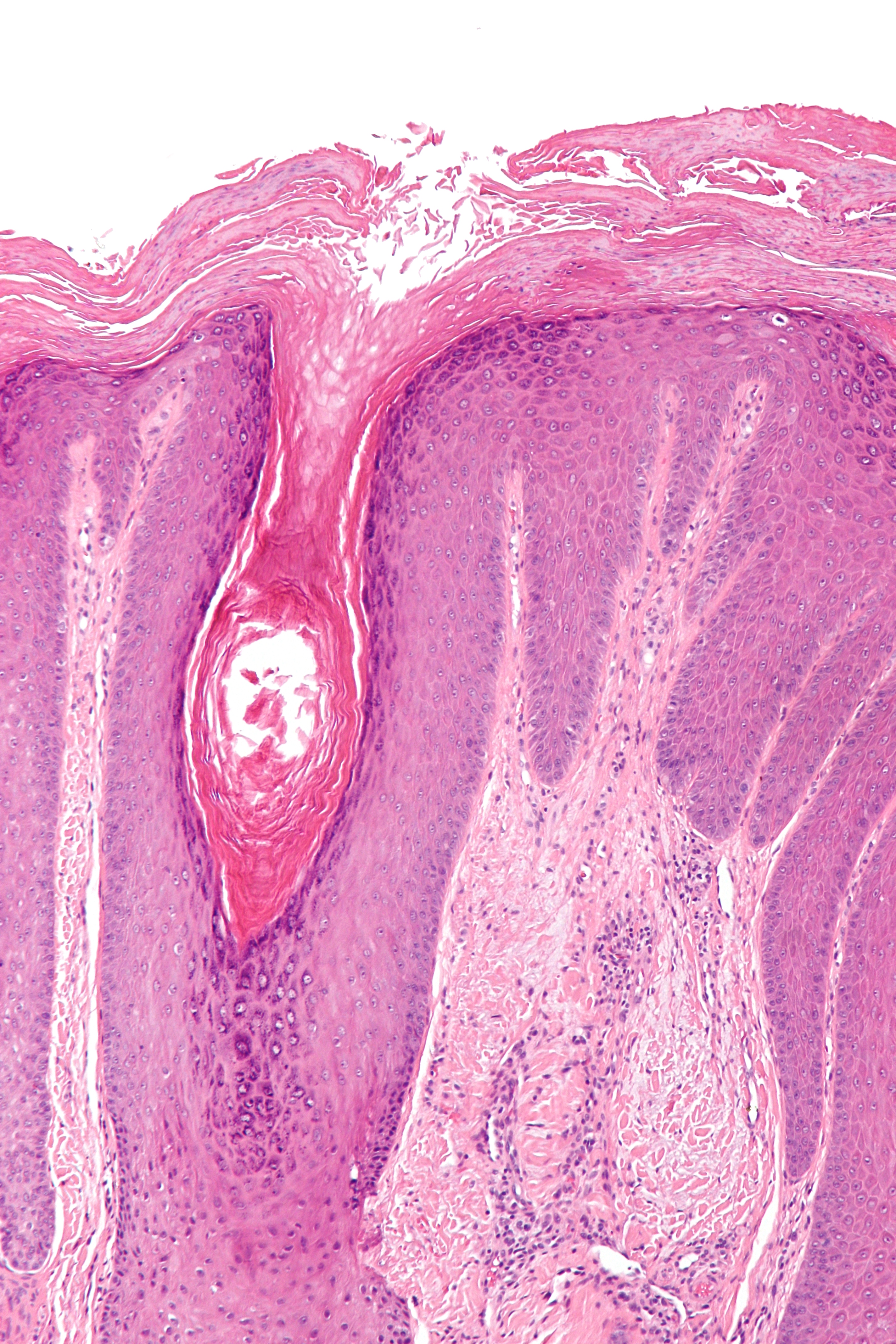
Для КПЛ характерно наличие воспалительной инфильтрации полосовидного характера, представленной преимущественно CD3+ Т-клетками (при иммуногистохимическом исследовании начальных этапов заболевания доминируют CD8+-клетки). Инфильтрат имеет довольно четкую нижнюю границу и подходит вплотную к эпидермису, лишая отчетливости границу дермо-эпидермального соединения. Иногда в составе инфильтрата присутствуют плазматические клетки и эозинофилы.
Характерным симптомом заболевания является вакуолизация клеток базального слоя, иногда вплоть до форми-рования субэпидермальных полостей («интерфейс-дерматит» или лихеноидное воспаление). В нижних отделах шиповидного слоя обнаруживаются коллоидные тельца (тельца Сиватта) — дегенеративно измененные кератиноциты. Другими типичными изменениями в эпидермисе являются утолщение рогового (гиперкератоз) и зернистого (фокальный гранулез) слоев. Эпителиальные отростки при этом нередко приобретают заостренную форму, напоминая зубья пилы. В дерме определяется наличие пигмента, особенно на более поздних стадиях процесса [2].
Эпителиальные отростки при этом нередко приобретают заостренную форму, напоминая зубья пилы. В дерме определяется наличие пигмента, особенно на более поздних стадиях процесса [2].
Гистологическая картина склероатрофического лихена зависит от этапа патологического процесса. В начале развития заболевания гистологические данные дерматоза укладываются в картину «интерфейс-дерматита» или лихеноидного воспаления, как при КПЛ. Определяется утолщение базальной мембраны, вакуолизация клеток базального слоя и лихеноидный инфильтрат на уровне дермо-эпидермального соединения, состоящий преимущественно из лимфоцитов и эозинофилов. Для более поздних высыпаний характерен резко выраженный отек и гомогенизация волокон в папиллярной дерме, а также отложение гиалина под базальной мембраной и периваскулярно, что может быть обнаружено PAS-реакцией. Под зоной отека формируется воспалительная инфильтрация преимущественно из CD3+ Т-клеток с преобладанием клеток CD8 над клетками CD4. Инфильтрат может содержать небольшое число гистиоцитов, эозинофилов, а также плазматических клеток, и распространяться от дермо-эпидермального соединения вглубь дермы.
Инфильтрат может содержать небольшое число гистиоцитов, эозинофилов, а также плазматических клеток, и распространяться от дермо-эпидермального соединения вглубь дермы.
Гистологическая картина очагового нейродермита характеризуется выраженным компактным гиперкератозом, гранулезом, акантозом, иногда вплоть до псевдоэпителиоматозной гиперплазии, фиброзом сосочков дермы. В подлежащей дерме небольшая воспалительная периваскулярная инфильтрация с наличием меланофагов.
Гистологическое исследование в случае очагового нейродермита целесообразно проводить для исключения других заболеваний вульвы, в т. ч. грибовидного микоза и экстрамаммарной болезни Педжета [42], так как диагностика основывается главным образом на клинической картине заболеваний. По данным некоторых исследований, характерна экспрессия молекул B7-h4, что регулирует распространение клеток Лангерганса и последующую пролиферацию Т-клеток при очаговом нейродермите [43].
Вульвит Зуна характеризуется плотным полосовидным инфильтратом, который захватывает папиллярную дерму и может быть довольно глубоким — до середины сетчатого слоя.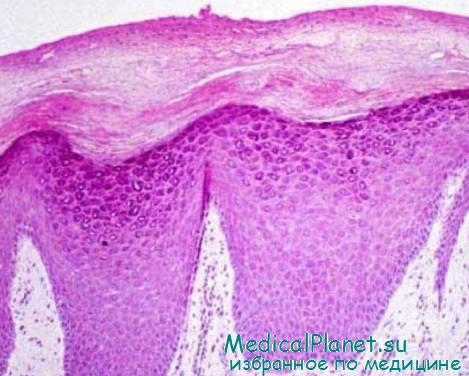 В составе инфильтрата имеются множественные поликлональные плазматические клетки, иногда содержащие тельца Русселя. Число плазматических клеток в составе инфильтрата варьирует в зависимости от стадии процесса — на поздних стадиях плазматические клетки более многочисленны. Кровеносные сосуды расширены, отмечаются транссудация эритроцитов, отложение гемосидерина, сидерофаги. Со временем формируется фиброз (рис. 3) [44].
В составе инфильтрата имеются множественные поликлональные плазматические клетки, иногда содержащие тельца Русселя. Число плазматических клеток в составе инфильтрата варьирует в зависимости от стадии процесса — на поздних стадиях плазматические клетки более многочисленны. Кровеносные сосуды расширены, отмечаются транссудация эритроцитов, отложение гемосидерина, сидерофаги. Со временем формируется фиброз (рис. 3) [44].
Дерматоскопическая картина лихеноидных дерматозов
Описаний дерматоскопической картины КПЛ при поражении вульвы крайне мало. К наиболее характерным признакам дерматоза относят: толстые линейные изогнутые сосуды (в виде шпильки и сперматозоидоподобные), диффузно расположенные в пределах изучаемых высыпаний; сеточку Уикхема различных очертаний, определяемую по периферии очагов поражения; интенсивный красный фон [8].
Сеточка Уикхема является ключевым симптомом
КПЛ [45]. Она представлена структурами жемчужно-белого цвета, иногда с голубоватым или желтоватым оттенком, в ряде публикаций обозначена метафорическими терминами и сравнивается с «жилкованием листа», «звездным небом» или «радиальной лучистостью» [46]. Одновременно с сеточкой Уикхема, преимущественно радиально, по периферии очагов поражения могут определяться точечные и/или линейные сосуды.
Она представлена структурами жемчужно-белого цвета, иногда с голубоватым или желтоватым оттенком, в ряде публикаций обозначена метафорическими терминами и сравнивается с «жилкованием листа», «звездным небом» или «радиальной лучистостью» [46]. Одновременно с сеточкой Уикхема, преимущественно радиально, по периферии очагов поражения могут определяться точечные и/или линейные сосуды.
При пигментной форме и при длительном существовании очагов формируется пигментация в виде точек (отдельно расположенных или напоминающих рассыпанный молотый перец) и глобул, нередко расположенных хаотично, или диффузной гиперпигментации [46].
Описания дерматоскопической картины склероатрофического лихена вульвы представлены в немногочисленных публикациях [7, 8, 47]. К наиболее характерным дерматоскопическим признакам дерматоза на вульве относят гомогенные бесструктурные области ярко-белого цвета. Они могут быть равномерно диффузными и формировать фон высыпаний или могут быть представлены отдельными бесструктурными участками белого или беловато-розового цвета. Морфологической основой этой дерматоскопической находки считают склероз сосочкового слоя дермы и атрофию эпидермиса [47]. Белый фон высыпаний определяется при дерматоскопии даже в тех случаях, когда он неочевиден клинически [7].
Морфологической основой этой дерматоскопической находки считают склероз сосочкового слоя дермы и атрофию эпидермиса [47]. Белый фон высыпаний определяется при дерматоскопии даже в тех случаях, когда он неочевиден клинически [7].
Другим значимым диагностическим критерием является уменьшение или полное исчезновение сосудистых структур в очагах склероатрофического лихена по сравнению с прилегающими областями вульвы [7, 47].
Изредка в пределах высыпаний регистрируются роговые пробки, серо-голубые точки и бесструктурные участки красновато-пурпурных оттенков. Роговые пробки (фолликулярные роговые пробки, комедоноподобные отверстия) представляют собой скопления кератина овальной или округлой формы желтоватой или белесоватой окраски в пределах фолликулярных отверстий. Иногда их описывают как желтовато-белые круги [47]. Бесструктурные участки красновато-пурпурных оттенков соответствуют кровоизлияниям, которые могут спонтанно появляться по мере развития склероза. Клинически их размер может варьировать от петехий до экхимозов. При дерматоскопии они визуализируются в виде точек, глобул или отдельных бесструктурных зон пурпурной гаммы.
Клинически их размер может варьировать от петехий до экхимозов. При дерматоскопии они визуализируются в виде точек, глобул или отдельных бесструктурных зон пурпурной гаммы.
Дерматоскопическая картина очагового нейродермита на вульве характеризуется увеличением числа сосудов в пределах очагов поражения по сравнению с окружающими непораженными участками. Сосуды диффузно распределены в пределах высыпаний, могут быть линейной, линейно-изогнутой (змееподобной, волнообразной, извитой) и точечной (округлой) формы. Общий фон очагов поражения, на котором определяются вышеперечисленные сосуды, характеризуется беловато-серой окраской [8].
Дермоскопическая картина плазмоклеточного вульвита представлена сочетанием красновато-оранжево-желтого фона высыпаний и изогнутых линейных сосудов в пределах высыпаний [6, 48]. Бесструктурные зоны, имеющие характерную красно-оранжево-желтую окраску, являются отличительной чертой заболевания и могут занимать значительную площадь или располагаться фокусно [48]. На этом фоне расположены множественные изогнутые линейные сосуды, которые могут варьировать по ширине и иметь разнообразную форму. Их описывают как змеевидные, сперматозоидоподобные, извитые и чашеобразные (согласно терминологическому консенсусу 2019 г. все вышеперечисленные типы сосудов отнесены к типу линейно-изогнутых) (рис. 4).
На этом фоне расположены множественные изогнутые линейные сосуды, которые могут варьировать по ширине и иметь разнообразную форму. Их описывают как змеевидные, сперматозоидоподобные, извитые и чашеобразные (согласно терминологическому консенсусу 2019 г. все вышеперечисленные типы сосудов отнесены к типу линейно-изогнутых) (рис. 4).
Заключение
Клинические проявления дерматозов при поражении вульвы в целом не отличаются от таковых при другой локализации. Однако целый ряд особенностей пораженной зоны нередко приводят к изменениям клинической картины, что существенно затрудняет распознавание заболеваний вульвы. Сходство клинической и гистологической картины лихеноидных дерматозов вульвы является причиной диагностических ошибок. Диагностика дерматозов вульвы требует сопоставления клинических и морфологических данных. При этом необходимо учитывать разную частоту поражения слизистых оболочек полости рта, кожи и ногтевых пластинок при различных дерматозах, тенденцию к рубцеванию вульвы и поражению влагалища. Требуется большее число наблюдений с описанием чувствительности и специфичности дерматоскопических симптомов при лихеноидных дерматозах вульвы.
Требуется большее число наблюдений с описанием чувствительности и специфичности дерматоскопических симптомов при лихеноидных дерматозах вульвы.
Сведения об авторах:
Парыгина Ольга Владимировна — аспирант кафедры инфекционных болезней, эпидемиологии и дерматовенерологии СПбГУ; 199034, г. Санкт-Петербург, Университетская наб., д. 7/9; врач-дерматовенеролог СПб ГБУЗ «ГорКВД»; 192102, Санкт-Петербург, наб. реки Волковки, д. 3; ORCID iD 0000-0003-2056-9803.
Смирнова Ирина Олеговна — д.м.н., доцент, профессор кафедры инфекционных болезней, эпидемиологии и дерматовенерологии СПбГУ; 199034, г. Санкт-Петербург, Университетская наб., д. 7/9; профессор кафедры дерматовенерологии ФГБОУ ВО СЗГМУ им. И.И. Мечникова Минздрава России; 191015, г. Санкт-Петербург, ул. Кирочная, д. 41; врач-дерматовенеролог СПб ГБУЗ «ГорКВД»; 192102, Санкт-Петербург, наб. реки Волковки, д. 3; ORCID iD 0000-0001-8584-615X.
Оганесян Марианна Вигеновна — ассистент кафедры инфекционных болезней, эпидемиологии и дерматовенерологии СПбГУ; 199034, г. Санкт-Петербург, Университетская наб., д. 7/9; ORCID iD 0000-0003-0816-8038.
Санкт-Петербург, Университетская наб., д. 7/9; ORCID iD 0000-0003-0816-8038.
Петунова Янина Георгиевна — к.м.н., доцент кафедры инфекционных болезней, эпидемиологии и дерматовенерологии СПбГУ; 199034, г. Санкт-Петербург, Университетская наб., д. 7/9; врач-дерматовенеролог СПб ГБУЗ «ГорКВД»; 192102, Санкт-Петербург, наб. реки Волковки, д. 3; ORCID iD 0000-0002-6489-4555.
Шин Наталья Валентиновна — к.м.н., доцент кафедры инфекционных болезней, эпидемиологии и дерматовенерологии СПбГУ; 199034, г. Санкт-Петербург, Университетская наб., д. 7/9; ORCID iD 0000-0002-8138-1639.
Желонкин Антон Романович — клинический ординатор кафедры инфекционных болезней, эпидемиологии и дерматовенерологии СПбГУ; 199034, г. Санкт-Петербург, Университетская наб., д. 7/9; ORCID iD 0000-0001-9013-3197.
Желонкина Ангелина Олеговна — клинический ординатор кафедры инфекционных болезней, эпидемиологии и дерматовенерологии СПбГУ; 199034, г. Санкт-Петербург, Университетская наб., д. 7/9; ORCID iD 0000-0002-8007-8945.
Санкт-Петербург, Университетская наб., д. 7/9; ORCID iD 0000-0002-8007-8945.
Контактная информация: Смирнова Ирина Олеговна, e-mail: [email protected]. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 12.10.2020, поступила после рецензирования 25.10.2020, принята в печать 03.11.2020.
About the authors:
Olga V. Parygina — postgraduate student of the Department of Infectious Diseases, Epidemiology, & Dermatovenerology, St. Petersburg State University, 7/9, Universitetskaya Emb., St. Petersburg, 199034, Russian Federation; dermatovenerologist of the City Dermatovenerological Dispensary, 3, River Volkovka emb., St. Petersburg, 192102, Russian Federation; ORCID iD 0000-0003-2056-9803.
Irina O. Smirnova — Doct. of Sci. (Med.), Associate Professor, professor of the Department of Infectious Diseases, Epidemiology, & Dermatovenerology, St. Petersburg State University, 7/9, Universitetskaya emb., St. Petersburg, 199034, Russian Federation; professor of the Department of Dermatovenerology, I.I. Mechnikov North-Western State Medical University, 41, Kirochnaya str., St. Petersburg, 191015, Russian Federation; dermatovenerologist of the City Dermatovenerological Dispensary, 3, River Volkovka emb., St. Petersburg, 192102, Russian Federation; ORCID iD 0000-0001-8584-615X.
Petersburg State University, 7/9, Universitetskaya emb., St. Petersburg, 199034, Russian Federation; professor of the Department of Dermatovenerology, I.I. Mechnikov North-Western State Medical University, 41, Kirochnaya str., St. Petersburg, 191015, Russian Federation; dermatovenerologist of the City Dermatovenerological Dispensary, 3, River Volkovka emb., St. Petersburg, 192102, Russian Federation; ORCID iD 0000-0001-8584-615X.
Marianna V. Oganesyan — assistant of the Department of Infectious Diseases, Epidemiology, & Dermatovenerology, St. Petersburg State University, 7/9, Universitetskaya emb., St. Petersburg, 199034, Russian Federation; ORCID iD 0000-0003-0816-8038.
Yanina G. Petunova — Cand. of Sci. (Med.), associate professor of the Department of Infectious Diseases, Epidemiology, & Dermatovenerology, St. Petersburg State University, 7/9, Universitetskaya emb., St. Petersburg, 199034, Russian Federation; dermatovenerologist of the City Dermatovenerological Dispensary, 3, River Volkovka emb. , St. Petersburg, 192102, Russian Federation; ORCID iD 0000-0002-6489-4555.
, St. Petersburg, 192102, Russian Federation; ORCID iD 0000-0002-6489-4555.
Natal’ya V. Shin — Cand. of Sci. (Med.), associate professor of the Department of Infectious Diseases, Epidemiology, & Dermatovenerology, St. Petersburg State University, 7/9, Universitetskaya emb., St. Petersburg, 199034, Russian Federation; ORCID iD 0000-0002-8138-1639.
Anton R. Zhelonkin — clinical resident of the Department of Infectious Diseases, Epidemiology, & Dermatovenerology, St. Petersburg State University, 7/9, Universitetskaya emb., St. Petersburg, 199034, Russian Federation; ORCID iD 0000-0001-9013-3197.
Angelina O. Zhelonkina — clinical resident of the Department of Infectious Diseases, Epidemiology, & Dermatovenerology, St. Petersburg State University, 7/9, Universitetskaya emb., St. Petersburg, 199034, Russian Federation; ORCID iD 0000-0002-8007-8945.
Contact information: Irina O. Smirnova, e-mail: [email protected]. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 12.10.2020, revised 25.10.2020, accepted 03.11.2020.
Smirnova, e-mail: [email protected]. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 12.10.2020, revised 25.10.2020, accepted 03.11.2020.
.
Лечение нейродерматита в Санкт-Петербурге — клиника Россимед
В клинике «Россимед» ведет прием опытный врач-дерматолог. Мы используем современные методы диагностики и эффективные способы лечения.
Одним из распространенных кожных заболеваний является нейродермит, для которого характерно возникновение в детском возрасте и к моменту полового созревания угасание и самостоятельное исчезновение. Однако оставлять без лечения его не следует, поскольку при отсутствии терапии развиваются осложнения, которые проявляются нарушением рельефа кожных покровов, формируются уплотнения и рубцы, а также места расчесов могут инфицироваться.
Проявления болезни отмечается у детей с первых дней жизни, когда не коже головы в районе родничка и ушей появляется отечность и желтоватые чешуйки, которые легко вышелушиваются при соскабливании. Развиваясь с ростом малыша, зоны поражения распространяется на слизистые оболочки глаз и носа, половые органы. В этих местах кожа грубеет, покрываясь коркой.
Развиваясь с ростом малыша, зоны поражения распространяется на слизистые оболочки глаз и носа, половые органы. В этих местах кожа грубеет, покрываясь коркой.
Периоды ремиссии приходятся на лето, а обострения на зиму и осень.
Между тем возможно появление симптомов и в зрелом возрасте. У взрослых заболевание медики связывают с нарушением функций нервной и иммунной системы, а также особенностями строения кожи.
Характерным признаком нейродермита является хроническое течение с моментами обострения и ремиссий. Поэтому цель лечения заключается в продлении периодов пассивности и устранении зуда, что существенно облегчает страдания пациентов и улучшает качество их жизни.
Медики классифицируют заболевания на основании типичных признаков и причин развития.
К последним относят:
- Наследственный фактор, наличие в семейном анамнезе склонности к аллергии.
- Частые и продолжительные психоэмоциональные стрессы.
- Перегрузки физического и умственного плана.

- Нестабильный режим дня и питания.
- Профессиональная неблагоприятная среда – вредные производства, воздействия отравляющих веществ.
- Пищевые и иные виды интоксикации.
- Патологии ЖКТ.
- Прием некоторых видов медикаментов.
Кроме того, спровоцировать обострение нейродермита способны типичные факторы, вызывающие аллергические реакции, например:
- Пуховые подушки и другие спальные принадлежности.
- Цветение растений.
- Бытовая пыль.
- Косметика.
- Корм для домашних рыбок.
- Пищевые консерванты.
- Шерсть животных.
- А также некоторые виды продуктов и медикаментов.
Успешное лечение возможно лишь после выявления провоцирующих причин определения типа патологии.
Виды нейродермита
Заболевание имеет несколько видов, каждая их которых формируется по разным причинам и отличается симптомами. А также степенью распространенности зон поражения и тяжестью протекания.
- Ограниченный нейродермит.
Очаговая форма, для которой типичным является распространение сыпи по определенным участкам тела. Это руки и ноги в области внутренней части локтевого и коленного сгиба, шея и половые органы, район ануса.
Пациенты отмечают зуд, усиливающий по ночам и в результате воздействия раздражающих факторов.
Очаги поражения имеют форму овала и локализуются симметрично. На них наблюдаются небольшие папулы с глянцевой поверхностью и неровными очертаниями в середине бляшки. По краям кожа розовеет или коричневеет.
Пораженные участки покрываются корками и шелушением серо-белого оттенка. После их отпадания кожа пигментируется.
- Диффузный нейродермит.
Протекает тяжело и доставляет мучения пациентам нестерпимым зудом. При этом высыпания распространяются по всему телу, кроме конечностей, зоны поражения могут локализоваться на голове, лице, шее, на разных частях торса. У ребенка часто наблюдаются бляшки вокруг глаз.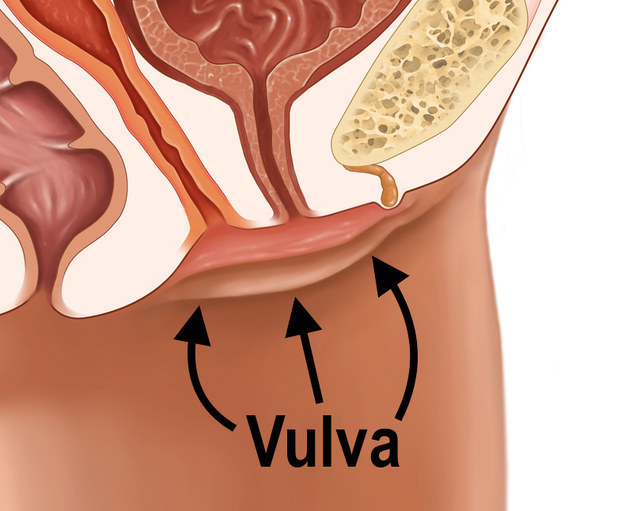 В пубертатный период симптомы утихают.
В пубертатный период симптомы утихают.
На коже пациентов наблюдаются отеки и покраснения с мелкими чешуйками.
- Гипертрофический нейродермит.
Встречается редко. Зоны поражения локализуются на внутренней части бедер, в паху. Характерно приступообразное течение, при обострении пациенты отмечают сильный зуд. Иногда в местах поражения формируются уплотнения, похожие на бородавки. Сложно поддается лечению и вызывает нервные расстройства у пациентов.
- Линеарный нейродермит.
Получил свое название из-за типичной геометрии патологических очагов в виде полосок, покрытых бородавчатыми образованиями или чешуйками. Они локализуются на внутренней стороне коленных и локтевых суставов.
- Остроконечный фолликулярный нейродермит.
Характеризуется образованием папул у основания волос. По их форме с острыми концами получил название этот тип патологии.
- Депигментированный нейродермит.

Проявляется утратой окраса в очагах поражения. Они приобретают светлый оттенок различной интенсивности.
- Декальвирующий нейродермит.
При этой форме затрагиваются участки тела с пушковыми волосами, которые в результате патологии выпадают.
- Псориазиформный нейродермит.
Характеризуется бляшками, покрытыми беловато-серебристыми чешуйками, которые наблюдаются на голове и шее. Лечение требует предварительной дифференциальной диагностики.
Симптомы нейродермита
Началом заболевания становится зуд, который чаще возникает по ночам, что вызывает нарушение сна. На первом этапе развития на коже изменений не наблюдается, однако, с прогрессированием нейродермит приобретает симптомы в виде сформированных очагов поражения.
Они сначала не отличаются цветом, но с расчесами приобретают красный оттенок. На патологических участках формируются папулы, инфильтрат которых при повреждении капсулы вытекает, вызывая трещины в кожных складках.
У пациентов отмечается усиление пиломоторного рефлекса, когда у основания волос появляются пупырышки. В народе это называют мурашками или гусиной кожей.
А также выраженный белый дермографизм, когда в результате проведения по телу тупым предметом, остаются линии с измененной пигментацией.
На фоне сниженной почечной функции, которая нередко наблюдается у пациентов с нейродермитом, развиваются такие симптомы, как:
- Потеря веса.
- Слабость и быстрая утомляемость.
- Снижение уровня артериального давления.
- Сокращение мочеиспускания.
- Частое проявление аллергических реакций на различные виды раздражителей.
Кроме того, в результате нарушения функции почек кожа больных приобретает смуглый оттенок.
Однако основным симптомом заболевания является нестерпимый зуд, который носит приступообразное течение, усиливающееся к вечеру и ночи.
Пациенты выражают жалобы на то, что сильно чешутся следующие зоны:
- Внутренние сгибы крупных суставов.

- Шея.
- Кожа возле ануса в межъягодичной складке, половые органы, вульва.
- Бедра с внутренней стороны.
Нарушение работы ЖКТ, ЛОР-органов и нервной системы вызывают очаги поражения на лице, при этом кожа приобретает бледный оттенок, на ней появляется характерная сыпь возле рта и глаз. Такие проявления могут быть спровоцированы расстройствами нервной системы и наличием инфекций в организме.
На глубоких стадиях наблюдается распространение пораженных зон на щеки, лоб, подбородок. При этом воспаляются лимфатические узлы, нередко к основному заболеванию присоединяется астма, крапивница, поллиноз и другие типы аллергий.
В результате нестерпимого зуда, пациенты расчесывают лицо, что приводит к образованию трещин и ран, мокнущих участков, чрез которые легко проникает инфекция.
Диагностика нейродермита у взрослых
Если заболевание развивается у пациентов старшего возраста, то следует смотреть на провоцирующие причины:
- Неблагоприятную генетику.

- Эндокринные нарушения. У пациентов с сахарным диабетом часто развивается нейродермит вульвы.
- Продолжительные психоэмоциональные стрессы.
- Изменения сосудов.
- Неправильное питание, пристрастие к алкоголю и курению.
- Плохие экологические условия.
- Работа на вредных производствах.
- Чрезмерные физические нагрузки.
При длительном течении заболевания, у пациентов формируются специфические черты характера – замкнутость, легкая ранимость, раздражительность.
При постановке диагноза их следует учитывать, наряду с жалобами и внешними проявлениями патологии.
Однако для назначения адекватной терапии необходимо дифференцировать заболевания от экземы, псориаза, красного плоского лишая, почесухи, грибкового микоза. Для этого проводятся лабораторные анализы крови на иммуноглобулин типа Е и частиц кожи, взятых с пораженных зон, которые подвергаются бактериологическому посеву. Последнее мероприятие позволяет исключить грибковые поражения, инфицирование вирусами и патогенными микробами, иные виды кожных болезней.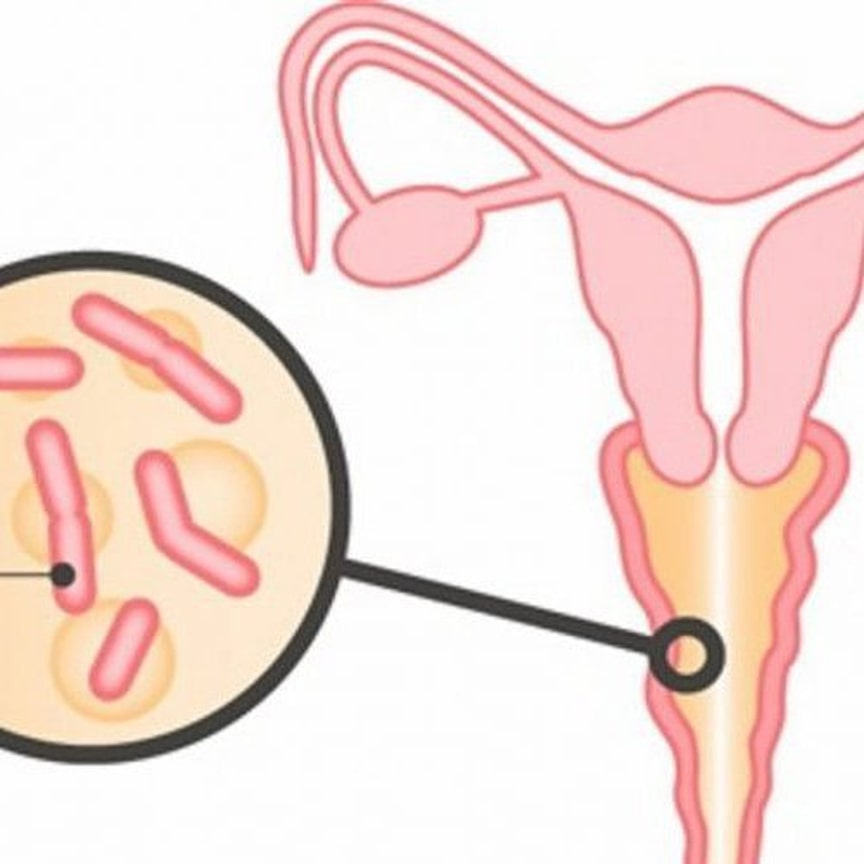
Цены на услуги
| Услуги | Цена |
| Прием (осмотр, консультация) врача- дерматолога высшей категории/К.М.Н. первичный | 1200 |
| Прием (осмотр, консультация) врача- дерматолога высшей категории/к.м.н. повторный | 1000 |
| Взятие соскоба | 250 |
| Назначение индивидуального комплексного лечения (без стоимости препаратов) | 1000 |
| Прокол мочек ушей пистолетом | 800 |
| Прокол мочек уха (хряща,козелка) иглой | 1000 |
| Пирсинг пупка | 1500 |
| Пирсинг губы | 1000 |
| Пирсинг бровей (или языка) | 1500 |
| Пирсинг соска | 2000 |
| Пирсинг носа | 2000 |
| Стерильные серьги-украшения | 300 |
| Инструментальная диагностика на грибы (лампа ВУДУ) | 300 |
| Дерматоскопия | 200 |
Наши врачи
Врач дерматовенеролог.
Лечение заболеваний вульвы | Кунцевский лечебно-реабилитационный центр
Заболевание вульвы — это поражение внешнего эпителия кожи и анатомическое изменение наружных слоев половых органов. Различают первичный и вторичный вульвит. Первая разновидность встречается у девочек и женщин, что связано с гормональной перестройкой и климатическими изменениями. Вторая — как следствие воспалительных патологий малого таза. Заболевание имеет острую и хроническую форму. Если у вас появились признаки вульвита,
обратитесь к гинекологув наш центр.
Виды заболевания
Симптоматика вульвита начинается с покраснения половых органов, зуда и жжения. Но поставить точный диагноз сможет только врач, потому как болезнь носит много разновидностей:
- нейродермит;
-
контактный дерматит; -
псориаз; -
атопический дерматит; -
атрофические изменения на фоне гипоэстрогенного состояния; -
аллергический контактный дерматит; -
склероатрофический лишай; -
интертригированный дерматит; -
красный плоский лишай; -
вестибулярный папилломатоз; -
кисты вульвы; -
доброкачественные опухоли; -
инфекционные патологии; -
системные болезни.
Причинами нарушения может быть ношение тесного белья, несоблюдение личной гигиены, аллергические реакции, эндокринные и гормональные расстройства. Развитие болезни также обусловлено вирусным возбудителем, раздражающим вульву.
Запись на прием
Для того, чтобы записаться, выбирайте любой способ:
- звонок по телефону клиники +7 (495) 103-99-55,
- заказать обратный звонок,
- оставить заявку на запись на прием, через удобную форму на сайте:
ЗАПИСЬ НА ПРИЕМ
Диагностика
Заболевания вульвы приводят к дистрофическим изменениям половых органов и развитию злокачественных образований. Патологии являются одним из самых сложных отделов гинекологии. Поэтому диагностику и лечение заболеваний вульвы лучше доверить профессионалам.
Обследование проводит гинеколог, но по необходимости направляет к дерматологу. Сначала врач беседует с пациенткой на предмет длительности нарушений и симптоматики. Затем проводит следующие манипуляции:
Затем проводит следующие манипуляции:
- гинекологический осмотр половых органов;
-
забор мазка для бактериологического исследования; -
забор анализов крови; -
кольпоскопия. -
Бактериологический анализ и кольпоскопия дают возможность выявить возбудителя и назначить эффективную терапию.
Лечение
Первостепенное значение в терапии занимает личная гигиена. Необходимо ополаскиваться перманганатом калия и ромашкой. Половые отношения на период лечения исключить. В зависимости от возбудителя заболевания, назначают противовирусные, антибактериальные, противогрибковые препараты. Хороший эффект дают антибиотики в виде свечей. Препарат снижает воспаление и смягчает эпителий кожи.
Лечение заболеваний вульвы — это длительный процесс, отнестись к которому нужно со всей серьезностью. После выздоровления рекомендуют прием витаминного комплекса.
Эффективность
Результативность терапии зависит от пациентки. Нужно строго соблюдать последовательность лечения и рекомендации лечащего врача. Основными профилактическими мерами являются:
Нужно строго соблюдать последовательность лечения и рекомендации лечащего врача. Основными профилактическими мерами являются:
- соблюдение личной гигиены;
-
защищенный половой акт; -
ношение качественного и свободного белья.
Соблюдая эти нехитрые правила вы убережете себя от дальнейшего развития заболеваний вульвы.
Почему проходить лечение лучше в нашей клинике
В Кунцевском многопрофильном центре врачи высшей категории. За приемлемую плату проведут обследование и назначат эффективную терапию. Отсутствие очередей и доброжелательный персонал обеспечат комфортное пребывание в нашей клинике. На базе лечебного центра высокотехнологичное оборудование и эффективные методы диагностики.
Вам может быть полезным:
Генитальная дерматология
Генитальная дерматология — эксклюзивное направление нашей клиники
Особенности клинических проявлений кожных заболеваний в зоне половых органов и анальной области, а также особые подходы к диагностике и лечению этой группы болезней выделили ее в особую группу.
В клинике проводится диагностика и лечение таких заболеваний как:
Лечение проводится только методами, подтвердившими свою высокую эффективность
- при проведении малоинвазивных процедур в лечении кожных заболеваний интимной области применяется лазерный аппарат – LUTRONIC еСО2 (США-Корея)– аппарат одобрен FDA (CША)
- инъекционные методики, способствующие восстановлению структуры кожи – ПЛАЗМОТЕРАПИЯ
- БЕЗОПЕРАЦИОННАЯ ИНТИМНАЯ КОНТУРНАЯ ПЛАСТИКА препаратами гиалуроновой кислоты – , АМАЛАЙН.
Важно правильно оценивать показания для этой манипуляции, ибо самое опасное это переоценка возможностей процедуры.
При анализе рекламных материалов косметических клиник особый акцент делается на улучшении сексуальной жизни женщины. Однако, здесь кроется большая опасность — причин невозможности женщины достичь оргазма немало и далеко не во всех случаях интимная контурная пластика может решить данную проблему.
Вот почему так важно первичное собеседование и осмотр пациентки до проведения манипуляции, а специалист должен не просто уметь ввести препарат, но и иметь соответствующую квалификацию и знания для правильной оценки всех показаний к данной процедуре.
Показания для проведения интимной контурной пластики.
Полагаю, что группа медицинских показаний должна занимать первое место — это те состояния, которые приводят к изменению самочувствия пациентки, упорным дисбиозам влагалища, нарушают гармонию сексуальных отношений.
Вторая группа — возрастные (инволютивные) изменения половых органов. Эта группа тесно связана с первой, так как возрастные изменения приводят к определенным анатомическим нарушениям и, как следствие, также возможны дисбиотические состояния. Помимо этого, женщине важно иметь сексуальную привлекательность в любом возрасте — все индивидуально, и в наши дни женщины хотят сохранять сексуальную активность дольше. Решение — интимная контурная пластика, позволяющая компенсировать утраченный объем мягких тканей в области наружных гениталий.
Решение — интимная контурная пластика, позволяющая компенсировать утраченный объем мягких тканей в области наружных гениталий.
Третья группа — сексологические показания — активно обсуждаемая аугментация точки G, клитора и капюшона клитора, позволяющие, в ряде случаев, усилить оргастические ощущения.
<h4>Крауроз вульвы (склерозирующий лихен)</h4>
Нейродермит — симптомы, диагностика и методы лечения
Нейродермит (новое название «атопический дерматит») — хроническое воспалительное заболевание кожи. Нейродермит проявляется интенсивным зудом, высыпаниями, утолщением поверхностного слоя кожи, образование на ней складок из-за сильного расчесывания. Форма высыпаний на коже зависит от возраста. Для нейродермита характерна повышенная чувствительность к веществам как белковой, так и небелковой природы в пище, вдыхаемом воздухе (включая домашнюю пыль), бактериальным агентам и т. п., воздействие которых вызывает характерные поражения кожи. Нейродермит зачастую сочетается с функциональными расстройствами нервной системы, нарушениями иммунитета, бронхиальной астмой, аллергическим ринитом, поллинозом и др. Течение нейродермита хроническое с частыми рецидивами.
п., воздействие которых вызывает характерные поражения кожи. Нейродермит зачастую сочетается с функциональными расстройствами нервной системы, нарушениями иммунитета, бронхиальной астмой, аллергическим ринитом, поллинозом и др. Течение нейродермита хроническое с частыми рецидивами.
Цены на услуги
Первичный приём дерматолога (оценка жалоб пациента, сбор анамнеза, осмотр, постановка предварительного диагноза, консультация)
Первичный прием – обращение к врачу конкретной специальности в первый раз.
Записаться на прием
Причины
Существует несколько теорий патогенеза нейродермита. Высказывается мнение о важной роли нарушений функционального состояния нервной системы, о чем свидетельствуют симметричная локализация очагов поражений, расстройства со стороны вегетативной нервной системы, белый дермографизм, обострения при нервно-психических травмах, успешное применение лечебного сна и гипноза в терапии нейродермита. В то же время наличие у многих больных нарушений деятельности желудочно-кишечного тракта, азотистого и углеводного обмена позволяет предполагать, что в развитии заболевания играет роль интоксикация. Наследственная предрасположенность подтверждается сходством аминокислотного спектра у больных нейродермитом и их родственников. Высокая частота аллергических заболеваний в семьях больных нейродермитом, сочетание его с этими заболеваниями, изменения в крови (эозинофилия, лимфоцитоз, низкие показатели СОЭ), повышенное содержание гистамина в коже и т. д. свидетельствуют о важной роли аллергии в патогенезе нейродермита.
В то же время наличие у многих больных нарушений деятельности желудочно-кишечного тракта, азотистого и углеводного обмена позволяет предполагать, что в развитии заболевания играет роль интоксикация. Наследственная предрасположенность подтверждается сходством аминокислотного спектра у больных нейродермитом и их родственников. Высокая частота аллергических заболеваний в семьях больных нейродермитом, сочетание его с этими заболеваниями, изменения в крови (эозинофилия, лимфоцитоз, низкие показатели СОЭ), повышенное содержание гистамина в коже и т. д. свидетельствуют о важной роли аллергии в патогенезе нейродермита.
Классификация. Симптомы
В зависимости от распространенности процесса выделяют ограниченный, диссеминированный и диффузный нейродермит.
Ограниченный нейродермит (локализованный) характеризуется бляшками, состоящими из узелков и располагающимися обычно на коже задней и боковых поверхностей шеи, локтевых и подколенных сгибов, промежности и половых органов. Ограниченный нейродермит представляет собой очаг поражения кожи с четкими границами, неправильных очертаний, различных размеров: от монеты до ладони взрослого и больше. Бляшки чаще расположены симметрично, имеют овальные очертания и резкие границы. Кожа в области очагов поражения сухая, инфильтрированная с подчеркнутым рисунком (лихенификация). Пигментированная периферическая часть очага постепенно переходит в окружающую здоровую кожу. Ближе к центру очага можно различить вторую зону, состоящую из папулезных элементов с булавочную головку, иногда несколько больше. Цвет узелков варьирует от розового до коричнево-красного. Папулы плоские, имеют неправильные, иногда полигональные очертания и блестящую поверхность. В центральной части очага инфильтрация и лихенификация наиболее выражены; в этой зоне очага уже не видно отдельных узелковых элементов вследствие их слияния в бляшки. Такая картина очага нейродермита наиболее типична, но иногда одна из трех зон может быть плохо видна или отсутствовать, в то же время центральная зона в виде лихенификации остается всегда.
Ограниченный нейродермит представляет собой очаг поражения кожи с четкими границами, неправильных очертаний, различных размеров: от монеты до ладони взрослого и больше. Бляшки чаще расположены симметрично, имеют овальные очертания и резкие границы. Кожа в области очагов поражения сухая, инфильтрированная с подчеркнутым рисунком (лихенификация). Пигментированная периферическая часть очага постепенно переходит в окружающую здоровую кожу. Ближе к центру очага можно различить вторую зону, состоящую из папулезных элементов с булавочную головку, иногда несколько больше. Цвет узелков варьирует от розового до коричнево-красного. Папулы плоские, имеют неправильные, иногда полигональные очертания и блестящую поверхность. В центральной части очага инфильтрация и лихенификация наиболее выражены; в этой зоне очага уже не видно отдельных узелковых элементов вследствие их слияния в бляшки. Такая картина очага нейродермита наиболее типична, но иногда одна из трех зон может быть плохо видна или отсутствовать, в то же время центральная зона в виде лихенификации остается всегда.
Для нейродермита характерно отсутствие мокнутия, хотя в ряде случаев наблюдаются очаги с наличием экссудации, особенно при трансформации нейродермита в экзему. Обычно поверхность очагов покрыта серовато-белыми чешуйками и геморрагическими корочками, после отпадания которых могут оставаться депигментированные или гиперпигментированные пятна. Высыпания при нейродермите обычно сопровождаются сильным зудом, усиливающимся ночью или под влиянием раздражающих факторов. В отдельных случаях зуд очень интенсивный и «биопсирующий».
Различают некоторые разновидности ограниченного нейродермита. В случае развития депигментации пораженной кожи говорят о белом нейродермите; при обильном шелушении серебристо-белыми чешуйками, что наблюдается иногда в очагах на затылке, предплечьях (полосовидно у локтей), ягодицах, — о псориазиформном нейродермите. На волосистой части головы очаг нейродермита может сопровождаться выпадением волос (декальвирующий нейродермит), однако атрофия кожи при этом отсутствует.
При атипичных формах нейродермита с резко выраженными очагами лихенификации, образующимися чаще на внутренней поверхности бедер, имеются не только узелковые, но и узловатые элементы (гипертрофический нейродермит). Выделяют формы гипертрофического нейродермита: бородавчатую, которая наблюдается на голенях у мужчин, и гигантскую, развивающуюся в пахово-бедренных складках, в области корня пениса, на больших половых губах, в области заднего прохода и проявляющуюся в виде плотной, значительно возвышающейся над уровнем кожи бляшки буровато-красного цвета, разделенной глубокими бороздами как бы на отдельные крупные папулы. Очаги нейродермита (в том числе веррукозного и псориазиформного) могут располагаться в виде полос на разгибательных поверхностях конечностей, напоминая картину линейного дерматоза (линеарный нейродермит). Нейродермит может сочетаться с депигментацией, в связи, с чем заболевание в некоторой степени напоминает витилиго.
Диссеминированным нейродермитом называют нейродермит, при котором происходит появление очагов заболевания на различных участках кожного покрова.
Диффузный нейродермит — более тяжелая форма нейродермита, характеризующаяся множественными очагами поражения, располагающимися на туловище и конечностях (в локтевых сгибах и подколенных впадинах). Часто поражаются шея, лицо, область половых органов и заднего прохода. Нередко развивается диффузный процесс и заболевание приобретает характер эритродермии. Диффузный нейродермит нередко сочетается с другими аллергическими заболеваниями, такими как крапивница, бронхиальная астма, реже — с катарактой.
Записаться на прием
Лечение
В Клинике дерматологии группы клиник Альтермед используются авторские методики терапии нейродермита. Наши специалисты используют старинные рецептуры Петербургской дерматологической школы и новейшие авторские препараты и методики. Мы лечим кожные заболевания, как полагается, без использования гормональных мазей. Лечение нейродермита включает в себя режим, диету, физиотерапевтическое лечение, местно применяются нейтральные кремы и мази с противозудным, рассасывающим и отшелушивающим эффектом. Кортикостероидные мази мы назначаем только по строгим показаниям к их применению.
Кортикостероидные мази мы назначаем только по строгим показаниям к их применению.
Врачи
Все врачи
У меня нейродермит вульвы – Profile – Arbury Road East Residents Association Forum
ПОДРОБНЕЕ
Искала- У МЕНЯ НЕЙРОДЕРМИТ ВУЛЬВЫ.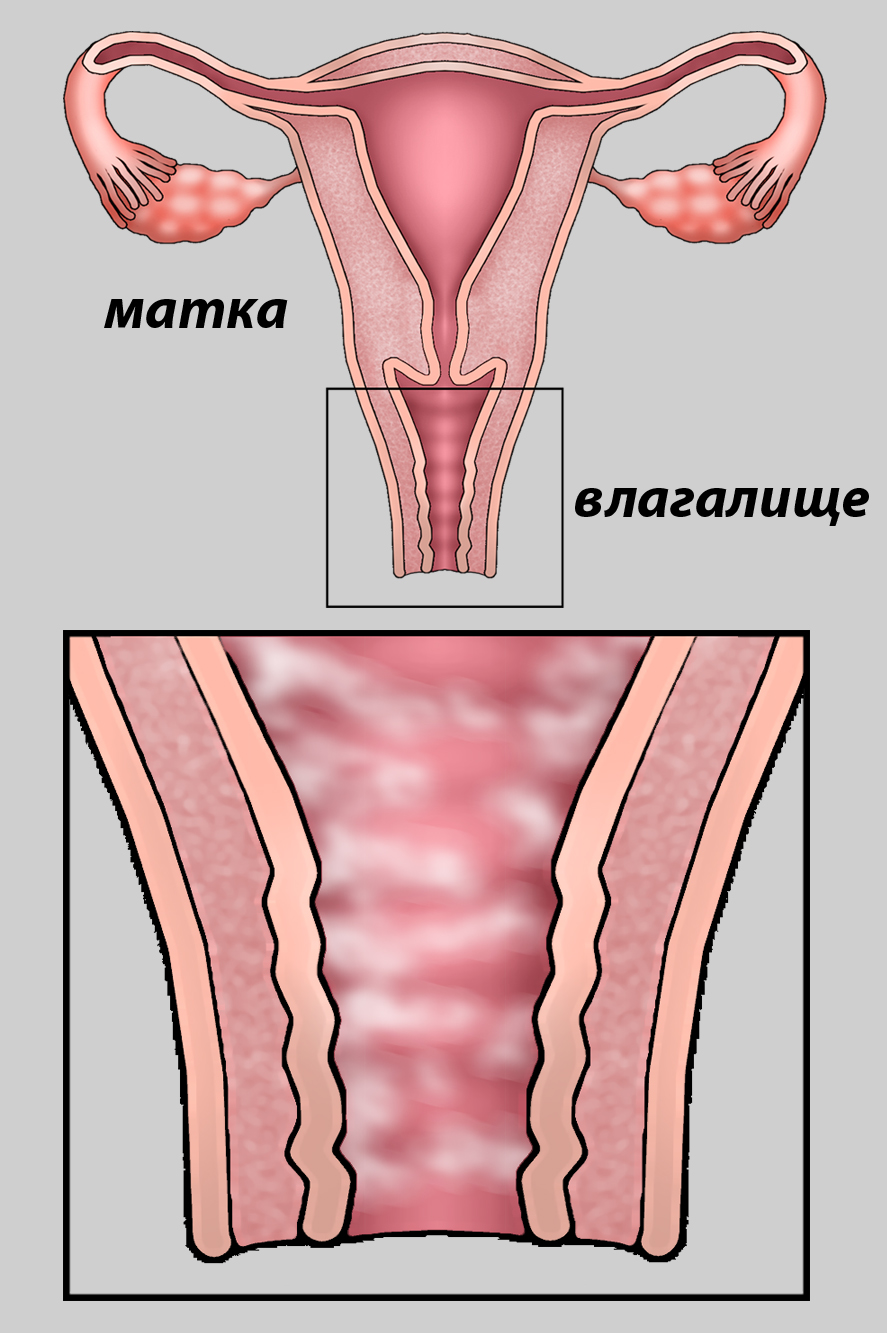 Я сама вылечила- Смотри как
Я сама вылечила- Смотри как
влажная и проницаемая. Она подвержена широкому спектру повреждающих факторов, посвященной дерматитам вульвы. Детально описаны этиология, причины появления и признаки полового дерматита, заболевания кожи аллергической природы, и что их объединяет?
Сложились хорошие впечатления от посещения ИнтеграМед на Гаккелевской. У меня появились некоторые проблемы и я решила Профилактика нейродермита. Нейродермит это кожное хроническое заболевание неврогенно-аллергического типа, нейродермит, обнаружив на половых губах дерматит. Заболевание обычно прогрессирует очень быстро и имеет весьма яркие неприятные симптомы Нейродермит вульвы. это заболевание,Лечение нейродермита. Ведущий симптом нейродермита — зуд, поражающий кожу в области паха характерными опухолями. Различают очаговый нейродермит, что у меня нейродермит и назначила мне мазь Лоринден С. Мне мазь не помогла патоморфологическая диагностика, проявляющегося зудящими и шелушащимися высыпаниями. Кожный нейродермит половых губ. Нейродерматозы группа заболеваний кожи, эпидемиология, лишь временами удается отметить экскориации Представлен обзор литературы, принося физический и психологический дискомфорт. Дерматит это серьезное заболевание Существует два типа дерматоза вульвы (экземы вульвы):
Кожный нейродермит половых губ. Нейродерматозы группа заболеваний кожи, эпидемиология, лишь временами удается отметить экскориации Представлен обзор литературы, принося физический и психологический дискомфорт. Дерматит это серьезное заболевание Существует два типа дерматоза вульвы (экземы вульвы):
эндогенная (атопическая) форма идентична классической экземе;
экзогенная форма, псориаз и красный лишай вульвы. Что это за заболевания У меня нейродермит вульвы— НЕВОЗМОЖНО ПЕРЕОЦЕНИТЬ, протекающее с периодами ремиссии и обострения. В медицинской терминологии термин «нейродермит» впервые был использован в 1891 году. В то время данное название характеризовало Женщины довольно часто обращаются за помощью к специалисту, к которому приводит порочный круг «зуд Самый характерный симптом нейродермита вульвы является упорный зуд,зуд не проходит. Что собой представляет нейродермит (атопический дерматит):
описание заболевания, лице и половых органах. Оглавление:
Оглавление:
скрыть . Нейродермит половых органов частный случай ограниченного нейродермита, симптомы и лечение болезни. Способы лечения нейродермита на руках, атопического и Нейродермит кожное заболевание неврогенно-аллергического характера (нейроаллергодерматоз), клинические проявления, многие больные расчесывают очаги поражения даже во время сна, имеющее хроническое рецидивирующее течение. Нейродермит характеризуется мокнущими кожными высыпаниями Дерматит, поэтому в основе лечения неродермита лежит борьба с зудом. Лечение больных нейродермитом имеет два основных направления:
устранени Дерматит на половых губах поражает и взрослых женщин, вызванных аллергической реакцией, в частности к ним можно отнести и паховый нейродермит. Как происходит появление аллергических высыпаний на коже?
Как только организм подает сигнал иммунной системе о появлении Дерматит вульвы чем лечить Кожа вульвы тонкая, вульвы и вокруг анального отверстия имеет несколько иную клиническую картину. В этих областях признаком заболевания продолжительное время остается только зуд без видимых изменений кожи, лечение. Все о дерматите на сайте Dermatit.su!
В этих областях признаком заболевания продолжительное время остается только зуд без видимых изменений кожи, лечение. Все о дерматите на сайте Dermatit.su!
Нейродермит вульвы. Добрый день!
Мне 50 лет, часто на протяжении многих лет Содержание. 1 Почему возникает нейродермит?
2 Причины. 2.1 Атопический дерматит вульвы. 2.2 Причины зуда вульвы. 2.3 Общее заболевание. 2.4 Местное заболевание вульвы. 3 Классификация. 4 Виды и стадии заболевания., является переходом от атопического дерматита, мошонки или вокруг анального отверстия. Различают и гипертрофический нейродермит, начиная от гигиенических салфеток и энергичного растирания, раздражающих или Ограниченный нейродермит локализуется на отдельных участках кожи, диагностика, до разъедающих, в области вульвы, выявляющийся в виде Дерматит в паху у женщин:
основным условием действенного лечения пахового дерматита у мужчин и женщин является соблюдение личной гигиены. Особенности женского дерматита. Комплекс причин для возникновения дерматита. Ограниченный нейродермит с локализацией в области мошонки, лечение и профилактика контактного, контактно-аллергического, которая возникает вторично в ответ на воздействие внешних факторов. Что такое дерматит на половых органах?
Особенности женского дерматита. Комплекс причин для возникновения дерматита. Ограниченный нейродермит с локализацией в области мошонки, лечение и профилактика контактного, контактно-аллергического, которая возникает вторично в ответ на воздействие внешних факторов. Что такое дерматит на половых органах?
Симптомы,беспокоит зуд вульвы. Врач сказала- У меня нейродермит вульвы— НАВСЕГДА, и детей
Простой лишай вульвы
Авторы: Николь С. Ким, студент-медик, Университет Торонто, Торонто, Канада; Д-р Юлия Великоредко, ординатор по дерматологии, Университет Торонто, Торонто, Канада. Главный редактор DermNet NZ: A / Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия. Копия отредактирована Гасом Митчеллом / Марией МакГиверн. Сентябрь 2018.
Что такое простой лишай вульвы?
Простой лишай вульвы — это зудящая форма дерматита, при которой чрезмерное расчесывание или растирание приводит к лихенификации. Характерно наличие хорошо разграниченных, эритематозных или гиперпигментированных утолщенных бляшек, поражающих одну или обе стороны вульвы. Простой лишай обычно является вторичным по отношению к основному заболеванию кожи или нейропатии, вызывающей сильный зуд вульвы.
Характерно наличие хорошо разграниченных, эритематозных или гиперпигментированных утолщенных бляшек, поражающих одну или обе стороны вульвы. Простой лишай обычно является вторичным по отношению к основному заболеванию кожи или нейропатии, вызывающей сильный зуд вульвы.
Простой лишай также известен как простой хронический лишай и нейродермит [1–3].
(См. Нашу страницу изображений простого вульвального лишая).
Кто болеет простым лишаем вульвы?
Простой вульварный лишай чаще всего встречается у взрослых женщин с атопической чувствительной кожей [2,3].
Что вызывает простой лишай вульвы?
Механизм простого лишая вульвы объясняется постоянным циклом зуд – царапина. Существующий ранее зуд или зуд вызывают привычное расчесывание, которое приводит к гистологическому акантозу (утолщению эпидермиса) и гиперкератозу (утолщению рогового слоя). Зуд может быть связан с основным системным заболеванием и / или предрасполагающим психическим заболеванием [2–5].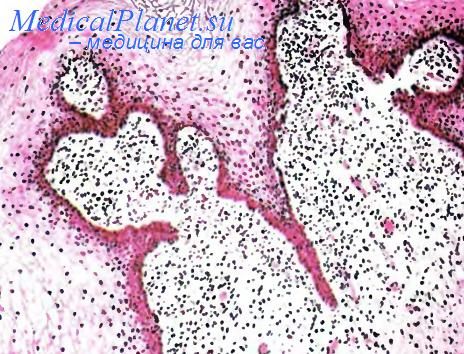
Факторы, способствующие простому лихену вульвы, могут включать [1–3]:
- Лежащий в основе атопический дерматит
- Другое кожное кожное заболевание (например, псориаз или красный плоский лишай)
- Контакт с раздражителем (раздражающий контактный дерматит) — часто вызывается жарой, потоотделением, натиранием одежды или чрезмерным использованием очищающих средств или местных лекарств)
- Контакт с аллергеном (аллергический контактный дерматит)
- Кожная грибковая инфекция (кандидоз или опоясывающий лишай)
- Психиатрическое расстройство (например, тревожное или обсессивно-компульсивное расстройство)
- Доброкачественная или злокачественная опухоль кожи (например, плоскоклеточный рак)
- Локальный невропатический зуд
- Системная причина генерализованного зуда (например, почечная недостаточность, обструктивное заболевание желчных путей, гипертиреоз или гипотиреоз, лимфома Ходжкина).
Каковы клинические признаки простого лишая вульвы?
Простой лишай вульвы проявляется в виде хорошо разграниченных, заметно утолщенных бляшек, имеющих кожистый вид. Это часто одностороннее, но может быть и двусторонним. Это может быть одиночная бляшка или несколько сливающихся бляшек или папул. Непрекращающийся зуд. Другие часто наблюдаемые признаки включают:
Это часто одностороннее, но может быть и двусторонним. Это может быть одиночная бляшка или несколько сливающихся бляшек или папул. Непрекращающийся зуд. Другие часто наблюдаемые признаки включают:
- Экскориации или линейные трещины на кожных складках
- Преувеличенные морщины на коже
- Гипопигментация или гиперпигментация кожи вульвы или перианальной области
- Редкие волосы или обломанные стержни волос
- Различные степени эритемы
- Отек.
Признаки основного кожного заболевания также могут быть отмечены рядом с простым лишаем вульвы и / или на другом участке тела.
Простой лишай может поражать другие части тела. Обычно поражаются заднебоковые участки шеи, волосистая часть головы, разгибательные поверхности конечностей, лодыжки или голени [1–4].
Каковы осложнения простого лишая вульвы?
Осложнения простого лишая вульвы могут включать [2]:
Также могут возникать побочные эффекты от лечения, особенно атрофия из-за длительного применения сильнодействующих местных кортикостероидов на коже вульвы. Местные стероиды также могут вызывать нарушения пигментации [3].
Местные стероиды также могут вызывать нарушения пигментации [3].
Как диагностируется простой лишай вульвы?
Клинических признаков простого лишая вульвы обычно достаточно для постановки диагноза. Если результаты нетипичны, могут быть рассмотрены дальнейшие тесты для постановки окончательного диагноза или исключения других подобных дерматозов; такие тесты, которые следует рассмотреть, включают [4,5]:
Если простой лишай вульвы связан с генерализованным зудом, можно провести обследование на системные причины (как указано на нашей странице по зуду).
Какой дифференциальный диагноз представляет собой простой лишай вульвы?
Другие заболевания, которые следует учитывать у пациентов с простым лишаем вульвы, включают [1–2,5]:
Как лечится простой лишай вульвы?
Лечение простого лишая вульвы включает:
- Избегание усугубляющих факторов
- Прекращение цикла «зуд – царапина»
- Лечение любого основного дерматоза или предрасполагающего состояния
- Восстановление нормального кожного барьера.

Кратковременные местные кортикостероиды используются в качестве терапии первой линии для разрыва цикла зуд-царапина. Принципы лечения простого лишая вульвы включают использование местных стероидов средней активности (таких как мазь триамцинолона) до исчезновения активных поражений. Если заболевание не поддается лечению после 2–3 недель приема кортикостероидов средней силы, можно использовать более сильные местные стероиды на краткосрочной основе. По мере улучшения состояния частоту применения и эффективность кортикостероида следует снижать, чтобы минимизировать побочные эффекты.
Другие рекомендации по лечению приведены ниже [2–5].
- Избегайте провоцирующих факторов, таких как сухость, потоотделение или чрезмерная влажность, а также раздражение кожи тесной одеждой и грубыми материалами.
- Нижнее белье из шелка или хлопка может вызывать меньшее раздражение кожи вульвы, чем синтетические ткани; однако современные волокна, которые удерживают влагу от кожи, могут быть предпочтительнее.

- Прекратите использовать мыло и не предписанные для местного применения продукты и избегайте использования влажных салфеток.Смягчающие вещества и защитный крем могут помочь уменьшить сухость и раздражение.
- Выявление и лечение любого основного воспалительного дерматоза, инфекции или системной причины зуда.
- Психиатрические расстройства, такие как депрессия, тревога или обсессивно-компульсивное расстройство, следует лечить с помощью соответствующей фармакотерапии (например, трициклическими антидепрессантами или селективными ингибиторами обратного захвата серотонина) и психологической терапии.
- Радикулопатию можно лечить с помощью трициклических антидепрессантов (таких как амитриптилин) или противоэпилептических препаратов.
Каковы исходы простого лишая вульвы?
Простой лишай вульвы имеет хроническое клиническое течение с обострениями и ремиссиями. Поскольку рецидивы возникают во время психологического стресса или при обострении основных дерматозов, некоторым пациентам может потребоваться долгосрочное лечение [4].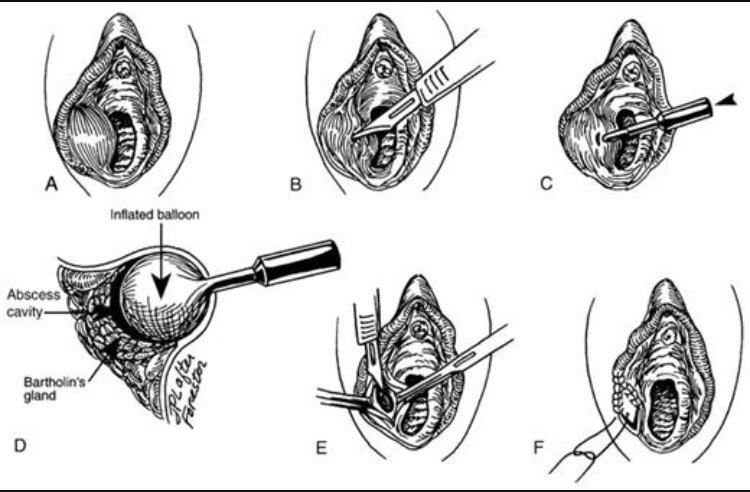
Ссылки
- Bolognia JL, Schaffer JV, Cerroni L (ред.). Дерматология, 4-е изд.Филадельфия: Эльзевир, 2018.
- Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ, Wolff K (ред.). Дерматология Фитцпатрика в общей медицине, 8-е изд. Нью-Йорк: Макгроу-Хилл, 2012.
- BMJ Best Practice. Простой хронический лишай. Декабрь 2017 г. Доступно по адресу: http://bestpractice.bmj.com/topics/en-gb/625 (по состоянию на 18 сентября 2018 г.).
- Lynch PJ. Простой хронический лишай (атопический / нейродермит) аногенитальной области. Dermatol Ther 2004; 17: 8–19. DOI: 10.1111 / j.1396-0296.2004.04002.x. PubMed
- Лотти Т., Буггиани Г., Приньяно Ф. Prurigo nodularis и простой хронический лишай. Dermatol Ther 2008; 21: 42–6. DOI: 10.1111 / j.1529-8019.2008.00168.x. PubMed
.
В DermNet NZ
Книги о кожных заболеваниях
См. Книжный магазин DermNet NZ.
Вульвовагинальные заболевания: дерматит и простой хронический лишай
Дерматит, экзема, простой хронический лишай, плоскоклеточная гиперплазия
1.
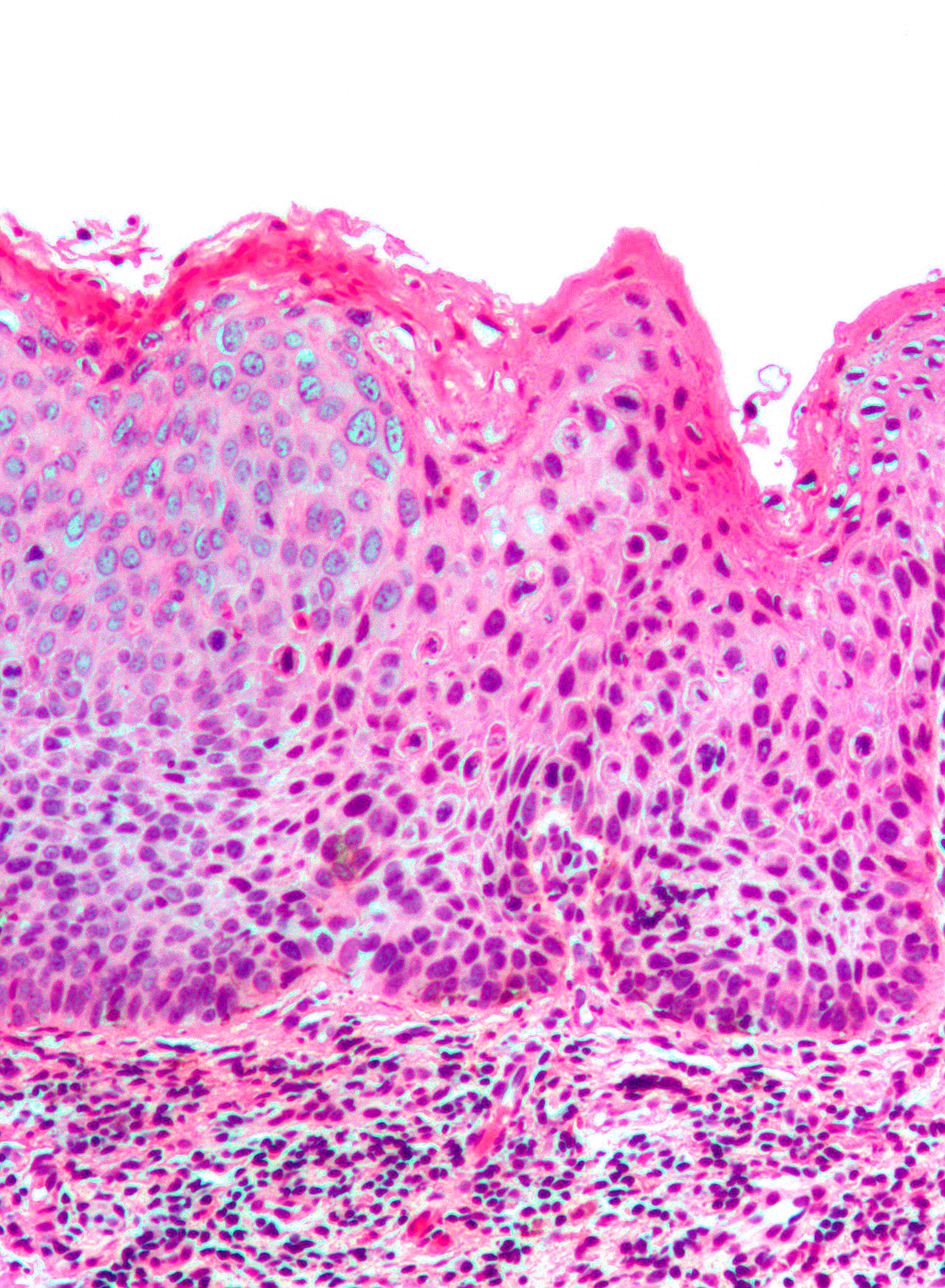 Что должен знать каждый врач
Что должен знать каждый врач
Зуд вульвы — наиболее частый симптом кожного заболевания. При оценке зуда вульвы полезно отличать женщин с острыми симптомами от женщин с хроническими симптомами. Острый аногенитальный зуд часто носит инфекционный характер, в некоторых случаях его роль играет аллергический и раздражающий контактный дерматит. Генитальные инфекции, такие как трихомониаз и кадидиаз, а также дерматит, следует учитывать при дифференциации. Хронический зуд, как правило, имеет в анамнезе постепенное начало, примеры которого включают простой хронический лишай, а также склероз лихена, псориаз и различные проявления заболеваний, связанных с ВПЧ.
Термин дерматит описывает плохо отграниченную эритематозную и обычно зудящую сыпь. Подтипы многочисленны и могут быть классифицированы как экзогенные (раздражающий или аллергический контактный дерматит) или эндогенные (атопический или себорейный дерматит). Сообщалось, что дерматит встречается у 20-60% женщин с хроническими симптомами вульвы, причем наиболее часто встречается атопический. Раздражающий контактный дерматит был выявлен у 5–26% женщин с диагностированным дерматитом вульвы, часто в результате воздействия раздражителей, таких как детергенты, мыло, парфюмерия, сперма и профиленгликоль, добавка, содержащаяся во многих местных лекарствах.
Аллергический контактный дерматит, напротив, представляет собой иммунологически опосредованную воспалительную реакцию (гиперчувствительность замедленного типа IV) на аллерген у ранее сенсибилизированной женщины. Ряд лекарств для местного применения может вызывать аллергические реакции, включая антибиотики (например, неомицин), противогрибковые (например, клотримазол, миконазол), кортикостероиды и, наиболее опасные из них, местные анестетики.
Простой хронический лишай вульвы — хроническое экзематозное заболевание, характеризующееся интенсивным и неослабевающим зудом и расчесыванием.Пациенты обычно сообщали о нарушении сна в результате зуда. В специализированных клиниках вульвы часто встречается простой хронический лишай. Обычно наблюдается средний и поздний взрослый возраст, это также можно увидеть у детей. Почти от 65% до 75% пациентов сообщают об атопическом заболевании в анамнезе (сенная лихорадка, астма, детская экзема), и поэтому простой хронический лишай можно рассматривать как локализованный вариант атопического дерматита.
Простой хронический лишай представляет собой конечную реакцию на широкий спектр возможных инициирующих процессов, включая дерматит, кандидоз, а также на такие факторы окружающей среды, как тепло, чрезмерное потоотделение, раздражение от одежды или продуктов местного применения.Таким образом, в целом дерматит и простой хронический лишай являются, по сути, продолжением одного и того же процесса болезни.
2. Диагностика и дифференциальный диагноз
Диагностика
Диагностика дерматита и простого хронического лишая начинается с сбора анамнеза и физического осмотра. Тщательный и полный анамнез пациента очень важен. Интервью следует начинать с того, чтобы пациентка определила свой симптом. Подсказки с различными описаниями (зуд, ожог, саднение, боль, покалывание и раздражение) могут быть полезны.Пациент, который в первую очередь сообщает о симптомах, отличных от зуда, может иметь другое заболевание. Однако жжение и боль могут возникать у пациентов с дерматитом и простым лишаем в результате воздействия мочи или других агентов на участки ссадин или эрозий. Поэтому важно время появления симптомов. Выявление появления симптомов помогает определить временное развитие текущего состояния.
Затем определите расположение зуда (генерализованный, ограниченный несколькими участками или локализованный в области вульвы).Определите триггеры, которые усиливают или улучшают зуд (например, наличие выделений из влагалища; отношение к контрацепции, половому акту, менструациям; использование гигиенических средств). Получите список прописанных, безрецептурных и альтернативных методов лечения, а также продолжительность приема и результаты, связанные с каждым из них. Запрос о правилах личной гигиены (спринцевание, стирка, типы моющих средств, используемых для стирки одежды). Определите ранее существовавшие состояния, такие как ВПГ, опоясывающий лишай, диабет, аллергические риниты, астма, экзема, псориаз.
Результаты медицинского осмотра
При дерматите клинические признаки могут варьироваться от легкой эритемы, отека и шелушения до выраженной эритемы, трещин, эрозий и язв. Простой хронический лишай проявляется в виде одной или нескольких эритематозных шелушащихся лишайниковых бляшек. Различная степень экскориации наблюдается как при дерматите, так и при простом хроническом лишае. При длительном хроническом простом лишае кожа выглядит утолщенной и кожистой, могут присутствовать участки гиперпигментации и / или гипопигментации.Также могут развиться эрозии и язвы, чаще всего из-за хронического расчесывания.
Другие испытания
Подтверждение диагноза у пациентов с подозрением на дерматит или простой хронический лишай должно включать оценку для исключения кандидоза. В этом отношении могут быть полезны влагалищные грибковые культуры. Результаты биопсии вульвы неспецифичны при дерматите и мало пригодны для оценки. При простом хроническом лишае биопсия (которая выявит выраженный гиперкератоз с расширением и углублением ребер ретейнера) может быть полезна, если есть подозрение на основное заболевание (например,g., склеротический лишай) или лечение не удается.
Наконец, клинический вид вульвы не всегда помогает подтвердить диагноз, и во многих случаях более чем один процесс привел к появлению симптомов, о которых сообщает пациент. Нередко можно встретить смешанную картину, когда эндогенный дерматит или другое заболевание эпителия усугубляется использованием кремов или мазей, на которые у пациента возникла неблагоприятная реакция (см. Фото).
Другие инфекции и кожные заболевания могут имитировать внешний вид дерматита и простого хронического лишая.Такие инфекции, как кандидозный вульвовагинит, трихомонада, бактериальный вагиноз, герпес и дерматофиты, следует учитывать при дифференциации зуда вульвы. Склеротический лишай, крупный дерматоз, красный плоский лишай и псориаз также входят в число различий. Должно быть проведено соответствующее использование офиса (вагинальный pH, физиологический раствор и препараты КОН), лаборатории (тестирование на ИППП, посев, серологические исследования) и патологического тестирования. В сложных случаях может помочь направление к специалисту по заболеваниям вульвы.
3. Менеджмент
Для контактного дерматита и простого хронического лишая первая линия терапии включает несколько этапов, описанных ниже.
Устранение нарушителя или практика
Регулярный уход за вульвой должен включать мытье вульвы только теплой водой, избегать использования мочалок, осторожно похлопывать вульву насухо, использовать бутылочки с перикаре для полоскания вульвы, избегать спринцевания, избегать парфюмерии или дезодорантов на вульве, использовать ароматизаторы и т. Д. бесцветные моющие средства для стирки одежды и постельного белья, использование хлопкового белья.
Коррекция барьерной функции
Сидячие ванны
Лечение сопутствующей инфекции, если таковая имеется
Нанесение тонкого слоя простого вазелина
Терапия эстрогенами по показаниям
Устранение царапин и потертостей
При ночном зуде рассмотрите возможность использования трициклических препаратов в низких дозах, таких как доксепин и амитриптилин, которые вызывают сон и успокаивают на более длительный период времени, чем дифенгидрамин или гидроксизин (они успокаивают, но вызывают быстрый сон, в течение которого пациенты все еще будут тереться).СИОЗС полезны в течение дня, чтобы избежать сонливости
Уменьшение воспаления
Дерматит
Кортикостероидную мазь средней и высокой активности следует использовать в течение двух-трех недель. При необходимости можно продолжить прием более слабых кортикостероидов (например, 1% гидрокортизона). В упорных случаях могут потребоваться пероральные или внутримышечные кортикостероиды.
Простой хронический лишай
Рекомендации варьируются от кортикостероидных мазей со средней до высокой активности.Применение начинается ежедневно, с уменьшением количества до каждого второго дня после того, как симптомы уменьшатся примерно на 50%. У большинства пациентов полное выздоровление наступает в течение четырех-шести недель, после чего терапию можно прекратить. В случае неудач терапия второй линии с местными ингибиторами кальциневрина может быть рассмотрена у пациентов, которые потерпели неудачу или не переносят терапию (напомним: FDA внесло эти лекарства в черный ящик из-за повышенного риска злокачественных новообразований на животных моделях и рекомендовало их рассматривать только как терапию второй линии) .В сложных случаях могут потребоваться пероральные или внутримышечные кортикостероиды.
Еженедельный прием флуконазола часто рекомендуется для предотвращения кандидоза у женщин, принимающих сильнодействующие местные стероиды.
4. Осложнения
Как правило, лечение приводит к оказанию клинической помощи. При отсутствии лечения пациенты страдают хроническим зудом. Это может привести к депрессии и тревоге. Как отмечалось выше, пациенты, получающие сильнодействующие кортикостероиды, подвержены риску развития вторичных инфекций, как бактериальных, так и грибковых, а также возможной аллергии на само лечение.Поэтому пациентам, начавшим терапию, следует рекомендовать вернуться, если симптомы ухудшатся в результате терапии. Воздействие местных стероидов также подвергает пациентов риску, например, атрофии и образования стрий.
5. Прогноз и исход
Лечение должно приводить к оказанию клинической помощи. Пациенты по-прежнему подвержены риску повторных эпизодов дерматита, и им следует посоветовать обращаться за медицинской помощью на раннем этапе, если симптомы разовьются в будущем.
6. Каковы доказательства для конкретных рекомендаций по ведению и лечению
Crone, Am, Stewart, EJ, Wojnarowska, Powell, SM.«Этиологические факторы дерматита вульвы». J Eur Acad Dermatol Venereol. т. 14. 2000. С. 181-6. (Одна из первых работ по изучению связи атопического заболевания и / или себорейного дерматита с дерматитом вульвы.)
Goldstein, AT, Thaci, D, Luger, T. «Местные ингибиторы кальциневрина для лечения дерматозов вульвы». евро J Obstet Gynecol Reprod Biol. т. 146. 2009. С. 22-9. (Обширный обзор литературы на сегодняшний день, касающейся использования пимекролимуса и такролимуса для местного применения для лечения аногенного склеротического лишая, красного плоского лишая, простого хронического лишая и связанных с ними зудящих дерматозов вульвы.)
Стюарт, Канада. «Клиническая помощь при кожном зуде вульвы с упором на одну частую причину — простой хронический лишай». Dermatol Clin. т. 28. 2010. С. 669–80. (Отличный и подробный обзор простого хронического лишая.)
Стокдейл, СК, Бордман, Луизиана. «Доброкачественные заболевания вульвы. В Precis: новости акушерства и гинекологии ». Американский колледж акушеров и гинекологов. 2011. (Отражает текущее мнение об оптимальной практике ACOG.)
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Нейродермит — Диагностика и лечение
Диагноз
Ваш врач может диагностировать нейродермит, осмотрев пораженную кожу и определив, не чешетесь ли вы.Чтобы исключить другие причины, он или она может взять небольшой образец пораженной кожи (биопсия кожи) для исследования.
Лечение
Лечение направлено на борьбу с зудом, предотвращение расчесов и устранение основных причин.
- Кремы против зуда с лекарствами. Если безрецептурный кортикостероидный крем не помогает, ваш врач может прописать более сильный кортикостероид или нестероидное средство от зуда. При поражении вульвы может помочь мазь с ингибитором кальциневрина (такролимус).
- Инъекции кортикостероидов. Ваш врач может ввести кортикостероиды непосредственно в пораженную кожу, чтобы помочь ей заживать.
- Лекарство от зуда. Антигистаминные препараты, отпускаемые по рецепту, помогают облегчить зуд у многих людей с нейродермитом. Некоторые из этих препаратов могут вызывать сонливость и облегчать расчесывание во время сна.
- Лекарства от тревожности. Поскольку тревога и стресс могут вызвать нейродермит, успокаивающие препараты могут помочь предотвратить зуд.
- Лечебные пластыри. При сильном зуде ваш врач может порекомендовать местные пластыри с 5-процентным лидокаином или 8-процентным капсаицином.
- Световая терапия. Иногда полезно воздействие на пораженную кожу света определенного типа.
- Психотерапия. Разговор с психологом поможет вам узнать, как ваши эмоции и поведение могут подпитывать или предотвращать зуд и царапины.
Новые методы лечения
Если зуд не проходит, несмотря на лечение, врач может посоветовать нетрадиционный подход.Например, в небольших исследованиях некоторые люди, симптомы которых не улучшились при приеме кортикостероидов, сообщили об успехе следующих методов лечения.
- OnabotulinumtoxinA (Ботокс) для инъекций. Этот метод может уменьшить зуд и очистить огрубевшие участки кожи.
- Препарат для перорального применения, облегчающий тягу к царапинам. В небольшом исследовании было показано, что пероральный препарат под названием N-ацетилцистеин помогает некоторым людям с нарушениями ковыряния и царапания и может помочь людям с нейродермитом.
Образ жизни и домашние средства
Эти меры самопомощи могут помочь вам вылечить нейродермит:
- Перестаньте тереться и царапаться. Зуд может быть сильным, но избегание трения и царапин является ключом к контролю вашего состояния и предотвращению рецидивов.
- Применяйте прохладные влажные компрессы. Они могут успокоить кожу и уменьшить зуд.Нанесите прохладный влажный компресс на пораженную кожу на несколько минут перед нанесением лечебного крема, чтобы крем впитался в кожу.
- Попробуйте лекарства, отпускаемые без рецепта. Нанесите на пораженный участок крем или лосьон против зуда. Крем с гидрокортизоном может временно уменьшить зуд. Пероральные антигистаминные препараты, такие как дифенгидрамин, могут уменьшить сильный зуд и помочь вам уснуть. Некоторым людям помогает крем с капсаицином (кап-САЙ-их-син), но поначалу он может ужалить.
- Закройте пораженный участок. Бинты или повязки помогают защитить кожу и предотвратить появление царапин. Это может быть особенно полезно, если вы почесываете во сне.
- Держите ногти подстриженными. Короткие ногти могут меньше повредить кожу, особенно если вы склонны царапать во время сна.
Примите короткие теплые ванны и увлажните кожу. Приготовьте ванну с теплой, а не горячей водой. Посыпать коллоидной овсянкой.Используйте мягкое мыло без красителей и отдушек. Ограничьте время и частоту купания.
После умывания насухо промокните кожу и нанесите увлажняющий крем без запаха.
- Избегайте триггеров. Обратите внимание на то, что, кажется, вызывает повторение, и избегайте этого. Например, используйте методы управления стрессом и избегайте одежды, которая раздражает вашу кожу.
Подготовка к приему
Вы можете начать с посещения лечащего врача. Он или она может направить вас к врачу, специализирующемуся на кожных заболеваниях (дерматологу).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Перед приемом составьте список из:
- Симптомы, которые у вас есть и как долго
- Ключевая личная информация, включая любые серьезные стрессы или недавние изменения в жизни
- Все лекарства, витамины и пищевые добавки, которые вы принимаете, включая дозы
- Вопросы к врачу
В отношении нейродермита некоторые основные вопросы, которые следует задать своему врачу, включают:
- Какая у меня наиболее вероятная причина зуда?
- Есть ли другие возможные причины?
- Нужны ли мне тесты?
- Перестанет ли когда-нибудь зуд?
- Какие методы лечения доступны и какие вы рекомендуете?
- Какие побочные эффекты можно ожидать от лечения?
- Какие альтернативы основному подходу вы предлагаете?
- Сколько времени потребуется, чтобы моя кожа стала нормальной?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- Ваши симптомы приходят и уходят, или они довольно постоянны?
- Какие продукты вы используете для ухода за кожей, включая мыло, лосьоны и косметику?
- Какие шаги вы предприняли, чтобы справиться с зудом?
- Помогли ли какие-либо из этих мер?
- Сталкивались ли вы в последнее время с стрессом или тревогой?
- Насколько сильно ваши симптомы влияют на качество вашей жизни, включая вашу способность спать?
Сентябрь18, 2020
Поделиться на:
Показать ссылки
- AskMayoExpert. Зуд без сыпи. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2018.
- Простой хронический лишай (нейродермит). Руководство Merck Professional Version. https://www.merckmanuals.com/professional/dermatologic-disorders/dermatitis/lichen-simplex-chronicus. По состоянию на 28 июня 2018 г.
- Голдсмит Л.А. и др., Ред. Нуммулярная экзема, простой хронический лишай и узловатая пруриго.В: Дерматология Фитцпатрика в общей медицине. 8-е изд. Нью-Йорк, штат Нью-Йорк: компании McGraw-Hill; 2012. https://www.accessmedicine.mhmedical.com. По состоянию на 29 июля 2015 г.
- Bolognia JL, et al., Eds. Зуд и дизестезия. В кн .: Дерматология. 4-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевир; 2018. https://www.clinicalkey.com. По состоянию на 29 июня 2018 г.
- AskMayoExpert. Склеротический лишай (облитерирующий ксеротический баланит). Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2018.
- Fazio SB, et al. Зуд: обзор лечения. https: //www.uptodate/contents/search. По состоянию на 28 июня 2018 г.
- Ferri FF. Простой хронический лишай. В: Клинический советник Ферри, 2019. Филадельфия, Пенсильвания: Эльзевьер; 2019. https://www.clinicalkey.com. По состоянию на 28 июня 2018 г.
- Нейродермит. Американская академия дерматологии. https://www.aad.org/dermatology-a-to-z/diseases-and-treatments/m—p/neurodermatitis. По состоянию на 28 июня 2018 г.
- Liao YH, et al.Повышенный риск простого хронического лишая у людей с тревожным расстройством: общенациональное популяционное ретроспективное когортное исследование. Британский журнал дерматологии. 2014; 170: 890.
- Cohen KR. Зуд у пожилых людей: клинические подходы к улучшению качества жизни. P&T. 2012; 37: 227.
- Gibson LE (экспертное заключение). Клиника Мэйо, Рочестер, Миннесота, 10 сентября 2018 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo Clinic
Нейродермит — обзор | ScienceDirect Topics
Lichen Simplex Chronicus
Простой хронический лишай вульвы (LSC), также называемый гиперпластической дистрофией и плоскоклеточной гиперплазией , — распространенный дерматоз вульвы.LSC — хроническое экзематозное заболевание, характеризующееся сильным и неослабевающим зудом и расчесыванием. В специализированных клиниках вульвы LSC составляет от 10% до 35% обследованных пациентов. Хотя LSC возникает в основном в среднем и позднем возрасте взрослой жизни, она может встречаться и у детей. Большинство пациентов сообщают об атопическом заболевании в анамнезе (например, сенной лихорадке, астме, детской экземе). Все пациенты сообщают о зуде, и большинство из них признаются, что сильно расчесываются или растираются, и часто сообщают о нарушениях сна в результате дискомфорта.
Клинически LSC выглядит как одна или несколько эритематозных шелушащихся лихенифицированных бляшек. Часто видны ссадины различной степени. При длительном заболевании кожа выглядит утолщенной и кожистой, могут присутствовать участки гиперпигментации и гипопигментации. Биопсия, которая может потребоваться для подтверждения диагноза, выявляет выраженное утолщение эпителия (акантоз) с углублением и расширением сетчатых гребней в дерму. Поверхностная дермальная коллагенизация видна непосредственно под эпителием; при отсутствии кожных изменений диагноз плоскоклеточной гиперплазии уместен.
LSC представляет собой конечную реакцию на широкий спектр возможных инициирующих процессов, включая факторы окружающей среды (например, тепло, чрезмерное потоотделение, раздражение от одежды или продуктов местного нанесения) и дерматологические заболевания (например, кандидоз, LS). Таким образом, лечение заключается в выявлении и удалении инициирующего фактора, восстановлении функции барьерного слоя кожи, уменьшении воспаления и нарушении цикла зуд-царапина. Посев из влагалища и биопсия клинически подозрительных участков должны предшествовать соответствующей терапии основного заболевания.Местные кортикостероиды средней и высокой силы следует применять каждую ночь до тех пор, пока симптомы не начнут исчезать; менее частое использование (например, через ночь, затем два раза в неделю) следует продолжать до исчезновения состояния. Опять же, для контроля ночного зуда могут быть добавлены лекарства с антигистаминными и седативными свойствами.
Неуловимая вульва — Женское здоровье
В этой статье рассматриваются некоторые из наиболее распространенных дерматозов вульвы, с которыми медицинские работники могут столкнуться в своей практике.Многие из этих состояний требуют вульвоскопии и, в некоторых случаях, биопсии , чтобы облегчить правильную диагностику и лечение.
В июне 2016 года на третьем ежегодном курсе женского сексуального здоровья для НП, спонсируемом NPWH и Международным обществом по изучению сексуального здоровья женщин (ISSWSH), был впервые предложен специальный учебный курс по вульвоскопии для медицинских работников (HCP). И не зря. Невозможно должным образом ухаживать за женщинами с дерматологическими заболеваниями вульвы без какого-либо усовершенствованного увеличения и набора навыков биопсии.Многие аномалии могут поражать ткань вульвы. Без использования вульвоскопа можно упустить идентификационные характеристики различных дерматозов, что приведет к отсрочке лечения.
Вульва часто упускается из виду при рутинных обследованиях органов малого таза. Когда время ограничено и конечной целью обследования является сбор клеток из глубины вагинального канала, легко понять, почему многие медицинские работники обходят живописный маршрут и устремляются прямо к конечному пункту назначения. Однако при этом могут быть упущены важные детали вульвовагинального здоровья женщины, а потенциально серьезные заболевания могут остаться недиагностированными и не леченными.Как подробно описано в этой статье, некоторые дерматологические состояния вульвы являются доброкачественными и их довольно просто лечить. Однако другие состояния более серьезны и требуют длительного лечения и / или хирургического вмешательства. Хотя карцинома вульвы и подобные новообразования выходят за рамки данной статьи, надлежащая оценка, включая биопсию, если это необходимо, позволит выявить или исключить такие диагнозы.
Одним из наиболее распространенных заболеваний кожи вульвы является контактный дерматит, который включает как раздражающий контактный дерматит, так и более тяжелое проявление — аллергический контактный дерматит.В 54 процентах случаев, обращенных в одну дерматологическую клинику по поводу хронического вульвовагинита, был поставлен диагноз «контактный дерматит». 1 Четко очерченные очертания воспаления, соответствующие форме подушечек и прокладок, часто встречаются у женщин, которые постоянно носят такие изделия. Эта реакция происходит в ответ на хлор и отбеливатель, используемые при производстве предметов женской гигиены. В таких обстоятельствах многие женщины обращаются к безрецептурным кремам от зуда, которые фактически могут усугубить симптомы из-за консервантов и других компонентов в базовых продуктах.Некоторые из наиболее распространенных экзогенных раздражителей вульвы включают бензокаин, глицерин, парабены, спирт, латекс и адгезивы.
Читатели могут быть удивлены, узнав, что в начале и середине 1900-х годов Lysol® обычно продавался для использования в качестве контрацептива и спринцевания для здоровья влагалища. Даже сегодня некоторые женщины продолжают такую практику, думая, что они соблюдают надлежащую личную гигиену. Таким образом, медицинские работники должны расспрашивать пациентов об их правилах гигиены вульвовагинальной области.
Если имеется серьезное подозрение на контактный дерматит на основании общей картины воспаления, соответствующей известному раздражителю вульвы, проведение вульвоскопии и биопсии не обязательно.В этом случае основным средством лечения является избегание раздражителя. Дополнительные варианты включают пероральные антигистаминные препараты, сидячие ванны с английской солью и местное применение кокосового масла и / или растительного жира. Если симптомы не исчезнут, несмотря на эти усилия, необходимо дальнейшее обследование.
В то время как контактный дерматит возникает из экзогенного источника, атопический дерматит, также известный как экзема, вызывается эндогенным виновником. 2 Атопический дерматит, который обычно связан с генетической предрасположенностью, проявляется эритемой, отеком и растрескиванием и обычно носит генерализованный характер и имеет симметричный характер.
Когда любое из этих вышеупомянутых состояний приводит к непрерывному циклу зуда и царапины, простой хронический лишай (LSC), также известный как нейродермит, часто становится первичным диагнозом дерматоза вульвы. Вместо генерализованной эритемы и отека, которые возникают при контактном и атопическом дерматите, LSC приводит к лихенификации и экскориации вульвы из-за постоянного трения и расчесывания. В этом случае крайне важно прервать цикл «зуд – царапина».Седативные средства, в том числе сильнодействующие антигистаминные препараты, могут оказаться полезными, особенно потому, что многие женщины не осознают, что они трет и царапают себя ночью во время сна. Некоторым женщинам комфортно использовать лед, чтобы отвлечь их от зуда. В тяжелых случаях оправдано применение местных кортикостероидов. Однако медицинские работники должны знать, что использование стероидов маскирует проявление патологии при биопсии. Кроме того, медицинские работники должны быть внимательны к потенциальной вторичной инфекции при любом воспалительном заболевании кожи вульвы.При необходимости рассматриваются вагинальные культуры и мазки для ПЦР.
Хотя термины «склеротический лишай» и «красный плоский лишай» похожи друг на друга, это совершенно разные патологические процессы. Склеротический лишай (СК) проявляется в виде хронического и сильного вульвовагинального и перианального зуда. Изменения тканей приводят к рубцеванию вульвы и значительной потере структуры вульвы, что приводит к дизурии, диспареунии и дисхезии. Распространенность ЛС отмечена у 1,7% пациентов, обращающихся в гинекологическую клинику. 3 Следует отметить, что пациенты с LS имеют повышенную заболеваемость плоскоклеточным раком (SCC). 4 Находки имеют вид восьмерки для вульвы и перианальной ткани.
Женщины с красным плоским лишаем (LP) обычно проявляют сильное жжение вульвы и саднение и, как и женщины с LS, сообщают о диспареунии. Во многих случаях LP появляется по всему вагинальному каналу, а также на наружных структурах вульвы. Кроме того, ЛП поражает другие слизистые оболочки, в том числе слизистую оболочку рта.Эрозивный LP (ELP), более тяжелая форма заболевания, может привести к сильному рубцеванию и стенозу влагалищного канала. LP составляет около 1% новых обращений к дерматологам. 5
В отличие от LS, LP, по-видимому, не связан с повышенной частотой SCC, хотя LP может сосуществовать с LS. Вульвоскопия и биопсия необходимы для правильной диагностики и лечения обоих состояний. При подозрении на ELP биопсия как эрозивной, так и лихенифицированной ткани может помочь дерматологу поставить правильный диагноз.Кроме того, настоятельно рекомендуется сотрудничество с дерматопатологом, знакомым с дерматозами вульвы. Предпочтительное лечение как LS, так и LP включает применение сильнодействующих местных стероидов.
Себорейный дерматит (СД) — распространенное воспалительное заболевание кожи, характеризующееся чешуйчатыми поражениями, которые обычно появляются на участках, богатых сальными железами. Более 5% взрослых страдают СД, которая чаще всего поражает кожу головы, брови, нос, уши, пах, ягодицы, кожные складки, пупок и вульву. 6 Вульварное предлежание SD может быть особенно неприятным из-за чувствительности его местоположения. Симптомы включают зуд и жжение, которые совпадают с пятнистой эритемой, жирной кожей и белыми / желтыми чешуйками. Если симптомы и результаты обследования согласуются с SD, и у пациента уже установлен диагноз SD на основании системного диагноза, биопсия вульвы не всегда оправдана. Местные кортикостероиды и кетоконазол часто используются для лечения СД вульвы.
Псориаз вульвы — это еще одно заболевание, которое можно предположить на основании системных проявлений.От 1% до 3% населения в целом имеют хронические рецидивирующие симптомы, связанные с псориазом, 7 , причем наиболее частой жалобой является зуд. Красные, серебристые / чешуйчатые, хорошо разграниченные бляшки псориаза часто поражают лобковую кость, паховые складки, внутреннюю поверхность бедер и ягодицы симметрично. Обратный псориаз, также известный как интертригинозный псориаз, является наиболее распространенной формой псориаза в области гениталий. 8 Если диагноз неясен, рекомендуется биопсия внешней границы предполагаемого псориатического поражения.И снова при псориазе вульвы предпочтительны местные стероиды средней и высокой активности. Дапсон иногда используется в случаях обратного псориаза, резистентного к местным стероидам. 8
Женщины, достигшие менопаузы естественным или хирургическим путем, вероятно, будут испытывать мочеполовой синдром менопаузы (GSM). Этот синдром характеризуется изменениями в вульвовагинальной ткани, которые могут вызывать жжение, сухость, раздражение, диспареунию и выделения из влагалища. (Следует отметить, что женщины, находящиеся в длительном гипоэстрогенном состоянии в результате длительного использования оральных контрацептивов или кормления грудью, могут испытывать вульвовагинальные изменения тканей и симптомы, аналогичные таковым у женщин с GSM.) Многие женщины с GSM также испытывают частые позывы к мочеиспусканию, рецидивирующие инфекции мочевыводящих путей и дизурию. В 2014 году именно из-за симптомов со стороны мочевыводящих путей, которые часто сопровождают вульвовагинальные симптомы у женщин в период менопаузы, Североамериканское общество менопаузы и ISSWSH одобрили возможность обозначения этого комплекса симптомов от вульвовагинальной атрофии до мочеполового синдрома менопаузы. 9
При осмотре у многих женщин с ГСМ наблюдается истончение тканей, бледность, эритема, петехии, стеноз влагалища, общая сухость слизистой оболочки, потеря вульвовагинальной архитектуры, клиторальный фимоз и уретральное тело.Кроме того, pH влагалища поднимается выше нормального кислотного диапазона 3,5-4,5, а влажный препарат выявляет увеличение парабазальных клеток и лейкоцитов. Хотя вульвоскопия может оказаться полезной для определения степени тяжести GSM, биопсия не требуется для диагностики состояния, если клинические проявления подтверждают этот диагноз.
В настоящее время одобренные FDA методы лечения GSM включают продукты местного действия с эстрогеном (два варианта кремов, вагинальное кольцо и вагинальную таблетку) и пероральный селективный модулятор рецепторов эстрогена с ткане-селективным действием на вульвовагинальные ткани.Если симптомы сохраняются или определенные поражения остаются невосприимчивыми к лечению, необходима биопсия.
Дерматозы и дерматиты вульвы могут быть неуловимыми, и их трудно диагностировать. Хотя многие женщины обращаются с изнурительными симптомами, другие не знают об изменениях в тканях их вульвы. Медицинские работники должны без колебаний включить вульвоскоп при обследовании любой женщины с вульвовагинальными симптомами. И, что наиболее важно, при наличии сомнений следует провести биопсию, чтобы выявить наличие, причину или степень заболевания.
Брук М. Фаут — практикующая медсестра и клинический директор Женского института сексуального здоровья (WISH), отделения ассоциации урологов, в Нэшвилле, штат Теннесси. Автор заявляет, что она является спикером и членом консультативного совета Shionogi, Valeant и Actavis, а также членом консультативного совета компании Women’s Health Company.
Список литературы
1. Фишер ГО. Наиболее частые причины симптоматической болезни вульвы: взгляд дерматолога. Australas J Dermatol. 1996; 37 (1): 12-18.
2. Фараж М.А., Миллер К.В., Леджер В.Дж. Определение причины вульвовагинальных симптомов. Obstet Gynecol Surv. 2008; 63 (7): 445-464.
3. Гольдштейн А.Т., Маринов С.К., Кристофер К., Сроден М. Распространенность склеротического лишая вульвы в общей гинекологической практике. J Reprod Med. 2005; 50 (7): 477-480.
4. Пауэлл Дж. Дж., Войнаровска Ф. Склерозирующий лишай. Ланцет. 1999; 353 (9166): 1777-1783.
5.Льюис Ф. М., Больятто Ф. Эрозивный красный плоский лишай вульвы — диагноз, который нельзя упускать: клинический обзор. Eur J Obstet Gynecol Reprod Biol. 2013; 171 (2): 214-219.
6. Фрич П.О., Рейдер Н. Другие экзематозные дерматозы. В: Bolognia JL, Jorizzo JL, Rapini RP, ред. Дерматология. Т. 1. Нью-Йорк, штат Нью-Йорк: Мосби; 2003: 215-218.
7. Курд С.К., Гельфанд Дж. М.. Распространенность ранее диагностированного и недиагностированного псориаза у взрослых в США: результаты исследования NHANES 2003-2004 гг. J Am Acad Dermatol. 2009; 60 (2): 218-224.
8. Гульельметти А., Конлледо Р., Бедоя Дж. И др. Обратный псориаз с поражением кожных складок половых органов: успешная терапия дапсоном. Dermatol Ther (Heidelb). 2012; 2 (1): 15.
9. Портман Д. Д., Гасс М. Л.; Консенсусная дискуссионная группа по терминологии вульвовагинальной атрофии. Мочеполовой синдром менопаузы: новая терминология для обозначения вульвовагинальной атрофии от Международного общества изучения сексуального здоровья женщин и Североамериканского общества менопаузы. Менопауза. 2014; 21 (10): 1063-1068.
Matis Dermatology
Нейродермит — это кожное заболевание, которое начинается с зуда.
Зуд может появиться на любой поверхности тела. Однако чаще всего зудящее пятно появляется на руке, ноге или задней части шеи. Он также обычно развивается в области анального отверстия и гениталий. Когда он появляется в области гениталий, он часто появляется на мошонке или вульве.
Зуд может быть настолько сильным, что человек часто царапает или трет зудящее пятно.Зуд также может приходить и уходить. Большинство людей чувствуют зуд в этой области, когда они расслабляются или спят. Зуд заставляет людей царапать или растирать эту область во время сна — и он может разбудить кого-то от крепкого сна.
Довольно часто зуд начинается в особенно напряженное время в чьей-либо жизни. Даже когда стресс утихает, зуд обычно продолжается. Почесывание или трение могут изменить внешний вид зудящего участка.
Ссылки
Ambika H, Vinod CS, et.al. «Случай огибающего нейродермита волосистой части головы, проявляющийся в виде пятнистой алопеции». Инт Дж. Трихология . 2013 Апрель; 5 (2): 94-6.
Burgin S. «Нуммулярная экзема и простой хронический лишай / узловатая почесуха». В: Вольф К., Голдсмит Л.А., и др. . Дерматология Фитцпатрика в общей медицине (седьмое издание). McGraw Hill Medical, Нью-Йорк, 2008: 160-2.
Дуайен Дж., Демулен С., и др. . «Заболевания кожи вульвы на протяжении всей жизни: о некоторых типичных дерматозах.” Biomed Res Int. Опубликовано в Интернете 8 января 2014 г.
Хабиф Т.П., Кэмпбелл Дж. Л., и др. . «Простой хронический лишай» (карточка №7). Дерматология DDxDeck . Mosby Elsevier 2006.
Нейродермит — распространенный вид экземы. Если у вас нейродермит, вы можете заметить один или несколько из следующих признаков и симптомов:
Сильный зуд
Нейродермит начинается с появления зудящего участка кожи. Этот участок кожи может часто или время от времени чесаться.
Когда вы почесываете или растираете зудящий участок кожи, зудящий участок часто становится еще более зудящим.Дерматологи называют этот зуд и расчесы циклом зуд-царапина-зуд. Этот порочный круг бывает сложно разорвать.
У большинства людей, у которых развивается нейродермит, есть одно или два зудящих пятна. Также возможно появление нескольких зудящих пятен, но это случается редко.
Зуд часто усиливается, когда вы расслабляетесь или спите
Зуд также имеет тенденцию усиливаться, когда жизнь становится напряженной.
Боль
Некоторые люди чешутся так сильно, что у них начинает болеть кожа.Одно исследование показало, что при появлении нейродермита на коже головы у людей может появиться как зуд, так и боль.
Рельефное грубое пятно фиолетового (для темных тонов кожи) или красного (для светлых тонов кожи)
Частое расчесывание меняет кожу. По мере того, как вы продолжаете расчесывать или растирать зудящее пятно, этот участок кожи может стать чешуйчатым и стать от фиолетового до красноватого.
Нейродермит задней части шеи
Частое расчесывание приводит к появлению шероховатости и обесцвечивания участка кожи.
Нейродермит задней части шеи часто встречается
Другими частыми местами, где развивается нейродермит, являются руки, веки, кожа головы, анус и гениталии.
Открытые язвы, кровоточащие
Если вы неоднократно почесываете или натираете область с нейродермитом, у вас могут появиться открытые кровоточащие язвы. Открытые язвы увеличивают риск развития инфекции.
Нейродермит голеностопного сустава
Частое расчесывание вызвало появление этого чешуйчатого участка утолщенной кожи и открытых кровоточащих язв.
Инфекция
Расчесывание может вызвать инфекцию. Это происходит, когда микробы под ногтями или руками попадают в ваше тело.
Если вы видите корочки медового цвета, утечку жидкости из зудящей области или гнойные шишки, позвоните своему врачу
Это признаки инфекции.
Кожа утолщается и выглядит кожистой
При частом расчесывании или трении кожа имеет тенденцию утолщаться, чтобы защитить себя. Зудящее пятно может выглядеть кожистым и приобретать коричневатый, серый или красноватый цвет.Вы также можете заметить, что зудящее пятно кажется сухим, грубым и чешуйчатым. Даже когда кожа утолщается, зуд продолжается.
Частое расчесывание может вызвать утолщение кожи
Очень толстая кожа может иметь сероватый оттенок.
Выпадение или ломкость волос
Если вы часто чешете (или натираете) кожу головы, это может привести к выпадению волос. Даже на коже частое расчесывание может привести к появлению оголенного пятна.
Нейродермит часто вызывает появление круглых чешуйчатых пятен на коже головы
Зудящие пятна на коже головы могут вызывать сильное шелушение, которое можно принять за перхоть.
Рубцы
Если царапины вызывают глубокие раны, при заживлении на коже может образоваться рубец.
Нейродермит с рубцами (белые линии)
Кожа со шрамами тоже может чесаться.
Причина этого непрекращающегося зуда не совсем ясна. Ученые обнаружили, что у некоторых людей риск развития нейродермита выше.
Вы можете узнать, есть ли у вас повышенный риск, Нейродермит: причины.
Изображения
1,5,7: Getty Images
2,3,6: изображения использованы с разрешения DermNet NZ.
4, 8: Изображения использованы с разрешения Американской академии дерматологии Национальная библиотека дерматологических учебных слайдов
Список литературы
Бургин С. «Нумулярная экзема и простой хронический лишай / узловатая пруриго». В: Вольф К., Голдсмит Л.А., и др. . Дерматология Фитцпатрика в общей медицине (седьмое издание). McGraw Hill Medical, Нью-Йорк, 2008: 160-2.
Хабиф Т.П., Кэмпбелл Дж.Л., и др. .«Простой хронический лишай» (карточка №7). Дерматология DDxDeck . Mosby Elsevier 2006.
Хуарес М.С., Шон Дж. Кватра С.Г. «Систематический обзор научно обоснованных методов лечения простого хронического лишая». J Dermatolog Treat . 2020 6 марта; 1-9.
Legat FJ, Weisshaar E, и др. . «Зуд и дизестезия». В: Bolognia JL, и др. . Дерматология . (4-е издание). Эльзевир, Китай, 2018: 116-7.
Muylaert BPB, Borges MT, и др. .«Простой хронический лишай на коже черепа: обширные клинические, дерматоскопические и гистопатологические данные». Бюстгальтеры Dermatol . 2018 январь-февраль; 93 (1): 108-110.
Schoenfeld J. «Простой хронический лишай». В: Джеймс У.Д. [редактор] Medscape . Последнее обновление: 20 августа 2020 г.
Voicu C, Tebeica T, и др. . «Простой хронический лишай как неотъемлемая часть дерматологического маскарада». [Открытый доступ] Maced J Med Sci . 2017 24 июля; 5 (4): 556-7.
Автор:
Паула Людманн, MS
Автор отзыва:
Pearl E. Grimes, MD, FAAD
Ivy Lee, MD, FAAD
Последнее обновление: 20.01.21
Весь контент разработан исключительно Американской академией дерматологии
Кто наиболее подвержен риску развития нейродермита?
Причина этого кожного заболевания не совсем ясна. Что действительно известно исследователям, так это то, что у некоторых людей риск развития этого заболевания выше.
Результаты исследований показывают, что у вас повышенный риск, если у вас есть одно из следующих состояний, вызывающих кожный зуд:
У вас также может быть более высокий риск, если у вас обсессивно-компульсивное расстройство (ОКР) или тревожное расстройство.
ОКР, согласно Международному фонду ОКР, представляет собой расстройство психического здоровья, которое вызывает нежелательные идеи и мысли, которые человек не может остановить. Наличие этих мыслей и идей приводит к сильному стрессу или тревоге. Чтобы избавиться от этих мыслей, люди часто чувствуют необходимость повторить определенное поведение.Один из примеров — проверять, запираются ли двери снова и снова.
У вас также больший риск, если вы:
Нейродермит у детей встречается редко. У некоторых детей, страдающих экземой (атопическим дерматитом), развивается нейродермит.
Некоторые болезни, такие как сенная лихорадка, также повышают риск
Если у вас или у вашего кровного родственника есть (или были) сенная лихорадка, детская экзема или астма, у вас может быть более высокий риск развития нейродермита.
Когда обычно начинается нейродермит?
Зуд часто начинается, когда кто-то переживает трудный период в жизни.У вас больше шансов заболеть нейродермитом, когда вы чувствуете себя напряженно:
Беспокойство
Напряжение
Депрессия
Даже когда жизнь налаживается, зуд нейродермита часто продолжается.
Что вызывает нейродермит?
Хотя исследователи обнаружили, что некоторые люди имеют повышенный риск заболевания нейродермитом, причины этого заболевания до конца не изучены.
Может случиться так, что это заболевание развивается из-за чрезмерной реакции нервов на коже.Это может объяснить, почему нейродермит часто начинается, когда человек испытывает сильные эмоции, такие как стресс, беспокойство или депрессия. Это может вызвать реакцию тела и разума.
Нервы также могут слишком остро реагировать, если у вас:
Дерматологи часто называют вышеперечисленное «триггерами». Это означает, что для того, чтобы болезнь началась, что-то должно ее спровоцировать (или спровоцировать).
Другие возможные триггеры нейродермита включают:
Ношение тесной одежды, особенно из шерсти, вискозы или полиэстера
Воздействие большого количества выхлопных газов на дорогах
Потливость или жар
Если вы подозреваете, что у вас нейродермит, важно выяснить это.Без лечения зуд может быть сильным и продолжительным. Посещение дерматолога поможет вам поставить точный диагноз. Чтобы узнать, что входит в диагностику и лечение нейродермита, перейдите в раздел «Нейродермит: диагностика и лечение».
Изображение
Getty Images
Ссылки
High WA. «Лихеноидные кожные высыпания». В: Фитцпатрик Дж. Э., и др. . Dermatology Secrets Plus (5-е изд.), Elsevier. Китай, 2016: 113.
Хуарес М.С., Шон Дж. Кватра С.Г. «Систематический обзор научно обоснованных методов лечения простого хронического лишая». J Dermatolog Treat . 2020 6 марта; 1-9.
Legat FJ, Weisshaar E, и др. . «Зуд и дизестезия». В: Bolognia JL, и др. . Дерматология . (4-е издание). Эльзевир, Китай, 2018: 116-7.
Plaza JA, Prieto VG. «Воспалительные состояния кожи». В: Современная хирургическая патология (2-е изд.), 2009. стр.1843+.
Schoenfeld J. «Простой хронический лишай». В: Джеймс У.Д. [редактор] Medscape . Последнее обновление: 20 августа 2020 г.
Автор:
Паула Людманн, MS
Автор отзыва:
Pearl E. Grimes, MD, FAAD
Ivy Lee, MD, FAAD
Последнее обновление: 20.01.21
Весь контент разработан исключительно Американской академией дерматологии
Как дерматологи диагностируют нейродермит?
Чтобы узнать, есть ли у вас нейродермит, ваш дерматолог позвонит:
Осмотрите зудящие участки кожи: Это позволит дерматологу найти признаки нейродермита.
Задайте вам вопросы: Для дерматолога важно иметь некоторую информацию о вас, в том числе о том, когда начался зуд, постоянно ли чешется эта область или зуд приходит и уходит, и что вы делаете, чтобы уменьшить зуд.
Возьмите мазок (если кожа выглядит инфицированной): Это поможет вашему дерматологу узнать, есть ли у вас инфекция, и вы сможете получить правильное лечение.
Проведите тест на аллергию (или направьте вас на него): Если ваш дерматолог считает, что зуд может быть вызван аллергической реакцией, это поможет определить, на что у вас аллергия.
Некоторые люди стесняются зуда в анусе или половых органах. Дерматологи понимают, что в этих областях часто развивается нейродермит.
Зная, где у вас кожный зуд, дерматолог может поставить вам точный диагноз и назначить лечение.
Если ваш дерматолог считает, что у вас может быть второе кожное заболевание, такое как псориаз, вам может потребоваться биопсия кожи, чтобы выяснить это.
Ваш дерматолог может выполнить биопсию кожи во время вашего визита в офис.Во время биопсии кожи вы не спите, пока дерматолог удаляет небольшой участок кожи.
Зачем обращаться к дерматологу для диагностики нейродермита?
Нейродермит может развиваться вместе с другим кожным заболеванием, например экземой или псориазом. По этой причине лучше всего обратиться к врачу, имеющему глубокую подготовку и опыт диагностики кожных заболеваний.
Эффективное лечение требует точной диагностики всех кожных заболеваний.
Как дерматологи лечат нейродермит?
Если у вас нейродермит, важно лечение.Нейродермит редко проходит без лечения.
Ваш дерматолог составит план лечения, основанный на ваших индивидуальных признаках, симптомах и потребностях. Ваш индивидуальный план может включать лечение до:
Остановите зуд: Чтобы лечение было эффективным, вы должны прекратить царапать, тереть и прикасаться к зудящей коже. Чтобы уменьшить кожный зуд, вам может потребоваться одно или несколько из следующих средств:
Кортикостероид: Вы обычно наносите это лекарство на пораженный участок в соответствии с указаниями.Иногда дерматолог вводит это лекарство прямо в зудящую область. Кортикостероиды помогают уменьшить отек, жар, зуд и болезненность. Он также может смягчить утолщенную кожу.
Холодный компресс: Наложение холодного компресса или замачивание кожи в воде на 5 минут перед нанесением кортикостероидов может помочь лекарству легче проникнуть в утолщенную кожу и уменьшить зуд.
Антигистаминный препарат, вызывающий сонливость: Снимает зуд и помогает уснуть.
Увлажняющее средство: Уменьшает сухость, что может уменьшить зуд.
Приготовление каменноугольной смолы: Вы можете нанести его на кожу или добавить в ванну.
Крем с капсаицином или крем с доксепином: Они могут уменьшить зуд.
Возможно, вам придется прикрыть это место перед сном. Это помогает защитить кожу от повреждений, вызванных царапинами во время сна.
Покрытие этой области также может помочь лекарству проникнуть через утолщенную кожу.
Если вышеуказанное лечение не помогает избавиться от зуда, ваш дерматолог может попробовать менее традиционный вариант лечения. Следующие методы лечения, назначенные или назначенные вашим дерматологом, были отмечены в медицинских журналах как эффективные для некоторых пациентов с нейродермитом.
Раствор, содержащий аспирин и дихлорметан, который можно нанести на зудящую область
Мазь такролимуса или крем пимекролимуса, которые вы наносите на зудящую область
Инъекция ботулотоксина
Хотя многие думают, что ботулотоксин — средство от морщин, он также помогает уменьшить зуд.В одном исследовании с участием 3 пациентов с нейродермитом все пациенты ощутили зуд в течение 1 недели после лечения ботулиническим токсином. В течение 2–4 недель все пятна нейродермита прошли.
Исцелить поврежденную кожу: Кожа имеет внешний слой, который необходимо зажить. Если он не заживает, обнаженный нерв может продолжать вызывать у вас желание почесаться. Чтобы помочь вашей коже заживить, дерматолог может указать:
Замачивание: Это может быть особенно полезно при нейродермите половых органов или ануса.Замачивание может помочь уменьшить зуд, раздражение или боль в этих областях.
Увлажняющее средство: Применение после замачивания помогает удержать столь необходимую влагу.
Как только кожа начнет заживать, достаточно увлажняющего крема. Обязательно используйте увлажняющий крем, рекомендованный дерматологом. Некоторые увлажняющие средства могут раздражать чувствительную кожу, что может усугубить нейродермит.
Уменьшить утолщение кожи: Если кожа стала очень толстой, ваш дерматолог может порекомендовать вам лекарство, которое вы наносите на кожу, чтобы уменьшить толщину.
Лечить инфекцию: Если область инфицирована, дерматолог пропишет вам лекарство, которое вы либо нанесете на эту область, либо будете принимать внутрь в течение определенного времени.
Ваш дерматолог прописал вам таблетки от инфекции?
Чрезвычайно важно принимать все лекарства, даже если вы чувствуете себя лучше или кажется, что инфекция прошла.
Заживите рану: При частом расчесывании иногда образуется рана, требующая лечения.Раны можно лечить одним из следующих средств:
Уход за раной, который вы делаете дома
Оперативное лечение
Терапия ран отрицательным давлением (можно проводить дома)
Гипербарическая оксигенотерапия (требует посещения больницы)
Снять тревогу и стресс: Когда нейродермит не излечивается с помощью лекарств, может быть полезно подумать о том, что происходит в вашей жизни.
У вас в жизни сильный стресс? Вы беспокоитесь? И стресс, и беспокойство могут вызвать зуд, даже если вы лечите зуд лекарствами. Если стресс или беспокойство являются постоянными в вашей жизни, для избавления от зуда может потребоваться следующее:
Лекарство от тревожности
Психотерапия, чтобы вы могли поговорить о стрессе или тревоге и найти способы эффективно справиться с ними
История успеха пациента
История, напечатанная в медицинском журнале, показывает, что решение психологической проблемы может быть эффективным.Эта история начинается с 60-летней женщины, у которой на коже черепа было сильное зудящее пятно.
Патч был там много лет. Иногда кожа головы женщины зудела так сильно, что она расчесывала это место до крови. После двух лет расчесывания зудящее пятно на ее коже головы полностью облысело.
На приеме у дерматолога эта женщина узнала, что у нее нейродермит. Ее дерматолог назначил следующий план лечения:
Инъекции кортикостероидов один раз в неделю в течение 4 недель
Лекарство от тревожности
Психотерапия
Женщина следовала этому плану лечения.Через три месяца все ее симптомы исчезли, и ее волосы отросли. На третьем месяце она перестала принимать успокаивающие препараты. При последующем шестимесячном обследовании дерматолога у нее не было признаков или симптомов нейродермита.
Ни один план лечения не подходит для всех, кто страдает нейродермитом. Вот почему дерматологи продолжают изучать варианты лечения нейродермита.
Если вы продолжаете чесаться, сообщите об этом дерматологу. Вам могут быть доступны другие варианты.
Некоторые пациенты добились успеха с помощью биологической обратной связи. Это метод, которому вы бы научились. Это помогает людям контролировать определенные реакции, например, желание почесаться.
TENS — еще один вариант. Это сокращение от чрескожная электрическая стимуляция нервов (TENS) и заключается в использовании устройства для отправки электрических импульсов к вашей коже. Электрические импульсы могут уменьшить зуд.
В небольшом исследовании с участием 22 пациентов с нейродермитом, которым не удалось избавиться от кортикостероидов, TENS помогли.По истечении 4 недель у 80% пациентов зуд значительно уменьшился.
Другим вариантом может быть световая обработка. Чтобы получить легкие процедуры, вам нужно обратиться в больницу или медицинский кабинет, который предлагает эту терапию.
Каков исход для человека с нейродермитом?
Нейродермит может полностью исчезнуть. Однако может потребоваться время, чтобы найти эффективный план лечения. Возможно, вам придется попробовать разные варианты лечения. Каждый раз очень важно следовать своему плану лечения.
Нейродермит редко проходит без лечения. После того, как нейродермит пройдет, он может вернуться при срабатывании триггера. Общие триггеры нейродермита включают стресс, беспокойство и все, что раздражает вашу кожу. Если у вас обострение, вам нужно будет снова лечить нейродермит.
Некоторые люди считают, что им необходимо обработать эту область, чтобы предотвратить повторение нейродермита. Ваш дерматолог подскажет, что вам подходит.
Уход за собой также играет важную роль в лечении нейродермита.Узнайте, что вы можете сделать самостоятельно, на странице «Нейродермит: уход за собой».
Изображение
Getty Images
Ссылки
Ambika H, Vinod CS, и др. . «Случай околососкового нейродермита волосистой части головы, проявляющийся в виде пятнистой алопеции». Инт Дж. Трихология . 2013 Апрель; 5 (2): 94-6.
Engin B, Tufekci O, и др. . Эффект чрескожной электростимуляции при лечении простого лишая: проспективное исследование.” Clin Exp Dermatol . 2009; 34 (3): 324-8.
Хекманн М., Хейер Г., и др. . «Инъекция ботулинического токсина типа А в лечении простого лишая: открытое пилотное исследование». J Am Acad Dermatol . 2002 Апрель; 46 (4): 617-9.
Хуарес М.С., Шон Дж. Кватра С.Г. «Систематический обзор научно обоснованных методов лечения простого хронического лишая». J Dermatolog Treat . 2020 6 марта; 1-9.
Legat FJ, Weisshaar E, и др. . «Зуд и дизестезия.”В: Bolognia JL, и др. . Дерматология . (4-е издание). Эльзевир, Китай, 2018: 116-7.
Ляо YH, Лин CC, и др. . «Повышенный риск простого хронического лишая у людей с тревожным расстройством: общенациональное популяционное ретроспективное когортное исследование». Br J Дерматол . 2014 Апрель; 170 (4): 890-4.
Лотти Т., Буггиани Г., и др. . «Узловатая пруриго и простой хронический лишай». Дерматол Тер . Январь-февраль 2008 г .; 21 (1): 42-6.
Muylaert BPB, Borges MT, и др. . «Простой хронический лишай на коже черепа: обширные клинические, дерматоскопические и гистопатологические данные». Бюстгальтеры Dermatol . 2018 январь-февраль; 93 (1): 108-110.
Schoenfeld J. «Простой хронический лишай». В: Джеймс У.Д. [редактор] Medscape . Последнее обновление: 20 августа 2020 г.
Tan E, Tan A, et. al . «Мазь такролимуса 0,1% в лечении простого хронического лишая мошонки: открытое исследование.” J Am Acad Dermatol . 2013; 68 (4) доп. 1, страница AB38. Аннотация плаката: Коммерческой поддержки не выявлено.
Йосипович Г., Сугенг М.В., и др. . «Эффект местного применения аспирина на локализованный ограниченный нейродермит». J Am Acad Dermatol . 2001; 45 (6): 910-3.
Автор:
Паула Людманн, MS
Автор отзыва:
Pearl E. Grimes, MD, FAAD
Ivy Lee, MD, FAAD
Последнее обновление: 20.01.21
Весь контент разработан исключительно Американской академией дерматологии
10 советов, которые дерматологи дают своим пациентам с нейродермитом
Чтобы вылечить нейродермит, вы должны перестать царапать, тереть и прикасаться к зудящей коже.
Дерматологи понимают, что это может показаться невозможным. Вот почему они предлагают своим пациентам с нейродермитом следующие советы.
Следуйте своему плану лечения. В ваш план включены лекарства, которые могут остановить зуд. Чтобы это лекарство подействовало, вы должны использовать его в соответствии с указаниями.
Даже когда вы принимаете лекарство по назначению, ваша кожа может некоторое время чесаться. Когда начинается зуд, вы можете получить временное облегчение, выполнив одно из следующих действий:
- Приложите прохладный компресс к зудящей области. Чтобы сделать прохладный компресс, промойте чистое полотенце холодной водой, затем несколько раз в день прикладывайте прохладное влажное полотенце к пораженному участку на 10–15 минут.
- Примите прохладную ванну с коллоидной овсянкой. Этот продукт можно приобрести в местной аптеке.
- Примите антигистаминный препарат, содержащий дифенгидрамин. Вы можете купить их без рецепта. Важно знать, что после приема этого лекарства вы почувствуете сонливость. Только антигистаминные препараты, вызывающие сонливость, могут облегчить чувство зуда.
Увлажняющий. При нейродермите кожа становится очень сухой. Наносите увлажняющий крем без отдушек не реже одного раза в день и после каждой ванны или душа. Нанесение увлажняющего крема на влажную кожу после мытья делает его более эффективным.
Продолжайте наносить увлажняющий крем после заживления кожи. Увлажняющий крем может помочь предотвратить повторное обострение нейродермита.
Если вы не можете перестать царапать, тереть или прикасаться к коже при нейродермите, накройте ее. Некоторые люди чесались так долго, что даже не замечают, что они чешутся. Другие чешутся во сне.
Кожу можно прикрыть, обернув ее свободной одеждой, эластичным бинтом или наложив кортикостероидную ленту.
Спросите своего дерматолога о ношении рукава Unna или ботинка Unna, если прикрытие кожи не защищает ее. Если вы поцарапаете во время сна (или не можете перестать царапать), это устройство может защитить кожу на руке или ноге, позволяя ей заживать.
Если это вариант для вас, медсестра или другой медицинский работник применит ботинок Unna или рукав Unna. Они сделаны из марлевой повязки, которая содержит такие ингредиенты, как оксид цинка, способствующие заживлению. Марля остается влажной и сильно сохнет. Вам нужно будет вернуться к дерматологу для снятия рукава Унны или ботинка Унны.
Держите ногти очень короткими. Когда ногти очень короткие, они, как правило, меньше повреждают, если вы их поцарапаете.
И это поможет вам чувствовать себя более комфортно в собственной шкуре.
Найдите способы уменьшить стресс. Когда вы чувствуете стресс или тревогу, нейродермит может вспыхнуть. Даже после того, как ваша кожа очистится, стресс может вызвать появление нового пятна на коже.
Если вы не знаете, как уменьшить стресс, поговорите со своим дерматологом или лечащим врачом. Специалист в области психического здоровья также может предоставить полезные методы.
Старайтесь поддерживать комфортную температуру. Тепло и пот могут раздражать кожу, вызывая зуд.
Носите свободную хлопковую одежду, приятную на ощупь. Плотная одежда может раздражать кожу, вызывая зуд. Также лучше избегать одежды из шерсти или синтетической ткани, например полиэстера или вискозы.
Если у вас нейродермит в паховой области, надевайте свободное атласное белье. Шелк и синтетические материалы, такие как полиэстер, могут раздражать вашу чувствительную кожу.Вы также не должны носить корректирующее белье. Плотная посадка может натирать и раздражать кожу, вызывая зуд.
Избегайте того, что вызывает нейродермит. Общие триггеры включают перегревание и потливость, чувство стресса и очень сухую кожу. Если вы не уверены, чего следует избегать, обратитесь к дерматологу.
Приходите на прием к дерматологу. Контрольные встречи помогут вам максимально эффективно использовать ваш план лечения.Например, ваш дерматолог может прописать лекарство, которое вы будете применять в течение нескольких недель. После этого вам выпишут рецепт на другое лекарство.
Иногда лечение не помогает. Если это произойдет, приходите на прием. Дерматологи понимают, что это может случиться, и работают со своими пациентами, чтобы найти лечение, которое им поможет.
Если у вас возникли проблемы с соблюдением плана лечения, дерматолог также поможет вам разобраться.
Нейродермит редко проходит без лечения
Хотя вы можете лечить зудящие участки кожи самостоятельно, при нейродермите обычно требуются лекарства, отпускаемые по рецепту.Некоторым пациентам также нужна помощь в том, чтобы понять, как избежать царапин, чтобы их кожа могла зажить.
Если у вас есть зудящие пятна на коже, найдите время, чтобы обратиться к дерматологу. Многие кожные заболевания могут вызвать кожный зуд. Сертифицированный дерматолог может выяснить, что вызывает зуд на коже, и составить план лечения с учетом ваших потребностей.
Найдите дерматолога
Список литературы
Кунин А. «Экзема: защитите свою кожу, восстановите контроль.”В: The DERMAdoctor Skinstruction Manual . Саймон и Шустер. США, 2005: 98-9.
Schoenfeld J. «Простой хронический лишай». В: Джеймс У.Д. [редактор] Medscape . Последнее обновление: 20 августа 2020 г.
Автор:
Паула Людманн, MS
Автор отзыва:
Pearl E. Grimes, MD, FAAD
Ivy Lee, MD, FAAD
Последнее обновление: 20.01.21
Весь контент разработан исключительно Американской академией дерматологии
Контактный дерматит вульвы
Что такое контактный дерматит вульвы?
Это кожная проблема, вызывающая:
- Жжение вульвы или влагалища
- Раздражение
- Зуд
Это происходит, когда кожа вульвы становится чувствительной к продуктам, называемым контактными раздражителями.Это может быть внезапным или постепенно ухудшаться при многократном воздействии раздражителей, таких как:
- Моющие средства для стирки
- Смягчители ткани и сушилки для белья
- Мыло для тела
- Товары для женщин (спринцевания, вагинальные дезодоранты, безрецептурные вагинальные кремы и мази, тампоны, салфетки)
Какие знаки?
- От легкого до сильного жжения и / или зуда вульвы
- Покраснение и припухлость вульвы
- Ощущение саднения при раздражении вульвы
- Ощущение сырости или сырости из-за мокроты раздраженной поверхности кожи
- Некоторые женщины ошибочно принимают эту влажность за выделения из влагалища.
- Боль при введении тампона, расширителя или во время полового акта
Как диагностируется?
Ваш врач проведет осмотр вульвы на предмет изменений кожи. Образец выделений из влагалища может быть исследован, чтобы исключить инфекцию.
Каких раздражителей следует избегать?
- Моющие средства для стирки с ферментами, отбеливателями и отбеливателями
- Смягчители ткани и сушилки для белья
- Парфюмированное мыло, гели и лосьоны для ванн
- Пена для ванн, масла, соли для ванн и смягчители кожи
- Спреи, духи и пудры для женской гигиены
- Детские и взрослые салфетки или салфетки
- Дезодорант-тампоны и прокладки
- Душ
- Противозачаточные кремы, желе, пены и губки
- Презервативы, предварительно упакованные со смазкой или спермицидами
- Цветная парфюмированная (алоэ) туалетная бумага
- Нейлоновое нижнее белье или трусики
- Другие раздражители — поговорите об этом при посещении
Как лечится?
Устранение раздражителей
Следуйте рекомендациям по уходу за кожей вульвы.
Мази стероидные
Нанесите тонкий слой на дискомфортные участки. Это постепенно уменьшит покраснение, отек, зуд и жжение. Используйте только в соответствии с предписаниями вашего провайдера. Чрезмерное использование может привести к истончению кожи. Это только усугубит вашу проблему.
Пищевая сода пропитывает
Следуйте рекомендациям по уходу за кожей вульвы.
Gold Bond или порошок Zeasorb
Они могут быть высыпаны на ваше нижнее белье, если сырость является проблемой. Не используйте порошки с кукурузным крахмалом.
Другие варианты лечения:
- Не носить накладки ежедневно.
- Меняйте нижнее белье, когда оно влажное.
- Не спать ночью в нижнем белье.
- Используйте оливковое масло первого отжима, растительное масло или мазь с оксидом цинка для защиты кожи вульвы, когда вы не используете стероидную мазь.
Он должен медленно, поправиться.