Несовместимость партнеров при зачатии: признаки несовместимости по группе крови

Сегодня все чаще молодые семьи сталкиваются с проблемой бесплодия. Причины того, что супругам не удается достичь беременности, могут быть разные. В 30% случаев винной являются проблемы в женском организме, еще в 30% — мужские заболевания, но в 10–15% всех бесплодных пар влияние оказывает несовместимость при зачатии.
Симптомы

Если оба участника процесса зачатия здоровы, имеют систематические половые отношения, не пользуются контрацептивами, но при этом в течение продолжительного времени женщина не может забеременеть, то им стоит обратиться к врачу.
Несовместимость партнеров при зачатии признаки имеет следующие:
- Отсутствие беременности у женщины на протяжении года и больше, при условии регулярных половых связей без использования противозачаточных средств.
- Постоянные выкидыши, которые случаются обычно в первом триместре беременности, когда женщина зачастую даже не догадывается о своем положении.
- Внутриутробная смерть ребенка или рождение нежизнеспособного младенца.
На сексуальное противоречие при зачатии влияние оказывают иммунологические или генетические нарушения. Для выяснения причины этой проблемы нужно обратиться к врачу, сделать необходимый тест и анализ. После проведения диагностики и ряда обследований будет назначен курс лечения.
Иммунологическая несовместимость
Эта проблема проявляется в том, что организм женщины выделяет антитела к сперматозоидам супруга, которые блокируют их и не позволяют выполнить свою функцию. Это своего рода аллергия у женщины на эякулят мужчины. В некоторых случаях – выработка антител у мужчины на свою же сперму.
Врачи считают, что наличие у представительниц женского пола антител к сперме супруга напрямую связано с перенесенными половыми болезнями и инфекциями, а также с количеством разных половых партнеров. Поэтому планируя беременность, пара обязательно должна сдать тест или анализ на совместимость.
По группе крови

Положительное течение беременности и появление на свет здорового малыша зачастую происходит у тех родителей, которые имеют благоприятную совместимость групп крови для зачатия первенца. Для этого можно сделать специальный тест.
Существует мнение, что больше шансов забеременеть имеют те супруги, у которых группа крови мужчины выше, чем у девушки. Например, у отца вторая группа крови, а у будущей матери – первая. Но такая теория медицински не доказана.
Также положительная тенденция к удачному оплодотворению имеет место, когда родители являются носителями разных групп, но одновременно одинакового резус-фактора (положительного или отрицательного).
В случаях, когда группа крови одинаковая, а резусы разные, могут возникнуть трудности с зачатием здорового ребенка.
Мужчина с третьей отрицательной и женщина со второй отрицательной имеют все шансы родить здорового ребенка. Причем он будет иметь отрицательную группу крови.
Несоответствие по резус-фактору

По своей сути резус-фактор – это особенные белки, которые расположены на эритроцитах человека. У большей части (около 80%) людей есть эти белки, то есть резус-фактор у них положительный. Остальные 20% – с отрицательным резус-фактором. Известно, что резус-фактор формируется на 7–8 неделе развития плода и не меняется на протяжении всей жизни.
Если у женщины отрицательный резус, а у мужчины – положительный, во время беременности могут возникнуть осложнения. Вплоть до выкидыша.
Для успешного течения беременности у обоих супругов должен быть одинаковый резус-фактор крови: либо отрицательный, либо положительный или положительный у женщины и любой у отца.
Если резусы не совпадают, это может послужить причиной возникновения различных проблем как при зарождении новой жизни, так и во время беременности, а также непосредственно после родов.
Поэтому анализ на определение резуса крови – обязательный пункт при планировании беременности.
Генетическая несовместимость
Этот вид несоответствия пары может привести к рождению ребенка с генетическими отклонениями или разного рода заболеваниями. Причинами возникновения у родителей генетической несовместимости могут быть:
- Наличие каких-нибудь генетических заболеваний у одного из супругов, которые передаются по наследству.
- Если возраст будущих родителей больше 35 лет.
- Партнеры являются кровными родственниками.
- Также влияет неблагоприятная экология местности, и другие причины.
К счастью, полная генетическая противоречивость встречается крайне редко, а с частичной несовместимостью современная медицина успешно учиться бороться. Такие пары находятся на особом контроле медиков и уже с первых дней беременности тщательно наблюдаются. Они проходят специальный тест и сдают анализ, результат которых заносят в специальную таблицу.
Лечение

Если пара вовремя обратилась за помощью к докторам, то правильно подобранное лечение может помочь им вскоре стать счастливыми родителями. Для преодоления проблемы иммунологической противоречивости супругов медики чаще всего дают следующие рекомендации к действиям:
- Необходимо некоторое время пользоваться контрацептивами, чтобы снизить остроту реакции женского организма на мужскую сперму.
- Нужно пройти лечение антигистаминными средствами.
- Также необходимо принимать иммуностимуляторы.
- Иногда иммунологическое несоответствие можно обойти путем внутриматочного введения спермы.
Иммунологическая противоречивость – это не приговор. Даже в этой ситуации все же есть шанс забеременеть и выносить здорового ребенка, а вот с последующими попытками беременности уже могут быть проблемы.
Анализы на совместимость
Пары, которые длительное время не способны забеременеть должны обратиться к врачам и пройти тест на совместимость для зачатия. Им необходимо сдать анализ крови и пройти диагностическое обследование. Также нужно пройти посткоитальный тест.
Рекомендуется делать это исследование в течение 6–8 часов после незащищенного полового акта, так как в лабораторных материалах шеечной слизи женщины должны присутствовать мужские сперматозоиды. Анализ лучше всего сдавать во время овуляции.
Итак, для зачатия и рождения здорового ребенка нужно подготовиться заранее. Необходимо:
- Пройти обследование и диагностику.
- Сдать все требующиеся анализы и тесты.
- Определить резус-фактор у родителей (отрицательный или положительный).
- Выяснить наличие или отсутствие совместимости крови для зачатия.
- Обследоваться на присутствие антител в организме женщины.
- Сдать анализы на наличие генетических заболеваний у обоих партнеров.
Даже если тест покажет противоречивость родителей хотя бы по одному показателю, не стоит отчаиваться. Нужно помнить о том, что главным фактором успешной беременности является искренняя любовь партнеров, а также большое желание иметь ребенка.
Врачи ведут учет пар, у которых обнаружена несовместимость. Составляется специальная таблица, в которую вносятся данные анализов и тестов. Она постоянно проверяется и отслеживается. При необходимости паре назначается медикаментозное лечение, которое дает шанс зачать и выносить здорового ребенка.
Источник: https://flovit.ru/zaberemenet/planirovanie-beremennosti/kak-vliyaet-gruppa-krovi-i-rezus-faktor-na-zachatie-rebenka.html
Несовместимость при зачатии
Встречаясь, люди влюбляются друг в друга, женятся, создают свою ячейку общества, мечтают в скором времени стать любящими родителями. Но наяву все не так сказочно и зачать ребенка порой получается не с первого раза, а бывает и вовсе не удается это сделать, при том, что с репродуктивной системой супругов все в порядке. Такое явление медики называют несовместимостью партнеров при зачатии.
Признаки несовместимости
Очевидный признак полового несогласия между мужчиной и женщиной – это невозможность зачать ребенка. О такой несовместимости следует говорить в том случае, когда забеременеть не удается в течение года при регулярной половой жизни. Иногда бывает, что партнеры здоровы, но все попытки остаются тщетными и люди вынуждены прибегать к помощи специалистов.
Перенесенные заболевания внутренних половых органов, гормональные и психические проблемы – все это может быть причинами неспособности пары к оплодотворению.
В гинекологической практике выделяют несколько признаков несовместимости при зачатии:
- отсутствие зачатия на протяжении долгого времени;
- даже если оплодотворение произошло, то на первых месяцах беременности у женщины происходит выкидыш;
- замирание плода в материнской утробе или рождение мертвого ребенка.
Основную причину данной патологии в том или ином случае можно определить при помощи специальных проб и тестов (посткоитального теста, пробы Шуварского и Курцпрока-Миллера). Многие фармакологические средства способны искажать данные исследований, поэтому на момент тестирования желательно избегать приема любых сильнодействующих и гормональных препаратов.
Половая несовместимость может иметь непосредственное отношение к бесплодию и в таком случае оплодотворение можно осуществить искусственным путем в лабораторных условиях. Пробу на совместимость стоит делать тогда, когда еще есть шансы добиться наступления естественного зачатия и оплодотворения.
Однозначное решение о том, как забеременеть при половом несовпадении супругов, должен принимать лечащий врач. Он грамотно обследует и подберет комплекс необходимых мер, которые нужны для ликвидации проблемы.

Виды несовместимости для зачатия
В свою очередь, существует несколько видов такого несовпадения партнеров при зачатии:
- Иммунологическое бесплодие. Простыми словами такая несовместимость партнеров для зачатия ребенка обусловлена тем, что иммунная система женщины вырабатывает антитела, не позволяющие мужским половым клеткам проникнуть в матку, они повреждают их и уничтожают.Преимущественное количество антител находится в секреции шейки матки и появляются они у женщины в основном после перенесенных воспалительных заболеваний половых органов, при гормональном дисбалансе, применении спермицидов. Более того, превышенное количество антител иногда приводит к токсикозу, выкидышам и проблемам в развитии плода.
Иногда такое проявление еще называют аллергической реакцией женского организма на мужские половые клетки. В мужском эякуляте тоже имеются такие антиспермальные антитела, но в гораздо меньшем количестве.
Согласно последним исследованиям в 30% случаев этот фактор несовместимости и является одной из причин бесплодия. Тест на определение иммунологической совместимости нужно проходить супругам в обязательном порядке.
В специальной клинике планирования семьи мужчина должен пройти спермограмму, результаты которой определят состояние сперматозоидов и их подвижность.
Лечение иммунологической несовместимости заключается в выполнении партнерами определенных условий:
- в течение нескольких месяцев пользоваться барьерной контрацепцией для того, чтобы снизилась чувствительность женского организма к сперме;
- принимать препараты, подавляющие действие свободного гистамина;
- пройти курс терапии для подавления подобных иммунных реакций организма;
- пролечиться иммуностимуляторами;
- иногда проблему можно решить путем введения спермы партнера внутрь матки.
- Генетический резонанс отличается одним единственным признаком – отторжением плода, а происходит это по причине разных резус-факторов у мужчины и женщины. Несовместимость групп крови при зачатии довольно распространенная проблема и чтобы зачать ребенка у обоих супругов должен быть одинаковый резус-фактор крови. Даже если произойдет зачатие и женщине удастся выносить ребенка, то после рождения у него не исключены проблемы со здоровьем.

Резус-фактор состоит из особых белков (антигенов) на эритроцитах человека, которые после своего синтезирования на 7-й неделе внутриутробного развития остаются либо положительными, либо отрицательными. Этот показатель, в свою очередь, наследуется от родителей.
Если у обоих родителей одинаковый резус-фактор, то и у ребенка он будет таким же. Конфликт между кровью матери и плода может возникнуть в том случае, когда ребенок унаследует положительный резус-фактор отца, а у женщины при этом будет отрицательное значение.
Для лечения несовместимости по крови и обеспечения необходимых для зачатия условий, партнерам нужно пройти обязательное медицинское обследование.
Если будет обнаружен резус-конфликт, то врач, с
Признаки несовместимости партнеров для зачатия и таблица совместимости по группе крови и резус-фактору
Этап планирования будущей беременности очень важен. Для появления на свет здорового ребенка следует учитывать довольно много различных нюансов. Эта статья расскажет о признаках совместимости партнеров для зачатия по группе крови и резус-фактору.
Особенности
О группах крови в настоящее время известно довольно много. А вот о том, как могут ли они повлиять на процесс зачатия малыша – уже гораздо меньше.
Для зачатия здорового малыша необходимо, чтобы группа крови его мамы и папы были совместимы. В этом случае риск возможных проблем во время беременности будет гораздо ниже.
Для того чтобы понимать, почему же возникает несовместимость партнеров, следует обратиться к базовым знаниям о группах крови. Определена группа уже с рождения. Определяют принадлежность человека к какой-то конкретной группе крови особые белковые молекулы – агглютинины и агглютиногены. При этом агглютинины находятся в жидкой составляющей крови – плазме.
В настоящее время известно 2 типа агглютининов – а и b. Агллютиногены же находятся непосредственно в эритроцитах – красных клеточках крови, которые переносят питательные вещества и кислород ко всем тканям и органам. Их также известно 2 вида. Обозначаются агглютиногены обычно заглавными буквами А и В.
Различные комбинации агглютиногенов и агглютининов и определяют группу крови у человека. Врачи различают 4 группы крови:
- 1 группа. Также называется О. Определяют ее агглютинины а и b, а агглютиногенов в плазме нет.
- 2 группа. Второе название – группа А. Определена наличием агглютинина b и агглютиногеном А.
- 3 группа. Также называется В-группа. Определена наличием агглютинина а и агглютиногеном В.
- 4 группа. Второе используемое называние – АВ. Определена наличием в эритроцитах агглютиногенов А и В при отсутствии в плазме агглютининов.
Долгое время значение такого важного показателя, как резус-фактор, в медицине оставалось тайной. Впервые наличие в крови особых белков – антигенов, определяющих резус-фактор (Rh) показали в начале XX века два доктора – Филип Левин и Руфус Стетсон. Они доказали наличие определенных белковых молекул в крови на примере появления гемолитической желтухи у новорожденного после переливания ему несовместимой группы крови.
В настоящее время ученые точно знают, как же определяется Rh-фактор. На поверхности эритроцитов есть вещества – D-антигены. Если они присутствуют, то такой резус-фактор называется положительным. При отсутствии D-антигенов на поверхности красных кровяных телец говорится об отрицательном резусе.
Наличие определенного резус-фактора – постоянный показатель, который определен с рождения и не меняется на протяжении всей жизни. Так, если у обоих родителей отрицательный резус-фактор, то и у малыша он будет таким же. Если же будущий папа и мама имеют разные резус-факторы, то и у малыша он может быть или положительным, или отрицательным.
Влияние на оплодотворение
Группа крови непосредственно на сам процесс зачатия ребенка не влияет. Также она никак не влияет на возможность зачатия мальчика или девочки.
Если конфликт по системе АВО между матерью и плодом в дальнейшем и возникает, то это проявляется обычно появлением у малыша после его рождения небольшой желтухи. При этом кожа ребенка приобретает желтушную окраску. Проходит это состояние, как правило, через несколько дней, однако требует постоянного наблюдения за ребенком. Также конфликт по системе агглютиногенов может привести к появлению у женщины определенных дискомфортных симптомов во время беременности. Вероятность развития токсикоза первой половины беременности с утренней тошнотой при этом существенно возрастает.
Долгое время считалось, что разные группы крови у партнеров являются гарантом того, что ребенок родится более здоровым и крепким. Однако современные научные исследования опровергли данное утверждение. Риск развития опасных патологий во время вынашивания ребенка существует и при различных группах крови будущих родителей.
Резус-фактор при непосредственном планировании беременности играет довольно важную роль, однако на зачатие малыша он существенно не влияет. В этой ситуации врачи опасаются больше развития потенциального резус-конфликта, который может возникать во время беременности.
Если у партнеров одинаковые резус-группы, то риск развития иммунологического конфликта низкий. При наличии разных резус-групп, особенно если в этом случае женщина имеет отрицательный резус-фактор, риск развития иммунологического конфликта возрастает. В таком ситуации малыш может «унаследовать» положительный резус-фактор от отца. Различие в резус-факторах у матери и плода, как и было замечено раньше, и провоцирует развитие негативных последствий.
Как проверить совместимость пары?
Определить группу крови или резус-фактор в настоящее время просто. Эти показатели довольно легко и быстро проверяют в любых диагностических лабораториях. Сдать анализ будущим родителям можно как в бесплатном, так в частном медицинском учреждении.
Для проведения анализа требуется небольшое количество венозной крови. Результат готов довольно быстро. Для того чтобы оценить совместимость пары, необходимо определить Rh- факторы и группы крови у обоих партнеров. Особенно тщательно проверяют таким образом семьи, которые в течение длительного времени не могут зачать малыша и имеют проблемы с естественным зачатием.
По резус-фактору
Возможная несовместимость партнеров обязательно оценивается по разным критериям. Важнейшим из них является резус-фактор. Для удобства оценки совместимости партнеров используется специальная таблица, представленная ниже.
Самая частая ситуация, которая вносит путаницу – это появление «отрицательного» ребенка у «положительной» пары. Очень часто в такой ситуации возникает вопрос об истинном отцовстве. Сразу же развеем мифы и скажем, что действительно такая ситуация имеет место быть в практике. Наследование Rh-фактора подчиняется генетике. При этом малыш может унаследовать положительный резус его родителей, а может и нет.
Обратная ситуация – отрицательные Rh-факторы у обоих родителей. В этой ситуации малыш может родиться только с таким же резусом.
По группе крови
Для того чтобы определить совместимость групп крови будущих родителей, используется специальная таблица. С ее помощью можно определить вероятность группы крови ребенка, а также оценить риск развития несовместимости. Такая таблица представлена ниже.
Важно отметить, что эти данные имеют ориентировочное значение. В практике существуют случаи, когда даже при условно благоприятном прогнозе развивался иммунологический конфликт. Данная таблица лишь позволяет оценить потенциальную совместимость партнеров и предположить группу крови у будущего малыша.
Из данной таблицы также следует, что первая группа крови у будущего отца отлично «сочетается» с другими. Риска развития иммунологического конфликта при этом нет. В этом случае вероятность развития здоровой беременности существенно возрастает. Также можно предположить, что первая отцовская группа крови не является абсолютно определяющей для малыша. На определение группы крови ребенка влияют и материнские данные. При этом группа крови малыша может быть разной.
Третья группа крови, можно сказать, является самой «проблемной». Как видно из таблицы, она довольно плохо сочетается с 1 и 2 группами. При этом с 3 и 4 группой сочетание уже более благоприятное.
Беременность для представителей 4 группы крови лучше планировать людям, которые имеют сходные группы. Согласно таблице, 4 группа крови довольно плохо сочетается с другими, кроме «своей». Риск развития резус-конфликта при сочетании 4 группы и первой является самым неблагоприятным. К сожалению, абсолютно здоровая беременность без каких-либо негативных последствий при этом маловероятна.
Как проявляется несоответствие?
Определить биологическую несовместимость партнеров, к сожалению, в большинстве случаев становится возможно только после зачатия и во время беременности. Также негативные признаки резус-конфликта или несовместимости по системе АВО можно оценить у малыша после его появления на свет.
Например, при сочетании 4 отцовской группы крови и 1 группы крови матери существует довольно высокий риск развития опасных патологий внутриутробного развития плода. Они способствуют тому, что малыш может существенно отставать в своем физическом развитии. Вероятность формирования пороков развития внутренних органов также довольна высока. У малышей, рожденных при такой комбинации групп крови, довольно высок риск наличия врожденных заболеваний почек и сердца.
Часто при беременности врачи говорят о резус-конфликтах. В этом случае резус-факторы у матери и плода различаются. Конфликт возникает в том случае, если резус-отрицательная женщина вынашивает резус-положительного малыша. В такой ситуации женский организм воспринимает ребенка как чужеродный антигенный «объект» При этом риск развития опасных патологий при беременности и даже выкидыша довольно высокий.
Одним из самых тяжелых состояний, которое является следствием такого иммунологического конфликта по резус-фактору, является гемолитическая желтуха новорожденных. При этой патологии в детском организме начинают распадаться эритроциты с накоплением билирубина в тканях. Большое количество образовавшегося билирубина способствует тому, что у ребенка меняется цвет кожи – она становится желтой. Течение гемолитической желтухи, как правило, тяжелое и проводится в госпитальных условиях.
Развитие иммунологического резус-конфликта – это определенная «лотерея». В медицинской практике бывает и так, что даже в случае развития резус-конфликта при беременности патологии не возникают. Такая ситуация возможна, если женский организм по каким-то причинам был уже знаком с резусными антигенами, то есть сенсибилизирован к ним. Обычно это возможно при предшествующих переливаниях крови и др. Таким образом, разный резус-фактор у матери и плода не всегда приводит к развитию опасных патологий.
Поддается ли лечению?
Врачи отмечают, что биологическая совместимость партнеров – это довольно сложная тема. Для зачатия здорового малыша должны «сработать» сразу несколько факторов. Даже на этапе непосредственного оплодотворения в ряде случаев могут возникнуть определенные проблемы.
Одной из довольно распространенных из них является иммунологический конфликт, возникающий в связи с антиспермальными антителами. Эти особые белковые вещества способны оказывать губительное действие на мужские половые клетки – сперматозоиды. В некоторых случаях эти антитела возникают в женском организме, существенно препятствуя зачатию малыша.
Изменить резус-фактор или группу крови, увы, нельзя. Однако зная их, можно заблаговременно уточнить риск развития опасных осложнений развития патологий течения беременности.
Любая «конфликтная» беременность – это повод для более тщательного и внимательного отношения со стороны врачей к состоянию здоровья беременной женщины, а также к внутриутробному развитию ее малыша.
Во время вынашивания малыша за пациенткой, имеющей высокий риск развития иммуноконфликтной беременности, врачи тщательно следят. Для того, чтобы своевременно выявить развитие у нее опасных патологий, беременной женщине проводится целый комплекс диагностических исследований. К ним относятся:
- Ультразвуковое обследование. С его помощью можно определить основные признаки отставания плода во внутриутробном развитии. С определенного срока жизни плода специалист УЗИ обязательно оценивает размеры его печени, клинические признаки и размеры плаценты, количество околоплодных вод. Комплексная оценка позволяет выявлять патологии на самых ранних стадиях.
- Доплерография. Более детальный метод оценки внутриутробного развития плода. Применяется в акушерской практике при иммуноконфликтных беременностях с целью более точной оценки потенциального риска формирования патологий.
- Изучение пуповинной крови на билирубин. Для проведения данного исследования также может использоваться и амниотическая жидкость. Выполняется эта диагностическая процедура только в сложных и тяжелых клинических случаях, так как является инвазивной и может иметь ряд негативных последствий.
Что предпринять?
Если риск развития иммунологического конфликта высокий, то врачи предложат будущей маме несколько особых манипуляций, которые должны помочь снизить риск развития в будущем у ее малыша опасных патологий. Такие меры считаются в большей степени профилактическими, так как помогают существенно снизить потенциальную вероятность развития внутриутробных патологий у ребенка и улучшить течение беременности.
Одной из применяемых профилактических мер является «иммунизация» беременной женщины имммуноглобулинами. Выполняется эта процедура, как правило, на 27-28 неделе беременности. Цель ее – временно «заморозить» женский иммунитет для того, чтобы не начался бурный ответ на попадание в женский организм чужеродных антигенов крови плода.
Важно отметить, что проводится данная процедура только по строгому назначению врача. К ее проведению существуют определенные противопоказания, которые обязательно определяет доктор в каждом конкретном случае.
Существенный минус этой методики – ослабление собственного иммунитета беременной женщины. Такое вмешательство может привести к тому, что иммунная система будущей матери будет просто не способна противостоять различным инфекциям. В такой ситуации даже банальный грипп или простуда могут иметь довольно неблагоприятные последствия.
В медицинской практике также существуют и разновидности данной процедуры. Так, введение в женский организм иммуноглобулина можно провести и после родов. Обычно такие инъекции выполняются в первые 72 часа с момента появления ребенка на свет. Данная процедура позволяет в дальнейшем «иммунизировать» женский организм. При последующих беременностях в таком случае риск развития иммунологического конфликта снижается.
Существуют и довольно инвазивные методы, применяемые при «конфликтной» беременности. Сразу же отметим, что выполняют их в довольно тяжелых случаях, когда нет другого альтернативного варианта. Суть инвазивной методики состоит в том, чтобы через пуповину в плаценту к плоду вводят определенные биологические компоненты или даже выполняют переливание крови. Эта процедура проводится с целью восстановления и нормализации работы красных кровяных клеток в детском организме – эритроцитов.
Врачи настоятельно рекомендуют всем женщинам, попадающим в группу риска по развитию иммуноконфликтной беременности, регулярно посещать своих докторов во время вынашивания малышей. Очень важно, чтобы медицинская помощь при таком течении беременности была оказана своевременно и в полном объеме. В этом случае существует возможность снизить вероятность развития опасных патологий внутриутробного развития у малыша, а также избежать формирования тяжелых заболеваний.
«Обойти» ситуацию, при которой высок риск развития иммунологического конфликта, можно при помощи экстракорпорального оплодотворения (ЭКО). В этом случае зачатие проводится под строгим контролем репродуктолога. Этот доктор точно знает, какие клетки берутся для оплодотворения. Также в специальной лаборатории можно определить все основные свойства половых клеток непосредственно до зачатия. В таком случае врач еще на этапе планирования беременности может точно просчитать резус-фактор и даже предположить группу крови будущего ребенка.
Очень часто, если риск возникновения иммунологического конфликта довольно высокий, для «посадки» в матку выбирается резус-отрицательный эмбрион. ЭКО помогло уже довольно многим парам, у которых была определена биологическая несовместимость, зачать их долгожданных малышей.
Еще больше информации о резус-факторе и резус-конфликте крови при беременности вы узнаете из следующего видео.
Несовместимость групп крови при зачатии и совместимость крови у супругов

Группа крови – это комплекс специфических белков на поверхности красных кровяных телец (эритроцитов).
Основной системой, по которой определяют несовместимость и совместимость крови для зачатия и переливаний, является система ABO.
По этой системе выделяют 4 группы, каждая из которых имеет свою комбинацию аглютиногенов (А, В) и аглютининов к ним (a, b). Таблица ниже описывает данные о содержании этих компонентов в каждой из 4 групп.

Резус-фактор (RH) — вторая клинически значимая классификация крови после системы ABO. Ключевым антигеном является антиген D. Если он есть на поверхности эритроцита, то кровь считают резус-положительной, если нет – то, соответственно, резус-отрицательной. Большинство людей на планете, около 85% являются положительными по системе резус, оставшаяся часть будет отрицательной.
Кроме резус-фактора и системы ABO, существует еще несколько классификаций групп крови по другим антигенам. Однако значение для проверки родителей на совместимость крови при зачатии придают, в большинстве случаев, только этим двум.
Совместимость по системе ABO
Данные о группе будущей матери и отца выясняют еще на этапе планирования ребенка. В ситуациях, когда у партнеров подозревают иммунологическое бесплодие, несовместимость родителей может стать одной из причин проблемы.
Несовместимость развивается в тех случаях, если в крови одного человека находятся аглютиногены, а в крови другого соответствующие им аглютинины, например, A и a или B и b.
В этих ситуациях происходит реакция агглютинации (склеивания) и эритроциты не могут полноценно выполнять свою функцию. При зачатии плод, в большинстве случаев, наследует группу крови матери.
Таблица ниже показывает, какая может быть группа крови у ребенка, если известна группа крови обоих родителей.

Если у ребенка начинает формироваться отцовская или третья группа крови, которая несовместима с материнской, то может произойти иммунологический конфликт. В этих случаях высока вероятность развития выкидыша уже на ранних стадиях беременности. Кроме этого, такое состояние может приводить к развитию гемолитической болезни у ребенка.
Совместимость по резус-фактору
Если несовместимость по системе AB0 встречается редко, то развитие резус-конфликта наблюдается гораздо чаще. Какие обстоятельства в этом вопросе могут привести к развитию несовместимости? Если резус-отрицательная мама беременеет Rh+ плодом.
В такой ситуации белки эритроцитов плода поступают по общему кровотоку к матери. Там их встречает иммунная система, которая воспринимает эти белки как чужеродный объект. Организм женщины начинает вырабатывать защитные антитела, которые вызывают гибель эритроцитов ребенка. Это означает, что мама и плод несовместимы между собой.

Если беременность первая, то серьезных проблем обычно не возникает, поскольку иммунная система срабатывает медленно и не успевает создать достаточное количество клеток-защиты.
При повторной беременности резус-отрицательным ребенком, иммунная система женщины срабатывает гораздо быстрее. Иммунные клетки мамы вырабатываются в большом количестве и начинают убивать эритроциты ребенка.
Это приводит к кислородному, голоданию, нарушению развития и может спровоцировать внутриутробную гибель плода.
Чтобы этого не произошло, партнеров с разными резус-факторами проверяют заранее, и беременность проходит под контролем врача. Кроме этого, после первой беременности женщине вводят специальную сыворотку, которая предотвращает развитие блокирующих антител при последующей беременности.
Важно! Тяжесть проявления несовместимости по резус-фактору увеличивается при каждой последующей беременности.
О чем еще нужно помнить в такой ситуации? Развитие клеток-памяти у резус-отрицательной женщины происходит при любом контакте с резус-положительной кровью. Если у будущей мамы в анамнезе были аборты, переливания, выкидыши, то это может означать, что она уже встречалась с резус-положительной кровью. При таком анамнезе первая запланированная беременность уже находится под угрозой.
Клинический случай: Пациентка М., 26 лет, Rh-, первая беременность Rh+ плодом. Ребенок родился раньше срока на 32 неделе с тяжелой гемолитической желтухой, обширными отеками и кардиомегалией. Оказалось, женщина не помнила, что в возрасте 3 лет ей была выполнена операция с переливанием донорской крови Rh+.
В остальных случаях резус-фактор не влияет на нормальное развитие беременности. Так, если женщина Rh+, беременеет плодом Rh-, то конфликта не будет, поскольку в крови плода нет чужеродных для мамы антител.
Что такое гемолитическая болезнь?
Под этим диагнозом понимают развитие гемолитической анемии (малокровия) у плода и новорожденного в результате иммунологической несовместимости у родителей. Эта болезнь может развиться при несовместимости партнеров и по резусу, и по системе AB0, и по другим антигенам.
В этих случаях при беременности происходит гибель эритроцитов плода. Эту гибель вызывают иммунные клетки матери, которые восприняли их за чужеродный объект. Гибель эритроцитов вызывает их усиленную выработку и появление в кровотоке высокотоксичного для ребенка непрямого билирубина.
Таблица ниже показывает вероятность конфликта при различных группах крови у родителей.

Клинические проявления болезни зависят от того, какое количество антител от мамы проникло через плаценту. В самых тяжелых случаях наступает гибель плода. Могут развиться выраженные отеки, желтуха, водянка живота, увеличиваются размеры печени и сердца и др. Выделяют три степени тяжести этого заболевания, в соответствии с которыми проводят лечение ребенка.
Что делать и как предупредить несовместимость партнеров
Для того чтобы у будущих родителей не возникло проблем, девушкам нужно с огромной осторожностью относиться к абортам и переливаниям. При переливаниях существует опасность введения крови с неправильным резусом, а также всегда есть риск иммунизации по другим антигенам. Переливание должно производиться по жизненным показаниям.
В большинстве случаев иммунизация матери наступает после первых родов. В связи с этим роженице в течение суток должна быть введена специальная вакцина, которая предупредит появление проблем в будущем.
Отличия по резусу и группе крови у супругов или у будущего ребенка не должны становиться показателем глобальных проблем. Никто не будет выбирать себе супруга исходя из данных о его белках на эритроцитах. Современная медицина позволяет преодолеть эту несовместимость и контролировать реакцию организма. Чтобы это сделать, нужно внимательно относиться к своему здоровью, и соблюдать предписания доктора.
Способы проверки совместимости по крови и резусу
Редко семейные пары задумываются о таком параметре как совместимость групп крови при зачатии ребенка, поскольку попытки забеременеть в большинстве случаев успешны. Но вот когда при множественных попытках результата нет, начинают искать причины.

Одной из таких причин может быть несовместимость партнеров по группам крови или по резус-факторам. Эта проблема не столь серьезная, чтобы пары не могли забеременеть вообще.
Зачать ребенка можно даже с различными сочетаниями крови и резус-факторами, правда при несовместимости на это может потребоваться больше времени и могут быть некоторые осложнения в течении беременности.
Почему совместимость групп крови важна?
Врачами доказано, что повлиять на течение беременности может совместимость крови и резус-фактор (Rh). Если у партнеров одинаковые группы крови и резус-факторы, то такое сочетание считается идеальным и проблем в зачатии быть не должно.
Но существует опасность для ребенка, если у пары разные резус-факторы.
Поскольку резус-фактор определяется наличием белка (антиген) в кровяной клетке (эритроците), то людей, не имеющих этот белок, называют резус-отрицательными, а тех у которых он есть – резус-положительными.
И в случаях, если у матери резус-фактор отрицательный, а плоду передался положительный резус-фактор от отца, то иммунная система матери может начать вырабатывать антитела против кровяных клеток эмбриона, которые проникают в организм матери сквозь плацентарный барьер.
Это катастрофически сказывается на развитии плода – приводит к выкидышам на ранних сроках или гибели плода на поздних сроках. Также может спровоцировать гемолитическое заболевание, которое приводит к разрушению эритроцитов и появлению анемии в стадии развития эмбриона.
При этом печень увеличивается и повышается уровень билирубина в крови младенца. Именно поэтому важна совместимость по резус-фактору у пары. Несовместимость групп крови не так часто встречается и впоследствии может проявить себя как гемолитическое заболевание, но в легкой форме.
Разновидности несовместимости
Несовместимости партнёров можно разбить на несколько категорий:
- Иммунная. Если резус-фактор мужчины и женщины различаются, это может привести к тому, что сперматозоид будет отторгнут. Если же женщине удается забеременеть, высок шанс, что выносить ребенка она не сможет. Поэтому необходимо проходить регулярные обследования у гинеколога на протяжении всей беременности.
- Генетическая. Если возникла такая несовместимость, то при развитии плода в утробе матери могут возникнуть изменения в коде ДНК. Они становятся причиной такой патологии как синдром Дауна.
- Несовместимость по группе крови можно выявить после прохождения специального теста – посткоитального. Его проводят в момент овуляции, соблюдая строгие требования:
На протяжении трех дней партнерам надо воздержаться от интимной близости. - Перед визитом к врачу, нужно выполнить все необходимые гигиенические процедуры, но не спринцеваться.
- После соития на протяжении 30 минут надо оставаться в горизонтальном положении. Но для того, чтобы избежать потери эякулята, нужно будет подложить влажную салфетку.
- Также необходимо наведаться к гинекологу спустя 6 часов после секса. Но не позднее 12-ти часов.
Симптомы несовместимости
Основные признаки несовместимости партнеров при зачатии:
- Пара не может зачать ребенка на протяжении длительного времени (больше 1 года), при регулярном, незащищенном сексе.
- Проблемы с вынашиванием ребенка.

Оба эти случая – сигнал, что паре нужно обратиться к специалисту, который даст направление на лабораторные анализы. После сдачи анализа крови и спермограммы можно будет сделать выводы и сказать, что выявлена совместимость по группе крови или же партнеры несовместимы.
Практически все констатированные случаи бесплодия по этой причине вызваны небольшими разладами, которые легко устранить при помощи медикаментозного лечения. Даже если все еще будет отрицательный тест на беременность, которые вы можете купить в любом супермаркете – это еще не повод отчаиваться, ведь достижения современной медицины помогут женщине ощутить радость материнства.
Опасность резус-конфликта между плодом и матерью
Анализ крови на беременность – это далеко не единственное исследование, которое придется пройти женщине, готовящейся стать мамой. Врач внимательно следит за уровнем антител у пациентки.
Даже если у беременной резус-фактор положительный, а у будущего ребенка отрицательный — это не принесет вреда им обеим. Но если ситуация противоположная, скорее всего возникнет резус-конфликт при беременности.
Эритроциты плода могут попадать в кровь женщины, где будут признаны чужеродными и атакованы, возникает иммунная реакция. Все женщины с отрицательным резус-фактором должны вплоть до 28 недели беременности каждый месяц сдавать анализы, если срок беременности больше – сдавать их нужно каждые 2 недели.
Особое внимание врач-гинеколог должен уделить размеру печени плода. Ее увеличенные размеры – сигнал к тому, что нужно делать внутриутробное переливание крови. В некоторых случаях это может стать причиной прерывания беременности.
Поэтому совместимость групп крови для зачатия играет важную роль, ведь это часто становится причиной появления угрозы жизни будущего ребенка.
Возможные усложнения при конфликте резус-факторов
После разрушения кровяных клеток в организме плода происходит токсическое поражение систем и органов. Виной этому распад молекул гемоглобина, который находится в эритроцитах и выполняет функцию транспортировки кислорода по организму.
Токсическому отравлению организма способствует продукт распада гемоглобина – билирубин. Вначале поражается нервная система, после почки и сердце. Позже начинает накапливаться жидкость в полостях и тканях, что приводит к плохому функционированию всех органов и может привести к внутриутробной гибели эмбриона.
Именно поэтому у матерей с отрицательным резус-фактором беременность может прерваться на ранних сроках. Иммуноглобулин при беременности врачи могут назначить в случаях, когда наблюдаются проблемы с вынашиванием плода.
Несовместимость партнеров при зачатии

Люди влюбляются друг в друга, женятся, создают семью, мечтают о ребёнке… Но, к сожалению, иногда случается так, что зачать малыша у пары не получается, хотя оба супруга при этом абсолютно здоровы. Почему же это происходит?
В медицине такие ситуации называют несовместимостью при зачатии. Существуют следующие виды несовместимости:
- иммунная — по группе крови/резусу;
- генетическая — рождение детей с синдромом Дауна или с другой инвалидностью у абсолютно здоровых родителей.
Становится ли этот диагноз приговором для семейной пары или все-таки у супругов есть шанс зачать наследника? И что же это такое ― несовместимость при зачатии?
Причины несовместимост
Совместимость резус-факторов и групп крови для зачатия ребенка
Несовместимость половых партнёров по крови не является причиной проблем с зачатием. Ситуация с не наступлением беременности обусловлена иммунологической несовместимостью и зависит от особенностей женского и мужского организма в каждом конкретном случае. Исследование на резус-фактор исключает возможность развития конфликта матери и плода, а на процесс зачатия влияния не оказывает
С развитием генетики актуальной темой в медицине стала совместимости крови будущих родителей в период зачатия. Планирование семьи основано на любви и взаимопонимании, но рождение ребёнка — важнейшее событие в жизни каждой семейной пары, и для благополучной беременности гинекологи рекомендуют пройти исследования с целью исключения несовместимости женщины и мужчины.
Беременность и совместимость групп крови
- Совместимость партнёров в период зачатия
- Совместимость партнёров при беременности
- Конфликтная беременность
Подписывайтесь на наш аккаунт в INSTAGRAM!
Суть исследования заключается в определении группы крови будущей мамы и её мужа и в выявлении их резус-факторов. Идеальным сочетанием признаётся одинаковая принадлежность крови обоих полов, особенно в отношении резус-совместимости. Потому как при несовместимости факторов у родителей между мамой и ребёнком может развиться конфликт крови, отягощающий течение беременности и негативно влияющий на развитие плода.
Совместимость партнёров в период зачатия
Несовместимость половых партнёров по крови не является причиной проблем с зачатием. Ситуация с не наступлением беременности обусловлена иммунологической несовместимостью и зависит от особенностей женского и мужского организма в каждом конкретном случае.
Исследование на резус-фактор исключает возможность развития конфликта матери и плода, а на процесс зачатия влияния не оказывает. В таблице совместимости по резус-фактору наглядно показаны риски развития конфликтной беременности:
При зачатии совместимость по резус-фактору определяется на ранних сроках. Будущая мама и её муж проходят исследования в женской консультации при постановке на учёт. Конфликтная беременность может чрезвычайно осложнить жизнь будущим родителям.
Однако это состояние не расценивается как полная несовместимость пары для зачатия, из данных таблицы по совместимости видно, что конфликт развивается не всегда. Даже при самом неблагоприятном стечении обстоятельств, когда будущая мама имеет отрицательный резус-фактор, а её муж положительный – у малыша есть 50% вероятность унаследовать отрицательную кровь матери, что исключит возможность конфликта.
В ситуации, когда у мамы положительная вторая, третья или любая другая группа крови, вынашивая малыша с отрицательной кровью, конфликта эритроцитов не произойдёт, так как положительная кровь всегда сильнее. Совместимость зачатия не определяется по группам, в период планирования имеет значение только разница резус-факторов родителей, и даже она не является показателем полной несовместимости.
Совместимость партнёров при беременности
В период беременности, после обследования супружеской пары на определения их конфликтности по резус-фактору, необходимо оценить сочетаемость их групп крови, при этом можно рассчитать вероятность группы у будущего ребёнка.
Группа, как и резус-фактор, зависит от особых белков на поверхности эритроцитов. В первой белки отсутствуют вовсе, а во второй, третей и четвёртой они имеются, но каждый со своими характеристиками. В ситуации, когда у женщины нет того белка, какой есть у мужа – ребёнок может унаследовать отцовский белок и вступить в конфликт с материнским организмом. Это случается реже, чем резус-конфликт, но о подобной вероятности необходимо знать.
Из таблицы, составленной на основе исследования взаимодействия эритроцитов, можно сделать выводы о совместимости родителей по группе крови:
Из показателей таблицы можно сделать выводы, что совместимость крови мужа и жены происходит не всегда, вероятность несовместимости встречается нередко. Однако в счастливой семье, рождённой в любви, смена партнёра по причине подобной несовместимости исключена, поэтому необходимо искать пути смягчения последствий конфликта и более внимательно относится к течению конфликтной беременности.
Конфликт по группе со 100% вероятностью развивается лишь в комбинации 1 группы у женщины и 4 у мужчины.
Характеристикой сочетаемости 4 и 3 положительных групп являются:
- С третей у мужчины конфликт разовьётся у женщин с 1 и 2 группами.
- С четвёртой редкой у мужчины конфликт возникнет в трёх случаях из четырёх возможных комбинаций – не произойдёт конфликт при соединении двух четвёртых групп. В ситуации, если 4 у женщины, конфликт возможен, если она при этом отрицательная.
Велика вероятность конфликта при первой отрицательной крови у будущей мамы, поэтому гинекологи рекомендуют мамам с этой принадлежностью крови, проходить все рекомендуемые обследования в срок и сдавать анализа на антитела начиная с 8 недели беременности.
Конфликтная беременность
Конфликт по крови образуется при столкновении несовместимых эритроцитов матери и ребёнка, вследствие чего последние подвергаются атакам материнского иммунитета и постепенно разрушаются. Подобное явление влечёт за собой гемолиз эритроцитов малыша с дальнейшими сопутствующими осложнениями в виде гемолитической желтухи, водянки плода и кислородного голодания.
В случае подозрения на осложнённую беременность гинеколог назначает дополнительные обследования ребёнка с помощью УЗИ, КТГ и даже амниоцентеза. Врачи всеми силами стремятся предотвратить развитие серьёзных заболеваний у малыша или возможную потерю ребёнка.
В качестве профилактики осложнений назначается инъекция иммуноглобулина на сроке в 28 недель. Иммуноглобулин замедляет развитие антител в женском организме, «атакующих» плаценту с растущим малышом. В редких случаях производится переливание небольшого количества биоматериала через пуповину ребёнку, чтобы нормализовать его уровень эритроцитов и снизить негативный эффект гемолиза красных кровяных клеток.
Для успешного зачатия и развития малыша понадобится атмосфера любви и понимания в семье, а определение совместимости групп и резус-факторов родителей является одним из исследований, направленных на устранение возможных осложнений беременности.опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
таблица по группам крови матери и плода, что это такое, последствия несовместимости после рождения, симптомы и профилактика, прививки
Время вынашивания ребенка — одно из самых прекрасных в жизни женщины. Каждой будущей маме хочется быть спокойной за здоровье малыша, наслаждаться периодом ожидания прибавления. Но каждая десятая дама, по статистике, имеет резус-отрицательную кровь, и сей факт тревожит и саму беременную, и врачей, которые ее наблюдают.
Какова возможность возникновения резус-конфликта мамы и малыша, и в чем кроется опасность, мы расскажем в этой статье.
Что это такое?
Когда у женщины и ее будущего карапуза разные показатели крови, может начаться иммунологическая несовместимость, именно она именуется резус-конфликтом. У представителей человечества, которые обладают резус-фактором со знаком +, имеется специфический белок D, который содержат эритроциты. У человека с резусом отрицательного значения этого белка нет.
Ученые до сих пор не знают наверняка, почему у одних людей имеется специфический белок резус-макаки, а у других его не наблюдается. Но факт остается фактом — около 15% населения планеты не имеют с макаками ничего общего, их резус-фактор — отрицательный.
Между беременной и ребенком происходит постоянный обмен через маточно-плацентарный кровоток. Если мама имеет отрицательный резус-фактор, а у малыша он положительный, то белок D, попадающий в ее организм, является для женщины не чем иным, как чужеродным белком.
Иммунитет матери очень быстро начинает реагировать на незваного гостя, и когда концентрация белка достигает высоких значений, начинается резус-конфликт. Это беспощадная война, которую иммунная защита беременной объявляет ребенку, как источнику чужеродного белка-антигена.
Иммунные клетки начинают разрушать эритроциты малыша с помощью специальных антител, которые он вырабатывает.
Плод страдает, женщина испытывает сенсибилизацию, последствия могут быть достаточно печальными, вплоть до гибели малыша в материнской утробе, смерти крохи после рождения или рождения ребенка-инвалида.
Резус-конфликт может случиться у беременной с Rh (-), если кроха унаследовал папины характеристики крови, то есть Rh (+).
Значительно реже несовместимость образуется по такому показателю, как группа крови, если у мужчины и женщины группы разные. То есть беременной, у которой собственный резус-фактор имеет положительные значения, волноваться не о чем.
Нет повода переживать и семьям с одинаковым отрицательным резусом, но это совпадение случается нечасто, ведь среди 15% людей с «отрицательной» кровью — подавляющее большинство именно представительниц прекрасного пола, мужчин с такими характеристиками крови всего 3%.
Собственное кроветворение у карапузов в утробе начинается примерно на 8 неделе гестации. И уже с этого момента в материнских анализах крови лабораторно определяется небольшое количество эритроцитов плода. Именно с этого периода появляется возможность возникновения резус-конфликта.
Таблицы вероятности
С точки зрения генетики вероятность наследования основных характеристик крови — группы и резус-фактора от папы или мамы оценивается в равной степени по 50%.
Существуют таблицы, которые позволяют оценивать риски резус-конфликта во время беременности. А вовремя взвешенные риски дают врачам время на то, чтобы постараться минимизировать последствия. К сожалению, устранить конфликт совсем медицина не может.
По резус-фактору
По группе крови
Причины конфликта
Вероятность развития резус-конфликта сильно зависит от того, как и чем закончилась первая беременность женщины.
Даже у «отрицательной» мамы вполне благополучно может родиться положительный малыш, поскольку при первой беременности иммунитет женщины еще не успевает выработать убийственное количество антител к белку D. Главное, чтобы до беременности ей не переливали кровь, не учитывая резуса, как это иногда бывает в экстренной ситуации для спасения жизни.
Если первая беременность закончилась выкидышем или абортом, то вероятность резус-конфликта при второй беременности существенно повышается, поскольку в крови женщины уже есть готовые к атаке на самом раннем сроке антитела.
У женщин, которые перенесли кесарево сечение при первых родах, вероятность конфликта при второй беременности выше на 50% по сравнению с женщинами, которые рожали первенца естественным путем.
Если первые роды были проблематичными, плаценту пришлось отделять вручную, были кровотечения, то вероятность сенсибилизации и конфликта в последующей беременности также увеличивается.
Опасность для будущей мамы с отрицательным резус-фактором крови представляют и заболевания в период вынашивания малыша. Грипп, ОРВИ, гестоз, диабет в анамнезе могут спровоцировать нарушение структуры ворсинок хориона, и мамин иммунитет начнет вырабатывать губительные для малыша антитела.
После родов антитела, которые выработались в процессе вынашивания крохи, никуда не исчезают. Они представляют собой долговременную память иммунитета. После второй беременности и родов количество антител становится еще больше, как и после третьей, и последующей.
Опасность
Антитела, которые вырабатывает материнский иммунитет, имеют очень маленькие размеры, они могут легко проникать через плаценту в кровоток крохи. Попадая в кровь ребенка, защитные клетки матери начинают угнетать функцию кроветворения плода.
Ребенок страдает, испытывает дефицит кислорода, поскольку распадающиеся эритроциты и являются переносчиками этого жизненно необходимого газа.
Помимо гипоксии, может развиться гемолитическая болезнь плода, а в последующем и новорожденного. Она сопровождается сильной анемией. У плода увеличиваются внутренние органы — печень, селезенка, головной мозг, сердце и почки. Центральная нервная система оказывается пораженной билирубином, который образуется при распаде эритроцитов и является токсичным.
Если врачи вовремя не начнут принимать меры, то малыш может погибнуть внутриутробно, родиться мертвым, появиться на свет с тяжелыми поражениями печени, центральной нервной системы, почек. Иногда эти поражения оказываются несовместимыми с жизнью, иногда они приводят к глубокой пожизненной инвалидности.
Диагностика и симптомы
Сама женщина не может почувствовать симптомов развивающегося конфликта ее иммунитета с кровью плода. Нет таких симптомов, по которым будущая мама могла бы догадаться о том разрушительном процессе, который протекает у нее внутри. Однако лабораторная диагностика в любой момент может обнаружить и отследить динамику конфликта.
Для этого у беременной с резус-отрицательной кровью, независимо от того, какая группа и резус-фактор крови у отца, берут анализ крови из вены на содержание в ней антител. Анализ делают несколько раз в процессе беременности, особенно опасным считается период с 20 до 31 недели беременности.
О том, насколько тяжелым является конфликт, говорит полученный в результате лабораторного исследования, титр антител. Врач также учитывает и степень зрелости плода, ведь чем старше малыш в утробе, тем легче ему сопротивляться иммунной атаке.
Таким образом, титр 1: 4 или 1: 8 на сроке в 12 недель беременности — очень тревожный показатель, а аналогичный титр антител на сроке в 32 недели не вызовет у врача панических настроений.
При обнаружении титра анализ делают чаще, чтобы наблюдать за его динамикой. При тяжелом конфликте титр нарастает стремительно — 1: 8 может превратиться в 1: 16 или 1: 32 уже через неделю-другую.
Женщине с титрами антител в крови придется чаще посещать кабинет ультразвуковой диагностики. По УЗИ можно будет наблюдать за развитием ребенка, этот метод исследования дает достаточно подробную информацию о том, есть ли у ребенка гемолитическая болезнь, и даже о том, какую форму она имеет.
При отечной форме гемолитической болезни плода у ребенка на УЗИ будет выявлено увеличение в размерах внутренних органов и мозга, плацента утолщается, количество околоплодных вод тоже увеличивается и превышает нормальные значения.
Если предполагаемый вес плода в 2 раза превышает нормы, это тревожный признак — не исключена водянка плода, что может привести к летальному исходу еще в материнской утробе.
Гемолитическую болезнь плода, связанную с анемией, невозможно разглядеть на УЗИ, но можно диагностировать косвенно на КТГ, поскольку количество шевелений плода и их характер будут говорить о наличии гипоксии.
О поражениях центральной нервной системы станет известно только после рождения ребенка, такая форма гемолитической болезни плода может привести к отставанию малыша в развитии, к потере слуха.
Диагностикой врачи в женской консультации будут заниматься с самого первого дня постановки женщины с отрицательным резус-фактором на учет. Они учтут, сколько беременностей было, чем они закончились, были ли уже рождены дети с гемолитической болезнью. Все это даст возможность врачу предположить возможную вероятность возникновения конфликта и спрогнозировать его тяжесть.
Сдавать кровь женщине при первой беременности придется раз в 2 месяца, при второй и последующих — раз в месяц. После 32 недели беременности анализ будут делать раз в 2 недели, а с 35 недели — каждую неделю.
Если проявляется титр антител, который может возникнуть на любом сроке после 8 недель, могут назначаться дополнительные методы исследования.
При высоком титре, угрожающем жизни ребенка, может быть назначена процедура кордоцентеза или амниоцентеза. Процедуры проводят под контролем УЗИ.
При амниоцентезе делают укол специальной иглой и забирают на анализ некоторое количество амниотических вод.
При кордоцентезе берут кровь из пуповины.
Эти анализы позволяют судить о том, какая группа крови и резус-фактор унаследованы малышом, насколько тяжело поражены его эритроциты, каков уровень билирубина в крови, гемоглобина, и со 100% вероятностью определяют пол ребенка.
Эти инвазивные процедуры — дело добровольное, женщину к ним не принуждают. Несмотря на современный уровень развития медицинских технологий, такое вмешательство, как кордоцентез и амниоцентез, все-таки могут стать причиной выкидыша или преждевременных родов, а также гибели или инфицирования ребенка.
Обо всех рисках при проведении процедур или отказе от них женщине расскажет акушер-гинеколог, который ведет ее беременность.
Возможные последствия и формы
Резус-конфликт опасен как в период вынашивания малыша, так и после его появления на свет. Болезнь, с которой появляются на свет такие дети, называется гемолитической болезнью новорожденных (ГБН). Причем, тяжесть ее будет зависеть от такого, в каком количестве антитела атаковали кровяные клетки крохи в процессе беременности.
Этот недуг считается тяжелым, он всегда сопровождается распадом клеток крови, который продолжается и после рождения, отеками, желтухой кожных покровов, сильной интоксикацией билирубином.
Отечная
Самой тяжелой считается отечная форма ГБН. При ней карапуз появляется на свет очень бледным, как-бы «раздутым», отечным, со множественными внутренними отеками. Такие крохи, к сожалению, в большинстве случаев рождаются уже мертвыми или погибают, несмотря на все старания реаниматологов и неонатологов, умирают в кратчайшие сроки от нескольких часов до нескольких суток.
Желтушная
Желтушная форма болезни считается более благоприятной. Такие малыши через пару суток после своего появления на свет «обзаводятся» насыщенным желтоватым цветом кожи, и такая желтушка не имеет ничего общего с распространенной физиологической желтухой новорожденных.
У малыша несколько увеличены печень и селезенка, анализы крови показывают наличие анемии. Уровень билирубина в крови растет стремительно. Если врачам не удается остановить этот процесс, то болезнь может перейти в ядерную желтуху.
Ядерная
Ядерная разновидность ГБН характеризуется поражениями центральной нервной системы. У новорожденного могут начаться судороги, он непроизвольно может двигать глазами. Тонус всех мышц снижен, ребенок очень слаб.
При отложении билирубина в почках происходит так называемый билирубиновый инфаркт. Сильно увеличенная в размерах печень не может нормально выполнять возложенные на нее природой функции.
Прогноз
В прогнозах при ГБН врачи всегда очень осторожны, поскольку практически невозможно предсказать, как поражения нервной системы и головного мозга скажутся на развитии крохи в будущем.
Детям проводят в условиях реанимации детоксикационные вливания, очень часто возникает необходимость в заменном переливании крови или донорской плазмы. Если на 5-7 сутки ребенок не погибает от паралича дыхательного центра, то прогнозы меняются на более положительные, правда, и они довольно условны.
После перенесенной гемолитической болезни новорожденных дети плохо и вяло сосут, у них снижен аппетит, нарушен сон, имеются неврологические отклонения.
Достаточно часто (но не всегда) у таких деток наблюдается значительное отставание в умственном и интеллектуальном развитии, они чаще болеют, могут наблюдаться нарушения слуха и зрения. Наиболее благополучно заканчиваются случаи анемической гемолитической болезни, после того, как уровень гемоглобина в крови крохи удается поднять, он развивается вполне нормально.
Конфликт, который развился не из-за разности резус-факторов, а из-за разности групп крови, протекает более легко и не имеет обычно таких разрушительных последствий. Однако и при такой несовместимости есть 2% вероятности, что у малыша после рождения возникнут достаточно серьезные нарушения центральной нервной системы.
Последствия конфликта для матери — минимальны. Присутствие антител она ощущать никак не сможет, трудности могут возникнуть только во время очередной беременности.
Лечение
Если у беременной женщины положительным оказывается титр антител в крови, это не повод для паники, а повод для начала терапии и серьезного отношения к ней со стороны беременной.
Избавить женщину и ее кроху от такого явления, как несовместимость, невозможно. Но медицина может минимизировать риски и последствия влияния материнских антител на малыша.
Трижды за беременность, даже если в процессе вынашивания не появляются антитела, женщине назначают курсы лечения. В 10-12 недель, в 22-23 недели и в 32 недели будущей маме рекомендуется прием витаминов, препаратов железа, препаратов кальция, средства, улучшающие метаболизм, кислородотерапия.
Если до 36 недель гестационного срока титры не обнаружились, или они невысоки, а развитие ребенка не вызывает опасений у врача, то женщине разрешается рожать естественным путем самостоятельно.
Если титры высоки, состояние ребенка тяжелое, то родоразрешение могут осуществить раньше срока путем кесарева сечения. Доктора стараются поддерживать беременную медикаментами до 37 недели беременности, чтобы у ребенка была возможность «дозреть».
Такая возможность, к сожалению, имеется не всегда. Иногда приходится принимать решение о более раннем кесаревом сечении, чтобы спасти карапузу жизнь.
В некоторых случаях, когда малыш еще явно не готов явиться в этот мир, но и оставаться в утробе мамы для него очень опасно, проводят внутриутробное переливание крови плоду. Все эти действия совершаются под контролем ультразвукового сканера, каждое движение врача-гематолога выверяется, чтобы не навредить малышу.
На ранних сроках могут применяться и другие методы профилактики осложнений. Так, существует методика подшивания беременной кусочка кожных покровов ее мужа. Кожный лоскут вживляют обычно на боковой поверхности грудной клетки.
Пока иммунитет женщины бросает все силы на отторжение инородного для себя кожного фрагмента (а это несколько недель), иммунологическая нагрузка на ребенка несколько снижается. Об эффективности этого метода не утихают научные споры, но отзывы женщин, которые прошли через такие процедуры, достаточно положительные.
Во второй половине беременности при установленном конфликте будущей маме могут быть назначены сеансы плазмофереза, это позволит несколько снизить количество и концентрацию антител в материнском организме, соответственно, негативная нагрузка на малыша тоже временно уменьшится.
Плазмоферез не должен пугать беременную, противопоказаний к нему не так уж много. Во-первых, это ОРВИ или ина
Таблица совместимости по группе крови и резус-фактору для зачатия ребенка: памятка для будущих родителей
Планирование беременности включает мероприятия для оптимизации условий при зачатии и рождении здорового потомства.
Будущим родителям лучше обследовать организм, отказаться от вредных привычек, вести правильный образ жизни, подготовить себя эмоционально.
Врачи рекомендуют заранее определить принадлежность крови к группе и резус-фактору.
Самым главным нюансом для зачатия ребенка в браке будет проверка совместимости родителей по группе крови и резус-фактору по таблицам.
История
Кровь человека характеризуются одной из четырех групп, которые отличаются набором специфических белков внутри красных кровяных телец.
Белки (иное название антигены или агглютиногены) обозначают буквами А и В. Эритроциты первой группы крови не содержат антигенов, тельца второй включают только белок А, третьей – В, четвертой – оба белка.


Возраст первого антигенного фенотипа оценивается в 60-40 тыс. лет.
Она распространена в районах Южной и Центральной Америки, что обусловлено минимальной миграцией и отсутствием смешанных браков между местными жителями и представителями других народов.
Вторая появилась существенно позднее в Азии, ориентировочно 25-15 тыс. лет назад, большая доля носителей живет в Европе и Японии. Число людей I и II групп преобладает и составляет 80 % населения.
Возникновение третьей группы отдельные исследователи расценивают как результат эволюции, изменившей иммунную систему человека, другие как итог мутации.
Появление четвертой группы — загадка для ученых. Если верить исследованиям вещества на Туринской Плащанице, в которую было завернуто тело Иисуса Христа, он был обладателем этой самой молодой группы.
Ребенок наследует комплект белков от родителей, исходя из законов генетики.
Для определения возможной комбинации антигенов будущего малыша находим на пересечение колонок группы матери и отца вероятные варианты наследования.
к оглавлению ↑
Наследование при беременности
Таблица наследования группы крови ребенком.
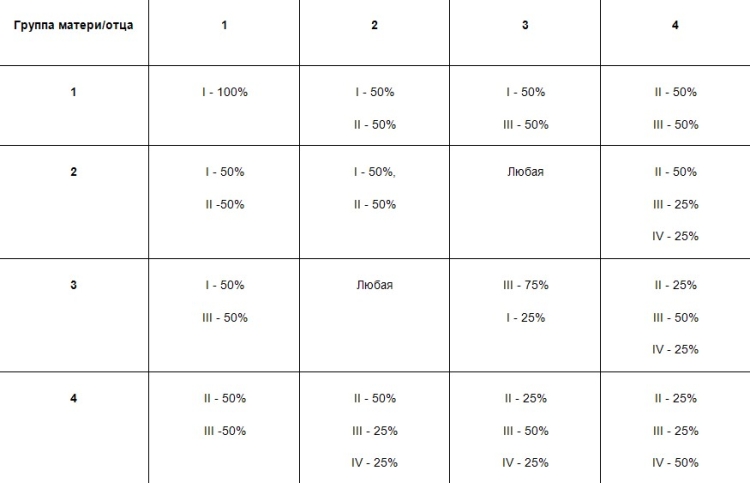

Мама и папа со второй и третьей группой дают жизнь детям любой комбинации агглютиногенов с одинаковой вероятностью.
У пары с первой группой рождаются дети, в эритроцитах которых нет белков. Носительница четвертой группы не родит отпрыска первой.


Генетика, как и другие науки не обходится без исключений. У небольшого процента людей эритроциты включают не проявляющие себя А и В антигены.
В результате младенец наследует комплект агглютиногенов, отличающийся от возможного. Парадокс называется «бомбейский феномен» и определяется у одного из 10 миллионов человек.
Кровеносная система ребенка формируется в материнской утробе. Антигены появляются в клетках на ранних сроках беременности (2- 3 месяц).
Когда малыш наследует от отца белок, отсутствующий в крови матери, встречаются случаи образования у женщины антител к чужеродному ей белку.
Этот процесс называют конфликтом людей по группам крови или иммунологическим конфликтом, их совместимость находится под вопросом.
Несовместимость развивается в следующих случаях:
- у женщины I группа, у мужчины II, III, IV;
- у женщины II, у мужчины III, IV;
- у женщины III, у мужчины II или IV.
Особенно опасен расклад, когда женщина первой группы вынашивает младенца со II или III. Такая ситуация вызывает осложнения.
Но чаще несочетаемость протекает легко и не требует интенсивной терапии. Несовместимость при повторном зачатии не влечет более неприятных последствий.
Таблица совместимости при зачатии по группе крови мужа и жены.


Иногда женский иммунитет начинает вырабатывать антиспермальные антитела, убивающие сперматозоиды. Тогда здоровая пара сталкивается с проблемами зачатия.
Поэтому грамотное планирование беременности подразумевает тестирование на антиспермальные антитела.
Читайте о симптомах бесплодия у женщин. Обсудим основные причины развития, как распознать болезнь на первых ее стадиях.
А в этом тексте ищите советы врачей о том, как быстро забеременеть — узнайте самые благоприятные дни для зачатия и рекомендации по питанию для будущих родителей!
Как происходит восстановление месячных после родов — расскажем подробности в нашем материале: https://beautyladi.ru/mesyachnye-posle-rodov/.
к оглавлению ↑
Rh отца и матери
Кроме группы, в эритроцитах крови есть еще один антиген — резус-фактор.


Большинство людей планеты – носители резус фактора (Rh), их называют резус-положительными. Всего 15 процентов не содержат в красных клетках Rh, они резус-отрицательны.
Наследование антигенного фенотипа и резус фактора происходят независимо друг от друга. Точно сказать, какой резус-фактор получит ребенок, можно только когда у обоих родителей Rh отрицательный.
В других ситуациях предугадать резус нельзя, он может быть любым.
Таблица определения резуса ребенка.


Отдельные случаи характеризуются иммунологической несовместимостью по резус-фактору между матерью и плодом.
Конфликт проявляется у небольшого процента женщин с минусовым резусом, если малыш унаследовал положительный Rh папы.
Организм матери вырабатывают антитела, атакующие эритроциты ребенка через плаценту.
Плацентарный барьер обеспечивает защиту только при идеальном течении беременности, что большая редкость. Нападения на еще несформировавшееся существо разрушают печень, сердце, почки.
Беременность, осложненная резус – конфликтом, нередко заканчивается выкидышем. Когда малышу удается выжить, вероятна водянка, желтуха, анемия, нарушение умственного здоровья.
к оглавлению ↑
Как вести себя при резус-конфликте
Будущей маме обязательно нужно знать группу крови и резус.
Планируя зачатие, стоит сдать анализы (на определение группы крови и резус-фактора), ведь совместимость супругов важна для рождения здоровых детей, но не обязательна.


Отметим, что выносить и произвести на свет здорового, крепкого ребенка можно и при иммунном конфликте. Девушке необходимо находиться под наблюдением доктора.
При обнаружении антител, назначается лечение. Во время вынашивания первенца подобный конфликт появляется реже, что обусловлено рядом биологических причин.
Факторами риска для Rh — отрицательных женщин становятся перенесенные ранее выкидыши, аборты, внематочная беременность.
Антитела могут накапливаться, значит разрушение эритроцитов во время последующих беременностей начнется раньше, поэтому вызовет более тяжелые последствия.
Наиболее серьезным осложнением считается гемолитическая болезнь новорожденных.
Она распространена в трех формах:
- желтушной – желтеет кожа;
- анемической – желтуха, отека нет;
- отечной – общий отек, желтуха.
Диагностирование несовместимости мамы и плода начинают с определения Rh плода.
При резус-положительной крови у отца и резус-отрицательной у мамы, беременным минимум один раз в месяц тестируют кровь на антитела.


Вынашивание проходит без дискомфорта, возможна только небольшая слабость.
Симптомы несовместимости обнаруживаются только при ультразвуковом обследовании.
Когда антител становится больше, а УЗИ показывает аномалии развития плода, делают внутриутробные переливания крови.
В случае угрозы жизни беременной и плода принимается решение об искусственных родах.
Зарождение новой жизни – огромное счастье, которое иногда омрачается диагнозом врача после сдачи анализов потенциальными родителями.
Планирование беременности – наиважнейший этап, но не панацея от малоприятных сюрпризов.
В этом видео еще немного информации о том, почему родителям так важно сдать анализы для определения группы крови и резус-фактора при постановке на учет при беременности:
Даже если вы забеременели вне плана, не волнуйтесь. Любовь побеждает все, а своевременное обращение к врачу и проведение обследования увеличит шанс благоприятного развития ребенка.
Парадокс несовместимости. Гемолитическая болезнь новорожденных
Как известно, каждая беременная женщина должна сдать анализ на группу крови и резус-фактор. Это исследование необходимо, чтобы вовремя предположить вероятность гемолитической болезни новорожденного. Почему возникает это заболевание и чем оно опасно?
Гемолитическая болезнь новорожденного связана с иммунологическим конфликтом матери и плода. Возможен он тогда, когда кровь мамы и ее малыша не совпадает по некоторым параметрам.
Причины резус-конфликта и конфликта по группе крови
Беременная женщина не имеет того антигена в крови, который есть у ее плода (это может быть определенный антиген группы крови или резус-антиген D). Ребенок получает этот антиген от отца. Так, например, происходит в том случае, если резус-отрицательная беременная (не имеющая резус-антигена D) вынашивает резус-положительного ребенка (он имеет резус-антиген D, полученный от отца), или в случае рождения у мамы с I группой крови ребенка со II или III группой.
Это наиболее частые варианты конфликта. Но существуют и более редкие, когда ребенок наследует от отца другие антигены зритроцитов (каждый из них имеет свое название и вызывает свои особенности течения заболевания). Организм будущей мамы начинает вырабатывать специальные белки-антитела против того антигена, который есть у плода и отсутствует у самой женщины. Антитела могут начать вырабатываться рано — еще во время беременности, а могут появиться практически в процессе родов. Эти антитела могут проникать через плаценту к ребенку. Чем меньше срок беременности, при котором начали вырабатываться антитела, тем больше их накапливается и тем вероятнее более тяжелое заболевание малыша. Поскольку групповые и резус-антигены находятся в эритроцитах, то и последствия конфликта отражаются на них же. Результат такого несовпадения — гемолиз, или разрушение эритроцитов у плода или уже родившегося малыша под действием материнских антител. Отсюда и название — гемолитическая болезнь.
Антигены и антитела
Наличие определенных антигенов обусловливает то, какую группу крови будет иметь человек. Так, если нет антигенов А и В в эритроцитах — у человека I группа крови. Есть антиген А — он будет иметь II группу, В — III, а при антигенах А и В одновременно — IV.
Существует равновесие между содержанием антигенов в эритроцитах и содержанием других особых белков (антител) в жидкой части крови — плазме. Обозначаются антитела буквами «альфа» и «бета».
Одноименные антигены и антитела (например, антигены А и антитела «альфа») не должны присутствовать в крови одного и того же человека, так как они начинают взаимодействовать друг с другом, в конечном итоге разрушая эритроциты. Вот почему у человека, например, с III группой крови в эритроцитах есть антиген В, а в плазме крови — антитела «альфа». Тогда эритроциты устойчивы и могут выполнять свою основную функцию — переносить кислород к тканям.
Кроме упомянутых выше групповых антигенов (т.е. обусловливающих принадлежность к определенно группе крови) в эритроцитах существует еще множество других антигенов. Комбинация их для каждого индивидуума может быть уникальна. Наиболее известен резус-антиген (так называемый резус-фактор). Все люди делятся на резус-положительных (в их эритроцитах есть резус-антиген, обозначаемый как резус антиген D) и резус-отрицательных (этого антигена не имеющих). Первых — большинство. В их крови, естественно, не должно быть антирезусных антител (по аналогии с антителами при группах крови), иначе произойдет разрушение эритроцитов.
Что происходит в организме плода или новорожденного?
Последствия разрушения эритроцитов (клеток «красной» крови) заключаются в развитии (чаще медленном, постепенном, но иногда — чрезвычайно быстром) анемии у ребенка — в снижении количества гемоглобина, а также в появлении желтухи. При тяжелом течении заболевания малыш может родиться с уже желтушным цветом кожи или очень бледным, отечным, но эти случаи редки. У подавляющего большинства детей гемолитическую болезнь позволяет заподозрить слишком яркая или рано начавшаяся желтуха.
Нужно оговориться, что кожа многих совершенно здоровых новорожденных примерно на третьи сутки жизни начинает приобретать желтый оттенок. И этому есть физиологическое объяснение: печень малыша еще не совсем зрелая, она медленно перерабатывает пигмент, называемый билирубином (а именно он обусловливает желтизну кожи). Его особенность заключается в способности накапливаться в тех тканях организма, которые содержат жир. Таким образом, идеальное место накопления билирубина — подкожная жировая клетчатка. Яркость желтушного оттенка зависит от количества этого пигмента в организме новорожденного.
Физиологическая желтуха никогда не проявляется рано и проходит без лечения примерно к 8-10-м суткам жизни доношенного ребенка. Уровень билирубина при ней не превышает значения 220-250 мкмоль/л, чаще бывая даже меньше указанных цифр. Состояние ребенка при физиологической желтухе не страдает.
В случае гемолитической болезни билирубина образуется так много, что незрелая печень малыша не способна быстро его утилизировать. При гемолитической болезни происходит повышенный распад «красных» клеток, в крови накапливается продукт преобразования гемоглобина — пигмент билирубин. Отсюда и сочетание при гемолитической болезни анемии и желтухи.
Желтуха при гемолитической болезни возникает рано (возможно, даже в первые сутки жизни ребенка) и сохраняется в течение длительного времени. Характерно увеличение печени и селезенки. Цвет кожи ребенка — ярко-желтый, могут быть прокрашены склеры — белки глаз. Если есть анемия, малыш выглядит бледным, и желтуха может казаться не такой яркой.
Желтуха также может быть проявлением других заболеваний новорожденного, например, врожденных пороков печени, желчевыводящих ходов или внутриутробной инфекции — гепатита. Это один из самых частых признаков неблагополучия детей. Поэтому только врач может наверняка отнести тот или иной случай желтухи новорожденного к норме или патологии.
Проявления заболевания
Как правило, конфликт по группе крови протекает для малыша довольно легко.
При резус-конфликте отмечается большее количество случаев, при которых выражены проявления и требуется лечение. Кроме того, внутриутробное начало болезни, когда уже при рождении ребенок имеет определенные ее признаки, — прерогатива резус-конфликта. Если болезнь началась еще внутри утробы матери, то малыш, как правило, недоношенный, может родиться с отеками, выраженной анемией. Если же конфликт проявляется у ребенка только после рождения (не было признаков внутриутробного страдания), то он обусловливает возникновение уже упомянутых анемии и желтухи. Желтуха все-таки является более частым признаком конфликта. Если она очень выраженная (и, соответственно, уровень билирубина патологически высокий), есть риск поражения центральной нервной системы ребенка.
Как уже было сказано выше, билирубин способен накапливаться в тканях организма, содержащих жир. Хорошо, если это подкожная клетчатка. Хуже, когда билирубина в крови так много, что он начинает проникать в определенные структуры головного мозга (в первую очередь — в так называемые «подкорковые ядра»), так как они тоже содержат жировые включения. В норме при небольшом уровне циркулирующего в крови билирубина этого не происходит.
Для каждого ребенка критический уровень билирубина, выше которого можно прогнозировать неврологические расстройства, индивидуален. В группе повышенного риска находятся те младенцы, у которых желтуха (в том числе — как проявление гемолитической болезни) развилась на неблагоприятном фоне. Например, они родились недоношенными или испытывали еще во внутриутробном периоде дефицит кислорода, не сразу самостоятельно задышали после рождения, что потребовало проведения реанимационных мероприятий, были охлаждены и т.д. Этих факторов довольно много, и педиатры учитывают их при решении вопроса о тактике лечения и прогнозировании исходов.
Возможные последствия резус-конфликта
В результате действия билирубина на центральную нервную систему (на «подкорковые ядра») может возникнуть «ядерная желтуха» — состояние, обратимое при правильном лечении только в самом своем начале. Если все же поражение мозга произошло, то через несколько недель развиваются явные отдаленные последствия, когда отмечают отставание в психомоторном развитии ребенка, частичную или полную потерю зрения или слуха, возникновение у малыша повторных судорог или навязчивых движений. И вернуть такому ребенку полноценное здоровье нельзя.
Необходимо отметить, что такое неблагоприятное течение заболевания с явными последствиями встречается крайне редко, только при сочетании начавшегося еще внутриутробно процесса значительного разрушения эритроцитов и, как следствие, быстрого подъема уровня билирубина у новорожденного. Потенциально опасным для доношенных детей считается уровень билирубина, превышающий 340 мкмоль/л. Менее выраженные последствия касаются риска развития анемии на первом году жизни у ребенка, перенесшего гемолитическую болезнь. Пониженное количество гемоглобина при анемии обусловливает недостаточное поступление кислорода к органам малыша, что нежелательно для растущего организма. Как следствие, ребенок может выглядеть бледным, быстро устает, подвержен большему риску заболеть, например респираторной инфекцией.
Современный уровень развития медицины, правильная диагностическая и лечебная тактика позволяют избежать выраженных последствий гемолитической болезни новорожденных. Подавляющее большинство случаев заболевания имеет благоприятное течение.
Как оценить вероятность возникновения гемолитической болезни?
Самое важное — своевременное наблюдение беременной в женской консультации. Именно на этой стадии можно провести целый ряд исследований, подтверждающих или исключающих резус-конфликт. Самое известное исследование — обнаружение в крови беременной антител против эритроцитов плода. Их увеличение со сроком беременности или, еще хуже, волнообразное изменение уровня (то высокий, то низкий или не определяющийся совсем) позволяет подозревать более серьезный прогноз для ребенка и заставляет изменить тактику обследования и лечения будущей мамы. Кроме того, используются методы ультразвуковой диагностики состояния плода и плаценты, получение образца околоплодных вод, проведение анализа крови плода, полученной из пуповины, и т.д.
Кто входит в группу риска?
Заболевание может возникнуть у плодов и новорожденных, если их мамы резус-отрицательные или имеют I группу крови.
Рассмотрим сначала вариант конфликта по группе крови. Законы наследования предполагают возможность рождения у женщины с I группой крови ребенка со II или III группой. Как раз в этом случае может возникнуть несовместимость по групповому фактору. Но «может» не означает «должна». Вовсе не каждый случай приведенного потенциально неблагоприятного сочетания групп крови мамы и ребенка приведет к нежелательным последствиям. В принципе, стопроцентный прогноз, возникнет ли такой конфликт, дать довольно сложно. Необходимо учитывать другие факторы. Самый простой, пожалуй, — это групповая принадлежность крови отца ребенка. Если папа имеет I группу крови, то понятно, что гемолитическая болезнь новорожденного по групповому фактору их малышу не грозит. Ведь если мама и папа имеют I группу крови, то и их малыш будет с I группой. Любая другая групповая принадлежность крови отца будет таить в себе потенциальную опасность.
В случае резус-несовместимости (мама — резус-отрицательная, а ребенок — резус-положительный) заболевание может возникнуть, если данная беременность у мамы повторная и рождению этого резус-положительного малыша предшествовали роды или случаи другого исхода беременности (например, аборты, выкидыши, замершая беременность). То есть значим сам факт наличия в жизни женщины предшествующей беременности, во время которой уже могли образоваться антитела. Во время следующей беременности антител становится больше — они накапливаются. Но не надо думать, что участь иметь гемолитическую болезнь ждет каждого ребенка резус-отрицательной мамы. Слишком много факторов вносит свой вклад в возможность реализации этого заболевания. Стоит упомянуть хотя бы возможность прогнозирования резус-принадлежности будущего ребенка. Если и мама, и папа — резус-отрицательные, болезнь малышу не страшна, ведь он обязательно будет тоже резус-отрицательным. Малыш с резус-отрицательной кровью у такой же по резусу мамы может родиться и в случае резус-положительного отца. В этом случае папа, являясь резус-положительным, не передает ему по наследству резус-антиген D: по законам наследования признаков это вполне возможно. Поэтому можно только гадать, будет ли будущий ребенок резус-положительным, получив от папы резус-антиген D, или резус-отрицательным, не получив соответствующий антиген.
В настоящее время есть возможность определить вероятность рождения резус-положительного или резус-отрицательного ребенка у семейной пары, где женщина — резус-отрицательная, а мужчина — резус-положительный. Необходимый детальный анализ по резус-фактору, как правило, проводится в специальных лабораториях (например, при станциях переливания крови).
Необходимые обследования
В случае родов у резус-отрицательной женщины или женщины с I группой крови из вены пуповины забирают небольшое количество крови на анализы. В результате определяют группу и резус крови у ребенка, а также уровень билирубина в пуповинной крови. При необходимости в дальнейшем могут быть назначены повторное исследование уровня билирубина, а также общий анализ крови (он позволяет диагностировать анемию). В процессе лечения уровень билирубина контролируется так часто, как того требуют индивидуальные особенности развития заболевания у ребенка: обычно — 1 раз в сутки или в двое суток. Но бывают случаи, когда контроль требуется несколько раз в течение одного дня.
Если есть подозрение на гемолитическую болезнь, то для подтверждения диагноза назначают исследование крови ребенка и мамы на так называемую совместимость, иными словами, определяют, есть ли в крови матери антитела, способные разрушить эритроциты ребенка.
Особенности кормления ребенка
Важно подчеркнуть, что дети с желтухой, возникшей в результате гемолитической болезни, должны получать адекватное питание, иначе уровень билирубина может повыситься. Поэтому таким детям необходимы более частые и продолжительные кормления грудью. Не следует опасаться того, что антитела, содержащиеся в молоке, усугубят ситуацию, так как под действием агрессивной среды желудка антитела, попавшие с молоком, практически сразу разрушаются. Сам по себе диагноз гемолитической болезни не является противопоказанием к грудному вскармливанию. Но возможность и способ кормления материнским молоком (сосание из груди или кормление сцеженным молоком) определяет врач исходя из состояния ребенка. Если состояние ребенка тяжелое, он может получать питание в виде вводимых а вену растворов.
Лечение желтухи у новорожденных
Самый лучший способ лечения желтушной формы (а она является при данном заболевании наиболее частой) — светолечение (или фототерапия). Малыш при возникновении выраженной желтухи помещается под специальную лампу. Выглядят лампы для фототерапии по-разному, но большинство из них похожи на длинные лампы дневного света. Часто и родители, и медики говорят: «ребенок загорает». На самом деле как раз наоборот. Кожа его под действием света этих ламп обесцвечивается, желтушность ее заметно уменьшается. Происходит это потому, что из подкожного жира уходит пигмент билирубин. Он просто становится водорастворимым и в таком состоянии может быть выведен с мочой и калом ребенка.
Малыш может получать фототерапию как в отделении новорожденных, так и в материнской палате, если состояние его не тяжелое и он находится на грудном вскармливании. Такой способ, позволяющий не разлучать маму и ребенка, является предпочтительным, однако это возможно только при наличии соответствующего оборудования в послеродовых палатах.
Если требует состояние ребенка, ему может быть назначено внутривенное введение глюкозы и других растворов. Показанием для внутривенной инфузии может быть высокий уровень билирубина, а также неспособность малыша получать необходимое количество молока через рот. Недостающий до нормы физиологической потребности в жидкости объем вводят, соответственно, внутривенно.
Самые тяжелые формы заболевания, сопровождающиеся «обвальным» разрушением эритроцитов под действием материнских антител и, как следствие, выраженной желтухой и анемией, требуют переливания крови. Такое переливание называют обменным. Кровь ребенка, содержащая готовые к разрушению эритроциты, практически полностью заменяется тщательно подобранной донорской кровью, которая будет устойчива к действию материнских антител, поскольку не содержит «проблемного» антигена. Так, для обменного переливания резус-положительному ребенку берут резус-отрицательную кровь, а это означает, что в результате проведенного переливания в его организм не попадут резус-положительные эритроциты, которые могут разрушиться циркулирующими в его крови антителами. Он получит устойчивые к действию материнских антител резус-отрицательные эритроциты. Иногда особая тяжесть заболевания требует многократных обменных переливаний новорожденному.
Сроки лечения гемолитической болезни индивидуальны. Большинство нетяжелых случаев заболевания заканчиваются к 7-8-му дню жизни ребенка: именно до этого времени малыш может получать фототерапию. Если состояние его хорошее, он выписывается домой. А вот случаи с длительной интенсивной желтухой, плохо поддающейся фототерапии, или гемолитическая болезнь с осложнениями (или в сочетании с другой значимой патологией) требуют дальнейшего обследования и лечения в условиях детской больницы.
Современные технологии медицинской помощи предполагают и проведение лечения еще не родившегося малыша. Если во время беременности подтвержден диагноз гемолитической болезни плода, выявлена выраженная анемия (а это возможно и, в первую очередь, актуально для резус-несовместимости) и существует опасность для здоровья и даже жизни ребенка, то переливание крови делают плоду еще до рождения. Под контролем ультразвука длинной иглой прокалывают вену пуповины плода и вводят в нее тщательно подобранные донорские эритроциты. Безусловно, эта тактика применяется не в рядовых родильных домах.
Профилактика желтухи у детей
Можно ли избежать возникновения заболевания? Сложно утвердительно ответить на этот вопрос в случае несовместимости мамы и ребенка по группе крови. А вот профилактика резус-конфликта давно известна и даже обозначена в специальных нормативных документах.
Подразделяется она на неспецифическую и специфическую. Первая подразумевает профилактику абортов, невынашивания, т.е. других, отличных от родов, исходов первой беременности у резус-отрицательных женщин. Проще говоря, для резус-отрицательной женщины важно, чтобы до рождения ребенка не было случаев прерывания беременности, так как каждый из них может увеличивать шанс образования антител и, следовательно, рождения больного ребенка. Конечно, у такой женщины может родиться и резус-отрицательный (соответственно, без гемолитической болезни) ребенок. Но профилактика абортов ввиду их неоспоримого вреда для здоровья никогда не будет лишней.
Специфическая профилактика заключается во введении резус-отрицательной женщине после первого аборта или выкидыша специального препарата — антирезусного иммуноглобулина. Он защитит малыша, которого мама будет вынашивать при последующей беременности, от антител, просто не позволив им образоваться. Таким образом, обеспечивается защита от антител будущего ребенка (которого она наверняка через определенное время захочет родить).
Когда первая беременность у резус-отрицательной женщины заканчивается родами, определяют резус-принадлежность ребенка. Если малыш резус-положительный, женщине также вводят иммуноглобулин. Если новорожденный резус-отрицательный, иммуноглобулин не назначается, т.к. антитела в этом случае не могут образоваться.
Современные методики предполагают введение иммуноглобулина резус-отрицательной женщине еще во время беременности. Если отец ребенка резус-положительный и в крови беременной антитела не обнаружены, то на сроке 28 и 34 недели ей может быть введен антирезусный иммуноглобулин. Для этого определять резус-принадлежность плода не нужно.
PPT — Несовместимость групп крови при беременности PowerPoint Presentation
Несовместимость групп крови при беременности Макс Бринсмид, доктор философии, Франция, август 2012 г.
Происходит изоиммунизация эритроцитов… • Образуются антигенные чужеродные эритроциты плода • Перекрестно через плаценту • Повышает чувствительность эритроцитов плода к гемолизу • Вызывает анемию плода • Повышает билирубин в околоплодных водах • И может вызвать водянку плода • Это сердечная недостаточность с высоким выбросом
Тяжесть заболевания варьируется, потому что… с каждой несовместимой беременностью • Тогда важна зиготность партнера • Размер материнского кровотечения у плода может варьироваться • Материнская реактивность варьируется • Несовместимость по системе АВО может защитить от более серьезной сенсибилизации e.г. Резус D
Другие причины изоиммунизации эритроцитов • Несовместимое переливание крови • Сенсибилизация резус-отрицательного ребенка при рождении от резус-положительной матери
Типы изоиммунизации • Большинство из них — резус-D, под , e, c • ABO • Kell • Duffey • M • Тромбоциты
Мониторинг изоиммунизации эритроцитов • Анализ группы крови и антител к эритроцитам у всех беременных женщин • Повторите тест хотя бы один раз в 3 триместре • 98.5% резус-болезни D можно предотвратить за счет стимулированного событиями введения анти-D • 99,9% резус-болезни D можно предотвратить обычным введением анти-D в 3-м триместре • Проведите тест на 28 неделе, а затем дайте анти-D на 28 и 34 недели
События, требующие анти-D для женщин с отрицательным резус-фактором • Выкидыш, прерывание беременности или внематочная беременность • Угроза выкидыша (меньшая доза, длится 6 недель) • ССС или амниоцентез • Дородовое кровотечение • Травма живота • ЭКВ или попытка ECV • Рождение ребенка с положительным резус-фактором NB Необходимо ввести в течение 72 часов Требуется количественная оценка фетальной крови в материнском кровотоке и корректировка дозы
Методы количественного определения фетальной крови в материнском кровотоке • Измерение пассивного анти-D> 72 часов после введения • Тест Клейхауэра • Проточная цитометрия
Оценка степени изоиммунизации плода • Исследования зиготности отец может быть желательным • Титр антител у матери • Количественное определение антител у матери • Амниоцентез и измерение билирубина • Кордоцентез на Hb и билирубин • Сейчас в основном заменен… • Допплеровский кровоток средней мозговой артерии • Группа крови Фетальные клетки крови в круговороте матери
Неонатальные тесты, необходимые после изоиммунизации плода • Сбор пуповинной крови на Hb, билирубин и прямой тест Кумбса (эритроциты, покрытые антителами) • Монитор желтухи новорожденных
Лечение несовместимости групп крови • Неонатальная фототерапия • Неонатальное обменное переливание крови • Преждевременные роды (после стероидов) • Внутриматочное переливание • В пупочную или печеночную вены • В брюшную полость • Подавление материнского иммунитета
Несовместимость группы крови по системе ABO • Возникает, когда мать принадлежит к группе крови O • Природные анти-A и анти-B IgG могут проникать через плаценту • Это слабые гемолизины и • Есть несколько мест прикрепления к эритроцитам • Вызывает неонатальный только желтуха • Никогда не было внутриутробных проблем
.
Rh групп крови — Информация о беременности
- Перед тем, как зачать ребенка
- Плодородие
- Инструменты для понимания фертильности
- Исследование цервикальной слизи
- Базальная температура тела
- Наборы для прогнозирования овуляции
- Наборы для тестов на беременность
- Возраст и плодовитость
- Вес и плодовитость
- Эндометриоз и фертильность
- Мужское бесплодие
- Инструменты для понимания фертильности
- Репродукция человека
- Основы репродукции человека
- Вспомогательная репродукция
- Донорская сперма и яйцеклетка
- Суррогатная беременность
- Ваше здоровье до беременности
- Фолиевая кислота
- Здоровое питание
- Лекарства и препараты до беременности
- Стоматологическая помощь
- Пап-тест
- Прививки
- Выбор поставщика медицинских услуг
- Выбор поставщика медицинских услуг в сельской местности
- Эпигенетика
- Особые соображения
- Соображения, касающиеся женщин из числа первых наций, метисов и инуитов
- Соображения для сообщества ЛГБТТК +
- Планирование беременности при ВИЧ
- Планирование беременности для новичков в Канаде
- Плодородие
- Ваша беременность
- Текущие испытания
- Тесты на беременность
- Пренатальный генетический скрининг
- Скрининг на гепатит В
- Скрининг на ВИЧ
- Вакцинация
- УЗИ плановое
- Немедицинское УЗИ
- Анализ глюкозы — Скрининг гестационного диабета
- Rh группы крови
- Скрининг на стрептококки группы B
- Здоровая беременность
- Сообщаем о беременности
- Симптомы беременности
- Калькулятор срока оплаты
- Физические упражнения при беременности
- Фолиевая кислота
- Здоровое питание
- Количество движений плода и ударов ног
- Лекарства и препараты при беременности
- Употребление психоактивных веществ во время беременности
- Психическое здоровье во время беременности
- Тошнота и рвота
- Секс и беременность
- Увеличение веса при беременности
- Работа во время беременности
- Подготовка к доставке
- Пренатальные классы и подготовка к родам
- План рождения
- Защита от детей и создание экологически чистого дома
- Doulas
- Что упаковать
- Особые соображения
- Беременность в подростковом возрасте
- Рак при беременности
- Выкидыш
- Многоплодная беременность
- Ожирение при беременности
- Поздняя беременность
- Путешествия и беременность
- Гестационная гипертензия
- Незапланированная беременность
- Текущие испытания
- Рождение
- Труда
- Работа 101
- Наблюдение и мониторинг плода
- Индукция
- Обезболивание
- Безмедикаментозное обезболивание
- Обезболивание с помощью лекарств
- Доставка
- Нормальные роды
- Роды с применением вакуума и щипцов
- Кесарево сечение (кесарево)
- Вагинальные роды после кесарева сечения (VBAC)
- Роды в воде и роды в воде
- Внебольничные роды
- Многоплодие
- Тазовые роды
- Отсроченный зажим шнура
- Пуповинная кровь
- Глазные капли для новорожденных
- Особые соображения
- Преждевременные роды
- Сельское и удаленное проживание
- Труда
.
Резус-отрицательная кровь и беременность — myDr.com.au
Если у вас резус-отрицательная кровь (RhD-) и вы беременны, у вашего плода может возникнуть риск проблем со здоровьем, вызванных резус-болезнью. Резус-болезнь — это несовместимость групп крови матери и ребенка. Это происходит, когда резус-отрицательная женщина вынашивает плод с резус-положительной (RhD +) кровью.
К счастью, даже если группа крови вашего ребенка обычно не известна до родов, простое лечение во время беременности может помочь предотвратить проблемы у женщин с отрицательным резус-фактором.
Что такое резус-фактор?
Резус-фактор — это унаследованный белок, называемый RhD, который находится на поверхности красных кровяных телец. Изначально резус-фактор был назван (ошибочно) в честь макак-резусов, но теперь ученые более правильно называют его Rh-фактором .
Не у всех одинаковая кровь. Кровь человека либо резус-положительна (содержит белок RhD), либо отрицательна (не содержит белка RhD). У большинства людей резус-фактор и результат теста положительный (RhD +), однако у некоторых людей нет резус-фактора, и поэтому резус-отрицательный (RhD-).В Австралии около 80 процентов людей имеют положительный резус-фактор.
Кровь подразделяется на группы, наиболее известной из которых является система ABO, в которой кровь человека записывается как A, B, AB или O. Каждая группа крови также обозначается знаком плюс (+) или минус (- ) знак, обозначающий резус-статус крови. Например, у кого-то кровь может быть «O положительной» (написано O +), а у другого человека может быть «AB отрицательной» (написано AB-).
Переливания крови и группы крови
Если кому-то требуется переливание крови, предпочтительно, чтобы ему переливали кровь из тех же групп ABO и RhD, что и его собственная.В противном случае может возникнуть реакция на «чужеродную» кровь. Если это невозможно, им могут сдать кровь из совместимой группы крови.
Большинство людей имеют положительный резус-фактор (RhD +). Но если резус-отрицательный (RhD-) человек получает резус-положительную (RhD +) кровь, его организм реагирует, вырабатывая химические вещества (антитела) для защиты от чужеродного резус-фактора. Это может вызвать реакцию переливания крови. Легкие трансфузионные реакции не опасны, но тяжелые трансфузионные реакции могут быть смертельными.
Почему резус-фактор важен при беременности?
Сам по себе резус-фактор не вызывает проблем со здоровьем.Но когда у матери отрицательный резус-фактор, а у ее плода резус-положительный, кровь матери может вырабатывать антитела против резус-фактора ребенка. Затем эти антитела атакуют эритроциты будущего ребенка. Это может вызвать риск для здоровья этого плода и плода от любых последующих беременностей, которые у него могут быть.
Беременная женщина с отрицательным резус-фактором и плодом с отрицательным резус-фактором не будет иметь никаких проблем.
У беременной женщины с положительным резус-фактором не будет никаких проблем (с антителами к RhD), независимо от того, является ли ребенок резус-положительным или отрицательным.
Как узнать, что у вас отрицательный резус-фактор?
Простой анализ крови может показать отрицательный резус-фактор. Анализ крови обычно проводится на очень ранних сроках беременности (при первом дородовом посещении) и показывает вашу группу крови (A, B, AB или O), а также положительный или отрицательный резус-фактор.
Если у вас отрицательный резус-фактор, вам могут предложить дополнительные анализы крови на более поздних сроках беременности (на 28 неделе) и при родах, чтобы убедиться, что в вашей крови не образовались резус-антитела.
Риски резус-отрицательной матери и резус-положительного плода
Кровь матери обычно не смешивается с кровью ребенка во время беременности, если не было процедуры (такой как амниоцентез или взятие проб ворсинок хориона) или вагинального кровотечения.Однако во время родов велика вероятность того, что некоторые из клеток крови ребенка попадут в кровоток матери. Это нормально и не проблема для большинства женщин. Однако у резус-отрицательной матери вырабатываются антитела, которые атакуют резус-положительную кровь. Это не часто вызывает проблемы во время первой беременности, потому что обычно нет значительного контакта между кровью ребенка и матери до его рождения.
Но это имеет значение для любых последующих беременностей матери — если она вынашивает еще одного ребенка с положительным резус-фактором, ее организм вырабатывает антитела, которые проникают через плаценту и атакуют клетки крови ребенка.
Эти антитела затем связываются с резус-положительными эритроцитами ребенка, вызывая их разрушение. В результате ребенок может родиться серьезно больным, и если вскоре после рождения не будет проведено переливание крови, ребенок может умереть.
При каждой последующей беременности мать становится более чувствительной к резус-положительной крови, имея более сильный иммунный ответ, который вырабатывает антитела раньше и раньше во время каждой беременности. Это может означать, что у ребенка анемия, у него поврежден мозг или даже он умирает, не успев родиться.Антитела к RhD являются причиной гемолитической болезни плода и новорожденного (HDFN).
Вероятность образования резус-антител возникает при каждой беременности, включая внематочную беременность (когда оплодотворенное яйцо имплантируется вне матки) и беременности, заканчивающиеся выкидышем или прерыванием.
1. Если у матери отрицательный резус-фактор, а у отца положительный резус-фактор, их плод может быть резус-положительным или резус-отрицательным.
2. Если у плода резус-положительный результат, существует риск того, что некоторые из его резус-положительных клеток крови попадут в кровоток матери во время беременности или родов и смешаются с ее резус-отрицательной кровью.
3. При отсутствии лечения в крови матери вырабатываются антитела, которые атакуют резус-положительную кровь плода.
4. Эти антитела могут вызвать проблемы со здоровьем плода, такие как анемия или даже смерть.
5. Если позже у матери родится еще один ребенок, который также будет резус-положительным, ее антитела могут проникнуть через плаценту и атаковать кровь ребенка, разрушая его клетки крови.
Инъекция Anti-D
К счастью, можно сделать инъекцию, которая останавливает выработку резус-отрицательной матерью антител, атакующих резус-положительную кровь.Это известно как «инъекция анти-D» и содержит анти-D иммуноглобулин. Он эффективен практически во всех случаях.
В Австралии эту инъекцию анти-D обычно делают всем резус-отрицательным женщинам на сроках 28 и 34 недель беременности, чтобы предотвратить раннюю сенсибилизацию.
Anti-D также обычно назначают матерям с отрицательным резус-фактором после родов, выкидыша и прерывания беременности. Анти-D должен предотвращать образование антител к RhD, которые могут повлиять на дальнейшую беременность у матери.
Ранние или дополнительные дозы анти-D также обычно назначаются при эпизоде вагинального кровотечения во время беременности и при проведении инвазивных тестов, таких как амниоцентез или взятие проб ворсинок хориона.
Женщинам, у которых произошел выкидыш, внематочная беременность или прерывание беременности, также потребуется анти-D, даже если это первая беременность, для защиты будущих беременностей. Это все ситуации, когда кровь плода может смешиваться с кровью матери, вызывая образование антител к RhD.
Anti-D следует ввести в течение 72 часов после того, как иммунная система вступит в контакт с кровью плода. Если уже образовались антитела к RhD, делать инъекцию уже поздно.
Если у вас уже есть антитела к RhD
Если антитела к RhD уже сформировались (сенсибилизация), инъекции анти-D не могут защитить плод.После создания антитела удалить невозможно. Во время беременности вам и плоду потребуется особый уход. Ваш врач или акушер объяснит вам детали.
Иногда у женщины необходимо периодически измерять уровень антител к RhD во время беременности, чтобы предвидеть, могут ли быть проблемы у ребенка. В зависимости от уровня ваших антител вам может потребоваться специализированная помощь, а вашему плоду может потребоваться переливание крови до рождения, чтобы предотвратить анемию. Если у вас слишком высокий уровень антител, вам могут потребоваться дополнительные тесты для проверки здоровья будущего ребенка.Иногда еще не родившемуся ребенку требуется переливание крови вскоре после рождения.
Если резус отрицательный
Если у вас отрицательный резус-фактор, спросите своего врача или акушера о лечении анти-D иммуноглобулином. Даже если у вас случится выкидыш или вы не родите ребенка, вам все равно потребуется лечение. От этого зависит здоровье любого будущего ребенка.
Пренатальное исследование резус-фактора плода
Теперь существует неинвазивный тест, который может определить резус-статус плода.Тест включает в себя анализ крови матери. Во время беременности часть ДНК будущего ребенка циркулирует в кровотоке матери. Тест анализирует эти фрагменты ДНК плода, чтобы определить резус-статус плода. Однако этот тест не будет использоваться в плановом порядке и предназначен только для определенных беременностей с высоким риском.
Нравится:
Нравится Загрузка …
Связанные
Последняя редакция:
09.09.2020
myDr
Список литературы
1.Королевский колледж акушеров и гинекологов Австралии и Новой Зеландии. (РАНЦКОГ). Рекомендации по применению иммуноглобулина (Anti-D) Rh (D) в акушерстве. Июль 2019 г. https://ranzcog.edu.au/RANZCOG_SITE/media/RANZCOG-MEDIA/Women%27s%20Health/Statement%20and%20guidelines/Clinical-Obstetrics/Use-of-Rh(D)-Isoimmunisation-(C -Obs-6) .pdf? Ext = .pdf
2. Королевский колледж акушеров и гинекологов Австралии и Новой Зеландии. (РАНЦКОГ). Руководство по клинической практике. Беременность.Издание 2018 г. https://ranzcog.edu.au/RANZCOG_SITE/media/RANZCOG-MEDIA/Women%27s%20Health/Patient%20information/Pregnancy-Care-Guidelines.pdf
3. Австралийский Красный Крест Lifeblood. Медицинские работники. Доступен неинвазивный пренатальный анализ (NIPA) на RhD. Февраль 2019 г. https://transfusion.com.au/node/809
4. Королевский колледж акушеров и гинекологов Австралии и Новой Зеландии. (РАНЦКОГ). Аллоиммунизация эритроцитов. https://ranzcog.edu.au/RANZCOG_SITE/media/RANZCOG-MEDIA/Women%27s%20Health/Patient%20information/Red-blood-cell-alloimmunisation-pamphlet.pdf? ext = .pdf
.
Перекрестное сопоставление | eClinpath
Кросс-матч
Процедура перекрестного сопоставления определяет, совместима ли донорская кровь (или несовместима) с кровью реципиента. Одним из вариантов этого теста является перекрестная вязка кобылы и жеребца или жеребца с кобылой или на несовместимость.
В отношении переливания крови перекрестное сопоставление должно проводиться в следующих ситуациях:
- Присутствуют встречающиеся в природе патогенные антитела к антигенам чужеродных групп крови. Это происходит в кошке. Для этого вида необходимо проводить перекрестное сопоставление при первом и каждом переливании, если не известны группы крови донора и реципиента. У пород кошек, в которых наблюдается низкий процент кошек типа B (например, сиамские, DSH или DLH в США), переливание крови от некросс-подходящего или нетипизированного донора может быть выполнено относительно безопасно. Тем не менее, все еще существует (хотя и небольшая) вероятность серьезной реакции на переливание крови, и эта процедура не рекомендуется.
- Сенсибилизация животного к чужеродным антигенам эритроцитов у видов, не встречающихся в природе антител. Это ситуация у собаки и лошади, в результате которой вырабатываются приобретенные антитела. У этих видов нет необходимости проводить перекрестное сопоставление при первом переливании крови, которое получает животное (при условии, что вы можете быть уверены, что это первое переливание в истории), но его следует проводить при последующих переливаниях (если интервал между переливаниями первое и последующие переливания более 5 дней).
Перекрестное сопоставление обнаружит несовместимость между донором и реципиентом, которая не будет очевидна при типировании крови (поскольку группа крови доступна не для каждой группы крови, а только для основных).Кроме того, процедура перекрестного сопоставления не улавливает антитела с низким титром и, следовательно, не предотвращает гемолитические трансфузионные реакции замедленного типа (для получения дополнительной информации см. Побочные реакции).
Есть два типа перекрестных совпадений:
- Основное перекрестное сопоставление : это наиболее важное перекрестное сопоставление, сравнивающее донорских эритроцитов с реципиентной сывороткой (то есть вы проверяете предварительно сформированные (приобретенные или встречающиеся в природе) антитела в сыворотке реципиента против донорских эритроцитов.Для основного перекрестного сопоставления вам потребуются эритроциты донора (это может быть цельная кровь животного-донора или упакованные эритроциты) в ЭДТА или цитрате и сыворотка от реципиента (пробирка без антикоагулянта).
- Незначительное перекрестное совпадение : сравнивается донорской сыворотки с реципиентных эритроцитов и проверяется наличие предварительно сформированных антител в донорской сыворотке, которые могут гемолизировать эритроциты реципиента. Это перекрестное совпадение менее важно, поскольку обычно донорская сыворотка заметно разбавляется после переливания и вряд ли вызовет значительную реакцию при переливании.Этот тип перекрестного соответствия может быть важен при переливании крови маленьким пациентам, у которых гемодилюция менее вероятна. В процедуре перекрестного сопоставления отмытые эритроциты инкубируют с сывороткой. Для лошадей, жвачных животных и верблюдов добавляется источник комплемента (для гемолиза эритроцитов), поскольку антитела у лошадей обычно представляют собой гемолизины, которым требуется источник комплемента для их гемолитического действия.
- Для основного перекрестного совпадения : Донорские эритроциты промывают и инкубируют с сывороткой реципиента .
- Для малого перекрестного совпадения : Донорская сыворотка инкубируется с промытыми эритроцитами реципиента .
Затем смесь эритроцитов и сыворотки исследуют на предмет гемолиза (особенно у лошади) и под микроскопом на предмет агглютинации. Любые признаки агглютинации или гемолиза указывают на несовместимое перекрестное соответствие. Существуют также коммерческие наборы для определения несовместимости групп крови. Многие из них основаны на гелях, к которым добавляются донорские эритроциты и сыворотка реципиента (основное перекрестное совпадение) или донорская сыворотка и эритроциты реципиента (незначительное перекрестное сопоставление).Положительные реакции (несовместимые перекрестные совпадения) дают линию красных кровяных телец в середине геля, тогда как при отрицательной (совместимой) реакции красные кровяные клетки оседают на дно пробирки. Исследования показали, что эти быстрые методы на основе геля не так чувствительны, как более трудоемкие лабораторные анализы, которые определяют наличие агглютининов микроскопически (или гемолизинов визуально для некоторых видов), и результаты не всегда коррелируют между анализами (Guzman et al 2016).
При наличии сильной несовместимой реакции на большое перекрестное совпадение донорскую кровь нельзя переливать ни при каких обстоятельствах.В случае несовместимой реакции на незначительное перекрестное совпадение переливание крови можно продолжить. Однако, если донорская сыворотка может существенно влиять на объем плазмы реципиента, сыворотку следует удалить из цельной крови донора. Упакованные клетки (промытые или немытые) перед инфузией следует восстановить в стерильном изотоническом растворе. Обратите внимание, что если кровь несовместимой с перекрестной совместимостью будет предоставлена взрослым лошадям при первом переливании, выживание перелитых эритроцитов значительно сократит выживаемость, и могут наблюдаться легкие негемолитические реакции (Tomlinson et al 2015).Как следствие, исследователи рекомендуют скрещивать лошадей при первом переливании крови.
Доступна дополнительная информация о тестах на перекрестные совпадения, предлагаемых Центром диагностики здоровья животных Корнельского университета.
Тест на несовместимость кобылы и жеребца или кобылы-жеребца
Тест на несовместимость кобыла-жеребенок или кобыла-жеребец — это процедура перекрестного сопоставления, которая ищет несовместимость между кобылой и жеребенком или кобылой и жеребцом. В частности, тест сравнивает наличие антител в кобыльей сыворотке (или молозиве) к эритроцитам жеребца или жеребца.Сопоставление несовместимости кобылы и жеребенка — это тест для подтверждения или предотвращения неонатального изоэритролиза.
Неонатальный изоэритролиз (НИ) — это гемолитическая анемия, которая возникает у жеребят (наследующих антигены группы крови своего отца), рожденных кобылами с другой группой крови, чем жеребец, с которым они были повязаны. Кобыла сенсибилизирована к антигену группы крови жеребца через:
- предыдущие беременности (наиболее частая ситуация)
- ранее перенесенные переливания крови или плазмы
- вакцинация препаратами, содержащими антигены эритроцитов лошадей
Сенсибилизация возникает во время беременности из-за явления, называемого ретроплацентарное кровотечение , при котором кровь жеребенка вступает в контакт с кровообращением кобылы в течение последних нескольких недель беременности.Естественно, может возникнуть раньше, если есть патология плаценты. Следовательно, НИ обычно возникает у повторнородящих кобыл и только после того, как жеребенок проглотил молозиво. Наиболее распространенными типами крови лошади, которые продуцируют NI, являются антигены Aa и Qa, хотя сообщалось о NI для других антигенов (включая Pa и Ua). Когда жеребенок проглатывает молозиво, содержащее антитела кобылы против антигенов эритроцитов отца, жеребенок (если группа крови отца передается по наследству) страдает гемолитической анемией, которая может быть тяжелой и приводить к неонатальной смертности.Большинство признаков НИ возникают в течение 24–36 часов; слабость, гемоглобинурия и гемоглобинемия могут наблюдаться в тяжелых случаях.
Кроме того, у всех лошадей отсутствует антиген, уникальный для красных кровяных телец осла (так называемый фактор осла). Таким образом, беременность мулов подвержена риску инициации НИ (MacLeay, 2001, Boyle et al., 2005).
Испытание на несовместимость кобыл-жеребенок
Чтобы определить, произошла ли NI у уже родившегося жеребенка, можно провести перекрестное сравнение кобылы и жеребенка.Для этого необходимо получить эритроциты жеребенка (кровь с ЭДТА) и отделить сыворотку от кобылы. В Корнельском университете мы проводим тест на несовместимость кобылы и жеребенка и ищем как агглютинацию (микроскопическая оценка), так и гемолитические реакции (последняя путем добавления источника комплемента для лизирования красных кровяных телец).
В качестве альтернативы, чтобы диагностировать ЯБ у жеребенка, можно провести прямой тест Кумбса (поиск антител или комплемента, связанных с эритроцитами жеребенка) на крови жеребенка (для этого требуется пробирка с ЭДТА от жеребенка).Однако эти тесты обычно проводятся специализированными лабораториями, и результаты могут быть доступны только через несколько дней.
Существует набор, называемый тестом на желтушную агглютинацию жеребят (JFA), который можно проводить «в стойке» (если у вас есть центрифуга). Этот тест оценивает агглютинацию между кобыльим молозивом или сывороткой и кровью жеребенка. Молозиво или сыворотку серийно разводят и смешивают с кровью жеребенка в пробирках. Пробирки центрифугируют и наблюдают за агглютинацией.Если агглютинация присутствует, кнопка не разгоняется при щелчке по трубке. Положительная реакция при титре> 1:16 указывает на несовместимость (при более низких титрах могут возникать ложноположительные реакции) и указывает на то, что молозиво не следует давать жеребенку. Это полезный тест, чтобы определить, есть ли у кобылы, у которой ранее был жеребенок с NI и была повязана с тем же жеребцом, который произвел жеребенка NI, или с другим жеребцом неизвестной группы крови, есть ли антитела к нынешнему жеребенку.Однако этот тест не выявляет гемолиз и менее чувствителен, чем обычная процедура перекрестного сопоставления (которая оценивает микроскопическую агглютинацию и гемолиз).
| Кумбс (прямой) | Кросс-матч (гемолитический) | Тест агглютинации жеребенка желтуха | |
| Обнаруживает | Антитело / комплемент, связанные с эритроцитами жеребенка | Аллоантитела сыворотки кобылы, связанные с эритроцитами жеребенка | Аллоантитела из кобыльего молозива / сыворотки на эритроцитах жеребцов |
| Образцы | Жеребенок: венозная кровь (ЭДТА) | Жеребенок: венозная кровь (ЭДТА и неантикоагулянт) Кобыла: венозная кровь (неантикоагулянт) | Жеребенок: венозная кровь (ЭДТА) Кобыла: молозиво / сыворотка |
| Процедура | Промытые эритроциты жеребенка инкубируют с лошадиным поливалентным реагентом Кумбса (анти-IgG, анти-IgM и анти-С антитела) при 37 ° C.Могут быть выполнены разведения. | Промытые эритроциты жеребенка инкубируют при 37 ° C с кобыльей сывороткой и смешивают с экзогенным комплементом. Выполняются два разведения (1: 4 и 1:16). | Цельная кровь жеребенка центрифугируется с серийными разведениями кобыльего молозива / сыворотки |
| Положительный результат | Агглютинация | Гемолиз при разведении> 1:16 Агглютинация | Агглютинация в разведении 1:16 или выше |
Испытание на несовместимость кобыл и жеребцов
Неонатальный изоэритролиз потенциально можно предотвратить путем тестирования восприимчивой кобылы перед родами (тест на несовместимость кобылы и жеребца) и отказа от молозива в течение 24–48 часов (заглушив жеребенка намордником и скармливая альтернативный источник молозива).В идеале кобыла должна быть скрещена с жеребцом (эритроциты жеребца и сыворотка кобылы), особенно в последние 1-3 недели беременности, когда вероятно воздействие эритроцитов жеребенка (при несовместимости кобыла будет иметь анамнестический ответ на антиген, что приведет к высокому титру антител в это время). Некоторые авторы рекомендуют повторять перекрестное сопоставление каждые две недели в последний месяц беременности, чтобы искать возрастающий титр (часто увеличивается с <1: 4 до> 1: 256 за последние четыре недели перед жеребьевкой).Возрастающий титр указывает на высокую вероятность НИ и указывает на необходимость отказа от молозива жеребенку.
В качестве альтернативы, тест агглютинации жеребят желтухи можно использовать во время родов, а молозиво можно не давать. Обратите внимание, что однократное перекрестное сопоставление кобылы и жеребца может не выявить несовместимости, если кобыла проверена до или на ранних сроках беременности (из-за низких титров антител, которые могут не вызывать несовместимой реакции). Поскольку для проведения теста на несовместимость кобылы и жеребца требуются эритроциты жеребца (кровь с ЭДТА), которые может быть трудно получить, существует альтернативный подход для определения того, будет ли у кобылы вырабатывать антитела против эритроцитов жеребенка (с кровью производителя type), сыворотка кобылы может быть проверена по панели антигенов эритроцитов на наличие антител, которая проводится в определенных центрах (см. связанные ссылки).Опять же, этот тест должен быть проведен как можно ближе к жеребенку, когда у кобылы, вероятно, разовьется анамнестическая реакция (усиленная реакция после повторного воздействия первичного антигена эритроцитов) от несовместимого типа эритроцитов в крови жеребенка. (см. выше). Когда кобыла родила жеребенка NI и снова повязана с тем же жеребцом, существует 50% шанс, что следующий жеребенок будет подвержен риску NI (если он унаследует тип красных кровяных телец отца). В этом случае всегда безопаснее не давать жеребенку молозива.Если кобыла повязывается с новым жеребцом, типирование и кобылы, и жеребца является идеальным для определения несовместимых групп крови. Действительно, после того, как кобыла родила жеребенка с NI, всегда полезно определить группу крови кобылы и вероятный антиген, который может вызвать нарушение, чтобы в будущем можно было управлять соответствующими вязками. Единственное преимущество перекрестного сопоставления перед методом определения специфического титра антител состоит в том, что он может выявить несовместимость групп крови с антигенами, не включенными в скрининговую панель.Однако существует низкий риск того, что анти-эритроцитарное антитело будет пропущено, потому что сыворотка тестируется против распространенных вызывающих нарушение эритроцитов антигенов, а сообщения о других антигенах, связанных с NI, редки. Оба теста (перекрестное совпадение и титры антител) могут пропускать низкие уровни антител. Вот почему так важно тестировать кобылу как можно ближе к жеребенку.
Ссылки по теме
.

