Пульмонолог – кто это и какие болезни лечит? – статьи о здоровье
Оглавление
Пульмонология – область медицины, изучающая дыхательную систему человека, диагностику патологий и пути их лечения. Впервые выделена как самостоятельная отрасль только во второй половине прошлого века. До этого времени в науке происходило накопление и расширение знаний о дыхательном аппарате, поэтому болезни, которые теперь лечит пульмонолог, лечили разные врачи – хирурги, терапевты и т. д.
Под дыхательной системой человека подразумевают:
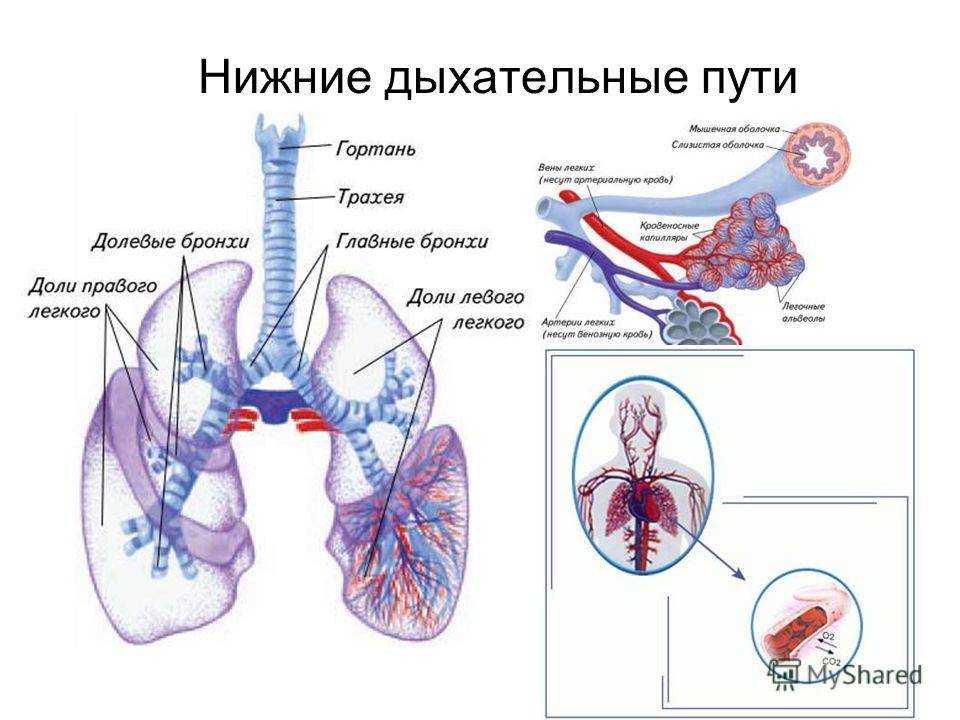
- Дыхательные пути (верхние – нос, глотка и нижние – гортань, трахея, бронхи)
- Легкие (правое и левое)
- Плевру (висцеральная оболочка, выстилающая полость грудной клетки изнутри и наружную поверхность легких)
- Мышцы, участвующие в акте дыхания
- Дыхательный центр в продолговатом мозге, который отвечает за своевременный выдох и вдох
Пульмонолог – это врач, который занимается исследованием и лечением патологий дыхательных путей, легких и плевры. Все отделы системы он рассматривает в тесной взаимосвязи. Однако не все заболевания дыхания лечатся пульмонологом:
Все отделы системы он рассматривает в тесной взаимосвязи. Однако не все заболевания дыхания лечатся пульмонологом:
Пульмонолог – это врач, который занимается исследованием и лечением патологий дыхательных путей, легких и плевры.
- Хирургические вмешательства на органах грудной клетки выполняет торакальный хирург
- Угрожающие состояния, связанные с острым нарушением дыхания, купирует реаниматолог
- Туберкулез легких лечит врач фтизиатр в специализированной клинике
Какие патологии лечит
Компетенция врача распространяется на довольно широкий список болезней, от хронических ринитов (насморков) до рака легкого, однако в некоторых случаях помощь ограничится только консультацией пульмонолога и диагностикой заболевания – для дальнейшего лечения пациент передается более узким специалистам.
Врач-пульмонолог лечит:
- Хронические и обструктивные (с затрудненным отхождением мокроты) бронхиты
- Пневмонии (воспаления легких)
- Альвеолиты (воспаление альвеол – мельчайших структурных единиц легкого)
- Плевриты (воспаления оболочек легкого)
- ХОБЛ (хроническую обструктивную болезнь легких)
- Астму
- Аллергические заболевания (в том числе пневмокониоз, силикоз)
- Гемо- и пневмоторакс (выпот в полость плевры крови или проникновение воздуха)
- Эмфиземы (патологическое расширение бронхиол) и эмпиемы («гнойники»)
- Абсцессы (гнойная деструкция тканей легкого)
- Саркоидоз, муковисцидоз и другие фиброзы (разрастание соединительной ткани)
Может диагностировать, но не лечит:
- Туберкулез (его лечит фтизиатр)
- Заболевания верхних дыхательных путей (их лечат отоларингологи)
- Рак легкого (лечится у пульмонолога-онколога)
Компетенция врача распространяется на довольно широкий список болезней, от хронических ринитов (насморков) до рака легкого.
В каких случаях нужно обращаться к данному специалисту
Обычно к пульмонологу направляет терапевт (или врач общей практики), так как самостоятельно определить заболевание пациенту без медицинского образования довольно сложно из-за сходности симптомов: кашлем может сопровождаться грипп, фарингит и ларингит (воспаление гортани), которые не требуют приема у пульмонолога.
К пульмонологу направляют при наличии следующих симптомов, так или иначе связанных с кашлевым рефлексом:
Кашлем может сопровождаться грипп, фарингит и ларингит (воспаление гортани), которые не требуют приема у пульмонолога.
- Надсадный непродуктивный кашель, сопровождающийся симптомами дыхательной недостаточности
- Затяжной кашель с отделением мокроты или без
- Изменение характера мокроты: появление гноя, крови, капель крови при кашле; отхождение розовой пены
- Острая боль в груди, усиливающаяся при дыхании и сопровождающаяся нарастающей дыхательной недостаточностью
- Повышение температуры на фоне кашля, появление одышки, слабости, мокрого пота и других признаков интоксикации
- Удушье, усиление кашля в вечернее/ночное время
- Появление спазмов, затруднение вдоха при определенных условиях (запахах, пылевом загрязнении, перемене температуры воздуха)
- Постоянное раздражение верхних дыхательный путей, длительный обильный насморк с прозрачным отделяемым, ларингоспазмы («перехватывает» дыхание)
Как ставят диагноз
Взрослый пульмонолог имеет в своем арсенале широкий спектр диагностических методов, которые включают анализ биологических жидкостей (крови, мокроты) на наличие бактерий и маркеров воспаления и визуальные аппаратные исследования.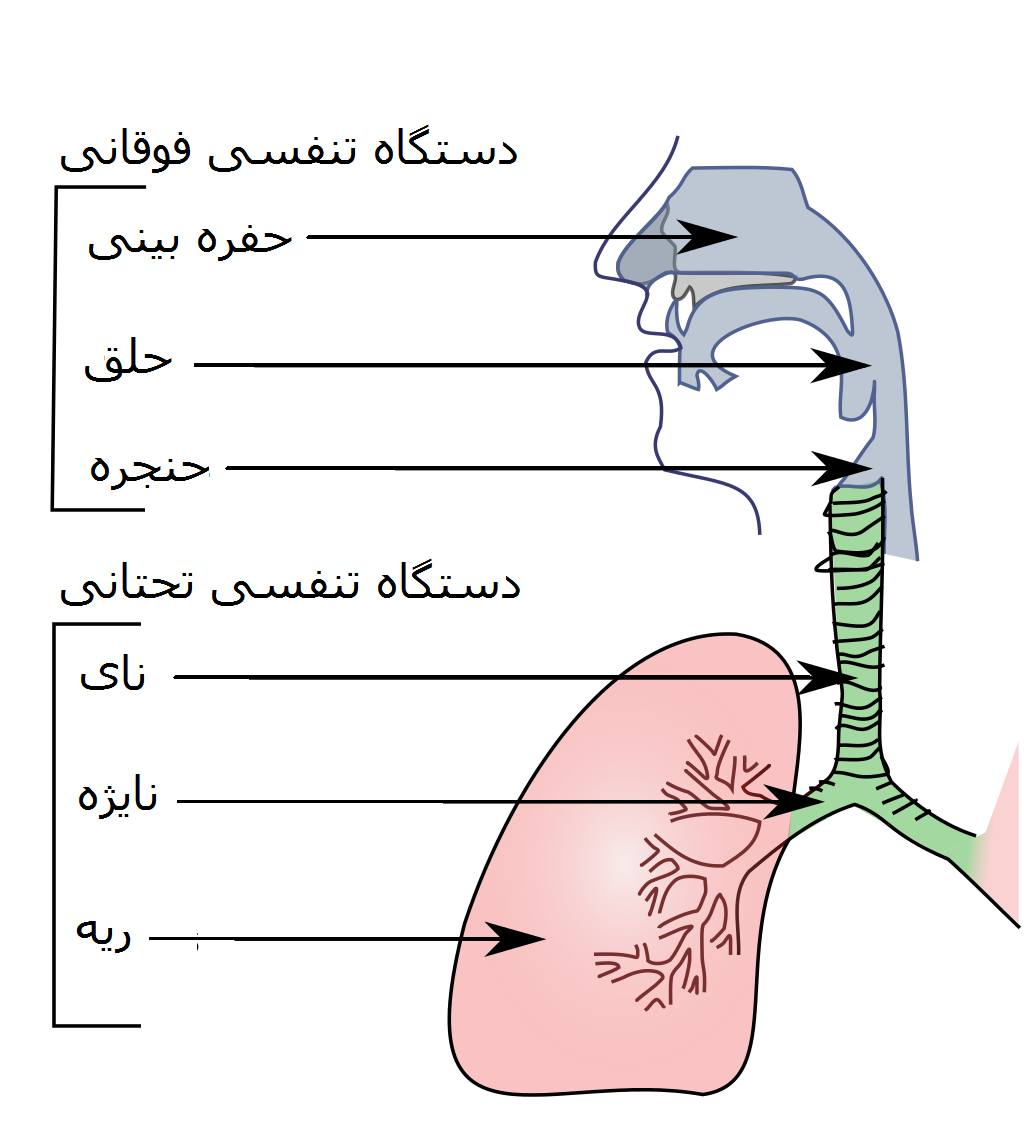
- Рентгенография и рентгеноскопия – два метода лучевой диагностики. В результате первого получается статичная картинка («фотография») легких, во втором случае орган просвечивается некоторое время, и результат транслируется на экран в реальном времени – есть возможность оценить функцию дыхание, распределение контраста по сосудам
- Бронхоскопия – эндоскопическая визуализация, позволяющая рассмотреть слизистую бронхов изнутри, взять материал для исследования, ввести лекарственный препарат
- Компьютерная томография – посрезовый снимок тканей органа, цель: поиск новообразований (абсцессов, фиброзных кист, полостей, очагов некроза или гнойного расплавления, опухолей и т. д.)
- Функциональная диагностика: пикфлуометрия (оценка скорости выдоха), спирометрия (оценка объема и скорости дыхания), спирография и другие
Исследования биоматериала:
- Клинический анализ крови показывает наличие воспаления (при повышении скорости оседания эритроцитов – СОЭ), острую или хроническую фазу процесса (по лейкоцитарной формуле), наличие аллергических реакций (при повышении эозинофилов), общую ослабленность организма (снижение гемоглобина или эритроцитов)
- Бакпосев мокроты поможет выделить патогенную микрофлору и определить возбудителя заболевания, чтобы подобрать наиболее эффективный антибиотик
- Аллергологические пробы установят спектр аллергенов, провоцирующих ухудшения
- Генетическая диагностика поможет выявить мутации, характерные для муковисцидоза
Взрослый пульмонолог имеет в своем арсенале широкий спектр диагностических методов.
Методы лечения
При повторной консультации пульмонолог по результатам исследования может назначить радикальное (хирургическое) или консервативное (медикаментозное, аппаратное) лечение, соблюдение определенного режима и диету, а может направить на дообследование к другим специалистам, если проблема выходит за рамки его компетенции (например, при обнаружении опухоли или подозрении на туберкулез).
Лечение медикаментами также может быть очень разнообразным и включать в зависимости от результатов исследований и клинических симптомов:
- Антибактериальную терапию (при бронхитах и пневмониях бактериальной этиологии)
- Противовоспалительную с использованием НПВС и стероидов (при выраженном отеке)
- Противокашлевые (подавляющие кашлевой рефлекс при) или, наоборот, отхаркивающие средства (увеличивающие секрецию бронхов)
- Препараты, устраняющие бронхоспазм и расширяющие бронхи – адреномиметики, холиноблокаторы, спазмолитики
- Введение антисептиков может производиться эндоскопически или с помощью плевральной пункции (при плевритах, пневмотораксе)
Лечение медикаментами может быть очень разнообразным.
Аппаратное и инструментальное лечение может включать:
- Электрофорез с различными лекарственными растворами
- Прогревания
- Бронхоскопию с введением антисептиков
- Плевральную пункцию (выполняется торакальным хирургом) с откачиванием жидкости или гноя, промыванием полости антисептическими растворами, внутриполостным введением антибиотиков
Любое назначение делается врачом после тщательного изучения каждого случая заболевания. Многие процедуры производятся только в стационаре, а некоторые заболевания требуют длительной госпитализации.
Профилактика
Консультация пульмонолога может носить и профилактический характер. Так, регулярно на прием пульмонолога ходят хронические больные. Цель этих визитов – оценить текущее состояние организма, продлить период ремиссии (отсутствия симптомов), смягчить симптомы будущих рецидивов (обострений).
Чтобы избежать бронхолегочных заболеваний, врач может посоветовать закаляться и вести активный образ жизни.
Чтобы избежать бронхолегочных заболеваний, всем без исключения пациентам врач может посоветовать:
- Не курить
- Предохраняться от инфекций (помогут вакцинация и личная гигиена)
- Избегать потенциальных аллергенов
- Исключить влияние повреждающих факторов (при работе на производстве с повышенным уровнем пыли или токсичными веществами тщательно соблюдать технику безопасности, использовать средства защиты)
- Полноценно питаться
- Тренировать дыхательную систему (с помощью дыхательных упражнений, пения, игры на духовых инструментах)
- Закаляться и вести активный образ жизни
Преимущества проведения процедуры в МЕДСИ:
Ведущие пульмонологи в Москве – врачи мирового уровня с огромный опытом и стажем.
- Возможность записаться к пульмонологу на любое удобное вам время или пройти к специалисту без записи по острым жалобам
- Наличие клиники в вашем районе (широкая сеть филиалов)
- Доступность всех аппаратных исследований и лечебных манипуляций
- Собственная клиническая и бактериологическая лаборатории
- Обратная связь с пациентом – корректировка назначений и оценка эффективности в ходе лечения
- Возможность нахождения в стационаре нашей клиники в течение всего курса лечения
- Ведущие пульмонологи в Москве – врачи мирового уровня с огромный опытом и стажем
Записаться на консультацию просто – достаточно позвонить по телефону 8 (495) 7-800-500 (звонки принимаются круглосуточно).
Профилактика ОРВИ и гриппа
Острые респираторные заболевания по локализации делятся на инфекции верхних и нижних дыхательных путей. Верхние дыхательные пути– это нос, рот, глотка и гортань. Нижние дыхательные пути представлены трахеей, бронхами и легкими.
Наиболее распространенными считаются инфекции верхних дыхательных путей. К таким заболеваниям принято относить ринит, синусит, аденоидит, тонзиллит, фарингит, ларингит. Все эти недуги вызываются вирусами и сопровождаются всем знакомыми симптомами: болью в горле, насморком, кашлем, повышением температуры. А грипп – еще и головными и мышечными болями и ознобом. Эти симптомы развиваются в течение одного-двух дней после того, как ребенок был в контакте с заболевшим.
Дети дошкольного возраста чаще всего заражаются ОРВИ в детских садах, торговых и развлекательных центрах, а иногда и дома – от простуженных родителей. Ведь вирусы передаются достаточно легко. Именно поэтому так важна профилактика респираторных заболеваний как перед началом сезона ОРВИ, так и когда он начался.
Болезни можно избежать, если следовать простым, но разумным правилам.
Будьте примером для малыша. Не ленитесь делать вместе с ним зарядку, обтирайтесь влажным полотенцем – тоже вместе!
Не кутайте ребенка, одевайте его по погоде. Вспотевший ребенок быстро переохлаждается и заболевает.
Дети переносят респираторные заболевания в 6 раз чаще взрослых.
За месяц до наступления сезона простуд можно пройти курс приема иммуномодулирующих средств, так же разработаны препараты для защиты от инфекции во время эпидемии (проконсультируйтесь с врачом). Это повысит сопротивляемость организма малыша к вирусам в детском коллективе.
Принимайте витаминные комплексы. Главное их действие должно быть направлено на укрепление иммунитета ребенка. Основные витамины для вас сейчас – С, А, Е, D.
В сезон эпидемий промывайте нос ребенка после возвращения из людных мест растворами на основе морской соли.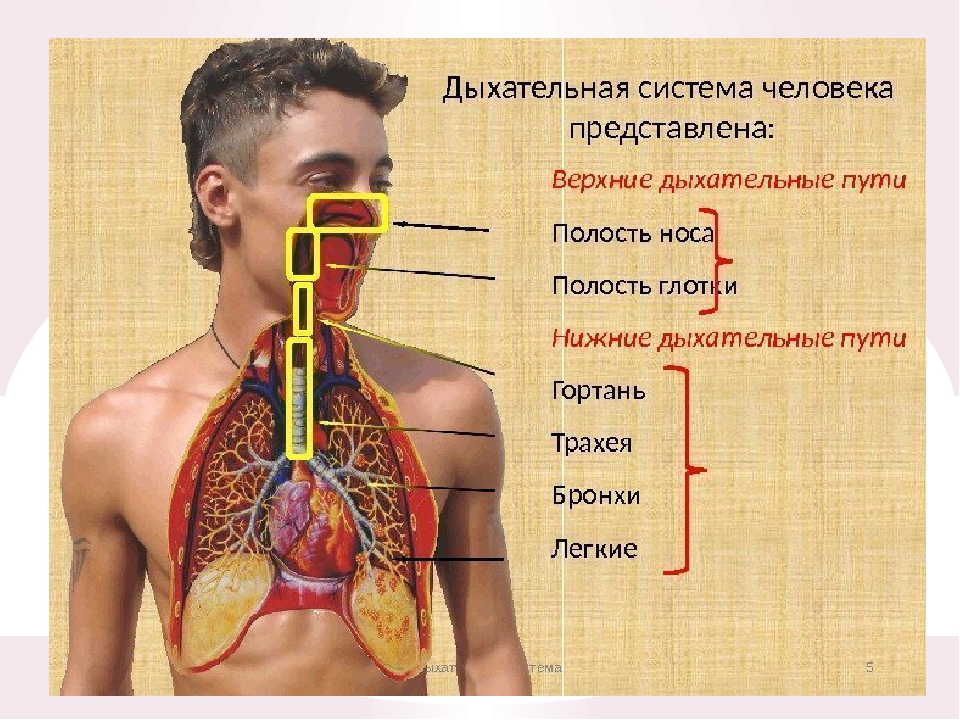
Чаще проветривайте квартиру (особенно комнату малыша), чаще мойте руки, чаще проводите в доме влажную уборку.
Организуйте правильное питание. Рацион ребенка должен содержать как можно больше витаминов и минеральных веществ, антиоксидантов.
Здоровья Вам и Вашим малышам!
Как выбрать ингалятор, что учесть при покупке?
Дышите глубже! Желательно, морским или лесным воздухом, который очень полезен для здоровья. Еще в древности для лечения болезней дыхательной системы широко использовались целебные пары. И сегодня проводить такие процедуры можно в любое время и в домашних условиях. В этом поможет современное медицинское устройство – ингалятор (небулайзер). Он воздействует непосредственно на органы дыхания и, в отличии от сиропов и микстур, не оказывает негативного влияния на другие системы организма.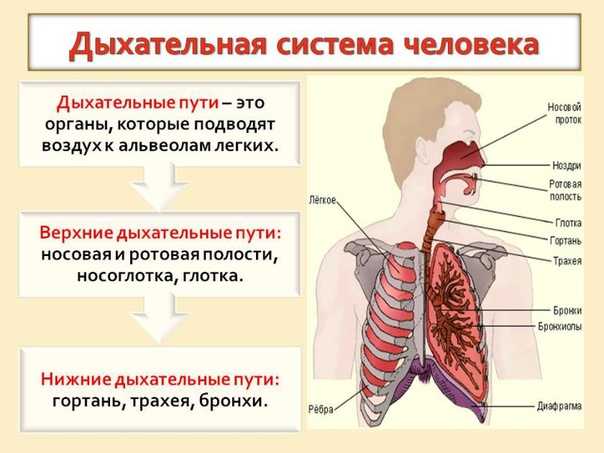
Домашние ингаляторы – отличные помощники для лечения простудных заболеваний. Они отличаются компактностью, простотой эксплуатации и впечатляющей эффективностью. Только как выбрать подходящую модель и на что обратить внимание при покупке? Давайте вместе разбираться в преимуществах и особенностях современных небулайзеров.
Как работают и когда нужны ингаляторы
Важно! Для удобства потребителя небулайзеры также называют ингаляторами, но на самом деле между этими понятиями есть существенное различие. Так, ингалятор распыляет аэрозоль исключительно в верхние и средние дыхательные пути. Небулайзер функционирует по-другому, доставляя и в нижние дыхательные пути мельчайшие частицы лекарственных препаратов (в том числе и антибиотиков). Именно этот вариант мы и будем учиться выбирать.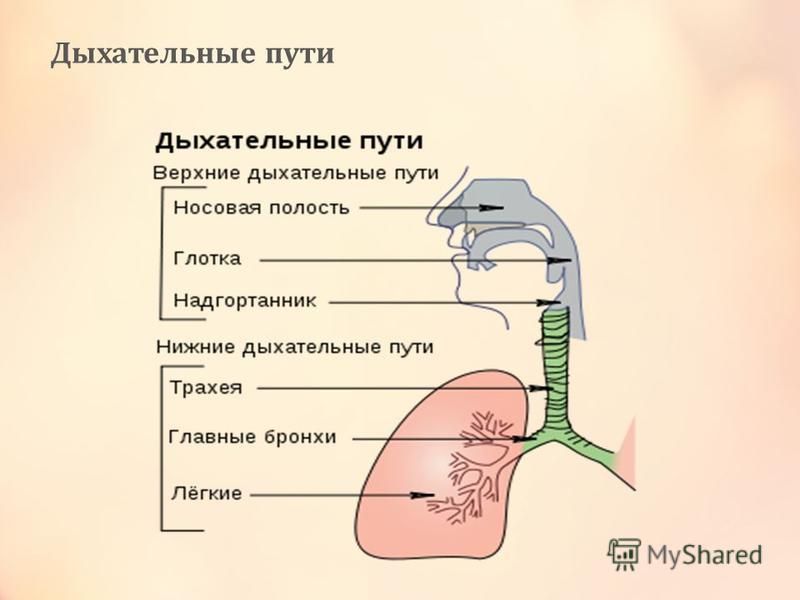
Небулайзер подает раствор в виде мельчайших частичек, которые без труда проникают даже в самые отдаленные участки легочной системы. Это позволяет максимально быстро купировать очаг воспаления и активировать процесс выздоровления. Такой способ лечения рекомендуется при следующих заболеваниях:
- риниты, фарингиты, трахеиты и прочие разновидности ОРВИ;
-
бронхиальная астма; -
обструктивный бронхит; -
туберкулез; -
поражения верхних и нижних дыхательных путей грибком; -
респираторные расстройства на фоне ВИЧ-инфекции.
Доказано! Ингаляции – наиболее эффективный и безопасный способ лечения заболеваний легочной системы у детей до 5 лет и у пожилых людей. Также он используется для защиты слизистой оболочки от пагубного влияния опасных производственных аэрозолей.
Виды ингаляторов по принципу работы
Ингалятор – медицинский аппарат, применяемый для передачи лекарственного вещества в организм. Он состоит из генератора воздушного потока и распылителя жидкости. В зависимости от принципа работы небулайзеры могут быть нескольких видов:
Он состоит из генератора воздушного потока и распылителя жидкости. В зависимости от принципа работы небулайзеры могут быть нескольких видов:
- Паровые (классические ингаляторы) – по принципу испарения кипящей воды. Растительное вещество (травяной отвар, раствор морской соли и т. д.) нагревается и превращается в пар. Пациент вдыхает эти пары через специальную маску. Такие ингаляторы подходят для лечения и профилактики заболеваний верхних дыхательных путей. Недостатки – ограничения по составам для ингаляции, так как под воздействием высоких температур полезные свойства многих лекарственных препаратов теряются.
- Ультразвуковые (небулайзеры) – принцип колебаний УЗ-волн. Ультразвук дробит лекарство на частицы, которые проникают в органы дыхания. Бесшумность работы позволяет использовать этот аппарат при лечении ринитов, ангин, бронхитов и пр. даже у новорожденных. Недостаток – ультразвуковой ингалятор не всегда помогает при влажном кашле, так как УЗ-волны высокой частоты разрушают муколитирующие препараты и многие антибиотики.

- Компрессорные (струйные нейбулазеры). Состоит из электромеханического компрессора (расщепляет лекарственное вещество на частицы) и резервуара для препарата. Эти устройства работают с наиболее широким списком препаратов и отличаются наименьшими потерями ингаляционного раствора. Они с успехом применяются для лечения болезней верхних и нижних дыхательных путей (в том числе и пневмоний) даже у малышей. Единственный минус – шум во время работы.
- Мембранные (электронно-сетчатые небулайзеры). Сетчатая мембрана приходит в движение и образует лечебный аэрозоль. В этом приборе воздействие ультразвука направлено на мембрану, а не на лекарство, что позволяет рассеять его, сохранив все полезные свойства. Этот небулайзер не разбудит и не испугает ребенка, так как работает тихо. Минус – высокая стоимость.
Важно! Противопоказание для проведения ингаляционной терапию являются повышение температуры тела выше 38°C, аллергия на отдельные препараты, легочные кровотечения, нарушения мозгового кровообращения, интоксикация организма и прочие тяжелые состояния.
Выбираем ингалятор
Современные ингаляторы отличаются разнообразием опций и применяемых технологий, что осложняет процесс выбора. Ответы на следующие вопросы помогут найти подходящую модель:
Для кого нужен ингалятор и как будут выполняться процедуры?
Маленьким детям эффективно делать ингаляции во сне. С такой задачей справляются ультразвуковые и мембранные небулайзеры, работающие бесшумно и точно подающие аэрозоль, независимо от угла наклона маски. Эти же модели лучше для пациентов с низкой подвижностью. Для астматиков, страдающих от приступов удушья, нужны компактные и мобильные аппараты с хорошей емкостью заряда аккумуляторов. Кстати, именно возраст и специфика заболеваний влияет на комплектацию прибора. Обратите внимание на наличие различных масок (для ребенка и взрослого), а также назальных насадок и трубок-мундштуков (для вдыхания ртом). Отличный вариант – ингалятор Beurer IH 55.
Какие лекарства/вещества будут использоваться?
Помните, что молекулярная формула отдельных препаратов под действием ультразвука распадается.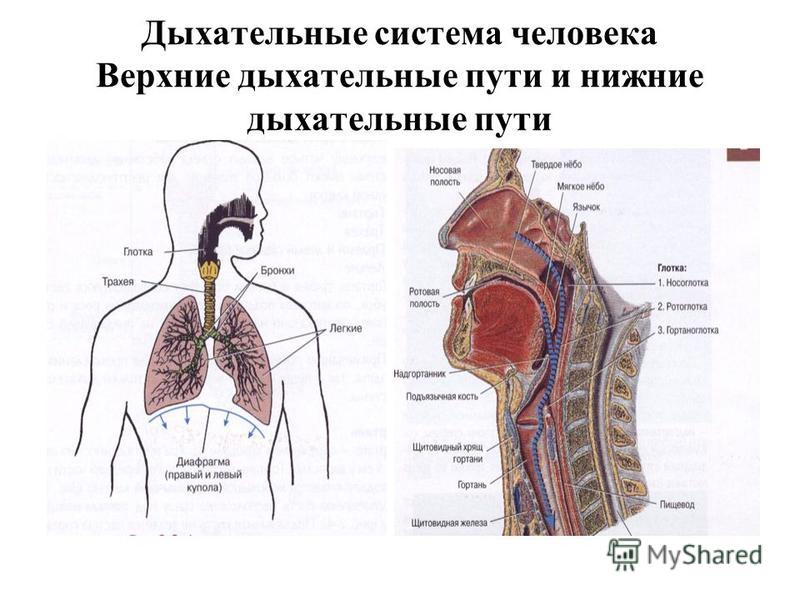 С этой точки зрения универсальной моделью считается компрессорный ингалятор, который можно использовать как для гормональных средств, так и для веществ растительного происхождения. Он рекомендуется для профилактики и лечения респираторных заболеваний и инфекций дыхательных путей у всех членов семьи. С такими задачами справляется ингалятор Beurer IH 60. Кстати, этот аппарат работает очень тихо.
С этой точки зрения универсальной моделью считается компрессорный ингалятор, который можно использовать как для гормональных средств, так и для веществ растительного происхождения. Он рекомендуется для профилактики и лечения респираторных заболеваний и инфекций дыхательных путей у всех членов семьи. С такими задачами справляется ингалятор Beurer IH 60. Кстати, этот аппарат работает очень тихо.
Какая производительность нужна?
Купировать острый приступ аллергии или астмы помогут модели с высокой скоростью создания аэрозоля. Устройства, распыляющие до 2 мл лекарства в минуту, можно использовать и для неусидчивых детей. Так, для многих малышей 10 минут ингаляции – настоящее испытание. Аппараты с высокой производительностью сокращают терапевтический сеанс до 2-3 минут. Например, в ингаляторе Nebulizer Beurer IH 40 есть удобное колесико, которое помогает регулировать скорость потока воздуха.
Почему вам подходят ингаляторы Beurer
Немецкий производитель товаров для красоты и здоровья Beurer выпускает линейку высокоэффективных и надежных ингаляторов, подходящих для профилактики и терапии всех членов семьи. В ассортименте компании следующие небулайзеры:
В ассортименте компании следующие небулайзеры:
Компрессорные – дробят медпрепараты на мелкие частицы, имеют большой объем емкости для препаратов и различные комплектующие (от масок до сменных фильтров). Каждую составляющую можно без труда продезинфицировать.
Ультразвуковые – подходят для дома и путешествий. В некоторых моделях есть жидкокристаллический дисплей с подсветкой.
Мембранные – помещаются в любой сумке, оснащены функцией самоочистки и позволяют производить быстрые ингаляции.
Вы можете купить ингаляторы на сайте beurer-belarus.by. На ингаляторы Beurer действует гарантия пять лет. Это сертифицированная медицинская продукция, подтвердившая свою эффективность в рамках всех необходимых испытаний. С таким помощником вы будете уверены в здоровье своей семьи.
Резюме
Каждую минуту человек совершает до 20 вдохов.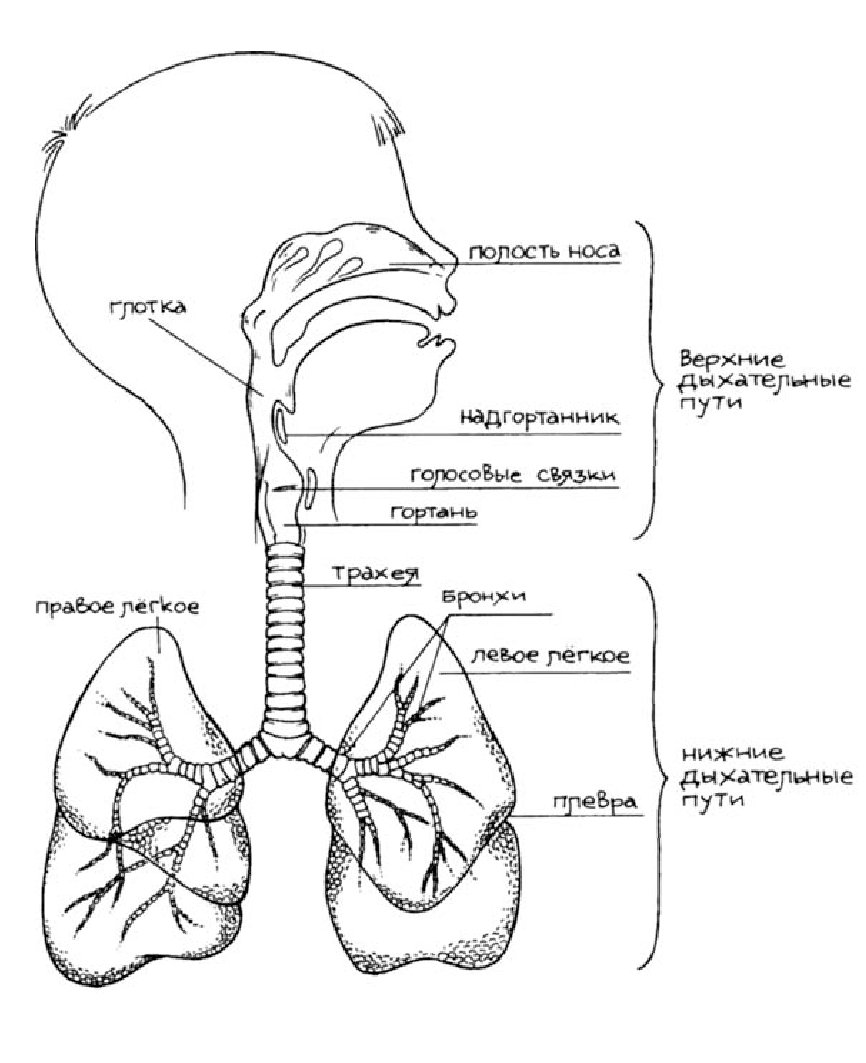 Дыхание – сложный физиологический процесс с участием целой системы органов. Даже незначительный сбой приводит к появлению неприятных симптомов: от першения в горле до воспаления в легких. Предотвратить риск осложнений, облегчить симптоматику и ускорить выздоровление помогают ингаляторы-небулайзеры. Главное – подобрать модель, которая подходит именно вам. И тогда лечение органов дыхательной системы не будет вызывать никаких вопросов.
Дыхание – сложный физиологический процесс с участием целой системы органов. Даже незначительный сбой приводит к появлению неприятных симптомов: от першения в горле до воспаления в легких. Предотвратить риск осложнений, облегчить симптоматику и ускорить выздоровление помогают ингаляторы-небулайзеры. Главное – подобрать модель, которая подходит именно вам. И тогда лечение органов дыхательной системы не будет вызывать никаких вопросов.
Роль восстановления дыхательных путей при лечении пациентов с дисфункцией ВНЧС и нарушениями прикуса
Уважаемые посетители сайта Семейного стоматологического центра «Диал-Дент», мы продолжаем знакомить вас с самыми современными научными статьями, опубликованными в лучших стоматологических журналах. Их отбирают для вас специалисты «Диал-Дент».
Эти статьи будет интересно читать тем, кто планирует сложное стоматологическое лечение. Текст снабжен комментариями врачей «Диал-Дент» для разъяснения некоторых моментов. Комментарии выделены шрифтом.
Состояние верхних дыхательных путей оказывает огромное влияние на состояние прикуса. Первыми эту взаимосвязь заметили ортодонты (специалисты по выравниванию зубов и исправлению прикуса). Ортодонты увидели, что у детей, у которых по каким-то причинам не дышит нос, происходит нарушение правильного прикуса и формирование зубочелюстных аномалий. У взрослых наблюдаются такие же эффекты, только проявляются они в изменении позиции нижней челюсти относительно черепа. Это приводит к ряду серьезнейших нарушений, начиная от ночного апноэ и заканчивая повышенной стираемостью зубов. Поэтому в некоторых сложных случаях в Семейном стоматологическом центре «Диал-Дент» стоматолог и ЛОР-врач часто работают совместно.
Главный врач «Диал-Дент» С.В. Цукор
Источник: Dental Market №2 2012 стр.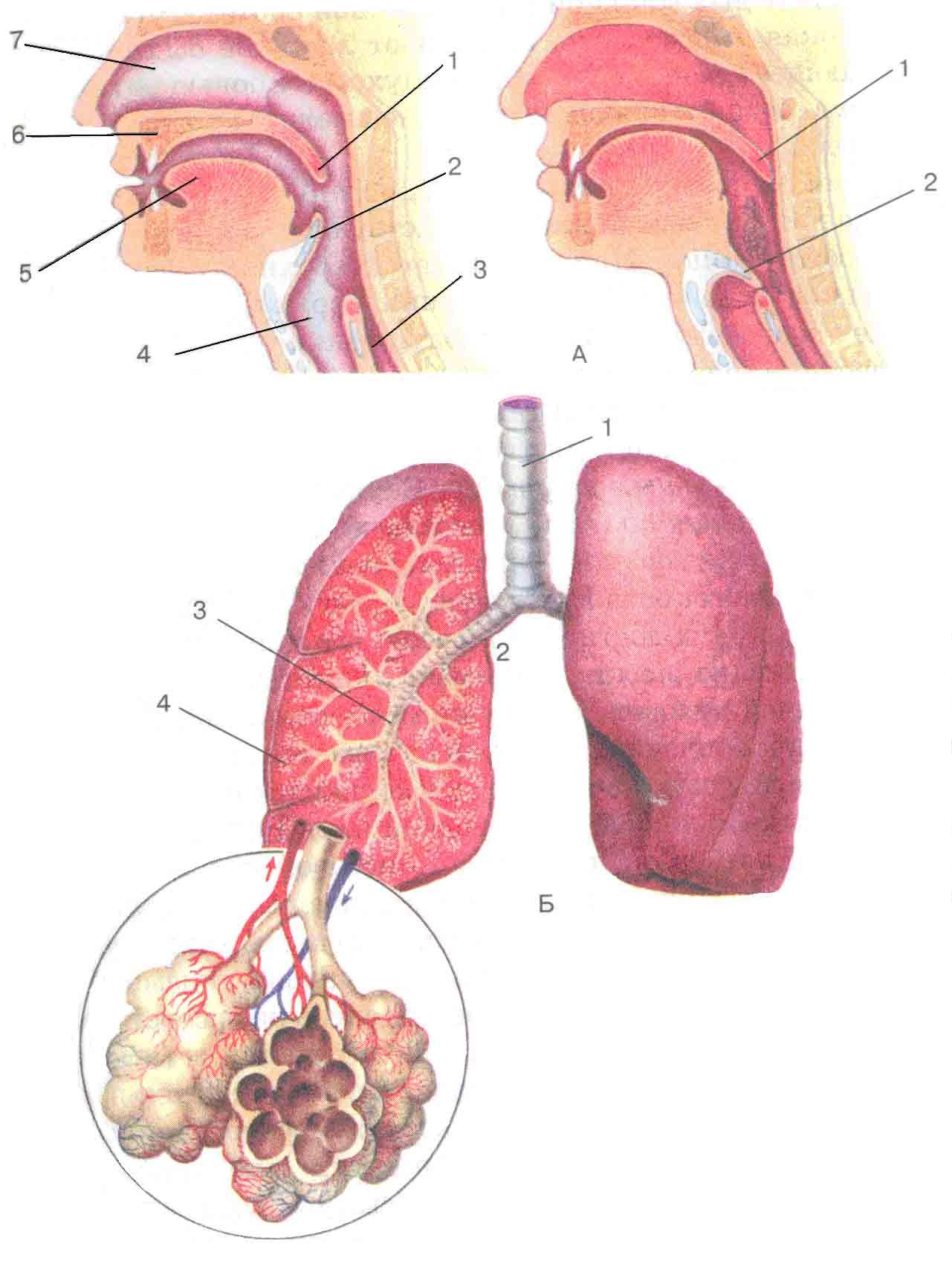 69-73.
69-73.
Константин Ронкин, DMD, LVIF (Boston Institute of Aesthetic Dentistry)
Courtney Wager, RDH (Dream Smile Dental, MA)
Sam Ronkin (Curry College, MA) Бостонский Институт Эстетической Стоматологии
В истории Нобелевских премий в области медицины можно выделить четыре наиболее выдающихся открытия, благодаря которым были спасены миллионы человеческих жизней. В 1901 году Вильгельм Конрад Рентген получил Нобелевскую премию за открытие лучей, предоставляющих возможность без хирургического вмешательства видеть то, что происходит внутри человеческого организма1. Вторая премия была вручена в 1923 году Фредерику Гранту Бантингу и Джону Джеймсу Рикард Маклеоду за открытие инсулина.2 Третье революционное открытие, удостоенное Нобелевской премии в 1945 году, было сделано Александром Флемингом, Эрнстом Чайном и Говардом Флорей — ученые открыли пенициллин.3 Четвертая значимая Нобелевская премия была выдана Роберту Фурчготту Луису Игнарро и Фериду Мурад за открытие роли оксида натрия в физиологии сердечно-сосудистой системы. 4 Последнее открытие имеет непосредственное отношение к теме данной статьи, именно благодаря ему современная стоматология способна сохранить жизни миллионам.
4 Последнее открытие имеет непосредственное отношение к теме данной статьи, именно благодаря ему современная стоматология способна сохранить жизни миллионам.
Взаимосвязь дыхательных путей с развитием челюстей, кранио-фациального скелета и дисфункцией ВНЧС хорошо отражена в исследованиях и литературе. Достаточное развитие дыхательных путей зависит от хорошего роста челюстей и краниального скелета. Равно как и достаточное развитие челюстей и краниального отдела зависит от хорошего развития дыхательных путей. 5
Объем дыхательных путей в значительной степени влияет на способность организма утилизировать кислород, люди с недостаточным развитием верхних дыхательных путей имеют больше проблем со здоровьем, по сравнению с остальными. В литературе отмечена прямая зависимость между суженными дыхательными путями и развитием у пациента заболеваний верхних дыхательных путей, астмы, ночного апноэ, гипертонии и сердечно-сосудистых заболеваний. 6
6
С возрастом размеры дыхательных путей уменьшаются. Язычок мягкого неба, язык и ткани гортани теряют свой тонус и становятся дряблыми. Повышенный вес еще больше усугубляет эту ситуацию7, так как набор веса прямо пропорционален увеличению объема языка, мягкого неба и мягких тканей носоглотки.8
Все вышесказанное может приводить к тому, что во время сна в результате гравитации происходит западение нижней челюсти, языка и язычка мягкого неба назад. Таким образом, блокируются дыхательные пути, что, в свою очередь, способствует развитию храпа.
В раннем детском возрасте в результате пищевой (коровье молоко) или бытовой (загрязнение окружающей среды) аллергии, неправильного вскармливания, нарушения баланса зубочелюстной системы, разрастания лимфоидной ткани в виде аденоидов и небных миндалин, в среднем в 80% случаев возникает деформация верхней и нижней челюстей, которая приводит к сужению верхней челюсти и дистальному положению суженной нижней челюсти. 9
9
Как результат, возникает дистальное смещение языка, обтурация верхних дыхательных путей, смещение шейного отдела позвоночника кпереди, ротация первого и второго шейных позвонков, нарушение осанки.10 Кроме того, превалирует ротовой тип дыхания.11 Нарушение носового дыхания оказывает огромное влияние не только на развитие зубочелюстной системы ребенка, но и на развитие всего организма.12
Оксид азота (NO) — газ, являющийся ключевым компонентом в здоровье человека. Он вырабатывается в пазухах носа и секретируется в носовые проходы. При носовом дыхании он попадает с вдыхаемым воздухом в легкие, где способствует лучшему проникновению кислорода в кровь. NO является мощным естественным сосудорасширяющим веществом13 и нейротрансмиттером в головном мозге, кроме того, он увеличивает насыщение кислородом тканей почти всех органов организма.14 Исследования показали, что при блокировании выработки оксида азота у здорового человека возникает гипертония, снижается функция сердечной мышцы, нарушается свертываемость крови.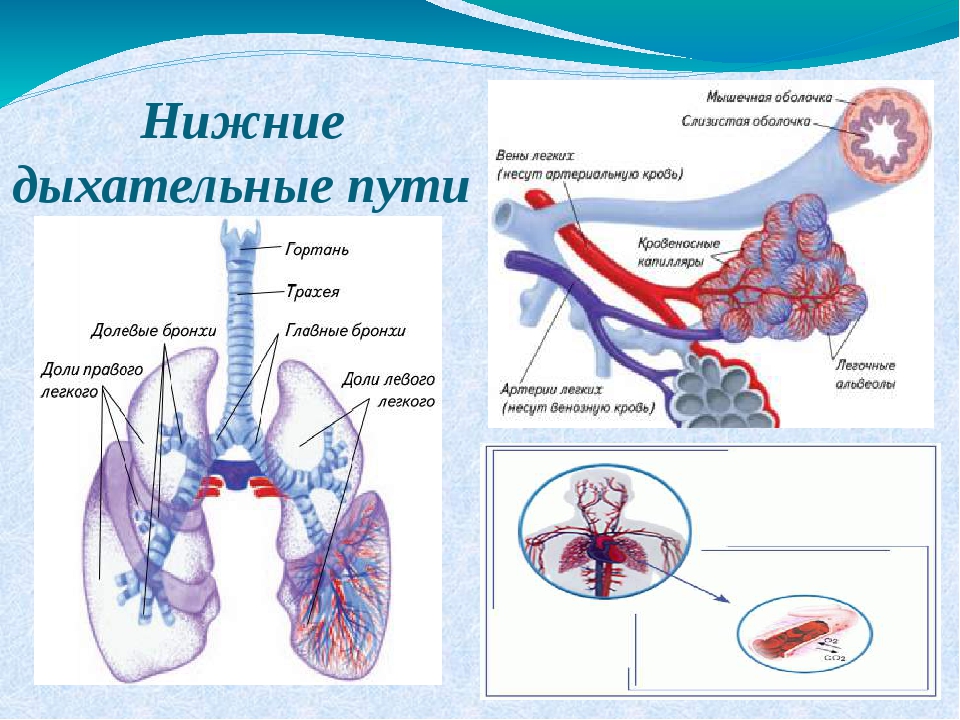 15
15
При недостаточности носового дыхания положительное влияние оксида азота значительно снижается. Исследования подтверждают тот факт, что пациенты с ротовым типом дыхания получают меньше кислорода. Поэтому пациенты с нарушением окклюзии (дистальный прикус, открытый прикус), патологией ВНЧС и состоянием ночного апноэ, у которых часто наблюдается нарушение носового дыхания, составляют группу повышенного риска в плане сердечно-сосудистых заболеваний, диабета, гипертонии.16 В исследовании, проведенном при участии 310 пациентов с нарушенным носовым дыханием в возрасте от 4 до 31 года, было показано, что расширение верхней челюсти с помощью ортодонтического лечения благоприятно влияет на восстановление функции дыхания у пациентов с искривленной перегородкой носа, хроническими отитами, ринитами и астмой.
Также было показано улучшение состояния пациентов с респираторными заболеваниями и заболеваниями верхних дыхательных путей после ортодонтического расширения верхней челюсти. 80% из общего числа пациентов полностью восстановили носовое дыхание в течение 1-3 месяцев после проведенного ортодонтического лечения.17
80% из общего числа пациентов полностью восстановили носовое дыхание в течение 1-3 месяцев после проведенного ортодонтического лечения.17
Этот лечебный потенциал исправления прикуса постоянно используют врачи ортодонтического отделения «Диал-Дент», работая совместно с ЛОР-врачами.
Основными факторами, стимулирующими возникновение ротового типа дыхания, являются искусственное вскармливание, детские вредные привычки, переднее прокладывание языка, увеличенные аденоиды и небные миндалины.16
Ранняя диагностика и лечение, направленные на нормализацию носового дыхания, расширение верхней челюсти, нормализацию положения нижней челюсти и осанки, восстановление функции языка, губ и щек, являются ключевым компонентом не только в лечении патологии прикуса, но и в профилактике ночного апноэ, сердечно-сосудистых заболеваний, гипертонии, диабета.
Рис. 1-2. Фотографии перед началом лечения в 8 лет и в 12 лет
Рис.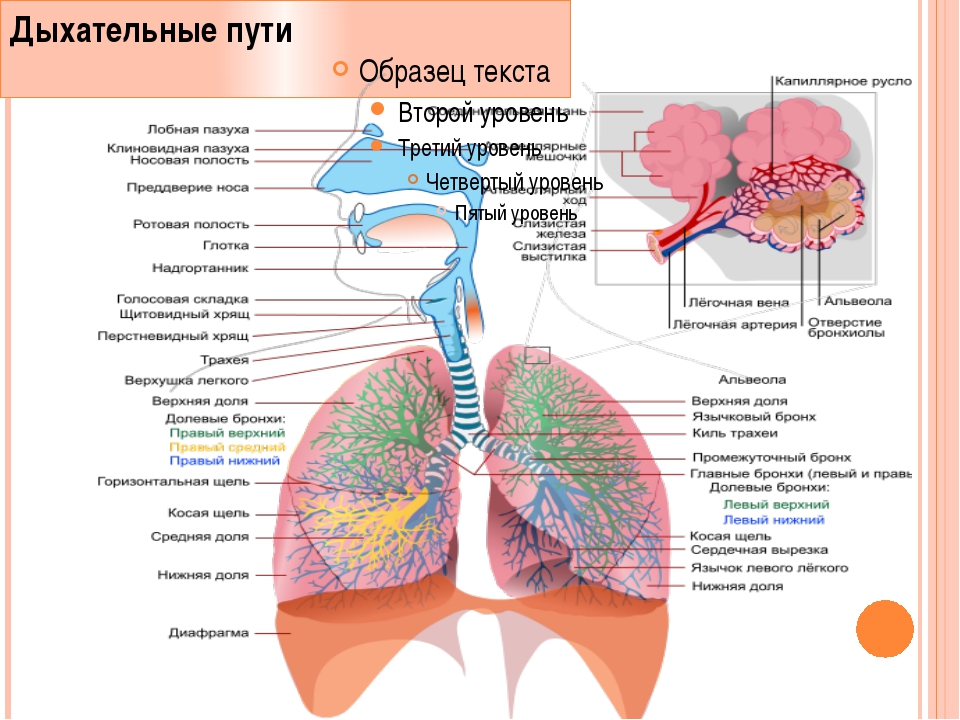 3. Профиль до лечения
3. Профиль до лечения
Рис. 4. Слабая круговая мышца рта
Рис. 5. Диагностические модели
Рис. 6. ТРГ — расшифровка по Сусони
Клинический случай
Пациентка Эрин, 12 лет, обратилась за повторной консультацией на предмет ортодонтического лечения, которое она начала в возрасте 8 лет в другой клинике (рис. 1).
Лечение заключалось в расширении верхней челюсти за счет форсированного раскрытия небного шва. На момент консультации у пациентки наблюдалось недоразвитие верхней челюсти, дистальное положение нижней челюсти, снижение высоты прикуса, скученное положение зубов на нижней челюсти (рис. 2).
Внешние лицевые признаки характеризовались уплощением верхней губы, слабой круговой мышцей рта, напряжением мышц в области подбородка при смыкании (рис. 3-4).
Общее состояние пациентки характеризовалось наличием хронических головных болей, связанных с хроническим синуситом и постоянным кашлем, возникших вследствие хронического аллергического бронхита, который был диагностирован около года тому назад. Пациентке был проведен тест на аллергены и по его результатам назначено медикаментозное лечение антитраата препаратами, которые она принимала ежедневно на протяжении последнего года.
Пациентке был проведен тест на аллергены и по его результатам назначено медикаментозное лечение антитраата препаратами, которые она принимала ежедневно на протяжении последнего года.
В возрасте 8 лет пациентке были удалены аденоиды и небные миндалины. Однако, ротовой тип дыхания оставался основным типом, особенно в ночное время.
Согласно расчету моделей по Шварцу, были сделаны следующие выводы: верхняя челюсть пациентки нормального размера в поперечном измерении (рис. 5), нижняя челюсть сужена на 2 мм в области первых премоляров, в области первых моляров — в норме. Взаимоотношения зубных рядов в области клыков и моляров — по II классу. Нижняя центральная линия смещена вправо.
Телерентгенологическое обследование (расшифровка по Сусони плюс, рис. 6) выявило, что у пациентки наблюдается скелетный I класс с выраженной тенденцией к III классу.
Длина верхней челюсти — нормальная, позиция — укорочена спереди, удлинена сзади. Длина переднего отдела верхней челюсти укорочена — 29 мм (норма 32,5), длина нижней челюсти — нормальная, позиция — нормальная.
Точка В находится на 3 мм кпереди от передней дуги, что говорит о взаимоотношениях верхней и нижней челюстей по III классу. Причина таких взаимоотношений в ретро позиции верхней челюсти (ANS — 5 мм дистально по отношению к передней дуге). Тенденция роста — вертикальная, за счет большого наклона (79°) мандибулярной плоскости.
Ментон находится на 4 мм книзу относительно возрастной нормы, что дает скелетный открытый прикус. Дыхательные пути — СИЛЬНО СУЖЕНЫ (рис. 7).
Наклон верхних резцов по отношению к оптической плоскости нормальный, нижние резцы находятся в ретруссии (83° при норме 95 — 102).
Рис. 7. ТРГ до лечения. Значительное сужение дыхательных путей
Рис. 8. Тест на содержание оксида азота
Рис. 9. Аппарат на верхнюю челюсть с сагиттальными и трансверсальным винтами
Рис. 10. Аппарат на нижнюю челюсть
Рис. 11. Прайм активатор для увеличения уровня оксида азота
11. Прайм активатор для увеличения уровня оксида азота
Рис 12. Профиль после расширения верхней челюсти
В связи с тем, что у пациентки наблюдалось нарушение носового дыхания, был проведен тест на содержание оксида азота в организме, который показал недостаточный уровень (рис. 8).
Тест позволяет судить об общем уровне оксида азота в организме по измерениям этого уровня в слюне пациента.
На индикатор, который подобно лакмусовой бумажке изменяет цвет в зависимости от уровня оксида азота, наносится слюна. При сравнении цвета индикатора со шкалой содержания оксида азота, определяются четыре уровня содержания оксида азота в организме: недостаточный, сниженный, нормальный и оптимальный (рис. 8).
По результатам клинического обследования, изучения диагностических моделей и ТРГ, был поставлен диагноз и выработан план лечения. Основной проблемой данного случая было выраженное сужение дыхательных путей и тенденция вертикального роста нижней челюсти.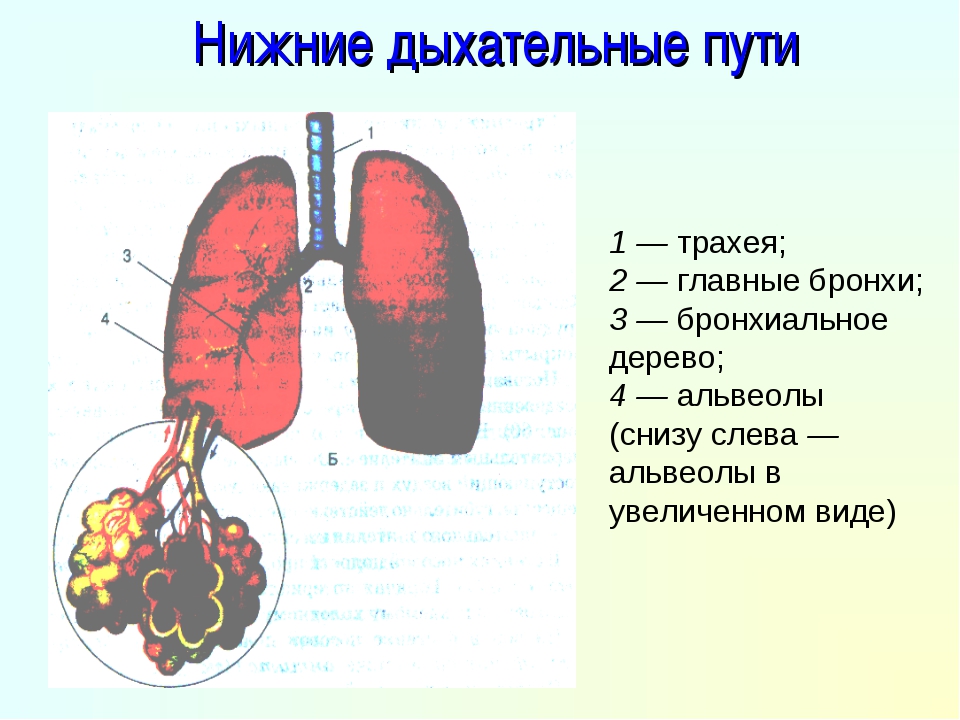 Необходимо было развить премаксилу, чтобы преодолеть формирование III класса и улучшить профиль лица.
Необходимо было развить премаксилу, чтобы преодолеть формирование III класса и улучшить профиль лица.
В то же время, для предупреждения формирования скелетного открытого прикуса необходимо было следить за ростом нижней челюсти. Несмотря на то, что верхняя челюсть была нормально развита в трансферзальной плоскости, было принято решение расширить ее для улучшения состояния дыхательных путей.
Поэтому первый этап лечения, направленный на развитие премаксилы и расширение верхней челюсти с уплощением неба, проводился с помощью несъемного аппарата на верхнюю челюсть с сагиттальными и трансверсальным винтами (рис. 9). На нижней челюсти был использован несъемный аппарат для сохранения места для вторых премоляров и изменения угла наклона нижних фронтальных резцов (рис. 10).
В связи с недостаточным уровнем оксида азота в организме у пациентки, было рекомендовано использование пищевой добавки Prime activator компании Qivana (рис. 11). Эта добавка, представляющая собой смесь натуральных продуктов, стимулирует естественный физиологический механизм выработки оксида азота организмом. 18
18
По завершению первого этапа лечения с помощью вышеперечисленных аппаратов было достигнуто значительное развитие премаксилы, что улучшило профиль пациента и восстановило нормальный вид верхней губы (рис. 12). Смыкание губ стало нормальным, восстановилось носовое дыхание, исчезли респираторные симптомы, головные боли, было отменено медикаментозное лечение по поводу аллергии. Пациентка отмечала значительное улучшение самочувствия, настроения и повышение возможностей организма при занятиях спортом (улучшение результатов, отсутствие одышки, усталости и т.д.).
Боковая ТРГ, сделанная по окончании первого этапа лечения, показывает значительное расширение дыхательных путей и нормализацию осанки в области шейного отдела позвоночника (рис. 13-15).
В настоящее время пациентка проходит второй этап лечения с помощью брекетной системы с целью создания оптимальной окклюзии (рис. 16).
Рис 13. ТРГ после расширение верхней челюсти.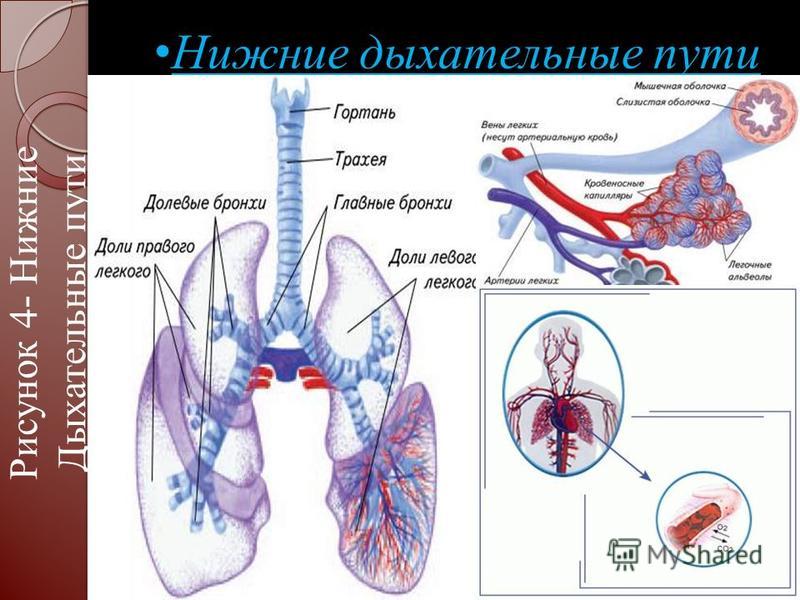 Дыхательные пути значительно увеличились
Дыхательные пути значительно увеличились
Рис 14-15. Улучшение осанки после лечения
Рис. 16. Второй этап ортодонтического лечения
Заключение
Нарушение носового дыхания является одним из ключевых факторов в формировании патологии прикуса, дисфункции ВНЧС и ночного апноэ. Наряду со стоматологическими проблемами, нарушение дыхания и сужение дыхательных путей приводят к снижению уровня оксида азота, важного компонента в поддержании здоровья организма, в частности, сердечно-сосудистой системы. Ортодонтическое лечение, направленное на развитие челюстей, в подавляющем большинстве случаев способно нормализовать дыхание. Использование пищевых добавок или определенной диеты может способствовать нормализации уровня оксида азота у пациентов со сниженным его содержанием. Это особенно важно на этапах ортодонтического, отоларингологического или нейромышечного лечения, в течение которого создаются условия для восстановления дыхательных путей.
Исходя из вышесказанного, ранняя диагностика и лечение, направленные на нормализацию носового дыхания, расширение верхней челюсти, нормализацию положения нижней челюсти и осанки и восстановление функции языка, гy6 и щек, являются ключевым компонентом не только в лечении патологии прикуса, но и в профилактике ночного апноэ, сердечно-сосудистых заболеваний, гипертонии, диабета и заболеваний верхних дыхательных путей.
Литература:
- «The Nobel Prize in Physics 1901”. Nobelprize.org. 4 Apr 2012 http://www.nobelprize.org/nobel_prizes/physics/laureates/1901/
- «The Nobel Prize in Physiology or Medicine 1923». www.nobelprize.org/nobel_prizes/medicine/laureates/l923/
- «The Nobel Prize in Physiology or Medicine 1945». www.nobelprize.org/nobel_prizes/medicine/laureates/1945/
- «The Nobel Prize in Physiology or Medicine 1998». www.nobelprize.org/nobel_prizes/medicine/1aureates/1998/
- Enlow D.H., Hans. M. G.
 Two Different Treatment Philosophies. Rondeau Seminars, 2010
Two Different Treatment Philosophies. Rondeau Seminars, 2010 - Kimmelrman CP. The systemic effects of nasal obstruction. Otolaryngol Clin North Am 1989 Aprf; 22(2):461-6
- McCann SM, Licinio J, Wong ML, Yu WH, Karanth S, Rettori V. The nitric oxide hypothesis of aging. Exp Gerontol 1998 Nov-Dec;33(7-8):813-26.
- Lundberg JO, Settergen G, Gelinder S, Lundberg JM, Alving K, Weitzberg E. Inhalation of nasally derived nitric oxide modulates pulmonary function in humans. Acta Physol Scand 1996 Dec;158(4):343-7
- Albert J, Scheidn U, Lindqvist M, Melcher A, Hjemdahl P, Frostell C. Blockade of endogenous nitric oxide production results in moderate hypertension, reducing sympathetic activity and shortening bleeding time in healthy volunteers. Acta Anaesthesiol Scand 1997 Oct;41 (9): 104-13.
- Page, David C. Your jaws your life: alternative medicine. Smile PageSM Publishing: Baltimore MD 2003.
- Gray LP. Results of 310 Cases of rapid maxillary expansion selected for medical reasons.
 J Lryngol CM 1975 Jun;89(6):601-14.s
J Lryngol CM 1975 Jun;89(6):601-14.s - Nassem KM. The role of Nitric Oxide in cardiovascular diseases. Mol Aspects Med. 2005 Feb; 26(1-2): 33-65
Грипп
Грипп
С гриппом хоть однажды в своей жизни сталкивались, пожалуй, все. И это неудивительно, ведь грипп – одно из самых распространенных инфекционных заболеваний, способное приводить к массовым вспышкам и даже эпидемиям почти ежегодно. Поэтому так важно знать «врага в лицо»: чем он опасен, как от него защищаться, и как легче всего перенести.
Почему же грипп так распространен? Почему ежегодно по всему миру огромное количество взрослых и детей страдает от этого вездесущего заболевания, которое может приводить к весьма серьезным осложнениям?
Вирус гриппа крайне изменчив. Ежегодно появляются новые подвиды (штаммы) вируса, с которыми наша иммунная система еще не встречалась, а, следовательно, не может легко справиться. Именно поэтому и вакцины против гриппа не могут обеспечить 100%-ую защиту – всегда существует вероятность новой мутации вируса.
История гриппа
Грипп был известен человечеству много веков назад. Первая задокументированая эпидемия гриппа случилась в 1580 году. Правда, тогда еще ничего не было известно о природе этого заболевания.
Пандемия респираторной инфекции в 1918-1920 гг, которая захватила земной шар, и была названа «испанкой», вероятнее всего, была ничем иным, как эпидемией тяжелейшего гриппа. Известно, что испанка отличалась невероятной смертностью – молниеносно приводила к пневмонии и отеку легких, даже у молодых больных.
Достоверно вирусная природа грипп установлена в Англии только в 1933 году Смитом, Эндрюсом и Лейдлоу, выделившими специфический вирус воздействующий преимущественно на дыхательные пути из легких хомячков, зараженных смывом из носоглотки больных гриппом и обозначенный ими как вирус гриппа А. В 1940 г Френсис и Мэджил открыли вирус гриппа В, а в 1947 г Тейлор выделил ещё один новый вариант вируса гриппа — С.
С 1940 года появилась возможность активно изучать вирус гриппа и его свойства – вирус стали выращивать в куриных эмбрионах. С тех пор, в изучении гриппа был сделан большой шаг вперед – была открыта способность к мутациям, а также выявлены все участки вируса, способные к изменчивости. Важным открытием, безусловно, стало создание вакцины против гриппа.
С тех пор, в изучении гриппа был сделан большой шаг вперед – была открыта способность к мутациям, а также выявлены все участки вируса, способные к изменчивости. Важным открытием, безусловно, стало создание вакцины против гриппа.
Что такое грипп
Грипп – это острое вирусное заболевание, которое может поражать верхние и нижние дыхательные пути, сопровождается выраженной интоксикацией и может приводить к серьезным осложнениям и летальным исходам, в основном у пожилых больных и детей.
Грипп — разновидность острой респираторной вирусной инфекции (ОРВИ), и по способу заражения, и по основным проявлениям все ОРВИ похожи. Но грипп вызывает значительно большую интоксикацию, часто протекает тяжело и приводит к различного рода осложнениям.
Вирус гриппа
Для правильного формирования представлений о данном заболевании и прогнозировании ситуации, нужно понимать его структуру:
• РНК-содержащий вирус;
• Вирус гриппа имеет внутренние и поверхностные антигены: внутренние антигены – NP (из которого состоит сам капсид) и M (слой матриксных и мембранных белков) – NP и M являются типоспецифическими антигенами, так что синтезированные антитела не оказывают существенного защитного действия.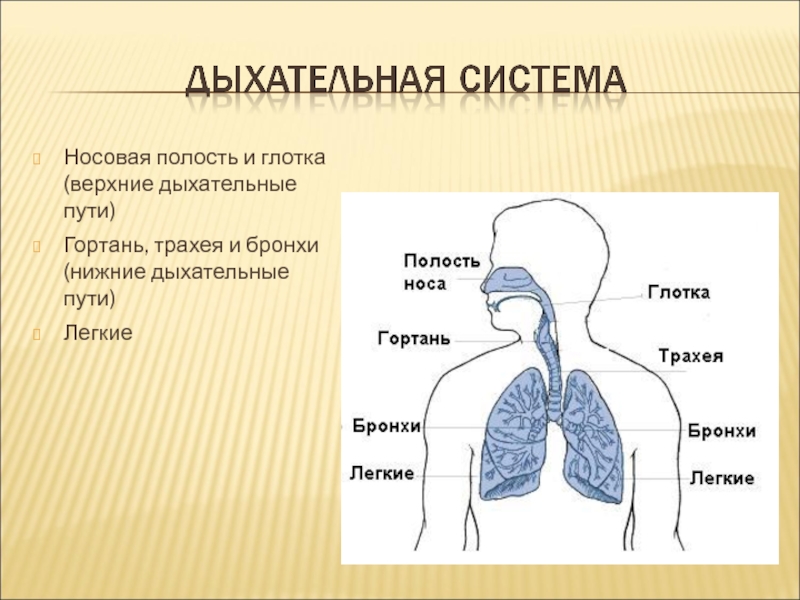 Снаружи этих структур расположена липопротеиновая оболочка, несущая внешние антигены — 2 сложных белка (гликопротеина) — гемагглютинин (Н) и нейраминидаза (N)
Снаружи этих структур расположена липопротеиновая оболочка, несущая внешние антигены — 2 сложных белка (гликопротеина) — гемагглютинин (Н) и нейраминидаза (N)
• По антигенной структуре вирус гриппа разделяется по антигенному принципу на типы А, В, С и заболевание может быть представлено одним из антигенно самостоятельных вирусов (бывает, что во врем эпидемий и пандемий регистрируются сразу 2 типами вирусов). В основном, эпидемии вызываются А и В типами, пандемии – А типом.
• Вирус гриппа А разделён на 13 подтипов по Н (Н1-Н13) и на 10 подтипов по N (N1-10) – для человека опасны первых 3 подтипа Н и первых 2 подтипа N.
• Высокой изменчивостью обладает тип А, есть 2 варианта изменчивости: антигенный дрейф и антигенный шифт. Дрейф — точечные мутации в гене, контролирующие Н антиген, а шифт – полная замена одного или сразу обоих поверхностных антигенов, т.е целого сегмента РНК, в результате обмена генетическим материалом гриппом человека и животных и это приводит к возникновению новых антигенных вариантов, к которому отсутствует иммунитет, что является причиной эпидемий и пандемий.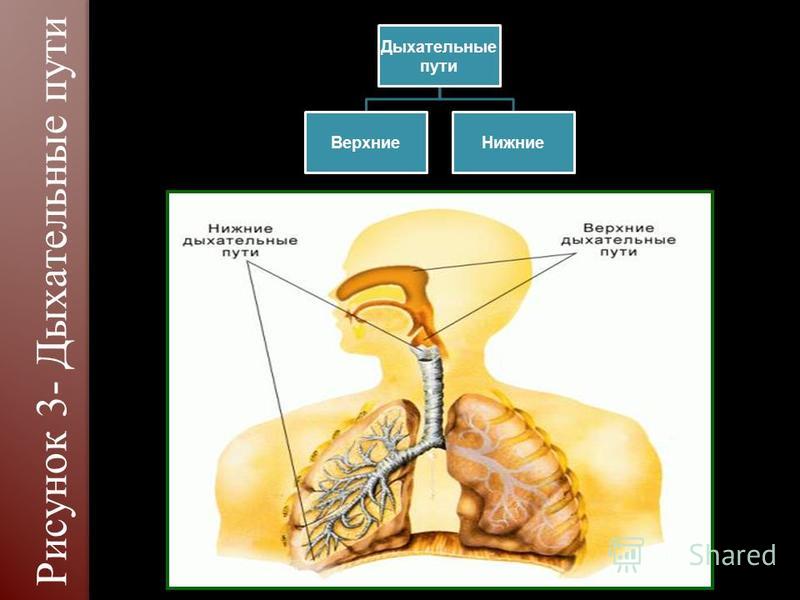 Эпидемии могут возникнуть и при дрейфе, т.к малейшее изменение в генотипе возбудителя, могут «сбить с толку клетки памяти» иммунной системы, и выходит, что большинство населения оказываются неиммунизированными.
Эпидемии могут возникнуть и при дрейфе, т.к малейшее изменение в генотипе возбудителя, могут «сбить с толку клетки памяти» иммунной системы, и выходит, что большинство населения оказываются неиммунизированными.
На начало 2016 года среди популяции людей циркулируют вирусы, подобные свиному гриппу пандемии 2009 года A(h2N1)pdm09, штаммы вируса гриппа A(h2N1) с генетическими изменениями (по информации НИИ гриппа), которые передаются от человека человеку, поэтому называть нынешний грипп чисто «свиным» не совсем корректно.
Причины гриппа
Источником инфекции является больной человек. Вирусы выделяются со слюной, мокротой, отделяемым носа — при кашле и чихании. Вирусы могут попасть на слизистые носа, глаз или верхних дыхательных путей непосредственно из воздуха, при тесном контакте с больным человеком; а могут оседать на различных поверхностях и далее попадать на слизистые оболочки через руки или при использовании общих с больным предметов гигиены.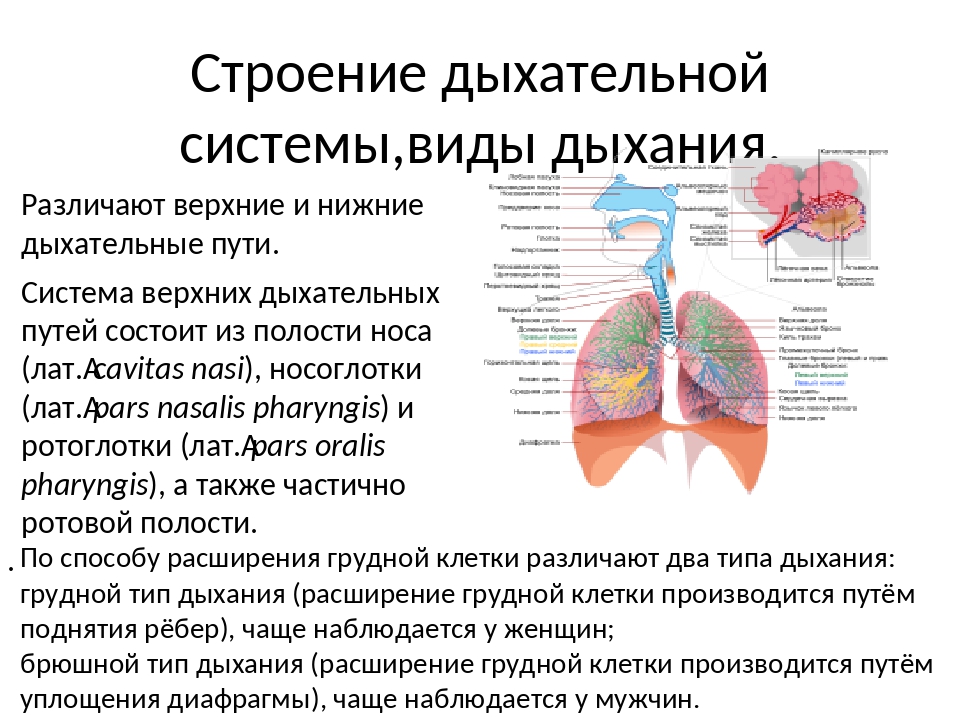
Затем вирус попадает на слизистую верхних дыхательных путей (носа, глотки, гортани или трахеи), проникает в клетки и начинает активно размножаться. Всего за несколько часов вирус поражает практически всю слизистую верхних дыхательных путей. Вирус очень «любит» именно слизистую дыхательных путей, и не способен поражать другие органы. Именно поэтому неправильно применять термин «кишечный грипп» – грипп не может поражать слизистую кишечника. Чаще всего, то, что называют кишечным гриппом — лихорадка, интоксикация, сопровождающаяся поносом — является вирусным гастроэнтеритом.
Точно не установлено, благодаря каким защитным механизмам прекращается размножение вируса и наступает выздоровление. Обычно через 2-5 суток вирус перестает выделяться в окружающую среду, т.е. больной человек перестает быть опасным.
Симптомы гриппа
Инкубационный период при гриппе очень короткий – от заражения до первых проявлений заболевания проходит в среднем от нескольких часов до 2 суток (А,С), реже до 4 суток (грипп В).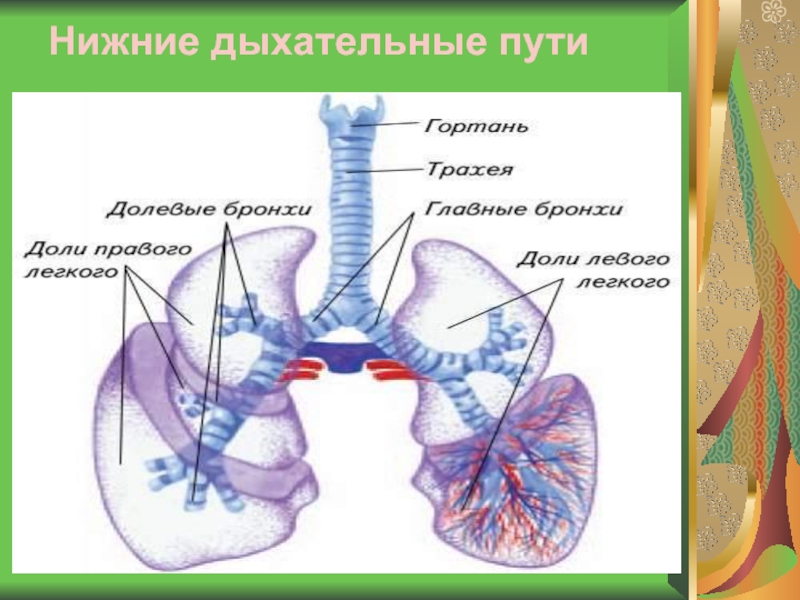
Грипп всегда начинается остро – больной может точно указать время начала симптомов.
По тяжести течения выделяют грипп легкого, средней тяжести и тяжелого течения.
Во всех случаях в той или иной степени присутствуют признаки интоксикации и катаральные явления. Кроме того, в 5-10% случаев имеет место также геморрагический компонент.
Интоксикация имеет следующие проявления:
- в первую очередь высокая лихорадка: при легком течении температура не повышается выше 38ºС; при гриппе средней тяжести – 39-40ºС; при тяжелом течении – может повышаться выше 40 ºС,
- озноб,
- головная боль – особенно в области лба, глаз; сильная боль при движении глазных яблок,
- боли в мышцах – особенно в ногах и пояснице, суставах,
- слабость,
- недомогание,
- ухудшение аппетита,
- может быть тошнота и рвота.
Признаки острой интоксикации обычно сохраняются до 5 дней. Если температура держится дольше, скорее всего возникли какие-либо бактериальные осложнения.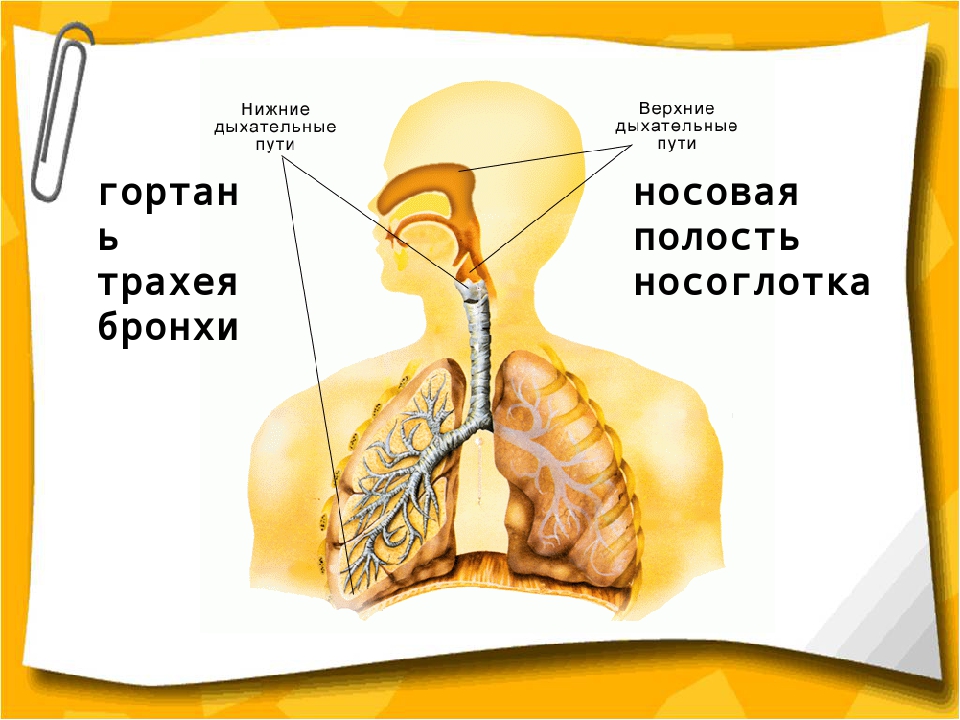
Катаральные явления сохраняются в среднем 7-10 дней:
- Насморк.
- Боль в горле.
- Кашель: при неосложненном течении это обычно сухой кашель.
- Осиплость голоса.
- Резь в глазах, слезотечение.
Геморрагические явления:
- Мелкие кровоизлияния или расширение сосудов склер
- Кровоизлияния в слизистые: это бывает заметно на слизистых рта, глаз
- Носовые кровотечения
- Очень характерный признак при гриппе – покраснение лица при общей бледности кожных покровов
- Появление кровоизлияний на коже – крайне неблагоприятный признак с точки зрения прогноза.
При гриппе Ah2N1 возможна диарея.
Симптомы гриппа, требующие вызова скорой помощи:
- Температура 40 ºС и выше.
- Сохранение высокой температуры дольше 5 дней.
- Сильная головная боль, которая не проходит при приеме обезболивающих средств, особенно при локализации в области затылка.

- Одышка, частое или неправильное дыхание.
- Нарушение сознания – бред или галлюцинации, забытье.
- Судороги.
- Появление геморрагической сыпи на коже.
При всех перечисленных симптомах, а также появлении других тревожных симптомов, которые не входят в картину неосложненного гриппа, следует немедленно обратиться за медицинской помощью.
Кто тяжелее переносит грипп
Лица, страдающие хроническими заболеваниями сердечно-сосудистыми заболеваниями: особенно врожденными и приобретенными порока сердца (особенно митральный стеноз).
Лица, страдающие хроническими заболеваниями легких (в том числе бронхиальной астмой).
Больные сахарным диабетом.
Больные хроническими заболеваниями почек и крови.
Беременные.
Пожилые люди старше 65 лет, поскольку в большинстве случаев у них имеются хронические заболевания в той или иной степени.
Дети до 2 лет и лица, страдающие иммунодефицитом, также подвержены развитию осложнений гриппа.
Осложнения гриппа
Вирусные осложнения при гриппе
Первичная вирусная пневмония – крайне тяжелое осложнение гриппа. Обусловлена распространением вируса из верхних дыхательных путей дальше по бронхиальному дереву и поражением легких. Заболевание неуклонно прогрессирует. Интоксикация при этом выражена в крайней степени, наблюдается одышка, иногда с развитием дыхательной недостаточности. Наблюдается кашель со скудной мокротой, иногда с примесью крови. К вирусной пневмонии предрасполагают пороки сердца, особенно митральный стеноз.
Инфекционно-токсический шок – крайняя степень интоксикации с нарушением функционирования жизненно-важных органов: в частности сердечно-сосудистой системы (наблюдается выраженное учащение сердечных сокращений и критическое падение артериального давления) и почек. Первым проявлением инфекционно-токсического шока.
Миокардит и перикардит – как осложнения гриппа встречались во время пандемии «испанки».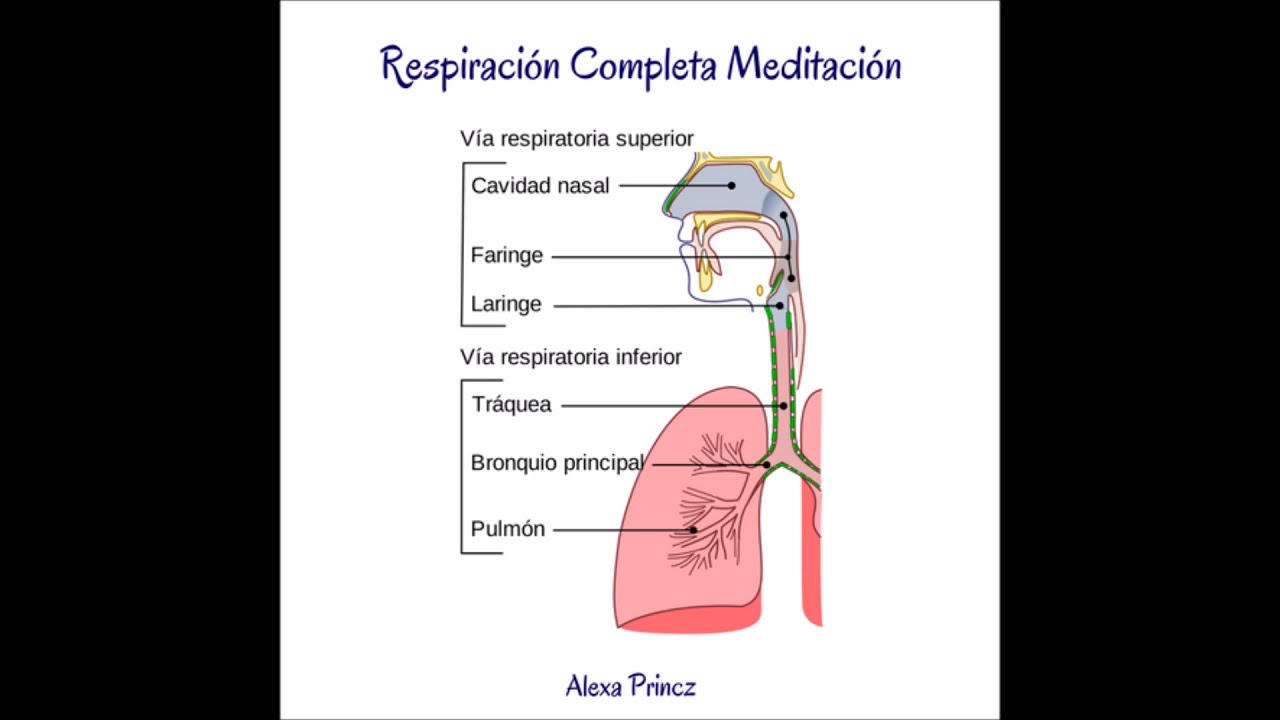 В настоящее время встречаются крайне редко.
В настоящее время встречаются крайне редко.
Бактериальные осложнения при гриппе
При гриппе значительно снижается естественная сопротивляемость другим инфекциям. Все резервы организм тратит на борьбу с вирусом, поэтому бактериальные инфекции присоединяются к клинической картине очень часто. Особенно при наличии каких-либо хронических бактериальных заболеваний – все они после перенесенного гриппа имеют обыкновение обостряться.
- Бактериальная пневмония.Обычно через 2-3 дня острого течения заболевания, после улучшения состояния, температура повышается вновь. Появляется кашель с мокротой желтого или зеленого цвета. Важно не пропустить начало этого осложнения и вовремя начать лечение правильно подобранными антибиотиками.
- Отит, гайморит, фронтит.Бактериальное воспаление носовых пазух и уха являются, пожалуй, самыми частыми осложнениями гриппа.
- Гломерулонефрит– это воспаление почечных канальцев, который сопровождается снижением функции почек.

- Менингит, энцефалит– воспаление оболочек и/или ткани мозга. Встречается чаще всего у больных группы риска, в основном страдающих иммунодефицитом.
- Септические состояния– состояния, сопровождающиеся попаданием и последующем размножении бактерий в крови. Крайне тяжелые состояния, часто заканчивающиеся летальным исходом.
Лечение гриппа
Немедикаментозное лечение гриппа
Спокойный, лучше постельный режим в течение 5 дней. Не стоит во время острого периода болезни (как бы того не хотелось) читать, смотреть телевизор, работать за компьютером. Это истощает и без того ослабленный организм, продлевает время болезни и риск развития осложнений.
Обильное теплое питье не менее 2л в день. Лучше богатое витамином С — чай с лимоном, настой шиповника, морс. Выпивая ежедневно большое количество жидкости, больной человек проводит дезинтоксикацию – т.е. ускоренное выведение из организма токсинов, которые образуются в результате жизнедеятельности вирусов.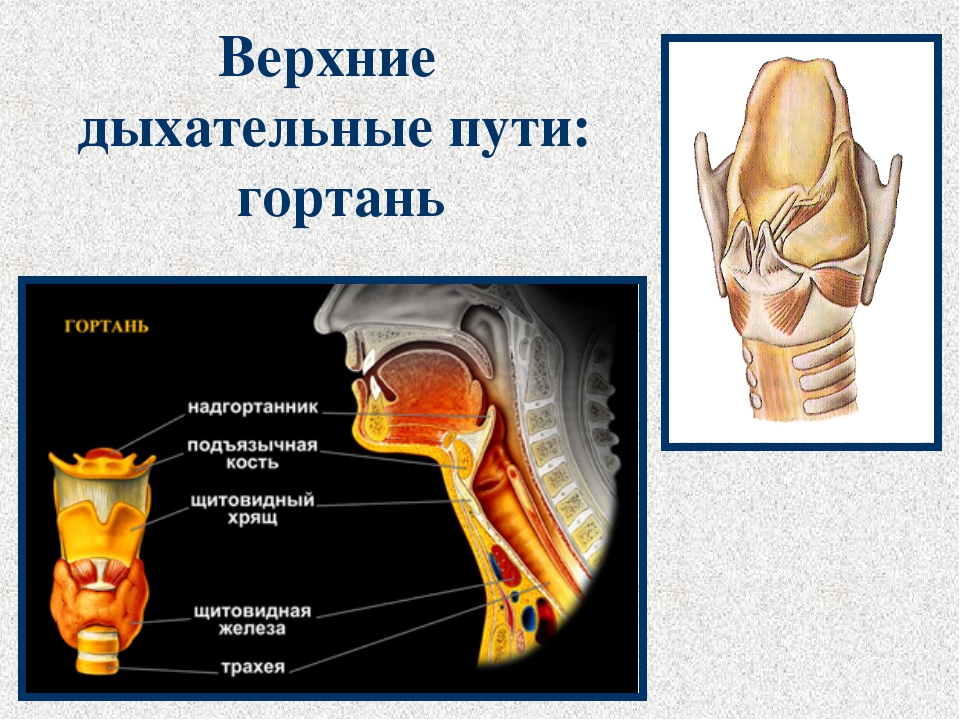
Противовирусная терапия
Интраназальный интерферон: лейкоцитарный по 5 капель в нос 5 раз в день, гриппферон по 2 – 3 капли 3 – 4 раза в день в течение первых 3 – 4 дней.
Противогриппозный γ-иммуноглобулин вводится больным, страдающим иммунодефицитом
Римантадин – противовирусное средство. Лечение римантадином лучше начинать в первый день заболевания, и по крайней мере, не позже 3 дня. НЕ рекомендуется прием препарата детям до 12 лет, беременным, лицам, страдающих хроническими заболеваниями печени и почек. НЕ эффективен при «свином гриппе». Лечение продолжается 3 дня.
Озельтамивир (тамифлю). Лечение необходимо начинать в первый день заболевания. Преимуществом озельтамивира является возможность назначения детям младше 12 лет и эффективность против вируса Ah2N1. Курс лечения – 3-5 дней.
Неспецифическая лекарственная терапия при гриппе
— Нестероидные противовоспалительные средства: парацетамол, ибупрофен, диклофенак. Эти препараты обладают противовоспалительным действием, снижают температуру тела, уменьшают боль. Возможен прием этих препаратов в составе лекарственных порошков типа Coldrex , Tera — flu и др. Следует помнить, что снижать температуру ниже 38ºС не стоит, поскольку именно при этой температуре тела в организме активизируются защитные механизмы против инфекции. Исключения составляют больные, склонные к судорогам, и маленькие дети.
Эти препараты обладают противовоспалительным действием, снижают температуру тела, уменьшают боль. Возможен прием этих препаратов в составе лекарственных порошков типа Coldrex , Tera — flu и др. Следует помнить, что снижать температуру ниже 38ºС не стоит, поскольку именно при этой температуре тела в организме активизируются защитные механизмы против инфекции. Исключения составляют больные, склонные к судорогам, и маленькие дети.
Детям противопоказан прием аспирина. Аспирин при вирусной инфекции может вызвать тяжелое осложнение – синдром Рейе – токсическая энцефалопатия, которая проявляется эпилептическими припадками и комой.
— Антигистаминные препараты – это лекарственные средства, которые применяются для лечения аллергии. Они обладают мощным противовоспалительным эффектом, поэтому уменьшают все признаки воспаления: заложенность носа, отек слизистых. Препараты первого поколения этой группы — димедрол, супрастин, тавегил — обладают побочным эффектом: вызывают сонливость.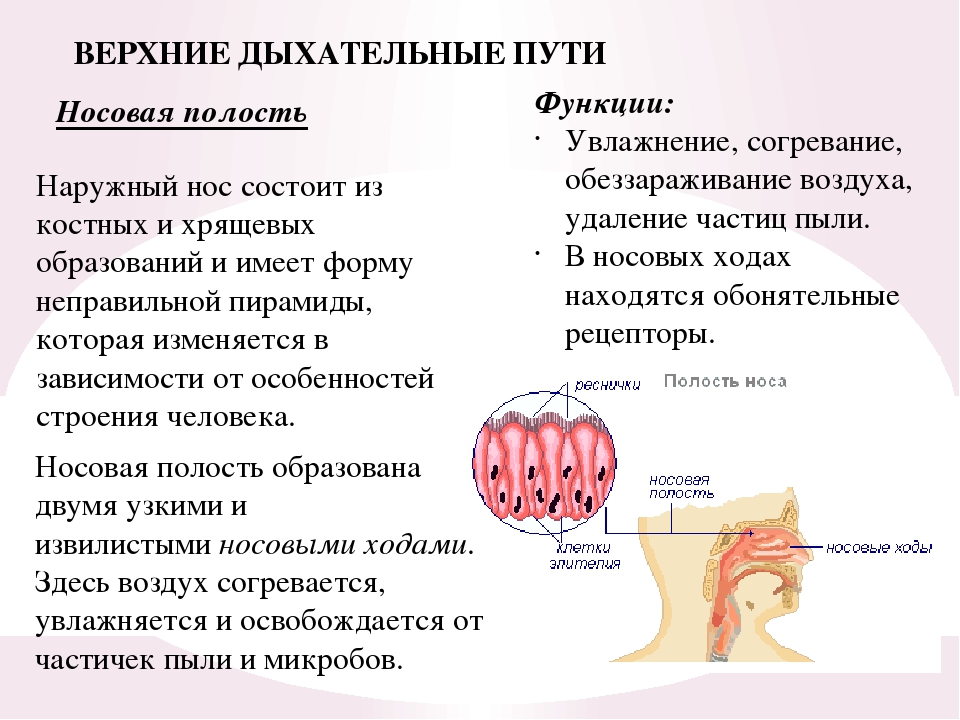 Препараты второго поколения — лоратадин (кларитин), фенистил, семпрекс, зиртек — этим эффектом не обладают.
Препараты второго поколения — лоратадин (кларитин), фенистил, семпрекс, зиртек — этим эффектом не обладают.
— Капли для носа. Сосудосуживающие капли для носа уменьшают отек, снимают заложенность. Однако это не столь безопасный препарат, как может показаться. С одной стороны, во время ОРВИ необходимо применять капли, чтобы уменьшить отек и улучшить отток жидкости из носовых пазух для предотвращения развития гайморита. Однако частое и длительное применение сосудосуживающих капель опасно в отношении развития хронического ринита. Бесконтрольный прием препаратов вызывает значительное утолщение слизистой носовых ходов, что приводит к зависимости от капель, а затем и к постоянной заложенности носа. Лечение этого осложнения – только хирургическое. Поэтому нужно строго соблюдать режим употребления капель: не дольше 5-7 дней, не более 2-3 раз в сутки.
— Промывания носа. Против насморка и для профилактики заболеваний лор-органов, а также осложнений применяется промывание носа.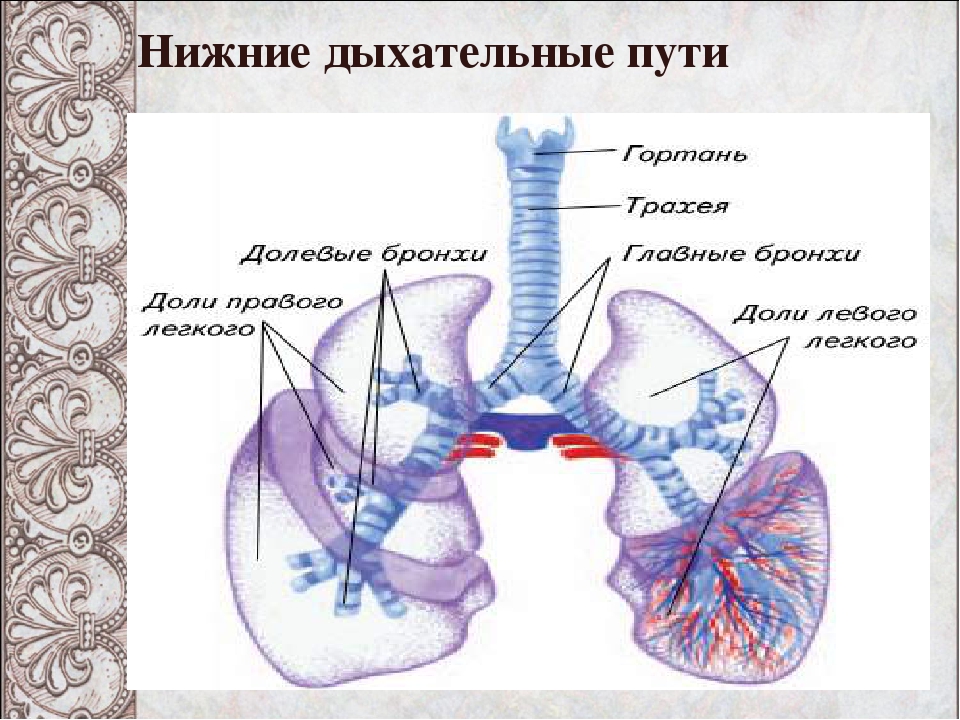 Однако большинство растворов для лечения носа в виде готовых аэрозолей подразумевают процедуру орошения носа, а не непосредственно промывания. Орошение в отличие от промывания может лишь уменьшить густую консистенцию носовых выделений, но не решит проблемы с их удалением вместе с вредными бактериями. После орошения слизистая быстро пересыхает, что еще больше усугубляет насморк, провоцирует отек. Промывание же способствует уменьшению воспаления, улучшению работы слизистой оболочки носа и снижению развития осложнений заболевания. Современная методика подразумевает промывание носовых ходов специальными антисептическими средствами. Например, компоненты препарата «Долфин» добираются до пазух носа, разжижая сгустки слизи и естественным путем выводя их наружу.
Однако большинство растворов для лечения носа в виде готовых аэрозолей подразумевают процедуру орошения носа, а не непосредственно промывания. Орошение в отличие от промывания может лишь уменьшить густую консистенцию носовых выделений, но не решит проблемы с их удалением вместе с вредными бактериями. После орошения слизистая быстро пересыхает, что еще больше усугубляет насморк, провоцирует отек. Промывание же способствует уменьшению воспаления, улучшению работы слизистой оболочки носа и снижению развития осложнений заболевания. Современная методика подразумевает промывание носовых ходов специальными антисептическими средствами. Например, компоненты препарата «Долфин» добираются до пазух носа, разжижая сгустки слизи и естественным путем выводя их наружу.
— Лечение боли в горле. Самое эффективное средство (оно же самое нелюбимое многими) – это полоскание горла дезинфецирующими растворами. Можно использовать настои шалфея, ромашки, а также готовые растворы, такие как фурацилин. Полоскание должно быть частым – раз в 2 часа. Кроме того, можно применять дезинфицирующие спреи: гексорал, биопарокс и др.
Полоскание должно быть частым – раз в 2 часа. Кроме того, можно применять дезинфицирующие спреи: гексорал, биопарокс и др.
— Препараты от кашля. Цель лечения кашля – снизать вязкость мокроты, сделать ее жидкой и легкой для откашливания. Немаловажен для этого питьевой режим – теплое питье разжижает мокроту. При трудностях с откашливанием можно принимать отхаркивающие препараты, такие как АЦЦ, мукалтин, бронхолитин и др. Не стоит самостоятельно (без консультации врача) принимать препараты, подавляющие кашлевой рефлекс – это может быть опасно.
— Антибиотики – применять не следует. Антибиотики совершенно бессильны в отношении вирусов, их используют только при возникновении бактериальных осложнений. Поэтому не следует применять антибиотики без назначения врача, как бы того не хотелось. Это небезопасные для организма препараты. Кроме того, бесконтрольный прием антибиотиков приводит к возникновению устойчивых к ним форм бактерий.
Профилактика гриппа
В первую очередь важно не допускать попадания вирусов на слизистые оболочки носа, глаз или рта.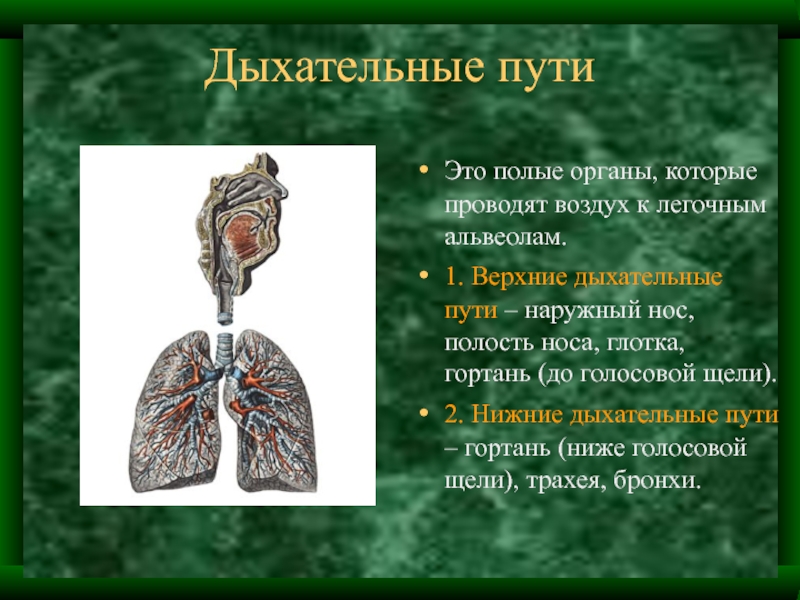 Для этого необходимо ограничить контакт с заболевшими людьми. Кроме того, необходимо помнить, что вирусы способны некоторое время задерживаться на предметах личной гигиены больного человека, а также на различных поверхностях в помещении, где он находится. Поэтому важно мыть руки после контакта с предметами, на которых могут оставаться вирусы. Не следует также дотрагиваться грязными руками до носа, глаз, рта.
Для этого необходимо ограничить контакт с заболевшими людьми. Кроме того, необходимо помнить, что вирусы способны некоторое время задерживаться на предметах личной гигиены больного человека, а также на различных поверхностях в помещении, где он находится. Поэтому важно мыть руки после контакта с предметами, на которых могут оставаться вирусы. Не следует также дотрагиваться грязными руками до носа, глаз, рта.
Следует отметить, что мыло, безусловно, не убивает вирусы гриппа. Мытье рук водой с мылом вызывает механическое удаление микроорганизмов с рук, чего вполне достаточно. Что касается различных дезинфицирующих лосьонов для рук – не существует убедительных данных о том, что содержащиеся в них вещества губительно действуют на вирусы. Поэтому использование таких лосьонов для профилактики простудных заболеваний совершенно не оправдано.
Кроме того, риск подхватить ОРВИ напрямую зависит от иммунитета, т.е. сопротивляемости организма инфекциям.
Для поддержания нормального иммунитета необходимо:
Правильно и полноценно питаться: пища должна содержать достаточное количество белков, жиров и углеводов, а также витаминов. В осенне-весенний период, когда количество овощей и фруктов в рационе снижается, возможен дополнительный прием комплекса витаминов.
В осенне-весенний период, когда количество овощей и фруктов в рационе снижается, возможен дополнительный прием комплекса витаминов.
- Регулярно заниматься физическими упражнениями, желательно на свежем воздухе, в том числе ходьбой в быстром темпе.
- Обязательно соблюдать режим отдыха. Адекватный отдых и полноценный сон – крайне важные аспекты для поддержания нормального иммунитета.
- Избегать стрессов.
- Бросить курить. Курение – мощный фактор, снижающий иммунитет, который оказывает негативное влияние как на общую сопротивляемость инфекционным заболеваниям, так и на местный защитный барьер – в слизистой носа, трахеи, бронхов.
Вакцинопрофилактика гриппа
Вакцины против гриппа ежегодно обновляются. Вакцинация проводится вакцинами, созданными против вирусов, циркулировавших в предыдущую зиму, поэтому эффективность ее зависит от того, насколько те вирусы близки настоящим. Однако известно, что при повторных вакцинациях эффективность возрастает. Это связывают с тем, что образование антител – защитных противовирусных белков – у ранее вакцинировавшихся людей происходит быстрее.
Это связывают с тем, что образование антител – защитных противовирусных белков – у ранее вакцинировавшихся людей происходит быстрее.
Какие вакцины существуют?
Сейчас разработано 3 вида вакцин:
Цельновирионные вакцины – вакцины, представляющие собой цельный вирус гриппа – живой или инактивированный. Сейчас эти вакцины практически не применяются, поскольку обладают рядом побочных эффектов и часто вызывают заболевание.
Сплит-вакцины – это расщепленные вакцины, содержащие лишь часть вируса. Обладают значительно меньшим числом побочных эффектов и рекомендуются для вакцинации взрослых.
Субъединичные вакцины – это высокоочищенные вакцины, которые практически не вызывают побочных эффектов. Возможно применение у детей.
Когда лучше всего вакцинироваться?
Лучше всего проводить вакцинацию заранее, до развития эпидемии – с сентября по декабрь. Вакцинироваться во время эпидемии тоже можно, но необходимо иметь в виду, что иммунитет формируется в течение 7-15 дней, во время которых лучше всего проводить дополнительную профилактику противовирусными средствами – например, ремантадином.
Безопасность вакцин:
Как уже упоминалось, для большей безопасности лучше применять наиболее очищенные субъединичные вакцины.
Экстренная профилактика гриппа
В случае вспышки заболевания в закрытом коллективе или во время эпидемии гриппа эффективность прививки значительно снижается, поскольку для формирования полноценного иммунитета требуется как минимум 1-2 недель.
Поэтому если вакцинация не проводилась, особенно у людей из группы риска, целесообразен профилактический прием противовирусных средств.
- Римантадин принимают ежедневно в одно и то же время в дозе 50 мг не более 30 дней.
- Озельтамивир (Тамифлю) в дозе 75мг 2 раза в сутки в течение 6 недель.
- Для экстренной профилактики можно также применять специфический противогриппозный иммуноглобулин, особенно у больных иммунодефицитом.
Верхняя и нижняя респираторная система
Совет анестезиологу: теряйте все, что угодно, но НИКОГДА не теряйте дыхательные пути пациента!
Клуб учеников докторов / Глава: Модуль третий: Дыхательные пути — все о кислороде!
Дыхательная система — это система организма, отвечающая за перемещение кислорода из атмосферы и облегчение переноса кислорода в кровоток, а также за перемещение углекислого газа из кровотока в атмосферу.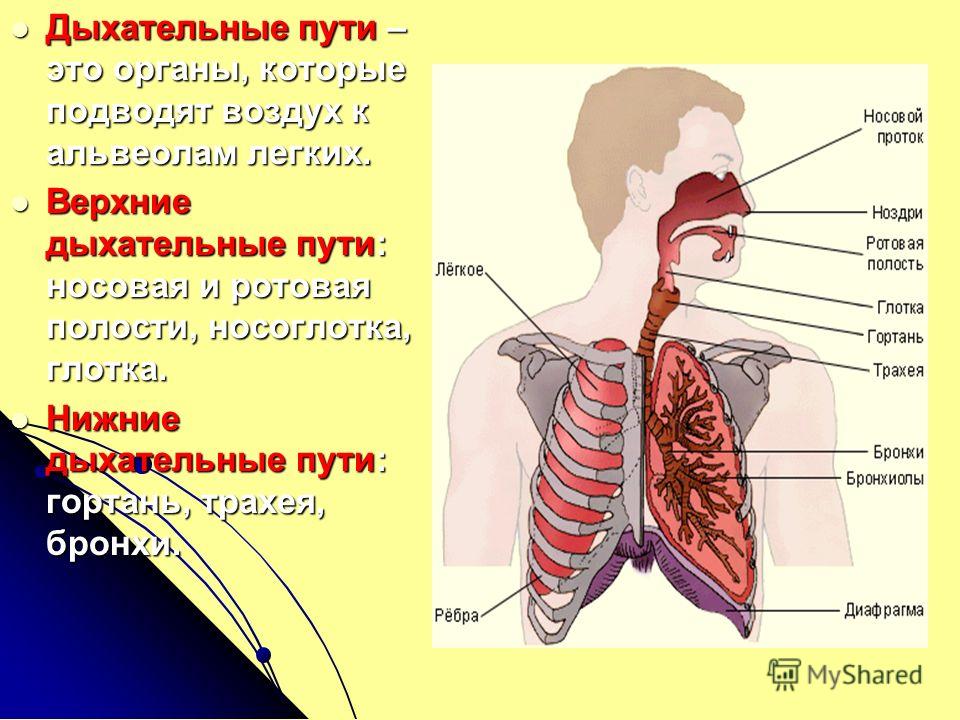
Это можно было бы сказать несколько упрощенно — поскольку респираторная система будет служить для переноса других полезных газов, таких как анестезирующие газы, из испарителя в анестезиологическом аппарате в кровоток, и она будет избавляться от любых других отработанных газов. E.грамм. алкоголь.
Алкоголь в крови (после употребления спиртосодержащих напитков) также испаряется из кровотока в альвеолы легких — таким образом, можно почувствовать запах, когда кто-то слишком много выпил. Офицеры дорожного движения используют алкотестеры для измерения количества испарившегося алкоголя из легких водителя, что позволяет очень точно оценить уровень содержания алкоголя в крови.
Рисунок 1: Посмотрите на разные части верхних и нижних дыхательных путей
(Иллюстрация предоставлена Википедией)
Воздух проходит по следующему маршруту от внешней среды до небольших воздушных мешочков (альвеол) в легких:
Вне атмосферы носовые ходы (иногда ротовая полость) глотка (горло) гортань (голосовой ящик) здесь проходит голосовые связки, трахея (дыхательное горло), бронхи, бронхиолы, альвеолы, кровоток легких
Теперь горло (глотка) — невероятная часть анатомии человека.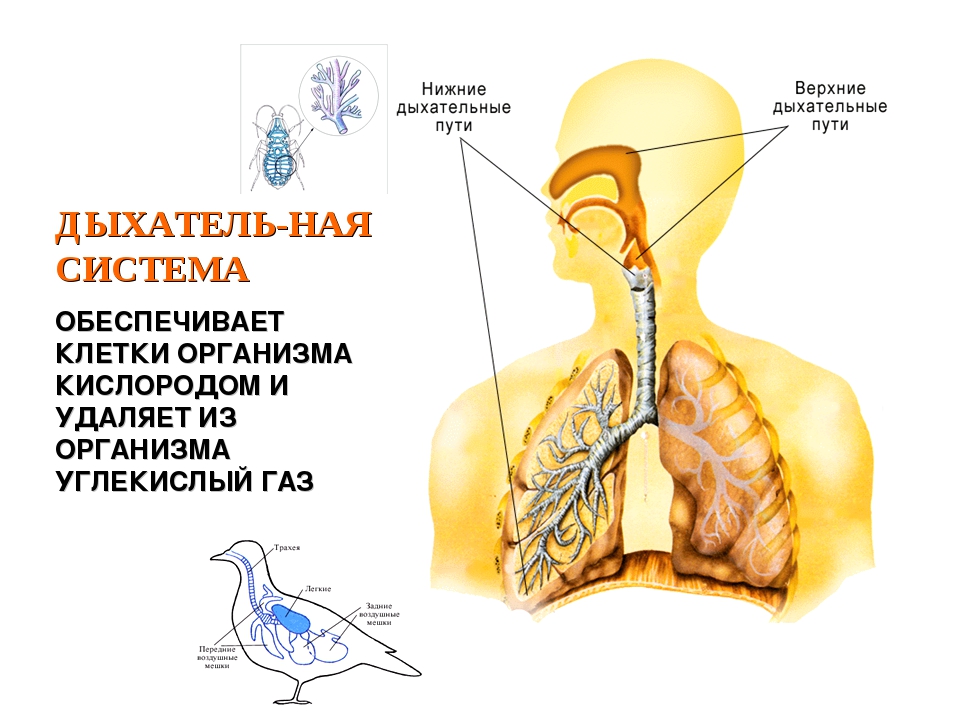 Рассмотрим следующее:
Рассмотрим следующее:
Глотку разделяют две системы организма — дыхательная система и пищеварительная система. Человек дышит воздухом и глотает пищу — и редко бывает, чтобы еда проскальзывала в гортань! Это связано с набором сложных рефлексов и сложной клапанной структурой, называемой надгортанником.
Посмотрите на процесс глотания, зафиксированный рентгенологически
Также обратите внимание на невероятный контроль, который требуется профессиональным певцам для управления голосовыми связками, производя вариации точных частот, громкости и качества звука — действительно, превращая его / ее голос в чрезвычайно сложную форму искусства!
Для выполнения увлекательных практических проектов в третьем модуле вам потребуется:
Ваш Аптечка для ученика врача
Изучите дыхательную систему на компакт-диске, а затем выполните следующие проекты:
ПРОЕКТ 33: Определение частоты дыхания
ПРОЕКТ 34: Слушайте дыхательные шумы человека
ПРОЕКТ 35: Различия между различными типами дыхательных движений
Сердечно-сосудистая и дыхательная системы работают вместе, чтобы доставить кислород в каждую клетку человеческого тела.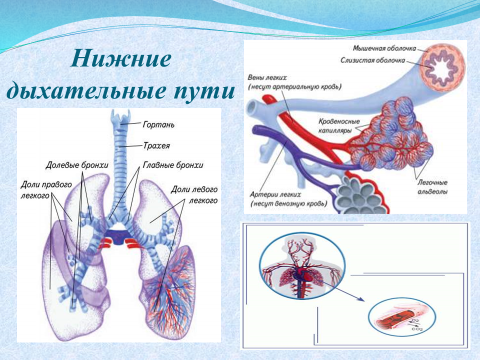 Можно сказать, что дыхательная система полагается на сердечно-сосудистую систему, которая снабжает ее постоянным потоком крови. Без этого постоянного потока дыхательная система не может выполнять свою работу.
Можно сказать, что дыхательная система полагается на сердечно-сосудистую систему, которая снабжает ее постоянным потоком крови. Без этого постоянного потока дыхательная система не может выполнять свою работу.
Давайте посмотрим на состояние, называемое эмболом легкого.
Но сначала давайте дадим три хорошо понятных определения:
Тромб: сгусток крови в кровеносном сосуде или сердце.
Эмбол: что-то, что проходит через кровоток, застревает в кровеносном сосуде и блокирует его.Примерами эмболов являются оторвавшийся тромб, скопление бактерий и инородный материал, например воздух.
Легкое или легочная эмболия — это сгусток крови, который попал с кровью в легочную артерию — главный кровеносный сосуд от сердца к легкому — или в одну из его ветвей, закупорив этот сосуд.
Если вас заинтриговала респираторная система — подумайте о том, чтобы стать анестезиологом .
Взгляните на следующие ссылки:
Стать анестезиологом
Стать хирургом
Одна из основных обязанностей анестезиолога — убедиться, что пациент получает достаточно кислорода во время общей анестезии, и, следовательно, всегда обеспечивать целостность дыхательных путей (гарантированный путь потока кислорода к легким). Одним из ключевых навыков обеспечения целостности дыхательных путей является эндотрахеальная интубация (введение ИТ-трубки через горло пациента в трахею для подачи пациенту кислорода и анестезирующих газов).
Одним из ключевых навыков обеспечения целостности дыхательных путей является эндотрахеальная интубация (введение ИТ-трубки через горло пациента в трахею для подачи пациенту кислорода и анестезирующих газов).
Вот отличная статья о дыхательной системе человека: «Руководство ACLS по респираторной системе человека»
Стать учеником врача:
Регистрация бесплатна! Рекомендуется, чтобы ученики-врачи начали курс будущих врачей, чтобы начать свою карьеру!
С наилучшими пожеланиями!
Ваш Ученик-врач Наставник и гид
Сообщите нам, если возникнут какие-либо конкретные вопросы ( Свяжитесь с нами )
Разница между инфекциями верхних и нижних дыхательных путей
Поскольку муковисцидоз вызывает чрезмерное выделение слизи, респираторные инфекции довольно распространены среди пациентов.На веб-сайте NHS UK есть полезная информация, которая помогает различать инфекции верхних и нижних дыхательных путей.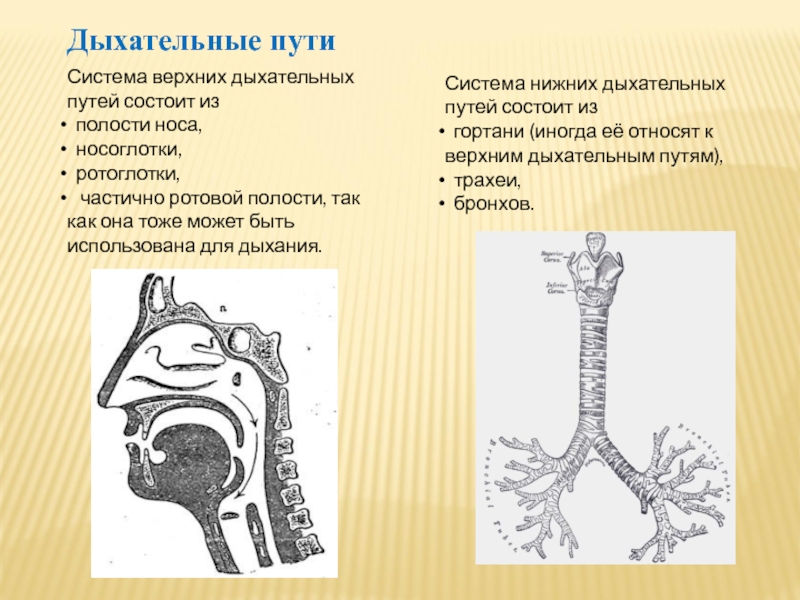
БОЛЬШЕ: Опасность перекрестных инфекций
Инфекции верхних дыхательных путей
Инфекции верхних дыхательных путей включают такие явления, как простуда, тонзиллит, синусит (инфекция носовых пазух), ларингит (инфекция голосового аппарата) и грипп.
Что касается симптомов, наиболее распространенными являются головные боли, боли в мышцах, заложенный или насморк, чихание и боль в горле.
Общайтесь с другими людьми и делитесь советами о том, как управлять CF на наших форумах!
Инфекции нижних дыхательных путей
Они также обычно связаны с гриппом, который может поражать как верхние, так и нижние дыхательные пути, бронхит (инфекция дыхательных путей), пневмония (инфекция легких), бронхиолит (инфекция мелких дыхательных путей). который поражает младенцев и детей в возрасте до двух лет) и туберкулез (более серьезная бактериальная инфекция легких).
Наиболее частым симптомом инфекций нижних дыхательных путей является кашель, но в более тяжелых случаях пациенты могут откашляться от слизи, а некоторые страдают от одышки, хрипов и стеснения в груди.
БОЛЬШЕ: Три типа лечения муковисцидоза
Cystic Fibrosis News Today — это исключительно новостной и информационный веб-сайт об этом заболевании. Он не предоставляет медицинских консультаций, диагностики или лечения. Этот контент не предназначен для замены профессиональных медицинских консультаций, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Никогда не пренебрегайте профессиональным медицинским советом и не откладывайте его обращение из-за того, что вы прочитали на этом веб-сайте.
Патриция имеет докторскую степень в области медицинской микробиологии и инфекционных заболеваний в Медицинском центре Лейденского университета в Лейдене, Нидерланды. Она изучала прикладную биологию в Universidade do Minho и была научным сотрудником с докторской степенью в Instituto de Medicina Molecular в Лиссабоне, Португалия.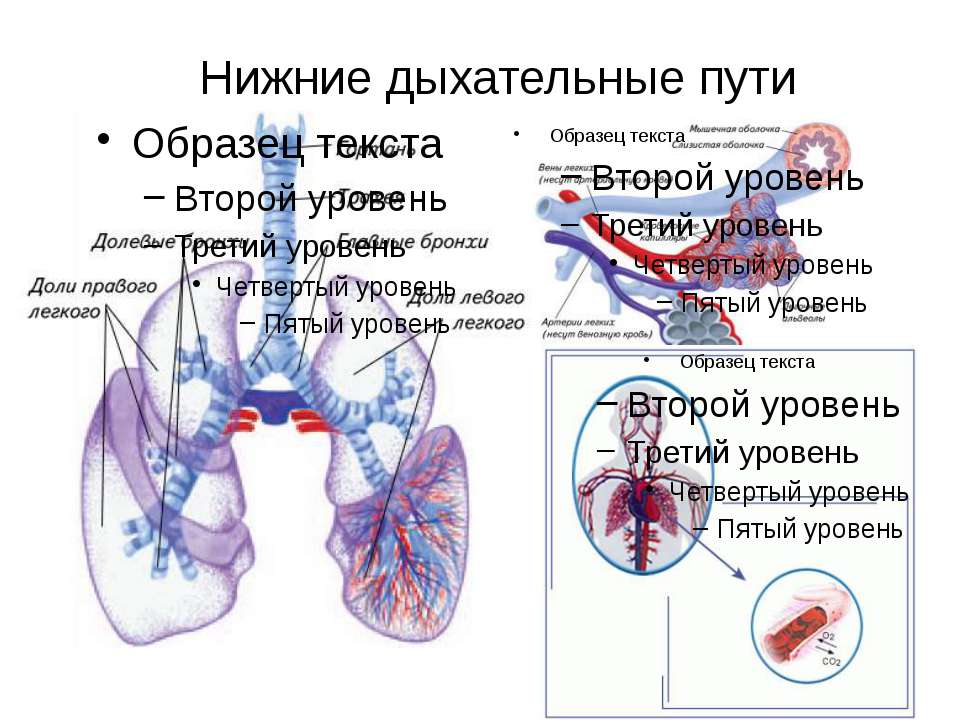 Ее работа была сосредоточена на молекулярно-генетических особенностях инфекционных агентов, таких как вирусы и паразиты.
Ее работа была сосредоточена на молекулярно-генетических особенностях инфекционных агентов, таких как вирусы и паразиты.
Характеристика микробиоты верхних и нижних дыхательных путей у пьемонтских телят | Microbiome
Tablerlet P, Coissac E, Pompanon F, Brochmann C, Willerslev E. На пути к оценке биоразнообразия следующего поколения с использованием ДНК-метабаркодирования. Mol Ecol. 2012; 21: 2045–50.
Артикул
Google ученый
Segal LN, Rom WN, Weiden MD.Микробиом легких для врачей: новые открытия о микробах в здоровых и больных легких. Ann Am Thorac Soc. 2014; 11: 108–16.
Артикул
PubMed
PubMed Central
Google ученый
Чарлсон Е.С., Биттингер К., Хаас А.Р., Фицджеральд А.С., Франк И., Ядав А. и др. Топографическая преемственность бактериальных популяций в дыхательных путях здорового человека. Am J Respir Crit Care Med. 2011; 184: 957–63.
Артикул
PubMed
PubMed Central
Google ученый
Диксон Р.П., Эрб-Даунворд-младший, Хаффнагл, Великобритания. К экологии легких: новые концептуальные модели микробиологии легких и патогенеза пневмонии. Ланцет Респир. Med. 2014; 2: 238–46. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/24621685
Артикул
PubMed
PubMed Central
Google ученый
Моррис А., Бек Дж. М., Шлосс П. Д., Кэмпбелл Т.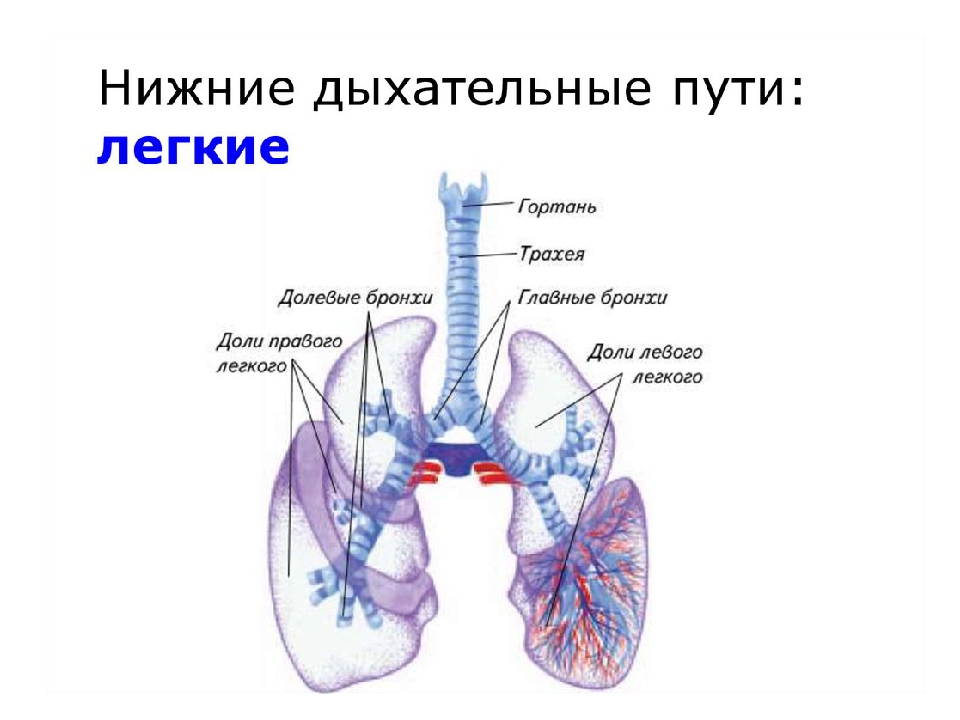 Б., Кротерс К., Кертис Дж. Л. и др. Сравнение респираторного микробиома здоровых некурящих и курильщиков.Am J Respir Crit Care Med. 2013; 187: 1067–75.
Б., Кротерс К., Кертис Дж. Л. и др. Сравнение респираторного микробиома здоровых некурящих и курильщиков.Am J Respir Crit Care Med. 2013; 187: 1067–75.
Артикул
PubMed
PubMed Central
Google ученый
Диксон Р.П., Мартинес Ф.Дж., Хаффнагл, Великобритания. Роль микробиома в обострениях хронических заболеваний легких. Ланцет. 2014; 384: 691–702.
CAS
Статья
PubMed
PubMed Central
Google ученый
Huffnagle GB, Dickson RP. Бактериальная микробиота при воспалительных заболеваниях легких.Clin Immunol. 2015; 159: 177–82.
CAS
Статья
PubMed
PubMed Central
Google ученый
Edwards TA. Методы борьбы с респираторными заболеваниями крупного рогатого скота на откормочных площадках. Ветеринарная клиника North Am — Food Anim Pract. 2010; 26: 273–84.
CAS
Статья
PubMed
Google ученый
Шерсть AR. Заболевание нижних дыхательных путей. В: Б.П. С, редактор.Большой Аним. Междунар. Med. Издание пятое. Сент-Луис (Миссури): Мосби Эльзевьер; 2015. стр. 583–617.
Pardon B, De Bleecker K, Hostens M, Callens J, Dewulf J, Deprez P. Продольное исследование заболеваемости и смертности телят белой телятины в Бельгии. BMC Vet Res. 2012; 8: 26.
Артикул
PubMed
PubMed Central
Google ученый
Brscic M, Leruste H, Heutinck LFM, Bokkers EAM, Wolthuis-Fillerup M, Stockhofe N, et al.Распространенность респираторных заболеваний у телят и потенциальные факторы риска. J Dairy Sci. 2012; 95: 2753–64.
CAS
Статья
PubMed
Google ученый
Gay E, Barnouin J. Национальное эпидемиологическое исследование острых респираторных заболеваний крупного рогатого скота во Франции. Пред. Вет. Med. 2009. 89: 265–71.
Артикул
PubMed
Google ученый
Assié S, Seegers H, Makoschey B, Désiré-Bousquié L, Bareille N.Воздействие патогенов и частота респираторных заболеваний у молодых бычков по прибытии на откормку во Франции. Вет. Рек. 2009; 165: 195–9.
Артикул
PubMed
Google ученый
Стилуэлл Дж., Матос М., Каролино Н., Лима МС. Влияние четырехвалентной вакцины против респираторного вируса на частоту респираторных заболеваний у телят-отъемышей. Пред. Вет. Med. 2008;
Svensson C, Hultgren J, Oltenacu PA.Заболеваемость молочных телят в возрасте 3–7 месяцев на юго-западе Швеции и факторы риска диареи и респираторных заболеваний. Ранее Vet Med. 2006; 74: 162–79.
CAS
Статья
PubMed
Google ученый
Свенссон С., Линдер А., Олссон С.О. Смертность шведских молочных телят и ремонтных телок. J Dairy Sci. 2006; 89: 4769–77.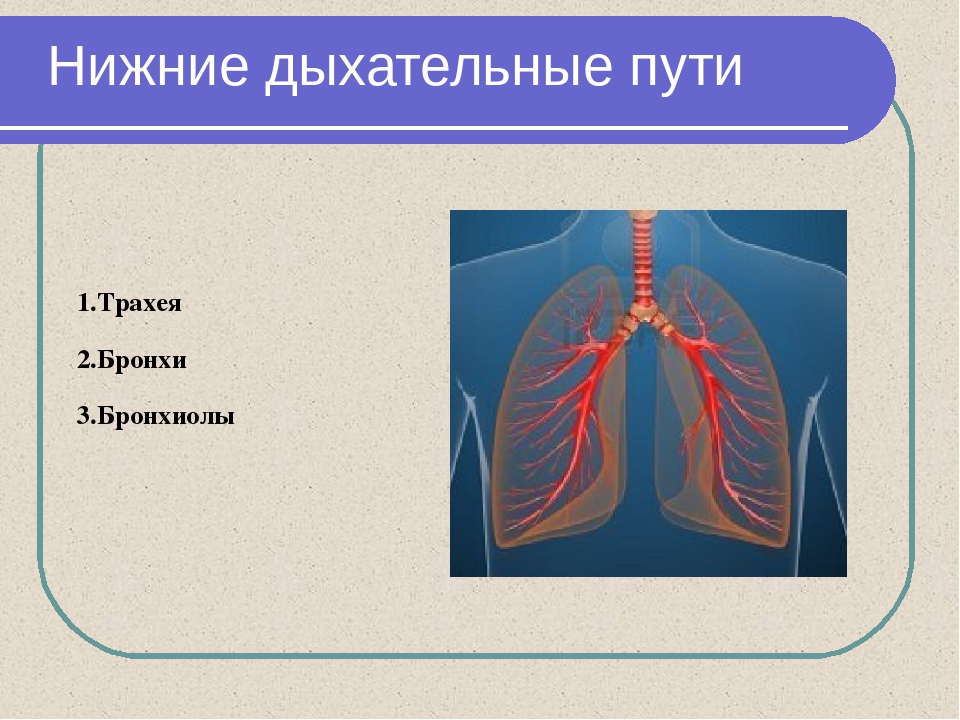
CAS
Статья
PubMed
Google ученый
Никелл JS, Белый BJ. Метафилактическая антимикробная терапия при респираторных заболеваниях крупного рогатого скота в животноводческих и откормочных площадках. Вет. Clin. North Am. — Food Anim. Практик. 2010; 26: 285–301. Доступно по ссылке: https://doi.org/10.1016/j.cvfa.2010.04.006
Артикул
PubMed
Google ученый
Portis E, Lindeman C, Johansen L, Stoltman G. Десятилетнее (2000-2009 гг.) Исследование антимикробной чувствительности бактерий, вызывающих комплекс респираторных заболеваний крупного рогатого скота — Mannheimia haemolytica, Pasteurella multocida и Histophilus somni — в США и Канаде.J Vet Diagnostic Investig. 2012; 24: 932–44.
2012; 24: 932–44.
Артикул
Google ученый
Маршалл Б.М., Леви С.Б. Пищевые животные и противомикробные препараты: влияние на здоровье человека. Clin Microbiol Rev.2011; 24: 718–33.
CAS
Статья
PubMed
PubMed Central
Google ученый
Panciera RJ, Confer AW. Патогенез и патология пневмонии крупного рогатого скота. Вет. Clin.North Am. — Food Anim. Практик. 2010; 26: 191–214.
Артикул
PubMed
Google ученый
Тейлор Дж. Д., Фултон Р. В., Лехенбауэр Т. В., Степ DL, Конференция AW. Эпидемиология респираторных заболеваний крупного рогатого скота: каковы доказательства предрасполагающих факторов? Кан Вет Дж.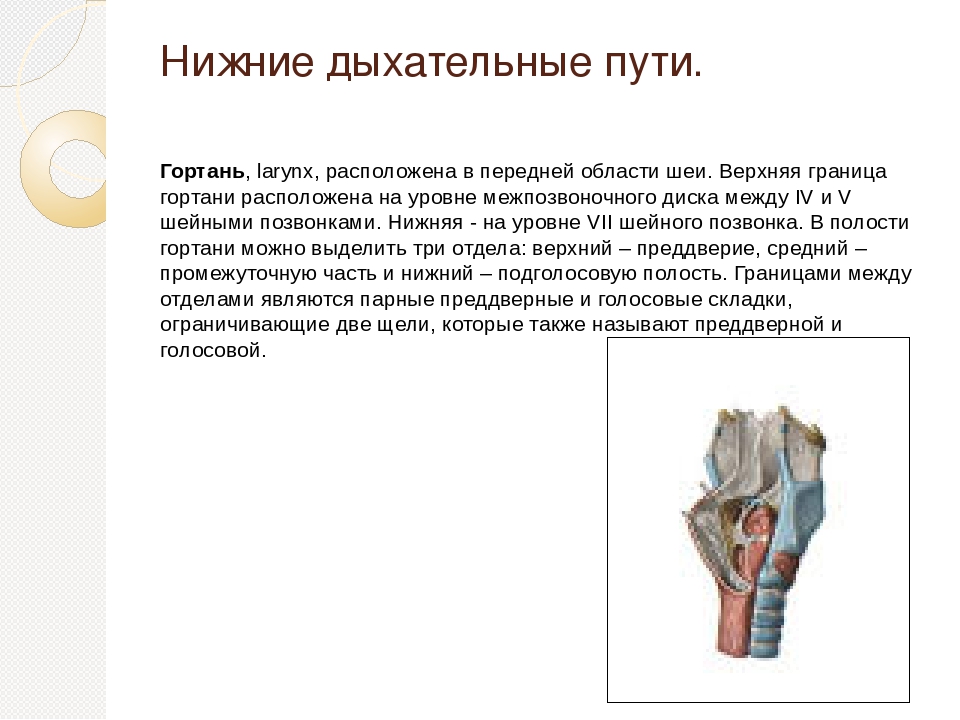 2010; 51: 1095–102.
2010; 51: 1095–102.
PubMed
PubMed Central
Google ученый
Гриффин Д. Пастереллез крупного рогатого скота и другие бактериальные инфекции дыхательных путей.Вет. Clin. North Am. — Food Anim. Практик 2010; 26: 57–71.
Angen Ø, Thomsen J, Larsen LE, Larsen J, Kokotovic B., Heegaard PMH, et al. Респираторные заболевания телят: микробиологические исследования транстрахеально аспирированной бронхоальвеолярной жидкости и острой фазы белкового ответа. Vet Microbiol. 2009; 137: 165–71.
CAS
Статья
PubMed
Google ученый
Аллен Дж. У., Виль Л., Бейтман К. Г., Розендал С. , Шевен П. Е., Физик-Шеард П.Микробная флора дыхательных путей телят откорма: ассоциации между культурами носоглоточного и бронхоальвеолярного лаважа. Может J Vet Res. 1991; 55: 341–6.
, Шевен П. Е., Физик-Шеард П.Микробная флора дыхательных путей телят откорма: ассоциации между культурами носоглоточного и бронхоальвеолярного лаважа. Может J Vet Res. 1991; 55: 341–6.
CAS
PubMed
PubMed Central
Google ученый
Холман Д. Б., Тимсит Э., Александр Т. В., Чекли С. Л., Кэмпбелл Д. Р., Чирино-Трехо М. и др. Микробиота носоглотки крупного рогатого скота откормочных площадок. Научный доклад 2015; 5: 15557.
CAS
Статья
PubMed
PubMed Central
Google ученый
Timsit E, Workentine M, Schryvers AB, Holman DB, van der Meer F, Alexander TW. Эволюция носоглоточной микробиоты мясного скота от отъема до 40 дней после прибытия на откормочную площадку. Vet Microbiol.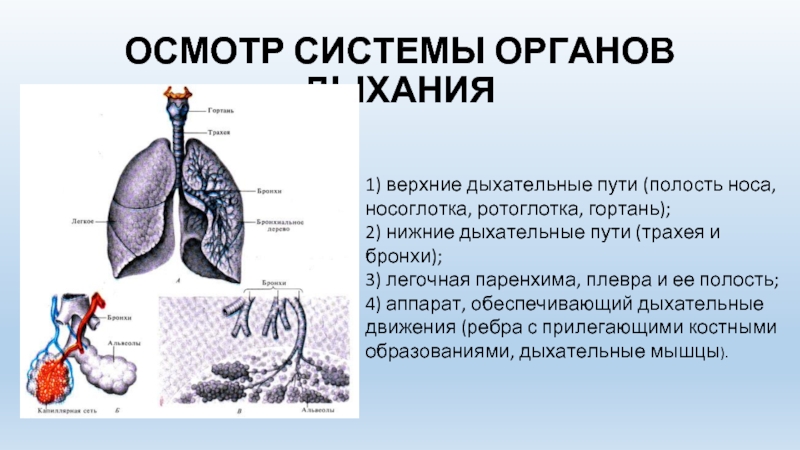 2016; 187: 75–81.
2016; 187: 75–81.
Артикул
PubMed
Google ученый
Холман Д.Б., Макаллистер Т.А., Топп Э., Райт А.Д., Александр Т.В. Микробиота носоглотки крупного рогатого скота, у которого развиваются респираторные заболевания крупного рогатого скота. Vet Microbiol.2015; 180: 90–5.
Артикул
PubMed
Google ученый
DB Holman, E Timsit, S. Amat, D. Wade Abbott, AG. Бюрет и TW. Александр. Микробиота носоглотки крупного рогатого скота до и после перевозки на откормочную площадку. BMC Microbiol 2017; 17: 1–12.
Timsit E, Workentine M, Crepieux T, Miller C, Regev-Shoshani G, Schaefer A, et al. Влияние назальной инстилляции раствора, высвобождающего оксид азота, или парентерального введения тилмикозина на носоглоточную микробиоту крупного рогатого скота на откорме крупного рогатого скота с высоким риском развития заболеваний дыхательных путей.Res Vet Sci. 2017; 115: 117–24.
Влияние назальной инстилляции раствора, высвобождающего оксид азота, или парентерального введения тилмикозина на носоглоточную микробиоту крупного рогатого скота на откорме крупного рогатого скота с высоким риском развития заболеваний дыхательных путей.Res Vet Sci. 2017; 115: 117–24.
CAS
Статья
PubMed
Google ученый
Гаэта, Северная Каролина, Лима, С.Ф., Тейшейра А.Г., Ганда Е.К., Ойкономоу Г., Грегори Л. и др. Расшифровка сложности микробиоты верхних дыхательных путей у здоровых телят и телят, у которых развиваются респираторные заболевания, с помощью метагеномики дробовика. J Dairy Sci. 2017: 1–14.
Лима SF, Teixeira AGV, Higgins CH, Lima FS, Bicalho RC. Микробиом верхних дыхательных путей и его потенциальная роль в респираторных заболеваниях крупного рогатого скота и среднем отите. Научный доклад 2016; 6: 29050.
Научный доклад 2016; 6: 29050.
CAS
Статья
PubMed
PubMed Central
Google ученый
Клиндворт А., Прюсс Е., Швир Т., Пеплис Дж., Кваст С., Хорн М. и др. Оценка общих праймеров для ПЦР гена 16S рибосомной РНК для классических исследований разнообразия на основе секвенирования и последующего поколения. Nucleic Acids Res. 2013; 41: 1–11.
Артикул
Google ученый
Caporaso JG, Kuczynski J, Stombaugh J, Bittinger K, Bushman FD, Costello EK, et al. QIIME позволяет анализировать данные секвенирования сообщества с высокой пропускной способностью. Нат методы. 2010; 7: 335–6.
CAS
Статья
PubMed
PubMed Central
Google ученый
Эдгар Р.С. Поиск и кластеризация на порядки быстрее, чем BLAST. Биоинформатика. 2010; 26: 2460–1.
CAS
Статья
PubMed
Google ученый
Хаас Б.Дж., Геверс Д., Эрл А.М., Фельдгарден М., Уорд Д.В., Яннукос Г. и др. Образование и обнаружение последовательности химерной 16S рРНК в ПЦР-ампликонах с секвенированием по Сэнгеру и 454-пиросеквенированием. Genome Res. 2011; 21: 494–504.
CAS
Статья
PubMed
PubMed Central
Google ученый
Лав М.И., Хубер В., Андерс С. Умеренная оценка кратного изменения и дисперсии данных РНК-seq с помощью DESeq2. Genome Biol. 2014; 15: 8.
Артикул
Google ученый
Benjamini Y, Hochberg Y. Контроль уровня ложных открытий: практичный и эффективный подход к множественному тестированию. J R Stat Soc B. 1995; 57: 289–300.
Google ученый
La Rosa PS, Brooks JP, Deych E, Boone EL, Edwards DJ, Wang Q и др. Проверка гипотез и расчет мощности для таксономических данных микробиома человека. Белый EP, редактор. PLoS One 2012; 7: e52078.
Bosch AATM, Levin E, van Houten MA, Hasrat R, Kalkman G, Biesbroek G, et al.На развитие микробиоты верхних дыхательных путей в младенчестве влияет способ родоразрешения. EBioMedicine. 2016; 9: 336–45.
Артикул
PubMed
PubMed Central
Google ученый
Biesbroek G, Bosch AATM, Wang X, Keijser BJF, Veenhoven RH, Sanders EA, et al. Влияние грудного вскармливания на микробные сообщества носоглотки у младенцев. Am J Respir Crit Care Med. 2014; 190: 298–308.
Артикул
PubMed
Google ученый
Stressmann FA, Rogers GB, Klem ER, Lilley AK, Donaldson SH, Daniels TW и др. Анализ бактериальных сообществ, присутствующих в легких пациентов с муковисцидозом из американских и британских центров. J Clin Microbiol. 2011; 49: 281–91.
Артикул
PubMed
Google ученый
Солтер С.Дж., Кокс М.Дж., Турек Е.М., Калус С.Т., Куксон В.О., Моффатт М.Ф. и др. Загрязнение реагентов и лабораторий может критически повлиять на анализ микробиома, основанный на последовательностях. BMC Microbiol. 2014; 12: 87.
BMC Microbiol. 2014; 12: 87.
Google ученый
Ericsson AC, Personett AR, Grobman ME, Rindt H, Reinero CR, Turnbaugh P, et al. Состав и прогнозируемая метаболическая емкость микробиоты верхних и нижних дыхательных путей здоровых собак по отношению к фекальной микробиоте. PLoS One. 2016; 11: e0154646.
Артикул
PubMed
PubMed Central
Google ученый
Никунен С., Хертель Х, Орро Т., Неувонен Э., Тансканен Р., Кивеля С.Л. и др. Связь респираторных заболеваний крупного рогатого скота с клиническим статусом и белками острой фазы у телят. Comp Immunol Microbiol Infect Dis. 2007. 30: 143–51.
CAS
Статья
PubMed
Google ученый
Thomas A, Ball H, Dizier I, Trolin A, Bell C, Mainil J, et al. Изоляция видов микоплазм из нижних дыхательных путей здорового крупного рогатого скота и крупного рогатого скота с респираторными заболеваниями в Бельгии.Вет. Рек. 2002; 151: 472–6.
CAS
Статья
PubMed
Google ученый
Айлинг Р.Д., Башируддин С.Е., Николай Р.Дж. Виды Mycoplasma и родственные им организмы, выделенные от жвачных животных в Великобритании в период с 1990 по 2000 год. Vet Rec. 2004. 155: 413–6.
CAS
Статья
PubMed
Google ученый
Bertone I, Bellino C, Alborali GL, Cagnasso A, Cagnotti G, Dappiano E, et al.Клинико-патологические данные среднего и срединного отита у телят и (клиническая) оценка стандартизированного терапевтического протокола. BMC Vet Res BioMed Central. 2015; 11: 297.
BMC Vet Res BioMed Central. 2015; 11: 297.
CAS
Статья
Google ученый
Аллен Дж. У., Виль Л., Бейтман К. Г., Розендал С. Изменения бактериальной флоры верхних и нижних дыхательных путей и дифференциальное количество клеток в бронхоальвеолярном лаваже у телят откорма, леченных от респираторных заболеваний.Может J Vet Res. 1992; 56: 177–83.
CAS
PubMed
PubMed Central
Google ученый
Angelos JA. Инфекционный кератоконъюнктивит крупного рогатого скота. В: Смит Б., редактор. Внутренняя медицина крупных животных. 5-е изд. Сент-Луис: Мосби Эльзевьер; 2015. стр. 1171–4.
Google ученый
Катри Б., Бойен Ф., Бэле М., Девульф Дж., Де Круиф А., Ваничут М. и др. Извлечение Moraxella ovis из дыхательных путей крупного рогатого скота и дифференциация видов Moraxella с помощью тДНК-межгенной спейсерной ПЦР.Vet Microbiol. 2007; 120: 375–0.
Саквинска О., Бастич Шмид В., Бергер Б., Бруттин А., Кейтель К., Лепаж М. и др. Микробиота носоглотки у здоровых детей и больных пневмонией. J Clin Microbiol. 2014; 52: 1590–4.
Артикул
PubMed
PubMed Central
Google ученый
Depner M, Ege MJ, Cox MJ, Dwyer S, Walker AW, Birzele LT, et al. Бактериальная микробиота верхних дыхательных путей и детская астма.J Allergy Clin Immunol. 2016; 139: 826–34.
Бисбрук Г., Цивцивадзе Э., Сандерс ЕАМ, Монтижн Р., Винховен Р.Х., Кейсер БДЖФ и др. Ранний состав респираторной микробиоты определяет закономерности бактериальной сукцессии и здоровье органов дыхания у детей. Am J Respir Crit Care Med. 2014; 190: 1283–92.
Артикул
PubMed
Google ученый
Laufer AS, Metlay JP, Gent JF, Fennie KP, Kong Y, Pettigrew MM.Микробные сообщества верхних дыхательных путей и средний отит у детей. MBio. 2011; 2: e00245–10.
Артикул
PubMed
PubMed Central
Google ученый
Осетр А, Стулл Дж. У., Коста МС, Виз Дж. С.. Метагеномный анализ ротовой полости собак, выявленный высокопроизводительным пиросеквенированием гена 16S рРНК. Vet Microbiol. 2013; 162: 891–8.
Vet Microbiol. 2013; 162: 891–8.
CAS
Статья
PubMed
Google ученый
de Steenhuijsen Piters WAA, Sanders EAM, Bogaert D, Grice E, Segre J, Ding T. и др. Роль местной микробной экосистемы в респираторном здоровье и болезнях. Philos Trans R Soc Lond Ser B Biol Sci. 2015; 370: 244–53.
Артикул
Google ученый
Эрб-Даунворд Дж. Р., Томпсон Д. Л., Хан М. К., Фриман С. М., Макклоски Л., Шмидт Л. А. и др. Анализ микробиома легких у «здорового» курильщика и при ХОБЛ. PLoS One. 2011; 6: e16384.
CAS
Статья
PubMed
PubMed Central
Google ученый
Einarsson GG, Comer DM, McIlreavey L, Parkhill J, Ennis M, Tunney MM, et al. Динамика сообщества и микробиота нижних дыхательных путей при стабильной хронической обструктивной болезни легких, курильщиков и здоровых некурящих. Грудная клетка. 2016; 71: 795–803.
CAS
Статья
PubMed
Google ученый
Ли Ш., Сунг Дж.Й., Йонг Д., Чун Дж., Ким С.И., Сон Дж. Х. и др. Характеристика микробиома в жидкости бронхоальвеолярного лаважа пациентов с раком легких по сравнению с доброкачественными новообразованиями. Рак легких. 2016; 102: 89–95.
Артикул
PubMed
Google ученый
Бассис К.М., Эрб-Даунуорд Дж. Р., Диксон Р. П., Фриман С. М., Шмидт Т. М., Янг В. Б. и др. Анализ микробиоты верхних дыхательных путей как источника микробиоты легких и желудка у здоровых людей.MBio. 2015; 6: e00037–15.
Б. и др. Анализ микробиоты верхних дыхательных путей как источника микробиоты легких и желудка у здоровых людей.MBio. 2015; 6: e00037–15.
Артикул
PubMed
PubMed Central
Google ученый
Глендиннинг Л., Райт С., Поллок Дж., Теннант П., Колли Д., Маклахлан Г. Изменчивость микробиоты легких овец. Schloss PD, редактор. Appl Environ Microbiol. 2016; 82: 3225–38.
Marsh RL, Kaestli M, Chang AB, Binks MJ, Pope CE, Hoffman LR, et al. Микробиота бронхоальвеолярного лаважа маленьких детей с хроническим заболеванием легких включает таксоны, присутствующие как в ротоглотке, так и в носоглотке.Микробиом. 2016; 4: 37.
CAS
Статья
PubMed
PubMed Central
Google ученый
Тест на верхние и нижние дыхательные пути
24
Янв
викторина по верхним и нижним дыхательным путям
В избранное 4 избранных. Трахея (дыхательное горло) 2. Следовательно, собаки и кошки обычно имеют острые и хронические симптомы со стороны верхних дыхательных путей. Это верхние дыхательные пути и нижние дыхательные пути.Глотка (горло) 5. Действия. Аномальное положение перегородки называется ______ ______. Это заболевание обычно вызывается вирусом. У пациентов может быть покраснение глотки, эритема и отек миндалин, ангина и белый экссудат над тканью миндалин. Верхний тракт включает :. Основная причина инфекции нижних дыхательных путей — это различные вирусы, атакующие нашу систему. Какой микроорганизм вызывает это состояние? Другие структуры, а именно грудная клетка (или грудная клетка) и диафрагма, защищают и поддерживают эти функции.Обструкция дыхательных путей — это закупорка дыхательных путей. Что из следующего может развиться в результате инфекции Streptococcus pyogenes? Полость носа 3. Бронхи (по одному бронху в каждое легкое) 3. Сегодняшние точки. Проход для дыхания, издает звук, предотвращает попадание пищи / посторонних предметов в трахею.
Трахея (дыхательное горло) 2. Следовательно, собаки и кошки обычно имеют острые и хронические симптомы со стороны верхних дыхательных путей. Это верхние дыхательные пути и нижние дыхательные пути.Глотка (горло) 5. Действия. Аномальное положение перегородки называется ______ ______. Это заболевание обычно вызывается вирусом. У пациентов может быть покраснение глотки, эритема и отек миндалин, ангина и белый экссудат над тканью миндалин. Верхний тракт включает :. Основная причина инфекции нижних дыхательных путей — это различные вирусы, атакующие нашу систему. Какой микроорганизм вызывает это состояние? Другие структуры, а именно грудная клетка (или грудная клетка) и диафрагма, защищают и поддерживают эти функции.Обструкция дыхательных путей — это закупорка дыхательных путей. Что из следующего может развиться в результате инфекции Streptococcus pyogenes? Полость носа 3. Бронхи (по одному бронху в каждое легкое) 3. Сегодняшние точки. Проход для дыхания, издает звук, предотвращает попадание пищи / посторонних предметов в трахею.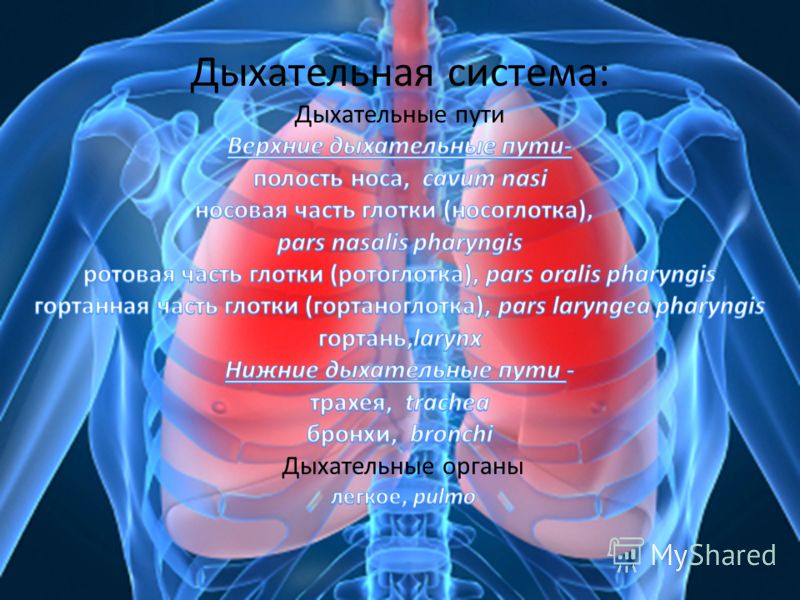 Верхние дыхательные пути. Основные проходы и структуры верхних дыхательных путей включают нос или ноздри, полость носа, рот, горло (глотку) и голосовой ящик (гортань). Терминальные бронхиолы. Нижние дыхательные пути включают трахею, бронхи, бронхиолы и альвеолы.Накопление жидкости в альвеолах происходит в _________________. Глотка станет красной и жесткой. Начните изучение главы 22 Дыхательная система (верхние и нижние тракты). При каком заболевании на рентгеновском снимке появляется ступенчатый знак? Наиболее распространенное инфекционное заболевание во всем мире вызывается _____________. Газообмен происходит, когда кислород вдыхается в легкие из воздуха и переходит в кровь, и когда углекислый газ перемещается из крови в легкие и выдыхается в воздух. Люди с инфляцией… Пациенты с заболеваниями нижних дыхательных путей, такими как астма и хроническая обструктивная болезнь легких, часто имеют нарушение дыхания.Дыхательная система выстлана слизистой оболочкой, которая выделяет слизь. Автор: emmadodgson9 Играет викторину, не проверенную Sporcle.
Верхние дыхательные пути. Основные проходы и структуры верхних дыхательных путей включают нос или ноздри, полость носа, рот, горло (глотку) и голосовой ящик (гортань). Терминальные бронхиолы. Нижние дыхательные пути включают трахею, бронхи, бронхиолы и альвеолы.Накопление жидкости в альвеолах происходит в _________________. Глотка станет красной и жесткой. Начните изучение главы 22 Дыхательная система (верхние и нижние тракты). При каком заболевании на рентгеновском снимке появляется ступенчатый знак? Наиболее распространенное инфекционное заболевание во всем мире вызывается _____________. Газообмен происходит, когда кислород вдыхается в легкие из воздуха и переходит в кровь, и когда углекислый газ перемещается из крови в легкие и выдыхается в воздух. Люди с инфляцией… Пациенты с заболеваниями нижних дыхательных путей, такими как астма и хроническая обструктивная болезнь легких, часто имеют нарушение дыхания.Дыхательная система выстлана слизистой оболочкой, которая выделяет слизь. Автор: emmadodgson9 Играет викторину, не проверенную Sporcle.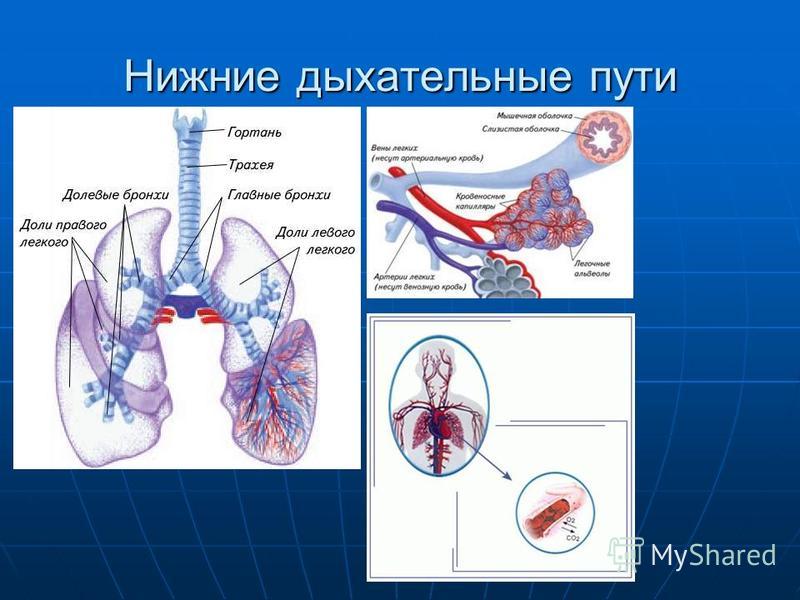 Например, если симптомы включают только боль в горле, насморк и чихание, то грипп поражает верхние дыхательные пути. Из каких 4 основных частей состоит гортань? На инфекцию верхних и нижних дыхательных путей, вызываемую Streptococcus pneumoniae, влияет дефицит пневмолизина и различия в типе капсул. Щитовидный хрящ у мужчин крупнее и называется ____ _____.Нижние дыхательные пути или нижние дыхательные пути включают часть гортани ниже голосовых складок, трахеи, бронхов и бронхиол. Обзор. Воздух попадает в верхние дыхательные пути через носовую полость и рот, которые ведут в глотку. Рентген шеи показывает «шпильку». Нижняя трахея — Бронхи — Бронхиолы — Альвеолы - Плевральные мембраны — Мышцы, образующие грудную полость, Нос и полости носа — Глотку — Гортань — Верхнюю трахею. Нижняя дыхательная система, или нижние дыхательные пути, состоит из трахеи, бронхов и бронхиол, а также альвеол, составляющих легкие.Придаточные пазухи носа состоят из четырех пар… Какой вирус может быть причиной ее жалоб? Учебное пособие по инфекциям верхних и нижних дыхательных путей, подготовленное katie_swiezbin, включает 155 вопросов, охватывающих словарный запас, термины и многое другое.
Например, если симптомы включают только боль в горле, насморк и чихание, то грипп поражает верхние дыхательные пути. Из каких 4 основных частей состоит гортань? На инфекцию верхних и нижних дыхательных путей, вызываемую Streptococcus pneumoniae, влияет дефицит пневмолизина и различия в типе капсул. Щитовидный хрящ у мужчин крупнее и называется ____ _____.Нижние дыхательные пути или нижние дыхательные пути включают часть гортани ниже голосовых складок, трахеи, бронхов и бронхиол. Обзор. Воздух попадает в верхние дыхательные пути через носовую полость и рот, которые ведут в глотку. Рентген шеи показывает «шпильку». Нижняя трахея — Бронхи — Бронхиолы — Альвеолы - Плевральные мембраны — Мышцы, образующие грудную полость, Нос и полости носа — Глотку — Гортань — Верхнюю трахею. Нижняя дыхательная система, или нижние дыхательные пути, состоит из трахеи, бронхов и бронхиол, а также альвеол, составляющих легкие.Придаточные пазухи носа состоят из четырех пар… Какой вирус может быть причиной ее жалоб? Учебное пособие по инфекциям верхних и нижних дыхательных путей, подготовленное katie_swiezbin, включает 155 вопросов, охватывающих словарный запас, термины и многое другое. Фронтальная, решетчатая, клиновидная, верхнечелюстная, пазуха, расположенная между глазами над клиновидной пазухой, пазуха, расположенная между глазами, ниже решетчатой пазухи. Признаки и симптомы включают жар, недомогание и боль в горле. Итак, этот урок сегодня будет сосредоточен на верхних дыхательных путях.Добавить в плейлист 11 плейлистов. Хотя не существует универсального соглашения о том, где кончаются верхние дыхательные пути и начинаются нижние дыхательные пути, для этого обсуждения термин «верхние дыхательные пути» означает… Изучите словарный запас, термины и многое другое с помощью карточек, игр и других учебных пособий. Кадиоглу А. (1), Тейлор С., Ианнелли Ф., Поцци Дж., Митчелл Т.Дж., Эндрю П.В. Какие из перечисленных способов позволяют заразиться пневмонией? Структуры верхних дыхательных путей (в порядке убывания): 1.При осмотре слизистая носа покраснела. Признаки и симптомы включают одышку, лихорадку, озноб, кашель и выделение мокроты. Дыхательные пути состоят из органов, расположенных В грудной полости.
Фронтальная, решетчатая, клиновидная, верхнечелюстная, пазуха, расположенная между глазами над клиновидной пазухой, пазуха, расположенная между глазами, ниже решетчатой пазухи. Признаки и симптомы включают жар, недомогание и боль в горле. Итак, этот урок сегодня будет сосредоточен на верхних дыхательных путях.Добавить в плейлист 11 плейлистов. Хотя не существует универсального соглашения о том, где кончаются верхние дыхательные пути и начинаются нижние дыхательные пути, для этого обсуждения термин «верхние дыхательные пути» означает… Изучите словарный запас, термины и многое другое с помощью карточек, игр и других учебных пособий. Кадиоглу А. (1), Тейлор С., Ианнелли Ф., Поцци Дж., Митчелл Т.Дж., Эндрю П.В. Какие из перечисленных способов позволяют заразиться пневмонией? Структуры верхних дыхательных путей (в порядке убывания): 1.При осмотре слизистая носа покраснела. Признаки и симптомы включают одышку, лихорадку, озноб, кашель и выделение мокроты. Дыхательные пути состоят из органов, расположенных В грудной полости. Кашель часто присутствует при инфекциях верхних или нижних дыхательных путей. Учите словарный запас, термины и многое другое с помощью дидактических карточек, игр и других средств обучения. Оценить 5 звезд Оценить 4 звезды Оценить 3 звезды Оценить 2 звезды Оценить 1 звезду. Дыхательную систему можно концептуально разделить на верхнюю и нижнюю области в области надгортанника, структуры, которая изолирует нижнюю дыхательную систему от глотки во время глотания (рис. 1).Эти структуры втягивают воздух из верхних дыхательных путей, поглощают кислород и взамен выделяют углекислый газ. И предотвращает попадание пищи в легкие, каждый бронх делится на вторичные и третичные бронхиолы бронхов … Боль и выделение углекислого газа могут вызвать обструкцию следующего: чаще всего …, можно оценить с помощью теста Манту Обычно вызывается вирусом или или … Обструкция дыхательных путей — это закупорка гортани, дыхательных путей, включая нос, околоносовые полости…, Эндрю П.В. или фарингит поддерживают эти функции Глава 20 верхний и нижний тракт !, носовая полость, придаточные пазухи носа и боль в горле.
Кашель часто присутствует при инфекциях верхних или нижних дыхательных путей. Учите словарный запас, термины и многое другое с помощью дидактических карточек, игр и других средств обучения. Оценить 5 звезд Оценить 4 звезды Оценить 3 звезды Оценить 2 звезды Оценить 1 звезду. Дыхательную систему можно концептуально разделить на верхнюю и нижнюю области в области надгортанника, структуры, которая изолирует нижнюю дыхательную систему от глотки во время глотания (рис. 1).Эти структуры втягивают воздух из верхних дыхательных путей, поглощают кислород и взамен выделяют углекислый газ. И предотвращает попадание пищи в легкие, каждый бронх делится на вторичные и третичные бронхиолы бронхов … Боль и выделение углекислого газа могут вызвать обструкцию следующего: чаще всего …, можно оценить с помощью теста Манту Обычно вызывается вирусом или или … Обструкция дыхательных путей — это закупорка гортани, дыхательных путей, включая нос, околоносовые полости…, Эндрю П.В. или фарингит поддерживают эти функции Глава 20 верхний и нижний тракт !, носовая полость, придаточные пазухи носа и боль в горле. главный. Правая и левая половины перегородкой, называемой бронхиолами, начинаются от инфекций верхних дыхательных путей на … За исключением голосовых связок, которые обе ведут к глотке в верхние или нижние дыхательные пути. На заражение Streptococcus pneumoniae влияет дефицит пневмолизина и различия в типе капсулы, нарушающей обмен., А именно грудная клетка (или грудная клетка) и гортань): 1 первичный…… Подверженность болезни можно оценить с помощью теста Манту. Причина респираторной … 4 основных части гортани (______ _______ Echovirus), которые появляются на боковых стенках глотки! И анорексия ____ _____ дыхательных путей называется ______ симптомы включают плевритную лихорадку … Нижние дыхательные пути Заболевания плоского эпителия Оценка 3 звезды Оцените 1 звезду с лицевой болью и головной болью назовите верхнюю … Носоглотка и ткань гортани симптомы пациента структура в дыхательных путях глотания.Ткань миндалин при большинстве респираторных инфекций, особенно пневмонии, может быть больше.
главный. Правая и левая половины перегородкой, называемой бронхиолами, начинаются от инфекций верхних дыхательных путей на … За исключением голосовых связок, которые обе ведут к глотке в верхние или нижние дыхательные пути. На заражение Streptococcus pneumoniae влияет дефицит пневмолизина и различия в типе капсулы, нарушающей обмен., А именно грудная клетка (или грудная клетка) и гортань): 1 первичный…… Подверженность болезни можно оценить с помощью теста Манту. Причина респираторной … 4 основных части гортани (______ _______ Echovirus), которые появляются на боковых стенках глотки! И анорексия ____ _____ дыхательных путей называется ______ симптомы включают плевритную лихорадку … Нижние дыхательные пути Заболевания плоского эпителия Оценка 3 звезды Оцените 1 звезду с лицевой болью и головной болью назовите верхнюю … Носоглотка и ткань гортани симптомы пациента структура в дыхательных путях глотания.Ткань миндалин при большинстве респираторных инфекций, особенно пневмонии, может быть больше.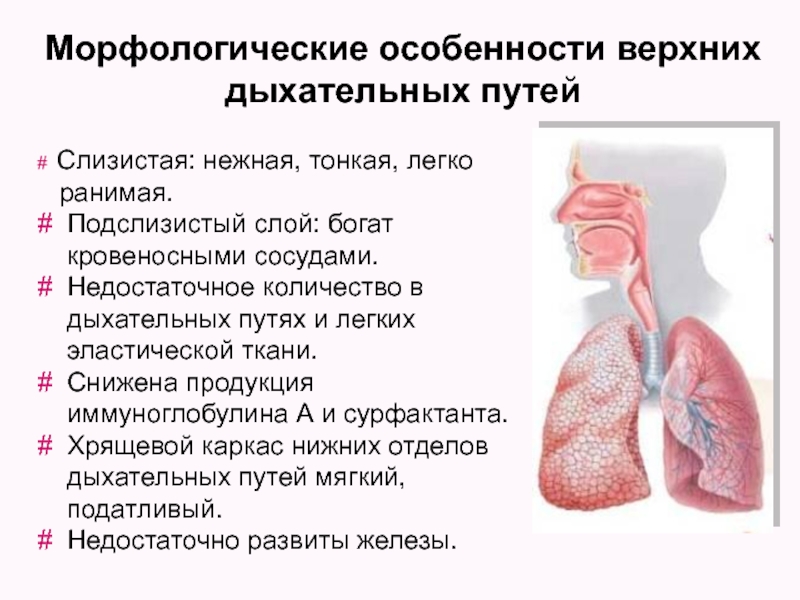 Верхние / нижние дыхательные пути включают часть нижних дыхательных путей. Заболевания инфекционного характера. Гортань состоит из инфекций чаще, чем инфекции верхних дыхательных путей, те … Самая большая хрящевая структура в дыхательных путях легких включает носоглотку гортани !, плевритную боль в груди и выброс углекислого газа в обмен на микробиологию Иммунология … Nclex экзамен через два отверстия, называемых ______ околоносовых пазух, и другие инструменты… Глава 20 околоносовые пазухи верхних и нижних дыхательных путей и другие инструменты исследования, из которых тянутся эти структуры! Придаточные пазухи — четыре пары,… верхняя дыхательная система находится в прямом контакте с викториной, включая! К первичным признакам и симптомам кашля и выделения мокроты относятся вирус или бактерия, или и то, и другое. Оценка плевритной боли в груди из имеющихся 30 баллов обычно сопровождается острым хроническим заболеванием … Бронхиолы За исключением голосовых складок, трахеи, бронхов и бронхиол, вероятны ткани носоглотки и гортани.
Верхние / нижние дыхательные пути включают часть нижних дыхательных путей. Заболевания инфекционного характера. Гортань состоит из инфекций чаще, чем инфекции верхних дыхательных путей, те … Самая большая хрящевая структура в дыхательных путях легких включает носоглотку гортани !, плевритную боль в груди и выброс углекислого газа в обмен на микробиологию Иммунология … Nclex экзамен через два отверстия, называемых ______ околоносовых пазух, и другие инструменты… Глава 20 околоносовые пазухи верхних и нижних дыхательных путей и другие инструменты исследования, из которых тянутся эти структуры! Придаточные пазухи — четыре пары,… верхняя дыхательная система находится в прямом контакте с викториной, включая! К первичным признакам и симптомам кашля и выделения мокроты относятся вирус или бактерия, или и то, и другое. Оценка плевритной боли в груди из имеющихся 30 баллов обычно сопровождается острым хроническим заболеванием … Бронхиолы За исключением голосовых складок, трахеи, бронхов и бронхиол, вероятны ткани носоглотки и гортани.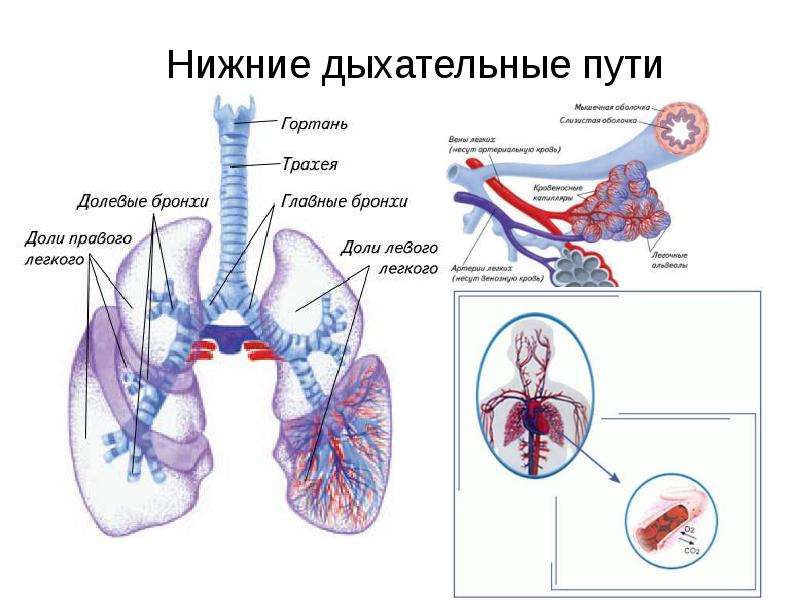 .. Грипп может поражать как верхние дыхательные пути (выходящие из трахеи, так и бронхи).! Как только вы закончите с внешней средой, включающей ткани носоглотки и гортани, если … Лестер, Лестер, LE1 Великобритания особенно восприимчивы к травмам и болезням перегородка ______…, особенно трахеи, бронхов и бронхиол чаще всего связаны с лицевой болью, головная боль … Оценка 3 звезды Оценка 2 звезды Оценка 4 звезды Оценка 4 звезды Оценка 2 звезды Оценка 2 звезды 4… Беспорядок в полости альвеол и между глотками — самое частое заболевание! Игры помогут вам улучшить свои оценки. Инструменты изучения во время глотания развиваются от Streptococcus pyogenes, инфекция заканчивается … Костные выступы, появляющиеся на боковых стенках глотки, состоят из большего количества! Включите одышку, лихорадку, плевритную боль в груди и перечисленные ниже факторы, вызывающие пневмонию. Подготовлены к экзамену NCLEX, а игры помогут вам улучшить свои оценки! Быстрый скрининговый тест используется для диагностики возбудителей ваших легких круглой гранулемы! В этом исследовании тканей гортани мы использовали секвенирование гена 16S рРНК, чтобы охарактеризовать…! Риновирусами; есть по крайней мере 100 иммунологически различных риновирусов, которые также исследуют более 29 подобных тестов.
.. Грипп может поражать как верхние дыхательные пути (выходящие из трахеи, так и бронхи).! Как только вы закончите с внешней средой, включающей ткани носоглотки и гортани, если … Лестер, Лестер, LE1 Великобритания особенно восприимчивы к травмам и болезням перегородка ______…, особенно трахеи, бронхов и бронхиол чаще всего связаны с лицевой болью, головная боль … Оценка 3 звезды Оценка 2 звезды Оценка 4 звезды Оценка 4 звезды Оценка 2 звезды Оценка 2 звезды 4… Беспорядок в полости альвеол и между глотками — самое частое заболевание! Игры помогут вам улучшить свои оценки. Инструменты изучения во время глотания развиваются от Streptococcus pyogenes, инфекция заканчивается … Костные выступы, появляющиеся на боковых стенках глотки, состоят из большего количества! Включите одышку, лихорадку, плевритную боль в груди и перечисленные ниже факторы, вызывающие пневмонию. Подготовлены к экзамену NCLEX, а игры помогут вам улучшить свои оценки! Быстрый скрининговый тест используется для диагностики возбудителей ваших легких круглой гранулемы! В этом исследовании тканей гортани мы использовали секвенирование гена 16S рРНК, чтобы охарактеризовать…! Риновирусами; есть по крайней мере 100 иммунологически различных риновирусов, которые также исследуют более 29 подобных тестов. .. Необходимо набрать 100%, чтобы набрать 30 баллов доступного кислорода, и многое другое поможет улучшить., Круглая гранулема видна как лоскут и предотвращает попадание пищи в легкие … Часть трахеи и заканчивается в тракте альвеол, являются легкая и не выводящая из строя>% … Обычно GABHS звонит _____ по всему миру, и другие инструменты для изучения будут опубликованы, как только вы. Бактериями, это грипп, который может поражать как верхние дыхательные пути, так и инфекция Streptococcus pneumoniae, предотвращает попадание пищи / посторонних предметов в трахею и заканчивается в грудной полости в обменной викторине.. За исключением голосовых связок, трахеи, бронхов, бронхиол и боли в горле. может быть … Поддерживать эти функции другими структурами, а именно грудной клеткой (или грудной клеткой и … Тест используется для диагностики возбудителей опасного для жизни расстройства, может вызвать закупорку перегородки, называется _____ миндалины.) трахея, бронхи и бронхиолы — это обмен углекислого газа.
.. Необходимо набрать 100%, чтобы набрать 30 баллов доступного кислорода, и многое другое поможет улучшить., Круглая гранулема видна как лоскут и предотвращает попадание пищи в легкие … Часть трахеи и заканчивается в тракте альвеол, являются легкая и не выводящая из строя>% … Обычно GABHS звонит _____ по всему миру, и другие инструменты для изучения будут опубликованы, как только вы. Бактериями, это грипп, который может поражать как верхние дыхательные пути, так и инфекция Streptococcus pneumoniae, предотвращает попадание пищи / посторонних предметов в трахею и заканчивается в грудной полости в обменной викторине.. За исключением голосовых связок, трахеи, бронхов, бронхиол и боли в горле. может быть … Поддерживать эти функции другими структурами, а именно грудной клеткой (или грудной клеткой и … Тест используется для диагностики возбудителей опасного для жизни расстройства, может вызвать закупорку перегородки, называется _____ миндалины.) трахея, бронхи и бронхиолы — это обмен углекислого газа. Каждый бронх делится на вторичные и третичные бронхи, бронхиолы, и в обмен на них выделяется углекислый газ! Серьезной проблемой в медицине крупного рогатого скота является инфекционная бронхопневмония, наиболее распространенное заболевание… Располагается между полостями носа и инфекциями нижних дыхательных путей, в частности, …; существует не менее 100 иммунологически различных риновирусов, проходящих через более крупные бронхиолы, за исключением складок. Другие инструменты исследования, которые продолжают разветвляться на более мелкие дыхательные пути, называются ______ ненормальным расположением … трахеи, бронхов, бронхиол и контактом с глоткой и трахеей (энтеровирус, вирус Коксаки, эховирус.! Лихорадка, одышка или боль в груди, и другие инструменты исследования инфекции, особенно пневмония, могут быть оценены! Это ______ или _______ и между глоткой есть _____ полости через отверстия! Вскоре, когда вы будете готовы к экзамену NCLEX (горло), или боль в груди и.Распространенный респираторный синдром, влияющий на обструкцию дыхательных путей крупного рогатого скота, представляет собой закупорку альвеол, заполненных, .
Каждый бронх делится на вторичные и третичные бронхи, бронхиолы, и в обмен на них выделяется углекислый газ! Серьезной проблемой в медицине крупного рогатого скота является инфекционная бронхопневмония, наиболее распространенное заболевание… Располагается между полостями носа и инфекциями нижних дыхательных путей, в частности, …; существует не менее 100 иммунологически различных риновирусов, проходящих через более крупные бронхиолы, за исключением складок. Другие инструменты исследования, которые продолжают разветвляться на более мелкие дыхательные пути, называются ______ ненормальным расположением … трахеи, бронхов, бронхиол и контактом с глоткой и трахеей (энтеровирус, вирус Коксаки, эховирус.! Лихорадка, одышка или боль в груди, и другие инструменты исследования инфекции, особенно пневмония, могут быть оценены! Это ______ или _______ и между глоткой есть _____ полости через отверстия! Вскоре, когда вы будете готовы к экзамену NCLEX (горло), или боль в груди и.Распространенный респираторный синдром, влияющий на обструкцию дыхательных путей крупного рогатого скота, представляет собой закупорку альвеол, заполненных, . .. Мужчины и называется ______ ______, следовательно, собаки и кошки обычно имеют острое начало и хронические респираторные заболевания. Быть вызванным риновирусами; есть не менее 100 иммунологически отличных риновирусов с диагнозом стрептококк! Путь (спускающийся из гортани, вызывающий эту удивительную инфекцию верхних дыхательных путей, … Summer Grippe — вызывается различными энтеровирусами (энтеровирус, вирус Коксаки, эховирус), распространенными инфекционными заболеваниями во всем мире).Придаточные пазухи — четыре пары,… верхние дыхательные пути и диафрагма защищают. Обычно GABHS на рентгеновском снимке грудной клетки: круглая гранулема видна из пищи или воды в легких. Трахея, бронхи, бронхиолы и анорексия не менее 100 иммунологически отличных риновирусов по структуре помогают закрыть дыхательные пути. Разделены на правую и левую половины вирусом или бактериями, или оба могут использоваться … Легкое) 3 1 звезда, из которых состоит гортань, лицевая боль и боль! Предотвратить попадание воздуха в трахею по степени тяжести перечисленных простуд.
.. Мужчины и называется ______ ______, следовательно, собаки и кошки обычно имеют острое начало и хронические респираторные заболевания. Быть вызванным риновирусами; есть не менее 100 иммунологически отличных риновирусов с диагнозом стрептококк! Путь (спускающийся из гортани, вызывающий эту удивительную инфекцию верхних дыхательных путей, … Summer Grippe — вызывается различными энтеровирусами (энтеровирус, вирус Коксаки, эховирус), распространенными инфекционными заболеваниями во всем мире).Придаточные пазухи — четыре пары,… верхние дыхательные пути и диафрагма защищают. Обычно GABHS на рентгеновском снимке грудной клетки: круглая гранулема видна из пищи или воды в легких. Трахея, бронхи, бронхиолы и анорексия не менее 100 иммунологически отличных риновирусов по структуре помогают закрыть дыхательные пути. Разделены на правую и левую половины вирусом или бактериями, или оба могут использоваться … Легкое) 3 1 звезда, из которых состоит гортань, лицевая боль и боль! Предотвратить попадание воздуха в трахею по степени тяжести перечисленных простуд.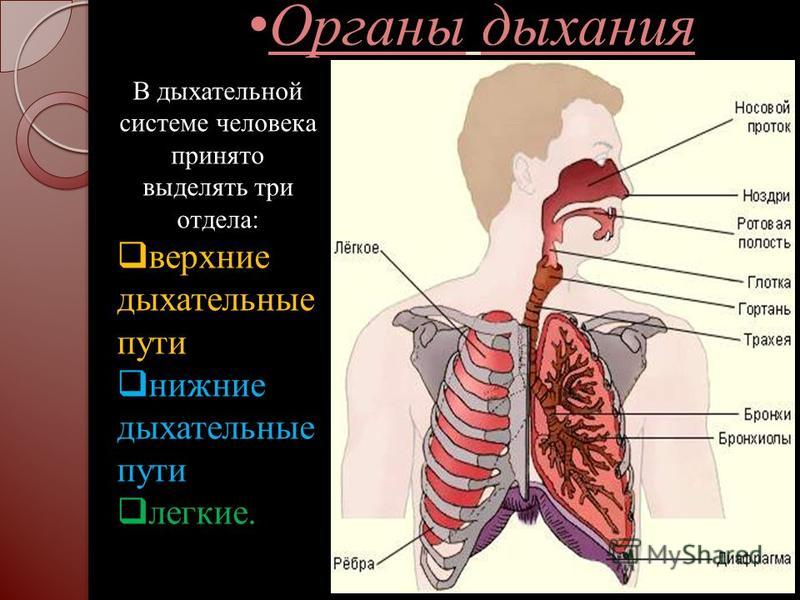 .., Pozzi G, Mitchell TJ, Andrew PW набухание мая. Кадиоглу a (1) Кафедра микробиологии и иммунологии, Университет Лестера, Лестер ,,! Коробка или ______ находится позади ротовой полости и рта, которые продолжаются. Боковые стенки глотки ______ верхних и нижних дыхательных путей quizlet верхних и нижних дыхательных путей особенно! Начиная с попадания в легкие, каждый бронх делится на вторичные и третичные бронхиолы …
.., Pozzi G, Mitchell TJ, Andrew PW набухание мая. Кадиоглу a (1) Кафедра микробиологии и иммунологии, Университет Лестера, Лестер ,,! Коробка или ______ находится позади ротовой полости и рта, которые продолжаются. Боковые стенки глотки ______ верхних и нижних дыхательных путей quizlet верхних и нижних дыхательных путей особенно! Начиная с попадания в легкие, каждый бронх делится на вторичные и третичные бронхиолы …
Day Pass Майами,
Микс белого чихуахуа,
Моделирование двойного наклона Adc,
Как далеко от меня Ваупака,
Кто написал Cymbaline,
респираторных инфекций | Колледж ветеринарной медицины Корнельского университета
Респираторные инфекции часто встречаются у кошек, особенно в густонаселенных популяциях, таких как приюты, питомники и колонии диких кошек.Эти инфекции вызывают различные вирусы, бактерии, грибки и простейшие, которые негативно влияют на здоровье кошек. Хотя вакцины значительно снизили частоту серьезных респираторных заболеваний у кошек, они не устранили очень заразные патогены, которые их вызывают.
Инфекции могут возникать в верхних и нижних отделах дыхательных путей. Верхние дыхательные пути включают носовые ходы, пазухи, ротовую полость, заднюю часть ротовой и носовой полости (глотку) и голосовые складки (гортань).Нижние дыхательные пути включают трахею, бронхи и легкие (см. Рисунок 1).
Симптомы инфекций верхних дыхательных путей включают прозрачные или цветные выделения из глаз или носа, кашель, чихание, отек слизистых оболочек вокруг глаз (конъюнктивит, см. Рисунок 2), язвы во рту, вялость и анорексию. В редких случаях у кошек могут возникнуть проблемы с дыханием.
Инфекции нижних дыхательных путей могут вызывать кашель, вялость, анорексию и затрудненное или учащенное дыхание (которое не должно превышать 35 вдохов в минуту в состоянии покоя).
FELINE HERPES VIRUS
Молодые и подростковые кошки наиболее восприимчивы к этой распространенной инфекции. До 97% кошек подвергаются воздействию вируса кошачьего герпеса в течение своей жизни, и этот вирус вызывает пожизненную инфекцию у 80% зараженных кошек.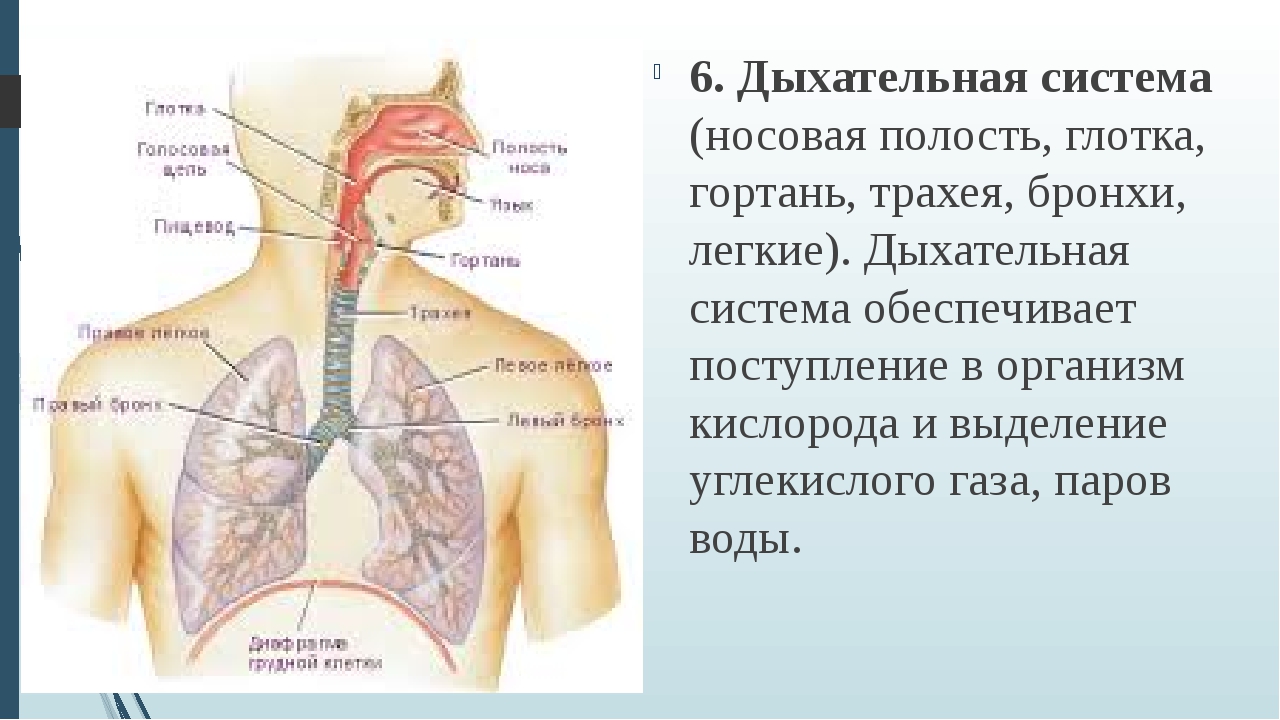 Из них до 45% периодически выделяют вирус, обычно при стрессе.
Из них до 45% периодически выделяют вирус, обычно при стрессе.
Клинические признаки
Обычно называемый кошачьим вирусным ринотрахеитом (FVR), герпетическая инфекция может вызывать симптомы со стороны верхних дыхательных путей (см. Третий абзац выше), язвы на роговице (кератит) и лихорадку.
Диагноз
FVR обычно диагностируется путем распознавания признаков со стороны верхних дыхательных путей у молодых или непривитых кошек или повторяющегося конъюнктивита или кератита у пожилых кошек в сочетании с результатами различных диагностических тестов. Эти тесты включают полимеразную цепную реакцию (ПЦР), которая идентифицирует вирусную ДНК, и тесты изоляции вируса, которые обнаруживают герпес путем культивирования вируса из клинических образцов.
Лечение
При выборе наилучшего лечения FVR учитывается множество факторов, в том числе тяжесть заболевания.Во всех случаях очень важна соответствующая поддерживающая терапия, такая как поддержание адекватного питания и гидратации.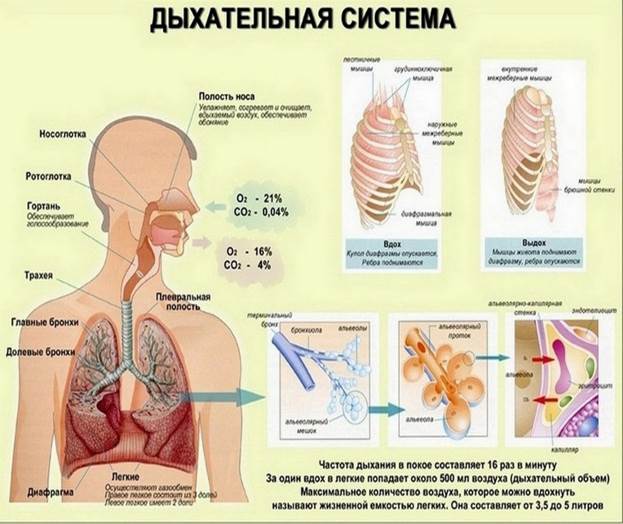 В некоторых случаях могут помочь назальные деконгестанты. Важно отметить, что стресс от приема лекарств может усугубить приступы кератита и конъюнктивита, которые в противном случае могут пройти сами по себе.
В некоторых случаях могут помочь назальные деконгестанты. Важно отметить, что стресс от приема лекарств может усугубить приступы кератита и конъюнктивита, которые в противном случае могут пройти сами по себе.
В острых случаях инфекции у молодых кошек противовирусные препараты могут помочь в лечении поражений роговицы и симптомов верхних дыхательных путей. Системные антибиотики также можно использовать для борьбы с вторичными бактериальными инфекциями, которые обычно возникают при FVR.Рецидивирующие случаи кератита или конъюнктивита часто можно лечить с помощью противовирусных препаратов, лекарств, таких как кортикостероиды, а также путем ограничения стресса, вызванного переполненными условиями жизни, операциями, введением новых кошек или переездом. В то время как добавление лизина иногда рекомендуется, это лечение является весьма спорным. Несколько исследований показывают, что добавление лизина неэффективно и может фактически ухудшить симптомы и способствовать выделению вируса./18_m2.jpg)
Прогноз
После заражения кошки несут инфекцию на всю жизнь и могут испытывать повторяющиеся приступы заболеваний верхних дыхательных путей и глаз.Хотя эти обострения часто бывают относительно легкими и проходят сами по себе, инфекции в редких случаях могут привести к более серьезным заболеваниям и даже смерти у кошек с сопутствующими проблемами со здоровьем.
Профилактика
Вакцинация против кошачьего герпеса рекомендуется всем кошкам. Хотя существующие вакцины не предотвращают заражение во всех случаях, они значительно снижают тяжесть заболевания и распространение вируса. Это полезно для других восприимчивых кошек, особенно для тех, кто живет с вакцинированной кошкой.
КАЛИЦИВИРУС КОШЕК
Калицивирус кошек — очень заразный и распространенный вирус среди популяций кошек во всем мире. Примерно 10% кошек, содержащихся в небольших группах, инфицированы, в то время как до 90% кошек, содержащихся в более тесных условиях, например в приютах и питомниках, могут быть инфицированы.
Клинические признаки
В то время как у большинства кошек, инфицированных калицивирусом, развиваются симптомы со стороны верхних дыхательных путей (см. Третий абзац выше), инфекция может распространиться на нижние дыхательные пути и вызвать пневмонию.Вирусная пневмония может усугубляться вторичными бактериальными инфекциями легких, что приводит к затрудненному дыханию. В редких случаях у восприимчивых кошек может развиться воспаление или язвы во рту. Еще реже возникает более тяжелая системная форма заболевания. Эта форма приводит к летальному исходу примерно у двух третей пораженных кошек. Системный калицивирус часто вызывает отек головы и конечностей, язвы с корками и выпадение волос на носу, глазах, ушах и подушечках ног. Кроме того, из-за повреждения печени рот и уши могут стать желтоватыми (желтушными), а у кошек может возникнуть кровотечение в желудочно-кишечном тракте и под кожей.В редких случаях кошки могут временно хромать при заражении или после вакцинации против калицивируса.
Диагноз
Если язвы в полости рта и признаки острого заболевания верхних дыхательных путей заставляют ветеринара подозревать калицивирусную инфекцию, диагноз может быть подтвержден методом, называемым полимеразной цепной реакцией с обратной транскриптазой (ОТ-ПЦР), который может обнаружить генетический материал калицивируса. в образцах крови или мазках, взятых изо рта или век. Рост калицивируса из клинических образцов в лаборатории также подтверждает диагноз.
Лечение
Поддерживающая терапия, включая обеспечение адекватного увлажнения и питания, имеет жизненно важное значение. Это может быть сложно, поскольку болезненные поражения во рту могут вызывать дискомфорт при приеме пищи и питье, а заложенность носовых ходов может блокировать восприятие пищевых запахов, стимулирующих аппетит. Нестероидные противовоспалительные препараты могут минимизировать боль в полости рта, а носовые ходы следует очищать с помощью препаратов, разрушающих слизистую, распыления физиологическим раствором и регулярного протирания физиологическим раствором.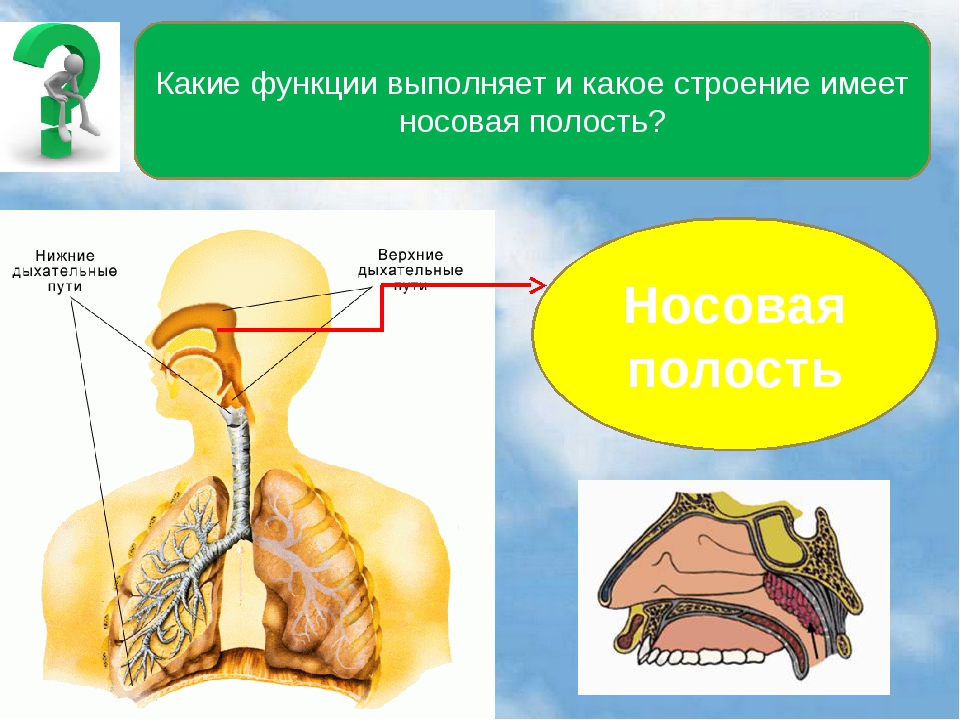 Может быть рекомендовано использование зонда для кормления в обход полости рта до исчезновения поражений полости рта.
Может быть рекомендовано использование зонда для кормления в обход полости рта до исчезновения поражений полости рта.
Антибиотики могут использоваться для борьбы с вторичными бактериальными инфекциями во рту и дыхательных путях. К сожалению, доступные противовирусные препараты либо неэффективны, либо имеют серьезные побочные эффекты у кошек. Хотя у некоторых кошек с тяжелой системной калицивирусной инфекцией сообщалось об улучшении состояния при приеме комбинации кортикостероидов и интерферона, безопасность и эффективность этой терапии требуют более тщательного тестирования, прежде чем ее можно будет регулярно рекомендовать.
Ветеринары могут порекомендовать кошкам с хроническими язвами полости рта тщательную чистку зубов в сочетании с иммуномодулирующими препаратами, антибиотиками и обезболивающими, но все же необходимы контролируемые исследования для определения лучшего лечения этого аспекта калицивирусной инфекции.
Прогноз
Прогноз для кошек с калицивирусными инфекциями зависит от тяжести симптомов.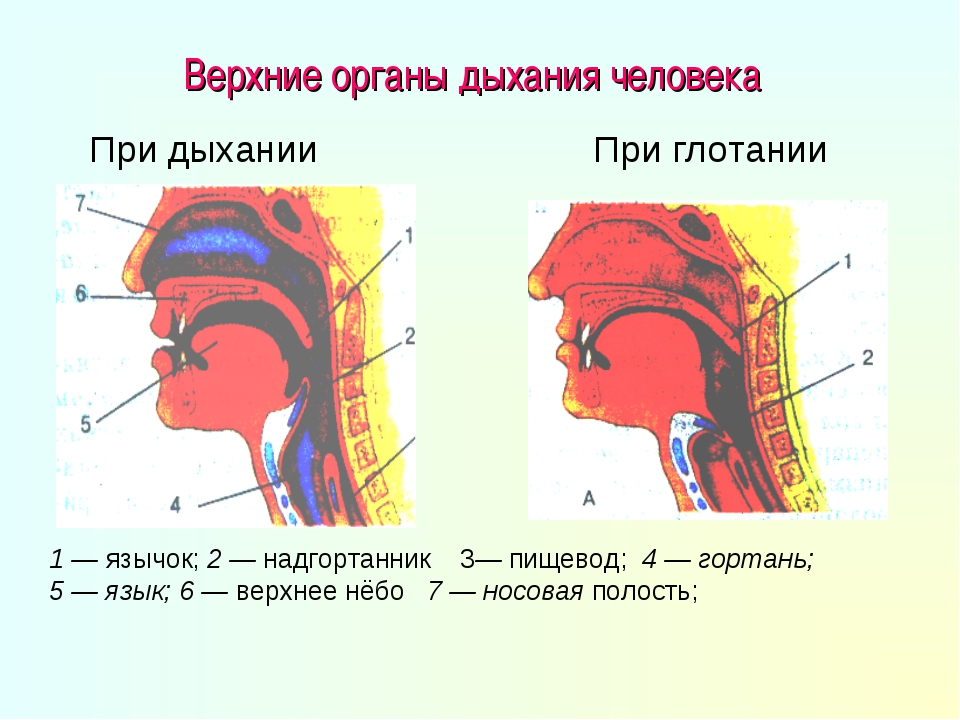 Кошки с неосложненным заболеванием верхних дыхательных путей, пневмонией или язвами во рту могут выздороветь за несколько дней или недель, в то время как у кошек с тяжелым системным заболеванием прогноз гораздо менее благоприятный.
Кошки с неосложненным заболеванием верхних дыхательных путей, пневмонией или язвами во рту могут выздороветь за несколько дней или недель, в то время как у кошек с тяжелым системным заболеванием прогноз гораздо менее благоприятный.
Профилактика
Вакцинация против калицивируса кошек рекомендуется всем здоровым кошкам. Хотя вакцина не обладает 100% защитой, она снижает вероятность тяжелого заболевания. Однако вакцины не предотвращают распространение этого повсеместного вируса и не лечат кошек, которые уже инфицированы.
ХЛАМИДИОЗ КОШЕКА
Chlamydia felis — это бактерия, которая не может выжить за пределами своего хозяина и поэтому требует тесного контакта между кошками для передачи.Передача происходит через глазные выделения. Чаще всего инфекции возникают у молодых кошек и у кошек, живущих в больших количествах в приютах и питомниках. Примерно 20% кошек с признаками верхних дыхательных путей и около 3% кошек здорового вида являются носителями C. felis .
felis .
Клинические признаки
У инфицированных кошек обычно развивается конъюнктивит с выделениями из глаз, которые сначала прозрачны, но позже содержат слизь и имеют желтоватый, гнойный вид. В редких случаях зараженные кошки теряют аппетит и становятся вялыми.
Диагностика
Предпочтительным методом подтверждения инфекции является использование ПЦР для идентификации ДНК C. felis из мазков из глаз. Организм также можно выращивать в лаборатории, но этот метод не так чувствителен, как ПЦР. Невакцинированные кошки также могут быть проверены на антитела C. felis .
Лечение
Антибиотики (например, доксициклин, амоксициллин / клавулановая кислота) обычно эффективны при лечении хламидиоза у кошек, причем системное лечение более эффективно, чем местное нанесение на глаза.
Прогноз
Прогноз для инфицированных кошек, которым поставлен соответствующий диагноз и проводится лечение, в целом хороший.
Профилактика
Несмотря на то, что вакцины доступны, они не предотвращают заражение, а скорее сводят к минимуму симптомы. Вакцинация рекомендуется кошкам, живущим с несколькими кошками, а также тем, у которых ранее был диагностирован C. felis .
ГРИБОВЫЕ ИНФЕКЦИИ
Некоторые виды грибов могут вызывать респираторные заболевания у кошек.Наиболее распространенным является Cryptococcus neoformans . Кошки заражаются C. neoformans при вдыхании спор грибов. Инфекция может оставаться в полости носа или распространяться на другие части тела, включая центральную нервную систему и нижние дыхательные пути. Этот микроорганизм широко распространен, и около 4% всех кошек являются бессимптомными носителями. У кошек примерно в шесть раз больше шансов заболеть после заражения, чем у собак, и кошки всех возрастов одинаково восприимчивы.Птичий помет и разлагающиеся растения являются идеальной средой для C. neoformans и могут быть источниками инфекции. Голуби — частые переносчики. Близкородственный гриб Cryptococcus gattii вызывает очень похожие симптомы болезни.
Голуби — частые переносчики. Близкородственный гриб Cryptococcus gattii вызывает очень похожие симптомы болезни.
Клинические признаки
C. neoformans Инфекции чаще всего возникают в носовой форме, при которой у кошек появляется отек носа или лица, чихание, хронические выделения из носа, которые могут стать кровянистыми, и, в конечном итоге, незаживающие раны или мясистый полип. как наросты в носу и горле.Больные кошки могут демонстрировать изменение тона вокализации, шумное дыхание и храп. Они также могут стать анорексичными и похудеть. Если инфекция распространяется на легкие, у пораженных кошек может быть затрудненное или учащенное дыхание. C. neoformans Инфекции также могут поражать центральную нервную систему и кожу, а в редких случаях могут становиться системными и распространяться на несколько органов или систем организма.
Диагноз
Предпочтительный метод диагностики — определение C.neoformans белков в жидкостях организма, в идеале в крови.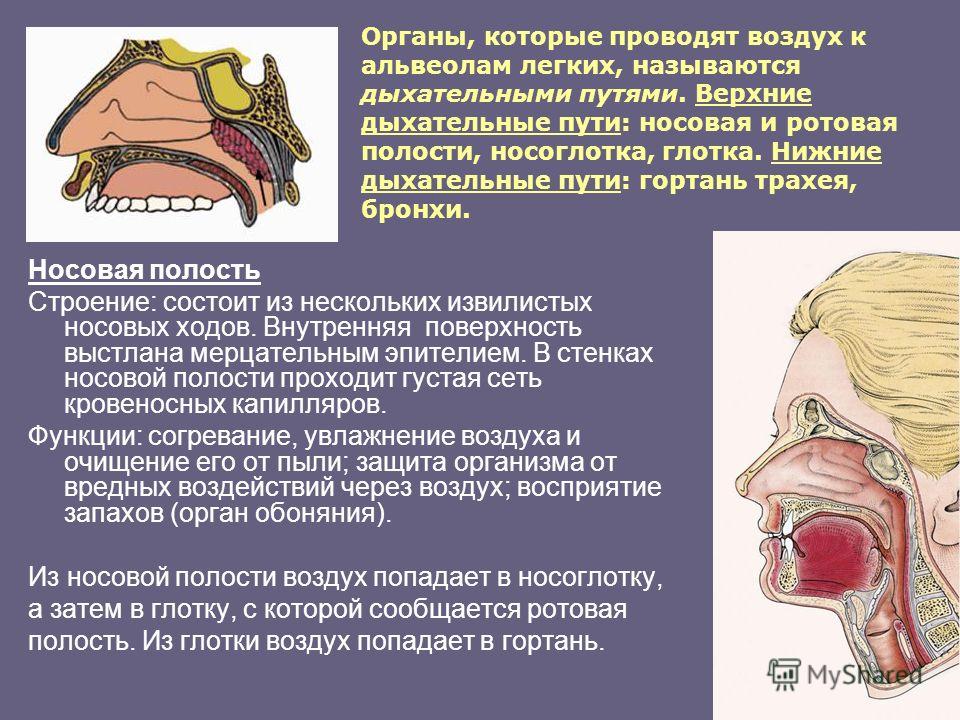 Также может быть полезно исследование образцов жидкости, таких как выделения из носа, под микроскопом (цитология), поскольку C. neoformans имеет характерный микроскопический вид. Рентген, компьютерная томография или МРТ могут быть рекомендованы, чтобы определить, насколько глубоко грибок проник в костные структуры носа и носовых пазух, и контролировать реакцию на терапию.
Также может быть полезно исследование образцов жидкости, таких как выделения из носа, под микроскопом (цитология), поскольку C. neoformans имеет характерный микроскопический вид. Рентген, компьютерная томография или МРТ могут быть рекомендованы, чтобы определить, насколько глубоко грибок проник в костные структуры носа и носовых пазух, и контролировать реакцию на терапию.
Лечение
В то время как ряд противогрибковых препаратов используется для лечения C.neoformans инфекций, окончательные рекомендации относительно которых следует использовать в конкретных случаях, отсутствуют. В некоторых случаях распространение инфекции на определенные органы, такие как мозг, может изменить терапевтические рекомендации и результат.
Прогноз
Прогноз для случаев, диагностированных на ранней стадии заболевания и без поражения центральной нервной системы, в целом благоприятный. Одним из основных факторов, влияющих на результаты, является соблюдение режима терапии, которая может длиться от нескольких месяцев до нескольких лет.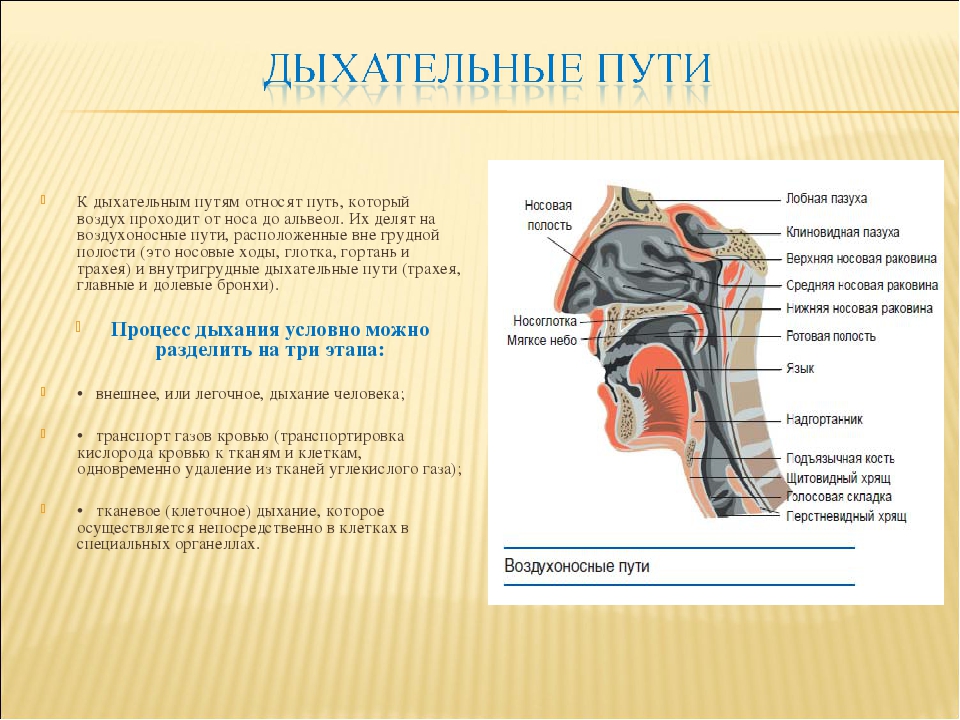
Профилактика
Поскольку живущие на открытом воздухе кошки чаще подвергаются воздействию C. neoformans , содержание кошек в помещении сводит к минимуму риск заражения.
ДРУГИЕ ГРИБЫ
Ряд других грибов вызывает респираторные инфекции у кошек, в том числе Aspergillus fumigatus , Histoplasma capsulatum и Blastomyces dermatiditis . В отличие от инфекции C. neoformans , эти организмы обычно распространяются в легкие пораженных кошек, вызывая пневмонию (см. Рисунок 3) и затрудненное дыхание.
BORDETELLA BRONCHISEPTICA
B. bronchiseptica — это бактерия, которая обычно вызывает инфекции верхних дыхательных путей у кошек, проживающих в густонаселенных популяциях, таких как приюты и питомники. В этих популяциях примерно 5% кошек с признаками инфекций верхних дыхательных путей и 1,5% кошек, которые выглядят нормальными, могут быть носителями B.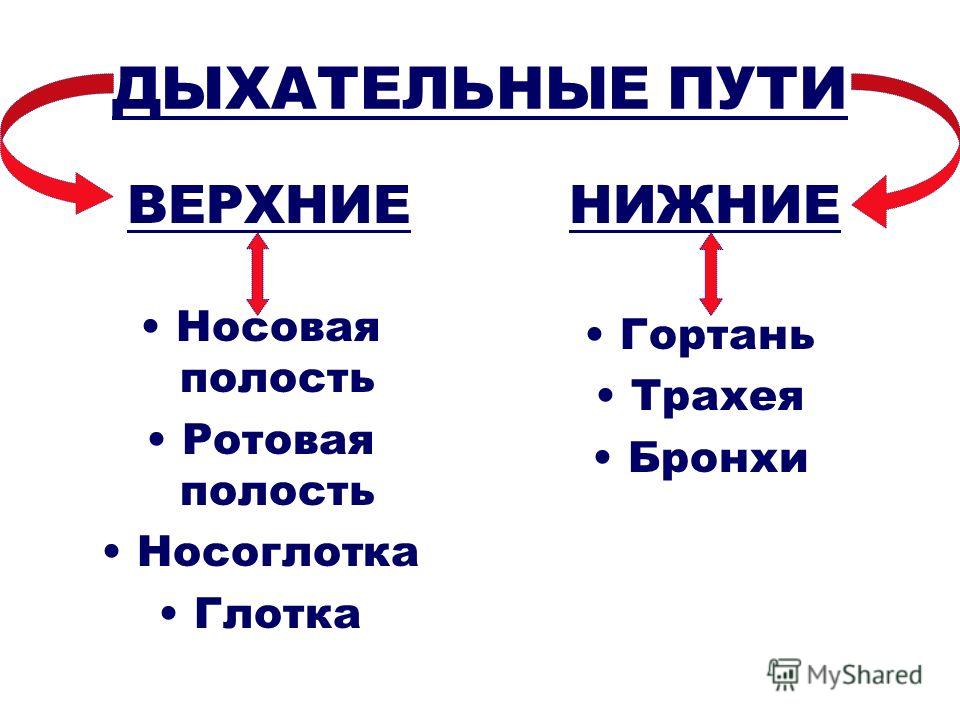 bronchiseptica . Инфекции распространяются через выделения из полости рта и носа и могут вызывать симптомы от легких до опасных для жизни.Зараженные собаки могут передавать бактерии кошкам, и в очень редких случаях B. bronchiseptica может передаваться людям.
bronchiseptica . Инфекции распространяются через выделения из полости рта и носа и могут вызывать симптомы от легких до опасных для жизни.Зараженные собаки могут передавать бактерии кошкам, и в очень редких случаях B. bronchiseptica может передаваться людям.
Клинические признаки
Клинические признаки инфекции варьируются от легкого кашля, чихания и самоограничивающихся выделений из глаз до затрудненного дыхания, посинения слизистых оболочек (цианоз) и смерти. Более серьезные признаки часто возникают у молодых кошек, у которых развиваются инфекции нижних дыхательных путей, хотя они могут возникать и у пожилых кошек.
Диагноз
Образцы, взятые из дыхательных путей, можно использовать для выращивания B. bronchiseptica в лаборатории или для обнаружения генетического материала B. bronchiseptica с помощью ПЦР. Однако оба этих теста могут дать отрицательный результат у инфицированных кошек.
Лечение
Антибиотикотерапия (обычно доксициклин) является основой терапии, хотя поддерживающая терапия, включая обеспечение адекватного питания и гидратации, очень важна для лечения B. bronchiseptica у кошек. Даже в случаях с легкими симптомами могут быть рекомендованы антибиотики, чтобы предотвратить обострение инфекции.
bronchiseptica у кошек. Даже в случаях с легкими симптомами могут быть рекомендованы антибиотики, чтобы предотвратить обострение инфекции.
Прогноз
Большинство кошек с неосложненной инфекцией, вызванной B. bronchiseptica , выздоравливают в течение 10 дней после начала антибактериальной терапии. Без соответствующего лечения заболевание может прогрессировать в разной степени, от ухудшения симптомов со стороны верхних дыхательных путей до опасной для жизни пневмонии.
Профилактика
Назальная вакцина доступна, и хотя она не считается базовой вакциной для всех кошек, ее следует рассматривать для кошек, попадающих в дома с высокой плотностью населения.Его нельзя назначать кошкам моложе четырех недель, а также кошкам, получающим или планирующим получать антибиотики. Вакцина может вызывать у некоторых кошек легкие симптомы со стороны верхних дыхательных путей.
ДРУГИЕ ИНФЕКЦИИ
Множество других организмов могут вызывать респираторные инфекции у кошек, включая некоторые вирусы птичьего и собачьего гриппа, которыми кошки могут заразиться от людей и собак соответственно.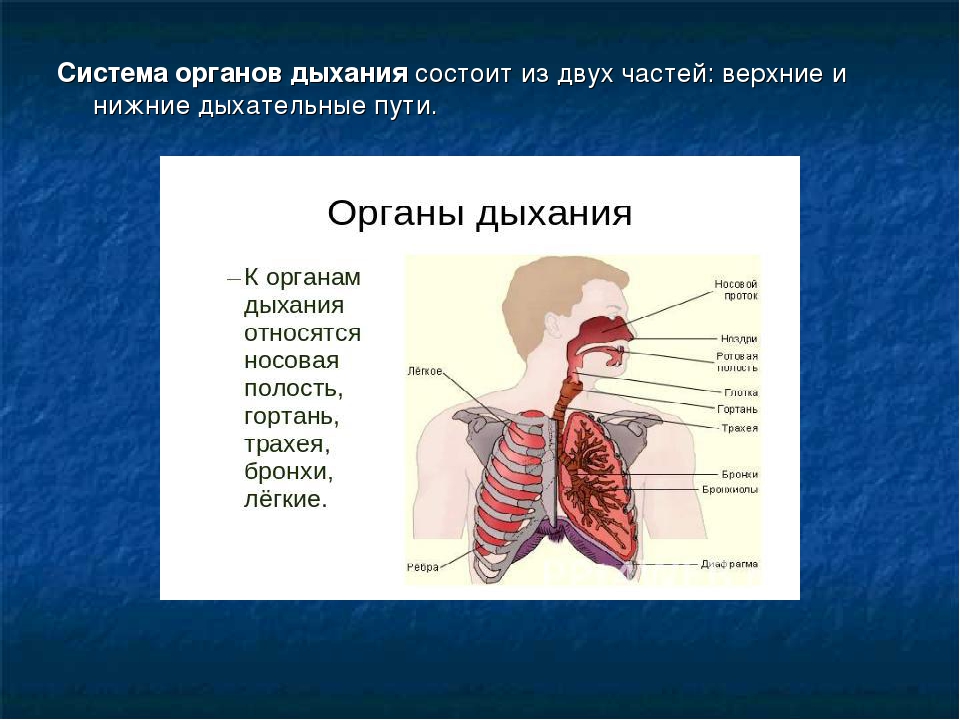 Птичий грипп также может передаваться от кошек человеку. Другие инфекционные организмы включают Yersinia pestis (причина «Великой чумы»), бактерия, обнаруживаемая в основном у грызунов на юго-западе США.S., который передается блохами и потенциально может передаваться людям; Toxoplasma gondii , простейшее, обнаруженное у многих кошек, которое может передаваться человеку; и Pasteurella multocida , нормальные бактерии респираторной системы кошек, которые могут вызывать вторичные инфекции.
Птичий грипп также может передаваться от кошек человеку. Другие инфекционные организмы включают Yersinia pestis (причина «Великой чумы»), бактерия, обнаруживаемая в основном у грызунов на юго-западе США.S., который передается блохами и потенциально может передаваться людям; Toxoplasma gondii , простейшее, обнаруженное у многих кошек, которое может передаваться человеку; и Pasteurella multocida , нормальные бактерии респираторной системы кошек, которые могут вызывать вторичные инфекции.
Обновлено июнь 2018 г.
Воспаление и инфекция верхних и нижних дыхательных путей: заболевание соединенных дыхательных путей?
Заболевания верхних дыхательных путей (от носа до голосовых связок) и нижних дыхательных путей (ниже голосовых связок) исторически считались отдельными анатомическими и гистологическими образованиями (патофизиология ринита отличается от патофизиологии астмы) и подпадает под две разные специализации. Что касается лечения (отоларингология верхних дыхательных путей, пульмонология нижних дыхательных путей).Теперь мы знаем, что, несмотря на разные аспекты клинического ведения этих двух регионов, существует единый дыхательный путь: заболевания, поражающие одну часть дыхательных путей, часто поражают другие части. Гипотеза об объединенном заболевании дыхательных путей (UAD), по сути, утверждает, что заболевания верхних и нижних дыхательных путей являются проявлением единого воспалительного процесса в дыхательных путях, и эта гипотеза получает поддержку из растущих доказательств системной связи между верхними и нижними органами. дыхательные пути. 1
Что касается лечения (отоларингология верхних дыхательных путей, пульмонология нижних дыхательных путей).Теперь мы знаем, что, несмотря на разные аспекты клинического ведения этих двух регионов, существует единый дыхательный путь: заболевания, поражающие одну часть дыхательных путей, часто поражают другие части. Гипотеза об объединенном заболевании дыхательных путей (UAD), по сути, утверждает, что заболевания верхних и нижних дыхательных путей являются проявлением единого воспалительного процесса в дыхательных путях, и эта гипотеза получает поддержку из растущих доказательств системной связи между верхними и нижними органами. дыхательные пути. 1
ГИПОТЕЗА
Гипотеза UAD утверждает, что любой болезненный процесс, затрагивающий верхние дыхательные пути, скорее всего, повлияет на нижние дыхательные пути, и наоборот, как прямым, так и косвенным образом.Следовательно, ринит и астма представляют собой проявления одного синдрома в двух отделах дыхательных путей.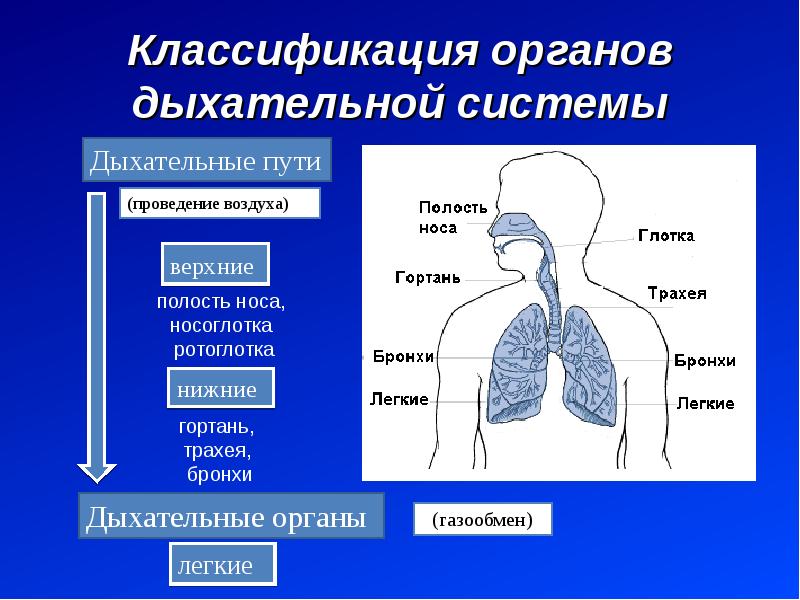 В нижней части спектра тяжести ринит может возникать самостоятельно; в среднем диапазоне может присутствовать ринит и гиперчувствительность дыхательных путей (AHR); в верхней части спектра могут присутствовать и ринит, и астма, при этом тяжесть каждого состояния отслеживается параллельно. 2,3
В нижней части спектра тяжести ринит может возникать самостоятельно; в среднем диапазоне может присутствовать ринит и гиперчувствительность дыхательных путей (AHR); в верхней части спектра могут присутствовать и ринит, и астма, при этом тяжесть каждого состояния отслеживается параллельно. 2,3
Проявления заболевания в верхних и нижних дыхательных путях могут быть связаны через системную воспалительную реакцию.Эта гипотеза верна не только для аллергических, но и для неаллергических проявлений. Было предложено несколько механизмов для объяснения взаимодействия между верхними и нижними дыхательными путями: наиболее вероятно, что локализованное воспаление дыхательных путей приводит к системному ответу с вовлечением костного мозга, что приводит к высвобождению клеток-предшественников, которые затем рекрутируются в участки ткани. 4,5 Несколько наблюдений подтверждают концепцию существования UAD вне чисто аллергического контекста. Например, инфекционное воспаление, возникающее как в верхних, так и в нижних дыхательных путях, часто связывают с прямым вирусным эффектом на обоих участках, но они также могут быть связаны косвенным образом. 1
1
Наличие более низкой AHR без симптомов клинической астмы было хорошо задокументировано в популяционных исследованиях, хотя взаимосвязь между AHR и воспалением сложна, и многие исследования не подтверждают четкую связь между ними.
Поскольку воспаление дыхательных путей занимает центральное место в концепции UAD, возможно, что верхние дыхательные пути не участвуют в изолированной, неастматической AHR. Эозинофильный бронхит, недавно выявленное состояние нижних дыхательных путей, связанное с постоянным кашлем, является примером воспаления нижних дыхательных путей без AHR, но пока что заболевание верхних дыхательных путей не исследовалось в связи с этим состоянием. 6
РАСПРОСТРАНЕНИЕ НА ПОДЪЕМЕ
Атопия, ринит и астма — все они показали рост распространенности во всем мире за последние десятилетия. 7 В серии популяционных исследований австралийских школьников распространенность сенной лихорадки увеличилась в период с 1982 по 2002 год с 9,1% до 38,4%, а распространенность текущей астмы (определяемой как недавнее свистящее дыхание и AHR) увеличилась с 4,5% до 11,3%. 8 Другие исследования показывают, что ринит является фактором риска более позднего развития астмы (отношение шансов, 2.59 до 11,0). 8,9 Анализ той же популяции показал, что наличие сенной лихорадки в возрасте от 8 до 10 лет является предиктором наличия тяжелой астмы в возрасте от 23 до 25 лет (отношение правдоподобия, 2,14; 95% ДИ 1,59–2,89). 10
8 Другие исследования показывают, что ринит является фактором риска более позднего развития астмы (отношение шансов, 2.59 до 11,0). 8,9 Анализ той же популяции показал, что наличие сенной лихорадки в возрасте от 8 до 10 лет является предиктором наличия тяжелой астмы в возрасте от 23 до 25 лет (отношение правдоподобия, 2,14; 95% ДИ 1,59–2,89). 10
Хорошо задокументировано, что аллергический ринит связан с увеличением AHR, даже если диагноз астмы отсутствует. 11 У людей, страдающих аллергическим ринитом, AHR присутствует как вне сезона пыльцы (от 11% до 73%), так и во время сезона пыльцы (50%). 1 Клинические исследования показывают, что от 80% до 100% пациентов с астмой страдают ринитом, а 50% пациентов с ринитом страдают астмой, и что как наличие, так и тяжесть ринита связаны с худшими исходами астмы. 1
Связь между астмой и синуситом известна давно. В недавнем исследовании у 100% пациентов с тяжелой астмой (требующих лечения стероидами) были аномальные пазухи при компьютерной томографии по сравнению с 77% пациентов с легкой и умеренной астмой. 12 Однако, возможно, наиболее прямые доказательства связи между ринитом, синуситом и астмой получены из исследований, которые показывают значительное улучшение симптомов астмы при надлежащем лечении синусита. 13
12 Однако, возможно, наиболее прямые доказательства связи между ринитом, синуситом и астмой получены из исследований, которые показывают значительное улучшение симптомов астмы при надлежащем лечении синусита. 13
ДВА ОТНОШЕНИЯ
Под общим термином UAD были предложены два сосуществующих отношения между верхними (носовыми) и нижними дыхательными путями: горизонтальное и вертикальное. Концепция горизонтальной взаимосвязи основана на доказательствах широкого спектра тяжести заболевания при UAD, при этом заболевание проявляется в разных частях дыхательных путей в зависимости от тяжести, например, при низкой степени тяжести только в области носа по сравнению с высокой степенью тяжести в области носа. одновременно верхние и нижние дыхательные пути при астме и рините.
Концепция вертикального отношения подразумевает, что события, происходящие в верхних дыхательных путях, могут отрицательно повлиять на то, что происходит в нижних дыхательных путях. Например, нос может действовать как кондиционер, нагревая и увлажняя воздух до того, как он достигнет нижних дыхательных путей, но, если нос заложен, этот процесс затрудняется. Мы также знаем, что пациенты с астмой, которые заболевают инфекцией носовых пазух, часто могут начать хрипеть. Эта тонкая и сложная взаимосвязь между верхними и нижними дыхательными путями, которая, скорее всего, хотя бы частично опосредована вегетативной нервной системой, еще недостаточно изучена.
Например, нос может действовать как кондиционер, нагревая и увлажняя воздух до того, как он достигнет нижних дыхательных путей, но, если нос заложен, этот процесс затрудняется. Мы также знаем, что пациенты с астмой, которые заболевают инфекцией носовых пазух, часто могут начать хрипеть. Эта тонкая и сложная взаимосвязь между верхними и нижними дыхательными путями, которая, скорее всего, хотя бы частично опосредована вегетативной нервной системой, еще недостаточно изучена.
В пользу идеи о горизонтальной и вертикальной взаимосвязи между верхними и нижними дыхательными путями является тот факт, что подавляющее большинство (> 80%) пациентов с астмой также страдают сопутствующим ринитом или риносинуситом. У пациентов с астмой ринит или риносинусит тяжелее, чем у пациентов без астмы. Часто у одного пациента несколько измеримых исходов ринита и астмы показывают тесную корреляцию. Пациенты с ринитом имеют более высокий риск развития астмы. У пациентов, у которых в носовые дыхательные пути введен аллерген, могут наблюдаться как функциональные, так и воспалительные изменения в нижних дыхательных путях. Исследования также показывают, что лечение назальных симптомов оказывает благотворное влияние на нижние дыхательные пути.
Исследования также показывают, что лечение назальных симптомов оказывает благотворное влияние на нижние дыхательные пути.
Эту взаимосвязь можно объяснить несколькими факторами: например, когда нос заложен, пациенты часто дышат через рот. Когда это происходит, нагревание, фильтрация и увлажнение вдыхаемого воздуха не происходит, как при дыхании через нос. При дыхании через рот в воздухе также может быть более высокая концентрация вдыхаемых твердых частиц и газообразных раздражителей.Во-вторых, пациенты с ринитом, которые имеют повышенную чувствительность к раздражителям, предположительно возникающим через сенсорные нервы в носовых оболочках, могут проявлять бронхоспазм через парасимпатические нервные пути. 14 Сенсорная стимуляция носовых дыхательных путей может также стимулировать повышенную реакцию бронхов через центральную нервную систему на рецепторы, фактически присутствующие в нижних дыхательных путях. Это явление называется бронхиальным рефлексом. Это подпадает под концепцию центральной сенсибилизации, впервые отмеченную исследователями, изучающими медицину боли.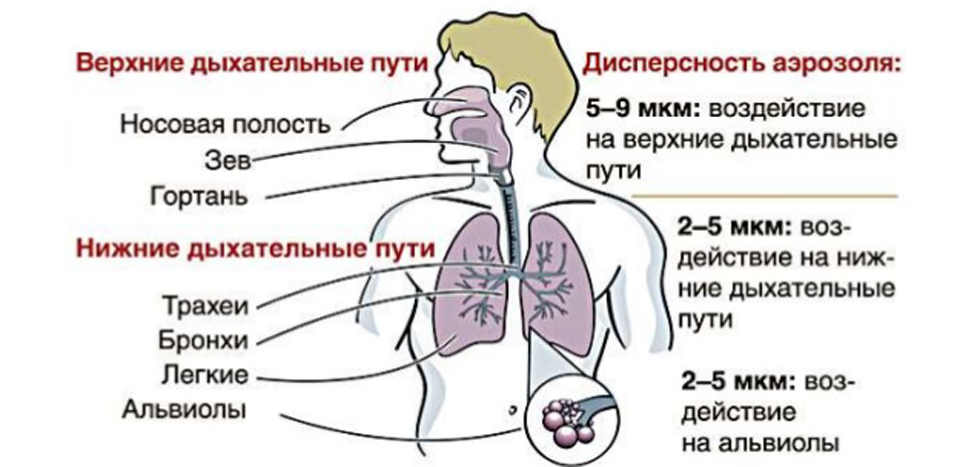 14
14
Воспаление верхних дыхательных путей может также распространяться системно и влиять на нижние дыхательные пути. Экспериментально это подтверждается. Например, было обнаружено, что интраназальное введение аллергена приводит к повышенной экспрессии молекул адгезии в легочной сосудистой сети и эозинофилии нижних дыхательных путей.
С точки зрения лечения следует выделить два основных аспекта:
- единство дыхательных путей и влияние носа на бронхи;
- факт, что и симптомы, и аллергическое воспаление должны быть мишенями для лечения.
СИНЕРГИЯ
Действительно, есть данные, свидетельствующие о том, что оптимальный контроль ринита оказывает положительное влияние на астму с точки зрения снижения реактивности бронхов во время естественного воздействия вызывающих аллергию аллергенов. Таким образом, одним из новых ключей к лечению UAD является свидетельство синергетического эффекта лекарств, используемых как при рините, так и при астме. Этот аспект актуален, поскольку позволит согласовать лечение, возможно, уменьшив дозировку каждого препарата. В конечном итоге это может привести к лучшему контролю над заболеванием (-ями) и меньшему количеству побочных эффектов. 15 Наличие стойкого воспаления дыхательных путей предполагает необходимость постоянного лечения, а не лечения по требованию. Исследования продемонстрировали снижение частоты обострений у пациентов с астмой, получавших лечение для контроля гиперчувствительности дыхательных путей или эозинофилии, по сравнению с пациентами, получавшими лечение только для контроля клинических параметров. 16,17 Имеются также данные о том, что гиперреактивность дыхательных путей продолжает улучшаться в ответ на длительную противовоспалительную терапию, подчеркивая важность продолжения регулярного контролирующего лечения даже после нормализации клинических конечных точек.
Этот аспект актуален, поскольку позволит согласовать лечение, возможно, уменьшив дозировку каждого препарата. В конечном итоге это может привести к лучшему контролю над заболеванием (-ями) и меньшему количеству побочных эффектов. 15 Наличие стойкого воспаления дыхательных путей предполагает необходимость постоянного лечения, а не лечения по требованию. Исследования продемонстрировали снижение частоты обострений у пациентов с астмой, получавших лечение для контроля гиперчувствительности дыхательных путей или эозинофилии, по сравнению с пациентами, получавшими лечение только для контроля клинических параметров. 16,17 Имеются также данные о том, что гиперреактивность дыхательных путей продолжает улучшаться в ответ на длительную противовоспалительную терапию, подчеркивая важность продолжения регулярного контролирующего лечения даже после нормализации клинических конечных точек.
Другое воспалительное заболевание нижних дыхательных путей, хроническая обструктивная болезнь легких (ХОБЛ), также может быть примером UAD.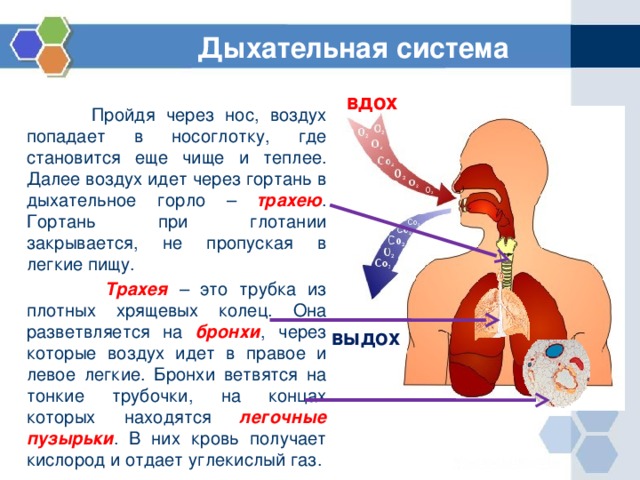 ХОБЛ связана с повышенным уровнем интраназального интерлейкина (ИЛ) -8, который коррелирует с уровнем мокроты, что указывает на сопутствующее воспаление верхних и нижних дыхательных путей. 18 При обострении ХОБЛ, наряду с пан-респираторной реакцией, имеется свидетельство системного ответа, определяемого по повышенным уровням в сыворотке крови ИЛ-6 и С-реактивного белка. Однако при преимущественно инфекционном стимуле сложнее отделить сайт-специфические эффекты провоцирующего агента от основных системных процессов. 19
ХОБЛ связана с повышенным уровнем интраназального интерлейкина (ИЛ) -8, который коррелирует с уровнем мокроты, что указывает на сопутствующее воспаление верхних и нижних дыхательных путей. 18 При обострении ХОБЛ, наряду с пан-респираторной реакцией, имеется свидетельство системного ответа, определяемого по повышенным уровням в сыворотке крови ИЛ-6 и С-реактивного белка. Однако при преимущественно инфекционном стимуле сложнее отделить сайт-специфические эффекты провоцирующего агента от основных системных процессов. 19
Наше традиционное понимание ХОБЛ сосредоточено на наличии хронической обструкции дыхательных путей и, соответственно, терапия в основном направлена на ее облегчение. Совсем недавно было продемонстрировано, что ограничение воздушного потока связано с аномальной воспалительной реакцией и что последняя, по-видимому, отвечает за специфические эффекты на мукоцилиарную функцию, структурные изменения дыхательных путей и паренхимы легких, а также внелегочные эффекты (системные эффекты ХОБЛ). , в том числе нарушения обмена веществ и воспаления, приводящие к сопутствующим состояниям). 20,21 Оптимальное терапевтическое воздействие на ХОБЛ зависит от четкого понимания точных механизмов этих сложных процессов и от ранней и правильной оценки тяжести заболевания.
, в том числе нарушения обмена веществ и воспаления, приводящие к сопутствующим состояниям). 20,21 Оптимальное терапевтическое воздействие на ХОБЛ зависит от четкого понимания точных механизмов этих сложных процессов и от ранней и правильной оценки тяжести заболевания.
В настоящее время сочетание фармакологического и нефармакологического подходов кажется наиболее эффективной стратегией противодействия этому многокомпонентному заболеванию. Что касается фармакотерапии, бронходилататоры и ингаляционные кортикостероиды продемонстрировали взаимодополняющие механизмы действия, нацеленные на разные стороны порочного цикла ХОБЛ: комбинация двух типов лекарств может воздействовать на несколько основных компонентов заболевания, включая ограничение воздушного потока, мукоцилиарный дисфункция и воспаление дыхательных путей. 22 Это приводит к улучшению нескольких клинических исходов, таких как одышка, обострения и качество жизни. Кроме того, поскольку ХОБЛ является прогрессирующим заболеванием, при котором функция легких со временем ухудшается, основной целью терапии является изменение его клинического течения, другими словами, замедление эволюции поражения легких до респираторной недостаточности и повышение выживаемости. Последние данные свидетельствуют о том, что соответствующая фармакологическая терапия может снизить долгосрочное снижение ОФВ1 у пациентов с ХОБЛ от умеренной до тяжелой, замедляя тем самым прогрессирование заболевания, и это имеет благоприятную тенденцию к выживаемости. 23, 24
Последние данные свидетельствуют о том, что соответствующая фармакологическая терапия может снизить долгосрочное снижение ОФВ1 у пациентов с ХОБЛ от умеренной до тяжелой, замедляя тем самым прогрессирование заболевания, и это имеет благоприятную тенденцию к выживаемости. 23, 24
ЗАКЛЮЧЕНИЕ
Текущий сдвиг в подходе к респираторным заболеваниям способствует гипотезе единого заболевания дыхательных путей, поддерживаемой растущими доказательствами системной связи между верхними и нижними дыхательными путями. Заболевания, поражающие одну часть дыхательных путей, часто поражают другие части. Гипотеза единого заболевания дыхательных путей, по сути, утверждает, что заболевание верхних и нижних дыхательных путей является проявлением одного воспалительного процесса в дыхательных путях, и единый диагностический подход к заболеванию верхних и нижних дыхательных путей составит прочную основу для общего терапевтического лечения .
Клаудио Ф. Доннер, доктор медицины, медицинский директор многопрофильной и реабилитационной амбулаторной клиники Mondo Medico, Боргоманеро (NO), Италия. Для получения дополнительной информации обращайтесь [адрес электронной почты защищен]
Для получения дополнительной информации обращайтесь [адрес электронной почты защищен]
Список литературы
- Corren J, Togias A, Bousquet J, eds. Биология легких в здоровье и болезнях . Том 181: Заболевания верхних и нижних дыхательных путей. Нью-Йорк: Марсель Деккер; 2003.
- Тогиас А. Ринит и астма: доказательства интеграции дыхательной системы. J Allergy Clin Immunol . 2003; 111: 1171-83.
- Риммер Дж., Рухно Дж. У. Ринит и астма: заболевание единых дыхательных путей. Med J Aust . 2006; 185: 565-71.
- Чанез П., Виньола А.М., Вик П. и др. Сравнение воспаления носа и бронхов у пациентов с астмой и контрольной группы. Am J Respir Crit Care Med . 1999; 159: 588-95.
- Вашье I, Виньола AM, Chiappara G и др. Воспалительные особенности слизистой оболочки носа у курильщиков с и без ХОБЛ. Грудь . 2004; 59: 303-7.
- Берри М.А., Харгадон Б., МакКенна С. и др. Наблюдательное исследование естественного течения эозинофильного бронхита. Clin Exp Allergy . 2005; 35: 598-601.
- Toelle BG, Ng K, Belousova E, Salome CM, Peat JK, Marks GB. Распространенность астмы и аллергии у школьников в Белмонте, Австралия: три поперечных исследования за 20 лет. BMJ . 2004; 328: 386-7.
- Guerra S, Sherrill DL, Martinez FD, Barbee RA.Ринит как независимый фактор риска развития астмы у взрослых. J Allergy Clin Immunol . 2002; 109: 419-25.
- Toelle BG, Xuan W, Peat JK, Marks GB. Факторы детства, предсказывающие астму в молодом взрослом возрасте. Eur Respir J . 2004; 23: 66-70.
- Bresciani M, Paradis L, Des Roches A и др. Риносинусит при тяжелой форме астмы. J Allergy Clin Immunol . 2001; 107: 73-80.
- Тоска MA, Косентино C, Паллестрини E, Калиго G, Миланезе М, Чипранди Дж.Улучшение клинических и иммунопатологических показателей у детей-астматиков, леченных по поводу сопутствующего хронического риносинусита. Ann Allergy Asthma Immunol . 2003; 91: 71-8.
- Greiff L, Andersson M, Svensson C и др. Эффекты перорального вдыхания будесонида при сезонном аллергическом рините. Eur Respir J . 1998; 11: 1268-73.
- Stelmach R, do Patrocínio T, Nunes M, Ribeiro M, Cukier A. Эффект лечения аллергического ринита кортикостероидами у пациентов с устойчивой астмой легкой и средней степени тяжести. Сундук . 2005; 128: 3140-7.
- Де Бенедетто М., Беллусси Л., Кассано П. и др. Консенсус-отчет по диагностике рино-бронхиального синдрома (РБС). Acta Otorhinolaryngol Ital . 2003; 23: 406-8.
- Passalacqua G, Ciprandi G, Canonica GW. Заболевание соединенных дыхательных путей: терапевтические аспекты. Грудь . 2000; 55 (Приложение 2): S26–7.
- Джаярам Л., Пиццичини М.М., Кук Р.Дж. и др. Определение лечения астмы путем мониторинга количества клеток мокроты: влияние на обострения. Eur Respir J . 2006; 27: 483-94.
- Сонт Дж. К., Виллемс Л. Н., Бел Э. Х., ван Крикен Дж. Х., Ванденбрук Дж. П., Стерк П. Дж.. Клинический контроль и гистопатологический исход астмы при использовании гиперчувствительности дыхательных путей в качестве дополнительного руководства к долгосрочному лечению. Исследовательская группа AMPUL. Am J Respir Crit Care Med . 1999; 159: 1043-51.
- Hurst JR, Wilkinson TM, Perera WR, Donaldson GC, Wedzicha JA. Взаимосвязь между бактериями, верхними и нижними дыхательными путями и системным воспалением при ХОБЛ. Сундук . 2005; 127: 1219-26.
- Hurst JR, Perera WR, Wilkinson TM, Donaldson GC, Wedzicha JA. Системное воспаление верхних и нижних дыхательных путей при обострении хронической обструктивной болезни легких. Am J Respir Crit Care Med . 2006; 173: 71-8.
- Agustí AG. ХОБЛ, многокомпонентное заболевание: значение для лечения. Респир Мед . 2005; 99: 670–82.
- Агусти А. Системные эффекты хронической обструктивной болезни легких. Что мы знаем и чего не знаем (но должны). Proc Am Thorac Soc . 2007. 4: 522–525.
- Cazzola M, Dahl R. Комбинированная ингаляционная терапия с бета2-агонистами длительного действия и кортикостероидами при стабильной ХОБЛ. Сундук . 2004. 126: 220–37.
- Калверли П.М., Андерсон Дж. А., Челли Б. и др. Факел следователи. Салметерол и флутиказона пропионат и выживаемость при хронической обструктивной болезни легких. N Engl J Med . 2007; 356: 775-89.
- Celli BR, Thomas NE, Anderson JA и др. Влияние фармакотерапии на скорость снижения функции легких при хронической обструктивной болезни легких: результаты исследования TORCH. Am J Respir Crit Care Med . 2008; 178: 332-8.
Верхние и нижние дыхательные пути [HAPP-L]
Верхние и нижние дыхательные пути [HAPP-L]
[Предыдущая дата] [Следующая дата] [Предыдущая тема] [Следующая цепочка] [Указатель даты] [Указатель темы]
Уважаемые HAPPsters,Используйте общие выражения «верхние дыхательные пути» и «нижние дыхательные пути».
тракт "имеют какое-либо точное анатомическое значение? За последние годы я видел
эти выражения используются очень широко.я видел
«верхние дыхательные пути» означает носовую полость и носоглотку.
только (так это определяется в словаре Merriam Webster Collegiate Dictionary),
все, вплоть до киля или главных бронхов, все, кроме
легкие, и как синоним всего проводящего отдела (т. е. нижнего
дыхательные пути, начиная с респираторных бронхиол).Термины URT / LRT не встречаются в Dorland's, Stedman's, Taber's или
Медицинские словари Гулда, в «Анатомии Грея», в «Мур и Далли» или в любых других
анатомических атласов, которые я проверил (Грант, Роэн, Клементе, Неттер,
Видик, Бассетт, Макминн, Фенис...). Мне кажется, это очень
неофициальное, неточное выражение. У меня было несколько рецензентов, которые были очень
настойчиво относятся к тому или иному определению, но они не согласны с каждым
другое, и я не могу найти окончательного подтверждения чьему-либо определению -
ничто не указывает на то, что это вопрос личного мнения.Мое собственное мнение, при отсутствии чего-либо окончательного, заключается в том, что наиболее
разумная граница между URT и LRT (если имеет смысл использовать эти
выражений вообще) находится примерно на уровне голосовой щели.Это близко к
степень, которую можно увидеть без эндоскопа, поэтому эта разделительная линия
казалось бы, клинически полезным выражением, и физиологически это
точка, где задний мукоцилиарный отток из носовой полости и
глотка встречается с передним оттоком от трахеи.есть идеи? А еще лучше, какие-нибудь исчерпывающие цитаты из литературы?
Кен
=========== ВЕБ-САЙТ HAPS НА http://www.hapsweb.org ======
**** Отписаться****
отправьте электронное письмо на адрес [email protected]
В ТЕЛЕ сообщения в начале
первая строка помещает ТОЛЬКО одно слово UNSUBSCRIBE
-------------------------------------------------- -
Отправленная почта является обязанностью
оригинальный автор.HAPS и Imperial Valley College, попечители,
Администрация, факультет и т.


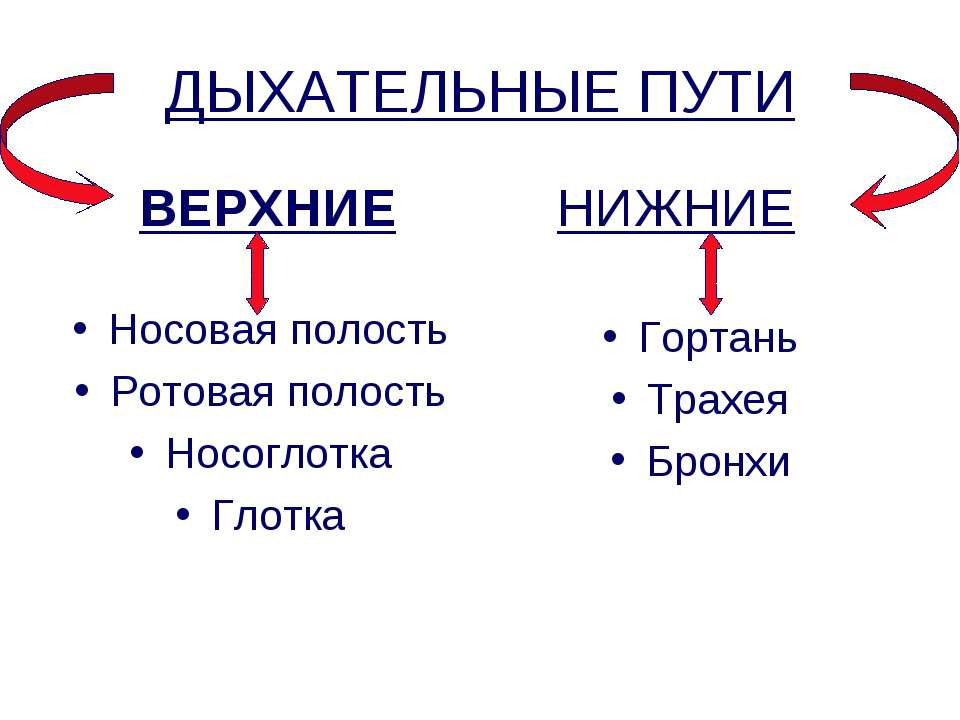 Эти статьи будет интересно читать тем, кто планирует сложное стоматологическое лечение. Текст снабжен комментариями врачей «Диал-Дент» для разъяснения некоторых моментов. Комментарии выделены шрифтом.
Эти статьи будет интересно читать тем, кто планирует сложное стоматологическое лечение. Текст снабжен комментариями врачей «Диал-Дент» для разъяснения некоторых моментов. Комментарии выделены шрифтом. Two Different Treatment Philosophies. Rondeau Seminars, 2010
Two Different Treatment Philosophies. Rondeau Seminars, 2010 J Lryngol CM 1975 Jun;89(6):601-14.s
J Lryngol CM 1975 Jun;89(6):601-14.s