Обструктивная уропатия — Патология мочеполовой системы
Применение методов визуализации направлено на выявление обструкции и определение ее уровня. Выбор и последовательность методов зависят от клинической картины заболевания.
УЗИ брюшной полости – первоочередной метод исследования у большинства пациентов, за исключением страдающих заболеваниями уретры, поскольку позволяет избежать потенциальных аллергических и токсических осложнений внутривенного введения рентген-контрастных веществ и оценить атрофические изменения паренхимы почек. При УЗИ можно диагностировать гидронефроз. Если принимают во внимание самые минимальные диагностические критерии (визуализация ЧЛС), частота ложноположительных результатов составляет 25%. Также могут быть ложноотрицательные результаты при отсутствии гидронефроза на ранней стадии обструкции (в первые несколько дней), или при умеренной обструкции, ретроперитонеальном фиброзе, опухолевом сдавлении ЧЛС, из-за которого не происходит расширения мочеточника.
КТ является чувствительным методом диагностики обструктивной нефропатии и применяется в случае, когда невозможно выявить обструкцию с помощью УЗИ или внутривенной урографии. МСКТ – метод выбора для диагностики обструкции вследствие камня мочеточника. КТ урография выполняется с контрастированием или без контрастирования и особенно полезна для оценки гематурии. Истончение паренхимы почек – признак хронической обструкции.
Дупплексная допплеровская ультрасонография зачастую может выявить одностороннюю обструктивную уропатию в первые несколько дней острой обструкции, еще до расширения чашечно-лоханочной системы, путем определения повышенного резистивного индекса (который отражает повышенное почечное сосудистое сопротивление) в пораженной почке. Это исследование затруднено при ожирении, а при двусторонней обструкции его результаты трудно отличить от изменений при первичном двустороннем почечном заболевании.
Экскреторная урография (контрастная урография, внутривенная пиелография [ВПГ], внутивенная урография [ВВУ] стала применяться значительно реже с внедрением в практику КТ и МРТ с контрастированием или без). Однако если по данным КТ не удается определить уровень обструктивной уропатии и при подозрении на наличие камней, некротизированных почечных сосочков или кровяного сгустка в мочевых путях, что может быть причиной острой обструктивной уропатии, может быть показано проведение экскреторной урографии или ретроградной пиелографии.
Однако если по данным КТ не удается определить уровень обструктивной уропатии и при подозрении на наличие камней, некротизированных почечных сосочков или кровяного сгустка в мочевых путях, что может быть причиной острой обструктивной уропатии, может быть показано проведение экскреторной урографии или ретроградной пиелографии.
Антеградная или ретроградная пиелография предпочтительнее исследований с внутрисосудистым введением контраста у пациентов с азотемией. Антеградное исследование выполняют после чрескожной пункционной нефростомии, ретроградное – через цистоскоп. Пациентов с интермиттирующей обструкцией необходимо обследовать во время обострения, иначе можно не найти обструкцию.
Радионуклидное сканирование также требует определенной сохранности функции почек, однако оно позволяет выявить обструкцию без введения контрастных препаратов. Если почка оценивается как нефункционирующая, радионуклидное сканирование может помочь определить перфузию и выявить функциональную паренхимы почек. Его в основном применяют в виде «диуретической ренографии» для оценки степени нарушения пассажа мочи при отсутствии четко видимой обструкции.
Его в основном применяют в виде «диуретической ренографии» для оценки степени нарушения пассажа мочи при отсутствии четко видимой обструкции.
МРТ с контрастированием или без него может быть применено, когда важно избежать ионизирующего излучения (например, у маленьких детей или беременных женщин). Однако, это исследование менее точно, чем КТ, особенно для визуализации камней.
Лечение обструкции мочевыводящих путей в Израиле
Специалисты урологических отделений медицинских клиник Израиля предлагают на сегодняшний день последние инновационные техники лечения целого ряда урологических проблем. Применение малоинвазивных методов лечения, персонализированный подход и высокий уровень профессиональной подготовки врачей достигать высокого процента излечения пациентов с заболеваниями почек и различными патологиями мочевой системы человека, и их последствиями.
Обструкция (непроходимость) мочевыводящих путей может быть результатом множества различных заболеваний, и быть одной из причин почечной недостаточности. Последствия почечной недостаточности будут зависеть от характера обструкции, ее тяжести, и продолжительности процесса. Именно поэтому израильские урологи рекомендуют не откладывать лечение непроходимости мочевыводящих путей на долгий срок, и при появлении первых же признаков обратиться в медицинское учреждение.
Последствия почечной недостаточности будут зависеть от характера обструкции, ее тяжести, и продолжительности процесса. Именно поэтому израильские урологи рекомендуют не откладывать лечение непроходимости мочевыводящих путей на долгий срок, и при появлении первых же признаков обратиться в медицинское учреждение.
Лечение обструкции мочевыводящих путей с D.A.R. Medical
Медицинский центр D.R.A. Medical сотрудничает с лучшими специалистами-урологами страны. Мы представляем услуги частной медицины Израиля, уровень которой известен во всем мире. Урологи, работающие с нами, имеют огромный практический опыт при проведении лечения различных патологий урологической системы организма, в том числе и обструкции мочевыводящих путей. Все наши специалисты имеют научные степени, являются авторами современных инновационных разработок в области урологии. Все они занимают должности заведующих профильных отделений, или подразделений урологии в крупных государственных больницах Израиля.
Коллектив врачей, который занимается лечением непроходимости мочевыводящих путей в D. R.A. Medical Центре:
R.A. Medical Центре:
- Уролог-хирург профессор Офер Натив – заведующий отделением урологии больницы «Бней-Цион», адъюкт-профессор урологии медицинского факультета Техниона
- Уролог-хирург, профессор Хаим Мацкин – заведующий отделением уроонкологии медицинского центра «Ихилов»
- Уролог-хирург, профессор Шимон Меретик – заведующий отделения урологии медицинского центра «Рамбам»
Диагностика и лечение урологических заболеваний, в том числе и непроходимости мочевыводящих путей, проводятся на базе крупнейших медицинских клиник Израиля. Лечение заболевания основывается на высокоточной диагностике, проводимой на самом современном медицинском оборудовании. Все требуемые диагностические и лечебные процедуры проводятся под одной крышей, и не требуют от пациентов поисков специалистов и места проведения обследований.
Диагностика обструкции мочевыводящих путей в Израиле
При обследовании пациентов с подозрением на непроходимость мочевого пузыря в Израиле предпочтение отдается малоинвазивным методикам, которые обладают высокой чувствительностью. Окончательный диагноз выносится только после получения результатов всех анализов. Диагностика обструкции мочевого пузыря в Израиле будет включать лабораторные анализы крови и мочи, и методы визуальной диагностики.
Окончательный диагноз выносится только после получения результатов всех анализов. Диагностика обструкции мочевого пузыря в Израиле будет включать лабораторные анализы крови и мочи, и методы визуальной диагностики.
Анализы крови и мочи – позволяют провести первичную оценку функций почек идентифицировать возможные инфекции.
Диагностический имиджинг — визуализация внутренних органов имеет решающее значение при диагностике обструкции мочевыводящих путей. Ультразвуковое обследование проводится для получения изображения органов тазовой области и почек. Это помогает определить, где произошло блокирование мочевых каналов и где скапливается моча. Если врач обнаруживает возможную аномалию, которая требует дальнейшего изучения, могут потребоваться дополнительные процедуры, такие как рентгеноскопическое исследование и/или компьютерная томография.
Стоимость диагностического обследования блокированных мочевыводящих путей включает:
- Лабораторные анализы (общий анализ крови + анализ мочи) – $ 685
- УЗИ мочевых путей — $ 470
- КТ (по рекомендации врача) – $ 630
- Консультация специалиста-уролога – $ 550 — 650
Как пройти диагностику обструкции мочевыводящих путей в D.
 R.A. Medical Центре
R.A. Medical Центре
Позвоните нам по телефону: +972 (77) 4450-480
Или заполните форму — Подать заявку на лечение.
Наш консультант в короткие сроки свяжется с Вами.
Лечение непроходимости мочевыводящих путей в Израиле
После получения результатов диагностического обследования специалистом назначается наиболее оптимальная форма лечения. При легкой форме протекания заболевания может быть применено медикаментозное лечение анальгетиками для снятия болевых симптомов, и назначен курс антибиотиков. Профилактический курс антибиотиков может быть предписан пациентам с частичной обструкцией неинфекционного характера до завершения полной диагностики.
Хирургические методы лечения обструкции мочевыводящих путей в Израиле часто являются необходимостью, в особенности, если обструкция вызвана появлением новообразования, такого как опухоль или полип. В этом случае только оперативное вмешательство может восстановить нормальную работу мочевыводящих путей.
К методам хирургического вмешательства относятся:
- Введение через уретру или брюшную стенку специального катетера, достигающего мочевого пузыря
- Проведение стентирования мочеточника или почек.
 Стент представляет собой сетчатую трубку на металлическом каркасе, которая открывается внутри блокированной области
Стент представляет собой сетчатую трубку на металлическом каркасе, которая открывается внутри блокированной области
Обструкция мочевыводящих путей: общая информация
Обструкция (блокирование) мочевыводящих путей происходит при появлении препятствий для нормального тока мочи. Некоторые части мочевыводящих путей поражаются чаще, чем другие, но, тем не менее, непроходимость может возникнуть в любом месте мочевыводящего тракта, от собирательного канальца до уретры. В группе риска находятся, прежде всего, женщины с заболеваниями тазовых опухолей, мужчины старшего возраста с заболеваниями простаты, больные с диабетом, с воспалениями брюшного пространства, камнях в почках.
Патология может развиться как у мужчин, так и у женщин, но чаще всего встречается у детей и престарелых пациентов.
Симптомы
Клинические проявления существенно различаются в зависимости от места и характера обструкции. Симптомы, перечисленные ниже, относятся к двум основным видам обструкции мочевых путей.
Обструкция верхних мочевых путей: боли в боку различного характера (тупая, острая и т.д.) и интенсивности (от терпимой до непереносимой) с одной или обеих сторон тела; беспокойное поведение пациента; тошнота и рвота; лихорадочное состояние; почки увеличены и чувствительны при пальпации. Хроническая обструкция верхней части мочевыводящих путей часто может протекать без симптомов.
Обструкция нижних мочевых путей: боли в нижней части живота; частые позывы к мочеиспусканию; ощущение, что мочевой пузырь не опорожняется полностью; присутствие крови в моче; учащенные позывы к мочеиспусканию в ночное время.
Обструкция выходного отверстия мочевого пузыря — Bladder outlet obstruction
| Обструкция выходного отверстия мочевого пузыря | |
|---|---|
| Другие имена | БОО, закупорка выходного отверстия мочевого пузыря, инфравезикальная непроходимость мочевого пузыря, обструктивная уропатия |
Обструкция выходного отверстия мочевого пузыря (или обструктивная уропатия ) возникает, когда моча не может вытекать из почек через мочеточники и из мочевого пузыря через уретру . Уменьшение оттока мочи приводит к отеку мочевыводящих путей, который называется гидронефрозом . Этот процесс снижения потока мочи через мочевыводящие пути может начаться уже во время внутриутробной жизни и препятствует нормальному развитию почек и мочи плода. Низкий уровень мочи плода приводит к низкому уровню амниотической жидкости и неполному созреванию легких.. Дети старшего возраста и взрослые также могут испытывать обструкцию выходного отверстия мочевого пузыря; однако этот процесс обычно обратим и не связан с таким количеством неблагоприятных исходов, как у младенцев с врожденной обструкцией выходного отверстия мочевого пузыря.
Уменьшение оттока мочи приводит к отеку мочевыводящих путей, который называется гидронефрозом . Этот процесс снижения потока мочи через мочевыводящие пути может начаться уже во время внутриутробной жизни и препятствует нормальному развитию почек и мочи плода. Низкий уровень мочи плода приводит к низкому уровню амниотической жидкости и неполному созреванию легких.. Дети старшего возраста и взрослые также могут испытывать обструкцию выходного отверстия мочевого пузыря; однако этот процесс обычно обратим и не связан с таким количеством неблагоприятных исходов, как у младенцев с врожденной обструкцией выходного отверстия мочевого пузыря.
Причины
Обструкция выходного отверстия мочевого пузыря классифицируется в зависимости от того, где по ходу мочевыводящих путей возникает обструкция, включая обструкцию верхних и нижних мочевых путей. В зависимости от местоположения обструкции могут быть задействованы одна или обе стороны мочевыводящих путей. Примерно в 50% случаев врожденного гидронефроза причина неизвестна. Во многих случаях обструкция мочевыводящих путей внутриутробно приводит к той или иной форме CAKUT, упомянутой выше.
Во многих случаях обструкция мочевыводящих путей внутриутробно приводит к той или иной форме CAKUT, упомянутой выше.
Обструкция верхних мочевых путей
Обструкция верхних мочевых путей включает почечную лоханку и верхние мочеточники.
Обструкция лоханочно-мочеточникового перехода
Обструкция лоханочно-мочеточникового перехода (обструкция UPJ) — это обструкция на уровне мочеточника и почечной лоханки. Это наиболее частая причина гидронефроза, обнаруживаемая в утробе матери, и наиболее частая аномалия, обнаруживаемая при пренатальном УЗИ. Это происходит примерно у 1 из каждых 1500 живорождений, чаще всего встречается у мужчин, поражает левый мочеточник в два раза чаще, чем правый. Обструкция UPJ в большинстве случаев носит временный характер.
Обструкция нижних мочевыводящих путей
Обструкция нижних мочевых путей затрагивает нижние мочеточники, мочевой пузырь и уретру.
Обструкция уретеровезикулярного перехода
Обструкция уретеровезикулярного соединения (обструкция UVJ) — это обструкция на уровне мочеточника и мочевого пузыря. На его долю приходится 20% случаев выявления внутриутробного гидронефроза. Он также чаще всего встречается у мужчин и затрагивает обе стороны мочевыводящих путей примерно в 25% случаев.
На его долю приходится 20% случаев выявления внутриутробного гидронефроза. Он также чаще всего встречается у мужчин и затрагивает обе стороны мочевыводящих путей примерно в 25% случаев.
Клапаны задней уретры
Клапаны задней уретры (PUV) — это обструкция на уровне уретры. Это происходит примерно у 1 из каждых 5000–8000 живорождений и встречается только у мужчин. Поскольку ПУВ всегда поражает обе стороны мочевыводящих путей, пациенты с клапанами задней уретры подвергаются наибольшему риску развития хронического заболевания почек и терминальной стадии почечной недостаточности из-за обструктивной уропатии.
Уретероцеле
Уретероцеле является кистозной дилатацией конца мочеточника , которые могут возникнуть в мочевом пузыре и / или в мочеиспускательном канале. Это происходит примерно у 1 из 5000 живорождений, чаще всего у женщин и примерно в половине случаев поражаются оба мочевыводящих пути.
Стеноз уретры
Стеноз уретры — это сужение уретры, которое препятствует выходу мочи из мочевого пузыря.
Диагностика
Пренатальная диагностика
Обструкцию выходного отверстия мочевого пузыря можно определить при обычном пренатальном ультразвуковом исследовании по расширению мочевыводящих путей плода и снижению уровня околоплодных вод. Если во время беременности есть подозрение на расширение мочевыводящих путей плода, после рождения следует провести ультразвуковое исследование почек и мочевого пузыря ребенка.
Постнатальная диагностика
Если у пациентов не диагностировано расширение их мочевыводящих путей с помощью УЗИ в утробе матери, после рождения у них могут появиться расплывчатые симптомы, такие как боль в животе, кровь в моче или инфекция мочевыводящих путей.
Сопутствующие синдромы
Если у пациентов есть другие врожденные аномалии, их обструкцию выходного отверстия мочевого пузыря можно распознать во время обследования на предмет связанных с ними синдромов. Например, ассоциация VACTERL представляет собой совокупность врожденных аномалий, включая дефекты позвоночника, анального канала, сердца, трахеопищеводства, почек и конечностей. Синдром чернослива живота (или синдром Игла-Барретта) — еще одна группа врожденных заболеваний, поражающих почки и включающих в себя отсутствие мускулатуры брюшной стенки, серьезные аномалии мочевыводящих путей и двусторонние неопущенные яички.
Синдром чернослива живота (или синдром Игла-Барретта) — еще одна группа врожденных заболеваний, поражающих почки и включающих в себя отсутствие мускулатуры брюшной стенки, серьезные аномалии мочевыводящих путей и двусторонние неопущенные яички.
Кризис Дитля
Пациенты с недиагностированной обструкцией лоханочно-мочеточникового перехода могут испытывать боль в животе или в боку после повышенного потребления жидкости, когда их мочевой пузырь полон или когда они тренируются.
Терминология
Обструкция шейки мочевого пузыря — это состояние, при котором шейка мочевого пузыря не открывается достаточно во время мочеиспускания .
Врожденные аномалии почек и мочевыводящих путей (CAKUT)
Обструкция выходного отверстия мочевого пузыря входит в спектр врожденных аномалий почек и мочевыводящих путей (CAKUT). CAKUT — наиболее частая причина врожденных дефектов, встречающаяся у 1 из 1000 живорождений, и составляет примерно половину всех случаев хронической болезни почек и терминальной стадии почечной недостаточности у детей. CAKUT можно классифицировать по степени и типу порока развития следующим образом:
CAKUT можно классифицировать по степени и типу порока развития следующим образом:
Аплазия
Аплазия — это врожденное отсутствие почечной ткани.
Простая гипоплазия
Почки малы для возраста, но имеют нормальную структуру почек. Это приводит к уменьшению количества нефронов , или функциональных единиц почек.
Дисплазия
Пороки развития почек или мочевого пузыря. Диспластическая почка обычно мала для возраста и может содержать кисты. Поликистозные диспластические почки являются крайним примером почечной дисплазии.
Изолированное расширение собирательного протока
Расширение почечной лоханки, мочеточников или обоих. Также называется гидронефрозом .
Аномалии положения
Неправильное расположение почек и мочеточников , включая подковообразную почку и внематочные мочеточники.
Смотрите также
Ссылки
внешние ссылки
Лутков Алексей — Гидронефроз или обструкция лоханочно-мочеточникового сегмента
Добро пожаловать на сайт доктора Луткова Алексея
+7(929)262-71-37
drlutkov@mail. ru
ru
Гидронефроз у новорожденных детей, что это?
Гидронефроз — стабильное расширение полостной системы (чашки, лоханка) связанное с нарушением оттока мочи и ведущее к снижению функции почки.
Как часто у детей встречается гидронефроз?
Обструкция лоханочно-мочеточникового сегмента (ЛМС или ПУС) — самый частый порок развития мочеточников. У мальчиков он встречается чаще, чем у девочек в соотношении 5:2, при одностороннем поражении чаще локализуется слева, так же в соотношении 5:2. Описаны семейные случаи гидронефроза, тип наследования этой патологии не известен.
Причины возникновения гидронефроза.
Стеноз ЛМС — явление не редкое, но гораздо чаще наблюдается истончение стенки и недоразвитие проксимального отдела мочеточника. Это возможно ведет к функциональному, а затем и к органическому нарушению оттока мочи из почечной лоханки.
Нередко, по нашим наблюдениям, отмечается высокое отхождение мочеточника от почечной лоханки и конфликт проксимального отдела мочеточника с добавочной артерией, питающей нижний полюс почки.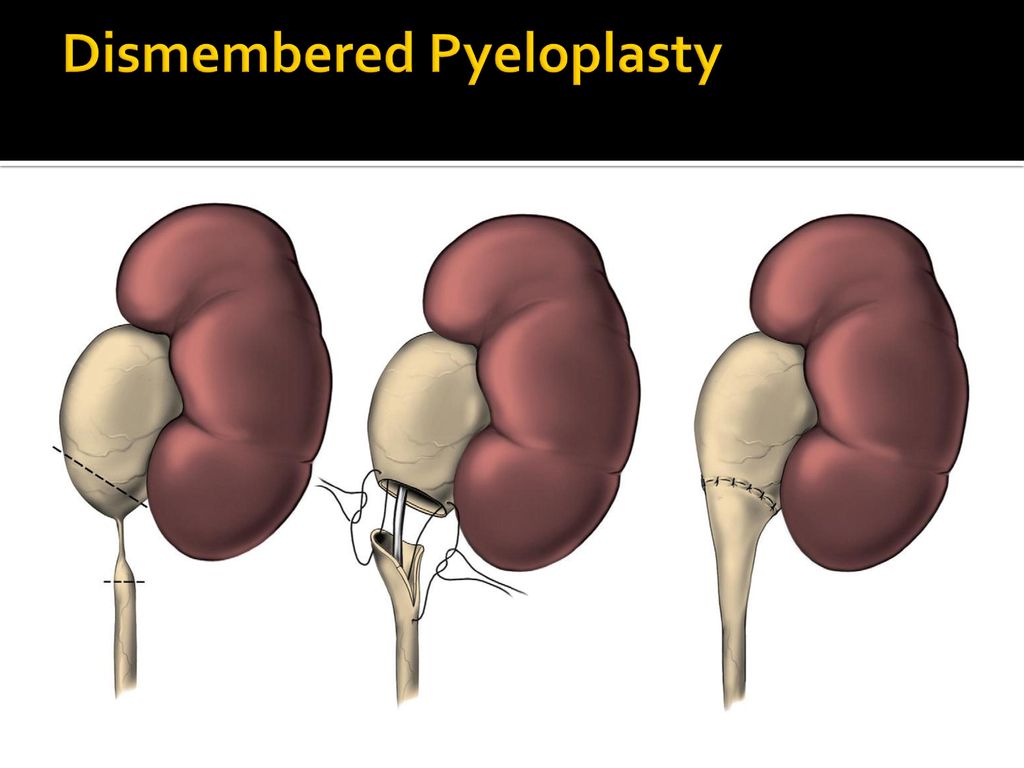
Стенка чашечек, лоханки и мочеточника имеет идентичное строение, так как состоит продольного внутреннего и циркулярного наружного слоев гладкой мускулатуры. Сила перистальтических сокращений гладких мышц верхних мочевых путей не велика и координируется парасимпатической нервной системой. В норме, внутрилоханочное давление близко к нулю. Повышение давления при обструкции или рефлюксе приводит к расширению почечных чашечек и лоханки. Выраженность гидронефроза зависит от длительности, тяжести и уровня обструкции. Чем выше уровень обструкции, тем больше повреждается почка. Так, например, обструкция в области пузырно-мочеточникового сегмента при уретерогидронефрозе и обструкция в области ПУС имеет неравнозначное повреждающее воздействие на паренхиму почки. Значение имеет и строение почечной лоханки. Так при внепочечном расположении лоханка легко растягивается, почечные чашечки и паренхима повреждается в меньшей степени.
Гидронефроз начинается с расширения почечных чашечек. В норме форма чашечек вогнутая, но повышение внутрилоханочного давления приводит к уплощению и округлению почечных чашечек. Паренхима, расположенная между чашечками повреждается меньше и является тем резервом, из которого при восстановлении оттока мочи происходит регенерация почечной ткани.
В норме форма чашечек вогнутая, но повышение внутрилоханочного давления приводит к уплощению и округлению почечных чашечек. Паренхима, расположенная между чашечками повреждается меньше и является тем резервом, из которого при восстановлении оттока мочи происходит регенерация почечной ткани.
Атрофия почечной ткани при гидронефрозе обусловлена двумя факторами: повышенное давление передается на собирательные трубочки и почечные канальцы. Они расширяются и в итоге атрофируются. Во вторых, атрофия обусловлена ишемией в результате нарушения кровотока в дуговых артериях. Они легко сдавливаются при повышении внутрилоханочного давления. При гистологическом исследовании резецированного ПУС на ряду c признаками хронического воспаления обнаруживают уменьшение числа нервных элементов.
Важно помнить, что расширение чашечно-лоханочной системы может быть не связано с обструкцией мочевых путей (пиелоэктазия), а иметь функциональный характер. Наиболее часто, пиелоэктазия, обусловленная функциональными причинами, наблюдается у детей в возрасте до одного года и не требует оперативной коррекции. Чтобы подтвердить диагноз гидронефроз, обусловленного органической обструкцией в области ПУС (лоханочно-мочеточникового сегмента), проводят сцинтиграфию почек после введения диуретика и пробу Уитакера.
Чтобы подтвердить диагноз гидронефроз, обусловленного органической обструкцией в области ПУС (лоханочно-мочеточникового сегмента), проводят сцинтиграфию почек после введения диуретика и пробу Уитакера.
Атрофия почечной паренхимы при гидронефрозе имеет особенности, заключается это в том, что почка, даже при полной обструкции продолжает выделять мочу. При полной обструкции в области ЛМС, через почечные канальцы в лимфатическую систему всасываются растворимые вещества и вода. Давление в лоханки таким образом снижается (менее 6 мм рт ст) и клубочковая фильтрация возобновляется. Замечено, что при одностороннем гидронефрозе функция почки снижается быстрее, чем при двустороннем поражении той же выраженности. По мере нарастания гидронефроза, здоровая почка больше увеличивается (гипертрофируется). В эксперименте показано, что функция почки может восстановиться, даже после четырех недель полной обструкции. Но между тем доказано, что необратимые изменения в паренхиме почки могут развиться и после 7 дней обструкции. Особенно сложно оценить вероятность восстановления функции почки при частичной обструкции как это чаще всего бывает в случае врожденных аномалий (обструктивный уретерогидронефроз, гидронефроз). Установлено, что при одностороннем гидронефрозе, функция второй, здоровой почки возрастает в полтора-два раза; соответственно увеличивается и объем лоханки здоровой почки. Это важно учитывать для того, чтобы не выполнить ненужного пластического оперативного пособия на здоровой почке.
Особенно сложно оценить вероятность восстановления функции почки при частичной обструкции как это чаще всего бывает в случае врожденных аномалий (обструктивный уретерогидронефроз, гидронефроз). Установлено, что при одностороннем гидронефрозе, функция второй, здоровой почки возрастает в полтора-два раза; соответственно увеличивается и объем лоханки здоровой почки. Это важно учитывать для того, чтобы не выполнить ненужного пластического оперативного пособия на здоровой почке.
Диагностика гидронефроза у детей.
Клиническая картина зависит от возраста, в котором обнаружен порок. Часть пациентов отмечает болевой синдром, боли без четкой локализации, чаще отмечаются в области живота в виде давления. У детей такие боли часто путают с нарушением желудочно-кишечного тракта. При несвоевременной постановке диагноза, интенсивность боли снижается в виду гибели почечной паренхимы и снижения давления в полости почки. Обструкция, вызванная добавочным нижнеполярным сосудом чаше всего, по нашим наблюдениям, вызывает подобные жалобы. Так как развивается несколько позднее и в раннем детском возрасте практически не диагностируется. По мере прогрессирования и, в особенности при присоединении пиелонефрита, клиническая картина становиться яркой. Появляются интенсивные приступообразные боли в поясничной области, лихорадка. При назначении мочегонных препаратов или инфузионной терапии болевой симптом усиливается. Многие возбудители инфекции мочевых путей (Proteus, Staphylococcus) секретируют уреазу и подщелачивают мочу, щелочная среда способствует образованию камней.
Так как развивается несколько позднее и в раннем детском возрасте практически не диагностируется. По мере прогрессирования и, в особенности при присоединении пиелонефрита, клиническая картина становиться яркой. Появляются интенсивные приступообразные боли в поясничной области, лихорадка. При назначении мочегонных препаратов или инфузионной терапии болевой симптом усиливается. Многие возбудители инфекции мочевых путей (Proteus, Staphylococcus) секретируют уреазу и подщелачивают мочу, щелочная среда способствует образованию камней.
Какие методы диагностики используются для выявления гидронефроза?
Первым и самым эффективным методом диагностики, применяемым еще пренатально, является ультразвуковое исследование. Метод безвреден и является оптимальным для скрининга нарушений уродинамики. Ультразвуковое исследование (УЗИ) позволяет определять нарушение уродинамики плода уже на втором пренатальном скрининговом исследовании. Это способствует раннему выявлению гидронефроза и позволяет выработать правильную тактику ведения пациентов с обструктивной уропатией. Метод УЗИ является эффективным и в период новорожденности во время обследования по поводу гидронефроза и в последующем после проведения оперативной коррекции он позволяет отслеживать результат проведенного лечения. Разработаны методы оценки степени обструкции по данным Ультразвукового исследования с использованием диуретика (фуросемид). Этот метод на ряду с изотопным (нефросцинтиграфия), позволяет правильно поставить показания для оперативного лечения и избегнуть ненужного оперативного лечения при отсутствии органической преграды (обструкции) к оттоку мочи из почечной лоханки.
Метод УЗИ является эффективным и в период новорожденности во время обследования по поводу гидронефроза и в последующем после проведения оперативной коррекции он позволяет отслеживать результат проведенного лечения. Разработаны методы оценки степени обструкции по данным Ультразвукового исследования с использованием диуретика (фуросемид). Этот метод на ряду с изотопным (нефросцинтиграфия), позволяет правильно поставить показания для оперативного лечения и избегнуть ненужного оперативного лечения при отсутствии органической преграды (обструкции) к оттоку мочи из почечной лоханки.
Помимо ультразвукового метода, используется радиоизотопная диагностика (статическая нефросцинтиграфия и динамическая нефросцинтиграфия).
При обструкции мочевых путей изотоп плохо захватывается почкой, медленно проходит паренхиму и дольше чем в норме, задерживается в чашечно — лоханочной системе. При сомнениях в органической обструкции можно выполнить пробу с диуретиком.
Не потеряла свою актуальность экскреторная урография. Данный метод обследования при гидронефрозе, наглядно демонстрирует степень расширения полостной системы почки, деформацию ее чашечек в результате склеротических процессов, поддерживаемых хроническим пиелонефритом. Так же, по степени наполнения чашечно-лоханочной системы контрастным препаратом, а так же по темпу его эвакуации в равные временные промежутки мы можем судить о степени обструкции и косвенно об экскреторной функции почки. Экскреторная урография помогает правильно провести дифференциальную диагностику между гидронефрозом при внутрипочечной лоханке и мегакаликозом. Мегакаликоз-это врожденная аномалия почек, связанная с дисплазией мозгового слоя почечной паренхимы. В результате при УЗИ исследовании, а также экскреторной урографии, почка имеет нормальные размеры и ровный контур. Чашки ее значительно расширены и деформированы, сосочки уплощены. Но принципиальное значение в данном случае имеет количество чашечек. Если в нормальной почке количество чашек составляет 7-8. То в почке, с врожденным мегакаликозом, их может быть более двадцати.
Данный метод обследования при гидронефрозе, наглядно демонстрирует степень расширения полостной системы почки, деформацию ее чашечек в результате склеротических процессов, поддерживаемых хроническим пиелонефритом. Так же, по степени наполнения чашечно-лоханочной системы контрастным препаратом, а так же по темпу его эвакуации в равные временные промежутки мы можем судить о степени обструкции и косвенно об экскреторной функции почки. Экскреторная урография помогает правильно провести дифференциальную диагностику между гидронефрозом при внутрипочечной лоханке и мегакаликозом. Мегакаликоз-это врожденная аномалия почек, связанная с дисплазией мозгового слоя почечной паренхимы. В результате при УЗИ исследовании, а также экскреторной урографии, почка имеет нормальные размеры и ровный контур. Чашки ее значительно расширены и деформированы, сосочки уплощены. Но принципиальное значение в данном случае имеет количество чашечек. Если в нормальной почке количество чашек составляет 7-8. То в почке, с врожденным мегакаликозом, их может быть более двадцати. Неосложненный мегакаликоз в оперативном лечении не нуждается.
Неосложненный мегакаликоз в оперативном лечении не нуждается.
В особенно сложных случаях, а именно – гидронефроз, осложненный мочекаменной болезнью, гидронефроз подковообразной почки, либо гидронефроз тазоводистопированной почки, методом выбора является мультиспиральная компьютерная томография (МСКТ) с контрастным усилением. Трехмерная реконструкция помогает оперирующему урологу спланировать операцию с учетом всех анатомических особенностей, избегнуть рисков в связи с аномальным расположением магистральных и дополнительных сосудов почки.
Учитывая частое сочетание гидронефроза с пузырно-мочеточниковым рефлюксом, выполнение микционной цистографии не будет лишним в алгоритме обследования пациента с предполагаемым диагнозом-гидронефроз.
Какие лабораторные данные подтверждают диагноз гидронефроз?
Патогмоничных (характерных только для этого заболевания) изменений сопутствующих гидронефрозу, нет. Но при хронической инфекции мочевых путей и ХПН на фоне двустороннего гидронефроза возможна анемия и повышение уровня азотистых шлаков. На ранних этапах развития гидронефроза, возможна микрогематурия. При присоединении инфекции в ОАМ выявляется лейкоцитурия различной интенсивности и бактерийурия.
На ранних этапах развития гидронефроза, возможна микрогематурия. При присоединении инфекции в ОАМ выявляется лейкоцитурия различной интенсивности и бактерийурия.
Бывает ли гидронефроз у взрослых?
В настоящее время диагноз – гидронефроз в большинстве случаев устанавливают по данным УЗИ еще в пренатальном периоде (до родов). Но, тем не менее, мне не редко приходится оперировать пациентов с врожденным гидронефрозом в уже зрелом возрасте. Хотя это исключение, а правило, это гидронефроз, возникший на фоне мочекаменной болезни (МКБ) при обструкции ПУС камнем. Либо ятрогенное повреждение ПУС (лоханочно-мочеточниковый сегмент) во время уретероскопии и уретероэлитокстракции. Ретроперитонеальный фиброз, может так же служить причиной гидронефроза у взрослых.
Какие осложнения гидронефроза бывают?
Самое частое осложнение при гидронефрозе это пиелонефрит. В детской урологической практике, пиелонефрит сопровождает течение гидронефроза в 87%. На втором и третьем находится почечная гипертония до 43% и нефролитиаз 8. 7%.
7%.
Пионефроз и склероз почки (нефросклероз) являются крайними проявлениями течения гидронефроза почки.
Что такое пиелоэктазия у детей?
Обструкция лоханочно-мочеточникового сегмента (дальше ПУС) с клиническими проявлениями — показание для операции. В виду того, что это заболевание, как правило, обнаруживается в пренатальном периоде, когда нет клинических проявлений, важно уметь оценить выраженность нарушений уродинамики. Не редко в возрасте до одного года, у детей диагностируется одно или двухсторонняя пиелоэктазия сопряженная с функциональной незрелостью и соответственно низким внутрипочечным давлением. Отличительной чертой в данном случае является неизмененная структура и толщина почечной паренхимы по данным УЗИ и изотопным методам исследования. Тем не менее, мы включаем таких пациентов в группу динамического наблюдения, нередко, это можно сделать удаленно. И только лишь после констатации восстановления пассажа мочи из почечной лоханки по данным объективных методов обследования мы прекращаем наблюдение.
Методы оперативного лечения гидронефроза
Цель хирургического лечения-создать ПУС воронкообразной формы и достаточного диаметра.
В настоящее время разработано более 60 видов операций по поводу гидронефроза. Условно их можно разделить на операции, устраняющие внешние причины гидронефроза без вскрытия лоханки и мочеточника, другие операции ориентированы на восстановление проходимости ПУС и третьи-на создание широкой воронки пельвиоуретерального сегмента. Анализ применения вышеуказанных категорий оперативных пособий выявил, что неудовлетворительные результаты операций наблюдались, в случае если в процессе операции не был удален фиброзно-склеротический пиелоуретеральный сегмент. Таким образом, пиелопластика по Andersen, Hynes в традиционном или лапароскопическом исполнении, является золотым стандартом лечения гидронефроза.
В ряде случаев мы выполняем эту операцию без дополнительного дренирования почки. Но у пациентов младшей возрастной группы мы, как правило, с целью дренирования, устанавливаем мочеточниковый катетер стент. Отсутствие внешнего или внутреннего дренажа, косметический шов на кожную рану, позволяет сократить госпитализацию пациентов после проведенного оперативного вмешательства в нашей клинике до трех дней максимум.
Отсутствие внешнего или внутреннего дренажа, косметический шов на кожную рану, позволяет сократить госпитализацию пациентов после проведенного оперативного вмешательства в нашей клинике до трех дней максимум.
Операции по Калпу и Скардино, Фолею хороши тем, что меньше нарушают кровоснабжение мочеточника, это важно, когда планируется еще и операция на дистальном отделе мочеточника, например при уретерогидронефрозе. Так же эти операции показаны при гидронефрозе подковообразной почки или тазоводистопированной почке, когда при резекции возникает вопрос с натяжением в области анастомоза.
При обструкции ПУС в некоторых клиниках применяют антеградную и ретроградную пиелотомию, с последующим длительным шинированием мочеточника и дренированием почки катетером стент (в том числе и в педиатрической практике). Мы считаем эту операцию показанной у пациентов преклонного возраста или с грубой сопутствующей патологией и совершенно недопустимой в педиатрической практике.
Гистологические и гистохимические исследования показывают, что при восстановлении пассажа мочи у большинства детей, наступает восстановление почечной функции. Поэтому вопрос об удалении почки, как вида оперативного лечения должен ставиться только на основании объективных методов, указывающих на полную потерю функции почки. В ряде случаев показано наложение под контролем УЗИ чрез кожной нефростомы. Через четыре недели необходимо определить клиренс эндогенного креатинина мочи из этой почки, а затем выполнить радиоизотопное исследование. При положительной динамике, следует выполнить пластику лоханки почки.
Поэтому вопрос об удалении почки, как вида оперативного лечения должен ставиться только на основании объективных методов, указывающих на полную потерю функции почки. В ряде случаев показано наложение под контролем УЗИ чрез кожной нефростомы. Через четыре недели необходимо определить клиренс эндогенного креатинина мочи из этой почки, а затем выполнить радиоизотопное исследование. При положительной динамике, следует выполнить пластику лоханки почки.
Реабилитация и исходы лечения гидронефроза.
Лучевая диагностика после операции часто не выявляет улучшения. Но в совокупности с результатом УЗИ можно правильно интерпретировать положительную динамику. Значительное улучшение по данным рентгенологического исследования (экскреторной урографии) отмечается при внепочечном расположении лоханки, когда почечные чашечки деформированы мало. Выполнение оперативного вмешательства, сразу же после установления причины гидронефроза, в возрасте от месяца до одного года, дает наилучшие результаты лечения.
Оценка отдаленных результатов оперативного лечения гидронефроза должна проводиться не ранее чем через три года после операции. Так как наиболее выраженный рост паренхимы (ткани) почки происходит в течение 2-3 лет после восстановления оттока мочи из почечной лоханки.
Возможна ли дистанционная консультация по поводу гидронефроза?
Дистанционное, заочное консультирование пациентов с гидронефрозом или пиелоэктазией мы считаем целесообразным и весьма эффективным методом. Для проведения качественной консультации нам необходимы данные рентгеновского исследования (экскреторная урография), ультразвуковое исследование почек (желательно в динамике), данные лабораторного исследования (ОАМ, ОАК, биохимический анализ крови, результат посева мочи на стерильность).
Возможно, не все из этого списка обследований у вас имеется, возможно, для постановки диагноза и рекомендаций по тактике лечения, что-то и вовсе не понадобиться. Все это можно легко скорректировать дистанционно по мере поступления вопросов и информации от вас.
© 2020 Все права защищены
Обструкция верхних мочевыводящих путей у детей. Монография – Медкнигасервис
В монографии обобщен многолетний опыт лечения 251 больного собструкцией верхних мочевых путей в Научном центре здоровья детей РАМН. Изложенные в монографии данные позволяют по-новому осмыслить патофизиологическую сущность обструкнивных уропатий.Впервые представлены результаты параллельного морфологическогоисследования ткани пораженной почки и лоханично-мочеточниковыхсегментов, на основании которых обосновано применение резекционных видов пиелопластики.
Результаты проведенной авторами работыпозволяют определить тактику и этапность лечения детей с различными видами обструкции верхних мочевыводящих путей, что, несомненно, позволит улучшить результаты оперативного лечения.
Монография рассчитана на детских урологов-андрологов, детских хирургов и нефрологов.
Предисловие
Глава 1. Современные представления об обструкции верхних мочевыводящих путей у детей (обзор литературы)
1. 1. Современный взгляд на вопросы обструкции верхних мочевыводящих путей у детей
1. Современный взгляд на вопросы обструкции верхних мочевыводящих путей у детей
1.2. Хирургическая тактика лечения различных видов обструкции верхних мочевыводящих путей
1.3. Оценка результатов лечения хронической обструкции
Глава 2. Клиническая характеристика больных с обструкцией верхних мочевыводящих путей
2.1. Наблюдаемые больные
2.2. Методы проведенных исследований
Глава 3. Клинические проявления обструкции верхних мочевыводящих путей
3.1. Особенности клинических проявлений изолированной, множественной и сочетанной обструкции лоханочно-мочеточникового сегмента
3.2. Диагностические критерии различных видов обструкции верхних мочевыводящих путей
3.3. Хирургическое лечение обструкции верхних мочевыводящих путей
Глава 4. Морфологические изменения при обструкции верхних мочевыводящих путей
4.1. Гистоструктурные аспекты паренхиматозных изменений
4.2. Нарушения структуры мочевыводящих путей при обструкции лоханочно-мочеточникового сегмента
Глава 5. Динамика клинических и лабораторных показателей в послеоперационном периоде
Динамика клинических и лабораторных показателей в послеоперационном периоде
5.1. Непосредственные результаты устранения обструкции
5.2. Отдаленные результаты
Глава 6. Рентгенологическая оценка структурных изменений почек и мочевых путей при различных видах обструкции
6.1. Дооперационные структурные изменения при различных видах обструкциилоханочно-мочеточникового сегмента
6.2. Состояние почек и верхних мочевыводящих путей после устранения обструкции лоханочно-мочеточникового сегмента
6.3. Прогноз течения заболевания
Заключение
Список литературы
Лечение мочекаменной болезни в Германии |
Описание
Камни, которые образуются и откладываются в почках, называются почечными камнями или почечными конкрементами. Если же они скапливаются в органах мочевыделительной системы, то тогда речь идет о мочекаменной болезни. И те, и другие отложения формируются путем кристаллизации химических соединений, растворяющихся и оседающих в моче, таких как кальций, магний, фосфат, оксалат, мочевая кислота и, постепенно увеличиваясь в размерах, могут заполнить всю почечную лоханку и вызвать нарушение функций почек. Научно доказано, что от почечнокаменной болезни чаще страдают мужчины, чем женщины.
Научно доказано, что от почечнокаменной болезни чаще страдают мужчины, чем женщины.
Симптомы
Нефролитиаз может протекать зачастую совершенно бессимптомно и обнаруживается случайно при целевом (например, ультразвуковом) исследовании. Размер, форма и месторасположение конкремента являются основными критериями для определения симптоматики заболевания. Мелкие камни и гранулы могут эвакуироваться из организма вместе с мочой, при условии употребления большего количества жидкости, и не требуют медицинского вмешательства.
Основными признаками появления конкрементов в почках чаще всего могут быть
- тянущие и давящие боли в поясничной области
- или гематурия (наличие крови в моче).
В зависимости от своей величины почечные конкременты могут вызвать обструкцию (закупорку) мочеточника, проявляющуюся острым приступом спастических болей в поясничной области (почечная колика), тошнотой, рвотой и в некоторых случаях повышенной температурой. Иногда при этом в моче наблюдается примесь крови (гематурия). Боль при почечной колике, как правило, настолько резкая и интенсивная, что пациенту требуется немедленное медикаментозное лечение или даже хирургическое вмешательство врачей-урологов.
Иногда при этом в моче наблюдается примесь крови (гематурия). Боль при почечной колике, как правило, настолько резкая и интенсивная, что пациенту требуется немедленное медикаментозное лечение или даже хирургическое вмешательство врачей-урологов.
Причины и риски
Образование почечных камней зависит от химического состава мочи и многих других факторов (например, от обезвоживания организма, употребления недостаточного количества воды, несбалансированного питания, малоподвижного образа жизни). Не растворившиеся в моче химические вещества оседают и кристаллизуются в конкременты разных форм и размеров. Мочекаменные отложения
- нарушают нормальную работу почек,
- вызывают задержку оттока мочи,
- зачастую способствуют размножению бактерий, которые могут привести к инфекции мочевыводящих путей.
В отдельных случаях может возникнуть гнойный абсцесс или даже заражение крови (уросепсис) с симптомами инфекции мочеполовых органов: высокой температурой и лихорадкой, чувством сильного недомогания, вплоть до резкого упадка сил. В связи с этим, длительная задержка мочи в организме может привести к дальнейшему функциональному расстройству мочевыводящей системы. Нарушение проходимости верхних мочевых путей (с обеих сторон или на стороне одной функционирующей почки) может создать угрозу для появления уремии (синдрома аутоинтоксикации почек).
В связи с этим, длительная задержка мочи в организме может привести к дальнейшему функциональному расстройству мочевыводящей системы. Нарушение проходимости верхних мочевых путей (с обеих сторон или на стороне одной функционирующей почки) может создать угрозу для появления уремии (синдрома аутоинтоксикации почек).
Обследование и диагноз
При подозрении на наличие камней в почках изучается
- анамнез болезни,
- проводится медицинский осмотр пациента
- и назначаются, как правило, лабораторные анализы крови и мочи.
Результаты исследования крови могут
- указать на наличие инфекции в мочевыводящих путях,
- выявить функциональные нарушения в работе почек,
- определить уровень креатинина, калия, фосфата, мочевины и мочевой кислоты;
Экспертиза урины при необходимости дает представление о наличии в ней следов крови (гематурии).
В качестве дальнейшей диагностики, например, для установления размеров и локализации камней в почках, признаков обструкции мочевыводящих путей и т. д., могут применяться такие способы исследования, как сонография, компьютерная томография, а также рентгеновское контрастное изображение почек и мочевыводящих путей (так называемая пиелография, при которой контрастное вещество вводится в вену, а затем через почки выводится наружу, или ретроградная пиелография (эндоскопическая процедура), когда контрастное вещество с помощью пластикового катетера вводится через мочевой пузырь в мочеточник).
д., могут применяться такие способы исследования, как сонография, компьютерная томография, а также рентгеновское контрастное изображение почек и мочевыводящих путей (так называемая пиелография, при которой контрастное вещество вводится в вену, а затем через почки выводится наружу, или ретроградная пиелография (эндоскопическая процедура), когда контрастное вещество с помощью пластикового катетера вводится через мочевой пузырь в мочеточник).
Лечение
Почечные конкременты небольшого размера могут выйти наружу вместе с мочой сами по себе. Для этого необходимо пить много жидкости и больше двигаться. Камни, образовавшиеся исключительно из мочевой кислоты, можно лечить с помощью лекарственных средств (гемолитолиз). При этом пациенту необходимо в течение длительного периода принимать медикамент, действие которого направлено на изменение кислотно-щелочного баланса ( р H) в моче. В кислой среде камень, состоящий из кристаллов мочевой кислоты, может сам раствориться. Если этого не происходит, его необходимо удалить. В настоящее время существует целый ряд медицинских способов лечения почечнокаменной болезни.
Если этого не происходит, его необходимо удалить. В настоящее время существует целый ряд медицинских способов лечения почечнокаменной болезни.
- С помощью экстракоропоральной ударно-волновой литотрипсии (ЭУВЛ), например, конкременты дробятся на маленькие частицы и выводятся из организма естественным путем или удаляются с помощью минимально-инвазивного вмешательства.
- Отложения крупных размеров эвакуируются из почек при помощи чрескожной процедуры нефролитотомии. С этой целью через небольшой разрез на коже в чашечно-лоханочную систему почки вводится эндоскоп, через который камни дробятся с помощью лазерного зонда или пневматической ударной волны, а затем удаляются из организма в процессе промывания почек. Последние научные разработки этой методики позволяют в некоторых случаях использовать приборы диаметром всего 4 миллиметра.
- При применении уретрореноскопического (УРС) метода лечения сегодня стало возможным вводить миниатюрные тончайшие жесткие или гибкие инструменты в мочеточник или чашечно-лоханочную полость и с помощью эндоскопического наблюдения удалять конкременты из почек и мочевыводящих путей хирургическим путем.
 Если камни слишком большого размера, то их можно предварительно раздробить с применением лазерной литотрипсии. Для того, чтобы во время операции было удобнее осуществлять ввод приборов в растянутый мочеточник, в него за несколько дней до хирургической процедуры помещают так называемый ди-уретральный катетер или стент. Его рекомендуется затем оставить в мочеточнике еще на несколько дней или даже недель, в зависимости от результатов операции, и для того, чтобы остатки конкрементов выходили наружу, не вызывая болезненных ощущений (колик) и не повреждали стенки мочеточника.
Если камни слишком большого размера, то их можно предварительно раздробить с применением лазерной литотрипсии. Для того, чтобы во время операции было удобнее осуществлять ввод приборов в растянутый мочеточник, в него за несколько дней до хирургической процедуры помещают так называемый ди-уретральный катетер или стент. Его рекомендуется затем оставить в мочеточнике еще на несколько дней или даже недель, в зависимости от результатов операции, и для того, чтобы остатки конкрементов выходили наружу, не вызывая болезненных ощущений (колик) и не повреждали стенки мочеточника.
Течение и прогноз
Если в анамнезе уже имелась запись о почечнокаменной болезни, то вероятность её рецидива составляет более 50%. Тем не менее, риск повторения заболевания можно существенно снизить увеличением объема ежедневно потребляемой жидкости и физических нагрузок (двигательных упражнений). Процесс образования новых камней при этом будет замедлен в связи с тем, что урина будет менее насыщена химическими соединениями. Кроме того, важно выяснить причину образования конкрементов. С этой целью рекомендуется пройти специфическое обследование на обмен веществ, в процессе которого будет осуществлен детальный анализ мочи и крови. Данного вида исследования необходимы, главным образом, при подозрении на редкие заболевания, связанные с нарушением метаболизма мочевыводящей системы (например. цистинурия ), так как в дальнейшем здесь потребуются специальные способы диагностики и лечения.
Кроме того, важно выяснить причину образования конкрементов. С этой целью рекомендуется пройти специфическое обследование на обмен веществ, в процессе которого будет осуществлен детальный анализ мочи и крови. Данного вида исследования необходимы, главным образом, при подозрении на редкие заболевания, связанные с нарушением метаболизма мочевыводящей системы (например. цистинурия ), так как в дальнейшем здесь потребуются специальные способы диагностики и лечения.
Особые комментарии
Отделение урологии Университетской клиники г. Фрайбурга работает под девизом «Минимальноинвазивное вмешательство в лечение почечнокаменной болезни» и предлагает пациентам современные апробированные малоинвазивные способы терапии урологических заболеваний, а также хирургическое лечение на основе применения новейшей медицинской техники. Благодаря постоянному повышению профессионального уровня и применению новейших технологий и современной медицинской техники высококвалифицированные врачи и обслуживающий персонал гарантируют эффективность лечения и высокую степень безопасности пациентов.
Гидронефроз — Клиника 29
Гидронефроз — заболевание почки, характеризующееся прогрессивным расширением чашечно-лоханочной системы в связи с нарушением оттока мочи и повышением гидростатического давления в чашечно-лоханочной системе, атрофией паренхимы и прогрессивным ухудшением основных функций почки.
Если в ткани почки образуется моча, то в чашечно-лоханочной системе (состоит из нескольких чашечек, объединяющихся в лоханку), она накапливается и поступает в следующий отдел мочевыводящих путей — мочеточник. Он же впадает в мочевой пузырь.
Симптомы гидронефроза
Клиническая картина.
Гидронефроз часто развивается бессимптомно и проявляется при вспышке инфекции, травме или случайно обнаруживается при пальпации брюшной полости. Симптомов, характерных только для гидронефроза, нет. Наиболее часто отмечается боль в поясничной области разной интенсивности, постоянного ноющего характера, а в ранней стадии — в виде приступов_почечной колики. Боли при гидронефрозе, могут возникать и днем, и ночью независимо от того, на каком боку спит больной.
Боли при гидронефрозе, могут возникать и днем, и ночью независимо от того, на каком боку спит больной.
Приступы сопровождаются тошнотой, рвотой, вздутием живота и повышением артериального давления. Часто больные отмечают уменьшение количества мочи перед приступами и во время них и увеличение ее количества после приступа. В далеко зашедших стадиях гидронефроза острая боль нехарактерна.
Повышение температуры во время приступов боли возможно только при инфицированном гидронефрозе.
Важным симптомом при большом гидронефрозе является прощупываемое в подреберье опухолевидное образование.
Иногда единственный симптом— гематурия (микро- и макроскопическая), чаще наблюдаемый в начальных стадиях гидронефроза. Макроскопическая гематурия наблюдается у 20% больных гидронефрозом, микрогематурия — значительно чаще.
В терминальной стадии заболевания функция почки резко нарушается. Признаки почечной недостаточности появляются главным образом при двустороннем процессе.
Причины гидронефроза
Гидронефроз может быть врожденным и приобретенным.
Причинами врожденного гидронефроза служат дистенезия мочевых путей; врожденная аномалия расположения почечной артерии (или ее ветви), сдавливающей мочеточник; врожденные клапаны и стриктуры мочеточника; ретрокавальное расположение мочеточника; уретероцеле, врожденная обструкция нижних мочевых путей.
Причинами приобретенного гидронефроза являются некоторые урологические заболевания: почечнокаменная болезнь, воспалительные изменения мочевой системы, травматические сужения мочевых путей, опухоли мочевых путей, опухоли предстательной железы, а также опухоли шейки матки, злокачественная инфильтрация забрюшинной клетчатки и клетчатки малого таза, метастазы опухоли в забрюшинные лимфатические узлы, наконец, различные травматические и другие повреждения спинного мозга, ведущие к нарушениям оттока мочи.
Анатомические препятствия разделяют на пять групп:
o находящиеся в мочеиспускательном канале и мочевом пузыре;
o расположенные по ходу мочеточника, но вне его просвета;
o вызванные отклонением в положении и ходе мочеточника;
o существующие в просвете самого мочеточника или в полости лоханки;
o располагающиеся в стенке мочеточника или лоханки.
Одной из частых причин гидронефроза является так называемый добавочный сосуд, идущий к нижнему полюсу почки и сдавливающий мочеточник в месте отхождения его от лоханки. Роль добавочного сосуда в развитии гидронефроза выражается как в механическом сдавлении, так и в воздействии его на нервно-мышечный аппарат лоханочно-мочеточникового сегмента. В результате постоянного взаимодавления и вследствие этого воспалительной реакции вокруг добавочного сосуда и мочеточника образуются и рубцы, создающие фиксированные перегибы или сдавление лоханочно-мочеточникового сегмента, а на месте давления на мочеточник в нем возникает рубцовая ткань, вызывающая сужение его просвета. Препятствиями для оттока мочи, находящимися в просвете мочеточника и лоханки, могут быть клапаны и шпоры на их слизистой оболочке, сужение мочеточника, опухоль лоханки и мочеточника, камни, дивертикул.
Осложнения при гидронефрозе
Опасен гидронефроз возникновением почечной недостаточности. Почка перестает работать в связи, с чем может наступить смерть от интоксикации продуктами обмена — нарастании содержания остаточного азота в крови и других нарушениях гомеостаза, которые в норме выводятся вместе с мочой.
При гидронефрозе может возникнуть мочекаменная болезнь, а также присоединиться инфекция (пиелонефрит), которые в свою очередь могут усугубить течение болезни.
Опасным осложнением гидронефроза является спонтанный разрыв лоханки или чашечки. При этом состоянии моча изливается прямо в забрюшинное пространство.
Диагностика гидронефроза
При малейшем подозрении на гидронефроз необходимо применить методы диагностики, подтверждающие диагноз, определяющие причину возникновения гидронефроза, выясняющие стадию его развития;
o Должно проводиться всестороннее обследование: анализы крови, мочи.
o Ультразвуковое исследование почек — позволяет определить увеличение и размеры лоханки и чашечек почки, степень их расширения, толщину ткани почки.
o Рентгенологическое исследование почки — основной метод диагностики гидронефроза. Обзорная рентгенограмма дает возможность определить размеры почек и обнаружить камни, если они имеются. На серии внутривенных урограмм можно отметить замедленное накопление контрастного раствора в расширенных лоханке (лоханках) и чашечках. На урограммах видны расширенная, округлой формы лоханка, расширенные чашечки. При значительном нарушении функции почки контрастный раствор может накопиться в достаточной концентрации лишь через 1- 2 ч или вовсе не выделиться больной почкой.
На серии внутривенных урограмм можно отметить замедленное накопление контрастного раствора в расширенных лоханке (лоханках) и чашечках. На урограммах видны расширенная, округлой формы лоханка, расширенные чашечки. При значительном нарушении функции почки контрастный раствор может накопиться в достаточной концентрации лишь через 1- 2 ч или вовсе не выделиться больной почкой.
o Для определения степени нарушения функции почек проводят радиоизотопное исследование и сканирование почек.
o Для уточнения диагноза возможно проведение ангиографии, компьютерной и магниторезонансной томографии.
Лечение гидронефроза
Лечение должно быть направлено на устранение причины, вызвавшей развитие гидронефроза, в случае необходимости — уменьшение размеров лоханки и сохранение почки.
Консервативное лечение обычно неэффективно и применяется только при воспалительном процессе в почках, для облегчения болей, для снижения артериального давления, симптомов почечной недостаточности и используется как подготовка к операции.
Среди различных методов оперативного лечения наиболее распространены реконструктивные, органосохраняющие операции. Способов реконструкции много, и вид и объем операции во многом зависит от того, какое заболевание вызвало гидронефроз, от этого же зависит и прогноз для дальнейшей жизни больного.
Показанием к пластическим операциям являются те стадии одно-и двустороннего гидронефроза, при которых функция паренхимы в достаточной степени сохранена, а причина, вызвавшая болезнь, может быть устранена.
К удалению почки прибегают, когда функция почки практически утрачена, а сохранение почки опасно из-за возможных осложнений.
Обструкция мочевыводящих путей. Блокировка или нарушение мочевыводящих путей
Обструкция мочевыводящих путей является результатом нарушения оттока мочи по мочевыводящим путям. Это может иметь ряд причин. Это может произойти в любой точке мочевыводящих путей от почечных чашечек до наружного прохода уретры. Это может вызвать:
- Проксимальное расширение мочевыводящих путей — эффекты будут зависеть от точного местоположения и тяжести закупорки:
- Обструкция уретры вызывает расширение мочевого пузыря, вторичную гипертрофию и образование дивертикулов.

- Обструкция мочеточника вызывает расширение мочеточника (мегауретер) и почечно-лоханочно-чешуйчатой системы (гидронефроз).
- Обструкция уретры вызывает расширение мочевого пузыря, вторичную гипертрофию и образование дивертикулов.
- Боль, особенно при острой непроходимости мочевыводящих путей.
- Снижение функции почек из-за противодавления, вызывающее атрофию почечных канальцев, гиалинизацию клубочков и фиброз.
- Повышенный риск инфекции мочевыводящих путей (ИМП), сепсиса и образования камней из-за застоя мочи.
Определенные точки мочевыводящих путей более восприимчивы к обструкции:
- Тазово-мочеточниковый переход (PUJ).
- Там, где мочеточники пересекают край таза, на уровне подвздошных сосудов.
- Пузырно-мочеточниковый переход (VUJ).
Обструкция может быть односторонней или двусторонней:
- Односторонняя — наиболее частыми причинами являются камни и нервно-мышечная дисфункция на стыке почечной лоханки и мочеточника.
- Двусторонний — обычно с поражением основания мочевого пузыря или забрюшинных тканей.

| Место непроходимости | Возможные причины |
Внутри просвета |
|
Внутри стенки |
|
| Давление из наружного тракта |
|
Эпидемиология
Возраст
Обструкция мочевыводящих путей чаще всего встречается у молодых и пожилых людей:
- У пожилых мужчин это относительно распространенное состояние, связанное с увеличением простаты:
- Заболеваемость нижними мочевыми путями Симптомы со стороны тракта (НМП) / ДГПЖ составляют в среднем 15 на 1000 человеко-лет.
- В возрастном диапазоне 45–49 лет он составляет 3 на 1000 человеко-лет, но увеличивается до 38 на 1000 человеко-лет к 75–79 годам. [1]
- Острая задержка мочи (ОЗМ) — относительно редкое последствие, кумулятивная частота которого составляет 2% в течение почти пяти лет у мужчин с симптоматической ДГПЖ.
 [ [2, 2]
[ [2, 2]
- Гидронефроз, вызванный врожденной аномалией, встречается относительно часто:
- Пренатально, при УЗИ обнаруживается, что у 1 из 100 плодов гидронефроз — наиболее разрешается.
- Анализ детей, случайно поступивших на лечение после травмы почечного тракта, показал, что частота врожденных аномалий почек составляет 8,3%, чаще всего это непроходимость ПОС. [3]
Пол
У мужчин обструкция мочевыводящих путей чаще всего является следствием аденомы простаты или стриктуры уретры. У женщин это, как правило, связано с опухолями таза (особенно гинекологическими злокачественными новообразованиями), выпадением структур таза или беременностью. Врожденные обструкции уретрального тракта чаще встречаются у мальчиков / плодов мужского пола, особенно клапаны задней уретры.
Презентация
[4]
Острая обструкция верхних мочевых путей
- Боль в боку:
- Тупая, острая или колики; прерывистый или постоянный, но обычно различной интенсивности (до тяжелого).

- Пациент часто беспокоен и не может спокойно лежать.
- Часто иррадиирует в подвздошную ямку, паховую область, яички или губы.
- Может быть вызвано употреблением алкоголя, диуретиков или большого количества жидкости.
- Может быть связано с ипсилатеральной болью в спине.
- Тупая, острая или колики; прерывистый или постоянный, но обычно различной интенсивности (до тяжелого).
- При пальпации болезненность поясницы и иногда увеличение почки. В клинической картине могут преобладать симптомы ИМП и признаки сепсиса.
- Тошнота и рвота обычны при острой непроходимости.
- Анурия предполагает двустороннюю полную непроходимость.
Хроническая обструкция верхних мочевых путей
- Проявляется болью в боку или животе и / или хроническим заболеванием почек.
- Полиурия может быть особенностью.
Острая обструкция нижних отделов мочевого пузыря
- Часто следует за появлением в анамнезе симптомов обструкции оттока мочевого пузыря (см. Ниже).
- Обычно сильная надлобковая боль (но не наложенная на хроническую ретенцию или лежащую в основе нейропатию).

- Найдите признаки растянутого мочевого пузыря — например, вздутие живота, надлобковая тупость при перкуссии.
Хроническая обструкция нижних мочевых путей
- Обычные признаки и симптомы включают:
- Колебание мочеиспускания.
- Узкая и слабая струя мочи.
- Подтекание жидкости в конце мочеиспускания.
- Ощущение неполного опорожнения мочевого пузыря.
- При большом объеме остаточной мочи в мочевом пузыре может проявляться частым отхождением небольших объемов мочи, возможно, при недержании мочи.
- Может быть осложнено острой ретенцией, связанной с ИМП.
- Снова поищите доказательства растянутого мочевого пузыря.
- Ректальное обследование может выявить снижение анального тонуса, увеличение / аномалию простаты или болезненность (при простатите).
Идиопатический ретроперитонеальный фиброз
См. Отдельную статью о ретроперитонеальном фиброзе (периаортите) для более полного обсуждения потенциальных проявлений этого необычного состояния.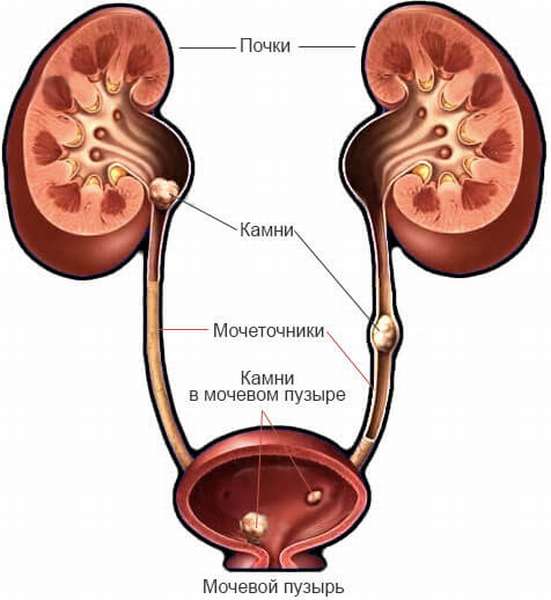
- У большинства пациентов неспецифические симптомы, включая тупую боль в животе, продолжаются менее 12 месяцев, но пациенты могут иметь осложнения в виде фиброза.
- Может иметь поясное распространение боли от поясницы к низу живота.
- 50% страдают гипертонией.
- Анемия, повышенная скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ) являются типичными находками.
Исследования
Анализы крови и мочи
- Проверить U&E и расчетную скорость клубочковой фильтрации:
- После снятия хронической обструкции может наблюдаться потеря натрия и калия, поэтому уровни Na + и K + должны быть впоследствии проверены .
- Рассмотрите возможность проверки клиренса креатинина с помощью 24-часового сбора мочи после острой фазы.
- При подозрении на камни проверьте сывороточный уровень кальция, фосфатов и уратов. Поощряйте пациентов просеивать мочу (сито для чая является подходящим мелким ситом), чтобы собрать любые проходящие камни, которые также можно отправить на анализ.

- Уровень ПСА в сыворотке при подозрении на увеличение простаты.
- FBC — поиск анемии при хронической болезни почек и признаков инфекции.
- Общий анализ мочи на наличие инфекции с последующей микроскопией мочи и посевом, если необходимо. Красные кровяные клетки в моче могут указывать на инфекцию, камни или опухоль. Если не из-за инфекции или контаминации (например, из-за менструации), требуется цитология мочи и дальнейшее обследование на гематурию (например, цистоскопия и визуализация верхних мочевых путей).
- Посев крови при наличии септических симптомов / признаков.
Визуализация
[5]
- Ультразвук — это обычный первоначальный выбор для визуализации при подозрении на обструкцию.Он может выявить почечные паренхиматозные образования, гидронефроз, растянутый мочевой пузырь, увеличенную простату и почечные камни. Если есть отклонения от нормы, показана дальнейшая визуализация (компьютерная томография или обычный рентгеновский снимок почек, мочеточников и мочевого пузыря (KUB)).
 Трансректальное ультразвуковое исследование является лучшим средством визуализации простаты и проведения биопсии. Ультразвук после опорожнения мочевого пузыря также позволяет оценить остаточный объем мочевого пузыря.
Трансректальное ультразвуковое исследование является лучшим средством визуализации простаты и проведения биопсии. Ультразвук после опорожнения мочевого пузыря также позволяет оценить остаточный объем мочевого пузыря. - Спиральные КТ без контрастирования — золотой стандарт визуализации при подозрении на конкременты, в то время как КТ с контрастированием требуется для исследования патологии почек.Трехмерные реконструкции из изображений с отсроченным контрастом (КТ урография) могут использоваться для визуализации всего верхнего отдела мочевыводящих путей.
- Внутривенная урография (ВВУ) включает использование внутривенного контраста с серией KUB-рентгеновских лучей с течением времени для визуализации верхних мочевых путей. Он широко используется в случаях подозрения на обструкцию для получения анатомической и функциональной информации и может быть лучше, чем КТ, при обнаружении небольших уротелиальных поражений верхних трактов. Также можно выполнить ретроградную урографию для более полной визуализации почечной лоханки или мочеточника.

- Другие методы визуализации, которые можно использовать, включают:
- Сцинтиграфия почек — изотопы используются для демонстрации дифференциальной функции двух почек, а также выделения и дренажа мочевыводящих путей.
- Ретроградная уретрография — контраст вводится непосредственно в дистальный отдел уретры, чтобы продемонстрировать стриктуры и другие аномалии нижних мочевыводящих путей.
- Нефростография — контраст вводится через нефростомическую трубку, что позволяет увидеть любые аномалии или дефекты наполнения в почечной лоханке или мочеточнике.
- Уродинамические исследования — для изучения скорости потока и функции детрузора.
- Цистоскопия позволяет проводить прямую визуализацию и биопсию любых аномалий уретры, простатической уретры, шейки мочевого пузыря и мочевого пузыря.
Ведение
Неотложные урологические состояния, требующие срочного направления и лечения
- Полная непроходимость мочевыводящих путей.

- Любой тип обструкции единственной почки.
- Обструкция с лихорадкой и / или инфекцией.
- Хроническая болезнь почек.
- Любое подозрение на неврологическую дисфункцию *.
- Неконтролируемая боль *.
- Тошнота и рвота, вызывающие обезвоживание *.
* связано с обструкцией мочевыводящих путей
Общая
- При частичной обструкции мочевыводящих путей без признаков инфекции или почечной недостаточности поддерживающее лечение (анальгетики, гидратация), иногда в сочетании с профилактическими антибиотиками, может использоваться во время дальнейших урологических исследований предпринимаются.
- При полной непроходимости мочевыводящих путей пациентам требуются процедуры для экстренного снятия закупорки. Сюда могут входить:
- Катетеризация уретры или надлобка.
- Стентирование мочеточника.
- Нефростомия.
- На раннем этапе привлечь к ведению терапевта / почечного врача, если есть доказательства почечной недостаточности в сочетании с обструкцией мочевыводящих путей.

Острая обструкция верхних мочевых путей
[6]
См. Также отдельную статью «Камни мочевыводящих путей (нефролитиаз)».
- Сообщите пациентам, что большинство камней диаметром менее 5 мм будут выходить самопроизвольно, как и 50% камней диаметром 5-10 мм; однако для большинства камней диаметром> 10 мм потребуется вмешательство:
- Острые симптомы редко длятся более 72 часов. Боль и рвота требуют лечения — при сильной боли противовоспалительное средство, обычно в / м диклофенак 75 мг, повторяется через 30 минут, если нет ответа, или, в качестве альтернативы, суппозитории диклофенака 100 мг PR или морфин (где НПВП противопоказаны) .
- Пациентов с почечной коликой можно лечить дома при условии, что они могут поддерживать хорошее потребление жидкости и диурез, контролировать боль, иметь хорошую социальную поддержку, они не пожилые или имеют другие серьезные сопутствующие заболевания и полностью понимают, что необходимо срочно обратиться к врачу, если имеет место лихорадка, озноб, усиление или резкое возобновление боли.
 Также их следует срочно направить в урологию на амбулаторное обследование.
Также их следует срочно направить в урологию на амбулаторное обследование.
- Урологи могут порекомендовать использовать лечебную экспульсивную терапию для увеличения вероятности выхода камня — обычно это альфа-блокаторы, но это использование вне лицензии.
- При более крупных камнях или камнях в верхнем мочеточнике может быть проведена литотрипсия (например, экстракорпоральная ударно-волновая литотрипсия). Если колики не проходят, рассмотрите возможность эндоскопического исследования.
- Если есть клинические признаки инфекции с непроходимостью, необходимо как можно скорее установить дренаж. Обычно для проведения нефростомии выполняется чрескожное введение иглы над препятствием. Его можно оставить на несколько недель или даже месяцев. Ретроградный мочеточниковый катетер обеспечит дренаж всего на несколько дней.
- При других причинах, помимо камней — например, отшелушивание сосочков, сгустки крови или опухоли — необходимо лечить первопричину, а также устранять препятствие, как указано выше.

Пельви-мочеточниковая непроходимость
Варианты лечения включают:
- Пиелопластика, которая может выполняться как открытая, лапароскопическая или роботизированная процедура.
- Эндопиелотомия (разрез на всю толщину стеноза с временным оставлением стента на месте) — это может быть выполнено чрескожным или эндоскопическим доступом.Есть данные, подтверждающие его эффективность в краткосрочной и среднесрочной перспективе, но, по-видимому, существует больший риск рецидива в долгосрочной перспективе по сравнению с пиелопластикой. [7]
- Национальный институт здравоохранения и передового опыта (NICE) предупредил, что в настоящее время существует ограниченное количество доказательств использования электрокоагуляции для преодоления обструкции PUJ, и высказал опасения по поводу безопасности в отношении повышенного риска кровотечения. [8]
- Уретероскопическая эндоуретеротомия используется для лечения стриктур мочеточника.
 Лазерная эндоуретеротомия — вариант у отдельных пациентов. [9]
Лазерная эндоуретеротомия — вариант у отдельных пациентов. [9]
Злокачественная непроходимость
В дополнение к лечению основного состояния для устранения обструкции требуется стентирование мочеточника или чрескожная нефростомия.
Идиопатический ретроперитонеальный фиброз
[10]
См. Отдельную статью о забрюшинном фиброзе (периаортите) для более полного обсуждения лечения.
- Для устранения обструкции проводится уретеролиз или установка стента.
- Следует прекратить прием любых провоцирующих лекарств и рассмотреть возможность назначения дополнительных кортикостероидов и / или иммунодепрессантов (например, азатиоприн, тамоксифен).
- Биопсия (под контролем УЗИ или лапаротомией) периаортального образования для исключения злокачественного новообразования.
Доброкачественная гиперплазия простаты (ДГПЖ)
[11]
См. Также отдельные статьи «Доброкачественная гиперплазия предстательной железы и симптомы нижних мочевыводящих путей у мужчин». Общий:
Общий:
- Острая задержка требует катетеризации мочи.
- При легких симптомах (незначительное влияние на качество жизни и отсутствие признаков осложнений) бдительное ожидание оправдано. Может быть уместен совет уменьшить потребление жидкости и избегать кофеина и алкогольных напитков.
- Медицинское лечение включает использование альфа-блокаторов и ингибиторов 5-альфа-редуктазы. [12]
- В настоящее время операции проводятся реже, поскольку лечение более эффективно, и все чаще предлагаются менее инвазивные варианты по сравнению со стандартной трансуретральной резекцией простаты (ТУРП), например трансуретральная микроволновая термотерапия или различные лазерные процедуры.
Когда направлять пациентов с аденомой простаты во вторичную помощь [11]
- Предполагаемые осложнения (гематурия, почечная недостаточность, гидронефроз, рецидивирующие ИМП).
- Подозрение на рак простаты.
- Большой остаточный объем мочи (> 200 мл).

- Неясный диагноз.
- Неудачное начальное лечение.
Врожденная обструктивная нефропатия
[13]
См. Также отдельную статью «Инфекции мочевыводящих путей у детей».
С появлением ультразвукового исследования плода многие случаи гидронефроза теперь выявляются при рутинном антенатальном сканировании. Около половины из-за обструкции PUJ. Обструктивная уропатия плода в нижних отделах мочевыводящих путей встречается у 2,2 на 10 000 живорожденных и в основном вызывается клапанами задней уретры (64%) или атрезией уретры (36%). [14] В зависимости от серьезности результатов — случаи наблюдаются в утробе матери и после родов — некоторые потребуют корректирующей хирургии, но многие разрешаются спонтанно.Были использованы методы лечения плода, такие как цистоскопия плода (позволяющая эндоскопическую визуализацию и удаление препятствий, таких как задние уретральные клапаны) и пузырно-амниотическое шунтирование (процедура декомпрессии). [15, 16] Систематический обзор предполагает, что антенатальный дренаж мочевого пузыря при врожденной обструкции нижних мочевыводящих путей улучшает перинатальную выживаемость, но высокий риск ухудшения постнатальной функции почек сохраняется, несмотря на вмешательство. [17]
[15, 16] Систематический обзор предполагает, что антенатальный дренаж мочевого пузыря при врожденной обструкции нижних мочевыводящих путей улучшает перинатальную выживаемость, но высокий риск ухудшения постнатальной функции почек сохраняется, несмотря на вмешательство. [17]
Дети с рецидивирующими ИМП или возможной обструкцией (например, высокое кровяное давление, медленный рост, плохой отток мочи, почечная аномалия, диагностированная антенатально, семейный анамнез пузырно-мочеточникового рефлюкса или почечной болезни, увеличенный мочевой пузырь или брюшная полость масса или признаки поражения позвоночника) следует быстро оценить, чтобы предотвратить обструктивную хроническую болезнь почек. [6]
Осложнения
Осложнения невылеченной непроходимости мочевыводящих путей включают:
- Инфекции (цистит, пиелонефрит, образование абсцесса и сепсис).
- Экстравазация мочи.
- Образование свищей.
- Почечная недостаточность или хроническая болезнь почек.

- Дисфункция мочевого пузыря.
- Боль.
Прогноз
Прогноз зависит от причины, местоположения, степени и продолжительности обструкции.Плохими прогностическими факторами являются более длительная продолжительность и более серьезная обструкция, а также сопутствующая инфекция.
Гидронефроз — причины — NHS
Гидронефроз обычно вызывается закупоркой мочевыводящих путей или чем-то, нарушающим нормальную работу мочевыводящих путей.
Мочевыводящие пути состоят из почек, мочевого пузыря, мочеточников (трубок, идущих от почки к мочевому пузырю) и уретры (трубки, по которой моча выводится из организма).
Закупорка или проблема в мочевыводящих путях может означать, что моча не может вытекать из почек или может неправильно стекать в почки.
Это может привести к скоплению мочи в почках, что приведет к их растяжению и опуханию.
Причины гидронефроза у взрослых
Некоторые из основных причин гидронефроза у взрослых включают:
- камни в почках — небольшие камни, образующиеся в почках, которые иногда могут выходить из почки и блокировать мочеточники
- доброкачественная гиперплазия предстательной железы — доброкачественная опухоль предстательной железы у мужчин
- беременность — во время беременности увеличенная матка (матка) иногда может оказывать давление на мочеточники
- сужение мочеточников — это может произойти в результате травмы мочеточника, инфекции или операции
- Выпадение тазовых органов — когда один или несколько тазовых органов выпячиваются во влагалище
- нейрогенный мочевой пузырь — повреждение нервов, контролирующих мочевой пузырь
- раковые образования в мочевых путях или вокруг них — например, рак мочевого пузыря, рак почек, рак простаты, рак шейки матки, рак яичников или рак матки
Реже мочевыводящие пути могут быть заблокированы или раздавлены сгустком крови, эндометриозом (когда ткань, которая ведет себя как слизистая оболочка матки, находится вне матки) или кистами яичников (заполненные жидкостью мешочки в яичниках).
Причины гидронефроза у младенцев
Иногда непонятно, почему развивается гидронефроз у еще не родившихся детей (антенатальный гидронефроз).
Считается, что это часто может быть вызвано увеличением количества мочи, производимой вашим ребенком на поздних сроках беременности.
Обычно сами почки в норме, и их состояние улучшается само до или в течение нескольких месяцев после рождения.
В некоторых случаях это может быть вызвано:
- закупорка или сужение мочевыводящих путей — иногда это вызвано разрастанием избыточной ткани, но часто нет четкой причины
- пузырно-мочеточниковый рефлюкс — когда клапан, контролирующий поток мочи между мочевым пузырем и мочеточниками, не функционирует должным образом, позволяя мочи течь обратно в почки
Эти проблемы часто проходят сами по себе, хотя иногда вашему ребенку может потребоваться операция, чтобы исправить их.
Крайне редко причиной гидронефроза младенцев и детей является опухоль или камни в почках.
Последняя проверка страницы: 11 июля 2018 г.
Срок следующей проверки: 11 июля 2021 г.
Обструкция нижних мочевых путей | Johns Hopkins Medicine
Что такое обструкция нижних мочевых путей?
Обструкция нижних мочевых путей (LUTO) — это редкое состояние плода, которое возникает при закупорке мочевыводящих путей развивающегося плода.
Мочевыводящие пути :
Мочевыводящие пути состоят из органов, вырабатывающих и хранящих мочу:
Когда плод растет в утробе матери, моча, вырабатываемая почками, попадает через мочеточники в мочевой пузырь. Моча сохраняется в мочевом пузыре, пока он не наполнится. Когда мочевой пузырь наполняется, он выталкивает мочу из организма через трубку, называемую уретрой. Почки и мочеточники называются верхними мочевыми путями, а мочевой пузырь и уретра называются нижними мочевыми путями . LUTO возникает, когда поток мочи блокируется от выхода из тела на уровне нижних мочевыводящих путей.
LUTO возникает, когда поток мочи блокируется от выхода из тела на уровне нижних мочевыводящих путей.
Когда возникает LUTO, все части мочевыводящих путей, лежащие выше препятствия, могут опухнуть из-за мочи, которая не может стекать. Со временем эта закупорка может привести к необратимому повреждению почек. Когда моча больше не сливается, жидкость вокруг плода (амниотическая жидкость) уменьшается. Это может привести к повреждению легких, потому что плод должен перемещать околоплодные воды в легкие и из них, чтобы они могли развиваться должным образом.Следовательно, LUTO может привести к повреждению более чем одной системы органов.
Что вызывает обструкцию нижних мочевых путей?
Иногда причиной LUTO является проблема с хромосомами плода или генетическое заболевание. В этом случае могут присутствовать дополнительные проблемы со здоровьем или аномалии органов. Иногда у плодов мужского пола складка ткани мочевого пузыря ( клапан задней уретры ) блокирует отверстие, через которое мочевой пузырь попадает в уретру. В других случаях части уретры могут быть слишком узкими или полностью заблокированы ( атрезия уретры, ).
В других случаях части уретры могут быть слишком узкими или полностью заблокированы ( атрезия уретры, ).
LUTO без каких-либо других основных условий называется «изолированным» LUTO . Хотя ультразвуковое исследование и амниоцентез могут помочь определить причину LUTO, тестирование после рождения даст наиболее точный анализ состояния ребенка.
Лечение непроходимости нижних мочевых путей
Если LUTO кажется изолированным, хирургическое лечение плода может помочь уменьшить количество повреждений легких и почек, которые могут возникнуть во время беременности. Цель лечения плода — обеспечить постоянный отток мочи из организма в околоплодные воды.Это предотвращает скопление мочи и помогает нормализовать объем околоплодных вод. Тип используемого лечения зависит от того, в каком месте мочевыводящих путей возникает закупорка. Типы процедур включают:
Пузырно-амниотический шунт : небольшая пластиковая трубка, называемая шунтом, вставляется в мочевой пузырь, чтобы позволить потоку мочи из мочевого пузыря наружу плода.
 Шунт остается в мочевом пузыре до рождения ребенка.
Шунт остается в мочевом пузыре до рождения ребенка.
Не все попытки лечения плода успешны.Иногда положение плода затрудняет его обнаружение на УЗИ, что делает невозможным проведение внутриутробной терапии. Даже если лечение плода успешно снижает количество удерживаемой у ребенка мочи, все равно могут возникнуть осложнения. Со временем моча может снова накапливаться.
Хирургия плода не исключает полностью возможность серьезного повреждения почек или легких. Поскольку вмешательство плода сопряжено с риском для плода и для матери, важно назначать эти пренатальные методы лечения только для определенных плодов с LUTO.
Что происходит после лечения плода от LUTO?
Ребенка, который прошел лечение плода по поводу LUTO, необходимо будет доставить в больницу с отделением интенсивной терапии новорожденных (NICU). После родов в отделении интенсивной терапии можно провести дополнительное тестирование, чтобы выяснить причину LUTO. В зависимости от точного диагноза может потребоваться операция, чтобы создать постоянный путь для выхода мочи из тела ребенка. Также могут потребоваться такие методы лечения, как диализ и трансплантация почки. То, насколько болен ребенок после рождения, зависит от того, насколько серьезно повреждены легкие и почки, а также от причины LUTO.
Также могут потребоваться такие методы лечения, как диализ и трансплантация почки. То, насколько болен ребенок после рождения, зависит от того, насколько серьезно повреждены легкие и почки, а также от причины LUTO.
Обструкция мочевыводящих путей | патология
Обструкция мочевыводящих путей , закупорка или сужение в любой точке мочевыводящих путей, которые препятствуют нормальному оттоку мочи и вызывают задержку мочи в мочевом пузыре или почках. Когда из-за непроходимости моча скапливается в почках, это состояние известно как гидронефроз. Непроходимость мочевыводящих путей вызывает растяжение стенок мочевого пузыря, мочеточника или почечной лоханки, в зависимости от локализации непроходимости, которая может возникать в уретре, мочевом пузыре или мочеточниках.
Британская викторина
Болезни, расстройства и многое другое: медицинская викторина
Какое состояние вызвано отложением солей мочевой кислоты? Как еще называют переломную лихорадку? Узнайте, что вы знаете о болезнях, расстройствах и многом другом.
Обструкции делятся на врожденные и приобретенные.Врожденная закупорка обычно принимает форму клапанных складок или перегородок на слизистой оболочке, выстилающей выводные протоки. Чаще всего это место соединения мочеточника и почечной лоханки. Непроходимость такого рода бессимптомна и трудна для диагностики; следовательно, почки могут сильно пострадать до того, как это будет обнаружено.
Приобретенные препятствия обычно возникают из-за неисправности или аномальных изменений в выделительных путях. Обструкции могут возникать в уретре из-за стриктуры стенки, обычно в результате инфекций, или, у мужчин, из-за увеличения предстательной железы, окружающей уретру.Когда уретра заблокирована, моча возвращается в мочевой пузырь. Стенки мочевого пузыря растягиваются, стенки мочевого пузыря, мочеточников и почечной лоханки могут утолщаться. Могут развиться инфекции, которые могут вызвать дальнейшее утолщение и воспаление мочеточника, мочевого пузыря и стенок таза. Обструкция мочевого пузыря вызывается опухолями, минеральными отложениями, образующими камни, увеличенной простатой или нервно-мышечными расстройствами. Некоторая степень расширения и обструкции мочеточников возникает во время нормальной беременности из-за давления растущего плода и гормонов, которые вызывают расслабление мышечного тонуса.
Обструкция мочевого пузыря вызывается опухолями, минеральными отложениями, образующими камни, увеличенной простатой или нервно-мышечными расстройствами. Некоторая степень расширения и обструкции мочеточников возникает во время нормальной беременности из-за давления растущего плода и гормонов, которые вызывают расслабление мышечного тонуса.
Основная проблема при закупорке или обструкции — это резервное копирование жидкости в почке, что приводит к значительному расширению почечной лоханки и чашечек. Функционирующая ткань почек может быть полностью разрушена: утолщение стенок лоханки и чашечек вызывает давление на почечные артерии, что препятствует притоку крови к почкам. Это ускоряет дегенерацию ткани почек. Инфекции обычно усложняют и без того ухудшающееся состояние. Канальцы почек и структуры, вырабатывающие мочу, заменяются фиброзной рубцовой тканью.Компоненты мочи реабсорбируются почечными венами, трубками и лимфатическими каналами, что приводит к уремии.
Оформите подписку Britannica Premium и получите доступ к эксклюзивному контенту.
Подпишись сейчас
Поскольку полная обструкция мочевыводящих путей может привести к почечной недостаточности, лечение должно быть незамедлительным. Анальгетики для облегчения боли и антибиотики для предотвращения инфекции могут быть назначены во время диагностической визуализации и анализов мочи; В некоторых случаях мочевой катетер можно протолкнуть через препятствие в мочевой пузырь, чтобы моча вышла из него.Полная или повторяющаяся непроходимость и непроходимость, вызванная заболеванием простаты, часто требует хирургического лечения.
Острая двусторонняя обструктивная уропатия | UF Health, University of Florida Health
Определение
Острая двусторонняя обструктивная уропатия — это внезапная блокировка оттока мочи из обеих почек. Почки продолжают вырабатывать мочу обычным образом, но из-за того, что моча не отводится должным образом, почки начинают опухать.
См. Также:
Альтернативные названия
Обструкция уретры; Острая непроходимость уретры; Обструктивная уропатия — двусторонняя — острая
Причины, частота возникновения и факторы риска
У мужчин острая двусторонняя обструктивная уропатия чаще всего является результатом увеличения простаты. Другие причины у мужчин включают:
Другие причины у мужчин включают:
- Рак мочевого пузыря
- Камни в почках
- Рак простаты
Острая двусторонняя обструктивная уропатия гораздо реже встречается у женщин, но может быть вызвана:
- Цистоцеле мочевого пузыря
- Рак шейки матки Травма в результате хирургического вмешательства на репродуктивных органах
- Беременность
Среди других причин у мужчин и женщин:
- Тромбы
- Нейрогенный пузырь
- Другие редкие забрюшинные процессы
- Папиллярный некроз
- Задние клапаны уретры у мальчиков
Острая двусторонняя обструктивная уропатия встречается примерно у 5 из 10 000 человек.
Симптомы
Признаки и анализы
Врач проведет медицинский осмотр. Осмотр может показать:
- Большой и полный мочевой пузырь
- Опухшие или болезненные почки
- Увеличенная простата (мужчины)
Могут быть признаки хронической почечной недостаточности, высокого кровяного давления и инфекции.
 Лихорадка — обычное явление при инфекции.
Лихорадка — обычное явление при инфекции.Тесты, которые могут быть выполнены, включают:
Следующие тесты могут показать гидронефроз (опухоль почек):
Лечение
Целью лечения является снятие закупорки, что позволит моче стекать из мочевыводящих путей.Возможно, вам придется ненадолго остаться в больнице.
Кратковременное лечение может включать:
- Антибиотики и другие лекарства для лечения симптомов
- Катетеризация — введение в тело трубки для отвода мочи (см .: Мочевые катетеры)
Долгосрочное лечение включает коррекцию причина засора. Это может включать:
Операция может также потребоваться при других заболеваниях, вызывающих закупорку уретры или шейки мочевого пузыря.
Ожидания (прогноз)
Если острая непроходимость проходит быстро, симптомы обычно проходят в течение нескольких часов или дней.При отсутствии лечения заболевание вызывает прогрессирующее поражение почек. В конечном итоге это может привести к повышению артериального давления или почечной недостаточности.

Осложнения
Звонок своему врачу
Позвоните своему врачу, если у вас снизился диурез, затрудненное мочеиспускание, боль в боку или другие симптомы острой двусторонней обструктивной уропатии.
Профилактика
Возможно, вы не сможете предотвратить это состояние. Рекомендуются регулярные ежегодные медицинские осмотры у врача первичной медико-санитарной помощи.Если ваш врач обнаружит, что у вас острая обструктивная уропатия, вас следует направить в ближайшее отделение неотложной помощи и показать урологу.
Ссылки
Пайс В.М. мл., Страндхой Дж. В., Ассимос Д. Г.. Патофизиология обструкции мочевыводящих путей. Кэмпбелл-Уолш Урология. 9 изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2007: глава 37.
Hsu THS, Streem SB, Nakada SY. Лечение обструкции верхних мочевыводящих путей. В: Wein AJ, ed. Кэмпбелл-Уолш Урология. 9 изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2007: глава 38.
McAninch JW, Santucci RA. Травма почек и мочеточника.
 В: Wein AJ, ed. Кэмпбелл-Уолш Урология. 9 изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2007: глава 39.
В: Wein AJ, ed. Кэмпбелл-Уолш Урология. 9 изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2007: глава 39.Frøkiaer J, Zeidel ML. Обструкция мочевыводящих путей. В: Бреннер Б.М., изд. Бреннер и Ректор Почка . 8-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2007: глава 35.
Генетическая основа и основа развития обструкции мочевыводящих путей
- 1.
Chevalier RL, Peters CA (2003) Врожденная обструкция мочевыводящих путей: материалы семинара по современному стратегическому планированию — Национальные институты Health, Бетесда, Мэриленд, США, 11–12 марта 2002 г.Педиатр Нефрол 18: 576–606
PubMed
Google ученый
- 2.
Chevalier RL (1999) Молекулярная и клеточная патофизиология обструктивной нефропатии. Педиатр Нефрол 13: 612–619
CAS
PubMedGoogle ученый
org/ScholarlyArticle»> 3. - 4.
Chang CP, McDill BW, Neilson JR, Joist HE, Epstein JA, Crabtree GR, Chen F (2004) Кальциневрин необходим в мезенхиме мочевыводящих путей для развития пиелоуретерального перистальтического аппарата. J Clin Invest 113: 1051–1058
CAS
PubMed
PubMed CentralGoogle ученый
- 5.
Mendelsohn C (2004) Функциональная обструкция: правила лоханки. J Clin Invest 113: 957–959
CAS
PubMed
PubMed CentralGoogle ученый
org/ScholarlyArticle»> 6. - 7.
Chevalier RL (2004) Перспективы генной терапии при обструктивной нефропатии. Kidney Int 66: 1709–1710
CAS
PubMedGoogle ученый
- 8.
Peters CA (2005) Врожденная обструктивная нефропатия: рассеивается ли туман? Kidney Int 67: 371–372
PubMed
Google ученый
- 9.
Лиапис Х (2003) Биология врожденной обструктивной нефропатии.
 Nephron Exp Nephrol 93: e87 – e91
Nephron Exp Nephrol 93: e87 – e91CAS
PubMedGoogle ученый
- 10.
Клар С., Моррисси Дж. (2002) Обструктивная нефропатия и почечный фиброз. Am J Physiol Renal Physiol 283: F861 – F875
PubMed
Google ученый
- 11.
Chevalier RL (2002) Обструктивная уропатия: современное состояние. Pediatr Med Chir 24: 95–97
CAS
PubMedGoogle ученый
- 12.
Kenda RB, Kenig T, Budihna N (1991) Выявление пузырно-мочеточникового рефлюкса у бессимптомных братьев и сестер детей с рефлюксом с помощью прямой радионуклидной цистографии. Eur J Pediatr 150: 735–737
CAS
Google ученый
org/ScholarlyArticle»> 13. - 14.
Queisser-Luft A, Stolz G, Wiesel A, Schlaefer K, Spranger J (2002) Пороки развития у новорожденных: результаты основаны на 30 940 младенцах и плодах из системы мониторинга врожденных дефектов Майнца (1990–1998). Arch Gynecol Obstet 266: 163–167
CAS
PubMedGoogle ученый
- 15.
Schedl A (2007) Почечные аномалии и их происхождение.
 Nat Rev Genet 8: 791–802
Nat Rev Genet 8: 791–802CAS
PubMedGoogle ученый
- 16.
Дресслер Г.Р. (2006) Клеточные основы развития почек. Annu Rev Cell Dev Biol 22: 509–529
CAS
PubMedGoogle ученый
- 17.
Kreidberg JA, Sariola H, Loring JM, Maeda M, Pelletier J, Housman D, Jaenisch R (1993) WT-1 необходим для раннего развития почек.Ячейка 74: 679–691
CAS
Google ученый
- 18.
Xu PX, Adams J, Peters H, Brown MC, Heaney S, Maas R (1999) Eya1-дефицитные мыши не имеют ушей и почек и демонстрируют аномальный апоптоз зачатков органов. Нат Генет 23: 113–117
CAS
PubMedGoogle ученый
org/ScholarlyArticle»> 19. - 20.
Xu PX, Zheng W, Huang L, Marie P, Laclef DL (2003) Six1 необходим для раннего органогенеза почек млекопитающих. Разработка 130: 3085–3094
CAS
PubMed
PubMed CentralGoogle ученый
- 21.
Nishinakamura R, Matsumoto Y, Nakao K, Nakamura K, Sato A, Copeland NG, Gilbert DJ, Jenkins NA, Scully S, Lacey DL, Katsuki M, Asashima M, Yokota T. (2001) Мурине гомолог SALL1 необходим для инвазии зачатка мочеточника при развитии почек.Разработка 128: 3105–3115
CAS
PubMedGoogle ученый
org/ScholarlyArticle»> 22. - 23.
Wilm B, James RG, Schultheiss TM, Hogan BL (2004) Гены вилки, Foxc1 и Foxc2, регулируют судьбу клеток параксиальной и промежуточной мезодермы.Dev Biol 271: 176–189
CAS
PubMedGoogle ученый
- 24.
Grieshammer U, Le M, Plump AS, Wang F (2004) SLIT2-опосредованная передача сигналов ROBO2 ограничивает индукцию почек одним сайтом. Dev Cell 6: 709–717
CAS
PubMedGoogle ученый
org/ScholarlyArticle»> 25. - 26.
Maeshima A, Sakurai H, Choi Y, Kitamura S, Vaughn DA, Tee JB, Nigam SK (2007) Нейротрофический фактор, полученный из глиальных клеток, независимый от выроста зачатка мочеточника из вольфова протока. J Am Soc Nephrol 18: 3147–3155
CAS
PubMedGoogle ученый
- 27.
Bates CM (2007) Роль передачи сигналов рецептора фактора роста фибробластов в развитии почек.Педиатр Нефрол 22: 343–349
PubMed
Google ученый
org/ScholarlyArticle»> 28. - 29.
Jain S, Encinas M, Johnson EM Jr, Milbrandt J (2006) Критические и особые роли ключевых сайтов стыковки тирозина RET в развитии почек.Genes Dev 20: 321–333
CAS
PubMed
PubMed CentralGoogle ученый
- 30.
Costantini F, Shakya R (2006) Передача сигналов GDNF / Ret и развитие почек. Биологические исследования 28: 117–127
CAS
PubMedGoogle ученый
( 2005) Sprouty1 является критическим регулятором GDNF / RET-опосредованной индукции почек. Dev Cell 8: 229–239
Dev Cell 8: 229–239CAS
PubMedGoogle ученый
- 32.
Basson MA, Watson-Johnson J, Shakya R, Akbulut S, Hyink D, Constantini FD, Wilson PD, Mason IJ, Licht JD (2006) Морфогенез ветвления эпителия мочеточника во время развития почек координируется противоположные функции GDNF и Sprouty1. Dev Biol 299: 466–477
CAS
PubMedGoogle ученый
- 33.
Dunn NR, Winnier GE, Hargett LK, Schrick JJ, Fogo AB, Hogan BL (1997) Гаплонедостаточные фенотипы у гетерозиготных нулевых мышей Bmp4 и модификация с помощью мутаций в Gli3 и Alx4. Dev Biol 188: 235–247
CAS
PubMedGoogle ученый
org/ScholarlyArticle»> 34. - 35.
Michos O, Panman L, Vintersten K, Beier K, Zeller R, Zuniga A (2004) Гремлин-опосредованный антагонизм BMP индуцирует эпителиально-мезенхимальную обратную связь, контролирующую органогенез метанефрических почек и конечностей. Разработка 131: 3401–3410
CAS
PubMedGoogle ученый
- 36.
Batourina E, Choi C, Paragas N, Bello N, Hensle T, Constantini FD, Schuchardt A, Bacallao RL, Mendelsohn CL (2002) Морфогенез дистального отдела мочеточника зависит от ремоделирования эпителиальных клеток, опосредованного витамином A и Ret.
 Нат Генет 32: 109–115
Нат Генет 32: 109–115CAS
PubMedGoogle ученый
- 37.
Мароз Т.Д., Меркель С.Е., МакМахон А.П., Кэрролл Т.Дж. (2008) Бета-катенин необходим для поддержания клеток эпителия зачатка мочеточника / Вольфиевого протока в предшественнике. Dev Biol 314: 112–126
CAS
PubMedGoogle ученый
- 38.
Murer L, Benetti E, Artifoni L (2007) Эмбриология и генетика первичного пузырно-мочеточникового рефлюкса и связанной с ним дисплазии почек.Педиатр Нефрол 22: 788–797
PubMed
PubMed CentralGoogle ученый
- 39.
Batourina E, Tsai S, Lambert S, Sprenkle P, Viana R, Dutta S, Hensle T, Wang F, Niederreither K, McMahon AP, Carroll TJ, Mendelsohn CL (2005) Апоптоз, индуцированный передачей сигналов витамина A.
 имеет решающее значение для соединения мочеточников с мочевым пузырем. Нат Генет 37: 1082–1089
имеет решающее значение для соединения мочеточников с мочевым пузырем. Нат Генет 37: 1082–1089CAS
PubMedGoogle ученый
- 40.
Brenner-Anantharam A, Cebrian C, Guillaume R, Hurtado R, Sunn TT, Herzlinger D (2007) Мезенхима, полученная из хвостовой почки, способствует сегментации мочевыводящих путей посредством передачи сигналов BMP4. Разработка 134: 1967–1975
CAS
PubMedGoogle ученый
- 41.
Viana R, Batourina E, Huang H, Dressler GR, Kobayashi A, Behringer RR, Shapiro E, Hensle T, Lambert S, Mendelsohn C (2007) Развитие тригона мочевого пузыря, центра -отражательный механизм.Разработка 134: 3763–3769
CAS
PubMedGoogle ученый
org/ScholarlyArticle»> 42. - 43.
Mahoney ZX, Sammut B, Xavier RJ, Cunningham J, Go G, Brim KL, Stappenbeck TS, Miner JH, Swat W (2006) Большой гомолог дисков 1 регулирует ориентацию гладких мышц в мочеточнике мыши.Proc Natl Acad Sci USA 103: 19872–19877
CAS
PubMedGoogle ученый
- 44.
Иидзука-Кого А., Исидао Т., Акияма Т., Сенда Т. (2007) Аномальное развитие мочеполовых органов у мышей с дефицитом Dlgh2. Разработка 134: 1799–1807
CAS
PubMedGoogle ученый
org/ScholarlyArticle»> 45. - 46.
Murawski IJ, Gupta IR (2006) Пузырно-мочеточниковый рефлюкс и пороки развития почек: проблема развития. Clin Genet 69: 105–117
CAS
PubMedGoogle ученый
- 47.
Лу В., Кинтеро-Ривера Ф, Фан И, Алкурая Ф. С., Донован Д. Д., Си Кью, Турбе-Доан А., Ли Кью Дж., Кэмпбелл К. Г., Шанске А. Л., Шерр Э. Х., Ахмад А., Петерс Р., Риллиет B, Parvex P, Bassuk AG, Harris DJ, Ferguson H, Kelly C, Walsh CA, Gronostajski RM, Devriendt K, Higgins A, Ligon AH, Quade BJ, Morton CC, Gusella JF, Maas RL (2007) Связанная гаплонедостаточность NFIA с синдромом порока развития ЦНС и пороками мочевыводящих путей.
 PLoS Genet 3: e80
PLoS Genet 3: e80PubMed
PubMed CentralGoogle ученый
- 48.
Alcaraz A, Vinaixa F, Tejedo-Mateu A, Fores MM, Gotzens V, Mestres CA, Oliveira J, Carretero P (1991) Обструкция и реканализация мочеточника во время эмбрионального развития. J Urol 145: 410–416
CAS
PubMedGoogle ученый
- 49.
Santicioli P, Maggi CA (1998) Миогенные и нейрогенные факторы в контроле пиелоуретеральной моторики и перистальтики мочеточника.Pharmacol Rev 50: 683–721
CAS
PubMedGoogle ученый
- 50.
DiBona GF, Kopp UC (1997) Нейронный контроль почечной функции.
 Physiol Rev 77: 75–197
Physiol Rev 77: 75–197CAS
PubMedGoogle ученый
- 51.
Mendelsohn C (2006) Идут по кругу: консервативные механизмы контролируют формирование радиального паттерна в мочевом и пищеварительном трактах. J Clin Invest 116: 635–637
CAS
PubMed
PubMed CentralGoogle ученый
- 52.
Yu J, Carroll TJ, McMahon AP (2002) Sonic hedgehog регулирует пролиферацию и дифференцировку мезенхимальных клеток в метанефрической почке мыши. Разработка 129: 5301–5312
CAS
PubMedGoogle ученый
- 53.
Caubit X, Lye CM, Martin E, Coré N, Long DA, Vola C, Jenkins D, Garratt AN, Skaer H, Woolf AS, Fasano L (2008) Teashirt 3 необходим для дифференциации гладких мышц мочеточника после SHH и BMP4.
 Разработка 135: 3301–3310
Разработка 135: 3301–3310CAS
PubMedGoogle ученый
- 54.
Fujinaka H, Miyazaki Y, Matsusaka T., Yoshida H, Fogo AB, Inagami T, Ichikawa I (2000) Благотворная роль ангиотензина при частичной обструкции мочевыводящих путей. Kidney Int 58: 2018–2027
CAS
PubMedGoogle ученый
- 55.
Йосипив И.В., Эль-Дар С.С. (2005) Роль ренин-ангиотензиновой системы в развитии зачатка мочеточника и собирательной системы почек.Педиатр Нефрол 20: 1219–1229
PubMed
Google ученый
- 56.
Осима К., Миядзаки Ю., Брок Дж. У. 3-й, Адамс М.С., Итикава И.
 , Поуп Дж. К. (2001) Экспрессия рецептора ангиотензина типа II и зачаток мочеточника. J Urol 166: 1848–1852
, Поуп Дж. К. (2001) Экспрессия рецептора ангиотензина типа II и зачаток мочеточника. J Urol 166: 1848–1852CAS
PubMedGoogle ученый
- 57.
Нишимура Х., Йеркес Э., Хоэнфелльнер К., Миядзаки Й., Ма Дж., Ханли Т.Э., Йошида Х., Итики Т., Тредгилл Д., Филлипс Д.А., 3-й, Хоган Б.М., Фого А, Брок Дж. У. 3-й, Инагами Т., Ichikawa I (1999) Роль гена рецептора ангиотензина типа 2 в врожденных аномалиях почек и мочевыводящих путей, CAKUT, у мышей и мужчин.Mol Cell 3: 1–10
CAS
PubMedGoogle ученый
- 58.
Miyazaki Y, Tsuchida S, Nishimura H, Pope JC, Harris RC, McKanna JM, Inagami T, Hogan BL, Fogo A, Ichikawa I (1998) Ангиотензин индуцирует перистальтический аппарат мочевыводящих путей в перинатальный период.
 J Clin Invest 102: 1489–1497
J Clin Invest 102: 1489–1497CAS
PubMed
PubMed CentralGoogle ученый
- 59.
Оливерио М.И., Ким Х.С., Ито М., Ле Т, Аудоли Л., Бест К.Ф., Хиллер С., Клакман К., Маеда Н., Смитис О., Коффман Т.М. (1998) Снижение роста, аномальная структура почек и тип 2 (AT2) опосредованная рецептором ангиотензина регуляция артериального давления у мышей, лишенных рецепторов AT1A и AT1B для ангиотензина II.Proc Natl Acad Sci USA 95: 15496–15501
CAS
PubMedGoogle ученый
- 60.
Esther CR Jr, Howard TE, Marino EM, Goddard JM, Capecchi MR, Bernstein KE (1996) Мыши, у которых отсутствует ангиотензин-превращающий фермент, имеют низкое кровяное давление, почечную патологию и снижение мужской фертильности.
 Lab Invest 74: 953–965
Lab Invest 74: 953–965CAS
PubMedGoogle ученый
- 61.
Niimura F, Labosky PA, Kakuchi J, Okubo S, Yoshida H, Oikawa T, Ichiki T, Naftilan AJ, Fogo A, Inagami T (1995) Нацеливание на гены у мышей выявляет потребность в ангиотензине в развитии и поддержание морфологии почек и регуляции факторов роста.J Clin Invest 96: 2947–2954
CAS
PubMed
PubMed CentralGoogle ученый
- 62.
Nagata M, Tanimoto K, Fukamizu A, Kon Y, Sugiyama F, Yagami K, Murakami K, Watanable T (1996) Нефрогенез и реноваскулярное развитие у мышей с дефицитом ангиотензиногена. Lab Invest 75: 745–753
CAS
PubMedGoogle ученый
org/ScholarlyArticle»> 63. - 64.
Hu P, Deng FM, Liang FX, Hu CM, Auerbach AB, Shapiro E, Wu XR, Kachar B, Sun TT (2000) Удаление гена уроплакина III приводит к появлению небольших уротелиальных бляшек, утечке уротелия и пузырно-мочеточниковый рефлюкс. J Cell Biol 151: 961–972
CAS
PubMed
PubMed CentralGoogle ученый
- 65.
Abbott BD, Birnbaum LS, Pratt RM (1987) Гиперплазия эпителия мочеточника, индуцированная TCDD, вызывает гидронефроз у плодов мышей.
 Тератология 35: 329–334
Тератология 35: 329–334CAS
PubMedGoogle ученый
- 66.
Okazaki T, Otaka Y, Wang J, Hiai H, Takai T, Ravetch JV, Honjo T. (2005) Гидронефроз, связанный с антиуротелиальными и антинуклеарными аутоантителами в BALB / c-Fcgr2b — / — Pdcd1 — / — . J Exp Med 202: 1643–1648
CAS
PubMed
PubMed CentralGoogle ученый
- 67.
Lauder AJ, Jolin HE, Smith P, van den Berg JG, Jones A, Wisden W., Smith KG, Dasvarma A, Fallon PG, McKenzie AN (2004) Лимфомагенез, гидронефроз и аутоантитела возникают в результате нарушения регуляции IL-9 и являются дифференциально зависит от цитокинов Th3. J Immunol 173: 113–122
CAS
PubMedGoogle ученый
org/ScholarlyArticle»> 68. - 69.
Mackintosh P, Almarhoos G, Heath DA (1989) Связь HLA с семейным пузырно-мочеточниковым рефлюксом и семейной обструкцией лоханочно-мочеточникового перехода. Тканевые антигены 34: 185–189
CAS
PubMedGoogle ученый
- 70.
McDill BW, Li SZ, Kovach PA, Ding L, Chen F (2006) Врожденный прогрессирующий гидронефроз (cph) вызывается мутацией S256L в аквапорине-2, которая влияет на его фосфорилирование и накопление в апикальной мембране.
 Proc Natl Acad Sci USA 103: 6952–6957
Proc Natl Acad Sci USA 103: 6952–6957CAS
PubMedGoogle ученый
- 71.
Feliubadalo L, Arbones ML, Manas S, Chillaron J, Visa J, Rodes M, Rousaud F, Zorzano A, Palacin M, Nunes V (2003) у мышей с дефицитом Slc7a9 развиваются цистинурия не-I типа и цистиновый уролитиаз. . Hum Mol Genet 12: 2097–2108
CAS
PubMedGoogle ученый
- 72.
Шиндо Т, Курихара Х, Куно К., Йокояма Х, Вада Т, Курихара Й, Имаи Т, Ван Й, Огата М, Нисимацу Х, Морияма Н, Ох-хаши Й, Морита Х, Исикава Т, Nagai R, Yazaki Y, Matsushima K (2000) ADAMTS-1: металлопротеиназа-дезинтегрин, необходимый для нормального роста, фертильности, а также морфологии и функции органов.J Clin Invest 105: 1345–1352
CAS
PubMed
PubMed CentralGoogle ученый
org/ScholarlyArticle»> 73. - 74.
Lloyd DJ, Hall FW, Tarantino LM, Gekakis N (2005) Несахарный диабет у мышей с мутацией в аквапорине-2.PLoS Genet 1: e20
PubMed
PubMed CentralGoogle ученый
- 75.
Green M (1951) Дальнейшие морфологические эффекты гена короткого уха у домашней мыши. J Morphol 88: 1–22
CAS
PubMedGoogle ученый
org/ScholarlyArticle»> 76. - 77.
Kume T, Deng K, Hogan BL (2000) Гены Foxc1 (Mf1) и Foxc2 (Mfh2) мышиных вилкообразных / крылатых спиралей необходимы для раннего органогенеза почек и мочевыводящих путей. Разработка 127: 1387–1395
CAS
PubMedGoogle ученый
- 78.
Zhou Y, Lim KC, Onodera K, Takahashi S, Ohta J, Minegishi N, Tsai FY, Orkin SH, Yamamoto M, Engel JD (1998) Спасение эмбрионального летального гематопоэтического дефекта показывает критическую роль для GATA-2 в урогенитальном развитии.EMBO J 17: 6689–6700
CAS
PubMed
PubMed CentralGoogle ученый
org/ScholarlyArticle»> 79. - 80.
Held T, Paprotta I, Khulan J, Hemmerlein B, Binder L, Wolf S, Schubert S, Meinhardt A, Engel W., Adham IM (2006) Hspa4l-дефицитные мыши демонстрируют повышенную частоту мужского бесплодия и развития гидронефроза. Mol Cell Biol 26: 8099–8108
CAS
PubMed
PubMed CentralGoogle ученый
- 81.
Aoki Y, Mori S, Kitajima K, Yokoyama O, Kanamaru H, Okada K, Yokota Y (2004) Гаплонедостаточность Id2 у мышей приводит к врожденному гидронефрозу, сходному с таковым у людей.
 Гены клеток 9: 1287–1296
Гены клеток 9: 1287–1296CAS
PubMedGoogle ученый
- 82.
Debiec H, Kutsche M, Schachner M, Ronco M (2002) Аномальный почечный фенотип у мышей с нокаутом L1: новая причина CAKUT. Трансплантат Nephrol Dial 17 [Дополнение 9]: 42–44
CAS
PubMedGoogle ученый
- 83.
Gamp AC, Tanaka Y, Lullmann-Rauch R, Wittke D, D’Hooge R, De Deyn PP, Moser T., Maier H, Hartmann D, Reiss K, Illert AL, von Figura K, Saftig P (2003) Дефицит LIMP-2 / LGP85 вызывает обструкцию тазового перехода мочеточника, глухоту и периферическую невропатию у мышей.Hum Mol Genet 12: 631–646
CAS
PubMedGoogle ученый
org/ScholarlyArticle»> 84. - 85.
Сингх С., Робинсон М., Нахи Ф., Коли Б., Робинсон М.Л., Бейтс К.М., Корнакер К., МакХью К.М. (2007) Идентификация уникальной линии трансгенных мышей, которая развивает мегапузырь, обструктивную уропатию и почечную дисфункцию.J Am Soc Nephrol 18: 461–471
CAS
PubMedGoogle ученый
- 86.
Takahashi N, Chernavvsky DR, Gomez RA, Igarashi P, Gitelman HJ, Smithies O (2000) Некомпенсированная полиурия в мышиной модели синдрома Барттера. Proc Natl Acad Sci USA 97: 5434–5439
CAS
PubMedGoogle ученый
org/ScholarlyArticle»> 87. - 88.
Vega QC, Worby CA, Lechner MS, Dixon JE, Dressler GR (1996) Нейротрофический фактор, полученный из глиальных клеток, активирует рецепторную тирозинкиназу RET и способствует морфогенезу почек. Proc Natl Acad Sci USA 93: 10657–10661
CAS
PubMedGoogle ученый
- 89.
Sainio K, Suvanto P, Davies J, Wartiovaara J, Wartiovaara K, Saarma M, Arumäe U, Meng X, Lindahl M, Pachnis V, Sariola H (1997) нейротрофический фактор, полученный из глиальных клеток необходим для зарождения зачатка из эпителия мочеточника.
 Разработка 124: 4077–4087
Разработка 124: 4077–4087CAS
PubMedGoogle ученый
- 90.
Yu OH, Murawski IJ, Myburgh DB, Gupta IR (2004) Сверхэкспрессия RET приводит к пузырно-мочеточниковому рефлюксу у мышей. Am J Physiol Renal Physiol 287: F1123 – F1130
CAS
PubMedGoogle ученый
- 91.
Лу В., ван Эрде А.М., Фан Х, Квинтеро-Ривера Ф, Кулкарни С., Фергюсон Х, Ким Х. Г., Фан Y, Си Q, Ли QG, Санлавиль Д., Эндрюс В., Сундаресан В., Би В. , Yan J, Giltay JC, Wijmenga C, de Jong TP, Feather SA, Woolf AS, Rao Y, Lupski JR, Eccles MR, Quade BJ, Gusella JF, Morton CC, Maas RL (2007) Нарушение ROBO2 связано с мочеиспусканием. аномалии тракта и создает риск пузырно-мочеточникового рефлюкса.Am J Hum Genet 80: 616–632
CAS
PubMed
PubMed CentralGoogle ученый
org/ScholarlyArticle»> 92. - 93.
Lorenz JN, Baird NR, Judd LM, Noonan WT, Andringa A, Doetschman T, Manning PA, Liu LH, Miller ML, Schull GE (2002) Нарушение абсорбции NaCl почками у мышей, у которых отсутствует калиевый канал ROMK, модель для типа II Синдром Барттера. J Biol Chem 277: 37871–37880
CAS
PubMedGoogle ученый
- 94.
Oxburgh L, Chu GC, Michael SK, Robertson EJ (2004) Сигналы суперсемейства TGFbeta необходимы для морфогенеза популяции предшественников мезенхимы почек.
 Разработка 131: 4593–4605
Разработка 131: 4593–4605CAS
PubMedGoogle ученый
- 95.
Chi L, Zhang S, Lin Y, Prunskaite-Hyyrylainen R, Vuolteenaho R, Itaranta P, Vainio S (2004) Проростки белки регулируют ветвление мочеточника, координируя реципрокный эпителиальный Wnt11, мезенхимальный сигнал Gdnf в почках. разработка. Разработка 131: 3345–3356
CAS
PubMedGoogle ученый
- 96.
Lo SH, Yu QC, Degenstein L, Chen LB, Fuchs E (1997) Прогрессирующая дегенерация почек у мышей, лишенных тензина. J Cell Biol 136: 1349–1361
CAS
PubMed
PubMed CentralGoogle ученый
Chevalier RL (1998) Патофизиология обструктивной нефропатии у новорожденных. Семин Нефрол 18: 585–593
CAS
PubMed
Google ученый
Bascands JL, Schanstra JP (2005) Обструктивная нефропатия: идеи, полученные с помощью генетически модифицированных животных. Почки Int 68: 925–937
CAS
PubMed
PubMed Central
Google ученый
Feather SA, Malcolm S, Woolf AS, Wright V, Blayton D, Reid CJ, Flinter FA, Proesmans W, Devriendt K, Carter J, Warwicker P, Goodship TH, Goodship JA (2000) Primary, несиндромный пузырно-мочеточниковый рефлюкс и его нефропатия генетически гетерогенны, с локусом на хромосоме 1.Am J Hum Genet 66: 1420–1425
CAS
PubMed
PubMed Central
Google ученый
Wellik DM, Hawkes PJ, Capecchi MR (2002) Паралоговые гены Hox11 необходимы для индукции метанефрических почек.Genes Dev 16: 1423–1432
CAS
PubMed
PubMed Central
Google ученый
Sajithlal G, Zou D, Silvius D, Xu PX (2005) Eya 1 действует как критический регулятор для определения метанефрической мезенхимы. Dev Biol 284: 323–336
CAS
PubMed
Google ученый
Shakya R, Jho EH, Kotka P, Wu Z, Kholodilv N, Burke R, D’Agati V, Constantini F (2005) Роль GDNF в формировании паттерна выделительной системы.Dev Biol 283: 70–84
CAS
PubMed
Google ученый
Hains D, Sims-Lucas S, Kish K, Saha M, McHugh K, Bates CM (2008) Роль рецептора 2 фактора роста фибробластов в мезенхиме почек. Pediatr Res 64: 592–598
CAS
PubMed
PubMed Central
Google ученый
Miyazaki Y, Oshima K, Fogo A, Hogan BL, Ichikawa I (2000) Костный морфогенетический белок 4 регулирует участок почкования и удлинение мочеточника мыши. J Clin Invest 105: 863–873
CAS
PubMed
PubMed Central
Google ученый
Airik R, Bussen M, Singh MK, Petry M, Kispert A (2006) Tbx18 регулирует развитие мезенхимы мочеточника. J Clin Invest 116: 663–674
CAS
PubMed
PubMed Central
Google ученый
Murawski IJ, Myburgh DB, Favor J, Gupta IR (2007) Пузырно-мочеточниковый рефлюкс и развитие мочевыводящих путей у мышей Pax2 1Neu +/-.Am J Physiol Renal Physiol 293: F1736 – F1745
CAS
PubMed
Google ученый
Kong XT, Deng FM, Hu P, Liang FX, Zhou G, Auerbach AB, Genieser N, Nelson PK, Robbins ES, Shapiro E, Kachar B, Sun TT (2004) Роль уроплакинов в формировании бляшек , увеличение зонтичных клеток и заболевания мочевыводящих путей.J Cell Biol 167: 1195–1204
CAS
PubMed
PubMed Central
Google ученый
Искьердо Л., Портеус М., Парамо П.Г., Коннор Дж. М. (1992) Доказательства генетической гетерогенности наследственного гидронефроза, вызванного обструкцией лоханочно-мочеточникового соединения, с одним локусом, назначенным хромосоме 6р.Hum Genet 89: 557–560
CAS
PubMed
Google ученый
Янг Б., Гиллеспи А., Карлсон Э.Дж., Эпштейн С.Дж., Веркман А.С. (2001) Смертность новорожденных в модели рецессивного нефрогенного несахарного диабета у мышей с нокаутом аквапорина-2. J Biol Chem 276: 2775–2779
CAS
PubMed
Google ученый
King JA, Marker PC, Seung KJ, Kinglesy DM (1994) BMP5 и молекулярные, скелетные и мягкие изменения тканей у мышей с коротким ухом. Dev Biol 166: 112–122
CAS
PubMed
Google ученый
Warot X, Fromental-Ramain C, Fraulob V, Chambon P, Dolle P (1997) Дозозависимые эффекты гена мутаций Hoxa-13 и Hoxd-13 на морфогенез терминальных частей пищеварительной системы и урогенитальные тракты. Разработка 124: 4781–4791
CAS
PubMed
Google ученый
Картер Т. (1953) Генетика мышей с люктом III. Подковообразная почка, гидронефроз и поясничное сокращение. J Genet 51: 441–457
Google ученый
Takahashi N, Lopez ML, Cowhig JE Jr, Taylor MA, Hatada T, Riggs E, Lee G, Gomez RA, Kim HS, Smithies O (2005) Гомозиготные нулевые мыши Ren1c являются гипотензивными и полиурическими, но гетерозиготными неотличимы от дикого типа.J Am Soc Nephrol 16: 125–132
PubMed
Google ученый
Bertoli-Avella AM, Conte ML, Punzo F, de Graaf BM, Lama G, La Manna A, Polito C, Grassia C, Nobili B, Rambaldi PF, Oostra BA, Perrotta S (2008) ген ROBO2 варианты связаны с семейным пузырно-мочеточниковым рефлюксом. J Am Soc Nephrol 19: 825–831
CAS
PubMed
PubMed Central
Google ученый
(PDF) Острая непроходимость мочевыводящих путей
251
Диагноз
Правильный анамнез очень важен при диагностике
непроходимости.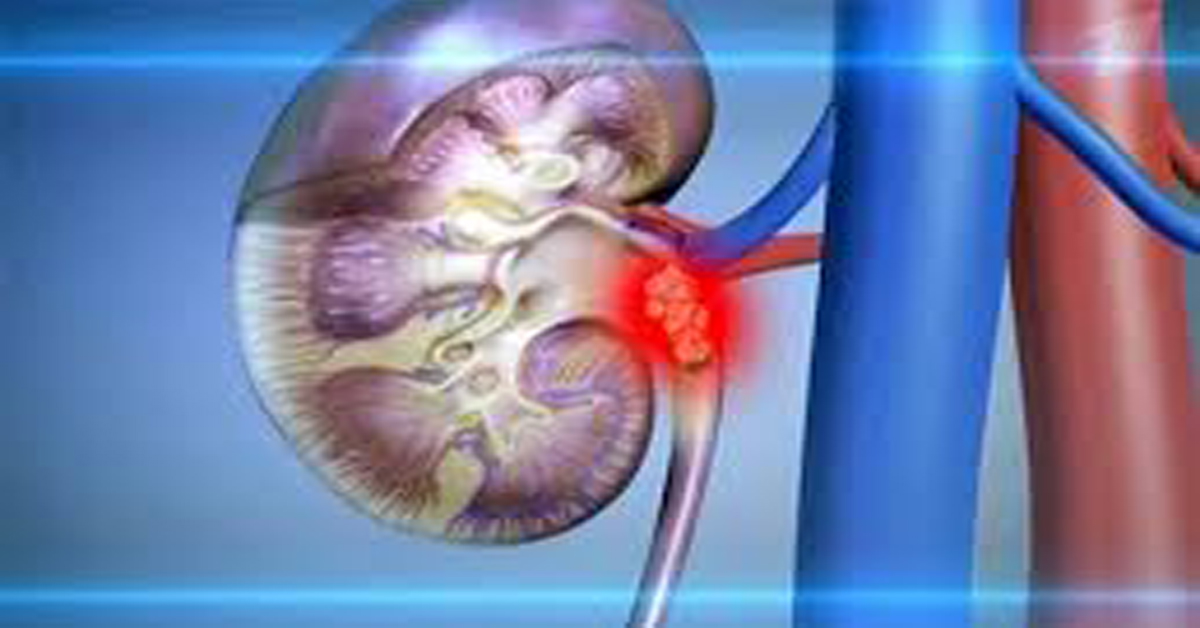 Следует обратить внимание на время
Следует обратить внимание на время
появления симптома, интенсивность, частоту
и распространение симптома.Информация о высокой температуре тела и кровотечении указывает на необходимость срочной диагностики
процедур. Острое воспаление яичников, внематочная беременность
, аппендицит, дивертикулит и желчная колика
могут иногда вызывать похожие симптомы и должны учитывать
при дифференциальной диагностике.
Пациентам с подозрением на непроходимость мочевыводящих путей
необходимо медицинское обследование. Виден и пальпируется переполненный мочевой пузырь (glo-
bus vesicalis).У молодых мужчин с подозрением на почечную колику
необходимо исследовать яички, так как
вызывают воспаление яичек и, в частности, перекрут,
могут вызывать очень похожие начальные симптомы. В начале
эмбрионального развития яички и почки
находятся очень близко друг к другу. Позже они отделяются и занимают
своих обычных позиций. Следовательно, их области иннервации очень близки. Таким образом, вначале не всегда абсолютно ясно, какой орган является настоящей причиной боли.
Следовательно, их области иннервации очень близки. Таким образом, вначале не всегда абсолютно ясно, какой орган является настоящей причиной боли.
Иногда обструкция может быть вызвана запущенным
фимозом или отеком полового члена у пациентов с сердечной декомпенсацией
.
Лабораторная диагностика включает анализ осадка
мочи, общий анализ крови (CBC) и базовый био-
химический анализ (мочевина, креатинин, Na, K, гликемия).
Повышенное количество лейкоцитов в моче, положительный результат
лейкоцитарной эстеразы и присутствие нитритов указывают на инфекцию мочевыводящих путей
.Если к тому же в крови увеличивается количество лейкоцитов
и преобладают гранулоциты
, то инфекция мочевыводящих путей, скорее всего, поразила
органов верхних мочевыводящих путей (мочеточники и почки).
Повышенное количество эритроцитов в моче происходит
при почечной колике, кровотечениях из опухолей мочевыводящих путей
органов и инфекциях мочевыводящих путей. Анемия указывает на длительную микрогематурию или обильную макрогематурию.Увеличилось
Анемия указывает на длительную микрогематурию или обильную макрогематурию.Увеличилось
чувствительности к
пациентам. По шкале боли боль из-за почечной колики
выше, чем любая другая боль. Эта боль часто на
сильнее, чем боль при родах.
В острой фазе почечной колики происходит восстановление кровотока через почки и клубочковую
фильтрационную систему. Таким образом, вырабатывается только небольшое количество новой мочи
. Следовательно, значительного расширения локально-щелочной системы py-
в начальных фазах почечной колики
не наблюдается.Если непроходимость не удалить, давление
в чашечно-лоханочной системе может постепенно снижаться на
из-за пиеловенозного, пиелолимфатического, пиелоинтерстициального и
пиелотубулярного рефлюкса. Новые количества мочи наполняют и расширяют чашечно-лоханочную систему
и мочеточник, и они могут значительно увеличиваться в объеме
при длительной непроходимости.
Первые анатомические изменения почек происходят через 7 дней
в дистальных почечных канальцах.Затем появляются первые признаки атрофии,
, которая не является полностью обратимой. Сосок
уплощен, а дистальный каналец расширен. Через
через 14 дней обструкция вызывает те же изменения в
проксимальном канальце. Через месяц эти изменения происходят
в клубочках. В медицинской литературе отмечается
случаев восстановления функции почек даже через
месяцев после полной непроходимости.Тем не менее, это
редко, и мы должны полагаться на тот факт, что по указанным выше причинам
полное препятствие должно быть повторно устранено в первые семь дней.
Почечная колика часто возникает после приема большого количества жидкости или мочегонных средств
, тяжелых физических нагрузок и злоупотребления алкоголем. Все эти условия приводят к созданию движения Stone
.
Почечная колика
Пациенты жалуются на внезапную сильную боль в области стержня просвета
, которая часто распространяется на подвздошную ямку и паховую область
(7). У мужчин он часто распространяется на яички, а у женщин
У мужчин он часто распространяется на яички, а у женщин
— на большие половые губы.
чаще всего сопровождается тошнотой и рвотой. Если камень находится около мочевого пузыря
, обычно возникают явные дизурические проблемы. После
боли может возникнуть макроскопическая гематурия. Эти пациенты
очень возбуждены и не могут найти анталгическую позу; им
нужно переехать. Почечная колика может сопровождаться
признаками мочевой инфекции и сепсиса.
Задержка мочи
Пациенты жалуются на невозможное самопроизвольное мочеиспускание
или мочеотделение по каплям. Данные о непреднамеренной утечке мочи
могут вводить в заблуждение, поскольку в этом случае у пациента может быть так называемое выделение мочи из мочевого пузыря
, а
— это переполнение. Надлобковая боль очень сильна и может иногда проявляться раздражением брюшины и острой болью в животе.
у мужчин. Пациенты с острой ретенцией и пациенты с neu-
ропатией не обязательно имеют болевой синдром.

 Стент представляет собой сетчатую трубку на металлическом каркасе, которая открывается внутри блокированной области
Стент представляет собой сетчатую трубку на металлическом каркасе, которая открывается внутри блокированной области Если камни слишком большого размера, то их можно предварительно раздробить с применением лазерной литотрипсии. Для того, чтобы во время операции было удобнее осуществлять ввод приборов в растянутый мочеточник, в него за несколько дней до хирургической процедуры помещают так называемый ди-уретральный катетер или стент. Его рекомендуется затем оставить в мочеточнике еще на несколько дней или даже недель, в зависимости от результатов операции, и для того, чтобы остатки конкрементов выходили наружу, не вызывая болезненных ощущений (колик) и не повреждали стенки мочеточника.
Если камни слишком большого размера, то их можно предварительно раздробить с применением лазерной литотрипсии. Для того, чтобы во время операции было удобнее осуществлять ввод приборов в растянутый мочеточник, в него за несколько дней до хирургической процедуры помещают так называемый ди-уретральный катетер или стент. Его рекомендуется затем оставить в мочеточнике еще на несколько дней или даже недель, в зависимости от результатов операции, и для того, чтобы остатки конкрементов выходили наружу, не вызывая болезненных ощущений (колик) и не повреждали стенки мочеточника.


 [ [2, 2]
[ [2, 2] 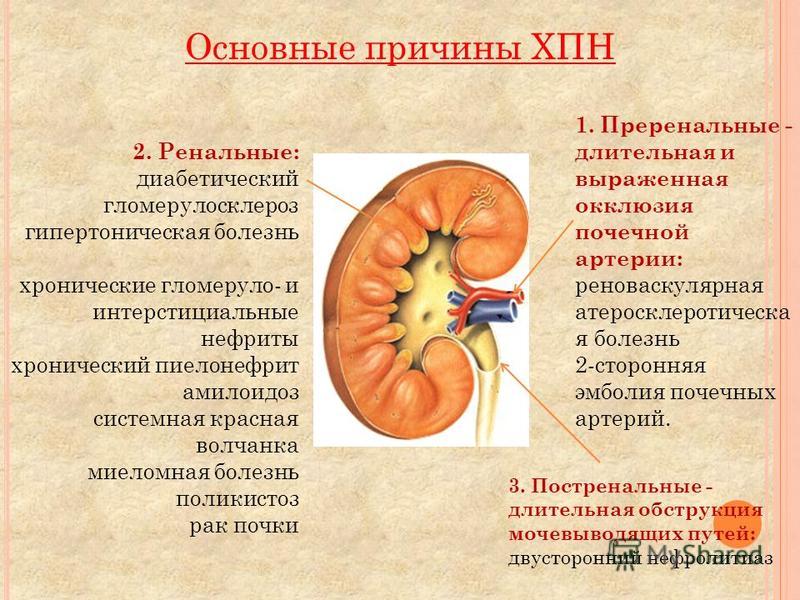





 Также их следует срочно направить в урологию на амбулаторное обследование.
Также их следует срочно направить в урологию на амбулаторное обследование.
 Лазерная эндоуретеротомия — вариант у отдельных пациентов. [9]
Лазерная эндоуретеротомия — вариант у отдельных пациентов. [9] 

 Шунт остается в мочевом пузыре до рождения ребенка.
Шунт остается в мочевом пузыре до рождения ребенка. Лихорадка — обычное явление при инфекции.
Лихорадка — обычное явление при инфекции.
 В: Wein AJ, ed. Кэмпбелл-Уолш Урология. 9 изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2007: глава 39.
В: Wein AJ, ed. Кэмпбелл-Уолш Урология. 9 изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2007: глава 39. Nephron Exp Nephrol 93: e87 – e91
Nephron Exp Nephrol 93: e87 – e91 Nat Rev Genet 8: 791–802
Nat Rev Genet 8: 791–802 Dev Cell 8: 229–239
Dev Cell 8: 229–239 Нат Генет 32: 109–115
Нат Генет 32: 109–115 имеет решающее значение для соединения мочеточников с мочевым пузырем. Нат Генет 37: 1082–1089
имеет решающее значение для соединения мочеточников с мочевым пузырем. Нат Генет 37: 1082–1089 PLoS Genet 3: e80
PLoS Genet 3: e80 Physiol Rev 77: 75–197
Physiol Rev 77: 75–197 Разработка 135: 3301–3310
Разработка 135: 3301–3310 , Поуп Дж. К. (2001) Экспрессия рецептора ангиотензина типа II и зачаток мочеточника. J Urol 166: 1848–1852
, Поуп Дж. К. (2001) Экспрессия рецептора ангиотензина типа II и зачаток мочеточника. J Urol 166: 1848–1852 J Clin Invest 102: 1489–1497
J Clin Invest 102: 1489–1497 Lab Invest 74: 953–965
Lab Invest 74: 953–965 Тератология 35: 329–334
Тератология 35: 329–334 Proc Natl Acad Sci USA 103: 6952–6957
Proc Natl Acad Sci USA 103: 6952–6957 Гены клеток 9: 1287–1296
Гены клеток 9: 1287–1296 Разработка 124: 4077–4087
Разработка 124: 4077–4087 Разработка 131: 4593–4605
Разработка 131: 4593–4605