Острая почечная недостаточность – это внезапно наступившее, но потенциально обратимое угнетение функций почек. ОПН не является заболеванием, а представляет собой синдром, развивающийся в результате нарушения процессов в органе – местного кровотока, клубочковой фильтрации, канальцевой секреции и реабсорбции. Из-за накопления в плазме крови азотистых продуктов обмена, изменений водно-солевого равновесия и кислотно-основного баланса патология характеризуется как критическая и требует экстренного вмешательства медиков.
Содержание статьи:
Подробная характеристика острой недостаточности почек
Почки являются главным фильтром организма, непрерывно пропускающим через себя кровь, очищая ее от токсинов и излишков жидкости и сохраняя полезные компоненты. Они по праву считаются органом, без которого жизнедеятельность человека становится невозможной. Но на фоне многих заболеваний и патологических процессов часто развиваются тяжелые нарушения их работы, и, чтобы предупредить развитие осложнений, врачи стараются оказать максимальную помощь пациенту. В международной классификации МКБ-10 соматическая патология имеет свой код N-17.

Причины и провоцирующие факторы
Согласно имеющейся статистике ОПН развивается примерно у 200 человек на каждый миллион населения планеты.
Важно знать! Примечательно, что в странах Африканского континента заболевание возникает на фоне вирусной или паразитарной инфекции, тогда как на территории Европейских стран причиной его развития является сахарный диабет или артериальная гипертония.
Основными причинами возникновения острой почечной недостаточности являются:
- политравмы;
- оперативное вмешательство на органах сердечно-сосудистой системы;
- акушерско-гинекологические патологии;
- отравления нефротоксичными лекарственными препаратами;
- интоксикация наркотическими веществами, метиловым спиртом, алкогольным суррогатом.
Заболевание считается полиэтиологичным, но специалисты выделяют три основные формы болезни, каждая из которых развивается под воздействием определенных причин.
Гемодинамическая – преренальная недостаточность. Ее развитие вызывается следующими состояниями.
- Уменьшение объема сердечного выброса крови:
- тромбоэмболия легочной артерии;
- кардиогенный шок;
- сердечная недостаточность с аритмией;
- кровотечения, преимущественно маточные;
- гемотампонада сердца.
 Вазодилатация системного генеза сосудов:
Вазодилатация системного генеза сосудов:- септический шок;
- тяжелые формы анафилактических реакций;
- прием вазодилататоров, резкое падение артериального давления.
- Снижение уровня внеклеточной жидкости:
- асцит на фоне цирроза печени;
- ожоговая болезнь;
- рвота и диарея;
- значительный кровопотери;
- бесконтрольный прием слабительных средств и диуретиков.
Спровоцировать развитие ОПН могут тяжелые поражения печени с утратой функциональной способности – цирроз, рак.
Паренхиматозная – ренальная недостаточность.
- Постишемическая.
Считается следствием предыдущей формы. Развивается в результате появления вышеописанных причин, если адекватная терапия была неэффективной или вообще отсутствовала. Ведущим механизмом развития является ишемия тканей.
- Экзогенная интоксикация – отравление токсинами:
- укусы ядовитых насекомых, рептилий;
- воздействие ряда медикаментозных препаратов;
- бытовые яды;
- введение диагностического контрастного вещества, употребление антибиотиков.
- Инфекционные заболевания:
- геморрагическая лихорадка;
- лептоспироз;
- вирусные гепатиты;
- ВИЧ-инфекция.
 Массивный гемолиз эритроцитов крови:
Массивный гемолиз эритроцитов крови:- интоксикации;
- подагра;
- миеломная болезнь;
- синдром длительного сдавления;
- тепловой удар;
- тяжелые физические нагрузки;
- кома алкогольного или наркотического генеза.
- Острые воспалительные процессы в парном органе:
- гломерулонефрит;
- поражения почечных сосудов;
- все виды тубулоинтерстициальных нефритов.
Ренальная форма ОПН может развиться вследствие травмирования или удаления единственной здоровой почки.
Обструктивная – постренальная недостаточность. Диагностируется не более чем в 5% всех случаев вследствие таких факторов:
- невропатия, как осложнение сахарного диабета;
- туберкулез почек, уретрит;
- дистрофические поражения забрюшинной клетчатки;
- обтурация выводящих протоков конкрементом при развитии уролитиаза;
- опухоли предстательной железы, мочевого пузыря;
- случайное лигирование (перевязка) мочеточника во время оперативного вмешательства.
Иногда возможно сочетание нескольких факторов, провоцирующих развитие ОПН. Данная форма встречается достаточно редко.
Симптомы разных стадий
Острый процесс имеет несколько стадий течения, каждая из которых проявляется по-своему. Считается очевидным, что по мере прогрессирования патологии будут различаться и симптомы острой почечной недостаточности.
Начальная фаза
 Имеет клиническую картину основного заболевания. Развитие инфекционного процесса характеризуется повышением температуры, признаками общей интоксикации. На наличие политравмы указывает стойкий болевой синдром. При отравлении появляется тошнота, рвота, диарея, слабость. У пациента отмечается сонливость, отсутствие аппетита, что считается появлениями обычного недомогания.
Имеет клиническую картину основного заболевания. Развитие инфекционного процесса характеризуется повышением температуры, признаками общей интоксикации. На наличие политравмы указывает стойкий болевой синдром. При отравлении появляется тошнота, рвота, диарея, слабость. У пациента отмечается сонливость, отсутствие аппетита, что считается появлениями обычного недомогания.
Олигоанурическая фаза
Для нее характерно уменьшение диуреза. Количество выделяемой мочи не достигает 500 мл. Постепенно нарастают симптомы отравления: тошнота, головокружение, апатия, слабость, адинамия. При отеке легкого из-за обезвоживания отмечается одышка и влажные хрипы. В моче появляется белок, повышенный уровень азотистых соединений, калия, натрия, фосфатов. На фоне ослабленного иммунитета могут развиться панкреатит, пневмония, стоматит, паротит, сепсис. Нередко возникает перикардит, уремический гастроэнтероколит. Со стороны ЖКТ у 30% больных появляются кровоточащие эрозии, отмечаются боли в животе, непроходящая тошнота.
Острые симптомы сохраняются в течение первых трех дней. Средняя продолжительность фазы составляет 10-14 дней. Затянувшаяся стадия может наблюдаться у пожилых пациентов, имеющих в анамнезе сопутствующую сосудистую патологию. Если олигоанурическая фаза длится более месяца, следует провести дифференциальную диагностику с целью исключения васкулита, гломерулонефрита, некроза коры почек и окклюзии почечной артерии.
Диуретическая фаза
Данная фаза считается третьей и характеризуется восстановлением диуреза. Увеличение мочи – полиурия происходит за счет нарушения реабсорбции поврежденными почечными канальцами. Количество жидкости достигает 2-5 литров. Если инфузионная терапия проводится в недостаточном объеме, у пациента развивается гипергидратация, отмечается снижение ионов калия, фосфора, кальция.
Фаза выздоровления
Продолжительность заключительной фазы составляет от 6 месяцев до 1 года. В идеале утраченные почечные функции в этот период полностью реанимируются. Но при необратимом повреждении нефронов возврат к первоначальному уровню не представляется возможным, и тогда работоспособность органа восстанавливается частично.
Виды патологии и их признаки
В зависимости от степени воздействия повреждающего фактора, приводящего к патологии, различают следующие стадии острой почечной недостаточности:
Гемодинамическая или преренальная. Возникает в результате острого нарушения почечного кровоснабжения, составляет более 50% случаев.
Паренхиматозная или ренальная. Главная причина кроется в поражении функциональных структур почек и почечной ткани.
Обструктивная или постренальная. Основной причиной считается сужение мочеточников с прекращением способности выведения урины.
Переход в хроническую форму и другие осложнения
Осложнения при ОПН чаще всего обусловлены развитием уремии, то есть процесса отравления организма продуктами распада, которые не способны выводиться почками в случае олигурии или низкой скорости клубочковой фильтрации. Патология может привести к таким состояниям, как:
- анемия;
- нарушения сердечной деятельности;
- диспептическим расстройствам;
- повышенному риску инфекций;
- неврологическим нарушениям;
- уремической коме.
Важно знать! Постепенное повышение концентрации токсинов и ядов в плазме крови, неспособность почек справляться с их выведением, приводят к их полному отказу. В этом случае врачи не исключают развитие хронической почечной недостаточности со всеми вытекающими опасными для здоровья и жизни пациента последствиями.
Постановка диагноза
Поскольку первичные признаки ОПН легко спутать с симптоматикой других заболеваний мочевыделительной системы, необходимым шагом является обследование. Острая почечная недостаточность может быть выявлена при правильной диагностике. Но, прежде всего, проводится опрос и осмотр пациента, составляется анамнез его жизни и заболевания.
Лабораторная диагностика
 Клинический анализ крови. Выполняется с целью определения показателей гемоглобина, лейкоцитов, СОЭ.
Клинический анализ крови. Выполняется с целью определения показателей гемоглобина, лейкоцитов, СОЭ.- Биохимическое исследование крови. Определяется повышенный креатинин, мочевина, калий.
- Проба Зимницкого. Осуществляется контроль суточного диуреза.
- Общий и бактериологический анализ мочи. Определяется количество белка, лейкоцитов, цилиндров.
Инструментальные исследования.
- УЗИ, МРТ, КТ назначается при подозрении на обструкцию мочевыводящих путей, аномалиях и макрогематурии. Дополнительно может быть проведена восходящая пиелография.
- Рентгеноконтрастная ангиография и УЗИ с допплером назначается при подозрении на стенозирование почечной артерии.
- Каваграфия проводится при тромбозе нижней полой вены.
Также дополнительными методами считаются:
- Рентгенография легких.
- Радиоизотопная динамическая сцинтиграфия.
- Хромоцистоскопия.
- Электрокардиография сердца.
- Биопсия почки.
Не назначается экскреторная урография, поскольку уровень креатинина и мочевины превышает пределы нормы, а выделительная функция почек нарушена. Введение контрастного вещества способно вызвать дополнительную интоксикацию, что только усугубит патологический процесс.
Лечебные мероприятия
Лечение острой почечной недостаточности начинается с оказания больному срочной доврачебной помощи, и лишь затем определяется стадия, на которой находится заболевание, и причина, спровоцировавшая острое нарушение функции почек. Успех терапии во многом зависит от взаимодействия медперсонала и пациента.

Неотложные действия
Если возникла острая почечная недостаточность, меры неотложной помощи направлены на купирование острого приступа, снятие симптомов и облегчения самочувствия больного. Они предполагают, прежде всего, вызов бригады «Скорой помощи», или самостоятельное транспортирование его в стационар. В этот период пациенту необходимо обеспечить следующее:
- постельный режим;
- согревание тела;
- выведение из гиповолемии и шокового состояния;
- устранение гипотонии, тахикардии, затруднения дыхания, анурии, обезвоживания;
- активная терапия сепсиса:
- струйное введение солевого раствора «Трисоль»;
- внутривенное капельное введение «Гепарина» и «Допамина».
Внимание! Восстановление функционирования почек возможно лишь после того, как внутрисосудистый объем жидкости достигнет прежних показателей, нормализуется артериальное давление, будет прекращен прием нефротоксичных препаратов и проведена терапия заражения крови.
Дальнейшая терапия
Поскольку ОПН считается острым состоянием, ее лечение проводится в реанимации в палате интенсивной терапии стационара, реже – в нефрологическом отделении больницы. Все мероприятия, предпринимаемые медперсоналом, условно можно разделить на два этапа.
Вначале осуществляется выявление факторов, спровоцировавших внезапное развитие патологического процесса. Далее все действия врачей направлены на устранение причины ОПН, которые заключаются в следующем.
 Быстро очистить организм от токсинов можно с помощью экстракорпоральной гемокоррекции. Для этого проводится гемосорбция.
Быстро очистить организм от токсинов можно с помощью экстракорпоральной гемокоррекции. Для этого проводится гемосорбция.- Восстановление пассажа мочи при наличии обструкции выполняется посредством медикаментозного литолиза или хирургического вмешательства с целью удаления конкрементов, а также стриктур мочеточников, опухолей, если они выявляются в ходе обследования.
- В случае обнаружения аутоиммунного фактора назначаются глюкокортикостероиды – «Метипред», «Преднизолон», «Пренизол», а также проводится плазмаферез.
- Если имеет место инфекционный процесс, назначаются антибактериальные препараты, но при выборе дозы учитывается тяжесть поражении почек.
Во время олигурии пациент переводится на безбелковую диету с ограниченным количеством калия и поваренной соли. Для восстановления процесса мочеиспускания назначаются диуретики, например, «Фуросемид».
Назначение гемодиализа
Гемодиализ – это процедура очищения крови от продуктов распада и удаления лишней жидкости. Показаниями к его проведению являются такие состояния, как гипергидратация, ацидоз, симптомы уремии, повышение уровня калия до 7 ммоль/л, а мочевины – до 24 ммоль/л. В настоящее время для минимизации рисков развития осложнений все чаще процедура выполняется заранее в профилактических целях. Считается, что ее частое применение приводит к полной утрате почками своих функций с момента начала использования искусственного очищения крови.
Первичная и вторичная профилактика
Острая почечная недостаточность представляет собой серьезный, но обратимый процесс нарушения функций парного органа. Чтобы не допустить формирование патологии, нужно следить за состоянием и работой почек.
Индивидуальная или первичная профилактика включает следующие задачи:
- Сохранение здоровья почек в детстве и в юности.
- Борьба с вредными привычками – курением, употреблением алкоголя.
- Правильное и сбалансированное питание.
- Защита от сквозняков, простуд и переохлаждений.
- Воздержание от приема нефротоксичных лекарственных препаратов.
- Смена тяжелых условий труда на более комфортные и щадящие.
Вторичная профилактика направлена на то, чтобы не допустить обострения болезни и появления повторного приступа. Она содержит перечень иных рекомендаций:
- соблюдать диету, прописанную врачом, ограничить потребление соли, белка;
- контролировать массу тела;
- снизить риск проникновения в организм инфекционных агентов;
- принимать все назначенные медикаменты;
- проходить профилактические осмотры;
- вовремя лечить появляющиеся заболевания.
Отношение к своему здоровью должно быть сознательным, а отказ от вредных привычек, поведенческих установок и соблюдение других правил профилактики – добровольным.
Прогноз
Смерть при ОПН обусловлена тяжестью патологии, которая стала причиной развития недостаточности. Несмотря на то, что заболевание на фоне надлежащего и своевременного лечения имеет благоприятный прогноз, на его исход влияет возраст и пол, наличие осложнений, тяжесть патологии. Как правило, полное восстановление функций почек наблюдается у 35-40% пациентов с ОПН, частичное – у 10-15%, причем отмечается различная степень недостаточности. И только 2-3% больных после перенесенной болезни нуждаются в пожизненном гемодиализе.
Заключение
Острая почечная недостаточность является опасной патологией, отражающейся на здоровье и работе других органов и систем. Главным условием полного излечения считается своевременное обращение в медицинское учреждение для консультации со специалистом узкого профиля и квалифицированной помощи врача-нефролога, а также соблюдение всех предписаний и назначений.
Медицинский блог врача скорой помощи
Острая почечная недостаточность (ОПН) — синдром, развивающий в результате быстрого нарушения функции почек, в первую очередь экскреторной (выделительной) функции. В крови задерживаются вещества, которые в норме удаляются с мочой.
Для острой почечной недостаточности характерно сочетание 4 симптомов:
- олигоанурия (выделение менее 500 мл мочи в сутки)
- гиперазотемия (накопление азотистых продуктов обмена в крови)
- нарушение КЩР (кислотно-щелочного равновесия). Кислотность мочи зависит от характера питания. Обычно при употреблении мяса моча кислая. При острой почечной недостаточности выделения кислот не происходит, и внутренняя среда организма закисляется.
- нарушение водно-электролитного баланса (соотношения воды и основных ионов — натрия Na+ и калия К+). При острой почечной недостаточности в организме накапливается избыток воды (гипергидратация) и К+ и снижается концентрация Na+.
В развитых странах на 100 тысяч населения в год приходятся 4 случая острой почечной недостаточности, а на 1 млн взрослого населения нужно проводить 200 сеансов гемодиализа по поводу ОПН.
Классификация
По уровню повреждения острая почечная недостаточность делится на 3 вида:
- преренальная — поражение «выше» уровня почек. Связана с уменьшением кровотока через почки. Например, при большой кровопотере резко падает артериальное давление, почки плохо кровоснабжаются, часть почечных клеток отмирает с развитием ОПН.
- ренальная: поражение самих почек. Например, при отравлении химическими веществами.
- постренальная: поражение «ниже» уровня почек. Например, при закупорке мочевыводящих путей (камнем, опухолью, в том числе аденомой предстательной железы) или при ошибочной перевязке мочеточников во время операции.
Любая преренальная и постренальная ОПН через некоторое время становится ренальной.
Еще одна классификация острой почечной недостаточности — по этиологии (причине):
- Шок (от англ. shock — удар, потрясение) — патологический процесс, развивающийся в ответ на воздействие чрезвычайных раздражителей и сопровождающийся прогрессивным нарушением жизненно важных функций нервной системы, кровообращения, дыхания, обмена веществ и некоторых других. По сути, это срыв компенсаторных реакций организма в ответ на повреждение. Развивается при массивной кровопотере, тяжелых травмах, ожогах, синдроме длительного сдавления и т.д. Артериально давление падает, беспокоят одышка, головокружение и сердцебиение, больной бледно-сероватый, кожа влажная.
Причинами могут быть также осложнения беременности и родов, переливания несовместимой крови, нарушение водно-электролитного баланса при неукротимой рвоте или длительной диарее.
- Отравление.
Ряд химических соединений особенно сильно повреждают почки, т.е. являются нефротоксичными. Сюда относятся:
- пары ртути,
- некоторые другие тяжелые металлы — хром, свинец. А также многие соединения мышьяка, железа и меди.
- этиленгликоль (содержится в тормозной и охлаждающей жидкости для автомобилей),
- четыреххлористый углерод (СCl4) — используется в качестве органического растворителя в промышленности и для сухой обработки одежды в химчистке.
- Нефротоксичные лекарства.
Обязательно нужно упомянуть нефротоксичность антибактериальных препаратов:
- АМИНОГЛИКОЗИДЫ (по степени убывания токсичности для почек: гентамицин > тобрамицин > амикацин > нетилмицин). Эта группа антибиотиков вызывает 50% (!) всех случаев острой почечной недостаточности, возникающих в стационарах из-за приема лекарств. В структуре ОПН, возникшей при приеме антибиотиков, 80% приходится на недостаточность, возникшую при приеме аминогликозидов (60% при лечении одним препаратом и 20% при комбинации с цефалоспоринами). Сочетание нефротоксичных антибиотиков с мочегонными увеличивает токсичность первых.
- ЦЕФАЛОСПОРИНЫ, в основном 1-го поколения (по убыванию нефротоксичности: цефалоглицин > цефалоридин > цефаклор > цефазолин > цефалотин > цефалексин > цефтазидим).
- ВАНКОМИЦИН. Используется для лечения от стафилококка.
- ПРОТИВОТУБЕРКУЛЕЗНЫЕ ПРЕПАРАТЫ (пиразинамид, стрептомицин, капреомицин).
- ТЕТРАЦИКЛИНЫ, особенно с истекшим сроком годности.
- СУЛЬФАНИЛАМИДЫ.
Также токсичны для почек:
- метотрексат (для лечения опухолей и аутоиммунных заболеваний),
- ацикловир (лечение герпеса),
- рентгеноконтрастные вещества для внутривенного введения,
- НПВС (нестероидные противовоспалительные средства). Наибольшей нефротоксичностью среди НПВС обладают индометацин, фенилбутазон, ибупрофен, фенопрофен, пироксикам.
- При тяжелых инфекциях.
- При нарушении кровоснабжения почек, закупорке почечных сосудов.
- При острой закупорке мочевых путей.
Изменения в почках
Нарушение кровотока в почках является наиболее частой причиной острой почечной недостаточности. В последнее время большое значение придается ДВС-синдрому (синдрому диссеминированного внутрисосудистого свертывания), при котором под действием разных причин сперва свертываемость крови резко повышается с повсеместным образованием большого числа мелких тромбов и нарушением кровообращения во всех тканях, затем активируется противосвертывающая система с разжижением крови и кровоточивостью, а в конце наступает истощение обоих систем.
При острой почечной недостаточности эпителий почечных канальцев отмирает. Выраженность такого некроза может быть различной:
- тубулонекроз (отмирание эпителия почечных канальцев без нарушения целостности базальной мембраны под ним). В этом случае ОПН обратима, и на 4-5 день олигоанурии при соответствующем лечении начинается регенерация эпителия.
- тубулорексис (эпителий отмирает с частичным разрушением базальной мембраны). Восстановление тоже возможно, но в этом случае обязательно остаются рубцы.
Имеют значение закупорка канальцев слущенным эпителием, солями, цилиндрами, а также отек почек из-за обратной диффузии воды и растворенных веществ из первичной мочи через поврежденную стенку канальцев в паренхиму почек.
ПаренхИма — функциональная часть какого-либо органа в отличие от его опорной части (соединительнотканного каркаса, или стромы).
Стадии острой почечной недостаточности
В течении острой почечной недостаточности выделяют 4 периода:
- действия этиологического фактора,
- олигоанурии (диурез менее 500 мл мочи в сутки), длится до 3 недель.
- восстановления диуреза (длится до 75 дней):
- фаза начального диуреза (мочи от 500 мл до 2 л в сутки),
- фаза полиурии (количество мочи 2-3 л в сутки и более).
- выздоровления. Начинается с момента нормализации азотемии (креатинина, мочевины в крови).
Любопытно, что у 10% больных нарушение биохимических показателей крови возникает на фоне нормального или даже повышенного мочевыделения. Считается, что такое возможно при небольшом поражении почек.
Клинические проявления
В начале периода олигоанурии клинические проявления острой почечной недостаточности незначительны и маскируются симптомами основного заболевания. Затем наступают симптомы уремии (накопление азотистых продуктов обмена в крови — мочевины, креатинина, мочевой кислоты, индикана и др.).
Из-за снижения диуреза в организме скапливается жидкость — возможен отек легких (одышка и влажные хрипы), скопление жидкости в брюшной и грудной полости, отеки мягких тканей на ногах и пояснице.
Поскольку почки с трудом выводят ионы водорода, в организме накапливаются серная, фосфорная, ряд органических кислот, не способные удаляться другими путями. Возникает закисление внутренней среды организма (ацидоз). По мере нарастания отека легких и одышки накапливается больше углекислого газа в крови, что еще больше закисляет внутреннюю среду за счет образования угольной кислоты:
CO2 + H2O ? H2CO3
Возможно появление глубокого шумного дыхания Куссмауля.
Больных мучает жажда, сухость во рту, отсутствие аппетита, тошнота, рвота (из-за отравления организма продуктами обмена), вздутие кишечника, бывает диарея. В дальнейшем возможны сонливость, заторможенность, кома или развитие психоза. При острой почечной недостаточности слабеет иммунная система, что приводит к инфекционным осложнениям:
- стоматиты (воспаление слизистой полости рта),
- паротиты (воспаление слюнных желез),
- пневмонии,
- нагноение операционных ран и мест установки катетеров.
Лабораторные показатели
В начале периода олигурии моча темная, низкой плотности, содержит много белка и цилиндров. Длительность периода олигурии составляет 5-11 дней, затем количество мочи быстро увеличивается за счет восстановления клубочковой фильтрации, но функция канальцев восстанавливается медленнее, поэтому они еще слабо концентрируют мочу. В этот период моча сохраняет низкую удельную плотность, отмечается протеинурия (белок в моче), обнаруживаются гиалиновые цилиндры, эритроциты и лейкоциты (воспалительная реакция на гибель клеток почечных канальцев). Из-за слабой концентрационной функции почек возможно обезвоживание организма и чрезмерная потеря калия и натрия с мочой.
Почти у всех больных отмечается анемия, у многих — тромбоцитопения (сниженное количество тромбоцитов в крови). У 25% больных с острой почечной недостаточностью наблюдается гиперкалиемия, которая проявляется аритмиями и повышенной возбудимостью мышц.
ЭКГ при гиперкалиемии
При повышенном уровне калия в крови интервал QT обычно сокращается, а зубцы T становятся высокими и заостренными. Хотя положительные заостренные зубцы T — самый ранний признак гиперкалиемии на ЭКГ, они наблюдаются лишь у 25% больных. К сожалению, такие зубцы Т не очень специфичны и могут наблюдаться при другой патологии (брадикардия, ишемия и т.д.).
При усилении гиперкалиемии комплекс QRS постепенно расширяется, а сегмент ST исчезает таким образом, что зубец T начинается непосредственно от зубца S. Возможно развитие различных аритмий — желудочковой тахикардии, мерцания, трепетания желудочков или асистолии.
Характерные изменения зубца T могут маскироваться применением сердечных гликозидов.
ЭКГ при гиперкалиемии
(А — в норме, Б-Е — при нарастании гиперкалиемии).
Читайте по этой теме: электрокардиограмма. Часть 1 из 3: теоретические основы ЭКГ.
О лечении
Главное — устранить причину, вызывающую острую почечную недостаточность. При шоке — восполнить объем циркулирующей крови (ОЦК), нормализовать артериальное давление и свертываемость крови. Проводят переливание растворов (полиглюкин, реополиглюкин, глюкоза с инсулином), эритроцитной массы, свежезамороженной плазмы, альбумина. Вводят антиагреганты, гепарин, корректируют кислотно-щелочной баланс. Вводят мочегонные — маннитол и фуросемид.
Следят за поступлением жидкости в организм: суточное поступление жидкости в мл = (потери с мочой, рвотой, калом за сутки) + 400 мл.
Для контроля за водным балансом больных нужно взвешивать каждый день и определять уровень натрия в плазме крови (если он падает, значит, в организме избыток жидкости).
Для уменьшения накопления азотистых продуктов обмена назначается низкобелковая диета с калорийностью 1500-2000 ккал в сутки, получаемых преимущественно за счет углеводов. Продукты с высоким содержанием калия ограничивают. Этому питанию соответствует диета 7а (по Певзнеру).
При неэффективности лекарственного лечения острой сердечной недостаточности проводят гемодиализ (кровь пропускают через фильтрующую машину) или перитонеальный диализ (диализный раствор вводят через постоянный катетер в брюшную полость, где в него диффундируют азотистые продукты обмена; потом диализный раствор заменяют на новый).
Показания к гемодиализу:
- уровень мочевины выше 25 ммоль/л (норма — до 8.3 ммоль/л),
- симптомы уремии (отравления продуктами обмена) — головные боли, головокружение, нарушение сознания и зрения, рвота, судороги и т. д.
- гиперкалиемия выше 7 ммоль/л (уровень калия в крови в норме не выше 5-5,5 ммоль/л),
- ацидоз (закисление внутренней среды),
- гипергидратация (накопление избыточной жидкости в организме).
Читайте также:
Материал был полезен? Поделитесь ссылкой:
Медучреждения, в которые можно обратиться
Содержание статьи:
Общее описание
Острая почечная недостаточность (ОПН) — это острое нарушение фильтрационной, экскреторной, секреторной функции почек вследствие воздействия на почечную паренхиму различных патологических факторов. ОПН развивается в течение периода от нескольких часов и до 1–7 дней, продолжается более 24 часов. При своевременном обращении и верно проведенном лечении заканчивается полным восстановлением функции почек. ОПН является всегда осложнением других патологических процессов в организме. 60% всех случаев развития острой почечной недостаточности связаны с хирургическими вмешательствами или травмой; в 40% случаев острая почечная недостаточность у больного развивается при лечении в медицинских учреждениях, в 1–2% — у женщин в период беременности.
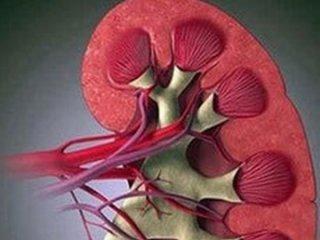 Причины:
Причины:
- Преренальные (гемодинамические), обусловленные острым нарушением почечного кровотока: травматический шок, синдром длительного сдавления, обширные ожоги, анафилактический шок, геморрагический шок, дегидратация, кардиогенный шок и др.
- Ренальные факторы, обусловленные патологическим процессом, непосредственно поражающим почки: острый гломерулонефрит, острый пиелонефрит, поражение почек при системных заболеваниях и системных васкулитах, воздействие нефротоксических веществ.
- Постренальные причины, обусловленные нарушением оттока мочи: обструкция мочевыводящих путей камнем, опухолью, увеличенными лимфоузлами, ретроперитонеальный фиброз.
- Удаление обеих или единственной почки, после которого развивается аренальная форма ОПН.
Симптомы острой почечной недостаточности
- Уменьшение количества выделяемой мочи до 400–500 мл в сутки (начальный период).
- Диурез не более 50 мл в сутки (олигоанурический период).
- Общая слабость, отсутствие аппетита.
- Бессонница.
- Тошнота, рвота.
- Сухость, шелушение кожи.
- Боли в животе.
- Одышка, сердцебиение, боли в области сердца (при развитии острого миокардита).
Диагностика острой почечной недостаточности
- Общий анализ крови.
- Общий анализ мочи.
- Контроль суточного диуреза.
- Анализ мочи по Зимницкому и Нечипоренко.
- Биохимический анализ крови.
- УЗИ, компьютерная томография почек.
- Рентгенография органов грудной клетки.
- ЭКГ.
- Исследование глазного дна.
- При постренальной ОПН — консультация уролога.
Лечение острой почечной недостаточности
- Устранение причины, вызвавшей развитие ОПН: прекращение приема нефротоксических препаратов, устранение обструкции мочевыводящих путей, борьба с шоком, обезвоживанием, интоксикацией.
- Коррекция преренальных факторов: обеспечение оптимальных показателей объема циркулирующей крови и работы сердца.
- Системный гемодиализ, перитонеальный диализ.
- Коррекция диеты: обеспечение адекватной калорийности рациона — 35–50 ккал на 1 кг массы тела в сутки.
При своевременно начатом лечении наступает период восстановления диуреза, который характеризуется постепенным увеличением количества выделяемой мочи до 2–3 литров и более в сутки. Длительность периода восстановления диуреза — от 20 до 75 дней. Период анатомического и функционального выздоровления начинается с того времени, когда уровень мочевины и креатинина приходит в норму, его длительность — до 2 лет.
Рекомендации при острой почечной недостаточности
Рекомендуется срочная госпитализация в отделение нефрологии и диализа или в реанимационное отделение.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 1 | 3 | 5.1 | 10 | 10 | 10 | 10 | 1 | 3 | 5.1 | 10 | 10 | 10 | 10 |
Что нужно пройти при подозрении на заболевание
Анализ на ЛГ
ЛГ повышен при почечной недостаточности.
Анализ на прогестерон
Уровень прогестерона повышен при почечной недостаточности.
Анализ на тестостерон
Патологическое снижение уровня общего тестостерона у мужчин может свидетельствовать о почечной недостаточности.
Анализ на ФСГ
Причиной повышения уровня ФСГ может быть почечная недостаточность (70%).
Коагулограмма (анализ крови на свертываемость)
При острой и хронической почечной недостаточности наблюдается увеличение концентрации РФМК.
Анализ мочи общий
При почечной недостаточности реакция мочи — резко кислая.
Биохимический анализ крови
При почечной недостаточности может наблюдаться повышение уровня мочевой кислоты в плазме (гиперурикемия). При острой почечной недостаточности — повышение уровня креатинина, хлора (гиперхлоремия), фосфора (гиперфосфатемия). При острой почечной недостаточности на полиурической стадии — понижение уровня натрия (гипонатриемия). При острой почечной недостаточности с олигурией — превышение верхнего предела нормы содержания α-Амилазы в крови в 5-10 раз. При острой почечой недостаточности с олиго- и анурией — повышение уровня калия (гиперкалиемия).
Биохимическое исследование мочи
Уменьшение активности диастазы мочи возможно при почечной недостаточности. Уменьшение концентрации магния в моче отмечается тяжелой почечной недостаточности.
Симптомы
Источник: online-diagnos.ru
Читайте также
ОПН — это… Что такое ОПН?
ОПН — Ограничитель перенапряжений (ОПН) Разрядник электрический аппарат, предназначенный для ограничения перенапряжений в электротехнических установках и электрических сетях. Содержание 1 Применение … Википедия
ОПН — острая печёночная недостаточность острая почечная недостаточность отделяемая полезная нагрузка отсек полезной нагрузки … Словарь сокращений русского языка
элемент ОПН — Полностью заключенная в корпус часть ОПН, которая может быть соединена последовательно и/или параллельно с другими элементами ОПН для выполнения конструкции ОПН на более высокое наибольшее длительно допустимое рабочее напряжение и/или ток.… … Справочник технического переводчика
элемент ОПН — 3.3 элемент ОПН: Полностью заключенная в корпус часть ОПН, которая может быть соединена последовательно и/или параллельно с другими элементами ОПН для выполнения конструкции ОПН на более высокое наибольшее длительно допустимое рабочее напряжение… … Словарь-справочник терминов нормативно-технической документации
секция ОПН — Часть ОПН, необходимая для воспроизведения поведения всего ОПН при определенном испытании. Секция ОПН необязательно является элементом ОПН [ГОСТ Р 52725 2007] EN section of an arrester complete, suitably assembled part of an arrester necessary to … Справочник технического переводчика
секция ОПН — 3.4 секция ОПН: Часть ОПН, необходимая для воспроизведения поведения всего ОПН при определенном испытании. Секция ОПН необязательно является элементом ОПН. Источник … Словарь-справочник терминов нормативно-технической документации
комплектовочное напряжение ОПН — Uком Нормируемое изготовителем остающееся напряжение ОПН при нормированном им же максимальном значении тока грозового импульса (Iком ток комплектовки) в диапазоне 0,01 2,0 номинального разрядного тока ОПН. На данное напряжение изготовитель… … Справочник технического переводчика
комплектовочное напряжение ОПН Uком — 3.27 комплектовочное напряжение ОПН Uком: Нормируемое изготовителем остающееся напряжение ОПН при нормированном им же максимальном значении тока грозового импульса (Iком ток комплектовки) в диапазоне 0,01 2,0 номинального разрядного тока ОПН. На… … Словарь-справочник терминов нормативно-технической документации
классификационное напряжение ОПН — Uкл Максимальное (амплитудное) значение напряжения промышленной частоты, деленное на √2, которое должно быть приложено к ОПН для получения классификационного тока. Классификационное напряжение многоэлементного ОПН определяется как сумма… … Справочник технического переводчика
наибольшее длительно допустимое рабочее напряжение ОПН — Uнр Наибольшее действующее значение напряжения промышленной частоты, которое может быть приложено непрерывно к ОПН в течение всего срока его службы и не приводит к повреждению или термической неустойчивости ОПН при нормированных воздействиях.… … Справочник технического переводчика
Что такое медицинское кодирование?
Медицинское кодирование немного похоже на перевод. Программисты берут медицинские заключения от врачей, которые могут включать состояние пациента, диагноз врача, рецепт и любые процедуры, которые врач или поставщик медицинских услуг выполнял для пациента, и превращают это в набор кодов, которые составляют важную часть медицинский иск.
Почему мы кодируем
Давайте начнем с простого вопроса о медицинском кодировании: почему мы кодируем медицинские отчеты? Разве не достаточно перечислить симптомы, диагнозы и процедуры, отправить их в страховую компанию и подождать, чтобы узнать, какие услуги будут возмещены?
Чтобы ответить на этот вопрос, мы должны взглянуть на огромный объем данных, который влечет за собой каждый визит пациента.Если вы обращаетесь к врачу с ангиной и предъявляете врачу такие симптомы, как лихорадка, боль в горле и увеличенные лимфатические узлы, они будут записаны вместе с процедурами, которые выполняет врач, и лекарством, которое назначает врач.
В простом случае, подобном этому, врач только официально сообщит о своем диагнозе, но это все равно означает, что часть этого отчета, которая будет закодирована, содержит диагноз, процедуру и рецепт.
Сделайте шаг назад, и это неожиданно много очень конкретной информации.И это только для относительно простого визита к врачу. Что происходит, когда пациент приходит к врачу с осложненной травмой или болезнью, такой как нарушение зрения, связанное с диабетом 2 типа? По мере усложнения травм, состояний и заболеваний объем данных, которые необходимо передавать страховым компаниям, значительно увеличивается.
По данным Центров по контролю заболеваний (CDC), в прошлом году было посещено более 1,4 миллиарда пациентов. Это статистика, которая включает посещения врачебных кабинетов, больничных амбулаторий и отделений неотложной помощи.Если на одно посещение приходилось всего пять единиц закодированной информации, что является практически нереально низкой оценкой, то это было бы 6 миллиардов отдельных единиц информации, которые необходимо передавать каждый год. В системе, загруженной данными, медицинское кодирование позволяет эффективно передавать огромные объемы информации.
Кодирование
также позволяет унифицировать документацию между медицинскими учреждениями. Код для стрептококковой ангины в Арканзасе такой же, как и на Гавайях. Наличие единых данных позволяет проводить эффективные исследования и анализ, которые правительство и учреждения здравоохранения используют для более эффективного отслеживания тенденций в области здравоохранения.Если CDC, например, хочет проанализировать распространенность вирусной пневмонии, он может искать количество недавних диагнозов пневмонии, ища код ICD-10-CM.
Наконец, кодирование позволяет администрациям посмотреть на распространенность и эффективность лечения в их учреждениях. Это особенно важно для крупных медицинских учреждений, таких как больницы. Подобно тому, как государственные органы отслеживают, например, заболеваемость определенной болезнью, медицинские учреждения могут отслеживать эффективность своей практики, анализируя
.
Теперь, когда мы понимаем важность этой практики, давайте взглянем на три типа кода, с которыми вам придется познакомиться как медицинскому программисту.
Три типа кода, которые вы должны знать
Существует три набора кодов, которые вы будете использовать ежедневно в качестве медицинского кодера.
ICD
Первым из них является Международная классификация болезней, или коды МКБ.
Это диагностические коды, которые создают единый словарь для описания причин травм, болезней и смерти. Этот набор кодов был создан Всемирной организацией здравоохранения (ВОЗ) в конце 1940-х годов.Он обновлялся несколько раз за 60 с лишним лет с момента его создания. Число, следующее за «ICD», показывает, какая версия кода используется.
Например, код, который в настоящее время используется в Соединенных Штатах, является ICD-10-CM. Это означает, что это 10-я редакция кода ICD. Это «-CM» в конце означает «клиническая модификация». Таким образом, техническое название этого кода — Международная классификация болезней, десятая редакция, клиническая модификация. Клиническая модификация представляет собой набор изменений, внесенных Национальным центром статистики здравоохранения (NCHS), который является подразделением Центра исследований Medicare и Medicaid (CMS).
Клиническая модификация значительно увеличивает количество кодов для диагностики. Эта расширенная область дает кодерам гораздо больше гибкости и специфичности, что очень важно для профессии. Чтобы дать вам представление о том, насколько важна клиническая модификация, код ICD-10 содержит 14 000 кодов. Это клиническая модификация, ICD-10-CM, содержит более 68 000.
коды ICD используются для представления диагноза врача и состояния пациента. В процессе выставления счетов эти коды используются для определения медицинской необходимости.Кодеры должны убедиться, что процедура, за которую они выставляют счета, имеет смысл с учетом поставленного диагноза. Возвращаясь к нашему примеру с фарингитом, если кодировщик указал диагноз фарингитоза в качестве медицинского обоснования для рентгенологического исследования, эта заявка, скорее всего, будет отклонена.
Давайте теперь обратим наше внимание на два типа кодов процедур.
CPT
Терминология текущей процедуры, или коды CPT, используются для документирования большинства медицинских процедур, выполняемых в кабинете врача.Этот набор кодов опубликован и поддерживается Американской медицинской ассоциацией (AMA). Эти коды защищены авторским правом AMA и обновляются ежегодно.
Коды CPT
— это пятизначные цифровые коды, которые разделены на три категории. Первая категория используется чаще всего, и она разделена на шесть диапазонов. Эти диапазоны соответствуют шести основным областям медицины: оценка и управление, анестезия, хирургия, радиология, патология и лаборатория и медицина.
Вторая категория кодов CPT соответствует измерению производительности и, в некоторых случаях, результатам лабораторных или радиологических испытаний.Эти пятизначные буквенно-цифровые коды обычно добавляются в конце кода CPT категории I с дефисом.
Коды категории II не являются обязательными и не могут использоваться вместо кодов категории I. Эти коды полезны для других врачей и специалистов в области здравоохранения, и AMA ожидает, что коды категории II уменьшат административную нагрузку на кабинеты врачей, предоставляя им больше и более точную информацию, в частности, касающуюся работы медицинских работников и здравоохранения. объекты.
Третья категория кодов CPT соответствует новым медицинским технологиям.
Как программист, вы будете проводить большую часть своего времени с первыми двумя категориями, хотя первая, несомненно, будет более распространенной.
Коды CPT
также имеют дополнения, которые повышают специфичность и точность используемого кода. Поскольку многие медицинские процедуры требуют более детального уровня детализации, чем базовый код CPT категории I, AMA разработала набор модификаторов CPT.Это двузначные числовые или буквенно-цифровые коды, которые добавляются в конец кода CPT категории I. Модификаторы CPT предоставляют важную дополнительную информацию к коду процедуры. Например, есть модификатор CPT, который описывает, на какой стороне тела выполняется процедура, а также есть код для прекращенной процедуры.
HCPCS
Система кодирования общих процедур здравоохранения (HCPCS), обычно называемая «выборками хиков», представляет собой набор кодов на основе кодов CPT.Разработанные CMS (той же организацией, которая разработала CPT) и поддерживаемые AMA, коды HCPCS в основном соответствуют услугам, процедурам и оборудованию, не охватываемым кодами CPT. Это включает в себя медицинское оборудование длительного пользования, протезирование, поездки на машинах скорой помощи, а также некоторые лекарства и медикаменты.
HCPCS также является официальным кодовым набором для амбулаторного лечения, химиотерапевтических препаратов, Medicaid и Medicare, а также других услуг. Поскольку коды HCPCS используются в Medicaid и Medicare, это один из самых важных кодов, который может использовать медицинский кодировщик.
Кодовый набор HCPCS разделен на два уровня. Первый из этих уровней идентичен кодам CPT, которые мы рассмотрели ранее.
Уровень II — это набор буквенно-цифровых кодов, который разделен на 17 разделов, каждый из которых основан на определенной области, такой как медицинская и лабораторная или реабилитационная служба.
Как и коды CPT, каждый код HCPCS должен соответствовать диагностическому коду, который оправдывает медицинскую процедуру. Обязанность кодировщиков — убедиться, что любая амбулаторная процедура, описанная в отчете врача, имеет смысл с указанным диагнозом, обычно описываемым с помощью кода ICD.
Теперь, когда вы получили лучшее представление о том, что представляет собой каждый из этих кодов и что они делают, давайте начнем исследовать каждый кодовый набор чуть более подробно.
Видео: Узнайте больше о медицинском кодировании
Узнайте больше о процессе и практике кодирования. Это видео расскажет вам о том, что, почему и как проходит процесс медицинского кодирования.
,
Войдите, чтобы оставить комментарий
Оставить отзыв
Товары
Сервисы
Связаться с нами
Блог
Для рецензентов
Получить в списке
Индекс сайта
Поиск
Получите $$$ для обзора
Последний
Использование ПЦР в медицине — Science Learning Hub
Полимеразная цепная реакция (ПЦР) используется для создания миллионов копий целевого фрагмента ДНК. Это незаменимый инструмент в современной молекулярной биологии, который преобразовал научные исследования и диагностическую медицину.
Проект «Геном человека» был одним из основных факторов, способствовавших развитию технологии ПЦР, и позволил нам идентифицировать многие гены, связанные с определенными фенотипами, включая генетические нарушения.
Генетические расстройства вызваны мутациями, которые варьируются от простых изменений в последовательности оснований двойной спирали ДНК до изменений в больших последовательностях ДНК и даже целых хромосомах.
ПЦР помогает сфокусироваться на интересующем фактическом сегменте ДНК, а не на целом геноме. Из небольшой генетической выборки теперь можно определить генотипы, и в результате многие генетические нарушения могут быть обнаружены, диагностированы и отслежены. В некоторых случаях генная терапия доступна для устранения этих нарушений, а ПЦР используется для мониторинга функционирования соответствующих генов и генных сегментов.
Генотипирование также используется для определения пола эмбрионов, а также для выявления хромосомных и генетических нарушений у плода.
Доступность персонального тестирования генома — определения уникальной генетической последовательности человека — также привела к росту индустрии персонализированной медицины. Нутригеномика — это особая форма потребительской геномики, связывающая генетическую информацию с информацией о продуктах, которые могут быть лучше или хуже для конкретных состояний, таких как воспалительные заболевания кишечника.
Возможно, вам будет интересно прочитать эти статьи в Центре изучения естествознания: изучение генетических заболеваний: узнавать о генах, детях-дизайнерах — факт или вымысел ?, генетический тест на непереносимость лактозы, геном человека — теперь выполняется за один день , Секвенирование ДНК и генетические заболевания и биотехнологическая терапия.
Патогенные микроорганизмы, в том числе некоторые вирусы, бактерии, паразиты и грибки, вызывают инфекционные заболевания и могут быть идентифицированы с помощью ПЦР, что способствует эффективной диагностике и лечению.В Science Learning Hub есть различные статьи, в которых рассматриваются эти методы, включая методы тестирования на патогены, тестирование на болезнь легионеров, отслеживание зоонозов и поиск вирусов.
ПЦР также используется в молекулярной диагностике и биохимических анализах. Среди прочего, эти методы могут быть использованы при разработке лекарств, особенно при измерении эффективности лекарственной терапии и исследованиях по выявлению и лечению рака. Некоторые связанные СМИ и статьи в Центре научного обучения включают: Улучшение ферментов, помогающих бороться с раком, Свиньи-вирусы и тестирование на вирусы, Идентифицированный ген риска Меланомы и Мутирующие гены, чтобы обнаружить рак.
Технологии, предназначенные для создания новых продуктов, отвечающих конкретным потребностям здоровья человека, также часто полагаются на ПЦР как часть процесса.
Например, некоторые лекарственные средства производятся
.
Использование нанотехнологий в медицине открывает некоторые интересные возможности. Некоторые методы только воображаются, в то время как другие находятся на различных этапах тестирования или фактически используются сегодня.
Нанотехнология в медицине предполагает
применение наночастиц в настоящее время в стадии разработки, а также более дальние исследования, которые включают использование изготовленных нанороботов
сделать ремонт на клеточном уровне (иногда называемый наномедициной ).
Как бы вы это ни называли, использование нанотехнологий в области медицины может
революционизировать способ выявления и лечения повреждений человеческого организма и болезней
в будущем, и многие методы, которые только вообразили несколько лет назад, делают
замечательный прогресс в становлении реальностью.
Нанотехнологии в медицине
Доставка лекарств
Одно из применений нанотехнологий в медицине, которое в настоящее время разрабатывается, включает
наночастиц для доставки лекарств, тепла, света или других веществ в
конкретные типы клеток (такие как раковые клетки).Частицы спроектированы так, чтобы
их привлекают больные клетки, что позволяет
эти клетки. Эта техника уменьшает вред здоровью
клетки в организме и позволяет раннее выявление заболевания.
Например, исследователи из Университета штата Северная Каролина разрабатывают метод
доставить сердечные стволовые клетки к поврежденным
ткань сердца Они прикрепляют нановезикулы, которые привлекаются к травме
стволовые клетки, чтобы увеличить количество стволовых клеток, доставленных пострадавшим
ткань.
Узнайте больше о наномедицине в доставке лекарств.
Исследователи из Вустерского политехнического института используют
антитела, связанные с углеродом
нанотрубки в чипах для обнаружения раковых клеток в кровотоке.
Исследователи полагают, что этот метод может быть использован в простых лабораторных тестах, которые
может обеспечить раннее обнаружение раковых клеток в кровотоке.
Разрабатывается тест для раннего выявления повреждения почек. Метод использует
золотые наностержни, функционализированные для прикрепления к типу белка, генерируемого
поврежденные почки.Когда белок накапливается на наностержне, цвет
сдвиги наностержней. Тест предназначен для быстрого и недорогого
раннее обнаружение проблемы.
Узнайте больше о наномедицине
методы диагностики.
Исследователи из Университета Хьюстона разрабатывают методику
убить бактерии, используя золото
наночастицы и инфракрасный свет. Этот метод может привести к улучшению
чистка инструментов в больничных условиях.
Исследователи из Университета Колорадо Боулдер расследуют
использование
квантовые точки для лечения устойчивых к антибиотикам инфекций.
Узнайте больше о наномедицине
антибактериальное лечение.
Нанотехнологии в медицине
Лечение ран
Исследователи из Висконсинского университета продемонстрировали повязку
который применяет электрические импульсы к ране, используя электричество, произведенное
наногенераторы носили
терпеливый.
Для травмы пациентов с внутренним
кровотечение другой способ уменьшить кровопотерю необходимо. Исследователи в Chase Western Reserve University развиваются
полимерные наночастицы
которые действуют как синтетические тромбоциты.Лабораторные тесты показали, что инъекция
эти синтетические тромбоциты значительно снижают кровопотерю.
Подробнее о наномедицинской ране
лечения.
Нанотехнологии в медицине. Применение: Ремонт клеток
.
Нанороботы могли
на самом деле быть запрограммирован на ремонт конкретных больных клеток, функционирующих в
похожий путь к антителам в наших естественных процессах заживления. Читать
Об анализе дизайна одного такого наноробота по репарации клеток в этой статье: The Ideal Gene Delivery
Вектор: Хромаллоциты, нанороботы для восстановления клеток для восстановительной терапии хромосом
Нанотехнологии в медицине: Справочник компаний
,

 Вазодилатация системного генеза сосудов:
Вазодилатация системного генеза сосудов: Массивный гемолиз эритроцитов крови:
Массивный гемолиз эритроцитов крови: Клинический анализ крови. Выполняется с целью определения показателей гемоглобина, лейкоцитов, СОЭ.
Клинический анализ крови. Выполняется с целью определения показателей гемоглобина, лейкоцитов, СОЭ. Быстро очистить организм от токсинов можно с помощью экстракорпоральной гемокоррекции. Для этого проводится гемосорбция.
Быстро очистить организм от токсинов можно с помощью экстракорпоральной гемокоррекции. Для этого проводится гемосорбция.