что это такое, симптомы, лечение и прогноз
 Тимома – опухоль вилочковой железы. Она бывает как доброкачественной, так и злокачественной. Со временем опухоль разрастается за пределы тимуса – в средостение – анатомическое пространство в средних отделах грудной клетки. Увеличение тимомы вызывает сдавливание окружающих органов. Миастения – болезнь, характеризующая быструю утомляемость мышц, часто провоцирует развитие опухоли.
Тимома – опухоль вилочковой железы. Она бывает как доброкачественной, так и злокачественной. Со временем опухоль разрастается за пределы тимуса – в средостение – анатомическое пространство в средних отделах грудной клетки. Увеличение тимомы вызывает сдавливание окружающих органов. Миастения – болезнь, характеризующая быструю утомляемость мышц, часто провоцирует развитие опухоли.
Тимус (вилочковая железа) – это орган, в котором происходит формирование лимфоцитов, клеток иммунной системы. Функция органа – выработка гормонов. Заболевания вилочковой железы чаще всего врождённые, но их могут спровоцировать вредные факторы и хронические инфекции.
Особенности опухоли
Чаще всего заболевание диагностируют у пожилых людей. Риск поражения тимуса у мужчин и женщин равнозначный. Только 8% случаев приходится на детский возраст. В основном, опухоль доброкачественная. Тимома с признаками злокачественности выявляется в 1/3 случаев.
Вилочковая железа вырабатывает гормоны внутренней секреции. Для детей тимус – координатор эндокринной и иммунной систем. С возрастом работа органа ослабевает. Он уменьшается в размерах и постепенно заменяется жировой тканью. В пожилом возрасте первоначальные клетки железы встречаются редкими островками. Жировая ткань – благоприятная среда для разрастания тимомы. Поэтому заболеванию подвержены пожилые люди.
Ведущие клиники в Израиле
 Злокачественная тимома имеет способность разрастаться в окружающие органы и образовываться повторно после удаления. Эти признаки иногда характерны и для доброкачественных образований.
Злокачественная тимома имеет способность разрастаться в окружающие органы и образовываться повторно после удаления. Эти признаки иногда характерны и для доброкачественных образований.
В международной классификации болезней тимома имеет код Мкб-10.
Причины возникновения
Точные причины опухоли не установлены.
Исследования подтверждают, что опухоль провоцируют неблагоприятные факторы и патологии:
- Хронические вирусные инфекции;
- Ионизирующее излучение;
- Плохая экология;
- Повреждение переднего средостения;
- Аутоиммунные заболевания, чаще всего миастения.
Источник роста тимомы – эпителий органа, который выстилает слизистую оболочку тимуса. Им может стать и лимфоидная ткань.
Типы тимомы
 Доброкачественная опухоль растёт медленно и не доставляет дискомфорта пациенту, пока не увеличится до размеров, при котором происходит сдавливание органов в грудной клетке. Если игнорировать неприятные ощущения и вовремя не лечиться, происходит перерождение клеток органа, что приводит к запуску злокачественного процесса. Тимома переходит в стадию раковой опухоли. При этом её рост ускоряется.
Доброкачественная опухоль растёт медленно и не доставляет дискомфорта пациенту, пока не увеличится до размеров, при котором происходит сдавливание органов в грудной клетке. Если игнорировать неприятные ощущения и вовремя не лечиться, происходит перерождение клеток органа, что приводит к запуску злокачественного процесса. Тимома переходит в стадию раковой опухоли. При этом её рост ускоряется.
Типы тимомы выделяют исходя из структуры опухоли и степени её распространения.
- Доброкачественная тимома. Её размер не более 5 см. Опухоль со всех сторон окружена капсулой. Отличается медленным ростом и безболезненным течением. Не выходит за пределы тимуса. Разделённая жировая ткань вилочковой железы образует особый вид тимомы – тимолипому.
- Злокачественная тимома. Как и при доброкачественном типе, опухоль имеет небольшой размер, не разрастается за пределы органа. Иногда происходит отклонение от нормы, вызванное избыточной выработкой гормонов. Такой дисбаланс провоцирует разрастание в другие органы. Опухоль переходит в тимому средостения.
- Карцинома тимуса 2-го типа. Опухоль характеризуется быстрым ростом. Она разрушает органы средостения, на ранней стадии раковые клетки «заселяют» слизистые оболочки грудной клетки, лимфоузлы, соседние органы. Карцинома тимуса характеризуется тяжелым течением, плохим самочувствием пациента.
Видео — Тимома
Стадии опухоли
Новообразование вилочковой железы чаще всего доброкачественного типа. Тимома растет в пределах капсулы. На этой стадии функции соседних органов и систем сохраняются с незначительными отклонениями от нормы. По мере роста образование деформирует грудную клетку, сдавливает жизненно важные органы. В 1 из 5 случаев обнаруживают признаки злокачественности опухоли.
Развитие тимомы проходит 4 стадии.
- Опухоль локализуется в оболочке вилочковой железы.
- Патологические клетки заселяют ткани переднего средостения.
- Опухоль разрастается в пространство, окружающее легкие.
- Вовлечение в злокачественный процесс органов и систем, расположенных в грудной клетке.
 Симптомы
Симптомы
Клинические проявления зависят от стадии заболевания, размера опухоли, степени вовлечения других органов в процесс.
На ранней стадии, когда у опухоли доброкачественный характер, больной может не подозревать о недуге. Обнаруживают такое новообразование при осмотре у специалиста, если он отправляет на рентген грудной клетки по поводу патологии соседних органов. Бессимптомный период длится годами. Его продолжительность зависит от сопротивляемости организма, от состояния здоровья в целом.
Переход в злокачественную стадию характеризуется активным ростом тимомы. На этом этапе больной отмечает:
- Неприятные ощущения в груди;
- Затруднительное дыхание;
- Ощущение постороннего тела в тимусе;
- Боль в нижнем отделе шеи;
- Трудности при глотании.
Признак разрастания тимомы за пределы вилочковой железы – появление синдрома верхней полой вены. Нарушается кровообращение.
 В результате этого у пациента возникают симптомы:
В результате этого у пациента возникают симптомы:
- Отечность лица и шеи;
- Увеличение вен на шее;
- Синюшная окраска кожи и слизистых оболочек;
- Боли в груди;
- Шум в ушах;
- Снижение слуха и остроты зрения;
- Головокружения.
Сдавливание нервных окончаний вызывает боль, которая чувствуется со стороны опухоли. Причем она отдает в руку, шею, лопатки. Также у больного нарушается процесс терморегуляции.
Явные признаки разрастания тимомы – визуальные изменения глаз:
- Опущение век;
- Сужение зрачка;
- Западения глаза со стороны локализации новообразования.
Если в процесс задействованы нервные окончания гортани, у больного меняется тембр голоса вплоть до осиплости. В тяжелых случаях голос теряется совсем.
Специфический признак тимомы – миастения. Заболевание зачастую диагностируют совместно с опухолью. Для него характерны признаки:
- Слабость мышц, диафрагмы;
- Слабость дыхательной мускулатуры.
Хотите получить смету на лечение?
Получите смету на лечение
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Миастения характеризуется быстрой утомляемостью при ходьбе. Со временем слабеют мимические мышцы лица. Самое тяжелое проявление болезни – невозможность сделать вдох – миастенический криз. Это критическое состояние. Больной попадает в реанимацию. Ему требуется искусственная вентиляция легких. В противном случае больной умирает.
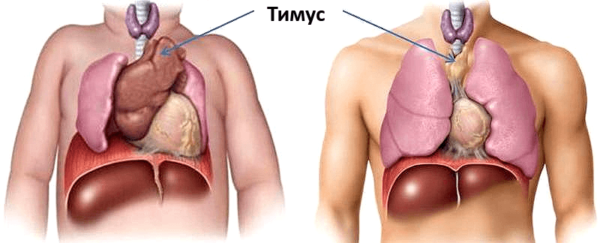 Тимус у детей и взрослых
Тимус у детей и взрослых
Предрасположенность к миастении и тимоме есть у людей с аутоиммунными заболеваниями. Например, волчанка, сахарный диабет, диффузный токсический зоб. Чаще всего болезни такого типа являются наследственными. Они хронические и приводят к необратимым изменениям.
Последняя стадия миомы – рак. Патогенные клетки начинают распространяться в другие органы и системы.
При карциноме появляются симптомы интоксикации:
- Большая потеря в весе;
- Лихорадка;
- Повышенное потоотделение;
- Пропадает аппетит.
Клетки опухоли заселяют плевру, перикарду, диафрагму. Затем попадают в лимфоузлы. В редких случаях метастазы появляются в костях.
Диагностика
При подозрении на тимому, пациента направляют на обследование.
- Консультация онколога, эндокринолога, хирурга.
- Общий и биохимический анализ крови.
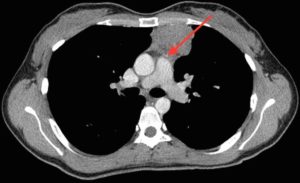
- Рентген. Исследование позволяет оценить размер тимомы, ее расположение к другим органам. Без рентгенографии невозможно обнаружить опухоль.
- Компьютерная диагностика. Если требуется, после этого исследования проводят пункцию новообразования – прокол с целью изучения характера опухоли.
- Биопсия. Её проводят в случае вовлечения в процесс лимфатических узлов.
- Электромиография – показана при миастении.
Лечение тимомы
После полного обследования врач анализирует результаты и назначает терапию. Метод лечения выбирают исходя из степени распространения опухоли.
 Самый эффективный способ – удаление новообразования. Положительные результаты операции ожидают только на ранней стадии тимомы. Пока опухоль находится в капсуле, она имеет четкие границы. Это позволяет удалить опухоль полностью и максимально снизить риск повторного разрастания (рецидива). Во время операции удаляется та часть тимуса, в которой находится опухоль.
Самый эффективный способ – удаление новообразования. Положительные результаты операции ожидают только на ранней стадии тимомы. Пока опухоль находится в капсуле, она имеет четкие границы. Это позволяет удалить опухоль полностью и максимально снизить риск повторного разрастания (рецидива). Во время операции удаляется та часть тимуса, в которой находится опухоль.
Если игнорировать тимому, возрастает риск врастания образования в ткани соседних органов. При врастании хирургическое вмешательство отрицательно сказывается на функционировании окружающих органов, сосудов, нервных сплетений.
Злокачественная тимома требует операции, которая охватывает не только вилочковую железу, но и пораженные участки окружающих органов. После удаления опухоли больной проходит реабилитацию в онкодиспансере.
Последствия удаления опухоли зависят от стадии, на которой провели операцию. Если опухоль доброкачественная, хирургическое вмешательство лечит её. Болезненные симптомы исчезают или уменьшаются. Риск рецидивов минимален.
Помимо операции, тимому лечат консервативными методами.
- Химиотерапия. Её проводят перед удалением новообразования, чтобы уменьшить размеры.
- Лучевая терапия (облучение). Метод используют при 2 и 3 стадиях тимомы. На 4 стадии химиотерапия показана как основной способ лечения
В запущенных случаях операцию не проводят. Единственная мера – лучевая терапия. Облучение частично уменьшает опухоль, что сокращает давление на сосуды, сердце и нервные пучки.
Последствия удаления тимомы
После операции бывают осложнения. Среди последствий самым опасным является миастенический криз, который может закончиться летальным исходом.
Прогноз и выживаемость
При лечении доброкачественных опухолей прогноз благоприятный. Когда появляются первичные признаки злокачественной тимомы, удаление продлевает жизнь больного на 5 лет в 90% случаев. Третья стадия снижает этот показатель до 70%. При карциноме 2-го типа 90% пациентов умирает, потому что операцию на этой стадии болезни не проводят.
Чем раньше пациент начинает лечение, тем больше шансов выжить.
Рак вилочковой железы: симптомы, выживаемость и степени
Рак вилочковой железы – это серьёзная патология, влияющая на формирование и функциональность иммунитета человека. Связан риск с основной задачей вилочковой железы – выработкой Т-клеток иммунитета. Более распространённое название таких клеток – лейкоциты, или белые кровяные тельца. Обнаружив чужеродные микроорганизмы, они ведут блокировку их распространения в организме человека и разрушение инородных микроорганизмов. Благодаря особенностям строения лимфоцитов и наличию ложноножек, они способны перемещаться не только внутри кровеносной системы, но и проникать за стенки сосудов в повреждённые органы и ткани.
Эпителиальный рак имеет однотипную структуру развития вне зависимости от места локализации первичного очага патологии.
Тимус
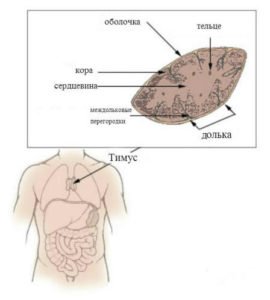
Вилочковая железа имеет научное название – тимус. Вилочковой железой её называют за внешнюю схожесть с двузубчатой вилкой. Располагается железа в верхней части грудной клетки сразу за грудиной. Сам орган небольших размеров и твёрдой консистенции. В период полового созревания организма размер железы достигает максимального значения в 16 сантиметров, вес до 37 граммов. В период после полового созревания происходит атрофия вилочковой железы, что приводит к снижению иммунных показателей в зрелом и преклонном возрасте.
Строение: две доли, плотно прижатые друг к другу. Нижняя часть доли шире верхней. Поэтому создается внешнее сходство с двузубчатой вилкой. Кровоснабжение органа идёт из грудной артерии и щитовидных артерий. Отток крови – через грудные и плечеголовные вены.
Любая клетка органа может превратиться в атипичную под воздействием ряда факторов. Вилочковая железа содержит:
- плоскоклеточный эпителий;
- веретеновидный эпителий;
- светлоклеточный эпителий;
- лимфоцитарные клетки.

Опухоль тимома
Рак тимуса
Рак тимуса имеет научное название – тимома. Формируется из эпителиальных клеток железы. Код по МКБ-10 у заболевания C37. Это злокачественное образование вилочковой железы. Проявление онкологии возникает в возрасте от 40 лет, поэтому нарушение иммунной деятельности у детей не связывают с появлением новообразования злокачественной породы. Среди основных характеристик опухоли выделяются:
- скорость разрастания тимомы;
- агрессивный характер воздействия на организм и развитие онкологии;
- скорость инвазии в примыкающие ткани и органы.
При выявлении болезни на поздних стадиях развития возможен летальный исход для пациента вследствие поражения большей части органа и появления метастазирования в ближайших и отдалённых органах и тканях организма. В момент появления метастазов в жизненно важных органах лечение не будет носить практического свойства, будет применяться паллиативная терапия. В связи с высокой степенью риска для жизни первостепенная роль в успешном лечении отведена ранней диагностике.
Онкология вилочковой железы разрастается из эпителия, из которого состоит тело железы. Чаще всего встречаются тимомы 1-го и 2-го типа атипичности.
Первый тип атипичности клеток
Опухоль локализуется в самой железе. Показывает один или несколько нечётких очагов. Размер новообразования не превышает 5 сантиметров. Кортикальной опухолью называется при примыкании к наружным слоям органа. Карцинома тимуса также относится к первому типу атипичности. Имеет склонность к быстрому развитию, но не покидает пределы органа. Первый тип атипичности представляет наименьшую угрозу для жизни пациента, так как является переходным звеном между онкологическими проявлениями, носящими доброкачественный и злокачественный характер.
При достижении ремиссии присутствует вероятность рецидива.
Второй тип злокачественности
Второй тип злокачественности – рак в своем чистом проявлении. Эти онкологические проявления имеют склонность к быстрому развитию, инвазии в соседние ткани и органы. Присутствует разветвленная сеть метастазов в отдалённые и ближайшие органы, в том числе жизненно важные.
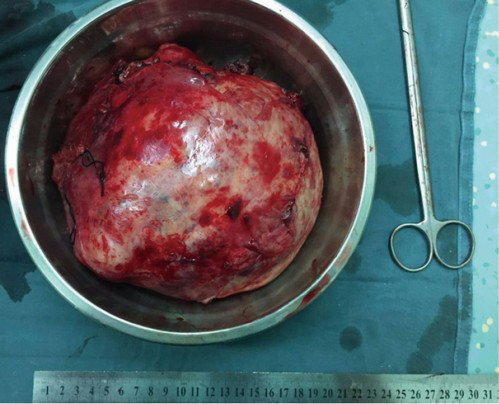

Гигантская удалённая тимома
Гистологическая классификация
В зависимости от первоначальных клеток, подверженных атипичности, выделяют:
- Плоскоклеточный рак.
- Карциносаркому.
- Аденокарциному.
- Мукоэпидермоидный.
- Светлоклеточный рак.
Особенности каждого вида выражаются в скорости развития и инвазии, способностями к метастазированию. Самое быстрое течение болезни установлено при карциносаркоме вилочной железы. Статистические исследования говорят о редкости этого вида онкологии.
Факторы риска
Онкология выделяет список факторов, способствующих возникновению рака вилочковой железы. В число этих факторов входят:
- Генетическая предрасположенность. Зависит от наличия в родственной связи человека, переболевшего тимомой.
- Возраст старше 40 лет.
- Болезни эндокринной системы. Наибольшее значение имеют патологические проявления развития и деятельности щитовидной железы (особенно онкологические проявления), множественная эндокринная неоплазия, сахарный диабет второго типа.
- Синдром иммунодефицита человека (ВИЧ инфекция).
- Наличие хронических инфекционных патологий и воспалительных процессов различной этиологии и локализации.
- Курение в неограниченном количестве.
- Алкогольная зависимость.
- Наркотическая зависимость.
- Механические повреждения грудной клетки.
- Воздействие повышенного уровня радиационного фона.
- Ожирение.
- Аутоиммунное заболевание в анамнезе пациента (диффузный токсический зоб, волчанка). При этих патологиях организм начинает воспринимать собственные здоровые клетки за инородные и принимает их за угрозы. Вырабатываются антитела к собственным клеткам. Болезнь может представлять наибольшую опасность для развития онкологии и жизни человека, лечение затруднено.

Диффузный токсический зоб у человека
Как и в случае с иными видами онкологии, триггерная причина отсутствует. Люди, подвергающиеся воздействию вышеназванных факторов, должны особенно тщательно следить за проявлениями симптоматики патологии и обращаться к медикам для проведения тщательной диагностики патологии.
Симптоматика
Симптомы рака вилочковой железы при первых стадиях не проявляются. Когда новообразование достигает определённой величины, возникают негативные проявления:
- приступы удушья;
- хрипы;
- затруднённое дыхание;
- изменение цвета кожных покровов в результате нехватки кислорода.
Эти симптомы происходят из-за сдавливания дыхательных путей больного и давления опухоли на лёгкие пациента.
Затруднённое глотание пищи и жидкостей; постоянное поперхивание пищей и жидкостями. Это влияние опухоли на пищевод.
Влияние онкологии на центральную нервную систему человека:
- проявления конъюнктивита;
- потеря голоса;
- осиплость голоса;
- ослабленная реакция зрачка на воздействие света;
- опускание века
Свидетельствуют о пережатии верхней полой вены:
- посинение вокруг плечевого пояса;
- отёчность лица и вен на шее;
Симптомы, указывающие на наличие миастении (аутоиммунное заболевание, проявляющееся в хронической слабости мышц):
- отсутствие выраженной мимики лица;
- общая слабость конечностей;
- тремор.


К остальной симптоматике относится:
- интоксикация продуктами жизнедеятельности опухоли;
- потеря общей массы тела;
- тошнота;
- рвота;
- повышение температуры тела до субфебрильных значений продолжительный период времени;
- повышенное потоотделение.
При осуществлении анализов крови клиническая картина будет проявляться следующим образом:
- Падение уровня гормона гемоглобина.
- Снижение уровня эритроцитов.
- Снижение уровня тромбоцитов.
- Повышение показателей скорости оседания эритроцитов (СОЭ – показывает наличие воспалительного процесса в организме).
Чтобы вовремя диагностировать наличие новообразования в вилочковой железе, рекомендуется ежегодное прохождение рентгенологии грудной клетки. Часто опухоль обнаруживается при проведении профилактического осмотра или подозрении на иные хронические патологии грудной клетки у взрослых. При проведении рентгенологических исследований, таких как рентгенография, рентгеноскопия, процедура рентгеновского исследования с применением контрастного вещества, удаётся выявить новообразование в самом зачатке процесса. Для обнаружения и изучения опухоли с помощью компьютерного томографа размерные значения онкологии должны превышать 3 сантиметра.
Характеристика стадий онкологического процесса
От степени развития онкологии зависят выбранные методы лечения и прогноз выживаемости пациента в краткосрочной и долгосрочной перспективе. Как и любой онкологический процесс, рак вилочковой железы проходит 4 стадии своего развития.
Первая стадия характеризуется малыми размерами опухоли. Новообразование не распространяется на соседние органы и ткань. Может иметь капсулу, где происходит развитие опухоли. Метастазирование отсутствует.
Для второй стадии характерны первоначальные симптомы проявления. Опухоль начинает проникать в жировую клетчатку. Возникает прорыв в плевральную область. Плевра – мембрана, защищающая ткани лёгких. Метастазирование возможно в ближайшие лимфатические узлы, но может и отсутствовать.

Рак тимуса
Третья стадия включает максимальный рост новообразования. Прорастание рака в лёгкие, перикард, в аорту и артериальную систему лёгких. Распространение получает метастазирование ближайших органов и тканей, костные структуры подвержены воздействию метастазов. Начинают проявляться первые признаки развития сопутствующих патологий. Разветвленная симптоматика, в зависимости от повреждения органов и карты распространения метастазов.
Четвёртая стадия – терминальная. Заключительный этап развития онкологии. Присутствуют многочисленные метастазы в жизненно важных органах:
- плевра;
- почки;
- сердце;
- печень;
- лёгкие;
- надпочечники;
- кости;
- головной мозг.
Прогноз выживаемости имеет наиболее пессимистичный характер. Многочисленные очаги онкологической болезни. Присутствие симптомов сопутствующих патологий. При переходе онкологии в терминальную стадию проявляются негативные психоэмоциональные состояния пациентов, депрессия, апатия. Постоянные болевые ощущения. Постоянная смена настроений. Агрессия по отношению к окружающим.
Из-за дополнительной и основной симптоматики нарушается режим сна и бодрствования. Часто пациент просыпается из-за асфиксии. Нарушены все функции пищеварительной системы из-за метастазов. Нарушается деятельность центральной нервной системы. Наблюдается спутанность сознания пациента. Нарушена координация. Присутствуют рецепторные нарушения.
Осуществляется паллиативное лечение. При этом виде медицинского вмешательства основная задача – продление жизни пациента и облегчение состояния его здоровья. Применяются сильнодействующие обезболивающие препараты на основе наркотических веществ.

Выживаемость при раке вилочковой железы
На показатели выживаемости влияет большое число сопутствующих, индивидуально-определённых факторов. К таковым относят стадию развития онкологического процесса, степени разрушения жизненно важных органов и систем организма больного, возраст пациента, общее состояние. Важный фактор – правильно выбранный метод лечения онкологической болезни.
Лечение применяется комбинирование и зависит от индивидуальных особенностей протекания болезни. Чаще всего применяются хирургическая операция в сочетании с химиотерапией (препараты на основе платины) и лучевой терапии. Последняя не может применяться в качестве самостоятельного вида лечения.
Хирургическое вмешательство подразумевает резекцию грудной клетки с удалением самой железы, ближайших к ней лимфатических узлов и жировой ткани, которая способна спровоцировать рецидив опухоли. В случае распространения опухоли на перикард и трахею возникает необходимость в проведении резекции этих органов.
Химиотерапия применяется в качестве самостоятельного лечения в случае неоперабельности опухоли. После хирургии она выступает дополнительным методом лечения и направлена на окончательное разрушение оставшихся очагов патологии. Продолжительность зависит от конкретного случая патологии. Назначается 6 курсов с промежутком в три недели.
Также может быть применена фотодинамическая терапия. Этот метод предусматривает совмещенное воздействие на онкологию лазерного воздействия и фармакологических препаратов.
Исходя из общих статистических показателей, при правильно подобранном лечении выживаемость:
- Для первой стадии онкологии вилочной железы составляет 80 процентов. Рецидив не регистрируется в большинстве случаев.
- Для второй стадии – пятилетняя выживаемость 63 процента.
- Для третьей стадии прогноз составляет 25 процентов.
- Для терминальной стадии не более 10 процентов.
С учётом вероятных осложнений более 5 лет после проведённого лечения живут 90 процентов пациентов, у которых опухоль была выявлена на 1-ой и 2-ой стадиях болезни. При обнаружении онкологии третьей стадии 60 процентов пациентов смогут преодолеть барьер в 5 лет. Для терминальной стадии менее 10 процентов пациентов при условии максимально проработанного паллиативного лечения, с помощью которого устраняется максимальное число симптоматик и влияния сопутствующих патологий и самой онкологии.
Опухоли вилочковой железы — симптомы, лечение, диагностика
Опухоли вилочковой железы обладают разной степенью злокачественности. Некоторые из них инкапсулированные, медленно растущие, другие обладают инфильтративным ростом с инвазией крупных сосудов, перикарда и легкого. Некоторые дают метастазы как в органы грудной полости, так и в более отдаленные.
Содержание статьи:
Анатомия и эмбриология
Эмбриологически вилочковая железа закладывается на шее и спускается в грудную полость. Ее эпителиальные элементы возникают из III пары глоточных карманов. Вилочковая железа – парный орган. Обе части железы разделены лишь соединительнотканной перемычкой. Наиболее часто железа локализуется в верхнем отделе переднего средостения. Опухоли зобной железы, будучи более часто расположенными спереди, на основании сердца и дуги аорты, могут возникать на всем протяжении переднего средостения от рукоятки грудины до сердечно-диафрагмального угла.
Расположение самой зобной железы может быть также различным, и ткань зобной железы может быть найдена на шее, в средостении позади грудины, в легком, плевре и даже диафрагме. Нормальная зобная железа состоит из 3 тканей: эпителиальной, лимфоидной и соединительной. Наиболее характерными эпителиальными образованиями являются тельца Гассаля, но, кроме того, имеется синцитий, распространяющийся в виде сети своеобразных эпителиальных клеток через всю зобную железу. Этот эпителий часто называется ретикулярным, благодаря его внешнему сходству с ретикулярными клетками лимфоидных органов. Помимо этого, имеется диффузная инфильтрация лимфоцитами, более обильная в наружной зоне и образующая темноокрашенный корковый слой. Бледноокрашенная мозговая часть содержит относительно больше эпителиальных элементов, но как корковый слой, так и мозговая часть содержат и эпителиальные клетки и лимфоциты.
Ткань зобной железы разделена на дольки фиброзными прослойками, которые соединяются с капсулой. Опухоли зобной железы могут возникать как из эпителия, так и из лимфоцитов, но большая часть опухолей зобной железы эпителиальною происхождения.
Классификация
Классифицировать опухоли вилочковой железы можно следующим образом.
• Эпителиальные:
а) дифференцированные или эпидермоидные;
б) овально или веретеноклеточные формы;
в) лимфоэпитолиома;
г) гранулематозоподобные;
д) недифференцированные.
• Лимфоидные.
• Тератомы.
• Эпителиальные опухоли
а) Дифференцированные или эпидермоидные опухоли. Опухоль состоит из крупных полигональных, бледно окрашенных клеток, образующих пласты, сходные с теми, которые прилегают к тельцам Гассаля в мозговом веществе нормальной вилочковой железы. Дальнейшая дифференцировка этих клеток может вести к образованию настоящих телец Гассаля.
б) Овально- и веретеноклеточные опухоли. Микроскопическая картина веретеноклеточных опухолей очень характерна, имеются пучки и завитки удлиненных клеток. На первый взгляд может показаться, что они соединительнотканного происхождения. За эпителиальную их природу говорит наличие переходных форм. Эпителиальные клетки зобной железы в период регресса напоминают веретенообразные опухолевые клетки.
в) Лимфоэпителиома. Лимфоэпителиома представляет собой однородную синцитиальную сеть больших бледных эпителиальных клеток, подобных тем, которые образуют эпителий мозговой части нормальной зобной железы, и покрытых лимфоцитами настолько густо, что иногда эпителиальные клетки с трудом различаются.
г) Гранулематозоподобная опухоль зобной железы. Опухоли зобной железы гранулематозного типа состоят из эпителиальных клеток, сходных с таковыми предыдущих типов, но с наличием многоядерных гигантских клеток. Инфильтрированные лимфоцитами и эозинофилами с прогрессивным фиброзом и гиалинозом они дают картину, часто не отличимую от лимфогранулематоза. В дифференциальной диагностике помогает наличие телец Гассаля, кист, а также вытянутость клеток, которая встречается в опухолях зобной железы.
д) Недифференцированный тип. Эти опухоли встречаются редко, состоят из малодифференцированных эпителиальных клеток со многими митозами и с полями и фиброза. Они рано прорастают в сосуды и обычно неоперабильны к моменту установления диагноза.
• Лимфоидные опухоли
Микроскопически опухоль состоит из пластов лимфоцитов, и, если бы не было видно нормальной ткани зобной железы, гистологическая картина не могла бы быть отличима от гистологической картины лимфосаркомы в любом другом месте человеческого организма.
• Тератомы
Тератомы отнесены к опухолям вилочковой железы на том основании, что существуют утверждения, что они возникают внутри зачатка зобной железы. Тератомы состоят из тканей трех зародышевых листков, из которых один показывает признаки злокачественного роста.
Симптомы и клиническая картина
У многих больных с опухолью вилочковой железы отсутствуют локальные симптомы. Это особенно характерно в отношении инкапсулированных, относительно доброкачественно текущих опухолей вилочковой железы.
Симптомы опухоли вилочковой железы не характерны и в основном связаны со сдавлением смежных органов. Больные испытывают чувство давления позади грудины, кашель, затруднение дыхания, появляется отечность лица и шеи. При злокачественных опухолях все эти явления наступают раньше и быстрее прогрессируют.
Два важных клинических синдрома могут иногда сопровождать опухоли вилочковой железы:
• прогрессирующая миастения;
• анемия.
Клиническим проявлением «прогрессирующей миастения» является нарастающая мышечная слабость, которая распространяется на жевательную, глотательную, глазодвигательную и мимическую мускулатуру. Эти расстройства сперва носят временный характер и проходят после кратковременного отдыха. Позже вовлекается мускулатура конечностей. Заметных изменений со стороны нервной системы не наблюдается. Смерть наступает от общего истощения или вовлечения в процесс дыхательной мускулатуры. Возможны единичные случаи излечения или регресса миастенических симптомов после оперативного удаления опухолей.
Анемия при опухолях вилочковой железы может иметь форму чистой анемии с избирательным угнетением эритробластической функции костного мозга. Реже анемия носит характер апластической анемии или панцитопении с депрессией всех гематопоэтических элементов.
Диагностика
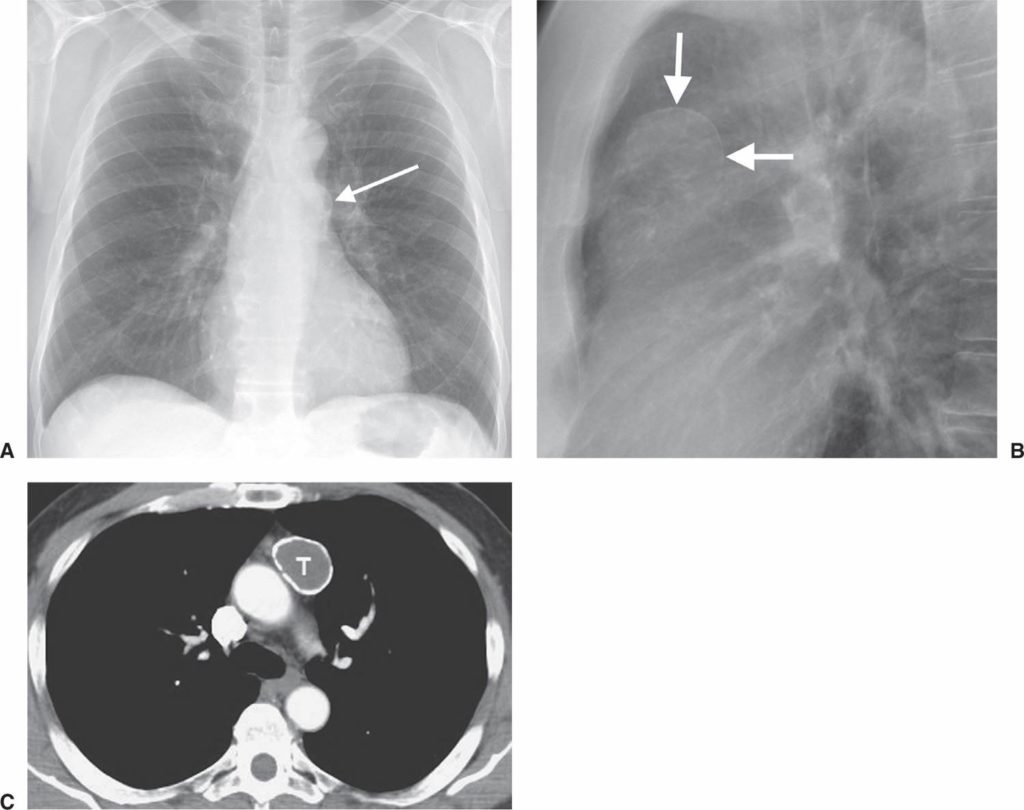
Опухоли вилочковой железы не дают характерной рентгенологической картины, позволяющей отличить их от других опухолей переднего средостения. Чаще имеется округлая или овальная тень, расположенная в верхнем отделе переднего средостения справа или слева от средней линии. Тень имеет четкий наружный контур, иногда в ней выявляются известковые отложения. Возможно обызвествление капсулы вилочковой железы. Кальций можно обнаружить как в доброкачественных, так и в злокачественных опухолях вилочковой железы.
Ценным диагностическим приемом является медиастинография. Там, где тень опухоли видна при обычном рентгеновском исследовании, медиастинография позволяет выявить ее внутренний край и тем самым определить величину опухоли. В некоторых случаях, где опухоль не видна при обычном рентгенологическом исследовании, медиастинография позволяет ее выявить. В ряде случаев полезно применять медиастинографию с томографией. Обнаружение при рентгенологическом исследовании опухоли переднего средостения в сочетании с прогрессирующей миастенией с большой долей вероятия позволяет поставить диагноз опухоли вилочковой железы.
Дифференциальная диагностика
При дифференциальной диагностике должны быть приняты во внимание следующие патологические образования, располагающиеся в переднем средостении: загрудинный зоб, тератодермоидные образования, аневризма аорты, а также другие опухоли переднего средостения. Ретростернальная струма хорошо выявляется при положительной пробе с радиоактивным йодом. Внутривенная ангиография позволяет исключить аневризму аорты. Клинико-рентгенологическое разграничение тератодермоидных образований, а также других опухолей переднего средостения чрезвычайно затруднительно.
Гистологическое исследование
Достоверным доказательством правильности диагноза опухоли вилочковой железы является гистологическое исследование. Частыми находками при гистологическом исследовании опухолей вилочковой железы являются кисты и обширные некрозы. Так как сама вилочковая железа дольчатая, то и опухоли ее часто разделены на дольки фиброзными перегородками.
Признаками рака вилочковой железы являются: гиперхроматизм, анаплазия, макро- и микроскопически определяемый инвазивный рост. Раки вилочковой железы относительно слабо инфильтрированы лимфоцитами.
Лечение
Доступные хирургическому лечению опухоли вилочковой железы рекомендуется удалять. В тех же случаях, где имеется вовлечение органов средостения и радикальная операция признана невозможной, следует прибегнуть к химиотерапевтическому и лучевому лечению.
При сочетании опухоли вилочковой железы с прогрессирующей миастенией необходимо проводить одновременно лекарственное лечение миастении.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!

симптомы, лечение и прогноз, что это за болезнь, тимома средостения и вилочковой железы

Тимома — это общее название для группы опухолей вилочковой железы (тимуса). Чаще всего они носят доброкачественный характер. На долю злокачественных опухолей приходится около 30% тимом. Выраженность клинической картины может быть самой разной, от бессимптомного течения до выраженной миастении и симптомов компрессии органов средостения.
Вилочковая железа частично находится в нижней части шеи, частично — в верхней части средостения. В органе выделяют два типа тканей — эпителиальную (железистую), которая отвечает за синтез тимических гормонов, и лимфоидную, которая представлена Т-лимфоцитами различной степени зрелости.
Таким образом, тимус является уникальным органом, который с одной стороны является железой внутренней секреции, а с другой — органом иммунной системы. В норме вилочковая железа проявляет активность в детском возрасте, играет роль депо Т-лимфоцитов и координирует работу эндокринной и иммунной систем. По мере взросления, тимус замещается жировой тканью. И у людей старше 50 лет сохраняется только 10% активных клеток.
Причины возникновения тимомы
Причины возникновения тимомы неизвестны. Предполагается, что в этом процессе могут принимать участие следующие факторы:
- Нарушения в эмбриональном периоде развития.
- Нарушение синтеза тимопоэтина.
- Нарушение иммунных механизмов.
- Инфекционные заболевания.
- Воздействие ионизирующего излучения.
- Травматические повреждения органов средостения.
- Некоторые аутоиммунные и эндокринные патологии: синдром Иценко-Кушинга, диффузный токсический зоб, миастения и др.
Виды тимомы
Единой классификации тимом на сегодняшний день нет, ввиду большого разнообразия опухолей, развивающихся в вилочковой железе. В 1999 году ВОЗ предложила морфологическую классификацию, в основе которой лежит соотношение лимфоцитарных и эпителиальных клеток. По этой классификации выделяют 6 видов опухоли:
- Тимома типа А — опухолевая ткань представлена дифференцированными клетками без признаков атипии, практически всегда отграничена от окружающих тканей капсулой. Клетки веретенообразные или овальные. Это благоприятный, доброкачественный вариант тимомы, 15-летняя выживаемость при которой составляет 100%.
- Тимома типа АВ морфологически схожа с типом А, но имеются единичные очаги патологических лимфоцитов.
- Тимома типа В — в опухолевой ткани преобладают дендритные и эпителиоидные клетки. Тип В будет разделяться в зависимости от соотношения эпителиальных и лимфоидных клеток, а также от выраженности их атипизма.
- Тимома типа В1 (преимущественно кортикальный тип). По структуре напоминает кортикальный слой вилочковой железы, очаговыми вкраплениями медуллярных клеток.
- Тимома типа В2 (кортикальный тип). В ткани опухоли имеются эпителиальные клетки с признаками атипии и везикулами в ядре.
- Тимома типа В 3 (эпителиальный тип). Опухоль представлена атипичными эпителиальными клетками. Некоторые авторы расценивают ее как высокодифференцированный рак вилочковой железы.
- Тимома типа С — рак тимуса. Представлен разнообразными гистологическими типами рака — светлоклеточный, плоскоклеточный, веретеноклеточный и др. Склонен к агрессивному течению, прорастает в соседние органы, дает метастазы в печень, кости и лимфатические узлы.
Тимомы типа А, АВ и В1 относят к доброкачественным новообразованиям тимуса, тип В2 и В3 — это злокачественные тимомы с относительно благоприятным течением, когда при своевременном обращении возможно полное излечение и 20-летняя продолжительность жизни составляет 40-60%. Тип С называют карциномой тимуса 2-го типа. Как мы уже говорили, это агрессивная опухоль, склонная к быстрому росту и метастазированию.
Стадии тимомы
Для характеристики распространения тимомы применяется классификация Masaoka-Koga. В ее основу положена оценка вовлеченности тканей и органов средостения, а также наличие лимфогенных и гематогенных метастазов.
- 1-2 стадия тимомы — опухоль прорастает за пределы своей капсулы, затрагивает плевру и клетчатку средостения.
- 3 стадия тимомы — опухоль прорастает в перикард, затрагивает легкое или магистральные сосуды, находящиеся в средостении.
- 4А стадия — имеется опухолевая диссеминация по плевре или перикарду.
- 4В стадия — имеются лимфогенные или гематогенные метастазы.
Диагностика тимомы
Заподозрить наличие опухоли можно по характерным клиническим симптомам, после чего пациент направляется на диагностические исследования. Рентген грудной клетки является неспецифическим методом диагностики и позволяет только увидеть расширение тени средостения.
 Компьютерная томография с контрастированием — более информативный метод. Он позволяет получить информацию о наличии новообразования, определить его злокачественность, и даже дифференцировать его природу — отличить тимому от лимфомы и др. МРТ не является рутинным методом диагностики тимом, но может использоваться по показаниям, например, при наличии у пациента аллергии на йодсодержащий контраст, применяемый при КТ.
Компьютерная томография с контрастированием — более информативный метод. Он позволяет получить информацию о наличии новообразования, определить его злокачественность, и даже дифференцировать его природу — отличить тимому от лимфомы и др. МРТ не является рутинным методом диагностики тимом, но может использоваться по показаниям, например, при наличии у пациента аллергии на йодсодержащий контраст, применяемый при КТ.
Окончательный диагноз выставляется после морфологического изучения опухолевой ткани. Как правило, ее получают после радикальной операции. Если это невозможно, рассматривают вариант проведения биопсии. Для этого может использоваться толстоигольная или хирургическая биопсия, которая проводится во время лапароскопических операций. Морфологическая верификация необходима для подбора оптимального метода лечения.
Симптомы злокачественного новообразования вилочковой железы
Какое-то время злокачественная опухоль вилочковой железы может протекать бессимптомно. На данном этапе обнаруживается случайно, при проведении обзорной рентгенографии грудной клетки или флюорографии. По мере развития процесса, будет возникать и нарастать неспецифическая симптоматика, которая связана с локальным воздействием опухоли на органы груди и средостения:
- Кашель.
- Боль в области груди.
- Одышка. Она может быть результатом компрессии органов дыхания, или миастенического синдрома, при котором наблюдается слабость мышц из-за нарушений нейромышечных связей.
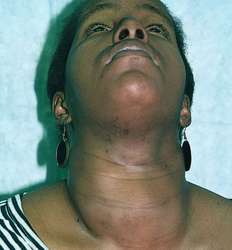
- Синдром верхней полой вены — нарушение венозного оттока от головы и плечевого пояса из-за компрессии верхней полой вены. Проявляется цианозом кожи и отечностью верхней половины тела, а также расширением вен.
- Нарушение иммунной системы. Тимус является органом, в котором проходят определенные стадии своего развития Т-лимфоциты. При опухолевых процессах происходит нарушение их дифференцировки, что чревато развитием иммунодефицитов или аутоиммунных заболеваний. Самым частым из них является миастения — нарушение нервно-мышечной проводимости, развивающейся из-за воздействия антител на рецепторы ацетилхолина. При этом возникает мышечная слабость и патологическая утомляемость. Миастения характерна для типа лимфом В1-В3 и С.
- Аплазия костного мозга.
- Повышение температуры тела и ночные поты. Эти симптомы затрудняют дифдиагностику, поскольку более характерны для лимфом.
- На поздних стадиях присоединяется канцерогенная интоксикация: общая слабость, потеря аппетита, снижение массы тела.
Лечение тимомы
Лечение доброкачественной тимомы и злокачественной тимомы 1-2 стадии подразумевает хирургическое удаление вилочковой железы. Операция может быть выполнена в следующем объеме:
- Тотальное удаление тимуса вместе с окружающей жировой клетчаткой и лимфатическими узлами.
- Расширенное удаление тимуса — помимо вышеперечисленного объема, проводится еще резекция плевры и полное удаление переднестернальной жировой клетчатки.
При местно-распространенных злокачественных тимомах есть вероятность невозможности проведения радикального вмешательства, поэтому лечение рекомендуют начинать с адъювантной терапии. Обычно используется индукционная химиолучевая терапия с препаратами: циклофосфамидом, доксорубицином и цисплатином.

Объем операции будет зависеть от того, какие органы вовлечены в процесс. Может потребоваться резекция легочной ткани, перикарда, протезирование крупных кровеносных сосудов. Такие операции проводятся только на базе специализированных центров, в которых созданы условия для обширных вмешательств на органах грудной клетки. Для уменьшения развития рецидивов проводят послеоперационную лучевую терапию. При неоперабельных опухолях, ключевым методом лечения является химиолучевая терапия.
Последствия удаления тимомы
У пациентов, перенесших удаление вилочковой железы, есть риск развития миастенического криза — грозного состояния, при котором нарушается нервно-мышечная проводимость, из-за чего развивается сильная слабость мышц, сопровождающаяся параличами, нарушением дыхания и глотания. В тяжелых случаях возможен летальный исход. Для лечения пациентов применяется искусственная вентиляция легких и антихолинэстеразные препараты длительными курсами.
Прогнозы выживаемости
Прогнозы зависят от гистологического вида тимомы. При доброкачественных тимомах результаты лечения благоприятны, например, при типе В1 20-летняя выживаемость составляет около 90%. У пациентов со злокачественными вариантами тимомы прогноз будет зависеть от стадии распространения опухоли. При 2 стадии 5-летний рубеж переживают около 90% больных, при 3 стадии до 70% и при неоперабельных опухолях только 10%.
что это такое, симптомы опухоли вилочковой железы
Тимома – доброкачественное или злокачественное новообразование вилочковой железы, которое при несвоевременном лечении может привести к серьезным осложнениям. У ¾ пациентов тимомы имеют доброкачественный характер, тогда как у ¼ – злокачественный. Деление на доброкачественные и злокачественные производится в зависимости от внешнего вида, степени дифференциации пораженных клеток и их склонности к распространению. Тимомы встречаются крайне редко как у взрослых, так и у детей.
Что такое тимома?
Тимомы встречаются преимущественно у людей старше 30-40 лет (опухоли у детей встречаются очень редко)
Тимус – орган лимфопоэза, расположенный в переднем средостении, который был описан Галеном в Древней Греции; он считал его местом пребывания души. Тимус состоит из двух долей, соединенных вместе. Тимус растет с рождения до полового созревания, а затем постепенно уменьшается в размерах.
Тимус специализируется на созревании определенных лимфоцитов – клеток иммунной системы – ответственных за распознавание и уничтожение чужеродных клеток. Эпителиальное пространство тимуса в основном состоит из лимфоцитов (также называемых тимоцитами), а также некоторых эпителиальных и мезенхимальных клеток. В основном из эпителиальных клеток образуются тимомы.
Только в начале XX века начали изучать болезни вилочковой железы. Отношения между тимомами и миастенией – заболевание, характеризующееся мышечной слабостью – были описаны в 1901 г. немецким неврологом Германом Оппенгеймом. Врач обнаруживал при посмертном вскрытии пациентов с миастенией опухоли вилочковой железы (тимомы). В том же году немецкий патологоанатом Карл Вейгерт описал гистологические особенности одной из этих опухолей. Потенциальный метастатический характер был отмечен в 1905 году Эдуардом Фаркуаром. В 1900 году термин «тимома» впервые был использован Фридрихом Вильгельмом. Этот термин первоначально охватывал все опухоли тимуса, независимо от их точного характера.
Тимомы встречаются редко: ежегодно возникает 0,15 случая на 100 000 человек в год. В России насчитывается около 250 новых случаев в год. Однако это наиболее распространенные передние медиастинальные опухоли (50 % случаев – тимомы). Более 90% опухолей тимуса расположены в переднем средостении (область между легкими, перед сердцем и крупными сосудами).
Опухоли в области вилочковой железы встречаются с одинаковой частотой как у мужчин, так и у женщин. Если у пациента миастения, тимома обычно появляется в возрасте от 30 до 40 лет; если ее нет – в возрасте от 60 до 70 лет. Опухоли встречаются очень редко у детей.
Не существует известного фактора риска, который бы увеличивал риск развития тимомы. Наследственный характер тимомы встречается редко и связан с хромосомной транслокацией. Не существует никакого вирусного фактора, который напрямую увеличивает риск развития опухоли в области вилочковой железы.
Классификация
В онкологической практике различают 2 типа тимом: доброкачественные и злокачественные. Выделяют 4 стадии развития тимомы:
- I стадия: тимома ограничена тимусом;
- II стадия: злокачественное новообразование прорастает в медиастинальную клетчатку;
- III стадия: опухоль прорастает в легкое, перикард, крупные сосуды или плевру;
- IV стадия: возникают гематогенные или лимфогенные метастазы.
Симптомы

Наиболее распространенный симптом – боль в грудной клетке, которая может отдавать в шею, плечо, между лопатками
Тимома часто протекает бессимптомно: от 1/3 до ½ пациентов не имеют клинических признаков. В большинстве случаев опухоль тимуса выявляется случайно в ходе обследований по другим причинам.
Проявления болезни (кашель, боль в груди, трудности при глотании и одышка), связанные с массовым воздействием на внутригрудные органы, возникают у 40% пациентов. Около 30% пациентов имеют общую симптоматику – усталость, слабость, головную боль, потерю веса – которая может спонтанно исчезать.
Причины
Опухоль в области вилочковой железы чаще всего встречаются изолированно. Тем не менее, тимомы могут сопровождаться паранеопластическим синдромом – этот термин охватывает все аномалии, которые могут сопровождать определенные опухоли. Аномалии напрямую не связаны с опухолью, но являются проявлениями, происходящими на расстоянии от места, где развивается рак. Это редкие синдромы, которые обычно не встречаются при тимомах.
В 50% случаев симптомы тимомы являются следствием других заболеваний – миастении.
Миастения гравис – аутоиммунное нервно-мышечное заболевание. Миастения характеризуется нарушением передачи нервно-мышечных сигналов, что приводит к чрезмерной утомляемости поперечнополосатых мышц.
От 15 до 20% пациентов с раком в области вилочковой железы также имеют клинические признаки миастении, а 25% пациентов – антитела против ацетилхолинового рецептора (антитела против ACh-R). Любой носитель тимомы, демонстрирующий признаки миастении, будет иметь положительные антитела.
Диагностика
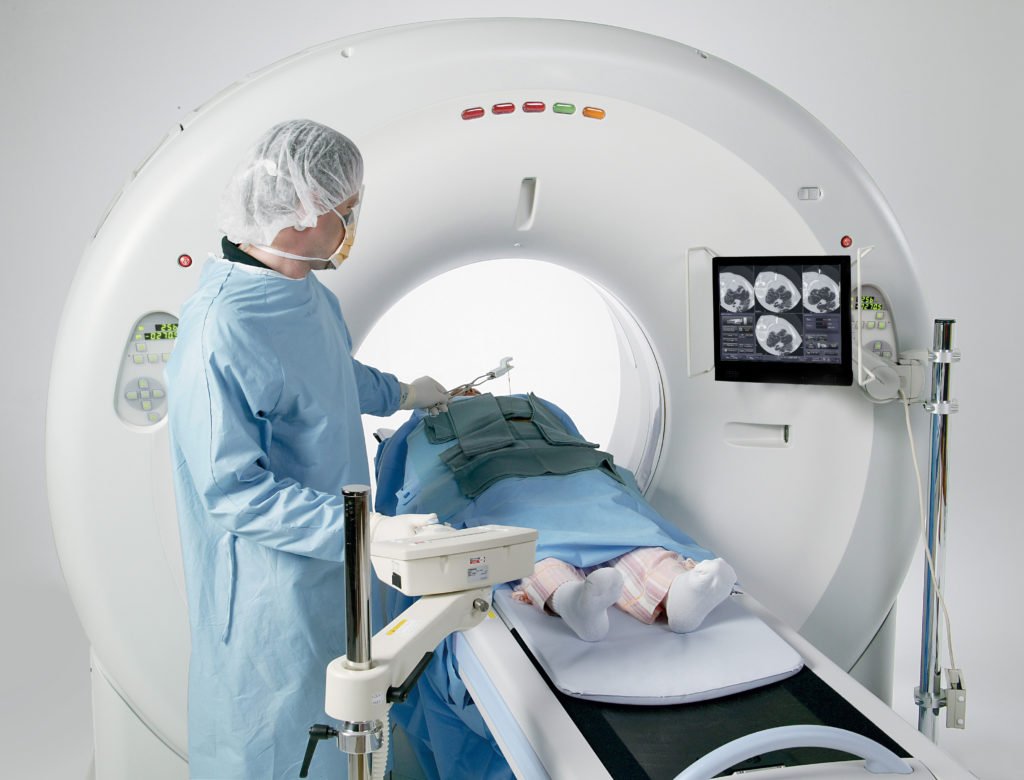
Для диагностики опухоли вилочковой железы используется компьютерная томография или магнитно-резонансная томография (МРТ используется реже)
В большинстве случаев достаточно проведения клинических и радиологических обследований тимуса. Рентгенограмма грудной клетки позволяет выявить у 45%-80% пациентов рак тимуса. Рентгенография средостенных органов – метод выбора при подозрении на злокачественные или доброкачественные тимомы.
Торакальная КТ более точная диагностическая процедура, чем рентгенография грудной клетки. В этом случае инъекция йодированной контрастной среды не всегда необходима, но помогает выявить вовлечение других органов. Тимомы выглядят на КТ как четко выраженная масса, расположенная вблизи перикарда. Масса может быть сферической или дольчатой, но имеет однородный вид (реже кистозный), который хорошо визуализируется с помощью контрастного вещества.
МРТ редко используется в диагностике злокачественного заболевания (онкологии тимуса), но может быть полезна в некоторых случаях. Пациент, который не может получить инъекцию контрастных средств, может извлечь пользу из МРТ. Обследование также может помочь дифференцировать средостенную кисту от злокачественной тимомы.
Диагноз подтверждается путем биопсии (взятия образца ткани для микроскопического анализа). Биопсия также требуется для дифференциации тимомы и лимфомы, поскольку лечение этих болезней различается. Рак тимуса должен исследоваться только квалифицированным патологоанатомом.
При необходимости биопсию можно выполнить несколькими способами. Хирургические биопсии (в основном, с помощью медиастинотомии) позволяют установить рак в области вилочковой железы в 90% случаев, но требуют общей анестезии. Биопсия под контролем КТ не требует общей анестезии и менее инвазивна, но позволяет диагностировать только в 60% случаях тимому. Выбор метода производится в соответствии с доступностью опухоли и общим состоянием пациента.
Дифференциальная диагностика проводится с другими доброкачественными опухолями – эктопический зоб, аденома паращитовидной железы, тимолипома или тератома. Также возможно сосудистое происхождение (аневризма) новообразования. В других случаях увеличение вилочковой железы могут имитировать опухоли, которые не происходят из тимусной ткани – лимфосаркомы.
Лечение
Во всем мире 47,1% пациентов с раком в области вилочковой железы лечатся только хирургическим путем. Лучевая терапия в сочетании с хирургией предлагается 26,7% пациентам; 6,5% получают хирургическое лечение и химиотерапию. Только 18,4% получают лечение, сочетающее хирургию, лучевую терапию и химиотерапию.
Тимомы в большинстве случаев являются доброкачественными опухолями, которые развиваются очень медленно. Однако с течением времени они могут вырождаться в рак тимуса.
Дополнительное лечение зависит от того, в какой степени рак в области вилочковой железы распространился на окружающие ткани. Хотя большинство случаев доброкачественны и требуют только хирургического вмешательства, инвазивные опухоли обычно требуют послеоперационной лучевой терапии, чтобы уменьшить вероятность рецидива. Опухоли, которые распространились на легкие и сердце, могут потребовать химиотерапии в дополнение к хирургии и радиотерапии. В большинстве случаев тимомы не уменьшают продолжительность жизни пациента при своевременно начатом лечении.
Оперативное вмешательство
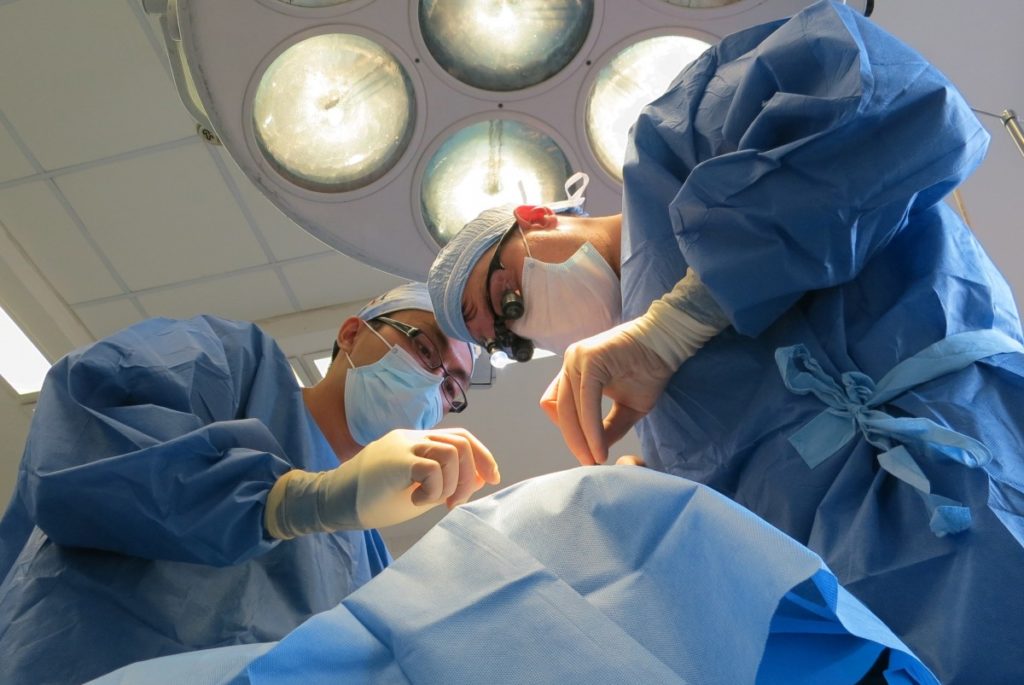
Основной метод лечения – хирургическое удаление тимомы, чем раньше выполнена операция, тем больше шансов на выздоровление
Первичной терапией рака является полная хирургическая резекция вилочковой железы, особенно на ранних стадиях. Некоторые авторы считают, что неполная резекция, сопровождаемая адъювантной лучевой терапией и химиотерапией, может быть более эффективной, чем полное удаление тимуса.
Используются два основных хирургических подхода: стернотомия («трансцернальная тимэктомия») и видеохоракоскопия («тиреотомия с видео», которую может выполнять робот). Также используются малоинвазивные подходы – медиастиноскопия. Выбор подхода осуществляется в соответствии с характеристиками тимомы.
Химиолучевая терапия
Адъювантная терапия представляет собой химиотерапию или лучевую терапию, выполняемую после операции, чтобы уменьшить риск рецидива. Неоадъювантная терапия используется перед операцией, чтобы уменьшить размер опухоли.
Хотя тимомы обычно хемочувствительны даже на поздних стадиях развития, современных научных данных об эффективности химиолучевой терапии не существует. На ранних стадиях хирургическое вмешательство остается стандартным лечением и может быть дополнено адъювантной терапией. На более поздних стадиях рекомендуется оперативное вмешательство с химиолучевой терапией.
Прогноз
5-летняя выживаемость после хирургической резекции составляет около 85%, даже для пациентов с запущенными стадиями заболевания. Общая 15-летняя выживаемость составляет 70% на ранних стадиях. Долгосрочное выживание имеет тенденцию к увеличению с 1980-х годов, в связи с более ранней диагностикой и появлением новых хирургических методов.
Причина смерти пациентов связана с тимомой в 19-58 % случаях. В 2-19% случаях пациенты умирают от осложнений после операции, а в 16-27 % – от миастении. Около 90% рецидивов сопровождаются плевральными метастазами. Некоторые гистологические типы имеют более высокий риск рецидива после лечения. Стадия при постановке диагноза также является прогностическим фактором рецидива.
Из-за позднего начала лечения частота рецидивов может быть намного выше. Рекомендуется ежегодно проводить обследования и отслеживать концентрацию биомаркеров опухоли в кровеносном русле.
Совет! Для предотвращения возникновения рецидивов и осложнения важно регулярно проходить обследования. Запрещено заниматься самолечением, поскольку это может привести к летальному исходу.
Тимома (опухоль вилочковой железы): понятие, развитие, симптомы, лечение
Проявления опухолей тимуса
Клинические признаки тимомы очень вариабельны, их можно «уложить» в три основные группы:
- Симптоматика компрессии окружающих медиастинальных структур.
- Специфические признаки тимом.
- Явления опухолевой интоксикации.
Небольшие тимомы вилочковой железы протекают скрыто, больной не подозревает об их наличии, а выявляются они случайно, при очередном профосмотре или рентгенологическом обследовании грудной клетки по поводу другой патологии. Этот период заболевания называют бессимптомным, он может длиться неопределенно долго в зависимости от строения неоплазии. Злокачественные тимомы активно увеличиваются, и бессимптомная стадия быстро переходит в период выраженных клинических проявлений.

По мере увеличения объема новообразования, появляются симптомы повреждения других органов. Возникает одышка, чувство инородного тела и боли в нижней части шеи и груди. У детей трахея узкая, поэтому ее сдавление провоцирует выраженные дыхательные расстройства. Сужение просвета пищевода опухолью вызывает нарушение глотания.
Характерным признаком крупной тимомы является синдром верхней половой вены, связанный с компрессией этого сосуда, вследствие чего затрудняется отток венозной крови от тканей головы и верхней части туловища. Он проявляется отечностью, одутловатостью тканей лица, увеличением и полнокровием шейных вен, цианозом кожи, болями в груди, одышкой, возникает шум и ощущение тяжести в голове.
Сдавление нервных стволов приводит к боли на стороне опухолевого роста, которая может отдавать в руку, шею, лопатку, имитируя клинику стенокардии при левосторонней локализации. Прорастание симпатического сплетения провоцирует расстройство терморегуляции и потоотделения, синдром Горнера – птоз (опущение века), сужение зрачка, западение глаза со стороны роста опухоли.
При вовлечении возвратного гортанного нерва нарушается голос, он становится осиплым и может совсем пропасть. Поражение спинномозговых корешков чревато расстройством чувствительности и двигательной активности ниже места сдавления.
Характерным признаком именно опухолей вилочковой железы считается миастения, то есть слабость мышц туловища, диафрагмы, дыхательной мускулатуры. Это связано с продукцией в тимусе антител, блокирующих рецепторы к ацетилхолину на нервных окончаниях. Процесс носит аутоиммунный характер, поэтому особенно подвержены миастении больные тимомой, у которых уже диагностирована системная красная волчанка, склеродермия и другая аутоиммунная патология.
Миастения проявляется слабостью мышц. Сначала больные ощущают утомляемость скелетной мускулатуры при ходьбе, затем ослабевают мимические мышцы, появляется поперхивание, а самым тяжелым проявлением этого синдрома считается невозможность дыхательных движений при миастеническом кризе, что требует незамедлительной искусственной вентиляции легких и реанимационных мероприятий, иначе больной погибнет.
На фоне местных признаков опухолевого роста при злокачественных тимомах нарастают явления общей интоксикации, больной теряет вес, присоединяется лихорадка, потливость, пропадает аппетит. Возможны боли в суставах, их припухлость, отеки мягких тканей, аритмии.
Симптомы интоксикации прогрессируют с началом метастазирования. Клетки карциномы распространяются по плевре, перикарду, диафрагме, обнаруживаются в лимфоузлах грудной клетки. При появлении болезненности в костях есть основания подозревать появление костных метастазов.
Диагностика тимомы
При подозрении на опухоль тимуса больному необходима консультация онколога, эндокринолога, хирурга. Его подробно опрашивают о симптомах, выслушивают сердце, границы которого могут быть расширены, в легких выявляются свистящие хрипы.
Общий и биохимический анализы крови не показывают специфических изменений, но возможен лейкоцитоз и ускорение СОЭ либо признаки иммунодефицита.

тимома на рентгеновском снимке
Диагноз новообразования вилочковой железы подтверждается рядом исследований, главное место среди которых принадлежит рентгенологическим. Определить расположение, размер тимомы, ее соотношение с окружающими структурами помогает КТ, рентгеноскопия, обзорный снимок грудной клетки.
КТ- один из наиболее информативных методов обследования, после которого возможна постановка правильного диагноза и проведение пункции медиастинального образования. При поражении лимфатических узлов показана биопсия, при мышечной слабости проводят электромиографию.
Лечение опухолей тимуса
Основным способом лечения тимом является хирургическая операция. Она направлена на иссечение самой неоплазии и устранение компрессии структур средостения. Важно, чтобы операция была проведена как можно раньше, поскольку промедление увеличивает вероятность врастания новообразования в окружающие ткани, что делает более сложным процесс иссечения опухоли и неблагоприятно сказывается на функции окружающих органов, сосудов и нервных сплетений.
Хирургическому удалению подлежит неоплазия, вся вилочковая железа с капсулой и клетчатка средостения. Операция должна быть максимально радикальной, чтобы по возможности исключить рецидивирование заболевания.
 Доступ к опухоли осуществляют, рассекая грудину продольно, что позволяет наиболее полно осмотреть переднее средостение и характер поражения его тканей. Если при гистологическом анализе установлен доброкачественный характер тимомы, то операция ограничивается иссечением опухоли с вилочковой железой, клетчатки и лимфатического аппарата.
Доступ к опухоли осуществляют, рассекая грудину продольно, что позволяет наиболее полно осмотреть переднее средостение и характер поражения его тканей. Если при гистологическом анализе установлен доброкачественный характер тимомы, то операция ограничивается иссечением опухоли с вилочковой железой, клетчатки и лимфатического аппарата.
При злокачественных тимомах операция бывает довольно обширной. При прорастании в соседние органы может потребоваться резекция участка легкого, сердечной сумки, диафрагмы, крупных сосудистых и нервных стволов. После операции пациент направляется в онкологический стационар, если первичное лечение опухоли осуществлялось в обычном хирургическом отделении.
Консервативное лечение тимом включает химиотерапию и облучение. Облучение показано на II-III стадиях опухоли после операции, а также при четвертой стадии в качестве основного способа воздействия. Запущенные формы заболевания не могут быть подвергнуты удалению ввиду высокого риска для окружающих органов, а также невозможности радикального иссечения, поэтому облучение – единственная возможность хотя бы частично уменьшить опухоль и ее давление на нервы, сосуды, сердце.

лучевая терапия
Пожилым пациентам с сопутствующей тяжелой патологией проводить операцию довольно рискованно, поэтому им обычно назначается лучевое лечение. Если состояние стабилизируется и технически станет возможным удалить тимому, то хирурги это сделают. В противном случае опухоль признается нерезектабельной, и в операции пациенту приходится отказывать.
Химиотерапия как самостоятельный метод не нашла широкого применения при тимомах ввиду низкой чувствительности опухоли к лекарственным препаратам. Она может быть проведена в предоперационном периоде (неоадъювантная химиотерапия) для уменьшения объема новообразования и облегчения его удаления. Эффективность цитостатиков повышается при их совместном применении с облучением.
Инвазивные тимомы в настоящее время лечат в три этапа. Сначала назначаются цитостатики, затем опухоль удаляется, а в послеоперационном периоде для уничтожения оставшихся раковых клеток и профилактики рецидива показано облучение.
Поскольку операция по удалению тимомы сложна технически, предполагает риск травмирования соседних структур, то осложнения весьма вероятны, а послеоперационный период протекает не всегда гладко. Среди последствий удаления тимуса наиболее частым считают миастенический криз. Нарушение сократимости мышц тела, дыхательной мускулатуры может представлять угрозу для жизни и требует медикаментозного лечения, искусственной вентиляции легких, интенсивной терапии, дезинтоксикационных мероприятий, направленных на удаление избытка антител.
 Медикаментозная коррекция нарушений проведения импульсов по нервам состоит в применении антихолинэстеразных препаратов – прозерин, галантамин.
Медикаментозная коррекция нарушений проведения импульсов по нервам состоит в применении антихолинэстеразных препаратов – прозерин, галантамин.
При небольших тимомах, не выходящих за пределы капсулы железы, возможны малоинвазивные эндоскопические операции, которые сочетаются с химиотерапией. Положительный эффект оказывает фотодинамическая терапия, но этот метод лечения пока находится в стадии разработки.
Прогноз при тимомах зависит от стадии, на которой опухоль была диагностирована, ее разновидности, общего состояния больного, возможности применить все доступные методы лечения. Доброкачественные новообразования вилочковой железы дают обычно стойкое излечение, симптомы миастении могут исчезнуть полностью или значительно уменьшиться.
При злокачественных опухолях тимуса начальных стадий своевременное удаление дает 5-летнюю выживаемость на уровне 90%, к третьей стадии этот показатель снижается до 60-70%, при нерезектабельных тимомах девять из десяти пациентов умирают в течение первых пяти лет.
Видео: тимома средостения, современные хирургические технологии
Опухоль вилочковой железы: симптомы, прогноз
Вилочковая железа находится у человека за грудиной и представляет собой маленький орган, вырабатывающий лимфоциты. Чаще всего опухоль вилочковой железы обнаруживается случайно при прохождении флюорографии. Заболевание может развиваться длительное время, не давая о себе знать.
Общие сведения о патологии
Опухоли вилочковой железы в 90,5% случаев имеют злокачественный характер. Но этот тип рака развивается очень медленно. Люди могут жить с ним более 10 лет и даже не знать о нём. Метастазы распространяются сначала на лимфатическую систему. Это объясняется тем, что железа является её частью.
Чаще всего заболевание поражает людей в возрасте от 40 до 60 лет. Относительно других онкологических патологий рак тимуса довольно редко встречается.
Причины развития злокачественной опухоли вилочковой железы
Рак вилочковой железы может возникнуть из-за гормональных нарушений. В организме человека создаются такие условия, при которых иммунная система начинает работать неправильно. Она атакует клетки, которые не поражены патологией. Причиной такого явления могут быть некоторые заболевания аутоиммунного характера. К ним относятся:
- Миастения. Это болезнь, при которой нарушаются мышечные функции. Они ослабляются настолько, что мышцы могут легко разрываться. Страдает при этом и нервная система.
- Красная аплазия. При этой патологии нарушается выработка красных телец в крови.
- Гипогаммаглобулинемия. Состояние, при котором В-клетки перестают вырабатываться в том количестве, в котором это необходимо для нормального функционирования организма. В результате этого он становится уязвимым для инфекций.
- Артрит ревматического характера. Заболевание, часто сопровождающее человека после 40 лет. Хронические течения болезни дают нагрузку на иммунную систему, что приводит к сбою в её работе.
- Красная волчанка. Это заболевание даёт осложнения на сердце и лёгкие. Тимус находится рядом, поэтому также может пострадать.
- Полимиозит. Это болезнь мышц конечностей, может вызвать сердечные и лёгочные патологии.
- Тиреоидит. Это воспалительный процесс в щитовидке, нарушающий работу эндокринной системы.
 Артрит ревматического характера может быть причиной опухоли вилочковой железы
Артрит ревматического характера может быть причиной опухоли вилочковой железы
При возникновении подобных патологий их необходимо своевременно лечить. Иначе может развиться онкология.
Факторы риска
У взрослых опухоль вилочковой железы может быть вызвана гормональными и иммунными нарушениями. В группу риска входят:
- Женщины после 40 лет, в период менопаузы, когда в организме происходит перезагрузка.
- Люди с заболеваниями щитовидной железы наследственного типа.
- Пациенты с хроническими патологиями, ослабляющими иммунную систему.
- Люди с вредными привычками, особенно много курящие.
- Пациенты, получившие травму в области тимуса.
- Люди, которые употребляют много жаренной и жирной пищи, богатой холестерином.
Любая патология в грудной клетке может вовлечь в воспалительный процесс вилочковую железу. Это способно спровоцировать образование онкологии.
Виды и типы патологии
Существуют различные виды рака вилочковой железы. Их разделяют на:
- Карциносаркому. Большое новообразование в форме виноградной грозди.
- Плоскоклеточный рак. Новообразование, выпирающее наружу, вовлекающее кожные клетки.
- Светлоклеточный рак. Характеризуется метастазами одной опухоли в другую.
- Папиллярную эдонокарциному. Опухоль врастает непосредственно в железу.
- Мукоэпидермоидный рак. Редкая форма заболевания, вовлекающая в процесс щитовидную железу.
Также онкология тимуса разделяется на типы патологии А, АВ, В1,В2, В3 и С.
Стадии заболевания
Как и у любой онкологии существует четыре стадии рака вилочковой железы. Все они характеризуются своими признаками:
- При первой стадии новообразование не выходит за границы вилочковой железы, имея чёткую капсулу.
- При второй начинается рост опухоли и её врастание в плевру и жировую прослойку.
- При третьей стадии начинается врастание в органы, которые соседствуют с вилочковой железой.
- Четвёртая стадия характеризуется метастазами в другие органы и диссеминацией по перикарду.
В то время, когда опухоль еще не разрослась и находится в своей капсуле, с болезнью ещё можно бороться хирургическим путём. Но она в это время не даёт о себе знать. Поэтому так важно периодически проходить плановые обследования и флюорографию.
Общие клинические проявления
В начальных стадиях рак вилочковой железы, который встречается только у взрослых, имеет скрытые симптомы. Поэтому по внешним проявлениям его обнаружить невозможно. Признаки новообразования обнаруживаются лишь при специальных обследованиях. Обычно патологию находят случайно, проводя диагностику других заболеваний.
При более поздних стадиях, когда опухоль начинает влиять на работу соседних органов, клиническая картина может выглядеть следующим образом:
- Синюшность кожных покровов лица.
- Отёчность лица и рук.
- Повышение давления на головной мозг в результате сдавления кровеносных сосудов.
- Частое головокружение, головная боль.
- Сдавление в груди, чувство напряжения.
- Першение в горле, ощущение инородного тела, мешающего нормально глотать.
- Одышка, затруднённое дыхание, хрипы.
- Нарушение сердечного ритма.
- Может возникнуть длительный не проходящий кашель. При этом могут отхаркиваться кровяные жилки.
- Нарушения в работе ЖКТ, отсутствие аппетита, потеря веса.
- При врастании опухоли в грудину возникают сильные боли.
- При вторичном поражении мозга начинаются симптомы неврологических нарушений.
 Головная боль, головокружение – симптомы опухоли вилочковой железы
Головная боль, головокружение – симптомы опухоли вилочковой железы
Когда уже появляются такие симптомы, шансы вылечить заболевание значительно уменьшаются. Особенно, если опухоль проросла в другие органы.
Но эти симптомы могут быть признаком других патологий. Поэтому не нужно сразу впадать в панику, а идти в поликлинику на обследование.
Диагностика
Для того чтобы успешно диагностировать опухоль тимуса, необходимо провести тщательное обследование вилочковой железы и сдать ряд анализов. Проводятся такие мероприятия:
- Сбор анамнеза и клинический осмотр. Это делается при первом посещении врача. Результаты осмотра записываются в медицинскую карточку пациента.
- Собираются лабораторные анализы. Делают общий и биохимический анализ крови, выявляется гормональный состав, берутся онкомаркеры. Также проверяется уровень антител, реагирующих на рецепторы ацетилхолина.
- При подозрении на патологию в грудной клетке делается просвечивание рентгеном, чтобы увидеть картину заболевания.
- После рентгена назначается более дорогостоящая процедура – томография грудной клетки. Она позволит выявить размер новообразования и его локализацию.
- Проводится биопсия, чтобы изучить опухолевую ткань в лабораториях. Для этого берётся кусочек ткани из очага поражения.
- Проводят медиастиноскопию. Фиброоптическим прибором обследуют сердце и лёгкие, чтобы определить, нет ли в них метастазов.
- С помощью тораскопа обследуют плевральную полость, чтобы выявить новые очаги, если они имеются.
- Для определения, в каком состоянии находится сердце, проводится эхокардиография.
- Чтобы свести к минимуму риск лёгочной тромбоэмболии, проводятся лёгочные тесты перед операцией.
Нужно не тянуть и стараться быстрее провести обследование. Для пациента, заболевшего раком, каждый день может стоить нескольких месяцев или даже лет жизни. Иногда некоторые анализы приходится проводить по несколько раз, а это дополнительное время.
Методы лечения
От того, когда начато лечение, зависит его исход. В большинстве случаев назначается комплексное лечение с обязательным хирургическим вмешательством.
Но если пациенту операция противопоказана, проводится химиотерапия с радиотерапией и облучение. В таких случаях у больного остаётся гораздо меньше времени, и ему надо привести в порядок все незаконченные дела. После таких терапий у больного может резко ухудшиться общее состояние. Лишь единицы могут с этим справиться и вернуться к более-менее нормальной жизни на несколько лет.
Оперативное лечение
Хирургическая операция назначается в случаях, если у больного нет противопоказаний. Учитывая опасность онкологических последствий, врачу приходится взвешивать, где риск больше – при проведении операции или без неё. Согласие на операцию даёт сам больной или его ближайшие родственники.
На ранних стадиях заболевания оперативно удаляется все новообразование вместе с вилочковой железой. Это дает больному несколько лет жизни.
Когда опухоль сильно разрастается, хирург удаляет как можно больше пораженных тканей, а затем проводятся другие терапевтические мероприятия, направленные на уничтожение раковых клеток. Но такой метод результатов дает мало, через некоторое время появляется новое новообразование. Иногда проходит всего пару месяцев, и болезнь снова прогрессирует. Следующую операцию больной может не выдержать.
Радио- и химиотерапия
Эти методы используются уже много лет и продлили жизнь многим больным. Химиотерапия проводится с целью замедления роста опухоли. Она выполняется в несколько этапов и является тяжелым испытанием для организма, так же как радиотерапия и облучение. Последние применяются для того, чтобы предупредить образование метастазов и уничтожить раковые клетки во всем организме.
Фотодинамическая терапия
Рак вилочковой железы можно лечить при помощи светочувствительных веществ, которые вводятся в область новообразования. Затем эту зону подвергают лазерному облучению. Методика очень точная, благодаря чему здоровые ткани не подвергаются повреждению.
 Фотодинамическая терапия – метод лечения опухоли вилочковой железы
Фотодинамическая терапия – метод лечения опухоли вилочковой железы
Возможные осложнения
После удаления опухоли вилочковой железы бывают осложнения, исходящие из степени тяжести заболевания. Чем опухоль была больше, тем была больше степень поражения. Поэтому приходится делать оперативное вмешательство большого объёма. Организм в целом переносит их тяжелее, чем мелкие операции. Поэтому осложнения встречаются чаще.
Также возможны нехирургические осложнения, обусловленные агрессивным действием опухоли на организм. Могут наблюдаться такие осложнения:
- Постхирургические кровотечения.
- Нагноение ран после операции. Ослабленный организм не способен бороться с инфекцией, любая рана заживает с большим трудом.
- Внутриплевральное кровотечение.
- Сердечно-сосудистые нарушения.
- Пневмония.
- Летальный исход во время операции от тромбоэмболии легочной артерии.
- Миастенический криз.
Часто возникают осложнения при консервативном лечении. Лекарства от рака сильнодействующие и не все могут их благополучно переносить. Также на организм плохо воздействует радиотерапия и облучение. Они чреваты побочными эффектами.
Прогноз
Прогноз у рака вилочковой железы более благоприятный, чем у других видов онкологии. При заболевании типа А и В при правильном лечении больные могут жить ещё лет десять в 90% случаев. Люди с тиномой типа В2 и В3 в 60% случаев могут прожить ещё пять лет. Тип С более агрессивный, и с ним люди живут до пяти лет лишь в 30% случаев.
Если больному сделали операцию, и он смог пережить срок в пять лет, у него есть шанс прожить ещё пять лет. Так происходит в 80% случаев. При консервативном лечении 30% больных умирают до года. Лишь 8% больных могут прожить ещё пять лет.
Профилактика патологии
Для того чтобы не допустить образования злокачественных опухолей вилочковой железы, необходимо соблюдать такие условия:
- Своевременно проходить медицинские обследования, на которые направляют местные медики.
- Регулярно проводить профосмотры, при заполнении медицинской книжки проходить осмотры, а не только подписывать карточку.
- При возникновении иммунно-гормональных патологий своевременно их лечить.
- В возрасте после 40 лет сделать посещения поликлиники более частыми.
- Уделять внимание питанию. Употреблять в пищу продукты с минимальным содержанием холестерина.
- Не злоупотреблять вредными привычками.
- Вести здоровый образ жизни, заниматься спортом и закаливанием, укреплять иммунную систему.
- При обнаружении тиномы выполнять все предписания врача.
Рак вилочковой железы встречается нечасто, но из-за скрытого начала выживаемость от него зависит от того, выпадет ли больному случай обнаружить его на первой стадии. Чтобы получить такой шанс, надо внимательно следить за своим здоровьем и не экономить на нём.
Лечение тимомы и карциномы тимуса (для взрослых) (PDQ®) –Версия профессионала здравоохранения
Тимома и карцинома тимуса (совместно именуемые эпителиальными опухолями тимуса [TETs]) являются относительно редкими опухолями, возникающими из тимуса. Несмотря на то, что ТЭТ встречаются нечасто, они являются наиболее частыми опухолями переднего средостения у взрослых. TET, особенно тимомы, обладают уникальными биологическими свойствами и связаны с аутоиммунными паранеопластическими заболеваниями. У TETs самая низкая мутационная нагрузка опухоли среди всех солидных опухолей у взрослых.Все TET обладают злокачественным потенциалом и способностью метастазировать. Клиническое поведение TET может варьироваться от относительно вялого до агрессивного, что приводит к ряду клинических исходов.
Хирургия является основным методом лечения, особенно на ранних стадиях заболевания. Мультимодальная терапия, включая химиотерапию и лучевую терапию, используется для лечения местнораспространенного заболевания, а только системная терапия показана при метастатических ТЭП [1].
Заболеваемость и смертность
TET — относительно редкие опухоли, представляющие около 0.От 2% до 1,5% всех злокачественных новообразований. [2] Общая заболеваемость тимомой составляет 0,13 случая на 100 000 человеко-лет, исходя из данных Программы надзора, эпидемиологии и конечных результатов Национального института рака (SEER) [3]. Карциномы тимуса составляют примерно 20% всех ТЭП [4]. Пятилетняя выживаемость для неоперабельной местнораспространенной карциномы составляет 36%; для метастатической тимомы и карциномы тимуса 5-летняя выживаемость составляет 24% [5].
Аутоиммунные паранеопластические заболевания, связанные с тимомой и карциномами тимуса
Аутоиммунные паранеопластические заболевания связаны с тимомой и редко связаны с карциномой тимуса.[6-9]
Возникновение аутоиммунных паранеопластических заболеваний у пациентов с тимомой связано с дефектным отрицательным отбором аутореактивных Т-клеток. Снижение экспрессии AIRE , гена аутоиммунного регулятора, способствует этому процессу. [10] Связанное с тимомой аутоиммунное паранеопластическое заболевание также включает изменение в подгруппах циркулирующих Т-клеток. [11,12] Первичная аномалия Т-клеток, по-видимому, связана с приобретением фенотипа CD45RA + на наивных CD4 + Т-клетках во время терминального внутриопухолевого тимопоэза, за которым следует путем экспорта этих активированных CD4 + Т-клеток в кровоток.[13]
Помимо дефектов Т-клеток, у пациентов с иммунодефицитом, связанным с тимомой, наблюдались В-клеточная лимфопения и наличие антицитокиновых антител, что приводило к повышенному риску развития оппортунистических инфекций [6,14,15]. ]
Наиболее распространенными аутоиммунными паранеопластическими заболеваниями, связанными с тимомой, являются миастения, гипогаммаглобулинемия и аутоиммунная аплазия чистых эритроцитов.
- Миастения — наиболее частое аутоиммунное паранеопластическое заболевание, связанное с тимомой.Приблизительно от 30% до 65% пациентов с тимомой имели диагноз миастения в опубликованных сериях [7,16,17]. Пациенты с миастенией, ассоциированной с тимомой, могут продуцировать аутоантитела к различным нервно-мышечным антигенам, особенно к рецептору ацетилхолина и тайтину. , поперечно-полосатый мышечный антиген. [18,19]
- Тимома-ассоциированная гипогаммаглобулинемия (синдром Гуда) имеет частоту от 5% до 20%, а ассоциированная с тимомой аутоиммунная чистая аплазия красных кровяных телец имеет частоту примерно 4%.[7,14]
Множество других аутоиммунных паранеопластических заболеваний могут быть связаны с TET и включать практически любую систему органов. [7,9]
У пациентов с тимомой с миастенией гравис или другими аутоиммунными паранеопластическими заболеваниями обычно диагностируются ранние: стадия заболевания и более вероятно, что подвергнется полной хирургической резекции, чем те, у кого нет миастении или других аутоиммунных паранеопластических заболеваний. [9,20] Тимэктомия не может значительно улучшить течение аутоиммунного паранеопластического заболевания, связанного с тимомой, во всех случаях.[21,22] Наличие аутоиммунного паранеопластического заболевания также не является независимым прогностическим фактором у пациентов с ТЭП. [9]
Клинические признаки
На момент постановки диагноза у большинства пациентов с тимомой или карциномой тимуса симптомы отсутствуют [23]. Около одной трети пациентов имеют симптомы, которые возникают либо из-за основной опухоли, либо из-за наличия связанных аутоиммунных паранеопластических заболеваний. Типичные клинические признаки и симптомы включают кашель, одышку, боль в груди, охриплость голоса, паралич диафрагмального нерва или признаки, указывающие на синдром верхней полой вены.[24]
Диагностика и оценка стадии
TETs дифференцируются от ряда нетимических новообразований, которые могут присутствовать с массами средостения, включая следующие: [25,26]
- Опухоли зародышевых клеток.
- Лимфомы.
- Опухоли стромы.
- Метастатические опухоли.
- Рак легких.
Неопухолевые состояния тимуса, которые могут проявляться новообразованиями средостения, включают гиперплазию тимуса и кисты тимуса.
Следующие тесты и процедуры могут использоваться для диагностики и определения стадии тимомы и карциномы тимуса:
- Физикальное обследование и сбор анамнеза.
- Рентген грудной клетки. Примерно 50% тимом диагностируется, когда они локализуются в капсуле тимуса и не проникают в окружающие ткани. [23]
- Компьютерная томография (КТ). CT с внутривенным контрастированием полезен для диагностики и определения клинической стадии тимомы. КТ обычно точно предсказывает размер опухоли, ее расположение и инвазию в сосуды, перикард и легкие. [27,28]
Появление опухоли на КТ может указывать на гистологический тип опухоли.[25] В ретроспективном исследовании с участием 53 пациентов, перенесших тимэктомию по поводу TETs, компьютерная томография показала, что гладкие контуры округлой формы больше всего напоминают тимомы типа А, а неправильные контуры больше всего указывают на карциномы тимуса. Кальцификация свидетельствовала о тимомах типа B. В этом исследовании, однако, было обнаружено, что КТ имеет ограниченное значение для дифференциации тимомы типа AB, B1, B2 и B3 [29].
- Позитронно-эмиссионная томография (ПЭТ). Фтор F, 18-флудеоксиглюкоза (18F-FDG), ПЭТ и КТ с однофотонной эмиссией таллия были опубликованы небольшими сериями для диагностики и оценки терапевтических результатов при карциноме тимуса.[30-33] В двух небольших сериях сообщалось, что поглощение 18F-FDG связано с инвазивностью карциномы тимуса. [32,33] Это повышает возможность использования 18F-FDG PET для диагностики, планирования лечения и мониторинга рецидивов. Влияние чувствительности и специфичности на клинические терапевтические решения еще предстоит определить.
- Магнитно-резонансная томография (МРТ). МРТ можно использовать, чтобы отличить ТЭТ от других злокачественных и доброкачественных поражений средостения. МРТ с химическим сдвигом может помочь дифференцировать TET от гиперплазии тимуса и нормального тимуса.МРТ сердца является предпочтительным методом для оценки наличия поражения миокарда. МРТ может помочь выявить поражение диафрагмального нерва и считается более эффективным, чем КТ, для оценки инвазии грудной стенки. [34]
Карцинома тимуса может метастазировать в регионарные лимфатические узлы, кости, печень или легкие. Может потребоваться оценка участков метастазов.
Факторы прогноза и прогноз
Патологическая классификация опухолей вилочковой железы по классификации Всемирной организации здравоохранения (ВОЗ) и стадии коррелируют с прогнозом.[25] Обычно считается, что степень инвазии или стадия опухоли является более важным показателем общей выживаемости (ОС). [27,35,36]
Тимома
Гистологической классификации тимомы недостаточно для различения биологически индолентных тимом. из тимом, проявляющих агрессивное клиническое поведение. Хотя некоторые гистологические типы тимомы с большей вероятностью будут клинически агрессивными, результат лечения и вероятность рецидива, по-видимому, более тесно коррелируют с инвазивными / метастазирующими свойствами опухолевых клеток.[25,35] Следовательно, некоторые тимомы, которые кажутся относительно доброкачественными по гистологическим критериям, могут вести себя очень агрессивно. Независимые оценки инвазивности опухоли (с использованием критериев стадирования) и гистологии опухоли могут быть объединены для прогнозирования клинического поведения тимомы.
Как гистологическая классификация тимом, так и стадия могут иметь независимое прогностическое значение. [35,36] Несколько серий сообщили о прогностической ценности классификаций ВОЗ. Два больших ретроспективных анализа, один со 100 случаями тимомы, а другой с 178 случаями тимомы, показали, что безрецидивная выживаемость через 10 лет варьируется (см. Таблицу 1).[37,38] В этих сериях стадия и полная резекция были значимыми независимыми прогностическими факторами. Другой анализ сообщил о 273 пациентах с тимомой, которые лечились в течение 44 лет. См. Таблицу 1 для 20-летней выживаемости. [35]
| Исследование | Гистологический подтип | |||||
|---|---|---|---|---|---|---|
| A B1 | B2 | B3 | C | |||
| [37] (N = 100) a | 100% | 100% | 83% | 83% | 36% | |
| [38] (N = 178) a | 95% | 90% | 85% | 71% | 40% | |
| [35] (N = 273) b | 100 % | 87% | 91% | 59% | 36% | |
Карцинома тимуса
Карцинома тимуса обычно прогрессирует при диагностировании.[39,40] Карциномы тимуса более подвержены капсулярной инвазии, метастазам и рецидивам, чем тимомы. Пациенты с карциномой тимомы имеют худшую выживаемость по сравнению с тимомой (5-летняя выживаемость 30–50%) [41]. В ретроспективном исследовании 40 пациентов с карциномой тимуса частота ОВ составила 38% в течение 5 лет и 28% в течение 10 лет [39]. В другом ретроспективном исследовании, оценивавшем 43 случая карциномы тимуса, было обнаружено, что прогноз зависит исключительно от опухолевой инвазии брахиоцефальной артерии.[40]
Последующее наблюдение после лечения тимомы
Тимома связана с повышенным риском вторичных злокачественных новообразований. Из-за этого риска и из-за того, что тимома может рецидивировать после длительного перерыва, следует рассмотреть возможность пожизненного наблюдения. [22] Определение антител к интерферону-альфа и интерлейкину-2 полезно для выявления пациентов с рецидивом тимомы. [42]
В исследовании 849 случаев в период с 1973 по 1998 гг. Был выявлен повышенный риск последующего развития неходжкинской лимфомы и сарком мягких тканей после тимомы.[43] Риск второго злокачественного новообразования, по-видимому, не связан с тимэктомией, лучевой терапией или клинической историей миастении. [22,43,44]
Сопутствующее заключение
Дополнительную информацию, относящуюся к данной теме, см. В следующем резюме PDQ. на тимому:
Ссылки
- Келли Р.Дж., Петрини И., Раджан А. и др.: Злокачественные новообразования тимуса: от клинического ведения к таргетной терапии. J Clin Oncol 29 (36): 4820-7, 2011. [ОПУБЛИКОВАННЫЙ РЕЗЮМЕ]
- Fornasiero A, Daniele O, Ghiotto C, et al.: Химиотерапия инвазивной тимомы. J Clin Oncol 8 (8): 1419-23, 1990. [PUBMED Abstract]
- Энгельс Э.А.: Эпидемиология тимомы и связанных злокачественных новообразований. J Thorac Oncol 5 (10 Suppl 4): S260-5, 2010. [PUBMED Abstract]
- Картер Б.В., Бенвенист М.Ф., Мадан Р. и др .: Система стадирования IASLC / ITMIG и карта лимфатических узлов для новообразований тимического эпителия. Радиография 37 (3): 758-776, 2017 май-июн. [PUBMED Abstract]
- Kondo K, Monden Y: Терапия эпителиальных опухолей тимуса: клиническое исследование 1320 пациентов из Японии.Ann Thorac Surg 76 (3): 878-84; обсуждение 884-5, 2003. [PUBMED Abstract]
- Леви Ю., Афек А., Шерер Ю. и др.: Злокачественная тимома, связанная с аутоиммунными заболеваниями: ретроспективное исследование и обзор литературы. Semin Arthritis Rheum 28 (2): 73-9, 1998. [PUBMED Abstract]
- Маркс А., Уиллкокс Н., Лейте М.И. и др .: Тимома и паранеопластическая миастения. Аутоиммунитет 43 (5-6): 413-27, 2010. [PUBMED Abstract]
- Bernard C, Frih H, Pasquet F, et al .: Тимома, связанная с аутоиммунными заболеваниями: 85 случаев и обзор литературы.Autoimmun Rev 15 (1): 82-92, 2016. [PUBMED Abstract]
- Padda SK, Yao X, Antonicelli A, et al .: Паранеопластические синдромы и злокачественные новообразования тимуса: исследование ретроспективной базы данных Международной группы интересов злокачественных новообразований тимуса. J Thorac Oncol 13 (3): 436-446, 2018. [PUBMED Abstract]
- Kisand K, Lilic D, Casanova JL, et al .: Кожно-слизистый кандидоз и аутоиммунитет против цитокинов у пациентов с APECED и тимомой: клинические и патогенетические последствия. Eur J Immunol 41 (6): 1517-27, 2011.[PUBMED Abstract]
- Hoffacker V, Schultz A, Tiesinga JJ, et al .: Тимомы изменяют состав субпопуляций Т-клеток в крови: потенциальный механизм аутоиммунного заболевания, связанного с тимомой. Blood 96 (12): 3872-9, 2000. [PUBMED Abstract]
- Buckley C, Douek D, Newsom-Davis J, et al .: Зрелые, долгоживущие CD4 + и CD8 + Т-клетки генерируются тимомой при миастении миастения. Ann Neurol 50 (1): 64-72, 2001. [PUBMED Abstract]
- Ströbel P, Helmreich M, Menioudakis G, et al.: Паранеопластическая миастения коррелирует с образованием зрелых наивных CD4 (+) Т-клеток в тимомах. Blood 100 (1): 159-66, 2002. [PUBMED Abstract]
- Мартинес Б., Браун С.К .: Хороший синдром, плохая проблема. Front Oncol 4: 307, 2014. [PUBMED Abstract]
- Burbelo PD, Browne SK, Sampaio EP, et al.: Аутоантитела против цитокинов связаны с условно-патогенной инфекцией у пациентов с неоплазией тимуса. Blood 116 (23): 4848-58, 2010. [PUBMED Abstract]
- Morgenthaler TI, Brown LR, Colby TV, et al.: Тимома. Mayo Clin Proc 68 (11): 1110-23, 1993. [PUBMED Abstract]
- Souadjian JV, Enriquez P, Silverstein MN, et al .: Спектр заболеваний, связанных с тимомой. Совпадение или синдром? Arch Intern Med 134 (2): 374-9, 1974. [PUBMED Abstract]
- Voltz RD, Albrich WC, Nägele A, et al .: Paraneoplastic myasthenia gravis: обнаружение антител к MGT30 (тайтину) позволяет прогнозировать эпителиальную опухоль тимуса , Neurology 49 (5): 1454-7, 1997. [PUBMED Abstract]
- Gautel M, Lakey A, Barlow DP, et al.: Антитела к титину при миастении: определение основной иммуногенной области тайтина. Neurology 43 (8): 1581-5, 1993. [PUBMED Abstract]
- Kondo K, Monden Y: Тимома и миастения гравис: клиническое исследование 1089 пациентов из Японии. Ann Thorac Surg 79 (1): 219-24, 2005. [PUBMED Abstract]
- Budde JM, Morris CD, Gal AA, et al .: Предикторы исхода тимэктомии при миастении. Ann Thorac Surg 72 (1): 197-202, 2001. [ОПУБЛИКОВАННЫЙ РЕЗЮМЕ]
- Evoli A, Minisci C, Di Schino C, et al.: Тимома у пациентов с MG: характеристики и отдаленные результаты. Neurology 59 (12): 1844-50, 2002. [PUBMED Abstract]
- Schmidt-Wolf IG, Rockstroh JK, Schüller H, et al .: Злокачественная тимома: современное состояние классификации и комплексного лечения. Ann Hematol 82 (2): 69-76, 2003. [PUBMED Abstract]
- Rajan A, Giaccone G: Лечение расширенной тимомы и карциномы тимуса. Варианты лечения Curr Oncol 9 (4-6): 277-87, 2008. [PUBMED Abstract]
- Rosai J: Гистологическое типирование опухолей тимуса.Нью-Йорк, Нью-Йорк: Springer-Verlag, 2-е изд., 1999.
- Strollo DC, Rosado-de-Christenson ML: Опухоли вилочковой железы. J Thorac Imaging 14 (3): 152-71, 1999. [PUBMED Abstract]
- Сперлинг Б., Маршалл Дж., Кеннеди Р. и др.: Тимома: обзор клинических и патологических данных в 65 случаях. Can J Surg 46 (1): 37-42, 2003. [PUBMED Abstract]
- Rendina EA, Venuta F, Ceroni L, et al .: Компьютерная томографическая стадия новообразований переднего средостения. Торакс 43 (6): 441-5, 1988.[PUBMED Abstract]
- Томияма Н., Джоко Т., Михара Н. и др.: Использование классификации эпителиальных новообразований тимуса Всемирной организации здравоохранения для описания результатов КТ. AJR Am J Roentgenol 179 (4): 881-6, 2002. [PUBMED Abstract]
- Sasaki M, Kuwabara Y, Ichiya Y, et al .: Дифференциальная диагностика опухолей тимуса с использованием комбинации 11C-метионинового ПЭТ и FDG ПЭТ , J Nucl Med 40 (10): 1595-601, 1999. [PUBMED Abstract]
- Kageyama M, Seto H, Shimizu M, et al .: Однофотонная эмиссионная компьютерная томография с таллием-201 в оценке карциномы тимуса.Radiat Med 12 (5): 237-9, сентябрь-октябрь 1994 г. [PUBMED Abstract]
- Адамс С., Баум Р.П., Хертель А. и др.: Метаболическая (ПЭТ) и рецепторная (SPET) визуализация хорошо и менее хорошо дифференцированных опухолей: сравнение с экспрессией антигена Ki-67. Nucl Med Commun 19 (7): 641-7, 1998. [PUBMED Abstract]
- Кубота К., Ямада С., Кондо Т. и др.: ПЭТ-визуализация первичных опухолей средостения. Br J Cancer 73 (7): 882-6, 1996. [PUBMED Abstract]
- Carter BW, Lichtenberger JP, Benveniste MF: МРТ визуализаций эпителиальных новообразований тимуса.Top Magn Reson Imaging 27 (2): 65-71, 2018. [PUBMED Abstract]
- Окумура М., Охта М., Татэяма Х и др .: Система гистологической классификации Всемирной организации здравоохранения отражает онкологическое поведение тимомы: клиническая картина исследование 273 пациентов. Cancer 94 (3): 624-32, 2002. [PUBMED Abstract]
- Chen G, Marx A, Wen-Hu C., et al .: Новая гистологическая классификация ВОЗ предсказывает прогноз эпителиальных опухолей тимуса: клинико-патологическое исследование 200 тимомы чехлы из Китая. Рак 95 (2): 420-9, 2002.[PUBMED Abstract]
- Кондо К., Йошизава К., Цуюгути М. и др.: Гистологическая классификация ВОЗ является прогностическим индикатором тимомы. Ann Thorac Surg 77 (4): 1183-8, 2004. [PUBMED Abstract]
- Rena O, Papalia E, Maggi G, et al .: Гистологическая классификация Всемирной организации здравоохранения: независимый прогностический фактор при резецированных тимомах. Рак легких 50 (1): 59-66, 2005. [PUBMED Abstract]
- Огава К., Тойта Т., Уно Т. и др.: Лечение и прогноз рака тимуса: ретроспективный анализ 40 случаев.Cancer 94 (12): 3115-9, 2002. [PUBMED Abstract]
- Blumberg D, Burt ME, Bains MS, et al .: Карцинома тимуса: текущая стадия не предсказывает прогноз. J Thorac Cardiovasc Surg 115 (2): 303-8; обсуждение 308-9, 1998. [PUBMED Abstract]
- Eng TY, Fuller CD, Jagirdar J, et al .: Карцинома тимуса: обзор современного состояния. Int J Radiat Oncol Biol Phys 59 (3): 654-64, 2004. [PUBMED Abstract]
- Бакли С., Ньюсом-Дэвис Дж., Уиллкокс Н. и др .: Предсказывают ли титин и цитокиновые антитела у пациентов с MG тимому или тимому? рецидив? Неврология 57 (9): 1579-82, 2001.[PUBMED Abstract]
- Энгельс Э.А., Пфайффер Р.М.: Злокачественная тимома в США: демографические закономерности заболеваемости и связи с последующими злокачественными новообразованиями. Int J Cancer 105 (4): 546-51, 2003. [PUBMED Abstract]
- Pan CC, Chen PC, Wang LS, et al .: Тимома связана с повышенным риском вторичного злокачественного новообразования. Cancer 92 (9): 2406-11, 2001. [ОПУБЛИКОВАННАЯ аннотация]
.
Тимома и другие опухоли тимуса
Тимус — это небольшой орган, расположенный под грудиной в грудной клетке, который функционирует как часть лимфатической системы, сети организма для транспортировки борющихся с инфекцией белых кровяных телец (лимфоцитов) по всему телу.
Он производит Т-лимфоциты и побуждает В-лимфоциты вырабатывать антитела, которые борются с бактериями. Тимус наиболее активен в детстве, достигает максимальных размеров в период полового созревания и постепенно сокращается в зрелом возрасте.
Типы опухолей тимуса
Опухоли вилочковой железы встречаются редко и составляют менее одного процента всех раковых заболеваний. Есть три типа.
Тимома
Около 90 процентов опухолей вилочковой железы — это тимомы. Эти опухоли возникают в клетках, выстилающих тимус, и имеют тенденцию к медленному росту. Они редко распространяются за пределы вилочковой железы. Однако бывают ситуации, когда тимомы агрессивны и распространяются на соседние органы грудной клетки или слизистую оболочку легкого (плевру).
Ежегодно тимома диагностируется примерно у 500 американцев, большинство из них в возрасте от 40 до 60 лет. Во многих случаях врачи обнаруживают опухоль при лечении человека от другого заболевания.
Например, аутоиммунное заболевание миастения встречается у трети людей с тимомами. При этом заболевании нервные импульсы не передаются мышцам должным образом, что может привести к сильной мышечной слабости. Это часто влияет на мышцы, которые контролируют движение глаз и век, выражение лица и глотание.
Примерно каждый десятый человек с тимомой страдает формой анемии, известной как аплазия эритроцитов или гипогаммаглобулинемия. Этот дефицит гамма-глобулинов, борющихся с иммунитетом, увеличивает восприимчивость к инфекциям.
Карцинома тимуса
Установлено, что каждая десятая опухоль тимуса является карциномой тимуса. Карциномы тимуса могут расти быстрее, чем тимомы, и иногда могут распространяться за пределы тимуса. Эти опухоли иногда требуют комбинации различных методов лечения, таких как химиотерапия или лучевая терапия, в дополнение к хирургическому вмешательству.
Карциноиды тимуса
Карциноиды тимуса — редкие и медленно растущие виды рака, также известные как нейроэндокринные опухоли. Чаще они возникают в пищеварительном тракте и легких, но в редких случаях могут также появляться в вилочковой железе. Они возникают чаще у мужчин, чем у женщин, и с большей вероятностью, чем тимомы, распространяются или рецидивируют.
Синдром редкого генетического заболевания множественной эндокринной неоплазии (МЭН) иногда ассоциируется с карциноидами тимуса, поскольку он может побуждать паращитовидные железы, гипофиз и поджелудочную железу вырабатывать слишком много гормонов.
Симптомы
Многие люди не испытывают никаких симптомов опухолей вилочковой железы, и обнаруживается, что они болеют только в результате тестирования на другие состояния. При наличии симптомов они могут включать постоянный кашель, мышечную слабость, давление или боль в груди или затрудненное дыхание.
Иногда, когда у человека карциноид тимуса, организм может вырабатывать слишком много вещества под названием АКТГ, которое заставляет надпочечники вырабатывать избыток кортизола и других гормонов, что приводит к увеличению веса, мышечной слабости, диабету, увеличению волос на теле и на лице. , а также тонкая или потемневшая кожа (синдром Кушинга).
,
Тимус: факты, функции и болезни
Хотя вилочковая железа — малоизвестный орган в организме, он выполняет очень важные функции. Он является частью лимфатической системы, миндалин, аденоидов и селезенки, а также частью эндокринной системы.
Функция
Тимус продуцирует клетки-предшественники, которые созревают в Т-клетки (клетки, происходящие из тимуса). Организм использует Т-клетки, чтобы уничтожить инфицированные или раковые клетки. Т-клетки, создаваемые вилочковой железой, также помогают другим органам иммунной системы расти правильно.
Эти клетки настолько жизненно важны, что их часто дарят тем, кто в них нуждается. «Он (вилочковая железа) является основным донором клеток для лимфатической системы, так же как костный мозг является донором клеток для сердечно-сосудистой системы», — говорится в опубликованной статье «Тимус: забытый, но очень важный орган». Национальной медицинской библиотекой США (NLM).
Размер и форма
Вилочковая железа расположена чуть ниже грудины. У младенцев он относительно велик и растет до полового созревания.По данным Национального института неврологических расстройств и инсульта, во взрослом возрасте он начинает медленно сокращаться и заменяться жиром. У пожилых людей он может весить всего 5 граммов.
По мере того, как он становится меньше, кажется, что орган становится менее важным. «Удаление органа у взрослого человека имеет незначительный эффект, но когда у новорожденного удаляется вилочковая железа, Т-клетки в крови и лимфоидной ткани истощаются, и отказ иммунной системы вызывает постепенное смертельное истощение», — говорит он. в Энциклопедию Британника.
Тимус получил свое название от своего силуэта. По форме он очень похож на лист тимьяна, распространенного кулинарного растения. Он состоит из двух отдельных долей, разделенных центральным мозговым веществом и периферической корой, и образован лимфоцитами и ретикулярными клетками. Ретикулярные клетки образуют сетку, заполненную лимфоцитами.
Заболевания и состояния
Согласно NLM, наиболее распространенными заболеваниями тимуса являются миастения (MG), чистая аплазия эритроцитов (PRCA) и гипогаммаглобулинемия.
Myasthenia gravis возникает, когда вилочковая железа слишком велика и вырабатывает антитела, которые блокируют или разрушают рецепторные участки мышц. Это приводит к тому, что мышцы становятся слабыми и быстро утомляются.
Могут быть прописаны лекарства, которые улучшают связь между нервами и мышцами, например пиридостигмин (местинон). Кортикостероиды, такие как преднизон, или иммунодепрессанты, такие как азатиоприн (Imuran), микофенолятмофетил (CellCept), циклоспорин (Sandimmune, Neoral), метотрексат (Trexall) или такролимус (Prograf), могут использоваться для подавления иммунной системы.По данным клиники Майо, ваш врач может также назначить другие лекарства, которые изменяют вашу иммунную систему.
Считается, что чистая аплазия эритроцитов обычно вызывается собственными иммунными клетками пациента, атакующими кроветворные стволовые клетки. По данным The Aplastic Anemia и MDS International Foundation, это может произойти, если в тимусе опухоль. Переливание крови для повышения уровня эритроцитов, кортикостероиды и иммуносупрессивная терапия могут помочь в лечении этого состояния.
Гипогаммаглобулинемия — это заболевание, при котором организм не производит достаточного количества антител. Младенцы с этим заболеванием обычно вырастают без медицинского вмешательства.
Рак вилочковой железы — это заболевание вилочковой железы, а не заболевание, вызываемое вилочковой железой, как в предыдущих примерах. Симптомы могут включать одышку, кашель (который может вызывать кровянистую мокроту), боль в груди, проблемы с глотанием, потерю аппетита и потерю веса, головные боли, отек головы, лица или шеи, синеватый оттенок кожи и головокружение. Американское онкологическое общество.Рак тимуса лечится хирургическим путем, лучевой терапией или химиотерапией. Этот рак обычно является злокачественным примерно в 35% случаев.
Дополнительные ресурсы
,
Тимус | железа | Britannica
Тимус , лимфоидный орган пирамидальной формы, который у человека находится непосредственно под грудиной на уровне сердца. Этот орган называется тимусом, потому что его форма напоминает лист тимьяна.
вилочковой железы Микрофотография ткани вилочковой железы. Турбулентность
Британская викторина
Человеческое тело
Где находится глотка?
В отличие от большинства других лимфоидных структур, вилочковая железа быстро растет и достигает своих наибольших размеров по сравнению с остальной частью тела в течение жизни плода и в первые годы после рождения.После этого он продолжает расти, но медленнее, чем другие органы. В начале полового созревания вилочковая железа начинает медленно сокращаться. Это постепенное уменьшение в размерах продолжается всю оставшуюся жизнь человека.
Тимус разделен на две доли, лежащие по обе стороны от средней линии тела, и на более мелкие части, называемые долями. Он покрыт плотной соединительнотканной капсулой, которая отправляет волокна в тело тимуса для поддержки. Ткань вилочковой железы подразделяется на внешнюю зону — кору и внутреннюю зону — мозговое вещество.
Орган состоит в основном из двух типов клеток, называемых, соответственно, лимфоцитами ( см. лимфоцит) и ретикулярными клетками. Ретикулярные клетки образуют рыхлую сеть, как в лимфатическом узле, а промежутки между ними заполнены лимфоцитами. Кора головного мозга, характеризующаяся высокой концентрацией лимфоцитов, является местом большой пролиферации лимфоцитов. Распространение лимфоцитов в тимусе равномерно распределяется по коре, а не в зародышевых центрах, как это происходит в другой лимфоидной ткани.Некоторые дочерние клетки, называемые Т-клетками (производными тимуса), которые образуются в коре головного мозга, мигрируют в продолговатый мозг, где они попадают в кровоток через мозговые вены, добавляя к лимфоцитам, наблюдаемым в периферической крови и лимфоидных органах.
Получите эксклюзивный доступ к контенту из нашего 1768 First Edition с подпиской.
Подпишитесь сегодня
Во время инволюции или сокращения тимуса кора головного мозга истончается. Лимфоциты исчезают и заменяются жировой тканью из перегородок между дольками.Процесс инволюции никогда не бывает полным, и оставшихся кусочков ткани тимуса, вероятно, достаточно для поддержания его функции.
Функции вилочковой железы, которые наблюдались до сих пор, относятся в основном к новорожденным. Удаление органа у взрослого человека имеет незначительный эффект, но когда у новорожденного удаляется вилочковая железа, Т-клетки в крови и лимфоидной ткани истощаются, а отказ иммунной системы вызывает постепенное смертельное истощение. Животное, чей тимус был удален при рождении, менее способен отторгать трансплантаты чужеродных тканей или вырабатывать антитела к определенным антигенам.Более того, некоторые части белой пульпы селезенки и лимфатических узлов значительно уменьшены в размерах. Эти результаты демонстрируют, что Т-клетки, продуцируемые в тимусе и транспортируемые в лимфоидные ткани, являются решающими элементами в развитии иммунитета.
Известно, что большинство лимфоцитов, которые вырабатываются в коре тимуса, погибают, не покидая органа. Поскольку те Т-клетки, которые действительно покидают вилочковую железу, способны реагировать против чужеродных антигенов, предполагается, что вилочковая железа разрушает лимфоциты, которые будут участвовать в аутоиммунной реакции, то есть будут реагировать против собственных тканей человека.
Тимус структурно отличается от других лимфоидных органов тем, что в него не впадают лимфатические сосуды. Это не фильтр, как лимфатические узлы, которые расположены так, что микроорганизмы и другие антигены подвергаются воздействию их клеток. Лимфоциты тимуса отделены от остального тела сплошным слоем эпителиальных (покрывающих) клеток, которые полностью окружают орган. При этом лимфоциты дифференцируются или приобретают способность выполнять специализированные задачи.(Было высказано предположение, что гормональные функции тимуса помогают в этой дифференцировке.) Из этих специализированных лимфоцитов хелперные Т-клетки работают синергетически с тимус-независимыми лимфоцитами (В-клетками), вырабатывая антитела. Цитотоксические Т-клетки напрямую атакуют вторгшиеся микроорганизмы и чужеродные ткани, такие как трансплантаты органов.
.

 Симптомы
Симптомы