Острая сердечная недостаточность > Клинические протоколы МЗ РК
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№13 от 28.06.2013
Острая сердечная недостаточность (ОСН) — ОСН — клинический синдром, характеризующийся быстрым возникновением симптомов, определяющих нарушение систолической и/ или диастолической функции сердца (сниженный СВ, недостаточная перфузия тканей, повышенное давление в капиллярах легких, застой в тканях).
Выделяют впервые возникшую ОСН (de novo) у больных без известного нарушения функции сердца в анамнезе, а также острую декомпенсацию ХСН. При быстром развитии ОСН в отличие от постепенно нарастающей симптоматики и острой декомпенсации ХСН обычно отсутствуют признаки задержки жидкости в организме (Рекомендаций Европейского кардиологического общества по диагностике и лечению острой и хронической сердечной недостаточности, 2012).
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Протокол диагностики и лечения острой сердечной недостаточности
Код протокола:
Коды по МКБ-10:
I50 – Сердечная недостаточность
I50.0 – Застойная сердечная недостаточность
I50.1 – Левожелудочковая недостаточность
I50.9 – Сердечная недостаточность неуточненная
R57.0 – Кардиогенный шок
I21.0 – Острый трансмуральный инфаркт передней стенки миокарда
I21.00 – Острый трансмуральный инфаркт передней стенки миокарда с гипертензией
I21.1 – Острый трансмуральный инфаркт нижней стенки миокарда
I21.10 – Острый трансмуральный инфаркт нижней стенки миокарда с гипертензией
I21.2 – Острый трансмуральный инфаркт миокарда других уточненных локализаций
I21.20 – Острый трансмуральный инфаркт миокарда других уточненных локализаций с гипертензией
I21.3 – Острый трансмуральный инфаркт миокарда неуточненной локализации
I21. 30 – Острый трансмуральный инфаркт миокарда неуточненной локализации с гипертензией
30 – Острый трансмуральный инфаркт миокарда неуточненной локализации с гипертензией
I21.4 – Острый субэндокардиальный инфаркт миокарда
I21.40 – Острый субэндокардиальный инфаркт миокарда с гипертензией
I21.9 – Острый инфаркт миокарда неуточненный
I21.90 – Острый инфаркт миокарда неуточненный с гипертензией
I22.0 – Повторный инфаркт передней стенки миокарда
I22.00 – Повторный инфаркт передней стенки миокарда с гипертензией
I22.1 – Повторный инфаркт нижней стенки миокарда
I22.10 – Повторный инфаркт нижней стенки миокарда с гипертензией
I22.8 – Повторный инфаркт миокарда другой уточненной локализации
I22.80 – Повторный инфаркт миокарда другой уточненной локализации с гипертензией
I22.9 – Повторный инфаркт миокарда неуточненной локализации
I22.90 – Повторный инфаркт миокарда неуточненной локализации с гипертензией
I23.0 – Гемоперикард как ближайшее осложнение острого инфаркта миокарда
I23. 00 – Гемоперикард как ближайшее осложнение острого инфаркта миокарда с гипертензией
00 – Гемоперикард как ближайшее осложнение острого инфаркта миокарда с гипертензией
I23.1 – Дефект межпредсердной перегородки как текущее осложнение острого инфаркта миокарда
I23.10 – Дефект межпредсердной перегородки как текущее осложнение острого инфаркта миокарда с гипертензией
I23.2 – Дефект межжелудочковой перегородки как текущее осложнение острого инфаркта миокарда
I23.20 – Дефект межжелудочковой перегородки как текущее осложнение острого инфаркта миокарда с гипертензией
I23.3 – Разрыв сердечной стенки без гемоперикарда как текущее осложнение острого инфаркта миокарда
I23.30 – Разрыв сердечной стенки без гемоперикарда как текущее осложнение острого инфаркта миокарда с гипертензией
I23.4 – Разрыв сухожильной хорды как текущее осложнение острого инфаркта миокарда
I23.40 – Разрыв сухожильной хорды как текущее осложнение острого инфаркта миокарда с гипертензией
I23.5 – Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда
I23. 50 – Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда с гипертензией
50 – Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда с гипертензией
I23.6 – Тромбоз предсердия, ушка предсердия и желудочка сердца как текущее осложнение острого инфаркта миокарда
I23.60 – Тромбоз предсердия ушка предсердия и желудочка сердца как текущее осложнение острого инфаркта миокарда с гипертензией
I23.8 – Другие текущие осложнения острого инфаркта миокарда
I23.80 – Другие текущие осложнения острого инфаркта миокарда с гипертензией
I24.1 – Синдром Дресслера
I24.10 – Синдром Дресслера с гипертензией
I24.8 – Другие формы острой ишемической болезни сердца
I24.80 – Другие формы острой ишемической болезни сердца с гипертензией
I24.9 – Острая ишемическая болезнь сердца неуточненная
I24.90 – Острая ишемическая болезнь сердца неуточненная
Сокращения, используемые в протоколе:
АГ – артериальная гипертензия
АД – артериальное давление
АЧТВ – активированное частичное тромбопластиновое время
БАБ – бета-адреноблокаторы
ВАКП – внутриаортальный контрпульсатор
ДЗЛА – давление заклинивания легочной артерии
иАПФ – ингибитор ангиотензинпревращающего фермента
ИБС – ишемическая болезнь сердца
ИМ – инфаркт миокарда
ЛЖ – левый желудочек
ЛА – легочная артерия
СН – сердечная недостаточность
СВ – сердечный выброс
САД – систолическое артериальное давление
СИ – сердечный индекс
СДППД – спонтанное дыхание с постоянным положительным давлением
НВПД – неинвазивная вентиляция с положительным давлением
МЖП – межжелудочковая перегородка
МОК – минутный объем кровообращения
КАГ – каранароангиография
ОПСС – общее периферическое сосудистое сопротивление
ПЖ – правый желудочек
ТС- трансплантация сердца
ТЛТ – тромболитическая терапия
ТЭЛА – тромбоэмболия легочной артерии
ХСН – хроническая сердечная недостаточность
ЧСС – частота сердечных сокращений
ЦВД – центральное венозное давление
ЭКГ – электрокардиография
ЭКС – электрокардиостимулятор
ЭКМО – экстракорпоральня мембранная оксигенация
ЭхоКГ – эхокардиография
NYHA – Нью-Йоркская Ассоциация сердца
СРАР – continuous positive airway pressure
NIPPV – non-invasive positive pressure ventilation
Дата разработки протокола: апрель 2013 года.
Категория пациентов: пациенты с острой сердечной недостаточностью
Пользователи протокола: кардиологи, кардиохирурги, анестезиологи-реаниматологи, терапевты
Указание на отсутствие конфликта интересов: отсутствует.
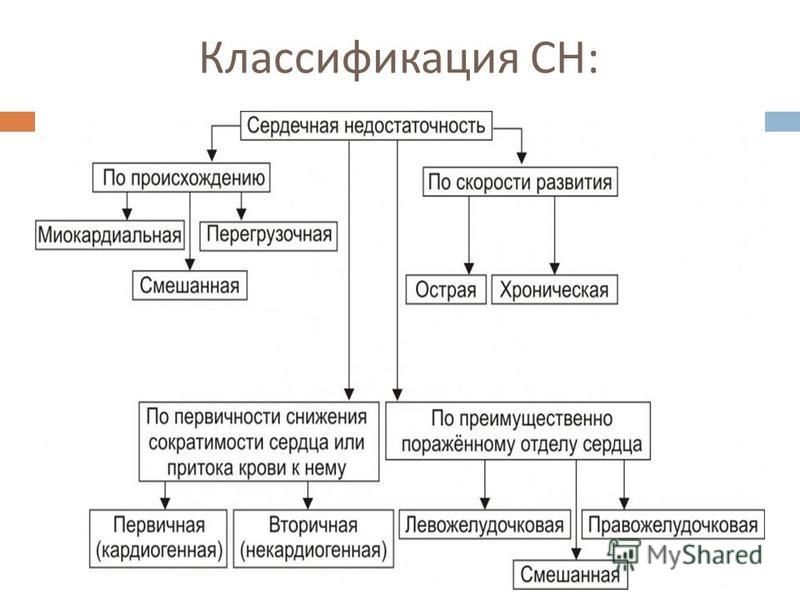
Таблица 1. Провоцирующие факторы и причины острой сердечной недостаточности
Корректная формулировка диагноза у пациента с хронической сердечной недостаточностью: реальность или несбыточная мечта? | Калюжин
1. Беленков Ю.Н., Мареев В.Ю., Агеев Ф.Т. Что такое сердечная недостаточность? Как лучше ее диагностировать? Журнал Сердечная недостаточность. 2002; 3 (5): 209−210.
2. Snipelisky D., Chaudhry S.P., Stewart G.C. The many faces of heart failure. Card. Electrophysiol. Clin. 2019; 11 (1): 11−20. DOI: 10.1016/j.ccep.2018.11.001.
DOI: 10.1016/j.ccep.2018.11.001.
3. Международное руководство по сердечной недостаточности; ред. С.Дж. Болл, Р.В.Ф. Кемпбелл, Г.С. Френсис; пер. с англ. М.: Медиа Сфера, 1995: 89.
4. Carnes J., Gordon G. Biomarkers in heart failure with preserved ejection fraction: an update on progress and future challenges. Heart Lung. Circ. 2020; 29 (1): 62−68. DOI: 10.1016/j.hlc.2019.05.180.
5. Nhan P., Ederhy S., Soulat-Dufour L., Ancedy Y., ChauvetDroit M., Adavane-Scheublé S., Ben Said R., Lajus M., Boccara F., Cohen A. Cardiovascular imaging in heart failure. Presse Med. 2019; 48 (12): 1406−1415. DOI: 10.1016/j.lpm.2019.09.052 (in French).
6. Останко В.Л., Калачева Т.П., Калюжина Е. В., Лившиц И.К., Шаловай А.А., Черногорюк Г.Э., Беспалова И.Д., Юнусов Р.Ш., Лукашова Л.В., Помогаева А.П., Тепляков А.Т., Калюжин В.В. Биологические маркеры в стратификации риска развития и прогрессирования сердечно-сосудистой патологии: настоящее и будущее. Бюллетень сибирской медицины. 2018; 17 (4): 264−280. DOI: 10.20538/1682-0363-2018-4-264-28.
В., Лившиц И.К., Шаловай А.А., Черногорюк Г.Э., Беспалова И.Д., Юнусов Р.Ш., Лукашова Л.В., Помогаева А.П., Тепляков А.Т., Калюжин В.В. Биологические маркеры в стратификации риска развития и прогрессирования сердечно-сосудистой патологии: настоящее и будущее. Бюллетень сибирской медицины. 2018; 17 (4): 264−280. DOI: 10.20538/1682-0363-2018-4-264-28.
7. Калюжин В.В., Тепляков А.Т., Калюжин О.В. Сердечная недостаточность. М.: Медицинское информационное агентство, 2018: 376.
8. Remme W.J., Swedberg K. Guidelines for the diagnosis and treatment of chronic heart failure. Task force for the diagnosis and treatment of chronic heart failure, European Society of Cardiology. Eur. Heart J. 2001; 22 (17): 1527−1560. DOI: 10.1053/euhj.2001.2783.
9. Хрусталев О.А. Хроническая сердечная недостаточность: достижения и перспективы. Клиническая геронтология. 2003; 9 (7): 35–45.
Клиническая геронтология. 2003; 9 (7): 35–45.
10. Gallagher J., McCormack D., Zhou S., Ryan F., Watson C., McDonald K., Ledwidge M.T. A systematic review of clinical prediction rules for the diagnosis of chronic heart failure. ESC Heart Fail. 2019; 6 (3): 499−508. DOI: 10.1002/ehf2.12426.
11. Зайратьянц О.В., Кактурский Л.В. Формулировка и сопоставление клинического и патологоанатомического диагнозов: Справочник. М.: Медицинское информационное агентство, 2011: 576.
12. Автандилов Г.Г., Зайратьянц О.В., Кактурский Л.В. Оформление диагноза: учеб. пособие. М.: Медицина, 2004: 304.
13. Мареев В.Ю., Агеев Ф.Т., Арутюнов Г.П., Коротеев А.В., Ревишвили А.Ш., Беленков Ю.Н., Васюк Ю. А., Галявич А.С., Глезер М.Г., Даниелян М.О., Коц Я.И., Лазебник Л.Б., Лопатин Ю.М., Маколкин В.И., Мартынов А.И., Мартыненко А.В., Моисеев В.С., Ольбинская Л.И., Соколов Е.И., Сторожаков Г.И., Сидоренко Б.А., Терещенко С.Н., Фомин И.В., Шляхто Е.В., Акчурин Р.C., Аронов Д.М., Барт Б.Я., Белоусов Ю.Б., Бойцов С.А., Васюк Ю.А., Волкова Э.Г., Гендлин Г.Е., Гиляревский С.Р., Голиков А.П., Голицин С.П., Гуревич М.А., Довгалевский П.Я., Задионченко В.С., Карпов Р.С., Карпов Ю.А., Кательницкая Л.И., Кобалава Ж.Д., Люсов В.А., Насонов Е.Л., Недогода С.В., Никитин Ю.П., Оганов Р.Г., Панченко Е.П., Перепеч Н.Б., Подзолков В.И., Поздняков Ю.А., Раков А.Л., Руда М.Я., Рылова А.К., Сидоренко Б.А., Симоненко В.А., Ситникова М.Ю., Староверов И.И., Сулимов В.А., Фомина И.Г., Чазова И.Е. Национальные рекомендации ВНОК И ОССН по диагностике и лечению ХСН (второй пересмотр). Журнал Сердечная недостаточность. 2007; 8 (1): 4−41.
А., Галявич А.С., Глезер М.Г., Даниелян М.О., Коц Я.И., Лазебник Л.Б., Лопатин Ю.М., Маколкин В.И., Мартынов А.И., Мартыненко А.В., Моисеев В.С., Ольбинская Л.И., Соколов Е.И., Сторожаков Г.И., Сидоренко Б.А., Терещенко С.Н., Фомин И.В., Шляхто Е.В., Акчурин Р.C., Аронов Д.М., Барт Б.Я., Белоусов Ю.Б., Бойцов С.А., Васюк Ю.А., Волкова Э.Г., Гендлин Г.Е., Гиляревский С.Р., Голиков А.П., Голицин С.П., Гуревич М.А., Довгалевский П.Я., Задионченко В.С., Карпов Р.С., Карпов Ю.А., Кательницкая Л.И., Кобалава Ж.Д., Люсов В.А., Насонов Е.Л., Недогода С.В., Никитин Ю.П., Оганов Р.Г., Панченко Е.П., Перепеч Н.Б., Подзолков В.И., Поздняков Ю.А., Раков А.Л., Руда М.Я., Рылова А.К., Сидоренко Б.А., Симоненко В.А., Ситникова М.Ю., Староверов И.И., Сулимов В.А., Фомина И.Г., Чазова И.Е. Национальные рекомендации ВНОК И ОССН по диагностике и лечению ХСН (второй пересмотр). Журнал Сердечная недостаточность. 2007; 8 (1): 4−41.
14. Диагноз при сердечно-сосудистых заболеваниях. Формулировка, классификации: практическое руководство; под ред. И.Н. Денисова, С.Г. Гороховой. М.: ГЭОТАР-Медиа, 2008: 96.
Диагноз при сердечно-сосудистых заболеваниях. Формулировка, классификации: практическое руководство; под ред. И.Н. Денисова, С.Г. Гороховой. М.: ГЭОТАР-Медиа, 2008: 96.
15. Мареев В.Ю., Агеев Ф.Т., Арутюнов Г.П., Коротеев А.В., Мареев Ю.В., Овчинников А.Г. Национальные рекомендации ОССН, РКО и РНМОТ по диагностике и лечению ХСН (четвертый пересмотр). Журнал Сердечная недостаточность. 2013; 14 (7): 379−472.
16. Мареев В.Ю., Фомин И.В., Агеев Ф.Т., Беграмбекова Ю.Л., Васюк Ю.А., Гарганеева А.А., Гендлин Г.Е., Глезер М.Г., Готье С.В., Довженко Т.В., Кобалава Ж.Д., Козиолова Н.А., Коротеев А.В., Мареев Ю.В., Овчинников А.Г., Перепеч Н.Б., Тарловская Е.И., Чесникова А.И., Шевченко А.О., Арутюнов Г.П., Беленков Ю.Н., Галявич А.С., Гиляревский С.Р., Драпкина О.М., Дупляков Д.В., Лопатин Ю.М., Ситникова М.Ю., Скибицкий В.В., Шляхто Е.В. Клинические рекомендации ОССН – РКО – РНМОТ. Сердечная недостаточность: хроническая (ХСН) и острая декомпенсированная (ОДСН). Диагностика, профилактика и лечение. Кардиология. 2018; 58 (S6): 8−158. DOI: 10.18087/cardio.2475.
Клинические рекомендации ОССН – РКО – РНМОТ. Сердечная недостаточность: хроническая (ХСН) и острая декомпенсированная (ОДСН). Диагностика, профилактика и лечение. Кардиология. 2018; 58 (S6): 8−158. DOI: 10.18087/cardio.2475.
17. Зайратьянц О.В., Васильева Е.Ю., Михалева Л.М., Оленев А.С., Черкасов С.Н., Черняев А.Л., Шамалов Н.А., Шпектор А.В. Правила формулировки патологоанатомического диагноза, выбора и кодирования по МКБ-10 причин смерти класс IX. Болезни системы кровообращения. М., 2019: 112.
18. Общество специалистов по сердечной недостаточности. Российское кардиологическое общество. Клинические рекомендации. Хроническая сердечная недостаточность (ХСН). Код МКБ – 150.0/150.1/150.9/2016 (пересмотр каждые 3 года). URL: http://cr.rosminzdrav.ru/#!/recomend/134 (дата обращения: 03.01.2020).
19. Стенограмма заседания президиума ВНОК по утверждению Классификации хронической сердечной недостаточности ОССН. 11 октября 2002 г., г. Санкт- Петербург, Большой зал ВМА. Журнал Сердечная недостаточность. 2003; 4 (2): 68–69.
Стенограмма заседания президиума ВНОК по утверждению Классификации хронической сердечной недостаточности ОССН. 11 октября 2002 г., г. Санкт- Петербург, Большой зал ВМА. Журнал Сердечная недостаточность. 2003; 4 (2): 68–69.
20. Официальные комментарии ОССН к обсуждаемой классификации ХСН. Журнал Сердечная недостаточность. 2002; 3 (2): 62.
21. The Criteria Committee of the New York Heart Association. Diseases of the heart and blood vessels: nomenclature and criteria for diagnosis. 6th ed. Boston: Little Brown and Co. Publ., 1964: 114.
22. Подымова С.Д. Болезни печени: Руководство для врачей. 5-е изд., перераб. и доп. М.: Медицинское информационное агентство, 2018: 984.
23. Зиц С. В. Диагностика и лечение застойной сердечной недостаточности. 2-е. изд., перераб. и доп. М.: МЕДпресс, 2000: 126.
В. Диагностика и лечение застойной сердечной недостаточности. 2-е. изд., перераб. и доп. М.: МЕДпресс, 2000: 126.
24. Мухарлямов Н.М. Хроническая недостаточность кровообращения / В кн.: Болезни сердца и сосудов: руководство для врачей: в 4 т.; ред. Е.И. Чазов. М.: Медицина, 1992: 2: 475–508.
25. Мухарлямов Н.М., Мареев В.Ю. Лечение хронической сердечной недостаточности. М.: Медицина, 1985: 208.
26. Ольбинская Л.И., Сизова Ж.М. Хроническая сердечная недостаточность. М.: Реафарм, 2001: 344.
27. Калюжин В.В., Калюжин О.В., Тепляков А.Т., Караулов А.В. Хроническая сердечная недостаточность: вопросы этиологии, эпидемиологии, патогенеза (гемодинамические, нейрогуморальные, иммунные, генетические аспекты), диагностики и лечения. М.: Медицинское информационное агентство, 2006: 288.
М.: Медицинское информационное агентство, 2006: 288.
28. Сидоренко Б.А., Преображенский Д.В. Диагностика и лечение хронической сердечной недостаточности. 3-е изд., испр. М.: Миклош, 2004: 352.
29. Полтавская М.Г. Пробы с физической нагрузкой у больных с хронической сердечной недостаточностью. Сердце: журнал для практикующих врачей. 2003; 2 (2): 81–83.
30. Самойлова Е.В., Фатова М.А., Миндзаев Д.Р., Житарева И.В., Насонова С.Н., Жиров И.В., Терещенко С.Н., Коротаева А.А. Решающее правило для стратификации больных хронической сердечной недостаточностью II и III функционального класса. Бюллетень сибирской медицины. 2020; 19 (1): 101–107. DOI: 10.20538/1682-0363-2020-1-101–107.
31. Cai S., Gong I.Y., Gale C.P., Yan A.T. Sex-specific differences in New York heart association classification and outcomes of decompensated heart failure. Can. J. Cardiol. 2020; 36 (1): 4−6. DOI: 10.1016/j.cjca.2019.09.022.
Cai S., Gong I.Y., Gale C.P., Yan A.T. Sex-specific differences in New York heart association classification and outcomes of decompensated heart failure. Can. J. Cardiol. 2020; 36 (1): 4−6. DOI: 10.1016/j.cjca.2019.09.022.
32. Ponikowski P., Voors A.A., Anker S.D., Bueno H., Cleland J.G., Coats A.J., Falk V., González-Juanatey J.R., Harjola V.P., Jankowska E.A., Jessup M., Linde C., Nihoyannopoulos P., Parissis J.T., Pieske B., Riley J.P., Rosano G.M., Ruilope L.M., Ruschitzka F., Rutten F.H., van der Meer P. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: the Task force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur. J. Heart Fail. 2016; 18 (8): 891−975. DOI: 10.1002/ejhf.592.
33. Беленков Ю.Н., Агеев Ф.Т., Мареев В.Ю. Знакомьтесь: диастолическая сердечная недостаточность. Журнал Сердечная недостаточность. 2000; 1 (2): 40−44.
Беленков Ю.Н., Агеев Ф.Т., Мареев В.Ю. Знакомьтесь: диастолическая сердечная недостаточность. Журнал Сердечная недостаточность. 2000; 1 (2): 40−44.
34. Тепляков А.Т., Калюжин В.В., Степачева Т.А. Диастолическая сердечная недостаточность: современные представления о патогенезе, клиника, диагностика и лечение. Томск: Изд-во Том. ун-та, 2001: 60.
35. Калюжин В.В., Тепляков А.Т., Соловцов М.А. Роль систолической и диастолической дисфункции левого желудочка в клинической манифестации хронической сердечной недостаточности у больных, перенесших инфаркт миокарда. Терапевтический архив. 2002; 74 (12): 15−18.
36. Калюжин В.В., Тепляков А.Т., Рязанцева Н.В., Вечерский Ю.Ю., Хлапов А.П., Колесников Р.Н. Диастола сердца. Физиология и клиническая патофизиология. Томск: Изд-во ТПУ, 2007: 212.
37. Obokata M., Reddy Y.N.V., Borlaug B.A. Diastolic dysfunction and heart failure with preserved ejection fraction: understanding mechanisms by using noninvasive methods. JACC Cardiovasc. Imaging. 2020; 13 (Pt 2): 245−257. DOI: 10.1016/j.jcmg.2018.12.034.
38. Marra A.-M., Benjamin N., Cittadini A., Bossone E., Grünig E. When pulmonary hypertension complicates heart failure. Heart Failure Clinics. 2020; 16 (1): 53−60. DOI: 10.1016/j.hfc.2019.08.004.
39. Калюжин В.В., Тепляков А.Т., Черногорюк Г.Э., Калюжина Е.В., Беспалова И.Д., Терентьева Н.Н., Лившиц И.К., Останко В.Л., Сибирева О.Ф., Часовских Н.Ю. Хроническая сердечная недостаточность: синдром или заболевание? Бюллетень сибирской медицины. 2020; 19 (1): 134–139. DOI: 10.20538/1682-0363-2020-1-134–139.
Левожелудочковая недостаточность — Кардиология, описание, симптомы, методы лечения
Лечение
При лечении левожелудочковой недостаточности первоначально устраняются острые симптомы заболевания. После чего пациенту назначается лечение по нормализации состояния: мочегонные, сердечные препараты, оксигенотерапия и т.д. Затем приступают к диагностике и устранению причин, которые привели к развитию левожелудочковой недостаточности.Проводят рентгенографию, электрокардиограмму, МРТ.
Причины возникновения
Левожелудочковая недостаточность свидетельствует о сильной перегрузке сердца, болезнью поражаются отделы органа слева. Недостаточное поступление кислорода и питательных веществ препятствует правильной и полноценной работе сердечной мышцы, возникает нехарактерное накопление крови в сердце, что чревато развитием отека легких и даже сердечной астмы.
Левожелудочковую недостаточность провоцируют: гипертоническая болезнь, пороки сердца, инфаркт, острый миокардит, опухоли сердца слева, алкогольное или наркотическое опьянение.
Виды
Заболевание характеризуется застоем крови в малом круге кровообращения. Может характеризоваться следующими формами:
- сердечная астма – приступ одышки у людей с заболеваниями сердца, который может переходить в удушье;
- отек легких – острая форма левожелудочковой недостаточности, характеризующаяся скоплением жидкости в ткани легкого.
Возможные осложнения
Левожелудочковая недостаточность очень влияет на самочувствие пациента, снижает качество жизни. Болезнь может привести к последствиям, таким как кардиогенный шок или отек легких. Поэтому, важно вовремя и правильно начать лечение. Устранить необходимо не только симптомы, но и саму причину болезненного состояния. Правильно подобранная схема лечения и вовремя назначенная терапия – старт успешного выздоровления в ближайшем будущем и минимизация осложнений при левожелудочковой недостаточности.
Правожелудочковая сердечная недостаточность | Чучалин
1. Мухарлямов Н.М. Легочное сердце. М.: Медицина; 1973.
Мухарлямов Н.М. Легочное сердце. М.: Медицина; 1973.
2. Konstam M.A., Kiernan M.S., Bernstein D.et al. Evaluation and Management of Right-Sided Heart Failure: A Scientific Statement from the American Heart Association. Circulation. 2018; 137 (20): e578–e622. DOI: 10.1161/CIR.0000000000000560.
3. Mehra M.R., Park M.H., Landzberg M.J. et al. Right heart failure: toward a common language. J. Heart Lung Transplant. 2014; 33 (2): 123–126. DOI: 10.1016/j.healun.2013.10.015.
4. Haddad F., Hunt S.A., Rosenthal D.N., Murphy D.J. Right ventricular function in cardiovascular disease, part I: Anatomy, physiology, aging, and functional assessment of the right ventricle. Circulation. 2008; 117 (11): 1436–1448. DOI: 10.1161/CIRCULATIONAHA.107.653576.
5. Sheehan F., Redington A. The right ventricle: anatomy, physiology and clinical imaging. Heart. 2008; 94 (11): 1510–1515. DOI: 10.1136/hrt.2007.132779.
Sheehan F., Redington A. The right ventricle: anatomy, physiology and clinical imaging. Heart. 2008; 94 (11): 1510–1515. DOI: 10.1136/hrt.2007.132779.
6. Thanos K. Anatomy and Physiology. Chapter 19. The cardiovascular system: our heart. Candela open courses. Available at: https://courses.candelalearning.com/anatomyphysiology/chapter/chapter-19-the-cardiovascular-system-the-heart-2/
7. Волкова О.В., Пекарский М.И. Эмбриогенез и возрастная гистология внутренних органов человека. М.: Медицина; 1976.
8. Zaffran S., Kelly R.G., Meilhac S.M. et al. Right ventricular myocardium derives from the anterior heart field. Circ. Res. 2004; 95 (3): 261–268. DOI: DOI: 10.1161/01.RES.0000136815.73623.BE.
9. Francou A., Saint-Michel E., Mesbah K.et al. Second heart field cardiac progenitor cells in the early mouse embryo. Biochim. Biophys. Acta. 2013; 1833 (4): 795–798. DOI: 10.1016/j.bbamcr.2012.10.003.
Francou A., Saint-Michel E., Mesbah K.et al. Second heart field cardiac progenitor cells in the early mouse embryo. Biochim. Biophys. Acta. 2013; 1833 (4): 795–798. DOI: 10.1016/j.bbamcr.2012.10.003.
10. Gittenberger-de Groot A.C., Bartelings M.M., Deruiter M.C., Poelmann R.E. Basics of cardiac development for the understanding of congenital heart malformations. Pediatr. Res. 2005; 57 (2): 169–176. DOI: 10.1203/01.PDR.0000148710.69159.61.
11. Kelly R.G., Buckingham M.E., Moorman A.F. Heart fields and cardiac morphogenesis. Cold Spring Harb. Perspect. Med. 2014; 4: a015750XXX. DOI: 10.1101/cshperspect.a015750.
12. Dyer L.A., Kirby M.L. The role of secondary heart field in cardiac development. Dev. Biol. 2009; 336 (2): 137–144. DOI: 10.1016/j.ydbio.2009. 10.009.
10.009.
13. Buckberg G., Hoffman J.I. Right ventricular architecture responsible for mechanical performance: unifying role of ventricular septum. J. Thorac. Cardiovasc. Surg. 2014; 148 (6): 3166–3171.е4. DOI: 10.1016/j.jtcvs.2014.05.044.
14. MacNee W. Pathophysiology of cor pulmonale in chronic obstructive pulmonary disease: part one. Am. J. Respir. Crit. Care Med. 1994; 150 (3): 883–852. DOI: 10.1164/ajrccm.150.3.8087359.
15. Tedford R.J. Determinants of right ventricular afterload (2013 Grover Conference Series). Pulm. Circ. 2014; 4 (2): 211–219. DOI: 10.1086/676020.
16. Haddad F., Doyle R., Murphy D.J., Hunt S.A. Right ventricular function in cardiovascular disease, part II: pathophysiology, clinical importance, and management of right ventricular failure. Circulation. 2008; 117 (13): 1717–1731. DOI: 10.1161/CIRCULATIONAHA.107.653584.
Circulation. 2008; 117 (13): 1717–1731. DOI: 10.1161/CIRCULATIONAHA.107.653584.
17. Santamore W.P., Dell’Italia L.J. Ventricular interdependence: significant left ventricular contributions to right ventricular systolic function. Prog. Cardiovasc. Dis. 1998; 40 (4): 289–308.
18. Ryan J.J., Huston J., Kutty S. et al. Right ventricular adaptation and failure in pulmonary arterial hypertension. Can. J. Cardiol. 2015; 31 (4): 391–406. DOI: 10.1016/j.cjca.2015.01.023.
19. Konstam M.A., Cohen S.R., Salem D.N. et al. Comparison of left and right ventricular end-systolic pressure-volume relations in congestive heart failure. J. Am. Coll. Cardiol. 1985; 5 (5): 1326–1334.
20. Scheel K. W., Williams S.E., Parker J.B. Coronary sinus pressure has a direct effect on gradient for coronary perfusion. Am. J. Physiol. 1990; 258 (6, Pt 2): h2739–1744. DOI: 10.1152/ajpheart.1990.258.6.h2739.
W., Williams S.E., Parker J.B. Coronary sinus pressure has a direct effect on gradient for coronary perfusion. Am. J. Physiol. 1990; 258 (6, Pt 2): h2739–1744. DOI: 10.1152/ajpheart.1990.258.6.h2739.
21. Kiernan M., Udelson J.E., Sarnak M., Konstam M.A. Cardiorenal syndrome: definition, prevalence, diagnosis, and pathophysiology. In: Post T.W., ed. UpToDate. Waltham, MA: UpToDate Inc.; 2017.
22. Poelzl G., Ess M., Mussner-Seeber C. et al. Liver dysfunction in chronic heart failure: prevalence, characteristics and prognostic significance. Eur. J. Clin. Invest. 2012; 42 (2): 153–163. DOI: 10.1111/j.1365-2362.2011.02573.x.
23. Itkin M., Piccoli D.A., Nadolski G. et al. Protein-losing enteropathy in patients with congenital heart disease. J. Am. Coll. Cardiol. 2017; 69 (24): 2929–2937. DOI: 10.1016/j.jacc.2017.04.023.
2017; 69 (24): 2929–2937. DOI: 10.1016/j.jacc.2017.04.023.
24. Braunwald E. Biomarkers in heart failure. N. Engl. J. Med. 2008; 358 (20): 2148–2159. DOI: 10.1056/NEJMra0800239.
25. Price L.C., Wort S.J., Finney S.J. et al. Pulmonary vascular and right ventricular dysfunction in adult critical care: current and emerging options for management: a systematic literature review. Crit. Care. 2010; 14 (5): R169. DOI: 10.1186/cc9264.
26. Yancy C.W., Jessup M., Bozkurt B. et al. 2013 ACCF/AHA guideline for the management of heart failure: a report of the American College of Cardiology Foundation/American Heart Association Task Force on practice guidelines. Circulation. 2013; 128 (16): e240–327. DOI: 10.1161/CIR.0b013e31829e8776.
27. Felker G.M., Lee K.L., Bull D.A. et al. Diuretic strategies in patients with acute decompensated heart failure. N. Engl. J. Med. 2011; 364 (9): 797–805. DOI: 10.1056/NEJMoa1005419.
Felker G.M., Lee K.L., Bull D.A. et al. Diuretic strategies in patients with acute decompensated heart failure. N. Engl. J. Med. 2011; 364 (9): 797–805. DOI: 10.1056/NEJMoa1005419.
28. Butler J., Hernandez A.F., Anstrom K.J. et al. Rationale and design of the ATHENA-HF trial: Aldosterone targeted neurohormonal combined with natriuresis therapy in heart failure. JACC Heart Fail. 2016; 4 (9): 726–735. DOI: 10.1016/j.jchf.2016.06.003.
29. Soliman O.I., Akin S., Muslem R. et al. Derivation and validation of a novel right-sided heart failure model after implantation of continuous flow left ventricular assist devices: the EUROMACS (European Registry for Patients with Mechanical Circulatory Support) right-sided heart failure risk score. Circulation. 2018; 137 (9): 891–906. DOI: 10.1161/CIRCULATIONAHA.117.030543.
Сердечная недостаточность
Наиболее опасными болезнями XX и начавшегося XXI века во всем мире являются сердечно-сосудистые, которые по тяжести и смертности стоят на первом месте – это инсульт, инфаркт, артериальная гипертензия (АГ), ишемическая болезнь сердца (ИБС), кардиомиопатия, клапанные пороки сердца и другие. Но почти всегда многие из этих грозных болезней служат предшественниками и первопричинами патологического изменения состояния человека, именуемого «сердечная недостаточность». О ее распространенности свидетельствуют такие цифры: почти 2% населения планеты имеет ее проявления в разной степени выраженности; она наблюдается у 3-5% лиц старше65 лет и у каждого десятого – старше 70 лет. Чаще ею страдают женщины, т.к. у мужчин высокий процент смертности непосредственно от заболеваний сосудов( инфаркт, инсульт), прежде чем они разовьются в сердечную недостаточность.
Но почти всегда многие из этих грозных болезней служат предшественниками и первопричинами патологического изменения состояния человека, именуемого «сердечная недостаточность». О ее распространенности свидетельствуют такие цифры: почти 2% населения планеты имеет ее проявления в разной степени выраженности; она наблюдается у 3-5% лиц старше65 лет и у каждого десятого – старше 70 лет. Чаще ею страдают женщины, т.к. у мужчин высокий процент смертности непосредственно от заболеваний сосудов( инфаркт, инсульт), прежде чем они разовьются в сердечную недостаточность.
Что такое сердечная недостаточность?
Сердечная недостаточность – это патологическое состояние, характеризующееся недостаточностью кровообращения вследствие снижения насосной функции сердца.
Сердечная недостаточность может протекать в хронической и острой форме .
Хроническая сердечная недостаточность (ХСН) – обычно развивается как осложнение какого-либо сердечно-сосудистого заболевания при несвоевременном или недостаточном его лечении. При ХСН нарушается функция сердца, которая не позволяет поддерживать должный уровень кровообращения, необходимый для обеспечения нормального обмена веществ в тканях организма.
При ХСН нарушается функция сердца, которая не позволяет поддерживать должный уровень кровообращения, необходимый для обеспечения нормального обмена веществ в тканях организма.
Острая форма сердечной недостаточности – развивается стремительно – за несколько дней или даже часов, обычно на фоне обострения основного заболевания. Ее причиной является замедление тока крови в органах, что приводит к задержке жидкости в тканях организма и нередко к возникновению отека легких.
Существует классификация сердечной недостаточности и по месту образования, т.е. в какой части сердца нарушено кровообращение, это:
левожелудочковая – ее характерным признаком является одышка;
правожелудочковая – появляются отеки на стопах и лодыжках.
Причины развития сердечной недостаточности
Причины сердечной недостаточности могут быть самыми разнообразными. Любая болезнь может привести к сердечной недостаточности, если она в какой-то мере нарушает нормальную работу сердца.
Непосредственными же причинами, приводящими к сердечной недостаточности, могут быть:
ИБС (ишемическая болезнь сердца).
Аритмия — это наиболее распространенная причина сердечной недостаточности у лиц с имеющимся нарушением сердечного ритма.
Артериальная гипертензия – быстрое повышение артериального давления при прекращении приема гипотензивных препаратов.
Инфаркт миокарда – нередко приводит к сердечной недостаточности.
Ревматизм и клапанные пороки сердца и др.
Симптомы и течение болезни
Одышка и отеки — основные признаки хронической сердечной недостаточности. Одышка является следствием недостаточности кислорода в тканях и органах, а также возникает из-за застоя в сосудах легких. Застой крови в венах является причиной развития отеков.
Хроническая сердечная недостаточность на ранних стадиях развития проявляется в основном быстрой утомляемостью, мышечной слабостью, чувством нехватки воздуха, зябкостью. При физической нагрузке наблюдаются одышка, ощущение сердцебиений.
При физической нагрузке наблюдаются одышка, ощущение сердцебиений.
Ухудшение состояния проявляется в:
усилении одышки, появлении ее по ночам;
учащении сердцебиений;
снижении переносимости физических нагрузок;
появлении кашля в положении лежа;
наличии отеков на ногах;
появлении чувства тяжести в правом подреберье, увеличении в объеме живота.
На течение болезни влияют:
избыточное употребление соли и жидкости;
нерегулярный прием медикаментов;
физические перегрузки;
злоупотребление алкоголем;
курение;
стресс;
инфекционные заболевания.
Диагностика и лечение
Сердечная недостаточность относится к тем заболеваниям, диагностирование которых осуществляется с помощью различных совокупных методов, начиная с симптомов и клинических проявлений, выявленных кардиологом у пациента, и кончая применением специальной аппаратуры. При неоднозначности получаемых в ходе диагностики данных, врач-кардиолог может отправить больного на дообследование и уточнение диагноза к смежным специалистам – к эндокринологу, неврологу, гастроэнтерологу.
Лечение больных с хронической сердечной недостаточностью включает в себя:
устранение непосредственной причины ее возникновения;
коррекцию основного заболевания сердца;
предотвращение прогрессирования застойной сердечной недостаточности и сопутствующих ее изменений.
Лечение хронической сердечной недостаточностив основном проводится амбулаторно. Включает помимо терапии основного заболевания (например, ИБС), ограничение физической активности и психоэмоционального напряжения; занятия ЛФК; использование богатой белком и витаминами диеты с ограничением поваренной соли и жидкости; применение лекарственных препаратов.
Основной группой препаратов, применяемых при лечении ХСН являются ингибиторы АПФ. Они замедляют развитие и прогрессирование болезни, улучшают качество жизни больных и ее продолжительность.
Под влиянием этих препаратов снижается содержание в крови и тканях наиболее мощного сосудосуживающего вещества – ангиотензина 2, в результате происходит расширение сосудов, уменьшается задержка натрия и воды почками, снижается нагрузка на сердце. Все это создает условия для нормализации его работы и в конечном итоге к уменьшению симптомов ХСН.
Все это создает условия для нормализации его работы и в конечном итоге к уменьшению симптомов ХСН.
Наряду с ингибиторами АПФ в лечении применяется бета – адреноблокаторы. Они увеличивают продолжительность жизни, замедляют ритм сердца, улучшают функцию сердца.
Для усиления сократительной способности сердца назначают сердечные гликозиды (дигоксин).
Широко применяются мочегонные препараты (диуретики). Они стимулируют выделение избытка соли и воды с мочой. В результате уменьшается объем циркулирующей крови, снижается артериальное давление, облегчается кровоток.
При острой сердечной недостаточности проводят неотложную терапию в месте появления приступа, а лечение осуществляется в стационаре.
Профилактика сердечной недостаточности
Лучшей профилактикой сердечной недостаточности как и большинства болезней сердечно-сосудистой системы является ведение здорового образа жизни, который включает:
Правильное (лучше дробное 5-6 раз в сутки) питание, содержащее как можно больше натуральных продуктов «живых витаминов» в овощах и фруктах. Исключение из рациона шоколада, крепкого чая и кофе, острых блюд, копченостей, мучных изделий, жирных, сортов мяса, сала и т.п.
Исключение из рациона шоколада, крепкого чая и кофе, острых блюд, копченостей, мучных изделий, жирных, сортов мяса, сала и т.п.
Прогулки на свежем воздухе.
Полный отказ от алкоголя и курения.
Умеренная физическая активность.
Спокойная и благожелательная обстановка дома и на работе.
Устойчивость к стрессовым ситуациям.
Уверенность в себе, оптимизм и светлое отношение к жизни.
При обострении сердечной недостаточности потребление соли сокращается, пища не подсаливается, а продукты с большим содержанием соли исключаются полностью. При выраженных отеках рекомендуется приготовление пищи вообще без использования соли.
В диету больных с сердечной недостаточностью входит разумное ограничение в употреблении жидкости ( не менее 0,8 литра независимо от стадии заболевания). Обычно количествo жидкости ограничивается 1,2 – 1,5 литрами в сутки, включая все жидкие блюда (супы, чай, соки и т. п.).
Обычно количествo жидкости ограничивается 1,2 – 1,5 литрами в сутки, включая все жидкие блюда (супы, чай, соки и т. п.).
Рекомендуются также калийсодержащие продукты: курага, изюм, печеный картофель, орехи, брюссельская капуста, бананы, персики, гречневая и овсяная крупы, телятина и д.р. Калиевая диета особенно показана при лечении мочегонными средствами и сердечными гликозидами.
Необходима наряду с рациональной регламентацией питания и физической активности непрерывная лекарственная терапия и регулярное (один раз в три месяца). Обследование у кардиолога. Это будет лучшим способом профилактики рецидивов сердечной недостаточности.
И здоровым, и больным людям надо всегда помнить: ранняя диагностика сердечной недостаточности и своевременное начало лечения – залог успеха в ее укрощении.
Автор: Кошель Л.П.
Ошибка
Перейти на. ..
..
Перейти на…Форум дистанционного консультированияТитульный лист ЭУМКСистемные требованияКарта ЭУМКПояснительная записка ЭУМКСписок задолжников 3 к на 10.02.2021 гСписок задолжников 3 курс на 10.02.2021 г.Список задолжников 3 к ФПИГ на 10.02.2021 гСписок задолжников 3 курс ФПИГ на 10.02.2021 г.Типовая программа пропедевтики внутренних болезнейУчебная программа пропедевтики внутренних болезнейПоложение о рейтингеКритерии оценки знанийРасписание практических занятий (весна)График итоговых (весна)Календарно-тематический план лекций (весна)Календарно-тематический план занятий (весна)График отработок (весна)График текущих консультаций (весна)Общий анализ крови (контрольные)Бланки биохимического анализа крови (контрольные)Образцы заключения по биохимическому анализу кровиМетодичка к итоговому по легким и сердцу (весна)Методичка по организации УСРПеречень практических навыковМетодические указания для студентов (весна)Перечень практических навыков (из дневника)Методические указания для студентов (осень)задачи по теме «Синдромы при заболеваниях органов кровообращения»Экзаменационные тестыВопросы для подготовки к итоговому по легким и сердцуСитуационные задачи к итоговому по легким и сердцу Тренировочный тест к итоговому по сердцуКонтрольный тест по сердцуТренировочный тест к итоговому по жктКонтрольный тест к итоговому по жктСитуационные задачи по темам «Диагностика заболеваний легких»Ситуационные задачи по темам «Артериальная гипертензия» и «ИБС»Ситуационные задачи по теме «Ревматическая болезнь. Инфекционный эндокардит. Приобретенные пороки сердца»Задачи по теме: ГЭРБ, язвенная болезнь, СРК (контрольные)Бланк ответа на задачу ГЭРБ, ЯБ, СРКОбразцы решения ситуационных задач по теме ГЭРБ, ЯБ, СРК Анализ мочи общий (контрольные)Экзаменационные задачи к разделу «Болезни крови»Экзаменационные задачи к разделу «Эндокринология»Экзаменационные задачи к разделу «Аллергические заболевания»Бланк для ответов по ЭКГ, СПГ и задачамЭКГ к итоговому по легким и сердцуСПГ к итоговомуЗадачи по теме «Заболевания печени, ЖП и ЖВП»(контрольные)Бланк ответа по теме «Болезни печени и ЖП, ЖВП»анализ мочи «Проба Реберга»анализ мочи по ЗимницкомуЗадачи по теме «Болезни почек»(контрольные)Образец оценки анализа мочиБланк ответа по теме «Болезни почек»Задачи по теме Болезни почек (Образец)Задачи по теме «Болезни крови»(контрольные)Образец решения задачи по теме «Болезни крови» Бланк ответа по теме «Болезни крови»Задачи по теме «Заболевания эндокринной системы»Бланк ответа по теме «Сахарный диабет. Заболевания щитовидной железы»Задачи по теме «Сахарный диабет.
Инфекционный эндокардит. Приобретенные пороки сердца»Задачи по теме: ГЭРБ, язвенная болезнь, СРК (контрольные)Бланк ответа на задачу ГЭРБ, ЯБ, СРКОбразцы решения ситуационных задач по теме ГЭРБ, ЯБ, СРК Анализ мочи общий (контрольные)Экзаменационные задачи к разделу «Болезни крови»Экзаменационные задачи к разделу «Эндокринология»Экзаменационные задачи к разделу «Аллергические заболевания»Бланк для ответов по ЭКГ, СПГ и задачамЭКГ к итоговому по легким и сердцуСПГ к итоговомуЗадачи по теме «Заболевания печени, ЖП и ЖВП»(контрольные)Бланк ответа по теме «Болезни печени и ЖП, ЖВП»анализ мочи «Проба Реберга»анализ мочи по ЗимницкомуЗадачи по теме «Болезни почек»(контрольные)Образец оценки анализа мочиБланк ответа по теме «Болезни почек»Задачи по теме Болезни почек (Образец)Задачи по теме «Болезни крови»(контрольные)Образец решения задачи по теме «Болезни крови» Бланк ответа по теме «Болезни крови»Задачи по теме «Заболевания эндокринной системы»Бланк ответа по теме «Сахарный диабет. Заболевания щитовидной железы»Задачи по теме «Сахарный диабет. Заболевания щитовидной железы» (контрольные)вопросы для самоподготовки к занятиям (весна)Исследование органов кровообращенияПальпация свойств пульсаПальпация свойств верхушечного толчкаПальпация высоты и резистентности верхушечного толчкаПеркуссия сердцаИсследование сердца (для андроид)Исследование органов пищеваренияПеркуссия живота в вертикальном положенииПеркуссия живота в горизонтальном положенииПоверхностная пальпация животаПоверхностная пальпация живота, глубокая пальпация желудка и кишечникаПеркуссия и пальпация печениПеркуссия и пальпация селезенкиИсследование почек и мочевыделительной системыБолезни органов дыханияПриобретенные пороки сердцаБолезни органов пищеваренияЗаболевания почек и мочевыводящих путейБолезни кровиБолезни эндокринной системыТема 18. Сахарный диабетПальпация щитовидной железыТема 27. СПИДПеркуссия сердцаАртериальная гипертензияЦирроз печениЛекция: Дисфункция желчного пузыря и сфинктера ОддиХронический гепатитОсновные клинические синдромы при заболеваниях пищевода, желудка, кишечника и гепатобилиарной системы (Часть 1)Болезни ЖКТТест — болезни ЖКТЛекция: Сахарный диабет.
Заболевания щитовидной железы» (контрольные)вопросы для самоподготовки к занятиям (весна)Исследование органов кровообращенияПальпация свойств пульсаПальпация свойств верхушечного толчкаПальпация высоты и резистентности верхушечного толчкаПеркуссия сердцаИсследование сердца (для андроид)Исследование органов пищеваренияПеркуссия живота в вертикальном положенииПеркуссия живота в горизонтальном положенииПоверхностная пальпация животаПоверхностная пальпация живота, глубокая пальпация желудка и кишечникаПеркуссия и пальпация печениПеркуссия и пальпация селезенкиИсследование почек и мочевыделительной системыБолезни органов дыханияПриобретенные пороки сердцаБолезни органов пищеваренияЗаболевания почек и мочевыводящих путейБолезни кровиБолезни эндокринной системыТема 18. Сахарный диабетПальпация щитовидной железыТема 27. СПИДПеркуссия сердцаАртериальная гипертензияЦирроз печениЛекция: Дисфункция желчного пузыря и сфинктера ОддиХронический гепатитОсновные клинические синдромы при заболеваниях пищевода, желудка, кишечника и гепатобилиарной системы (Часть 1)Болезни ЖКТТест — болезни ЖКТЛекция: Сахарный диабет. Заболевания щитовидной железыЛекция: Субъективные и объективные методы обследования пациентов с болезнями желудка, кишечника, гепатобилиарной системы Лекция «Поверхностная и глубокая пальпация живота»Таблицы для экзаменаЭкз. вопросы (практические навыки)Расписание экзаменационного компьютерного тестированияСписок студентов, не сдавших экзамен по дисциплине Пропедевтика внутренних болезней на 26.06.2020г.Вопросы к устному экзаменуГлоссарий по пропедевтике внутренних болезнейСписок литературыСхема истории болезниПлан работы СНК на 2019-2020гг.Консультация экзамен 8.06.20 13.00 Соболева Л.В ИК 777 7061 8468 Пароль: 9i0Jch39 гр 13.10.20 г 10.00 ЭКГ признаки аритмий и блокад Арбатская И.В. пароль yG1sHeКизименко Т.Г. 27.10.2020, 12:00 Лабораторные и инструм.методы иссл-я при заб-ях крови. Идент. 7064396274_пароль 7XswYuКизименкоТ.Г.20.10.20-12.00_ Основные клинические синдромы при сердечно-сосудистых заболеваниях_Идент. 7064396274_пароль 7XswYuАускультация сердца_Кизименко Т.Г._16.09.2020_14.
Заболевания щитовидной железыЛекция: Субъективные и объективные методы обследования пациентов с болезнями желудка, кишечника, гепатобилиарной системы Лекция «Поверхностная и глубокая пальпация живота»Таблицы для экзаменаЭкз. вопросы (практические навыки)Расписание экзаменационного компьютерного тестированияСписок студентов, не сдавших экзамен по дисциплине Пропедевтика внутренних болезней на 26.06.2020г.Вопросы к устному экзаменуГлоссарий по пропедевтике внутренних болезнейСписок литературыСхема истории болезниПлан работы СНК на 2019-2020гг.Консультация экзамен 8.06.20 13.00 Соболева Л.В ИК 777 7061 8468 Пароль: 9i0Jch39 гр 13.10.20 г 10.00 ЭКГ признаки аритмий и блокад Арбатская И.В. пароль yG1sHeКизименко Т.Г. 27.10.2020, 12:00 Лабораторные и инструм.методы иссл-я при заб-ях крови. Идент. 7064396274_пароль 7XswYuКизименкоТ.Г.20.10.20-12.00_ Основные клинические синдромы при сердечно-сосудистых заболеваниях_Идент. 7064396274_пароль 7XswYuАускультация сердца_Кизименко Т.Г._16.09.2020_14. 00_Идент. 7064396274_пароль 7XswYu05.06.20 15.00 Отработка. Рогозная Е.Я. Идентификатор конференции: 775 9917 5340 Пароль: 6atGRh5/06 15.00 отработка Арбатская И.В. пароль 3BjkxP2.06 15:00 Ольшанникова В.В. отработка03.06.20 15.00 Отработка. Рогозная Е.Я. Идентификатор конференции: 710 9790 3274 Пароль: 0CrhGvКонсультация экз. 5.06 в 12.00 Дроздова МС Ид.: 792-6477-3452; Пароль: 4KtEHN15гр 29.05.20 14.00 Забол-я почек Соболева Л.В. ИК 762 5426 1726 Пароль: 4Sxg3n14 Викулова АВ 29.05 в 14.30 836186, ид. 530 466 605829 мая 14-00 гр. 4 Ефремова Л.А. Сахарный диабет Пароль: 0DL5U3 И-р: 767 3275 27495гр. 29.05.2020 13.00 Сахарный диабет. Рогозная Е.Я. Идентификатор конференции: 747 4072 2288 Пароль: 1peYRF32гр. 29.05-12.00 ДроздоваМС Сахарный диабет Ид.: 729-5634-2089; Пароль: 9WXW9SОтработка 29.05-15.00 ДроздоваМС Ид.: 774-1218-224528.05.20 3 к 33 гр 17.00 Масалова Е В Тема Сахарный диабетИдентификатор конференции: 796 7558 0713 Пароль: 1SGL7y12гр 28.05.20 12.00 Сахарный диабет Соболева Л.
00_Идент. 7064396274_пароль 7XswYu05.06.20 15.00 Отработка. Рогозная Е.Я. Идентификатор конференции: 775 9917 5340 Пароль: 6atGRh5/06 15.00 отработка Арбатская И.В. пароль 3BjkxP2.06 15:00 Ольшанникова В.В. отработка03.06.20 15.00 Отработка. Рогозная Е.Я. Идентификатор конференции: 710 9790 3274 Пароль: 0CrhGvКонсультация экз. 5.06 в 12.00 Дроздова МС Ид.: 792-6477-3452; Пароль: 4KtEHN15гр 29.05.20 14.00 Забол-я почек Соболева Л.В. ИК 762 5426 1726 Пароль: 4Sxg3n14 Викулова АВ 29.05 в 14.30 836186, ид. 530 466 605829 мая 14-00 гр. 4 Ефремова Л.А. Сахарный диабет Пароль: 0DL5U3 И-р: 767 3275 27495гр. 29.05.2020 13.00 Сахарный диабет. Рогозная Е.Я. Идентификатор конференции: 747 4072 2288 Пароль: 1peYRF32гр. 29.05-12.00 ДроздоваМС Сахарный диабет Ид.: 729-5634-2089; Пароль: 9WXW9SОтработка 29.05-15.00 ДроздоваМС Ид.: 774-1218-224528.05.20 3 к 33 гр 17.00 Масалова Е В Тема Сахарный диабетИдентификатор конференции: 796 7558 0713 Пароль: 1SGL7y12гр 28.05.20 12.00 Сахарный диабет Соболева Л. В. ИК 720 0096 0680 Пароль: 5rkTDk27гр. 27.05-12.00 ДроздоваМС Сахарный диабет Ид.: 757-2279-9445; Пароль: 5TN1qe27.05.20 3 к 1 гр 17.00 Масалова Е В Сахарный диабет Идентификатор конференции: 747 3922 8993 Пароль: 7gTPPQ32гр. ДроздоваМС 22.05-12.00 Болезни щитовидной железы.Синдромы Ид-р: 760-8697-4480; Пароль: 7M9M3A24гр. 22.05 в 9.00 Драгун О.В. Заболевания щитов.Идентификатор конференции: 767 9932 4568 Пароль: 3a55qD5гр 22.05.20 13:00 Рогозная Е.Я Болезни щитовидн. железы. Синдромы. Идентификатор конференции: 746 4230 7141 Пароль: 7DLUtS3к_31\40 гр_22.05.2020_11.00_Кизименко Т,Г.\Юпатов Г.И._Заб-ния щит. ж-зы_ Идент. 7064396274_пароль 7XswYu15гр 22.05.20 14.00 Заболев-я щитовид.железы Соболева Л.В. ИК 769 7678 4960 Пароль: 7xc6Vn12гр. 9.10.20г. в 13.30 Дроздова М.С. Тема: Клинич.и ЭКГ-признаки ИБС. Ид.: 724 0165 2476; Код: 58558320.05.20 3к 1 гр 17.00 Масалова Е В Заболевания щитовидной железы Идентификатор конференции: 736 8405 1694 Пароль: 9R85L321.05.20 3 к 33 группа 17.00 Масалова Е В Заболевания щитовидной железы Идентификатор конференции: 753 5602 6660 Пароль: 7zwwkd22.
В. ИК 720 0096 0680 Пароль: 5rkTDk27гр. 27.05-12.00 ДроздоваМС Сахарный диабет Ид.: 757-2279-9445; Пароль: 5TN1qe27.05.20 3 к 1 гр 17.00 Масалова Е В Сахарный диабет Идентификатор конференции: 747 3922 8993 Пароль: 7gTPPQ32гр. ДроздоваМС 22.05-12.00 Болезни щитовидной железы.Синдромы Ид-р: 760-8697-4480; Пароль: 7M9M3A24гр. 22.05 в 9.00 Драгун О.В. Заболевания щитов.Идентификатор конференции: 767 9932 4568 Пароль: 3a55qD5гр 22.05.20 13:00 Рогозная Е.Я Болезни щитовидн. железы. Синдромы. Идентификатор конференции: 746 4230 7141 Пароль: 7DLUtS3к_31\40 гр_22.05.2020_11.00_Кизименко Т,Г.\Юпатов Г.И._Заб-ния щит. ж-зы_ Идент. 7064396274_пароль 7XswYu15гр 22.05.20 14.00 Заболев-я щитовид.железы Соболева Л.В. ИК 769 7678 4960 Пароль: 7xc6Vn12гр. 9.10.20г. в 13.30 Дроздова М.С. Тема: Клинич.и ЭКГ-признаки ИБС. Ид.: 724 0165 2476; Код: 58558320.05.20 3к 1 гр 17.00 Масалова Е В Заболевания щитовидной железы Идентификатор конференции: 736 8405 1694 Пароль: 9R85L321.05.20 3 к 33 группа 17.00 Масалова Е В Заболевания щитовидной железы Идентификатор конференции: 753 5602 6660 Пароль: 7zwwkd22. 05.20. 16.00. Головкин С.П. Заболевания щитовидной железы. Идентификатор 867 8783 9495. Пароль 644936. 4 группа 15,22 мая 14-00 Ефремова Л.А. Пароль: 2T2L6d И-р: 721 1849 228239гр. 18.05 в 13.00 Драгун О.В. Заболевания щитов. Идентификатор конференции: 794 4066 5253 Пароль: 1n7rBt30гр. 20.05 в 17.00 Драгун О.В. Заболев. щитов. Идентификатор конференции: 775 6034 1806 Пароль: 0DeSVC22гр 19.05.20 19:00 Рогозная Е.Я. Болезни щитовидн. железы. Синдромы. Идентификатор конференции: 715 4254 8443 Пароль: 3mKA4U8, 21гр 18.05.20 19:00 Рогозная Е.Я/Юпатов Г.И. Болезни щитовидн. железы. Синдромы. Идентификатор конференции: 734 8386 3023 Пароль: 5BspWA7гр.3кр.18.05.2020 18.00 Кизименко Т.Г. Заболевания щит.железы_ Идент. 7064396274_пароль 7XswYu19.05.2020. 14.00. Головкин С.П. 26гр. 3к. ЛФ. Заболевания щитовидной железы. Идентификатор 893 0455 1379. Пароль 644936.20.0520. 13.00. Головкин С.П. 3гр., 3к. ЛФ. Заболевания щитовидной железы. Идентификатор 820 0401 1715. Пароль 664936.27гр. ДроздоваМС 20.
05.20. 16.00. Головкин С.П. Заболевания щитовидной железы. Идентификатор 867 8783 9495. Пароль 644936. 4 группа 15,22 мая 14-00 Ефремова Л.А. Пароль: 2T2L6d И-р: 721 1849 228239гр. 18.05 в 13.00 Драгун О.В. Заболевания щитов. Идентификатор конференции: 794 4066 5253 Пароль: 1n7rBt30гр. 20.05 в 17.00 Драгун О.В. Заболев. щитов. Идентификатор конференции: 775 6034 1806 Пароль: 0DeSVC22гр 19.05.20 19:00 Рогозная Е.Я. Болезни щитовидн. железы. Синдромы. Идентификатор конференции: 715 4254 8443 Пароль: 3mKA4U8, 21гр 18.05.20 19:00 Рогозная Е.Я/Юпатов Г.И. Болезни щитовидн. железы. Синдромы. Идентификатор конференции: 734 8386 3023 Пароль: 5BspWA7гр.3кр.18.05.2020 18.00 Кизименко Т.Г. Заболевания щит.железы_ Идент. 7064396274_пароль 7XswYu19.05.2020. 14.00. Головкин С.П. 26гр. 3к. ЛФ. Заболевания щитовидной железы. Идентификатор 893 0455 1379. Пароль 644936.20.0520. 13.00. Головкин С.П. 3гр., 3к. ЛФ. Заболевания щитовидной железы. Идентификатор 820 0401 1715. Пароль 664936.27гр. ДроздоваМС 20. 05-12.00 Болезни щитовидной железы.Синдромы Ид-р: 720-3865-1459; Паротль: 5K1Lch29гр 18/05/20 10.00 Забол-я щитовид.ж-зы Соболева Л.В. ИК 721 6925 6465 Пароль: 1TaajR15.05.2020. 16.00. Головкин С.П. 17гр.. 3к.ЛФ. Симптомалогия, диагностика и принципы лечения лейкозов. Идентификатор 897 2988 2239. Пароль 66493624гр. ДрагунО.В. 15.05 в 9.00 Лейкозы Идентификатор конференции: 718 8351 1479 Пароль: 00630115гр 15.05.20 14.00 Гемобластозы. Основные синдромы Соболева Л.В. ИК716 9053 0448 Пароль: 0244925гр. 15.05.20 13.00 Рогозная Е.Я. Гемобластозы.Основн. синдромы. Идентификатор конференции: 759 9616 3265 Пароль: 2vagEr3к_31\40гр_15.05.2020_11.00_Кизименко Т.Г.\Юпатов Г.И._Заб-ния крови: лейкозы_Идент. 7064396274_пароль 7XswYu14 гр 15.05 в 14.30 Викулова АВ пароль 836186, ид. 530 466 605832гр.ДроздоваМС 15.05-12.00 Лейкозы Ид.: 748-3797-5936; Пароль: 2sr1FY6гр. Драгун О.В. 14.05 в 16.00 Лейкозы Идентификатор конференции: 756 4231 9995 Пароль: 02828312гр 14.05.20 12.00 Гемобластозы.Основные синдромы Соболева Л.
05-12.00 Болезни щитовидной железы.Синдромы Ид-р: 720-3865-1459; Паротль: 5K1Lch29гр 18/05/20 10.00 Забол-я щитовид.ж-зы Соболева Л.В. ИК 721 6925 6465 Пароль: 1TaajR15.05.2020. 16.00. Головкин С.П. 17гр.. 3к.ЛФ. Симптомалогия, диагностика и принципы лечения лейкозов. Идентификатор 897 2988 2239. Пароль 66493624гр. ДрагунО.В. 15.05 в 9.00 Лейкозы Идентификатор конференции: 718 8351 1479 Пароль: 00630115гр 15.05.20 14.00 Гемобластозы. Основные синдромы Соболева Л.В. ИК716 9053 0448 Пароль: 0244925гр. 15.05.20 13.00 Рогозная Е.Я. Гемобластозы.Основн. синдромы. Идентификатор конференции: 759 9616 3265 Пароль: 2vagEr3к_31\40гр_15.05.2020_11.00_Кизименко Т.Г.\Юпатов Г.И._Заб-ния крови: лейкозы_Идент. 7064396274_пароль 7XswYu14 гр 15.05 в 14.30 Викулова АВ пароль 836186, ид. 530 466 605832гр.ДроздоваМС 15.05-12.00 Лейкозы Ид.: 748-3797-5936; Пароль: 2sr1FY6гр. Драгун О.В. 14.05 в 16.00 Лейкозы Идентификатор конференции: 756 4231 9995 Пароль: 02828312гр 14.05.20 12.00 Гемобластозы.Основные синдромы Соболева Л. В. ИК726 1146 1766 Пароль: 02994136, 41гр. 14.05.20 15.00 Рогозная Е.Я./Юпатов Г.И. Гемобластозы.Основн. синдромы. Идентификатор конференции: 779 2688 7076 Пароль: 4ZgEwW3к_34гр_14.05.2020_10.00_Кизименко Т.Г._Заб-ния крови: лейкозы_Идент. 7064396274_пароль 7XswYu3к_35гр_14.05.2020_14.00_Кизименко Т.Г._Заб-ния крови: лейкозы_Идент. 7064396274_пароль 7XswYu14.05.20 3 к 33 гр 17.00 Масалова Е В Тема Лейкозы Идентификатор конференции: 725 7719 4123 Пароль: 8x70yY14.05.2020. 9.00. Головкин С.П. 16гр, 3к., ЛФ. Симптомалогия, диагностика и принципы лечения лейкозов. Идентификатор 861 6928 6757. Пароль 664936Отработка 11.05 в 15.00 Драгун О.В. Идентификатор конференции: 780 8396 0692 Пароль: 03167038гр.ДроздоваМС 12.05-10.00 Лейкозы Ид.: 716-3016-1184; Пароль: 0ZCKSw12.05.20 18.00 13 гр 3 к Масалова Е В Тема Лейкозы Идентификатор конференции: 790 7441 0323 Пароль: 01276222гр. 12.05.20 19.00 Рогозная Е.Я. Гемобластозы.Основн. синдромы. Идентификатор конференции: 750 2186 5335 Пароль: 3wcmQx12.
В. ИК726 1146 1766 Пароль: 02994136, 41гр. 14.05.20 15.00 Рогозная Е.Я./Юпатов Г.И. Гемобластозы.Основн. синдромы. Идентификатор конференции: 779 2688 7076 Пароль: 4ZgEwW3к_34гр_14.05.2020_10.00_Кизименко Т.Г._Заб-ния крови: лейкозы_Идент. 7064396274_пароль 7XswYu3к_35гр_14.05.2020_14.00_Кизименко Т.Г._Заб-ния крови: лейкозы_Идент. 7064396274_пароль 7XswYu14.05.20 3 к 33 гр 17.00 Масалова Е В Тема Лейкозы Идентификатор конференции: 725 7719 4123 Пароль: 8x70yY14.05.2020. 9.00. Головкин С.П. 16гр, 3к., ЛФ. Симптомалогия, диагностика и принципы лечения лейкозов. Идентификатор 861 6928 6757. Пароль 664936Отработка 11.05 в 15.00 Драгун О.В. Идентификатор конференции: 780 8396 0692 Пароль: 03167038гр.ДроздоваМС 12.05-10.00 Лейкозы Ид.: 716-3016-1184; Пароль: 0ZCKSw12.05.20 18.00 13 гр 3 к Масалова Е В Тема Лейкозы Идентификатор конференции: 790 7441 0323 Пароль: 01276222гр. 12.05.20 19.00 Рогозная Е.Я. Гемобластозы.Основн. синдромы. Идентификатор конференции: 750 2186 5335 Пароль: 3wcmQx12. 05.20. 37гр.9.00. Валуй В.Т. Гемобластозы. Основные синдромы.Пароль: 017228 Идентификатор конференции: 729 8126 743012.05.2020. 14.00. Головкин С.П. 26 гр. 3к. ЛФ. Симптомалогия, диагностика и принципы лечения лейкозов. Идентификатор 820 3006 9134. Пароль 664936.23 группа 12 мая 11-00 Ефремова Л.А. Лейкозы Пароль 4YJ00t И-р: 755 0755 986120гр.ДроздоваМС 11.05.-9.00 Лейкозы Ид.: 743-4148-9085; Пароль: 2Zr6XM39гр 11.05 13.00 ДрагунО.В. Идентификатор конференции: 740 6291 7974 Пароль: 02066211.05.2020 17.00 11 Группа 3 к Масалова Е В Тема Лейкозы Идентификатор конференции: 724 8067 1596 Пароль: 0281528, 21гр. 11.05.20 19.00 Рогозная Е.Я./Юпатов Г.И. Гемобластозы.Основн. синдромы. Идентификатор конференции: 735 8544 3127 Пароль: 9wDa213к_7гр_11.05.2020_12.00_Кизименко Т.Г._Заб-ния крови: лейкозы_Идент. 7064396274_пароль 7XswYu19гр 11.05.20 10.00 Гемобластозы. Основн.синдромы Соболева Л.В. ИК749 4424 1349 Пароль: 0000965гр 08.05 13.00 Рогозная Е.Я. Анемии Пароль: 7VJ4gf Идентификатор конференции: 761 8266 055808.
05.20. 37гр.9.00. Валуй В.Т. Гемобластозы. Основные синдромы.Пароль: 017228 Идентификатор конференции: 729 8126 743012.05.2020. 14.00. Головкин С.П. 26 гр. 3к. ЛФ. Симптомалогия, диагностика и принципы лечения лейкозов. Идентификатор 820 3006 9134. Пароль 664936.23 группа 12 мая 11-00 Ефремова Л.А. Лейкозы Пароль 4YJ00t И-р: 755 0755 986120гр.ДроздоваМС 11.05.-9.00 Лейкозы Ид.: 743-4148-9085; Пароль: 2Zr6XM39гр 11.05 13.00 ДрагунО.В. Идентификатор конференции: 740 6291 7974 Пароль: 02066211.05.2020 17.00 11 Группа 3 к Масалова Е В Тема Лейкозы Идентификатор конференции: 724 8067 1596 Пароль: 0281528, 21гр. 11.05.20 19.00 Рогозная Е.Я./Юпатов Г.И. Гемобластозы.Основн. синдромы. Идентификатор конференции: 735 8544 3127 Пароль: 9wDa213к_7гр_11.05.2020_12.00_Кизименко Т.Г._Заб-ния крови: лейкозы_Идент. 7064396274_пароль 7XswYu19гр 11.05.20 10.00 Гемобластозы. Основн.синдромы Соболева Л.В. ИК749 4424 1349 Пароль: 0000965гр 08.05 13.00 Рогозная Е.Я. Анемии Пароль: 7VJ4gf Идентификатор конференции: 761 8266 055808. 05.2020. 16.00. Головкин С.П. 17гр.,3к. ЛФ. Симптомалогия и диагностика анемий и геморрагических диатезов. Идентификатор 821-5477-1930. Пароль 6649363кр.31гр.\40гр. _11/00_08.05.2020 Кизименко Т.Г.\Юпатов Г.И._Анемии,гемостазиопатии_Идент. 706-439-6274_пароль 7XswYu14 гр Викулова АВ 08.05 в 14.30 пароль 836186, ид.530-466-6058гр 4 и гр 15 8 мая 14-00 Ефремова Л.А. / Соболева Л.В. Анемии и-р: 725-8609-4076ДроздоваМС 32гр. 8.05-12.00 Анемии Ид.: 753-0723-4358; Пароль: 7dysLx30гр. 17.00 6.05 Драгун Анемии Идентификатор конференции: 712 1375 9900 Пароль: 0048146гр. 16.00 7.05 Драгун Анемии Идентификатор конференции: 753 8448 2658 Пароль: 0097373курс 35гр. Кизименко Т.Г./07.05.2020 14:00/Симптом-гия,д-ка,принципы лечения и проф-ки анемий и гемобластозов.С-мы при заб-ях крови._пароль 9015183курс 34гр. Кизименко Т.Г./07.05.2020 10:00/Симптом-гия,д-ка,принципы лечения и проф-ки анемий и гемобластозов.С-мы при заб-ях крови._пароль 90151836гр 07.05 15.00 Рогозная Е.Я/Юпатов Г.И. Анемии Пароль: 4TaU5s Идентификатор конференции: 768 3025 026106.
05.2020. 16.00. Головкин С.П. 17гр.,3к. ЛФ. Симптомалогия и диагностика анемий и геморрагических диатезов. Идентификатор 821-5477-1930. Пароль 6649363кр.31гр.\40гр. _11/00_08.05.2020 Кизименко Т.Г.\Юпатов Г.И._Анемии,гемостазиопатии_Идент. 706-439-6274_пароль 7XswYu14 гр Викулова АВ 08.05 в 14.30 пароль 836186, ид.530-466-6058гр 4 и гр 15 8 мая 14-00 Ефремова Л.А. / Соболева Л.В. Анемии и-р: 725-8609-4076ДроздоваМС 32гр. 8.05-12.00 Анемии Ид.: 753-0723-4358; Пароль: 7dysLx30гр. 17.00 6.05 Драгун Анемии Идентификатор конференции: 712 1375 9900 Пароль: 0048146гр. 16.00 7.05 Драгун Анемии Идентификатор конференции: 753 8448 2658 Пароль: 0097373курс 35гр. Кизименко Т.Г./07.05.2020 14:00/Симптом-гия,д-ка,принципы лечения и проф-ки анемий и гемобластозов.С-мы при заб-ях крови._пароль 9015183курс 34гр. Кизименко Т.Г./07.05.2020 10:00/Симптом-гия,д-ка,принципы лечения и проф-ки анемий и гемобластозов.С-мы при заб-ях крови._пароль 90151836гр 07.05 15.00 Рогозная Е.Я/Юпатов Г.И. Анемии Пароль: 4TaU5s Идентификатор конференции: 768 3025 026106. 05.2020. 13.00. Головкин С.П. 3гр, 3к. ЛФ. Симптомалогия и диагностика анемий и геморрагических диатезов. Идентификатор 891-1408-5096. Пароль 66493641гр 07.05 16.00 Рогозная Е.Я. Анемии Пароль: 9jmLwN Идентификатор конференции: 719 4885 482012 гр Соболева ЛВ\ Викулова АВ 07.05 в 14.00 пароль 836186, ид.530-466-605807.05.2020. 9.00. Головкин С.П./Масалова Е.В. 16,33 гр 3к, ЛФ. Симптомалогия и диагностика анемий и геморрагических диатезов. Идентификатор 859-5138-4556. Пароль 664936.18 и 25 группы 13.00 5/05, 12/05 Юпатов Г.И./Арбатская И.В. пароль4ZJ7pz3к_34 гр_10.00_7.05.2020_Кизименко ТГ_Клиника,диагностика анемий.Гемостазиопатии. Идент.706-439-6274_пароль 7XswYu3кр.35гр. 06.05.2020 10.00_Кизименко Т.Г. Клиника,диагностика анемий.Гемостазиопатии_Идент. 706-439-6274_пароль 7XswYuДроздоваМС 27гр. 6.05-12.00 Анемии Ид.: 741-8824-4805; Пароль: 3cEJMX05.05.2020. 14.00. Головкин С.П./Масалова Е.В. 3к., 13;26 гр. ЛФ. Симптомалогия и диагностика анемий и геморрагических диатезов. Идентификатор 829-1617-0729.
05.2020. 13.00. Головкин С.П. 3гр, 3к. ЛФ. Симптомалогия и диагностика анемий и геморрагических диатезов. Идентификатор 891-1408-5096. Пароль 66493641гр 07.05 16.00 Рогозная Е.Я. Анемии Пароль: 9jmLwN Идентификатор конференции: 719 4885 482012 гр Соболева ЛВ\ Викулова АВ 07.05 в 14.00 пароль 836186, ид.530-466-605807.05.2020. 9.00. Головкин С.П./Масалова Е.В. 16,33 гр 3к, ЛФ. Симптомалогия и диагностика анемий и геморрагических диатезов. Идентификатор 859-5138-4556. Пароль 664936.18 и 25 группы 13.00 5/05, 12/05 Юпатов Г.И./Арбатская И.В. пароль4ZJ7pz3к_34 гр_10.00_7.05.2020_Кизименко ТГ_Клиника,диагностика анемий.Гемостазиопатии. Идент.706-439-6274_пароль 7XswYu3кр.35гр. 06.05.2020 10.00_Кизименко Т.Г. Клиника,диагностика анемий.Гемостазиопатии_Идент. 706-439-6274_пароль 7XswYuДроздоваМС 27гр. 6.05-12.00 Анемии Ид.: 741-8824-4805; Пароль: 3cEJMX05.05.2020. 14.00. Головкин С.П./Масалова Е.В. 3к., 13;26 гр. ЛФ. Симптомалогия и диагностика анемий и геморрагических диатезов. Идентификатор 829-1617-0729. Пароль 664936.22гр 05.05 19.00 Рогозная Е.Я. Анемии Пароль: 8W0P88 Идентификатор конференции: 773 8026 305705.05.2020 гр.37 3 ЛФ 09.00-10.00 Анемии Валуй В.Т Пароль: 018071 Идентификатор конференции: 773 8865 123421гр 04.05 19.00 Рогозная Е.Я/Юпатов Г.И. Анемии Пароль: 4Srgjp Идентификатор конференции: 796 2912 98248гр 04.05 19.00 Рогозная Е.Я. Анемии Пароль: 4Srgjp Идентификатор конференции: 796 2912 98243курс 7гр. Кизименко Т.Г./04.05.2020 18:00/Симптом-гия,д-ка,принципы лечения и проф-ки анемий и гемобластозов.С-мы при заб-ях крови._пароль 90151823 гр 5 мая 11-00 Ефремова Л.А. Анемии И-р: 756-3492-539019гр. 4.05-10.00 ДроздоваМС Анемии Ид.: 758-9077-9317; Пароль: 0ftTF611 и 39гр. 4.05 13.00 Драгун Анемии Идентификатор конференции: 737 1251 4881 Пароль: 029162ДроздоваМС 38гр. 5.05-10.00 Анемии Ид.: 717-4537-9337; Пароль: 9aqQf7ДроздоваМС 20гр. 4.05-9.00 Анемии Ид.: 771-0851-0422; Пароль: 1iCVDb12гр 12.00 23.04.20 Симптом., д-ка забол. печени, желч.пуз-я,печен-ой нед-ти Л.Соболева ИК784 8017 2077 Пароль: 00357815гр 14.
Пароль 664936.22гр 05.05 19.00 Рогозная Е.Я. Анемии Пароль: 8W0P88 Идентификатор конференции: 773 8026 305705.05.2020 гр.37 3 ЛФ 09.00-10.00 Анемии Валуй В.Т Пароль: 018071 Идентификатор конференции: 773 8865 123421гр 04.05 19.00 Рогозная Е.Я/Юпатов Г.И. Анемии Пароль: 4Srgjp Идентификатор конференции: 796 2912 98248гр 04.05 19.00 Рогозная Е.Я. Анемии Пароль: 4Srgjp Идентификатор конференции: 796 2912 98243курс 7гр. Кизименко Т.Г./04.05.2020 18:00/Симптом-гия,д-ка,принципы лечения и проф-ки анемий и гемобластозов.С-мы при заб-ях крови._пароль 90151823 гр 5 мая 11-00 Ефремова Л.А. Анемии И-р: 756-3492-539019гр. 4.05-10.00 ДроздоваМС Анемии Ид.: 758-9077-9317; Пароль: 0ftTF611 и 39гр. 4.05 13.00 Драгун Анемии Идентификатор конференции: 737 1251 4881 Пароль: 029162ДроздоваМС 38гр. 5.05-10.00 Анемии Ид.: 717-4537-9337; Пароль: 9aqQf7ДроздоваМС 20гр. 4.05-9.00 Анемии Ид.: 771-0851-0422; Пароль: 1iCVDb12гр 12.00 23.04.20 Симптом., д-ка забол. печени, желч.пуз-я,печен-ой нед-ти Л.Соболева ИК784 8017 2077 Пароль: 00357815гр 14. 00 24.04.20 Симптом., диагн-ка забол. печени, желч.пуз-я, печен.нед-ти Л.Соболева ИК 796 4741 2112 Пароль: 00870909.04.2020. Головкин С.П. 17, 26 группы. Пароль 664936Консультация УСР 6.04 с 12.00 для групп 7,8,9,11,19,20,21Арбатская итоговое 6.04 время 12.00 для групп 2,10,25 пароль 174302Арбатская итоговое 6.04 для групп 1, 39 время 13.00 пароль 344713 06.04.2020 Рогозная Е.Я. Группы: 5, 22, 24, 41 Пароль: 5779235гр. 24.04.20 13.00 Рогозная Е.Я. Симптом-я, диагн-ка, забол. печени, ж/пузыря, печен. недостат-ти. Пароль: 0Ms1Hi Идентификатор конференции: 796 9418 96693 к_35 гр_14.00_30.04.2020_Кизименко Т.Г._Симп-гия, диаг-ка, принц-ы лечения и проф-ки о. и хр. гломерулонефритов, пиелонефритов, о. поч. повреждения, хр. болезни почек пароль 901518 Соболева итоговое 3к 6,12,15 Время: 6 апр 2020 12:00Пароль: 017180 Соболева итоговое 3к 6,12,15 6.04 13.00 Пароль: 000020Дроздова М.С. для 38 гр.Дроздова М.С. для 27 гр. и 32 гр. Итоговое ДС+СССВикулова АВ 3к 28,14 гр Итоговое ССС+ДС 09.04.20 в 12.
00 24.04.20 Симптом., диагн-ка забол. печени, желч.пуз-я, печен.нед-ти Л.Соболева ИК 796 4741 2112 Пароль: 00870909.04.2020. Головкин С.П. 17, 26 группы. Пароль 664936Консультация УСР 6.04 с 12.00 для групп 7,8,9,11,19,20,21Арбатская итоговое 6.04 время 12.00 для групп 2,10,25 пароль 174302Арбатская итоговое 6.04 для групп 1, 39 время 13.00 пароль 344713 06.04.2020 Рогозная Е.Я. Группы: 5, 22, 24, 41 Пароль: 5779235гр. 24.04.20 13.00 Рогозная Е.Я. Симптом-я, диагн-ка, забол. печени, ж/пузыря, печен. недостат-ти. Пароль: 0Ms1Hi Идентификатор конференции: 796 9418 96693 к_35 гр_14.00_30.04.2020_Кизименко Т.Г._Симп-гия, диаг-ка, принц-ы лечения и проф-ки о. и хр. гломерулонефритов, пиелонефритов, о. поч. повреждения, хр. болезни почек пароль 901518 Соболева итоговое 3к 6,12,15 Время: 6 апр 2020 12:00Пароль: 017180 Соболева итоговое 3к 6,12,15 6.04 13.00 Пароль: 000020Дроздова М.С. для 38 гр.Дроздова М.С. для 27 гр. и 32 гр. Итоговое ДС+СССВикулова АВ 3к 28,14 гр Итоговое ССС+ДС 09.04.20 в 12. 00 Идентификатор 832-661-937 Пароль 836186ДроздоваМ.С. 32 гр. 10.04. ИтогДС+ССС Ид-р:794-233-382; Пароль:OxCjUUДроздоваМС 20гр. 13.04в9.00 Болезни печени Пароль: 2b9Qxx; Ид.:879-327-863ДроздоваМС 38гр. 14.04-10.00 Болезни ЖКТ Пароль: 3r9Lok; Ид.:408-290-916ДроздоваМС 27гр. 15.04-12.00 Болезни ЖКТ Пароль:5g8wA9; Ид.: 789-940-711Масалова Е В 13.04.20 3 курс 11 группа 13.00 Заболевания ЖКТ Идентификатор конференции: 765 0859 8371 Пароль: 02840619грСоболева ГЭРБ 13.04.20 10:00 ИК474 158 713 Пароль: 02771312гр 16.04.20 12:00Соболева ГЭРБ ИК116 183 203 Пароль: 01397028,29 гр Викулова АВ 15.04 в 15.00 Идентиф.925-9202-7335 ,пароль 8vH6npгруппа 18 14/04 14:00 ГЭРБ, язва, СРК Юпатов Г.И./ Арбатская И.В. пароль 5HGDGSМасалова Е В 3 к 1 гр 15.04.20 09.00 Заболевания ЖКТ Идентификатор конференции: 778 9940 6370 Пароль: 01860021.04.2020. 2.00 PM Головкин С.П./Масалова Е.В. 3к., 26;13 гр. Леч. ф-т. Симптомалогия, диагностика, принципы лечения и профилактики заболеваний желчного пузыря и печени; острой и хронической печеночной недостаточности.
00 Идентификатор 832-661-937 Пароль 836186ДроздоваМ.С. 32 гр. 10.04. ИтогДС+ССС Ид-р:794-233-382; Пароль:OxCjUUДроздоваМС 20гр. 13.04в9.00 Болезни печени Пароль: 2b9Qxx; Ид.:879-327-863ДроздоваМС 38гр. 14.04-10.00 Болезни ЖКТ Пароль: 3r9Lok; Ид.:408-290-916ДроздоваМС 27гр. 15.04-12.00 Болезни ЖКТ Пароль:5g8wA9; Ид.: 789-940-711Масалова Е В 13.04.20 3 курс 11 группа 13.00 Заболевания ЖКТ Идентификатор конференции: 765 0859 8371 Пароль: 02840619грСоболева ГЭРБ 13.04.20 10:00 ИК474 158 713 Пароль: 02771312гр 16.04.20 12:00Соболева ГЭРБ ИК116 183 203 Пароль: 01397028,29 гр Викулова АВ 15.04 в 15.00 Идентиф.925-9202-7335 ,пароль 8vH6npгруппа 18 14/04 14:00 ГЭРБ, язва, СРК Юпатов Г.И./ Арбатская И.В. пароль 5HGDGSМасалова Е В 3 к 1 гр 15.04.20 09.00 Заболевания ЖКТ Идентификатор конференции: 778 9940 6370 Пароль: 01860021.04.2020. 2.00 PM Головкин С.П./Масалова Е.В. 3к., 26;13 гр. Леч. ф-т. Симптомалогия, диагностика, принципы лечения и профилактики заболеваний желчного пузыря и печени; острой и хронической печеночной недостаточности. Идентификатор конф. 93829871022.21гр. Рогозная Е.Я. 13.04.20 13.00 Пароль: 6iRNxs Идентификатор конференции: 768 9768 0356отработка 13/05 15.00 Арбатская И.В. пароль 8uZsby8гр. Рогозная Е.Я. 13.04.20 19.00 Пароль: 4jCTfX Идентификатор конференции: 719 7474 872715.04.2020. Головкин С.П. гр. 3. Инд. 967-1523-8339, пароль 66493614.04.2020. Головкин С.П. 26 гр. инд.923-3607-5998, пароль 664936. Симтомалогия и диагностика заболеваний ЖКТМасалова Е В 14.04.20 3 к 13 группа 14.00 Заболевания ЖКТ Идентификатор конференции: 795 5008 5051 Пароль: 01880237 гр,14.04.2020 Валуй В.Т Диагностика,лечение,профилактика,заболеваний ЖКТ Пароль:025629 Идентификатор конференции: 762 6596 529722гр. Рогозная Е.Я. 14.04.20 19.00 Пароль: 0XpQU9 Идентификатор конференции: 735 1186 7523ДроздоваМС 32гр. 17.04-12.00 Болезни ЖКТ Пароль: 1HmmBK; Ид.: 768-9313-255915гр 17.04.20 14:00 Соболева ГЭРБ ИК 374 348 114 Пароль: 002955 36гр. Рогозная Е.Я. 16.04.20 15.00 Пароль: 6UNJBw Идентификатор конференции: 736 3460 53303 к 7 группа.
Идентификатор конф. 93829871022.21гр. Рогозная Е.Я. 13.04.20 13.00 Пароль: 6iRNxs Идентификатор конференции: 768 9768 0356отработка 13/05 15.00 Арбатская И.В. пароль 8uZsby8гр. Рогозная Е.Я. 13.04.20 19.00 Пароль: 4jCTfX Идентификатор конференции: 719 7474 872715.04.2020. Головкин С.П. гр. 3. Инд. 967-1523-8339, пароль 66493614.04.2020. Головкин С.П. 26 гр. инд.923-3607-5998, пароль 664936. Симтомалогия и диагностика заболеваний ЖКТМасалова Е В 14.04.20 3 к 13 группа 14.00 Заболевания ЖКТ Идентификатор конференции: 795 5008 5051 Пароль: 01880237 гр,14.04.2020 Валуй В.Т Диагностика,лечение,профилактика,заболеваний ЖКТ Пароль:025629 Идентификатор конференции: 762 6596 529722гр. Рогозная Е.Я. 14.04.20 19.00 Пароль: 0XpQU9 Идентификатор конференции: 735 1186 7523ДроздоваМС 32гр. 17.04-12.00 Болезни ЖКТ Пароль: 1HmmBK; Ид.: 768-9313-255915гр 17.04.20 14:00 Соболева ГЭРБ ИК 374 348 114 Пароль: 002955 36гр. Рогозная Е.Я. 16.04.20 15.00 Пароль: 6UNJBw Идентификатор конференции: 736 3460 53303 к 7 группа. 18.00 Кизименко Т.Г. Симптоматология, диагностика, принципы лечения и профилактики заболеваний желчного пузыря и пиечени, остройи хр. печен.недостаточности. Идентификатор конференции 713-986-507641гр. Рогозная Е.Я. 16.04.20 16.00 Пароль: 4VcHvR Идентификатор конференции: 772 9939 21885гр. Рогозная Е.Я. 17.04.20 13.00 Пароль: 3LRPby Идентификатор конференции: 770 0989 113714 г Викулова АВ 17.04. в 12.00 идент. 530-466-6058 пароль 836186группа 9 11:00 13/04 и 20/04 Арбатская И.В. пароль 5egFV619гр10.00 20.04.20 Симптом., диагн-ка забол. печени, желч.пуз-я, печен.недост-ти Л.Соболева ИК 792 1476 7584 Пароль: 01226619гр 14.00 продолжение Болезни печени Л.Соболева ИК 782 6491 0164 Пароль: 00871510 группа 13.00 29/04, 6/05, 13/05 Арбатская И.В. пароль 7qNX5s16.04.2020. Головкин С.П. 16 гр. Инд. 952-8522-7056. Пароль 664936Масалова Е В 16.04.20 3 курс 33 группа 09.00 Заболевания ЖКТ Идентификатор конференции: 725 2993 9258 Пароль: 02507017.04.2020. Головкин С.П. 17 гр. Инд. 98346685682.
18.00 Кизименко Т.Г. Симптоматология, диагностика, принципы лечения и профилактики заболеваний желчного пузыря и пиечени, остройи хр. печен.недостаточности. Идентификатор конференции 713-986-507641гр. Рогозная Е.Я. 16.04.20 16.00 Пароль: 4VcHvR Идентификатор конференции: 772 9939 21885гр. Рогозная Е.Я. 17.04.20 13.00 Пароль: 3LRPby Идентификатор конференции: 770 0989 113714 г Викулова АВ 17.04. в 12.00 идент. 530-466-6058 пароль 836186группа 9 11:00 13/04 и 20/04 Арбатская И.В. пароль 5egFV619гр10.00 20.04.20 Симптом., диагн-ка забол. печени, желч.пуз-я, печен.недост-ти Л.Соболева ИК 792 1476 7584 Пароль: 01226619гр 14.00 продолжение Болезни печени Л.Соболева ИК 782 6491 0164 Пароль: 00871510 группа 13.00 29/04, 6/05, 13/05 Арбатская И.В. пароль 7qNX5s16.04.2020. Головкин С.П. 16 гр. Инд. 952-8522-7056. Пароль 664936Масалова Е В 16.04.20 3 курс 33 группа 09.00 Заболевания ЖКТ Идентификатор конференции: 725 2993 9258 Пароль: 02507017.04.2020. Головкин С.П. 17 гр. Инд. 98346685682. Пароль 664936группа 25 13:00 14/04 и 21/04 Арбатская И.В. пароль 1dVGaF12 гр 30.04 в 12.00 Соболева Л.В.\ Викулова А.В. пароль 3NXQxY, ид.852-8104-2588ДроздоваМС 38гр. 21.04-10.00 Болезни печени Пароль: 0AXsbr; Ид.: 769-4735-9337ДроздоваМС 20гр. 20.04-9.00 Пароль: 4qh6XG; Ид.: 730-4005-31631 и 2 группы 10:00 15/04 и 22/04 Арбатская И.В./Масалова Е.В.пароль 3qAh9u10 группа 19:00 15/04 и 22/04 Арбатская И.В. пароль 1L9fHsДроздоваМС 27гр. 22.04-12.00 Болезни печени Пароль: 8swsc4; Ид.: 785-2447-8243.28, 29 Юпатов ГИ/Викулова АВ 22.04 в 15.00 идент.951-9082-2767, пароль 83618618 группа 21/04 15.00 Юпатов Г.И./Арбатская И.В. Болезни печени пароль 0r4Ags22гр. 21.04.20 19.00 Рогозная Е.Я. Симптом-я, диагн-ка, забол. печени, ж/пузыря, печен. недостат-ти. Пароль: 5iu6xt Идентификатор конференции: 751 2486 803422.04.2020. 13.00. Головкин С.П. 3к.,3гр. Леч. ф-т. Симтомалогия, диагностика заболеваний печени и желчного пузыря. Идентификатор 92634486484.ДроздоваМС 32гр. 24.04-12.00 Болезни печени Пароль: 2Sx7bs; Ид.
Пароль 664936группа 25 13:00 14/04 и 21/04 Арбатская И.В. пароль 1dVGaF12 гр 30.04 в 12.00 Соболева Л.В.\ Викулова А.В. пароль 3NXQxY, ид.852-8104-2588ДроздоваМС 38гр. 21.04-10.00 Болезни печени Пароль: 0AXsbr; Ид.: 769-4735-9337ДроздоваМС 20гр. 20.04-9.00 Пароль: 4qh6XG; Ид.: 730-4005-31631 и 2 группы 10:00 15/04 и 22/04 Арбатская И.В./Масалова Е.В.пароль 3qAh9u10 группа 19:00 15/04 и 22/04 Арбатская И.В. пароль 1L9fHsДроздоваМС 27гр. 22.04-12.00 Болезни печени Пароль: 8swsc4; Ид.: 785-2447-8243.28, 29 Юпатов ГИ/Викулова АВ 22.04 в 15.00 идент.951-9082-2767, пароль 83618618 группа 21/04 15.00 Юпатов Г.И./Арбатская И.В. Болезни печени пароль 0r4Ags22гр. 21.04.20 19.00 Рогозная Е.Я. Симптом-я, диагн-ка, забол. печени, ж/пузыря, печен. недостат-ти. Пароль: 5iu6xt Идентификатор конференции: 751 2486 803422.04.2020. 13.00. Головкин С.П. 3к.,3гр. Леч. ф-т. Симтомалогия, диагностика заболеваний печени и желчного пузыря. Идентификатор 92634486484.ДроздоваМС 32гр. 24.04-12.00 Болезни печени Пароль: 2Sx7bs; Ид. : 770-9941-6152.24.04.2020. 16.00. Головкин С.П. 3к., 17гр. Леч. ф-т. Симптомалогия и диагностика болезней желчного пузыря и печени. Идентификатор 917-7892-0607. Пароль 664936 8гр. 20.04.20 19.00 Рогозная Е.Я. Симптом-я, диагн-ка, забол. печени, ж/пузыря, печен. недостат-ти. Пароль: 8u181U Идентификатор конференции: 789 4582 151221гр. 20.04.20 19.00 Рогозная Е.Я. Симптом-я, диагн-ка, забол. печени, ж/пузыря, печен. недостат-ти. Пароль: 8u181U Идентификатор конференции: 789 4582 151236гр. 23.04.20 15.00 Рогозная Е.Я. Симптом-я, диагн-ка, забол. печени, ж/пузыря, печен. недостат-ти. Пароль: 4UEbpa Идентификатор конференции: 731 8009 442841гр 30.04 19.00 Рогозная Е.Я. Симптоматол., диагн-ка, принципы лечения и проф-ки заболев-ий почек. Пароль: 1PkFFD Идентификатор конференции: 755 0928 788414 гр 24.04 в 12.00 Викулова АВ пароль 836186 ид.530-466-605823.04.2020. 9.00 АМ. Головкин С.П./Масалова Е.В. 16;33 гр. Леч. ф-т. Симптомалогия и диагностика заболеваний печени и желчного пузыря. Инд.
: 770-9941-6152.24.04.2020. 16.00. Головкин С.П. 3к., 17гр. Леч. ф-т. Симптомалогия и диагностика болезней желчного пузыря и печени. Идентификатор 917-7892-0607. Пароль 664936 8гр. 20.04.20 19.00 Рогозная Е.Я. Симптом-я, диагн-ка, забол. печени, ж/пузыря, печен. недостат-ти. Пароль: 8u181U Идентификатор конференции: 789 4582 151221гр. 20.04.20 19.00 Рогозная Е.Я. Симптом-я, диагн-ка, забол. печени, ж/пузыря, печен. недостат-ти. Пароль: 8u181U Идентификатор конференции: 789 4582 151236гр. 23.04.20 15.00 Рогозная Е.Я. Симптом-я, диагн-ка, забол. печени, ж/пузыря, печен. недостат-ти. Пароль: 4UEbpa Идентификатор конференции: 731 8009 442841гр 30.04 19.00 Рогозная Е.Я. Симптоматол., диагн-ка, принципы лечения и проф-ки заболев-ий почек. Пароль: 1PkFFD Идентификатор конференции: 755 0928 788414 гр 24.04 в 12.00 Викулова АВ пароль 836186 ид.530-466-605823.04.2020. 9.00 АМ. Головкин С.П./Масалова Е.В. 16;33 гр. Леч. ф-т. Симптомалогия и диагностика заболеваний печени и желчного пузыря. Инд. 971-8342-1084. Пароль 66493635 гр_3к_14.00_Сим-гия,д-ка,принципы лечения и проф-ки заболеваний ЖП и печени;острой и хр,печеночной нед-ти,/КизименкоТГ_23,04,20_пароль 90151834 гр_3к_ 10.00_Сим-гия,д-ка,принципы лечения и проф-ки заболеваний ЖП и печени;острой и хр,печеночной нед-ти,/КизименкоТГ_23,04,20_пароль 9015183к_31+40 гр_11.00_24.04.2020_Кизименко Т.Г./Юпатотов Г.И._Сим-гия,д-ка,принципы лечения и проф-ки заболеваний ЖП и печени;острой и хр,печеночной нед-ти,_пароль90151830гр. 13.05 17.00 ДрагунО.В. Лейкозы Идентификатор конференции: 780 4373 1395 Пароль: 001633Расписание он-лайн консультаций 13-24.04.2020 г29.04.2020. 13.00. Головкин С.П. 3 к, 3-гр. Леч.ф-т. Симптомалогия и диагностика заболеваний почек. Идентификатор 840-0663-5920. Пароль 66493630.04.2020. 9.00 АМ. Головкин С.П./Масалова Е.В. 16, 33 гр. 3 курса. Леч.ф-т. Симптомалогия и диагностика острых и хронический гломерулонефритов, пиелонефритов.ДроздоваМС 27гр. 29.04-12.00 Болезни почек Пароль: 5zbGuf; Ид.: 769-1471-413028, 29 гр Викулова АВ \ Юпатов ГИ 29.
971-8342-1084. Пароль 66493635 гр_3к_14.00_Сим-гия,д-ка,принципы лечения и проф-ки заболеваний ЖП и печени;острой и хр,печеночной нед-ти,/КизименкоТГ_23,04,20_пароль 90151834 гр_3к_ 10.00_Сим-гия,д-ка,принципы лечения и проф-ки заболеваний ЖП и печени;острой и хр,печеночной нед-ти,/КизименкоТГ_23,04,20_пароль 9015183к_31+40 гр_11.00_24.04.2020_Кизименко Т.Г./Юпатотов Г.И._Сим-гия,д-ка,принципы лечения и проф-ки заболеваний ЖП и печени;острой и хр,печеночной нед-ти,_пароль90151830гр. 13.05 17.00 ДрагунО.В. Лейкозы Идентификатор конференции: 780 4373 1395 Пароль: 001633Расписание он-лайн консультаций 13-24.04.2020 г29.04.2020. 13.00. Головкин С.П. 3 к, 3-гр. Леч.ф-т. Симптомалогия и диагностика заболеваний почек. Идентификатор 840-0663-5920. Пароль 66493630.04.2020. 9.00 АМ. Головкин С.П./Масалова Е.В. 16, 33 гр. 3 курса. Леч.ф-т. Симптомалогия и диагностика острых и хронический гломерулонефритов, пиелонефритов.ДроздоваМС 27гр. 29.04-12.00 Болезни почек Пароль: 5zbGuf; Ид.: 769-1471-413028, 29 гр Викулова АВ \ Юпатов ГИ 29. 04 в 15.00 пароль 8v07rA, идент.856-4195-080436гр 30.04 15.00 Рогозная Е.Я/Юпатов Г.И. Симптоматол., диагн-ка, принципы лечения и проф-ки заболев-ий почек. Пароль: 1PkFFD Идентификатор конференции: 755 0928 78843 к_34 гр_10.00_30.04.2020_Кизименко Т.Г._Симп-гия, диаг-ка, принц-ы лечения и проф-ки о. и хр. гломерулонефритов, пиелонефритов, о. поч. повреждения, хр. болезни почек_пароль 9015182 группа 10.00 29/04, 6/05, 13/05 Арбатская И.В. пароль 8FkQsk27гр.ДроздоваМС 13.05-12.00 Лейкозы Ид.: 736-7516-5240; Пароль: 3LuawP13.05.20 1 группа 3 курс 17.00 Масалова Е В Тема ГемобластозыИдентификатор конференции: 746 4819 4829 Пароль: 03148128, 29 гр Юпатов ГИ/Викулова АВ 13.05 в 15.00 пароль 836186 ид.530 466 605813.05.2020. 13.00. Головкин С.П. 3гр.,3к. ЛФ. Симптомалогия, диагностика и принципы лечения лейкозов. 898 6941 24739 группа 4/05, 11/05 11.00 Арбатская И.В. пароль 5Hm9yNОтработка 14.05; 29.05; 15.06 — 15.00 ДроздоваМС Ид.: 767-6477-3881; Пароль: 3Qrx9tОтработка 15.05.20 15.00 Масалова Е В Идентификатор конференции: 752 6616 8247 Пароль: 3RS38h47гр.
04 в 15.00 пароль 8v07rA, идент.856-4195-080436гр 30.04 15.00 Рогозная Е.Я/Юпатов Г.И. Симптоматол., диагн-ка, принципы лечения и проф-ки заболев-ий почек. Пароль: 1PkFFD Идентификатор конференции: 755 0928 78843 к_34 гр_10.00_30.04.2020_Кизименко Т.Г._Симп-гия, диаг-ка, принц-ы лечения и проф-ки о. и хр. гломерулонефритов, пиелонефритов, о. поч. повреждения, хр. болезни почек_пароль 9015182 группа 10.00 29/04, 6/05, 13/05 Арбатская И.В. пароль 8FkQsk27гр.ДроздоваМС 13.05-12.00 Лейкозы Ид.: 736-7516-5240; Пароль: 3LuawP13.05.20 1 группа 3 курс 17.00 Масалова Е В Тема ГемобластозыИдентификатор конференции: 746 4819 4829 Пароль: 03148128, 29 гр Юпатов ГИ/Викулова АВ 13.05 в 15.00 пароль 836186 ид.530 466 605813.05.2020. 13.00. Головкин С.П. 3гр.,3к. ЛФ. Симптомалогия, диагностика и принципы лечения лейкозов. 898 6941 24739 группа 4/05, 11/05 11.00 Арбатская И.В. пароль 5Hm9yNОтработка 14.05; 29.05; 15.06 — 15.00 ДроздоваМС Ид.: 767-6477-3881; Пароль: 3Qrx9tОтработка 15.05.20 15.00 Масалова Е В Идентификатор конференции: 752 6616 8247 Пароль: 3RS38h47гр. +38гр. ДроздоваМС 19.05-10.00 Болезни щитовидной железы.Синдромы Ид-р: 770-5647-7497; Пароль: 6qHwLu20гр. ДроздоваМС 18.05-9.00 Болезни Щитовидной железы.Синдромы Ид-р: 735-4924-3818; Пароль: 0qGafV18.05.20 11 гр 3 курс 17.00 Масалова Е В Тема Заболевания щитовидной железы Идентификатор конференции: 749 5869 7110 Пароль: 2KEqCC19.05.20 3 к 13 группа 18.00 Масалова Е В Тема Заболевания щитовидной железы Идентификатор конференции: 791 0073 9496 Пароль: 3KaXY123 группа 19.05.20 11-00 Ефремова Л.А. Заболевания щит. жел. Пароль: 3rqnck И-р: 721 6638 312812гр 21.05.20 12.00 Заболев-я щитовид.жел-зы Соболева Л.В. ИК798 7561 9048 Пароль: 8b1EMf21.05.20. 9.00. Головкин С.П. 16 гр., 3к. ЛФ. Заболевания щитовидной железы. Идентификатор 884 4055 0480. Пароль 664936.6 гр. 21.05 в 16.00 Драгун О.В. Заболевания щитов. Идентификатор конференции: 765 7035 9469 Пароль: 6TtZLZ36, 41гр 21.05.20 15:00 Рогозная Е.Я/Юпатов Г.И. Болезни щитовидн. железы. Синдромы. Идентификатор конференции: 737 1247 0542 Пароль: 2tJyqr34гр.
+38гр. ДроздоваМС 19.05-10.00 Болезни щитовидной железы.Синдромы Ид-р: 770-5647-7497; Пароль: 6qHwLu20гр. ДроздоваМС 18.05-9.00 Болезни Щитовидной железы.Синдромы Ид-р: 735-4924-3818; Пароль: 0qGafV18.05.20 11 гр 3 курс 17.00 Масалова Е В Тема Заболевания щитовидной железы Идентификатор конференции: 749 5869 7110 Пароль: 2KEqCC19.05.20 3 к 13 группа 18.00 Масалова Е В Тема Заболевания щитовидной железы Идентификатор конференции: 791 0073 9496 Пароль: 3KaXY123 группа 19.05.20 11-00 Ефремова Л.А. Заболевания щит. жел. Пароль: 3rqnck И-р: 721 6638 312812гр 21.05.20 12.00 Заболев-я щитовид.жел-зы Соболева Л.В. ИК798 7561 9048 Пароль: 8b1EMf21.05.20. 9.00. Головкин С.П. 16 гр., 3к. ЛФ. Заболевания щитовидной железы. Идентификатор 884 4055 0480. Пароль 664936.6 гр. 21.05 в 16.00 Драгун О.В. Заболевания щитов. Идентификатор конференции: 765 7035 9469 Пароль: 6TtZLZ36, 41гр 21.05.20 15:00 Рогозная Е.Я/Юпатов Г.И. Болезни щитовидн. железы. Синдромы. Идентификатор конференции: 737 1247 0542 Пароль: 2tJyqr34гр. 3кр.21.05.2020 10.00 Кизименко Т.Г. Заболевания щит.железы_ Идент. 7064396274_пароль 7XswYu35гр.3кр.21.05.2020 14.00 Кизименко Т.Г. Заболевания щит.железы_ Идент. 7064396274_пароль 7XswYu20.05.2020. 15.00 Головкин С.П. Отработка. Идентификатор 840 3671 6135. Пароль 664936.21.05.2020.15.00_Кизименко Т.Г_ОТРАБОТКА_ Идент. 7064396274_пароль 7XswYuОТРАБОТКА 22.05.20 15:00 Рогозная Е.Я Идентификатор конференции: 742 7494 2238 Пароль: 2hHaKq9 группа 11.00 18/05, 25/05 Арбатская И.В. пароль 2vj8sj20гр. 25.05-9.00 ДроздоваМС Сахарный диабет Ид.: 785-0724-9716; Пароль: 2LjRvv39гр. 25.05 в 13.00 Драгун О.В. Сахарный диабет Ик: 767 6778 3183 Пароль: 1KSVxT25.05.20 3 к 11 группа 17.00 Масалова Е В Тема Сахарный диабет.Идентификатор конференции: 785 9780 9302 Пароль: 8hX7jV8,21гр. 25.05.2020 19.00 Сахарный диабет. Рогозная Е.Я./Юпатов Г.И. Идентификатор конференции: 753 2626 6663 Пароль: 6j6vnfОтработка 26.05 в 15.00 Драгун О.В Ик: 733 5744 9702 Пароль: 2RNpWR18 и 25 гр 13.00 19,26/05 Юпатов Г.И.
3кр.21.05.2020 10.00 Кизименко Т.Г. Заболевания щит.железы_ Идент. 7064396274_пароль 7XswYu35гр.3кр.21.05.2020 14.00 Кизименко Т.Г. Заболевания щит.железы_ Идент. 7064396274_пароль 7XswYu20.05.2020. 15.00 Головкин С.П. Отработка. Идентификатор 840 3671 6135. Пароль 664936.21.05.2020.15.00_Кизименко Т.Г_ОТРАБОТКА_ Идент. 7064396274_пароль 7XswYuОТРАБОТКА 22.05.20 15:00 Рогозная Е.Я Идентификатор конференции: 742 7494 2238 Пароль: 2hHaKq9 группа 11.00 18/05, 25/05 Арбатская И.В. пароль 2vj8sj20гр. 25.05-9.00 ДроздоваМС Сахарный диабет Ид.: 785-0724-9716; Пароль: 2LjRvv39гр. 25.05 в 13.00 Драгун О.В. Сахарный диабет Ик: 767 6778 3183 Пароль: 1KSVxT25.05.20 3 к 11 группа 17.00 Масалова Е В Тема Сахарный диабет.Идентификатор конференции: 785 9780 9302 Пароль: 8hX7jV8,21гр. 25.05.2020 19.00 Сахарный диабет. Рогозная Е.Я./Юпатов Г.И. Идентификатор конференции: 753 2626 6663 Пароль: 6j6vnfОтработка 26.05 в 15.00 Драгун О.В Ик: 733 5744 9702 Пароль: 2RNpWR18 и 25 гр 13.00 19,26/05 Юпатов Г.И. /Арбатская И.В. пароль 4wqTk637+38гр. 26.05-10.00 ДроздоваМС Сахарный диабет Ид.: 725-4100-2268; Пароль: 0iPnA7 22гр. 26.05.2020 19.00 Сахарный диабет. Рогозная Е.Я. Идентификатор конференции: 796 9963 2082 Пароль: 9wJ5xJ2 группа 10.00 20,27/05 Арбатская И.В. пароль 8FkQsk10 группа 13.00 20,27/05 Арбатская И.В. пароль 8L3uwt19гр 25.05.20 Заболев.почек Соболева Л.В. ИК 790 4321 6111 Пароль: 9ZgS5y3к_31\40 гр_22.05.2020_11.00_Кизименко Т,Г.\Юпатов Г.И._Сахарный диабет_ Идент. 7064396274_пароль 7XswYu23 гр 26 мая 11-00 Ефремова Л.А. Сахарный диабет Пароль: 8aDVCD И-р: 774 9862 7977 26.05.20 13 Гр 3 курс 18.00 Масалова Е В Сахарный диабет Идентификатор конференции: 757 2053 3202 Пароль: 9mPd8q26.05.20. 14.00 Головкин С.П. Сахарный диабет. 26 гр. 3к. ЛФ. Идентификатор 860 5589 5248. Пароль 664936.3к_7гр_25.05.2020_18.00_Кизименко Т.Г._Сахарный диабет_Идент. 7064396274_пароль 7XswYuГрафик он-лайн отработок с 11.05.2020 г36,41гр. 28.05.2020 15.00 Сахарный диабет. Рогозная Е.Я./Юпатов Г.И. Идентификатор конференции: 792 4403 1918 Пароль: 2pmCyb3к_34гр_28.
/Арбатская И.В. пароль 4wqTk637+38гр. 26.05-10.00 ДроздоваМС Сахарный диабет Ид.: 725-4100-2268; Пароль: 0iPnA7 22гр. 26.05.2020 19.00 Сахарный диабет. Рогозная Е.Я. Идентификатор конференции: 796 9963 2082 Пароль: 9wJ5xJ2 группа 10.00 20,27/05 Арбатская И.В. пароль 8FkQsk10 группа 13.00 20,27/05 Арбатская И.В. пароль 8L3uwt19гр 25.05.20 Заболев.почек Соболева Л.В. ИК 790 4321 6111 Пароль: 9ZgS5y3к_31\40 гр_22.05.2020_11.00_Кизименко Т,Г.\Юпатов Г.И._Сахарный диабет_ Идент. 7064396274_пароль 7XswYu23 гр 26 мая 11-00 Ефремова Л.А. Сахарный диабет Пароль: 8aDVCD И-р: 774 9862 7977 26.05.20 13 Гр 3 курс 18.00 Масалова Е В Сахарный диабет Идентификатор конференции: 757 2053 3202 Пароль: 9mPd8q26.05.20. 14.00 Головкин С.П. Сахарный диабет. 26 гр. 3к. ЛФ. Идентификатор 860 5589 5248. Пароль 664936.3к_7гр_25.05.2020_18.00_Кизименко Т.Г._Сахарный диабет_Идент. 7064396274_пароль 7XswYuГрафик он-лайн отработок с 11.05.2020 г36,41гр. 28.05.2020 15.00 Сахарный диабет. Рогозная Е.Я./Юпатов Г.И. Идентификатор конференции: 792 4403 1918 Пароль: 2pmCyb3к_34гр_28. 05.2020_10.00_Кизименко Т.Г._Сахарный диабет_Идент. 7064396274_пароль 7XswYu3к_35гр_28.05.2020_14.00_Кизименко Т.Г._Сахарный диабет_Идент. 7064396274_пароль 7XswYu6 гр. 28.05 в 16.00 Драгун О.В. Сахарный диабет Ик: 788 3354 0090 Пароль: 5eQsDJ28.05.2020.15.00_Кизименко Т.Г_ОТРАБОТКА_ Идент. 7064396274_пароль 7XswYu27.05.20. 13.00. Головкин С.П. Сахарый диабет. 3к, 3гр. ЛФ. Идентификатор 889 1642 2784. Пароль 664936.28,29 гр 27/05 в 17.00 Юпатов ГИ/ Викулова АВ пароль 836186 ,ид. 530 466 6058График он-лайн консультация с 29.04.2020 гОтработка 01.06.20 15.00 Масалова Е ВИдентификатор конференции: 741 4152 0704 Пароль: 7UDjfNОтработка 19.05, 09.06, 23.06 15-00 Ефремова Л.А. Пароль: : 6c4mPD И-р: 713 9997 543818.06.2020. 15.00. Головкин С.П. Отработка. Идентификатор 890 4218-6573. Пароль 664936.19.06.2020. 15.00. Головкин С.П. Отработка. Идентификатор 854 9993 9462. Пароль 664936.19.06.2020. 15.00. Головкин С.П. Отработка. Идентификатор 854 9993 9462. Пароль 664936.25.05,8.06,24.06.20 15.
05.2020_10.00_Кизименко Т.Г._Сахарный диабет_Идент. 7064396274_пароль 7XswYu3к_35гр_28.05.2020_14.00_Кизименко Т.Г._Сахарный диабет_Идент. 7064396274_пароль 7XswYu6 гр. 28.05 в 16.00 Драгун О.В. Сахарный диабет Ик: 788 3354 0090 Пароль: 5eQsDJ28.05.2020.15.00_Кизименко Т.Г_ОТРАБОТКА_ Идент. 7064396274_пароль 7XswYu27.05.20. 13.00. Головкин С.П. Сахарый диабет. 3к, 3гр. ЛФ. Идентификатор 889 1642 2784. Пароль 664936.28,29 гр 27/05 в 17.00 Юпатов ГИ/ Викулова АВ пароль 836186 ,ид. 530 466 6058График он-лайн консультация с 29.04.2020 гОтработка 01.06.20 15.00 Масалова Е ВИдентификатор конференции: 741 4152 0704 Пароль: 7UDjfNОтработка 19.05, 09.06, 23.06 15-00 Ефремова Л.А. Пароль: : 6c4mPD И-р: 713 9997 543818.06.2020. 15.00. Головкин С.П. Отработка. Идентификатор 890 4218-6573. Пароль 664936.19.06.2020. 15.00. Головкин С.П. Отработка. Идентификатор 854 9993 9462. Пароль 664936.19.06.2020. 15.00. Головкин С.П. Отработка. Идентификатор 854 9993 9462. Пароль 664936.25.05,8.06,24.06.20 15. 00 ОТРАБОТКА Соболева Л.В ИК 768 9073 6207 Пароль: 5k1CMcОтработка 25.06 в 15.00 Викулова АВ пароль 836186, ид.530 466 6058Отработка 26.06.20 17.00 Масалова Е ВИдентификатор конференции: 762 4647 8855 Пароль: 5DWKrJ29 гр 20.10.20 г 10.00 Синдромы при заболеваниях органов кровообращения Арбатская И.В. пароль M6U8FK29.06 в 15.00 ОТРАБОТКА Драгун О.В. Идентификатор конференции: 715 8276 4931 Пароль: 7gPtTx30.06.2020 15.00 Отработка Масалова Е В Идентификатор конференции: 778 5102 8703 Пароль: 2jvNQwГрафик ежедневных отработок с 11.05.2020 г
00 ОТРАБОТКА Соболева Л.В ИК 768 9073 6207 Пароль: 5k1CMcОтработка 25.06 в 15.00 Викулова АВ пароль 836186, ид.530 466 6058Отработка 26.06.20 17.00 Масалова Е ВИдентификатор конференции: 762 4647 8855 Пароль: 5DWKrJ29 гр 20.10.20 г 10.00 Синдромы при заболеваниях органов кровообращения Арбатская И.В. пароль M6U8FK29.06 в 15.00 ОТРАБОТКА Драгун О.В. Идентификатор конференции: 715 8276 4931 Пароль: 7gPtTx30.06.2020 15.00 Отработка Масалова Е В Идентификатор конференции: 778 5102 8703 Пароль: 2jvNQwГрафик ежедневных отработок с 11.05.2020 г
Профилактика сердечной недостаточности. Как не «перегружать» сердце?
Синдром сердечной недостаточности в большинстве случаев возникает как осложнение того или иного заболевания сердечно-сосудистой системы. Лучшим лекарством от сердечной недостаточности является ее профилактика. Кроме того, и это тоже касается каждого человека, необходимо избегать чрезмерных нагрузок на сердце.
Сердце человека в состоянии покоя в среднем перекачивает около 5 литров крови в минуту, допустимый уровень нагрузки для него — 30 литров! В шесть раз больше! Казалось бы, что «перегрузить» его просто невозможно. Однако мы делаем это постоянно, сами того не замечая. И так, что же мы делаем неправильно?
Однако мы делаем это постоянно, сами того не замечая. И так, что же мы делаем неправильно?
Нагрузки на сердце увеличиваются с увеличением массы тела. Вспоминают об этом в лучшем случае уже при явно выраженной одышке. А ведь поддержание веса в норме дань не столько моде, сколько здоровью. Питание должно быть полноценным и рациональным, содержать как можно больше натуральных продуктов, «живых витаминов» в овощах и фруктах.
Сильно нагружает сердечно-сосудистую систему избыток соли в организме, поэтому стоит привыкнуть слегка недосаливать пищу.
Чемпион по неоправданно высоким нагрузкам на сердце – кофе. Кстати ровно также опасны крепкие чаи и алкоголь.
Естественно, что подстраховать сердечно-сосудистую систему от патологии можно полностью отказавшись от курения. Никотин вызывает спазм сосудов, в то же время ритм работы сердца под влиянием никотина учащается. В совокупности оба фактора затрудняют работу сердечной мышцы.
Бич современного человека — малоподвижный образ жизни. Наша сердечно-сосудистая система запрограммирована природой на работу в условиях высоких физических нагрузок. И, конечно, «холостая» работа сердца тоже ведет к ее сбоям. Так что физическая активность (лучше на свежем воздухе) — не роскошь, а средство укрепления сердечной мышцы, профилактика инфарктов, а вместе с ними и профилактика сердечной недостаточности.
Наша сердечно-сосудистая система запрограммирована природой на работу в условиях высоких физических нагрузок. И, конечно, «холостая» работа сердца тоже ведет к ее сбоям. Так что физическая активность (лучше на свежем воздухе) — не роскошь, а средство укрепления сердечной мышцы, профилактика инфарктов, а вместе с ними и профилактика сердечной недостаточности.
Еще один, разве что не самый губительный для сердца фактор – постоянный стресс. Дело в том, что в условиях напряжения или опасности сердце начинает работать интенсивнее, а когда человек успокаивается, сердцебиение тоже приходит в норму. Постоянный же стресс — это не что иное, как постоянная работа сердца «в пожарном режиме», в прямом смысле слова, на износ. Поэтому такие человеческие качества как жизнерадостность, любовь к жизни, себе и людям, умение увидеть положительные моменты в любой ситуации сейчас становятся не просто признаком счастливого человека, а еще и профилактикой сердечной недостаточности.
Одним словом, сберечь может то, что давно известно всем под названием «здоровый образ жизни». Правильное питание, свежий воздух, отсутствие вредных привычек, физическая активность, устойчивость к стрессам, уверенность в себе и светлое отношение к миру — вот что делает сердце здоровым и сильным. А профилактические осмотры и динамическое наблюдение у кардиолога — самый верный способ «перехватить» возможную проблему с сердцем в самом начале.
Правильное питание, свежий воздух, отсутствие вредных привычек, физическая активность, устойчивость к стрессам, уверенность в себе и светлое отношение к миру — вот что делает сердце здоровым и сильным. А профилактические осмотры и динамическое наблюдение у кардиолога — самый верный способ «перехватить» возможную проблему с сердцем в самом начале.
Источник: Официальный сайт Министерства здравоохранения Краснодарского края
Диагностика и лечение острой сердечной недостаточности
Основными задачами лечения ОСН являются облегчение симптомов и восстановление гемодинамики. Другими начальными целями лечения являются улучшение оксигенации до необходимого уровня (PaO2> 60 мм рт. Ст., SpO2> 90%), ограничение повреждения органов и сокращение продолжительности пребывания в отделении интенсивной терапии. Краткосрочные цели во время пребывания в больнице включают стабилизацию клинического статуса за счет оптимального лечения, начало соответствующего перорального фармакологического лечения, рассмотрение возможности использования устройства в отдельных случаях и сокращение продолжительности пребывания в больнице.
5.1 Подход к лечению в отделении неотложной помощи и отделениях интенсивной терапии
AHF требует от пациентов госпитализации в отделение неотложной помощи / больницы с симптомами и признаками HFF Это стало часто встречающейся клинической проблемой, которая требует неотложного лечения не только кардиологами, но и специалистами по внутренним болезням, неотложной медицине и интенсивной терапии.
В связи с прогностической важностью раннего лечения лечение следует начинать, как только пациенты прибывают в больницу, предпочтительно в машине скорой помощи (44, 45).Первоначальная оценка и ведение пациентов в отделении неотложной помощи в идеале должны выполняться в первые 2 часа после поступления. Направление пациентов с подозрением на ОСН в кардиологическое отделение или в центр с отделениями коронарной терапии (CCU) / интенсивной терапии (ICU) имеет важное значение для улучшения прогноза (46, 47).
Самым важным этапом неотложной помощи при ОСН является определение степени одышки. Пациентов с тахипноэ (частота дыхания> 25 / мин), гипоксией (SpO2 <90% при кислородной терапии) и признаками повышенной респираторной перегрузки (движение дополнительных дыхательных мышц, положение штатива, затрудненная речь) следует доставить в специальное отделение, где может быть предоставлена экстренная искусственная вентиляция легких (см. Раздел 5.3).
Пациентов с тахипноэ (частота дыхания> 25 / мин), гипоксией (SpO2 <90% при кислородной терапии) и признаками повышенной респираторной перегрузки (движение дополнительных дыхательных мышц, положение штатива, затрудненная речь) следует доставить в специальное отделение, где может быть предоставлена экстренная искусственная вентиляция легких (см. Раздел 5.3).
Гемодинамику следует оценивать одновременно с дыханием. Гемодинамический мониторинг особенно важен, если частота сердечных сокращений <60 / мин или> 120 / мин, САД <90 мм рт. Ст. Или> 180 мм рт. Ст., Пропорциональное пульсовое давление <25%, наблюдаются холодные конечности или происходят изменения психического статуса.
ЭКГ, рентген грудной клетки, натрийуретические пептиды, функциональные пробы почек, электролиты, общий анализ крови и тропонины должны быть получены в отделении неотложной помощи (см.2). Обычная эхокардиография не дает значительных преимуществ при неотложной диагностике и лечении. Однако врачи неотложной помощи все чаще используют ультразвуковое исследование грудной клетки и прикроватную эхокардиографию.
В настоящее время всем пациентам проводится кислородная терапия. Однако это не приносит пользы пациентам с неинвазивной сатурацией кислорода> 95%. С другой стороны, неинвазивная вентиляция (НИВ) может улучшить прогноз пациентов с респираторным дистресс-синдромом за счет снижения потребности в механической вентиляции.
Лечение диуретиками можно начинать в отделении неотложной помощи с учетом САД и застойных явлений у пациента при поступлении. Фуросемид 40 мг внутривенно болюсно подходит для большинства пациентов. Диуретический ответ (диурез> 100 мл / ч в первые два часа, уменьшение одышки) следует ждать после введения этой начальной дозы (48). Введение высоких доз диуретика может быть неприемлемым для пациента без застойных явлений, даже если ОСН существует.
Вазоактивное лечение должно быть начато у всех пациентов с ОСН как можно скорее.Время между первым поступлением и началом внутривенного лечения не должно превышать 2 часов, поскольку продолжительность пребывания в больнице и смертность в больнице значительно снижаются, когда лечение начинается в первые 2 часа.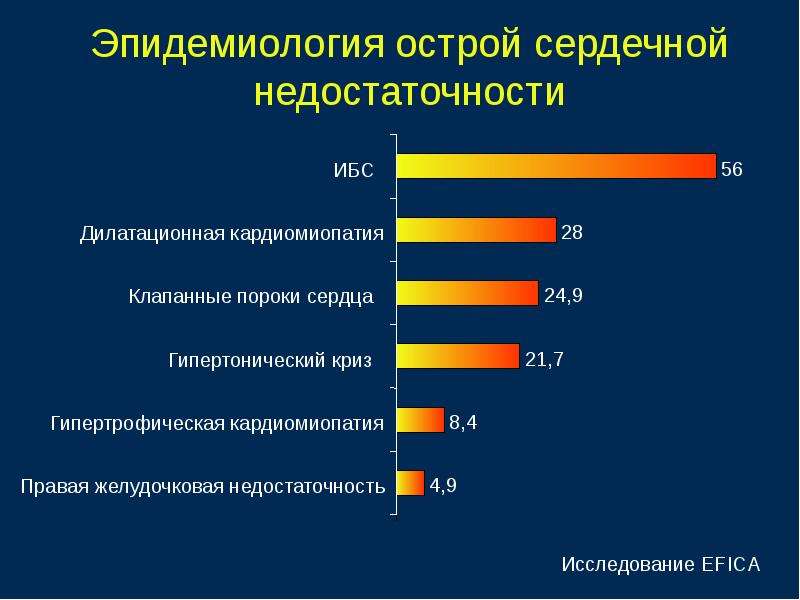 Сублингвальное или пероральное лечение нитратами вместо парентеральных форм вазодилататоров может быть предпочтительным для пациентов с относительно менее серьезными симптомами и обнаружениями в отделении неотложной помощи (49). Парентеральное вазодилататорное лечение может быть начато у более критических пациентов, но направление в отделение интенсивной терапии или кардиологическую клинику следует планировать одновременно.
Сублингвальное или пероральное лечение нитратами вместо парентеральных форм вазодилататоров может быть предпочтительным для пациентов с относительно менее серьезными симптомами и обнаружениями в отделении неотложной помощи (49). Парентеральное вазодилататорное лечение может быть начато у более критических пациентов, но направление в отделение интенсивной терапии или кардиологическую клинику следует планировать одновременно.
Нет убедительных доказательств, подтверждающих преимущества рутинного приема опиоидов в отделениях неотложной помощи (50). Морфин в дозе 4-8 мг может применяться с метоклопропамидом (морфин вызывает тошноту) у пациентов со значительным беспокойством, затем снова следует тщательно контролировать дыхание.
Вазопрессоры бесполезны при отсутствии гипоперфузии, наоборот, они могут быть даже вредными. Несоответствующее использование инотропов в AHF кажется проблемой в нашей стране (51).
Пациенты с частотой дыхания> 25 / мин, SpO2 <90% или нуждающимися в интубации, САД <90 мм рт. при комнатной температуре, сатурация смешанной венозной крови <65%) следует направлять в ОИТ / ОИТ. Пациенты с ОСН, связанной с ОКС, должны находиться под наблюдением в отделении интенсивной терапии и как можно скорее подвергаться реваскуляризации. Пациентов без критических результатов можно наблюдать в палате и лечить, включая парентеральные препараты.
при комнатной температуре, сатурация смешанной венозной крови <65%) следует направлять в ОИТ / ОИТ. Пациенты с ОСН, связанной с ОКС, должны находиться под наблюдением в отделении интенсивной терапии и как можно скорее подвергаться реваскуляризации. Пациентов без критических результатов можно наблюдать в палате и лечить, включая парентеральные препараты.
Примерно половина пациентов с ОСН может быть выписана из отделения неотложной помощи. Пациенты, субъективно упоминающие о своем выздоровлении, имеющие частоту сердечных сокращений <100 / мин, сатурацию воздуха в помещении кислородом> 95%, диурез> 30 куб. См / ч, отсутствие ортостатической гипотензии или дисфункции конечных органов, являются потенциальными кандидатами на раннюю выписку. Эти правила недействительны для пациентов de novo с ОСН, которых всегда следует госпитализировать, поскольку их провоцирующие причины требуют дальнейшего обследования и лечения.
5.2 Мониторинг госпитализированных пациентов
Клинический статус пациента (например, симптомы, признаки, вес, водный баланс, гемодинамика и биохимия, включая рСКФ, электролиты, ферменты печени) следует тщательно контролировать в отделении интенсивной терапии / отделении интенсивной терапии и в палате ежедневно ( особенно во время родительского лечения).
Одышку у пациента должны оценивать как врачи, так и сами пациенты. Две разные шкалы используются для оценки изменения тяжести одышки при самооценке в недавних испытаниях ().По шкале Лайкерта дыхание пациента сравнивается между поступлением и на момент обследования (52). По визуальной аналоговой шкале (ВАШ) пациента просят провести горизонтальную линию на шкале между числом «0» (которое указывает на наихудшее дыхание, которое когда-либо испытывал пациент) и числом «100» (которое указывает на лучшее дыхание). когда-либо дышал), чтобы показать, как он думает о своем дыхании в данный момент (52). Эти шкалы не являются взаимозаменяемыми и должны оцениваться одновременно, поскольку показатели одышки по шкале Лайкерта сначала быстро улучшаются без значительного улучшения после этого, тогда как показатели одышки по ВАШ постоянно улучшаются на протяжении всего пребывания в больнице (52).
Таблица 6
Шкалы для оценки одышки при ОСЧ (52)
| 7-балльная шкала Лайкерта | Визуально-аналоговая шкала (ВАШ) 100 мм |
|---|---|
| +3 Заметно лучше | jpg |
| +2 Умеренно лучше | |
| +1 Слегка лучше | |
| 0 Без изменений | |
| -1 Слегка хуже | |
| -2 Умеренно хуже | |
| -3 Заметно хуже |
Ухудшение СН — важная проблема, требующая более интенсивной терапии, более длительного пребывания в отделении интенсивной терапии или перевода из отделения в отделение интенсивной терапии / отделения интенсивной терапии (). Это происходит примерно у 10–15% пациентов в течение первых 5 дней госпитализации по поводу ОСН и связано с более высоким риском повторной госпитализации и смерти (53).
Это происходит примерно у 10–15% пациентов в течение первых 5 дней госпитализации по поводу ОСН и связано с более высоким риском повторной госпитализации и смерти (53).
Таблица 7
Определения ухудшения сердечной, почечной и печеночной недостаточности при острой сердечной недостаточности (53)
| Ухудшение сердечной недостаточности | Неспособность улучшить или ухудшить признаки и симптомы сердечной недостаточности, несмотря на проводимое лечение • через 1-2 дня (обычно в первые 7 дней) госпитализации и • требуется начало или усиление парентеральной терапии (напр.грамм. инотропы или вазоактивные агенты) или • применение механической поддержки сердца или вентиляции |
| Ухудшение почечной недостаточности | Повышение уровня креатинина в сыворотке> 0,3 мг / дл или снижение расчетной скорости клубочковой фильтрации> 25% после госпитализации |
| Ишемический гепатопатит | Снижение кровоснабжения печени (из-за шока или низкого кровяного давления), приводящее к повреждению печени и заметному повышению показателей функции печени |
| Застойная гепатопатия | Дисфункция печени из-за венозного скопления, обычно правосторонняя сердечная недостаточность |
Нарушение функции почек и печени часто встречается при лечении ОСН (см. раздел 4.3.3). Определения ухудшения функции почек и гепатопатий описаны в. Оба эти состояния обычно лечатся усилением терапии сердечной недостаточностью.
раздел 4.3.3). Определения ухудшения функции почек и гепатопатий описаны в. Оба эти состояния обычно лечатся усилением терапии сердечной недостаточностью.
5.3 Общие меры предосторожности у госпитализированных пациентов
Ограничение жидкости и натрия. Пациентам с ОСН (особенно в случаях гипонатриемии) обычно рекомендуется прием жидкости 1,5–2 л / день для облегчения симптомов и заложенности носа во время начального лечения. Однако эта рекомендация не основана на доказательствах, и потребление жидкости должно быть индивидуальным для каждого пациента.Ограничение натрия (до 2-3 г / день) также может помочь контролировать симптомы и признаки заложенности. Тем не менее, несколько исследований показали, что строгое ограничение натрия не имеет дополнительных преимуществ и даже может быть вредным для некоторых пациентов (54).
Профилактика венозной тромбоэмболии — Госпитализация из-за ОСН сопряжена с высоким риском развития венозной тромбоэмболии. Поэтому профилактическая антикоагуляция (эноксапарин 40 мг подкожно один раз в день или нефракционированный гепарин 5000 единиц 3 раза в день подкожно) обычно рекомендуется пациентам во время пребывания в больнице.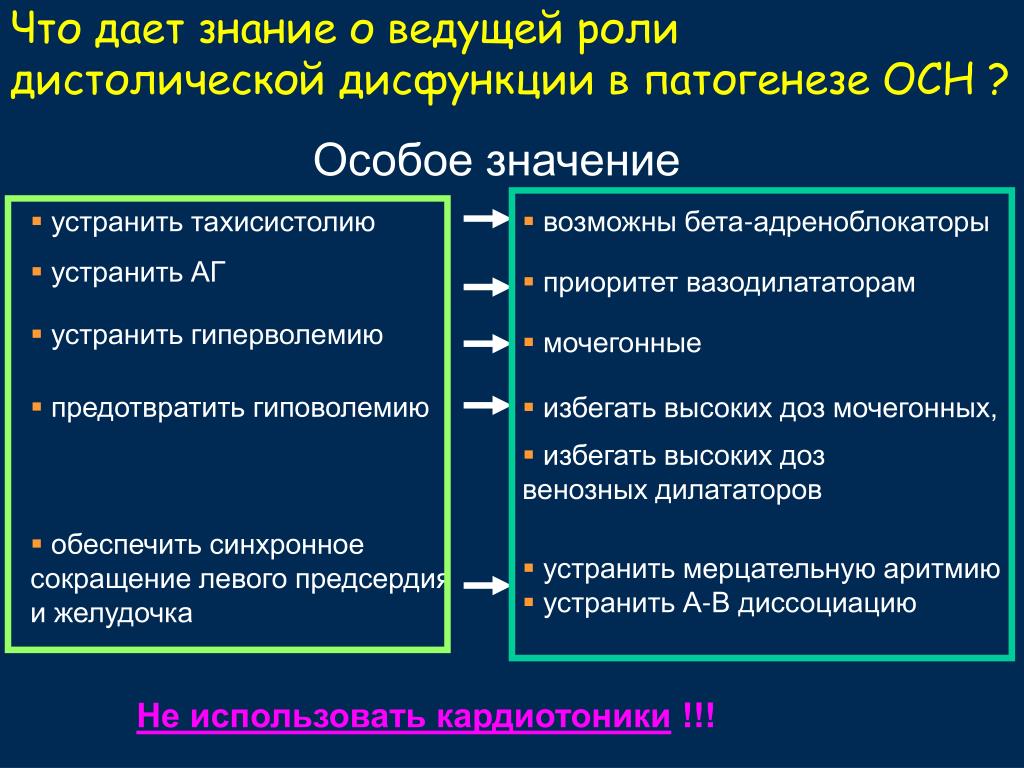 Однако данные рандомизированных клинических испытаний недостаточны для этой рекомендации, и профилактика может не потребоваться пациентам, не прикованным к постели.
Однако данные рандомизированных клинических испытаний недостаточны для этой рекомендации, и профилактика может не потребоваться пациентам, не прикованным к постели.
Кислородная терапия — При левосторонней ОСН отек легких, связанный с гипоксемией, требует дополнительной подачи кислорода. Как и в отделении неотложной помощи, кислородная терапия рекомендуется пациентам с SpO2 <95%. При отсутствии гипоксемии кислородная терапия может быть вредной. Респираторная поддержка пациента с ОСН выполняется для восстановления более тяжелой гипоксемии, которая определяется как SpO2 <90% и парциальное артериальное давление кислорода (PaO2) <60 мм рт.SpO2 <75% и PaO2 <40 мм рт. Ст. Указывают на критическую гипоксемию.
Кислородная терапия должна применяться от простого к сложному и от неинвазивного до инвазивного, начиная с назальной канюли / маски, продолжая неинвазивной вентиляцией (NIV) и, наконец, инвазивной вентиляцией (IV) с эндотрахеальной интубацией. Если гипоксемия у пациента легкая, назначают кислород через нос.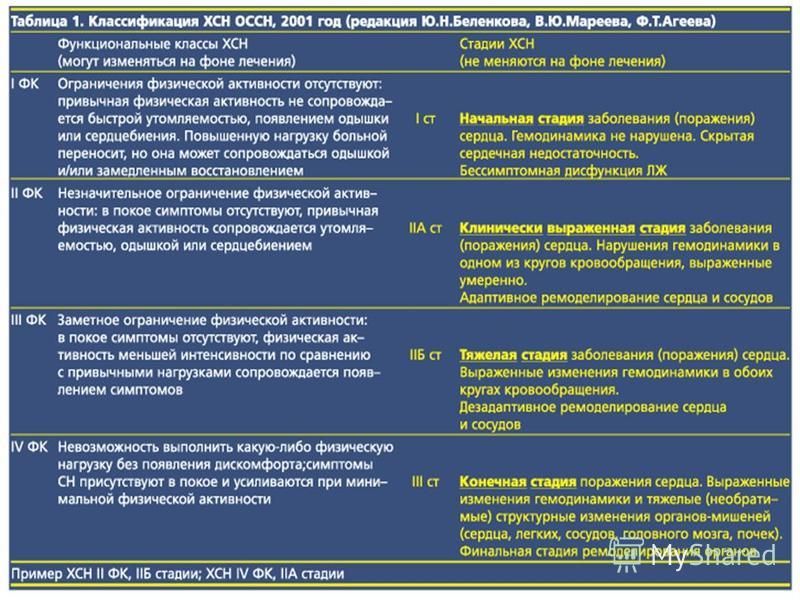 Однако при тяжелой гипоксемии НИВЛ можно начинать напрямую ().
Однако при тяжелой гипоксемии НИВЛ можно начинать напрямую ().
Таблица 8
Показания для неинвазивной вентиляции
| 1.Неадекватный ответ на исходную стандартную кислородную терапию |
| 2. Высокий риск эндотрахеальной интубации |
| 3. Постоянное насыщение O 2 <90% или PaO 2 / FiO 2 <200 мм рт. 4 л / мин кислорода |
| 4. Легкая гиперкапния (PaCO 2 > 45 мм рт. Ст.) Или ацидоз (pH <7,3, но> 7,1) |
| 5. Усталость дыхательных мышц |
| 6. Признаки и симптомы острого респираторного дистресса |
| 7.Частота дыхания> 24 вдохов / мин |
При лечении острого сердечно-легочного отека используются два типа методов НИВ: 1) постоянное положительное давление в дыхательных путях (CPAP), обеспечивающее постоянное положительное давление в дыхательных путях на протяжении всего дыхательного цикла, и 2) Bi -уровень положительного давления в дыхательных путях (BIPAP), обеспечивающий положительное давление только во время периода вдоха и в конце выдоха.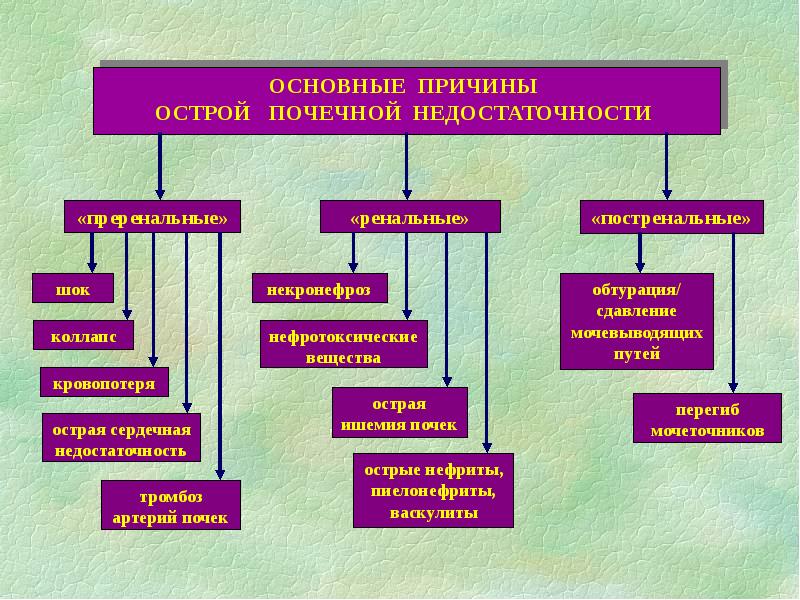 Настройки вентиляции в зависимости от типа НИВ показаны на.
Настройки вентиляции в зависимости от типа НИВ показаны на.
Таблица 9
Настройки неинвазивной вентиляции
| Настройки A-CPAP |
| Начните с 5-7.5 см H 2 O |
| Увеличение с шагом 2 см H 2 O, как допустимо и указано |
| FiO 2 > 40% |
| Настройки B-BIPAP |
| Начальное давление на вдохе 8-10 см H 2 O |
| Увеличение с шагом 2-4 см H 2 O (макс. ~ 20 см H 2 O) с целью достижения дыхательного объема> 7 мл / кг |
| Начальное давление на выдохе ~ 4-5 см H 2 O |
| Максимальное давление на вдохе составляет 24 см H 2 O и давление на выдохе 20 см H 2 O |
| FiO 2 > 40% |
Цели НИВЛ при остром сердечно-легочном отеке — улучшить оксигенацию, снизить дыхательное усилие и увеличить сердечный выброс.2007/76/3_15.png) Положительное давление на выдохе обеспечивает оксигенацию, а положительное давление на вдохе помогает дыхательным мышцам. Кроме того, НИВ снижает внутригрудной объем крови за счет уменьшения преднагрузки правого желудочка и постнагрузки левого желудочка, тем самым улучшая сердечную функцию. Согласно метаанализу, NIV добавляла к стандартному лечению снижение смертности (значение NNT 14), необходимость инвазивной интубации (значение NNT 8) и продолжительность пребывания в отделении интенсивной терапии (приблизительно 1 день) (55). Лечение CPAP также снижает смертность (значение NNT 9) и потребность в интубации (значение NNT 7).Однако лечение BIPAP не снижает смертность по сравнению со стандартным лечением или лечением CPAP. Таким образом, лечение CPAP выполняется в качестве первого выбора из-за его эффективности и безопасности, а также экономической эффективности и простоты использования по сравнению с BIPAP. BIPAP следует использовать у пациентов, которые не реагируют (требуемое давление более 12 см H 2 O) или не может переносить лечение CPAP у пациентов с гиперкапнией и у пациентов, у которых наблюдается утомление дыхательных мышц и гиповентиляция.
Положительное давление на выдохе обеспечивает оксигенацию, а положительное давление на вдохе помогает дыхательным мышцам. Кроме того, НИВ снижает внутригрудной объем крови за счет уменьшения преднагрузки правого желудочка и постнагрузки левого желудочка, тем самым улучшая сердечную функцию. Согласно метаанализу, NIV добавляла к стандартному лечению снижение смертности (значение NNT 14), необходимость инвазивной интубации (значение NNT 8) и продолжительность пребывания в отделении интенсивной терапии (приблизительно 1 день) (55). Лечение CPAP также снижает смертность (значение NNT 9) и потребность в интубации (значение NNT 7).Однако лечение BIPAP не снижает смертность по сравнению со стандартным лечением или лечением CPAP. Таким образом, лечение CPAP выполняется в качестве первого выбора из-за его эффективности и безопасности, а также экономической эффективности и простоты использования по сравнению с BIPAP. BIPAP следует использовать у пациентов, которые не реагируют (требуемое давление более 12 см H 2 O) или не может переносить лечение CPAP у пациентов с гиперкапнией и у пациентов, у которых наблюдается утомление дыхательных мышц и гиповентиляция.
Инвазивная эндотрахеальная интубация выполняется, когда лечение НИВЛ противопоказано () или недостаточно.Критерии эндотрахеальной интубации перечислены в. Эндотрахеальную интубацию следует проводить как можно короче из-за возможных рисков (травма ротоглотки и дыхательных путей, чрезмерная гипотензия, аритмия, скопление респираторного мусора из-за невозможности кашля, особенно нозокомиальная пневмония, дисфония, образование гранулем, увеличенное время пребывания в стационаре). пребывание и расходы и повышенная смертность).
Таблица 10
Противопоказания для неинвазивной вентиляции
| A — Абсолютные противопоказания |
| 1.Кома |
| 2. Остановка сердца |
| 3. Остановка дыхания |
4. Любое состояние, требующее немедленной интубации Любое состояние, требующее немедленной интубации |
| B — Другие противопоказания |
| 1. Гемодинамическая или сердечная нестабильность |
| 2. Изменение психического статуса (за исключением случаев, вызванных гиперкапнией) |
| 3. Неспособность защитить дыхательные пути или риск аспирации |
| 4.Желудочно-кишечное кровотечение — непреодолимая рвота и / или неконтролируемое кровотечение |
| 5. Лицевая хирургия, травма, деформация или жжение |
| 6. Недавняя операция на желудочно-кишечном тракте или верхних дыхательных путях (<7 дней) |
7. Возможна для верхних дыхательных путей. Обструкция дыхательных путей Обструкция дыхательных путей |
| 8. Отсутствие сотрудничества и непереносимость маски |
| 9. Отсутствие обучения |
Таблица 11
Критерии для эндотрахеальной интубации (55)
| A-Any один из следующих |
| 1.pH менее 7,20 |
| 2. pH 7,20-7,25 в двух случаях с интервалом в 1 час |
| 3. Гиперкапническая кома (оценка по шкале комы Глазго <8 и PaCO 2 > 60 мм рт. ст.) |
| 4 . PaO 2 менее 45 мм рт. Ст. |
| 5. Сердечно-легочная остановка |
| B-Два или более из следующих случаев в контексте респираторной недостаточности |
1. Частота дыхания более 35 вдохов. в минуту или менее 6 вдохов в минуту Частота дыхания более 35 вдохов. в минуту или менее 6 вдохов в минуту |
| 2.Дыхательный объем менее 5 мл / кг |
| 3. Изменения артериального давления при САД <90 мм рт. Ст. |
| 4. Десатурация кислорода до <90%, несмотря на адекватный дополнительный кислород |
| 5. Гиперкапния (PaCO 2 > 10 мм увеличения) или ацидоз (снижение pH> 0,08) от исходного уровня |
| 6. Обтундация |
| 7. Диафорез |
| 8. Парадокс живота |
5.4 Фармакологическое лечение
5.4.1. Подход к лечению в соответствии с систолическим артериальным давлением
Клинический сценарий должен быть четко определен в каждом случае для определения соответствующего подхода к лечению (см. Также разделы 2 и 6.1). САД является ведущим фактором, определяющим клинический сценарий, и подход к лечению в соответствии с каждым клиническим сценарием при поступлении оценивается специально в следующих разделах () (56).
Также разделы 2 и 6.1). САД является ведущим фактором, определяющим клинический сценарий, и подход к лечению в соответствии с каждым клиническим сценарием при поступлении оценивается специально в следующих разделах () (56).
Таблица 12
Клиническая картина острой сердечной недостаточности в соответствии с САД при поступлении (56)
| Высокое САД «Сосудистая недостаточность» | Нормальное или низкое САД «Сердечная недостаточность» |
|---|---|
| Быстрое ухудшение (минуты, часы) | Постепенное ухудшение (дни) |
| Застой в легких | Системный застой |
| Перераспределение жидкости | Накопление жидкости |
| Острое увеличение PCWP | Хронически высокое PCWP |
| Радиографический Застой +++ | Застой на рентгенограмме + |
| Увеличение веса / отек + | Увеличение веса / отек +++ |
| Сохранение ФВ ЛЖ | Низкое ФВ ЛЖ |
| Быстрый ответ на лечение | Относительно медленный ответ до лечения |
У пациентов пре В связи с высоким САД (> 140 мм рт. ст.) внезапное и резкое повышение АД связано с гиперактивностью симпатической нервной системы.Быстрое повышение давления наполнения ЛЖ и перераспределение жидкости приводит к застою в легких и одышке. Легочная застойность более выражена, чем системная. Такое проявление ОСН также можно определить как «сосудистую недостаточность».
ст.) внезапное и резкое повышение АД связано с гиперактивностью симпатической нервной системы.Быстрое повышение давления наполнения ЛЖ и перераспределение жидкости приводит к застою в легких и одышке. Легочная застойность более выражена, чем системная. Такое проявление ОСН также можно определить как «сосудистую недостаточность».
САД при поступлении находится в пределах нормы (100–140 мм рт. Ст.) Почти в половине случаев. У этих пациентов обычно ранее была известная сердечная недостаточность со сниженной ФВ. Симптомы ухудшаются медленно, но постепенно в течение нескольких дней. Они проявляются системным застоем. Признаков легочной недостаточности не наблюдается, несмотря на высокое давление наполнения ЛЖ.Этот тип ОСН определяется как «сердечная недостаточность».
Низкое САД (<90 мм рт. Ст.) Наблюдается в 2–8% случаев и связано с низким сердечным выбросом и гипоперфузией органа. Кардиогенный шок присутствует в 1-2% случаев ОСН.
Оценка клинической гиперемии важна для определения тактики лечения ОСН. Застой в легких, которая развивается из-за внезапного повышения давления наполнения желудочков без увеличения перегрузки системным объемом, называется «гемодинамическим застоем».Пациенты с этой клинической картиной обычно эуволемичны и не имеют признаков, связанных с системным накоплением жидкости. Примеры включают гипертоническую ОСН, тяжелую дисфункцию ЛЖ из-за ОКС или ОСН из-за острой митральной недостаточности. Для этих случаев характерно перераспределение жидкости, а не системная перегрузка жидкостью.
Застой в легких, которая развивается из-за внезапного повышения давления наполнения желудочков без увеличения перегрузки системным объемом, называется «гемодинамическим застоем».Пациенты с этой клинической картиной обычно эуволемичны и не имеют признаков, связанных с системным накоплением жидкости. Примеры включают гипертоническую ОСН, тяжелую дисфункцию ЛЖ из-за ОКС или ОСН из-за острой митральной недостаточности. Для этих случаев характерно перераспределение жидкости, а не системная перегрузка жидкостью.
Острая декомпенсированная сердечная недостаточность — как обострение хронической сердечной недостаточности — является типичным примером системной гиперемии, связанной с периферическими отеками и увеличением веса, отражающими увеличение общей перегрузки жидкостью.
В большинстве случаев, госпитализированных из-за ОСН, клинические проявления связаны с системным и / или легочным застоем, а не с низким сердечным выбросом. Основной подход к лечению — введение вазодилататоров с диуретиками. Сосудорасширяющие средства являются неотъемлемой частью лечения застойной гемодинамики, и диуретики используются в более низких дозах в этом состоянии. В то время как при системном застое, связанном с перегрузкой объемом, диуретики являются краеугольным камнем лечения, а лечение сосудорасширяющими средствами проводится для уменьшения застойной гемодинамики.Инотропное лечение требуется в случаях, не поддающихся лечению диуретиками и / или вазодилататорами, при обнаружении гипотензии и перфузии органов.
Сосудорасширяющие средства являются неотъемлемой частью лечения застойной гемодинамики, и диуретики используются в более низких дозах в этом состоянии. В то время как при системном застое, связанном с перегрузкой объемом, диуретики являются краеугольным камнем лечения, а лечение сосудорасширяющими средствами проводится для уменьшения застойной гемодинамики.Инотропное лечение требуется в случаях, не поддающихся лечению диуретиками и / или вазодилататорами, при обнаружении гипотензии и перфузии органов.
При гипертонической ОСН лечение сосудорасширяющими средствами имеет решающее значение, поскольку высокое АД и застой в легких связаны с перераспределением объема, а не с гиперволемией. К лечению сосудорасширяющими средствами можно добавлять диуретики в низких дозах, однако следует избегать лечения диуретиками в высоких дозах.
Первоначальное лечение влажной и горячей СН, сопровождающейся застоем тканей из-за гиперволемии, включает диуретики и вазодилататоры.При исходном лечении сухой и холодной СН, сопровождающейся гипотонией и периферической гипоперфузией из-за низкой выработки, в качестве лечения первой линии используются инотропные и сосудорасширяющие средства (см. ). Сбалансированное применение диуретиков, вазодилататоров и инотропов следует рассматривать при клинических проявлениях комбинированного нарушения кровообращения и перфузии.
). Сбалансированное применение диуретиков, вазодилататоров и инотропов следует рассматривать при клинических проявлениях комбинированного нарушения кровообращения и перфузии.
Допамин следует начинать в случаях кардиогенного шока и при неадекватной реакции на дофамин; Следует начать прием норэпинефрина.При необходимости следует рассмотреть возможность инвазивной вентиляции, внутриаортального баллонного насоса и вспомогательных устройств ЛЖ.
5.4.2 Диуретические стратегии
Одной из основных целей лечения ОСН является устранение застойных явлений у пациента. Цель диуретической терапии, назначаемой с этой целью, — обеспечить эуволемию (сухой вес) с минимально возможной дозой и не нанести вред гемодинамике пациента при достижении диуреза. Для устранения заложенности и облегчения симптомов диурез следует увеличить до> 40 мл / ч, а потерю веса — 1-1.Должно быть достигнуто 5 кг / день. Жидкий баланс АД пациента, вес в одно и то же время каждого дня (предпочтительно утром), ежедневные функции почек и электролиты должны контролироваться, пока продолжается парентеральное лечение.
Для устранения перегрузки объемом при ОСН петлевые диуретики вводятся парентерально. Основные петлевые диуретики — фуросемид, буметанид и торасемид; однако фуросемид является наиболее широко используемым как в нашей стране, так и во всем мире. Начальная доза фуросемида для внутривенного введения составляет 20-40 мг.Общая суточная доза фуросемида должна быть, по крайней мере, равна общей суточной дозе, которую пациент принимал до госпитализации, и, как правило, может быть безопасно увеличена до 2,5 раз по сравнению с дозами до госпитализации.
Поскольку период полувыведения диуретиков относительно короткий, дозы следует периодически повторять или применять инфузионное лечение. Если предпочтительнее болюсное лечение, дозу можно повторить через 4-6 часов в зависимости от перегрузки пациента объемом. При непрерывном инфузионном лечении фуросемид начинают с дозы 10 мг / час и продолжают с 5-20 мг / час в зависимости от реакции пациента.Наиболее подходящая доза лечения и способ введения (болюс или непрерывная инфузия) не ясны. В исследовании DOSE (исследование по оценке стратегий оптимизации диуретиков) (57), целью которого было ответить на этот вопрос, непрерывная инфузия сравнивалась с болюсной инфузией каждые 12 часов, а низкая доза (равная ранее принятой пероральной дозе) сравнивалась с высокой дозой (2,5 раза). предыдущей пероральной дозы) по факторному плану 2×2. Между двумя приложениями не наблюдалось значительной разницы; однако такие симптомы, как одышка, улучшались более эффективно в группе, принимавшей высокие дозы (хотя в этой группе чаще наблюдалась временная почечная дисфункция).Как правило, ограниченное количество пациентов было рандомизировано в исследованиях, сравнивающих инфузионное лечение и болюсное лечение. Мета-анализ этих исследований показывает, что нет значительной разницы между непрерывной и болюсной инфузией; однако более эффективный диурез обеспечивается при продолжительной инфузии (58, 59).
В исследовании DOSE (исследование по оценке стратегий оптимизации диуретиков) (57), целью которого было ответить на этот вопрос, непрерывная инфузия сравнивалась с болюсной инфузией каждые 12 часов, а низкая доза (равная ранее принятой пероральной дозе) сравнивалась с высокой дозой (2,5 раза). предыдущей пероральной дозы) по факторному плану 2×2. Между двумя приложениями не наблюдалось значительной разницы; однако такие симптомы, как одышка, улучшались более эффективно в группе, принимавшей высокие дозы (хотя в этой группе чаще наблюдалась временная почечная дисфункция).Как правило, ограниченное количество пациентов было рандомизировано в исследованиях, сравнивающих инфузионное лечение и болюсное лечение. Мета-анализ этих исследований показывает, что нет значительной разницы между непрерывной и болюсной инфузией; однако более эффективный диурез обеспечивается при продолжительной инфузии (58, 59).
Если петлевые диуретики не могут обеспечить адекватный диурез, доза диуретика увеличивается или добавляется второй диуретик (например, тиазиды или спиронолактон). Обычно тиазиды добавляют в повседневную практику; однако данные о пользе высоких доз спиронолактона (50–100 мг) также растут (60).
Обычно тиазиды добавляют в повседневную практику; однако данные о пользе высоких доз спиронолактона (50–100 мг) также растут (60).
Гипертонический солевой раствор может усилить эффект от лечения мочегонными средствами за счет втягивания жидкости из интерстициальной области во внутрисосудистую область. Метаанализ (61) 5 рандомизированных контролируемых исследований, сравнивающих клинические исходы пациентов, получавших только фуросемид внутривенно, и гипертонический раствор, добавленный к фуросемиду внутривенно, показал, что введение гипертонического раствора привело к лучшей потере веса, сохранению функции почек, сокращению продолжительности пребывания в больнице и снижение повторной госпитализации после выписки и общей смертности.Гипертонический раствор вводят в виде 100–150 мл NaCl с различными концентрациями (2,4–7,5%) 1-2 раза в день в зависимости от уровня натрия у пациента. Пока не будет получено больше данных, рекомендуется назначать гипертонический раствор пациентам с уровнем креатинина <3 мг / дл, у которых наблюдается накопление жидкости в интерстициальной области, истощенный внутрисосудистый объем и отсутствие реакции на стандартное лечение.
Другим вариантом для пациентов с недостаточным диурезом, получающих стандартное лечение, являются низкие дозы дофамина (1-5 пг / кг / мин).Однако два рандомизированных клинических испытания, сравнивающих низкие дозы допамина со стандартным лечением у пациентов с ОСН [DAD-HF II (62) и ROSE (63)], не смогли показать каких-либо дополнительных преимуществ дофамина для увеличения диуреза и защиты почечной функции. Таким образом, введение низких доз дофамина следует применять только пациентам, которые не отвечают на стандартное лечение и имеют относительно более низкое кровяное давление.
Одним из современных диуретиков у пациентов с ОСН с гипонатриемией и риском когнитивной дисфункции является толваптан, который является селективным антагонистом рецепторов вазопрессина 2.Толваптан вызывает водный диурез (акварез) вместо солевого диуреза при использовании обычных диуретиков. В исследовании EVEREST (Эффективность антагонизма вазопрессина в исследовании исходов сердечной недостаточности с толваптаном) (64) толваптан не влиял на смертность и госпитализацию пациентов с ОСН, но увеличивал количество мочи и уровень натрия в сыворотке крови и улучшал застойные явления, такие как одышка и отек. Было статистически, но не клинически значимым, большее увеличение креатинина сыворотки при приеме толваптана (0,08 мг / дл по сравнению с 0.03 мг / дл) по сравнению с плацебо.
Было статистически, но не клинически значимым, большее увеличение креатинина сыворотки при приеме толваптана (0,08 мг / дл по сравнению с 0.03 мг / дл) по сравнению с плацебо.
Парентеральное лечение диуретиками следует продолжать до тех пор, пока не исчезнут или не уменьшатся в разумной степени застойные явления (хрипы, вздутие яремных вен, периферический отек, асцит). После этого следует продолжить лечение самой низкой дозой перорального диуретика, достаточной для поддержания веса пациента в сухом состоянии.
5.4.3 Ультрафильтрация
Ультрафильтрация (УФ) — это метод, альтернативный лечению мочегонными средствами, для устранения застойных явлений у пациентов с гиперволемией.Он основан на удалении жидкости и молекул с низким молекулярным весом (<20 кДа) из циркуляции через полупроницаемую мембрану. В отличие от лечения диуретиками, жидкость, удаляемая УФ, является изоосмотической или изонатремической. Скорость ультрафильтрации 200-300 мл / ч обычно является достаточной, но может достигать скорости до 500 мл / ч.
Преимущества УФ по сравнению с лечением диуретиками заключаются в том, что он удаляет больше натрия (и меньше калия), контролирует количество и скорость удаления жидкости и вызывает меньшие нейрогормональные и электролитные изменения (65).Помимо этих преимуществ, наличие резистентности к диуретикам у четверти пациентов с сердечной недостаточностью делает венозный УФ важным вариантом лечения изолированной гиперволемической СН (66).
Эффективность УФ изучали в исследовании «Помощь для пациентов с острой перегрузкой жидкостью и декомпенсированной ХСН» (RAPID-CHF) (67). Пациенты были рандомизированы на один 8-часовой сеанс ультрафильтрации в дополнение к обычному уходу или только к обычному уходу. В конце исследования не было обнаружено существенной разницы как в эффективности, так и в безопасности.В исследовании «Ультрафильтрация по сравнению с внутривенными диуретиками для пациентов, госпитализированных по поводу острой декомпенсированной сердечной недостаточности» (UNLOAD) (68), которое было первым крупным исследованием эффективности УФ, потеря веса через 48 ч (5,0 ± 3,1 кг против 3,1 ± 3,5; p = 0,001) и чистая потеря жидкости (4,6 л против 3,3 л; p = 0,001) были выше в группе УФ. Через 90 дней в группе UF была более низкая частота госпитализаций по сравнению с группой обычного ухода (18% против 32%; p = 0,037). Хотя эти положительные результаты в пользу УФ, были подвергнуты критике методологические ограничения, такие как неслепой дизайн исследования, субоптимальные дозы диуретиков, ограничение удаления жидкости только 2 л, исключение пациентов с почечной дисфункцией и оставление продолжительности и скорости УФ на усмотрение врачей.
Через 90 дней в группе UF была более низкая частота госпитализаций по сравнению с группой обычного ухода (18% против 32%; p = 0,037). Хотя эти положительные результаты в пользу УФ, были подвергнуты критике методологические ограничения, такие как неслепой дизайн исследования, субоптимальные дозы диуретиков, ограничение удаления жидкости только 2 л, исключение пациентов с почечной дисфункцией и оставление продолжительности и скорости УФ на усмотрение врачей.
Почечная недостаточность, которая является важным сопутствующим заболеванием у пациентов с сердечной недостаточностью, в различной степени присутствует у 30% пациентов с сердечной недостаточностью. Исследование CARRESS-HF (69) включало 188 пациентов с кардиоренальным синдромом или ОСН с нарушением функции почек (средний креатинин сыворотки составлял 1,9 мг / дл в группе УФ и 2,09 мг / дл в группе диуретиков). В отличие от исследования UNLOAD, данные CARESS-HF показали, что ступенчатый режим диуретиков превосходит UF. Не было обнаружено различий в потере веса и смертности в двух группах лечения, а разница между креатинином сыворотки была в пользу фармакологического лечения (p = 0. 03). Побочные эффекты, включая почечную недостаточность, кровотечение и осложнения из-за катетера, выявлялись значительно чаще в группе УФ (57% против 72%, p = 0,03).
03). Побочные эффекты, включая почечную недостаточность, кровотечение и осложнения из-за катетера, выявлялись значительно чаще в группе УФ (57% против 72%, p = 0,03).
Эти данные были оценены в руководствах ESC и ACCF / AHA по сердечной недостаточности, а также в рекомендациях ESC 2012, в которых УФ была указана среди спорных тем из-за недостаточности доказательств или консенсуса, а в рекомендациях ACCF / AHA 2013 UF позиционировалась в лечении с рекомендацией класса IIb для облегчения застойных явлений. симптомы у пациентов со значительной перегрузкой объемом (2, 3).Тем не менее, побочные эффекты, вызванные лечением высокими дозами диуретиков, ухудшение функции почек и увеличение смертности, делают UF необратимым для пациентов, у которых все стратегии диуретиков оказались неэффективными.
Применение изолированного УФ следует ограничить пациентам, не поддающимся лечению диуретиками, и пациентам с нарушением функции почек из-за перегрузки объемом больше, чем структурного повреждения почек. Другие процедуры (гемодиализ, перитонеальный диализ, гемофильтрация и т. Д.) Следует рассматривать у пациентов с синдромом гиперуремии (азотемия, метаболический ацидоз, гиперкалиемия), сопровождающим сердечную недостаточность.
Другие процедуры (гемодиализ, перитонеальный диализ, гемофильтрация и т. Д.) Следует рассматривать у пациентов с синдромом гиперуремии (азотемия, метаболический ацидоз, гиперкалиемия), сопровождающим сердечную недостаточность.
Перед тем, как начинать УФ у пациентов-кандидатов, необходимо получить заключение нефролога, а процедура должна проходить под наблюдением опытной команды. Другой проблемой, ограничивающей рутинное использование УФ, является его высокая стоимость. На стоимость ультрафильтрации влияет несколько факторов, таких как продолжительность пребывания в больнице, частота повторных госпитализаций и их стоимость, количество примененных ультрафильтров и стоимость фильтров. При использовании одноразовых фильтров стоимость значительно возрастает. Однако, если учесть частоту и продолжительность пребывания в больнице, UF становится более экономичным с точки зрения национального социального страхования.
5.4.4 Вазодилататоры
Вазоактивные препараты являются наиболее важными терапевтическими альтернативами для улучшения гемодинамического несоответствия преднагрузки и постнагрузки, присутствующего на основе ОСН. Их можно разделить на 3 группы: традиционные нитровазодилататоры, аналоги натрийуретических пептидов и другие вазодилататоры.
Их можно разделить на 3 группы: традиционные нитровазодилататоры, аналоги натрийуретических пептидов и другие вазодилататоры.
Нитровазодилататоры (нитроглицерин, нитропруссид) рекомендуются для улучшения гемодинамики (снижение PCWP и давления наполнения ЛЖ) и для облегчения симптомов у пациентов с САД> 110 мм рт.ст. при условии тщательного наблюдения.Лечение нитроглицерином начинается с 10-20 пг / мин, и его можно постепенно увеличивать, наблюдая за гемодинамической реакцией пациента (). Нитропруссид широко не изучался при ОСН, но пациентам с выраженным повышением САД его можно назначать при тщательном гемодинамическом мониторинге. Однако снижение среднего артериального давления не менее чем на 10 мм рт. Ст. Является приемлемой целью в клинической практике (49). Продолжительность терапии нитровазодилататорами 24-48 часов. По истечении этого времени может развиться тахифилаксия или толерантность к нитроглицерину или интоксикация нитропруссидом.
Таблица 13
Начальная и непрерывная инфузионные дозы вазодилататоров * (2)
| Начальная доза | Инфузионная доза | Меры предосторожности | |
|---|---|---|---|
| Нитроглицерин | 10-20 пг | 5-200 пг / мин | Толерантность и тахифилаксия при непрерывном использовании |
| Изосорбид динитрат | 1 мг / ч | 1-10 мг / ч | |
| Нитропруссид | 0. 3 пг / кг / мин 3 пг / кг / мин | 0,3-10 пг / кг / мин | Требуется инвазивный гемодинамический мониторинг; может возникнуть выраженная гипотензия; более длительные инфузии могут вызвать токсичность тиоцианата. |
| Несиритид | 2 пг / кг (болюс) | 0,01 пг / кг / мин | Гипотония |
| Уларитид | 15 нг / кг / мин | Повышенное потоотделение, головокружение, тошнота и гипотония | |
| Серелаксин | 30 пкг / кг / день | Гипотония |
Аналоги натрийуретических пептидов включают по крайней мере 2 агента: несиритид и уларитид. Оба этих препарата недоступны в Турции, однако с этой группой препаратов было проведено несколько исследований. В исследовании ASCEND-HF (70) несиритид уменьшал одышку быстрее, чем обычная помощь, однако не изменил составную конечную точку, определяемую как повторная госпитализация по поводу сердечной недостаточности и 30-дневная смертность от всех причин, и был относительно дорогостоящим. Основная симптоматическая польза от несиритида достигается при применении препарата в первые 15,5 часов после приема (71). Это наблюдение может показаться странным для тех, кто практикует управление ОСН.В реальной жизни комбинация диуретиков и нитратов начинается в первые 30 минут почти у всех пациентов (72). Более того, это лечение обеспечивает высокоэффективное симптоматическое выздоровление у 75% пациентов. Однако до последних лет фактор времени игнорировался в клинических испытаниях новых агентов при ОСН. Тестирование многих агентов в неправильные периоды времени могло привести к упущению наиболее выгодного времени для многих агентов.
Оба этих препарата недоступны в Турции, однако с этой группой препаратов было проведено несколько исследований. В исследовании ASCEND-HF (70) несиритид уменьшал одышку быстрее, чем обычная помощь, однако не изменил составную конечную точку, определяемую как повторная госпитализация по поводу сердечной недостаточности и 30-дневная смертность от всех причин, и был относительно дорогостоящим. Основная симптоматическая польза от несиритида достигается при применении препарата в первые 15,5 часов после приема (71). Это наблюдение может показаться странным для тех, кто практикует управление ОСН.В реальной жизни комбинация диуретиков и нитратов начинается в первые 30 минут почти у всех пациентов (72). Более того, это лечение обеспечивает высокоэффективное симптоматическое выздоровление у 75% пациентов. Однако до последних лет фактор времени игнорировался в клинических испытаниях новых агентов при ОСН. Тестирование многих агентов в неправильные периоды времени могло привести к упущению наиболее выгодного времени для многих агентов. Уларитид, другой агент группы, представляет собой изоформу ANP, устойчивую к разрушению нейтральными эндопептидазами.В настоящее время он проходит испытания фазы III клинических испытаний, таких как продолжающееся исследование эффективности и безопасности уларитида у пациентов с острой сердечной недостаточностью (TRUE-AHF).
Уларитид, другой агент группы, представляет собой изоформу ANP, устойчивую к разрушению нейтральными эндопептидазами.В настоящее время он проходит испытания фазы III клинических испытаний, таких как продолжающееся исследование эффективности и безопасности уларитида у пациентов с острой сердечной недостаточностью (TRUE-AHF).
Прототипом препарата другой группы вазодилататоров является Серелаксин. Серелаксин — это рекомбинантный человеческий релаксин -2, природный пептид, регулирующий адаптацию матери к беременности (73). Он действует через специфические рецепторы релаксина, связанные с G-белком (RXFP1 и 2), и рецепторы эндотелина B. Активация этих рецепторов приводит к активации NO-синтазы в эндотелиальных клетках и, следовательно, к расширению сосудов.Гемодинамические эффекты серелаксина включают повышение эластичности артерий, сердечного выброса, почечного кровотока и клиренса креатинина. В отличие от нитратов, он обладает некоторым инотропным действием и не снижает венозный тонус. Клинические эффекты серелаксина изучались в исследованиях Pre-RELAXAHF (74) и RELAX (75). В обоих случаях лечение серелаксином было связано с облегчением одышки и снижением 180-дневной смертности [испытание RELAX (n = 1161): плацебо — 65 смертей по сравнению с серелаксином — 42 смерти; HR 0,63, 95% ДИ 0.42-0,93; р = 0,019]. Это один из агентов, который в настоящее время исследуется в клинических испытаниях фазы III (RELAX-2).
Клинические эффекты серелаксина изучались в исследованиях Pre-RELAXAHF (74) и RELAX (75). В обоих случаях лечение серелаксином было связано с облегчением одышки и снижением 180-дневной смертности [испытание RELAX (n = 1161): плацебо — 65 смертей по сравнению с серелаксином — 42 смерти; HR 0,63, 95% ДИ 0.42-0,93; р = 0,019]. Это один из агентов, который в настоящее время исследуется в клинических испытаниях фазы III (RELAX-2).
Клевидипин, блокатор кальциевых каналов, был исследован в исследовании PRONTO (76) и оказался лучше традиционного лечения нитровазодилататорами для облегчения одышки у пациентов с гипертонической ОСН.
Один из основных принципов лечения сосудорасширяющими средствами — избегать симптоматической гипотензивной реакции, которая может возникнуть и, вероятно, причинить вред. Недавно было сообщено, что пациенты с HF-rEF и HF-pEF по-разному реагируют на лечение, а пациенты с HF-pEF реагируют на вазодилататор чрезмерным снижением артериального давления (77). Симптоматическая гипотензия также чаще наблюдается у пациентов de novo с ОСН. Сосудорасширяющие средства могут быть вредными для пациентов с недостаточной преднагрузкой. С другой стороны, лечение сосудорасширяющими средствами безопасно для пациентов с нормальным артериальным давлением с HF-rEF, у которых есть заложенность и расширенные яремные вены. В любом случае для вазодилататоров требуется мониторинг и тщательное титрование.
Симптоматическая гипотензия также чаще наблюдается у пациентов de novo с ОСН. Сосудорасширяющие средства могут быть вредными для пациентов с недостаточной преднагрузкой. С другой стороны, лечение сосудорасширяющими средствами безопасно для пациентов с нормальным артериальным давлением с HF-rEF, у которых есть заложенность и расширенные яремные вены. В любом случае для вазодилататоров требуется мониторинг и тщательное титрование.
5.4.5 Положительные инотропы
Инотропные средства составляют одну из 3 основных групп фармакологического лечения при лечении ОСН, хотя они не используются так часто, как диуретики и вазодилататоры.Их основным показанием является гипотензия и кардиогенный шок, сопровождающие ОСН, но они также могут использоваться в случаях, когда они устойчивы к начальному лечению сосудорасширяющими и мочегонными средствами.
Инотропные агенты увеличивают сократимость миокарда и сердечный выброс, снижают давление наполнения желудочков и PCWP и тем самым обеспечивают симптоматическое и гемодинамическое восстановление (78). Однако существуют данные, что они также вызывают ишемию и серьезные аритмии за счет повышения уровня внутриклеточного кальция, потребления кислорода и потребности миокарда в кислороде и могут оказывать прямое токсическое действие на миокард.Хотя они и не основаны на рандомизированных контролируемых двойных слепых испытаниях, существуют данные об их неблагоприятном влиянии на долгосрочную смертность. Поэтому их использование было ограничено случаями с низким выбросом и гипотонией. Низкий сердечный выброс из-за систолической дисфункции наблюдается в 5-10% случаев ОСН. В этих случаях для улучшения клинической картины в короткие сроки требуется только инотропное лечение или лечение сосудорасширяющими средствами (79). В общем, гипотензия и / или гипоперфузия являются определяющими факторами для принятия решения об инотропном лечении.Если показано, инотропное лечение следует начинать на ранней стадии, вводить в минимально необходимой дозе и прекращать в кратчайшие сроки. Инотропное лечение не влияет на ОСН из-за диастолической дисфункции.
Однако существуют данные, что они также вызывают ишемию и серьезные аритмии за счет повышения уровня внутриклеточного кальция, потребления кислорода и потребности миокарда в кислороде и могут оказывать прямое токсическое действие на миокард.Хотя они и не основаны на рандомизированных контролируемых двойных слепых испытаниях, существуют данные об их неблагоприятном влиянии на долгосрочную смертность. Поэтому их использование было ограничено случаями с низким выбросом и гипотонией. Низкий сердечный выброс из-за систолической дисфункции наблюдается в 5-10% случаев ОСН. В этих случаях для улучшения клинической картины в короткие сроки требуется только инотропное лечение или лечение сосудорасширяющими средствами (79). В общем, гипотензия и / или гипоперфузия являются определяющими факторами для принятия решения об инотропном лечении.Если показано, инотропное лечение следует начинать на ранней стадии, вводить в минимально необходимой дозе и прекращать в кратчайшие сроки. Инотропное лечение не влияет на ОСН из-за диастолической дисфункции.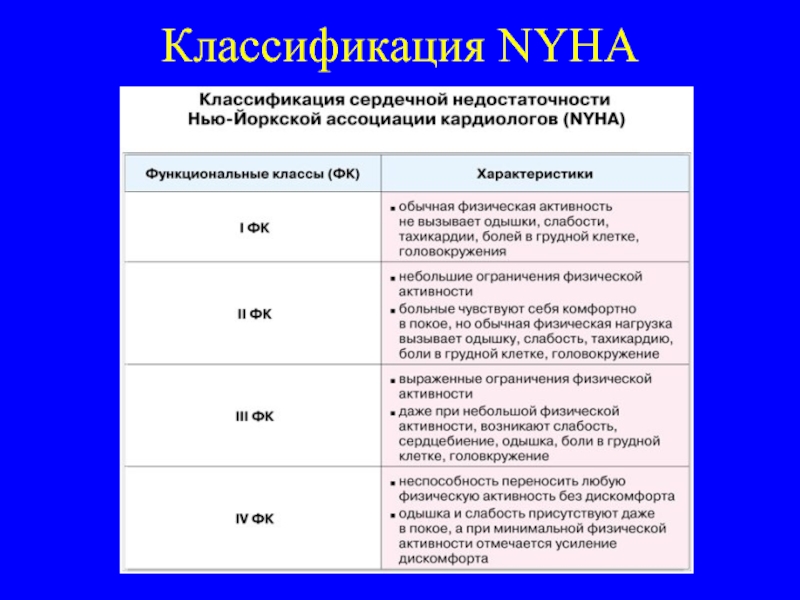
В клинической практике часто используются агонисты адренергических рецепторов дофамин и добутамин, кальций-сенсибилизирующий агент левосимендан и ингибиторы фосфодиэстеразы III амринон и милринон. Дофамин и добутамин обладают в основном инотропными эффектами, тогда как амринон, милринон и левосимендан обладают также сосудорасширяющими свойствами, сопровождающими их инотропные эффекты () (80).
Таблица 14
Нагрузочные и непрерывные инфузионные дозы положительных инотропных агентов # (2)
| Ударная доза | Инфузионная доза | |
|---|---|---|
| Дофамин | Нет | <3 пгр / кг / мин: почечный диуретический эффект |
| 3-5 пгр / кг / мин: инотропный эффект | ||
| > 5 пг / кг / мин: инотропный + вазопрессорный эффект | ||
| Добутамин | Нет | 2- 20 пгр / кг / мин |
| Левосимендан * | По желанию (6-12 пгр / кг, время> 10 мин) | 0.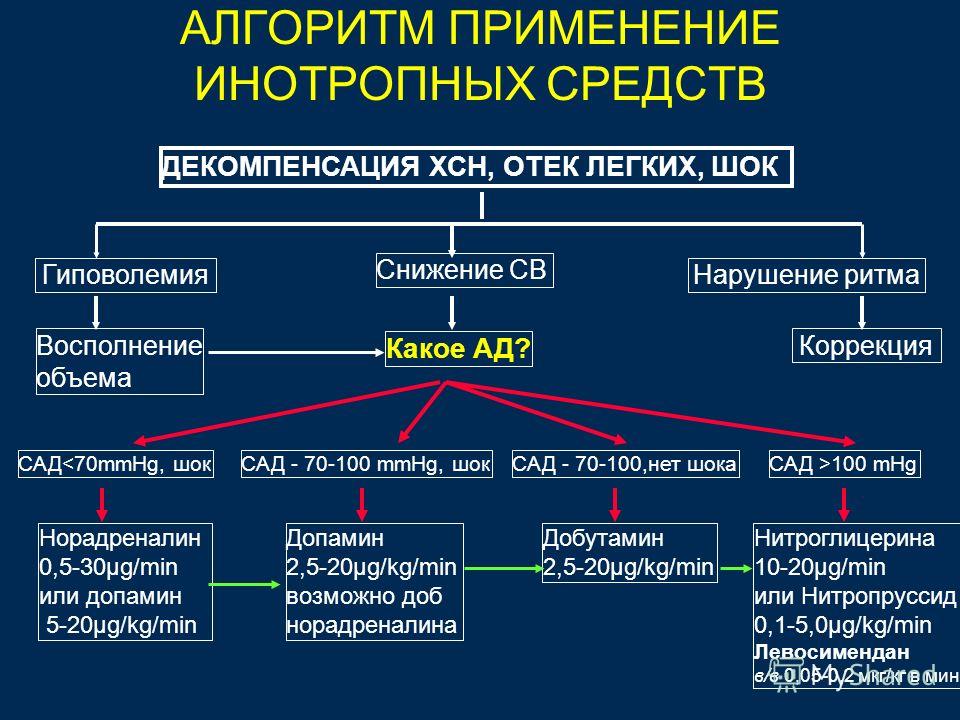 1 мкг / кг / мин (можно увеличить на 0,2 мкг / кг / мин или уменьшить на 0,05 мкг / кг / мин в зависимости от САД) 1 мкг / кг / мин (можно увеличить на 0,2 мкг / кг / мин или уменьшить на 0,05 мкг / кг / мин в зависимости от САД) |
| Милринон * | Дополнительно (25-75 мкг / кг) | 0,375 -0,75 пгр / кг / мин |
| Норадреналин | Нет | 0,2-1,0 пгр / кг / мин |
| Адреналин | Во время реанимации 1 мг внутривенно (можно повторять каждые 3-5 мин) | 0,05-0,5 пгр / кг / мин |
Дофамин
Дофамин в низких дозах (<2-3 пгр / кг / мин) вызывает почечное, коронарное и церебральное расширение сосудов, воздействуя только на дофаминергические рецепторы. В более высоких дозах (> 3 пгр / кг / мин) он увеличивает сократимость миокарда в результате стимуляции рецептора бета-1. Для инотропной эффективности рекомендуется доза 3-5 пгр / кг / мин. Более высокие дозы (> 5 пгр / кг / мин) повышают системное сопротивление сосудов и, следовательно, АД, воздействуя на альфа-адренорецепторы (). Его можно назвать «вазопрессорным инотропом» из-за его действия в более высоких дозах. Дофамин является подходящим средством для увеличения сердечного выброса и достижения уровня АД для сохранения периферической перфузии при СН с серьезной гипотонией (<90 мм рт. Ст.) Или кардиогенным шоком.
В более высоких дозах (> 3 пгр / кг / мин) он увеличивает сократимость миокарда в результате стимуляции рецептора бета-1. Для инотропной эффективности рекомендуется доза 3-5 пгр / кг / мин. Более высокие дозы (> 5 пгр / кг / мин) повышают системное сопротивление сосудов и, следовательно, АД, воздействуя на альфа-адренорецепторы (). Его можно назвать «вазопрессорным инотропом» из-за его действия в более высоких дозах. Дофамин является подходящим средством для увеличения сердечного выброса и достижения уровня АД для сохранения периферической перфузии при СН с серьезной гипотонией (<90 мм рт. Ст.) Или кардиогенным шоком.
Добутамин
Добутамин — инотропный агент, увеличивающий сердечный выброс за счет дозозависимого инотропного эффекта через рецепторы бета-1 (81). Он увеличивает сердечный выброс больше, чем дофамин. Добутамин следует предпочесть в качестве начального лечения в случаях ОСН с нормальным или близким к нормальному АД и низким сердечным выбросом, а дофамин следует выбирать в случаях со значительной артериальной гипотензией. Скорость инфузии может быть увеличена до 15-20 пгр / кг / мин в зависимости от исчезновения симптомов, гемодинамического ответа и диуреза ().При увеличении доз необходимо соблюдать осторожность при развитии тахикардии и аритмий. Важнейшим его недостатком является развитие толерантности после 24-48 часов приема и снижение ее эффективности при применении бета-адреноблокаторов. Добутамин может вызывать ишемию, увеличивать остаточную ишемию и увеличивать область инфаркта в случаях ИБС.
Скорость инфузии может быть увеличена до 15-20 пгр / кг / мин в зависимости от исчезновения симптомов, гемодинамического ответа и диуреза ().При увеличении доз необходимо соблюдать осторожность при развитии тахикардии и аритмий. Важнейшим его недостатком является развитие толерантности после 24-48 часов приема и снижение ее эффективности при применении бета-адреноблокаторов. Добутамин может вызывать ишемию, увеличивать остаточную ишемию и увеличивать область инфаркта в случаях ИБС.
Левосимендан
Левосимендан представляет собой «инодилататорное средство», проявляющее инотропный эффект за счет повышения кальциевой чувствительности сократительных белков миокарда, что приводит к расширению сосудов гладких мышц сосудов с открытием АТФ-зависимых калиевых каналов и, таким образом, к снижению периферического сосудистого сопротивления и сердечных пре- и сердечных заболеваний. после нагрузки (82).Повышение сократимости сердца без повышения уровня внутриклеточного кальция отличает левосимендан от традиционных инотропов. Это не приводит к потреблению кислорода миокардом и ишемии. Левосимендан обеспечивает большее гемодинамическое преимущество в виде увеличения сердечного выброса и снижения PCWP по сравнению с добутамином (83). Недавний метаанализ показал, что левосимендан может снижать смертность в различных кардиологических условиях у взрослых пациентов (84). Это предпочтительный инотропный агент у пациентов с ИБС и ОКС.Было показано, что при ОСН, вторичной по отношению к ОИМ, левосимендан является безопасным инотропным агентом. В отличие от добутамина, эффективность левосимендана не зависит от использования бета-адреноблокаторов. Кроме того, по сравнению с добутамином левосимендан снижает краткосрочную смертность у пациентов с сердечной недостаточностью в анамнезе или ранее принимавших бета-адреноблокаторы. Текущие руководства ESC по сердечной недостаточности рекомендуют левосимендан в качестве показания класса IIb для отмены эффекта бета-блокады, если считается, что бета-блокада способствует гипоперфузии при ОСН, а в рекомендациях AHA / ACC 2013 по сердечной недостаточности нет рекомендаций по левосимендану ( 2, 3).
Это не приводит к потреблению кислорода миокардом и ишемии. Левосимендан обеспечивает большее гемодинамическое преимущество в виде увеличения сердечного выброса и снижения PCWP по сравнению с добутамином (83). Недавний метаанализ показал, что левосимендан может снижать смертность в различных кардиологических условиях у взрослых пациентов (84). Это предпочтительный инотропный агент у пациентов с ИБС и ОКС.Было показано, что при ОСН, вторичной по отношению к ОИМ, левосимендан является безопасным инотропным агентом. В отличие от добутамина, эффективность левосимендана не зависит от использования бета-адреноблокаторов. Кроме того, по сравнению с добутамином левосимендан снижает краткосрочную смертность у пациентов с сердечной недостаточностью в анамнезе или ранее принимавших бета-адреноблокаторы. Текущие руководства ESC по сердечной недостаточности рекомендуют левосимендан в качестве показания класса IIb для отмены эффекта бета-блокады, если считается, что бета-блокада способствует гипоперфузии при ОСН, а в рекомендациях AHA / ACC 2013 по сердечной недостаточности нет рекомендаций по левосимендану ( 2, 3).
Левосимендан вводят в виде 24-часовой внутривенной инфузии в дозе 0,05-0,2 пгр / кг / мин после ударной дозы 6-12 пгр / кг / мин в течение 10 минут. Гипотония может развиться из-за расширения сосудов, поэтому во многих случаях нагрузочную дозу можно не применять, если исходное САД <100 мм рт. Левосимендан не рекомендуется пациентам с САД <85 мм рт.
Фосфодиэстераза — !!! ингибиторы ферментов
Ингибиторы фосфодиэстеразы (PDE) III увеличивают сократительную способность за счет увеличения внутриклеточного кальция и уменьшения внутриклеточной деградации цАМФ посредством селективного ингибирования фермента PDE-III.Они также вызывают расширение артериальных и венозных сосудов за счет ингибирования PDE. Следовательно, они обладают «иодилататорным» действием. Инотропная эффективность меньше, чем у добутамина, а сосудорасширяющее действие меньше, чем у нитропруссида, который является сильным вазодилататором. Эффективность ингибиторов ФДЭ III не снижается при лечении бета-адреноблокаторами (85). Существуют отрицательные данные об их безопасности при СН с ИБС.
Существуют отрицательные данные об их безопасности при СН с ИБС.
Милринон является сильным ингибитором ФДЭ-III, который также увеличивает чувствительность бета-адренорецепторов за счет ингибирования белка, связывающего гуанин-нуклеотид, который ингибирует бета-рецепторы.Следовательно, существует синергическое взаимодействие между милриноном и бета-агонистами. Он снижает давление наполнения желудочков больше, чем добутамин, из-за его сосудорасширяющего действия. Комбинация с добутамином может быть рассмотрена в случаях, когда уровень АД близок к нормальному. Гемодинамическая эффективность достигает максимального уровня через 10-15 минут после внутривенного болюсного введения. Тромбоцитопенический эффект меньше, чем у амринона. Однако следует проявлять осторожность при отклонениях, связанных с тестами печени, гипотонией, предсердными и желудочковыми аритмиями.Милринон доступен в Турции, но результаты плацебо-контролируемых исследований, посвященных повышенной смертности при применении милринона, ограничили его широкое применение (85).
Амринон и эноксимон недоступны в нашей стране. Амринон не получил широкого распространения из-за его тромбоцитопенического эффекта и быстрого развития лекарственной толерантности (86). Эноксимон — селективный ингибитор ФДЭ-III, который в 10 раз менее эффективен, чем милринон. Болюсная доза вводится пациентам с нормальным САД на исходном уровне и вводится в виде непрерывной инфузии.Он в основном метаболизируется в печени, а активные метаболиты сульфоксида выводятся через почки. Как и милринон, при почечной недостаточности дозу следует уменьшить. Редко вызывает тромбоцитопению.
Совместное применение инотропных агентов
Эффективность и безопасность инотропных агентов зависят от дозы. Сердечный выброс увеличивается в зависимости от дозы; однако одновременно усиливаются и нежелательные эффекты. При сочетании инотропов с разными механизмами действия инотропный эффект и сердечный выброс увеличиваются сильнее.Комбинация низких доз дофамина и добутамина — часто используемая комбинация в повседневной практике для увеличения диуреза. При тяжелой сердечной недостаточности, резистентной к добутамину, левосимендан можно добавить к инфузии добутамина для улучшения клинических и гемодинамических результатов (87). Комбинация добутамина, который влияет через адренергическую активность бета-1, с милриноном или амриноном, которые снижают деградацию пострецепторного цАМФ, обеспечивает дополнительную инотропную эффективность (88).
При тяжелой сердечной недостаточности, резистентной к добутамину, левосимендан можно добавить к инфузии добутамина для улучшения клинических и гемодинамических результатов (87). Комбинация добутамина, который влияет через адренергическую активность бета-1, с милриноном или амриноном, которые снижают деградацию пострецепторного цАМФ, обеспечивает дополнительную инотропную эффективность (88).
Вазопрессоры
Вазопрессоры необходимы для обеспечения или сохранения перфузии органов у пациентов с опасной для жизни гипотонией, такой как кардиогенный шок, и у пациентов, у которых невозможно восстановить сердечный выброс и соответствующий уровень САД (> 90 мм рт. Ст.) Не может быть достигнут с помощью инотропные агенты и / или обработка жидкости.Однако их использование должно быть ограничено минимально возможной дозой и в кратчайшие сроки, так как постнагрузка на сердце будет увеличиваться из-за повышенного периферического сосудистого сопротивления и, соответственно, перфузия органов будет снижаться под действием вазопрессоров. Во время лечения могут наблюдаться серьезные аритмии, ухудшение функции почек и ишемия миокарда.
Во время лечения могут наблюдаться серьезные аритмии, ухудшение функции почек и ишемия миокарда.
Адреналин — катехоламин с одинаковым и высоким сродством к рецепторам бета-1, бета-2 и альфа-1. Таким образом, он считается относительно сбалансированным вазопрессорным средством с точки зрения сосудорасширяющего и сосудосуживающего действия.Его хронотропный эффект становится более значительным при HFF. При низких дозах сердечный выброс увеличивается за счет инотропного и хронотропного воздействия из-за активности бета-1, а сужение сосудов из-за активности альфа-1 относительно уравновешивается активностью рецептора бета-2. При высоких дозах влияние альфа-1 становится заметным, и системное сосудистое сопротивление значительно увеличивается в дополнение к сердечному выбросу. Обычно его применяют в дозе 0,05-0,5 пгр / кг / мин. В клинической практике адреналин применяют, если гипотензию нельзя контролировать с помощью инотропных средств.Если не является серьезной гипотонией, он не рекомендуется при декомпенсированной HFF. Эпинефрин не рекомендуется в качестве инотропного и / или вазопрессорного средства при кардиогенном шоке. Его использование особенно рекомендуется при остановке сердца и асистолии в качестве спасательного средства при болюсной дозе 1 мг внутривенно.
Эпинефрин не рекомендуется в качестве инотропного и / или вазопрессорного средства при кардиогенном шоке. Его использование особенно рекомендуется при остановке сердца и асистолии в качестве спасательного средства при болюсной дозе 1 мг внутривенно.
Норэпинефрин — это катехоламин с очень высоким рецептором альфа-1 и более низким сродством к рецепторам бета-1 и бета-2 (72). Таким образом, это сильное сосудосуживающее средство, но слабое инотропное средство. Как правило, норадреналин используется для повышения АД. Он не рекомендуется при декомпенсированной СН, его следует применять при гипотензии, резистентной к дофамину, или для повышения АД и коронарной перфузии при кардиогенном шоке.Поскольку это слабый инотропный агент, его влияние на сердечный выброс незначительно. По сравнению с адреналином он не приводит к значительному увеличению частоты сердечных сокращений. Норэпинефрин обычно используется в дозах 0,2–1,0 пгр / кг / мин.
5.5 Механические вспомогательные устройства
Механические вспомогательные устройства для кровообращения и / или трансплантация сердца — единственные оставшиеся варианты лечения пациентов с терминальной стадией СН, несмотря на оптимальную фармакологическую и аппаратную терапию, такую как CRT / ICD. Прогрессивное улучшение и успешные результаты вспомогательной технологии LV приводят к широкому использованию этих устройств в качестве моста к трансплантации сердца, моста к решению, моста к выздоровлению или долгосрочной целевой терапии в конечной стадии HFF Тем не менее, точная роль механической поддержки кровообращения в ведении ОСН не ясно, поскольку эти пациенты представляют собой разнородную группу.Как правило, краткосрочные механические поддерживающие устройства предпочтительны при ОСН, а долгосрочные вспомогательные устройства предназначены для терминальной стадии хронической HFF. Промежуточные или кратковременные чрескожные вспомогательные устройства также могут использоваться для пациентов с рефрактерным кардиогенным шоком с полиорганной недостаточностью цель перехода к пересадке сердца или целевое лечение. Иногда у пациентов с ОСН, которые подвергаются непосредственному риску смерти, используются устройства долгосрочной помощи до тех пор, пока не будет проведена тщательная клиническая оценка и не будут определены варианты лечения (89, 90).
Прогрессивное улучшение и успешные результаты вспомогательной технологии LV приводят к широкому использованию этих устройств в качестве моста к трансплантации сердца, моста к решению, моста к выздоровлению или долгосрочной целевой терапии в конечной стадии HFF Тем не менее, точная роль механической поддержки кровообращения в ведении ОСН не ясно, поскольку эти пациенты представляют собой разнородную группу.Как правило, краткосрочные механические поддерживающие устройства предпочтительны при ОСН, а долгосрочные вспомогательные устройства предназначены для терминальной стадии хронической HFF. Промежуточные или кратковременные чрескожные вспомогательные устройства также могут использоваться для пациентов с рефрактерным кардиогенным шоком с полиорганной недостаточностью цель перехода к пересадке сердца или целевое лечение. Иногда у пациентов с ОСН, которые подвергаются непосредственному риску смерти, используются устройства долгосрочной помощи до тех пор, пока не будет проведена тщательная клиническая оценка и не будут определены варианты лечения (89, 90). Вероятность выздоровления, расчетное время восстановления и пригодность пациента для трансплантации сердца должны быть рассмотрены до принятия решения о механической поддержке кровообращения при декомпенсированной AHFF Пациенты с обратимой патологией, такой как острый фульминантный миокардит или послеродовая кардиомиопатия, и пациенты с идиопатической дилатационной кардиомиопатией, ответ на механические вспомогательные устройства лучше, чем в случаях сердечной недостаточности по ишемическим причинам (91).
Вероятность выздоровления, расчетное время восстановления и пригодность пациента для трансплантации сердца должны быть рассмотрены до принятия решения о механической поддержке кровообращения при декомпенсированной AHFF Пациенты с обратимой патологией, такой как острый фульминантный миокардит или послеродовая кардиомиопатия, и пациенты с идиопатической дилатационной кардиомиопатией, ответ на механические вспомогательные устройства лучше, чем в случаях сердечной недостаточности по ишемическим причинам (91).
Вспомогательные устройства LV варьируются от больших экстракорпоральных систем до устройств небольшого размера, применяемых чрескожно.Основным преимуществом хирургически имплантированных устройств является их способность полностью поддерживать ударный объем сердца, но для замены этих устройств требуется повторная операция. Постоянная антикоагуляция необходима как для хирургической, так и для чрескожной имплантации устройств. Подробная информация о хирургически имплантированных вспомогательных устройствах, которые доступны в очень ограниченном количестве центров в Турции, выходит за рамки данного отчета.
Системы чрескожных вспомогательных устройств для желудочков
Устройства для чрескожного введения предназначены в первую очередь для вспомогательного лечения ЛЖ и часто используются для лечения рефрактерного кардиогенного шока, развившегося после ОИМ или острой сердечной декомпенсации по другим причинам.Имплантация чрескожных желудочковых вспомогательных устройств менее инвазивна и начинает поддерживать кровообращение пациента раньше.
Интрааортальный баллонный насос (IABP) — это наиболее часто используемое устройство для чрескожного кровообращения, поскольку его можно легко и быстро имплантировать. Он обеспечивает лучшее кровоснабжение коронарных артерий и миокарда за счет повышения диастолического давления в аорте и снижает постнагрузку ЛЖ за счет снижения аортального давления во время систолы, что приводит к снижению потребления кислорода миокардом.Ударный объем сердца увеличивается примерно на 10-20% при поддержке IABP (92). Поскольку поддержка сердечного кровообращения, обеспечиваемая IABP, составляет максимум 1,5 л / мин, подходящими кандидатами для IABP являются пациенты, которым требуется низкий уровень поддержки. У пациентов с тяжелым повреждением миокарда ударный объем сердца не может быть увеличен в достаточной степени для удовлетворения потребностей организма, и у этих пациентов требуются другие системы поддержки кровообращения. Метаанализ 7 рандомизированных контролируемых исследований показывает, что ВАБК может иметь положительный эффект на некоторые гемодинамические параметры, но не способствует выживаемости (93).Поэтому недавние руководства не рекомендуют использовать IABP для лечения пациентов с ОИМ с кардиогенным шоком (2-4). В текущих рекомендациях ESC (2) IABP рекомендуется для поддержания кровообращения перед хирургической коррекцией конкретных острых механических проблем (например, разрыва межжелудочковой перегородки и острой митральной регургитации), во время тяжелого острого миокардита и у отдельных пациентов с острой ишемией миокарда или инфарктом до, во время , а также после чрескожной или хирургической реваскуляризации.
У пациентов с тяжелым повреждением миокарда ударный объем сердца не может быть увеличен в достаточной степени для удовлетворения потребностей организма, и у этих пациентов требуются другие системы поддержки кровообращения. Метаанализ 7 рандомизированных контролируемых исследований показывает, что ВАБК может иметь положительный эффект на некоторые гемодинамические параметры, но не способствует выживаемости (93).Поэтому недавние руководства не рекомендуют использовать IABP для лечения пациентов с ОИМ с кардиогенным шоком (2-4). В текущих рекомендациях ESC (2) IABP рекомендуется для поддержания кровообращения перед хирургической коррекцией конкретных острых механических проблем (например, разрыва межжелудочковой перегородки и острой митральной регургитации), во время тяжелого острого миокардита и у отдельных пациентов с острой ишемией миокарда или инфарктом до, во время , а также после чрескожной или хирургической реваскуляризации.
Существует два типа широко используемых чрескожных LVAD: TandemHeart (Cardiac Assist, Питтсбург, Пенсильвания, США) и Impella LP 2. 5 (Abiomed Europe GmbH, Аахен, Германия). Основными преимуществами чрескожных LVAD перед хирургически имплантированными LVAD являются их более низкая стоимость, а также более простая и быстрая имплантация и удаление (обычно имплантируемые под рентгеноскопией в катетерной лаборатории). Недостатки — осложнения входа в сосуды и ограниченный кровоток (94). Несмотря на то, что чрескожные VAD успешно применяются при кардиогенном шоке после AMI и ранняя выживаемость составляет около 70%, превосходство чрескожных VAD над IABP не было адекватно подтверждено рандомизированными исследованиями (95, 96).
5 (Abiomed Europe GmbH, Аахен, Германия). Основными преимуществами чрескожных LVAD перед хирургически имплантированными LVAD являются их более низкая стоимость, а также более простая и быстрая имплантация и удаление (обычно имплантируемые под рентгеноскопией в катетерной лаборатории). Недостатки — осложнения входа в сосуды и ограниченный кровоток (94). Несмотря на то, что чрескожные VAD успешно применяются при кардиогенном шоке после AMI и ранняя выживаемость составляет около 70%, превосходство чрескожных VAD над IABP не было адекватно подтверждено рандомизированными исследованиями (95, 96).
ЭКМО (экстракорперальная мембранная оксигенация)
Принцип ЭКМО заключается в том, чтобы удалить часть крови из организма и после оксигенации перелить ее обратно в кровоток. Существует две формы ЭКМО: вено-венозная и вено-артериальная. Вено-венозный путь предпочтителен при респираторной недостаточности без сердечной дисфункции, а вено-артериальный путь предпочтителен при СН (кардиальная ЭКМО). Вено-артериальная ЭКМО имеет быстрое начало действия. Он снижает преднагрузку сердца и потребление кислорода, удовлетворяет потребность организма в кислороде и снабжает кровью жизненно важные органы (97).Благодаря своей эффективности или быстрому и простому применению, ЭКМО стало часто предпочтительным механическим поддерживающим устройством для ОСН во всех возрастных группах, включая новорожденных, кардиогенный шок, сердечную недостаточность, развившуюся после кардиохирургических операций, легочную эмболию, фатальную аритмию и остановку сердца. Показания ЭКМО такие же, как и у других вспомогательных устройств LV. Решение основывается на категории пациента INTERMACS (98). Показания ЭКМО существуют для профиля 1 и профиля 2 INTERMACS [Профиль 1: гемодинамическая нестабильность, несмотря на возрастающие дозы катехоламинов и / или механической поддержки кровообращения с критической гипоперфузией органов-мишеней (тяжелый кардиогенный шок) и профиля 2.Внутривенная инотропная поддержка с приемлемым артериальным давлением, но быстрым ухудшением функции почек, состояния питания или признаков заложенности].
Вено-артериальная ЭКМО имеет быстрое начало действия. Он снижает преднагрузку сердца и потребление кислорода, удовлетворяет потребность организма в кислороде и снабжает кровью жизненно важные органы (97).Благодаря своей эффективности или быстрому и простому применению, ЭКМО стало часто предпочтительным механическим поддерживающим устройством для ОСН во всех возрастных группах, включая новорожденных, кардиогенный шок, сердечную недостаточность, развившуюся после кардиохирургических операций, легочную эмболию, фатальную аритмию и остановку сердца. Показания ЭКМО такие же, как и у других вспомогательных устройств LV. Решение основывается на категории пациента INTERMACS (98). Показания ЭКМО существуют для профиля 1 и профиля 2 INTERMACS [Профиль 1: гемодинамическая нестабильность, несмотря на возрастающие дозы катехоламинов и / или механической поддержки кровообращения с критической гипоперфузией органов-мишеней (тяжелый кардиогенный шок) и профиля 2.Внутривенная инотропная поддержка с приемлемым артериальным давлением, но быстрым ухудшением функции почек, состояния питания или признаков заложенности]. В последнее время пациентам с профилем 3 и 4 также может быть выполнена имплантация ЭКМО из-за положительных результатов, полученных у этих пациентов (профиль 3. Гемодинамическая стабильность с низкой или средней степенью, но необходима из-за гипотензии, доз инотропных средств, ухудшения симптомов или прогрессирующей почечной недостаточности и т. Профиль 4. Возможно временное прекращение инотропного лечения, но у пациента наблюдаются частые рецидивы симптомов, обычно с перегрузкой жидкостью).Основными противопоказаниями к ЭКМО являются неконтролируемое кровотечение, неизлечимое неврологическое поражение и повреждение органов-мишеней, неизлечимое злокачественное новообразование, пациенты с терминальной стадией сердечной недостаточности, которые не являются кандидатами на трансплантацию сердца или постоянное лечение LVAD, отсутствие подходящего входа в сосуд для канюляции ЭКМО и расслоение аорты или серьезное заболевание. аортальная недостаточность.
В последнее время пациентам с профилем 3 и 4 также может быть выполнена имплантация ЭКМО из-за положительных результатов, полученных у этих пациентов (профиль 3. Гемодинамическая стабильность с низкой или средней степенью, но необходима из-за гипотензии, доз инотропных средств, ухудшения симптомов или прогрессирующей почечной недостаточности и т. Профиль 4. Возможно временное прекращение инотропного лечения, но у пациента наблюдаются частые рецидивы симптомов, обычно с перегрузкой жидкостью).Основными противопоказаниями к ЭКМО являются неконтролируемое кровотечение, неизлечимое неврологическое поражение и повреждение органов-мишеней, неизлечимое злокачественное новообразование, пациенты с терминальной стадией сердечной недостаточности, которые не являются кандидатами на трансплантацию сердца или постоянное лечение LVAD, отсутствие подходящего входа в сосуд для канюляции ЭКМО и расслоение аорты или серьезное заболевание. аортальная недостаточность.
Выживаемость при ЭКМО сердца варьировала от 23 до 71% (99). Самая высокая смертность наблюдалась в случаях остановки сердца, а самая низкая — в случаях сердечной недостаточности, развившейся после миокардита (100, 101).
Самая высокая смертность наблюдалась в случаях остановки сердца, а самая низкая — в случаях сердечной недостаточности, развившейся после миокардита (100, 101).
Время прекращения ЭКМО меняется в зависимости от пациента. Минимальное время, необходимое для восстановления поврежденного желудочка, должно составлять не менее 12-24 часов. Обычно ЭКМО удаляется у большинства пациентов менее чем за 1 неделю. В процессе отлучения следует контролировать венозную сатурацию, кислотно-щелочной баланс, параметры мочеиспускания и сердечную функцию. Расход ЭКМО следует снижать до уровня 1 л / мин / м 2 постепенно. На этом этапе могут потребоваться фармакологические инотропы.Если сердечные функции не восстанавливаются в течение этого времени, следует начать длительный LVAD.
Диагностика и лечение острой сердечной недостаточности
Основными задачами лечения ОСН являются облегчение симптомов и восстановление гемодинамики. Другими начальными целями лечения являются улучшение оксигенации до необходимого уровня (PaO2> 60 мм рт. Ст., SpO2> 90%), ограничение повреждения органов и сокращение продолжительности пребывания в отделении интенсивной терапии. Краткосрочные цели во время пребывания в больнице включают стабилизацию клинического статуса за счет оптимального лечения, начало соответствующего перорального фармакологического лечения, рассмотрение возможности использования устройства в отдельных случаях и сокращение продолжительности пребывания в больнице.
Ст., SpO2> 90%), ограничение повреждения органов и сокращение продолжительности пребывания в отделении интенсивной терапии. Краткосрочные цели во время пребывания в больнице включают стабилизацию клинического статуса за счет оптимального лечения, начало соответствующего перорального фармакологического лечения, рассмотрение возможности использования устройства в отдельных случаях и сокращение продолжительности пребывания в больнице.
5.1 Подход к лечению в отделении неотложной помощи и отделениях интенсивной терапии
AHF требует от пациентов госпитализации в отделение неотложной помощи / больницы с симптомами и признаками HFF Это стало часто встречающейся клинической проблемой, которая требует неотложного лечения не только кардиологами, но и специалистами по внутренним болезням, неотложной медицине и интенсивной терапии.
В связи с прогностической важностью раннего лечения лечение следует начинать, как только пациенты прибывают в больницу, предпочтительно в машине скорой помощи (44, 45). Первоначальная оценка и ведение пациентов в отделении неотложной помощи в идеале должны выполняться в первые 2 часа после поступления. Направление пациентов с подозрением на ОСН в кардиологическое отделение или в центр с отделениями коронарной терапии (CCU) / интенсивной терапии (ICU) имеет важное значение для улучшения прогноза (46, 47).
Первоначальная оценка и ведение пациентов в отделении неотложной помощи в идеале должны выполняться в первые 2 часа после поступления. Направление пациентов с подозрением на ОСН в кардиологическое отделение или в центр с отделениями коронарной терапии (CCU) / интенсивной терапии (ICU) имеет важное значение для улучшения прогноза (46, 47).
Самым важным этапом неотложной помощи при ОСН является определение степени одышки. Пациентов с тахипноэ (частота дыхания> 25 / мин), гипоксией (SpO2 <90% при кислородной терапии) и признаками повышенной респираторной перегрузки (движение дополнительных дыхательных мышц, положение штатива, затрудненная речь) следует доставить в специальное отделение, где может быть предоставлена экстренная искусственная вентиляция легких (см. Раздел 5.3).
Гемодинамику следует оценивать одновременно с дыханием. Гемодинамический мониторинг особенно важен, если частота сердечных сокращений <60 / мин или> 120 / мин, САД <90 мм рт. Ст. Или> 180 мм рт. Ст. , Пропорциональное пульсовое давление <25%, наблюдаются холодные конечности или происходят изменения психического статуса.
, Пропорциональное пульсовое давление <25%, наблюдаются холодные конечности или происходят изменения психического статуса.
ЭКГ, рентген грудной клетки, натрийуретические пептиды, функциональные пробы почек, электролиты, общий анализ крови и тропонины должны быть получены в отделении неотложной помощи (см.2). Обычная эхокардиография не дает значительных преимуществ при неотложной диагностике и лечении. Однако врачи неотложной помощи все чаще используют ультразвуковое исследование грудной клетки и прикроватную эхокардиографию.
В настоящее время всем пациентам проводится кислородная терапия. Однако это не приносит пользы пациентам с неинвазивной сатурацией кислорода> 95%. С другой стороны, неинвазивная вентиляция (НИВ) может улучшить прогноз пациентов с респираторным дистресс-синдромом за счет снижения потребности в механической вентиляции.
Лечение диуретиками можно начинать в отделении неотложной помощи с учетом САД и застойных явлений у пациента при поступлении. Фуросемид 40 мг внутривенно болюсно подходит для большинства пациентов. Диуретический ответ (диурез> 100 мл / ч в первые два часа, уменьшение одышки) следует ждать после введения этой начальной дозы (48). Введение высоких доз диуретика может быть неприемлемым для пациента без застойных явлений, даже если ОСН существует.
Фуросемид 40 мг внутривенно болюсно подходит для большинства пациентов. Диуретический ответ (диурез> 100 мл / ч в первые два часа, уменьшение одышки) следует ждать после введения этой начальной дозы (48). Введение высоких доз диуретика может быть неприемлемым для пациента без застойных явлений, даже если ОСН существует.
Вазоактивное лечение должно быть начато у всех пациентов с ОСН как можно скорее.Время между первым поступлением и началом внутривенного лечения не должно превышать 2 часов, поскольку продолжительность пребывания в больнице и смертность в больнице значительно снижаются, когда лечение начинается в первые 2 часа. Сублингвальное или пероральное лечение нитратами вместо парентеральных форм вазодилататоров может быть предпочтительным для пациентов с относительно менее серьезными симптомами и обнаружениями в отделении неотложной помощи (49). Парентеральное вазодилататорное лечение может быть начато у более критических пациентов, но направление в отделение интенсивной терапии или кардиологическую клинику следует планировать одновременно.
Нет убедительных доказательств, подтверждающих преимущества рутинного приема опиоидов в отделениях неотложной помощи (50). Морфин в дозе 4-8 мг может применяться с метоклопропамидом (морфин вызывает тошноту) у пациентов со значительным беспокойством, затем снова следует тщательно контролировать дыхание.
Вазопрессоры бесполезны при отсутствии гипоперфузии, наоборот, они могут быть даже вредными. Несоответствующее использование инотропов в AHF кажется проблемой в нашей стране (51).
Пациенты с частотой дыхания> 25 / мин, SpO2 <90% или нуждающимися в интубации, САД <90 мм рт. при комнатной температуре, сатурация смешанной венозной крови <65%) следует направлять в ОИТ / ОИТ. Пациенты с ОСН, связанной с ОКС, должны находиться под наблюдением в отделении интенсивной терапии и как можно скорее подвергаться реваскуляризации. Пациентов без критических результатов можно наблюдать в палате и лечить, включая парентеральные препараты.
Примерно половина пациентов с ОСН может быть выписана из отделения неотложной помощи. Пациенты, субъективно упоминающие о своем выздоровлении, имеющие частоту сердечных сокращений <100 / мин, сатурацию воздуха в помещении кислородом> 95%, диурез> 30 куб. См / ч, отсутствие ортостатической гипотензии или дисфункции конечных органов, являются потенциальными кандидатами на раннюю выписку. Эти правила недействительны для пациентов de novo с ОСН, которых всегда следует госпитализировать, поскольку их провоцирующие причины требуют дальнейшего обследования и лечения.
Пациенты, субъективно упоминающие о своем выздоровлении, имеющие частоту сердечных сокращений <100 / мин, сатурацию воздуха в помещении кислородом> 95%, диурез> 30 куб. См / ч, отсутствие ортостатической гипотензии или дисфункции конечных органов, являются потенциальными кандидатами на раннюю выписку. Эти правила недействительны для пациентов de novo с ОСН, которых всегда следует госпитализировать, поскольку их провоцирующие причины требуют дальнейшего обследования и лечения.
5.2 Мониторинг госпитализированных пациентов
Клинический статус пациента (например, симптомы, признаки, вес, водный баланс, гемодинамика и биохимия, включая рСКФ, электролиты, ферменты печени) следует тщательно контролировать в отделении интенсивной терапии / отделении интенсивной терапии и в палате ежедневно ( особенно во время родительского лечения).
Одышку у пациента должны оценивать как врачи, так и сами пациенты. Две разные шкалы используются для оценки изменения тяжести одышки при самооценке в недавних испытаниях (). По шкале Лайкерта дыхание пациента сравнивается между поступлением и на момент обследования (52). По визуальной аналоговой шкале (ВАШ) пациента просят провести горизонтальную линию на шкале между числом «0» (которое указывает на наихудшее дыхание, которое когда-либо испытывал пациент) и числом «100» (которое указывает на лучшее дыхание). когда-либо дышал), чтобы показать, как он думает о своем дыхании в данный момент (52). Эти шкалы не являются взаимозаменяемыми и должны оцениваться одновременно, поскольку показатели одышки по шкале Лайкерта сначала быстро улучшаются без значительного улучшения после этого, тогда как показатели одышки по ВАШ постоянно улучшаются на протяжении всего пребывания в больнице (52).
По шкале Лайкерта дыхание пациента сравнивается между поступлением и на момент обследования (52). По визуальной аналоговой шкале (ВАШ) пациента просят провести горизонтальную линию на шкале между числом «0» (которое указывает на наихудшее дыхание, которое когда-либо испытывал пациент) и числом «100» (которое указывает на лучшее дыхание). когда-либо дышал), чтобы показать, как он думает о своем дыхании в данный момент (52). Эти шкалы не являются взаимозаменяемыми и должны оцениваться одновременно, поскольку показатели одышки по шкале Лайкерта сначала быстро улучшаются без значительного улучшения после этого, тогда как показатели одышки по ВАШ постоянно улучшаются на протяжении всего пребывания в больнице (52).
Таблица 6
Шкалы для оценки одышки при ОСЧ (52)
| 7-балльная шкала Лайкерта | Визуально-аналоговая шкала (ВАШ) 100 мм |
|---|---|
| +3 Заметно лучше | jpg |
| +2 Умеренно лучше | |
| +1 Слегка лучше | |
| 0 Без изменений | |
| -1 Слегка хуже | |
| -2 Умеренно хуже | |
| -3 Заметно хуже |
Ухудшение СН — важная проблема, требующая более интенсивной терапии, более длительного пребывания в отделении интенсивной терапии или перевода из отделения в отделение интенсивной терапии / отделения интенсивной терапии (). Это происходит примерно у 10–15% пациентов в течение первых 5 дней госпитализации по поводу ОСН и связано с более высоким риском повторной госпитализации и смерти (53).
Это происходит примерно у 10–15% пациентов в течение первых 5 дней госпитализации по поводу ОСН и связано с более высоким риском повторной госпитализации и смерти (53).
Таблица 7
Определения ухудшения сердечной, почечной и печеночной недостаточности при острой сердечной недостаточности (53)
| Ухудшение сердечной недостаточности | Неспособность улучшить или ухудшить признаки и симптомы сердечной недостаточности, несмотря на проводимое лечение • через 1-2 дня (обычно в первые 7 дней) госпитализации и • требуется начало или усиление парентеральной терапии (напр.грамм. инотропы или вазоактивные агенты) или • применение механической поддержки сердца или вентиляции |
| Ухудшение почечной недостаточности | Повышение уровня креатинина в сыворотке> 0,3 мг / дл или снижение расчетной скорости клубочковой фильтрации> 25% после госпитализации |
| Ишемический гепатопатит | Снижение кровоснабжения печени (из-за шока или низкого кровяного давления), приводящее к повреждению печени и заметному повышению показателей функции печени |
| Застойная гепатопатия | Дисфункция печени из-за венозного скопления, обычно правосторонняя сердечная недостаточность |
Нарушение функции почек и печени часто встречается при лечении ОСН (см. раздел 4.3.3). Определения ухудшения функции почек и гепатопатий описаны в. Оба эти состояния обычно лечатся усилением терапии сердечной недостаточностью.
раздел 4.3.3). Определения ухудшения функции почек и гепатопатий описаны в. Оба эти состояния обычно лечатся усилением терапии сердечной недостаточностью.
5.3 Общие меры предосторожности у госпитализированных пациентов
Ограничение жидкости и натрия. Пациентам с ОСН (особенно в случаях гипонатриемии) обычно рекомендуется прием жидкости 1,5–2 л / день для облегчения симптомов и заложенности носа во время начального лечения. Однако эта рекомендация не основана на доказательствах, и потребление жидкости должно быть индивидуальным для каждого пациента.Ограничение натрия (до 2-3 г / день) также может помочь контролировать симптомы и признаки заложенности. Тем не менее, несколько исследований показали, что строгое ограничение натрия не имеет дополнительных преимуществ и даже может быть вредным для некоторых пациентов (54).
Профилактика венозной тромбоэмболии — Госпитализация из-за ОСН сопряжена с высоким риском развития венозной тромбоэмболии. Поэтому профилактическая антикоагуляция (эноксапарин 40 мг подкожно один раз в день или нефракционированный гепарин 5000 единиц 3 раза в день подкожно) обычно рекомендуется пациентам во время пребывания в больнице. Однако данные рандомизированных клинических испытаний недостаточны для этой рекомендации, и профилактика может не потребоваться пациентам, не прикованным к постели.
Однако данные рандомизированных клинических испытаний недостаточны для этой рекомендации, и профилактика может не потребоваться пациентам, не прикованным к постели.
Кислородная терапия — При левосторонней ОСН отек легких, связанный с гипоксемией, требует дополнительной подачи кислорода. Как и в отделении неотложной помощи, кислородная терапия рекомендуется пациентам с SpO2 <95%. При отсутствии гипоксемии кислородная терапия может быть вредной. Респираторная поддержка пациента с ОСН выполняется для восстановления более тяжелой гипоксемии, которая определяется как SpO2 <90% и парциальное артериальное давление кислорода (PaO2) <60 мм рт.SpO2 <75% и PaO2 <40 мм рт. Ст. Указывают на критическую гипоксемию.
Кислородная терапия должна применяться от простого к сложному и от неинвазивного до инвазивного, начиная с назальной канюли / маски, продолжая неинвазивной вентиляцией (NIV) и, наконец, инвазивной вентиляцией (IV) с эндотрахеальной интубацией. Если гипоксемия у пациента легкая, назначают кислород через нос.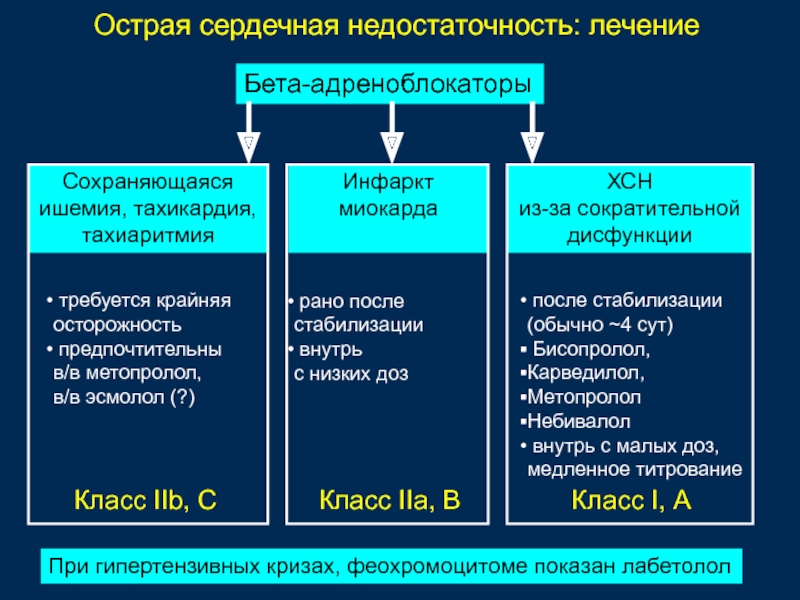 Однако при тяжелой гипоксемии НИВЛ можно начинать напрямую ().
Однако при тяжелой гипоксемии НИВЛ можно начинать напрямую ().
Таблица 8
Показания для неинвазивной вентиляции
| 1.Неадекватный ответ на исходную стандартную кислородную терапию |
| 2. Высокий риск эндотрахеальной интубации |
| 3. Постоянное насыщение O 2 <90% или PaO 2 / FiO 2 <200 мм рт. 4 л / мин кислорода |
| 4. Легкая гиперкапния (PaCO 2 > 45 мм рт. Ст.) Или ацидоз (pH <7,3, но> 7,1) |
| 5. Усталость дыхательных мышц |
| 6. Признаки и симптомы острого респираторного дистресса |
| 7.Частота дыхания> 24 вдохов / мин |
При лечении острого сердечно-легочного отека используются два типа методов НИВ: 1) постоянное положительное давление в дыхательных путях (CPAP), обеспечивающее постоянное положительное давление в дыхательных путях на протяжении всего дыхательного цикла, и 2) Bi -уровень положительного давления в дыхательных путях (BIPAP), обеспечивающий положительное давление только во время периода вдоха и в конце выдоха. Настройки вентиляции в зависимости от типа НИВ показаны на.
Таблица 9
Настройки неинвазивной вентиляции
| Настройки A-CPAP |
| Начните с 5-7.5 см H 2 O |
| Увеличение с шагом 2 см H 2 O, как допустимо и указано |
| FiO 2 > 40% |
| Настройки B-BIPAP |
| Начальное давление на вдохе 8-10 см H 2 O |
| Увеличение с шагом 2-4 см H 2 O (макс. ~ 20 см H 2 O) с целью достижения дыхательного объема> 7 мл / кг |
| Начальное давление на выдохе ~ 4-5 см H 2 O |
| Максимальное давление на вдохе составляет 24 см H 2 O и давление на выдохе 20 см H 2 O |
| FiO 2 > 40% |
Цели НИВЛ при остром сердечно-легочном отеке — улучшить оксигенацию, снизить дыхательное усилие и увеличить сердечный выброс.Положительное давление на выдохе обеспечивает оксигенацию, а положительное давление на вдохе помогает дыхательным мышцам. Кроме того, НИВ снижает внутригрудной объем крови за счет уменьшения преднагрузки правого желудочка и постнагрузки левого желудочка, тем самым улучшая сердечную функцию. Согласно метаанализу, NIV добавляла к стандартному лечению снижение смертности (значение NNT 14), необходимость инвазивной интубации (значение NNT 8) и продолжительность пребывания в отделении интенсивной терапии (приблизительно 1 день) (55). Лечение CPAP также снижает смертность (значение NNT 9) и потребность в интубации (значение NNT 7).Однако лечение BIPAP не снижает смертность по сравнению со стандартным лечением или лечением CPAP. Таким образом, лечение CPAP выполняется в качестве первого выбора из-за его эффективности и безопасности, а также экономической эффективности и простоты использования по сравнению с BIPAP. BIPAP следует использовать у пациентов, которые не реагируют (требуемое давление более 12 см H 2 O) или не может переносить лечение CPAP у пациентов с гиперкапнией и у пациентов, у которых наблюдается утомление дыхательных мышц и гиповентиляция.
Инвазивная эндотрахеальная интубация выполняется, когда лечение НИВЛ противопоказано () или недостаточно.Критерии эндотрахеальной интубации перечислены в. Эндотрахеальную интубацию следует проводить как можно короче из-за возможных рисков (травма ротоглотки и дыхательных путей, чрезмерная гипотензия, аритмия, скопление респираторного мусора из-за невозможности кашля, особенно нозокомиальная пневмония, дисфония, образование гранулем, увеличенное время пребывания в стационаре). пребывание и расходы и повышенная смертность).
Таблица 10
Противопоказания для неинвазивной вентиляции
| A — Абсолютные противопоказания |
| 1.Кома |
| 2. Остановка сердца |
| 3. Остановка дыхания |
| 4. Любое состояние, требующее немедленной интубации |
| B — Другие противопоказания |
| 1. Гемодинамическая или сердечная нестабильность |
| 2. Изменение психического статуса (за исключением случаев, вызванных гиперкапнией) |
| 3. Неспособность защитить дыхательные пути или риск аспирации |
| 4.Желудочно-кишечное кровотечение — непреодолимая рвота и / или неконтролируемое кровотечение |
| 5. Лицевая хирургия, травма, деформация или жжение |
| 6. Недавняя операция на желудочно-кишечном тракте или верхних дыхательных путях (<7 дней) |
| 7. Возможна для верхних дыхательных путей. Обструкция дыхательных путей |
| 8. Отсутствие сотрудничества и непереносимость маски |
| 9. Отсутствие обучения |
Таблица 11
Критерии для эндотрахеальной интубации (55)
| A-Any один из следующих |
| 1.pH менее 7,20 |
| 2. pH 7,20-7,25 в двух случаях с интервалом в 1 час |
| 3. Гиперкапническая кома (оценка по шкале комы Глазго <8 и PaCO 2 > 60 мм рт. ст.) |
| 4 . PaO 2 менее 45 мм рт. Ст. |
| 5. Сердечно-легочная остановка |
| B-Два или более из следующих случаев в контексте респираторной недостаточности |
| 1. Частота дыхания более 35 вдохов. в минуту или менее 6 вдохов в минуту |
| 2.Дыхательный объем менее 5 мл / кг |
| 3. Изменения артериального давления при САД <90 мм рт. Ст. |
| 4. Десатурация кислорода до <90%, несмотря на адекватный дополнительный кислород |
| 5. Гиперкапния (PaCO 2 > 10 мм увеличения) или ацидоз (снижение pH> 0,08) от исходного уровня |
| 6. Обтундация |
| 7. Диафорез |
| 8. Парадокс живота |
5.4 Фармакологическое лечение
5.4.1. Подход к лечению в соответствии с систолическим артериальным давлением
Клинический сценарий должен быть четко определен в каждом случае для определения соответствующего подхода к лечению (см. Также разделы 2 и 6.1). САД является ведущим фактором, определяющим клинический сценарий, и подход к лечению в соответствии с каждым клиническим сценарием при поступлении оценивается специально в следующих разделах () (56).
Таблица 12
Клиническая картина острой сердечной недостаточности в соответствии с САД при поступлении (56)
| Высокое САД «Сосудистая недостаточность» | Нормальное или низкое САД «Сердечная недостаточность» |
|---|---|
| Быстрое ухудшение (минуты, часы) | Постепенное ухудшение (дни) |
| Застой в легких | Системный застой |
| Перераспределение жидкости | Накопление жидкости |
| Острое увеличение PCWP | Хронически высокое PCWP |
| Радиографический Застой +++ | Застой на рентгенограмме + |
| Увеличение веса / отек + | Увеличение веса / отек +++ |
| Сохранение ФВ ЛЖ | Низкое ФВ ЛЖ |
| Быстрый ответ на лечение | Относительно медленный ответ до лечения |
У пациентов пре В связи с высоким САД (> 140 мм рт. ст.) внезапное и резкое повышение АД связано с гиперактивностью симпатической нервной системы.Быстрое повышение давления наполнения ЛЖ и перераспределение жидкости приводит к застою в легких и одышке. Легочная застойность более выражена, чем системная. Такое проявление ОСН также можно определить как «сосудистую недостаточность».
САД при поступлении находится в пределах нормы (100–140 мм рт. Ст.) Почти в половине случаев. У этих пациентов обычно ранее была известная сердечная недостаточность со сниженной ФВ. Симптомы ухудшаются медленно, но постепенно в течение нескольких дней. Они проявляются системным застоем. Признаков легочной недостаточности не наблюдается, несмотря на высокое давление наполнения ЛЖ.Этот тип ОСН определяется как «сердечная недостаточность».
Низкое САД (<90 мм рт. Ст.) Наблюдается в 2–8% случаев и связано с низким сердечным выбросом и гипоперфузией органа. Кардиогенный шок присутствует в 1-2% случаев ОСН.
Оценка клинической гиперемии важна для определения тактики лечения ОСН. Застой в легких, которая развивается из-за внезапного повышения давления наполнения желудочков без увеличения перегрузки системным объемом, называется «гемодинамическим застоем».Пациенты с этой клинической картиной обычно эуволемичны и не имеют признаков, связанных с системным накоплением жидкости. Примеры включают гипертоническую ОСН, тяжелую дисфункцию ЛЖ из-за ОКС или ОСН из-за острой митральной недостаточности. Для этих случаев характерно перераспределение жидкости, а не системная перегрузка жидкостью.
Острая декомпенсированная сердечная недостаточность — как обострение хронической сердечной недостаточности — является типичным примером системной гиперемии, связанной с периферическими отеками и увеличением веса, отражающими увеличение общей перегрузки жидкостью.
В большинстве случаев, госпитализированных из-за ОСН, клинические проявления связаны с системным и / или легочным застоем, а не с низким сердечным выбросом. Основной подход к лечению — введение вазодилататоров с диуретиками. Сосудорасширяющие средства являются неотъемлемой частью лечения застойной гемодинамики, и диуретики используются в более низких дозах в этом состоянии. В то время как при системном застое, связанном с перегрузкой объемом, диуретики являются краеугольным камнем лечения, а лечение сосудорасширяющими средствами проводится для уменьшения застойной гемодинамики.Инотропное лечение требуется в случаях, не поддающихся лечению диуретиками и / или вазодилататорами, при обнаружении гипотензии и перфузии органов.
При гипертонической ОСН лечение сосудорасширяющими средствами имеет решающее значение, поскольку высокое АД и застой в легких связаны с перераспределением объема, а не с гиперволемией. К лечению сосудорасширяющими средствами можно добавлять диуретики в низких дозах, однако следует избегать лечения диуретиками в высоких дозах.
Первоначальное лечение влажной и горячей СН, сопровождающейся застоем тканей из-за гиперволемии, включает диуретики и вазодилататоры.При исходном лечении сухой и холодной СН, сопровождающейся гипотонией и периферической гипоперфузией из-за низкой выработки, в качестве лечения первой линии используются инотропные и сосудорасширяющие средства (см.). Сбалансированное применение диуретиков, вазодилататоров и инотропов следует рассматривать при клинических проявлениях комбинированного нарушения кровообращения и перфузии.
Допамин следует начинать в случаях кардиогенного шока и при неадекватной реакции на дофамин; Следует начать прием норэпинефрина.При необходимости следует рассмотреть возможность инвазивной вентиляции, внутриаортального баллонного насоса и вспомогательных устройств ЛЖ.
5.4.2 Диуретические стратегии
Одной из основных целей лечения ОСН является устранение застойных явлений у пациента. Цель диуретической терапии, назначаемой с этой целью, — обеспечить эуволемию (сухой вес) с минимально возможной дозой и не нанести вред гемодинамике пациента при достижении диуреза. Для устранения заложенности и облегчения симптомов диурез следует увеличить до> 40 мл / ч, а потерю веса — 1-1.Должно быть достигнуто 5 кг / день. Жидкий баланс АД пациента, вес в одно и то же время каждого дня (предпочтительно утром), ежедневные функции почек и электролиты должны контролироваться, пока продолжается парентеральное лечение.
Для устранения перегрузки объемом при ОСН петлевые диуретики вводятся парентерально. Основные петлевые диуретики — фуросемид, буметанид и торасемид; однако фуросемид является наиболее широко используемым как в нашей стране, так и во всем мире. Начальная доза фуросемида для внутривенного введения составляет 20-40 мг.Общая суточная доза фуросемида должна быть, по крайней мере, равна общей суточной дозе, которую пациент принимал до госпитализации, и, как правило, может быть безопасно увеличена до 2,5 раз по сравнению с дозами до госпитализации.
Поскольку период полувыведения диуретиков относительно короткий, дозы следует периодически повторять или применять инфузионное лечение. Если предпочтительнее болюсное лечение, дозу можно повторить через 4-6 часов в зависимости от перегрузки пациента объемом. При непрерывном инфузионном лечении фуросемид начинают с дозы 10 мг / час и продолжают с 5-20 мг / час в зависимости от реакции пациента.Наиболее подходящая доза лечения и способ введения (болюс или непрерывная инфузия) не ясны. В исследовании DOSE (исследование по оценке стратегий оптимизации диуретиков) (57), целью которого было ответить на этот вопрос, непрерывная инфузия сравнивалась с болюсной инфузией каждые 12 часов, а низкая доза (равная ранее принятой пероральной дозе) сравнивалась с высокой дозой (2,5 раза). предыдущей пероральной дозы) по факторному плану 2×2. Между двумя приложениями не наблюдалось значительной разницы; однако такие симптомы, как одышка, улучшались более эффективно в группе, принимавшей высокие дозы (хотя в этой группе чаще наблюдалась временная почечная дисфункция).Как правило, ограниченное количество пациентов было рандомизировано в исследованиях, сравнивающих инфузионное лечение и болюсное лечение. Мета-анализ этих исследований показывает, что нет значительной разницы между непрерывной и болюсной инфузией; однако более эффективный диурез обеспечивается при продолжительной инфузии (58, 59).
Если петлевые диуретики не могут обеспечить адекватный диурез, доза диуретика увеличивается или добавляется второй диуретик (например, тиазиды или спиронолактон). Обычно тиазиды добавляют в повседневную практику; однако данные о пользе высоких доз спиронолактона (50–100 мг) также растут (60).
Гипертонический солевой раствор может усилить эффект от лечения мочегонными средствами за счет втягивания жидкости из интерстициальной области во внутрисосудистую область. Метаанализ (61) 5 рандомизированных контролируемых исследований, сравнивающих клинические исходы пациентов, получавших только фуросемид внутривенно, и гипертонический раствор, добавленный к фуросемиду внутривенно, показал, что введение гипертонического раствора привело к лучшей потере веса, сохранению функции почек, сокращению продолжительности пребывания в больнице и снижение повторной госпитализации после выписки и общей смертности.Гипертонический раствор вводят в виде 100–150 мл NaCl с различными концентрациями (2,4–7,5%) 1-2 раза в день в зависимости от уровня натрия у пациента. Пока не будет получено больше данных, рекомендуется назначать гипертонический раствор пациентам с уровнем креатинина <3 мг / дл, у которых наблюдается накопление жидкости в интерстициальной области, истощенный внутрисосудистый объем и отсутствие реакции на стандартное лечение.
Другим вариантом для пациентов с недостаточным диурезом, получающих стандартное лечение, являются низкие дозы дофамина (1-5 пг / кг / мин).Однако два рандомизированных клинических испытания, сравнивающих низкие дозы допамина со стандартным лечением у пациентов с ОСН [DAD-HF II (62) и ROSE (63)], не смогли показать каких-либо дополнительных преимуществ дофамина для увеличения диуреза и защиты почечной функции. Таким образом, введение низких доз дофамина следует применять только пациентам, которые не отвечают на стандартное лечение и имеют относительно более низкое кровяное давление.
Одним из современных диуретиков у пациентов с ОСН с гипонатриемией и риском когнитивной дисфункции является толваптан, который является селективным антагонистом рецепторов вазопрессина 2.Толваптан вызывает водный диурез (акварез) вместо солевого диуреза при использовании обычных диуретиков. В исследовании EVEREST (Эффективность антагонизма вазопрессина в исследовании исходов сердечной недостаточности с толваптаном) (64) толваптан не влиял на смертность и госпитализацию пациентов с ОСН, но увеличивал количество мочи и уровень натрия в сыворотке крови и улучшал застойные явления, такие как одышка и отек. Было статистически, но не клинически значимым, большее увеличение креатинина сыворотки при приеме толваптана (0,08 мг / дл по сравнению с 0.03 мг / дл) по сравнению с плацебо.
Парентеральное лечение диуретиками следует продолжать до тех пор, пока не исчезнут или не уменьшатся в разумной степени застойные явления (хрипы, вздутие яремных вен, периферический отек, асцит). После этого следует продолжить лечение самой низкой дозой перорального диуретика, достаточной для поддержания веса пациента в сухом состоянии.
5.4.3 Ультрафильтрация
Ультрафильтрация (УФ) — это метод, альтернативный лечению мочегонными средствами, для устранения застойных явлений у пациентов с гиперволемией.Он основан на удалении жидкости и молекул с низким молекулярным весом (<20 кДа) из циркуляции через полупроницаемую мембрану. В отличие от лечения диуретиками, жидкость, удаляемая УФ, является изоосмотической или изонатремической. Скорость ультрафильтрации 200-300 мл / ч обычно является достаточной, но может достигать скорости до 500 мл / ч.
Преимущества УФ по сравнению с лечением диуретиками заключаются в том, что он удаляет больше натрия (и меньше калия), контролирует количество и скорость удаления жидкости и вызывает меньшие нейрогормональные и электролитные изменения (65).Помимо этих преимуществ, наличие резистентности к диуретикам у четверти пациентов с сердечной недостаточностью делает венозный УФ важным вариантом лечения изолированной гиперволемической СН (66).
Эффективность УФ изучали в исследовании «Помощь для пациентов с острой перегрузкой жидкостью и декомпенсированной ХСН» (RAPID-CHF) (67). Пациенты были рандомизированы на один 8-часовой сеанс ультрафильтрации в дополнение к обычному уходу или только к обычному уходу. В конце исследования не было обнаружено существенной разницы как в эффективности, так и в безопасности.В исследовании «Ультрафильтрация по сравнению с внутривенными диуретиками для пациентов, госпитализированных по поводу острой декомпенсированной сердечной недостаточности» (UNLOAD) (68), которое было первым крупным исследованием эффективности УФ, потеря веса через 48 ч (5,0 ± 3,1 кг против 3,1 ± 3,5; p = 0,001) и чистая потеря жидкости (4,6 л против 3,3 л; p = 0,001) были выше в группе УФ. Через 90 дней в группе UF была более низкая частота госпитализаций по сравнению с группой обычного ухода (18% против 32%; p = 0,037). Хотя эти положительные результаты в пользу УФ, были подвергнуты критике методологические ограничения, такие как неслепой дизайн исследования, субоптимальные дозы диуретиков, ограничение удаления жидкости только 2 л, исключение пациентов с почечной дисфункцией и оставление продолжительности и скорости УФ на усмотрение врачей.
Почечная недостаточность, которая является важным сопутствующим заболеванием у пациентов с сердечной недостаточностью, в различной степени присутствует у 30% пациентов с сердечной недостаточностью. Исследование CARRESS-HF (69) включало 188 пациентов с кардиоренальным синдромом или ОСН с нарушением функции почек (средний креатинин сыворотки составлял 1,9 мг / дл в группе УФ и 2,09 мг / дл в группе диуретиков). В отличие от исследования UNLOAD, данные CARESS-HF показали, что ступенчатый режим диуретиков превосходит UF. Не было обнаружено различий в потере веса и смертности в двух группах лечения, а разница между креатинином сыворотки была в пользу фармакологического лечения (p = 0.03). Побочные эффекты, включая почечную недостаточность, кровотечение и осложнения из-за катетера, выявлялись значительно чаще в группе УФ (57% против 72%, p = 0,03).
Эти данные были оценены в руководствах ESC и ACCF / AHA по сердечной недостаточности, а также в рекомендациях ESC 2012, в которых УФ была указана среди спорных тем из-за недостаточности доказательств или консенсуса, а в рекомендациях ACCF / AHA 2013 UF позиционировалась в лечении с рекомендацией класса IIb для облегчения застойных явлений. симптомы у пациентов со значительной перегрузкой объемом (2, 3).Тем не менее, побочные эффекты, вызванные лечением высокими дозами диуретиков, ухудшение функции почек и увеличение смертности, делают UF необратимым для пациентов, у которых все стратегии диуретиков оказались неэффективными.
Применение изолированного УФ следует ограничить пациентам, не поддающимся лечению диуретиками, и пациентам с нарушением функции почек из-за перегрузки объемом больше, чем структурного повреждения почек. Другие процедуры (гемодиализ, перитонеальный диализ, гемофильтрация и т. Д.) Следует рассматривать у пациентов с синдромом гиперуремии (азотемия, метаболический ацидоз, гиперкалиемия), сопровождающим сердечную недостаточность.
Перед тем, как начинать УФ у пациентов-кандидатов, необходимо получить заключение нефролога, а процедура должна проходить под наблюдением опытной команды. Другой проблемой, ограничивающей рутинное использование УФ, является его высокая стоимость. На стоимость ультрафильтрации влияет несколько факторов, таких как продолжительность пребывания в больнице, частота повторных госпитализаций и их стоимость, количество примененных ультрафильтров и стоимость фильтров. При использовании одноразовых фильтров стоимость значительно возрастает. Однако, если учесть частоту и продолжительность пребывания в больнице, UF становится более экономичным с точки зрения национального социального страхования.
5.4.4 Вазодилататоры
Вазоактивные препараты являются наиболее важными терапевтическими альтернативами для улучшения гемодинамического несоответствия преднагрузки и постнагрузки, присутствующего на основе ОСН. Их можно разделить на 3 группы: традиционные нитровазодилататоры, аналоги натрийуретических пептидов и другие вазодилататоры.
Нитровазодилататоры (нитроглицерин, нитропруссид) рекомендуются для улучшения гемодинамики (снижение PCWP и давления наполнения ЛЖ) и для облегчения симптомов у пациентов с САД> 110 мм рт.ст. при условии тщательного наблюдения.Лечение нитроглицерином начинается с 10-20 пг / мин, и его можно постепенно увеличивать, наблюдая за гемодинамической реакцией пациента (). Нитропруссид широко не изучался при ОСН, но пациентам с выраженным повышением САД его можно назначать при тщательном гемодинамическом мониторинге. Однако снижение среднего артериального давления не менее чем на 10 мм рт. Ст. Является приемлемой целью в клинической практике (49). Продолжительность терапии нитровазодилататорами 24-48 часов. По истечении этого времени может развиться тахифилаксия или толерантность к нитроглицерину или интоксикация нитропруссидом.
Таблица 13
Начальная и непрерывная инфузионные дозы вазодилататоров * (2)
| Начальная доза | Инфузионная доза | Меры предосторожности | |
|---|---|---|---|
| Нитроглицерин | 10-20 пг | 5-200 пг / мин | Толерантность и тахифилаксия при непрерывном использовании |
| Изосорбид динитрат | 1 мг / ч | 1-10 мг / ч | |
| Нитропруссид | 0.3 пг / кг / мин | 0,3-10 пг / кг / мин | Требуется инвазивный гемодинамический мониторинг; может возникнуть выраженная гипотензия; более длительные инфузии могут вызвать токсичность тиоцианата. |
| Несиритид | 2 пг / кг (болюс) | 0,01 пг / кг / мин | Гипотония |
| Уларитид | 15 нг / кг / мин | Повышенное потоотделение, головокружение, тошнота и гипотония | |
| Серелаксин | 30 пкг / кг / день | Гипотония |
Аналоги натрийуретических пептидов включают по крайней мере 2 агента: несиритид и уларитид.Оба этих препарата недоступны в Турции, однако с этой группой препаратов было проведено несколько исследований. В исследовании ASCEND-HF (70) несиритид уменьшал одышку быстрее, чем обычная помощь, однако не изменил составную конечную точку, определяемую как повторная госпитализация по поводу сердечной недостаточности и 30-дневная смертность от всех причин, и был относительно дорогостоящим. Основная симптоматическая польза от несиритида достигается при применении препарата в первые 15,5 часов после приема (71). Это наблюдение может показаться странным для тех, кто практикует управление ОСН.В реальной жизни комбинация диуретиков и нитратов начинается в первые 30 минут почти у всех пациентов (72). Более того, это лечение обеспечивает высокоэффективное симптоматическое выздоровление у 75% пациентов. Однако до последних лет фактор времени игнорировался в клинических испытаниях новых агентов при ОСН. Тестирование многих агентов в неправильные периоды времени могло привести к упущению наиболее выгодного времени для многих агентов. Уларитид, другой агент группы, представляет собой изоформу ANP, устойчивую к разрушению нейтральными эндопептидазами.В настоящее время он проходит испытания фазы III клинических испытаний, таких как продолжающееся исследование эффективности и безопасности уларитида у пациентов с острой сердечной недостаточностью (TRUE-AHF).
Прототипом препарата другой группы вазодилататоров является Серелаксин. Серелаксин — это рекомбинантный человеческий релаксин -2, природный пептид, регулирующий адаптацию матери к беременности (73). Он действует через специфические рецепторы релаксина, связанные с G-белком (RXFP1 и 2), и рецепторы эндотелина B. Активация этих рецепторов приводит к активации NO-синтазы в эндотелиальных клетках и, следовательно, к расширению сосудов.Гемодинамические эффекты серелаксина включают повышение эластичности артерий, сердечного выброса, почечного кровотока и клиренса креатинина. В отличие от нитратов, он обладает некоторым инотропным действием и не снижает венозный тонус. Клинические эффекты серелаксина изучались в исследованиях Pre-RELAXAHF (74) и RELAX (75). В обоих случаях лечение серелаксином было связано с облегчением одышки и снижением 180-дневной смертности [испытание RELAX (n = 1161): плацебо — 65 смертей по сравнению с серелаксином — 42 смерти; HR 0,63, 95% ДИ 0.42-0,93; р = 0,019]. Это один из агентов, который в настоящее время исследуется в клинических испытаниях фазы III (RELAX-2).
Клевидипин, блокатор кальциевых каналов, был исследован в исследовании PRONTO (76) и оказался лучше традиционного лечения нитровазодилататорами для облегчения одышки у пациентов с гипертонической ОСН.
Один из основных принципов лечения сосудорасширяющими средствами — избегать симптоматической гипотензивной реакции, которая может возникнуть и, вероятно, причинить вред. Недавно было сообщено, что пациенты с HF-rEF и HF-pEF по-разному реагируют на лечение, а пациенты с HF-pEF реагируют на вазодилататор чрезмерным снижением артериального давления (77).Симптоматическая гипотензия также чаще наблюдается у пациентов de novo с ОСН. Сосудорасширяющие средства могут быть вредными для пациентов с недостаточной преднагрузкой. С другой стороны, лечение сосудорасширяющими средствами безопасно для пациентов с нормальным артериальным давлением с HF-rEF, у которых есть заложенность и расширенные яремные вены. В любом случае для вазодилататоров требуется мониторинг и тщательное титрование.
5.4.5 Положительные инотропы
Инотропные средства составляют одну из 3 основных групп фармакологического лечения при лечении ОСН, хотя они не используются так часто, как диуретики и вазодилататоры.Их основным показанием является гипотензия и кардиогенный шок, сопровождающие ОСН, но они также могут использоваться в случаях, когда они устойчивы к начальному лечению сосудорасширяющими и мочегонными средствами.
Инотропные агенты увеличивают сократимость миокарда и сердечный выброс, снижают давление наполнения желудочков и PCWP и тем самым обеспечивают симптоматическое и гемодинамическое восстановление (78). Однако существуют данные, что они также вызывают ишемию и серьезные аритмии за счет повышения уровня внутриклеточного кальция, потребления кислорода и потребности миокарда в кислороде и могут оказывать прямое токсическое действие на миокард.Хотя они и не основаны на рандомизированных контролируемых двойных слепых испытаниях, существуют данные об их неблагоприятном влиянии на долгосрочную смертность. Поэтому их использование было ограничено случаями с низким выбросом и гипотонией. Низкий сердечный выброс из-за систолической дисфункции наблюдается в 5-10% случаев ОСН. В этих случаях для улучшения клинической картины в короткие сроки требуется только инотропное лечение или лечение сосудорасширяющими средствами (79). В общем, гипотензия и / или гипоперфузия являются определяющими факторами для принятия решения об инотропном лечении.Если показано, инотропное лечение следует начинать на ранней стадии, вводить в минимально необходимой дозе и прекращать в кратчайшие сроки. Инотропное лечение не влияет на ОСН из-за диастолической дисфункции.
В клинической практике часто используются агонисты адренергических рецепторов дофамин и добутамин, кальций-сенсибилизирующий агент левосимендан и ингибиторы фосфодиэстеразы III амринон и милринон. Дофамин и добутамин обладают в основном инотропными эффектами, тогда как амринон, милринон и левосимендан обладают также сосудорасширяющими свойствами, сопровождающими их инотропные эффекты () (80).
Таблица 14
Нагрузочные и непрерывные инфузионные дозы положительных инотропных агентов # (2)
| Ударная доза | Инфузионная доза | |
|---|---|---|
| Дофамин | Нет | <3 пгр / кг / мин: почечный диуретический эффект |
| 3-5 пгр / кг / мин: инотропный эффект | ||
| > 5 пг / кг / мин: инотропный + вазопрессорный эффект | ||
| Добутамин | Нет | 2- 20 пгр / кг / мин |
| Левосимендан * | По желанию (6-12 пгр / кг, время> 10 мин) | 0.1 мкг / кг / мин (можно увеличить на 0,2 мкг / кг / мин или уменьшить на 0,05 мкг / кг / мин в зависимости от САД) |
| Милринон * | Дополнительно (25-75 мкг / кг) | 0,375 -0,75 пгр / кг / мин |
| Норадреналин | Нет | 0,2-1,0 пгр / кг / мин |
| Адреналин | Во время реанимации 1 мг внутривенно (можно повторять каждые 3-5 мин) | 0,05-0,5 пгр / кг / мин |
Дофамин
Дофамин в низких дозах (<2-3 пгр / кг / мин) вызывает почечное, коронарное и церебральное расширение сосудов, воздействуя только на дофаминергические рецепторы.В более высоких дозах (> 3 пгр / кг / мин) он увеличивает сократимость миокарда в результате стимуляции рецептора бета-1. Для инотропной эффективности рекомендуется доза 3-5 пгр / кг / мин. Более высокие дозы (> 5 пгр / кг / мин) повышают системное сопротивление сосудов и, следовательно, АД, воздействуя на альфа-адренорецепторы (). Его можно назвать «вазопрессорным инотропом» из-за его действия в более высоких дозах. Дофамин является подходящим средством для увеличения сердечного выброса и достижения уровня АД для сохранения периферической перфузии при СН с серьезной гипотонией (<90 мм рт. Ст.) Или кардиогенным шоком.
Добутамин
Добутамин — инотропный агент, увеличивающий сердечный выброс за счет дозозависимого инотропного эффекта через рецепторы бета-1 (81). Он увеличивает сердечный выброс больше, чем дофамин. Добутамин следует предпочесть в качестве начального лечения в случаях ОСН с нормальным или близким к нормальному АД и низким сердечным выбросом, а дофамин следует выбирать в случаях со значительной артериальной гипотензией. Скорость инфузии может быть увеличена до 15-20 пгр / кг / мин в зависимости от исчезновения симптомов, гемодинамического ответа и диуреза ().При увеличении доз необходимо соблюдать осторожность при развитии тахикардии и аритмий. Важнейшим его недостатком является развитие толерантности после 24-48 часов приема и снижение ее эффективности при применении бета-адреноблокаторов. Добутамин может вызывать ишемию, увеличивать остаточную ишемию и увеличивать область инфаркта в случаях ИБС.
Левосимендан
Левосимендан представляет собой «инодилататорное средство», проявляющее инотропный эффект за счет повышения кальциевой чувствительности сократительных белков миокарда, что приводит к расширению сосудов гладких мышц сосудов с открытием АТФ-зависимых калиевых каналов и, таким образом, к снижению периферического сосудистого сопротивления и сердечных пре- и сердечных заболеваний. после нагрузки (82).Повышение сократимости сердца без повышения уровня внутриклеточного кальция отличает левосимендан от традиционных инотропов. Это не приводит к потреблению кислорода миокардом и ишемии. Левосимендан обеспечивает большее гемодинамическое преимущество в виде увеличения сердечного выброса и снижения PCWP по сравнению с добутамином (83). Недавний метаанализ показал, что левосимендан может снижать смертность в различных кардиологических условиях у взрослых пациентов (84). Это предпочтительный инотропный агент у пациентов с ИБС и ОКС.Было показано, что при ОСН, вторичной по отношению к ОИМ, левосимендан является безопасным инотропным агентом. В отличие от добутамина, эффективность левосимендана не зависит от использования бета-адреноблокаторов. Кроме того, по сравнению с добутамином левосимендан снижает краткосрочную смертность у пациентов с сердечной недостаточностью в анамнезе или ранее принимавших бета-адреноблокаторы. Текущие руководства ESC по сердечной недостаточности рекомендуют левосимендан в качестве показания класса IIb для отмены эффекта бета-блокады, если считается, что бета-блокада способствует гипоперфузии при ОСН, а в рекомендациях AHA / ACC 2013 по сердечной недостаточности нет рекомендаций по левосимендану ( 2, 3).
Левосимендан вводят в виде 24-часовой внутривенной инфузии в дозе 0,05-0,2 пгр / кг / мин после ударной дозы 6-12 пгр / кг / мин в течение 10 минут. Гипотония может развиться из-за расширения сосудов, поэтому во многих случаях нагрузочную дозу можно не применять, если исходное САД <100 мм рт. Левосимендан не рекомендуется пациентам с САД <85 мм рт.
Фосфодиэстераза — !!! ингибиторы ферментов
Ингибиторы фосфодиэстеразы (PDE) III увеличивают сократительную способность за счет увеличения внутриклеточного кальция и уменьшения внутриклеточной деградации цАМФ посредством селективного ингибирования фермента PDE-III.Они также вызывают расширение артериальных и венозных сосудов за счет ингибирования PDE. Следовательно, они обладают «иодилататорным» действием. Инотропная эффективность меньше, чем у добутамина, а сосудорасширяющее действие меньше, чем у нитропруссида, который является сильным вазодилататором. Эффективность ингибиторов ФДЭ III не снижается при лечении бета-адреноблокаторами (85). Существуют отрицательные данные об их безопасности при СН с ИБС.
Милринон является сильным ингибитором ФДЭ-III, который также увеличивает чувствительность бета-адренорецепторов за счет ингибирования белка, связывающего гуанин-нуклеотид, который ингибирует бета-рецепторы.Следовательно, существует синергическое взаимодействие между милриноном и бета-агонистами. Он снижает давление наполнения желудочков больше, чем добутамин, из-за его сосудорасширяющего действия. Комбинация с добутамином может быть рассмотрена в случаях, когда уровень АД близок к нормальному. Гемодинамическая эффективность достигает максимального уровня через 10-15 минут после внутривенного болюсного введения. Тромбоцитопенический эффект меньше, чем у амринона. Однако следует проявлять осторожность при отклонениях, связанных с тестами печени, гипотонией, предсердными и желудочковыми аритмиями.Милринон доступен в Турции, но результаты плацебо-контролируемых исследований, посвященных повышенной смертности при применении милринона, ограничили его широкое применение (85).
Амринон и эноксимон недоступны в нашей стране. Амринон не получил широкого распространения из-за его тромбоцитопенического эффекта и быстрого развития лекарственной толерантности (86). Эноксимон — селективный ингибитор ФДЭ-III, который в 10 раз менее эффективен, чем милринон. Болюсная доза вводится пациентам с нормальным САД на исходном уровне и вводится в виде непрерывной инфузии.Он в основном метаболизируется в печени, а активные метаболиты сульфоксида выводятся через почки. Как и милринон, при почечной недостаточности дозу следует уменьшить. Редко вызывает тромбоцитопению.
Совместное применение инотропных агентов
Эффективность и безопасность инотропных агентов зависят от дозы. Сердечный выброс увеличивается в зависимости от дозы; однако одновременно усиливаются и нежелательные эффекты. При сочетании инотропов с разными механизмами действия инотропный эффект и сердечный выброс увеличиваются сильнее.Комбинация низких доз дофамина и добутамина — часто используемая комбинация в повседневной практике для увеличения диуреза. При тяжелой сердечной недостаточности, резистентной к добутамину, левосимендан можно добавить к инфузии добутамина для улучшения клинических и гемодинамических результатов (87). Комбинация добутамина, который влияет через адренергическую активность бета-1, с милриноном или амриноном, которые снижают деградацию пострецепторного цАМФ, обеспечивает дополнительную инотропную эффективность (88).
Вазопрессоры
Вазопрессоры необходимы для обеспечения или сохранения перфузии органов у пациентов с опасной для жизни гипотонией, такой как кардиогенный шок, и у пациентов, у которых невозможно восстановить сердечный выброс и соответствующий уровень САД (> 90 мм рт. Ст.) Не может быть достигнут с помощью инотропные агенты и / или обработка жидкости.Однако их использование должно быть ограничено минимально возможной дозой и в кратчайшие сроки, так как постнагрузка на сердце будет увеличиваться из-за повышенного периферического сосудистого сопротивления и, соответственно, перфузия органов будет снижаться под действием вазопрессоров. Во время лечения могут наблюдаться серьезные аритмии, ухудшение функции почек и ишемия миокарда.
Адреналин — катехоламин с одинаковым и высоким сродством к рецепторам бета-1, бета-2 и альфа-1. Таким образом, он считается относительно сбалансированным вазопрессорным средством с точки зрения сосудорасширяющего и сосудосуживающего действия.Его хронотропный эффект становится более значительным при HFF. При низких дозах сердечный выброс увеличивается за счет инотропного и хронотропного воздействия из-за активности бета-1, а сужение сосудов из-за активности альфа-1 относительно уравновешивается активностью рецептора бета-2. При высоких дозах влияние альфа-1 становится заметным, и системное сосудистое сопротивление значительно увеличивается в дополнение к сердечному выбросу. Обычно его применяют в дозе 0,05-0,5 пгр / кг / мин. В клинической практике адреналин применяют, если гипотензию нельзя контролировать с помощью инотропных средств.Если не является серьезной гипотонией, он не рекомендуется при декомпенсированной HFF. Эпинефрин не рекомендуется в качестве инотропного и / или вазопрессорного средства при кардиогенном шоке. Его использование особенно рекомендуется при остановке сердца и асистолии в качестве спасательного средства при болюсной дозе 1 мг внутривенно.
Норэпинефрин — это катехоламин с очень высоким рецептором альфа-1 и более низким сродством к рецепторам бета-1 и бета-2 (72). Таким образом, это сильное сосудосуживающее средство, но слабое инотропное средство. Как правило, норадреналин используется для повышения АД. Он не рекомендуется при декомпенсированной СН, его следует применять при гипотензии, резистентной к дофамину, или для повышения АД и коронарной перфузии при кардиогенном шоке.Поскольку это слабый инотропный агент, его влияние на сердечный выброс незначительно. По сравнению с адреналином он не приводит к значительному увеличению частоты сердечных сокращений. Норэпинефрин обычно используется в дозах 0,2–1,0 пгр / кг / мин.
5.5 Механические вспомогательные устройства
Механические вспомогательные устройства для кровообращения и / или трансплантация сердца — единственные оставшиеся варианты лечения пациентов с терминальной стадией СН, несмотря на оптимальную фармакологическую и аппаратную терапию, такую как CRT / ICD. Прогрессивное улучшение и успешные результаты вспомогательной технологии LV приводят к широкому использованию этих устройств в качестве моста к трансплантации сердца, моста к решению, моста к выздоровлению или долгосрочной целевой терапии в конечной стадии HFF Тем не менее, точная роль механической поддержки кровообращения в ведении ОСН не ясно, поскольку эти пациенты представляют собой разнородную группу.Как правило, краткосрочные механические поддерживающие устройства предпочтительны при ОСН, а долгосрочные вспомогательные устройства предназначены для терминальной стадии хронической HFF. Промежуточные или кратковременные чрескожные вспомогательные устройства также могут использоваться для пациентов с рефрактерным кардиогенным шоком с полиорганной недостаточностью цель перехода к пересадке сердца или целевое лечение. Иногда у пациентов с ОСН, которые подвергаются непосредственному риску смерти, используются устройства долгосрочной помощи до тех пор, пока не будет проведена тщательная клиническая оценка и не будут определены варианты лечения (89, 90).Вероятность выздоровления, расчетное время восстановления и пригодность пациента для трансплантации сердца должны быть рассмотрены до принятия решения о механической поддержке кровообращения при декомпенсированной AHFF Пациенты с обратимой патологией, такой как острый фульминантный миокардит или послеродовая кардиомиопатия, и пациенты с идиопатической дилатационной кардиомиопатией, ответ на механические вспомогательные устройства лучше, чем в случаях сердечной недостаточности по ишемическим причинам (91).
Вспомогательные устройства LV варьируются от больших экстракорпоральных систем до устройств небольшого размера, применяемых чрескожно.Основным преимуществом хирургически имплантированных устройств является их способность полностью поддерживать ударный объем сердца, но для замены этих устройств требуется повторная операция. Постоянная антикоагуляция необходима как для хирургической, так и для чрескожной имплантации устройств. Подробная информация о хирургически имплантированных вспомогательных устройствах, которые доступны в очень ограниченном количестве центров в Турции, выходит за рамки данного отчета.
Системы чрескожных вспомогательных устройств для желудочков
Устройства для чрескожного введения предназначены в первую очередь для вспомогательного лечения ЛЖ и часто используются для лечения рефрактерного кардиогенного шока, развившегося после ОИМ или острой сердечной декомпенсации по другим причинам.Имплантация чрескожных желудочковых вспомогательных устройств менее инвазивна и начинает поддерживать кровообращение пациента раньше.
Интрааортальный баллонный насос (IABP) — это наиболее часто используемое устройство для чрескожного кровообращения, поскольку его можно легко и быстро имплантировать. Он обеспечивает лучшее кровоснабжение коронарных артерий и миокарда за счет повышения диастолического давления в аорте и снижает постнагрузку ЛЖ за счет снижения аортального давления во время систолы, что приводит к снижению потребления кислорода миокардом.Ударный объем сердца увеличивается примерно на 10-20% при поддержке IABP (92). Поскольку поддержка сердечного кровообращения, обеспечиваемая IABP, составляет максимум 1,5 л / мин, подходящими кандидатами для IABP являются пациенты, которым требуется низкий уровень поддержки. У пациентов с тяжелым повреждением миокарда ударный объем сердца не может быть увеличен в достаточной степени для удовлетворения потребностей организма, и у этих пациентов требуются другие системы поддержки кровообращения. Метаанализ 7 рандомизированных контролируемых исследований показывает, что ВАБК может иметь положительный эффект на некоторые гемодинамические параметры, но не способствует выживаемости (93).Поэтому недавние руководства не рекомендуют использовать IABP для лечения пациентов с ОИМ с кардиогенным шоком (2-4). В текущих рекомендациях ESC (2) IABP рекомендуется для поддержания кровообращения перед хирургической коррекцией конкретных острых механических проблем (например, разрыва межжелудочковой перегородки и острой митральной регургитации), во время тяжелого острого миокардита и у отдельных пациентов с острой ишемией миокарда или инфарктом до, во время , а также после чрескожной или хирургической реваскуляризации.
Существует два типа широко используемых чрескожных LVAD: TandemHeart (Cardiac Assist, Питтсбург, Пенсильвания, США) и Impella LP 2.5 (Abiomed Europe GmbH, Аахен, Германия). Основными преимуществами чрескожных LVAD перед хирургически имплантированными LVAD являются их более низкая стоимость, а также более простая и быстрая имплантация и удаление (обычно имплантируемые под рентгеноскопией в катетерной лаборатории). Недостатки — осложнения входа в сосуды и ограниченный кровоток (94). Несмотря на то, что чрескожные VAD успешно применяются при кардиогенном шоке после AMI и ранняя выживаемость составляет около 70%, превосходство чрескожных VAD над IABP не было адекватно подтверждено рандомизированными исследованиями (95, 96).
ЭКМО (экстракорперальная мембранная оксигенация)
Принцип ЭКМО заключается в том, чтобы удалить часть крови из организма и после оксигенации перелить ее обратно в кровоток. Существует две формы ЭКМО: вено-венозная и вено-артериальная. Вено-венозный путь предпочтителен при респираторной недостаточности без сердечной дисфункции, а вено-артериальный путь предпочтителен при СН (кардиальная ЭКМО). Вено-артериальная ЭКМО имеет быстрое начало действия. Он снижает преднагрузку сердца и потребление кислорода, удовлетворяет потребность организма в кислороде и снабжает кровью жизненно важные органы (97).Благодаря своей эффективности или быстрому и простому применению, ЭКМО стало часто предпочтительным механическим поддерживающим устройством для ОСН во всех возрастных группах, включая новорожденных, кардиогенный шок, сердечную недостаточность, развившуюся после кардиохирургических операций, легочную эмболию, фатальную аритмию и остановку сердца. Показания ЭКМО такие же, как и у других вспомогательных устройств LV. Решение основывается на категории пациента INTERMACS (98). Показания ЭКМО существуют для профиля 1 и профиля 2 INTERMACS [Профиль 1: гемодинамическая нестабильность, несмотря на возрастающие дозы катехоламинов и / или механической поддержки кровообращения с критической гипоперфузией органов-мишеней (тяжелый кардиогенный шок) и профиля 2.Внутривенная инотропная поддержка с приемлемым артериальным давлением, но быстрым ухудшением функции почек, состояния питания или признаков заложенности]. В последнее время пациентам с профилем 3 и 4 также может быть выполнена имплантация ЭКМО из-за положительных результатов, полученных у этих пациентов (профиль 3. Гемодинамическая стабильность с низкой или средней степенью, но необходима из-за гипотензии, доз инотропных средств, ухудшения симптомов или прогрессирующей почечной недостаточности и т. Профиль 4. Возможно временное прекращение инотропного лечения, но у пациента наблюдаются частые рецидивы симптомов, обычно с перегрузкой жидкостью).Основными противопоказаниями к ЭКМО являются неконтролируемое кровотечение, неизлечимое неврологическое поражение и повреждение органов-мишеней, неизлечимое злокачественное новообразование, пациенты с терминальной стадией сердечной недостаточности, которые не являются кандидатами на трансплантацию сердца или постоянное лечение LVAD, отсутствие подходящего входа в сосуд для канюляции ЭКМО и расслоение аорты или серьезное заболевание. аортальная недостаточность.
Выживаемость при ЭКМО сердца варьировала от 23 до 71% (99). Самая высокая смертность наблюдалась в случаях остановки сердца, а самая низкая — в случаях сердечной недостаточности, развившейся после миокардита (100, 101).
Время прекращения ЭКМО меняется в зависимости от пациента. Минимальное время, необходимое для восстановления поврежденного желудочка, должно составлять не менее 12-24 часов. Обычно ЭКМО удаляется у большинства пациентов менее чем за 1 неделю. В процессе отлучения следует контролировать венозную сатурацию, кислотно-щелочной баланс, параметры мочеиспускания и сердечную функцию. Расход ЭКМО следует снижать до уровня 1 л / мин / м 2 постепенно. На этом этапе могут потребоваться фармакологические инотропы.Если сердечные функции не восстанавливаются в течение этого времени, следует начать длительный LVAD.
Диагностика и лечение острой сердечной недостаточности
Основными задачами лечения ОСН являются облегчение симптомов и восстановление гемодинамики. Другими начальными целями лечения являются улучшение оксигенации до необходимого уровня (PaO2> 60 мм рт. Ст., SpO2> 90%), ограничение повреждения органов и сокращение продолжительности пребывания в отделении интенсивной терапии. Краткосрочные цели во время пребывания в больнице включают стабилизацию клинического статуса за счет оптимального лечения, начало соответствующего перорального фармакологического лечения, рассмотрение возможности использования устройства в отдельных случаях и сокращение продолжительности пребывания в больнице.
5.1 Подход к лечению в отделении неотложной помощи и отделениях интенсивной терапии
AHF требует от пациентов госпитализации в отделение неотложной помощи / больницы с симптомами и признаками HFF Это стало часто встречающейся клинической проблемой, которая требует неотложного лечения не только кардиологами, но и специалистами по внутренним болезням, неотложной медицине и интенсивной терапии.
В связи с прогностической важностью раннего лечения лечение следует начинать, как только пациенты прибывают в больницу, предпочтительно в машине скорой помощи (44, 45).Первоначальная оценка и ведение пациентов в отделении неотложной помощи в идеале должны выполняться в первые 2 часа после поступления. Направление пациентов с подозрением на ОСН в кардиологическое отделение или в центр с отделениями коронарной терапии (CCU) / интенсивной терапии (ICU) имеет важное значение для улучшения прогноза (46, 47).
Самым важным этапом неотложной помощи при ОСН является определение степени одышки. Пациентов с тахипноэ (частота дыхания> 25 / мин), гипоксией (SpO2 <90% при кислородной терапии) и признаками повышенной респираторной перегрузки (движение дополнительных дыхательных мышц, положение штатива, затрудненная речь) следует доставить в специальное отделение, где может быть предоставлена экстренная искусственная вентиляция легких (см. Раздел 5.3).
Гемодинамику следует оценивать одновременно с дыханием. Гемодинамический мониторинг особенно важен, если частота сердечных сокращений <60 / мин или> 120 / мин, САД <90 мм рт. Ст. Или> 180 мм рт. Ст., Пропорциональное пульсовое давление <25%, наблюдаются холодные конечности или происходят изменения психического статуса.
ЭКГ, рентген грудной клетки, натрийуретические пептиды, функциональные пробы почек, электролиты, общий анализ крови и тропонины должны быть получены в отделении неотложной помощи (см.2). Обычная эхокардиография не дает значительных преимуществ при неотложной диагностике и лечении. Однако врачи неотложной помощи все чаще используют ультразвуковое исследование грудной клетки и прикроватную эхокардиографию.
В настоящее время всем пациентам проводится кислородная терапия. Однако это не приносит пользы пациентам с неинвазивной сатурацией кислорода> 95%. С другой стороны, неинвазивная вентиляция (НИВ) может улучшить прогноз пациентов с респираторным дистресс-синдромом за счет снижения потребности в механической вентиляции.
Лечение диуретиками можно начинать в отделении неотложной помощи с учетом САД и застойных явлений у пациента при поступлении. Фуросемид 40 мг внутривенно болюсно подходит для большинства пациентов. Диуретический ответ (диурез> 100 мл / ч в первые два часа, уменьшение одышки) следует ждать после введения этой начальной дозы (48). Введение высоких доз диуретика может быть неприемлемым для пациента без застойных явлений, даже если ОСН существует.
Вазоактивное лечение должно быть начато у всех пациентов с ОСН как можно скорее.Время между первым поступлением и началом внутривенного лечения не должно превышать 2 часов, поскольку продолжительность пребывания в больнице и смертность в больнице значительно снижаются, когда лечение начинается в первые 2 часа. Сублингвальное или пероральное лечение нитратами вместо парентеральных форм вазодилататоров может быть предпочтительным для пациентов с относительно менее серьезными симптомами и обнаружениями в отделении неотложной помощи (49). Парентеральное вазодилататорное лечение может быть начато у более критических пациентов, но направление в отделение интенсивной терапии или кардиологическую клинику следует планировать одновременно.
Нет убедительных доказательств, подтверждающих преимущества рутинного приема опиоидов в отделениях неотложной помощи (50). Морфин в дозе 4-8 мг может применяться с метоклопропамидом (морфин вызывает тошноту) у пациентов со значительным беспокойством, затем снова следует тщательно контролировать дыхание.
Вазопрессоры бесполезны при отсутствии гипоперфузии, наоборот, они могут быть даже вредными. Несоответствующее использование инотропов в AHF кажется проблемой в нашей стране (51).
Пациенты с частотой дыхания> 25 / мин, SpO2 <90% или нуждающимися в интубации, САД <90 мм рт. при комнатной температуре, сатурация смешанной венозной крови <65%) следует направлять в ОИТ / ОИТ. Пациенты с ОСН, связанной с ОКС, должны находиться под наблюдением в отделении интенсивной терапии и как можно скорее подвергаться реваскуляризации. Пациентов без критических результатов можно наблюдать в палате и лечить, включая парентеральные препараты.
Примерно половина пациентов с ОСН может быть выписана из отделения неотложной помощи. Пациенты, субъективно упоминающие о своем выздоровлении, имеющие частоту сердечных сокращений <100 / мин, сатурацию воздуха в помещении кислородом> 95%, диурез> 30 куб. См / ч, отсутствие ортостатической гипотензии или дисфункции конечных органов, являются потенциальными кандидатами на раннюю выписку. Эти правила недействительны для пациентов de novo с ОСН, которых всегда следует госпитализировать, поскольку их провоцирующие причины требуют дальнейшего обследования и лечения.
5.2 Мониторинг госпитализированных пациентов
Клинический статус пациента (например, симптомы, признаки, вес, водный баланс, гемодинамика и биохимия, включая рСКФ, электролиты, ферменты печени) следует тщательно контролировать в отделении интенсивной терапии / отделении интенсивной терапии и в палате ежедневно ( особенно во время родительского лечения).
Одышку у пациента должны оценивать как врачи, так и сами пациенты. Две разные шкалы используются для оценки изменения тяжести одышки при самооценке в недавних испытаниях ().По шкале Лайкерта дыхание пациента сравнивается между поступлением и на момент обследования (52). По визуальной аналоговой шкале (ВАШ) пациента просят провести горизонтальную линию на шкале между числом «0» (которое указывает на наихудшее дыхание, которое когда-либо испытывал пациент) и числом «100» (которое указывает на лучшее дыхание). когда-либо дышал), чтобы показать, как он думает о своем дыхании в данный момент (52). Эти шкалы не являются взаимозаменяемыми и должны оцениваться одновременно, поскольку показатели одышки по шкале Лайкерта сначала быстро улучшаются без значительного улучшения после этого, тогда как показатели одышки по ВАШ постоянно улучшаются на протяжении всего пребывания в больнице (52).
Таблица 6
Шкалы для оценки одышки при ОСЧ (52)
| 7-балльная шкала Лайкерта | Визуально-аналоговая шкала (ВАШ) 100 мм |
|---|---|
| +3 Заметно лучше | jpg |
| +2 Умеренно лучше | |
| +1 Слегка лучше | |
| 0 Без изменений | |
| -1 Слегка хуже | |
| -2 Умеренно хуже | |
| -3 Заметно хуже |
Ухудшение СН — важная проблема, требующая более интенсивной терапии, более длительного пребывания в отделении интенсивной терапии или перевода из отделения в отделение интенсивной терапии / отделения интенсивной терапии ().Это происходит примерно у 10–15% пациентов в течение первых 5 дней госпитализации по поводу ОСН и связано с более высоким риском повторной госпитализации и смерти (53).
Таблица 7
Определения ухудшения сердечной, почечной и печеночной недостаточности при острой сердечной недостаточности (53)
| Ухудшение сердечной недостаточности | Неспособность улучшить или ухудшить признаки и симптомы сердечной недостаточности, несмотря на проводимое лечение • через 1-2 дня (обычно в первые 7 дней) госпитализации и • требуется начало или усиление парентеральной терапии (напр.грамм. инотропы или вазоактивные агенты) или • применение механической поддержки сердца или вентиляции |
| Ухудшение почечной недостаточности | Повышение уровня креатинина в сыворотке> 0,3 мг / дл или снижение расчетной скорости клубочковой фильтрации> 25% после госпитализации |
| Ишемический гепатопатит | Снижение кровоснабжения печени (из-за шока или низкого кровяного давления), приводящее к повреждению печени и заметному повышению показателей функции печени |
| Застойная гепатопатия | Дисфункция печени из-за венозного скопления, обычно правосторонняя сердечная недостаточность |
Нарушение функции почек и печени часто встречается при лечении ОСН (см. раздел 4.3.3). Определения ухудшения функции почек и гепатопатий описаны в. Оба эти состояния обычно лечатся усилением терапии сердечной недостаточностью.
5.3 Общие меры предосторожности у госпитализированных пациентов
Ограничение жидкости и натрия. Пациентам с ОСН (особенно в случаях гипонатриемии) обычно рекомендуется прием жидкости 1,5–2 л / день для облегчения симптомов и заложенности носа во время начального лечения. Однако эта рекомендация не основана на доказательствах, и потребление жидкости должно быть индивидуальным для каждого пациента.Ограничение натрия (до 2-3 г / день) также может помочь контролировать симптомы и признаки заложенности. Тем не менее, несколько исследований показали, что строгое ограничение натрия не имеет дополнительных преимуществ и даже может быть вредным для некоторых пациентов (54).
Профилактика венозной тромбоэмболии — Госпитализация из-за ОСН сопряжена с высоким риском развития венозной тромбоэмболии. Поэтому профилактическая антикоагуляция (эноксапарин 40 мг подкожно один раз в день или нефракционированный гепарин 5000 единиц 3 раза в день подкожно) обычно рекомендуется пациентам во время пребывания в больнице.Однако данные рандомизированных клинических испытаний недостаточны для этой рекомендации, и профилактика может не потребоваться пациентам, не прикованным к постели.
Кислородная терапия — При левосторонней ОСН отек легких, связанный с гипоксемией, требует дополнительной подачи кислорода. Как и в отделении неотложной помощи, кислородная терапия рекомендуется пациентам с SpO2 <95%. При отсутствии гипоксемии кислородная терапия может быть вредной. Респираторная поддержка пациента с ОСН выполняется для восстановления более тяжелой гипоксемии, которая определяется как SpO2 <90% и парциальное артериальное давление кислорода (PaO2) <60 мм рт.SpO2 <75% и PaO2 <40 мм рт. Ст. Указывают на критическую гипоксемию.
Кислородная терапия должна применяться от простого к сложному и от неинвазивного до инвазивного, начиная с назальной канюли / маски, продолжая неинвазивной вентиляцией (NIV) и, наконец, инвазивной вентиляцией (IV) с эндотрахеальной интубацией. Если гипоксемия у пациента легкая, назначают кислород через нос. Однако при тяжелой гипоксемии НИВЛ можно начинать напрямую ().
Таблица 8
Показания для неинвазивной вентиляции
| 1.Неадекватный ответ на исходную стандартную кислородную терапию |
| 2. Высокий риск эндотрахеальной интубации |
| 3. Постоянное насыщение O 2 <90% или PaO 2 / FiO 2 <200 мм рт. 4 л / мин кислорода |
| 4. Легкая гиперкапния (PaCO 2 > 45 мм рт. Ст.) Или ацидоз (pH <7,3, но> 7,1) |
| 5. Усталость дыхательных мышц |
| 6. Признаки и симптомы острого респираторного дистресса |
| 7.Частота дыхания> 24 вдохов / мин |
При лечении острого сердечно-легочного отека используются два типа методов НИВ: 1) постоянное положительное давление в дыхательных путях (CPAP), обеспечивающее постоянное положительное давление в дыхательных путях на протяжении всего дыхательного цикла, и 2) Bi -уровень положительного давления в дыхательных путях (BIPAP), обеспечивающий положительное давление только во время периода вдоха и в конце выдоха. Настройки вентиляции в зависимости от типа НИВ показаны на.
Таблица 9
Настройки неинвазивной вентиляции
| Настройки A-CPAP |
| Начните с 5-7.5 см H 2 O |
| Увеличение с шагом 2 см H 2 O, как допустимо и указано |
| FiO 2 > 40% |
| Настройки B-BIPAP |
| Начальное давление на вдохе 8-10 см H 2 O |
| Увеличение с шагом 2-4 см H 2 O (макс. ~ 20 см H 2 O) с целью достижения дыхательного объема> 7 мл / кг |
| Начальное давление на выдохе ~ 4-5 см H 2 O |
| Максимальное давление на вдохе составляет 24 см H 2 O и давление на выдохе 20 см H 2 O |
| FiO 2 > 40% |
Цели НИВЛ при остром сердечно-легочном отеке — улучшить оксигенацию, снизить дыхательное усилие и увеличить сердечный выброс.Положительное давление на выдохе обеспечивает оксигенацию, а положительное давление на вдохе помогает дыхательным мышцам. Кроме того, НИВ снижает внутригрудной объем крови за счет уменьшения преднагрузки правого желудочка и постнагрузки левого желудочка, тем самым улучшая сердечную функцию. Согласно метаанализу, NIV добавляла к стандартному лечению снижение смертности (значение NNT 14), необходимость инвазивной интубации (значение NNT 8) и продолжительность пребывания в отделении интенсивной терапии (приблизительно 1 день) (55). Лечение CPAP также снижает смертность (значение NNT 9) и потребность в интубации (значение NNT 7).Однако лечение BIPAP не снижает смертность по сравнению со стандартным лечением или лечением CPAP. Таким образом, лечение CPAP выполняется в качестве первого выбора из-за его эффективности и безопасности, а также экономической эффективности и простоты использования по сравнению с BIPAP. BIPAP следует использовать у пациентов, которые не реагируют (требуемое давление более 12 см H 2 O) или не может переносить лечение CPAP у пациентов с гиперкапнией и у пациентов, у которых наблюдается утомление дыхательных мышц и гиповентиляция.
Инвазивная эндотрахеальная интубация выполняется, когда лечение НИВЛ противопоказано () или недостаточно.Критерии эндотрахеальной интубации перечислены в. Эндотрахеальную интубацию следует проводить как можно короче из-за возможных рисков (травма ротоглотки и дыхательных путей, чрезмерная гипотензия, аритмия, скопление респираторного мусора из-за невозможности кашля, особенно нозокомиальная пневмония, дисфония, образование гранулем, увеличенное время пребывания в стационаре). пребывание и расходы и повышенная смертность).
Таблица 10
Противопоказания для неинвазивной вентиляции
| A — Абсолютные противопоказания |
| 1.Кома |
| 2. Остановка сердца |
| 3. Остановка дыхания |
| 4. Любое состояние, требующее немедленной интубации |
| B — Другие противопоказания |
| 1. Гемодинамическая или сердечная нестабильность |
| 2. Изменение психического статуса (за исключением случаев, вызванных гиперкапнией) |
| 3. Неспособность защитить дыхательные пути или риск аспирации |
| 4.Желудочно-кишечное кровотечение — непреодолимая рвота и / или неконтролируемое кровотечение |
| 5. Лицевая хирургия, травма, деформация или жжение |
| 6. Недавняя операция на желудочно-кишечном тракте или верхних дыхательных путях (<7 дней) |
| 7. Возможна для верхних дыхательных путей. Обструкция дыхательных путей |
| 8. Отсутствие сотрудничества и непереносимость маски |
| 9. Отсутствие обучения |
Таблица 11
Критерии для эндотрахеальной интубации (55)
| A-Any один из следующих |
| 1.pH менее 7,20 |
| 2. pH 7,20-7,25 в двух случаях с интервалом в 1 час |
| 3. Гиперкапническая кома (оценка по шкале комы Глазго <8 и PaCO 2 > 60 мм рт. ст.) |
| 4 . PaO 2 менее 45 мм рт. Ст. |
| 5. Сердечно-легочная остановка |
| B-Два или более из следующих случаев в контексте респираторной недостаточности |
| 1. Частота дыхания более 35 вдохов. в минуту или менее 6 вдохов в минуту |
| 2.Дыхательный объем менее 5 мл / кг |
| 3. Изменения артериального давления при САД <90 мм рт. Ст. |
| 4. Десатурация кислорода до <90%, несмотря на адекватный дополнительный кислород |
| 5. Гиперкапния (PaCO 2 > 10 мм увеличения) или ацидоз (снижение pH> 0,08) от исходного уровня |
| 6. Обтундация |
| 7. Диафорез |
| 8. Парадокс живота |
5.4 Фармакологическое лечение
5.4.1. Подход к лечению в соответствии с систолическим артериальным давлением
Клинический сценарий должен быть четко определен в каждом случае для определения соответствующего подхода к лечению (см. Также разделы 2 и 6.1). САД является ведущим фактором, определяющим клинический сценарий, и подход к лечению в соответствии с каждым клиническим сценарием при поступлении оценивается специально в следующих разделах () (56).
Таблица 12
Клиническая картина острой сердечной недостаточности в соответствии с САД при поступлении (56)
| Высокое САД «Сосудистая недостаточность» | Нормальное или низкое САД «Сердечная недостаточность» |
|---|---|
| Быстрое ухудшение (минуты, часы) | Постепенное ухудшение (дни) |
| Застой в легких | Системный застой |
| Перераспределение жидкости | Накопление жидкости |
| Острое увеличение PCWP | Хронически высокое PCWP |
| Радиографический Застой +++ | Застой на рентгенограмме + |
| Увеличение веса / отек + | Увеличение веса / отек +++ |
| Сохранение ФВ ЛЖ | Низкое ФВ ЛЖ |
| Быстрый ответ на лечение | Относительно медленный ответ до лечения |
У пациентов пре В связи с высоким САД (> 140 мм рт. ст.) внезапное и резкое повышение АД связано с гиперактивностью симпатической нервной системы.Быстрое повышение давления наполнения ЛЖ и перераспределение жидкости приводит к застою в легких и одышке. Легочная застойность более выражена, чем системная. Такое проявление ОСН также можно определить как «сосудистую недостаточность».
САД при поступлении находится в пределах нормы (100–140 мм рт. Ст.) Почти в половине случаев. У этих пациентов обычно ранее была известная сердечная недостаточность со сниженной ФВ. Симптомы ухудшаются медленно, но постепенно в течение нескольких дней. Они проявляются системным застоем. Признаков легочной недостаточности не наблюдается, несмотря на высокое давление наполнения ЛЖ.Этот тип ОСН определяется как «сердечная недостаточность».
Низкое САД (<90 мм рт. Ст.) Наблюдается в 2–8% случаев и связано с низким сердечным выбросом и гипоперфузией органа. Кардиогенный шок присутствует в 1-2% случаев ОСН.
Оценка клинической гиперемии важна для определения тактики лечения ОСН. Застой в легких, которая развивается из-за внезапного повышения давления наполнения желудочков без увеличения перегрузки системным объемом, называется «гемодинамическим застоем».Пациенты с этой клинической картиной обычно эуволемичны и не имеют признаков, связанных с системным накоплением жидкости. Примеры включают гипертоническую ОСН, тяжелую дисфункцию ЛЖ из-за ОКС или ОСН из-за острой митральной недостаточности. Для этих случаев характерно перераспределение жидкости, а не системная перегрузка жидкостью.
Острая декомпенсированная сердечная недостаточность — как обострение хронической сердечной недостаточности — является типичным примером системной гиперемии, связанной с периферическими отеками и увеличением веса, отражающими увеличение общей перегрузки жидкостью.
В большинстве случаев, госпитализированных из-за ОСН, клинические проявления связаны с системным и / или легочным застоем, а не с низким сердечным выбросом. Основной подход к лечению — введение вазодилататоров с диуретиками. Сосудорасширяющие средства являются неотъемлемой частью лечения застойной гемодинамики, и диуретики используются в более низких дозах в этом состоянии. В то время как при системном застое, связанном с перегрузкой объемом, диуретики являются краеугольным камнем лечения, а лечение сосудорасширяющими средствами проводится для уменьшения застойной гемодинамики.Инотропное лечение требуется в случаях, не поддающихся лечению диуретиками и / или вазодилататорами, при обнаружении гипотензии и перфузии органов.
При гипертонической ОСН лечение сосудорасширяющими средствами имеет решающее значение, поскольку высокое АД и застой в легких связаны с перераспределением объема, а не с гиперволемией. К лечению сосудорасширяющими средствами можно добавлять диуретики в низких дозах, однако следует избегать лечения диуретиками в высоких дозах.
Первоначальное лечение влажной и горячей СН, сопровождающейся застоем тканей из-за гиперволемии, включает диуретики и вазодилататоры.При исходном лечении сухой и холодной СН, сопровождающейся гипотонией и периферической гипоперфузией из-за низкой выработки, в качестве лечения первой линии используются инотропные и сосудорасширяющие средства (см.). Сбалансированное применение диуретиков, вазодилататоров и инотропов следует рассматривать при клинических проявлениях комбинированного нарушения кровообращения и перфузии.
Допамин следует начинать в случаях кардиогенного шока и при неадекватной реакции на дофамин; Следует начать прием норэпинефрина.При необходимости следует рассмотреть возможность инвазивной вентиляции, внутриаортального баллонного насоса и вспомогательных устройств ЛЖ.
5.4.2 Диуретические стратегии
Одной из основных целей лечения ОСН является устранение застойных явлений у пациента. Цель диуретической терапии, назначаемой с этой целью, — обеспечить эуволемию (сухой вес) с минимально возможной дозой и не нанести вред гемодинамике пациента при достижении диуреза. Для устранения заложенности и облегчения симптомов диурез следует увеличить до> 40 мл / ч, а потерю веса — 1-1.Должно быть достигнуто 5 кг / день. Жидкий баланс АД пациента, вес в одно и то же время каждого дня (предпочтительно утром), ежедневные функции почек и электролиты должны контролироваться, пока продолжается парентеральное лечение.
Для устранения перегрузки объемом при ОСН петлевые диуретики вводятся парентерально. Основные петлевые диуретики — фуросемид, буметанид и торасемид; однако фуросемид является наиболее широко используемым как в нашей стране, так и во всем мире. Начальная доза фуросемида для внутривенного введения составляет 20-40 мг.Общая суточная доза фуросемида должна быть, по крайней мере, равна общей суточной дозе, которую пациент принимал до госпитализации, и, как правило, может быть безопасно увеличена до 2,5 раз по сравнению с дозами до госпитализации.
Поскольку период полувыведения диуретиков относительно короткий, дозы следует периодически повторять или применять инфузионное лечение. Если предпочтительнее болюсное лечение, дозу можно повторить через 4-6 часов в зависимости от перегрузки пациента объемом. При непрерывном инфузионном лечении фуросемид начинают с дозы 10 мг / час и продолжают с 5-20 мг / час в зависимости от реакции пациента.Наиболее подходящая доза лечения и способ введения (болюс или непрерывная инфузия) не ясны. В исследовании DOSE (исследование по оценке стратегий оптимизации диуретиков) (57), целью которого было ответить на этот вопрос, непрерывная инфузия сравнивалась с болюсной инфузией каждые 12 часов, а низкая доза (равная ранее принятой пероральной дозе) сравнивалась с высокой дозой (2,5 раза). предыдущей пероральной дозы) по факторному плану 2×2. Между двумя приложениями не наблюдалось значительной разницы; однако такие симптомы, как одышка, улучшались более эффективно в группе, принимавшей высокие дозы (хотя в этой группе чаще наблюдалась временная почечная дисфункция).Как правило, ограниченное количество пациентов было рандомизировано в исследованиях, сравнивающих инфузионное лечение и болюсное лечение. Мета-анализ этих исследований показывает, что нет значительной разницы между непрерывной и болюсной инфузией; однако более эффективный диурез обеспечивается при продолжительной инфузии (58, 59).
Если петлевые диуретики не могут обеспечить адекватный диурез, доза диуретика увеличивается или добавляется второй диуретик (например, тиазиды или спиронолактон). Обычно тиазиды добавляют в повседневную практику; однако данные о пользе высоких доз спиронолактона (50–100 мг) также растут (60).
Гипертонический солевой раствор может усилить эффект от лечения мочегонными средствами за счет втягивания жидкости из интерстициальной области во внутрисосудистую область. Метаанализ (61) 5 рандомизированных контролируемых исследований, сравнивающих клинические исходы пациентов, получавших только фуросемид внутривенно, и гипертонический раствор, добавленный к фуросемиду внутривенно, показал, что введение гипертонического раствора привело к лучшей потере веса, сохранению функции почек, сокращению продолжительности пребывания в больнице и снижение повторной госпитализации после выписки и общей смертности.Гипертонический раствор вводят в виде 100–150 мл NaCl с различными концентрациями (2,4–7,5%) 1-2 раза в день в зависимости от уровня натрия у пациента. Пока не будет получено больше данных, рекомендуется назначать гипертонический раствор пациентам с уровнем креатинина <3 мг / дл, у которых наблюдается накопление жидкости в интерстициальной области, истощенный внутрисосудистый объем и отсутствие реакции на стандартное лечение.
Другим вариантом для пациентов с недостаточным диурезом, получающих стандартное лечение, являются низкие дозы дофамина (1-5 пг / кг / мин).Однако два рандомизированных клинических испытания, сравнивающих низкие дозы допамина со стандартным лечением у пациентов с ОСН [DAD-HF II (62) и ROSE (63)], не смогли показать каких-либо дополнительных преимуществ дофамина для увеличения диуреза и защиты почечной функции. Таким образом, введение низких доз дофамина следует применять только пациентам, которые не отвечают на стандартное лечение и имеют относительно более низкое кровяное давление.
Одним из современных диуретиков у пациентов с ОСН с гипонатриемией и риском когнитивной дисфункции является толваптан, который является селективным антагонистом рецепторов вазопрессина 2.Толваптан вызывает водный диурез (акварез) вместо солевого диуреза при использовании обычных диуретиков. В исследовании EVEREST (Эффективность антагонизма вазопрессина в исследовании исходов сердечной недостаточности с толваптаном) (64) толваптан не влиял на смертность и госпитализацию пациентов с ОСН, но увеличивал количество мочи и уровень натрия в сыворотке крови и улучшал застойные явления, такие как одышка и отек. Было статистически, но не клинически значимым, большее увеличение креатинина сыворотки при приеме толваптана (0,08 мг / дл по сравнению с 0.03 мг / дл) по сравнению с плацебо.
Парентеральное лечение диуретиками следует продолжать до тех пор, пока не исчезнут или не уменьшатся в разумной степени застойные явления (хрипы, вздутие яремных вен, периферический отек, асцит). После этого следует продолжить лечение самой низкой дозой перорального диуретика, достаточной для поддержания веса пациента в сухом состоянии.
5.4.3 Ультрафильтрация
Ультрафильтрация (УФ) — это метод, альтернативный лечению мочегонными средствами, для устранения застойных явлений у пациентов с гиперволемией.Он основан на удалении жидкости и молекул с низким молекулярным весом (<20 кДа) из циркуляции через полупроницаемую мембрану. В отличие от лечения диуретиками, жидкость, удаляемая УФ, является изоосмотической или изонатремической. Скорость ультрафильтрации 200-300 мл / ч обычно является достаточной, но может достигать скорости до 500 мл / ч.
Преимущества УФ по сравнению с лечением диуретиками заключаются в том, что он удаляет больше натрия (и меньше калия), контролирует количество и скорость удаления жидкости и вызывает меньшие нейрогормональные и электролитные изменения (65).Помимо этих преимуществ, наличие резистентности к диуретикам у четверти пациентов с сердечной недостаточностью делает венозный УФ важным вариантом лечения изолированной гиперволемической СН (66).
Эффективность УФ изучали в исследовании «Помощь для пациентов с острой перегрузкой жидкостью и декомпенсированной ХСН» (RAPID-CHF) (67). Пациенты были рандомизированы на один 8-часовой сеанс ультрафильтрации в дополнение к обычному уходу или только к обычному уходу. В конце исследования не было обнаружено существенной разницы как в эффективности, так и в безопасности.В исследовании «Ультрафильтрация по сравнению с внутривенными диуретиками для пациентов, госпитализированных по поводу острой декомпенсированной сердечной недостаточности» (UNLOAD) (68), которое было первым крупным исследованием эффективности УФ, потеря веса через 48 ч (5,0 ± 3,1 кг против 3,1 ± 3,5; p = 0,001) и чистая потеря жидкости (4,6 л против 3,3 л; p = 0,001) были выше в группе УФ. Через 90 дней в группе UF была более низкая частота госпитализаций по сравнению с группой обычного ухода (18% против 32%; p = 0,037). Хотя эти положительные результаты в пользу УФ, были подвергнуты критике методологические ограничения, такие как неслепой дизайн исследования, субоптимальные дозы диуретиков, ограничение удаления жидкости только 2 л, исключение пациентов с почечной дисфункцией и оставление продолжительности и скорости УФ на усмотрение врачей.
Почечная недостаточность, которая является важным сопутствующим заболеванием у пациентов с сердечной недостаточностью, в различной степени присутствует у 30% пациентов с сердечной недостаточностью. Исследование CARRESS-HF (69) включало 188 пациентов с кардиоренальным синдромом или ОСН с нарушением функции почек (средний креатинин сыворотки составлял 1,9 мг / дл в группе УФ и 2,09 мг / дл в группе диуретиков). В отличие от исследования UNLOAD, данные CARESS-HF показали, что ступенчатый режим диуретиков превосходит UF. Не было обнаружено различий в потере веса и смертности в двух группах лечения, а разница между креатинином сыворотки была в пользу фармакологического лечения (p = 0.03). Побочные эффекты, включая почечную недостаточность, кровотечение и осложнения из-за катетера, выявлялись значительно чаще в группе УФ (57% против 72%, p = 0,03).
Эти данные были оценены в руководствах ESC и ACCF / AHA по сердечной недостаточности, а также в рекомендациях ESC 2012, в которых УФ была указана среди спорных тем из-за недостаточности доказательств или консенсуса, а в рекомендациях ACCF / AHA 2013 UF позиционировалась в лечении с рекомендацией класса IIb для облегчения застойных явлений. симптомы у пациентов со значительной перегрузкой объемом (2, 3).Тем не менее, побочные эффекты, вызванные лечением высокими дозами диуретиков, ухудшение функции почек и увеличение смертности, делают UF необратимым для пациентов, у которых все стратегии диуретиков оказались неэффективными.
Применение изолированного УФ следует ограничить пациентам, не поддающимся лечению диуретиками, и пациентам с нарушением функции почек из-за перегрузки объемом больше, чем структурного повреждения почек. Другие процедуры (гемодиализ, перитонеальный диализ, гемофильтрация и т. Д.) Следует рассматривать у пациентов с синдромом гиперуремии (азотемия, метаболический ацидоз, гиперкалиемия), сопровождающим сердечную недостаточность.
Перед тем, как начинать УФ у пациентов-кандидатов, необходимо получить заключение нефролога, а процедура должна проходить под наблюдением опытной команды. Другой проблемой, ограничивающей рутинное использование УФ, является его высокая стоимость. На стоимость ультрафильтрации влияет несколько факторов, таких как продолжительность пребывания в больнице, частота повторных госпитализаций и их стоимость, количество примененных ультрафильтров и стоимость фильтров. При использовании одноразовых фильтров стоимость значительно возрастает. Однако, если учесть частоту и продолжительность пребывания в больнице, UF становится более экономичным с точки зрения национального социального страхования.
5.4.4 Вазодилататоры
Вазоактивные препараты являются наиболее важными терапевтическими альтернативами для улучшения гемодинамического несоответствия преднагрузки и постнагрузки, присутствующего на основе ОСН. Их можно разделить на 3 группы: традиционные нитровазодилататоры, аналоги натрийуретических пептидов и другие вазодилататоры.
Нитровазодилататоры (нитроглицерин, нитропруссид) рекомендуются для улучшения гемодинамики (снижение PCWP и давления наполнения ЛЖ) и для облегчения симптомов у пациентов с САД> 110 мм рт.ст. при условии тщательного наблюдения.Лечение нитроглицерином начинается с 10-20 пг / мин, и его можно постепенно увеличивать, наблюдая за гемодинамической реакцией пациента (). Нитропруссид широко не изучался при ОСН, но пациентам с выраженным повышением САД его можно назначать при тщательном гемодинамическом мониторинге. Однако снижение среднего артериального давления не менее чем на 10 мм рт. Ст. Является приемлемой целью в клинической практике (49). Продолжительность терапии нитровазодилататорами 24-48 часов. По истечении этого времени может развиться тахифилаксия или толерантность к нитроглицерину или интоксикация нитропруссидом.
Таблица 13
Начальная и непрерывная инфузионные дозы вазодилататоров * (2)
| Начальная доза | Инфузионная доза | Меры предосторожности | |
|---|---|---|---|
| Нитроглицерин | 10-20 пг | 5-200 пг / мин | Толерантность и тахифилаксия при непрерывном использовании |
| Изосорбид динитрат | 1 мг / ч | 1-10 мг / ч | |
| Нитропруссид | 0.3 пг / кг / мин | 0,3-10 пг / кг / мин | Требуется инвазивный гемодинамический мониторинг; может возникнуть выраженная гипотензия; более длительные инфузии могут вызвать токсичность тиоцианата. |
| Несиритид | 2 пг / кг (болюс) | 0,01 пг / кг / мин | Гипотония |
| Уларитид | 15 нг / кг / мин | Повышенное потоотделение, головокружение, тошнота и гипотония | |
| Серелаксин | 30 пкг / кг / день | Гипотония |
Аналоги натрийуретических пептидов включают по крайней мере 2 агента: несиритид и уларитид.Оба этих препарата недоступны в Турции, однако с этой группой препаратов было проведено несколько исследований. В исследовании ASCEND-HF (70) несиритид уменьшал одышку быстрее, чем обычная помощь, однако не изменил составную конечную точку, определяемую как повторная госпитализация по поводу сердечной недостаточности и 30-дневная смертность от всех причин, и был относительно дорогостоящим. Основная симптоматическая польза от несиритида достигается при применении препарата в первые 15,5 часов после приема (71). Это наблюдение может показаться странным для тех, кто практикует управление ОСН.В реальной жизни комбинация диуретиков и нитратов начинается в первые 30 минут почти у всех пациентов (72). Более того, это лечение обеспечивает высокоэффективное симптоматическое выздоровление у 75% пациентов. Однако до последних лет фактор времени игнорировался в клинических испытаниях новых агентов при ОСН. Тестирование многих агентов в неправильные периоды времени могло привести к упущению наиболее выгодного времени для многих агентов. Уларитид, другой агент группы, представляет собой изоформу ANP, устойчивую к разрушению нейтральными эндопептидазами.В настоящее время он проходит испытания фазы III клинических испытаний, таких как продолжающееся исследование эффективности и безопасности уларитида у пациентов с острой сердечной недостаточностью (TRUE-AHF).
Прототипом препарата другой группы вазодилататоров является Серелаксин. Серелаксин — это рекомбинантный человеческий релаксин -2, природный пептид, регулирующий адаптацию матери к беременности (73). Он действует через специфические рецепторы релаксина, связанные с G-белком (RXFP1 и 2), и рецепторы эндотелина B. Активация этих рецепторов приводит к активации NO-синтазы в эндотелиальных клетках и, следовательно, к расширению сосудов.Гемодинамические эффекты серелаксина включают повышение эластичности артерий, сердечного выброса, почечного кровотока и клиренса креатинина. В отличие от нитратов, он обладает некоторым инотропным действием и не снижает венозный тонус. Клинические эффекты серелаксина изучались в исследованиях Pre-RELAXAHF (74) и RELAX (75). В обоих случаях лечение серелаксином было связано с облегчением одышки и снижением 180-дневной смертности [испытание RELAX (n = 1161): плацебо — 65 смертей по сравнению с серелаксином — 42 смерти; HR 0,63, 95% ДИ 0.42-0,93; р = 0,019]. Это один из агентов, который в настоящее время исследуется в клинических испытаниях фазы III (RELAX-2).
Клевидипин, блокатор кальциевых каналов, был исследован в исследовании PRONTO (76) и оказался лучше традиционного лечения нитровазодилататорами для облегчения одышки у пациентов с гипертонической ОСН.
Один из основных принципов лечения сосудорасширяющими средствами — избегать симптоматической гипотензивной реакции, которая может возникнуть и, вероятно, причинить вред. Недавно было сообщено, что пациенты с HF-rEF и HF-pEF по-разному реагируют на лечение, а пациенты с HF-pEF реагируют на вазодилататор чрезмерным снижением артериального давления (77).Симптоматическая гипотензия также чаще наблюдается у пациентов de novo с ОСН. Сосудорасширяющие средства могут быть вредными для пациентов с недостаточной преднагрузкой. С другой стороны, лечение сосудорасширяющими средствами безопасно для пациентов с нормальным артериальным давлением с HF-rEF, у которых есть заложенность и расширенные яремные вены. В любом случае для вазодилататоров требуется мониторинг и тщательное титрование.
5.4.5 Положительные инотропы
Инотропные средства составляют одну из 3 основных групп фармакологического лечения при лечении ОСН, хотя они не используются так часто, как диуретики и вазодилататоры.Их основным показанием является гипотензия и кардиогенный шок, сопровождающие ОСН, но они также могут использоваться в случаях, когда они устойчивы к начальному лечению сосудорасширяющими и мочегонными средствами.
Инотропные агенты увеличивают сократимость миокарда и сердечный выброс, снижают давление наполнения желудочков и PCWP и тем самым обеспечивают симптоматическое и гемодинамическое восстановление (78). Однако существуют данные, что они также вызывают ишемию и серьезные аритмии за счет повышения уровня внутриклеточного кальция, потребления кислорода и потребности миокарда в кислороде и могут оказывать прямое токсическое действие на миокард.Хотя они и не основаны на рандомизированных контролируемых двойных слепых испытаниях, существуют данные об их неблагоприятном влиянии на долгосрочную смертность. Поэтому их использование было ограничено случаями с низким выбросом и гипотонией. Низкий сердечный выброс из-за систолической дисфункции наблюдается в 5-10% случаев ОСН. В этих случаях для улучшения клинической картины в короткие сроки требуется только инотропное лечение или лечение сосудорасширяющими средствами (79). В общем, гипотензия и / или гипоперфузия являются определяющими факторами для принятия решения об инотропном лечении.Если показано, инотропное лечение следует начинать на ранней стадии, вводить в минимально необходимой дозе и прекращать в кратчайшие сроки. Инотропное лечение не влияет на ОСН из-за диастолической дисфункции.
В клинической практике часто используются агонисты адренергических рецепторов дофамин и добутамин, кальций-сенсибилизирующий агент левосимендан и ингибиторы фосфодиэстеразы III амринон и милринон. Дофамин и добутамин обладают в основном инотропными эффектами, тогда как амринон, милринон и левосимендан обладают также сосудорасширяющими свойствами, сопровождающими их инотропные эффекты () (80).
Таблица 14
Нагрузочные и непрерывные инфузионные дозы положительных инотропных агентов # (2)
| Ударная доза | Инфузионная доза | |
|---|---|---|
| Дофамин | Нет | <3 пгр / кг / мин: почечный диуретический эффект |
| 3-5 пгр / кг / мин: инотропный эффект | ||
| > 5 пг / кг / мин: инотропный + вазопрессорный эффект | ||
| Добутамин | Нет | 2- 20 пгр / кг / мин |
| Левосимендан * | По желанию (6-12 пгр / кг, время> 10 мин) | 0.1 мкг / кг / мин (можно увеличить на 0,2 мкг / кг / мин или уменьшить на 0,05 мкг / кг / мин в зависимости от САД) |
| Милринон * | Дополнительно (25-75 мкг / кг) | 0,375 -0,75 пгр / кг / мин |
| Норадреналин | Нет | 0,2-1,0 пгр / кг / мин |
| Адреналин | Во время реанимации 1 мг внутривенно (можно повторять каждые 3-5 мин) | 0,05-0,5 пгр / кг / мин |
Дофамин
Дофамин в низких дозах (<2-3 пгр / кг / мин) вызывает почечное, коронарное и церебральное расширение сосудов, воздействуя только на дофаминергические рецепторы.В более высоких дозах (> 3 пгр / кг / мин) он увеличивает сократимость миокарда в результате стимуляции рецептора бета-1. Для инотропной эффективности рекомендуется доза 3-5 пгр / кг / мин. Более высокие дозы (> 5 пгр / кг / мин) повышают системное сопротивление сосудов и, следовательно, АД, воздействуя на альфа-адренорецепторы (). Его можно назвать «вазопрессорным инотропом» из-за его действия в более высоких дозах. Дофамин является подходящим средством для увеличения сердечного выброса и достижения уровня АД для сохранения периферической перфузии при СН с серьезной гипотонией (<90 мм рт. Ст.) Или кардиогенным шоком.
Добутамин
Добутамин — инотропный агент, увеличивающий сердечный выброс за счет дозозависимого инотропного эффекта через рецепторы бета-1 (81). Он увеличивает сердечный выброс больше, чем дофамин. Добутамин следует предпочесть в качестве начального лечения в случаях ОСН с нормальным или близким к нормальному АД и низким сердечным выбросом, а дофамин следует выбирать в случаях со значительной артериальной гипотензией. Скорость инфузии может быть увеличена до 15-20 пгр / кг / мин в зависимости от исчезновения симптомов, гемодинамического ответа и диуреза ().При увеличении доз необходимо соблюдать осторожность при развитии тахикардии и аритмий. Важнейшим его недостатком является развитие толерантности после 24-48 часов приема и снижение ее эффективности при применении бета-адреноблокаторов. Добутамин может вызывать ишемию, увеличивать остаточную ишемию и увеличивать область инфаркта в случаях ИБС.
Левосимендан
Левосимендан представляет собой «инодилататорное средство», проявляющее инотропный эффект за счет повышения кальциевой чувствительности сократительных белков миокарда, что приводит к расширению сосудов гладких мышц сосудов с открытием АТФ-зависимых калиевых каналов и, таким образом, к снижению периферического сосудистого сопротивления и сердечных пре- и сердечных заболеваний. после нагрузки (82).Повышение сократимости сердца без повышения уровня внутриклеточного кальция отличает левосимендан от традиционных инотропов. Это не приводит к потреблению кислорода миокардом и ишемии. Левосимендан обеспечивает большее гемодинамическое преимущество в виде увеличения сердечного выброса и снижения PCWP по сравнению с добутамином (83). Недавний метаанализ показал, что левосимендан может снижать смертность в различных кардиологических условиях у взрослых пациентов (84). Это предпочтительный инотропный агент у пациентов с ИБС и ОКС.Было показано, что при ОСН, вторичной по отношению к ОИМ, левосимендан является безопасным инотропным агентом. В отличие от добутамина, эффективность левосимендана не зависит от использования бета-адреноблокаторов. Кроме того, по сравнению с добутамином левосимендан снижает краткосрочную смертность у пациентов с сердечной недостаточностью в анамнезе или ранее принимавших бета-адреноблокаторы. Текущие руководства ESC по сердечной недостаточности рекомендуют левосимендан в качестве показания класса IIb для отмены эффекта бета-блокады, если считается, что бета-блокада способствует гипоперфузии при ОСН, а в рекомендациях AHA / ACC 2013 по сердечной недостаточности нет рекомендаций по левосимендану ( 2, 3).
Левосимендан вводят в виде 24-часовой внутривенной инфузии в дозе 0,05-0,2 пгр / кг / мин после ударной дозы 6-12 пгр / кг / мин в течение 10 минут. Гипотония может развиться из-за расширения сосудов, поэтому во многих случаях нагрузочную дозу можно не применять, если исходное САД <100 мм рт. Левосимендан не рекомендуется пациентам с САД <85 мм рт.
Фосфодиэстераза — !!! ингибиторы ферментов
Ингибиторы фосфодиэстеразы (PDE) III увеличивают сократительную способность за счет увеличения внутриклеточного кальция и уменьшения внутриклеточной деградации цАМФ посредством селективного ингибирования фермента PDE-III.Они также вызывают расширение артериальных и венозных сосудов за счет ингибирования PDE. Следовательно, они обладают «иодилататорным» действием. Инотропная эффективность меньше, чем у добутамина, а сосудорасширяющее действие меньше, чем у нитропруссида, который является сильным вазодилататором. Эффективность ингибиторов ФДЭ III не снижается при лечении бета-адреноблокаторами (85). Существуют отрицательные данные об их безопасности при СН с ИБС.
Милринон является сильным ингибитором ФДЭ-III, который также увеличивает чувствительность бета-адренорецепторов за счет ингибирования белка, связывающего гуанин-нуклеотид, который ингибирует бета-рецепторы.Следовательно, существует синергическое взаимодействие между милриноном и бета-агонистами. Он снижает давление наполнения желудочков больше, чем добутамин, из-за его сосудорасширяющего действия. Комбинация с добутамином может быть рассмотрена в случаях, когда уровень АД близок к нормальному. Гемодинамическая эффективность достигает максимального уровня через 10-15 минут после внутривенного болюсного введения. Тромбоцитопенический эффект меньше, чем у амринона. Однако следует проявлять осторожность при отклонениях, связанных с тестами печени, гипотонией, предсердными и желудочковыми аритмиями.Милринон доступен в Турции, но результаты плацебо-контролируемых исследований, посвященных повышенной смертности при применении милринона, ограничили его широкое применение (85).
Амринон и эноксимон недоступны в нашей стране. Амринон не получил широкого распространения из-за его тромбоцитопенического эффекта и быстрого развития лекарственной толерантности (86). Эноксимон — селективный ингибитор ФДЭ-III, который в 10 раз менее эффективен, чем милринон. Болюсная доза вводится пациентам с нормальным САД на исходном уровне и вводится в виде непрерывной инфузии.Он в основном метаболизируется в печени, а активные метаболиты сульфоксида выводятся через почки. Как и милринон, при почечной недостаточности дозу следует уменьшить. Редко вызывает тромбоцитопению.
Совместное применение инотропных агентов
Эффективность и безопасность инотропных агентов зависят от дозы. Сердечный выброс увеличивается в зависимости от дозы; однако одновременно усиливаются и нежелательные эффекты. При сочетании инотропов с разными механизмами действия инотропный эффект и сердечный выброс увеличиваются сильнее.Комбинация низких доз дофамина и добутамина — часто используемая комбинация в повседневной практике для увеличения диуреза. При тяжелой сердечной недостаточности, резистентной к добутамину, левосимендан можно добавить к инфузии добутамина для улучшения клинических и гемодинамических результатов (87). Комбинация добутамина, который влияет через адренергическую активность бета-1, с милриноном или амриноном, которые снижают деградацию пострецепторного цАМФ, обеспечивает дополнительную инотропную эффективность (88).
Вазопрессоры
Вазопрессоры необходимы для обеспечения или сохранения перфузии органов у пациентов с опасной для жизни гипотонией, такой как кардиогенный шок, и у пациентов, у которых невозможно восстановить сердечный выброс и соответствующий уровень САД (> 90 мм рт. Ст.) Не может быть достигнут с помощью инотропные агенты и / или обработка жидкости.Однако их использование должно быть ограничено минимально возможной дозой и в кратчайшие сроки, так как постнагрузка на сердце будет увеличиваться из-за повышенного периферического сосудистого сопротивления и, соответственно, перфузия органов будет снижаться под действием вазопрессоров. Во время лечения могут наблюдаться серьезные аритмии, ухудшение функции почек и ишемия миокарда.
Адреналин — катехоламин с одинаковым и высоким сродством к рецепторам бета-1, бета-2 и альфа-1. Таким образом, он считается относительно сбалансированным вазопрессорным средством с точки зрения сосудорасширяющего и сосудосуживающего действия.Его хронотропный эффект становится более значительным при HFF. При низких дозах сердечный выброс увеличивается за счет инотропного и хронотропного воздействия из-за активности бета-1, а сужение сосудов из-за активности альфа-1 относительно уравновешивается активностью рецептора бета-2. При высоких дозах влияние альфа-1 становится заметным, и системное сосудистое сопротивление значительно увеличивается в дополнение к сердечному выбросу. Обычно его применяют в дозе 0,05-0,5 пгр / кг / мин. В клинической практике адреналин применяют, если гипотензию нельзя контролировать с помощью инотропных средств.Если не является серьезной гипотонией, он не рекомендуется при декомпенсированной HFF. Эпинефрин не рекомендуется в качестве инотропного и / или вазопрессорного средства при кардиогенном шоке. Его использование особенно рекомендуется при остановке сердца и асистолии в качестве спасательного средства при болюсной дозе 1 мг внутривенно.
Норэпинефрин — это катехоламин с очень высоким рецептором альфа-1 и более низким сродством к рецепторам бета-1 и бета-2 (72). Таким образом, это сильное сосудосуживающее средство, но слабое инотропное средство. Как правило, норадреналин используется для повышения АД. Он не рекомендуется при декомпенсированной СН, его следует применять при гипотензии, резистентной к дофамину, или для повышения АД и коронарной перфузии при кардиогенном шоке.Поскольку это слабый инотропный агент, его влияние на сердечный выброс незначительно. По сравнению с адреналином он не приводит к значительному увеличению частоты сердечных сокращений. Норэпинефрин обычно используется в дозах 0,2–1,0 пгр / кг / мин.
5.5 Механические вспомогательные устройства
Механические вспомогательные устройства для кровообращения и / или трансплантация сердца — единственные оставшиеся варианты лечения пациентов с терминальной стадией СН, несмотря на оптимальную фармакологическую и аппаратную терапию, такую как CRT / ICD. Прогрессивное улучшение и успешные результаты вспомогательной технологии LV приводят к широкому использованию этих устройств в качестве моста к трансплантации сердца, моста к решению, моста к выздоровлению или долгосрочной целевой терапии в конечной стадии HFF Тем не менее, точная роль механической поддержки кровообращения в ведении ОСН не ясно, поскольку эти пациенты представляют собой разнородную группу.Как правило, краткосрочные механические поддерживающие устройства предпочтительны при ОСН, а долгосрочные вспомогательные устройства предназначены для терминальной стадии хронической HFF. Промежуточные или кратковременные чрескожные вспомогательные устройства также могут использоваться для пациентов с рефрактерным кардиогенным шоком с полиорганной недостаточностью цель перехода к пересадке сердца или целевое лечение. Иногда у пациентов с ОСН, которые подвергаются непосредственному риску смерти, используются устройства долгосрочной помощи до тех пор, пока не будет проведена тщательная клиническая оценка и не будут определены варианты лечения (89, 90).Вероятность выздоровления, расчетное время восстановления и пригодность пациента для трансплантации сердца должны быть рассмотрены до принятия решения о механической поддержке кровообращения при декомпенсированной AHFF Пациенты с обратимой патологией, такой как острый фульминантный миокардит или послеродовая кардиомиопатия, и пациенты с идиопатической дилатационной кардиомиопатией, ответ на механические вспомогательные устройства лучше, чем в случаях сердечной недостаточности по ишемическим причинам (91).
Вспомогательные устройства LV варьируются от больших экстракорпоральных систем до устройств небольшого размера, применяемых чрескожно.Основным преимуществом хирургически имплантированных устройств является их способность полностью поддерживать ударный объем сердца, но для замены этих устройств требуется повторная операция. Постоянная антикоагуляция необходима как для хирургической, так и для чрескожной имплантации устройств. Подробная информация о хирургически имплантированных вспомогательных устройствах, которые доступны в очень ограниченном количестве центров в Турции, выходит за рамки данного отчета.
Системы чрескожных вспомогательных устройств для желудочков
Устройства для чрескожного введения предназначены в первую очередь для вспомогательного лечения ЛЖ и часто используются для лечения рефрактерного кардиогенного шока, развившегося после ОИМ или острой сердечной декомпенсации по другим причинам.Имплантация чрескожных желудочковых вспомогательных устройств менее инвазивна и начинает поддерживать кровообращение пациента раньше.
Интрааортальный баллонный насос (IABP) — это наиболее часто используемое устройство для чрескожного кровообращения, поскольку его можно легко и быстро имплантировать. Он обеспечивает лучшее кровоснабжение коронарных артерий и миокарда за счет повышения диастолического давления в аорте и снижает постнагрузку ЛЖ за счет снижения аортального давления во время систолы, что приводит к снижению потребления кислорода миокардом.Ударный объем сердца увеличивается примерно на 10-20% при поддержке IABP (92). Поскольку поддержка сердечного кровообращения, обеспечиваемая IABP, составляет максимум 1,5 л / мин, подходящими кандидатами для IABP являются пациенты, которым требуется низкий уровень поддержки. У пациентов с тяжелым повреждением миокарда ударный объем сердца не может быть увеличен в достаточной степени для удовлетворения потребностей организма, и у этих пациентов требуются другие системы поддержки кровообращения. Метаанализ 7 рандомизированных контролируемых исследований показывает, что ВАБК может иметь положительный эффект на некоторые гемодинамические параметры, но не способствует выживаемости (93).Поэтому недавние руководства не рекомендуют использовать IABP для лечения пациентов с ОИМ с кардиогенным шоком (2-4). В текущих рекомендациях ESC (2) IABP рекомендуется для поддержания кровообращения перед хирургической коррекцией конкретных острых механических проблем (например, разрыва межжелудочковой перегородки и острой митральной регургитации), во время тяжелого острого миокардита и у отдельных пациентов с острой ишемией миокарда или инфарктом до, во время , а также после чрескожной или хирургической реваскуляризации.
Существует два типа широко используемых чрескожных LVAD: TandemHeart (Cardiac Assist, Питтсбург, Пенсильвания, США) и Impella LP 2.5 (Abiomed Europe GmbH, Аахен, Германия). Основными преимуществами чрескожных LVAD перед хирургически имплантированными LVAD являются их более низкая стоимость, а также более простая и быстрая имплантация и удаление (обычно имплантируемые под рентгеноскопией в катетерной лаборатории). Недостатки — осложнения входа в сосуды и ограниченный кровоток (94). Несмотря на то, что чрескожные VAD успешно применяются при кардиогенном шоке после AMI и ранняя выживаемость составляет около 70%, превосходство чрескожных VAD над IABP не было адекватно подтверждено рандомизированными исследованиями (95, 96).
ЭКМО (экстракорперальная мембранная оксигенация)
Принцип ЭКМО заключается в том, чтобы удалить часть крови из организма и после оксигенации перелить ее обратно в кровоток. Существует две формы ЭКМО: вено-венозная и вено-артериальная. Вено-венозный путь предпочтителен при респираторной недостаточности без сердечной дисфункции, а вено-артериальный путь предпочтителен при СН (кардиальная ЭКМО). Вено-артериальная ЭКМО имеет быстрое начало действия. Он снижает преднагрузку сердца и потребление кислорода, удовлетворяет потребность организма в кислороде и снабжает кровью жизненно важные органы (97).Благодаря своей эффективности или быстрому и простому применению, ЭКМО стало часто предпочтительным механическим поддерживающим устройством для ОСН во всех возрастных группах, включая новорожденных, кардиогенный шок, сердечную недостаточность, развившуюся после кардиохирургических операций, легочную эмболию, фатальную аритмию и остановку сердца. Показания ЭКМО такие же, как и у других вспомогательных устройств LV. Решение основывается на категории пациента INTERMACS (98). Показания ЭКМО существуют для профиля 1 и профиля 2 INTERMACS [Профиль 1: гемодинамическая нестабильность, несмотря на возрастающие дозы катехоламинов и / или механической поддержки кровообращения с критической гипоперфузией органов-мишеней (тяжелый кардиогенный шок) и профиля 2.Внутривенная инотропная поддержка с приемлемым артериальным давлением, но быстрым ухудшением функции почек, состояния питания или признаков заложенности]. В последнее время пациентам с профилем 3 и 4 также может быть выполнена имплантация ЭКМО из-за положительных результатов, полученных у этих пациентов (профиль 3. Гемодинамическая стабильность с низкой или средней степенью, но необходима из-за гипотензии, доз инотропных средств, ухудшения симптомов или прогрессирующей почечной недостаточности и т. Профиль 4. Возможно временное прекращение инотропного лечения, но у пациента наблюдаются частые рецидивы симптомов, обычно с перегрузкой жидкостью).Основными противопоказаниями к ЭКМО являются неконтролируемое кровотечение, неизлечимое неврологическое поражение и повреждение органов-мишеней, неизлечимое злокачественное новообразование, пациенты с терминальной стадией сердечной недостаточности, которые не являются кандидатами на трансплантацию сердца или постоянное лечение LVAD, отсутствие подходящего входа в сосуд для канюляции ЭКМО и расслоение аорты или серьезное заболевание. аортальная недостаточность.
Выживаемость при ЭКМО сердца варьировала от 23 до 71% (99). Самая высокая смертность наблюдалась в случаях остановки сердца, а самая низкая — в случаях сердечной недостаточности, развившейся после миокардита (100, 101).
Время прекращения ЭКМО меняется в зависимости от пациента. Минимальное время, необходимое для восстановления поврежденного желудочка, должно составлять не менее 12-24 часов. Обычно ЭКМО удаляется у большинства пациентов менее чем за 1 неделю. В процессе отлучения следует контролировать венозную сатурацию, кислотно-щелочной баланс, параметры мочеиспускания и сердечную функцию. Расход ЭКМО следует снижать до уровня 1 л / мин / м 2 постепенно. На этом этапе могут потребоваться фармакологические инотропы.Если сердечные функции не восстанавливаются в течение этого времени, следует начать длительный LVAD.
Классы сердечной недостаточности | Американская кардиологическая ассоциация
Врачи обычно классифицируют сердечную недостаточность пациентов по тяжести их симптомов. В таблице ниже описана наиболее часто используемая система классификации, функциональная классификация 1 Нью-Йоркской кардиологической ассоциации (NYHA). Он помещает пациентов в одну из четырех категорий в зависимости от того, насколько они ограничены во время физической активности.
| Класс | Симптомы пациента |
| I | Нет ограничений по физической активности. Обычные физические нагрузки не вызывают чрезмерной утомляемости, сердцебиения, одышки (одышки). |
| II | Незначительное ограничение физических нагрузок. Комфортно в покое. Обычная физическая активность приводит к утомляемости, сердцебиению, одышке (одышке). |
| III | Выраженное ограничение физических нагрузок. Комфортно в покое. Меньшая, чем обычно, активность вызывает утомляемость, сердцебиение или одышку. |
| IV | Невозможность выполнять какие-либо физические упражнения без дискомфорта. Симптомы сердечной недостаточности в покое. Если предпринимаются какие-либо физические нагрузки, дискомфорт увеличивается. |
| Класс | Объективная оценка |
| А | Нет объективных данных о сердечно-сосудистых заболеваниях.Никаких симптомов и никаких ограничений в обычной физической активности. |
| B | Объективное свидетельство минимального сердечно-сосудистого заболевания. Легкие симптомы и небольшое ограничение при обычной активности. Комфортно в покое. |
| С | Объективное свидетельство сердечно-сосудистого заболевания средней степени тяжести. Заметное ограничение активности из-за симптомов, даже во время необычной активности. Комфортно только в покое. |
| D | Объективное свидетельство тяжелого сердечно-сосудистого заболевания. Суровые ограничения. Симптомы возникают даже в состоянии покоя. |
Например:
- Пациент с минимальными симптомами или их отсутствием, но с большим градиентом давления на аортальном клапане или тяжелой обструкцией левой главной коронарной артерии классифицируется:
- Функциональная способность I, объективная оценка D
- Пациент с тяжелым ангинозным синдромом, но ангиографически нормальными коронарными артериями классифицируется:
- Функциональная способность IV, объективная оценка A
1 По материалам Dolgin M, Association NYH, Fox AC, Gorlin R, Levin RI, New York Heart Association.Комитет по критериям. Номенклатура и критерии диагностики заболеваний сердца и магистральных сосудов. 9 изд. Бостон, Массачусетс: Липпинкотт Уильямс и Уилкинс; 1 марта 1994 г.
Первоисточник: Комитет по критериям, New York Heart Association, Inc. Болезни сердца и кровеносных сосудов. Номенклатура и критерии диагностики, 6-е издание Boston, Little, Brown and Co. 1964, стр. 114.
Последняя редакция: 31 мая 2017 г.
(PDF) Острая сердечная недостаточность: определение, классификация и эпидемиология
Более полное понимание патофизиологии
и более точное определение популяции пациентов.
Соблюдение этических стандартов
Конфликт интересов Самир Курмани и Иэн Сквайр сообщают о личных
гонорарах от NOVARTIS.
Права человека и животных и осознанное согласие В этой статье
не содержит каких-либо исследований с участием людей или животных, выполненных
из авторов.
Открытый доступ Эта статья распространяется на условиях международной лицензии Creative
Commons Attribution 4.0 (http: //
creativecommons.org / licenses / by / 4.0 /), которая разрешает неограниченное использование,
распространение и воспроизведение на любом носителе, при условии, что вы предоставите
авторских прав на оригинального автора (авторов) и источник, предоставите ссылку на
Creative Commons, и укажите, были ли внесены изменения.
Ссылки
Среди недавно опубликованных статей, представляющих особый интерес, были
, выделенные как:
• Важные
•• Важные
1.•• Ponikowski P, Voors AA, Anker SD, Bueno H, Cleland JG, Coats
AJ и др. Руководство ESC 2016 по диагностике и лечению
острой и хронической сердечной недостаточности: рабочая группа по диагностике и лечению
острой и хронической сердечной недостаточности Европейского общества
кардиологов (ESC). Разработано при особом участии
Ассоциации сердечной недостаточности (HFA) ESC. Eur Heart J.
2016; 37 (27): 2129–200. DOI: 10.1093 / eurheartj / ehw128.Это
самых последних и актуальных рекомендаций по идентификации
и ведению острой сердечной недостаточности.
2. Национальный институт клинического совершенства. Хроническая сердечная недостаточность у
взрослых: менеджмент 2010. Клиническое руководство CG108
3. Кук С., Коул Дж., Асария П., Джаббур Р., Фрэнсис Д.П. Ежегодное глобальное экономическое бремя сердечной недостаточности
. Int J Cardiol.
2014; 171 (3): 368–76. DOI: 10.1016 / j.ijcard.2013.12.028.
4. Мостерд A, Hoes AW. Клиническая эпидемиология сердечной недостаточности. Сердце.
2007; 93 (9): 1137–46. DOI: 10.1136 / hrt.2003.025270.
5. van Riet EE, Hoes AW, Wagenaar KP, Limburg A, Landman MA,
Rutten FH. Эпидемиология сердечной недостаточности: распространенность сердечной недостаточности
и дисфункции желудочков у пожилых людей с течением времени. Систематический обзор
. Eur J Heart Fail. 2016; DOI: 10.1002 / ejhf.483.
6. Bleumink GS, Knetsch AM, Sturkenboom MC, Straus SM,
Hofman A, Deckers JW, et al.Количественная оценка эпидемии сердечной недостаточности —
ic: распространенность, частота случаев, пожизненный риск и прогноз сердечной недостаточности
сердечная недостаточность: Роттердамское исследование. Eur Heart J. 2004; 25 (18): 1614–169.
DOI: 10.1016 / j.ehj.2004.06.038.
7. Донкор А., Клеланд Дж., МакДонах Т., Хардман С. Национальное сердце
Аудит отказов 2016 11.07.2016.
8. Георгиад М., Заннад Ф., Сопко Г., Кляйн Л., Пина И.Л., Констам
МА и др. Синдромы острой сердечной недостаточности: текущее состояние и основа работы для будущих исследований.Тираж. 2005. 112 (25): 3958–68. DOI:
10.1161 / CIRCULATIONAHA.105.5
9. O’Connor CM, Stough WG, Gallup DS, Hasselblad V,
Gheorghiade M. Демография, клинические характеристики и исход.
пациентов, госпитализированных по поводу декомпенсированной сердечной недостаточности:
наблюдений из IMPACT-HF реестр. J Card Fail.
2005; 11 (3): 200–5.
10. Nieminen MS, Brutsaert D, Dickstein K, Drexler H, Follath F,
Harjola VP, et al.EuroHeart Failure Survey II (EHFS II): исследование
госпитализированных пациентов с острой сердечной недостаточностью: описание населения —
. Eur Heart J. 2006; 27 (22): 2725–36. DOI: 10.1093 / eurheartj /
ehl193.
11. Фонаров Г.К., Абрахам В.Т., Альберт Н.М., Стоу В.Г., Георгиад
М, Гринберг Б.Х. и др. Факторы, определенные как ускоряющие госпитализацию
госпитализаций по поводу сердечной недостаточности и клинических исходов: данные из
OPTIMIZE-HF. Arch Intern Med.2008. 168 (8): 847–54. DOI: 10.
1001 / archinte.168.8.847.
12. Опасич С., Рапецци С., Луччи Д., Горини М., Поццар Ф., Занелли Э. и др.
Опасные факторы и процессы принятия решений краткосрочного
ухудшение сердечной недостаточности, несмотря на «оптимальное» лечение (из регистра IN-
CHF). Am J Cardiol. 2001. 88 (4): 382–7.
13. •• Адамс К.Ф. младший, Фонаров Г.К., Эмерман К.Л., Т.Дж., Костанцо М.Р.,
Абрахам В. Характеристики и исходы пациентов, госпитализированных по поводу сердечной недостаточности,
: обоснование, дизайн и предварительные наблюдения
первых 100 000 случаев в Национальном реестре декомпенсированной сердечной недостаточности
(ADHERE).Am
Heart J. 2005; 149 (2): 209–16. doi: 10.1016 / j.ahj.2004.08.005.An
отличное эпидемиологическое исследование характеристик и
исходов пациентов, поступивших с острой сердечной недостаточностью.
14. О’Коннор С.М., Абрахам В.Т., Альберт Н.М., Клэр Р., Гаттис Стоу
Вт, Георгиад М. и др. Предикторы смертности после выписки у
пациентов, госпитализированных с сердечной недостаточностью: анализ из
Организованной программы по началу жизненно важного лечения
госпитализированных пациентов с сердечной недостаточностью (OPTIMIZE-HF).Am
Heart J. 2008; 156 (4): 662–73. DOI: 10.1016 / j.ahj.2008.04.030.
15. Клеланд Дж. Г., Сведберг К., Фоллат Ф, Комайда М., Коэн-Солал А,
Агилар Дж. К. и др. Программа обследования EuroHeart Failure — исследование
качества медицинской помощи пациентам с сердечной недостаточностью в
Европе. Часть 1: характеристики пациента и диагноз. Eur Heart J.
2003; 24 (5): 442–63.
16. Комайда М., Фоллат Ф., Сведберг К., Клеланд Дж., Агилар Дж. К., Коэн-
Солал А. и др.Программа EuroHeart Failure Survey — исследование
по качеству медицинской помощи пациентам с сердечной недостаточностью в Европе.
Часть 2: лечение. Eur Heart J. 2003; 24 (5): 464–74.
17. Маггиони А.П., Дальстром Ю., Филиппатос Дж., Чиончел О, Креспо
Лейро М., Дроздз Дж. И др. Программа EURObservational Research
: региональные различия и годовые последующие результаты
пилотного исследования сердечной недостаточности (ESC-HF Pilot). Eur J Heart Fail.
2013; 15 (7): 808–17.DOI: 10.1093 / eurjhf / hft050.
18. Фоллат Ф., ЙилмазМБ, Дельгадо Дж. Ф., Париссис Дж. Т., Порчер Р., Гаят Е.,
и др. Клиническая картина, лечение и исходы в Глобальном обзоре стандартного лечения острой сердечной недостаточности
(ALARM-HF).
Intensive Care Med. 2011; 37 (4): 619–26. DOI: 10.1007 / s00134-010-
2113-0.
19. Абрахам В.Т., Адамс К.Ф., Фонаров Г.К., Костанцо М.Р., Берковиц
Р.Л., ЛеДжемтель Т.Х. и др. Внутрибольничная смертность у пациентов с острой
декомпенсированной сердечной недостаточностью, требующей внутривенного введения вазоактивных лекарств.
икаций: анализ из Национального реестра острой декомпенсированной сердечной недостаточности
(ADHERE).J Am Coll Cardiol. 2005; 46 (1): 57–
64. DOI: 10.1016 / j.jacc.2005.03.051.
20. Абрахам В.Т., Фонаров Г.К., Альберт Н.М., Стоу В.Г., Георгиад
М, Гринберг Б.Х. и др. Предикторы внутрибольничной смертности среди пациентов
пациентов, госпитализированных по поводу сердечной недостаточности: выводы из организованной программы
по началу жизненно необходимого лечения госпитализированных пациентов
с сердечной недостаточностью (OPTIMIZE-HF). J Am Coll Cardiol.
2008; 52 (5): 347–56. DOI: 10.1016 / j.jacc.2008.04.028.
21. Ахмед А., Аллман Р.М., Фонаров Г.К., Лав Т.Э., Заннад Ф.,
Делл’Италия Л.Дж. и др. Госпитализация в связи с сердечной недостаточностью и последовательная смертность при хронической сердечной недостаточности менее
: исследование
, соответствующее склонности. J Card Fail. 2008. 14 (3): 211–8. DOI: 10.1016 / j.cardfail.2007.
12.001.
Curr Heart Fail Rep (2017) 14: 385–392 391
Содержимое предоставлено Springer Nature, применяются условия использования. Права защищены.
Классификация сердечной недостаточности
Сердечная недостаточность классифицируется в зависимости от ее причины, степени тяжести и особенностей.Сердечную недостаточность можно классифицировать по-разному, от того, как возникли симптомы, до типа возникающей мышечной аномалии.
Классификация по стороне сердца
Сердечная недостаточность может быть классифицирована в зависимости от того, какая сторона сердца поражена. К таким категориям относятся:
- Левосторонний отказ или прямой отказ, приводящий к застою в легких
- Обратный или правосторонний отказ, ведущий к накоплению избыточной жидкости в теле
- Отказ обеих сторон или бивентрикулярная недостаточность
Мышечная аномалия
Сердечная недостаточность может возникать в результате ненормального сокращения или расслабления сердечных мышц.Например, систолическая сердечная недостаточность или систолическая дисфункция описывает, когда сердце не может откачивать кровь во время систолического сокращения.
Диастолическая сердечная недостаточность или диастолическая дисфункция — это когда сердце не может расшириться в достаточной степени между двумя сокращениями, чтобы собрать достаточное количество крови, которое может быть откачано во время систолы.
Неисправность выхода
Сердечная недостаточность может быть классифицирована по типу дисфункционального выхода.
Сердечная недостаточность с высоким выбросом возникает, когда сердце функционирует нормально, но не может удовлетворить повышенные потребности организма в притоке крови к определенным органам.Это может произойти в результате анемии, когда содержание кислорода в крови низкое и сердцу необходимо перекачивать больше крови, чтобы удовлетворить потребность в кислороде. Другой причиной является болезнь Педжета, при которой аномальный рост костей приводит к образованию новых кровеносных сосудов, которые требуют дополнительного кровоснабжения.
Отказ с низким выбросом возникает, когда сердечный выброс недостаточен для перфузии тела, что приводит, например, к нарушению кровообращения на периферии, или сужению сосудов, вызывающему высокое кровяное давление.
Начало сердечной недостаточности
- Острая сердечная недостаточность — это острое или внезапное начало сердечной недостаточности.
- Хроническая сердечная недостаточность — это прогрессирующая сердечная недостаточность, которая постепенно ухудшается с течением времени.
Функциональная классификация
Сердечная недостаточность также может быть классифицирована в зависимости от того, как сердце функционирует и насколько серьезны симптомы.
Функциональная классификация Нью-Йоркской кардиологической ассоциации включает 4 класса сердечной недостаточности:
Класс I — Отсутствие симптомов при повседневной деятельности
Класс II — Сердечная активность лишь незначительно ограничена, с небольшими симптомами или без них при легком напряжении.
Класс III — Пациенту комфортно в покое, симптомы проявляются только при легкой нагрузке
Класс IV — Симптомы могут возникать, когда пациент отдыхает
Дополнительная литература
Застойная сердечная недостаточность — AMBOSS
Резюме
Застойная сердечная недостаточность (ЗСН) — это клиническое состояние, при котором сердце не может перекачивать достаточно крови для удовлетворения метаболических потребностей организма из-за патологических изменений миокарда.Три основные причины ХСН — ишемическая болезнь сердца (ИБС), сахарный диабет и гипертония. Эти состояния вызывают дисфункцию желудочков с низким сердечным выбросом, что приводит к застою крови и плохой системной перфузии. ХСН классифицируется как левосторонняя сердечная недостаточность (ЛСН) или правосторонняя сердечная недостаточность (ДСН), в то время как их комбинация называется бивентрикулярной или глобальной ХСН. LHF приводит к отеку легких и, как следствие, одышке, в то время как RHF приводит к системному венозному застою, вызывающему такие симптомы, как точечный отек, вздутие яремных вен и гепатомегалия.Бивентрикулярная ХСН проявляется клиническими признаками как RHF, так и LHF, а также общими симптомами, такими как тахикардия, утомляемость и никтурия. В редких случаях ХСН с высоким выбросом может возникать в результате состояний, которые увеличивают сердечный выброс и тем самым подавляют сердце. ХСН диагностируется на основании клинических проявлений и требует первоначального обследования для оценки степени тяжести заболевания и определения возможных причин. Первоначальное обследование включает измерение уровней натрийуретического пептида в мозге, рентген грудной клетки и ЭКГ.Лечение ХСН включает изменение образа жизни и лечение сопутствующих состояний (например, артериальной гипертензии) и сопутствующих заболеваний (например, анемии), а также фармакологических средств, снижающих нагрузку на сердце. Острая сердечная недостаточность может возникать как обострение ХСН (острая декомпенсированная сердечная недостаточность) или быть вызвана острым сердечным заболеванием, таким как инфаркт миокарда (см. «Острая сердечная недостаточность»).
Определение
- Застойная сердечная недостаточность (ЗСН)
- Клинический синдром, при котором сердце не может перекачивать кровь, достаточную для удовлетворения метаболических потребностей организма
- Характеризуется дисфункцией желудочков, которая приводит к низкому сердечному выбросу
- Систолическая дисфункция
- Диастолическая дисфункция
- Правожелудочковая недостаточность (ДПН)
- Левая сердечная недостаточность (ДН)
- Бивентрикулярный (глобальный)
- CHF
ЗСН, при которой поражены как левый, так и правый желудочек - Приводит к развитию симптомов как RHF, так и LHF
- CHF
- Хроническая компенсированная ХСН: клинически компенсированный тип ХСН, при котором у пациента есть признаки ХСН на эхокардиографии, но она бессимптомна или симптоматична и стабильна [2]
- Острая декомпенсированная ХСН: внезапное ухудшение ХСН или новое начало тяжелой ХСН из-за острого сердечного заболевания (например,г., инфаркт миокарда)
Эпидемиология
- 1–2% населения США (около 5,7 миллиона человек) страдает ЗСН. [3]
- Заболеваемость выше среди афроамериканцев и латиноамериканцев. [4]
- Заболеваемость увеличивается с возрастом: заболевают около 10% людей старше 60 лет. [3]
- Систолическая болезнь сердца является наиболее частой формой ХСН в целом.
Эпидемиологические данные относятся к США, если не указано иное.
Этиология
Тремя основными причинами сердечной недостаточности являются ишемическая болезнь сердца, гипертония и сахарный диабет. У пациентов обычно есть несколько факторов риска, которые способствуют развитию ХСН.
Патофизиология
Сердечный выброс, который представляет собой ударный объем, умноженный на частоту сердечных сокращений, определяется тремя факторами: преднагрузкой, постнагрузкой и сократимостью желудочков.
Основной механизм снижения сердечного выброса
- Систолическая желудочковая дисфункция (наиболее частая) из-за:
- Диастолическая желудочковая дисфункция по причине:
ЗСН характеризуется пониженным сердечным выбросом, что приводит к венозному застою и плохой системной перфузии.
Компенсационные механизмы предназначены для поддержания сердечного выброса при уменьшении ударного объема.
Клинические признаки
Общие признаки сердечной недостаточности
Клинические признаки левосторонней сердечной недостаточности
Клинические признаки правосторонней сердечной недостаточности
- Симптомы задержки жидкости и повышения ЦВД
- Отек периферической ямки: в результате транссудации жидкости из-за повышенного венозного давления
- Симптомы застойных явлений печеночных вен
- Другие симптомы застойных явлений органов (напр.г., тошнота, потеря аппетита при застойной гастропатии)
- Результаты объективного обследования
В клинической практике бивентрикулярная сердечная недостаточность с признаками лево- и правосторонней сердечной недостаточности более вероятна, чем изолированная недостаточность одного желудочка.
Подтипы и варианты
Сердечная недостаточность с высоким выбросом
- Определение: сердечная недостаточность, вторичная по отношению к состояниям, связанным с состоянием высокого выброса, при котором сердечный выброс повышен для удовлетворения потребности периферических тканей в кислороде.
- Этиология: состояния, которые приводят к повышенной сердечной потребности (состояние с высоким выбросом) [11]
- Физиологические причины
- Другие причины
- Клинические особенности
- Симптомы CHF с низким выбросом [13]
- Пульсирующий шум в ушах
- Ограничение периферических импульсов
- Боковое смещение апикального сердечного ритма
- Срединный систолический шум, S 3 галоп
- Терапия
- Лечение сердечной недостаточности
- Облегчение симптомов
- Стабилизация гемодинамики
- Лечение основного состояния
- Лечение сердечной недостаточности
Диагностика
Этапы
Функциональная классификация NYHA
[14]
Функциональная классификация NYHA (Нью-Йоркская кардиологическая ассоциация) используется для оценки функциональных возможностей пациента (т.е., ограничения физической активности и симптомы) и имеет прогностическое значение.
| Класс NYHA | Характеристики |
|---|---|
| Класс I |
|
| Класс II |
|
| Класс III |
|
| Класс IV |
|
Классификация Американской кардиологической ассоциации (AHA) (2013)
[14]
Система классификации AHA классифицирует пациентов в соответствии с их стадией заболевания.Учитываются объективные данные (история болезни, результаты диагностики), а также симптомы ХСН.
Диагностика
Подход к диагностике
[15]
- Медицинский анамнез, включая предшествующие состояния и анамнез алкоголя и рекреационных / прописанных наркотиков
- Первоначальная оценка включает ряд стандартных лабораторных анализов и тест на уровень BNP, ЭКГ и рентген грудной клетки.
- Эхокардиография — золотой стандарт диагностики ХСН.
- Для дальнейшего исследования могут потребоваться другие процедуры (например, тесты с физической нагрузкой, ангиография).
Первичная оценка
[15]
Лабораторный анализ
- Повышенный BNP и NT-pro BNP
- NT-pro BNP — это предшественник BNP, который используется в качестве диагностического маркера сердечной недостаточности.
- Высокий уровень BNP у пациентов с классическими симптомами ХСН подтверждает диагноз (высокий прогностический индекс). [16]
| BNP и NT-pro Уровни BNP в швейцарских франках | ||
|---|---|---|
| Маркеры | CHF маловероятно | CHF вероятно |
| BNP (нг / л) [17] 900 | > 400 | |
| NT-pro BNP (нг / л) [10] | > 450 | |
Электрокардиограмма (ЭКГ)
Нарушения ЭКГ при ХСН являются частыми, но в большинстве случаев неспецифическими и недиагностическими. [10]
Рентген грудной клетки
Полезный диагностический инструмент для оценки состояния пациента с одышкой и дифференциации ХСН от легочной болезни
Золотой стандарт для оценки пациентов с сердечной недостаточностью
- Оценить функцию желудочков и гемодинамику
- Выяснить этиологию
Другие тесты
Патология
Анализ мокроты у пациентов с отеком легких может показать клетки сердечной недостаточности (клетки, содержащие гемосидерин).
Лечение
Общие меры
[15]
- Модификации образа жизни
- Обучение пациентов
- Самоконтроль и распознавание симптомов
- Ежедневная проверка веса: Увеличение веса> 2 кг в течение 3 дней требует консультации врача.
- Мониторинг потенциальных побочных эффектов лекарств (например, гипотония, вызванная ингибиторами АПФ, гиперкалиемия, вызванная антагонистами альдостерона, чувствительность к солнечному свету, вызванная амиодароном)
- Ограничения на поездки [26] [27]
- Включить самые последние медицинская карта во время путешествий
- Не рекомендуется путешествовать по направлениям с ограниченным доступом или неадекватным медицинским обслуживанием
- Пациентам с острой сердечной недостаточностью следует воздерживаться от поездок
- Лечение основных состояний и сопутствующих заболеваний
Алгоритм фармакологического лечения
[28] [29]
| Лекарство | Стадии NYHA | Показания | Противопоказания и важные побочные эффекты | Преимущества | |||||
|---|---|---|---|---|---|---|---|---|---|
| I | II | III | |||||||
| Препараты первого ряда | |||||||||
| Диуретики | (✓) | (✓) | ✓ | ✓ | |||||
| Ингибиторы АПФ | ✓ | ✓ | ✓ | ✓ | ✓ | ✓ |
| ||
| Бета-блокаторы | (✓) | ✓ | ✓ | ✓ | ✓ | ✓ | |||
| антагонисты A ✓) | ✓ | ✓ | |||||||
| Препараты второго ряда | |||||||||
| Ивабрадин | (✓) | (✓) | (✓) | 0
| |||||
| (✓) | (✓) |
| [Дигоксин] | (✓) | (✓) | (✓) |
| ||
| Ингибитор рецептора ангиотензина-неприлизина | ( | ✓) | (✓) | (✓) |
| ||||
| Несиритид (производное BNP) | 7 | 7 | |||||||
(✓): подробную информацию см. В столбце «Показания». рмация | |||||||||
Лекарства, улучшающие прогноз, — это бета-блокаторы, ингибиторы АПФ и антагонисты альдостерона.
Лекарства, улучшающие симптомы, — это диуретики и дигоксин (значительно сокращающие количество госпитализаций).
Проведение регулярных анализов крови для определения уровня электролитов (калия и натрия) обязательно, если пациент принимает диуретики.
Противопоказанные препараты
[32] [33]
Избегайте одновременного приема блокаторов кальциевых каналов с бета-блокаторами.
Инвазивные процедуры
- Имплантируемый дефибриллятор сердца (ИКД): имплантированное устройство, которое предотвращает внезапную сердечную смерть путем подачи электрических импульсов для преобразования сердечного ритма обратно в синусовый ритм
- Показания для первичной профилактики [34]
- Показания для вторичной профилактики
- Сердечная ресинхронизирующая терапия (бивентрикулярный кардиостимулятор): трехкамерные кардиостимуляторы, используемые при симптоматической хронической сердечной недостаточности для улучшения сердечной функции
- Показания [36]
- Можно комбинировать с ИКД
- Коронарная реваскуляризация: может использоваться при PCTA или шунтировании при наличии ИБС
- Клапанная хирургия: при наличии порока сердца
- Вспомогательные устройства для желудочков
- Могут быть имплантированы для поддержки функции желудочков
- Может быть указан для временной или долгосрочной поддержки (например,g., чтобы сократить время до трансплантации) декомпенсированной ХСН
- Трансплантация сердца
- Пациенты с терминальной стадией ХСН (IV класс по NYHA)
- EF
- Других подходящих вариантов лечения нет.
Осложнения
Мы перечисляем наиболее важные осложнения. Выбор не исчерпывающий.
Кардиоренальный синдром
- Определение
- Сложный синдром, при котором функция почек прогрессивно ухудшается в результате тяжелой сердечной дисфункции [39]
- Встречается примерно в 30% случаев ОДГН [40]
- Патофизиология
- Диагноз: ↓ СКФ, ↑ креатинин, что не может быть объяснено основным заболеванием почек [41]
- Лечение: сердечная недостаточность и лечение почечной недостаточности (см. «Острое повреждение почек»).
- Прогноз: ХСН со сниженной СКФ и высоким уровнем креатинина (> 3 мг / дл) связана с плохим прогнозом. [41] [42]
Прогноз
Прогноз зависит от пациента, типа и тяжести сердечного заболевания, режима приема лекарств и изменения образа жизни. Прогноз для пациентов с сохраненной ФВ такой же или лучше, чем для пациентов со сниженной ФВ. Для оценки прогноза могут использоваться шкалы стратификации риска (например, шкалы риска CHARM и CORONA).
- Факторы, связанные с худшим прогнозом [43]
- 1-летняя выживаемость по стадии NYHA
- I этап: ~ 95%
- II этап: ~ 85%
- III стадия: ~ 85%
- Стадия IV: ~ 35%
Связанная минутная телеграмма
Заинтересованы в новейших медицинских исследованиях, сокращенных до одной минуты? Подпишитесь на One-Minute Telegram в разделе «Советы и ссылки» ниже.
